Кефалогематома у новорожденных — ГБУЗ ЯНАО
Это только кажется, что при появлении на свет малыш медленно и неторопливо выходит из материнского чрева. На самом деле чтобы родиться, ребенку приходится совершать штопорообразные, маятникообразные и другие активные движения телом. Поэтому в процессе прохождения по родовому каналу младенец нередко получает травмы.
Кефалогематома у новорожденных относится к родовым травмам головы и представляет собой небольшую опухоль, которая возникает в результате разрыва сосудов. Это приводит к тому, что между костями черепа и надкостницей начинает скапливаться кровь. Поскольку кровь новорожденных характеризуется низкой свертываемостью, образование продолжает увеличиваться в размерах в течение 2-3 дней после родов.
Кефалогематома встречается у от 0,1 до 1,8% новорожденных.
Причины кефалогематомы у новорожденных
В ходе появления малыша на свет, чтобы облегчить прохождение головки через родовые пути, кости черепа заходят друг на друга.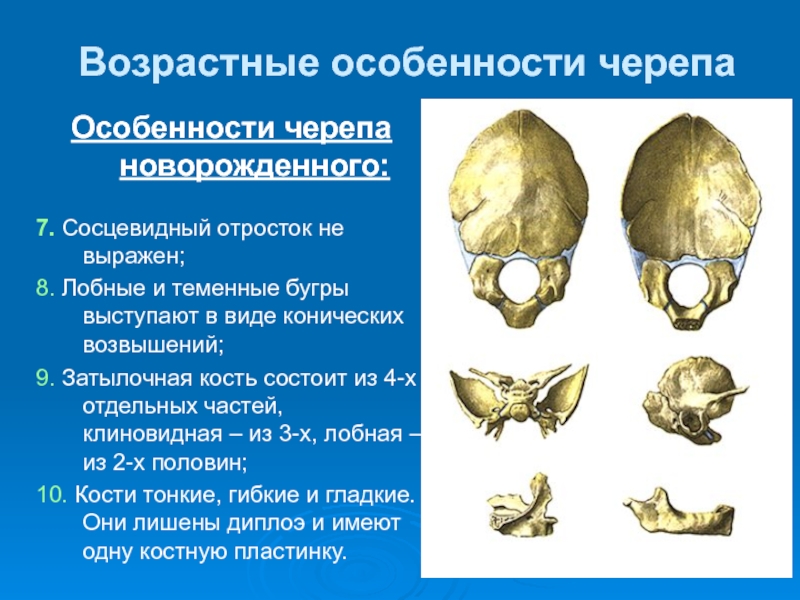
Между тем кожа головы смещается вместе с надкостницей, тем самым провоцируя разрыв сосудов. Чаще всего это происходит, если новорожденный страдает дефицитом витаминов К, С, РР. Кровь, вытекающая из поврежденных капилляров, начинает скапливаться в кармане между плоской костью черепа и надкостницей, образуя опухоль.
Большой размер плода при узком родовом канале;
Тазовое, теменное или лицевое предлежание;
Стремительные или, наоборот, слишком медленные роды;
Переношенная беременность;
Пороки и патологии развития плода;
Узкий таз женщины или наличие прошлых травм, приведших к деформации тазовых костей.
Также среди факторов, способствующих образованию кефалогематомы у новорожденных, можно назвать хроническую внутриутробную гипоксию плода. Возникнуть она может в результате обвития или передавливания пуповины. Кроме того, кровоизлияния могут стать результатом действий акушеров, если применяются щипцы или вакуум при осложненных родах.
Возникнуть она может в результате обвития или передавливания пуповины. Кроме того, кровоизлияния могут стать результатом действий акушеров, если применяются щипцы или вакуум при осложненных родах.
Лечение кефалогематомы у новорожденных
Кефалогематома может располагаться в разных частях головы, однако чаще всего она наблюдается в районе темени, реже – в затылочной, лобной или височной областях. Границы опухоли обычно не выходят за пределы швов черепа, где надкостница плотно сращивается с костями. Кровь в кефалогематоме длительное время остается жидкой, не сворачивается, поэтому по консистенции образование поначалу бывает упругим. При пальпации можно почувствовать движение жидкости внутри.
Если количество крови в кефалогематоме у новорожденных небольшое, то уже через несколько дней она начинает уменьшаться в размерах, рассасываться. Полностью опухоль исчезает примерно через полтора-два месяца без какого-либо вмешательства. Если же произошло значительное кровоизлияние, то рассасывание может занять более длительный период времени.
Если же произошло значительное кровоизлияние, то рассасывание может занять более длительный период времени.
При небольших размерах кефалогематомы у новорожденного лечение обычно не требуется. Врачи наблюдают ребенка, иногда назначают ему витамин К, который повышает свертываемость крови. Это делается с целью прекратить подтекание крови и увеличение размеров опухоли. Чтобы избежать осложнений, рекомендуется вскармливать ребенка грудным молоком, которое содержит материнские антитела и способствует формированию у него собственного иммунитета.
Если размеры кровоизлияния значительные, проводится пункция кефалогематомы, но не ранее 10 суток жизни, в связи с высокой вероятностью повторного кровотечения. Специальной иглой в надкостнице делают проколы, через которые высасывают содержимое образования. Затем на поврежденную область накладывают давящую повязку.
Если наблюдается воспаление кефалогематомы, ее покраснение, отек, увеличение температуры тела, значит, имеет место инфицирование и нагноение.
Последствия кефалогематомы у новорожденных
Анемия, которая становится следствием потери крови;
Желтуха (повышение билирубина), развивающаяся в результате рассасывания опухоли, которое сопровождается распадом гемоглобина и попаданием его продуктов в кровоток;
Крайне редко:
Нагноение кефалогематомы, развитие воспалительного процесса;
Оссификация или окостенение образования, в результате чего происходит деформация черепа.
Профилактика кефалогематомы у новорожденных заключается в соблюдении беременной женщиной здорового образа жизни и отказе от применения лекарственных препаратов, которые могут повлиять на развитие плода.
Новорожденный
Основное время новорождённый проводит на руках родителей или в своей кроватке.
Кормление и сон, пожалуй, основные моменты для детей этого периода жизни, которые следует организовать безопасно.
Кормление
Ребёнка, находящегося на грудном вскармливании не кормите в кресле или на диване, в своей кровати если вы чувствуете, что можете заснуть. Таким образом вы исключите риск удушения младенца.
Ребёнку, находящемся на искусственном вскармливании, не оставляйте ребёнка с бутылочкой без присмотра. Не кладите спать с бутылочкой.
Избегайте мягких объемных постельных принадлежностей, которые могут перекрыть доступ воздуха к ребенку. Подушки, одеяла, плюшевые игрушки и бортики в кроватке — небезопасны для грудного ребёнка,- это риск синдрома внезапной смерти.
Выбирайте кроватку с такими планками, в которые не попадёт случайно голова ребёнка.
Часто проветривайте детскую комнату и одевайте ребёнка так, чтобы он не перегревался.
Если ваш ребенок засыпает в коконе для сна, качелях или на переноске, обязательно переложите на ночной сон его на ровную поверхность для того, чтобы не было препятствия для дыхания.
Пеленальный стол
Используйте специальную мебель, предназначенную для пеленания ребёнка.
Не оставляйте ребёнка на столике одного ни на минуту. Падения происходят в доли секунды.
Всегда держите руки и взгляд на ребенке, пока он или она находится на пеленальном столике.
Держите все необходимое под рукой.
Ребёнок на руках
Не подходите к плите, не передвигайте, не сливайте горячие жидкости, держа ребенка на руках.
Детское питание подогревайте в специальных устройствах, на паровой бане или под струей горячей воды. Не используйте микроволновую печь.
Многие микроволновые печи нагреваются неравномерно, создавая «горячие точки» в смеси вашего ребенка, которые могут обжечь его рот. Хорошо встряхните бутылку или размешайте питание перед тем как кормить. Обязательно проверяйте температуру на руке или запястье, прежде чем кормить ребенка.
Хорошо встряхните бутылку или размешайте питание перед тем как кормить. Обязательно проверяйте температуру на руке или запястье, прежде чем кормить ребенка.
Синдром встряхнутого младенца
Травмы головы, полученные во время движений, напоминающих встряхивание, представляют серьезную опасность для детей первого года жизни.
Такие движения происходят при подбрасывании ребёнка вверх во время игры, бросании казалось бы на мягкую кровать, во время активной тряски на руках, в автомобильных авариях.
У младенцев слабые мышцы шеи, они не могут полностью поддерживать довольно большую голову. Голова — пока самая тяжелая часть тела малыша. Сильное встряхивание заставляет голову ребенка сильно запрокидываться, что приводит к серьезным и иногда смертельным травмам головного мозга.
Когда голова движется, мозг ребенка движется внутри черепа. Это может привести к разрыву кровеносных сосудов и нервов внутри мозга, вызывая внутреннее кровотечение.
Мозг может ударяться о внутреннюю поверхность костей черепа, вызывая кровоизлияния и отёк мозга, создающие внутричерепное давление. Это давление затрудняет ток крови, перенос кислорода и питательных веществ в мозг, что наносит ему вред.
Такие травмы могут возникнуть и при ударе головой ребенка о поверхность.
Ребёнок пополз
Убедитесь, что у всех выдвижных ящиков мебели есть блокираторы, чтобы ваш ребенок не мог вытащить ящик на себя.
Закрепите мебель к стене, чтобы ребёнок не смог опрокинуть ее на себя. Избегайте электроники больших размеров на поверхности комода, которые могут упасть на ребенка.
Установите защиту на все розетки.
Закрепите электрические шнуры на плинтусах.
Установите надежные защитные ворота перед лестницей.
Храните чистящие средства и лекарства в недоступном месте и в закрытом шкафу. Никогда не храните токсичные вещества в бутылках или банках, которые могут быть приняты за продукты питания.
Ребёнок начал ходить
Обратите внимание на то, что ребенок уже может дотянуться до скатерти, потянув за которую опрокинуть на себя горячее или тяжелый предмет.
Во время еды
Не давайте ребенку сырую морковь, неочищенные яблоки, орехи, карамель и другие продукты, которые могут вызвать удушье.
В детском стульчике всегда используйте удерживающие ремни. Убедитесь, что стул стоит прочно, разложен полностью.
Будьте всегда рядом.
Безопасность ребёнка — ответственность родителей
ип. Дубовик Е.А. —
ОСТЕОПАТИЯ ДЛЯ НОВОРОЖДЕННЫХ.
ПОЧЕМУ? КОГДА? КАК?
ПОЧЕМУ НЕОБХОДИМО ОСТЕОПАТИЧЕСКОЕ ВМЕШАТЕЛЬСТВО?
Беременность.
Именно на этом этапе следует искать ответ на данный вопрос. Во время беременности тело будущей мамы подвергается трансформации. Меняется равновесие и осанка. Она толстеет. Её живот выдвигается вперед и меняет свои точки опоры о землю.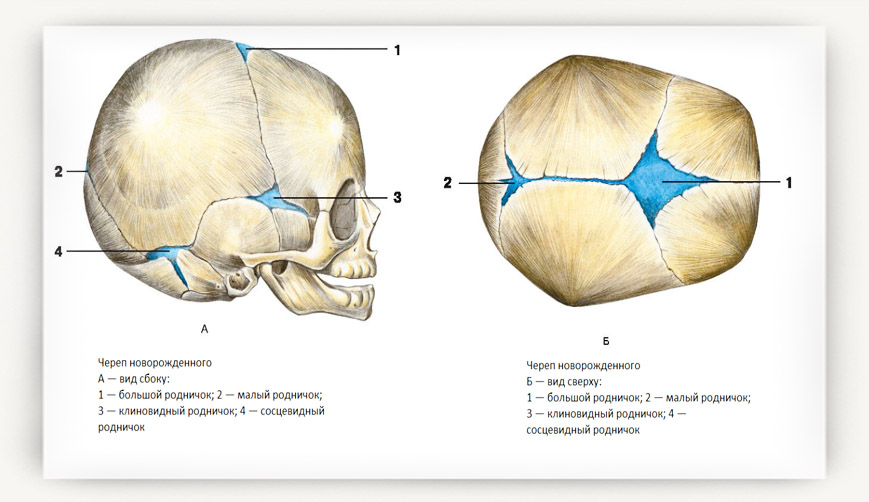
Его голова и всё тело окружены, сжаты, сдавлены как мягкими, так и твердыми структурами тела матери.
Именно в животе матери плод испытывает первые нежелательные давления, напряжения, компрессии.
Когда ребёнок занимает предродовое положение, например, головой вниз, его череп и лицо, состоящие из множества костей, ещё не сросшихся между собой, оказываются прижатыми к твёрдым и нерастяжимым структурам материнского тела, к костям её таза.
При ягодичном предлежании голова плода тоже упирается в плотные и сильно натянутые мышечные структуры матки. Несмотря на присутствие ам-ниотической жидкости, окружающей и защищающей плод, голова плода и в этом случае может подвергнуться первым в своей жизни механическим нагрузкам.
На самом деле, маленький, только ещё формирующийся череп плода состоит главным образом из мембран, которые связывают не сросшиеся костные структуры. О мембранах стоит поговорить отдельно.
Из этой главы следует запомнить главное:
Во время вашей беременности ваш малыш может подвергнуться механическим нежелательным воздействиям, способнымдеформировать его голову.
РОДЫ.
Во время родов необходимо, чтобы головка ребёнка смогла без повреждений преодолеть различные препятствия, которые встают на её пути.
Для этого важно, чтобы диаметры головы ребёнка совпадали с диаметрами костного таза матери.
Очень важно, чтобы роды протекали плавно. Т. е. ни слишком быстро, ни слишком медленно, без рывков, без остановок и без искусственного стимулирования.
Роды должны протекать гармонично в соответствии с индивидуальными особенности матери и её собственными ритмами. Очень часто естественный ритм родов нарушается.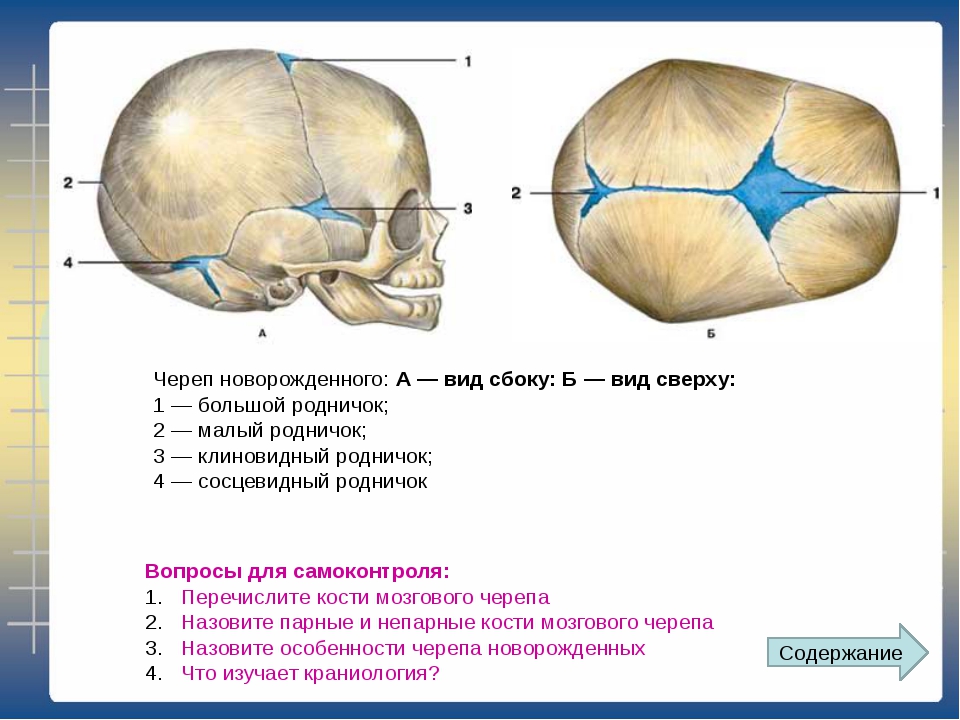
В таких случаях головка ребёнка испытывает сильные нагрузки. Это может вызвать нарушение механического равновесия костей и мембран черепа новорождённого, что в свою очередь может нарушить равновесие в выполнении некоторых жизненных функций.
К тому же некоторое число так называемых трудных родов вынуждает акушера пользоваться инструментами, чтобы помочь головке ребёнка выйти на свет. Это щипцы, шпатели и вантузы.
Иногда акушеру приходится вмешиваться в процесс родов, применяя различные специфические манипуляции с головой и телом ребёнка.
Да, все эти манёвры извне полезны для лучшего протекания родов, но они рискуют нарушить волокнисто-хрящевидные и мембранозные структуры костей головы и лица плода.
Медицина допускает естественную деформацию головы плода во время родов, зависящую от типа предлежания его головы.
ИЗОБРАЖЕНИЕ 9
Доктор Виола Фрайман, директор Детского остеопатического центра в Калифорнии (США) в своём статистическом исследовании, выполненном на 1250 новорождённых, обследованных на пятый после родов день, подчёркивает что:
«Артикулярные и мембранозные натяжения на уровне черепа были обнаружены в 78% случаев. ..»
..»
и
«…10 % новорождённых имеют серьёзные травмы, полученные либо до, либо в процессе родов и видимые невооружённым глазом…».
Виола Фрайман уточняет также
«82% новорождённых имеют краниальную проблему без симптомов и без явных признаков…».
И, наконец, очень красноречивые фразы:
«Мышечно-скелетные напряжения, которые испытывает новорождённый в процессе родов, могут создать ему проблемы на всю оставшуюся жизнь…».
«Признать наличие таких проблем и лечить такие дисфункции в период, следующий непосредственно за рождением, является крайне важным и необходимым делом. Это самые важные фазы в практике остеопатической медицины, считающей себя прежде всего профилактической медициной».
ГОЛОВА НОВОРОЖДЁННОГО.
Будущие мамы, извините меня за эти анатомические, но очень важные подробности. Они позволят вам лучше понять цель остеопатической работы с головой вашего ребенка, если вы доверите нам его через несколько дней после родов. Очень многие ответы на вопрос: «Почему?» даст вам наблюдение за строением и развитием черепа. Как часто видим мы вокруг себя детей с деформированными черепами и асимметричными лицами! Приходилось ли вам задавать себе вопрос: «Как это могло произойти?». Важно понимать эволюцию костей черепа на стадии их развития.
Как часто видим мы вокруг себя детей с деформированными черепами и асимметричными лицами! Приходилось ли вам задавать себе вопрос: «Как это могло произойти?». Важно понимать эволюцию костей черепа на стадии их развития.
Для облегчения дальнейшего повествования необходимо познакомить вас с некоторыми терминами.
Голова имеет череп и лицевую часть.
- Череп — это костная коробка, которая содержит головной мозг, наш высшийкомандный центр, наш главный компьютер.
- Лицо — это передняя часть головы, где размещаются наши рецепторы: глаза, нос, рот, органы чувств.
- Скелет — это структура, состоящая из 210 костей, связанных между собойприблизительно 500 мышцами. Однако в момент рождения скелет новорожденного имеет приблизительно 350 костей, так как позднее некоторые костисрастаются между собой. Череп взрослого состоит из 29 костей, а у новорожденного их больше.
«Структура». Этот термин следует понимать как связь, соединение, и болеешироко — как состав. Голова новорожденного это структура образованная многочисленными костями. Они расположены относительно друг друга в определенном порядке, логичном и связанном. Они крепко соединены между собой, образуя округлый или продолговатый контур головы и лица ребенка. Когда они не деформированы, то обеспечивают гармоничное и функциональное взаимодействие.
Голова новорожденного это структура образованная многочисленными костями. Они расположены относительно друг друга в определенном порядке, логичном и связанном. Они крепко соединены между собой, образуя округлый или продолговатый контур головы и лица ребенка. Когда они не деформированы, то обеспечивают гармоничное и функциональное взаимодействие.
Итак, голова новорождённого состоит из двух частей.
- Верхняя часть, свод — это не окостеневшая и мембранозная часть. Она эластична, пластична и способна к деформации. Она защищает мозг плода.
- Нижняя часть, основание, не окостеневшая, но более резистентная, состоящая из хряща. Она появляется на промежуточном этапе образования костной ткани, перед окончательным её окостенением. Основание черепа новорождённого тоже способно деформироваться.
ОБЕ ЧАСТИ ЧЕРЕПА ПОДВЕРЖЕНЫ ДЕФОРМАЦИЯМ, ВЕДУЩИМ К НАРУШЕНИЮ РАВНОВЕСИЯ,
Поговорим о роли затылочной кости.
Эта кость находится сзади. Под теменной костью головы. У взрослого человека — это монолитная кость. У новорождённого она состоит из четырёх частей. Они отделены друг от друга полосками нежной, пластичной и способной деформироваться ткани.
Эти 4 части будут постепенно сближаться друг с другом и окостенеют к шестому году жизни ребёнка, а у некоторых детей только к десятому году жизни. До окончательного окостенения эти части подвижны, скользят относительно друг друга, смещаются в сторону.
Затылочная кость. Четыре ее части не слились. Окостенев, они сформируют затылочное отверстие, через которое проходит спинной мозг, опускаясь их черепа вниз по позвоночнику. Вокруг этого отверстия находится паутина твёрдой мозговой оболочки. Это мембрана, соединяющая голову и таз. Она прикрепляется на уровне затылочного отверстия, а потом идёт к крестцу.
Во время трудных родов, удара или падения ребёнка четыре части основания черепа младенца могут слегка деформироваться или зайти друг на друга. Эта деформация может стать причиной деформации всей совокупности костей черепа ребёнка.
Все слышали о родничках. Но что же это такое?
Это «открытые» мембранозные зоны. Их шесть. Они закрываются постепенно к двум, трём годам жизни ребёнка, когда заканчивается родничковый период.
Роднички могут помочь акушеру получить точную информацию о положении головы плода в матке перед родами. Они служат ориентирами, позволяющими следить за ростом костей черепа. Если пальпировать роднички, они ощущаются как свободные от кости и мягкие пространства. Когда малыш плачет, кричит или хочет пить, большой родничок, расположенный в верхней части головы изменяет свою форму под пальцами пальпирующего его остеопата. Палец руки врача на уровне этого родничка позволяет прослушать сердечный ритм ребёнка.
Несколько слов о швах черепа. Это фиброзные пространства, разделяющие кости черепа друг от друга. Они активизируют процессы роста костей головы и участвуют в увеличении черепного объема. Прочно связывая кости между собой они, тем не менее, обеспечивают некоторую степень их мобильности. Краниальная концепция использует термин пластичности или подвижности для обозначения этого понятия. У взрослых и детей от 7 лет, концы некоторых швов принимают вид стыка между двумя элементами рамы у картины. Угол рамы представляет собой две склеенных и тесно прижатых друг к другу деталей. К тому же, эти две детали имеют скошенную поверхность. То же самое и с костями черепа. Их суставные поверхности находят друг на друга, как лезвия ножниц. Наружная поверхность кости накрывает внутреннюю поверхность соседней кости. Эта хитроумная система обеспечивает прочность черепа и, одновременно, его пластичность.
ИЗОБРАЖЕНИЕ 10
НАБЛЮДЕНИЯ.
Швы и роднички — это:
- зоны адаптации головы плода относительно неизменного и нерастяжимого таза матери. Таким образом, череп плода использует свою способность деформироваться под воздействием нагрузок, чтобы преодолеть различные препятствия, возникающие в процессе родов. Он вынужден деформироваться, чтобы не быть раздавленным.
- «буферные зоны» между еще не слившимися костями черепа и мембранами. Они хрупки и подвержены деформации, поскольку связаны с адаптацией.
В заключение можно допустить, что родничок и швы — это адаптивные зоны, которые принимают на себя все травмирующие нагрузки (напряжения, растяжения, сжатия, наложение костей друг на друга), которые индуцируют асимметрию различных не сросшихся костей черепа новорожденного.
Эта остеопатическая гипотеза основывается на анатомических наблюдениях она логична и подтверждается практикой.
Остеопатическое понятие времени.
Играет важную роль. Кости растут. Точки окостенения управляют их формированием. Кости становятся шире и толще ото дня ко дню.
Время, когда остеопат может помочь быстро уходит!
Все роднички закрываются к двенадцати месяцам. Различные кости основания черепа окостеневают в период от 3-х до 9-ти лет жизни ребенка. К тому же, как писал американский остеопат Кати, «кости лица и других частей черепа имеют разные периоды и степень роста. Это различие может добавить дополнительный осложняющий фактор, такой как аллергия, глазные проблемы, проблемы уха, горла, носа».
Итак, у нас не так много времени для коррекции и моделирования головы ребенка. Не будем терять его! Время необратимо!
Остеопатия может обнаружить и быстро исправить, до того как произошло окончательное формирование костей лица и головы, все аномалии формы, вызванные первой травмой, коей являются роды.
Если в первые две недели после родов, асимметрии или деформации самостоятельно не исчезнут, не стоит терять времени- нужно идти к остеопату. Чем больше ждешь, тем труднее остеопату исправить асимметрии.
Без вмешательства остеопата череп попытается как-нибудь сам исправить ситуацию, но проблема может оставить следы.
Врачи часто говорят: «Ничего, головка вашего малыша со временем станет ровнее. Не беспокойтесь!». Опыт показывает, что в 95% случаев этого не происходит. Остается надеяться только на пышную шевелюру, которая спрячет все неровности черепа.
Но ведь речь идет не только о внешней привлекательности, речь идет о здоровье.
Последствия деформаций бесшумно работают против ребенка. Даже если они не очень серьезные, они вызывают нарушения, мешающие в жизни и в учебе.
По мнению Виолы Фрайман, 8 новорожденных из 10 имеют краниальную проблему без явных проявлений. Подумайте над этим!
Некоторые педиатры, с доверием относящиеся к остеопатии, не решаются доверить нам новорожденного, считая его слишком хрупким. Когда такие дети приходят к нам в возрасте 3, 4 или 6 месяцев, еще не поздно.
Я хочу поблагодарить педиатров за то, что они рекомендуют нас, но сколько потеряно времени для моделирования и коррекции! Чем раньше новорожденный попадет к остеопату, тем легче, эффективнее и быстрее произойдет коррекция.
Остеопат должен вмешиваться сразу после родов, или сразу после выхода из роддома.
Следует работать с педиатрами и приглашать их на остеопатические сеансы. Тогда они увидят, что грудной ребенок может активно участвовать в работе, выполняемой остеопатом
Мамы счастливы, когда видят, как хорошо чувствует себя их малыш после сеанса. Когда обращаться к остеопату.
Как можно раньше.
Нужно принести новорождённого к остеопату сразу же после выписки из родильного дома.
Первый сеанс позволит убрать или хотя бы смягчить травматические последствия родов на головку вашего малыша.
Мануальная работа остеопата принесёт ребёнку немедленное улучшение его состояния и даст спасительное благополучие. Таким образом, малыш сможет прожить первые недели своей жизни без страданий, т. е. в наилучших для его развития условиях. Он ответит на лечение, радуя маму здоровьем и хорошим настроением.
Внимание! Визит к остеопату не отменяет и не заменяет наблюдение у педиатра или лечащего врача. Это разные консультации, дополняющие друг друга, а не заменяющие одна другую.
Итак, что касается остеопатического лечения, первый осмотр и моделирование черепа новорождённого следует начать как можно раньше, в первую неделю жизни ребёнка.
Далее, я хотел бы пояснить, каковы возможности остеопатии на разных этапах развития ребёнка.
От рождения до 3 месяцев.
Это лучший период для коррекции всех аномалий формы черепа: асимметрий, уплощения, торсий, перекашиваний и искривлений и т. д.
Это возможно, поскольку роднички открыты, швы между костями мягкие и широкие, а кости мягкие и пластичные. Моделирование черепа и уравновешивание внутричерепных мембран не вызывает трудностей.
От 3 до 6 месяцев.
Возможностей для коррекции уже меньше, так как некоторые роднички закрываются, кости начинают срастаться, а швы уплотняются.
Но в целом череп ещё пластичен и прекрасно моделируется. Коррекция черепных асимметрий ещё возможна в полной мере.
От 6 до 12 месяцев.
Чем старше ребёнок, тем ближе к завершению его строение. Вмешательство становится менее эффективным, но возможным. Большой родничок ещё не закрылся и затылочная кость состоит пока ещё из 4-х частей. Время для коррекции ещё не упущено, но коррекция будет более длительной, потребуется большее количество сеансов, чтобы добиться желаемого результата.
От 1 года до 3 лет.
Все роднички закрылись. Сформировались зубчатые края костей черепа, чтобы, постепенно сближаясь, образовать прочный шов. Формируется верхнее нёбо и растёт в вертикальном направлении верхняя челюсть. Затылочная кость постепенно окостеневает.
Коррекция дисфункций всё ещё возможна, но моделирование становится всё более затруднительным и требует больше сеансов для достижения удовлетворительного результата.
От 3-х до 6-ти лет.
К трём годам жизни ребёнка кость становится плотной, швы закрываются. Верхнее нёбо сформировалось. Чтобы обеспечить формирование зубов, верхняя челюсть соответствует состоянию взрослого человека. К шести годам хрящевидное основание черепа окостеневает. Краниальное окостенение заканчивается, хотя не следует забывать, что некоторые кости заканчивают своё окостенение к 16-ти или даже к 25-ти годам жизни. Подвижность костей уменьшается, но не пропадает совсем. Череп дышит! Всё труднее и труднее моделировать череп, но коррекция дисфункций всё ещё эффективна.
Моделирования асимметрий черепа и лица нужно начинать как можно раньше. Сразу после рождения. Коррекцию потери подвижности костей черепа можно делать всегда. Тут нет ограничения в возрасте. Эта коррекция возможна в течение всей жизни.
Как работает остеопат?
Остеопатия оказывает мануальную помощь телу вашего ребёнка. Сатерленд писал, что пальцы остеопата «думают, чувствуют, видят и размышляют». Именно руки и пальцы остеопата ищут аномалии формы на уровне головы и лица ребёнка. Пальцы прослушивают ритмы его фасций и краниальные ритмы. Они оценивают функциональное состояние его органов, каждого позвонка его позвоночного столба, включая крестец. Они обращают пристальное внимание на таз, состоящий из многих костей, на верхние и нижние конечности.
Прорабатываются стопы с целью снятия всех напряжений и деформаций. Все виды коррекции улучшают динамику краниального ритма.
Остеопат работает классическими техниками, разработанными классиками остеопатии. Арсенал техник всё время пополняется, что расширяет границы и терапевтические возможности остеопатии.
Хочется успокоить мам. Манипуляции на ребёнке всегда выполняются очень мягко. Все техники отличаются большой точностью и соответствуют той структуре, которая требует коррекции.
Возьмём череп в качестве примера. Руки остеопата ложатся на ту структуру, которая просит помощи. Они помогают этой структуре обрести своё равновесие, мобильность и симметрию. Они возвращают ей нормальное, т. е. самое эффективное анатомическое положение, а, следовательно, нормальную функцию.
Остеопата можно сравнить с кукловодом. Он поддерживает в равновесии все верёвочки, которые приводят куклу в движение и позволяют ей хорошо и правильно двигаться по сцене.
Ребёнок не является пассивным субъектом работы остеопата. Не сомневайтесь, даже грудные младенцы способны по достоинству оценить полезную для них манипуляцию. Кроме того, они участвуют в сеансе, помогая остеопату, они ждут сеанса и желают его. Ребёнок удивляет своих родителей. Всем своим поведением он даёт понять, что воспринимает остеопата как друга и соучастника того невидимого процесса, который идёт в нём. Остеопат — это его друг.
Во время остеопатических сеансов родители делают много открытий, касающихся их малыша. Они начинают осознавать, что их ребёнок — это личность, думающая и действующая, требующая к себе уважения. Не следует видеть в ребёнке всего лишь пассивный и вегетативный кусочек плоти.
Во время сеанса ребёнок часто засыпает. Его личико и тельце расслабляются. Это значит, что благодаря краниальному и фасциальному лечению он освободился от огромного количества напряжений. Он не страдает.
Во время сеанса ребёнок может рассердиться на доктора, даже покричать на него. Это может длиться несколько минут, но потом гнев сменяется на милость и остеопат снова становится лучшим другом.
После остеопатического сеанса дети ведут себя по-разному.
Те дети, которые плохо спят днём и часто просыпаются ночью, после сеанса, бывает, спят глубоким сном 8-10 часов подряд, пропуская несколько кормлений. Таким образом, они навёрстывают упущенное, восстанавливаются. Потом их сон стабилизируется к великому удовольствию их родителей, которые, наконец, и сами могут отдохнуть.
Чем это объяснить? Очень часто после родов новорождённый сравним с взрослым, носящим тесную и узкую шляпу, давящую на голову и провоцирующую головные боли, раздражительность, вспышки гнева, расстройства зрения и т. д. Этот дискомфорт невыносим для ребёнка. Но в отличие от взрослого, имеющего возможность снять и больше не носить злополучную шляпу или отдать её для растяжки в ателье, или пожаловаться на боль, уточнив её локализацию, новорождённый лишён всех этих возможностей. Ему остаётся только криком, слезами, раздражительностью и бессонницей выражать свой дискомфорт. Это очень важные признаки, о которых следует поговорить отдельно.
Вот поэтому, ваш ребёнок с удовольствием воспримет заботу остеопата. Истинная роль, которого заключается в том, чтобы обеспечить равновесие всем костным, мембранозным, фасциальным и органическим структурам ребёнка.
ОСНОВНЫЕ ОСТЕОПАТИЧЕСКИЕ ПОКАЗАНИЯ ДЛЯ НОВОРОЖДЁННЫХ И ДЕТЕЙ МЛАДШЕГО ВОЗРАСТА.
Для профилактики.
Как дополнительное к основному медицинскому или парамедицинскому лечению.
Количество сеансов, необходимых для вашего малыша.
Несколько простых советов мамам. Профилактика
Профилактика может помочь избежать серьёзных проблем, подкрадывающихся незаметно и дающих со временем серьёзные симптомы, которые трансформируются в предпатологию или серьёзное заболевание.
1) К остеопату следует обратиться после любых родов, даже если, по-вашему, они протекали самым нормальным образом.
Нормальные роды не являются залогом или критерием равновесия, отсутствия стресса и микротравм на уровне черепа младенца.
Мама может пережить благополучные роды, в то время как структуры её малыша всё-таки подвергнутся неблагоприятным воздействиям: растяжениям, компрессиям, скручиваниям и искривлениям, нарушающим равновесие и гармонию черепно-крестцовой структуры и мембран.
Нужно убедиться, всё ли в порядке.
Не оттягивайте надолго консультацию. Чем более своевременно вы обратитесь к остеопату, тем быстрее ребёнку будет оказана помощь, результатом которой станет хорошее самочувствие вашего ребёнка на уровне структуры и функции.
2) К остеопату следует обратиться после родов путём кесарева сечения, запланированного или внепланового.
Очень часто такие дети имеют деформации черепа и лица. Такие дети появляются на свет в состоянии компрессии, в котором они находились в утробе матери. В ожидании своего рождения головка ребёнка опирается на костный, а значит, твёрдый таз матери. Иногда используются щипцы. Мамы заблуждаются, когда думают, что кесарево сечение — это идеальные роды, что ребёнок не испытывает никаких нагрузок по сравнению с нормальными родами.
Чаще бывает совсем наоборот! Кесарево сечение — это наиглавнейшее показание для остеопатического лечения ребёнка.
3) К остеопату следует обращаться после того, как ваш ребёнок упал или сильно ушибся, даже если при этом медицинский осмотр и рентген показывают норму.
Стандартная рентгенограмма не показывает всего. Даже если медицинское клиническое обследование говорит о том, что всё в норме, оно не может дать долгосрочного прогноза, а свидетельствует лишь о данном моменте.
Американские учёные получили статистику, исследуя больных после «хлыстовой травмы», являющейся следствием сильных ударов, падений, автомобильных происшествий на дорогах. Внезапный сильный удар, сравнимый с ударом хлыстом, ещё долгое время работает против вас, нарушает, постепенно и незаметно, гармонию вашего тела.
Он станет причиной многих нарушений здоровья, в то время как анатомические показатели таких нарушений не сразу становятся заметными, не могут быть выявлены немедленно при рентгенологическом и других медицинских обследованиях. Ударная волна не видна на рентгене.
Мамы защищают и успокаивают себя расхожей фразой: «Все дети падают, особенно в период, когда учатся ходить. И как узнать, после какого падения следует придти на консультацию к остеопату?»
Нужно следить за своей собственной реакцией на неприятное событие. Если вы, рассказывая о происшествии, употребляете фразы типа «Я так испугалась, когда он упал!» или «Мой малыш чуть не разбил себе голову!» или «Мы были на волосок от несчастного случая!», значит это происшествие не так безобидно, как кажется на первый взгляд.
На самом деле нет ни одного безобидного несчастного случая. Не случайно их называют несчастными эти удары, ушибы, падения …
Нет одинаковых травм. Все падают по-разному. Одни падают на ровном месте и получают серьёзные травмы. Другие падают с высоты первого этажа и отделываются лёгкими царапинами. Но в том и другом случае невидимая глазом ударная волна передаётся костным структурам тела и её следы обнаруживаются в неожиданных местах. Ткани, клетки, жидкости тела записывают и запоминают, а потом хранят эту информацию стресса, полученную от ударной волны. Иногда её действие нейтрализуется или абсорбируются умными системами регуляции и контроля тела. Но в некоторых случаях они не справляются, и нарушается равновесие тела, способное через несколько лет перерасти в предпатологию или патологию.
Чтобы лучше понять, что предшествует болезни, приведём пример автомобильного несчастного случая на дороге, представив его в карикатурной форме.
Что, прежде всего, бросается в глаза? Конечно, кузов автомобиля. Он помят, исковеркан и искорёжен. Но что же стало с ударной волной? Невидимая, она распространяется в направлении, обратном направлению прямого удара. Её отдалённые последствия могут сказаться на оси машины. Если не заметить и не починить ось, машина будет работать с нарушением ритма, и со временем произойдёт ещё какая-нибудь неожиданная поломка, приводящая в изумление владельца автомобиля.
Нечто подобное происходит и с человеком. Недаром Стилл говорил своим студентам: «Никогда не забывайте, что причина проблемы может быть очень далека от её последствий».
Очень часто медицина забывает об этом. В остеопатии всё наоборот. Остеопат всегда ищет «ударную волну» и её последствия.
В заключение я советую всем мамам приводить своих детей к остеопату для профилактического осмотра от одного до трёх раз в год, особенно в период, когда ваш ребёнок учится ходить и часто падает.
В принципе, если ваш ребёнок упал и сильно ударился, обратитесь к вашему педиатру, а затем к остеопату, если для этого нет серьёзных противопоказаний.
4) Даже если голова и череп вашего малыша вам кажется идеально симметричным, все равно — есть над чем задуматься.
Чем гармоничнее форма головы, тем гармоничнее её внутренние структуры, но при условии, что мобильность и мотильность черепа имеются в наличии и взаимно уравновешивают друг друга. Следовательно, нужно убедиться, что гармония формы дополняется гармонией движения. Только тогда можно утверждать, что есть функциональное равновесие.
5) Если ваш малыш плачет, кричит, орёт без всякой видимой причины, если вам не удаётся успокоить его, дав грудь, соску, вы не можете ни убаюкать ни укачать его, а ваш педиатр советует вам набраться терпения… ну хотя бы подождать ещё месяц другой…
Ребёнок не так глуп, чтобы плакать без причины! А ваш педиатр продолжает успокаивать вас и обещать, что это скоро пройдёт и не стоит беспокоиться, ведь ваш ребёнок абсолютно здоров! В медицинском плане ваш врач прав. Но с точки зрения остеопатии ваш ребёнок страдает от напряжений на уровне головы, шеи и крестца. Он перенапряжен. У него болит голова и он выгибается, чтобы найти более удобное положение и избавиться от страданий. Он плачет, чтобы пожаловаться о своей беде и с помощью вибраций своего крика заглушить боль. Криком он утомляет себя, чтобы суметь заснуть. Три или четыре остеопатических сеанса покончат с этой бедой на благо ребёнка и его родителей, которые страдают вместе с ним от сознания своей беспомощности.
6) Если ваш ребёнок очень беспокоен и излишне возбудим, если он просыпается пять — шесть раз за ночь, если он путает день с ночью, если он срыгивает больше, чем это положено в норме, если его мучают колики, а медицинское лечение не помогает избавиться от них.
Большинство мам не обращают на это внимания, не отдают себе отчёта, не замечают. Они принимают своего ребёнка таким, как он есть, любят его и не видят никаких недостатков. Друзья и знакомые, хотя и видят эту асимметрию, не осмеливаются о ней сказать, боясь обидеть родителей или испортить отношения .Но вдруг кто-нибудь посторонний восклицает: «Какая странная и смешная форма головы!» Это может быть воспитательница в яслях или детском саду или случайный прохожий, открывающий маме глаза на маленькую странность или аномалию формы головы её ребёнка. С этого момента эта аномалия сразу бросается маме в глаза. Она думает только о ней!
Мамы задают мне одни и те же вопросы: «Почему у моего ребёнка такая неправильная форма головы? По какой причине? Как такое могло случиться?»
Я отвечаю им, что только в редких случаях причины бывают генетическими или наследственными.
В основной массе механизм появления аномалии формы головы связан с положением плода в утробе матери и с процессом родов.
В утробе матери в последние недели беременности головка ребёнка «упирается» в живот матери, что и создаёт асимметрию формы черепа. Особенности строение материнского таза, строение крестца и угол, который он образует, особенности процесса родов, вот основные причины, влияющие на форму головы ребёнка.
Естественным поведением младенца, пострадавшего во время родов, будет поиск комфортного положения, позволяющего избавиться от напряжения в тканях. Он будет стремиться повернуть голову влево или вправо, или запрокинет её.
(Очень часто такое положение головы обусловлено врождённой кривошеей, которую я называю «ложной кривошеей», так как, она не имеет всех клинических признаков. На самом деле это обезболивающее положение по отношению к напряжению, вызванному черепной асимметрией. Поэтому очень важна дифференциальная диагностика, так как в каждом случае основное лечение будет разным. При истинной врождённой кривошеи лечение производит кинезитерапевт, а потом остеопат (в этом порядке) или одновременно оба. При ложной кривошеи приоритет отдаётся остеопату, который сам может избавить от этой проблемы).
Что делают родители? Когда родители видят, что ребёнок лежит на одной и той же щеке, они позволяют ему так делать, заботясь о его комфорте. Таким образом, с «согласия родителей» ребёнок закрепляет или усугубляет асимметрию черепа. Я напомню вам, что кости черепа очень мягкие и пластичные, а череп способен деформироваться под своей собственной тяжестью.
Что надо делать родителям?
Работа остеопата необходима, но на 80% успех лечения будет зависеть от родителей. При сильной деформации черепа врач ничего не сможет исправить в одиночестве. Тридцатиминутный сеанс один раз в неделю не исправит положение, если в 7 или 15 дней, следующих за сеансом, малыш будет лежать в своей излюбленной позе, и никто не будет контролировать его положение.
Успех лечения будет зависеть от трёх человек. От мамы или няни, остеопата и самого младенца. Я советую мамам воспользоваться специальным устройством, позволяющим ребёнку сохранять именно то положение, которое рекомендует остеопат. Оно полезно до 5 месяцев. Для начала его подкладывают во время дневного сна и следят, чтобы ребёнок не сбросил его, пока не привыкнет. От рождения до месяца ребёнок позволяет это делать и сохраняет то положение, в которое его кладут. От одного до двух месяцев это уже с
Заблуждения о рахите — развенчиваем мифы
Заблуждения о рахите — развенчиваем мифы
Рахит является болезнью?
Безусловно рахит – это болезнь, связанная с нарушением обмена кальция и фосфора. Наиболее часто причиной у детей является дефицит витамина Д. Механизм болезни обусловлен отсутствием нормальных процессов усвоения, распределения и удержания минералов с заменой на патологические. Симптомы резко нарушают качество жизни ребёнка. А для лечения применяют витамин Д в лечебных дозах. То есть, у рахита есть все признаки болезни.
Какие признаки этой болезни?
Дефицит витамина Д имеет несколько стадий, но именно о рахите мы говорим при появлении изменений костей-либо их размягчение, либо появление утолщений в нетипичных участках. Изменяются первыми кости черепа, затем грудной клетки, а затем и конечностей. Родители и сами могут увидеть эти проявления:
- уплощение затылка или головы с боковой стороны
- мягкие края большого родничка при ощупывании
- утолщение бугров по обеим сторонам лба и/или затылка
- уплощение грудной клетки
- избыточная мягкость грудной клетки при взятии малыша подмышки
- искривление ручек и/или ножек
Как определить, что болезнь зашла далеко?
В зависимости от того, сколько костей затронули изменения, определяют степень тяжести рахита, от которой будет зависеть доза препарата витамина Д:
Если только череп – 1 или лёгкая степень тяжести
Если ещё и кости грудной клетки – 2 или средней тяжести
Если ещё и ножки и/или ручки – 3 или тяжёлая степень.
А как же лысый затылок?
Не является признаком рахита. Это лишь свидетельствует о том, что дитя избыточно потеет. При рахите затылок не столько лысый, сколько плоский.
А повышенная возбудимость и частые пробуждения ночью?
Не является признаком рахита, хотя иногда может признаком начального дефицита кальция в организме. Дети с дефицитом витамина Д наоборот становятся малоактивными и много спят.
А потение ручек и ножек?
Тоже не имеет к рахиту никакого отношения, а говорит лишь о том, что ребёнок систематически перегревается.
Достаточно ли изменений костей для диагноза рахит?
Как многие болезни, рахит требует подтверждения обследованием, назначает которое врач:анализ крови на содержание:
— кальция
— фосфора
— щелочной фосфатазы
— витамина Д3
рентгенографии (снимка ручки в области кисти и запястья или ножки в области стопы и лодыжек).
Проба мочи по Сулковичу НЕ ИСПОЛЬЗУЕТСЯ для выявления рахита!
Какое лечение рахита существует на сегодня?
После установления диагноза «Витамин-Д-дефицитный рахит» и определения степени тяжести (1,2,3 или лёгкая, средняя, тяжелая) врач назначит витамин Д в большой дозе на 1-1,5 месяца. Вот тут и пригодится анализ мочи по Сулковичу, так как он применяется для контроля дозы витамина Д в процессе лечения. Так же врач может назначить препараты кальция и (реже) фосфора в зависимости от результата анализа крови. Врач может назначить массаж с элементами гимнастики, лечебные ванны, препараты для улучшения обмена веществ, но все это не заменяет лечение рахита витамином Д.
Как предотвратить болезнь?
Единственным эффективным профилактическим действием обладает собственно тот же витамин Д. Назначение препарата индивидуально и должно обсуждаться с врачом с возраста ребёнка уже 14 дней. Доктор определит факторы риска развития рахита, вероятное время наступления болезни, подберёт нужный препарат, определит дозу и длительность использования.
Какие препараты витамина Д лучше?
Лучше всегда те, которые без побочных эффектов переносит ребёнок. В любом случае витамин Д назначает врач, и с ним вопрос выбор препарата следует обсуждать индивидуально. Нет никаких доказанных преимуществ зарубежных препаратов перед отечественными, водных перед масляными или дозирования лекарства каждый день перед «схемами» через день или раз в неделю.
Как не навредить ребёнку избытком витамина Д?
Для выявления избытка есть анализ мочи проба по Сулковичу. Но профилактические дозы не вызывают избытка, а обязательную отмену витамина Д «на лето» следует рассматривать как очередной миф.
Остеомиелит челюсти у детей: симптомы, причины, последствия
Главным признаком острого остеомиелита является боль, которая может проявляться по-разному. Она может концентрироваться в определенной точке или ощущаться распространенной по всей области челюсти. Иногда бывает так: ребенок испытывает спазмы при жевании, ему трудно глотать, а отек мешает открывать рот полностью. Обнаружение подобных симптомов требует срочного осмотра у специалиста.
Гораздо сложнее с маленькими детьми, которые не могут выразить словами, что их беспокоит. В этом случае тревогу следует бить уже при самых общих признаках: слабости, вялости, отказа от пищи, бледности, нарушении сна. Сразу нужно измерить температуру, проверить полость рта на наличие отеков или покраснений, присмотреться к контуру лица, чтобы обнаружить или, наоборот, исключить асимметрию. При наличии любого из перечисленных симптомов нужно показать малыша врачу.
Хронический остеомиелит у детей
Детям для развития хронической стадии достаточно нескольких дней, а то и меньше, поэтому так важно показать их врачу и начать лечение как можно скорее.
После диагностирования остеомиелита у ребенка нужно быть начеку, нельзя прекращать назначенный курс терапии только потому, что симптомы уменьшились или даже, на первый взгляд, исчезли. Хроническую стадию можно сравнить с бомбой замедленного действия: при отсутствии прежней боли и лихорадки может происходить разрушение костной ткани. Скорее всего, ребенок будет продолжать испытывать слабость и переутомление, кроме того, в области челюсти может прощупываться уплотнение, нажатие на которое все-таки будет сопровождаться болью. Также при пальпации области шеи и под челюстью можно обнаружить увеличение лимфоузлов.
Явный сигнал со стороны организма — появление свищей во рту. Свищ представляет собой либо закрытый «мешочек» с гнойным содержимым, похожий на прыщ, либо отверстие, через которое вытекает гной. В запущенных случаях отверстия каналов для выведения гноя могут находиться не только на слизистой, но и на коже.
Это наиболее распространенный вариант развития событий. Однако у ребенка может случиться первичный тип хронического остеомиелита, которому не предшествует острая стадия. Тогда на начальном этапе можно заметить лишь недомогание, слабость и увеличение лимфоузлов. Болезненные ощущения могут присутствовать, но не такие явные, как при остром или вторичном хроническом заболевании.
Если не обращать внимания на перечисленные симптомы и вовремя не обратиться к врачу, то есть риск обнаружить болезнь, когда уже начнется деформация кости и изменение формы челюсти.
Последствия заболевания и реабилитация
Запущенный гнойный процесс затрагивает не только челюсть, но и переходит в челюстные пазухи и орбиты. У маленьких детей воспаление нередко затрагивает даже черепную ямку. Это приводит к дополнительным серьезным заболеваниям, таким как гнойные синуситы и менингиты. При отсутствии лечения воспаление будет распространяться все дальше и дальше, захватывая области на шее и грудной клетке, образуя флегмоны. Одним из тяжелых исходов является заражение крови.
Характерным для детей осложнением хронического остеомиелита является гибель зачатков постоянных зубов. Наличие в челюсти фрагментов омертвевшей твердой ткани способно привести к некрозу.
Деформация челюсти или задержка ее роста и, как следствие, изменение формы лица — это не единственные заметные со стороны осложнения. Остеомиелит челюсти может не только препятствовать функционированию жевательного аппарата, но и довольно заметно влиять на внешность. Из-за дефектов костной ткани могут не формироваться постоянные зубы, а из-за ослабления структуры челюсть может подвергаться частым переломам. Последнее грозит еще и формированием ложных суставов. В дальнейшем могут быть такие «отголоски», как болезни височно-нижнечелюстного сустава (артриты и артрозы).
Реабилитация у детей после изменения формы кости и гибели зачатков зубов происходит постепенно. В период, когда еще формируются кости черепа, оперативное вмешательство сводят к минимуму — зубные протезы ставят временные, также избегают операций из серии пластической хирургии. Зато применяют физиотерапевтические процедуры, способствующие нормализации работы височно-нижнечелюстного сустава. После окончания формирования черепа при необходимости можно делать пластические операции и постоянное протезирование зубов.
Кроме того, дети, у которых был диагностирован остеомиелит челюсти, должны состоять на учете у стоматолога и два раза в год обязательно его посещать.
Диагностика
Диагностика проводится поэтапно. Сначала собираются данные при осмотре пациента. Врач отмечает покраснение, отеки, наличие уплотнений, проверяет устойчивость зубов в лунке. По синюшности слизистой выясняет, где находится очаг воспаления, а путем пальпации определяет наличие гнойных масс.
Выводы врача требуют рентгенографического подтверждения. На снимке будет видно местоположение очага остеомиелита, участков деструкции и уплотнения кости, некротических фрагментов и омертвевших зачатков зубов. Однако в сложных случаях остеомиелита кости обычного рентгена может быть недостаточно и пациента направят на томографию. Кроме того, при наличии свищей может потребоваться фистулография, в процессе которой в каналы с гнойным отделяемым вводят специальное вещество, а затем проводят их рентгеноскопию.
Пациента могут дополнительно направить на анализы крови и мочи, чтобы удостовериться в повышении уровня содержания белков и лейкоцитов, что подтвердит диагноз. С помощью анализа крови также следят за течением болезни, определяя начало ремиссии.
Лечение
После диагностирования остеомиелита лечение включает в себя устранение омертвевших участков и гноя, а также антибиотикотерапию для уничтожения гнилостной микрофлоры.
Если у пациента определен одонтогенный остеомиелит, то удаляют зуб, который стал очагом инфекции. В этом случае гной обычно выходит естественным образом из лунки, но врач может сделать дополнительное отверстие для оттока, если того требует ситуация.
После удаления вскрывают надкостницу для устранения образовавшихся абсцессов. Полости очищают от некротизированных масс, обрабатывают антибиотиками и антисептиками. Терапия предусматривает также применение иммуностимулирующих средств, способствующих восстановлению организма.
При остеомиелите детей госпитализируют, так как им необходим врачебный присмотр и лечение, которое может быть обеспечено именно в отделении хирургии. Чем раньше будет произведена операция, тем вероятнее скорое выздоровление, и наоборот, промедление в этих случаях может грозить серьезными осложнениями.
При хроническом остеомиелите тоже предусмотрено операционное вмешательство для удаления омертвевших частей, например зачатков постоянных зубов. Некротизированные фрагменты должны быть извлечены, иначе они будут поддерживать воспалительные процессы. Однако на первом месте будет медикаментозная терапия: устранение инфекции с помощью антибиотиков, нейтрализация аллергической реакции антигистаминными препаратами и стимуляция иммунитета укрепляющими средствами. Кроме того, применяются такие методики, как лазерная физиотерапия.
Детские травмы
Детские травмы
Падение детей — это основная причина неотложного обращения к травматологу. Обеспокоенные родители хотят быстрее выяснить, все ли в порядке с состоянием здоровья малыша: нет ли травмы спины, сотрясения мозга.
Черепно-мозговая травма
Неважно, откуда произошло падение — с кроватки, рук, коляски, дивана – чаще всего малыши падают головой вниз, что может стать причиной возникновения черепно-мозговой травмы (ЧМТ).
Клиническое проявление
Стоит понимать, что если после падения ребенок потерял сознание, заметно побледнел, стал вялым, заснул или, напротив, длительное время плакал, была рвота, то с посещением травматолога тянуть нельзя.
У маленьких детей есть особый признак, который указывает на линейный перелом черепа, называемый «ликворная подушка». Он представляет собой мягкую «шишку» на голове. В таком случае ребенка направляют на рентгенографию костей черепа.
При тяжелой черепно-мозговой травме, когда происходит ушиб и кровоизлияние в вещество или под оболочку головного мозга, характерно проявление так называемого светлого промежутка. Когда ребенок, после полученной травмы, приходит в себя и какое-то время ведет себя привычно. Этот период длится от двух часов и до нескольких дней. Далее, происходит резкое ухудшение состояния малыша: давление падает, ребенок «загружается», возникают очаговые симптомы. По этой причине первые дни после падения малыш должен находиться под контролем родителей. Важно отмечать все особенности его поведения в этот период, в частности, состояние слуха, зрение, сна.
Лечение заболевания
ЧМТ лечится только в стационаре под контролем доктора. После выписки необходимо некоторое время наблюдать ребенка у травматолога и невролога. Важно выполнять все рекомендации, чтобы свести все неприятные последствия к минимуму. Даже если обследование не подтвердило ЧМТ, то все равно лучше обратиться за консультацией к неврологу.
Повреждения зубов при падении ребенка
Бывают случаи, когда при падении ребенок наталкивается на препятствие и происходит травма передних зубов (чаще всего). Они могут повернуться вокруг оси, сместиться, сломаться или быть выбитыми. Если зубы молочные, то такая потеря нестрашна. Конечно, существует вероятность развитие неприятных осложнений: сужение промежутков между зубов, изменение прикуса и зоны роста постоянных зубов.
Гораздо серьезнее обстоят дела с травмированием постоянных зубов. Последствия от такого повреждения могут ощущаться человеком всю жизнь.
Лечение
Очень важно незамедлительно посетить челюстно-лицевого хирурга, чтобы сохранить и восстановить зубной ряд (если есть такая возможность). Иногда приходится прибегать к наложению шины.
Травмы шеи и спины у ребенка
Травмы позвоночника возникают при падении на спину, резком приземлении с высоты на ноги или ягодицы, нырянии, при запрокидывании головы. Результатом такого рода травм могут стать — отрывы мышц и сухожилий, переломы тел, подвывихи в межпозвоночных суставах, отростков позвонков.
Лечение заболевания
Повреждения могут быть серьезнее, чем кажутся, и любое неверное движение способно усугубить ситуацию, поэтому рекомендуется не трогать пострадавшего до приезда медицинских работников. Если же возникает крайняя необходимость в перемещении, то для этого необходим щит или другой способ, обеспечивающий неподвижность головы и шеи. Такие травмы требуют тщательного обследования в стационаре, длительного лечения и восстановления с применением физиолечения, гимнастики и массажных процедур под присмотром ортопеда.
Высокопрофессиональные специалисты клиники «СМТ-КИДС» проведут моментальную диагностику, дадут полную консультацию и сделают необходимые назначения. Это спасет малыша от неприятных последствий любых травм.
Лечение плагиоцефалии у детей — записаться к остеопату
Плагиоцефалия – это асимметрия костей черепа, ведущая к деформации. Болезнь характеризуется отдельной этиологией и патогенезом. Она может привести к наступлению очень тяжелых патологических состояний. Ранняя диагностика позволяет провести результативную коррекцию черепной аномалии. Остеопатические методики несут реабилитационный эффект, который ведёт к коррекции черепных структур, а также нормализации соматических механизмов.
Записаться на прием онлайн или по телефонам: 8(917)740-77-88, 8(987)096-88-67
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ ПЛАГИОЦЕФАЛИИ
- Изменение формы черепа
- Головные боли
- Нарушение мыслительных процессов и памяти
- Воспалительные процессы глаз, слизистой рта, носовых проток
- Парезы, расстройства опорно-двигательного аппарата.
Плагиоцефалия развивается в следствии преждевременного сращения швов между костями черепа. Деформация черепа может быть связанна с родовыми травмами, анатомическими особенностями, неправильным положением младенца во время сна, травматизмом из-вне. Благодаря системному влиянию остеопатических методик , острые симптомы пропадают уже после первых сеансов лечения.
ОСТЕОПАТИЧЕСКИЙ ПОДХОД ЛЕЧЕНИЯ ПЛАГИОЦЕФАЛИИ
Мягкие остеопатические приёмы не приводят к травматизму, поэтому становятся безопасными независимо от возраста ребёнка. Пальпационная диагностика достаточно чётко определяет локализацию неправильного сращивания, что позволяет в короткие сроки исправить патологию, вызванную плагиоцефалией.
Остеопатия применяется в комплексе с другими лечебными методиками, например – мануальная терапия позволяет устранить напряжение в связках, чтобы произвести эффективную коррекцию подвижных костей черепа. Снятие воспалительных процессов, а также восстановление трофических процессов и мозговой иннервации – это остеопатические задачи, приводящие к запуску механизмов саморегуляции. Записавшись на консультацию у опытного врача-остеопата можно избежать осложнений, которые вызывает плагиоцефалия, ещё на самом старте патологии.
МЕДИЦИНСКИЙ ПОДХОД
Терапия в большей степени зависит от стадии заболевания, поскольку, если сращение не произошло – достаточно минимизировать положение младенца на спине и применить мануальные процедуры для регуляции костно-мышечных структур. При отсутствии результатов применяются гипсовые повязки, корректирующий шлем или проводят хирургическое вмешательство для лечения плагиоцефалии.
Молдинг головы новорожденного | UF Health, University of Florida Health
Определение
Формование головы новорожденного — это неправильная форма головы, которая возникает в результате давления на голову ребенка во время родов.
Альтернативные названия
Деформация черепа новорожденного; Лепка головы новорожденного; Уход за новорожденными — формирование головы
Информация
Кости черепа новорожденного мягкие и гибкие, с промежутками между костными пластинами.
Пространства между костными пластинами черепа называются черепными швами.Передний (передний) и задний (задний) роднички представляют собой 2 щели особо крупных размеров. Это мягкие места, которые вы можете почувствовать, прикоснувшись к макушке ребенка.
Когда ребенок рождается головой вперед, давление на головку в родовых путях может придать голове продолговатую форму. Эти промежутки между костями позволяют голове ребенка менять форму. В зависимости от силы и продолжительности давления кости черепа могут даже перекрываться.
Эти пространства также позволяют мозгу расти внутри костей черепа.Они закроются, когда мозг достигнет своего полного размера.
Жидкость также может скапливаться в коже черепа ребенка (caput Succedaneum) или под кожей головы (кефалогематома) может скапливаться кровь. Это может еще больше исказить форму и внешний вид головы ребенка. Сбор жидкости и крови в коже черепа и вокруг него во время родов является обычным явлением. Чаще всего это проходит через несколько дней.
Если ваш ребенок рождается тазовым предлежанием (сначала ягодицы или ступни) или путем кесарева сечения (кесарево сечение), голова чаще всего бывает круглой.Очень серьезные отклонения в размере головы НЕ связаны с плесенью.
Связанные темы включают:
Изображения
Ссылки
Graham JM, Sanchez-Lara PA. Вертикальный молдинг при рождении. В: Graham JM, Sanchez-Lara PA, eds. Распознаваемые закономерности деформации человека Смита . 4-е изд. Филадельфия, Пенсильвания: Эльзевьер; 2016: глава 35.
Лиссауэр Т. Физикальное обследование новорожденного. В: Martin RJ, Fanaroff AA, Walsh MC, eds. Неонатально-перинатальная медицина Фанарова и Мартина: болезни плода и младенца .10-е изд. Филадельфия, Пенсильвания: Эльзевьер Сондерс; 2015: глава 29.
Уокер В.П. Оценка новорожденных. В: Gleason CA, Juul SE, ред. Болезни новорожденных Эйвери . 10-е изд. Филадельфия, Пенсильвания: Эльзевьер; 2018: глава 25.
Почему у ребенка не срастается череп при рождении?
В этом посте мы рассмотрим, как развивается череп ребенка, и ответим на вопросы о том, почему череп ребенка не срастается при рождении. Мы покроем наиболее распространенные травмы черепа ребенка во время родов.
Эта информация была получена из государственных, медицинских и экспертных источников.
Чтобы узнать удивительные причины, по которым черепа ребенка не срастаются при рождении, продолжайте читать!
Анатомия черепа новорожденного
Вы можете представить свой череп как одну большую кость, однако на самом деле череп состоит из нескольких костей, соединенных вместе. У новорожденного есть две лобные кости, две теменные кости и затылочная кость.
Эти кости соединены материалом, называемым «нитью».”
Швы
Швы невероятно полезны для новорожденных. Швы, выполняющие роль «клея», скрепляющего большие кости, придают черепу гибкость, позволяя ему двигаться и расти по мере взросления ребенка. Основные швы называются метопическими, коронарными, сагиттальными и лямбдовидными швами.
По мере взросления ребенка эти швы постепенно становятся менее гибкими. В конце концов, швы полностью закроются, и кости черепа срастутся.
Фонтанеллы
Роднички — это пространство между костями черепа младенца, в котором швы пересекаются.На черепе ребенка два родничка: передний родничок и задний родничок. Эти роднички служат для защиты мозга и мягких тканей младенца.
Опасности черепа, который слишком быстро срастается
Если кости черепа ребенка соединяются и срастаются слишком рано, это может вызвать состояние, называемое краниосиностозом. Когда у ребенка краниосиностоз, один или несколько швов закрываются слишком рано, и череп ребенка продолжает ненормально расти.
Иногда мозг сдавливается костями черепа, которые срослись слишком рано, что может вызвать давление внутри черепа.Часто для исправления этого состояния требуется операция.
Прочие факторы риска
Хотя череп младенца при рождении мягкий и податливый, у некоторых детей все же возникают переломы черепа и другие травмы головы во время родов. В идеале мягкий и гибкий характер черепа ребенка позволит ребенку пройти через родовые пути без риска необратимого повреждения.
Однако иногда во время родов случаются переломы черепа. Эти переломы могут вызвать серьезные травмы головного мозга, которые могут привести к необратимым травмам, таким как церебральный паралич.
Ущерб от инструментов
Иногда медицинские работники во время родов используют щипцы или вакуумные экстракторы. При неправильном использовании этих инструментов может возникнуть травма головы ребенка, включая переломы черепа.
Затяжные и осложненные роды
В сложных и длительных работах медицинские работники чаще используют такие инструменты, как щипцы и вакуумные экстракторы, чтобы попытаться ускорить роды. Если у ребенка появляются признаки удушья, медицинские работники могут начать паниковать и заставить роды.Срочная доставка может привести к ошибкам, которые могут привести к переломам черепа.
Источники
МакГрат А. и Тейлор Р. (2019). Детские переломы черепа. Statpearls Publishing. Получено с https://www.ncbi.nlm.nih.gov/books/NBK482218/
.Ш., О. (2019). Значение неполного перелома черепа при родовой травме. — PubMed — NCBI. Ncbi.nlm.nih.gov. Получено 4 декабря 2019 г. с https://www.ncbi.nlm.nih.gov/pubmed/20005051
.Визуализация при переломах черепа: основы практики, рентгенография, компьютерная томография.(2019). Emedicine.medscape.com. Получено 4 декабря 2019 г. с https://emedicine.medscape.com/article/343764-overview
.Черепно-мозговая травма — Симптомы и причины. (2019). Клиника Майо. Получено 4 декабря 2019 г. с сайта https://www.mayoclinic.org/diseases-conditions/traumatic-brain-injury/symptoms-causes/syc-20378557
. Обратитесь в прокурор по вопросам ДЦП и родовых травмПомощь ребенку с родовой травмой может иметь большое значение.Раннее вмешательство и раннее лечение часто являются ключом к улучшению самочувствия ребенка. Вы должны действовать быстро.
Если у вас есть вопросы о том, была ли родовая травма вашего ребенка вызвана предотвратимой медицинской ошибкой, наши юристы из Brown Trial Firm могут вам помочь.
Рассмотрение дела бесплатно или без обязательствЕсли вам нужна помощь в расследовании родовой травмы вашего ребенка, свяжитесь с нами. Наши поверенные по родовым травмам будут рады бесплатно оценить ваше дело.Мы также можем указать вам на отличные неправовые ресурсы, которые помогут вам понять, что делать дальше.
Многие родовые травмы, вызывающие церебральный паралич, можно было предотвратить. Не ждите, обратитесь за помощью сегодня. Позвоните по телефону +1 (844) 232-9228, напишите нам по адресу [адрес электронной почты защищен] или воспользуйтесь кнопкой живого чата для круглосуточной поддержки.
Наши поверенные по травмам при родах представляют клиентов во всех типах дел, в том числе:
Дефицитвитамина D может быть виноват в мягких костях черепа ребенка — ScienceDaily
Согласно новому исследованию, размягчение костей черепа у нормально выглядящих детей может отражать дефицит витамина D во время беременности.Кроме того, кормление грудью без добавок витамина D может продлить дефицит, что может привести к риску серьезных проблем со здоровьем в более позднем возрасте, включая диабет 1 типа и снижение плотности костей.
«Краниотабес, размягчение костей черепа у здоровых новорожденных в целом рассматривается как физиологическое состояние, не требующее лечения», — сказал доктор Тору Йорифудзи из больницы Киотского университета в Японии. «Наши результаты, однако, показывают, что это невылеченное состояние может быть результатом потенциально опасного дефицита витамина D.”
Для этого исследования исследователи обследовали 1120 новорожденных на наличие краниотабов, а в возрасте 5-7 дней у 246 новорожденных (22 процента) были обнаружены краниотабы. Исследователи также обнаружили, что заболеваемость краниотабами имеет очевидные сезонные колебания. Эти явные сезонные колебания убедительно свидетельствуют о том, что это состояние связано с пренатальным дефицитом витамина D и, вероятно, отражает количество пребывания беременных женщин на солнце.
Что наиболее важно, дефицит витамина D у новорожденных может сохраняться и в более позднем возрасте, особенно у младенцев, находящихся на грудном вскармливании, которые не получают смеси, содержащие добавки витамина D.В этом исследовании более половины грудных детей с краниотабами показали статистически значимые низкие уровни сывороточного 25-ОН витамина D, формы хранения витамина D. У некоторых из этих младенцев также были симптомы гиперактивной паращитовидной железы, соответствующие витамину. Дефицит D.
Дефицит витамина D не привлек столько внимания, как раньше, однако в нескольких недавних исследованиях сообщалось о возобновлении этого состояния даже в развитых странах. Дефицит витамина D обычно проявляется скелетными проявлениями, такими как рахит в детстве или размягчение костей у взрослых.Кроме того, дефицит витамина D у взрослых также может привести к увеличению числа иммунологических заболеваний, таких как рассеянный склероз, диабет 1 типа или даже колоректальный рак.
«До тех пор, пока не будут проведены дополнительные исследования последствий перинатального дефицита витамина D, мы предлагаем лечить грудных детей краниотабами с витамином D или, предпочтительно, лечить всех беременных женщин витамином D», — сказал Йорифуджи.
Другие исследователи, работающие над исследованием, включают Джунко Ёрифудзи, Шизуё Нагаи, Масахико Каваи, Тору Момои и Тацутоши Накахата из больницы Университета Киото в Японии; Кендзи Татибана и Хироши Хатаяма из больницы Адачи в Японии; и Хиронори Нагасака из детской больницы Тиба в Японии.
Быстрая версия этой статьи была опубликована в Интернете и появится в выпуске журнала «Клиническая эндокринология и метаболизм» за май 2008 г., издаваемого Обществом эндокринологов.
История Источник:
Материалы предоставлены Endocrine Society . Примечание. Содержимое можно редактировать по стилю и длине.
Что такое роднички?
Что такое родничок?
Мягкие части черепа новорожденного известны как роднички.Хотя в черепе новорожденного обнаружено шесть родничков, общеизвестны только два. Тот, что находится в середине головы, в верхней части, известен как передний родничок. Он имеет форму алмаза и закрывается примерно через год. Тот, что в задней части головы, называется задним родничком. Он имеет треугольную форму и закрывается через пару месяцев после рождения.
Как образуется родничок?
Череп новорожденного человеческого ребенка состоит из шести различных костей.Они также называются черепными костями и включают лобную кость, затылочную кость, две теменные кости и две височные кости. Шесть черепных костей удерживаются на месте прочными и гибкими тканями, известными как швы. Со временем эти ткани имеют тенденцию к затвердеванию, соединяя различные кости черепа вместе, образуя череп.
Шесть разных родничков образованы вдоль линий этих шести костей. Кроме переднего и заднего родничков, при рождении формируются два сосцевидных и два клиновидных родничка.Однако эти четыре родничка быстро уплотняются, образуя череп, оставляя открытыми только передний и задний роднички на несколько месяцев дольше.
Почему существуют роднички?
Основная причина существования родничков — рождение ребенка. Гибкие и эластичные швы позволяют костям черепа переходить в более мелкую и компактную форму, обеспечивая безопасное прохождение через родовые пути. Мозг защищен от любого давления во время родов и не повреждается благодаря защите костей.
Когда младенец начинает держать голову вверх, перекатывается на живот и даже пытается сесть, мышцы шеи недостаточно развиты, чтобы выдержать вес головы. Это приводит к изрядному количеству незначительных ударов по голове. Роднички необходимы для правильного развития мозга ребенка, поскольку они удерживаются вместе гибкими швами, которые защищают мозг от ударов головы.
Также вместе с мозгом растут кости черепа или череп. Это происходит по мере увеличения швов.К двум годам череп ребенка достигнет двух третей своего взрослого размера. Кости продолжают перемещаться по мере того, как рост добавляет новые слои к краю шовной ткани. Наконец, ко второму десятилетию жизни ребенка мозг достигает максимального размера, и швы срастаются с наростом кости, образуя целую структуру черепа.
Как роднички помогают врачам
Врачи действительно могут отслеживать рост и развитие ребенка, прощупывая черепные швы.Родничок должен быть твердым и плоским при прикосновении. Если есть выпуклость родничка, это может указывать на повышение давления внутри мозга. Набухание родничка может быть связано с инфекцией мембраны, покрывающей мозг. Это состояние также известно как менингит и может нанести вред нормальному развитию ребенка.
Выпуклость может быть вызвана скоплением жидкости внутри черепа. Состояние называется гидроцефалией. Также возможно, что родничок утоплен или сморщен внутри.Это может быть признаком того, что ребенок обезвожен и ему нужно больше жидкости. Это также может быть признаком недоедания у новорожденного. Таким образом, родничок может многое рассказать врачу о внутреннем здоровье ребенка.
Уход за родничком
Форма черепа ребенка постоянно меняется в течение первых двух месяцев. Это происходит из-за смещения костей черепа, поскольку гибкие швы удерживают их на месте. Два основных мягких пятна на черепе расположены на верхней части черепа и позади головы.Поскольку кость еще не срослась в твердый череп, это уязвимые области, где ребенок может получить травму.
За головкой ребенка всегда нужно обращаться осторожно. Поднимая голову ребенка, рука взрослого должна поддерживать шею и прикрывать задний родничок. Кроме того, поскольку мягких пятен может быть недостаточно для предотвращения холода, рекомендуется накрывать голову ребенка мягкой шапочкой, когда температура падает. Таким образом, как передний, так и задний роднички защищены от холода.
Кожа черепа должна быть чистой, чтобы предотвратить инфекцию. Кости черепа у большинства младенцев закрываются к тому времени, когда они достигают 18-месячного возраста. После этого швы останутся несколько гибкими, чтобы приспособиться к продолжающемуся росту мозга и расширению черепа.
Список литературы
- Medline Plus, черепные швы, https://medlineplus.gov/ency/article/002320.htm
- Babycentre, Soft Spots, http://www.babycentre.co.uk/x552709/what-are-the-soft-spots-on-my-newborns-head
- Американский семейный врач, The Abnormal Fontanelle, http: // www.aafp.org/afp/2003/0615/p2547.html
Дополнительная литература
Головы новорожденных все еще обретают форму
БРЮС А. ЭПШТЕЙН
Голова новорожденного характеризуется рядом состояний, которые могут сбить с толку родителей.
Роднички. Голове новорожденного в первый год жизни предстоит немало подрасти. Чтобы обеспечить рост мозга, кости черепа младенца не полностью срастаются при рождении. Области, где кости не встречаются, называются родничками или «мягкими пятнами».»Меньшая треугольная область на затылке, известная как задний родничок, закрывается в течение первых шести-восьми недель жизни.
В передней части головы находится более крупный ромбовидный передний родничок, который может На закрытие уходит до 18 месяцев. Оба родничка покрыты прочной фиброзной тканью, поэтому их сложно повредить. Прикосновение к родничку не повредит находящийся под ним мозг. Череп ребенка навсегда сросся в верхней части головы. передний родничок пропадает навсегда, значит, верхушка головы ребенка срослась навсегда.
Пульсация ромбовидного родничка с каждым ударом сердца — это совершенно нормально. Благодаря этому пульсирующему действию мягкое пятно получило свое название _ fontanelle означает «маленький фонтан». С другой стороны, форма мягкого места ребенка иногда может указывать на серьезное заболевание. Если у ребенка с лихорадкой обнаруживается выпуклость или полное мягкое пятно, это может быть связано с повышенным давлением из-за менингита. Эта полнота также может возникнуть, когда ребенок плачет.
Запавший или вдавленный родничок у младенца, который страдает рвотой или диареей, может означать, что ребенок сильно обезвожен.Преждевременное закрытие родничка может означать, что кости черепа срастаются слишком рано. Если это произойдет, это может серьезно помешать развитию мозга ребенка. Одна из причин измерения окружности головы ребенка во время плановых осмотров ребенка — убедиться, что череп растет нормально.
Под плесенью понимается длинная узкая конусообразная голова, которая часто встречается у новорожденных. Это состояние чаще всего встречается у крупных детей, первенцев, после продолжительных родов или у матери с малым тазом.Формование — это способ защиты мозга матушки-природы во время родов. Если бы на коже черепа не образовалась плесень, огромное давление, возникающее при движении ребенка по родовым путям, передавалось бы в мозг. Один педиатр резко выразился, когда сказал: «Лучше скорлупа должна плесневеть, чем желток взбить».
Голова, отформованная из-за движения по родовым путям, обычно становится округлой за несколько недель.
Кефалогематома. Нередко кровотечение под подкладкой костей черепа ребенка во время родов — не редкость.В результате этого кровотечения на голове образуется мягкий и опухший участок, который называется цефало- (головная) гематома (скопление крови). Кефалогематомы встречаются у 3% новорожденных и обычно связаны с крупными детьми или малым тазом мамы. Обычно они не замечаются до первых 24 часов жизни и увеличиваются в течение первой недели.
Раньше врачи прокалывали кожу головы, чтобы удалить сгусток крови под ней, но у слишком многих младенцев развивались инфекции. Сегодня кефалогематомы лечат, оставляя их в покое.Иногда гематома покрывается кальцием, что делает область, где она когда-то была, сильнее, чем остальная часть головы ребенка.
В течение следующих нескольких месяцев кровь в кости организуется и в конечном итоге сглаживается до совершенно нормального черепа. Кефалогематомы могут вызывать тревогу по внешнему виду, но они безвредны. Они не имеют ничего общего с нижележащим мозгом и являются реакцией кости черепа на процесс родов.
Torticollis. В первые несколько месяцев жизни некоторые младенцы будут держать голову наклоненной к одному плечу.Младенец будет сопротивляться и начнет плакать, если родитель попытается выпрямить голову. Это состояние известно как врожденная кривошея и возникает в результате травмы грудино-ключично-сосцевидной мышцы, которая проходит от ключицы к голове ребенка. Эта травма может возникнуть при рождении во время трудных первых родов или может развиться внутриутробно.
Врожденная кривошея обычно отсутствует при рождении и появляется, когда вокруг поврежденной мышцы образуется сгусток крови. В результате сгусток крови образует узел ткани, который укорачивает мышцу, заставляя голову прижиматься к одному плечу.Если наклон заметен на ранней стадии, легкие упражнения на растяжку, выполняемые в домашних условиях, могут исправить проблему. Если проблема не решается с помощью упражнений в течение первого года жизни, можно проконсультироваться с хирургом-ортопедом, чтобы узнать, необходима ли операция.
Уплощение черепа. Сегодняшних младенцев кладут на спину во время сна, а не на живот, чтобы предотвратить СВДС (синдром внезапной детской смерти). Это положение для сна привело к появлению многих младенцев, чьи головы немного приплюснуты, обычно с одной стороны затылка.Чтобы предотвратить это, чередуйте положение ребенка, когда его кладут на спину на ночь, а каждую вторую ночь ложитесь у изножья кроватки. Это сводит к минимуму вероятность того, что голова ребенка деформируется, и ребенок по-прежнему сможет смотреть в комнату, когда бодрствует. Когда ребенок начинает переворачиваться, проблема обычно проходит сама собой.
Брюс А. Эпштейн занимается педиатрической практикой в Санкт-Петербурге с 1973 года. Он является членом Американской академии педиатрии.
Краниотабес — обзор | ScienceDirect Topics
Статус витамина D
Дефицит витамина D во время беременности связан с врожденным рахитом и краниотабом у новорожденных, а также с развитием рахита в младенчестве, особенно когда ребенок находится на исключительно грудном вскармливании [10,141].Беременные женщины, которые регулярно подвергаются воздействию солнечного света в летние месяцы, не подвержены риску дефицита витамина D, но женщины, которые носят скрывающую одежду, привязаны к дому или по другим причинам не получают адекватного воздействия УФ-В, подвергаются риску, если их диета не обеспечивает достаточное количество витамина D. [10,141]. Остеомаляция и гиповитаминоз D распространены среди подгрупп беременных женщин во многих частях мира [142], но мало что позволяет предположить, что эта проблема специфична для беременности или усугубляется во время беременности [23].Влияние сезонных колебаний в статусе витамина D, наблюдаемых в странах с умеренным климатом, на показатели материнской кости мало изучено. Одно обсервационное исследование британских женщин сообщило о более значительном сокращении ультразвуковых показателей костей пяточной кости во время беременности среди беременных зимой, чем летом [94]. Добавление витамина D беременным женщинам увеличивает концентрацию 25-гидроксивитамина D в крови, но нет никаких доказательств того, что это влияет на другие исходы для матери [23].
Низкий уровень витамина D у матери во время беременности может влиять на рост и окостенение скелета плода и младенца, формирование зубной эмали и обработку кальция [65, 143, 144], хотя систематических исследований не проводилось [23]. Согласно китайскому исследованию, появление центров окостенения с большей вероятностью было отложено у младенцев с севера, чем с юга страны, а также у детей с низкой концентрацией 25-гидроксивитамина D в сыворотке пуповины [145]. Более низкие концентрации 25-гидроксивитамина D у беременных связаны с большим «расширением» метафиза бедренной кости плода, оцененным с помощью ультразвука высокого разрешения [146], и с более короткой длиной от колена до пятки при рождении [147].В Японии сезонные колебания частоты краниотабов новорожденных параллельны сезонным колебаниям материнского статуса витамина D [148], в то время как в Америке длина рождения у новорожденных, рожденных зимой / весной, больше, чем у новорожденных, рожденных летом / осенью [149]. Сезонные колебания статуса витамина D у матери отражаются в минеральном содержании в костях новорожденных [150–152], хотя закономерности, наблюдаемые в разных популяциях, не совпадают. В Корее, где женщины подвержены риску дефицита витамина D зимой, у новорожденных, рожденных зимой, наблюдалось более низкое общее содержание минералов в костях и более высокий обмен костной ткани [150].Напротив, согласно американским исследованиям, новорожденные, рожденные зимой, имели более высокое содержание минералов в костях и более низкий обмен костной ткани, чем рожденные летом [151, 152]. Различия в этих результатах могут указывать на то, что существует уязвимый период для недостаточности витамина D на ранних сроках беременности [65], или что американские женщины больше используют добавки витамина D зимой [150], или что они отражают другие сезонные факторы, не связанные с витамин D.
Новорожденные от матерей с риском дефицита витамина D, получавших добавку витамина D во время беременности, имеют более высокие концентрации кальция в сыворотке, чем у матерей, которые не получали добавки [143,145,153].Прием витамина D британскими азиатскими матерями, которые подвержены риску дефицита витамина D, привел к уменьшению родничков и тенденции к более высокому весу при рождении у их новорожденных по сравнению с контрольной группой [153]. Влияние сезона и уровня витамина D матери на рост ребенка, по-видимому, является длительным. По результатам британского азиатского исследования, дети, рожденные от матерей, получавших витамин D, были тяжелее и длиннее в возрасте 1 года, чем дети, рожденные от контрольных матерей [154]. Более низкий статус витамина D у беременных британских женщин был связан с содержанием минералов в нижней части тела и поясничном отделе позвоночника у их детей в возрасте 9 лет [155], а американские младенцы, рожденные зимой / весной, были тяжелее, выше и имели большую окружность головы в семь лет. лет, чем рожденные летом / осенью [149].
Плагиоцефалия, краниосиностоз и генетические синдромы | Плагиоцефалия, краниосиностоз
О плагиоцефалии, краниосиностозе и генетических синдромах
Плагиоцефалия
Младенцы рождаются с мягким черепом, на котором могут образовываться плоские пятна, когда они проводят слишком много времени в одном положении. Плоские пятна называются деформационной плагиоцефалией и являются наиболее частой причиной неправильной формы головы у младенцев.Плагиоцефалия обычно развивается постепенно в течение первых нескольких месяцев жизни, но может развиваться и в утробе матери. Это может произойти при беременности двойней или если ребенок родился с врожденной ригидностью шеи.
Плагиоцефалия в первую очередь лечится с помощью упражнений на изменение положения тела и, возможно, терапии. В тяжелых случаях может быть назначена шлемотерапия. Для коррекции деформационной плагиоцефалии не требуется хирургического вмешательства, и это состояние не влияет на развитие мозга вашего ребенка. Однако чем раньше вы попытаетесь оценить состояние вашего ребенка, тем легче будет изменить форму мягких костей его черепа.
Краниосиностоз
В отличие от плагиоцефалии краниосиностоз является врожденным дефектом. Это происходит, когда костные пластинки черепа срастаются раньше обычного. В результате череп больше не может нормально расти. Вместо этого череп компенсирует рост в других направлениях, что приводит к неправильной форме головы. Точная форма зависит от того, какие части черепа поражены. Голова может быть длинной и узкой, заостренной спереди, высокой и круглой или плоской в определенных местах.Краниосиностоз может увеличить нагрузку на мозг вашего ребенка. Часто необходимо хирургическое лечение.
Синдромы Аперта, Крузона, Пфайффера
Если у вашего ребенка диагностирован краниосиностоз, может быть рекомендовано генетическое тестирование, чтобы определить, является ли аномалия формы головы вашего ребенка результатом редкого генетического заболевания, такого как синдромы Аперта, Крузона или Пфайффера.
Лечение синдрома Аперта, Крузона и Пфайффера
Этапные операции
Дети с синдромами Аперта, Крузона, Пфайффера или другими генетическими синдромами могут иметь аномальный рост других частей лицевого скелета, помимо сросшихся костей черепа.Лечение аномалий, связанных с этими синдромами, может потребовать нескольких этапных операций. Детские пластические хирурги, нейрохирурги, отоларингологи и хирурги-стоматологи могут участвовать в серии операций, необходимых для восстановления нормальной формы черепа и лица вашего ребенка по мере его роста. Мы помогаем вам понять, какие методы лечения мы рекомендуем, и координировать уход за вашим ребенком.
Ваш ребенок в надежных руках
Вы можете быть уверены в большом опыте нашей команды в лечении краниосиностозов у детей.Семьи со всей Северной Каролины и соседних штатов приезжают к нам, чтобы позаботиться о своих детях.
Группа педиатров для вашего ребенка
Помимо детских пластических хирургов и нейрохирургов, вашего ребенка могут осмотреть наши детские офтальмологи; врачи уха, носа и горла; челюстно-лицевые хирурги; и ортодонты. Медицинская бригада вашего ребенка может также включать рентгенологов, детских анестезиологов, консультантов по генетическим вопросам и терапевтов, а также врачей интенсивной терапии и медсестер, которые позаботятся о вашем ребенке сразу после операции.
Постоянное наблюдение
Мы будем продолжать посещать вашего ребенка ежегодно в течение первых пяти лет после операции, чтобы убедиться, что у него нормальный рост черепа и развитие мозга. Если у вашего ребенка наблюдается задержка в развитии, наша экспертная группа детских неврологов, физиотерапевтов и терапевтов, а также логопедов может помочь вашему ребенку преодолеть эти задержки.
Качественная хирургическая помощь
Duke Children’s — одна из немногих больниц в США.С. подтвержден Американским колледжем хирургов как детский хирургический центр первого уровня. Это звание свидетельствует о нашей приверженности оказанию самой безопасной и высококачественной хирургической помощи нашим маленьким пациентам.