Альфа фетопротеин (АФП) в медицинском центре «Мать и Дитя»
Альфа-фетопротеин (АФП) — это протеин, который продуцируется клетками яичников женщины во время беременности и печени зародыша. Отклонение АФП от нормы является маркером нарушений формирования плода и злокачественных заболеваний.
Механизм действия АФПАльфа фетопротеин является специфическим для эмбриона и зародыша млекопитающих. Этот белок — основной сывороточный компонент плода и по своей структуре похож на альбумин сыворотки (СА) крови у взрослых. АФП выполняет аналогичные СА функции – транспорт в ткани биоактивных и пластических веществ.
Белок проявляет высокую степень сродства к полиненасыщенным жирным кислотам (ПНЖК), являющимся структурным компонентом цитомембран и материалом для синтеза простагландинов.
Так как ПНЖК не являются эндогенными веществами, а поступают в организм матери с растительной пищей, то для транспорта их в эмбрион и плод необходимы специфические вещества, переносящие кислоты из крови матери в кровь зародыша.
Кроме транспортной функции, АФП играют роль иммуносупрессоров у плода, чья иммунная система еще не сформирована. Развиваясь, зародыш продуцирует новые виды белков, на которые, в отсутствии иммуносупрессоров, может развиться реакция, приводящая к гибели зародыша или нарушению его формирования.
На 1-4 неделе гестации белок синтезируется желтым телом беременной, а затем сам плод начинает его вырабатывать. Плод выделяет гликопротеин в околоплодную среду, оттуда он попадает в кровеносную систему женщины и выводится из организма с мочой. У новорожденного уровень белка снижается после года до нормы альфа фетопротеина у взрослых.
АФП применяется в терапии многих заболеваний, и его получают из пуповинной, плацентарной и абортивной крови.
Краткое описание исследованийАнализ на АФП при беременности назначают в комплексе с исследованием уровня других гонадотропных гормонов (ХГТ, эстриол) так как изолированный тест не дает достоверный результат.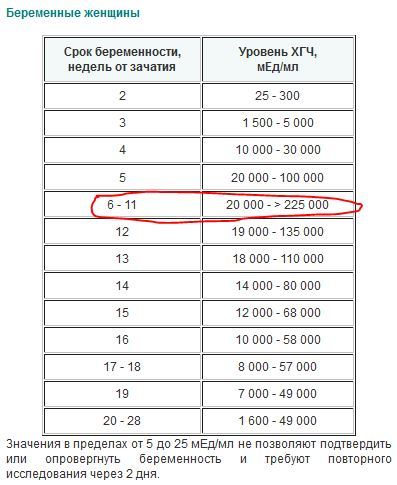 На концентрацию белка влияет состояние и функции почек, печени матери и плода, проницаемость плацентарного барьера и другие факторы, которые могут осложнить интерпретацию результатов.
На концентрацию белка влияет состояние и функции почек, печени матери и плода, проницаемость плацентарного барьера и другие факторы, которые могут осложнить интерпретацию результатов.
Также при трактовке анализа необходимо учитывать, что на него оказывает воздействие:
- прием пациентом МАТ;
- расовые различия в норме альфа фетопротеина;
- сахарный диабет 1 типа (снижает количество гликопротеина).
Для проведения исследований у пациента берут венозную кровь. Метод исследования – это иммуноферментный анализ на твердой фазе или, так называемый «сэндвич»-метод. Он основан на реакции агглютинации «антиген-антитело», и для того чтобы получить объективный результат, необходимо подготовиться к сдаче материала для исследований.
Подготовка к исследованиямПравила подготовки соответствуют стандарту:
- за 8-12 часов до анализа не принимать пищу и тонизирующие напитки;
- за 1-2 суток прекратить прием препаратов, влияющих на результат;
- при беременности анализ сдают на 13-20 неделю гестации;
- за 3 часа нельзя курить;
- нельзя сдавать анализ при наличии воспаления, его переносят до выздоровления.

Анализ АФП в период гестации может потребовать коррекции условий и периодичности исследования.
Норма и интерпретация результатаАнализ крови на АФП имеет разные референсные показатели. Норма у мужчин и небеременных женщин при применении для исследований системы для анализа Cobas 8000, Roche Diagnostics составляет ˂ 5,8 МЕ/мл.
| Гендерная принадлежность | Возраст (мес.) | Гестационный период (неделя) | Норма (МЕ/мл) |
| Мужской пол | ˂ 1 | — | 0,5-13600 |
| 1-12 | — | 0,5-23,5 | |
| ˃ 12 | — | 0,9-6,67 | |
| Женский пол | ˂ 1 | — | 0,5-15740 |
| 1-12 | — | 0,5-64,3 | |
| ˃ 12 | — | 0,9-6,67 | |
| 1-12 | 0,5-15 | ||
| 12-15 | 15-60 | ||
| 15-19 | 15-95 | ||
| 19-24 | 27-125 | ||
| 24-28 | 52-140 | ||
| 28-30 | 67-150 | ||
| 30-32 | 100-250 |
Альфа фетопротеин, норма при беременности которого зависит от периода гестации, возрастает при следующих акушерских патологиях:
- аномалии развития у зародыша: нервной трубки, мочевыделительной системы, ЖКТ, брюшной стенки;
- гидроцефалия;
- аномалия развития трофобласта и прикрепления эмбриона;
- угроза самопроизвольного прерывания беременности и др.

Пониженное количество белка может свидетельствовать о таких аномалиях развития зародыша, как:
- хромосомные аберрации;
- смерть зародыша;
- лишний вес у беременной.
Анализ АФП назначается для подтверждения и уточнения:
- некоторых видов онкологических заболеваний;
- патологий печени различной этиологии.
При выявлении отклонения результата от нормы врач назначает дополнительные лабораторные и аппаратные исследования, так как результат только анализа АПФ не может служить исчерпывающим. В комплексных исследованиях надежность метода составляет более 90%. Цена в Киеве не сильно отличается от регионов. Цена анализа зависит от выбранной клиники.
Альфафетопротеин (AFP)
Альфафетопротеин (AFP)
Альфафетопротеин (AFP) — Эмбриональный белок, который указывает на состояние плода во время беременности и является онкомаркером для взрослого человека.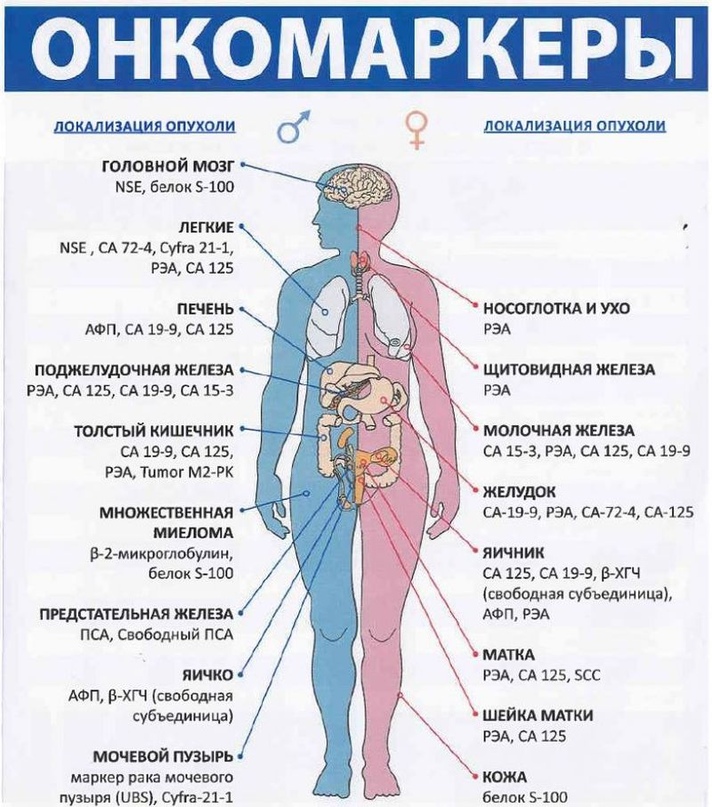
В организме плода он выполняет функции альбумина взрослого человека: осуществляет транспорт некоторых веществ, необходимых для развития плода, связывает эстрогены, ограничивая их влияние на развивающийся организм, и защищает от негативного воздействия иммунной системы матери. АФП используется как неспецифический маркер состояния плода и акушерской патологии. Совместные тесты на АФП, хорионический гонадотропин и эстриол (так называемый тройной тест) на 15-20-й неделях беременности применяются для проверки плода на дефекты развития и хромосомные аномалии, но не являются абсолютными показателями патологии или нормального развития плода. При этом очень важно точно знать гестационный возраст плода, так как уровень АФП в крови отличается на разных неделях беременности. В организме взрослого человека альфа-фетопротеин отсутствует или обнаруживается в минимальных количествах. Умеренное повышение его уровня может быть вызвано патологией печени, а значительное – низкодифференцированной опухолью – это связано с тем, что некоторые раковые новообразования приобретают свойства эмбриональных тканей и, соответственно, способность к синтезу белков, которые характерны для ранних этапов развития организма. Резкое повышение АФП преимущественно выявляется при раке печени и половых желез.
Совместные тесты на АФП, хорионический гонадотропин и эстриол (так называемый тройной тест) на 15-20-й неделях беременности применяются для проверки плода на дефекты развития и хромосомные аномалии, но не являются абсолютными показателями патологии или нормального развития плода. При этом очень важно точно знать гестационный возраст плода, так как уровень АФП в крови отличается на разных неделях беременности. В организме взрослого человека альфа-фетопротеин отсутствует или обнаруживается в минимальных количествах. Умеренное повышение его уровня может быть вызвано патологией печени, а значительное – низкодифференцированной опухолью – это связано с тем, что некоторые раковые новообразования приобретают свойства эмбриональных тканей и, соответственно, способность к синтезу белков, которые характерны для ранних этапов развития организма. Резкое повышение АФП преимущественно выявляется при раке печени и половых желез.
Подготовка к исследованию
Не принимать пищу в течение 12 часов перед исследованием.
Исключить физическое и эмоциональное перенапряжение за 30 минут до исследования.
Показания к исследованию
В акушерстве: пренатальная диагностика врождённых аномалий плода (дефект нервной трубки, синдром Дауна).
В онкологии:
мониторинг течения заболевания, доклиническая диагностика метастазирования и оценка эффективности проводимой терапии первичной гепатоцеллюлярной карциномы, а также злокачественных опухолей яичек, трофобластических опухолей, хориоэпителиомы;
выявление метастазирования в печени;
скрининговые исследования групп риска (пациентов с циррозом печени хроническим HBs — позитивным гепатитом или у пациентов с дефицитом альфа1-антитрипсина).
Интерпретация
Референсные значения:
до 1 месяца-<13064IU/mL
от 1 мес до 1 года-<53.4IU/mL
1 — 8 лет- <6.05IU/mL
старше 8 лет-<5. 5IU/mL
5IU/mL
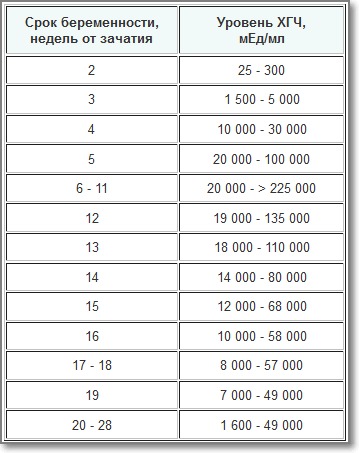
Бер: до 12 недель-<15IU/mL
Бер: 13 — 15 недель-15:60IU/mL
Бер: 15 — 19 недель-15:95IU/mL
Бер: 20 — 24 недель-27:125IU/mL
Бер: 25 — 27 недель-52:140IU/mL
Бер: 28 — 30 недель-67:150IU/mL
Бер: 31 — 32 недель-100:250IU/mL
Повышение значений (положительный результат)
гепатоцеллюлярная карцинома (рак печени) (в 70-95 % случаев),
герминогенная несеминома (рак яичек),
метастазы печени (в 9 %),
опухоли других локализаций (рак легкого, кишечника, желудка, почки, молочной железы, поджелудочной железы),
эмбриональные опухоли (тератомы).
Снижение уровня АФП после удаления опухоли считается благоприятным признаком и говорит об эффективности лечения.
Понижение значений (отрицательный результат)
синдром Дауна (трисомия по 21-й хромосоме),
синдром Эдвардса (трисомия по 18-й хромосоме),
синдром Патау (трисомия по 13-й хромосоме),
внутриутробная гибель плода,
пузырный занос,
ожирение беременной.
P.S. Изолированное использование данного анализа в целях скрининга и диагностики онкологических заболеваний недопустимо! Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. Диагностика любого заболевания строится на основании разностороннего обследования с использованием различных, не только лабораторных методов и осуществляется исключительно врачом!
На результаты могут влиять
Прием пациентом препаратов моноклональных антител может изменить результат анализа.
У представителей негроидной расы материнский АФП на 10-15 % выше среднестатистических показателей, у монголоидов – ниже.
Инсулин-зависимый диабет приводит к снижению АФП в крови беременной.
Пациенты, принимающие высокие дозы биотина (> 5 мг/день), должны сдавать анализ не раньше 8 часов после употребления препарата.
Назначается в комплексе с
РЭА
Общий анализ крови
Бета-субъединица хорионического гонадотропина человека (бета-ХГЧ)
Ассоциированный с беременностью протеин-А плазмы (PAPP-A)
Эстриол свободный
Альфа-фетопротеин.
 Анализ на АФП, стоимость анализа в Москве.
Анализ на АФП, стоимость анализа в Москве.Важнейшая часть обследований во время беременности — изучение состояния будущего ребенка. Выявить пороки развития помогает альфа-фетопротеин — белок, вырабатывающийся в пищеварительной системе и печени плода.
Изначально АФП производится в яичниках матери, откуда поступает в оплодотворенную яйцеклетку. Начиная с 5-й недели, организм эмбриона самостоятельно производит альфа-фетопротеин. Основные функции белка — переносить питательные вещества в крови, регулировать артериальное давление плода, предотвращать его отторжение материнским организмом.
Через плаценту альфа-фетопротеин переходит в кровеносную систему матери. Рост эмбриона увеличивает объем АФП, повышая его уровень вещества в материнском организме. Наивысших значений АФП достигает на 34-й неделе. Его значение доходит до 250 МЕ/мл. Затем он идет на спад. Годовалый ребенок имеет показатели альфа-фетопротеина, как у взрослых — менее 10 МЕ/мл.
Исследование АФП во время беременности
Определение уровня альфа-фетопротеина — главный метод выявления генетических заболеваний плода и пороков развития. Иногда увеличение объема белка говорит о гинекологических расстройствах в организме матери. Анализ помогает диагностировать у плода следующие отклонения:
- пупочная грыжа;
- расщелина позвоночника;
- некроз печени;
- почечные патологии;
- несращение передней брюшной стенки.
Кроме того, АФП повышается при здоровой многоплодной беременности. Низкий уровень альфа-фетопротеина говорит о задержке развития или синдроме Дауна. Понижается АФТ при патологическом протекании беременности — пузырном заносе, угрозе самопроизвольного аборта или гибели эмбриона.
Показатели анализа на АФП — не окончательная диагностика. Его делают одновременно с исследованием ХГЧ и свободного эстриола. Путем тройного теста оценивается риск внутриутробных пороков. При критических значениях врачи дополнительно назначают УЗИ.
Кому необходим анализ крови на АФП
Исследование уровня альфа-фетопротеина назначают не только беременным женщинам. Его проводят, чтобы исключить онкологию внутренних органов, цирроз печени, гепатит. Повышение АФП наблюдается при следующих заболеваниях:
- онкология бронхов, легких, печени, органов пищеварительного тракта;
- рак молочной железы;
- опухоли в яичниках и мужских яичках;
- гепатит;
- хроническая печеночная недостаточность.
Завышенные нормы АФП наблюдаются у хронических алкоголиков, страдающих поражением печени.
Как проводится анализ
Исследование делается на венозной крови. Ее берут утром, до еды или между приемами пищи с интервалом в 4-6 часов. Беременным женщинам анализ назначается на 14-20 неделе.
Результаты АФП напрямую связаны с методикой исследования. Чтобы сгладить отклонения, используется показатель МоМ (кратность медиане). Он помогает отслеживать динамику АФП в процессе развития беременности.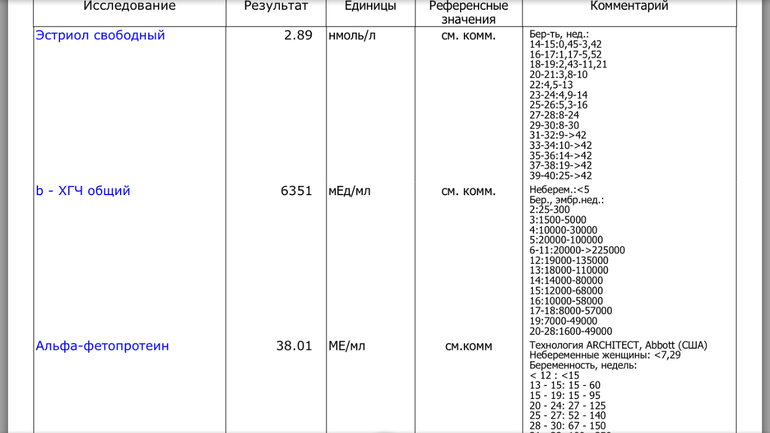 Медицинская норма АФП предполагает 0,5- 2,5 МоМ.
Медицинская норма АФП предполагает 0,5- 2,5 МоМ.
АФП — альфафетопротеин — ОВУМ – медицинская лаборатория в Кемерοво
Описание
Альфафетопротеин (АФП) является гликопротеином. Он образуется в желточном мешке, а со второго триместра в печени и желудочно-кишечном тракте плода. Некоторое количество его проникает в кровь матери. АФП участвует в поддержании онкотического давления, иммуномодуляции, обеспечивает иммунологическую толерантность плода, обладает функциями транспортного белка, регулирует процессы образования, замыкания, погружения и дифференцировки нервной трубки у плода. АФП материнской сыворотки достигает максимума к 30 недели беременности, после чего начинает понижаться. После родов концентрация АФП в крови матери быстро снижается.
Отношение абсолютно измеренной величины гормона у беременной женщины к нормальной величине маркерного гормона для данного срока беременности (медиане) называется МоМ (англ. Multiple of medians- кратность медиане). Нормальные значения МоМ при физиологической беременности 0,5-2,0 МоМ. Уровни АФП, превышающие медиану более чем в 2,5 раза должны сопровождаться ультразвуковым исследованием для исключения неточного определения срока беременности, многоплодной беременности, пороков развития плода, смерти плода.
Нормальные значения МоМ при физиологической беременности 0,5-2,0 МоМ. Уровни АФП, превышающие медиану более чем в 2,5 раза должны сопровождаться ультразвуковым исследованием для исключения неточного определения срока беременности, многоплодной беременности, пороков развития плода, смерти плода.
У ребенка после рождения, в течение первого года жизни, АФП в сыворотке снижается и определяется лишь в следовых количествах.
Высокие значения АФП определяются у пациентов с гепатокарциномой, злокачественными опухолями яичек, другими желудочно-кишечными опухолями. Умеренное повышение может быть при любых регенеративных процессах в печени, отражая регенеративную активность гепатоцитов.
Референтные интервалы АФП в сыворотке крови:
У небеременных женщин и мужчин 0,0-16,0 МЕ/мл
При беременности уровень АФП зависит от срока беременности
Правила подготовки
- Необходимо исключить факторы, влияющие на результаты исследований: физическую нагрузку (бег, подъем по лестнице, подъем тяжестей), тепловые процедуры (посещение бани, сауны), эмоциональное возбуждение.

- Перед забором крови следует отдохнуть 10-15 минут в приемной, успокоиться.
- Исключить прием алкоголя за 1-2 дня до исследования.
- За 1 час до исследования исключить курение.
- Кровь не следует сдавать после рентгенографии, физиотерапевтических воздействий, после проведения диагностических или лечебных процедур.
- Практически все анализы делают натощак. «Натощак» — это когда между последним приемом пищи и взятием крови проходит не менее 8 ч (желательно — не менее 12 ч). Можно только пить воду. Накануне исследования следует избегать пищевых перегрузок.
- При исследовании крови учитывают влияние принимаемых лекарственных препаратов. Если прием лекарственного средства обязателен и исследование проводится на фоне приема препарата, об этом необходимо делать отметку на направлении
Плацентарная недостаточность при повышенном содержании альфа-фетопротеина и хорионического гонадотропина в крови беременных женщин
1. Агеева М. И. Ультразвуковое исследование сосудов в акушерстве // Ультразвуковая диагностика (практическое руководство). Допплерография / Под ред. В. В. Митькова. М.:ВИДАР, 1999. — С. 292-361.
Ультразвуковое исследование сосудов в акушерстве // Ультразвуковая диагностика (практическое руководство). Допплерография / Под ред. В. В. Митькова. М.:ВИДАР, 1999. — С. 292-361.
2. Айламазян Э. К. Антенатальная диагностика и коррекция нарушений развития плода // Рос. Медицинские вести. 1998. — Т.З. — №2. — С. 75-77.
3. Анастасьева В. Г. Синдром задержки внутриутробного развития плода: Руководство для врачей и студентов медицинских ВУЗ’ов / Под. Ред. Проф. Н. В. Анастасьевой. — Новосибирск, 1996. 162 с.
4. Аржанова О. Н., Кошелева Н. Г., Ковалева Т. Г., Громыко Г. JL, Тышкевич О. В. Плацентарная недостаточность: диагностика и лечение: Учебное пособие. СПб.: Изд-во Н-Л, 2000. — 22 с.
5. Баграмян Э. Р. Оценка эндокринной функции плаценты и фето-плацентарного комплекса (клиническая лекция) // Акушерство и гинекология. -1988. -№ 7. -С. 10-13.
6. Баранов В. С., Кузнецова Т. В., Иващенко Т. Э. Кащеева Т. К. Пренатальная диагностика // Медицинская лабораторная диагностика (программы и алгоритмы) / Под ред. А. И. Карпшценко, СПб.:»Интермедика», 1997. С. 180199.
А. И. Карпшценко, СПб.:»Интермедика», 1997. С. 180199.
7. Баранов B.C. Хромосомный импринтинг и наследственные болезни // Биополимеры и клетка. 1991. Т.7. №2. С. 73-79.
8. Барков Л А., Алещенко И. Е. Компенсаторно-приспособительные реакции в плаценте при нефропатии беременных и внутриутробная гипотрофия плода // Акушерство и гинекология 1988. — № 6. — С. 32-35.
9. Ю.Белинская А. М. Морфология плаценты многорожавших женщин при неос-ложненной беременности и при некоторых видах акушерской патологии: Автореф. дис. .д. м. н. — Алматы, 1995. — 25 с.
10. П.Белокриницкая Т. Е. Перинатальные осложнения: этиопатогенез, клиника, диагностика, лечение, профилактика. Чита: Поиск, 1999. — С. 4-46.
11. Болховитинова С.С. определение проницаемости плаценты при гипотрофии плода // Акушерство и гинекология. 1984. — №1. — С. 34-35.
12. Бунин А. Т., Стрижаков А. Н., Медведев М. В., Агеева М. И. Диагностические возможности допплерометрии при синдроме задержки развития плода // Акушерство и Гинекология. 1989. — №12. — С. 41-44.
1989. — №12. — С. 41-44.
13. Бунин А. Т., Федорова М. В. Синдром задержки развития плода: патогенез, клиника, диагностика и лечение // Акушерство и гинекология. — 1988. — № 7. -С. 74-78.
14. Гармашева Н. Л. Гемодинамические реакции, поддерживающие адекватный кислородный режим плода // Вестн. РАМН СССР. 1987. — №4. — С. 39-43.
15. Гармашева Н. Л. Функциональная система мать-плод // Вестн. АМН СССР. -1974. № 4. — С.67-74.
16. Гармашева Н. Л., Константинова Н. Н. Введение в перинатальную медицину. М., Медицина. — 1978. — 296 с.
17. Гармашева Н. Л., Константинова Н. Н. Потофизиологические основы охраны внутриутробного развития человека. Л.Медицина, 1985. — 160с.
18. Дементьева Г. М., Козлова А. Е., Нисан Л. Г. Оценка физического развития новорожденных: Методические рекомендации. — М.: Б.и.,1984.
19. Дементьева Г. М., Короткая Е. В. Оценка физического развития новорожденных. М.: Б.и., 1984. — С. 5-6.
20. Дубинина И. Г. Исследование альфа-фетопротеина для выявления групп с генетическим риском во время беременности // Итоги науки и техники Генетика человека.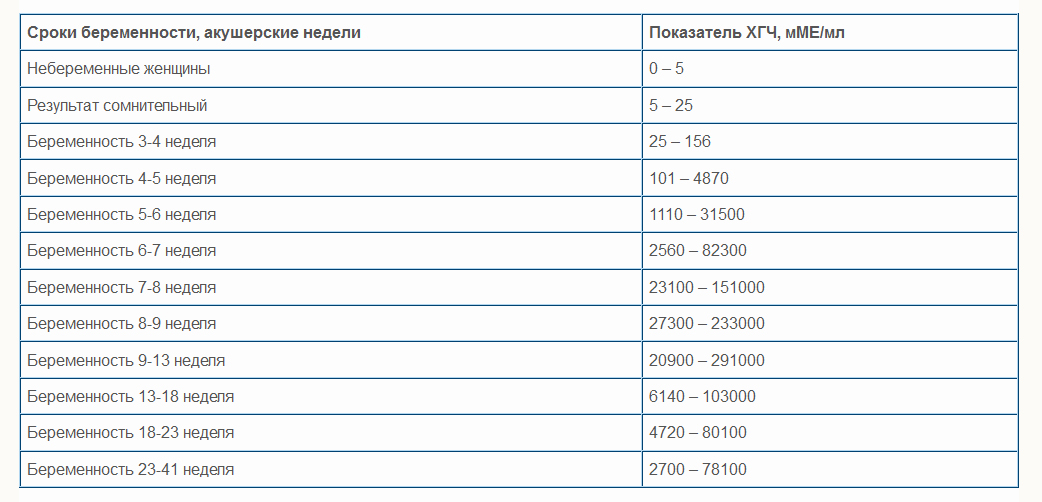 — Том 7 — М., 1990.
— Том 7 — М., 1990.
21. Дыбан А.П., Баранов B.C. Цитогенетика развития млекопитающих. М.:Наука, 1978.
22. Железнов. Б. И., Ходжаева 3. С., Завалишина Л. Э. Характеристика плаценты при синдроме задержки роста плода // Акушерство и гинекология. — 1988. № 7. — С.26-28.
23. Жемкова 3. П., Топчиева О. И. Клинико-морфологическая диагностика недостаточности плаценты. Л.: Медицина, 1973. — 182 с.
24. Золотухина Т. В. Кухаренко В. И. Методы пренатальной цитогенетической диагностики // Итоги науки и техники. Генетика человека. 1990. — Том 7. -С. 67-118.
25. Карева И. В. Факторы генетического и акушерского риска в пренатальной диагностике хромосомных болезней: Автореф. . дис. канд. мед. наук. — СПб.,1999.-23с.
26. Кащеева Т. К., Полынцев Д. Г., Шаповалов В. В., Вохмянина Н. В., Рома-ненко О. П., Баранов В. С., Симаходский А. С. Опыт использования автоматизированной системы расчета риска патологии плода // Terra medica. -2002.-№1.-С. 25-27.
27. Кеворков Н. Н., Шилов Ю. И, Ширшев С. В., Черешнев В. А. Гормоны репродукции в регуляции процессов иммунитета. — Екатеринбург: Наука, 1993.-172с.
Н., Шилов Ю. И, Ширшев С. В., Черешнев В. А. Гормоны репродукции в регуляции процессов иммунитета. — Екатеринбург: Наука, 1993.-172с.
28. Кельмансон И. А. Низковесный новорожденный и отсроченный риск кар-диореспираторной патологии. — СПб.: Спецлит, 1999. 156 с.
29. Клиническое руководство по асфиксии плода и новорожденного / Под ред. А. Михайлова и Р. Тунелла. СПб.: Изд.»Петрополис», 2001. — 144с.
30. Кобозева Н. В., Гуркин Ю. А. Перинатальная эндокринология: Руководство для врачей. Л.»Медицина», 1986. — С. 7-21.
31. Ковганко П. А. Клинико-диагностическое значение морфофункционального исследования фетоплацентарного комплекса у женщин с хронической внутриутробной гипоксией плода: Автореф. дис. . канд. мед. наук — Москва, 1999.-30с.
32. Константинова Н. Н., Гармашева Н. Л. О патогенезе отставания в развитии плода // Вестник РАМН СССР. 1987. — № 1. — С. 28-33.
33. Кузнецова Т. В., Вахарловский В. Г., Баранов В. С. Пренатальная диагностика в акушерстве: современное состояние, методы, перспективы: Методическое пособие / Под ред. Э. К. Айламазяна. СПб.: «Издательство Н-Л», 2002.-64 с.
Э. К. Айламазяна. СПб.: «Издательство Н-Л», 2002.-64 с.
34. Кулаков В. И., Алексеева М. Л., Бахарев В. А., Фанченко Н. Д. Лабораторный мониторинг гестационного процесса // Проблемы репродукции. 1995. — № З.-С. 77-81.
35. Кэмпбелл С. Маточный кровоток во время беременности // Материалы I Российского Семинара Международного Общества ультразвуковой диагностики в Акушерстве и Гинекологии. С.-Петербург, 1998. — С. 35-37.
36. Медведев М. В., Митьков В. В. Ультразвуковое исследование во втором и третьем триместрах беременности // Клиническое руководство по ультразвуковой диагностике, Т. П / Под ред. В. В. Митькова и М. В. Медведева. -М.:ВИДАР, 1996. С. 29-52.
37. Медведев М. В., Юдина Е. В. Задержка внутриутробного развития плода. -М.: РАВУЗДПГ, 1998. С. 9-47.
38. Медведев М. Ю., Юдина Е. В. Артериальный плодово-плацентарный кровоток // Допплерография в акушерстве / Под ред. Медведева М. В., Курьяка А., Юдиной Е. В. -М.:РАВУЗДПГ, Реальное время, 1999. С. 29-47.
39. Медведев М. Ю., Юдина Е. В. Маточно-плацентарный кровоток // Допплерография в акушерстве / Под ред. Медведева М. В., Курьяка А., Юдиной Е. В. М.:РАВУЗДПГ, Реальное время, 1999. — С. 15-29.
Медведев М. Ю., Юдина Е. В. Маточно-плацентарный кровоток // Допплерография в акушерстве / Под ред. Медведева М. В., Курьяка А., Юдиной Е. В. М.:РАВУЗДПГ, Реальное время, 1999. — С. 15-29.
40. Милованов А. П. Функциональная морфология и механизмы регуляции ма-точно-плацентарного кровообращения // Вестник Российской ассоциации акушеров-гинекологов. 1997. -№3. — С. 109-113.
41. Милованов А. П., Фокин Е. И., Рогова Е. В. Основные патогенетические механизмы хронической плацентарной недостаточности // Архив патологию — 1995.-том 57.- №4.-С. 11-15.
42. Милованов А.П. Патология системы мать-плацента-плод. М.: Медицина, 1999.-448с.
43. Пахомов С. П. Многомерный анализ вариабельности концентрации альфа-фетопротеина в сыворотке крови беременных и возможности его использования в прогнозе течения беременностей и родов: Автореф. . дис. канд. мед. наук. М., 2000. — 25с.
44. Поллард Д. Справочник по вычислительным методам статистики / Пер. с англ.-М.: Финансы и статистика, 1982. 344 с.
344 с.
45. Полянин А. А., Корсак В. С., Михайлов А. В., Шелаева Е. В., Коган И. Ю. Некоторые современные методы оценки состояния плода: Методические рекомендации / Под ред. Э. К. Айламазяна. С.-Петербург, 1997. — 48с.
46. Полянин А. А., Михайлов А. В., Коган И. Ю. Инвазивные методы исследования состояния плода: Методические рекомендации / Под ред. Э. К. Айла-мазяна. С.-Петербург, 1998. — 25-34.
47. Полянский Д. А. Парусов В. Н. Оценка соответствия физического развития новорожденных гестационному возрасту // Вестник Российской ассоциации акушеров-гинекологов. —1997. — №3. С. 114-118.
48. Рунион Р. Справочник по непараметрической статистике: Современный подход/Пер. с англ.-М.: Финансы и статистика, 1982. 198 с.
49. Савельева Г. М., Федорова М. В., Клименко П. А., Сичинава Л. Г. Плацентарная недостаточность. -М.: Медицина, 1991. — 272с.
50. Савченков Ю. И., Лобынцев К. С. Очерки физиологии и морфологии функциональной системы мать-плод. М.:Медицина, 1980. — С. 55-71.
— С. 55-71.
51. Савченков Ю. И., Михайлова Л. А. Функциональная система мать-плод и элементы теории взаимодействия функциональных систем // Физиология плодо-материнских отношений в норме и патологии: Сборник научных трудов. Красноярск, 1989. — С. 40-41.
52. Садаускас В. М., Балютавичене Д. А. Комплексное исследование фето-плацентарной системы и тактика врача при внутриутробной задержке роста плода// Акушерство и гинекология 1988. — № 7. — С. 17-19.
53. Степанов С. А., Барков Л. А., Алещенко И. Е., Забозлаев Ф. Г., Кириченко А. К. Морфология фетоплацентарной системы при нарушениях роста и развития плода и новорожденного: Лекции. Саратов: Саратовский медицинский институт, 1988, -37с.
54. Стрижаков А. Н., Баев О. Р., Игнатко И. В. Прогнозирование развития гестоза и фетоплацентарной недостаточности // Российский Вестник Акушера-гинеколога. 2001. — №1. — С. 39-42.
55. Стрижаков А. Н., Бунин А. Т., Медведев М. В. Ультразвуковая диагностика в акушерской клинике. -М. Медицина, 1990. — С. 64-148.
Медицина, 1990. — С. 64-148.
56. Стрижаков А. Н., Игнатко И. В. Этапы развития и совершенствования ультразвуковых методов оценки состояния внутриутробного плода // Акушерство и гинекология. 1997. — № 5. — С. 34-40.
57. Стыгар А. М., Медведев М. В. Ультразвуковое исследование плаценты и околоплодных вод // Клиническое руководство по ультразвуковой диагностике, Т. II / Под ред. В. В. Митькова и М. В. Медведева. М.:ВИДАР, 1996. -С. 52-78.
58. Урбах В.Ю. Статистический анализ в биологических и медицинских исследованиях. М.: Медицина, 1975. — 295 с.
59. Федорова М. В. Плацентарная недостаточность // Акушерство и гинекология 1997. — №5. — С. 40-43.
60. Федорова М. В., Калашникова Е. П. Плацента и ее роль при беременности. -М.: Медицина, 1986.-256 с.
61. Худайбердыева М. А. Профилактика и лечение плацентарной недостаточности при недоношенной беременности: Автореф. дис. . канд. мед. наук -Ленинград, 1991. 24с.
62. Цирельников Н. И. Гистофизиология плаценты человека. Новосибирск: Наука, 1980.-184 с.
Новосибирск: Наука, 1980.-184 с.
63. Ширшев С. В. Белки фетоплацентарного комплекса в регуляции иммунных реакций // Успехи современной биологии. 1993. — Том 113. — Вып. 2. — С. 230-246.
64. Ширшев С. В. Роль гормонально-цитокиновых взаимодействий в формировании гуморального иммунного ответа // Успехи современной биологии . -1995.-Том 115.-С. 32-34.
65. Ширшев С. В., Кеворков Н. Н. Репродуктивные гормоны белково-пептидной природы как регуляторы иммунных реакций // Успехи современной биологии 1991. — Том. 111. — вып. 5. — С. 683-695.
66. Яковцова А. Ф. Введение в клиническую морфологию плаценты человека. -Изд. Саратовского университета, 1991. С. 66-146.
67. Aitken D. A., McCaw G., Crossley J. A., Berry E., Connor J. M., Spencer K. Firsttrimester biochemical screening for fetal chromosomal abnormalities and neural tube defects // Prenat. Diagn. 1993. — Vol. 13. — P. 681-689.
68. Akinbiyi A. A. Unexplained elevated maternal serum alpha-fetoprotein in pregnancies as a predictor of fetal risk // Int. J. Gynaecol. Obstet. 1996. — Vol. 53. -P. 17-21.
J. Gynaecol. Obstet. 1996. — Vol. 53. -P. 17-21.
69. Antenatal Screening Service for Down Syndrome in England: A Report to the UK National Screening Committee, August, 2002. NSC Programmes Directorate, 2002.-P. 17-30.
70. Aristidou A., Van Den Hof M. C., Campbell S., Nicolaides K. Uterine artery Doppler in the investigation of pregnancies with raised maternal serum alpha-fetoprotein // Br. J. Obstet. Ynaecol. 1991. — Vol. 97. — P. 431-435.
71. Bajoria R, Kingdom J. The case for routine determination of chorionicity and zygosity in multiple pregnancy // Prenat.Diagn. 1997. V.17. P.1207-1225.
72. Bartha J. L., Comino-Delgado R., Alba P., Broullon J. R, Barahona M. Relationship between alpha-fetoprotein and fetal erythropoiesis // J. Reprod. Med. 1999. -Vol. 44.-P. 689-697.
73. Battaglia F. C., Meschia G. An introduction to fetal physiology. ACADEMIC PRESS, INC, 1986.-257 p.
74. Beaman J. M., Goldie D. J. Second trimester screening for Down’s syndrome: 7 years experience // Journal of Medical Screening 2001. — Vol. 8. — P. 128-131.
— Vol. 8. — P. 128-131.
75. Beekhuis J. R. Maternal serum screening for fetal Down’s syndrome and neural tube defects A prospective study performed in the north of the Netherlands. -1993.-P. 25-97.
76. Benn P. A., Collins R. Evaluation of effect of analytical imprecision in maternal serum screening for Down’s syndrome // Ann. Clin. Biochem. 2001. — vol. 38. -P. 28-36.
77. Benn P. A., Craffey A., Home D., Ramsdell L:., Rodis J. F. Elevated maternal serum alpha-fetoprotein with low unconjugated estriol and the risk for lethal perinatal outcome // J. Matern. Fetal Med. 2000. — Vol. 9. — P. 165-169.
78. Benn P. A., Home D., Briganti S., Rodis J. F., Clive J. M. Elevated second-trimester maternal serum hCG akMone or in combination with elevated alpha-fetoprotein // Obstet. Gynecol. 1996. — Vol. 87. — P. 217-222.
79. Bewley S., Chard T., Grudzinskas G., Campbell S. The relationship of uterine and umbilical Doppler resistance to fetal and placental protein synthesis in the second trimester // Placenta 1993.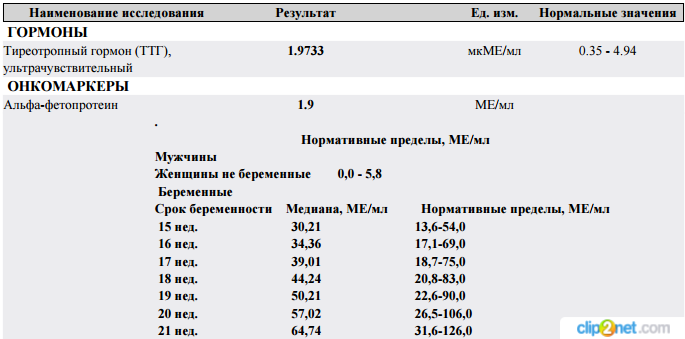 — Vol. 14. — P. 663-670.
— Vol. 14. — P. 663-670.
80. Biagiotti R., Sgambati E., Brizzi E. Placental morphometry in pregnancies complicated by intrauterine growth retardation with absent of reversrd end diastolic flow in the umbilical artery // Ital. J. Anat. Embriol. 1999. — Vol. 104. — P. 201207.
81. Blot P., Aujard Y. Retard de croissance in utero. Diagnostic, etiologie, surveillance, decisions obstetricales // Arch. Pediatr. 1996. — Vol. 3 (Suppl. 1). — P. 186-188.
82. Bois-Joyeux B., Cailliau K., Danan J. L. Regulation of alpha-fetoprotein gene expression by fatty acids and fibrates // Prostaglandins Leucot. Essent. Fatty Acids. -1999.-Vol. 60.-P. 357-362.
83. Boue A. Fetal medicine. Prenatal diagnosis and management. Oxford University Press, 1995.-P. 21-260.
84. Boyd P. A. Why might maternal serum FAP be high in pregnancies in which the fetus is normally formed? // Br. J. Obstet. Gynaecol. 1992. — Vol. 99. — P. 93-95.
85. Boyd P., Keeling J. W. Raised maternal serum alpha-fetoprotein in the absence of fetal abnormality placental dfinding.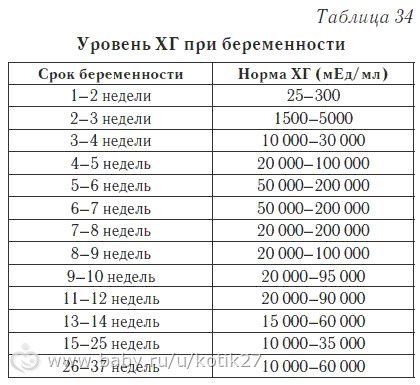 A quantitative morphometric study // Pre-nat. Diagn. — 1986. — Vol. 6. — P. 363-364.
A quantitative morphometric study // Pre-nat. Diagn. — 1986. — Vol. 6. — P. 363-364.
86. Brazerol W. F., Grover S., Donnelfeld A. E. Unexplained elevated maternal serum a-fetoprotein levels and perinatal outcome in an urban clinic population // Am. J. Obstet. Gynecol.-1994.-Vol. 171.-P. 1030-1035.
87. Breed A.S.P.M. An evaluation of cytogenetic diagnosis by chorion villus sampling: reliability and implications / STYX. Croningen, 1992.
88. Brock D. J. H., Scrimgeour J. B., Steven J., Barron L., Watt M. Maternal plasma alpha-fetoprotein screening for fetal neural tube defects // Br. J. Obstet. Gynaecol. 1978.-‘Vol. 85.-P. 575-581.1.
89. Butler E. L., Dashe J. S., Ramus R. M. Association between maternal serum alpha-fetoprotein and adverse outcomes in pregnancies with placenta previa // Obstet. Gynecol. 2001. — Vol. 97. — P. 35-38.
90. Carbillon L., Challier J. C., Alouini S., Uzan M., Uzan S. Uteroplacental circulation development: Doppler assessment and clinical importance // Placenta -2001. Vol. 22. — P. 795-799.
Vol. 22. — P. 795-799.
91. Chapman S. J., Brumfield C. G., Wenstrom K. D., DuBard M. B. Pregnancy outcomes following false-positive multiple marker screening tests // Am. J. Obstet. Gynecol. 1997. — Vol. 14. — P. 475-478.
92. Chard T. Placental synthesis // Clin. Obstet. Gynaecol. 1986. — Vol. 13. — P. 447-469.
93. Chen R. J., Lin Y. H., Huang S. C. Fetal sex and maternal alpha-fetoprotein concentration at late normal singleton pregnancies // Acta Obstet. Gynecol. Scand. — 1994.-Vol. 73.-P. 192-194.
94. Chen R. J., Lin Y. H., Wang C. W., Huang S. C., Chow S. N. Alpha-fetoprotein in women during pregnancy and in the neonate during intrapartum // Am. J. Perinatal. 1994. — Vol. 11. — P. 279-281.
95. Cho S., Durfee K. K., Keel B. A., Parks L. H. Perinatal outcomes in a prospective matched pair study of pregnancy and unexplained elevated or low AFP screening // J. Perinatal. Med. -1997. Vol. 25. — P. 476-483.
96. Chudoba I., Franke Y., Senger G., Sauerbrei G. , Demuth S., Beensen V., Neumann A., Hansmann I., Claussen U. Maternal UPD 20 in a hyperactive child with severe growth retardation // Eur. J. Hum. Genet. 1999. V.7. №5. P.533-540.
, Demuth S., Beensen V., Neumann A., Hansmann I., Claussen U. Maternal UPD 20 in a hyperactive child with severe growth retardation // Eur. J. Hum. Genet. 1999. V.7. №5. P.533-540.
97. Chung J. E., Cho J. S.> Han S. S., Park Y. W., Kim J. W. Uterine artery Dop-pler velocimetry in the prediction of adverse obstetric outcomes in unexplained MS AFP elevations // Yonsei Med. J. 2000. — Vol. 41. — P. 17-21.
98. Clark F., Dickinson J. E., Walters B. N., Marshall L. R., O’Leaiy P. C. Elevated mid-trimester hCG and maternal lupus anticoagulant // Prenat. Diagn. -1995.-Vol. 15.-P. 1035-1039.
99. Clerici G., Di Renzo G. C. Intrauterine growth restriction and fetal cerebral circulation // Fetal Medicine: The clinical care of the fetus as a patient / Ed. by F. A. Chervenak and A. Kuijak. N.Y.:The Parthenon Publishing Group, 1999. — P.81-84.
100. Coleman M. A., McCowan L. M., North R. A. Mid-trimester uterine artery Doppler screening as a predictor of adverse pregnancy outcome in high risk women // Ultrasound Obstet. Gynecol. 2000. — Vol. 15. — P. 4-6.
Gynecol. 2000. — Vol. 15. — P. 4-6.
101. Cosmi E. V., Cosmi E. Fetal oxygenation and vasoactive agents // Fetal Medicine: The clinical care of the fetus as a patient / Ed. by F. A. Chervenak and A. Kuijak. -N.Y.:The Parthenon Publishing Group, 1999. P.301-308.
102. Crandall B. F., Chua C. Risks for abnormalities after very and moderately elevated AF-AFPs//Prenat. Diagn. 1997. — Vol. 17. -P. 837-841.
103. Crandall B. F., Robinson L., Grau P. Risks associated with an elevated maternal serum alpha-fetoprotein level // Am. J. Obstet. Gynecol. 1991. — Vol. 165. -P. 581-586.
104. Crane J.P., Cheung S.W. An embryonic model to explain cytogenetic incon-sistiencies observed in chorionic villus versus fetal tissue // Prenat.Diagn. 1988. V.8.p.l 19-129.
105. Crocker I. P., Barratt S., Kaur M., Baker P. N. The in-vitro characterization of induced apoptosis in placental cytotrophoblasts and syncytiotrophoblasts // Placenta. -2001. -Vol. 22. P. 822-830.
106. Cusick W.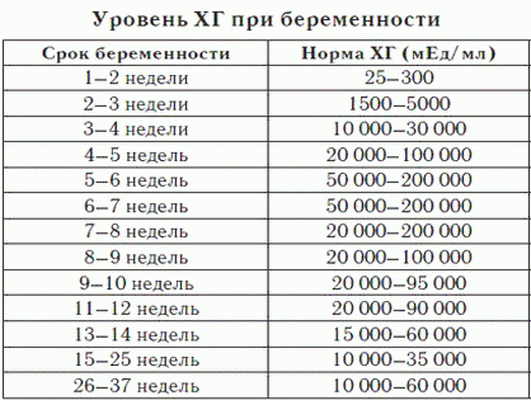 , Rodis J. F., Vintzileos A. M., Albini S. M., McMahon M., Campbell W. A. Predicting pregnancy outcome from the degree of maternal sarum al-pha-fetoprotein elevation // J. Reprod. Med. 1996. — Vol. 41. — P. 327-332.
, Rodis J. F., Vintzileos A. M., Albini S. M., McMahon M., Campbell W. A. Predicting pregnancy outcome from the degree of maternal sarum al-pha-fetoprotein elevation // J. Reprod. Med. 1996. — Vol. 41. — P. 327-332.
107. Daskalakis G., Papantoniou N., Mesogitis S., Kitmirides S., Koutra P., Antsak-lis A. Fetal loss rate in women with false-positive second trimester serum biochemical screening // J. Perinat. Med. 2001. — Vol. 29 (Suppl. 1). — P. 57-58.
108. De Groot C. J. M., O’Brien T. J., Taylor R. N. Biochemical evidence of impaired trophoblastic invasion of decidual stroma in women destined to hjave preeclampsia // Am. J. Obstet. Gynecol. 1996. — Vol. 175. — P. 24-29.
109. Debieve F., Moiset A., Thomas K., Pampfer S., Hubinont C. Vascular endothelial growth factor and placenta growth factor concentrations in Down’s syndrome and control pregnancies // Molecular Human Reprodaction — 2001. Vol. &. — P. 765-770.
110. Devriendt K. Genetic control of intrauterine growth // Eur. J. Obstet. Gynecol. Reprod. Biol. 2000. — Vol. 92. — P. 29-34.
J. Obstet. Gynecol. Reprod. Biol. 2000. — Vol. 92. — P. 29-34.
111. Eichenlaub-Ritter U. Mechanisms of nondisjunction in mammalian meiosis // Curr.Top. Devel. Biol. 1994. — Vol.29. -P.281-324.
112. Estel C., Eichhorn K. H. The correlation of reduced amniotic fluid volume, placental maturity and morphologic placental changes in placental insufficiency // Zentralbl. Gynacol. 1989. — Vol. 111. — P. 891-896.
113. Esterman A., Greco M. A., Mitani Y., Finlay T. H., Ismail-Beigi F., Dancis J. The effect of hypoxia on human trophoblast in culture: morphology, glucose transport and metabolism // Placenta. 1997. — Vol. 18. — P. 129-136.
114. Faber J. J., Thornburg K. L. Placental physiology. New York: Raven Press, 1983.-P. 48-115.
115. Farra C., Giudicelli B., Pellissier M. C., Philip N., Piquet C. Fetoplacental chromosomal discrepancy // Prenat. Diagn. 2000. — Vol. 20. — P. 190-193.
116. Ferrazzi E., Bulfamante G., Mezzopane R., Barbera A., Ghidini A. Uterine Doppler velocimetry and placental hypoxic-ischemic lesions in pregnancies with fetal intrauterine growth restriction // Placenta 1999. — Vol. 20. — P. 389-394.
— Vol. 20. — P. 389-394.
117. Ford C.E. Mosaicism and chimeras //Br.Med.Bull. 1969. V.25. P. 104-109.
118. Fowden A. L. Growth and metabolism // Fetal growth and development / Ed. by Harding R., Bocking A. D. Cambridge university press, 2001. — P. 44-69.
119. Fox H. Pathology of the placenta //Clin. Obstet. Gynaecol. 1986. — Vol. 13. -P. 501-521.
120. Frendo J. L., Muller F. Placenta and trisomy 21 // Gynecol. Obstet. Fertil. -2001. Vol.29. — Issue 7-8. — P. 538-544.
121. Friedman S. A., Taylor R. N., Roberts J. M. Pathophysiology of preeclampsia // Clinics in perinatology. 1991. — Vol. 18. — № 4. — P. 661-675.
122. Frusca T., Morassi L., Pecorelli S., Grigolato P., Gastaldi A. Histological features of uteroplacental vessels in normal and hypertensive patients in relation to birthweight // Br. J. Obstet Gynaecol. 1989. — Vol. 96. — P. 835-839.
123. Garnica A. D., Chan W. Y. The role of placenta in fetal nutrition and growth // J. Am. Coll. Nutr. 1996. — Vol. 15. — P. 206-222.
1996. — Vol. 15. — P. 206-222.
124. Gentini G., Kenanidis A., Rosignoli L., Tripodi A., Scarinci R. Second trimester maternal serum alpha-fetoprotein and adverse pregnancy outcome // J. Perinat. Med. 2001. — Vol. 29 (Suppl. 1). — P. 54.
125. Ghidini A. Idiopathic fetal growth restriction: a pathophysiologic approach // Obstet. Gynecol. Surv. 1996. — Vol. 51. — P. 376-382.
126. Gilbert R. E., Augood C., Gupta R., Ades A. E., Logan S., Sculpher M., van der Meulen J. H. P. Screening for Down’s syndrome: effects. Safety, and cost effectiveness of first and second trimester strategies // BMJ 2001. — Vol. 323. — P. 1-6.
127. Giles W. B. Biophysical assessment of placental and membrane dysfunction // Reprod. Fertil. Dev. 1991. — Vol. 3. — P. 483-488.
128. Gorbe E., Rigo J., Marton T., Kohalmi B., Csabay L., Csapo Z. «Maternal floor infarct», simultaneous manifestation of intrauterine fetal retardation and high ma-ternalAFP level // Z. Geburtshilfe Neonatol. 1999.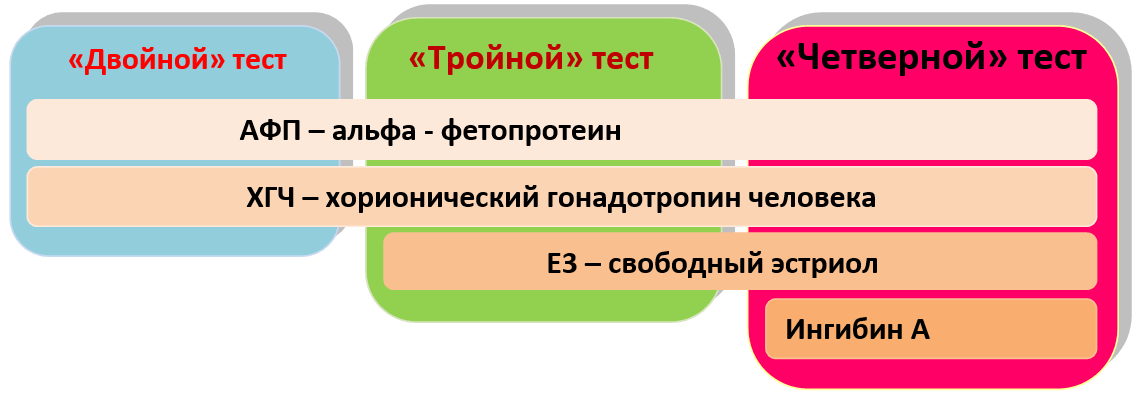 — Vol. 203. — P. 218-220.
— Vol. 203. — P. 218-220.
129. Goshen R. What factors regulate HCG production in Down’s syndrome pregnancies? // Mol. Hum. Reprod. 1999. — Vol. 5. — P. 893-894.
130. Gray P. H., O’Callaghan M. J., Harvey J. M., Burke C. J,. Payton D. J. Placental pathology and neurodevelopment of the infant with intrauterine growth restriction // Dev. Med. Child Neurol. 1999. — Vol. 41. -P. 16-20.
131. Griffin D.K. The incidence, origin and etiology of aneuploidy.// Int.Rev.Cytol. -1996.-Vol. 167.-P. 263-295.
132. Groli C., Cerri V., Tarantini M., Bellotti D., Jacobello C., Gianetto R., Zanini R., Lancetti S., Zaglio S. Maternal serum screening and trisomy 16 confined to the placenta // Prenat. Diagn. 1996. — Vol. 16. — P. 685-689.
133. Gude N. M., King R. G., Brennecke S. P. Endothelin: release by and potent constrictor effect on the fetal vessels of human perfused placental lobules // Re-prod. Fertil. Dev. 1991. — № 3. — P. 495-500.
134. Hafiier E., Metzenbauer M., Dillinger-Paller B. , Hoefinger D., Schucher K., Sommer-Wagner H., Philipp K. Correlation of first trimester placental volume and second trimester uterine arteiy Doppler flow // Placenta. 2001. — Vol. 22. — P. 729-734.
, Hoefinger D., Schucher K., Sommer-Wagner H., Philipp K. Correlation of first trimester placental volume and second trimester uterine arteiy Doppler flow // Placenta. 2001. — Vol. 22. — P. 729-734.
135. Handwerger S., Freemark M. The role of placental growth hormone and pla-centyal lactogen in the regulation of human fetal growth and development // J. Pe-diatr. Endocrinol. Metab. 2000. — Vol. 13. — P. 343-356.
136. Heikkila A., Heinonen S., Kirkinen P. Maternal serum second trimester AFP and hCG in pregnancies with placenta previa. 2000. — Vol. 20. — P. 100-102.
137. Heinonen S., Ryynanen M., Kirkiren P., Saarikoski s. Uterine malformation: a cause of elevated maternal serum alpha-fetoprotein concentrations // Prenat. Diagn. 1996. — Vol. 16. — P. 635-639.
138. Henderson K. G., Shaw T. E., Barrett I. J., Telenius A. H., Wilson R. D., Ka-lousek D. K. Distribution of mosaicism in human placentae // Hum. Genet. — 1996. Vol. 97. — P. 650-654.
139. Hill A., Volpe J. J. Perinatal asphyxia: Clinical aspects // Clinics in Perinatology. 1989. — Vol. 16. — P. 435-457.
J. Perinatal asphyxia: Clinical aspects // Clinics in Perinatology. 1989. — Vol. 16. — P. 435-457.
140. Hsieh T. T., Hung T. H., Hsu J. J., Shau W. Y., Su C. W., Hsieh F. J. Prediction of adverse perinatal outcome by maternal serum screening for Down syndrome in an Asian population // Obstet. Gynecol. 1997. — Vol. 89. — P. 937-940.
141. Hsu J. J., Chiu T. H., Chen K. C., Liou J. D., Hseih T. T., Soong Y. K. Maternal serum alpha-fetoprotein levels between 13 and 24 weeks’ gestation // Chang-geng Yi. Xue. Za. Zhi. 1994. — Vol. 17. — P. 309-315.
142. Huerta-Enochian G., Katz V., Erfurth S. The association of abnormal alpha-fetoprotein and adverse pregnancy outcome: does increased fetal surveillance affect pregnancy outcome? // Am. J. Obstet. Gynecol.-2001.-Vol. 184.-P. 15491553.
143. Hung T. H, Shau W. Y., Hsieh C. C., Chiu T. H., Hsu J. J., Hsieh T. T. Risk factors for placenta accrete // Obstet. Gynecol. 1999. — Vol. 93. — P. 545-550.
144. Jaffe R. First trimester utero-placental circulation: maternal-fetal interaction // J. Perinatal. Med. 1998. — Vol. 26.-P. 168-174.
Perinatal. Med. 1998. — Vol. 26.-P. 168-174.
145. Januniaux E., Ramsay B., Campbell S. Ultrasonografic investigation of placental morphologic characteristics and size during the second trimester of pregnancy //Am. J. Obstet. Gynecol. 1994. — Vol. 170.-P. 130-137.
146. Jauniaux E., Bao S., Eblen A., Li X., Lei Z. M., Meuris S., Rao C. V. HCG concentration and receptor gene expression in placental tissue from trisomy 18 and 21 // Molecular Human Reproduction 2000. — Vol. 6. — P. 5-10.
147. Jauniaux E., Gulbis B., Tunkel., Ramsay B., Campbell S., Meuris S. Maternal serum testing for alpha-fetoprotein and human chorionic gonadotropin in high-risk pregnancies // Prenat. Diagn. 1996. — Vol. 16. — P. 1129-1135.
148. Jauniaux E., Nicolaides K. H. Placental lakes, absent umbilical artery diastolic flow and poor fetal growth in early pregnancy // Ultrasound Obstet. Gynecol. — 1996.-Vol. 7.-P. 141-144.
149. Johnson A, Wapner R.J., Jackson L.G. Mosaicism in chorionic villus sampling: an assotiation with poor perinatal outcome // Obstet. Gynecol. 1990. -Vol.75.-P 573-77.
Gynecol. 1990. -Vol.75.-P 573-77.
150. Johnson A., Wapner R. J. Mosaicism: implications for postnatal outcome // Curr. Opin. Obstet. Gynecol. 1997. — Vol. 9. -P. 126-135.
151. Kalousek D. K., Barrett I. Confined placental mosaicism and stillbirth // Pedi-atr. Pathol. 1994. — Vol. 14. -P. 151-159.
152. Kalousek D. K., Barrett I. J., Gartner A. B. Spontaneous abortion and confined chromosomal mosaicism // Hum. Genet. 1992. — Vol. 88. — P. 642-646.
153. Kalousek D.K. Current topic: confined placental mosaicism and intrauterine fetal development // Placenta 1994. — Vol. 15. — P. 219-30.
154. Kalousek D.K. Insights into intrauterine placental and fetal relationships from the cytogenetic perspective // Cs. Pediatr. 1997. — Vol.52. — №.7. — P.523-529.
155. Kalousek D.K., Barrett I. Genomic imprinting related to prenatal diagnosis // Prenat. Diagn. 1994. — Vol. 14. -P. 1191-1201.
156. Kalousek D.K., Vekemans M. Confined placental mosaicism // J.Med.Genet. -1996.-Vol.33.-P. 529-533.
-1996.-Vol.33.-P. 529-533.
157. Kaplowitz P.B., Bodurtha J., Brown J., Spence J.E. Monozygotic twins discordant for Ulrich-Turner syndrome // AmJ.Med.Genet. 1991. — Vol.41. — P.78-82.
158. Kato Y., Braunstein G. D. Purified first and third trimester placental tro-phoblasts differ in in vitro hormone secretion // J. Clin. Endocrin. Metab. 1990. -Vol.70.-p. 1187-1192.
159. Kennerknecht I., Vogel W., Mehnert W. A modified embryonic model to explain embryonic/extraembiyonic chromosomal inconsistencies // Prenat.Diagn. -1993.-Vol. 13.-P.l 156-1158.
160. Khong T. Y., Sawyer I. H. The human placental bed in health and disease // Reprod. Fertil. Dev. 1991. — Vol. 3. — P. 373-377.
161. Killam W. P., Miller R. C., Seeds J. W. Extremely high maternal serum alpha-fetoprotein levels at second-trimester screening // Obstet. Gynecol. 1991. — Vol. 78.-P. 257-261.
162. Kingdom J. C., Kaufmann P. Oxygen and placental vascular development // Adv. Exp. Med. Biol. 1999. — Vol. 474. — P. 259-275.
474. — P. 259-275.
163. Kingdom J. C., Kaufmann P. Oxygen and placental villous development: origin of fetal hypoxia//Placenta- 1997. Vol. 18. -P. 613-621.
164. Kingdom J., Huppertz B., Seaward G., Kaufmann P. Development of the placental villous tre and its consequences for fetal growth // Eur. J. Obstet. Gynecol. Reprod. Biol. 2000. — Vol. 92. — P. 35-43.
165. Knipp G. T., Audus K. L., Soares M. J. Nutrient transport across the placenta // Advanced Drug Delivery Reviews 1999. — Vol. 38. — Issue 1. — P. 41-58.
166. Knofler M. Regulation of HCG during normal pregnancies and pregnancies affected by Down’s syndrome // Mol. Hum. Reprod. 1999. — Vol. 5. — P. 895-896.
167. Krause T. G., Christens P., Wohlfahrt J., Lei U., Westergaard T., Norgaard-Pedersen B., Melbye M. Second-trimester maternal serum alpha-fetoprotein and risk of adverse pregnancy outcome (1) // Obstet. Gynecol. 2001. — Vol. 97. — P. 277-282.
168. Kuchinka B.D., Barrett I.J., Moya G., Sanchez J. M., Langlois S., Yong S.L., Kalousek D.K., Robinson W.P. Two cases of confined placental mosaicism for chromosome 4, including one with maternal uniparental disomy // PrenatDiagn. 2001. V.21. P.36-39.
M., Langlois S., Yong S.L., Kalousek D.K., Robinson W.P. Two cases of confined placental mosaicism for chromosome 4, including one with maternal uniparental disomy // PrenatDiagn. 2001. V.21. P.36-39.
169. Kuhlmann R. S., Werner A. L., Abramovicz J., Warsof S. L., Arlington J., Levy D. L. Placental histology in fetuses between 18 and 23 weeks’ gestation with abnormal karyotype // Am. J. Obstet. Gynecol. 1990. — Vol. 163. — P. 12641270.
170. Larson J. M., Pretorius D. H., Budorick N. E., Scioscia A. L. Value of maternal serum alpha-fetoprotein levels of 5.0 MoM or greater and prenatal sonography in predicting fetal outcome // Radiology. 1993. — Vol. 189. — P. 77-81.
171. Laurini R., Laurin J. Maral K. Placental histology and fetal blood flow in intrauterine growth retardation // Acta Obstet. Gynecol. Scand. 1994. — Vol. 73. -P. 529-534.
172. Ledbetter D.H., Engel E. Uniparental disomy in humans: development of an imprinting map and its implicaeions for prenatal diagnosis // Hum. Mol.Genet. 1995. V.5. P.1757-1764.
Mol.Genet. 1995. V.5. P.1757-1764.
173. Lees C., Parra M., Missfelder-Lobos H., Morgans A., Fletcher O., Nicolaides K. H. Individualized risk assessment for adverse pregnancy outcome by uterine artery Doppler at 23 weeks // Obstet. Gynecol. 2001. — Vol. 98. — P. 369-373.
174. Lestou V.S., Kalousek D.K. Confined placental mosaicism and intrauterine fetal growth//Arch. Dis. Child. Fetal. Neonatal. Ed. 1998. V.79. P.F223-F226.
175. Leung T. N., Chung T. K., Madsen G., Lam C. W., Walters W. Analysis of : mild-trimester corticotrophin-releasing hormone and alpha-fetoprotein concentrations for predicting pre-eclampsia // Hum. Reprod. — 2000. — Vol. 15. P. 18131818.
176. Lin C., Santolaya-Forgas J. Current concepts of fetal growth restriction: Review // Obstet. Gynecol. 1998. Vol. 92. — P. 1044-1055.
177. Los F. J., De Bruijn H. W., van Beek Calkoen-Carpay T., Huisjes H. J. AFP transport across the fetal membranes in the human // Prenat. Diagn. 1985. — Vol. 5.-P. 277-281.
178. Luckas M. J., Sandland &, Hawe J., Neilson j. P., McFadyen I. R., Meekins J. W. Fetal growth retardation and second trimester maternal serum human chorionic gonadotropin levels // Placenta 1998. — Vol. 19. — P. 143-147.
179. Luzi G., Coata G., Chiaradia E., Caserta G., Anceschi M. M., Cosmi E. V., Di Renzo G/ C/ Maternal haemodinamic and haemorrheologic consideration in fetral I.U.G.R. // J. Perinat. Med. 1994. — Vol. 22. — P. 193-198.
180. Ma T., Yang S. T., Kniss D. A. Oxygen tension influences proliferation and differentiation in tissue-engineered model of placental trophoblast-like cells // Tissue Eng. 2001. — Vol. 7. — P. 495-506.
181. Malek A., Sager R., Schneider H. Transport of proteins across the human placenta // Am. J. Reprod. Immunol. 1998. — Vol.40. — №5. — P. 347-351.
182. Mandruzzato G., Meir Y. J., Natale R., Maso G. Antepartal assessment of IUGR fetuses // J. Perinat. Med. 2001. — Vol. 29. — P. 222-229.
183. Mariona F. G., Hassan M. M., Syner F. N., Chik L. C., Sokol R. J. Maternal serum alpha-fetoprotein (MSAFP) and fetal growth // J. Perinat. Med. 19845. -Vol. 12.-P. 179-183.
M., Syner F. N., Chik L. C., Sokol R. J. Maternal serum alpha-fetoprotein (MSAFP) and fetal growth // J. Perinat. Med. 19845. -Vol. 12.-P. 179-183.
184. Markert C.L., Petters R.M. Manufactured hexaparental mice show that adults are derived from three embryonic cells // Science. 1978. V.202.p.56-58.
185. Maruo T., Murata K., Matsuo H., Samoto T., Mochizuki M. Insulin-like growth factor-I as a local regulator of proliferation and differentiated function of the human trophoblast in early pregnancy // Early Pregnancy. 1995. — Vol. 1. -P. 54-61.
186. McDuffie R. S., Harkness L., McVay R. M., Haverkamp A. D. Midtrimester hemoperitoneum caused by placenta percreta in association with elevated maternal serum alpha-fetoprotein level // Am. J. Obstet. Gynecol. 1994. — Vol. 171. — P. 565-566.
187. Mitra S. C., Seshan S. V., Riachi L. E. Placental vessel morphometry in growth retardation and increased resistance of the umbilical artery Doppler flow / J. Matern. Fetal. Med. -2000. Vol. 9. — P. 282-286.
Vol. 9. — P. 282-286.
188. Miyakoshi K., Tanaka M., Gabionza D., Ishimoto H., Miyazaki T. Prediction of smallness for gestational age by maternal serum human chorionic gonadotropin levels and by uterine artery Doppler study // Fetal. Diagn. Ther. 2001. — Vol. 16. -P. 42-46.
189. Mizejewski G. J. An apparent dimerization motif in the third domain of alpha-fetoprotein: molecular mimicry of the steroid/thyroid nuclear receptor superfamily // Bioessays. 1993. — Vol. 15. — P. 427-432.
190. Mizutani S. Physiological roles of placental proteases in feto-placental homeostasis // Nagoya J. Med. Sci. 1998. — Vol. 61. — P. 85-95.
191. Mongelli M., Gardosi J. Fetal growth // Curr. Opin. Obstet. Gynecol. 2000. -Vol. 12.-P. 111-115.
192. Morrish D. W., Bhardwaj D., Paras M. T. Transforming growth factor pi inhibits placental differentiation and human chorionic gonadotropin and human placental lactogen secretion // Endocrinology. 1991. — Vol. 19. — P. 22-26.
193. Morssink L.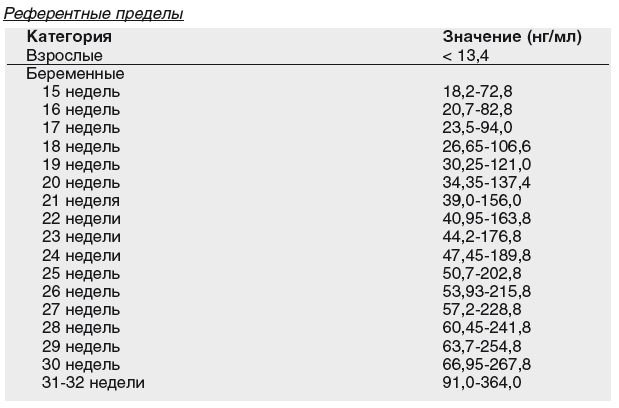 P. Biochemical assessment of pregnancy performance in the second trimester//Eur. J. Obstet. Gynecol. Reprod. Biol 1999. — Vol. 84. — P. 1-3.
P. Biochemical assessment of pregnancy performance in the second trimester//Eur. J. Obstet. Gynecol. Reprod. Biol 1999. — Vol. 84. — P. 1-3.
194. Morssink L. P., Heringa M. P., Beekhuis J. R, Wolf B. T., Mantingh A. The association between hypertensive disorders and abnormal second-trimester maternal serum levels of hCG and alpha-fetoprotein // Obstet. Gynecol. 1997. — Vol. 90.-P. 480-481.
195. Muller F., Savey L., Le Fiblec B., Bussieres L., Ndayizamba G., Colau J. C., Giraudet P. Maternal serum human chorionic gonadotropin level at fifteen weeks is a predictor for preeclampsia // Am. J. Obstet. Gynecol. 1996. — Vol. 175. — P. 37-40.
196. Munne S., Cohen J. Chromosome abnormalities in human embryos // Hum.Reprod. Update. 1998. V.4. P.842-855.
197. Nadel A. S., Green J. K., Holmes L. B., Frigoletto F. D., Benacerraf B. R. Absence of need for amniocentesis in patients with elevated levels of maternal serum alpha-fetoprotein and normal ultrasound examinations // N.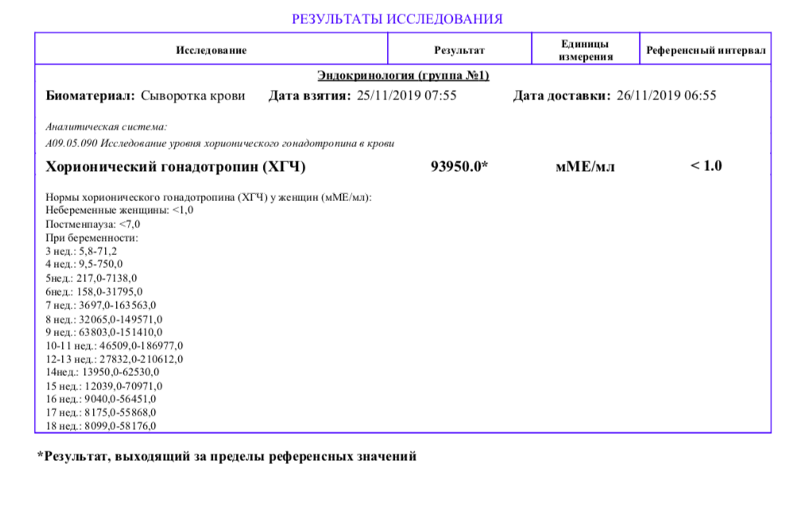 Engl. J. Med. — 1990. -P. 91-92.
Engl. J. Med. — 1990. -P. 91-92.
198. Naeye R. Do placental weights have clinical significance? // Hum. Pathol. — 1987.-Vol. 18.-P. 678-680.
199. Nelson D. M. Apoptotic changes occur in syncytiotrophoblast of human placental villi where fibrin type fibrinoid is deposed at decontinuities in the villous trophoblast//Placenta.-1996. Vol. 17. -P. 387-391.
200. Newby D., Aitken D. A., Crossley J. A., Howatson A. G., Macri J. N., Connor J. M. Biochemical markers of trisomy 21 and the pathophysiology of Down’s syndrome pregnancies // Prenat. Diagn. — 1997. Vol. 17. — P. 941 -951.
201. Nicolaides K. H., Rizzo G., Hecher K. Placental and fetal Doppler / Ed. by K. H. Nicolaides The Parthenon Publishing Group — New-York, 2000. — p. 35-101.
202. Nishihira J., Koyama Y., Sakai M., Nishi S. The fatty acid binding site of human alpha-fetoprotein // Biochem. Biophys. Res. Commun. 1993. — Vol. 196. -P. 1049-1057.
203. Nuttall K. L., Lenke R. R., Ashwood E. R. Maternal serum alpha-fetoprotein and altitude // Med. Hypotheses. 2000. — Vol. 54. — P. 498-500.
Hypotheses. 2000. — Vol. 54. — P. 498-500.
204. Ondero L. S., Kabuki A. Elevated second trimester human chorionic gonadotropin level associated with adverse pregnancy outcome // Int. J. Gynaecol Obstet. 1997. — Vol. 56. — P. 245-249.
205. Papp Z. Obstetric genetics. Budapest: Akademiai Kiado, 1990. — P. 126-190.
206. Pardi G., Marconi A. M., Centin I. Pathphysiology of intrauterine growth retardation: role of the placenta // Acta Pediatr. Suppl. 1997. — Vpl. 423. — P. 170172.
207. Peeters L. L. H. The effect of early maternal maladaptation on fetal growth // J. Perinat. Med. -1994. Vol. 22.-P. 9-14.
208. Perenc M., Dudarewicz L., Kaluzewski B. Utility of the triple test in the detection of abnormalities of the placental unit // Med. Sci. Monit. 2000. — Vol. 6. — P. 994-999.
209. Perinatal asphyxia // Fetal Medicine: The clinical care of the fetus as a patient / Ed. by F. A. Chervenak and A. Kuijak. N.Y.rThe Parthenon Publishing Group, 1999.-P. 374-380.
210. Phillips O.P., Tharapel A.T., Lerner J.L., Park V.M., Wachtel S.S., Shulman LP. Risk of fetal mosaicism when placental mosaicism is diagnosed by chorionic villus sampling // Am. J. Obstet. Gynecol. 1996. — Vol 174. — P. 850-855.
211. Pierce B. T., Napolitano P. G., Pierce L. M., Apodaca C. C., Hume R. F., Calhoun B. C. The effect of hypoxia and hyperoxia on fetal-placental vascular tone and inflammatory cytokine prodaction // Am. J. Obstet. Gynecol. 2001. — Vol. 185.-P. 1068-1072.
212. Pijnenborg R, Luyten C., Vercruysse L., Van Assche F. A. Attachment and differentiation in vitro of trophoblast from normal and preeclamptic human placentas // Am. J. Obstet. Gynecol. 1996. — Vol.175. — P.30-36.
213. Prats P., Ponce J., Padin M., Guillen J. J., Vela A., Lailla J. M. Insulin like growth factor 1 in amniotic fluid as a perinatal marker of intrauterine growth // J. Perinat. Med. -2001. Vol. 29 (Suppl 1). -P. 189-190.
214. Ralph A., Scott F., Tiernan C., Caubere M. , Kollegger S., Junio J., Roberts C., Ewen K., Slater H.R. Maternal uniparental isodisomy for chromosome 14 detected prenatally // Prenat. Diagn. 1999. V.19. P.681-684.
, Kollegger S., Junio J., Roberts C., Ewen K., Slater H.R. Maternal uniparental isodisomy for chromosome 14 detected prenatally // Prenat. Diagn. 1999. V.19. P.681-684.
215. Roberts. L., Sebire N. J., Fowler D., Nucolaides K. H. Histomorphological features of chorionic villi at 10-14 weeks of gestation in trisomie and hromosomally normal pregnancies // Placenta. 2000. — Vol.21. — P. 678.
216. Robinson L., Grau P., Crandall B. Pregnancy outcomes after increasing maternal serum alpha-fetoprotein levels // Obstet. Gynecol. 1989. — Vol. 74. — P. 1720.
217. Robson M., Hamid R., McParland P., Pearce J. M. Doppler ultrasound of the uteroplacental circulation of pregnancy outcome in wimen with raised maternal serum alpha-fetoprotein // Br. J. Obstet. Gynaecol. 1994. — Vol. 101. — P. 477-480.
218. Rodriguez J. G., Porter H. J., Andrews H. S., Soothill P. W. Placental lesions: is growth a predictor of bad outcome? // Fetal. Diagn. Ther. — 1997. Vol. 12. — P. 163-166.
219. Rogan P.K., Sabol D.W., Punnett H.H. Maternal uniparental disomy of chromosome 21 in a normal child // Am. J. Med. Genet. 1999. V.83. №1. P.69-71.
Rogan P.K., Sabol D.W., Punnett H.H. Maternal uniparental disomy of chromosome 21 in a normal child // Am. J. Med. Genet. 1999. V.83. №1. P.69-71.
220. Roland B., Lynch L., Berkowitz G., Zinberg R. Confined placental mosaicism in CVS and pregnancy outcome // Prenat. Diagn. 1994. — Vol.14. — P. 589-93.
221. Rurak D. W. Development and function of the placenta // Fetal growth and development / Ed. by Harding R., Bocking A. D. Cambridge university press, 2001.-P. 17-43.
222. Sagol S. Sagol O., Ozdemir N. Placental villous vascularisation and its relation with umbilical artery Doppler flow in intrauterine growth retardation // J. Perinat. Med. -2001. Vol. 29 (Suppl 1). — P. 539-602.
223. Sagol S., Ozkinay E., Oztekin K,5 Ozdemir N. The comparision of uterine artery Doppler velocimetry with histopathology of the placental bed // Aust. N. Z. J. Obstet. Gynaecol. 1999. — Vol. 39. — P. 324-329.
224. Salafia C. M. Placental pathology of fetal growth restriction // Clin. Obstet. Gynecol. 1997. — Vol. 40. — P. 740-749.
Obstet. Gynecol. 1997. — Vol. 40. — P. 740-749.
225. Salafia C. M., Vogel C. A., Bantham K. F., Vintzileos A. M., Pezullo J., Sil-berman. L. Preterm delivery: correlations of fetal growth and placental pathology //Am. J. Perinatal. 1992. — Vol.9. -№3. -P. 190-193.
226. Salafia C. V., Vintzileos A. M., Silberman L., Bantham K. F., Vogel C., A. Placental pathology of idiopathic intrauterine growth retardation at term // Am. J. Perinatal. 1992. — Vol.9. — №3. — P. 179-184.
227. Sailer D. N., Rogers B. B., Canick J. A. Maternal serum biochemical markers in pregnancies with fetal parvovirus B19 infection // Prenat. Diagn. 1993. — Vol. 13. -P.467-471.
228. Sanchez-Palazon L., Rodrigues-Burgos A. Protein synthesis by chick (Gallus domesticus) extraembrionic membranes // Comp. Biochem. Physiol. — 1993. — Vol. 104.-P. 689-693.
229. Schneider H. Placental transport function // Reprod. Fertil. Dev. 1991. — № 3. -P. 345-353.
230. Schubert R, Raff R., Schwanitz G. Molecular-cytogenetic investigations of ten term placentae in cases of prenatally diagnosed mosaicism // Prenat. Diagn. -1996.-Vol. 16.-P. 907-913.
Molecular-cytogenetic investigations of ten term placentae in cases of prenatally diagnosed mosaicism // Prenat. Diagn. -1996.-Vol. 16.-P. 907-913.
231. Screening of congenital disorders // Report of the European Study Group on Prenatal Diagnosis: Reccomendations and protocols for prenatal diagnosis / Ed. by. Carrera J. M., Di Renzo G. C. Barcelona, 1993. — P. 12-26.
232. Semeniuk D. J., Boismenu R., Tam J., Weissenhofer W., Murgita R. A. Evidence that immunosupression is an intrinsic property of the alpha-fetoprotein molecule // Adv. Exp. Med. Biol. 1995. — Vol. 383. — P. 25-269.
233. Seven F. M., Rizzo G., Bocchi C., D’Antona D., Verzuri M. S., Arduini D. Intrauterine growth retardation and fetal cardiac function // Fetal. Diagn. Ther. -2000.-Vol. 15.-P. 8-19.
234. Shi Q. J., Lei Z. M., Rao C. V., Lin J. Novel role of human chorionic gonadotropin in differentiation of human cytotrophoblasts // Endocrinology. 1993. -Vol. 132.-P. 1387-1395.
235. Simoni G., Sirchia S.M. Confined placental mosaicism // PrenatDiagn. 1994. -Vol. 14.-P. 1185-1189.
236. Spencer K. The influence of smoking on maternal serum AFP and free beta hCG levels and the impact on screening for Down syndrome // Prenat. Diagn. -1998.-Vol. 18.-P. 225-234.
237. Spenser K. Second-trimeter prenatal screening for Down syndrome and the relationship of maternal serum biochemical markers to pregnancy complications with adverse outcome // Prenat. Diagn. 2000. — Vol. 20. — P. 652-656.
238. Spong C. Y., Ghidini A., Walker C. N., Ossandon M., Pezzullo J. C. Elevated maternal serum mildtrimester alpha-fetoprotein levels are associated with fetoplacental ischemia//Am. J. Obstet. Gynecol. 1997.- Vol. 177. — P. 1085-1087.
239. Steel S. A., Pearce J. M,. McParland P., Chamberlain G. V. P. Early Doppler ultrasound screening in prediction of hypertensive disorders of pregnancy // Lancet. 1990. — Vol. 335. — P. 1548-1551.
240. Stipoljev F., Latin V., Kos M., Miskovic b., Kuijak A. Correlation of confined placental mosaicism with fetal intrauterine growth retardation. A case control study of placentas at deliveiy // Fetal. Diagn. Ther. 2001. — Vol. 16. — P. 4-9.
241. Strigini F. A., Lencioni G., De Luca G., Lombardo M., Bianchi F., Ganazzani A. R. Uterine arteiy velocimetry and spontaneous preterm deliveiy // Obstet. Gynecol. 1995. — Vol. 85. — P. 374-377.
242. Su Y. N., Hsu J. J., Lee C. N., Cheng W. F., Kung C. C., Hsieh F. J. Raised maternal serum placenta growth factor concentration during second trimester is associated with Down syndrome // Prenat. Diagn. 2002. — Vol. 22. — P. 8-12.
243. Suska P., Jakubovsky J., Polak S. Premature delivery and placenta. A morphological study // Czech. Med. 1990. — Vol. 13. — P. 193-212.
244. Suzumori K., Tanemura M., Murakami I., Okada S., Natori M., Tanaka M., Takagi T., Sato A. A retrospective evaluation of maternal serum screening for the detection of fetal aneuploidy // Prenat. Diagn. 1997. — Vol. 17. — P. 861-866.
245. Tislaric D., Brajenovic-Milic B., Ristic S., Latin V., Zuvic-butorac M., Bacic J., Petek M., Kapovic M. The influence of smoking and parity on serum markers for Down’s syndrome screening // Fetal. Diagn. Ther. 2002. — Vol. 17. — P. 1721.
246. Tsuji T., Nagai N. Production of alpha-fetoprotein by human submandibular gland // Int. J. Dev. Biol. 1993. — Vol. 37. — P. 497-498.
247. Van Assche F. A. Fetal growth and development // Verh. K. Acad. Geneeskd. Belg. 1998. — Vol. 60. — P. 3-11.
248. Van Rijn M., Van der Schouw Y. T., Hagenaars A. M., Visser G. H. Adverse obstetric outcome in low- and high-risk pregnancies and predictive value of maternal serum screening // Obstet. Gynecol. 1999. — Vol. 94. — P. 929-934.
249. Verspyck E., Degre S., Hellot M. F., Descargues G., Philippe C., Labadi Benichou J., Lemoine J. P., Marpeau L. Amniotic fluid alpha-fetoprotein is not a useful biological marker of pregnancy outcome // Prenat. Diagn. 1999. — Vol.19.-P. 1031-1034.
250. Voigt H. J., Becker V. Doppler flow measurements and histimorphology of the placental bed in uteroplacental insufficiency // J. Perinat. Med. 1992. — Vol. 20. -P. 139-147.
251. Voigt H. J., Becker V. Doppler flow measurements and histomorphology of the placental bed in uteroplacental insufficiency // J. Perinat. Med. 1992. — Vol.20.-P. 139-147.
252. Wald N. J., Hackshaw A. K., George L. M. Assay precision of serum a fetoprotein in antenatal screening for neural tube defects and Down’s syndrome // J. Med. Screen. -2000. Vol. 7. — P. 74-77.
253. Wald N. J., Kennard A. Prenatal screening for neural tube defects and Down syndrome // Principles and practice of medical genetics/ Eds. Rimoni D. L., Connor J. M., Pyeritz R. E. Churchill Livingstone. — Third edition. — 1996. — P. 545562.
254. Wallenburg H. C. S. Placental insufficiency: pathophysiology and therapeutic approaches//Triangle- 1990.-Vol. 29.-P. 171-179.
255. Waller D. K., Lustig L. S., Smith A. H., Hook E. B. Alpha-fetoprotein: a bio-marker for pregnancy outcome // Epidemiology. 1993. — Vol. 4. — P. 471-476.
256. Walters W. A. W., Boura A. L A. Regulation of fetal vascular tone in the human placenta // Reprod. Fertil. Dev. 1991. — № 3. — P. 475-481.
257. Wang Y., Alexander S. Placental pathophysiology in preeclampsia // Pathophysiology 2000. — Vol. 6. — P. 261-270.
258. Warburton D., Yu C.Y., Kline J., Stein Z. Mosaic autosomal trisomy in cultures from spontaneous abortions // Am.J.Hum.Genet. 1978. V.30. P.609-617.
259. Weiner C. P., Grant S. S., Williamson R. A. Relationship between second trimester maternal serum alpha-fetoprotein and umbilical artery Doppler velocimetry and their association with preterm delivery // Am. J. Perinatol. 1991. — Vol. 8. -P. 263-268.
260. Wenstrom K. D., Owen J., Boots L. R., DuBard M. B. Elevated second-trimester human chorionic gonadotropin levels in association with poor pregnancy outcome//Am. J. Obstet. Gynecol.- 1994.-Vol. 171.-P. 1038-1041.
261. Wenstrom K. D., Owen J., Davis R. O., Brumfield C. G. Prognostic significance of unexplained elevated amniotic fluid alpha-fetoprotein // Obstet. Gynecol. 1996. — Vol. 87. -P. 213-216.
262. Wenstrom K. D., Sipes S. L., Williamson R. A., Grant S. S., Trawick D. C. Prediction of pregnancy outcome with singleversus serial maternal serum alpha-fetoprotein tests // Am. J. Obstet. Gynecol. 1992. — Vol. 167. — P. 1529-1533.
263. Wilking-Haug L. Unexplained elevated maternal serum alpha-fetoprotein: what is the appropriate follow-up? // Curr. Opin. Obstet. Gynecol. — 1998. — Vol. 10.-P. 469-474.
264. Wilkins-Haug L., Roberts D.J., Morton C.C. Confined placental mosaicism and intrauterine growth retardation: a case-control analysis of placentas at delivery //Am. J. Obstet. Gynecol. 1995. — Vol.172. — P.44-50.
265. Wolstenholme J. Confined placental mosaicism for trisomies 2, 3, 7, 8, 9, 16, and 22: their incidence, likely origins and mechanisms for cell lineage compart-mentalization // Prenat. Diagn. 1996. — Vol. 16. — P. 511-524.
266. Wolstenholme J., Roney D.E., Davison E.V. Confined placental mosaicism, IUGR, and adverse pregnancy outcome: a controlled retrospective U.K. collaborative survey //Prenat. Diagn. 1994. — Vol.14. -P. 345-361.
267. Wulf K. H. The placental insufficiency syndrome (a clinical concept) // Z. Geburtshilfe Perinatal. 1981. — Vol. 185. — P. 2-11.
268. Xiang Y., Sundberg K., Beck B., Nianhu S. Mosaicism confined to placenta in pregnancies with adverse outcome // Clin. Med. Sci. J. — 1995. Vol. 10. — P. 4549.
269. Yu V. Y. H. Neonatal consequence of placental and membrane dysfunction // Reprod. Fertil. Dev. 1991. — Vol. 3. — P. 431-437.
Анализ на альфа-фетопротеин (АФП) при беременности
• Срок исполнения: 1 рабочий день.
• Где можно сдать: Данный анализ Вы можете сдать в любом медицинском офисе Диасервис.
Описание
В гинекологии один из основных маркёров состояния плода при мониторинге беременности. В онкологии — маркёр первичного рака печени. АФП вырабатывается сначала в желточном мешке, а затем, начиная с 5 недели внутриутробного развития, в печени и желудочно-кишечном тракте плода. Относится к гликопротеинам, молекулярная масса около 70 000Да. Период полураспада составляет около 5 суток.
АФП структурно сходен с альбумином и выполняет в организме плода аналогичные функции: поддержание онкотического давления крови плода; предохранение плода от иммунной агрессии материнского организма; связывание материнских эстрогенов и др.
Наибольшее физиологическое содержание альфа-фетопротеина в сыворотке наблюдается у плода на 12 — 16 неделях развития, в дальнейшем уровень его постепенно снижается к моменту рождения, достигая нормальных значений взрослого человека (< 10 мг/л) к первому году жизни. В соответствии с ростом концентрации АФП в крови зародыша происходит повышение концентрации АФП в крови беременной. В кровь матери этот белок поступает через плаценту и из амниотической жидкости. Обмен АФП между плодом и околоплодными водами и его поступление в кровь матери зависит от состояния почек и желудочно-кишечного тракта плода и от проницаемости плацентарного барьера.
Содержание АФП в крови матери начинает нарастать с 10 недели беременности, максимальная концентрация определяется в 32 — 34 недели, после чего его содержание снижается. Альфа-фетопротеин является неспецифическим маркёром состояния плода. Отклонения развития плода (в частности открытые дефекты нервной трубки) обуславливают увеличенный выход плазмы плода в амниотическую жидкость с повышением его содержания в материнской крови.
Хромосомные нарушения, такие как синдром Дауна, сопровождаются снижением уровня АФП.
Во многих случаях изменения уровня АФП связаны с наличием акушерской патологии у матери. Поэтому определение АФП во второй половине беременности должны проводиться в комплексе с плацентарными гормонами с целью оценки состояния фетоплацентарной системы и сопровождаться УЗИ исследованием для исключения неправильного определения срока беременности, многоплодной беременности, явных пороков развития (например, анэнцефалии). Определение уровня АФП совместно с ХГЧ и свободным эстриолом входит в состав так называемого тройного теста, выявляющего риск отклонений развития плода (проводится между 15 и 20 неделями беременности).
У взрослых увеличение АФП наиболее часто является следствием хронических гепатитов, гепатоцеллюлярной карциномы или опухолей герминативных клеток.
Стоимость анализа на АФП (Альфа-фетопротеин) — от 165.00 грн.
* Указанная цена, действительна только для г. Запорожье. Цены, актуальные для Вашего региона, пожалуйста, уточняйте по телефонам: (067) 619-03-03; (061) 284-93-93
Подготовка к анализу:
Между последним приемом пищи и взятием крови проходит не менее 8 часов (желательно — не менее 12 часов). Сок, чай, кофе (тем более с сахаром) — не допускаются. Можно пить воду.
Показания к назначению анализа:
В акушерстве:
1.пренатальная диагностика врожденных аномалий плода (пороки развития нервного канала, синдром Дауна у плода).
В онкологии:
1.Мониторинг течения заболевания, доклиническая диагностика метастазирования и оценка эффективности проводимой терапии первичной гепатоцеллюлярной карциномы, а также злокачественных опухолей яичек, трофобластических опухолей, хориоэпителиомы.
2.Выявление метастазирования в печень.
3.Скрининговые исследования групп риска (пациентов с циррозом печени, хроническим HBs-позитивным гепатитом или у пациентов с дефицитом альфа1-антитрипсина).
Повышение значений:
Пренатальная диагностика (патологии развития плода):
1.Открытые дефекты развития нервной трубки (анэнцефалия, spina bifida). Пупочная грыжа.
2.Атреэия пищевода или 12-типерстной кишки.
3.Синдром Меккеля (комплекс наследственных аномалий: поли- и синдактилия, гипоспадия, эписпадия, эктопия мочевого пузыря, кистомы почек, печени, поджелудочной железы).
4.Некроз печени плода вследствие вирусной инфекции.
Онкопатология (значительное повышение уровня):
1.Первичная гепатоцеллюлярная карцинома (при наличии метастазов чувствительность приближается к 100%).
2.Зародышевые опухоли — тератобластома (не семинома) яичек и яичников (чувствительность 70-75%).
3.Злокачественные опухоли других локализаций (поджелудочной железы, желудка, толстой кишки, легких) — небольшое повышение уровня.
Соматическая патология (незначительное временное повышение, обычно до 100 Ед/мл):
1.Состояния, сопровождающиеся регенеративными процессами в печени — хронический гепатит и цирроз печени.
2.Алкогольное поражение печени.
Снижение значений:
Пренатальная диагностика:
1.Синдром Дауна — трисомия 21 (на сроке после 10 недель беременности).
2.Смерть плода.
3.Самопроизвольный выкидыш.
4.Пузырный занос.
5.Трисомия 18.
6.Неправильно определенный — больший срок беременности.
Альфа-фетопротеин. АФП при беременности.!
1.Что такое анализ альфа-фетопротеина?
Анализ альфа-фетопротеина – это тест, который показывает уровень АФП при беременности. АФП – это вещество, производимое в печени вынашиваемого ребёнка, эмбриона. Анализ АФП помогает проверить плод на такие проблемы, как расщелина позвоночника и анэнцефалия – врождённое отсутствие головного мозга. Анализ АФП при беременности обычно проводится как часть исследования с целью выявить заболевания, связанные с хромосомами: синдром Дауна и синдром Эдвардса. Анализ АФП может помочь диагностировать пупочную грыжу.
Низкий уровень АФП – норма для беременных женщин. У здоровых мужчин и небеременных женщин норма АФП равняется нулю.
Анализ АФП обычно делается на 15-20 неделе беременности. Одновременно с АФП проверяют гонадотропин хориона человека и неконъюгированный эстирол (подвид эстрогена). Уровень этих веществ вместе с другими факторами (возраст матери, её состояние здоровья) помогают определить, есть ли у будущего ребёнка проблемы со здоровьем или пороки развития.
АФП у мужчин, небеременных женщин и детей
Положительный результат анализа АФП у мужчин, небеременных женщин и детей может быть признаком рака, особенно рака яичников, яичек, желудка, поджелудочной железы, печени. Высокий уровень АФП может быть также при лимфогранулематозе, лимфоме, опухоли мозга. Отсутствие АФП – норма для здорового человека.
Обязательно для ознакомления!
Помощь в лечении и госпитализации!
2.Зачем делают анализ АФП?
Анализ на альфа-фетопротеин делается для того, чтобы:
- Проверить плод у беременной женщины на проблемы мозга, позвоночника, синдром Дауна;
- Диагностировать рак;
- Проверить насколько хорошо идёт лечение рака;
- Диагностировать гепатому у больных циррозом или гепатитом B.
Посетите нашу страницу
Гинекология
3.Как подготовиться и как проводится анализ?
Как подготовиться к анализу АФП
Вам не нужно готовиться перед анализом альфа-фетопротеина.
Беременных женщин взвешивают, т.к. результаты теста также зависят от веса. Кроме того они зависят от возраста, срока беременности и расы.
Как проводится анализ АФП
Анализ АФП проводится после взятия крови из вены. Забор крови из вены проводится по стандартной процедуре.
О нашей клинике
м. Чистые пруды
Страница Мединтерком!
4.Риски и что может повлиять на результат?
Риски анализа АФП
Если вы сдаёте кровь на анализ альфа-фетопротеина, то возможные риски могут быть связаны только с забором крови из вены. В частности, появление синяков на месте забора крови и воспаление вены (флебит). Тёплые компрессы по нескольку раз в день избавят вас от флебита. Если вы принимаете разжижающие кровь препараты, то возможно кровотечение в месте пункции.
Что может повлиять на результаты анализа АФП
Уровень альфа-фетопротеина может стать аномальным, если:
- Женщина вынашивает больше одного ребёнка;
- У женщины есть гестационный диабет;
- Пациент курит. Курение увеличивает уровень АФП.
О чём стоит знать?
Аномальный уровень альфа-фетопротеина в крови может свидетельствовать о проблемах плода, однако чтобы быть уверенными на 100% необходимо пройти другие виды обследования. После анализа АФП при беременности вам могут назначить УЗИ или амниоцентез. С другой стороны, если у вас норма АФП, то это не всегда значит, что плод полностью здоров.
Снижение уровня АФП у больных раком печени может значить, что лечение действует.
Тест на альфа-фетопротеин (AFP) :: Американская ассоциация беременных
Тест на альфа-фетопротеин (AFT) — это скрининговый тест, который проверяет уровень альфа-фетопротеина в крови матери во время беременности. Это не диагностический тест. Часто это часть тройного скринингового теста, который оценивает необходимость дальнейшего диагностического тестирования.
Что такое скрининг-тест и как он проводится?
Скрининговые тесты, такие как тест на альфа-фетопротеин, учитывают не только результаты анализа крови.Они сравнивают ряд различных факторов (включая возраст, этническую принадлежность, результаты анализов крови и т. Д.), А затем оценивают, каковы шансы человека иметь отклонения от нормы. Эти тесты НЕ диагностируют проблему; они только сигнализируют о необходимости проведения дальнейших испытаний.
Для проведения теста на АФП кровь берется из вен на руке матери и отправляется в лабораторию для анализа. Результаты обычно возвращаются через одну-две недели.
Когда проводится тест AFP?
Тест на АФП можно проводить между 14 и 22 неделями беременности, однако он кажется наиболее точным на 16–18 неделе.Уровень AFP варьируется во время беременности, поэтому точное датирование беременности является обязательным условием для получения более надежных результатов скрининга.
Всем беременным следует предложить скрининг на ОВП, но он особенно рекомендуется для:
Что ищет тест AFP?
Альфа-фетопротеин (AFP) обнаружен как в сыворотке плода, так и в околоплодных водах. Этот белок вырабатывается на ранних сроках беременности в желточном мешке плода, а затем в печени и желудочно-кишечном тракте.Истинная функция AFP неизвестна. Мы знаем, что уровень этого белка увеличивается и уменьшается в течение определенных недель беременности, поэтому точное датирование беременности имеет решающее значение.
Тест на АФП измеряет высокий и низкий уровень альфа-фетопротеина. Результаты комбинируются с возрастом и этнической принадлежностью матери для оценки вероятности потенциальных генетических нарушений.
Высокий уровень AFP может указывать на то, что у развивающегося ребенка дефект нервной трубки, такой как расщепление позвоночника или анэнцефалия.
Высокий уровень АФП также может указывать на дефекты пищевода или неспособность сжаться брюшной полости вашего ребенка. Однако наиболее частой причиной повышенного уровня АФП является неточное датирование беременности.
Низкий уровень АФП и аномальные уровни ХГЧ и эстриола могут указывать на то, что у развивающегося ребенка трисомия 21 (синдром Дауна), трисомия 18 (синдром Эдвардса) или другой тип хромосомной аномалии.
Ненормальные уровни также могут быть результатом следующего:
Что означают результаты AFP?
Важно помнить, что AFP — это скрининговый, а не диагностический тест.Этот тест отмечает только то, что мать находится в группе риска вынашивания ребенка с потенциальным заболеванием.
На каждые 1000 протестированных беременностей приходится от 25 до 50 аномальных результатов теста на АФП.
Из этих аномальных результатов только от 1 из 16 до 1 из 33 действительно будет иметь ребенка, который пострадал от дефекта нервной трубки или другого состояния.
От 75% до 90% младенцев с дефектами нервной трубки # выявляются с помощью скрининга на AFP.
Ненормальные результаты теста требуют дополнительного тестирования для постановки диагноза.
Более консервативный подход включает выполнение второго теста MSAFP или полного тройного скрининга с последующим ультразвуковым исследованием высокого разрешения.
Если тестирование по-прежнему дает ненормальные результаты, может быть выполнена более инвазивная процедура, такая как амниоцентез.
Инвазивные процедуры следует тщательно обсудить с вашим лечащим врачом. Также важно обсудить дальнейшее тестирование с вашим партнером. Дополнительные консультации и обсуждения с консультантом, социальным работником или священником могут оказаться полезными.
Каковы риски и побочные эффекты AFP для матери или ребенка?
За исключением дискомфорта при заборе крови, AFP не вызывает никаких рисков или побочных эффектов.
А как насчет дальнейшего тестирования?
Тест на альфа-фетопротеин не является инвазивной процедурой и не представляет известных рисков для матери или ребенка. Результаты AFP могут потребовать дополнительного тестирования.
Причины, по которым нужно пройти дополнительное тестирование, могут варьироваться от человека к человеку и от пары к паре.Дальнейшее тестирование позволяет подтвердить диагноз, а затем предоставляет определенные возможности:
- Проведение возможных медицинских вмешательств, которые могут существовать
- Начать планирование для ребенка с особыми потребностями
- Начать реагирование на ожидаемые изменения образа жизни
- Определите группы поддержки и ресурсы
- Принять решение о вынашивании ребенка до срока
Некоторые люди или пары могут отказаться от дальнейшего тестирования по разным причинам:
- Они довольны результатами независимо от результата
- По личным, моральным или религиозным причинам принятие решения о вынашивании ребенка до срока не является вариантом
- Некоторые родители предпочитают не допускать никаких тестов, которые могут нанести вред развивающемуся ребенку
Важно тщательно обсудить риски и преимущества дальнейшего тестирования с вашим лечащим врачом.Ваш лечащий врач поможет вам оценить, могут ли преимущества от результатов перевесить любые риски, связанные с процедурой.
Хотите узнать больше?
Составлено с использованием информации из следующих источников:
1. Акушерство Уильяма, двадцать второе изд. Каннингем, Ф. Гэри и др., Гл. 13.
2. Полная книга клиники Мэйо о беременности и первом году жизни ребенка Джонсон, Роберт В. и др., Гл. 6.
Что тест на AFP может рассказать вам о вашем ребенке?
Когда вы беременны, существует множество тестов, которые предлагаются на разных этапах дородового ухода.Обычно это скрининговые тесты, а не диагностические тесты. В чем разница между ними? Скрининговые тесты обычно проводятся широкому кругу людей, в том числе бессимптомным людям, для выявления ранних заболеваний или проблем или для выявления любых возможных факторов риска заболевания. Диагностический тест определяет, присутствует ли состояние. Диагностический тест является более точным со 100% точностью, тогда как скрининговый тест имеет большую погрешность и обычно используется в качестве предшественника диагностических тестов, если это необходимо.
Что такое тест на AFP?
Один из скрининговых тестов, который обычно проводится во время беременности, — это тест на альфа-фетопротеин (AFP), также называемый тестом на альфа-фетопротеин материнской сыворотки (MSAFP). Обычно это делается как часть тройного скринингового теста, который также содержит тест на ХГЧ и эстриол и помогает выявить возможные врожденные дефекты. Тройной скрининг наиболее точен, если он проводится между 16 и 18 неделями беременности. но это можно сделать на сроке от 15 до 22 недель беременности.Если скрининговые тесты показывают какие-либо отклонения от нормы, проводятся дальнейшее тестирование и наблюдение.
Тест на АФП — это простой анализ крови, который измеряет количество альфа-фетопротеина в вашей крови. Хотя точная функция AFP неизвестна, его вырабатывает печень плода, и уровень AFP повышается и понижается в определенные периоды беременности. Высокий уровень АФП — когда он должен быть ниже — может указывать на генетические нарушения или состояния, включая расщелину позвоночника, анэнцефалию, определенные структурные дефекты или некоторые хромосомные аномалии, хотя низкие уровни связаны с синдромом Дауна.
Однако, поскольку это всего лишь скрининговый тест, он не может сказать вам, что именно происходит и есть ли у плода какие-либо из этих проблем. Для получения более точных ответов потребуются диагностические тесты. Также есть ложноположительные результаты, которые часто являются результатом неточного датирования беременности. Если у вас несколько детей, это также влияет на скрининг на AFP.
Что происходит при тесте на AFP?
Тест на АФП — это простой анализ крови, при котором кровь берется из вены и отправляется в лабораторию.Результаты обычно занимают две недели или меньше. Поскольку время проведения этого анализа имеет решающее значение, его обычно проводят между 15 и 20 неделями беременности. Поскольку это всего лишь обычный забор крови, для вас нет никаких рисков, кроме общих рисков анализа крови (например, болезненность место инъекции, синяк) или вашему плоду.
Если тест на АФП снова покажет повышенный уровень, вам может потребоваться еще один АФП вместе с ультразвуком высокой четкости. Это позволит убедиться в правильности даты беременности и изучить такие структуры плода, как череп и позвоночник.Если по-прежнему есть какие-либо сомнения или причины для беспокойства, ваш врач или акушерка могут предложить более инвазивный диагностический тест, такой как амниоцентез.
У вас есть возможность отказаться от дальнейшего тестирования; это ваш выбор. Некоторым людям полезно иметь как можно больше информации, чтобы обдумать возможные медицинские вмешательства, найти группы поддержки или ресурсы и иметь возможность планировать уход за ребенком с особыми потребностями. Некоторые люди хотят знать эту информацию, чтобы решить, выносить плод или нет.Другие люди решают подождать, пока не родится ребенок, чтобы разобраться с этими проблемами, если в этом возникнет необходимость — и это нормально.
Слово Verywell
Если вы нервничаете из-за AFP или если скрининговый тест вернулся и требует дальнейшего наблюдения, поговорите со своим врачом. Если у вас есть партнер, поговорите с ним о своих чувствах относительно возможных результатов ОВП, о том, что это может означать и как это повлияет на вас. Важно помнить, что тест на AFP не является диагностическим и не идеальным.Информация может быть полезна, но знайте, что результаты не всегда точны. Ваш лечащий врач может рассказать вам больше о тесте, о том, как он помогает в дальнейшем диагностическом тестировании, и о любых рисках, которые могут возникнуть при дальнейшем тестировании.
альфа-фетопротеинов (AFP) в крови | Мичиган Медицина
Обзор теста
Анализ крови на альфа-фетопротеин (AFP) проверяет уровень AFP в крови беременной женщины. АФП — это вещество, вырабатываемое в печени будущего ребенка (плода).Количество АФП в крови беременной женщины может помочь понять, есть ли у ребенка такие проблемы, как расщелина позвоночника и анэнцефалия. Тест на АФП также может быть выполнен как часть скринингового теста для выявления других хромосомных проблем, таких как синдром Дауна (трисомия 21) или синдром Эдвардса (трисомия 18). Тест на АФП может помочь обнаружить гастрошизис, врожденное заболевание, при котором часть кишечника ребенка выступает через брюшную стенку.
Обычно низкие уровни AFP обнаруживаются в крови беременной женщины.В крови здоровых мужчин или здоровых небеременных женщин АФП (или только очень низкий уровень) обычно не обнаруживается.
Уровень AFP в крови используется в трех- или четырехкратном скрининговом тесте материнской сыворотки. Обычно эти тесты проводятся между 15 и 20 неделями и проверяют уровни трех или четырех веществ в крови беременной женщины. Тройной скрининг проверяет альфа-фетопротеин (AFP), хорионический гонадотропин человека (ХГЧ) и тип эстрогена (неконъюгированный эстриол или uE3). Квадроэкран проверяет эти вещества и уровень гормона ингибина А.Уровни этих веществ, а также возраст женщины и другие факторы помогают врачу оценить вероятность того, что у ребенка могут быть определенные проблемы или врожденные дефекты.
Скрининговые тесты используются для определения вероятности того, что у вашего ребенка врожденный дефект. Если скрининговый тест положительный, это означает, что у вашего ребенка больше шансов иметь этот врожденный дефект, и ваш врач может попросить вас пройти диагностический тест, чтобы убедиться.
Мужчины, небеременные женщины и дети
У мужчин, небеременных женщин и детей наличие АФП в крови может означать наличие определенных типов рака, особенно рака яичек, яичников, желудка, поджелудочной железы или печени.Высокие уровни AFP также могут быть обнаружены при болезни Ходжкина, лимфоме, опухолях головного мозга и почечно-клеточном раке.
Зачем это нужно
Тест на АФП проводится для:
- Проверка развивающегося ребенка (плода) беременной женщины на наличие проблем с мозгом или позвоночником (так называемых дефектов нервной трубки). Такие дефекты встречаются примерно в 2 из 1000 беременностей. сноска 1 Вероятность дефекта нервной трубки у ребенка не связана с возрастом матери. Большинство женщин, у детей которых есть дефекты нервной трубки, не имеют семейного анамнеза этих проблем.
- Проверить развивающегося ребенка (плода) беременной женщины на синдром Дауна.
- Найдите определенные виды рака, особенно рак яичек, яичников или печени. Но до половины людей с раком печени не имеют высоких уровней АФП.
- Проверьте, насколько эффективно работает лечение рака.
- Проверка на рак печени (гепатома) у людей с циррозом или хроническим гепатитом B.
Как подготовиться
Вам не нужно ничего делать перед этим тестом.
Если вы беременны, вас обязательно взвесят перед анализом крови, потому что результаты теста будут зависеть от вашего веса. Результаты теста также зависят от расы, возраста и продолжительности вашей беременности.
Как это делается
Медицинский работник берет кровь:
- Оберните эластичную ленту вокруг вашего плеча, чтобы остановить кровоток. Это увеличивает размер вены под повязкой, что упрощает введение иглы в вену.
- Очистите место иглы спиртом.
- Введите иглу в вену. Может потребоваться более одной иглы.
- Присоедините к игле трубку, чтобы наполнить ее кровью.
- Снимите повязку с руки, когда наберется достаточно крови.
- Поместите марлевую салфетку или ватный диск на место иглы, когда игла будет удалена.
- Надавите на место, а затем наложите повязку.
Как это чувствуется
Образец крови берется из вены на руке.Плечо обернуто резинкой. Может ощущаться стеснение. Вы можете вообще ничего не чувствовать от иглы или можете почувствовать быстрое покалывание или защемление.
Вы можете испытывать беспокойство в ожидании результатов теста на альфа-фетопротеин, проведенного для определения состояния здоровья вашего будущего ребенка.
Риски
Очень мала вероятность возникновения проблемы из-за взятия пробы крови из вены.
- На этом участке может появиться небольшой синяк. Вы можете снизить вероятность образования синяков, если надавите на участок кожи в течение нескольких минут.
- В редких случаях после взятия пробы крови вена может опухнуть. Эта проблема называется флебитом. Для лечения этого состояния можно использовать теплый компресс несколько раз в день.
Результаты
Анализ крови на альфа-фетопротеин (AFP) проверяет уровень AFP в крови беременной женщины. АФП — это вещество, вырабатываемое в печени развивающегося ребенка (плода). Количество AFP в крови беременной женщины может помочь найти определенные проблемы с ее ребенком.
Нормальный
Нормальные значения, перечисленные здесь, называемые эталонным диапазоном, являются лишь ориентировочными.Эти диапазоны варьируются от лаборатории к лаборатории, и ваша лаборатория может иметь другой диапазон от нормального. Отчет вашей лаборатории должен содержать диапазон, который использует ваша лаборатория. Кроме того, нормальные значения зависят от возраста ребенка. Высокий или низкий уровень АФП может означать, что возраст ребенка был записан неправильно или неправильно рассчитан. Для более точного определения возраста ребенка может быть проведено УЗИ.
У беременных количество АФП постепенно повышается, начиная с 14-й недели беременности. Он продолжает расти за месяц или два до родов, затем медленно уменьшается.Ценности для чернокожих женщин обычно немного выше, чем для белых. Значения для азиатских женщин немного ниже, чем для белых. Чтобы правильно понять значение AFP, необходима точная оценка возраста ребенка.
Нормальный диапазон значений AFP корректируется с учетом возраста, веса и расы каждой женщины; есть ли у нее диабет, требующий инъекций инсулина; и возраст ее ребенка (срок беременности). Если после УЗИ возраст ребенка изменился, необходимо также скорректировать АФП.Каждая женщина и ее врач должны смотреть на диапазон значений AFP, который является нормальным для нее, когда у нее есть тест на AFP.
Нормальный результат AFP не гарантирует нормальную беременность или здорового ребенка.
Высокие значения
- У беременной женщины высокие значения альфа-фетопротеина могут означать:
- Возраст (гестационный возраст) ребенка неправильный.
- Женщина беременна более чем одним ребенком, например, двойней или тройней.
- У ребенка дефект нервной трубки.
- Кишечник или другие органы брюшной полости ребенка находятся вне тела (так называемый дефект брюшной стенки или гастрошизис). После родов потребуется операция, чтобы исправить проблему.
- Младенца нет в живых.
- У небеременного взрослого высокие значения альфа-фетопротеина могут означать:
Низкие значения
У беременной женщины низкий уровень альфа-фетопротеина может означать:
- Возраст (гестационный возраст) ребенка.
- У ребенка может быть синдром Дауна.
У небеременных взрослых альфа-фетопротеин обычно отсутствует.
Результаты теста на AFP могут быть неточными, даже если с ребенком все в порядке.
Что влияет на тест
Факторы, которые могут повлиять на результаты вашего теста, включают:
- Если имеется более одного ребенка (плода). Это увеличивает уровень АФП в крови.
- Если у вас гестационный диабет.
- Если вы курите. Это увеличивает уровень АФП в крови.
- Если вы проходили медицинский тест с использованием радиоактивных индикаторов в течение последних 2 недель.
Что думать о
- AFP — это скрининговый тест для выявления возможных проблем у вашего развивающегося ребенка. Другие тесты, вероятно, будут выполнены, если результаты AFP будут отклоняться от нормы. Если АФП отклоняется от нормы, скорее всего, будет проведено УЗИ. Если ультразвуковое исследование не может найти причину аномального АФП, может быть рекомендован амниоцентез.
- Количество AFP в околоплодных водах можно также измерить с помощью амниоцентеза. У большинства женщин уровень АФП в околоплодных водах нормальный, даже если уровень в их крови может быть ненормальным. У этих женщин низкий риск рождения плода с дефектом нервной трубки.
- Если обнаружены аномальные уровни AFP, поговорите со своим врачом или генетическим консультантом.
- У людей с раком печени или другими видами рака снижение АФП может означать, что лечение работает.
- Уровень AFP в крови часто используется в трех- или четырехкратном скрининговом тесте материнской сыворотки. Чтобы узнать больше, см. Тему «Тройной или четырехкратный скрининг врожденных пороков».
Список литературы
Цитаты
- Американский колледж акушеров и гинекологов (2003 г., подтвержден в 2011 г.). Дефекты нервной трубки. Бюллетень практики ACOG № 44. Акушерство и гинекология , 102 (1): 203–210.
- Пагана К.Д., Пагана Т.Дж. (2010). Руководство Мосби по диагностическим и лабораторным испытаниям , 4-е изд. Сент-Луис: Мосби Эльзевьер.
- Fischbach FT, Dunning MB III, ред. (2009). Руководство по лабораторным и диагностическим исследованиям , 8 изд. Филадельфия: Липпинкотт Уильямс и Уилкинс.
Консультации по другим работам
- Пагана К.Д., Пагана Т.Дж. (2010). Руководство Мосби по диагностическим и лабораторным исследованиям, 4-е изд.Сент-Луис: Мосби Эльзевьер.
- Wapner RJ, et al. (2009). Пренатальная диагностика врожденных патологий. В RK Creasy et al., Eds., Creasy and Resnik’s Mother-Fetal Medicine: Principles and Practice, 6th ed., Pp. 221–274. Филадельфия: Сондерс Эльзевьер.
Кредиты
Текущий по состоянию на: 29 мая, 2019
Автор: Healthwise Staff
Медицинский обзор:
Сара Маршалл, доктор медицины, семейная медицина
E.Грегори Томпсон, врач внутренних болезней
Адам Хусни, доктор медицины, семейная медицина
Кэтлин Ромито, доктор медицины, семейная медицина
Шивон М. Долан, доктор медицины, магистр здравоохранения, репродуктивная генетика
По состоянию на: 29 мая 2019 г.
Автор: Здоровый персонал
Медицинское обозрение: Сара Маршалл, доктор медицины, семейная медицина и Э. Грегори Томпсон, доктор медицины, терапевт и Адам Хусни, доктор медицины, семейная медицина, Кэтлин Ромито, доктор медицины, семейная медицина, Шивон М.Долан, доктор медицины, магистр здравоохранения — Репродуктивная генетика
Американский колледж акушеров и гинекологов (2003 г., подтверждено в 2011 г.). Дефекты нервной трубки. Бюллетень практики ACOG № 44. Акушерство и гинекология , 102 (1): 203-210.
Пагана К.Д., Пагана Т.Дж. (2010). Руководство Мосби по диагностическим и лабораторным испытаниям , 4-е изд. Сент-Луис: Мосби Эльзевьер.
Fischbach FT, Dunning MB III, ред. (2009). Руководство по лабораторным и диагностическим исследованиям , 8 изд.Филадельфия: Липпинкотт Уильямс и Уилкинс.
AFP Plus Quad Test
Что тест AFP PLUS может рассказать мне о моей беременности?
Он может сказать вам, высока ли у вас вероятность рождения ребенка с дефектом нервной трубки, синдромом Дауна или трисомией 18. В конечном итоге примерно у одного из 12 пациентов результат теста AFP PLUS будет положительным. Если результат вашего теста положительный, это не обязательно означает, что ваш ребенок страдает одним из этих заболеваний, но это означает, что ваш врач порекомендует вам дополнительное обследование.
Что такое дефекты нервной трубки?
Дефекты нервной трубки — это группа врожденных дефектов, которые включают открытую расщелину позвоночника и анэнцефалию. Один или два ребенка из 1000 рождаются с дефектом нервной трубки.
Открытая расщелина позвоночника — это неполное закрытие позвоночника. Она различается по степени тяжести в зависимости от того, где она расположена на позвоночнике и насколько велико отверстие. Операция по закрытию отверстия обычно проводится вскоре после рождения, а дополнительная операция часто требуется позже, в младенчестве или детстве.Открытая расщелина позвоночника обычно вызывает паралич ниже талии и мешает работе кишечника и мочевого пузыря. Это часто приводит к состоянию, называемому гидроцефалией (вода на мозге), а иногда может вызывать умственную отсталость от умеренной до тяжелой. Почти треть детей, рожденных с открытой расщелиной позвоночника, не доживает до пяти лет.
Анэнцефалия — это очень серьезный врожденный дефект, при котором мозг и череп не развиваются должным образом. Обычно это приводит либо к мертворождению, либо к смерти вскоре после рождения.
Уровень АФП в крови матери имеет тенденцию повышаться, когда беременность связана с дефектом нервной трубки. Около 90 процентов всех беременностей с открытыми дефектами нервной трубки выявляются с помощью тестирования AFP PLUS.
Что такое синдром Дауна?
Синдром Дауна — распространенный врожденный дефект, который встречается примерно у каждого 700 младенцев. Это заболевание, при котором лишняя хромосома (хромосома номер 21) присутствует в клетках развивающегося плода с момента зачатия.Синдром Дауна обычно возникает неожиданно и примерно в 98% случаев не передается по наследству. Хотя синдром Дауна чаще возникает по мере взросления матерей, около 75 процентов детей с синдромом Дауна рождаются от женщин моложе 35 лет. Синдром Дауна всегда связан с умеренной или тяжелой инвалидностью в развитии, часто от легкой до умеренной. У детей с синдромом Дауна изменчивые, но предсказуемые физические характеристики. Около 50 процентов имеют проблемы со здоровьем, например, пороки сердца.Часто эти дефекты можно исправить хирургическим путем. Уровни АФП и эстриола в крови матери, как правило, низкие, в то время как уровни ХГЧ и ингибина, как правило, повышаются при беременности с синдромом Дауна. В целом, примерно 80 процентов всех беременностей с синдромом Дауна выявляются с помощью теста AFP PLUS Quad. Однако частота выявления варьируется в зависимости от возраста матери: от 70 процентов у женщин до 35 лет до более 90 процентов у женщин 35 лет и старше.
Что такое трисомия 18?
Как и синдром Дауна, трисомия 18 — это врожденный дефект, вызванный наличием дополнительной хромосомы.В этом случае каждая клетка имеет дополнительную хромосому номер 18. Трисомия 18 встречается гораздо реже, чем синдром Дауна — она бывает только у одного из 8000 детей. Однако, как и синдром Дауна, он обычно возникает неожиданно, и вероятность возрастает с возрастом матери. Трисомия 18 — очень серьезный врожденный дефект. Только один из 10 детей с трисомией 18 доживает до года. В последние месяцы беременности могут возникнуть такие осложнения, как задержка роста плода и его гибель. Уровни АФП, эстриола, ХГЧ и ингибина в крови матери, как правило, низкие при беременности с трисомией 18.Примерно от 60 до 80 процентов всех беременностей с трисомией 18 выявляются с помощью тестирования AFP PLUS.
Что означает положительный результат теста на AFP PLUS?
Положительный результат теста AFP PLUS означает, что вы относитесь к группе с более высокой вероятностью рождения ребенка с дефектом нервной трубки или хромосомной аномалией. Однако само по себе это не доказывает, что с беременностью что-то не так. Фактически, только у небольшого числа женщин с положительным результатом на экране будет ненормальный ребенок.Если у вас положительный результат скрининга, вам следует подумать о специальном консультировании для обсуждения дальнейшего тестирования.
Какие тесты будут предложены, если мой тест на AFP PLUS положительный?
Это зависит от вашего конкретного результата. В большинстве случаев после консультации будет рекомендовано ультразвуковое исследование (сонограмма). В зависимости от вашего результата AFP PLUS и результатов сонограммы может быть рекомендован амниоцентез или дополнительное ультразвуковое исследование.
Что такое УЗИ и что он покажет?
Ультразвуковой аппарат использует звуковые волны для наблюдения за развивающимся ребенком.Одна из вещей, которые он может сделать, — это проверить возраст плода. Многие женщины будут иметь положительный результат скрининга на AFP PLUS, потому что даты их беременности были неверно определены. При изменении этой даты результат теста может стать отрицательным. Иногда будут обнаружены близнецы, которые объяснят положительный результат экрана. Если срок беременности правильный и вы не вынашиваете близнецов, можно предложить амниоцентез или УЗИ уровня II. Ультразвук II уровня — это подробное обследование плода.Его нельзя использовать для диагностики синдрома Дауна или трисомии 18, но часто можно выявить расщелину позвоночника и другие аномалии плода.
Что такое амниоцентез и что он покажет?
Амниоцентез — это процедура, при которой врач берет небольшой образец жидкости, окружающей развивающийся плод. Затем образец отправляется в лабораторию для тестирования. Этот образец жидкости можно использовать для диагностики как хромосомных проблем, таких как синдром Дауна и трисомия 18, так и открытых дефектов, таких как расщелина позвоночника.Амниоцентез — это инвазивная процедура, что означает, что с ней связан небольшой риск выкидыша (менее одного из 200). Результаты теста на синдром Дауна и трисомию 18 займут от семи до 14 дней. Результаты теста на расщелину позвоночника займут от двух до пяти дней.
Что произойдет, если в результате тестирования AFP PLUS будет обнаружен врожденный дефект?
Консультант-генетик будет доступен для подробного обсуждения диагноза вашего ребенка и доступных вам вариантов.Один из вариантов — продолжить беременность и организовать соответствующие медицинские услуги во время и после родов. Можно также рассмотреть возможность передачи ребенка на усыновление после рождения. Другой вариант, который вам стоит выбрать — это прерывание беременности.
Если мой тест на AFP PLUS отрицательный, значит ли это, что мой ребенок будет здоровым?
Отрицательный результат на экране означает, что вероятность рождения ребенка с дефектом нервной трубки составляет 1 к 1000 или меньше. Это также означает, что ваша вероятность родить ребенка с синдромом Дауна меньше, чем у 35-летней женщины.Никогда нельзя быть уверенным в том, что ваш ребенок будет нормальным. Тест AFP PLUS Quad Test позволит нам выявить не менее пяти из каждых шести случаев открытой расщелины позвоночника и почти все случаи анэнцефалии. Это также может привести к диагностике примерно восьми из каждых 10 случаев синдрома Дауна и трисомии 18. Помните, что скрининговый тест никогда не может полностью исключить возможность дефекта нервной трубки, синдрома Дауна или трисомии 18. Также существуют многие другие врожденные дефекты, которые не могут быть идентифицированы с помощью этого теста.
Каковы преимущества прохождения теста AFP PLUS?
Тест может дать вам и вашему врачу важную информацию о вашей беременности и развивающемся ребенке. Близнецы могут быть обнаружены или ваша ожидаемая дата родов может быть скорректирована, чтобы можно было соответствующим образом скорректировать ваше дородовое наблюдение и посещения.
Если у вашего ребенка обнаружится серьезный врожденный дефект, вы можете получить профессиональную консультацию о том, как это может повлиять на физическое и умственное развитие вашего ребенка.Индивидуальные возможности и потенциал детей с врожденными дефектами — это факторы, которые вы можете обсудить со своим консультантом или другими поставщиками медицинских услуг. Дополнительную информацию и поддержку можно получить через такие группы, как ваше местное общество синдрома Дауна и Ассоциация расщелины позвоночника.
Сводка
- Тест AFP Plus® Quad — это метод скрининга, включающий измерение четырех веществ в материнской сыворотке (сывороточных маркеров). Это:
- Альфа-фетопротеин (AFP).
- Эстриол несопряженный (uE3).
- Ингибин А (ингибин).
- Хорионический гонадотропин человека (ХГЧ).
- Тест проводится на сроке от 15 до 22 недель беременности.
- Четыре сывороточных маркера используются вместе с возрастом женщины для оценки вероятности беременности с синдромом Дауна. Женщины с риском наступления беременности в среднем 1 из 270 и выше считаются положительными по результатам скрининга и предлагают дальнейшие тесты. Около 7 процентов всех женщин, прошедших скрининг, попадут в группу положительных результатов скрининга, и примерно у одной из 60 из них беременность будет нарушена.
- Уровень только AFP используется, чтобы определить, есть ли повышенная вероятность беременности с открытым дефектом нервной трубки. Женщин с повышенным уровнем АФП (как минимум в два раза превышающим нормальный средний уровень) интерпретируют как положительный результат скрининга, и им предлагают дальнейшие тесты. Около 2,5 процента всех женщин, прошедших скрининг, попадут в группу положительных результатов скрининга, и примерно у каждой 25 из них будет нарушена беременность.
- Quad Test выявляет около 80 процентов беременностей с синдромом Дауна, 90 процентов беременностей с открытой расщелиной позвоночника и почти все беременности с анэнцефалией.
- Компоненты Quad Test, AFP, uE3 и hCG, также позволят выявить беременность с высоким риском трисомии 18. Тест выявляет примерно шесть из 10 женщин, у которых беременность связана с трисомией 18.
- Предоставление необходимой информации пациентам с пониманием и уверенностью имеет решающее значение. Какими бы хорошими ни были технические аспекты услуги скрининга, ее качество всегда будет зависеть от того, насколько хорошо объяснен тест и насколько женщины считают, что они сделали правильный выбор.
Информация об альфа-фетопротеиновом тесте
Большинство медицинских работников в настоящее время регулярно предлагают своим беременным пациенткам анализ крови, называемый скрининговым тестом на альфа-фетопротеин материнской сыворотки (MSAFP). Этот тест выявляет беременность с риском определенных серьезных врожденных дефектов выше среднего, таких как расщелина позвоночника (открытый позвоночник) и синдром Дауна (характерные черты лица, умственная отсталость, возможные пороки сердца и другие проблемы). Тест может предоставить ценную информацию о развивающемся плоде.Беременным женщинам важно понимать, что в большинстве случаев ненормальный результат теста не указывает на проблему с плодом, и дальнейшие исследования могут это подтвердить.
Что такое альфа-фетопротеин
Альфа-фетопротеин (AFP) — это вещество, вырабатываемое печенью плода. Часть этого белка выводится в околоплодные воды, окружающие плод. Небольшое количество АФП попадает в кровоток матери, где его концентрация постепенно повышается до конца беременности.Уровни АФП можно измерить во время беременности, взяв образец крови матери или околоплодных вод.
Когда проводят тест на MSAFP во время беременности?
Этот анализ крови чаще всего делают между 15 и 18 неделями после последней менструации. Результаты обычно доступны в течение одной недели. Если уровни MSAFP отклоняются от нормы, тест можно повторить через 20–21 неделю в некоторых центрах.
Означает ли высокое или низкое значение MSAFP, что у ребенка врожденный дефект?
№Этот тест не может диагностировать врожденный дефект — он может указывать только на повышенный риск. Ненормальный результат теста просто означает, что необходимо дополнительное тестирование. Из каждых 1000 женщин, которые проходят тест на MSAFP, до 100 будут иметь аномальный результат. Однако только около 10 из этих 100 женщин будут иметь плод с врожденным дефектом.
Для большинства остальных уровень АФП просто указывает на то, что плод либо на несколько недель старше, либо моложе, чем первоначально предполагалось. Поскольку диапазон нормальных результатов варьируется в зависимости от недель беременности, очень важно знать точный гестационный возраст плода.Гестационный возраст плода следует подтвердить на УЗИ, если есть вопросы.
Многоплодная беременность (двойня, тройня и т. Д.) — еще одна частая причина повышенных показателей чтения. Беременные женщины, которые этого не понимают, могут испытывать ненужное беспокойство.
Какие проблемы плода вызывают высокий уровень MSAFP?
Дефекты нервной трубки (NTD) являются одними из наиболее распространенных и серьезных проблем, связанных с высокими уровнями MSAFP. Нервная трубка — это часть развивающегося эмбриона, из которой формируются головной и спинной мозг.Если нервная трубка не закрывается должным образом в течение четвертой недели после зачатия, могут возникнуть врожденные дефекты, такие как расщелина позвоночника и анэнцефалия. Ежегодно в этой стране рождается около 2500 детей с такими врожденными дефектами.
Расщелина позвоночника, часто называемая открытым позвоночником, является врожденным дефектом позвоночника. В большинстве случаев этого дефекта спинной мозг деформирован и выступает из спины, что приводит к параличу ног различной степени и проблемам с мочевым пузырем и кишечником. При анэнцефалии верхний конец нервной трубки не закрывается, что приводит к серьезным порокам развития мозга и черепа.Младенцы с анэнцефалией не выживают.
Причины NTD не совсем понятны. Ученые считают, что генетические факторы и факторы окружающей среды действуют вместе, вызывая эти пороки развития. Примерно от 90% до 95% детей с NTD рождаются в парах, в семейном анамнезе которых не было этих аномалий.
Недавние исследования показали, что от 50% до 70% NTD можно предотвратить, если женщины детородного возраста потребляют фолиевую кислоту (витамин B) до и в течение первых недель беременности. U.Служба общественного здравоохранения и организация March of Dimes рекомендуют всем женщинам детородного возраста потреблять 0,4 миллиграмма (400 микрограммов) фолиевой кислоты каждый день до зачатия и в течение первых месяцев беременности. Поскольку трудно получить достаточное количество фолиевой кислоты только с помощью диеты, ежедневный прием поливитаминов может изменить ситуацию.
Некоторые необычные врожденные дефекты брюшной стенки также могут повышать уровень MSAFP, как и определенные дефекты почек и кишечника. В редких случаях уровень MSAFP повышен, потому что плод умирает или мертв.
Что означает низкое показание MSAFP?
Низкие уровни MSAFP иногда связаны с хромосомными аномалиями, такими как синдром Дауна. Однако скрининговый тест MSAFP не так точен в выявлении беременностей с повышенным риском синдрома Дауна, как при дефектах нервной трубки.
Какие тесты рекомендуются при аномальном показании MSAFP?
После аномального показания MSAFP следующим шагом обычно является ультразвуковое исследование. В этом тесте используются звуковые волны, чтобы сфотографировать плод.Ультразвук может помочь определить срок беременности плода и показать, вынашивает ли женщина двойню. Если какой-либо из этих факторов объясняет отклонение от нормы АФП, дальнейшее тестирование не требуется. Ультразвук также может обнаружить некоторые серьезные врожденные дефекты.
Если ультразвуковое исследование не дает объяснения отклонениям в показаниях MSAFP, поставщик медицинских услуг может предложить амниоцентез, тест, во время которого врач вводит тонкую иглу через брюшную стенку в матку, чтобы удалить несколько чайных ложек околоплодных вод. .Клетки плода, содержащиеся в околоплодных водах, будут проверены на синдром Дауна и другие хромосомные аномалии, а также будет измерен уровень AFP в околоплодных водах. Когда уровень АФП в околоплодных водах повышен и все другие причины исключены, очень вероятно, что у плода есть дефект нервной трубки.
При высоком показателе MSAFP, наряду с амниоцентезом, врач может порекомендовать ультразвуковое исследование с высоким разрешением («третий уровень») для осмотра черепа и позвоночника плода.Эта процедура может довольно точно обнаружить или исключить серьезные дефекты нервной трубки, но, как правило, доступна только в крупных медицинских центрах. Это также может помочь предсказать серьезность дефектов нервной трубки. С помощью скрининга MSAFP, ультразвука и амниоцентеза около 95% случаев анэнцефалии и 80% случаев серьезной расщелины позвоночника можно выявить пренатально.
Каковы преимущества скрининга MSAFP?
Для подавляющего большинства женщин скрининг MSAFP обеспечивает уверенность в том, что у их плода нет серьезных врожденных дефектов.Результаты анализов также могут помочь женщине более эффективно управлять беременностью. Например, определение правильного гестационного возраста помогает определить, растет ли плод с нормальной скоростью. А выявление многоплодной беременности требует особой осторожности.
При диагностировании или подозрении на дефект нервной трубки или другую проблему пара может обсудить все возможные варианты с обученным персоналом. Они могут спланировать роды в специально оборудованном медицинском центре, чтобы вскоре после рождения ребенка можно было перенести операцию или лечение.
В некоторых случаях нет четкого объяснения аномального результата теста MSAFP. Аномальные показания связаны с проблемами беременности, такими как отслоение или отслойка плаценты, преждевременные роды и низкий вес при рождении. Необъяснимо высокие значения могут быть связаны с повышенным риском гибели плода на поздних сроках беременности. Хотя у большинства женщин с необъяснимыми высокими показателями не наблюдается внутриутробной смерти, это исследование предполагает, что медицинские работники могут предотвратить некоторые случаи внутриутробной смерти, очень тщательно наблюдая за этими беременностями в третьем триместре.Если обнаруживаются признаки затруднений у плода, не исключено, что некоторых детей удастся спасти за счет ранних родов.
Некоторые поставщики медицинских услуг теперь предлагают своим пациентам расширенный скрининговый тест MSAFP. Этот новый скрининговый тест (часто называемый тройным скринингом), который измеряет уровни MSAFP наряду с уровнями двух гормонов беременности, называемых эстриолом и хорионическим гонадотропином человека, по-видимому, выявляет не менее 60% случаев синдрома Дауна по сравнению с примерно 30% с Только скрининг MSAFP.(Некоторые лаборатории измеряют только два вещества: MSAFP и человеческий хорионический гонадотропин.) Компьютер рассчитывает индивидуальный риск синдрома Дауна на основе уровней этих трех веществ, возраста женщины и некоторых других факторов. Если риск для женщины равен риску для 35-летней женщины (примерно 1 из 270), ей будут предложены дополнительные тесты, такие как амниоцентез. Большинство поставщиков медицинских услуг в настоящее время предлагают пренатальное тестирование женщинам этой возрастной группы, поскольку риск синдрома Дауна и других хромосомных аномалий увеличивается с возрастом.
Свяжитесь с нами сегодня!
Для получения дополнительной информации о тестах MSAFP и других связанных с уходом вопросов по беременности, позвоните нам сегодня!
Второй триместр: что нужно знать | MUSC Health
Пренатальный скрининг важен во втором триместре просто потому, что многие состояния можно выявить только в это время. Раннее обнаружение многих заболеваний может позволить вашей медицинской бригаде лучше спланировать заранее, как смягчить или лечить их.
Некоторые из состояний, которые можно обнаружить во втором триместре, можно найти ниже.
Риск рождения ребенка с синдромом Дауна или открытым дефектом нервной трубки беспокоит многих родителей. Эти риски можно оценить путем скрининга уровня альфа-фетопротеина (AFP) в кровотоке матери, который можно измерить между 15 и 21 неделей беременности.
Открытые дефекты нервной трубки
Скринингна АФП может выявить беременность с открытыми дефектами нервной трубки, поскольку эти дефекты позволяют большему, чем обычно, количеству АФП проникать в кровоток матери.Существует два типа открытых дефектов нервной трубки: отсутствие черепа, известное как анэнцефалия, и открытый позвоночник, известный как расщелина позвоночника. Эти дефекты обычно возникают без предупреждения и в семьях без пострадавшего члена семьи.
Большинство женщин, прошедших тестирование на АФП, будут иметь нормальные результаты, а это означает, что их риск рождения ребенка с анэнцефалией или расщелиной позвоночника очень низок. Скрининг выявляет 80 процентов беременностей с открытыми дефектами нервной трубки.
Ненормальные результаты
Если уровень AFP выше, чем ожидалось, сначала необходимо исключить возможность двойни или неправильного свидания (более длительный срок беременности, чем ожидалось) с помощью УЗИ.Повторный анализ крови на АФП обычно выполняется, если ультразвуковое исследование не обнаруживает ни близнецов, ни неправильного датирования.
Если у женщины был повышен уровень АФП при повторном тестировании или первый уровень АФП очень высок, ей будет предложена дополнительная информация и тестирование для оценки отклонений у ребенка. Важно отметить, что у большинства женщин с повышенным уровнем АФП рождаются здоровые дети . Возвышение часто можно объяснить различиями в плаценте и количеством АФП, которое может проникнуть в кровоток матери.
Синдром Дауна
Уровень AFP и другие уровни в крови также используются для выявления беременностей с повышенным риском синдрома Дауна, врожденного дефекта, приводящего к умственной отсталости. Синдром Дауна, как и открытые дефекты нервной трубки, обычно возникает без предупреждения или в семьях, где нет пострадавшего члена семьи. Риск рождения ребенка с синдромом Дауна увеличивается с возрастом женщины. Хотя обычно всем женщинам в возрасте 35 лет и старше предлагается пренатальное тестирование, такое как амниоцентез, беременность с синдромом Дауна у женщин до 35 лет обычно остается невыявленной до родов, если не был проведен скрининг крови.
Трисомия 18
Низкие уровни АФП, ХГЧ и эстриола используются для выявления беременностей с повышенным риском трисомии 18, врожденного дефекта, вызывающего умственную отсталость и, в большинстве случаев, смерть. Этот скрининг позволит выявить 60 процентов беременностей с трисомией 18.
Если у вас есть вопросы о скрининге или диагностических тестах во время беременности, позвоните в Центр дородового здоровья MUSC Health по телефону 843-876-1200.
afp_tst
Введение
Каждая беременная женщина надеется, что ее ребенок при рождении будет здоровым.Вашему врачу будет полезно узнать как можно больше о здоровье вашего развивающегося ребенка (так называемого плода) на ранних сроках беременности. Теперь скрининговый тест на AFP (альфа-фетопротеин) может дать вашему врачу больше информации, чем когда-либо прежде. Этот тест полезен для выявления беременностей с высоким риском и некоторых типов врожденных дефектов.
Тест на АФП — это анализ крови, который проводится у женщины на сроке от 16 до 18 недель беременности. Перед проведением теста вас попросят дать разрешение.Эта информация была написана, чтобы предоставить вам информацию о тесте, чтобы вы могли решить, хотите ли вы проходить тестирование. Внимательно прочтите информацию. Обсудите это с отцом ребенка, родственником или близким другом. Если что-то, что вы читаете, непонятно, спросите своего врача. Затем, если вы хотите пройти тест, вам будет предложено подписать форму согласия.
Что такое тестирование на АФП?
AFP (альфа-фетопротеин) — это белок, который вырабатывается всеми будущими младенцами.АФП можно измерить в крови матери. Когда в крови матери слишком много или слишком мало АФП, это дает врачу сигнал более тщательно проверить беременность. Скрининговый тест на ОВП позволяет выявить женщин, у которых беременность может быть более или менее продолжительной, как они думали. Он также может выявлять близнецов и определять женщин, которые могут иметь риск преждевременных родов или рождения ребенка с низкой массой тела. Тест также может выявить женщин, вынашивающих плод с дефектом нервной трубки или другими серьезными врожденными дефектами, такими как дефект почек или брюшной стенки.
Что такое дефекты нервной трубки?
Дефекты нервной трубки встречаются довольно редко. Из 1000 беременных женщин только у одной или двух будет ребенок с дефектом нервной трубки. Дефекты нервной трубки — это врожденные дефекты, при которых головной мозг или часть спинного мозга не формируются нормально и не могут быть покрыты кожей или костью. В первые недели беременности, когда длина плода меньше одного дюйма, начинается формирование головного и спинного мозга. Они образуются из структуры вдоль спины плода, называемой нервной трубкой.Верхушка трубки перерастает в мозг; остальная часть трубки становится спинным мозгом. Дефекты нервной трубки возникают, когда нервная трубка не закрывается должным образом, чтобы сформировать головной или спинной мозг. Точные причины дефектов нервной трубки неизвестны, но наследственность играет роль.
Двумя основными типами дефектов нервной трубки являются анэнцефалия и расщелина позвоночника.
Анэнцефалия возникает, когда мозг и голова не развиваются нормально. Дети с анэнцефалией почти всегда рождаются мертвыми или умирают вскоре после рождения.
Spina bifida бывает открытой или закрытой. Открытая расщелина позвоночника, иногда называемая «открытым позвоночником», возникает, когда нижняя часть нервной трубки открыта, а спинной мозг и нервы обнажены за пределами тела. Некоторые дети с открытой расщелиной позвоночника умирают. Те, кто выживает в младенчестве, обычно имеют проблемы со здоровьем, некоторые из которых более серьезны, чем другие.
У большинства детей с открытым позвоночником также есть гидроцефалия (вода на головном мозге). Некоторые из них являются умственно отсталыми, но большинство — нет. Многие дети с открытой расщелиной позвоночника не могут контролировать свой кишечник и мочевой пузырь.У этих детей также часто наблюдается потеря чувствительности в нижней части тела. Им часто требуются операции, скобы и физиотерапия, чтобы ходить и иметь возможность вести как можно более нормальный образ жизни.
При закрытой расщелине позвоночника. Спинной мозг не выходит наружу за пределы тела, но покрыт кожей, которая наросла поверх дефекта. Закрытая расщелина позвоночника создает те же препятствия, но обычно менее серьезна. Закрытая расщелина позвоночника обычно не выявляется при тестировании на АФП.
Продолжаются исследования причин и методов лечения дефектов нервной трубки. Есть надежда, что в ближайшие годы достижения медицинской науки позволят полностью предотвратить эти нарушения. Между тем, тестирование на АФП является лучшим доступным средством ранней диагностики анэнцефалии и открытой расщелины позвоночника.
Какие ХОРОШИЕ СТОРОНЫ в прохождении тестирования на АФП?
Тест прост и безопасен. Риск этого анализа крови не выше, чем риск любого другого анализа крови.
Предоставляет врачу важную информацию. Раннее выявление беременностей с высокой степенью риска побудит вашего врача более внимательно следить за вашей беременностью. Очевидно, что врачу очень важно знать, есть ли у плода серьезный врожденный дефект. Близнецы или изменение срока родов изменят планы родов.
Недавние исследования показали, что низкий уровень АФП также может иметь важное значение. Низкий уровень АФП связан с более высоким риском выкидыша и с более высокой вероятностью рождения ребенка с хромосомным заболеванием, таким как синдром Дауна.
Это дает родителям выбор. Тест на AFP проводится, когда женщина находится на четвертом месяце беременности. При обнаружении высокого или низкого уровня могут быть рекомендованы дальнейшие тесты для поиска причины. Если обнаружен дефект нервной трубки или другой серьезный врожденный дефект, родители могут решить прервать беременность и снова попытаться родить здорового ребенка.
Тем не менее, родители, которые не рассматривают возможность прерывания беременности, все же могут захотеть получить информацию о своем ребенке, которую может предоставить этот тест.Это может улучшить шансы ребенка. Если родители решают продолжить беременность, ребенок с дефектом нервной трубки должен родиться в больнице со специальным оборудованием и лечиться у специально обученных врачей. Знание заранее дает родителям время подготовиться к рождению ребенка в наилучших возможных обстоятельствах и эмоционально приспособиться.
Каковы ПЛОХИЕ ТОЧКИ в тестировании на AFP?
Тест представляет небольшой риск для матери. При заборе крови может возникнуть небольшой дискомфорт. Кроме того, существует небольшая вероятность синяка, небольшого кровотечения, инфекции или обморока.
Родители могут переживать по поводу результатов. Некоторые родители испытывают тревогу или беспокойство, ожидая результатов. Однако важно помнить, что у большинства младенцев нет дефектов нервной трубки или других серьезных проблем.
Анализ крови на АФП — это всего лишь скрининговый тест. Помните, положительный анализ крови не обязательно означает, что что-то не так. Если анализ крови положительный. Потребуются другие тесты, чтобы выяснить, действительно ли что-то не так. Менее 5 из 100 женщин с положительным анализом крови вынашивают ребенка с дефектом нервной трубки.
Если первый тест положительный, высокий или низкий, можно взять еще один образец крови и повторить тест. Даже в этом случае врач может не знать наверняка, и могут быть рекомендованы другие тесты.Эти тесты включают сонографию (изображение звуковой волны) и, возможно, амниоцентез (извлечение жидкости из мешка с водой). Женщины, которым необходимо пройти эти другие тесты, действительно испытывают беспокойство. Однако важно помнить, что почти всем женщинам нужен только один анализ крови.
Возможна небольшая стоимость. Может взиматься небольшая плата за анализ или за забор крови. Если тест положительный, врач может организовать консультацию. Лишь примерно одной из пятидесяти женщин потребуются другие тесты.Если у вас есть страховка или медицинская помощь, они могут оплатить другие тесты. В противном случае плата может составлять от 75 до 800 долларов США.
Необходимо принять решение. В тех редких случаях, когда обнаруживается серьезное заболевание, родители могут рассмотреть возможность прерывания беременности. Родители считают это очень трудным и обидным решением. Если родители решают продолжить беременность, заранее известная информация позволяет врачам дать ребенку наилучший шанс.Ваш врач и консультант будут готовы помочь вам принять решение.
Следует ли всем беременным женщинам проходить скрининг на ОВП?
Некоторым парам может потребоваться нечто большее, чем обычное тестирование на AFP.
Пары, которые
- ранее имели ребенка с дефектом нервной трубки,
- имеют близкого родственника с дефектом нервной трубки, или
- сами пострадали
имеют более высокий риск рождения ребенка с дефектом нервной трубки, и им следует обратиться за генетической консультацией и пренатальным тестированием в центр пренатальной диагностики.
Однако 95% всех случаев дефектов нервной трубки происходят в семьях, у которых нет личного или семейного анамнеза. По этой причине любая беременная женщина может пожелать рассмотреть возможность скрининга на ОВП.
Хотя основной причиной тестирования на АФП является выявление дефектов нервной трубки, можно получить и другую важную информацию о беременности. Эта информация поможет вашему врачу предоставить вам наилучший дородовой уход и повысить шансы на рождение здорового ребенка.
Взвесьте все «за» и «против» скрининга на АФП в свете ваших индивидуальных ощущений и обстоятельств. Прежде чем принять решение, обсудите эту идею, как и каждый аспект своей беременности, как со своим партнером, так и со своим врачом.
Если тест на АФП нормальный, может ли мать быть уверена, что с ребенком все в порядке?
Нет. Хотя тест на AFP полезен, он не гарантирует нормального ребенка. Он устранит большинство, но не все случаи дефектов нервной трубки.Есть и другие проблемы, которые тест AFP не может обнаружить. Но помните, что большинство младенцев здоровы.
Что будет, если я запрошу скрининг-тест на ОВП?
У вас будет анализ крови на сроке от 16 до 18 недель беременности. Образец крови будет отправлен в лабораторию на анализ. Тест продлится от одной до двух недель. Большинство первых тестов проходят нормально. Однако, если ваш первый анализ окажется положительным, вашего врача сразу же вызовут, чтобы вы могли сдать второй анализ крови.Если это случилось с вами, не расстраивайтесь. ПОМНИТЕ, У БОЛЬШИНСТВА ЖЕНЩИН, У КОТОРЫХ ПЕРВЫЙ ТЕСТ ПОЛОЖИТЕЛЬНЫЙ, ВСЕ ЕЩЕ ИМЕЮТСЯ ЗДОРОВЫЕ МЛАДЕНЦЫ. Если второй тест также окажется положительным, ваш врач и консультант помогут вам решить, хотите ли вы пройти дополнительные тесты, необходимые для определения проблемы.
Напоминания
- Время важно. Не забудьте взять первый образец крови на сроке от 16 до 18 недель беременности.
- Сыворотка AFP — это только первый шаг.Если результаты положительные, потребуются дальнейшие анализы.
- В США большинство детей рождаются здоровыми — только 1 или 2 из 1000 детей рождаются с дефектом нервной трубки.
- Анализ материнской сыворотки на АФП не идеален. Это всего лишь скрининговый тест, который позволяет пропустить несколько дефектов нервной трубки. Однако он предлагает наилучшие доступные средства для раннего обнаружения дефектов нервной трубки.
- Иногда могут быть обнаружены другие врожденные дефекты, такие как дефект брюшной стенки, дефект почек или синдром Дауна.
- Если будет обнаружен врожденный дефект, вам будет предоставлена дополнительная информация и консультации, которые помогут вам понять природу проблемы.
- Хотя основной причиной тестирования на АФП является выявление дефектов нервной трубки, можно получить другую важную информацию о беременности. Эта информация поможет вашему врачу предоставить вам наилучший дородовой уход и повысить шансы на рождение здорового ребенка.
У вас есть вопросы?
О скрининге альфа-фетопротеинов нужно многое понять.После прочтения этой информации у вас могут остаться вопросы. Обратитесь к своему врачу или позвоните в Департамент здравоохранения и психической гигиены штата Мэриленд по телефону (410) 767-6731.
Глоссарий
Альфа-фетопротеин (AFP): Белок, обычно продуцируемый плодом. АФП присутствует в околоплодных водах и, в меньших количествах, в крови матери.
Амниоцентез: Процедура удаления околоплодных вод из мешочка, окружающего плод, для тестирования.
Амниотическая жидкость: Вода в мешочке в утробе матери, в которой развивается плод.
Анэнцефалия: Один из типов дефекта нервной трубки, который возникает, когда голова и мозг плода не развиваются нормально.
Хромосома: Крошечные структуры в каждой клетке тела, содержащие генетическую информацию.