Первый триместр беременности: что происходит в 1, 2, 3 месяца
- Первый — эмбриональный, он отсчитывается с момента зачатия. Срок при этом соответствует истинному возрасту плода.
- Второй — акушерский, он применяется в большинстве случаев. Начало подсчета в этом случае ведется от первого дня последней менструации. Это связано с тем, что не у каждой женщины организм работает, как часы, и порой определить точную дату зачатия невозможно.
Таким образом, когда мы говорим о первых двух-трех неделях беременности по акушерским подсчетам, по сути, самого эмбриона еще нет. А организм женщины только готовится к возможному оплодотворению.
Первый триместр беременности начинается от первого дня последней менструации и составляет 12 недель. Это крайне важный период, ведь именно сейчас зарождается новая жизнь. Темпы развития эмбриона поистине космические. Вообразите, к концу первого триместра все органы и ткани плода уже заложены. В дальнейшем происходит их совершенствование и рост.
Первый триместр беременности: рекомендации
Стремительные темпы развития эмбриона в первые 3 месяца беременности объясняют его уязвимость в этот период. Алкоголь, никотин, прием лекарственных препаратов, инфекционные заболевания — все это оказывает крайне негативное влияние на крошечный организм и может привести даже к прерыванию беременности.
Усугубляется опасность неблагоприятных воздействий тем, что женщина не сразу узнает о своем новом положении. Чаще это происходит на сроке беременности 1 месяц, а то и позже. Поэтому если вы планируете малыша, исключите вредные воздействия заранее.
Первый триместр заставляет пересмотреть и свое питание. Даже если вы только задумываетесь о малыше, включите в свой рацион продукты, необходимые для роста и развития крохи. Это мясо, рыба, молочная продукция, фрукты. Важным элементом для развития нервной системы ребенка и предотвращения пороков развития является фолиевая кислота. Она содержится в листовых зеленых овощах — в зеленом салате, шпинате, петрушке, во всех видах капусты.
Первый триместр беременности является для многих непростым в психологическом плане. Не для всех женщин беременность желанна. Порой будущей маме требуется время и силы принять свое новое состояние. Но даже если беременность является запланированной, женщину накрывает шквал эмоций. Ведь это означает грядущие перемены — во внешнем облике, в самочувствии, на работе, в партнерских отношениях.
В первый месяц беременности самочувствие женщины зачастую остается неизменным. Однако некоторые отмечают подташнивание, повышенную утомляемость, пищевые причуды, нагрубание молочных желез, ноющие боли внизу живота. Многие списывают эти симптомы на проявления предменструального синдрома. В это время большинство женщин делают УЗИ, которое подтверждает наличие новой жизни внутри. Данное исследование также позволяет определить место прикрепления плодного яйца, состояние матки, уточнить срок беременности.
Вряд ли кто-то из окружающих определит беременность в первый месяц, ведь животик пока по-прежнему плоский. Правда, даже на самых ранних сроках в глазах будущей мамы порой появляется какое-то глубинное сияние. А ранний токсикоз может навести окружающих на мысль о вашем «интересном положении».
В 2 месяца беременности женщина обычно уже состоит на учете в женской консультации. Кстати, иногда различия в подсчете могут вызвать затруднения при определении срока беременности. Например, задумайтесь над вопросом: 2 месяца беременности — это сколько недель? С учетом того, что женщина обычно ведет подсчет с момента оплодотворения, это 10 акушерских недель беременности.
Первый триместр беременности: как вести себя с партнером?
В первый месяц беременности половые отношения не просто разрешены — они необходимы. Ведь именно в результате вашей близости и зародится новая жизнь внутри вас. В дальнейшем при благоприятном течении беременности практически никаких ограничений в сексе нет. Если же имеется угроза прерывания беременности или другие проблемы, необходимо прислушиваться к рекомендациям специалиста по этому вопросу.
Если же имеется угроза прерывания беременности или другие проблемы, необходимо прислушиваться к рекомендациям специалиста по этому вопросу.
Таким образом, первый триместр беременности — крайне важный этап как для будущей мамы, так и для малыша, начало долгого и удивительного пути родительства.
2 неделя беременности после зачатия
2-я неделя беременности после зачатия – это то время, когда женщина еще не догадывается о том, что внутри нее уже происходит зарождение новой жизни. Это понятно, ведь плод еще очень мал, поэтому какие-то особые признаки беременности отсутствуют, а если они есть, то они напоминают приход скорых месячных.
Могут возникать небольшие боли внизу живота, которые хороши знакомы женщинам, переживающим болезненные менструальные циклы. Вообще, беременность на 2 неделе – это достаточно условное понятие, ведь есть определенные методики подсчета срока беременности, поэтому разберемся с этим подробнее.
Какой это срок?
Вторая неделя беременности после оплодотворения яйцеклетки – это уже четвертая акушерская неделя. К слову, у многих женщин возникает путаница, потому что врачи ставят срок, который совсем не соответствует их личным подсчетам. Важно понимать, что фактический (эмбриональный) и акушерский срок – это две разные вещи.
К слову, у многих женщин возникает путаница, потому что врачи ставят срок, который совсем не соответствует их личным подсчетам. Важно понимать, что фактический (эмбриональный) и акушерский срок – это две разные вещи.
Отсчет фактического срока беременности начинается от дня, когда произошло зачатие (или дня предполагаемой овуляции, которая чаще всего выпадает на середину менструального цикла). Акушерский срок отсчитывается от дня последних месячных.
Что происходит в организме женщины на второй неделе беременности?
Если беременность действительно долгожданна, то женщина начинает внимательнее прислушиваться к своему организму, пытаясь найти признаки зачатия. Она проводит измерение базальной температуры, анализирует изменения в своем настроении, т.е. ищет хоть какой-нибудь намек на свое «интересное положение».
Но сразу стоит оговориться, что такой ранний срок может вообще никак себя не проявлять. Далеко не у каждой будущей мамы проявляются симптомы беременности, что является вполне естественным.
Говорить о каких-то определенных признаках некорректно с той стороны, что основной симптом беременности на 2 неделе – это отсутствие очередных месячных. Но у ряда женщин появляются весьма специфические признаки:
- дискомфорт и боли в животе;
- набухание молочных желез, повышение чувствительности сосков;
- тошнота, нарушение аппетита и другие проявления токсикоза.
Часто эти симптомы являются чистой психосоматикой, т.е. женщина настроена на то, что она беременна, поэтому и симптоматика присутствует. Верна ли она или нет – об этом она узнает достаточно скоро.
Какие признаки беременности на 2 неделе могут быть?
На второй неделе беременности, женщина находится под действием гормона прогестерона. Его выработка происходит сразу же после овуляции, при этом не важно, случился ли факт зачатия или нет. Если это произошло, то количество гормона постепенно увеличивается. Прогестерон создает необходимые условия для развития плода, поэтому его роль трудно переоценить.
На 2 неделе беременности иммунитет немного ослабляется, поэтому ощущение легкого недомогания является абсолютно нормальным. Температура тела может подниматься до 37,8 градусов в вечернее время. Это состояние сопровождается сопутствующей симптоматикой: «горят» щеки, озноб и т.д.
К концу 2 недели беременности возможно появление ряда характерных симптомов – многие женщины начинать иначе воспринимать те вкусы и запахи, которые раньше не вызывали у них никакого дискомфорта. Сейчас же они даже могут вызвать рвоту. Особенно это заметно по утрам.
Нарастающая концентрация прогестерона влияет на психоэмоциональное состояние, т.е. наблюдается переменчивость настроения. Женщина чувствует раздражительность, остро реагирует на какие-то моменты, становится более плаксивой. Все это похоже на признаки предменструального синдрома, что вполне объяснимо, ведь в обоих случаях эти проявления являются следствием действия прогестерона.
Еще один симптом, который также объясняется повышением концентрации этого гормона – это возросший аппетит. Так прогестерон «заботится» о накоплении питательных компонентов и жира, чтобы плод мог развиваться нормально.
Так прогестерон «заботится» о накоплении питательных компонентов и жира, чтобы плод мог развиваться нормально.
Как определить беременность?
На первой неделе беременности нет никакого смысла делать какие-либо тесты – они попросту будут отрицательными. Но на более позднем сроке они уже могут указать на наличие плода.
Узнать, находится ли женщина в «интересном положении» или нет, можно с помощью следующих способов:
- Тест на беременность. Обычные тесты-полоски, которые продаются в аптеках, могут указать на наличие плода. Пользоваться ими просто – опускаем тест в утреннюю порцию мочи и если он показывает 2 полоски, то можно говорить о зачатии. Но тест должен быть очень чувствительным (не лишним будет консультация с фармацевтом).
- Анализ ХГЧ. Повышение этого гормона также свидетельствует о беременности даже на таком раннем сроке. Это более информативный способ, чем аптечные тесты.
- УЗИ. Это исследование нельзя назвать показательным, ведь с помощью этого метода нельзя увидеть плод на таком раннем сроке даже на самом современном оборудовании.
 Раньше 5-6 акушерской недели эмбрион нельзя увидеть на УЗИ.
Раньше 5-6 акушерской недели эмбрион нельзя увидеть на УЗИ.
К ультразвуковому исследованию прибегают не только для подтверждения факта зачатия, но и в случае сильных болей, локализованных в нижней части живота, и выделений с кровью. Эти тревожные сигналы могут говорить о внематочной беременности.
2 неделя беременности и интимная жизнь – какие рекомендации?
Предположим, что женщина узнала о том, что она беременна. Перестраивается не только женский организм, но и эмоциональное восприятие окружающих вещей. В том числе – и секса. Некоторые женщины опасаются интимной близости с партнером, полагая, что это как-то может навредить плоду.
Если прошло всего две недели после оплодотворения яйцеклетки, то любой врач-гинеколог скажет, что секс на таких ранних сроках абсолютно безопасен. Здесь как с мелом, т.е. если вы хотите его есть – ешьте. С интимной близостью то же самое.
Другой вопрос заключается в том, что из-за гормональной перестройки женского организма, сексуальное влечение может несколько снижаться.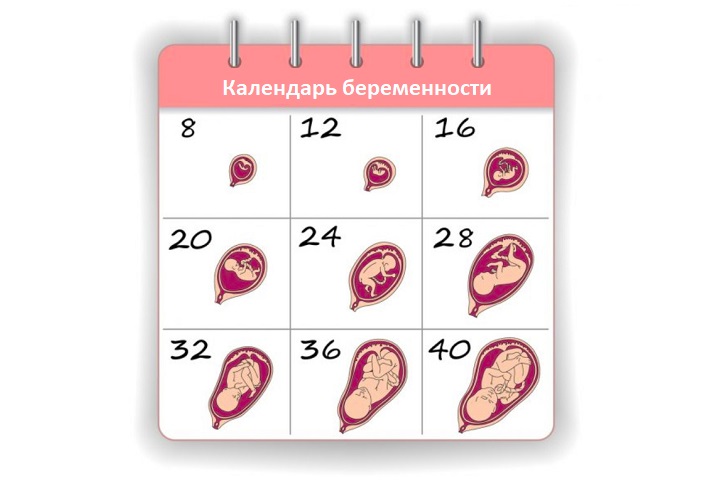 Девушка может ощущать общую слабость, тянущие боли и общее снижение либидо. Это временное явление, которое достаточно быстро прекратится.
Девушка может ощущать общую слабость, тянущие боли и общее снижение либидо. Это временное явление, которое достаточно быстро прекратится.
Основные рекомендации
Беременность – это важный этап в жизни женщины, поэтому важно, чтобы никакие негативные факторы не сказывались на состоянии плода и здоровье самой матери. Если ощущения не оказались ложными и беременность подтвердилась, то девушке следует внимательнее относится к своему организму.
Сразу же под запрет попадает алкоголь и курение. В принципе, если вы сами планировали беременность, то от этих привычек стоило отказаться изначально. В первые дни и последующие недели плод только начинает формироваться, поэтому никакие вещества не должны воздействовать на него.
По этой же причине под определенные ограничения попадают различные лекарственные препараты. В идеале лучше вообще от них отказаться на раннем сроке, но если это невозможно по состоянию здоровья, то нужна консультация врача, который вам назначал медикаменты. Беременность – это то, что нельзя игнорировать, поэтому специалист должен оценить все риски для ребенка (при необходимости от приема препаратов можно будет отказаться). В целом же общие рекомендации выглядят так:
Беременность – это то, что нельзя игнорировать, поэтому специалист должен оценить все риски для ребенка (при необходимости от приема препаратов можно будет отказаться). В целом же общие рекомендации выглядят так:
- Изменение рациона питания. Нужно отказаться от так называемых «мусорных продуктов» (фастфуд, газировки), заменив их фруктами, нежирным мясом, овощами, а также кисломолочными продуктами.
- Прием витаминных комплектов. Лучше посоветоваться с врачом, который порекомендует нужный препарат.
- Избегайте даже пассивного курения.
- Старайтесь создать вокруг себя атмосферу, где нет места стрессам и негативным эмоциям.
- Никакого подъема тяжестей даже на раннем сроке.
В идеале не стоит отказывать себе в маленьких жизненных радостях. Беременность – это все-таки не болезнь и нет никакой необходимости себя строго в чем-то ограничивать (если речь не идет о вредных пристрастиях). Это же касается путешествий или секса. Но если раньше у женщины случались выкидыши, то лучше сохранять половой покой какое-то время.
Но если раньше у женщины случались выкидыши, то лучше сохранять половой покой какое-то время.
Идти к гинекологу по истечении второй недели после зачатия пока еще рано, потому что еще маленькая и беременность буде невозможно установить. Лучше отложить это до 5-6 недели.
нормы, причины и признаки повышения — Клиника ISIDA Киев, Украина
Герман Елена Борисовна
Терапевт
21 ноября 2016
Изменения, связанные с беременностью, касаются всего организма. Не исключение и сердечно-сосудистая система. Что происходит с артериальным давлением и как его контролировать?
В период беременности к сердечно-сосудистой системе предъявляются новые требования, связанные с переменами, происходящими в организме будущей мамы: увеличивается масса тела женщины, матки и плаценты, происходит рост плода, включается дополнительное маточно-плацентарное кровообращение.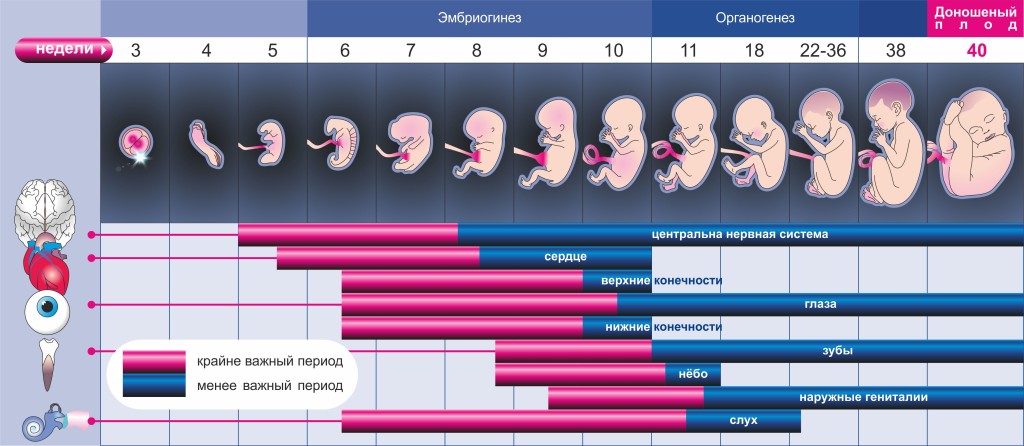 На сосуды во время беременности влияет много факторов: изменения гормонального фона и тонуса центральной нервной системы, рост объема циркулирующей крови, увеличение высоты стояния диафрагмы, повышение давления внутри брюшной полости. К тому же, меняется положение сердца в грудной клетке и увеличивается частота его сокращений. Все усилия организма направлены на улучшение кровообращения в матке и плаценте, чтобы обеспечить развивающийся плод питательными вещества и кислородом. Не удивительно, что в условиях глобальной перестройки организма показания артериального давления меняются.
На сосуды во время беременности влияет много факторов: изменения гормонального фона и тонуса центральной нервной системы, рост объема циркулирующей крови, увеличение высоты стояния диафрагмы, повышение давления внутри брюшной полости. К тому же, меняется положение сердца в грудной клетке и увеличивается частота его сокращений. Все усилия организма направлены на улучшение кровообращения в матке и плаценте, чтобы обеспечить развивающийся плод питательными вещества и кислородом. Не удивительно, что в условиях глобальной перестройки организма показания артериального давления меняются.
Первый триместр
Хотя этот период проходит без существенных изменений в работе сердечно-сосудистой системы, гормоны прогестерон и эстроген уже с первых недель беременности способствуют расширению сосудов. В результате давление стремится к снижению.
Особое внимание! Период с 4-й по 12-ю неделю может стать критическим, если у будущей мамы активно проявляется ранний токсикоз. Понижение артериального давления наряду с ухудшением общего самочувствия может вызвать дискомфорт.
Понижение артериального давления наряду с ухудшением общего самочувствия может вызвать дискомфорт.
Второй триместр
Этот период сопровождается максимальным снижением артериального давления, связанным с уменьшением периферического сопротивления сосудов, формированием маточно-плацентарного круга кровообращения. Низкие показатели артериального давления в это время вполне закономерны и в норме не причиняют каких-либо неудобств.
Третий триместр
К 30 неделям объем циркулирующей крови достигает максимума, и артериальное давление постепенно повышается, чаще всего не переходя границы нормы. В дальнейшем рост объема циркулирующей крови приостанавливается, несколько опускается дно матки, уменьшается высота стояния диафрагмы, и будущей маме становится легче. Артериальное давление выравнивается и возвращается к показателям, которые были до беременности.
Особое внимание! С 28-й по 32-ю неделю на сердечно-сосудистую систему женщины приходится максимальная нагрузка, поэтому в этом сроке может ухудшиться самочувствие у беременных с заболеваниями сердечно-сосудистой системы.
Роды
Сердечно-сосудистая система мобилизует все свои резервы, чтобы обеспечить родовую деятельность, улучшить кровообращение в системе мать-плацента-плод и позволить маме и малышу успешно преодолеть этот период.
Особое внимание! В ответ на физическое напряжение и боль увеличивается частота сердечных сокращений и артериальное давление. Кроме того, оно повышается рефлекторно из-за сдавления аорты и нижней полой вены, находящихся за маткой.
Если будущая мама гипотоник, в І-ІІ триместрах можно прогнозировать еще меньшие показатели артериального давления. Слабость и сонливость характерны для всех беременных, но у гипотоников симптомы выражены ярче.
Что делать? Придерживаться прописанного врачом питьевого режима, сон — не менее 8 часов в сутки. Причем засыпать лучше не позже 22.00, поскольку с этого времени начинают вырабатываться гормоны, защищающие организм от стресса и нормализующие обмен веществ. Также следует дробно питаться, гулять на свежем воздухе, делать зарядку. Взбодриться поможет чай — черный или зеленый. Если низкое давление женщина переносит хорошо, в применении препаратов необходимости нет. Но в любом случае состояние беременной должен контролировать врач.
Также следует дробно питаться, гулять на свежем воздухе, делать зарядку. Взбодриться поможет чай — черный или зеленый. Если низкое давление женщина переносит хорошо, в применении препаратов необходимости нет. Но в любом случае состояние беременной должен контролировать врач.
Если будущая мама гипертоник, это заболевание может серьезно повлиять на беременность и развитие плода. Гипертония может стать причиной задержки внутриутробного развития малыша, осложнений в родах или рождения ребенка с малой массой тела, так как плод не получает достаточного количества кислорода и питательных веществ.
Что делать? Следует избегать стрессов, отказаться от поваренной соли — она задерживает жидкость и повышает тонус сосудов. А еще исключить из рациона острые блюда, крепкий чай и кофе. Вообще гипертония требует ежедневного приема лекарств, и многие из них противопоказаны в период вынашивания ребенка, поэтому не только с наступлением беременности, но и на этапе ее планирования, важно обсудить с врачом возможность замены препаратов на те, которые не нанесут вреда будущему малышу.
Эксперт Елена ГЕРМАН, врач-терапевт клиники ISIDA
Бывает, что во время беременности развивается опасное для мамы и малыша состояние – преэклампсия, или поздний гестоз. Его симптомы – высокое артериальное давление, нарастающие отеки, белок в моче. Преэклампсия может быть отдельным заболеванием или развиться на фоне существовавшей ранее гипертонии. Поэтому при любых симптомах, связанных с повышением давления — головная боль, головокружение, мушки перед глазами, потемнение в глазах, шум в ушах — необходимо обратиться к врачу.
Трехмерное УЗИ
Трехмерное УЗИ для беременных
Трехмерное УЗИ (3D, 4D) позволяет получить объемное изображение плода. Это значительно повышает качество диагностики, а родителям позволяет увидеть будущего малыша. С помощью трехмерного УЗИ они могут сами определить пол ребенка, посмотреть на него в движении, увидеть его личико и даже пересчитать каждый пальчик на ручках.
Двухмерное и трехмерное УЗИ
Двухмерное УЗИ — изображение на плоскости, трехмерное — изображение в объеме. Аппараты для двухмерного и трехмерного УЗИ отличаются только наличием особых датчиков и встроенного модуля.
Аппараты для двухмерного и трехмерного УЗИ отличаются только наличием особых датчиков и встроенного модуля.
Уважаемые пациенты, если на предыдущем УЗИ вам уже диагностирована двойня, при записи на трехмерное УЗИ, обязательно скажите об этом администратору.
Самая главная ценность исследования на этом аппарате заключается не в получении трогательной картинки и фотографии неродившегося малыша, как думают некоторые будущие папы и мамы.
Гораздо более важная вещь — максимальная точность информации о здоровье малыша. Уровень аппаратуры таков, что, работая в том и другом режимах — 3D и 2D — диагностики, позволяет выявить «незамеченные» другими аппаратами пороки развития. А это очень важно для здоровья будущего малыша, в некоторых случаях — это вопрос жизни.
Безопасно ли трехмерное УЗИ
В результате многочисленных исследований, проведенных зарубежными специалистами, признано, что ультразвуковое исследование является надежным и безопасным методом.
Трехмерное УЗИ отличается только тем, что расширяет возможности диагностики. Важно понимать, что дополняются только новые функции, а частота сканирования, интенсивность и мощность ультразвуковой волны остаются прежними, такими же, как и при обычном исследовании.
Важно понимать, что дополняются только новые функции, а частота сканирования, интенсивность и мощность ультразвуковой волны остаются прежними, такими же, как и при обычном исследовании.
В нашей клинике используется отвечающий самым высоким требованиям безопасности аппарат марки Voluson от General Electric, США.
Ролик является собственностью Центра косметологии и пластической хирургии.
Нарушение авторских прав карается в соответствии с законом.
На каком сроке делается трехмерное УЗИ
Обычно, будущие мамы проходят ультразвуковое исследование 3 раза в определенные сроки, которые называются скрининговыми. Врач должен определить, правильно ли развивается плод, исключая возможные пороки.
Мы рекомендуем проходить трехмерное УЗИ в интервале от 12 до 32 недель беременности, по возможности совместив его с плановым исследованием.
Примерно до 24 недель ребенка можно видеть на экране целиком, т. к. он еще не очень большой и охватывается датчиком полностью. Позже трехмерное УЗИ позволяет рассмотреть отдельные части тела малыша: головку, ручки, ножки, личико.
к. он еще не очень большой и охватывается датчиком полностью. Позже трехмерное УЗИ позволяет рассмотреть отдельные части тела малыша: головку, ручки, ножки, личико.
Многие мамы, сделавшие УЗИ после 26 недель, утверждают, что уже видят, на кого похож малыш.
Как проходит процедура трехмерного УЗИ
В клинике гинекологии Центра косметологии и пластической хирургии имени С.В. Нудельмана процедура трехмерного УЗИ для будущих мам занимает около часа. Полноценное обследование беременных проводят специалисты — акушеры-сонографисты. Исследование идет сначала в двухмерном режиме, затем подключается объемный датчик, и на экране появляется объемное изображение малыша. Важным моментом исследование является изучение маточно-плодово-плацентарного кровообращения (допплерометрия) с использованием режима цветового картирования. «Цветной допплер» повышает точность и скорость исследования за счет прямой визуализации сосудов. С максимальной точностью можно подтвердить или исключить наиболее часто встречающиеся во втором и третьем триместре беременности диагнозы: плацентарную недостаточность, обвитие пуповиной шеи плода.
Врач подробно комментирует и дает развернутое медицинское заключение, выдает стандартный общепринятый протокол развернутого ультразвукового исследования.
Можно ли записать результаты трехмерного УЗИ?
Все результаты исследования и цифровые фото записываются на USB-flash. Услуга включена в стоимость в стоимость обследования, как и стоимость самого USB-flash.
Можно ли папам присутствовать на трехмерном УЗИ
Кабинет УЗИ в клинике гинекологии Центра косметологии и пластической хирургии специально оборудован таким образом, чтобы будущие родители могли присутствовать на приеме вместе. Нет необходимости заглядывать через плечо доктора, пытаясь разглядеть на мониторе прибора своего наследника — специально для мам и пап удобно расположен большой экран, на котором хорошо видно все исследование, от начала до конца.
Трехмерное УЗИ — сложная процедура, которая требует полной концентрации внимания врача и максимальной расслабленности мамы. Лучше, если в сопровождающих беременную будет только один близкий человек (взрослый): комфортная обстановка для беременной принципиально важна для успеха исследования, а это ведь прежде всего — исследование, а не развлечение.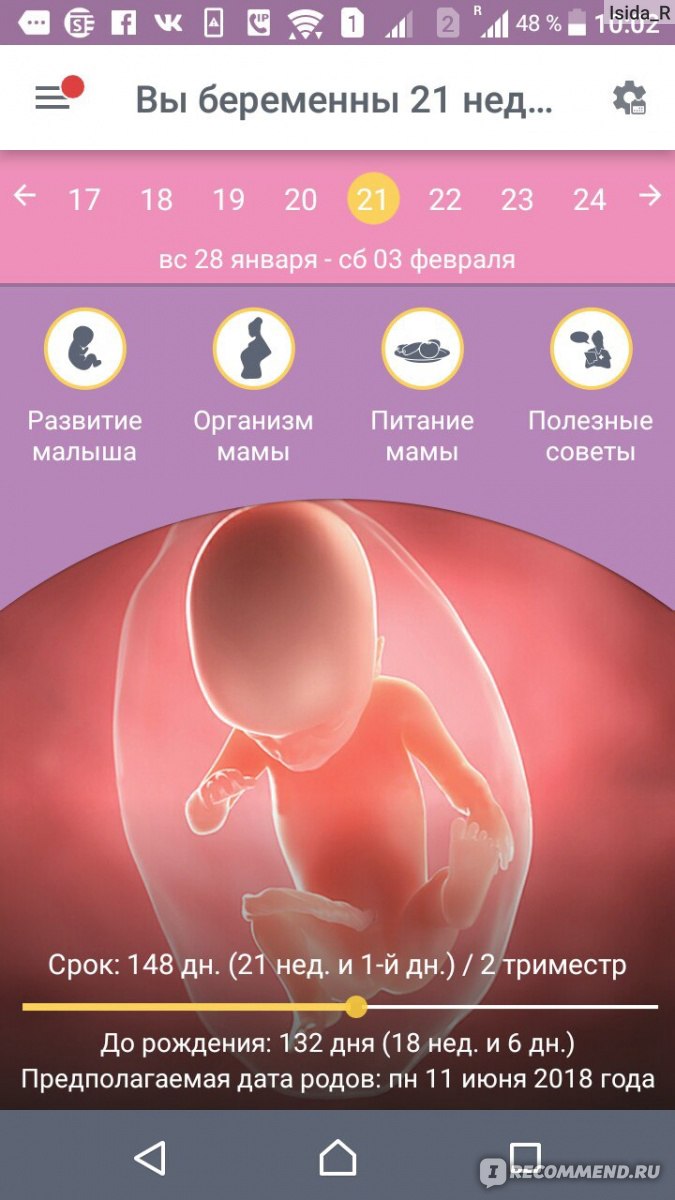
Во время исследования мы делаем видеозапись, которую вы сможете показать дома детям, друзьям и близким.
НОВЫЕ ВОЗМОЖНОСТИ УЗИ ДЛЯ БЕРЕМЕННЫХ
В клинике появился новый аппарат УЗИ-диагностики — Voluson E8.
Полностью цифровая ультразвуковая система Voluson E8 компании GE Healthcare занимает лидирующие позиции в области акушерства и гинекологии. Теперь в полной и самой последней комплектации аппарат Voluson E8 появился и в Екатеринбурге.
Функции аппарата специально предназначены и оптимизированы для исследования плода а также 4D исследований, Voluson E8 имеет максимальную производительность и новейший режим работы 4D HD Live.
Технология позволяет проводить детальное исследование плода на самых ранних стадиях беременности и выявить такие анатомические подробности плода, которые раньше были недоступны.
Новые возможности аппарата Voluson E8 в УЗИ-исследовании повышают надежность принимаемых клинических решений:
- Благодаря сверхвысокому контрастному разрешению, которое уменьшает шумы и артефакты и помогает увидеть истинную структуру тканей, улучшена визуализация органов
- Высокочувствительная двунаправленная допплерография для исследования кровотока обеспечивает четкую прорисовку сосудов
- Технология объемной контрастной визуализации позволяет повысить качество объемных изображений в одной или во всех трех проекциях
- Высокочастотный внутриполосный 4D-датчик с высоким разрешением позволяет визуализировать мельчайшие детали в первом триместре беременности, а также при гинекологических исследованиях, повышая надежность диагноза
- Увеличенная зона ультразвукового изображения улучшает четкость и детализацию области визуализации, что позволяет получать больше информации об анатомических структурах на одном изображении
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА
Развитие ребенка, симптомы и многое другое
Первые два месяца беременности уже позади. На 9 неделе беременности утреннее недомогание достигает пика, и вы можете иметь дело с перепадами настроения, изжогой и другими симптомами беременности. Между тем ваш ребенок растет, выглядит более человечным и даже двигается.
На 9 неделе беременности утреннее недомогание достигает пика, и вы можете иметь дело с перепадами настроения, изжогой и другими симптомами беременности. Между тем ваш ребенок растет, выглядит более человечным и даже двигается.
9 недель беременности Сколько месяцев? 2 месяца и 1 неделя
Какой триместр? Первый триместр
Сколько недель осталось? 31 неделя
Развитие вашего ребенка за 9 недель
В 9 недель ребенок вырастает примерно на 1 дюйм (2.5–3 см) .Это примерно размер средней вишни.
Ребенок быстро растет и с каждым днем приобретает все более человеческий вид. Физические особенности, органы и системы тела продолжают развиваться.
Веривелл / Бейли МаринерВнешний вид
Тело малыша продолжает распрямляться, а хвост зародыша исчезает. Их похожие на весло руки и ноги начинают трансформироваться по мере того, как мизинцы и пальцы ног становятся более заметными. У малышки также есть мочки ушей, и самый кончик их носа можно увидеть в профиль. Веки ребенка продолжают формироваться и закрывают большую часть глаз.
У малышки также есть мочки ушей, и самый кончик их носа можно увидеть в профиль. Веки ребенка продолжают формироваться и закрывают большую часть глаз.
Кузовные системы
Сердце ребенка и артериальная система продолжают развиваться, в то время как кости ребер и грудины обретают форму. На этом этапе также формируются поджелудочная железа, печень и желчные протоки ребенка.
Механизм
Младенец двигается, наклоняется и ерзает. Эти движения видны на УЗИ, но вы их пока не чувствуете.
Изучите несколько этапов 9-й недели вашего ребенка в этом интерактивном опыте.
Как беременность изменит мое тело?
Общие симптомы на этой неделе
Что касается вас, то пик утреннего недомогания обычно наступает на этой неделе. Другие симптомы, такие как усталость и частое мочеиспускание, могут продолжаться. Вы также можете иметь дело с изжогой, зудом груди и эмоциональными взлетами и падениями во время беременности.
Эмоции
За последние несколько недель ваши эмоции, вероятно, заставили вас покататься на американских горках. Ты не одинок. Вообще говоря, перепады настроения сильнее всего сказываются между 6 и 10 неделями, возвращаясь в третьем триместре, когда вы мысленно и физически готовитесь к родам.
Ты не одинок. Вообще говоря, перепады настроения сильнее всего сказываются между 6 и 10 неделями, возвращаясь в третьем триместре, когда вы мысленно и физически готовитесь к родам.
Изменения настроения являются ожидаемыми и частично вызваны колебаниями эстрогена и прогестерона. Эти гормональные изменения могут повлиять на уровень регулирующих настроение химических веществ в мозге, называемых нейротрансмиттерами. Но здесь дело не только в гормонах. Физические, социальные и эмоциональные факторы стресса, связанные с беременностью, могут влиять на ваше плохое настроение.Взаимодействие с другими людьми
Изжога
Когда дело доходит до изжоги во время беременности, вы можете снова обвинить эти гормоны, в частности прогестерон. Прогестерон расслабляет гладкую мускулатуру вашего тела и замедляет пищеварение, поэтому вы можете усваивать больше питательных веществ из пищи, которую вы едите.
Но в верхней части живота есть сфинктер, состоящий из гладких мышц. Он снижает уровень пищи и желудочного сока. Когда он расслабляется, пища и кислота легче возвращаются в пищевод, вызывая изжогу или несварение желудка.Взаимодействие с другими людьми
Он снижает уровень пищи и желудочного сока. Когда он расслабляется, пища и кислота легче возвращаются в пищевод, вызывая изжогу или несварение желудка.Взаимодействие с другими людьми
Зуд в груди
Боль в груди упоминается на 8 неделе. Помимо болезненности изменение гормонов, а также рост и растяжение кожи на груди могут привести к зуду. Кожный зуд чаще возникает во втором и третьем триместре, но может начаться уже в первом триместре. Чтобы уменьшить дискомфорт, нанесите увлажняющее масло для тела или лосьон.
Советы по уходу за собой
Это может быть более эмоциональная неделя с некоторыми изменениями настроения, когда вы переходите от возбужденного к взволнованному или от счастливого к нервному, когда вы думаете о своем ребенке, своих симптомах или даже о родительских правах.Найдите время, чтобы позаботиться о своем психическом здоровье и попытаться избавиться от этих неприятных симптомов.
Забота о вашем психическом здоровье
Простое знание того, что взлеты и падения — это нормальная и ожидаемая часть беременности, может помочь вам почувствовать себя лучше. Но поскольку усталость, низкий уровень сахара в крови и стресс могут способствовать изменению настроения, вы можете сделать несколько вещей, чтобы улучшить свое настроение:
Но поскольку усталость, низкий уровень сахара в крови и стресс могут способствовать изменению настроения, вы можете сделать несколько вещей, чтобы улучшить свое настроение:
- Постарайтесь высыпаться
- В течение дня ешьте здоровую пищу с большим количеством белка и меньшим количеством сахара.
- Сделайте небольшие упражнения
- Проведите время с партнером, семьей и друзьями.
- Попробуйте медитацию.
Нагрудник
Если у вас болит и зудит грудь, поговорите со своим врачом о вариантах лечения. Вы также можете избегать горячих ванн и душа, мыла, сушащего кожу, а также моющих средств или одежды, которые вызывают раздражение. Вместо этого примите прохладный душ и нанесите увлажняющий крем.
Что говорят эксперты
«Пакеты со льдом и прохладные ванны уменьшают воспаление и обезболивают.Я также рекомендую лосьоны с ментолом и камфорой. Было показано, что оба средства охлаждают и снимают зуд во время увлажнения ».
—Robin Evans, MD
Как избавиться от изжоги
Изжога доставляет дискомфорт. Если у вас изжога, попробуйте:
- Ешьте меньше, но едите чаще.
- Ешьте медленно и хорошо пережевывайте пищу.
- Не ложитесь спать и не ложитесь спать сразу после еды.
- Отказ от курения и употребления алкоголя.
- Пробует альтернативные методы лечения, такие как иглоукалывание.
Если вы не можете найти облегчения, поговорите со своим врачом о других вариантах лечения, включая лекарства, которые безопасны во время беременности.
Запишите все
Планировщик беременности, органайзер или журнал могут быть очень полезными. Это отличное место, чтобы записывать свои мысли и чувства, а также документировать симптомы и изменения в теле. Обдумывая вопросы к врачу, вы можете записывать их, чтобы не забыть.Затем возьмите с собой свой ежедневник на приемы беременных.
Вы можете записывать, что происходит при каждом посещении, и записывать ответы на все свои вопросы. После рождения ребенка это будет прекрасным подарком на память, чтобы оглянуться на все важные вехи, а также вспомнить маленькие воспоминания о вашей беременности.
После рождения ребенка это будет прекрасным подарком на память, чтобы оглянуться на все важные вехи, а также вспомнить маленькие воспоминания о вашей беременности.
Консультации для партнеров
После первого дородового визита, если ваша беременная партнерша переживает нормальную, здоровую беременность, она, скорее всего, получит официальное слово, что секс во время беременности — это нормально.Фактически, вы можете заниматься сексом в течение всех 40 недель — если вы оба чувствуете, что это хорошо.
Что говорят эксперты
«Многие партнеры беспокоятся, что секс во время беременности может повредить ребенку. Не будет. Шейка матки, которая является входом в матку, находится на конце влагалища и имеет длину не менее двух дюймов. Это действует как барьер, который защищает влагалище от ребенка ».
— Эллисон Хилл, Мэриленд, акушерство и гинекология
Секс во время беременности не повредит ребенку.Ваш ребенок защищен околоплодными водами, маминым животом и слизистой пробкой, закрывающей шейку матки. Если у вашего партнера нет неожиданного вагинального кровотечения, преждевременных родов или цервикальной недостаточности в анамнезе или серьезных осложнений, секс во время беременности обычно считается безопасным.
Если у вашего партнера нет неожиданного вагинального кровотечения, преждевременных родов или цервикальной недостаточности в анамнезе или серьезных осложнений, секс во время беременности обычно считается безопасным.
Конечно, безопасность — это не единственное, что нужно учитывать. Ваш партнер может иметь дело с множеством неприятных симптомов беременности. Усталость, болезненность груди и тошнота — это лишь некоторые проблемы, из-за которых ваш партнер может чувствовать себя не в настроении.Будьте терпеливы и продолжайте проявлять привязанность иными способами. Многие симптомы проходят во втором триместре.
Что говорят эксперты
«Главное здесь — сообщить партнеру о своих чувствах. Работайте вместе, чтобы найти другие способы соединиться и почувствовать себя близкими, физически и эмоционально».
— Шара Марреро Брофман, PsyD
В кабинете врача
Если ваш самый первый дородовой визит состоится на этой неделе, вернитесь к 6-й или 8-й неделе, чтобы узнать, чего ожидать, когда дело доходит до тестов, продолжительности посещения и т. Д.
Д.
Предстоящие посещения врача
Если вы и ваш партнер решите провести пренатальное тестирование или скрининг, он будет назначен на период с 10 по 13 неделю. Эти тесты могут включать:
Скрининговые тесты обычно предлагаются всем женщинам в возрасте до 35 лет, в то время как диагностические тесты предлагаются женщинам старше 35 лет, тем, кто подвержен риску генетических нарушений, а также тем, у кого есть скрининговый тест, показывающий большую вероятность возникновения проблемы.
Особенности
Разумно ожидать некоторых перепадов настроения, смены эмоций и раздражительности во время беременности.Однако важно знать, когда ваши симптомы выходят за рамки ожидаемых. Иногда сложно сказать самостоятельно, поэтому регулярно обсуждайте со своим партнером и врачом, как вы себя чувствуете.
Когда обращаться за помощью в области психического здоровья
Если перепады вашего настроения длятся более двух недель и, похоже, не улучшаются или вы испытываете значительные изменения в аппетите или сне, крайне важно обратиться за помощью к специалисту в области психического здоровья. Этот совет относится ко всем, но особенно к тем, у кого в анамнезе была депрессия, беспокойство или любое другое расстройство настроения.
Этот совет относится ко всем, но особенно к тем, у кого в анамнезе была депрессия, беспокойство или любое другое расстройство настроения.
Что говорят эксперты
«Но для того, чтобы получить помощь, не нужно ждать, пока вы соответствуете этим критериям. Если вы обеспокоены или используете какие-либо нездоровые стратегии выживания, не стесняйтесь обращаться за помощью по вопросам психического здоровья ».
— Шара Марреро Брофман, PsyD
Около трети случаев послеродовой депрессии начинается во время беременности. Получение помощи от пренатальной депрессии и других проблем с психическим здоровьем на раннем этапе не только улучшит вашу беременность, но и улучшит самочувствие вашего ребенка в утробе матери и после рождения.Взаимодействие с другими людьми
Вам также следует обсудить свои эмоции и изменения настроения с акушером или акушеркой. Некоторые проблемы со здоровьем, такие как заболевание щитовидной железы, могут проявляться во время беременности и вызывать проблемы с настроением или тревогой.
Слово Verywell
Теперь, когда ваш самый первый пренатальный визит, вероятно, уже у вас за пояс, ваша новая реальность может казаться намного более реальной. Вероятно, в вашем доме царит комбинация возбуждения, облегчения, беспокойства, страха и неуверенности.И все нормально. Беременность — это приспособление к жизни.
Следующая неделя — это последняя неделя вашего ребенка как эмбриона. К концу 10 недели ваш малыш переходит к следующему этапу внутриутробного развития.
БЕРЕМЕННАЯ В. . . 66!
Богатая 66-летняя разведенная женщина бросила вызов своему возрасту и матери-природе, став самой старой женщиной в Великобритании, когда-либо забеременевшей, что вызвало бурю споров в мире медицины.
Элизабет Адени планирует родить в июне через кесарево сечение, по имеющимся данным, после зачатия in vitro в клинике репродуктивной медицины на Украине — поскольку британские клиники не лечат женщин старше 50 лет.
Считается, что ребенок был первым для Адени, использовавшей донорские яйцеклетки и сперму, но беременность вызвала бурные дебаты по поводу этики оказания помощи женщине ее возраста в зачатии.
Профессор Северино Антинори, ведущий британский медицинский эксперт по помощи пожилым женщинам, вынашивающим детей, высказался против беременности, объяснив на прошлой неделе, что преклонный возраст Адени делает ее несправедливой по отношению к ребенку. Адени будет 80, когда ее ребенок станет подростком.
«Я шокирован мыслью о 66-летней женщине, которая рожает детей», — сказал Антинори лондонской газете Sunday Times.«Я уважаю этот выбор с медицинской точки зрения, но я считаю, что все старше 63 лет рискованно, потому что нельзя гарантировать, что у ребенка будет любящая мать или семья».
Он сказал, что боялся, что ребенок в конечном итоге будет страдать из-за отсутствия родителей.
«Можно отдать ребенка матери до 83 лет, но делать это с медицинской точки зрения преступно, — сказал он, — потому что существует вероятность того, что через год или два ребенок потеряет мама и страдают от психологических проблем.”
Однако, несмотря на свой возраст, седая Адени не замедлилась в третьем триместре. По сообщениям, она по-прежнему работает пять дней в неделю, управляя фирмой, производящей пластмассовые и текстильные изделия.
По сообщениям, она по-прежнему работает пять дней в неделю, управляя фирмой, производящей пластмассовые и текстильные изделия.
Но она отказалась обсуждать беременность со СМИ на прошлой неделе, за исключением того, что сообщила Daily Mail, что ее причины для зачатия были личными.
«Я частное лицо, и хотя я понимаю, что может быть некоторая огласка, я просто проигнорирую это», — сказала она.«Это было очень личное решение, и я не чувствую, что должен давать интервью или говорить с кем-либо в средствах массовой информации о том, что я решил сделать и где я это сделал».
Она не пожалела средств на подготовку к рождению ребенка, уже построив детскую в своем доме стоимостью 800 000 долларов в Лидгейте, идиллической деревне в центральной Англии, и наняла няню с проживанием.
70-летняя женщина из Индии — самая старая из известных женщин, родивших ребенка. В 2008 году она родила двойню.
jfanelli @ nypost.com
9 недель беременности: симптомы и развитие ребенка
9 недель беременности: развитие вашего ребенка
На этой неделе ваш малыш (теперь официально известный как плод) все меньше и меньше похож на маленькую розовую каплю, а вместо этого имеет больше мини-форма ребенка. Даже хвост, который был раньше, почти исчез. На этой неделе продолжают развиваться крошечные черты лица, в том числе более заметный нос и веки. Вверху голова крупнее тела, а внизу теперь видны мизинцы.Также формируются внутренние органы, включая пищеварительную и репродуктивную системы, а это означает, что кишечник, а также яички или яичники растут. Теперь, когда вы на девятой неделе беременности, ваш малыш может начать шевелиться благодаря недавнему развитию мышц. Но вам придется подождать где-то во втором триместре, чтобы действительно почувствовать эти движения. Вам интересно, что еще происходит во время вашей беременности? Загрузите наше Руководство по беременности, чтобы получить полезные советы и информацию о дородовом уходе, питании, увеличении веса и многом другом.
Даже хвост, который был раньше, почти исчез. На этой неделе продолжают развиваться крошечные черты лица, в том числе более заметный нос и веки. Вверху голова крупнее тела, а внизу теперь видны мизинцы.Также формируются внутренние органы, включая пищеварительную и репродуктивную системы, а это означает, что кишечник, а также яички или яичники растут. Теперь, когда вы на девятой неделе беременности, ваш малыш может начать шевелиться благодаря недавнему развитию мышц. Но вам придется подождать где-то во втором триместре, чтобы действительно почувствовать эти движения. Вам интересно, что еще происходит во время вашей беременности? Загрузите наше Руководство по беременности, чтобы получить полезные советы и информацию о дородовом уходе, питании, увеличении веса и многом другом.
Размер плода на 9 неделе беременности
На девятой неделе плод размером с вишню! Ваш малыш теперь может иметь длину от 0,6 до 0,7 дюйма и весить около 0,12 унции.
Посмотрите на иллюстрацию ниже, которая поможет вам представить, как все складывается в матке на девятой неделе беременности.
Тело мамы на 9 неделе беременности
Симптомы на девятой неделе беременности могут включать изменения в груди. Они, вероятно, более полные, тяжелые и нежные на ощупь из-за увеличения ваших молочных желез и увеличения жировой ткани.Хотя ваша грудь, скорее всего, будет продолжать расти на протяжении всей беременности, чувствительность обычно снижается, когда ваше тело адаптируется к выбросу гормонов беременности. Подробнее о нежности груди читайте здесь. Вы можете увидеть, что ваши вены теперь выглядят немного темнее по мере увеличения кровоснабжения, а ваши соски и ареолы (кожа вокруг сосков) могут потемнеть в результате гормональных изменений. Сейчас самое время поговорить со своим врачом о занятиях спортом во время беременности.Если вы уже ведете активный образ жизни, возможно, вам придется внести некоторые коррективы в свой фитнес-режим. Если вы не были так активны, вы все равно можете выбрать безопасное занятие, которое поможет вам двигаться во время беременности. Ходьба и пренатальная йога — отличный выбор, а также плавание и аквааэробика. Эти варианты идеально подходят для беременных, потому что они нежны для суставов. Умеренные упражнения помогут вам развить силу и выносливость, которые вам понадобятся во время родов, но старайтесь избегать действий, связанных с подпрыгиванием или резкими изменениями направления, которые могут вызвать слишком большую нагрузку на ваши суставы.Проконсультируйтесь с врачом, чтобы узнать, какие упражнения подходят вам.
Если вы не были так активны, вы все равно можете выбрать безопасное занятие, которое поможет вам двигаться во время беременности. Ходьба и пренатальная йога — отличный выбор, а также плавание и аквааэробика. Эти варианты идеально подходят для беременных, потому что они нежны для суставов. Умеренные упражнения помогут вам развить силу и выносливость, которые вам понадобятся во время родов, но старайтесь избегать действий, связанных с подпрыгиванием или резкими изменениями направления, которые могут вызвать слишком большую нагрузку на ваши суставы.Проконсультируйтесь с врачом, чтобы узнать, какие упражнения подходят вам.
9 недель беременности: ваши симптомы
На девятой неделе беременности вы можете испытывать следующие симптомы:
Растущая талия. Ваш живот на девятой неделе беременности может не иметь ярко выраженного округлого вида, но ваша одежда до беременности, вероятно, кажется немного удобной из-за комбинации утолщения талии и вздутия живота, вызванного вашими старыми друзьями — гормонами беременности.
 Узнайте больше о том, когда вы можете начать показ.
Узнайте больше о том, когда вы можете начать показ.Пятнистость. Вы можете увидеть кровянистые выделения в первом триместре; позвоните своему лечащему врачу, если вы увидите больше нескольких капель крови.
Слабые спазмы матки. Это время быстрых изменений в вашем теле, и у вас могут возникнуть легкие спазмы в матке. Если спазмы сильные или вы чувствуете другую боль, например боль в пояснице, позвоните своему врачу, чтобы исключить любые проблемы.
Утреннее недомогание. Если вы к настоящему времени не испытывали утреннего недомогания, вы можете оказаться одним из тех, кому повезло избежать этого распространенного симптома. Но если вы все-таки заболели утренним недомоганием, продолжайте часто есть небольшими порциями в течение дня и не забывайте пить.
Быть голодным. Вы можете начать чувствовать себя немного более голодным, чем обычно, поэтому попробуйте перекусить, помня, что вам нужно всего лишь добавить около 300 калорий к суточной норме.
 Такие продукты, как фрукты, хлопья и йогурт, — отличный выбор.Загрузите наше Руководство по питанию при беременности, чтобы получить дополнительные полезные советы.
Такие продукты, как фрукты, хлопья и йогурт, — отличный выбор.Загрузите наше Руководство по питанию при беременности, чтобы получить дополнительные полезные советы.Тяга и отвращение к еде. У вас обострилось обоняние, и еда и запахи, которыми вы когда-то наслаждались, теперь могут казаться неприятными. С другой стороны, теперь вы можете обнаружить, что хотите определенных продуктов. Вы можете свободно удовлетворять любые пристрастия к еде, если они кажутся здоровыми! Просто убедитесь, что вы придерживаетесь сбалансированной диеты. Обязательно поговорите со своим врачом, если вам не нравятся непродовольственные товары, такие как грязь или мел.
Усталость. Из-за повышения уровня гормона прогестерона в первом триместре вы можете почувствовать себя более сонным, чем обычно. Как можно больше отдыхайте в течение дня, особенно если у вас проблемы со сном ночью.
Чувство уныния. Если в одну минуту вы чувствуете себя на вершине мира, а в следующую обречены, вы можете поблагодарить гормональные изменения беременности.
 Поговорите с близкими о своем самочувствии — это может помочь вам почувствовать себя немного лучше — и обратитесь за помощью к своему врачу, если у вас сильные перепады настроения.
Поговорите с близкими о своем самочувствии — это может помочь вам почувствовать себя немного лучше — и обратитесь за помощью к своему врачу, если у вас сильные перепады настроения.Частое мочеиспускание. Да, эти дополнительные походы в туалет все еще могут быть частью вашего дня, так как ваш ребенок растет и ваша матка прижимается к мочевому пузырю. Эта потребность в более частом мочеиспускании также может быть вызвана повышенным объемом крови в вашем теле, из-за чего ваши почки работают сверхурочно. Не пейте меньше воды, так как важно не допускать обезвоживания, но постарайтесь сходить в туалет перед тем, как выйти за дверь или перед тем, как отправиться на долгую встречу. Если вы заметили жжение или боль при мочеиспускании, позвоните своему врачу, потому что это может быть признаком инфекции мочевыводящих путей.
Угри. Если у вас прыщи сейчас и не было до того, как вы забеременели, или если ваши прыщи сейчас хуже, чем раньше, это может быть одним из симптомов вашей беременности.
 Прочтите о том, как бороться с некоторыми из этих пятен и прыщей, в нашей статье о прыщах при беременности и помните, что это лишь один из тех неприятных симптомов, связанных с гормонами беременности, которые должны исчезнуть вскоре после рождения ребенка.
Прочтите о том, как бороться с некоторыми из этих пятен и прыщей, в нашей статье о прыщах при беременности и помните, что это лишь один из тех неприятных симптомов, связанных с гормонами беременности, которые должны исчезнуть вскоре после рождения ребенка.
Насколько хорошо вы знаете эти и другие симптомы беременности? Пройдите нашу викторину о ранних признаках беременности, чтобы узнать!
9 недель беременности: на что следует обратить внимание
Убедитесь, что вы регулярно подбираете бюстгальтер правильного размера, чтобы вам было удобно.Возможно, вам понадобятся поддерживающие бюстгальтеры для беременных сейчас или в ближайшие недели.
Если вы еще не проговорились, вот несколько забавных способов поделиться важной новостью со своим партнером, от написания ее глазурью на торте до того, чтобы позволить вашей собаке носить объявление на шее. Наслаждайся моментом!
Во время беременности специалисты рекомендуют следить за потреблением кофеина.
 Кофеин поступает из различных источников, таких как кофе, чай, газированные напитки и шоколад, поэтому постарайтесь ограничить общее ежедневное потребление до 200 мг — примерно столько же, сколько на одну чашку кофе объемом 12 унций.
Кофеин поступает из различных источников, таких как кофе, чай, газированные напитки и шоколад, поэтому постарайтесь ограничить общее ежедневное потребление до 200 мг — примерно столько же, сколько на одну чашку кофе объемом 12 унций.В ближайшие месяцы у вас могут возникнуть дополнительные расходы, связанные с беременностью, и дополнительные расходы, связанные с покупкой детского снаряжения. Конечно, вы можете получить много того, что вам нужно, в подарок на детский душ или в подарок от других родителей, но это может помочь создать бюджет для тех дополнительных расходов, которые у вас могут быть в любом случае. Поговорите с другими родителями, которых вы знаете, о том, на что выделять бюджет, что вам необязательно покупать и как можно сэкономить на этих обязательных покупках.У них в рукаве будет много советов и уловок, основанных на их прошлом опыте. Вы также можете поговорить со своим врачом о том, какие бесплатные или льготные ресурсы доступны для вас в вашем районе.

Не удивляйтесь, если вы еще не показались. Хотя каждая будущая мама и каждая беременность уникальны, большинство из них начинают проявляться только через 13 недель. Вы можете узнать больше о том, когда вы начнете показывать, интересует ли вас эта тема.
9 неделя беременности: спросите своего врача
Когда пора делать УЗИ? В зависимости от вашей ситуации вы можете пройти или не пройти ультразвуковое исследование в первом триместре.Посоветуйтесь со своим врачом, чтобы узнать, что вы думаете о вас.
Нормально ли иметь необычный запах из влагалища? Беременные женщины более восприимчивы к вагинальным инфекциям, поэтому лучше попросить врача проверить это. Вы также можете узнать больше о выделениях при беременности здесь.
Как лучше всего правильно питаться, получать правильные питательные вещества и поддерживать здоровый набор веса во время беременности? Сообщите врачу, если вы все время чувствуете голод или не можете ничего подавить из-за утреннего недомогания.

Какие генетические тесты вам могут быть рекомендованы?
9 недель беременности: ваш контрольный список
Узнайте, что покрывает ваша медицинская страховка или как получить помощь, если у вас нет страховки. Офис вашего поставщика медицинских услуг — хорошее место для начала, вы также можете посетить Healthcare.gov, чтобы получить самую свежую информацию о программах и планах медицинского обслуживания, доступных в вашем штате.
Попросите вашего поставщика медицинских услуг дать вам зеленый свет на начало простых занятий фитнесом или занятий, если вы еще не выполняете какие-либо упражнения.
Даже если вы еще не знаете пол своего ребенка, вы все равно можете повеселиться с нашим Генератором детских имен. У вас будет достаточно времени, чтобы выбрать любимое имя!
Подпишитесь, чтобы получить еще больше советов по беременности здесь:
Как мы написали эту статью
Информация в этой статье основана на рекомендациях экспертов, найденных в надежных медицинских и государственных источниках, таких как Американская академия педиатрии и Американский колледж акушеров и гинекологов. Содержимое этой страницы не должно заменять профессиональные медицинские консультации. Всегда консультируйтесь с медицинскими работниками для полной диагностики и лечения.
Содержимое этой страницы не должно заменять профессиональные медицинские консультации. Всегда консультируйтесь с медицинскими работниками для полной диагностики и лечения.
Уровень железа во время беременности: подготовка матери и ребенка | Американский журнал клинического питания
РЕФЕРАТ
Добавки с железом обычно рекомендуются во время беременности для удовлетворения потребностей в железе как матери, так и плода. При обнаружении на ранних сроках беременности железодефицитная анемия (ЖДА) связана с более чем 2-кратным увеличением риска преждевременных родов.Анемия у матери, диагностированная до середины беременности, также связана с повышенным риском преждевременных родов. Результаты недавних рандомизированных клинических испытаний в США и Непале, которые включали раннее добавление железа, показали некоторое снижение риска низкой массы тела при рождении или преждевременных родов с низкой массой тела, но не преждевременных родов. Во время 3-го триместра материнская анемия обычно не связана с повышенным риском неблагоприятных исходов беременности и может быть индикатором увеличения объема материнской плазмы.Высокий уровень гемоглобина, гематокрита и ферритина связан с повышенным риском задержки роста плода, преждевременных родов и преэклампсии. Хотя добавление железа увеличивает статус и запасы железа у матери, считается, что причиной этой связи являются факторы, лежащие в основе неблагоприятного исхода беременности, а не добавки железа. С другой стороны, добавки железа и увеличение запасов железа недавно были связаны с материнскими осложнениями (например, гестационным диабетом) и повышенным окислительным стрессом во время беременности.Следовательно, хотя добавка железа может улучшить исход беременности, когда у матери дефицит железа, также возможно, что профилактические добавки могут увеличить риск, когда у матери нет дефицита железа или ЖДА. Анемия и ЖДА не являются синонимами даже среди женщин из числа малообеспеченных меньшинств репродуктивного возраста.
Во время 3-го триместра материнская анемия обычно не связана с повышенным риском неблагоприятных исходов беременности и может быть индикатором увеличения объема материнской плазмы.Высокий уровень гемоглобина, гематокрита и ферритина связан с повышенным риском задержки роста плода, преждевременных родов и преэклампсии. Хотя добавление железа увеличивает статус и запасы железа у матери, считается, что причиной этой связи являются факторы, лежащие в основе неблагоприятного исхода беременности, а не добавки железа. С другой стороны, добавки железа и увеличение запасов железа недавно были связаны с материнскими осложнениями (например, гестационным диабетом) и повышенным окислительным стрессом во время беременности.Следовательно, хотя добавка железа может улучшить исход беременности, когда у матери дефицит железа, также возможно, что профилактические добавки могут увеличить риск, когда у матери нет дефицита железа или ЖДА. Анемия и ЖДА не являются синонимами даже среди женщин из числа малообеспеченных меньшинств репродуктивного возраста.
ВВЕДЕНИЕ
Анемия, определяемая низким гемоглобином или гематокритом, часто встречается у женщин репродуктивного возраста, особенно если они бедны, беременны и принадлежат к этническим меньшинствам.До недавнего времени считалось, что анемия во время беременности имеет несколько неблагоприятных последствий. В течение последних нескольких лет предполагалась связь между анемией на ранних сроках беременности и повышенным риском преждевременных родов. Точно так же была задокументирована связь неблагоприятных исходов беременности с высоким гемоглобином и повышенными запасами железа. Однако риски и преимущества профилактического приема добавок железа у беременных женщин, не страдающих дефицитом железа, остаются источником противоречий.
Распространенность и этиология анемии и железодефицита у женщин
Дефицит железа — это наиболее часто встречающийся дефицит питания как в развитых, так и в развивающихся странах. В репродуктивном возрасте женщины подвержены риску дефицита железа из-за кровопотери во время менструации, особенно те 10%, которые страдают тяжелыми потерями (> 80 мл / мес). Свою роль играет и практика контрацепции: внутриматочные спирали увеличивают менструальную кровопотерю на 30–50%, в то время как оральные контрацептивы имеют противоположный эффект. Беременность — еще один фактор. Во время беременности значительно увеличивается количество железа, необходимого для увеличения массы эритроцитов, увеличения объема плазмы и обеспечения роста фетально-плацентарной единицы.Наконец, есть диета. Женщины репродуктивного возраста часто получают слишком низкое потребление железа с пищей, чтобы компенсировать потери во время менструации и повышенную потребность в железе для воспроизводства (1). Следовательно, общая распространенность дефицита железа у небеременных женщин репродуктивного возраста в Соединенных Штатах, 9–11%, выше, чем в других возрастах, кроме младенческого. Распространенность ЖДА в той же возрастной группе составляет 2–5%.
В репродуктивном возрасте женщины подвержены риску дефицита железа из-за кровопотери во время менструации, особенно те 10%, которые страдают тяжелыми потерями (> 80 мл / мес). Свою роль играет и практика контрацепции: внутриматочные спирали увеличивают менструальную кровопотерю на 30–50%, в то время как оральные контрацептивы имеют противоположный эффект. Беременность — еще один фактор. Во время беременности значительно увеличивается количество железа, необходимого для увеличения массы эритроцитов, увеличения объема плазмы и обеспечения роста фетально-плацентарной единицы.Наконец, есть диета. Женщины репродуктивного возраста часто получают слишком низкое потребление железа с пищей, чтобы компенсировать потери во время менструации и повышенную потребность в железе для воспроизводства (1). Следовательно, общая распространенность дефицита железа у небеременных женщин репродуктивного возраста в Соединенных Штатах, 9–11%, выше, чем в других возрастах, кроме младенческого. Распространенность ЖДА в той же возрастной группе составляет 2–5%. Распространенность дефицита железа и ЖДА увеличивается в 2 и более раза для тех женщин, которые принадлежат к меньшинствам, живут за чертой бедности или имеют образование менее 12 лет.Риск также увеличивается с паритетом — почти в 3 раза выше для женщин с 2–3 детьми и почти в 4 раза выше для женщин с 4 и более детьми, что предполагает беременность (2).
Распространенность дефицита железа и ЖДА увеличивается в 2 и более раза для тех женщин, которые принадлежат к меньшинствам, живут за чертой бедности или имеют образование менее 12 лет.Риск также увеличивается с паритетом — почти в 3 раза выше для женщин с 2–3 детьми и почти в 4 раза выше для женщин с 4 и более детьми, что предполагает беременность (2).
По оценкам, <50% женщин не имеют достаточных запасов железа для беременности (1, 3). Поскольку количество железа, необходимого для беременности (3-4 мг / сут), является значительным, риск дефицита железа и ЖДА должен возрасти с беременностью. Однако распространенность анемии и ЖДА у беременных женщин из Соединенных Штатов не очень хорошо определена, но должна быть значительной, особенно среди бедных.Во время беременности анемия увеличивается более чем в 4 раза с 1 -го до 3 -го триместра у женщин с низким доходом, находящихся под наблюдением CDC в рамках наблюдения за питанием беременных (3). В исследовании Camden Study, где когорта в основном составляет меньшинство, текущие данные (2000–2004 гг. ) Показывают, что распространенность анемии увеличивается более чем в 6 раз с 6,7% (1 -й триместр ) до 27,3% (2 -й триместр ) до 45,6% в 3 -м триместре. Лишь небольшая часть женщин с анемией в Камдене страдает железодефицитной анемией.Исходя из низкого гемоглобина для беременности по критериям CDC плюс низкий уровень ферритина (<12), железодефицитная анемия у Camden gravidas ниже - 1,8% в 1-м триместре , до 8,2% в 2-м -м триместре и 27,4% в 3-м триместре. rd триместр ( рисунок 1 ). Таким образом, анемия и ЖДА не являются синонимами даже среди женщин из числа меньшинств с низким доходом в репродуктивном возрасте.
) Показывают, что распространенность анемии увеличивается более чем в 6 раз с 6,7% (1 -й триместр ) до 27,3% (2 -й триместр ) до 45,6% в 3 -м триместре. Лишь небольшая часть женщин с анемией в Камдене страдает железодефицитной анемией.Исходя из низкого гемоглобина для беременности по критериям CDC плюс низкий уровень ферритина (<12), железодефицитная анемия у Camden gravidas ниже - 1,8% в 1-м триместре , до 8,2% в 2-м -м триместре и 27,4% в 3-м триместре. rd триместр ( рисунок 1 ). Таким образом, анемия и ЖДА не являются синонимами даже среди женщин из числа меньшинств с низким доходом в репродуктивном возрасте.
РИСУНОК 1.
Анемия и железодефицитная анемия (IDA) Камденское исследование, 2000–2004 гг.
РИСУНОК 1.
Анемия и железодефицитная анемия (IDA) Камденское исследование, 2000–2004 гг.
Анемию называют «индексом болезни» организма (4). Помимо дефицита железа, наиболее частой причиной и физиологической анемией беременности (обе обсуждаются ниже) являются гемоглобинопатии, такие как талассемия, дефицит фолиевой кислоты / B12 и анемия хронического заболевания, которая занимает второе место после дефицита железа по распространенности. Эта анемия развивается как часть реакции хозяина на широкий спектр заболеваний, которые также связаны с эритроцитами.Хотя анемия при хроническом заболевании часто связана с основным заболеванием, таким как рак или сердечно-сосудистое заболевание, или когда инфекционный или воспалительный процесс является хроническим, она также может развиться при острой инфекции или воспалении. Его диагноз — диагноз исключения (4).
Эта анемия развивается как часть реакции хозяина на широкий спектр заболеваний, которые также связаны с эритроцитами.Хотя анемия при хроническом заболевании часто связана с основным заболеванием, таким как рак или сердечно-сосудистое заболевание, или когда инфекционный или воспалительный процесс является хроническим, она также может развиться при острой инфекции или воспалении. Его диагноз — диагноз исключения (4).
ИСХОД БЕРЕМЕННОСТИ ПРИ МАТЕРИНСКОЙ АНЕМИИ, ВЫЯВЛЕННОЙ РАННЕЕ ПРИ БЕРЕМЕННОСТИ
Некоторое увеличение анемии и железодефицитной анемии во время беременности является артефактом нормальных физиологических изменений беременности (5).Хотя масса материнских красных клеток и объем плазмы увеличиваются во время беременности, это происходит не одновременно. Гемоглобин и гематокрит снижаются в течение 1 -го и 2 -го триместров, достигают своей самой низкой точки в конце второго или начале третьего триместра , а затем снова повышаются ближе к сроку (6).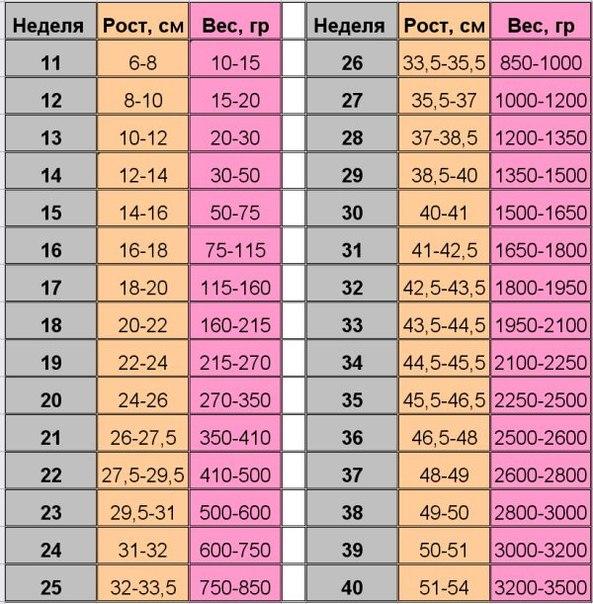 На поздних сроках беременности сложно отличить физиологическую анемию от железодефицитной анемии (5, 7). Таким образом, становится ясно, что лучшее время для выявления любого риска, связанного с материнской анемией, может быть на ранних сроках беременности.
На поздних сроках беременности сложно отличить физиологическую анемию от железодефицитной анемии (5, 7). Таким образом, становится ясно, что лучшее время для выявления любого риска, связанного с материнской анемией, может быть на ранних сроках беременности.
Первоначально мы изучали этот вопрос в Камдене, разделив анемию при поступлении на пренатальную помощь и неделю 28 на железодефицитную анемию и анемию, вызванную другими причинами, кроме дефицита железа (5, 8). На ранних сроках беременности наблюдались явные различия в среднем объеме тела (MCV) и диете у женщин с ЖДА и без нее, которые либо отсутствовали, либо значительно уменьшились в течение 3 -го триместра. В начале у женщин с железодефицитной анемией MCV была значительно ниже (6.5 фемтолитров), чем у других женщин. В течение 3 -го триместра MCV женщин с ЖДА был близок к среднему значению для других женщин. На начальном этапе женщины с ЖДА имели значительно более низкое потребление энергии (на 500 Ккал / день меньше), чем другие, и потребление железа с пищей также было значительно меньше (на 5 мг меньше) из-за разницы в энергии. В течение 3 -го -го триместра у женщин с ЖДА наблюдалась небольшая разница в потреблении энергии или железа. Вначале как железодефицитная анемия, так и анемия по другим причинам были связаны с повышенным риском недостаточного набора веса для беременности.Для женщин с ЖДА риск был увеличен в 2 раза, в то время как для женщин с другими анемиями риск был увеличен примерно на 50%. В 3 rd триместре ЖДА оставалась связанной с двукратным риском недостаточного набора веса для беременности, тогда как риск не увеличивался для женщин с другими анемиями. ЖДА при поступлении была связана с более чем 2-кратным увеличением риска низкой массы тела при рождении и преждевременных родов, в то время как анемия, вызванная другими причинами, была связана только с небольшим увеличением риска, которое не было значительным.В 3 -м году беременности риск преждевременных родов был снижен для женщин с ЖДА и не был повышенным риском для женщин с другими анемиями (5, 8).
В течение 3 -го -го триместра у женщин с ЖДА наблюдалась небольшая разница в потреблении энергии или железа. Вначале как железодефицитная анемия, так и анемия по другим причинам были связаны с повышенным риском недостаточного набора веса для беременности.Для женщин с ЖДА риск был увеличен в 2 раза, в то время как для женщин с другими анемиями риск был увеличен примерно на 50%. В 3 rd триместре ЖДА оставалась связанной с двукратным риском недостаточного набора веса для беременности, тогда как риск не увеличивался для женщин с другими анемиями. ЖДА при поступлении была связана с более чем 2-кратным увеличением риска низкой массы тела при рождении и преждевременных родов, в то время как анемия, вызванная другими причинами, была связана только с небольшим увеличением риска, которое не было значительным.В 3 -м году беременности риск преждевременных родов был снижен для женщин с ЖДА и не был повышенным риском для женщин с другими анемиями (5, 8).
Скэнлон и его коллеги недавно подтвердили связь между ранней анемией (основанной только на гемоглобине) и преждевременными родами с ретроспективными данными почти 250 000 беременных с низким доходом, которые посещали клиники WIC в одиннадцати штатах (9). У женщин с анемией преждевременные роды были увеличены в течение 1 или 2 триместров, и риск зависел от тяжести дефицита гемоглобина.Для женщин с анемией средней и тяжелой степени (эквивалент 95 г / л на 12 неделе) риск был приблизительно удвоен, для женщин с более легкой анемией риск преждевременных родов увеличился на 10–40%. В течение 3 -го триместра связь изменилась — у женщин с анемией риск преждевременных родов снизился на 12-25%. Материнская анемия не была связана с повышением риска малых для беременных родов.
У женщин с анемией преждевременные роды были увеличены в течение 1 или 2 триместров, и риск зависел от тяжести дефицита гемоглобина.Для женщин с анемией средней и тяжелой степени (эквивалент 95 г / л на 12 неделе) риск был приблизительно удвоен, для женщин с более легкой анемией риск преждевременных родов увеличился на 10–40%. В течение 3 -го триместра связь изменилась — у женщин с анемией риск преждевременных родов снизился на 12-25%. Материнская анемия не была связана с повышением риска малых для беременных родов.
Данные из Шанхая также свидетельствуют о влиянии материнской анемии на преждевременные роды, которое было наиболее выявляемым в течение 1 триместра, до увеличения объема материнской плазмы (10).Все gravidas были китайцами и мало различались по паритету, курению или использованию дородовой помощи. Показатели преждевременных родов и низкой массы тела при рождении, но не малых для беременных, были увеличены для женщин с анемией на ранних сроках беременности.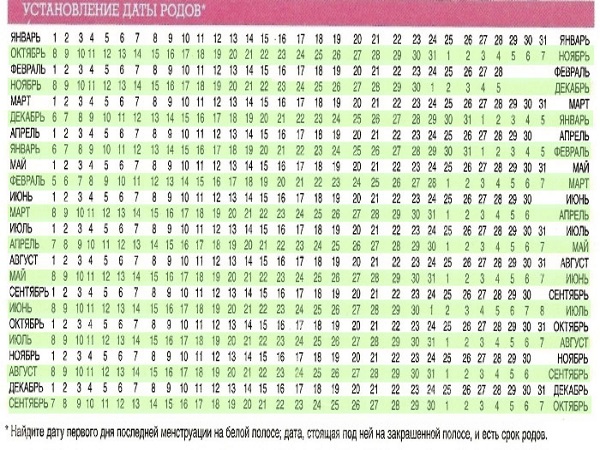 Риск преждевременных родов и низкой массы тела при рождении увеличился более чем в 2 раза у женщин с умеренной анемией (90–99 г / л) и более чем в 3 раза у женщин с тяжелой анемией (<90 г / л) в течение периода 1 st триместр. В середине беременности и в конце 3 -го триместра влияние материнской анемии на исход беременности было заметно ослаблено, но не обращено вспять.Таким образом, увеличивает ли материнская анемия риск неблагоприятных исходов беременности, может зависеть от того, когда во время беременности была измерена анемия. В нескольких исследованиях сообщалось о снижении риска преждевременных родов или низкой массы тела при рождении или об отсутствии связи между анемией и преждевременными родами, когда эта связь изучалась в течение 3 -го триместра (11–12).
Риск преждевременных родов и низкой массы тела при рождении увеличился более чем в 2 раза у женщин с умеренной анемией (90–99 г / л) и более чем в 3 раза у женщин с тяжелой анемией (<90 г / л) в течение периода 1 st триместр. В середине беременности и в конце 3 -го триместра влияние материнской анемии на исход беременности было заметно ослаблено, но не обращено вспять.Таким образом, увеличивает ли материнская анемия риск неблагоприятных исходов беременности, может зависеть от того, когда во время беременности была измерена анемия. В нескольких исследованиях сообщалось о снижении риска преждевременных родов или низкой массы тела при рождении или об отсутствии связи между анемией и преждевременными родами, когда эта связь изучалась в течение 3 -го триместра (11–12).
ПОТЕНЦИАЛЬНЫЕ МЕХАНИЗМЫ НЕБЛАГОПРИЯТНЫХ РЕЗУЛЬТАТОВ
Если бы только женщины, у которых развилась железодефицитная анемия до или на ранних сроках беременности, имели повышенный риск преждевременных родов, это могло бы означать, что механизм, включающий железо, мог бы быть неотъемлемой частью исхода беременности. Аллен (13) предположил 3 возможных механизма, посредством которых ЖДА у матери может вызвать преждевременные роды: гипоксия, оксидативный стресс и инфекция. Хроническая гипоксия, вызванная анемией, может инициировать стрессовую реакцию, за которой следует высвобождение CRH плацентой, увеличение выработки кортизола плодом и ранние роды. Повышенный оксидантный стресс у женщин с дефицитом железа, который не компенсируется эндогенными или диетическими антиоксидантами, может повредить материнско-плодный блок и привести к преждевременным родам.При снижении иммунной функции и повышенном риске инфицирования среди женщин с дефицитом железа будет увеличиваться продукция цитокинов, секреция CRH и выработка простагландина, что увеличивает риск преждевременных родов.
Аллен (13) предположил 3 возможных механизма, посредством которых ЖДА у матери может вызвать преждевременные роды: гипоксия, оксидативный стресс и инфекция. Хроническая гипоксия, вызванная анемией, может инициировать стрессовую реакцию, за которой следует высвобождение CRH плацентой, увеличение выработки кортизола плодом и ранние роды. Повышенный оксидантный стресс у женщин с дефицитом железа, который не компенсируется эндогенными или диетическими антиоксидантами, может повредить материнско-плодный блок и привести к преждевременным родам.При снижении иммунной функции и повышенном риске инфицирования среди женщин с дефицитом железа будет увеличиваться продукция цитокинов, секреция CRH и выработка простагландина, что увеличивает риск преждевременных родов.
МАТЕРИНСКАЯ АНЕМИЯ: СЛУЧАЙНЫЕ ИСПЫТАНИЯ ЖЕЛЕЗНЫХ ДОБАВОК
Поскольку данные о материнской анемии взяты из обсервационных исследований, нет уверенности в том, является ли влияние анемии на исход беременности причинной и может ли быть предотвращено добавлением железа.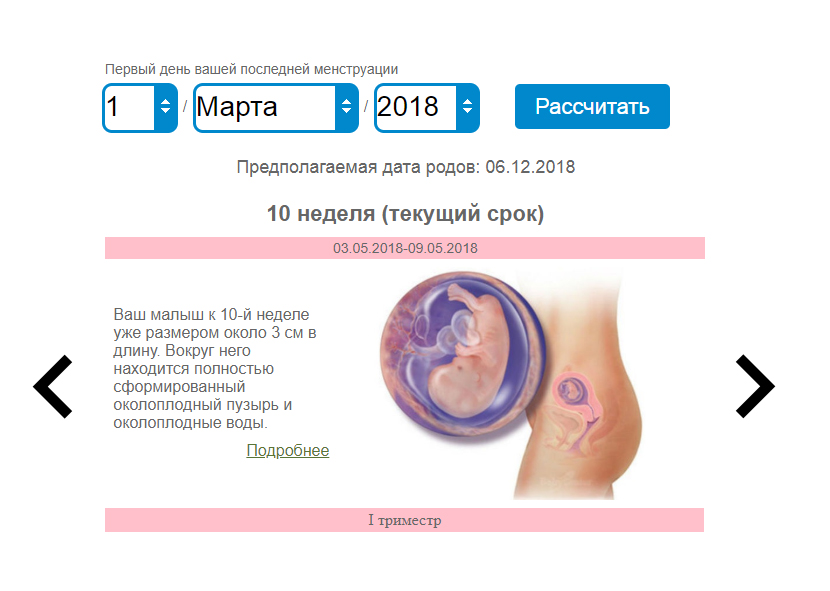 Данные наблюдений за анемией предполагают, что добавление железа следует начинать на ранних сроках беременности, если не раньше, чтобы предотвратить преждевременные роды. Если это правда, то прием препаратов железа, начатый после середины беременности, что является обычным для большинства женщин временем, вряд ли снизит риск. Новое клиническое испытание было проведено с участием 275 беременных женщин, всех участников программы WIC, не страдающих анемией, которые были включены при поступлении на лечение в двойное слепое и рандомизированное испытание с добавлением железа (30 мг / сут в виде сульфата железа) или плацебо до 28 недели беременности ( 14).Все женщины в испытании были включены в исследование до 20 недели, и средний срок беременности на момент включения в исследование составлял 10,75 ± 3,8 недели. Точки отсечения, по которым женщины не соответствовали критериям отбора, были: гемоглобин <110 г / л и ферритин сыворотки <20 мкг / л. На 28 и 38 неделе женщины, у которых не было анемии или дефицита железа, продолжали принимать либо железо, либо плацебо.
Данные наблюдений за анемией предполагают, что добавление железа следует начинать на ранних сроках беременности, если не раньше, чтобы предотвратить преждевременные роды. Если это правда, то прием препаратов железа, начатый после середины беременности, что является обычным для большинства женщин временем, вряд ли снизит риск. Новое клиническое испытание было проведено с участием 275 беременных женщин, всех участников программы WIC, не страдающих анемией, которые были включены при поступлении на лечение в двойное слепое и рандомизированное испытание с добавлением железа (30 мг / сут в виде сульфата железа) или плацебо до 28 недели беременности ( 14).Все женщины в испытании были включены в исследование до 20 недели, и средний срок беременности на момент включения в исследование составлял 10,75 ± 3,8 недели. Точки отсечения, по которым женщины не соответствовали критериям отбора, были: гемоглобин <110 г / л и ферритин сыворотки <20 мкг / л. На 28 и 38 неделе женщины, у которых не было анемии или дефицита железа, продолжали принимать либо железо, либо плацебо. В эти моменты женщины с сывороточным ферритином <12 мкг / л получали 60 мг железа в день, а женщины с ферритином от 12 до <20 мкг / л получали 30 мг железа в день, независимо от первоначального назначения.
В эти моменты женщины с сывороточным ферритином <12 мкг / л получали 60 мг железа в день, а женщины с ферритином от 12 до <20 мкг / л получали 30 мг железа в день, независимо от первоначального назначения.
Профилактический прием препаратов железа с начала до 28 недели не увеличивал уровень ферритина или гемоглобина в сыворотке крови матери, не снижал риск материнской анемии и не снижал каких-либо других показателей статуса материнского железа у женщин, принимавших железо, по сравнению с контрольной группой. Однако после внесения поправки на 2 фактора, которые изначально различались между группами (масса до беременности и концентрация ферритина в сыворотке), пропорции с отсутствующими запасами железа (ферритин <12 мкг / л) и с IDA (Hgb <110 г / л, ферритин < 12 мкг / л) на 28 неделе были значительно ниже среди добавок железа.Женщины, получавшие добавки, имели значительно более длительную продолжительность беременности (+0,6 недели) и большую массу тела при рождении (+ 206 г), чем те, кто не принимал добавки. Они также показали 4-кратное снижение риска рождения младенцев с низкой массой тела и недоношенных детей с низкой массой тела при рождении. Риск преждевременных родов не снижался за счет приема добавок, а рассчитывался исключительно с последнего менструального цикла матери (LMP) на основе ее воспоминаний. Неспособность подтвердить или изменить LMP матери с помощью ультразвука внесет неизвестную ошибку в оценку преждевременных родов.
Они также показали 4-кратное снижение риска рождения младенцев с низкой массой тела и недоношенных детей с низкой массой тела при рождении. Риск преждевременных родов не снижался за счет приема добавок, а рассчитывался исключительно с последнего менструального цикла матери (LMP) на основе ее воспоминаний. Неспособность подтвердить или изменить LMP матери с помощью ультразвука внесет неизвестную ошибку в оценку преждевременных родов.
Другое кластерное рандомизированное исследование с ранним добавлением добавок дало аналогичный, но не идентичный результат. Кристиан и др. (15) рандомизировали женщин, проживающих в географических секторах сельских районов Непала, в одну из 5 лечебных групп. На ранних сроках беременности женщины получали только витамин А (1000 мкг эквивалента ретинола) (контроль), витамин А плюс фолиевая кислота (400 мкг), витамин А плюс фолиевая кислота плюс железо (30 мг). В другие 2 руки добавляли цинк (30 мг) или несколько микронутриентов в дополнение к витамину А. По сравнению с контрольной группой, гравидас, получавший фолат, не показал снижения риска низкой массы тела при рождении, тогда как те, кто получал железо плюс фолат, увеличили массу тела при рождении на 37 г и показали снижение риска низкой массы тела при рождении на 14%.
По сравнению с контрольной группой, гравидас, получавший фолат, не показал снижения риска низкой массы тела при рождении, тогда как те, кто получал железо плюс фолат, увеличили массу тела при рождении на 37 г и показали снижение риска низкой массы тела при рождении на 14%.
ИСХОД БЕРЕМЕННОСТИ С ПОВЫШЕННЫМ СТАТУСОМ ЖЕЛЕЗА И МАГАЗИНАМИ
Рандомизированные испытания профилактики железом во время беременности продемонстрировали положительный эффект на снижение низкого уровня гемоглобина и гематокрита, а также на повышение уровня ферритина в сыворотке крови, сывороточного железа и других показателей, включая железо костного мозга (16-17).Недавнее исследование использования железосодержащих добавок, проведенное NHANES, 1988–1994 гг., Показало, что 72% беременных и 69% кормящих женщин принимали добавки железа в течение месяца, предшествовавшего опросу. Однако среднее потребление дополнительного железа превышало допустимый верхний предел 45 мг / сут у беременных (58 мг / сут) и кормящих женщин (57 мг / сут) (18). В целом, менее 15% женщин репродуктивного возраста, как беременных, так и небеременных, принимавших препараты железа, имели или лечились от анемии в течение последних 3 месяцев.Таким образом, существует потенциальная опасность того, что некоторые женщины, не страдающие анемией, могут принимать большие дозы дополнительного железа во время беременности. Было высказано предположение, что такое употребление может накапливать запасы железа у матери и увеличивать вязкость крови, так что маточно-плацентарный кровоток нарушается или что избыточное потребление железа может вызвать другие токсические реакции (19).
В целом, менее 15% женщин репродуктивного возраста, как беременных, так и небеременных, принимавших препараты железа, имели или лечились от анемии в течение последних 3 месяцев.Таким образом, существует потенциальная опасность того, что некоторые женщины, не страдающие анемией, могут принимать большие дозы дополнительного железа во время беременности. Было высказано предположение, что такое употребление может накапливать запасы железа у матери и увеличивать вязкость крови, так что маточно-плацентарный кровоток нарушается или что избыточное потребление железа может вызвать другие токсические реакции (19).
В дополнение к своей работе по анемии, Scanlon и его коллеги рассмотрели высокие уровни гемоглобина в течение 1 -го -го и 2 -го триместров (9).Они обнаружили, что высокий уровень гемоглобина был связан с повышенным риском (5–79%) малых для гестационного возраста (SGA) родов, но не с преждевременными родами. Уровни, которые были на 1 стандартное отклонение или более выше среднего, обозначали порог повышенного риска и были эквивалентны 131 г / л на 12 неделе и 126 г / л на 18 неделе. Аналогичным образом, Zhou et al (10) исследовали высокий гемоглобин вместе с анемия. В течение 1 -го триместра у женщин с уровнем гемоглобина, превышающим 130 г / л, не наблюдалось увеличения риска родов с SGA, но у них более чем в 2 раза увеличивались преждевременные роды и новорожденные с низкой массой тела.Таких женщин было немного, и повышенный риск обычно не был статистически значимым. Неспособность гемоглобина упасть ниже 105 г / л была связана с повышенным риском неблагоприятного исхода в многоэтнической выборке гравида из Англии (20). В группе женщин, у которых самый низкий уровень гемоглобина составлял 126–135 г / л, преждевременные роды и низкая масса тела при рождении увеличивались более чем в 2 раза, а на самом высоком уровне, когда гемоглобин оставался выше 145 г / л, наблюдалось a> 7-кратное увеличение риска низкой массы тела при рождении и 5-кратное увеличение риска преждевременных родов.
Аналогичным образом, Zhou et al (10) исследовали высокий гемоглобин вместе с анемия. В течение 1 -го триместра у женщин с уровнем гемоглобина, превышающим 130 г / л, не наблюдалось увеличения риска родов с SGA, но у них более чем в 2 раза увеличивались преждевременные роды и новорожденные с низкой массой тела.Таких женщин было немного, и повышенный риск обычно не был статистически значимым. Неспособность гемоглобина упасть ниже 105 г / л была связана с повышенным риском неблагоприятного исхода в многоэтнической выборке гравида из Англии (20). В группе женщин, у которых самый низкий уровень гемоглобина составлял 126–135 г / л, преждевременные роды и низкая масса тела при рождении увеличивались более чем в 2 раза, а на самом высоком уровне, когда гемоглобин оставался выше 145 г / л, наблюдалось a> 7-кратное увеличение риска низкой массы тела при рождении и 5-кратное увеличение риска преждевременных родов.
Hemminiki и Rimpela провели клиническое испытание селективного приема добавок железа по сравнению с обычным у 2912 финских женщин (21–23), чтобы определить, увеличиваются ли обычные добавки железа (100 мг элементарного железа от 16 недель беременности до родов) у женщин без анемии. риск высокого материнского гемоглобина и плохого роста плода. Женщины, рандомизированные в отобранную группу, получали добавки железа только тогда, когда гематокрит упал ниже 30% или гемоглобин ниже 100 г / л во время 2 посещений подряд после 33 недели.По сравнению с селективным добавлением рутинное добавление железа остановило снижение гематокрита к 20 неделе и не повлияло на массу тела ребенка при рождении, тогда как продолжительность беременности была значительно увеличена (+0,2 недели). Интересно, что как в обычных, так и в нестандартных группах высокий гематокрит отрицательно коррелировал с массой тела при рождении и массой плаценты; эта корреляция была впервые обнаружена в течение 1 триместра (23). Недавнее исследование, проведенное в Нидерландах, в котором наблюдалась когорта из 240 женщин от момента зачатия до родов, подчеркивает этот момент.У Gravidas с ранней беременностью потеря плода имела менее выраженное снижение гематокрита от периода до зачатия до 10 недель после LMP (24).
риск высокого материнского гемоглобина и плохого роста плода. Женщины, рандомизированные в отобранную группу, получали добавки железа только тогда, когда гематокрит упал ниже 30% или гемоглобин ниже 100 г / л во время 2 посещений подряд после 33 недели.По сравнению с селективным добавлением рутинное добавление железа остановило снижение гематокрита к 20 неделе и не повлияло на массу тела ребенка при рождении, тогда как продолжительность беременности была значительно увеличена (+0,2 недели). Интересно, что как в обычных, так и в нестандартных группах высокий гематокрит отрицательно коррелировал с массой тела при рождении и массой плаценты; эта корреляция была впервые обнаружена в течение 1 триместра (23). Недавнее исследование, проведенное в Нидерландах, в котором наблюдалась когорта из 240 женщин от момента зачатия до родов, подчеркивает этот момент.У Gravidas с ранней беременностью потеря плода имела менее выраженное снижение гематокрита от периода до зачатия до 10 недель после LMP (24). Таким образом, факторы, лежащие в основе неблагоприятного исхода беременности (недостаточное увеличение объема плазмы, повышенная вязкость крови), могут привести к повышению материнского гемоглобина, а не к применению добавок железа.
Таким образом, факторы, лежащие в основе неблагоприятного исхода беременности (недостаточное увеличение объема плазмы, повышенная вязкость крови), могут привести к повышению материнского гемоглобина, а не к применению добавок железа.
Запасы железа, повышенные во время беременности, связаны с преждевременными родами, преэклампсией и гестационным сахарным диабетом. Женщины с повышенным уровнем ферритина в 3 -м триместре беременности (> 41 нг / мл) имеют значительно повышенный риск преждевременных и очень преждевременных родов, которые связывают с внутриутробной инфекцией (25, 26).Другой вероятный механизм высоких уровней ферритина — это неспособность материнской плазмы расширяться. В Камдене повышенный уровень ЖДА и более низкий уровень фолиевой кислоты были обнаружены у женщин, у которых в дальнейшем был повышен уровень ферритина 3 триместра. В 3 -м году беременности ситуация изменилась, что привело к увеличению объема плазмы (26). Производство ферритина также увеличивается при инфекции и воспалении как часть ответа острой фазы.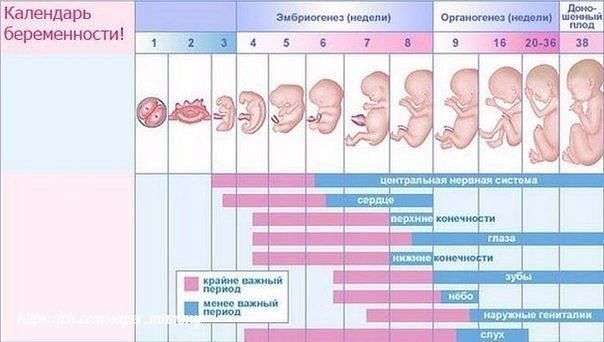 При наличии инфекции макрофаги продуцируют воспалительные цитокины, которые генерируют активные формы кислорода, высвобождая свободное железо из ферритина (27).
При наличии инфекции макрофаги продуцируют воспалительные цитокины, которые генерируют активные формы кислорода, высвобождая свободное железо из ферритина (27).
ЖЕЛЕЗ, МАТЕРИНСКИЙ ДИАБЕТ И ОКСИДАТИВНЫЙ СТРЕСС
Добавки железа во время беременности повышают уровень материнского железа во время беременности, включая гемоглобин, сывороточное железо, MCV, насыщение трансферрина и сывороточный ферритин. Активные формы кислорода являются продуктами кислорода. При контакте с переходным металлом, который способен изменять валентность, таким как железо (Fe 2+ → Fe 3+ ), очень реактивный свободный радикал, гидроксильный радикал образуется из кислорода в результате реакции Фентона.Эти свободные радикалы могут повредить клетки, органы и ткани организма (28). В настоящее время считается, что оксидативный стресс с течением времени является компонентом процессов старения, рака и развития сердечно-сосудистых заболеваний. Перегрузка железом и связанный с ним окислительный стресс вносят свой вклад в патогенез и увеличивают риск диабета 2 типа и других заболеваний. При перегрузке железом его накопление мешает экстракции, синтезу и секреции инсулина (29). Женщинам репродуктивного возраста трудно получить перегрузку железом из-за кровопотери во время менструации.Однако умеренно повышенные запасы железа также увеличивают риск диабета 2 типа (30). У женщин из исследования медсестер с высоким уровнем ферритина (> 107 нг / мл) вероятность развития диабета 2 типа в течение 10-летнего интервала почти в 3 раза выше, независимо от других факторов риска, таких как индекс массы тела (ИМТ), возраст. , и этническая принадлежность. Высокий уровень ферритина был фактором риска развития гестационного сахарного диабета (ГСД) у беременных. Неанемические gravidas из Гонконга, у которых развился GDM во время беременности, сравнивали с контрольной группой без анемии или диабета, выбранной случайным образом из группы риска.Не скорректированные концентрации сывороточного ферритина, железа, насыщения трансферрина и постнатального гемоглобина были значительно выше на 28–31 неделе беременности в случаях с GDM по сравнению с контролем (31).
При перегрузке железом его накопление мешает экстракции, синтезу и секреции инсулина (29). Женщинам репродуктивного возраста трудно получить перегрузку железом из-за кровопотери во время менструации.Однако умеренно повышенные запасы железа также увеличивают риск диабета 2 типа (30). У женщин из исследования медсестер с высоким уровнем ферритина (> 107 нг / мл) вероятность развития диабета 2 типа в течение 10-летнего интервала почти в 3 раза выше, независимо от других факторов риска, таких как индекс массы тела (ИМТ), возраст. , и этническая принадлежность. Высокий уровень ферритина был фактором риска развития гестационного сахарного диабета (ГСД) у беременных. Неанемические gravidas из Гонконга, у которых развился GDM во время беременности, сравнивали с контрольной группой без анемии или диабета, выбранной случайным образом из группы риска.Не скорректированные концентрации сывороточного ферритина, железа, насыщения трансферрина и постнатального гемоглобина были значительно выше на 28–31 неделе беременности в случаях с GDM по сравнению с контролем (31).
В Камдене прием препаратов железа увеличивал концентрацию ферритина в сыворотке. При поступлении на лечение и в 3 -м триместре беременные, которые принимали железо, были значительно более склонны к наивысшему квинтилю сывороточного ферритина. При поступлении вероятность попадания в высший квинтиль увеличилась на 44% (OR = 1.44, 95% ДИ 1,04–1,99), а в 3 -м триместре он был увеличен в 2 раза (OR = 2,01, 95% ДИ 1,48–2,74). Мы смогли обнаружить связь между ферритином материнской сыворотки и гестационным диабетом, используя данные из> 1023 gravidas из Камдена. Контролируя возможные мешающие переменные (возраст, ИМТ, половая принадлежность, этническая принадлежность, курение, употребление препаратов железа), мы обнаружили двукратное увеличение риска ГСД у женщин с наивысшим квартилем сывороточного ферритина на момент входа (AOR 2.32; 95% ДИ). 1.06–5.08) и почти в 3 раза больше в 3 -м триместре (AOR 2.9; 95% ДИ 1,27–6,95) (32). Эта положительная связь предполагает, что запасы железа могут играть роль в развитии GDM, предшественника сахарного диабета 2 типа.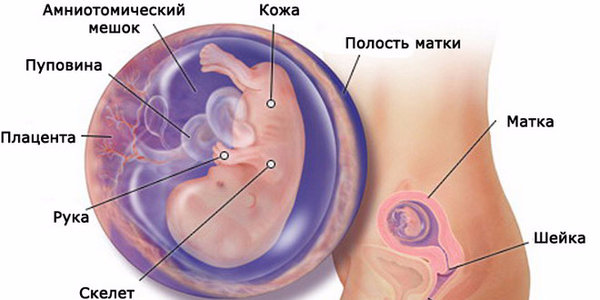
Добавление железа явно увеличивает статус железа и запасы железа. Усиливает ли добавление железа во время беременности оксидативный стресс, увеличивая запасы железа и создавая временный избыток железа, мало изучено. Поскольку усиление окислительного стресса является частью нормальной беременности, регулярный прием добавок железа у женщин, у которых не было истощения или дефицита железа, также может способствовать или усугублять окислительный стресс.Lachili et al. Исследовали влияние добавок железа и витамина С, антиоксиданта, который увеличивает абсорбцию железа, на окислительный стресс во время беременности (33). Они обнаружили, что введение добавки железа (100 мг / сут в виде фумарата) с витамином С (500 мг / сут в виде аскорбата) в течение 3 -го триместра беременности увеличивало показатели статуса материнского железа. Показатель окислительного стресса от перекисного окисления липидов, TBARS в плазме, был значительно увеличен у n = 27 женщин, получавших добавки, по сравнению с контрольной группой (33).
Нам удалось подтвердить наличие повышенного окислительного стресса в сочетании с увеличением запасов железа во время беременности (Scholl, Chen, and Stein, 2004, неопубликованные наблюдения). В Камдене продолжаются исследования окислительного стресса. ≈350 гравидасов из когорты Камдена показали экскрецию с мочой 8-гидроксидезоксигуанозина (8-OH-dG), измеренную с помощью набора Genox (Genox Corporation, Балтимор). В этом образце высокий уровень сывороточного ферритина на входе (> 59 нг / мл) был связан с показателем 2.В 7 раз (95% ДИ 1,40–5,41) повышенный риск наличия 8-OH-dG в высшем тертиле; в 3-м -м триместре аналогичное соотношение было обнаружено между высоким насыщением трансферрина (> 21,7%) и 8-ОН-dG в высшем тертиле (AOR = 3,3; 95% ДИ 1,28–8,11). Таким образом, предварительные результаты предполагают связь между повышенными запасами железа и экскрецией 8-OH-dG, маркера окислительного повреждения ДНК в материнско-плодном блоке.
Риски и преимущества повышения статуса материнского железа и запасов железа в результате профилактического приема добавок железа следует изучить дополнительно. Например, было бы важно знать, представляют ли более высокие уровни ферритина у гестационных диабетиков и женщин, родивших преждевременно, повышенные запасы железа, а не воспаление, инфекцию или неспособность увеличения объема плазмы. Если это связано с повышенными запасами железа, то может быть целесообразным определить верхний предел для беременных женщин с высоким содержанием железа, за пределами которого профилактические добавки не показаны. Хотя добавление железа может улучшить исход беременности, когда у матери истощено железо, дефицит железа или имеется ЖДА, профилактические добавки могут повысить риск, когда у матери нет.Анемия и ЖДА не являются синонимами даже среди женщин из числа малообеспеченных меньшинств репродуктивного возраста.
Например, было бы важно знать, представляют ли более высокие уровни ферритина у гестационных диабетиков и женщин, родивших преждевременно, повышенные запасы железа, а не воспаление, инфекцию или неспособность увеличения объема плазмы. Если это связано с повышенными запасами железа, то может быть целесообразным определить верхний предел для беременных женщин с высоким содержанием железа, за пределами которого профилактические добавки не показаны. Хотя добавление железа может улучшить исход беременности, когда у матери истощено железо, дефицит железа или имеется ЖДА, профилактические добавки могут повысить риск, когда у матери нет.Анемия и ЖДА не являются синонимами даже среди женщин из числа малообеспеченных меньшинств репродуктивного возраста.
У автора нет личного или финансового конфликта интересов, связанного с этим проектом.
ССЫЛКИ
1.Ип
R
.Утюг
. В:Bowman
B
,Russell
RM
, ред.
Современные знания в области питания.
8-е изд.Вашингтон, округ Колумбия
:ILSI Press
,2001
;311
—18
.2.Looker
AC
,Dallman
PR
,Carroll
MD
,Gunter
EW
,Johnson
CL
.Распространенность дефицита железа в США
.JAMA
1997
;277
:973
—6
.3.Perry
GS
,Yip
R
,Zyrkowski
C
.Факторы риска питания среди беременных женщин с низким доходом в США: Система наблюдения за питанием беременных Центров по контролю и профилактике заболеваний (CDC), 1979–1993
.Сем перинатол
1995
;19
:211
—21
.4.Hoffman
R
,Benz
E
,Shattil
SJ
и др.Гематология: основные принципы и практика.
3-е изд.Черчилль Ливингстон, Инк.
:Нью-Йорк
,2000
. 5.
5.Scholl
TO
,Hediger
ML
.Анемия и железодефицитная анемия: сборник данных об исходе беременности
.Am J Clin Nutr
1994
;59
(доп.):492S
—501S
.6.Институт медицины, Подкомитет по статусу питания и увеличению веса во время беременности
.Питание при беременности.
Вашингтон, округ Колумбия
:National Academy Press
,1990
.7.Аноним
.Дефицит железа — США, 1999–2000 гг.
.MMWR Morb Mortal Wkly Rep
2002
;51
:897
—9
.8.Scholl
TO
,Hediger
ML
,Fischer
RL
,Shearer
JW
.Анемия против дефицита железа: повышенный риск преждевременных родов в проспективном исследовании
.Am J Clin Nutr
1992
;55
:985
—8
.9.Scanlon
KS
,Yip
R
,Schieve
LA
,Cogswell
ME
.
Высокий и низкий уровни гемоглобина во время беременности: дифференциальные риски для преждевременных родов и низкого риска для гестационного возраста
.Obstet Gynecol
2000
;96
:741
—8
.10.Zhou
LM
,Yang
WW
,Hua
JZ
,Deng
CQ
,Tao
X
,Stolzfus
0002.Связь гемоглобина, измеренного в разное время беременности, с преждевременными родами и низкой массой тела при рождении в Шанхае, Китай
.Am J Epidemiol
1998
;148
:998
—1006
.11.Klebanoff
MA
,Shiono
PH
,Selby
JV
,Trachtenberg
AI
,Graubard
BI
.Анемия и самопроизвольные преждевременные роды
.Am J Obstet Gynecol
1991
;164
:59
—63
.12.Klebanoff
MA
,Shiono
PH
,Berendes
HW
,Rhoads
GG
.
Факты и артефакты об анемии и преждевременных родах
.JAMA
1989
;262
:511
—5
. 13.Шестигранник
LH
.Биологические механизмы, которые могут лежать в основе воздействия железа на рост плода и преждевременные роды
.J Nutr
2001
;131
:581S
—9S
.14.Cogswell
ME
,Parvanta
I
,Ickes
L
,Yip
R
,Brittenham.Добавки железа во время беременности, анемии и массы тела при рождении: рандомизированное контролируемое исследование
.Am J Clin Nutr
2003
;78
:773
—81
. 15.Christian
P
,West
KP
Jr,Khatry
SK
, et al.Влияние добавок материнских микронутриентов на потерю плода и младенческую смертность: кластерное рандомизированное исследование в Непале
.Am J Clin Nutr
2003
;78
:1194
—1202
. 16.
16.Mahomed
K
,Hytten
F
.Добавки железа и фолиевой кислоты во время беременности
. In:Chalmers
I
,Enkin
M
,Keirse
MNJC
, ред.Эффективная помощь при беременности и родах.
Нью-Йорк
:Oxford University Press
,1989
;301
—18
,17.Sloan
NL
,Jordan
E
,Winikoff
B
.Влияние добавок железа на гематологический статус матери во время беременности
.Am J Public Health
2002
;92
:288
—93
. 18.Cogswell
ME
,Kettle-Khan
L
,Ramakrishnan
U
.Использование добавок железа женщинами в США: наука, политика и практика
.J Nutr
2003
;133
(доп.):1974S
—7S
.19.Раш
,D
.Питание и материнская смертность в развивающихся странах
.
Am J Clin Nutr
2000
;72
(доп.):212S
—40S
.20.Рулевое управление
P
,Alam
MA
,Wadsworth
J
,Welch
A
.Связь между концентрацией материнского гемоглобина и массой тела при рождении у разных этнических групп
.BMJ
1995
;310
:489
—93
. 21.Hemminki
E
,Merilainen
J
.Долгосрочное наблюдение за матерями и их младенцами в рандомизированном исследовании по профилактике железом во время беременности
.Am J Obstet Gynecol
1995
;173
:205
—9
. 22.Хемминки
E
,Rimpela
U
.Рандомизированное сравнение рутинного и селективного приема препаратов железа во время беременности
.J Am Coll Nutr
1991
;10
:3
—10
. 23.Хемминки
E
,Rimpela
U
.
Добавки железа, объем упакованных материнских клеток и рост плода
.Arch Dis Child
1991
;66
:422
—5
. 24.Weerd
S
,Steegers-Theunissen
RPM
,Boo
TM
,Thomas
CMG
,Steegers
EAP
.Периконцептивные биохимические и гематологические параметры матери, витаминный профиль и исход беременности
.евро J Clin Nutr
2003
;57
:1128
—34
. 25.Goldenberg
RL
,Tamura
T
,DuBard
M
,Johnston
KE
,Copper
RL
,Neggers
.Ферритин плазмы и исход беременности
.Am J Obstet Gynecol
1996
;175
:1356
—9
. 26.Scholl
TO
.Высокая концентрация ферритина в третьем триместре: связь с очень преждевременными родами, инфекцией и статусом питания матери
.
Obstet Gynecol
1998
;92
:161
—5
. 27.Казануэва
E
,Витери
FE
.Железо и окислительный стресс при беременности
.J Nutr
2003
;133
(доп.):1700S
—8S
. 28.Halliwell
B
,Gutteridge
JM
.Свободные радикалы в медицине и биологии
. 2 nd ed.Оксфорд
:Кларендон Пресс
,1999
,29.Фернандес-Реаль
JM
,Лопес-Бермехо
A
,Ricart
W
.Перекрестный разговор между метаболизмом железа и диабетом
.Диабет
2002
;51
:2348
—54
.30.Jiang
R
,Manson
JE
,Meigs
JB
,Ma
J
,Rifai
N
,Hu
FB
.
Связь запасов железа в организме с риском диабета 2 типа у здоровых женщин
.
JAMA
2004
;291
:711
—7
.31.Лао
TT
,Чан
PL
,Tam
KF
.Гестационный сахарный диабет в последнем триместре — признак избытка железа у матери?
Diabet Med
2001
;18
:218
—23
.32.Chen
X
,Scholl
TO
.Повышенные концентрации ферритина в сыворотке крови связаны с повышенным риском гестационного диабета: Camden Study
.Диабет
2003
;52
доп.1
:A407
.33.Lachili
B
,Hininger
I
,Faure
H
и др.Повышенное перекисное окисление липидов у беременных после приема добавок железа и витамина С
.Biol Trace Element Res
2001
;83
:103
—10
.© 2005 Американское общество клинического питания
Неделя беременности 66: как справиться с отслеживанием мамы
Когда вы вернетесь из декретного отпуска, вас ждет множество новых социальных движущих сил (также называемых восприятием других людей).
Что думают ваши коллеги, когда вы выходите ровно в 18:00? вовремя? Что думают ваши подчиненные, когда вас нет на связи, потому что вы накачиваете? И, прежде всего, что ваш начальник думает о вас, вашей рабочей этике и производительности (независимо от того, изменились они или нет)?
Слежение за мамой — это термин, появившийся в ходе горячих дискуссий, последовавших за статьей, написанной в 1989 году Феличе Шварц, основательницей Catalyst, некоммерческой организации, которая защищает возможности женщин на рабочем месте.В своей статье Шварц утверждал, что женщинам, которые хотят иметь и семью, и карьеру, необходимо расширить возможности на рабочем месте, например, гибкость. После ее статьи термин «материнский след» стал синонимом карьерного пути женщин, которые хотели менее амбициозной работы и карьеры после рождения детей.
Безусловно, многие женщины активно выбирают и ищут работу, которая позволяет им оставаться в составе рабочей силы и на своей работе с тем профилем баланса между работой и личной жизнью, который они ищут. Ранее мы писали о том, как исследовать различные возможности карьерного роста (включая увольнение и перерыв в карьере).
Ранее мы писали о том, как исследовать различные возможности карьерного роста (включая увольнение и перерыв в карьере).
Но что, если вы женщина, которая недавно стала мамой, и не чувствует себя менее приверженным своей работе? Как прекрасно выразилась наша подруга Лори Михалич-Левин в своей статье для Mother.ly:
«Это не игра с нулевой суммой, ребята. Вы знаете, как начать любить кого-то в своей жизни, не теряя любви к себе. было для кого-то другого? То же самое и здесь. Да, теперь меня тянут в большем количестве направлений, чем раньше, но это не значит, что я отказался от своей страсти к работе, которую я знал и любил, прежде чем на сцене появился ребенок.
Иногда это просто вопрос личности или времени, но, безусловно, некоторые мамы после рождения детей проявляют больше амбиций. Есть также женщины, у которых нет выбора, например, матери-одиночки, кормильцы.
Любая из этих женщин может чувствовать себя маргинализованной со стороны других мам, а также их менеджеров и коллег, которые делают предположения о том, чего они хотят, и расставляют приоритеты после рождения детей ».
Итак, что вы будете делать, если чувствуете себя на стороне на работе, потому что ты мама?
Ваш босс важнее всего.
Помните, что, несмотря на то, что коллеги и другие люди делают предположения о вас, может быть больно, сложнее беспокоиться о том, что думают все, когда они не имеют прямого отношения к вашим результатам и рабочим продуктам. То, что думает ваш менеджер, является самым важным, когда дело касается повышения зарплаты и продвижения по службе. Как объясняет Керри Уотсон на Quora:
Неважно, что говорят люди, важно то, что говорит ваш босс. Вам нужно хорошее общение с начальником.Это у тебя есть?
Конечно, это не всегда так. Чем выше вы становитесь, тем больше политического капитала вам потребуется от окружающих, которые будут вашими ровесниками или на один уровень выше вас. На вашего начальника может влиять ваша общая репутация, но вы можете сделать меньше, кроме как «развивать свои связи и отношения», что является одной из вещей, которые Бонни-Фоли Вонг, генеральный директор Picque Ventures, советует всем делать, когда они чувствуют себя отстраненными от возможностей карьерного роста.
Скажите прямо о своих амбициях.
Некоторым из нас повезло с самыми понимающими менеджерами. Но иногда, по иронии судьбы, самые щедрые боссы иногда могут быть проблематичными, когда дело доходит до отслеживания мам, потому что они могут предположить, что вы хотите определенных вещей, которые вам не нужны (например, сокращение рабочего времени, меньше поездок или больше гибкости) .
Наш соучредитель Джорджин беспокоился о том, что за мамой следят с самого начала ее первой беременности, и сказала своему генеральному директору во время отпуска по беременности и родам, что хотела бы повышения по службе, когда узнала, что ее прямой менеджер покинул компанию, пока она была в отпуске. .В ответ она специально попросила о повышении до должности, которую ранее занимал ее босс, и получила ее.
Подкрепите свои слова делом.
Если вы действительно хотите точно такую же рабочую нагрузку, какую вы бы выполняли без детей, вы должны соответствовать этому в своих действиях. Обязательно дайте ожидаемые результаты и делайте то, что вам нужно делать в своей работе / работе / со своими клиентами, что вы бы сделали в противном случае. Это может означать многочасовую работу и командировки, но если вы этого хотите, примите это и не оглядывайтесь назад.
Обязательно дайте ожидаемые результаты и делайте то, что вам нужно делать в своей работе / работе / со своими клиентами, что вы бы сделали в противном случае. Это может означать многочасовую работу и командировки, но если вы этого хотите, примите это и не оглядывайтесь назад.
Противопоставьте любым предположениям.
Иногда вы работаете там, где на руководящих должностях нет других работающих мам. Это может вызвать у ваших коллег и руководителя неявное предположение, что вы, возможно, не захотите брать на себя больше ответственности или старшинства. Если вы не так считаете, журналист Кэтрин Льюис предлагает сразу же взяться за дело. Она говорит:
«Не бойтесь быть первопроходцем. Если в вашей организации есть тенденция обходить стороной работающих матерей в поездках или сложных проектах, обязательно ищите эти возможности.Вы можете способствовать достижению своих профессиональных целей, просто исправив предположение, что вы не хотите тяжелой работы ».
Помните — все временно.
Хотя может быть очень неприятно, когда за мамой следят до, во время или после беременности, пожалуйста Помните, что никакая карьера — это не прямая линия. Наша подруга Лизен Стромберг написала целую книгу под названием «Работа. Пауза. Процветайте »о том, как женщины замедлили свою карьеру после рождения детей, чтобы потом убить их. Поэтому, если вам кажется, что дела идут не в том темпе, который вам хотелось бы, сделайте глубокий вдох.Вы доберетесь туда, если настроитесь на это.
Если ничего не помогает:
Дискриминация из-за вашего пола или родительского статуса является нарушением закона, и если вы действительно думаете, что «отслеживание мамы» является постоянным и неизменным, независимо от усилий, которые вы вкладываете в свою работу, вы возможно, придется изучить ваши юридические варианты, как это сделала Келли Фолькер. Однако судебный иск — это дорого и рискованно, и на самом деле это должно быть крайнее средство. Каким бы несправедливым это ни было, другим вариантом может быть просто поиск новой работы.
Каким бы несправедливым это ни было, другим вариантом может быть просто поиск новой работы.
—
Не пропустите подобные статьи. Подписаться!
Высокое кровяное давление при беременности | Преэклампсия
Что такое высокое артериальное давление при беременности?
Артериальное давление — это сила давления крови на стенки артерий, когда сердце перекачивает кровь. Высокое кровяное давление или гипертония — это когда эта сила, воздействующая на стенки вашей артерии, слишком велика. Есть разные виды повышенного давления при беременности:
- Гестационная гипертензия — это высокое кровяное давление, которое развивается у вас во время беременности.Это начинается после 20 недели беременности. Других симптомов обычно нет. Во многих случаях он не причиняет вреда ни вам, ни вашему ребенку и проходит в течение 12 недель после родов. Но это повышает риск высокого кровяного давления в будущем. Иногда это может быть тяжелым, что может привести к низкому весу при рождении или преждевременным родам.
 У некоторых женщин с гестационной гипертензией действительно развивается преэклампсия.
У некоторых женщин с гестационной гипертензией действительно развивается преэклампсия. - Хроническая гипертония — это высокое кровяное давление, которое началось до 20-й недели беременности или до того, как вы забеременели.Некоторые женщины могли иметь это задолго до беременности, но не знали об этом, пока не проверили свое кровяное давление во время дородового визита. Иногда хроническая гипертензия также может привести к преэклампсии.
- Преэклампсия — это внезапное повышение артериального давления после 20-й недели беременности. Обычно это происходит в последнем триместре. В редких случаях симптомы могут проявиться только после родов. Это называется послеродовой преэклампсией. Преэклампсия также включает признаки повреждения некоторых ваших органов, таких как печень или почки.Признаки могут включать белок в моче и очень высокое кровяное давление. Преэклампсия может быть серьезной или даже опасной для жизни как для вас, так и для вашего ребенка.

Что вызывает преэклампсию?
Причина преэклампсии неизвестна.
Кто подвержен риску преэклампсии?
У вас повышенный риск преэклампсии, если вы
- До беременности имел хроническое высокое кровяное давление или хроническое заболевание почек
- Было повышенное артериальное давление или преэклампсия во время предыдущей беременности
- Имеют ожирение
- Возраст старше 40 лет
- Беременны более чем одним ребенком
- Афроамериканцы
- Имеют в семейном анамнезе преэклампсию
- У вас есть определенные заболевания, такие как диабет, волчанка или тромбофилия (заболевание, повышающее риск образования тромбов).
- Используется для экстракорпорального оплодотворения, донорства яйцеклеток или донорского осеменения
Какие проблемы может вызвать преэклампсия?
Преэклампсия может вызвать
- Отслойка плаценты, при которой плацента отделяется от матки
- Плохой рост плода, вызванный недостатком питательных веществ и кислорода
- Преждевременные роды
- Ребенок с низкой массой тела при рождении
- Мертворождение
- Повреждение почек, печени, мозга, других органов и систем крови
- Для вас повышенный риск сердечных заболеваний
- Эклампсия, которая возникает, когда преэклампсия достаточно серьезна, чтобы повлиять на функцию мозга, вызывая судороги или кому
- HELLP-синдром, который возникает, когда у женщины с преэклампсией или эклампсией повреждены печень и клетки крови.
 Это редко, но очень серьезно.
Это редко, но очень серьезно.
Каковы симптомы преэклампсии?
Возможные симптомы преэклампсии включают
- Высокое артериальное давление
- Слишком много белка в моче (протеинурия)
- Отек лица и рук. Ноги тоже могут опухать, но у многих женщин отек ног во время беременности. Таким образом, опухшие ноги сами по себе не могут быть признаком проблемы.
- Не проходит головная боль
- Проблемы со зрением, включая нечеткость зрения или пятна
- Боль в правом верхнем углу живота
- Проблемы с дыханием
Эклампсия также может вызывать судороги, тошноту и / или рвоту, а также низкий диурез.Если у вас продолжится развитие HELLP-синдрома, у вас также могут появиться кровотечения или синяки, сильная усталость и печеночная недостаточность.
Как диагностируется преэклампсия?
Ваш лечащий врач будет проверять ваше кровяное давление и мочу при каждом дородовом посещении. Если ваше кровяное давление высокое (140/90 или выше), особенно после 20-й недели беременности, ваш врач, скорее всего, захочет провести некоторые тесты. Они могут включать анализы крови, другие лабораторные анализы, чтобы искать дополнительный белок в моче, а также другие симптомы.
Они могут включать анализы крови, другие лабораторные анализы, чтобы искать дополнительный белок в моче, а также другие симптомы.
Какие методы лечения преэклампсии?
Роды часто могут вылечить преэклампсию. Принимая решение о лечении, ваш поставщик учитывает несколько факторов. Они включают, насколько это серьезно, сколько у вас недель беременности и каковы потенциальные риски для вас и вашего ребенка:
- Если вы беременны на сроке более 37 недель, ваш врач, скорее всего, захочет родить ребенка.
- Если ваш срок беременности меньше 37 недель, ваш лечащий врач будет внимательно следить за вами и вашим ребенком.Это включает в себя анализы крови и мочи. Наблюдение за ребенком часто включает ультразвуковое исследование, мониторинг сердечного ритма и проверку роста ребенка. Возможно, вам потребуется принимать лекарства для контроля артериального давления и предотвращения судорог. Некоторым женщинам также делают инъекции стероидов, чтобы помочь легким ребенка быстрее созреть.
 Если преэклампсия тяжелая, врач может захотеть, чтобы вы родили ребенка раньше срока.
Если преэклампсия тяжелая, врач может захотеть, чтобы вы родили ребенка раньше срока.
Симптомы обычно проходят в течение 6 недель после родов. В редких случаях симптомы могут не исчезнуть или проявиться только после родов (послеродовая преэклампсия).Это может быть очень серьезно, и его нужно лечить немедленно.
9-я неделя беременности: симптомы, советы, развитие ребенка
9-я неделя беременности, внутриутробное развитие
На 9 неделе беременности в вашем животе много всего происходит! Еще слишком рано определять пол вашего ребенка с помощью УЗИ, но на этой неделе его репродуктивные органы начнут развиваться.
Другие органы продолжат расти в этот период. Сердце ребенка перестало делиться на четыре камеры, и теперь оно бьется громко и отчетливо.К настоящему времени мышцы начинают расти и позволяют 9-недельному плоду двигать руками и ногами.
Ваш ребенок на 9 неделе беременности приобретает более четкие черты лица, в том числе более выпуклые веки и крошечный нос. Уши вашего ребенка также становятся более отчетливыми и встают на свои места. Во рту ребенка также начинают формироваться зубы и вкусовые рецепторы.
Уши вашего ребенка также становятся более отчетливыми и встают на свои места. Во рту ребенка также начинают формироваться зубы и вкусовые рецепторы.
Руки и ноги тоже становятся длиннее. Пальцы вашего ребенка стали длиннее, а на конце они стали шире. Здесь позже образуются отпечатки пальцев.Сейчас ребенок шевелится, но вы не почувствуете эти движения на более поздних сроках беременности
Сейчас вы только вступаете в третий месяц беременности, но уже многое изменилось! Внутри вашего живота начала формироваться плацента. После того, как плацента полностью сформировалась, она будет отвечать за доставку жизненно важных питательных веществ к вашему плоду.
Вы можете подумать, что в вашей матке происходят все изменения, но это не так.Ваше тело также претерпевает метаболические изменения из-за действия гормонов. Эти изменения включают более низкий уровень сахара в крови и более низкое кровяное давление.
Живот 9 неделя беременности
До этой недели вы, вероятно, выглядели почти так же, как до беременности.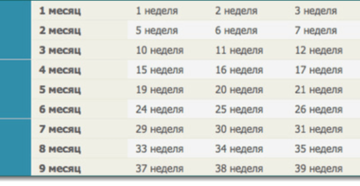 Но примерно на 9 неделе беременности вы, вероятно, наберете вес, из-за чего более тесная одежда будет неудобной.
Но примерно на 9 неделе беременности вы, вероятно, наберете вес, из-за чего более тесная одежда будет неудобной.
Хотя к 9 неделе беременности у вас может быть только небольшая шишка — а в некоторых случаях шишка еще не будет — вы, вероятно, почувствуете, что нижняя часть живота становится более упругой.Это ваша матка, которая расширяется, чтобы соответствовать растущему ребенку, и вскоре превратится в большую шишку.
Имейте в виду, что если из-за утреннего недомогания вы похудели на ранних сроках беременности, вы все равно можете поправиться на несколько фунтов. Фактически, вы все равно можете немного похудеть, если ваше утреннее недомогание будет продолжаться. Пока эта потеря веса небольшая, беспокоиться не о чем. Однако вам все равно следует обсудить эти изменения со своим врачом.
9 неделя беременности Симптомы
Симптомы вашей 9-недельной беременности, вероятно, очень похожи на те, которые вы испытывали в предыдущие недели.Некоторые из симптомов, которые можно ожидать на 9 неделе беременности, включают:
- Утреннее недомогание: Да, тошнота на 9 неделе беременности — это нормально.
 Хорошая новость в том, что по мере приближения к концу первого триместра этот симптом должен скоро уменьшиться.
Хорошая новость в том, что по мере приближения к концу первого триместра этот симптом должен скоро уменьшиться. - Усталость: примерно в это время вы можете чувствовать себя очень усталым. Ваше тело тратит много энергии, чтобы помочь вашему ребенку расти, и из-за этого вам может быть сложно встать с кровати по утрам.
- Опухшая грудь: Вы можете почувствовать, что грудь вот-вот лопнет! К 9 неделе беременности гормоны увеличивают грудь и вызывают болезненные ощущения.
- Частое мочеиспускание: сочетание гормональных изменений и дополнительного давления на мочевой пузырь может заставить вас чувствовать, что вам все время нужно бегать в ванную.
- Симптомы пищеварения: прогестерон замедляет пищеварение, что может вызвать вздутие живота или расстройство желудка.Изжога также часто встречается в первом триместре.
- Заложенность носа: это может стать неожиданностью, но гормоны также могут увеличить выработку слизи.

 Раньше 5-6 акушерской недели эмбрион нельзя увидеть на УЗИ.
Раньше 5-6 акушерской недели эмбрион нельзя увидеть на УЗИ. Узнайте больше о том, когда вы можете начать показ.
Узнайте больше о том, когда вы можете начать показ. Такие продукты, как фрукты, хлопья и йогурт, — отличный выбор.Загрузите наше Руководство по питанию при беременности, чтобы получить дополнительные полезные советы.
Такие продукты, как фрукты, хлопья и йогурт, — отличный выбор.Загрузите наше Руководство по питанию при беременности, чтобы получить дополнительные полезные советы. Поговорите с близкими о своем самочувствии — это может помочь вам почувствовать себя немного лучше — и обратитесь за помощью к своему врачу, если у вас сильные перепады настроения.
Поговорите с близкими о своем самочувствии — это может помочь вам почувствовать себя немного лучше — и обратитесь за помощью к своему врачу, если у вас сильные перепады настроения. Прочтите о том, как бороться с некоторыми из этих пятен и прыщей, в нашей статье о прыщах при беременности и помните, что это лишь один из тех неприятных симптомов, связанных с гормонами беременности, которые должны исчезнуть вскоре после рождения ребенка.
Прочтите о том, как бороться с некоторыми из этих пятен и прыщей, в нашей статье о прыщах при беременности и помните, что это лишь один из тех неприятных симптомов, связанных с гормонами беременности, которые должны исчезнуть вскоре после рождения ребенка. Кофеин поступает из различных источников, таких как кофе, чай, газированные напитки и шоколад, поэтому постарайтесь ограничить общее ежедневное потребление до 200 мг — примерно столько же, сколько на одну чашку кофе объемом 12 унций.
Кофеин поступает из различных источников, таких как кофе, чай, газированные напитки и шоколад, поэтому постарайтесь ограничить общее ежедневное потребление до 200 мг — примерно столько же, сколько на одну чашку кофе объемом 12 унций.
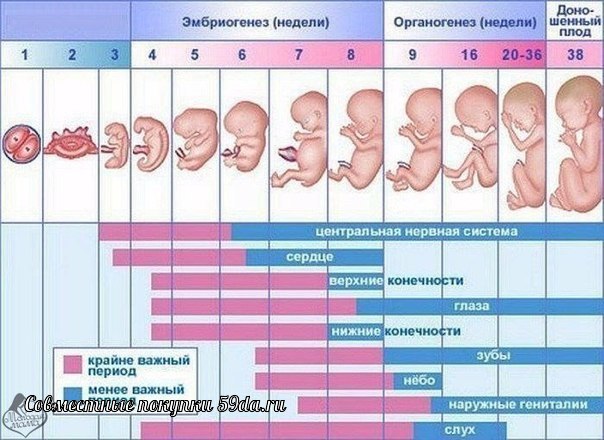


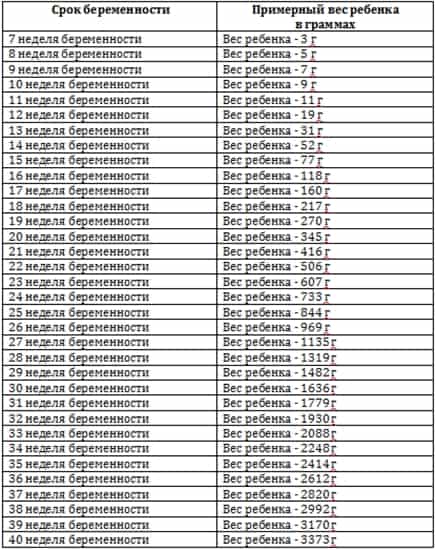 У некоторых женщин с гестационной гипертензией действительно развивается преэклампсия.
У некоторых женщин с гестационной гипертензией действительно развивается преэклампсия.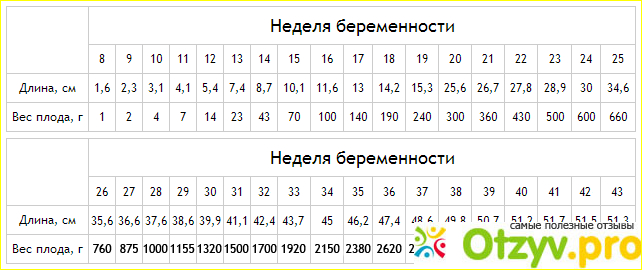
 Это редко, но очень серьезно.
Это редко, но очень серьезно. Если преэклампсия тяжелая, врач может захотеть, чтобы вы родили ребенка раньше срока.
Если преэклампсия тяжелая, врач может захотеть, чтобы вы родили ребенка раньше срока. Хорошая новость в том, что по мере приближения к концу первого триместра этот симптом должен скоро уменьшиться.
Хорошая новость в том, что по мере приближения к концу первого триместра этот симптом должен скоро уменьшиться.