Несращение грудины. Остеосинтез грудины. Грудина после операции на сердце
 Несращение грудины – это далеко не редкое и очень не приятное явление, возникающее как следствие ранее проведенных открытых операций на сердце, легких, органах средостения. Несовершенство методик и систем крепления рассеченной грудины приводит к тому, что пациент испытывает постоянную боль в области груди, ограничен в нагрузках и по сути становится инвалидом, хотя излечился от проблем с внутренними органами… О причинах несращения грудины, об особенностях и способах лечения этого последствия нам рассказал Владимир Александрович Кузьмичев, торакальный хирург, к.м.н.
Несращение грудины – это далеко не редкое и очень не приятное явление, возникающее как следствие ранее проведенных открытых операций на сердце, легких, органах средостения. Несовершенство методик и систем крепления рассеченной грудины приводит к тому, что пациент испытывает постоянную боль в области груди, ограничен в нагрузках и по сути становится инвалидом, хотя излечился от проблем с внутренними органами… О причинах несращения грудины, об особенностях и способах лечения этого последствия нам рассказал Владимир Александрович Кузьмичев, торакальный хирург, к.м.н.
Корр.: Владимир Александрович, что такое несращение грудины и почему оно возникает?
В.А.: Несращение грудины – это заболевание, которое является следствием развития сердечно-сосудистой хирургии. Дело в том, что операции на сердце, особенно аортно-коронарное шунтирование (АКШ), делаются все больше и больше. И Россия даже отстает от многих стран по количеству их выполнения. Поэтому общее количество операций на сердце с одной стороны, и, с другой стороны, увеличение операций у пациентов старшего возраста ведет к тому, что растет количество осложнений со стороны грудины, которые являются достаточно неприятными. Ведь в этом случае пациент излечен от заболеваний сердца, но при этом его нельзя назвать здоровым человеком. Даже если он вылечен от воспалительного процесса, он все равно не становится полноценным, поскольку целостность грудины очень важна для обеспечения стабильности позвоночника, нормального дыхания, движения рук.
А причиной несращения грудины как раз и являются все те сопутствующие факторы, которые влияют на процесс заживления. И среди них — нарушение костного обмена в пожилом возрасте. Кроме того, при аортно-корональном шунтировании для поляризации миокарда используется внутренняя грудная артерия, которая также является источником кровоснабжения самой грудины. Поэтому помимо того, что у пациента может присутствовать нарушение свойств заживления, также может нарушаться кровоснабжение, что осложняет процесс нормального заживления грудины.
Корр.: То есть, можно сказать, что несращение грудины больше характерно для более пожилых людей?
В.А.: Оно может случиться у всех, но с большей частотой и вероятностью случается все-таки у пожилых, тучных пациентов, людей, страдающих сахарным диабетом, остеопорозом, а также при наличии заболеваний легких, поскольку в этом случае больше выраженность кашля и, как следствие, грудная клетка растягивается сильнее в постоперационном периоде. Чем больше нагрузка, тем больше вероятность, что шов, которым мы стянули, не выдержит.
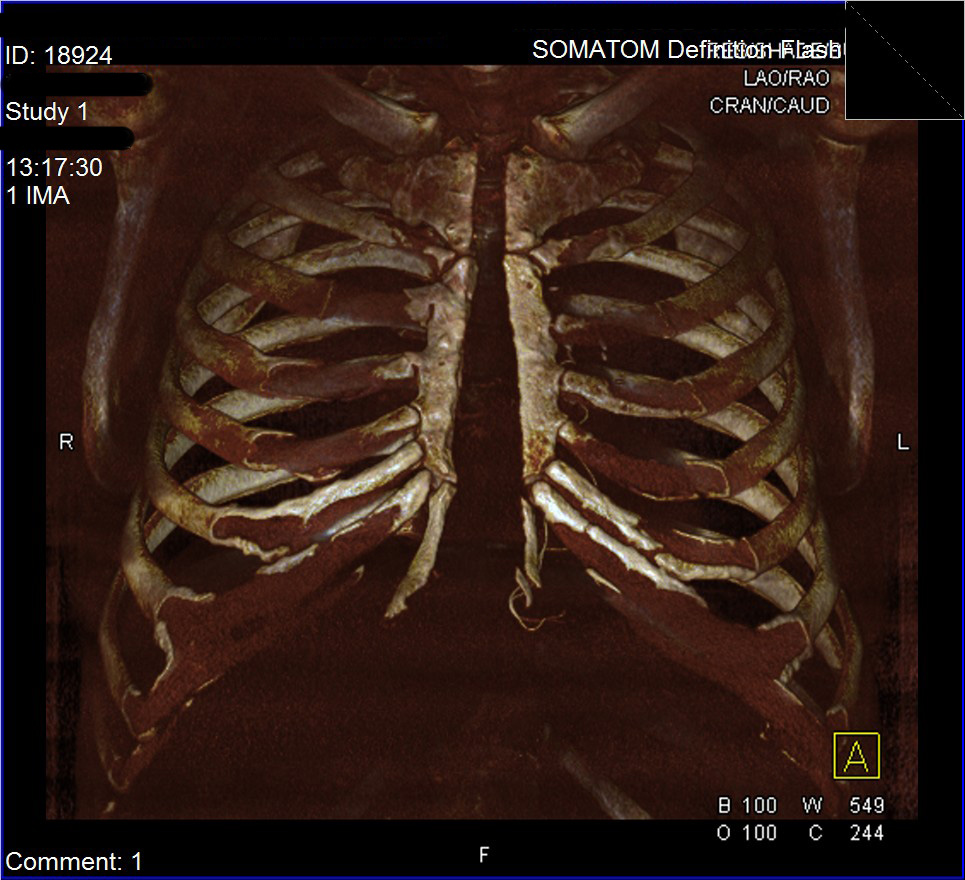
Корр.: Я правильно понимаю, несращение грудины – это все-таки осложнение после операции, а не следствия некачественного закрепления краев грудины, плохо проведенной операции?
В.А.: Да, это именно осложнение после операции. Потому что сшивают всех одинаково.
Корр.: А есть какая-то статистика по этим операциям? Насколько часто они проводятся в России?
В.А.: Знаете, здесь очень трудно сказать, потому что реальной статистики никто не дает. Более того, очень часто, когда спрашиваешь кардиохирургов о том, как часто это случается, они говорят что крайне редко. Но на самом деле этих пациентов немало. По публикациям из европейских стран, где уровень медицины не хуже чем в России, количество этих осложнений может достигать 1-2 % операций. Это достаточно много, если представить, сколько всего делается операций, а это, в общем-то, десятки тысяч.
Корр.: Владимир Александрович, а как обстоят дела с этой проблемой за границей?
В.А.: За границей привлекаются большие средства и, соответственно, есть возможность использовать методы с более низкой вероятностью развития осложнений. Традиционно грудина зашивается просто проволокой. Более дорогой, но доступный в настоящее время в России метод – это использование специальных нитиноловых фиксаторов, которыми, правда, нужно уметь пользоваться и уметь правильно подбирать размеры. Эти фиксаторы, безусловно, улучшают возможности заживления. Интересно, что эти нитиноловые фиксаторы изготавливает российская фирма, тогда как в Европе они известны под итальянской маркой. Итальянская фирма полностью купила право продажи этих фиксаторов, и там они продаются как итальянские, и намного дороже, чем у нас.
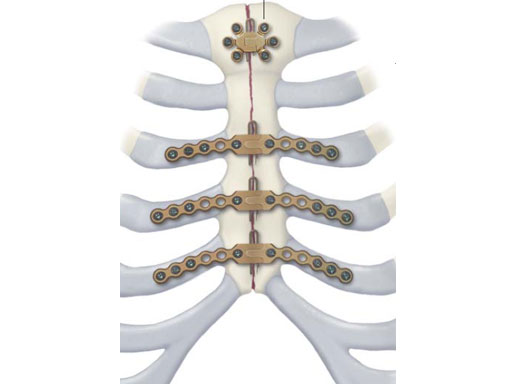
Корр.: А эти фиксаторы устанавливаются на всю жизнь?
В.А.: Да, они, как и проволока, остаются на всю жизнь и удаляются только в том случае, если возникли какие-то осложнения.
Корр.: Владимир Александрович, а какие методики и системы применяете Вы при сведении и закреплении грудины?
В.А.:
Еще одно преимущество этой системы заключается в том, что в ней в середине есть разъем, поэтому скобку можно вынуть, если есть необходимость повторно разрезать грудину. Потенциально это возможно. В целом, система Synthes TFSM предназначена для остеосинтеза грудины, но не обязательно для повторных операций. Ее можно использовать и при первичных операциях на сердце, когда хирург предполагает, что будут проблемы с заживлением, при сопутствующих обстоятельствах.
Практика показывает, что в случае необходимости лучше сделать обе операции за один раз: например, выполнить операцию на сердце и свести грудину пластинами. При этом не обязательно ставить именно швейцарский пластины, тк они дорогостоящие. Чаще используют более простые пластины, но она все равно гораздо надежнее, чем проволока. Например, метод с нитиноловыми фиксаторами, который мы упоминали. Есть клиники, которые полностью отказались от проволоки и используют только нитиноловые фиксаторы.
Корр.: Понятно. Скажите, а какова стоимость швейцарской системы Synthes TFSM?
В.А.: Вообще все системы остеосинтеза очень дорогие. Они могут стоить порядка 10 000 долларов. Но, конечно, она используется не для всех случаев, а в первую очередь для восстановления.
Корр.: Скажите, а входит ли эта операция в ОМС?
В.А.: Сама операция входит в высокотехнологичную медицинскую помощь, но дело в том, что стоимость самой пластины не покрывается никакими видами государственной помощи, поэтому выход здесь – либо искать возможность приобрести пластину через бюджет, либо покупать пластину самостоятельно.
Корр.: А насколько сложной является эта операция?
В.А.: Эта операция требует определенного понимания деталей, и она сложна также тем, что мы оперируем уже оперированного человека, то есть больше времени занимает разделение рубцов, выделение грудины от сердца и достижения такой ситуации, когда мы можем свести и сопоставить грудину. Само наложение пластины на грудину не является сверхсложным, однако требует опыта и понимания, потому что пластины нужно правильно загнуть и правильно подогнать винты, которыми пластины фиксируются.
Корр.: Как долго длится реабилитация после столь сложной операции?
В.А.: Восстановление проходит достаточно быстро, так как фиксация очень надежная. Уже на следующий день пациент встает и ходит. Единственное, мы, конечно, рекомендуем ограничение физической нагрузки в течение месяца, а по истечению месяца дозированные нагрузки, согласованные с врачом.
Корр.: Владимир Александрович, какие рекомендации Вы могли бы дать людям, которые были экстренно прооперированы, например, по поводу АКШ, и грудину закрепили проволокой или скобами?
В.А.: Я думаю здесь не совсем правильно вмешиваться в этот процесс, потому что в принципе операция с рассечением грудины – это очень частое вмешательство, это основной доступ у кардиохирургов. Это все отработано. Мы не касаемся именно вопросов заживления грудины после стернотомии, наша работа начинается тогда, когда у пациента произошло расхождение грудины. Наши пациенты – это те люди, которые прошли кардиохирургию, и у них не срослась грудина. Когда люди, подождали какое-то время, чтобы восстановиться, но грудина не срослась и они начинают искать выход, они как раз и попадают к торакальным хирургам.
Корр.: А как скоро человек может обнаружить у себя эту проблему?
В.А.: Как правило, это становится заметно в течение месяца. Это легко диагностировать. Но, к сожалению, кардиохирурги во всем мире сами часто не занимаются этой проблемой. Связано это с тем, что это считается несколько более «грязной» работой в медицинском плане, потому что кардиохирургия – это предельно чистая работа, появление таких пациентов в отделении кардиохирургии грозит его закрытием. К тому же, почти все отделения кардиохирургии работают на основе высокотехнологичных квот, а эта операция в число этих квот не входит. Поэтому даже с организационно – административной точки зрения этим пациентам тяжело оказывать помощь.
Владимир Александрович, спасибо большое за Ваш рассказ! Желаем успехов в Вашей работе!
(!) ВИДЕО-РОЛИК ОБ ОСТЕОСИНТЕЗЕ ГРУДИНЫ >>
Назад в раздел
АКШ, диастаз грудины после АКШ
Серьезная сердечная патология нередко требует проведения АКШ (Аортокоронарное шунтирование). Диастаз грудины после АКШ – одно из наиболее частых осложнений.
Делать аортокоронарное шунтирование врачи начали около полувека назад. Пионером данной операции стал хирург Рене Фавалоро, родом из Аргентины .Тогда эта процедура не была такой безопасной, как сегодня, потому что тогда не было такого современного оборудования и технологий.
Диагностика
Для решения вопроса о проведении операции аортокоронарного шунтирования обязательно проводится серьёзный комплекс обследования пациента, включающий в себя такие специальные методы исследования, как: анализы крови на сердечные ферменты и холестерин, электрокардиография, холтер (суточное мониторирование ЭКГ), тредмил (беговая дорожка с нагрузкой),УЗИ сердца, и главный метод- коронарография.
Показания к проведению аортокоронарного шунтирования
Шунтирование сосудов сердца необходимо в тех случаях, когда у человека развивается коронарная болезнь. Эта болезнь приводит к тому, что в артериях, которые снабжают кровью сердце, образуются атеросклеротические бляшки. Из-за этого происходит сужение просвета сосуда, замедляется кровоток, что грозит человеку очень серьезными последствиями вплоть до летального исхода. Главными критериями для проведения АКШ считаются:
- Поражение левой коронарной артерии, главного сосуда, обеспечивающего доставку крови к левой половине сердца;
- Поражение всех коронарных сосудов.
Аортокоронарное шунтирование бывает одиночным, двойным, тройным и т.д., это зависит от того, сколько требуется шунтов пациенту с патологией сосудов сердца. Количество шунтов в большинстве случаев не отражает тяжести состояния пациента и его сердца. Иногда при тяжелом состоянии человека может потребоваться один шунт, или наоборот, при легком (иногда бессимптомном) течении болезни пациенту рекомендовано несколько шунтов (обходных путей).
Сущность аортокоронарного шунтирования
Суть аортокоронарного шунтирования заключается в том, что там, где из-за атеросклеротических бляшек нарушен кровоток, ставятся шунты, которые являются обходными путями для кровотока. Где берут шунты для АКШ? Это собственные небольшие сосуды, берущиеся из ноги или руки пациента. После проведения АКШ кровоток нормализуется, и угроза здоровью и жизни человека прекращается.
Есть ли другие, альтернативные методы лечения поражённых атеросклерозом сосудов сердца? Мой ответ: да, чаще всего это ангиопластика со стентированием, но это тема уже другой моей статьи.
Осложнения после аортокоронарного шунтирования
Следует отметить, что аортокоронарное шунтирование это очень серьезная операция, которая требует действий на открытом сердце, то есть разрезается плоть и кость. Вследствие этого, уже после операции возникают различные осложнения, в том числе и диастаз грудины, то есть расхождение краев образованной раны.
Данные осложнения возникают нечасто, но являются довольно серьезными. Так как грудина это та часть тела, которая находится в постоянном движении из-за нашего дыхания, швы часто расходятся. Поэтому хирургами изобретены разнообразные способы фиксации швов, которые в лучшей или худшей степени справляются с диастазом грудины.
Послеоперационный период после проведения АКШ, грамотная реабилитация не менее важны, чем сама операция. Риск осложнений снижается многократно, если вовремя обратиться к врачу кардиологу, выявить проблемы, поставить правильный диагноз и планово, а не в экстренном порядке провести операцию. Срок работы шунтов тогда около 10-15 лет, при соблюдении терапевтических назначений кардиолога и правильном образе жизни. У пациентов после АКШ снижается риск острых инфарктов и инсультов, возвращается работоспособность, они продолжают быть полноценными членами общества.
Диастаз грудины после операции, что это значит?
Олеся, здравствуйте !
Вам была произведена операция с операционным доступом продольной стернотомии , т. е. с продольным рассечением грудины ! Соответственно, в конце операции края грудины были сопоставлены и соединены (ушиты) металлическим шовным материалом !
Судя по картине КТ полного срастания грудины нет !
ДИАСТАЗ , если выражаться проще , понятнее для Вас , это наличие зазора между краями грудины, т. е. объективный признак не срастания, за счёт того , что прорезались швы в некоторых местах , выраженнее в нижней части грудины !
Диастаз у Вас относительно небольшой (встречаются расхождения , выраженные гораздо сильнее !), максимально выражен в нижней части грудины !
Подобное послеоперационное осложнение встречается примерно до 5% случаев продольных стернотомий !
Что предстоит сделать ?
Начинать с обращения к оперировавшему Вас доктору с результатом КТ ! Хоть и КТ является точным методом диагностики , но в Вашем случае , многое будет зависеть от очного осмотра Вашего доктора ! Дело в том, что несмотря на то ,что лучевая диагностика (КТ в Вашем случае) показывает «ПУСТОТУ» между краями , т. е. отсутствие срастания (диастаз), при объективном очном осмотре определяются признаки продолжающейся консолидации, выражаясь в упрощенном виде : концы грудины по всей длине не перемещаются , не шевелятся, имеет место так называемая рентген негативная, замедленная консолидация ! Если у доктора ,после очного осмотра сложится такое мнение, то может пока назначить Вам продление конскрвативного лечения : ношением корсета , физиотерапевтическое лечение !
Если же Выяснится , что срастание как отсутствует на КТ так это же подтверждается при очном осмотре , то тогда может возникнуть вопрос об оперативном лечении ! Речь при этом будет идти о вмешательстве исключительно на грудине , а не по поводу той патологии по поводу которой Вы были оперированы изначально !
Суть операции будет заключаться в демонтаже старых швов, повторном сопоставлении краев грудины друг к другу и их повторной фиксации !
Если всё же встанет вопрос об оперативном лечении , то я хотел бы пояснить , что успех повторной операции будет зависеть от способа и надёжности повторной фиксации ! Случается иногда такое , что грудина не срастается , снова наступает диастаз даже после второй операции ! Имеются различные системы для фиксации грудины (просто наложение новых швов, металлоконструкции не выходящие за пределы грудины и металлоконструкции , выходящие за пределы грудины , т. е. крепящиеся как к грудине так и к рёбрам ) ! Третий Вариант конструкций (выходящий за пределы грудины), самый надёжный и гарантирующий срастание почти в 100% случаев ! Потому , если у Вас вопрос назреет , дело дойдёт до операции , и будет возможность выбора, то рекомендовал бы Вам выбрать именно подобный вариант конструкции !
Удачи Вам !
что такое норма и патология?. Блог YogaMammy
Если расхождение достаточно широкое, и вы обнаружили у себя симптомы диастаза – не отчаивайтесь, выход есть! В ваших силах скорректировать диастаз – взять его под контроль, уменьшить и вернуться к активному образу жизни без вреда для здоровья. Это можно сделать с помощью специальных комплексов восстановительных упражнений и соблюдая несложные правила безопасности в обычной жизни.
Противопоказания при диастазе.
- В обычной жизни:
- вставать и ложиться следует через бок
- носить тяжесть (в том числе малыша) следует симметрично нагружая спину (рюкзаки вместо сумок на одно плечо и пакетов, в случае ношения малыша — эргорюкзаки, слинги-шарфы, а не хипситы и слинги с кольцами)
- поднимать тяжести следует не за счет мышц спины, а за счет ног, при этом в момент усилия нужно подтягивать мышцы тазового дна
2. Чтобы исключить прогрессирование диастаза, следует очень избирательно подходить к вопросу выбора спортивных упражнений. Избегать нужно тех упражнений, которые провоцируют повышение давления в брюшной полости и напряжение прямых мышц брюшного пресса, в частности:
- упражнения, включающие подъем плеч из положения лежа;
- упражнения, включающие полный или частичный подъем туловища;- подъем ног;
- классические скручивания;- упражнения, в которых органы брюшной полости давят на брюшную стенку за счет силы тяжести: планки и их различные вариации, отжимания от пола;
- боковые планки
- наули
Этот список запретных упражнений будет постепенно сокращаться с освоением техник контроля натяжения белой линии.
Выбор правильных восстановительных упражнений.
Сегодня интернет переполнен описаниями и видео с упражнениями, которые призваны избавить от диастаза всех и вся. В лучшем случае это переведенные на русский язык и адаптированные видео зарубежных фитнес-гуру и модных блогеров, в худших – неграмотный и непрофессиональный подход. Фитнес-индустрия рассматривает диастаз исключительно как медицинскую проблему (а именно хирургическую), связывая борьбу с диастазом исключительно с «закачиванием» мышц живота. Это значительно упрощает и саму проблему диастаза, и, следовательно, ее решение. При этом не учитываются ни параметры расхождения (ширина, глубина диастаза), ни состояние ткани белой линии, ни набор симптомов, сопутствующий диастазу, ни даже пресловутые степени диастаза.
Чтобы правильно выбрать упражнения для коррекции диастаза, очень важно понимать, что соединительная ткань, из которой состоит белая линия, в принципе не может «срастись» обратно в силу своего строения.
Но диастаз можно взять под контроль, если настойчиво, последовательно и регулярно работать с мышцами живота и тазового дна.
Выбирая упражнения для коррекции диастаза, рекомендуем вам ориентироваться на следующие критерии:
- Это должен быть комплекс упражнений, нацеленный прежде всего на тренировку и скоординированную работу глубоких мышц, а именно поперечной мышцы живота и мышц тазового дна, поскольку работа этих мышцы особым образом связана.
- Только после подготовки внутреннего мышечного «ядра» имеет смысл переходить к тренировке более поверхностных мышц – косых и прямой мышцы живота.
- Тренировка любых групп мышц должна базироваться на принципе функциональности, т.е. это не тренировка ради тренировки, а тренировка ради дальнейшего использования полученных навыков. Поэтому крайне важно координировать упражнения с циклом дыхания.
Мы предлагаем вам познакомиться с базовыми упражнениями, необходимыми для освоения навыка координации глубоких мышц. Несмотря на кажущуюся простоту эти упражнения несут огромную пользу и закладывают основу для правильной работы глубоких мышц.
1. Диафрагмальное дыхание – учимся расслаблять живот. Это необходимо, поскольку при напряженном животе правильная тренировка глубоких мышц невозможна.
Со вдохом постепенно и плавно расширяйте грудную клетку, направляйте нижние ребра в стороны и расслабляйте живот. С выдохом ребра и живот без каких-то специальных усилий верните в изначальное положение.
Тренируйте этот тип дыхания в разных позах (сидя, стоя, лежа) и при любой возможности.
Видео-инструкция:
Способ восстановления целостности грудины после стернотомии многостежковым швом
Изобретение относится к кардиохирургии, конкретно к способам закрывания ран, и может быть использовано для закрытия стернотомной раны грудной клетки и эффективного предупреждения раневых осложнений после операций на сердце.
Развитие грозных раневых осложнений после продольной стернотомии, таких как диастаз грудины (расхождение распила грудины вследствие прорезывания швами тканей), глубокая раневая инфекция (передний медиастинит) наблюдается частотой до 4-8% [Robicsek F. Complication ofmidline sternotomy // Thoracic surgery — 2002 51 — P. 1351-1392; Dogan O.F. et al. The use of suture anchor for sternal nonunion as a new approach // Heart. Surg Forum. 2005. — 8(5): 64-69; Вишневский А.А. с соавт. Остеосинтез грудины фиксаторами на основе никелида титана после операций на сердце \\ ХИРУРГИЯ 8, 2011, с. 4-7], которые сопровождаются летальностью до 25% случаев [Song D.H. et al. Primary sternal plating in high-risk patients mediastinitis // Eur. J. Cardiothorac Surg. 2004. — Aug; 26(2): 367-372], поэтому вопросы поиска более эффективных способов соединения краев распила грудины и предупреждения послеоперационных осложнений со стороны стернотомной раны остаются актуальными.
Известен способ остеосинтеза грудины после кардиохирургических вмешательств, заключающийся в том, что края разреза грудины скрепляют фиксаторами на основе никелида титана с саморегулирующейся компрессией. В охлажденном виде они могут принимать любую форму, удобную для их установки. При температуре тела человека фиксаторы возвращаются к прежней заданной форме, проявляя сверхупругие свойства [Вишневский А.А. с соавт. Остеосинтез грудины фиксаторами на основе никелида титана после операций на сердце \\ ХИРУРГИЯ 8, 2011, с.4-7]. К преимуществам метода авторы относят отсутствие необходимости мобилизации задней поверхности грудины и прочную ее фиксацию. К недостаткам следует отнести трудоемкость процесса остеосинтеза, определенные сложности возникают при необходимости рестернотомии и реостеосинтеза, а также в теле больного оставляется большое количество инородного материала в виде металла.
Известен способ восстановления целостности каркаса грудины при стерномедиастинитах, заключающийся в применении фиксирующих элементов — отрезков трубчатого шнура, сплетенного из никелид-титановой нити. При этом отрезки шнура проводят в каналы, выполненные симметрично в области 2, 3 и 4 межреберных промежутков в обход грудины. После чего сжимают грудинно-реберный каркас до плотного соприкосновения правой и левой половин грудины и связывают между собой концы каждого шнура. При проведении шнуров возможно использование троакара, изогнутого на 90° по дуге радиусом 45-50 мм с конгруэнтно изогнутым стилетом. Троакар вкалывают по наружному краю грудины, проводят позади грудины в поперечном по отношению к ее продольной оси направлении и выкалывают в операционную рану по задней поверхности грудины. В отверстие троакара после извлечения стилета проталкивают полихлорвиниловый проводник, фиксированный лигатурой к никелид-титановому шнуру [патент RU 2489097, 2013 г.] К недостаткам следует отнести необходимость выполнения каналов с помощью специального троакара со стилетом, что повышает трудоемкость процесса остеосинтеза грудины, использование отдельных швов, неравномерное распределение фиксирующего напряжения швов по длине грудины.
Наиболее близким аналогом изобретения является способ стабилизации грудины после срединной стернотомии, включающий наложение швов на грудину с использованием проволочного шовного материала. В известном способе посредством серкляжных швов создают укрепляющий каркас с парастернальным или стернальным жестким укреплением краев грудины. Концы толстой проволоки скручиваются щипцами на 3-4 витка, затем они приподнимаются щипцами и вновь скручиваются. Этим самым достигается плотное прилегание рассеченных половин грудины. Концы проволоки укорачиваются, загибаются и погружаются в ткани [Топографическая анатомия и оперативная хирургия. Литтманн И. — Оперативная хирургия / Москва. 1985 г. С. 85-87].
Недостатками способа являются: высокая частота прорезывания швами кости, особенно при наличии кашля у пациентов, вследствие чего сопоставление краев грудины ослабевает, возникает диастаз грудины, в дальнейшем швы фрагментируют грудину, а также существует большая вероятность повреждения кровеносных сосудов и мягких тканей при проведении проволоки через ткани, значительное увеличение времени, необходимого для закрытия грудины.
Указанные недостатки обусловлены используемым жестким шовным материалом и техническими особенностями проведения методики. Стягивание нити, проведенной через 1 или два межреберья, обеспечивает соединение одновременно лишь на небольшом сегменте грудины. При этом ручным скручиванием концов нитей невозможно добиться одинакового натяжения всех стежков. При дыхательных движениях или других физических нагрузках на линию шва грудины, например при кашле механические толчки по линии шва приходятся, как правило, на наиболее натянутые швы, что приводит к началу прорезывания лигатурой тканей. Другими словами, при механических нагрузках на линию шва возникает прорезывание в первую очередь наиболее натянутого шва. Постепенно появляется свободная подвижность между краями распила грудины на уровне данного шва, что еще больше провоцирует дальнейшее прорезывание тканей. При продолжительных повторных кашлевых толчках начинает подвергаться прорезыванию следующий более натянутый, как правило, соседний шов и далее.
Задачей, на решение которой направлено заявляемое изобретение, является предотвращение прорезывания швами грудины, достижение равномерного распределения дыхательных и кашлевых нагрузок по всей линии шва, сокращение времени соединения краев распила грудины.
Технический результат при использовании изобретения — равномерное перераспределение между стежками шва дыхательных, кашлевых и других механических нагрузок на линию шва грудины благодаря легкому скольжению используемой нити, предотвращение прорезывания швами грудины, сокращение продолжительности и снижение травматичности операции.
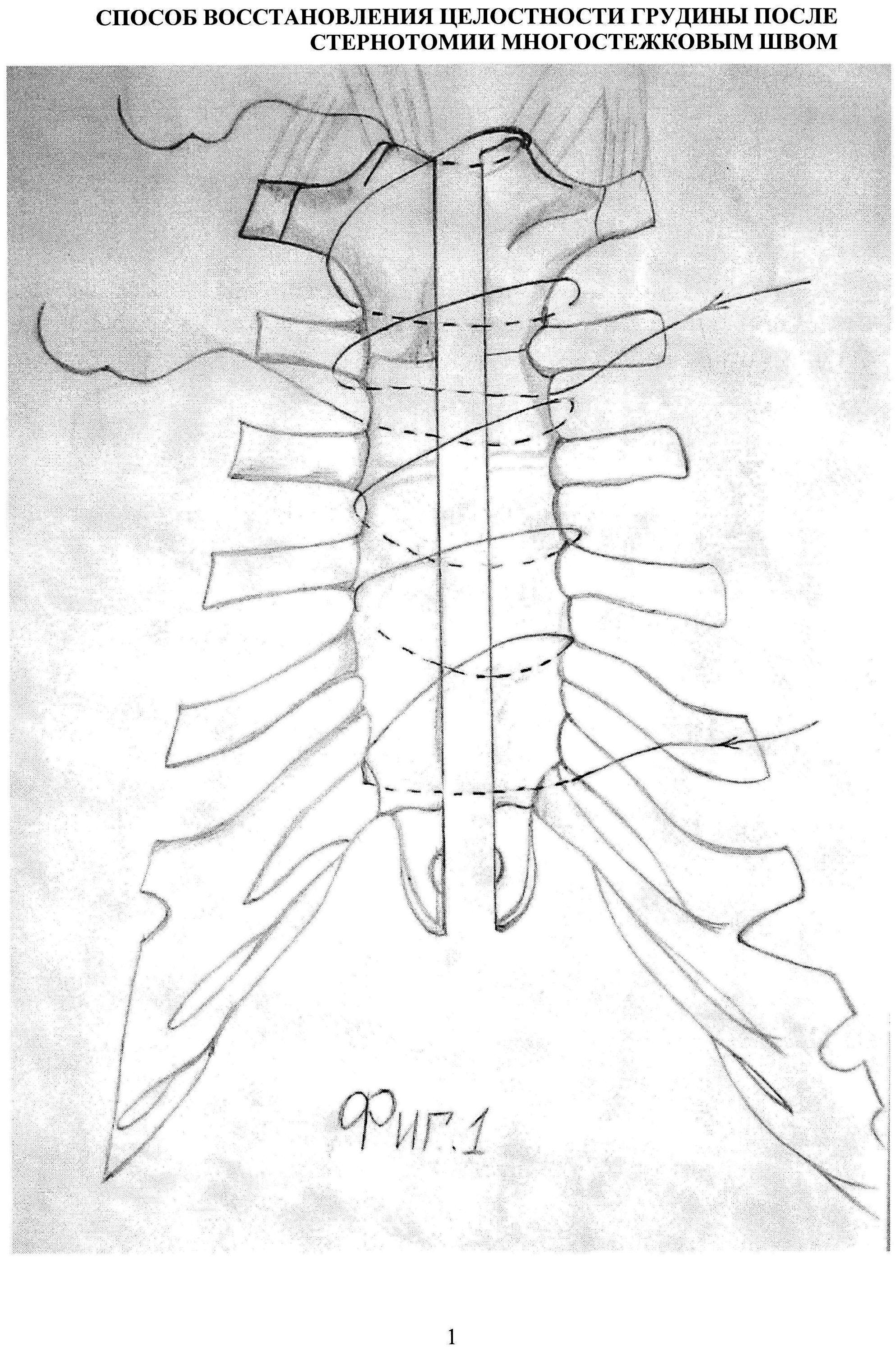
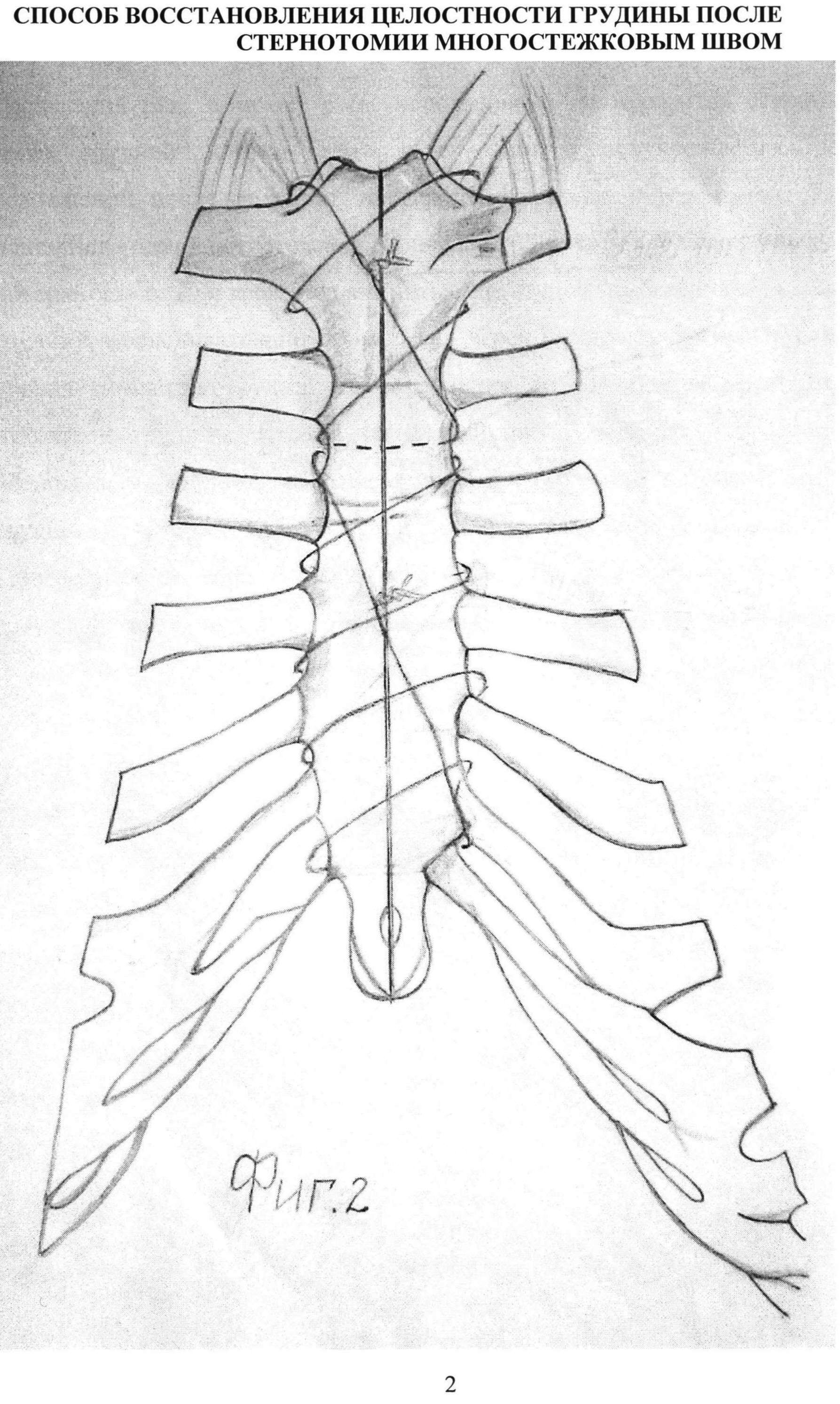
Изобретение иллюстрируется следующими фигурами: на фиг. 1 изображены два многостежковых шва, наложенных парастернально по предлагаемому способу на края распила грудины на уровне тела и рукоятки, соответственно; на фиг. 2 — показан вид грудины после плотного сведения краев распила и связывания узлами нитей.
Предлагаемый способ восстановления целостности грудины осуществляют следующим образом. Срединную стернотомию проводят по общепринятой методике. Разрез кожи, подкожной клетчатки, надкостницы грудины по средней линии проводят электроножом от яремной вырезки до мечевидного отростка. Грудину рассекают электропилой. К закрытию стернотомной раны приступают после завершения основного этапа операции на сердце, установки дренажей через отдельные отверстия в нижнем углу раны. Далее гибкой нитью с гладкой поверхностью, например леской, накладывают парастернально обвивной шов, прокалывая межреберья на уровне тела грудины, начиная от мечевидно-грудинного сочленения до рукоятки грудины, делая 4-5 стежков к голове, до уровня рукоятки грудины. Второй лигатурой обшивать грудину начинают с уровня последнего вкола перед телом грудины, второй вкол выполняется на уровне рукоятки и третьим прокалывают грудинную порцию сухожилия грудинно-ключично-сосцевидной мышцы. Далее хирург и ассистент, натягивая за концы обеих нитей одновременно, сближают края распила грудины. Благодаря легкому скольжению нитей при этом удается добиться равномерного и плотного прижатия друг другу краев распила грудины. В натянутом состоянии в первую очередь связывают концы нити, прошитой на уровне тела грудины, при этом для обеспечения легкого скольжения ходовой конец нити связывают с коренным бабьим узлом для дополнительного дотягивания узла до упора, предварительно смочив водой концы нити в области узлообразования. Бабий узел после плотного дотягивания укрепляют 7-10 хирургическими узлами с формированием столбика до 10 мм и более. При этом остаточное натяжение нити после наложения тугого узла удерживает края грудины в плотно прижатом состоянии. Далее по описанной технологии завязывают вторую нить (фиг. 1, 2). Во избежание травматизации мягких тканей столбик из узлов протягивают под близлежащую нить с помощью диссектора и погружают в ткани. После этого свободные концы нитей срезают.
Заявляемый способ позволяет предотвратить прорезывание швами грудины, снизить риск расхождения краев стернотомной раны после закрытия грудины, обеспечивает благоприятные условия заживления даже при наличии кашля у пациента. Несмотря на плотное сопоставление краев распила грудины при этом сохраняется незначительная подвижность краев грудины по линии шва, напоминающая подвижность отломков при переломе ребер на фоне дыхательных движений грудной клетки.
Основными преимуществами предлагаемого многостежкового шва являются: легкая подвижность, легкое скольжение гибкого шовного материала с гладкой поверхностью (лески) в местах прохождения через грудную стенку, обеспечивающее равномерное перераспределение кашлевой или других видов нагрузок между стежками шва, что позволяет избегать эффекта «ударной нагрузки» на один из наиболее натянутого шва при использовании жесткого материала, на который приходится наибольшая нагрузка.
Наличие эффекта скольженияя у гладкой (лесочной) лигатуры позволяет в послеоперационном периоде равномерно распределять между стежками по линии шва любую нагрузку, тем самым избежать прорезывания тканей грудины на отдельном стежке. Мы полагаем, что немаловажным фактором в предупреждении прорезывания тканей служит также наличие эффекта гашения силы кашлевого удара за счет эластичной отдачи используемой лигатуры.
Согласно заявляемому способу для соединения грудины используют две лигатуры. При этом сохраняется незначительная дыхательная подвижность распилов грудины в области шва, способствующая более раннему заживлению, схожая с формированием костной мозоли при переломах ребер на фоне дыхательных движений грудной клетки.
Предлагаемая методика была использована нами у 237 пациентов при закрытии стернотомной раны после операций на сердце, из них 39,1% женщин, с массой тела от 34 до 111 кг. Возраст больных составил 54,7±13,8 года. Из сопутствующих заболеваний хроническую обструктивную болезнь легких отмечали у 17,1% больных, сахарный диабет у 8,9%. У 24,9% больных имелся выраженный остеопороз грудины. Развитие легочных осложнений с длительным кашлевым периодом наблюдалось у 12%. В том числе нахождение пациентов на длительной искусственной вентиляции легких более 14 суток наблюдалось в 4 случаях. Во всех случаях не отмечено случаев развития клинически значимого диастаза грудины и раневых инфекций или других раневых осложнений. Полученный положительный опыт на большом числе наблюдений позволяет рекомендовать к широкому клиническому применению предлагаемое изобретение при операциях на сердце, особенно у пациентов с высокой угрозой развития легочных или раневых осложнений.
Сущность изобретения поясняется следующим клиническим примером.
Больная К., 74 года, масса тела 89 кг, госпитализирована на оперативное лечение по поводу сочетанного заболевания сердца с диагнозом: 1) Тяжелый стеноз аортального клапана дегенеративной природы, кальциноз передней створки митрального клапана;
2) Ишемическая болезнь сердца. Постинфарктный кардиосклероз. Окклюзия передней межжелудочковой артерии. Стенокардия напряжения, ФК 3. Осложнения: хроническая сердечная недостаточность 2А стадии по Стражеско. ФК IV. Сопутствующие заболевания: Гипертоническая болезнь 3 стадии, 3 степени, риск 4. Хроническая обструктивная болезнь легких. 17.06.2015 проведена операция: маммарокоронарное шунтирование передней межжелудочковой артерии, протезирование аортального, декальцинация передней створки митрального клапанов в условиях искусственного кровообращения.
На операции срединная стернотомия выполнена по общепринятой методике. Разрез кожи, подкожной клетчатки, надкостницы грудины от яремной вырезки до мечевидного отростка проведены электроножом. Грудину перепилили электропилой. Рана грудины разведена ранорасширителем.
Основной этап операции заключался в наложении маммаро-коронарного шунта, иссечении дегенеративно измененных створок аортального клапана, декальцинировании корня аорты и передней створки митрального клапана, протезировании аортального клапана с использованием искусственного кровообращения. Время пережатия аорты составило 96 минут, общего искусственного кровообращения 127 минут.
После завершения основного этапа операции и установки дренажей в нижнем углу стернотомной раны приступили к ее закрытию. Для соединения краев распила грудины леской парастернально на тело грудины наложили многостежковый обвивной шов, прокалывая межреберья, начиная с уровня мечевидно-грудинного сочленения в направлении рукоятки. До рукоятки грудины было выполнено четыре стежка. Второй лигатурой обшили рукоятку грудины, начиная с уровня последнего вкола перед телом грудины, следующий вкол провели на уровне рукоятки и третий — через грудинную порцию сухожилий грудинно-ключично-сосцевидной мышцы. Количество стежков второй нитью составило 3. Далее хирург с ассистентом, одновременно натягивая за концы обеих лигатур, сблизили края распила грудины. В натянутом состоянии хирург на первую нить наложил два узла, при этом ходовой конец нити связал с коренным бабьим узлом. После смачивания водой нити в области узла хирург дотянул узел до упора, добиваясь плотного прижатия краев распила грудины на скользящем узле. Бабий узел далее укрепили 7 хирургическими узлами. При этом остаточное натяжение нити после наложения узла достаточно плотно прижимало края грудины. Далее хирург завязал в бабий узел концы второй нити и дотянул по такой же методике. Столбики из узлов протянули под близлежащие нити с помощью диссектора и погрузили в ткани. После этого свободные концы нитей срезали. Далее проводилось послойное ушивание мягких тканей стернотомной раны. После этого наложена повязка.
Длительность искусственной вентиляции легких в отделении реанимации составила 7 часов. В раннем послеоперационном периоде наблюдались явления легочного осложнения в виде обструктивного бронхита с кашлем. Кашель купирован на 6-е сутки на фоне антибиотикотерапии, назначения муколитиков, проведения дыхательной гимнастики. В послеоперационном периоде отмечено улучшение общего состояния, увеличение толерантности к физической нагрузке. Заживление послеоперационной раны первичным натяжением. Подвижности краев распила в области шва грудины не наблюдалось. На 9 сутки больная выписана домой в удовлетворительном состоянии.
Способ определения степени заживления грудины при ее фиксации после кардиохирургических операций с полной срединной стернотомией
Изобретение относится к области сердечно-сосудистой хирургии и рентгеновской диагностике, в частности к способу оценки состояния хирургических костных швов и сопоставления краев грудины у пациентов, перенесших кардиохирургическое вмешательство через срединную стернотомию. Может быть использовано в специализированных отделениях сердечно-сосудистой хирургии, отделениях компьютерной томографии (КТ) и поликлиниках по месту наблюдения пациентов в послеоперационном периоде.
В настоящее время большинство кардиохирургических операций производят посредством срединного стернотомного доступа. Несмотря на успехи современной хирургической техники, остается актуальной проблема послеоперационных осложнений и вопросы оптимальной тактики лечения при плохой консолидации грудины. Так как грудину сшивают несколькими скрепляющими швами (6-7), в связи с возможным ослаблением или прорезыванием одного или нескольких из них (сильный кашель, воспаление послеоперационной раны) заживление краев может происходить неравномерно по длине грудины. Самые частые осложнения после стернотомии — это стернальная дегисценция (асептическая несостоятельность швов грудины), инфекционные осложнения (поверхностная раневая инфекция, медиастинит, остеомиелит грудины), незаращение и/или смещение костных краев грудины. В зависимости от степени заживления грудины у пациентов отмечается сильный болевой синдром, нарушается степень их физической и эмоциональной активности, а значит и их качество жизни. Это приводит к необходимости в объективной оценке степени сращения грудины для своевременной профилактики и лечения возможных осложнений после кардиохирургических операций.
Наиболее полную информацию о состоянии заживления костной ткани грудины в настоящее время дает КТ.
Для оценки заживления грудины после полной продольной стернотомии наиболее практичной и объективной сейчас является методика с 6-бальной шкалой. Измерение показателей заживления производят по данным КТ в костном режиме в 3-х точках грудины — в рукоятке, верхней и нижней половинах тела грудины. При этом определяют степень сращения грудины по следующим критериям (0 балов — диастаз грудины, 1 балл — частичное заживление, 2 балла — полное заживление). По полученным данным вычисляют общий балл заживления по всей грудине, суммируя полученные значения по трем точкам. При этом полное сращение составляет 6 баллов, а диастаз грудины на всем протяжении — 0 баллов (Sternal healing after coronary artery bypass grafting using bilateral internal thoracic arteries: assessment by computed tomography scan. Shin YC, Kim SH, Kim DJ, Kim DJ, Kim JS, Lim C, Park KH. Korean J Thorac Cardiovasc Surg. 2015 Feb; 48(1):33-9).
Недостатками данного метода является сравнительно невысокая точность определения заживления грудины. Как нами установлено, более точными являются измерения с введением дополнительной точки определения заживления на рукоятке грудины. Лучшими по объективности являются точки (области), которые соответствуют стандартным местам наложения скрепляющих швов, несущих основную нагрузку. Это два шва, которые накладывают на рукоятку грудины, и швы во 2-м и 4-м межреберьях, скрепляющие тело грудины. По нашим наблюдениям, диастаз в области рукоятки грудины часто имеет клиновидную форму с расширением в верхней ее части, что связано с более частым прорезыванием верхнего из двух скрепляющих рукоятку грудины швов, несущим 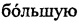 нагрузку. Поэтому оценивать сращение рукоятки грудины по одной точке недостаточно.
нагрузку. Поэтому оценивать сращение рукоятки грудины по одной точке недостаточно.
Также имеется нечеткость критериев для адекватного расчета степени сращения, т.е. пункт 0 не учитывает размера диастаза грудины, что важно для дальнейшей тактики лечения: по нашим данным, диастаз грудины более 3 мм на большем ее протяжении не может в будущем привести к сращению (рис. 1а), и соответственно диастаз грудины менее 3 мм с большой вероятностью приводит к сращению. Таким образом, полученные результаты по данному способу недостаточны и не дают руководства к действию: прогноз заживления, дальнейшая тактика лечения.
Задачей предлагаемого нами способа определения степени заживления грудины при ее фиксации после кардиохирургических операций с полной срединной стернотомией является повышение точности оценки степени сращения грудины на всем протяжении, позволяющей выработать необходимую тактику лечения (срочная повторная операция или консервативное лечение, допускающее в дальнейшем самостоятельное сращение грудины).
При предложенном способе определения степени заживления грудины при ее фиксации после кардиохирургических операций с полной срединной стернотомией в послеоперационном периоде проводят КТ в костном режиме и оценку данных в точках (областях), соответствующих наложению швов, соединяющих края грудины и несущих основную нагрузку: верхний край рукоятки грудины (рис. 1, M1), нижний край рукоятки грудины (рис. 1, M2), верхняя часть тела грудины на уровне 2-го межреберья (рис. 1, C1), нижняя часть тела грудины на уровне 4-го межреберья (рис. 1, C2), по следующим баллам-критериям: 1 — диастаз между фрагментами грудины не превышает 3 мм или отсутствует без признаков сращения (рис. 1b), 2 — диастаза между фрагментами грудины нет, имеются рентген-признаки формирующейся костной мозоли — облаковидные, нитевидные тени (рис. 1c), 3 — полная консолидация (рис. 1d). Далее суммируются баллы, образуя в итоге цифровое выражение степени заживления грудины от балла 1 в одной из представленных точек — диастаз грудины до 3 мм с отсутствием сращения, максимум — 12 — полная консолидация грудины на всем протяжении.
Предложенный способ определения степени заживления грудины при ее фиксации после кардиохирургических операций с полной срединной стернотомией и признаки, отличающие его от известных, в медицинской и патентной литературе не обнаружены, что позволяет сделать вывод о соответствии его критерию «новизна».
Предложенный способ определения степени заживления грудины при ее фиксации после кардиохирургических операций с полной срединной стернотомией отличается от существующей 6-балльной шкалы для оценки заживления грудины проведением расчетов данных КТ в костном режиме по аксиальным срезам в 4-х определяющих точках (областях) грудины вместо 3 точек по 12-балльной системе. Шкала заживления содержит более конкретные характеристики по данным КТ и абсолютные цифры оценки (величина диастаза грудины).
Предложенный способ определения степени заживления грудины при ее фиксации после кардиохирургических операций с полной срединной стернотомией позволяет оценивать консолидацию грудины на всем протяжении в течение послеоперационного периода. Полученные данные по величине диастаза грудины являются определяющими в тактике лечения (консервативное или хирургическое).
Нижепредставленный клинический пример иллюстрирует применение предложенного способа определения степени заживления грудины при ее фиксации после кардиохирургических операций с полной срединной стернотомией.
Больной Я., 57 лет.
Диагноз: Неревматическая аортальная недостаточность 3 степени. Аневризма корня аорты, восходящей аорты.
Из анамнеза: Считает себя больным с конца июля — начала августа 2015 года, когда при выполнений ЭХО-КГ было обнаружено расширение корня и восходящего отдела аорты с аортальной недостаточностью, увеличение левых отделов сердца, КДР/КСР 58/38 мм, ФИ — 64%, локальная сократимость не нарушена, диаметр аорты на уровне синусов Вальсальвы — 55 мм, восходящей — 49 мм, дуги — 37 мм, нисходящей — 26 мм. ФКАК 26 мм. Аортальная недостаточность 2-3 степени. ФКМК 28 мм. Митральная недостаточность 1 степени.
27.10.2015 г. больному выполнена операция: протезирование восходящего отдела аорты с имплантацией собственного аортального клапана в сосудистый протез аорты «Vascutek Gelweave Valsalva» 32 мм по методике Tirone David 4, экзопротезирование дистального анастомоза и проксимального отдела дуги аорты. Стернорафия выполнена с использованием пластиковых фиксаторов типа «хомут». Послеоперационный период протекал без осложнений. Выписан на 9 сутки после с первичным заживлением послеоперационного шва без признаков воспаления.
С целью оценки консолидации грудины применен способ расчета степени заживления грудины при ее фиксации после кардиохирургических операций со срединной стернотомией по предложенному способу расчета степени заживления грудины при ее фиксации после кардиохирургических операций с полной срединной стернотомией.
КТ-контроль производили по следующей схеме: через 7 дней, 3, 6, 12 месяцев после операции с фиксацией данных по степени сращения грудины. Через 7 дней после операции в точке M1 отмечался диастаз (3 мм), в остальных 3-х контрольных точках грудины не было диастаза без признаков сращения, суммарное значение 4 балла. Через 3 месяца после операции динамики в точках M1 и M2 не отмечалось, в точках C1 и C2 сращение соответствовало 2 баллам (диастаза между фрагментами грудины нет, имелись рентген-признаки формирующейся костной мозоли, облаковидные, нитевидные тени), суммарное значение 6 баллов. Через 6 месяцев после операции всем 4-м точкам присвоено по 2 балла, суммарно — 8. Через 12 месяцев после операции точкам M1, M2 и C2 присвоено по 3 балла (полная консолидация), точке C1 — 2 балла (диастаза между фрагментами грудины нет, имеются рентген-признаки формирующейся костной мозоли, облаковидные, нитевидные тени), суммарное значение оказалось 11 баллов.
Пациент не предъявлял активных жалоб на обследовании через 3, 6, 12 месяцев после операции, был активен, трудоспособность полностью восстановилась к 12 месяцам после операции.
Таким образом, на фоне репаративного остеогенеза происходило неравномерное заживление костных фрагментов грудины при неполной состоятельности фиксирующих швов грудины (верхний шов грудины в точке M1 был ослаблен) и с наличием диастаза 3 мм, но в дальнейшем при состоятельности остальных швов отмечали хорошую консолидацию, что соответствовало возрастанию суммарного значения степени заживления грудины с 4 до 11 баллов. Данная динамика соответствует нормальному течению заживления грудины после операции со срединной стернотомией.
Способ определения степени заживления грудины при ее фиксации после кардиохирургических операций со срединной стернотомией, заключающийся в том, что по данным компьютерной томографии проводят расчеты по аксиальным срезам в костном режиме в 4-х определяющих точках, соответствующих наложению швов, соединяющих края грудины и несущих основную нагрузку: верхний край рукоятки грудины (M), нижний край рукоятки грудины (M), верхняя часть тела грудины на уровне 2-го межреберья (C), нижняя часть тела грудины на уровне 4-го межреберья (C), по следующим баллам-критериям: 0 — диастаз между фрагментами грудины более 3 мм, 1 — диастаз между фрагментами грудины 0-3 мм без признаков сращения, 2 — диастаза между фрагментами грудины нет, имеются рентген-признаки формирующейся костной мозоли — облаковидные, нитевидные тени, 3 – полная консолидация; далее по сумме баллов судят о степени заживления грудины от минимальной – при сумме 0 баллов, что соответствует диастазу грудины более 3 мм на всем протяжении без возможности самостоятельного сращения, до максимальной – при сумме 12 баллов, что соответствует полной консолидации грудины на всем ее протяжении.
Диастаз после родов: как определить, устранить, профилактика
Здоровье и красота для женщины – понятия неразделимые. Именно поэтому любой недуг, затрагивающий еще и внешность, становится раздражающим фактором для представительницы слабого пола. Диастаз после родов относится к таким болезням.
Это расхождение прямых мышц пресса, что не очень хорошо сказывается на жизни молодой мамы. Поэтому изучение данного вопроса актуально.

Диастаз после родов беспокоит многих женщин
Суть проблемы
Диагноз – диастаз прямых мышц живота – слышат после родов около сорока процентов женщин. Эта проблема достаточно распространена. Что же такое диастаз? Это осложнение после родов, в результате которого у женщины расширяется белая линия живота.
Под действием давления плода мышцы живота в верхней его части буквально расходятся друг от друга. Есть нормы такого расхождения – это полтора-два сантиметра. Но бывают случаи, когда расстояние между прямыми мышцами может достигать 10 сантиметров. Это и есть диастаз.
Мифы о мышцах живота после родов
Сеть интернет может похвастаться огромным количеством фейковой, ложной и неподтвержденной информации. Причем она может подаваться в таком виде, что даже самая спокойная женщина будет трястись от страха.
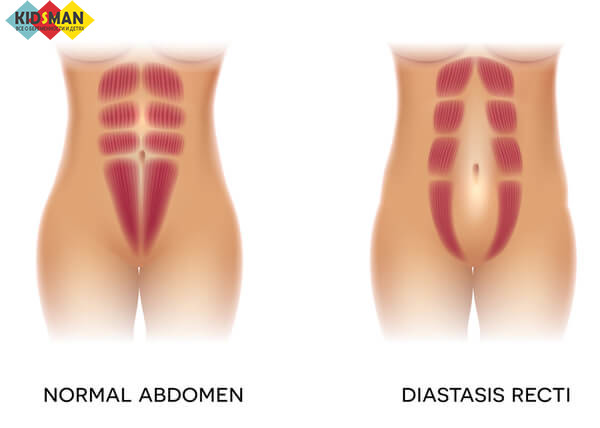

Так выглядит нормальное расположение прямых мышц и диастаз
Женщины всегда с повышенным вниманием относились к своему здоровью и красоте, поэтому часто принимают на веру страшилки из интернета. Они накручивают себя, придумывая себе несуществующие проблемы и доводя себя негативом до депрессии. Поэтому стоит развеять самые распространенные мифы о диастазе.
Мифы о диастазе:
- У вас может развиться грыжа или выпасть кишки.
- Мышцы пресса атрофируются.
- Всю жизнь у вас будет висеть живот.
- Вызывает боль.
- Изменяет структуру мышц и тканей.
Все эти тезисы несостоятельны. Если вы видите, что кто-то утверждает обратное – бегите от такого собеседника. Если совсем уж нервничаете по поводу диастаза – сходите на консультацию к специалисту. Он ответит на все вопросы и успокоит вас. Никогда не ставьте себе диагнозы самостоятельно!
При выборе врача также остерегайтесь плохих специалистов. Некоторые врачи, чаще всего это представители бюджетных и государственных поликлиник, не имеют должного уровня такта для общения с женщиной, недавно ставшей матерью. Такие новоиспеченные мамы и так имеют огромное количество поводов для расстройств. Не нужно добавлять еще и плохое отношение доктора.
Как распознать диастаз
Мышцы живота расширяются во время беременности. Это становится заметным через 2-3 месяца после родоразрешения. Все происходит из-за изменения гормонального фона – соединительная ткань становится рыхлой, что необходимо для родов, но также провоцирует расхождение мышц пресса.
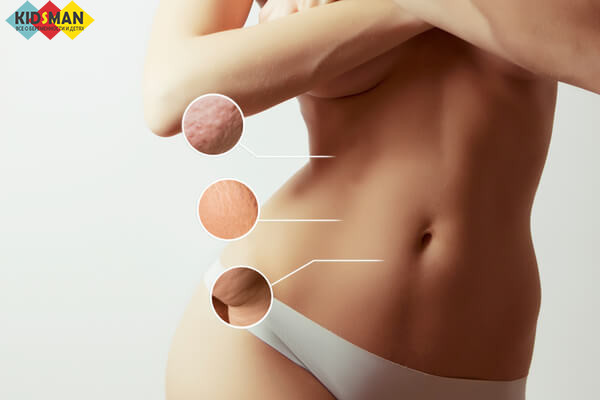

Диастаз обычно является следствием слабости мышц
Самый главный признак диастаза – выпирающий живот в нижней его части. Но есть женщины, которые сразу же после родов ведут активную жизнь. У них нет этой проблемы, но диастаз имеется. Он развивается скрыто, незаметно.
Еще несколько признаков: неприятные ощущения в области живота, наличие отрыжки, тяжести, запоров, а также трудности при ходьбе.
Если у женщины диастаз большой степени, то она может получить функциональные нарушения прямых мышц живота:
- Слабость пресса.
- Атрофия мышц.
- Растянутые апоневрозы.
- Сниженная сократительная способность мышц.
Боли при этом могут быть совершенно различны, как по силе, так и по продолжительности.
Диагностика диастаза
Так как проявления диастаза могут протекать скрыто от глаз, то для обнаружения этого осложнения нужно обратить внимание на среднюю линию. Она находится между пупком и мечевидным отростком грудины.


Красивый живот зависит от профилактических мер
Вы можете провести проверку диастаза самостоятельно, дома. Для этого вам нужно лечь на пол, согнуть ноги в коленях и поставить стопы на пол. Далее вам нужно расположить одну руку за головой, а вторую положить на живот специальным образом. Так, чтобы все пальцы находились на белой линии.
После этого нужно расслабиться, особенно живот, и легко и аккуратно погрузить пальцы в живот. Приподнимая тело как в упражнении для пресса и шевеля пальцами, можно ощутить края мышц пресса и насколько велико между ними расстояние.
Измерив это расстояние, вы сможете отнести диастаз к одной из трех групп:
- Расхождение мышц от 5 до 7 сантиметров.
- Расстояние более 7 сантиметров.
- Большое расстояние вкупе с обвислым животом.
Для постановки точного диагноза, вы должны посетить врача, где он сможет осмотреть вас в индивидуальном порядке.
Особенности анатомии передней брюшной стенки
Чтобы понять, что такое диастаз, следует разобраться в строении передней брюшной стенки. С двух сторон от белой линии располагаются пары прямых мышц. Они в свою очередь защищены боковыми мышцами и сухожилиями. Образуется своеобразный футляр для прямых мышц.


Стоит задумываться о своей физической форме до родов
Белая линия берет свое начало от мечевидного отростка грудины и тянется до лобкового сочленения костей. Примечательно, что в верхней части она шире, нежели у лобка – около двух с половиной сантиметров вверху.
Если соединительная ткань, именуемая также апоневризмом, слабо развита с самого рождения, то риск развития диастаза после родов увеличивается.
Пупочная грыжа и диастаз
Возникновение пупочной грыжи при диастазе объясняется тем, что пупочное кольцо слабейшее место брюшной стенки. Соединительная ткань расслаблена, поэтому женщины часто имеют в своем анамнезе послеродовую пупочную грыжу.
Поначалу грыжа легко убирается внутрь, но с течением времени с ней уже не так просто справиться самостоятельно.
Обязательно нужно обращаться к врачу, если у вас есть подозрения на пупочную грыжу.
Оставление этой проблемы без внимания сулит последующими осложнениями, такими как:
- Ущемление мышц поблизости.
- Воспалительные процессы в брюшной полости.
- Затруднение прохождения каловых масс.
- Отмирание тканей пупка вследствие ущемления грыжи.
Слинг при диастазе
Целесообразность ношения слинга для женщины, имеющей расхождение мышц пресса, зависит от опытности женщины. Если используется разновидность намотки, распределяющей нагрузку равномерно на два плеча, то слинг можно и нужно носить. Это поможет разгрузить мышцы пресса.
Если же женщина использует боковую намотку, либо носит слинг на кольцах или хипсит, то она может усугубить проблему. Неправильная нагрузка нарушает осанку и усиливает диастаз.
Слинг разрешено носить только при выполнении следующих требований:
- Намотка на оба плеча.
- Правильная осанка при ношении.
- Немедленное прекращение использования слинга при болях в животе.
- Расстояние между мышцами не больше 10 сантиметров.
Планирование беременности при диастазе
Если была традиционная, открытая, операция по ушиванию диастаза, то лучше выждать некоторое время, прежде чем планировать новую беременность. Оптимальный срок ожидания – три года, но минимальный порог – один год. За это время соединительная ткань полностью регенерирует и срастется.
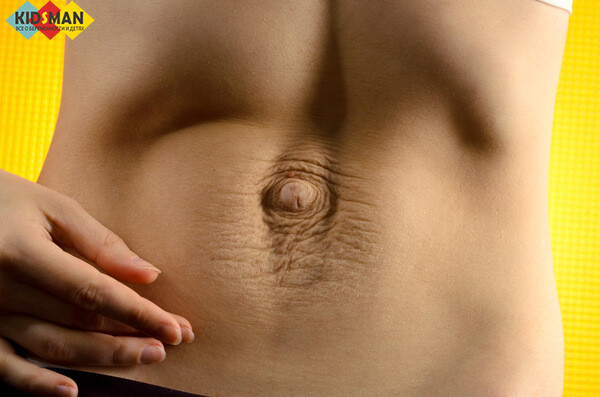

Диастаз после родов
Если для лечения диастаза проводилось миниинвазивная терапия, то для восстановления тканей достаточно от шести месяцев до года. Разные специалисты имеют разное мнение на этот счет, которое зависит от конкретной ситуации. Если женщина быстро прошла период реабилитации и ткани зажили, то срок сокращается.
При последующих родах потребуется повторное вмешательство для лечения диастаза. Только если изначально не был использован сетчатый протез. Он избавляет от необходимости повторного вмешательства в лечении расхождения мышц брюшного пресса.
Как можно лечить диастаз
Диастаз – это серьезное осложнение, которое требует обязательного лечения. Ни в коем случае нельзя оставлять его без внимания. Ведь со временем диастаз может только ухудшаться.
Также стоит помнить, что оперативное вмешательство для лечения диастаза показано далеко не всем. Есть и другие способы лечения и коррекции этого осложнения. Одним из самых эффективных является спорт. Но не обычный, а специальные упражнения для мышц живота.
Такой способ лечения рекомендуется врачами в том случае, если болезнь на начальной стадии.
Упражнения для лечения диастаза
При выявлении растяжения соединительной ткани между мышцами брюшного пресса очень важно уделить внимание упражнениям и правильной технике их выполнения. По прошествию некоторого времени после родов женщины могут начать выполнять физические упражнения. Например, поза кошки, которая направлена на укрепление мышц пресса. Или знаменитое упражнение Кегеля.
Хороши в деле возвращения мышц живота в тонус вращения плечами, статистическая растяжка и дыхание с помощью живота. Но не следует начинать выполнять эти упражнения слишком рано. Так вы рискуете навредить себе. Оптимальный срок для реабилитационных упражнений, по мнению врачей, начинается через шесть недель после родов.
Для женщин, рожавших посредством кесарева сечения, этот срок увеличивается в два раза. Им разрешено приступать к тренировкам через 12 недель после родоразрешения. Это обусловлено тем, что целостность тканей нарушена и им нужно время на восстановление.
Что такое диастаз и как его лечить? Мнения и отзывы женщин на этот счет сходятся в одном – только регулярные тренировки способны привести в порядок мышцы брюшного пресса. Упорное и качественное выполнение упражнений поможет устранить проблему в легкой ее форме.
В более запущенных случаях болезни, скорее всего, потребуется эндоскопическое вмешательство. Ее эффективность доказана. Но зависит, как и в любом другом варианте, от профессионализма и квалификации специалиста. Поэтому первое, что нужно сделать при диастазе – найти хорошего врача.
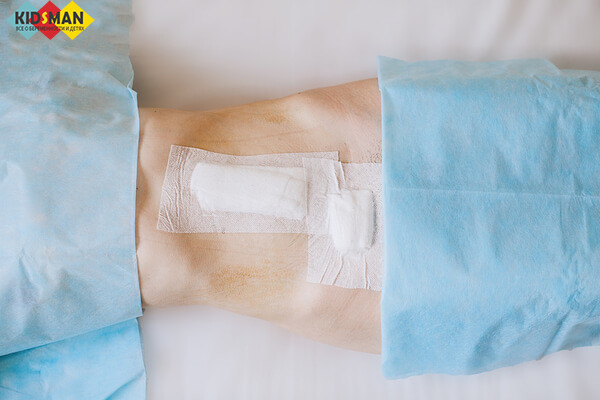

Не стоит бояться оперативного вмешательства для лечения диастаза
Особенности упражнений для лечения диастаза
Чтобы получить максимум пользы от упражнений, нужно выполнять их правильно и качественно. Первое, за чем нужно следить – это дыхание. При каждом силовом движении упражнения нужно правильным образом втягивать пресс. Тогда вы сможете задействовать те самые глубокие мышцы пресса, которые поддерживают внутренние органы как корсет.
Только с помощью правильной нагрузки на пресс можно достичь успеха в выполнении упражнений. Как правильно дышать? Все начинается с носа – нужно глубоко вдохнуть, при этом надув живот и заполнив легкие воздухом по максимуму. Далее происходит выдох через рот.
Для наглядности можно представить, что мышцы пресса ездят на лифте. Во время вдоха происходит опускание их «на первый этаж», а во время выдоха мышцы должны подняться вверх. Именно такая техника поможет женщинам, ищущим ответ на вопрос «Как убрать растяжение от диастаза прямых мышц живота».
Техника выполнения упражнения «Вакуум» – видео
Какие упражнения нельзя делать при диастазе
С диагнозом нельзя:
- Держать планку и отжиматься.
- Выполнять асаны, в которых происходит растяжение живота, например, поза павлина.
- Выполнять скручивания, при которых происходит отрыв верхней части тела или прогиб в пояснице.
- Заниматься лежа на фитболе.
- Выполнять упражнение «Велосипед».
Что такое сетчатый протез при диастазе
Сетчатый протез из синтетического материала используют для скрепления мышц пресса. Этот материал неаллергенный, качественный, высокотехнологичный и хорошо вживляется в ткань. Такой протез очень крепкий, но в то же время хорошо тянется во все стороны, не мешая мышцам растягиваться и функционировать.
Протезирование сетчатого импланта называется ненатяжная обтурационная герниопластика. Во время ее проведения протез крепят к области диастаза, пришивая специальным швом края протеза к соединительной ткани. Используется нерассасываемая нить, что добавляет надежности.


Упражнения помогут справиться с этим недугом
Через некоторое время соединительная ткань прорастает сквозь протез, обеспечивая еще большую надежность крепления.
В итоге у женщины будет система из протеза, соединительной ткани и мышц, что снижает вероятность рецидива диастаза до одного – двух процентов.
Тейпы, бандаж и массаж при диастазе
Существуют и другие способы лечения диастаза. Многие женщины используют специальные ленты с клеевой основой – тейпы. Их накладывают на области растяжения. Натяжение при этом бывает до 50 %.
Плюсы тейпирования в его безболезненности и комфортности. Эффект и действие этого метода в следующем:
- Тейпы фиксируют растяжение.
- Происходит устранение болевых ощущений.
- Устраняется микроциркуляция и застои в проблемных местах.
При использовании во время физических упражнений, тейпы помогают правильно сформировать мышечный скелет.
Хорошо зарекомендовал себя и бандаж. Он также помогает держать мышцы в нужном положении. А с обвислой кожей справится массаж.
Помните, что массаж можно делать через полгода после родоразрешения посредством кесарева сечения.
Операции для лечения диастаза: виды
Для запущенных форм заболевания используют операционное вмешательство. Чтобы убрать растянутую белую линию, современная медицина предлагает несколько вариантов:
- Применение сетчатого эндопротеза. Как говорилось выше – получается цельный анатомический комплекс, а результат сокращает рецидив. Этот метод имеет название ненатяжной пластики.
- Натяжная пластика. В этом случае хирург должен сконструировать ткани передней брюшной стенки таким образом, чтобы они были нятянуты и вернулись в положение «до беременности».
Стоит отметить, что натяжная пластика – это открытая операция. А вживление протеза происходит посредством эндоскопических методик, то есть без использования разрезов. В этом есть свои плюсы, например, отсутствие боли, больших шрамов или быстрый период реабилитации.


Легче задуматься о проблеме диастаза и заняться профилактикой, чем после родов лечить его
Если у вас диастаз в запущенной форме, то операция – ваше единственное решение проблемы. Современные операции проходят быстро и квалифириванно, поэтому нечего бояться операционного стола.
Восстановление после хирургического избавления от диастаза
При натяжной пластике период восстановления долог и полон ограничений. Например, нельзя поднимать больше 10 килограммов веса, при этом нужно вести активный образ жизни и выполнять несложные упражнения. Также стоит помнить и о том, что полгода женщина будет нетрудоспособной.
При малоинвазивном лечении диастаза перспективы восстановления боле радужные. Женщина может вставать с постели с первого дня операции, а покинуть больницу может уже на следующий день. При этом единственный минус – ношение бандажа, который поддержит брюшные мышцы, пока протез не приживется и не прорастет соединительной тканью.
Через две недели можно заниматься спортом, но легкими видами. А через месяц или чуть больше женщина возвращается к обычной жизни.
Превентивные меры или профилактика диастаза
Неприятность лучше предупредить, чем разбираться с последствиями. Этот принцип действует и с диастазом. Лучше заняться профилактикой. Отзывы о диастазе, форумы и медики твердят это в один голос.


Проблема диастаза решаема, но лучше ее предупредить
Лучший вариант для профилактики – физические упражнения. Они должны быть направлены на укрепление и тренировку мышц спины, пресса, тазового дна. Укрепление диафрагмы также положительно скажется на всем протекании беременности. Заниматься профилактикой стоит задолго до гестации.
Чтобы достичь оптимального внутрибрюшного давления и стабильности поясничного сегмента позвоночника, нужно выполнять те упражнения, которые задействуют мышцы вышеназванных отделов. Эти упражнения должны быть направлены на развитие эластичности и гибкости передней брюшной стенки.
Мускулатура тазового дна отвечает за поддержку органов при повышенном внутрибрюшном давлении, поэтому она должна быть тренированной и сильной.
Поэтому важно на этапе планирования беременности заняться укреплением пресса и организма в целом. Тогда и проблема диастаза не побеспокоит или побеспокоит в малой степени. Но если же это случится или уже случилось, то упражнения и грамотная помощь врача помогут справиться с ней.