Сокращение матки после родов — Ваша онлайн больница
Сколько сокращается матка после родов: как ускорить если плохо сокращается
Послеродовое кровотечение – нормальный физиологический процесс, естественным образом удаляющий остатки плаценты. Женщин, особенно впервые ставших мамами, интересует, сколько сокращается матка после родов. Полезной будет информация, касающаяся здоровья, восстановления
Состояние матки
Появление ребенка вносит коррективы в репродуктивную систему женщины. Значительным изменениям подвергается матка – полый мышечный орган. Под действием гормонов во время беременности она сильно растягивается.
Внутренний орган травмируется. Плотные соединительные образования, трещины на ней – привычное явление. Женский орган сильнее повреждается в районе прикрепления плаценты. Здесь есть скопление тромбоносных сосудов.
Кровяные сгустки, остатки последа – лохии – выходят из влагалища в первые три дня после рождения ребенка.
Восстановление внутренней слизистой оболочки завершается к концу второй недели. Через месяц затягивается место присоединения плаценты: рассасывается и исчезает рубец.
Через 8 – 12 часов после родов женщина может вставать. Для начала следует посидеть на кровати, чтобы почувствовать свое тело. В это время перераспределяется давление, матка уменьшается в объемах. Интенсивное сокращение приводит к расположению полого органа на уровне пупка, иногда ниже. Это вызывает некоторый дискомфорт: легкое головокружение, слабость.
Признаки нормального сокращения
Послеродовое кровевыделение проходит в несколько этапов, которые отличаются окрашиванием и интенсивностью. Признаками нормального сокращения считаются:
- обильное выделение первые четыре дня после родов – кровь ярко-алого цвета;
- существенное снижение в следующие две недели – окраска розовая, коричневая или желтая;
- спустя 10 дней выделения становятся прозрачными – отсутствуют примеси крови;
- через 5 – 6 недель уменьшение объемов завершается.

После рождения малыша вес матки составляет около килограмма. Расширение зева достигает 12 см. Длина органа – 20 см, ширина – 15. Через 7 дней вес матки уменьшится втрое. К концу седьмой недели послеродового периода ее масса составит 70 г, приняв обычные формы.
Как долго сокращается матка после родов
На обратный возврат к привычному состоянию влияет ряд факторов. Сокращение матки после родов протекает медленно. Сколько дней займет восстановление, зависит от индивидуальных особенностей.
Обычно на это уходит 6 – 8 недель. На возвращение матки в привычное состояние влияют:
- особенности протекания беременности;
- характер родовой деятельности;
- физиологическая сократительная активность;
- способ родоразрешения – естественный/оперативный;
- возникшие осложнения – инфекционно-воспалительные процессы;
- особенности лактации.
При частых кормлениях грудью ребенка матка сокращается быстрее.
Отклонение от нормы
Инволюция матки наиболее точно определяется высотой дна.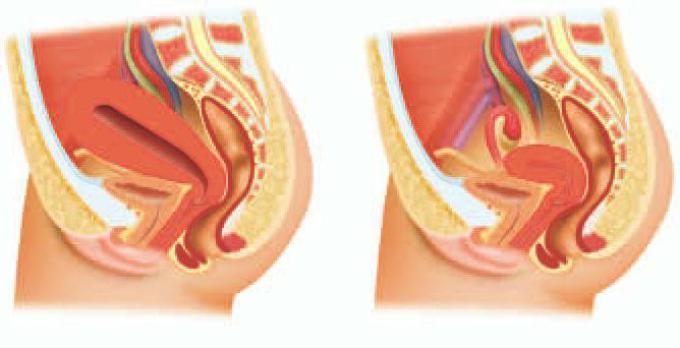 Оно ежедневно опускается от пупка примерно на 10 мм. Обычные величины матка приобретает к концу 8-й недели. Послеродовой период иногда называют десятым месяцем беременности.
Оно ежедневно опускается от пупка примерно на 10 мм. Обычные величины матка приобретает к концу 8-й недели. Послеродовой период иногда называют десятым месяцем беременности.
Знать, как сокращается матка после родов, необходимо для контроля восстановительного процесса. Отклонения от нормальных показателей наблюдаются со стороны половых органов, молочных желез, венозной системы.
Восстановление после кесарева сечения
Период после родоразрешения хирургическим путем включает комплекс мероприятий, направленных на активизацию сократительной деятельности, возобновление нормальной деятельности организма.
- Антибиотичная терапия – профилактика воспалений.
- Бандаж – предупреждение опущения матки.
- Диета – нормальная пища разрешена на пятые сутки после операции. В первые дни вода, куриный бульон, нежирный кефир.
- Интимные отношения – секс противопоказан до полного заживления раневой поверхности из-за большого риска инфицирования.
После выписки из родильного дома женщина встает на диспансерный учет. Наблюдается у гинеколога в течение двух лет после кесарева сечения.
Наблюдается у гинеколога в течение двух лет после кесарева сечения.
Атония и гипотония
В нормальной послеродовой фазе половые органы освобождаются от остатков плаценты за 72 часа. Выстилающий эпителий возобновляется через 21 день. Процесс иногда протекает болезненно, сопровождается легкими схватками.
После вторых родов матка сокращается приступообразно. Как долго продлится уменьшение, зависит от анатомических особенностей, веса рожденного малыша, общего состояния женщины. В особо болезненных случаях назначают лекарства.
Патологические состояния, опасные для здоровья:
- гипотония – слабоинтенсивное сжатие;
- атония – полное отсутствие сокращений.
Гипотония матки возможна у первородящих, особенно в несовершеннолетнем возрасте. Причины возникновения:
- пороки развития – анатомическая неполноценность, недостаточное развитие в силу возраста;
- патологии – миома, воспалительные заболевания, аборты;
- рубцы, оставшиеся после хирургических вмешательств;
- осложненное протекание беременности;
- нарушения родовой деятельность – слабость, бурное течение, длительность;
- хронические заболевания;
- низкое расположение плода.

Гипотония при отсутствии эффекта от проводимых терапевтических мероприятий перерастает в атонию. Редко наблюдаемое явление вызывает обильное, долгое кровотечение.
Причины возникновения атонии:
- загиб – состояние, при котором тело матки отклоняется вперед, назад, в стороны относительно шейки;
- травмы родовых путей;
- недостаточное развитие полового органа;
- воспалительные процессы различного генеза;
- фиброма – доброкачественная опухоль;
- полипы;
- многоводие;
- нарушения свертываемости крови.
Атония опасна: женский организм не в силах освободиться от остатков плаценты. Это приводит к воспалительным процессам. Избежать патологии позволяет чистка.
Как ускорить сокращение матки
Выведение женского репродуктивного органа из увеличенного состояния входит в определенные временные рамки. Ускорению заживления, сокращения способствуют соблюдения режима дня, правильное питание.
Женщина должна чередовать активность с полноценным отдыхом. Залог ускоренного сокращения – полноценный сон, ежедневные прогулки. Мамам, у которых родилась двойня, требуется дополнительная помощь со стороны близких.
Использование медикаментов нежелательно. Чаще фиксируются случаи, когда женщины в замешательстве, что делать, если матка плохо сокращается после родов.
Помогут медицинское вмешательство, специальные упражнения, народные средства.
Послеродовые выделения
Для возвращения в привычное состояние требуется определенное время. Непосредственно после родовой деятельности наблюдаются обильные выделения, поэтому стоит заменить обычные прокладки впитывающими пеленками.
Основная причина выделений – открытая поверхность после отделения плацентарной ткани. В заключительном периоде физиологических родов наблюдается реакция отторжения эндометрия. Его утолщение происходило всю беременность. После родов детородный орган сокращается в размерах.
До выписки из перинатального центра 3 – 5 суток женщина находится под медицинским наблюдением.
- измеряет артериальное давление, пульс, температуру;
- осматривает наружные половые органы;
- определяет высоту дна;
- оценивает выделения.
Характер лохий будет меняться. Самые интенсивные кровяные выделения наблюдаются в течение первых трех дней. Далее их интенсивность уменьшается, окраска изменяется на более светлую.
Выделения в поздний послеродовый период могут быть разными:
- слизистыми;
- кровянистыми;
- сукровичными;
- темными;
- светлыми;
- с прожилками крови.
Иногда наблюдается внезапное прекращение выделений. Затем они возобновляются, особенно после физической нагрузки, грудного вскармливания. Это является нормой 42 дня после родов.
Какие могут возникнуть осложнения
Стремительность освобождения от родовых последствий становится причиной возникновения различных осложнений. К ним относят:
- нагноение остатков плаценты;
- формирование воспалительных заболеваний;
- нарушение лактации – уменьшение количества молока, изменение состава;
- вероятность наступления скоротечной беременности.

Послеродовая депрессия – обычное явление. Симптомы – беспокойство, раздражительность, чувство панического страха, бессонница – проходят без медицинского вмешательства через 5 дней. Затянувшиеся проявления болезненного характера требуют консультации невролога, гинеколога.
Восстановление матки после родов
Нередки случаи, когда выделения, сопровождающиеся болезненностью, продолжаются больше восьми недель. Это считается отклонением от нормы. Определить, почему не сокращается матка после родов, может врач-гинеколог. К нему следует обратиться при существующей проблеме.
Врач назначит медикаменты. Полезным будет выполнение специальных упражнений. Можно применять средства народной медицины.
Медицинская помощь
Для усиления сократительной активности матки назначается искусственно созданный гормон – окситоцин. Он стимулирует гладкую мускулатуру, ускоряя процесс. Препарат усиливает выделение пролактина, отвечающего за выработку молока. Грудное вскармливание ускоряет процессы нормализации женского организма.
Введение окситоцина – внутривенное, внутримышечное, иногда уколы ставятся подкожно. У ослабленных женщин сокращение матки после кесарева сечения достигают капельным вливанием препарата.
К группе окситоционов принадлежат медикаменты – таблетки, инъекции – содержащие различные добавки. Целесообразность их назначения определяет лечащий врач.
Народная медицина
Отсутствие выделений, схваткообразных болей внизу живота свидетельствует, что плохо сокращается матка после родов. Естественному запуску процесса помогут народные средства.
Крапива – 40 г сухого сырья заварить 0,5 л кипятка. Настоять, остудить, отфильтровать. Употреблять внутрь по полстакана перед едой.
Яснотка (глухая крапива) – 20 г цветков залить прохладной кипяченой водой объемом 500 мл. Процеженный настой пить по 1/2 стакана трижды в сутки.
Пастушья сумка – из 40 г травы, 500 мл кипятка приготовить отвар. Доза рассчитана на суточное употребление.
Лопух – промытые листья пропустить через мясорубку. Отжатый сок пить по чайной ложки утром и вечером.
Отжатый сок пить по чайной ложки утром и вечером.
Средства народной медицины способствуют самостоятельному активному восстановлению без обращения к искусственным препаратам. Это положительно влияет на здоровье мамы и младенца.
Физические способы восстановления
Для стимуляции сжатия матки врач проводит внутренний массаж каждые 2 часа непосредственно после родов. В силу индивидуального органического строения женщине становится больно. Процедура необходима для улучшения естественного состояния.
- По разрешению врача можно выполнять несложные упражнения с физической нагрузкой. Они направлены на сокращение восстановительного периода.
- Лежа на спине сгибать/разгибать в коленях ноги, сведенные вместе.
- В такой же позе максимально подтягивать носки.
- Сесть на гимнастический мяч, напрячь интимные мышцы. Поднять правую ногу, подержать на весу 10 секунд. То же самое проделать с левой.
- В сидячем положении проделать вращательные движения тазом 10 раз в каждую сторону.

- Сидя на мяче, раскачиваться туловищем влево-вправо.
- В течение дня сжимать пальцы ног.
Физические упражнения запрещены женщинам, которым во время родов были наложены швы. Выполнение требует их полного заживления.
Начало 10-го месяца беременности ведет отсчет с момента рождения последа. Продолжительность зависит от инволюции половых органов, тканей.
В послеродовой период формируется чувство материнства, коренным образом изменяется женская психология и физическое развитие, на этом этапа женщине стоит быть терпеливой и внимательно следить за своим самочувствием.
[mrp postnumb=4]
Как ускорить сокращение матки после родов
Когда малыш появляется на свет, тело матки начинает инволюционировать – возвращаться к прежней форме и размерам. Но случается так, что сокращение матки после родов идет чересчур быстро или, наоборот, затягивается. Чтобы не было осложнений, восстановительный процесс необходимо нормализовать.
На протяжении девяти месяцев происходит растяжение матки в 25 раз относительно нормальных размеров. После рождения ребенка ей нужно вернуться в первоначальное состояние. При этом стенки органа утолщаются, он принимает форму шара, а гипертрофированные мышечные волокна уменьшаются в объеме.
После рождения ребенка ей нужно вернуться в первоначальное состояние. При этом стенки органа утолщаются, он принимает форму шара, а гипертрофированные мышечные волокна уменьшаются в объеме.
Сокращение матки после родов позволяет органу вернуться к нормальным размерам.
Нормально ли идет восстановление определяется путем измерения высоты дна матки. Опущение органа начинается с момента отхождения плаценты и идет со скоростью приблизительно сантиметр в сутки.
- в первые сутки после рождения малыша дно располагается на уровне пупка;
- на пятый день – посредине между лоном и пупочной впадиной;
- на десятые сутки – за лоном.
Спустя 6–8 недель положение и размеры матки достигают дородового состояния.
Ощутить, что процесс инволюции начался, не сложно. У женщины возникает чувство, как при схватках. Если она рожала впервые, сильных спазмов ждать не стоит. Ярко проявляется инволюция после вторых родов.
Более отчетливо спазмы можно ощутить при кормлении малыша грудью из-за выработки окситоцина, повышающего тонус.
Нормальное сокращение матки после родов характеризуется и другими симптомами:
- наличием кровянистых выделений – лохий,
- болезненностью в молочных железах и промежности;
- дискомфортом внизу живота;
- расстройством кишечника в первые дни после рождения ребенка.
Первые три признака наблюдаются минимум полтора месяца с постепенным снижением неприятных ощущений.
Но иногда они проходят раньше срока, уже к третьей неделе. Радоваться этому не следует, поскольку скоротечность процесса способна привести к осложнениям:
- нагноению и воспалению из-за не вышедших лохий – остатков плаценты и эндометрия;
- уменьшению количества грудного молока и изменению его состава;
- увеличению риска повторной беременности при невосстановившейся матке.
Если подобное случилось, нужно срочно обращаться к гинекологу. Врач проведет обследование и назначит лечение, позволяющее избежать неприятных последствий.
Чтобы избежать осложнений, нужно больше гулять, вести активный образ жизни и правильно питаться. К органу должны поступать все необходимые для восстановления элементы.
К органу должны поступать все необходимые для восстановления элементы.
Если боли сильные, нужно обследоваться у гинеколога
Если болевой синдром чересчур сильный, кормящей маме не следует принимать первые попавшиеся обезболивающие, они могут содержать компоненты, вредные для малыша.
Если терпеть нет сил, нужно обратиться к врачу, который даст рецепт анальгетика, не опасного для ребенка. Такие составы на растительной основе обладают седативным и успокаивающим действием.
Может помочь и легкий массаж нижней части живота.
Еще одним безопасным способом является родовое дыхание, позволяющее обогатить кислородом мышечную ткань и снизить болевой синдром.
Важным показателем нормального хода реабилитации являются лохии. В течение первой недели они максимально обильные и кровянистые. Потом выделения понемногу светлеют, их становится меньше, завершаются они к шестой неделе. В случае нарушения их нормального отхождения может произойти закрытие шеечного канала кровяным сгустком, что снизит интенсивность сократительного процесса.
Такое отклонение называется субинволюцией, или «ленивой маткой». Но не только проблемы с лохиями могут вызвать это состояние. Факторами риска являются:
- крупный вес плода;
- многоплодная беременность;
- низкое крепление плаценты;
- слабый родовой процесс;
- сложная беременность или роды;
- гиподинамия молодой мамы.
Сокращения могут отсутствовать полностью при перегибах матки, повреждениях родового канала, многоводии, воспалениях и новообразованиях в репродуктивных органах.
Выявить серьезные проблемы можно по зловонным темным выделениям, росту температуры до 38 градусов и набуханию тела матки. Если проявились такие симптомы, нужно обращаться к гинекологу.
Если после рождения младенца у повторнородящих отсутствуют лохии и спазмы внизу живота — это не всегда норма. В таком случае необходимо помочь матке сокращаться.
Ускорят процесс инволюции кормление грудью и специальные упражнения
Что делать в такой ситуации:
- Кормите малыша грудью.
 Раздражение сосков стимулирует выработку пролактина, который способствует маточным сокращениям.
Раздражение сосков стимулирует выработку пролактина, который способствует маточным сокращениям. - Старайтесь больше двигаться. Если роды были сложными, до начала физической активности проконсультируйтесь о возможных нагрузках у врача.
- Спите на животе, особенно в дневное время.
- Соблюдайте правила гигиены репродуктивных органов.
- Опорожняйте мочевой пузырь, как только появились первые позывы. От частоты опорожнения зависит скорость сокращения матки.
Если за пару дней ничего не изменилось, гинеколог назначит медикаментозную терапию на основе гормона окситоцина в виде таблеток или инъекций.
Укреплению мускулатуры влагалища, сфинктера мочевого пузыря и тазового дна, а также восстановлению тонуса матки способствуют тренировки, разработанные гинекологом Арнольдом Кегелем:
- Сжимание и разжимание мышц тазового дна.
- Поочередное ускоренное сокращение и расслабление мышц влагалища и тазового дна.
Чтобы получить эффект от занятий, упражняться нужно регулярно. Начинать тренировки необходимо с десяти повторов, потихоньку увеличивая их число до пятидесяти.
Начинать тренировки необходимо с десяти повторов, потихоньку увеличивая их число до пятидесяти.
Также полезна послеродовая гимнастика. Если к активным занятиям спортом стоит приступать после прекращения лохий, то комплекс легких упражнений можно выполнять и недавно родившей женщине:
- Лягте на спину, сведите ноги. Медленно сгибайте и разгибайте коленки.
- Выпрямите ноги и тянитесь носками по направлению к туловищу.
- Напрягите и расслабьте стопы, подожмите и распрямите пальцы ног.
- Подышите животом с подъемом брюшной стенки, помогая на выдохе «выгнать» воздух руками от лобка к пупочной впадине.
Тренируйтесь регулярно, без резких движений, постепенно увеличивая нагрузку. При появлении дискомфорта прекращайте занятия.
Прием настоек из целебных трав поможет матке лучше сокращаться и восстанавливаться. Можно попробовать такие рецепты:
- Четыре больших ложки пастушьей сумки запариваются в 500 мл кипящей воды. Настоять под теплым полотенцем пару часов и пить маленькими глотками в течение дня.

- Две большие ложки яснотки белой заливаются половиной литра прохладной воды на ночь. Утром состав фильтруется. Настойка принимается трижды в день по половине чашки.
- Две маленьких ложечки герани заливаются 500 мл холодной воды на ночь. Пьется отфильтрованное средство маленькими глотками с утра до вечера.
Перед применением народных средств посоветуйтесь с врачом, чтобы не ухудшить состояние.
Слабые боли при сокращениях матки после родоразрешения говорят о том, что восстановительный процесс проходит согласно норме. Но если болезненность выражена, нужно идти на прием к гинекологу. Это может быть признаком воспаления или наличия сгустков крови в полости матки. Бесконтрольный прием обезболивающих только усугубит ситуацию.
Также интересно почитать: сколько восстанавливается организм после родов
Сокращение матки после родов, как сокращается матка после родов
Во время беременности организм женщины меняется, и после родов на его восстановление уходит от пары месяцев до нескольких лет, а некоторые особенности остаются на всю жизнь.
Самая главная перемена, которая заметна всем окружающим – большой округлый живот будущей мамы. Кожа, мышцы и матка растягиваются, чтобы малышу было более комфортно внутри. Появление ребенка на свет – это большой стресс для материнского организма.
Важным компонентом общего восстановления является нормальное сокращение матки после родов.
К сожалению, не всегда этот период проходит без осложнений. В первые два месяца после родов врачебный контроль необходим, чтобы оценить процесс сокращения и стимулировать его в случае осложнений.
Как сокращается матка?
Матка после появления на свет ребенка увеличена и растянута. Она очищается, и при этом наблюдаются кровянистые выделения – лохии. Верхняя часть матки находится чуть ниже пупка, основная – в брюшной полости. Из-за растянутости и сниженного тонуса тканей она остается подвижной.
После родов, в то время как сокращается матка, сосуды с кровью и лимфой оказываются сдавленными. Частично они пересыхают, и кровотечение постепенно проходит. Увеличенная в связи с ростом плода мышечная ткань уменьшается в размерах, а некоторые клетки погибают и рассасываются.
Частично они пересыхают, и кровотечение постепенно проходит. Увеличенная в связи с ростом плода мышечная ткань уменьшается в размерах, а некоторые клетки погибают и рассасываются.
Внутренний слой матки после рождения ребенка представляет собой одну большую кровоточащую рану.
Больше всего повреждений в области крепления плаценты, там расположено множество сосудов, в которых постепенно образуются тромбы.
Вся внутренняя поверхность состоит из сгустков крови и остатков плодной оболочки. Болевые ощущения возникают из-за сокращения матки – естественного и нормального процесса.
Когда послеродовой период проходит без осложнений, маточная полость стерильна на протяжении 3-4 суток после рождения ребенка. Очищение происходит благодаря фагоцитозу – процессу, в ходе которого лейкоциты поглощают и растворяют бактерии. Немаловажную роль играют и протеолитические ферменты, образующиеся из продуктов распада кровяных клеток.
Сколько это занимает времени?
У многих молодых мам часто возникает беспокойство по поводу того, как долго сокращается матка после родов. Если нет осложнений, то потребуется около 6 недель. За этот период вес матки уменьшается с 1000 до 60 гр, интенсивнее всего изменения происходят в первые 6-10 дней.
Если нет осложнений, то потребуется около 6 недель. За этот период вес матки уменьшается с 1000 до 60 гр, интенсивнее всего изменения происходят в первые 6-10 дней.
Медленнее матка восстанавливается в районе шейки. Процесс ее уменьшения длится на протяжении всего послеродового периода. Диаметр внутреннего маточного зева после выхода ребенка – 10-12 см, что позволяет вручную устранить части последа. Уже через сутки он значительно уменьшается, становится проходимым для 2 пальцев, через 3 суток – для 1. Через три недели он закрывается полностью.
То, сколько времени будет сокращаться матка после родов, зависит от особенностей беременности и родов. В среднем процесс длится 1,5-2 месяца, но может завершиться через 4 или 10 недель. Такие сроки являются вариантом нормы.
Причины не сокращения матки
Сроки сокращения матки после родов могут увеличиваться по нескольким причинам:
Все эти факторы учитываются при наблюдении врача за процессом восстановления. Так, при многоплодной беременности нормальная продолжительность восстановления матки увеличивается на несколько недель. В подобных ситуациях может быть назначена медикаментозная поддержка.
В подобных ситуациях может быть назначена медикаментозная поддержка.
В некоторых случаях матка не сокращается вовсе. Такое осложнение возможно при многоводной беременности, загибе матки, воспалении в органах малого таза, фибромах, доброкачественных новообразованиях, серьезных травмах родовых путей и нарушении свертывающей системы крови.
Что делать, если матка сокращается плохо?
Что делать, чтобы матка сокращалась после родов? Сразу после родоразрешения на живот женщины кладут грелку со льдом. Снижение температуры сужает сосуды, помогает уменьшить кровотечение и ускоряет сокращение матки.
В последующие несколько дней, пока молодая мама находится в роддоме, врач ежедневно проверяет, как проходит процесс восстановления.
Если при осмотре обнаруживается, что дно матки опускается медленно и остается мягким, то делается вывод о сниженной способности к сокращению.
По решению врача могут быть введены специальные препараты, которые стимулируют этот процесс (Окситоцин, простагландины), а также проведен курс массажа через брюшную стенку.
Во многих роддомах уделяется особое внимание налаживанию грудного вскармливания: когда ребенок сосет грудь, в организме женщины выделяется гормоны, способствующие уменьшению матки.
Выписка из роддома производится после того, как врач убедится, что процесс сокращения матки проходит нормально. В следующие 1,5-2 месяца необходимо будет регулярно приходить к гинекологу в амбулаторном режиме. Если в ходе осмотра будет выявлено, что зев закупорен кровяными сгустками, или в полости матки остались лохии или часть плаценты, будет назначена чистка.
Как должно быть в норме?
Определить, плохо сокращается матка после родов или нормально, можно по нескольким симптомам.
Если восстановительный период проходит без осложнений, то у женщины наблюдаются:
- некоторая болезненность в молочных железах;
- в нижней части живота – дискомфортные ощущения;
- кровянистые, а через некоторое время желтоватые влагалищные выделения;
- боли в промежности;
- диарея в течение 1-4 дней после рождения ребенка.

Наиболее интенсивно матка сокращается в первые 10 дней после родов, именно в этот период симптомы выраженные. В конце 6 недели они практически полностью проходят.
Чаще всего дискомфорт в послеродовом периоде терпимый, но у некоторых женщин порог чувствительности снижен, и им необходима медикаментозная помощь. Для уменьшения боли, сопровождающей сокращения матки, можно принять Но-шпу, Ибупрофен, Напроксен, использовать свечи Диклофенак.
Что делать, чтобы матка сокращалась быстрей?
Каждой женщине будет полезно знать, как ускорить сокращение матки после родов.
Необходимо придерживаться следующих рекомендаций:
- Кормить ребенка грудью. При раздражении сосков в этот период происходит выработка гормонов, в том числе пролактина, который способствует сокращению матки. Чем раньше начато кормление, тем лучше.
- Не переходить на постельный режим и по возможности больше двигаться: гулять, выполнять домашнюю работу, ухаживать за младенцем.
 Однако если роды прошли с осложнениями, то возможность физической активности нужно обсудить с врачом.
Однако если роды прошли с осложнениями, то возможность физической активности нужно обсудить с врачом. - Спать на животе, особенно днем.
- Следить за гигиеной половых органов: подмываться несколько раз в день (а первое время – после каждого посещения туалета), обрабатывать раны.
- Опустошать мочевой пузырь при первых позывах, даже если это приносит дискомфорт. Чем чаще – тем быстрее будет сокращаться матка.
- Гимнастика после родов для сокращения матки основана на сокращении мышц пресса, промежности, влагалища, а также движениях диафрагмы при помощи дыхания.
Бывают случаи, когда все эти методы не помогают, так как матке не дают сократиться лохии или остатки плаценты после родов, помочь можно только процедурой чистки. Она проводится под общим наркозом при помощи специального инструмента, похожего на ложку с отверстием. Не стоит бояться этих манипуляций, без них неизбежно развитие воспаления матки и органов, расположенных рядом.
Сокращение матки после родов – основа восстановления всего организма. Этот процесс должен происходить самостоятельно, в течение 1,5-2 месяцев.
Этот процесс должен происходить самостоятельно, в течение 1,5-2 месяцев.
Но при осложнениях, сопровождающих беременность и роды, а также при ослабленном здоровье женщины матка долгое время остается растянутой, увеличенной. В этих случаях необходима медицинская помощь.
Ускорить восстановление можно, наладив грудное вскармливание, соблюдая правила гигиены и выполняя посильную физическую нагрузку, в том числе специальную гимнастику.
Ольга Ханова, врач,
специально для Mama66.ru
Сокращения матки после родов
Пережив родовые схватки, женщина морально не готова вытерпеть ни капли боли. Но часто восстановление после родов сопровождается болезненными схватками. Некоторые женщины отмечают, что матка сокращалась интенсивнее после вторых родов.
В этой статье рассказываем почему после вторых родов схватки больнее чем после первых. В заключение предложим рекомендации как облегчить боль и ускорить восстановление матки после родов.
Диагностическая консультация длится 30 мин., проводится по Skype.
- вы узнаете, где сливается ваша энергия;
- поймете на что нужно обратить внимание, чтобы вернуть состояние баланса.
Только 10 мест! Берите БЕСПЛАТНО и делайте шаг на пути к мечте. ????
- Записаться на консультацию ????
- +7(977)939-49-75 (только WhatsApp)
- подписывайтесь в инстаграм ????
- @flyladymarry
- Справиться с неприятными ощущениями легче если мама знает что происходит с организмом в послеродовой период.
Что происходит с маткой после родов
Возвращение матки и других половых органов к добеременному состоянию после родов называется инволюцией. Процесс восстановления матки начинается сразу после рождения последа и заканчивается через 6-8 недель.
За это время она уменьшается в размере и занимает правильное расположение в брюшной полости. Эпителий, выстилающий внутреннюю поверхность матки, выходит наружу в виде послеродовых лохий. Быстрее всего матка уменьшается в размере в первые 3-4 дня после родов.
Быстрее всего матка уменьшается в размере в первые 3-4 дня после родов.
Мышечная ткань под действием окситоцина интенсивно сокращается и лишние мышечные клетки отмирают.
Как ощущаются послеродовые схватки
Сокращения матки ощущаются как периодические схваткообразные боли внизу живота. Они усиливаются во время прикладывания ребенка к груди для кормления. Это гормон окситоцин заставляет сокращаться мышечную ткань матки.
Некоторые женщины отмечают, что сокращение матки после вторых родов болезненнее. Есть предположение, что причиной этому служит то, что у повторнородящих механизм выработки окситоцина уже отлажен. Выброс большого количества гормонов усиливает сокращения матки.
Если боли носят периодический характер и появляются только во время кормления, то повода для беспокойства нет. Это как раз таки показатель нормального протекания послеродового восстановления матки. Если же боль постоянная и мучительная, то следует показаться врачу. Это может быть признаком воспалительного процесса или наличия кровяных сгустков в полости матки.
Рефлекс окситоцина заставляет матку сокращаться
Слабые сокращения матки
В первые дни после родов молодая мама находится под строгим наблюдением врачей. Ежедневные осмотры помогают не пропустить послеродовые осложнения. В некоторых случаях врач при осмотре фиксирует несоответствие размеров матки сроку. Если она слишком большая, говорят о субинволюции.
Врачи выделяют несколько причин такого состояния:
- Многоплодная беременность.
- Многоводие.
- В полости матки остался кусочек плаценты.
- Недостаточно вырабатывается окситоцин после родов.
- Слабая родовая деятельность.
Повышение температуры тела, слишком обильные лохи или резкое их прекращение, постоянные сильные боли в животе — признак патологии. В таком случае следует обратиться к врачу. Чтобы ускорить сокращение матки назначают окситоцин.
Как облегчить страдания
Если в первые дни после родов родильницу мучают болезненные схватки, не стоит терпеть стиснув зубы. Врач может назначить обезболивающие препараты, совместимые с ГВ.
Врач может назначить обезболивающие препараты, совместимые с ГВ.
Есть и другие методы, которые помогают облегчить послеродовое схватки и способствуют быстрому восстановлению половых органов.
Чтобы ускорить сокращение матки после родов соблюдайте вот такие рекомендации:
- Важен психологический настрой. Во время родов женщина морально готова к боли, а после – нет. Но если помнить о том, что это естественный процесс восстановления, то переносить болевые ощущения станет легче.
- Чаще лежите на животе. Это провоцирует сокращения матки.
- Каждые 2-3 часа опустошайте мочевой пузырь. Переполненный мочевой пузырь мешает матке занять правильное место в полости таза.
- Поглаживание и легкий массаж живота стимулируют сокращения матки.
- Кормление ребенка по требованию в первые дни после родов провоцирует регулярный выброс в кровь окситоцина. Этот гормон отвечает за сокращения матки.
- Больше двигайтесь. Активный образ жизни способствует маточным сокращениям.

- Поможет родовое дыхание. Когда усиливается боль, дышите глубоко и ровно, как в родах. Осознанное дыхание помогает обогащать кислородом мышечную ткань, и боль стихает.
Видео техника осознанного дыхания, которая пойдет для снятия боли при сокращении матки.
«Травы и настои для сокращения матки после родов можно применять только с разрешения гинеколога. Любые народные средства несут как и пользу, так и вред для организма если их бесконтрольно. Поэтому такие травы как пастушья сумка, листья малины и крапива для сокращения матки после родов можно принимать только после согласования с врачом»
Упражнения для восстановления органов малого таза после родов
Для того чтобы инволюция матки протекала благополучно тренируйте мышцы тазового дна. Комплекс упражнений Кегеля идеально подходит для этой цели. Гимнастика не займет много времени. Тренировки можно проводить в течение дня, в любой позе, не отвлекаясь от домашних дел по уходу за ребенком. Это то, что нужно молодой маме.
- Сжимайте и расслабляйте мышцы промежности на 5-10 секунд как при остановке мочеиспускания.
- Ритмично напрягайте и расслабляйте мышцы тазового дна и промежности без задержки в быстром темпе.
- Выполняйте легкие натуживания, как во время родов.
Для начала упражнения можно выполнять 5 раз в день по 10 сжатий-натуживаний-сокращений. Затем постепенно увеличивать количество подходов до 30 раз в день.
Этот простой комплекс упражнений прорабатывает мышцы тазового дна, помогает вернуться матке на место в области малого таза, улучшает сократительную способность матки.
Периодические схваткообразные боли в животе после родов говорят о правильном течении инволюции матки. К 4-5 дню после родов они, как правило проходят. Если боли слишком интенсивные и носят постоянный характер, лучше обратиться к врачу.
Диагностическая консультация длится 30 мин., проводится по Skype.
- Вы узнаете, что мешает вам на пути к цели.
- Поймете, где взять ресурс на который можно опираться.

- Получите стратегию решения вашей задачи.
Только 10 мест! Берите БЕСПЛАТНО и делайте шаг на пути к мечте. ????
- Записаться на консультацию ????
- +7(977)939-49-75 (только WhatsApp)
- подписывайтесь в инстаграм ????
- @flyladymarry
- Источник наш сайт: https://vseposlerodov.ru/zdorove-i-krasota/vosstanovlenie/sokrashhenie-matki
- Наш сайт — VsePoslerodov.ru
Статья написана в ознакомительных целях и не является призывом к действию. Перед употреблением любых препаратов и лекарств обязательно проконсультируйтесь с врачом.
Если вам понравилась наша статья, пожалуйста, поставьте лайк и обязательно поделитесь со своими друзьями в соц.сетях ???? ???? ????
Сокращение матки после родов: как быстро происходит, как ускорить, упражнения, препараты
Природа женщины удивительна и волшебна! Взять хотя бы матку. Этот замечательный орган во время беременности может «растянуться» в несколько раз, а после рождения ребеночка вернуться на круги своя.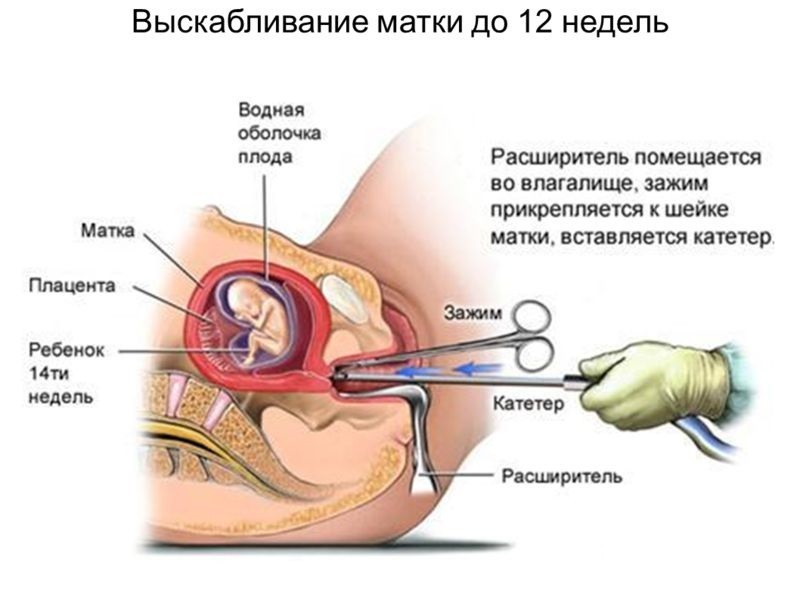 Правда, некоторые женщины очень расстраиваются, узнав, что матка не может сократиться до прежних размеров за пару недель.
Правда, некоторые женщины очень расстраиваются, узнав, что матка не может сократиться до прежних размеров за пару недель.
К сожалению, ни один врач не скажет, как быстро к вам вернется ваша осиная талия. Но есть препараты и средства, которые ускорят процесс возвращения красоты.
Как сокращается матка
- Сразу же после родов матку можно только пожалеть – это сплошное повреждение. Особенно досталось месту прикрепления плаценты. Бедный орган наполнен сгустками крови, остатками оболочки плода, и весь «настроен» не на красоту, а на быстрое заживление.
- В первые 3-5 дней после появления карапузика матка очищается, сокращаясь особенно мощно. Да-да, не зря вы взяли в роддом такую большую пачку ночных прокладок!
- В вашем организме происходит фагоцитоз (бактерии растворяются лейкоцитами) и внеклеточный протелиоз. Конечно, при условии, что вы здоровы.
- Из матки выходят лохии (выделения родившей). На первый день они кровянистые, на третий – коричневые, на третьей неделе видимо светлеют, а на шестой их уже почти нет.
 На этом цикл сокращения матки заканчивается.
На этом цикл сокращения матки заканчивается. - Матка только что родившей женщины весит около 1000 г. Ее размеры: 20 см в длину, 15 см в ширину, 12 см в зеве. Пройдет всего 7 дней, и вес органа сократится до 300 г, а через 2,5 месяца матка станет весить всего 70 г!
Эпителий матки заживает быстро – около 20 дней, а вот место «крепления» плаценты дольше – до 45 дней. Доктор наверняка попросит вас прислушаться к своим сокращениям.
Если выделения закончились где-то на шестой неделе и вы себя хорошо чувствуете, причин жаловаться гинекологу нет. Если же они закончились гораздо раньше или наоборот, сильно задержались, лучше сходите к врачу.
Симптомы здорового сокращения матки:
- неприятные, но в целом терпимые ощущения в грудных железах,
- боль в промежности,
- дискомфорт снизу живота,
- выделения — лохии,
- понос (первые несколько дней; после 4-го дня этот симптом может сигнализировать о передозировке лекарства и должен быть причиной обращения в больницу).

Любой из этих симптомов может сильно ощущаться первые 7 дней после родов. В конце 6 недели вашего материнства они должны прекратиться.
Чаще всего молодые мамочки терпят боли и недомогания. Впрочем, если у вас низкий болевой порог, посоветуйтесь с доктором – он назначит обезболивающее: ибупрофен, но-шпу, напроксен, кетопрофен (или свечки кетанол), укол лидокаина, или же что-то из гемеопатии – сепию, каулофиллум, беллис переннис.
Минуло восемь дней после родов, а таблетки все еще приходится пить? Это не нормально, сходите к гинекологу, пусть проверит вас на патологии.
Быстрое сокращение матки
Случается, что боли и выделения проходят уже на 3-4 неделе после родов, и женщина очень довольна этим. Впрочем, это не совсем хороший признак. Быстрое сокращение матки может иметь такие осложнения:
- часть лохий не вышла, задержавшись внутри органа, что чревато загноением и воспалением (ведь не забывайте, что это – не что иное, как кровавые сгустки, остатки плаценты и эндометрия, да еще и продукты жизнедеятельности вашего малыша),
- проблемы с лактацией: ускоренное сокращение матки может «урезать» количество вырабатываемого организмом молока, а также изменить его состав, из-за чего ребеночек даже может отказываться от маминой сиси,
- увеличивается риск еще раз забеременеть, причем для вашего организма это было бы шоком, так как матка по факту еще не восстановилась.

В общем, если вы заметили, что выделений нет слишком рано – думайте не о возвращении сексуальной жизни (как бы вам с мужем этого ни хотелось), а о консультации гинеколога.
Ну, а чтобы таких «ускорений» не произошло, усиливайте сокращения матки. Это несложно: соблюдайте режим дня (если можете, попросите старших детей, маму, свекровь, сестру помочь с ребенком), нормально питайтесь, высыпайтесь (пусть ночную вахту хотя бы пару недель «отслужит» новоиспеченный папа), гуляйте на свежем воздухе. В целом, ни таблетки, ни «травки» вам не нужны.
Слишком медленное сокращение матки
Если ускоренное сокращение этого органа редкость, то затяжное – к сожалению, частый гость у молодых мам. Как ускорить обновление матки и побыстрее восстановить свой организм? Все элементарно. Во-первых, проконсультируйтесь с доктором, пусть исключит патологии. Во-вторых, не ленитесь – специалист наверняка посоветует упражнения, а также травки.
Чем вам поможет официальная медицина?
Если сразу после родов (первый-третий день) у вас не пошли лохии и снизу живота нет неприятных, похожих на схватки ощущений, значит, матка почему-то не сокращается. Ее участь должен решать врач: только он знает, что вам лучше поможет, таблетки или уколы.
Ее участь должен решать врач: только он знает, что вам лучше поможет, таблетки или уколы.
Окситоцин
Этот искусственный гормон поможет нормализовать лактацию, сильные кровотечения, а также ускорить обновление матки. Часто он назначается в виде уколов, в особенно трудных случаях (например, после кесарева) – в виде капельниц.
Маточные окситоцические средства
Препараты из той же группы, но с усиливающими или ослабляющими действие центрального вещества фармакологическими добавками. Это: гифотоцин, динопростон, эрготал, питуитрин. Назначаются как в таблетках, так и в уколах.
Важно помнить: хоть официальная медицина и признает окситоцин, некоторые врачи его не одобряют, считая, что сокращение матки должно запуститься естественно. Такой специалист в первую очередь посоветует вам обратиться к народной медицине.
«Бабушкины» лекарства
Хоть это и на первый взгляд безобидные «травки», назначать их себе самой (или доверять их назначение маме либо соседке) не стоит. Любое лечение, даже народное, должен одобрить, а еще лучше – выписать доктор.
Любое лечение, даже народное, должен одобрить, а еще лучше – выписать доктор.
Яснотка белая
2 столовые ложки сухих цветков залить 0,5 литра кипяченой холодной воды. Дать постоять ночь. Пить 3-4 раза в день по 100 мл.
Крапива
4 столовые ложки сухого растения залить 500 мл кипятка, дать отвару остыть. Пить 3 раза в день по 100 мл.
Пастушья сумка
4 ложки травы залить 2 стаканами кипятка. Укутать до остывания. Пить это количество отвара весь день.
Герань кровяно-красная
2 чайных ложечки залить 1 стаканом остывшей кипяченой воды на ночь. Пить весь день.
Ярутка полевая
2 ложки растения залить 1 стаканом кипятка на ночь. Пить 5 раз в сутки по 1 чайной ложечке.
Эти средства хороши тем, что помогают вашему организму «запуститься» после родов без лекарств. Ведь какая кормящая мамочка хочет, чтобы в ее драгоценное молочко попадало что-то аптечное!
Массажи
Иногда в роддоме доктор может делать специальные стимулирующие поглаживания по животу роженицы. Их цель – стимуляция работы матки. Делаются они каждые 2 часа. Врач плавно надавливает на матку. Конечно, эта процедура может быть неприятной, но ее стоит потерпеть, так как она очень полезна.
Их цель – стимуляция работы матки. Делаются они каждые 2 часа. Врач плавно надавливает на матку. Конечно, эта процедура может быть неприятной, но ее стоит потерпеть, так как она очень полезна.
Поможет ли гомеопатия?
Многим роженицам «сладкие белые гранулки» нравятся в первую очередь не из-за приятного вкуса, а из-за того, что они не содержат химических и синтетических веществ, качественно помогая матке сокращаться, а также мобилизуя все силы организма на послеродовое восстановление.
Самыми популярными средствами для рожениц можно назвать: хину (помогает при обильных кровотечениях), ипекакуану (устраняет слабость), стафизагрию (заживляет матку изнутри), а также спорынью (сокращает матку – но с этим средством нужно быть осторожными, оно может вызвать тромбоз и абсцесс).
Упражнения для сокращения матки
Если врач дал добро, то даже с первого дня после родов можно начать выполнять простые, но очень полезные упражнения, которые помогут матке правильно сократиться. Для подобных занятий не нужно много времени, но чем раньше Вы начнете их выполнять, тем быстрее восстановится и сократится матка, и тем ниже будет риск длительного восстановления после родов.
Для подобных занятий не нужно много времени, но чем раньше Вы начнете их выполнять, тем быстрее восстановится и сократится матка, и тем ниже будет риск длительного восстановления после родов.
- Лягте на пол на спину. Можно использовать мягкий коврик, чтоб было удобнее. сведите ноги вместе и расслабьтесь. Поочередно сгибайте и разгибайте ноги в спокойном темпе. Достаточно будет 10-12 раз на каждую ногу.
- Также лежа на спине, выпрямить ноги и тянуться носками к себе.
- Периодически поджимать и расслаблять пальцы ног.
- Хороший положительный эффект оказывает специальная дыхательная гимнастика. И снова нужно прилечь на пол, ноги согнуть в коленях. Дыхание ровное и глубокое. Во время дыхания поднимайте брюшную стенку на вдохе и опускайте на выдохе. Можно помогать себе руками, совершая скользящие движения к лобковой кости от пупка.
- На выдохе, сжав мышцы таза, подтянуть пупок максимально к груди и задержать дыхание на 10-15 секунд. Такое упражнение называется «Вакуум».

- Незаменимыми в подобной гимнастике будут упражнения Кегеля.
- Возьмите фитбол или гимнастический мяч и найдите не скользкую поверхность. Садитесь на фитбол, сожмите интимные мышцы и не расслабляя их поочередно поднимайте ноги, задерживая её на весу 10-15 секунд.
- Сидя на фитболе, выполнять тазом круговые движения в обе стороны. Также можно выполнять раскачивания в разные стороны.
Вот такая вот гимнастика для сокращения матки. Однако, данные упражнения противопоказаны после наложения швов, так как сначала нужно будет дождаться их полного заживления.
Советуем прочитать — Предвестники родов, или как понять что «началось»?
Окситоцин, вводимый в мышцу или в вену для снижения кровопотери после вагинальных родов
В чем суть проблемы?
Мы решили рассмотреть эффективность, риски и побочные эффекты окситоцина, вводимого инъекционно в мышцу (внутримышечно) по сравнению с введением в вену (внутривенно) для профилактики чрезмерной кровопотери в третьем периоде родов. Третий период родов — это когда плацента отделяется от матки матери и рождается после рождения ребенка.
Третий период родов — это когда плацента отделяется от матки матери и рождается после рождения ребенка.
Предыдущие исследования показали, что окситоцин,введённый женщине во время или непосредственно сразу после рождения ребенка, эффективен в снижении чрезмерного кровотечения после вагинальных родов. Не существует надежных исследований, чтобы показать, имеет ли какое-либо значение путь введения окситоцина, в мышцу или в вену, в отношении эффективности окситоцина или здоровья матери и ребенка.
Почему это важно?
Потеря крови в третьем периоде родов зависит от того, насколько быстро плацента отделяется от матки и насколько хорошо матка сжимается (сокращается), чтобы закрыть кровеносные сосуды, шедшие к плаценте.
Большинство смертей матерей, связанных с родами, происходит в первые 24 часа после родов, в основном в результате осложнений этого процесса, приводящих к чрезмерной кровопотере, также известной как «послеродовое кровотечение». Чрезмерное кровотечение является важной причиной материнской смертности, особенно в странах с низким уровнем дохода, где беременные женщины чаще страдают анемией (слишком мало эритроцитов в крови).
Окситоцин, вводимый в вену, иногда может вызвать серьезные побочные эффекты, такие как внезапное падение артериального давления и увеличение частоты сердечных сокращений, особенно когда вводится быстро в небольшом количестве раствора (неразбавленный). Метод введения окситоцина в мышцу требует гораздо меньше времени, чем необходимо для введения его в вену. Это также более удобно для медицинского персонала, поскольку требует относительно меньших навыков и, следовательно, может быть осуществлено персоналом с ограниченными навыками.
Какие доказательства мы обнаружили?
Мы провели поиск доказательств 7 сентября 2017 и выявили три исследования (с участием в целом 1306 женщин) по сравнению внутримышечного и внутривенного введения окситоцина женщинам во время или сразу после рождения ребенка. Исследования были проведены в больницах в Турции (два) и Таиланде (одно) и набирали женщин, рожавших первого ребенка, в срок (не раньше или не позже). Методы, которые использовали в исследованиях для разделения женщин на группы лечения, не были ясны, и во всех трех включенных исследованиях и женщины, и персонал были бы осведомлены о том, какое лечение они получали. Возможно, это оказало влияние на результаты и означает, что мы не можем быть уверены в доказательствах.
Возможно, это оказало влияние на результаты и означает, что мы не можем быть уверены в доказательствах.
Включенные исследования не сообщили о некоторых важных исходах. Только в одном исследовании сообщили о тяжелой кровопотере (литр или более) после рождения и показали, что может не быть различий или различия малы между внутримышечным и внутривенным введением окситоцина. Ни одна из женщин в одном исследовании не нуждалась в хирургической операции по удалению матки после внутримышечного или внутривенного введения окситоцина. В другом исследовании двум женщинам потребовалось переливание крови, одно после внутримышечного окситоцина и одно после внутривенного окситоцина. Качество доказательств было низким или очень низким, поэтому у нас было очень мало уверенности в результатах. В исследованиях не были представлены другие важные исходы, такие как смерть матери, низкое кровяное давление, неудовлетворенность матерей внутримышечным или внутривенным введением окситоцина, а также число младенцев с желтухой (пожелтение кожи). Мы обнаружили отсутствие четкой разницы или минимальную разницу между внутримышечным и внутривенным введением окситоцина в отношении потери крови в 500 мл или более, в отношении использования дополнительных препаратов для уменьшения кровотечения, и в отношении плаценты, естественного её рождения или необходимости удаления её врачами.
Мы обнаружили отсутствие четкой разницы или минимальную разницу между внутримышечным и внутривенным введением окситоцина в отношении потери крови в 500 мл или более, в отношении использования дополнительных препаратов для уменьшения кровотечения, и в отношении плаценты, естественного её рождения или необходимости удаления её врачами.
Что это значит?
Результаты трех включенных исследований четко не показали, какой метод введения окситоцина лучше для матери или ребенка. Необходимы дополнительные исследования для ответа на этот вопрос.
Число включенных исследований было малым, и наши важные исходы не происходили очень часто, поэтому не было достаточных доказательств, чтобы решить, является ли внутримышечное или внутривенное введение окситоцина более эффективным и безопасным для женщин в третьем периоде родов.
плохо сокращается матка после родов что делать — 25 рекомендаций на Babyblog.ru
Автор статьи — Елена Петровна Березовская — врач-исследователь, акушер-гинеколог, учредитель и руководитель Международной Академии Здоровой Жизни (International Academy of Healthy Life), автор книг, публицист.
О «гипертонусе»
«Акушер-гинеколог — это человек, который ищет проблемы там, где остальные ищут счастье», — гласит кем-то придуманная шутка. На чем основывают свои диагнозы «угроз» некоторые врачи, запугивая женщин возможной потерей беременности? Чаще всего они используют три критерия, порознь или вместе: «гипертонус» на УЗИ, боли внизу живота, кровянистые выделения.
Поговорим о «гипертонусе». На самом деле понятия «гипертонуса» в акушерстве нет (за исключением редких случаев гипертонуса матки в родах). Этот термин — порождение постсоветских УЗИстов, часто основанное на ошибочном понимании того, что они видят при проведении УЗИ органов малого таза.
Во-первых, матка является мышечным органом, поэтому мышцы должны быть в определенном тонусе, а не полностью расслабленными или наоборот, сжатыми, сокращенными.
Во-вторых, повышенный тонус, или локальное сокращение мышц матки, не является гипертонусом. На ранних сроках беременности говорить о гипертонусе матки или ее участков является проявлением незнания процессов сокращения матки.
В-третьих, сокращения матки, особенно интенсивные, коль речь идет о «гипертонусе»,проявляются болью, к тому же очень сильной болью.
Повышенный тонус, или сократительность матки, может быть как при беременности, так и вне беременности — главное, понимать причину и правильно распознавать в этом норму или патологию. Например, чем ближе к месячным, тем чаще бывают сокращения матки (а женщинам нередко ночью снятся эротические сны), что является нормой. При воспалительных процессах органов малого таза матка может быть напряжена, в состоянии повышенного мышечного тонуса. Нервное напряжение и эмоциональный стресс, при котором в кровь выбрасывается большое количество активных биологических веществ, тоже может сопровождаться повышенной сократительностью матки.
Сокращения мышц, которые можно назвать «гипертонусом», не что иное, как судороги. Когда появляются судорожные спазмы в ногах (а такое наблюдается у многих людей разного возраста) по серьезной причине или, казалось бы, вовсе без причины, разве это не временный гипертонус определенных участков мышц тела? Человек при этом испытывает немало боли. Поэтому, когда говорят о «гипертонусе» матки на УЗИ, и при этом женщина даже не ведает, что у нее «что-то там не так», логически такое заключение вызывает подозрительный вопрос: не померещилось ли врачу?
Поэтому, когда говорят о «гипертонусе» матки на УЗИ, и при этом женщина даже не ведает, что у нее «что-то там не так», логически такое заключение вызывает подозрительный вопрос: не померещилось ли врачу?
Утверждение, что «гипертонус» матки у беременных женщин является прямой дорогой к выкидышу, является неточным и далеко не правильным. С началом беременности матка входит в состояние повышенного тонуса по многим причинам. Во-первых, задняя стенка матки толще передней, так как кровоснабжение там лучше, поэтому чаще всего прикрепление эмбриона проходит по задней стенке. Многие врачи, проводящие УЗИ, этой особенности не знают, а поэтому принимают разницу в размерах двух стенок матки (передней и задней) за ненорму. Раз задняя стенка толще, значит, она сокращена и находится в «гипертонусе», и получается, что «у вас, женщина, — гипертонус, угроза!»
Во-вторых, принимая плодное яйцо, его ворсины, которые внедряются в стенку матки, участок матки, где происходит имплантация, воспаляется. И это норма. То же самое происходит при приживлении органа-трансплантата — граница соприкосновения с чужеродной тканью (органом) незначительно воспаляется, и это хороший признак в отношении успешного приживления. Воспаление — это не значит наличие инфекции. Под воспалением в медицине понимаю процесс — определенные биохимические реакции, приводящие к физическому проявлению на уровне биологических тканей.
И это норма. То же самое происходит при приживлении органа-трансплантата — граница соприкосновения с чужеродной тканью (органом) незначительно воспаляется, и это хороший признак в отношении успешного приживления. Воспаление — это не значит наличие инфекции. Под воспалением в медицине понимаю процесс — определенные биохимические реакции, приводящие к физическому проявлению на уровне биологических тканей.
Тот участок матки, где проходит имплантация, воспаляется, что является очень хорошим признаком, потому что в этом участке усиливается кровообращение, появляются важные вещества, необходимые для успешной имплантации, с кровью в этот участок доставляется ряд других веществ, которые вырабатываются организмом матери и эмбрионом, чтобы имплантация прошла успешно. Конечно же, на УЗИ этот участок может выглядеть отечным, что ошибочно принимается за «гипертонус» и сразу же назначается арсенал «сохраняющей» терапии, которая на самом деле ничего не сохраняет. Многие зарубежные врачи утверждают, что повышенный тонус матки на ранних сроках беременности с помощью УЗИ увидеть невозможно. Не учитывается также многими врачами тот факт, что раздражение шейки матки датчиком УЗИ аппарата или же давление на переднюю стенку живота могут спровоцировать сокращения матки — механический фактор, что опять же принимается за отклонение от нормы — «угроза». Чем больший срок беременности, тем чаще матка сокращается, в том числе в определенных участках стенки матки (локально).
Не учитывается также многими врачами тот факт, что раздражение шейки матки датчиком УЗИ аппарата или же давление на переднюю стенку живота могут спровоцировать сокращения матки — механический фактор, что опять же принимается за отклонение от нормы — «угроза». Чем больший срок беременности, тем чаще матка сокращается, в том числе в определенных участках стенки матки (локально).
Для матки и всего женского организма беременность является совершенно новым по качеству состоянием, поэтому реакция на появившийся в матке новый организм может быть у каждой женщины разной. Интенсивные потоки нервных импульсов в поясничный отдел позвоночника приводят к его перенапряжению, что в свою очередь сказывается появлением неприятных ощущений внизу живота. Боль при этом покалывающая (то там кольнет, то в другом месте), не нарастающая, мигрирующая. У других женщин появляется «ноющая» боль внизу живота и в поясничном отделе спины, чем-то похожая на боль перед менструацией или во время менструации. Боль может ощущаться при движениях, наклонах тела, приседаниях. Основная особенность «нормальной» боли — она не нарастает по силе и частоте, не является схваткоподобной, возникает не регулярно, не сопровождается кровянистыми выделениями и их увеличением. Принимать какие-то обезболивающие препараты не нужно, потому что по интенсивности такая боль весьма переносима. Если вы не можете перенести боль, тогда лучше всего обратиться к врачу на осмотр, но перед походом к врачу прием обезболивающих не желателен.
Основная особенность «нормальной» боли — она не нарастает по силе и частоте, не является схваткоподобной, возникает не регулярно, не сопровождается кровянистыми выделениями и их увеличением. Принимать какие-то обезболивающие препараты не нужно, потому что по интенсивности такая боль весьма переносима. Если вы не можете перенести боль, тогда лучше всего обратиться к врачу на осмотр, но перед походом к врачу прием обезболивающих не желателен.
С 11-12 недель беременности матка начинает сокращаться чаще, что является нормой. И чем больше срок, тем больше сокращений. После 20 недель многие женщины могут ощущать эти сокращения в виде внезапной несильной кратковременной боли внизу живота, или в виде чувства затвердения, тяжести, которое проходит через несколько секунд («как будто матка сжалась»). Эти сокращения матки не являются подготовкой к родам, и фактически никакой особой подготовки матки к родам не существует вплоть до последних недель беременности. Это нормальная физиологическая активность беременной матки. Чем больший срок беременности, тем матка чувствительней на повороты плода, прикосновения рук или датчиков к передней стенке живота или шейке матки, стимуляцию сосков, и в таких случаях отвечает сокращением, похожим на схватки. Опять же, важно помнить, что такие сокращения в норме, если они нерегулярные, спорадические и не возникают по какому-то паттерну (подобию).
Чем больший срок беременности, тем матка чувствительней на повороты плода, прикосновения рук или датчиков к передней стенке живота или шейке матки, стимуляцию сосков, и в таких случаях отвечает сокращением, похожим на схватки. Опять же, важно помнить, что такие сокращения в норме, если они нерегулярные, спорадические и не возникают по какому-то паттерну (подобию).
Повышающийся уровень прогестерона приводит к понижению моторики кишечника. Из-за этого и на фоне несбалансированного питания многие беременные женщины начинают страдать запорами. Ухудшает ситуацию и малоподвижность, так как многие женщины боятся двигаться, как только узнают, что беременные, и сразу же «прирастают» к кровати для сохранения беременности. В результате вздутие и тяжесть в кишечнике часто сопровождается коликами внизу живота, что тут же ошибочно принимается за угрозу или внематочную беременность. Таких случаев ложной паники немало. К тому же, большое количество каловых масс и плохая работа толстого кишечника приводит к застою крови в малом тазу и фактически к самоотравлению организма собственными шлаками. Поэтому необходимо урегулировать работу кишечника с первых же недель беременности. Лаксативные (проносные) средства, которые усиливают моторику кишечника, при беременности принимать нельзя, как и делать клизмы, поэтому желательно принять меры по коррекции питания, а также не забывать о физической активности.
Поэтому необходимо урегулировать работу кишечника с первых же недель беременности. Лаксативные (проносные) средства, которые усиливают моторику кишечника, при беременности принимать нельзя, как и делать клизмы, поэтому желательно принять меры по коррекции питания, а также не забывать о физической активности.
Взято с сайта http://www.komarovskiy.net
возможные причины и особенности терапии
Беременность – это сложный для женского организма период. Прежде всего, меняется гормональный фон, молочные железы постепенно набухают, растет матка. Стоит отметить, что она способна увеличиться примерно в 500 раз. В послеродовый период матка постепенно сокращается. Организм каждой женщины — это уникальный механизм. Для сокращения матки до первоначальных размеров требуется определенный период времени. Существует множество факторов, способных повлиять на этот процесс. В некоторых случаях после родов матка плохо сокращается. В чем же причины? Как с этим бороться?
Состояние органа
После родов матка, по сути, является очень большой раной.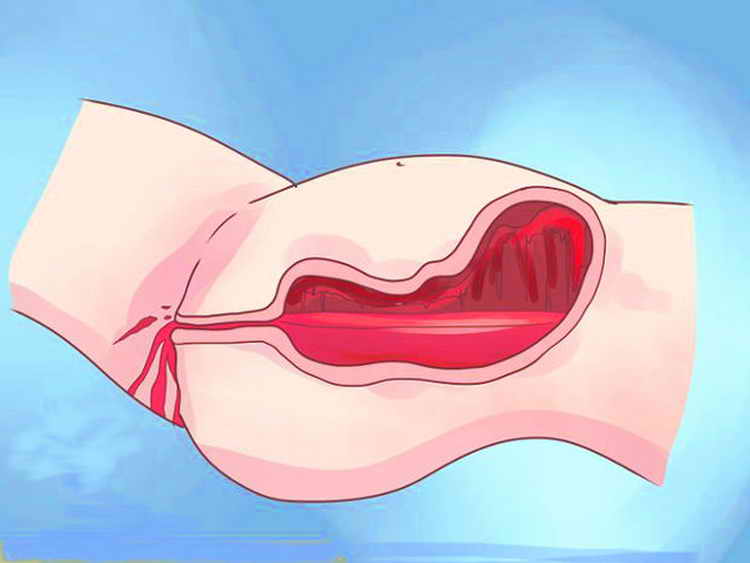 Сильнее всего данный орган повреждается именно в том месте, где была закреплена плацента. Здесь находится большое количество закупоренных сосудов. Помимо этого, на внутренних стенках детородного органа находятся кусочки плаценты и плодной оболочки, а также большие сгустки крови. При нормальном восстановлении в первые трое суток матка просто очищается. На данном этапе особое значение имеет внеклеточный протеолиз – растворение при помощи протеолитических ферментов болезнетворных бактерий, а также фагоцитозы. Данные процессы способствуют выработке раневого секрета, который еще называют лохиями.
Сильнее всего данный орган повреждается именно в том месте, где была закреплена плацента. Здесь находится большое количество закупоренных сосудов. Помимо этого, на внутренних стенках детородного органа находятся кусочки плаценты и плодной оболочки, а также большие сгустки крови. При нормальном восстановлении в первые трое суток матка просто очищается. На данном этапе особое значение имеет внеклеточный протеолиз – растворение при помощи протеолитических ферментов болезнетворных бактерий, а также фагоцитозы. Данные процессы способствуют выработке раневого секрета, который еще называют лохиями.
На протяжении первых суток выделения идут кровянистые. На четвертый день лохии становятся серозно-сукровичными. Спустя три неделе они светлеют. Примерно через полтора месяца выделения практически полностью прекращаются. Восстановление тканей в полости матки происходит в течение трех недель. То место, где крепилась плацента, заживает намного дольше. Восстановление длится до конца послеродового периода. В это время в женском организме проходят некоторые изменения. Но что делать, если не сокращается матка после родов?
В это время в женском организме проходят некоторые изменения. Но что делать, если не сокращается матка после родов?
Сколько требуется времени для сокращения матки?
Можно ли определить, плохо сокращается матка после родов или ее восстановление протекает нормально? В первую очередь стоит особое внимание уделить срокам. В норме сокращение матки происходит в течение 1,5–3 месяцев. Активнее всего орган уменьшается в размерах в течение первых суток. После появления на свет младенца зев матки составляет около 11-12 сантиметров в диаметре. Это позволяет ввести в полость органа руку для удаления остатков последа. Спустя сутки канал значительно сокращается. В результате этого в полость матки можно ввести всего два пальца, а спустя еще сутки – один. Полностью канал органа закроется только к концу третьей недели.
Меняется ли вес матки?
Вес матки также уменьшается. Сразу после родов орган весит примерно 1 килограмм. Через неделю этот показатель уменьшается до 500 грамм. А спустя две – до 300 г.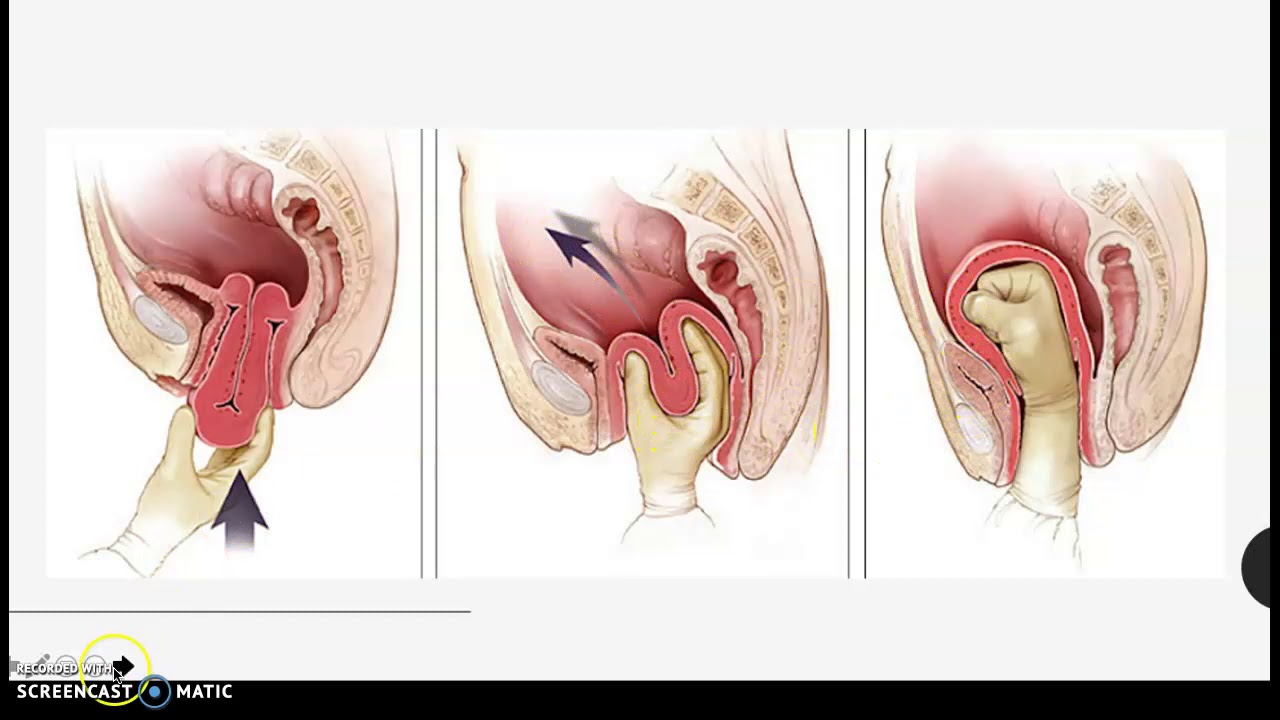 К концу послеродового периода вес матки составляет 50 грамм. Орган к этому времени полностью сокращается до первоначальных объемов. Однако в некоторых ситуациях после родов матка плохо сокращается. Это может быть следствием гипотонии или же атонии. Оба состояния опасны для женского здоровья. Подобные явления могут привести к кровотечению или же к ряду более серьезных осложнений.
К концу послеродового периода вес матки составляет 50 грамм. Орган к этому времени полностью сокращается до первоначальных объемов. Однако в некоторых ситуациях после родов матка плохо сокращается. Это может быть следствием гипотонии или же атонии. Оба состояния опасны для женского здоровья. Подобные явления могут привести к кровотечению или же к ряду более серьезных осложнений.
Плохо сокращается матка после родов: причины
Факторов, влияющих на процесс сокращения матки, достаточно много. В этот список входит:
- Большой вес новорожденного малыша.
- Сложности, которые могут возникнуть в процессе родов и в период беременности.
- Количество плодов.
- Расположение плаценты.
- Состояние здоровья роженицы и прочее.
Плохо сокращается матка после родов у тех женщин, у которых:
- Беременность была осложненной, например, сопровождалась такими отклонениями, как нефропатия или гипертония.
- В полости матки развивалось более одно плода.

- Плацента была низка прикреплена.
- Плод был достаточно крупным.
- Организм сильно истощен.
- Слабо протекала родовая деятельность.
После родов матка плохо сокращается у тех, кто ведет себя пассивно и практически не двигается.
Если матка вообще не сокращается…
Бывают ситуации, когда орган совершенно не сокращается. Это также может быть вызвано множеством факторов. Матка не сокращается, если:
- В период беременности или родов произошел ее перегиб.
- Произошло травмирование родового канала.
- При беременности было отмечено многоводие.
- Имеется воспалительный процесс не только придатков, но и самой матки.
- Присутствуют доброкачественные опухоли – фибромы.
- Нарушена свертываемость крови.
При наличии подобных патологий матка после родов не сокращается. Что делать в таких случаях? К кому обращаться?
Осмотры врачей
Практически сразу после родов молодой маме кладут на низ живота большую грелку со льдом. Это позволяет на время остановить кровотечение, а также ускорить процесс сокращения матки. В течение нескольких суток врачи проводят регулярный осмотр рожениц. Путем пальпации определяется размер и состояние органа. Это позволяет определить скорость сокращения матки. При таком осмотре врач может выявить низкую способность органа самостоятельно уменьшаться в размерах. Его дно при таком явлении остается мягким. Если после родов матка плохо сокращается, то женщину оставляют в стационаре. Выписка домой произойдет только после того, как врач убедится в уменьшении органа в размерах.
Это позволяет на время остановить кровотечение, а также ускорить процесс сокращения матки. В течение нескольких суток врачи проводят регулярный осмотр рожениц. Путем пальпации определяется размер и состояние органа. Это позволяет определить скорость сокращения матки. При таком осмотре врач может выявить низкую способность органа самостоятельно уменьшаться в размерах. Его дно при таком явлении остается мягким. Если после родов матка плохо сокращается, то женщину оставляют в стационаре. Выписка домой произойдет только после того, как врач убедится в уменьшении органа в размерах.
Если врач после осмотра женщины отмечает очень медленное сокращение матки, то для терапии назначаются специальные препараты. Как правило, это «Окситоцин» или «Простагландин». Их активные вещества стимулируют сократительную деятельность органа. Помимо этого, гинеколог может назначить роженице наружный массаж, осуществляемый через брюшную стенку.
Если после родов не сократилась матка, то стоит чаще прикладывать кроху к груди.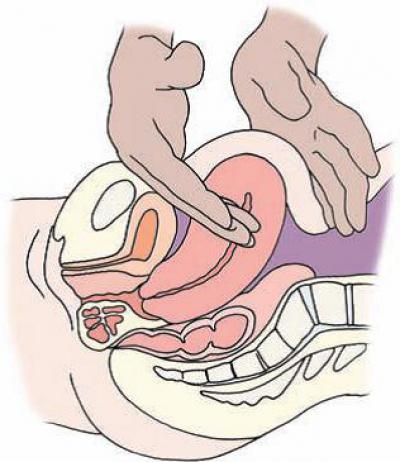 Естественное вскармливание младенца стимулирует данный процесс. Именно по этой причине многим молодым матерям прикладывают ребенка к груди еще в родильном зале. Помимо этого, врачи рекомендуют как можно больше двигаться. Если роды были естественными, то женщина может лечь на живот. Специалисты даже рекомендуют спать на нем. Благодаря этому, матка сокращается намного быстрее.
Естественное вскармливание младенца стимулирует данный процесс. Именно по этой причине многим молодым матерям прикладывают ребенка к груди еще в родильном зале. Помимо этого, врачи рекомендуют как можно больше двигаться. Если роды были естественными, то женщина может лечь на живот. Специалисты даже рекомендуют спать на нем. Благодаря этому, матка сокращается намного быстрее.
Новоиспеченная мать не должна забывать о личной гигиене. После родов женщина должна подмываться теплой водой дважды в сутки. Если имеются наружные швы, то их также необходимо тщательно обрабатывать. Обычно для этого рекомендуют использовать слабый раствор марганцовки.
Мочеиспускание и сокращение матки
Нередко по вине женщины плохо сокращается матка после родов. Что делать в таких случаях? На сократительную деятельность органа влияет регулярное мочеиспускание. Многие роженицы просто не предают этому значения. К тому же многие женщины в процессе мочеиспускания могут испытывать неприятные ощущения и боль, которые возникают из-за наложенных внутренних швов. В результате этого большинство рожениц старается как можно реже посещать туалет. Это неправильно. Мочеиспускание ускоряет процесс сокращения матки. Поэтому специалисты рекомендуют чаще опорожнять мочевой пузырь, невзирая на боль и неприятные ощущения.
В результате этого большинство рожениц старается как можно реже посещать туалет. Это неправильно. Мочеиспускание ускоряет процесс сокращения матки. Поэтому специалисты рекомендуют чаще опорожнять мочевой пузырь, невзирая на боль и неприятные ощущения.
Если ничего не помогает…
Если матка роженицы не сокращается и перечисленные выше методы не помогают, то решить проблему может чистка полости органа. Причин развития подобного явления достаточно много. В некоторых случаях матка перестает нормально сокращаться, если в ее полости скопилось больше количество послеродовых выделений – лохий. Также в полости органа могут быть кусочки плаценты и кровяные сгустки. Нередко они закупоривают маточный зев.
Без чистки полости органа подобные скопления способны вызвать воспалительный процесс. При этом развиваться он будет не только в матке, но и за ее пределами. Если же чистка не помогла, то последствия для женщины могут быть плачевными. Для восстановления матки в размерах врачи могут назначить операцию. В худшем случае проводиться хирургическое вмешательство и орган удаляется. К подобным мерам специалисты прибегают в редких случаях. Здоровые женщины, которые соблюдают рекомендации врачей, после рождения малыша чувствуют себя хорошо. У них матка хорошо сокращается, и проблем не возникает.
В худшем случае проводиться хирургическое вмешательство и орган удаляется. К подобным мерам специалисты прибегают в редких случаях. Здоровые женщины, которые соблюдают рекомендации врачей, после рождения малыша чувствуют себя хорошо. У них матка хорошо сокращается, и проблем не возникает.
В завершение
Теперь вы знаете, почему плохо сокращается матка после родов. Чтобы ускорить данный процесс, следует соблюдать все рекомендации специалистов. В особых случаях гинеколог может назначить специальные лекарственные средства. Не стоит забывать, что медленное сокращение матки – опасное для роженицы явление, которое способно вызвать серьезные нарушения в ослабленном организме. В некоторых случаях требуется удаление органа.
Чтобы в будущем избежать подобной патологии, врачи рекомендуют беременным женщинам не лениться и не избегать небольших физических нагрузок. Именно по этой причине будущим мамам следует чаще бывать на свежем воздухе. К тому же вечерня прогулка позволяет улучшить сон. Помимо этого, беременная женщина может выполнять специальный комплекс упражнений и даже плавать.
Помимо этого, беременная женщина может выполнять специальный комплекс упражнений и даже плавать.
Осложнения после родов: причины и лечение
9 месяцевЗдоровье
Конечно, пройдя испытания родами, женщины полагают, что самое тяжелое уже позади, малыш сладко сопит на руках и можно уже не волноваться о проблемах собственного тела, которые могут отразиться на крохе, когда он еще не родился. Однако нередко бывает, что здоровье новоиспеченной мамы преподносит сюрпризы, на которые важно вовремя обратить внимание…
Роды заканчиваются после рождения последа. Вслед за этим матка сразу значительно уменьшается в размерах, становится шаровидной, полость ее заполнена сгустками крови. Ранний послеродовый период длится в течение 2 часов, и в это время женщина находится в родильном отделении. Затем наступает поздний послеродовый период. Он длится 6–8 недель. В течение этого времени происходит обратное развитие (инволюция) всех органов и систем, которые подверглись изменению в связи с беременностью и родами. Исключение составляют молочные железы, функция которых достигает расцвета именно в послеродовый период.
Исключение составляют молочные железы, функция которых достигает расцвета именно в послеродовый период.
Наиболее выраженные инволюционные изменения происходят в половых органах, особенно в матке. Матка и ее шейка значительно уменьшаются в размерах. После рождения последа в матке остается большая раневая поверхность (плацентарная площадка – место, где прикреплялась плацента), для заживления которой требуется примерно 4–6 недель. В течение этого периода выходят кровянистые выделения – лохии. В первые дни они ярко-красные, постепенно их окраска меняется на красновато-коричневую, коричневатую, к 4-й неделе выделения почти прекращаются и вскоре исчезают полностью.
Но в послеродовом периоде могут развиться осложнения, требующие медицинской помощи. В каких же случаях нужно срочно обратиться к врачу?
Кровотечение
Встречается в 0,5–0,8 % случаев.
Если объем выделений резко увеличился после того, как их количество уже стало уменьшаться, либо необильные кровянистые выделения долго не прекращаются, появились большие сгустки крови. В этих случаях обращаться нужно к акушеру-гинекологу, желательно в тот роддом, где принимали роды. Если кровотечение очень обильное (требуется несколько прокладок в течение часа), необходимо вызвать скорую помощь.
В этих случаях обращаться нужно к акушеру-гинекологу, желательно в тот роддом, где принимали роды. Если кровотечение очень обильное (требуется несколько прокладок в течение часа), необходимо вызвать скорую помощь.
Самой частой причиной поздних послеродовых кровотечений (то есть тех, которые возникли позже, чем через 2 часа после родов) является задержка части плаценты в матке.
Диагностика. Диагноз в этом случае подтверждается при ультразвуковом исследовании.
Лечение. Для удаления остатков плаценты проводится выскабливание стенок матки под общей внутривенной анестезией с обязательным последующим назначением антибиотиков для профилактики инфекционных осложнений.
В редких случаях причинами кровотечения могут быть изменения в системе свертывания крови наследственного или приобретенного характера, заболевания крови. В этих случаях также требуется лечение.
Возможно развитие кровотечений, связанных с нарушением сокращения мышц матки. Это так называемое гипотоническое кровотечение. В последовом периоде гипотоническое состояние матки может возникнуть из-за перерастяжения в связи с многоводием, многоплодием, крупным плодом, недоразвитием матки. Понижение сократительной способности матки вызывают и изменения в самой ее стенке (миомы, последствия воспалительных процессов, частые аборты). Эти кровотечения чаще всего возникают в первые часы после родов и требуют активного лечения медикаментозными средствами, а в тяжелых случаях и оперативного вмешательства.
Это так называемое гипотоническое кровотечение. В последовом периоде гипотоническое состояние матки может возникнуть из-за перерастяжения в связи с многоводием, многоплодием, крупным плодом, недоразвитием матки. Понижение сократительной способности матки вызывают и изменения в самой ее стенке (миомы, последствия воспалительных процессов, частые аборты). Эти кровотечения чаще всего возникают в первые часы после родов и требуют активного лечения медикаментозными средствами, а в тяжелых случаях и оперативного вмешательства.
Лохиометра
Встречается в 2 % случаев.
Резкое неожиданное прекращение кровянистых выделений также должно насторожить женщину и требует срочного обращения к врачу. В этом случае может нарушаться отток крови из матки: то есть лохии скапливаются в ее полости и развивается так называемая лохиометра. Кровяные сгустки являются хорошей питательной средой для бактерий, поэтому если лохиометру вовремя не лечить, в полость матки проникают бактерии и развивается эндометрит – воспаление слизистой оболочки матки. После операции кесарева сечения лохиометра возникает чаще, чем после родов через естественные родовые пути.
После операции кесарева сечения лохиометра возникает чаще, чем после родов через естественные родовые пути.
Диагностика. Поставить диагноз врачу поможет УЗИ органов малого таза.
Лечение. Лечение заключается в назначении средств, сокращающих матку, с одновременным применением спазмолитиков для расслабления шейки матки и восстановления оттока лохий. В некоторых случаях приходится прибегать к вакуумаспирации содержимого матки под общим внутривенным обезболиванием и обязательным последующим приемом антибиотиков.
Бактериальный вагиноз
я чудом избежала чистки после родов — Рамблер/женский
Что такое лохиометра?
Лохии – это секрет, который образуется в полости матки после родов. Он состоит из крови, слизи и отмерших тканей эндометрия. Обычно лохии покидают матку в течение 4-6 недель, но у меня выделения прекратились раньше: часть вышла, а часть осталась внутри. Такая патология и называется лохиометрой.
Причин для её появления может несколько: перегиб матки, закупорка канала шейки или, как в моём случае, матка попросту не сокращается и не выталкивает застоявшийся секрет.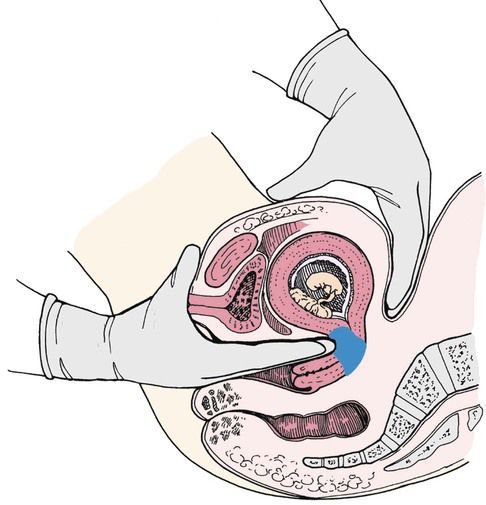 Он становится идеальной средой для микробов, и если лохиометру не лечить, начинается интоксикация всего организма.
Он становится идеальной средой для микробов, и если лохиометру не лечить, начинается интоксикация всего организма.
Самое радикальное лечение – так называемое «выскабливание» полости матки. Но мой доктор предложил попробовать более безопасные методы.
Грудное вскармливание
Главное, что нужно было сделать – заставить матку сокращаться. Этому способствует гормон окситоцин, а повышает его выработку грудное вскармливание. Врач советовал мне кормить ребенка по требованию, и я почти не отрывала его от груди. Скоро у меня появились боли внизу живота, когда малыш присасывался – матка начала сокращаться и выталкивала опасное содержимое.
Лежание на животе
Это ещё один способ помочь матке сократиться. 3-4 раза в день по 2 часа я выполняла это простое действие. Точнее, бездействие – и в этом была вся его беда! У меня было столько дел: сварить обед, прибраться, поносить малыша на ручках, когда он плакал, сменить подгузник… Мужу пришлось взять отпуск и заниматься всем самому, пока я лежала, как на пляже, не зная, чем себя занять.
Дважды в день и один раз ночью я прикладывала к низу живота бутылки со льдом. Это было неприятно: во-первых, холодно, а во-вторых, по 10-15 минут приходилось снова лежать без дела. Но выбора не было: врач грозился положить меня в больницу, разлучив с ребёнком, если я откажусь попробовать всё возможное.
Как вы поняли, большую часть времени я лежала. Но физические нагрузки тоже были необходимы для выздоровления! Врач разрешил любые послеродовые комплексы упражнений, которые найду в Интернете. Я пробовала то один, то другой, «нагружая» мышцы малого таза, а музыка, под которую я занималась, заодно повышала настроение. Главное было – не торопиться качать пресс и не переусердствовать с упражнениями Кегеля, т.к. шов от эпизиотомии ещё не зажил.
Таблетки для разжижения лохий
Но заставить матку сокращаться было мало. Предстояло снизить густоту выделений, и мне прописали «лошадиные» дозы таблеток «Вобензим». Цена была заоблачной – за 10-дневный курс я отдала больше 2000 р.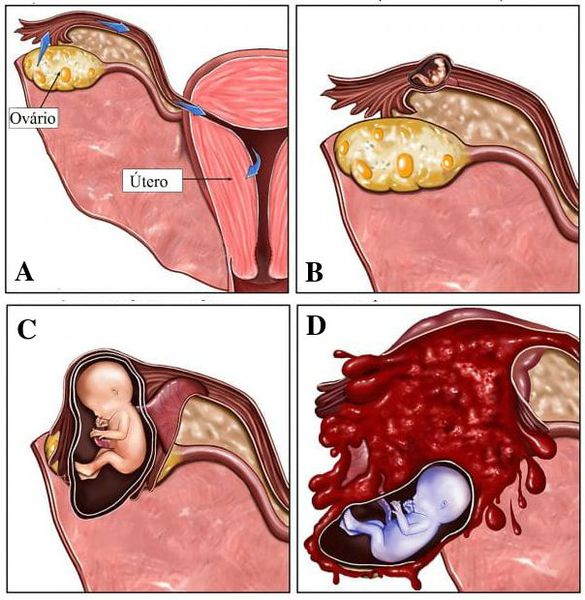 ! Зато сразу стало заметно, что процесс, как говорится, пошёл…
! Зато сразу стало заметно, что процесс, как говорится, пошёл…
Через 2 недели я пошла на очередное УЗИ. Мои старания не прошли даром: матка сократилась до нормальных размеров, а её полость опустела. Бесконечные прикладывания ребёнка к груди, гимнастика, лёд, скучное лежание на животе и сумасшедшие дозы таблеток всё-таки принесли плоды! Интенсивное лечение и помощь мужа помогли мне избежать лишней операции, больницы, а главное, расставания с малышом.
Субинволюция матки у собак — Ветеринарная клиника доктора Шустовой
Инволюция матки – это процесс сокращения матки до предродового размера после рождения щенков. Субинволюция же – это отсутствие или задержка обратного развития матки. Данное расстройство чаще наблюдается у самок моложе трех лет или у самок, ощенившихся впервые. Породной предрасположенности не прослеживается. В норме инволюция матки завершается к 12-ти неделям после родов. В течение первой недели рога матки расширены и отёчны. Плацентарные листки имеют ширину 1,5-3 см. Их поверхность грубая, неровная, с мукозными и кровяными сгустками. К седьмой неделе плацентарные листки и железы эндометрия приобретают нормальную форму и уменьшаются в размере. К девятой неделе после родов происходит полное восстановление матки. Серьезную опасность для здоровья и жизни животного данная патология представляет только в первые дни послеродового периода. Замедленная регрессия может охватывать всю матку, один ее рог или же ограничиваться только одним сегментом, участвовавшим в образовании материнской части плаценты. Субинволюция сопровождается понижением сократительной функции матки и задержкой в ее полости послеродовых выделений (лохий). При нормальной температуре тела белковые компоненты лохий распадаются. Продукты распада всасываются в кровь матери, попадают в молоко и вызывают интоксикацию как у матери, так и у новорожденных щенков.
Плацентарные листки имеют ширину 1,5-3 см. Их поверхность грубая, неровная, с мукозными и кровяными сгустками. К седьмой неделе плацентарные листки и железы эндометрия приобретают нормальную форму и уменьшаются в размере. К девятой неделе после родов происходит полное восстановление матки. Серьезную опасность для здоровья и жизни животного данная патология представляет только в первые дни послеродового периода. Замедленная регрессия может охватывать всю матку, один ее рог или же ограничиваться только одним сегментом, участвовавшим в образовании материнской части плаценты. Субинволюция сопровождается понижением сократительной функции матки и задержкой в ее полости послеродовых выделений (лохий). При нормальной температуре тела белковые компоненты лохий распадаются. Продукты распада всасываются в кровь матери, попадают в молоко и вызывают интоксикацию как у матери, так и у новорожденных щенков.
- гиподинамия,
- неполноценное кормление, нехватка витаминов и минеральных веществ,
- вынашивание чрезмерно большого числа плодов,
- многоводие,
- затяжные роды,
- задержание последа.

При субинволюции матки наблюдаются серозные влагалищные выделения в течение семи-двенадцати недель после родов. Слизистая оболочка влагалища отёчна, канал шейки матки открыт. Может развиться сильная анемия. Пальпацией живота можно выявить плотные сферические утолщения рогов матки. Результаты клинического и биохимического анализов крови, как правило, в норме.
Дифференциальные диагнозы:- цистит
- опухолевые процессы мочевого пузыря
- вагинит
- метрит
Чаще всего ремиссия происходит спонтанно на следующем этапе эстрального цикла (течки) или до него. В первые дни послеродового периода показана комплексная терапия, включающая в себя препараты окситоцина, способствующие сокращению матки, курс антибиотиков и общеукрепляющую терапию (полноценное кормление, улучшенные условия содержания, активный моцион, витаминизация). Щенков переводят на искусственное вскармливание как минимум на 24 часа.
В большинстве случаев осложнения отсутствуют, однако при наличии анемии для спасения жизни собаки может потребоваться переливание крови. Хирургическое удаление матки и яичников устраняет проблему навсегда. Если владельцы не намерены заводить щенков, стерилизация суки является оптимальным решением.
Прогноз:При отсутствии инфекций, при спонтанной ремиссии, либо после хирургической операции, общий прогноз обычно прекрасный, и пациент поправляется без дальнейших осложнений.
Болезни и схватки после родов
Если после родов у вас начались схватки, не паникуйте! Ваше тело знает, что делает, и эти сокращения не похожи на сокращения, которые вы испытывали во время родов. В отличие от схваток, эти сокращения помогают вашей матке уменьшиться до первоначального размера и предотвращают чрезмерное кровотечение после родов.
Послеродовые боли и сокращение матки
Хотя многие будущие родители не слышали о послеродовых болях, большинство уроков по родам обсуждают их. Послеродовые боли — это схватки, возникающие после родов. Эти сокращения сигнализируют о процессе инволюции, процессе сокращения матки до размера и формы, которые были до беременности.
Послеродовые боли — это схватки, возникающие после родов. Эти сокращения сигнализируют о процессе инволюции, процессе сокращения матки до размера и формы, которые были до беременности.
За последние девять месяцев ваша матка увеличилась почти в 25 раз. Обратите внимание, что вы можете продолжать выглядеть беременной после родов, пока ваша матка не вернется к своему нормальному размеру. Сокращения, которые вы чувствуете после родов, помогают ему снова уменьшиться, хотя оно будет не таким маленьким, как было изначально.
Несмотря на то, что для расширения матки потребовалось около 40 недель, обратный процесс происходит относительно быстро, примерно за четыре-шесть недель.
Повторные матери
Хотя послеродовые боли не являются поводом для беспокойства, они могут вызвать дискомфорт и даже боль. Послеродовые боли могут значительно отличаться от человека к человеку. Если это не ваш первый ребенок, ваша боль может быть сильнее, чем во время предыдущих беременностей.
Некоторые говорят, что послеродовые боли усиливаются после каждого последующего ребенка, хотя не все говорят, что это правда.От боли вы можете использовать средства комфорта, такие как теплые компрессы, массаж глазного дна через живот и определенные лекарства (с одобрения вашего врача). Лекарства, отпускаемые без рецепта, подходят большинству женщин.
Независимо от того, является ли это вашим первым ребенком, вы можете заметить, что эти схватки наиболее интенсивны в течение первых нескольких дней после родов.
Вы также можете заметить их больше, когда кормите грудью. Это происходит потому, что ваша матка чувствительна к окситоцину, который вы выделяете во время кормления грудью.
Уменьшение дискомфорта
Чтобы чувствовать себя более комфортно, вы можете попробовать принять меры по обеспечению комфорта или лекарства, отпускаемые без рецепта, непосредственно перед кормлением грудью, чтобы уменьшить дискомфорт во время кормления. Прежде чем принимать какие-либо новые лекарства, убедитесь, что их можно безопасно принимать во время кормления грудью.
Не беспокойтесь, если вы не чувствуете послеродовых болей. Не каждая мама их чувствует. Это не означает, что ваша матка не заживает и не сокращается. Если вы обеспокоены тем, что матка не заживает, попросите послеродовую медсестру научить вас чувствовать матку.Таким образом, вы сможете самостоятельно отслеживать его прогресс.
Если вы испытываете сильную, постоянную или усиливающуюся боль или у вас есть какие-либо другие симптомы, обратитесь к врачу или акушерке. Вам нужно будет как можно скорее пройти обследование.
Облегчение боли, вызванной спазмами или инволюцией матки после родов
В это обновление мы включаем 28 исследований (с участием 2749 женщин). Доказательства, выявленные в этом обзоре, получены из стран со средним и высоким уровнем доходов. В целом испытания имели низкий риск систематической ошибки отбора, систематической ошибки результатов и систематической ошибки выбытия, но некоторые испытания имели высокий риск систематической ошибки из-за выборочной отчетности и отсутствия ослепления. Уверенность в оценке доказательств по шкале GRADE варьировалась от умеренной до очень низкой, с решениями о понижении оценки, основанными на ограничениях исследования, неточности и (для одного сравнения) косвенности.
Уверенность в оценке доказательств по шкале GRADE варьировалась от умеренной до очень низкой, с решениями о понижении оценки, основанными на ограничениях исследования, неточности и (для одного сравнения) косвенности.
В большинстве исследований сообщалось о нашем первичном результате адекватного обезболивания, о котором сообщили женщины. Ни в одном исследовании не сообщалось о данных, касающихся побочных эффектов у новорожденных, продолжительности пребывания в больнице или показателей грудного вскармливания. Почти половина включенных исследований (11/28) исключили кормящих женщин из числа участвующих, что сделало доказательства менее распространенными на более широкую группу женщин.
Сравнение нестероидных противовоспалительных средств (НПВП) с плацебо
НПВП, вероятно, лучше, чем плацебо, для адекватного обезболивания, о чем сообщили женщины (отношение рисков (ОР) 1,66, 95% доверительный интервал (ДИ) 1,45–1,91; 11 исследований, 946 женщин; доказательства умеренной достоверности). НПВП могут снизить потребность в дополнительном обезболивании по сравнению с плацебо (ОР 0,15, 95% ДИ от 0,07 до 0,33; 4 исследования, 375 женщин; доказательства с низкой достоверностью).Может быть аналогичный риск нежелательных явлений у матери (ОР 1,05, 95% ДИ 0,78–1,41; 9 исследований, 598 женщин; доказательства с низкой достоверностью).
НПВП могут снизить потребность в дополнительном обезболивании по сравнению с плацебо (ОР 0,15, 95% ДИ от 0,07 до 0,33; 4 исследования, 375 женщин; доказательства с низкой достоверностью).Может быть аналогичный риск нежелательных явлений у матери (ОР 1,05, 95% ДИ 0,78–1,41; 9 исследований, 598 женщин; доказательства с низкой достоверностью).
НПВП в сравнении с опиоидами
НПВП, вероятно, лучше опиоидов для адекватного обезболивания, о чем сообщают женщины (ОР 1,33, 95% ДИ 1,13–1,57; 5 исследований, 560 женщин; доказательства средней степени достоверности) и могут снизить риск нежелательных явлений у матери (ОР 0,62, 95% ДИ 0,43–0,89; 3 исследования, 255 женщин; доказательства с низкой достоверностью).НПВП могут быть лучше опиоидов для дополнительного обезболивания, но широкие ДИ включают возможность того, что оба класса препаратов одинаково эффективны или что опиоиды лучше (ОР 0,37, 95% ДИ от 0,12 до 1,12; 2 исследования, 232 женщины; доказательства с низкой достоверностью).
Опиоиды в сравнении с плацебо
Опиоиды могут быть лучше, чем плацебо, для адекватного обезболивания, о чем сообщают женщины (ОР 1,26, 95% ДИ от 0,99 до 1,61; 5 исследований, 299 женщин; доказательства с низкой степенью достоверности).Опиоиды могут снизить потребность в дополнительном обезболивании по сравнению с плацебо (ОР 0,48, 95% ДИ 0,28–0,82; 3 исследования, 273 женщины; доказательства с низкой достоверностью). Опиоиды могут повышать риск нежелательных явлений у матери по сравнению с плацебо, хотя достоверность доказательств низкая (ОР 1,59, 95% ДИ от 0,99 до 2,55; 3 исследования, 188 женщин; доказательства с низкой достоверностью).
Парацетамол в сравнении с плацебо
Доказательства с очень низкой степенью достоверности означают, что мы не уверены в том, что парацетамол лучше, чем плацебо, для адекватного обезболивания, о чем сообщают женщины, необходимости дополнительного обезболивания или риска нежелательных явлений у матери (2 исследования, 123 женщины).
Парацетамол в сравнении с НПВП
Доказательства с очень низкой степенью достоверности означают, что мы не уверены, существуют ли какие-либо различия между парацетамолом и НПВП для адекватного обезболивания, о которых сообщают женщины, или риск нежелательных явлений у матери. Данных о необходимости дополнительного обезболивания при сравнении парацетамола и НПВП не поступало (2 исследования, 112 женщин).
НПВП в сравнении с травяной анальгезией
Мы не уверены, существуют ли какие-либо различия между НПВП и травяными анальгетиками для адекватного обезболивания, о которых сообщают женщины, необходимость дополнительного обезболивания или риск нежелательных явлений у матери, поскольку достоверность доказательств очень низкая (4 исследования , 394 женщины).
Чрескожная стимуляция нервов (TENS) по сравнению с TENS
Доказательства с очень низкой достоверностью означают, что мы не уверены, лучше ли TENS, чем отсутствие TENS для адекватного обезболивания, как сообщили женщины.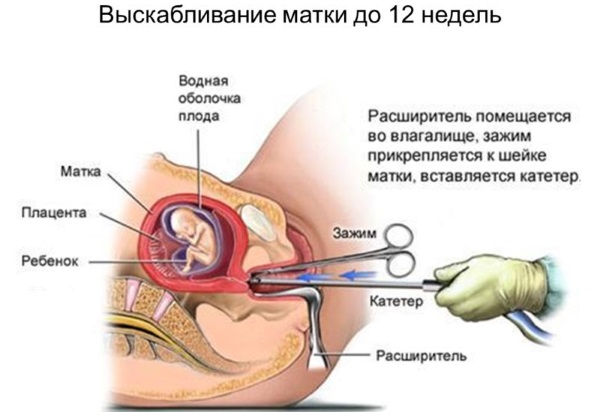 Никаких других данных, сравнивающих TENS с отсутствием TENS, не поступало (1 исследование, 32 женщины).
Никаких других данных, сравнивающих TENS с отсутствием TENS, не поступало (1 исследование, 32 женщины).
Чрезмерное маточное кровотечение при родах — проблемы женского здоровья
Препараты, помогающие сокращению матки
Жидкости, вводимые в вену (внутривенно)
Иногда переливание крови
Иногда процедура сдавливания артерий матки
В случае сильного кровотечения матку женщины массируют, надавливая на живот, и ей непрерывно вводят окситоцин через внутривенную трубку.Эти меры помогают матке сокращаться. Женщине также вводят жидкости внутривенно, чтобы помочь восстановить количество жидкости в кровотоке. Если кровотечение продолжается, также назначают другое лекарство, помогающее сокращению матки. Эти препараты можно вводить в мышцу, помещать в виде таблеток в прямую кишку или, во время кесарева сечения, вводить в матку.
Женщине может потребоваться переливание крови.
Врачи ищут причину обильного кровотечения. Матку можно исследовать, чтобы увидеть, остались ли фрагменты плаценты.В редких случаях для удаления этих фрагментов требуется дилатация и кюретаж. В этой процедуре небольшой острый инструмент (кюретка) пропускается через шейку матки (которая обычно остается открытой после родов). Кюретка используется для удаления оставшихся фрагментов. Эта процедура требует обезболивания. Шейку матки и влагалище исследуют на наличие слез.
Если невозможно стимулировать сокращение матки и кровотечение продолжается, возможно, придется сжать артерии, снабжающие матку кровью, чтобы остановить кровоток.Можно использовать следующие процедуры:
Баллон можно ввести в матку и надуть.
Упаковка может быть вставлена в матку
Врач может наложить швы (швы) вокруг дна матки — процедура, которая требует операции на брюшной полости.

Используемые процедуры обычно не вызывают бесплодия, нарушений менструального цикла или других длительных проблем.
Иногда артерии, снабжающие кровью матку, необходимо заблокировать хирургическим путем или путем введения материала через катетеры в артерии.
Удаление матки (гистерэктомия) редко требуется для остановки кровотечения.
Послеродовое кровотечение
Послеродовое кровотечение (также называемое ПРК) — это сильное кровотечение у женщины после родов. Это серьезное, но редкое заболевание. Обычно это происходит в течение 1 дня после родов, но может произойти и через 12 недель после рождения ребенка.Примерно от 1 до 5 из 100 беременных женщин (от 1 до 5 процентов) имеют ПРК.
Потеря крови после родов — это нормально. Женщины обычно теряют около половины кварты (500 миллилитров) во время вагинальных родов или около 1 литра (1000 миллилитров) после кесарева сечения (также называемого кесаревым сечением). Кесарево сечение — это операция, при которой ваш ребенок рождается через разрез, который врач делает в животе и матке (матке). При послеродовом кровотечении вы можете потерять гораздо больше крови, что делает его опасным.ПРК может вызвать серьезное падение артериального давления. Если быстро не лечить, это может привести к шоку и смерти. Шок — это когда органы вашего тела не получают достаточного кровотока.
Кесарево сечение — это операция, при которой ваш ребенок рождается через разрез, который врач делает в животе и матке (матке). При послеродовом кровотечении вы можете потерять гораздо больше крови, что делает его опасным.ПРК может вызвать серьезное падение артериального давления. Если быстро не лечить, это может привести к шоку и смерти. Шок — это когда органы вашего тела не получают достаточного кровотока.
Когда происходит послеродовое кровотечение?
После рождения ребенка матка обычно сокращается, чтобы вытолкнуть плаценту. Затем сокращения помогают оказывать давление на кровоточащие сосуды в месте прикрепления плаценты к матке. Плацента разрастается в матке и снабжает ребенка пищей и кислородом через пуповину.Если схватки недостаточно сильные, сосуды кровоточат сильнее. Это также может произойти, если небольшие кусочки плаценты остаются прикрепленными.
Как узнать, есть ли у вас ПРК?
У вас может быть ПРК, если у вас есть какие-либо из этих признаков или симптомов. Если да, немедленно позвоните своему врачу или 911 :
Если да, немедленно позвоните своему врачу или 911 :
- Сильное кровотечение из влагалища, которое не замедляется и не останавливается
- Падение артериального давления или признаки шока. Признаки низкого кровяного давления и шока включают нечеткое зрение; озноб, липкая кожа или очень быстрое сердцебиение; чувство спутанности сознания, головокружение, сонливость или слабость; или чувство, что вот-вот упадешь в обморок.
- Тошнота (тошнота) или рвота
- Бледная кожа
- Отек и боль вокруг влагалища или промежности. Промежность — это область между влагалищем и прямой кишкой.
У одних женщин вероятность ПРК выше, чем у других?
Да. Факторами риска называют факторы, повышающие вероятность возникновения ПРК у вас по сравнению с другими. Наличие фактора риска не означает наверняка, что у вас будет ПРК, но он может увеличить ваши шансы. PPH обычно происходит без предупреждения.Но поговорите со своим лечащим врачом о том, что вы можете сделать, чтобы снизить риск ПРК.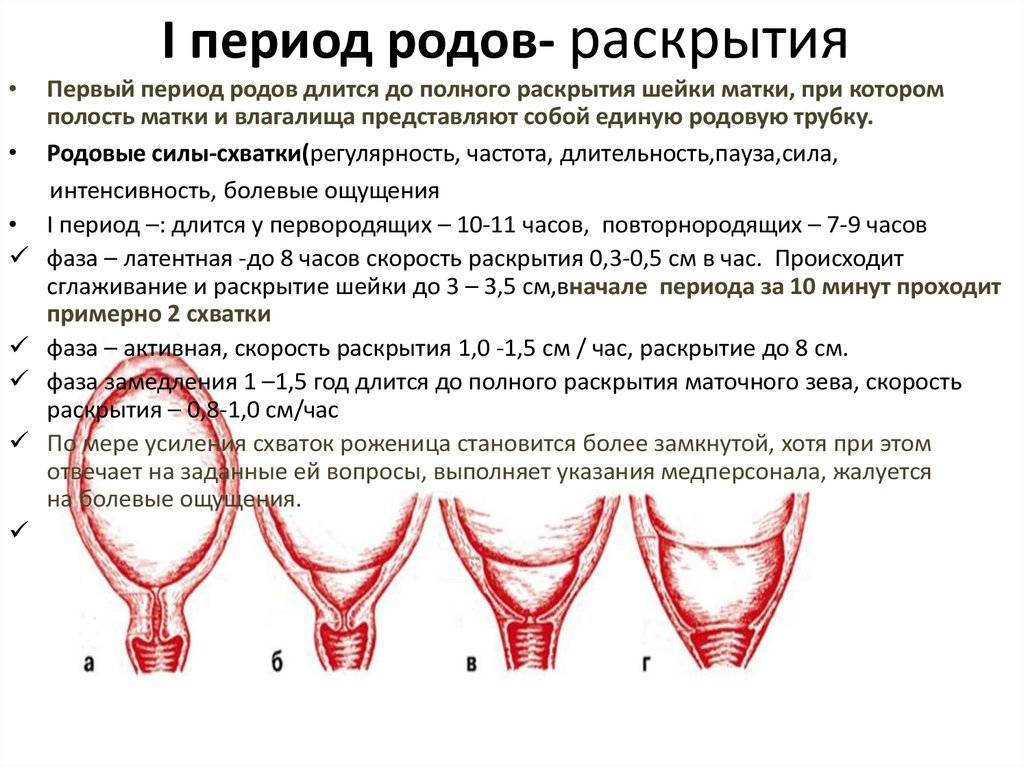
У вас больше шансов, чем у других женщин, иметь ПРК, если оно у вас было раньше. Это называется наличием ПРК в анамнезе. Азиатские и латиноамериканские женщины также чаще других страдают ПРК.
Факторами риска ПРК являются несколько заболеваний. Вероятность ПРК у вас может быть выше, чем у других женщин, если у вас есть одно из следующих состояний:
Состояния, влияющие на матку
- Атония матки. Это наиболее частая причина послеродового кровотечения. Это случается, когда мышцы матки не сокращаются (не напрягаются) должным образом после рождения. Сокращения матки после родов помогают остановить кровотечение из того места в матке, где отрывается плацента. У вас может быть атония матки, если ваша матка растянута или увеличена (также называемая растянутой) после рождения близнецов или большого ребенка (более 8 фунтов 13 унций). Это также может произойти, если у вас уже было несколько детей, у вас долгие роды или у вас слишком много околоплодных вод.
 Амниотическая жидкость — это жидкость, которая окружает вашего ребенка в утробе матери.
Амниотическая жидкость — это жидкость, которая окружает вашего ребенка в утробе матери. - Выворот матки. Это редкое заболевание, когда матка выворачивается наизнанку после рождения.
- Разрыв матки. Это когда матка рвется во время родов. Бывает редко. Это может произойти, если у вас есть шрам на матке после кесарева сечения в прошлом или если вы перенесли другие операции на матке.
Состояния, влияющие на плаценту
- Отслойка плаценты. Это когда плацента рано отделяется от стенки матки еще до рождения. Он может отделяться частично или полностью.
- Приросшая плацента, Приращенная плацента или перкрета плаценты. Эти условия возникают, когда плацента слишком глубоко врастает в стенку матки и не может отделиться.
- Предлежание плаценты. Это когда плацента лежит очень низко в матке и покрывает всю или часть шейки матки.
 Шейка матки — это вход в матку, который находится в верхней части влагалища.
Шейка матки — это вход в матку, который находится в верхней части влагалища. - Задержка плаценты. Это происходит, если у вас не выходит плацента в течение 30–60 минут после родов. Даже если вы вышли из плаценты вскоре после родов, врач проверит ее, чтобы убедиться, что в ней нет тканей. Если ткань отсутствует и не удаляется сразу из матки, это может вызвать кровотечение.
Условия во время родов
- с кесаревым сечением
- Получение общей анестезии. Это лекарство, которое погружает вас в сон, чтобы вы не чувствовали боли во время операции. Если вам сделали экстренное кесарево сечение, вам может потребоваться общая анестезия.
- Прием лекарств для стимуляции родов. Медицинские работники часто используют лекарство под названием Питоцин для стимуляции родов. Питоцин — это искусственная форма окситоцина, гормона, вырабатываемого вашим организмом для начала схваток.

- Прием лекарств для остановки схваток во время преждевременных родов. Если у вас преждевременные роды, ваш врач может прописать вам лекарства, называемые токолитиками, для замедления или остановки схваток.
- Разрывание (также называемое разрывами). Это может произойти, если ткани влагалища или шейки матки порезаны или разорваны во время родов. Шейка матки — это вход в матку, который находится в верхней части влагалища. У вас могут быть слезы, если вы родили большого ребенка, ваш ребенок родился через родовые пути слишком быстро или у вас есть эпизиотомия, которая рвет. Эпизиотомия — это разрез, который делается у входа во влагалище, чтобы помочь ребенку выйти наружу. Слезотечение также может произойти, если ваш врач использует такие инструменты, как щипцы или вакуум, чтобы помочь вашему ребенку перемещаться по родовым путям во время родов.Щипцы похожи на большие щипцы. Пылесос — это мягкий пластиковый стаканчик, который прикрепляется к голове ребенка.
 Он использует всасывание, чтобы мягко тянуть ребенка, когда вы толкаете его во время родов.
Он использует всасывание, чтобы мягко тянуть ребенка, когда вы толкаете его во время родов. - Быстрые роды или длительные роды. Труд у каждой женщины индивидуальный. Если вы рожаете впервые, роды обычно занимают около 14 часов. Если вы рожали раньше, это обычно занимает около 6 часов. Увеличенные роды также могут увеличить риск ПРК. Увеличение родов означает, что используются лекарства или другие средства, чтобы усилить сокращение матки во время родов.
Прочие условия
- Заболевания крови, такие как болезнь фон Виллебранда или диссеминированное внутрисосудистое свертывание (также называемое ДВС-синдромом). Эти состояния могут увеличить риск образования гематомы. Гематома возникает, когда кровеносный сосуд разрывается, в результате чего в ткани, органе или другой части тела образуется сгусток крови. После родов у некоторых женщин появляется гематома в области влагалища или вульвы (женских половых органов вне тела).
 Болезнь фон Виллебранда — это нарушение свертываемости крови, из-за которого человеку трудно остановить кровотечение. ДВС-синдром вызывает образование тромбов в мелких кровеносных сосудах и может привести к серьезному кровотечению. Определенные осложнения беременности и родов (например, приросшая плацента), хирургическое вмешательство, сепсис (инфекция крови) и рак могут вызвать ДВС-синдром.
Болезнь фон Виллебранда — это нарушение свертываемости крови, из-за которого человеку трудно остановить кровотечение. ДВС-синдром вызывает образование тромбов в мелких кровеносных сосудах и может привести к серьезному кровотечению. Определенные осложнения беременности и родов (например, приросшая плацента), хирургическое вмешательство, сепсис (инфекция крови) и рак могут вызвать ДВС-синдром. - Инфекция, подобная хориоамниониту. Это инфекция плаценты и околоплодных вод.
- Внутрипеченочный холестаз беременных (также называемый ДЦП). Это наиболее частое заболевание печени, возникающее во время беременности.
- Ожирение. Тучность означает, что у вас избыточное количество жира. Если вы страдаете ожирением, ваш индекс массы тела (также называемый ИМТ) составляет 30 или выше. ИМТ — это показатель жира в организме, основанный на вашем росте и весе. Чтобы узнать свой ИМТ, посетите www.cdc.gov/bmi.
- Преэклампсия или гестационная гипертензия.
 Это типы повышенного артериального давления, которые могут возникнуть только у беременных. Преэклампсия — это состояние, которое может возникнуть после 20-й недели беременности или сразу после беременности.Это когда у беременной женщины высокое кровяное давление и признаки того, что некоторые ее органы, например почки и печень, могут работать неправильно. Признаки преэклампсии включают наличие белка в моче, изменения зрения и сильную головную боль. Гестационная гипертензия — это высокое кровяное давление, которое начинается после 20 недель беременности и проходит после родов. У некоторых женщин с гестационной гипертензией на более поздних сроках беременности развивается преэклампсия.
Это типы повышенного артериального давления, которые могут возникнуть только у беременных. Преэклампсия — это состояние, которое может возникнуть после 20-й недели беременности или сразу после беременности.Это когда у беременной женщины высокое кровяное давление и признаки того, что некоторые ее органы, например почки и печень, могут работать неправильно. Признаки преэклампсии включают наличие белка в моче, изменения зрения и сильную головную боль. Гестационная гипертензия — это высокое кровяное давление, которое начинается после 20 недель беременности и проходит после родов. У некоторых женщин с гестационной гипертензией на более поздних сроках беременности развивается преэклампсия.
Как проверяется и лечится ПРК?
Ваш поставщик медицинских услуг может использовать эти тесты, чтобы определить, есть ли у вас ПРК, или попытаться найти причину послеродового кровотечения:
- Анализы крови , называемые тестами на факторы свертывания или анализом факторов
- Гематокрит.
 Это анализ крови, который проверяет процентное содержание эритроцитов в вашей крови (называемой цельной кровью). Кровотечение может вызвать низкий гематокрит.
Это анализ крови, который проверяет процентное содержание эритроцитов в вашей крови (называемой цельной кровью). Кровотечение может вызвать низкий гематокрит. - Измерение кровопотери. Чтобы узнать, сколько крови вы потеряли, врач может взвесить или подсчитать количество подушечек и губок, используемых для впитывания крови.
- Тазовый осмотр. Ваш врач проверяет ваше влагалище, матку и шейку матки.
- Физический осмотр. Ваш врач проверяет ваш пульс и артериальное давление.
- УЗИ. Ваш поставщик медицинских услуг может использовать ультразвук, чтобы проверить наличие проблем с плацентой или маткой. Ультразвук — это тест, в котором используются звуковые волны и экран компьютера, чтобы сделать снимок вашего ребенка внутри матки или ваших тазовых органов.
Лечение зависит от причины кровотечения. Может включать:
- Получение жидкости, лекарства (например, Pitocin) или переливание крови (введение новой крови в ваше тело).
 Вы получаете это лечение через иглу, вводимую в вену (также называемую внутривенной или внутривенной), или можете ввести ее непосредственно в матку.
Вы получаете это лечение через иглу, вводимую в вену (также называемую внутривенной или внутривенной), или можете ввести ее непосредственно в матку. - После операции, например гистерэктомии или лапаротомии. Гистерэктомия — это удаление матки врачом. Обычно гистерэктомия требуется только в том случае, если другие методы лечения не помогают. Лапаротомия — это когда врач открывает вам живот, чтобы проверить источник кровотечения, и останавливает кровотечение.
- Массаж матки вручную. Ваш врач может массировать матку, чтобы помочь ей сократиться, уменьшить кровотечение и помочь организму вывести сгустки крови. Ваш врач также может прописать вам лекарства, такие как окситоцин, для сокращения матки и уменьшения кровотечения.
- Получение кислорода через кислородную маску
- Удаление любых оставшихся кусочков плаценты из матки, упаковка матки марлей, специальным баллоном или губками либо использование медицинских инструментов или швов, чтобы остановить кровотечение из кровеносных сосудов.

- Эмболизация кровеносных сосудов, кровоснабжающих матку. В этой процедуре поставщик услуг использует специальные тесты, чтобы найти кровоточащий кровеносный сосуд, и вводит в сосуд материал, чтобы остановить кровотечение.Он используется в особых случаях и может избавить вас от необходимости гистерэктомии.
- Прием дополнительных препаратов железа вместе с витаминами для беременных также может помочь. Ваш врач может порекомендовать это в зависимости от того, сколько крови было потеряно.
См. Также: Материнская смерть
Последний отзыв: март 2020 г.
Послеродовое кровотечение | Детская больница Филадельфии
Послеродовое кровотечение — это обильное кровотечение после рождения ребенка.Примерно от 1 до 5 процентов женщин имеют послеродовое кровотечение, и это более вероятно при кесаревом сечении. Кровоизлияние чаще всего возникает после выхода плаценты. Средний объем кровопотери после рождения единственного ребенка при естественных родах составляет около 500 мл (или около половины литра). Средний объем кровопотери при кесаревом сечении составляет примерно 1000 мл (или одну кварту). В большинстве случаев послеродовые кровотечения возникают сразу после родов, но могут возникнуть и позже.
Средний объем кровопотери при кесаревом сечении составляет примерно 1000 мл (или одну кварту). В большинстве случаев послеродовые кровотечения возникают сразу после родов, но могут возникнуть и позже.
После рождения ребенка матка обычно продолжает сокращаться (напряжение мышц матки) и изгоняет плаценту.После выхода плаценты эти сокращения помогают сжать кровоточащие сосуды в области прикрепления плаценты. Если матка сокращается недостаточно сильно, что называется атонией матки, эти кровеносные сосуды кровоточат свободно, и возникает кровотечение. Это наиболее частая причина послеродового кровотечения. Если небольшие кусочки плаценты остаются прикрепленными, возможно кровотечение.
Некоторые женщины подвергаются большему риску послеродового кровотечения, чем другие. Состояния, которые могут повысить риск послеродового кровотечения, включают следующее:
Отслойка плаценты.Ранняя отслойка плаценты от матки.
Предлежание плаценты. Плацента закрывает шейное отверстие или находится рядом с ним.

Чрезмерное расширение матки. Чрезмерное увеличение матки из-за слишком большого количества околоплодных вод или большого ребенка, особенно с массой тела при рождении более 4000 граммов (8,8 фунтов).
Многоплодная беременность. Более одной плаценты и чрезмерное расширение матки.
Гестационная гипертензия или преэклампсия.Повышенное артериальное давление при беременности.
Многократные роды
Длительные роды
Инфекция
Ожирение
Лекарства, вызывающие роды
Лекарства для остановки схваток (для преждевременных родов)
щипцов или вакуумных родовОбщая анестезия
Послеродовое кровотечение также может быть вызвано другими факторами, включая следующие:
Разрыв шейки матки или тканей влагалища
Разрыв в маточной крови сосуд
Кровотечение в скрытый участок ткани или пространство в тазу, которое перерастает в гематому, обычно в области вульвы или влагалища
Нарушения свертывания крови, такие как диссеминированная внутрисосудистая коагуляция
Приросшая плацента.
 Плацента ненормально прикреплена к внутренней части матки (заболевание, которое встречается у одного из 2500 родов и чаще встречается, если плацента прикрепляется к предыдущему рубцу после кесарева сечения).
Плацента ненормально прикреплена к внутренней части матки (заболевание, которое встречается у одного из 2500 родов и чаще встречается, если плацента прикрепляется к предыдущему рубцу после кесарева сечения).Плацента инкремента. Ткани плаценты вторгаются в мышцу матки.
Плацента percreta. Ткани плаценты проникают в мышцу матки и могут прорваться (разрыв).
Разрыв матки, хотя и встречается редко, может быть опасным для жизни матери.Состояния, которые могут увеличить риск разрыва матки, включают операцию по удалению фиброидной (доброкачественной) опухоли и предшествующего кесарева сечения рубца. Предыдущий рубец на матке в верхней части дна имеет более высокий риск разрыва матки по сравнению с горизонтальным рубцом в нижнем сегменте матки, называемым нижним поперечным разрезом. Это также может произойти до родов и подвергнуть риску плод.
Чрезмерная и быстрая кровопотеря может вызвать серьезное падение кровяного давления у матери и, если не лечить, может привести к шоку и смерти.
Ниже приведены наиболее частые симптомы послеродового кровотечения. Однако каждая женщина может испытывать симптомы по-разному. Симптомы могут включать:
Неконтролируемое кровотечение
Снижение артериального давления
Повышение частоты сердечных сокращений
Снижение количества эритроцитов (гематокрит)
Отек и боль в тканях влагалища и область промежности, если кровотечение вызвано гематомой
Симптомы послеродового кровотечения могут напоминать другие состояния или медицинские проблемы.Всегда консультируйтесь с врачом для постановки диагноза.
В дополнение к полному анамнезу и физическому обследованию, диагноз обычно основывается на симптомах, а лабораторные анализы часто помогают в диагностике. Тесты, используемые для диагностики послеродового кровотечения, могут включать в себя:
Оценка кровопотери (это может быть сделано путем подсчета количества пропитанных там подушек или путем взвешивания пакетов и губок, используемых для впитывания крови; 1 миллилитр крови весит приблизительно один грамм )
Измерение пульса и артериального давления
Гематокрит (количество эритроцитов)
Факторы свертывания крови
Специфическое лечение послеродового кровотечения будет назначено вашим врачом на основании:
Ваша беременность, общее состояние здоровья и история болезни
Степень заболевания
Ваша переносимость определенных лекарств, процедур или методов лечения
Ожидания в отношении течения состояния
Ваша мнение или предпочтение
Цель лечения послеродового кровотечения rhage — как можно быстрее найти и остановить причину кровотечения. Лечение послеродового кровотечения может включать:
Лечение послеродового кровотечения может включать:
Медикаменты (для стимуляции сокращений матки)
Ручной массаж матки (для стимуляции сокращений)
Удаление кусочков плаценты, оставшихся в матке
Осмотр матки и других тканей малого таза
Баллон Бакри или катетер Фолея для сжатия кровотечения внутри матки. Если нет баллона Бакри или катетера Фолея, можно использовать тампонирование матки губками и стерильными материалами.
Перевязка кровоточащих кровеносных сосудов маточными компрессионными швами
Лапаротомия. Операция по открытию брюшной полости для выяснения причины кровотечения.
Гистерэктомия. Хирургическое удаление матки; в большинстве случаев это крайняя мера.
Восполнение потери крови и жидкости важно при лечении послеродового кровотечения. Для предотвращения шока можно быстро вводить внутривенные (IV) жидкости, кровь и продукты крови. Мать также может получать кислород через маску.
Мать также может получать кислород через маску.
Послеродовое кровотечение может быть довольно серьезным. Однако быстрое обнаружение и устранение причины кровотечения часто может привести к полному выздоровлению.
Первые дни мамы после родов
Многое происходит в первые дни после рождения вашего ребенка. Произойдут физические и эмоциональные изменения. Вы будете производить молозиво для кормления ребенка до того, как начнется грудное молоко. Вы будете много кормить ребенка и мало спать.На этой странице объясняется, чего ожидать.
Что будет происходить в моем теле?
Примерно через неделю после рождения у вас начнется кровотечение из влагалища. Кровь называется «лохии». Он ярко-красный и тяжелый, на нем могут быть сгустки. Это нормально, но если вы выйдете из сгустка размером больше 50 центов или заметите неприятный запах, сообщите об этом своей акушерке. Вы можете ожидать появления лохий в течение 4-6 недель. Со временем он станет светлее, красновато-коричневым или розовым.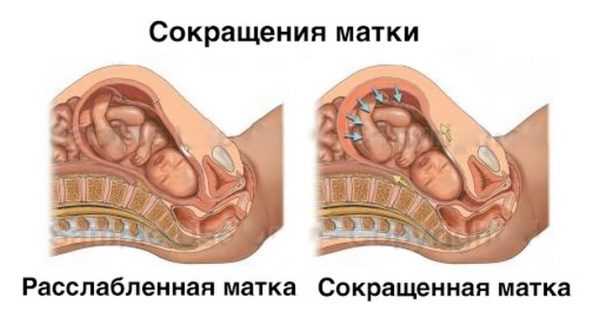
У некоторых женщин в течение нескольких дней после родов появляются боли.Послеродовые боли могут быть похожи на схватки или боли при менструации от легкой до умеренной. Эта боль возникает из-за того, что ваша матка сокращается до размера, который был до беременности. Они чаще встречаются у женщин, у которых были другие дети, чем у женщин, только что родивших первого ребенка.
Вы можете заметить послеродовые боли, когда кормите грудью. Когда ваш ребенок сосет грудь, ваше тело вырабатывает гормоны, которые сокращают вашу матку. Может помочь теплый компресс на спине или животе. Вы также можете попросить своего врача или акушерку обезболить.
Пейте много жидкости и ешьте много клетчатки, чтобы перистальтика кишечника была мягкой. Ваш кишечник должен открыться в течение 3 дней после рождения. Если у вас отек, швы или варикозное расширение вен вульвы, первое испражнение может вызвать дискомфорт. Избегайте напряжения.
Если на вас наложили швы после разрыва или эпизиотомии, часто купайте пораженный участок чистой теплой водой, чтобы помочь заживлению. Примите ванну или душ с простой теплой водой и после купания тщательно вытрите себя. В первые несколько дней не забывайте мягко сесть и лечь на бок, а не на спину.Упражнения для тазового дна также могут помочь в заживлении.
Примите ванну или душ с простой теплой водой и после купания тщательно вытрите себя. В первые несколько дней не забывайте мягко сесть и лечь на бок, а не на спину.Упражнения для тазового дна также могут помочь в заживлении.
Поговорите со своим врачом, акушеркой или фармацевтом, если у вас сильные головные боли, помутнение зрения, отек ног, сильное вагинальное кровотечение, сильная боль в ране или другие признаки плохого самочувствия, такие как лихорадка.
Начало грудного вскармливания
Вы начнете кормить ребенка грудью в течение часа после родов. Сначала вы будете производить небольшое количество высококачественного молозива для кормления ребенка. Живот вашего ребенка размером с мрамор, поэтому количество не имеет значения.К 3-5 дню вы будете производить грудное молоко.
Маленькие дети обычно кормят от 8 до 12 раз в сутки. Некоторым младенцам может потребоваться больше корма, а некоторым — меньше. Кормите ребенка всякий раз, когда он хочет кормить, и столько, сколько он хочет. Это важно для того, чтобы ваш ребенок получал то, что ему нужно, а у вас — хорошее молоко.
Позвоните по телефону «Беременность, роды и рождение ребенка» по номеру 1800 882 436, чтобы поговорить с медсестрой по охране здоровья матери и ребенка, если у вас есть какие-либо вопросы о грудном вскармливании, например, об увеличении кормления, положении или любых проблемах, которые могут у вас возникнуть.
Сон
Раньше ночью не выспишься. Поэтому старайтесь спать в любое время, когда ваш ребенок спит, днем или ночью. Младенцы обычно спят менее 4 часов за раз, поэтому выспитесь, когда сможете.
Эмоциональные изменения
Вы можете обнаружить, что много поднимаетесь и опускаетесь, от приподнятого состояния до очень подавленного. Это нормально.
Многие женщины через несколько дней после родов чувствуют себя слезливыми, раздражительными или более эмоционально чувствительными, чем обычно. Эти чувства известны как детская грусть, и они тоже нормальны.Это трудное время физически и эмоционально. Большинство женщин чувствуют себя лучше через несколько дней после родов при поддержке и понимании со стороны окружающих. Если через 2 недели вы не почувствуете себя лучше, обратитесь за помощью.
Посетителей
Вы можете найти множество людей, которые хотят приехать к вам, особенно, чтобы увидеть вашего ребенка. Это здорово, но может быть утомительно для вас обоих. Вам решать, сколько у вас посетителей и когда. Если вы чувствуете себя истощенным, вы всегда можете некоторое время избегать посетителей, чтобы отдохнуть.
Что делать, если у меня резус-отрицательный результат?
При рождении пуповинная кровь вашего ребенка будет проверена, чтобы определить, является ли группа крови ребенка резус-положительной. Если это так, вам предложат инъекцию анти-D в течение 72 часов после рождения ребенка.
Прививки, которые могут быть предложены перед отъездом домой
Вам также могут предложить вакцинацию против эпидемического паротита, кори и краснухи (MMR) перед возвращением домой, если во время беременности у вас не было иммунитета. Вам также следует сделать прививку от коклюша перед выпиской из больницы, если вы не были вакцинированы во время беременности.
Возвращаюсь домой
Ваше пребывание в государственной больнице или родильном доме обычно длится от 6 до 24 часов в случае нормальных вагинальных родов. Вы можете остаться дольше после менее простых вагинальных родов или кесарева сечения.
Акушерка может навестить вас дома после выписки. Если нет, вы можете попросить частную акушерку, которая имеет право оказывать услуги, финансируемые программой Medicare, и которая может посещать вас дома.
Приемлемая акушерка может заказать тесты, касающиеся беременности и сроков сразу после родов.Вы можете проверить, зарегистрирована ли ваша акушерка и имеет ли она право на участие в программе, выполнив поиск в реестрах практикующих врачей Австралийского агентства по регулированию практики здравоохранения.
Пребывание в частных больницах часто превышает продолжительность пребывания в государственных больницах. Спросите в больнице, как долго вы можете оставаться в больнице. Есть и другие различия между государственным и частным уходом во время беременности.
Когда я снова смогу забеременеть?
У вас может быть овуляция до того, как вернутся месячные, поэтому можно забеременеть без периода между беременностями.Хотя грудное вскармливание может снизить фертильность, на него не следует полагаться в качестве контрацепции. Во время 6-недельного осмотра ваш врач или акушерка обсудят варианты контрацепции. Если вы хотите до этого вступить в половой акт, поговорите со своим врачом или акушеркой о возможных вариантах предотвращения следующей беременности.
Дополнительная информация
Вы можете звонить по телефону службы беременных, родов и младенцев 7 дней в неделю по номеру 1800 882 436, чтобы поговорить с медсестрой по охране здоровья матери и ребенка, чтобы узнать больше.
Нет повышенного риска после обильного послеродового кровотечения
Дженера Питтман, Reuters Health
НЬЮ-ЙОРК (Reuters Health) — Согласно данным, у женщин, у которых сильное кровотечение после родов, не более высокий риск развития большинства осложнений во время следующей беременности. новое британское исследование.
Послеродовое кровотечение — когда женщина теряет не менее половины кварты крови — обычно возникает, когда мышцы стенки матки не сокращаются должным образом после родов.
Хотя такое сильное кровотечение может напугать, исследователи заявили, что новые результаты «обнадеживают» женщин, надеющихся иметь еще одного ребенка после первого кровотечения.
«Интуитивно этого я ожидал», — сказала доктор Лаура Райли, акушер Массачусетской больницы общего профиля в Бостоне.
«На самом деле все дело в той конкретной беременности, которая подвергает большинство людей риску кровотечения», например, рождение большого ребенка или длительный период индукции, сказала она Reuters Health.
Послеродовое кровотечение может быть опасным, когда женщина теряет кварту или более крови, что может привести к быстрому падению артериального давления и шоку. По словам Райли, меньшая потеря крови не всегда вызывает беспокойство, потому что у беременных женщин циркулирует больше крови, но это все равно может вызвать анемию.
Кровотечение лечится такими лекарствами, как окситоцин и мизопрозотол, или переливанием крови.
Новое исследование основано на данных, охвативших более 34 000 женщин в Абердине, Великобритания, родивших в период с 1986 по 2005 год. Среди этих женщин около 10 процентов имели послеродовое кровотечение во время первых родов.
Как выяснили д-р Гейл Фуллертон из родильного дома Абердина и ее коллеги, у пожилых и более полных молодых мам, а также у курильщиков чаще было сильное кровотечение.
Большинство женщин, у которых было и не было послеродового кровотечения, забеременели во второй раз, в среднем через пять лет.Эти женщины также имели аналогичный риск выкидыша и других осложнений беременности, согласно данным, опубликованным в журнале акушерства и гинекологии BJOG.
Однако у матерей, у которых было сильное кровотечение в первый раз, вероятность повторного кровотечения была выше: около 18 процентов из них имели повторное послеродовое кровотечение по сравнению с 7 процентами женщин, у которых не было дополнительного кровотечения во время первых родов. По словам исследователей, это согласуется с прошлыми исследованиями.
«Послеродовое кровотечение — тяжелое время для женщин, оно может быть очень и очень стрессовым для женщин и их партнеров.И есть опасения, что женщины могут отложить вторую беременность », — сказал Фуллертон Reuters Health. В этом смысле, по ее словам, «газета была очень обнадеживающей».
Райли, которая не принимала участия в новом исследовании, сказала, что женщинам, у которых было одно послеродовое кровотечение, не следует слишком беспокоиться об осложнениях при будущей беременности.
Единственное исключение, добавила она, — женщины, перенесшие несколько операций кесарева сечения подряд — в этом случае повышается риск тяжелой кровопотери.
Она рекомендовала женщинам стараться начинать беременность со здоровым весом и не набирать слишком много во время беременности, чтобы снизить свои шансы на зачатие большого ребенка. Кроме того, по словам Райли, женщины должны придерживаться диеты, богатой железом, чтобы пополнить запасы железа на случай, если они действительно потеряют кровь.
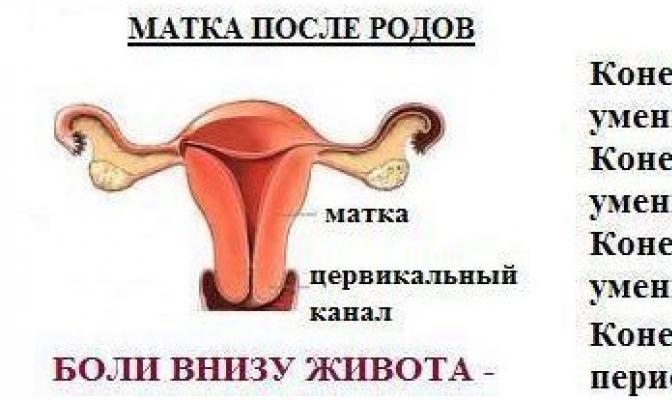



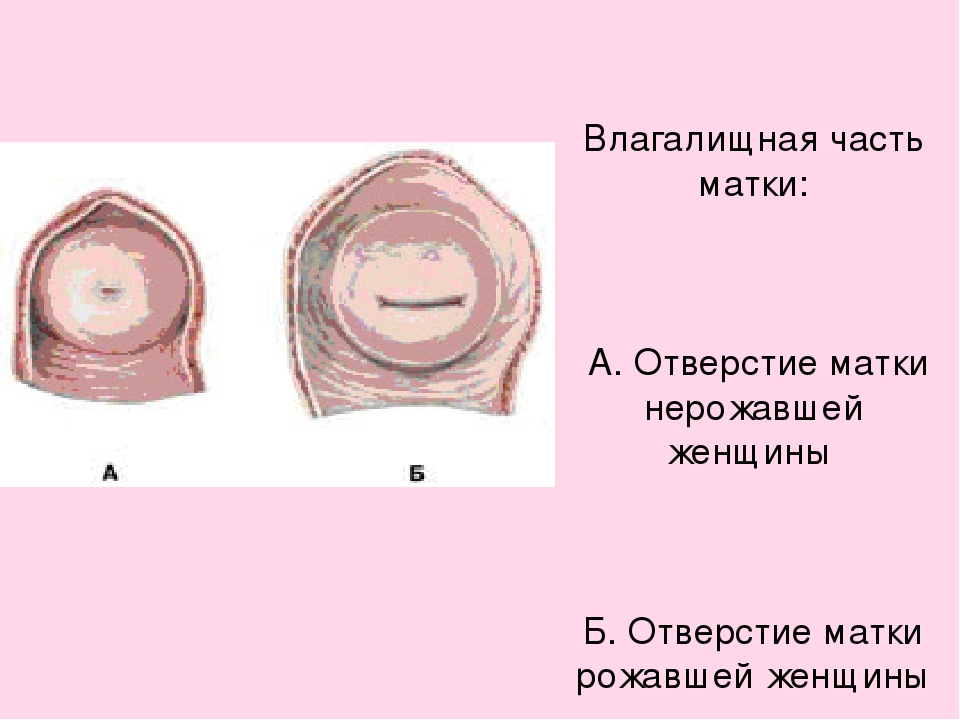
 Раздражение сосков стимулирует выработку пролактина, который способствует маточным сокращениям.
Раздражение сосков стимулирует выработку пролактина, который способствует маточным сокращениям.

 Однако если роды прошли с осложнениями, то возможность физической активности нужно обсудить с врачом.
Однако если роды прошли с осложнениями, то возможность физической активности нужно обсудить с врачом.

 На этом цикл сокращения матки заканчивается.
На этом цикл сокращения матки заканчивается.

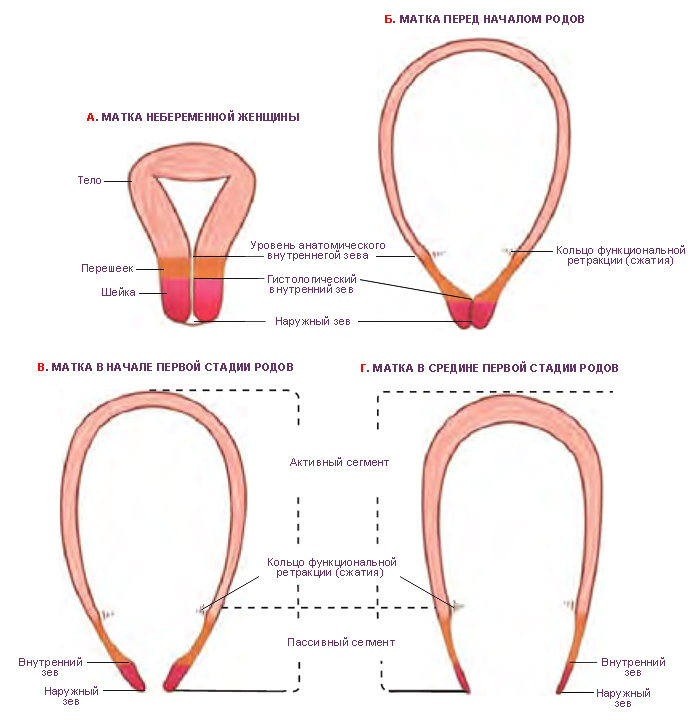
 Амниотическая жидкость — это жидкость, которая окружает вашего ребенка в утробе матери.
Амниотическая жидкость — это жидкость, которая окружает вашего ребенка в утробе матери. Шейка матки — это вход в матку, который находится в верхней части влагалища.
Шейка матки — это вход в матку, который находится в верхней части влагалища.
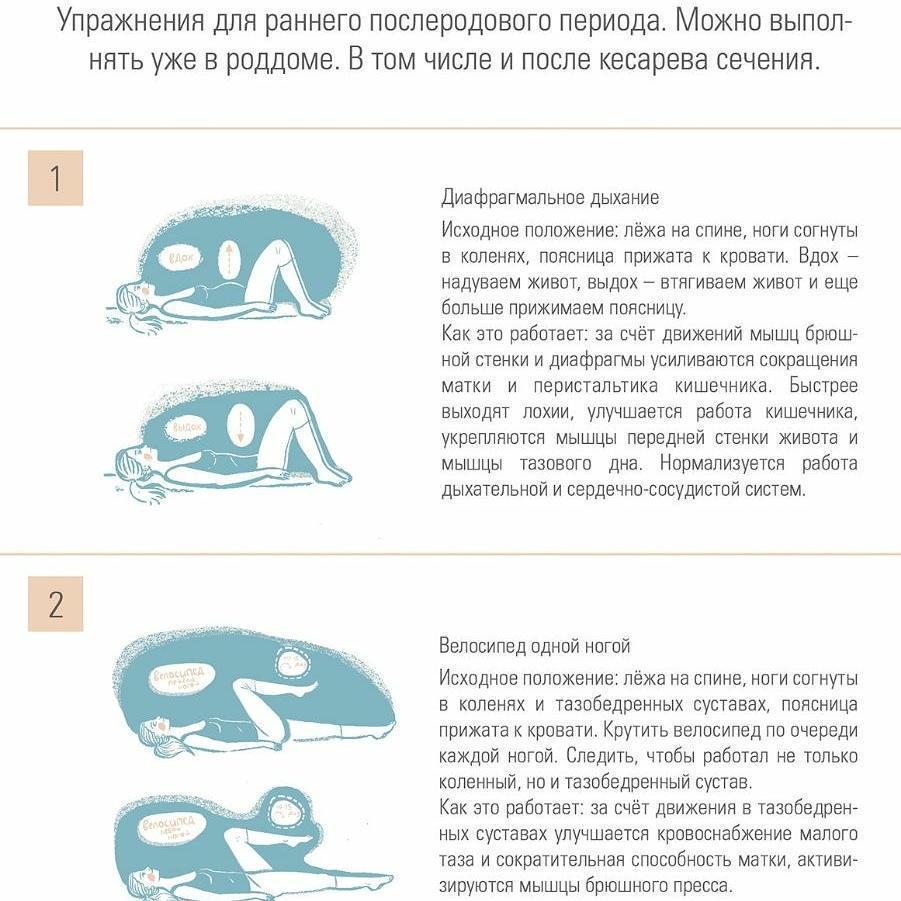 Он использует всасывание, чтобы мягко тянуть ребенка, когда вы толкаете его во время родов.
Он использует всасывание, чтобы мягко тянуть ребенка, когда вы толкаете его во время родов. Болезнь фон Виллебранда — это нарушение свертываемости крови, из-за которого человеку трудно остановить кровотечение. ДВС-синдром вызывает образование тромбов в мелких кровеносных сосудах и может привести к серьезному кровотечению. Определенные осложнения беременности и родов (например, приросшая плацента), хирургическое вмешательство, сепсис (инфекция крови) и рак могут вызвать ДВС-синдром.
Болезнь фон Виллебранда — это нарушение свертываемости крови, из-за которого человеку трудно остановить кровотечение. ДВС-синдром вызывает образование тромбов в мелких кровеносных сосудах и может привести к серьезному кровотечению. Определенные осложнения беременности и родов (например, приросшая плацента), хирургическое вмешательство, сепсис (инфекция крови) и рак могут вызвать ДВС-синдром. Это типы повышенного артериального давления, которые могут возникнуть только у беременных. Преэклампсия — это состояние, которое может возникнуть после 20-й недели беременности или сразу после беременности.Это когда у беременной женщины высокое кровяное давление и признаки того, что некоторые ее органы, например почки и печень, могут работать неправильно. Признаки преэклампсии включают наличие белка в моче, изменения зрения и сильную головную боль. Гестационная гипертензия — это высокое кровяное давление, которое начинается после 20 недель беременности и проходит после родов. У некоторых женщин с гестационной гипертензией на более поздних сроках беременности развивается преэклампсия.
Это типы повышенного артериального давления, которые могут возникнуть только у беременных. Преэклампсия — это состояние, которое может возникнуть после 20-й недели беременности или сразу после беременности.Это когда у беременной женщины высокое кровяное давление и признаки того, что некоторые ее органы, например почки и печень, могут работать неправильно. Признаки преэклампсии включают наличие белка в моче, изменения зрения и сильную головную боль. Гестационная гипертензия — это высокое кровяное давление, которое начинается после 20 недель беременности и проходит после родов. У некоторых женщин с гестационной гипертензией на более поздних сроках беременности развивается преэклампсия. Это анализ крови, который проверяет процентное содержание эритроцитов в вашей крови (называемой цельной кровью). Кровотечение может вызвать низкий гематокрит.
Это анализ крови, который проверяет процентное содержание эритроцитов в вашей крови (называемой цельной кровью). Кровотечение может вызвать низкий гематокрит. Вы получаете это лечение через иглу, вводимую в вену (также называемую внутривенной или внутривенной), или можете ввести ее непосредственно в матку.
Вы получаете это лечение через иглу, вводимую в вену (также называемую внутривенной или внутривенной), или можете ввести ее непосредственно в матку.

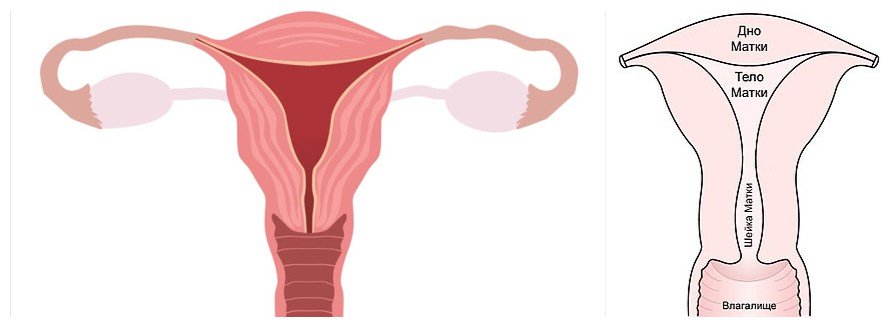 Плацента ненормально прикреплена к внутренней части матки (заболевание, которое встречается у одного из 2500 родов и чаще встречается, если плацента прикрепляется к предыдущему рубцу после кесарева сечения).
Плацента ненормально прикреплена к внутренней части матки (заболевание, которое встречается у одного из 2500 родов и чаще встречается, если плацента прикрепляется к предыдущему рубцу после кесарева сечения).