плодное яйцо без эмбриона, причины, симптомы, лечение
Анэмбриония, что делать?
При подозрении на анэмбрионию нельзя спешить с прерыванием беременности. Во-первых, диагноз может оказаться ложным. Обязательно нужно провести ещё одно ультразвуковое исследование примерно через 7-10 дней.
Во-вторых, если диагноз подтверждается, рекомендуется подождать 2-3 недели. Чистка требуется в очень редких случаях, чаще всего пустое плодное яйцо выходит из полости матки самостоятельно. В основном самопроизвольное прерывание беременности при пустом плодном яйце происходит до 8 недель.
Только в некоторых случаях может понадобиться инструментальное удаление плодного яйца. Возможно также медикаментозное прерывание анэмбрионической беременности, когда женщина принимает определённые препараты и плодное яйцо выходит самостоятельно.
Хуже, когда при появлении кровянистых выделений врач назначает прогестерон и другие препараты для сохранения беременности и это препятствует эвакуации дефектного плодного яйца. В таких случаях вероятность хирургического прерывания беременности (чистки) возрастает.
Плодное яйцо без эмбриона признаки патологии
На начальном этапе развития патологии женщина не испытывает никакого дискомфорта. При развитии и росте плодного яйца у беременной вырабатывается определенный гормон. Под его влиянием женщина испытывает все «прелести» беременности. Ее могут мучить утренняя тошнота, непереносимость некоторых запахов, желание съесть что-нибудь «эдакое». Отсутствие эмбриона в яйце никак не влияет на эти признаки. Поэтому женщина может до последнего не подозревать об анэмбрионии.
У некоторых представительниц прекрасного пола все происходит наоборот. Организм, понимая, что состояние эмбриона не совместимо с жизнью, начинает отторгать плодное яйцо. В этот момент беременная может ощущать боли в нижнем сегменте живота, а также наблюдать красные или коричневые выделения из половых органов.
Нормативные сроки диагностики
В том случае, если у женщины регулярный менструальный цикл, то при трансвагинальном УЗИ распознавание эмбриона происходит не позднее 6 недель. Если же цикл непостоянный, то определить точный срок по месячным нельзя.
Сердечная мышца эмбриона начинает сокращаться с 3 недель и 4 дней. Уловить стук сердца лучше с помощью вагинального датчика. Иногда бывает, что на этом сроке ничего в яйце не видят, тогда рекомендуют прийти еще одно УЗИ примерно через неделю, а то и две. Частота сердечных сокращений (ЧСС) позволит уточнить срок беременности.
Если через неделю, в 6–7 акушерских недель по-прежнемув яйце ничего не будет просматриваться и прослушиваться, то врачи поставят предварительный диагноз — анэмбриония. Однако и в этом случае гинекологи советуют не спешить и пройти дополнительное обследование несколько позже, ещё через неделю, особенно при нерегулярном цикле.
Почему при обследовании не видно плодного яйца
Будущие матери часто задают один и тот же вопрос: когда на УЗИ видно плодное яйцо? Нередки случаи, когда на 8 или даже 12 неделе сердцебиение плода не прослушивается и его самого не видно. Не стоит отчаиваться! Ультразвуковая диагностика не всегда дает 100% информацию. На результат может повлиять множество факторов, как технических, так и человеческих. Врачами рекомендовано проводить несколько исследований для подтверждения полученной информации. Это не только УЗИ, но и лабораторные анализы, гинекологические осмотры.
Как ни прискорбно осознавать, но неточности ультразвуковой диагностики прервали жизнь не одного малыша, и все-таки это единичные случаи, встречающиеся не так часто. В основном УЗИ дает достоверный результат, а при опасности возникновения замершей или внематочной беременности необходимо пройти более глубокое обследование.
Если УЗИ не обнаруживает эмбрион в плодном яйце, необходимо провести анализ крови на ХГЧ (хорионический гонадотропин человека). При положительной динамике уровень этого гормона повышается пропорционально неделям гестации. Нельзя исключать возможность неправильного исчисления срока. Возможно, он мал для того, чтобы увидеть плод на приборах. Врачи считают срок беременности акушерскими неделями, то есть с первого дня менструации включительно, так что ошибки в подсчетах встречаются часто. Стоит обратиться в другое медицинское учреждение и снова пройти УЗИ и анализы. Не торопитесь соглашаться на чистку, пока не исчерпаете все возможные варианты.
То, на какой неделе видно эмбрион на УЗИ, а не только плодное яйцо, его окружающее, во многом зависит от индивидуальных особенностей организма и места закрепления яйцеклетки в матке. Немаловажную роль играет современное оборудование. Обычно эмбрион показывается на 6-7 неделе после зачатия.
Всевозможные мифы об УЗИ:
- УЗИ негативно влияет на внутриутробное развитие плода. Нет никаких доказательств, подтверждающих или опровергающих этот факт. Ученые и врачи сходятся во мнении, что всего должно быть в меру. При нормальном течении беременности достаточно 3 плановых УЗИ-обследований. Только при патологиях или угрозе выкидыша количество исследований может быть увеличено. Часто УЗИ не рекомендуют делать на ранних сроках беременности, а вот ближе к родам можно пройти 3D-обследование и получить картинку на память. Плод на последних неделях уже сформировался, и ультразвуковые волны не причинят ему вреда.
- Под влиянием ультразвуковых волн изменяется ДНК. Во время проведения УЗИ волны проникают к объекту и отталкиваются от него, что позволяет сформировать картинку. Весь процесс создает только механическое колебание тканей внутри утробы матери. Исследования на беременных мышах не выявили никаких генетических изменений, вызванных применением ультразвука.
- Противоестественный характер УЗИ. Это вопрос субъективного восприятия. Диагностика является добровольной процедурой, желание ее пройти зависит только от родителей будущего малыша.
- УЗИ — это эксперимент. В этом есть доля правды. Изучение пренатальной жизни плода дает массу материала для научной работы. Полученные знания и опыт позволяют спасать жизни матерей и детей по всему миру.
В любом случае для проведения УЗИ-диагностики необходимо согласие матери. Главное — следить, чтобы врач использовал современное оборудование с низким уровнем излучения.
Безопасно ли УЗИ на стадии формирования эмбриона
Метод обследования волнами высокой частоты не инвазивный, он позволяет относительно безопасно наблюдать за развитием ребенка. Однако, несмотря на подтвержденную безвредность для зародыша, рекомендуют проводить сеанс УЗИ кратковременно, не более 15 мин. В период формирования органов и систем опытные врачи стараются не затягивать время диагностики, не задерживают датчик на одном месте надолго.
За период беременности женщина делает не менее 3-х обследований УЗИ. Каждый скрининг включает себя ультразвуковое сканирование и анализ крови. Позже, наблюдая за тем, как протекает беременность, врач решает, насколько требуются дополнительные сеансы УЗИ.
Виды ультразвуковой диагностики
Особо эффективными на ранних неделях беременности считают трансвагинальное и трансабдоминальное обследования. Такое УЗИ позволяет рассмотреть место расположения плодного яйца в полости матки. Исследование позволяет определить и внематочную беременность.
Не всегда при помощи ультразвука можно увидеть оболочку плода, даже на 5 неделе. Даже если не видно эмбриона, опытный специалист должен заметить характерное при беременности утолщение стенок матки. Процедура проводится повторно через 1-2 недели по назначению врача.
Информацию о пренатальном развитии ребенка можно получить при помощи следующих видов ультразвуковой диагностики:
Диагностика с использованием объемного изображения позволяет рассмотреть малыша, его личико, ручки, ножки — ту часть тела, которой он захочет повернуться. Такое УЗИ проводят на более поздних сроках беременности, когда организм ребенка более или менее (в зависимости от количества недель) сформирован. Это цветное исследование, чаще всего малыш показывается в золотистом цвете.
Исследование допплером позволяет оценить кровеносную систему плода, а также обследовать матку и плаценту. Такое УЗИ может быть назначено врачом на любом сроке беременности. Оно дает возможность подтвердить или опровергнуть порок сердечной системы, исключить замершую беременность, проверить работу сердца плода. На более поздних сроках допплерография может указать на нехватку кислорода.
Кардиотокография (КГТ) определяет уровень кислородного голодания плода, регистрирует спокойное сердцебиение ребенка под влиянием изменений, происходящих в матке. При необходимости обследование назначается наблюдающим гинекологом.
11-я неделя
К одиннадцатой неделе токсикоз постепенно начинает проходить. Интенсивная гормональная перестройка ещё продолжается, но внешние изменения едва заметны. Ещё остаются перепады настроения, раздражительность, рассеянность, утомляемость, забывчивость. Будущая мама будто витает в облаках.
На одиннадцатой или двенадцатой неделе назначается первое плановое УЗИ. Его цель – определить общее развитие плода, а также замерить воротничковое пространство плода (ВП) и копчиково-теменной размер (КТР).
Показатель КТР определяется для того, чтобы определить примерный срок беременности и общее развитие будущего малыша. Данные ВП помогают определить риск хромосомных отклонений у плода (одно из известных заболеваний — синдром Дауна). Что из себя представляет воротничковое пространство? Это небольшая складка кожи сзади, на шее. Размер этой складки не должен превышать 2 мм на сроке 11 недель. Данное исследование нужно обязательно провести вовремя, так как со временем размер эмбриона по неделям беременности увеличивается, складка разглаживается и диагностику провести уже невозможно.
На УЗИ можно хорошо рассмотреть ребенка. Отчетливо проявилась шея, и ребенок может приподнимать голову. Голова по-прежнему большая, а ноги короче рук. Ребенок много двигается, но мама ещё не может этого почувствовать. Глазки его ещё закрыты, но он уже умеет глотать.
Причины и признаки формирования плодного яйца без эмбриона
Плодное яйцо без эмбриона довольно часто диагностируется в матке даже у совсем молодых и здоровых женщин. Какова причина данной патологии, лечится ли это, как избежать такого рода замершей беременности?
Начнем с того какие плодное яйцо без эмбриона причины имеет. Их довольно много и установить точную удается крайне редко. Это могут быть различные инфекции, в том числе и передающиеся половым путем, хромосомные и генетические нарушения, токсическое воздействие и т. д. Минимизировать вероятность ситуации, когда диагностируется отсутствие эмбриона в плодном яйце, можно, если планировать беременность заранее. Обязательно пролечить все инфекции до зачатия и принимать фолиевую кислоту. Последняя рекомендация должна беспрекословно выполняться женщинами старше 35 лет, так как риск хромосомных нарушений у плода в их случае (возраст) намного выше.
Какие плодное яйцо без эмбриона признаки может подавать? На небольших сроках, до 7-8 недель нередко никаких. Могут возникнуть кровянистые выделения, если уже начинается выкидыш. Даже при гинекологическом осмотре врач не сможет точно сказать — пустое плодное яйцо у пациентки или с эмбрионом. Поставить данный диагноз можно с высокой точностью только при ультразвуковом обследовании, выполненном на хорошем оборудовании. Ведь имплантация плодного яйца в этом случае ничем не отличается, да и все признаки беременности присутствуют.
Анэмбриония (отсутствие эмбриона в плодном яйце) может быть диагностирована уже на 5-6 неделе беременности, в случае проведения обследования на высокоразрешающей аппаратуре. Срок беременности рассчитывается с первого дня последних месячных. То есть увидеть эмбрион врач сможет уже на 1-2 неделе задержки.
Однако нередко бывают ошибочные диагнозы. Поэтому для получения точного ответа на вопрос может ли быть плодное яйцо без эмбриона в вашем случае (при получении положительного ответа при одном обследовании), нужно проверить присутствие эмбриона в плодном яйце через несколько дней на другом оборудовании (условие необязательное, но желательное, если есть сомнения в квалификации врача, качестве аппарата УЗИ). Ошибки могут случаться из-за слишком маленького срока беременности и поздней овуляции, ожирения будущей мамочки, локального тонуса матки — все это может приводить к ошибкам в измерении размера плодного яйца. Поэтому не спешите соглашаться на процедуру хирургического выскабливания полости матки или вакуум-аспирации.
На вопрос — может ли плодное яйцо расти без эмбриона, можно ответить с уверенностью — да. При анэмбрионии, как правило, эмбрион вырастает до размера всего 1-2 мм, и практически никогда не виден при УЗИ-обследовании. Если плодное яйцо достигло диаметра 16-20 мм и продолжает расти (в этом случае за счет скопления в нем жидкости), а эмбриона не видно — врач констатирует анэмбрионию. Если плодное яйцо имеет меньшие размеры, но деформировано — это не повод ставить угрозу выкидыша или замершей беременности, так как деформировано оно бывает, чаще всего, из-за локального тонуса матки, безобидного состояния, возникающего как реакция на прикосновения УЗИ-датчика.
Если вам поставили диагноз «анэмбриония» впервые — нет никакого повода для волнения и чрезмерно тщательного обследования (если есть уверенность в отсутствии тяжелых заболеваний и инфекций). К сожалению, каждая восьмая беременность по статистике заканчивается замиранием, выкидышем или гибелью эмбриона на ранних сроках. И чаще всего виноваты в этом спонтанные хромосомные мутации, возникающие во время слияния яйцеклетки и сперматозоида. Никто в этом не виноват. Обратиться к генетику и пройти тщательное обследование (кариотипирование обоих партнеров) следует в случае повторения ситуации более 3 раз.
Как увидеть эмбрион
Если тест показал наличие беременности, то убедиться в этом поможет обследование на ультразвуковом сканере. Диагностику УЗИ проходят в женской консультации или в частном медицинском центре.
Для осмотра в 1 триместре важно, чтобы аппарат УЗИ, имел высокое разрешение и широкие функциональные возможности, к тому же немаловажную роль играет квалификация врача. В 4–5 недель сформировавшийся плодный мешочек очень мал и слабо виден, его размер — всего 1–2 мм
Для понимания медицинского языка важно знать, что гинекологи измеряют сроки вынашивания ребенка в акушерских неделях, от первого дня последних месячных. Поэтому разница между акушерским и реальным сроками зачатия малыша составляет 2 недели
Вредно ли УЗИ при беременности


Очень часто на форумах можно встретить мнение, что УЗИ во время беременности, а особенно в первом триместре, очень вредно. Даже приводятся примеры — «в прошлую беременность я сделала УЗИ и плод замер, а в эту не делала УЗИ и все отлично». На самом деле это субъективное мнение, основанное на случайном совпадении. Исследований на эту тему проводится очень много, но пока никто не смог доказать конкретный вред, который приносят ультразвуковые волны малышу в утробе; как, допустим, доказан вред рентгеновских лучей. Конечно, не стоит фанатично ежедневно, еженедельно делать УЗИ, но и игнорировать это исследование из-за его мифического вреда тоже не стоит.
Первые ультразвуковые исследования при беременности для большей точности делают вагинальным датчиком. Никакой специальной подготовки не требуется.
12-я неделя
Двенадцатая неделя – последняя неделя первого триместра, самого ответственного периода беременности. Успешно произошло оплодотворение, имплантация, сформировалась плацента и все органы и системы.
Проходит тошнота и утренний токсикоз. Самочувствие будущей мамочки улучшается, прекращаются перепады настроения и сонливость.
Животик может слегка выдаваться, но это не заметно для окружающих. Ребенок полностью сформировался, органы и кишечник заняли свои места в брюшной полости. Мочевыделительная система работает и выводит все отходы через организм матери. Сформировавшийся язык уже может распознавать вкус, на пальчиках появились отпечатки. Размер плода — от 52 до 65 мм, вес – 14 г.
На УЗИ на этом сроке иногда удается определить пол ребенка. Половые органы девочки и мальчика различаются, но точный результат можно получить только позже, при следующих исследованиях.
Во втором и третьем триместре малыш продолжит расти и развиваться, а его органы будут совершенствоваться.
Беременности плод
Беременность без плода
Нередкими случаями бывают, когда беременность есть, вот самого непосредственного плода нет. Статистика утверждает, что приблизительно пятнадцать процентов женщин сталкиваются с такой проблемой, которая в момент сменяет радость на горе. Обнаружить рассматриваемое нарушение способен исключительно врач при проведении УЗИ, так как признаков женщина может и не увидеть. Именно медицинский специалист видит, что непосредственная беременность есть, а эмбриона в материнской утробе нет. В данном случае устанавливается неприятный диагноз под названием анэмбриональная беременность.

Диагностика замершей беременности
Отмечается, что отсутствие плода в утробе аналогично известной замершей беременности. Указанный синдром – это синдром плодного пустого яйца, когда непосредственная беременность уже наступила, все оболочки полноценно сформировались, а плода попросту нет. При такой ситуации абсолютно все признаки сохраняются, то есть отсутствует менструация, грудь набухает и увеличивается, степень ХГЧ растет, а также появляется обычная утомляемость.
Возможность установить точный диагноз получается исключительно при УЗИ плода. Важно отметить, что все обследования в обязательном порядке необходимо проводить приблизительно на шестой или же седьмой неделе, а лучше, если срок будет чуть больше. И это неспроста, так как в данный период эмбрион возможно визуализировать. Конечно, диагноз может быть и ошибочным. Это случается тогда, когда будущий ребеночек плотно располагается у брюшной стенки в утробе матери. Также ошибочным будет считаться тот диагноз, когда эмбрион имеет короткую амниотическую ножку. Не исключено, что ошибка может иметь место и при установлении неточного срока беременности. То есть при обследовании будущий малыш может быть очень маленьких и незаметных размеров. Датчики ультразвукового агрегата при такой ситуации просто неспособны обнаружить присутствие плода. Следовательно, в панику впадать, никогда не стоит. Лучше провести дополнительные исследования и обследования, которые смогут либо подтвердить, либо опровергнуть полученный ранее диагноз.
Если плода все-таки нет, признаков не видно, а беременность есть, тогда медицинские специалисты проводят операцию. Они ликвидируют анэмбриональную беременность путем выскабливания маточной полости. Хирургическое вмешательство выполняется под общим наркозом. В некоторых ситуациях врачами пациенту назначается терапия специализированными гормональными препаратами, способными улучшить общее эмоциональное и физиологическое состояние женщины.
Причины отсутствия плода
Как уже отмечалось выше, признаков при отсутствии плода и присутствии беременности нет. Однако, причины такого нарушения все-таки есть и они тесно связываются врачами с генетическими проблемами, инфекционными болезнями и особенностями гормонального фона.
Основополагающей причиной анэмбриональной беременности можно считать:

Беременности без плода
Бактериальная острая вирусная инфекция, образовавшаяся на ранней стадии вынашивании плода. В таком случае рассматриваемый недуг вполне способен поразить эмбрион, приведя к существенному повышению температурного режима тела женщины. Следовательно, развитие непосредственного плода подвергается страшному разрушительному воздействию.
- Активное воздействие на женский организм разнородных токсических веществ, а также радиации на этапе формирования и закладки плода.
- Серьезный гормональный сбой в организме будущей матери, ведущий к тому, что беременность есть, а вот самого плода в утробе нет.
- В качестве причинных признаков важно отметить и вредные привычки, такие как курение, алкоголизм, наркомания, токсикомания и так далее.
Влияние на беременность обуславливается множественным количеством факторов. Узнать точное происхождение нарушения возможно при помощи гистологического обследования при операбельном вмешательстве в полученные после выскабливания материалы.
Избежать подобной повторной ситуации, то есть той, когда беременность есть, а непосредственного плода нет в современный период можно. В данном случае оба партнера в обязательном порядке должны пройти ряд исследований, сдать требуемые врачами анализы на различные инфекционные заболевания, пройти генетический осмотр и сдать материалы для конкретной спермограммы.
Важно указать, что вышеописанные ситуации случаются и у абсолютно здоровых партнеров. Следовательно, прогноз последующей беременности положителен. Всего лишь организму требуется немного отдыха и набора сил для нового зачатия.
Замершая беременность
В описании выше было отмечено, что процесс наличия беременности при моменте, когда плода нет, аналогичен по своей сущности замершей беременности. Однако, имеются и свои индивидуальные отличительные характеристики. Замершая беременность может обуславливаться и полным отсутствием признаков. В особенности это касается раннего периода вынашивания ребеночка. Наиболее явными симптомами являются недомогания после двадцатой недели. В таком случае плод перестает попросту шевелиться. Кончено при первом триместре могут иметь место и косвенные недомогания.

Операция при замершей беременности
Нередкими случаями является гибель плода во время еще не подкрепления к эндометрии матки. Здесь женщина вообще не ощущает признаков, так как плодное яйцо выходит совместно с последующим менструальным циклом. В качестве признаков единственным нюансом может выступать сильная нехарактерная для подобной ситуации боль внизу живота. Определить беременность в данном моменте возможно исключительно при проделывании теста или же сдаче анализов ХГЧ.
Все женщины ощущают данную патологию индивидуально. Признаков здесь великое множество. Это и неприятные болезненные чувства, тянущие боли в пояснице и так далее. То есть симптоматика аналогична по своей структуре началу менструации.
Симптомы замершей беременности
При замершем плоде беременность полностью прекращается. На ранних сроках указанное мероприятие определяется исключительно врачом при помощи лабораторных исследований женской крови.
В некоторых случаях в качестве признаков стоит отметить:
- Пропадание токсикоза, тошноты.
- ХГЧ вообще не соответствует лабораторным показательным нормам.
- Женская грудь перестает набухать, опускается, а соски не болят. При таком процессе гормональный фон снова стабилизируется, уровень эстрогена и пролактина понижается до нормализованного состояния.
- Начинаются вновь месячные или же появляются кровянистые подтекания. Нередко замершая беременность обуславливается сильным тревожным кровотечением, требующим незамедлительного обращения в консультацию. Начало крови объясняется тем, что эмбрион отторгается от организма, приводя фактически к самопроизвольному выкидышу.
- Ректальный температурный режим резко понижается, то есть снижается уровень половых гормонов.
Немаловажно, что в качестве признаков можно отметить и присутствие токсикоза. Такое проявление часто путает женщину, то есть она даже не задумывается о замершей беременности.
Во втором триместре обнаружить нарушения плода возможно в момент, когда он перестает шевелиться. Кроме того, такой недуг способен определить и ведущий беременность врач при осмотре и прощупывании матки. Также указать, на гибель ребенка в утробе матери может и вновь вернувшийся нехарактерно сильный токсикоз, совмещенный с головокружением и болями. Не стоит забывать и о неприятных ощущениях в области паха. Такой перечень признаков свидетельствует тому, что плод уже начал разлагаться, при этом отравляя собственными продуктами распада весь организм будущей матери. Медицинская помощь при таких обстоятельствах должна быть незамедлительной. В противном случае это может привести к самым плачевным последствиям для женщины.
Состояние груди также может говорить о таком типе беременности. Орган становится очень мягким, а припухлость сосков вновь спадает и нормализуется до обычного состояния.
Исходя из всего вышеописанного, становится понятно, что эти два неприятных процесса очень похожи друг с другом. В тех случаях, когда беременность есть, а вот плода нет не стоит отчаиваться, так как современная медицина способна справится с проблемой. Что касается замершей беременности, то это тоже не приговор. Важно перед последующим зачатием набраться сил, полноценно восстановить собственный организм, пропить курс прописываемых врачом гормональных препаратов и пробовать заново зачать малыша.
Плодное яйцо без эмбриона. Может ли плодное яйцо быть без эмбриона?
Безусловно, одним из самых прекрасных жизненных отрезков женщины является вынашивание ребеночка и ожидание его рождения. Однако не всегда все бывает гладко.
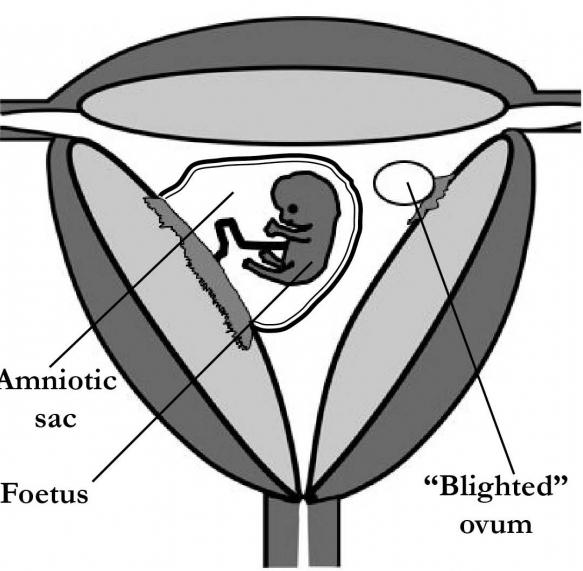
В последнее время представительницам слабого пола все чаще приходится сталкиваться с различными проблемами, связанными с репродуктивной системой. Одна из ужаснейших ситуаций, с которой женщина может столкнуться в период беременности – это плодное яйцо без эмбриона. Данная патология, как и любое другое заболевание, имеет свои причины, симптомы и различные методы проведения диагностики. Такой дефект обязательно должен подвергаться медицинской коррекции, так как к рождению ребенка он не приведет, а разложение неразвивающегося плодного яйца в полости матки может привести к серьезным осложнениям и длительному лечению впоследствии.
С чего все начинается
Когда женщина планирует беременность, она и представить себе не может плодное яйцо без эмбриона. Однако нередко представительницам слабого пола приходится сталкиваться с этой проблемой.
В момент овуляции женская клетка покидает фолликул – место своего развития. Направляясь к маточной мышце по фаллопиевым трубам, она встречается с половой клеткой мужчины. В этот момент происходит слияние сперматозоида с яйцеклеткой, вследствие чего образуется зигота. Непрерывно делясь и приумножаясь, клетки движутся в сторону матки, где прочно крепятся к стенкам на все последующие месяцы беременности. При нормальном развитии и правильном росте эмбриона счастливая пара увидит своего малыша спустя сорок недель беременности.
Прикрепление плодного яйца может произойти как к передней стенке матки, так и к задней. На ход беременности и рождение малыша это никак не повлияет.
Возможные патологии
Во время беременности могут возникнуть различные ситуации, когда состояние эмбриона оказывается несовместимо с жизнью. Рассмотрим самые частые из них.
Например, если произошло прикрепление плодного яйца вне полости матки, то это называется внематочной беременностью. Это состояние может вызвать угрозу жизни женщины, поэтому должно быть как можно раньше диагностировано и откорректировано.
Также у женщины может произойти произвольный выкидыш по тем или иным причинам. В этом случае даме также необходимо оказание срочной медицинской помощи.
Еще одна патология – это плодное яйцо без эмбриона. Такое состояние возникает в последнее время довольно часто. Из тысячи беременных женщин сто не имеют эмбриона.
Анэмбриония
Такой диагноз может быть поставлен женщине, когда плодное яйцо по неделям развивается и растет, а эмбриона не имеет.
Под влиянием тех или иных факторов происходит остановка в делении клеток на определенном уровне, и эмбрион прекращает свой рост. В этом случае его размер настолько мал, что даже аппарат ультразвука не имеет возможности его зафиксировать. Тогда доктор и оглашает женщине этот страшный диагноз: плодное яйцо без эмбриона.
Также бывают случаи, когда эмбрион не просто прекратил свое развитие на самых начальных этапах, а вовсе отсутствовал. Тогда беременной также ставится диагноз анэмбриония. При таком виде патологии плодное яйцо по неделям может не соответствовать сроку либо развиваться и увеличиваться без содержимого.
Плодное яйцо без эмбриона: почему так происходит?
Причины развития анэмбрионии до сих пор не изучены до конца. Однако существует несколько предпосылок, которые могут спровоцировать гибель эмбриона на ранних сроках его роста.
Вредные привычки
К этому пункту можно отнести никотиновую зависимость, чрезмерное употребление алкогольной продукции, наркоманию и токсикоманию. Вредные губительные вещества попадают через кровь будущей матери к плоду и оказывают на него необратимое влияние, в результате чего прекращается развитие.
Генетические отклонения
Плодное яйцо без эмбриона может быть из-за начальных нарушений в делении клеток после оплодотворения. В этом случае женщина не в силах повлиять на ситуацию и как-то предостеречь себя от такой патологии. Также возможно развитие подобного дефекта, если оплодотворение произошло клетками кровного родственника.

Гормональные нарушения
При остановке развития беременности размеры плодного яйца обычно не соответствуют сроку. Причиной этому может быть недостаток или избыток тех или иных гормонов в женском организме. Выносить ребенка может только та представительница прекрасного пола, в организме которой выработка гормонов находится в полном порядке.
Плодное яйцо без эмбриона: признаки патологии
На начальном этапе развития патологии женщина не испытывает никакого дискомфорта. При развитии и росте плодного яйца у беременной вырабатывается определенный гормон. Под его влиянием женщина испытывает все «прелести» беременности. Ее могут мучить утренняя тошнота, непереносимость некоторых запахов, желание съесть что-нибудь «эдакое». Отсутствие эмбриона в яйце никак не влияет на эти признаки. Поэтому женщина может до последнего не подозревать об анэмбрионии.
У некоторых представительниц прекрасного пола все происходит наоборот. Организм, понимая, что состояние эмбриона не совместимо с жизнью, начинает отторгать плодное яйцо. В этот момент беременная может ощущать боли в нижнем сегменте живота, а также наблюдать красные или коричневые выделения из половых органов.
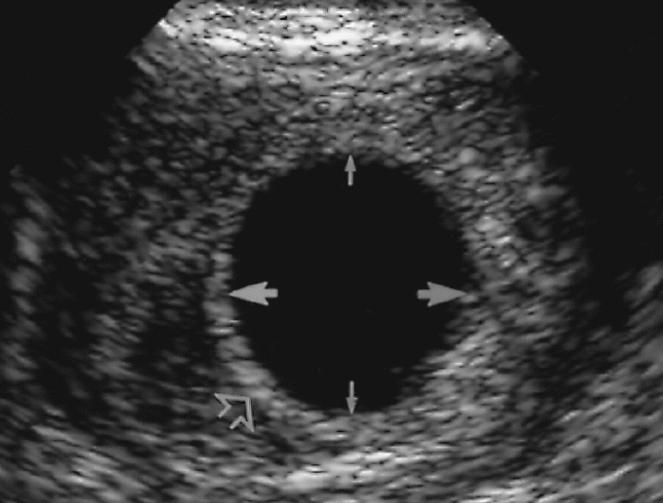
Диагностика патологии
Если женщину не беспокоят никакие симптомы, то об анэмбрионии она узнает на очередном осмотре при помощи ультразвукового датчика. Доктор обнаруживает, что размеры плодного яйца не соответствуют сроку.
Если же появились признаки начавшегося прерывания беременности, то обычно женщина сама обращается к специалисту. Для начала врач акушер-гинеколог проводит физический осмотр на гинекологическом кресле и отмечает размер матки и состояние ее шейки. После этого пациентке назначается исследование ультразвуком. Доктор фиксирует на экране плодное яйцо — как выглядит оно, какие размеры имеет — и отмечает отсутствие эмбриона.
Если женщина сомневается в компетентности врача, то может пройти повторное обследование через несколько дней. При этом необходимо учитывать интенсивность выделений и исключить кровотечение. Если и повторная диагностика показывает плодное яйцо без эмбриона — фото пустого кольца при этом видно на экране — то сомнения в предположении анэмбрионии нет.
После поставленного диагноза женщине обязательно необходима медицинская коррекция.

Лечение анэмбрионии
Существует два способа коррекции такой патологии.
Медикаментозное лечение
Если срок беременности не достиг шести недель, то пациентке может быть предложен медикаментозный аборт. В этом случае женщина выпивает необходимое лекарство под присмотром врача и ждет, когда начнутся схваткообразные боли. Содержимое матки отторгается и выходит наружу.
Пациентка должна находиться под присмотром доктора еще несколько дней, до окончательного завершения кровотечения. Далее женщину осматривает врач при помощи датчика ультразвука и определяет чистоту маточной мышцы.
Хирургическое вмешательство
В большинстве случаев медики выбирают именно этот способ лечения, так как во время его проведения можно тщательно очистить внутреннюю полость матки без развития осложнений.
Доктор вводит пациентку в состояние сна, используя общую анестезию, и начинает процедуру. Длится такая манипуляция от пяти до двадцати минут. При помощи специальных инструментов гинеколог выскабливает верхний маточный слой с патологическим плодным яйцом. Уже через несколько часов после проведения подобной манипуляции женщина может быть выписана.
После завершения кровянистых выделений необходимо провести УЗИ, чтобы убедиться, что в матке не осталось частей плодного яйца.
Уточнение причины патологии
Полученный после проведенной чистки материал всегда отправляется доктором на гистологическое исследование. Именно там и выясняют, был ли вообще эмбрион, на каком сроке он прекратил свое развитие, и что послужило этому причиной.

Восстановление
После проведенного лечения пациентке всегда назначается прием противовоспалительных, а также антибактериальных лекарств. При наличии гормональных проблем может быть рекомендован прием восстановительных препаратов.
Также доктор рекомендует курс приема успокоительных средств, так как потеря ребенка даже на таком раннем сроке всегда является для женщины сильнейшим стрессом.
Повторное планирование беременности рекомендуется не ранее чем через полгода, однако перед этим необходимо выяснить и устранить причины, которые заставили остановить развитие эмбриона.
Заключение
Во время беременности необходимо особо внимательно относиться к своему самочувствию. Узнайте, что такое плодное яйцо, как выглядит и для чего оно необходимо.
При любых симптомах отсутствия эмбриона в плодном яйце обращайтесь к доктору за консультацией. Берегите свое здоровье!
плодное яйцо без эмбриона — 45 рекомендаций на Babyblog.ru
Девочки, может, кто-то из вас сталкивался с подобной ситуацией? Постараюсь кратко описать.
Год назад родила. Грудью кормлю до сих пор. За весь этот период месячные были 1 раз, 1 раз была какая-то мазня. Делала плановые узи после родов несколько раз (для себя, подстраховаться) — все хорошо.
Недавно начало подташнивать слегка. Решила сделать тест — 2 полоски. Сдала сразу бетаХГЧ коровь из вены — 42000 — если смотреть по табличке в описании анализа — 5 недель.
Сразу же пошла на УЗИ. Врач подтвердила — беременность есть. Диаметр плодного яйца 18,2 мм. Диаметр желточного мешка — 4,2 мм. Но эмбрион не визуализируется!!!
Панику никто не бил, просто сказала, что эмбрион может быть еще не видно и надо посмотреть через неделю. Написала в заключении — размеры плодного яйца соответствуют сроку 6,3 недели.
Я как истинная паникерша сразу спросила что и как и что делать если не будет эмбриона — чистку. Т.к. кормите грудью, то «как-то там» трубкой. На вопрос больно нет, сказала что делают под наркозом…
Я пришла домой и в слезы…Ну как так, нет эмбриона??? Почитала про анэмбрионию. Муж меня успокаивает, мол, все будет хорошо. Через неделю покажется. Но я как-то все равно в панике до сих пор.
Это УЗИ я делала вчера, а сегодня решила сходить на УЗИ в другое место (другой аппарат, другой специалист). Ей, разумеется, я ничего не говорила про первое УЗИ. Она посмотрела, сказала, беременность есть. Все хорошо. Диаметр плодного яйца 2 мм, желточный мешок 2,9 мм, полноценный. Т.к. она не скзала про эмбрион, я спросила — она сказала, просто еще маленький срок и его не видно. Я поинтересовалась, а может его вообще не быть. Она ответила — может, но если есть желточный мешочек, то и эмбрион есть.
В прошлую беременность я пришла на УЗИ срок был 6 нед 3 дня, эмбрион был виден и было установлено сердцебиение. Меня тошнило, рвало — все по полной программе. Сейчас ощущаю лишь легкую тоншоту.
Девочки, подскажите, описанная картина очень печальная или все-таки у кого-нибудь бывало, что эмбрион потом можно увидеть? И еще вопрос — чистка трубкой (я только это запомнила) — это очень страшно?
В плодном яйце нет эмбриона: причины отсутствия, лечение
Многих волнует такой вопрос, бывает ли плодное яйцо без наличия эмбриона? К большому сожалению, данная патология наблюдается. При этом такой негативный процесс наблюдается так у нездоровых женщин, так и у молодых благополучных беременных девушек.
Плодное яйцо без эмбриона на раннем сроке: причины патологии
В плодном яйце не видно эмбриона в результате определенных факторов. То есть существуют конкретные причины, когда диагностируется такое явление. В большинстве случаев стопроцентную причину определить не получается. Чаще всего такой процесс появляется вследствие перенесения матерью различных заболеваний. Это могут быть инфекционные агенты, которые воздействуют на развитие плодного яйца. Имеет свое место те патологические процессы, которые передаются по наследству, нарушения генетического генеза, воздействие токсинов из окружающей среды, хромосомные аномалии. Чтобы избежать таких негативных последствий, необходимо подготовиться к этому.
Женщина, перед тем как зачать ребенка должна пройти консультацию у различных специалистов. Если есть различные патологические процессы их необходимо лечить в быстрые сроки. То есть на момент зачатия, женщина должна быть абсолютно здорова, кроме того, необходимо употреблять средства фолиевого происхождения. Самым важным фактором, который может повлиять на формирование плодного яйца и эмбриона – возрастной фактор. Если женщина решила родить ребенка после 35 лет, то повышается риск диагностирования плодного яйца без наличия в нем эмбриона. Если диагностирована беременность, плодное яйцо без эмбриона можно определить в быстрые сроки.
По анатомическим определениям, до восьмой недели беременности никаких признаков не подает эмбрион и его невозможно определить. Если наблюдаются такие симптомы, как выделения кровянистого характера, то можно предположить, что это выкидыш. Если проводить гинекологическое исследование, то даже высококвалифицированный специалист не сможет вам точно сказать, есть в плодном яйце эмбрион или нет. Стопроцентный ответ на этот вопрос может решить аппарат ультразвукового исследования. При этом аппаратура должна быть последнего поколения. Если плодное яйцо 13 мм эмбрион не визуализируется. Далее специалист проводит непосредственное исследование. Следует отметить, что УЗИ должно проводиться трансвагинально. Через брюшную полость невозможно будет определить в плодном яйце эмбрион.

Если после 6 недель плодное яйцо не видно, эмбрион просто не сформирован. То есть, ставится диагноз анэмбриония. Данный термин предполагает отсутствие в плодном яйце эмбриона. После пятой недели аппарат УЗИ может определить наличие или отсутствие эмбриона.
Бывают такие случаи, когда специалисты ошибаются, определяя какое-то заключение. Поэтому многие специалисты рекомендуют проводить повторную ультразвуковую терапию, чтобы точно решить вопрос о наличии эмбриона в плодном яйце. Если нет эмбриона в плодном яйце 5 недель, то рано еще говорить о патологии. Следует подождать еще 7-10 дней и снова повторить обследование.
Ошибочные моменты у докторов наблюдаются тогда, когда есть некоторые факторы у женщин, которые могли спутать специалиста. Такими являются:
- Недостаточный срок беременности.
- Овуляция на позднем этапе.
- Ожирение различных степеней у пациентки.
- Дисфункция тонус репродуктивного органа – матки.
Вышеуказанные факторы могут привести к ошибочным предположениям специалистов. Поэтому, перед тем как решиться на хирургическую манипуляцию для извлечения плодного яйца, необходимо выждать определенное время. Далее нужно повторить ультразвуковое исследование.
Если нет эмбриона в плодном яйце 7 недель, то тут необходимо насторожиться, и через несколько дней повторить диагностическую процедуру. Очень часто бывает такой факт, что плодное яйцо растет и развивается. Хотя данный факт бывает в редких случаях. Такую ситуацию следует срочно решать хирургическим путем.
Отсутствие эмбриона в плодном яйце — причины
В большинстве случаев, многие врачи затрудняются ответить на вопрос, почему происходит отсутствие эмбриона в плодном яйце. В общих чертах можно предположить, что здесь происходит генетическая аномалия, воздействие инфекционного агента или иных негативных воздействий окружающей среды. Также свою роль играет в патологическом процессе дисфункция гормонального фона. В некоторых источниках отсутствие в плодном яйце эмбриона называют анэмбриония. Итак, основными причинами диагностирования данной патологии является:

- Различные инфекционные агенты вирусного или бактериального происхождения. Обычно такой процесс опасен на ранних этапах формирования плодного яйца. В данном промежутке времени идет негативное воздействие вируса на сам эмбрион, или провоцирует негативно на него. Высокие показатели температуры на момент болезни женщины просто колоссально отрицательно действует на процесс беременности. Фебрильная температура в прямом смысле этого слова уничтожает эмбрион.
- Радиационное воздействие на момент закладки жизненно важных систем и органов в организме плода.
- Токсическое отравление, что пагубно действует на плод.
- Сбой гормонального генеза, который наблюдается также на ранних этапах вынашивания плода.
- Употребление спиртных напитков, курение сигарет, употребление психотропных веществ и наркотиков.
Чтобы приблизительно установить причину патологического процесса, проводится исследование гистологического плана. Взятие ткани у беременной увеличивает шансы установить происхождение патологии. Анэмбриония второго плодного яйца также определяется у некоторых женщин.
Для того, чтобы избежать анэмбриональную беременность, надо полностью обследовать партнеров. Изучается генетическая формула, собирается материалы для определения, что могло повлиять на такую патологию. Также сдаются в лабораторию забор спермы и репродуктивные клетки женщины. Если на аппарате УЗИ нет эмбриона в плодном яйце, то можно сказать что беременность не удалась.
Что больше всего удивляет специалистов в области медицины, так это патологическая беременность у благополучных и здоровых партнеров. Обычно, если далее, при повторной беременности, если огромные шансы зачать будущего ребенка, без каких-либо патологических процессов. Если нет эмбриона в плодном яйце 8 недель, то предпринимать срочные медицинские меры.
Чтобы получить положительный результат, необходимо после первой неудачной попытки переждать определенный период. Этот промежуток времени нужен, чтобы организм женщины мог полностью восстановиться и набрать новые силы на очередную беременность.
беременность без эмбриона — 47 рекомендаций на Babyblog.ru
Процесс зарождения новой жизни — это не так легко, как хотелось бы каждой семье, которая планирует пополнение. Женские и мужские половые клетки совершают тяжелую работу перед тем, как стать эмбрионом и начать развиваться в маленького человечка.
Оплодотворение яйцеклетки — это не завершающий этап в наступлении беременности. Гораздо важнее этап имплантации эмбриона — прикрепления оплодотворенной яйцеклетки к стенкам матки женщины.
Имплантация эмбриона: сроки
После оплодотворения яйцеклетка не должна останавливаться в маточных трубах, она движется дальше — в направлении матки. Теперь её уже можно назвать эмбрионом, который или прикрепится к стенкам и наступит беременность, или же, будет отвергнут организмом женщины, как неопознанный и вредоносный элемент.
После оплодотворения обычно проходит 7-10 дней до имплантации эмбриона, считая вместе с днем овуляции. Сам момент прикрепления эмбриона длится 40 часов, после чего начинается период развития, который называют эмбриональный, и который длится до 8 недели беременности. Но, вообще, принято считать, что имплантация длится до 20 недели беременности, пока полностью не сформируется плацента, которая защищает малыша.
Поздняя имплантация
Этот вид имплантации наступает на 10 день после оплодотворения яйцеклетки, он благоприятен при проведении процедуры ЭКО. Иногда, когда беременности уже не ждут, поздняя имплантация эмбриона становится приятным сюрпризом.
Ранняя имплантация эмбриона
Понятие ранней имплантации очень редко, но имеет место быть, когда эмбрион прикрепился к стенкам матки на 6-7 день после овуляции. Считается, что матка еще не готова к присоединению эмбриона, но присоединение возможно и на таком сроке, а значит и беременность тоже возможна.
Имплантации эмбриона: условия для наступления беременности
Чтобы эмбрион удачно прикрепился к стенкам матки, и наступила беременности, нужны некоторые условия в микрофлоре организма женщины:
- слизистая матки женщины должна быть не толще 13 мм;
- содержание питательных веществ в стенках матки должно быть достаточным для дальнейшей жизнедеятельности эмбриона;
- количество прогестерона в организме должно способствовать дальнейшему развитию эмбриона и задерживать менструацию.
Имплантация эмбриона: признаки и ощущения
Имплантация эмбриона — это этап наступления беременности. В этот момент организм женщины пребывает в некотором шоке от происходящего, поэтому ему свойственны некоторые изменения в поведении и самочувствии.
Основными признаками имплантации эмбриона считаются:
- незначительные кровянистые выделения при имплантации эмбриона, светло-коричневого или розоватого цвета. Если вы ожидаете беременность, то такой показатель вас пугать не должен. Если же половых актов не было, и менструация не приближается, то при таком явлении лучше обратиться к врачу, чтобы исключить воспалительные процессы;
- незначительная тянущая боль внизу живота и покалывания в груди;
- металлический привкус во рту и легкая тошнота, которую часто принимают за отравление;
- возможно повышение температуры при имплантации эмбриона до 37 — 37,3 градусов;
- общая слабость, головокружение, раздражительность, нервозность, возбудимость;
- появляется чувство обиды на весь мир и нелюбви со стороны близких.
Почему не наступает имплантация?
Как было сказано ранее, эмбрион для организма женщины — это что-то неизвестное, то, что может быть принято или отвергнуто. Отвергает матка эмбрион в нескольких случаях:
- Если эмбрион несет в себе генетическую аномалию, которая препятствует беременности;
- Если эндометрий матки в нездоровом состоянии, и не может позволить прикрепится эмбриону.
Нет эмбриона в плодном яйце 5 нед. и 6 дней.У кого так было? — Alinka36
У меня не всё гладко, если не скаать по другому. Всю неделю мазало, но совсем немного. Пила всё, отдыхала много, молилась. А ровно через неделю (с момента как мазать начало) посла дневного продолжительного сна пошла кровь, алая кровь. Не очень много, но каждодневку наполнило сразу! без сгустков, просто алая светлая кровь. Я в шоке! Села и не шевелюсь,в слёзы. Позвонили в скорую, а там сказали, мол едьте в больницу, вас должны проверить на внематочную! Мы бегом собрались и в больницу. Довольно быстро приняли. Результат такой: беременность маточная, неправильной формы плодное яйцо — 21мм, маточное кровотечение, яичники в норме, матка увеличена на 6 нед., эмбрион не визиализируется, начался выкидыш. Врач сказал, что сохранять Б. не видит смысла,ю так как эмбриона нет. Пусть всё идёт как идёт, мол едьте домой и ждите пока всё выйдет, а через 4-5 дней к своему врачу на контроль. Мол,выпишу сейчас вам сразу антибиотик и сейчас сделаем укол какой-то. Села заполнять карточку, а я её спрашиваю — а может эмбрион там есть, но его не видно? а бывает так , что плод.яйцо без эмбриона? а точно его там нет? Она подумала и сказал, что не станет тогда мне колоть что-то и не пить пока антибиотик,потом сказала, что бывают чудеса с беременностями, сама мол видела. Но сказал, шансов типа нет у меня, ведь уже кровь пошла, да и всё ж эмбрион уже должен быть виден. Сделал 2 фото плод.яйца (что б в поликлинику занесла) и домой отправила. Приехали мы с мужем, а кровь прекратилась. Тишина, жду выкидыша — а его нет! Всё это происходило 3 окт.(понедельник) срок мой был на этот день 5 нед. и 6 дней.Крови вообщем вышло не так и много, где-то 2-3 стол. ложки.Живот не болел вообще ни разу. Вообщем начиталась я в инете, что бывает когда матка в тонусе, можно малыша и не увидеть. А бывает видят позже. Решила продолжать пить пока Дюфастон и 12 окт. к врачу(записалась ещ раньше), ёто будет 7 нед. и 1 день. Как думаете, должны увидеть малыша на ётом сраоке, если он есть. Овуляция у меня была в середине цикла, она вроде не была поздней. Очень волнуюсь и не понимаю беременна ли я. Многие пишут, что до 8 нед. вообще не стоит бегать и делать УЗИ, а то только себя растраиваешь!
Как определяется жизнеспособная или нежизнеспособная беременность?
Последнее обновление
Беременность — один из таких этапов в жизни женщины, когда информации кажется недостаточно. Улыбки, сиявшие на лицах беременных женщин и их семей, вскоре сменились беспокойством и беспокойством по поводу беременности, кормления грудью и отцовства. Один из таких вопросов, который не упускает из виду ни одна беременная женщина, находящаяся в браке, — жизнеспособна ли их беременность.В этой статье мы поговорим о том, что такое жизнеспособная и нежизнеспособная беременность и какие аспекты к ней приводят.
Хотя понятие жизнеспособной и нежизнеспособной беременности легко понять, определения в мире медицины более четкие. Чтобы объяснить это в нескольких словах, жизнеспособная беременность — это когда ребенок хорошо развивается и имеет разумные шансы дожить до полного срока, а нежизнеспособная беременность — это когда у ребенка нет шансов родиться живым. Читайте дальше, чтобы узнать больше.
Что такое жизнеспособная беременность?
Жизнеспособная беременность означает, что плод жив и беременность протекает нормально. До того, как сердцебиение плода будет обнаружено, жизнеспособность может означать, что гормон беременности ХГЧ повышается должным образом. Когда в матке находится плод, и он обнаруживается на УЗИ со здоровым пульсом и нормальным развитием, врачи называют это жизнеспособной внутриутробной беременностью.
Как определяется жизнеспособность беременности?
Есть несколько подсказок, которые помогают определить, жизнеспособна ли беременность.Вот некоторые из них:
1. Гормон хорионического гонадотропина человека (ХГЧ)
ХГЧ — это гормон, вырабатываемый плацентой в процессе имплантации в матку. Во время нормальной беременности уровень гормона ХГЧ неуклонно повышается в течение нескольких дней. Наборы домашних тестов на беременность измеряют уровень ХГЧ в моче, но анализ крови даст точное значение. На четвертой неделе беременности уровень ХГЧ колеблется от 17 до 119 мМЕ / мл. Однако важно знать, что важно не число, а то, удваивается ли число каждые два или три дня.Более чем в 85% нормальных беременностей уровень ХГЧ удваивается, и как только он достигает 2000 мМЕ / мл, при трансвагинальном УЗИ становится очевидным некоторое развитие эмбриона.
2. Гестационный мешок
На четвертой неделе беременности эмбрион имплантируется в матку. Это когда первый тест на беременность дает положительный результат, а по прошествии четырех недель ультразвуковое сканирование все еще не дает ничего, что можно было бы обнаружить. К следующей неделе в поле зрения появляется гестационный мешок, в котором находится развивающийся эмбрион.К шести неделям желточный мешок можно увидеть в пределах гестационного мешка на УЗИ. Желточный мешок дает питание эмбриону до того, как разовьется плацента. После развития желточного мешка изображения эмбриона можно получить с помощью ультразвукового сканирования. Если у эмбриона сердцебиение, это говорит о том, что беременность протекает обычным образом.
3. Полюс плода
Когда зародыш начинает развиваться, он больше похож на маленькую фасоль с крошечной прямой шестой, немного изогнутой у хвоста.Полюс плода развивается на сроке от пяти с половиной до шести с половиной недель беременности. Он измеряется от головы (макушка) и нижней части ягодиц (ягодицы). Эта длина называется длиной от макушки до крестца (CRL), и ее измерение важно, потому что как только CRL плода превышает 7 мм, сердцебиение должно быть обнаружено с помощью трансвагинального ультразвукового исследования. Наличие сердцебиения предполагает здоровую беременность.
4. Сердцебиение плода
Когда сердцебиение плода впервые становится определяемым, сердце все еще представляет собой крошечную однокамерную трубку.Сердцебиение появляется как небольшое мерцание на УЗИ примерно через шесть недель, что является индикатором здорового плода. Первоначально частота сердечных сокращений ниже, и когда у плода разовьется полное сердце с четырьмя камерами, сердцебиение составляет около 110 ударов в минуту (ударов в минуту) при жизнеспособной внутриутробной беременности. Однако частота сердечных сокращений плода менее 90 ударов в минуту может указывать на нежизнеспособную беременность. Здоровая частота сердечных сокращений является индикатором жизнеспособной беременности, и, как только она обнаружена, вероятность выкидыша значительно снижается, и около 95% беременностей на этой стадии остаются доношенными.
5. Симптомы беременности
Ранние симптомы беременности обычно являются показателем нормального развития беременности. Многие женщины задаются вопросом, является ли утреннее недомогание хорошим признаком жизнеспособной беременности, и ответ заключается в том, что есть большая вероятность, что это может быть так в сочетании с другими признаками, такими как тошнота, болезненность груди, частое мочеиспускание и усталость. Эти симптомы возникают из-за различных гормонов беременности в организме.
Что такое нежизнеспособная беременность?
Нежизнеспособная беременность — это когда нет шансов на то, что живой ребенок родится вне беременности, или у плода нет шанса выжить, даже если он родился живым.Диагностически, на ранних стадиях нежизнеспособность не означает, что у плода мало шансов на выживание; у него нет шансов на выживание. На ранних сроках беременности возможна нежизнеспособная беременность, но не выкидыш. Однако со временем симптомы выкидыша проявляются.
Причины нежизнеспособной беременности
При нежизнеспособной беременности у плода нет шансов на выживание, и есть много причин, почему это может быть так. Вот самые распространенные:
- Это может быть внематочная беременность, при которой оплодотворенная яйцеклетка имплантируется вне матки, например, в маточные трубы.
- Молярная беременность — это аномальная форма беременности, при которой нежизнеспособная оплодотворенная яйцеклетка имплантируется в матку и не может протекать. Молярная беременность — это гестационная трофобластическая болезнь, которая перерастает в массу в матке
- Химическая беременность также приводит к нежизнеспособной беременности, когда оплодотворенная яйцеклетка не может имплантироваться в матку.
- Анэмбриональная беременность, также известная как пораженная плодная яйцеклетка, — еще одно состояние, при котором беременность прекращается после формирования гестационного мешка.
- Беременности, при которых у плода больше нет сердцебиения.
- Врожденные дефекты, делающие невозможным выживание плода.
- Преждевременные роды, когда ребенок не может выжить.
Как определяется нежизнеспособная беременность?
Общество ультразвуковых радиологов (SRU) имеет определенный набор критериев, которые используются для определения нежизнеспособности беременности. Вот некоторые из них.
- CRL составляет 7 мм и более при отсутствии сердцебиения у плода.
- Гестационный мешок имеет средний диаметр 25 мм и более, но в нем нет эмбриона.
- Отсутствие желточного мешка в гестационном мешке при первом сканировании, а спустя две или более недели эмбрион с биением сердца не обнаружен.
- На снимке виден гестационный мешок с желточным мешком, но спустя 11 или более дней эмбрион с биением сердца не обнаружен.
- CRL длиной менее 7 мм без биений.
- Диаметр гестационного мешка от 10 до 24 мм, эмбриона нет.
- Через 6 и более недель после последней менструации эмбрион отсутствует.
- Амнион (оболочка, окружающая эмбрион) отсутствует.
- Увеличенный желточный мешок более 7 мм.
- Размер гестационного мешка сравнительно меньше размера эмбриона
Мы надеемся, что эта информация о жизнеспособных и нежизнеспособных беременностях оказалась для вас полезной!
Также читайте: Гетеротопическая беременность
.Как протекает беременность | HowStuffWorks
Во время оплодотворения сперматозоиды совершают долгое и опасное путешествие в тело женщины. Их задача — пересечь шейку матки, прежде чем они умрут. Из миллионов сперматозоидов только одна оплодотворяет яйцеклетку. Как только эта сперма переступает порог, начинается совершенно новое путешествие.
В течение следующих 40 недель или около того материнское тело претерпит ряд преобразований, поскольку оно питает и дает новую жизнь.Яйцо тоже трансформируется — из крошечной массы клеток в живого, дышащего ребенка.
Объявление
В этой статье мы заглянем внутрь матки, чтобы узнать, как развивается плод в каждом триместре беременности, посмотрим, как ребенок наконец попадает в мир, и выясним, что может пойти не так во время беременности.
Создание семьи — важное решение, важно заранее планировать. Специалисты в области здравоохранения рекомендуют женщинам, которые пытаются зачать ребенка, обратиться к своему врачу или акушер-гинеколог (акушер-гинеколог) для обследования перед беременностью, чтобы убедиться, что их организм готов к этой задаче.
Во время обычного осмотра врач:
- Изучите историю болезни, чтобы определить, есть ли у женщины в анамнезе какое-либо заболевание (например, диабет или высокое кровяное давление), которое могло бы быть опасным во время беременности
- Получите семейный анамнез и проведите генетическое тестирование для выявления любых наследственных заболеваний
- Выполните медицинское обследование, включая обследование на такие инфекции, как герпес и другие ЗППП или инфекции мочевыводящих путей
- Убедитесь, что будущая мать в курсе всех прививок, особенно от краснухи, которая может вызвать выкидыш или врожденные дефекты
Женщинам, пытающимся зачать ребенка, следует соблюдать режим питания и ежедневно принимать витамины для беременных.Ежедневный прием не менее 400 микрограммов фолиевой кислоты может значительно защитить от врожденных дефектов. Им также следует бросить курить, поскольку это может привести к низкому весу при рождении и другим осложнениям.
Далее давайте рассмотрим, что происходит во время зачатия и в первом триместре.
.Внематочная беременность: признаки, симптомы и лечение
Внематочная беременность происходит, когда оплодотворенная яйцеклетка имплантируется вне матки или вне ее полости. Слово «внематочный» относится к чему-то, что с медицинской точки зрения находится в неправильном месте или положении.
Примерно в 98% случаев внематочной беременности оплодотворенная яйцеклетка имплантируется в фаллопиеву трубу женщины, узкую трубку, соединяющую яичники и матку. Это также называется трубной беременностью.
В редких случаях, по данным клиники Майо, оплодотворенная яйцеклетка может имплантироваться в шейку матки женщины или в шрам от предыдущего кесарева сечения.В редких случаях он также может прикрепляться непосредственно к яичнику женщины, к ее шейке матки или к органу в брюшной полости, например к брюшной стенке.
Во время беременности двойней возможно — но редко — чтобы один эмбрион имплантировался в матку, а второй имплантировался во внематочном месте, вне матки.
Внематочная беременность может быть опасной, потому что, когда эмбрион имплантируется не в стенку матки, он не может нормально развиваться. По данным March of Dimes, в других местах, кроме матки, недостаточно места или подходящей ткани для роста эмбриона.
По мере роста эмбриона может произойти разрыв органа, к которому он прикреплен, например маточной трубы или яичника. Если это произойдет, это может привести к сильному внутреннему кровотечению. В некоторых случаях беременная женщина может умереть.
«Матка — это уникальный орган, который может резко растягиваться при растущей беременности», — сказала доктор Дженнифер Кикхэм, акушер и гинеколог, а также медицинский директор амбулаторной гинекологической клиники Массачусетской больницы общего профиля в Бостоне. «Никакая другая ткань в теле не может расти, чтобы вместить девятифунтового ребенка или близнецов», — сказала она.
Внематочная беременность может быть опасной для жизни женщины, когда эмбрион имплантируется за пределы полости матки. Это потому, что ткань в этих областях не может растягиваться, как матка, и если эмбрион имплантируется в сосуды, кровеносные сосуды могут начать кровоточить, сказал Кикхэм.
Хотя внематочная беременность может быть опасной для жизни гинекологической ситуацией, большинство женщин, у которых она возникла, поддаются лечению и могут иметь нормальную беременность в будущем, объяснила она.
В Соединенных Штатах внематочная беременность может поражать от 1 до 3 процентов всех беременностей, поэтому она затрагивает значительное количество женщин и встречается чаще, чем люди думают, сказал Кикхэм.
Симптомы
Обычно наиболее частыми жалобами женщин с внематочной беременностью являются вагинальное кровотечение и / или боль в животе или тазу, особенно на одной стороне тела, — сказал Кикхэм. У некоторых женщин может быть боль в плече или пояснице. Также может наблюдаться головокружение или обморок из-за потери крови.У некоторых женщин симптомы могут не проявляться до разрыва маточной трубы.
По словам Кикхэма, женщины чаще всего испытывают симптомы внематочной беременности через 6–10 недель после пропущенного менструального цикла.
Факторы риска
Все, что влияет на способность яйцеклетки перемещаться по фаллопиевым трубам в матку, например предшествующее повреждение маточных труб, аномалии маточных труб или инфекции, которые могут заблокировать трубку, может увеличить риск внематочная беременность.
Следующие женщины могут подвергаться более высокому риску внематочной беременности:
- Женщины, перенесшие ранее внематочную беременность.
- Женщины, страдающие бесплодием.
- Женщины, перенесшие заболевания, передающиеся половым путем, например, инфекции, вызванные гонореей или хламидиозом.
- Женщины с воспалительным заболеванием органов малого таза — инфекцией, которая может поражать маточные трубы, матку и другие части таза.
- Женщины, перенесшие эндометриоз — состояние, при котором клетки, которые обычно выстилают имплантат матки и растут в других частях тела, например, в яичниках или мочевом пузыре.
- Женщины, у которых были шрамы внутри таза от разрыва аппендикса или перенесенных операций.
- Женщины, забеременевшие при использовании внутриматочной спирали (ВМС) или после того, как их «связали трубки», что известно как стерилизация маточных труб.
- Женщины, курившие сигареты до беременности.
- Женщины, у которых в анамнезе было несколько половых партнеров, поскольку это может увеличить риск инфекций органов малого таза.
Причины
Внематочная беременность, вероятно, вызвана сочетанием предыдущего медицинского анамнеза и факторов образа жизни, сказал Кикхэм.Она объяснила, что это не генетически.
Как описано выше, все, что влияет на функционирование фаллопиевых труб женщины, например предшествующие операции на трубах или инфекции органов малого таза, может увеличить риск внематочной беременности. Кроме того, факторы, замедляющие движение в маточной трубе, такие как курение сигарет, также могут повысить вероятность внематочной беременности у женщины.
Диагностика и тесты
Для диагностики внематочной беременности женщине, которая может жаловаться на вагинальное кровотечение и боль в области таза, может быть сделан анализ крови для определения уровня хорионического гонадотропина человека (ХГЧ), гормона, который присутствует только в том случае, если женщина беременна.
Домашние тесты на беременность определяют уровень ХГЧ в моче, но при подозрении на внематочную беременность врачи будут смотреть на результаты анализа крови, чтобы определить количество ХГЧ. По словам Кикхема, при нормальной беременности уровень ХГЧ примерно удваивается в период от 48 до 72 часов, но при внематочной беременности уровень может повышаться медленнее.
Помимо измерения уровней ХГЧ, женщинам также понадобится тест, известный как трансвагинальное ультразвуковое исследование, при котором во влагалище женщины вводится устройство, похожее на палочку, для исследования репродуктивных органов, включая матку, яичники, шейку матки и маточные трубы.Ультразвук использует высокочастотные звуковые волны для создания изображений, по которым можно определить, находится ли беременность внутри матки или где-то еще.
Иногда трансвагинальное ультразвуковое исследование может определить, что это ненормальная беременность и эмбрион растет вне матки, а иногда ультразвуковое исследование не может выявить внематочную беременность. Но если уровень ХГЧ составляет от 1500 до 2000 мМЕ / мл, подозревается внематочная беременность, даже если она не видна на УЗИ.
После того, как поставлен диагноз внематочной беременности, женщина может расстроиться, узнав, что у нее нет нормальной маточной беременности, — сказал Кикхэм.Какая-то женщина может спросить: «Можно ли перенести беременность на матку?» она сказала, но, к сожалению, нет доступных медицинских технологий, чтобы перенести беременность в полость матки.
Риски для матери
Внематочная беременность может быть неотложной гинекологической ситуацией, поскольку она может быть опасной для жизни женщины, — сказал Кикхэм. Она сказала, что внематочная беременность является основной причиной материнской смертности в первом триместре, на которую приходится от 4 до 10 процентов всех смертей, связанных с беременностью.
Хотя внематочная беременность обычно случается в первом триместре, она может произойти и позже, но это, как правило, более редкие виды внематочной беременности, объяснил Кикхэм.
Женщина, у которой ранее была внематочная беременность, имеет повышенный риск повторной внематочной беременности, сказал Кикхэм. Но она также добавила, что у многих женщин внутриутробная беременность протекает нормально.
Лечение и лекарства
Для женщин с минимальными симптомами, что означает отсутствие опасений по поводу разрыва маточной трубы, лечение внематочной беременности обычно включает прием лекарств, сказал Кикхэм.Она сказала, что женщинам делают инъекции метотрексата, лекарства, которое используется для лечения рака. Это лекарство останавливает рост эмбриона, что затем позволяет организму рассасывать ткань. Преимущество этого лечения в том, что оно не влияет на маточные трубы.
Метотрексат обычно вводится в виде одноразовой инъекции. По словам Кикхэма, женщине необходимо сдавать кровь дважды, на четвертый и седьмой дни после приема препарата, чтобы врачи могли видеть, что ее уровень ХГЧ упал на 15 процентов и более за этот период времени.
Если у женщины уровень ХГЧ не снизился по крайней мере на 15 процентов, ей потребуется вторая инъекция метотрексата, чтобы убедиться, что ее уровень ХГЧ падает. Внематочная беременность заканчивается, когда уровень ХГЧ упал до нуля.
Но не все женщины являются хорошими кандидатами на лечение, и некоторым может потребоваться операция по удалению внематочной беременности, сказал Кикхэм.
Операция может включать, например, удаление всей маточной трубы. Эта операция может быть сделана лапароскопически, что является формой малоинвазивной хирургии, требующей меньшего разреза.По этой причине операция, как правило, может проводиться без необходимости оставаться в больнице на ночь женщине, и у нее будет более короткое время восстановления после операции.
В некоторых случаях во время операции по удалению внематочной беременности может быть выполнен более крупный разрез брюшной полости. Иногда фаллопиевы трубы могут быть удалены, если они повреждены, а иногда их можно исправить хирургическим путем.
Когда у женщины гетеротопная беременность, при которой одна двойня растет в матке, а другая — внематочная беременность, обычно в фаллопиевой трубе, лечить женщину лекарствами слишком рискованно.По словам Кикхема, матери потребуется операция по удалению внематочной беременности в фаллопиевой трубе, но она сможет начать роды и родить выжившего близнеца, развивающегося в матке.
Обычно женщине, у которой была внематочная беременность, рекомендуется подождать не менее трех месяцев, прежде чем пытаться снова забеременеть, сказал Кикхэм. Поскольку внематочная беременность — это один из видов потери беременности на ранних сроках, женщина должна найти время, чтобы поправиться как физически, так и эмоционально.
Дополнительные ресурсы
Узнайте больше о внематочной беременности по телефону:
.Матка при беременности — функции, положение, размер и многое другое
Последнее обновление
Матка — это динамичный женский репродуктивный орган грушевидной формы, расположенный в тазу между мочевым пузырем и прямой кишкой. Средние размеры составляют примерно 8 см в длину, 5 см в ширину и 4 см в толщину, а средний объем составляет от 80 до 200 мл. Вместе с другими жизненно важными органами репродуктивной системы матка играет важную роль в воспроизводстве, менструации, имплантации зиготы, беременности, родах и родах.Это происходит под влиянием гормональной среды в организме, которая адаптируется к различным этапам репродуктивной жизни женщины.
Что такое матка и как она работает?
Матка делится на 3 основные части: дно, тело и шейку матки. Чтобы понять это, представьте себе грушу вверх ногами. Верхняя шаровидная, толстая часть — это глазное дно, нижняя узкая, слегка трубчатая часть — это шейка матки, а между ними — тело. У матки есть два рукава, по одному с каждой стороны на стыке дна и тела, называемого маточными трубами.
Яичник — это особая структура, производящая яйцеклетку или яйцеклетку. Ваш яичник начинает производить яйцеклетки еще до рождения, но созревание и высвобождение этих яйцеклеток начинается после начала полового созревания или менструации. Каждый месяц любой из яичников выпускает одну яйцеклетку, которая захватывается фимбриями и проходит через маточную трубу, чтобы достичь полости матки или внутренней части матки. Затем он встречается со спермой (если у вас был незащищенный секс).
Где яйцеклетка встречается со спермой? Миллионы сперматозоидов, эякулирующих во влагалище во время незащищенного полового акта, проходят через шейку матки, поднимаются по телу и встречаются с яйцеклеткой в маточной трубе, где один счастливый сперматозоид попадает в яйцеклетку и оплодотворяет ее.Это приводит к образованию зиготы, которая затем превращается в плод.
Как работает матка?
Очень интересно посмотреть, как функционирует матка. Матка внутри полая и имеет стенку толщиной в 3 слоя. Самый внешний слой — это очень тонкий слой, который образует оболочку или оболочку. Средний слой — это толстый слой мышц, который составляет основную массу. Он придает прочность стенке матки и способен расширяться, чтобы приспособиться к растущему ребенку, и сокращаться, чтобы вытолкнуть ребенка во время родов.
Внутренняя тонкая слизистая оболочка железы называется эндометрием. Это самый активный слой, реагирующий на все гормональные изменения и узкоспециализированный. Он формируется каждый месяц и готовится к зачатию и беременности, ожидая прибытия оплодотворенной яйцеклетки и имплантации в нее, чтобы начать процесс создания красивого ребенка. Однако в течение большей части месяцев после полового созревания он получает неоплодотворенное яйцо. В такой ситуации внутренняя оболочка проливается кровью, и это называется менструациями, а весь этот цикл называется менструальным циклом
.Когда оплодотворенная яйцеклетка все же попадает, она имплантируется в эндометрий.Теперь он вырастет, образуя плаценту и эмбрион. Плацента образует соединения с маточными кровеносными сосудами, обеспечивая питание эмбриона через пуповину. В то время как это происходит, матка посылает в мозг сигналы для изменения выработки гормона, так что любое дальнейшее высвобождение яйцеклеток (то есть овуляция) прекращается, и это временно останавливает менструальный цикл, тем самым подтверждая вашу беременность.
Матка имеет богатую сеть кровеносных сосудов и нервов. Нервы несут ответственность за боль из-за сокращения среднего мышечного слоя во время менструации и во время родов.
Функция матки при беременности
Беременность — сложный процесс, требующий хорошей ниши. Существует взаимодействие различных гормонов и химических медиаторов, выделяемых мозгом и маткой, которые должны быть идеально синхронизированы для зачатия и поддержания беременности. Эти факторы включают:
Во время беременности матка обеспечивает пространство и подходящую среду, называемую амниотическим мешком (мешок с водой, наполненный околоплодными водами), для комфортного роста плода.
- Соединяет мать и ребенка
Матка образует связь между матерью и ребенком через плаценту и пуповину, чтобы не только обеспечивать необходимое питание и кислород, но также удалять продукты жизнедеятельности и очищать кровь плода до тех пор, пока органы плода не вступят во владение.
Благодаря обратной связи матки мозг регулирует выработку гормонов на протяжении всей беременности, чтобы поддерживать матку в расслабленном состоянии. При доношенных сроках матка посылает в мозг сигнал обратной связи о том, что ребенок готов к самому ожидаемому моменту, и именно тогда гормоны меняются, и матка начинает сокращаться в начале родов.
Роды полностью зависят от эффективного сокращения и сокращения мышечных волокон матки. Постепенно ребенок сдавливается, частота и сила сокращений возрастают.
По завершении родов матка сокращается и становится твердым маленьким клубком. Он разработан таким образом, чтобы уменьшить кровотечение и вернуться в небеременное состояние.
Изменения, которые происходят с маткой во время беременности
Природа прекрасно заботится обо всех адаптациях, необходимых материнскому организму для здоровой беременности. Изменения касаются структуры (анатомические изменения) и функции (физиологические изменения) не только репродуктивных органов, но и всех других систем организма.Это адаптация матери к возрастающим требованиям растущего плода.
1. Изменения позиции
Во время беременности матка претерпевает огромные изменения, оказывая значительное влияние на организм в целом, изменяя и другие системы органов. Многие из этих изменений необходимы для поддержания беременности, в то время как другие являются просто побочными эффектами. Эти изменения могут причинить матери дискомфорт.
Нормальное антевертированное положение (наклон матки вперед на себя) преувеличено до 8 недель.Увеличенная матка лежит на мочевом пузыре, что делает его неспособным наполниться до своей обычной емкости, и, следовательно, увеличивается частота мочеиспускания на ранних сроках беременности. После этого он становится вертикальным и в ближайшем будущем удерживается прямо напротив позвоночника благодаря хорошему тонусу мышц живота.
2. Размер матки при беременности
Размер матки постепенно и неуклонно увеличивается от нормальных 7 x 5 x 3 см до более крупных 35 x 25 x 22 см. Увеличение размера примерно в 5-6 раз.
Размер в первом триместре
В первом триместре матка размером с грейпфрут начинает вырастать из таза, хотя все еще находится внутри него. Обычно это примерно 12-недельный этап.
Размер во втором триместре
Во втором триместре матка вырастает примерно до размеров папайи и больше не помещается в таз, а находится где-то между пупком и грудью.
Размер в третьем триместре
Примерно в третьем триместре матка имеет форму арбуза и простирается от грудной клетки до лобковой области.
Размер после беременности
После беременности матка возвращается к своей первоначальной форме внутри таза, и этот процесс называется инволюцией и занимает около 6 недель.
3. Измерение матки
Матку нельзя измерить до 12 недель беременности, поскольку она расположена в полости таза. По прошествии 12 недель это начинает быть орган брюшной полости, когда можно пальпировать дно матки. Во время беременности неделя за неделей будет повышаться высота дна матки.Это полезно для наблюдения за ростом плода и объемом околоплодных вод. Примерно расстояние между лобковой костью и глазным дном в сантиметрах коррелирует с неделей беременности до 34 недель. Обследование проводится в положении лежа, ноги сложены в коленях, живот расслаблен.
Обследующий пытается нащупать глазное дно боковыми сторонами ладони. Ориентировочно, через 12-14 недель следует прощупывать глазное дно чуть выше лобковой кости. В 20–22 недели это будет ощущаться на флоте.И примерно на 34-36 неделе он должен достичь верхней части живота или эпигастральной области. Если матка не достигла желаемой высоты в эту конкретную неделю, это означает, что она либо мала для возраста ребенка, либо объем околоплодных вод низкий.
Другой способ измерения с большей точностью — метод ультразвукового исследования, который определяет размер с помощью звуковых волн.
4. Изменения в матке во время беременности
Рост матки происходит из-за плода, а также из-за увеличения фактического содержимого тканей и кровеносных сосудов в матке.Соответственно размеры матки изменятся следующим образом:
— Вес: 20-кратное увеличение веса матки (50 → 1000 грамм)
— Объем: 1000-кратное увеличение (4 → 4000 мл)
— Расположение: матка, которая является строго тазовым органом до 12 недель, начинает становиться брюшной
— Кровоток: увеличение в 10 раз (50 → 500 мл / мин)
— Форма: Его форма меняется с удлиненной на овальную к 2-му месяцу, на 12 недель округляется, затем снова через овальную к удлиненной к сроку.
Проблемы с маткой во время беременности
Существует широкий спектр аномалий матки, которые могут повлиять на исход беременности, с простыми отклонениями от нормы на одном конце спектра и грубыми аномалиями, влияющими на функционирование матки на другом конце. Некоторые из них являются врожденными дефектами, а некоторые маточные проблемы могут быть приобретенными.
Аномалии матки при беременности
Некоторые распространенные врожденные пороки развития матки включают:
| Имя | Частота встречаемости среди опрошенных женщин | Состояние |
| Матка единорога | 5% | Здесь матка сформирована наполовину или наполовину, что чрезвычайно затрудняет наступление беременности |
| Didelphyis матки | 11% | Порок развития, при котором сращение мюллерова протоков не происходит.Это приводит к появлению двойных щелей, затрудняющих беременность. |
| Двустворчатая матка | 39% | Наиболее распространенная форма аномалии, при которой имеется двойная матка с единственным влагалищем или шейкой матки |
| Перегородка матки | 34% | Частичная или неполная продольная перегородка полости матки |
| дугообразная | 7% | Незначительное отклонение от нормально развитой матки |
| Гипопластический | 4% | Маленькая и неправильно сформированная матка, а в некоторых случаях матка вообще отсутствует. |
Другие распространенные приобретенные аномалии матки:
1. Цервикальная недостаточность
В этом случае шейное отверстие или отверстия не могут оставаться закрытыми. В результате это может привести к выкидышу на ранних сроках беременности или преждевременным родам, если они приближаются к дате родов. Вы почувствуете вагинальное кровотечение или преждевременные схватки.
Лечится шейным энсеркляжем; как следует из названия, это окружающий шов, который накладывают на шейку матки до полного срока, чтобы она оставалась закрытой.
2. Синехии матки — Синдром Ашермана
Обычно возникает в результате разрушения больших участков эндометрия во время процедуры D&C (дилатация и кюретаж). Это формирует внутриматочные спайки, которые могут вызвать бесплодие у женщин
3. Лейомиома матки (миома матки)
Доброкачественные новообразования в матке женщины, которые в крайних случаях могут привести к увеличению размера матки.
4. Аномальное положение матки во время беременности:
Может быть 4-х типов —
- Антефлексия: Матка обычно слегка антефлексия. Как относительно свободно плавающий орган, матка обычно имеет тенденцию немного сгибаться вперед в брюшной полости. В течение первых недель беременности степень этого наклона вперед до некоторой степени увеличивается. Однако у некоторых женщин матка может иметь неестественное сгибание, так что иногда она давит на мочевой пузырь.Такая большая антефлексия матки может препятствовать надлежащей передаче схваток и может вызвать трудные и / или отсроченные роды.
- Ретрофлексия: В этом случае матка изогнута назад по направлению к позвоночнику. В этом случае он обычно давит на прямую кишку. Симптомы включают дискомфорт в животе, давление в области таза и болезненный секс. Если тяжело, могут возникнуть тяжелые роды.
- Саккуляция: Постоянное ущемление матки тазом во время беременности.Это может привести к обширному расширению нижней части матки для размещения плода.
- Перекрут матки: Во время беременности матка вращается вокруг своей оси (в основном по часовой стрелке, редко против часовой стрелки). Небольшая степень вращения — это нормально. Но в некоторых редких случаях этот поворот может быть больше 45 градусов. Это известно как перекрут матки. Зарегистрированы случаи поворота до 720 градусов. Могут наблюдаться сопутствующие симптомы, такие как затрудненные роды, жалобы со стороны кишечника или мочеиспускания, боль в животе и вагинальное кровотечение.Сообщается об осложнениях как у матери, так и у плода.
Как аномалия матки влияет на вашу беременность?
Аномалии матки, если они не легкие, могут оказать значительное негативное влияние на беременность. Вот некоторые из распространенных осложнений, которые возникают при аномальной матке:
- Бесплодие
- Выкидыш в первом и втором триместре
- Неправильное предлежание (состояние, при котором наблюдается неправильное положение плода)
- Ограничение роста плода, гибель плода (приводящая к мертворождению)
- Преждевременные роды из-за преждевременного разрыва плодных оболочек
- Повышенный риск внематочной беременности, состояния, при котором эмбрион внедряется вне матки, обычно в маточные трубы
- Боль в матке на ранних сроках беременности
- Проблемы с почками: 40 процентов женщин с единорогом матки, вероятно, имеют почечные (связанные с почками) аномалии, и их необходимо обследовать.
Советы по сохранению здоровья матки во время беременности
Здоровая матка — здоровая беременность. Ниже приведены некоторые общие рекомендации:
1. Работа
При отсутствии осложнений большинство женщин могут продолжать работать до начала родов (Американская академия педиатрии и Американский колледж акушеров и гинекологов, 2012). Следует избегать любых занятий, которые подвергают беременную женщину серьезным физическим нагрузкам.В идеале не следует продолжать работу или развлечения до тех пор, пока не появится чрезмерная усталость. Следует обеспечить достаточный отдых, особенно в сложных случаях или если у женщины были осложнения во время предыдущей беременности.
2. Упражнение
В общем, беременным женщинам не нужно ограничивать физические упражнения, если они не слишком устают и не рискуют получить травму. Если не указано врачом, беременных женщин следует поощрять к регулярным физическим нагрузкам средней интенсивности в течение 30 минут или более в день.
3. Потребление морепродуктов
Почти вся рыба и моллюски содержат следовые количества ртути. Следовательно, беременным и кормящим женщинам рекомендуется избегать употребления определенных видов рыбы с потенциально высоким уровнем метилртути. К ним относятся акула, рыба-меч, королевская макрель и черепичная рыба. Беременным женщинам рекомендуется употреблять не более 12 унций или двух порций консервированного тунца в неделю и не более 6 унций альбакора или «белого» тунца.
4. Путешествие
Американский колледж акушеров и гинекологов (2010) сформулировал рекомендации по использованию автомобильных удерживающих устройств во время беременности.
- Следует поощрять женщин носить правильно установленные трехточечные ограничители (ремни безопасности) на протяжении всей беременности во время езды в автомобиле.
- Поясная часть удерживающего ремня должна быть помещена под живот и поперек верхней части бедер.
- Ремень должен удобно прилегать.
- Плечевой ремень также должен быть надежно закреплен между грудями. По имеющейся информации нельзя отключать подушки безопасности, когда в машине находится беременная женщина.
- При отсутствии акушерских или медицинских осложнений беременные женщины могут безопасно путешествовать на самолете до 36 недель беременности. Существенные риски при поездках, особенно за границу, заключаются в приобретении инфекционных заболеваний и развитии осложнений из-за отсутствия необходимых ресурсов. Убедитесь, что вы хорошо осведомлены об этом, прежде чем отправиться в путешествие за границу.
5. Коитус
У здоровых беременных половой акт обычно не причиняет вреда.Но его следует избегать всякий раз, когда возникает угроза прерывания беременности, предлежания плаценты или преждевременных родов. Вредности полового акта на поздних сроках беременности не выявлено. Однако в одном из клинических случаев описывается летальная воздушная эмболия на поздних сроках беременности в результате вдувания воздуха во влагалище во время орально-вагинального полового акта. Действовать с осторожностью.
6. Иммунизация
Большинство вакцин противопоказаны во время беременности и не являются рутинной вакциной, за исключением случаев пред- или постконтактной профилактики у матерей из группы высокого риска.Но настоятельно рекомендуются две вакцины: от столбняка для каждой матери (две инъекции) и от гриппа в случае вспышки гриппа.
7. Кофеин
Неясно, связано ли потребление кофеина с преждевременными родами или нарушением роста плода. Американская диетическая ассоциация (2008) рекомендует ограничить потребление кофеина во время беременности до менее 300 мг в день, или примерно трех 150-миллилитровых чашек перколированного кофе.
8. Боль в спине
Ее можно уменьшить, приседая, а не наклоняясь при опускании руки, используя подушку для поддержки спины во время сидения и избегая обуви на высоком каблуке.
Таким образом, вы можете увидеть, какую роль играет матка во время беременности и насколько важно для вас заботиться о ней. Даже если вы чувствуете себя комфортно с растущим ребенком внутри вас, все же рекомендуется не напрягаться, так как многие факторы могут привести к осложнениям.
.