Будущая мама: Первый прием в клинике. Несмотря на то что обычно на прием приходят пары, нам администратор посоветовал прийти все-таки отдельно. И я поняла почему. Слишком много вопросов, ответы на которые были бы не очень комфортны для наших отношений. А так врачу я рассказала все. Врач сделала первое УЗИ, когда у меня был второй день цикла. Лирическое отступление: протоколов ЭКО бывает два — длинный и короткий. В моем случае был короткий. Длинный при низком АМГ противопоказан, так как яичники могут не справиться. Это значит, что в случае неудачи мы можем еще сильнее опустошить мои и так маленькие запасы яйцеклеток. | |
Будущая мама: Началась стимуляция: каждый день уколы строго по графику со строгим соблюдением дозы. | |
Врач гинеколог-репродуктолог центра репродуктивных технологий «ЭмбриЛайф» Марина ЖАРОВА: — ЭКО-протокол представляет собой неукоснительные, строго по часам, подкожные введения определенной комбинации гормональных лекарств, назначенных врачом. Эти препараты стимулируют яичники, которые отвечают за созревание готовых к оплодотворению яйцеклеток. Начинают короткий протокол ЭКО на второй-третий день цикла и заканчивают через десять — четырнадцать дней, когда забирают фолликулы (пункция). Короткий протокол можно прописывать женщинам со здоровыми яичниками и тем, кто имел неудачные попытки в длинных протоколах, женщинам со сниженным овариальным резервом. Короткий протокол применяется также в том случае, если возраст женщины выходит за рекомендованные для экстракорпорального оплодотворения рамки. Протокол и препараты для стимуляции для каждой женщины подбираются индивидуально. | |
Будущая мама: Фолликулы все равно росли плохо. Поэтому пункцию назначили на шестнадцатый день — это на три-четыре дня позже, чем предполагали. За 36 часов до пункции мне сделали стимулирующий укол препарата ХГЧ. Поэтому пункцию назначили на шестнадцатый день — это на три-четыре дня позже, чем предполагали. За 36 часов до пункции мне сделали стимулирующий укол препарата ХГЧ. | |
Врач гинеколог-репродуктолог центра репродуктивных технологий «ЭмбриЛайф» Марина ЖАРОВА: — Пункция фолликулов при ЭКО — это 20-минутная процедура извлечения фолликулов из женского организма. Очень важно не пропустить момент, прежде чем яйцеклетки выйдут из фолликулов (произойдет овуляция) и станут недоступны для пункции и для дальнейшей работы с ними. Этот момент грамотный врач не пропустит. Здесь нет точных сроков, все зависит от индивидуальных особенностей женщины и отклика на стимуляцию. Я скорее перенесу дату пункции, даже при условии, что вся команда врачей, анестезиолог и лаборатория готовы к приему пациентки в данное время. | |
Будущая мама: Пункция проводилась под местной анестезией. Практически безболезненно, только очень волнительно. После была слабость, несколько часов полежала в палате. После была слабость, несколько часов полежала в палате. | |
Анестезиолог центра репродуктивных технологий «ЭмбриЛайф» Михаил АЛЬТШУЛЛЕР: — Какой наркоз выбрать — общий или местный — зависит от рекомендации врача и решения самой женщины. Обычно мы применяем кратковременный внутривенный наркоз. При пункции фолликулов для анестезии используют современные препараты, которые не могут навредить женщине и извлеченным яйцеклеткам. Если общий наркоз противопоказан, процедуру выполняют под местным обезболиванием. | |
| Будущая мама: Можно ли избежать пункции? Конечно. Но только если яйцеклетки донорские. Не мой случай. Через два часа врач подошла ко мне и сообщила о результатах пункции: как все прошло, сколько получено яйцеклеток, какого качества сперматозоиды. Но о количестве эмбрионов можно будет говорить только на следующий день. | |
Эмбриолог центра репродуктивных технологий «ЭмбриЛайф» Ирина ЛЯМИНА: — В строго стерильных условиях ооциты (яйцеклетки), окруженные фолликулярными клетками, сразу же помещают в специальный инкубатор с теплой питательной эмбриологической средой (строго 37°С и 5% углекислого газа) до проведения этапа оплодотворения. | |
| Будущая мама: Теперь осталось только ждать. Нам должны были позвонить и сказать, сколько эмбрионов получилось. Учитывая, что мы получили очень мало яйцеклеток (всего три), быть уверенным на сто процентов, что они все хорошие, живые, все оплодотворятся, — нельзя. Статистически шансы были невелики. Но мы надеялись на чудо. Мы даже не стали обсуждать, что делать в случае неудачи (новый протокол, другой протокол, заморозка, то есть в случае чего — это был бы не тупик, а только очередное начало). | |
Эмбриолог Ирина ЛЯМИНА: — Через сутки внутри оплодотворенной яйцеклетки уже видны два ядра: мужское, внесенное сперматозоидом, и женское. Через несколько часов мужское и женское ядра сольются в одно ядро, отцовские и материнские гены соединятся, и оплодотворенная яйцеклетка будет называться эмбрионом. | |
Будущая мама: Однако вскоре нас ждало разочарование. Один из эмбрионов стал развиваться неправильно. Но один-то остался! Его развитие шло лучше некуда. «6-А, или шестиклеточный эмбрион, отличного качества без фрагментации с высоким шансом имплантации», говоря медицинским языком. | |
Будущая мама: Перенос проводили на обычном гинекологическом кресле, без анестезии и под контролем УЗИ. Это абсолютно нечувствительно. Подсадили. Показали на УЗИ белую точечку. Эмбрион дома. | |
Врач-лаборант Наталья СТАРОДУБЦЕВА: — ХГЧ — хорионический гонадотропин человека. Это один из важнейших показателей, который свидетельствует о наличии беременности и ее развитии. ХГЧ в несколько раз сильнее собственных материнских гормонов действует на яичники и матку. Он заставляет желтое тело яичника вырабатывать очень много прогестерона — материнского гормона, который поддерживает беременность и приспосабливает матку для развития в ней зародыша. | |
Будущая мама: Тесты у меня по-прежнему без заветной второй полоски. И опять, не смейтесь, я ее даже фломастером дорисовывала, чтобы призвать удачу. Двенадцатый день — начались как будто ранние месячные. Я в слезы, звоню врачу. Инъекция, таблетки и строгая рекомендация не нервничать. Вдох — выдох. | |
Врач-генетик — При ЭКО можно выбрать пол ребенка. Оплодотворение происходит вне полости матки. При этом делают биопсию трофэктодермы эмбриона на пятые сутки его развития и тщательное изучение генетического материала. При этом эмбрион не повреждается. И уже можно определить пол со стопроцентной уверенностью. | |
По мнению врачей, мой сценарий, несмотря на все волнения, был просто идеальным и самым коротким из всех возможных вариантов лечения. Лучшего и желать нельзя. | |
Может ли тест не показать беременность, если она есть
Беременность: UGCЗанимаясь планированием семьи, женщина тщательно следит за своим циклом.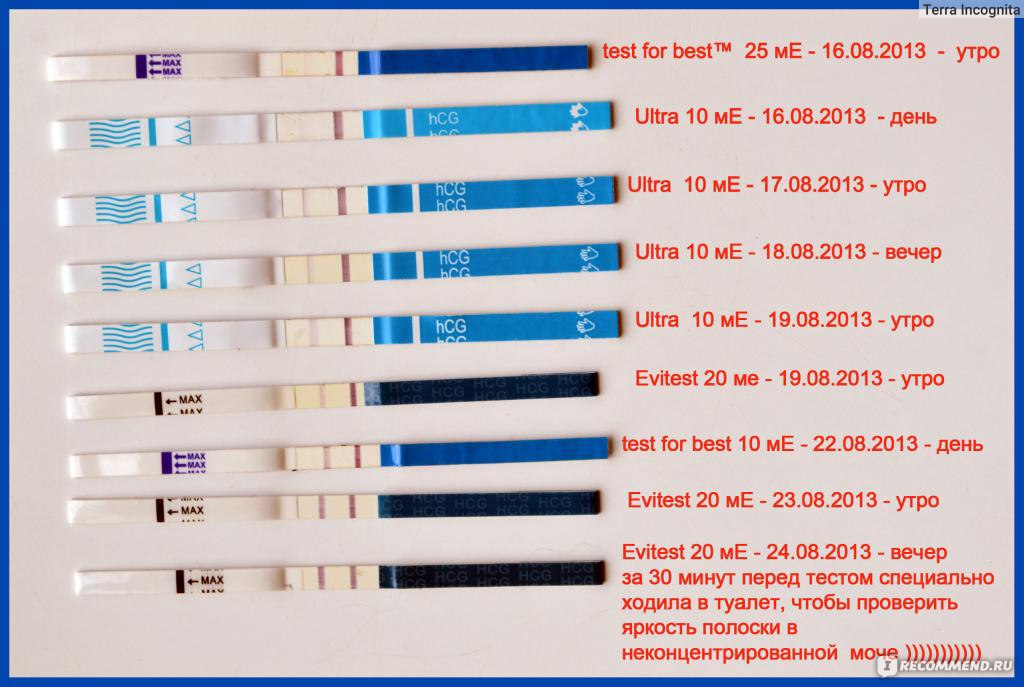 Любая задержка трактуется как вероятное зачатие ребенка. Если у вас возникает вопрос, может ли тест не показать беременность, тогда стоит изучить его принцип работы. Учитывая ошибки и причины неправильной
Любая задержка трактуется как вероятное зачатие ребенка. Если у вас возникает вопрос, может ли тест не показать беременность, тогда стоит изучить его принцип работы. Учитывая ошибки и причины неправильной
Тест на беременность не показывает, а задержка есть
Я работала с разными пациентками и встречала случаи, связанные с задержкой менструации. Практика доказывает, что уже на ранних сроках женщины ощущают изменения в организме.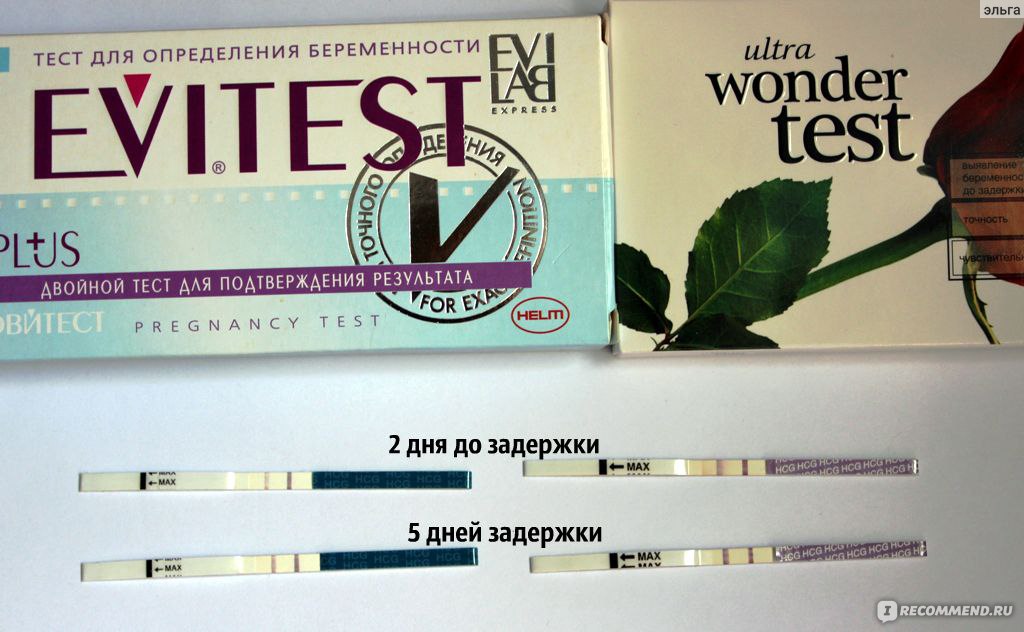 Буквально через 28 дней после зачатия у вас могут появиться некоторые симптомы.
Буквально через 28 дней после зачатия у вас могут появиться некоторые симптомы.
Как понять, что ты беременна? Я рекомендую прислушиваться к своим ощущениям и обратить внимание на такие маркеры, как:
Читайте также
Когда начинается токсикоз после зачатия
- утренний токсикоз;
- повышенная чувствительность и увеличение груди;
- частые походы в туалет;
- усталость и сонливость;
- раздражительность.
Самый известный признак — отсутствие месячных. Я лично наблюдала ситуации, когда у пациенток тест отрицательный, а беременность есть. Такое происходит довольно часто. Важно смотреть на перемены в самочувствии. Однако нужно помнить, что они также могут быть связаны с гормональными нарушениями, болезнью, стрессом или использованием определенных лекарств.
Даже если тест отрицательный при беременности, не стоит исключать ошибки. Возможно, неточность была вызвана:
- несоблюдением инструкции;
- низкой скоростью имплантации яйцеклетки;
- слишком быстрым проведением теста после задержки;
- чувствительностью и качеством изделия.

В таких случаях вы также можете получить ложноположительный тест на беременность. Это значит, что вы не беременны, но в моче присутствует кровь или белок. Некоторые виды лекарств тоже могут провоцировать подобный результат.
Читайте также
Как узнать беременность без теста в домашних условиях
Современные тесты работают путем обнаружения ХГЧ — говоря простыми словами, гормона беременности. Он начинают выделяться с момента оплодотворения, и его уровень увеличивается в течение первых месяцев. Рекомендую подробнее изучить информацию в статье издания WebMD.
Может ли тест на беременность не показать беременность? Действительно, такие случаи бывали в моей практике. В результате низкого уровня ХГЧ тест не показал беременность. Попробуйте провести процедуру повторно. Не стоит избегать посещения врача, который назначит необходимые анализы для точного результата.
Даже если после отрицательного результата у вас не наступили месячные, помните, что на ситуацию может влиять перемена климата или нерегулярный цикл. Не нужно волноваться раньше времени. Почему тест не показывает беременность, также подробно описывает моя коллега Дженнифер Уолкер для Clearblue.
Не нужно волноваться раньше времени. Почему тест не показывает беременность, также подробно описывает моя коллега Дженнифер Уолкер для Clearblue.
Читайте также
Что повышает давление в домашних условиях
Почему тест на беременность не показывает беременность
Я и мои коллеги были свидетелями того, как проведение домашних анализов еще больше вводило женщин в заблуждение. Даже когда вы ощущаете, что организм перестраивается, проявляются признаки беременности, не спешите проводить тестирование.
Одной из причин, почему тест не показывает достоверный результат, является ранняя диагностика. В работе я наблюдала другие случаи, влияющие на точность. Вот они:
Несоблюдение правил
Если вы получили отрицательный тест при беременности, вероятно, случилась ошибка. Помните: посуда для сбора мочи должна быть сухой и чистой. Доказано практикой: только в том случае, если вы следовали инструкции, нет необходимости переживать о том, что тест не показывает беременность. Об этом прочитаете в авторитетном издании BMJ.
Об этом прочитаете в авторитетном издании BMJ.
Читайте также
Когда лучше делать тест на беременность — утром или вечером?
Тестирование в конце дня
Могут ли тесты не показывать беременность? Это возможно, когда моча разбавлена и концентрация гормона снижена. В течение дня вы пьете много жидкости, поэтому делать тест лучше сразу после пробуждения. Хотя хорошие тесты все равно должны выдавать правильный ответ.
Вероятность выкидыша
В каком случае может тест не показать беременность? Если вы получили отрицательный ответ после положительного, вероятна угроза выкидыша. Особенно при наличии кровянистых выделений. Обязательно обратитесь к врачу.
Некачественный тест
Случилась задержка месячных? Тест отрицательный может быть из-за дешевого или минимального лакмусового покрытия. Низкая чувствительность изделия также может помешать среагировать на ХГЧ, особенно в малом количестве. Неправильное хранение и истекший срок годности не улучшают ситуацию.
Читайте также
Вздутие живота при беременности: что делать?
Прием лекарственных препаратов
Проходите лечение? Тогда знайте, что определенные средства способны создать отрицательный тест при беременности. Но может быть наоборот. Препараты от бесплодия содержат ХГЧ, которое и провоцирует ложный показатель.
Патологические процессы
Внематочная беременность приводит к слабому уровню ХГЧ, поэтому домашние анализы могут показать неправильный результат. Вроде бы беременность есть, а тест не показывает две полоски. Если есть подобные подозрения, рекомендую обратиться к врачу и сделать обследование.
Наличие других заболеваний
Конечно, на показатели влияют и другие факторы, связанные со здоровьем. Может ли тест не показывать беременность? Такое возможно, когда есть проблемы с сердечно-сосудистой системой, работой почек, что приводит к снижению концентрации гормона в моче.
Читайте также
Полезные советы для женщин после 50 лет
О любом изменении в организме лучше узнать заранее, чтобы подготовиться к переменам в жизни.
Внимание! Материал носит лишь ознакомительный характер. Не следует прибегать к описанным в нем методам лечения без предварительной консультации с врачом.
Источники:
- Brunilda Nazario. Pregnancy Tests // WebMD. — 2020. — February 19.
- Joanna Pike. What does getting a negative pregnancy test result mean?// Clearblue. — 2019. — Feb 27.
- Tom Lind, P G Whittaker. How positive is a positive pregnancy test? // BMJ. — 1988. — 12 March.
Читайте также
Шевеление плода при беременности: когда начинается, ощущения
Автор: кандидат медицинских наук Анна Ивановна Тихомирова
Рецензент: кандидат медицинских наук, профессор Иван Георгиевич Максаков
Оригинал статьи: https://www. nur.kz/family/beauty/1766665-mozet-li-test-ne-pokazat-beremennost-esli-ona-est/
nur.kz/family/beauty/1766665-mozet-li-test-ne-pokazat-beremennost-esli-ona-est/
«Сказали, положительный тест». Рассказ пациентки с подозрением на коронавирус :: Здоровье :: РБК Стиль
© instagram.com/teriaevamaria
Автор Петр Дмитриев
26 марта 2020
 Когда температура повысилась, вызвала врачей, они сделали тест, а вскоре забрали девушку в больницу. С ней связался автор Telegram-канала «Быстрее послушать» Петр Дмитриев.
Когда температура повысилась, вызвала врачей, они сделали тест, а вскоре забрали девушку в больницу. С ней связался автор Telegram-канала «Быстрее послушать» Петр Дмитриев.
— Знаю, что вы сейчас находитесь в Челюстно-лицевом госпитале для ветеранов войн. Как вы туда попали?
— «Скорая» привезла 19 марта на основании теста от 13 марта. Сказали, положительный тест, документ не показали.
— «Скорая» забрала вас принудительно? Что говорили?
— Да, принудительно! Говорили, тест положительный, если отказываюсь — вызовут полицию. Вообще, я была в панике и шоке, поэтому не подумала требовать документ теста. И тем более выяснять, имеют ли врачи право меня принудительно госпитализировать. Я была дома на самоизоляции девятый день.
Я была дома на самоизоляции девятый день.
— СМИ рассказывают про больницу в Коммунарке, которая принимает людей с подозрением на коронавирус. Почему вас отвезли не туда, а в Челюстно-лицевой госпиталь на улице Лестева?
— Понятия не имею. Сейчас это инфекционная больница. Мою подругу отвезли в больницу в Царицыно, потому что она контактировала со мной.
© Мария Теряева
— Есть ли другие пациенты с подозрением или заболевшие коронавирусом? Можете ли вы оценить примерное количество пациентов?
— Могу сказать только про палату: нас пятеро человек, все приехали из Европы, все без симптомов. Но я так понимаю, что у всех первый положительный тест. В соседней палате страшно кашляют, то есть здесь люди болеют, а их лечат.
© Мария Теряева
— Удалось ли выяснить у соседей по палате, показали ли им результаты теста?
— Никому не показывают, не можем этого добиться. Информация меняется каждый день. Максимум информации было сегодня утром, врач сказал: «Вас нет в списке с отрицательными тестами». Это вся информация (На момент выхода публикации Марии Теряевой подтвердили отрицательный результат на коронавирус. Но чтобы покинуть карантин, нужно два отрицательных результата у всех пациентов палаты. —
Информация меняется каждый день. Максимум информации было сегодня утром, врач сказал: «Вас нет в списке с отрицательными тестами». Это вся информация (На момент выхода публикации Марии Теряевой подтвердили отрицательный результат на коронавирус. Но чтобы покинуть карантин, нужно два отрицательных результата у всех пациентов палаты. —
© Мария Теряева
— СМИ делают акцент на больницу в Коммунарке. Она новая, там светло и чисто, адекватный главврач. Как выглядит больница, в которой сейчас находитесь вы?
— Нормально, в бытовом плане нет вопросов. Врачи тоже максимально стараются.
— В музыкальном сообществе остро стоит вопрос об отменах массовых мероприятий, карантине и новых способах заработка. Расскажите, как на вас отразилась эта история с отменами концертов?
— На апрель был запланирован большой важный фестиваль Ableton Loop 2020 в Берлине, в котором я должна была принять участие. Но самое главное — до эпидемии мы успели запланировать выпуск моего второго альбома. Это подразумевает походы на радиостанции, концерт-презентацию. Мы начали планировать тур в поддержку нового альбома «Conservatory of Flowers». Сейчас ясно, что точно будет только диджитал-релиз, все остальное или отменяется, или переносится. С выпуском винила тоже появились проблемы, но мой лейбл все еще надеется сохранить сроки.
Но самое главное — до эпидемии мы успели запланировать выпуск моего второго альбома. Это подразумевает походы на радиостанции, концерт-презентацию. Мы начали планировать тур в поддержку нового альбома «Conservatory of Flowers». Сейчас ясно, что точно будет только диджитал-релиз, все остальное или отменяется, или переносится. С выпуском винила тоже появились проблемы, но мой лейбл все еще надеется сохранить сроки.
© Мария Теряева
— С каждого прослушивания в стриминговом сервисе музыкант получает меньше цента. Музыка — это единственный ваш заработок?
— Да. А в случае с новым альбомом — это всегда стартап, в который нужно вкладываться, что мы с лейблом и сделали. Музыка — это мой единственный расход.
— Индустрия призывает людей помочь: не сдавать билеты, слушать на репите треки в стриминговых сервисах, донатить. Верите ли вы в эти методы?
Верите ли вы в эти методы?
— Не только верю, но и чувствую реальную пользу. Я получила вполне ощутимую поддержку на Bandcamp, когда сервис объявил день поддержки музыкантов и отказался от своих процентов. Сама в больнице слушаю музыку на репите.
Автор — ведущий Telegram-канала «Быстрее послушать»
Часто задаваемые вопросы | Областной центр репродуктивной медицины г.Усть-Каменогорск
Что такое программа экстракорпорального оплодотворения?
Благодаря революционному развитию вспомогательных репродуктивных технологий появился способ лечения бесплодия, подаривший большие надежды бесплодным супружеским парам. Это метод экстракорпорального оплодотворения (ЭКО) или оплодотворения «в пробирке», который на сегодняшний день является самым эффективным методом лечения бесплодия, помогающим даже в самых безнадежных ситуациях. ЭКО применяется в случае абсолютного женского бесплодия (при отсутствии или полной непроходимости обеих маточных труб), при мужском бесплодии, при бесплодии неясной причины, а также при неэффективном консервативном или оперативном лечении других форм бесплодия. Поэтому врачи не советуют продолжать лечение бесплодия другими методами более 1,5 – 2 лет, если они не эффективны.
Поэтому врачи не советуют продолжать лечение бесплодия другими методами более 1,5 – 2 лет, если они не эффективны.
Чем раньше пара обратится в клинику ЭКО, тем выше у нее шансы на успех.
В программе ЭКО после стимуляции яичников у женщины созревает несколько фолликулов, в которых находятся яйцеклетки. Врач пунктирует яичник и извлекает яйцеклетки, которые затем оплодотворяются спермой мужа или донора вне организма матери в специальных условиях. При сниженном качестве спермы супруга производится введение единичного сперматозоида в яйцеклетку с помощью микроиглы (метод ИКСИ). Через несколько дней получившиеся эмбрионы переносятся в полость матки женщины, где и продолжают свое развитие.
Одна попытка ЭКО дает вероятность зачатия от 20% до 30%, что даже несколько выше средней частоты наступления беременности обычным путем. Вероятность зачатия в программе ЭКО зависит от возраста супругов, состояния их здоровья, качества применяемых препаратов и материалов, числа и качества полученных эмбрионов, и некоторых других факторов.
Неудача в одной попытке ЭКО еще не означает, что данный метод оказался неэффективен, так как с каждой последующей попыткой суммарные шансы забеременеть существенно возрастают и за год лечения достигают 90%.
За три десятилетия с момента рождения в Великобритании Луизы Браун, первого ребенка, появившегося из яйцеклетки, оплодотворенной «в пробирке» (1978 г.), более трех миллионов детей появились на свет с помощью ЭКО.
Современные вспомогательные репродуктивные технологии, такие как ЭКО и ИКСИ, уже помогли миллионам бесплодных пар во всем мире, и мы надеемся, что они помогут и вам.
Желаем вам удачи!
Схема программы ЭКО
Программа ЭКО состоит из нескольких этапов.
Каждый из этапов по-своему важен, и относиться к нему нужно очень ответственно, точно выполняя все рекомендации врача.
I этап. Определение программы и тактики лечения после проведения предварительного обследования.
II этап. Подготовка супругов: коррекция гормональных отклонений, лечение инфекций и нарушений сперматогенеза.
III этап. Стимуляция суперовуляции, ультразвуковой мониторинг (10-30 дней).
IV этап. Введение человеческого хорионического гонадотропина (чХГ) для окончательного созревания яйцеклеток (1 день).
V этап. Пункция фолликулов, забор яйцеклеток, сдача спермы.
Оплодотворение яйцеклетки спермой супруга или донора (1 день).
VI этап. Культивирование эмбрионов, наблюдение за дроблением эмбрионов (2-5 дней).
VII этап. Перенос эмбрионов в полость матки, замораживание оставшихся эмбрионов при необходимости (1 день).
VIII этап. Гормональная поддержка беременности ранних сроков (до 10-14 недель).
IX этап. Тест на беременность на выявление гормона чХГ в крови (через 2 недели после переноса эмбрионов).
X этап. УЗИ — диагностика беременности (через 3 недели после переноса эмбрионов).
УЗИ — диагностика беременности (через 3 недели после переноса эмбрионов).
XI этап. Ведение беременности.
XII этап. Роды (в условиях родильного дома).
Подготовка к ЭКО
Питание и образ жизни для обоих супругов
Для того, чтобы подготовить организм к предстоящей беременности, необходимо соблюдать здоровый образ жизни. Питание должно быть разнообразным, богатым витаминами и белками, содержащим умеренное количество жиров и углеводов. Никаких строгих диет. В дни сдачи крови на биохимические и гормональные исследования завтрак возможен только после забора крови.
Показан прием витаминно-минеральных комплексов, предназначенных для беременных. В качестве альтернативного варианта можно посоветовать прием фолиевой кислоты, йодида калия и витамина Е в небольших дозах за месяц до начала программы ЭКО. Избегайте приема лекарственных препаратов, противопоказанных при беременности.
Следует исключить курение, в том числе пассивное. Кофе рекомендуется не более двух чашек в день, потребление алкоголя необходимо свести до минимума. Избегайте горячих ванн, бань и саун. Старайтесь вести активный, подвижный образ жизни. Не концентрируйтесь на лечении, пусть оно не влияет на ваше настроение. Избегайте выраженных стрессов, а также физического и психологического перенапряжения.
Половые контакты
Характер половой активности, в целом, не должен меняться. Вы можете иметь половые контакты с той же частотой, что и всегда. Но за 3-4 дня до пункции фолликулов и ЭКО нужно воздержаться от половых актов с целью «накопления» достаточного количества спермы. В этот период супругу следует воздержаться и от мастурбации. Длительность воздержания не должна превышать 7 дней.
Половые контакты не рекомендуются после ЭКО до тестов на беременность. Обоим супругам следует избегать случайных половых связей, а если при обследовании будут обнаружены половые инфекции и потребуется их лечение, то последующие половые контакты должны проходить с презервативом. В период стимуляции овуляции из-за увеличения яичников возможна болезненность во время полового контакта.
В период стимуляции овуляции из-за увеличения яичников возможна болезненность во время полового контакта.
Минимальное предварительное обследование
Ряд исследований можно сделать в медицинских учреждениях по месту жительства. Узнайте в центре ЭКО необходимый минимум обследований, в который обычно входит спермограмма супруга, гормональный анализ, снимок матки и маточных труб, анализ крови и мазка влагалища на надичие инфекционных заболеваний и др. С результатами исследований приходите на первичный прием к врачу, не забудьте взять с собой все имеющиеся результаты ранее проведенных обследований, выписки из медицинских карт и т.д.
Инфекции
Перед проведением процедуры ЭКО может потребоваться обследование на некоторые инфекции, которые представляют опасность для зародыша и могут негативно повлиять на его развитие и вынашивание беременности. К ним относятся, например, герпес, цитомегаловирус, краснуха, токсоплазмоз и некоторые другие заболевания. Эти инфекции широко распространены и часто протекают скрыто.
Эти инфекции широко распространены и часто протекают скрыто.
Объем диагностики определяет лечащий врач.
Гормональное обследование
Часто бесплодию сопутствуют гормональные отклонения. Их своевременное выявление и коррекция позволяют повысить вероятность наступления беременности и ее благоприятного течения. Большинство гормонов исследуются в первые дни менструального цикла, обычно с 1-го по 5-й день. Поэтому первый визит в центр ЭКО запланируйте на это время. Кровь сдается из вены, как правило, утром, натощак.
Посещение андролога, исследование спермы
Лечение бесплодия методом ЭКО подразумевает обязательное обследование у андролога и исследование спермы.
Перед визитом к врачу и сдачей спермы на анализ супругу необходимо соблюдать некоторые правила: воздерживаться от половой жизни от 3 до 7 дней (оптимально 5), не пить спиртного, не париться в бане, не принимать горячие ванны, не мочиться в течение 2 часов до посещения врача, не есть накануне жирную и острую пищу.
Планирование процедур и визитов к врачу
Лечение методом ЭКО проходит амбулаторно, но требует от пациентов дисциплины и пунктуальности. Перед началом программы ЭКО спланируйте свои дела таким образом, чтобы у вас не было ночных дежурств, чтобы вы смогли приехать приблизительно 4-5 раз в клинику ЭКО во время стимуляции овуляции (в течение 2-4 недель), а затем прийти в назначенный день на пункцию и перенос эмбрионов. Присутствие мужа требуется для предварительного обследования и для сдачи спермы в день пункции фолликулов. После переноса эмбрионов вам будет выписан больничный лист.
Соглашения
Если вы планируете начать лечение методом ЭКО или другими методами вспомогательной репродукции, к которым относятся ИКСИ, искусственная инсеминация, оплодотворение донорской спермой, донация яйцеклеток, суррогатное материнство и др., то предварительно решите с врачом все волнующие вас этические и юридические вопросы.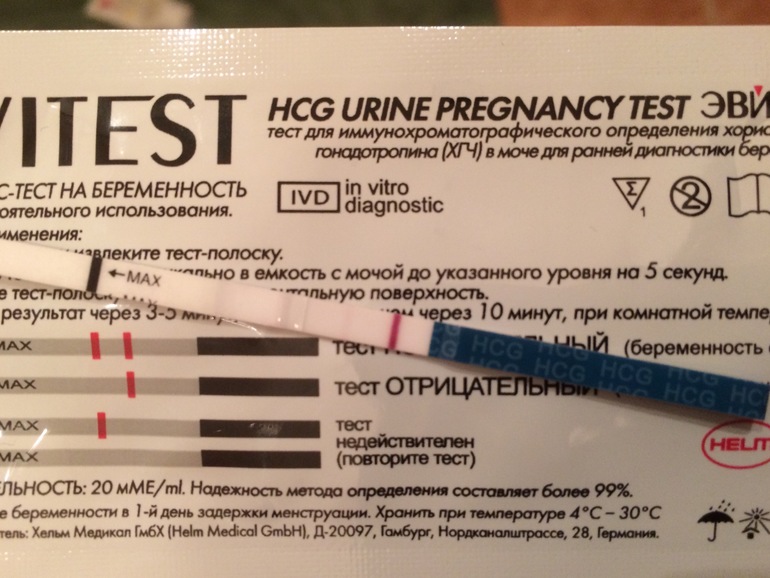 На каждый вид лечения с клиникой заключается юридическое соглашение, которое должно подписываться обоими супругами.
На каждый вид лечения с клиникой заключается юридическое соглашение, которое должно подписываться обоими супругами.
Стимуляция суперовуляции
Чтобы вероятность наступления беременности в одной попытке ЭКО была выше, необходимо получить несколько пригодных для оплодотворения яйцеклеток. С этой целью перед процедурой ЭКО проводится так называемая стимуляция суперовуляции, когда женщине назначают лекарства, вызывающие одновременное созревание нескольких фолликулов.
Для стимуляции суперовуляции могут применяться различные препараты. Перед началом стимуляции врач вместе с вами обсуждает наиболее подходящий вариант лечения, выбирает препараты и определяется с последовательностью и схемой их применения, которая называется «протоколом стимуляции».
Мониторинг
Во время стимуляции суперовуляции проводится ультразвуковой мониторинг роста фолликулов в яичнике и созревания эндометрия в матке. Это нужно для корректировки дозы вводимых препаратов, которая может быть увеличена или уменьшена в зависимости от состояния данных органов. С одной стороны, необходимо получить достаточное количество зрелых яйцеклеток, но с другой стороны, избыточная стимуляция может привести к осложнениям. Зрелым считается фолликул, достигший 17-20 мм в диаметре при толщине слизистой оболочки матки (эндометрия) больше 8 мм.
С одной стороны, необходимо получить достаточное количество зрелых яйцеклеток, но с другой стороны, избыточная стимуляция может привести к осложнениям. Зрелым считается фолликул, достигший 17-20 мм в диаметре при толщине слизистой оболочки матки (эндометрия) больше 8 мм.
УЗ-мониторинг
Мониторинг проводится вашим лечащим врачом обычно на 2-3-й день менструального цикла. Тогда же назначаются стимулирующие препараты. Следующее исследование роста фолликулов повторяется приблизительно через 5 дней. В дальнейшем исследования проводятся чаще и почти ежедневно до достижения фолликулами размеров, близких к овуляторным. Исследование проводится ультразвуковым датчиком, который вводится во влагалище. Процедура эта безболезненная и безопасная. Для обеспечения стерильности на датчик надевается одноразовый презерватив. Оценивается толщина эндометрия в матке, а также количество и диаметр фолликулов, при этом врач решает вопрос об изменении дозы препаратов. При достижении определенных критериев, обычно на 10-14-й день цикла, принимается решение об окончании стимуляции и назначении препаратов чХГ. Также сообщается точное время их введения и дата предстоящей пункции.
Также сообщается точное время их введения и дата предстоящей пункции.
Что делать Вам
Если вам назначен визит для УЗ-мониторинга, не делайте в этот день с утра никаких инъекций, пока врач не даст вам соответствующих рекомендаций. УЗИ через влагалище проводится при опорожненном мочевом пузыре, иначе врач не сможет увидеть на мониторе яичники. Вам придется раздеться, как для гинекологического осмотра.
Введение чХГ
Препараты чХГ вводятся с целью окончательного созревания яйцеклетки. Врач сообщит вам точное время введения препарата, которое обычно приходится на вечерние часы.
Очень важно точно, час в час, соблюдать время введения препарата. Путь введения — внутримышечный. Внимательно проверьте дозу препарата, так как в ампуле может быть 500, 1500, 5000 МЕ (Международных Единиц).
Половые контакты в этот период следует прекратить. Очень важно не опоздать и прибыть на пункцию вовремя, через 35-36 часов после инъекции чХГ. С собой на пункцию желательно взять халат, тапочки, ночную сорочку или длинную футболку и носки. В день пункции понадобится присутствие супруга.
С собой на пункцию желательно взять халат, тапочки, ночную сорочку или длинную футболку и носки. В день пункции понадобится присутствие супруга.
Пункция
Пункция фолликулов яичника проводится с целью получения яйцеклеток. Во время пункции врач под контролем ультразвука опорожняет фолликулы через влагалище с помощью иглы, подсоединенной к вакуумному прибору. Как правило, пункция производится в утреннее время, строго натощак, под внутривенным наркозом. Не бойтесь, эта процедура безболезненная и быстрая, и серьезных повреждений тонкая игла вам не нанесет.
До пункции
До пункции нельзя ничего есть и пить после полуночи (не завтракать и не пить). Можно побрить волосы вокруг входа во влагалище, но не обязательно. Желательно не пользоваться декоративной косметикой. Непосредственно перед пункцией, уже в клинике ЭКО, вам нужно будет опорожнить мочевой пузырь и надеть чистую сорочку. Если у вас есть аллергия к каким-либо лекарственным препаратам, обязательно предупредите об этом анестезиолога.
После пункции
Через 5-10 минут вы проснетесь, а через 40-60 минут после пункции вы сможете встать. Врач расскажет вам о результатах пункции и о том, сколько было получено яйцеклеток, а затем определит дату следующего визита для переноса эмбрионов. Врач также распишет вам назначения на ближайшие две недели, направленные на поддержание достаточного уровня гормонов беременности (инъекции чХГ и/или препараты прогестерона).
Лучше, чтобы кто-нибудь сопровождал вас после пункции. В это время запрещается находиться за рулем. В случае болезненности внизу живота можно принять таблетку болеутоляющего препарата после консультации с лечащим врачом.
Искусственное оплодотворение
В день пункции супруг сдает сперму в специальной комнате, после чего передает подписанную чашечку со спермой лаборанту. Сперму очищают от лишней плазмы и готовят для оплодотворения, проверяя количество, качество и подвижность сперматозоидов.
Полученную после пункции яичников фолликулярную жидкость с яйцеклетками изучают под микроскопом, находят яйцеклетки, отбирают их и отмывают. Каждую яйцеклетку бережно кладут в отдельную луночку специальной чашки с питательной средой. Чашки с яйцеклетками, спермой и эмбрионами всегда сразу же подписывают.
Каждую яйцеклетку бережно кладут в отдельную луночку специальной чашки с питательной средой. Чашки с яйцеклетками, спермой и эмбрионами всегда сразу же подписывают.
Затем, если сперматозоидов достаточное количество и они подвижны, часть спермы добавляют в чашечки с яйцеклетками, после чего оставляют в инкубаторе приблизительно на 12 часов. Сперматозоиды сами должны подплыть к яйцеклеткам и оплодотворить их. На следующий день проверяют, произошло ли оплодотворение. Оплодотворенные яйцеклетки, а точнее, уже эмбрионы, продолжают культивировать в течение от 2 до 5 дней.
ИКСИ
Если сперматозоидов в сперме слишком мало, то с согласия пациентов производится процедура ИКСИ, то есть введение единичного сперматозоида в яйцеклетку с помощью микроиглы. Под контролем микроскопа, используя микроманипуляторы, эмбриолог отбирает только качественные сперматозоиды и вводит их в яйцеклетки. В большинстве случаев происходит оплодотворение и развивается эмбрион.
Перенос эмбрионов в матку
Дату переноса эмбрионов в полость матки определяет врач. Как правило, это происходит на 2-5-й день после пункции. Эмбрионы могут переносить как на стадии нескольких клеток — бластомеров, так и на более поздней стадии — бластоцисты.
Процедура подсадки эмбриона безболезненная, хотя иногда возможен легкий дискомфорт. Пациентка находится на гинекологическом кресле. Во влагалище вводятся гинекологические зеркала, и в канал шейки вводится гибкий катетер. По этому катетеру с каплей питательной среды переносятся эмбрионы, число которых определяет врач. В среднем рекомендуется переносить не более 3 эмбрионов, поскольку подсадка большего числа эмбрионов нежелательна из-за опасности развития многоплодной беременности. Оставшиеся качественные эмбрионы можно подвергнуть замораживанию и использовать в случае неудачи в следующих попытках.
Что вам делать при переносе эмбрионов?
Во время введения катетера постарайтесь максимально расслабиться, не напрягая низ живота. Настройтесь на удачу. После переноса эмбрионов некоторое время можно находиться в горизонтальном положении. Возвращаться домой лучше с сопровождением. Дома также следует расслабиться и постараться отвлечься от навязчивых тревог.
Настройтесь на удачу. После переноса эмбрионов некоторое время можно находиться в горизонтальном положении. Возвращаться домой лучше с сопровождением. Дома также следует расслабиться и постараться отвлечься от навязчивых тревог.
Что делать дальше?
В целом программа ЭКО на этом этапе заканчивается, и необходимости в госпитализации при отсутствии осложнений нет. Но при желании вы можете обратиться с просьбой о помещении вас в гинекологический стационар.
Врач даст вам четкие рекомендации о дальнейшем поддерживающем гормональном лечении, которые необходимо будет строго выполнять. Возможно, вам будут назначены препараты для гормональной поддержки беременности — прогестерон или ХГ.
Старайтесь щадить себя физически и психологически в первые недели после переноса эмбрионов. В этот период нужно пить больше жидкости, в первую неделю не менее 2 литров в день. Желательно измерять вес тела, следить за мочеиспусканием, объемом живота, частотой пульса. Если вас что-то беспокоит, сразу же свяжитесь с клиникой ЭКО.
Если вас что-то беспокоит, сразу же свяжитесь с клиникой ЭКО.
В центре ЭКО вам будет выдан больничный лист сроком на 10-14 дней. В дальнейшем, если наступит беременность, больничные листы может выдавать женская консультация по месту жительства.
Беременность — да или нет?
Наступила беременность или нет, можно будет узнать не ранее 14-го дня после переноса эмбрионов. Не пытайтесь до этого момента самостоятельно определить беременность с помощью тестов, поскольку на этих сроках эмбрион еще не может продуцировать достаточные количества гормона ХГ. Ответ также может быть неправильным из-за приема некоторых гормональных препаратов. Кроме того, экспресс-полоски тестов на беременность часто дают ложные результаты.
Через две недели после переноса эмбрионов обратитесь в клинику для исследования крови на бета-субъединицу ХГ, который является индикатором беременности. Если результат исследования положительный — значит, беременность наступила. Почти каждый день количество ХГ будет удваиваться.
Почти каждый день количество ХГ будет удваиваться.
Беременность, определенная по ХГ, называется «биохимической беременностью». Ее еще нужно подтвердить на УЗИ, которое позволяет увидеть плодное яйцо, только начиная с 3-й недели после переноса эмбриона. Поэтому на 3-4-й неделе после подсадки вам нужно будет прийти в центр ЭКО для УЗ-диагностики беременности.
В случае наступления беременности вы должны находиться под постоянным наблюдением акушеров-гинекологов, так как вам еще предстоит выносить беременность, доставшуюся таким нелегким путем. При появлении болей в животе, кровянистых выделений и других тревожных симптомов незамедлительно обращайтесь к своему лечащему врачу.
Появление менструации, отрицательный результат теста на ХГ, отсутствие плодного яйца по данным УЗИ говорит о том, что беременность не наступила. Однако отрицательный результат еще не означает, что метод ЭКО в вашем случае оказался неэффективным. Последующие попытки ЭКО могут стать удачными. В целом, вероятность наступления беременности на одну попытку составляет от 20 до 30% и с каждой последующей попыткой суммарные шансы забеременеть возрастают за год лечения до 90%. Между попытками можно сделать интервал около 2 месяцев.
В целом, вероятность наступления беременности на одну попытку составляет от 20 до 30% и с каждой последующей попыткой суммарные шансы забеременеть возрастают за год лечения до 90%. Между попытками можно сделать интервал около 2 месяцев.
Если вы не сможете посетить центр ЭКО для диагностики беременности, то определение ХГ в
крови и УЗИ можно провести в клиниках по месту жительства. Но в любом случае, пожалуйста, сообщите вашему лечащему врачу в центре ЭКО о результатах диагностики и обсудите дальнейшие действия.
Возможные осложнения
Гиперстимуляция яичников
В результате стимуляции яичников после пункции на месте фолликулов образуется много так называемых желтых тел. Некоторые женщины плохо переносят избыток гормонов, вырабатываемых желтым телом. Приблизительно в 10% случаев развивается легкая форма синдрома гиперстимуляции. На это указывают боли внизу живота, тошнота, увеличение живота. В более серьезных случаях наблюдается слабость, уменьшение количества мочи, сильное вздутие живота. При редких тяжелых формах может затрудняться дыхание и снижаться артериальное давление. Лечение синдрома гиперстимуляции обычно заключается в обильном питье и приеме специальных препаратов, которые иногда могут вводиться внутривенно капельно.
При редких тяжелых формах может затрудняться дыхание и снижаться артериальное давление. Лечение синдрома гиперстимуляции обычно заключается в обильном питье и приеме специальных препаратов, которые иногда могут вводиться внутривенно капельно.
При легких формах гиперстимуляции можно оставаться дома, но обязательно следует держать врача в курсе вашего состояния. Более тяжелое течение заболевания требует госпитализации.
Многоплодие
Чтобы повысить вероятность наступления беременности с помощью метода ЭКО, в матку женщины, как правило, переносится несколько эмбрионов (не более трех). Иногда это может привести к развитию многоплодной беременности. Если плодов в матке развивается больше двух, то выносить такую беременность бывает достаточно сложно.
Существуют методы, позволяющие прекратить развитие одного эмбриона, не затрагивая другие. Эта операция называется редукцией плода и проводится под контролем ультразвука. Обычно оставляют два эмбриона. Вероятность благополучно выносить беременность после редукции эмбрионов выше, чем если оставить тройню.
Внематочная беременность
Если после переноса эмбрионов в полость матки появятся слабость, головокружение, ранние признаки беременности, неопределенные или резкие боли внизу живота и т.д., то, возможно, это внематочная беременность, при которой плод развивается не в матке, а, например, в маточной трубе. В этом случае немедленно обратитесь к врачу, поскольку данное состояние представляет угрозу для жизни, так как разрыв трубы может вызвать сильное кровотечение. При внематочной беременности сроком 4 недели и более на УЗИ плодного яйца в полости матки не видно, но проба на беременность (на ХГ) положительная. Внематочная беременность обычно устраняется путем щадящей лапароскопической операции.
При возникновении любых, из перечисленных выше симптомов, немедленно обратитесь к лечащему врачу.
Запишите телефон клиники и имя доктора. Узнайте также телефоны для экстренной связи.
Соблюдая все рекомендации врача, вы снизите риск осложнений и повысите шансы на счастливое зачатие.
Короновирус или COVID-19 и беременность
Прочитайте и скачайте информационный листок «Короновирус и беременность», в котором даны ответы на ключевые вопросы для женщин и их семей, столкнувшихся с короновирусной инфекцией COVID-19.
28 марта 2020: Пожалуйста, обратите внимание что информация, представленная здесь, основана на небольшом количестве беременных женщин перенесших данную инфекцию. Ежедневно появляются новые данные. Мы настоятельно советуем Вам поговорить с Вашим врачом или акушеркой, чтобы получить самую последнюю информацию.
Что такое COVID-19?
COVID-19 это инфекционное заболевание, которое вызывает короновирус. Этот вирус похож на многие другие вирусы, которые вызывают обычную простуду. Отличие заключается в том, что несмотря на то что большинство людей не почувствуют разницу в самочувствии, как если бы у них была обычная простуда, люди с другими заболеваниями, такими как болезни лёгких или сахарный диабет относятся к группе повышенного риска и могут болеть достаточно серьёзно или развить тяжелые осложнения со стороны лёгких.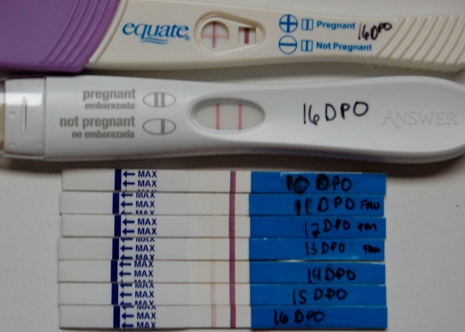 У людей с COVID-19 обычно наблюдается температура и кашель или затруднение дыхания. Если состояние ухудшается, то могут возникнуть серьёзные проблемы с дыханием и потребуется госпитализация в больницу или отделение интенсивной терапии.
У людей с COVID-19 обычно наблюдается температура и кашель или затруднение дыхания. Если состояние ухудшается, то могут возникнуть серьёзные проблемы с дыханием и потребуется госпитализация в больницу или отделение интенсивной терапии.
Как он распространяется?
Вирус COVID-19 распространяется главным образом через контакт с кем-то кто инфицирован или болеет, а также через контакт с предметами, которые инфицированные или заболевшие недавно трогали или на которые они чихнули или покашляли. Вирус может быть обнаружен в слюне и выделениях из носа при насморке. Вирус попадает в организм через контакт со слизистой рта, носа или глаз.
Как предотвратить заражение COVID-19?
Регулярно мойте руки после контакта с предметами за пределами Вашего дома, а также избегайте прикосновений к лицу руками – это является лучшими способами предотвращения заражения. Социальное дистанцирование также является хорошим способом предотвратить заражение. Находитесь на расстоянии не менее 2 метров или 6 футов от окружающих. Оставайтесь дома на столько продолжительно, насколько это возможно. Чтобы предотвратить передачу любого вируса другим, людям следует прикрывать рот во время чихания или кашля локтевым изгибом руки (внутренней поверхностью локтя), а не ладонью.
Находитесь на расстоянии не менее 2 метров или 6 футов от окружающих. Оставайтесь дома на столько продолжительно, насколько это возможно. Чтобы предотвратить передачу любого вируса другим, людям следует прикрывать рот во время чихания или кашля локтевым изгибом руки (внутренней поверхностью локтя), а не ладонью.
Должна ли я избегать посещений больницы или приемов у моего врача или акушерки?
Когда Вы беременны у Вас будет назначено много приемов у врачей или акушерок. Они важны для здоровья Вас и Вашего малыша, и могут отменяться только после обсуждения с Вашим врачом или акушеркой. Некоторые приемы могут проводиться по телефону или видео связи и Ваш доктор или акушерка решат, подходит ли это для Вас. Если во время беременности у Вас возникли осложнения, у Выс не должно быть сомнений сразу обратиться к Вашему врачу или акушерке и обсудить с ними наилучший способ позаботиться о вашем здоровье. Когда Вы посещаете поликлинику или больницу, регулярно мойте руки. Если Вы трогаете предметы, избегайте прикасаться руками к лицу и пока ожидаете приема, старайтесь находиться на расстоянии на менее 2 метров или 6 футов от других людей. Вам также следует помыть руки после ухода. Если у Вас кашель, как только Вы пришли в поликлинику или больницу оденьте маску, и срезу же сообщите об этом персоналу а лучше сообщите об этом до посещения, чтобы персонал ожидал Вас и лучше подготовился для оказания помощи. Если Вы заболели COVID-19 и у Вас назначен обычный прием к врачу, свяжитесь с Вашим доктором или акушеркой чтобы выяснить что лучше: прийти на прием или перенести его на другой день.
Если Вы трогаете предметы, избегайте прикасаться руками к лицу и пока ожидаете приема, старайтесь находиться на расстоянии на менее 2 метров или 6 футов от других людей. Вам также следует помыть руки после ухода. Если у Вас кашель, как только Вы пришли в поликлинику или больницу оденьте маску, и срезу же сообщите об этом персоналу а лучше сообщите об этом до посещения, чтобы персонал ожидал Вас и лучше подготовился для оказания помощи. Если Вы заболели COVID-19 и у Вас назначен обычный прием к врачу, свяжитесь с Вашим доктором или акушеркой чтобы выяснить что лучше: прийти на прием или перенести его на другой день.
Насколько это опасно для меня, если я заразилась COVID-19 во время беременности?
У нас не так много информации относительно беременных женщин переболевших COVID-19. Мы знаем, что лучше всего это предотвратить заболевание. Но на основании той небольшой информации что у нас есть, похоже что беременные женщины болеют COVID-19 не тяжелее чем небеременные женщины того же возраста. Женщины с другими проблемами со здоровьем в особенности страдающие заболеваниями лёгких, высоким артериальным давлением, диабетом или ВИЧ относятся к группе повышенного риска, когда заболевание протекает тяжелее. Если это Ваш случай, и если у Вас диагностирован COVID-19, Вы должны находиться под более тщательным наблюдением по сравнению с другими беременными женщинами. Большинство здоровых беременных женщин с положительным тестом на короновирус могут болеть, оставаясь дома, но следует незамедлительно обратиться к врачу, если состояние ухудшается. В случае ухудшения состояния неотложная медицинская помощь является наилучшим способом предотвратить серьёзные осложнения для матери и плода. Врачи могут предложить проведение рентгенологического исследования. Иногда это необходимо в процессе лечения пациенток в очень тяжелом состоянии. Если Вы знаете, что беременны, врачи должны принять все необходимые меры во время проведения рентгенологического исследования, чтобы обеспечить безопасность для Вас и Вашего ребёнка.
Женщины с другими проблемами со здоровьем в особенности страдающие заболеваниями лёгких, высоким артериальным давлением, диабетом или ВИЧ относятся к группе повышенного риска, когда заболевание протекает тяжелее. Если это Ваш случай, и если у Вас диагностирован COVID-19, Вы должны находиться под более тщательным наблюдением по сравнению с другими беременными женщинами. Большинство здоровых беременных женщин с положительным тестом на короновирус могут болеть, оставаясь дома, но следует незамедлительно обратиться к врачу, если состояние ухудшается. В случае ухудшения состояния неотложная медицинская помощь является наилучшим способом предотвратить серьёзные осложнения для матери и плода. Врачи могут предложить проведение рентгенологического исследования. Иногда это необходимо в процессе лечения пациенток в очень тяжелом состоянии. Если Вы знаете, что беременны, врачи должны принять все необходимые меры во время проведения рентгенологического исследования, чтобы обеспечить безопасность для Вас и Вашего ребёнка. Матери, находящиеся в крайне тяжелом состоянии и нуждающиеся в госпитализации, также имеют повышенный риск преждевременных родов и должны находиться под тщательным акушерским наблюдением. Ацетаминофен или парацетамол являются безопасными препаратами во время беременности, в случае если у Вас поднялась температура.
Матери, находящиеся в крайне тяжелом состоянии и нуждающиеся в госпитализации, также имеют повышенный риск преждевременных родов и должны находиться под тщательным акушерским наблюдением. Ацетаминофен или парацетамол являются безопасными препаратами во время беременности, в случае если у Вас поднялась температура.
Насколько это опасно для моего ребенка, если я заразилась COVID-19 во время беременности?
У нас не так много информации чтобы знать наверняка передается ли вирус от матери к плоду во время беременности. Пока только у трех новорожденных анализ крови показал, что они бы отреагировали на вирус во время беременности. В настоящее время не существует указаний на то, что COVID-19 увеличивает риск врожденных пороков развития, однако известно всего о нескольких случаях заражения вирусом беременных женщин в наиболее уязвимые сроки беременности, которые уже родили детей. Высокая температура в 6 недель беременности или спустя 4 недели после зачатия может увеличить риск проблем связанных с развития позвоночника и головного мозга у плода. Это напрямую не связано с COVID-19 и может произойти при повышении температуры по любой причине. Риск остаётся достаточно низким. Около 2 женщин на каждую 1000 беременных, у которых была высокая температура в ранние сроки, могут иметь ребёнка с проблемами такого рода по сравнению с 1 женщиной на 1000 беременных, у которых не было высокой температуры в этот период. Для исключения такого рода проблем рекомендуется пройти ультразвуковое исследование в сроки 18 – 22 недель беременности.
Это напрямую не связано с COVID-19 и может произойти при повышении температуры по любой причине. Риск остаётся достаточно низким. Около 2 женщин на каждую 1000 беременных, у которых была высокая температура в ранние сроки, могут иметь ребёнка с проблемами такого рода по сравнению с 1 женщиной на 1000 беременных, у которых не было высокой температуры в этот период. Для исключения такого рода проблем рекомендуется пройти ультразвуковое исследование в сроки 18 – 22 недель беременности.
С наибольшим риском для ребёнка связана ситуация, если Вы очень тяжело заболели и вступили в роды намного раньше предполагаемого срока или если Ваши врачи или акушерки порекомендуют роды раньше срока в связи с плохим состоянием плода в результате тяжести Вашего заболевания. Чем ближе к предполагаемому сроку Вы родите, тем ниже риск для ребёнка. Если у Вас COVID-19, и Вы рожаете, Ваш организм не сможет получить столько кислорода, сколько он получает обычно. Это в свою очередь может ослабить механизмы адаптации ребёнка в родах.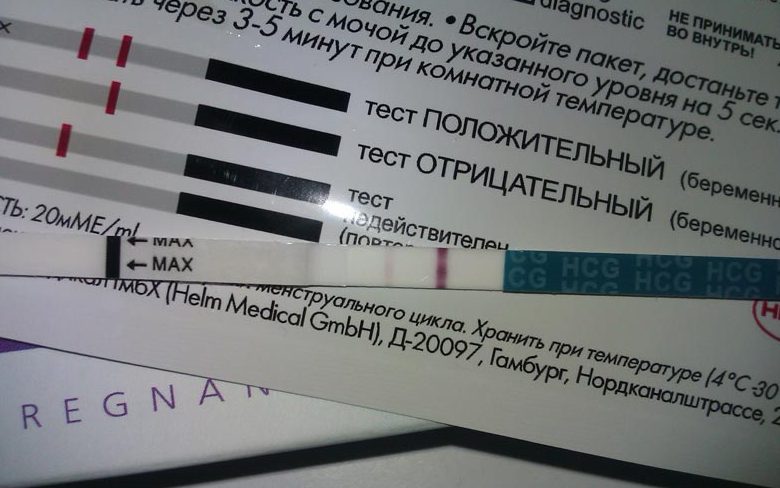 Рекомендуется, всегда когда это возможно рожать в условиях стационара, где ребёнок может находиться под тщательным непрерывным наблюдением и где при необходимости может быть выполнено кесарево сечение. В настоящий момент наличие у матери COVID-19 не является показанием для кесарева сечения, за исключением, когда есть другие показания. На основании той ограниченной информации относительно ситуации, когда мать больна COVID-19 на момент родов, можно предположить, что примерно один из 20 новорожденных проявит симптомы инфекции спустя несколько дней после рождения. Очень вероятно, что они заразились во время родов. Нам лучше всего известно о трёх новорожденных, которым потребовалось лечение, и которые выздоровели от COVID-19 инфекции.
Рекомендуется, всегда когда это возможно рожать в условиях стационара, где ребёнок может находиться под тщательным непрерывным наблюдением и где при необходимости может быть выполнено кесарево сечение. В настоящий момент наличие у матери COVID-19 не является показанием для кесарева сечения, за исключением, когда есть другие показания. На основании той ограниченной информации относительно ситуации, когда мать больна COVID-19 на момент родов, можно предположить, что примерно один из 20 новорожденных проявит симптомы инфекции спустя несколько дней после рождения. Очень вероятно, что они заразились во время родов. Нам лучше всего известно о трёх новорожденных, которым потребовалось лечение, и которые выздоровели от COVID-19 инфекции.
Некоторые исследования подобных вирусов предполагают, что инфекция похожая на COVID-19 может замедлить рост плода. Большинство экспертов рекомендуют проведение, по крайней мере, одного ультразвукового исследования через 2-4 недели после принесённой инфекции, чтобы убедиться в том, что плод растёт нормально. Также рекомендуется проведение регулярных ультразвуковых исследований в динамике, по крайней мере, каждые 4 недели на протяжении всей беременности для оценки роста плода.
Также рекомендуется проведение регулярных ультразвуковых исследований в динамике, по крайней мере, каждые 4 недели на протяжении всей беременности для оценки роста плода.
Насколько это опасно для моего ребенка, если я заразилась COVID-19 вскоре после родов?
Пока не ясно следует ли изолировать мать с COVID-19 от детей или нет. В различных регионах люди действуют по-разному в зависимости от наличия доступных средств и эпидемиологической ситуации с COVID-19 на местах. Обычно советуют оставаться с ребёнком, если Вы хорошо себя чувствуете. В некоторых обстоятельствах, возможно, потребуется изолироваться от ребёнка. Вы должны спросить врача или акушерку необходимо ли это в Вашем случае. Вы должны быть осторожны, чтобы предотвратить передачу вируса ребёнку. Прежде всего, мойте руки, перед тем как прикасаться к ребёнку, избегайте прикосновений к лицу младенца, избегайте чихать и кашлять на ребёнка или носите маску в процессе ухода за ребёнком. Когда не осуществляете непосредственно уход за ребёнком (например, когда ребёнок спит), постарайтесь оставаться на расстоянии не менее 2 метров или 6 футов от ребёнка чтобы снизить риск инфицирования ребёнка.
Могу ли я кормить грудью, если у меня COVID-19?
Несколько женщин инфицированных короновирусом протестировали свое грудное молоко; признаков вируса в молоке обнаружено не было. Таким образом, считается безопасным кормить грудным молоком ребёнка, даже если вы заражены COVID-19. Вы должны быть осторожны, чтобы предотвратить передачу вируса ребёнку. Прежде всего, мойте руки, перед тем как прикасаться к ребёнку, избегайте прикосновений к лицу младенца, избегайте чихать и кашлять на ребёнка и носите маску, когда кормите. Другой хорошей альтернативой может служить использование молокоотсоса или ручного сцеживания грудного молока для того чтобы кто-то здоровый затем покормил ребёнка. Если Вы используете молокоотсос или ручное сцеживание грудного молока, позаботьтесь помыть руки пред тем, как Вы это сделаете.
Что делать если после рождения ребёнка у кого-то в семье появились симптомы COVID-19?
Если эти люди вовлечены в процесс ухода за ребёнком, они должны быть осторожны чтобы предотвратить передачу вируса ребёнку. Следует тщательно мыть руки, прежде чем прикасаться к ребенку, избегать чихать и кашлять на ребёнка и носить маску в процессе ухода за ним.
Следует тщательно мыть руки, прежде чем прикасаться к ребенку, избегать чихать и кашлять на ребёнка и носить маску в процессе ухода за ним.
Если у этих людей нет необходимости находиться в непосредственной близости к ребёнку, то лучше всего, если они будут постоянно находиться на расстоянии не менее 2 метров или 6 футов от ребенка. Не забывайте мыть руки, при уходе за ребёнком, даже если Вы не больны, поскольку вы могли прикасаться к предметам в доме, которые контактировали с вирусом. Вы также должны находиться на расстоянии 2 метра или 6 футов от тех, кто заболел и регулярно мыть руки для предотвращения заражения. Если Вы уже переболели COVID-19, недавние исследования, предполагают, что Вы сможете бороться с вирусом и не заболеете повторно. Но даже в этом случае, мыть руки, прежде чем прикасаться к ребёнку – это лучший способ предотвратить передачу вируса Вашему ребёнку от самих заболевших или через предметы, к которым они прикасались.
|
Вопросы, которые Вам следует задать Вашему врачу или акушерке, поскольку рекомендации могут отличаться в разных странах мира:
|
Примечание:
Данные содержащиеся [в этом документе/ на нашем веб-сайте] предоставлены только для общей информации. Они не предназначены для использования в качестве медицинской рекомендации, на которую Вам следует полагаться. Вам следует обратиться за профессиональной или специализированной медицинской консультацией относительно Вашей индивидуальной ситуации, прежде чем предпринимать или воздерживаться от каких либо действий на основании информации содержащейся [в этом документе/ на нашем веб-сайте]. Несмотря на то, что нами были предприняты все возможные усилия, чтобы обновить информацию, содержащуюся [в этом документе/ на нашем веб-сайте] мы не даем гарантий в том, что информация, содержащаяся [в этом документе/на нашем веб-сайте] является точной, полной и наиболее актуальной.
Несмотря на то, что нами были предприняты все возможные усилия, чтобы обновить информацию, содержащуюся [в этом документе/ на нашем веб-сайте] мы не даем гарантий в том, что информация, содержащаяся [в этом документе/на нашем веб-сайте] является точной, полной и наиболее актуальной.
Последнее обновление 28 марта 2020 года
Тысячи ждут тестов: сколько на самом деле в Украине больных коронавирусом?
- Диана Курышко
- BBC News Украина
Автор фото, УНІАН
В июне в штате Калифорния на коронавирус тестировали 6 тысяч людей на 100 тысяч населения. В Ивано-Франковской области в это же время проверили 23 человека на 100 тысяч.
При этом в начале июня в украинских лабораториях были огромные очереди из тысячи необработанных тестов. Лаборатории не успевали обработать все взятые образцы.
Чтобы получить свои результаты, люди иногда ждали по 5-7 дней. В Центре общественного здоровья, который собирает всю статистику по коронавирусу в Украине, говорят, что лаборатории работают на пределе мощностей и делать больше тестов просто не могут.
Как проходит тестирование на коронавирус в Украине и что с ним не так — разбиралась ВВС News Украина.
Можно ли верить статистике?
В течение месяца статистика показывала в Украине 300-500 новых больных ежедневно. А 10 июня выявили почти 700 случаев Covid-19. Однако и тестов сделали на 2 тысячи больше, чем накануне.
Ситуация с коронавирусом на самом деле хуже, чем показывает статистика, считает медицинский эксперт ЮНИСЕФ Екатерина Булавинова.
«Статистика учитывает только результаты тестирования, но, во-первых, далеко не все проходят тестирование, во-вторых, это только результаты тех тестов, которые успели обработать лаборатории», — отмечает Булавинова.
Автор фото, МОЗ
Похоже, что статистике в Украине не доверяют и в ЕС.
По данным издания Европейская правда, в актуальности украинской статистики сомневаются послы ряда стран Евросоюза.
В начале июня Европейское агентство авиационной безопасности (EASA) внесло в список аэропортов, расположенных районах с высоким риском передачи инфекции COVID-19, аэропорты в Киеве и Черновцах.
Что с лабораториями?
В Украине тесты на коронавирус методом ПЦР делают в свыше 30 частных и государственных лабораториях.
Несмотря на то, что каждый день там обрабатывают от 6 до 11 тысяч образцов, в прошлом месяце там были очереди из необработанных тестов — от 8 до 18 тысяч.
Это означает, что свои результаты ждут тысячи людей. А среди них есть те, кто ждать не может.
Например, 15-летняя Катя из Николаева, у которой опухоль мозга.
Девочка нуждалась в срочной операции. Однако в больницу ее не могли положить, потому что не приходил результат ПЦР. Ждать его больному ребенку пришлось неделю.
Однако в больницу ее не могли положить, потому что не приходил результат ПЦР. Ждать его больному ребенку пришлось неделю.
«Детский рак очень агрессивен. Опухоль растет быстро. Каждый день на счету», — говорит Юлия Ноговицына, директор департамента по работе с подопечными фонда «Таблеточки», который помогал девочке.
В случае Кати фонду удалось выяснить, что тест был готов на четвертый день, но где-то «потерялся» в лаборатории в Николаеве.
По ее словам, таких случаев, когда больным детям приходится долго ждать результатов тестирования, в Украине много. Поэтому ситуацию немедленно нужно менять.
«Следовало бы усилить мощности лабораторий (возможно, за счет контрактирования частных лабораторий), наладить коммуникации между больницами и лабораториями, ввести приоритетность — какие категории лиц должны проходить тестирование в первую очередь», — говорит Ноговицына.
В николаевской лаборатории ВВС News Украина заявили, что проблем у них нет. Об «утерянных» тестах они ничего не знают.
Об «утерянных» тестах они ничего не знают.
Автор фото, unian
Підпис до фото,Так выглядят реагенты для проведения ПЦР-исследований
Где самые большие очереди?
На недостаток мощностей и задержки с тестами жаловались в Донецкой области, где самый низкий уровень тестирования на COVID-19.
Новых больных ежедневно там также выявляют меньше всего. 6 июня зафиксировали 11 случаев, а 10 июня уже более — 23.
Еще недавно в Донецкой области работали две лаборатории, которые делали лишь 140 тестов в день. После открытия новой лаборатории в Мариуполе показатели выросли до 200-250 в день.
«Очереди из 600-800 образцов. Была лаборатория в Донецке, она там и осталась. Пришлось отправлять часть тестов в Киев», — рассказывает Василий Гончаренко, и.о. директора «Донецкий лабораторный центр Минздрава».
Одну из крупнейших очередей из тестов Центр общественного здоровья фиксировал в начале июня во Львовской области.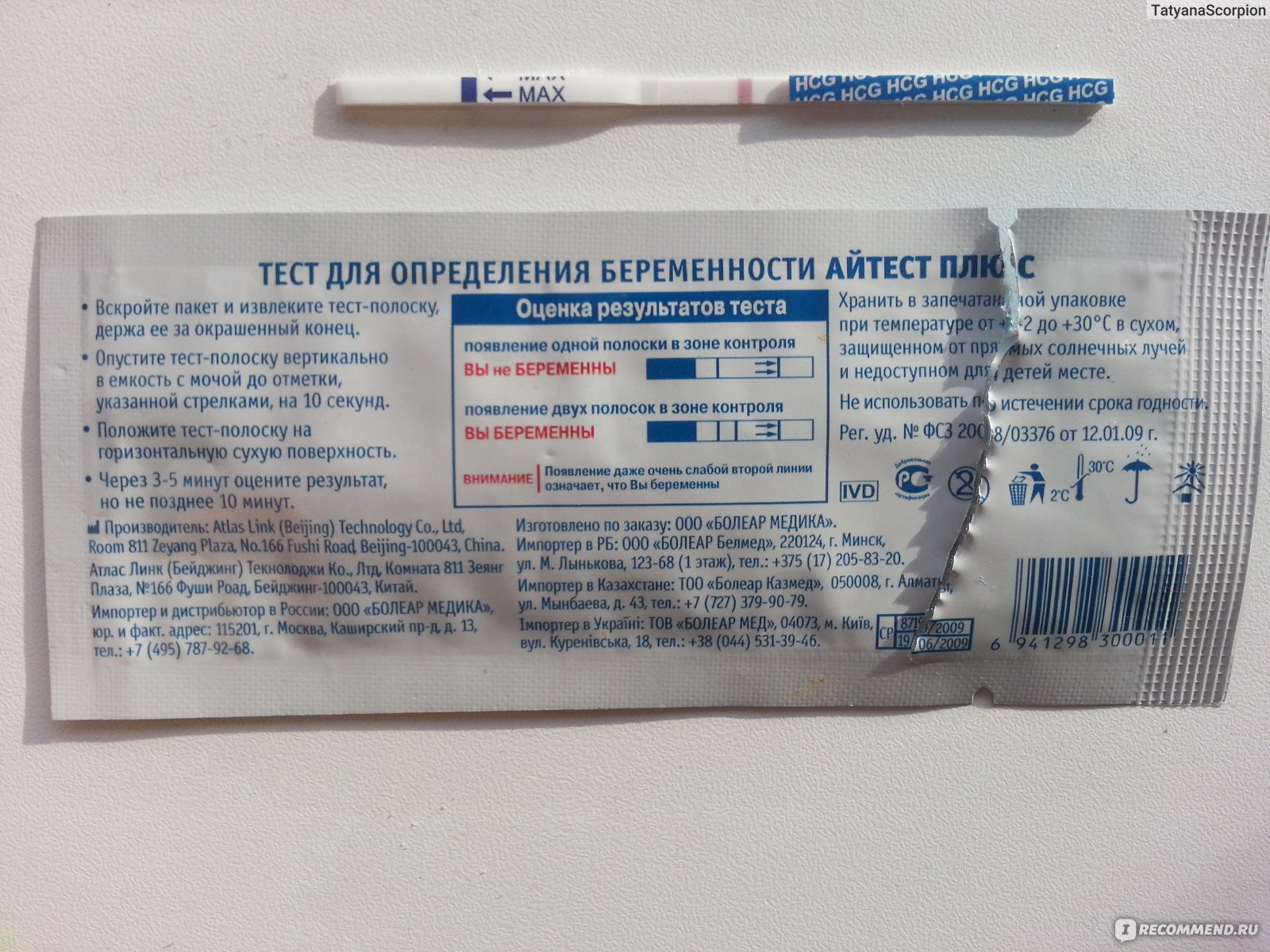
8 июня там обработку ждали 2 тысячи тестов, а 4 июня — 3600.
«Берем много тестов поэтому, возможно, и такие очереди. Если делать меньше тестов, то и показатели будут меньше», — так говорит Галина Сличная, глава городского штаба по противодействию коронавирусной инфекции во Львове.
За день во Львовской области берут в среднем по 700-800 образцов для ПЦР. Обработать могут около 500, так и растут очереди, говорит чиновница.
При этом лаборатории во Львовской области работают на полную мощность, некоторые — в две смены. Недавно их дооборудовали, увеличив мощности.
«Чем больше лабораторий, тем больше тестов, тем выше показатели», — говорит Сличная.
Она соглашается с экспертом ЮНИСЕФ — больных с Covid-19 может быть больше, чем показывают анализы. Тестирование охватывает не все население, а только тех, кто подпадает под подозрение.
«Мы тестируем не всех подряд, а по алгоритму — тех, у кого пневмония, ОРВИ, были в контакте, тестируем обязательно медицинских работников, беременных», — добавляет Сличная.
Автор фото, unian
Підпис до фото,Так проходит тестирование на иммунитет к коронавирусу
Может ли быть больше тестов?
С утверждением, что статистика — лишь верхушка айсберга, а больных может быть больше, соглашается и руководитель Житомирского областного лабораторного центра Зиновий Парамонов.
«Проблемы — это люди и рабочие места, то есть оборудование. Будет больше лабораторий, будет и больше тестов», — говорит он ВВС News Украина.
В начале мая в Житомире было несколько очагов заболеваний. Лаборатории были перегружены. Поэтому Парамонов ограничил количество тестов на коронавирус. Сотни образцов не обрабатывали, люди ждали результатов по 7-8 дней.
Автор фото, unian
Підпис до фото,Украинские лаборатории работают на полную мощность, говорят в Центре общественного здоровья
По его словам, в лаборатории в регионе не хватало кадров. Людей, которые могут работать с опасными вирусами. Были и проблемы с оборудованием.
Были и проблемы с оборудованием.
«Тесты делают 6 часов, из них 4 часа — это сложная, ручная работа в вирусологическом боксе в костюмах, масках, перчатках. Это должны быть подготовленные люди. Иначе тест будет не точным. Лабораториям не рекомендуют работать ночью», — говорит Парамонов.
Он рассказывает, что когда в лаборатории работали только два вирусолога и только два лаборанта, удавалось делать по 70-80 обследований в день.
После того, как появилось новое оборудование, увеличилось количество специалистов, начали делать по 200 обследований в день, потом увеличили до 400 в день. Очереди постепенно уменьшались. А потом совсем исчезли.
Слова чиновника подтверждают и данные ЦОС, в Житомирской области 8 июня почти не было очередей.
По словам Парамонова, если для лабораторий закупить автоматизированные линии, которые заменят 4-часовой человеческий труд, то они смогут делать до 2 тысяч тестов за смену.
На пределе
Признают проблему с очередями на тесты в Центре общественного здоровья. Правда, уверяют, что для украинских условий 25 тестов на 100 тысяч населения — это не такой уж плохой показатель.
Правда, уверяют, что для украинских условий 25 тестов на 100 тысяч населения — это не такой уж плохой показатель.
«Лаборатории работают на пределе своих возможностей и больше, чем сейчас, сделать они не могут. Не хватает оборудования либо оно устарело. Не хватает специалистов», — такие причины очередей из тестов называет Игорь Кузин, и.о. директора Центра общественного здоровья.
По его словам, если убрать из всех очередей очереди в частных лабораториях, то на 10 июня в государственных остаются необработанными около 5 тысяч образцов.
Однако, это все равно немало.
В ситуации, когда тесты иногда «теряются», либо их приходится ждать по несколько дней, Игорь Кузин призывает врачей помечать в направлении, что тест нужен срочно, и проверять, как и кому лаборатория его выдала.
«Когда человек ложится в больницу на химиотерапию, то тест ему нужен быстрее, чем, когда его делают контактному лицу. Но это должен обозначить врач, который давал направление на анализ. Такие тесты будут делать в первую очередь», — говорит он.
Такие тесты будут делать в первую очередь», — говорит он.
Автор фото, unian
Підпис до фото,В Украине тестируют все случаи подозрений Covid-19, говорят в Центре общественного здоровья
По его словам, сейчас есть планы закупить новое оборудование для лабораторий, которое заменит обработку тестов вручную.
Если это произойдет, то количество исследований может удвоиться.
Руководитель ЦОС не согласен с тем, в Украине больше больных, чем это показывает статистика.
«Тестируют каждого человека с подозрением и каждое контактное лицо. В условиях ограниченности ресурсов, мы можем обеспечить тестирование этой группы», — говорит Игорь Кузин.
Он говорит, до уровня тестирования США Украина не дотягивает и близко, но и финансирование у нас совсем другое.
При участии Евгения Герасимчука.
ЕРБ ВОЗ | Когда я была беременна, у меня обнаружили токсоплазмоз
Интервью с Franziska, консультантом из Германии
Я родилась и выросла в Германии, но когда у меня обнаружили токсоплазмоз, я жила в Италии. Италия – одна из немногих стран, где беременные женщины обязательно проверяются на предмет токсоплазмоза, чего нет в Германии, так что можно считать, что мне повезло. Сама я даже бы и не подумала о том, что мне нужен такой тест.
Италия – одна из немногих стран, где беременные женщины обязательно проверяются на предмет токсоплазмоза, чего нет в Германии, так что можно считать, что мне повезло. Сама я даже бы и не подумала о том, что мне нужен такой тест.
Врач обнаружил у меня антитела (иммуноглобулины) к Toxoplasma gondii, что говорило о том, что я инфицирована (или была инфицирована совсем недавно) токсоплазмой. Я заразилась незадолго до беременности. Я знала о факторах риска, но, как и все в Италии, конечно же, ела свежие фрукты и овощи. Очевидно, что некоторые продукты, такие как сыры из необработанного молока и сырое мясо, во время или при планировании беременности есть не рекомендуется, но где здесь безопасный предел? Я точно не знаю, как я могла заразиться, но теперь вспоминаю, что незадолго до беременности несколько дней подряд ощущала симптомы, подобные гриппу.
Принимая во внимание мой не очень молодой возраст и риск заражения плода, врачи решили прибегнуть к аминоцентезу. Несмотря на риск для плода, они хотели убедиться в том, что в околоплодных водах нет антител к токсоплазме, и инфекция не передалась ребенку. К счастью, анализ показал, что моя дочь не заразилась. Тут мне опять очень повезло – я смогла попасть на прием к одному из лучших гинекологов Берлина. На протяжении всей беременности он проводил ультразвуковую диагностику и аминоцентез. Известие о болезни, анализы и лечение сильно осложнили мою жизнь и очень меня напугали. К счастью, врачи, к которым я обращалась, охотно взаимодействовали между собой, и мне была оказана исключительно компетентная и комплексная помощь.
К счастью, анализ показал, что моя дочь не заразилась. Тут мне опять очень повезло – я смогла попасть на прием к одному из лучших гинекологов Берлина. На протяжении всей беременности он проводил ультразвуковую диагностику и аминоцентез. Известие о болезни, анализы и лечение сильно осложнили мою жизнь и очень меня напугали. К счастью, врачи, к которым я обращалась, охотно взаимодействовали между собой, и мне была оказана исключительно компетентная и комплексная помощь.
Два месяца я принимала комбинацию из двух антибиотиков
Во время беременности я ни с кем не говорила о болезни, и поэтому мне было особенно трудно. Я никому ничего не рассказывала, просто потому, что боялась обсуждать это до тех пор, пока не буду знать, что с моим ребенком все в порядке. Во время беременности я не меньше двух месяцев принимала комбинацию из двух антибиотиков. Мне было страшно и трудно принимать столь ответственные решения о лечении, потому что оно само по себе представляло для ребенка угрозу. Врачи могли только догадываться, передастся ли инфекция плоду, что еще больше осложняло лечение. На следующий день после рождения моей дочери врачи тщательно обследовали ей глаза, сделали томограмму мозга и анализ крови. К счастью, она оказалась совершенно здоровой, но первый день ее жизни я провела в страхе, ожидая результатов обследования.
Врачи могли только догадываться, передастся ли инфекция плоду, что еще больше осложняло лечение. На следующий день после рождения моей дочери врачи тщательно обследовали ей глаза, сделали томограмму мозга и анализ крови. К счастью, она оказалась совершенно здоровой, но первый день ее жизни я провела в страхе, ожидая результатов обследования.
Мне трудно что-то посоветовать другим женщинам. Несомненно, следует соблюдать осторожность, но сохранять баланс между безопасностью и нормальной жизнью может быть непросто. Планируя беременность, нужно в чем-то изменить свой образ жизни и отказаться от опасных продуктов, но при этом важно научиться правильно обращаться с продуктами, в том числе с фруктами и овощами. К счастью, из-за высокой распространенности токсоплазмоза жители Италии хорошо знают о факторах риска, и поэтому тестирование во время беременности является обязательным. В то же время, во многих других странах эта болезнь часто ассоциируется с домашними кошками, хотя большинство людей заражаются другим путем. Я думаю, что самое важное сейчас – это активно информировать население о токсоплазмозе и его профилактике, в первую очередь – о правильном обращении с пищевыми продуктами и о безопасном питании.
Я думаю, что самое важное сейчас – это активно информировать население о токсоплазмозе и его профилактике, в первую очередь – о правильном обращении с пищевыми продуктами и о безопасном питании.
| Страница: 1 2 3 4 5 6 7 8 9 10 20 30 40 50 60 70 80 | 104 Последняя страница в цепочкеСледующая||||||||
| Нити в тестах на беременность | Последняя страница в теме | Тема создана | Количество: Ответы Просмотры | Дата последнего сообщения | ||||
|---|---|---|---|---|---|---|---|---|
| посоветуйтесь, пожалуйста x | Jade B (33) | 0 | 1 | 23-02-2021 на 6.30 PM | ||||
| Отрицательный результат при 12dpo | Britney W (6) | 0 | 1 | 23. 02.2021 в 13.01 02.2021 в 13.01 | ||||
| Самый острый ранний признак BFP? | Люси О (209) | 1 | 2 | Beth B (13) | ||||
| Я беременна? Первый раз.Могло ли быть неправильно! ???? | Бряни Л | 1 | 3 | Бет Б (13) | ||||
| Светлые и темные линии Это химическая ошибка? | 2 | Алондра М (2) | 15 | 44 | MrsKnowles | |||
| Положительный Clear Blue Digital за 7 дней до пропущенного периода? | Орешник W (202) | 0 | 4 | 22-02-2021 в 9. 52 PM 52 PM | ||||
| Запуск бфп? | Эмма С (3365) | 3 | 4 | Emma C (3365) | ||||
| Может быть, линия испарения? | Кимберли Ф (34) | 6 | 124 | Эмма C (3365) | ||||
| Еще рано? | Тэмми П (92) | 1 | 10 | Emma C (3365) | ||||
| Это положительный тест? | Ttcbaby2 B | 2 | 11 | Эмма C (3365) | ||||
| Это линия испарителя? | Tammy P (92) | 3 | 15 | Beth B (13) | ||||
| 12 / 13DPO 1 очень слабая позиция, все остальные отрицательные | Harriet P (86) | 4 | 22 | Келли Л (48) | ||||
| линия глаза пожалуйста | Эмма Л (1729) | 0 | 6 | 21-02-2021 в 4.51 PM | ||||
| * Положительный на отрицательный на положительный * | Danielle S (776) | 2 | 9 | Danielle S (776) | ||||
| надоело видеть bfn! | Зои Ф (320) | 0 | 4 | 21.02.2021 в 11.39 | ||||
| слабый, но я представляю линию? Помощь! | Кендра С (8) | 7 | 29 | Люси М (1281) | ||||
| я что-то вижу? | Шарни Б (7) | 7 | 42 | Sara G (354) | ||||
| Кто-нибудь еще видит слабую линию | Джоди М. (379) | 1 | 13 | Carly H (300) | ||||
| 12DPO BFP, но не могу перестать беспокоиться — какие-нибудь советы !? | Мари А (4) 691802 | 3 | 7 | Beth B (13) | ||||
| Такой слабый, что я могу представить | Diana G (85) | 2 | 25 | Диана Г (85) | ||||
| Helpppp | Лето P (15) | 2 | 13 | Beth B (13) | ||||
| Helpppp | Лето P (15) | 0 | 0 | 20.02.2021 в 7.31 утра | ||||
| Помогите пожалуйста !!! Позитив или испарение? | Рэйчел Э (525) | 1 | 7 | Бет Б (13) | ||||
| Что мы думаем? | Бекки Б (532) | 3 | 25 | Beth B (13) | ||||
| Это похоже на положительный результат?!? | Брианн С (5) | 5 | 45 | Никки М (534) | ||||
| Что ?? | Кристьяна П | 2 | 19 | Helena K (51) | ||||
| линия неправильная на CB ?? | Елена К (51) | 0 | 5 | 19-02-2021 в 10.13 AM | ||||
| Это положительный результат? | Брианн С (5) | 0 | 13 | 19.02.2021 в 2.40 утра | ||||
| Линия упала в обморок? | Алейша М (5) | 3 | 48 | Алейша М (5) | ||||
| Может ли еще кто-нибудь увидеть линию? | Эмма С (3365) | 4 | 18 | Emma C (3365) | ||||
| Страница: 1 2 3 4 5 6 7 8 9 10 20 30 40 50 60 70 80 | 104 Последняя страница в цепочкеСледующая||||||||
Тест на беременность с солью: работает?
Мы включаем продукты, которые мы считаем полезными для наших читателей. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Интернет-форумы предлагают множество вариантов домашнего теста на беременность, включая тест на беременность с солью.Однако нет медицинских исследований, свидетельствующих о том, что домашние тесты на беременность на основе соли работают.
Людям может быть интересно попробовать домашний тест на беременность с солью, потому что они не хотят платить за традиционный тест на беременность или использовать его. Однако использование соли для проверки на беременность не является надежным вариантом.
Читайте дальше, чтобы узнать больше о тестах на солевую беременность и некоторых альтернативных вариантах.
Поделиться на PinterestНет научных доказательств того, что тесты на беременность с солью являются надежными.Люди, которые используют домашний тест на беременность с солью, обычно наносят несколько капель мочи на одну-две столовые ложки соли, а затем подождите несколько минут, чтобы увидеть, изменится ли содержание соли или мочи.
Некоторые люди говорят, что моча беременной вызывает комкование или шипение соли, в то время как другие утверждают, что моча станет сырной или станет гуще.
Различные сайты рекомендуют разные процедуры, и это несоответствие указывает на ненадежность теста. Нет никаких доказательств того, что есть какой-либо способ точно выполнить этот тест.
Нет научных данных о том, что что-либо в моче человека вступает в реакцию с солью, что указывает на беременность.
Еще до изобретения современных тестов на беременность люди обычно не использовали тесты на основе соли.
Все тесты на беременность в домашних условиях работают путем измерения хорионического гонадотропина человека (ХГЧ). Организм высвобождает этот гормон на ранних сроках беременности, и его уровень продолжает расти в течение первого триместра. Хотя ХГЧ присутствует и обнаруживается в крови, организм выводит его с мочой, что делает простые тесты на беременность в моче эффективными.
Узнайте больше о тестах на беременность ХГЧ здесь.
Сторонники солевого теста на беременность говорят, что ХГЧ взаимодействует с солью, но нет научных доказательств, подтверждающих это утверждение.
Многие сайты предлагают альтернативные тесты на беременность с использованием соли, сахара, горчицы или даже вина. Научные исследования не подтверждают ни один из этих тестов, тем более что доступны более быстрые и надежные тесты.
Узнайте больше о домашних тестах на беременность здесь.
Люди могут рассмотреть альтернативные домашние тесты на беременность по нескольким причинам. Однако в каждом сценарии есть лучшая альтернатива:
Однако в каждом сценарии есть лучшая альтернатива:
Бесплатные и доступные варианты
Тесты на беременность могут быть дорогими, особенно если человек использует цифровой тест или тест на ранний результат. Однако многие клиники планирования семьи предлагают бесплатное тестирование на беременность. Люди со страховкой могут пройти бесплатное тестирование на беременность в рамках посещения врача.
Для людей, которые не хотят идти к врачу, можно получить очень недорогие тесты на беременность онлайн.Тесты на беременность на основе полосок поставляются в больших упаковках, поэтому человек может пройти тестирование много раз. Обычно их можно заказать в аптеках и на других сайтах с продуктами для доставки в течение дня или двух.
Ряд полосок для тестирования на беременность можно приобрести в Интернете.
Безопасные и частные варианты
Некоторые люди опасаются, что кто-то другой увидит, как они покупают тест на беременность. Когда это вызывает беспокойство, обычно лучше заказать тест онлайн.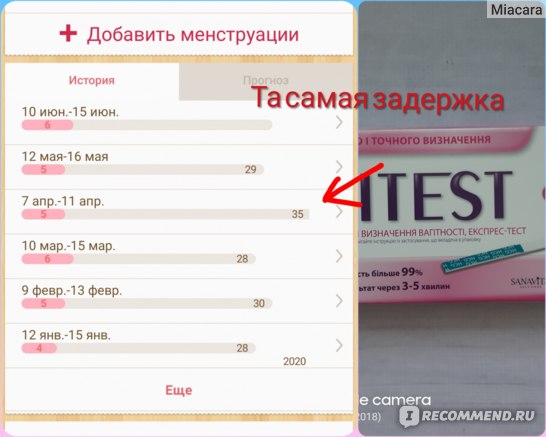 Человек может даже доставить тест своему другу или члену семьи, которому он доверяет, если он беспокоится о том, что его увидят родители или супруга.
Человек может даже доставить тест своему другу или члену семьи, которому он доверяет, если он беспокоится о том, что его увидят родители или супруга.
Законы о конфиденциальности в медицине означают, что врачи не могут рассказать о пациенте другому человеку — даже его супруге. Бесплатные клиники по тестированию на беременность также могут проводить тесты на беременность в полной конфиденциальности.
Защита более сложна для лиц моложе 18 лет, врачи которых, возможно, должны будут предоставить определенные медицинские записи родителям или опекунам. Однако клиники планирования семьи, такие как Planned Parenthood, обычно предлагают несовершеннолетним бесплатное или недорогое тестирование.
Быстрые альтернативы
Более быстрый способ получить более надежный тест — это заказать тест на беременность для родов.Некоторые магазины теперь предлагают доставку в тот же день с водителем, который забирает товары в магазине. Другие предлагают самовывоз у обочины, чтобы человек мог оплатить свой заказ, не взаимодействуя с кассиром и не рискуя, что люди увидят тест на беременность.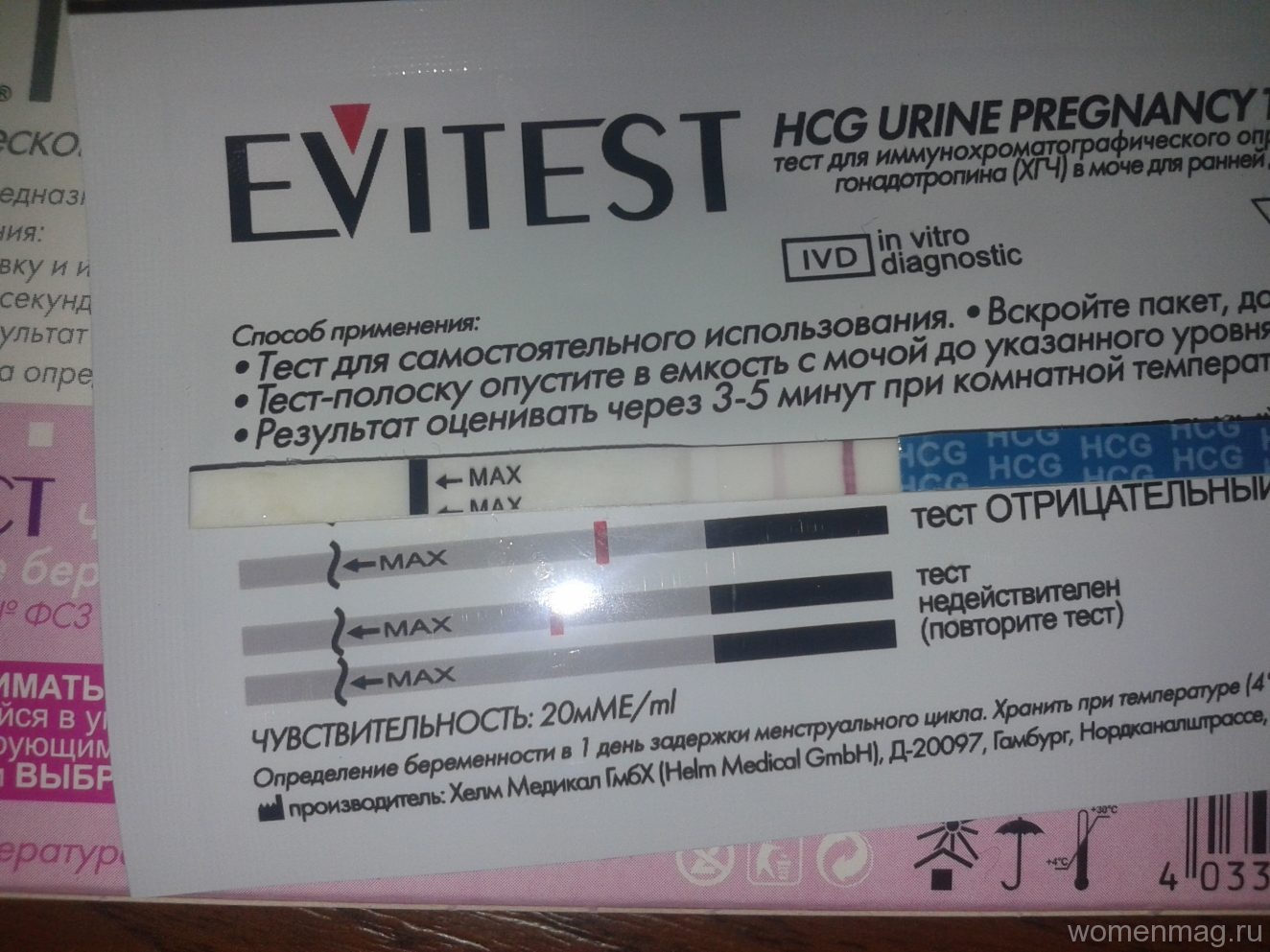
Даже если доставка в тот же день недоступна, человек обычно может заказать тест на беременность онлайн для получения всего в течение нескольких дней.
Беременность обычно не требует неотложной медицинской помощи. Многие медицинские работники не требуют обследований беременных почти до конца первого триместра.
Вот некоторые причины, по которым следует обратиться к врачу:
- У человека очень поздние месячные. Обратитесь к врачу независимо от того, положительный тест на беременность.
- Кровотечение возникает после положительного результата теста на беременность. Вызовите врача, даже если следующий тест на беременность отрицательный.
- У человека сильная боль в животе и положительный тест на беременность.
- Человек, который боится или чувствует себя в опасности дома, думает, что он может быть беременным. Врач может посоветовать безопасную помощь и варианты.
- Женщина беременна и хочет сделать аборт.
Человек должен обратиться в отделение неотложной помощи, если у него сильное вагинальное кровотечение или сильная боль в области таза наряду с кровотечением, головокружением или лихорадкой.
Простой, естественный, бесплатный домашний тест на беременность может показаться хорошей идеей. Однако солевые и другие альтернативные тесты на беременность не доказаны и не надежны.
Доступны лучшие альтернативы. Люди, которые думают, что они могут быть беременны, могут обратиться за помощью в местную бесплатную клинику, к акушерке или врачу.
Тест на беременность отрицательный, но месячных нет?
Когда у вас пропадают месячные, вы можете задаться вопросом: «Я беременна?» , и результаты говорят, что вы не беременны. Вы можете спросить: можно ли доверять результатам? Иногда вы можете получить ложноотрицательных результатов на тесте на беременность — это означает, что вы беременны, но тест говорит об обратном.С другой стороны, вы можете пропустить месячные, но вы не беременны. Читайте дальше, чтобы узнать, что означает отрицательный результат теста на беременность .
- Тест на беременность определяет гормон ХГЧ, который обычно присутствует в вашем организме только во время беременности.

- Ваш уровень ХГЧ со временем повысится, если вы беременны.
- Отрицательный результат теста на беременность означает, что тест не обнаружил ХГЧ в моче.
- Если у вас очень поздние месячные, или вы пропустили менструацию и получили отрицательный результат, вы вряд ли забеременеете.
- Если вы сдаете анализ до предполагаемой даты менструации, возможно, вы беременны, но ваш уровень ХГЧ слишком низкий для того, чтобы тест мог его определить.
- Вы можете получить отрицательный результат при раннем тестировании, если вы не используете первую за день мочу, выпили слишком много жидкости или тест недостаточно чувствителен для раннего тестирования, даже если вы беременны.
Почему я получил отрицательный результат теста?
Вы можете получить отрицательный результат на вашем тесте на беременность по двум причинам: вы не беременны или вы беременны, но вы слишком рано прошли тест на беременность, который вы использовали для определения гормона ХГЧ «беременность» в вашем организме. тело.
тело.
Тесты на беременность работают, выявляя (обнаруживая) гормон, известный как ХГЧ (хорионический гонадотропин человека), который вырабатывается при беременности и будет увеличиваться в течение первых двух месяцев беременности. Вы можете увидеть, как уровень ХГЧ повышается от овуляции до пропущенного периода на графике ниже.
Повышение уровня гормона беременности
(ХГЧ) на ранних сроках беременности
Относительная концентрация ХГЧ
Овуляция
ХГЧ может начать появляться в моче примерно в это время
Первый день тестирования с Clearblue Ultra Early
Ожидаемый период
Пропущенный период
Дней до задержки менструации
По материалам: Gnoth C.и Джонсон С. Полоски надежды: точность домашних тестов на беременность и новые разработки. GeburtshilfeFrauenheilkd 2014; 74 (7): 661–669.
Если вы сделаете тест слишком рано, тест может не набрать достаточно ХГЧ для получения положительного результата. Если вы сдаете анализ до предполагаемого дня менструации, вы можете увидеть отрицательный результат, даже если вы беременны, если:
Если вы сдаете анализ до предполагаемого дня менструации, вы можете увидеть отрицательный результат, даже если вы беременны, если:
- Ваш тест оказался недостаточно чувствительным для раннего тестирования.
- Вы не использовали первую дневную мочу, поэтому концентрация ХГЧ в вашей моче была недостаточно высокой.
- Вы выпили слишком много жидкости перед обследованием и разбавили гормон в моче.
Но что делать, если результат отрицательный, а месячные задерживаются? Скорее всего, вы не беременны, и у вас могут задержаться месячные или вы даже можете пропустить их из-за стресса или болезни. Если тест отрицательный и вы не прошли его раньше, возможно, у вас пропустили период , если:
- Вы кормите грудью
- Вы заболели
- У вас нерегулярные месячные (например,g., из-за синдрома поликистозных яичников, часто называемого СПКЯ)
- Вы были в путешествии
- Вы плохо спали
- Вы пережили очень сильный стресс
- Вы принимаете лекарства от бесплодия, например Кломид®
- У вас не было месячных
- Вы в менопаузе или перименопаузе
Обратитесь к врачу за дополнительной консультацией, если вы беспокоитесь о пропущенных или пропущенных менструациях.
Да, это возможно.Отрицательный результат не означает, что вы не беременны, это может просто означать, что ваш уровень ХГЧ недостаточно высок для того, чтобы тест определил гормон в моче. Даже самые чувствительные и доступные тесты на беременность «на раннем этапе» могут выявить беременность только за шесть дней до пропущенного периода (то есть за пять дней до ожидаемого срока), и даже тогда эти тесты не смогут обнаруживать каждую беременность так рано.
Кроме того, если вы проводите тестирование очень рано, ваш тест может обнаружить ХГЧ в моче только утром, когда он наиболее концентрирован.Вот почему важно не пить слишком много воды перед использованием домашнего теста на беременность , , так как это также может снизить уровень ХГЧ.
Другие причины, по которым вы можете получить отрицательный результат теста во время беременности, могут быть связаны с тем, что вы используете тест с истекшим сроком годности (проверьте дату на упаковке) или неправильно хранился (вам необходимо сохранить тест между 2-30 ° C).
Существует также невероятно редкая вероятность того, что у вас внематочная беременность [ссылка на якорную ссылку о внематочной беременности в ложноположительной статье], которая не дает положительного результата — менее 3% внематочных беременностей показывают отрицательный результат.
Если вы получили отрицательный результат теста результат и считаете, что все еще беременны, пройдите еще один тест в день ожидаемой менструации. Если у вас задержка менструации, повторите тест через три дня. Если вы все еще не уверены, обратитесь к врачу.
Что происходит, когда мой тест на беременность отрицательный, и у меня пропущены месячные? Легко прийти к выводу, что пропущенных месячных означает беременность, но иногда месячные задерживаются по другим причинам.Начнем с того, что ваш менструальный цикл Продолжительность может варьироваться между циклами, и, фактически, 46% циклов могут отличаться на семь дней и более. Ваши месячные могут быть очень поздними или вы можете даже пропустить их из-за:
Ваши месячные могут быть очень поздними или вы можете даже пропустить их из-за:
- болезнь
- путешествия
- плохой сон
- очень высокое напряжение
У вас могут быть нерегулярные менструации после рождения ребенка и кормления грудью. Если вы недавно родили и кормите грудью, ваши месячные могут не возобновиться, пока вы не прекратите грудное вскармливание — но это не значит, что вы не можете забеременеть, поэтому не забывайте использовать противозачаточные средства, если это не в вашем распоряжении. строить планы!
Еще одна причина, по которой у вас могут быть нерегулярные менструации или их отсутствие, — менопауза.Но даже если вам больше 45 лет и вы заметили, что у вас задержка менструации, на всякий случай все же стоит пройти тест на беременность.
Противозачаточные таблетки также могут повлиять на регулярность менструаций, когда вы их прекратите. Это связано с тем, что гормональные противозачаточные средства фактически контролируют ваши менструальные циклы , пока вы их принимаете, поэтому в течение первых двух месяцев вы можете быть нерегулярными, пока ваше тело «перекалибруется».
Если у вас не было менструации в течение нескольких месяцев и вы не беременны, это может быть связано с дисбалансом уровня гормонов , побочным эффектом от лекарств, чрезмерными упражнениями или сильным избыточным или недостаточным весом.Если у вас не было месячных в течение нескольких месяцев, обратитесь к врачу, чтобы выяснить причину.
Когда еще рано тестировать?Это зависит от теста. Некоторые тесты достаточно чувствительны, чтобы определить ХГЧ в моче за шесть дней до пропущенных месячных (то есть за пять дней до ожидаемого периода). Прочтите инструкции на упаковке, чтобы понять, какой тестовый образец вы используете для раннего обнаружения. Некоторые женщины по-прежнему предпочитают делать анализ в тот день, когда у них ожидаются месячные, когда точность всех домашних тестов на беременность превышает 99%.
Зачатие обычно происходит примерно за две недели до того, как обычно ожидаются месячные. Если вы пытаетесь завести ребенка, вы можете использовать тест на овуляцию не только для определения ваших пиковых фертильных дней, но и для получения информации о вашем цикле, чтобы вы знали, когда лучше всего пройти тест. Это поможет вам чувствовать себя более уверенно в получаемых результатах.
Если вы пытаетесь завести ребенка, вы можете использовать тест на овуляцию не только для определения ваших пиковых фертильных дней, но и для получения информации о вашем цикле, чтобы вы знали, когда лучше всего пройти тест. Это поможет вам чувствовать себя более уверенно в получаемых результатах.
Нет, если вы не тестируете раньше. В противном случае ваш тест должен определять ХГЧ в любое время дня, если вы беременны.Однако, если вы проходите тест на беременность до пропущенных месячных , лучше сделать это утром, когда концентрация ХГЧ самая высокая.
Вы также можете уменьшить количество ХГЧ в моче, выпив слишком много жидкости, поэтому старайтесь не пить больше, чем обычно.
Могу ли я сделать тест неправильно? Важно, чтобы вы внимательно прочитали инструкции, прилагаемые к тесту, и следовали им. Таким образом, вы можете быть уверены, что можете доверять результату. Некоторые тесты легче читать, чем другие — для теста, который дает результат в таких словах, как «беременна» или «не беременна», он ясен — тогда как визуальные тесты, в которых вам нужно интерпретировать строки, могут быть труднее читать и могут оставить вас интересно, беременны вы или нет. Если вы сомневаетесь, что правильно читаете результат, а неуверенность вызывает у вас беспокойство, пройдите тест, который легко читать, например тест на беременность Clearblue с индикатором недель, чтобы вы могли быть уверены в том, что видите результат.
Некоторые тесты легче читать, чем другие — для теста, который дает результат в таких словах, как «беременна» или «не беременна», он ясен — тогда как визуальные тесты, в которых вам нужно интерпретировать строки, могут быть труднее читать и могут оставить вас интересно, беременны вы или нет. Если вы сомневаетесь, что правильно читаете результат, а неуверенность вызывает у вас беспокойство, пройдите тест, который легко читать, например тест на беременность Clearblue с индикатором недель, чтобы вы могли быть уверены в том, что видите результат.
Вы можете увидеть, как выглядит отрицательный результат теста на беременность , на нашей инфографике ниже.
Что делать, если с тестом что-то не так?Вы можете получить ложноотрицательный результат теста на беременность, срок годности которого истек, поэтому перед использованием проверьте упаковку.
Получил отрицательный результат, что мне делать дальше? Если вы все еще не уверены в результате, вы дождитесь дня ожидаемой менструации, чтобы провести тест, или повторите тест через три дня, если у вас пропустили периоды, с тестом на беременность от надежного производителя и следуйте инструкциям. внимательно инструкции.Вы также можете обратиться к врачу, если у вас есть сомнения. Вы можете пройти обследование в поликлинике или ваш врач может порекомендовать вам другие тесты.
внимательно инструкции.Вы также можете обратиться к врачу, если у вас есть сомнения. Вы можете пройти обследование в поликлинике или ваш врач может порекомендовать вам другие тесты.
Чего ожидать после переноса замороженных эмбрионов (FET)
Несмотря на то, что перенос замороженных эмбрионов — это обычная процедура, надлежащий уход за собой после приема на прием имеет важное значение для уменьшения возможных побочных эффектов, обеспечения вашей безопасности и увеличения результатов успешного лечения. здоровое оплодотворение и беременность.
Заключительный этап цикла ЭКО, перенос эмбриона — это долгожданная процедура, направленная на то, чтобы помочь женщинам, которые борются с бесплодием, забеременеть после нескольких недель приема препаратов для лечения бесплодия.
Когда ваши эмбрионы заморожены, время ожидания перед переносом может усилить ваше ожидание. В конце концов, перенос замороженных эмбрионов — это последний шаг ваших долгосрочных инвестиций в добавление члена в вашу семью.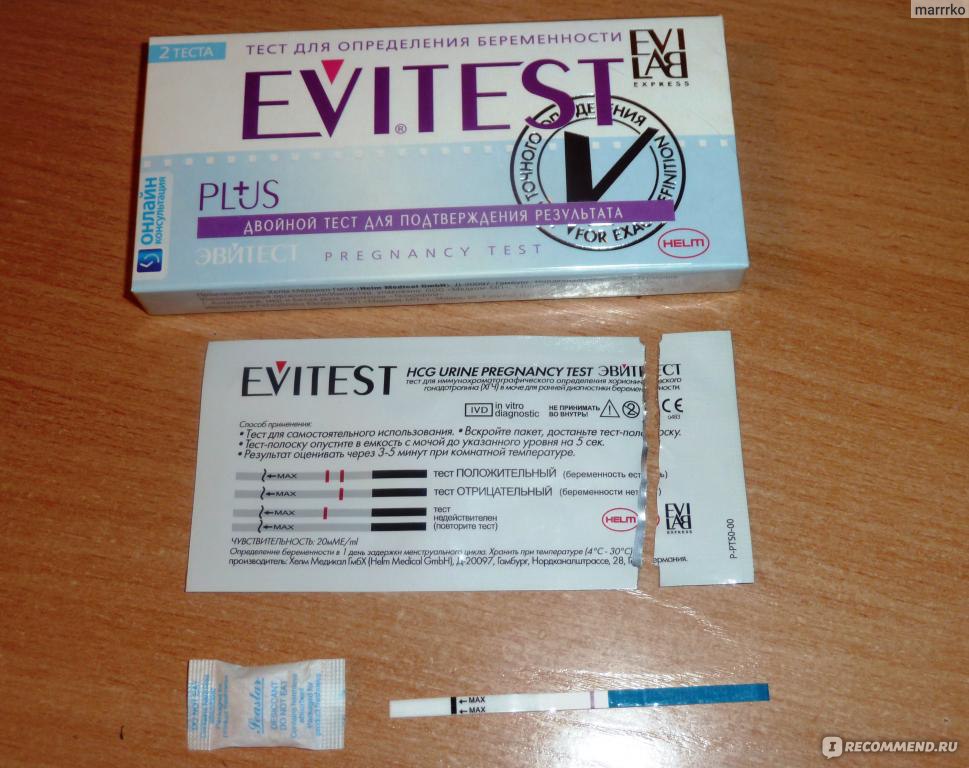
Возможно, вы хотите дать своему организму простои после процедуры извлечения яйцеклеток, или, может быть, изначально вы были сосредоточены на сохранении фертильности, но наконец чувствуете, что готовы забеременеть яйцеклеткой или эмбрионом из предыдущего цикла.
Независимо от причины, перенос эмбриона может вызвать множество эмоций, от волнения и надежды на возможность забеременеть, до беспокойства и беспомощности, от которых ничего не остается, кроме как подождать, пока вы сможете пройти тест на беременность.
Хотя такое ощущение совершенно нормально, вы можете быть уверены, что замороженные эмбрионы так же эффективны, как и свежие, и некоторые исследования фактически показывают, что они могут обеспечить более высокие показатели успеха. Замороженные переводы дают время, чтобы гормоны и биология женщины оправились от воздействия лекарств от бесплодия, которые использовались для извлечения.
Кроме того, понимание процедуры переноса замороженных эмбрионов и того, чего ожидать в следующие дни, может помочь вам почувствовать себя более комфортно и подготовиться к результатам цикла ЭКО.
Чтобы вы получили четкое представление обо всем процессе, этот блог будет охватывать несколько этапов лечения, в том числе:
- Процедура переноса замороженных эмбрионов
- Постпроцедурные инструкции
- Почему стоит воздержаться от домашней беременности
- Постоперационные симптомы
- Здоровые привычки, способствующие успешному оплодотворению
- Получение результатов теста на беременность из вашей клиники
Итак, что на самом деле произойдет во время вашего визита для переноса замороженных эмбрионов?
День переноса замороженных эмбрионов
Перенос замороженных эмбрионов — это простая процедура, часто не требующая обезболивания, хотя для вашего комфорта предлагаются медикаментозные и частично медикаментозные процедуры.Врач проведет перенос замороженных эмбрионов с помощью тонкого катетера для переноса, чтобы поместить размороженные эмбрионы через шейку матки в вашу матку.
Вы не удивитесь, узнав, что расположение эмбрионов в матке очень специфично, поэтому эта процедура проводится под контролем ультразвука. Такое использование ультразвука также способствует вашему комфорту, так как дает врачу дополнительную информацию об идеальном размещении катетера, что снижает вероятность его касания шейки матки.Если это все же произойдет, не бойтесь, вы испытаете лишь легкое ощущение спазма.
Такое использование ультразвука также способствует вашему комфорту, так как дает врачу дополнительную информацию об идеальном размещении катетера, что снижает вероятность его касания шейки матки.Если это все же произойдет, не бойтесь, вы испытаете лишь легкое ощущение спазма.
После завершения переноса вам будет предоставлено около часа, чтобы лечь на спину и расслабиться, однако вам может не понадобиться все это время, поскольку это не слишком инвазивная процедура. В целом, вся процедура и включенное время отдыха занимает от 2 до 4 часов.
Ваша клиника бесплодия всегда предложит вам подробные инструкции после приема, чтобы вы чувствовали себя комфортно и были уверены, что позаботитесь о себе в дни, предшествующие тесту на беременность после переноса эмбриона.
Некоторые врачи рекомендуют 24-часовой постельный режим после процедуры, в то время как другие источники рекомендуют полагаться на движения с малой нагрузкой, чтобы вызвать приток крови к матке в надежде увеличить шанс беременности.
Нет никаких доказательств того, что можно предложить идеальную рекомендацию после процедуры, поэтому делайте то, что вам больше всего нравится, будь то дневной сон или короткая легкая прогулка для снятия стресса. Однако существует консенсус в отношении того, что не рекомендуется выполнять высокие или даже умеренные уровни активности.
Большинство пациентов проводят остаток дня, чтобы расслабиться дома, прежде чем возобновить деятельность на следующий день. Пациентам, желающим получить дополнительные гарантии здорового начала беременности, может быть предложено дальнейшее назначение прогестерона.
Чего ожидать в следующие дни после процедуры
Хотя для многих эта процедура будет новым волнующим началом, вы можете беспокоиться о своих следующих шагах, поскольку вы ждете необходимое время перед тем, как пройти тест на беременность.Этот тест определит, успешно ли имплантировался эмбрион и привел ли он к беременности.
Сдача теста на беременность после переноса замороженных эмбрионов ЭКО
Хотя у вас может возникнуть соблазн пройти тест на беременность через пару дней после переноса замороженных эмбрионов, клиники по лечению бесплодия настоятельно рекомендуют сначала подождать типичный двухнедельный период. Для этого есть причина — обеспечить получение точных результатов и помочь вам справиться со многими эмоциями, которые по своей сути возникают во время этого процесса.
Для этого есть причина — обеспечить получение точных результатов и помочь вам справиться со многими эмоциями, которые по своей сути возникают во время этого процесса.
Клиники рекомендуют подождать две недели, потому что слишком раннее проведение теста на беременность после пересадки замороженных яйцеклеток часто дает ложные результаты. Это происходит потому, что гормон, используемый для измерения беременности в тесте на беременность, называемый ХГЧ, может различаться по уровням в зависимости от вашего текущего этапа вашего пути к фертильности. Например, очень ранняя беременность часто не приводит к большому естественному производству ХГЧ, что приводит к неприятным ложноотрицательным результатам.
Симптомы после переноса замороженных эмбрионов
В течение двухнедельного периода между переносом замороженного эмбриона и тестом на беременность могут возникнуть симптомы, похожие на менструацию или период менструации.Эти симптомы включают:
- Вздутие живота
- Чувство усталости
- Перепады настроения
- Болит грудь
- Боль в мышцах или суставах
- Судороги
- Световые пятна
Эти симптомы нелегко отличить между предменструальными симптомами и ранними признаками беременности, поэтому лучше расслабиться и не интерпретировать их как одно или другое. Однако ни один из этих симптомов не должен быть серьезным, и если это произойдет, важно связаться с вашей клиникой для получения дальнейших инструкций.
Однако ни один из этих симптомов не должен быть серьезным, и если это произойдет, важно связаться с вашей клиникой для получения дальнейших инструкций.
Важно отметить, что, хотя медицинские процедуры по своей сути сопряжены с риском, в известной клинике есть врачи, хорошо обученные процедурам бесплодия, что еще больше снижает вероятность возникновения редкого осложнения.
Могу ли я принять меры предосторожности, чтобы повысить вероятность успешного переноса замороженных эмбрионов?
К моменту завершения переноса замороженных эмбрионов вы выполнили все действия, чтобы повысить шансы на успешную имплантацию. Это означает, что в течение двух недель перед тем, как вы сможете пройти тест на беременность, ваша единственная задача — расслабиться.
Это означает, что вы высыпаетесь и избегаете веществ, которые могут вызвать беременность, таких как кофеин, алкоголь и табак.
В большинстве случаев вас попросят избегать тяжелых упражнений и половых сношений, поскольку возможные сокращения матки могут снизить эффективность процедуры, если эмбрион будет заблокирован во время процесса имплантации. Эта рекомендация также дается для обеспечения вашего комфорта и безопасности, поскольку физическая активность сопряжена с более высоким риском осложнений, таких как перекручивание яичника, что становится более вероятным, поскольку ваши яичники естественным образом расширяются и становятся болезненными после процедуры переноса.
Эта рекомендация также дается для обеспечения вашего комфорта и безопасности, поскольку физическая активность сопряжена с более высоким риском осложнений, таких как перекручивание яичника, что становится более вероятным, поскольку ваши яичники естественным образом расширяются и становятся болезненными после процедуры переноса.
Вам также следует придерживаться здоровой диеты, состоящей из большого количества белка, клетчатки, полезных жиров и свежих продуктов, таких как фрукты и овощи. Избегайте продуктов, которые являются опасными во время беременности, таких как непастеризованные молочные продукты или сырые морепродукты, и обязательно проконсультируйтесь со своим врачом для получения списка продуктов, которых следует избегать.
Еще одним важным компонентом здоровья в это время является обеспечение эмоциональной поддержки и людей, к которым можно обратиться в ожидании обнадеживающих результатов.Эта поддержка может проявляться во многих формах, будь то ваш партнер или семья, терапевт, друзья или даже что-то простое, например, группа людей в сети Facebook, которые проходят один и тот же процесс.
Проведение теста на беременность после переноса замороженных эмбрионов
Далее идет то, чего вы ждали — первый тест на беременность после переноса замороженных эмбрионов. Чтобы получить более точные показания, вам назначат встречу в вашей клинике репродуктивной медицины через две недели после первого перевода, где они сделают анализ крови, чтобы определить результат беременности.
Если в вашей клинике тест на беременность положительный, поздравляем! Вы официально беременны, и перенос замороженных эмбрионов прошел успешно. Это означает, что вы останетесь под наблюдением клиники репродуктивного здоровья для дальнейшего наблюдения за развитием беременности с помощью УЗИ и анализов крови, пока вы не достигнете 8-10 недель беременности. Затем вас переведут к вашему обычному акушеру-гинекологу, и вы продолжите свое удивительное путешествие за ребенком.
Если результаты вашего анализа отрицательные, мы понимаем, насколько это может вас расстроить.Медицинские специалисты понимают, насколько обидно не получить желаемый результат, и могут предоставить средства поддержки в обработке результатов лечения.
Многие пары утешаются тем, что, в зависимости от источника бесплодия, пары нередко переносят предыдущий неудачный перенос эмбриона, прежде чем, наконец, достигают беременности, о которой они мечтали, во втором цикле ЭКО.
Прежде всего, важно окружить себя кругом друзей и родственников, которые поддержат вас и напомнят, что вы удовлетворенный человек, независимо от того, было ли ваше лечение бесплодия успешным.
Для путешествий на фертильность совершенно нормально иметь много взлетов и падений, и неудавшийся тест на беременность не означает, что ваше путешествие подошло к концу. Ваш врач-специалист сможет дать вам честную оценку дальнейших методов лечения бесплодия, на которые вы претендуете. Затем вы можете работать вместе, чтобы определить свои следующие шаги, если вы хотите использовать другие варианты фертильности или дополнительный цикл ЭКО.
Начиная новый цикл ЭКО, некоторые пациенты и врачи соглашаются подождать еще одного цикла, чтобы дать вашему организму время для отдыха, в то время как другие чувствуют себя комфортно, возобновляя лечение вскоре после получения результатов. Это будет зависеть от различных факторов, таких как состояние вашего здоровья, цикл овуляции и т. Д.
Это будет зависеть от различных факторов, таких как состояние вашего здоровья, цикл овуляции и т. Д.
Подготовка к переносу замороженных эмбрионов с помощью PFCLA
Если вы надеетесь сохранить фертильность в будущем или имеете проблемы со здоровьем, которые могут повлиять на количество яйцеклеток, перенос замороженных эмбрионов осуществляется в офисах PFCLA в Лос-Анджелесе и Глендейле, Калифорния.
Наши сотрудники и врачи готовы рассказать вам о рентабельном лечении ЭКО и объяснить процессы переноса замороженных эмбрионов.Щелкните здесь, чтобы запросить консультацию у наших сотрудников, чтобы узнать о правилах переноса замороженных эмбрионов, стоимости и о том, как его можно адаптировать к вашему уникальному пути к фертильности, чтобы воплотить в жизнь ваши мечты о здоровом и счастливом ребенке.
Мы с нетерпением ждем возможности определить ваши лучшие варианты фертильности и предоставить вам оптимальный план, основанный на ваших потребностях и предпочтениях.
Анализ крови на беременность: нужен ли он?
Тара Эйвери | Опубликовано | Последнее обновление ✓ Факт проверен
Если вы подозреваете, что беременны, вы можете спросить, нужен ли вам анализ крови на беременность.Вам действительно нужно идти к врачу на анализ крови для подтверждения беременности? (А анализы крови на беременность отличаются или лучше тех, которые вы делаете дома?)
Нужен ли мне анализ крови для подтверждения беременности?
Для большинства женщин обращение к врачу для сдачи анализа крови для подтверждения беременности не является обязательным. Домашние тесты на беременность на основе мочи при правильном выполнении очень точны. Обычно для душевного спокойствия назначают анализы крови на ранних сроках беременности, но в некоторых случаях ваш врач захочет сдать анализ крови, чтобы измерить ваш уровень ХГЧ.Если ваш врач подозревает внематочную беременность, он немедленно примет меры. Или, если у вас низкий уровень прогестерона, вам могут назначить прогестерон на ранних сроках беременности, что может снизить риск выкидыша у некоторых женщин, у которых есть повторяющиеся выкидыши.
Или, если у вас низкий уровень прогестерона, вам могут назначить прогестерон на ранних сроках беременности, что может снизить риск выкидыша у некоторых женщин, у которых есть повторяющиеся выкидыши.
Здесь важно отметить, что врачебные тесты на беременность по мочи не более чувствительны, чем те, которые продаются в аптеках. Врачи знают об этом — и это объясняет, почему они обычно говорят, что вам не нужно приходить на первый визит, пока вы не продвинетесь дальше.
Вывод? В домашних условиях тесты на беременность настолько надежны, что им доверяют даже врачи.
На каком раннем сроке можно определить беременность с помощью анализа крови?
Анализ крови может определить беременность в течение 1 дня после имплантации или даже раньше. Основное преимущество анализов крови на беременность — их чувствительность. Тест на беременность на основе мочи обычно выявляет беременность примерно через 3-4 дня после имплантации, хотя иногда это занимает больше времени.
Какие существуют виды анализов крови на беременность?
Существует два типа анализов крови на беременность: качественный анализ сыворотки крови и количественный анализ сыворотки крови. Оба включают анализ небольшого образца вашей крови.
Оба включают анализ небольшого образца вашей крови.
Качественный анализ сыворотки крови:
- Этот анализ крови подтверждает наличие гормона беременности, ХГЧ. Подобно домашнему тесту на беременность на основе мочи, этот тест даст вам ответ «да» (вы беременны) или «нет» (вы не беременны).
- Несмотря на то, что эти анализы крови на беременность очень точны и чувствительны, если качественный анализ сыворотки крови будет взят слишком рано, вы все равно можете получить ложноотрицательный результат.
Количественный анализ сыворотки крови:
- Этот тест, также известный как бета-тест ХГЧ, измеряет точное количество ХГЧ в крови, что делает его наиболее точным анализом крови при беременности.
Эти тесты более точны, чем домашние тесты на беременность?
И анализы крови на беременность, и домашние анализы мочи на беременность определяют один и тот же гормон, хорионический гонадотропин человека или ХГЧ. Организм начинает вырабатывать ХГЧ, как только оплодотворенная яйцеклетка успешно проходит имплантацию .Уровень ХГЧ удваивается примерно каждые 48 часов. лучших домашних тестов на беременность может определить ХГЧ примерно через 12–14 дней после имплантации.
Организм начинает вырабатывать ХГЧ, как только оплодотворенная яйцеклетка успешно проходит имплантацию .Уровень ХГЧ удваивается примерно каждые 48 часов. лучших домашних тестов на беременность может определить ХГЧ примерно через 12–14 дней после имплантации.
Вы можете пройти тест на беременность на основе мочи, не выходя из дома, и многие из них утверждают, что при правильном выполнении они дают 99% точность, что делает их более удобными, чем анализ крови на беременность.
Если вы спрашиваете себя: «Как мне сдать анализ крови на беременность?» Эти анализы проводятся в кабинете врача или лаборатории, и вам придется дольше ждать результатов анализа крови на беременность.В зависимости от того, где вы живете, или от типа вашей медицинской страховки, это может стоить не только времени, но и денег.
Можно ли получить ложное срабатывание?
Анализы крови на беременность очень точны. Хотя иногда возможно получить ложноотрицательный результат, ложные срабатывания очень редки. Ложноположительный анализ крови обычно возникает, когда вы принимаете лекарства, которые содержат или увеличивают количество ХГЧ в крови. До, во время и после беременности вам всегда следует обсуждать с врачом все лекарства, которые вы принимаете.
Ложноположительный анализ крови обычно возникает, когда вы принимаете лекарства, которые содержат или увеличивают количество ХГЧ в крови. До, во время и после беременности вам всегда следует обсуждать с врачом все лекарства, которые вы принимаете.
Какие анализы крови делают во время беременности?
Во время дородовых посещений вам будут сдавать анализы крови на наличие инфекций или других состояний, которые потенциально могут нанести вред вашему ребенку.
Ваш врач может проверить вашу кровь, чтобы найти:
RhD Factor
Резус-фактор — это белок, который находится на поверхности ваших красных кровяных телец. Если в ваших клетках крови есть этот конкретный белок, вас считают резус-положительным. Если в ваших клетках крови нет этого белка, вас считают резус-отрицательным.«Если вы резус-отрицательный, а ваш плод резус-положительный, это может вызвать проблемы во время беременности, потому что ваш организм может вырабатывать антитела против крови вашего ребенка.
Это называется резус-несовместимостью, и, хотя это не повредит вашей нынешней беременности, оно может вызвать проблемы для будущих беременностей, если не лечить. Если у вас есть эта несовместимость, ваш врач сделает вам прививку резус-иммуноглобулина (RhIg), продукта крови, который может предотвратить сенсибилизацию резус-отрицательной матери.
Анемия
У многих женщин во время беременности развивается дефицит железа.Это связано с тем, что организму требуется дополнительное количество железа, чтобы ребенок имел достаточное кровоснабжение и мог получать необходимый кислород и питательные вещества. Итак, если ваш врач обнаружит дефицит железа, вам может потребоваться прием добавок железа.
Инфекции
Анализ крови также может выявить инфекции, которые могут повлиять на вашего ребенка, например:
- Краснуха
- Сифилис
- Гепатит В
- Гепатит C
- ВИЧ
Гестационный диабет
Гестационный диабет (ГСД) — это тип диабета, которым могут страдать некоторые женщины во время беременности. Он развивается, когда в крови слишком много глюкозы (сахара). Гестационный диабет имеет тенденцию развиваться в третьем триместре (после 28 недель) и обычно исчезает после рождения ребенка.
Он развивается, когда в крови слишком много глюкозы (сахара). Гестационный диабет имеет тенденцию развиваться в третьем триместре (после 28 недель) и обычно исчезает после рождения ребенка.
Какие разработки были сделаны в области анализа крови на беременность?
В пренатальных анализах крови появились новые интересные разработки, которые расширяют сферу их применения. Новое исследование показало, что анализы крови могут предсказать преждевременные роды и могут определить риск гестационного диабета в первом триместре.В обоих случаях предупрежден значит вооружен: чем раньше врачи начнут подготовку к потенциально опасной беременности, тем лучше будут общие результаты. Устраняя риски на ранних сроках беременности, вы сможете справиться с проблемами и изменить образ жизни до того, как дойдете до кризиса, связанного со здоровьем.
Недавнее исследование из Австралии также показывает, что анализы крови могут быть использованы для определения риска для матери преэклампсии , тяжелого и, возможно, опасного для жизни осложнения беременности, связанного с высоким кровяным давлением, которое встречается у 3-8% беременных женщин. Хотя тест на преэклампсию в настоящее время недоступен в Соединенных Штатах, его использование в Австралии — где он точно предсказал преэклампсию в 95% случаев — указывает на то, что предпринимаются положительные шаги. Обязательно спросите своего врача о последних доступных тестах.
Хотя тест на преэклампсию в настоящее время недоступен в Соединенных Штатах, его использование в Австралии — где он точно предсказал преэклампсию в 95% случаев — указывает на то, что предпринимаются положительные шаги. Обязательно спросите своего врача о последних доступных тестах.
Когда мне следует поговорить со своим врачом?
Для большинства женщин ваш врач или акушер-гинеколог ожидает увидеть вас примерно через восемь недель беременности. Если у вас есть проблемы, требующие тестирования на беременность на очень раннем этапе, или если вы ранее перенесли выкидыш или внематочную беременность, вам следует как можно скорее обратиться к врачу, поскольку он сможет провести УЗИ или заказать количественный анализ крови. анализ сыворотки, чтобы определить, нормально ли протекает ваша беременность.
Тара Эйвери |
Тара Эйвери
Тара Эйвери — писатель и редактор-фрилансер, в настоящее время проживающая в Ванкувере, Британская Колумбия.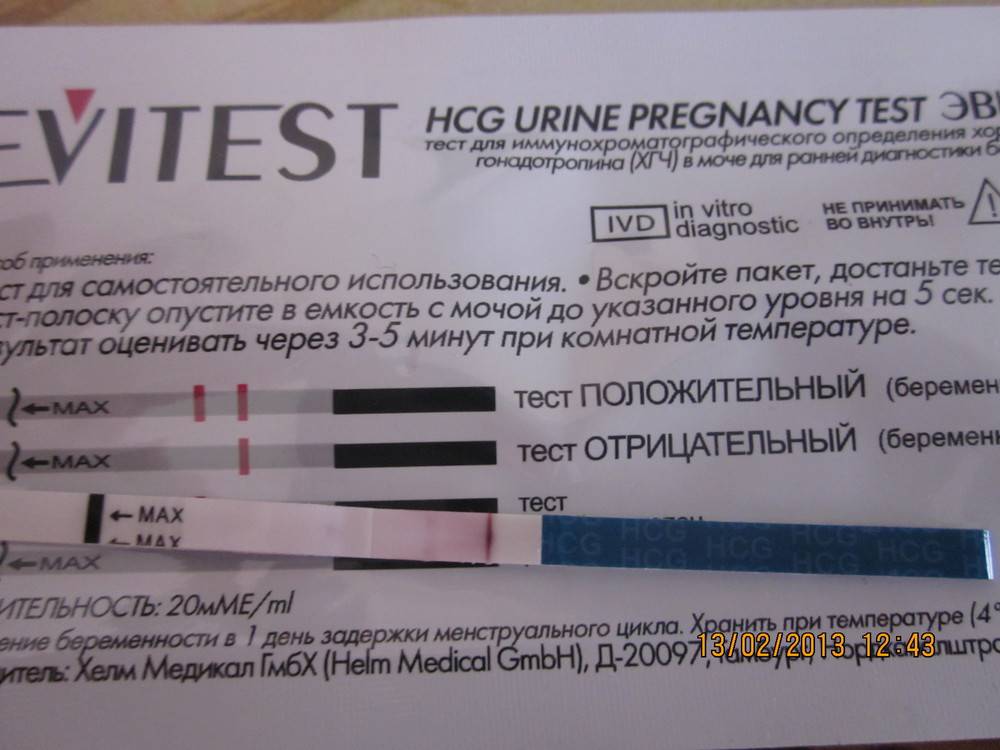 Когда она не путешествует по миру в поисках вдохновения, она пишет беллетристику, фильмы и научно-популярную литературу в самых разных жанрах.
Когда она не путешествует по миру в поисках вдохновения, она пишет беллетристику, фильмы и научно-популярную литературу в самых разных жанрах.Трагически неверно: когда хорошие ранние беременности ошибочно диагностируются как плохие
Ультразвуковое сканирование нормальной беременности через шесть с половиной недель (что означает, что оно было сделано через две с половиной недели после задержки менструации у женщины.Мешочек для беременных обозначен четырьмя стрелками, а эмбрион находится внутри мешочка для беременных. (Любезно предоставлено П. Дубилетом) Красивая, в высшей степени талантливая юная подруга нашей семьи недавно стала жертвой ужасной медицинской ошибки. Недавно вышла замуж, у нее были боли в области таза и кровотечение, и врач, который ее осмотрел, диагностировал вероятную внематочную беременность — эмбрион, который развивается вне матки. Обеспокоенный тем, что такая беременность может стать опасной для жизни, врач назначил стандартное лечение: метотрексат, препарат, используемый для химиотерапии и для прерывания беременности.
Когда через несколько дней наша подруга вернулась на обследование, визуализация показала, что на самом деле беременность не была внематочной; он был на месте, в ее матке. Но поскольку она принимала метотрексат — известную причину врожденных дефектов, ее беременность была обречена. Вскоре у нее случился выкидыш. Беременность, которая могла быть совершенно здоровой, закончилась хорошо продуманным лечением.
Я полагал, что ее ужасающий случай был чрезвычайно редкой медицинской случайностью — до сих пор.Статья, недавно опубликованная в престижном медицинском журнале Новой Англии, показывает, что такие неправильно диагностированные беременности являются частью модели, которую необходимо изменить. «Значительные данные свидетельствуют о том, что подобные ошибки — далеко не редкость», — говорится в сообщении.
Когда я рассказал историю нашего друга ведущему автору газеты, доктору Питеру Дубилет, он ответил, что ему известны «десятки, десятки и десятки подобных дел, которые доходили до судебных исков, и это, вероятно, верхушка айсберга. .«Существует даже группа в Facebook« Ошибочно диагностированная внематочная болезнь, данный метотрексат », которую ведет мать, получившая метотрексат, чья дочь родилась с серьезными врожденными дефектами. изменить медицинскую практику, чтобы предотвратить такие неправильные диагнозы. Я поговорил с доктором Дубилет, старшим заместителем председателя отделения радиологии в больнице Бригама и женщин и профессором радиологии Гарвардской медицинской школы. Наш разговор был слегка отредактирован:
.«Существует даже группа в Facebook« Ошибочно диагностированная внематочная болезнь, данный метотрексат », которую ведет мать, получившая метотрексат, чья дочь родилась с серьезными врожденными дефектами. изменить медицинскую практику, чтобы предотвратить такие неправильные диагнозы. Я поговорил с доктором Дубилет, старшим заместителем председателя отделения радиологии в больнице Бригама и женщин и профессором радиологии Гарвардской медицинской школы. Наш разговор был слегка отредактирован:
Прежде чем мы получим В чем суть проблемы, каковы последствия для женщин детородного возраста? Что вы им скажете?
Когда женщина забеременеет, на ранних сроках беременности может возникнуть ряд серьезных осложнений, включая выкидыш или внематочный беременность.Когда врач диагностирует эти проблемы в течение первых двух-трех недель после пропущенной менструации, это очень травмирует пациента, и критически важно, чтобы женщина и врач были уверены в правильности диагноза, потому что шаги, которые будут предприняты, будут навредить нормальной беременности, если таковая присутствует.
За последние два-три года стало очевидно, что ошибки в диагностике выкидыша и внематочной беременности происходят чаще, чем следовало бы, и поэтому мы собрали многопрофильную группу опытных врачей радиологии, акушерства-гинекологии и неотложной медицинской помощи, чтобы разработать новые, более строгие рекомендации по диагностике этих осложнений с учетом самых последних исследований в этой области.
И просто для упрощения, когда женщине на очень ранних сроках беременности сказали, что у нее внематочная беременность или неудачная беременность, очень редко было бы слишком рискованно — и часто было бы мудро — подождать пару дней. дней и быть уверенным в диагнозе, прежде чем действовать?
Да. Это очень важное сообщение. В 2010 году я вместе с доктором Кэрол Бенсон написал редакционную статью в «Журнале ультразвука в медицине» под названием «Во-первых, не навреди ранней беременности», и это было ключевым посланием: если врач не уверен, что у женщины есть В случае выкидыша или внематочной беременности врач должен ожидать, пока состояние женщины стабильно и не проявляет признаков серьезного внутреннего кровотечения.
Если пациентка соответствует определенным критериям выкидыша или внематочной беременности, нет причин ждать, но если есть какая-то степень неуверенности, разумнее подождать.
Еще в 1980-х и 1990-х годах врачи установили правила диагностики выкидыша и внематочной беременности, которые предназначались для постановки окончательного диагноза этих состояний. Однако исследования, проведенные за последние несколько лет, показали, что эти правила, которым более 20 лет, не являются надежными.В ответ на это исследование наша группа рекомендовала ужесточить критерии диагностики выкидыша и внематочной беременности.
Другими словами, врачи склонны диагностировать внематочную беременность, говоря: уровень гормона беременности у пациентки предполагает, что мы уже можем видеть эмбрион на УЗИ, но мы этого не делаем, поэтому он должен быть внематочным или неудачным беременность. В других случаях они диагностируют выкидыш, говоря: эмбрион достаточно большой, чтобы мы могли видеть сердцебиение, но мы этого не делаем, так что это, должно быть, неудачная беременность.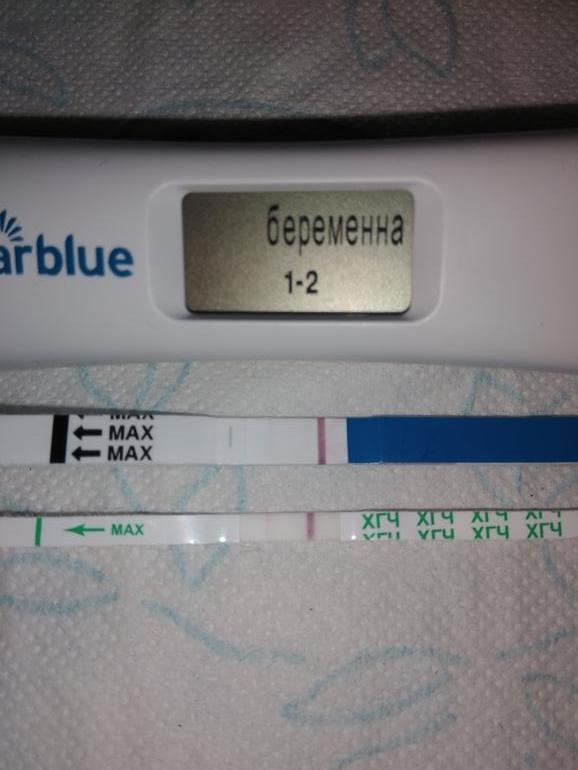 Вы бы немного переместили контрольные точки уровня гормонов и УЗИ, чтобы избежать возможности того, что вы называете «ложными срабатываниями», что означает, что вы считаете беременность нежизнеспособной или внематочной, хотя на самом деле она нормальная?
Вы бы немного переместили контрольные точки уровня гормонов и УЗИ, чтобы избежать возможности того, что вы называете «ложными срабатываниями», что означает, что вы считаете беременность нежизнеспособной или внематочной, хотя на самом деле она нормальная?
Верно. В этой статье мы говорим о том, что во всей медицине мы стремимся всегда быть правыми, но полностью достичь этой цели невозможно. В медицине есть два вида ошибок: ложные срабатывания и ложные отрицания. При диагностике внематочной беременности и выкидыша мы хотим быть абсолютно уверены в том, что не ставим ложноположительные диагнозы, особенно если пациентка стабильна, поэтому мы устанавливаем более строгие критерии именно для того, чтобы избежать ложноположительных ошибок.
Я полагаю, что контраргумент будет заключаться в том, что внематочная беременность, как известно, потенциально опасна для жизни, и поэтому врачи хотят иметь возможность ошибиться, чтобы предотвратить опасные для жизни осложнения. Как вы на это ответите?
Как вы на это ответите?
Отличный вопрос. Ответ двоякий: во-первых, при современной медицине риск серьезного вреда от ожидания в течение нескольких дней у женщины с внематочной беременностью, но стабильной, очень низок. И он особенно низкий — мы говорим о женщинах, которые прошли анализ крови и УЗИ, — если УЗИ сегодня не выявляет внутреннего кровотечения.Риск подождать пару дней, даже если у нее внематочная беременность, очень низок.
И когда вы уравновешиваете этот очень небольшой риск с ужасной возможностью серьезно нарушить нормальную внутриутробную беременность, баланс становится очевидным в пользу ожидания, если есть какая-либо неопределенность. Чтобы достичь этого важного баланса, мы включили в нашу группу не только радиологов, таких как я, чья работа заключается в постановке диагноза, но также акушеров-гинекологов и врачей скорой медицинской помощи, которые заботятся о пациенте и принимают решение о том, стоит ли и как лечить пациента на основании диагноза.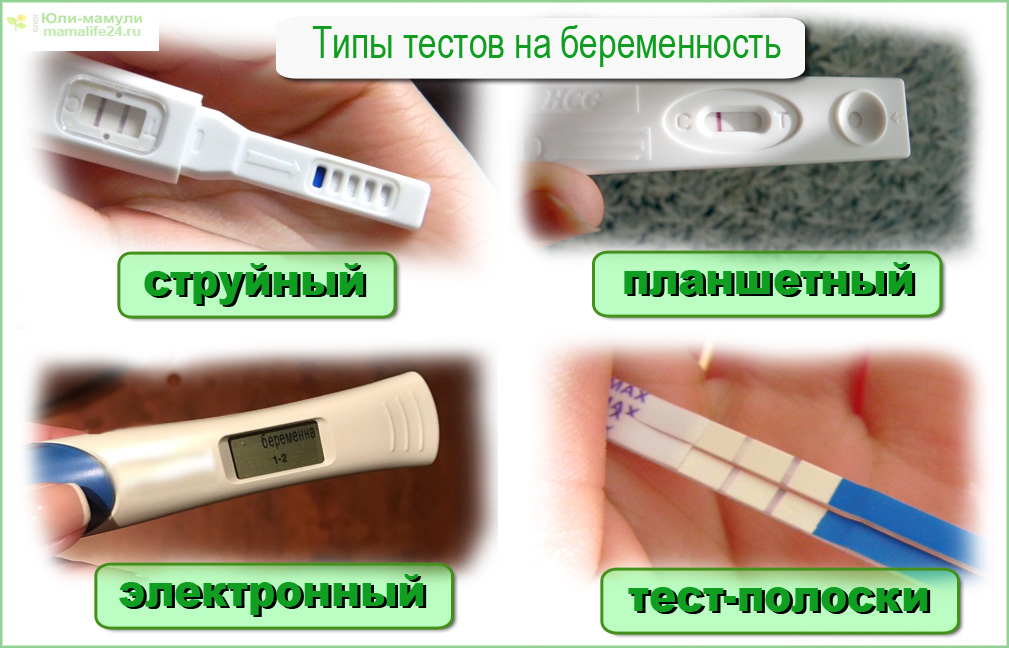
В раскрытии финансовой информации газеты вы упоминаете о даче показаний на испытаниях по стандартам ультразвукового исследования. Сможет ли кто-нибудь обвинить вас в том, что вы играете в ту или иную сторону с этими новыми правилами?
Медицинская халатность, которую я выполняю, — очень небольшая часть того, что я делаю как врач, и я занимаюсь делами как эксперт как для истца, так и для защиты. Какую бы сторону я ни занимал, я стремлюсь сказать им правду, как я ее вижу.
Я знаю, что по этому поводу нет хороших цифр, но можете ли вы дать хотя бы очень приблизительную оценку того, как часто, по вашему мнению, могут происходить эти неправильно диагностированные беременности?
Хотел бы я, но нет национальных баз данных, отслеживающих медицинские ошибки.
Может быть, просто математика на обратной стороне конверта? Если в США, может быть, 6 миллионов беременностей в год, а 2 процента — внематочные . ..
..
Что касается внематочной беременности, слишком распространенной практикой является диагностика внематочной беременности на основе анализа крови и ультразвукового исследования. в один момент времени. Одним из ключевых моментов, сделанных группой экспертов в этой статье, является то, что мы предостерегли от этого подхода, когда есть какая-либо неопределенность, и это потому, что вы часто ошибаетесь, если диагностируете внематочную беременность на основе одного анализа крови и УЗИ.Одна статья показала, что вы ошибаетесь в 40% случаев.
Когда вы делаете анализ крови и УЗИ, есть три возможности:
• У пациентки нормальная внутриутробная беременность
• У пациентки неудачная внутриутробная беременность
• У пациентки внематочная беременность
ошибки, о которых вам действительно нужно беспокоиться, действительно серьезные ошибки, — это когда вы диагностируете внематочную беременность, а на самом деле это нормальная внутриутробная беременность, которая не удалась бы. И именно здесь у нас нет точных данных о том, как часто возникает эта серьезная проблема, но мы знаем, что это далеко не редко.
И именно здесь у нас нет точных данных о том, как часто возникает эта серьезная проблема, но мы знаем, что это далеко не редко.
Помимо случаев, когда женщины вынашивали доношенных детей, несмотря на то, что им давали метотрексат, откуда мы вообще обычно узнаем, что произошла эта очень серьезная ошибка?
Есть две проблемы, которые могут возникнуть в результате введения метотрексата женщине с ранней внутриутробной беременностью: первая заключается в том, что ребенок рождается через несколько месяцев с серьезными пороками развития.Другой — выкидыш.
Представьте себе следующую ситуацию, и она возникает слишком часто: женщина обращается к врачу на ранних сроках беременности, потому что у нее проблемы, обычно кровотечение или боль. Врач делает анализ крови и УЗИ, диагностирует внематочную беременность, назначает метотрексат, и через несколько дней у женщины происходит выкидыш.
Иногда выкидыш диагностируется, когда она выводит ткань, и ткань исследуется и оказывается, что беременность произошла в матке. В остальных случаях выкидыш диагностируется на контрольном УЗИ. Вы никогда не знаете, случился бы выкидыш даже без метотрексата, но во всех этих случаях мы должны учитывать явную возможность и даже вероятность того, что метотрексат вызвал выкидыш.
В остальных случаях выкидыш диагностируется на контрольном УЗИ. Вы никогда не знаете, случился бы выкидыш даже без метотрексата, но во всех этих случаях мы должны учитывать явную возможность и даже вероятность того, что метотрексат вызвал выкидыш.
Просто уточнить: если бы беременность была действительно внематочной, у вас не было бы кровотечения и отхождения тканей при типичном выкидыше?
На самом деле у пациентки с внематочной болезнью, которую лечат метотрексатом, может наблюдаться кровотечение, но материал, который выпадает, не окажется тканью беременной, если ее исследовать под микроскопом.Сама внематочная беременность съеживается и проходит.
Очень часто женщине ставят неправильный диагноз внематочной беременности, она получает метотрексат, возвращается через несколько дней, проходит повторное ультразвуковое исследование, и теперь вы видите неудачную внутриутробную беременность. И врач говорит: «Боже, я дала метотрексат» — или женщина говорит: «Боже, мой врач давал мне метотрексат, теперь УЗИ показывает, что это не внематочное, а в матке».
Зачем им делать повторное УЗИ
Во многих случаях у женщины могло случиться кровотечение, и у нее продолжалось кровотечение, поэтому они проводят повторное УЗИ.В других случаях повторное ультразвуковое исследование проводится только для того, чтобы убедиться, что метотрексат действует должным образом.
Просто чтобы объяснить немного больше: в 1980-х и 1990-х годах врачи придумали, что они назвали дискриминационным уровнем гормона беременности ХГЧ, который измеряется в анализе крови на беременность. Они сказали, что если ХГЧ выше этого дискриминационного уровня, но вы не видите ничего в матке на УЗИ, это не может быть нормальной беременностью. Но недавние исследования, включая исследования, которые мы провели здесь, в Бригаме, а также в других местах, показали, что уровень дискриминации, который был определен в 1990-х годах, не является надежным для исключения нормальной беременности.Это одно из исследований, которое рассматривалось нашей комиссией, и одна из наших рекомендаций — не лечить пациентов на основе дискриминационного уровня, потому что это слишком подвержено ошибкам.
Итак, есть ли здесь что-нибудь зловещее? Применялась ли эта чрезмерно оборонительная медицина с целью избежать судебных процессов? Или это просто путь медицинского прогресса, когда вы создаете рекомендации, а затем их уточняете?
Нет ничего зловещего.Это легко. По мере развития медицины мы узнаем больше и придумываем более совершенные методы диагностики и лечения пациентов.
Можете ли вы подбодрить всех женщин, которым когда-либо говорили, что у них внематочная или неудачная беременность, и которые теперь задаются вопросом, правильно ли это?
Да. Наша цель здесь состояла в том, чтобы попытаться уменьшить количество ошибок как можно ближе к нулю. Мы не предполагаем, что у большого процента предыдущих случаев заболевания были диагностированы или лечились ошибочно.
В большинстве случаев УЗИ само по себе или с анализом крови дает окончательный результат. Проблемы возникают только в относительно небольшом проценте случаев, когда ультразвуковое исследование не дает окончательных результатов, и в этих случаях нам нужны очень строгие диагностические критерии, прежде чем ставить диагноз и начинать лечение, которое может повредить внутриутробной беременности. Таких случаев относительно небольшой процент. Но мы хотим свести эти ошибки как можно ближе к нулю.
Проблемы возникают только в относительно небольшом проценте случаев, когда ультразвуковое исследование не дает окончательных результатов, и в этих случаях нам нужны очень строгие диагностические критерии, прежде чем ставить диагноз и начинать лечение, которое может повредить внутриутробной беременности. Таких случаев относительно небольшой процент. Но мы хотим свести эти ошибки как можно ближе к нулю.
В более широком смысле, по мере того, как медицина развивается, это рецепт возвращения страданий и сомнений или беспокойства по поводу решений, которые были приняты на основе общепринятой медицинской практики в то время, когда они были приняты.
Читатели, у вас остались вопросы? Пожалуйста, отправьте их в комментариях ниже, и доктор Дубилет должен выступить на Radio Boston в этот понедельник.
Что нужно знать женщинам — Североамериканский форум по тромбозу
Обновлено в январе 2020 г.
Для многих женщин беременность — время радости. Но для женщин с тромбами в анамнезе это может быть время неопределенности.
Но для женщин с тромбами в анамнезе это может быть время неопределенности.
Как и противозачаточные, беременность увеличивает вероятность образования тромба у женщины, потому что уровень ее эстрогена выше нормы.Кровь также становится более склонной к свертыванию во время беременности, потому что организм готовится к родам.
«Когда рожаешь, кровотечение. Ваше тело будет немного более склонным к свертыванию, чтобы вы могли вылечиться и остановить кровотечение », — сказал доктор Грегори Пьяцца, специалист по сердечно-сосудистой медицине в больнице Бригама и женщин. «Мы не хотим, чтобы у мам текла кровь. Это ваше тело несет ответственность за это.
Доктор Пьяцца часто работает с женщинами, чтобы помочь им снизить риск свертывания крови во время беременности.
Женщинам, у которых в прошлом наблюдался тромб, особенно если он был связан с контролем над рождаемостью на основе эстрогена, необходимо соблюдать определенные меры предосторожности при беременности или планировании беременности.
«Если у вас уже образовался тромб из-за высокого уровня эстрогена от противозачаточных таблеток, вам понадобится защита», — объяснил доктор Пьяцца.
Опасности сгустков крови и беременности
Помимо известных осложнений в виде тромбов, беременные женщины могут испытывать дополнительные осложнения.
«Беременные женщины склонны к развитию тромбоэмболии легочной артерии (ТЭЛА) и тромбоза глубоких вен (ТГВ), но они также могут получить тромбоз вен таза», — пояснил д-р Пиацца. «Тазовые вены — это вены, которые идут к ногам, но расположены выше. Они могут вызвать тромбоз и массивный отек ног. У беременных также могут образовываться тромбы в венах яичников. Это может вызвать боль в животе, тазу или боку. Мы стараемся защитить пациентов от этого ».
Сгустки крови также могут повлиять на развивающегося ребенка.
«Часть антикоагулянтной терапии во время беременности заключается в том, чтобы добиться живорождения и предотвратить выкидыш», — отмечает доктор Пьяцца. «Вы можете получить сгустки крови в пуповине или за плацентой. Это может вызвать выкидыш ».
«Вы можете получить сгустки крови в пуповине или за плацентой. Это может вызвать выкидыш ».
«Это не то, о чем часто говорят беременные пациентки, поэтому они, как правило, не знают об этом», — сказал доктор Пьяцца о риске выкидыша. «Даже если они осознают риск образования тромбов, они больше сосредоточены на развитии ТГВ или ТЭЛА, чем на риске выкидыша.”
Инъекционные антикоагулянты
Как беременным из группы риска получить необходимую защиту? Из инъекционных антикоагулянтов.
«Обычно мы делаем беременным пациентам небольшую дозу инъекционного антикоагулянта, такого как низкомолекулярный гепарин или фондапаринукс», — пояснил д-р Пиацца. «Хорошая вещь в том, что они, как правило, не влияют на ребенка».
«Это большие цепочки молекул, которые, как правило, не переходят через плаценту.Они безопасны в использовании, — продолжил доктор Пьяцца. «Мы используем их в профилактических дозах, а не в полной лечебной дозе. Пациенты хорошо с ними справляются, и очень редко наблюдаются кровотечения ».
Беременным женщинам с риском образования тромбов отменяют варфарин и пероральные антикоагулянты прямого действия, которые не изучались у беременных.
Послеродовой риск
После родов послеродовой период может быть рискованным временем для матери. Этот «период послеродового риска» может составлять от 6 до 12 недель после рождения.Женщинам часто рекомендуют продолжать прием инъекционных антикоагулянтов.
«Это безопасно для кормящих мам. Эти длинные молекулярные цепи перевариваются кислотой желудка ребенка », — заметил доктор Пьяцца, отметив также, что варфарин подходит для кормящих мам.
«Варфарин отлично подходит для кормящих мам, потому что он не проникает в молоко. Это одно из предпочтительных средств лечения кормящих мам ».
Что могут делать мамы?
Самое важное, что может сделать обеспокоенная будущая мама, — это поговорить со своим врачом и обсудить факторы риска.Если у нее в личном или семейном анамнезе есть тромбы, генетическая предрасположенность или другой фактор риска, ее врач может помочь подобрать наилучшее индивидуальное лечение.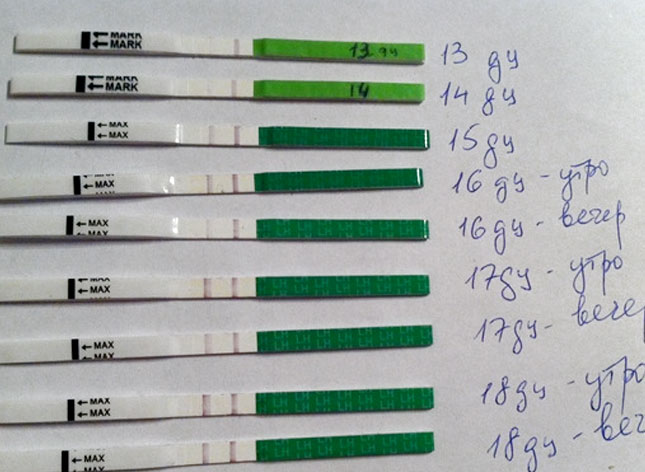
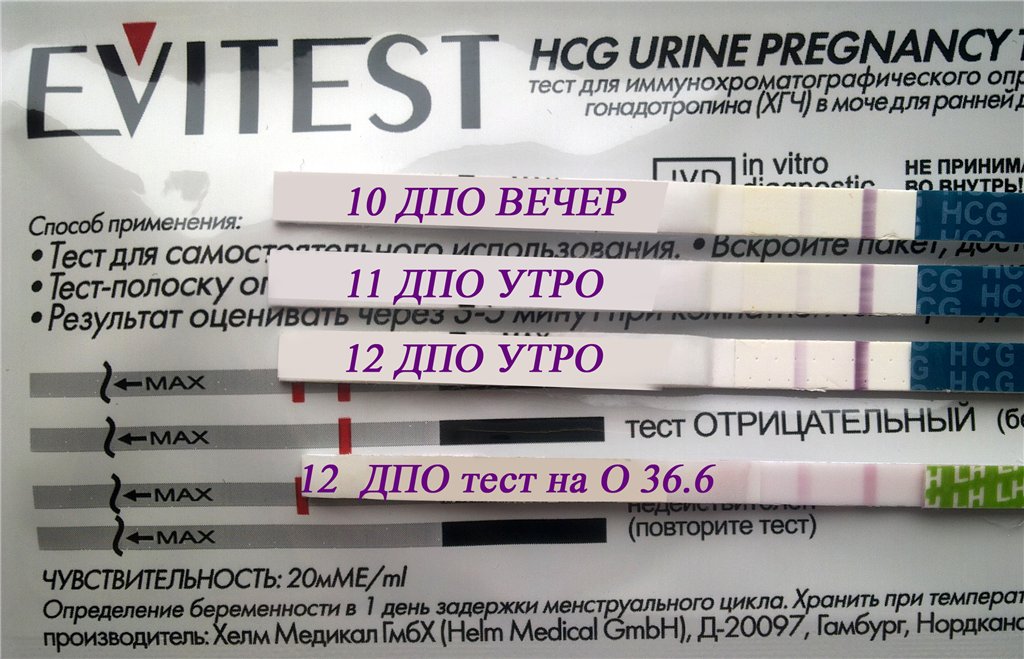 В правом яичнике обнаружились три фолликула диаметром 0,3-0,4 мм. Мало, конечно, но новость была хорошая — есть с чем работать! То есть яйцеклетки у меня еще есть. Возможно, они не каждый месяц созревают и не совсем качественные (это мы выясним только после пункции, сказала врач) и т. д., но надежда росла с каждым словом врача.
В правом яичнике обнаружились три фолликула диаметром 0,3-0,4 мм. Мало, конечно, но новость была хорошая — есть с чем работать! То есть яйцеклетки у меня еще есть. Возможно, они не каждый месяц созревают и не совсем качественные (это мы выясним только после пункции, сказала врач) и т. д., но надежда росла с каждым словом врача. Через несколько часов после пункции мы аккуратно, но быстро очищаем каждую яйцеклетку от окружающих ее нескольких десятков тысяч фолликулярных клеток. На данном этапе оцениваем качество яйцеклеток, их степень зрелости. Нативная (только что сданная) сперма мужчины обрабатывается специальным образом в особом растворе. Таким образом отбираются самые подвижные, активные сперматозоиды с хорошей морфологией, т. е. здоровые. Через несколько часов после пункции у женщины и подготовки спермы ее партнера проводится процедура оплодотворения.
Через несколько часов после пункции мы аккуратно, но быстро очищаем каждую яйцеклетку от окружающих ее нескольких десятков тысяч фолликулярных клеток. На данном этапе оцениваем качество яйцеклеток, их степень зрелости. Нативная (только что сданная) сперма мужчины обрабатывается специальным образом в особом растворе. Таким образом отбираются самые подвижные, активные сперматозоиды с хорошей морфологией, т. е. здоровые. Через несколько часов после пункции у женщины и подготовки спермы ее партнера проводится процедура оплодотворения.

 Это самые долгие дни!
Это самые долгие дни! Совсем. Тесты больше не делала. Стараюсь не нервничать, но все на грани. Через два дня я поехала в клинику. Сдала кровь, приехала домой, купила вина, но не пью, жду звонка с результатами, а вдруг… вдруг…
Совсем. Тесты больше не делала. Стараюсь не нервничать, но все на грани. Через два дня я поехала в клинику. Сдала кровь, приехала домой, купила вина, но не пью, жду звонка с результатами, а вдруг… вдруг… Однако возможность эта второстепенна. Главная задача — имплантирование эмбрионов, не имеющих наследственной патологии, а не определенного пола. Такая диагностика (ПГД) оправдывает себя в том случае, когда в семье имеются заболевания, сцепленные с полом (например, болезни, передающиеся только по мужской линии). В такой ситуации тщательно отберут здоровые эмбрионы нужного пола и подсадят их в полость матки.
Однако возможность эта второстепенна. Главная задача — имплантирование эмбрионов, не имеющих наследственной патологии, а не определенного пола. Такая диагностика (ПГД) оправдывает себя в том случае, когда в семье имеются заболевания, сцепленные с полом (например, болезни, передающиеся только по мужской линии). В такой ситуации тщательно отберут здоровые эмбрионы нужного пола и подсадят их в полость матки.
 Должна ли я пройти диагностический тест?
Должна ли я пройти диагностический тест?