Анемия при беременности
Под анемией понимают снижение уровня гемоглобина в крови.
Во время беременности в организме женщины увеличивается количество жидкости, а значит, и объем циркулирующей крови. За счет этого кровь «разжижается» и доля гемоглобина в ее общем объеме падает. Это считается нормальным явлением, в связи с чем нижняя граница количества гемоглобина при беременности установлена на уровне 110 г/л (при норме для небеременной женщины в 120–140 г/л). Но дальнейшее падение уровня гемоглобина является опасным для здоровья и даже жизни будущей матери.
В зависимости от значений этого показателя анемия при беременности может быть:
- легкой степени тяжести — 110–90 г/л;
- умеренно выраженной — 89–70 г/л;
- тяжелой — 69–40 г/л.
Наиболее частыми осложнениями при анемии во время беременности считаются:
- угроза прерывания беременности;
- гестоз;
- пониженное артериальное давление;
- преждевременная отслойка плаценты;
- задержка развития плода;
- преждевременные роды;
- анемия в первый год жизни ребенка.
Так что анемия при беременности — отнюдь не безобидное состояние. Оно имеет серьезные последствия и для матери, и для плода.
Во время беременности железо расходуется не только на кроветворение матери, но и на нужды плода. Особенно активно этот расход возрастает на 16–20-й неделях, когда запускается процесс кроветворения у плода. К концу беременности запасы железа истощаются у любой женщины и для их полного восстановления необходимо 2–3 года.
Другими причинами анемии при беременности являются:
- дефицит железа в пище главным образом из-за недостаточного количества мяса в рационе;
- болезни, при которых возникает недостаток белков, участвующих в обмене железа, включая тяжелый гестоз;
- ранний гестоз (токсикоз), мешающий полноценно питаться;
- частые роды с небольшим интервалом.

Если же говорить о группах риска развитии анемии во время беременности, то к ним можно причислить женщин: с многоплодной беременностью и многорожавших; имевших до наступления беременности менструации длительностью более 5 дней; у которых были симптомы анемии во время предыдущей беременности; с гестозом; с хроническими заболеваниями желудочно-кишечного тракта, печени, хроническими инфекциями; вегетарианок. Все, попавшие в группу риска, должны особенно тщательно следить за своим состоянием и по возможности позаботиться о профилактике анемии во время беременности.
Учитывая, что во время беременности потребность организма женщины в микроэлементе возрастает на 15–33%, на передний план обычно выходят симптомы, указывающие на гипоксию: слабость, быстрая утомляемость; нарушение сна: днем — сонливость, ночью — бессонница; головные боли; головокружения, шум в ушах; одышка; сердцебиение; обмороки.
Переносимость симптомов анемии индивидуальна: кто-то падает в обморок при относительно высоких значениях гемоглобина, кто-то отказывается от госпитализации с гемоглобином на уровне около 70 г/л, искренне не понимая всей тяжести анемии и ее опасности при беременности. Именно поэтому клинический анализ крови во время беременности проводится обязательно и несколько раз. Имеет значение и падение значений железа в сыворотке крови и сывороточного ферритина. Снижение количества последнего до 12 мкг/л говорит о дефиците железа, даже если гемоглобин еще в норме.
Лечение анемии в период ожидания малыша включат в себя диетотерапию. Одна из основ как профилактики, так и лечения анемии при беременности — правильное питание. Питание для профилактики анемии при беременности должно содержать в достаточном количестве вещества, необходимые для нормального кроветворения, — это мясо, рыба. В этих продуктах железо изначально двухвалентное, поэтому легко всасывается. Но одной диеты может быть недостаточно даже для профилактики.
Для лечения анемии назначаются препараты железа. Обычно ограничиваются средствами для перорального приема (т.е. внутрь) — препараты железа в инъекциях рекомендуют только в тяжелых случаях и только в условиях стационара.
Обычно ограничиваются средствами для перорального приема (т.е. внутрь) — препараты железа в инъекциях рекомендуют только в тяжелых случаях и только в условиях стационара.
Как российские, так и зарубежные эксперты отмечают, что профилактика анемии у беременных эффективней, чем ее лечение, и чем выше уровень гемоглобина, тем проще привести его к норме. Впрочем, о том же говорит и здравый смысл. Поэтому, планируя беременность и тем более уже ожидая ребенка, лучше заняться профилактикой анемии не дожидаясь, пока недостаток железа станет заметен.
Врач-гематолог (заведующий),
консультационным отделением Рачкова Т.А.
Анемия при беременности – железные аргументы и развеивание мифов
Анемия – одно из самых частых осложнений, возникающих во время беременности. В России этот диагноз ставится каждой третьей беременной женщине. Однако не все, столкнувшись с этим диагнозом понимают, о чём идёт речь и что надо делать, чтобы лечение было максимально эффективным.
Анемия – заболевание, при котором снижается уровень гемоглобина крови, часто при одновременном снижении числа эритроцитов. Основной причиной развития анемии является несоответствие между поступлением железа в организм и его затратами.
Во время беременности затраты на нужды растущего плода обуславливают значительное возрастание потребности в железе. Кроме того, более редкой, но возможной причиной анемии может быть недостаточное поступление фолиевой кислоты или витамина В12.
К факторам риска по развитию железодефицитной анемии во время беременности относятся:
- обильные менструации в анамнезе;
- заболевания желудочно-кишечного тракта;
- инфекционно-воспалительные заболевания;
- анемия в прошлом;
- короткий промежуток между беременностями, в том числе зачатие во время лактации;
- многоплодная беременность.

Поскольку главной задачей гемоглобина является доставка кислорода – жизненно важного элемента – ко всем тканям и клеткам женщины и плода, несложно представить какой вред наносит его снижение во время беременности. Однако и после родов вопрос нельзя считать закрытым. Доказано, что низкий уровень гемоглобина ассоциируется со снижением лактации, а так же с развитием анемии у ребенка.
Железодефицитная анемия проявляется слабостью, головокружением, патологической утомляемостью, извращенным восприятием вкусов и запахов, учащенным сердцебиением, отдышкой, головной болью, обмороками. Кожа становится сухой и бледной, а волосы и ногти ломкими.
Ставится диагноз анемии на основании оценки уровня гемоглобина в общем анализе крови. Нижняя граница нормы гемоглобина при беременности – 110 г/л. Однако, прежде чем снижается гемоглобин, происходит истощение запасов железа, что проявляется снижением уровня ферритина сыворотки крови. Это состояние носит название латентный дефицит железа и так же требует коррекции.
Лечение анемии и латентного дефицита железа проводят с помощью препаратов железа, которые чаще всего назначаются в виде таблеток или раствора для приёма внутрь, но иногда применяют растворы для внутривенного введения. Такая необходимость возникает, когда уровень гемоглобина очень низкий или в случае нарушения всасывания железа из желудочно-кишечного тракта.
Так же важно помнить о потенциале белковой диеты в коррекции железодефицита. Так как гемоглобин – это связь двух субъединиц – металлосодержащего гемма и белка глобина, — то при недостаточном поступлении белка даже адекватному количеству железа в организме связаться не с чем.
При диагнозе анемия пациенту важно помнить, что потребление продуктов с высоким содержанием железа поможет лишь поддержать имеющийся уровень гемоглобина, но не сможет повысить его уровень и насытить запасы железа в достаточной степени.
Отдельно хочется остановиться на том, в каких же продуктах содержание железа, действительно, высокое.
Профилактикой железодефицитной анемии беременных является исследованием запасов железа и уровня гемоглобина на этапе планирования беременности, и при выявлении отклонений от нормы своевременная их коррекция, потребление продуктов с высоким содержанием железа, приём витаминно-минеральных комплексов, содержащих профилактические дозировки железа.
Врач акушер-гинеколог
женской консультации №14
Хиврич Е.Б.
Чем опасна анемия при беременности и как её лечат
Что такое анемия
Анемия , или малокровие, — это заболевание, при котором в крови снижается концентрация гемоглобина. Это белок внутри клеток‑эритроцитов, в состав которого входит железо. Для кислорода оно выступает в роли магнита. Если гемоглобина становится мало, кислород не находит точек для прикрепления, поэтому органы и ткани его недополучают и начинают задыхаться, их работа нарушается.
Особенно опасна анемия во время беременности. Из‑за низкого гемоглобина ухудшается иммунитет и чаще атакуют инфекции, а во время родов может начаться сильное кровотечение и женщина умрёт.
Анемия для ребёнка менее опасна. Его гемоглобин отличается по строению от того, что находится в крови у мамы, и может транспортировать больше кислорода. Поэтому при малокровии лёгкой степени плод не пострадает. Но если не лечить болезнь, она переходит в тяжёлую форму, из‑за которой ребёнок может родиться раньше срока, иметь низкую массу тела и даже умереть.
Но если не лечить болезнь, она переходит в тяжёлую форму, из‑за которой ребёнок может родиться раньше срока, иметь низкую массу тела и даже умереть.
Каковы симптомы анемии при беременности
Анемию не всегда можно распознать по внешним проявлениям. Беременные , в отличие от остальных женщин, сильнее устают, часто чувствуют головокружение и слабость, а это одни из первых признаков низкого гемоглобина. Также могут появиться другие симптомы :
- бледная или желтоватая кожа;
- головная боль;
- холодные кисти рук и стопы;
- ломкость ногтей, выпадение волос;
- плохой аппетит;
- одышка;
- учащённое сердцебиение;
- кровоточивость дёсен.
Некоторые беременные из‑за анемии начинают есть мел, песок, глину, кому‑то доставляет удовольствие запах свежей краски, клея или бензина.
Почему возникает анемия при беременности и как её лечат
Заметить анемию можно по общему анализу крови. Поэтому беременные сдают его несколько раз за всё время наблюдения у гинеколога. Если врач увидит отклонения от нормы, то направит к терапевту. В тяжёлых случаях женщине советуют посетить гематолога.
В зависимости от причин учёные выделяют несколько типов анемии. Для каждого из них нужно своё специальное лечение, поэтому сначала женщина сдаёт анализы крови.
Железодефицитная
В 90% случаев во время беременности возникает анемия из‑за нехватки железа в организме. Женщина нуждается в этом элементе вдвое больше , чем до зачатия, — чтобы обеспечить растущий плод кислородом. Но под влиянием определённых факторов её организм не может поддерживать нормальную концентрацию гемоглобина. Это происходит, если :
- Увеличивается расход железа. Например, при периодическом кровотечении из дёсен, при геморрое или язве желудка теряются клетки крови и вместе с ними железо.
- Ухудшается всасывание железа. Если у женщины гастрит или снижена концентрация соляной кислоты в желудке, микроэлемент плохо проникает в кровь.

- Железа поступает недостаточно. У тех, кто отказывается от мяса, ест мало зелени, может возникнуть железодефицитная анемия.
Как лечат
Врач назначит медикаменты, в составе которых есть железо. Если у беременной тяжёлая анемия, будущую маму могут положить в больницу. Возможно, ей понадобится переливание крови.
Полезно изменить диету, чтобы в ней стало больше мяса, яиц, зелени и фруктов.
Витаминодефицитная
Низкий гемоглобин может быть из‑за того, что клетки крови делятся неправильно или их мало. Это происходит при нехватке витамина С, В12 или фолиевой кислоты. Гиповитаминоз В12 возникает чаще всего из‑за неправильного питания, когда женщина употребляет мало мяса и молока, а также при дисбактериозе кишечника, болезни Крона или после операций на желудке. Дефицит фолиевой кислоты и витамина С появляется у беременных, которые едят недостаточно зелени и фруктов, курят и употребляют алкоголь.
Как лечат
Для лечения лёгких форм анемии врач назначит витаминные комплексы и посоветует диету. Тем, кто не расстался с вредными привычками, стоит заняться этим как можно скорее.
При тяжёлой форме нужно лечь в больницу. Там назначат более серьёзные лекарства, а если не поможет, сделают переливание крови.
Апластическая
Это редкое, но тяжёлое малокровие , которое обычно развивается задолго до беременности. Болезнь возникает из‑за повреждения костного мозга, в котором производятся все клетки крови. Апластическую анемию могут вызвать:
- Лучевая и химиотерапия. Их применяют для лечения разных типов рака.
- Лекарства. Повреждают костный мозг некоторые рецептурные антибиотики, препараты для лечения ревматоидного артрита.
- Химические вещества. Нарушается кроветворение при отравлении бензолом или мышьяком.
- Вирусы. Учёные считают, что повредить костный мозг могут цитомегаловирус, вирус гепатита, Эпштейна — Барр, ВИЧ.
- Иммунитет. Иногда организм атакует собственные клетки и нарушает их деление.

Как лечат
Во время беременности апластическая анемия очень опасна и в 45% случаев приводит к смерти матери. Женщине проводят переливание крови, лечат гормонами, а при сильной кровоточивости удаляют селезёнку. Если срок беременности большой, врач предложит кесарево сечение, чтобы сохранить жизнь ребёнку.
Серповидноклеточная
Это редкая наследственная анемия, которая проявляется задолго до беременности. Особенность болезни в том, что гемоглобин имеет аномальную структуру, поэтому красные кровяные клетки принимают форму серпа. В таком виде они не могут проходить через микрососуды, застревают в них и разрушаются. Часть изменённых клеток накапливается в селезёнке и печени, а в крови их мало, поэтому не хватает и гемоглобина.
Как лечат
У учёных нет средства, которое помогло бы избавиться от серповидноклеточной анемии. Поэтому беременным делают переливание крови, чтобы поддержать нормальный уровень гемоглобина.
Гемолитическая
У беременных гемолитические анемии встречаются очень редко. Это может быть врождённое генетическое заболевание, при котором красные клетки крови живут значительно меньше положенных 120 суток и разрушаются. Иногда к распаду клеток приводят поломки иммунитета при системной красной волчанке, ревматоидном артрите, хроническом гепатите.
Особенности гемолитической анемии, отличающие её от остальных видов нарушения, — желтуха и чёрная моча. Это признаки ускоренного разрушения клеток крови.
Как лечат
О гемолитической анемии обычно известно до наступления беременности. Поэтому женщина заранее проходит лечение гормонами, цитостатиками, а в некоторых случаях ей удаляют селезёнку. Если болезнь обострилась у беременной, то использовать цитостатики нельзя: они вызывают пороки у плода или его гибель. Поэтому врачи могут выполнить переливание крови и назначить гормоны.
Как предотвратить анемию при беременности
Самый частый тип анемии у беременных — железодефицитная.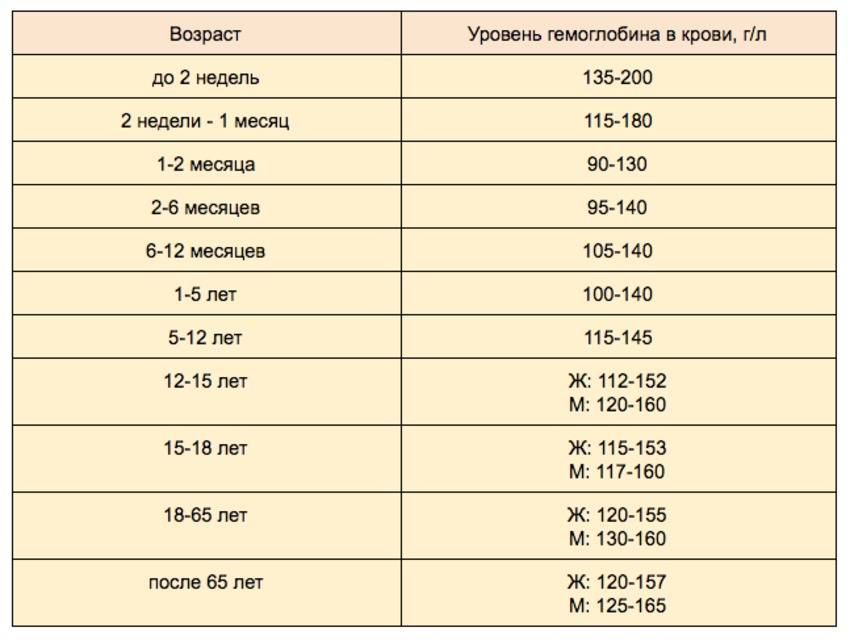 Её можно предотвратить, если следовать рекомендациям специалистов:
Её можно предотвратить, если следовать рекомендациям специалистов:
- Принимать витамины для беременных, содержащие железо, которые назначит гинеколог.
- Правильно питаться. Ежедневно нужно съедать кусок красного мяса, птицы или рыбы. Пополнить запасы железа помогут бобовые, чернослив, но из растительной пищи микроэлемент усваивается хуже.
- Вовремя лечиться. Если до зачатия устранить хронический гастрит, геморрой, язву желудка, то меньше шансов, что возникнет анемия при беременности.
Читайте также 🤰
Почему уровень гемоглобина в крови скачет то вверх, то вниз и как его держать в норме. — Верис
Гемоглобин в крови ниже нормы — это плохо. Выше нормы — ещё хуже. Почему его уровень в крови скачет и что делать, чтобы этот показатель всегда был в норме?
1. Главная функция гемоглобина — транспортировка кислорода во все органы и ткани. Понятия нормы гемоглобина у мужчин и женщин разнятся (для женщин нормальный уровень гемоглобина — 120-140 г/л, у мужчин — 130-160 г/л).
Для беременных женщин (организм которых работает за двоих) и для младенцев нормальным уровнем гемоглобина считается 110 г/л. Однако будущим мамам необходимо постоянно контролировать уровень гемоглобина. Его недостаток может вызвать преждевременные роды или задержку развития плода, а избыток — смерть ребёнка.
2. Умеренное снижение гемоглобина (анемия, малокровие) — явление обычное, особенно у женщин. Это объясняется физиологически обусловленной ежемесячной потерей крови. Если месячные обильные, уровень гемоглобина может опускаться до 90 г/л.
Даже у здоровых женщин при длительном снижении уровня гемоглобина может отмечаться слабость, головокружение, снижение аппетита, сонливость, падение работоспособности, сухость кожи, ломкость ногтей, хрупкость и выпадение волос.
Нередко это отмечается у пациентов с воспалительными заболеваниями желудочно-кишечного тракта: воспалённая слизистая желудка не может полноценно усваивать железо.
Самые опасные состояния — внутренние кровотечения (язвы, эрозии, опухоли, в том числе злокачественные). Бледность — отличительная особенность пациентов, страдающих этими заболеваниями.
3. Однако высокий уровень гемоглобина — это не повод для радости. Чаще всего это симптом опасных заболеваний (эритроцитоза, сгущения крови, врождённого порока сердца, последствий ожога, кишечной непроходимости, сердечной и лёгочной недостаточности, обезвоживания).
4. У детей высокие показатели гемоглобина — косвенный признак болезни крови или онкологических заболеваний. Поэтому оставлять без внимания высокий гемоглобин крайне опасно: нужно обязательно выяснять причину.
5. Признаки низкого уровня гемоглобина
Непреходящая слабость, снижение аппетита, сонливость, головокружения, извращение вкуса, сухая кожа, ломкие ногти, выпадение волос, заеды в уголках рта.
6. Признаки высокого гемоглобина
Сходны с признаками гепатитов. Желтушное окрашивание кожи, склер, нёба и языка, зуд, увеличение печени, нарушение сердечного ритма, бледность, худоба.
Сдать анализ крови в лаборатории и оперативно получить консультацию врача-гематолога (взрослого или детского) можно у нас в Семейной клинике. Приемы ВЗРОСЛЫХ и ДЕТЕЙ! Запись по тел. 43-03-03 и 41-03-03.
Гемоглобин беременных и минеральная вода Чехии. Родник 8(800)777-70-02
Состояние будущего ребенка во многом зависит от хорошего самочувствия матери. Забеременев, женщине необходимо внимательно следить за своим здоровьем – и в частности за тем, чтобы не было резкого снижения уровня гемоглобина.
Гемоглобин понижается почти у каждой беременной. По медицинской статистике можно заметить, что патологии из-за дефицита железа развиваются более чем у трети женщин.
Кстати, в одной молекуле гемоглобина численность железа – 4 атома. В крови такого железа находится 65%. В граммах этот показатель равен 3,2.
На особый контроль!Итак, чтобы обеспечить нормальную деятельность внутренних органов матери и питание плода, необходим гемоглобин — сложный железосодержащий белок, который входит в структуру красных кровяных телец.
Именно гемоглобин является ответственным за передачу кислорода в каждую клеточку тела. Кроме того, без его достаточного количества не будет полноценно «утилизироваться» углекислота. Если до беременности нормальными показателями для женщины считаются 114-120 г/л, то в период вынашивания ребенка расход железа существенно повышается. Почему?
-
Плацента находится в постоянном росте, плод увеличивается, поэтому образуется множество новых сосудов;
-
Начинают развиваться клетки крови ребенка, и появляется еще одно, дополнительное, кровеносное русло;
-
Почти наполовину объем циркулирующей плазмы у матери увеличивается.
При этом число эритроцитов повышается не более чем на 25%. От этого «разбавленность» крови растет, а гемоглобин, соответственно, падает. Получается, кровь в объеме растет быстрее, чем красные тельца.
На заметку: для нормального протекания беременности в первые 3 месяца показатель должен составлять в среднем 132 г/л, 2-й триместр – 120, 3-й – 115. В противном случае у беременной появляется вялость, бледность, тахикардия и одышка.
Опасные последствияДефицит гемоглобина – это прямой путь к железодефицитной анемии (малокровию).
(схема «Структура крови человека с ЖДА»)
В такой ситуации серьезных последствий не избежать:
-
Падает иммунитет.
 Чем тяжелее форма анемии, тем слабее иммунная система;
Чем тяжелее форма анемии, тем слабее иммунная система;
-
Нарушается свертываемость крови;
-
Риск возникновения гемостаза увеличивается почти вдвое;
-
В полтора раза возрастает опасность развития стойкого токсикоза;
-
Появляется угроза развития плацентарной недостаточности;
-
У плода часто появляется гипоксия;
-
У 35 женщин из 100 бывают преждевременные роды.
И это еще не все! У беременных с железодефицитной анемией выкидыши случаются чаще почти на 10%, появляется вероятность кровотечения и риск слабости родовой деятельности. Те дети, которые рождаются в таких условиях, растут хуже и значительно медленнее набирают вес. Более того, они в два раза чаще страдают от гнойно-септических болезней.
Терапевтическая стратегия с Рудольфов ПраменЕсли показатели анализа крови указывают на низкий гемоглобин, а дополнительная диагностика подтверждает анемию, беременную женщину нужно лечить. Врач с учетом степени анемии, периода беременности и риска осложнений разрабатывает схему терапии. Могут назначаться специальные лекарственные препараты. Кроме того, беременной обязательно правильно питаться и обеспечить поступление в организм элементов, способствующих усвоению железа. Многие из них находятся в минеральной воде «Рудольфов Прамен».
Препараты, увеличивающие уровень железа, быстро справятся с проблемой, но и у них есть противопоказания. Далеко не каждое лекарство хорошо перенесется беременной. А вода в случае незначительных отклонений позволяет мягко нормализовать гемоглобин, не причиняя вреда здоровью.
При тяжелых формах анемии, конечно, не обойтись без лекарств, но и о минеральной воде забывать нельзя.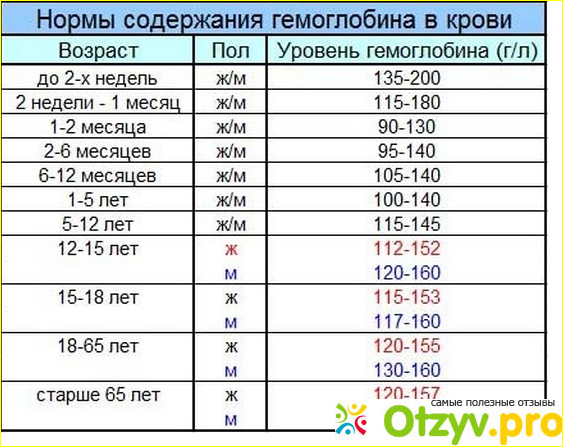 Вместе со специальной диетой она поможет справиться с проблемой и послужит действенной профилактической мерой.
Вместе со специальной диетой она поможет справиться с проблемой и послужит действенной профилактической мерой.
-
Больные ЖДА нуждаются в воде Рудольфов Прамен, так как в ней содержится до 14 мг/л железа.
-
Эта вода усиливает моторику желудка, желчного пузыря и поджелудочной железы. Как следствие, улучшается усвоение продуктов железа.
-
У беременных повышается сопротивляемость организма к вирусам и болезням, укрепляется иммунная система в целом. Это благотворно влияет на состав крови и процессы ее творения.
Ценность Рудольфов Прамен не только в наличие ионов двухвалентного железа, но и в концентрации других легко усвояемых минералов. Речь идет о кальции (до 279 мг/л – 30% дневной нормы), который непосредственно участвует в свертываемости крови, и о магнии (до 143 мг/л – 40% суточной нормы), который усиливает иммунитет. Калий (до 12 мг/л), содержащийся в воде, участвует в образовании белковых структур. Натрий (до 94 мг/л) и хлор (до 41 мг/л) способствуют образованию соляной кислоты в желудке – это важно для переваривания железосодержащих продуктов питания.
Очевидно!
Железо и другие минералы, которые содержатся в минеральной воде, всасываются лучше, не нанося вреда организму. Этого нельзя сказать о лекарственных препаратах.
Поэтому Рудольфов Прамен целесообразно применять и в рамках терапевтической, и в составе профилактической программы. Это позволит избежать проблем с гемоглобином. Способ приема: по 250 мл 3 раза в день, стандартный курс – 3 недели. Курс приема>>>
Следите за питанием, своевременно сдавайте анализы, принимайте минеральную воду.
Анемия
Анемия – заболевание, при котором в организме нарушается синтез гемоглобина в эритроцитах, либо изменяется его форма и гемоглобин не может полноценно выполнять свои основные функции – переносить кислород к клеткам, удалять из клеток продуты обмена (процесс клеточного дыхания).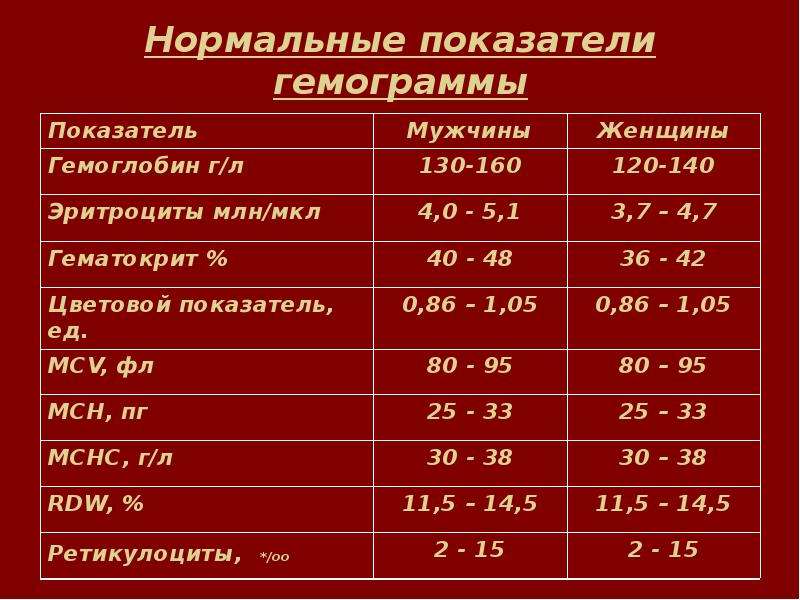 Видов анемий очень много, но стоит знать, анемия всегда вторична, т.е. является симптомом другого заболевания. Лечить анемию должен врач. Сейчас очень часто среди населения встречается железодефицитная анемия – заболевание, при котором в крови гемоглобина меньше 120г/л, при норме 120-140г/л.
Видов анемий очень много, но стоит знать, анемия всегда вторична, т.е. является симптомом другого заболевания. Лечить анемию должен врач. Сейчас очень часто среди населения встречается железодефицитная анемия – заболевание, при котором в крови гемоглобина меньше 120г/л, при норме 120-140г/л.
В народе такую анемию называют малокровием. Человек становится бледным (малокровным), быстро утомляется, начинают усиленно выпадать волосы, возможны головокружения, изменяются вкусовые ощущения, появляется потребность есть несъедобные вещи (например, мел) и другие признаки. Железодефицитная анемия может быть следствием избыточной кровопотери (послеоперационной, обильные менструации), при заболеваниях желудочно-кишечного тракта (возможно нарушение всасывания железа в кишечнике), либо повышенной потребности в ионах железа, например, при беременности. При анемии рекомендуется специальное питание, но только с его помощью с анемией не справиться. Требуется длительное лечение, направленное не только на повышение показателя гемоглобина в анализе крови, но и насыщении депо (место запаса) гемоглобина в организме.
Для лечения железодефицитной анемии используют препараты железа. Сейчас на рынке представлено много лекарственных средств — можно принимать внутрь: таблетки, покрытые оболочкой [Сорбифер дурулес], таблетки жевательные Мальтофер и Феррум Лек, капсулы Актиферрин, для детей сиропы Мальтофер, Феррум Лек, Актиферрин, для грудничков капли Актиферрин и Мальтофер, существуют также инъекционные формы: Феррум Лек, в данный момент их используют строго под контролем анализов крови. У новорожденных анемия может проявляться из-за низкого содержания гемоглобина у матери в период беременности, когда закладывается система кроветворения у ребенка. Малышу просто негде взять необходимое железо, кроме, как у мамы. Поэтому в период беременности особенно тщательно необходимо следить за показателем гемоглобина в крови. Для беременных и кормящих женщин существуют специальные формы: жевательные таблетки Мальтофер Фол, таблетки пролонгированного действия, покрытые оболочкой Тардиферон, которые в своем составе содержат не только соли железа, но и фолиевую кислоту, необходимую в период беременности в более высоких дозах.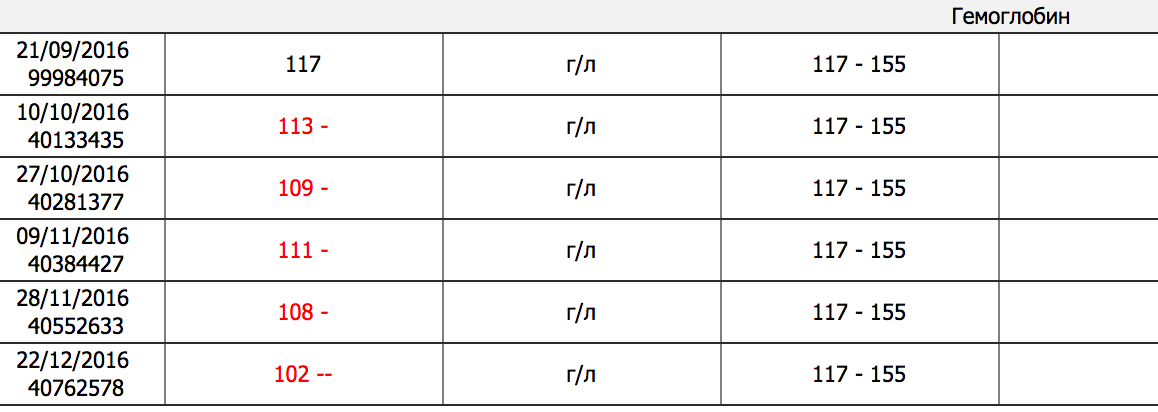
Если Вашему малышу врач порекомендовал прием препарата железа, необходимо строго следовать совету педиатра, в зависимости от возраста ребенка выбирается форма капли или сироп (Актиферрин, Мальтофер, Феррум лек) и проводится лечение.
Анемия – заболевание, при котором возможна полноценная жизнь, главное вовремя диагностировать первичное заболевание и провести полный курс лечения под контролем врача.
Кирьянова И. Н.
Материал носит информационный характер. Лекарственные средства, биологические активные добавки и другие товары указаны в качестве примера их возможного использования и/или применения, что ни в коем случае не является рекомендацией к их применению. Перед применением лекарств, биологически-активных добавок и медицинской техники и других товаров обязательно проконсультируйтесь со специалистом.
Гематология
Гематолог
Гематолог — врач, специализирующийся по «работе» крови — жидкой части ( плазмы) и ее компонентов, а также «росту сосудов»(формирование плаценты). .
⚡️КОГДА НЕОБХОДИМО ИДТИ К ГЕМАТОЛОГУ?
Слабость, одышка, сердцебиение, частые простудные заболевания, бледность и сухость кожи, тонкие и ломкие ногти, выпадение волос, слабость сфинктеров (недержание мочи)… И это еще не все, проявления анемии (сниженного гемоглобина в анализах крови). Часто только слабость, потливость и склонность к простудным заболеваниям могут быть проявлениями серьезных заболеваний крови.
Вы беременны или только планируете стать мамой? Не дожидайтесь, когда Вас в панике отправит к гематологу гинеколог. Придите на прием заранее и Вы получите все необходимые рекомендации по профилактике и лечению дефицита железа, который развивается у беременных в 80%. Снижение гемоглобина в анализе крови у беременной женщины наблюдается не всегда и может иметь скрытый характер.
Консультация гематолога может потребоваться при следующих жалобах, симптомах и изменениях в клиническом анализе крови:
💥внезапно появившаяся слабость, утомляемость;
💥ухудшение аппетита;
💥снижение веса;
💥бледность кожи;
💥покраснение кожи лица;
💥повышенная потливость;
💥онемение/покалывание пальцев;
💥беспричинное появление синяков;
💥частые простудные заболевания;
💥продолжительные «банальные» инфекции;
💥появление в области шеи, паховой или подмышечной областях новообразований и их увеличение (увеличение лимфатических узлов 💥понижение гемоглобина;
💥снижение количества тромбоцитов или лейкоцитов;
💥повышение количества тромбоцитов или лейкоцитов;
💥повышение количества эритроцитов;
💥увеличение СОЭ;
💥аномальные клетки в крови.
💥Невынашивание беременности.
💥Более 2 неудачных попыток ЭКО.
⚡️А как часто вы сдаёте общий анализ крови?!?
Тромбофилия. Задай вопрос гематологу!👩🏽⚕️
Thrombus ( cгусток ) + philia ( любовь ) = тромбофилия.
Тромбофилия – это нарушение работы в системе гемостаза, повышенная склонность к тромбозу- образованию сгустков в сосудах разного диаметра и локализации.
🤰🏼Беременность – особенный «тестовый» период, выявляющий
генетической тромбофилии. У всех женщин во время беременности происходит физиологическая гиперкоагуляция, то есть кровь в норме немного повышает свою свертываемость. Но если у женщины имеется носительство дефектного гена гемостаза, то повышается риск образования тромбов в сосудах плаценты, что может стать причиной осложнений. Небольшие тромбозы плацентарных сосудов могут стать причиной нарушения развития плодного яйца.
Как говорил Мефистофель, «кровь — это сок особого рода».🍷. Железо — биологически значимый, полезный микроэлемент для человека. Входит в состав большого количества белков и ферментов, которые обеспечивают возможность дыхания, синтез ДНК, метаболизм холестерина, иммунные и ферментативные реакции, особенно важен для формирования D-рецепторов в головном мозге. Микроэлемент железо необходим для обеспечения доставки кислорода в ткани, органы и системы человека. . Норма железа в крови женщины составляет до 30-40 мкмоль/л, и тесно связан с уровнем гемоглобина, для женщин норма гемоглобина в пределах 120–140 г/л.
🤰🏼У беременных женщин нижняя граница гемоглобина 110 г/л. С увеличением срока беременности запасы железа быстро уменьшаются.‼️Материнские «железные запасы» продолжают истощаться и во время грудного вскармливания. Поэтому перед планированием рекомендуем определить уровень ферритина!
Препаратов железа много, но они обладают одной особенностью, действуют на кишечник, вызывая боли в животе. Это не повод отменять препарат, но необходимо снизить дозировку и выяснить , что явилось причиной дискомфорта в животе (помимо препарата железа).
🕴Норма железа, да и запасы в крови мужчины выше, поэтому они редко страдают от его дефицита. Более высокие нормативные показатели объясняются, в значительной степени, действием мужского гормона тестостерона, а также более высокими физическими потребностями.
👼Новорожденные малыши вплоть до 6-месячного возраста должны пополнять свои запасы на 0,25 мг в день. Затем ежедневная норма железа постепенно увеличивается, и после полугода достигает до 4 мг.
В 15–17 лет девочкам каждый день необходимо 20 мг, а мальчикам — 15 мг.
😮При недостатке железа проявляется:
🍀повышенная утомляемость
🍀мышечная слабость (не только недостаток кислорода, но и фермента миоглобина). Сюда же относют ночное недержание мочи у девочек.
🍀воспаление слизистой рта, языка, слизистой горла
🍀страдает желудочно-кишечный тракт
🍀отсутствие концентрации внимания
🧚🏻♀️Если Вы хотите пить витамины, готовитесь к беременности, есть слабость, лучше сдать анализы, после чего обратиться к врачу и он расскажет Вам все о дальнейших действиях. Будьте здоровы!
Гемоглобин – это белок+железо, которые отвечают за обмен кислорода и углекислого газа.
Если гемоглобина не хватает, от кислородного голодания страдают клетки, особенно мозг, почки, сердце, последнее вынуждено «гонять» большие объёмы крови, пытаясь обеспечить все органы кислородом.
Низкий гемоглобин чаще встречается у женщин, ведь ежемесячные «критические дни» и беременность отнимают драгоценный запасы.
Но причины понижения уровня гемоглобина в крови могут быть разными: заболевания, связанные с обильной кровопотерей, или некоторые заболевания желудочно-кишечного тракта, при которых железо не всасывается в кровь.⚡Поэтому, прежде чем браться за работу по повышению гемоглобина, нужно обязательно показаться врачу.
Если содержание гемоглобина в крови больше нормы, то это может быть следствием гипоксии, кроме того это большое количество гемоглобина в сосудистом русле затрудняет кровоток. .
.
Если понравилась тема и Вы хотели бы продолжения, тогда пишите в комментарии, что волнует по данному вопросу. Так как в нашем центре работает гематолог, она с радостью откроет все секреты этой темы.
Наш организм не настолько глуп, чтобы лишать себя железа😉.
Слаженная система организма⚙ работает, как эффективный менеджер супермаркета. Получая микроэлементы он аккуратно раскладывает одни на видное место — как главный источник потребления, другие отправляет на “склад”.
Поступило в организм железо, “менеджер”: 70% отдает в ионы, заключённые в структуру гемоглобина, остальные 30% в составе ферритина, раскидывает в ткани, в частности в печень и мышцы, входит в состав ферментов.
Представьте картину: железо больше не поступает в тело❌, но клеткам нужен кислород👆или помощник работы клеток. “Менеджер” восполняет нехватку из запасов. «Склад» со временем иссякает, в первую очередь там где без него можно обойтись. В итоге: гемоглобин ещё в норме, но есть слабость, усталость, одышка и ломкость волос . Человек ищет причину в другом месте, получает неверный диагноз, результата от лечения нет🙅. Недостаток ферритина нарушает клеточную функцию организма, в т.ч. сбивает работу щитовидной железы.
❗идем на прием к гематологу;
❗сдаем анализ гемоглобин + ферритин;
❗получаем назначение к лечению.
Что если ферритин повышен?
В этом случае ищем воспаление в организме👆. Сдаем:
❗ферритин+сывороточное железо+воспалительные маркеры+СРБ+СОЭ.
Опасность в том, что повышенный показатель усложняет: сердечно-сосудистые заболевания, проблемы с печенью, сахарный диабет, разрушает клеточные мембраны, митохондриальную ДНК и транспортные белки.
Поэтому нашему организму необходим железный баланс, чтобы работать четко и слаженно💪.
❗ ТРОМБОФИЛИИ❗ — что это за проблема и как она связана с наступлением беременности?!
‼️Тромбофилия‼️— склонность к нарушению свёртывающей и разжижающей систем крови, т.е. ее свойства «выходят из состояния баланса».
У женщин проблему выявляют при:
❗привычном невынашивании
❗остановке сердцебиения плода;
❗неудачных попытках ЭКО;
❗ранних преэмбриологических потерях;
❓Почему тромбофилия может стать причиной бесплодия❓
Значение тромбофилии при беременности заключается в нарушении ремоделирования (перестройки) сосудов, и спиральные артерии эндометрия не способны правильно принять участие в прикреплении плодного яйца. Это приводит к нарушению имплантации эмбриона или способствует развитию патологии на поздних сроках беременности (преэклампсия).
Но не стоит в такой ситуации впадать в панику и считать, что все потеряно🙅.
Носительство генов, вызывающих тромбофилию, — не равно заболеванию.
Конечно, пристального наблюдения требуют женщины: — первобеременные;
— с избыточным весом;
— гестационным диабетом;
— имеющие инсульты/инфаркты у близких родственников до 50 лет; -перенесших более 2 замерших беременностей в возрасте до 35 лет;
— в первые 6 недель после родов.
Факторы риска анализируются только лечащим врачом👆, не стоит самостоятельно ставить себе диагнозы!
Для предотвращения потери беременности, лечение направляется на нормализацию стенок сосудов и свертывающей системы крови.
✔️Рекомендуется обязательная консультация врача-гематолога (лучше гемастазиолога, в Ставропольской крае мало таких специалистов).
✔️Осуществляется контроль показателей свёртываемости крови.
Милые женщины, никогда не отчаивайтесь, а мы будем рядом и постараемся вам помочь справиться с любой проблемой!
Связь между уровнем гемоглобина в первые 20 недель беременности и исходом беременности
Аннотация
Фон
Низкий уровень гемоглобина связан с неблагоприятными исходами беременности. Наше исследование было направлено на оценку связи гемоглобина (Hb) в первые 20 недель беременности и восстановления низкого уровня Hb с исходами беременности в Австралии.
Методы
Клинические данные по одноплодной беременности из двух государственных больниц третьего уровня в Новом Южном Уэльсе были получены за 2011–2015 годы. Связь между самым низким результатом Hb в первые 20 недель беременности и неблагоприятными исходами определялась с помощью скорректированной регрессии Пуассона. Пациенты с гемоглобином <110 г / л были классифицированы как «восстановленные» и «не восстановленные» на основании результатов по гемоглобину, начиная с 21 недели, и риск неблагоприятных исходов исследован с помощью скорректированной регрессии Пуассона.
Связь между самым низким результатом Hb в первые 20 недель беременности и неблагоприятными исходами определялась с помощью скорректированной регрессии Пуассона. Пациенты с гемоглобином <110 г / л были классифицированы как «восстановленные» и «не восстановленные» на основании результатов по гемоглобину, начиная с 21 недели, и риск неблагоприятных исходов исследован с помощью скорректированной регрессии Пуассона.
Результаты
Из 31 906 одноплодных беременностей 4,0% имели Hb <110 и 10,2% - ≥140 г / л на сроке ≤20 недель. Женщины с низким уровнем гемоглобина имели значительно более высокий риск послеродового кровотечения, переливания крови, преждевременных родов, очень низкой массы тела при рождении и передачи ребенка в учреждение более высокого уровня или мертворождения.Высокий гемоглобин также был связан с более высоким риском преждевременных родов, очень низкой массой тела при рождении и переводом на более высокий уровень ухода / мертворождением. Переливание крови было единственным исходом, при котором риск снижался с увеличением Hb. Риск переливания был значительно ниже в «восстановленной» группе по сравнению с «невосстановленной» (OR 0,39, 95% CI 0,22–0,70), но восстановление Hb не оказало значительного влияния на другие измеренные исходы.
Выводы
Женщины с низким и высоким уровнем гемоглобина в первые 20 недель беременности имели более высокий риск неблагоприятных исходов, чем женщины с нормальным уровнем гемоглобина.Восстановление гемоглобина через 20 недель не улучшило показатели большинства неблагоприятных исходов, но снизило риск переливания крови.
Образец цитирования: Randall DA, Patterson JA, Gallimore F, Morris JM, McGee TM, Ford JB, et al. (2019) Связь между уровнем гемоглобина в первые 20 недель беременности и исходами беременности. PLoS ONE 14 (11): e0225123. https://doi.org/10.1371/journal.pone.0225123
Редактор: Массимо Чиккоцци, университет биомедицинского кампуса, ИТАЛИЯ
Поступила: 11 июля 2019 г . ; Принята к печати: 29 октября 2019 г .; Опубликован: 13 ноября 2019 г.
; Принята к печати: 29 октября 2019 г .; Опубликован: 13 ноября 2019 г.
Авторские права: © 2019 Randall et al.Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии указания автора и источника.
Доступность данных: Набор данных, используемый в этой статье, был создан путем извлечения клинических данных матерей из базы данных ObstetriX и электронных медицинских записей в больнице Royal North Shore и больнице Westmead за период с 2011 по 2015 годы.Разрешение на использование наборов данных было получено от местного округа здравоохранения Северного Сиднея Комитетом по этике исследований в области здравоохранения, а также посредством дополнительных приложений оценки для каждой больницы. Извлечение данных для базы данных ObstetriX осуществлялось хранителями данных в каждой больнице, а извлечение данных eMR было предпринято третьей стороной по контракту. Деидентифицированные данные были безопасно переданы и затем собраны авторами. Как авторы, мы не можем делиться предоставленными нам наборами данных.Процедуры получения доступа к данным можно получить в Исследовательском отделе местного здравоохранения Северного Сиднея (тел. +61 2 9926 4590, https://www.nslhd.health.nsw.gov.au/AboutUs/Research/Office), и Женский институт исследований и сбора данных Вестмид (W 2 IRED; связаться с доцентом / профессором Сенг Чай Чуа +61 2 8850 8100, https://www.wslhd.health.nsw.gov.au/WNH/Health- Профессионалы / Исследования).
Финансирование: Исследование финансировалось за счет средств пилотного проекта Австралийского национального управления крови.Спонсор не принимал участия в планировании исследования, сборе и анализе данных, принятии решения о публикации или подготовке рукописи.
Конкурирующие интересы: Авторы заявили об отсутствии конкурирующих интересов.
Введение
Каждая десятая женщина страдает обильным кровотечением после родов, и 15% этих женщин будут переливать эритроциты. [1] Отмечено увеличение количества переливаний крови среди беременных женщин, что вызывает озабоченность.[2, 3] Дородовое и дородовое выявление и коррекция анемии может быть эффективной стратегией для уменьшения последствий кровопотери после родов и улучшения исходов родов. [4]
Потребность в железе увеличивается во время беременности, в основном для увеличения массы эритроцитов, удовлетворения потребности плода в железе и для компенсации кровопотери при родах. [5] Хотя во время беременности наблюдается увеличение объема красных кровяных телец, наблюдается большее увеличение объема плазмы, и это дифференциальное увеличение приводит к разбавлению гемоглобина (Hb) в крови во время беременности.[6] В Австралии не существует согласованного нормального диапазона для концентрации гемоглобина у беременных [7] и нет данных о состоянии здоровья населения, в которых можно было бы проспективно собирать уровни гемоглобина для изучения диапазонов и их влияния на исходы. Всемирная организация здравоохранения (ВОЗ) считает беременных женщин с гемоглобином <110 г / л анемией [8], однако пороговые значения получены в основном из развивающихся стран и не обязательно могут быть обобщены. [7] Пороговые значения, рекомендованные Центрами по контролю и профилактике заболеваний США, были разработаны на основе четырех европейских исследований здоровых беременных женщин, получающих добавки железа.[9] Они определили следующие максимальные уровни гемоглобина для диагностики анемии: 110 г / л в первом триместре, 105 г / л во втором триместре и 110 г / л в третьем триместре. [9] На сегодняшний день никаких исследований среди австралийских беременных не проводилось.
Анемия при поступлении при рождении была связана с более высокой частотой кесарева сечения и неблагоприятными исходами, такими как более высокая частота послеродовых кровотечений (ПРК), переливание крови и перевод младенца в отделение интенсивной терапии новорожденных [10]. Анемия в первом и втором триместре беременности связана с низкой массой тела при рождении и преждевременными родами [11, 12], а также с высоким уровнем гемоглобина.[13]
Анемия в первом и втором триместре беременности связана с низкой массой тела при рождении и преждевременными родами [11, 12], а также с высоким уровнем гемоглобина.[13]
Национальные рекомендации по уходу за беременными рекомендуют всем женщинам проверять уровень гемоглобина при первом дородовом посещении и еще раз примерно на 28 неделе беременности [14]. Хотя рекомендуется обследовать и лечить любую анемию, регулярный прием добавок железа не рекомендуется при каждой беременности. [15] Рекомендации по контролю за кровью пациентов направлены на сокращение акушерских переливаний крови за счет индивидуального подхода, который пытается снизить потребность в переливании и, следовательно, избежать ненужного контакта с кровью и продуктами крови.[16] Учитывая потенциальную важность уровня железа до родов в помощи женщинам в преодолении кровопотери, связанной с родами, важно понимать влияние низкого уровня гемоглобина на ранних сроках беременности на неблагоприятные исходы. На этом этапе, возможно, удастся восстановить уровень гемоглобина. Таким образом, наше исследование было направлено на оценку уровней гемоглобина на сроке ≤20 недель и связи с ПРК и переливанием крови при рождении или послеродовом периоде, а также на снижение уровня гемоглобина на вероятность ПРК или переливания крови и / или улучшение исходов беременности.
Материалы и методы
Устройство и установка
Исследование представляло собой ретроспективное когортное исследование с использованием данных больниц и проводилось в двух крупных государственных больницах третьего уровня в Новом Южном Уэльсе, Австралия, Королевской больнице Северного побережья и больнице Вестмид. Были включены одноплодные беременности за пятилетний период с 1 января 2011 г. по 31 декабря 2015 г.
Источники данных
Подробные данные о характеристиках матери, истории беременности и факторах рождения были получены из базы данных ObstetriX («данные о рождении»), клинической базы данных, которая заполняется акушерками при бронировании, во время дородовых посещений и при поступлении при родах, записывая информацию о рождении. срок беременности не менее 20 недель или вес при рождении 400 г.Данные о возрасте матери, стране рождения (COB), стационарных и амбулаторных обращениях в перинатальный период (от начала беременности до шести недель послеродового периода) для матери были получены из электронной медицинской карты («eMR»). Большинство диагнозов и процедур были закодированы в соответствии с Международной статистической классификацией болезней и проблем, связанных со здоровьем, Австралийской модификацией (ICD10-AM) и Австралийской классификацией медицинских вмешательств [17], с небольшим меньшинством, закодированными с использованием классификации SNOMED.[18] Результаты Hb и дата тестирования были получены либо из базы данных ObstetriX, где они были введены вручную, либо из данных патологии eMR (где результаты были получены из местной лаборатории патологии больницы или из внешней лаборатории только для Вестмида).
срок беременности не менее 20 недель или вес при рождении 400 г.Данные о возрасте матери, стране рождения (COB), стационарных и амбулаторных обращениях в перинатальный период (от начала беременности до шести недель послеродового периода) для матери были получены из электронной медицинской карты («eMR»). Большинство диагнозов и процедур были закодированы в соответствии с Международной статистической классификацией болезней и проблем, связанных со здоровьем, Австралийской модификацией (ICD10-AM) и Австралийской классификацией медицинских вмешательств [17], с небольшим меньшинством, закодированными с использованием классификации SNOMED.[18] Результаты Hb и дата тестирования были получены либо из базы данных ObstetriX, где они были введены вручную, либо из данных патологии eMR (где результаты были получены из местной лаборатории патологии больницы или из внешней лаборатории только для Вестмида).
Переменные
Для выявления женщин с низким уровнем гемоглобина был проведен поиск всех результатов гемоглобина, полученных в первые 20 недель беременности, и самый низкий результат был классифицирован по категориям 10 г / л (<90, 90–99, 100–109 и т. Д. 150–159 г / л), а также три широкие категории <110 (диапазон 45–109), 110–139 и 140+ (диапазон 140–159) г / л.Результаты Hb между 8 и 14 (n = 24) были перекодированы на 80–140 из-за вероятных ошибок транскрипции. Все другие результаты за пределами вероятных значений (от 45 до 159 г / л), определенных клиническими авторами и сравнений с уровнями гематокрита, были пропущены. Мы выбрали самый низкий уровень гемоглобина в первые 20 недель, так как нас интересовал уровень гемоглобина перед любым лечением. Те, у кого не было результата Hb в течение первых 20 недель, были исключены из исследования, и распределение их характеристик сравнивалось с распределением тех, кто участвовал в исследовании, с использованием стандартизованных процентных различий.[19] Женщины с результатом Hb <110 г / л на сроке ≤20 недель были дополнительно обследованы, чтобы определить их последующее среднее значение Hb в оставшейся части гестационного периода до рождения (> 20 недель). Эти женщины были классифицированы как «выздоровевшие», если их средний гемоглобин после 20 недель беременности составлял 110 г / л или более, «не восстановленные», если средние результаты Hb были <110 г / л, и «без дальнейших результатов», если больше не было Hb результаты были записаны через 20 недель и до родов.
Эти женщины были классифицированы как «выздоровевшие», если их средний гемоглобин после 20 недель беременности составлял 110 г / л или более, «не восстановленные», если средние результаты Hb были <110 г / л, и «без дальнейших результатов», если больше не было Hb результаты были записаны через 20 недель и до родов.
Основными исходами были послеродовое кровотечение (ПРК; комбинированный индикатор с использованием данных о рождении и eMR) и переливание крови при рождении или через 6 недель после рождения (данные о рождении и eMR).Дальнейшие исходы включали преждевременные роды (срок беременности <37 недель; данные о родах), разделенные на запланированные (индукционное или предродовое кесарево сечение) и самопроизвольные, мертворождение (данные о рождении), перевод новорожденных в специализированный детский сад (SCN) или отделение интенсивной терапии новорожденных (NICU). ; данные о рождении), малый для гестационного возраста <10% (SGA; данные о рождении) [20] и очень низкий вес при рождении (<1500 г; данные о рождении). См. Более подробную информацию в таблице S1.
Возраст матери, COB и почтовый индекс проживания были получены из eMR.Равенство, курение, индекс массы тела (ИМТ), гестационный диабет, гипертензия при беременности, аномальное расположение плаценты, анемия, диабет, гипертония и обширные операции на матке в анамнезе были получены на основе данных о рождении. Социально-экономический статус был сопоставлен с Индексом относительных социально-экономических преимуществ и недостатков (IRSAD) [21] с использованием почтового индекса и разделен на квинтили населения. Дополнительные факторы рождения, которые могли быть опосредующими причинами ПРК или переливания крови, т.е. начало родов, способ родов и разрыв промежности, были получены из данных о рождении.
Статистические методы
Характеристики женщин в трех широких группах гемоглобина (<110, 110–139, 140+ г / л) сравнивались с использованием тестов χ 2 . Данные по исходам также сравнивались между этими широкими группами гемоглобина с использованием процентов. Относительная частота ПРК, переливания крови, преждевременных родов, малых для гестационного возраста, очень низкой массы тела при рождении и перевода в отделение интенсивной терапии / SCN или мертворождений исследовалась более детально в группах гемоглобина (<90, 90–99, 100–109, 110–119 , 120–129, 130–139, 140–149, 150–159 г / л) с использованием модифицированных моделей регрессии Пуассона, с поправкой на материнские характеристики (возраст, ИМТ, страна рождения, родство, квинтиль SES), факторы риска беременности (курение , гестационный диабет и гипертензия, ранее существовавший диабет и гипертензия, предыдущие операции на матке, аномальное расположение плаценты, дородовое кровотечение) и потенциально опосредующие факторы (начало родов, способ родов, разрывы промежности).Использовался составной показатель мертворождения или перевода на более высокий уровень помощи, поскольку не было достаточного количества мертворожденных, чтобы рассматривать их отдельно. Риск тех же исходов для женщин с «восстановленным» и «не восстановленным» гемоглобином также оценивался с использованием модифицированного Пуассона и корректировался с помощью меньшего набора ковариат, которые различались в группах гемоглобина и также влияли на исходы (страна рождения, Квинтиль SES, паритет, курение, ИМТ, начало родов, способ родов, слезы промежности). Не было достаточного количества мертворожденных или младенцев с очень низкой массой тела при рождении для отдельного обследования, поэтому они были объединены в комбинированный показатель неблагоприятного исхода новорожденных с переводом на более высокий уровень медицинской помощи.
Относительная частота ПРК, переливания крови, преждевременных родов, малых для гестационного возраста, очень низкой массы тела при рождении и перевода в отделение интенсивной терапии / SCN или мертворождений исследовалась более детально в группах гемоглобина (<90, 90–99, 100–109, 110–119 , 120–129, 130–139, 140–149, 150–159 г / л) с использованием модифицированных моделей регрессии Пуассона, с поправкой на материнские характеристики (возраст, ИМТ, страна рождения, родство, квинтиль SES), факторы риска беременности (курение , гестационный диабет и гипертензия, ранее существовавший диабет и гипертензия, предыдущие операции на матке, аномальное расположение плаценты, дородовое кровотечение) и потенциально опосредующие факторы (начало родов, способ родов, разрывы промежности).Использовался составной показатель мертворождения или перевода на более высокий уровень помощи, поскольку не было достаточного количества мертворожденных, чтобы рассматривать их отдельно. Риск тех же исходов для женщин с «восстановленным» и «не восстановленным» гемоглобином также оценивался с использованием модифицированного Пуассона и корректировался с помощью меньшего набора ковариат, которые различались в группах гемоглобина и также влияли на исходы (страна рождения, Квинтиль SES, паритет, курение, ИМТ, начало родов, способ родов, слезы промежности). Не было достаточного количества мертворожденных или младенцев с очень низкой массой тела при рождении для отдельного обследования, поэтому они были объединены в комбинированный показатель неблагоприятного исхода новорожденных с переводом на более высокий уровень медицинской помощи.
Этика
Этическое одобрение для этого исследования было получено от этического комитета местного медицинского округа Северного Сиднея (LNR / 17 / HAWKE / 32).
Результаты
В период с 1 января 2011 г. по 31 декабря 2015 г. в больницах Royal North Shore и Westmead было зарегистрировано 40 352 родов. После исключения (см. Рис. 1) осталось 31 906 родов одиночек. Некоторые женщины были исключены из анализа из-за отсутствия гемоглобина в первые 20 недель (n = 4621). Сравнение характеристик тех женщин, у которых отсутствует гемоглобин, и популяции окончательного анализа приведено в таблице S2.Женщины, у которых в течение первых 20 недель беременности отсутствовал результат Hb, были аналогичны женщинам в исследуемой популяции, но с меньшей вероятностью родились в Южной Азии и с большей вероятностью родились в Океании, имели 2 или более предыдущих беременностей, имели в анамнезе дефицит B12 / фолиевой кислоты и курили во время беременности (стандартизованная разница> 0,1).
Некоторые женщины были исключены из анализа из-за отсутствия гемоглобина в первые 20 недель (n = 4621). Сравнение характеристик тех женщин, у которых отсутствует гемоглобин, и популяции окончательного анализа приведено в таблице S2.Женщины, у которых в течение первых 20 недель беременности отсутствовал результат Hb, были аналогичны женщинам в исследуемой популяции, но с меньшей вероятностью родились в Южной Азии и с большей вероятностью родились в Океании, имели 2 или более предыдущих беременностей, имели в анамнезе дефицит B12 / фолиевой кислоты и курили во время беременности (стандартизованная разница> 0,1).
Среднее значение самого низкого уровня гемоглобина на сроке ≤20 недель, зарегистрированное для каждой женщины, составило 127,4 г / л (стандартное отклонение 10,0), а медиана составила 128 (межквартильный размах 13).В целом, 4,0% женщин имели Hb <110 г / л, 85,7% имели Hb 110–139 г / л и 10,2% имели Hb 140+ г / л на сроке ≤20 недель. Женщины с Hb <110 г / л на сроке ≤20 недель с меньшей вероятностью, чем женщины с Hb 110–139 и 140+ родились в Австралии, Европе, Южной и Северо-Восточной Азии и Америке, и с большей вероятностью родились. родиться в Африке, на Ближнем Востоке, в Южной и Центральной Азии (Таблица 1). Также имел место социально-экономический градиент, при котором вероятность проживания в наиболее благополучных районах возрастала с повышением уровня гемоглобина.Женщины с более низким уровнем гемоглобина имели более высокий показатель паритета, с большей вероятностью имели ИМТ <18,5 и имели в анамнезе железодефицитную анемию, чем женщины со средним уровнем гемоглобина, у которых, в свою очередь, были более высокие показатели, чем у женщин с гемоглобином 140+. В группе с низким уровнем гемоглобина чаще проводилось плановое кесарево сечение, реже рождались естественные роды без посторонней помощи, а среди родов через естественные роды наблюдалась аналогичная частота травм промежности.
Наиболее частыми неблагоприятными исходами беременности были младенцы, переведенные в специализированные учреждения (16,0%), послеродовые кровотечения (13. 6%), малолетних для гестационного возраста (9,5%) и преждевременных родов (7,1%) (таблица 2). Те, у кого Hb <110 г / л, имели более высокий процент всех неблагоприятных исходов по сравнению с группой с Hb 110–139 г / л. У пациентов с Hb 140+ г / л вероятность многих неблагоприятных исходов была несколько выше, чем у пациентов с нормальным гемоглобином, но вероятность переливания была ниже, чем у пациентов с более низким Hb.
6%), малолетних для гестационного возраста (9,5%) и преждевременных родов (7,1%) (таблица 2). Те, у кого Hb <110 г / л, имели более высокий процент всех неблагоприятных исходов по сравнению с группой с Hb 110–139 г / л. У пациентов с Hb 140+ г / л вероятность многих неблагоприятных исходов была несколько выше, чем у пациентов с нормальным гемоглобином, но вероятность переливания была ниже, чем у пациентов с более низким Hb.
На рис. 2 показаны скорректированные отношения частоты неблагоприятных исходов по детальным группам гемоглобина. После поправки на коварианты в многомерных моделях наблюдалась U-образная связь между гемоглобином и всеми неблагоприятными исходами, за исключением переливания крови.Для большинства исходов риск был сравнительно выше при более низких уровнях Hb, чем при более высоких, причем риск начинал увеличиваться при уровнях Hb менее 120 (по сравнению с 120–129 г / л). U-образная зависимость была очень незначительной для ПРК, при этом скорректированные показатели среди лиц с самым высоким Hb (150–159) составляли всего 1,1 и не были значительными. Наблюдалась линейная зависимость между гемоглобином и скоростью переливания, причем скорость переливания была значительно выше в группах гемоглобина <120 г / л и ниже в группах гемоглобина ≥130 г / л (хотя и не достигала значимости) по сравнению с 120–129 г / L группа.
Из 1282 женщин с Hb <110 г / л на сроке ≤20 недель 38% (n = 492) имели средний уровень Hb с 21 недели до рождения ≥110 г / л («восстановлен»), 38% (n = 488) нет («не восстановлен»), и еще 24% (n = 302) не имели результатов по гемоглобину после 21 недели (таблица 3). Мы сравнили риск неблагоприятных исходов для «восстановленных» и «невосстановленных» групп гемоглобина с поправкой на коварианты. Скорректированный риск переливания был значительно ниже в «восстановленной» группе по сравнению с «невосстановленной» группой, но не было значительного увеличения или уменьшения риска для других исходов.
Обсуждение
Среди 31 906 одноплодных беременностей 4% женщин имели Hb <110 г / л и 10% имели Hb 140+ г / л на сроке ≤20 недель беременности. Наши результаты показывают, что как низкий, так и высокий уровень гемоглобина на сроке ≤20 недель связаны с неблагоприятными исходами во время родов в U-образной форме, которая возрастает по обе стороны от точки наименьшего риска на уровне 120–129 г / л. Связь между низким уровнем гемоглобина и неблагоприятными исходами была относительно сильнее, чем связь между высоким уровнем гемоглобина и неблагоприятными исходами. Только переливание имело линейную зависимость: риск увеличивался при более низком Hb и снижался при более высоком Hb.U-образная связь между гемоглобином и неблагоприятными исходами, которую мы обнаружили, также была показана в исследовании, проведенном в Перу, при беременности как на большой, так и на небольшой высоте. [22]
Наши результаты показывают, что как низкий, так и высокий уровень гемоглобина на сроке ≤20 недель связаны с неблагоприятными исходами во время родов в U-образной форме, которая возрастает по обе стороны от точки наименьшего риска на уровне 120–129 г / л. Связь между низким уровнем гемоглобина и неблагоприятными исходами была относительно сильнее, чем связь между высоким уровнем гемоглобина и неблагоприятными исходами. Только переливание имело линейную зависимость: риск увеличивался при более низком Hb и снижался при более высоком Hb.U-образная связь между гемоглобином и неблагоприятными исходами, которую мы обнаружили, также была показана в исследовании, проведенном в Перу, при беременности как на большой, так и на небольшой высоте. [22]
Из женщин с низким уровнем гемоглобина на сроке ≤20 недель почти у 40% уровень гемоглобина восстановился во второй половине беременности. Восстановление гемоглобина, по-видимому, не изменило риск ПРК, преждевременных родов, SGA или составного показателя, включая перевод на более высокий уровень помощи, мертворождение и очень низкий вес при рождении, но снизило риск послеродового переливания крови.Эти данные согласуются с обзором данных испытаний, согласно которому добавление железа улучшило уровень гемоглобина у беременных, но не улучшило окончательно исходы беременности [23]. Причины, по которым улучшение гемоглобина не приводит к улучшению перинатальных исходов, требуют дальнейшего изучения. Может существовать критическое окно для воздействия низкого гемоглобина на исходы, или низкий уровень гемоглобина может быть симптомом основного состояния, которое само по себе является причиной плохого исхода. Другая возможность заключается в том, что восстановление гемоглобина действительно улучшает некоторые результаты, но не те, которые конкретно измерялись в нашем исследовании.
Более высокая частота ПРК, продемонстрированная в группах с низким уровнем гемоглобина по сравнению с группами с нормальным гемоглобином, согласуется с предыдущими данными, свидетельствующими о том, что анемия связана с более высоким риском ПРК. [24, 25] У женщин с высоким уровнем гемоглобина в антенатальном периоде частота ПРК несколько выше, чем у женщин. пациенты с нормальным гемоглобином (хотя и не столь значительным), но с меньшей вероятностью подвергались переливанию, чем пациенты с низким уровнем гемоглобина, что могло быть связано с лучшими запасами железа или с большей готовностью лечащих врачей переносить кровопотерю, прежде чем принять решение о переливании.Мы также обнаружили значительно более высокий риск неблагоприятных исходов, таких как преждевременные роды, очень низкий вес при рождении и перевод на более высокий уровень лечения или мертворождение для лиц с высоким результатом Hb, как было обнаружено в других исследованиях [26, 27], возможно, из-за неадекватного содержания плазмы. увеличение объема или нарушение реакции на воспаление и инфекцию [5, 26] или, возможно, из-за высокого уровня гемоглобина до беременности.
[24, 25] У женщин с высоким уровнем гемоглобина в антенатальном периоде частота ПРК несколько выше, чем у женщин. пациенты с нормальным гемоглобином (хотя и не столь значительным), но с меньшей вероятностью подвергались переливанию, чем пациенты с низким уровнем гемоглобина, что могло быть связано с лучшими запасами железа или с большей готовностью лечащих врачей переносить кровопотерю, прежде чем принять решение о переливании.Мы также обнаружили значительно более высокий риск неблагоприятных исходов, таких как преждевременные роды, очень низкий вес при рождении и перевод на более высокий уровень лечения или мертворождение для лиц с высоким результатом Hb, как было обнаружено в других исследованиях [26, 27], возможно, из-за неадекватного содержания плазмы. увеличение объема или нарушение реакции на воспаление и инфекцию [5, 26] или, возможно, из-за высокого уровня гемоглобина до беременности.
Дородовое кровотечение и аномальное расположение плаценты могут вызывать анемию, а также связаны с неблагоприятными исходами беременности.[28, 29] Эти факторы были скорректированы в нашем анализе, но также маловероятно, что они повлияли на анемию в первые 20 недель беременности, поскольку кровотечение из-за этих факторов обычно происходит на более поздних сроках беременности.
Австралийские данные о распространенности анемии у беременных ограничены. Наша оценка низкого уровня гемоглобина (4%) была аналогична оценке женщин с анемией во время беременности в Южной Австралии в 2015 году (6,6%) [30]. Международные исследования выявили гораздо более высокие показатели материнской анемии: глобальная оценка в 2011 г. составила 38%.[31] Высокая доля женщин с железодефицитной анемией в нашей популяции (15%), особенно в группе с низким уровнем гемоглобина, предполагает, что, возможно, существовали возможности скорректировать низкий уровень гемоглобина из-за дефицита железа до беременности.
Нам удалось получить результаты Hb для большой группы беременных женщин и изучить результаты по уровням Hb на сроке беременности ≤20 недель. Однако ограничения этих данных заключались в том, что были доступны только результаты по гемоглобину, которые были вручную введены в данные о рождении акушерками или были получены из лабораторий патологии в больницах (в Royal North Shore) или в больничных или связанных лабораториях патологии (в Westmead).Это означало, что 13% беременных женщин (n = 4621) не имели достоверных результатов Hb в течение первых 20 недель беременности. Тем не менее, эти женщины были в целом похожи на женщин из последней исследуемой популяции. Кроме того, мы не знали причину низкого уровня гемоглобина или какие меры были приняты для восстановления гемоглобина, и могли сделать вывод о лечении только на основании изменений в результатах гемоглобина. Исходя из предыдущего опроса и клинического опыта, мы предполагаем, что большинство женщин принимали дополнительное железо либо в составе поливитаминов, либо в составе добавки, содержащей только железо [32], но без информации о том, какие добавки и сколько железа они содержащиеся в базе данных, мы не смогли изучить, как это повлияло на гемоглобин или результаты.Результаты по стране рождения предполагают, что некоторые случаи талассемии / серповидно-клеточной анемии могли быть пропущены, поскольку эти состояния более распространены в Африке и на Ближнем Востоке, где вероятность рождения женщин с низким гемоглобином была выше.
Однако ограничения этих данных заключались в том, что были доступны только результаты по гемоглобину, которые были вручную введены в данные о рождении акушерками или были получены из лабораторий патологии в больницах (в Royal North Shore) или в больничных или связанных лабораториях патологии (в Westmead).Это означало, что 13% беременных женщин (n = 4621) не имели достоверных результатов Hb в течение первых 20 недель беременности. Тем не менее, эти женщины были в целом похожи на женщин из последней исследуемой популяции. Кроме того, мы не знали причину низкого уровня гемоглобина или какие меры были приняты для восстановления гемоглобина, и могли сделать вывод о лечении только на основании изменений в результатах гемоглобина. Исходя из предыдущего опроса и клинического опыта, мы предполагаем, что большинство женщин принимали дополнительное железо либо в составе поливитаминов, либо в составе добавки, содержащей только железо [32], но без информации о том, какие добавки и сколько железа они содержащиеся в базе данных, мы не смогли изучить, как это повлияло на гемоглобин или результаты.Результаты по стране рождения предполагают, что некоторые случаи талассемии / серповидно-клеточной анемии могли быть пропущены, поскольку эти состояния более распространены в Африке и на Ближнем Востоке, где вероятность рождения женщин с низким гемоглобином была выше.
Выводы
Мы обнаружили, что у женщин с низким уровнем гемоглобина в первые 20 недель беременности вероятность ПРК и переливания крови после родов выше, чем у женщин с гемоглобином 120–129 г / л. Пациенты с высоким и низким уровнем гемоглобина имели повышенный риск преждевременных родов, очень низкий вес при рождении и комбинированные исходы перевода на более высокий уровень помощи или мертворождения по сравнению с теми, у кого было 120–129 г / л.Восстановление гемоглобина во время беременности снизило риск послеродового переливания крови, но, по-видимому, не повлияло на риск других измеренных неблагоприятных исходов. Необходимы дальнейшие исследования, чтобы определить, почему низкий и высокий уровень гемоглобина в первые 20 недель связан с худшими результатами и можно ли предотвратить эти неблагоприятные исходы до или во время беременности.
Необходимы дальнейшие исследования, чтобы определить, почему низкий и высокий уровень гемоглобина в первые 20 недель связан с худшими результатами и можно ли предотвратить эти неблагоприятные исходы до или во время беременности.
Благодарности
В состав Руководящей группы по акушерскому переливанию входят: Дженнифер Р. Боуэн (Королевская больница Северного побережья), Сандра Кокрейн (Национальное управление крови), Дэвид О Ирвинг (Служба крови Австралийского Красного Креста), Джеймс П. Исбистер (Сиднейский университет), Элени Мейсон. (Госпиталь Сент-Винсент), Майкл К. Николл (Здравоохранение Нового Южного Уэльса), Майкл Дж. Пик (Австралийский национальный университет), Аманда Томсон (Служба крови Австралийского Красного Креста) и Пенни О’Бейд (Комиссия по совершенствованию клинической практики).
Ссылки
- 1. Паттерсон Дж., Робертс С., Боуэн Дж., Ирвинг Д., Исбистер Дж., Моррис Дж. И др. Акушерское переливание крови во время беременности, родов и в послеродовой период: популяционное исследование. Obstet Gynecol. 2014. 123 (1): 126–33. pmid: 24463672
- 2. Knight M, Callaghan WM, Berg C, Alexander S, Bouvier-Colle MH, Ford JB и др. Тенденции послеродового кровотечения в странах с высокими ресурсами: обзор и рекомендации Международной совместной группы по послеродовым кровотечениям.BMC Беременность и роды. 2009; 9: 55. pmid: 19943928
- 3. Ford JB, Робертс CL, Симпсон JM, Vaughan J, Cameron CA. Повышенная частота послеродовых кровотечений в Австралии. Int J Gynaecol Obstet. 2007. 98 (3): 237–43. pmid: 17482190
- 4. Муньос М., Пенья-Росас Дж. П., Робинсон С., Мильман Н., Хольцгрев В., Брейманн С. и др. Управление кровью пациентов в акушерстве: ведение анемии и недостаточности кроветворения во время беременности и в послеродовой период: консенсусное заявление NATA.Transfus Med. 2018; 28 (1): 22–39. pmid: 28722245
- 5.
Мильман Н.
 Железо и беременность — хрупкое равновесие. Анналы гематологии. 2006. 85 (9): 559–65. pmid: 16691399
Железо и беременность — хрупкое равновесие. Анналы гематологии. 2006. 85 (9): 559–65. pmid: 16691399 - 6. Мильман Н. Предродовая анемия: профилактика и лечение. Анналы гематологии. 2008. 87 (12): 949–59. pmid: 18641987
- 7. Национальное управление крови. Руководство по управлению кровью пациентов: Модуль 5 — Акушерство и материнство. Канберра: Национальное управление крови, 2015.
- 8.Всемирная организация здоровья. Концентрация гемоглобина для диагностики анемии и оценки степени тяжести. Женева: ВОЗ, 2011 г. Номер документа: WHO / NMH / NHD / MNM / 11.1.
- 9. Центры по контролю и профилактике заболеваний. Рекомендации по профилактике и контролю дефицита железа в США. Атланта, Джорджия: CDC; 1998 [цитируется 15 января 2019 года]. Доступно по ссылке: https://www.cdc.gov/Mmwr/preview/mmwrhtml/00051880.htm.
- 10. Друккер Л., Хантс Ю., Фаркаш Р., Рухлемер Р., Самуэлофф А., Грисару-Грановский С.Железодефицитная анемия при поступлении в роды и родоразрешение связана с повышенным риском кесарева сечения и неблагоприятными исходами для матери и новорожденного. Переливание. 2015; 55 (12): 2799–806. pmid: 26246160
- 11. Аллен Л.Х. Анемия и дефицит железа: влияние на исход беременности. Am J Clin Nutr. 2000. 71 (5): 1280–4.
- 12. Haider BA, Olofin I, Wang M, Spiegelman D, Ezzati M, Fawzi WW. Анемия, пренатальное употребление железа и риск неблагоприятных исходов беременности: систематический обзор и метаанализ.BMJ. 2013; 346: f3443. pmid: 23794316
- 13. Мерфи Дж. Ф., Ньюкомб Р. Г., О’Риордан Дж., Коулз И. Ф., Пирсон Дж. Ф. Связь уровня гемоглобина в первом и втором триместрах с исходом беременности. Ланцет. 1986. 327 (8488): 992–5.
- 14. Департамент здравоохранения. Руководство по клинической практике: Ведение беременности. Канберра, Австралия: Департамент здравоохранения правительства Австралии, 2018.
- 15.
 Королевский колледж акушеров и гинекологов Австралии и Новой Зеландии.Заявление C-Obs 25: Добавки витаминов и минералов и беременность. Мельбурн: RANZCOG, 2014 Номер документа: C-Obs 25.
Королевский колледж акушеров и гинекологов Австралии и Новой Зеландии.Заявление C-Obs 25: Добавки витаминов и минералов и беременность. Мельбурн: RANZCOG, 2014 Номер документа: C-Obs 25. - 16. Isbister JP. Трехкомпонентная матрица управления кровью пациентов — обзор. Лучшая практика Res Clin Anaesthesiol. 2013. 27 (1): 69–84. pmid: 235
- 17. Национальный центр классификации здоровья. Международная статистическая классификация болезней и проблем, связанных со здоровьем, десятая редакция, австралийская модификация (ICD-10-AM), Австралийская классификация медицинских вмешательств (ACHI) и Австралийские стандарты кодирования (ACS), седьмое издание.Сидней: Национальный центр классификации здравоохранения, 2010 г.
- 18. SNOMED International. Что такое SNOMED CT? 2018 [цитируется 21 августа 2018 г.]. Доступно по адресу: https://www.snomed.org/snomed-ct/what-is-snomed-ct.
- 19. Остин ПК. Диагностика баланса для сравнения распределения исходных ковариат между группами лечения в выборках, сопоставленных с оценкой склонности. Статистика в медицине. 2009. 28 (25): 3083–107. pmid: 19757444
- 20. Доббинс Т.А., Салливан Э.А., Робертс К.Л., Симпсон Дж. М..Национальные процентили массы тела при рождении в Австралии с разбивкой по полу и гестационному возрасту, 1998–2007 гг. Med J Aust. 2012; 197 (5): 291–4. pmid: 22938128
- 21. Австралийское статистическое бюро. 2033.0.55.001 — Перепись населения и жилищного фонда: социально-экономические индексы территорий (SEIFA), Австралия, 2011 2011 [цитируется 15 июня 2018 года]. Доступно по адресу: http://www.abs.gov.au/AUSSTATS/[email protected]/allprimarymainfeatures/8C5F5BB699A0921CCA258259000BA619?opendocument.
- 22.
Гонсалес Г.Ф., Стинланд К., Тапиа В.Уровень материнского гемоглобина и исходы для плода на малых и больших высотах. Американский журнал физиологии — регуляторной, интегративной и сравнительной физиологии.
 2009; 297 (5): R1477 – R85. pmid: 19741055
2009; 297 (5): R1477 – R85. pmid: 19741055 - 23. Peña ‐ Rosas JP, De ‐ Regil LM, Garcia ‐ Casal MN, Dowswell T. Ежедневный пероральный прием добавок железа во время беременности. Кокрановская база данных Syst Rev.2015; (7).
- 24. Owiredu WKBA, Osakunor DNM, Turpin CA, Owusu-Afriyie O. Лабораторное прогнозирование первичного послеродового кровотечения: сравнительное когортное исследование.BMC Беременность и роды. 2016; 16 (1).
- 25. Кавле Дж. А., Штольцфус Р. Дж., Виттер Ф., Тильш Дж. М., Халфан СС, Колфилд Л. Е.. Связь между анемией во время беременности и кровопотерей во время и после родов у женщин с естественными родами на острове Пемба, Занзибар, Танзания. J Health Popul Nutr. 2008. 26 (2): 232–40. pmid: 18686556
- 26. Dewey KG, Oaks BM. U-образная кривая риска, связанного с материнским гемоглобином, статусом железа или добавками железа. Am J Clin Nutr.2017; 106: 1694С – 702С. pmid: 265
- 27. Gonzales GF, Tapia V, Fort AL. Материнские и перинатальные исходы при втором измерении гемоглобина у неанемичных женщин при первом бронировании: влияние высоты проживания в Перу. ISRN Акушерство и гинекология. 2012; 2012: 7.
- 28. Синха П., Куруба Н. Дородовое кровотечение: обновление. J Obstet Gynaecol. 2008. 28 (4): 377–81. pmid: 18604667
- 29. Ваганян С.А., Лавери Дж.А., Анант К.В., Винцилеос А.Аномалии имплантации плаценты и риск преждевременных родов: систематический обзор и метаанализ. Am J Obstet Gynecol. 2015; 213 (4): S78 – S90.
- 30. Scheil W, Jolly K, Scott J, Catcheside B, Sage L, Kennare R. Результат беременности в Южной Австралии, 2015 г. Аделаида: Отдел оценки результатов беременности, SA Health, Правительство Южной Австралии, 2017.
- 31. Стивенс Г.А., Финукейн М.М., Де-Регил Л.М., Пасиорек С.Дж., Флаксман С.Р., Бранка Ф. и др. Глобальные, региональные и национальные тенденции в концентрации гемоглобина и распространенности общей и тяжелой анемии у детей, беременных и небеременных женщин за 1995–2011 годы: систематический анализ репрезентативных данных для населения.Lancet Global Health. 2013; 1 (1): E16 – E25. pmid: 25103581
- 32. Чаттерджи Р., Шанд А., Нассар Н., Уоллс М., Хамбалия Аризона. Использование добавок железа во время беременности. Правильные ли женщины принимают правильное количество? Clin Nutr. 2016; 35 (3): 741–7. pmid: 26070630
РЕКОМЕНДУЕМЫХ РУКОВОДСТВ ПО ПРЕДОТВРАЩЕНИЮ И ЛЕЧЕНИЮ АНЕМИИ ДЕФИЦИТА ЖЕЛЕЗА У БЕРЕМЕННЫХ | Железодефицитная анемия: рекомендуемые рекомендации по профилактике, выявлению и лечению среди U.S. Дети и женщины детородного возраста
- Прекратите прием препаратов железа во время родов (на 4–6-недельном послеродовом визите, если анемия продолжалась до третьего триместра).
- При плановом посещении в третьем триместре или если первое дородовое посещение происходит в третьем триместре, возьмите образец крови и определите концентрацию гемоглобина.Получите медицинское обследование, если концентрация гемоглобина <9,0 г / дл.
- Назначьте 60–120 мг дополнительного железа в день, когда концентрация гемоглобина составляет от 9,0 до 10,9 г / все.
- Назначьте 30 мг дополнительного железа в день, когда концентрация гемоглобина составляет 11,0 г / дл.
- Прекратите прием дополнительного железа при родах (на 4–6-недельном послеродовом визите, если анемия продолжалась до третьего триместра).
Проверяйте женщин с высоким риском железодефицитной анемии во время 4-6-недельного послеродового визита (факторы риска включают анемию, продолжающуюся до третьего триместра, чрезмерную кровопотерю во время родов или многоплодные роды). Возьмите образец крови и определите концентрацию гемоглобина. Интерпретируйте результаты по тем же критериям, что и для небеременных женщин.
E. Консультации по диете при каждом дородовом посещении- Придерживайтесь разнообразной диеты, состоящей из продуктов, богатых железом, и продуктов, улучшающих усвоение железа (мясо и фрукты, богатые аскорбиновой кислотой). Продукты, которые препятствуют усвоению железа (чай, кофе, цельнозерновые злаки [особенно отруби], пресный цельнозерновой хлеб и сушеные бобы), следует употреблять отдельно от продуктов, богатых железом.
- Следуйте рекомендациям Питание и ваше здоровье: Диетические рекомендации для американцев (DHHS / USDA, 1991) и Питание во время беременности и кормления грудью: Руководство по внедрению (IOM, 1992b).
ПРИМЕЧАНИЕ. Если прописано 120 мг дополнительного железа в день, рекомендуется принимать по одной таблетке 60 мг два раза в день.
Анемия до беременности и риск преждевременных родов, низкой массы тела при рождении и родов, не достигших гестационного возраста у корейских женщин
В этом исследовании риск преждевременных родов, LBW и SGA увеличивался с более тяжелой материнской анемией до беременности. SGA более последовательно ассоциировалось с тяжестью анемии, чем преждевременные роды и LBW.Высокая концентрация гемоглобина перед беременностью не имела связи с риском преждевременных родов, LBW или SGA.
Анемия перед беременностью и исходы родов
Несогласованные результаты, касающиеся влияния материнской анемии на преждевременные роды и низкую массу тела, могут быть в основном связаны с определением времени измерения гемоглобина. В нескольких исследованиях материнского гемоглобина для оценки исходов родов использовался гемоглобин, измеренный до беременности, 13 , но вместо этого измерялся гемоглобин матери во время беременности. В некоторых исследованиях не указывается срок гестации, при котором у матери измеряли гемоглобин. 18 Концентрация гемоглобина на поздних сроках беременности сильно отражает изменения объема плазмы. 16, 21 Легкая материнская анемия из-за большого увеличения плазмы во втором или третьем триместре может иметь положительное влияние на исходы родов, тогда как высокая концентрация гемоглобина из-за плохого расширения плазмы во втором и третьем триместре может иметь вредное влияние на роды. результаты. Хотя материнская анемия в первом триместре не показала взаимосвязи с риском преждевременных родов и LBW в одном исследовании, 19 материнские значения Hb были разделены только на две группы, во многих исследованиях сообщалось, что материнская анемия в первом триместре или во время беременности. Первое дородовое посещение было связано с повышенным риском неблагоприятных исходов родов. 10, 11, 12, 14, 15 Результаты настоящего исследования показывают, что анемия до беременности также в значительной степени связана с риском преждевременных родов и маловесной массы тела.
В нескольких исследованиях оценивалась связь между материнской Hb-анемией на ранних сроках беременности или до беременности и SGA. Материнская анемия в первом триместре не была связана с SGA у американок 11 или финских женщин. 12 В некоторых исследованиях у китаянок анемия в первом триместре не была связана с SGA. 10, 19 Оба китайских исследования, в которых анемия первого триместра не была связана с SGA, имели относительно небольшие размеры выборки 10 или разбили материнский гемоглобин только на две группы: анемия и не анемия. 19 Однако в большом исследовании китайских женщин анемия первого триместра была связана с SGA. 14 Риски задержки роста плода были значительно выше среди женщин с умеренной анемией до беременности (OR = 4,6) по сравнению с контрольной группой без анемии в Китае. 13 В нашем исследовании с участием корейских женщин, анемия перед беременностью была связана с повышенным риском SGA, а риск SGA в отношении гемоглобина перед беременностью явно зависел от тяжести анемии. Концепция о том, что материнская анемия в первом триместре или до беременности может быть связана с SGA или задержкой роста плода у китайских и корейских женщин, но не у европейских или американских женщин, неясна. Мы не можем окончательно объяснить расхождения между исследованиями в отношении связи между материнской анемией и SGA, но сообщалось, что влияние концентрации Hb на исходы родов может различаться в зависимости от этнической принадлежности. 7, 16, 28 Оптимальный диапазон концентрации Hb, определяемый минимальной частотой неблагоприятных исходов родов, может варьироваться в зависимости от этнических групп. 7, 28
Высокая концентрация гемоглобина и исходы родов
В некоторых исследованиях риск неблагоприятных перинатальных исходов повышался у матерей с высоким уровнем гемоглобина. 7, 8, 9, 17, 23, 24, 28 Было высказано предположение, что анемия менее важна, чем высокая концентрация гемоглобина во время беременности в генезе маловесной массы тела и преждевременных родов в развитых странах. 17, 20, 28 Однако высокая концентрация гемоглобина во втором или третьем триместре или самый низкий уровень гемоглобина во время беременности, вероятно, связаны с нарушениями расширения плазмы. 7, 9, 11, 17, 28 Высокий гемоглобин у матери на поздних сроках беременности может быть не независимым фактором риска неблагоприятных исходов родов, а результатом плохого расширения плазмы. За исключением этих исследований, многие исследования в развитых и развивающихся странах документально подтвердили, что высокая концентрация гемоглобина в первом триместре или до беременности не была существенно связана с повышенным риском преждевременных родов или маловесной массы тела. 10, 11, 12, 13, 14, 15 Это исследование продемонстрировало, что здоровые женщины с уровнем гемоглобина перед беременностью в верхнем конце хвоста не имели риска преждевременных родов, LBW или SGA. Однако несколько крупных исследований с участием европейских и американских женщин показали, что высокий уровень гемоглобина в первом триместре был связан с риском преждевременных родов, 8 LBW, 8 SGA 11 и мертворождения. 23 Высокая концентрация гемоглобина в первом триместре показала более непостоянное влияние на неблагоприятные исходы родов, чем анемия.Будет ли высокая концентрация гемоглобина на ранних сроках беременности или до беременности повышать риск неблагоприятных исходов родов, еще предстоит выяснить в ходе дальнейших исследований.
Анемия перед беременностью как независимый фактор риска
Хотя дефицит железа считается наиболее частой причиной анемии, другие причины и питательные вещества вполне могут играть важную роль в генезе анемии. 29 Другие причины анемии, такие как анкилостомоз, малярия, шистосомоз и талассемия, в Корее нехарактерны.Хотя эти заболевания специально не изучались, туберкулез и другие заболевания грудной клетки, гипертония, гиперлипидемия, заболевание печени, диабет, заболевание почек, гинекологическое заболевание, рак шейки матки и другие заболевания проверялись во время медицинских осмотров и контролировались в скорректированном анализе. Когда анализ был ограничен женщинами, у которых не было подозрений на наличие других заболеваний, кроме анемии, влияние гемоглобина перед беременностью на исходы родов практически не изменилось (данные не показаны). Анемию можно объяснить низким социально-экономическим статусом.Однако в этом исследовании женщины с анемией, как правило, были более образованными, чем женщины без анемии, и в анализе был скорректирован уровень образования матери. Анемия во время беременности также может быть маркером других состояний матери или плода, связанных с беременностью, таких как маточное кровотечение, которое может вызвать плохие исходы родов. 10, 11 Однако в нашем исследовании с измерением гемоглобина до беременности, материнская анемия не может быть маркером неблагоприятных условий беременности. Следовательно, материнская анемия до беременности могла быть независимым предиктором преждевременных родов, LBW и SGA, а не маркером или посредником других основных расстройств или социально-экономических условий, и в этом исследовании могла быть в основном связана с питанием матери.Однако анемия определялась только концентрацией гемоглобина, и ни железо, ни какие-либо другие питательные вещества в этом исследовании не оценивались.
Время приема пищевых добавок
Обнаружение того факта, что анемия перед беременностью увеличивает риск неблагоприятных исходов беременности, предполагает, что для достижения желаемых исходов родов необходима профилактика анемии до беременности. В Корее принято прописывать беременным препараты железа и фолиевой кислоты. 30 Настоящее исследование показывает, что корейские женщины, страдающие анемией до беременности, могут страдать от плохих исходов родов, несмотря на добавление железа и фолиевой кислоты во время беременности, хотя данные о дозах и продолжительности приема добавок железа и фолиевой кислоты до или во время беременности были не собирались и не корректировались.Когда начинать принимать пищевые добавки для улучшения исходов родов, является предметом споров. 30, 31 Не было обнаружено доказательств того, что добавление железа с фолиевой кислотой или без нее во время беременности положительно влияет на исход родов. 32 Некоторые исследователи предположили, что коррекция анемии во время беременности будет сложной задачей и, следовательно, ее следует предотвращать. 33 Еженедельный прием добавок перед беременностью может эффективно улучшить запасы железа и способствовать лучшим исходам беременности. 33, 34
Сильные стороны и ограничения исследования
Эта большая когорта из 70 895 одноплодных беременностей включает 2200 преждевременных родов, 1943 новорожденных с низкой массой тела и 6044 новорожденных с SGA. Наши усилия по классификации концентраций гемоглобина перед беременностью на 11 групп для получения более подробных результатов являются преимуществами этого исследования. Концентрации гемоглобина были измерены до беременности, что сводит к минимуму возможность дифференциальной неправильной классификации уровня гемоглобина и смешения гемодилюции с гестационным возрастом.Однако некоторые ограничения этого исследования требуют внимания читателя. Во-первых, наши испытуемые чем-то отличались от женщин, участвовавших в других исследованиях. В нашем исследовании доля матерей младше 20 лет на момент родов составляла всего 0,2% от всех испытуемых. Наши испытуемые были этнически очень однородными, образованными и, как правило, нерожавшими. Корейские женщины в среднем худее, чем европейские или американские женщины. Следовательно, влияние материнской анемии или высокого гемоглобина на некоторые исходы родов может различаться в разных географических регионах или среди этнических групп.Во-вторых, курение может быть связано с концентрацией гемоглобина и исходами родов. 11 Поскольку статус курения отсутствовал у 70,6% испытуемых, он не был включен в наш анализ. Среди женщин с информацией о курении статус курения (курящие, бывшие курильщики, некурящие) не был связан с анемией ( P = 0,402), преждевременными родами ( P = 0,803), низкой массой тела ( P = 0,760). ) или SGA ( P = 0,483) в анализе χ 2 , и практически не было изменений в связи между концентрацией гемоглобина перед беременностью и исходами родов в логистической модели со статусом курения или без него (данные не показаны. ).Тем не менее, ограничением является то, что курение не было скорректировано среди всех женщин в этом исследовании. В-третьих, в этом исследовании данные во время беременности не собирались. Данные о важных состояниях матери во время беременности, которые оказывают значительное влияние на исходы родов, таких как гестационная гипертензия, гестационный диабет, изменения концентрации гемоглобина и прибавка в весе во время беременности, не собирались. Было бы полезно скорректировать эти состояния матери во время беременности, чтобы лучше понять влияние анемии перед беременностью на исходы родов.В-четвертых, некоторые размеры выборки были небольшими с ограниченным числом случаев, отчасти из-за узкого диапазона концентраций Hb. Таким образом, результаты могут иметь ограниченную статистическую мощность с недостаточным количеством случаев в некоторых анализах.
Беременность и анемия | OBGYN Medical Center Associates
Беременность и анемия
Что такое анемия?
Анемия — это уменьшение количества эритроцитов в крови, которое может привести к недостатку способности переносить кислород и вызвать необычную усталость.Дефицит возникает либо из-за снижения выработки, либо из-за повышенной потери эритроцитов. Эритроциты производятся в костном мозге, и их средняя продолжительность жизни составляет около 120 дней.
Для производства красных кровяных телец организму необходимы (среди прочего) железо, витамин B12 и фолиевая кислота. Если одного или нескольких из этих ингредиентов не хватает, разовьется анемия.
Причины
- Недостаточное потребление железа с пищей. Железо необходимо для выработки красных кровяных телец.Когда женщины теряют кровь, они теряют и железо. Это происходит во время беременности из-за того, что женщина должна давать железо как себе, так и своему ребенку. Железо заменяют витаминными добавками или диетой.
- Дефицит фолиевой кислоты. Фолиевая кислота — это витамин B, который необходим для производства красных кровяных телец.
- Хроническая болезнь
- Кровопотеря в результате кровотечения из геморроя или желудочно-кишечного кровотечения
- Даже при достаточном потреблении железа и фолиевой кислоты у беременной женщины может развиться анемия, поскольку беременность нарушает процесс пищеварения.Нерожденный ребенок потребляет часть железа или фолиевой кислоты, обычно доступных в организме матери.
Признаки и симптомы
Такие симптомы, как усталость и общая слабость, аналогичны симптомам любого другого типа анемии. В тяжелых случаях у женщины будет одышка даже в состоянии покоя.
Если анемия затягивается, могут развиться другие признаки железодефицитной анемии, такие как гладкий блестящий язык и болезненность кожи в уголках рта.Однако эти расширенные признаки редки.
Диагностика
В случае железодефицитной анемии обычные анализы крови во время дородового наблюдения показывают низкий уровень гемоглобина, а также характерные маленькие бледные эритроциты под микроскопом.
Диагноз железодефицитной анемии может быть подтвержден путем измерения количества запасенного железа, а также уровней железосвязывающих белков в крови. Диагноз дефицита фолиевой кислоты подтверждается оценкой уровня фолиевой кислоты в красных кровяных тельцах.
Течение анемии
Пациенты с тяжелой анемией чаще рожают рано и рожают маленьких детей. У женщин с тяжелой анемией могут наблюдаться такие симптомы, как слабость, утомляемость, одышка и головные боли.
Рождение также связано с кровопотерей. Поэтому, если женщина страдает анемией, ей следует принимать железо в течение нескольких месяцев после родов, чтобы помочь организму восполнить потерянные клетки крови и запасы железа.
Кормящим женщинам также может потребоваться прием железа, поскольку железо теряется с грудным молоком.
Пока анемия лечится и корректируется, проблем быть не должно.
Менеджмент
Всегда рекомендуется хорошо сбалансированная диета, но при беременности показаны добавки железа и фолиевой кислоты.
Когда анемия вызвана нехваткой железа, ее лечат препаратами железа, предпочтительно таблетками сульфата железа. Эти добавки не следует принимать более двух раз в день, поскольку побочные эффекты железа усиливаются при дозах более двух в день. Побочные эффекты — расстройство желудка и запоры, которые возникают при беременности.
Если анемия вызвана дефицитом фолиевой кислоты, ее лечат с помощью добавок фолиевой кислоты.
SciELO — Общественное здравоохранение — Поправочные коэффициенты на гемоглобин для оценки распространенности железодефицитной анемии у беременных, проживающих на больших высотах в Боливии Поправочные коэффициенты на гемоглобин для оценки распространенности железодефицитной анемии у беременных, проживающих на больших высотах в Боливии
Гемоглобин поправочные коэффициенты для оценки распространенности железодефицитной анемии у беременных женщин, проживающих на большой высоте в Боливии
Дженнифер Хадари Коэн 1 и Джер Д.Haas 1
| РЕФЕРАТ | Это исследование преследовало две основные цели: 1) разработать метод определения пороговых значений гемоглобина, который можно было бы использовать для более точной оценки распространенности железодефицитной анемии во время беременности на большой высоте и 2) для оценки распространенности анемии в выборке беременных женщин, проживающих в двух городах Боливии, Ла-Пасе (3 600 метров) и Эль-Альто (4 000 метров).Мы построили кривую гемоглобин-высота на основе ранее опубликованных данных о средних концентрациях гемоглобина у женщин детородного возраста, не страдающих анемией, на разных высотах. Кроме того, мы извлекли данные о концентрации гемоглобина во время беременности из медицинских карт женщин из Ла-Паса и Эль-Альто, родивших в родильном доме в Ла-Пасе в период с января по июнь 1996 года. Используя наш подход и два других ранее опубликованных подхода, которые в настоящее время Используя методы, мы рассчитали и сравнили распространенность железодефицитной анемии в этой популяции с использованием пороговых значений гемоглобина, определенных по кривой гемоглобина-высота с поправкой на беременность. Кривая гемоглобина и высоты, полученная в этом исследовании, лучше соответствовала данным для женщин детородного возраста, чем две другие модели. В этих моделях использовались пороговые значения, основанные на населении детей или мужчин, не богатых железом, оба из которых проживали ниже 4000 м, а затем экстраполировались на женщин и более высокие высоты. Предполагаемая распространенность железодефицитной анемии у беременных с использованием пороговых значений гемоглобина, определенных в этом исследовании, была выше, чем при двух других подходах. |
Железодефицитная анемия является хорошо задокументированной проблемой во время беременности и в другое время для женщин детородного возраста как в развитых, так и в развивающихся странах. Распространенность дефицита железа во всем мире среди женщин детородного возраста оценивается примерно в 50% (1-3), а оценки для развивающихся стран колеблются от 40% до 88% (3). Железодефицитная анемия во время беременности, как правило, возникает из-за и без того низких уровней запасов железа в организме женщин, вступающих в беременность, в сочетании с увеличением массы эритроцитов матери и повышенными потребностями растущего плода в железе (4).Последствия железодефицитной анемии у женщин включают снижение трудоспособности, снижение способности ухаживать за детьми, повышение материнской заболеваемости и смертности, а также плохие исходы беременности у новорожденных и матерей (4).
Распространенность железодефицитной анемии часто оценивается, чтобы помочь в принятии политических и программных решений. Панамериканская организация здравоохранения рекомендует проводить быстрые оценочные исследования для получения минимальной исходной информации для этих целей, а не «сложные или дорогостоящие исследовательские проекты для получения исходной информации» (5).Наиболее часто используемый недорогой и доступный метод оценки распространенности железодефицитной анемии — это метод отсечки гемоглобина. Лица, которые находятся ниже установленного порогового значения, часто до 5-го процентиля неанемического или нормативного распределения, считаются страдающими анемией (6). Этот показатель гемоглобина может предоставить полезную исходную информацию для населения, в котором дефицит железа является преобладающей причиной анемии.
Чтобы оценить распространенность железодефицитной анемии, необходимо определить соответствующий предел гемоглобина.Факторы, влияющие на выбор порогового значения, включают такие физиологические и экологические процессы, как беременность и высота над уровнем моря, которые влияют на концентрацию гемоглобина (4, 7-11). Чтобы учесть нормальное увеличение объема плазмы во время беременности, Всемирная организация здравоохранения (ВОЗ) рекомендует снизить уровень гемоглобина на уровне моря 120 г / л для небеременных женщин до уровня 110 г / л (4).
На больших высотах концентрация гемоглобина увеличивается как адаптивная реакция на пониженное парциальное давление кислорода.Однако используемые в настоящее время поправочные коэффициенты гемоглобина проблематичны для оценки распространенности железодефицитной анемии у беременных на очень больших высотах (выше 3600 м), где во всем мире проживает около 20 миллионов человек (8). Существующие пороговые значения имеют ряд недостатков, в том числе основаны на данных о детях и мужчинах, не богатых железом, на очень небольшом количестве наблюдений на критических высотах, при допущении, что взаимосвязь между концентрацией гемоглобина и высотой является линейной во всем диапазоне высот и / или что взаимосвязь также существует на более низких высотах и экстраполируется на высоты, за пределами которых у них есть данные (7-9, 12-14).
Мы предлагаем метод определения предельных значений гемоглобина для конкретных высот на основе экспоненциальной кривой концентрации гемоглобина по высоте. Эта модель может быть использована для оценки распространенности железодефицитной анемии у женщин детородного возраста, в том числе во время беременности, на высотах до 4800 м. Мы применяем этот метод к группе беременных женщин, проживающих в двух городах Боливии, Ла-Пасе (3600 м) и Эль-Альто (4000 м), а затем сравниваем наши оценки распространенности с оценками, полученными с использованием используемых в настоящее время методов коррекции гемоглобина. из Dirren et al.(12) и Даллман и др. (13).
МАТЕРИАЛЫ И МЕТОДЫ
Мы использовали ранее опубликованные данные (7, 8, 15) о средних концентрациях гемоглобина у неанемичных женщин детородного возраста на различных высотах, чтобы они соответствовали кривой концентрации гемоглобина по высоте. Данные, которые мы использовали, показаны в таблице 1.
Мы использовали нелинейную процедуру аппроксимации кривой Левенберга-Марквардта методом наименьших квадратов (16), чтобы смоделировать взаимосвязь между высотой и средней концентрацией гемоглобина в железо-богатых или -достаточное население.Мы использовали значения коэффициента детерминации (R 2 ), чтобы определить кривую, которая наилучшим образом соответствует данным.
Позднее для сравнения мы сопоставили нашу новую кривую с данными Dirren et al. (12) для эквадорских детей от 800 до 3200 метров. Мы усекли диапазон высот в данных Dirren et al. потому что мы обнаружили отсутствие биологических или статистических доказательств какой-либо связи между концентрацией гемоглобина и высотой ниже 1 000 м. Мы сдвинули нашу кривую для женщин детородного возраста вниз, чтобы учесть более низкую концентрацию гемоглобина у детей.
Мы также сопоставили кривую, полученную Dirren et al. С поправкой на более высокую концентрацию гемоглобина у женщин на уровне моря, с данными женщин детородного возраста и сравнили ее соответствие с кривой, полученной в этом исследовании.
Мы определили среднюю концентрацию гемоглобина в популяции с достаточным количеством железа на уровне моря, используя выборку небеременных женщин детородного возраста из Третьего национального исследования здоровья и питания (15), которое проводилось в Соединенных Штатах Америки.В этом обзоре достаточность железа определялась методом ферритина, который основан на двух из трех лабораторных тестов, подтверждающих, что уровень железа в норме. Учитывая отсутствие доказательств обратного, мы предположили, что средняя концентрация гемоглобина в популяции с достаточным количеством железа на уровне моря существенно не отличалась от таковой на высоте 1 000 м.
Мы получили среднюю концентрацию гемоглобина для 2 800 м 2 из исследования Yepez et al. в Эквадоре (7). В этом исследовании изучали частотное распределение концентрации гемоглобина в популяции небеременных женщин, получавших добавки железа.
Мы получили средние концентрации гемоглобина для 3 600 и 4 800 м 2 из экспериментальных испытаний лечения, проведенных Berger et al. (8) демонстрирует реакцию гемоглобина на добавку железа у небеременных женщин в Аточе и Санта-Барбаре, Боливия. Их исследование исключило полицитемию.
Используя четыре точки данных от 1000 до 4800 м, мы аппроксимируем экспоненциальную кривую в виде:
Гемоглобин (г / л) = |
В уравнении «a», «b» и «c» — константы, вычисленные в регрессии.
Мы аппроксимируем кривую с помощью члена мультипликативной ошибки, потому что мы предположили, что коэффициент вариации концентрации гемоглобина был постоянным на разных высотах.
Мы использовали наш и два других поправочных фактора высоты, чтобы оценить распространенность железодефицитной анемии во время беременности для выборки женщин 18-35 лет, родивших в период с января по июнь 1996 года в родильном доме 18 мая в ЛаПазе. , Боливия. Ретроспективный перекрестный анализ включал женщин, проживающих в Ла-Пасе (3 600 м), а также женщин, проживающих в Эль-Альто (4 000 м), который находится примерно в 30 минутах езды на автобусе от родильного дома.
В нашем исследовании информация была взята из медицинских карт женских больниц. Во время беременности женщины обращались за дородовой помощью в одну из восьми клиник в Ла-Пасе или Эль-Альто. Женщины впервые обратились в клинику между 2-й и 32-й неделями беременности, что было определено на основании воспоминаний об их последней менструации. При первом таком посещении у каждой женщины оценивалась концентрация гемоглобина. Сотрудники клиники также проводили интервью для сбора других данных о каждой женщине, включая ее образование, равенство, доход семьи и доступ к водопроводу и электричеству.На момент доставки клиники передали медицинские карты в Больницу 18 мая.
Триста двадцать значений гемоглобина были взяты из медицинских карт женщин. Из 320 записей 2 были исключены из-за рождения близнецов и 15 из-за задокументированных патологий, включая преэклампсию, эклампсию, геморрагию, преждевременные роды и инфекцию мочевыводящих путей. В результате получилось 303 женщины, включая 101 из Эль-Альто и 202 из Ла-Паса. Чтобы учесть увеличение объема плазмы, которое обычно происходит после первого триместра беременности, мы дополнительно разделили образец по сроку беременности, когда женщина впервые обратилась в клинику, 12 недель (первый триместр) и> 12 недель (второй триместр). и третий триместры).
Исследование было одобрено Университетским комитетом по работе с людьми Корнельского университета.
Мы использовали компьютерную программу SPSS (17) для описательной статистики и корреляций между концентрацией гемоглобина и переменными, которые потенциально могли нарушить связь с высотой.
Мы определили пороговые значения гемоглобина на 3 600 м (Ла-Пас) и 4 000 м (Эль-Альто) на 2,5-м процентиле среднего значения, полученного из нашей экспоненциальной функции. Мы предположили, что постоянный коэффициент вариации равен 0.061 на каждой из высот по данным пяти исследований (7, 8, 10, 15, 18).
Следуя рекомендации ВОЗ (4), мы скорректировали пороговые значения, вычтя 10 г / л для последних двух триместров беременности. Мы сравнили наши оценки распространенности железодефицитной анемии с оценками, полученными на основе пороговых значений гемоглобина, полученных из экспоненциальной функции Dirren et al. (12) с поправкой на более высокую концентрацию гемоглобина у женщин на уровне моря, а также на оценки, полученные методом Dallman et al.(13), где применяется увеличение концентрации гемоглобина на 4% на 1 000 м подъема над уровнем моря.
РЕЗУЛЬТАТЫ
Экспоненциальная кривая гемоглобин-высота
Кривая, которая лучше всего соответствовала данным гемоглобина-высота, приведенным в таблице 1 для женщин детородного возраста, не страдающих анемией, была:
120423[exp (0,00038 x (высота-1000)) ]
( 2 рэндов =.995, P <0,05)
На рисунке 1 графически показана кривая гемоглобина-высота.
На основе функции прогнозирования концентрации гемоглобина с высоты средняя концентрация гемоглобина на высоте 3 600 м для женщин детородного возраста составила 164,2 г / л. Предполагая постоянный коэффициент вариации, пороговое значение гемоглобина на 2,5 процентиле составляло 144,6 г / л. На высоте 4000 м прогнозируемая средняя концентрация гемоглобина составляла 171,0 г / л, что давало пороговое значение гемоглобина 150.6 г / л.
Используя метод коррекции Dallman et al. (13), из 4% на 1 000 м 2, пороговое значение гемоглобина, определенное для 3600 м, составило 137,3 г / л, а для 4 000 м — 139,2 г / л.
В методе Диррена и др. Соответствующее высоте предельное значение гемоглобина определяется путем взятия разницы средней концентрации гемоглобина, предсказанной по их модели для определенной высоты, и средней концентрации гемоглобина в эталонной неанемической популяции на уровне моря и добавляя его к рекомендованному ВОЗ пороговому значению 120 г / л.Средние концентрации гемоглобина, предсказанные на основе модели Dirren et al. для 3 600 и 4 000 м — 150,5 г / л и 160,2 г / л соответственно. Контрольная концентрация гемоглобина на уровне моря, использованная для расчета пороговых значений, составляла 134,8 г / л; он был получен из популяции неанемичных железо-достаточных женщин детородного возраста, проживающих на уровне моря (15). Таким образом, пороговые значения для 3 600 и 4 000 м составили 135,7 г / л и 145,4 г / л соответственно.
Для корректировки увеличения объема плазмы во время беременности все пороговые значения гемоглобина были снижены на 10 г / л для оценки распространенности железодефицитной анемии в комбинированном втором и третьем триместрах беременности (4).
В таблице 2 сравниваются пороговые значения беременности для 3 600 м и 4 000 м, которые были получены в соответствии с нашим новым подходом и подходами Dirren et al. (12) и Даллман и др. (13).
Описание выборки, использованной для оценки распространенности железодефицитной анемии
В таблице 3 показаны характеристики выборки женщин, для которых распространенность анемии оценивалась с помощью трех поправочных коэффициентов высоты. Все женщины сообщили, что у них есть доступ к водопроводу и электричеству.Чтобы иметь право посещать дородовые клиники, либо женщина работала, либо работал какой-либо другой член ее семьи. В Ла-Пасе 23% женщин впервые обратились за дородовой помощью, включая скрининг на гемоглобин, в течение первого триместра; в Эль-Альто это сделали 28% женщин.
В Ла-Пасе и Эль-Альто были выявлены достоверные (альфа = 0,05) положительные корреляции между концентрацией гемоглобина и массой тела и отрицательные корреляции между концентрацией гемоглобина и триместром беременности.Не было различий в среднем доходе, образовании или равенстве между женщинами, обращавшимися за дородовой помощью в первом триместре беременности и во втором и третьем триместрах беременности вместе. В Ла-Пасе средняя концентрация гемоглобина в первом триместре (146,5 ± 12,6 г / л) была значительно выше, чем в комбинированном втором и третьем триместрах (134,3 ± 11,5 г / л) беременности, на 12 г / л. В Эль-Альто средняя концентрация гемоглобина в первом триместре (150,2 ± 10,1) была значительно выше, чем в комбинированном втором и третьем триместрах (139.9 ± 11,9 г / л) беременности, на 10 г / л.
Сравнение трех методов оценки распространенности железодефицитной анемии у беременных
По сравнению с методом, полученным в этом исследовании, методы Dallman et al. (13) и Диррен и др. (12) указали на более низкую распространенность железодефицитной анемии как в первом триместре беременности, так и в комбинированном периоде второго и третьего триместра, как в Ла-Пасе, так и в Эль-Альто (таблица 4). Оценки по методу Диррена и др.были аналогичны таковым у Dallman et al. для населения, проживающего в Ла-Пасе (3 600 м), но выше, чем у Dallman et al. для населения, проживающего в Эль-Альто (4 000 м). Все три метода показали, что в Эль-Альто распространенность железодефицитной анемии была выше в комбинированном периоде второго и третьего триместра, чем в первом триместре. Однако для Ла-Паса только метод, полученный в этом исследовании, показал такую закономерность.
ОБСУЖДЕНИЕ
Используя три различные процедуры коррекции высоты, мы оценили распространенность железодефицитной анемии среди беременных женщин, проживающих в Ла-Пасе и Эль-Альто, Боливия.По сравнению с нашим методом, для определенного триместра беременности и высоты проживания пороговые значения гемоглобина как Dirren et al. и Dallman et al. недооценили распространенность железодефицитной анемии в Ла-Пасе и Эль-Альто примерно на 50%.
Модель Диррена и др. было основано на данных небольших выборок детей в возрасте от 6 до 59 месяцев, в течение которых нормальные концентрации гемоглобина, как известно, меняются. Дети не обязательно были неанемиками. Несмотря на эти факторы, неправильная спецификация их модели была более вероятной из-за их предположения, что зависимость между концентрацией гемоглобина и высотой является экспоненциальной от уровня моря, как показано здесь:
Гемоглобин = 3.44 x |
Визуальный осмотр кривой, которую Dirren et al. Используемая для подбора гемоглобина и данных о высоте показывает, что это, вероятно, не самая лучшая подгоночная кривая (рис. 2).
Мы также сравнили кривую гемоглобин-высота для женщин детородного возраста, полученную в этом исследовании, с кривой Dirren et al. у детей путем сравнения соответствия обеих кривых с данными женщин детородного возраста.Кривая Диррена и др. был изменен с учетом более высокой концентрации гемоглобина у женщин на уровне моря. R 2 кривой Диррена и др. применительно к данным женщин детородного возраста было 0,896, по сравнению с R 2 из 0,995 для кривой, полученной в этом исследовании и показанной на Рисунке 1.
Кривая гемоглобина-высота, определенная Dirren et al. недооценивает наклон отношений. В результате с увеличением высоты увеличивается недооценка распространенности железодефицитной анемии с использованием пороговых значений гемоглобина, полученных из их кривой.
Методом Dallman et al. более низкие оценки распространенности согласуются с их более низкими пороговыми значениями гемоглобина, которые основаны на предполагаемой линейной зависимости между концентрацией гемоглобина и высотой (13). Однако, поскольку было показано, что зависимость между концентрацией гемоглобина и высотой имеет экспоненциальный характер, поправочный коэффициент, используемый Dallman et al. не кажется подходящим и имеет тенденцию постоянно недооценивать распространенность железодефицитной анемии на большой высоте.
Мы построили экспоненциальную кривую концентрации гемоглобина по высоте, которая теоретически основывалась на нелинейной форме кривой диссоциации кислорода. Когда мы скорректировали нашу кривую для более низкой концентрации гемоглобина у детей, а затем рассмотрели часть данных Dirren et al. для детей выше 800 м, наша новая кривая дает лучшее соответствие (R 2 = 0,995, P <0,05), чем кривая, которую они предложили ранее (R 2 = 0,965, P <.001) (Рисунок 2).
Haas (10) оценил среднюю концентрацию гемоглобина у здоровых небеременных женщин без дефицита железа, проживающих в Ла-Пасе, в 163,0 г / л. Эта цифра была аналогична средней концентрации гемоглобина после приема 165,6 г / л, наблюдаемой Berger et al. (8) для женщин детородного возраста, проживающих в Аточе, Боливия, который находится на той же высоте, что и Ла-Пас. Это сходство между исследованиями также подтверждает достоверность нашей кривой.
Мы сделали определенные предположения при оценке распространенности железодефицитной анемии среди женщин, родивших в больнице в Ла-Пасе.Первое предположение заключалось в том, что экспоненциальная кривая гемоглобина по высоте действительна. Чтобы убедиться, что новая кривая основана на женщинах, не страдающих анемией, мы использовали данные испытаний ответа гемоглобина на лечение железом и проверили оценки анемии с другими данными.
Второе предположение, которое мы сделали, заключалось в том, что коэффициент вариации концентрации гемоглобина постоянен на высоте. Имеются данные испытаний ответа гемоглобина на лечение железом и других исследований, которые подтверждают предположение о постоянном коэффициенте вариации (7, 8, 10, 15, 18).Коэффициент вариации является мерой относительной, а не абсолютной вариации. Это кажется более подходящим, поскольку в ходе испытаний с добавками железа есть доказательства того, что стандартное отклонение не является постоянным на разных высотах (5-8). Пересчет распространенности железодефицитной анемии у беременных с использованием постоянного стандартного отклонения сократил различия в распространенности между триместрами как в Эль-Альто, так и в Ла-Пасе, а также различия в оценках между двумя городами.
Третье предположение, которое мы сделали, заключалось в том, что величина увеличения объема плазмы при беременности на большой высоте аналогична таковой на уровне моря. Есть косвенные доказательства того, что это может быть не так (10, 11). Хаас (10) поддержал идею увеличения объема плазмы на больших высотах, показав, что разница в средней концентрации гемоглобина у боливийских женщин без дефицита железа во время беременности и во время беременности была больше (24 г / л) на высоте 3600 м, чем на уровне моря. (13 г / л).Однако Zamudio et al. (11) предположили, что женщины, живущие в штате Колорадо, в США, увеличивают способность переносить кислород на большой высоте за счет гемоконцентрации, а не за счет увеличения массы эритроцитов, что приводит к снижению объема плазмы. В исследовании реакции гемоглобина на лечение железом на 28-й неделе беременности у эквадорских женщин, проживающих в Кито (2 800 м), Фрейре (19) сообщил, что средняя концентрация гемоглобина в группе с повышенным содержанием железа составила 137,6 г / л.Разница между средней концентрацией гемоглобина при беременности, сообщенной Фрейре, и средней концентрацией гемоглобина у небеременных женщин, сообщенной Yepez et al. (7) в том же месте — 15,4 г / л. Эта разница выше, чем то, что сообщил Хаас для уровня моря, но ниже, чем то, что он сообщил для 3 600 м. Если бы величина увеличения объема плазмы была другой (большей) на большой высоте, чем на уровне моря, пороговые значения гемоглобина были бы ниже, и мы бы переоценили распространенность железодефицитной анемии в последние две трети беременности.Однако до тех пор, пока не будет подтверждено это большее расширение на большой высоте, мы рекомендуем использовать корректировку уровня моря для беременности.
Мы сделали четвертое предположение, чтобы сравнить распространенность железодефицитной анемии между триместрами беременности. Поскольку наше исследование не было продолжительным, сравнение предполагало отсутствие различий между женщинами, обращавшимися за дородовой помощью в первом триместре и в последних двух триместрах беременности. Мы проверили это, изучив корреляцию между факторами, которые могут быть связаны со временем, когда женщина обращается за дородовой помощью.
Мы не предполагали, что количество женщин, рожающих в больнице в Ла-Пасе, было репрезентативным для населения этого города и Эль-Альто в целом. Учитывая доступ выборочной группы к качественной дородовой помощи в клиниках, оценки распространенности для этих женщин будут, как правило, ниже, чем у более крупных групп женщин из Ла-Паса и Эль-Альто, не имеющих такого доступа.
Если необходимо провести быструю оценку программных и политических решений, необходимо провести дальнейшие исследования, чтобы установить соответствующие пороговые значения гемоглобина во время беременности на разных высотах.Это особенно актуально для стран с большим населением, проживающим на разных высотах выше 1 000 м. В Боливии, например, более шести миллионов жителей живут на высоте более 1 000 м (8).
Учитывая неизвестную взаимосвязь между увеличением объема плазмы и высотой, мы не смогли сравнить распространенность среди популяций в Ла-Пасе (3 600 м) и Эль-Альто (4 000 м) во втором и третьем триместрах беременности. Лучшим тестом для подтверждения предельного уровня гемоглобина было бы измерение уровня железа в популяциях.До тех пор, пока пороговые значения не будут подтверждены, коэффициенты коррекции гемоглобина, полученные в этом исследовании, можно использовать для оценки распространенности железодефицитной анемии у беременных на отдельных высотах или для сравнения показателей железодефицитной анемии у небеременных женщин детородного возраста на разных высотах, чтобы целевые вмешательства, которые увеличивают запасы железа у женщин во время беременности (9).
Пересмотренные пороговые значения для анемии на различных высотах
В таблице 5 приведены пороговые значения гемоглобина на основе кривой, подобранной в этом исследовании между 1 000 и 4 800 м, с интервалами 100 м.Эти пороговые значения можно использовать для оценки распространенности железодефицитной анемии среди небеременных женщин, проживающих на соответствующей высоте. Их также можно скорректировать для женщин после первого триместра беременности, вычтя 10 г / л. Более точные пороговые значения гемоглобина можно рассчитать, используя желаемую высоту в нашей модели для прогнозирования концентрации гемоглобина:
Средний гемоглобин (г / л) = |
Предполагаемый коэффициент вариации 0.061 затем используется для расчета порогового значения гемоглобина на 2,5 процентиле нормы. Используя результаты приведенного выше уравнения среднего гемоглобина, пороговое значение гемоглобина рассчитывается следующим образом:
Пороговое значение гемоглобина = Среднее Hb — |
Например , на высоте 4000 м эта модель предсказывает, что средняя концентрация гемоглобина у небеременных женщин составляет 171,0 г / л. Используя второе уравнение, получаем отсечение 150.6 г / л. Чтобы определить порог для второго и третьего триместра беременности, вычтите 10 г / л из этого порогового значения, получив порог беременности 140,6 г / л на 4 000 мес.
Благодарности . Авторы хотели бы поблагодарить доктора Роберто Борта из больницы Maternidad 18 de Mayo в Ла-Пасе, Боливия, за предоставление доступа к больничным записям. Авторы также хотели бы поблагодарить за помощь доктора Эдварда А. Фронгилло из отдела диетологии Корнельского университета.Это исследование было частично поддержано четырьмя отделами Корнельского университета: Программой международного питания, Программой латиноамериканских исследований, Центром международных исследований Эйнауди и Корнельским международным институтом продовольствия, сельского хозяйства и развития. Поддержка также поступила из гранта на обучение DK07158-22 Национального института здравоохранения США.
ССЫЛКИ
1. Организация Объединенных Наций, Административный комитет по координации, Подкомитет по питанию.Третий отчет о состоянии питания в мире. Женева: ACC / SCN; 1997.
2. DeMaeyer E, Adiels-Tegman M. Распространенность анемии в мире. Мировая статистика здравоохранения за 1985 г .; 38 (3): 302-316.
3. Всемирный банк. Отчет о мировом развитии. Нью-Йорк: издательство Оксфордского университета; 1993.
4. Медицинский институт. Питание при беременности. Вашингтон, округ Колумбия: Национальная академия прессы; 1990.
5. Freire WB. Стратегии Панамериканской организации здравоохранения по борьбе с дефицитом железа в Латинской Америке.Nutr Rev 1997; 55 (6): 183-188.
6. Гарби Л., Ирнелл Л., Вернер И. Дефицит железа у женщин фертильного возраста в шведской общине. III. Оценка распространенности на основе реакции на добавку железа. Acta Med Scand 1969; 185: 113-117.
7. Йепез Р., Эстевес Э., Галан П. и др. Anémie en altitude: действительный критерий определения. Санте 1994; 4 (1): 9-13.
8. Бергер Дж., Агуайо В.М., Сан-Мигель Дж. Л., Лухан С., Теллез В., Трайссак П. Определение и распространенность анемии у боливийских женщин детородного возраста, проживающих на большой высоте: эффект приема добавок фолиевой кислоты железа.Nutr Rev 1997; 55: 247-256.
9. Центры США по контролю и профилактике заболеваний. Рекомендации по профилактике и контролю дефицита железа в США. MMWR 1998; 47 (RR-3): 1-36.
10. Haas J. Distribución de la hemoglobina en индивидуальные нормальные проживает на больших высотах в Боливии. В: Berger J, ed. Анемия по причине дефицита здоровья в области анемии: определение и вмешательство. Ла-Пас, Боливия: Французский научно-исследовательский институт по развитию сотрудничества; 1996 г.п. 55-77.
11. Замудио С., Палмер С.К., Дамс Т.Э., Берман Дж.С., Янг Д.А., Мур LG. Изменения маточно-плацентарного кровотока предшествуют гипертензии при преэклампсии на большой высоте. J Appl Physiol 1995: 79 (1): 15-22.
12. Диррен Х., Логман МХГМ, Барклай Д.В., Фрейре ВБ. Коррекция высоты на гемоглобин. Eur J Clin Nutr 1994; 48 (9): 625-632.
13. Даллман П.Р., Сиимес М.А., Штекель А. Дефицит железа в младенчестве и детстве. Am J Clin Nutr 1980; 33 (1): 86-118.
14. Уртадо А., Мерино С., Дельгадо Э. Влияние гипоксемии на кроветворную активность. Arch Int Med 1945; 75: 284-323.
15. Looker AC, Dallman PR, Carroll MD, Gunter EW, Johnson CL. Распространенность дефицита железа в США. JAMA 1997; 277 (12): 973-976.
16. Microcal Software, Inc. Origin 5.0. Нортгемптон, Массачусетс: Microcal Software, Inc.; 1991–1997 годы.
17. SPSS. SPSS версии 7.1. Чикаго, Иллинойс: SPSS Inc.; 1996.
18. Кук Дж., Альварадо Дж., Гутниски А., Джамра М., Лабардини Дж., Лайрисс М. и др. Дефицит питания и анемия в Латинской Америке: совместное исследование. Кровь 1971; 38: 591-603.
19. Freire WB. Гемоглобин как предиктор ответа на терапию железом и его использование в скрининге и оценке распространенности. Am J Clin Nutr 1989; 50 (6): 1442-1449.
Рукопись получена 8 февраля 1999 г. Исправленная версия принята к публикации 27 августа 1999 г.
RESUMEN Factores de corrección de los niveles de hemoglobina para Estimar la prevalencia de la anemia Principénica en mujeresntes a granitas 9033 9429 este estudio consistieron en: 1) establecer un método paradeterminar valores de corte de la concentración de hemoglobina que allowedan Estimar mejor la prevalencia de la anemia ferropénica en embarazadas resses are gran height, y 2) Estimar la prevalencia de la anemia de la una muestra embarazadas residencentes en dos ciudades de Bolivia: Ла-Пас (3 600 м) и Эль-Альто (4 000 м).El método utilizado por nosotros se basó en datos ya publicados acerca de las continraciones medias de hemoglobina en mujeres no anémicas en edad fértil проживает на разных высотах, а partir de los cuales деривамос una curva de hemoglobina-height. Este modelo se compareó con otros dos publicados anteriormente y utilizados en la actualidad, cuyos valores de corte habían sido Derivados de poblaciones de niños u hombres проживает на 4 000 м y extrapolados posteriormente a las mujeres y a mayores высотах.A partir de las Historias clínicas de mujeres de La Paz y El Alto que habían dado a luz en un Hospital maternal de La Paz entre enero y junio de 1996, se extrajeron los datos sobre sus contraciones de hemoglobina, a los cuales se aplicaron los tres Modelos para calcular la prevalencia de la anemia ferropénica en esta población. La curva de hemoglobina-altitud diverada en este estudio se ajustó mejor a los datos de las mujeres en edad fértil que cualquiera de los otros dos modelos.Utilizando los valores de corte de los niveles de hemoglobinaterminados en este estudio, la prevalencia Estimada de la anemia ferropénica en el embarazo fue mayor que las prevalencias Estimadas con los otros dos métodos. |
1 Корнельский университет, Отделение диетологии, Итака, Нью-Йорк, Соединенные Штаты Америки. Отправляйте корреспонденцию по адресу: Дженнифер Хэдари Коэн, Онкологический исследовательский центр Фреда Хатчинсона, 1100 Fairview Ave N., MP 702, Сиэтл, Вашингтон 98109-1024. Электронная почта: [email protected]
Анемия на ранних сроках беременности, связанная с аутизмом, СДВГ у детей
Железодефицитная анемия на ранних сроках беременности, по-видимому, увеличивает риск нарушений нервного развития, включая расстройство аутистического спектра (РАС), синдром дефицита внимания и гиперактивности (СДВГ) и умственную отсталость (ИН) у потомства.
Результаты крупного популяционного исследования показали, что риск РАС и СДВГ у детей, матери которых страдали анемией на ранних сроках беременности, был на 44% и 37% соответственно выше, чем у детей, рожденных от матерей без ранней пренатальной анемии.Риск умственной отсталости был самым высоким — 120%.
Интересно, что анемия, диагностированная после 30 недель беременности, не была связана с повышенным риском любого из этих состояний.
«Это часть стандартной дородовой помощи для проверки беременных женщин на низкий уровень гемоглобина, и это важно продолжать», — сказала Medscape Medical News старший автор Рене Гарднер, доктор философии Каролинского института, Стокгольм, Швеция.
«Наше исследование предполагает, что может быть даже более важным, чем мы предполагали ранее, повышение низкого уровня железа у женщин, которые собираются забеременеть или которые находятся в пределах первых недель беременности», — сказала она.
Исследование было опубликовано в Интернете 18 сентября в журнале JAMA Psychiatry .
Легкое воздействие«Меня интересует, как питание матери влияет на развивающуюся нервную систему. Мы знаем, что дефицит определенных питательных веществ в организме матери может иметь сильное влияние на развивающийся мозг и нервную систему — например, мы знаем, что фолиевая кислота может помочь предотвратить нервную систему. дефекты трубок «, — сказал Гарднер.
Для исследования исследователи использовали данные Stockholm Youth Cohort, проспективное когортное исследование людей, родившихся в период с 1 января 1984 года по 31 декабря 2011 года.
В исследование были включены 532 232 ребенка (51,3% мужчин) в возрасте от 6 до 29 лет на момент окончания периода наблюдения (средний возраст [SD] 17,6 [7,1] лет) и их 299 768 матерей.
Среди женщин у 5,8% была диагностирована анемия во время беременности; из этих диагнозов 5% были поставлены до 30 недель беременности, а 90,9% — после 30 недель беременности.
Исследователи изучаликовариат, включая возраст матери, доход, уровень образования, индекс массы тела (ИМТ), историю госпитализации в психиатрическую больницу, интервал между беременностями (IPI), инфекцию во время беременности и наличие у ребенка первенца.
Исследователи использовали модели условной логистической регрессии для сравнения полных братьев и сестер, подвергшихся анемии, с братьями и сестрами, не подвергавшимися воздействию, с поправкой на пол, год рождения и IPI, чтобы оценить возможность общей генетической ответственности как потенциального искажающего фактора.
Воздействие на нервное развитиеХарактеристики женщин с анемией по сравнению с женщинами без анемии:
Характеристики женщин с ранней анемией (срок беременности ≤ 30 недель):
Младший уровень образования
Меньший доход
Недостаточный вес
Младший возраст (<25 лет)
Дети, матери которых диагностировали анемию на сроке ≤ 30 недель, имели больше шансов родиться недоношенными (отношение шансов [OR], 7.10; 95% доверительный интервал [ДИ], 6,28–8,03) или малый для гестационного возраста (ОШ, 2,81; 95% ДИ, 2,26–3,50), по сравнению с теми, чьи матери не были диагностированы с анемией.
С другой стороны, дети, матери которых диагностировали анемию на сроке беременности более 30 недель, с большей вероятностью родились доношенными и крупными для гестационного возраста (ОШ, 1,56; 95% ДИ, 1,49 — 1,62; и ОШ, 1,76; 95% ДИ 1,66 — 1,87 соответственно).
Дети, рожденные от матерей с анемией в течение первых 30 недель беременности, имели самый высокий риск развития РАС, СДВГ и ИН, по сравнению с матерями, которым был поставлен диагноз после 30 недель беременности, и матерями, у которых анемия не была на любом этапе беременности.
Таблица. Процент детей, рожденных матерями с анемией и без нее
Нарушение | Анемия в срок до 30 недель | Анемия в возрасте> 30 недель | Нет анемии |
ASD | 4.9% | 3,8% | 3,5% |
ADHD | 9,3% | 7,2% | 7,1% |
ID | 3,1% | 1,1% | 1,3% |
ASD = расстройство аутистического спектра; СДВГ = синдром дефицита внимания с гиперактивностью; ID = умственная отсталость
Когда исследователи скорректировали социально-экономические, материнские и связанные с беременностью факторы, они обнаружили, что анемия на сроке беременности ≤ 30 недель была связана с повышенным риском диагностики РАС, СДВГ и ИН у потомства (OR, 1.44; 95% ДИ 1,13 — 1,84; OR, 1,37; 95% ДИ, 1,14 — 1,64; и OR, 2,20; 95% ДИ, 1,61–3,01, соответственно) в моделях, которые включали эти три фактора.
Анализ сопоставимых братьев и сестер дал аналогичные результаты, хотя ассоциация была выше для РАС по сравнению с первичным анализом.
На преждевременные роды, особенно когда роды были вызваны, приходится примерно одна треть связи между анемией на сроке беременности ≤ 30 недель и риском РАС, СДВГ и ИН.
«Анемия, которая возникла в течение первых 30 недель, казалась другим явлением, чем анемия, которая возникла позже во время беременности», — сказала Гарднер.
«Плод начинает быстрее усваивать железо примерно на 30 неделе беременности, и дети, рожденные от матерей, у которых на поздних сроках беременности была диагностирована анемия, имели тенденцию весить больше при рождении и с большей вероятностью родились в срок — между 37 и 42 неделями беременности. ,» она добавила.
«Младенцы, рожденные от матерей, у которых ранее была диагностирована анемия, имели тенденцию быть меньше и с большей вероятностью рождались недоношенными, а у матерей также была более высокая вероятность осложненных беременностей», — объяснила Гарднер.
«Возможно, недостаток железа или других питательных веществ в течение длительного периода времени во время беременности влияет на развитие мозга», — сказала она.
New InsightКомментируя результаты исследования Medscape Medical News , Ребекка Дж. Шмидт, доктор философии, доцент и молекулярный эпидемиолог Медицинской школы Дэвиса Калифорнийского университета, которая не участвовала в исследовании, сказала, что это «определенно крупнейшее исследование для обращаются к теме этих [неблагоприятных исходов развития нервной системы], особенно с такой тщательностью, как это сделали эти авторы, с изучением основных факторов, влияющих на время, анализа братьев и сестер, анализами посредничества и множественных перекрывающихся исходов развития нервной системы.«
Результаты не были удивительными, сказала она, «учитывая [что] хорошо известно, что железо необходимо для правильного развития нервной системы».
Шмидт, однако, сказал, что влияние ранней анемии на исходы у потомства было неожиданным. «Обычно считается, что дефицит железа вызывает больше беспокойства на более поздних сроках беременности, но это исследование и наша предыдущая работа показывают, что анемия и, возможно, недостаточность железа во время беременности могут быть наиболее важными для результатов развития нервной системы.«
Исследование «предоставляет доказательства того, что клиницистам необходимо уделять пристальное внимание анемии — и потенциально субклинической недостаточности железа — у будущих мам, начиная с самого начала беременности и, возможно, даже раньше», — добавил Шмидт.
Гарднер отметила, что для женщин важно обсудить потребление железа, «особенно любое потребление дополнительного железа, со своим лечащим врачом, чтобы убедиться, что их потребление является адекватным, но не чрезмерным, [поскольку] слишком большое количество железа может быть токсичным для матери. и ребенок.«
Исследование было поддержано грантами Шведского исследовательского совета / Vetenskapsrådet и Стратегического направления исследований нейробиологии (StratNeuro) Каролинского института. Связь с регистром Psychiatry Sweden была поддержана грантом Шведского исследовательского совета / Vetenskapsrådet. Gardner сообщил о получении грантов от Vetenskapsrådet и Стратегического направления исследований в области нейробиологии (StratNeuro) во время проведения исследования. Другие авторы и Шмидт не раскрыли никаких соответствующих финансовых отношений.
JAMA Psychiatry. Опубликовано 18 сентября 2019 г. Полный текст
Чтобы узнать больше новостей Medscape Psychiatry, присоединяйтесь к нам в Facebook и Twitter
процентов беременных женщин прошли тестирование на анемию — оценка MEASURE
Требования к данным:Число беременных, обратившихся в клинику ДРП в течение отчетного периода (e.g., один год) и количество тех, кто прошел тестирование на анемию в течение того же учетного периода.
Источники данных):Регистры клиник; Записи и карточки АНК. Собеседования на выходе из медицинского учреждения и наблюдения поставщиков могут быть полезны для целей оценки, но не для постоянного мониторинга.
Цель:Этот индикатор измеряет степень, в которой клиенты дородовой помощи проходят скрининг на анемию, и может служить показателем качества услуг дородовой помощи.Тестирование на анемию, обеспечение добавками железа / фолиевой кислоты во время беременности и лечение умеренной и тяжелой анемии являются стандартными передовыми методами в ДРП (USAID / CORE, 2004; CARE / CDC, 2003). Этот индикатор относится к двум Целям развития тысячелетия: №4. Снизить детскую смертность; и №5. Улучшение материнского здоровья.
Анемия — это состояние, при котором недостаточное количество эритроцитов или недостаточное количество гемоглобина нарушает транспорт кислорода в крови, что приводит к снижению физических и умственных способностей.Среди женщин репродуктивного возраста наибольшему риску анемии подвержены девочки-подростки и беременные женщины: подростки из-за начала менструации и беременные женщины из-за увеличения объема крови, связанного с беременностью. Анемия у беременных определяется как концентрация гемоглобина <11 г / дл. На основе обзора ВОЗ национальных репрезентативных выборок с 1993 по 2005 гг., 42 процента беременных женщин страдают анемией, и предполагается, что 60 процентов этой анемии вызвано дефицитом железа в немалярийных районах и 50 процентов - в малярийных районах (ВОЗ / CDC, 2008).В промышленно развитых странах анемия поражает также женщин, особенно женщин с более низким социально-экономическим статусом. Дефицит железа - основная причина большинства анемий в среде с низким доходом. Тяжелая анемия у беременных в результате дефицита железа связана с повышенным риском материнской и внутриутробной смертности и заболеваемости, а также задержки внутриутробного развития (ВОЗ, 2000; ВОЗ / CDC, 2008).
Вопросы):Скрининг на анемию не указывает, получают ли беременные женщины общепринятые рекомендуемые дозы добавок железа / фолиевой кислоты во время посещения ДРП, а также проводят более специализированное консультирование и лечение в случаях умеренной и тяжелой анемии.Рекомендации по лечению тяжелой анемии у беременных женщин включают трехмесячный прием терапевтических добавок (120 мг железа и 400 мкг фолиевой кислоты) с последующим профилактическим режимом (60 мг железа и 400 мкг фолиевой кислоты) на протяжении беременности и трех месяцев после родов (INACG). / ВОЗ / ЮНИСЕФ, 1998 г.). Также рекомендуются дополнительные меры борьбы с паразитами и диетическое консультирование.
Женщины, посещающие ДРП, могут быть группой, выбранной самостоятельно, а не репрезентативными для всех беременных женщин в районе.У них может быть больше шансов иметь проблемы со здоровьем или они будут более обеспеченными, образованными и / или городскими. Если источники данных взяты из обычного скрининга ДРП, следует проявлять осторожность при интерпретации и обобщении результатов.
Ключевые слова:
питание, малярия, подростки, качество, безопасное материнство (SM), новорожденный (NB)
CARE / CDC, 2003, Здоровый новорожденный: справочное руководство для руководителей программ , J.Lawn, B. McCarthy, S.R. Росс. Атланта, Джорджия: Инициатива CARE / CDC в области здравоохранения.
Международная консультативная группа по пищевой анемии (INACG), ВОЗ, ЮНИСЕФ, 1998 г., Руководство по использованию добавок железа для профилактики и лечения анемии, вызванной недостаточностью железа, , Ed. Ребекка Дж. Штольцфус, Мишель Л. Дрейфус.
USAID / CORE, 2004, Сборник стандартов и показателей для здоровья матерей и новорожденных , http://www.coregroup.org/storage/documents/Workingpapers/safe_motherhood_checklists-1.pdf
ВОЗ, 2006 г., Показатели репродуктивного здоровья; руководство по их созданию, интерпретации и анализу , Женева: ВОЗ. http://apps.who.int/iris/bitstream/10665/43185/1/924156315X_eng.pdf
ВОЗ / CDC. 2008. Распространенность анемии в мире 1993–2005 гг .: Глобальная база данных ВОЗ по анемии . Де Бенуа Б., Маклин Э., Эгли И., Cogswell M eds. Всемирная организация здравоохранения, Женева.




 Железо и беременность — хрупкое равновесие. Анналы гематологии. 2006. 85 (9): 559–65. pmid: 16691399
Железо и беременность — хрупкое равновесие. Анналы гематологии. 2006. 85 (9): 559–65. pmid: 16691399 Королевский колледж акушеров и гинекологов Австралии и Новой Зеландии.Заявление C-Obs 25: Добавки витаминов и минералов и беременность. Мельбурн: RANZCOG, 2014 Номер документа: C-Obs 25.
Королевский колледж акушеров и гинекологов Австралии и Новой Зеландии.Заявление C-Obs 25: Добавки витаминов и минералов и беременность. Мельбурн: RANZCOG, 2014 Номер документа: C-Obs 25.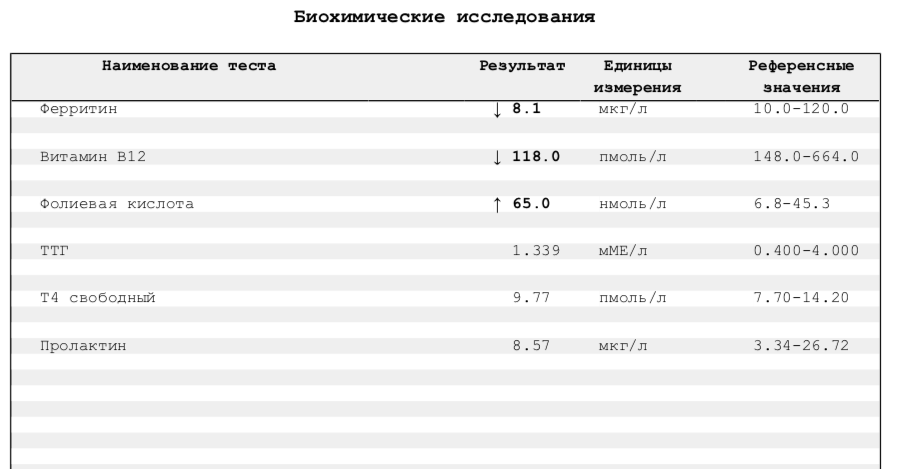 2009; 297 (5): R1477 – R85. pmid: 19741055
2009; 297 (5): R1477 – R85. pmid: 19741055