На что указывает низкий ХГЧ
Во время беременности в женском организме происходят значительные изменения, которые необходимы для нормального развития будущего ребенка. Одной из наиболее глобальных перемен является изменение гормонального фона, что отражается не только на физическом, но и эмоциональном состоянии женщины. Важное значение для развития плода имеет гормон, который называется хорионическим гонадотропином человека. Он поддерживает функционирование желтого тела и обеспечивает выполнение множества других функций.
Что такое ХГЧ
ХГЧ или хорионический гонадотропин человека – вырабатывается в большом количестве в женском организме при беременности. Он также синтезируется у небеременных женщин и мужчин, но в очень малых количествах. В этом случае его повышение требует срочной консультации специалиста, поскольку увеличение данного гормона без беременности свидетельствует о развитии онкологического заболевания. При обнаружении повышенного уровня гормона (при отсутствии беременности или у мужчин) следует обратиться к своему терапевту, семейному врачу или врачу-онкологу для уточнения состояния здоровья.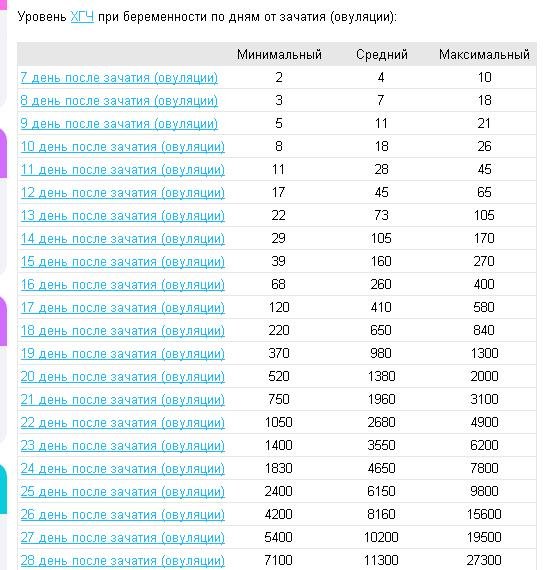
ХГЧ производится хорионом (верхней зародышевой оболочкой) плода практически сразу после его имплантации в матку. Наличие ХГЧ и его стремительное увеличение говорит о нормальном развитии беременности.
ХГЧ – гонадотропный гормоном, схожий с фолликулостимулирующим и лютеинизирующим гормоном, которые синтезирует гипофиз, но отличается от них аминокислотной последовательностью. Он состоит из двух субъединиц – α и β. α-субъединица идентична α-субъединицам фолликулостимулирующего, лютеинизирующего и тиреотропного гормонов, а β-субъединица имеет биологическую и иммунореактивную уникальность именно для хорионического гонадотропина. Поэтому β-субъединица используется как биохимический маркер при проведении пренатальных скринингов. Кроме того, на определении наличия β-субъединицы основан «домашний» тест на беременность в виде полоски.
Функции ХГЧ
Главной задачей хорионического гонадотропина является продление существования желтого тела, которое производит прогестерон (гормон, необходимый для развития плода).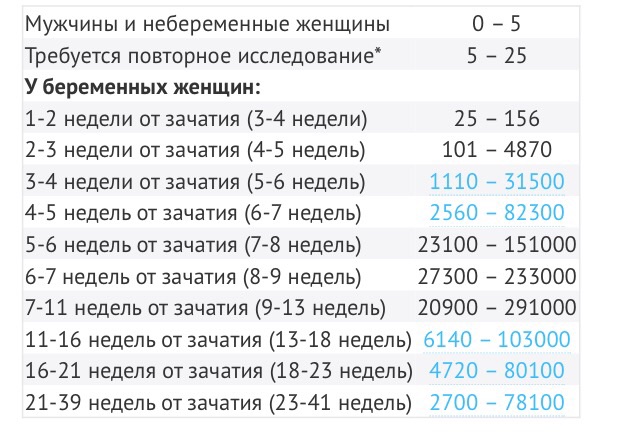 При этом под действием ХГЧ желтое тело вырабатывает очень большое количество прогестерона, невозможное при нормальном функционировании организма небеременной женщины.
При этом под действием ХГЧ желтое тело вырабатывает очень большое количество прогестерона, невозможное при нормальном функционировании организма небеременной женщины.
Желтое тело образуется на месте лопнувшего фолликула после выхода из него яйцеклетки (овуляции). В обычном менструальном цикле желтое тело существует около 10-12 дней, после чего рассасывается. Когда же наступает беременность ХГЧ не позволяет ему исчезнуть, чтобы производство прогестерона не прекращалось. ХГЧ будет поддерживать существование желтого тела до того времени, пока плацента плода не созреет полностью и не начнет вырабатывать необходимое количество прогестерона самостоятельно, т.е. к концу первого триместра.
Таким образом, уровень гормона начинает стремительно увеличиваться с первых дней беременности: начиная от 0-25 мМЕ/мл и достигая примерно 200 000 мМЕ/мл к двенадцатой неделе беременности. Далее уровень ХГЧ будет постепенно снижаться, при этом все равно продолжая оставаться достаточно высоким.
Кроме того, хорионический гонадотропин имеет влияние на секрецию гормонов в коре надпочечников. Повышение синтеза глюкокортикоидов у беременных играет большую роль в механизмах адаптации женского организма к стрессовому состоянию, которым, по своей сути, является беременность. Также глюкокортикоиды обеспечивают физиологическую иммуносупрессию, которая необходимы для поддержки развития наполовину чужеродного организма, т.е. плода.
Хорионический гонадотропин оказывает благотворное влияние и на развитие плаценты, улучшая ее трофику, и способствует повышению количества ворсинок хориона. ХГЧ также используют для стимуляции овуляции во время проведения методов вспомогательных репродуктивных технологий. Укол ХГЧ является обязательной составляющей во время проведения ЭКО. ХГЧ способствует нормальному завершению созревания фолликулов и провоцирует выход яйцеклеток наружу.
Провести процедуру ЭКО в г. Калининград можно в клинике «Центр ЭКО». Специалисты клиники имеют большой опыт проведения различных методов ВРТ, в том числе и ЭКО.
Когда проверяют уровень ХГЧ
Для проверки наличия беременности женщины, в большинстве случаев, первостепенно проводят тест на беременность с помощью специальной полоски. Такую тест-полоску можно купить в любой аптеке или супермаркете. Исследование крови на уровень ХГЧ – это один из первых анализов, который будет сдавать женщина после ЭКО для подтверждения беременности. Обычно тест проводят через несколько дней задержки менструации. При планированной беременности или после ЭКО проводить тест раньше, чем через 2 недели от овуляции или переноса эмбриона не рационально: можно получить ложный результат.
Не смотря на то, что ХГЧ начинает синтезироваться в организме сразу после имплантации эмбриона в матку, его уровень в моче будет всегда в несколько раз ниже, чем в крови. Поэтому наиболее информативным является проведение анализа крови на содержание в ней ХГЧ. Для обследования используется венозная кровь, которая берется натощак.
По уровню хорионического гормона в крови можно определить течение беременности, если отслеживать его показатели в динамике. Уровень должен увеличиваться в десятки тысяч раз за неделю. При многоплодной беременности уровень будет еще больше: ХГЧ увеличивается пропорционально количеству плодов.
Уровень должен увеличиваться в десятки тысяч раз за неделю. При многоплодной беременности уровень будет еще больше: ХГЧ увеличивается пропорционально количеству плодов.
Следует отметить, что для прослеживания динамики роста ХГЧ следует использовать одну и ту же лабораторию. Это связано с тем, что лаборатории могут применять различные методы исследовании: аппаратура и реактивы могут отличаться. Также могут отличаться и единицы измерения.
Исследование ХГЧ в динамике также позволяет вовремя заметить снижение его уровня, что может говорить о появлении нарушений развития беременности.
Кроме течения беременности, анализ ХГЧ является частью пренатальных скринингов, которые проводятся в первом и втором триместре, позволяющих выявить риск появления генетический аномалий (синдром Дауна, Эдвардса и т.д.). Во время скринингов исследуют β-субъединицу ХГЧ, а также показатели других гормонов, результаты предварительного УЗИ и входящие данные анкеты, в которых указан анамнез беременной женщины.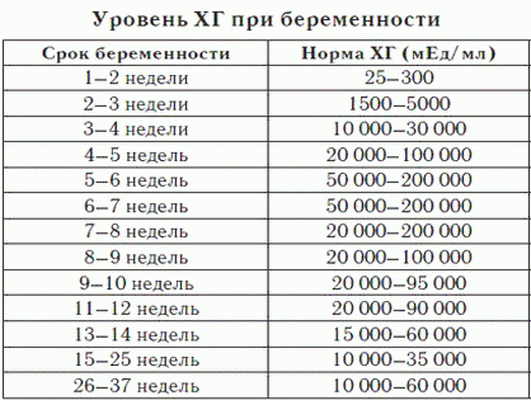
Низкий ХГЧ при внематочной беременности
Внематочная беременность представляет собой состояние, при котором оплодотворенная яйцеклетка имплантируется не в стенку матки, а в другом месте женской половой системы. В большинстве случае таким местом являются фаллопиевы трубы. Данное состояние очень опасно для здоровья женщины: оно может вызывать деформацию репродуктивных органов, сильные кровотечения, и даже летальные исходы. Внематочную беременность трудно диагностировать сразу, поскольку ее начало очень похоже на обычную беременность. Во время внематочной беременности происходит задержка менструации, начинает повышаться уровень гормона в крови, соответственно, и тест-полоска даст положительный результат.
На ранних сроках внематочную беременность определить можно только с помощью УЗИ. Сигналом проверить локализацию имплантации станет низкий ХГЧ.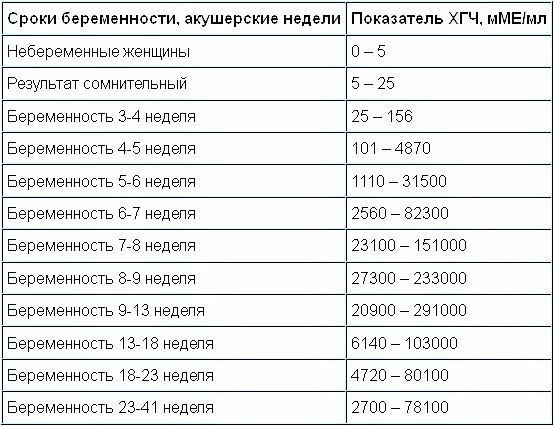
Лечение внематочной беременности производиться только с помощью хирургического вмешательства. Если внематочная беременность локализуется в фаллопиевой трубе, то она подлежит удалению для сохранения остальной репродуктивной системы и здоровья женщины.
Низкий ХГЧ при угрозе выкидыша
Кроме внематочной беременности, низкий ХГЧ может сигнализировать о проблемах вынашивания: появлении угрозы выкидыша, плацентарной недостаточности, замершей беременности. В этих ситуациях снижение уровня гормона может сопровождаться появлением кровянистых выделений из матки: обильных или незначительных.
Кровянистые выделения в сочетании с низким ХГЧ являются основанием для серьезного обследования женщины и, часто, госпитализации. Обследование необходимо для выяснения причин нарушения течения беременности, а в стационаре женщине будут оказывать необходимую помощь для сохранения беременности.
Запишитесь на прием по телефону
+7 (4012) 92-06-76
или
воспользуйтесь формой записи:Внематочная беременность — Семейная клиника Арника, Красноярск
Внематочная беременность: почему это происходит?
Диагностика внематочной беременности и прогнозы на последующие беременности.
В норме оплодотворенная яйцеклетка достигает полости матки и имплантируется к ее стенке. Однако в ряде случаев эмбрион прикрепляется и начинает развиваться вне матки: в яичниках, фаллопиевых трубах или брюшной полости, — то есть на одном из участков на пути следования яйцеклетки после оплодотворения. Согласно статистике, такая патология выявляется примерно у 2-5% беременных женщин. При этом вероятность повторной эктопической беременности повышается до 15%.
В зависимости от локализации выделяют соответственно яичниковую, трубную и абдоминальную (брюшную) внематочную беременность. В подавляющем большинстве случаев (97%)оплодотворенная яйцеклетка имплантируется в маточных трубах.
Причины развития внематочной беременности
1. Аномалии развития органов малого таза
Гипоплазия (недостаточное развитие) матки и аномалии развития маточных труб (слишком длинные, извитые, тонкие) становятся причиной развития внематочной беременности, поскольку ооцит не имеет возможности достичь матки или имплантироваться в ее полости.
2. Патологические изменения и дисфункция фаллопиевых труб
В результате перенесенных инфекций, абортов, оперативных вмешательств маточные трубы могут деформироваться, возможно развитие спаечного процесса. Что это такое? Внешняя оболочка органов (брюшина) при воспалении покрывается фибрином , склеивающим соседние ткани и тем самым препятствующим распространению очага инфекции. Постепенно между склеенными участками появляются сращения (спайки), которые провоцируют деформацию и смещение органов по отношению друг к другу. Проникновение инфекции в маточные трубы приводит к тому, что перистальтика нарушается (воспалительный процесс уничтожает специальные реснички-фимбрии, проталкивающие яйцеклетку, а мышечный слой замещается рубцовой тканью), вследствие чего развивается их дисфункция. Деформация труб приводит к тому, что на пути яйцеклетки возникают механические препятствия, не позволяющие ей продвигаться дальше.
Деформация труб приводит к тому, что на пути яйцеклетки возникают механические препятствия, не позволяющие ей продвигаться дальше.
3. Опухоли матки и яичников
Увеличение опухоли провоцирует смещение органов репродуктивной системы по отношению к друг другу, фаллопиевы трубы становятся более длинными, начинают все менее активно сокращаться.
4. Нарушение гормонального фона
Низкий уровень «гормона беременности» прогестерона обусловливает слабую сократительную активность маточных труб, препятствуя передвижению ооцита по направлению к матке.
5. Иные факторы риска
— использование внутриматочных контрацептивов (многие специалисты утверждают, что значение имеет не сам факт этого способа контрацепции, а воспалительный процесс, который может быть ассоциирован с использованием ВМК)
— курение (согласно результатам некоторых исследований, никотин влияет на функцию маточных труб, процесс овуляции и общее состояние иммунной системы, увеличивая риск внематочной беременности в 2-3 раза)
— эндометриоз
— зрелый возраст
В некоторых случаях выявить причины развития эктопической беременности не удается.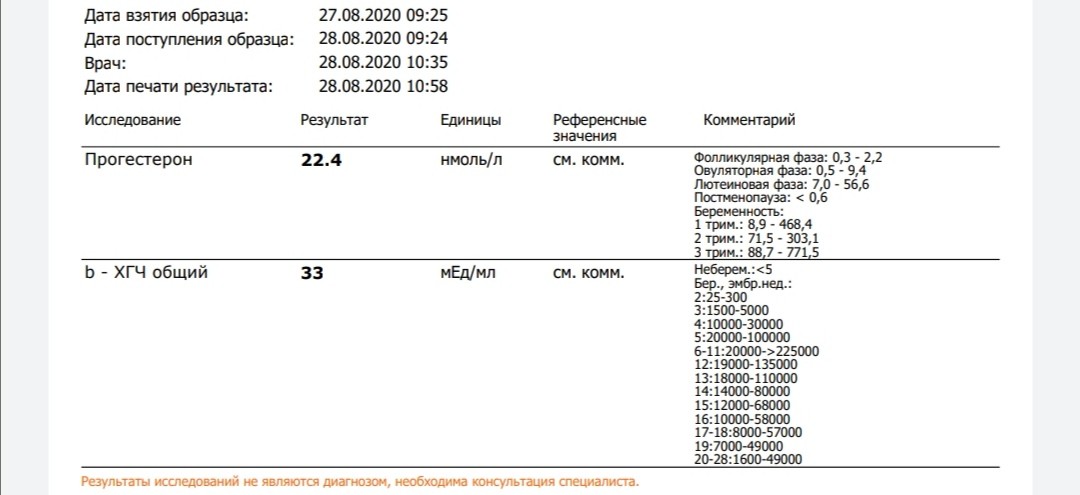
Признаки внматочной беременности
На ранних сроках (до 3-5 недель со дня последней менструации) женщина может либо вообще не отмечать никаких симптомов, либо испытывать ощущения, характерные для маточной беременности (задержка менструации, нагрубание молочных желез, тошнота, утомляемость, повышенный аппетит). Если эмбрион имплантировался в ткань маточной трубы (что, как мы уже писали, происходит в 97% случаев), ворсины хориона постепенно начинают расплавлять ее стенки, разрушая ткань и сосуды. На этом этапе женщина начинает испытывать ощущения, свидетельствующие об эктопической беременности. В зависимости от того, на каком участке фаллопиевой трубы прикрепилось плодное яйцо, признаки могут быть выражены в большей или меньшей степени.
-
Боли в нижней части живота, которые могут иметь как острый, так и тупой или пульсирующий характер. Сначала возникая эпизодически, со временем болевые ощущения становятся постоянными. В том случае, если уже началось внутреннее кровотечение, боль может отдавать в другие участки тела (под лопатку или в прямую кишку).
 Следует отметить, что боль внизу живота отмечают до 95% пациенток с внематочной беременностью.
Следует отметить, что боль внизу живота отмечают до 95% пациенток с внематочной беременностью. -
Неприятные/болевые ощущения при мочеиспускании и дефекации
-
Мажущие выделения из половых путей коричневого цвета (обусловлены снижением концентрации прогестерона)
-
Внутреннее кровотечение в брюшную полость (отмечается примерно в 70% процентах случаев и сопровождается слабостью, снижением артериального давления, рвотой)
Следует отметить, что клиническая картина различается в зависимости от того, каким образом происходит прерывание внематочной трубной беременности.
Наиболее ярко симптомы выражены при разрыве фаллопиевой трубы – в том случае, когда плодное яйцо прикрепилось на ее узком участке. Пациентка ощущает острую боль, значительную слабость вплоть до кратковременной потери сознания. Пульс становится слабым, давление снижается, возможен геморрагический шок. Отмечается вздутие живота. Происходит значительное выделение крови в брюшную полость.
Отмечается вздутие живота. Происходит значительное выделение крови в брюшную полость.
При трубном аборте, который происходит примерно в 60-70% случаев, клиническая картина не столь очевидна, в связи с чем до момента оперативного вмешательства может пройти 8-12 недель. Обычно пациентка испытывает повторяющиеся приступы боли, локализованной либо в одной, либо в другой половине живота (в зависимости от того, в какой трубе имплантировалось плодное яйцо). Нередко при этом отмечается полуобморочное состояние, головокружение. В промежутках между приступами состояние женщины нормализуется. Внутреннее кровотечение в данном случае может либо отсутствовать полностью, либо быть значительно менее обильным. Дело в том, что происходит не одномоментный разрыв ткани маточной трубы на определенном участке, а постепенное повреждение отдельных сосудов. На месте разрыва сосуда образуется фибрин, «закупоривающий» повреждение и препятствующий развитию кровотечения.
Диагностика внематочной беременности
Диагностика предполагает:
-
Сбор анамнеза
-
Осмотр акушером-гинекологом, при котором определяется тестообразное опухолевидное образование с одной стороны матки.
 Кроме того, врач определяет размеры матки и соотносит их со сроком беременности.
Кроме того, врач определяет размеры матки и соотносит их со сроком беременности. -
Трансвагинальное УЗИ органов малого таза, при котором в полости матки плодное яйцо не определяется
-
Анализ крови на определение уровня ХГч в динамике – имеет значение рост уровня гормона на фоне отсутствия плодного яйца в полости матки
-
Возможные дополнительные исследования (клинический анализ крови, пункция через задний свод влагалища, диагностическая лапароскопия)
Часто задаваемые вопросы о диагностике эктопической беременности
Вопрос: Определяется ли внематочная беременность на УЗИ на ранних сроках?
Ответ: УЗИ, проведенное трансвагинальным методом, позволяет определить локализацию плодного яйца на 3-5 неделе беременности. Нужно отметить, что в некоторых случаях за плодное яйцо могут ошибочно принять кровяные сгустки или жидкостные скопления.
Вопрос: Показывает ли тест внематочную беременность?
Ответ: Тест на беременность основан на определении в моче уровня ХГч – гормона, который оболочки плодного яйца продуцируют вне зависимости от места его имплантации. Следовательно, тест в любом случае будет положительным и покажет две полоски.
Вопрос: Как изменяется уровень ХГч при внематочной беременности?
Ответ: Как при маточной, так и при внематочной беременности уровень ХГч растет.
Лечение внематочной беременности
Лечение предполагает хирургическое вмешательство. В зависимости от конкретной ситуации может осуществляться:
-
Туботомия — рассечение фаллопиевой трубы. В рамках этой органосохраняющей операции осуществляется разрез трубы, извлечение и удаление плодного яйца.
-
Тубэктомия – удаление маточной трубы, функции которой сохранить не представляется возможным.

Как правило, практикуется лапароскопическое вмешательство, однако при обширном кровотечении проводится полостная операция.
Беременность после внематочной беременности
До начала планирования следующей беременности женщина должна пройти реабилитацию, направленную на восстановление фертильности. Врачи должны предупредить возможное развитие спаечного процесса и стабилизировать гормональный фон. Уже в ближайшее время после оперативного вмешательства назначаются физиотерапевтические процедуры, противовоспалительные, общеукрепляющие и гемостимулирующие препараты. Пациенткам рекомендован прием КОК на срок примерно от трех месяцев до полугода — оптимальный препарат и длительность курса определяются лечащим врачом в индивидуальном порядке. Гормональные оральные контрацептивы являются наиболее эффективным современным средством предохранения от беременности.
Необходимо пройти тщательную диагностику для выявления возможных причин внематочной беременности, в том числе сдать анализы на инфекции и гормоны, исключить опухолевые и кистозные образования в полости матки, обследовать маточные трубы (или оставшуюся трубу в случае тубэктомии).
Биохимическая беременность =>причины и меры профилактики
С развитием репродуктивных технологий получило распространение понятие биохимической беременности, которое до этого не имело практического смысла. Единого определения этого термина не существует, и разные авторы называют это состояние различными формулировками, сохраняя примерно одинаковый смысл. Что же такое биохимическая беременность и стоит ли отчаиваться узнав о ней?
Немного физиологии
У всех млекопитающих, и человека в частности, отмечаются очень высокие репродуктивные потери. Что это значит? А это значит, что оплодотворение яйцеклетки не является гарантом развития клинической беременности и вынашивания плода. Вы возможно удивитесь, но примерно каждая третья оплодотворенная яйцеклетка не “доживает” до имплантации, а еще столько же будут сброшены маткой на очень ранних сроках, когда плод еще не определяется по УЗИ. Таким образом, большая часть зачатий (до 70%), на самом деле, не приводят к клинической беременности.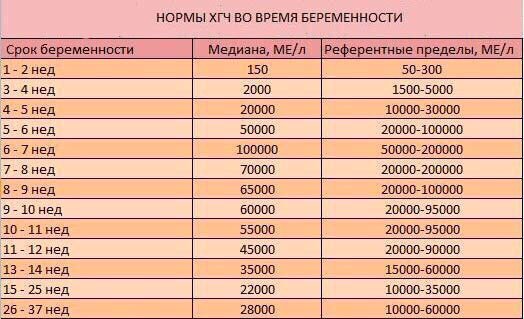 И это вполне естественный биологический процесс, с которым женщины сталкиваются постоянно, но даже не подозревают об этом. На этих сроках задержки менструации еще нет или она незначительна, поэтому очередная менструация со сбросом плодного яйца не вызывает подозрений.
И это вполне естественный биологический процесс, с которым женщины сталкиваются постоянно, но даже не подозревают об этом. На этих сроках задержки менструации еще нет или она незначительна, поэтому очередная менструация со сбросом плодного яйца не вызывает подозрений.
Определение и механизмы биомеханической беременности
Проанализировав определения различных авторов, можно прийти к выводу, что под биомеханической беременностью следует понимать беременность очень малых сроков, когда она определяется только по уровню хорионического гонадотропина человека в крови. При этом одни авторы считают ее первым этапом, за которым следует беременность клиническая (подтвержденная на УЗИ), другие же определяют этим термином только те беременности, которые не развились в клинические.
Определимся с этой терминологией с позиций репродуктивных технологий. С момента начала имплантации эмбриона в кровь матери выбрасывается большое количество ХГЧ, что может быть определено анализом крови.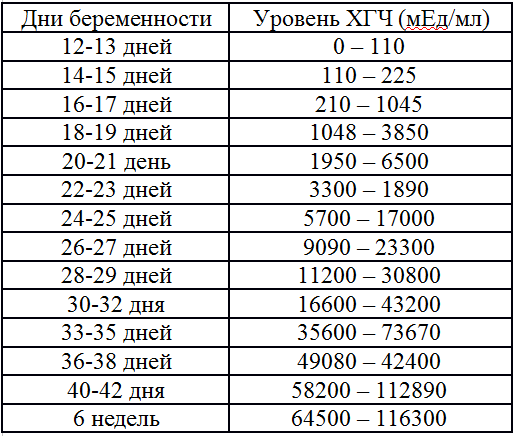 Последний проводится примерно через 12 дней после пункции фолликула, когда ХГЧ, введенный женщине для подготовки ооцитов к пункции, почти полностью исчезает. При этом, если уровень ХГЧ составляет более 5 международных единиц, можно говорить о попытке плодного яйца имплантироваться в стенку матки. Следует отметить, что если в рамках ЭКО не вводилась триггерная доза ХГЧ, то любая его концентрация имеет диагностическое значение. Если в силу каких-либо причин, беременность не развивается по естественному сценарию, например, эмбрион так и н сумел закрепиться в эндометрии, то уровень ХГЧ снижается, а при УЗИ не выявляется плодное яйцо. Беременность, таким образом, диагностируется только биохимически. Таким образом, с практической точки зрения, биохимические беременности — это только те из них, что были диагностированы по уровню ХГЧ и не развились в клинические.
Последний проводится примерно через 12 дней после пункции фолликула, когда ХГЧ, введенный женщине для подготовки ооцитов к пункции, почти полностью исчезает. При этом, если уровень ХГЧ составляет более 5 международных единиц, можно говорить о попытке плодного яйца имплантироваться в стенку матки. Следует отметить, что если в рамках ЭКО не вводилась триггерная доза ХГЧ, то любая его концентрация имеет диагностическое значение. Если в силу каких-либо причин, беременность не развивается по естественному сценарию, например, эмбрион так и н сумел закрепиться в эндометрии, то уровень ХГЧ снижается, а при УЗИ не выявляется плодное яйцо. Беременность, таким образом, диагностируется только биохимически. Таким образом, с практической точки зрения, биохимические беременности — это только те из них, что были диагностированы по уровню ХГЧ и не развились в клинические.
Причины биохимической беременности
Точные причины биохимической беременности в рамках ВРТ неизвестны, хотя в медицинской литературе имеется указание на связанные с этим состоянием факторы. Среди них, наибольшее значение играют хромосомные дефекты эмбриона, состояние слизистой оболочки матки, качество сперматозоидов и ооцитов. Если же рассматривать проблему биохимической беременности глобально, то ее причины лежат в процессе естественного отбора, которые нацелены на получение здорового потомства.
Среди них, наибольшее значение играют хромосомные дефекты эмбриона, состояние слизистой оболочки матки, качество сперматозоидов и ооцитов. Если же рассматривать проблему биохимической беременности глобально, то ее причины лежат в процессе естественного отбора, которые нацелены на получение здорового потомства.
Биохимическая беременность: что делать?
По понятным причинам, диагноз биохимической беременности связан с серьезным разочарованием для пациента, прошедшего цикл ЭКО. Однако, спешим напомнить, что это состояние возникает с абсолютным большинством женщин при естественной беременности и на отражается на возможности зачатия в дальнейшем. Более того, биохимическая беременность является несомненным доказательством, что у этой женщины беременность возможна в принципе.
Да, первоначальная несбывшаяся надежда, волнение, ожидание беременности после цикла лечения — это тяжелый психологический удар. Но! Тот факт, что ХГЧ был положительным означает, что плодное яйцо пыталось имплантироваться, а значит прогноз дальнейшей беременности в целом даже выше, чем для кого-то с неопределяемым ХГЧ. И этот факт подтверждают абсолютное большинство авторов.
И этот факт подтверждают абсолютное большинство авторов.
Как сохранить беременность после ЭКО – рекомендации ведущих репродуктологов
Беременность после ЭКО часто протекает с осложнениями. Это происходит потому, что к экстракорпоральному оплодотворению прибегают женщины, имеющие заболевания эндокринной системы и половой сферы. У них часто наблюдаются невынашивание, токсикозы и прочие проблемы, ставящие беременность под угрозу. Чтобы этого не допустить и сохранить беременность после ЭКО, нужно наблюдаться в клинике, имеющей необходимое оборудование и квалифицированных специалистов, работающих с ЭКО-мамами.
Гормональные нарушения при беременности после ЭКО
Эти проблемы вызываются введением больших доз гормонов на этапе подготовки к ЭКО, если проводилась гормональная стимуляция яичников. Для многих женщин — это необходимость и единственная возможность забеременеть, так как стимуляция работы яичников приводит к созреванию сразу нескольких фолликулов. При этом резко повышается концентрация эстрогенов в крови. Гормональный сбой может вызвать нарушения сосудистой проницаемости и скопление жидкости в области легких и брюшной полости. Лишняя влага мешает женщине дышать, вызывает тошноту, рвоту и снижение аппетита.
При этом резко повышается концентрация эстрогенов в крови. Гормональный сбой может вызвать нарушения сосудистой проницаемости и скопление жидкости в области легких и брюшной полости. Лишняя влага мешает женщине дышать, вызывает тошноту, рвоту и снижение аппетита.
Ещё одно возможное последствие ГС — замедленное нарастание показателей ХГЧ (хорионического гонадотропина), который называют «гормоном беременности». Этот гормон должен:
- сохранять желтое тело;
- подготавливать иммунную систему женщины к предстоящей беременности;
- стимулировать развитие плода
При нехватке ХГЧ рост плода замедляется, что приводит к выкидышу и замиранию беременности.
Поддержка беременности после ЭКО в этом случае просто необходима. При наблюдении в специализированной клинике врачи вовремя смогут скорректировать гормональный фон, убрать отечность и устранить угрозу выкидыша.
Инфекционно-воспалительные процессы
Женщины, забеременевшие после ЭКО, часто страдают хроническими воспалениями органов половой сферы, которые и приводят к невозможности естественного зачатия. Хотя в период подготовки к беременности женщин максимально пролечивают, болезни часто обостряются снова. Все это сказывается на работе иммунной системы и снижению выработки гормонов, ответственных за нормальное протекание беременности.
Хотя в период подготовки к беременности женщин максимально пролечивают, болезни часто обостряются снова. Все это сказывается на работе иммунной системы и снижению выработки гормонов, ответственных за нормальное протекание беременности.
У женщины возникает кровянистая «мазня», указывающая на угрозу прерывания. Плоду в этих условиях нелегко удержаться в матке, поэтому требуется медицинская поддержка беременности после ЭКО. Врачебное наблюдение помогает устранить опасные воспалительные процессы, сохранив беременность после ЭКО.
Материнские проблемы
К ЭКО в основном прибегают женщины в возрасте 30 лет и старше. Большой процент из них имеют различные болезни внутренних органов (почек, сердца, печени, желчного пузыря) и нарушения обмена веществ. Все эти «болячки» склонны к обострениям во время беременности, что негативно влияет на внутриутробное развитие ребенка.
У женщин, уже имеющих проблемы со здоровьем, может возникнуть сахарный диабет беременных, вызванный неправильной работой поджелудочной железы.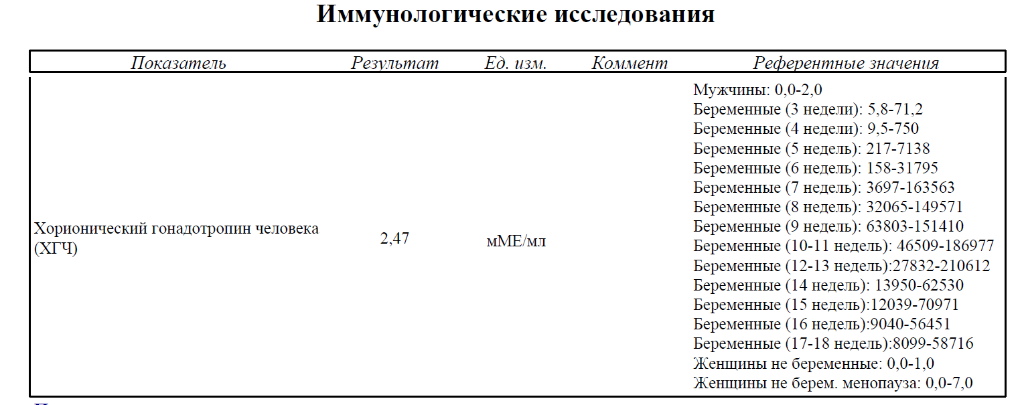 Уровень глюкозы в крови повышается, что вызывает кислородное голодание плода. Это осложнение чаще возникает, если женщина вынашивает близнецов, что нередко бывает после искусственного оплодотворения. Если вовремя не пролечить возникшие нарушения, беременность можно потерять. Для этого женщины, наблюдаясь в клинике после ЭКО, регулярно сдают кровь на биохимию и сахар.
Уровень глюкозы в крови повышается, что вызывает кислородное голодание плода. Это осложнение чаще возникает, если женщина вынашивает близнецов, что нередко бывает после искусственного оплодотворения. Если вовремя не пролечить возникшие нарушения, беременность можно потерять. Для этого женщины, наблюдаясь в клинике после ЭКО, регулярно сдают кровь на биохимию и сахар.
Фетоплацентарная недостаточность
Это состояние возникает в результате неправильного формирования и или недостаточности плаценты. Поскольку женщины, забеременевшие после ЭКО, часто имеют проблемы в половой сфере, фетоплацентрарные нарушения у них нередки.
В результате страдает плод, которому достается мало питательных веществ и кислорода что может привести к выкидышу или рождению больного ребенка. Помочь при этом состоянии может периодическое назначение допплерометрии, показывающей состояние плодо-плацентарного кровотока. При подозрении на патологию поддержка беременности после ЭКО подразумевает назначение препаратов, улучшающих кровообращение в плаценте и помогающих правильному протеканию беременности.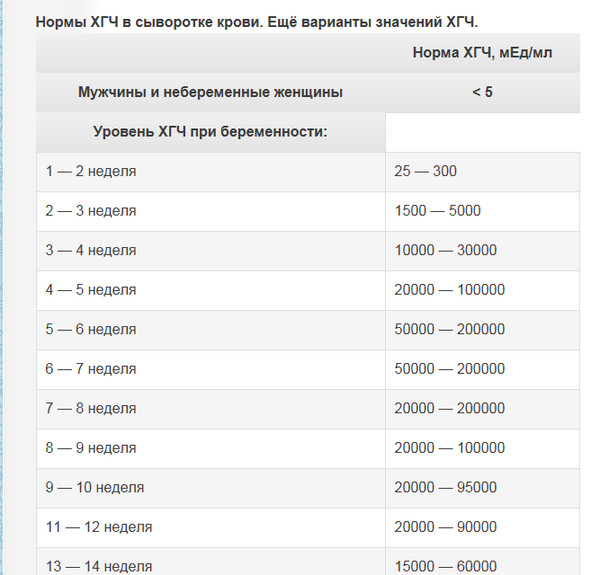
Многоплодие
Во время ЭКО женщине часто подсаживают сразу несколько эмбрионов. Если все они приживаются, возникает многоплодная беременность. Иногда двойня развивается из одной яйцеклетки, как при обычной беременности, у женщины рождаются однояйцевые близнецы. Многие считают двойню или тройню отличным результатом после ЭКО, забывая, что несколько малышей тяжелее вынашивать и легче потерять.
Иногда природа сама регулирует процесс, и лишние эмбрионы перестают развиваться, но зачастую все подсаженные яйцеклетки растут одинаково. Можно, конечно, провести редукцию (удаление) сверхплановых зародышей, но родители редко соглашаются на это.
У женщин, беременных двойней, токсикоз возникает чаще и протекает тяжелее. Матка, растущая гораздо быстрее, давит на ноги, вызывая их отек. Давление на диафрагму в последние месяцы, мешает полноценному дыханию мамы. На поздних сроках при беременности двойней или тройней, чаще наблюдается повышение давления, которое может привести к судорожному синдрому (эклампсии) и преждевременным родам. Поскольку близнецы и так появляются на свет с небольшим весом, это может привести глубокой недоношенности и гибели новорожденных.
Поскольку близнецы и так появляются на свет с небольшим весом, это может привести глубокой недоношенности и гибели новорожденных.
Перерастяжение матки и повышенная нагрузка на организм вызывают:
- кровотечения;
- кислородное голодание плодов;
- анемию, вызванную высокой нагрузкой на кроветворную систему мамы;
- синдром фето-фетальной трансфузии, когда один плод забирает больше питательных веществ, тормозя развитие второго;
- тромбозы сосудов плаценты. При многоплодной беременности одно или оба «детских места» бывают расположены неправильно, что вызывает преждевременное плацентарное отслоение;
- косое, поперечное или тазовое расположение в матке одного или всех малышей
Женщине, у которой в результате ЭКО сформировалась многоплодная беременность, нужно особое наблюдение и строгий контроль, поэтому ей чаще делают УЗИ, чтобы узнать, как развиваются детки.
Состояние малышей, вынашиваемых ЭКО-мамами, контролируют с помощью УЗИ и допплерометрии. Грамотные врачи, работающие в клинике «Линия жизни», окажут полноценную поддержку беременности после ЭКО и помогут успешно выносить многоплодную беременность и родить здоровых деток. Сознательное отношение женщины и наблюдение опытных специалистов позволяет сохранить большинство беременностей, наступивших после ЭКО.
ХГЧ — что это?
Важно знать допустимый уровень ХГЧ при беременности и своевременно определить внематочное расположение эмбриона или замершую беременность. Надо отметить, что показатели ХГЧ в определенные периоды беременности изменяются, для каждого срока существуют свои нормы.
Хорионический гонадотропин очень важен. В первом триместре беременности он необходим для образования гормонов, которые поддерживают беременность. Это эстрогены и прогестерон. В дальнейшем, при правильном течении беременности, эти гормоны вырабатывает плацента.
Уровень ХГЧ во время внематочной беременности отличается от содержания в крови ХГЧ при протекании нормальной беременности.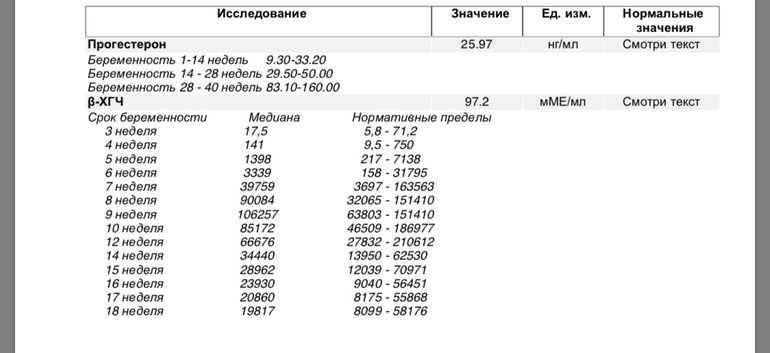 По нему можно судить, что беременность развивается в фаллопиевой трубе. При внематочной беременности уровень ХГЧ увеличивается, как и при беременности, протекающей в матке, но не так стремительно. При нормальной беременности показатели ХГЧ увеличиваются на 65% каждые два дня, а свободный ХГЧ при внематочной беременности растет дважды в неделю. При отсутствии беременности в здоровом женском организме ХГЧ 0.
По нему можно судить, что беременность развивается в фаллопиевой трубе. При внематочной беременности уровень ХГЧ увеличивается, как и при беременности, протекающей в матке, но не так стремительно. При нормальной беременности показатели ХГЧ увеличиваются на 65% каждые два дня, а свободный ХГЧ при внематочной беременности растет дважды в неделю. При отсутствии беременности в здоровом женском организме ХГЧ 0.
При экстракорпоральном оплодотворении важно следить за показателями ХГЧ. ДПП – день переноса эмбриона. При успешном оплодотворении после ДПП уровень ХГЧ растет, что говорит о наступлении беременности.
Когда у женщины не происходит овуляция, а желание родить ребенка велико, возможна искусственная стимуляция выхода яйцеклетки из яичника. Далее назначается первая диагностика УЗИ. Наблюдение по УЗИ проводится неоднократно. Процедура необходима для отслеживания роста фолликулов до размеров 20-25 мм. По достижению нужных размеров назначается укол ХГЧ. После укола ХГЧ возможность наступления беременности возрастает в несколько раз.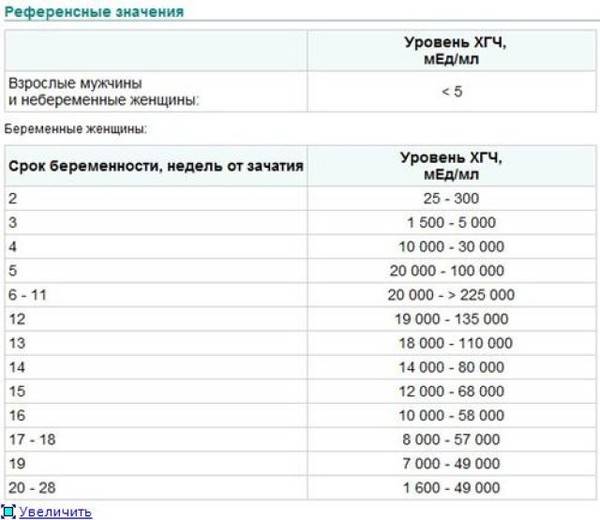 При беременности укол ХГЧ необходим, если уровень гормона в крови резко снизился. После укола ХГЧ вероятность сохранить беременность и выносить здорового малыша увеличивается.
При беременности укол ХГЧ необходим, если уровень гормона в крови резко снизился. После укола ХГЧ вероятность сохранить беременность и выносить здорового малыша увеличивается.
О чем говорит повышенный ХГЧ
• Многоплодная беременность
• Ранний токсикоз
• Сахарный диабет
• Синдром Дауна
• Перенашивание беременности
О чем говорит низкий ХГЧ
• Прекращение развития плода
• Внематочная беременность
• Неправильно установленный срок беременности
Для более точной оценки протекания беременности необходимо контролировать уровень ХГЧ по неделям. Параметры содержания ХГЧ по дням и неделям беременности изменяются в определенные сроки. ХГЧ в один и тот же период беременности у разных женщин отличается. Поэтому для оценки процесса созревания плода важна динамика изменения содержания гормона.
ХГЧ 1 недели беременности значительно не отличается от других дней и находится в рамках нормы 5мЕд/мл
ХГЧ 2 недели беременности существенно не повышается, и обнаруживается только благодаря очень чувствительному тесту.
Уровень ХГЧ 3 недели невысокий, но количество его будет увеличиваться с каждым днем.
ХГЧ 5 недели беременности – это время активного нарастания гормона.
ХГЧ 6 недели беременности в норме составляет 50 000 – 200 000 мЕд. Тест достоверно покажет беременность.
ХГЧ 10 недели достигает максимальных показателей, далее свободный ХГЧ стабилизируется, и уже ХГЧ 12 недели снижается.
ХГЧ 14 недели беременности заметно снижается и в норме составляет 20 000 – 60 000 мЕД.
Для того, чтобы плод правильно развивался, назначают исследование крови на АФП и ХГЧ. МОМ – это величина, которая показывает, насколько результат анализа отличается от средней цифры для нужного срока беременности. Показатель АФП является информативным для выявления хромосомных заболеваний, которые указывают на дефекты развития внутренних органов плода и замедленного умственного развития.
Где сдать ХГЧ? Для анализа инвитро ХГЧ следует сдать кровь в лабораторных условиях, где достоверно определят концентрацию гормона. В диагностике решающее значение имеет лабораторный анализ b ХГЧ. Норма содержания гормона на определенном сроке видна по таблице ХГЧ. Таблица помогает сориентироваться в анализах, и при малейших отклонениях вовремя обратиться за врачебной помощью.
В диагностике решающее значение имеет лабораторный анализ b ХГЧ. Норма содержания гормона на определенном сроке видна по таблице ХГЧ. Таблица помогает сориентироваться в анализах, и при малейших отклонениях вовремя обратиться за врачебной помощью.
Многие женщины преждевременно впадают в панику при получении анализов ХГЧ. Расшифровка врачом результатов всегда успокаивает женщин, поэтому не стоит заранее расстраиваться. Необходимо лишь обратиться за консультацией к специалисту-генетику. Только врач подробно объяснит суть проблемы и назначит правильное лечение.
Где сдать ХГЧ и куда лучше обратиться за врачебной помощью? «Центр ЭКО» Владимир предоставляет большой спектр медицинских услуг. Записывайтесь к нам на консультацию в любое удобное для вас время. Ждем вас!
Самопроизвольный выкидыш и замершая беременность
За последние 10 лет количество самопроизвольных выкидышей стремительно растет. Организация международной гистологической классификации (FIGO) объявила эпидемией ситуацию с повышением частоты замерших беременностей.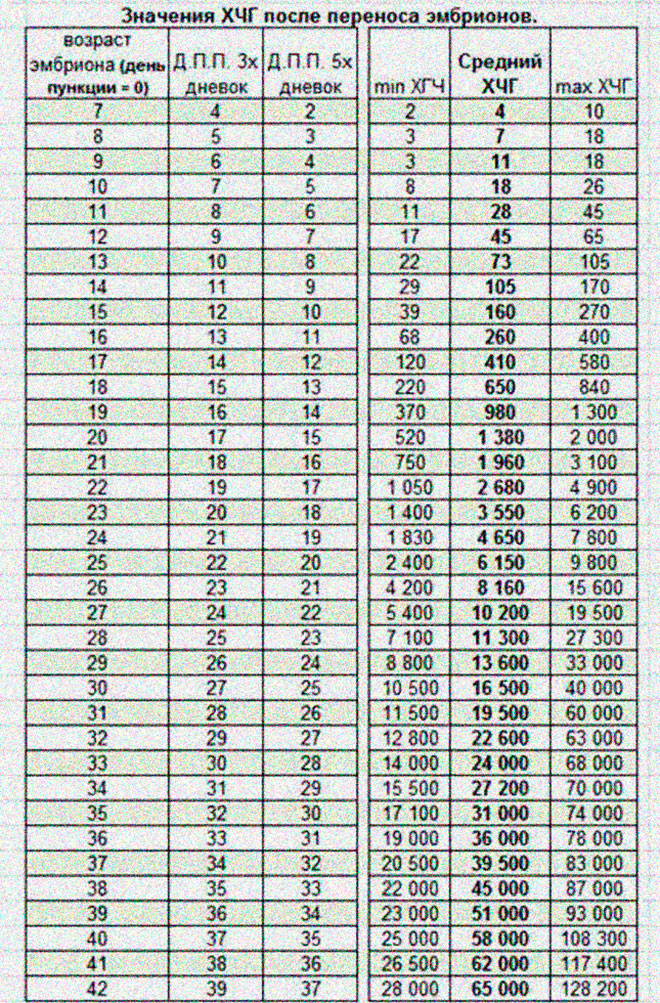
Самопроизвольный выкидыш – это прерывание беременности до достижения плодом жизнеспособного срока (до 22-х недель беременности и массе плода 500гр.).
Большая часть выкидышей (около 80%) происходит до 12 недель беременности. Причем, на ранних сроках до 8 недель беременности, причиной выкидыша являются хромосомные нарушения в 50% случаев. Получается, что природа отсеивает неполноценный продукт зачатия. И эти причины сложно предотвратить, особенно при наличии наследственных заболеваний. К счастью случайные поломки бывают значительно чаще, чем генетически обусловленные. Поэтому последующие беременности обычно заканчиваются благополучно. Но остальные 50% выкидышей имеют совершенно реальные и устранимые причины. Их легко можно выявить на этапе подготовки к беременности у врача гинеколога.
Какие это причины?
— хронические заболевания: воспалительные заболевания матки и придатков, синдром поликистозных яичников, миома матки, эндометриоз, пороки развития половых органов.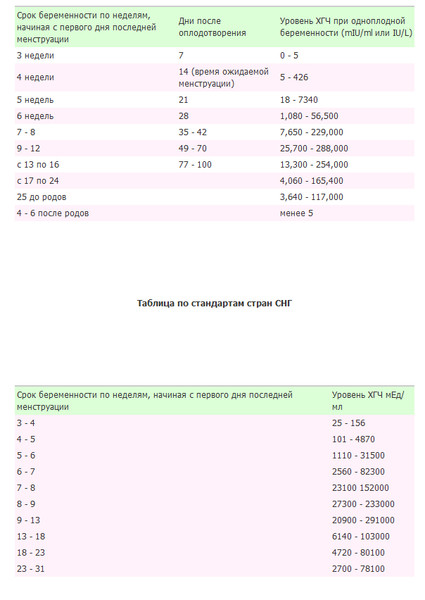
— инфекции: токсоплазмоз, листериоз, туберкулез половых органов, половые инфекции –хламидии, микоплазмы, уреаплазмы, сифилис.
— антифосфолипидный синдром.
— эндокринные заболевания: диабет, болезни щитовидной железы.
— нарушение обмена веществ в организме: ожирение, дефицит фолиевой кислоты, дефицит железа, витамина Д.
— мужской фактор.
Конечно, эти причины выявляются и устраняются до момента планируемого зачатия.
Существуют вредные факторы, которые могут повлиять на развитие плода на ранних этапах беременности и привести к выкидышу:
— употребление алкоголя.
— использование кофеина (4-5 чашек кофе в день).
— курение (более 10 сигарет в день).
— употребление наркотиков.
— прием медикаментов с тератогенным действием (например: аспирин, найз и другие из этой группы препаратов; противогрибковые средства; антидепрессанты; некоторые антибиотики и ряд других препаратов).
— токсины и профессиональные вредности: ионизирующее излучение, пестициды, вдыхание анестезиологических газов.
Какие признаки возможной потери беременности?
Это жалобы на боли внизу живота и пояснице, кровянистые выделения из половых путей. Необходимо обратиться к врачу для исключения внематочной беременности и проведения дополнительного обследования (теста ХГЧ, анализа крови на прогестерон, УЗИ).
На ранних сроках беременности при сомнительных данных УЗИ или подозрении на неразвивающуюся (замершую) беременность выбирается выжидательная тактика с повторением осмотра гинеколога, УЗИ, тестов через 7-10 дней. Если
диагноз поставлен и факт маточной беременности подтвержден, при угрожающем выкидыше проводится сохраняющая терапия в условиях амбулаторного дневного стационара. Начавшийся выкидыш требует госпитализации в гинекологическое отделение. В случае неразвивающейся беременности проводится прерывание беременности.
В соответствии с клиническим протоколом лечения, утвержденным МЗ РФ от 07.06.2016г. предпочтение отдается медикаментозной терапии, направленной на прерывание беременности аналогами простагландинов (мизопростол) с предварительным использованием или без использования антипрогестина (мифепристона).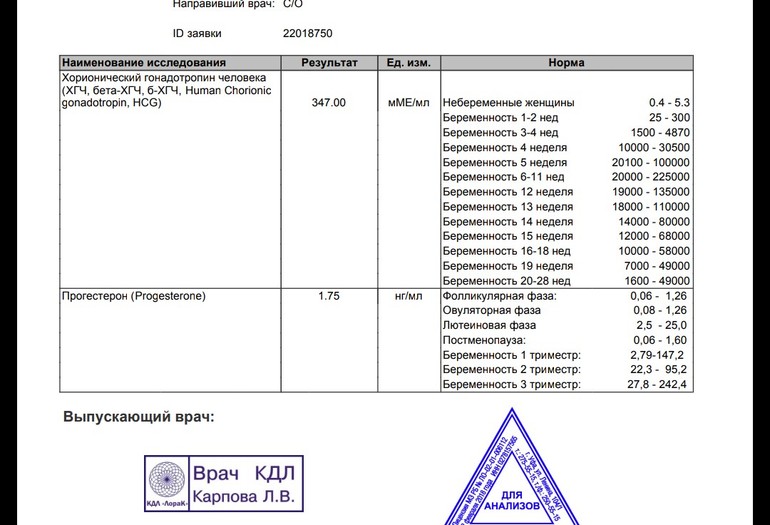 В случае необходимости хирургического лечения (при неполном выкидыше при инфицированном выкидыше) рекомендуется использовать аспирационный кюретаж (с электрическим источником вакуума или мануальный вакуум-аспиратор). Что имеет существенное преимущество перед выскабливанием полости матки поскольку менее травматичен и может быть выполнен в амбулаторных условиях.
В случае необходимости хирургического лечения (при неполном выкидыше при инфицированном выкидыше) рекомендуется использовать аспирационный кюретаж (с электрическим источником вакуума или мануальный вакуум-аспиратор). Что имеет существенное преимущество перед выскабливанием полости матки поскольку менее травматичен и может быть выполнен в амбулаторных условиях.
Все женщины, у которых произошел самопроизвольный выкидыш, нуждаются в лечении, направленном на профилактику осложнений и предотвращение повторных выкидышей. Почему необходима реабилитационная терапия?
Согласно решению XVIII Всемирного конгресса акушеров-гинекологов диагноз хронического эндометрита следует ставить абсолютно всем женщинам, перенесшим неразвивающуюся беременность. Два из трех выкидышей по мнению профессора В.Е. Радзинского обусловлены именно этим заболеванием. При исследовании материала из полости матки были выделены инфекционные возбудители: уреаплазмы, микоплазмы, стрептококки, стафилококки, кишечная палочка, вирусы (герпес, ВПЧ). Поэтому очень важно лечение провести сразу после прерывания беременности.
Поэтому очень важно лечение провести сразу после прерывания беременности.
Если время упущено, необходимо провести дополнительную диагностику: пайпель-биопсию эндометрия с гистологическим исследованием и исследованием на инфекции, в том числе на туберкулез. Затем с учетом полученных результатов проводится симптоматическая противовоспалительная терапия (иммуномодуляторы, антибактериальные препараты, физиолечение, гинекологический массаж, грязелечение). Параллельно назначается обследование на выявление других причин выкидыша (мужского фактора, хронических заболеваний матери, половых инфекций, антифосфолипидного синдрома).
В медицинском центре «Мифра-Мед» на уровне современных требований медицины созданы все возможности полного адекватного обследования: все виды анализов, УЗИ, гистероскопия, аспирационная биопсия, консультации узких специалистов (эндокринолога, терапевта, невролога, уролога). Наши врачи-гинекологи высшей категории Мелько О.Н., Новицкая Е.Л., Тихонова Т.Н. и врач-уролог высшей категории Канаев С. А. имеют достаточный опыт в реабилитации и подготовке супружеских пар к следующей беременности с благополучным исходом. Лечение проводится в дневном стационаре с применением лекарственных препаратов, физиолечения, гинекологического массажа, массажа простаты.
А. имеют достаточный опыт в реабилитации и подготовке супружеских пар к следующей беременности с благополучным исходом. Лечение проводится в дневном стационаре с применением лекарственных препаратов, физиолечения, гинекологического массажа, массажа простаты.
МЫ ОБЯЗАТЕЛЬНО ВАМ ПОМОЖЕМ!
ул. Яковлева, 16 ул. Кирова 47 Б
тел. 244-744 тел. 46-43-57
Сохранить любой ценой: причины прерывания беременности
По данным Википедии, самопроизвольным абортом заканчиваются 15-20 % клинически установленных случаев беременности. Эти цифры являются нижней оценочной границей, так как во многих случаях выкидыш происходит на ранних стадиях — до того, как женщина поймет, что она забеременела. Ведь часто клинические признаки выкидыша ошибочно принимают за обильные месячные или за их задержку.
Каковы причины прерывания беременности на разных сроках? Как подготовиться к беременности после неудачного опыта, завершившегося выкидышем? На эти вопросы ответил врач акушер-гинеколог высшей категории МЦ «Bullfinch» АЛЕКСАНДР ГИЛЬ.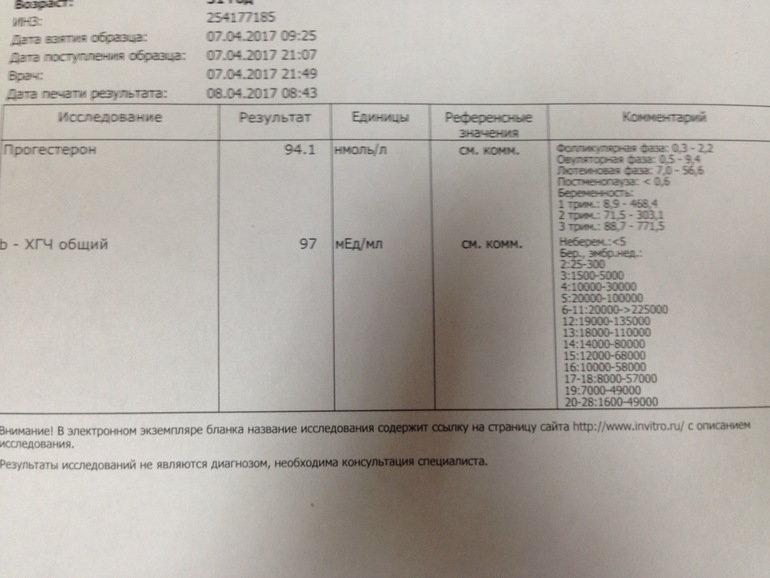
— Александр Вадимович, большинство выкидышей случается в начале беременности, и многие женщины недоумевают: отчего это могло произойти?
— Главная причина выкидышей на сроке до 6 недель — это естественный отбор. Идет закладка беременности с врожденными пороками эмбриона, который уже не жизнеспособен — таким образом, осуществляется естественный отбор, в который мы не можем вмешаться.
Вы никогда не узнаете точную причину выкидыша на этом сроке, даже если после абразии (выскабливания слизистой оболочки матки), содержимое отправят на исследование. Как правило, приходит ответ: «беременность на малом сроке» и больше ничего.
Есть еще одна причина прерывания беременности, особенно если она не первая, — резус-конфликт (когда у женщины кровь резус-отрицательная, а мужчины — резус-положительная). Но в нашей стране применяется эффективная профилактика резус-конфликта, так что неприятностей можно избежать на этапе планирования беременности.
В структуре раннего прерывания беременности никто не исключает инфекции и проблемы, связанные с гормонами. На сроке 6-8 недель перспективные беременности часто прерываются в связи с нехваткой гормонов. При нормальной беременности у женщины в одном из яичников есть так называемое желтое тело, которое вырабатывает эндогенный прогестерон.
На сроке 6-8 недель перспективные беременности часто прерываются в связи с нехваткой гормонов. При нормальной беременности у женщины в одном из яичников есть так называемое желтое тело, которое вырабатывает эндогенный прогестерон.
К сожалению, функционирование желтого тела заканчивается примерно к 7 неделям беременности, и если изначально не хватало эндогенного прогестерона, беременность перестает развиваться: происходит отслойка плодного яйца и наступает так называемая замершая беременность.
В некоторых случаях при отслойке плодного яйца, беременность можно сохранить, главное: обратиться вовремя к специалисту. Если по результатам УЗИ-исследования врач видит, что эмбрион ещё живой, беременным женщинам назначают экзогенный прогестерон в таблетках или в свечах. Также существует этот гормон в виде инъекций, — используется, чтобы быстрее насытить организм и предотвратить выкидыш.
— Согласитесь, когда женщина забеременела, она не может подозревать, что у неё в организме не хватает прогестерона. Что должно её насторожить? Какие признаки на это указывают?
Что должно её насторожить? Какие признаки на это указывают?
— Любые выделения от скудных тёмно-коричневых до более обильных кровянистых — плохой признак. Стоит, не медля, обратиться к гинекологу.
При появлении мажущих кровянистых выделений показано ультразвуковое исследование, анализ крови на прогестерон.
Хочу сказать, что нехватка прогестерона может быть причиной выкидыша до 15 недель. В 15-16 недель окончательно формируется плацента, которая будет выделять (продуцировать) этот гормон.
— Александр Вадимович, а какие проблемы могут возникнуть с плацентой во время беременности?
— На ранних сроках хорион (несформировавшаяся плацента) может перекрывать внутренний зев, может быть краевое его расположение — это большой риск прерывания беременности. В таком случае женщину кладут в больницу и наблюдают до 16 недель — к этому сроку хорион, как правило, поднимается. Но остается процент беременных, у которых плацента перекрывает зев матки — это называется «центральное расположение плаценты». Для сохранения беременности такие женщины, как правило, все время должны находиться в клинике и под наблюдением.
Для сохранения беременности такие женщины, как правило, все время должны находиться в клинике и под наблюдением.
— Какова тактика лечения инфекций, появившихся на фоне беременности?
— Инфекции могут появиться даже у тех женщин, которые до беременности тщательно обследовались. Нередко такая проблема возникает из-за кровянистых выделений — это благоприятная среда для развития инфекций.
Эктопия (эрозия) шейки матки — это тоже инфекция, которая является явной угрозой для беременности. Поэтому так важно перед зачатием пройти кольпоскопию и пролечиться от эктопии, если её обнаружат.
Инфекция восходящим путём может проникать внутриутробно и негативным образом отражаться на здоровье плода. Есть такое осложнение, как внутриутробная пневмония плода, которая лечится очень плохо и занимает большой процент в структуре младенческой смертности.
И мы лечим инфекции по возможности любым способом, который прописан в протоколе. Есть такая тактика, которая заключается в приёме антибиотиков.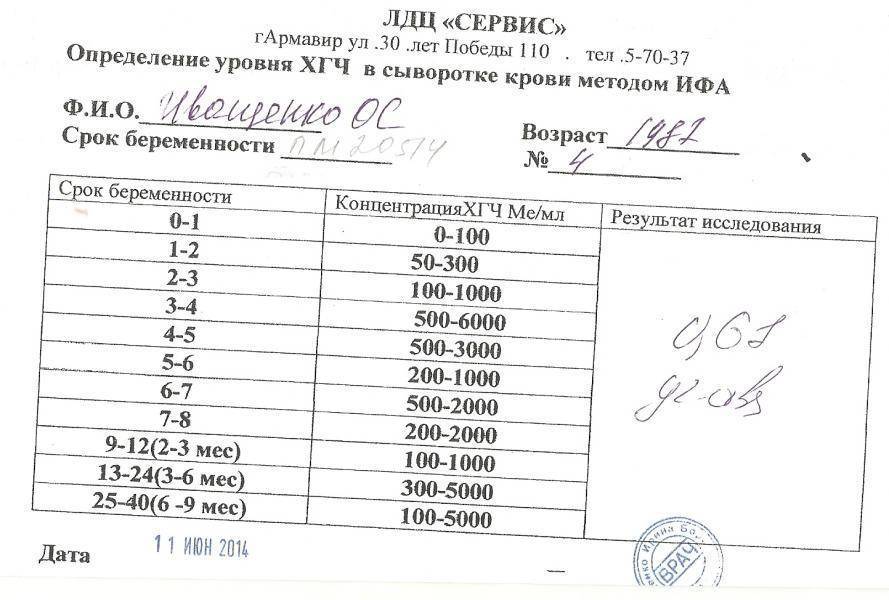 Бояться их не нужно, так как врач назначит только разрешенные для беременных лекарства. Иногда приходится использовать те препараты, польза от которых больше, чем риск появления побочных реакций.
Бояться их не нужно, так как врач назначит только разрешенные для беременных лекарства. Иногда приходится использовать те препараты, польза от которых больше, чем риск появления побочных реакций.
— Какие угрозы могут повлиять на беременность в середине срока?
— Среди многих причин, которые приводят к самопроизвольным выкидышам — истмико-цервикальная недостаточность. Это состояние, при котором перешеек и шейка матки не справляются с возрастающей нагрузкой (растущий плод, околоплодные воды), начинают раскрываться — и ребенок рождается преждевременно.
Есть показания для профилактики этого состояния — наложение кругового подслизистого шва на шейку матки. Самый лучший срок — 16-17 недель. Можно сделать данную процедуру и после 20 недель, но эффект будет меньше.
В середине беременности у женщины может произойти отслойка плаценты. В части случаев беременность можно сохранить при помощи препаратов, влияющих на свёртываемость крови. Но нередко врачи вынуждены прибегать к операции малое кесарево сечение. Как правило, роды до 22 недель заканчиваются гибелью плода, и здесь уже идет речь о спасении жизни матери.
Как правило, роды до 22 недель заканчиваются гибелью плода, и здесь уже идет речь о спасении жизни матери.
Я призываю женщин в положении воздержаться от перелётов на самолете. В моей врачебной практике было несколько случаев, когда отслойка плаценты у пациенток случилась во время полета. Кто вам окажет квалифицированную помощь в таком случае? Советую не рисковать.
В Беларуси, как и в других европейских странах, роды начинаются со срока 22 недель, но они считаются преждевременными. Врачи делают всё возможное, чтобы любыми способами сохранить перспективную беременность. Главное, всегда быть под наблюдением у специалиста и соблюдать все его рекомендации.
— Александр Вадимович, самовольное прерывание желаемой беременности — всегда большая психологическая травма для женщины. Пережить такое повторно никому не хочется. Каковы особенности подготовки к следующей беременности после выкидыша?
— Прежде, чем задумываться о повторной беременности, женщинам, которые испытывают душевные муки, целесообразно пройти курс психотерапии. Это очень важно, потому как проблемы психического характера могут быть очень серьезными, особенно у женщин после неудачного экстракорпорального оплодотворения (ЭКО).
Это очень важно, потому как проблемы психического характера могут быть очень серьезными, особенно у женщин после неудачного экстракорпорального оплодотворения (ЭКО).
Главное правило: не беременеть после выкидыша 6 месяцев. Предохраняться в это время лучше всего оральными контрацептивами, которые назначит врач. Это нужно для того, чтобы восстановить нормальную детородную функцию.
Набор обследований для женщин, у которых был выкидыш, назначается индивидуально. Но общие рекомендации такие:
1. Диагностика инфекций, передающихся половым путем: микоплазмоз, уреаплазмоз, хламидиоз, вирус простого герпеса, папилломавирус человека (ВПЧ).
Также нужно обследоваться на те инфекции, которые были возможной причиной выкидыша при предыдущей беременности.
2. Анализ на половые гормоны — если назначит врач.
3. Гормоны щитовидной железы (ТТГ, Т4 свободный, АТПО), УЗИ щитовидной железы, консультация эндокринолога.
4. По необходимости, консультация терапевта и других специалистов, анализ крови на сахар, на сифилис, ВИЧ.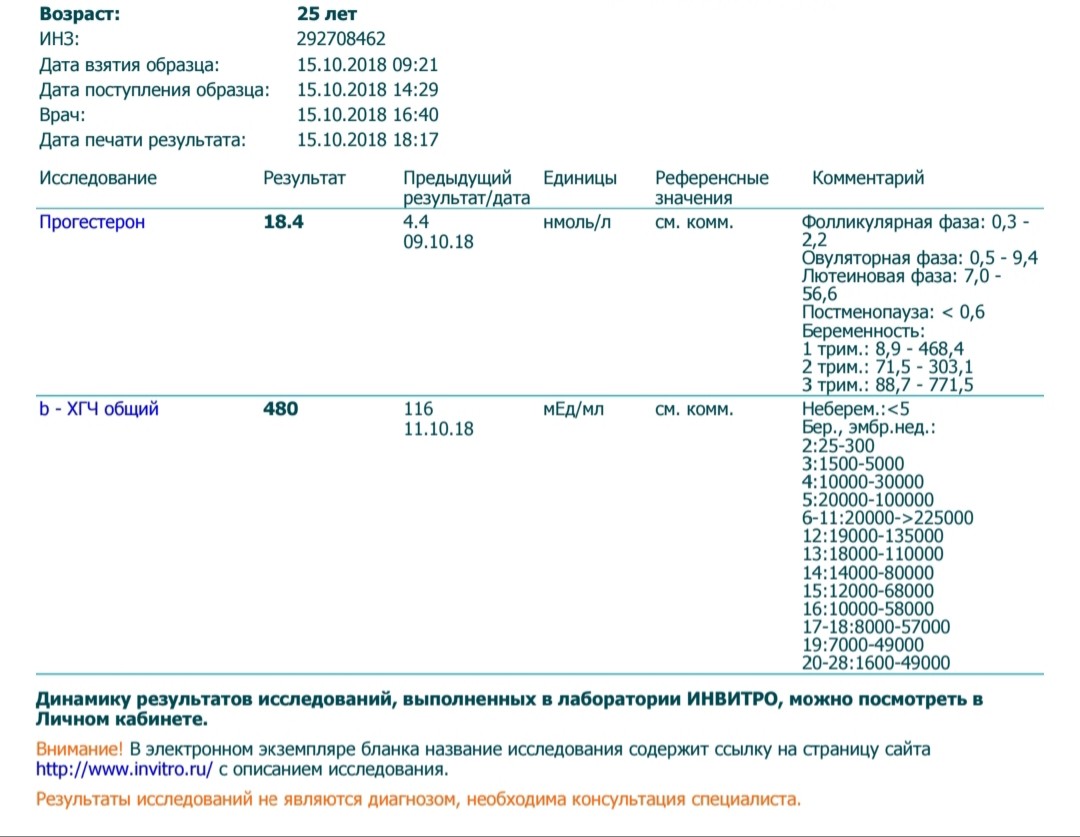
5. УЗИ брюшной полости и почек. При беременности многие хронические заболевания обостряются, в т.ч. и заболевания почек. Нужно пролечиться до зачатия.
6. Кольпоскопия (осмотр шейки матки под микроскопом).
7. Анализ спермограммы партнера.
Обследование у врача-генетика показано, если при планировании беременности женщине 36 лет, а мужчине 45 лет и выше. Также данного доктора нужно посетить паре, у которой были подряд две неразвивающиеся беременности на раннем сроке.
— Когда женщина забеременела после выкидыша, должна ли она более тщательно наблюдаться у врача?
— Конечно, ведь эта женщина уже входит в группу риска по какой-то определенной группе (невынашивание, инфицирование, преждевременная отслойка и т.д.).
Врачи рекомендуют в такой ситуации женщинам вести более размеренный и спокойный образ жизни, т.е. беречься. Важно оградить беременную от переживаний, не давать ей впечатляться «страшилками» по поводу беременности. Надо четко настроиться, что в этот раз всё будет хорошо.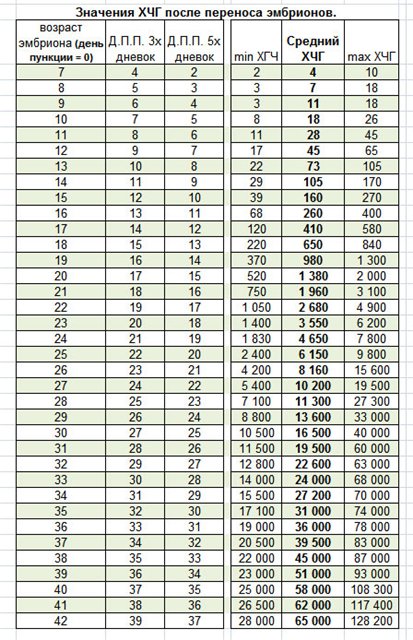
Еще один совет из практики. Многие женщины, едва забеременев, спешат подтвердить это на УЗИ. Конечно, нет прямых доказательств того, что подобное исследование приносит вред плоду, однако нет и обратных доказательств, что оно абсолютно безвредно. Раз вы так желаете эту беременность, рисковать не стоит и грамотный доктор обязательно предостережет женщину от того, чтобы делать УЗИ на раннем сроке без особых к тому показаний.
Определить беременность и её перспективность можно при помощи анализа крови на ХГЧ (хорионический гонадотропин человека), а проще — гормон беременности. Это абсолютно безвредно для беременности. Целесообразно сдать кровь в начале задержки, через неделю — ещё раз. Если прибавка по ХГЧ нормальная, значит, беременность перспективная, не внематочная — и показаний к УЗИ нет.
Первый раз на УЗИ-диагностику женщина должна прийти на сроке беременности — 11-12 недель.
Источник: infodoktor.by
Интервью давал врач акушер-гинеколог высшей гкатегории/врач УЗИ МЦ «Bullfinch» Гиль Александр Вадимович
Другие статьи по этой теме
20 Июля 2020 Стоматология
Как сохранить здоровье зубов? Советы по уходу за зубами Красивая улыбка располагает окружающих. Кривые и потемневшие зубы, напротив — провоцируют отвращение и неприязнь. Однако в отношении зубов важна не только эстетическая сторона вопроса. Подорванное здоровье ротовой полости вредит всему организму. Чтобы избежать неприятных последствий, необходима регулярная гигиена.
Кривые и потемневшие зубы, напротив — провоцируют отвращение и неприязнь. Однако в отношении зубов важна не только эстетическая сторона вопроса. Подорванное здоровье ротовой полости вредит всему организму. Чтобы избежать неприятных последствий, необходима регулярная гигиена.
20 Июля 2020 Гинекология
Заболевания МВС у пациентов пожилого возрастаСтарение населения — одна из глобальных проблем. Увеличение продолжительности жизни и снижение рождаемости так или иначе приводит к старению наций. В этой связи возникают вопросы, касающиеся повышения качества жизни пожилых и людей старческого возраста.
8 Июня 2020 Гинекология
5 фактов о физической активности, которые помогут Вам начать заниматься Гиподинамия — проблема XXI века. От недостатка активности страдают и взрослые, и дети. Современный образ жизни, популярность интернета и распространенность дистанционных технологий приводят к ежегодному снижению физической активности у людей по всему миру. Уже давно доказано, что гиподинамия — фактор риска для развития многих заболеваний. Низкая активность провоцирует психические нарушения, онкологические заболевания, снижает качество и продолжительность жизни!
От недостатка активности страдают и взрослые, и дети. Современный образ жизни, популярность интернета и распространенность дистанционных технологий приводят к ежегодному снижению физической активности у людей по всему миру. Уже давно доказано, что гиподинамия — фактор риска для развития многих заболеваний. Низкая активность провоцирует психические нарушения, онкологические заболевания, снижает качество и продолжительность жизни!
Причин снижения, снижения, медленного роста
Хорионический гонадотропин человека (ХГЧ) — это гормон, вырабатываемый организмом во время беременности. Поддерживает рост плода.
Доктора проверяют уровень ХГЧ в моче и крови, чтобы подтвердить беременность. Они также используют анализы крови на ХГЧ, чтобы определить, может ли человек пережить внематочную беременность или выкидыш.
Беременность, внематочная беременность и выкидыш никогда не будут диагностированы на основе одного только уровня ХГЧ, но полезно знать, как эти уровни работают в таких случаях.
Если вы подозреваете, что беременны, врач проведет анализ крови, взятой из вены, чтобы проверить уровень ХГЧ.
Если в вашей крови нет ХГЧ, это не обязательно означает, что вы не беременны. Возможно, вы забеременели слишком рано, чтобы уровень ХГЧ повысился.
Уровни ХГЧ выше 5 миллионов международных единиц на миллилитр (мМЕ / мл) обычно указывают на беременность. Ваш первый результат теста считается базовым уровнем. Этот уровень может варьироваться от очень небольшого количества ХГЧ (например, 20 мМЕ / мл или даже ниже) до больших количеств (например, 2500 мМЕ / мл).
Базовый уровень важен из-за концепции, которую врачи называют временем удвоения. В первые четыре недели жизнеспособной беременности уровень ХГЧ обычно удваивается примерно каждые два-три дня. Через шесть недель уровень будет удваиваться примерно каждые 96 часов.
Итак, если ваш исходный уровень выше 5 мМЕ / мл, ваш врач может назначить повторный тест через пару дней, чтобы увидеть, удвоится ли число.
При отсутствии определенных рисков этого (или одного дополнительного уровня) может быть достаточно для определения беременности.Во многих случаях врач порекомендует вам пройти УЗИ в период между 8 и 12 неделями в рамках лечения беременности в первом триместре.
Если у вас есть риск выкидыша или внематочной беременности, у вас, скорее всего, уровень ХГЧ не удваивается. Они могут даже уменьшиться. Поэтому ваш врач может попросить вас вернуться в его офис через два-три дня после вашего исходного анализа крови, чтобы проверить, увеличился ли ваш уровень вдвое соответствующим образом.
Если ваш уровень ХГЧ не приближается к удвоению через 48–72 часа, ваш врач может опасаться, что беременность находится под угрозой.С медицинской точки зрения это можно назвать возможной «нежизнеспособной беременностью».
Если ваши уровни падают или повышаются слишком медленно, вас, вероятно, также отправят на другое тестирование. Это может включать анализы крови на прогестерон и трансвагинальное УЗИ для проверки матки на наличие гестационного мешка. Также будут приняты во внимание другие симптомы, такие как кровотечение или спазмы.
Также будут приняты во внимание другие симптомы, такие как кровотечение или спазмы.
В случае выкидыша уровень ХГЧ обычно снижается по сравнению с предыдущими измерениями. Например, базовый уровень 120 мМЕ / мл, который через два дня снизился до 80 мМЕ / мл, может указывать на то, что эмбрион больше не развивается и организм не производит больше гормонов для поддержки своего роста.
Аналогичным образом, уровни, которые не удваиваются, а повышаются очень медленно — например, со 120 мМЕ / мл до 130 мМЕ / мл в течение двух дней — могут указывать на нежизнеспособную маточную беременность, при которой может произойти выкидыш. скоро.
Уровни, которые медленно повышаются, также могут указывать на внематочную беременность, которая происходит, когда оплодотворенная яйцеклетка имплантируется где-то за пределами матки (обычно в маточных трубах). Поскольку внематочная беременность может потребовать неотложной медицинской помощи, важно, чтобы врач выявил это как можно быстрее.
С другой стороны, также возможно удвоение уровня ХГЧ при внематочной беременности. Вот почему одного уровня ХГЧ недостаточно, чтобы определить, что происходит, со 100-процентной точностью.
Низкий базовый уровень сам по себе не является индикатором каких-либо проблем. Нормальные диапазоны ХГЧ на разных сроках беременности очень широки.
Например, всего через день после пропущенного цикла ваш уровень ХГЧ может составлять всего 10 или 15 мМЕ / мл. Или это может быть более 200 мМЕ / мл.В этом отношении каждая беременность отличается.
Что действительно важно, так это изменения во времени. У разных людей будут разные исходные данные, и у них все равно будет длительная беременность.
Если у вас снижается уровень, прогноз на беременность обычно неблагоприятный.
Возможно, лаборатория допустила ошибку. Также может случиться так, что существующее ранее состояние, такое как синдром гиперстимуляции яичников (СГЯ) после лечения бесплодия, влияет на уровень ваших гормонов.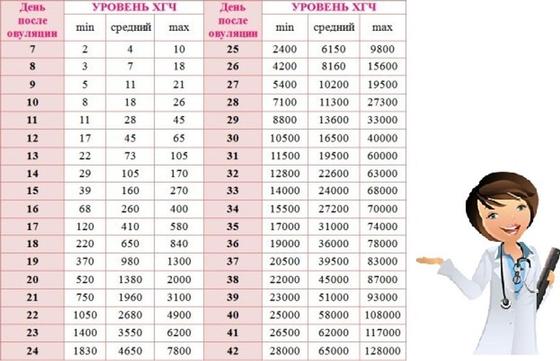
Однако в целом снижение уровня ХГЧ после положительного результата беременности не является хорошим признаком. По данным журнала Fertility and Sterility, скорее всего, беременность нежизнеспособна.
Медленно повышающийся уровень ХГЧ не обязательно означает, что у вас выкидыш, хотя обычно они сигнализируют о дальнейшем тестировании, чтобы убедиться, что это так.
По данным журнала Fertility and Sterility, врачи используют данные, основанные на небольших исследованиях у тех, кто забеременел после лечения беременности.Показатели ХГЧ могут быть полезны при выборе следующих шагов, но они не являются абсолютным показателем выкидыша или жизнеспособной беременности.
Врачи в основном используют время удвоения, чтобы подтвердить беременность, а не диагностировать выкидыш. По данным журнала Obstetrics & Gynecology, повышение уровня ХГЧ на 53% и более через два дня может подтвердить жизнеспособную беременность в 99% беременностей.
Важным фактором, который следует учитывать при удвоении времени, является начальное значение ХГЧ. Например, у тех, у кого исходный уровень ХГЧ ниже 1500 мМЕ / мл, больше «возможностей» для повышения уровня ХГЧ.
Например, у тех, у кого исходный уровень ХГЧ ниже 1500 мМЕ / мл, больше «возможностей» для повышения уровня ХГЧ.
Согласно данным акушерства и гинекологии, у человека, который может продвинуться дальше, чем они думают, и начать с высокого уровня ХГЧ в 5000 мМЕ / мл или выше, как правило, не будет такой же скорости повышения ХГЧ.
Если вы носите двойню (двойню, тройню и т. Д.), Это может повлиять на скорость повышения ХГЧ, а также на то, насколько далеко вы продвинулись.
Внематочная беременность и выкидыш могут привести к снижению уровня ХГЧ.Молярная беременность может привести к более высокому уровню.
Врачи будут использовать различные тесты для подтверждения выкидыша. К ним относятся:
- выполнение анализов крови, включая ХГЧ и прогестерон
- с учетом симптомов, таких как тазовые спазмы или вагинальное кровотечение
- проведение УЗИ влагалища и тазового осмотра
- проведение сканирования сердца плода (если ваши даты указывают на сердцебиение плода, быть обнаруживаемым)
Ваш врач в идеале примет во внимание несколько частей информации, прежде чем диагностировать выкидыш. Если беременность очень ранняя, снижение уровня ХГЧ может быть единственным способом определить вероятность выкидыша, пока не пройдет еще немного времени.
Если беременность очень ранняя, снижение уровня ХГЧ может быть единственным способом определить вероятность выкидыша, пока не пройдет еще немного времени.
Важно, чтобы врачи выявляли выкидыш или внематочную беременность как можно раньше. Внематочная беременность может привести к разрыву маточной трубы или другой травме, которая угрожает вашей фертильности и жизни. Выкидыш, в результате которого остаются ткани, увеличивает риск инфицирования и кровотечения.
По этим причинам, если вы переживаете потерю беременности, ваш врач может порекомендовать принимать лекарства или проходить определенные хирургические процедуры, чтобы минимизировать осложнения.
Потеря беременности также может иметь эмоциональные последствия. Диагноз может положить конец и позволить начать процесс скорби и исцеления.
Когда у вас выкидыш (а также каждый раз при родах), ваше тело больше не производит ХГЧ. В конечном итоге ваши уровни вернутся к 0 мМЕ / мл.
На самом деле все, что меньше 5 мМЕ / мл, является «отрицательным», поэтому врачи также считают «нулем» от 1 до 4 мМЕ / мл.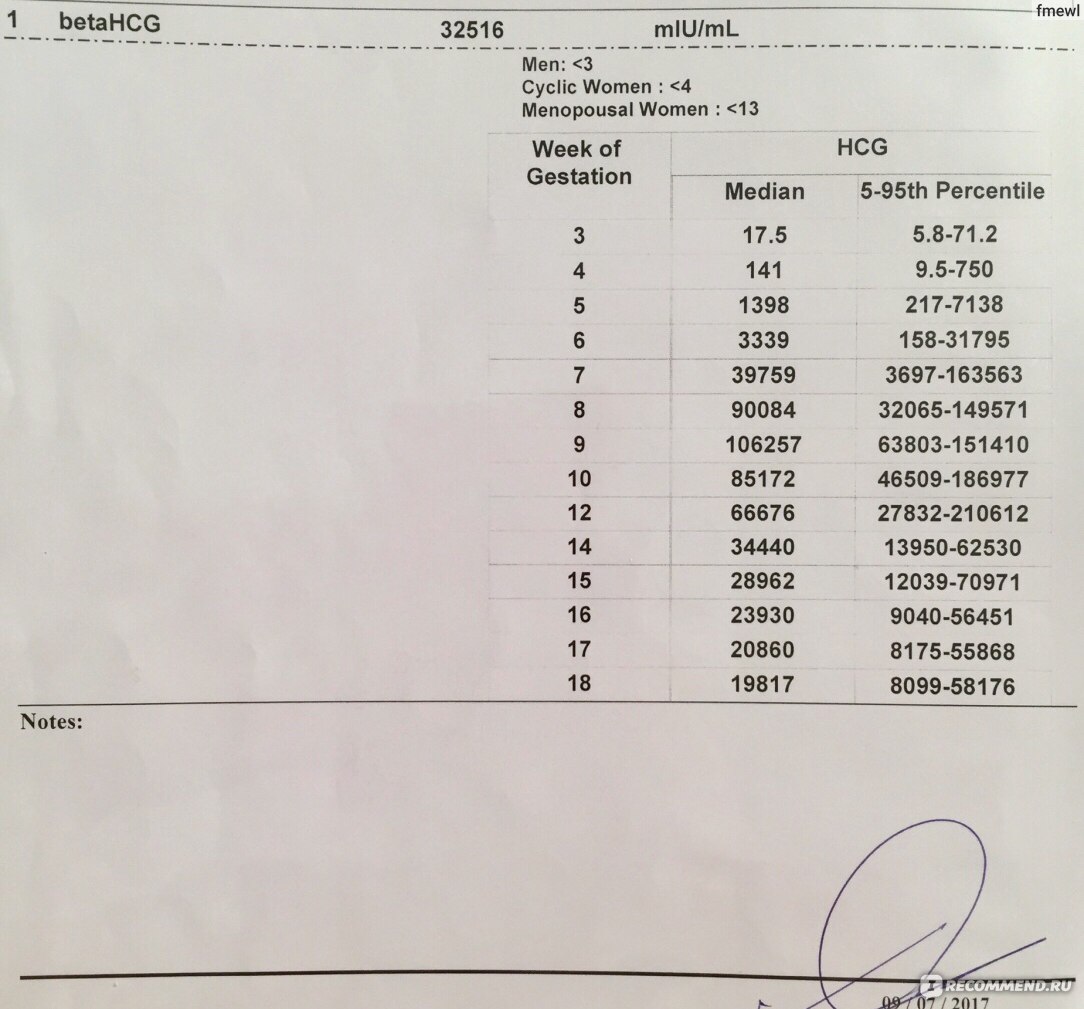
Если у вас случился выкидыш, время, необходимое для того, чтобы ваш уровень опустился до нуля, зависит от того, насколько высоким был ваш уровень во время выкидыша.Если у вас случился выкидыш на очень ранних сроках беременности и ваш уровень ХГЧ не увеличился значительно, он обычно возвращается к нулю в течение нескольких дней.
По данным Американской ассоциации клинической химии, если во время выкидыша ваш уровень ХГЧ был в пределах нескольких тысяч или десятков тысяч, может потребоваться несколько недель, чтобы ваш уровень вернулся к нулю.
Когда вы дойдете до нуля, у вас, как правило, начнутся месячные и снова начнется овуляция.
Врачи обычно не рекомендуют пытаться снова забеременеть до тех пор, пока у вас не будет первого периода после выкидыша.Это упрощает расчет срока родов.
Если у вас есть процедура D и C (дилатация и кюретаж) в рамках выкидыша, ваш врач может порекомендовать подождать два или три цикла, прежде чем пытаться снова забеременеть. Это потому, что D и C могут истончить слизистую оболочку матки, а более толстая оболочка лучше во время беременности. Подкладка восстановится через несколько месяцев.
Это потому, что D и C могут истончить слизистую оболочку матки, а более толстая оболочка лучше во время беременности. Подкладка восстановится через несколько месяцев.
Ранний выкидыш может быть болезненным эмоциональным и физическим переживанием. Если вы подозреваете, что у вас может быть выкидыш, поговорите со своим врачом.Ваш врач может назначить анализы, в том числе анализ крови на ХГЧ, чтобы предоставить вам дополнительную информацию.
Если у вас случился выкидыш, знайте, что это не значит, что у вас не будет успешной беременности. Фактически, большинство людей так и поступают.
Также знайте, что существует множество организаций, которые оказывают поддержку тем, кто пережил потерю беременности. Поговорите со своим врачом для получения дополнительной информации.
Причины низкого, снижения, медленного роста
Хорионический гонадотропин человека (ХГЧ) — это гормон, вырабатываемый организмом во время беременности.Поддерживает рост плода.
Доктора проверяют уровень ХГЧ в моче и крови, чтобы подтвердить беременность. Они также используют анализы крови на ХГЧ, чтобы определить, может ли человек пережить внематочную беременность или выкидыш.
Они также используют анализы крови на ХГЧ, чтобы определить, может ли человек пережить внематочную беременность или выкидыш.
Беременность, внематочная беременность и выкидыш никогда не будут диагностированы на основе одного только уровня ХГЧ, но полезно знать, как эти уровни работают в таких случаях.
Если вы подозреваете, что беременны, врач проведет анализ крови, взятой из вены, чтобы проверить уровень ХГЧ.
Если в вашей крови нет ХГЧ, это не обязательно означает, что вы не беременны. Возможно, вы забеременели слишком рано, чтобы уровень ХГЧ повысился.
Уровни ХГЧ выше 5 миллионов международных единиц на миллилитр (мМЕ / мл) обычно указывают на беременность. Ваш первый результат теста считается базовым уровнем. Этот уровень может варьироваться от очень небольшого количества ХГЧ (например, 20 мМЕ / мл или даже ниже) до больших количеств (например, 2500 мМЕ / мл).
Базовый уровень важен из-за концепции, которую врачи называют временем удвоения.В первые четыре недели жизнеспособной беременности уровень ХГЧ обычно удваивается примерно каждые два-три дня.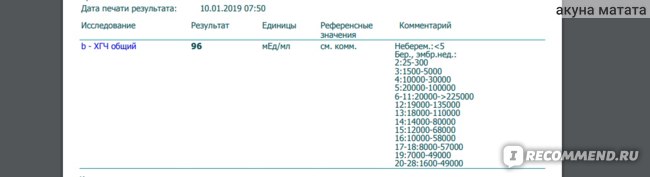 Через шесть недель уровень будет удваиваться примерно каждые 96 часов.
Через шесть недель уровень будет удваиваться примерно каждые 96 часов.
Итак, если ваш исходный уровень выше 5 мМЕ / мл, ваш врач может назначить повторный тест через пару дней, чтобы увидеть, удвоится ли число.
При отсутствии определенных рисков этого (или одного дополнительного уровня) может быть достаточно для определения беременности. Во многих случаях врач порекомендует вам пройти УЗИ в период между 8 и 12 неделями в рамках лечения беременности в первом триместре.
Если у вас есть риск выкидыша или внематочной беременности, у вас, скорее всего, уровень ХГЧ не удваивается. Они могут даже уменьшиться. Поэтому ваш врач может попросить вас вернуться в его офис через два-три дня после вашего исходного анализа крови, чтобы проверить, увеличился ли ваш уровень вдвое соответствующим образом.
Если ваш уровень ХГЧ не приближается к удвоению через 48–72 часа, ваш врач может опасаться, что беременность находится под угрозой. С медицинской точки зрения это можно назвать возможной «нежизнеспособной беременностью».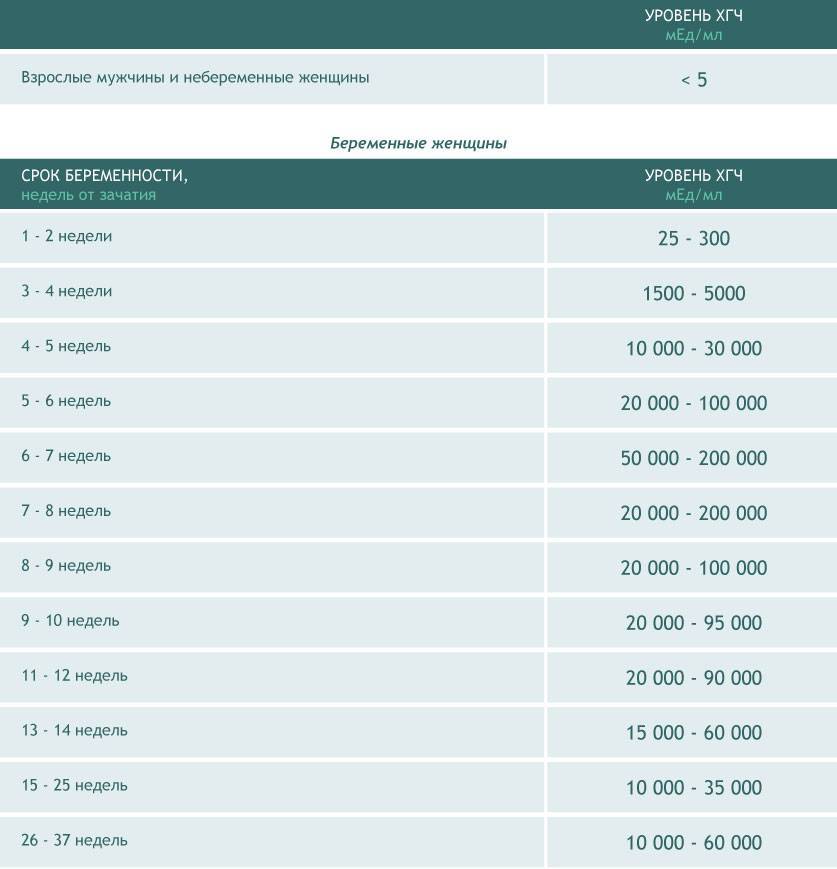 ”
”
Если ваши уровни падают или повышаются слишком медленно, вас, вероятно, также отправят на другое тестирование. Это может включать анализы крови на прогестерон и трансвагинальное УЗИ для проверки матки на наличие гестационного мешка. Также будут приняты во внимание другие симптомы, такие как кровотечение или спазмы.
В случае выкидыша уровень ХГЧ обычно снижается по сравнению с предыдущими измерениями. Например, базовый уровень 120 мМЕ / мл, который через два дня снизился до 80 мМЕ / мл, может указывать на то, что эмбрион больше не развивается и организм не производит больше гормонов для поддержки своего роста.
Аналогичным образом, уровни, которые не удваиваются, а повышаются очень медленно — например, со 120 мМЕ / мл до 130 мМЕ / мл в течение двух дней — могут указывать на нежизнеспособную маточную беременность, при которой может произойти выкидыш. скоро.
Уровни, которые медленно повышаются, также могут указывать на внематочную беременность, которая происходит, когда оплодотворенная яйцеклетка имплантируется где-то за пределами матки (обычно в маточных трубах).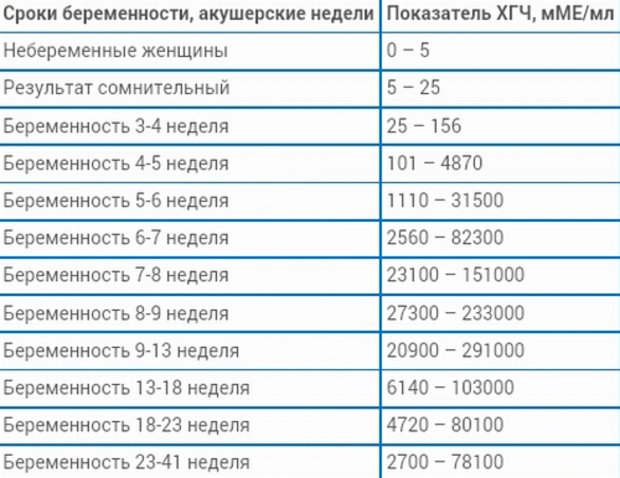 Поскольку внематочная беременность может потребовать неотложной медицинской помощи, важно, чтобы врач выявил это как можно быстрее.
Поскольку внематочная беременность может потребовать неотложной медицинской помощи, важно, чтобы врач выявил это как можно быстрее.
С другой стороны, также возможно удвоение уровня ХГЧ при внематочной беременности. Вот почему одного уровня ХГЧ недостаточно, чтобы определить, что происходит, со 100-процентной точностью.
Низкий базовый уровень сам по себе не является индикатором каких-либо проблем. Нормальные диапазоны ХГЧ на разных сроках беременности очень широки.
Например, всего через день после пропущенного цикла ваш уровень ХГЧ может составлять всего 10 или 15 мМЕ / мл. Или это может быть более 200 мМЕ / мл.В этом отношении каждая беременность отличается.
Что действительно важно, так это изменения во времени. У разных людей будут разные исходные данные, и у них все равно будет длительная беременность.
Если у вас снижается уровень, прогноз на беременность обычно неблагоприятный.
Возможно, лаборатория допустила ошибку. Также может случиться так, что существующее ранее состояние, такое как синдром гиперстимуляции яичников (СГЯ) после лечения бесплодия, влияет на уровень ваших гормонов.
Однако в целом снижение уровня ХГЧ после положительного результата беременности не является хорошим признаком. По данным журнала Fertility and Sterility, скорее всего, беременность нежизнеспособна.
Медленно повышающийся уровень ХГЧ не обязательно означает, что у вас выкидыш, хотя обычно они сигнализируют о дальнейшем тестировании, чтобы убедиться, что это так.
По данным журнала Fertility and Sterility, врачи используют данные, основанные на небольших исследованиях у тех, кто забеременел после лечения беременности.Показатели ХГЧ могут быть полезны при выборе следующих шагов, но они не являются абсолютным показателем выкидыша или жизнеспособной беременности.
Врачи в основном используют время удвоения, чтобы подтвердить беременность, а не диагностировать выкидыш. По данным журнала Obstetrics & Gynecology, повышение уровня ХГЧ на 53% и более через два дня может подтвердить жизнеспособную беременность в 99% беременностей.
Важным фактором, который следует учитывать при удвоении времени, является начальное значение ХГЧ.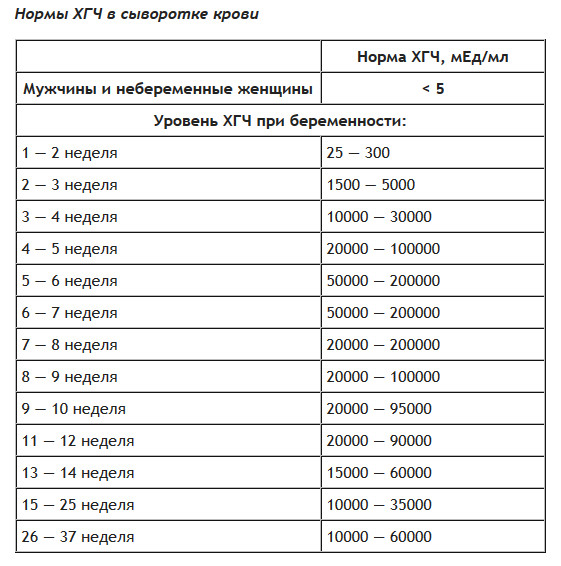 Например, у тех, у кого исходный уровень ХГЧ ниже 1500 мМЕ / мл, больше «возможностей» для повышения уровня ХГЧ.
Например, у тех, у кого исходный уровень ХГЧ ниже 1500 мМЕ / мл, больше «возможностей» для повышения уровня ХГЧ.
Согласно данным акушерства и гинекологии, у человека, который может продвинуться дальше, чем они думают, и начать с высокого уровня ХГЧ в 5000 мМЕ / мл или выше, как правило, не будет такой же скорости повышения ХГЧ.
Если вы носите двойню (двойню, тройню и т. Д.), Это может повлиять на скорость повышения ХГЧ, а также на то, насколько далеко вы продвинулись.
Внематочная беременность и выкидыш могут привести к снижению уровня ХГЧ.Молярная беременность может привести к более высокому уровню.
Врачи будут использовать различные тесты для подтверждения выкидыша. К ним относятся:
- выполнение анализов крови, включая ХГЧ и прогестерон
- с учетом симптомов, таких как тазовые спазмы или вагинальное кровотечение
- проведение УЗИ влагалища и тазового осмотра
- проведение сканирования сердца плода (если ваши даты указывают на сердцебиение плода, быть обнаруживаемым)
Ваш врач в идеале примет во внимание несколько частей информации, прежде чем диагностировать выкидыш.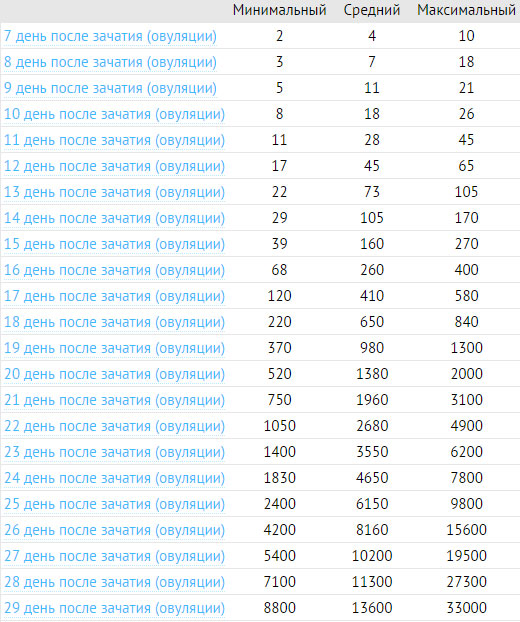 Если беременность очень ранняя, снижение уровня ХГЧ может быть единственным способом определить вероятность выкидыша, пока не пройдет еще немного времени.
Если беременность очень ранняя, снижение уровня ХГЧ может быть единственным способом определить вероятность выкидыша, пока не пройдет еще немного времени.
Важно, чтобы врачи выявляли выкидыш или внематочную беременность как можно раньше. Внематочная беременность может привести к разрыву маточной трубы или другой травме, которая угрожает вашей фертильности и жизни. Выкидыш, в результате которого остаются ткани, увеличивает риск инфицирования и кровотечения.
По этим причинам, если вы переживаете потерю беременности, ваш врач может порекомендовать принимать лекарства или проходить определенные хирургические процедуры, чтобы минимизировать осложнения.
Потеря беременности также может иметь эмоциональные последствия. Диагноз может положить конец и позволить начать процесс скорби и исцеления.
Когда у вас выкидыш (а также каждый раз при родах), ваше тело больше не производит ХГЧ. В конечном итоге ваши уровни вернутся к 0 мМЕ / мл.
На самом деле все, что меньше 5 мМЕ / мл, является «отрицательным», поэтому врачи также считают «нулем» от 1 до 4 мМЕ / мл.
Если у вас случился выкидыш, время, необходимое для того, чтобы ваш уровень опустился до нуля, зависит от того, насколько высоким был ваш уровень во время выкидыша.Если у вас случился выкидыш на очень ранних сроках беременности и ваш уровень ХГЧ не увеличился значительно, он обычно возвращается к нулю в течение нескольких дней.
По данным Американской ассоциации клинической химии, если во время выкидыша ваш уровень ХГЧ был в пределах нескольких тысяч или десятков тысяч, может потребоваться несколько недель, чтобы ваш уровень вернулся к нулю.
Когда вы дойдете до нуля, у вас, как правило, начнутся месячные и снова начнется овуляция.
Врачи обычно не рекомендуют пытаться снова забеременеть до тех пор, пока у вас не будет первого периода после выкидыша.Это упрощает расчет срока родов.
Если у вас есть процедура D и C (дилатация и кюретаж) в рамках выкидыша, ваш врач может порекомендовать подождать два или три цикла, прежде чем пытаться снова забеременеть.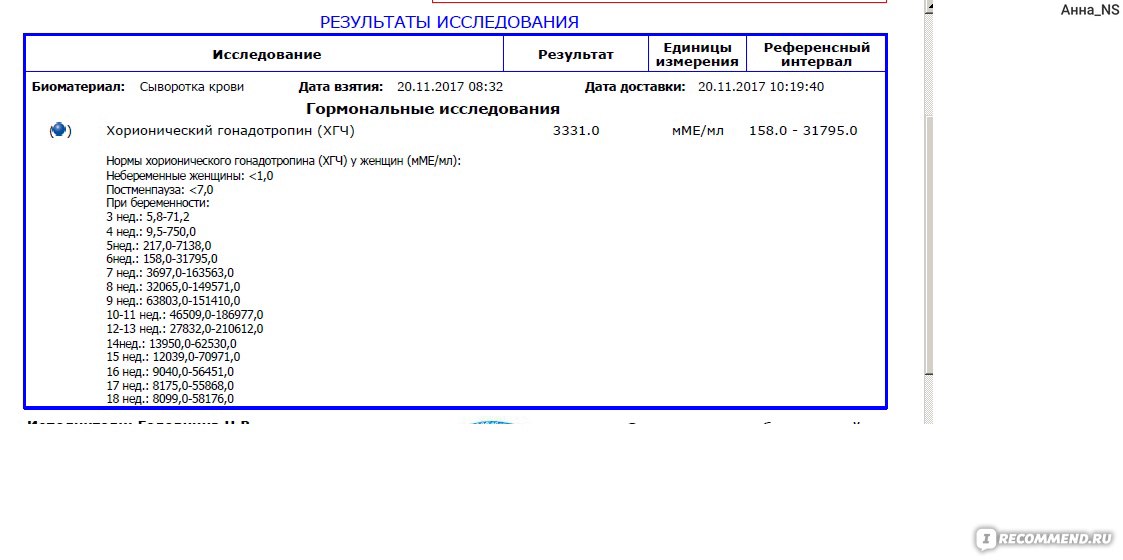 Это потому, что D и C могут истончить слизистую оболочку матки, а более толстая оболочка лучше во время беременности. Подкладка восстановится через несколько месяцев.
Это потому, что D и C могут истончить слизистую оболочку матки, а более толстая оболочка лучше во время беременности. Подкладка восстановится через несколько месяцев.
Ранний выкидыш может быть болезненным эмоциональным и физическим переживанием. Если вы подозреваете, что у вас может быть выкидыш, поговорите со своим врачом.Ваш врач может назначить анализы, в том числе анализ крови на ХГЧ, чтобы предоставить вам дополнительную информацию.
Если у вас случился выкидыш, знайте, что это не значит, что у вас не будет успешной беременности. Фактически, большинство людей так и поступают.
Также знайте, что существует множество организаций, которые оказывают поддержку тем, кто пережил потерю беременности. Поговорите со своим врачом для получения дополнительной информации.
Причины низкого, снижения, медленного роста
Хорионический гонадотропин человека (ХГЧ) — это гормон, вырабатываемый организмом во время беременности.Поддерживает рост плода.
Доктора проверяют уровень ХГЧ в моче и крови, чтобы подтвердить беременность. Они также используют анализы крови на ХГЧ, чтобы определить, может ли человек пережить внематочную беременность или выкидыш.
Они также используют анализы крови на ХГЧ, чтобы определить, может ли человек пережить внематочную беременность или выкидыш.
Беременность, внематочная беременность и выкидыш никогда не будут диагностированы на основе одного только уровня ХГЧ, но полезно знать, как эти уровни работают в таких случаях.
Если вы подозреваете, что беременны, врач проведет анализ крови, взятой из вены, чтобы проверить уровень ХГЧ.
Если в вашей крови нет ХГЧ, это не обязательно означает, что вы не беременны. Возможно, вы забеременели слишком рано, чтобы уровень ХГЧ повысился.
Уровни ХГЧ выше 5 миллионов международных единиц на миллилитр (мМЕ / мл) обычно указывают на беременность. Ваш первый результат теста считается базовым уровнем. Этот уровень может варьироваться от очень небольшого количества ХГЧ (например, 20 мМЕ / мл или даже ниже) до больших количеств (например, 2500 мМЕ / мл).
Базовый уровень важен из-за концепции, которую врачи называют временем удвоения.В первые четыре недели жизнеспособной беременности уровень ХГЧ обычно удваивается примерно каждые два-три дня. Через шесть недель уровень будет удваиваться примерно каждые 96 часов.
Через шесть недель уровень будет удваиваться примерно каждые 96 часов.
Итак, если ваш исходный уровень выше 5 мМЕ / мл, ваш врач может назначить повторный тест через пару дней, чтобы увидеть, удвоится ли число.
При отсутствии определенных рисков этого (или одного дополнительного уровня) может быть достаточно для определения беременности. Во многих случаях врач порекомендует вам пройти УЗИ в период между 8 и 12 неделями в рамках лечения беременности в первом триместре.
Если у вас есть риск выкидыша или внематочной беременности, у вас, скорее всего, уровень ХГЧ не удваивается. Они могут даже уменьшиться. Поэтому ваш врач может попросить вас вернуться в его офис через два-три дня после вашего исходного анализа крови, чтобы проверить, увеличился ли ваш уровень вдвое соответствующим образом.
Если ваш уровень ХГЧ не приближается к удвоению через 48–72 часа, ваш врач может опасаться, что беременность находится под угрозой. С медицинской точки зрения это можно назвать возможной «нежизнеспособной беременностью». ”
”
Если ваши уровни падают или повышаются слишком медленно, вас, вероятно, также отправят на другое тестирование. Это может включать анализы крови на прогестерон и трансвагинальное УЗИ для проверки матки на наличие гестационного мешка. Также будут приняты во внимание другие симптомы, такие как кровотечение или спазмы.
В случае выкидыша уровень ХГЧ обычно снижается по сравнению с предыдущими измерениями. Например, базовый уровень 120 мМЕ / мл, который через два дня снизился до 80 мМЕ / мл, может указывать на то, что эмбрион больше не развивается и организм не производит больше гормонов для поддержки своего роста.
Аналогичным образом, уровни, которые не удваиваются, а повышаются очень медленно — например, со 120 мМЕ / мл до 130 мМЕ / мл в течение двух дней — могут указывать на нежизнеспособную маточную беременность, при которой может произойти выкидыш. скоро.
Уровни, которые медленно повышаются, также могут указывать на внематочную беременность, которая происходит, когда оплодотворенная яйцеклетка имплантируется где-то за пределами матки (обычно в маточных трубах).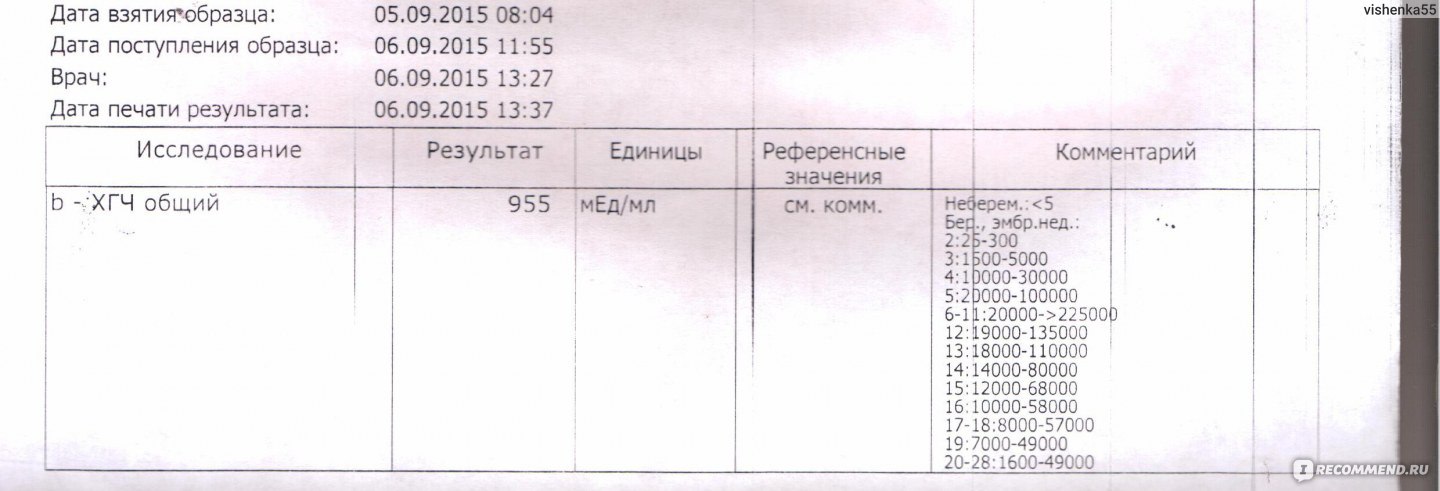 Поскольку внематочная беременность может потребовать неотложной медицинской помощи, важно, чтобы врач выявил это как можно быстрее.
Поскольку внематочная беременность может потребовать неотложной медицинской помощи, важно, чтобы врач выявил это как можно быстрее.
С другой стороны, также возможно удвоение уровня ХГЧ при внематочной беременности. Вот почему одного уровня ХГЧ недостаточно, чтобы определить, что происходит, со 100-процентной точностью.
Низкий базовый уровень сам по себе не является индикатором каких-либо проблем. Нормальные диапазоны ХГЧ на разных сроках беременности очень широки.
Например, всего через день после пропущенного цикла ваш уровень ХГЧ может составлять всего 10 или 15 мМЕ / мл. Или это может быть более 200 мМЕ / мл.В этом отношении каждая беременность отличается.
Что действительно важно, так это изменения во времени. У разных людей будут разные исходные данные, и у них все равно будет длительная беременность.
Если у вас снижается уровень, прогноз на беременность обычно неблагоприятный.
Возможно, лаборатория допустила ошибку. Также может случиться так, что существующее ранее состояние, такое как синдром гиперстимуляции яичников (СГЯ) после лечения бесплодия, влияет на уровень ваших гормонов.
Однако в целом снижение уровня ХГЧ после положительного результата беременности не является хорошим признаком. По данным журнала Fertility and Sterility, скорее всего, беременность нежизнеспособна.
Медленно повышающийся уровень ХГЧ не обязательно означает, что у вас выкидыш, хотя обычно они сигнализируют о дальнейшем тестировании, чтобы убедиться, что это так.
По данным журнала Fertility and Sterility, врачи используют данные, основанные на небольших исследованиях у тех, кто забеременел после лечения беременности.Показатели ХГЧ могут быть полезны при выборе следующих шагов, но они не являются абсолютным показателем выкидыша или жизнеспособной беременности.
Врачи в основном используют время удвоения, чтобы подтвердить беременность, а не диагностировать выкидыш. По данным журнала Obstetrics & Gynecology, повышение уровня ХГЧ на 53% и более через два дня может подтвердить жизнеспособную беременность в 99% беременностей.
Важным фактором, который следует учитывать при удвоении времени, является начальное значение ХГЧ.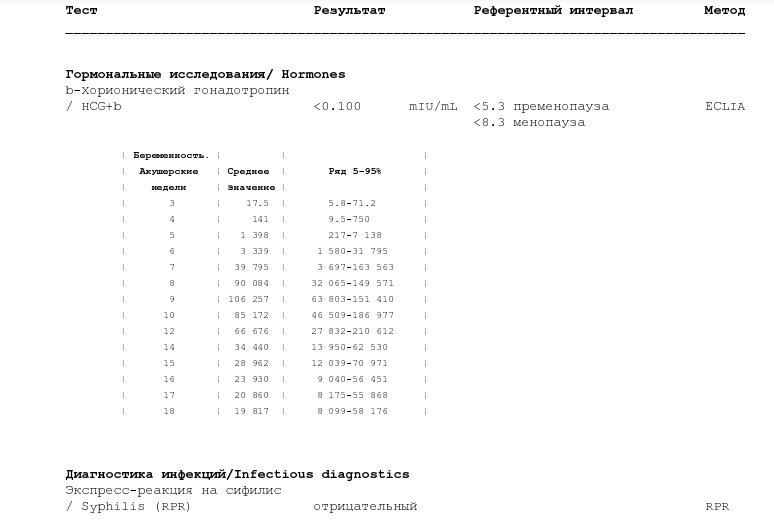 Например, у тех, у кого исходный уровень ХГЧ ниже 1500 мМЕ / мл, больше «возможностей» для повышения уровня ХГЧ.
Например, у тех, у кого исходный уровень ХГЧ ниже 1500 мМЕ / мл, больше «возможностей» для повышения уровня ХГЧ.
Согласно данным акушерства и гинекологии, у человека, который может продвинуться дальше, чем они думают, и начать с высокого уровня ХГЧ в 5000 мМЕ / мл или выше, как правило, не будет такой же скорости повышения ХГЧ.
Если вы носите двойню (двойню, тройню и т. Д.), Это может повлиять на скорость повышения ХГЧ, а также на то, насколько далеко вы продвинулись.
Внематочная беременность и выкидыш могут привести к снижению уровня ХГЧ.Молярная беременность может привести к более высокому уровню.
Врачи будут использовать различные тесты для подтверждения выкидыша. К ним относятся:
- выполнение анализов крови, включая ХГЧ и прогестерон
- с учетом симптомов, таких как тазовые спазмы или вагинальное кровотечение
- проведение УЗИ влагалища и тазового осмотра
- проведение сканирования сердца плода (если ваши даты указывают на сердцебиение плода, быть обнаруживаемым)
Ваш врач в идеале примет во внимание несколько частей информации, прежде чем диагностировать выкидыш. Если беременность очень ранняя, снижение уровня ХГЧ может быть единственным способом определить вероятность выкидыша, пока не пройдет еще немного времени.
Если беременность очень ранняя, снижение уровня ХГЧ может быть единственным способом определить вероятность выкидыша, пока не пройдет еще немного времени.
Важно, чтобы врачи выявляли выкидыш или внематочную беременность как можно раньше. Внематочная беременность может привести к разрыву маточной трубы или другой травме, которая угрожает вашей фертильности и жизни. Выкидыш, в результате которого остаются ткани, увеличивает риск инфицирования и кровотечения.
По этим причинам, если вы переживаете потерю беременности, ваш врач может порекомендовать принимать лекарства или проходить определенные хирургические процедуры, чтобы минимизировать осложнения.
Потеря беременности также может иметь эмоциональные последствия. Диагноз может положить конец и позволить начать процесс скорби и исцеления.
Когда у вас выкидыш (а также каждый раз при родах), ваше тело больше не производит ХГЧ. В конечном итоге ваши уровни вернутся к 0 мМЕ / мл.
На самом деле все, что меньше 5 мМЕ / мл, является «отрицательным», поэтому врачи также считают «нулем» от 1 до 4 мМЕ / мл.
Если у вас случился выкидыш, время, необходимое для того, чтобы ваш уровень опустился до нуля, зависит от того, насколько высоким был ваш уровень во время выкидыша.Если у вас случился выкидыш на очень ранних сроках беременности и ваш уровень ХГЧ не увеличился значительно, он обычно возвращается к нулю в течение нескольких дней.
По данным Американской ассоциации клинической химии, если во время выкидыша ваш уровень ХГЧ был в пределах нескольких тысяч или десятков тысяч, может потребоваться несколько недель, чтобы ваш уровень вернулся к нулю.
Когда вы дойдете до нуля, у вас, как правило, начнутся месячные и снова начнется овуляция.
Врачи обычно не рекомендуют пытаться снова забеременеть до тех пор, пока у вас не будет первого периода после выкидыша.Это упрощает расчет срока родов.
Если у вас есть процедура D и C (дилатация и кюретаж) в рамках выкидыша, ваш врач может порекомендовать подождать два или три цикла, прежде чем пытаться снова забеременеть.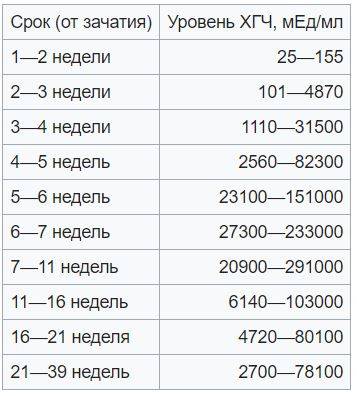 Это потому, что D и C могут истончить слизистую оболочку матки, а более толстая оболочка лучше во время беременности. Подкладка восстановится через несколько месяцев.
Это потому, что D и C могут истончить слизистую оболочку матки, а более толстая оболочка лучше во время беременности. Подкладка восстановится через несколько месяцев.
Ранний выкидыш может быть болезненным эмоциональным и физическим переживанием. Если вы подозреваете, что у вас может быть выкидыш, поговорите со своим врачом.Ваш врач может назначить анализы, в том числе анализ крови на ХГЧ, чтобы предоставить вам дополнительную информацию.
Если у вас случился выкидыш, знайте, что это не значит, что у вас не будет успешной беременности. Фактически, большинство людей так и поступают.
Также знайте, что существует множество организаций, которые оказывают поддержку тем, кто пережил потерю беременности. Поговорите со своим врачом для получения дополнительной информации.
Причины низкого, снижения, медленного роста
Хорионический гонадотропин человека (ХГЧ) — это гормон, вырабатываемый организмом во время беременности.Поддерживает рост плода.
Доктора проверяют уровень ХГЧ в моче и крови, чтобы подтвердить беременность. Они также используют анализы крови на ХГЧ, чтобы определить, может ли человек пережить внематочную беременность или выкидыш.
Они также используют анализы крови на ХГЧ, чтобы определить, может ли человек пережить внематочную беременность или выкидыш.
Беременность, внематочная беременность и выкидыш никогда не будут диагностированы на основе одного только уровня ХГЧ, но полезно знать, как эти уровни работают в таких случаях.
Если вы подозреваете, что беременны, врач проведет анализ крови, взятой из вены, чтобы проверить уровень ХГЧ.
Если в вашей крови нет ХГЧ, это не обязательно означает, что вы не беременны. Возможно, вы забеременели слишком рано, чтобы уровень ХГЧ повысился.
Уровни ХГЧ выше 5 миллионов международных единиц на миллилитр (мМЕ / мл) обычно указывают на беременность. Ваш первый результат теста считается базовым уровнем. Этот уровень может варьироваться от очень небольшого количества ХГЧ (например, 20 мМЕ / мл или даже ниже) до больших количеств (например, 2500 мМЕ / мл).
Базовый уровень важен из-за концепции, которую врачи называют временем удвоения.В первые четыре недели жизнеспособной беременности уровень ХГЧ обычно удваивается примерно каждые два-три дня.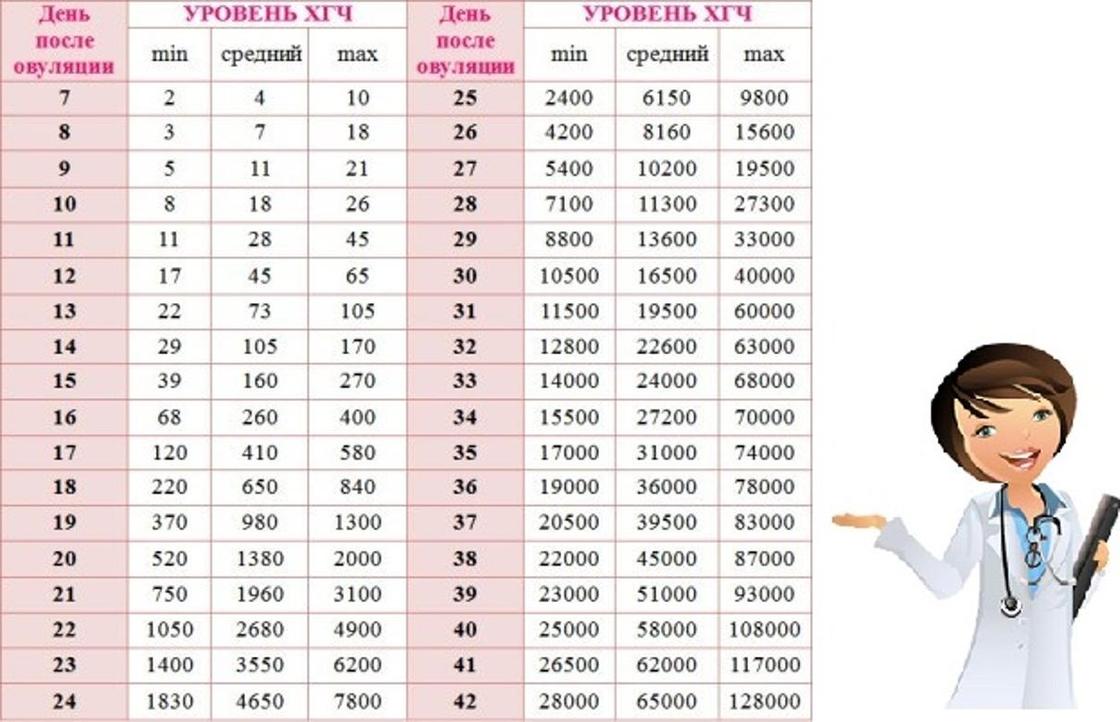 Через шесть недель уровень будет удваиваться примерно каждые 96 часов.
Через шесть недель уровень будет удваиваться примерно каждые 96 часов.
Итак, если ваш исходный уровень выше 5 мМЕ / мл, ваш врач может назначить повторный тест через пару дней, чтобы увидеть, удвоится ли число.
При отсутствии определенных рисков этого (или одного дополнительного уровня) может быть достаточно для определения беременности. Во многих случаях врач порекомендует вам пройти УЗИ в период между 8 и 12 неделями в рамках лечения беременности в первом триместре.
Если у вас есть риск выкидыша или внематочной беременности, у вас, скорее всего, уровень ХГЧ не удваивается. Они могут даже уменьшиться. Поэтому ваш врач может попросить вас вернуться в его офис через два-три дня после вашего исходного анализа крови, чтобы проверить, увеличился ли ваш уровень вдвое соответствующим образом.
Если ваш уровень ХГЧ не приближается к удвоению через 48–72 часа, ваш врач может опасаться, что беременность находится под угрозой. С медицинской точки зрения это можно назвать возможной «нежизнеспособной беременностью». ”
”
Если ваши уровни падают или повышаются слишком медленно, вас, вероятно, также отправят на другое тестирование. Это может включать анализы крови на прогестерон и трансвагинальное УЗИ для проверки матки на наличие гестационного мешка. Также будут приняты во внимание другие симптомы, такие как кровотечение или спазмы.
В случае выкидыша уровень ХГЧ обычно снижается по сравнению с предыдущими измерениями. Например, базовый уровень 120 мМЕ / мл, который через два дня снизился до 80 мМЕ / мл, может указывать на то, что эмбрион больше не развивается и организм не производит больше гормонов для поддержки своего роста.
Аналогичным образом, уровни, которые не удваиваются, а повышаются очень медленно — например, со 120 мМЕ / мл до 130 мМЕ / мл в течение двух дней — могут указывать на нежизнеспособную маточную беременность, при которой может произойти выкидыш. скоро.
Уровни, которые медленно повышаются, также могут указывать на внематочную беременность, которая происходит, когда оплодотворенная яйцеклетка имплантируется где-то за пределами матки (обычно в маточных трубах).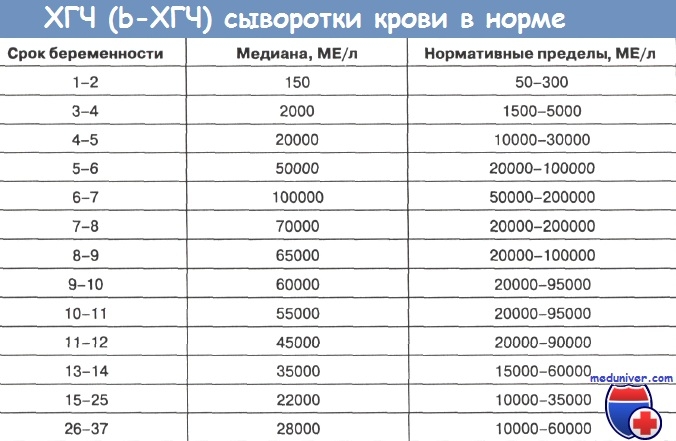 Поскольку внематочная беременность может потребовать неотложной медицинской помощи, важно, чтобы врач выявил это как можно быстрее.
Поскольку внематочная беременность может потребовать неотложной медицинской помощи, важно, чтобы врач выявил это как можно быстрее.
С другой стороны, также возможно удвоение уровня ХГЧ при внематочной беременности. Вот почему одного уровня ХГЧ недостаточно, чтобы определить, что происходит, со 100-процентной точностью.
Низкий базовый уровень сам по себе не является индикатором каких-либо проблем. Нормальные диапазоны ХГЧ на разных сроках беременности очень широки.
Например, всего через день после пропущенного цикла ваш уровень ХГЧ может составлять всего 10 или 15 мМЕ / мл. Или это может быть более 200 мМЕ / мл.В этом отношении каждая беременность отличается.
Что действительно важно, так это изменения во времени. У разных людей будут разные исходные данные, и у них все равно будет длительная беременность.
Если у вас снижается уровень, прогноз на беременность обычно неблагоприятный.
Возможно, лаборатория допустила ошибку. Также может случиться так, что существующее ранее состояние, такое как синдром гиперстимуляции яичников (СГЯ) после лечения бесплодия, влияет на уровень ваших гормонов.
Однако в целом снижение уровня ХГЧ после положительного результата беременности не является хорошим признаком. По данным журнала Fertility and Sterility, скорее всего, беременность нежизнеспособна.
Медленно повышающийся уровень ХГЧ не обязательно означает, что у вас выкидыш, хотя обычно они сигнализируют о дальнейшем тестировании, чтобы убедиться, что это так.
По данным журнала Fertility and Sterility, врачи используют данные, основанные на небольших исследованиях у тех, кто забеременел после лечения беременности.Показатели ХГЧ могут быть полезны при выборе следующих шагов, но они не являются абсолютным показателем выкидыша или жизнеспособной беременности.
Врачи в основном используют время удвоения, чтобы подтвердить беременность, а не диагностировать выкидыш. По данным журнала Obstetrics & Gynecology, повышение уровня ХГЧ на 53% и более через два дня может подтвердить жизнеспособную беременность в 99% беременностей.
Важным фактором, который следует учитывать при удвоении времени, является начальное значение ХГЧ.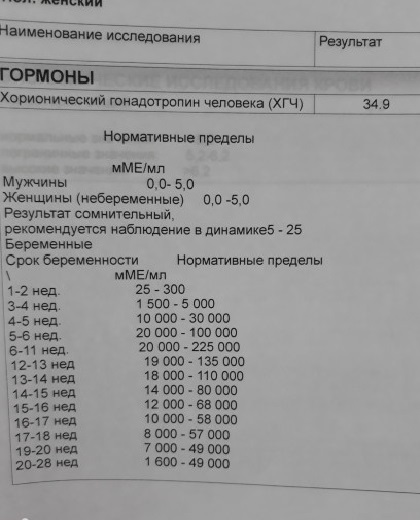 Например, у тех, у кого исходный уровень ХГЧ ниже 1500 мМЕ / мл, больше «возможностей» для повышения уровня ХГЧ.
Например, у тех, у кого исходный уровень ХГЧ ниже 1500 мМЕ / мл, больше «возможностей» для повышения уровня ХГЧ.
Согласно данным акушерства и гинекологии, у человека, который может продвинуться дальше, чем они думают, и начать с высокого уровня ХГЧ в 5000 мМЕ / мл или выше, как правило, не будет такой же скорости повышения ХГЧ.
Если вы носите двойню (двойню, тройню и т. Д.), Это может повлиять на скорость повышения ХГЧ, а также на то, насколько далеко вы продвинулись.
Внематочная беременность и выкидыш могут привести к снижению уровня ХГЧ.Молярная беременность может привести к более высокому уровню.
Врачи будут использовать различные тесты для подтверждения выкидыша. К ним относятся:
- выполнение анализов крови, включая ХГЧ и прогестерон
- с учетом симптомов, таких как тазовые спазмы или вагинальное кровотечение
- проведение УЗИ влагалища и тазового осмотра
- проведение сканирования сердца плода (если ваши даты указывают на сердцебиение плода, быть обнаруживаемым)
Ваш врач в идеале примет во внимание несколько частей информации, прежде чем диагностировать выкидыш. Если беременность очень ранняя, снижение уровня ХГЧ может быть единственным способом определить вероятность выкидыша, пока не пройдет еще немного времени.
Если беременность очень ранняя, снижение уровня ХГЧ может быть единственным способом определить вероятность выкидыша, пока не пройдет еще немного времени.
Важно, чтобы врачи выявляли выкидыш или внематочную беременность как можно раньше. Внематочная беременность может привести к разрыву маточной трубы или другой травме, которая угрожает вашей фертильности и жизни. Выкидыш, в результате которого остаются ткани, увеличивает риск инфицирования и кровотечения.
По этим причинам, если вы переживаете потерю беременности, ваш врач может порекомендовать принимать лекарства или проходить определенные хирургические процедуры, чтобы минимизировать осложнения.
Потеря беременности также может иметь эмоциональные последствия. Диагноз может положить конец и позволить начать процесс скорби и исцеления.
Когда у вас выкидыш (а также каждый раз при родах), ваше тело больше не производит ХГЧ. В конечном итоге ваши уровни вернутся к 0 мМЕ / мл.
На самом деле все, что меньше 5 мМЕ / мл, является «отрицательным», поэтому врачи также считают «нулем» от 1 до 4 мМЕ / мл.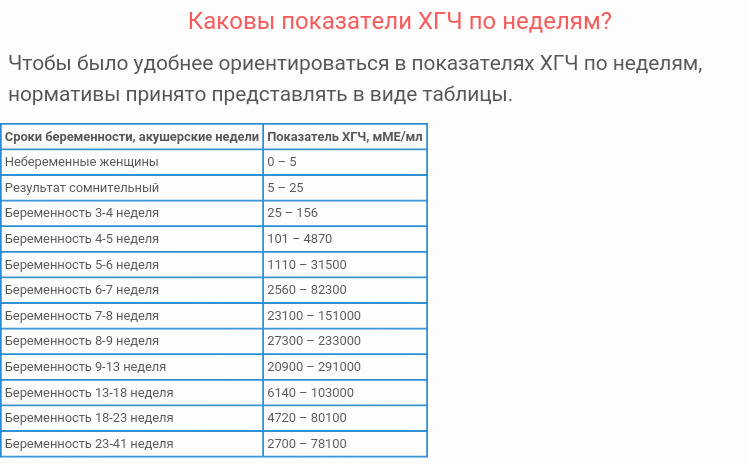
Если у вас случился выкидыш, время, необходимое для того, чтобы ваш уровень опустился до нуля, зависит от того, насколько высоким был ваш уровень во время выкидыша.Если у вас случился выкидыш на очень ранних сроках беременности и ваш уровень ХГЧ не увеличился значительно, он обычно возвращается к нулю в течение нескольких дней.
По данным Американской ассоциации клинической химии, если во время выкидыша ваш уровень ХГЧ был в пределах нескольких тысяч или десятков тысяч, может потребоваться несколько недель, чтобы ваш уровень вернулся к нулю.
Когда вы дойдете до нуля, у вас, как правило, начнутся месячные и снова начнется овуляция.
Врачи обычно не рекомендуют пытаться снова забеременеть до тех пор, пока у вас не будет первого периода после выкидыша.Это упрощает расчет срока родов.
Если у вас есть процедура D и C (дилатация и кюретаж) в рамках выкидыша, ваш врач может порекомендовать подождать два или три цикла, прежде чем пытаться снова забеременеть. Это потому, что D и C могут истончить слизистую оболочку матки, а более толстая оболочка лучше во время беременности. Подкладка восстановится через несколько месяцев.
Это потому, что D и C могут истончить слизистую оболочку матки, а более толстая оболочка лучше во время беременности. Подкладка восстановится через несколько месяцев.
Ранний выкидыш может быть болезненным эмоциональным и физическим переживанием. Если вы подозреваете, что у вас может быть выкидыш, поговорите со своим врачом.Ваш врач может назначить анализы, в том числе анализ крови на ХГЧ, чтобы предоставить вам дополнительную информацию.
Если у вас случился выкидыш, знайте, что это не значит, что у вас не будет успешной беременности. Фактически, большинство людей так и поступают.
Также знайте, что существует множество организаций, которые оказывают поддержку тем, кто пережил потерю беременности. Поговорите со своим врачом для получения дополнительной информации.
Низкий уровень ХГЧ: причины, методы лечения и симптомы
Если ваш уровень ХГЧ падает ниже нормального диапазона, это не обязательно является поводом для беспокойства.Многие женщины имели здоровую беременность и рожали с низким уровнем ХГЧ. У большинства женщин нет причин выяснять, каков конкретно их уровень ХГЧ.
У большинства женщин нет причин выяснять, каков конкретно их уровень ХГЧ.
Однако иногда низкий уровень ХГЧ может быть вызван основной проблемой.
Неправильный расчет гестационного возраста
Обычно гестационный возраст вашего ребенка рассчитывается по дате вашей последней менструации. В этом легко ошибиться, особенно если у вас в анамнезе нерегулярные месячные или вы не уверены в своих датах.
Когда обнаруживается низкий уровень ХГЧ, это часто происходит из-за того, что беременность, которая считалась сроком от 6 до 12 недель, на самом деле не так уж и велика. Для правильного расчета срока беременности можно использовать УЗИ и дополнительные тесты на ХГЧ. Обычно это первый шаг при обнаружении низкого уровня ХГЧ.
Выкидыш
Выкидыш — это невынашивание беременности, которое происходит до 20 недель беременности. Иногда низкий уровень ХГЧ может указывать на то, что у вас был или будет выкидыш.Если во время беременности не развивается плацента, тогда уровни могут быть нормальными изначально, но не повышаться. Общие признаки выкидыша:
Общие признаки выкидыша:
- вагинальное кровотечение
- спазмы в животе
- прохождение тканей или сгустков
- прекращение беременности
- выделения белой / розовой слизи
Загрязнение яйцеклетки
Это когда яйцеклетка оплодотворяется и прикрепляется к стенке матки, но не продолжает развиваться.Когда плодный мешок развивается, гормон ХГЧ может выделяться, но его уровень не повышается, поскольку яйцеклетка не развивается.
Это происходит на очень ранних сроках беременности. Большинство женщин даже не подозревают, что это произошло. Обычно вы испытываете нормальные симптомы менструации и предполагаете, что это ваши обычные месячные. Однако, если вы пытаетесь забеременеть, вы можете сделать тест на беременность на ранних сроках, который может определить наличие ХГЧ.
Внематочная беременность
Внематочная беременность — это когда оплодотворенная яйцеклетка остается в фаллопиевой трубе и продолжает развиваться. Это опасное и опасное для жизни состояние, поскольку оно может привести к разрыву маточной трубы и чрезмерному кровотечению. Низкий уровень ХГЧ может указывать на внематочную беременность. Сначала симптомы внематочной беременности могут быть похожи на симптомы нормальной беременности, но по мере ее развития вы можете испытывать следующие симптомы:
Это опасное и опасное для жизни состояние, поскольку оно может привести к разрыву маточной трубы и чрезмерному кровотечению. Низкий уровень ХГЧ может указывать на внематочную беременность. Сначала симптомы внематочной беременности могут быть похожи на симптомы нормальной беременности, но по мере ее развития вы можете испытывать следующие симптомы:
- боль в животе или тазу, которая усиливается при напряжении или движении (первоначально это может происходить сильно с одной стороны.
- сильное вагинальное кровотечение
- боль в плече, вызванная внутренним кровотечением (кровотечение усиливает диафрагму и проявляется как боль в кончике плеча)
- боль во время полового акта
- боль во время гинекологического осмотра
- головокружение или обморок из-за внутреннего кровотечения
- симптомы шока
пузырный занос | Королевский женский госпиталь
Пузырный пузырек или молярная беременность очень редко встречаются примерно у 1 из 1200 беременностей. Обычно обнаруживается на ранних сроках беременности.
Обычно обнаруживается на ранних сроках беременности.
Пузырный пузырек иногда обнаруживают на УЗИ на ранних сроках беременности. Это также может быть диагностировано после выкидыша, когда исследуется ткань, которая собирается или выходит из матки. Поскольку это состояние необычно и малоизвестно в обществе, оно может стать шоком, особенно если вы все еще беременны и смиряетесь с тем, что беременность заканчивается.
На этой странице:
Что такое молярная беременность?
При молярной беременности наблюдается необычный и быстрый рост части или всей плаценты.Плацента становится больше, чем обычно, и содержит множество кист (мешочков с жидкостью). Первая часть названия «эхинококкоз» происходит от греческого слова «эхатид», означающего капля. Эти капли, кажется, проникают в стенку матки, отсюда и название родинка.
При полной молярной беременности рост останавливает развитие плода. При частичной молярной беременности плод развивается, но он не может выжить.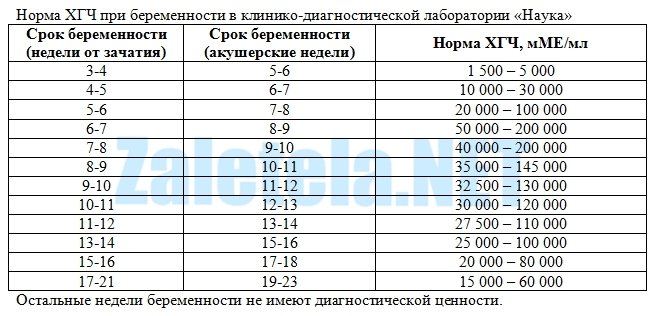 В лучшем случае плод может прожить около трех месяцев.
В лучшем случае плод может прожить около трех месяцев.
При молярной беременности у вас будут все обычные признаки беременности (например, утренняя тошнота или болезненные ощущения в груди), потому что плацента продолжает вырабатывать гормон беременности ХГЧ. Фактически, плацента часто производит большее количество этого гормона, чем обычно.
В большинстве случаев молярная беременность обнаруживается в первые три месяца беременности, часто потому, что заканчивается выкидышем.
Вернуться к началу
Проблемы, связанные с
В некоторых случаях плацента может стать злокачественной, и разовьется редкая форма рака, называемая хориокарциномой.Хориокарцинома может развиться в результате нормальной беременности или выкидыша, а также в результате молярной беременности и может распространяться по всему телу, обычно в такие органы, как легкие, печень и мозг. Этот тип рака очень хорошо поддается химиотерапии.
Вернуться к началу
Почему у меня возникла молярная беременность?
Молярная беременность наступает при присоединении аномальной яйцеклетки или сперматозоидов. Мы не знаем, почему у конкретной женщины молярная беременность, но было показано, что у пораженных женщин есть определенные общие черты.Это так называемые факторы риска:
Мы не знаем, почему у конкретной женщины молярная беременность, но было показано, что у пораженных женщин есть определенные общие черты.Это так называемые факторы риска:
- возраст — до 18 лет и старше 35
- азиатского или мексиканского происхождения
- диета с низким содержанием каротина (форма витамина А)
- предыдущая молярная беременность или другая гестационная трофобластическая опухоль (одна из 100 женщин, у которых была одна молярная беременность, будет иметь другую).
Вернуться к началу
Регистр гестационных трофобластических заболеваний
Регистры созданы для мониторинга и координации последующего наблюдения за женщинами, у которых была молярная беременность.Регистр гестационных трофобластических заболеваний (GTD) Королевской женской больницы — единственный регистр в Виктории. Есть также реестр в Квинсленде. После того, как вам поставили диагноз, очень важно, чтобы ваш врач зарегистрировал ваши данные у нас, чтобы мы могли контролировать вас и позаботиться о вас наилучшим образом.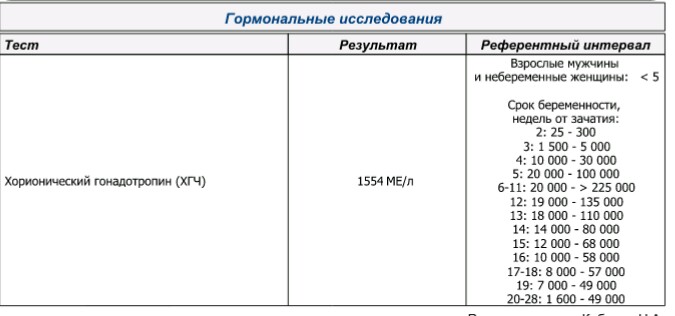 Если вы не хотите, чтобы ваши данные регистрировались, обратитесь в Реестр GTD.
Если вы не хотите, чтобы ваши данные регистрировались, обратитесь в Реестр GTD.
Почему мне нужно следить?
Молярная беременность обычно безвредна, и единственное необходимое лечение — это удаление ткани моляра из матки.Наблюдая за гормоном беременности ХГЧ, мы можем определить, остались ли в вашем теле какие-либо коренные клетки. Примерно в 10% случаев оставшиеся молярные клетки могут продолжать расти и, если их не лечить, могут проникнуть в окружающие их органы. Это включает матку и, в редких случаях, через кровь, другие отдаленные органы, включая легкие, печень или мозг. С помощью регулярного мониторинга мы можем определить, нужно ли вам лечение и когда.
Как работает тестирование?
Вы получите бутылочки и информацию, чтобы вы могли собирать мочу в течение 24 часов.Иногда может потребоваться сдать анализ крови, чтобы проверить уровень гормона ХГЧ в крови. Через неделю после сбора вы получите письмо из реестра GTD о результате и дальнейших действиях.
На какой срок мне нужно будет предоставлять образцы?
- Если у вас диагностирована частичная родинка, ваш уровень ХГЧ будет контролироваться до тех пор, пока он не станет нормальным.
- В случае полной родинки, если через два месяца ваш уровень гормонов станет нормальным, последующее наблюдение будет продолжаться еще четыре месяца с ежемесячными тестами.
- Если для нормализации вашего уровня ХГЧ требуется больше двух месяцев, последующее наблюдение будет проводиться ежемесячно в течение шести месяцев после того, как ваш уровень ХГЧ станет нормальным.
- Реестр сообщит вам, если потребуется другое наблюдение в зависимости от ваших индивидуальных обстоятельств.
Что делать, если мои уровни не падают?
В десяти процентах случаев уровень гормонов не снижается до нормы. Это называется стойкой трофобластической болезнью. Тесты дадут больше информации об источнике высокого уровня ХГЧ и включают анализы крови, рентген грудной клетки или компьютерную томографию и УЗИ. В зависимости от результатов этих тестов вы получите наиболее подходящую терапию.
В зависимости от результатов этих тестов вы получите наиболее подходящую терапию.
Если вам потребуется лечение, вам будет предоставлена дополнительная информация. Если у вас была полная пузырно-пузырчатая родинка, вероятность того, что вам понадобится постоянное лечение, несколько выше. Лечение обычно представляет собой химиотерапию путем инъекции в мышцу или капельницы.
Вернуться к началу
Когда я снова могу забеременеть?
Для вас важно избежать повторной беременности до тех пор, пока вас не выпишут из реестра GTD.Причина этого в том, что новая беременность также повысит уровень ХГЧ, и неясно, связано ли это с беременностью или стойким трофобластическим заболеванием. После того, как вас выпишут из реестра GTD, вы можете безопасно попытаться возобновить беременность, хотя мы советуем вам подождать, пока у вас не будет хотя бы одного нормального периода. Тем временем рекомендуется использовать удобные для вас средства контрацепции.
Вернуться к началу
Каковы шансы на молярную беременность в будущем?
Вероятность того, что у вас разовьется еще одна молярная беременность, составляет один из 100 или один процент. Если вы думаете, что беременны, сообщите об этом своему врачу, чтобы можно было назначить раннее ультразвуковое исследование. Через шесть недель после родов мы рекомендуем вам пройти еще один тест, чтобы убедиться, что ваш уровень ХГЧ упал, и что у вас не развилось новое заболевание коренных зубов, что бывает очень редко.
Если вы думаете, что беременны, сообщите об этом своему врачу, чтобы можно было назначить раннее ультразвуковое исследование. Через шесть недель после родов мы рекомендуем вам пройти еще один тест, чтобы убедиться, что ваш уровень ХГЧ упал, и что у вас не развилось новое заболевание коренных зубов, что бывает очень редко.
Вернуться к началу
Эмоции и поддержка
Окончание желанной беременности может быть разрушительным, а молярная беременность и возможность хронического заболевания добавляют еще один уровень беспокойства.Для многих женщин эмоциональное исцеление может занять больше времени, чем физическое исцеление от лечения. Горе индивидуально и может по-разному повлиять на вас и вашего партнера. Дайте себе время скорбеть. Поговорите о своих чувствах с поддерживающей семьей и друзьями. Также доступна поддержка со стороны команды GTD Registry.
Вернуться к началу
Заявление об ограничении ответственности
The Women’s не несет никакой ответственности перед каким-либо лицом за информацию или совет (или использование такой информации или советов), которые предоставлены на Веб-сайте или включены в него посредством ссылки. Женщины предоставляют эту информацию при том понимании, что все лица, имеющие к ней доступ, несут ответственность за оценку ее актуальности и точности. Женщинам рекомендуется обсудить свои потребности в отношении здоровья с практикующим врачом. Если у вас есть опасения по поводу своего здоровья, вам следует обратиться за советом к своему врачу или, если вам требуется срочная помощь, вам следует обратиться в ближайшее отделение неотложной помощи
Женщины предоставляют эту информацию при том понимании, что все лица, имеющие к ней доступ, несут ответственность за оценку ее актуальности и точности. Женщинам рекомендуется обсудить свои потребности в отношении здоровья с практикующим врачом. Если у вас есть опасения по поводу своего здоровья, вам следует обратиться за советом к своему врачу или, если вам требуется срочная помощь, вам следует обратиться в ближайшее отделение неотложной помощи
Причины, симптомы, диагностика и лечение
Обзор
Что такое частичная молярная беременность?
Частичная молярная беременность — это разновидность молярной беременности, аномальной беременности, при которой эмбрион (оплодотворенная яйцеклетка) либо развивается не полностью, либо вообще не развивается.Вместо этого в матке растет группа кист, напоминающих виноград (известная как пузырный занос).
При частичной молярной беременности могут действительно начать развиваться неполный эмбрион и плацента.
Симптомы и причины
Что вызывает частичную молярную беременность?
Частичная молярная беременность — это генетическая катастрофа.При нормальной беременности яйцеклетка получает один набор из 23 хромосом от отца и один набор из 23 хромосом от матери, всего 46 хромосом. При частичной молярной беременности яйцеклетка получает два набора хромосом от отца, обычно потому, что яйцеклетка оплодотворена двумя сперматозоидами. У яйца теперь 69 хромосом вместо обычных 46.
Молярная беременность случается примерно один раз на 1000 беременностей. Они чаще встречаются у женщин в подростковом возрасте и у женщин старше 40 лет.Они также чаще встречаются у женщин, у которых было два или более выкидыша.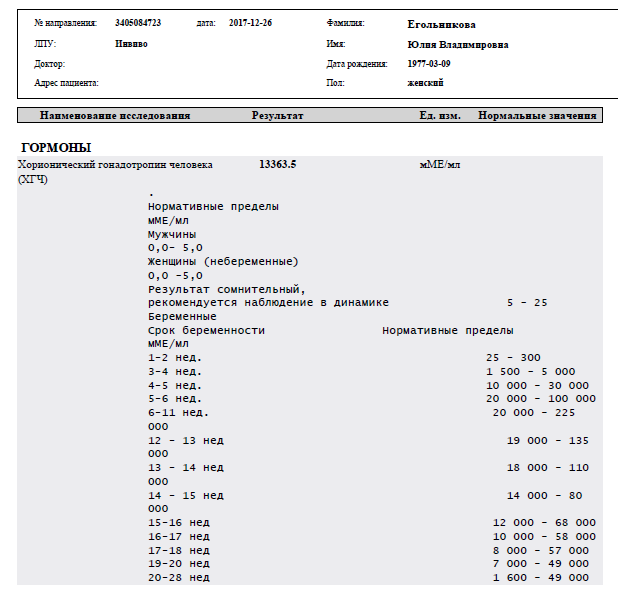 Частичные молярные беременности возникают реже.
Частичные молярные беременности возникают реже.
Каковы симптомы частичной молярной беременности?
Самым ярким симптомом молярной беременности является обильное кровотечение из влагалища на ранних сроках беременности. Кровь может быть темно-коричневой. Симптомы частичной молярной беременности включают сильную тошноту, рвоту и гипертонию (высокое кровяное давление) на ранних сроках беременности, часто в первом триместре.
Диагностика и тесты
Как диагностируется частичная молярная беременность?
Врач диагностирует молярную беременность с помощью ультразвукового исследования, которое выявит наличие кист в матке. Врач также проведет еще один тест, который измеряет уровень бета-хорионического гонадотропина человека (ХГЧ).Бета-ХГЧ — это гормон, вырабатываемый беременными женщинами.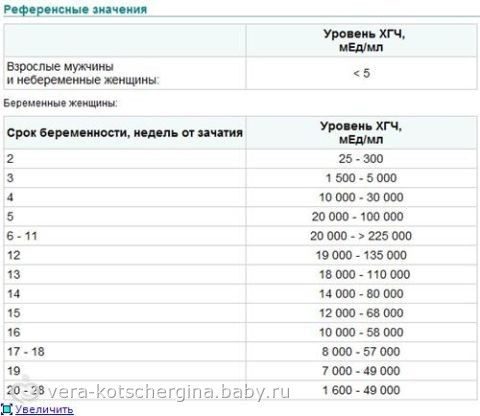 Он появляется в крови или моче через неделю после оплодотворения яйца. Уровень бета-ХГЧ быстро повышается при нормальной беременности. При частичной молярной беременности уровень бета-ХГЧ повышается быстрее и часто до более высокого уровня, чем при нормальной беременности.
Он появляется в крови или моче через неделю после оплодотворения яйца. Уровень бета-ХГЧ быстро повышается при нормальной беременности. При частичной молярной беременности уровень бета-ХГЧ повышается быстрее и часто до более высокого уровня, чем при нормальной беременности.
Ведение и лечение
Что такое лечение частичной молярной беременности?
Частичная молярная беременность лечится путем удаления эмбриона и плаценты из матки.Это делается с помощью хирургической процедуры, известной как отсасывающий выскабливание, также называемой D&C, при которой шейка матки расширяется (открывается), а эмбрион и плацента удаляются из матки.
После этой процедуры врач может продолжать измерять уровень бета-ХГЧ у женщины в течение одного года, чтобы определить, есть ли какие-либо остатки коренной ткани в матке. В это время женщина должна использовать надежные методы контроля рождаемости, чтобы не забеременеть.
В это время женщина должна использовать надежные методы контроля рождаемости, чтобы не забеременеть.
В небольшом количестве случаев молярной беременности после отсасывающего выскабливания в матке остается некоторое количество молярной ткани.Эта ткань известна как гестационная трофобластическая болезнь и может продолжать расти. Его можно лечить метотрексатом, лекарством, которое также используется для лечения рака. В редких случаях гестационная трофобластическая болезнь может перерасти в рак (известный как хориокарцинома). Это тоже обычно лечится противораковыми средствами.
Перспективы / Прогноз
Может ли женщина забеременеть после частичной молярной беременности?
Да.Вероятность повторной молярной беременности у женщины невелика (примерно 1-2%).
 Следует отметить, что боль внизу живота отмечают до 95% пациенток с внематочной беременностью.
Следует отметить, что боль внизу живота отмечают до 95% пациенток с внематочной беременностью.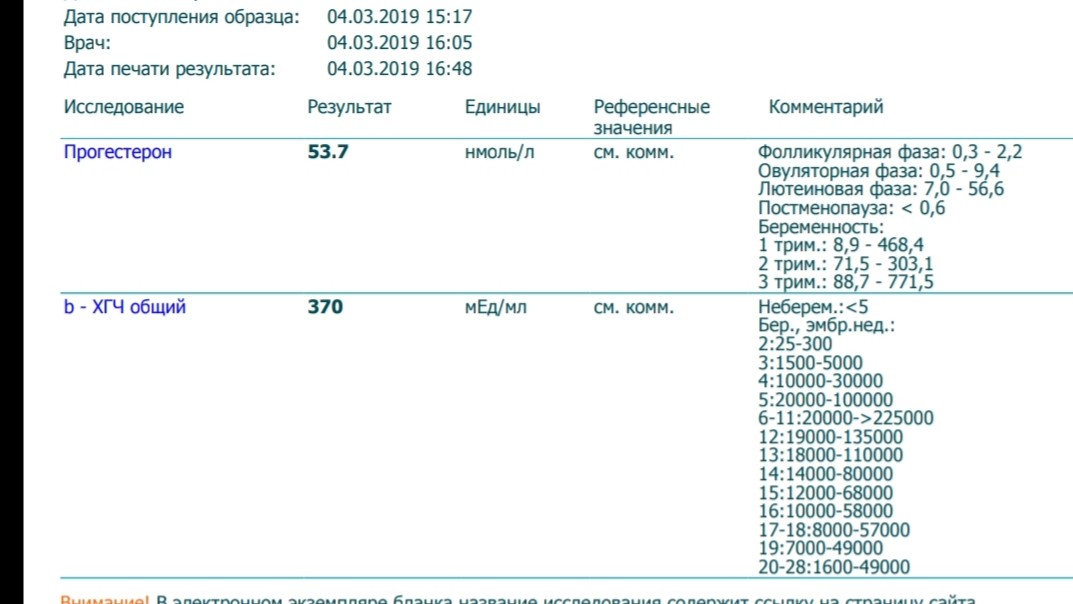 Кроме того, врач определяет размеры матки и соотносит их со сроком беременности.
Кроме того, врач определяет размеры матки и соотносит их со сроком беременности.