Клиническое значение объема амниотической жидкости в конце беременности и в родах Текст научной статьи по специальности «Клиническая медицина»
ДОКЛАДЫ АКАДЕМИИ НАУК РЕСПУБЛИКИ ТАДЖИКИСТАН ___________________________________2009, том 52, №6_______________________________
ГИНЕКОЛОГИЯ
УДК 681.1
Л.М.Сайфиддинова
КЛИНИЧЕСКОЕ ЗНАЧЕНИЕ ОБЪЕМА АМНИОТИЧЕСКОЙ ЖИДКОСТИ В КОНЦЕ БЕРЕМЕННОСТИ И В РОДАХ
(Представлено членом-корреспондентом АН Республики Таджикистан М.Ф.Додхоевой 10.04.2009 г.)
Амниотическая жидкость защищает плод от механических повреждений, создает условия для движений плода и предупреждает от развития контрактур между амнионом и частями плода, создает условия для развития легких плода и правильного расположения плода в полости матки [1-3]. Количество околоплодных вод в матке отражает состояние плода и изменяется при его заболеваниях [4-7]. С введением в практику ультразвуковой диагностики стало возможным определение визуального количества амниотической жидкости, а в последующем — и более точного метода определения количества вод с помощью вычисления индекса амниотической жидкости (ИАЖ) [2,8,9].
Индекс амниотической жидкости — это показатель, получаемый при ультразвуковом исследовании путем суммирования диаметра наибольшего кармана свободной амниотической жидкости в каждом из четырех квадрантов живота. Таким образом, ИАЖ, оцениваемый разными авторами либо в см, либо в мм, носит приблизительный характер, но с его помощью можно выявить избыток (многоводие) или недостаток (маловодие), равно как и нормальное количество околоплодных вод в матке. По данным различных исследований, индекс амниотической жидкости на протяжении беременности меняется, но в III триместре и перед родами он должен находиться в пределах 100-250 мм [10,11].
Согласно современным представлениям, маловодием считается состояние, при котором индекс объема околоплодных вод меньше 50 мм для данного срока беременности. Ма-ловодие отмечается в 0.3-0.4% всех родов. Маловодие встречается при выраженных пороках развития почек и кишечника плода, выраженной плацентарной недостаточности с явлениями синдрома задержки развития плода (СЗРП), идиопатическим маловодием [6,12-14].
При многоводии показатели ИАЖ достигают значительных величин и, по данным разных авторов, данный показатель колеблется от 250 до 750 мм. Многоводие имеет место при различной инфекции, особенно вирусной, аномалиях развития нервной трубки плода и делится на умеренное и значительное, а также острое и хроническое [8,15,16].
Целью настоящего исследования явилась интерпретация динамики изменения количества амниотической жидкости в конце беременности и в родах при прогнозировании перинатальных исходов для плода.
Методы исследования
В клиническом исследовании принимали участие 100 рожениц, поступившие на подготовку к родам в клинику Таджикского научно-исследовательского института акушерства, гинекологии и перинатологии в период с июня 2008 по июнь 2009 года. В исследование были включены только женщины с одноплодной беременностью в сроках беременности от 23 до 43 недель гестации и только c головным предлежанием плода при рождении. Критериями исключения из исследования были преждевременное излитие околоплодных вод, либо нарушение целостности плодного пузыря, кровотечения, многоплодная беременность, врожденные аномалии развития плода, кесарево сечение в анамнезе, неправильное положение плода, инфекции и сахарный диабет.
Ультразвуковое исследование проводили линейным датчиком с частотой волны 3. 5 мГц аппарата SSA-340 A, Toshiba, Япония, оборудованного цветным допплеровским картированием. После сбора анамнеза и объективного исследования всех обследованных укладывали в горизонтальное положение на спине и производили УЗИ-биометрию плода и пла-центометрию по общепринятой методике, а также измерение объема амниотической жидкости двумя методами.
5 мГц аппарата SSA-340 A, Toshiba, Япония, оборудованного цветным допплеровским картированием. После сбора анамнеза и объективного исследования всех обследованных укладывали в горизонтальное положение на спине и производили УЗИ-биометрию плода и пла-центометрию по общепринятой методике, а также измерение объема амниотической жидкости двумя методами.
Наряду с ИАЖ количество околоплодных вод измеряли также вторым методом — определением максимального вертикального кармана (МВК). Для измерения МВК (в мм) по методу Маннига [18] выбирали наиболее глубокое пространство между стенкой матки и частями плода, свободное от петель пуповины. Если роды не наступали в течение одной недели, исследование повторяли заново. Объем амниотической жидкости считался достаточным при ИАЖ более 50 мл и менее 180 мл, а также при МВК более 30 мл и менее 50 мл.
Допплерометрия кровотока сосудов матки и пуповины и наружная кардиотокография были проведены во всех случаях для подтверждения признаков дистресса плода в родах, и выражались в изменении кривых скоростей кровотока в сосудах, вариабельности базального ритма, поздних децелерациях, брадикардии. Новорожденных с оценкой по шкале Апгар, ниже 7 баллов при рождении, а также при отсутствии прогресса через 5 мин относили к группе высокого риска по перинатальной патологии. Исходы родов были изучены в сравнении с данными определения объема амниотической жидкости, кардиотокографии и других параметров плода при рождении.
Статистическая обработка полученных результатов произведена c использованием пакета программ Microsoft Excel 2003.
Результаты исследования
Средний возраст обследованных составил 25.5±0.4 лет. Из общего числа обследованных 56.0% были первородящими, остальные женщины были повторнородящими и многоро-жавшими. Средняя продолжительность гестации в момент рождения плода составила 38.6±1.5 недель, хотя в группу обследования были включены роженицы со сроком беременности от 23 до 43 недель гестации. Средняя масса плода при рождении составила 3123.5±10.5 г с колебаниями от 588 г до 4700 г, а средняя длина плода составила 49.5±0.7 с колебаниями от 27 до 55 см.
Результаты статистического анализа показали, что средние величины ИАЖ во второй половине беременности составили 172.0±0.4 мм, а средние данные МВК — 77.9±0.4 мм. Между двумя величинами существует высокая корреляция, r = 0.73 (p<0.001). Показатели объема амниотической жидкости прогрессивно возрастали с 23 до 38 недель беременности и значительно уменьшались после 40 недель беременности (рис.1 и 2).
недели
Рис. 1. Динамика объема амниотической жидкости во второй половине беременности.
Рис 2. Корреляция между различными методами определения объема амниотической жидкости.
Указанные показатели объема амниотической жидкости были достоверно меньше средних величин (маловодие, p<0.01) при внутриутробной задержке развития плода (ВЗРП) и при переношенной беременности. Многоводие ф<0.05) имело место только в четырех случаях при внутриутробном инфицировании плода.
Подробный статистический анализ показал, что во второй половине беременности (после 20 нед.) количество амниотической жидкости не зависит ни от возраста матери, ни от срока беременности, а также от массы и длины плода при рождении (ф>0. 05).
05).
Как ИАЖ, так и МВК амниотической жидкости коррелировали с некоторыми показателями биометрии плода. Так, результаты корреляционного анализа показали, что между ИАЖ и длиной бедренной кости плода имеется прямая корреляционная зависимость (г = 0.65). Аналогичная связь, но выраженная в меньшей степени, обнаружена между ИАЖ и поперечным диаметром грудной клетки плода (г = 0.61). Вместе с тем не выявлено взаимосвязи между ИАЖ и показателями продолжительности родов, оценки состояния плода по шкале Апгар, а также такими биохимическими показателями амниотической жидкости, как рН, концентрация мочевины, креатинина, билирубина, глюкозы и белка. Плотность амниотической жидкости также не претерпевала значительных изменений при многоводии и мало-водии. Однако концентрация мочевины и креатинина изменялась в случаях метаболического ацидоза плода независимо от количества амниотической жидкости.
Таблица
Взаимосвязь показателей объема амниотической жидкости и КТГ*
ИАЖ\МВК, мм Нормальные данные КТГ Нарушения показателей КТГ
брадикардия вариабельность децелерации всего
ИАЖ
< 150(п=34) 16 (47) 3 (16. 6) 11 из 18 (61) 4 (22.2) 18 (53)
6) 11 из 18 (61) 4 (22.2) 18 (53)
160-180 (п=32) 18 (56) 2 (14.3) 11 из 14 (78.6) 1 (7.1) 14 (44)
>180 (п=34) 30 (88) 1 (25) 2 из 4 (50) 1 (25) 4 9(12)
Всего 100 64 (64) 6 (17) 24 из 36 (67) 6 (17) 36 (36)
МВК
< 30 (п=59) 37 (62.7) 4 (8.12) 14 из 22 (63.6) 4 (18.2) 22 (37.3)
>50(п=41) 27 (67.6) 2 (14) 9 из 14 (65) 3 (21) 14 (32.4)
Всего 100 64 (64) 6 (17) 23 из 36 (64) 7(19) 36 (36)
Примечание. Все данные приведены в абсолютных числах и в (%).
Сравнение показателей ИАЖ и МВК с данными допплерометрии сосудов матки и пуповины показало обратную взаимосвязь с показателями ИР в пуповинной артерии только при маловодии (p<0.05). Показатели кровотока маточной артерии не изменялись в зависимости от количества околоплодных вод. ИАЖ находился в обратной корреляционной зависимости от уровня креатинина и мочевины только при маловодии (r = -0.78, p<0.05), сопровождающем переношенную, но не пролонгированную беременность. При многоводии данные параметры не изменялись. Наиболее неблагоприятные исходы для плода имели место при уменьшении количества околоплодных вод после 38 недель беременности в сочетании с изменениями биохимических показателей околоплодных вод в родах, таких как рН ниже 7.0, а также повышение уровня креатинина или мочевины, что указывало на внутриутробное страдание плода.
Обсуждение результатов исследования
По данным некоторых исследований, индекс амниoтической жидкости повышается при макросомии, и его можно использовать для прогнозирования крупного плода [4,7,19]. Результаты наших исследований не подтвердили взаимосвязи количества амниотической жидкости с массой плода при рождении. Однако ИАЖ, равно как МВК, находились в прямой корреляционной зависимости с окружностью грудной клетки и длиной бедренной кости плода, что можно использовать для определения гестационного возраста плода, а также для исключения некоторых аномалий развития плода.
Результаты наших исследований не подтвердили взаимосвязи количества амниотической жидкости с массой плода при рождении. Однако ИАЖ, равно как МВК, находились в прямой корреляционной зависимости с окружностью грудной клетки и длиной бедренной кости плода, что можно использовать для определения гестационного возраста плода, а также для исключения некоторых аномалий развития плода.
Наиболее показательными были результаты изменения объема околоплодных вод после 38 недель беременности. По данным многочисленных исследований, ведение родов при пролонгированной беременности, продолжительность которой составила более 40 недель, всегда чревато для акушеров-гинекологов, поскольку перинатальные исходы резко ухудшаются [1,3,19]. В таких случаях внутриутробная асфиксия плода в родах и аспирация мекони-ем являются ведущими причинами 3/4 интранатальной смертности. Дисфункция плаценты считается патолого-гистологическим фактором, ведущим к асфиксии в родах и аспирации меконием. Тем не менее, ведущим механизмом дистресса плода в родах является сдавливание пуповины в результате маловодия. В связи с этим исследование объема амниотической жидкости может быть полезным для прогнозирования дистресса плода в родах. Для определения ОАЖ были разработаны различные ультразвуковые методы исследования, визуальные и количественные: метод измерения глубины наибольшего максимального вертикального кармана и метод индекса амниотической жидкости. Оба метода были апробированы для изучения прогностической ценности при маловодии и многоводии, сопровождающей различную акушерскую патологию, включая врожденную патологию, инфекции и др. Но указанные два метода никогда не использовались для изучения их клинического значения для плода в родах, при преждевременных, срочных и запоздалых. Сравнительная оценка диагностической
ценности двух методов — определения максимального вертикального кармана и определения индекса амниотической жидкости в прогнозировании перинатальных исходов для плода показала равноценную эффективность их в акушерской практике. Тем не менее, метод ИАЖ имеет некоторые преимущества при внутриутробном страдании плода.
Тем не менее, метод ИАЖ имеет некоторые преимущества при внутриутробном страдании плода.
Таджикский научно-исследовательский институт Поступило 10.04.2009 г.
акушерства, гинекологии и перинатологии
ЛИТЕРАТУРА
1. Башмакова Н.В., Кравченко Е.Н., Лопушанский В.Г. — Акушерство и гинекология, 2008, №3, с. 57-61.
2. Зубкова М.В. Клинико-генетическая характеристика маловодия и многоводия. — Автореф. дисс…канд.мед.наук, 2007, 22 с.
3. Alchalabi H.A., Obeidat B.R. е! al. — Eur. J. Obstet. Gynecol. Reprod. Biol. 2006, Dec;129(2): 124-7.
4. Абрамченко В.В. Перинатальная патология. — СПб., 2007, 235 с.
5. Демидов В.Н., Огай О.Ю., Сигизбаева И.Н. — Акушерство и гинекология, 2008, №6, с.33-39.
6. Ласитчук О.М. Диагностика, лечение и акушерская тактика при беременности осложненной мно-говодием. — Автореф. дисс.канд.мед. наук.- Львов, 2005, 25 с.
7. Begum F., Buckshee K. — Bangladesh Med. Res. Counc. Bull., 2008, Dec;24(3):60-6.
8. Люблич О.А., Цхай В.Б. — Журнал РОАГ, 2007, № 1, с. 9-11.
9. Chamberlain P.F., Manning F.A. et all. — Am. J. Obstet. Gynecol., 2004, v.150, №3, р. 245-249.
10. Ben-Haroush A., Melamed N. еt al. — J. Ultrasound Med., 2008, Jul; 27(7): 1029- 32.
11. Magann E.F., Chauhan S.P. et al. — Am. J. Perinatol., 2007, Oct; 24(9):549-55.
12. Пустотина О.А., Гуртовой Б.Л. и др. — Акушерство и гинекология, №5, 2005, с.25-27.
13. Sultana S., Akbar Khan M.N. et al. — J.Coll Physicians Surg Pak., 2008, Oct; 18(10):630-4.
14. Yeh S.Y., Bruce S.L., Thornton Y.S. — Clin. Perinatol., 2002; Jun; 9(2):381-6.
15. Милованов А.П., Радзинский В.Е., Болтовская М.Н. — Акушерство и гинекология, 2004, №4, с.15-18.
16. Vink J.Y., Poggi S.H. et al. — Am. J. Obstet. Gynecol., 2006, Sep; 195(3):848-50.
17. Phelan J.P., Smith C.V. et al. — J. Reprod. Med., 1987, 32(7), p.540-2.
18. Manning F.A., Hill L.M., Platt L.D. — Am. J. Obstet. Gynecol., 1981, 139 (3), p.254-8.
19. Сичинава Л.Г., Горюшина Н.Б., Устинова В.А. — Акушерство и гинекология, 2003, №2, с.25-28.
Л.Ф.Сайфиддинова АХДМИЯТИ КЛИНИКАВИИ МИЦДОРИ МОЕЪИ АМНИОТИКЙ ДАР ОХИРИ Х,ОМИЛАДОРЙ ВА ДАВРАИ ТАВАЛЛУД
Фаркияти баланди байни маълумотх,ои индекси моеъи амниотй ва киссаи вертикали максималй дар охири х,омиладорй ва давраи таваллуд (г=0.86) дарёфт карда шуд. Индекси моеъи амниотй ва киссаи вертикали максималй, дарозий устугони рон (г=0.65)
диаметри кафаси синаи тифл (г=0.61) ва вобастагии баръакси индекси резизстентии гардиши хун дар шараёни ноф (г=0.78) дар як сатх,и вобастагй чойгир аст . Камшавии микдори моеъи амниотй дар охири х,омиладорй ва давраи таваллуд ба окибатх,ои ному-соиди перинаталй оварда мерасонанд.
L.M.Saifiddinova
CLINICAL SIGNIFICANSE OF AMNIOTIC FLUID VOLUME MEASUREMENT AT THE END OF PREGNANCY AND IN LABOR
Correlation between amniotic fluid index (AFI) and maximal vertical pocket (MVP) data at the end of pregnancy and in labor was high (r = 0. 86). The AFI and MVP were in direct correlation with length of femoral bone (r = 0.65) and also with diameter of fetus’s chest (r = 0.65) and in reverse correlation with resistance index (IR) of umbilical arterial blood flow (r = — 0.78). Diminution of amniotic fluid volume at the end pregnancy and in labor has led to adverse perinatal outcomes.
86). The AFI and MVP were in direct correlation with length of femoral bone (r = 0.65) and also with diameter of fetus’s chest (r = 0.65) and in reverse correlation with resistance index (IR) of umbilical arterial blood flow (r = — 0.78). Diminution of amniotic fluid volume at the end pregnancy and in labor has led to adverse perinatal outcomes.
Способ определения объема околоплодных вод
Изобретение относится к области медицины, а именно к акушерству, и может быть использовано для определения объема околоплодных вод.
Выбор оптимальной тактики ведения беременности и родов существенно зависит от точного определения объема околоплодных вод [1]. Количество околоплодных вод отражает состояние плода и изменяется при патологических состояниях как плода, так и маточно-плацентарного комплекса. Многоводие часто сопровождает аномалии развития желудочно-кишечного тракта, внутриутробную инфекцию, а маловодие — пороки мочевыделительной системы. Сочетание маловодия с гипотрофией плода, а также многоводие являются неблагоприятными в отношении перинатального исхода. У беременных с мало- и многоводием частота акушерских пособий и оперативных вмешательств во время беременности и в родах составляет 21,5-57,7% [2].
Известен способ определения объема околоплодных вод [3, 4], который основывается на измерении вертикального размера наибольшего водного кармана между стенкой матки и поверхностью тела плода после общего осмотра содержимого матки. При нормальном количестве амниотической жидкости этот размер находится в пределах от 2 до 8 см, при величине размера от 1 до 2 см говорят о пограничном количестве вод, при уменьшении размера менее 1 см — о маловодии, более 8 см — о многоводии. Способ имеет следующие недостатки: недостаточная точность за счет того, что способ предполагает качественное определение объема околоплодных вод, отсутствует оценка количества околоплодных вод, измерение носит приблизительный характер [3].
Известен способ определения объема околоплодных вод [3, 5], взятый в качестве прототипа, который основывается на проведении ультразвукового исследования и включает расчет индекса амниотической жидкости. Для определения индекса амниотической жидкости полость матки делят на четыре квадранта. Белая линия живота делит матку на правую и левую половины, линия на уровне пупка — на верхнюю и нижнюю части. После чего определяют глубину (вертикальный размер) наибольшего кармана амниотической жидкости в каждом квадранте. Сумма четырех значений представляет собой индекс амниотической жидкости. Индекс объема околоплодных вод на протяжении беременности изменяется, но в III триместре он должен находиться в пределах 10-25 см, значения ниже 10 см указывают на уменьшение объема околоплодных вод, ниже 5 см — на маловодие; значения более 25 см свидетельствуют о многоводии [1].
Однако способ имеет следующие недостатки: недостаточная точность за счет того, что способ предполагает качественное определение объема околоплодных вод, отсутствует оценка количества околоплодных вод, измерение носит приблизительный характер [3 |.
Для повышения точности определения объема околоплодных вод у беременных проводят ультразвуковое исследование, измеряют индекс амниотической жидкости [3, 5], определяют предполагаемую массу плода по формуле Hadlock [6] и рассчитывают объем околоплодных вод V по формуле:
, где CГ — срок гестации (недели), ИАЖ — индекс амниотической жидкости (мм), Μ — предполагаемая масса плода (г).
Выбор критериев проведен на основании оценки зависимости объема околоплодных вод от общего числа определенных ультразвуковых параметров по данным построения математической модели, основанной на методах регрессионного анализа [7].
Способ осуществляют следующим образом: у беременных во II и III триместре гестации проводят ультразвуковое исследование, измеряют индекс амниотической жидкости, определяют предполагаемую массу плода по формуле
Hadlock и рассчитывают объем околоплодных вод V по формуле: , где СГ — срок гестации (недели), ИАЖ — индекс амниотической жидкости (мм), Μ — предполагаемая масса плода (г).
Пример 1. Беременная Α., повторнородящая, 34 лет, поступила 12.02.16 г. в отделение патологии беременности с диагнозом: Беременность 31-32 недели.
Хроническая плацентарная недостаточность, субкомпенсированная форма. Задержка роста плода II степени. Хроническая гипоксия плода. Маловодие. Гестационная анемия средней степени. Хроническая обструктивная болезнь легких, смешанный вариант, среднетяжелое течение, ремиссия. ДН I. 15.02.16 г. беременной выполнено ультразвуковое исследование: индекс амниотической жидкости=32 мм, предполагаемая масса плода=1200 г. Рассчитан объем околоплодных вод V по формуле:
По результатам дополнительных методов исследования (кардиотокография, ультразвуковая допплерография) 15.02.2016 г. выявлены выраженные признаки нарушения реактивности сердечно-сосудистой системы плода. Учитывая декомпенсированную форму хронической плацентарной недостаточности решено родоразрешить женщину 15.02.16 г. путем операции кесарево сечение в экстренном порядке.
Путем операции кесарево сечение родилась живая недоношенная девочка без травм и уродств, весом 1150 г, ростом 37 см, с оценкой по шкале Апгар 3 и 4 балла. Объем околоплодных вод составил 110 мл.
Пример 2. Беременная С., первородящая, 22 лет, поступила 06.10.15 г. в отделение патологии беременности с диагнозом: Беременность 40 недель. Хронический пиелонефрит, в стадии латентного воспаления. ХБП0. Миопия легкой степени.
07.10.15 г. беременной выполнено ультразвуковое исследование: индекс амниотической жидкости=143 мм, предполагаемая масса плода=3500 г. Рассчитан объем околоплодных вод V по формуле:
08.10.15 г. через естественные родовые пути родился живой доношенный мальчик без травм и уродств, весом 3450 г, ростом 51 см, с оценкой по шкале Апгар 9 и 9 баллов. Объем околоплодных вод составил 950 мл.
Пример 3. Беременная С., первородящая, 29 лет, поступила 17. 03.16 г. в отделение патологии беременности с диагнозом: Беременность 34 недели. Отягощенный акушерский анамнез. Изосенсибилизация по Rh — фактору с титром антител 1:512. Хроническая плацентарная недостаточность, субкомненсированная форма. Хроническая гипоксия плода. Многоводие. Синдром соединительнотканной дисплазии. Пролапс митрального клапана 1 степени, митральная недостаточность I степени.
03.16 г. в отделение патологии беременности с диагнозом: Беременность 34 недели. Отягощенный акушерский анамнез. Изосенсибилизация по Rh — фактору с титром антител 1:512. Хроническая плацентарная недостаточность, субкомненсированная форма. Хроническая гипоксия плода. Многоводие. Синдром соединительнотканной дисплазии. Пролапс митрального клапана 1 степени, митральная недостаточность I степени.
18.03.16 г. беременной выполнено ультразвуковое исследование: индекс амниотической жидкости=298 мм, предполагаемая масса плода=2450 г. Рассчитан объем околоплодных вод V по формуле:
По результатам инструментальных методов исследования (кардиотокография, ультразвуковая допплерография) подтверждено наличие хронической гипоксии плода. Учитывая гемолитическую болезнь плода, решено родоразрешить женщину 18.03.16 г. путем операции кесарево сечение в экстренном порядке. Путем операции кесарево сечение родился живой недоношенный мальчик без травм и уродств, весом 2490 г, ростом 46 см, с оценкой по шкале Апгар 2 и 4 балла. Объем околоплодных вод составил 2000 мл.
Данный способ использован для определения объема околоплодных вод во II и III триместре беременности у 300 беременных. Погрешность, определяемая путем измерения в мерной емкости объема околоплодных вод, полученных при оперативном родоразрешепии, составила 5,8% (±60 мл при доношенном сроке гестации). Результаты представлены в таблице.
Точность предложенного способа определения массы плода составляет 93-97%. Многоводие характеризуется увеличением численных значении объема околоплодных вод более 97,5 процентиля, маловодие — менее 2,5 процентиля.
Список литературы
1. Акушерство от десяти учителей: Пер. с англ. / Под ред. С. Кэмпбелла, К. Лиза. — 17-е изд. — М.: Медицинское информационное агенство, 2004. — 464 с.
2. Руководство к практическим занятиям по акушерству: учебное пособие / под ред. В.Е. Радзинского — М.: ГЭОТАР-Медиа, 2011. — 656 с.
В.Е. Радзинского — М.: ГЭОТАР-Медиа, 2011. — 656 с.
3. Пренатальная эхография / Под ред. М.В. Медведева — 1-е изд. — М.: Реальное Время, 2005. — 560 с.
4. Chamberlain P.F., Manning F.A., Morrison I. et al. Ultrasound evaluation of amniotic fluid volume. II. The relationship of increased amniotic fluid volume to perinatal outcome // Am. J. Obstet. Gynecol. 1984. V. 150. №3. P. 250-254.
5. Phelan J.R., Ahn M.O., Smith C.V. Amniotic fluid index measurements during pregnancy // J. Reprod. Med. 1987. V. 32. P. 601.
6. Мерц Эберхард. Ультразвуковая диагностика в акушерстве и гинекологии: пер. с англ. В 2-х т. / Эберхард Мерц; под ред. А.И. Гуса // Т. 1. Акушерство. — М.: МЕДпресс-информ, 2011. — 720 с.
7. Методология и практика анализа данных в медицине: монография / И.А. Левин [и др.] // Т. 1. Введение в анализ данных. — М. — Тель-Авив: АПЛИТ, 2010. — 168 с.
Способ определения объема околоплодных вод, включающий измерение индекса амниотической жидкости путем ультразвукового исследования, отличающийся тем, что определяют массу плода по формуле Hadlock и рассчитывают объем околоплодных вод по формуле: , где СГ — срок гестации (недели), ИАЖ — индекс амниотической жидкости (мм), М — предполагаемая масса плода (г).Клинико-лабораторная характеристика амниотической жидкости в родах
1. Аббасова З.Ф. Профилактика и лечение осложнений беременности и родов у женщин с гестозом, с сочетанным сахарным диабетом. Автореф. дис. .док.мед.наук. 2007.- 45с.
2. Абрамченко В.В. Перинатальная патология. С-П., 2007.- 235 с.
3. Агеева М.И. Допплерометрические исследования в акушерской практике. -М.: Издательский дом Видар М. 2000. 212 с.
4. Апандиева М. М. Особенности гестации и лактации у женщин с железо дефицита ой анемией и пиелонефритом. Автореф. дис.канд.мед.наук. -2008. -24с.
5. Баев О.Р., Рыбин М.В.,Тимохина Т.Ф. Перинатальные аспекты кесарева сечения в современном акушерстве. Материалы Ежегодного конгресса
Материалы Ежегодного конгресса
6. Башмакова Н. В., Кравченко Е. Н., Лопушанский В. Г. Роль прогнозирования интранатальных факторов риска // Акушерство и гинекология 2008. — №3. -С. 57-61.
7. Башмакова Н. В., Мелкозерова О. А., Давыденко Н. Б., Русанов С. Ю. Преждевременное излитие околоплодных вод при недоношенной беременности// Акушерство и гинекология 2008. — №5. — С. 24-28.
8. Бериханова Р. Р., Хрипунова Г. И. Особенности течения беременности и родов у пациенток с ожирением // Акушерство и гинекология 2007. — №6. — С. 9-12.
9. Бийболатова Д.Т. Оптимизация пренатальной подготовки и родоразрешения беременных с резус- отрицательной пренадлежностью крови в сочетании с железодефицитной анемией. Автореф. дис. .канд.мед.наук. 2006. -31с.
10. Веселова А.Н. Клинико-диагностическое и прогностическое значение нарушений мозгового кровотока при постгеморрагической гидроцефалии унедоношенных новорожденных детей. Автореф. дис.канд.мед.наук.-М.-2008.-32с.
11. Вихляева Е. М. Доклинические проявления системных нарушений, клинические исходы и отдаленные последствия преэклампсии // Акушерство и гинекология.-2009, №1, с. 3-5.
12. Гармаева В.В. Дефицит карнетина и его коррекция у недоношенных детей с респираторным дисстресс- синдромом. Автореф. дис.канд.мед.наук.-М.-2008.-24с.
13. Горбачева A.B. Ближайшие и отдаленные результаты повторного кесарева сечения. Автореф. дис.канд.мед.наук.-М.- 2007.-25 с.
14. Демидов В. Н., Огай О. Ю., Сигизбаева И. Н. Оценка информативности автоматизированной антенатальной кардиотокографии// Акушерство и гинекология,- 2008. №6. — С. 33-39.
15. Демидов В.Н. Ультразвуковая диагностика пороков развития плода, плаценты и ее структур. М. 2007.- 256.
16. Дрожжина O.A. Развитие и структура заболеваемости детей, перенесших тяжелую асфиксию в родах. Материалы ежегодного конгресса специалистовперинатальной медицины « Новые технологии в перинаталогии». 2006.- Т1-№4 . 7-75.
17. Егорова Т.А. Возможности фармакологической коррекции иммунной адаптации новорожденных различного гестационного возраста. Автореф. дис.канд.мед.наук. 2006. -21с.
Автореф. дис.канд.мед.наук. 2006. -21с.
18. Ежова JI.C., Тараленко C.B., Дикк А. Морфологические особенности плаценты у беременных с гипертензивными нарушениями. Материалы II регионального научного форума «Мать и дитя»- 2008.С.21-22.
19. Забозлаев Ф.Г. Патоморфология матки плацентарного ложа и плаценты при нарушении родовой деятельности. Автореф. дис.канд.мед.наук. 2006. -35с.
20. Зайратьянц О. В., Кактурский JI. В., Макарова О. В. Формулировка и кодирование по МКБ-10 патолого-анатомического диагноза при болезнях системы кровообращения // Архив патологии.-2008.- №1, с. 17-23.
21. Зороастрова H.H. Содержание маркеров внутрисосудистого свертывания крови, коагуляционная активность тромбоцитов и липидпероксидация у беременных и родильниц с поздним гестозом. Автореф. дис.канд.мед.наук. -2006. -24 с.
22. Зубжицкая JI. Б., Кошелева Н. Г., Семенов В. В., Назарова С. И., Айламазян Э. К. Изменения плаценты при сахарном диабете 1-го типа// Архив патологии.-2008.-№1, с.14-17.
23. ЗубковаМ.В.Клинико -генетическая характеристика маловодия и многоводия. Автореф. дис.канд.мед.наук. 2007. -22 с.
24. Ибрагимова A.A., Минуллина Н.К., Залалдинов А.Р. Выявление Campylobacteria fetus в околоплодных водах, взятых путем трансабдоминального амниоцентеза. Материалы II регионального научного форума «Мать и дитя»- 2008. с-23.
25. Камилова Н.М., Клиническое значение исследования фетоплацентарной системы в прогнозировании течения беременности при перинатальной патологии. Материалы II регионального научного форума «Мать и дитя»-2008.С 26.
26. Ким А. Лизосомальная активность экстраэмбриональных образований при нормальной и осложненной беременности. Автореф. дис.канд.мед.наук.- М.-2002.-23 с.
27. Климов В. А. Эндотелий фетоплацентарного комплекса при физиологическом и патологическом течении беременности//Акушерство и гинекология.-2008, №2, с. 7-9.
28. Коваленко В. Л., Кокшаров В. Н. Частота расхождения заключительного клинического и патолого-анатомического диагнозов как индикатор качества оказания медицинской помощи//Архив патологии. -2007.-№1, с.17-19.
-2007.-№1, с.17-19.
29. Кондриков Н.И. Патология матки. Иллюстрированное руководство. — М: Практическая медицина, 2008. — 334 с.
30. Косовцева Н.В. Диагностические возможности эхографии в выявлении врожденных пороков развития в ранние сроки беременности. Автореф. дис.канд.мед.наук. 2006. -23 с.
31. Кравченко Е. Н. Осложнения гестационного периода и родовая травма новорожденного в условиях крупного региона Западной Сибири//Акушерство и гинекология.- 2008. №2. — С. 35-38.
32. Кравчук Н.В. Патогенетические механизмы формирования акушерских осложнений у беременных высокого риска. Автореф. дис. док.мед.наук. -2007. -38с.
33. Краснопольский В. И., Логутова Л. С., Туманова В. А., Савельев В. С., Титченко Л. И., Баринова И. В., Пырсикова Ж. Ю., Барыкина О. П., Аксенова А. А., Артюков И. А., Виноградов А. В., Барабанов В. М., Дубинина В. Ю.,
34. Романова С. А. Клиническая, ультразвуковая и морфологическая характеристики хронической плацентарной недостаточности// Акушерство и гинекология 2006. — №1. — С. 13-17.
35. Кулавский Е.В. Особенности течения беременности и родов при многоводии: Автореф. дис. .канд.мед.наук. Уфа, 2004. — 26 с.
36. Кулаков В. И., Ушакова И. А., Мурашко JI. Е., Клименченко Н. И., Кучеров Ю. И. Беременность и роды при пороках развития плода// Акуш. и гинек. 2007. №6. с. 21-25.
37. Кушакова A.M. Особенности течения беременности в зависимости от характера сохраняющей терапии в ранние сроки. Автореф. дис.канд.мед.наук. Бишкек, 2007. — 21 с.
38. Ласитчук О.М. Диагностика, лечение и акушерская тактика при беременности, осложненной многоводием. Автореф. дис.канд.мед.наук.- Львов, 2005, 25 с.
39. Лечиева Э.У., Синчихин С.П. Иммунохимические критерии раннего прогнозирования постнатальной адаптации//Журнал практического акушера-гинеколога/2008, 1-2 (15), с. 15-18.
40. Лещенко С.С. Особенности течения раннего неонатального периода у детей, перенесших выраженную плацентарную недостаточность. Автореф. дис.канд. мед.наук. 2006. -26 с.
дис.канд. мед.наук. 2006. -26 с.
41. Люблич O.A., Цхай В.Б. Акушерские и перинатальные факторы маловодия// Акушерсие факторы риска/Журнал РОАГ. 2007. № 1. с. 9-11.
42. Макаров О. В., Николаев Н. Н., Волкова Е. В., Корниенко Г. А., Баиров С. С. Дифференцированный подход к ведению беременных с артериальной гипертензией// Акуш. и гинек. 2008. № 1. с. 9-16.
43. Малицин И.И. Влияние различных методов родоразрешения на материнскую и маточно-плодовую гемодинамику у женщин с тяжелой преэклампсией. Автореф. дис.канд.мед.наук. 2006. -21с.
44. Мамедова М.А. Программированные роды у женщин с высоким перинатальным риском. Автореф. дис.канд.мед.наук. 2008 -22с.
45. Маркарьян И.В. Роль ранней диагностики синдрома задержки роста плода в снижении акушерских осложнений и перинатальных потерь. Ав тореф. дис.канд.мед.наук. 2006. М.: с.24.
46. Марусов А. П., Братин Ю. А., Федоткина Е. П. Влияние инфузионной терапии на систему гемостаза и гемореологии беременных с гестозом// Акушерство и гинекология.-2008, №1, с. 6-19.
47. Милованов А. П., Глуховец И. Б. Функциональная морфология пуповины новорожденных при оперативном родоразрешении //Архив патологии.-2007.-№2, с.28-30.
48. Милованов А. П., Мационис А. Э., Миханошина Н. А. Клинико-морфологические особенности сепсиса в родах как самостоятельной нозологической формы //Архив патологии.-2008.-№2, с.9-11.
49. Милованов А. П., Мустафа М.М., Серебряков С.Н. Микроокружение эмбриона человека// Мат. 1-го Междунар. Конф. «Ранние сроки беременности: проблемы, пути решения, перспективы».- М.- 2002.-С.50-54.
50. Милованов А. П., Радзинский В. Е., Болтовская М. Н. Роль микроокружения в жизнеобеспечении эмбриона человека // Акушерство и гинекология 2004. -№4.-С. 15-18.
51. Мищенко H.A. Соотношение макроструктуры плаценты с соматотипом женщины в возрастном и сезонном аспектах. Автореф. дис. канд.мед.наук. -2006.- 23 с.
52. Николаева Л.Б., Ушакова Г.А., Тришкин А.Г.Особенности фетоплацентарного комплекса у первородящих. Материалы Х-го юбилейного Всероссийского форума «Мать и дитя»- М.- 2009.C 143.
Материалы Х-го юбилейного Всероссийского форума «Мать и дитя»- М.- 2009.C 143.
53. Никитина H. А. Оценка степени тяжести гестоза. Автореф. дис. канд. мед.наук. М.: 2007.- 24 с.
54. Новиков В.Д., Гребняк JI.A., Пасман Н.М. Влияние вертикального перемещения роженицы в среднегорье и уменьшение воздействия гипоксии на состояние новорожденного (клинико-морфологическое исследование)//Бюл. СО РАМН, 2003.- №1 (Ю7), с. 57-61.
55. Олимова Л.И., Додхоева М.Ф. Особенности фетометрических показателей у беременных женщин с дефицитом массы тела/ Л.И.Олимова, М.Ф. Додхоева// «Мать и дитя»: Материалы 9-го Всероссийского Научного Форума. М., 2007. -С. 181-182.
56. Павлова Т. В., Малютина Е. С. Клинико-морфологические особенности системы мать—плацента—плод при течении беременности на фоне инсулинзависимого сахарного диабета// Акушерство и гинекология.-2008, №2, с. 28-31.
57. Павлова Т. В., Петрухин В. А., Жиляева О. Д., Надеждин С. В. Морфология плаценты при беременности на фоне железодефицитной анемии// Архив патологии.-2007.-№2, с.31-33.
58. Пак C.B., Гречканев Г.О., Клементе Х.М., Чандра- Д’Мелло Р., Результаты использования медицинского озона в терапии хронической плацентарной недостаточности. Материалы II регионального научного форума «Мать и дитя»-2008. с. 67-68.
59. Пальцев М. А., Кактурский Л. В., Зайратьянц О. В. Стандарты патолого-анатомических исследований и услуг — новая нормативная база патолого-анатомической службы// Архив патологии.-2007.-№1, с.3-9.
60. Пальцев М. А., Коваленко В. Л., Варшавский В. А., Кокшаров В. Н., Сычугов Г. В. Независимая патолого-анатомическая экспертиза: содержание понятия, организационные аспекты проведения//Архив патологии.-2007.-№1, с. 10-14.
61. Пономарева Н. А. Профилактика, диагностика и лечение перинатальных гипоксически-ишемических повреждений. Автореф. дис.док.мед.наук. -2007.- 47 с.
62. Породнова О. Ю. Нейровегетативная регуляция кардиоритма матери и плода, их прогностическое значение в исходе родов при физиологической беременности. — Автореф. дис.канд.мед.наук.- 2006.- 18 с.
— Автореф. дис.канд.мед.наук.- 2006.- 18 с.
63. Протопопова Н.В., Мыльникова Ю.В., Шапошникова М.А. Эффективность выжидательной тактики при преждевременном разрыве плодных оболочек и доношенной беременности. Материалы X —го юбилейного Всероссийского форума «Мать и дитя»-2009.с-166.
64. Пустотина О. А., Бубнова Н. И., Ежова JI. С., Младковская Т. Б. Клинико-морфологическая характеристика фетоплацентарного комплекса при много- и маловодии инфекционного генеза // Акушерство и гинекология.-2008, №2, с. 13-15.
65. Пустотина О. А., Гуртовой Б. Л., Павлютенкова Ю. А., Мелько А. И. Частота, факторы риска и причины развития мало- и многоводия// Акушерство и гинекология . №5 , 2005, стр. 25-27.
66. Пустотина O.A., Фанченко Н.Д., Бубнова Н.И., Паваютенкова Ю.А., Алексеева М.Л., Панченко В.В. Клинико-патогенетическое обоснование акушерской тактики при много- и маловодии инфекционного генеза // Проблемы репродукции, 2006, № 6, с. 25-27.
67. Радзинский В.Е., Миланов А.П., Ордиянц И.М., Гагаев Ч.Г. Морозов С.Г. Экстраэмбриональные и околоплодные структуры при нормальной и осложненной беременности: Коллективная моногр.- М.: Мед. информ. аген. 2004.- 393 с.
68. Рапильбекова Г. К., Мамедалиева Н. М., Исраилова М. 3. Состояние системы гемостаза у пациенток с синдромом потери плода при тромбофилии в динамике беременности // Акушерство и гинекология.-2008, №1, с. 19-23.
69. Раххал-Зиад Наим. Клинико-генетическое значение многоводия при врожденных пороках развития плода/Дис. .канд.мед.наук.-М.-2005.- 136 с.
70. Рец Ю. В., Ушакова Г. А., Шрайбер С. А. Значение кортико-катехоламиновых гормонов плода в патогенезе хронической плацентарной недостаточности // Акуш. и гинек. 2008. № 1. с. 44-49.
71. Рогова Е.В. Гестоз и плацентарная недостаточность: Диагоностические тактические и организационные аспекты. Автореф.дис.канд.мед.наук. 2007. -22с.
72. Рогожин Д. В., Милованов А. П. Патоморфологические особенности последов с единственной артерией пуповины и изучение катамнеза этих детей//Архив патологии.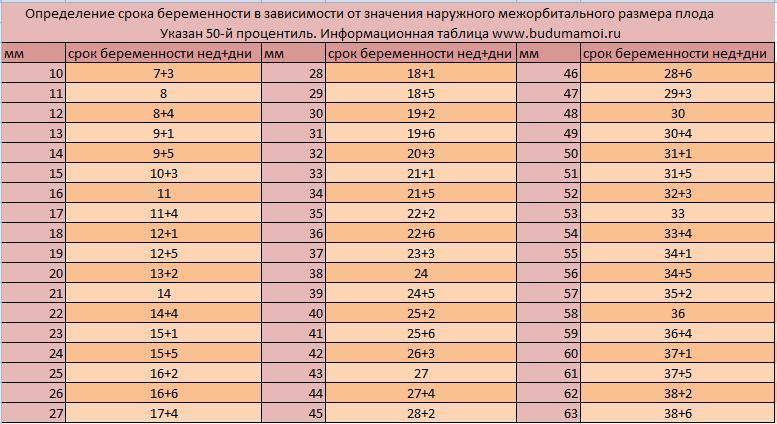 -2007.-№3, с.42-45.
-2007.-№3, с.42-45.
73. Савельева Т.В. Структурная производных трофобласта и желточной энтодермы при воздействии вибрации на материнский организм. Автореф. дис.канд.мед.наук. 2007. -21с.
74. Савицкий А.Г. Гипертоническая дисфункция матки в первом периоде родов. Автореф. дис.доктора.мед.наук. 2007. -36с.
75. Салов И.А., Данилова Ю.М., Аржаева И.А. Особенности системы «мать-плацента- плод» при гестозе. Материалы X юбилейного форума «Мать и дитя»- М.- 2009.-178с.
76. Салов И.А., Турлупова Т.И., Балабанов Н.Г., Грицак Е.Е. Беременность, роды и перинатальный исход при патологии пуповины. Материалы II регионального научного форума «Мать и дитя»- 2008. с.80-81.
77. Сапрыкин В.Б., Жежа C.B., Струкова В.А. Комплексная оценка состояния плода в III триместре беременности. Материалы II регионального научного форума «Мать и дитя»- 2008. с.82.
78. Самчук П.М., Козловская И.А. Морфологические особенности последа при доношенной беременности, осложненной преждевременным излитием околоплодных вод. Материалы X юбилейного форума «Мать и дитя»-2009.-181с.
79. Сидорова И. С., Зайратьянц О. В., Никитина Н. А. Гестоз и материнская смертность // Акушерство и гинекология ОЛОГИЯ.-2008, №2, с. 9-12.
80. Сичинава Л. Г., Панина О. Б., Калашников С. А., Ермолаева A.C. Перинатальные исходы при многоплодной беременности//Акушерство и гинекология-2006.-№4.- С. 10-15.
81. Селиванова A.B., Павлова Т.В., Петрухин В.А., Гурьева В.М. Морфологические особенности плаценты у беременных с гипертензивным синдромом. Материалы X юбилейного форума «Мать и дитя»- М.-2009.- С. 183.
82. Сичинава Л.Г., Горюшина Н.Б., Устинова В.А. Течение беременности и родов при маловодии //Акушерство и гинекология.-2003.-№2 С.25-28.
83. Сичихина М.Е. Клинико-биохимические особенности прогнозирования ранней неонатальной адаптации новорожденных от матерей с анемией. Автореф. дис.канд.мед.наук. 2007. -22с.
84. Соловьева А. В., Пешкова Н. В., Конищева С. Н. Беременность и роды у больных описторхозом // Акушерство и гинекология. -2009, №1, с. 29-32.
-2009, №1, с. 29-32.
85. Сотникова Н. Ю., Кудряшова А. В. Механизмы регуляции гуморальных иммунных реакций при синдроме задержки развития плода // Акушерство и гинекология .-2008, №1, с. 23-25.
86. Терещенко И. В., Панова Л. Ю. Течение беременности и родов при ожирении различного генеза// Акушерство и гинекология.-2009, №1, с. 23-25.
87. Титченко Л.И., Ефимушкина О.А, Витушко С.А. Значение определения уровня кортизола в прогнозировании угрозы прерывания беременности у женщин с гипертиреозом. Материалы II регионального научного форума «Мать и дитя»- 2008. с.88.
88. Торчинов A.M., Цахилова С.Г., Кузнецов В.П., Королева О.А. Клиническое значение выявления нарушения фетоплацентарного гомеостаза. Материалы II регионального научного форума «Мать и дитя»- 2008. с.89.
89. Фадеев А. С. Роль морфологического экспресс-исследования последов в динамике. показателей перинатальной смертности и младенческой заболеваемости в г. Чебоксары «.Автореф. дис. .кан.мед наук. 2006.-26 с.
90. Филимончева Э.Ю. Ведение беременности у женщин с вертеброгенно -обусловленным болевым синдромом. Автореф. дис.канд.мед.наук. 2008. -22с.
91. Храмцов А. И., Исянов Н. Н., Хоржевский В. А. Веб-кольцо патолого-анатомических сайтов в Интернете: компьютерно-опосредованная коммуникационная среда патоморфологов. Архив патологии.-2009.-№1, с.40 -42.
92. Челидзе Т.Т. Оптимизация методов пренатальной диагностики гемолитической болезни плода и новорожденного. Автореф. дис.канд.мед.наук. 2007. -21 с.
93. Чикина Т.А., Дианостика превентивная терапия сочетанной перинатальной патологии ЦМВ инфицирование, гипоксия мозга ) у новорожденных и детей грудного возраста. Автореф. дис.канд.мед.наук. — 2007. -29 с.
94. Чилова Р. А., Ищенко А. И., Рафальский В. В., Страчунский Л. С. Фармакоэпидемиологические исследования в акушерстве // Акушерство и гинекология.-2008, №2, с. 3-7.
95. Шубина Т.И. Зубков В.В. Особенности перинатальных исходов при плацентарной недостаточности в клинике привычной потери беременности. Материалы II регионального научного форума «Мать и дитя»- 2008. с.115.
Материалы II регионального научного форума «Мать и дитя»- 2008. с.115.
96. Шарыгин С. А., Сарыева О. П., Перетятко Л. П., Посисеева Л. В. Дополнительные маркеры плацентарной недостаточности при гестозе, сопровождающемся нарушениями родовой деятельности// Архив патологии.-2008.-№2, с. 12-14.
97. Ющина М.В., Андреева Е.В., Доброхотова Ю.Э., Милованова А.П., Лукина Н.Н., Хейдар Л.Х., Бояр Е.А. Клинико морфологические особенности плацент при гестационном сахарном диабете. Материалы II регионального научного форума «Мать и дитя»- 2008. с. 115.
98. Яннаева Н.Е. Состояние гемодинамики в бассейне a.uterine перед родами. Материалы II регионального научного форума «Мать и дитя»- 2008. с.115.
99. Ячменев Н. П., Бельская Г. Д., Данилова М. Е., Аветисян Т. Г. Применение эхографического исследования с допплерометрией для оценки состояния шейки матки после ее разрыва в родах// Акушерство и гинекология.-2008, №1, с. 49-51.
100. Abdo Saad, Nada El-Husseini, Gilbert Abou Nader, Walid Gharzuddin. Echocardiographically detected mass «in transit» in early amniotic fluid embolism. Eur J Echocardiography .2006; 7: 332-335.
101. Aim MO, Phelan IP. Epidemiologic aspects of the postdate pregnancy. Clin Obstet Gynecol. 2009 Jun; 32(2):228-34.
102. Alchalabi HA, Obeidat BR, Jallad MF, Khader YS. Induction of labor and perinatal outcome: the impact of the amniotic fluid index. Eur J Obstet Gynecol Reprod Biol. 2006 Dec;129(2):124-7.
103. Alessandro G, Salafia CM. Histologic placental lesions in women with recurrent preterm delivery. Acta Obstetr Gynecol Scand 2005; 84:547-50.
104. Bailey DN, Briggs JR. . Studies of the extraction of bilirubin from human amniotic fluid. Am J Clin Pathol. 2006 May; 125(5): 771-3.
105. Baron C, Morgan MA, Garite TJ. The impact of amniotic fluid volume assessed intrapartum on perinatal outcome. Am J Obstet Gynecol. 2005 Jul; 193(1): 167-74.
106. Barrilleaux PS, Magann EF, Chauhan SP, York BM, Philibert L, Lewis DF. Amniotic fluid index as a predictor of adverse perinatal outcome in the HELLP syndrome. J Reprod Med. 2007 Apr;52(4):293-8.
Amniotic fluid index as a predictor of adverse perinatal outcome in the HELLP syndrome. J Reprod Med. 2007 Apr;52(4):293-8.
107. Begum F, Buckshee K. Fetal compromise by spontaneous fetal heart rate deceleration in reactive non-stress test and decreased amniotic fluid index. Bangladesh Med Res Counc Bull. 2008 Dec;24(3):60-6.
108. Ben-Haroush A, Melamed N, Mashiach R, Meizner I, Yogev Y. Use of the amniotic fluid index combined with estimated fetal weight within 10 days of delivery for prediction of macrosomia at birth. J Ultrasound Med. 2008 Jul;27(7):1029- 32.
109. Beucher G, Dreyfus M. Management of postterm pregnancies. J Gynecol Obstet Biol Reprod (Paris). 2008 Apr;37(2): 107-17.
110. Blackwell S.C., Hassan S.S., Berry S.M., et al. Abnormal amniotic fluid volume as a screening test prior to targeted ultrasound. // Med. Sei. Monit. -2003. Vol. 9, №11.-P. 119-122.
111. Bornhorst JA, Cousin R, Pili AT, Erickson JA, Ashwood ER. Evaluation of the efficacy of chloroform extraction of amniotic fluid bilirubin. Clin Chem. 2006 Nov;52(l 1):2120-1.
112. Boylan P, McParland P. Fetal assessment in post-term pregnancy. Curr Opin Obstet Gynecol. 2001 Feb;3(l):41-4. Review.
113. Buckshee K, Deka D, Padmaja V, Dadhwal V, Bhatla N. Can amniotic fluid distribution predict fetal outcome? International Journal of Gynecol Obstet 62 2008 Jan. 19-22.
114. Cariappa R, Parvin CA, Gronowski AM. Bilirubin in amniotic fluid does not interfere with the Abbott TDx FLMII assay. Clin Chem.2003 Jun; 49(6 Pl):986-7.
115. Chamberlain P.F., Manning F.A., Morrison I. et all. Ultrasound evaluation of amniotic fluid volume. I. The relationship of marginal and decreased amniotic fluid volumes to perinatal outcome. Am. J. Obstet. Gynecol. 2004. — V. 150 — N.3. -P.245-249.
116. Chauhan S.P., Berghella V., Sanderson M., Magann E.F. and Morrison J.C. American College of Obstetricians and Gynecologists practice bulletins: an overview, Am J Obstet Gynecol 194 (2006), pp. 1564-1572.
1564-1572.
117. Chauhan S.P., Hendrix N.W., Morrison J.C., Magann E.F., Devoe L.D. Intrapartum oligohydramnion does not predict adverse peripartum outcome among high-risk parturients. Am J Obstet Gynecol. 1997 Jun;176(6): 1130-6; discussion 1136-8.
118. Chauhan SP, Cowan BD, Magann EF, Roberts WE, Morrison JC, Martin JN Jr. Intrapartum amniotic fluid index. A poor diagnostic test for adverse perinatal outcome. J Reprod Med. 1996 Nov;41(ll):860-6.
119. Chauhan SP, Magann EF, Perry KG Jr, Morrison JC. Intrapartum amniotic fluid index and two-diameter pocket are poor predictors of adverse neonatal outcome. J Perinatol. 1997 May-Jun; 17(3):221-4.
120. Crowley P. Interventions for preventing or improving the outcome of delivery at or beyond term. Cochrane Database SystRev. 2007 Jul 18; (4):CD000170. Review.
121. Crowley P. Interventions for preventing or improving the outcome of deliveiy at or beyond term (Cochrane review). In: The Cochrane Library, Issue 3. Oxford: Update Software, 2001, p.72.
122. Das A.K, Jana N, Dasgupta S, Samanta B. Intrapartum transcervical amnioinfusion for meconium-stained amniotic fluid. Int J of Gynecol Obstetrics. 2007 Jan; 97, 182-186
123. Dasari P, Niveditta G, Raghavan S. The maximal vertical pocket and amniotic fluid index in predicting fetal distress in prolonged pregnancy. Int J Gynaecol Obstet. 2007 Feb;96(2):89-93.
124. Donald B. Management of pregnancy beyond 40 weeks’ gestation. Am Fam Physician. 2005 May 15;71(10): 1935-41.
125. Dubin SB. Determination of amniotic fluid bilirubin absorbance in specimens contaminated by blood. Clin Chem. 2005 Nov;51(l l):2213-4.
126. East CE, Chan FY, Colditz PB, Begg LM. Fetal pulse oximetry for fetal assessment in labor. Coc hrane Database Syst Rev. 2007 Apr 18;(2):CD004075. Review.
127. Eden RD. Postdate pregnancy: antenatal assessment of fetal well-being. Clin Obstet Gynecol. 2009 Jun;32(2):235-44.
128. Edlow AG, Srinivas SK, Elovitz MA. Second trimester loss and subsequent pregnancy outcomes: What is the real risk? Am J Obstet Gynecol 2007; 197: 581.el-6.
Second trimester loss and subsequent pregnancy outcomes: What is the real risk? Am J Obstet Gynecol 2007; 197: 581.el-6.
129. Egberts J, van den Heuvel B, Duiser HJ, van Dam W, Lentjes EG, Kanhai HH. Iterative, spectrophotometric method for determination of amniotic fluid bilirubin concentrations: comparison with the Liley’s method. Clin Chem. 2002 Nov; 48(ll):2045-7.
130. Editorial overview. European Journal of Obstetrics & Gynecology and Reproductive Biology 2007; 132:46-50.
131. Facchinetti F, Venturini P, Fazzio M, Volpe A. Elective cervical ripening in women beyond the 290th day of pregnancy: a randomized trial comparing 2 dinoprostone preparations. J Reprod Med. 2007 0ct;52(10):945~9.
132. Gantar IS, Babnik J, Derganc M. Role of surfactant inhibitors in amniotic fluid in respiratory distress syndrome J Perinat Med. 2002;30(5):416-22.
133. Glover,V., Bergman, K., Sarkar, P., O’Connor T.G. Association. between maternal and amniotic fluid Cortisol is moderated by maternal anxiety // Psychoneuroendocrinology.- 2009, vol.34, p. 430-435.
134. Gulmezoglu AM, Crowther CA, Middleton P. Induction of labour for improving birth outcomes for women at or beyond term. Cochrane Database Syst Rev. 2006 Oct 18;(4):CD004945. Review.
135. Haas DM, Magann EF. External cephalic version with an amniotic fluid index < or = 10: a systematic review. J Matern Fetal Neonatal Med. 2005 Oct; 18(4): 249-52. Review.
136. Hackmon R, Bornstein E, Ferber A, Horani J, O’Reilly Green CP, Divon MY. Combined analysis with amniotic fluid index and estimated fetal weight for prediction of severe macrosomia at birth. Am J Obstet Gynecol. 2007 Apr; 196 (4): 333.e 1-4. .
137. Halldorsdottir AM, Grenache DG, Snyder J, Chowning RT, Gronowski AM. Comparison of various methods for amniotic fluid DeltaC)D450 bilirubin measurement. Clin Chim Acta. 2008 Mar; 389(1-2): 160-3. Epub 2007 Nov 13.
138. Hankins GD, Clark SM, Munn MB. Cesarean section on request at 39 weeks: impact on shoulder dystocia, fetal trauma, neonatal encephalopathy, and intrauterine fetal demise. SeminPerinatol. 2006 Oct; 30(5):276-87.
SeminPerinatol. 2006 Oct; 30(5):276-87.
139. Hassan AA. The role of amniotic fluid index in the management of postdated pregnancy. J Coll Physicians Surg Pak. 2005 Feb; 15(2):85-8.
140. Heikkinen J, MoEttoEnen M, Pulkki K, Lassila O, Alanen A. Cytokine Levels in Midtrimester Amniotic Fluid in Normal Pregnancy and in the Prediction of Pre-eclampsia. Scand J Immunol. 2001;53:310-314
141. Hendrix, N.W., Chauhan, S.P., Magann, E.F., Martin J.N., Morrison J.C., Devoe L. Intrapartum Amniotic fluid Index: A Poor Predictor of Abnormal Fetal Size//Obstetrics & Gynecology.vol. 101.no.5, part 1,2008.-p.823-827.
142. International Journal of Gynecology and Obstetrics. 2006; 95: 14—17.
143. Khazardoost S, Hantoushzadeh S, Khooshideh M, Borna S. Risk factors for meconium aspiration in meconium stained amniotic fluid. J Obstet Gynaecol. 2007 Aug; 27(6):577-9.
144. Korteweg FJ, Gordijn SJ, Timmer A, et al. The Tulip classification of perinatal mortality: introduction and multi-disciplinary inter-rater agreement. BJOG 2006; 113:393-401.
145. Kreiser D, el-Sayed YY, Sorem KA, Chitkara U, Holbrook RH Jr, Druzin ML. Decreased amniotic fluid index in low-risk pregnancy. J Reprod Med. 2001 Aug; 46(8):743-6.
146. Lakshmanan J, Ahanya SN, Rehan V, Oyachi N, Ross MG. Elevated plasma corticotrophin release factor levels and in utero meconium passage. Pediatr Res. 2007 Feb;61(2): 176-9.
147. Lam H, Leung WC, Lee CP, Lao TT. Amniotic fluid volume at 41 weeks and infant outcome. J Reprod Med. 2006 Jun; 51(6):484-8.
148. Locatelli A., Vergani P., Toso L., et al. Perinatal outcome associated with oligohydramnios in uncomplicated term pregnancies. // Arch. Gynecol. Obstet. -2004. Vol. 269, № 2 — P. 130-133.
149. Locatelli A., Zagarella A., Toso L., Assi F., Ghidini A., Biffi A. Serial assessment of amniotic fluid index in uncomplicated term pregnancies: prognostic value of amniotic fluid reduction. J Matern Fetal Neonatal Med. 2004 Apr;15(4):233-6.
150. Magann E.F., Chauhan S.P., Doherty D.A., Magann M.I., Morrison J.C. The evidence for abandoning the amniotic fluid index in favor of the single deepest pocket. Am J Perinatol. 2007 Oct; 24(9):549-55.
151. Magann, E.F., Bass, J.D. Cauhan S.P., Young, R.A., Whitworth, S., Morrison J.C. Amniotic Fluid Volume in Normal Singleton Pregnancies//Obstetrics & Gynecology,vol.99.no.4, part 1, 2007.-p.524-528.
152. Malcus P. Antenatal fetal surveillance. Curr Opin Obstet Gynecol. 2004 Apr;l6(2): 123-8. Review.
153. Menticoglou S., Hall P. Routine induction of labour at 41 weeks gestation: nonsense consensus. Br.J.Obstet & Gynec. 202; 109:485-91.
154. Mercer B, Milluzzi B, Collin M. Periviable birth at 20-26 weeks of gestation: Proximate causes, previous obstetric history and recurrence risk. Am J of Obstet Gynecol 2005; 193:1175-80.
155. Mesiano Sam, Welsh, T.N. Steroid hormones control of myometrial contractility and parturition/seminars in Cell 7 development Biology. 2007. vol .18. p.321-331.
156. Misa Iwata, Koichi Suzuki. A fatal case of amniotic fluid embolism with elevation of serum mast cell tryptase. Forensic Science International 2002; 126: 53-56.
157. Monica Mino, Alberto Puertas, Jose’ A. Miranda, Alfonso J. Herruzo. Amnioinfusion in term labor with low amniotic fluid due to rupture of membranes: a new indication. Europ J of Obstet Gynecol and Reproductive Biology 1999;82: 2934.
158. Morris, J. Thompson, K., et al. The usefulness of ultrasound assessment of amniotic fluid in predicting adverse outcome in prolonged pregnancy: a prospective blinded observational study. Br.J.Obstet & Gynecol. 2003; 110: 989-94.
159. Myles T.D., Nguyen T.M. Relationship between normal amniotic fluid index and birth weight in term patients presenting for labor. J Reprod Med. 2001 Jul; 46(7):685-90.
160. Myles T.D., Santolaya-Forgas J. Normal ultrasonic evaluation of amniotic fluid in low-risk patients at term. J Reprod Med. 2002 Aug;47(8):621-4.
J Reprod Med. 2002 Aug;47(8):621-4.
161. Nabhan AF, Abdelmoula YA. Amniotic fluid index versus single deepest vertical pocket as a screening test for preventing adverse pregnancy outcome. Cochrane Database SystRev. 2008 Jul 16; (3):CD006593. Review.
162. Oepkes D, Seaward PG, Vandenbussche FP, Windrim R, Kingdom J, Beyene J, Kanhai HH, Ohlsson A, Ryan G; DIAMOND Study Group. Doppler ultrasonography versus amniocentesis to predict fetal anemia. N Engl J Med. 2006 Jul 13; 355(2): 156-64.
163. Olesen A., Westergaard J., Olsen J. Perinatal and maternal complications related to post-term delivery: a national register-based study, 1978-1993. Am. J. Obstet. Gynec. 2003; 189:222-6.
164. O’Reilly-Green CP, Divon M.Y. Predictive value of amniotic fluid index for oligohydramnios in patients with prolonged pregnancies. J Matern Fetal Med. 1996 Jul-Aug; 5(4):218-26.
165. Ott WJ. Réévaluation of the relationship between amniotic fluid volume and perinatal outcome. Am J Obstet Gynecol. 2005 Jun; 192(6): 1803-9.
166. Pasman SA, Sikkel E, Le Cessie S, Oepkes D, Roelandse FW, Vandenbussche FP. Bilirubin/albumin ratios in fetal blood and in amniotic fluid in rhesus immunization. Obstet Gynecol. 2008 May; 111 (5): 1083-8
167. Pates JA, Mclntire DD, Casey BM, Leveno KJ. Predicting macrosomia. J Ultrasound Med. 2008 Jan; 27(l):39-43.
168. Perni S C, Predanic M, Cho JE, Kalish RB, Chasen ST. Association of amniotic fluid index with estimated fetal weight. J Ultrasound Med. 2004 Nov; 23(11):1449-52; quiz 1453.
169. Petzold A., Stiefel D., Copp A. J. Amniotic fluid brain-specific proteins are biomarkers for spinal cord injury in experimental myelomeningocele. Journal of Neurochemistry. 2005; 95:594-598.
170. Piazze J., Anceschi M.M., Cerekja A., Bruneiii R., Meloni P., Marzano S., Cosmi E. Validity of amniotic fluid index in preterm rupture of membranes. J Perinat Med. 2007;35(5):394-8.
171. Redline RW, Heller D, Keating S, Kingdom J. Placental diagnostic criteria and clinical correlation—a workshop report. Placenta. 2005;26(Suppl A):SI 14-7.
Placental diagnostic criteria and clinical correlation—a workshop report. Placenta. 2005;26(Suppl A):SI 14-7.
172. Redline RW. Placental pathology: A systematic approach with clinical correlations. Placenta. 2007; 18:1-6.
173. Redzko S, Przepiesc J, Urban J, Jozwik M, Skotnicki MZ, Urban R. Antepartum amniotic fluid index and pregnancy outcome. Ginekol Pol. 1998 Apr;69(4): 163-7. Polish.
174. Sanchez-Ramos L., Olivier F., Delke F., Kaunitz A. Labour induction versus expectant management for post-term pregnancies: a systematic review with metaanalysis. Obstet &Gynecl (US). 2003. vol. 101: 1312-7.
175. Sanderson M., Chauhan S.P., Hendrix N.W., Magann E.F., Devoe L.D. Perinatal outcome and amniotic fluid index in the antepartum and intrapartum periods: A meta-analysis. Am J Obstet Gynecol. 2001 Dec; 191(6):1473-8.
176. Scharf, A., Seppelt, M., Sohn C. Doppler flow velocity to measure the redistribution of fetal cardiac output in fetal stress/ Europ. J. Obstet & Gynecol and repr. Biolog. 2003; 110: SI 19-S126.
177. Sikkel E, Pasman SA, Oepkes D, Kanhai HH, Vandenbussche FP. On the origin of amniotic fluid bilirubin. Placenta. 2004 May; 25(5):463-8.
178. Silver, R.K. Dooley, S.L. Tamura R.K. and Depp, R. Umbilical cord size and amniotic fluid volume in prolonged pregnancy. Am. J. Obstet. Gynecol. Ill (2007), pp. 716-720.
179. Siozos, C., Stanley, K.P. Prolonged pregnancy and post-dated delivery/Current Obstetrics & gynecology. -2005. vol.15, p.73-79.
180. Srinivas SK, Ernst LM, Edlow AG, et al. Can placental pathology explain second-trimester pregnancy loss and subsequent pregnancy outcomes? Am J Obstet Gynecol 2008; 199:402.el-402.e5.
181. Srinivas SK, Ma Y, Sammel MD, Chou D, McGrath C, Parry S, Elovitz MA. Placental inflammation and viral infection are implicated in second trimester pregnancy loss. Am J Obstet Gynecol 2006; 195:797-802.
182. Stanton C, Lawn JE, Rahman H, et al. Sillbirths rates: delivering estimates in 190 countries. Lancet 2006; 367:1487-94.
Lancet 2006; 367:1487-94.
183. Sultana S, Akbar Khan MN, Khanum Akhtar KA, Aslam M. Low amniotic fluid index in high-risk pregnancy and poor Apgar score at birth. J Coll Physicians Surg Pak. 2008 Oct; 18(10):630-4.
184. Sven Becker, Erich Solomayer, Cemal Dogan, Diethelm Wallwiener, Tanja Fehm. Meconium-stained amniotic fluid Perinatal outcome and obstetrical management in a low-risk suburban population.
185. Tongprasert F., Jinpala S, Srisupandit K, Tongsong T. The rapid biophysical profile for early intrapartum fetal well-being assessment.
186. Vink JY, Poggi SH, Ghidini A, Spong CY. Amniotic fluid index and birth weight: is there a relationship in diabetics with poor glycemic control? Am J Obstet Gynecol. 2006 Sep; 195(3):848-50.
187. Whitfield CR, Smith NC, Cockburn F, et al. Perinatally related wastage—a proposed classification of primary obstetric factors. Br J Obstet Gynaecol 1986; 93:694-703.
188. Wojcicka-Jagodzinska J, Smolarczyk R, Czajkowski K, Kuczynska-Sicinska J, Romejko E. Fetal metabolism in post-term pregnancy based on biochemical examination of amniotic fluid. Ginekol Pol. 1995 May; 66(5):257-61. Polish.
189. World Health Organization. Definition and indicators in family planning maternal and child health and reproductive health. Geneva: WHO Press; 2006.
190. World Health Organization. Neonatal and perinatal mortality: country, regional and global estimates. Geneva: WHO Press; 2006.
191. Wyatt PR, Owolabi T, Meier C, Huang T. Age-specific risk of foetal loss observed in a second trimester serum screening population. Am J Obstet Gynecol 2005:192:240-6.
192. Yeh SY, Bruce SL, Thornton YS. Intrapartum monitoring and management of the r postdate fetus. Clin Perinatol. 2002 Jun;9(2):381-6.
Индекс амниотической жидкости – таблица
Очень важную роль в нормальном протекании беременности играет состав вод около плода и их достаточное количество. Для определения этих параметров существует несколько способов. Самым достоверным считается установление индекса амниотической жидкости в см.
Самым достоверным считается установление индекса амниотической жидкости в см.
Для того чтобы врач-узист смог предоставить наиболее точные сведения, касающиеся исследования амниотической жидкости, современные УЗИ-аппараты оснащены специальными программами, которые содержат таблицы норм околоплодных вод и автоматически рассчитывают искомый индекс. Результаты такого анализа показывают такие патологии беременности как многоводие или маловодие при беременности .
Определение нормы амниотической жидкости
Искомые данные необходимо рассчитать, чтобы определить, достаточно ли околоплодных вод для нормального и полноценного вынашивания ребенка. Существует два пути получения желаемого результата:
- Объективное определение. Проводится сканирование матки во всех сечениях и аппарат УЗИ автоматически рассчитывает показатель.
- Субъективное определение. Также применяется УЗИ, но в процессе исследования суммируются показания максимальных верхних квадрантов матки, что и будет равняться индексу амниотической жидкости.
Таблица индекса амниотической жидкости
Цифры, полученные в результате ультразвукового исследования, подвергаются сравнению с таблицей околоплодных вод. Стоит заметить, что каждый аппарат оснащен своим вариантом таблицы, составляющие которой могут значительно отличаться, тем не менее, существует более или менее усреднённый вариант. Показатели индекса становятся поводом к установлению таких диагнозов как многоводие или маловодие. Однако они не являются руководством к решительным действия, поскольку врач будет определять еще много сопутствующих факторов.
Индекс амниотической жидкости по неделям
За весь период вынашивания околоплодные воды постоянно меняют свой количественный и качественный состав в прямой пропорции от срока беременности и роста малыша. С каждой неделей объем жидкости неукоснительно возрастает в среднем на 40-50 мл и может достигать 1-1,5 литра перед самим родоразрешением и может несколько снижатся. Однако единоразовая оценка количества вод не может быть достоверной, поскольку плод постоянно меняет положение.
Однако единоразовая оценка количества вод не может быть достоверной, поскольку плод постоянно меняет положение.
Приблизительная таблица околоплодных вод содержит данные нормального объема амниотической жидкости для каждой недели вынашивания и предельно допустимые отклонения от общепринятых показателей.
Чтобы вести речь о действительно имеющем место многоводии или дефиците амниотической жидкости нужно определить точное отклонение от общепринятых норм, которые не вписываются в рамки предельно допустимых показателей. Так, например, если индекс амниотической жидкости 11 см имеет место на 32-й неделе вынашивания, то причин для беспокойства нет. А вот наличие такого объема вод на 22-й или 26-й неделе уже свидетельствует об их излишке.
Знание показателей таблицы амниотической жидкости в зависимости от срока вынашивания поможет будущей маме самостоятельно разобраться в полученных результатах исследования, если от ее гинеколога не поступило объективных разъяснений. Пренебрегание результатами УЗ-исследования чревато осложнениями в процессе избавления от бремени, а именно:
- излитием околоплодных вод раньше срока;
- вялым процессом родоразрешения;
- кислородное голодание плода и его недостаточное развитие;
- усиленное давление на пуповину;
- послеродовые кровотечения, разрывы плацентарного органа и прочее.
Нужно понимать, что количество околоплодной вод не зависит от образа жизни и рациона беременной, поскольку является исконно природным показателем, который редко подвергается корректировки медикаментозными способами.
|
К-Медицина на проспекте Мира
пр-т Мира, д. 105, стр. 1 |
пр-т Мира, д. 105, стр. 1 | ||||
|
|||||
|
Центр естественного развития и здоровья ребенка
ул. Гашека, д. 9 |
ул. Гашека, д. 9 | ||||
|
|||||
|
Агапе в Капотне
ул. Верхние Поля, д. 35, корп. 5 |
ул. Верхние Поля, д. 35, корп. 5 | ||||
|
|||||
|
Мать и Дитя на Бутырской
ул. Бутырская, д. 56 |
ул. Бутырская, д. 56 | ||||
|
|||||
|
Devon Medical & Spa на Таежной
ул. Таежная, д. 1 |
ул. Таежная, д. 1 | ||||
|
|||||
|
Геномед на Подольском шоссе
Подольское шоссе, д. 8, корп. 5 |
Подольское шоссе, д. 8, корп. 5 | ||||
|
|||||
|
Синай на Большой Полянке
ул. Б. Полянка, д. 54, стр. 1 |
ул. Б. Полянка, д. 54, стр. 1 | ||||
|
|||||
|
Перинатальный Медицинский Центр на Севастопольском проспекте
Севастопольский пр-т, д. 24, корп. 1 |
Севастопольский пр-т, д. 24, корп. 1 | ||||
|
|||||
|
АрсВита в Королеве
г. Королев (Московская область), ул. Калинина, д.6А |
г. Королев (Московская область), ул. Калинина, д.6А | ||||
|
|||||
|
Поликлиника КГ «Лапино» в Одинцово
г. Одинцово (Московская область), ул. Маршала Неделина, д. 15 |
г. Одинцово (Московская область), ул. Маршала Неделина, д. 15 | ||||
|
|||||
|
АрсВита в Одинцово
г. Одинцово (Московская область), ул. Кутузовская, д. 74А |
г. Одинцово (Московская область), ул. Кутузовская, д. 74А | ||||
|
|||||
|
АрсВита в Бутово
дер. Дрожжино (Московская область), Новое шоссе, д. 3, корп. 2 |
дер. Дрожжино (Московская область), Новое шоссе, д. 3, корп. 2 | ||||
|
|||||
|
СМ-Клиника на Клары Цеткин
ул. Клары Цеткин, д. 33, корп. 28 |
ул. Клары Цеткин, д. 33, корп. 28 | ||||
|
|||||
|
СМ-Клиника на Волгоградском проспекте
Волгоградский пр-т, д. 42, стр. 12 |
Волгоградский пр-т, д. 42, стр. 12 | ||||
|
|||||
|
СМ-Клиника на Ярославской
ул. Ярославская, д. 4, корп. 2 |
ул. Ярославская, д. 4, корп. 2 | ||||
|
|||||
|
СМ-Клиника на Ярцевской
ул. Ярцевская, д. 8 |
ул. Ярцевская, д. 8 | ||||
|
|||||
|
СМ-Клиника в Старопетровском проезде
Старопетровский пр-д, д. 7А, стр. 22 |
Старопетровский пр-д, д. 7А, стр. 22 | ||||
|
|||||
|
СМ-Клиника в переулке Расковой
пер. Расковой, д. 14 |
пер. Расковой, д. 14 | ||||
|
|||||
|
СМ-Клиника на Симферопольском бульваре
Симферопольский б-р, д. 22 |
Симферопольский б-р, д. 22 | ||||
|
|||||
|
СМ-Клиника на Лесной
ул. Лесная, д. 57, стр. 1 |
ул. Лесная, д. 57, стр. 1 | ||||
|
|||||
|
СМ-Клиника во 2-м Сыромятническом переулке
2-й Сыромятнический пер., д. 11 |
2-й Сыромятнический пер., д. 11 | ||||
|
|||||
|
СМ-Клиника на Сенежской
ул. Сенежская, д. 1/9 |
ул. Сенежская, д. 1/9 | ||||
|
|||||
|
Мать и Дитя на Можайском шоссе
Можайское шоссе, д. 2 |
Можайское шоссе, д. 2 | ||||
|
|||||
|
Мать и Дитя в Лефортово
пр-д Завода Серп и Молот, д. 3, корп. 2 |
пр-д Завода Серп и Молот, д. 3, корп. 2 | ||||
|
|||||
|
СМ-Клиника на Маршала Тимошенко
ул. Маршала Тимошенко, д. 29 |
ул. Маршала Тимошенко, д. 29 | ||||
|
|||||
|
СМ-Клиника в Солнечногорске на Красной
г. Солнечногорск (Московская область), ул. Красная, д. 167, стр. 2 |
г. Солнечногорск (Московская область), ул. Красная, д. 167, стр. 2 | ||||
|
|||||
|
К+31 на Лобачевского
ул. Лобачевского, д. 42, стр. 4 |
ул. Лобачевского, д. 42, стр. 4 | ||||
|
|||||
|
Семейный доктор на Озерковской набережной
Озерковская наб., д. 4 |
Озерковская наб., д. 4 | ||||
|
|||||
|
К+31 в Москва Сити
ул. Тестовская, д. 10, 1-й подъезд |
ул. Тестовская, д. 10, 1-й подъезд | ||||
|
|||||
|
Мать и Дитя на Островитянова
ул. Островитянова, д. 4 |
ул. Островитянова, д. 4 | ||||
|
|||||
Индекс амниотической жидкости — Гинекология
анонимно
Снижается индекс амниотической жидкостиздравствуйте! У меня срок беременности 26,5 недель. Так получилось, что за последнее время я делала узи раз в две- три недели. Все показатели в норме, включая допплер. Но я заметила,…
Яна Быкадорова
Околоплодные водыЗдравствуйте!мне 23 года,беременность первая,сейчас идет 28 неделя.Дело в том,что на 25 неделе на узи мне поставили -многоводие(иаж-15,6),при том все анализы и до узи и после в норме,инфекции все отрицательные,мазки в…
анонимно
Здравствуйте!У меня такая ситуация: в 23 недели делала плановое УЗИ.По результатам размер плода соответствует 24-25 неделям,т.е. ребеночек крупный (дата последней менструации 01.04.2012) Мне поставили диагноз многоводие,индекс амниотической жидкости 24.Индекс для…
анонимно
Вентрикуломегалия желудочков головного мозга у плодаЗдравствуйте,мне очень нужна помощь специалиста.Прошла узи в 26-27 недель,все размеры плода соответствуют сроку беременности,но при этом боковые желудочки головного мозга расширены до 13 мм.И ставят многоводие ,где индекс амниотической жидкости…
анонимно
Консультация гинекологаЗдравствуйте! Уважаемый доктор! Обращаюсь к Вам со следующим вопросом:было произведено УЗИ на 33 неделе беременностиДанные УЗИ:ГОЛОВА ДОЛИКОЦЕФАЛИЧЕСКОЙ ФОРМЫ бипариентальный размер головы 72мм лобно-затылочный размер-107мм окружность головы-283 окружность живота 258мм длина…
анонимно
34 неделя беременностиДобрый день, вот данные третьего УЗИ: Плацента расположена по передней стенке толщина плаценты 31 мм не утолщена структура плаценты не изменена Степень зрелости плаценты 2 Индекс амниотической жидкости 64,0 см…
анонимно
Сниженное количество околоплодных водЗдравствуйте. Насколько опасно сниженное количество околоплодных вод на сроке 29 — 30недель, если по результату УЗИ : БПР-72мм, ОЖ-251мм, ЧСС-149уд, степень зрелости плаценты-1, толщина-29мм, неоднородная, индекс амниотической жидкости 103(мин. 92)….
Индекс амниотической жидкости: норма по неделям
Процесс развития плода протекает внутри особенной жидкости, которая служит целым миром для растущего организма. Поэтому крайне важно, чтобы состояние и количество вод были в пределах нормы. Беременная может повлиять на это, соблюдая предписания врача, а также если она заранее к ней готовилась. Даже если исключить риск инфекционных и обострения хронических заболеваний, то большинства осложнений можно избежать.
Что такое ИАЖ?
Один из важных показателей, который контролируется во время проведения ультразвукового исследования — индекс амниотической жидкости. Это особенная жидкость, которая заполняет все пространство внутри плаценты, вырабатывается амниотической оболочкой и служит благоприятной средой для развития и защиты плода от внешних факторов.
В быту встречается более привычное название — околоплодные воды, которые участвуют в процессе формирования иммунитета ребенка. Количество и качество вод могут сказать о том, как происходит процесс развития, имеются ли какие-либо отклонения или заболевания.
С начала развития и до 24-х недель кожа плода впитывает некоторую часть околоплодных вод, тем самым принимает участие в обменных процессах. Начиная с 25-й недели кожа становится более плотной, что является препятствием для проникновения амниотической жидкости. Индекс и показатели относительно количества околоплодных вод начинают отслеживать со второго триместра беременности.
Из чего состоят околоплодные воды?
В зависимости от срока беременности состав амниотической жидкости претерпевает изменения. Для первого триместра беременности она близка по составу к плазме матери, по цвету — прозрачная в небольшом количестве. На данном этапе организм матери насыщает растущий эмбрион питательными веществами, белками, витаминами, углеводами, липидами, гормонами, кислородом и др.
Второй триместр обусловлен быстрым ростом плода. Цвет и состав вод также претерпевают изменения. Они могут приобрести желтоватый оттенок, поскольку мочевой пузырь уже активно выделяет продукты жизнедеятельности растущего организма плода. В третьем триместре в составе вод могут встречаться продукты секреции сальных желез, пушковых волос, эпителиальные клетки. Примечательно, что околоплодные воды обновляются каждые три часа.
Способы определения уровня амниотической жидкости
Для того чтобы определить, соответствует ли индекс амниотической жидкости по неделям беременности, существует некая таблица, с которой сверяются врачи. Один из самых простых способов определить состав, наличие взвесей и количество вод — ультразвуковое исследование. Специалист определяет общий объем амниотической жидкости, исходя из размеров так называемых карманов (свободных от околоплодных вод участков). Эти показатели являются ориентировочными и имеют зону погрешности. Поскольку до сих пор не изобрели точных датчиков для определения количества жидкости, в заключении можно увидеть значение «+/-».
Ближе к дате родов могут проводит амниоскопию. Процедура заключается в осмотре нижней части плодного пузыря с помощью специального прибора. Позволяет определить цвет околоплодных вод.
Самый радикальный способ диагностики состава и индекса амниотической жидкости — амниоцентез. Заключается в прокалывании плодного пузыря и взятии пробы околоплодных вод. Необходимость данной процедуры обусловлена выявлением генетических отклонений в развитии плода. Также позволяет определить биохимические, цитологические, иммунологические показатели, насколько они близки к нормальным.
Нормы амниотической жидкости у беременной по неделям
В начале беременность индекс амниотической жидкости совсем незначителен. По нормам к концу первого триместра составляет всего 60 мл. Поскольку интенсивность роста и развития плода приходится на второй триместр, то и содержание вод в данный период увеличивается такими же темпами. С 13-й по 16-ю недели беременности прибавляется примерно по 25 мл в неделю. На время проведения второго скрининга (17-19 недель) объем околоплодных вод достигает порядка 500 мл.
В третьем триместре воды состоят, в основном, из вырабатываемой организмом плода мочи, которой выделяется до 450 мл в сутки. Норма индекса амниотической жидкости к 38-1 неделе беременности составляет порядка 1-1,5 литров. Это значение может измениться, если есть патологии или отклонения в развитии плода.
Маловодие
Если при проведении ультразвукового исследования во время второго скрининга устанавливается, что имеется отклонение нормы индекса амниотической жидкости (менее 500 мл), то это может говорить о маловодии. Также показатели измеряются по размерам кармана (в см) и сверяются со специальной таблицей.
Причиной для развития маловодия может послужить инфекция, которая развивается у плода, либо имеется патология (например, отсутствие почек либо пороки их развития). В связи с гипоксией выделение мочи в околоплодные воды может снижаться, что также приводит к маленькому количеству околоплодных вод.
Наличие хронических заболеваний у беременной женщины может привести к маловодию, например:
- Сахарный диабет.
- Заболевания сердечно-сосудистой системы.
- Перенесенные вирусные заболевания, бактериальные инфекции.
Также на маловодие может повлиять фетоплацентарная недостаточность, поздний гестоз, отклонения в развитии плодных оболочек.
Во втором триместре нормы индекса амниотической жидкости в см — от 12 до 14,5. зависимости от недели беременности, они могут немного отличаться, но не более, чем на единицу. В третьем триместре цифры немного снижаются, что объясняется ростом ребенка, от 14,5 до 11 см. Поэтому отклонение от этих норм в меньшую сторону служит поводом для диагностирования маловодия.
Чем грозит маловодие?
Принято выделять первичное и вторичное маловодие. Если в первом случае плодные оболочки остаются целыми, то во втором происходит подтекание околоплодных вод. Если оно незначительное, то беременная может не обратить внимания и принять их за естественные выделения. Однако можно воспользоваться экспресс-тестом, определяющим подтекание околоплодных вод.
Недостаточное количество околоплодной жидкости приводит к отставании в развитии и встречается у 40% беременных женщин, которым диагностировали маловодие. Если до 28 недель индекс амниотической жидкости сильно отклоняется от нормы, выявляют причину, проводят обследование. В самом худшем варианте, при наличии пороков развития и генетических отклонений, может встать вопрос о прерывании беременности.
Перед родами и во время самого процесса маловодие может послужить препятствие для нормального раскрытия шейки матки. Поскольку ребенку тесно и нет достаточного количества жидкости, которая позволяет ему поддерживать двигательную активность, вероятность тазового предлежания становится выше.
Лечение маловодия
Справиться с маловодием можно в том случае, если вовремя диагностирована причина возникновения. В большинстве случаев назначают постельный режим, специальную диету, витаминный курс и лекарственные препараты, которые помогут стимулировать кровоснабжение плаценты и плода.
С целью контроля за состоянием здоровья матери и ребенка дополнительно будут назначены допплерография и УЗИ. При наличии положительной динамики можно будет вернуться к обычному образу жизни и ожидать даты родов.
Начиная с 32 недели (индекс амниотической жидкости занижен) в случае невозможности терапии может быть проведено кесарево сечение.
Многоводие
Порядка 1% женщин сталкиваются с многоводием во время беременности. Вероятность развития данной патологии может быть обусловлена:
- Многоплодной беременностью.
- Хромосомными отклонениями и аномалиями развития у плода.
- Инфекционными заболеваниями (в том числе TORCH и касаемые мочеполовой системы).
- Сахарным диабетом на любой стадии.
- Анемией, сильным токсикозом.
- Заболеваниями почек.
Рассчитывая нормы индекса амниотической жидкости по неделям беременности, врачи берут в учет средние показатели и всегда оставляют вероятность отклонений в большую или меньшую сторону. Однако если диагноз подтверждается, как правило, после дополнительных УЗ-исследований и прочих анализов, то стоит насторожиться.
Многоводие может развиваться очень быстро (острая стадия), и тогда важно как можно скорее принять решение о сохранении беременности, т.к. существует высокий риск гибели плода. Если многоводие развивается постепенно, то принято называть его хроническим. В таком случае врачи могут противостоять ухудшению течения беременности.
Явные признаки, которые должны насторожить женщину:
- Увеличение объема живота (более 120 см в обхвате).
- Отечность в ногах.
- Болевые ощущения внизу живота.
- Учащенное сердцебиение.
- Размеры матки больше положенных по сроку беременности.
- Одышка, слабость, запоры.
Патологии развития плода при многоводии
Если оставить без внимания тревожные симптомы, можно сильно навредить себе и ребенку. Поэтому врачи сверяют данные с таблицей норм, в которой указано необходимое соответствие индекса амниотической жидкости по неделям в см (сантиметрах). В числе критичных отклонений в развитии беременности могут наблюдаться:
- Преждевременные роды, которые очень опасны на сроке менее 32-х недель.
- Отслойка плаценты и обильное кровотечение.
- Отсутствие родовой деятельности или ее слабое течение.
- Фетоплацентарная недостаточность.
Для ребенка обилие амниотической жидкости может стать причиной для активного шевеления и риска обвития пуповиной. Если обвитие тугое, то ребенок может страдать от гипоксии. При многоводии риск попадания инфекции и развития пороков центральной нервной системы и сердца гораздо выше.
Схема лечения
После проведения исследований и сдачи анализов врач может посоветовать пропить курс витаминов, например, с содержанием магния, витаминов группы В, С, Е. Если причина в наличии инфекции, то прописываются диуретические, антибактериальные лекарственные препараты.
Во время родов процесс прокола пузыря осуществляется очень аккуратно, чтобы вытекающие воды не лились стремительным потоком. После окончания родов роженице назначают препараты, которые стимулируют сократительную функцию матки.
Цвет околоплодных вод
При помощи УЗИ можно понять, соответствует ли норме индекс амниотической жидкости. 31-я неделя — это время, когда большое значение также имеет и цвет околоплодных вод, этому показателю уделяется особенное внимание. Так, если воды желтого цвета, то это может говорить о резус-конфликте. В третьем триместре, например, ближе к дате родов, о содержании в жидкости продуктов жизнедеятельности плода. О внутреннем кровотечении говорит красный цвет амниотической жидкости.
Если воды приобретают зеленый цвет, то это может быть связано с выделением мекония, первородного кала. Попадание его частиц в организм ребенка может привести к интоксикации. Такое встречается у женщин, которые перенашивают беременность.
Прозрачные воды являются признаком нормального течения беременности. Допускается небольшая мутноватость и наличие взвесей естественного происхождения.
Связь между оценкой околоплодных вод и биометрией плода: проспективное французское исследование «Flash»
Основные результаты
Это исследование, основанное на большом количестве пациентов, сканированных в течение короткого периода времени и на разных сроках беременности, показало, что все три метода оценка околоплодных вод в значительной степени связана с предполагаемой массой плода. Другие факторы, такие как мужской пол плода или ИМТ матери (избыточный вес и ожирение I степени), также могут влиять на количество околоплодных вод.SM был методом, который реже всего ассоциировался с предполагаемой массой плода, особенно в случае многоводия, показывающего его сильную зависимость от опыта оператора. DVP и AFI оказались эквивалентными, за исключением того, что факторы материнско-плода, по-видимому, имели большее влияние на DVP, чем AFI.
Интерпретация
Чтобы оценить связь между измерением околоплодных вод и биометрией плода, мы попросили специалиста по сонографии выполнить все три существующих метода. Мы обнаружили значительную связь между каждым методом и EFW, но с разной силой в зависимости от стратификации триместра и методов моделирования EFW.Со статистической точки зрения мы знаем, что в соответствии с методом моделирования, используемым для непрерывного параметра, результаты с точки зрения значимости могут варьироваться. Использование Z-показателя EFW в регрессионной модели дает преимущество наличия безграничной нормально распределенной переменной с большим количеством информации, но ее труднее интерпретировать с клинической точки зрения. Напротив, использование процентильных категорий EFW (SGA, нормальный, LGA) приводит к потере статистической информации, но повышает легкость клинической интерпретации.Следовательно, для анализа второго триместра, где количество SGA и LGA мало по сравнению с третьим триместром, использование EFW в процентиле дает менее значимые результаты, чем Z-баллы.
Во Франции AFI по-прежнему остается популярным методом и широко применяется, хотя было продемонстрировано, что оценка DVP более надежна. 10,13,14 . Цитируется Magann et al . 10,13,14 , использование AFI привело бы к увеличению количества ложноположительных результатов при диагностике маловодия по сравнению с методом одного самого глубокого вертикального кармана.Напротив, Кофинас и др. . обнаружили, что AFI коррелировал с процентилем EFW в третьем триместре беременности независимо от диабетического статуса матери 33 . Хотя никаких объяснений беременности у пациентов, не страдающих диабетом, не было дано, было высказано предположение, что беременные плоды пациентов с диабетом проводят больше времени, дыша, чем глотая; и невозможно одновременно дышать и глотать. Затем авторы постулировали, что плод больных диабетом глотает меньше жидкости, чем обычно.Таким образом, при диабетической беременности может потребоваться учитывать EFW плода при интерпретации изменений амниотической жидкости в зависимости от гестационного возраста. Однако это исследование не показывает, достаточно ли сильна эта корреляция, чтобы ее можно было рассматривать и применять в клинической практике. В нашем исследовании цель не заключалась в прямом сравнении производительности одного метода с другим. Это было выполнено ранее, и DVP кажется более надежным, более репрезентативным для реального объема околоплодных вод и единственным методом, связанным с уменьшением частоты ненужных индукций родов и кесарева сечения при дистрессе плода 34 .В нашем исследовании, основанном на популяции, свободной от гестационного диабета, на DVP и AFI влияла EFW. Мы подтвердили выводы Кофинаса, и мы также обнаружили такую же связь с DVP в 3 rd триместре.
Реже всего ассоциация SM с EFW может основываться на том факте, что только обученный специалист по сонографии может надлежащим образом использовать этот метод. Кроме того, оценка SM не предназначена для точного определения небольших вариаций веса плода и поэтому не подходит для поиска такого рода ассоциации.В этой ситуации он не может быть прочно связан с параметрами из-за структуры этой переменной (категориальной). Он больше используется для быстрой интерпретации количества околоплодных вод и требует подтверждения точным измерением в случае подозрения на маловодие или многоводие.
Результаты значительной связи между DVP / AFI и EFW подтвердили наши предварительные гипотезы. В отсутствие материнского метаболического заболевания плоды с повышенным EFW имели бы повышенное значение DVP или AFI.Однако эта ассоциация, даже статистически значимая, не является уникальной, и другие факторы (мужской плод, ИМТ, возраст матери) также влияют на изменение количества околоплодных вод. Это можно объяснить тем фактом, что глотание плода и реабсорбция жидкости матерью способны поддерживать приблизительно стабильное количество жидкости независимо от количества продуцируемой мочи плода. Также можно предположить, что продукция мочи плода в конечном итоге лишь незначительно зависит от веса плода.Предыдущие исследования Adeyekun et al . 9 , в 2013 г. с 253 пациентами, или по Оуэну и др. . 11 в 2002 году с 274 пациентами, не было обнаружено корреляции между EFW и AFI ни в общей популяции, ни в подгруппах, разделенных по гестационному возрасту, что противоречит нашим результатам. Однако эти исследования не изучали связь с использованием DVP, и мы можем предположить, что количество пациентов было недостаточным, чтобы продемонстрировать значительную связь.Несмотря на признанные ограничения ультразвукового измерения AFI и DVP, эти измерения остаются важным компонентом антенатальной оценки плода в сочетании с другими биофизическими параметрами. Таким образом, представляется разумным продолжить рассмотрение вариации AFI или DVP, а не только SM.
Некоторая корректировка конкретной переменной дает интересные результаты. Табакокурение, недоношенность и недоношенность, даже связанные со значением p менее 0,2 для некоторого одномерного анализа, когда-либо достигли значимости в многомерном анализе.По сравнению с национальными французскими перинатальными данными 35 , пациенты в нашей выборке были старше (31,6 лет против 30,3 лет), имели более высокий ИМТ (избыточный вес, ожирение I и II / III классов: 28,4%, 10,5%, 4,6% против 20,2%). %, 8,1% и 3,7% соответственно), меньше курили табак (10,4% против 16,6%) и чаще были нерожавшими (46,8% против 42,2%). Следовательно, наша «популяция с низким уровнем риска» в соответствии с планом исследования может иметь несколько более высокий риск, чем ожидалось. Однако мы полагаем, что незначительность вышеупомянутых переменных, вероятно, может быть связана с сильным влиянием некоторых переменных, таких как EFW, в модели.
Значительное влияние ИМТ наблюдалось при оценке DVP в группе с избыточной массой тела и ожирением I класса. Литература показала, что у пациентов с ожирением или избыточной массой тела риск макросомии сильно увеличивался (OR 1,7–2,4) независимо от наличия гестационного диабета 36 . Можно предположить, что увеличение ИМТ связано с увеличением EFW, а также с увеличением объема околоплодных вод. Но, поскольку была проведена корректировка EFW, другое возможное предположение состоит в том, что у женщин с ожирением действительно большая плацента, которая производит больший объем амниотической жидкости, чем меньшие.Тот факт, что эта связь наблюдалась только с DVP, а не AFI, может быть связан с более сложным ультразвуковым исследованием у пациентов с ожирением, чем у пациентов с нормальным ИМТ 37 . Пределы погрешности в измерениях для расчета AFI могут быть больше, что объясняет, почему связь не обнаруживается этим методом.
Perni и др. . 12 обнаружили в третьем триместре беременности значительную корреляцию между EFW и AFI только у плодов женского пола (p <0.001; r = 0,31). Корреляция была значимой для обоих полов плода только после 38 недель беременности (p = 0,03 и r = 0,30). Эти результаты не согласуются с нашими результатами, поскольку мы обнаружили связь между плодом мужского пола и DVP или AFI во втором триместре. Опять же, что касается ИМТ, мужские зародыши крупнее девочек и, следовательно, производят большее количество околоплодных вод. Но, поскольку была проведена корректировка EFW, мы могли только предположить, что продукция мочи плода, вероятно, выше у плода мужского пола.
Сильные стороны и ограничения
Следует упомянуть несколько сильных сторон нашего исследования. Это большое проспективное многоцентровое исследование с участием опытных сонографистов, оценивающих все три метода оценки околоплодных вод, тогда как другие исследования в основном были сосредоточены на AFI. Сонографы, участвовавшие в исследовании, должны были сначала пройти онлайн-курс обучения, на котором были рассмотрены цели исследования, критерии включения и методология оценки околоплодных вод с помощью трех методов, чтобы уменьшить вариабельность между наблюдателями.Только специалисты по сонографии, которые завершили курс и прошли заключительный тест, имели право участвовать в исследовании. Большое количество ультразвуковых сканирований, выполненных в этом исследовании (1667 сканирований), позволяет нам производить точную и надежную оценку ассоциаций. Это дало нам возможность наблюдать взаимосвязь между параметрами, которые в других исследованиях не были видны из-за недостатка мощности. Более того, мы изучили связь на протяжении длительного периода беременности от 18 до 40 недель, чтобы охватить максимальный срок беременности, в отличие от других исследований, которые в основном были ограничены третьим триместром беременности.В нескольких работах исследовали объем околоплодных вод по срокам беременности, но с данными УЗИ нескольких сотен пациентов. Маганн и др. . 14 , например, опубликованные процентильные кривые для DVP и AFI как функции гестационного возраста с данными от 291 пациента. Из-за большого количества пациентов, включенных в наше исследование, мы считаем, что эти измерения могут стать хорошей базой данных и могут быть использованы позже для создания новых перцентильных кривых AFI и DVP в соответствии с гестационным возрастом.Однако отбор пациентов с очень низким риском и EFW в диапазоне от 10 до 90 th перцентилей будет первым шагом этого исследования. Затем было бы интересно сравнить эти кривые с другими кривыми, опубликованными в литературе.
Также можно упомянуть некоторую слабость. Методы количественной оценки, такие как DVP и AFI, имеют теоретическое преимущество в том, что они воспроизводимы и являются сравнительными. Однако сами меры и выбор танка в значительной степени субъективны и сильно различаются от одного наблюдателя к другому.Мы по-прежнему часто обнаруживаем, что для одних и тех же беременностей в один и тот же срок наблюдаются большие различия в значениях AFI или DVP, в частности, по мнению наблюдателей. Несмотря на меры предосторожности, принятые для предотвращения этой вариабельности измерений биометрических параметров и количества жидкости между наблюдателями, это останется основным отклонением в нашем исследовании, потому что было 65 разных сонографистов. Эта изменчивость неизбежна, но она показывает реальную жизнь. Другое ограничение связано с отсутствием блок-схемы. У нас нет информации о количестве и характеристиках пациента, отказавшегося от включения в исследование.Мы согласны с тем фактом, что это могло бы создать систематическую ошибку отбора, если бы не были включены многие потенциально включаемые пациенты. Однако из-за большого количества женщин, включенных в исследование ограниченным числом сонографистов в течение очень короткого периода времени, мы полагаем, что количество пациентов, пропущенных для включения в исследование, относительно невелико. Еще одно ограничение связано с отсутствием информации о включенном плоде при рождении. Фактически, поскольку цель этого исследования состояла только в том, чтобы ответить на вопрос о сонографической ассоциации в конкретный момент времени, у нас нет продольного наблюдения за этими беременностями, и поэтому у нас нет другой информации о массе тела при рождении.Это могло создать систематическую ошибку, если мы посчитаем, что информация, предоставленная сонографистом, была неверной. Наконец, мы не смогли сравнить три метода, чтобы найти лучший; но это не было целью нашего исследования.
В заключение, наше исследование, основанное на большом количестве данных, полученных в течение короткого периода времени, демонстрирует, что каждый метод оценки околоплодных вод был связан с расчетным весом плода с более точной точностью в третьем триместре.
Сведения об одобрении этики
Это исследование было одобрено французским комитетом по этике под номером уведомления 2016/71.
Указатель околоплодных вод Артикул
[1]
Madendag Y, Madendag IC, Sahin E, Aydin E, Sahin ME, Acmaz G, Насколько хорошо на самом деле популярные ультразвуковые методы оценивают объем околоплодных вод и диагностируют олигогидрамнион? УЗИ ежеквартально.2018 Dec 28; [PubMed PMID: 30601443]
[2]
Cheung CY, Робертс VHJ, Frias AE, Brace RA, Влияние материнской диеты в западном стиле на объем околоплодных вод и профили VEGF амниона на нечеловеческой модели приматов. Физиологические отчеты. 2018 окт; [PubMed PMID: 30353684]
[3]
Zhang Y, Yu Y, Chen L, Zhao W, Chu K, Han X, Факторы риска внутриамниотической инфекции, связанные с индукцией с помощью однобаллонного катетера: исследование случай-контроль.Гинекологическое и акушерское обследование. 17 октября 2018 г .; [PubMed PMID: 30332669]
[4]
Березовский А., Ашвал Е., Хирш Л., Йогев Ю., Авирам А. Преходящее изолированное многоводие и перинатальные исходы. Ultraschall in der Medizin (Штутгарт, Германия: 1980). 2018 25 сентября; [PubMed PMID: 30253428]
[5]
Криспин Э., Березовский А., Чен Р., Мейзнер И., Визницер А., Хадар Э., Бардин Р. Обновление номограмм индекса околоплодных вод в соответствии с перинатальным исходом.Журнал матери и плода [PubMed PMID: 30021504]
[6]
Кель С., [Индекс одиночного глубокого вертикального кармана или околоплодных вод как оценочный тест для прогнозирования неблагоприятного исхода беременности (испытание SAFE): многоцентровое открытое рандомизированное контролируемое испытание]. Zeitschrift fur Geburtshilfe und Neonatologie. 2018 Фев; [PubMed PMID: 29499583]
[7]
Lee YJ, Kim SC, Joo JK, Lee DH, Kim KH, Lee KS, Индекс околоплодных вод, единственный глубокий карман и трансвагинальная длина шейки матки: параметр прогнозируемой задержки родов при преждевременном преждевременном разрыве плодных оболочек.Тайваньский акушерский журнал [PubMed PMID: 29880168]
[8]
Мусави А.С., Хашеми Н., Кашанян М., Шейхансари Н., Бордбар А., Параши С., Сравнение материнского и неонатального исходов PPROM в случаях индекса околоплодных вод (AFI) более и менее 5 см. Журнал акушерства и гинекологии: журнал института акушерства и гинекологии. 2018 июл; [PubMed PMID: 29426264]
[9]
Blitz MJ, Rochelson B, Stork LB, Augustine S, Greenberg M, Sison CP, Vohra N, Влияние индекса массы тела матери и индекса амниотической жидкости на точность сонографической оценки веса плода на поздних сроках беременности.Американский журнал перинатологии. 2018 ноя; [PubMed PMID: 29320802]
Диагностика олигогидрамниона в третьем триместре
Просмотреть все рекомендации этого общества1 мая 2019 г.
Не используйте индекс амниотической жидкости для диагностики маловодия (в третьем триместре).
Объем околоплодных вод можно измерить с помощью индекса околоплодных вод (AFI) или самого глубокого вертикального кармана (DVP). Установлено, что диагностика маловодия на основе AFI <5 см приводит к большему количеству акушерских вмешательств без значительного улучшения перинатальных исходов по сравнению с использованием DVP <2 см для диагностики.
Эти предметы предоставляются исключительно в информационных целях и не предназначены для замены консультации с медицинским работником.Пациентам с любыми конкретными вопросами по пунктам этого списка или их индивидуальной ситуации следует проконсультироваться со своим врачом.
Как национальное медицинское общество, Общество медицины матери и плода полагается на вклад любого числа своих комитетов в разработку различных документов. Что касается предметов, включенных в этот список, Комитет по публикациям изучил литературу и доказательства из опубликованных документов SMFM на предмет возможных тем.Для первого набора из пяти рекомендаций SMFM подгруппа Комитета первоначально разработала список из 10 пунктов, которые Комитет затем включил в пятерку лучших с учетом материалов и предложений Исполнительного комитета Общества. Для второго набора рекомендаций SMFM подгруппа Комитета разработала список из 12 пунктов, которые затем Комитет включил в пятерку лучших, снова запросив мнения и предложения Исполнительного комитета Общества. Для третьего набора из пяти рекомендаций SMFM подгруппа Комитета по публикациям разработала список из 10 пунктов, которые Комитет включил в пятерку лучших, снова запросив мнения и предложения Исполнительного комитета Общества.Окончательные списки были рассмотрены и утверждены Комитетом по рассмотрению документов и Исполнительным комитетом Общества.
С политикой SMFM в отношении раскрытия информации и конфликта интересов можно ознакомиться на сайте www.smfm.org
Кель С., Шелкле А., Томас А., Пуль А., Мекдад К., Туши Б. и др. Индекс одиночного глубокого вертикального кармана или индекса околоплодных вод в качестве оценочного теста для прогнозирования неблагоприятного исхода беременности (исследование SAFE): многоцентровое открытое рандомизированное контролируемое исследование.Ультразвуковой акушерский гинеколь. 2016; 47 (6): 674-9.
УЗИ при беременности. Бюллетень № 175. Американский колледж акушеров и гинекологов. Obstet Gynecol 2016; 128: e241–56.
Дородовое наблюдение за плодом. Бюллетень практики № 145. Американский колледж акушеров и гинекологов. Obstet Gynecol 2014; 124: 182–92.
Aminotic Fluid Index и его корреляция с ростом плода и перинатальным исходом
Настоящее исследование было предпринято для измерения AFI у беременных с высоким риском и его корреляции с исходом для плода.Средний возраст матери в этом исследовании составлял 24,31 ± 3,19 года. Magann et al. [9, 10] в 1999 и 1997 годах сообщили о среднем возрасте матери 24,8 ± 5,3 и 24,5 ± 0,5 года, соответственно, что было сравнительно с нашим исследованием. В нашем исследовании паритет не имеет отношения к распределению случаев, как было показано в исследовании, проведенном Magann et al. [10].
В нашем исследовании анемия была наиболее частым осложнением, наблюдаемым у 27 (27%). Другими значительными осложнениями были IUGR (24%), PIH (20%), предыдущая LSCS (11%), маловодие (8%), перенесенная беременность (6%) и многоводие (5%).Magann et al. [11] сообщили о ЗВУР у 4,74%, ПВГ 3,16% и перенесенной беременности у 24,65% пациенток. Golan et al. [12] сообщили о ЗВУР у 24,5% и гипертонии у 22,1%. В нашем исследовании среди 27% случаев анемии не было обнаружено корреляции между анемией и AFI.
В нашем исследовании из 29 пациентов с AFI <8 см 12 (41,4%) пациентов имели ЗВУР. О’Брайен и др. [13] пришли к выводу, что задержка роста плода в значительной степени связана с AFI 7 см или меньше (P ≤ 0,001).
В настоящем исследовании 20 (20%) пациентов страдали гипертонией.Из этих пациентов восемь (40%) имели низкие показатели AFI (<8 см). В исследовании, проведенном O’Brien et al. [13], из 14 пациентов с легкой формой PIH только два пациента, то есть 14%, имели низкий балл AFI (≤7 см). В исследовании Magann et al. [14] у 7,16% пациентов с AFI <5 см была обнаружена гипертензия.
В этом исследовании из шести пациенток с переношенной беременностью маловодие (AFI <5 см) наблюдалось в 2 (33,3%) случаях. В исследовании, проведенном Марксом и Дивоном [14] по поводу перенесенной беременности, маловодие было продемонстрировано у 59 (11.5%) пациенты. Если диабет связан с макросомией и дефектами нервной трубки, может развиться многоводие. В нашем исследовании было замечено, что среднее значение AFI у пяти пациентов с диабетом было больше (12,3 см), чем у пациентов без диабета (11,5 см), хотя оно не было статистически значимым (значение P ≥ 0,1).
В настоящем исследовании изучали AFI в соответствии с гестационным возрастом. Среднее значение AFI составило 11,567 см. Максимальный AFI 13,13 см (среднее значение) наблюдался на сроке 34–36 недель беременности, который постепенно снизился до 9.085 (среднее) через 40 недель. Аналогичным образом Phelan et al. [7] продемонстрировали средний AFI 12,9 ± 4,6 у 353 беременностей в сроке гестации от 36 до 42 недель. Bowen-Chatoor и Kulkarni [15] продемонстрировали средний AFI 9,93 ± 4,37 см на 42 неделе, что сопоставимо с нашим исследованием.
В нашем исследовании было замечено, что среднее значение AFI у пяти пациенток с резус-отрицательной беременностью было больше, т. Е. На 12,84 см, чем у остальных пациенток, т. Е. На 11,5 см. Средний вес матери в нашем исследовании составлял 64,87 ± 9,66 кг, в большинстве случаев — от 50 до 65 кг.У пятидесяти четырех (68,35%) пациентов возникли спонтанные роды, а у 25 (31,64%) роды были индуцированы. Основным показанием к индукции была ИПГ, ЗВУР с последующей беременностью в позднем сроке.
В этом исследовании из 29 пациентов с низким AFI (<8 см) у шести (20,7%) были поставлены щипцы, а у 13 (44,8%) пациентов было выполнено кесарево сечение. Из 61 пациента с нормальной AFI у 47 (77%) роды были нормальными. Согласно Резерфорду и соавт. [16], частота кесарева сечения составила 58% у пациентов с AFI <8 см, что немного больше, чем в нашем исследовании.Частота их кесарева сечения у пациентов с AFI> 18 см составила 41%, что в нашем исследовании было низким (30%).
В нашем исследовании 15 случаев имели ликвор, окрашенный меконием, из которых восемь (53,33%) имели низкие показатели AFI (≤8 см). В исследовании Golan et al. [12], высокая частота окрашивания ликвора меконием (29,1%) наблюдалась при олигогидрамнионе. В другом исследовании Magann et al. [11] околоплодные воды, окрашенные меконием, наблюдались у 13,8% пациентов с AFI ≤ 5 см. В нашем исследовании из восьми пациенток с низким AFI (≤5 см) у двух (25%) была брадикардия плода.В аналогичном исследовании Magann et al. [11], было обнаружено, что у пациентов с AFI <5 см у 24% пациентов была брадикардия плода, что было сопоставимо с нашим исследованием.
В нашем исследовании из 29 пациентов с низким AFI (≤8 см) у 17 (58,62%) были дети с низкой массой тела при рождении (≤2500 г). Из 10 пациентов с AFI> 18 см пять (50%) имели детей с низкой массой тела при рождении. Мартинес-Фриас и др. [17] также наблюдали аналогичные результаты в своем исследовании. Согласно Chauhan et al. [18], AFI <5 см связан с повышенным риском низкого (<7) балла по шкале Апгар.
В нашем исследовании у четырех пациентов были дети с врожденными аномалиями, из которых двое (50%) имели низкий AFI <8 см и один - AFI> 18 см. В исследовании, проведенном Martinez-Frias et al. [17] у новорожденных с уродствами 3,01% имели маловодие. Почечные аномалии и дефекты легких были связаны с маловодием. В своем исследовании они сообщили о многоводии в 3,69% случаев. Аномалии пищевода и желудочно-кишечного тракта, дефекты нервной трубки и другие пороки развития центральной нервной системы были связаны с многоводием.В нашем исследовании несовершенный остеогенез и двусторонняя CTEV были связаны с низким AFI <8 см, а трахеопищеводный свищ был связан с AFI> 18 см.
В нашем исследовании перинатальная смертность составила 7%. Из этих семи случаев у трех детей (42,85%) были серьезные врожденные пороки развития, в двух случаях (28,57%) был низкий AFI <8 см и в двух случаях (28,57%) AFI> 18 см. Biggio et al. [19] сообщили о 6% перинатальной смертности в своем исследовании 370 женщин, что было сопоставимо с нашим исследованием.
Индекс околоплодных вод при нормальной беременности
Что делают околоплодные воды?
Амниотическая жидкость выполняет несколько важных функций:
- Обеспечивает подушку для защиты ребенка от травм (в случае падения).
- Предотвращает сжатие пуповины и уменьшение поступления кислорода к ребенку.
- Удерживает ребенка в движении, чтобы кости развивались правильно.
- Предотвращает инфицирование и помогает поддерживать регулируемую температуру в утробе матери.
Количество околоплодных вод измеряется либо путем проверки самого большого кармана жидкости с помощью ультразвука, либо путем измерения самого большого кармана околоплодных вод в каждом из четырех квадрантов с последующим суммированием этих значений. Это называется AFI или индекс амниотической жидкости.
ЗНАЧЕНИЯ ИНДЕКСА АМИОТИЧЕСКОЙ ЖИДКОСТИ (мм) ПРИ НОРМАЛЬНОЙ БЕРЕМЕННОСТИ | ||||||
Процентильные значения индекса амниотической жидкости | ||||||
неделя | 2.5-я | 5-я | 50-я |
| 95-я | 97,5 |
16 | 73 | 79 | 121 | 185 | 201 | |
17 | 77 | 83 | 127 | 194 | 211 | |
18 | 80 | 87 | 133 | 202 | 220 | |
19 | 83 | 90 | 137 | 207 | 225 | |
20 | 86 | 93 | 141 | 212 | 230 | |
21 | 88 | 95 | 143 | 214 | 233 | |
22 | 89 | 97 | 145 | 216 | 235 | |
23 | 90 | 98 | 146 | 218 | 237 | |
24 | 90 | 98 | 147 | 219 | 238 | |
25 | 89 | 97 | 147 | 221 | 240 | |
26 | 89 | 97 | 147 | 223 | 242 | |
27 | 85 | 95 | 146 | 226 | 245 | |
28 | 86 | 94 | 146 | 228 | 249 | |
29 | 84 | 92 | 145 | 231 | 254 | |
30 | 82 | 90 | 145 | 234 | 258 | |
31 | 79 | 88 | 144 | 238 | 263 | |
32 | 77 | 86 | 144 | 242 | 269 | |
33 | 74 | 83 | 143 | 245 | 274 | |
34 | 72 | 81 | 142 | 248 | 278 | |
35 | 70 | 79 | 140 | 249 | 279 | |
36 | 68 | 77 | 138 | 249 | 279 | |
37 | 66 | 75 | 135 | 244 | 275 | |
38 | 65 | 73 | 132 | 239 | 269 | |
39 | 64 | 72 | 127 | 226 | 255 | |
40 | 63 | 71 | 123 | 214 | 240 | |
41 | 63 | 70 | 116 | 194 | 216 | |
42 | 63 | 69 | 110 | 175 | 192 | |
Изменено из Мура Т.Р., Кейла Дж. Э .: Индекс околоплодных вод при нормальной беременности человека. Am J Obstet Gynecol1990; 162: 1168-1173. | ||||||
* Нормальный AFV (количество околоплодных вод) во 2-й половине беременности предполагает наличие по крайней мере одной функционирующей почки плода.
Что такое околоплодные воды слишком много или слишком мало?
AFI и оценка одного кармана — это два способа оценки околоплодных вод.
Многоводие = Слишком много жидкости (обычно 25+ см AFI)
Олигогидрамнион = слишком мало жидкости (AFI менее 5 см и / или отсутствие кармана более 2 см)
Поскольку AFI дает слишком много «ложноположительных» результатов (слишком много людей диагностировали слишком низкий уровень жидкости, хотя на самом деле результат был нормальным), оценка околоплодных вод с одним карманом недавно была признана более надежной, чем AFI.Подходящим считается любой карман размером более 2 см.
Как лечить слишком мало или слишком много околоплодных вод?
Ваш врач проведет УЗИ, чтобы подтвердить наличие избытка или недостатка околоплодных вод, чтобы выяснить, где вы оцениваете индекс околоплодных вод (AFI). Все, что больше 25 см, — это слишком много околоплодных вод, а все, что меньше 5 см в третьем триместре — слишком мало.
Если у вас слишком много жидкости, вам, скорее всего, сделают амниоцентез, чтобы проверить наличие аномалий и генетических проблем.Скорее всего, будет проведено тестирование на гестационный диабет, и вы будете регулярно проходить ультразвуковое исследование и стресс-тесты, чтобы контролировать состояние вашего ребенка. Если у вас слишком мало жидкости, за вами будут внимательно наблюдать до родов.
Подробнее:
Олигогидрамнион: снижение амниотической жидкости
Гестационный возраст и расчеты AFI
Оцените здоровье плода.
Butterfly iQ теперь предоставляет простой в использовании интерфейс для сбора и обработки мультиизображений биометрии плода, позволяющий генерировать предполагаемую дату родов (EDD), предполагаемый вес плода (EFW) после 12 недель беременности и индекс околоплодных вод (AFI) .
EDD — важный показатель для планирования акушерской помощи. В то время как EDD можно оценить по последней менструации (LMP), ультразвук предоставляет стандартизированный способ расчета этих оценок, особенно в случаях IVF или когда LMP неизвестен.
Стандартные четыре биометрических значения:
- Бипариетальный диаметр (BPD)
- Окружность головы (HCC)
- Окружность живота (AC)
- Длина бедра (FL)
Хотя одно измерение может обеспечить EDD, он становится более точным по мере выполнения большего количества измерений.Для генерации параметров здоровья плода используется стандартная таблица Hadlock.
Индекс околоплодных вод (AFI) — это количественная оценка околоплодных вод и индикатор здоровья плода. AFI — это оценка (выраженная в см), приписываемая количеству визуализированных околоплодных вод. Существуют рекомендации по минимальным и максимальным значениям для подтверждения диагноза многоводия или маловодия у растущего плода. AFI является стандартной частью акушерского осмотра биофизического профиля плода.
Начало работы с акушерскими расчетами на Butterfly iQ.
Добавление первого измерения.
Откройте приложение Butterfly iQ и выберите предустановку Obstetric . Выберите «Биометрия плода» (или «Индекс амниотической жидкости») в меню Действия .
Как записываются измерения.
Отсканируйте в реальном времени и Зафиксируйте изображение с биометрическим значением (BPD, HC, AC или FL), которое вы хотите записать.Выберите соответствующую метку и разместите штангенциркуль.
Добавление второго измерения.
Выполните описанные выше шаги, чтобы добавить дополнительные измерения. Точность измерения будет обновляться с каждым добавлением новых биометрических данных.
Наблюдайте за созданием отчетов в реальном времени.
Откройте свой отчет, выбрав AUA . См. Измерения и расчеты EDD и EFW.
Воспроизводимость измерения индекса околоплодных вод и одного самого глубокого вертикального бассейна на протяжении всей беременности
% PDF-1.7 % 1 0 obj > эндобдж 2 0 obj > поток 2015-11-19T05: 49: 54-08: 002015-11-19T05: 49: 54-08: 002015-11-19T05: 49: 54-08: 00Appligent AppendPDF Pro 5.5uuid: 945d7bd1-a182-11b2-0a00- 782dad000000uuid: 945d8f9e-a182-11b2-0a00-a0faac40ff7fapplication / pdf