Как растет животик? | «За Рождение» Киров
Рано или поздно он станет
заметен у всех беременных. Но
почему у одних его видно уже
в 10-15 недель, а у других —
после 20?
Размерный ряд
Темпы роста живота зависят от того, насколько быстро увеличивается матка. Это связано с количеством плодов и околоплодных вод, весом ребенка и плаценты. В норме объем вод составляет от 500 до концу беременности достигает 500-600 г. Каждый новый грамм малыша растягивает матку, заставляя увеличиваться и ее, и животик.
Так, на 16-й неделе масса младенца около 100 г, в 28 недель — чуть больше килограмма. Средний вес новорожденного — от 2700 до 4000 г.
Выше нормы
Встречаются и настоящие богатыри — более 5 кг. В августе этого года во Владивостоке с помощью кесарева сечения на свет появился мальчик весом 6700 г. Очевидно, что размер живота мамы такого крепыша превышал установленные нормы. Но и у беременных с маленьким аккуратным животиком часто рождаются абсолютно здоровые, доношенные малыши, не превышающие 2,5 кг. Немалую роль играет генетический фактор. У худощавых, небольшого роста родителей обычно бывают некрупные дети.
Очевидно, что размер живота мамы такого крепыша превышал установленные нормы. Но и у беременных с маленьким аккуратным животиком часто рождаются абсолютно здоровые, доношенные малыши, не превышающие 2,5 кг. Немалую роль играет генетический фактор. У худощавых, небольшого роста родителей обычно бывают некрупные дети.
Динамика роста
В период беременности матке приходится нелегко. Ведь за 40 недель она должна увеличиться в 15-20 раз! До «экватора» она растет не так интенсивно. В четыре акушерские недели ее объем можно сравнить с куриным яйцом, а в восемь — с гусиным. К моменту первого скрининга дно матки поднимается к верхнему краю лобка, и по размерам она напоминает головку новорожденного. После 20 недель начинается быстрый рост. Если раньше о вашей беременности никто не догадывался, то сейчас округлившуюся фигуру прикроет разве что свободная одежда. Дно матки — ее верхняя точка — уже на уровне пупка, с каждой неделей становясь все выше.
Время обновок
Начиная со второй половины срока врачи рекомендуют носить бандаж, чтобы снизить нагрузку на спину. Привычные брюки — тесные, а блузка не сходится на талии. Понадобятся специальные брючки на резинке и колготки, которые не будут стягивать живот.
Не исключено, что возникнут проблемы со сном. Все труднее найти удобное положение, и уставшая за день поясница не расслабляется. Можно подкладывать дополнительные подушки под живот и спину или воспользоваться специальной — для беременных.
Максимального размера живот достигнет в 38 недель, когда дно матки подберется к мечевидному отростку и реберным дугам. Когда малыш примет исходное положение для родов — головкой вниз, живот снова опустится. Дышать станет гораздо легче.
Тонкие моменты
Следует учитывать и то, каково предлежание плода. Если оно головное, живот овальный. Если поперечное, форма неправильная или шарообразная.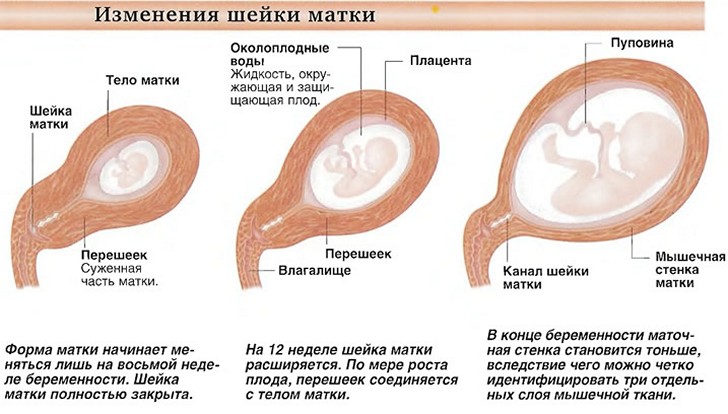 Распространено мнение, что со второй беременностью живот заметен раньше. Но с медицинской точки зрения никаких различий в темпах роста матки у первородящих и повторнородящих нет. Вполне вероятно, что мышцы, не успевшие восстановиться после первой беременности, быстрее обвисают и растягиваются под напором матки. Играет роль и телосложение будущей мамы. Если до зачатия она была склонна к полноте, то длительное время изменения фигуры не видны не только окружающим, даже ей самой. Раньше всего явным становится животик у женщин нормальной комплекции.
Распространено мнение, что со второй беременностью живот заметен раньше. Но с медицинской точки зрения никаких различий в темпах роста матки у первородящих и повторнородящих нет. Вполне вероятно, что мышцы, не успевшие восстановиться после первой беременности, быстрее обвисают и растягиваются под напором матки. Играет роль и телосложение будущей мамы. Если до зачатия она была склонна к полноте, то длительное время изменения фигуры не видны не только окружающим, даже ей самой. Раньше всего явным становится животик у женщин нормальной комплекции.
Сзади или спереди
Имеет значение и объем таза. Если он узкий, живот кажется больше, поскольку головка плода поднимается слишком высоко. Часто срок появления живота связывают с местом прикрепления плаценты к матке. Если она расположена у задней стенки, живот не скоро начнет выдаваться вперед: матка с ребенком комфортно себя чувствует среди внутренних органов. Когда плацента находится по передней стенке, «интересное положение» заметно раньше. В обоих случаях матка растет одинаково, просто в переднем прикреплении сильнее давит на мышцы, растягивая их.
В обоих случаях матка растет одинаково, просто в переднем прикреплении сильнее давит на мышцы, растягивая их.
Единицы измерения
Чаще всего тревоги будущей мамы по поводу темпов роста живота безосновательны: сравнения с другими беременными или с собственным отражением в зеркале недельной давности субъективны. Тем не менее критерии, которым живот должен отвечать, существуют. И определяет их гинеколог. На каждом приеме он фиксирует высоту стояния дна матки. Она выходит за границу тазовой области с 16-й недели. С этого момента ее можно прощупать через брюшную стенку.
Высота стояния дна матки (ВСДМ) — это расстояние между верхней точкой лонного сочленения(иначе говоря, лобком] и самой высокой точкой матки. Она измеряется обычной сантиметровой лентой в положении лежа на спине, ноги — выпрямлены. Мочевой пузырь должен быть пустым. Все показатели врач каждый раз заносит в обменную карту, чтобы иметь возможность сравнивать их и отслеживать.
Высота стояния дна матки в сантиметрах примерно совпадает с предполагаемой неделей беременности. В первой половине она обычно отличается на 1-2 см в большую сторону. Так, в 16 недель ВСДМ составляет 17-18 см. «Лишние» сантиметры появляются за счет жировых отложений на животе. С 20-й недели ВСДМ тождественна неделе беременности. Конечно, это средние показатели — многое зависит от телосложения.
Главное, личная динамика роста ВСДМ.К родам окружность живота достигает почти 100 см. Но этот параметр тоже индивидуален.
- Слишком маленький.
ВСДМ не всегда соответствует сроку беременности или не меняется по сравнению с предыдущими измерениями. Это свидетельствует о маловодии, низких темпах развития плода, поперечном или косом его расположении. Возможно, ошибочно высчитан срок. Чтобы исключить синдром задержки развития, надо провести УЗИ, где врач смотрит соотношение размеров плода и срока беременности. После 20-й недели параллельно с УЗИ проводят допплерометрию. Вдруг причина в плохом питании из-за нарушения кровотока?
После 20-й недели параллельно с УЗИ проводят допплерометрию. Вдруг причина в плохом питании из-за нарушения кровотока?
После 30-й недели обязательна кардиотокография для выявления сбоев сердечной деятельности.
На недостаточный рост матки нередко влияет маловодие, когда количество околоплодных вод составляет менее 0,5 л. В отличие от многоводия оно обычно сопровождает беременность с самого начала.
- Слишком большой.
Завышенные показатели ВСДМ и окружности живота говорят о многоводии или очень крупном плоде. Последнее бывает связано с диабетом. Если будущая мамы тяжело усваивает глюкозу или у нее нарушен обмен веществ, в кровь малыша глюкозы попадает сверх меры, и он растет быстрее.
Если гинекологи подозревают, что большой живот — следствие банального переедания, они советуют диету. Нельзя отметать и наследственность: у крупных родителей часто рождаются дети от 4 кг и больше.
Матка увеличивается и при многоводии. Оно возникает при сахарном диабете, резус-конфликтной беременности, острой или хронической инфекции, аномалиях развития плода. Может препятствовать нормальному течению беременности, привести к патологии плода или преждевременным родам. Как только УЗИ выявит подобное отклонение, будущая мама должна находиться под пристальным медицинским наблюдением. И все же не стоит сразу бить тревогу, если ВСДМ и окружность живота не соответствуют сроку беременности. Погрешности измерений в данном случае достаточно велики, и прояснят ситуацию только дополнительные обследования и УЗИ, которые назначит Вам лечащий врач акушер-гинеколог.
Может препятствовать нормальному течению беременности, привести к патологии плода или преждевременным родам. Как только УЗИ выявит подобное отклонение, будущая мама должна находиться под пристальным медицинским наблюдением. И все же не стоит сразу бить тревогу, если ВСДМ и окружность живота не соответствуют сроку беременности. Погрешности измерений в данном случае достаточно велики, и прояснят ситуацию только дополнительные обследования и УЗИ, которые назначит Вам лечащий врач акушер-гинеколог.
Срок беременности, | Анатомические ориентиры | Высота стояния дна матки, |
16 | На середине расстояния от лобка до пупка | 17-18 |
20 | На поперечный палец ниже пупка | 20 |
24 | На уровне пупка | 22-24 |
28 | На два поперечных пальца выше пупка | 28 |
32 | Середина между пупком и мечевидным отростком | 32 |
36 | На уровне мечевидного отростка и реберных дуг | 36 |
40 | Середина между пупком и мечевидным отростком | 32 |
Половая система | КриоЦентр
Во время беременности наиболее выраженные изменения происходят в матке. В течение всей беременности матка увеличивается в размерах, однако это увеличение асимметрично, что в значительной степени зависит от места имплантации — прикрепления плодного яйца. В течение первых нескольких недель беременности матка имеет форму груши. В конце 2-го месяца размеры матки увеличиваются приблизительно в 3 раза, и она приобретает округлую форму, которую сохраняет в течение второй половины беременности. В начале третьего триместра матка имеет яйцевидную форму. По мере роста матки ввиду ее подвижности происходит ее ротация (поворот), чаще вправо. Полагают, что этот процесс обусловлен давлением на матку сигмовидной кишки, находящейся на левой задней стороне полости таза. В конце беременности масса матки достигает в среднем 1000 г (до беременности— 50 — 100 г). Объем полости матки в конце беременности возрастает более чем в 500 раз. Во время беременности каждое мышечное волокно удлиняется в 10 раз и утолщается приблизительно в 5 раз. За время беременности изменяется биохимическая структура мышечных и соединительнотканных волокон.
В течение всей беременности матка увеличивается в размерах, однако это увеличение асимметрично, что в значительной степени зависит от места имплантации — прикрепления плодного яйца. В течение первых нескольких недель беременности матка имеет форму груши. В конце 2-го месяца размеры матки увеличиваются приблизительно в 3 раза, и она приобретает округлую форму, которую сохраняет в течение второй половины беременности. В начале третьего триместра матка имеет яйцевидную форму. По мере роста матки ввиду ее подвижности происходит ее ротация (поворот), чаще вправо. Полагают, что этот процесс обусловлен давлением на матку сигмовидной кишки, находящейся на левой задней стороне полости таза. В конце беременности масса матки достигает в среднем 1000 г (до беременности— 50 — 100 г). Объем полости матки в конце беременности возрастает более чем в 500 раз. Во время беременности каждое мышечное волокно удлиняется в 10 раз и утолщается приблизительно в 5 раз. За время беременности изменяется биохимическая структура мышечных и соединительнотканных волокон.



Лечение геморроя при беременности и после родов
Беременность и роды часто являются провоцирующими факторами для развития геморроя
Геморроидальные узлы переполняются кровью из-за малоподвижного образа жизни, неправильного, нерационального и нерегулярного питания, а так же из-за лишнего веса.
Большое значение в возникновении геморроя играет наследственность.
Застою крови в венах малого таза способствует прием лекарственных средств, например оральных контрацептивов, антибиотиков, слабительного.
Способствуют развитию геморроя также беременность и роды.
Беременность меняет многое в жизни женщины, нагрузки на женский организм увеличиваются в 2 раза, и могут спровоцировать развитие геморроя, а роды могут его усугубить. По статистике, рожавшие женщины страдают геморроем в 5 раз чаще, чем не рожавшие. В период беременности и во время родов увеличенная матка давит на тазовое дно, из – за чего венозные сплетения наполняются кровью.
Также запоры, которые очень часто сопровождают беременность, ухудшают ситуацию.
Количество беременностей и родов, а также возраст беременной женщины влияют на степень риска развития геморроя.
Геморрой: что делать?
К сожалению, геморрой возникает у беременных женщин достаточно часто.
Единственное правильное решение, если появились сомнения относительно здоровья в этой деликатной области, надо идти к врачу и начинать лечение. Ведь геморрой у беременной женщины может нарушить нормальное течение беременности на поздних сроках, а также повлиять на ход родов и послеродового периода.
Страх и надежда на «авось» часто приводят к тому, что геморрой проходит первую стадию, самочувствие беременной женщины ухудшается, болезнь прогрессирует. Запущенный геморрой может быть причиной анемии (снижение количества гемоглобина), заболеваний опорно-двигательного аппарата (например, артритов), мочеполовой системы, кожи.
Проявления геморроя напоминают некоторые другие заболевания прямой кишки, и даже онкологические заболевания.
По выраженности болезненных проявлений различают 3 степени тяжести острого геморроя у беременных женщин:
I степень. Появляются небольшие, болезненные при ощупывании узлы в области заднего прохода, сопровождаемые зудом и жжением в области заднего прохода, выделениями, не носящими гнойный характер.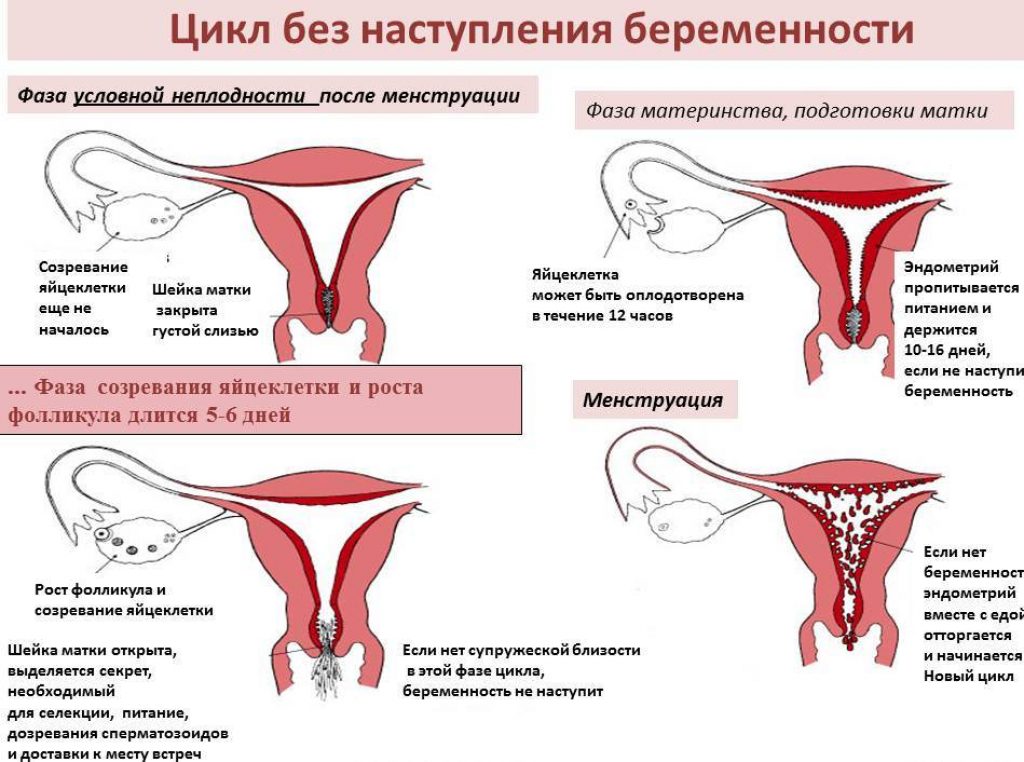 Все эти проявления периодически проходят.
Все эти проявления периодически проходят.
II степень. Геморроидальные узлы увеличиваются. Болевые ощущения в области ануса нарастают.
III степень. Отек и покраснение разрастается. Из ануса выступают большие синюшно-багровые внутренние геморроидальные узлы.
Если и на этой стадии не лечить геморрой, то может начаться омертвление узлов с появлением на них участков черного цвета. Осложнениями этой стадии могут быть парапроктит (воспаление тканей вокруг прямой кишки), ущемление тромбированного внутреннего узла.
Влияние беременности и родов на геморрой
Как правило, роды провоцируют резкое обострение геморроя, даже если во время беременности эта болезнь не приобрела обостренного характера.
Всё дело в самом механизме родовой деятельности: при прохождении головки ребенка через малый таз происходит сдавливание материнских органов и тканей, расположенных в этой области, и в первую очередь — венозных сплетений.
Геморроидальные узлы увеличиваются, приобретают более плотную консистенцию.
Профилактика и лечение геморроя при беременности и после родов
Во — первых, беременной женщине необходимо избавиться от запоров и наладить работу кишечника без длительного натуживания.
Для этого надо соблюдать диету, богатую фруктами и овощами. Категорически запрещены любые алкогольные напитки, соленые, острые, пряные, маринованные, перченые блюда. Не надо употреблять жирную пищу, жирное мясо, высококалорийные молочные продукты и сдобные булочки, нужно ограничить употребление лука, горчицы, черного хлеба, бобовых, недозревших фруктов и ягод. Рекомендуется кушать брокколи, кукурузу, морковь, спелые яблоки, свеклу, цветную капуста, картофель, изюм, чернослив, курагу и мед, каши, особенно перловую или овсяную.
Показана беременным женщинам в целях профилактики геморроя лечебная физкультура.
Важно избегать в период вынашивания ребенка переохлаждения.
Необходимо соблюдать гигиену анального отверстия, особенно после каждого опорожнения.
Врачи – проктологи выделяют три группы беременных женщин, больных геморроем:
Первая группа — это женщины в положении с бессимптомным геморроем. Для них рекомендуют профилактические мероприятия — диета, лечебная физкультура, прогулки, водный туалет заднего прохода после дефекации, послабляющие травы, слабительные препараты.
Вторая группа — это женщины, которые имеют запоры, кровотечения, боли при дефекации, анальный зуд, то есть больные с первой—второй стадией развития болезни. Как правило, для больных женщин на этих стадиях геморроя врачи проктологи рекомендуют лечение свечами и мазями, теплыми сидячими ваннами со слабым раствором перманганата калия, настоями лекарственных трав, препаратами, принимаемыми внутрь.
Третья группа — это беременные с запущенной формой геморроя, с выпадением внутренних узлов и частыми обострениями болезни, то есть подлежащие госпитализации и хирургическому лечению.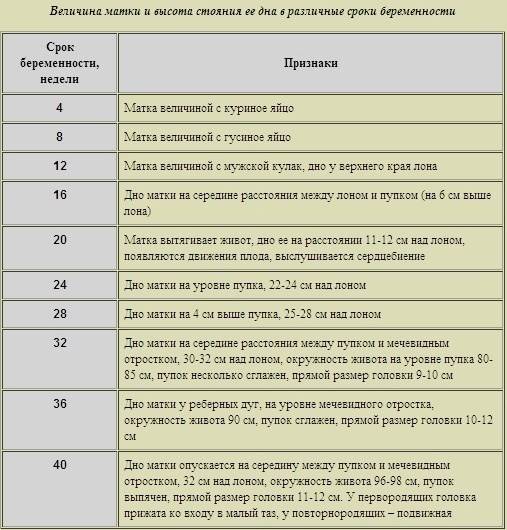
Беременные с подобными осложнениями геморроя должны лечиться оперативным путем (им проводится геморроидэктомия — иссечение узлов) или малоинвазивными методами лечения (малые или бескровные операции). К малоинвазивным методикам, которые используются в Онли Клиник, относят склеротерапия — введение в узел специальных склерозирующих, «слепляющих» стенки узла препаратов; лигирование — узел защемляется специальным латексным кольцом, что вызывает через 7—10 дней отторжение, отмирание узла; инфракрасная фотокоагуляция и лазерная коагуляция (воздействие лазером или высокой температуры на основание геморроидального узла в 3 — 5 точках; при этом возникает ожог, вызывающий впоследствии некроз узла с его последующим отпадением; процесс занимает также 7—10 дней).
Если состояние беременной позволяет, то врачи – проктологи Онли Клиник стараются перенести все эти вмешательства на тот период, когда женщина восстановится после родов.
Комплекс упражнений при геморрое для беременных.
 Рекомендации врачей – проктологов Онли Клиник:
Рекомендации врачей – проктологов Онли Клиник:
1. Исходное положение (и.п.) — стоя, руки вытянуть перед собой, ноги на ширине плеч. Выполнить поворот корпуса вправо, не отрывая стоп от пола, и отвести правую руку как можно больше назад — вдох. Вернуться в исходное положение — выдох, выполнить поворот влево. Повторить 5 раз в каждую сторону.
2. И.п. — стоя, руки подняты перед собой, пальцы сцеплены в замок. Выполнить повороты корпусом вправо и влево, отводя руки как можно больше назад. Повторить упражнение по 5 раз в каждую сторону.
3. И.п. — сидя на полу, упираясь руками сзади. Согнуть ноги в коленях, при этом движении пятки нельзя отрывать от пола. Медленно вытянуть ноги. Повторить 5 раз.
4. И.п. — сидя, максимально развести ноги в стороны, при этом ноги должны быть плотно прижаты к полу, колени по возможности не сгибать. Наклониться вперед и как можно дальше коснуться руками правой и левой ступни поочередно, затем выпрямиться. Повторить наклоны 5-7 раз (рекомендовано только для первого и второго триместра).
5. И.п. — сидя так же, как в предыдущем упражнении, но наклоны выполнять в стороны; противоположная рука при этом на поясе. Повторить по 5 раз в каждую сторону (рекомендовано только для первого и второго триместра).
6. И.п. — лежа на спине, руки вдоль тела. Подтянуть согнутые в коленях ноги к животу и вернуться в исходное положение (рекомендовано только для первого и второго триместра). Повторить 7-10 раз.
7. И.п. — лежа на правом боку, правая рука согнута в локте и лежит под головой. Согнуть левую ногу в колене и прижать ее к животу, можно помочь себе левой рукой. Повторить 7-10 раз. Затем повторить упражнение, лежа на левом боку (рекомендовано только для первого и второго триместра).
8. И.п. — сидя на стуле. Правую руку вытянуть в сторону, левую ногу, согнутую в колене, приподнять вперед и влево, стараясь привести ее к боковой поверхности живота, помогая себе левой рукой — выдох. Вернуться в исходное положение — вдох. Повторить для обеих ног 5 раз. Рекомендовано для третьего триместра.
Бережное отношение к своему здоровью, своевременное обращение к врачу, обследование, постановка правильного диагноза и вовремя начатое лечение позволят избежать или свести к минимуму геморроидальные проблемы.
Скрининги во время беременности: что такое скрининг, сроки, на каких неделях делают
Подобнее об услуге
Пренатальный скрининг — комплексная процедура, направленная на выявление патологий развития плода на 1-м и 2-м триместрах беременности. Благодаря скринингу специалист может оценить состояние здоровья ещё не рождённого малыша и определить возможный риск развития генетических заболеваний. Процедура не является окончательным вердиктом, родится ли малыш с аномалией или болезнью. Она даёт информацию о наличии самого риска.
Изучив результаты пренатального скрининга, генетик может назначить дополнительные уточняющие исследования. Только после этого делаются окончательные выводы.
Почему вам стоит обратиться в клинику «Линия жизни»
Специалисты нашего центра имеют огромный опыт проведения подобных обследований и безошибочно определят наличие серьезных генетических патологий. Они не пропустят такие серьезные заболевания, как синдромы Дауна, Эдвардса, Корнелии де Ланге, Смит-Лемли-Опица, Патау, немолярую триплоидию и другие генетические отклонения.
Они не пропустят такие серьезные заболевания, как синдромы Дауна, Эдвардса, Корнелии де Ланге, Смит-Лемли-Опица, Патау, немолярую триплоидию и другие генетические отклонения.
Когда проводятся пренатальные скрининги: сроки
Неинвазивные пренатальные скрининги проводятся дважды. Первый пренатальный скрининг проводится в 10-13 недель. Второй пренатальный скрининг нужно пройти в 16-18 недель.
Пренатальный скрининг 1 триместра
По правилам пренатальный скрининг 1 триместра делается на сроке 10-13 недель. К 10-й неделе эмбрион становится плодом, вокруг которого образуется плацента. У малыша уже заложены все внутренние органы, и можно услышать биение его сердечка. Пренатальный скрининг 1 триместра заключается в 2 процедурах: изучение показателей крови и УЗИ плода.
Пренатальный биохимический скрининг: анализ крови
Это важнейшая и очень информативная процедура, пройти которую нужно каждой беременной женщине.
- Биохимический анализ венозной крови.

Генетические исследования проводятся по маркёрам, последовательности ДНК-цепочки. Скрининг трисомий 13, 18 и 21 выявляет неправильное сочетание генов, полученное в момент деления половой клетки и превращения оплодотворённой яйцеклетки в эмбрион. Больной ребёнок наследует не две хромосомы, а три, что мешает его физическому и умственному развитию в дальнейшем. При лишней 13-й хромосоме развивается синдром Патау, при 18-й и 21-й хромосомах — синдромы Эдвардса и Дауна. Если скрининг трисомий подтверждает наличие аномалий, женщине проводят биопсию хориона — исследование ворсинок, покрывающих оболочку плода. Это исследование дает точный ответ на вопрос, есть ли у ребенка генетическая патология. - Определение уровня гормонов беременности.
Когда плод имплантируется в матку, резко возрастает уровень гормона хронического гидротропина человека. Если у мамы не выявлен сахарный диабет или многоплодная беременность, значительное повышение ХГЧ свидетельствует о наличие патологий у плода.
- Определение уровня плацентарного лактогена.
Это гормон, вырабатываемый плацентой, защищает плод: понижает уровень глюкозы, продуцирует аминокислоты, а также подавляет иммунитет, если организм матери не воспринимает будущего малыша как «родного» — т.е. организм женщины отторгает плод. Понижение и повышение уровня плацентарного лактогена свидетельствует об аномалии развития беременности. - Определение уровня свободного эстриола.
Его концентрация — точный маркер наличия патологий у малыша, например, если родители являются близкими родственниками. Понижение эстриола указывает на гидроцефалию, анэнцефалию (отсутствие головного мозга) у ребёнка, синдромы Дауна, Патау и Эдвардса, другие нарушения - Определение уровня белка РАРР-А.
Этот плазменный белок вырабатывается в большом количестве только во время беременности. По уровню белка РАРР-А судят о возможном самопроизвольном прерывании беременности, хромосомных нарушениях у плода и пр.
- Уровень ингибина А.
Показатель повышается в 2 раза при наличии синдрома Дауна у малыша. Это тоже плацентарный гормон (гидропротеин), по которому судят о развитии беременности.
Все анализы проводятся натощак. Перед процедурой женщине нужно выспаться, избегать стрессов и настроиться на позитив.
УЗИ-диагностика плода при пренатальном скрининге в 1 триместре
УЗИ на ранних сроках проводят методом двухмерной или трехмерной эхографии. Несмотря на то, что размеры плода составляют ещё всего несколько сантиметров, УЗ — диагностика очень информативна. Например, только в этот период можно выполнить важное исследование — УЗИ воротниковой зоны плода. Избыток лимфатической жидкости в воротниковой зоне указывает на возможное развитие аномалий — это сигнал, что маму необходимо обследовать более тщательно. После 13-й недели беременности лимфатическая система полностью формируется, и лимфа поступает в кровь, растекаясь по всему организму.
УЗИ показывает количество эмбрионов, точный срок беременности, размеры плода, его размещение в матке, приблизительное очертание скелета, выявляет правильное положение органов, симметричность развития головного мозга, пропорциональность развития костей. Также доктор изучает строение носовой кости — признак, исключающий синдром Дауна.
Пренатальный скрининг 2 триместра
Скрининг 2 триместра начинается с 16-18-й недели беременности. На этом сроке можно провести 3D или 4D УЗИ. В этот период плод достигает 20 см, можно рассмотреть личико ребёнка, определить пропорциональность развития конечностей, правильное формирование органов. 4D УЗИ также показывает насколько подвижен плод и определяет пол.
В случае, когда анализы предыдущих результатов показали наличие отклонений, будущей матери рекомендуют пройти повторный пренатальный биохимический скрининг. Также обязательно прохождение скрининга 2 триместра если:
- будущей матери или отцу больше 35 лет — в этом возрасте риск генетических аномалий и мутаций, передаваемых половыми клетками увеличивается;
- раньше у женщины были выкидыши или замершая беременность;
- вроду у родителей имелись дети с генетическими отклонениями;
- у кого-то из родственников рождались дети с синдромом Дауна.

Биохимический анализ включает измерение в крови уровня гормонов: ХГЧ, АФП (альфа-фетопротеина), свободного эстриола. Анализы скрининга 1 и 2 триместров схожи, и, если первые результаты не выявили аномалий, то скрининг 2 триместра также с большой вероятностью пройдёт благополучно.
Результаты пренатального скрининга
Важно понимать, что на результаты скрининга влияют такие факторы, как употребление лекарств и медикаментов в предшествующий анализам период, перенесённые стрессы, повышенный тонус матки, вес мамы и плода, самочувствие женщины, поэтому расшифровку результатов проводит исключительно генетик.
Окончательно результаты пренатальных скринингов оцениваются с помощью специальной компьютерной программы. В группу риска попадают женщины с показателем 1:300 — это высокий риск рождения малыша с аномалией. В 2% случаях анализы являются ложноположительными, поэтому прежде, чем сделать вывод, генетик проведет генетическое обследование методами инвазивной диагностики, когда биоматериал берётся у самого плода.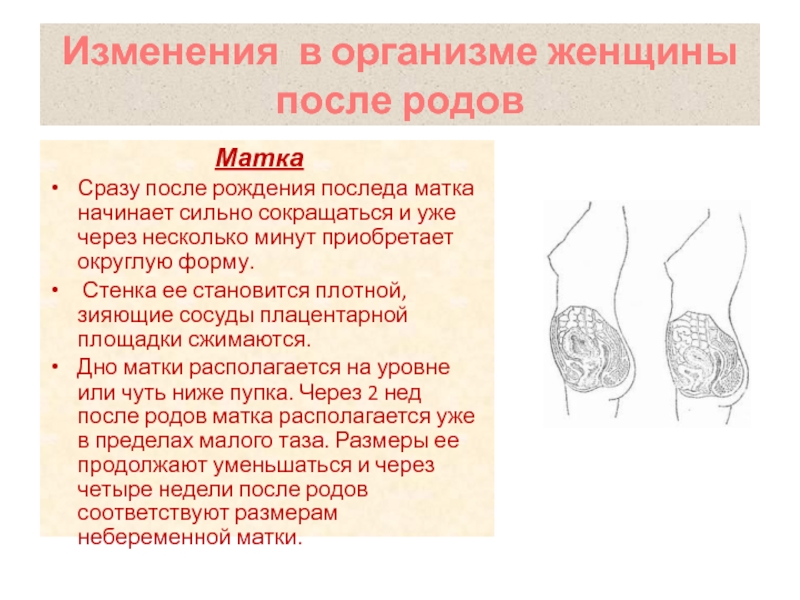 Эта процедура окончательно даст ответ на вопрос, есть ли у ребенка патологии.
Эта процедура окончательно даст ответ на вопрос, есть ли у ребенка патологии.
Пренатальный скрининг в клинике «Линия жизни»
Приглашаем пройти все процедуры пренатального скрининга в 1 и 2 триместре в специализированном Центре репродукции «Линия жизни». Расшифровку анализов проводит опытный генетик, поэтому точность результатов гарантирована. Также у нас в клинике можно сделать инвазивный пренатальный скрининг.
Для записи на скрининг или на прием к гинетику позвоните, пожалуйста, по указанным телефонам или оставьте заявку на сайте ниже.
Информация о тромбозе во время беременности
Повышенный риск тромбоза
Риск развития глубокого тромбоза ног и / или тазовых вен во время беременности и родов в 5-6 раз выше, чем у небеременных женщин. Нет точных статистических данных о частоте возникновения тромбоза, потому что объективные диагностические процедуры, такие как флебография или фибриноген-тесты если и используются во время беременности, то с большой оговоркой. Кроме того, клинические признаки тромбоза не являются полностью надежными, и зачастую трудно различить поверхностный тромбофлебит и глубокий тромбоз.
Кроме того, клинические признаки тромбоза не являются полностью надежными, и зачастую трудно различить поверхностный тромбофлебит и глубокий тромбоз.
Пик заболеваемости тромбозом у беременных приходится на второй триместр беременности. Левая нога поражается гораздо чаще, чем правая. Причиной этого, вероятно, является давление правой подвздошной артерии на левую подвздошную вену при их пересечении.
Патогенез тромбоза у беременных
Три патогенетических фактора в триаде Вирхова также имеют решающее значение для начала тромбоза во время беременности:
- изменения в нормальном кровотоке
- изменения в составе крови
- состояние кровеносных сосудов
Тромбоз во время беременности может быть результатом изменений в нормальном кровотоке в нижних конечностях, вызванных обструкцией венозного возвратного кровотока растущей маткой.
Риск тромбоза повышается за счет соответствующих изменений в системе свертывания крови (гемостаза), поскольку часто наблюдается заметное увеличение синтеза факторов свертывания плазмы и тромбоцитов.
В частности, может быть резкое повышение уровня фибриногена до значений, в два раза превышающих нормальные(от 400 до 650 мг/дл), на поздних сроках беременности. Кроме того, факторы в системе фибринолиза также уменьшаются.
Тромбоз глубоких вен ног и таза, наблюдаемые после кесарева сечения, составляют около трех-восьми процентов при отсутствии антикоагулянтной профилактики, то есть они в четыре-восемь раз чаще, чем после вагинального родоразрешения. Смертность от эмболии составляет два-три процента и, таким образом, в 10 раз выше, чем после самопроизвольных родов.
Причиной может быть хирургическая травма сосудов и тканей с повышенным присутствием тромбопластического материала в кровообращении. Пациенты, у которых развивается инфекция периферических сегментов сосудов, подвергаются особому риску.
Как лечить тромбофлебит?
Тромбофлебит — это поверхностное воспаление, которое встречается особенно часто вдоль длинных или коротких подкожных вен. Как правило, тромбы мелкие, и разделение редко встречается в глубоких венах из-за хода вен и анатомии клапанов. Лечение состоит из местных физических мер, а именно — использования компрессионных чулок, специальных компрессов, а также двигательной активности пациентов. Компрессионная терапия способствует повышению эффективности мышечно-венозной помпы в ногах и, следовательно, венозного кровотока, что предотвращает прогрессирование тромбоза.
Как правило, тромбы мелкие, и разделение редко встречается в глубоких венах из-за хода вен и анатомии клапанов. Лечение состоит из местных физических мер, а именно — использования компрессионных чулок, специальных компрессов, а также двигательной активности пациентов. Компрессионная терапия способствует повышению эффективности мышечно-венозной помпы в ногах и, следовательно, венозного кровотока, что предотвращает прогрессирование тромбоза.
Профилактика
Эпидемиологически подтвержденными рисками, связанными с началом тромбоза во время беременности и родов, являются:
- беременность в позднем возрасте
- предыдущие тромбоэмболические осложнения
- ожирение
- курение
- варикозное расширение вен
- кесарево сечение в анамнезе
Беременные женщины с особым риском развития тромбоэмболических осложнений должны вставать на учет как можно раньше.
Помимо физической (компрессионного трикотажа) и физиотерапевтической профилактики, может потребоваться профилактика тромбоза с помощью лекарств, в зависимости от того, насколько серьезен риск.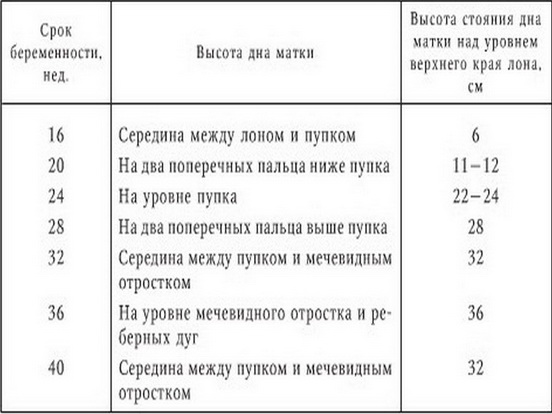
Часто используется низкомолекулярный гепарин (например, Fragmin P или Fraxiparin), потому что его применение относительно просто и безопасно. Эти препараты вводятся один раз в день с помощью шприца.
Гиперкоагуляция при беременности
Ряд врожденных и приобретенных заболеваний приводит к более высокой частоте тромбоэмболических осложнений в обычной жизни и тем более во время беременности.
Помимо лечения основного заболевания, во время беременности необходима особенно тщательная физическая и медикаментозная профилактика тромбоза.
Компрессионное белье от medi
Компрессионное белье
Тело человека
Как работают вены?
Вены
Беременность при миоме матки — медицинский центр «Мать и Дитя
Диагноз «миома матки» для многих нерожавших женщин звучит, как приговор. До недавнего времени единственным методом лечения патологии являлось оперативное удаление опухоли вместе с органом, в котором она локализована.
До недавнего времени единственным методом лечения патологии являлось оперативное удаление опухоли вместе с органом, в котором она локализована.
Беременность при миоме матки являлась невозможной. Сегодня в медицине преимущество отдается органсберегающим методам терапии. Женщины получают возможность сохранить беременность при миоме матки и благополучно родить здорового ребенка.
Современная точка зренияУченые рассматривают миому матки, как реакцию органа на регулярные повреждения. Организм женщины ежемесячно подвергается сложному процессу перестройки в связи с подготовкой к оплодотворению и беременности. Если беременность не наступает, то происходит возвращение к исходному состоянию.
Постепенно происходит истощение организма, которое с болезнями, влиянием экологии, вредными привычками, хирургическими вмешательствами, приводит к образованию доброкачественной опухоли в миометрии матки. Предположения о возможности злокачественного перерождения миомы не подтверждаются, и это позволяет сохранить матку.
Забеременеть при миоме матки реально, что подтверждается статистикой. По последним данным миома встречается у 80% женщин старше 35 лет. Если узлы не создают механического препятствия транспорту ооцита и прикрепления оплодотворенной яйцеклетки, то беременность при миоме матки наступает и протекает без особенностей.
Часто под действием меняющегося во время беременности гормонального фона происходит регрессия узлов. Поэтому, даже если опухоль обнаружена на этапе планирования беременности, врач оценивает риски, возникающие после оперативного удаления узлов и назначает щадящее лечение:
- гормонмодулирующую терапию;
- малоинвазивные методы оперативного лечения;
- сочетание консервативного и оперативного лечения.
Чаще опасность для вынашивания беременности представляют рубцы, оставшиеся после удаления узлов. Они повышают риск разрыва матки, врастания плаценты и других опасных гинекологических патологий.
Методы и показания к проведению миомэктомииВ каждом конкретном случае врач определяет необходимость проведения миомэктомии. Иногда, чтобы забеременеть при миоме матки, нужно удалить мешающие процессу узлы. Показаниями к проведению хирургического вмешательства являются следующие факторы:
Иногда, чтобы забеременеть при миоме матки, нужно удалить мешающие процессу узлы. Показаниями к проведению хирургического вмешательства являются следующие факторы:
- наличие больших (Æ ˃ 8 см) узлов;
- стремительное увеличение и нарушение трофики новообразований;
- интенсивные болевые ощущения;
- обильные, регулярно повторяющиеся маточные кровотечения;
- выявление субмукозного образования или субсерозного узла на ножке.
Миомэктомию проводят гистероскопическим или лапароскопическим методом, что позволяет избежать образования рубцов. Гистерорезектоскопия обеспечивает вагинальный доступ к узлам, имеет малую травматичность, короткий восстановительный период и низкий риск развития послеоперационных осложнений.
По показаниям назначают электрохирургическую миомэктомию. Этим методом удаляют узлы, расположенные в глубине органа, имеющие сферическую форму и обладающие выраженным интрамуральным компонентом. Перечисленные методы терапии дают возможность полного восстановления репродуктивной функции в 31-67% случаев.
Перечисленные методы терапии дают возможность полного восстановления репродуктивной функции в 31-67% случаев.
Так как новообразование является гормонзависимым, то миома при беременности претерпевает определенные изменения. В первом и втором триместре миома при беременности может увеличиться, но уже в III триместре отмечается уменьшение размера узлов.
Чаще всего существенного увеличения образования не наблюдается, так что беременность при миоме матки в некоторых случаях оказывает положительное влияние на патологию. Но бывает, что беременность при миоме матки представляет опасность. Иногда происходит дегенерация узлов.
Увеличение количества прогестерона и сосудистые изменения приводят к разрушению образования, которое сопровождается некрозом тканей, отторжением узла и кровотечением. Поэтому лечение миомы лучше проводить до наступления беременности.
Опытные специалисты клиники разработают методику лечения, а, при необходимости, проведут ЭКО, позволяющее забеременеть при наличии узлов. Миома при беременности, если наблюдение ведет грамотный врач-репродуктолог, не является угрозой и позволяет родить здорового ребенка.
Миома при беременности, если наблюдение ведет грамотный врач-репродуктолог, не является угрозой и позволяет родить здорового ребенка.
Автор: Сарбей Евгения Игоревна, врач акушер-гинеколог МЦ «Мать и Дитя»
КТГ при беременности: что это и для чего проводится
Услуги и цены
КТГ: (Многоплодная беременность)
1500 ₽
КТГ: (Кардиотокография плода)
1300 ₽
Кардиотокография (КТГ) — это метод функциональной диагностики, основанный на регистрации частоты сердцебиения плода и сократительной способности матки во время беременности и родов.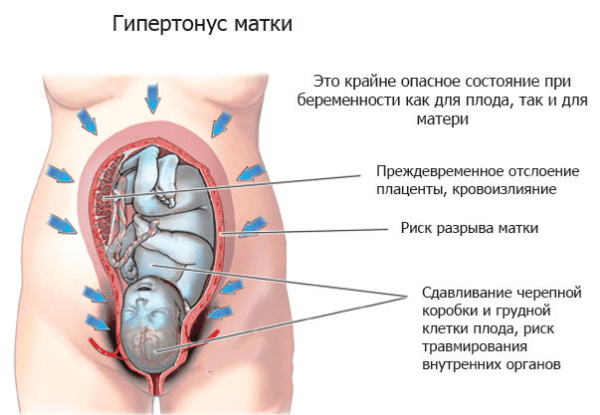 В основе кардиотокографии лежит эффект Доплера и принцип ультразвука. От датчика исходит ультразвуковая волна, которая отражается от пульсирующего сердца плода, изменяет частоту и направляется обратно. Электронная система монитора регистрирует и преобразует сигнал. Такая запись называется кардиотокограммой.
В основе кардиотокографии лежит эффект Доплера и принцип ультразвука. От датчика исходит ультразвуковая волна, которая отражается от пульсирующего сердца плода, изменяет частоту и направляется обратно. Электронная система монитора регистрирует и преобразует сигнал. Такая запись называется кардиотокограммой.
На животе беременной закрепляют два датчика. Для лучшего контакта с кожей передней брюшной стенки наносится специальный гипоаллергенный гель. В точке наилучшей слышимости сердечных сокращений (обычно в районе пупка) прикладывается кардиодатчик, который регистрирует сердцебиение плода. Если пациентка беременна двойней, то используют сразу два датчика или проводят измерения по очереди. Тензодатчик регистрирует сократительную активность матки и двигательную активность плода.
Иногда запись шевелений малыша производится дополнительным датчиком. Во время исследования прибор издает громкие звуки, которых не стоит пугаться. Это сердцебиение малыша. Плод может поменять свое положение во время исследования, что приведет к неправильной записи. Однако благодаря звуковой составляющей процедуры, доктор может контролировать правильность расположения датчиков и вовремя их переставить вслед за ребенком.
Однако благодаря звуковой составляющей процедуры, доктор может контролировать правильность расположения датчиков и вовремя их переставить вслед за ребенком.
Кардиотокография, совместно с результатами других исследований, позволяет распознавать серьезные нарушения, среди которых фетоплацентарная недостаточность, внутриутробная гипоксия плода, различные аномалии развития сердечно-сосудистой системы плода, косвенные признаки внутриутробных инфекций, угроза преждевременных родов.
Когда делают и как часто проводят обследование?
Исследование проводят не ранее 32 недели. Именно к этому сроку нервная и сердечно-сосудистая системы достигают определенной зрелости. К 8 месяцам формируется миокардиальный рефлекс — взаимосвязь между сердечной деятельностью и двигательной активностью плода. В это же время устанавливается цикл активность-покой. Ритмичные смены сна и бодрствования плода следуют друг за другом в течение всего оставшегося периода беременности.
Кардиотокография обязательно выполняется 2 раза в течение 3-го семестра. Однако частота проведения исследования определяется доктором исходя из анамнеза мамы, истории беременности, результатов других обследований и факторов риска.
Однако частота проведения исследования определяется доктором исходя из анамнеза мамы, истории беременности, результатов других обследований и факторов риска.
Показания к исследованию
Целью кардиотокографии является своевременная диагностика и выявление нарушений состояния плода. Опираясь на данные целого ряда функционально-диагностических исследований, таких как УЗИ, КТГ, допплерометрия, анамнеза, доктор акушер-гинеколог выбирает тактику ведения беременности, лечения, оптимальный срок и метод родоразрешения.
Показаниями к проведению дополнительной кардиотокографии может служить:
- Резус-конфликт
- Гестоз второй половины беременности
- Заболевания матери
- Переношенная беременность
- Преждевременные роды в анамнезе
- Задержка развития плода
- Патологии беременности и аномалии развития плода, выявленные при УЗИ
- Маловодие или многоводие
- Многоплодная беременность
- Отягощенный акушерско-гинекологический анамнез (предшествующие данной беременности аборты, выкидыши, преждевременные роды)
- Изменение характера шевелений плода (жалобы на уменьшение или увеличение количества шевелений плода за сутки)
Подготовка к процедуре
Исследование не требует специальной подготовки. Однако стоит учитывать длительность процедуры. Маме будет важно расслабиться и быть спокойной. Накануне процедуры беременной рекомендуется хорошо выспаться и отдохнуть. В день исследования за 1-2 часа стоит позаботиться о легком приеме пищи. А непосредственно перед процедурой сходить в туалет. Во время КТГ будущую маму не должно ничего отвлекать и тревожить. С собой можно взять книжку или журнал, а вот электронные устройства, включая телефон, придется выключить, так как техника создает помехи на записи.
Однако стоит учитывать длительность процедуры. Маме будет важно расслабиться и быть спокойной. Накануне процедуры беременной рекомендуется хорошо выспаться и отдохнуть. В день исследования за 1-2 часа стоит позаботиться о легком приеме пищи. А непосредственно перед процедурой сходить в туалет. Во время КТГ будущую маму не должно ничего отвлекать и тревожить. С собой можно взять книжку или журнал, а вот электронные устройства, включая телефон, придется выключить, так как техника создает помехи на записи.
Сколько длится КТГ
Процедуры длится от 30 до 60 минут в зависимости от активности малыша. После 32 недели для плода характерно наличие периодов сна и бодрствования. Активное состояние длится 50-60 минут, тогда как спокойное 20-30 минут. При оценке кардиотокографии ведущим является период бодрствования плода. Поэтому длительность исследования может варьироваться.
Показатели КТГ
При анализе КТГ учитывают ряд показателей.
- Базальный ритм.
Кардиодатчик регистрирует частоту сердечных сокращений, а кардиотокограф рассчитывает среднюю частоту сердечных сокращений плода, сохраняющуюся неизменной за 10 и более минут.
 Этот показатель получил название базальный ритм. В норме частота сердцебиение плода подвержена небольшим изменениям.
Этот показатель получил название базальный ритм. В норме частота сердцебиение плода подвержена небольшим изменениям. - Вариабельность ритма.
О вариабельности ритма говорят по количеству и амплитуде отклонений от базального ритма.
- Периоды акцелерации.
Акцелерация — это период увеличения частоты сердечных сокращений плода на 15 и более ударов в минуту на протяжении 15 и более секунд по сравнению с базальным ритмом.
- Периоды децелерации.
Децелерация представляет собой эпизоды замедления ЧСС на 15 сердечных сокращений в минуту и более продолжительностью 15 секунд и более. Децелерации обычно возникают в ответ на сокращения матки или движения плода.
- базальный ритм в пределах 110-150 уд/мин
- амплитуда вариабельности сердечного ритма — 5-25 уд/мин
- децелерации отсутствуют или выявляются спорадические, неглубокие и очень короткие
- регистрируются 2 и более акцелерации на протяжении 10 минут записи.
 Если такой тип КТГ обнаруживается за короткий период исследования, запись можно не продолжать.
Если такой тип КТГ обнаруживается за короткий период исследования, запись можно не продолжать. - 9-12 — состояние плода удовлетворительное
- 6-8 — плод находится в состоянии гипоксии, однако угрозы гибели в ближайшие сутки нет
- 0-5 — выраженная гипоксия, угроза внутриутробной гибели
- 1-2 — признаки начальных нарушений
- 2-3 — выраженные нарушения
- >3 — критическое состояние.

Рекомендации ВОЗ критериями нормальной кардиотокограммы являются следующие показатели:
Если показатели вашей КТГ не совпадают с критериями ВОЗ, то это не говорит о патологии. Кардиотокография — очень чувствительный ко внешним воздействиям метод. Правильная интерпретация результатов обследования возможна только специалистом в совокупности с другими данными.
Расшифровка результатов
Расшифровка КТГ должна производиться только специалистом. Это непростой процесс, требующий знаний и опыта. Кардиотокограмма состоит из двух видов графиков — тахограммы и гистерограммы. Тахограмма отражает изменение частоты сердечных сокращений плода. Горизонтально отмеряется время, а вертикально — количество ударов в минуту. Таким образом, график отклоняется вниз при снижении ЧСС, а при повышении — вверх. При измерении двигательной активности плода показатели отображаются под тахограммой. На втором графике, обычно он располагается в нижней части кардиотокограммы, отображается сила сокращения матки.
Первично производится визуальная интерпретация КТГ. Однако, для уменьшения субъективности оценки, принято использовать шкалы оценивания. Существует две методики: шкала Готье и математический анализ.
Десятибалльная шкала Готье представляет собой опросник, где врачу предлагается оценить базальный ритм, вариабельность, число акцелераций, децелераций и шевеление плода. Каждому из показателей ставится оценка от 0 до 2 баллов.
По сумме баллов формируют заключение и рекомендации для дальнейшего наблюдения. Эта шкала имеет множество модификаций.
Второй метод оценки — математический. При интерпретации данных, обработанных компьютером, используют показатель состояния плода (ПСП).
Баллы выше 2 говорят об опасном состоянии, которое требует госпитализации в родильный дом.
Метод КТГ, как и любой другой, имеет свои недостатки и погрешности. В ряде случаев потребление плодом кислорода может снижаться вне зависимости от наличия патологии. Например, сдавление плодом пуповины вызывает кратковременное нарушение кровотока. В таком случае кардиотокография зарегистрирует гипоксию плода. Однако данные изменения временные и при изменении положения плода кровоток восстановится. Поэтому заключение по результатам КТГ не является диагнозом, а производить оценку и интерпретировать показатели кардиотокограммы должен только врач.
Влияние процедуры на плод
Кардиотокография — это исследование, основанное на действии ультразвуковых волн, безопасность которых доказана многочисленными исследованиями и не вызывает сомнений. Процедура не имеет противопоказаний. При необходимости мониторирование показателей с помощью КТГ может проводиться несколько раз в день или непрерывно, как во время родов.
Этапы беременности и изменения — Канал Better Health
Если вы беременны, ваше тело претерпевает серьезные изменения. От симптомов, которые вы можете ожидать, до совершенно неожиданных, у каждой женщины будет свой опыт беременности.
Полезно иметь представление о том, как ваше тело может реагировать на разные стадии беременности. Это также помогает узнать, как беременность может повлиять на ваши эмоции и чувства.
Изменения в организме, которые могут указывать на беременность
Вы можете впервые понять, что беременны, когда у вас не будет менструации.Это хорошее время, чтобы пройти тест на беременность или поговорить с врачом.
На ранних сроках беременности вы можете испытывать некоторые (или все, или даже ни одного) из следующих симптомов:
- Боли и боли (возможно, внизу живота и в суставах)
- тошнота по утрам, которая может быть тошнотой или фактической рвотой, а не возникает только утром
- запор
- Тяга и отвращение к еде
- изжога и расстройство желудка
- Частые позывы к мочеиспусканию
- боль в спине
- усталость
- молочница
- Изменения кожи и зуд и, возможно, кожные пятна
- геморрой (также известный как геморрой)
- судороги ног
- Ноги беспокойные (подергивания ног по ночам)
- варикозное расширение вен
- Отек лодыжек, стоп и рук
- головокружение или обморок
- усталость или недостаток энергии
- Проблемы с носом или одышка
- большая нежная грудь.

Better Health Channel содержит дополнительную информацию об этих симптомах беременности.
Если какой-либо из симптомов становится трудно контролировать, поговорите со своим врачом о том, что делать. В частности, если из-за утреннего недомогания, ломоты и боли, головокружения или затрудненного дыхания вам трудно прожить обычный день, попросите совета.
Подробнее об утреннем недомогании
Первое, что нужно знать об утреннем недомогании, — это то, что оно может поразить вас в любое время дня.
Вероятно, это результат изменения гормонов, обычно он начинается примерно на шестой неделе и проходит к 14 неделе.Хорошая новость в том, что вы можете почувствовать себя лучше, если:
- Пейте небольшое количество жидкости, часто. Попробуйте плоский лимонад, спортивные напитки, разбавленный фруктовый сок, некрепкий чай, прозрачный суп или горячий напиток из бульона
- сосать лед или ледяные глыбы (если вы не можете сдерживать другие жидкости)
- попробуйте имбирные таблетки, сухой имбирный эль или имбирный чай
- есть чаще небольшими порциями, чтобы не натощак
- ешьте сухое печенье утром, когда просыпаетесь, чтобы не вылезти из постели
- Попробуйте соленые продукты, например картофельные чипсы или соленое печенье.

- сосать ячменный сахар или вареные леденцы
- Избегайте жирной, жирной или острой пищи
- избегать запаха горячей пищи
- избегать приготовления блюд с резким запахом
- отдыхай как можно больше.
У небольшого процента женщин наблюдается продолжительная и чрезмерная рвота (так называемая гиперемезис), которая может привести к обезвоживанию, если ее не лечить. Обратитесь к врачу, если у вас тяжелое утреннее недомогание.
В некоторых крайних случаях женщинам требуется регидратация в больнице с использованием внутривенных жидкостей.
Стадии беременности
Мы говорим о трех сроках беременности: первом триместре, втором триместре и третьем триместре. Некоторые физические и эмоциональные переживания чаще встречаются в каждом из этих триместров.
Первый триместр
В первом триместре:
- Вы чувствуете сильную усталость и, возможно, тошноту.
- Вы набираете 1 или 2 килограмма, а может и меньше, если вас тошнит по утрам.
 Большая часть этого веса приходится на плаценту (которая кормит вашего ребенка), вашу грудь, матку и дополнительную кровь.
Большая часть этого веса приходится на плаценту (которая кормит вашего ребенка), вашу грудь, матку и дополнительную кровь. - Ваше сердцебиение и частота дыхания учащаются.
- Ваша грудь становится нежной, крупной и тяжелой.
- Растущая матка оказывает давление на мочевой пузырь, поэтому вам кажется, что вам нужно много мочиться.
- Вы можете почувствовать колебания настроения.
- Вы точно знаете, как вы относитесь к рождению ребенка, или не знаете, как себя чувствовать!
Второй триместр
Во втором триместре:
- Вы начинаете чувствовать себя лучше, у вас меньше утомляемости, утреннего недомогания и капризности.
- Вам может казаться, что ваш ум блуждает и не сосредоточен на работе или дома.
- Вы набираете около 6 килограммов.
- Вы можете беспокоиться по поводу тестов (в том числе УЗИ), сделанных на этом этапе.Но если они обнаружат какие-либо проблемы со здоровьем, эти тесты гарантируют, что вы и ваш ребенок получите правильный уход.

- Ваши волосы могут стать гуще, а ногти укрепиться. Или ваши ногти могут быть мягче и легче ломаться.
- Вы можете испытывать тягу к какой-нибудь пище, например сладкой, острой или жирной пище.
- Вам могут не нравиться вкус или запах некоторых продуктов.
Третий триместр
В третьем триместре:
- Забывчивость может продолжаться.
- Вы чувствуете усталость и, вероятно, дискомфорт.
- Вы можете раздражаться из-за дискомфорта.
- По мере приближения вы можете начать беспокоиться о родах.
- Вы, наверное, набрали около пяти килограммов. Большую часть этого веса составляет ваш ребенок, но также околоплодные воды, плацента, ваша грудь, ваша кровь и ваша матка.
- У вас может быть боль в спине.
- Вам может быть трудно заснуть, потому что вам неудобно.
- Ребенок может давить на ваши легкие, что затрудняет дыхание.
- Вы можете почувствовать сокращения Брэкстона-Хикса (напряжение мышц матки).
 Они не означают, что роды начинаются.
Они не означают, что роды начинаются.
Ваши чувства и эмоции во время беременности
Во время беременности вы, вероятно, испытаете много взлетов и падений. Вы можете испытать некоторые или все эти эмоции (и они могут быстро измениться):
- сюрприз — если беременность наступила неожиданно. Затем вы можете почувствовать радость (если вы приветствуете беременность) или страх (если вы не уверены в изменении своей жизни) или и то, и другое.
- счастье, особенно если вы пытались завести ребенка и чувствуете себя хорошо
- Гнев, который может быть вызван гормональными изменениями вашего тела, чувством уязвимости или неприятными или болезненными симптомами беременности.
- Страх за здоровье ребенка, если у вас есть опасения по поводу болезни или инвалидности вашего ребенка.Если вас беспокоит особый риск, поговорите со своей акушеркой или врачом
- Страх рождения, который является признанным психологическим расстройством.
 Консультации и беседы с акушеркой или врачом могут помочь вам преодолеть этот страх
Консультации и беседы с акушеркой или врачом могут помочь вам преодолеть этот страх - Любовь к малышу, партнеру и семье
- печаль или разочарование, если у вас есть болезнь или осложнения во время беременности, или у вас нет плана родов, который вы бы предпочли
- Общая печаль о мире, из-за которой вам трудно смотреть новости или слышать печальные истории о детях или семьях
- горе, если у вас выкидыш, потеря на более позднем сроке беременности или мертворождение
- длительная грусть от перинатальной депрессии.В этом случае вам понадобится помощь специалистов-медиков.
Перепады настроения при беременности
Изменения гормонов в вашем теле означают, что у вас, вероятно, будут повышенные эмоции, как положительные, так и отрицательные. И вы, вероятно, будете колебаться между этими эмоциями.
Хотя вы можете быть вне себя от радости от рождения ребенка, вы также можете испытывать стресс и подавленность.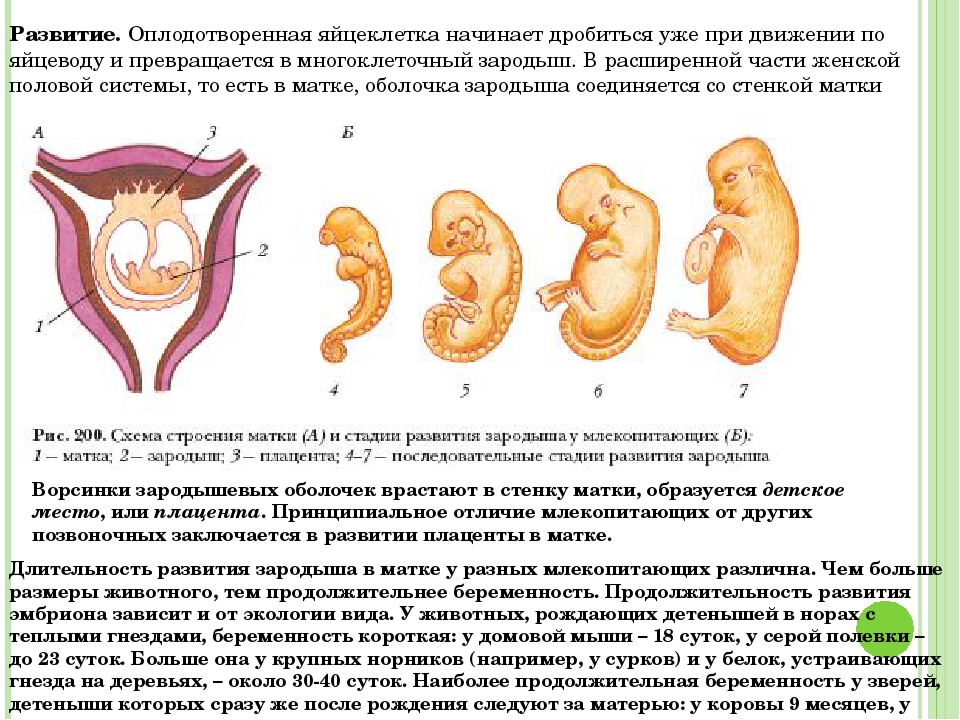 Вы можете беспокоиться о том, будет ли:
Вы можете беспокоиться о том, будет ли:
- Ваш ребенок повлияет на ваши отношения с партнером
- справишься материально
- вы сможете совмещать работу и воспитание детей
- ты будешь хорошей мамой
- малыш будет здоровым
- другие ваши дети примут и полюбят новорожденного.
Возможно, вас не впечатлит ваше изменяющееся тело. Вы можете беспокоиться о том, что наберете слишком большой или недостаточный вес. Или невозможность выполнять обычную физическую активность. Или не выглядит привлекательным для вашего партнера.
Добавьте к этому гормональную усталость, забывчивость и капризность, и вы можете почувствовать себя совершенно неконтролируемым. Это все обычное дело.
Депрессия при беременности
Около 15 процентов женщин страдают депрессией или тревогой во время беременности.А после родов от этих состояний пострадает еще больше.
Многие женщины не обращаются за помощью, потому что чувствуют себя смущенными или виноватыми из-за того, что чувствуют себя так ужасно, когда они должны быть счастливы. Но депрессию нельзя контролировать таким образом.
Но депрессию нельзя контролировать таким образом.
Поскольку невылеченное психическое заболевание может иметь долгосрочные последствия для вашего здоровья и благополучия, а также для вашего ребенка, правильное лечение имеет жизненно важное значение. Поговорите со своим врачом, если вы:
- депрессия или несчастье большую часть дня и большую часть дней
- раздражен, зол или постоянно встревожен
- много плачет (и не всегда по какой-то причине)
- потеря интереса к занятиям, которые вам обычно нравятся
- изо всех сил пытается заснуть (даже когда ваш ребенок спит) или спит дольше обычного
- недоедание или переедание
- Чаще всего чувствую усталость
- не может сконцентрироваться
- озабочены или обеспокоены тем, что идет не так с вашей беременностью, вами, вашим ребенком или вашим партнером
- чувство, что вы не связаны со своим ребенком или что у вас нет материнских чувств
- Чувство вины или чувство, что ты не справляешься как мать
- думать о вреде себе
- думает, что было бы лучше, если бы вы или ваш ребенок умерли
- думает о самоубийстве.
Помните, сообщите кому-нибудь, если вы чувствуете депрессию, потому что раннее лечение — лучшее лечение.
Существует множество безопасных и эффективных методов лечения депрессии во время беременности и кормления грудью. Но травяные и дополнительные методы лечения, такие как зверобой, могут быть небезопасными во время беременности.
Беспокойство во время беременности
Возможно, вы очень беспокоитесь о своей беременности и о том, чтобы быть родителем. Многие беременные женщины испытывают некоторую тревогу, но у некоторых развивается тревожное расстройство, требующее лечения.
Симптомы тревожного расстройства включают:
- постоянное беспокойство, стресс или нервозность
- Напряжение мышц и сжатие зубов
- никогда не успокаивается
- не может спать спокойно или долго
- панических атак.
Другие серьезные проблемы во время беременности
У некоторых беременных женщин развиваются психические заболевания, которые представляют значительный риск как для них, так и для их ребенка. У других женщин уже может быть психическое заболевание, с которым труднее справиться во время беременности.
В частности, специализированная медицинская помощь необходима беременным женщинам с:
- Биполярное расстройство (первый эпизод которого может быть спровоцирован беременностью) с маниакальным подъемом и депрессией
- шизофрения
- расстройств пищевого поведения, включая нервную анорексию и нервную булимию. Риски включают потерю питания для вашего ребенка, повышенный риск выкидыша и анемию.
Куда обратиться за помощью
Контент-партнер
Эта страница была подготовлена после консультаций и одобрена: Королевский женский госпиталь
Последнее обновление: Май 2018 г.
Контент на этом веб-сайте предоставляется только в информационных целях.Информация о терапии, услуге, продукте или лечении никоим образом не поддерживает и не поддерживает такую терапию, услугу, продукт или лечение и не предназначена для замены рекомендаций вашего врача или другого зарегистрированного медицинского работника. Информация и материалы, содержащиеся на этом веб-сайте, не предназначены для использования в качестве исчерпывающего руководства по всем аспектам терапии, продукта или лечения, описанных на веб-сайте. Всем пользователям рекомендуется всегда обращаться за советом к зарегистрированному специалисту в области здравоохранения для постановки диагноза и ответов на свои медицинские вопросы, а также для выяснения того, подходит ли конкретная терапия, услуга, продукт или лечение, описанные на веб-сайте, в их обстоятельствах.Штат Виктория и Департамент здравоохранения и социальных служб не несут ответственности за использование любыми пользователями материалов, содержащихся на этом веб-сайте.
изменений в вашем теле во время беременности: второй триместр
Путь к улучшению здоровья
Большинство женщин, которые плохо себя чувствовали в первом триместре беременности, обычно начинают чувствовать себя лучше во втором. Тошнота и рвота от утреннего недомогания должны со временем уменьшаться.У вас может быть больше энергии и меньше перепадов настроения, поскольку ваши гормоны уравновешиваются. Это хорошее время для выполнения множества задач, необходимых для подготовки вашего ребенка.
Будьте готовы набрать вес быстрее в этом триместре. Это означает, что вам, возможно, придется носить одежду для беременных.
Изменения груди
Ваша грудь может быть не такой нежной, как в первом триместре, но она будет продолжать расти. Увеличение молочных желез и отложения жира вызывают рост.Эти изменения подготовят вас к грудному вскармливанию.
Вы можете заметить, что кожа на сосках и вокруг них потемнеет. У вас также могут быть небольшие неровности вокруг сосков. Шишки — это железы, которые вырабатывают маслянистую субстанцию, чтобы соски не высыхали. Желтоватая жидкость, называемая молозивом , может начать вытекать из ваших сосков.
Изменения кожи
По мере роста вашего тела некоторые участки кожи могут натягиваться. Эластичные волокна прямо под кожей могут порваться.В результате на коже образуются полосы, называемые растяжками. На животе и груди могут появиться растяжки.
Не у каждой беременной женщины появляются растяжки, но они встречаются часто. К сожалению, полностью предотвратить их невозможно. Постарайтесь контролировать свой вес и не набирать больше, чем рекомендует врач. Есть некоторые лосьоны и масла, которые, как утверждается, предотвращают появление растяжек. Эффект от этих продуктов не доказан. Тем не менее, если ваша кожа хорошо увлажнена, это поможет уменьшить зуд, связанный с растяжками.Следы должны исчезнуть и стать менее заметными после беременности.
Возможны и другие кожные изменения, но не у всех женщин. Общие изменения кожи включают:
- Сухая, зудящая кожа, особенно на животе
- Повышенная чувствительность к солнцу. Это означает, что вам будет легче сгореть. Убедитесь, что вы пользуетесь сильным солнцезащитным кремом, когда проводите время на улице.
- Темная линия («черная линия») по середине живота от пупка до лобковых волос
- Пятна потемневшей кожи на лице (иногда называемые «маской беременности»)
Чаще всего эти изменения могут уменьшиться или исчезнуть после беременности.
Кузовные изменения
Ваше тело быстро меняется, чтобы адаптироваться к растущему ребенку. Вы также можете испытать эти изменения тела.
- Боль в ноге. У вас могут быть судороги в ногах, особенно во время сна. Это может быть связано с давлением, которое ваш растущий ребенок оказывает на нервы и кровеносных сосудов, сосудов, идущих к вашим ногам. Убедитесь, что вы спите на боку, а не на спине. Другое заболевание ноги, глубокая вена тромбоз (ТГВ), может быть серьезным.ТГВ — это сгусток крови , который образуется в вене и вызывает боль и отек в одной ноге. Немедленно обратитесь к врачу, если у вас есть эти симптомы.
- Ваши лодыжки, руки и лицо могут опухать во втором триместре. Это происходит потому, что ваше тело сохраняет больше жидкости для ребенка. У вас также замедляется кровообращение .
- Болит спина, таз и бедра. Работа по поддержке растущего живота создает стресс для вашей спины.Ваши бедра и таз могут начать болеть, так как гормоны беременности расслабляют связки, скрепляющие ваши кости. Ваши кости двигаются, готовясь к родам.
- Боль в животе. Мышцы и связки, поддерживающие матку , растягиваются по мере роста матки. Это может вызвать легкую боль или спазмы.
- Шатающиеся зубы. Гормоны беременности также влияют на связки и кости во рту, поэтому зубы могут расшататься. Они приходят в норму после беременности. Обратитесь к стоматологу, если у вас кровотечение или отек десен.Эти симптомы могут быть признаками пародонтоза. Это состояние было связано с преждевременными (ранними) родами и низкой массой тела при рождении. Второй триместр — лучшее время для стоматологической работы.
- Заложенность носа, кровотечение из носа и кровоточивость десен. Это результат усиленного притока крови к слизистым оболочкам носа и рта.
- Изжога может начаться или усилиться во втором триместре. Растущая матка давит на живот, из-за чего пища и кислота могут попадать в пищевод , вызывая ожог.
- Инфекции мочевыводящих путей (ИМП). У вас может развиться инфекция во втором триместре. Гормональные изменения замедляют отток мочи , и ваш мочевой пузырь не опорожняется полностью, потому что ваша увеличенная матка давит на него. Нелеченные ИМП могут привести к преждевременным родам, поэтому сообщите своему врачу, если вы думаете, что они у вас есть. Симптомы включают частые позывы к мочеиспусканию, ощущение жжения при мочеиспускании или наличие крови или сильного запаха в моче.
- Схватки Брэкстона-Хикса . Сокращения Брэкстона-Хикса, также называемые «ложными родами», представляют собой сокращение мышц матки. Это один из способов подготовки матки к родам. Брэкстон-Хикс заставляет ваш живот чувствовать себя очень напряженным и твердым и может вызывать дискомфорт. Схватки нерегулярны по времени и должны исчезнуть в течение нескольких минут. Позвоните своему врачу, если они станут регулярными и болезненными, и не уходят, когда вы меняете положение или ходите.Возможно, это преждевременные роды.
Ближе к середине второго триместра вы можете начать чувствовать ребенка. Вначале это похоже на трепещущие движения глубоко в животе. Ваш ребенок двигался раньше, но это было слишком глубоко, чтобы вы это почувствовали. Если вы были беременны раньше, вы могли заметить движения раньше, потому что вам известно, как они себя чувствуют. Отметьте в календаре, когда впервые почувствуете движения, чтобы сообщить об этом своему врачу.
Вы и ваши гормоны от Общества эндокринологов
Что такое релаксин?
У женщин релаксин секретируется в кровоток желтым телом яичника.Во время беременности он также выделяется из плаценты, оболочек, окружающих плод, и слизистой оболочки матки. У мужчин релаксин секретируется предстательной железой и может быть обнаружен в сперме, но обычно не обнаруживается в кровотоке.
Эффекты релаксина наиболее хорошо описаны во время женского репродуктивного цикла и беременности. Уровень релаксина в кровообращении повышается после овуляции, во второй половине менструального цикла. На этой стадии считается, что она расслабляет стенку матки, подавляя сокращения, а также подготавливает слизистую оболочку матки к беременности.Если беременность не наступает, уровень релаксина снова падает. Во время беременности уровень релаксина достигает максимума в первом триместре. Считается, что в это время он способствует имплантации развивающегося плода в стенку матки и росту плаценты. На ранних сроках беременности релаксин также подавляет сокращение стенок матки, чтобы предотвратить преждевременные роды. Релаксин может регулировать сердечно-сосудистую и почечную системы матери, помогая им адаптироваться к увеличению потребности плода в кислороде и питательных веществах и перерабатывать образующиеся отходы.Считается, что это достигается за счет расслабления кровеносных сосудов матери, чтобы увеличить приток крови к плаценте и почкам.
К концу беременности релаксин способствует разрыву оболочек, окружающих плод, а также росту, раскрытию и размягчению шейки матки и влагалища, что способствует процессу родов. Есть также некоторые доказательства того, что релаксин может расслаблять связки в передней части таза, чтобы облегчить роды. Есть несколько других факторов, влияющих на роды, но точный триггер остается неясным.
Роль релаксина у мужчин менее ясна. Однако есть свидетельства того, что он может увеличивать движение сперматозоидов в сперме.
Релаксин принадлежит к тому же семейству гормонов, что и инсулин. За последнее десятилетие было обнаружено несколько релаксиноподобных пептидов, хотя функция этих пептидов остается неясной.
Недавние исследования показали влияние релаксина на другие системы организма. Релаксин уменьшает фиброз тканей в почках, сердце, легких и печени и способствует заживлению ран.Фиброз тканей — это образование твердых тканей в результате воспаления, которое может привести к рубцеванию и потере функции органа. Это сделало релаксин интересным для ученых, изучающих, как сердце заживает после того, как оно было повреждено, что может помочь в лечении сердечной недостаточности в будущем. Кроме того, релаксин может влиять на кровяное давление, расслабляя кровеносные сосуды; способствовать росту новых кровеносных сосудов; а также обладает противовоспалительным действием. Все эти свойства могут сделать его потенциальной терапевтической мишенью для лечения определенных заболеваний.
Как регулируется релаксин?
Контроль высвобождения релаксина у людей до конца не изучен. Считается, что выработка релаксина яичниками во время менструального цикла стимулируется лютеинизирующим гормоном гипофиза , и что его высвобождение во время беременности также стимулируется хорионическим гонадотропином человека из плаценты. Остается неясным, может ли релаксин возвращаться в гипофиз или плод, чтобы влиять на лютеинизирующий гормон или уровни хорионического гонадотропина человека и таким образом контролировать его собственное высвобождение.
Релаксин оказывает свое действие на репродуктивную систему и другие органы, активируя определенные рецепторы в этих тканях.
Что произойдет, если я выпью слишком много релаксина?
Нарушения секреции релаксина подробно не описаны. Исследования показали, что высокий уровень циркулирующего релаксина у матери связан с преждевременными родами, предположительно из-за его воздействия на разрыв плодных оболочек и раскрытие шейки матки. Однако для подтверждения этих результатов необходимы дальнейшие исследования.
Что произойдет, если у меня будет слишком мало релаксина?
Есть некоторые свидетельства того, что низкий уровень релаксина может способствовать развитию состояния, известного как склеродермия, при котором кожа утолщается и затвердевает. Это вызвано развитием фиброза и рубцов на коже, которые также возникают в легких, желудке и кровеносных сосудах.
Последнее обновление: март 2018
Сокращений во время беременности: чего ожидать
Обзор темы
Регулярные сокращения могут означать, что ваша маточная мышца стягивается (сокращения Брэкстона-Хикса) или что вы рожаете.Может быть трудно отличить схватки Брэкстона-Хикса от настоящих родов. Если есть сомнения, позвоните своему врачу.
схватки Брэкстона-Хикса
Во втором и третьем триместрах беременности у вас могут быть эпизоды, когда живот сжимается и становится твердым на ощупь, а затем расслабляется. Это эпизоды сжатия (сокращения) мышц матки, называемые сокращениями Брэкстона-Хикса. Эти нормальные сокращения могут быть легкими или достаточно сильными, чтобы заставить вас прекратить делать то, что вы делаете.
схватки Брэкстона-Хикса могут начаться уже на 20-й неделе беременности, но чаще всего они начинаются между 28-й и 30-й неделями.
Схватки Брэкстона-Хикса могут происходить часто в течение 9-го месяца, например, каждые 10–20 минут.
Сокращения Брэкстона-Хикса:
- Обычно проходят во время упражнений или активности. Истинные схватки продолжаются или усиливаются при активности.
- Больше ощущаются во время отдыха.
Преждевременные роды
Продолжительность нормальной беременности составляет от 37 до 42 недель, считая от даты последней менструации женщины.Преждевременные роды происходят до 37 недели беременности. До 20 недель преждевременные роды, которые приводят к родам, представляют собой выкидыш (самопроизвольный аборт).
Преждевременные роды диагностируются у женщины на сроке от 20 до 37 недель беременности, у которой регулярные сокращения матки. Это означает около 6 или более за 1 час.
Позвоните своему врачу, если у вас были регулярные схватки в течение часа, даже после того, как вы выпили стакан воды и отдыхаете.
Ранние роды
Ранние роды часто являются самой продолжительной частью процесса родов, иногда длятся 2-3 дня.Сокращения матки:
- Легкие или умеренные, продолжаются от 30 до 45 секунд. Вы можете продолжать говорить во время этих схваток.
- Может быть нерегулярным, с интервалом от 5 до 20 минут, а может даже остановиться на некоторое время.
При ранних родах шейка матки открывается (расширяется) примерно на 3 см (1,2 дюйма).
У рожениц-новичка могут быть многочасовые преждевременные роды без расширения шейки матки. Вы можете пойти в больницу и вас снова отправят домой до тех пор, пока у вас не начнутся активные роды или у вас не начнутся водные отложения (разрыв плодных оболочек).
Активные роды
Первый этап активных родов начинается, когда шейка матки раскрывается примерно на 3–4 см (1,6 дюйма). Этот этап завершается, когда шейка матки полностью раскрывается и ребенок готов к выталкиванию. Во время последней части этого этапа (перехода) работа становится действительно напряженной.
По сравнению с ранними родами схватки во время первого периода родов:
- более интенсивны.
- Возникают чаще, примерно каждые 2–3 минуты.
- Длится дольше, примерно от 50 до 70 секунд.
Вы можете чувствовать беспокойство или возбуждение во время активных родов. Пришло время пойти в больницу или родильный дом. Если ваш мешок с водой (амниотический мешок) не разорвался до этого, то теперь может. Если вы прошли уроки труда и научились выполнять специальное дыхание во время схваток, вы захотите начать специальное дыхание прямо сейчас.
Травмы во время беременности: оценка, лечение и профилактика
1.Мирза Ф.Г., Devine PC, Гаддипати С. Травма при беременности: системный подход. Am J Perinatol . 2010; 27 (7): 579–586 ….
2. Эль Кади Д. Перинатальные исходы травм во время беременности. Clin Obstet Gynecol . 2007. 50 (3): 582–591.
3. Мендес-Фигероа Х., Дальке JD, Врис РА, Роуз DJ. Травма при беременности: обновленный систематический обзор. Am J Obstet Gynecol .2013; 209 (1): 1–10.
4. Эль-Кады Д, Гилберт WM, Андерсон Дж, Даниэльсен Б, Таунер Д, Smith LH. Травма во время беременности: анализ исходов для матери и плода в большой популяции. Am J Obstet Gynecol . 2004. 190 (6): 1661–1668.
5. Смит Р., Крейн П.; Комитет перинатальной совместной практики. Посттравматический уход при беременности. Университет Мичигана. Февраль 2003 г. Обновлено 24 января 2011 г. http://obgyn.med.umich.edu / sites / obgyn.med.umich.edu / files / internal_resources_clinical / trauma.pdf. По состоянию на 29 ноября 2013 г.
6. Brown S, Мозуркевич Э. Травма во время беременности. Акушерская гинекология Clin North Am . 2013. 40 (1): 47–57.
7. Мюнх М.В., Canterino JC. Травма при беременности. Акушерская гинекология Clin North Am . 2007; 34 (3): 555–583, xiii.
8. Перлман М.Д., Tintinalli JE, Лоренц Р.П. Проспективное контролируемое исследование исходов после травмы во время беременности. Am J Obstet Gynecol . 1990; 162 (6): 1502–1507, обсуждение 1507–1510.
9. Шах А.Дж., Килклайн Б.А. Травма при беременности. Emerg Med Clin North Am . 2003. 21 (3): 615–629.
10. Перлман MD, Tintinalli JE, Лоренц Р.П. Тупая травма при беременности. N Engl J Med . 1990. 323 (23): 1609–1613.
11. Кронхольм П.Ф., Фогарти CT, Амбуэль Б, Харрисон С.Л. Насилие со стороны интимного партнера. Ам Фам Врач . 2011; 83 (10): 1165–1172.
12. Американский колледж хирургов. Травмы во время беременности и насилие со стороны интимного партнера. В: Учебное пособие для учащихся по продвинутой поддержке жизни при травмах. 9 изд. Чикаго, Иллинойс: Американский колледж хирургов; 2012.
13. Дахмус М.А., Сибай БМ. Тупая травма живота: есть ли какие-либо прогностические факторы для отслойки плаценты или дистресса матери и плода? Am J Obstet Gynecol . 1993. 169 (4): 1054–1059.
14. Гланц С, Пурнелл Л. Клиническая полезность сонографии в диагностике и лечении отслойки плаценты. J Ультразвук Med . 2002. 21 (8): 837–840.
15. Программа расширенного жизнеобеспечения в акушерстве. Ливуд, Кан .: Американская академия семейных врачей; 2010.
16. Jeejeebhoy FM, Зелоп СМ, Виндрим Р, Карвалью JC, Дориан П, Моррисон LJ. Ведение остановки сердца во время беременности: систематический обзор. Реанимация . 2011. 82 (7): 801–809.
17. Синз Э., Наварро К., Содерберг Э.С., Каллавей С.В.; Американская Ассоциация Сердца. Продвинутая поддержка сердечно-сосудистой системы: Руководство для медицинского работника. Даллас, Техас: Американская кардиологическая ассоциация; 2011.
18. Ванден Хук Т.Л., Моррисон LJ, Шустер М, и другие. Часть 12: остановка сердца в особых ситуациях: Рекомендации Американской кардиологической ассоциации 2010 г. по сердечно-легочной реанимации и неотложной сердечно-сосудистой помощи [опубликованные исправления появляются в Circulation.2011; 123 (6): e239 и Circulation. 2011; 124 (15): e405]. Тираж . 2010; 122 (18 доп. 3): S829 – S861.
19. Кац В.Л., Доттерс DJ, Дрогемюллер В. Прижизненное кесарево сечение. Акушерский гинекол . 1986. 68 (4): 571–576.
20. Кац В., Балдерстон К, ДеФрест М. Предсмертное кесарево сечение: были ли наши предположения верными? Am J Obstet Gynecol . 2005; 192 (6): 1916–1920, обсуждение 1920–1921.
21. Уеланд К., Акамацу Т.Дж., Eng M, Боника Дж.Дж., Hansen JM. Сердечно-сосудистая динамика матери. VI. Кесарево сечение под эпидуральной анестезией без адреналина. Am J Obstet Gynecol . 1972: 114 (6): 775–780.
22. Эйнав С, Кауфман Н, Sela HY. Остановка сердца у матери и предсмертное кесарево сечение: доказательства или экспертная оценка? Реанимация . 2012. 83 (10): 1191–1200.
23.Вайс Х. Причины травматической смерти при беременности [письмо]. ДЖАМА . 2001. 285 (22): 2854–2855.
24. Mattox KL, Гетцль Л. Травма при беременности. Crit Care Med . 2005; 33 (10 доп.): S385 – S389.
25. Вайнберг Л., Стил Р.Г., Пью Р., Хиггинс С, Герберт М, Рассказ Д. Беременная с травмой. Анаэст Интенсивная терапия . 2005. 33 (2): 167–180.
26.Клинич К.Д., Фланнаган CA, Рупп Дж.Д., Сочор М, Шнайдер Л.В., Перлман MD. Последствия для плода в автокатастрофах: влияние характеристик аварии и сдержанности матери. Am J Obstet Gynecol . 2008; 198 (4): 450. e1–9.
27. Schiff MA, Mack CD, Кауфман Р.П., Холт В.Л., Гроссман Д.К. Влияние подушек безопасности на исход беременности в штате Вашингтон: 2002–2005 гг. Акушерский гинекол .2010. 115 (1): 85–92.
28. Американский колледж акушеров и гинекологов. Безопасность автомобиля для вас и вашего малыша. http://www.acog.org/~/media/For%20Patients/faq018.pdf?dmc=1=20140703T2121569354. По состоянию на 3 июля 2014 г.
29. Национальная администрация безопасности дорожного движения. Пристегните ремни во время беременности. http://www.nhtsa.dot.gov/people/injury/airbags/Internet_Services_Group/ISG-Restricted/Buckle-Up%20America/pregnancybrochure/BUA_PregnancyNHTSAchange.pdf. По состоянию на 3 июля 2014 г.
30.Американский колледж акушеров и гинекологов. Насилие со стороны интимного партнера. Заключение комитета ACOG № 518. Obstet Gynecol . 2012; 119 (2 pt 1): 412–417.
31. Комитет AAP по вопросам плода и новорожденного и Комитет ACOG по редакторам акушерской практики. Руководство по перинатальной помощи. 7-е изд. Элк Гроув, штат Иллинойс: Американская академия педиатрии; 2012: 131–132, 246–248.
32. Американская академия семейных врачей. Политики AAFP. Насилие (позиционный документ). https: // www.aafp.org/about/policies/all/violence.html. По состоянию на 14 августа 2014 г.
33. Целевая группа по профилактическим услугам США. Скрининг на насилие со стороны интимного партнера и жестокое обращение с пожилыми и уязвимыми взрослыми. Январь 2013 г. http://www.uspreventiveservicestaskforce.org/Page/Document/RecommendationStatementFinal/intimate-partner-violence-and-abuse-of-elderly-and-vulnerable-adults-screening. По состоянию на 3 июля 2014 г.
Одышка во время беременности
Многие, многие беременные женщины в какой-то момент обнаруживают одышку.Одна из причин заключается в том, что матка расширяется и поднимается вверх в брюшную полость. Это немного сжимает легкие, уменьшая пространство для кислородного обмена.
Еще более серьезной причиной одышки является прогестерон, гормон, уровень которого увеличивается во время беременности. Высокий уровень прогестерона заставляет беременных женщин дышать быстрее. Повышение уровня прогестерона начинается на ранних сроках беременности, и вызываемая им одышка может стать неожиданностью.
Хотя одышка может вызывать беспокойство, в большинстве случаев она безвредна и связана с нормальными изменениями беременности.Тем не менее, все же неплохо подумать, есть ли для этого какие-то другие причины.
Это руководство поможет вам оценить, является ли ваша одышка нормальной одышкой, связанной с беременностью, или чем-то еще.
Приступим.
Сильная одышка, внезапно возникающая одышка и одышка, сопровождающаяся определенными симптомами, требуют немедленной медицинской помощи. Если у вас есть один или несколько из следующих симптомов, вам требуется неотложная медицинская помощь:
— Сильная одышка
— Затруднения при разговоре полными предложениями
— Боль в груди с одышкой
— Отек лица или живота с одышкой (возможная аллергическая реакция)
— Одышка, которая появляется внезапно и неожиданно
Есть ли у вас какие-либо из перечисленных выше симптомов?
Да, у меня есть один или несколько из этих симптомов.
Нет, у меня нет ни одного из этих симптомов.
Чтобы продолжить чтение этой статьи, вы должны войти в .Подпишитесь на Harvard Health Online, чтобы получать немедленный доступ к новостям в области здравоохранения и информации Гарвардской медицинской школы.
Употребление психоактивных веществ во время беременности и кормления грудью
Необходимо провести дополнительные исследования того, как употребление марихуаны во время беременности может повлиять на здоровье и развитие младенцев с учетом изменения политики в отношении доступа к марихуане, значительного увеличения числа беременных женщин, обращающихся за лечением от наркозависимости в связи с употреблением марихуаны, и смешанных эффектов использования поливеществ. 96 Заключение, опубликованное в 2017 г. Американским колледжем акушерства и гинекологии (ACOG), предполагает, что влияние каннабиса на рост плода (например, низкий вес и длина тела при рождении) может быть более выраженным у женщин, которые часто употребляют марихуану, особенно в первые и вторые периоды жизни. второй триместр. ACOG рекомендует рекомендовать беременным женщинам или женщинам, планирующим беременность, прекратить использование марихуаны в медицинских целях в пользу альтернативной терапии, для которой имеются лучшие данные о безопасности для беременных. 190
Недавнее исследование показывает, что употребление каннабиса среди беременных женщин в Соединенных Штатах с 2010 по 2017 год увеличилось более чем вдвое. 191 Употребление каннабиса в первом триместре было более распространенным, чем во втором и третьем. В период с 2002 по 2003 год по 2016-2017 годы употребление каннабиса в прошлом месяце увеличилось с 3,4% до 7,0% среди беременных женщин в целом и с 5,7% до 12,1% в течение первого триместра. В исследование была включена информация от 467 100 женщин в возрасте от 12 до 44 лет, которые участвовали в Национальном исследовании употребления наркотиков и здоровья (NSDUH).Исследователи также пришли к выводу, что в прошлом месяце рекомендованное врачом употребление каннабиса было низким среди беременных женщин, а немедицинское использование было ниже, чем среди небеременных женщин, что, возможно, отражает рекомендации AGOC.
Нет исследований на людях, связывающих употребление марихуаны с вероятностью выкидыша, 98,99 , хотя исследования на животных показывают, что риск выкидыша увеличивается, если марихуана используется на ранних сроках беременности. 100 Были обнаружены некоторые ассоциации между употреблением марихуаны во время беременности и будущими нарушениями развития и гиперактивностью у детей. 101–104 Имеются убедительные доказательства статистической связи между курением марихуаны среди беременных женщин и низкой массой тела при рождении. 105 Исследователи предполагают, что повышенный уровень углекислого газа может ограничивать рост плода у женщин, употребляющих марихуану во время беременности. 106 Доказательства в отношении преждевременных родов неоднозначны, 107 , хотя некоторые данные свидетельствуют о том, что длительное использование может повысить эти риски. 108 Учитывая способность марихуаны негативно влиять на развивающийся мозг, Американский колледж акушеров и гинекологов рекомендует акушерам-гинекологам рекомендовать женщинам не употреблять марихуану при попытке забеременеть, во время беременности и во время кормления грудью. 109
Некоторые женщины сообщают об использовании марихуаны для лечения сильной тошноты, связанной с их беременностью; 110,111 однако нет исследований, подтверждающих, что это безопасная практика, и, как правило, она не рекомендуется. Женщинам, рассматривающим возможность употребления медицинской марихуаны во время беременности, не следует делать это, не посоветовавшись со своим врачом. Исследования на животных показали, что умеренные концентрации ТГК при введении матерям во время беременности или кормления грудью могут оказывать долгосрочное воздействие на ребенка, включая усиление стрессовой реакции и аномальные модели социальных взаимодействий. 112 Исследования на животных также показывают дефицит обучаемости у лиц, подвергшихся пренатальному воздействию. 113,114
Исследования на людях показали, что некоторые дети, рожденные женщинами, употреблявшими марихуану во время беременности, демонстрируют измененную реакцию на зрительные стимулы, повышенную дрожь и пронзительный крик 115 , что может указывать на проблемы с неврологическим развитием. 116 В школе дети, подвергшиеся воздействию марихуаны, чаще демонстрируют пробелы в навыках решения проблем, памяти, 117 и способности сохранять внимательность. 103 Однако необходимы дополнительные исследования, чтобы отделить специфические эффекты марихуаны от эффектов других факторов окружающей среды, которые могут быть связаны с употреблением марихуаны матерью, например, плохой домашней обстановкой или использованием матерью других наркотиков. 118 Пренатальное воздействие марихуаны также связано с повышенной вероятностью употребления марихуаны в молодом возрасте, даже если принять во внимание другие факторы, влияющие на употребление наркотиков. 119 Дополнительная информация об употреблении марихуаны во время беременности представлена в отчете NIDA по исследованию марихуаны.Необходимы дополнительные исследования, но на данный момент Управление по санитарному надзору за качеством пищевых продуктов и медикаментов рекомендует беременным женщинам не использовать какие-либо продукты для вейпинга, независимо от вещества.
Несмотря на различные опросы, точное количество женщин, употребляющих марихуану во время беременности, неясно. Одно исследование показало, что женщины примерно в два раза чаще получают положительный результат скрининга на употребление марихуаны с помощью теста на наркотики, чем они заявляют в собственных оценках. Это говорит о том, что самооценка употребления марихуаны беременными женщинами не является точным показателем употребления марихуаны и может быть заниженной. 97
Об употреблении марихуаны и грудном вскармливании известно очень мало. Одно исследование предполагает, что умеренное количество ТГК попадает в грудное молоко, когда кормящая мать употребляет марихуану. 120 Некоторые данные показывают, что воздействие ТГК через грудное молоко в первый месяц жизни может привести к снижению моторного развития в возрасте 1 года. 121 Не проводилось исследований, чтобы определить, связано ли воздействие ТГК во время кормления грудью с последующими последствиями в жизни ребенка.При регулярном употреблении ТГК может накапливаться в грудном молоке человека до высоких концентраций. 120 Поскольку мозг ребенка все еще формируется, потребление ТГК с грудным молоком может повлиять на его развитие. Учитывая все эти факторы неопределенности, кормящим матерям не рекомендуется употреблять марихуану. 109,122 Новоиспеченные матери, употребляющие медицинскую марихуану, должны проявлять бдительность в отношении координации ухода между врачом, рекомендующим им употреблять марихуану, и педиатром, ухаживающим за их ребенком.
.


 Этот показатель получил название базальный ритм. В норме частота сердцебиение плода подвержена небольшим изменениям.
Этот показатель получил название базальный ритм. В норме частота сердцебиение плода подвержена небольшим изменениям.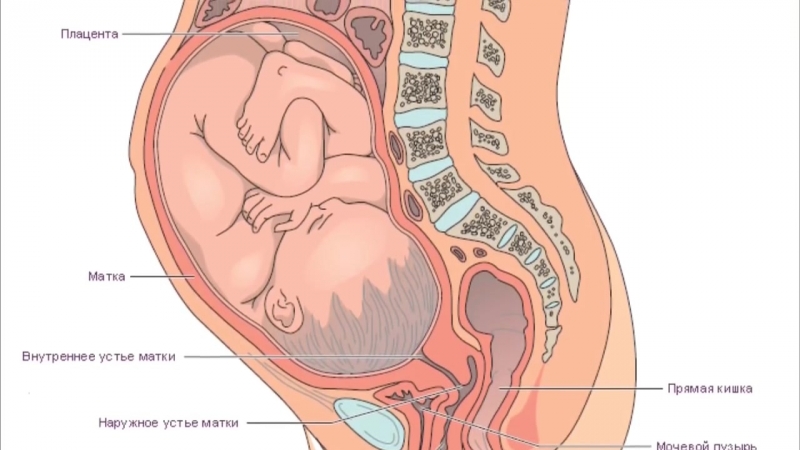 Если такой тип КТГ обнаруживается за короткий период исследования, запись можно не продолжать.
Если такой тип КТГ обнаруживается за короткий период исследования, запись можно не продолжать.

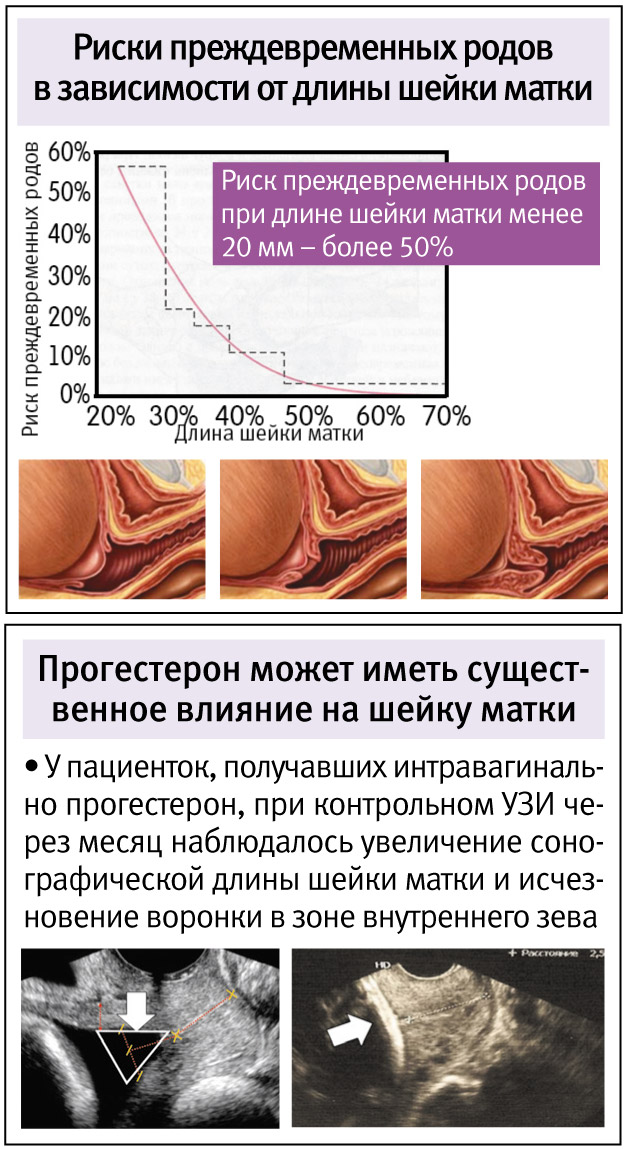
 Большая часть этого веса приходится на плаценту (которая кормит вашего ребенка), вашу грудь, матку и дополнительную кровь.
Большая часть этого веса приходится на плаценту (которая кормит вашего ребенка), вашу грудь, матку и дополнительную кровь.
 Они не означают, что роды начинаются.
Они не означают, что роды начинаются.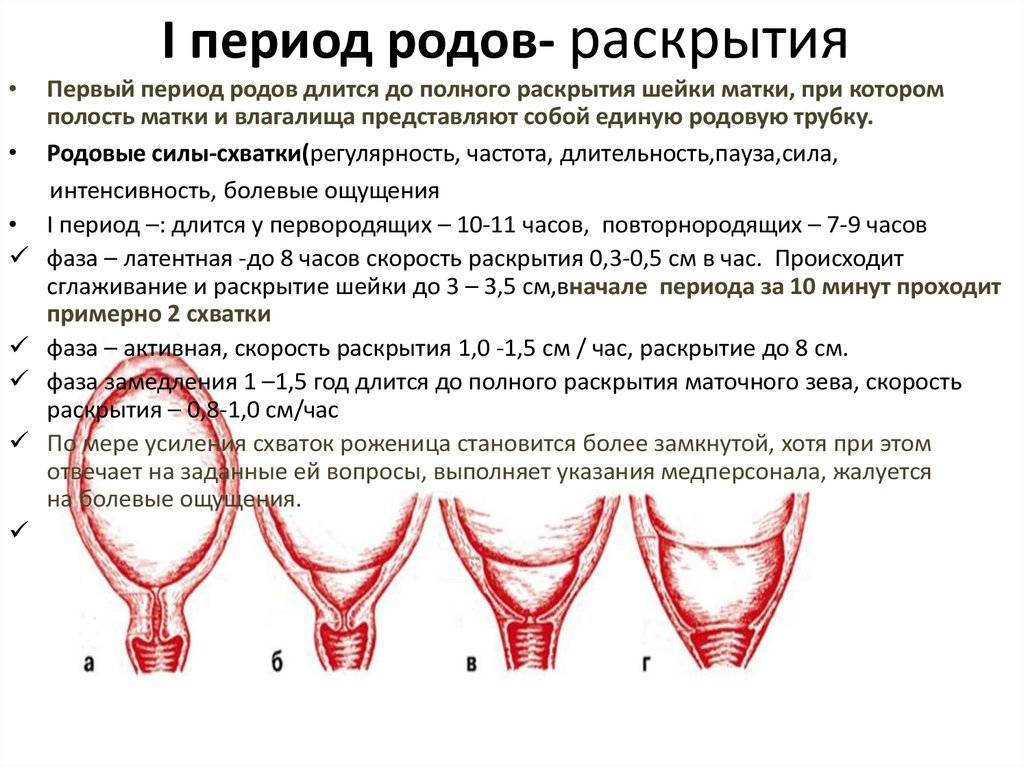 Консультации и беседы с акушеркой или врачом могут помочь вам преодолеть этот страх
Консультации и беседы с акушеркой или врачом могут помочь вам преодолеть этот страх