Роды у человека — Википедия
Роды у женщины на масляной картине XIX века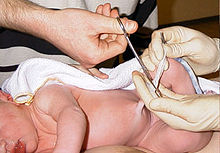
Ро́ды у челове́ка — естественный физиологический процесс, завершающий беременность женщины и заключающийся в извлечении плода и плаценты (последа) из матки через канал шейки матки и влагалище, называемые в этом случае родовыми путями. Начало родов предваряется появлением схваток.
Роды в срок — роды, которые состоялись в период, близкий к предположительной дате родов (ПДР)[1] с 37 полной недели до окончания 42-й недели беременности (260—293 суток). Различают также преждевременные роды (до срока) и запоздалые (после срока).
Нормальная продолжительность родов может незначительно меняться. Как правило, вторые и последующие роды проходят быстрее первых.
- У первородящих в среднем около 9—11 часов.
- У повторнородящих в среднем около 6—8 часов.
- Если роды закончились в период 4—6 часов у первородящих (2—4 часов у повторнородящих), то эти роды называются быстрыми. Если роды закончились менее чем за 4 часа у первородящих (2 часов у повторнородящих), то эти роды называют стремительными.
Начало родов определяется двумя событиями: появлением схваток и (или) отхождением вод. Причем, часть родов начинается с появления схваток, часть с отхождения вод, иногда эти события приходят одновременно.[2]
Наиболее заметным признаком приближения родов является сильная сократительная волна мышц матки (схватки), которые перемещают плод вниз по родовым путям. Боль во время схваток описывается как напоминающая очень сильные менструальные боли. В этот момент крайне важна психологическая поддержка и своевременная медицинская помощь.
У некоторых женщин возможны ложные схватки.
Началом родов считается появление регулярной родовой деятельности (родовых схваток). Различают три периода родов: первый период (раскрытия), второй (изгнания), третий (последовый).
Раскрытие шейки матки[править | править код]
Начавшиеся схватки ведут к раскрытию шейки матки. Также характерна ретракция мышечных волокон (смещение мышечных волокон относительно друг друга). Схватка начинается в одном из маточных углов, распространяется на тело матки, нижний сегмент.
Шейка матки должна открыться от 2—3 см в начале родовой деятельности до 10—12 см (в зависимости от размеров таза) или так называемого полного открытия. Полное открытие шейки матки (когда шейка не определяется при влагалищном исследовании) есть граница между первым и вторым периодами родов.
Чаще всего в конце первого периода родов вскрывается под действием многих факторов, действующих в родах, плодный пузырь и изливаются околоплодные воды.
Первый период родов подразделяют на две фазы (по скорости раскрытия): латентную (до открытия 4 см) и активную. Скорость раскрытия шейки матки в латентную фазу первого периода родов составляет приблизительно 0,35—0,5 см в час, а в активную — 1-2 см в час. В конце активной фазы I периода скорость раскрытия несколько уменьшается — матка перестраивается для изгнания плода во II периоде. Об этом важно помнить, чтобы не торопиться с постановкой диагноза «слабость родовой деятельности» и назначением утеротонических средств.
Продолжительность периода раскрытия — около 9-12 часов. Как правило, у первородящих он протекает дольше, чем у повторнородящих.
Преждевременное излитие околоплодных вод[править | править код]
Преждевременное излитие околоплодных вод — разрыв плодных оболочек и излитие околоплодных вод до начала родовой деятельности. От начала родовой деятельности до открытия шейки матки излитие околоплодных вод называют ранним.
Извлечение плода[править | править код]
С момента полного открытия шейки матки до рождения плода этот период родов называется периодом извлечения или вторым периодом. Акушеры внутри этого периода выделяют потужной период — когда подключаются произвольные со стороны женщины сокращения диафрагмы и мышц передней брюшной стенки. Плод «совершает» во втором периоде поступательные и вращательные движения (движения плода непроизвольные, за счёт изгоняющих сил матки, препятствия со стороны таза — он имеет на входе вид поперечного овоида, а на выходе — продольного овоида; сопротивления промежности и неравноплечного сочленения шейного отдела позвоночника и черепа). Движения называют биомеханизмом родов и различают моменты, разные в зависимости от предлежания, вида и вставления плода. Потуги желательно «подключать» к схваткам, когда предлежащая часть завершит внутренний поворот, а ещё лучше при «опускании» предлежащей части на тазовое дно.
У плода различают предлежание (головное, тазовое — чисто ягодичное, смешанное и варианты ножного), вид (отношение спинки плода к передней брюшной стенке матери — передний или задний). У предлежащей части различают опознавательные точки, по которым судят о физиологическом или патологическом течении родов. У головки это стреловидный шов (между теменными костями черепа) и малый и большой роднички (место стыка трёх или четырёх костей свода черепа). В случае ягодичного предлежания различают опознавательные точки — межвертельный размер и крестец плода. Опознавательные точки предлежащей части плода рассматривают в отношении к размерам, частям и плоскостям малого таза женщины.
Во втором периоде женщине оказывается пособие по защите промежности от разрыва. Это пособие широко использовалось, когда нужно было, чтобы женщина могла вскоре после родов возобновить трудовую деятельность. Сейчас некоторые элементы защиты промежности не потеряли свою актуальность как фактор, предотвращающий родовой травматизм женщины. Чрезмерное увлечение защитой промежности приводит к родовой травме плода. Иногда используют хирургический надрез промежности — перинео- или эпизиотомия. Ранее этой операцией часто злоупотребляли, что вошло в категорию действий, называемых «акушерская агрессия». В современном акушерстве считается правильным применение эпизиотомии исключительно в случае страдания плода для экстренного окончания родов.
Последовый[править | править код]
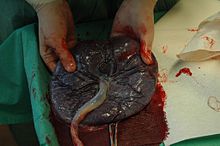
Этот период начинается с момента рождения плода и заканчивается рождением последа. Послед состоит из плаценты и плодных оболочек.
В третьем периоде происходят два процесса: отделение (отслойка) последа и выделение (рождение) последа.
Если роды происходят в роддоме, его длительность определяется 30 минутами.
С целью контроля физиологического течения третьего периода в практике используют признаки отделения последа. В случае наличия признаков отделения последа, но задержки последа в матке, применяют приёмы по выделению последа.
С рождением последа роды считают закончившимися и начинается послеродовый период, длящийся 42 дня, из них первые 2-4 часа — ранний послеродовый период.
Совокупность основных движений, совершаемых плодом при прохождении через родовые пути, называется биомеханизмом родов и включает в себя вставление, продвижение, сгибание головки, внутренний поворот головки, разгибание головки, наружный поворот головки и изгнание плода.
В дидактических целях различные моменты биомеханизма родов рассматривают так, будто они происходят по отдельности, но на самом деле все они тесно связаны и осуществляются одновременно. Действительно, сгибание, разгибание и повороты головки невозможны, если в то же время плод не движется вниз по родовому каналу. К тому же сократительная деятельность матки влияет на членорасположение плода, особенно после того, как головка опустилась в полость малого таза — плод распрямляется, а конечности плотнее прижимаются к туловищу. Таким образом, плод из яйцевидной формы приобретает цилиндрическую и во всех своих частях (головка, плечики, тазовый конец) имеет примерно одинаковый размер.
При головном предлежании[править | править код]
Врезание головки[править | править код]
Преодоление большим сегментом головки (максимальной окружности головки при данном виде предлежания — при затылочном предлежании большим сегментом будет малый косой размер головки) входа в малый таз называется её вставлением.
Асинклитизм[править | править код]
Стреловидный шов головки плода стремится вступить в малый таз через поперечный размер плоскости входа, однако на практике может, оставаясь параллельным этому размеру, лежать не строго между мысом и лобковым симфизом, а смещаться либо назад, к мысу, либо вперёд, к симфизу. Такие боковые наклоны головы со смещением стреловидного шва вперёд или назад называются асинклитизмом.
Небольшой асинклитизм обычен для нормальных родов, но выраженный асинклитизм опасен несоответствием между размерами головки плода и нормального таза роженицы (клинически (функционально) узкий таз).
Продвижение (трансляция)[править | править код]
Поступательное движение плода по родовому каналу — первейшее условие нормальных родов. У нерожавших женщин вставление головки возможно ещё до родов, однако дальнейшего опущения плода не произойдет пока не начнётся второй период родов (период изгнания). У многорожавших продвижение плода совпадает со вставлением. Сил, обеспечивающих продвижение плода по родовому каналу, несколько:
- давление околоплодных вод,
- непосредственное давление дна матки на тазовый конец плода во время схваток,
- сокращение поперечнополосатой мускулатуры брюшного пресса во время потуг, и
- разгибание тела плода.
Первый момент биомеханизма родов. Сгибание головки[править | править код]
Стреловидный шов устанавливается в поперечном размере плоскости входа в малый таз.
Второй момент биомеханизма родов. Внутренний поворот головки[править | править код]
Внутренний поворот головки начинается в плоскости широкой части малого таза и заканчивается в плоскости выхода из малого таза. Головка устанавливается в прямом размере стреловидным швом в плоскости выхода из малого таза.
Третий момент биомеханизма родов. Разгибание головки[править | править код]
Появляется точка фиксации. При головном предлежании-подзатылочная ямка. Эта точка фиксируется у нижнего края лонного сочленения. Рождается головка.
Наружный поворот головки[править | править код]
Рождённая головка, стремясь вернуться в естественное положение, поворачивается в обратную сторону: если до внутреннего поворота затылок был направлен влево, то и теперь он поворачивает налево, к левому седалищному бугру; если был направлен вправо, то и поворачивает вправо, к правому седалищному бугру. Дальнейший поворот головки происходит за счёт внутреннего поворота плечиков, которые устанавливаются межакромиальным размером в прямом размере выхода из малого таза. При этом одно (переднее) плечико заходит за лобковый симфиз, а второе (заднее) плечико ложится на переднюю поверхность крестца. Внутренний поворот плечиков осуществляется под действием тех же сил, которые вызывают внутренний поворот головки.
Четвёртый момент биомеханизма родов. Изгнание плода[править | править код]
Четвёртый момент биомеханизма родов звучит так: Внутренний поворот плечиков и наружный поворот головки личиком к бедру матери, противоположенный позиции плода. Плечики устанавливаются в поперечном размере плоскости входа в малый таз. Поворот начинается в плоскости широкой части малого таза и заканчивается в плоскости выхода из малого таза. Плечики устанавливаются в прямом размере плоскости выхода из малого таза. Переднее плечико фиксируется у нижнего края лонного сочленения, происходит сгибание в грудном отделе позвоночника плода, рождается заднее плечико, затем переднее плечико, а затем рождается и весь плод.
При тазовом предлежании[править | править код]
В процессе родов роженица может испытывать болезненные и болевые ощущения. Часть специалистов утверждает, что можно не только снизить боль при родах, но и вовсе избежать её, поскольку основные сигналы боли идут вовсе не из области матки, а продуцируются корой головного мозга вследствие стрессовой обстановки и страхов неподготовленной женщины (так называемые «кортикогенные боли»)[3]. Тем не менее, из-за этих болевых ощущений у женщины может нарушиться сердечная деятельность и дыхание; длительная боль может привести к преждевременному утомлению, прекращению сокращений матки, недостатку кислорода у плода (гипоксии). В случае необходимости роженица может прибегнуть к фармакологическому (лекарственному) обезболиванию, а также регионарной или общей анестезии. В современном акушерстве широко распространены нелекарственные методы обезболивания родов (психофизиопрофилактическое воздействие), основанные на разработках выдающихся советских учёных (гипносуггестивные методики К. И. Платонова[4] и А. Ю. Лурье, психопрофилактический метод И. З. Вельвовского[5], опирающийся на разработки Бехтерева и Платонова и известный за пределами страны в его «экспортном варианте» как «метод Ламаза»[6]).
- Роже́ница — беременная, находящаяся в родах.
- Родильница — женщина, которая уже (только что, недавно) родила.
Индейцы Колумбии[править | править код]

В 1553 году в книге «Хроника Перу» историком Педро Сьеса де Леоном впервые в известной нам литературе была отмечена разница в восприятии процесса родов людьми различных цивилизаций — европейской и индейской (и также впервые задокументировано применение элементов методики водных родов):
За этой провинцией на востоке находится выше уже названая горная местность, называющаяся Анды [los Andes], сплошь состоящая из крупных гор… По всем этим краям, как и по всем Индиям [Америке], женщины рожают без повитух; при родах сами роженицы идут омываться в реке, то же самое делая и с новорождёнными, и в тот момент они не остерегаются ни ветра, ни сырости, — таковые им не вредят. И я видел, что меньше боли испытывают пятьдесят этих женщин, желающих родить, чем одна единственная из нашего [испанского] народа. Не знаю, дар ли это одних, или животная сущность других.
Оригинальный текст (исп.)
Adelante de esta provincia a la parte de Oriente está la montaña de suso dicha, que se llama de los Andes, llena de grandes sierras… Por todas estas partes las mujeres paren sin parteras, y aun por todas las más de las Indias, y en pariendo, luego se van a lavar ellas mis mas al río, haciendo lo mismo a las criaturas, y ora ni momento no se guardan del aire ni sereno, ni les hace mal. Y veo que muestran tener menos dolor cincuenta de estas mujeres que quieren parir, que una sola de nuestra nación. No sé si va en el regalo de las unas, o en ser bestiales las otras.
— Сьеса де Леон, Педро. Хроника Перу. Часть Первая. Глава XIX.[7]
- ↑ ПДР в жизни
- ↑ Начало родов. Признаки
- ↑ Подробнее см.: Вельвовский И. З. Система психопрофилактического обезболивания родов. — М.: Просвещение, 1986.
- ↑ Платонов К. И. Обезболивание родов по методу словесного воздействия.- В кн.: Обезболивание родов. — Донецк. — 1936. — С. 59-65.
- ↑ Вельвовский И. З., Платонов К. И., Плотичер В. А., Шугом Э. А. Психопрофилактика болей в родах. Лекции для врачей-акушеров. Под ред. А. П. Николаева. Л.:Медгиз.-1954.—290с.
- ↑ Lamaze F. Painless Childbirth: The Lamaze Method. Chicago, Henry Regnery Company, 1955
- ↑ Педро Сьеса де Леон. Хроника Перу. Часть Первая. (неопр.). www.kuprienko.info (А. Скромницкий) (24 июля 2008). Дата обращения 12 ноября 2012.
- Джоанна Стоун, Кит Эддлман, Мэри Марри. Беременность и роды для «чайников» = Pregnancy For Dummies. — М.: «Диалектика», 2007. — С. 384. — ISBN 0-7645-5074-8.
- Персианинов, Л. С. Гемолитическая болезнь плода и новорождённого / Л. С. Персианинов, В. М. Сидельникова, И. П. Елизарова. — Л., 1981.
- Джиллогли, К. Гл. 27. Патологические роды // Акушерство : Справочник Калифорнийского университета / К. Нисвандер ; Ред. А. Эванс. Пер. с англ.: Н. А. Тимонина. Ред. пер.: к. м. н. Д. Д. Проценко, В. М. Нечушкина. — М. : Практика, 1999. — 704 с. — ISBN 5-89816-015-9.
Что означают врачебные термины, используемые во время родов.
При поступлении в родильный дом на роды любая женщина испытывает стресс, связанный со сменой домашней обстановки на больничную, и ощущает страх перед неизвестностью. А непонятные медицинские термины усиливают тревожность. Знание этих терминов позволит будущей маме чувствовать себя более комфортно.
Начало родов
При поступлении в роддом, а потом еще несколько раз во время родов доктор скажет: «Сейчас проведем влагалищное исследование» или: «Посмотрим, как там шейка, как продвигается малыш». Речь идет о внутреннем акушерском исследовании, которое позволяет определить состояние родовых путей, наблюдать за динамикой раскрытия шейки матки во время родов, механизм вставления и продвижения предлежащей части плода (головка, ягодицы). Первичный осмотр при поступлении роженицы в родильный дом проводится на гинекологическом кресле, а в процессе родов — на родовой кровати. Частота влагалищных исследований зависит от особенностей течения родов. При физиологическом (нормальном) течении родов их проводят не чаще чем через 4 часа, а при возникновении показаний (излитие околоплодных вод, изменение характера схваток, появлении кровянистых выделений, изменение сердцебиения плода) — по мере необходимости.
При влагалищном исследовании определяют форму шейки матки, ее величину, консистенцию, степень зрелости; состояние наружного отверстия шейки матки, краев зева и степень его раскрытия, измеряют один из размеров таза — диагональную конъюгату — между нижней частью лобка и выступающим в полость малого таза мысом крестца. Затем проводят осмотр шейки матки в зеркалах, однако делают это не всегда, а лишь когда имеется кровотечение и нужно исключить шейку матки как источник этого кровотечения (это может быть при обширных эрозиях, кистах шейки матки, варикозном расширении вен влагалища).
Если влагалищное исследование проводится накануне или в самом начале родов, то врач говорит о том, что шейка матки зрелая или, наоборот, незрелая, синонимы — готова — не готова к родам.
Зрелость шейки матки определяют по специальной шкале (шкала Бишопа), учитывают выраженность четырех признаков:
- Консистенция шейки матки (для родов благоприятной является мягкая шейка):
- плотная — 0 баллов;
- размягчена, но в области внутреннего зева уплотнена — 1 балл;
- мягкая — 2 балла.
- больше 2 см — 0 баллов;
- 1-2 см — 1 балл;
- меньше 1см, сглажена — 2 балла.
- наружный зев закрыт, пропускает кончик пальца — 0 баллов;
- канал шейки пропускает один палец, но определяется уплотнение в области внутреннего зева — 1 балл;
- больше одного пальца, при сглаженной шейке больше 2 см — 2 балла.
- кзади — 0 баллов;
- кпереди — 1 балл;
- срединное — 2 балла.
Каждый признак оценивается от 0 до 2 баллов.
Оценка: 0-2 — незрелая шейка, 3-4 — недостаточно зрелая, 5-6 — зрелая.
Открытие шейки матки врач определяет во время влагалищного исследования. Величину раскрытия маточного зева измеряют в сантиметрах. Полное открытие соответствует 10 см. Иногда можно слышать выражение «открытие шейки матки 2-3 пальца». Действительно, старые акушеры измеряли открытие в пальцах. Один акушерский палец условно равен 1,5-2 см. Однако толщина пальцев у всех разная, поэтому измерение в сантиметрах точнее и объективнее.
Во время влагалищного исследования доктор также делает заключение о состоянии плодного пузыря и околоплодных вод. Тогда женщина может услышать термин «плоский плодный пузырь» — ситуация, при которой перед головкой плода мало околоплодных вод. В норме во время каждой схватки повышение внутриматочного давления передается на плодное яйцо (плодные оболочки, околоплодные воды и плод). Околоплодные воды под влиянием внутриматочного давления перемещаются вниз, к выходу из матки, в результате чего плодный пузырь в виде клина выпячивается в канал шейки матки и способствует ее раскрытию. Мало вод перед головкой бывает из-за мало- или многоводия, наличия крупного плода, слабости родовой деятельности. В этом случае он не выполняет функцию клина и тормозит раскрытие шейки матки, доктор говорит о том, что такой пузырь нужно вскрыть, или провести амниотомию.
Еще один термин, связанный с плодным пузырем, — это «высокий боковой разрыв плодного пузыря» — ситуация, при которой плодный пузырь разрывается не в нижнем своем полюсе, а значительно выше, плотно обхватывает и держит головку плода, препятствуя ее опусканию и продвижению в полость малого таза, а околоплодные воды изливаются небольшими порциями или по каплям. В этом случае акушер проводит инструментальное разведение оболочек, то есть отверстие в плодном пузыре уже есть, но околоплодные оболочки необходимо развести.
После того как воды излились, врач оценивает их характер. «Воды хорошие, светлые, нормальные» — так скажет доктор, если воды прозрачные или с небольшим желтоватым оттенком, без неприятного запаха. Хуже, если врач произнесет: «зеленые воды»; мутные, зеленого или бурого цвета воды, имеющие неприятный запах, могут свидетельствовать о гипоксии (внутриутробном кислородном голодании плода). При развитии гипоксии плода одним из ранних ее признаков является попадание мекония (первородного кала) в околоплодные воды. Это происходит в результате расслабления сфинктера прямой кишки плода на фоне кислородного голодания. Сначала в водах появляются комочки мекония в виде взвеси, а затем воды окрашиваются в зеленый цвет. Интенсивность окраски вод (от зеленого до грязно-коричневого) зависит от степени выраженности и длительности гипоксического состояния у плода.
Состояние плода
Во время родов будущая мама обычно очень пристально прислушивается к тому, что говорят о состоянии малыша. Выслушивая сердцебиение плода, врач обращает внимание на ритм, частоту сердцебиения, ясность тонов, наличие или отсутствие шумов. В норме частота сердечных сокращений составляет 120-160 ударов в минуту, тоны ритмичные, ясные, посторонние шумы отсутствуют. У полных женщин ясность тонов снижается за счет толщины брюшной стенки (приглушенное сердцебиение). Врач может оценить сердцебиение как «ритмичное, ясное», или «приглушенное, ритмичное», или «аритмичное, глухое». Наличие шума при аускультации может быть при обвитии пуповины вокруг шеи и туловища плода, наличии узлов пуповины, гипоксии плода, плацентарной недостаточности. На ясность тонов влияет толщина брюшной стенки, степень выраженности подкожного жира, расположение плаценты на передней стенке матки, наличие миоматозных узлов, многоводие. При первичном осмотре врач пользуется обычным акушерским стетоскопом, однако для уточнения состояния плода, а также для динамического наблюдения во время родов требуется более детальное исследование при помощи кардиотокографии (КТГ). Современные кардиомониторы основаны на принципе Допплера, использование которого позволяет регистрировать изменение интервалов между отдельными циклами сердечной деятельности плода, они отображаются в виде звукового и светового сигналов и графического изображения на мониторе кардиотокографа. Для этого наружный датчик помещают на передней брюшной стенке женщины в точке наилучшей слышимости сердечных тонов плода. Второй датчик располагает¬ся в области правого угла матки (угол матки находится в верхней ее части в месте отхождения маточной трубы). Этот датчик регистрирует тонус матки, частоту и силу схваток в родах. Информация о сердечной и родовой деятельности сразу отражается на мониторе в виде двух кривых соответственно.
Частота влагалищных исследований зависит от особенностей течения родов.
Для диагностического применения разработана специальная шкала, по которой в балльной системе оцениваются все вышеперечисленные показатели. Нередко врачи говорят об «оценке по Фишеру», т. е. оценке по шкале, разработанной W. Fisher. Оценка 8-10 баллов характеризует хорошее состояние плода, 6-7 баллов — имеются начальные признаки кислородного голодания плода — гипоксии (компенсированное состояние). В этом случае плод испытывает небольшой дефицит питательных веществ и кислорода, но при своевременном лечении и адекватном методе родоразрешения прогноз для малыша благоприятный. Менее 6 баллов — тяжелое (декомпенсированное) состояние плода, которое требует экстренного родоразрешения в связи с угрозой внутриутробной гибели плода.
Как идут роды?
После отхождения вод и вставления головки для оценки соответствия размеров головки плода тазу матери в родах врач обязательно проверяет признак Вастена и о результатах может сообщить будущей маме. Женщина лежит на спине. Одну ладонь врач кладет на поверхность лонного сочленения, другую — на область предлежащей головки. При соответствии размеров таза роженицы и головки плода передняя поверхность головки расположена ниже плоскости симфиза (лонного сочленения), т. е. головка заходит под лонную кость (признак Вастена отрицательный). Если передняя поверхность головки находится на одном уровне с симфизом (признак Вастена вровень), существует небольшое несоответствие размеров. При несоответствии размеров таза роженицы и головки плода передняя поверхность головки находится выше плоскости симфиза (признак Вастена положительный). Отрицательный признак Вастена говорит о хорошем соответствии размеров головки и таза женщины. При втором варианте возможен благоприятный исход родов через естественные родовые пути при соблюдении некоторых условий:
- хорошая родовая деятельность;
- средние размеры плода;
- отсутствие признаков перенашивания;
- хорошее состояние плода во время родов;
- наличие светлых вод;
- хорошая конфигурации головки и правильное ее вставление при прохождении полости таза.
Положительный признак свидетельствует о том, что таз матери является препятствием для прохождения плода и естественные роды в данном случае невозможны.
Во время влагалищного исследования доктор оценивает, как расположена головка плода. Если все идет хорошо, то, скорее всего, на этот счет вы ничего не услышите из уст врача, если он захочет подчеркнуть, что все нормально, то скажет, что предлежание плода затылочное. В норме головка плода опускается в полость малого таза в состоянии сгибания, т. е. подбородок малыша прижат к грудине, впереди идущая по родовым путям точка — затылок плода. В этом случае она проходит все плоскости таза своей наименьшей окружностью достаточно легко. Существуют неправильные виды головного предлежания, когда головка разогнута и в полость таза первыми вступают либо лоб, либо личико плода. Эти виды головного предлежания так и называются — лобное и лицевое. В этих случаях роды нередко заканчиваются операцией кесарева сечения с целью снижения травматизма плода и матери. Но при небольшой степени разгибания головки, хорошей родовой деятельности, небольших размерах плода возможно естественное родоразрешение.
Женщина может слышать выражения «передний вид», «задний вид». Не стоит беспокоиться. При головном предлежании это означает, что при переднем виде затылок плода обращен к передней стенке матки, а при заднем — кзади. Оба варианта являются нормальными, но в последнем случае потуги длятся дольше.
После влагалищного наружного исследования доктор может сказать о том, как продвигается головка по родовым путям.
Головка прижата к входу в малый таз. За две недели до Для первородящих! Как понять что роды начались! женщин головка плода начинает опускаться и прижиматься к входу в малый таз. Благодаря этому усиливается давление на нижний сегмент и шейку матки, что способствует созреванию последней. У повторнородящих головка опускается за 1-3 дня или даже за несколько часов до начала родов.
Головка малым сегментом во входе в малый таз. При этой акушерской ситуации головка неподвижна, наибольшая ее часть расположена выше плоскости входа в малый таз, она еще прощупывается через переднюю брюшную стенку. Это бывает в первом периоде родов — во время схваток.
Головка большим сегментом во входе в малый таз. В этом случае она находится большой своей окружностью в плоскости входа в малый таз, через переднюю брюшную стенку почти не прощупывается, зато при влагалищном исследовании врач хорошо определяет ее, а также все швы и роднички. Так головка располагается в конце первого периода родов перед началом потуг.
Головка в полости малого таза — при наружном исследовании не определяется, при влагалищном исследовании врач видит, что она заполняет всю полость малого таза. Эта акушерская ситуация наблюдается в потужном периоде.
Рождение малыша
С каждой потугой головка постепенно проходит полость таза и начинает показываться из половой щели, врачи называют это врезыванием — головка показывается из половой щели только во время потуги и прорезыванием головки (головка постоянно видна в половой щели). Значит, малыш скоро родится. При угрозе разрыва промежности акушеры нередко прибегают к рассечению промежности — тогда предупреждают, что сделают перинеотомию или эпизиотомию. Эта вынужденная мера позволяет предотвратить травмы у мамы и малыша. Операцией перинеотомии называется рассечение промежности по направлению от задней спайки промежности к сфинктеру прямой кишки. Таким образом, разрез проходит по срединной линии промежности. При эпизиотомии разрез проводится с одной стороны, через большую половую губу (под углом 45° от срединной линии).
Сразу после рождения малышу при помощи резинового баллончика отсасывают слизь из носа и рта, для того чтобы она не попала в легкие при первом его вдохе. Оценка состояния новорожденного ребенка проводится по шкале Апгар на 1-й и 5-й минутах. Учитываются следующие признаки: сердцебиение, дыхание, окраска кожи, рефлексы, тонус мышц. Определяется выраженность каждого из пяти признаков в баллах от 0 до 2. Если сумма баллов по всем признакам от 7 до 10, то состояние новорожденного удовлетворительное, 4-6 баллов — состояние средней тяжести, 1-3 балла — тяжелое.
После рождения ребенка акушер-гинеколог следит за признаками отделения плаценты. «Отделилась, рожаем послед» — так скажет врач, если при нажатии ребром ладони над лоном пуповина не втягивается внутрь, если зажим, ранее наложенный на пуповину около половой щели, немного опустился.
Конечно, во время родов и потом, после рождения малыша, вам придется столкнуться с большим количеством новых слов и понятий. И чем больше вы узнаете о них из достоверных источников, тем надежнее избавите себя от необоснованных страхов.
Как происходят роды — схватки, предвестники родов, периоды, обезболивание, АПГАР, видео
день 1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 18 19 20 21 22 23 24 25 26 27 28 29 30 31
месяц январь февраль март
Нормальные роды, затрудненные роды, осложненные роды – что это такое? | Материнство
В акушерстве существует стандарт «нормальных родов» — наиболее распространенных, обычных. Это не означает, что остальные роды «ненормальные». Это просто некий акушерский стандарт, база, простые роды без осложнений и с минимальным медицинским вмешательством.
 Какие бывают роды? Фото — фотобанк Лори
Какие бывают роды? Фото — фотобанк Лори
Нормальные роды – это роды одним плодом в сроке 37 недель 1 день – 41 неделя беременности, которые начались спонтанно, имели низкий риск к началу, прошедшие без осложнений, при которых ребенок родился в затылочном предлежании. В родах возможно применение амниотомии (вскрытия плодного пузыря), использование спазмолитиков, проведение аналгезии (в том числе эпидуральной). После родов родильница и новорожденный находятся в удовлетворительном состоянии. По статистике, которую приводит Минздрав, в России «нормальных родов» порядка 38%.
Естественные роды – вовсе не синоним нормальных родов. Нормальные роды не всегда естественные (например, в случае эпидуральной анестезии), и естественные роды не всегда нормальные (вполне возможно родить естественно в тазовом предлежании, или родить естественно двойню). Под естественными родами обычно понимают свободное поведение женщины в родах (возможность принимать удобные позы), психологический комфорт роженицы, отсутствие медицинских манипуляций (кроме акушерского пособия). Подсчитать процент естественных родов не представляется возможным, такую статистику никто не ведет. Да и само понятие «естественные роды» нигде официально не закреплено, и понимают его по-разному.
Затрудненные роды – это нарушение родового процесса, вызванное чаще всего неправильным предлежанием плода (тазовым или ягодичным, лицевым, лобным, поперечным), аномалиями таза у роженицы или несоответствием между размерами плода и родового канала, а также аномалиями развития плода (опухоли, гидроцефалия и т.п.). Частота затрудненных родов в России невелика – всего 6,4%.
Осложненные роды – это роды, в процессе которых возникли какие-то осложнения со стороны плода или матери. Причины осложнений могут быть самые разные. Осложнения могут возникнуть как до родов, так и во время и сразу после них. Наиболее распространенные причины осложненных родов приведены ниже.
- Анемия у беременной – 25,5%
- Нарушение родовой деятельности – 8,2% (из них: слабость родовой деятельности 61%, дискоординация родовой деятельности 17%, стремительные роды 15%)
- Роды, осложненные патологией пуповины – 5,6%
- Существовавшая ранее гипертензия (повышенное давление) у беременной – 4,8%
- Болезни системы кровообращения – 5,4%
- Венозные осложнения – 2,1%
- Сахарный диабет – 4,6%
- Инфекции мочеполовых путей – 4,8%
- Преэклампсия средней тяжести – 2,6%
- Преэклампсия тяжелая – 0,8%
- Эклампсия во время беременности – 0,02%
- Предлежание плаценты без кровотечения – 0,5%
- Предлежание плаценты с кровотечением – 0,2%
- Преждевременная отслойка плаценты – 0,9%
- Кровотечение в связи с нарушением свертываемости крови – 0,06%
- Кровотечение в последовом и послеродовом периоде – 1,1%
- Разрыв промежности III-IV степени – 0,02%
- Разрыв матки – 0,02% (из них вне стационара 44%)
- Родовой сепсис, разлитая послеродовая инфекция – 0,02%
- Акушерская эмболия (попадание в кровоток амниотической жидкости) – 0,1%
Роды с оперативным вмешательством – чаще всего это кесарево сечение. Кесарево сечение – распространенная операция, с ее помощью в России рожают 29% женщин. Кесарево сечение бывает плановым и экстренным. О показаниях к кесареву сечению и особенностях «кесарят» читайте в этой статье.
Значительно реже прибегают к вакуум-экстракции плода (1,1% родов) и наложению акушерских щипцов (0,06% родов). Когда-то это были основные способы помочь женщине в случае трудных родов, но нередко они приводили к осложнениям у ребенка. Поэтому в настоящее время их почти перестали применять и прибегают к кесареву сечению.
Физиология родов — медицинская энциклопедия: беременность и роды
Беременность и роды
Прежде чем говорить о возможных вариантах родов, давайте остановимся на физиологии родового акта.
Роды являются сложным физиологическим процессом, при котором происходит изгнание из матки через естественные родовые пути плода, последа и околоплодных вод. Обычно роды наступают после 10 акушерских месяцев (280 дней, 39—40 недель беременности). К этому времени плод становится зрелым, способным к внеутробному существованию. Такие роды называются своевременными.
Если роды происходят в сроки от 28—29 до 37—38 недель беременности, их называют преждевременными, а позже 41—42 недель — запоздалыми.
ПРЕДВЕСТНИКИ РОДОВ
Роды редко наступают неожиданно, внезапно. Обычно за 2—3 недели до их наступления появляется ряд признаков, которые принято называть предвестниками родов. К их числу относятся:
- Опускание предлежащей части плода ко входу в малый таз. За 2—3 недели до родов предлежащая часть плода, чаще всего головка, прижимается ко входу в малый таз, вследствие этого высота стояния дна матки уменьшается. Беременная при этом отмечает, что ей становится легче дышать;
- Повышение возбудимости матки. В последние 2—3 недели беременности периодически возникают нерегулярные сокращения матки, сопровождающиеся болезненными ощущениями. Такие сокращения матки называются ложными схватками, схватками-предвестниками, подготовительными (прелиминарными) схватками. Ложные схватки никогда не носят регулярного характера и не приводят к изменениям в шейке матки;
- В последние дни перед родами у беременной периодически появляются слизистые выделения из половых путей, происходит выделение слизистой пробки — содержимого шеечного канала, что также свидетельствует о близости наступления родового акта.
РОДОВЫЕ ИЗГОНЯЮЩИЕ СИЛЫ
К родовым изгоняющим силам относятся схватки и потуги.
Началом родов считается появление регулярных сокращений матки — родовых схваток. Схватки возникают непроизвольно, независимо от желания женщины. Родовые схватки носят периодический характер и нередко сопровождаются болевыми ощущениями. Промежутки между схватками называются паузами. Вначале схватки чередуются каждые 10—15 мин и длятся по 10— 15 с. Впоследствии схватки учащаются и становятся более продолжительными. В конце первого периода родов схватки возникают каждые 3-4 мин и длятся по 40—45 с.
С момента возникновения регулярной родовой деятельности и до окончания родов женщина называется роженицей.
Другой разновидностью изгоняющих сил являются потуги. Кроме сокращения матки, потуги включают участие мышц брюшного пресса, диафрагмы, верхних и нижних конечностей. Потуги возникают рефлекторно вследствие раздражения нервных окончаний шейки матки, влагалища, мышц и фасций тазового дна продвигающейся по родовому каналу предлежащей частью плода. Потуги возникают непроизвольно, но, в отличие от схваток, роженица может регулировать их силу и продолжительность. Это позволяет врачу и акушерке специальными приемами управлять родами в период изгнания. В результате одновременного согласованного действия сокращений матки и скелетных мышц происходит изгнание плода.
КЛИНИЧЕСКОЕ ТЕЧЕНИЕ РОДОВ
В клиническом течении родов различают три периода: первый период — раскрытия, второй период — изгнания, третий период — последовый.
Период раскрытия начинается возникновением регулярной родовой деятельности — родовых схваток и заканчивается полным раскрытием маточного зева. При полностью сглаженной шейке матки область, соответствующая наружному зеву, называется маточным зевом. Когда наступает полное раскрытие маточного зева, полость матки и влагалище составляют родовой канал. Кроме родовых схваток в процессе раскрытия шейки матки принимает участие плодный пузырь. При полном или почти полном раскрытии маточного зева на высоте схватки при максимальном напряжении плодный пузырь разрывается и изливаются передние воды. Задние воды изливаются обычно вместе с рождением плода.
Излитые вод при полном или почти полном раскрытии маточного зева называется своевременным, при неполном раскрытии — ранним.
Если околоплодные воды изливаются до начала регулярной родовой деятельности, это говорит о преждевременном (дородовом) их излитии. В редких случаях возникает запоздалое излитие околоплодных вод. Это бывает в тех случаях, когда разрыв плодного пузыря и излитие вод происходят в периоде изгнания. Длительность первого периода родов у первородящих колеблется от 12 до 16 ч, у повторнородящих — от 8 до 10 ч.
Второй период родов — период изгнания — начинается с момента полного раскрытия маточного зева и заканчивается рождением плода. Вскоре после своевременного излития околоплодных вод схватки усиливаются, их сила и продолжительность нарастает, паузы между схватками укорачиваются. Это способствует быстрому опусканию предлежащей части плода в полость малого таза и рефлекторному возникновению потуг, под действием которых происходит изгнание плода.
Сначала рождается головка, она первоначально обращена личиком кзади, а затем в результате внутреннего поворота туловища плода головка поворачивается личиком к бедру матери. В дальнейшем на высоте одной из последующих потуг происходит рождение плечиков и всего плода. Одновременно с рождением плода изливаются задние воды.
Период изгнания продолжается у первородящих от 1 до 2 ч, у повторнородящих — от 20 мин до 1 ч.
Третий период родов — последовый период — начинается с момента рождения плода и завершается рождением последа. Послед включает плаценту, околоплодные оболочки и пуповину. В последовом периоде под воздействием последовых схваток происходит отделение плаценты и оболочек от стенок матки и рождение последа. Изгнание последа осуществляется под влиянием потуг.
После рождения последа матка сильно сокращается, в результате чего происходит пережатие маточных сосудов в области плацентарной площадки и остановка кровотечения. При нормальном течении родов общая кровопотеря не превышает 250 мл, нередко она составляет лишь 50— 100 мл. Такая кровопотеря считается физиологической. Кровопотеря от 250 до 400 мл называется пограничной, а свыше 400 мл — патологической.
С момента окончания последового периода завершается родовой процесс и женщину называют родильницей. Продолжительность последового периода колеблется от 5—10 мин до 2 ч.
Статьи в данном разделе
9. Роды
Физиология родов
Наблюдение и помощь при родах
Выбор позы
Нетрадиционные роды
Эпизиотомия
Кесарево сечение
Обезболивание родов
Предыдущий раздел:
8. Подготовка к родам
Следующий раздел:
10. Организация работы женской консультации. Диспансерное наблюдение беременных
Все разделы
Роды – это процесс, который изнутри не таков, каким выглядит снаружи
Всего час отвела природа на уникальное общение матери и новорожденного сразу после родов. Его невозможно повторить. В российских роддомах на это не отвели и часа
Лорен Энц, «Акушерка». Изображение с сайта lorenentz.com
Рассказывает семейный врач Вероника Назарова:
Предвестники родов
— Наш разговор о беременности закончился на том, что у родов есть свои предвестники. И увидев их, можно успеть приготовиться.
— Понять, что роды скоро начнутся, можно по ряду признаков. Есть признаки поведенческие: «гнездование» в несколько причудливой форме, например, женщина может начать мыть бумажные обои в спальне, отрывать плинтуса, чтобы вычистить все за ними. Или вывалит все из шкафа и примется немедленно это разбирать. Одна мама к концу девятого месяца вымыла трехэтажный дом – сверху донизу. Была женщина, которая кричала мужу, чтобы он немедленно вывез из дому советскую стенку.
Такое поведение – не каприз, а результат выплеска норадреналина. Это нельзя остановить, это роды, стихия. Поэтому близким к таким вещам надо относиться спокойно и по возможности не противоречить. С беременными надо быть похитрее и понежнее. И тогда женщина сама успокоится.
Говорят, роды – «трудный диагноз». Важный признак: пресловутое «живот опустился». Но есть два самых важных предвестника: отхождение слизистой пробки, которая закрывала раньше вход в матку, с небольшим количеством крови, и отхождение вод.
Роды — это стихия. Одна мама к концу девятого месяца вымыла трехэтажный дом – сверху донизу. Такое поведение – не каприз, а результат выплеска норадреналина, и ничего с этим не сделаешь
Фото с сайта telegraph.co.uk
Ну, и конечно, о начале родов говорят регулярные схватки — череда маточных сокращений, порой сильных, которые начинаются и прекращаются.
Что нужно делать, если отошли воды? Не нужно сразу никуда мчаться, но надо немедленно связаться с акушером, который будет роды принимать. Сколько времени можно ждать, если околоплодные воды вышли, а схватки не появляются? Двое суток можно ждать спокойно, непременно наблюдая за состоянием мамы и ребенка (врачи по привычке говорят о 12 часах, что не соответствует современной мировой практике).
Голова отключилась – хороший знак
У большинства женщин роды длятся около 8–12 часов. Со стороны кажется, что это долго. Но у мамы в правильном родовом состоянии возникает измененное состояние сознания благодаря морфиноподобным веществам – эндорфинам. Женщина в это время находится как-будто под легким наркозом. Боль в схватках ведет к выбросу эндорфинов, поэтому вы не увидите при нормальных родах мучений (если, конечно, их не стимулировать лекарствами, не заставлять женщину лежать на спине).
У рожающей мамы отрешенный вид: она и глаза закрывает, и выглядит так, как будто не здесь. Она может отвечать невпопад и говорить ерунду – это хороший признак. Это значит, что голова у женщины отключилась, а мы помним, что это одно из кардинальных условий хороших родов. Не пытайтесь достучаться до мамы, не задавайте ей вопросов! Не разговаривайте рядом!
Даже в интенсивных родах между схватками бывают перерывы примерно по три минуты. И женщины успевают заснуть. Потом проснуться и опять заснуть. Некоторые даже храпят.
Немного биомеханики
Вся эта родовая работа довольно легко переносится, при условии, что женщина не испугана, не волнуется, ей тепло, у нее «отключена» голова, и она может принять то положение, которое подсказывает ей инстинкт.
Если не командовать женщиной, она будет менять положение, но чаще всего – стоять на коленях, наклонившись вперед. Если мы посмотрим на биомеханику родов, то раскрытие таза в положении на спине и в положении на коленях с наклоном вперед кардинально разное. Головка гораздо легче проходит через малый таз, если он наклонен вперед. Таз – подвижная структура: кости становятся как на резинках, и могут сдвигаться относительно друг друга в зависимости от того, как проходит голова; они соединены связками, которые во время беременности благодаря гормону релаксину размягчаются. Женщина сама, своим положением помогает ребенку выйти, тело ей подсказывает.
К слову сказать, ставшая популярной нынче эпидуральная анестезия не позволяет ни чувствовать свое тело, ни менять позы так, чтобы ребенку было легче выйти.
У рожающей мамы отрешенный вид: она выглядит так, как будто не здесь, отвечает невпопад и говорит ерунду – это хороший признак
Гормон любви
Что можно сделать для женщины в родах? Создать ситуацию безопасности. Дать ей возможность быть в покое, «отключить голову». Главный в родах – гормон любви окситоцин. Этот «застенчивый гормон» вырабатывается при ощущении безопасности, в тепле, тишине, при отсутствии посторонних глаз. И он не выделяется там, где есть страх и фонтанирует адреналин.
Муж рядом?
— Что вы думаете о присутствии мужа роженицы при родах? Может, это полезно?
— Это очень индивидуально. Все люди разные. Для родов нет обязательных людей, за исключением мамы и ребенка. Все остальные — величины переменные. Они делятся на тех, кто может создавать ощущение безопасности, и кто не может его дать, а безопасность, как мы уже сказали, — ключевое условие хороших родов.
Поэтому, если папа не может создавать ощущение безопасности, потому что сам нервничает, не понимает, что происходит, боится, или просто не хочет там быть, – ни в коем случае нельзя заставлять его присутствовать на родах. Если мама считает, что папа на родах необходим, и сама она безумно этого хочет, то ей следует задуматься над тем, что, возможно, это будет психологическим насилием для ее мужа и может серьезно сказаться на его здоровье.
Что можно сделать для женщины в родах? Создать ситуацию безопасности. Дать ей возможность быть в покое, «отключить голову»
Очень важно понимать: роды – это процесс, который изнутри не таков, каким выглядит снаружи. Внешне все может выглядеть так, будто женщине катастрофически больно, и чем дальше, тем больше. Она при этом может говорить: «Я больше не могу, я этого не вынесу», я умираю». При этом роды проходят совершенно нормально и сама мама их объективно отлично переносит.
Но мужчина так устроен, что он должен что-то сделать с жалобами женщины, тем более любимой. А делать ничего нельзя, и нужно держать «хорошую мину», быть спокойным. То, что у него внутри, он, конечно, может скрывать, но это может транслироваться. Человек, который «фонит» адреналином, может быть «заразен». У него может родиться агрессия, страх, которые передадутся женщине.
Но мужчины бывают и прекрасны на родах, расслаблены, молитвенны. И тогда никаких проблем.
Для мужей существуют специальные книги, курсы подготовки. Но это актуально, только если папа сам этого хочет. Бывало, что папы заболевали спустя несколько дней после родов и даже умирали… Это редчайшие случаи, но было бы неправильно не говорить об этом.
Если папа решится присутствовать на родах, он должен быть готов, что врач или жена, или доула в какой-то момент могут попросить его удалиться. И в этом случае ему стоит повиноваться без вопросов: ведь главное в родах – благополучие мамы и ребенка, а не всякие там прописанные сценарии и культурные установки.
Доула – это защитница
— Как раз о доулах. Сегодня стало популярным брать себе доулу для помощи в родах. Что вы об этом думаете?
— В 70-е годы исследователи Клаус и Маршалл в США провели научное исследование: к роженицам латиноамериканского происхождения пригласили знакомых им женщин, тоже испаноговорящих, которые уже были матерями и для которых материнство было обычной историей. Их пригласили просто посидеть рядом, поговорить, поддержать. И выяснилось, что исходы этих родов были лучше – быстрее и благополучнее. Вот этих опытных женщин-сиделок и стали называть доулами.
Женщина может говорить: «Я больше не могу, я этого не вынесу», я умираю». При этом роды проходят совершенно нормально и сама мама их объективно отлично переносит
Фактически, если вы пойдете в роддом со своей подругой, а у нее спокойный характер, она из многодетной семьи, неоднократно видела роды и сама рожала, она посидит с вами, помассирует крестец, поможет повернуться, помыться, даст попить, поесть, поговорит с врачом, пока вы спите, – она и будет доула.
Сейчас доулы все более востребованы во всем мире. Это женщины, которым доверяют врачи, доулы входят в штат персонала больниц в странах с приличным уровнем медицины. Доула – это не просто сиделка, это телохранитель, защитница. Она понимает, что происходит, чувствует, как общаться и с женщиной, и с медперсоналом так, чтобы все сложилось наилучшим образом. Ее задача — держать адреналин на нижайшем уровне. Доула — посредник между довольно равнодушным, отстраненным медицинским миром и конкретной женщиной.
Хорошая доула может пойти на многое для защиты интересов женщины, для того, чтобы ее не потревожили. Опытная доула знает, в какие роддома лучше ехать, с каким врачом лучше договориться, кто как принимает роды. Она вообще много знает о родах. Например, она читала Мишеля Одена и знает, что если женщина не может благополучно разродиться, кесарево сечение надо делать в процессе родов, а не планировать операцию заранее. Для здоровья ребенка принципиальная разница: родиться естественным образом или через кесарево. Если первый получает привычную материнскую флору, которая становится эффективным иммуномодулятором, формирующим его иммунную систему, то второй – больничную флору.
Доула — посредник между отстраненным медицинским миром и конкретной женщиной
Среди рожденных через кесарево больше астматиков, аллергиков, они гораздо чаще болеют аутоиммунными заболеваниями. Это доказали исследования, проведенные в развитых странах.
— На каком периоде беременности лучше искать доулу? Как понять, действительно ли она станет помощницей?
— Лучше искать через знакомых, которые прибегали к помощи доул. При знакомстве с доулой надо спросить об ее опыте, чем она руководствуется, какие книжги читала на тему беременности и родов. Стоит расспросить про ее собственный путь: какой у нее опыт материнства, почему она стала доулой.
Иногда доулой становится акушерка – не самый лучший вариант, потому что она будет действовать по «медицинскому стандарту», а от доулы требуется абсолютно другое видение процесса родов. В ее функции не входит медицинский контроль, она вообще не имеет отношения к акушерству как к медицинской профессии. Она, скорее, сиделка. А появиться доула может в любой момент, даже с самого начала беременности.
Очень важно при выборе доулы поинтересоваться, сколько у нее будет других дел в тот период, в который приблизительно ожидаются роды. Чем она больше занята, тем менее она доула, потому что доула должна располагать временем для тебя – полностью и безоговорочно.
Домашние роды
— Сейчас многие считают самыми правильными домашние роды. Это действительно лучший вариант?
— Домашние роды – это нормальный вариант для случаев, когда женщина не имеет явных противопоказаний, явного нездоровья, серьезных патологий беременности, заболеваний почек, печени, эпилепсии, сахарного диабета (есть перечень противопоказаний). Исследования подтвердили, что с точки зрения безопасности у женщин группы невысокого риска домашние роды дают точно такой же результат, как и больничные.
Фото с сайта ridus.ru
Есть женщины, которые не чувствуют себя в безопасности в домашних родах, они увереннее себя чувствуют в роддоме. А ощущение безопасности – непременное условие благополучного течения родов.
Кстати, в России недавно появилась такая практика, как «домашние роды в роддоме». Там создается домашняя обстановка, соответственно обставлены палаты. Можно рожать со своей акушеркой, с доулой. И, само собой, ребенок остается с мамой в важнейший для него период жизни.
В чем уникальность первых минут
— Вот женщина родила. Что самое важное для нее в первые минуты?
— В первый час после рождения наступает уникальный период, который больше в жизни матери и ребенка не повторится: об этом говорить в нашей стране сложно, потому что он почти нигде не проходит аутентично, без вмешательств со стороны. Но будем надеяться, что ситуация изменится.
В течение часа после рождения мать и ребенок способны пережить время удивительного единения и гармонии. Этот процесс обусловлен физиологически, это время редкого гормонального баланса. Одно из его назначений – во взаимном узнавании, в том, чтобы мать и ребенок привязались друг к другу, чтобы в дальнейшем лучше чувствовать друг друга. И природа отвела на это один час.
Если говорить об аутентичном процессе естественных, здоровых родов, когда ребенок только родился, какое-то время мама отдыхает. Она полулежит, а ребенок лежит внизу, и в это время из плаценты через еще неперерезанную пуповину к нему поступает кровь.
Мама будет рассматривать ребенка, гладить его, она даже не сразу его возьмет на руки. Это может произойти примерно минуты через две, она возьмет его, прижмет к груди. Если дать маме действовать инстиктивно, мама не на живот ребенка положит, а именно прижмет к груди.
В течение часа после рождения мать и ребенок способны пережить время удивительного единения и гармонии
После этого женщине захочется лечь, потому что во время выхода ребенка вырабатывался адреналин, а потом влияние его уменьшается, и снова первую скрипку играет гормон любви – окситоцин, который, как мы уже говорили, вырабатывается при ощущении безопасности, в тепле, тишине, при отсутствии посторонних глаз.
И вот мама ложится, ребенка кладет на себя – и начинаются чудеса. Он начинает двигаться, ползти по маме, доползает до груди, он держит голову, поворачивает ее из стороны в сторону, ищет грудь, находит, а потом находит и сосок. Он берет сосок и присасывается, причем правильно, так, как и должен, при этом хорошо открывая рот. Во все это совершенно не верили 50 лет назад: человеческий детеныш может сам о себе заботиться сразу после рождения! Но в российских роддомах такой подход исключительно редок.
Фото: v-glaz.livejournal.com
А в этом процессе – залог здоровья ребенка. Он налаживает связь с этим миром через маму, запечатлевает и материнское лицо, и запах материнской груди, он получает дружественную материнскую флору, он получает из плаценты достаточно крови, чтобы раскрылись легкие, сосанием он «расправляет» кости черепа, которые «сложились», пока он проходил узким путем.
После того, как малыш пососал грудь, у мамы завершается отделение плаценты. У нас в роддомах торопят отделение плаценты, вводят синтетический окситоцин для того, чтобы плацента поскорее «родилась». Считается, что именно при отделении плаценты самые высокие риски кровотечения.
Но при правильных условиях это прекрасно происходит и само чисто физиологически. Для этого нужно всего-навсего оставить мать с младенцем и не беспокоить их хотя бы в течение первого получаса. Понятно, что рядом должен быть кто-то опытный и спокойный.
Три первых дня лучше провести лежа
Сразу после родов маме нужно лежать – и вот почему. Во время беременности, и особенно перед родами, вырабатывается гормон релаксин, который вызывает размягчение связок. Поэтому в первые дни маме надо двигаться с осторожностью, ей кто-то должен помогать. Например, если ребенка нужно помыть, значит, кто-то другой должен это сделать, или у мамы под рукой должны быть влажные салфетки.
Женщина часто после родов чувствует себя прекрасно, активно, она полна сил, желания что-то сделать, но это желание в себе нужно в первые три дня подавить. Вслед за эйфорией обычно наступает спад – примерно на третий день: «приходит молоко и уходит настроение».
Кормить грудью можно научиться!
О кормлении: примерно 97% мам могут кормить грудью. И это наилучшее питание для ребенка, все знают это – но что толку? «У меня не было молока», «у меня соски неправильной формы», «у меня ребенок не взял грудь» — такое вы услышите повсюду, наряду с «я не смогла родить, прокесарили».
Фото с сайта kurer-sreda.ru
Имейте в виду: почти с любыми проблемами могут помочь грамотные консультанты по грудному вскармливанию (они есть во всех крупных городах, консультируют и онлайн). Этим не занимаются врачи, эти услуги не оплачивается по страховке. Я говорю это, потому что все должны знать, «куда бежать, если что».
Перегрузки после родов чреваты депрессиями
— В чем больше всего нуждается мама после родов?
— Послеродовой период длится сорок дней. Первые десять из них – самые ответственные для женского здоровья. Гормональные бури послеродового периода похлеще тех, что находят во время беременности. Если у женщины возникают после родов осложнения, то, как правило, именно в этот период, и почти всегда провоцирующим фактором бывает перенапряжение. Поэтому окружающим надо максимально разгрузить маму, взять на себя о ней все заботы: кормить, оберегать, помогать с ребенком.
Гормональные бури послеродового периода похлеще тех, что находят во время беременности
И тут близкие допускают грубейшую ошибку. Они считают, что нужно прийти к маме в гости с тортом и цветами, принести пеленки и погремушки, сесть всем за стол, сфотографироваться. Но для мамы все это — крайне тяжело, даже если она любит гостей и общение.
Если вы действительно хотите помочь маме, принесите ей еды и уйдите. Не цветы, а кастрюлю супа, домашние котлеты или запеченное мясо мама будет с благодарностью помнить всю жизнь.
После родов женщине хорошо бы минимум десять, а лучше все сорок не заниматься домашним хозяйством. Ее дело – заниматься младенцем, кормить его и восстанавливаться. А готовить пищу для себя и родных, убираться в доме – работа, которая только что родившую мать легко приведет к истощению.
Бесценная помощь — забрать старших детей в первые десять дней, сводить их в театр, кино, в гости. Убрать квартиру, помыть посуду, загрузить стиральную машину, не разговаривая с мамой, не меняя никак ее образ жизни. Уходя, захватить мусор.
Фото с сайта mariamagdalina.ru
Днем, когда спит ребенок, у мамы также должна быть возможность спать, а не мыть полы. Ее здоровье, настроение, даже количество молока будут зависеть от того, выспалась ли она.
В это период мать с ребенком – одно существо, они неразделимы, и вокруг них все вертится, все становятся служебными пчелами. Любая перегрузка для матери может впоследствии обернуться депрессией.
Что дарить маме
Деньги. И не спрашивайте, надо ли. Надо. Почему-то у нас дарят деньги на свадьбы и похороны, а на рождение ребенка — лишь цветы и ползунки. Поверьте, мало у кого в первый месяц после родов нет провала в бюджете. Ведь остается один работник в семье, и тот падает с ног, а трат становится больше. Я уже не говорю о том, что есть одинокие женщины, вдовы, жены больных и пьющих. Любой ваш денежный подарок примут с благодарностью. А если у мамы есть особые пожелания, она об этом скажет.
Не забывайте интересоваться мнением новорожденного
— Вы сказали о том, что в первое время мать и ребенок – неразделимы, они как одно целое. Как это должно быть отражено в жизни, в распорядке? Должен ли, например, ребенок спать рядом с мамой?
— Это зависит от женщины и от ребенка. Есть дети, которые категорически не спят в материнской постели. Их нужно положить в колыбельку. Чаще всего дети чувствуют себя спокойно, когда спят рядом с мамой. Маме в этом случае легче кормить ребенка, можно не вставать десять раз. Есть даже книги по совместному сну. Другой вопрос, что не надо ставить себе условий: я рожу так-то, потом буду спать с ребенком, кормить грудью до трех лет, учить плавать с рождения и так далее. Жизнь может сложиться по-разному. И ребенок может дать знать: «Я не хочу».
Ребенок – маленький человек, неплохо прислушиваться к тому, что он хочет. Неразделимы — не значит, что ребенка надо постоянно носить в слинге и спать с ним в обнимку. Мама просто живет в тесной связи с малышом, а как это будет устроено – жизнь подскажет.
— А когда женщине можно начинать возвращаться к более автономному режиму своей жизни? И обычным отношениям с мужем?
— Правильный вопрос. Самое позднее по истечении этих сорока дней женщине неплохо бы вспомнить о том, что у нее есть муж, вернуть ему подобающее внимание, вернуть иерархию муж-жена-ребенок. Папа естественным образом «отходит на второй план» с рождением младенца. Гормоны и бессонные ночи ведут к временному снижению влечения у жены – это пройдет. Однако если мужчина долго будет лишен внимания и заботы, то это неизбежно повлечет за собой проблемы. И даже православные семьи от этого не застрахованы. Так что «уходить в детей» и игнорировать мужа не стоит.
РОДЫ — Медицинская энциклопедия — Дикая Правда
РОДЫ — сложный физиологический процесс, завершающий беременность.
Во время родов происходит изгнание плода и последа (детского места и плодных оболочек) из полости матки через родовые пути.
Физиологические роды наступают по истечении 10 акушерских (9 календарных) месяцев, когда плод становится зрелым и способным к внеутробной жизни. У большинства беременных родам предшествуют так называемые предвестники, появляющиеся обычно за 2 недели до них: живот опускается, и женщине становится легче дышать; вес тела несколько снижается за счет усиленного выделения жидкости из организма; матка быстро напрягается — твердеет в связи с повышенной возбудимостью ее мускулатуры. Головка плода перед родами у первородящих женщин плотнее прижимается к костям малого таза.
В самые последние дни перед родами из влагалища выделяется густая, тягучая слизь, нередко с примесью крови (выталкивается слизистая пробка, заполнявшая канал шейки матки), появляются разлитые боли в крестце, бедрах, внизу живота. С появлением этих признаков нельзя надолго отлучаться из дома, т. к. в любой момент могут начаться регулярные сокращения матки — схватки, что потребует немедленного отправления женщины в родильный дом. У некоторых женщин с началом схваток (или до появления их) может начаться подтекание околоплодных вод — они обнаруживаются на белье в виде бесцветных пятен. При появлении этого симптома беременную необходимо госпитализировать в родильный дом, т. к. вместе с водами во влагалище может выпасть петля пуповины или ручка плода. Кроме того, дородовое излитие вод способствует проникновению инфекции в матку.
Началом родов считается появление регулярных схваток. Сначала они бывают слабыми и не причиняют беременной особых беспокойств, но постепенно делаются более интенсивными, продолжительными (30—40 сек.) и частыми — через 5—6 мин. У первородящих роды продолжаются в среднем от 15 до 20 часов, у повторнородящих — от 10 до 12 час. На длительность родов, естественно, влияют возраст женщины (у первородящих старше 28—30 лет они продолжаются дольше), величина плода, размеры таза, активность маточных сокращений и др.
После окончания родов женщина в течение 2 часов находится в родовой комнате под строгим наблюдением врача и акушерки. Это связано с возможностью опасного для жизни кровотечения. Если нет осложнений, через 2 часа родильницу переводят в послеродовую палату.
Первая помощь новорожденному (взвешивание, измерение — размеров тела, отсасывание слизи, обработка пуповины и пр.) производится в специальной комнате, находящейся при родильном зале.
Подготовка к родам начинается во время беременности в женской консультации, медико-санитарной части или в поликлинике. Здесь наряду с тщательным обследованием женщины и определением приблизительного срока родов проводят физиопсихопрофилактическую подготовку к ним. Беременные посещают специальные занятия, где их обучают гимнастическим упражнениям, а врач-гинеколог проводит психопрофилактическую подготовку (5—6 занятий). Женщину знакомят с физиологией родового акта, ее заранее предупреждают об ощущениях, которые она будет испытывать в разные периоды родов и как ей при этом надо себя вести. Объясняют, что при нормальном течении родов возникновение боли в значительной степени связано со страхом перед родами. Известно, что у 10% женщин роды протекают безболезненно. Врач, проводящий занятия, обучает беременную приемам, ослабляющим боли во время родов (так называемое психопрофилактическое обезболивание). Во время схваток (первый период родов) рекомендуют кончиками пальцев обеих рук слегка поглаживать кожу нижней половины живота в области боковых стенок в направлении от средней линии его снизу вверх и кнаружи в положении лежа на спине. Эти движения должны сопровождаться глубокими вдохом и выдохом. Лежа на боку, можно концами пальцев одной руки слегка поглаживать пояснично-крестцовую область в направлении снаружи внутрь и обратно в сочетании с глубокими дыхательными движениями. Следует также концами отставленных больших пальцев прижимать передние костные выступы таза (ладони в это время располагаются вдоль бедер) или сжатые в кулаки пальцы подкладывать под поясницу и прижимать выступающей фалангой согнутых больших пальцев наружные углы так называемого поясничного ромба.
Для обезболивания родов во втором периоде женщине предлагают принять соответствующую позу (приподнять верхнюю часть туловища, твердо поставить ноги, согнутые в коленных и тазобедренных суставах, фиксировать руки) и обучают правильному поведению во время потуг. Беременная тренируется в задержании дыхания приблизительно на 20—30 сек. при сомкнутой голосовой щели, обучается свободному дыханию со счетом при выдохе и расслаблением мышц верхних конечностей, что необходимо во время рождения головки плода.
В настоящее время физиопсихопро-филактическое обезболивание родов широко сочетают с медикаментозным обезболиванием, которое назначает врач при соответствующих показаниях. В женской консультации всем беременным выдают так называемые обменные карты, куда врач заносит основные данные о течении беременности. Эту карту женщина обязана предъявить в родильный дом, чтобы врач-акушер смог более подробно ознакомиться с течением предшествующих и настоящей беременностей. При поступлении в родильный дом роженице измеряют температуру, производят осмотр, санитарную обработку. Женщины с повышенной температурой, гнойничковыми заболеваниями кожи, больные гриппом, ангиной и другими инфекционными заболеваниями поступают в изолированное акушерское отделение.
Роды связаны с большими затратами энергии. Восполнить их помогают сладкий крепкий чай и мед. При затянувшихся родах женщине разрешают отдохнуть и поспать (назначают лекарственные препараты). После такого сна в течение нескольких часов восстанавливаются силы роженицы и нормализуется родовая деятельность, а это способствует благополучному для матери и плода окончанию родов.
См. также: Родовая травма у новорожденных, Роды преждевременные
Медицинская энциклопедия