« НазадТемпература у кормящей матери.Как правило, женщины, кормящие грудью своего малыша, очень ответственно подходят к вопросам своего здоровья, опасаясь навредить ребёнку. Наиболее распространённой проблемой, вызывающей беспокойство, является повышение температуры у кормящей матери. Причин для того немало. Высокая температура при ГВ у мамы в первые недели после рождения ребёнка, чаще всего связана с воспалением молочной железы и послеродовыми осложнениями. Другой повод повышения температуры при лактации – послеродовые осложнения. Они не всегда очевидны для женщин, поэтому, если температура поднялась в течение 30 суток после родов, особенно без явной причины, необходимо показаться врачу в своем роддоме. Температура при грудном вскармливании, что делать?Конечно, женщин беспокоит повышение температуры при грудном вскармливании и возникают вопросы:
Молодых мам интересует, можно ли продолжать кормление грудью при температуре. Можно ли снижать температуру у кормящей мамы?Конечно, температуру снижать можно и просто необходимо.
Если повышение температуры сочетается с болью в груди на фоне лактации, даже спустя год-полтора после рождения ребёнка, или в нижних отделах живота в течение 30-40 дней после родов — срочно покажитесь врачу. Возможно, развились инфекционно-воспалительные заболевания, при которых как можно быстрее необходимо начать лечение, чтобы избежать серьёзных последствий. Чем снижать температуру? Кормящим мамам можно принимать нурофен (ибупрофен) и парацетамол во взрослых дозировках. При непереносимости малышом компонентов сиропа можно разделить обычную таблетку, чтобы получить дозу по возрасту, истолочь её и дать с грудным молоком или подслащенной водой. 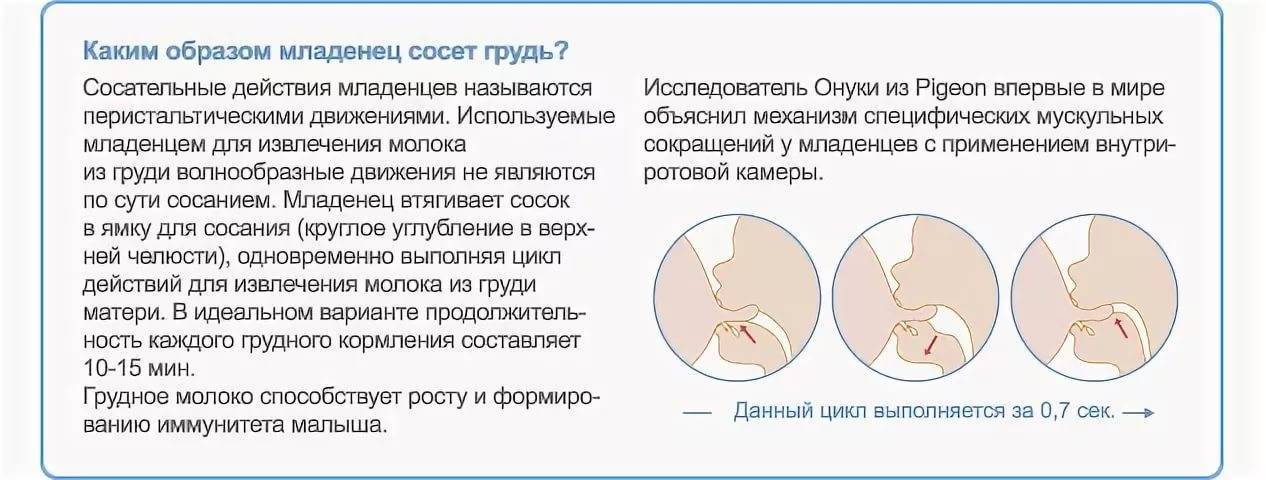 Помните, что повышение температуры является противопоказанием для компрессов и ингаляций! Не занимайтесь самолечением, вовремя обращайтесь к врачу! |
Доктор Комаровский ответил на самые частые вопросы о коронавирусе
Известный врач-педиатр, писатель, видеоблогер Евгений Комаровский дал конкретные рекомендации о том, что надо делать в условиях распространения новой инфекции.
Можно ли пользоваться мобильным телефоном?
– Мнения очень разные. По всем исследованиям металл и пластик – те материалы, на которых вирус сохраняется. К примеру, мы взялись рукой за инфицированную дверную ручку, затем за телефон. Пришли домой, помыли руки и снова взялись за телефон. Мало того, мы еще и прислонили телефон к лицу. Отсюда правила пользования телефонами: постарайтесь использовать его одной рукой, а другой открывать двери. Также пользуйтесь гарнитурами и регулярно дезинфицируйте телефон.
Куда бежать и что делать, если чувствуешь, что заболел?
– Не надо никуда бежать! Покидать дом ни в коем случае нельзя! Не распространяйте инфекцию, вызывайте врача на дом, проинформируйте вашего доктора о том, что заболели. Если у вас признаки ОРВИ – кашель, температура, чихание, насморк, боли в горле – лечитесь правильно. Сидите дома, проветривайте помещение и увлажняйте воздух, промывайте нос солевым раствором, много пейте и не заставляйте себя есть, используйте жаропонижающие средства – парацетамол или ибупрофен. Все! Неважно, как называется ваша болезнь. Главное – не подвергайте заражению ваших близких, изолируйте их.
Передается ли коронавирус половым путем?
– Такая передача не доказана. Но вам придется сильно постараться, чтобы в процессе полового акта не осуществить контакты слизистых оболочек верхней части вашего туловища. Посредством поцелуев коронавирус, конечно, может легко передаться. Избегайте контактов «лицо к лицу».
Избегайте контактов «лицо к лицу».
Говорят, что если пить регулярно горячую воду, то это снизит риск заражения.
– Коронавирус не умирает при температуре даже 37–38 градусов, а очень даже хорошо себя чувствует. От теплой и даже горячей воды вирус уж точно не умирает!
Помогут ли не заболеть «синяя лампа», «Звездочка» и оксолиновая мазь?
– Все эти средства – пережитки прошлого. Да, в советское время считали, что лампа синего цвета спасает абсолютно от всего. Ни такая лампа, ни вьетнамский бальзам и мази точно не помогают ни от чего. Если уж ваши мамы, бабушки верят в подобные способы, что же, пусть себе греются, мажутся. Вреда не будет.
Есть ли какие-то статистические данные о заболевших среди курильщиков?
– Есть! Курение – это плохо, это опасно. Еще раз это подтверждаю и повторяю: курение усугубляет течение вирусной инфекции. Если вы бросили курить – не начинайте! Если планировали бросать – бросайте.
Если вы бросили курить – не начинайте! Если планировали бросать – бросайте.
Не преуменьшаете ли вы реальную опасность вируса?
– Нет, я не преуменьшаю. Главное – понимать, что для абсолютного большинства людей этот вирус не опасен. Но те, кому он не грозит, должны сделать все возможное, чтобы защитить уязвимые категории: пожилых людей, людей с серьезными заболеваниями.
Нужно ли сейчас увезти ребенка в деревню во избежание заражения?
– Место пребывания ребенка не имеет никакой связи с коронавирусом. Детям коронавирус не угрожает. Даже если он заболеет коронавирусной инфекцией, то она будет в форме очень легкого ОРЗ. Поэтому пусть ваш ребенок будет там, где вам удобней.
Как вы считаете, почему нет заболевших в Африке?
– Кое-где там есть заболевшие. В Африке есть проблема с продолжительностью жизни, поэтому стариков не очень много, а эта часть населения, как мы знаем, главная группа риска.
Сейчас, во время Великого поста, может ли исключение из рациона животных продуктов негативно сказаться на течении болезни в случае инфицирования коронавирусом?
– Если вы получаете полноценное и разнообразное питание, не получаете белки животного происхождения, но получаете белки растительного происхождения, то никакого влияния на коронавирусную инфекцию это не оказывает. Конечно же, хорошее настроение, свежий воздух, физические нагрузки, улыбки, любовь, контакт с хорошими людьми, разнообразное питание – все это улучшает ваши перспективы. Тем не менее возраст оказывает гораздо большее влияние, чем все диеты, вместе взятые.
Можно ли быть переносчиком коронавируса, не болея?
– Однозначно можно. Конечно, вопрос, заболеете ли вы или нет, остается открытым. Человек за двое суток до появления первых симптомов заболевания уже является переносчиком инфекции, может заражать других.
Человек за двое суток до появления первых симптомов заболевания уже является переносчиком инфекции, может заражать других.
Если ребенок серьезно болен лейкемией, он находится в той же группе риска, что и пожилые люди?
– Естественно, у такого ребенка иммунитет ослаблен, мощный фактор риска – наличие иммуносупрессивной терапии, что ухудшает прогноз. Но в то же время речь идет о ребенке и особенностях детских легких – это прогноз улучшает. Никаких специфических рекомендаций нет, только строго следовать мерам социальной гигиены: максимально изолировать ребенка от других людей, мыть руки, следить за параметрами воздуха и т. д.
Стоит ли капать ребенку иммуноглобулин для усиления иммунитета?
– Человеческий иммуноглобулин – это фактически концентрат антител, которые есть у людей, и их можно дать человеку с ослабленным иммунитетом. Но ни у кого из людей сегодня нет антител к коронавирусу, поэтому человеческий иммуноглобулин не защитит от данной инфекции. Поэтому прямой ответ: не стоит.
Поэтому прямой ответ: не стоит.
Каково ваше мнение насчет «рукотворности» коронавируса?
– Однозначно негативное. Тут природа постаралась без нашего особого участия.
Если вирус особенно «бьет» по легким, есть ли смысл не ждать осложнений, может быть, нужно делать ингаляции два раза в день, принимать пульмикорт?
– Зачем делать ингаляции дважды в день, если можно 24 часа дышать воздухом? Зачем вам сеансы по 5 минут, когда можно включить увлажнитель воздуха и дышать сутками? Ингаляции не лечат и не профилактируют коронавирус, это делает поддержание местного иммунитета – состояние слизистых оболочек. Если они не пересыхают, а воздух влажный – все работает. А пульмикорт – гормональный препарат, гормоны не имеют отношения к лечению коронавирусной инфекции.
Можно ли детям во время карантина гулять на улице?
– Детям вообще можно делать практически все! Главное – не забывать, что есть огромная разница между карантином и каникулами. Карантин – замечательная возможность пообщаться с родителями, почитать, посмотреть что-то новое. Другое дело, если дети вместо класса собираются в другом помещении и находятся там все вместе. Это непонятно, так быть не должно.
Карантин – замечательная возможность пообщаться с родителями, почитать, посмотреть что-то новое. Другое дело, если дети вместо класса собираются в другом помещении и находятся там все вместе. Это непонятно, так быть не должно.
С момента введения карантина творится невообразимое: массовые отказы клиник вакцинировать детей плановыми и рекомендованными вакцинами. Почему?
– Плановые прививки надо продолжать делать. Но только если вы гарантируете плановое посещение врача, минуя кучу контактов с нездоровыми людьми. Приказов нет, но логика и здравый смысл говорят, что на две-три недели надо сделать тайм-аут: события меняются каждый день. Если надо выйти из дома, зайти в общественный транспорт, пообщаться с кучей людей – я против. Должно быть так: назначили конкретное время, и вы приходите, минуя все остальное.
Влияет ли прививка от гриппа на течение болезни, вызванной коронавирусом?
– Нет, не влияет. Есть шансы, конечно, быть инфицированным двумя вирусами. Но прививка от гриппа защищает только от гриппа.
Есть шансы, конечно, быть инфицированным двумя вирусами. Но прививка от гриппа защищает только от гриппа.
Правда ли, что те, кто привиты от кори, не болеют коронавирусом?
– Однозначно нет. Прямой взаимосвязи не существует. В Китае все привиты от кори, но заболеваемость высокая.
Может ли коронавирус распространяться через канализационные трубы?
– Через исправные – нет. Но помните и соблюдайте элементарные меры профилактики: закрывайте крышку унитаза при смывании водой, чтобы брызги и водяная пыль не поднимались и не разлетались.
Правильно ли, что обращаться к врачу с симптомами ОРВИ не обязательно, если нет видимого ухудшения состояния?
– Абсолютно правильно! Если вы не из группы риска, будьте дома и лечитесь! Все усилия системы здравоохранения должны быть сейчас сосредоточены на тех, кто нуждается в реальной медицинской помощи. Если вы молоды, здоровы и не из группы риска, сидите дома и получайте лечение от ОРВИ. Вы можете проинформировать своего семейного врача, что у вас есть признаки ОРВИ, особенно когда рядом с вами находится человек из группы риска.
Если вы молоды, здоровы и не из группы риска, сидите дома и получайте лечение от ОРВИ. Вы можете проинформировать своего семейного врача, что у вас есть признаки ОРВИ, особенно когда рядом с вами находится человек из группы риска.
Можно ли матери кормить ребенка грудью, если она заболела коронавирусом?
– На сегодня нет данных о присутствии коронавируса в грудном молоке. Но при этом есть высокий риск, что кормящая мама инфицирует ребенка. Маме рекомендуется сцеживать молоко, нагревать его и потом кормить младенца из бутылочки. Причем кормить не самой маме.
А когда же можно будет возобновить кормление ребенка грудью?
– Либо если мама полностью выздоровела и ее выписывают из больницы, либо если она находится 14 дней в карантине и симптомы заболевания не обнаружены.
Можно ли заразиться через фрукты?
– Понятно, что, если больной человек в супермаркете кашлянул в руку и подержал яблоко, которое вы потом съели, вы можете заразиться! Но мы говорим о соблюдении элементарных гигиенических правил: тщательно мойте овощи и фрукты, обдавайте их кипятком – и тогда бояться нечего.
Нам сейчас говорят, что нужно избегать тесных контактов. А что это значит?
– Тесный контакт – это расстояние между людьми менее двух метров или когда вы находитесь с человеком в замкнутом пространстве более 15 минут. Этого и нужно избегать.
Поддержка грудного вскармливания в условиях пандемии COVID-19 » Медвестник
На сегодняшний день уже хорошо известно, что основным источником инфекции является больной человек, в том числе находящийся в инкубационном периоде заболевания. Основные пути передачи: воздушно-капельный (при кашле, чихании, разговоре), контактно-бытовой и фекально-оральный [5]. К факторам передачи относят воздух, пищевые продукты и предметы обихода, контаминированные вирусом.
Имеющиеся данные по течению инфекции у новорожденных детей, особенно родившихся преждевременно, указывают на наличие таких неспецифических проявлений, как респираторная (тахипноэ, апноэ, кашель) и сердечно-сосудистая симптоматика (тахикардия), желудочно-кишечные нарушения (диарея, метеоризм, рвота), температурная нестабильность, вялость, низкая масса тела при рождении.
С самого начала не исключались вертикальный путь передачи инфекции и возможность нанесения потенциального вреда новорожденным инфицированной матерью [6, 7]. В дальнейшем стали появляться данные о том, что в случаях наличия у матери инфекции COVID-19 возможны родоразрешения раньше срока и рождения детей с малой массой тела при рождении относительно гестационного возраста, развития у них респираторного дистресс-синдрома и пневмонии.
Так, в опубликованном в апреле систематическом обзоре (23 исследования из Китая, США, Кореи, Центральной Америки), включившем описание исходов беременностей у 172 женщин с подтвержденной COVID-19 и состояния 162 новорожденных детей были выявлены: преждевременные роды в 23% случаев, респираторный дистресс-синдром в 14%, пневмония в 14%, низкий вес при рождении в 11%, малая масса тела к сроку гестации 3%. В этом же обзоре были представлены данные о возможной вертикальной передаче инфекции (в 11% случаев) на основании обнаружения антител к SARS-CoV-2 в пуповинной крови [8].
В целом, учитывая выявленные риски для новорожденного, сохраняется настороженность ученых в отношении возможности антенатального или интранатального заражения плода/ребенка, но все же наиболее вероятным периодом инфицирования новорожденного ребенка на сегодняшний день считается постнатальный [9].
Может ли больная COVID-19 мать заразить ребенка через грудное молоко?
Вирус SARS-CoV-2 был обнаружен у больных людей методом RT-PCR в различных биологических жидкостях (жидкость бронхоальвеолярного лаважа, мокрота, назофарингеальный секрет, слюна, фекалии), но не обнаруживался в пуповинной крови, амниотической жидкости, влагалищном секрете [10–12]. На основании опубликованных данных по изучению течения инфекции в общей сложности у 32 пар мать-ребенок отсутствуют доказательства выделения вируса SARS-CoV-2 с грудным молоком и возможности заражения ребенка через грудное молоко инфицированной матери [13]. Однако встречаются единичные работы, в которых есть информация об обнаружении вируса в общей сложности в двух образцах грудного молока у женщин с подтвержденной COVID-19, при этом в обоих случаях исследователи не были уверены в том, что явилось источником инфицирования детей этих матерей: грудное молоко или контакт матери с ребенком [14, 15].
Именно наличие ограниченного числа исследований является причиной того, что до сих пор некоторые национальные руководства не рекомендуют грудного вскармливания при COVID-19, ссылаясь, в том числе, и на самые первые рекомендации, полученные от Консенсуса китайских экспертов перинатологов и неонатологов по профилактике и борьбе с новой коронавирусной инфекцией 2019 года, в которых не были рекомендованы ни контакт матери и ребенка после родов, ни кормление ребенка грудным молоком матери с подтвержденной или подозреваемой инфекцией COVID-19 [16].
В противоположность этому подходу и учитывая имеющиеся данные, ВОЗ делает заявление о том, что многочисленные преимущества грудного вскармливания (ГВ) существенно перевешивают потенциальные риски заражения и заболевания коронавирусной инфекцией, поэтому кормление грудью, контакт «кожа к коже» и совместное пребывание матери и ребенка возможно даже при подтвержденной COVID-19, но при соблюдении всех противоэпидемических мер: мать должна носить маску, дезинфицировать до и после кормления руки и все поверхности и принадлежности, с которыми соприкасалась. Единственным препятствием ВОЗ признает тяжелое состояние матери, при котором может останавливаться лактация как таковая и/или невозможно использование молокоотсосов. При невозможности ГВ рекомендовано кормление сцеженным материнским или донорским молоком [17, 18].
Единственным препятствием ВОЗ признает тяжелое состояние матери, при котором может останавливаться лактация как таковая и/или невозможно использование молокоотсосов. При невозможности ГВ рекомендовано кормление сцеженным материнским или донорским молоком [17, 18].
Эксперты Американского центра по контролю и профилактике болезней (CDC) при подтвержденной COVID-19 у матери допускают ее совместное пребывание с ребенком и ГВ с соблюдением всех правил предосторожности. При этом решение о разлучении принимается в зависимости от состояния матери и ребенка, результатов тестирования, желания кормить грудью и возможностях раздельного пребывания. В случае их разлучения допускается кормление сцеженным молоком здоровым взрослым с соблюдением всех мер предосторожности [19].
Академия медицины грудного вскармливания (ABM) предлагает предусмотреть два варианта: совместное и раздельное пребывание матери и ребенка, в зависимости от общего состояния здоровья женщины. При раздельном пребывании важно информировать женщину о правилах сцеживания молока и его хранения с целью дальнейшего использования [20].
При раздельном пребывании важно информировать женщину о правилах сцеживания молока и его хранения с целью дальнейшего использования [20].
Экспертами Королевского колледжа акушеров-гинекологов в Великобритании (RCOG) рекомендовано совместное пребывание матери и ребенка и продолжение ГВ [21].
Итальянское общество неонатологов (SIN) и Союз европейского неонатального и перинатального обществ (UENPS) рекомендуют грудное вскармливание только при стертых и бессимптомных формах течения COVID-19 у матери, а при наличии у нее кашля и тяжелом течении заболевания – разделение с ребенком и кормление только сцеженным молоком [22]. В то же время в одной публикации итальянские специалисты указывают, исходя из своего опыта, что если COVID-19 подтвержден и у матери, и у ребенка, то нет причин в их разделении и прекращении грудного вскармливания [23].
Специалисты Международного общества по ультразвуку в акушерстве и гинекологии (ISUOG) в своем руководстве по контролю COVID-19 во время беременности и после родов рекомендуют: если мать серьезно больна, то, по-видимому, наилучшим вариантом будет разлучение с ребенком с сохранением лактации путем регулярного сцеживания грудного молока. Если у женщины бессимптомное или легкое течение заболевания, то по согласованию с лечащим врачом может быть рассмотрено совместное пребывание с грудным вскармливанием. Во время кормления мать должна быть в маске. Разделение матери и ребенка сразу после рождения будет препятствовать становлению лактации и тесной взаимосвязи внутри пары, что неизбежно вызовет дополнительный стресс у матери в послеродовом периоде [24].
Определенная эволюция взглядов просматривается в формировании отечественных рекомендаций в отношении COVID-19 и ГВ. Так, в 5 версии временных методических рекомендаций Министерства здравоохранения РФ от 08.04.2020 по профилактике, диагностике и лечению COVID-19 не были предусмотрены прикладывание ребенка к груди или его кормление сцеженным материнским молоком [25]. В следующей версии этого документа от 24.04.2020 и в майских методических рекомендациях Минздрава РФ было также предусмотрено раздельное пребывание матери и ребенка на время диагностики COVID-19 и не рекомендовано грудное вскармливание, но в случаях госпитализации матери и ребенка в одном учреждении впервые была указана возможность организовать кормление ребенка нативным сцеженным грудным молоком матери [26, 27].
Таким образом, на сегодняшний день есть различные подходы по неонатальному менеджменту в случае подтверждения/подозрения COVID-19 у беременной женщины или родильницы. Очевидно, что ввиду малого объема данных о новой коронавирусной инфекции во всем следует проявлять разумную осторожность и решение о прикладывании ребенка к груди и совместном пребывании может быть не вполне оправданным с позиции инфекционной безопасности ребенка. Разделение матери и ребенка в условиях стационара при подозрении/подтверждении COVID-19 у матери, принятое большинством национальных руководств в мире, особенно в случае тяжелого течения заболевания у матери, является временной и обоснованной мерой профилактики инфицирования новорожденного.
Кормление сцеженным грудным молоком
Учитывая известные преимущества грудного вскармливания и наличие в материнском молоке специфических и неспецифических факторов защиты для новорожденного, очень важно на период разделения организовать кормление ребенка сцеженным грудным молоком. Исследования показали, что сцеженное молоко является полезным и безопасным продуктом, сохраняющим все свои питательные и защитные свойства при условии его правильного сбора и хранения [28–30].
Процедуру сцеживания молока, в случае невозможности прикладывания ребенка к груди, лучше начинать в первый час после рождения ребенка при естественных родах и в течение первых 6 часов после оперативного родоразрешения.
Сцеживания, по возможности, должны носить регулярный характер и осуществляться в ритме кормления ребенка, т.е. происходить с частотой каждые 2–3 часа с 5–6-часовым ночным перерывом (до 6–8 раз/сут.) и быть длительностью не менее 10–15 мин. из каждой груди. Важно понимать, что сцеживания нужны не только для «доставки» ребенку грудного молока: они являются эффективным способом поддержки лактации, при этом короткие, но частые сцеживания гораздо лучше стимулируют лактацию, чем длительные, но редкие. Наши исследования убедительно продемонстрировали возможность сохранения успешной лактации у женщин, впервые приложивших своих детей к груди на 2–3 неделях жизни (по медицинским показаниям), при условии регулярного сцеживания в послеродовом периоде [31, 32].
В соответствии с зарубежными и отечественными рекомендациями сцеживание молока матерью необходимо организовать с тщательным соблюдением санитарных норм и организацией̆ асептической транспортировки молока в зону, где находится новорожденный ребенок [19, 20, 22, 26, 27].
Все этапы сцеживания и транспортировки грудного молока от матери к ее ребенку должны быть регламентированы локальным протоколом [27].
Сцеживание
- Сцеживание молока выполняется матерью в ее палате с использованием индивидуального клинического молокоотсоса.
- Молоко собирается в стерильные бутылочки или контейнеры, герметично соединяемые с молокоотсосом.
- Перед сцеживанием грудь должна быть вымыта с использованием мыла.
- В периоды между сцеживаниями грудь должна быть закрыта, чтобы избежать попадания слюны и слизи из дыхательных путей на грудь.
- Перед сцеживанием молока женщина моет руки и меняет хирургическую маску на новую.
- Обрабатывает антисептиком поверхность, куда будет помещена бутылочка для сбора грудного молока до и после сцеживания.
- Герметично присоединяет к молокоотсосу стерильную бутылочку (контейнер), затем сцеживает в нее молоко молокоотсосом.
- По окончании сцеживания отсоединяет бутылочку (контейнер) от молокоотсоса и быстро устанавливает на нее крышку.
- Обрабатывает бутылочку (контейнер) с крышкой антисептиком и помещает бутылочку в чистый пластиковый пакет, после чего пакет закрывает.
- После этого все детали молокоотсоса обрабатываются в соответствии с рекомендациями производителя по их обработке .
Транспортировка сцеженного грудного молока из зоны изоляции матери к отделению/палате новорожденного
- Из палаты женщины молоко забирает медицинская сестра.
- Медицинская сестра обрабатывает антисептиком снаружи пластиковый пакет, содержащий бутылочку, и за пределами палаты пациента помещает его в контейнер для транспортировки биологических образцов.
- Контейнер доставляется в шлюз выхода из карантинной зоны и оставляется там, в передаточном окне.
- Другая медицинская сестра, находящаяся за пределами карантинной зоны, забирает транспортный контейнер со сцеженным молоком из передаточного окна и переносит его к отделению, в котором находится ребенок. Оставляет контейнер в специально отведенном для этого месте.
Сцеженное нативное молоко не следует подвергать пастеризации.
Возобновление грудного вскармливания возможно после получения двух отрицательных тестов на COVID-19 как у матери, так и у ребенка.
Создание индивидуального банка молока
При необходимости можно организовать безопасное кормление малыша сцеженным молоком, создав индивидуальный банк грудного молока в домашних условиях, что является удобным и современным способом сохранения грудного вскармливания у ребенка в различных жизненных ситуациях, не позволяющих осуществлять полноценное кормление из груди матери, например в случае болезни матери или ребенка [33].
Индивидуальный банк грудного молока представляет собой запасы замороженного материнского грудного молока, размещенные порционно в стерильные емкости, хранящиеся при низких температурах в бытовой морозильной камере холодильника (–18-20 °С) и готовые к использованию для кормления ребенка после размораживания и подогрева.
Технология создания индивидуального банка грудного молока подробно описана в Программе оптимизации вскармливания детей первого года жизни в РФ, утвержденной Минздравом РФ [34].
Наличие современных технологических возможностей по сбору грудного молока – молокоотсосов, контейнеров и пакетов из холодоустойчивых материалов – позволяет легко создавать запасы грудного молока в домашних условиях даже при подтвержденном COVID-19 у кормящей женщины, конечно, при тщательном соблюдении всех санитарных норм.
Сцеживание и сбор грудного молока осуществляется в специальные стерильные индивидуальные емкости (контейнеры) из стекла, полипропилена (в том числе мягкого), не содержащего бисфенол A, или другого разрешенного пищевого пластика.
Емкости со сцеженным молоком должны быть промаркированы (дата сцеживания).
Допускается хранение закрытых емкостей с молоком:
- при комнатной температуре (+24+26 °С) в течение 4 час.;
- в холодильнике при температуре 4±2 °С не более 24 час.;
- в морозильной камере при температуре –18 °C не более 3 мес.
Хранящиеся в холодильной камере емкости со сцеженным молоком можно дополнять до объема 150 мл новыми порциями грудного молока в течение не более чем 24 час. от момента сцеживания первой порции. Свежесцеженное молоко может быть добавлено только после его предварительного охлаждения в холодильной камере.
Не следует заполнять контейнер до самого верха, так как во время замораживания объем молока несколько увеличивается.
Особый запах хранящегося молока (связанный с незначительным гидролизом жира и окислением жирных кислот) и возможное его расслоение не являются признаками его недоброкачественности.
Размораживать емкости с грудным молоком следует в холодильнике при температуре 4±2 °С до полного его оттаивания с последующим подогревом до температуры кормления под струей теплой воды или в емкости с теплой водой (при температуре не более 37-40 °С), а также в подогревателе для детского питания. Медленное размораживание молока приводит к меньшей потере жира.
Размораживание в микроволновой печи не запрещено, но может приводить к неравномерному разогреву и частичному снижению активности иммунных факторов в молоке.
Размороженное и подогретое молоко следует использовать сразу, повторное замораживание молока и его хранение в холодильнике до следующего кормления недопустимо. Недопитое ребенком молоко через 1−2 час. после кормления следует вылить.
Не подвергавшееся подогреву размороженное грудное молоко допускается хранить в холодильнике при температуре 4±2 °С не более 24 час.
Заключение
В условиях пандемии COVID-19 перед неонатологами и педиатрами встало много вопросов, на которые до сих пор нет окончательных ответов. Это связано с ограниченным числом научных исследований и отсутствием доказательности в отношении тех или иных подходов как в лечении, так и в профилактике новой коронавирусной инфекции. В настоящий момент многие сторонники грудного вскармливания в нашей стране дают сдержанные рекомендации в отношении самого естественного типа питания. Утешением, видимо, должно быть то, что существующие инструкции являются временными, а значит, ожидаются их обновления с учетом поступления новых, в первую очередь отечественных, данных, которые позволят ответить на вопрос, что же все-таки перевешивает в выборе того или иного подхода: риск инфицирования ребенка или преимущества грудного вскармливания?
Чтобы ответить на этот вопрос, необходимы исследования, подтверждающие: отсутствие вируса SARS-CoV 2 в грудном молоке и его неспособность передаваться через грудное молоко, что особенно важно в ранний неонатальный период; наличие защитных антител в грудном молоке COVID-положительных женщин; встречаемость и персистенцию вируса SARS-CoV 2 в грудном молоке после симптомной и бессимптомной инфекции у кормящих грудью женщин; заболеваемость новорожденных детей симптомной и бессимптомной COVID-19, приобретенной от инфицированных матерей; клиническую картину COVID-19 у детей, находящихся и не находящихся на грудном вскармливании.
Авторы:
Лукоянова О.Л.
д.м.н., профессор, врач-педиатр, диетолог, неонатолог, ведущий научный сотрудник лаборатории питания здорового и больного ребенка ФГАУ «НМИЦ здоровья детей» Минздрава России, член международной Академии медицины грудного вскармливания.
Боровик Т.Э.
Профессор, д.м.н., врач-педиатр, диетолог, главный научный сотрудник лаборатории питания здорового и больного ребенка ФГАУ «НМИЦ здоровья детей» Минздрава России, член международной Академии медицины грудного вскармливания.
Литература
2. Zhu N, Zhang D, Wang W, et al. A novel coronavirus from patients with pneumonia in China, 2019. N Engl J Med 2020. [Epub ahead of print].
3. World Health Organization. SARS (severe acute respiratory syndrome) (2019) [(EB/OL]). Available online: https://www.who.int/ith/diseases/sars/en/
4. Azhar EI, Hui DSC, Memish ZA, et al. The middle east respiratory syndrome (MERS). Infect Dis Clin North Am 2019;33:891–905.
5. Zhang H, Kang Z, Gong H, et al. The digestive system is a potential route of 2019-nCov infection: a bioinformatics analysis based on single-cell transcriptomes. bioRxiv, 2020, 2020.01.30.927806.
6. Fang F, Luo XP. Facing the pandemic of 2019 novel coronavirus infections: the pediatric perspectives. Chin J Pediatr. 2020;58:81-5.
7. Li AM, Ng PC. Severe acute respiratory syndrome (SARS) in neonates and children. Arch Dis Child Fetal Neonatal Ed 2005;90:F461-5.
8. Rahul K Gajbhiye, Smita D Mahale, Deepak N Modi «Pregnancy outcomes, Newborn complications and Maternal-Fetal Transmission of SARS-CoV-2 in women with COVID-19: A systematic review». https://www.medrxiv.org/content/10.1101/2020.04.11.20062356v2.
9. Fang F, Luo XP. Facing the pandemic of 2019 novel coronavirus infections: the pediatric perspectives. Chin J Pediatr 2020;58:81-5.
10. Erdeve Ö, Çetinkaya M, Baş AY,et al. TheTurkish Neonatal Society proposal for the management of COVID-19 in the neonatal intensive care unit. Turk Pediatri Ars 2020; 55.
11. Lan Dong, Jinhua Tian, Songming He et al. Possible Vertical Transmission of SARS-CoV-2 From an Infected Mother to Her Newborn JAMA May 12, 2020; 323(18):1846–1847.
12. Huijun Chen, Juanjuan Guo, Chen Wang et al Clinical characteristics and intrauterine vertical transmission potential of COVID-19 infection in nine pregnant women: a retrospective review of medical records Lancet 2020; 395: 809–15.
13. De Rose DU, Piersigilli F, Ronchetti MP, et al. Novel coronavirus disease (COVID-19) in newborns and infants: what we know so far. Italian Journal of Pediatrics 2020;46:56. https://clck.ru/NrVa2.
14. Yanting Wu, Chen Liu, Lan Dong et al Viral Shedding of COVID-19 in Pregnant Women. https://dx.doi.org/10.2139/ssrn.3562059
15. Detection of SARS-CoV-2 in human breast milk www.theLancet.com Vоl 395 June 6, 2020, 1757–1758.
16. Chinese expert consensus on the perinatal and neonatal management for the prevention and control of the 2019 novel coronavirus infection (First edition). Laishuan Wang, Yuan Shi, Tiantian Xiao et al. Annals of Translational Medicine 2020;8(3):47.
17. Clinical management of severe acute respiratory infection when COVID-19 is suspected Interim guidance WHO/2019-nCoV/clinical/2020.4.
18. Breastfeeding advice during the COVID-19 outbreak (WHO). http://www.emro.who.int/nutrition/nutrition-infocus/breastfeeding-advice-during-covid-19-outbreak.html.
19. Care for Breastfeeding Women. Interim Guidance on Breastfeeding and Breast Milk Feeds in the Context of COVID-19 (CDC guidance for COVID-19). https://clck.ru/Ng8sG.
20. ABM (Academy of Breastfeeding Medicine. ABM Statement on Coronavirus 2019 (COVID-19). 2020; 2020 Mar 10. Accessed: 2020 Mar 31. Available from: https://www.bfmed.org/abm-statement-coronavirus.
21. Morris E, O’Brien P, Goodyear G, Relph S, Jardine J, Powell A, Gilgunn-Jones E, Mullins E, Viner R, Evans D. Coronavirus (COVID-19) Infection in Pregnancy. Information for healthcare professionals. Royal College of Obstetrics and Gynaecology. 2020 Mar 9;6:1-45.
22. Davanzo R, Moro G, Sandri F, et al. Breastfeeding and coronavirus disease-2019. Ad interim indications of the Italian Society of Neonatology endorsed by the Union of European Neonatal & Perinatal Societies. Matern Child Nutr 2020:e13010. https://onlinelibrary.wiley.com/doi/full/10.1111/mcn.13010.
23. Guglielmo Salvatori, Domenico Umberto De Rose, Carlo Concato, et al., Managing COVID-19-Positive Maternal–Infant Dyads: An Italian Experience. Breastfeeding Medicine Volume 15, Number 5, 2020 a Mary Ann Liebert, Inc.DOI: 10.1089/bfm.2020.0095.
24. Poon LC, Yang H, Lee JCS, et al. ISUOG Interim Guidance on 2019 novel coronavirus infection during pregnancy and puerperium: information for healthcare professionals.Ultrasound Obstet Gynecol. 2020 Mar 11. https://obgyn.onlinelibrary.wiley.com/doi/full/10.1002/uog.22013.
25. Временные методические рекомендации «Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19), версия 5 от 08.04.2020., 121 с.
26. 1 версия методических рекомендаций Минздрава РФ от 24.04.2020 «Организация оказания медицинской помощи беременным, роженицам, родильницам и новорожденным при новой коронавирусной инфекции COVID-19».
27. Методические рекомендации. Организация оказания медицинской помощи беременным, роженицам, родильницам и новорожденным при новой коронавирусной инфекции COVID-19. Май 2020, 55 с.
28. Лукоянова О.Л. Боровик Т.Э., Беляева И.А., Маянский Н.А., Катосова Л.К., Калакуцкая А.Н., Зубкова И.В., Мельничук О.С. Влияние замораживания и длительности хранения сцеженного грудного молока на его пищевую, биологическую ценность и микробиологическую безопасность// Вопросы современной педиатрии. 2011. Т. 10. № 1. С. 28–33.
29. Лукоянова О.Л., Боровик Т.Э., Т.В. Потехина, А.В. Лазарева, О.А. Крыжановская, Г.В. Яцык, Е.В. Щепкина, А.И. Кузнецов. Оценка микробиологической безопасности сцеженного материнского и донорского грудного молока// Педиатрия. 2019; 98 (5): 102–109.
30. Nadia Raquel García-Lara, Diana Escuder-Vieco, Carmen Pallás-Alonso. Effect of Freezing Time on Macronutrients and Energy, Content of Breastmilk BREASTFEEDING MEDICINE Volume 7, Number 4, 2012. 295-30.
31. Лукоянова О.Л., Боровик Т.Э., Яцык Г.В., Беляева И.А., Фурцев В.И. Возможности организации грудного вскармливания детям с перинатальной патологией центральной нервной системы// Вопросы современной педиатрии. 2012.Т. 11. № 1. С. 83–90.
32. Лукоянова О.Л. Научное обоснование и разработка новых технологий организации и поддержки грудного вскармливания: Автореф. дисс. докт. мед. наук. М., 2016: 45.
33. Лукоянова О.Л., Боровик Т.Э., Яцык Г.В., Беляева И.А., Фурцев В.И. Создание индивидуального «банка» грудного молока: потребности и возможности // Вопросы современной педиатрии. 2014. Т.13. № 2. С.101–106.
34. Программа оптимизации вскармливания детей первого года жизни в Российской Федерации: Методические рекомендации / ФГАУ «НМИЦ здоровья детей» Минздрава России. – М.: б. и., 2019. — 112 с.
Мастит: симптомы, лечение и профилактика
Мастит — это воспаление ткани молочной железы. В результате в груди появляются уплотнения и она становится болезненной. Мастит — это очень неприятное состояние для кормящей мамы, но, к счастью, есть способы от него избавиться и облегчить дискомфорт. Из этой статьи вы узнаете, как проявляются признаки мастита, почему он развивается и какие есть методы профилактики и лечения.
И кстати, не забудьте прочесть нашу статью «Грудное вскармливание: 19 советов» — советы из нее помогут избежать встречи с маститом.
Что такое мастит?
Если грудь не опорожняется полностью, в молочных протоках происходит застой молока и грудь воспаляется — это состояние и называется маститом. При мастите в груди могут образоваться уплотнения, появляется чувство распирания и боли. Мастит у кормящих мам называется «лактационный мастит».
Признаки лактационного мастита
Часто для мам первые кормления оказываются достаточно болезненными. Как же отличить мастит от обычного набухания в груди и дискомфорта? Вот какие симптомы бывают при мастите:
гриппозное состояние: повышение температуры тела, слабость, озноб
Постоянные болезненные ощущения в груди, усиливающиеся при кормлении
уплотнение в одной груди
покраснения на коже груди
увеличение объема молочной железы
грудь становится горячей на ощупь
чувство жжения при кормлении
Причины лактационного мастита
Есть ряд факторов, которые повышают риск возникновения мастита:
Ошибки в технике кормления грудью. Если мама не чередует позы для кормления или грудь не опорожняется полностью, в молочных протоках может образоваться застой молока.
Забитые протоки. Если образуется застой молока, в груди появляется болезненное уплотнение. И если проток вовремя не освобождается от молока, может развиться инфекция.
Трещины или молочные пузыри на сосках. Через трещины на сосках и волдыри может попасть инфекция. Волдырь на груди выглядит как маленькая белая пробочка рядом с соском, еще такие волдыри называют молочными пузырями. Молочный пузырь — это не то же самое, что натертость на ареоле из-за неправильного прикладывания малыша. Такой пузырь заполнен молоком (или прозрачной серозной жидкостью) и препятствует оттоку молока из соска.
Избыточная выроботка молока.
Резкое прекращение грудного вскармливания.
Сдавливание груди. Ношение слишком туго сидящего бюстгальтера или сдавливание ручкой тяжелой сумки могут препятствовать здоровому оттоку молока.
Ослабленный иммунитет. Когда мы испытываем стресс, переутомление и/или плохо питаемся, наш иммунитет ослабевает и мы становимся более подвержены инфекциям, в том числе маститу.
Предыдущие маститы.
Курение.
Когда следует обратиться к врачу
Мастит важно начать лечить как можно раньше. При первых симптомах обратитесь к врачу или консультанту по грудному вскармливанию. Повышение температуры, гной или кровь в молоке, красные полоски на груди — эти симптомы говорят об ухудшении состояния. Если мастит не лечить, может развиться абсцесс.
Лечение лактационного мастита
При мастите врач обычно выписывает антибиотик, безопасный при грудном вскармливании. Улучшение наблюдается через день-два с начала приема лекарств. Но даже если симптомы прошли, обязательно пропейте весь курс медикаментов, назначенных врачом.
При мастите не нужно прерывать кормление грудью. Воспаление не отражается на молоке, а регулярные кормления помогут быстрее распрощаться с маститом. Врач может также порекомендовать болеутоляющее средство для облегчения дискомфорта. Если мастит не проходит или повторяется, обратитесь к врачу повторно.
Дополнительно к лечению, назначенному врачом, попробуйте следующее:
Пейте достаточно жидкости и отдыхайте при любой возможности.
Старайтесь целиком опорожнять грудь при каждом кормлении. Если кормить грудью больно, попробуйте сцеживать молоко вручную или с помощью молокоотсоса.
Не уменьшайте частоту кормлений, так как тогда молока может стать меньше, а мастит будет беспокоить длительное время. Прочтите нашу статью о том, как увеличить количество грудного молока.
Старайтесь не пропускать кормления. Если что-то нарушает обычный «график» (например, вы вышли на работу после декрета), сцеживайте молоко примерно в то же время, когда обычно кормите ребенка.
Прикладывайте влажный или сухой теплый компресс к груди перед кормлением или сцеживанием. Можно также принять теплый душ или опустить грудь в раковину, наполненную теплой водой.
Пока грудь теплая, мягко помассируйте ее, а затем покормите ребенка или сцедите молоко. Можно также попробовать массировать грудь очень легкими движениями во время кормления.
Походите без бюстгальтера в свободных топах.
Популярный совет народной медицины при распирании в груди — прикладывать капустный лист. Но эффективность этого способа не подтверждена. Горячие и холодные компрессы более эффективны для уменьшения дискомфорта при нагрубании груди, одном из симптомов мастита.
Можно ли продолжать кормить грудью при мастите
При мастите инфекция не попадает в молоко, и оно не может навредить малышу. И хотя кормления при мастите могут быть для мамы болезненными, постарайтесь не прекращать кормить грудью. Чем чаще малыш будет сосать грудь, в которой возник застой, тем быстрее удастся его ликвидировать. Также продолжать кормить нужно для укрепления иммунитета ребенка, так как грудное молоко обладает антибактериальными свойствами.
Редко, но иногда кормление грудью при лактационном мастите может быть чересчур болезненным. Тогда попробуйте приложить малыша к здоровой груди, а под грудь с маститом подложите тканевую салфетку или маленькое полотенце дли впитывания капающего молока. Возможно, после того как больная грудь частично опорожнится, давление уменьшится и кормить из нее будет не так больно. Также можно попробовать сцедить молоко и покормить малыша либо сохранить на будущее.
Дискомфорт от мастита может расстраивать и отбивать желание кормить грудью. Но при своевременном лечении симптомы мастита быстро проходят, и мама с малышом снова могут получать радость от пользы и самого процесса грудного вскармливания.
Профилактика лактационного мастита
Вот что следует делать для профилактики мастита:
Чередуйте позы для кормления, чтобы грудь равномерно опорожнялась.
Убедитесь, что малыш правильно захватывает сосок.
Давайте малышу оставаться у груди столько, сколько ему хочется.
Старайтесь не пропускать кормления. Например, если вы обычно кормите ребенка каждые два часа, придерживайтесь этого графика.
Перед кормлением примите теплый душ или приложите к груди полотенце, намоченное в теплой воде. Это способствует более свободному оттоку молока и полезно не только при мастите.
Когда вы решите завершать грудное вскармливание и отлучать ребенка от груди, делайте это постепенно. Обратитесь за советом к врачу или консультанту по грудному вскармливанию.
Часто задаваемые вопросы
Можно ли кормить грудью при мастите?
Да. Продолжайте кормить грудью, и это поможет быстрее избавиться от мастита. Ваше грудное молоко также укрепляет иммунитет ребенка.
Как лечить мастит домашними средствами?
Пейте много жидкости.
Отдыхайте.
Опорожняйте полностью грудь при каждом кормлении.
Кормите так же часто, как и обычно.
Прикладывайте к груди теплый компресс.
Согрев грудь, мягко массируйте область застоя перед кормлением и во время него.
Ходите без бюстгальтера в свободных топах.
Какие первые признаки мастита?
Уплотнение в одной груди.
Ноющая боль в груди.
Покраснение кожи груди в области воспаления.
Чувство усталости, ломоты в теле.
Повышенная температура тела.
Что будет, если мастит не лечить?
Если не провести лечение вовремя, состояние ухудшается и в больной груди может развиться абсцесс. Абсцесс вскрывают хирургическим путем.
Кормление грудью или сцеживание при мастите может даваться маме очень непросто. Постарайтесь быть терпеливы и снисходительны к себе в этот момент. Следуя рекомендациям врачей и дополнительно применяя и домашние средства, вы быстро поправитесь и снова будете наслаждаться близостью с малышом во время кормлений.
ВИЧ и кормление детей грудного возраста
Ключевые тезисы статьи:
- Риск передачи ВИЧ ребенку равен нулю при использовании молочной смеси.
- Принцип Н=Н (неопределяемый = непередаваемый) не относится к грудному вскармливанию, но риск передачи ВИЧ ниже, если ваша вирусная нагрузка не определяется.
За последние 20 лет рекомендации по вопросам вскармливания младенцев для женщин, живущих с ВИЧ, неоднократно менялись и, вероятно, будут продолжать совершенствоваться.
Рекомендации также отличаются в зависимости от места проживания. В Великобритании и других странах с высоким уровнем дохода населения наиболее безопасным способом кормления ребенка для матери, живущей с ВИЧ, является кормление из бутылочки с использованием молочной смеси. А в стране с низким уровнем дохода женщине, живущей с ВИЧ, могут рекомендовать кормить младенца грудью. Это связано с тем, что в целом для ребенка безопаснее питаться грудным молоком, содержащим ВИЧ, чем смесью для детского питания с неочищенной водой из нестерилизованных или плохо стерилизованных бутылочек.
Тем не менее, даже в тех местах, где детская питательная смесь рекомендована официально, матерям, живущим с ВИЧ, работники сферы здравоохранения могут, при определенных обстоятельствах, рекомендовать грудное вскармливание, если такие матери получают эффективное лечение и соглашаются на более частые медицинские осмотры и последующие врачебные консультации.
Каков риск передачи ВИЧ вашему ребенку во время кормления?Последние новости и исследования по теме грудного вскармливания и ВИЧЕсли вы кормите младенца молочной смесью, риск передачи ВИЧ равен нулю. В Великобритании и других странах, где женщины могут безопасно кормить ребенка молочной смесью, рекомендуется кормить ребенка только молочной смесью с момента его рождения.
Если вы в течение некоторого времени проходили лечение, и оно дало хорошие результаты, риск во время кормления грудью является низким. При оценке этого риска необходимо учитывать: определяется ли у вас вирусная нагрузка, состояние вашего здоровья и здоровья ребенка вообщем и общую продолжительность грудного вскармливания. Грудное вскармливание ВИЧ-положительным женщинам рекомендуется только в тех случаях, когда искусственное вскармливание не считается безопасным, например, в странах с низким уровнем дохода населения.
Прием антиретровирусных препаратов существенно снижает риск передачи ВИЧ через грудное молоко. По результатам ряда оценок, риск передачи вируса после рождения составляет 1%, если женщина кормит грудью в течение шести месяцев, и почти 3%, если она кормит грудью в течение одного года. При этом, в большинстве исследований, на которых основаны эти цифры, не все женщины получали лечение в течение всего времени кормления грудью. По результатам недавнего исследования PROMISE, в рамках которого ВИЧ-положительные матери получали лечение в течение всего времени грудного вскармливания, риск передачи вируса оценивается на уровне 0,3% после шести месяцев грудного вскармливания и 0,6% после 12 месяцев. В ходе этого исследования были выявлены два случая заражения детей ВИЧ несмотря на то, что вирусная нагрузка у их матерей на тот момент не была обнаружена.
Если ни вы, ни ваш ребенок не получает антиретровирусную терапию, по оценочным данным в течение двух лет грудного вскармливания существует примерно 20% риска передачи ВИЧ ребенку. Кормление пищей, смесью или водой в дополнении к грудному молоку (известное как “смешанное вскармливание”) в отсутствие лечения не только не снижает риск, но и делает передачу ВИЧ более вероятной.
Необходимо проведение дополнительных исследований для выяснения как долго необходимо принимать антиретровирусную терапию до начала грудного вскармливания, а также для оценки влияния приверженности лечению и вирусной нагрузки на передачу вируса от женщины к ребенку. Все исследования по грудному вскармливанию и ВИЧ проводились в странах с низким уровнем дохода населения. В Великобритании исследования по грудному вскармливанию и ВИЧ не проводились.
Что такое “искусственное вскармливание”?Для всех детей единственной рекомендуемой альтернативой грудному вскармливанию в течение первых шести месяцев их жизни является смесь для детского питания, также известная как молочная смесь для кормления из бутылочки. Не следует давать детям твердую пищу до тех пор, пока им не исполнится шесть месяцев.
Детская смесь изготавливается из коровьего молока, обработанного таким образом, чтобы сделать его более подходящим для детей. Обычно она выпускается в форме сухого порошка, который следует разводить кипяченой и охлажденной водой (не бутилированной). В продаже также существует готовая к употреблению жидкая смесь, но она стоит дороже, и ее необходимо быстро использовать после вскрытия упаковки.
Тщательная гигиена чрезвычайно важна при разведении молочной смеси, поскольку иммунная система ребенка не так сильна, как у взрослого. Диарея и рвота, вызываемые бактериями, опасны для новорожденных.
Чтобы избежать заражения, вы должны делать следующее:
- Промывайте бутылки, соски и любые другие приспособления для кормления в горячей мыльной воде сразу после кормления, используя чистые щетки для бутылочек. Не используйте соль. Мойка приспособлений для кормления в посудомоечной машине очищает их, но не стерилизует. Перед стерилизацией промойте все приспособления чистой холодной проточной водой.
- Стерилизуйте бутылки и соски, используя стерилизующий раствор с холодной водой, стерилизацию паром (например, в микроволновой печи) или кипячение. Перед применением стерилизованных приспособлений вымойте и высушите руки и наденьте соски на бутылочки на чистой, дезинфицированной поверхности.
- Разводите смесь на одно кормление по мере необходимости. Даже когда банки и пакеты с порошковой смесью для младенцев запечатаны, они могут иногда содержать бактерии, которые очень быстро размножаются при комнатной температуре. Даже когда смесь хранится в холодильнике, бактерии могут выживать и размножаться, хотя и медленнее.
- Для разведения смеси используйте свежевскипяченную питьевую воду. Не используйте искусственно смягченную или ранее вскипяченную воду. Дайте воде остыть в чайнике в течение не более 30 минут до температуры не ниже 70°С. Любые вредные бактерии погибнут в воде при такой температуре.
Для разведения смеси не рекомендуется использовать бутилированную воду, поскольку она не стерильна и может содержать слишком много соли (натрия) или сульфата. Тем не менее, вам может потребоваться использовать бутилированную воду для разведения смеси, если пить местную водопроводную воду не рекомендуется. Если вам приходится использовать бутилированную воду для разведения смеси:
- Изучите этикетку, чтобы убедиться в том, что вода содержит:
- менее 200 мг натрия на литр (также указывается как Na)
- менее 250 мг сульфата на литр (также указывается как SO4).
- Перед приготовлением молочной смеси кипятите бутилированную воду так же, как водопроводную, при температуре не ниже 70°С.
Пошаговые инструкции размещены на английском языке на интернет-сайте NHS.
Почему медицинские рекомендации отличаются в зависимости от места вашего проживания?Медицинские рекомендации в Великобритании, странах Европы и США гласят, что молочные смеси безопаснее грудного вскармливания для людей, живущих с ВИЧ. Тем не менее, Всемирная организация здравоохранения (ВОЗ) заявляет, что это не относится к матерям, живущим в странах, в которых дети подвержены высокому риску диареи, пневмонии и недостаточного питания. Во многих странах с низким доходом населения, примерно один из двадцати детей умирает в течение первого года жизни, часто именно из-за этих заболеваний. Грудное вскармливание обеспечивает необходимую защиту от диареи, пневмонии и недостаточного питания.
Риск передачи ВИЧ – низкий, если ваше лечение ВИЧ дает хорошие результаты и при принятии решения о виде кормления этот риск должен сравниваться с риском получения других серьезных заболеваний.
Молочная смесь является заменителем грудного молока, и обеспечивает детей питательными веществами, необходимыми для роста и развития. Тем не менее, такая смесь имеет три основных недостатка, особенно актуальных в некоторых странах мира.
Во-первых, поскольку смесь дается ребенку с помощью бутылочек, всегда существует риск попадания бактерий, которые могут вызвать диарею и рвоту, если у вас нет доступа к чистой питьевой воде и возможности стерилизации.
Во-вторых, молочная смесь не может укрепить иммунную систему вашего ребенка так, как грудное молоко. Во многих более бедных странах мира, грудное вскармливание значительно снижает младенческую смертность, защищая от опасных инфекций, таких как пневмония.
В-третьих, с кормлением молочной смесью связаны значительные затраты, включая приобретение стерилизационного оборудования и бутылочек. Многие женщины с низким уровнем дохода, как в Великобритании, так и в других странах, с трудом могут себе это позволить.
Рекомендации Всемирной организации здравоохранения (ВОЗ) по вопросам ВИЧ и питания детей грудного возрастаРекомендации Всемирной организации здравоохранения (ВОЗ) / Детского фонда Организации Объединенных Наций (ЮНИСЕФ) по ВИЧ и питанию детей грудного возраста последний раз обновлялись в 2016 году. Эти рекомендации предназначены, главным образом, для стран Африки и Азии с высокой распространенностью ВИЧ и условиями, в которых диарея, пневмония и недостаточное питание являются распространенными причинами младенческой и детской смертности.
В рекомендациях от 2016 года говорится, что женщины, живущие с ВИЧ, должны кормить своих детей исключительно грудью в течение шести месяцев, а затем давать соответствующее дополнительное питание и продолжать кормить грудью, по меньшей мере, до истечения первого года жизни ребенка. Эти рекомендации в целом соответствуют рекомендациям для всех женщин. В течение этого времени медицинские работники должны оказывать матерям полную поддержку в первую очередь по вопросу полноценного доступа к антиретровирусной терапии и приверженности.
Хотя все еще существует некоторый риск передачи ВИЧ детям, матерям, живущим с ВИЧ, говорят, что грудное вскармливание обеспечивает больше шансов на выживание, чем при использовании детской питательной смеси. Дети, которых кормят молочными смесями в этих странах, имеют больший риск возникновения диареи, пневмонии и недостаточного питания. Грудное вскармливание обеспечивает целый ряд краткосрочных и долгосрочных преимуществ для здоровья как матери, так и ребенка, и играет важную роль в его развитии.
Рекомендации по грудному вскармливанию для женщин с ВИЧ, живущих в ВеликобританииВ Великобритании и других странах, в которых женщины могут безопасно кормить ребенка, рекомендуется кормить ребенка с самого рождения только молочной смесью.
В самых последних рекомендациях Британской ассоциации по ВИЧ (BHIVA) утверждается, что в Великобритании и других странах с высоким уровнем доходов населения наиболее безопасным способом кормления младенцев, рожденных ВИЧ-инфицированными женщинами, являются молочные смеси, поскольку это гарантирует нулевой риск передачи ВИЧ после рождения. Поэтому BHIVA рекомендует женщинам, живущим с ВИЧ, кормить своих детей молочной смесью.
BHIVA также рекомендует, чтобы нуждающимся в этом женщинам давали бесплатные молочные смеси, они есть в наличии не во всех регионах. Если вы – женщина, живущая с ВИЧ, планируете беременность/беременны/у вас грудной ребенок и вы испытываете трудности с приобретением молочных смесей и всего необходимого для искусственного вскармливания, обратитесь к вашим медицинским работникам или в организацию, оказывающую помощь женщинам, живущим с ВИЧ, для получения полной консультации. Вам может быть предоставлена помощь.
Когда матери не кормят грудью, молоко все равно вырабатывается, что может вызывать дискомфорт и беспокойство. Поэтому в рекомендациях говорится, что женщинам, живущим с ВИЧ и не кормящим грудью, для облегчения дискомфорта следует принимать в течение 24 часов после родов лекарства, которые подавляют выработку молока.
Если вы остановились на искусственном вскармливании, моменты кормления ребенка все также остаются возможностью для сближения и единения. Особенно в первые дни жизни новорожденного настоятельно рекомендуется телесный контакт с матерью в течение всего процесса кормления.
Некоторые женщины эмоционально переживают из-за того, что они не могут кормить грудью. Им также может быть сложно объяснить семье и друзьям, почему они не кормят грудью, сохраняя свой ВИЧ-статус в тайне. Если вас затронули подобные сложности, и вы хотели бы получить помощь в их решении, рекомендуется обратиться к другим матерям, живущим с ВИЧ, имеющий успешный опыт преодоления подобных проблем.
Если друзья, родственники или работники сферы здравоохранения спрашивают вас о том, почему вы не кормите грудью, не следует объяснять причину. При этом если вы все же хотите дать какие-либо объяснения, есть много причин, почему в Великобритании женщины с отрицательным ВИЧ-статусом не кормят грудью, в том числе:
- По личным причинам (например, это позволяет вашему партнеру кормить ребенка в ночное время вместо вас)
- Грудное молоко не “выходит”
- Ребенок не умеет правильно сосать грудь
- Болезненность сосков и/или молочных желез (включая воспаление груди, заболевание, называемое маститом) или закупоренные молочные протоки
- Принятие антибиотиков для лечения инфекции
Чрезвычайно важно как можно скорее обсудить любые трудности, с которыми вы сталкиваетесь при кормлении молочной смесью, с вашими медицинскими работниками (даже во время беременности). Вы должны быть уверены, что вы можете обсуждать вопросы кормления ребенка с помогающими вам медицинскими работниками, не опасаясь осуждения с их стороны. Медицинские работники знают, что для женщины это может быть очень трудное время, и хотят иметь возможность оказывать поддержку и практическую помощь. Британская организация Positively UK, оказывающая помощь людям, живущим с ВИЧ, также включает группу обученных матерей-наставников, которые могут помочь вам решить любые сложные вопросы по теме беременности и первых месяцев жизни после родов.
Касается ли принцип Н=Н (неопределяемый = непередаваемый) грудного вскармливания?Нет. Грудное молоко отличается от крови и других биологических жидкостей. Даже если у вас неопределяемая вирусная нагрузка, к сожалению, все еще существует вероятность передачи ВИЧ вашему ребенку. Дети получают большой объем грудного молока (около одного литра в день). Грудное молоко содержит большое количество иммунных клеток, в которых ВИЧ может “прятаться” и не определяться обычными тестами на вирусную нагрузку.
В настоящее время существуют доказательства того, что, хотя антиретровирусное лечение резко снижает количество ВИЧ в грудном молоке, оно может не полностью ликвидировать вирус. Было зарегистрировано несколько случаев заражения детей ВИЧ от матерей с неопределяемой вирусной нагрузкой. В ходе исследования PROMISE, в рамках которого участвовали 1200 кормящих матерей с ВИЧ, было установлено два случая передачи ВИЧ от матери ребенку во время грудного вскармливания, при которых у матерей была неопределяемая вирусная нагрузка. В двух предыдущих исследованиях участвовали 560 кормящих грудью женщин в Ботсване и 300 женщин в Малави, и было зарегистрировано четыре случая передачи ВИЧ.
Если Вы все же приняли решение кормить ребенка грудьюВо всем мире ВОЗ рекомендует исключительно грудное вскармливание в течение первых шести месяцев жизни с последующим продолжением грудного вскармливания с добавлением соответствующих продуктов сроком до двух лет или более. ВОЗ рекомендует матерям принимать антиретровирусные препараты в течение всего срока вскармливания.
Мы знаем, что прием антиретровирусных препаратов матерями, живущими с ВИЧ, значительно снижает риск передачи ВИЧ через грудное вскармливание, а также улучшает состояние их здоровья.
Если вы решите кормить грудью, важно продолжать принимать препараты (АРВТ) и поддерживать неопределяемую вирусную нагрузку на протяжении всей жизни. Вас попросят ежемесячно посещать вашу клинику по лечению ВИЧ вместе с вашим ребенком во время грудного вскармливания и в течение двух месяцев после его окончания.
Риск передачи ВИЧ вашему ребенку повышают определенные факторы. Если у вас расстройство желудка, и, возможно, в связи с этим вы пропускаете прием терапии в соответствии с предписаниями врача. Если живот расстроен у вашего ребенка, ВИЧ может с большей вероятностью попасть в его кровообращение.
Совет Британской ассоциации по ВИЧ рекомендует, что, в случае, когда принято решение кормить грудью, вы должны снизить риск для своего ребенка с помощью “Безопасного треугольника”: “Отсутствие вирусов, здоровый желудок, здоровая грудь”. Грудное вскармливание допустимо, если:
- у вас неопределяемая вирусная нагрузка по ВИЧ,
- ни у вас, ни у вашего ребенка нет проблем с желудком,
- ваша грудь и соски здоровы и не имеют признаков инфекции.
Чем меньше времени вы кормите грудью, тем меньше риск передачи ВИЧ. Если вы кормите грудью в течение четырех месяцев, вероятность передачи ВИЧ будет в два раза выше, чем если бы вы кормили грудью в течение двух месяцев.
Если вы кормите грудью, вы должны давать только грудное молоко (такой режим питания известен как “исключительно грудное вскармливание”). Кормление ребенка другой пищей, особенно твердой, может раздражать желудок ребенка и увеличивать риск заражения ВИЧ. Тем не менее, вы должны иметь дома запас молочных смесей, бутылочек и оборудования для стерилизации на случай крайней необходимости.
Принимая решение о том, как кормить своего ребенка, всегда обращайтесь за советом к врачу. Более подробную информацию вы можете найти в настоятельно рекомендуемых нами брошюрах BHIVA ВИЧ и грудное вскармливание вашего ребенка и Общая информация по питанию младенцев для женщин, живущих с ВИЧ.
Перевод статьи с английского языка Ребеки Уэб (декабрь 2019)
Литература
Bispo S et al. Postnatal HIV transmission in breastfed infants of HIV-infected women on ART: a systematic review and meta-analysis. Journal of the International AIDS Society, 20: 21251, 2017. doi: 10.7448/IAS.20.1.21251
Flynn PM et al. Prevention of HIV-1 transmission through breastfeeding: efficacy and safety of maternal antiretroviral therapy versus infant nevirapine prophylaxis for duration of breastfeeding in HIV-1-infected women with high CD4 count (IMPAACT PROMISE): a randomised, open-label, clinical trial. Journal of Acquired Immune Deficiency Syndromes, 77: 383-392, 2018. doi:10.1097/QAI.0000000000001612 You can read more about this study in our news report.
White AB et al. Antiretroviral interventions for preventing breast milk transmission of HIV. Cochrane Database of Systematic Reviews: CD011323. 2014. doi: 10.1002/14651858.CD011323
Becquet R et al. Duration, pattern of breastfeeding and postnatal transmission of HIV: pooled analysis of individual data from West and South African cohorts. PLOS ONE, 4: e7397, 2009. doi: https://doi.org/10.1371/journal.pone.0007397
World Health Organization, United Nations Children’s Fund. Guideline: updates on HIV and infant feeding: the duration of breastfeeding, and support from health services to improve feeding practices among mothers living with HIV. 2016.
BHIVA. BHIVA guidelines on the management of HIV in pregnancy and postpartum 2018 (2019 second interim update). 2019.
Shapiro RL et al. Antiretroviral regimens in pregnancy and breast-feeding in Botswana. New England Journal of Medicine, 362: 2282-2294, 2010. doi: 10.1056/NEJMoa0907736.
Palombi L et al. Antiretroviral prophylaxis for breastfeeding transmission in Malawi: drug concentrations, virological efficacy and safety. Antiviral Therapy, 17: 1511-1519, 2012. doi: 10.3851/IMP2315.
Питание больного ребенка
Апрель 22nd, 2016 Ольга.Пока ребенок вырастет, он переболеет разными заболеваниями не раз. Около 80% приходится на ОРВИ. Любое заболевание ( мы сейчас говорим о гриппе, ОРВИ ) характеризуется плохим самочувствием ребенка — недомогание, кашель, насморк, слабость, а может быть и кишечное расстройство. И это все влияет на аппетит ребенка. Если ребенок подхватил простудное заболевание, мамы всегда задают себе вопрос: как правильно его накормить? Правильное питание больного ребенка поможет быстрее справиться с недугом.
Во время болезни у малыша всегда плохой аппетит. На это есть физиологические причины:
- при повышенной температуре кровообращение в желудке замедляется. т. к. организм посылает кровь к жизненно-важным органам: сердцу и легким. Процесс переваривания и усвоения пищи замедляется и ребенку нужно меньше еды, чем обычно;
- во время болезни печень активно борется с токсинами-продуктами жизнедеятельности вирусов и распада поврежденных клеток, поэтому большой объем пищи несет дополнительную нагрузку;
- сами токсины отравляют организм и ребенку, когда ему плохо, совсем не до еды;
- носик заложен, горло болит, глотать трудно.
Принципы питания больного ребенка
- Питание должно соответствовать возрасту ребенка;
- во время болезни новые продукты не вводить в рацион питания;
- пища должна быть щадящей -жидкой или полужидкой;
- делать небольшие порции, если ребенок не хочет есть, а количество кормлений можно увеличить;
- если ребенок отказывается есть, пусть больше пьет жидкости ( воду, компот, морс, отвар шиповника).
Из рациона питания в период болезни нужно исключить:
- Трудно-перевариваемые продукты — жирное мясо, цельнозерновые каши, свежие овощи и фрукты.
- Вредные для печени продукты — жирные молочные продукты, шоколад, растительное масло, сало, кондитерские изделия.
- Грубые, которые могут повредить слизистую — орехи, семечки, сухари, печенье.
Полезное меню
Во время болезни ребенку нужна еда, которая хорошо усваивается ослабленным организмом.Поэтому во время ОРВИ для кормления ребенка отлично подойдет куриный бульон, овощные супы, тушеные и отварные овощи.
Чтобы избежать механического раздражения желудка, подбирайте продукты, где содержится мало клетчатки. Какие продукты содержат мало клетчатки? Это картофель, цветная капуста, тыква, рис и манная крупа, продукты животного происхождения.
Особенно нежной клетчаткой отличается картофель, поэтому в меню чаще включайте картофельное пюре. Можно приготовить пюре с сосиской, сыром. Красиво украсить блюдо.
В питании больного ребенка должен присутствовать животный белок, т. к. он является строительным материалом для защитных антител. Им богато нежирное мясо -телятина, говядина, постная свинина. Для супов используйте вторичные бульоны из мяса индейки, кролика, грудки курицы.
Чем еще можно кормить ребенка во время болезни? Хорошо выручает йогурт, особенно домашнего приготовления, с добавлением ягод.
Варим ребенку каши: манную, из овсяных хлопьев, тоже можно добавить ягоды из варенья или размороженные.
Больной ребенок испытывает потребность в витаминах. Можно делать витаминные напитки из шиповника, ягод, варить кисель, компот из сухофруктов, ягодный морс. . Такие напитки облегчат состояние малыша, если болит горло. А вот при расстройстве пищеварения, молоко давать не стоит совсем.
Для повышения аппетита блюда желательно красиво оформить, чтобы у ребенка сразу возникло желание его съесть.
Питание выздоравливающего ребенка
После острого периода болезни наступает период выздоровления, когда малыш идет на поправку и питание в этот период играет важную роль. Пища выздоравливающего малыша должна быть богата энергией, чтобы восстановить силы, содержать минералы и витамины, пища должна хорошо усваиваться.
Как только симптомы болезни отступят, не спешите набрасываться на ребенка с усиленным питанием, на восстановление пищеварения понадобиться еще несколько дней. Продолжайте соблюдать диету, добавляя в нее нежирное мясо и рыбу, сыр, яйца, вареные овощи и фрукты.
Идеально подойдут запеканки, пудинги, паровые котлетки, овощные супы. В рацион вводить фрукты и овощи и не забывать про кисло-молочные продукты, которые помогут восстановить нарушенную микрофлору кишечника. Пусть в этот период питание будет дробным, ребенок есть понемногу. А когда организм окрепнет, ребенок вернется к нормальному рациону питания.
Выбираем тактику
При кормлении больного ребенка родители должны помнить, что насильно кормит ребенка нельзя!
Обеспечиваем рацион питания легко усвояемыми продуктами. Некоторым родителям трудно накормить малыша во время болезни, он категорически отказываетcя есть. Психологи советуют не превращать кормление в цирк с музыкальными номерами, чтобы ребенок съел » ну-хоть одну ложечку».
Если ребенок один раз откажется от еды, это не принесет большого вреда здоровью. Голодным он не останется, а попросит что-нибудь все-равно, когда проснется аппетит.
И не ругайте малыша, если есть он не хочет. Аппетит восстановится.
Информация с сайта: deti-i-vnuki.ru/pitanie-bolnogo-rebenka/
Кормление грудью и применение лекарственных препаратов
Вот и позади роды, забылась родовая боль, лактация налажена и вот в любой момент перед молодой мамой может возникнуть новая проблема: как повлияет лекарство на новорожденного малыша при кормлении грудью. К сожалению не каждая мама может похвастаться отменным здоровьем и возникает необходимость принимать лекарства.
Степень неблагоприятного влияния лекарства на организм новорожденного определяется следующими факторами:
- токсичностью препарата;
- истинным количеством лекарства, поступившим в организм ребенка;
- особенностью влияния препарата на незрелые органы ребенка;
- длительностью выведения лекарства из организма ребенка;
- длительностью приема лекарства кормящей мамой;
- индивидуальной чувствительностью ребенка к данному препарату;
- риском развития аллергических реакций.
Из наиболее часто применяемых лекарств большинство не относится к очень токсичным препаратам, вызывающим значимое токсичное действие на органы и ткани. Поэтому считается, что во многих случаях при медикаментозном лечении кормление грудью может быть продолжено.
Если женщина совмещает кормление грудью и лечение, то может быть полезен подбор оптимальной схемы чередования приема препарата и кормлений. Нужно так принимать лекарство, чтобы время кормления не приходилось на период его максимальной концентрации в крови.
Применяя лекарство, женщина в период кормления грудью должна знать, что побочные эффекты, вызываемые данным препаратом, могут возникнуть и у ребенка.
Если риск неблагоприятного воздействия лекарства на организм ребенка высок, то на время лечения нужно прекратить кормление грудью, но продолжить сцеживание молока для поддержания лактации. После окончания курса лечения необходимо возобновить кормление грудью. Считается, что после курса несовместимых с кормлением грудью антибиотиков можно кормить через 24 часа после последнего приема препарата. А при применении ряда радиоактивных средств радиоактивность молока может сохраняться от 3 дней до 2 недель.
Особенности применения различных групп лекарств при кормлении грудью
Лекарства, противопоказанные при кормлении грудью:
Цитостатики и радиоактивные препараты (лекарства, применяемые для лечения опухолей и аутоиммунных заболеваний, ревматоидного артрита ). Эти лекарства значительно подавляют иммунитет и деление клеток. При необходимости приема этих препаратов кормление грудью прекращают.
Антибиотики применяют для лечения различных инфекционно-воспалительных заболеваний. Пенициллины, цефалоспорины, макролиды, аминогликозиды обычно не противопоказаны при кормлении грудью. Эти антибиотики проникают в молоко в небольших количествах, поэтому токсичность их для ребенка низкая.
Макролиды (эритромицин, сумамед, вильпрофен и др.) хорошо проникают в молоко, но их применение при кормлении грудью возможно. Имеется потенциальный риск развития осложнений, связанных с возникновением аллергических реакций, нарушением нормальной флоры кишечника (диарея), размножением грибков (кандидоз – молочница). Для профилактики дисбактериоза рекомендуется назначение ребенку пробиотиков (Бифидум Бактерин, Линекс). При возникновении аллергической реакции у ребенка следует прекратить прием данного антибиотика или временно прекратить кормление грудью.
Тетрациклины, сульфаниламиды (Бактрим, Бисептол и др.), Метронидазол, Клиндамицин, Линкомицин, Ципрофлоксацин проникают в молоко, и вероятность развития отрицательных реакций высока. Поэтому применение этих лекарств при кормлении грудью противопоказано.
Побочное действие тетрациклинов – задержка роста ребенка, нарушение развития костной ткани и зубной эмали ребенка. Побочное действие Клиндамицина – риск желудочно-кишечных кровотечении; а Левомицетина – токсическое поражение костного мозга, влияние на сердечно-сосудистую систему.
Антигипертензивные средства применяют при гипертонии.
При кормлении грудью с осторожностью можно применять такие лекарства: Дибазол, Допегит, Верапамил.
Противопоказаны при кормлении грудью: Кордафлекс, ингибиторы АПФ (Энап, Капотен), Диазоксид, Резерпин.
Применение при аллергии антигистаминных средств при кормлении грудью возможно. Желательно применять Цетиризин, Лоратадин. Не желательно применение лекарств 1-го поколения (Супрастин, Тавегил), которые могут вызывать сонливость у ребенка. Противопоказано применение при кормлении грудью Эриуса.
Антитиреоидные препараты при кормлении грудью
Антитиреоидные препараты применяются при заболеваниях щитовидной железы, протекающих с повышением ее функции. Эти лекарства применяют при кормлении грудью с осторожностью, контролируя состояние ребенка. Они подавляют функцию щитовидной железы ребенка.
Сальбутамол, тербуталин, фенотерол разрешены к применению при кормлении грудью. Необходимо следить за состоянием ребенка, поскольку их побочное действие – возбуждение, учащение сердечного ритма.
Гормоны (преднизолон, дексаметазон, гидрокортизон) применяют при аутоиммунных заболеваниях (ревматоидный артрит, системные болезни соединительной ткани, аутоиммунный гепатит и др., при недостаточности функции надпочечников) обычно не противопоказаны при кормлении грудью.
Однако при необходимости лечения ими более 10 дней вопрос о продолжении грудного вскармливания решается индивидуально. Если женщина нуждается в длительном гормональном лечении в высокой дозе, кормление грудью следует прекратить.
Парацетамол не противопоказан при кормлении грудью, если применяется в обычной дозе (по 1 таблетке до 3-4 раза в сутки, не более 2-3 дней). Превышения дозы и длительного применения парацетамола следует избегать, поскольку побочным действием препарата является токсичное воздействие на печень и кровь.
Контрацептивы при кормлении грудью
При кормлении грудью разрешены препараты с содержанием прогестерона. Остальные лекарства противопоказаны при кормлении грудью.
Отхаркивающие препараты при кормлении грудью
- Амброксол, Бромгексин, АЦЦ можно применять при кормлении грудью.
- Пре- и пробиотики (Линекс, Хилак форте и др.) совместимы с грудным вскармливанием.
Следует отметить что в нашем Центре Матери и Ребенка все применяемые лекарственные препараты являются безопасными для здоровья малыша и матери. Мы стараемся минимизировать назначение лекарственных препаратов, лишь в самом крайнем случае назначаются препараты противопоказанные при грудном вскармливании. И самая главная рекомендация не назначать лекарства самостоятельно в особенности кормящим мамочкам!Здоровья Вам и Вашим Малышам!
Врач акушер гинеколог Нугманова М. К.
Проверила зав. род. домом №2 Маркашова М. Ю.
Прогревание грудного вскармливания | Medela
Практика подогрева грудного молока для кормления давно стала стандартом в отделениях интенсивной терапии. В немалой степени это связано с тем, что большая часть сцеженного грудного молока была ранее заморожена, требуя как минимум размораживания.
В одной из самых ранних публикаций, касающихся подогрева кормления младенцев, рассматривалось принятие младенцами холодного или холодного кормления.1 Большинство младенцев (67%) принимали холодное кормление, и не было обнаружено различий в моделях роста между группами, получавшими холодное, холодное или теплое молоко.Эти младенцы, вероятно, были более крупными и здоровыми, чем те, которых мы обычно видим в отделениях интенсивной терапии сегодня. Несмотря на открытие, что младенцы «принимают» молоко, практика подогрева молока для кормления после замораживания или охлаждения является давней практикой как для стационарного, так и для домашнего кормления. Есть несколько теоретических причин подогревать молоко перед кормлением. У младенца с очень низкой массой тела при рождении кормление холодным молоком может привести к изменению температуры тела, хотя это никогда не было хорошо изучено.В исследованиях была предпринята попытка показать влияние колебаний температуры кормления и их влияние на скорость метаболизма, остаточные количества, влияние на температуру тела и характер роста. Гонсалес действительно показал увеличение остатков, связанных с холодным кормлением, но с тех пор это не повторилось, и размер выборки был довольно небольшим.2 С тех пор изменились и многие другие методы. Итак, о пользе согревающих кормлений и до какой идеальной температуры пока нет веских доказательств. Однако нет никаких доказательств того, что это вредно.Итак, общепринятая практика — нагреваться до какой-то еще неопределенной температуры. Ассоциация банков человеческого молока выступала за подогревание кормов до температуры тела недоношенных детей, особенно тех, кто подвержен риску некротического энтероколита. 3 Доношенным детям кормление можно давать при температуре тела, комнатной температуре или прямо из холодильника. В попытках определить, при какой температуре фактически доставляется корм, было проведено несколько исследований (Dumm et al, 2013, Lawlor-Klean, Lefaivor, Weisbrock, 2013).Dumm et al продемонстрировали диапазон температуры молока от 21,8 ° C до 36,2 ° C.4 Lawlor-Klean, Lefaiver, Weisbrock продемонстрировали диапазон температуры молока от 22 ° C до 46,4 ° C.5 Перегревание может быть столь же вредным, как и при утеплении. Чрезмерное нагревание может привести к ухудшению некоторых преимуществ грудного молока и / или повлиять на температуру младенца. Недогревание может повлиять на пищеварение и / или температуру тела младенца. Возможно ли, чтобы молоко, нагретое до более высокой температуры, не оставалось так долго в непрерывном кормлении из-за опасений по поводу роста бактерий?
Потепление может происходить разными способами.Были приняты четкие рекомендации относительно недопущения нагревания микроволнами3. Предыдущие рекомендации включали предпочтение нагревания под «проточной водой». Однако в реальном мире это обычно нецелесообразно. Время, необходимое для размораживания или подогрева кормления до подходящей температуры, — нереальное время для медсестры, которое она может провести у раковины, держа бутылку под проточной водой! Размораживание молока также может происходить по-разному. Применяется размораживание при комнатной температуре, в холодильнике или в теплой воде.Если молоко размораживают в теплой воде, оно часто достигает комнатной или более теплой температуры перед тем, как взять его с водяной бани. После того, как молоко нагреется до комнатной температуры или выше, его нельзя возвращать в холодильник или использовать более нескольких часов, обычно не более 4 часов.6 Если размороженное молоко не будет использоваться в течение этих 4 часов окно, его следует разморозить, но не утеплить. Во избежание нагревания следует размораживать в холодильнике или с помощью регулируемого механизма, доступного сейчас на рынке.Все эти доступные методы требуют времени для оттаивания. Поэтому кормление наших младенцев требует заблаговременного планирования дня или смены, включая следующую смену!
Вернуться к согреванию кормлений…. Обычно это теплая водяная баня или один из доступных сейчас механических методов. Опасения по поводу теплой водяной бани, помимо ненадежной конечной температуры, включают возможное загрязнение корма. Вопрос загрязнения заслуживает обсуждения. Водопроводная вода часто содержит «приемлемый» уровень бактерий, который у нормального здорового населения не вызывает беспокойства.Однако заражение кормления новорожденного с высоким риском, безусловно, может вызвать проблему. Водопроводная вода часто содержит «приемлемый» уровень псевдомонад и других бактерий, которые мы считаем смертельными в отделении интенсивной терапии. Даже небольшое количество этих бактерий может быть опасным для жизни наших младенцев из группы высокого риска. В некоторых недавних исследованиях по повышению производительности, проведенных в Калифорнии для уменьшения инфекций кровотока, было обнаружено, что одна предполагаемая причина инфекции кровотока, по крайней мере, в 15% случаев, не связанных с центральными линиями, была связана с бактериальной транслокацией из кишечника, даже при отсутствии диагностированного некротического энтероколита (неопубликованные данные).Следовательно, для этой уязвимой группы населения необходимо тщательное кормление. Кроме того, если температура молока действительно важна для предотвращения непереносимости кормления и некротического энтероколита, а также, возможно, для усиления роста, то какое влияние увеличенное время зависания предварительно подогретого непрерывного кормления или кормления с течением времени оказывает на конечную температуру молока когда он достигает младенца? Если молоко вливается в течение от 30 минут до 4 часов с трубкой, идущей от насоса к питательной трубке как внутри, так и снаружи инкубатора, температура будет изменяться в течение этого периода времени более или менее, в зависимости от температуры в помещении, продолжительности времени инфузии и инкубатора. температура.
Как и многие другие неонатальные проблемы, подогревание молока — это практика, требующая дополнительных исследований. Необходимо ответить на несколько вопросов:
Какая идеальная температура молока для кормления?
Влияет ли температура молока на рост, и если да, то на кого?
Влияет ли температура молока на переносимость кормления, и если да, то на кого?
Влияет ли температура молока на общую температуру тела? Одно исследование показало, что независимо от температуры молока температура тела повышалась.Вероятно, это связано с увеличением скорости метаболизма после кормления. Верно ли это также для недоношенных детей и распространяется ли это на очень недоношенных детей? Вероятно, небольшое кормление, которое мы даем очень недоношенному ребенку, не вызывает этого увеличения скорости метаболизма и, следовательно, температуры тела.
Мы часто думаем о кормлении младенцев как о простой, почти бессмысленной задаче в отделении интенсивной терапии. По мере того, как мы узнаем все больше и больше об их потребностях в питании и подготовке к кормлению, мы знаем, что это, как и тонкость газообмена при заболеваниях легких, требует тонкости и внимания.Правильное питание в нужное время имеет решающее значение для крошечных детей, мозг которых требует большей части питания.
Артикул:
1. Gibson JP. Реакция 150 младенцев на холодные смеси. Педиатр Дж. . 1958; 52: 404–406
2. Gonzales, I., DurveaEJ, Vasquez E, Garahty N, Влияние температуры энтерального питания на толерантность к кормлению недоношенных детей. Сеть для новорожденных . 1995; 14 (3): 39-43.
3. Ассоциация банков человеческого молока Северной Америки, Inc.(2011). Наилучшая практика сцеживания, хранения и обращения с грудным молоком в больницах, домах и детских учреждениях . HMBANA: Западный Хартфорд, Коннектикут.
4. Дамм М., Хэммс М., Саттон Дж., Райан-Венгер Н. Практика подогрева грудного молока в отделении интенсивной терапии и физиологические эффекты температуры грудного вскармливания на недоношенных младенцев. Достижения в области неонатальной помощи Уход . 2013; 13 (4): 279-287.
5. Lawlor-Klean P, Lefaiver CA, Wiesbrock J. Восприятие медсестрами температуры молока при родах по сравнению с реальной практикой в отделении интенсивной терапии новорожденных. Достижения в области ухода за новорожденными . 2013; 13 (5): E1-E10.
6. Роббинс С., Мейерс Р. Практическая группа по педиатрическому питанию. (2011). Кормление грудных детей: Руководство по приготовлению грудного молока и смесей в медицинских учреждениях 2-е изд. Американская диетическая ассоциация.
Ищете дополнительную литературу с профессиональной точки зрения Сэнди Бьюман?
Посмотреть ее запись в блоге Использование грудного молока .
10 ошибок при кормлении из бутылочки, которые совершает каждая мама · Сокровища размером с пинту
Мамы делают ошибки при кормлении из бутылочки?Хорошо, хорошо.
Я не знаю на каждую одиноких мам во Вселенной, однако я видел, как МНОГИЕ мамы повторяют эти ошибки неоднократно!
И поверьте, я тоже сделал несколько таких!
Материнство — это путь обучения, основанный на множестве проб и ошибок.
Если я смогу сэкономить вам время и силы в вашем путешествии, я хочу это сделать.
Я знаю, что некоторые из вас будут совершенно съеживаться от некоторых из этих ошибок при кормлении из бутылочки, но я видел, как мамы делали эти вещи, не мигая, особенно четвертый!
Сделайте одолжение себе и своему очаровательному малышу и бегите подальше от этих распространенных ошибок! Ваш малыш будет от этого счастливее и здоровее!
Да, и если вы не нашли идеальную смесь для детского питания для своего ребенка, настоятельно рекомендуем Enfamil.
Все шестеро моих детей находились на грудном вскармливании, но я высохла с каждым до единого, и мне пришлось перейти на детскую смесь.
Когда я использовала смеси Enfamil, у каждого ребенка было меньше газов и больше удовольствия.
Да, он стоил дороже, чем в магазинах популярных брендов, но здоровье и комфорт моего ребенка того стоили!
И нет, Enfamil не платит мне большие деньги, чтобы сказать это!
Вы делаете эти ошибки при кормлении из бутылочки?
Я просто даю вам честный родительский совет!
И я также знаю, что запасы детской смеси действительно могут урезать ваши финансы.
Вот совет по экономии денег: зарегистрируйтесь в Amazon Family, чтобы получать скидки на товары, которые ваша семья все равно купит!
Их программа членства предлагает особые преимущества, в том числе:
- Сэкономьте 20% на подписке на подгузники
- Эксклюзивные купоны и предложения от семьи Amazon
- Преимущества эксклюзивного детского реестра
- БЕСПЛАТНАЯ двухдневная доставка миллионов товаров
И БОЛЬШЕ основных преимуществ!
Еще один способ пополнить свой бюджет в годы кормления из бутылочки!
Итак, какие ошибки при кормлении из бутылочки часто совершают мамы?
Ошибки при кормлении из бутылочки, которые делает каждая мама
Ошибка при кормлении из бутылочки № 1:
Кормите ребенка каждый раз, когда он плачет.Вопреки некоторым представлениям, младенцы не только плачут, потому что они голодны.
Если вы только что покормили и отрыгнули своего ребенка 30 минут назад, скорее всего, плач вызван другой причиной.
Проверьте подгузник вашего ребенка и уберите его от чрезмерной стимуляции, такой как громкие звуки, яркий свет и скопление людей.
Эти две проблемы — общие триггеры для суетливого ребенка.
Подумайте о других способах утешения, прежде чем давать ребенку бутылочку при каждом хныканье.
Ребенок может быть перекормлен, и это может привести к проблемам со здоровьем сейчас и, возможно, в будущем.
Ошибка при кормлении из бутылочки № 2:
Чтобы сэкономить деньги, разбавьте смесь водой.Formula может нанести серьезный ущерб бюджету вашей семьи на продукты питания, но не экономьте на потребностях вашего ребенка в питании.
В это подходящее время для роста формула обеспечивает 100% витаминов и минералов вашего ребенка.
При смешивании формулы и воды необходимо соблюдать инструкции на этикетке приобретенной формулы, чтобы получить правильный состав жидкости по сравнению с порошком.
Исследователи изучили количество порошка и жидкости, чтобы обеспечить наиболее питательную порцию для вашего малыша, которая также безопасна и чувствительна к чувствительной пищеварительной системе младенцев.
Доверьте это экспертам и внимательно следуйте инструкциям.
И мой любимый выбор — Neuro Pro от Enfamil.
Сообщите мне, если вы предпочитаете другой и почему! Я хотел бы поделиться этим с нашими читателями!
Ошибка при кормлении из бутылочки № 3:
Не стерилизуйте бутылочки.Все бутылочки, соски и принадлежности для кормления должны быть тщательно стерилизованы перед первым использованием.
После этого бутылки можно мыть горячей мыльной водой.
Тщательно очищайте бутылочки сразу после каждого кормления.
Самый простой совет по очистке — просто поставить бутылки на верхнюю решетку посудомоечной машины во время следующей загрузки посуды.
Высокая температура обеспечивает стерилизацию, необходимую для тщательной и эффективной очистки принадлежностей для кормления вашего малыша.
Разместите ниппели в безопасном месте, чтобы предотвратить плавление от высоких температур.
Ошибка при кормлении из бутылочки № 4:
Для быстрого и легкого приготовления нагрейте смесь в микроволновой печи.Некоторые вещи важнее удобства, и здоровье и безопасность вашего ребенка — два из них.
Известно, что микроволны убивают важные витамины и минералы, а также нагревают пищу до опасных температур.
Нагревание смеси в микроволновой печи также может вызвать появление «горячих точек» в молоке, которые вы можете не заметить при измерении температуры молока.
Более безопасный и полезный способ — медленно нагреть молоко на плите в кастрюле с горячей водой.
Не кипятите молоко.
Нагрея бутылку на плите, энергично встряхните, чтобы равномерно распределить тепло.
Бутылку также можно нагреть в тазе с горячей водой из-под крана, пропустив дополнительную горячую воду по бутылке.
Еще один удобный метод — подогрев бутылочек с помощью подогревателя.
Вот тот, который идеально подходит для подогрева бутылок!
Ошибка при кормлении из бутылочки № 5:
Для удобства на ходу приготовьте все свои бутылочки перед выходом на улицу.Конечно, было бы неплохо взять теплую бутылочку из сумки для подгузников и покормить ребенка, но приготовленная смесь совершенно небезопасна после двух часов при комнатной температуре.
Грудное молоко способно выдерживать более длительный период времени при комнатной температуре, но детская смесь может довольно быстро свертываться и дефицит витаминов.
Если вы хотите заранее приготовить бутылки, путешествуйте с пакетом льда, подобным этому.
Использование пакета со льдом сохранит приготовленную смесь в безопасности для употребления.
Просто нужно будет аккуратно разогреть — младенцы не любят холодное молоко!
Ошибка при кормлении из бутылочки № 6:
Отрыгивайте ребенка только тогда, когда это удобно.Даже если вы торопитесь выполнить какие-то поручения или помыть посуду, найдите время, чтобы как следует отрыгнуть вашего малыша.
Захваченный газ может вызвать у младенца сильный дискомфорт.
Недостаточная отрыжка также может привести к срыгиванию.
Попробуйте несколько позы с терпением, ожидая, пока ваш бамбино издаст примерно 2–3 отрыжки за одно кормление.
Ошибка при кормлении из бутылочки № 7:
Дайте ребенку заснуть с бутылочкой.Не позволяйте ребенку, находящемуся на искусственном вскармливании, уносить бутылочку в постель.
Сок или молоко могут повредить десны и зубы ребенка и вызвать кариес в раннем возрасте.
Младенец может столкнуться с другими опасностями из-за того, что бутылочка лежит в кровати без присмотра взрослых.
Соблюдайте меры предосторожности и позволяйте ребенку пить из бутылочки только под присмотром взрослых.
Ошибка при кормлении из бутылочки № 8:
Используйте обычную водопроводную или колодезную воду.Хотя мнения могут отличаться, самый безопасный способ приготовления бутылки — это использовать кипяченую или стерилизованную питьевую воду при приготовлении бутылки.
Во многих регионах сложно оценить безопасность водопроводной воды.
Покупка предварительно стерилизованной воды или стерилизация собственной воды обеспечат душевное спокойствие относительно безопасности воды, которую потребляет ваш малыш.
Чтобы стерилизовать воду в домашних условиях, кипятите воду в большой кастрюле в течение 15 минут, а затем дайте ей остыть до комнатной температуры перед смешиванием с порошковой смесью.
Ошибка при кормлении из бутылочки № 9:
Сократить, повторно использовать переработку.Ваш бамбино продолжает оставлять несколько лишних унций в бутылке после ежедневного кормления?
Не пытайтесь беречь окружающую среду и утилизировать эти остатки.
Бактерии изо рта вашего ребенка могут попасть в молоко, сесть и причинить вред здоровью вашего ребенка.
Всегда выбрасывайте любую приготовленную смесь, которая не использовалась за одно кормление.
Ошибка при кормлении из бутылочки № 10:
Просто откройте банку со смесью и начните черпать!Никогда не доверяйте своей памяти, чтобы убедиться, что срок годности купленной банки смеси не истек.
Всегда проверяйте срок годности перед приготовлением детской бутылочки.
Консервы и жидкие смеси могут быстро потерять свою пищевую ценность. Также проверьте емкость с формулой на предмет вмятин и сдвигов.
Контейнеры с такими повреждениями могут нанести вред здоровью вашего ребенка.
Какие ошибки при кормлении из бутылочки вы совершали на пути к материнству?
Мы бы поговорили о них в нашей группе All Things Mommy на Facebook!
* Были добавлены партнерские ссылки, которые помогут вам найти помощь, ресурсы и удивительные продукты для вашего пути к материнству. *
После того, как ребенок прибывает из службы безопасности пищевых продуктов для мам, чтобы быть
Безопасность пищевых продуктов для будущих мам Главная страница
Разошлите объявления о рождении ребенка — наконец-то прибыл ваш букет радости! Вы завершили свои первые девять месяцев путешествия.А теперь вот как вы, бабушки, дедушки и опекуны можете помочь сохранить детское питание в безопасности с этого момента …
En Español (испанский)
Болезни пищевого происхождения — серьезная проблема для здоровья, особенно для вашего новорожденного и других детей в вашем доме. Ежегодно в США 800000 болезней поражают детей в возрасте до 10 лет. Младенцы и маленькие дети особенно уязвимы к болезням пищевого происхождения, потому что их иммунная система недостаточно развита для борьбы с бактериальными инфекциями пищевого происхождения.Вот почему следует проявлять особую осторожность при обращении с пищей и ее приготовлении.
Младенцы и маленькие дети особенно уязвимы к болезням пищевого происхождения, поскольку их иммунная система недостаточно развита для борьбы с бактериальными инфекциями пищевого происхождения. Фактически, каждый год в США дети в возрасте до 10 лет заболевают 800000 заболеваний.
Мытье рук
Ваш первый шаг в обеспечении безопасности ваших детей
Ваши руки могут собирать бактерии и передавать бактерии вашему ребенку — например, номер:
- Подгузники с калом и мочой
- Сырое мясо, птица, морепродукты и яйца
- Домашние животные, такие как собаки, кошки, черепахи, змеи, птицы и ящерицы.
- Почва
Мытье рук может удалить вредные бактерии, поэтому часто мойте руки, чтобы предотвратить болезни пищевого происхождения. Кроме того, научите своих детей, как и когда мыть руки.
3 основных этапа мытья рук
- Тщательно смочите руки теплой водой и добавьте мыло.
- Тщательно потрите руки, запястья, ногти и между пальцами — не менее 20 секунд.
- Промойте, затем вытрите руки чистым тканевым полотенцем или используйте бумажное полотенце, чтобы микробы были выброшены.
«Мытье рук — одно из наиболее важных действий, которые родители могут предпринять для предотвращения болезней пищевого происхождения у своих детей». (FDA)
Когда мыть
- До и после обработка пищевых продуктов.
- После пользование туалетом, смена подгузников или обращение с домашними животными.
Кто не стирает?
Согласно исследованию Университета штата Пенсильвания, посвященному матерям с младенцами в возрасте до четырех месяцев:
41% не мыли руки после того, как погладили животных;
32% не мыли руки после смены подгузника;
15% не мыли руки после посещения туалета;
10% не мыли руки после обработки сырого мяса;
5% не мыли руки после работы в саду или работы с почвой.
к началу
Болезни пищевого происхождения: когда обращаться к врачу
Профилактика — ключ к защите вашего ребенка от инфекций. Однако ошибки при обращении с пищевыми продуктами могут случиться. Если ваш ребенок испытывает любых из следующих симптомов, возможно, у него или нее есть пищевое заболевание, и ему, возможно, потребуется обратиться к врачу:
- Кровь при диарее
- Длительная высокая температура
- Не принимать жидкости
- Ничего не может подавить из-за рвоты
В таких случаях немедленно покажите ребенка врачу или поставщику медицинских услуг.Он или она может правильно диагностировать болезни пищевого происхождения, при необходимости идентифицировать конкретные бактерии и назначить наилучшее лечение.
Безопасное обращение с детским питанием …
Защитите своего ребенка и маленьких детей, следуя этим правилам DO и DON’T по безопасному приготовлению пищи и обращению с ней.
DO:
- Следуйте рекомендациям производителя по подготовке бутылок перед наполнением их смесью или молоком.Соблюдайте срок годности на банках со смесью.
- Убедитесь, что кнопка безопасности на крышке банок с детским питанием находится в нижнем положении. Если крышка банки не «хлопает» при открытии, не используйте продукт. Выбросьте все банки с осколками стекла или ржавыми крышками.
- Используйте моющее средство и горячую воду для мытья всех блендеров, кухонных комбайнов и посуды (включая консервный нож), контактирующих с детским питанием. После мытья хорошо промыть горячей водой.
- Транспортируйте бутылочки и еду в изолированном холодильнике во время путешествия с младенцем.Не следует использовать скоропортящиеся продукты (молоко, смеси или продукты), оставленные вне холодильника или без источника холода более двух часов. Низкие температуры не позволяют размножаться большинству вредных бактерий.
- Заморозьте домашнее детское питание, поместив смесь в поддон для кубиков льда. Примечание: один кубик равен одной порции. Накройте прочной пластиковой пленкой и поместите лоток в морозильную камеру. Когда пищевые кубики заморозятся, поместите их в пакет для заморозки или герметичный контейнер и поставьте дату. Хранить до трех месяцев (выбросить неиспользованные продукты через три месяца).Как вариант, для заморозки можно использовать и небольшие баночки. Оставьте около 1/2 дюйма пространства вверху, потому что при замораживании продукты расширяются.
НЕЛЬЗЯ:
- Не делайте больше смеси, чем вам нужно. Формула может загрязниться во время приготовления. Если приготовить большое количество смеси и не охладить ее должным образом, бактерии могут размножаться до очень большого количества. Чем больше бактерий, тем выше вероятность заболеваний пищевого происхождения. Приготовление смеси в меньших количествах по мере необходимости значительно снижает вероятность загрязнения.Если вы используете порошок, приготовьте его непосредственно перед кормлением. При использовании жидких концентратов или готовых к употреблению продуктов следуйте инструкциям на этикетке, предоставленным производителем.
- Не кладите бутылку обратно в холодильник, если ребенок не доел ее. Вредные бактерии изо рта малыша могут попасть в бутылочку во время кормления; они могут расти и размножаться даже после охлаждения (некоторые бактерии могут расти при температуре холодильника) и повторного нагрева . Температура, необходимая для уничтожения вредных бактерий, чрезвычайно высока для потребления ребенком.Кроме того, не рекомендуется многократно подогревать смесь, потому что может быть потеряно много питательных веществ.
- Не кормите ребенка из банки с детским питанием, а затем кладите его в холодильник. Слюна на ложке может загрязнить оставшуюся пищу. Вместо этого положите на блюдо размер порции. Охладите продукты, оставшиеся в банке. Выбросьте неиспользованную пищу в сервировочном блюде.
- Не используйте мед в качестве подсластителя, чтобы побудить детей пить воду из бутылочки. Мед небезопасен для детей младше года.Он может содержать организм Clostridium botulinum , который может вызвать серьезное заболевание или смерть.
- Не давайте сырое или непастеризованное молоко или непастеризованный фруктовый или овощной сок младенцам или детям младшего возраста. Непастеризованное молоко или сок могут содержать вредные бактерии. Непастеризованные соки обычно можно найти в охлаждаемых секциях продуктовых магазинов, магазинов здорового питания, сидровых заводов или фермерских рынков. На этикетке таких соков должно быть указано следующее предупреждение: ПРЕДУПРЕЖДЕНИЕ: Этот продукт не был пастеризован и поэтому может содержать вредные бактерии, которые могут вызывать серьезные заболевания у детей, пожилых людей и людей с ослабленной иммунной системой.
ПРИМЕЧАНИЕ. Свежевыжатые соки, которые продаются в стакане, например, на фермерских рынках, у придорожных киосков или в некоторых соковых барах, нельзя пастеризовать или обрабатывать иным образом для обеспечения их безопасности. Предупреждающие надписи на этих продуктах не требуются. Маленьким детям следует избегать употребления этих соков. Если вы не можете сказать, был ли сок обработан для уничтожения вредных бактерий, либо не используйте продукт, либо кипятите его, чтобы убить вредные бактерии. - Не оставляйте смесь при комнатной температуре более чем на 2 часа.Вредные бактерии могут быстро расти в пище при комнатной температуре. Выбросьте смесь, которую не использовали более двух часов.
- Не кладите грязные подгузники в один пакет с бутылочками или едой. Вредные бактерии из грязного подгузника могут попасть в детское питание.
- Не давайте младенцам «чаи» из звездчатого аниса. Заваренный «чай», содержащий звездчатый анис, ассоциируется с заболеваниями младенцев. Заболевания варьировались от серьезных неврологических эффектов, таких как судороги, до рвоты, нервозности и быстрого движения глаз.
Два способа подогрева грудного молока или смеси
(для бутылок с одноразовыми вставками или бутылок из твердого пластика и стекла)
- В горячей воде из-под крана
Поместите бутылку под проточную горячую воду, пока не будет достигнута желаемая температура. Это должно занять 1-2 минуты. - На плите
Нагрейте воду в кастрюле. Снимите кастрюлю с огня и поставьте в нее бутылку, пока она не станет теплой.
Особые примечания:
При нагревании детского молока перед кормлением всегда встряхивайте жидкость, чтобы выровнять температуру, и проверяйте ее на руке, а не на запястье (это одна из наименее чувствительных к теплу областей).Молоко, «готовое для младенца», должно быть теплым.
Не рекомендуется нагревать грудное молоко или детскую смесь в микроволновой печи. Исследования показали, что микроволны неравномерно нагревают детское молоко и смеси. Это приводит к появлению «горячих точек», которые могут ошпарить рот и горло ребенка.
Безопасное приготовление твердых продуктов в микроволновой печи
Исследования показывают, что когда детское питание готовится в микроволновой печи в банке, оно часто нагревается неравномерно. Самые горячие места находятся в центре еды. Самые прохладные места находятся рядом со стеклянными стенками, поэтому вы можете подумать, что еда не слишком горячая.Соблюдайте эти меры предосторожности при приготовлении детского питания в микроволновой печи.
- Не помещайте детское питание в емкость в микроволновой печи. Вместо этого переложите еду на блюдо, прежде чем разогревать его в микроволновой печи. Таким образом, пищу можно перемешивать и тестировать на вкус по температуре.
- Разогрейте в посуде 4 унции твердой пищи в течение 15 секунд на высокой мощности. Всегда помешивайте, дайте постоять 30 секунд и попробуйте перед кормлением.
- Не нагревайте детское питание, мясные палочки или яйца в микроволновой печи. Вместо этого используйте плиту.Эти продукты имеют высокое содержание жира, а поскольку микроволны нагревают жиры быстрее, чем другие вещества, эти продукты могут вызвать разбрызгивание и перегревание.
Особое примечание: При нагревании детского питания всегда помешивайте, дайте постоять 30 секунд и проверьте вкус перед кормлением. Пища, приготовленная для детей, должна быть на вкус или чуть теплой.
Как хранить материнское молоко
Бережное обращение с грудным молоком и его хранение в домашних условиях необходимы для сохранения его особых качеств.Вот как правильно хранить грудное молоко:
- Охладите грудное молоко, если оно будет использоваться в течение 3-5 дней. Если молоко не будет использоваться в это время, его следует заморозить, но не более чем на 3-6 месяцев. Поставьте дату, когда заморозите.
- Храните грудное молоко в задней части морозильной камеры, а не в дверце морозильной камеры. . Дверь — самое теплое место в морозильной камере. Это позволяет избежать непреднамеренного размораживания молока, которое может произойти при частом открытии и закрытии дверцы.
Безопасное хранение детского питания
Жидкости | Холодильник | Морозильная камера |
Сгущенное грудное молоко | 3-5 дней, с техникой чистого отжима * | от 3 до 6 месяцев |
Смесь (хранится в индивидуальных детских бутылочках) | 2 дня | Не рекомендуется |
Цельное молоко | 5 дней | 3 месяца |
Молоко сгущенное восстановленное | 3-5 дней | Не рекомендуется |
* Перед сцеживанием грудного молока обязательно вымойте руки водой с мылом.Если мыло и вода недоступны, используйте дезинфицирующее средство для рук на спиртовой основе, которое содержит не менее 60% спирта. Убедитесь, что место сцеживания, детали помпы и флаконы чистые. Грудь и соски не нужно мыть перед сцеживанием. Для получения дополнительной информации о безопасном приготовлении и хранении сцеженного грудного молока.
ТВЕРДЫЕ — открытые или свежеприготовленные | Холодильник | Морозильная камера |
Протертые фрукты и овощи | 2-3 дня | от 6 до 8 месяцев |
Мясо и яйца протертые | 1 день | 1-2 месяца |
Комбинации мяса и овощей | 1-2 дня | 1-2 месяца |
Домашнее детское питание | 1-2 дня | от 3 до 4 месяцев |
Важные советы, которые следует помнить ребенку…
- Не оставляйте твердые или жидкие продукты детского питания при комнатной температуре более чем на два часа.
- Не кладите обратно в холодильник бутылочку или детское питание, если ребенок не доел его.
- Чтобы снизить риск удушья, будьте осторожны с младенцами и маленькими детьми, когда они едят, и учите детей хорошо пережевывать пищу.
(Кроме того, Американская академия педиатрии не рекомендует кормить детей младше 4 лет круглой твердой пищей, если она не нарезана на мелкие кусочки размером не более полдюйма.)
Подробнее об удушье см. В MedlinePlus: Choking . - Помните семь вещей, которые нужно знать беременным женщинам и родителям о мышьяке в рисе и рисовых хлопьях
Дополнительную информацию о детских смесях и о том, как сообщать о проблемах, см. В разделе «Детское питание».
Дополнительная информация
к началу
Как и зачем согревать детские бутылочки — грудное молоко и смеси
Имеет ли значение, какая температура бутылочки вашего ребенка?
Чтобы ответить на этот вопрос, подумайте вот о чем:
Хотите чашку холодного кофе холодным зимним утром?
Мы так не думали.
Теплая кружка с паром намного привлекательнее. То же самое касается бутылочки с грудным молоком или детской смесью.
Nature предназначен для того, чтобы младенцы могли пить теплое молоко, поэтому имеет смысл дать малышу теплую бутылочку.
Вот «почему» и «как» согревают бутылочку вашего ребенка. Прочтите, тогда пора вашему ребенку напиться!
Почему ваш ребенок предпочитает теплую бутылочкуНе существует специального закона о воспитании детей, запрещающего давать ребенку холодную бутылочку с молоком или бутылочку комнатной температуры.
Но вот несколько причин, по которым многие младенцы предпочитают теплые бутылочки:
- Грудное молоко имеет среднюю температуру человеческого тела 98 градусов или близкую к ней.
- Бутылка с водопроводной водой (или фильтрованной водой из холодильника или столешницы) может быть на 40-50 градусов холоднее грудного молока. Это большая разница!
- Тело ребенка должно использовать энергию для нагрева холодной жидкости во время ее переваривания.
- Некоторые родители сообщают, что питье из бутылочки с холодной водой вызывает у их ребенка боль в животе.
Это может показаться дополнительным шагом, но нагрев детской бутылочки, вероятно, сделает кормление вашего малыша более комфортным и расслабляющим.
Как правильно нагреть детскую бутылочкуИтак, вы решили, что вам следует нагреть детскую бутылочку, но прежде чем вы возьмете микроволновку или начнете кипятить воду, чтобы окунуть бутылочку, прочтите это!
Не нагревайте детскую бутылочку в микроволновой печи.
Вот почему:
Микроволновые печи не всегда нагревают продукты равномерно — вот почему при приготовлении замороженных обедов приходится отдирать пластик и перемешивать половину времени нагрева.Это верно и для детской бутылочки.
Не включайте микроволновую печь, избегая горячих точек, которые могут обжечь рот ребенка. Кроме того, микроволновая печь слишком сильно нагревает грудное молоко и разрушает ценные питательные вещества вашего «жидкого золота».
Не опускайте детскую бутылочку в кипящую воду.
Это важно по трем причинам:
- Если вы используете пластиковую бутылочку для ребенка, она может расплавиться или повредиться. Кажется очевидным, но когда вы недосыпаете, это легко забыть.
- Слишком жарко и разрушает белки грудного молока.
- Это занимает слишком много времени! Кто хочет посмотреть, как кипит горшок. Серьезно. Посреди ночи с плачущим ребенком вам не нужно ждать, пока вода нагреется на плите, поэтому вы можете поместить внутрь бутылку и дать ей медленно нагреться до нужной температуры.
Есть много причин использовать подогреватель детских бутылочек, и вы, вероятно, найдете ту, которая для вас больше всего значит.Вот 3 основных причины, по которым мамы любят использовать Baby Brezza Safe + Smart Bottle Warmer .
1) Это единственный подогреватель бутылочек, который безопасно нагревает смесь и грудное молоко, потому что он имеет два разных режима подогрева — по одному для каждого.
Для формулы выберите опцию «Быстрый нагрев», при которой паровой нагрев используется для быстрого и равномерного разогрева формулы.
Для грудного молока выберите «Постоянный теплый», при котором используется теплая водяная баня для равномерного разогрева грудного молока с сохранением его питательных веществ.Практически все другие подогреватели бутылочек используют паровой нагрев для разогрева слишком горячего грудного молока, которое испортит ваше «жидкое золото».
Не «угадывайте и не проверяйте» температуру детской бутылочки, брызгая молоком или смесью на запястья. Используя подогреватель для бутылочек, он будет каждый раз нагреваться до нужной, безопасной температуры.
2) Это единственный подогреватель бутылочек с Bluetooth, поэтому вы можете управлять им со своего телефона и получать предупреждения.
Так как вам нужно позаботиться о ребенке или немного отдохнуть, Safe + Smart подогреватель бутылочек предупредит вас, когда бутылочка готова.
Используя простое БЕСПЛАТНОЕ приложение, которое вы можете загрузить на свой смартфон, вы получите уведомление о завершении цикла нагрева. Это лучше, чем стоять над раковиной, ожидая, пока горячая вода нагреет вашу бутылку, или смотреть, как горшок на плите!
Не хотите использовать приложение? Вы можете управлять нагревателем с помощью ЖК-панелей управления и прослушивать звуковые сигналы, которые сообщают о завершении цикла.
3. Имеются элементы управления, удобные для родителей.
Мы поняли. Ваше время дорого, а вашего внимания мало.Вы не хотите изучать сложную машину только для того, чтобы согреть детскую бутылочку.
Не волнуйтесь — подогреватель бутылочек Smart + Safe очень прост. Просто нажмите кнопку питания, чтобы включить устройство, и сообщите ему, начинаете ли вы с комнатной температуры или с холодной бутылкой.
Последним шагом является выбор «Быстрое разогревание» для смеси или «Постоянное разогревание» для грудного молока.
Это не так сложно освоить, и вы будете благодарны за 5 минут, которые вы сможете уйти и прижать к себе ребенка… или разбиться на кушетке, чтобы немного вздремнуть.
Если вы просто разогреваете формулу, сделайте это мгновенно с помощью мгновенного нагревателяBaby Brezza Instant Warmer позволяет мгновенно приготовить теплую бутылочку с молочной смесью — что может быть лучше? Он подает теплую воду 24/7. Затем просто добавьте смесь, перемешайте и скармливайте. Вам больше не придется ждать до 5 минут, пока традиционный подогреватель бутылочек согреет бутылку.
Выпей, детка!Время кормления — это особый опыт общения для родителей и малышей.Дайте ребенку теплую бутылочку, в которой он будет чувствовать себя уютно и заботливо.
Используйте подогреватель для бутылочек Baby Brezza , чтобы сделать процесс простым и безопасным. Вы можете быть уверены, что смесь нагревается равномерно или грудное молоко все еще полно жизненно важных питательных веществ.
Начните экономить время с Baby Brezza!
Как согреть детскую бутылочку
Ребенок голоден, и за несколько минут до того, как он перейдет в голод, проходит Т-минус — но вы кормите его бутылочкой прямо из холодильника или тратите время, чтобы согреть его? Некоторым малышам вполне подойдет холодная бутылка, а другим просто нужно довести ее до идеального разогрева.
Если ваш ребенок находится на теплой вечеринке или вы обнаружили, что теплая бутылочка перед сном или перед сном помогает ему быстрее заснуть и спать дольше — не волнуйтесь. У нас есть советы и рекомендации, как быстро согреть детскую бутылочку.
Варианты подогрева бутылок
Хотя идеальная температура молока равна или чуть ниже температуры тела — 98,6 градусов по Фаренгейту — это скорее ориентир. Прежде чем вытащить термометр, подумайте о том, как измерить температуру с помощью запястья: просто капните пару капель из бутылки на внутреннюю сторону запястья.Если он кажется холодным, согрейте его еще немного; если он кажется горячим, дайте ему остыть. Дополнительный совет: после нагревания бутылки перемешайте содержимое, чтобы обеспечить постоянную температуру.
Давайте рассмотрим несколько способов безопасного подогрева бутылочек.
На плите. Наполните кастрюлю водой, по крайней мере, на ту же высоту, что и молоко в вашей бутылке. Сначала нагрейте воду на плите, а затем опустите бутылку в теплую воду, пока молоко не достигнет температуры тела.Войдите, тест на запястье. При использовании метода варки на плите вода не должна кипеть. Вы хотите окунуть палец и с тоской подумать о давно минувших днях, наполненных успокаивающими пенными ваннами, и о своем времени.
Под кран. Согрейте бутылку, подержав ее под струей теплой или горячей воды и вращая, чтобы дотянуться до всех сторон в течение примерно двух минут. Использование теплой воды из крана особенно хорошо подходит для размораживания замороженного грудного молока.
В подогревателе бутылочек. Подогреватели бутылочек разработаны специально для подогрева бутылочек.Большинство из них просты в использовании и быстро нагревают молоко до идеальной температуры тела. И давайте посмотрим правде в глаза — когда ваш ребенок суетлив и голоден, «быстро» — самое важное слово в данный момент. Подогреватель бутылочек Deluxe от Dr. Brown безопасно нагревает бутылки с помощью пара, что обеспечивает равномерное тепло и оптимальное удержание питательных веществ.
Итак, что насчет микроволновок? Что ж, Американская академия педиатрии специально говорит, что согревание с помощью микроволн — недопустимо. Это потому, что, хотя бутылка может казаться прохладной после того, как ее закроют, жидкость внутри может быть действительно горячей.И он нагревает жидкость так же неравномерно, как замороженное блюдо, которое вы приготовили на обед; одна часть обжигает язык, в то время как в другой все еще есть кристаллы льда. Кроме того, состав грудного молока может измениться, если оно слишком сильно нагрето.
Советы по использованию подогревателя бутылочек
СОВЕТ 1. Убедитесь, что емкость подходит.
Бутылкибывают разных форм и размеров, поэтому убедитесь, что ваши бутылки поместятся в выбранную вами грелку. Подогреватель бутылочек Deluxe от Dr. Brown поставляется с регулируемой корзиной, поэтому он подходит всем Dr.Бутылки Брауна и бутылки большинства других брендов. Нижнюю часть корзины можно перевернуть, чтобы бутылки меньшего размера располагались выше в камере и их было легче удалить. В этом удобном видео показано, как пользоваться нагревателем и корзиной.
СОВЕТ 2: Снимите части бутылки во время нагревания.
При нагревании бутылочек доктора Брауна сначала снимите внутренние детали (вентиляционную вставку и трубку резервуара). Это помогает предотвратить повышение давления и утечку во время нагревания.Можно оставлять соску и воротник на бутылке неплотно или использовать дорожную крышку доктора Брауна.
СОВЕТ 3: Будьте осторожны со стеклянными бутылками .
Мокрое стекло скользкое, поэтому при нагревании стеклянных бутылок крепко держитесь за них. Мы рекомендуем согревать стеклянные бутылки с прикрепленными рукавами для стеклянных бутылок из 100% силикона доктора Брауна, чтобы защитить стекло. Опять же, перед нагреванием снимите внутренние детали.
СОВЕТ 4: Используйте дистиллированную воду.
Дистиллированная вода поможет уменьшить образование накипи, которое происходит естественным образом внутри нагревателя. Вы можете приобрести дистиллированную воду во многих крупных розничных магазинах, особенно в детских.
Не помешает попробовать каждый подход к подогреванию бутылочек, чтобы понять их все, на всякий случай, если вам нужно использовать один в крайнем случае. Когда вы откроете для себя идеальный вариант подогрева бутылочек для вас и вашего ребенка, вы двое будете на пути к Happy Feeding ™. Вопросов? Свяжитесь с нами — мы будем рады помочь!
7.Температурный контроль и переохлаждение
Пройдите тест по главе до и после прочтения этой главы.
Викторина по открытию главы
Закрыть викторинуЗакрыть викторинуПервый раз? Бесплатная регистрация. Просто введите свой адрес электронной почты или номер мобильного и придумайте пароль.
Содержание
Цели
Когда вы завершите это задание, вы сможете:
- Согрейте младенцев.
- Объясните, почему у младенцев может развиться переохлаждение.
- Распознайте признаки и перечислите опасности переохлаждения.
- Профилактика и лечение переохлаждения.
- Перечислите причины и осложнения гипертермии.
Измерение температуры тела
7-1 Как измерить температуру младенца?
Обычно измеряется температура кожи младенца, а не температура полости рта или прямой кишки. Поскольку младенцы обычно становятся холодными, а не горячими, предпочтительно измерять температуру кожи в подмышечных впадинах (подмышечная впадина) или брюшной полости, поскольку кожа является первой частью тела, которая остывает.
- Примечание
- Напротив, оральная или ректальная температура полезна для определения лихорадки у детей старшего возраста и взрослых, поскольку ядро тела (центр) является первой частью тела, которая нагревается.
Температуру кожи можно измерить с помощью:
- Цифровой термометр: Цифровой термометр помещается в подмышечную впадину младенца на 2 минуты перед снятием показаний. Когда термометры не используются, их следует хранить сухими, чтобы предотвратить перекрестное заражение.
- Телетермометр: (электрический термометр). Если используется телетермометр, зонд обычно помещают над левой, нижней частью живота или нижней частью спины. Избегайте попадания в правую верхнюю часть живота, так как печень выделяет много тепла, и это может привести к завышенным показаниям. Телеметры следует регулярно калибровать.
Стеклянные ртутные термометры с низкими показаниями больше не следует использовать у детей из-за риска отравления ртутью, если термометр сломается во рту.
7-2 Каков нормальный диапазон температуры тела?
Это зависит от места измерения температуры:
- Нормальная температура в подмышечных впадинах составляет 36,5–37 ° C.
- Нормальная температура кожи живота составляет 36–36,5 ° C.
Все новорожденные имеют одинаковый диапазон нормальной температуры тела.
- Примечание
- Нормальная температура во рту составляет 37–37,5 ° C, а ректальная температура составляет 37,5–38 ° C. Ни один из них обычно не используется у новорожденных.
Производство и потери тепла
7-3 От чего зависит температура тела?
Температура тела зависит от баланса:
- Скорость производства тепла (скорость производства тепла).
- Скорость потери тепла (как быстро теряется тепло).
Если скорость выделения тепла низкая или скорость тепловых потерь высока, температура тела может упасть. Точно так же чрезмерное тепловыделение или снижение тепловых потерь вызывает повышение температуры тела (лихорадка или гипертермия).
7-4 Как новорожденные младенцы вырабатывают тепло?
Взрослые и дети старшего возраста могут увеличить тепловыделение за счет дрожи и физических упражнений. Новорожденные дети не могут дрожать или двигаться. Однако в течение первых нескольких недель жизни младенец способен расщеплять (метаболизировать) бурый жир , который выделяет большое количество тепла. Бурый жир — это особая ткань, которая откладывается на шее, груди и животе плода в течение последних недель беременности. Он имеет коричневый цвет из-за наличия множества нервов и кровеносных сосудов и во многом отличается от обычного белого жира, который находится под кожей.Когда температура тела падает, младенец расщепляет бурый жир и, таким образом, вырабатывает тепло для коррекции температуры тела.
В меньшей степени младенец также может использовать другие запасы энергии для производства тепла, например:
- Белый жир, находящийся под кожей.
- Гликоген, который хранится в печени.
- Молочные корма.
7-5 Какие младенцы производят слишком мало тепла?
Следующие младенцы часто не могут вырабатывать достаточно тепла для поддержания нормальной температуры тела:
- Недоношенные дети. Они рождаются до того, как откладываются достаточные запасы бурого жира.
- Недостаточный вес для гестационного возраста или истощенных младенцев. Они израсходовали запасы бурого жира перед доставкой.
- Инфицированные младенцы или младенцы с гипоксией. Общая инфекция или тяжелая гипоксия препятствует нормальному расщеплению бурого жира и, таким образом, снижает выделение тепла. Поэтому у инфицированных и гипоксических младенцев температура тела обычно падает, а не повышается.
Инфекция новорожденных вызывает скорее падение, чем повышение температуры тела.
7-6 Как младенцы теряют тепло?
Младенцы отдают тепло от кожи к окружающей среде следующими способами:
- Конвекция. Это потеря тепла кожей младенца в окружающий воздух. Младенцы теряют много тепла из-за конвекции при воздействии холодного воздуха или сквозняков.
- Проводимость. Это потеря тепла, когда младенец лежит на холодной поверхности.Младенцы быстро теряют тепло из-за теплопроводности, когда их кладут голыми на холодный стол, весы или рентгеновскую пластину, или завернутые в холодное одеяло или полотенце.
- Испарение. Это потеря тепла влажной кожей младенца в окружающий воздух. Младенцы теряют тепло из-за испарения после родов или после ванны. Даже младенец в мокром подгузнике может терять тепло из-за испарения.
- Радиация. Это потеря тепла от кожи младенца к удаленным холодным объектам, таким как холодные оконные стекла, стены и вытяжка инкубатора.Многим людям трудно понять излучение, так как на потерю тепла от теплого объекта, находящегося на расстоянии, не влияет температура окружающего воздуха. Даже если в комнате и инкубаторе тепло, младенец может излучать тепло в холодное оконное стекло. Чем ближе младенец будет к холодному окну, тем больше тепла будет потеряно. Шторы уменьшают потерю лучистого тепла ночью, когда окна самые холодные.
7-7 Какие младенцы теряют слишком много тепла?
Следующие младенцы обычно теряют слишком много тепла и, следовательно, могут терять температуру тела:
- Младенцы. Все маленькие дети имеют большую площадь поверхности по сравнению с массой тела. Таким образом, недоношенные дети с недостаточным весом для гестационного возраста, как правило, быстро теряют тепло.
- Младенцы с малым количеством подкожного жира. У недоношенных, недоношенных для гестационного возраста и истощенных младенцев очень мало БЕЛОГО жира под кожей (подкожный жир), который защищает их тело от потери тепла. Большая часть белого жира откладывается под кожей в последние недели беременности. Таким образом, недоношенные дети рождаются до того, как накапливают запасы белого жира.Младенцы с недостаточным весом для гестационного возраста и истощенные младенцы также имеют мало белого жира, поскольку они израсходовали свой белый жир перед родами.
- Младенцы в холодной среде могут терять тепло из-за теплопроводности, конвекции, испарения или излучения. Потеря тепла наиболее велика, если младенец остается обнаженным и не накрытым.
- Мокрые младенцы теряют тепло из-за испарения. Младенцы мокрые после родов, после ванны и в мокром подгузнике.
- Младенцы с плохим мышечным тонусом. Гипотонические младенцы, например недоношенные или больные младенцы, лежат, раскинув руки и ноги. Следовательно, они подвергают воздействию тепла больший участок кожи, чем здоровые доношенные дети, которые прижимают руки и ноги к телу.
Гипотермия
7-8 Что такое переохлаждение?
Абдоминальная температура ниже 36 ° C или подмышечная температура ниже 36,5 ° C аномально низкая. Этих младенцев нужно согревать. Следовательно, рабочее определение гипотермии (низкая температура тела) — это температура тела ниже этих значений.Как только температура тела упадет ниже 35 ° C, младенцу грозят осложнения, связанные с переохлаждением. Поскольку ректальная температура обычно выше, чем в других местах, ректальная температура ниже 35 ° C особенно опасна.
Гипотермия — это температура в брюшной полости ниже 36 ° C или подмышечная температура ниже 36,5 ° C
7-9 Какие младенцы подвергаются наибольшему риску переохлаждения?
Младенцы, которые производят слишком мало тепла или теряют слишком много тепла, подвергаются наибольшему риску.Этими младенцами высокого риска являются:
- Недоношенные дети
- Недостаточный вес для младенцев гестационного возраста
- Истощенные младенцы
- Младенцы, которых не кормили
- Инфицированные младенцы
- Младенцы с гипоксией
- Влажные младенцы
- Младенцы, подвергшиеся воздействию холода
- Младенцы, которых кормят обнаженными и не покрытыми одеждой
- Младенцы, выхаженные у холодного окна
7-10 Как предотвратить переохлаждение?
- Определите всех младенцев с высоким риском гипотермии. Сюда входят все младенцы, которые могут выделять слишком мало тепла или терять слишком много тепла.
- Обеспечение энергией (калорий) орально, через назогастральный зонд или внутривенное питание. Это очень важно для младенцев, рожденных с небольшим количеством коричневого и белого жира. Раннее кормление грудным молоком или молочными смесями помогает снизить частоту переохлаждения, обеспечивая младенца энергией, необходимой для выработки тепла.
- Обеспечьте теплую среду для всех младенцев. Чем меньше младенец, тем теплее требуется. Большинство детей младше 1800 г нуждаются в каком-либо источнике тепла. Вам следует:
- По возможности используйте средства ухода кожа-к-коже (уход за матерью-кенгуру).
- Никогда не помещайте младенца в холодный инкубатор.
- Держите порты инкубатора закрытыми.
- Перед использованием всегда заверните кассету с рентгеновскими лучами в полотенце.
- По возможности подогрейте и увлажните кислород.
- Не кормите грудью младенца возле холодного окна.
- Есть занавески в детской.
- Не купать маленьких или больных младенцев.
- Изолируйте младенца. Оденьте младенца и используйте шерстяную шапочку. Голова новорожденного ребенка теряет много тепла из-за излучения, поскольку поверхность кожи головы велика, мозг выделяет много тепла, а волос для изоляции мало. Шерстяная кепка более эффективна, чем пинетки или лосины. Лучше всего, если все это будет использовано. Шерстяной колпачок особенно важен, если ребенок получает кислород напорного ящика, который не подогретые.Большинство младенцев в инкубаторах должны носить шерстяную шапочку.
- Всех мокрых младенцев необходимо немедленно высушить. затем завернуть в другое теплое сухое полотенце. Не оставляйте младенца во влажном полотенце. Не забудьте высушить голову младенца.
- Лечить любую инфекцию или гипоксию.
- Следите за температурой кожи или подмышечных впадин. у всех младенцев с повышенным риском переохлаждения. Важно как можно скорее обнаруживать любое падение температуры.
Шерстяная шапочка предотвращает потерю лучистого тепла из головы младенца.
7-11 Какая температура окружающей среды самая лучшая?
Оптимальная температура окружающей среды (например, в помещении или в инкубаторе) зависит от:
- Вес и гестационный возраст младенца. Чем меньше вес и чем раньше срок беременности, тем выше необходимая температура окружающей среды. Младенцы с недостаточным весом для гестационного возраста или истощенными также нуждаются в более высокой температуре окружающей среды.
- послеродовой возраст младенца. Чем больше постнатальный возраст, тем ниже требуемая температура окружающей среды, т. Е. По мере взросления младенца требуется более низкая температура окружающей среды.
- Болезнь. Больным младенцам требуется более высокая температура окружающей среды.
Например, недоношенному ребенку массой 1000 г в 1-й день может потребоваться температура окружающей среды 37 ° C, чтобы согреться, в то время как здоровому доношенному ребенку на 5-й день может потребоваться температура окружающей среды всего 20 ° C.
В клинической практике с каждым младенцем следует обращаться как с индивидуумом, и вышеупомянутые факторы, влияющие на потребности младенца в температуре, должны рассматриваться только как рекомендации. Температуру окружающей среды для каждого младенца следует отрегулировать, чтобы обеспечить нормальную температуру кожи живота или подмышечных впадин. Это может быть достигнуто автоматически, если используется инкубатор с сервоприводом или лучистый обогреватель.
Потребность младенца в энергии и кислороде минимальна, когда температура кожи составляет нормальных и когда младенец находится в процессе кормления при правильной температуре окружающей среды.Потребности в энергии и кислороде увеличиваются, если температура кожи младенца выше или ниже нормы. Младенцы набирают вес быстрее всего, если их содержат при правильной температуре окружающей среды.
Температура окружающей среды должна быть отрегулирована так, чтобы обеспечить нормальную температуру в подмышечных впадинах или на коже.
- Примечание
- Нейтральная тепловая среда (наилучшая температура в помещении или инкубаторе) — это такая температура окружающей среды, при которой температура кожи является нормальной, а скорость метаболизма младенца является самой низкой.В этом состоянии младенец использует наименьшее количество кислорода и энергии. Таким образом, энергия кормов может использоваться для роста, а не для выработки тепла. Важно следить за тем, чтобы все младенцы находились при грудном вскармливании как можно ближе к их собственной нейтральной тепловой среде.
7-12 Как согреть младенца?
Есть несколько способов согреть младенца:
Тепло материнского тела (телесный уход). Младенцев можно очень легко и эффективно согреть, поставив их обнаженными на голую грудь матери.Младенец должен носить шерстяную шапочку и подгузник. И мать, и младенец должны быть закрыты. Тепло материнского тела согреет младенца. Этот простой метод — важная часть ухода за матерью-кенгуру (KMC).
Уход за матерью-кенгуру — лучший способ согреть здорового ребенка.
- Закрытый инкубатор. Это традиционный способ ухода за большинством маленьких или больных младенцев, поскольку температуру можно тщательно контролировать. Сегодня все больше и больше младенцев лечатся в МКК, а не в инкубаторе.
- Лучистые обогреватели (потолочные лучистые обогреватели). Излучающий обогреватель используется для реанимации младенца или для ухода за очень больным младенцем в отделении интенсивной терапии. Потери воды за счет испарения выше, чем в закрытом инкубаторе. Толстая пластиковая пленка или «пузырчатая пленка» над младенцем снижает потерю воды. Как только состояние больных детей улучшится, их следует переместить из лучистого обогревателя в закрытый инкубатор или KMC.
- Теплая комната. Наиболее здоровых доношенных детей можно выкармливать в детской кроватке или люльке в теплой детской, палате или дома.Температура в помещении должна быть около 20 ° C. Младенец должен быть одет так, чтобы предотвратить потерю тепла излучением на холодные окна или стены.
- Горячая комната. Многих младенцев с низкой массой тела при рождении можно согреть в люльках, если их кормить грудью в комнате, где температура поддерживается на уровне 25–30 ° C. Чем меньше младенец, тем выше будет необходимая температура в помещении. Тем не менее, лучше держать мать и ребенка вместе с МК.
- Одевание младенца. Младенца можно держать в тепле, накрыв тело изолирующим слоем и тем самым предотвращая потерю тепла за счет конвекции в холодный воздух и излучения в холодные предметы в комнате.Это делается путем одевания младенца в подгузник, куртку, шерстяную шапку и пинетки. Шерстяная шапка является наиболее важным средством предотвращения потери тепла радиацией. Часто младенцев в закрытых инкубаторах одевают.
- Тепловое одеяло. Младенца можно держать в тепле в течение нескольких часов, если его завернуть в термоодеяло, серебряную пеленку или толстую алюминиевую фольгу, обычно используемую для приготовления пищи. Это эффективный метод предотвращения потерь тепла при транспортировке, если KMC или транспортный инкубатор недоступны.Младенец должен быть теплым и сухим, прежде чем его завернуть в термоодеяло. Никогда не кладите холодного младенца в тепловое одеяло и не используйте тепловое одеяло в инкубаторе.
- Тепловой экран из плексигласа. Прозрачный экран из плексигласа можно надеть на младенца в инкубаторе, чтобы уменьшить потерю тепла за счет излучения.
Шерстяная шапочка и теплозащитный экран из плексигласа сокращают потери тепла за счет излучения у младенцев, находящихся в инкубаторе.
Для каждого человека следует выбрать наиболее подходящий метод.Нет оправдания переохлаждению младенца, потому что переохлаждение можно предотвратить. Кожный уход со стороны матери, отца, члена семьи, медсестры, врача или фельдшера всегда доступен.
Переохлаждение можно предотвратить.
7-13 Когда маленькому ребенку больше не нужен инкубатор?
Большинство маленьких младенцев способны поддерживать температуру тела в теплой комнате, когда они достигают веса 1800 г. Тем не менее, многие маленькие дети могут намного быстрее поддерживать температуру тела с помощью KMC.Наиболее здоровые младенцы могут быть переведены из инкубатора в KMC к 1600 г.
7-14 Как распознать переохлажденного младенца?
Гипотермные младенцы со следующими признаками:
- Они холодные на ощупь.
- Они вялые, гипотонические, плохо питаются и слабо плачут.
- Их руки и ноги обычно бледные или синие, но язык и щеки розовые. Обратите внимание, что они не цианозированы по центру. Розовые щеки могут ошибочно указывать на то, что младенец здоров.
- Периферический отек или склерема (ощущение дерева или пластика на коже).
- Поверхностное медленное дыхание или признаки респираторной недостаточности.
- Кровотечение изо рта, носа или проколы иглой. Младенцы с гипотермией часто умирают от массивного легочного кровотечения.
Чем сильнее переохлаждение (особенно если температура тела опускается ниже 35 ° C), тем больше клинических признаков.
7-15 Какие проблемы с обменом веществ часто встречаются у младенцев с гипотермией?
- Гипогликемия. Это частая причина смерти холодных младенцев и наиболее серьезное осложнение переохлаждения. Холодные младенцы тратят много энергии, пытаясь согреться. В результате они расходуют все свои запасы энергии, что приводит к гипогликемии.
- Гипоксия. Когда гемоглобин становится холодным, он поглощает кислород, но не выделяет его. Кислород задерживается в гемоглобине и не попадает в клетки организма. Таким образом, холодный младенец кажется розовым даже после смерти от гипоксии.Гипотермия также увеличивает потребность организма в кислороде, что усугубляет гипоксию.
- Метаболический ацидоз. Из-за плохой периферической перфузии кровь не доставляет клеткам достаточно кислорода. Возникающая гипоксия вызывает метаболический ацидоз.
- Примечание
- Холодный младенец увеличивает скорость метаболизма, выделяя тепло и быстро расщепляя глюкозу. Это, в свою очередь, увеличивает потребность клеток в кислороде, усугубляя любую гипоксию. Результирующий анаэробный метаболизм глюкозы вызывает избыточное производство молочной кислоты.Диссеминированная внутрисосудистая коагулопатия также часто встречается при выраженном переохлаждении.
Младенцы с гипотермией часто умирают от гипогликемии.
7-16 Как лечить переохлаждение?
- Согрейте младенца в закрытом инкубаторе, обогревателе с лучевым излучением над головой или в теплой комнате. Косметический уход — очень эффективный метод согревания холодного младенца. Температура инкубатора должна быть установлена на уровне 37 ° C, пока температура кожи не вернется к норме. Теплая вода (37 ° C) также используется для коррекции гипотермии.
- Обеспечивает энергией , пока младенец согревается. Во время согревания может возникнуть гипогликемия. Энергия может подаваться в виде перорального или назогастрального молока или внутривенной поддерживающей жидкости, содержащей 10% воды с декстрозой (например, Neonatalyte).
- Обеспечьте кислородом. Холодные младенцы, хотя и имеют центральный розовый цвет, часто бывают гипоксическими. Поэтому давайте ребенку 30% кислорода (FiO₂ 0,3), пока он согревается. Нормальное насыщение кислородом у холодного младенца исключает гипоксию тканей, поскольку кислород задерживается в красных клетках.
- Дайте 4% бикарбонат натрия. Большинство детей с гипотермией страдают метаболическим ацидозом. Если вводится внутривенная жидкость, добавьте 10 мл 4% бикарбоната натрия к 100 мл поддерживающей жидкости (Neonatalyte). Если возможно, сделайте анализ газов крови и частично скорректируйте любой дефицит щелочи.
- Наблюдения. Наблюдать и записывать температуру, пульс, дыхание, цвет кожи и концентрацию глюкозы в крови младенца до тех пор, пока они не станут нормальными и стабильными.
- Антибиотики. Дайте парентерально антибиотики, если есть какие-либо признаки инфекции.
Пирексия
7-17 Что такое гипертермия?
Пирексия или лихорадка (высокая температура тела) определяется как температура кожи брюшной полости 37 ° C или более или температура в подмышечных впадинах 37,5 ° C или более. Поскольку новорожденные младенцы могут только немного потеть, они не могут охладиться и, следовательно, легко становятся слишком горячими.
Пирексия может быть вызвана:
- Высокая температура окружающей среды. Обычно это происходит из-за того, что в инкубаторе или комнате слишком жарко для нужд ребенка, или ребенок помещен на солнце или слишком близко к обогревателю.
- Инфекция. Однако у большинства младенцев при заражении наступает переохлаждение.
7-18 Опасна ли гипертермия?
Да. Гирексия — важная причина рецидивирующего апноэ, которое может привести к смерти, если младенец не охладится. Продолжительная гипертермия также может привести к обезвоживанию и увеличению потребности организма в кислороде и энергии.
Пример из практики 1
Недоношенную девочку приносят в детскую из родильного отделения, завернутую во влажное полотенце. Подмышечная температура 32,5 ° С. Предполагаемый гестационный возраст ребенка — 35 недель. Щеки и язык розовые, но руки и ступни серые и кажутся холодными. Младенец вялый.
1. Есть ли у младенца переохлаждение? Назовите свои причины.
Да. Температура в подмышечных впадинах ниже 36 ° C ниже нормы и определяется как гипотермия.
2. Какова вероятная причина периферического цианоза у этого младенца?
Периферический цианоз почти наверняка был вызван переохлаждением и, следовательно, должен исчезнуть, когда температура ребенка вернется к норме. Холодные младенцы часто имеют розовый цвет в центре, даже если они гипоксичны.
3. Как вы думаете, почему этому младенцу холодно?
Потому что младенец не был хорошо высушен после рождения и завернут во второе теплое сухое полотенце. Это обычная ошибка. В родильном отделении тоже могло быть холодно.Следовательно, тепло тела будет потеряно как из-за испарения, так и из-за конвекции. Кроме того, ребенок недоношенный. Недоношенные дети быстро теряют тепло, так как у них мало подкожного жира.
4. Как этого младенца нужно было держать в тепле в родильном отделении?
Самый простой способ сохранить этого ребенка в тепле после родов — это хорошо высушить ее, а затем поместить ее в положение МК, обнаженной грудью матери. Кожа матери согрела бы младенца.
5.Как вести себя с этим младенцем?
Младенца необходимо снять с влажного полотенца и хорошо высушить. Не забывайте сушить голову младенца. Затем поместите младенца в предварительно нагретый закрытый инкубатор, установленный на 37 ° C, или под верхним лучистым обогревателем. Если ни то, ни другое не доступно, можно использовать уход «кожа к коже» (KMC) или утепленное помещение. Дайте 30% кислород напорного ящика в то время как младенец разогреваются. Энергия должна вводиться внутривенно в виде инфузии поддерживающей жидкости (например, Neonatalyte). Чтобы предотвратить гипогликемию, как можно скорее нужно начать кормление грудью молоком через назогастральный тракт.Следует проводить тщательные наблюдения, пока младенец не согреется и не станет клинически нормальным.
6. Как вы думаете, какие исследования следует провести, когда ребенок приходит в детскую?
Необходимо определить концентрацию глюкозы в крови и тщательно контролировать температуру с помощью цифрового термометра или термометра с низкими показаниями, пока младенец не согреется. Любую гипогликемию необходимо лечить.
Пример из практики 2
Пятидневный доношенный ребенок мужского пола купается в холодной палате.После этого ребенок выглядит здоровым, но ему холодно. Показания телетермометра в правой верхней части живота дают результат 34 ° C. Младенца, который при рождении весил 2400 г и который клинически истощен, быстро согревают, помещая его рядом с настенным обогревателем.
1. Назовите 3 вероятные причины переохлаждения этого младенца.
Младенец имеет недостаточный вес для гестационного возраста и также истощен. Оба эти состояния могут вызвать переохлаждение, поскольку у младенцев мало белого и коричневого жира.Вдобавок младенцу, вероятно, стало холодно после ванны, потому что он не был хорошо высушен и в комнате было холодно.
2. Какая ошибка была сделана при определении температуры младенца?
Не следует измерять температуру печени, так как это очень теплый орган. Температуру кожи следует измерять на левой стороне живота. Также можно было измерить температуру в подмышечных впадинах.
3. Когда следует кормить этого младенца?
Поскольку этот младенец подвержен высокому риску гипогликемии, его следует кормить как можно скорее.Проверьте концентрацию глюкозы в крови.
4. Как согреть младенца в следующие несколько дней?
Надо одеть и дать шерстяную шапку. Если ночью в комнате становится холодно, младенца можно согреть в постели матери или дать ему МК.
Пример использования 3
Доношенная девочка доставлена в отдаленную клинику холодным зимним днем. Мать родила за 30 минут до этого, и ее необходимо направить в больницу из-за задержки плаценты.Подмышечная температура младенца составляет 34,5 ° C, но ребенок выглядит активным. Ни в поликлинике, ни в «Скорой помощи» нет инкубатора.
1. Как согреть этого младенца в клинике?
Для корректировки температуры младенца можно использовать обогреватель, теплую комнату или теплую воду. Один из сотрудников или член семьи может позаботиться о прикосновении кожи к коже. Младенца также можно согреть, прижав его кожу к коже к матери и завернув обоих в одеяла.
2. Когда нужно перевезти младенца в больницу?
Если возможно, лучше всего сначала согреть младенца, прежде чем перевезти его в больницу.
3. Как согреть младенца в машине скорой помощи?
Младенец должен быть тепло одет, если у вас есть одежда. Если нет, позаботьтесь о прикосновении кожи к коже или заверните ребенка в одеяло. Тепловое одеяло (или алюминиевую фольгу) также можно обернуть вокруг младенца. Помните, что младенца нужно согреть перед тем, как поместить его в тепловое одеяло. При необходимости бригада скорой помощи может обеспечить контакт кожи с кожей. Это простой, но очень эффективный способ согреть ребенка во время транспортировки
Видео
Держим ребенка в тепле
Видео проекта Global Health Media, доступное по лицензии Creative Commons Attribution-NonCommercial-NoDerivatives License
Холодный младенец
Видео проекта Global Health Media, доступное по лицензии Creative Commons Attribution-NonCommercial-NoDerivatives License
Горячий ребенок
Видео проекта Global Health Media, доступное по лицензии Creative Commons Attribution-NonCommercial-NoDerivatives License
Кормление новорожденных | Бутылочка, грудь, кормление грудью, молоко, молозиво, крик
Многие младенцы в первые несколько дней практически не имеют аппетита.Ваш ребенок может сосать грудь в течение нескольких минут, а затем заснуть, чтобы проснуться с плачем, как только вы попытаетесь его уложить. Его аппетит скоро улучшится, но ему может потребоваться несколько недель, чтобы привыкнуть к режиму питания. Единственная пища, в которой нуждаются новорожденные, — это молоко, которое они получают при сосании груди или из бутылочки. Младенцы рождаются со знанием того, как сосать и глотать.
Вы должны слышать, как он глотает каждые 1-3 сосания. Ваш ребенок, вероятно, получает достаточно молока, если он крепко спит между кормлениями, мочит от 6 до 10 подгузников каждый день и перестает плакать, когда вы его кормите.Давайте ребенку только грудное молоко или смесь, пока врач не скажет вам иное; Вашему ребенку не нужны ни вода, ни сок, ни до тех пор.
Если ваш ребенок отказывается брать бутылочку или грудь более чем на одно кормление, позвоните своему педиатру.
Грудное вскармливание
Если вы кормите грудью, начальное отсутствие аппетита у вашего ребенка может быть полезным, когда у вас начинается производство молока. Даже если ваш ребенок не кажется голодным, давайте ему молозиво и стимулируйте свою грудь вырабатывать молоко, предлагая ему грудь каждые несколько часов.
Грудное молоко содержит все, что нужно вашему ребенку для роста. Грудное молоко всегда имеет правильную температуру и легко усваивается малышом. Грудное молоко также содержит белки, борющиеся с микробами, называемые антителами, которые защищают новорожденных от инфекции.
Ваш ребенок будет сосать самое сильное в начале каждого кормления. Чередуйте «первую грудь» с каждым кормлением, затем меняйте грудь после того, как вы его отрыгнете. Младенцы, находящиеся на грудном вскармливании, должны кормить грудью каждые 2–3 часа в течение дня и, по крайней мере, каждые 4 часа в течение ночи.Кормление обычно длится от 20 до 30 минут, по 10-15 минут на каждую грудь. Младенцы получают большую часть молока в течение первых нескольких минут. Время кормления помогает удовлетворить потребность вашего ребенка в сосании и контакте с людьми. Во время кормления грудью разговаривайте с малышом; он любит слышать твой голос.
Грудное молоко, которое никогда не охлаждали или не замораживали, можно хранить при комнатной температуре в течение 5 часов; в холодильнике хорошо 5 дней. Детям, находящимся на грудном вскармливании, могут потребоваться капли витамина D или добавки железа, посоветуйтесь со своим педиатром, прежде чем давать ребенку эти добавки.
Чтобы обеспечить хорошее количество молока, часто кормите ребенка грудью, пейте много жидкости каждый день и придерживайтесь здоровой сбалансированной диеты. Ваш врач может посоветовать вам продолжать принимать витамины для беременных и есть лишние калории, пока вы кормите грудью. Для вас очень важно много отдыхать. Ваша грудь производит достаточно молока, если ваш ребенок смачивает от 6 до 10 подгузников, имеет 1-2 дефекации каждый день и набирает вес.
Любые лекарства, которые вы принимаете, передаются вашему ребенку через молоко.Прежде чем принимать лекарство, отпускаемое без рецепта, спросите у фармацевта, как оно повлияет на вашего ребенка. Если ваш врач прописывает вам лекарство, сообщите ему, что вы кормите грудью. Наркотики, такие как алкоголь, кофеин и никотин, также передаются вашему ребенку через молоко, и их следует избегать.
Для кормления из бутылочки
Грудное вскармливание рекомендуется для младенцев, но вы можете выбрать из множества продуктов, купленных в магазине, и ваш педиатр может помочь вам выбрать лучшую смесь для вашего ребенка.Новорожденный на искусственном вскармливании получает достаточно молока для роста, если он принимает от 2 до 4 унций на кормление каждые 3-4 часа. Обычно ребенок, находящийся на искусственном вскармливании, не будет снова голоден в течение 3-4 часов. Если он плачет раньше, чем через 3–4 часа, а плач продолжается более 20 минут, предложите ему еще одну бутылку.
Типы формул
Детское питание доступно в следующих формах:
■ Готовое к употреблению : Этот тип смеси не требует добавления воды. Он поставляется в банках на несколько порций, банках на одну порцию или в готовых детских бутылочках.Это удобный, но при этом самый дорогой вид из имеющихся.
■ Концентрированная жидкость : Этот тип формулы упакован и требует добавления воды. Чтобы использовать его, следуйте инструкциям на этикетке.
■ Порошковая формула : Порошковая формула также требует добавления воды. Всегда следуйте инструкциям по приготовлению и хранению смесей, указанным на этикетке. Это наименее затратный вид формулы. Его легко хранить и носить с собой.
Приготовьте смесь для вашего ребенка в соответствии с инструкциями, прилагаемыми к смеси.Не ослабляйте формулу, добавляя больше воды. Всегда проверяйте температуру молока перед тем, как дать его ребенку. Чтобы проверить температуру, дайте нескольким каплям молока упасть из соска на внутреннюю сторону запястья. Это также покажет вам, насколько быстро молоко выходит из соска. Поскольку микроволны нагревают неравномерно, не рекомендуется подогревать молоко новорожденного в микроволновой печи.
Держите ребенка, когда кормите его — для питания, безопасности и связи. Сядьте в удобный стул, обхватив ребенка одной рукой.Чтобы рука не устала, используйте подушку, чтобы подпереть руку, держащую ребенка. Держите ребенка почти вертикально, так чтобы его голова находилась выше уровня его живота. Чтобы он не мог проглотить воздух, держите бутылочку так, чтобы сосок был наполнен молоком. Держите ребенка и говорите с ним, пока кормите его, чтобы укрепить связь между вами двумя. Никогда не оставляйте ребенка одного с подпертой бутылочкой, так как он может подавиться.
Если ваш ребенок не доедает свою бутылочку, вылейте оставшуюся смесь.Слюна может попасть в бутылку через соску и вызвать разрушение смеси. Кроме того, теплое молоко — идеальное место для роста микробов.
Выбросьте формулу комнатной температуры через 2 часа. Формулу из жидкого концентрата можно хранить в холодильнике 48 часов. Формулу из порошка можно хранить в холодильнике 24 часа.
Не чистите соску бутылочки вашего ребенка, кладя ее в рот — во рту могут содержаться микробы, которые могут вызвать проблемы для вашего ребенка.
Как часто следует отрыгивать ребенка?
Отрыжка у ребенка может помочь уменьшить срыгивание за счет выпуска газа, застрявшего в желудке ребенка.
• Всегда держите под рукой полотенце или тканевый подгузник, когда у ребенка отрыжка; немного срыгнуть — это нормально.
• Отрыгните ребенка в середине кормления и снова после того, как он закончит кормление. Для новорожденного это означает каждые 1/2 унции.
• Чтобы отрыгнуть, сядьте ребенка к себе на колени, положив одну руку ему на грудь и поддерживая его подбородок и голову.Другой рукой осторожно похлопайте ребенка по спине.
• Или положите ребенка через плечо, позволяя ему «сесть» вам на предплечье, прижатое к груди. Мягко похлопайте его по спине.
Следите за тем, чтобы сосок был наполнен молоком, пока вы кормите ребенка, чтобы он не глотал воздух. Младенцы на грудном вскармливании не глотают столько воздуха, и их не нужно так часто отрыгивать.
Хотите узнать больше?
Осанка вашего новорожденного начинает формироваться, как только он начинает кормить грудью или брать бутылочку.Сложная задача — научиться одновременно дышать, глотать и сосать — укрепляет ее шею, чтобы выдержать вес ее головы. Это немалый подвиг, поскольку голова новорожденного составляет 1/4 длины тела по сравнению с головой взрослого, которая составляет 1/8 длины. Развитие осанки продолжается вниз от шеи примерно в течение года, когда младенцы начинают ходить.
Уход за новорожденным
Содержание
Введение
Поздравляем!
Уход начинается при рождении
Осмотр вашего новорожденного в больнице
Десять пальцев и десять пальцев
Особый уход за новорожденным
Когда ваш новорожденный плачет
Смена подгузника новорожденного
Кормление новорожденного — грудное вскармливание или кормление из бутылочки
Кормление новорожденного — срыгивание , прибавка в весе, BMs
Купание новорожденного
Одевание новорожденного
Тссс !! Мы спим
Обеспечим безопасность вашего ребенка
Поклонники вашего новорожденного
Вынимаем новорожденного
Если ваш новорожденный простудился
Если у вас есть вопросы
Осмотр ребенка
Когда звонить педиатру
Позаботьтесь и о себе

 Однозначно – да, если это не вызывает выраженного дискомфорта у мамы. Для ребёнка это совершенно безопасно, и даже полезно, если повышение температуры вызвано ОРВИ. Материнский организм вырабатывает защитные иммуноглобулины, которые ребёнок получает с молоком. Таким образом, молоко становится специфическим лечебно-профилактическим средством. Многие мамы, зная это, закапывают молоко в носик своему малышу.
Однозначно – да, если это не вызывает выраженного дискомфорта у мамы. Для ребёнка это совершенно безопасно, и даже полезно, если повышение температуры вызвано ОРВИ. Материнский организм вырабатывает защитные иммуноглобулины, которые ребёнок получает с молоком. Таким образом, молоко становится специфическим лечебно-профилактическим средством. Многие мамы, зная это, закапывают молоко в носик своему малышу.