Можно ли кормить ребенка при температуре
Каждая мамочка, родив ребенка, знает, как важно малышу для его развития питаться именно грудным молоком. Никакие современные детские смеси не заменят его. Мамы внимательно относятся к себе и к состоянию здоровья ребенка. Температура, сопли и легкое недомогание уже вызывают беспокойство. Если же термометр показывает серьезное повышение температуры тела, кормящая мама впадает в истерику, боясь заразить чадо.
У нее возникает мысль: может, на время прекратить кормление грудью. А если температура поднимается у малыша, многие мамы задаются вопросом, можно ли насильно кормить ребенкаи что делать, если ребенок отказывается брать грудь. Давайте разберемсявэтих вопросах.
Причины появления температуры у мамы
Температура никогда не появляется у человека просто так и безо всякой причины. Кормящая мама – не исключение. Она может почувствовать увеличение температуры тела внезапно. Причину долго искать не придется. Все станет ясно после анализа явных симптомов.
1. Набухание молочных желез и появление на груди узелков явный признак начала мастита. Если ребенок не опустошает полностью грудь, молоко после кормления женщине нужно сцеживать. Иначе оно застаивается, что провоцирует появление температуры.
3. У женщины после родов часто появляются различные воспалительные процессы, связанные с органами детородной системы. Температура, сопровождающаяся болевыми ощущениями в малом тазе и животе, указывает, что внутри что-то происходит не так, как заложено природой. Поход к гинекологу – единственно верное решение.
4. После рождения ребенка организм мамы сильно истощен. Заболеть, подхватив вирус, проще простого. Температура – симптом, указывающий, что в организме присутствует инфекция.
Кормление во время температуры – мифы и реальность
Многие считают совет взрослых опытных родственников о том, чтобы прекратить грудное вскармливание при появлении температуры, единственно верным.
Современные медики и ученые опровергают правильность такого решения.
Останавливать лактацию, если она есть, крайне неразумно. Кормить ребенка грудью полезно для мамы и ее малыша.
Особенно в случае заражения кормилицы вирусной инфекцией.
А еще, чтобы сохранить лактацию, при появлении температуры у женщины советуют сцеживать молоко и давать его ребенку в бутылочке после кипячения. Такая рекомендация абсурдна и бесполезна, даже вредна.
• Малыш, попробовав однажды свою еду из бутылочки, может в дальнейшем совсем отказаться от груди. Из соски молоко само стекает в ротик, а из маминой груди его нужно высасывать, что колоссально трудно для грудничков. С этим фактом советчики соглашаются, а после дают еще один верный проверенный способ кормежки – при помощи чайной ложки. Учитывая, что ребенку нужно давать есть каждые 4 часа, сколько же времени уйдет на прием пищи с ложечки?!
• Сцеживаться вредно и для мамы. Когда она плохо себя чувствует, хочется просто полежать. Тут не до сцеживания молока. В случаях, когда грудное вскармливание прерывается, например, на период болезни и лечения антибиотиками, женщине, чтобы сохранить лактацию, нужно каждые 4 часа опустошать молочные железы. Если не до конца сцеживаться, появится застой, что только усугубит состояние мамочки и повысит температуру.
Грудное вскармливание во время простуды
Ошибаются те, кто думает, что заболевшая ОРВИ мама, кормя грудью ребенка, может его заразить. На самом деле, вирус уже давно у нее в организме развился и начал прогрессировать. Мамочка, находясь постоянно в близком контакте с малышом, могла давно уже его заразить.
В каких случаях при температуре грудное вскармливание останавливают
Каждая мамочка должна знать, в каких случаях нужно прекратить кормить ребенка грудным молоком.
1. Если температура выросла до отметки 39 и никакие жаропонижающие препараты не помогают или ненадолго понижают ее можно прекратить грудное вскармливание на время.
3. Грудное кормление противопоказано при подозрении на болезни легких, почек, сердца или печени.
4. Категорически нельзя кормить ребенка грудью, если женщина принимает сильные медицинские препараты (особенно антибиотики).
Как долго во время серьезной болезни не кормить ребенка грудью, ответит мамочке только квалифицированный доктор. Не лишней будет консультация педиатра. При серьезных заболеваниях часто рекомендуют остановить лактацию и перевести малыша на смеси. В остальных случаях, если есть возможность, а медицинских противопоказаний нет, кормление грудью нужно сохранить.
Теперь рассмотрим другой вопрос: Что делать, если малыш заболел? Стоит ли его кормить? Можно ли сохранить лактацию, если ребенок отказывается от груди
Все мы прекрасно знаем, что когда поднимается температура, аппетит резко снижается. Есть не хочется совсем. Если у вас взрослый ребенок, то кормить его не стоит. Нужно лишь поддерживать питьевой режим. Еда не будет способствовать скорейшему выздоровлению. Скорее наоборот, насильное кормление в случае высокой температуры может вызвать рвоту. А вот пить нужно как можно чаще, чтобы ускорить процесс выздоровления и избежать обезвоживания организма.
А вот если у грудничка температура, то вопрос кормить его грудью или нет – неоднозначный. Ведь молоко – это не только еда, но еще и питье, которое так необходимо малышу. И если ваш ребенок отказывается брать грудь, рекомендуем вам насильно вливать ему молочко за щечку каждые 10-15 минут по чайной ложке.
Вам придется сцеживаться, чтобы сохранить лактацию, если малыш не берет грудь. Сцеженное молоко можно предлагать малышу из ложки или шприца. Вам придется выкармливать кроху как котенка, чтобы он быстрее пошел на поправку. Опыт показывает, что стоит потерпеть пару дней, а затем ребенок вновь начнет прикладываться к груди.
Поддержание грудного вскармливания очень важно для здоровья малыша, поэтому мама должна делать все возможное, чтобы сохранить его и кормить как можно дольше. Часто возникает такой вопрос: «Можно ли кормить ребенка при температуре?» Об этом и пойдет речь.

Причины, по которым у мамы может подняться температура
Можно ли кормить ребенка при температуре? Решение об отказе от грудного вскармливания должно приниматься только после того, как мама узнает причины плохого самочувствия.
- Из-за стрессов и овуляции у женщины немного может подниматься температура, которая, естественно, никак не повлияет на протекание процесса грудного кормления.
- Чаще всего температура повышается в тех случаях, когда мама заражается ОРЗ или ОРВИ. Верными признаками этих заболеваний являются насморк, кашель и боли при глотании.
- Нередко после родов могут начаться воспалительные процессы. Они относятся к послеродовым проблемам и подлежат обязательному лечению. Если у женщины в первые недели после рождения ребенка стабильно держится температура, ей обязательно нужно показаться гинекологу, так как у нее могут разойтись швы, появиться эндометрит или обостриться хроническое заболевание половых органов.
- Послеродовым заболеванием, при котором поднимается температура, также является мастит. Он развивается в молочной железе и причиной его появления являются микробы, наиболее часто его вызывает золотистый стафилококк. Симптомами мастита является затвердение груди, болезненные ощущения при вскармливании и надавливании на грудь. Нередко на сосках появляются кожные изменения и трещины.
- Причиной поднятия температуры также может быть пищевое отравление.

Как правильно измерять температуру женщинам при ГВ
Можно ли кормить ребенка молоком при температуре? Как ее правильно измерить? Температуру маме сразу после кормления в подмышечной впадине измерять нельзя, так как она будет немного повышена, в среднем до 37,3. Связано это с тем, что молоко образуется в глубине тканей и имеет температуру 37 градусов. Также температура может подняться и из-за сокращения мышц притоков во время кормления, поэтому во время того как ребенок ест грудное молоко, измерять ее также не имеет смысла. Лучше всего подождать полчаса, и тогда градусник покажет наиболее точное значение.
До измерения температуры подмышечную впадину нужно тщательно вытереть. Даже если в ней находится немного пота, показания могут быть заниженными, так как жидкость поглощает тепло.

Что делать маме при повышенной температуре
Можно ли кормить ребенка при температуре? Как только мама обнаруживает у себя ее повышение, она должна незамедлительно вызвать врача, для того чтобы он смог выявить действительную причину заболевания и прописал соответствующее лечение. При простудных заболеваниях это терапевт, при послеродовых воспалениях – гинеколог. При высокой температуре и болях при мочеиспускании обращаются к урологу. С лечащим врачом необходимо проконсультироваться по поводу продолжения грудного вскармливания.
Чтобы поскорее вылечиться кормящей маме, не принося вред здоровью своего ребенка, нужно следовать таким советам:
- Принимать только те лекарства, которые разрешены при ГВ и никак не влияют на вкус и качество молока. К ним относятся препараты, содержащие ибупрофен и парацетамол.
- Чтобы температура не повлияла на вкус молока, необходимо поскорее сбить ее, если она поднялась выше 38 градусов. Наиболее действенными считаются жаропонижающие свечи, у которых нет побочных эффектов.
- Если заболевание несерьезное и температура не поднимается выше 38 градусов, можно обойтись без лекарств, главное — пить теплый чай, компоты и держать диету. Если причина повышения температуры — мастит, жидкость нужно употреблять умеренно, иначе начнутся боли в груди из-за интенсивного притока молока.

Можно ли кормить ребенка при температуре?
Ответ на этот вопрос прежде всего зависит от того, по каким причинам у кормящей мамы поднялась температура. Если это простудное заболевание, при котором врач назначил лекарства, не имеющие негативных последствий для ребенка, можно продолжать кормление. В случае назначения антибиотиков нужно быть осторожнее и обязательно проконсультироваться с врачом насчет их влияния на содержание молока. Вирусные заболевания сами по себе не являются показанием для прекращения ГВ, так как в молоке, которое получает ребенок, содержится достаточное количество антител, что помогут защитить его иммунитет от заболевания.

Можно ли кормить ребенка грудью при температуре, причиной которой стал вирус? Да, но главное, чтобы мама не забывала надевать маску, меняя ее каждые три часа при постоянном контакте с ребенком. Если причиной температуры является мастит, кормление также продолжается, за исключением случаев последних стадий развития болезни, когда из груди начинает выделяться гной.
Можно ли кормить ребенка, если температура выше 38?
Можно ли кормить ребенка при температуре 38 градусов и выше? Повышение температуры выше 38 становится причиной для отказа от ГВ в тех случаях, если врач назначает лекарство, которое не совместимо с ГВ, или в том случае, если в молоке накапливается много болезнетворных вирусов и бактерий. В таком случае мама вынуждена временно перевести кроху на молочные смеси во избежание появления у него диареи или расстройства желудка.

Если причиной лихорадки становятся ОРЗ и ОРВИ, которые поддаются лечению щадящими для здоровья препаратами, продолжать ГВ необходимо для пользы малыша, чтобы он вместе с ценным молоком получал антитела, вырабатываемые в организме матери.
Если температура поднялась выше 38 градусов, следует обязательно сбить ее, поскольку у больной могут начаться судороги. Лучше всего использовать жаропонижающие препараты на основе парацетамола, аспирин не разрешено употреблять при ГВ.
Можно ли кормить ребенка при температуре 37?
На основании медицинских исследований врачи однозначно заявляют о том, что небольшая температура — не повод отказываться от грудного кормления, так как если перерыв затянется, вполне возможно, кроха вообще откажется потом брать грудь. ОРВИ или ОРЗ матери — не угроза ребенку, так как во время заболевания в молоке образуются антитела, которыми она делится с малышом. Кормление крайне важно и для матери, так как перерыв может усложнить ее состояние, и вдобавок к простуде может появиться мастит или лактостаз.
Если температура повысилась из-за стресса или овуляции, прекращать ГВ также не стоит, так как это состояние матери никак не скажется на здоровье ребенка.

Когда при высокой температуре следует прекратить кормление грудью
Можно ли при температуре кормить грудного ребенка? Бывают случаи, когда кормление может навредить ребенку и прекратить ГВ нужно обязательно:
- туберкулез, начальным симптомом которого является небольшое повышение температуры;
- гнойный мастит;
- тяжелая форма инфекции, которая может быть вылечена только с помощью антибиотиков и терапии, не совместимой с ГВ.


Грудное молоко
Кормление младенца грудью является основой его крепкой иммунной системы. Поэтому многие мамы, практикующие естественное вскармливание ребенка, задаются вопросом, можно ли кормить новорожденного грудным молоком, если температура отличается от нормальных показателей. Необходимо изучить все «за» и «против» кормления малыша грудью при болезни мамы.
Причины повышения температуры у кормящей женщины
Увеличенная температура тела также именуется гипертермией. Данное состояние может быть вызвано различными причинами, определить которые способен только опытный врач:
- Стрессовые ситуации. Большинство женщин страдают от небольшого увеличения температурных показателей из-за пережитых эмоциональных потрясений и волнений. При лактации психика молодой мамы еще более неустойчива из-за гормональных изменений.
- Воспалительные процессы, протекающие в репродуктивных органах, возникшие после родов. Одним из самых серьезных заболеваний считается эндометрит, который проявляется обильными выделениями, интенсивными болевыми ощущениями в нижней части живота.
- Овуляция. В женском организме даже при лактации может происходить овуляция, особенно, если ребенок уже получает прикорм. Процесс выхода фолликула из яйцеклетки способен спровоцировать увеличение базальной температуры, которая измеряется в прямой кишке. Чаще всего наряду с данным признаком происходит повышение обычных температурных показателей (до 37,3°, редко до 38°).
- Мастит и лактостаз. Характеризуются застоем грудного молока, возникающего вследствие неверного прикладывания младенца к материнской груди. Также возможно проникновение в организм кормящей мамы инфекции бактериального или грибкового происхождения. Это может произойти из-за трещин на сосках. Поэтому при гипертермии, в первую очередь, молодая мама должна провести осмотр молочных желез. Даже при отсутствии дискомфортных ощущений возможно появление пятна красноватого оттенка, которое может служить признаком развития одного из данных заболеваний.
- Обострение хронических болезней. Первые недели после родов характеризуются ослаблением иммунной системы женщины, поэтому именно в этот период обострение происходит чаще всего.
- Тромбофлебит рук/ног. Данное заболевание сопровождается тянущей болью, слабостью, повышенной температурой тела до 37,3 градусов. Возможно возникновение тромбофлебита во время родов из-за проникновения в организм женщины патогенных микроорганизмов, например, при сильном кровотечении, образовании гематом. Вследствие этого венозные стенки воспаляются, формируются тромбы.
- Пищевая интоксикация материнского организма. При сильном отравлении возможно появление высокой температуры, которая сопровождается ознобом. Данное состояние можно определить по наличию: диареи, интенсивного чувства тошноты, рвотных позывов, болей в области живота.
- Бактериальное поражение носовой/ротовой полости, глотки. К таким заболеваниям можно отнести: тонзиллит, ангину, гайморит.
Кроме того, гипертермия может образоваться у рожавшей женщины при воспалении или расхождении швов, которые были наложены после рождения младенца путем кесарева сечения.
Молодой маме в период лактации необходимо научиться правильно измерять температурные показатели. Рекомендуется проводить данную процедуру, поместив термометр в полость рта. Кроме того, измерять температуру следует после кормления малыша грудью или сцеживания молока.
Все состояния, перечисленные ниже, являются поводом для посещения врача:
- невозможно определить причину развития гипертермии;
- повышенная температура тела держится более 3 суток;
- температурные показатели нельзя сбить различными способами.
Продолжение естественного вскармливания решает лечащий врач после выявления причины повышения температурных показателей. Прием большинства медикаментов противопоказан во время лактации, поэтому проводить самолечение строго не рекомендуется.
Показания к грудному вскармливанию
Отвечая на вопрос, можно ли кормить грудным молоком малыша, если у мамы высокая температура, необходимо учесть следующее. Бывают случаи, когда врачи советуют продолжать кормление грудничка грудью даже при возникновении гипертермии у матери.
Данная рекомендация имеет следующие обоснования:
- Грудное молоко при заболевании кормящей мамы, попадая в детский организм, обеспечивает формирование крепкого иммунитета у малыша, благодаря высокому содержанию интерферонов в нем.
- Непрекращающееся кормление младенца грудью, даже во время болезненного состояния женщины, способствует предотвращению развития мастита и застойных явлений.
- После паузы грудного вскармливания малыш может отказаться от очередного приема материнского молока.
Кроме того, ответная реакция в виде высокой температуры тела, является результатом интенсивной борьбы организма с возбудителем заболевания инфекционного происхождения. Поэтому кормление грудью при рассматриваемом симптоме оказывает благотворное влияние на организм мамы и грудничка.
Противопоказания
Несмотря на положительные качества естественного вскармливания младенца при повышенной температуре матери, существуют ограничения на проведение данной процедуры:
- Наличие заболеваний внутренних органов и систем, протекающих в острой или хронической форме у кормящей мамы.
- При значительном увеличении температуры тела (более 39°) происходит изменение вкуса и структуры грудного молока, вследствие чего могут развиться проблемы с поведением ребенка (он может отказаться от очередного приема пищи). Для того чтобы этого не произошло, необходимо сбить высокие температурные показатели.
- При прохождении кормящей мамой терапии с использованием антибиотических средств необходимо временно прекратить кормление ребенка грудью. Рассматриваемые препараты после попадания в детский организм с помощью материнского молока провоцируют развитие дисбактериоза и другие серьезные последствия.
При вирусных и бактериальных инфекциях также следует воздержаться от естественного вскармливания.
Как сбить температуру?
Нормализовать состояние кормящей матери за короткий промежуток времени поможет соблюдение ниже перечисленных рекомендаций:
- Одним из эффективных и безопасных способов снижения температуры тела является прикладывание ко лбу холодного компресса. Для этого можно использовать полотенце, смоченное холодной водой или уксусом, разведенным с данной жидкостью (соотношение 1:1), а также кубик льда, завернутый в марлевый отрезок.
- Если уровень температуры тела превысил 38 градусов, следует принять жаропонижающее средство (не более трех раз /сутки). Для этого отлично подойдут медикаменты, основой которых является парацетамол или ибупрофен. Подобные препараты не наносят вреда здоровью малыша, не имеют побочных эффектов. Однако длительность приема данных медикаментов не должна превышать двух – трех дней.
- Также можно применять жаропонижающие лекарства, изготовленные в виде медицинских свечей, что поможет понизить вероятность проникновения активных лекарственных соединений в грудное молоко.
- Если же показатели температуры тела не превышают 38°, то сбивать ее не рекомендуется. Это обусловлено интенсивной выработкой антител, необходимых организму при болезни.
- Рекомендуется проводить измерения температурного уровня до и после кормления ребенка грудью, что поможет взять под контроль болезненное состояние. При повышении показателей нужно принять лекарство, оказывающее жаропонижающее действие.
- Если гипертермия вызвана стрессовым фактором, кормящей женщине необходимо успокоиться, после чего самочувствие должно прийти в норму.
- При заболевании вирусного происхождения следует обеспечить прием большого количества жидкости и постельный режим. Обильное питье помогает выводить из организма токсические соединения, выделяющиеся вирусами. В качестве употребляемой жидкости можно использовать: морсы из ягод, теплое молоко, травяные чаи с добавлением малинового варенья и/или ломтика свежего лимона, компот из сухофруктов. Однако существуют ограничения в потреблении большого количества жидкости. Это касается кормящих женщин, страдающих маститом.
- Лекарственные средства следует употреблять сразу после кормления ребенка грудью. Это нужно для того, чтобы концентрация активных веществ, содержащихся в препарате, успела снизиться к следующему кормлению.
При грудном вскармливании прием Аспирина кормящей матери запрещен. Если гипертермия возникла вследствие заражения инфекцией вирусного происхождения, то при контакте с грудничком рекомендуется надевать медицинскую маску. При повышении температуры тела рекомендуется обратиться за советом к врачу-педиатру, для того чтобы избежать негативного влияния на здоровье грудничка.
Кормление грудью при температуре – допустимые показатели для безопасности ребенка

О чем нужно знать женщине в период лактации
Грудное вскармливание ребенка считается основой его правильного и гармоничного развития. Но женский организм не всегда застрахован от попадания инфекции, которая может спровоцировать серьезные нарушения в его работе. Одним из признаков инфицирования является температура.
Чаще всего повышение температуры отмечается при проникновении в организм инфекции вирусной природы. Но симптоматика проявляется уже после размножения патогенных микроорганизмов, а перед этим проходит еще инкубационный период, когда мама ощущает себя полностью здоровой, но является носителем и может заражать окружающих.
Таким образом, при повышении температуры в результате вирусной инфекции мать уже успевает передать вирус ребенку, так как их контакт очень близкий. Получается, что нет необходимости прекращать вскармливание и изолировать женщину, если температура тела у мамы повысилась.
Помимо этого, грудное молоко – основное средство лечения и профилактики болезней у ребенка. В организме женщины в процессе повышения температуры уже производятся антитела, получая которые ребенок не заболевает, а когда это и происходит, то в самой легкой форме.
Если в такой период лишить малыша груди матери, то антитела не поступят и это будет стресс для его организма. Для женщины прекращение грудного вскармливания также опасно. К патологии, которая спровоцировала высокую температуру, может присоединиться мастит, потому что только ребенок правильно и полностью опустошает молочные железы.
Причины повышения температуры тела у кормящей мамы
Для принятия решения, можно ли продолжать кормление грудью при температуре, следует сначала разобраться в причинах ее повышения. Их может быть несколько:
- Послеродовые нарушения. Воспаления в организме после родов требуют неотложной консультации с врачом, но они не мешают кормлению грудью. К таким проблемам относятся: воспаление швов, эндометрит, расхождение швов.
- Обострение хронических патологий. Роды становятся частым провокатором обострения хронических заболеваний у женщины – пиелонефрита, герпеса, тонзиллита. Но при своевременной коррекции лактацию останавливать не понадобится.
- Только 4 хронические патологии являются прямым показанием для отказа от продолжения лактации: туберкулез; ВИЧ-инфекция, сифилис, гепатит В и С.
- ОРВИ – вирусное инфицирование в большинстве случаев не воспрещает лактацию, но лучше уточнить у доктора.
- Бактериальные воспаления. К ним относится мастит, лактостаз, которые развиваются вследствие неправильного прикладывания ребенка к груди, а на сосках появляются трещины.
Показания к ГВ: почему нельзя прекращать

При небольшом увеличении показателей термометра, на вопрос, можно ли кормить ребенка при температуре, почти всегда врачи рекомендуют продолжать лактацию. Так важно делать это из-за того, что:
- Прерывание естественного вскармливания становится причиной еще больше подъема отметки термометра из-за переполнения молочных желез и развития такого серьёзного осложнения, как лактостаз.
- Для предотвращения застоя часто следует сцеживать молоко, но без помощи ребенка в груди все равно сохраняются его остатки, нарушая процесс лактации.
- Когда температура поднялась под влиянием вируса, то в крови женщины сразу же формируются антитела к нему, которые с молоком поступают в организм ребенка, защищая его.
Противопоказания: когда вскармливание следует остановить
Не смотря на пользу естественного вскармливания ребенка, есть такие ситуации, когда лактацию необходимо прервать:
- Когда болит грудь при кормлении и температура при кормлении превышает отметку в 39 ºC. Это влияет на консистенцию и вкус молока, так как в организме происходит сильнейшая интоксикация.
- Когда повышение температуры произошло под влиянием острых или хронических форм патологий печени и почек, сердца.
- Когда требуется лечение антибиотиками, так как при попадании в организм новорожденного вместе с молоком они вызывают дисбактериоз и другие осложнения.
При измерении под мышкой результат окажется недостоверным. На градуснике в период лактации всегда больше 37 ºC. Это норма, а для получения правильного значения термометр кладется в сгиб локтя. В роддоме температуру измеряют в складке паха или во рту, но там она тоже выше. Кормление грудью при высокой температуре запрещено.
Как безопасно сбить температуру
Быстрая стабилизация показателей возможна при соблюдении следующих рекомендаций:
- Прием жаропонижающих средств, когда температура доходит до 38 ºC – состав их должен быть на основе парацетамола или ибупрофена. Они не влияют на организм малыша.
- Можно применять жаропонижающие препараты в свечах для снижения риска попадания их составляющих в молоко.
- Пока температура не поднялась до 38 ºC, снижать ее не следует, чтобы организм мог производить антитела.
- Измерять нужно до и после кормления, чтобы проконтролировать состояние. При скачке можно принять жаропонижающее.
- В случае инфицирования вирусами женщине нужен постельный режим и обильное теплое питье – так из организма быстрее выводятся токсины.
Влияние на качество молока
Механизм производства молока заложен на генетическом уровне и небольшое повышение показателей никак не влияет на этот процесс и на качество – оно не киснет и не творожится. В связи с этим важно разобраться, при какой температуре можно кормить грудничка. Единственное осложнение – это снижение объема лактации под влиянием физиологии:
- Организм женщины теряет много жидкости, а вода – основа молока.
- Во время заболевания и интоксикации, ребенка меньше прикладывают к груди. А чем меньше кормить, тем меньше и выработка молока. По мере выздоровления лактация в нормальном объеме возобновляется.
Как возобновить лактацию, если пропало молоко – рассказывается в этой статье. А про причины лактационного криза, который встречается практически у каждой кормящей грудью мамы вы можете узнать здесь.
Лечебный процесс

Назначить прием антибактериального препарата может только врач, самолечение чревато серьезными последствиями для самой женщины и для новорожденного. Доктор дает рекомендации и подбирает схему лечения, которая минимизирует вред.
Женщина должна правильно измерять свою температуру, в подмышечной впадине показатели будут неправильными. Измерения также рекомендуется проводить сразу после кормления.
При острых респираторных заболеваниях есть большое количество симптоматических способов коррекции состояния – ингаляции, промывания, полоскания, которые безопасны и для женщины, и для ребенка.
Главное условие для снижения – применение только безопасных препаратов, которые не отразятся на самочувствии ребенка и не повлияют на состав молока.
Когда цифры меньше 38 ºC, то сбивать их не потребуется. Это свидетельствует о самостоятельном противостоянии организма болезни. Но в такой ситуации ему можно помочь – часто пить морсы, кисели, соки и т.п. Жидкость способствует выведению компонентов интоксикации. Выбирать питье нужно с учетом реакции ребенка, чтобы не спровоцировать аллергию.
Для нормализации показателей чаще всего принимают Ибупрофен, Парацетамол или средства на их основе. При воспалении молочных желез запрещено делать согревающие компрессы. При обнаружении узлов в груди проводится массаж.
Народные средства при лихорадке
Если женщина во время лактации столкнулась с повышением температуры, то безопасно помочь ей могут простые рецепты народной медицины – питье чаев с медом и лимоном при условии отсутствии аллергической реакции у ребенка. Причины высыпаний у ребенка могут быть разными и не обязательно это аллергические проявления. Это может быть обычная потница, однако советуем дополнительно прочитать о 16 видов сыпи, которые могут поразить грудного ребенка.
Также полезны отвары из трав, но подбирать лекарственные растения следует предельно осторожно. Шалфей и мята уменьшают выработку молока. Лучше отдать предпочтение отварам из мелиссы, эвкалипта и можжевельника. Они помогают бороться с вирусами и купируют воспаление.
Заключение
Итак, если женщина обнаружила у себя повышение температуры, то не следует сразу паниковать. Нужно правильно ответить на вопрос, можно ли кормить грудью при температуре. Важно начать отслеживание колебаний, пить много жидкости и поддерживать самочувствие в норме. Это позволит сохранить лактацию и не нанести своему здоровью еще больше вреда.
Как подобрать безопасное лечение женщине с вирусной инфекцией, которая продолжает кормить грудью, рассказывает в видео доктор Комаровский:
Кормление грудью при повышенной температуре ребенка
Очень часто появление признаков заболевания, а особенно резкое повышение температуры тела, становится причиной беспокойства кормящих мам. Они переживают не столько за свое здоровье, сколько за состояние малыша, волнуются, чтобы кроха не заразился от мамы вирусом. Разумеется, в таких случаях возникает закономерный вопрос: можно ли продолжать кормить ребенка грудью, если у мамы повышенная температура? Постараемся найти ответ на данный вопрос.
Грудное вскармливание ребенка является очень важным процессом как для новорожденного малыша, так и для его мамы. В процессе кормления грудью происходит более плавное выравнивание гормонального фона и послеродовое восстановление организма. И только с материнским молоком ребенок получает весь комплекс необходимых ему для роста и полноценного развития белков, жиров, углеводов, а также витаминов, микроэлементов, ферментов и иммуномодуляторов. Поэтому каждая женщина должна стараться поддерживать лактацию как можно дольше.
Хорошо, когда женщина здорова и уверена в том, что ее молоко идет исключительно на пользу малышу. А как быть, если у кормящей грудью мамы поднимается температура и развивается заболевание?
Давать грудь или нет?
Ранее женщинам, заболевшим недугом, одним из симптомов которого является повышение температуры тела, рекомендовали на период болезни не прикладывать малыша к груди, а только сцеживать молоко и кормить ребенка уже кипяченым продуктом. Однако специалисты по грудному вскармливанию смогли доказать, что данный подход не имеет под собой достаточных обоснований, более того, вредит как здоровью малыша, так и маминому.
Прежде всего, следует понимать, что повышение температуры тела может быть вызвано различными причинами:
- вирусной инфекцией,
- маститом грудной железы,
- интоксикацией из-за отравления,
- наличием воспалительного процесса.
Если причиной недуга стал застой молока в грудной железе, то лучшим врачом в такой ситуации станет ребенок. Врачи рекомендуют по возможности чаще прикладывать малыша к больной груди, чтобы он высасывал из нее молоко. Активное сосание в сочетании с наружным массажем позволят быстро разработать грудь, прочистить забитые протоки и избавиться от боли и температуры.
 Каждый вирус и инфекция, попадающие в человеческий организм, имеют свой инкубационный период. На тот момент, когда у мамы начинает подниматься температура, обычно вирус в ее организме находится уже много часов, или даже несколько дней. За это время она бесчисленное количество раз контактировала с ребенком, несколько раз кормила его грудью, поэтому, скорее всего, вирус уже передался и ему. Однако, во время борьбы с вирусом в материнском организме начинают вырабатываться антитела, которые вместе с грудным молоком попадают к ребенку.
Каждый вирус и инфекция, попадающие в человеческий организм, имеют свой инкубационный период. На тот момент, когда у мамы начинает подниматься температура, обычно вирус в ее организме находится уже много часов, или даже несколько дней. За это время она бесчисленное количество раз контактировала с ребенком, несколько раз кормила его грудью, поэтому, скорее всего, вирус уже передался и ему. Однако, во время борьбы с вирусом в материнском организме начинают вырабатываться антитела, которые вместе с грудным молоком попадают к ребенку.
Еще до того, как вирус передастся малышу, в его организме уже начнут свою работу защитные механизмы, активизированные мамиными антителами.
Этого может оказаться вполне достаточно для того, чтобы подавить вирус в организме малыша на самой начальной стадии, до проявления симптомов. Если же болезнь все же проявится, то против нее будут работать одновременно два иммунитета – собственный ребенка и антитела, поступающие с маминым молоком, что значительно облегчит протекание заболевания и уменьшит проявление симптомов.
В случае отлучения малыша от груди он не получит нужных ему иммунных веществ, так как при кипячении многие полезные свойства молока пропадают. А если несколько раз подряд покормить ребенка из бутылочки, то в дальнейшем он может отказаться сосать грудь. При этом у мамы из-за неполного или несвоевременного сцеживания может начаться лактостаз или мастит. А это еще больше ослабит женский иммунитет и спровоцирует дальнейшее повышение температуры.
Опираясь на описанные выше доводы можно сделать вывод, что прерывать кормление грудью из-за маминой болезни ни в коем случае не стоит. Гарантированно защитить ребенка от заражения это не поможет, зато лишит его дополнительной иммунной поддержки в виде антител в мамином молоке. Кроме того, стресс, который испытает малыш, внезапно отлученный от груди, также негативно повлияет на иммунные способности и развитие детского организма.
Еще один миф, который развеивают врачи, говорит о том, что молоко из-за высокой температуры становится невкусным, горьким или кислым, сворачивается. Это не соответствует действительности. Вне зависимости от маминой температуры вкусовые качества молока не изменяются. Поэтому ребенок продолжает с удовольствием его кушать даже невзирая на мамину болезнь.
Как лечиться?
Как известно, увеличение температуры тела говорит о том, что организм активно сопротивляется болезни, поэтому врачи не советуют принимать жаропонижающие препараты до уровня температуры 38,5 градусов.
Если же она поднялась выше, то маме можно принять препараты на основе ибупрофена или парацетамола, которые не представляют опасности для малыша.
А вот лекарства, содержащие аспирин, кормящим женщинам принимать не рекомендуется.
 Меньше всего оказывают влияние на грудное молоко ректальные жаропонижающие свечи, однако они могут быть менее эффективны, чем пероральные формы лекарств. Поскорее победить вирусную инфекцию и снизить температуру поможет обильное питье, горячий чай. Правда, избыток жидкости противопоказан при лактостазе, так как вызывает усиленный приток молока. Для лечения симптомов простуды или гриппа можно использовать препараты для ингаляций, закапывания носа и полоскания горла, если они не противопоказаны кормящим женщинам.
Меньше всего оказывают влияние на грудное молоко ректальные жаропонижающие свечи, однако они могут быть менее эффективны, чем пероральные формы лекарств. Поскорее победить вирусную инфекцию и снизить температуру поможет обильное питье, горячий чай. Правда, избыток жидкости противопоказан при лактостазе, так как вызывает усиленный приток молока. Для лечения симптомов простуды или гриппа можно использовать препараты для ингаляций, закапывания носа и полоскания горла, если они не противопоказаны кормящим женщинам.
Ряд воспалительных процессов невозможно будет вылечить без применения антибактериальных средств. Назначать лекарственные препараты женщине, кормящей грудью ребенка, должен врач. Некоторые антибиотики, например, пенициллиновой группы, разрешается применять во время лактации. А вот такие препараты, которые влияют на процесс кроветворения или рост костей, использовать категорически запрещено и следует заменять их более безопасными аналогами.
Сегодня врачи не рекомендуют прерывать грудное вскармливание, даже если у мамы поднимается температура тела. Такой шаг не сможет уберечь малыша от инфицирования, зато сильно ослабит иммунитет ребенка, вызовет стресс и, возможно, приведет к отказу от груди. Кормящим мамам прерывать налаженный процесс лактации также не очень полезно, так как это может вызвать проблемы с вскармливанием. Поэтому для здоровья своего и ребенка продолжайте кормить его грудью даже при повышенной температуре тела.
Можно ли кормить грудью при температуре 38.2




у меня с утра сначала желудок заболел и голова.(((( А через час наверное сильный понос начался, температура до 38,2 поднялась. Тошнило но не вырвало. Кто знает может ли это быть на нервной почве или инфекция какая?? я даже не знаю как быть с кормлением?
у меня тоже поднялась температура ни с того ни с сего… до 38,5 дошла, сбивала детским панадолом. кормить решили продолжить. С утра температура 37.



консультант по грудному вскармливанию
и естественному уходу за ребенком
Казакова Лилия Валентиновна
Если заболевает кормящая мама, она очень часто получает рекомендации прекратить грудное вскармливание на время заболевания. Часто утверждается, что кормить грудью при высокой температуре нельзя и использовать лекарственные средства кормящей маме тоже нельзя. Предлагается сцеживать, кипятить молоко и только потом давать его ребенку. Эти утверждения обычно исходят от людей, не разбирающихся в грудном вскармливании.
Процитирую бюллетень ВОЗ, посвященный кормлению детей первого года жизни: «Удивительно, как надежно продолжается лактация, несмотря на многочисленные проблемы, связанные со здоровьем матери. Кормление грудью противопоказано только в случае тяжелого заболевания матери, например, в случаях сердечной недостаточности или серьезных заболеваний почек, печени или легких. »
Что же нужно делать кормящей маме, если она заболела? Все зависит от того, какое у нее заболевание и какое требуется лечение.
Если у кормящей женщины обычная вирусная инфекция (то, что называют «простудился»), она может продолжать кормить ребенка. Ей и малышу необходимо продолжение грудного вскармливания, т.к.
- С молоком матери малыш начал получать защитные антитела, вырабатываемые материнским организмом против болезнетворного агента еще до того, как у мамы заболевание начало проявляться клинически. Прерывание кормления лишает организм малыша необходимой иммунной поддержки, ему придется бороться с возможным вторжением вирусов самостоятельно. Шансы заболеть у малыша, отлученного от груди во время маминой болезни, увеличиваются.
- При отлучении ребенка от груди маме придется сцеживаться как минимум 6-7 раз в сутки, что при повышенной температуре очень тяжело. Если из-за отсутствия полноценного сцеживания у мамы разовьется застой молока, на его фоне возможно развитие мастита, как осложнения основного заболевания. Никто не освобождает грудь от молока лучше, чем ребенок. С грудным молоком на фоне высокой температуры ничего не происходит, оно не сворачивается, не прогоркает и не прокисает, как это часто утверждается.
- При кипячении грудного молока большинство защитных факторов разрушается.
Кормящей маме можно снижать температуру парацетамолом (или лекарствами на его основе), аспирин использовать нельзя. Температуру желательно снижать, только если мама ее плохо переносит, т.к. повышенная температура тела – это все-таки защитная реакция организма и вирусы при повышенной температуре хуже размножаются.
Вирусные инфекции не требуют назначения антибиотиков или сульфаниламидных препаратов, они лечатся только симптоматически. Симптоматическое лечение вирусных инфекций (средства от насморка, полоскания для горла, ингаляции и прочее) совместимо с грудным вскармливанием.
Если у мамы заболевание, вызванное патогенными микроорганизмами (например, мастит, отит, ангина, пневмония) и ей показано лечение антибактериальными препаратами, подбираются антибиотики, совместимые с грудным вскармливанием. Такие антибиотики есть и их довольно много (например, антибиотики пенициллинового ряда, многие цефалоспорины первого и второго поколения, многие макролиды). Категорически противопоказаны при грудном вскармливании антибиотики, оказывающие влияние на рост костей или кроветворение (например, тетрациклин, производные фторхинолона, левомицетин). Почти всегда им можно подобрать подходящий заменитель.
Основная проблема, с которой можно столкнуться во время или после проведения курса антибактериальной терапии – это нарушение микробиоценоза кишечника, так называемый дисбактериоз. Эта проблема во многих случаях не требует специального лечения, т.к. в грудном молоке содержатся факторы, способствующие росту нормальной микрофлоры и подавляющие патогенную. Временное нарушение микробиоценоза кишечника для ребенка на грудном вскармливании менее опасно, чем переход на искусственное вскармливание. Существуют специальные лекарственные средства для «спасения» микрофлоры кишечника во время и после приема антибактериальных препаратов, их может принимать и кормящая мама и грудной ребенок.
В случаях неинфекционных заболеваний всегда надо искать препараты выбора, совместимые с грудным вскармливанием, в большинстве случаев они находятся. Не надо забывать про возможность использовать гомеопатию, лечение травами.
Существуют общие рекомендации ВОЗ по назначению лекарственной терапии кормящей маме: «… Лекарственную терапию кормящим матерям следует по возможности избегать. Если лекарства показаны, то следует сначала выбрать те, которые окажут наименьшее негативное воздействие на ребенка. Кормящая женщина должна принимать лекарства предпочтительно во время или сразу же после кормления, чтобы избежать периода максимальной концентрации их в крови (и молоке). Если существует настоятельная необходимость в лекарстве, вредном для вскармливаемого грудью ребенка, кормление должно быть временно прервано, в то время как лактация должна поддерживаться.»
Маме со зрелой лактацией достаточно 6-7 раз в день сцеживать грудь, чтобы сохранить достаточную выработку молока. После возвращения мамы и ребенка к грудному вскармливанию, соскучившийся малыш быстро восстановит необходимое ему количество.
Источники:
http://ipupsik.com/zhenskoe-zdorove/mozhno-li-kormit-grudyu-pri-temperature.html
http://yaposlerodov.ru/grudnoevskarmlivanie/kormlenie-grudyu-pri-temperature.html
http://m.baby.ru/community/view/3335924/forum/post/16568572/
Как себя вести
Можно услышать рекомендации о том, что грудное молоко при высокой температуре портится, его нужно сцеживать и кипятить. Или еще худший совет – раздельное пребывание матери и дитя до полного ее выздоровления. Но в настоящее время доказана нецелесообразность этих методов и даже их вред. Грудное вскармливание можно и необходимо сохранять. Это абсолютно безопасно для ребенка, что объясняется механизмом работы организма в период болезни.
Если кормящую маму лихорадит на фоне вирусной инфекции, она является ее носителем уже некоторое время, а стало быть, и у крохи была возможность заразиться. При этом в организме болеющего человека начинается процесс выработки антител, передающихся ребенку с грудным молоком, оказывающих иммунную поддержку и помогающих ему не заболеть или перенести заболевание в легкой форме.
Отлучая малыша от груди, его лишают единственного доступного и достаточно мощного защитного средства, но оставляют под воздействием возбудителя. Отлучение отрицательно сказывается и на матери.
Сцеживаться в таком состоянии очень трудно, а прекращение естественного опорожнения вызывает набухание груди, увеличивает риск развития мастита и лактостаза. Решение этой проблемы, а также если первопричина лихорадки в последнем – активное и частое прикладывание крошки к груди. Кроме того, временное отлучение может привести к его отказу от ГВ в дальнейшем.
Без особых причин прекращать кормление грудью или приостанавливать при температуре у мамы не рекомендуется.
Может возникнуть ситуация, когда на фоне заболевания уменьшается количество вырабатываемого молока, но это временное явление. Все нормализуется через 3-6 дней. Кормить ребенка следует по требованию, он сам увеличит частоту и продолжительность сосания.
Лечение
Вирусные инфекции лечат симптоматически (полоскания, ингаляции, прогревания, травяные отвары, гомеопатия). К медикаментозной терапии прибегают в последнюю очередь, но бывают ситуации, когда без нее не обойтись. Если заболевание, например, ангина, пневмония, мастит, вызвано болезнетворными организмами, назначаются антибактериальные препараты.
Существует ряд медикаментов, которые можно совмещать с грудным вскармливанием. Желательно принимать их либо в процессе кормления, либо сразу после него, чтобы минимизировать накопление медикаментозных составляющих. Если приема сильнодействующих лекарств не избежать, для поддержания лактации потребуется 6-7 сцеживаний в день. Малыша временно можно перевести на смеси или впрок заготовленное молоко, если оно правильно замораживалось и хранилось. При этом кормить его из бутылочки не рекомендовано, поскольку сосать из нее значительно легче. Лучше использовать для этого ложку.
При первых признаках болезни желательно носить марлевую повязку. Для того чтобы минимизировать риск заражения ребенка, рекомендуется чаще проветривать помещение, проводить влажную уборку, мыть руки с мылом.
Кормление грудью при высокой температуре
Продолжение или прекращение кормления зависит от причин, вызвавших температуру, и медикаментов, которые врач назначит для устранения этих причин.

Причины, по которым у кормящей женщины может повыситься температура
Самой банальной причиной повышения температуры у кормящей мамочки, конечно, может быть простуда. При этом помимо температуры должны наблюдаться и другие характерные признаки, например, насморк, боль в горле, кашель.Если температура поднялась через пару дней после выписки из роддома, при этом у вас были роды с разрывами или же было применен операционный метод родоразрешения (кесарево сечение), то, возможно, в области проведения операции или наложения швов происходит воспалительный процесс. Другими признаками послеоперационных послеродовых воспалений может быть боль внизу живота или в месте наложения швов, кровянистые выделения из влагалища.
Кроме того, у кормящих женщин на фоне застоя молока (лактостаза) и наличия микротрещин на сосках может развиться мастит. В этом случае также поднимается температура. Другим признаком мастита является болезненное уплотнение в груди, покраснение кожи в районе воспаленного участка.
Температура может подняться и по другим причинам, например, из-за пищевого отравления.
Меняется ли качество грудного молока при температуре?
От своих бабушек или даже мам вы могли слышать, что при высокой температуре молоко «перегорает». На самом деле это не так.При высокой температуре в организме может наблюдаться обезвоживание. В этом случае, так как молоко является жидкостью, его количество действительно может уменьшиться. Но на состав температура не повлияет.
Чтобы этого избежать, старайтесь пить много жидкости. Лучше, чтобы эта жидкость была теплой. Ну и самым лучшим способом стимуляции выработки молока, конечно, являются частые прикладывания малыша к груди.
Так можно ли кормить грудью при температуре?
Кормить грудью при температуре можно в большинстве случаев.Если у мамочки простуда – не стоит переживать, что через молоко к ребенку попадут болезнетворные бактерии и микробы. Вместе с молоком малыш также получит мамины антитела, которые помогут бороться с болезнью.
Если же ребенка отлучить от груди, он этих антител не получит, и, скорее всего, все равно заразиться воздушно-капельным путем. При чем, в этом случае болезнь будет протекать куда сложнее.
Также отлучение малыша от груди может привести к застою молока и к сокращению его вырабатываемого количества.
При мастите в легких формах по рекомендации врача также можно сохранять кормление. Если же развился гнойный мастит, врач запретит кормить грудью.
При сильных воспалительных процессах, гнойном мастите или очень тяжелой простуде доктор может назначить препараты, несовместимые с грудным кормлением. В этом случае он вас обязательно предупредит. Но в современной медицине существуют медикаменты, которые помогут избавиться от недуга при сохранении грудного кормления.
Чем сбить температуру при грудном вскармливании?
При температуре лучше обратитесь к врачу, чтобы выяснить причину такого явления и подобрать соответствующие препараты.В крайних случаях можете сбыть температуру при помощи парацетамола или ибупрофена.

Как известно, повышенная температура – это не болезнь, а симптом. Поэтому если у кормящей женщины начался жар, нужно понять, что его вызвало. Ставить диагноз и назначать лечение должен только квалифицированный врач. Самолечение – плохой сценарий для любого человека, в случае с молодой мамой он категорически недопустим. Также, именно специалист должен решать вопрос о прерывании или продолжении грудного вскармливания. Сегодня малыша от груди отлучают в крайних случаях. Продолжение естественного вскармливания крайне важно для здоровья ребенка. И несмотря на то, что решение остается за доктором, знать, какие сценарии возможны, нужно каждой молодой маме.
Когда отказываться от кормления грудью не стоит:
Если мама заболела ОРВИ или ОРЗ (это самая распространенная причина повышенной температуры). Дело в том, что вместе с маминым молоком в этот период в организм младенца попадут крайне важные антитела. Они необходимы для формирования иммунной системы ребенка. Если даже малыш заразится от мамы, он перенесет болезнь легче. Разумеется, в этом случае женщина может принимать только разрешенные врачом лекарства.
Если начался лактостаз (застои молока в железах) или мастит (воспаление молочной железы). Важно: мастит ни в коем случае не должен сопровождаться гнойными процессами! Прикладывание малыша к груди в этих случаях поможет облегчить состояние мамы и избежать осложнений в дальнейшем. Мастит не всегда является препятствием к кормлению ребенка грудью. Если в груди появилось только уплотнение и ограниченное воспаление без выделения гноя, кормить малыша разрешается. При сильных болях и появлении гнойной инфекции прикладывание ребенка к больной груди следует временно прекратить. При этом молоко из больной груди необходимо регулярно отсасывать. Кормление здоровой грудью следует продолжать.
Когда кормить грудью при температуре нельзя:
-
Если жар поднялся выше 39 °С. При лихорадке у молока меняется вкус и консистенция. Это может повлечь за собой отказ ребенка от груди впоследствии.
-
Если у мамы обострились хронические заболевания почек, печени, сердца, дыхательных путей или других внутренних органов.
-
Если причиной высокой температуры стал мастит, осложненный гнойно-воспалительным процессом в груди.
- Если женщине назначили для лечения антибиотики.
#PROMO_BLOCK#
Как измерять температуру при грудном вскармливании?
Мерить температуру в подмышечной впадине можно только спустя 30-40 минут после кормления (или сцеживания). Даже когда мама здорова, но грудь наполнена, градусник покажет 37,1-37,3 °С. Обязательно вытрите пот, вода поглощает тепло и данные могут быть некорректными. Можно воспользоваться способом, обычно рекомендуемым акушерами – измерять температуру в локтевом сгибе.
Напомним, что молодой маме при недомогании непременно нужно обратиться к врачу для диагностики и назначения лечения. Не занимайтесь этим самостоятельно. Пожалуй, единственный безопасный способ сбить температуру – обильное питье. Пейте больше чая с лимоном или вареньем, молока с мёдом, полезны компоты и морсы. Безусловно, при приеме этих напитков нужно быть уверенным, что у малыша нет аллергии на его компоненты.
 218041
218041  0
0  Распечатать
РаспечататьПоследнее обновление
Что является самым необходимым для новорожденного ребенка? Хотя распространено мнение, что начинать шоппинг нужно только после рождения ребенка, это помогает подготовиться к прибытию вашего новорожденного. Большинство родителей покупают обувь, игрушки, одеяла и иногда даже более крупный дом до или сразу после рождения их ребенка, но список предметов первой необходимости не обязательно должен быть таким сложным.
Видео: Newborn Baby Shopping — Список предметов, которые нужно купить
вещей для новорожденных
Готовя этот список детского предмета от А до Я, необходимо помнить о каждом маленьком аспекте рождения новорожденного. Вашему новорожденному ребенку требуются разные наборы одежды и аксессуаров, подходящие для любого вида деятельности, который вы будете выполнять со своим набором радости, и для каждого сезона года. В этой статье предметы первой необходимости для новорожденного делятся на конкретные цели, чтобы вам было легче.Продолжайте читать, чтобы узнать список основных продуктов, которые необходимы в течение первых нескольких месяцев после прибытия новорожденного ребенка.
1. Грудное вскармливание
Независимо от того, какой метод вы выберете для кормления своего малыша, приведенный ниже список дает вам четкое представление о том, что вам необходимо для кормления ребенка.
Одежда для кормящих: Для новых кормящих мам очень полезна одежда из легких тканей и чехлы для кормящих. Выбирайте бюстгальтеры для кормления, пижаму и топы хорошего качества, либо с пуговицами, либо достаточно свободными, чтобы кормить грудью.Темная одежда может помочь скрыть пятна от грудного молока, если оно течет. Вы также можете выбрать грудные прокладки или щитки для сосков, чтобы впитать лишнее молоко, которое может вытечь во время кормления грудью. Кроме одежды, вам также понадобится хороший крем для сосков, чтобы защитить вашу кожу.
молокоотсосы: На рынке доступны различные типы молокоотсосов, такие как электрические, с батарейным питанием и ручные молокоотсосы. В зависимости от ваших требований, вы можете выбирать между насосами, которые имеют открытую или закрытую систему, или насосами, которые работают на одну или обе груди одновременно.Вы также получите некоторые аксессуары вместе с молокоотсосами, такими как бутылочки, пакеты для хранения, этикетки, скрепки и т. Д., Которые пригодятся при перекачке грудного молока.
Стерилизатор : Если вы кормите грудью или кормите своего новорожденного ребенка из бутылочки, вам нужно будет стерилизовать соски, пустышки и бутылочки, пока ребенку не исполнится год. Тщательная очистка и промывание их в кипящей горячей воде может помочь, но у вас может не хватить времени или вам понадобится лучший стерилизатор, если иммунная система вашего ребенка слаба.Вот когда электрические стерилизаторы пригодятся. Исследования показывают, что электрические стерилизаторы могут убивать около 99,9% микробов. Тем не менее, вы должны будете следовать инструкциям по применению, прилагаемым к продукту, чтобы убедиться, что бутылки, пустышки и соски не содержат микробов.
Формула : Если вы также кормите ребенка из бутылочки, вам нужно будет добавить предметы первой необходимости в список покупок ребенка. Купите марку формулы, которую рекомендует педиатр вашего ребенка.Начните с одной банки, чтобы увидеть, нет ли у вашего новорожденного аллергии, дискомфорта или запора.
- Бутылочка для кормления : На выбор предлагается несколько бутылочек для кормления. Они бывают разных материалов, таких как стекло, пластик и силикон. Вы можете выбрать материал, который подходит вашему ребенку больше всего. Кроме того, соски против колик на бутылочках для кормления лучше всего подходят для новорожденных. Эти бутылочки помогают минимизировать количество воздуха, которое глотает ребенок.Кроме того, вам необходимо убедиться, что вы покупаете бесплатные бутылочки для кормления BPA, изготовленные из материала хорошего качества, способного выдерживать высокие температуры.
Щетка для очистки бутылочек: Важно избавлять бутылочку для кормления от остатков после каждого кормления. Стерилизатор для бутылочек в сочетании с чистящей щеткой может помочь сохранить чистоту и гигиену вашего малыша.
Термос: Колба является идеальным контейнером для хранения горячей воды. Кипяченая вода может храниться в термосе и использоваться для смешивания молочных смесей.
Нагрудники и муслиновые салфетки: При кормлении из бутылочки или кормлении грудью новорожденного ребенка используйте нагрудник, чтобы избежать разливов и беспорядка. Муслиновая ткань идеально подходит для очистки разливов, впитывания слюны и поддержания чистоты одежды во время кормления новорожденного. Вспомогательная подушка помогает поддерживать удобную осанку во время кормления ребенка.
2. Постельные принадлежности
Несмотря на то, что желательно, чтобы ваш новорожденный ребенок спал в вашей комнате в течение первых нескольких месяцев, он идеально подходит для планирования его спальной зоны.Если вы решили поспать, необходимо обеспечить надежную и безопасную зону ребенка. Добавьте одеяло и простыни в зависимости от погодных условий и сделайте уютную кроватку для новорожденного ребенка.
- Детские матрасы и детские кроватки: Легкая детская кроватка или корзина Моисея с фирменным, хорошо подогнанным новым матрасом — это первый элемент, который входит в список предметов первой необходимости для вашего детского постельного белья. Старайтесь не вкладывать деньги в пушистые матрасы, поскольку они могут задушить и задушить ребенка. Вместо этого купите твердые матрацы и используйте легкие простыни и уложите их должным образом.Подушки также должны быть двухслойными, должным образом сшитыми и достаточно прочными, чтобы избежать удушья, если ребенок поворачивает кроватку.
- Детское одеяло и простыни: Безворсовые одеяла и простыни хорошего качества — лучший выбор для постельного белья вашего новорожденного ребенка. Одеяла должны быть легкими и дышать
как измерить температуру ребенка — NHS
Нормальная температура у младенцев и детей составляет около 36,4 ° С, но она может незначительно отличаться. Высокая температура или лихорадка обычно считаются температурой 38 ° С или выше.
У вашего ребенка может быть высокая температура, если они:
- чувствуют себя горячее, чем обычно, чтобы дотронуться до лба, спины или живота
- чувствуют себя потными или липкими
- покраснели щеки
Если вы думаете, что у вашего ребенка есть высокая температура, лучше проверить их температуру с помощью термометра.Это может помочь вам решить, нужно ли вам получить медицинскую консультацию.
Как мне измерить температуру моего ребенка?
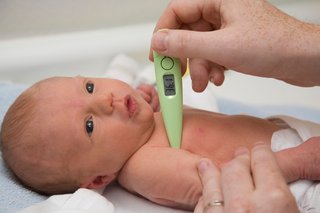 Кредит:
Кредит:BSIP SA / Alamy Stock Photo
https://www.alamy.com/stock-photo-teuration-newborn-baby-49307905.html?pv=1&stamp=2&imageid=94A02E88-088A-403B-B54A-C19B0B0991C6&p=163953&n=0&orientation=0&nn=0&FF = 1 & SRCH = Foo% 3dbar% 26st% 3D0% 26pn% 3d1% 26ps% 3d100% 26sortby% 3d2% 26resultview% 3dsortbyPopular% 26npgs% 3D0% 26qt% 3dCT64MH% 26qt_raw% 3dCT64MH% 26lic% 3d3% 26mr% 3D0% 26pr% 3D0 % 26ot% 3D0% 26creative% 3d% 26ag% 3D0% 26hc% 3D0% 26pc% 3d% 26blackwhite% 3d% 26cutout% 3d% 26tbar% 3d1% 26et% 3d0x000000000000000000000% 26vp% 3D0% 26loc% 3D0% 26imgt% 3D0% 26dtfr % 3d% 26dtto% 3d% 26size% 3d0xFF% 26archive% 3d1% 26groupid% 3d% 26pseudoid% 3d788068% 26a% 3d% 26cdid% 3d% 26cdsrt% 3d% 26name% 3d% 26qn% 3d% 26apalib% 3d% 26apalic% 3d % 26lightbox% 3d% 26gname% 3d% 26gtype% 3d% 26xstx% 3D0% 26simid% 3d% 26saveQry% 3d% 26editorial% 3d1% 26nu% 3d% 26t% 3d% 26edoptin% 3d% 26customgeoip% 3d% 26cap% 3d1% 26cbstore % 3d1% 26vd% 3d0% 26lb% 3d% 26fi% 3d2% 26edrf% 3d0% 26ispremium% 3d1% 26fl% 3d0% 26pl% 3d
В идеале вам нужен цифровой термометр для быстрого и точного считывания.
Вы можете купить их онлайн или в аптеках и в большинстве крупных супермаркетов.
Чтобы измерить температуру вашего ребенка:
- Держите их удобно на колене и поместите термометр в подмышку — всегда используйте термометр в подмышке с детьми в возрасте до 5 лет.
- Аккуратно, но крепко прижмите их руку к телу, чтобы держать термометр на месте, как бы долго это ни было указано в инструкциях производителя — обычно около 15 секунд. Некоторые цифровые термометры издают звуковые сигналы, когда они готовы.
- Дисплей на термометре покажет температуру вашего ребенка.
Как я могу убедиться в правильности показаний?
Если вы используете цифровой термометр в подмышечной впадине вашего ребенка и внимательно следуйте инструкциям производителя, вы должны получить точные показания.
Есть несколько вещей, которые могут немного изменить чтение — например, если ваш ребенок был:
- плотно завернутый в одеяло
- в очень теплой комнате
- очень активный
- обнимаются бутылку с горячей водой
- с большим количеством одежды
- с ванной
Если это так, дайте им остыть в течение нескольких минут, но не позволяйте им остыть или дрожать, затем снова измерьте их температуру, чтобы увидеть, есть ли любое изменение.
Термометры других типов
Вы можете купить термометры других типов, но они могут быть не такими точными, как цифровой термометр для измерения температуры ребенка или маленького ребенка:
- ушных (барабанных) термометров — они позволяют вам брать показания температуры из уха и быстрые, но дорогие; они могут давать неверные показания, если вы не правильно положите их в ухо, что чаще случается с младенцами, потому что их отверстия в ушах такие маленькие, как термометры с полосками
- — они держатся на лбу и не являются точным способом измерить температуру.Они показывают температуру кожи, а не тела.
Никогда не следует использовать старомодный стеклянный термометр, содержащий ртуть. Они могут разбиться, выпуская небольшие осколки стекла и очень ядовитую ртуть. Они больше не используются в больницах, и вы не можете купить их в магазинах.
Если ваш ребенок подвергается воздействию ртути, немедленно обратитесь за медицинской помощью.
Что вызывает высокую температуру у детей?
Высокая температура обычно является признаком того, что организм вашего ребенка пытается бороться с инфекцией.
У некоторых младенцев и маленьких детей высокая температура после прививок. Это должно уйти довольно быстро само по себе. Если вы обеспокоены, поговорите с медицинским работником или терапевтом.
Что мне делать, если у моего ребенка высокая температура?
Обычно вы можете присматривать за ребенком или ребенком дома, когда у него высокая температура. Убедитесь, что вы даете им много напитков, чтобы избежать обезвоживания. Если вы кормите грудью, предложите ребенку много корма.
Всегда обращайтесь к врачу общей практики или звоните 111, если:
- у вашего ребенка есть другие признаки заболевания, такие как сыпь, а также высокая температура
- температура вашего ребенка 38 ° C или выше, если ему меньше 3 месяцев
- температура вашего ребенка 39 ° C или выше, если ему от 3 до 6 месяцев
Если вам нужно поговорить с кем-то вне обычных часов операции, вы можете позвонить в внеурочное время вашего врача общей практики (если у него есть один) ) или NHS 111.
Узнайте больше о том, что делать, если у вашего ребенка высокая температура.
Контент сообщества от HealthUnlocked Последняя проверка страницы: 27 февраля 2020 г.
Следующий срок рассмотрения: 27 февраля 2023 г.
Каковы типичные графики сна новорожденного?
Новорожденные спят в среднем по 16 или 17 часов в день, при этом некоторым детям требуется более или менее нескольких часов (даже этим маленьким детям — отдельные лица). Однако они могут спать только один или два часа за один раз.
В течение первых трех месяцев ваш ребенок начинает спать дольше, но большинство детей не спят более четырех часов подряд, днем или ночью.
Почему схемы сна моего новорожденного ребенка настолько непредсказуемы?
Для детей нормально иметь нерегулярный характер сна от рождения до 3 месяцев. Новорожденные еще не развили свой циркадный ритм. Также известный как цикл сна / бодрствования, циркадный ритм — это внутренние 24-часовые часы, которые периодически переключаются между сонливостью и настороженностью.
Непредсказуемый характер сна также обусловлен потребностями в питании. Вашему ребенку, возможно, придется есть каждые два-три часа в первый месяц и каждые три-четыре часа во второй месяц.Когда она станет старше, ее не нужно будет кормить ночью так часто.
К счастью, эти непредсказуемые паттерны не длятся долго — хотя это может показаться вечностью, когда вы лишены сна. Некоторые дети постоянно спят дольше на 3-4 месяца. Другие не становятся, пока не станут старше.
Знает ли мой новорожденный ребенок разницу между днем и ночью?
Не сначала. Пока вашему ребенку не исполнится около 1 месяца, количество сна, которое он получает ночью, будет примерно равно количеству, которое он получает в течение дня.Где-то от 6 недель до 3 месяцев, его внутренняя температура тела и мелатонин (гормон, который помогает регулировать цикл сна) помогут ему начать развивать цикл сна / бодрствования, который отличает ночь от дня.
Отличаются ли циклы сна новорожденного от взрослых?
Да. Циклы сна младенцев намного короче, чем у взрослых. Спящие новорожденные проводят около половины времени во сне с быстрыми движениями глаз (REM). Напротив, дети старшего возраста и взрослые проводят гораздо меньше времени в быстром сне, чем не-быстрого сна.Считается, что у новорожденных больше быстрого сна, потому что это необходимо для необычайного развития, которое происходит в их мозгу.
REM-сон иногда называют «активным сном», потому что глаза вашего ребенка обычно двигаются под веками, а руки и ноги могут дергаться или дергаться. Затем она перейдет в не-БЫСТРЫЙ сон, также известный как спокойный сон, в котором ее судороги прекратятся, ее дыхание станет более глубоким, и ее может быть труднее разбудить. Ваш ребенок может переходить от быстрого и не быстрого сна несколько раз в течение всего одного цикла сна.
Должен ли я поставить моего новорожденного ребенка в режим сна?
Нет, особенно не в первые недели. У вашего новорожденного ребенка нормальный сон. Частично это связано с необходимостью часто есть и много спать.
Тем не менее, вы можете начать следовать графику сортировки за эти первые месяцы, установив последовательные процедуры перед сном и временем сна. Когда ваш ребенок начинает разбираться со своими ритмами сна, наличие этих рутин и внедрение хороших привычек сна (см. Ниже) может помочь ему легче приспособиться к расписанию, когда он станет старше.
Должен ли я разбудить своего новорожденного, чтобы кормить его?
Как правило, нет. Здоровые новорожденные обычно просыпаются, когда голодны. Тем не менее, проконсультируйтесь с врачом вашего ребенка о ночных кормлениях в первый месяц, если у вашего новорожденного нет:
- Неуклонно растет и набирает вес
- Просыпаться для кормления после сна в течение более четырех или пяти часов
- Кормление грудью или кормление из бутылочки 8-12 раз в день (дети, находящиеся на грудном вскармливании, как правило, кормят чаще)
- Наличие по крайней мере четырех мокрых подгузники и не менее трех дефекаций в день (у большинства детей, находящихся на грудном вскармливании, дефекации происходят чаще)
Можно ли научить моего новорожденного хорошему сну?
Вот здоровые привычки сна, которые вы можете начать внедрять.
Дайте ребенку возможность часто вздремнуть. В течение первых шести-восьми недель большинство детей не могут не спать намного дольше двух часов подряд. Если вы ждете дольше, чем это, чтобы уложить ребенка, он может устать и испытать проблемы с засыпанием.
Учите своего ребенка разнице между днем и ночью. Некоторые дети — это ночные совы, и они просыпаются только тогда, когда вы хотите ударить сено, а другие могут быть ранними пташками. В первые недели вы не сможете ничего с этим поделать.Но когда вашему ребенку исполнится 2 недели, вы можете научить его отличать ночь от дня.
В течение дня , когда она настороже и бодрствует, вы можете:
- Взаимодействуй и играй с ней столько, сколько сможешь.
- Держите дом и ее комнату светлой и светлой.
- Не беспокойтесь о минимизации обычных дневных шумов, таких как в посудомоечной машине.
Ночью вы можете попробовать следующее, чтобы помочь вашему ребенку понять, что ночь для сна:
- Сохраняйте спокойствие.
- Держите свет и уровень шума низким.
Узнайте усталые сигналы вашего ребенка. У вас скоро появится шестое представление о ежедневных ритмах и моделях вашего ребенка, и вы будете инстинктивно знать, когда он готов вздремнуть или рано ложиться спать. Но если вы заметили эти или любые другие признаки сонливости, постарайтесь уложить его как можно скорее. Если он переутомится, ему будет сложнее успокоиться и уснуть.
- Потирая глаза
- Потянув за ухо
- Быть суетливее, чем обычно
Начните спать с ребенком. Никогда не рано начать пытаться следовать сну. Он может включать в себя несколько простых вещей:
- Получи своего ребенка переоделась.
- Грудное вскармливание или кормление из бутылочки вашего ребенка.
- Спойте колыбельную или играйте музыку.
- Поцелуй ее спокойной ночи.
Положите ребенка спать, когда он будет спать, но не спит. К тому времени, когда ему исполнится от 6 до 8 недель, вы можете попытаться дать ему возможность уснуть самостоятельно, положив его в кроватку или колыбельку, когда он будет спать, но еще не спит.Это не работает со всеми маленькими детьми, хотя. Вы всегда можете попробовать еще раз, когда он немного старше.
Ожидайте проб и ошибок, пока вы выясняете, что лучше всего подходит вашему малышу. Например, вы можете уложить ребенка, прочитать книгу и погладить ее несколько минут, прежде чем оставить ее наедине.
Некоторые эксперты по сну советуют не раскачивать и не кормить ребенка спать даже в таком молодом возрасте. Однако не все согласны с этой стратегией, поэтому делайте то, что работает для вашей семьи.
Когда мой ребенок начнет спать всю ночь?
Это зависит от вашего ребенка. Обычно к 6 месяцам большинство — но не все — дети способны спать в течение 8-12 часов с краткими пробуждениями, но без кормления в течение ночи. Но это не значит, что ваш ребенок будет. Некоторые дети спят на протяжении восьми часов ночью уже 3 месяца, но многие не будут спать так долго, пока не станут старше.
Подробнее
Детские основы сна: от 3 до 6 месяцев
пеленание вашего ребенка
Почему мой ребенок просыпается ночью?
Как я могу заставить своего ребенка дремать дольше?
Нормальные диапазоны у взрослых и детей
Мы включаем продукты, которые мы считаем полезными для наших читателей. Если вы покупаете через ссылки на этой странице, мы можем заработать небольшую комиссию. Вот наш процесс.
Нормальная температура тела варьируется в зависимости от многих факторов, включая возраст, пол и уровень активности человека.
Нормальная температура тела для взрослого человека составляет около 98,6 ° F (37 ° C), но базовая температура тела каждого человека немного отличается и может постоянно быть немного выше или ниже.
В этой статье мы обсудим нормальные диапазоны температуры для взрослых, детей и младенцев. Мы также учитываем факторы, влияющие на температуру тела и когда обращаться к врачу.
Показания температуры тела варьируются в зависимости от того, где на теле человек проводит измерения. Ректальные показания выше, чем устные, в то время как показания подмышек, как правило, ниже.
В таблице ниже приведены нормальные диапазоны температуры тела для взрослых и детей в зависимости от производителя термометра:
Тип чтения 0–2 года 3–10 лет 11–65 лет Более 65 лет Устные 95.9–99,5 ° F (35,5–37,5 ° C) 95,9–99,5 ° F (35,5–37,5 ° C) 97,6–99,6 ° F (36,4–37,6 ° C) 96,4–98,5 ° F (35,8– 36,9 ° C) Ректальная 97,9–100,4 ° F (36,6–38 ° C) 97,9–100,4 ° F (36,6–38 ° C) 98,6–100,6 ° F (37,0–38,1) ° C) 97,1–99,2 ° F (36,2–37,3 ° C) Подмышка 94,5–99,1 ° F (34,7–37,3 ° C) 96,6–98,0 ° F (35,9–36,7 ° C) 95,3–98,4 ° F (35,2–36.9 ° C) 96,0–97,4 ° F (35,6–36,3 ° C) Ухо 97,5–100,4 ° F (36,4–38 ° C) 97,0–100,0 ° F (36,1–37,8) ° C) 96,6–99,7 ° F (35,9–37,6 ° C) 96,4–99,5 ° F (35,8–37,5 ° C) Нормальные показания температуры тела будут варьироваться в этих диапазонах в зависимости от следующих факторов :
- возраст и пол человека
- время суток, как правило, самое низкое ранним утром и самое высокое во второй половине дня
- высокий или низкий уровень активности
- потребление пищи и жидкости
- для женщин, стадия в их месячный менструальный цикл
- метод измерения, например показания для рта (рта), прямой кишки (внизу) или подмышки
Нормальная температура тела взрослого человека при оральном приеме может варьироваться от 97.6–99,6 ° F, хотя разные источники могут давать немного разные цифры.
У взрослых следующие температуры говорят о том, что у кого-то температура:
- не менее 100,4 ° F (38 ° C) — это температура
- выше 103,1 ° F (39,5 ° C) — высокая температура
- выше 105,8 ° F (41 ° C) — очень высокая температура
Исследователи изучили индивидуальные различия между нормальными температурами тела людей. Исследование, в котором приняли участие почти 35 500 человек, показало, что у пожилых людей самая низкая температура, а у афро-американских женщин температура выше, чем у белых.
Они также обнаружили, что определенные медицинские условия могут влиять на температуру тела человека. Например, люди с недоразвитой щитовидной железой (гипотиреоз) обычно имели более низкие температуры, в то время как у больных раком были более высокие температуры.
Нормальная температура тела для детей в возрасте 3–10 лет колеблется от 95,9–99,5 ° F при пероральном приеме.
Дети, как правило, имеют температуру тела, сходную со взрослой.
Иногда младенцы и маленькие дети имеют более высокие диапазоны температуры тела, чем взрослые для измерения подмышек и ушей.
Нормальная температура тела для детей в возрасте 0–2 лет колеблется от 97,9–100,4 ° F при ректальном приеме. Температура тела может немного повыситься, когда ребенок прорезывается.
Средняя температура тела новорожденного составляет 99,5 ° F.
У ребенка температура выше, потому что он имеет большую площадь поверхности тела по сравнению с массой тела. Их тела также более метаболически активны, что генерирует тепло.
Тела младенцев не регулируют температуру так же, как тела взрослых.Они меньше потеют, когда тепло, и это означает, что их тела сохраняют больше тепла. Им также может быть труднее охладить их во время лихорадки.
Опасная температура тела зависит от возраста человека:
Взрослые
Температура 100,4–104 ° F, вызванная кратковременными заболеваниями, не должна причинять значительного вреда в остальном здоровым взрослым. Тем не менее, умеренная лихорадка может быть более тревожной для человека с имеющимися проблемами с сердцем или легкими.
Обратитесь к врачу при температуре выше 104 ° F или ниже 95 ° F, особенно если есть другие предупреждающие признаки, такие как спутанность сознания, головные боли или одышка.Температура выше 105,8 ° F может привести к повреждению органа.
Врачи определяют гипотермию как понижение температуры ниже 95 ° F. Гипотермия может быть опасной, если не лечить быстро.
Дети
Дети в возрасте от 3 месяцев до 3 лет, у которых температура, но температура ниже 102 ° F, не всегда нуждаются в лекарствах. Позвоните своему врачу, если у ребенка температура выше 102,2 ° F или температура ниже, но он испытывает обезвоживание, рвоту или диарею.
Дети
Если у ребенка в возрасте 3 месяцев или младше ректальная температура составляет 100,4 ° F или выше, обратитесь за неотложной медицинской помощью. У очень маленьких детей небольшая температура может сигнализировать о серьезной инфекции.
Существует много типов термометров, и лучший метод зависит от возраста человека:
Возраст Лучший метод От 0 до 3 месяцев Ректал 3 месяцы до 3 лет Ректальная, ушная раковина или подмышка От 4 до 5 лет Устная, ректальная, ушная раковина или подмышечная область 5 лет для взрослого Устная, ушная или подмышечная зона Следуйте инструкциям на упаковке термометра.
Если показания температуры необычно высоки или низки, сделайте еще одно показание примерно через 5-10 минут. Если кто-то не уверен, что показания правильные, они могут сделать еще одно чтение с другим термометром.
Область мозга, называемая гипоталамусом, регулирует температуру тела. Если температура тела поднимается выше или опускается ниже отметки 37 ° F, гипоталамус начинает регулировать температуру.
Если тело слишком холодное, гипоталамус посылает сигналы, заставляющие тело дрожать, что согревает тело.Если тело слишком горячее, оно посылает сообщения, чтобы начать потоотделение, которое позволяет теплу покинуть тело.
Инфекции вызывают большинство лихорадок. Лихорадка развивается как естественный способ организма реагировать на инфекцию и бороться с ней.
Врачи считают, что температура — это температура тела, которая достигает или превышает 100,4 ° F. Другие симптомы включают:
- потеря аппетита
- озноб
- головная боль
- раздражительность
- мышечные боли
- дрожь
- потливость
- слабость
Идеальная температура тела у взрослых составляет около 98.6 ° F, но это зависит от возраста, пола, физической активности и состояния здоровья. Температура тела меняется в течение дня. Температура выше 100,4 ° F сигнализирует о лихорадке.
У детей может быть более высокая температура тела, чем у взрослых, но даже небольшая температура у детей может сигнализировать о серьезной инфекции.
Показания температуры, взятые из разных частей тела, дают диапазон температур тела, который врачи считают нормальным. Ректальные показания выше, чем устные, а показания подмышек, как правило, ниже.
Если у человека необычно высокая или низкая температура, ему следует немедленно обратиться к врачу.
МАГАЗИН ДЛЯ ТЕРМОМЕТРОВ
.Термометры можно приобрести онлайн: