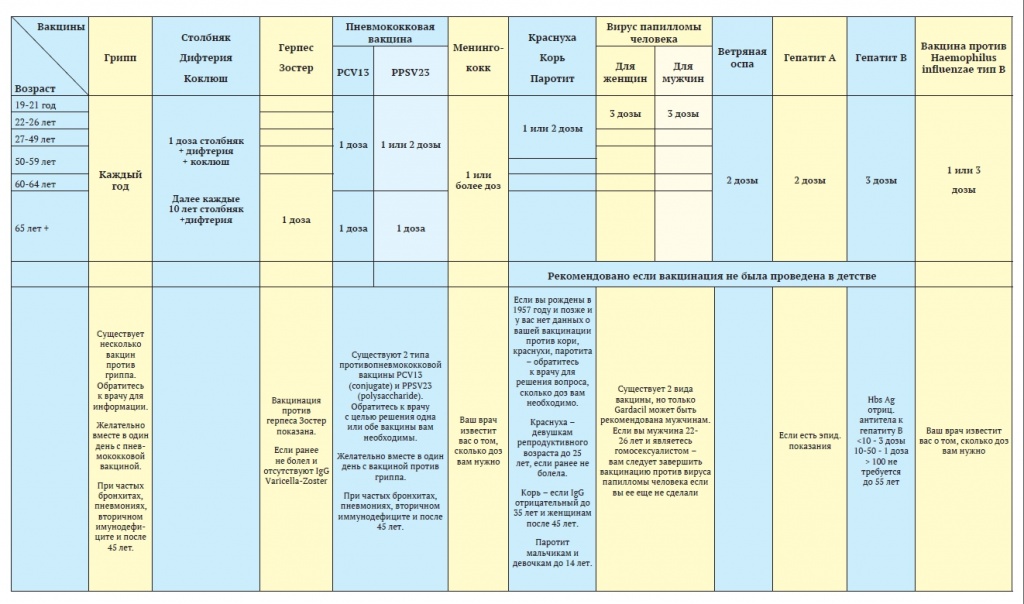
Прививки перед беременностью
Подготовка к беременности – это не только здоровый образ жизни, прием витаминов, отказ от курения и многое другое. Иногда это еще и вакцинация.
В идеале, к моменту наступления беременности женщина должна быть полностью вакцинирована. Беременные женщины имеют высокий риск развития тяжелых форм некоторых инфекций, когда заболевание представляет риск для неё самой или для формирования здорового плода.
При этом важно знать, что во время беременности ряд прививок делать не рекомендуется, кроме экстренных ситуаций в соответствии с рекомендациями врача, поэтому провести все необходимые вакцинации лучше заранее (некоторые прививки лучше cделать за несколько месяцев до наступления беременности).
Обсудите с врачом возможность вакцинации на этапе планирования беременности. Необходимо какое-то время предохраняться от беременности после введения некоторых вакцин (сколько — указано в инструкции по применению конкретной вакцины).
Если женщина ранее не болела, не была привита или привита однократно против кори и краснухи, а также не имеет документальных сведений об этих прививках, то в соответствии с Национальным календарем прививок врач может рекомендовать ей сделать одну прививку против кори и против краснухи. Но вакцинацию против кори и краснухи нельзя проводить во время беременности.
Обратите внимание, что определить схему вакцинации и, при необходимости, дать соответствующие рекомендации может только врач.
Не менее важно обсудить с врачом необходимость прививки против ветряной оспы. Вирус ветряной оспы способен сильно навредить плоду при заражении в начале или в конце беременности: возможны поражения кожи, подвергаются опасности зрение и нервная система малыша.
Обратите внимание, что определить схему вакцинации и, при необходимости, дать соответствующие рекомендации может только врач.
Вирус гепатита В устойчив к окружающей среде, выживает при высушивании, кипячении и замораживании. Схема вакцинации для защиты против вирусного гепатита В при необходимости определяется врачом. Если до беременности женщина не успела провести полный курс вакцинации против гепатита В, оставшиеся прививки переносятся на послеродовой период и делаются в сроки по указанию врача.
Прививки против дифтерии и столбняка в соответствии с Приказом Министерства здравоохранения РФ от 21 марта 2014 г. N 125н (Национальный календарь профилактических прививок РФ и календарь профилактических прививок по эпидемическим показаниям) нужно повторять каждые 10 лет. Если женщина привита, то она может передать во время беременности защитные антитела ребенку, которые защищают его в первые месяцы жизни, до начала его плановых прививок.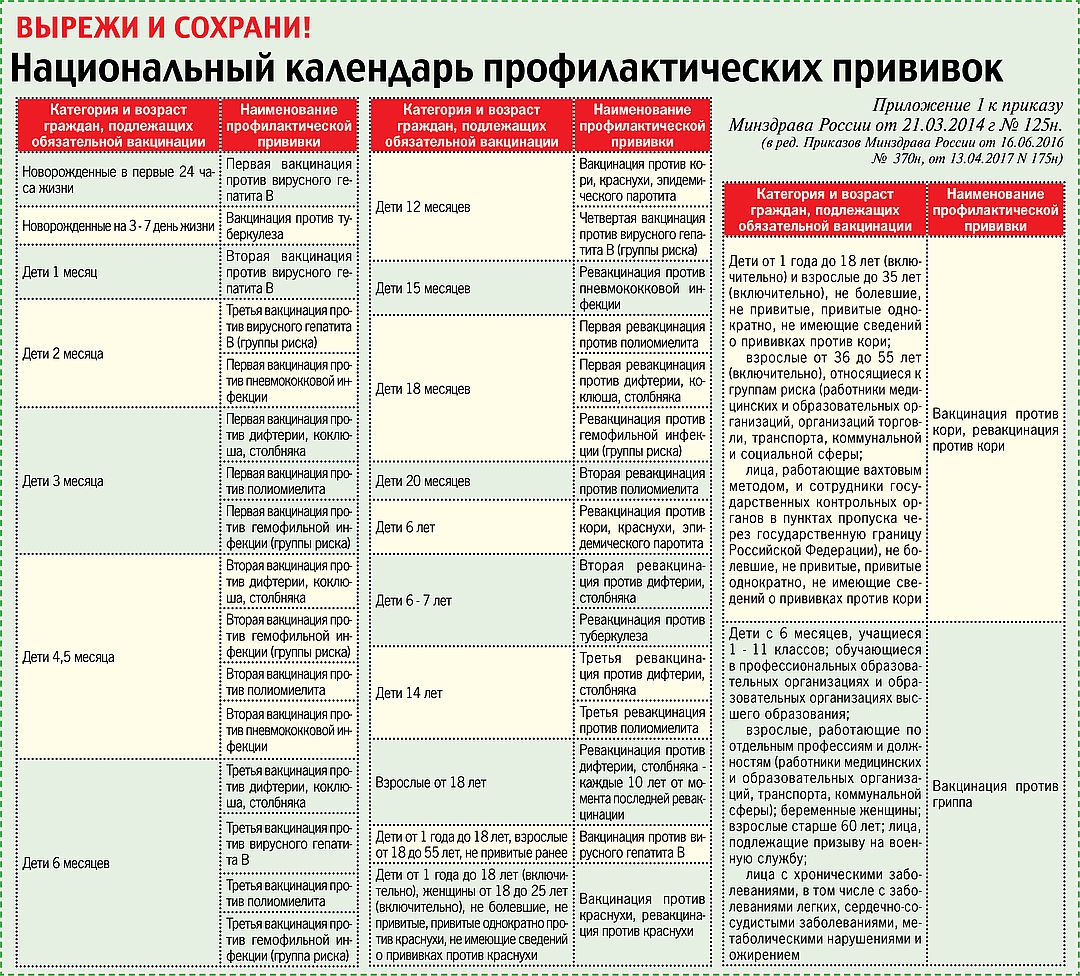
Если женщина планирует беременность в сроки, совпадающие с сезоном гриппа (осень-зима), то врач может рекомендовать ей прививку против гриппа. Беременные женщины имеют высокий риск развития тяжелой формы гриппа с последующим развитием осложнений, что связано с некоторым естественным снижением иммунитета, высокой потребностью в кислороде, давлением растущего плода на дыхательную диафрагму и, соответственно, затруднением дыхательных движений.
Обратите внимание, что определить схему вакцинации и, при необходимости, дать соответствующие рекомендации может только врач.
Помните, защита мамы от серьезных инфекций – это защита здоровья её будущего ребенка!
Показать источники
Источники
Прививки при планировании беременности — статьи о беременности и родах
В частности, привиться от особо опасных инфекций, которые могут причинить серьезный вред вашему будущему ребенку. Какие прививки являются необходимыми для того, чтобы обезопасить своего будущего ребенка и саму себя от опасности заражения?
Какие прививки являются необходимыми для того, чтобы обезопасить своего будущего ребенка и саму себя от опасности заражения?
Краснуха
Если вы не болели краснухой, т.е. у вас нет справки, подтверждающей этот факт — лучше не полагаться на память родителей, и сделать прививку как минимум за 2 месяца до начала планируемой беременности. Если хотите, можете проверить наличие иммунитета к краснухе, сдав анализ на антитела, но необязательно. Как показывают зарубежные и российские исследования, прививка, сделанная тем, у кого изначально имелись антитела к краснухе, является безопасной и позволяет усилить иммунитет к инфекции.
Все современные противокраснушные вакцины обладают 95-100-процентной эффективностью, а иммунитет, созданный ими, сохраняется более 20 лет. Поскольку вакцина являет собой живой вирус, курс вакцинации состоит всего из одной прививки, т.е. иммунитет образуется сразу, без ревакцинаций. Еще один положительный эффект вакцинации — это передача антител против краснухи с материнским молоком будущему ребенку.
Прививку против краснухи ни в коем случае нельзя делать во время беременности из-за пусть теоретической, но все же вероятности повреждения плода вакцинным вирусом. То есть необходимо предохраняться, в течение, как минимум, 2 месяцев после прививки от краснухи.
Гепатит В
Хотя вирус гепатита В не обладает свойством повреждать плод, как вирус краснухи, он передается с кровью и другими биологическими жидкостями. Беременные женщины подвергаются инъекциям, обследованиям, манипуляциям. Собственно роды, вероятные переливания крови и ее препаратов — все это также представляет собой дополнительный риск инфицирования матери и ребенка вирусом гепатита В.
Стандартная схема вакцинации против гепатита В выглядит как 0–1–6 мес., т.е. выбранный день(0)-через месяц(1)-через 6 мес.(3) после первой прививки. В идеале вакцинацию лучше начать с таким расчетом, чтобы успеть сделать все три прививки до начала беременности — т.е. за 6 месяцев. Это позволит гарантировать защиту в среднем у 85-90% привитых.
Однако при подготовке к планируемой беременности на практике (к сожалению, редко кто думает о прививках за полгода до беременности) эта схема скорее всего будет выглядеть как: выбранный день(0)-через месяц(1)-через 6-12 месяцев(3) после первой. Другими словами, две прививки с интервалом в 1 мес. обеспечивают иммунитет длительностью до 1 года, третья прививка (сделанная уже после родов) формирует иммунитет длительностью более 15 лет. К недостаткам такого подхода следует отнести тот факт, что гарантировать защиту между 2 и 3 прививками можно у несколько меньшего (75%) числа привитых.
Существующая альтернативная схема иммунизации против гепатита В (0–1–2-12 мес.) используется, в основном, ввиду экстренных показаний и отличается более интенсивным и надежным формированием иммунитета через два месяца от начала прививок. Относительными недостатками этой схемы следует признать ее более высокую стоимость, большее число прививок и визитов к врачу.
Вакцина против гепатита В представляет собой лишь часть, а вернее только один из белков вируса. Эффективность вакцинации у взрослых в среднем составляет 85-90%, а побочные реакции несущественны — возможны незначительное повышение температуры (у 2% привитых) и легкая болезненность в месте укола.
Эффективность вакцинации у взрослых в среднем составляет 85-90%, а побочные реакции несущественны — возможны незначительное повышение температуры (у 2% привитых) и легкая болезненность в месте укола.
Дополнительные прививки
- Прививка против дифтерии и столбняка желательна, если подошел срок очередной вакцинации, или если Вы пропустили предыдущую вакцинацию. По календарю прививка против дифтерии и столбняка делается каждые 10 лет после прививки в 16 лет, то есть в 26 лет, 36 лет и т.д. до 60 лет. 90% взрослых об этом не помнят или не знают. Собственных антител к столбнячной палочке у ребенка нет, и материнские, переданные с молоком в первые дни кормления, окажут малышу неоценимую услугу.
- В некоторых европейских странах практикуется обязательная прививка против полиомиелита для женщин, планирующих беременность. Объясняется это тем, что существует опасность вирусной инфекции, если рядом с беременной женщиной находится ребенок, которого только что привили от полиомиелита живой полиомиелитной вакциной (ОПВ).

- Перед прогнозируемой эпидемией врачи рекомендуют беременным сделать прививку от гриппа. Современные прививки содержат инактивированный (убитый) вирус гриппа, поэтому считается, что он безопасен для ребенка. Однако если срок вашей беременности меньше, чем 14 недель, то эту прививку делать не следует. Кроме того, следует иметь в виду, что ни одна прививка от гриппа не гарантирует, что вы не заболеете. Все равно остается пусть маленькая, но неприятная возможность перенести грипп, часто в стертой форме.
При подготовке к беременности рекомендуется следующий календарь прививок
| Число месяцев до планируемой беременности | Вакцинация | Условие |
|---|---|---|
| 3 месяца | гепатит В (1), краснуха | если нет возможности начать курс прививок против гепатита В за 6 мес. до начала планируемой беременности, т.е. полностью закончить вакцинацию до ее начала до начала планируемой беременности, т.е. полностью закончить вакцинацию до ее начала |
| 2 месяца | гепатит В (2), полиомиелит (ИПВ) | |
| 1 месяц | дифтерия-столбняк (АДС-М), грипп | если подошел срок плановой вакцинации (раз в 10 лет, после 16-летнего возраста) или была пропущена предыдущая вакцинация |
| 1 месяц | грипп | если эпидемия гриппа приходится на второй-третий триместр |
| 1 месяц после родов | гепатит В (3) |
Нужно ли делать прививку от гриппа при планировании беременности?
Оглавление
Планирование беременности необходимо начинать не менее чем за полгода до зачатия. И прививка от гриппа входит в перечень необходимых действий.
Вакцина от гриппа и планирование беременности
Прививку от гриппа необходимо сделать до момента предполагаемого зачатия по нескольким причинам:
- Чтобы в организме женщины успели выработаться антитела к болезни
- Чтобы будущая мать легче перенесла вакцинацию, пока иммунитет еще не ослаблен
- Чтобы не навредить развивающемуся малышу
Иммунная система при вынашивании
Во время беременности иммунитет женщины слабеет, чтобы дать возможность плоду развиться. В противном случае он будет отторгаться организмом как инородное тело. Но из-за более низкого иммунитета будущая мать более других подвержена риску заразиться заболеваниями.
В противном случае он будет отторгаться организмом как инородное тело. Но из-за более низкого иммунитета будущая мать более других подвержена риску заразиться заболеваниями.
Опасность вируса для беременных
Беременная женщина может легко заразиться гриппом. Больше всего он опасен за счет вероятности появления таких осложнений, как:
- Обострение хронических заболеваний
- Выкидыш
- Развитие у плода пороков сердца или иных органов
- Преждевременные роды
В этот период ввод лекарственных препаратов в организм будущей матери ограничен, так как не все они безопасны для развивающегося малыша.
Какие прививки делать при планировании?
Поскольку не всегда есть возможность достоверно выяснить, была ли будущая мать привита ранее к некоторым заболеваниям, то при планировании вынашивания ребенка необходимо сделать прививки из следующего перечня:
- За семь месяцев:
- Гепатит B – делаются три раза поэтапно
- За три-шесть месяцев:
- За три:
- Эпидемический паротит
- Корь
- Ветряная оспа
- За месяц:
- Грипп
- Столбняк
- Дифтерия
- Полиомиелит
Если женщина заразится подобным заболеванием во время вынашивания плода, существует риск, что у него возникнут нарушения в развитии, патологии. Также присутствует возможность выкидыша.
Также присутствует возможность выкидыша.
Варианты вакцин
Прививка от гриппа необходима при планировании беременности. Существует несколько вариантов препаратов. Некоторые из них содержат элементы уничтоженного возбудителя болезни, а другие – живой, но ослабленный вирус.
Рекомендуется использовать самые новые варианты вакцины. Они появляются осенью каждого года.
Когда противопоказано
Прививку от данного заболевания нельзя применять в таких случаях, как:
- Первый триместр вынашивания ребенка
- У человека аллергия на антибиотики и куриные яйца (в этом случае есть разновидности препаратов, которые можно использовать)
- Пациентка уже заражена инфекцией
Можно ли прививаться при беременности
Во втором и третьем триместре вынашивания плода можно применять вакцину. В первые же двенадцать недель ее не назначают.
Побочные реакции
- Выраженная головная боль
- Дискомфорт и покраснение кожного покрова в месте введения инъекции
- Подташнивание
Преимущества проведения процедуры в МЕДСИ
- Используются только современные качественные вакцины – наиболее безопасные и эффективные
- Возможен выезд специалиста на дом
- Запись на прием по телефону 8 (495) 7-800-500
Вакцинация против краснухи | Пресс-релизы — Департамент здравоохранения Томской области
24. 09.2007
09.2007
В рамках приоритетного национального проекта «Здоровье» в 2007 году проводится вакцинация против краснухи детям в возрасте от 8 до14 лет, и девушкам и женщинам от 18 до 25 лет, не привитым и не болевшим ранее.
Такая прививка особенно актуальна для женщин детородного возраста, поскольку вирус краснухи может вызывать патологии плода в случае, если будущая мама заболеет ей во время беременности. Следствием инфекции у беременной женщины могут быть врожденные уродства плода (т.н. синдром врожденной краснухи). Пороки сердца, снижение слуха или глухота, многочисленные поражения глаз, вплоть до слепоты, умственная отсталость, гидроцефалия – вот далеко не полный перечень поражений, входящих в синдром врожденной краснухи.
Если женщина не болела краснухой, т.е. документальное подтверждение факта заболевания отсутствует, то прививку необходимо сделать как минимум за 2 месяца до начала планируемой беременности. Проверить наличие иммунитета к краснухе можно иммунологическими методами, однако такая проверка не является обязательным условием для вакцинации. Как показывают зарубежные и российские исследования, прививка, сделанная тем, у кого изначально имелись антитела к краснухе, является безопасной и в подавляющем большинстве случаев позволяет лишь улучшить силу иммунитета к инфекции.
Как показывают зарубежные и российские исследования, прививка, сделанная тем, у кого изначально имелись антитела к краснухе, является безопасной и в подавляющем большинстве случаев позволяет лишь улучшить силу иммунитета к инфекции.
Современные вакцины против краснухи обладают 95–100% эффективностью, а иммунитет, созданный ими, сохраняется более 20 лет. Поскольку вакцина являет собой живой вирус, курс вакцинации состоит всего из одной прививки, а иммунитет образуется сразу, без ревакцинаций. Еще один положительным эффектом вакцинации является передача антител против краснухи с материнским молоком будущему ребенку. Но в течение как минимум, 2 мес. после прививки необходимо предохраняться.
Вакцинация: вопросы и ответы.
Каков минимальный интервал между введением краснушной и другой живой вакцины?
Любые две и более живые вакцины могут вводиться одновременно. Исходя из теоретических предпосылок, было выдвинуто предложение, что при введении двух живых аттенуированных вакцин с интервалом менее 4 недель вторая вакцина может “не привиться” под влиянием интерферона, продукцию которого стимулировала первая вакцина. Поэтому во многих странах рекомендовано либо одновременное введение живых вакцин, либо соблюдение между ними интервала в месяц.
Поэтому во многих странах рекомендовано либо одновременное введение живых вакцин, либо соблюдение между ними интервала в месяц.
Каков должен быть интервал между введением БЦЖ и краснушной вакцины?
Если БЦЖ не была введена в роддоме и эту прививку решили сделать в возрасте 1 г., ее можно вводить одновременно с краснушной или любой другой вакциной. Однако, поскольку использование шприцов и игл, загрязненных БЦЖ, для введения других вакцин может привести к развитию БЦЖ-ита (лимфаденит, остеит), рекомендуется не вводить БЦЖ в дни, когда вводятся другие вакцины, а прививать ее через 1–2 дня после других прививок.
Может ли ребенок, получивший краснушную вакцину, заразить свою беременную мать вакцинным вирусом?
Нет, как и другие аттенуированные вирусы, краснушный вакцинный вирус не обладает контагиозностью.
Насколько эффективна краснушная вакцина в предотвращении вспышек краснухи среди контактных лиц?
В отличие от коревой вакцины, введение которой менее чем через 72 ч после контакта защищает от заболевания (и от паротитной вакцины, обладающей теми же, хотя и менее выраженными свойствами), краснушная вакцина не предотвращает заболевания контактных восприимчивых лиц. Но, тем не менее, краснушную вакцину рекомендуется вводить неиммунным контактным лицам для предупреждения у них (если они не заразились при данном контакте) инфекции от вторичных случаев в очаге, а также и в будущем. Каких-либо побочных действий краснушной вакцины, введенной во время инкубации краснухи, замечено не было.
Но, тем не менее, краснушную вакцину рекомендуется вводить неиммунным контактным лицам для предупреждения у них (если они не заразились при данном контакте) инфекции от вторичных случаев в очаге, а также и в будущем. Каких-либо побочных действий краснушной вакцины, введенной во время инкубации краснухи, замечено не было.
Требуется ли серологическое обследование перед вакцинацией?
Нет, не требуется. Результаты зарубежных и российских исследований показывают, что вакцинация лиц с имеющимся иммунитетом (различной степени напряженности) безопасна и эффективна, особенно у лиц с исходно низким титром антител.
Дает ли краснушная вакцинация реакции и осложнения?
Реакции на краснушную прививку встречаются редко (кратковременный субфебрилитет, гиперемия в месте введения, реже лимфаденит). У 2% подростков, у 6% лиц до 25 лет и у 25% женщин старше 25 лет с 5 по 12 день после прививки отмечаются специфические реакции: увеличение затылочных, шейных и заднеушных лимфоузлов, сыпи, артралгии, реже артриты. После вакцинации, проведенной в послеродовом периоде, а также через 7 дней от начала менструального цикла, осложнения наблюдаются реже.
После вакцинации, проведенной в послеродовом периоде, а также через 7 дней от начала менструального цикла, осложнения наблюдаются реже.
Нужно ли прерывать беременность, если после вакцинации выяснилось, что на момент прививки женщина была беременна?
Ни в коем случае. Случайная вакцинация во время беременности не является показанием к ее прерыванию (что зафиксировано в инструкции к вакцине). Вакцина содержит живой, но сильно ослабленный вирус, в очень малой мере обладающий свойствами «дикого». Опыт случайной вакцинации во время беременности (в настоящее время в США документировано около 1000 подобных случаев) показывает, что вакцинный вирус на практике не вызывает патологии плода, хотя теоретический риск этого остается и беременность как была, так и является абсолютным противопоказанием к прививкам.
Подробную информацию о краснухе можно получить на сайте Прививка.ru – все о вакцинах и вакцинации.
Вакцинация для мамы. От каких инфекций нужно защититься перед беременностью | Здоровая жизнь | Здоровье
Наш эксперт – акушер-гинеколог Ирина Усольцева.
Для защиты малыша
От ветрянки и краснухи
Эти инфекции, перенесенные во время беременности, могут привести к гибели плода или вызвать у него тяжелые врожденные пороки, вплоть до глухоты и слепоты. Лучше не рисковать и заранее сделать прививки.
Многие игнорируют эту рекомендацию, потому что якобы болели в детстве. Увы, порой воспоминания эти ошибочны. К тому же, даже если инфекцию вы и правда перенесли, гарантий безопасности это не дает. Иммунитет, приобретенный во время болезни, не пожизненный: краснухой можно заболеть второй раз, а вирус ветряной оспы, однажды попав в организм, остается здесь навсегда и в некоторых случаях может активизироваться.
Чтобы проверить, насколько вы готовы ко встрече с краснухой, можно пройти специальный анализ, показывающий наличие к ней антител. Если их достаточно, врач может отменить прививку. Если нет, ее нужно сделать. Нет ничего страшного и в том, что вы пройдете вакцинацию при имеющемся иммунитете (это касается и ветрянки).
Когда делать? Вакцина против краснухи – живая, если ее ввести незадолго до зачатия, есть риск, что она повредит будущему малышу. Поэтому делают прививку как минимум за два, а в идеале за три месяца до предполагаемой беременности. После прививки от ветрянки предохраняться нужно как минимум месяц.
Для собственной безопасности
От гепатита В
Этот вирус, вызывающий тяжелые проблемы со здоровьем, передается через биологические жидкости, например, слюну или кровь. У беременных женщин риск заражения увеличивается, потому что им приходится проходить через различные обследования, сдавать анализы. И хотя в современных лабораториях строго следят за безопасностью этих манипуляций, от ошибок, увы, не застрахован никто. К тому же после родов нередко требуется переливание крови, а кесарево сечение подразумевает прямой с ней контакт.
Когда делать? Вакцина от гепатита В не живая, она состоит из белка, взятого из оболочки вируса. Навредить ребенку она не может, поэтому беременеть можно хоть на следующий день после окончания вакцинации. Однако, чтобы возник стойкий иммунитет, нужно сделать не одну, а три прививки. Для собственного спокойствия маме желательно провести их все до зачатия. Первую дозу вакцины вводят за шесть месяцев до предполагаемой беременности, вторую – через месяц после первой, третью – еще через пять месяцев. Такая схема дает стойкий длительный иммунитет.
Навредить ребенку она не может, поэтому беременеть можно хоть на следующий день после окончания вакцинации. Однако, чтобы возник стойкий иммунитет, нужно сделать не одну, а три прививки. Для собственного спокойствия маме желательно провести их все до зачатия. Первую дозу вакцины вводят за шесть месяцев до предполагаемой беременности, вторую – через месяц после первой, третью – еще через пять месяцев. Такая схема дает стойкий длительный иммунитет.
Возможен и другой вариант. Если будущая мама поздно спохватилась и беременность планируется меньше, чем через полгода, можно сделать две прививки с интервалом в месяц, а третью провести уже после родов. Такая защита менее надежна, но, как правило, на год действия двух прививок хватает, а за это время женщина как раз успевает стать счастливой мамой.
Если уже есть дети
От полиомиелита
Кажется, что столкнуться с этим недугом почти невозможно: случаи заболевания в цивилизованных странах не фиксируются уже много лет. Однако для женщин, планирующих беременность, такая прививка становится актуальной, если у них есть старшие дети, которым исполнилось шесть месяцев, полтора года или 14 лет. В этом возрасте, согласно календарю прививок, ребенку показана вакцинация или ревакцинация от страшного заболевания. Проводят ее в нашей стране в основном живыми вакцинами. После прививки вирус некоторое время обитает в организме ребенка и выделяется из него в окружающее пространство.
Однако для женщин, планирующих беременность, такая прививка становится актуальной, если у них есть старшие дети, которым исполнилось шесть месяцев, полтора года или 14 лет. В этом возрасте, согласно календарю прививок, ребенку показана вакцинация или ревакцинация от страшного заболевания. Проводят ее в нашей стране в основном живыми вакцинами. После прививки вирус некоторое время обитает в организме ребенка и выделяется из него в окружающее пространство.
Самому привитому он не причиняет вреда. Однако, если в доме есть люди со сдвигами в иммунной системе (а при беременности она работает по-особенному), они могут заболеть. Вот почему женщине лучше перестраховаться и сделать прививку, причем не живой, а инактивированной вакциной. Увы, в основном такую вакцинацию проводят в платных центрах. Другой вариант – привить такой вакциной старшего ребенка, когда придет срок ревакцинации. Но за это также придется заплатить.
Когда делать? Не менее чем за 2 месяца до предполагаемой беременности.
Читайте в соцсетях!
Краснуха
Краснуха
Краснуха — заболевание, калечащее еще не рожденных детей
Краснуха (устар. — германская корь, коревая краснуха) — острозаразное вирусное заболевание, проявляющееся быстро распространяющейся сыпью на коже, увеличением лимфоузлов (особенно затылочных), обычно незначительным повышением температуры. У детей до 90% случаев заболевания протекает без видимых симптомов. Инфекция имеет осенне-весеннюю сезонность.
Передается воздушно-капельным путем. Инкубационный период составляет 1-2 недели, заболевший человек заразен за 7 дней до появления сыпи и до 7-10 дня после высыпания. Характерно появление сыпи вначале на коже лица, с последовательным охватом всего тела. Типичным является припухание затылочных лимфоузлов. Могут отмечаться симптомы острого респираторного заболевания. В целом, заболевание у детей протекает легко, осложнения наблюдаются редко. Наиболее грозным осложнением является краснушный (наподобие коревого) энцефалит (воспаление мозга), его частота составляет 1:5000-1:6000 случаев.
Наиболее грозным осложнением является краснушный (наподобие коревого) энцефалит (воспаление мозга), его частота составляет 1:5000-1:6000 случаев.
У подростков и взрослых краснуха протекает значительно тяжелее. Более выражена лихорадка, явления интоксикации (недомогание, разбитость), отмечаются поражения глаз (конъюнктивит). Характерным для взрослых (с большей частотой у женщин) является поражение мелких (фаланговые, пястно-фаланговые) и, реже, крупных (коленные, локтевые) суставов. В одну из эпидемий частыми были жалобы на боли в яичках.
Большинство больных не нуждаются в специальном лечении. Применяются средства для лечения симптомов и осложнений, облегчающие общее состояние. После перенесенного заболевания развивается пожизненный иммунитет, однако его напряженность с возрастом и под воздействем различных обстоятельств, может падать. Таким образом, перенесенное в детстве заболевание краснухой не может служить 100% гарантией от повторного заболевания.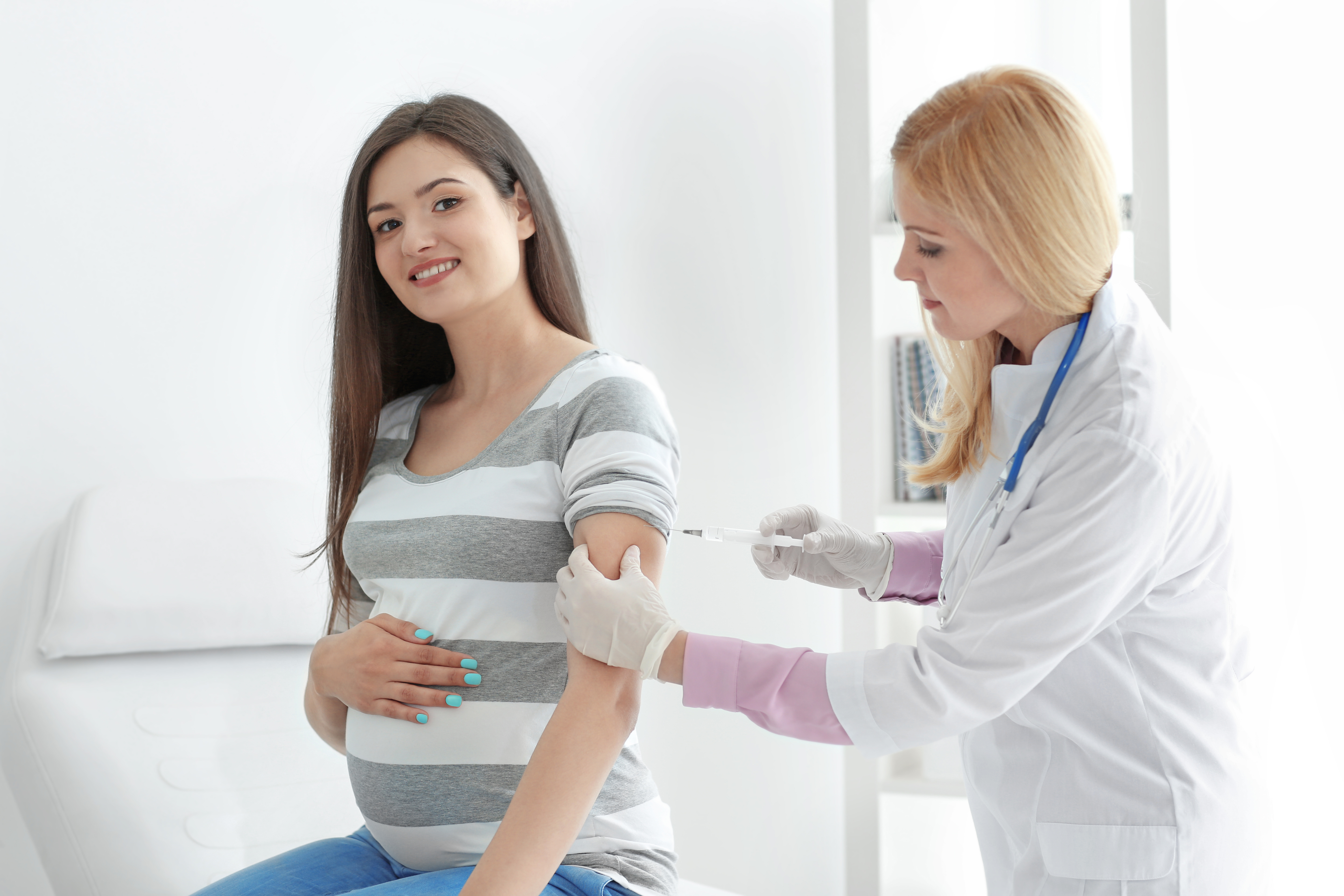
Заболевание беременной женщины приводит к инфицированию плода. В зависимости от срока беременности, на котором происходит заражение, у плода c различной вероятностью (в I триместре вероятность достигает 90%, во втором — до 75%, в третьем — 50%) формируются множественные пороки развития. Наиболее характерными являются поражение органа зрения (катаракта, глаукома, помутнение роговицы), органа слуха (глухота), сердца (врожденные пороки). Также к синдрому врожденной краснухи (СВК) относят дефекты формирования костей черепа, головного мозга (малый размер мозга, умственная отсталость), внутренних органов (желтуха, увеличение печени, миокардит и др.) и костей (участки разрежения костной ткани длинных трубчатых костей). В 15% случаев краснуха у беременных приводит к выкидышу, мертворождению. При выявлении краснухи всегда осуществляется искусственное прерывание беременности.
В течение последней эпидемии краснухи в США, зарегистрированной в 60-х годах ХХ века (после чего в 1968 г. была введена плановая вакцинация детей против краснухи), было зарегистрировано 12.5 миллионов случаев краснухи и 20 тысяч случаев СВК. У более чем 11 тысяч детей с СВК была зарегистрирована глухота, 3850 потеряли зрение и более чем у 1800 детей отмечались дефекты в умственном развитии.
была введена плановая вакцинация детей против краснухи), было зарегистрировано 12.5 миллионов случаев краснухи и 20 тысяч случаев СВК. У более чем 11 тысяч детей с СВК была зарегистрирована глухота, 3850 потеряли зрение и более чем у 1800 детей отмечались дефекты в умственном развитии.
По оценкам, в России каждая пятая женщина (в Москве — каждая третья) не обладает достаточным иммунитетом против краснухи. Отмечается устойчивый рост заболеваемости среди взрослых. Как следствие, в России около 15% (с учетом отсутствия повсеместной и рутинно проводящейся диагностики и того, что до 90% всех случаев инфекций у взрослых протекает бессимптомно, этот показатель может быть выше) всех врожденных уродств обусловлено именно краснухой. На практике, частота выявления СВК в регионах России составляет 2-5 на 1000 живых новорожденных.
По оценкам ВОЗ всего на планете краснуха ежегодно калечит около 300 тыс. детей.
Принципы вакцинации против краснухи
Существует три принципиальных подхода к искоренению краснухи и СВК — вакцинация детей, вакцинация девушек-подростков и вакцинация женщин детородного возраста, планирующих иметь детей. Первая стратегия эффективна против борьбы с самой краснухой, но полностью не решает проблемы СВК (для этого потребуется 20-30 лет), поскольку по имеющимся данным, вакцинация защищает на срок около 20 лет, а значит теоретически она способна сдвинуть заболеваемость краснухой на детородный возраст. Вторая стратегия, вакцинация девушек-подростков в 11-14 лет эффективна в плане искоренения СВК (правда для достижения этой цели потребуется 10-20 лет), но не решает проблемы заболеваемости краснухой вообще (в России пик приходится на возраст 7-14 лет). Вакцинация женщин крайне эффективна в плане борьбы с СВК (хотя добиться 100% охвата взрослого населения практически не реально), но так же не решает проблему самой краснухи.
Первая стратегия эффективна против борьбы с самой краснухой, но полностью не решает проблемы СВК (для этого потребуется 20-30 лет), поскольку по имеющимся данным, вакцинация защищает на срок около 20 лет, а значит теоретически она способна сдвинуть заболеваемость краснухой на детородный возраст. Вторая стратегия, вакцинация девушек-подростков в 11-14 лет эффективна в плане искоренения СВК (правда для достижения этой цели потребуется 10-20 лет), но не решает проблемы заболеваемости краснухой вообще (в России пик приходится на возраст 7-14 лет). Вакцинация женщин крайне эффективна в плане борьбы с СВК (хотя добиться 100% охвата взрослого населения практически не реально), но так же не решает проблему самой краснухи.
Ввиду этих соображений ВОЗ рекомендует сочетать по мере возможности все три стратегии. Примером такого сочетания является США, где помимо вакцинации детей, вакцинация проводится в колледжах и вооруженных силах. В России, в части регионов сочетается вакцинация детей и подростков.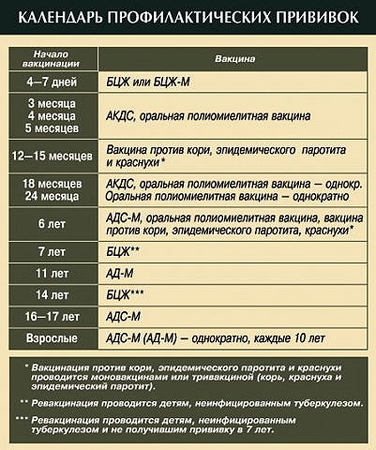 Интересный выход из проблемы вакцинации женщин детородного возраста нашли во Франции — отказ в регистрации брака при отсутствии отметки о прививке против краснухи, либо записи о перенесенной инфекции.
Интересный выход из проблемы вакцинации женщин детородного возраста нашли во Франции — отказ в регистрации брака при отсутствии отметки о прививке против краснухи, либо записи о перенесенной инфекции.
Диагностика краснухи основывается на выявлении характерной симптоматики (сыпь, увеличение затылочных лимфоузлов) и лабораторном выявлении антител к вирусу краснухи. В диагностике имеют значение два типа антител — IgM и IgG, которые по своей сути являются острофазными и долговременными соответственно.
При острой инфекции диагностическое значение имеют IgM-антитела, они выявляются с первых дней инфекции, исчезают через 1,5 мес. после ее начала и не появляются при контакте с вирусом у уже имеющего иммунитет человека. В спорных случаях берутся 2 пробы с интервалом 10-15 дней, и если во второй пробе нарастание концентрации IgM составляет более 30%, ставится окончательный диагноз первичной инфекции.
Наличие в крови IgG-антител может свидетельствовать либо о наличии иммунитета впоследствии давнего контакта с вирусом, либо подтверждать факт острой инфекции на относительно поздних стадиях (начиная со 2 недели от начала заболевания).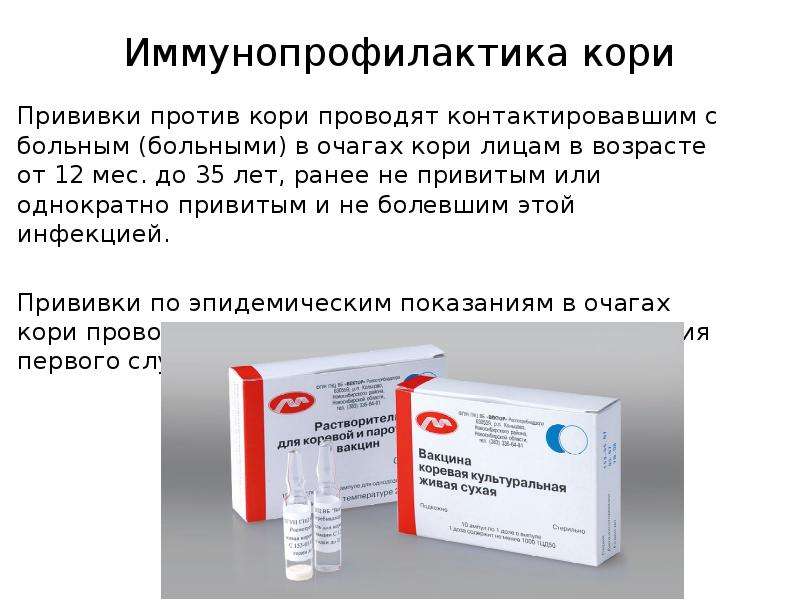 Вопрос относительно того, является ли выявление в крови IgG-антител признаком острой инфекции или уже имеющегося иммунитета, также решается с помощью метода парных сывороток. Если во второй пробе IgM не обнаружены, а концентрация IgG увеличилась более чем на 30%, то это является признаком произошедшей «ревакцинации» вирусом у уже имевшего иммунитет человека. Определение концентрации IgG-антител помогает также решать вопрос о необходимости прививки. Необходимой для немедленной защиты от инфекции концентрацией антител (а значит прививка в данном случае точно не требуется) считаются показатели выше 25 МЕ/л или, в пересчете на титры, показатели от 1:400 и выше (1:800 и далее). В одной из разновидностей тестов количество IgG определяется в виде индекса, значения которого меньше 1 трактуются как отсутствие иммунитета.
Вопрос относительно того, является ли выявление в крови IgG-антител признаком острой инфекции или уже имеющегося иммунитета, также решается с помощью метода парных сывороток. Если во второй пробе IgM не обнаружены, а концентрация IgG увеличилась более чем на 30%, то это является признаком произошедшей «ревакцинации» вирусом у уже имевшего иммунитет человека. Определение концентрации IgG-антител помогает также решать вопрос о необходимости прививки. Необходимой для немедленной защиты от инфекции концентрацией антител (а значит прививка в данном случае точно не требуется) считаются показатели выше 25 МЕ/л или, в пересчете на титры, показатели от 1:400 и выше (1:800 и далее). В одной из разновидностей тестов количество IgG определяется в виде индекса, значения которого меньше 1 трактуются как отсутствие иммунитета.
Краснуха — чрезвычайно распространенное, высоко заразное вирусное инфекционное заболевание. Чаще других болеют дети в возрасте от 7-14 лет, однако краснуха особенно опасна для беременных, поскольку может привести к развитию у плода синдрома врожденной краснухи (СВК), проявляющегося многочисленными врожденными уродствами.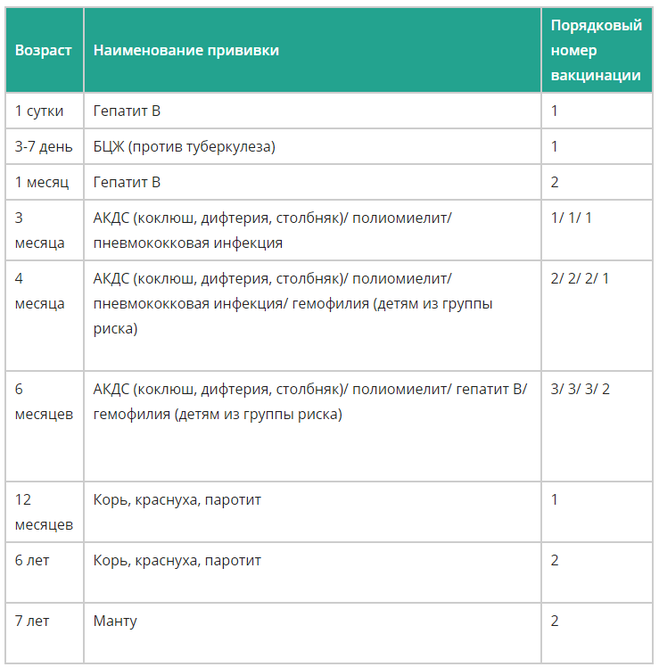 Наиболее частыми проявлениями СВК являются поражения органа слуха (глухота различной степени выраженности), поражения органа зрения (микроофтальмия, врожденная катаракта, поражения роговицы, слепота), ЦНС (недоразвитие, умственная отсталость), сердца (внутриутробные пороки), пороки развития внутренних органов.
Наиболее частыми проявлениями СВК являются поражения органа слуха (глухота различной степени выраженности), поражения органа зрения (микроофтальмия, врожденная катаракта, поражения роговицы, слепота), ЦНС (недоразвитие, умственная отсталость), сердца (внутриутробные пороки), пороки развития внутренних органов.
Согласно российскому календарю прививок, первая вакцинация против краснухи проводится в 12 месяцев, повторная вакцинация — в 7 лет. Здоровым детям вакцину не следует вводить ранее возраста 9 месяцев, поскольку большинство женщин имеет иммунитет против краснухи, а следовательно вакцина может быть попросту нейтрализована антителами, полученными ребенком от матери. Повторная вакцинация, проводимая в 6 лет, обусловлена теми же причинами — возможностью сохранения у части детей материнских антител к вирусу краснухи на момент первой вакцинации.
Помимо этого, прививка особенно рекомендуется не болевшим краснухой девочкам в возрасте 11-14 лет и женщинам детородного возраста, планирующим беременность (но не позже, чем за 3 месяца до начала планируемой беременности).
Французская вакцина Рудивакс приготовлена из живых ослабленных вирусов краснухи, благодаря чему ее эффективность максимальна и достигает 100%. Длительность сформированного иммунитета составляет более 20 лет и есть основания полагать, что этот иммунитет может быть пожизненным.
Опыт применения вакцины Рудивакс поистине огромен — она используется во всем мире с 1968 г., и, к настоящему времени, вакциной (в виде отдельной вакцины и в составе комбинированных вакцин) сделано около 200 млн. прививок, из которых более 2,5 млн. сделано в России.
Общая частота побочных реакций, по данным применения вакцины Рудивакс в России, не превышает 5%. Из общих реакций могут отмечаться — повышение температуры тела до 38oС, умеренное увеличение затылочных и других лимфоузлов. Из местных реакций у небольшого числа привитых отмечаются незначительная болезненность, припухлость в месте укола. Все перечисленные реакции носят нетяжелый характер и проходят самостоятельно в течение 24-48 часов.
Все перечисленные реакции носят нетяжелый характер и проходят самостоятельно в течение 24-48 часов.
Вакцина противопоказана в случае:
- Беременности (вакцинация должна проводиться не позже, чем за 3 месяца до начала предполагаемой беременности) в связи с чисто теоретической вероятностью поражения плода вакцинным вируcом. Однако факт сулчайной вакцинации во время беременности, в отличие от самой краснухи, не является показанием к ее прерыванию.
- Аллергии на неомицин (этот антибиотик в следовых количествах содержится в вакцине и предохраняет ее от бактериального загрязнения)
Вакцинация не требуется в случае документально подтвержденного заболевания краснухой, однако неподтвержденные случаи перенесенной краснухи и контакт с больным не являются противопоказанием в прививке. В сомнительных случаях можно провести анализ на предмет выявления специфических антител, однако это не является обязательным условием к вакцинации. В ходе одного из исследований было показано, что вакцинация пациентов с имеющимся на момент вакцинации иммунитетом к краснухе c помощью вакцины Рудивакс была безопасной (у тех, кого сила иммунитета была высокой, вакцинный вирус был нейтрализован имеющимися антителами) и, более того, в случаях, когда концентрация антител была невысокой, позволяла улучшить показатели иммунитета. Ввиду этого, повсеместное тестирование на антитела к краснухе перед прививкой не рекомендовано (в частности ВОЗ), как не имеющее смысла, при довольно значительной стоимости
В ходе одного из исследований было показано, что вакцинация пациентов с имеющимся на момент вакцинации иммунитетом к краснухе c помощью вакцины Рудивакс была безопасной (у тех, кого сила иммунитета была высокой, вакцинный вирус был нейтрализован имеющимися антителами) и, более того, в случаях, когда концентрация антител была невысокой, позволяла улучшить показатели иммунитета. Ввиду этого, повсеместное тестирование на антитела к краснухе перед прививкой не рекомендовано (в частности ВОЗ), как не имеющее смысла, при довольно значительной стоимости
краснуха
Views: 6403Стоит ли делать прививки в разгар пандемии — Российская газета
Как должна проводиться вакцинация в период пандемии коронавируса, можно ли прививками перегрузить иммунную систему, что будет, если отказаться от них вовсе, рассказала «РГ» заведующая отделением вакцинопрофилактики детей с отклонениями в состоянии здоровья и семейной вакцинации «НМИЦ здоровья детей» Минздрава России Наталья Ткаченко.
Нужно делать плановые прививки ребенку в разгар эпидемии коронавируса?
Наталья Ткаченко: Категорического запрета на плановую вакцинацию детей пока не было. По совершенно понятной причине: если отказаться от прививок, то через 3-6 месяцев мы получим вспышки других заболеваний, в числе которых — коклюш, пневмококковая инфекция, корь, краснуха, паротит, ветрянка и другие. Даже в условиях эпидемии коронавируса вакцинация должна проводиться, но с соблюдением всех мер предосторожности.
Стоит опасаться, что из-за прививки ослабнет иммунитет ребенка?
Наталья Ткаченко: Нет… Прививка стимулирует иммунитет, она заставляет его вырабатывать антитела против инфекции. Суть вакцинации — это обучение иммунной системы.
Активный иммунитет, который мы приобретаем к инфекционным болезням, можно получить только двумя способами: переболеть или сделать прививку. Первый способ опасен тем, что сложно предсказать, как человек будет болеть: легко или очень тяжело.
Можно прививками перегрузить иммунную систему?
Наталья Ткаченко: Многие боятся прививаться, а уж использовать комбинированные многокомпонентные вакцины тем более! Например, есть шестивалентная вакцина против коклюша, дифтерии, столбняка, полиомиелита, вирусного гепатита B и гемофильной инфекции. Приходят родители и просят все сделать по отдельности, чтобы уменьшить «нагрузку» на иммунную систему ребенка. То есть предлагают сначала три раза сделать прививку от полиомиелита, потом отдельно три раза от коклюша, дифтерии, столбняка и гепатита B. О чем они беспокоятся? Вакцина полиомиелитная инактивированная содержит 3 антигена, противококлюшная — столько же, против дифтерии и столбняка — по одному антигену. Для сравнения — нагрузка цельноклеточной вакцины АКДС, которая начала применяться во второй половине ХХ века в Советском Союзе и до сих пор широко используется, равна трем тысячам антигенов. Почувствуйте разницу: три тысячи или всего десять антигенов! От чего вы хотите освободить ребенка? Современные вакцины высокоэффективны, хорошо переносятся, не угнетают иммунную систему, а, скорее наоборот, стимулируют ее.
Осторожность в прививках необходима при врожденном или приобретенном иммунодефиците, например, в том случае, когда ребенок получает иммуносупрессивную терапию, которая снижает иммунный ответ организма. В частности, абсолютно противопоказана вакцинация живыми вакцинами после трансплантации почки, печени, сердца, легких, а также детям с онкологическими заболеваниями, которым назначена химиотерапия. Живые вакцины противопоказаны также при беременности, поэтому позаботиться о своем здоровье и здоровье будущего ребенка женщина, планирующая беременность, должна заранее!
Какие бывают противопоказания для того, чтобы на время отложить вакцинацию?
Наталья Ткаченко: Если ребенок заболел, к примеру, у него температура или понос, рвота, тогда на некоторое время вакцинация откладывается. Но нужно смотреть на общее состояние пациента. Если болезнь протекала легко и это была обычная сезонная респираторная инфекция без высокой температуры, то на самом деле через 2-3 дня после нормализации температуры прививку можно делать. Если болезнь сопровождается лихорадкой, ребенок лечится антибиотиками, лучше подождать, иногда необходимо отложить вакцинацию до месяца. Зависит от того, как будет улучшаться состояние.
Если болезнь сопровождается лихорадкой, ребенок лечится антибиотиками, лучше подождать, иногда необходимо отложить вакцинацию до месяца. Зависит от того, как будет улучшаться состояние.
Живые вирусы содержатся в вакцинах против кори, краснухи, ветряной оспы, паротита, полиомиелита. Фото: istock / Bet_Noire
Насколько оправданы прививки в грудном возрасте? Можно от них отказаться?
Наталья Ткаченко: Когда 1,5 года назад мы проводили анкетирование родителей по вакцинации детей против пневмококковой инфекции, которая начинается в 2 месяца, то были удивлены. Это одна из самых ранних вакцин в Национальном календаре профилактических прививок России. В тех случаях, когда эта вакцинация не проводилась, мы ожидали на первом месте увидеть отказы родителей от нее. Но были страшно удивлены, когда на первое место вышли рекомендации врача. Причем зачастую это были не письменные медотводы, а устные советы об отказе или переносе сроков иммунизации! Это был шок, потому что наиболее тяжело пневмококковая инфекция протекает именно у ребенка самого раннего возраста.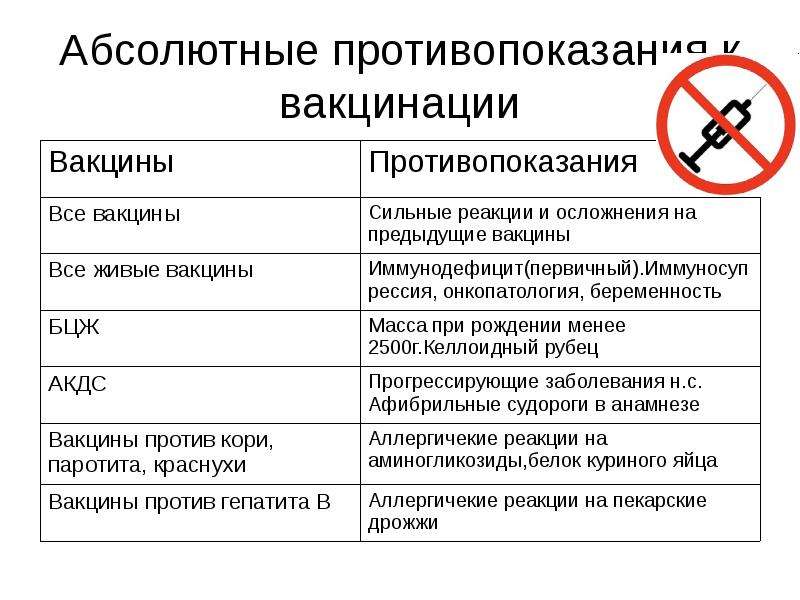 Если это отит — то гнойный, с частыми осложнениями, если пневмония, то она зачастую приобретает деструктивный характер. Кроме того, именно у маленьких детей отмечается самый высокий уровень заболеваемости пневмококковыми менингитами!
Если это отит — то гнойный, с частыми осложнениями, если пневмония, то она зачастую приобретает деструктивный характер. Кроме того, именно у маленьких детей отмечается самый высокий уровень заболеваемости пневмококковыми менингитами!
Новорожденный ребенок рождается «стерильным». Сразу после рождения его иммунная система сталкивается с огромным количеством антигенов. Это всевозможные бактерии, которые находятся вокруг, вирусы, пищевые антигены, например, те, что он получает с молоком матери, антигены пылевые и пыльцевые. Но его иммунная система с этим благополучно справляется. Другое дело, что она еще не обучена и не готова сопротивляться инфекционным болезням. Вакцинация восполняет собой эту слабость, позволяя заблаговременно выработать антитела к разным инфекциям.
Бывает, что организм не может справиться с вирусом или микробом, который содержит вакцина?
Наталья Ткаченко: На самом деле большинство вакцин — неживые. Это значит, что инфекционный агент в них предварительно умерщвлен. Более того, часто они содержат лишь часть бактериальной клетки или вируса. Это касается прививок от вирусных гепатитов А и B, вируса папилломы человека, полиовируса, коклюша, дифтерии, столбняка. Любая инактивированная вакцина не содержит патогена, который вызывает болезнь. Живые вирусы содержатся в вакцинах против кори, краснухи, ветряной оспы, паротита, полиомиелита, но культуры в них настолько ослаблены, что не способны размножаться в организме. Они не вирулентны, то есть не могут причинить вреда организму, в отличие от инфекции.
Более того, часто они содержат лишь часть бактериальной клетки или вируса. Это касается прививок от вирусных гепатитов А и B, вируса папилломы человека, полиовируса, коклюша, дифтерии, столбняка. Любая инактивированная вакцина не содержит патогена, который вызывает болезнь. Живые вирусы содержатся в вакцинах против кори, краснухи, ветряной оспы, паротита, полиомиелита, но культуры в них настолько ослаблены, что не способны размножаться в организме. Они не вирулентны, то есть не могут причинить вреда организму, в отличие от инфекции.
Что будет, если вовсе отказаться от прививок?
Наталья Ткаченко: Как только падает процент охвата вакцинацией населения в каком-либо регионе, там возникает вспышка инфекции. Так было в 90-е годы в России. Советский Союз распался в 1991 году, и уже в 1993-1994 годах было зарегистрировано порядка 40 тысяч случаев дифтерии в Российской Федерации. В 2011 году Европа получила мощнейшую вспышку кори, когда резко упала привитость населения против этого заболевания. Тогда и в Российской Федерации был отмечен резкий подъем заболеваемости корью, и мы тоже были вынуждены последние несколько лет активно проводить догоняющую вакцинацию взрослых против кори. Не будет вакцинации от гриппа — будут вспышки гриппа, колоссальные вспышки.
Тогда и в Российской Федерации был отмечен резкий подъем заболеваемости корью, и мы тоже были вынуждены последние несколько лет активно проводить догоняющую вакцинацию взрослых против кори. Не будет вакцинации от гриппа — будут вспышки гриппа, колоссальные вспышки.
Насколько эффективна прививка от гриппа, учитывая, что вирус постоянно мутирует?
Наталья Ткаченко: Истинная мутация — это то, что произошло с коронавирусом: где, когда и как он мутировал, на этот вопрос не ответит никто. Доподлинно неизвестно, когда конкретно появится эффективная вакцина. А когда мы говорим о вакцинации против гриппа, это рутинная вакцинация, это обыденное дело для человечества. Истинных мутаций встречается не так уж и много. На самом деле это просто чередование видов гриппа А и гриппа B. Все штаммы хорошо известны, пути распространения гриппа тоже понятны и изучены. Как правило, шествие гриппа начинается с Юго-Восточной Азии, где сезонная вспышка начинается весной. Штаммы отбираются, исследуются, и уже летом производится вакцина для других территорий. Выбранную вакцину запускают в производство, чтобы в дальнейшем опередить волну гриппа, которая неизбежно придет.
Штаммы отбираются, исследуются, и уже летом производится вакцина для других территорий. Выбранную вакцину запускают в производство, чтобы в дальнейшем опередить волну гриппа, которая неизбежно придет.
От себя добавлю, что в предстоящем эпидсезоне 2020-2021 гг. особое внимание надо уделить именно вакцинации против пневмотропных инфекций, таких как грипп, пневмококковая инфекция и коклюш.
вакцин перед беременностью | CDC
Прежде чем забеременеть, узнайте, как защитить себя и своего ребенка от серьезных заболеваний. Поговорите со своим лечащим врачом, чтобы убедиться, что вы в курсе всех своих вакцин.
Найдите свою карту вакцинации
Важно вести точный учет прививок. Предоставление этой информации специалистам, занимающимся вопросами до зачатия и дородового ухода, поможет определить, какие вакцины вам понадобятся до и во время беременности.Если у вас или у ваших медицинских работников нет данных о вакцинации, вы можете:
- Спросите своих родителей или других опекунов , есть ли у них ваши школьные карты прививок.
 Спросите их, какие детские болезни у вас уже были, потому что детские болезни иногда могут обеспечить иммунитет во взрослом возрасте.
Спросите их, какие детские болезни у вас уже были, потому что детские болезни иногда могут обеспечить иммунитет во взрослом возрасте. - Обратитесь к своему предыдущему лечащему врачу или в другие места, где вы могли получить прививки (например, в отдел здравоохранения, на вашем рабочем месте или в местных аптеках).
См. Нашу статью о , как найти и отслеживать записи о вакцинах , если вам нужны дополнительные советы о том, как их найти. Даже если вы не можете найти свои записи, ваш лечащий врач может защитить ваше здоровье и ребенка, порекомендовав соответствующие вакцины. Ответьте на несколько вопросов с помощью нашего Инструмента самооценки вакцины для взрослых, чтобы узнать, какие вакцины вам могут понадобиться до беременности.
Убедитесь, что ваша карта вакцинации актуальна
Еще до того, как забеременеть, убедитесь, что вы используете все прививки.Быть в курсе последних событий поможет защитить вас и вашего ребенка от серьезных заболеваний, которые можно предотвратить. Например, краснуха — это заразное заболевание, которое может быть опасным, если вы заразитесь ею во время беременности. Это может вызвать выкидыш или серьезные врожденные дефекты.
Например, краснуха — это заразное заболевание, которое может быть опасным, если вы заразитесь ею во время беременности. Это может вызвать выкидыш или серьезные врожденные дефекты.
Защитите себя от краснухи с помощью вакцины MMR
Лучшая защита от краснухи — вакцина MMR (корь-паротит-краснуха). Если вы не используете вакцину MMR, она понадобится вам до того, как вы забеременеете. Убедитесь, что у вас есть анализ крови до беременности, чтобы узнать, есть ли у вас иммунитет к этой болезни.Большинство женщин были вакцинированы вакциной MMR в детстве, но подтвердите это у врача или другого медицинского работника.
Избегайте беременности до тех пор, пока через месяц после вакцинации MMR ваш иммунитет не будет подтвержден анализом крови.
Корь, эпидемический паротит, краснуха и вакцина MMR
Этот лист посвящен воздействию кори, эпидемического паротита, краснухи и вакцины MMR во время беременности или грудного вскармливания. Эта информация не должна заменять медицинскую помощь и советы вашего лечащего врача.
Что такое корь, свинка и краснуха?
Корь (rubeola), эпидемический паротит и краснуха (немецкая корь, трехдневная корь) — это вирусные заболевания, которые в основном передаются от человека к человеку через кашель и чихание. Вирус кори может оставаться в воздухе до двух часов после чихания или кашля инфицированного человека и может передаваться другим людям, даже если инфицированного человека больше нет в этом районе. Свинка также может передаваться при тесном контакте (например, при занятиях спортом) и при контакте со слюной инфицированного человека (совместное использование чашек, поцелуи и т. Д.)). Если человек заболел краснухой во время беременности, она может быть передана развивающемуся ребенку.
Вспышки кори и эпидемического паротита по-прежнему случаются в США, особенно в районах, где уровень вакцинации недостаточно высок для защиты населения. Краснуха больше не является эндемическим заболеванием (постоянно присутствует) в США, но может быть занесена в страну людьми, инфицированными в других странах. После того как человек заразился корью, паротитом или краснухой, он редко снова заболевает этим вирусом.
После того как человек заразился корью, паротитом или краснухой, он редко снова заболевает этим вирусом.
Каковы симптомы кори, паротита и краснухи?
Корь может вызывать сыпь, высокую температуру, кашель, насморк и красные слезящиеся глаза. Человек, инфицированный корью, может передать вирус другим людям от 4 дней до появления сыпи до 4 дней после ее исчезновения.
Свинка может вызывать жар, головную боль, мышечные боли, усталость, потерю аппетита и отек слюнных желез под ушами, что может вызвать опухшие и болезненные щеки и челюсть.У некоторых людей, заболевших паротитом, симптомы могут быть легкими или вообще отсутствовать. Даже люди без симптомов могут распространять вирус.
Краснуха может вызывать жар, боль в горле и сыпь, которая обычно начинается на лице. Другие симптомы могут включать головную боль, кашель, насморк, красные глаза и общий дискомфорт. Люди с вирусом могут передавать его другим людям в течение 7 дней до появления сыпи. Некоторые люди, заболевшие краснухой, могут не иметь симптомов, но все же могут передавать вирус другим людям и их развивающемуся ребенку.
Некоторые люди, заболевшие краснухой, могут не иметь симптомов, но все же могут передавать вирус другим людям и их развивающемуся ребенку.
В редких случаях с этими вирусами могут возникать серьезные проблемы, включая пневмонию, менингит, глухоту и смерть.
Лучшие способы защитить себя от кори, эпидемического паротита и краснухи — это избегать людей, которые болеют этими заболеваниями, мыть руки с мылом и делать прививки перед беременностью. Остальные, живущие в доме, должны быть вакцинированы.
У меня корь, свинка или краснуха. Может ли мне быть труднее забеременеть?
В редких случаях инфекция паротита может вызвать оофорит, воспаление яичников.Яичники откладываются и выпускаются. Оофорит может затруднить беременность. Неизвестно, могут ли корь или краснуха затруднить беременность.
Повышает ли корь, свинка или краснуха шанс выкидыша?
Выкидыш может произойти при любой беременности. Заражение корью, паротитом и / или краснухой во время беременности может увеличить вероятность выкидыша.
Заражение корью, паротитом и / или краснухой во время беременности может увеличить вероятность выкидыша.
Повышает ли заражение корью, паротитом или краснухой во время беременности вероятность врожденных дефектов?
Каждая беременность начинается с 3-5% вероятности наличия врожденного порока.Это называется фоновым риском.
Судя по имеющимся данным, маловероятно, что корь или свинка во время беременности увеличивают вероятность врожденных дефектов.
Если человек заразился краснухой во время беременности, вирус может перейти к ребенку и вызвать врожденные дефекты. Это называется синдромом врожденной краснухи (СВК). Младенцы, пораженные СВК, могут иметь потерю слуха, пороки сердца, катаракту (мутные пленки, которые образуются на хрусталике глаза и могут повлиять на зрение), проблемы роста и задержку развития.Не у всех детей с СВК будут все эти симптомы. Вероятность заражения СВК у ребенка выше, если беременная заболела краснухой в первом триместре беременности, хотя инфекция на любом сроке беременности чревата СВК. Из-за этих опасений беременные обычно проходят скрининг на ранних сроках беременности, чтобы убедиться, что у них есть антитела к краснухе.
Из-за этих опасений беременные обычно проходят скрининг на ранних сроках беременности, чтобы убедиться, что у них есть антитела к краснухе.
Вызывает ли корь, свинка или краснуха осложнения беременности?
Если заражение краснухой происходит в период между 12 и 16 неделями, ожидается, что половина этих детей будет поражена СВК, а глухота является наиболее частым осложнением инфекции, зарегистрированным после первого триместра.Инфекция краснухи во время беременности также может вызвать проблемы с ростом ребенка. Чаще всего это происходит, когда инфекция происходит до 16 недель.
Наличие кори, паротита или краснухи во время беременности может увеличить вероятность мертворождения (гибель плода через 20 недель). Инфекция кори или паротита незадолго до родов также может увеличить вероятность рождения ребенка с инфекцией, хотя это считается редкостью.
Вызывает ли корь, паротит или краснуха во время беременности долгосрочные проблемы в поведении или обучении ребенка?
Было показано, что заражение краснухой во время беременности вызывает у некоторых детей умственную отсталость. Недостаточно информации, чтобы знать, могут ли корь или эпидемический паротит вызывать у ребенка долгосрочные проблемы в поведении или обучении.
Недостаточно информации, чтобы знать, могут ли корь или эпидемический паротит вызывать у ребенка долгосрочные проблемы в поведении или обучении.
Могу ли я кормить грудью, если у меня корь, свинка или краснуха?
Если у вас корь, свинка или краснуха, поговорите со своим лечащим врачом о лучших способах предотвращения распространения болезни на вашего грудного ребенка. Если вы подозреваете, что у вашего ребенка какие-либо симптомы кори, паротита или краснухи, немедленно обратитесь к лечащему врачу ребенка.
Может ли корь, свинка или краснуха затруднить беременность моей партнерши или увеличить вероятность врожденных дефектов?
Воздействие кори и краснухи на мужскую фертильность не изучалось. Инфекция паротита может временно уменьшить размер яичек, но вряд ли вызовет бесплодие (трудности с беременностью партнера). Зараженные партнеры могут передать эти вирусы беременной женщине при тесном контакте. В общем, воздействие отцов или доноров спермы вряд ли повысит риск беременности.Для получения дополнительной информации см. Информационный бюллетень MotherToBaby «Отцовские воздействия» по адресу https://mothertobaby.org/fact-sheets/paternal-exposures-pregnancy/.
В общем, воздействие отцов или доноров спермы вряд ли повысит риск беременности.Для получения дополнительной информации см. Информационный бюллетень MotherToBaby «Отцовские воздействия» по адресу https://mothertobaby.org/fact-sheets/paternal-exposures-pregnancy/.
Что такое вакцина MMR?
Вакцина MMR представляет собой смесь живых, но ослабленных вирусов кори, паротита и краснухи. Вакцина заставляет человека вырабатывать антитела к этим вирусам и обеспечивает защиту, если они столкнутся с этими вирусами в будущем. Эти антитела обычно существуют на всю жизнь.Вакцина может вызывать легкие побочные эффекты, включая сыпь или боли в суставах. В США вакцину обычно вводят в детстве в двух дозах.
Я не уверен, получал ли я когда-либо вакцину MMR. Следует ли мне сделать вакцину до беременности?
Всем лицам детородного возраста, не имеющим иммунитета к MMR, рекомендуется сделать вакцину не менее чем за месяц до беременности. Если вы родились за пределами США или не уверены, были ли вы вакцинированы, ваш лечащий врач может провести анализ крови, чтобы узнать, есть ли у вас антитела к этим вирусам.
Если вы родились за пределами США или не уверены, были ли вы вакцинированы, ваш лечащий врач может провести анализ крови, чтобы узнать, есть ли у вас антитела к этим вирусам.
Увеличивает ли вакцинация MMR вероятность врожденных дефектов?
Нет никаких доказательств того, что вакцинация MMR во время беременности увеличивает вероятность врожденных дефектов. Вакцина MMR не рекомендуется во время беременности из-за очень низкой вероятности развития болезни из-за ослабленного вируса, содержащегося в самой вакцине. Это очень редко встречается среди населения в целом, и никогда не было задокументированных случаев СВК от вакцины.Кроме того, имеется информация по крайней мере о 1600 беременностях, при которых вакцина MMR была введена непосредственно перед беременностью или во время нее, и не сообщалось об увеличении вероятности врожденных дефектов.
Вызывает ли вакцинация MMR другие осложнения беременности?
Поскольку вакцина MMR не рекомендуется для использования во время беременности, вакцинация во втором и третьем триместре недостаточно изучена. Таким образом, неизвестно, вызывает ли вакцина MMR другие осложнения беременности.
Таким образом, неизвестно, вызывает ли вакцина MMR другие осложнения беременности.
Будет ли вакцинация MMR во время беременности вызывать у ребенка долгосрочные проблемы в поведении или обучении?
Это недостаточно изучено. Исходя из имеющихся данных, нельзя предположить, что вакцина MMR во время беременности вызовет долгосрочные проблемы в поведении или обучении ребенка.
Могу ли я получить вакцину MMR во время грудного вскармливания?
Вакцину MMR можно вводить кормящим грудью.
Я получил вакцину MMR. Может ли это затруднить беременность моей партнерши или увеличить вероятность врожденных дефектов?
Нет исследований, посвященных вакцине MMR и ее влиянию на мужскую фертильность. Также нет исследований, посвященных возможным рискам для беременности, когда отец или донор спермы получают вакцину MMR. Когда партнеру делают вакцинацию, это может помочь защитить новорожденного от заражения этими заболеваниями. В общем, воздействие отцов или доноров спермы вряд ли повысит риск беременности.Для получения дополнительной информации см. Информационный бюллетень MotherToBaby «Отцовское воздействие и беременность» по адресу https://mothertobaby.org/fact-sheets/paternal-exposures-pregnancy/.
В общем, воздействие отцов или доноров спермы вряд ли повысит риск беременности.Для получения дополнительной информации см. Информационный бюллетень MotherToBaby «Отцовское воздействие и беременность» по адресу https://mothertobaby.org/fact-sheets/paternal-exposures-pregnancy/.
Щелкните здесь, чтобы получить ссылки.
Просмотреть в PDF Информационный бюллетень
ВакцинаMMR во время беременности
Заболевание краснухой (краснухой) во время беременности может вызвать выкидыш и другие серьезные проблемы, поэтому женщинам рекомендуется своевременно получать вакцины MMR (против кори, эпидемического паротита и краснухи), чтобы снизить риски.Но если вы случайно сделали прививку MMR во время беременности, стоит ли беспокоиться?
Почему заражение краснухой во время беременности опасно
Особенно важно пройти вакцинацию MMR женщинам детородного возраста. Заражение вирусом краснухи, которое может вызывать легкие гриппоподобные симптомы и сыпь как у детей, так и у взрослых, обычно не является серьезным заболеванием.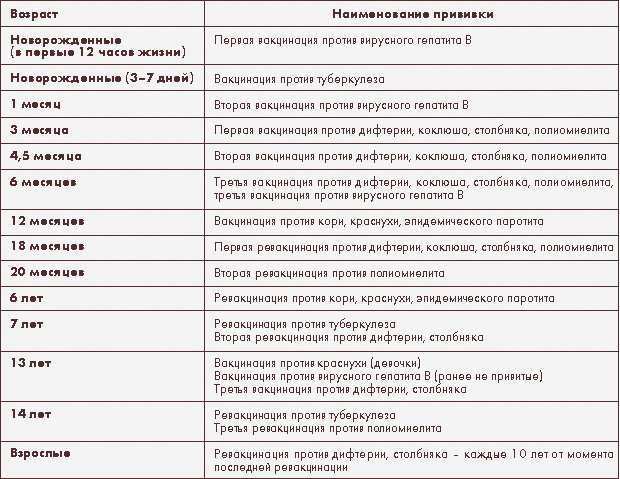 Это также чрезвычайно редко в США благодаря вакцинации детей (вакцина против краснухи доступна с 1969 года, а вакцина MMR — с 1971 года).Однако, если будущая мать заразит его и передаст его развивающемуся ребенку в утробе матери, это может нанести очень серьезный вред плоду.
Это также чрезвычайно редко в США благодаря вакцинации детей (вакцина против краснухи доступна с 1969 года, а вакцина MMR — с 1971 года).Однако, если будущая мать заразит его и передаст его развивающемуся ребенку в утробе матери, это может нанести очень серьезный вред плоду.
Возможные риски беременности, связанные с инфекцией краснухи (не вакцинацией против краснухи), включают:
- Врожденные дефекты (синдром врожденной краснухи): Риск развития у ребенка синдрома врожденной краснухи зависит от того, когда во время беременности мать заразилась инфекцией. В течение первого триместра риск приближается к 85 процентам.Инфекция между 13-й и 16-й неделями беременности приводит к синдрому врожденной краснухи примерно у 54 процентов детей. Риск снижается до 25 процентов позже во втором триместре, а инфекции в третьем триместре редко приводят к врожденным врожденным дефектам. Синдром часто включает слепоту, потерю слуха, пороки сердца, микроцефалию (маленькая голова) и умственную отсталость.

- Выкидыш
- Мертворождение
- Преждевременные роды
Несмотря на то, что краснуха в настоящее время встречается редко, врачи обычно проверяют всех женщин на наличие иммунитета к инфекции во время первого дородового визита.
Как врачи предпочитают вовремя вводить вакцину MMR
Вакцина MMR предназначена для защиты от краснухи, рубеолы (кори) и эпидемического паротита. Он готовится с использованием ослабленных (аттенуированных) живых вирусов (в отличие от многих вакцин, которые готовятся с использованием убитых вирусов), поэтому врачи обычно советуют избегать беременности в течение как минимум одного месяца после вакцинации, чтобы снизить риск заражения.
Однако иногда женщины могут не знать, что они беременны, во время вакцинации.Другие могут случайно забеременеть раньше, чем через месяц после вакцинации MMR.
Что показывают исследования
В исследованиях, посвященных вакцинации MMR во время беременности, исследователи обнаружили:
- Ни одна из испытуемых не родила ребенка с синдромом врожденной краснухи.

- Уровень выкидышей был не выше, чем среди населения в целом.
Исследователи пришли к выводу, что вакцинация против краснухи на ранних сроках беременности не кажется опасной.Тем не менее, проявляя осторожность, врачи продолжают советовать немного подождать, чтобы забеременеть, и рекомендуют не вакцинировать женщин, которые, как известно, беременны.
Если вы получили вакцину против краснухи во время беременности
Если вы получили вакцину MMR во время беременности, постарайтесь не паниковать. Рекомендации относительно ожидания, чтобы забеременеть после вакцинации против краснухи, основаны на теоретическом риске , а не на документально подтвержденных доказательствах риска.
Скорее всего, все будет хорошо. Тем не менее, обязательно сообщите об этом своему акушеру / гинекологу на случай, если он или она захочет следить за вами — на всякий случай.
Кому следует делать вакцину MMR?
Согласно Центрам по контролю и профилактике заболеваний (CDC), всем взрослым, родившимся в 1957 году или позже, следует сделать хотя бы одну прививку MMR, если:
- Лабораторные тесты показывают, что они невосприимчивы ко всем трем болезням (корь, свинка и краснуха)
- Иммунизация им противопоказана с медицинской точки зрения (например, возможно, у них аллергия на один из компонентов)
В идеале, когда делать прививку
Если вы думаете о беременности или уже беременны, вот что вам нужно знать о вакцинации против MMR.
- Если вы планируете беременность: Если вы планируете вскоре забеременеть и еще не получили вакцину MMR (или если вы не знаете, получали ли вы ее в прошлом), вы можно проверить на невосприимчивость. Вероятно, у вас иммунитет, если вы делали прививку или были инфицированы краснухой в прошлом. Если у вас нет иммунитета, сделайте прививку MMR, а затем подождите месяц, прежде чем пытаться зачать ребенка. Если у вас иммунитет, вы можете немедленно начать попытки зачать ребенка.
- Если вы беременны: Если вы получили вакцину MMR до беременности, значит, у вас иммунитет, и вам не нужно беспокоиться о заражении краснухой.Если вы получили вакцину MMR во время беременности, опять же, это не повод для паники, но сообщите об этом своему врачу, если он или она захочет наблюдать за вами. Если вы никогда не получали вакцину MMR, сделайте прививку вскоре после родов. Некоторые врачи рекомендуют сделать вакцинацию перед выпиской из больницы, другие — при послеродовом визите.
 Это поможет уберечь вас от болезни и передачи инфекции вашему ребенку и защитит ваши будущие беременности.
Это поможет уберечь вас от болезни и передачи инфекции вашему ребенку и защитит ваши будущие беременности.
Прививки и беременность
Что такое вакцинация?
Прививка — это прививка, содержащая вакцину.Вакцина — это лекарство, которое помогает защитить вас от определенных болезней. Во время беременности вакцинация помогает защитить и вас, и ребенка. Прежде чем забеременеть, убедитесь, что ваши прививки действительны. И поговорите со своим врачом о вакцинации, которую можно безопасно делать во время беременности.
В нашей таблице прививок показано, какие плановые прививки рекомендуются до и во время беременности. Он основан на диаграмме Центров по контролю и профилактике заболеваний (также называемой CDC) и показывает, какие прививки рекомендуются до, во время и после беременности.
Прежде чем сделать какую-либо вакцинацию, сообщите своему врачу, есть ли у вас тяжелая аллергия или когда-либо у вас была тяжелая аллергическая реакция на вакцину. Аллергия — это реакция на что-то, к чему вы прикасаетесь, едите или вдыхаете, что вызывает у вас чихание, зуд, сыпь или затрудненное дыхание. Например, некоторые вакцины сделаны из яиц. Если у вас аллергия на яйца, эти вакцины могут вызвать у вас аллергическую реакцию. Если у вас аллергия, ваш врач может сказать вам, какие вакцины безопасны для вас.И вам может потребоваться сделать вакцину в офисе вашего поставщика, в больнице или поликлинике, чтобы вы могли быстро получить лечение при аллергической реакции.
Аллергия — это реакция на что-то, к чему вы прикасаетесь, едите или вдыхаете, что вызывает у вас чихание, зуд, сыпь или затрудненное дыхание. Например, некоторые вакцины сделаны из яиц. Если у вас аллергия на яйца, эти вакцины могут вызвать у вас аллергическую реакцию. Если у вас аллергия, ваш врач может сказать вам, какие вакцины безопасны для вас.И вам может потребоваться сделать вакцину в офисе вашего поставщика, в больнице или поликлинике, чтобы вы могли быстро получить лечение при аллергической реакции.
Какие прививки рекомендуются до беременности?
Если вы думаете о беременности, пройдите предварительное обследование. Это медицинское обследование, которое вы проходите перед беременностью, чтобы убедиться, что вы здоровы, когда забеременеете. Во время осмотра спросите своего поставщика, нужны ли вам какие-либо прививки и сколько времени нужно ждать после того, как они сделают попытку забеременеть.
Если у вас есть копия записи о вакцинации, поделитесь ею со своим поставщиком медицинских услуг. Если у вас нет копии, ваш поставщик медицинских услуг в большинстве случаев может сделать анализы крови, чтобы узнать, какие прививки вам необходимы.
Если у вас нет копии, ваш поставщик медицинских услуг в большинстве случаев может сделать анализы крови, чтобы узнать, какие прививки вам необходимы.
Ваш врач может порекомендовать следующие прививки до беременности:
Грипп (также называемый гриппом). Делайте прививку от гриппа один раз в год до начала сезона гриппа (с октября по май). Грипп — серьезное заболевание, которое может вызывать жар, озноб, кашель, боль в горле, ломоту в теле, рвоту и диарею.Если вы заразитесь гриппом во время беременности, у вас больше шансов, чем у женщин, которые не болеют им, иметь серьезные проблемы, такие как преждевременные роды и преждевременные роды (роды и роды до 37 недель беременности). У недоношенных детей может быть больше проблем со здоровьем, и им, возможно, придется оставаться в больнице дольше, чем детям, родившимся позже. Прививку от гриппа можно сделать до и во время беременности.
Есть много разных вирусов гриппа, и они постоянно меняются. Каждый год создается новая вакцина от гриппа для защиты от трех или четырех вирусов гриппа, которые, по мнению ученых, будут наиболее распространены в предстоящий сезон гриппа.
Каждый год создается новая вакцина от гриппа для защиты от трех или четырех вирусов гриппа, которые, по мнению ученых, будут наиболее распространены в предстоящий сезон гриппа.
ВПЧ (расшифровывается как вирус папилломы человека). ВПЧ — самая распространенная инфекция, передаваемая половым путем (также называемая ИППП, венерическими заболеваниями или ЗППП) в этой стране. ИППП — это инфекция, которую вы можете получить в результате незащищенного секса или интимного физического контакта с инфицированным человеком. ВПЧ может вызвать генитальные бородавки или рак шейки матки. CDC рекомендует женщинам в возрасте до 26 лет сделать вакцину против ВПЧ. Вы не можете получить вакцину против ВПЧ во время беременности, поэтому, если она вам нужна, сделайте ее до беременности.
MMR (обозначает корь, эпидемический паротит и краснуху). Вероятно, вы получили вакцину MMR в детстве, но вам может потребоваться ревакцинация (еще одна доза), когда вы станете старше. Перед тем как забеременеть, попросите своего врача сделать анализ крови, чтобы узнать, есть ли у вас иммунитет к кори, эпидемическому паротиту и краснухе. Если вам все же сделали бустерную прививку, сделайте еще один анализ крови после прививки, чтобы еще раз проверить свой иммунитет, прежде чем забеременеть. Подождите 4 недели после вакцинации MMR, прежде чем забеременеть.
Перед тем как забеременеть, попросите своего врача сделать анализ крови, чтобы узнать, есть ли у вас иммунитет к кори, эпидемическому паротиту и краснухе. Если вам все же сделали бустерную прививку, сделайте еще один анализ крови после прививки, чтобы еще раз проверить свой иммунитет, прежде чем забеременеть. Подождите 4 недели после вакцинации MMR, прежде чем забеременеть.
Корь легко распространяется и может вызывать сыпь, кашель и жар. Это может нанести вред во время беременности и вызвать выкидыш. Выкидыш — это когда ребенок умирает в утробе матери до 20 недели беременности. Свинка может вызвать жар, головную боль и увеличение лимфоузлов на лице и шее. Краснуха может вызывать легкие симптомы гриппа и сыпь. Это может вызвать серьезные проблемы во время беременности, такие как выкидыш, мертворождение, преждевременные роды или синдром врожденной краснухи (также называемый СВК). Мертворождение — это когда ребенок умирает в утробе матери после 20 недель беременности.CRS может привести к рождению ребенка с одним или несколькими врожденными дефектами, включая пороки сердца, проблемы со зрением и слухом.
Ветряная оспа (также называемая ветряной оспой). Ветряная оспа легко распространяется и может вызвать кожный зуд, сыпь и жар. Если вы заболели ветряной оспой во время беременности, это может вызвать врожденные дефекты. Врожденные дефекты — это состояния здоровья, которые присутствуют при рождении. Они изменяют форму или функцию одной или нескольких частей тела. Врожденные дефекты могут вызвать проблемы с общим здоровьем, развитием или работой организма.Если вы подумываете о беременности и не болели ветряной оспой и не были вакцинированы от нее, сообщите об этом своему врачу. Эта вакцинация небезопасна во время беременности. Если он вам нужен, получите его до беременности. Подождите 1 месяц после вакцинации, чтобы забеременеть.
Другие прививки. Ваш врач может порекомендовать вакцинацию для защиты от других заболеваний, в зависимости от вашего риска. К ним относятся:
- Пневмония. Это инфекция одного или обоих легких.

- Менингит. Это инфекция, вызывающая отек головного и спинного мозга.
- Гепатит A и B. Это инфекции печени, вызываемые вирусами гепатита A и B.
- Haemophilus Influenzae типа b (также называемый Hib). Это серьезное заболевание, вызываемое бактериями. Это может вызвать менингит, пневмонию, другие серьезные инфекции и смерть. Бактерии — это крошечные организмы, обитающие в вашем теле и вокруг него. Некоторые бактерии полезны для вашего организма, а другие могут вызвать заболевание.
- Tdap (от столбняка, дифтерии и коклюша). Коклюш также называется коклюшем. В некоторых случаях врачи рекомендуют вакцинацию Td, которая защищает от столбняка и дифтерии, но не от коклюша. Спросите у своего поставщика, что лучше для вас.
Какие прививки рекомендуются при беременности?
CDC рекомендует две вакцинации во время беременности:
- Прививка от гриппа , если вы не были вакцинированы до беременности.

- Вакцина Tdap как можно раньше, между 27 и 36 неделями беременности. Вакцинация Tdap во время беременности помогает защитить вашего ребенка от коклюша в первые несколько месяцев жизни до того, как она сама получит вакцину. Первые несколько месяцев после рождения — это время, когда ваш ребенок больше всего подвержен риску заболеть коклюшем и когда коклюш наиболее опасен. Делайте новую вакцину Tdap во время каждой беременности.
Если ваш врач считает, что вы подвержены риску, он может порекомендовать вакцинацию во время беременности, чтобы защитить вас от:
- Гепатит А и В
- Менингит
- Пневмония
- Столбняк и дифтерия (вакцинация Td), хотя рекомендуется вакцинация Tdap.
Если вы подвержены высокому риску серьезных инфекций из-за поездок за пределы США или другого возможного контакта, ваш поставщик может порекомендовать следующие вакцины во время беременности:
- Сибирская язва.
 Это редкое заболевание, вызываемое бактериями. Его можно найти в почве, и люди могут сильно заболеть при контакте с ним. Он не передается от человека к человеку.
Это редкое заболевание, вызываемое бактериями. Его можно найти в почве, и люди могут сильно заболеть при контакте с ним. Он не передается от человека к человеку. - Японский энцефалит. Вы можете заразиться вирусом японского энцефалита от укуса инфицированного комара.Это заболевание может вызвать отек мозга. Он убивает каждого четвертого инфицированного.
- Полиомиелит. Это заболевание вызывается вирусом, поражающим центральную нервную систему (головной и спинной мозг). Это может привести к длительной инвалидности.
- Бешенство. Вы заразились бешенством от укуса зараженного животного. Если вас укусило животное, больное бешенством, немедленно позвоните своему врачу. Бешенство — серьезное заболевание, которое может привести к смерти, если его не лечить немедленно.
- Брюшной тиф (также называемый брюшным тифом). Брюшной тиф — серьезное заболевание, распространенное в большинстве стран мира.
 Вы можете получить его с пищей и водой. Это может вызвать высокую температуру. В редких случаях это может вызвать внутреннее кровотечение (кровотечение внутри вашего тела) и смерть.
Вы можете получить его с пищей и водой. Это может вызвать высокую температуру. В редких случаях это может вызвать внутреннее кровотечение (кровотечение внутри вашего тела) и смерть. - Vaccinia (против оспы). Оспа — это болезнь, вызываемая вирусом. Он может передаваться от человека к человеку, вызывая сыпь, а иногда и смерть. Вам не нужна эта вакцина, если вы не переболели оспой, что маловероятно.Из-за вакцинации случаев оспы в США не было с 1949 года, а в мире — с 1977 года. Если вы думаете, что заразились, сообщите об этом своему врачу.
- Желтая лихорадка. Это заболевание вызывается вирусом и распространяется инфицированными комарами. В некоторых случаях это вызывает высокую температуру, кровотечение, органную недостаточность и смерть.
Какие прививки не рекомендуются при беременности?
Эти прививки не рекомендуются во время беременности:
- БЦЖ от туберкулеза.Туберкулез вызывается бактериями, которые обычно поражают легкие.

- HPV
- MMR
- Ветряная оспа
- Опоясывающий лишай для защиты от опоясывающего лишая, вызывающего болезненную сыпь
Если вам сделали какую-либо из этих прививок до того, как вы узнали, что беременны, сообщите об этом своему врачу.
Какие прививки рекомендуются после беременности?
Если вы не делали вакцинацию до или во время беременности, сделайте это после рождения ребенка.Это может помочь защитить вас от болезней при будущих беременностях.
Если вам не делали вакцину Tdap до или во время беременности, сделайте ее сразу после родов. После вакцинации вашему организму требуется 2 недели для восстановления защиты. В таком случае вероятность передачи коклюша вашему ребенку снижается. Ваш ребенок получает первую прививку от коклюша в 2 месяца. А пока лучший способ защитить его — сделать прививку самостоятельно и держать его подальше от людей, которые могут болеть коклюшем.Воспитатели, близкие друзья, родственники и все, кто проводит время с вашим ребенком, должны получить вакцину Tdap как минимум за 2 недели до встречи с вашим ребенком.
Ваш врач может порекомендовать вам другие прививки после родов. Большинство детей не получают вакцинацию до двухмесячного возраста. Сделав прививку, вы сможете не заболеть и не передать болезнь своему ребенку.
Если вы кормите грудью, большинство прививок безопасны для вас и вашего ребенка.Перед вакцинацией сообщите своему врачу, что кормите грудью, чтобы убедиться, что это безопасно.
Вызывают ли вакцинации расстройство аутистического спектра?
Нет. Прививки не вызывают расстройство аутистического спектра (также называемое РАС). РАС — это нарушение развития, которое может вызвать серьезные социальные, коммуникативные и поведенческие проблемы.
Последний раз отзыв: апрель 2018 г.
ВакцинаMMR | Факультет и персонал Вандербильта Здоровье и благополучие
Вакцина против кори / эпидемического паротита / краснухи (MMR) обеспечивает отличную защиту от этих трех заболеваний.Все преподаватели / сотрудники VUMC должны предоставить доказательства иммунизации или иммунитета против краснухи, а те, кто родился 1 января 1957 г. или позднее, должны предоставить доказательства иммунизации или иммунитета против кори и эпидемического паротита. OHC бесплатно проводит вакцинацию MMR для преподавателей / сотрудников VUMC. Люди, у которых есть медицинские причины, по которым они не могут принять вакцину, могут получить отсрочку от медицинского обслуживания от OHC, если это необходимо. Вакцины MMR предоставляются бесплатно преподавателям / сотрудникам Vanderbilt в нескольких местах.
или позднее, должны предоставить доказательства иммунизации или иммунитета против кори и эпидемического паротита. OHC бесплатно проводит вакцинацию MMR для преподавателей / сотрудников VUMC. Люди, у которых есть медицинские причины, по которым они не могут принять вакцину, могут получить отсрочку от медицинского обслуживания от OHC, если это необходимо. Вакцины MMR предоставляются бесплатно преподавателям / сотрудникам Vanderbilt в нескольких местах.
- Клиника гигиены труда (OHC), приемная
- Сто дубов по четвергам с 8:00 до 11:30
- Это мы и все групповые ориентационные мероприятия
- Ночная тележка
- OHC приходит к вам События
Часто задаваемые вопросы о вакцине MMR
Q: Я беременна и не могу принимать вакцину MMR.Что я должен делать?
A: Сообщите OHC о вашей беременности вместе с предполагаемой датой родов. Мы временно освободим вас от требования вакцины MMR. Вам нужно будет сделать вакцину после родов, если вы не предоставите доказательства иммунитета или вакцинации.
Вам нужно будет сделать вакцину после родов, если вы не предоставите доказательства иммунитета или вакцинации.
Q: Я пытаюсь забеременеть, и мой врач говорит не принимать MMR. Могу ли я быть освобожденным?
A: Продолжительность попыток зачатия непредсказуема, поэтому мы не можем освободить вас от требования MMR на этом основании.Учитывая рост риска кори и эпидемического паротита в США, желательно стать невосприимчивым к этим заболеваниям до зачатия. Вы можете сделать вакцину MMR сейчас и возобновить попытку забеременеть после периода ожидания, или вы можете предоставить нам лабораторное подтверждение иммунитета к кори, эпидемическому паротиту и краснухе (положительные антитела IgG к каждому вирусу).
Q: Как долго мне нужно ждать, чтобы забеременеть после приема MMR?
A: Рекомендации варьируются от 1 до 3 месяцев.Узнайте у своего акушера-гинеколога, что он или она предпочитает.
Q: После того, как я сделала вакцину MMR, я узнала, что беременна. Какой риск для моего ребенка?
A: Риск вакцинации MMR во время беременности является теоретическим. Известно, что инфекция краснухи во время беременности вызывает синдром врожденной краснухи (СВК). В качестве меры предосторожности вакцина не рекомендуется из-за опасений, что компонент вакцины против краснухи может вызвать некоторую форму СВК. Однако регистр восприимчивых женщин, вакцинированных вакциной против краснухи в период между 3 месяцами до и через 3 месяца после зачатия — «Регистр вакцины для беременных (VIP)» — велся в период с 1971 по 1989 год, и никаких свидетельств СВК у потомков 226 женщин, которые получили вакцину от краснухи и продолжили беременность до срока.
Q: Я собираюсь в школу медсестер, и мне сделали все необходимые вакцины, но моя школа требует, чтобы я сдал анализы крови на корь, эпидемический паротит и краснуху. Что я должен делать? A: Тестирование антител после вакцинации MMR или вакцинации против ветряной оспы не рекомендуется. Дополнительная вакцинация не требуется, даже если последующий тест на антитела отрицательный. Мы рекомендуем вам предоставить своей школе это заявление и надеемся, что они приведут свою политику в соответствие с текущими рекомендациями CDC.Если ваша школа настаивает на тестировании, OHC может привлечь лаборатории, но имейте в виду, что вы получите счет от лаборатории Vanderbilt, стоимость которого, скорее всего, будет покрыта , а не вашим планом страхования.
Что я должен делать? A: Тестирование антител после вакцинации MMR или вакцинации против ветряной оспы не рекомендуется. Дополнительная вакцинация не требуется, даже если последующий тест на антитела отрицательный. Мы рекомендуем вам предоставить своей школе это заявление и надеемся, что они приведут свою политику в соответствие с текущими рекомендациями CDC.Если ваша школа настаивает на тестировании, OHC может привлечь лаборатории, но имейте в виду, что вы получите счет от лаборатории Vanderbilt, стоимость которого, скорее всего, будет покрыта , а не вашим планом страхования.
Дополнительная информация:
OHC приходит к вам, места и время
Корь / эпидемический паротит / краснуха (MMR)
Ключевые слова: MMR, корь, rubeola, немецкая корь, краснуха, эпидемический паротит, иммунитет, иммунизация, прививка, прививка, вакцинация
Иммунизация и беременность | Беременность, рождение и рождение ребенка
Во время беременности ваша иммунная система, естественно, слабее, чем обычно. Это означает, что вы более восприимчивы к определенным инфекциям и болезням, которые могут нанести вред вам и вашему развивающемуся ребенку.
Это означает, что вы более восприимчивы к определенным инфекциям и болезням, которые могут нанести вред вам и вашему развивающемуся ребенку.
Соблюдение некоторых простых мер предосторожности поможет свести к минимуму риск развития этих проблем со здоровьем для вас и вашего ребенка.
Иммунизация — это простой и эффективный способ защитить себя и своего ребенка от определенных инфекций. Перед тем, как забеременеть, убедитесь, что вам сделаны прививки, чтобы защитить себя от болезней, которые могут вызвать болезнь у вас или вашего будущего ребенка.
Помимо обычных иммунизаций, таких как столбняк и полиомиелит, беременные женщины должны иметь иммунитет против гепатита B, кори, эпидемического паротита, краснухи, ветряной оспы (ветряной оспы), коклюша (коклюша) и гриппа.
Всем женщинам рекомендуется пройти вакцинацию до беременности, поскольку большинство этих вакцин не рекомендуются во время беременности.
Однако, если вы не могли получить эти вакцины до беременности, вы можете заразиться гриппом и коклюшем (коклюшем) во время беременности и другими вакцинами сразу после рождения ребенка. Все эти вакцины можно вводить кормящим матерям, и наличие иммунитета снизит вероятность передачи этих заболеваний вашему ребенку.
Все эти вакцины можно вводить кормящим матерям, и наличие иммунитета снизит вероятность передачи этих заболеваний вашему ребенку.
Прививки до беременности
Корь, эпидемический паротит и краснуха
Инфекция краснухи во время беременности может вызвать серьезные врожденные дефекты. Проверка иммунитета с помощью анализа крови перед беременностью и повторная вакцинация, если это необходимо, помогут защитить вашего будущего ребенка, когда вы действительно забеременеете. Это следует делать после консультации с врачом.После вакцинации рекомендуется подождать 4 недели, прежде чем пытаться забеременеть.
Ветряная оспа (ветряная оспа)
Ветряная оспа во время беременности может вызвать тяжелые заболевания у вас и вашего будущего ребенка. Простой анализ крови может определить, есть ли у вас иммунитет к этой инфекции. Если вы не защищены, поговорите со своим врачом о получении двух доз вакцины для полного иммунитета. После вакцинации рекомендуется подождать 4 недели, прежде чем пытаться забеременеть.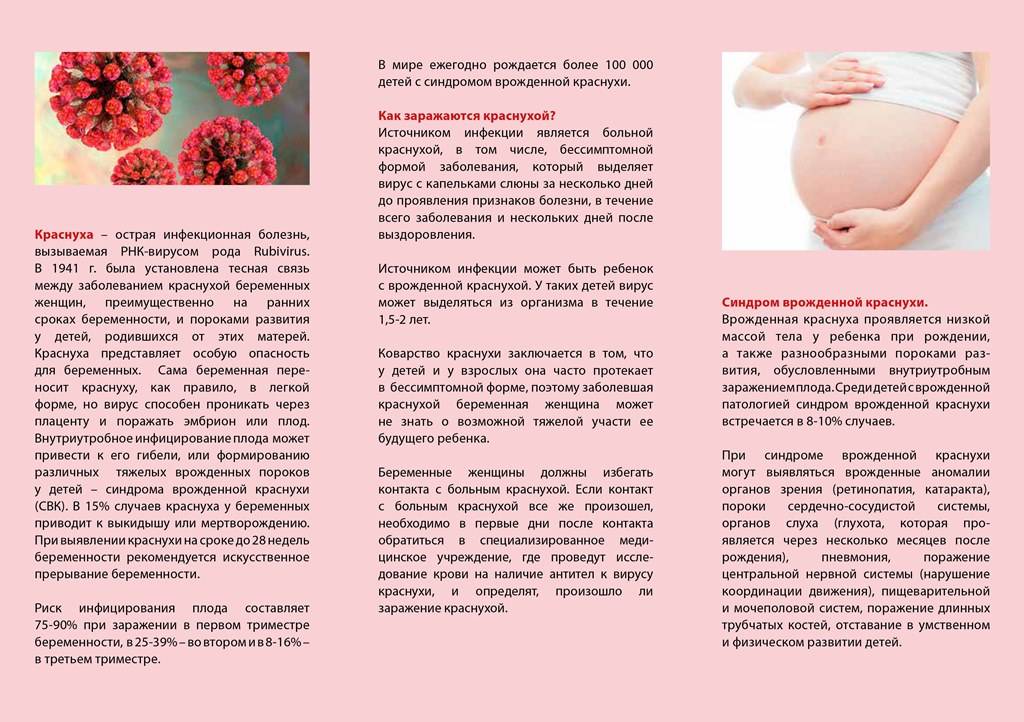
Пневмококковый
Защита от серьезных заболеваний, вызванных пневмококковой инфекцией, рекомендуется курильщикам и людям с хроническими заболеваниями сердца, легких или почек, а также диабетом.
Туристические прививки
Вакцины, необходимые для поездки в другие страны, не всегда рекомендуются во время беременности. Узнайте больше о путешествиях и беременности.
Безопасные прививки во время беременности
Вакцины против гриппа и коклюша — единственные вакцины, рекомендуемые для женщин во время беременности.Обе вакцины бесплатно предоставляются беременным женщинам в рамках Национальной программы иммунизации.
Коклюш (коклюш)
Коклюш может вызвать серьезные заболевания и даже смерть у детей младше 6 месяцев. В настоящее время рекомендуется, чтобы все беременные женщины получали вакцинацию от коклюша (коклюша) на сроках от 20 до 32 недель при каждой беременности. Комбинация антител, проходящих через кровоток матери, и снижение риска заражения матери, делают это время идеальным для введения вакцины. Поговорите со своим врачом или поставщиком дородовых услуг, чтобы записаться на прием.
Поговорите со своим врачом или поставщиком дородовых услуг, чтобы записаться на прием.
Грипп (грипп)
Грипп может вызвать серьезное заболевание, и беременность увеличивает риск осложнений гриппа, при этом риск серьезных осложнений для беременных женщин до 5 раз выше, чем обычно. По этой причине вакцинация против гриппа рекомендована и оплачивается всем беременным женщинам.
Вакцина против гриппа безопасна и может вводиться до, во время или после беременности.Ежегодная вакцинация защищает вас от новых штаммов вируса, а также снижает риск заражения вашего ребенка гриппом; младенцы также подвергаются более высокому риску осложнений, если они действительно заболеют гриппом. Вакцинация от гриппа во время беременности также обеспечит постоянную защиту вашего новорожденного в течение первых 6 месяцев после рождения.
Для получения дополнительной информации о вакцине против гриппа во время беременности посетите Департамент здравоохранения.
Иммунизация и беременность — видео
Посмотрите это видео, чтобы узнать больше об иммунизации во время беременности от специалиста по здоровью.
Видео предоставлено Коалицией иммунизации.
Вакцины, которые вам понадобятся до беременности
Если вы планируете забеременеть, важно, чтобы вы делали своевременные прививки. Это важно для вашего здоровья, а также для здоровья вашего ребенка.
Вакцина MMR
Убедитесь, что у вас иммунитет к краснухе (немецкая корь). Поговорите со своим терапевтом, чтобы назначить анализ крови, чтобы проверить, есть ли у вас иммунитет.
Если у вас нет иммунитета, вам необходимо сделать прививку от кори, паротита и краснухи (MMR).Это единственный способ защитить ребенка от краснухи.
Когда делать прививку
Вы должны получить вакцину как минимум за 1 месяц до беременности.
MMR — живая вакцина. Его нельзя давать во время беременности.
Избегайте беременности в течение 1 месяца после вакцинации.
Краснуха во время беременности
Краснуха — это инфекция, вызываемая вирусом. Вы можете заразиться этим от кашля и чихания или от тесного контакта с кем-то, у кого он есть.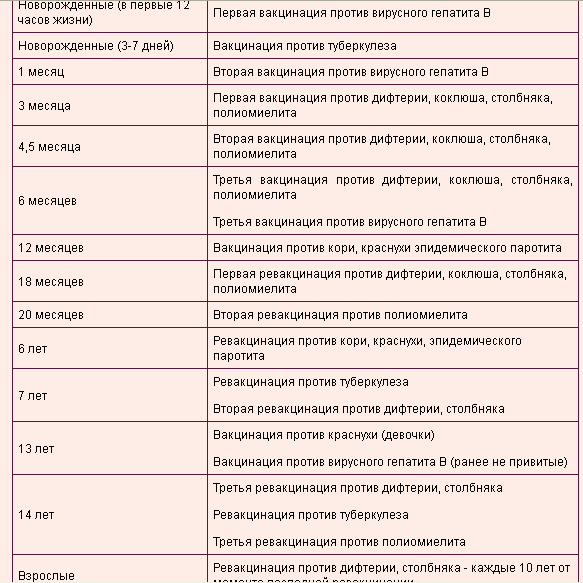
Наиболее заразным является сыпь, но она может распространяться за 7 дней до появления сыпи.
Краснуха обычно проходит через 7–10 дней и вызывает легкое заболевание у большинства детей и взрослых.
Инфекция краснухи во время беременности может вызвать выкидыш или мертворождение. Девять из 10 младенцев будут иметь врожденные дефекты, такие как глухота, слепота, повреждение мозга или сердечные заболевания. Это называется синдромом врожденной краснухи.
Синдром врожденной краснухи
Вакцинация — единственный способ предотвратить синдром врожденной краснухи.
Если вы заразились краснухой в первые 20 недель беременности, не существует лечения, которое предотвратило бы синдром врожденной краснухи. Вот почему так важно убедиться, что вы вакцинированы.
Чем раньше вы заразитесь краснухой на сроке беременности, тем выше риск синдрома врожденной краснухи. Риск наиболее высок в первые 20 недель беременности. По истечении этого времени ваш ребенок не подвергается опасности.

 Спросите их, какие детские болезни у вас уже были, потому что детские болезни иногда могут обеспечить иммунитет во взрослом возрасте.
Спросите их, какие детские болезни у вас уже были, потому что детские болезни иногда могут обеспечить иммунитет во взрослом возрасте.

 Это поможет уберечь вас от болезни и передачи инфекции вашему ребенку и защитит ваши будущие беременности.
Это поможет уберечь вас от болезни и передачи инфекции вашему ребенку и защитит ваши будущие беременности.
 Это редкое заболевание, вызываемое бактериями. Его можно найти в почве, и люди могут сильно заболеть при контакте с ним. Он не передается от человека к человеку.
Это редкое заболевание, вызываемое бактериями. Его можно найти в почве, и люди могут сильно заболеть при контакте с ним. Он не передается от человека к человеку. Вы можете получить его с пищей и водой. Это может вызвать высокую температуру. В редких случаях это может вызвать внутреннее кровотечение (кровотечение внутри вашего тела) и смерть.
Вы можете получить его с пищей и водой. Это может вызвать высокую температуру. В редких случаях это может вызвать внутреннее кровотечение (кровотечение внутри вашего тела) и смерть.