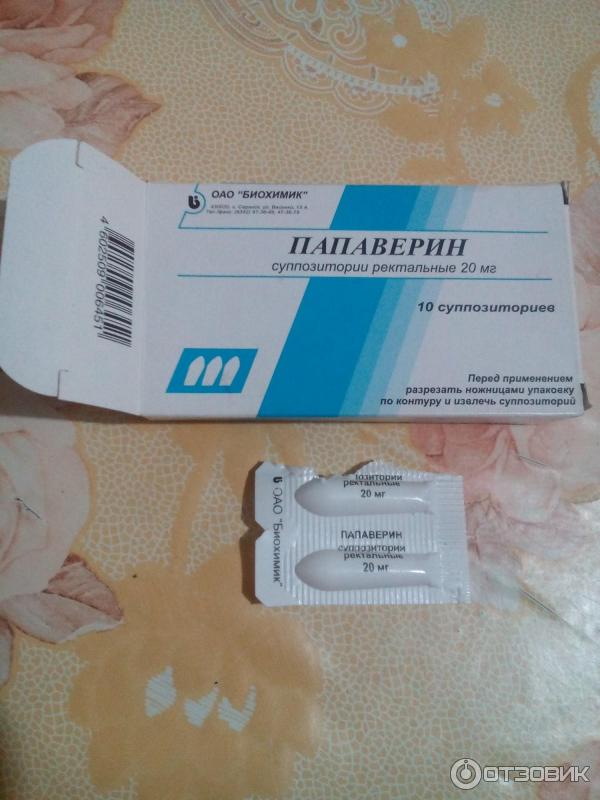
Папаверин при беременности — для чего назначают
С какой целью назначают папаверин во время беременности
Для чего назначают папаверин при беременности, что это за средство и можно ли без него обойтись? Эти вопросы очень часто возникают у женщин, впервые вынашивающих ребенка. В России принято назначать будущей маме много различных лекарственных средств, в том числе и папаверин при беременности, причем многие из этих средств имеют в противопоказаниях беременность.
Отдельного внимания заслуживает группа препаратов, призванная служить лечением и профилактикой угрозы выкидыша и преждевременных родов. В первом и начале второго триместра папаверин при тонусе матки во время беременности очень часто рекомендуется. Данный препарат является спазмолитическим. Он снимает спазм гладких мышц, в том числе и матки, которая также является мышечным органом.
Зачем снимать этот спазм? Дело в том, что он, вкупе с другими факторами, например, низким уровнем прогестерона, может провоцировать отслойку одного яйца. Папаверин при угрозе выкидыша — это средство скорой помощи. Женщина должна воспользоваться одноименным суппозиторием ректально и лечь при болях внизу живота и пояснице. Если боль прошла — нужно просто при первой возможности посетить врача и рассказать про данный случай. Если же началось кровотечение, при этом на УЗИ у эмбриона определяется сердцебиение, назначают не только свечи с папаверином при беременности, но и кровоостанавливающее средство, например, «Дицинон» или «Транексам», а также перорально «Дюфастон» и (или) вагинально «Утрожестан» — последние два препарата восполнят в организме недостаток прогестерона, который часто провоцирует выкидыши на небольших сроках.
Папаверин во 2 триместре беременности часто используется совместно с еще одним препаратом — сульфатом магния. С ним женщине делают капельницы, обычно в стационарах. Оба препарата в комплексе хорошо воздействуют на матку, «успокаивают» ее.
Но если этот препарат не подходит, и ситуация не столь остро стоит, то чем можно заменить папаверин, какой препарат подходит для длительного использования в домашних условиях? Обычно врачи рекомендуют препараты магния в таблетках. Но они куда менее эффективны, чем те, которые вводятся капельно. Возможен только небольшой эффект. Но если имеется ИЦН и реальная угроза начала преждевременных родов, то таблетки магния здесь не помогут. Равно, как и не поможет применение папаверина при беременности, в тяжелых ситуациях, когда есть регулярные схватки, назначают «Гинепрал», реже — «Индометацин», если у женщины непереносимость первого препарата.
Папаверин в таблетках при беременности назначается редко, так как свечи действуют быстрее и намного эффективнее их. Ведь они вводятся ректально и почти сразу расслабляют матку. Рекомендованная дозировка папаверина при беременности — это 1 свеча разово, использовать можно до 3 свечей в сутки, если это необходимо. Иногда такие дозировки врачи прописывают женщинам, у которых есть угроза выкидыша, но по каким-то причинам они не хотят ложиться в стационар.
Данная дозировка является довольно высокой и побочные эффекты папаверина во время беременности при ней ощущаются чаще. Это может быть снижение артериального давления, потливость, запор, сонливость. А у некоторых женщин возникает диарея. Это индивидуально.
Противопоказания к применению папаверина при беременности также имеются. Это глаукома и тяжелые заболевания печени, в первую очередь, повышенная чувствительность к препарату. Также могут возникнуть разногласия в вопросе можно ли принимать в какой-либо форме папаверин на ранних сроках беременности, если женщина страдает тяжелой патологией почек, надпочечников, гипотериозом или наджелудочковой тахикардией. Так что, даже такое популярное средство для будущих мам нужно принимать осторожно и желательно под контролем врача.
Так что, даже такое популярное средство для будущих мам нужно принимать осторожно и желательно под контролем врача.
Осталось разобраться с еще одним спорным моментом — может ли без опаски использоваться папаверин на поздних сроках беременности, а именно в третьем триместре? Спорным этот вопрос является потому, что есть мнение, что данный препарат готовит шейку матки к родам. По крайней мере, в стационарах он часто назначается женщинам, которые вот-вот должны родить, чтобы ускорить начало родовой деятельности.
И но-шпа при беременности, и папаверина гидрохлорид могут оказывать какое-либо воздействие на шейку матки, если процесс ее подготовки к родам уже начался. Если она уже сглажена и готова к раскрытию.
инструкция по применению на ранних и поздних сроках
Ухудшение экологии и быстрый ритм современной жизни привели к тому, что лишь немногие женщины могут выносить малыша, ни разу не выпив лекарственное средство. Однако поскольку медикаменты оказывают влияние не только на будущую маму, но и на ребенка, список лекарств, безопасных при беременности, строго ограничен.
Папаверин – это один из современных препаратов, часто назначаемых при терапии беременных женщин. Как он действует на организм? Для чего применяется? Куда вставляют свечи с Папаверином?
Состав, формы выпуска и принцип действия Папаверина
Основной компонент препарата – папаверина гидрохлорид. Это вещество является производной растительного алкалоида. При проникновении в организм оно расслабляет гладкую мускулатуру, в связи с чем лекарство относят к группе спазмолитиков.
Производят препарат в таблетированной форме, суппозиториях, растворах. В таблице описан состав различных видов лекарства.
| Форма Папаверина | Концентрация основного вещества | Вспомогательные компоненты | Количество в упаковке |
| Таблетки | 10 мг | Тальк, сахар-рафинад, одноосновная карбоновая кислота, крахмал картофеля | 10 шт. |
| Свечи | 20 мг | Жир, эмульгатор, косметический стеарин | 2 блистера по 5 шт. |
| Раствор | 20 мг в 1 мл | Вода, эдетат динатрия, метионин | 10 ампул по 2 мл |
Действие Папаверина обусловлено его способностью влиять на механизмы мышечной возбудимости. Вещество уменьшает концентрацию ионов кальция в гладкой мускулатуре, что приводит к снижению напряжения гладких мышц всех внутренних органов, расширению сосудов и улучшению кровотока.
Поскольку под воздействие препарата попадает только гладкомышечная система, пациенты не подвергаются общему ослаблению организма. Лекарство также не выводит кальций из костей. Вспомогательные компоненты обеспечивают доставку основного вещества и поддерживают необходимую форму.
Вред и польза препарата при беременности
В инструкции по использованию не указано, что лекарство разрешено при беременности, поскольку не проводились исследования на данной группе пациентов. Однако на практике Папаверин при беременности рекомендуют на протяжении нескольких десятков лет. За время существования препарата было установлено, что при правильном использовании он не наносит вред будущей маме и младенцу.
Недопустимо бесконтрольное употребление лекарственного средства. Назначение должен делать исключительно врач.
Польза Папаверина при беременности заключается в том, что он помогает выносить здорового малыша. Также препарат обладает легким успокоительным эффектом, который необходим для благоприятного протекания процесса вынашивания.
Расслабление преждевременного напряжения мускулатуры матки способствует нормальному развитию малыша. При тонусе матки ухудшается доставка кислорода к плоду, начинается гипоксия. После употребления Папаверина нормализуется состояние матки. Положительный эффект препарата также заключается в его способности приводить в норму проходимость крови по сосудам.
В третьем триместре у многих женщин повышается кровяное давление, появляются головные боли. Расширение сосудов способствует снижению давления. Систематическое использование Папаверина позволяет доносить малыша без употребления серьезных лекарств от гипертонии.
Показания к применению
Папаверином лечат женщин на различных сроках беременности. Наиболее распространенная причина использования препарата – тонус матки. Лекарство быстро нейтрализует напряженность маточной мускулатуры. Папаверин также используют для снятия болевых ощущений при различных патологиях в качестве основного препарата или в комплексной терапии. Зачем его еще рекомендуют? Другие показания к назначению:
- склонность к повышению кровяного давления;
- колики в почках, кишечнике, печени;
- периодические головные боли;
- снижение дыхательной функции вследствие спазма бронхов;
- воспаление желчного пузыря;
- нарушение функций кишечника;
- воспалительные процессы в мочевыделительной системе;
- повышение температуры тела до субфебрильных показателей.
Противопоказания и меры предосторожности
Лекарственное средство нельзя принимать без консультации врача, поскольку оно имеет ряд противопоказаний и ограничений. Нельзя использовать Папаверин, если у пациентки наблюдаются следующие патологии:
Нельзя использовать Папаверин, если у пациентки наблюдаются следующие патологии:
- пониженное артериальное давление;
- повышенная чувствительность к одному из компонентов лекарства;
- нарушение ритма сердечной мышцы;
- плохая способность почек и печени выводить из организма побочные продукты жизнедеятельности;
- высокое внутриглазное давление.
При беременности необходимо внимательно относиться ко всем изменениям в самочувствии при приеме препарата. Организм может отреагировать непредсказуемо, даже если женщина принимала лекарство ранее, поскольку во время беременности меняется гормональный фон и внутренние органы действуют в усиленном режиме.
С осторожностью используется Папаверин пациентками с нарушениями в работе надпочечников и эндокринными патологиями. При параллельном употреблении с другими спазмолитиками усиливаются спазмолитический и седативный эффекты. Не рекомендуют употреблять Папаверин во время кормления грудью.
Побочные эффекты
Препарат при правильном применении хорошо переносится пациентками. Однако могут наблюдаться следующие побочные эффекты:
- кожная сыпь;
- зуд и жжение;
- замедление сердечного ритма;
- чрезмерное снижение давления;
- общая слабость;
- тошнота;
- помутнение сознания;
- головокружения;
- усиление потоотделения;
- запор и болевые ощущения в брюшной полости;
- ухудшение зрительной функции;
- отеки;
- покраснение кожи.
Вероятность возникновения негативных реакций увеличивается при несоблюдении дозировки препарата. При передозировке помимо перечисленных побочных явлений может произойти анафилактический шок.
Инструкция по применению Папаверина на разных сроках беременности
При беременности Папаверин чаще всего рекомендуют в виде ректальных свечей или инъекций. Ректальное введение считается наиболее безопасным для будущей мамы и плода. При поступлении через прямую кишку лекарство оказывает мягкий эффект и не концентрируется в крови. Введение Папаверина внутривенно производят в условиях стационара, поскольку увеличивается риск стремительного снижения давления.
Введение Папаверина внутривенно производят в условиях стационара, поскольку увеличивается риск стремительного снижения давления.
В первом триместре
В 1 триместре лекарственные средства способны повлиять на развитие малыша в плаценте. В связи с этим применяются медикаменты, которые оказывают минимальное воздействие на плод. Папавериновые свечи – один из наиболее безопасных спазмолитиков на ранних сроках беременности.
Основная причина применения препарата в начале беременности – угроза выкидыша из-за тонуса матки. Ректальные свечи назначают ставить на протяжении 7–10 дней до 4 раз в сутки. Промежутки между введением Папаверина должны быть разными. В некоторых случаях продолжительность курса увеличивается.
Иногда специалисты советуют однократно поставить свечу с Папаверином при возникновении у беременной неприятных ощущений в районе живота после физического напряжения или стресса. Уколы назначают при усиленном тонусе матки. Колят инъекции внутримышечно. После снятия гипертонуса переходят на суппозитории.
Для сохранения беременности лечение Папаверином проводят в комплексе другими препаратами. Обычно причиной угрозы выкидыша является недостаток прогестерона. Папаверин хорошо совместим с гормональной терапией. Основное вещество препарата помогает восстановлению нормального гормонального фона женщины.
Во втором триместре
Во втором триместре можно применять Папаверин во всех лекарственных формах. Однако врачи предпочитают свечи и инъекции, поскольку таблетки растворяются медленно и действующий компонент усваивается организмом только наполовину.
При усилении маточного тонуса лекарство назначают в виде внутривенных или внутримышечных уколов. Инъекции позволяют быстро снять напряжение мускулатуры. Препарат вводят на протяжении 3–5 дней до 3 раз в день. С момента устранения опасности для плода и матери назначают другие средства в таблетках.
Свечи применяют для снижения давления и незначительного жара, при появлении спазмов внутренних органов, приводящих к коликам. Также Папавериновые свечи назначают при воспалительных заболеваниях мочеполовой системы. Сколько использовать и дозировку определяют в зависимости от диагноза, но не более 4–х суппозиториев в сутки.
Также Папавериновые свечи назначают при воспалительных заболеваниях мочеполовой системы. Сколько использовать и дозировку определяют в зависимости от диагноза, но не более 4–х суппозиториев в сутки.
В третьем триместре
Показания для назначения Папаверина:
- маточный тонус;
- распознавание ложных и истинных схваток;
- размягчение шейки матки на последних неделях беременности;
- повышение кровяного давления;
- болевые ощущения во время родов.
При возникновении угрозы преждевременных родов папаверина гидрохлорид не может самостоятельно убрать схватки. Однако его используют в комплексной терапии. Форму препарата и способ введения определяет врач в зависимости от диагноза.
На поздних сроках для снижения давления рекомендуют таблетки с Папаверином. Для обезболивания – инъекции, для размягчения шейки матки – свечи, уколы и капельницы.
Как правильно вводить свечи?
Куда вставлять свечи? Папавериновые суппозитории вводят только в прямую кишку. Вагинально их не применяют. Правила введения:
- необходимо лечь на бок;
- достать один суппозиторий из упаковки;
- немного поднять ногу, находящуюся сверху;
- ввести препарат в прямую кишку;
- оставаться в положении лежа на протяжении 10–15 минут.
Перед процедурой необходимо вымыть руки. Вводить препарат желательно после опорожнения кишечника, поскольку он может оказать слабительное действие. Если после введения суппозитория появилось желание «сходить по-большому», терпеть нельзя.
Если свеча вышла до растворения, можно поставить другой суппозиторий. При частичном растворении лекарства допустимо повторять процедуру только через несколько часов, поскольку чрезмерное количество активного вещества в организме способно привести к передозировке.
Чем можно заменить Папаверин?
Существуют различные медикаменты, обладающие аналогичным с Папаверином действием. Однако в папаверинсодержащих лекарствах, в отличие от данного препарата, имеются также другие основные компоненты. Если у пациента наблюдается непереносимость действующего вещества, ему рекомендуют лекарства с иным составом. В таблице приведены аналоги Папаверина.
Если у пациента наблюдается непереносимость действующего вещества, ему рекомендуют лекарства с иным составом. В таблице приведены аналоги Папаверина.
| Наименование | Действующие компоненты | Форма выпуска | Показания к применению у беременных | Противопоказания |
| Папазол | Папаверина гидрохлорид, дибазол | Таблетки | Повышенное давление, спазмы гладкой мускулатуры | 1 триместр, эпилепсия, нарушение в работе сердечной мышцы |
| Но-шпа | Дротаверина гидрохлорид | Таблетки, инъекции для уколов | Маточный тонус, спазмы внутренних органов, колики, головная боль | Патологии почек и печени, сердечная недостаточность, непереносимость компонентов препарата |
| Дротаверин | ||||
| Спазмалгон | Метамизол натрия, фенпивериния бромид, питофенона гидрохлорид | Раствор, таблетки | Болевые ощущения, вызванные спазмированием гладкой мускулатуры, гипертонус матки | Заболевания печени и почек, анемия, кишечная непроходимость, нарушение работы мочевыделительной системы, предродовой период, первые 3 недели беременности |
 Ульянова со специализацией гинекология, маммология Подробнее »
Ульянова со специализацией гинекология, маммология Подробнее »Поделитесь с друьями!
2 триместр беременности: что происходит с плодом
2-й триместр: 13—26-я недели
Большинство женщин получают от 2-го триместра беременности больше удовольствия, чем от первого, с исчезновением утреннего недомогания, болезненности молочных желез и чувства усталости. Но будьте готовы к появлению некоторых других симптомов!
- Боли. В результате растяжения тканей тела Вы можете испытывать боль в боках и под животом. Прибавка в весе может вызывать боли в спине и судороги ног. Врач посоветует Вам простые упражнения для подобных случаев.
- Заложенный нос. Повышение уровня гормонов может приводить к заложенности носа и носовым кровотечениям.
- Мягкие десны. Ваши десны приобретают склонность к кровоточивости, поэтому гигиена полости рта требует особого внимания и осторожного пользования зубной щеткой.
- Кожный зуд. Кожа живота может чесаться в результате растягивания, связанного с ростом ребенка. Старайтесь ежедневно пользоваться увлажняющим кремом, чтобы избежать растяжек.
- Варикозное расширение вен и геморрой. Во время беременности Вы будете более подвержены варикозному расширению вен и геморрою. Старайтесь не стоять и не сидеть слишком долго, а также не скрещивать ноги в сидячем положении. При возникновении дискомфорта или болезненности в районе анального отверстия, врач может назначить средство от геморроя.
- Выделения из влагалища. Жидкие выделения из влагалища белого цвета, называемые лейкореей, являются нормальным явлением для этого периода беременности. Такие выделения помогают сохранить влагалище в здоровом состоянии. Если вы обнаружите выделения другого вида или цвета, обратитесь для консультации к врачу.
- Нарушение пигментации кожи. Гормоны беременности могут способствовать появлению темных пятен на лице и животе.
 Солнце может усиливать появление пятен, поэтому, выходя на улицу, пользуйтесь солнцезащитным кремом. Пребывание на солнце без защиты кожи противопоказано!
Солнце может усиливать появление пятен, поэтому, выходя на улицу, пользуйтесь солнцезащитным кремом. Пребывание на солнце без защиты кожи противопоказано! - Одышка. По мере того как Ваши легкие пропускают все больше кислорода для обеспечения потребностей малыша, у Вас может появиться одышка или более быстрый темп дыхания.
- Усиление аппетита. С ростом ребенка Вы можете постоянно ощущать чувство голода, однако нет необходимости «есть за двоих». Если Вам требуется перекусить, выбирайте здоровую пищу, такую как фрукты или йогурт.
- В первый раз Вы можете ощутить шевеление ребенка на 18—20-й неделях беременности. Это явление называется «оживлением» и вначале ощущается как трепет в животе.
- С ростом ребенка у Вас будет увеличиваться живот.
К окончанию 2-го триместра:
- Ваш ребенок шевелится и реагирует на прикосновения и звук.
- Начинают открываться веки, видны брови и ресницы.
- Кожа покрыта тонкими, похожими на пух, волосками, и кремово-белым веществом, называемым первородной смазкой.
- Развиваются рефлексы глотания и сосания.
- На голове начали расти волосы.
- Сформировались линии дактилоскопического узора на пальцах рук.
- Длина тела малыша — около 23 см от головы до нижней части туловища.
Папаверин при беременности: зачем его назначают?
Редко беременность проходит совсем без лекарств. Связано это и с плохой экологией, и с наследственными заболеваниями, и с неправильным питанием. Нельзя сказать, что абсолютно все таблетки и уколы безвредны и не влияют на развитие малыша. В этой статье мы рассмотрим, насколько эффективен и безопасен Папаверин при беременности, в каких случаях его можно и нужно принимать.
Многие будущие матери испытывают гипертонус матки – весьма неприятное состояние. Во время беременности женский половой гормон прогестерон подавляет спазмы мускулатуры матки, в результате чего снижается риск невынашиваемости. Однако не у всех женщин гормон вырабатывается в необходимом количестве, поэтому может возникнуть угроза преждевременных родов или выкидыша.
Во время беременности женский половой гормон прогестерон подавляет спазмы мускулатуры матки, в результате чего снижается риск невынашиваемости. Однако не у всех женщин гормон вырабатывается в необходимом количестве, поэтому может возникнуть угроза преждевременных родов или выкидыша.
В таких ситуациях врачи ставят диагноз «гипертонус матки». Однако современные препараты способны восполнить недостаток гормона и снизить спазмы. В частности, беременным нередко применяют Папаверин. Это эффективное средство, укол которого снимает спазм.
Зачем назначают Папаверин беременным?
Препарат Папаверин во время беременности оказывает следующее воздействие:
- Снижает артериальное давление;
- Улучшает кровоснабжение и способствует расслаблению мускулатуры матки;
- Снижает угрозу выкидыша.
Действие Папаверина оказывает положительное воздействие на плод. Существуют различные формы препарата Папаверин: в ампулах (для введения используют внутримышечный укол), в таблетках или свечах, которые вводятся ректально.
Практически сразу, как только будет сделан укол, будущая мама почувствует успокоительный эффект препарата на центральную нервную систему, сердце станет биться медленнее и спокойнее.
Совет! Если внутримышечный укол можно сделать и в домашних условиях, то внутривенное введение препарата возможно только в больнице под наблюдением специалиста, поскольку препарат необходимо вводить очень медленно.
Препарат в форме таблеток назначают беременным нечасто, так как свечи действуют более быстро. Обычная доза – одна свеча в сутки, но при наличии показания можно применять до трех свечей в сутки. Однако инструкция предупреждает, что при приеме препарата в высоких дозах вероятность появления побочных эффектов возрастает.
Во втором триместре Папаверин применяют в комплексе с сульфатом магния, вводя внутривенно. Такое лечение эффективно снимает тонус. На более поздних сроках (в третьем триместре) уколы Папаверина в комплексе с магнезией применяют при истмико-цервикальной недостаточности, то есть в том случае, если у женщины укороченная и размягченная шейка матки. В третьем триместре при диагнозе ИЦН устанавливается пессарий и накладываются швы, а дополнительно применяют Папаверин.
В третьем триместре при диагнозе ИЦН устанавливается пессарий и накладываются швы, а дополнительно применяют Папаверин.
Возможные побочные эффекты приема Папаверина
Препарат Папаверина гидрохлорид в таблетках или при ведении внутримышечно может вызывать побочные эффекты. Поэтому средство применяют только по назначению врача. Приложенная к препарату инструкция предупреждает, что при приеме возможны следующие реакции:
- Снижение кровяного давления;
- Аллергические реакции;
- При больших дозах препарата у беременных чувствуется сильная сонливость;
- Возможно головокружение, тошнота, потливость, головокружение, запоры;
- При слишком быстром введении препарата может быть нарушен сердечный ритм.
Итак, на организм беременной таблетки или уколы Папаверина могут оказать негативное влияние, но зато инструкция гласит, что для здоровья ребенка средство полностью безопасно, при условии, что будущие мамы применяют лекарственное средство в дозах, которые рекомендует инструкция либо назначает врач.
Практически все беременные, применявшие Папаверина гидрохлорид в таблетках или внутримышечных уколах, донашивали и затем рожали крепких малышей без негативных последствий.
Как показывает многолетний опыт, Папаверин не сказывается негативно на развитии малыша. При этом препарат значительно снижает риск непроизвольного аборта (в третьем триместре – преждевременных родов), так как при тонусе матки велик риск прерывания беременности.
Важно отметить, что Папаверина гидрохлорид не назначают будущим мамам, имеющим проблемы с печенью, щитовидной железой, а также страдающим от тахикардии и повышенного внутриглазного давления. Кроме того, Папаверин на ранних сроках беременности при гипертонусе может и не потребоваться.
Совет! Ни в коем случае нельзя применять Папаверин без назначения врача. Возможно, что при гипертонусе вам также могут потребоваться другие препараты для лечения.
Важно, чтобы женщина вела правильный образ жизни, больше отдыхала, чаще гуляла на свежем воздухе. Физические нагрузки должен определять врач. Это может быть лечебная гимнастика или даже строгий постельный режим.
Физические нагрузки должен определять врач. Это может быть лечебная гимнастика или даже строгий постельный режим.
При беременности тяжесть в желудке: что делать, когда обратиться к врачу
Тяжесть в желудке при беременности ощущает практически каждая женщина, ведь в период вынашивания ребенка организм будущей мамы претерпевает существенные изменения. Это касается и пищеварительной системы.
Несмотря на то, что состояние не считается патологически серьезным, оно требует соблюдения профилактических правил и консультации специалиста.
Причины тяжести в органе пищеварения
В большинстве случаев причины возникновения тяжести в желудочно-кишечном тракте (ЖКТ) не связаны с патологическими процессами в организме. Предрасполагающий к возникновению дискомфорта фактор – увеличение матки и смещение внутренних органов, обеспечивающее большее пространство ребенку.
Естественные причины, из-за которых возникает проблема:
- переедание;
- потребление напитков, раздражающих слизистые оболочки желудка, – газированные напитки, острые и копченые блюда, специи;
- переизбыток в рационе пищи, богатой углеводами, – хлеба, сахара, винограда;
- частые стрессовые ситуации;
- изменение состава гормонов в крови.
В первом триместре болевые симптомы в животе проявляются из-за колебания показателей кислотности желудочного сока. Среди заболеваний, приводящих к дискомфорту в желудке, отмечают:
- гастрит, гастродуоденит;
- язвенные заболевания желудка;
- нарушение микрофлоры кишечника.
Клинические проявления проблемы во время беременности
Дискомфорт в органах ЖКТ обычно сопутствует токсикозу. Первые признаки проблемы возникают на 2-3 неделе после беременности. Они проявляются интенсивнее после употребления пищи и могут сохраняться на протяжении нескольких часов.
Почему проблема появляется на ранних сроках беременности? Состояние объясняется серьезными гормональными перестройками и преобладанием прогестерона в организме. Гормон расслабляет стенки органа ЖКТ, способствуя застою пищи в нем. Дискомфорт в верхней части живота дополняется:
Гормон расслабляет стенки органа ЖКТ, способствуя застою пищи в нем. Дискомфорт в верхней части живота дополняется:
- вздутием;
- болями;
- тошнотой.
Признаки нарушения исчезают самостоятельно на 12-14 неделе и не требуют симптоматической терапии.
Тяжесть в желудке при беременности во втором триместре проявляется из-за растущего давления матки на желудок. Сдавленный орган реагирует на дискомфорт:
- изжогой;
- болями в животе;
- ощущением горечи во рту.
Важно! Дискомфорт внизу живота на поздних сроках может свидетельствовать о начале родовой деятельности. Женщина должна вызвать бригаду скорой помощи, если симптом наблюдается более 3 часов. Принимать болеутоляющие средства в этом случае запрещается.
Неотложная медицинская помощь требуется в том случае, если дискомфорт в животе дополняется:
- спазмами, рвотой, маточными кровотечениями;
- повышением температуры;
- одышкой;
- обильным потоотделением;
- запором.
Лечение тяжести в желудке у беременных
Что делать при проблемах с пищеварением? Схему терапии составляет опытный гастроэнтеролог после выяснения причины проблемы. Самостоятельный подбор препаратов негативно отражается на развитии плода. Для обнаружения предрасполагающего фактора требуется прохождение диагностических мероприятий:
- консультации психолога;
- анализа кала на копрологию;
- общего анализа крови;
- УЗИ органов брюшной полости.
Основной способ борьбы с проблемой – соблюдение диеты. Если при беременности тяжесть в желудке дополняется интенсивными болевыми симптомами, то врач назначает пациентке гомеопатические препараты со слабым негативным влиянием на организм, но хорошим терапевтическим действием при длительном приеме, и спазмолитики – Но-Шпу, Папаверин. Средства снижают интенсивность проявления симптомов.
При повышенной кислотности желудка будущей маме рекомендуется изменить рацион питания и включить в меню:
- нежирное мясо – куриную грудку, индейку, телятину;
- отварные овощи – кабачки, морковь, тыкву;
- молочные продукты с низким содержанием жирности – простоквашу, кефир, бифидок;
- разведенные натуральные соки и фрукты;
- отвар семени льна – перед каждым приемом пищи, за 30 минут до еды.

Непереносимость отдельных продуктов питания может спровоцировать ухудшение положения, поэтому диета разрабатывается для каждой пациентки отдельно.
Если не работает желудок, то женщине выписывают ферментные средства для ускорения пищеварения:
- Панкреатин или Иезим;
- Фестал;
- Эубикор;
- Панзинорм.
При изжоге рекомендуют препарат растительного происхождения – Гевискон. Он эффективен и не противопоказан при беременности.
Профилактика дискомфорта в желудке во время беременности
Чтобы беременная хорошо чувствовала себя после еды, ей необходимо придерживаться профилактических правил:
- Сократить размер потребляемых порций. Питаться можно до 6-7 раз в день в небольшом количестве.
- Отказаться от соленых, жареных и жирных блюд. Пища с ярким вкусом становится причиной раздражения слизистых оболочек желудка и кишечника. Поврежденные структуры ЖКТ не справляются с пищевой нагрузкой, из-за чего возникает повышенное газообразование, вздутие и запоры.
- Исключить прием алкогольных напитков и курение. Вредные привычки негативно отражаются на организме женщины при беременности, что также влияет на развитие плода. Важно на протяжении 9 месяцев придерживаться здорового образа жизни, ведь каждый бокал вина или выкуренная сигарета несут потенциальную опасность для ребенка.
- Наблюдаться у гастроэнтеролога при наличии хронических заболеваний органов ЖКТ.
- С осторожностью принимать назначенные гинекологом витаминные комплексы. При появлении неприятных симптомов следует отказаться от препаратов или обратиться к специалисту за назначением новых витаминов.
Тяжесть в желудке во время беременности – не повод для переживаний, если состояние не сопровождается дополнительными симптомами. Дискомфорт в пищеварительном органе проходит самостоятельно и не требует медикаментозного лечения.
Если же проблема возникла у беременной, страдающей от хронических заболеваний органов ЖКТ, то ей необходимо обратиться за помощью к гастроэнтерологу.
Также это касается случаев, когда тяжесть в желудке проявляется на фоне ухудшения самочувствия, потери веса и позывов к рвоте.
Самолечение может привести к усугублению ситуации или потере ребенка. Схему терапии специалист составляет с учетом индивидуальных особенностей пациентки и причин, вызвавших патологию.
Причины тяжести в желудке при беременности и методы лечения Ссылка на основную публикацию
Как избавиться от тяжести в желудке во время беременности — полезные советы + основные причины появления недуга
30.11.2017
Находясь в интересном положении, будущая мать предельно осторожно начинает относиться к собственному самочувствию, поскольку благополучие женщины отражается на состоянии малыша. Переживать, что дискомфорт и тяжесть в желудке у беременной — симптомы какой-то тяжелой и опасной болезни, не стоит.
В большинстве ситуаций — это проявление физиологических изменений, происходящих в организме женщины в период беременности. Но не исключена и патологическая природа неприятных ощущений, потому оставлять их без внимания нельзя.
При беременности тяжесть в желудке – обычное дело?
Хотя период вынашивания малыша в идеале не должен сопровождаться выраженным дискомфортом, будущие матери часто страдают пищевыми расстройствами. При беременности тяжесть в желудке может появиться на любом сроке, причем каждый раз причины бывают разными, потому что связаны с происходящим развитием крохи.
На самых ранних сроках организм будущей мамы испытывает целый комплекс изменений практически всех органов и систем. Изменяется интенсивность выработки ферментов, содержание кислоты. Это совершенно не означает, что придется смириться и терпеть тяжесть в животе. Существуют средства, которые избавят от недуга беременную.
7 причин, почему возникает тяжесть в желудке
Чаще всего будущей матери не стоит беспокоиться, отчего появился дискомфорт в животе.
Самые распространенные причины, из-за которых возникает тяжесть в эпигастрии, следующие:
- Быстрый рост матки. Размер органа с каждым месяцем становится все больше и больше, потому что увеличивается плод, содержание околоплодных вод. Желудок смещается, меняя привычное положение: вместо горизонтального размещение органа становится вертикальным, а сверху он поджимается. Дискомфорт и тяжесть в желудке при беременности на поздних сроках — явление частое, это почти вариант нормы.
- Недостаточное содержание соляной кислоты. В период вынашивания ребенка уровень кислоты низкий. Она необходима, чтобы активизировать выработку пепсина, расщепляющего белки. Если вещества недостаточно, появляются признаки дискомфорта в животе. Все беременные на раннем сроке и по завершении 7 месяцев срока имеют сниженную продукцию гастрина, необходимого для выработки соляной кислоты. Тонкий кишечник активно синтезирует секретин, блокирующий продукцию кислоты. Перечисленные факторы вызывают появление дискомфорта в животе у будущей матери.
- Ранний токсикоз. В 1-м триместре характерно развитие указанного состояния для многих беременных. Отсутствие месячных с появлением неприятных ощущений в эпигастрии, рвоты и тошноты считается первым признаком наступившего оплодотворения. На протяжении второго триместра симптомы устраняются, потому что завершается ранний токсикоз.
- Выработка соматостатина. На заключительных неделях активно продуцируется гормон роста, повышающий образование соляной кислоты. Это ведет к возникновению дискомфорта и тошноты.
- Несбалансированный рацион. Большинство будущих мам приобретают новые гастрономические предпочтения, иногда употребляя несовместимые продукты. Беременные часто принимают в пищу чересчур калорийную, вредную еду, из-за чего процесс пищеварения нарушается, вследствие чего возникают различные расстройства.
- Снижение тонуса мышц желудка.
 Бывает, что у беременной возникает дискомфорт, даже если она съедает небольшую порцию еды. При снижении тонуса мышц нарушается функция моторики, отчего стенки органа неплотно охватывают пищу и появляются симптомы недуга.
Бывает, что у беременной возникает дискомфорт, даже если она съедает небольшую порцию еды. При снижении тонуса мышц нарушается функция моторики, отчего стенки органа неплотно охватывают пищу и появляются симптомы недуга. - Заболевания желудочно-кишечного тракта. В период вынашивания плода нередко обостряются хронические болезни пищеварительной системы – гастрит, язва, панкреатит. Заболевания вызывают ощущение тяжести в желудке при беременности, одновременно с ней появляются характерные признаки патологии: резкая боль в животе, рвота и отрыжка. Не стоит исключать кишечные инфекции: при развитии воспалительного процесса первый симптом — дискомфорт, неприятные ощущения в животе.
Чем опасно такое состояние?
В большинстве случаев недуг не указывает на наличие серьезного заболевания. Когда дискомфорт впервые появляется у будущей мамы, она может начать паниковать, боясь навредить малышу. При постоянной тяжести и серьезных опасениях, будущей маме стоит записаться на прием к гастроэнтерологу. Врач проведет необходимое обследование, даст ценные рекомендации.
Если неприятные ощущения появились внезапно, сопровождаются повышением температуры, сильными болями в животе или многократной рвотой, не приносящей облегчения, нужно немедленно обратиться за медицинской помощью, чтобы не допустить появления возможных осложнений как со стороны матери, так и ребенка.
Как избавиться от этой проблемы – полезные советы
Когда будущая мама впервые сталкивается с таким состоянием, можно самостоятельно попытаться побороть недуг. Чтобы справиться с дискомфортом в животе, придется придерживаться специальной диеты, цель которой — разгрузка органов пищеварения. Поэтому создается особый режим принятия пищи, а также устраняются вредные тяжелые для переваривания продукты.
Обязательно следует исключить из рациона:
- Жареную, копченую, кислую, пряную пищу.
- Молоко.
- Сладости.

- Фастфуд.
- Газированные напитки.
- Кофе.
Указанные продукты повышают кислотность желудка, а также могут вызвать появление болей в области живота и вздутия. Не стоит перебарщивать: беременной нельзя голодать, поступление питательных веществ в организм должно происходить своевременно в необходимом количестве. Порции должны быть небольшими, питание — частое, не менее 6 раз в сутки.
Утром после пробуждения рекомендуется скушать что-то легкое – сухари либо хлебцы. В течение дня желательно есть блюда в жидком или мягком виде – бульоны, супы и каши. Не стоит отказываться от употребления в пищу овощей, фруктов, мясных и рыбных продуктов, а также молочных товаров.
Если будущая мать имеет вредные привычки в виде курения, устранение указанной причины спасает от тяжести и дискомфорта в желудке.
Некоторые беременные используют рецепты народной медицины, однако следует понимать, что некоторые безобидные на первый взгляд травы могут причинить вред плоду и даже привести к выкидышу. Поэтому перед применением рецепта желательно проконсультироваться с квалифицированным специалистом.
Рассмотрим наиболее популярные «бабушкины рецепты»:
- Травяные отвары: используют ромашку, мяту, тысячелистник, лен. Растения снимают ощущение тяжести в животе. Берут несколько листов и заливают кипятком. Дать настояться, процедить и пить небольшими порциями.
- Настой солодки: рекомендуют применять при повышенной кислотности желудка. Для приготовления средства берут 100 г корня растения, заливают стаканом кипятка. Делают настой и добавляют стакан прохладной кипяченой воды. Настой принимается трижды в день по 3 ст. л.
- Отвар мелиссы: 3 ч. л. измельченных листьев растения заливаются стаканом кипятка. Дают настояться 5 минут. Принимать средство 2-3 раза в день.
- Вода с лимоном: достаточно добавить цитрусовое в негазированную кипяченую жидкость и принимать при ощущении нарушения пищеварения в животе.
 Особенно эффективно это средство в начале беременности, когда возникает ранний токсикоз.
Особенно эффективно это средство в начале беременности, когда возникает ранний токсикоз.
Какие медикаменты можно принимать, чтобы не навредить малышу
Будущей маме самостоятельное лечение лекарствами категорически запрещено. Перед применением нужно обязательно проконсультироваться с врачом, который точно скажет, чем лечить и что можно выпить в период вынашивания плода. При необходимости специалист направит даму в положении к гастроэнтерологу.
Многие медикаменты нежелательно использовать в период вынашивания. К таким средствам относятся ферментные препараты: Панкреатин, Фестал, Креон. В инструкции по применению сказано, что они назначаются только в том случае, когда лечебный эффект для будущей мамы превосходит возможную угрозу для ребенка.
Разрешены для применения антациды (Гевискон, Маалокс). Они нейтрализуют кислоту и обволакивают слизистую желудка, устраняя отрыжку при беременности. В случае повышенной кислотности, обострении гастрита и язвы рекомендуется Омепразол, который снижает выработку соляной кислоты.
При появлении тяжести в животе, сопровождающейся болью, врач может назначить Но-шпу. Когда расстройство вызвано стрессом или чрезмерной нервозностью будущей матери, принимать успокоительные – Пустырник, Валериана.
Для повышения моторной функции применяется Мотилак, действующий на перистальтику органа. Благодаря препарату ускоряется время прохождения пищи, а чувство дискомфорта устраняется.
Смотрите видео по теме желудочных расстройств у беременной:
Профилактика тяжести в желудке во время беременности
Предупредить появление тяжести в эпигастрии во время вынашивания ребенка невозможно, учитывая причины развития состояния. Однако существуют правила, позволяющие уменьшить неприятные ощущения и дискомфорт в животе.
Эти правила таковы:
- Исключение жирной, жареной, копченой пищи и полуфабрикатов. Организм беременной испытывает двойную нагрузку, поэтому крайне важно беречь себя и не перенапрягать вредной и тяжелой едой.

- Отказ от чрезмерно холодной или горячей пищи.
- Дробное питание: питаться необходимо часто, но небольшими порциями.
- Обязательное включение в рацион супов и бульонов, а также кисломолочных продуктов.
- Стараться очищать фрукты от кожуры, чтобы органам ЖКТ было проще осуществлять переваривание.
- Отказ от дневного сна после еды при беременности: вместо этого рекомендуется совершать короткие прогулки. Так легче переваривается пища, а желудок не перегружается.
- Прекращение приема пищи за 2 часа перед ночным сном.
Будущая мама часто испытывает нарушение пищеварения, что причиняет дискомфорт и беспокойство. В большинстве случаев неприятные ощущения в животе считаются обычным явлением, не требующим медицинской помощи. Чаще всего это никак не угрожает здоровью малыша, и как только кроха появится на свет, чувства тяжести в желудке у женщины прекратиться.
Как избавиться от тяжести в желудке во время беременности — полезные советы + основные причины появления недуга Ссылка на основную публикацию
Тяжесть в желудке при беременности
За долгие девять месяцев беременности счастливой женщине предстоит многое пережить. Нередко проблемы начинаются уже с самого начала, испытывая будущую маму на прочность. И, как ни странно, одним из таких испытаний может стать дискомфорт в области желудка.
Вот вроде бы вы и не наедаетесь до отвала, и не злоупотребляете тяжелой пищей, а желудок болит и раздувает, будто бы мяч проглотили. Одновременно могут досаждать другие неприятные ощущения и симптомы, которые объединяются в неутешительный диагноз – токсикоз.
Обычное дело
Возможно, вы начали переживать, что боль и тяжесть в желудке – признак какого-нибудь серьезного заболевания. Но на подобные симптомы нарекает большинство будущих мам, что значит, что не все так трагично.
Конечно, нормой такое состояние не назовешь, и в идеале никакого дискомфорта возникать не должно. Но в жизни тяжесть в желудке при беременности – дело обычное.
Более того, причин возникновения такого состояния в период вынашивания ребенка может быть просто масса, и все «законные», а виновата во всем, как обычно, сама беременность.
Тяжесть в желудке на протяжении всего срока беременности может возникать практически в любой момент, причем каждый раз – по другой причине. Но все они связанны с развитием малыша, так что придется с этим смириться.
Как известно, с момента зачатия в организме женщины происходят множественные изменения, затрагивающие работу практически всех ее органов и систем. Первым делом снижается иммунитет будущей мамы за счет повышения в крови уровня эстрогена.
И вслед за этим начинаются изменения в желудке: изменяется кислотность и интенсивность выработки желудочного сока, а также ферментов.
Кроме того, активизируются обонятельные и вкусовые рецепторы, что вызывает частые позывы к рвоте и приступы тошноты, сопровождающиеся вздутием и чувством тяжести в желудке.
Все эти процессы приводят к развитию токсикоза, который помимо прочего проявляется желудочными болями и возникновением чувства тяжести. Особый дискомфорт женщина испытывает после приема пищи, хотя и съедает при этом очень немного. Живот как бы распирает изнутри, становится тяжело дышать, могут возникать позывы к рвоте.
Тяжесть в желудке при беременности сопровождает, как правило, ранний токсикоз, но также может появляться и при гестозе – в третьем триместре. В этот период в женском организме усиленно вырабатывается гормон роста, необходимый будущему малышу.
Данный процесс сопровождается усиленной выработкой соляной кислоты, что приводит к тошноте и может стать причиной ощущения тяжести в желудке при беременности.
На поздних сроках беременности причиной появления дискомфорта в желудке может стать и внутрибрюшное давление, усиливающееся по мере роста матки и плода. Стесненный желудок дает о себе знать изжогами, болями и чувством тяжести.
Не стоит сбрасывать со счетов и другие причины возникновения этого чувства, не зависящие от беременности. В любом случае такое состояние не следует оставлять без внимания. При регулярном ощущении тяжести в желудке во время беременности следует облегчать свое состояние.
Дело в том, что женщины нередко прекращают нормально питаться на фоне данного симптома, боясь перегрузить желудок и спровоцировать боль, тошноту и распирающие ощущения. А недоедание в период вынашивания ребенка чревато последствиями.
Специалисты говорят, что если на фоне повышенной активности гормонов женщина испытывает дефицит питательных веществ, то у нее может развиться так называемая нервная анорексия, сопровождающаяся постоянным чувством переполненности в желудке. В общем, образуется замкнутый круг.
Для начала попытайтесь справиться самостоятельно. Несмотря на то, что тяжесть в желудке при беременности возникает вне зависимости от количества потребляемой пищи, все равно уменьшите свои порции и питайтесь дробно: совсем по чуть-чуть, но довольно часто, не допуская голодания.
Откажитесь от жареной, соленой, острой, копченой и прочей «агрессивной» еды, в общем меню должно быть диетическим, а блюда – преимущественно в жидкой и мягкой форме. Старайтесь утром еще до подъема с постели грызнуть что-нибудь легонькое – сухарик или галетное печенье.
Отказ от вредных привычек также может помочь.
Если чувство тяжести в желудке при беременности досаждает очень сильно, то скажите об этом своему терапевту или гинекологу. Возможно, он назначит вам какое-то лекарство или направит к гастроэнтерологу. Девочки говорят, что им в подобных случаях хорошо помогали Гевискон, Эубикор, Гастрофарм, Панкреатин, Панзинорм, Фестал.
Но я бы предпочла обойтись все же без медикаментов. Попробуйте пить кефир или съесть мандаринку, например, – некоторым женщинам помогает. Между прочим, встречаются случаи, когда боль и тяжесть в желудке при беременности возникают как реакция на принимаемый витаминный комплекс.
Так что будьте особенно требовательны к препаратам этой группы.
В любом случае помните, что после родов, а очень часто – еще ко второму триместру, все исчезнет (если тяжесть в желудке при беременности связанна именно с вашим временным состоянием). Так что если ситуация не критическая, то можно мириться. Крепитесь, мамочки!
Специально для beremennost.net — Елена Кичак
При беременности тяжесть в желудке: что делать, когда обратиться к врачу
Тяжесть в желудке при беременности ощущает практически каждая женщина, ведь в период вынашивания ребенка организм будущей мамы претерпевает существенные изменения. Это касается и пищеварительной системы. Несмотря на то, что состояние не считается патологически серьезным, оно требует соблюдения профилактических правил и консультации специалиста.
Норма
Сразу после зачатия организм беременной начинает перестраиваться на новый режим работы.
- В нем активируется рост гормональных веществ, которые обеспечивают нормальное развитие и протекание периода вынашивания.
- Основная роль в этом отводится прогестерону, снижающему возбудимость матки, размягчающему мышечные ткани и связочный малотазовый аппарат.
- Однако, под прогестеронным влиянием происходит расслабление кишечника, что нередко провоцирует запоры и метеоризм.
- Из-за этого у пациентки может возникнуть тяжесть внизу живота, наиболее ярко проявляющаяся при изменениях в рационе.
- С развитием малыша происходит увеличение его размеров, соответственно, увеличивается и маточное тело.
- Она начинает занимать больше места в брюшном пространстве, повышается давление внутри брюшины, оттесняются прочие малотазовые структуры, появляются проблемы в кишечнике, желудке и прочих пищеварительных отделах.
- Происходит смещение центра тяжести, нагрузка на позвоночные структуры увеличивается.
В результате подобных изменений также возникает чувство тяжести в области поясницы и внизу живота при беременности. Но появление подобных ощущений может также обуславливаться патологическими факторами.
Но появление подобных ощущений может также обуславливаться патологическими факторами.
Патологические причины
Если по всем показателям течение беременности проходит по норме, а тяжесть присутствует, то врачи рекомендуют не переживать. Вероятнее всего, все протекает вполне естественно. Хотя иногда возникают ситуации, патологически опасные для вынашивания.
К таковым относят такие акушерские осложнения, как гестозы, преждевременное плацентарное отслоение или самопроизвольное прерывание.
Также нельзя исключать и вероятное наличие экстрагенитального патологического процесса, который может возникнуть в процессе вынашивания.
Также вероятные патологии желудочного тракта вроде дуоденита или гастрита, колита или панкреатита, холециститов и пр. Поэтому крайне важно правильно диагностировать этиологию неприятного симптома.
Наиболее опасными факторами считаются экстренные акушерские состояния, при которых пациентке необходима срочная госпитализация и дальнейшая квалифицированная медпомощь.
Только так можно сохранить вынашивание и спасти жизнь малышу.
Гестоз
Ожидание всегда очень волнительно
Каждое вынашивание проходит по индивидуальному плану. У большинства пациенток на ранних сроках развивается токсикоз, сопровождающийся тошнотно-рвотными реакциями.
Но гораздо опаснее токсикоза считается гестоз, возникающий на втором триместре и часто вызывающий дискомфорт и тяжесть в желудке при беременности.
Одной из сложных гестозных форм считается преэклампсия, для которой типичными симптоматическими проявлениями считаются отеки, гипертоническая симптоматика и протеинурия.
Ранее данное состояние при вынашивании специалисты называли нефропатией, но теперь оно носит название преэклампсии, которая возникает на фоне гипоксических плацентарных изменений, ведущих к серьезным сосудистым нарушениям.
В особенно сложных случаях к данной триаде присоединяются и другие симптоматические проявления вроде болезненной тяжести в желудке и животе, зрительных расстройств, гиперотечности по всему телу, олигоурии и мигреней.
Подобные состояния крайне опасны, потому как провоцируют серьезные проблемы с мозговой гемодинамикой и приводят к судорожным припадкам, что медики называют эклампсией – самой тяжелой гестозной стадией и достаточно опасным акушерским осложнением.
Развитие сложного гестоза для вынашивания имеет неблагоприятное воздействие, поэтому таких пациенток зачастую помещают на сохранение в стационар, чтобы избежать развития неблагоприятных последствий для беременности.
Преждевременное отслоение плаценты
Примерно с середины второго триместра над мамочкой может нависнуть угроза потери малыша из-за преждевременного плацентарного отслоения.
- Возникает подобное состояние на фоне травматических повреждений или гестозов, многоводия и патологий экстрагенитального характера вроде болезни почек, гипертонии или диабета.
- Для такого осложнения типичными считаются тяжесть и боли в животе, скудное вагинальное кровотечение и маточный гипертонус, а также заметное ухудшение плодного состояния.
- Плацента отслаивается, что приводит к нарушениям поставки питания плоду. В результате возникает серьезная угроза жизни ребенка.
- По статистике, в случае 50% плацентарной отслойки происходит внутриутробная плодная гибель.
- Если отслаивается только центральная часть плаценты, то в маточной стенке скапливается кровь, провоцируя образование гематомы. Подобное явление приводит к нарушению сократительных маточных функций и коагулопатическим осложнениям.
Подобные состояния также требуют строжайшего акушерского контроля и помещения девушки на стационарное лечение.
Самопроизвольное прерывание
Ощутить тяжесть в области живота на втором триместре гестации можно и при развитии самопроизвольного прерывания. Поэтому появление подобного симптома требует обязательного врачебного участия и обследования, ведь при бездействии женщина может запросто потерять малыша.
Нужно внимательней оценить симптоматическую картину состояния пациентки.
Обычно о приближении самопроизвольного прерывания говорят проявления вроде схваткоподобных либо тянущих болей внизу живота, учащение дефекационных и мочеиспускательных процедур, влагалищных кровотечений или маточного гипертонуса.
Угроза прерывания считается лишь началом процесса абортирования, а уже начавшееся прерывание сопровождается плодным отслоением.
Затем процесс прерывания беременности протекает более интенсивно, заканчиваясь эвакуацией плодных тканей и прочего маточного содержимого, их окружающего. Может случиться и так, что не все ткани выйдут наружу, что-то остается.
Тогда остаточные омертвевшие ткани провоцируют развитие инфекционных процессов или кровотечений.
Профилактика дискомфорта в желудке во время беременности
Чтобы беременная хорошо чувствовала себя после еды, ей необходимо придерживаться профилактических правил:
- Сократить размер потребляемых порций. Питаться можно до 6-7 раз в день в небольшом количестве.
- Отказаться от соленых, жареных и жирных блюд. Пища с ярким вкусом становится причиной раздражения слизистых оболочек желудка и кишечника. Поврежденные структуры ЖКТ не справляются с пищевой нагрузкой, из-за чего возникает повышенное газообразование, вздутие и запоры.
- Исключить прием алкогольных напитков и курение. Вредные привычки негативно отражаются на организме женщины при беременности, что также влияет на развитие плода. Важно на протяжении 9 месяцев придерживаться здорового образа жизни, ведь каждый бокал вина или выкуренная сигарета несут потенциальную опасность для ребенка.
- Наблюдаться у гастроэнтеролога при наличии хронических заболеваний органов ЖКТ.
- С осторожностью принимать назначенные гинекологом витаминные комплексы. При появлении неприятных симптомов следует отказаться от препаратов или обратиться к специалисту за назначением новых витаминов.
Тяжесть в желудке во время беременности – не повод для переживаний, если состояние не сопровождается дополнительными симптомами. Дискомфорт в пищеварительном органе проходит самостоятельно и не требует медикаментозного лечения.
Дискомфорт в пищеварительном органе проходит самостоятельно и не требует медикаментозного лечения.
Если же проблема возникла у беременной, страдающей от хронических заболеваний органов ЖКТ, то ей необходимо обратиться за помощью к гастроэнтерологу.
Также это касается случаев, когда тяжесть в желудке проявляется на фоне ухудшения самочувствия, потери веса и позывов к рвоте.
Самолечение может привести к усугублению ситуации или потере ребенка. Схему терапии специалист составляет с учетом индивидуальных особенностей пациентки и причин, вызвавших патологию.
Тяжесть в матке
Поддержка мужа — лучшая профилактическая мера
Ощущение тяжести в области матки тоже возникает у беременяшек достаточно часто. Специалисты успокаивают, считая это явление за норму.
Организм матери в процессе вынашивания подвергается настолько кардинальным изменениям, что такие ощущения действительно вполне объяснимы.
Малотазовые кости стремительно расширяются, внутриорганические структуры меняют свою локализацию, сдвигаясь под влиянием увеличивающегося маточного тела.
Причиной возникновения маточной тяжести специалисты называют увеличение размеров органа, обусловленное набором веса и плодным ростом. При этом матка начинает расширяться и давить на близлежащие структуры вроде кишечника и мочевого.
Также болезненная тяжесть в области маточного тела может обуславливаться неблагоразумным поднятием тяжестей. В период вынашивания некоторым мамочкам даже чайник поднимать нельзя, не то что какие-то тяжелые предметы.
При подобных действиях происходит напряжение связочного аппарата, что чревато нарушением связи между мамой и малышом.
Также причиной дискомфортной тяжести в животе является маточный гипертонус.
Если на ранних сроках такое явление чревато выкидышем, то к концу второго триместра излишняя сократительная деятельность маточных стенок может привести к преждевременному родоразрешению.
Также тяжесть в матке может возникнуть и на фоне частых стрессовых ситуаций, нервного перенапряжения и пр. Мамочке необходим полный покой и супружеская забота, а любые тревоги опасны и могут привести к проблемам с беременностью.
Диагностика
В первую очередь следует обращаться за консультацией к акушеру-гинекологу. Также может понадобиться обследование у гастроэнтеролога.
Изначально врач проводит физикальный осмотр женщины, во время которого должен выяснить следующее:
- как питается будущая мать, по какому режиму;
- как протекает беременность, какая по счету это родовая деятельность;
- если ли в анамнезе хронические заболевания со стороны ЖКТ;
- принимает ли в настоящий момент пациентка какие-либо препараты.
Очень важно — если пациентка употребляет какие-либо лекарства для устранения тяжести в животе, обязательно нужно уведомить об этом врача до начала диагностических процедур.
Для выявления этиологического фактора могут проводиться такие диагностические мероприятия:
- общий клинический анализ мочи и крови;
- развёрнутый биохимический анализ крови;
- бакпосев каловых масс;
- анализ крови на онкомаркеры;
- гастроэндоскопическое исследование;
- биопсия ткани желудка.
Что касается таких инструментальных методов исследования, как УЗИ, КТ и МРТ, рентгенография, то их стараются не использовать, так как они могут негативно сказаться на развитии плода.
Боли в животе
Иногда ощущение тяжести при вынашивании сопровождается болезненным дискомфортом в животе. В первые два триместра вынашивания данная симптоматика считается вполне нормальным явлением и может объясняться закономерным последствием произошедших в материнском организме изменений.
- С увеличением маточного тела мышечно-связочный аппарат, поддерживающий орган, начинает растягиваться, что провоцирует возникновение тянущих либо колющих болезненных ощущений в области живота.

- Особенно сильно подобные болезненные ощущения беспокоят при чихании или кашле, а также при изменении положения тела.
- Ярким примером болезненной тяжести в животе в середине вынашивания выступает растяжение связок мышцы, которая поддерживает маточное тело. Болезненность подобного рода может беспокоить в течение нескольких минут, а затем также неожиданно проходит.
- Также болезненная тяжесть в животе беременной может обуславливаться проведенными ранее полостными оперативными вмешательствами, после которых начался спаечный процесс. Животик начинает расти, заставляя спаечные ткани растягиваться, а иногда и разрываться, что и вызывает столь болезненные ощущения.
Если болезненная тяжесть и дискомфорт беспокоят редко и недолго, то беспокоиться не о чем. Если же боли приобретают регулярный, длительный и интенсивный характер, то без врачебного вмешательства обойтись не получится. Высок риск, что начинаются преждевременные роды, поэтому надо срочно обращаться к доктору или вызвать скорую.
Что делать
Если возникли подозрительные симптомы, чтобы избавиться от напрасных переживаний, нужно обратиться к доктору. После проведения гинекологического и клинического обследования доктор направит на дополнительную диагностику, которая обычно включает лабораторные исследования (кровь, урина), ультразвуковое обследование малотазовых органов, биохимию крови и плодную кардиотокографию (КТГ).
Если имеется патология акушерского характера, то этого будет вполне достаточно для ее выявления.
Если же проблема тяжести и болезненности в животе обусловлена пищеварительными нарушениями, то понадобится более расширенное диагностическое обследование, включающее эхографию брюшных органов, копрограмму, гастроскопию или ирригографию и пр.
После получения данных относительно состояния девушки, доктор проведет соответствующие разъяснения и назначения. Женщине же останется только следовать врачебным рекомендациям.
Как лечить
Очень часто симптоматика позднего токсикоза начинается именно с тяжести в животе, постепенно переходящей в тошно-рвотные реакции. Для уменьшения неприятных проявлений девушкам рекомендуется полностью пересмотреть рацион.
Преобразования питания предполагают полное исключение жареных блюд, отдавать предпочтение лучше паровым или отварным блюдам.
Что касается напитков с консервантами и усилителями вкуса, то отличной их альтернативой являются фрукты, богатые жидкостью, например, виноград, дыня или арбуз.
Чтобы снять тяжесть, вызванную тошнотой, рекомендуется выпить травяной либо имбирный чай, долька апельсина или лимона, ложечка меда – эти средства помогут купировать недомогание и устранят неприятный дискомфорт в животе и желудке. Если причиной тяжести выступает гестоз, то пациенткам назначаются медикаментозные препараты.
Могут помочь и народные средства. Если ощущение тяжести обусловлено избыточным газообразованием, то поможет настой их смеси укропных семян, цветков ромашки и календулы. Такой настой поможет устранить метеоризм и дискомфорт в кишечнике.
Если же тяжесть сконцентрировалась в желудке, то поможет отвар из корицы, тысячелистника и зверобоя. В целом же лечение возникшей тяжести зависит от первопричины состояния.
Иногда достаточно смены рациона, а порой нельзя обойтись без стационарного лечения с приемом лекарственных препаратов.
Лечение
Лечение при беременности предусматривает минимальное количество медикаментозных препаратов, так как они могут навредить здоровью ребёнка. В крайних случаях врач может назначить такие лекарства от тяжести в желудке:
- сорбенты;
- прокинетики;
- спазмолитики;
- ингибиторы протонной помпы;
- ферменты;
- противорвотные и противодиарейные, если имеют место такие симптомы.
Также, если наблюдается сильная рвота и тошнота, обязательно требуется госпитализация беременной. Питание осуществляется путём ввода внутривенно питательных веществ. Также вводятся препараты для восстановления водно-электролитного баланса.
Питание осуществляется путём ввода внутривенно питательных веществ. Также вводятся препараты для восстановления водно-электролитного баланса.
Ленивый кишечник: как заставить работать его самостоятельно
Если тяжесть в желудке при беременности не обусловлена гастроэнтерологическим заболеванием, то вполне достаточно скорректировать рацион. В этом случае рационально придерживаться следующих правил:
- пища должна быть питательной, но вместе с тем легко усваиваемой;
- следует отказаться от тяжёлой, жирной пищи;
- питание должно осуществляется по режиму, ни в коем случае нельзя есть на ночь;
- достаточное количество жидкости в сутки. В этом случае оптимальным вариантом будет некрепкий чай, минеральная вода без газа, очищенная вода с лимоном (устранит не только тяжесть в желудке, но и тошноту), отвары из трав и шиповника.
Программу терапии должен составлять только врач. Занимаясь самолечением в таком положении, нужно понимать, что можно нанести вред не только своему здоровью, но и развитию малыша.
для чего назначают на ранних и поздних сроках, инструкция, отзывы
Не всегда во время беременности женщинам удается держать под контролем свое здоровье и эмоциональное состояние. Бывают случаи, когда беременной необходима помощь в виде препаратов, которые улучшат здоровье и помогут выносить здорового малыша. Свечи Папаверин назначаются часто, когда у женщины наблюдается гипертонус матки. Это происходит по разным причинам, например, от частых стрессов, повышенного давления. Препарат не опасен для жизни малыша и матери и даже наоборот, полезен тем, что оказывает успокоительное действие на будущую маму. О том, когда принимать Папаверин и каких правил стоит придерживаться, узнаем далее.
Практически все врачи советуют женщинам в положении не принимать никаких лекарств на ранних сроках беременности. Это обусловлено негативным воздействием на плод, ведь первые три месяца развиваются все жизненно необходимые органы и системы. Некоторые лекарства могут стать причиной патологий, врожденных пороков. Поэтому самолечение и прием даже проверенных препаратов не может обходиться без консультации врача. Однако есть те средства, которые положительно влияют на организм женщины и даже могут быть рекомендованы врачами.
Некоторые лекарства могут стать причиной патологий, врожденных пороков. Поэтому самолечение и прием даже проверенных препаратов не может обходиться без консультации врача. Однако есть те средства, которые положительно влияют на организм женщины и даже могут быть рекомендованы врачами.
Описание препарата Папаверин
Лекарством, которое оказывает положительное влияние на физическое и психоэмоциональное состояние женщины, является Папаверин. Он представляет собой спазмолитическое средство, которое может расслаблять и устранять болезненные ощущения. Есть три формы выпуска данного препарата — свечи, раствор для инъекций и таблетки. На разных сроках препарат может выполнять различные действия. Например, в первом триместре ректальные свечи назначаются при гипертонусе матки и нервозном состоянии. Во втором триместре показаниями к применению лекарства могут быть повышенное артериальное давление, боль в животе.
Почему назначают свечи Папаверин в 3 триместре
Также нужно знать, для чего назначают Папаверин в третьем триместре. Обычно свечи помогают подготовить шейку матки к родам, также если стенки матки слишком напряжены и для облегчения болезненных ощущений при схватках. Беременным чаще всего назначаются ректальные свечи, они действуют эффективно и быстро. При этом врачи советуют пить много воды, чтобы лекарство хорошо усваивалось.
Отзывы женщин, использовавших свечи Папаверин во время беременности
Диана:
«На сроке четыре недели начались сильные спазмы, врач сказал, что у меня гипертонус матки. Назначили свечи Папаверин, в день нужно было вводить три суппозитория, но боли быстро прошли, и мне снизили дозировку до 2 свечей. Мне эффект понравился, кроме уменьшения спазмов, свечи еще и успокаивают, и даже стул улучшился. Ближе к родам уже ничего не беспокоило, а свечи врач назначил для размягчения шейки матки. Роды прошли хорошо, малыш здоровый родился, а свечи отдала подруге».
Мила:
«Мне два раза пришлось применять свечи Папаверин, сначала в первом триместре, потому что обнаружили тонус матки. Позже, на поздних сроках, уже перед родами, мне назначили Папаверин для подготовки к родам. Мне они так подошли хорошо, что и успокоительный эффект ощущался очень сильно. Во время схваток врач ввел раствор папаверина, и сильная боль прошла. Вообще, спасалась только этими свечами, они мне помогли малыша здорового родить».
Позже, на поздних сроках, уже перед родами, мне назначили Папаверин для подготовки к родам. Мне они так подошли хорошо, что и успокоительный эффект ощущался очень сильно. Во время схваток врач ввел раствор папаверина, и сильная боль прошла. Вообще, спасалась только этими свечами, они мне помогли малыша здорового родить».
Мамочка:
«Всю беременность мне ставят диагноз гипертонуса матки. С первых недель назначили свечи Папаверин, и только благодаря им, беременность сохранилась, можно сказать, даже успешно проходит. Сначала боялась, что нужно будет лечиться от геморроя, потому что в побочных эффектах есть предупреждение о том, что могут быть проблемы с дефекацией. Но получилось наоборот, стул наладился, боли прошли. Теперь жду дня родов».
Леся:
«Мне свечи помогли не только от гипертонуса, но и от повышенного давления. Было тяжело всю беременность, но спасали только свечи Папаверин. Сразу после их введения самочувствие улучшалось, и несколько часов можно было нормально лежать, не чувствуя боли. Инструкция вполне понятная, можно справиться без врача, но я без консультации не принимала никаких препаратов».
Нина:
«Читала отзывы о назначенном мне Папаверине и увидела, что врач должен сообщить, сколько дней принимать этот препарат. Мне же не сказали ничего, поэтому через две недели пришлось снова идти в больницу, чтобы узнать, когда их нужно отменить. Врач посоветовал до конца беременности по одной свечке вводить, потому что гипертонус наблюдался с первых месяцев беременности. Я и не была против, препарат хороший, эффект сразу чувствовала, да и удобно его использовать. Кроме влияния на матку, свечи еще и на желудок оказывают хорошее воздействие, за время приема ни разу не было запора».
Видео по теме статьи
youtube.com/embed/kpZHVAd1exk?feature=oembed» frameborder=»0″ allow=»autoplay; encrypted-media» allowfullscreen=»»>
Выкидыш при замершей беременности
Боровкова Екатерина
Онколог, Акушер-гинеколог, Врач ультразвуковой диагностики, Врач высшей категории, д.м.н., Профессор
Что такое выкидыш?
Согласно медицинской статистике, самопроизвольный выкидыш — осложнение, которое чаще других встречается во время беременности. Выкидышем заканчивается около 10-20% всех зафиксированных беременностей.Выкидыш — спорадическое, внезапное, прерывание беременности, которое сопровождается полным или частичным опорожнением матки.
Замершую беременность (ЗБ) можно увидеть на УЗ-исследовании. Она заключается в подтверждении нежизнеспособности плода без кровотечения. ЗБ может закончиться выкидышем, когда организм самостоятельно избавляется от погибшего плода, или медицинским абортом, когда применяются медикаментозные или хирургические манипуляции для чистки полости матки.
Причины выкидыша и замершей беременности
80% выкидышей случаются в первом триместре до 12 недель. В 50% случаев это происходит в связи с генетическими дефектами плода. Угроза выкидыша по причине хромосомных аномалий снижается с течением беременности: к 20 неделям составляет 10-20% против 41-50% в первом триместре. Основной причиной генетически обусловленных ранних выкидышей являются автономные трисомии — когда в клетках присутствуют три гомологичные хромосомы вместо двух. Такие дефекты возникают еще в момент зачатия и не подлежат корректировке. Они ведут к выкидышу или к развитию тяжелых генетических заболеваний. Помимо генетики выделяют иммунологические, эндокринные и инфекционные причины.
Помимо генетики выделяют иммунологические, эндокринные и инфекционные причины.
Во втором триместре основной причиной выкидыша становятся различные заболевания и нарушения в организме матери.
Существует перечень факторов, которые могут спровоцировать раннюю потерю беременности:
-
возраст женщины. В возрасте 20-30 лет риск самопроизвольного выкидыша составляет 9-17%, в 35-40 лет — 20%, в 40-45 — 40%;
-
злоупотребление алкоголем;
-
злоупотребление кофеином;
-
курение;
-
употребление наркотических веществ;
-
хронические заболевания матери;
-
инфекции матери;
-
применение медицинских препаратов, несовместимых с беременностью;
-
самопроизвольное прерывание беременности в анамнезе. Риск последующей потери беременности у женщин с одним самопроизвольным выкидышем в истории составляет 18-20%, с двумя — 30%, с тремя — 43%.
Симптомы и признаки выкидыша
Заподозрить выкидыш можно по внезапным кровянистым выделениям и резкой боли внизу живота. При появлении этих симптомов следует срочно обратиться за медицинской помощью. Врач должен провести УЗ-диагностику. Золотым стандартом диагностики считается трансвагинальной сканирование (ТВС) — когда датчик вводится в матку через влагалище. Если ТВС недоступно, можно применить трансабдоминальное сканирование — через переднюю брюшную стенку.
Замершая беременность может протекать бессимптомно и не проявляться вплоть до очередного планового УЗИ.
Как происходит выкидыш?
Процесс выкидыша имеет четыре стадии. Это происходит не в одночасье и продолжается от нескольких часов до нескольких дней.
Первая стадия — угроза выкидыша. Среди симптомов: тянущие боли внизу живота, скудные кровяные выделения, тонус матки повышен. Начинается процесс отслоения плаценты от места прикрепления в матке. Внутренний зев закрыт. Главное вовремя обратиться за помощью, тогда при грамотной терапии если шанс остановить выкидыш и сохранить беременность.
Среди симптомов: тянущие боли внизу живота, скудные кровяные выделения, тонус матки повышен. Начинается процесс отслоения плаценты от места прикрепления в матке. Внутренний зев закрыт. Главное вовремя обратиться за помощью, тогда при грамотной терапии если шанс остановить выкидыш и сохранить беременность.
Вторая стадия — начавшийся выкидыш. Сильные выделения, цервикальный канал приоткрыт, врач диагностирует окончательную отслойку плаценты.
Третья стадия — выкидыш в ходу. Можно прочувствовать регулярные сокращения матки, начался исход плода, плаценты и содержимого матки, обильные кровяные выделения.
Последняя четвертая стадия — полный выкидыш. Беременность прервана, полость матки не содержит плод и продукты зачатия.
Как определить ЗБ?
Следует помнить, что диагностировать замершую беременность можно только во время ультразвукового исследования. Домашние тесты не дадут достоверных результатов. УЗИ покажет наличие или отсутствие сердцебиения у плода.
Лечение выкидыша и замершей беременности
В связи с тем, что абсолютное большинство самопроизвольно прерванных беременностей происходит из-за генетических аномалий (нежизнеспособности) плода, то, говоря о лечении выкидыша, стоит говорить об обеспечении полного и безопасного очищения матки, предотвращении инфекции и предотвращении кровоподтеков. При помощи УЗ-исследования врач проверит, полностью ли очистилась матка. Если да, то дополнительно никакого лечения не потребуется. В случае неполного выкидыша или ЗБ пациентке будет показана хирургическая или медикаментозная чистка. Если выкидыш лишь в состоянии угрозы — тактика лечения будет направлена на блокировку сокращений матки и остановку развития выкидыша. Если вам необходимо лечение замершей беременности в Москве, обратитесь к нашим специалистам.
Пороки развития, вызванные лекарственными средствами — обзор
AED и беременность
Помимо возможности воздействия на плод AED, сама эпилепсия несет в себе значительный тератогенный риск. У матерей, страдающих эпилепсией, частота пороков развития плода, за исключением пороков развития, вызванных ПЭП, составляет от 4% до 8%. Для сравнения, среди матерей, не страдающих эпилепсией, этот показатель ниже — от 2% до 4%, но все же остается значительным. Если только отец страдает эпилепсией, остается повышенный, но меньший тератогенный риск.
У матерей, страдающих эпилепсией, частота пороков развития плода, за исключением пороков развития, вызванных ПЭП, составляет от 4% до 8%. Для сравнения, среди матерей, не страдающих эпилепсией, этот показатель ниже — от 2% до 4%, но все же остается значительным. Если только отец страдает эпилепсией, остается повышенный, но меньший тератогенный риск.
Воздействие ПЭП на плод увеличивает количество пороков развития, некоторые из которых являются разрушительными.Большинство ПЭП проникают через плаценту. Частота пороков развития увеличивается, если мать принимает AED в течение первого триместра, требует полипрагмазии AED или имеет низкий уровень фолиевой кислоты в сыворотке. Никакой AED не является безопасным, и ни один из них не вызывает исключительно конкретный порок развития. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) классифицировало карбамазепин и вальпроат как категорию D («опасно»), а ламотриджин, леветирацетам, окскарбазепин и топирамат — как несколько более безопасную категорию C («осторожность»).
Пороки развития, связанные с AED, вероятно, возникают в течение первого триместра, когда формируются органы, особенно центральная нервная система (ЦНС).Наиболее серьезные — менингомиелоцеле и другие дефекты нервной трубки (см. Главу 13) — были тесно, но не исключительно связаны как с карбамазепином (0,5%), так и с вальпроатом (1%). Кроме того, AED увеличивают частоту возникновения расщелины губы, неба и дефекта межжелудочковой перегородки.
Менее серьезные пороки развития плода также не связаны исключительно с какими-либо конкретными ПЭП. В частности, синдром фетального гидантоина (фенитоина) , , который включает черепно-лицевые аномалии и дефекты конечностей, не характерен для пренатальной терапии фенитоином.
Несмотря на риски, связанные с приемом ПЭП во время беременности, генерализованные тонико-клонические судороги из-за недостаточного лечения также представляют значительную угрозу для матери и плода. Например, судороги увеличивают риск акушерских осложнений. Несколько стратегий могут снизить тератогенный потенциал ПЭП. Врачи должны проверить семейные истории обоих потенциальных родителей на предмет врожденных пороков развития, эпилепсии и других неврологических проблем. Кроме того, в идеале врачи должны сократить, если не прекратить прием ПЭП до зачатия, по крайней мере, в первом триместре.Если пациенты должны продолжить AED, они должны принять только один (добиться монотерапии), и это не должно быть вальпроатом, карбамазепином или фенобарбиталом. Поскольку во время беременности концентрация AED в сыворотке крови обычно снижается, врачи должны часто проверять уровень в крови.
Например, судороги увеличивают риск акушерских осложнений. Несколько стратегий могут снизить тератогенный потенциал ПЭП. Врачи должны проверить семейные истории обоих потенциальных родителей на предмет врожденных пороков развития, эпилепсии и других неврологических проблем. Кроме того, в идеале врачи должны сократить, если не прекратить прием ПЭП до зачатия, по крайней мере, в первом триместре.Если пациенты должны продолжить AED, они должны принять только один (добиться монотерапии), и это не должно быть вальпроатом, карбамазепином или фенобарбиталом. Поскольку во время беременности концентрация AED в сыворотке крови обычно снижается, врачи должны часто проверять уровень в крови.
Неонатологи, неврологи и психиатры должны помнить, что многие ПЭП проникают в грудное молоко. Концентрации этосуксимида, ламотриджина, фенобарбитала и топирамата могут достигать терапевтических уровней у новорожденных, находящихся на грудном вскармливании.Однако, помимо сонливости, симптомы отравления развиваются редко. Напротив, карбамазепин, фенитоин и вальпроат относительно безопасны в послеродовом периоде. Важное последствие трансплацентарной передачи лекарств происходит, когда беременные женщины, принимающие фенобарбитал или опиоиды, включая метадон, вызывают зависимость у плода. В течение первых нескольких дней после родов, если неонатологи не заменят эти лекарства, у плода могут возникнуть симптомы отмены, включая судороги.
Кроме того, женщины — независимо от того, принимают ли они противоэпилептические препараты — должны принимать фолиевую кислоту или фолиевую кислоту до зачатия и на протяжении всей беременности, особенно для снижения риска дефектов нервной трубки. Врачи должны избегать назначения карбамазепина и вальпроата в этот период из-за их связи с дефектами нервной трубки. После беременности женщинам следует пройти определение сывороточного альфа-фетопротеина, ультразвуковое исследование и, возможно, другие акушерские тесты для выявления дефектов нервной трубки плода.
Другая потенциальная проблема заключается в том, что некоторые AED (включая фенобарбитал, примидон, фенитоин и карбамазепин) вызывают дефицит витамин K-зависимых факторов свертывания крови. Поскольку возникающий в результате антикоагулянтный эффект может привести к внутримозговому кровоизлиянию, акушеры вводят витамин К.
AED также могут вызывать нарушения ЦНС в более позднем возрасте. Например, терапия фенитоином, начатая до полового созревания, может замедлить нормальный рост мозжечка. Воздействуя на оксидазы цитохрома P450 в печени, AED могут также увеличивать или уменьшать концентрацию других лекарств в сыворотке крови с непредвиденными последствиями широкого спектра.Например, карбамазепин, фенитоин и фенобарбитал индуцируют ферменты P450, вальпроат их ингибирует, а габапентин и некоторые другие новые противоэпилептические препараты практически не имеют эффекта. Наконец, карбамазепин, фенитоин, топирамат и окскарбазепин повышают уровень гомоцистеина в сыворотке, который является фактором риска инсультов и сердечных приступов.
(PDF) Опиоиды и воздействие метадона во время беременности
212 EPITHEORESE KLINIKES FARMAKOLOGIAS KAI FARMAKOKINETIKES, INTERNATIONAL EDITION 2002
12.Rementeria J.L., Nunag N.N .: Отмена наркотических средств в беременности до
: частота мертворождений с описанием случая. Являюсь. J. Obstet.
Гинекол. 116: 1152-1156 (1973)
13. Burnstein Y., Giardina P.J.V., Rausen A.R. и др.: Цитоз тромбо-
и повышенные агрегаты циркулирующих тромбоцитов у
новорожденных, злоупотребляющих полинаркоманиями. J. Pediatr. 94: 895-889
(1979)
14. Hanssler L., Roll C. Повышенное количество тромбоцитов у
новорожденных от наркозависимых матерей.Clin. Педиатр.
206: 55-58 (1994)
15. Вагнер К., Катиканени Л., Кокс Т., Райан Р .: Влияние пренатального воздействия препаратов
на новорожденных. Акушерство. Гинеколь. Clin.
North Am.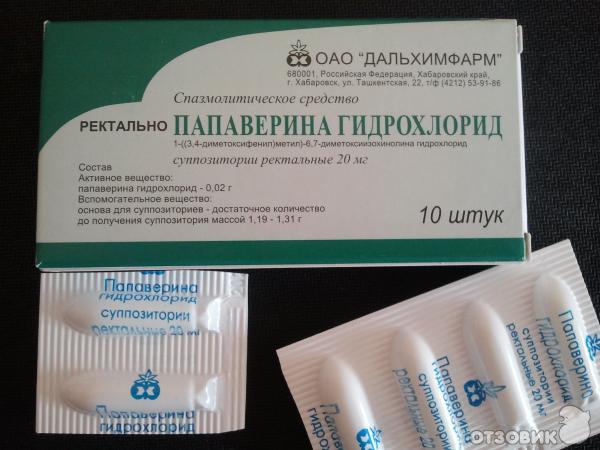 25 (1): 169-194 (1998)
25 (1): 169-194 (1998)
16. Коннотон Дж. Ф., Ризер Д., Шут Дж., Финнеган Л. П.: Пери-
натальная зависимость. Результат и управление. Являюсь. J. Obstet. Gy-
некол. 129: 679 (1977)
17. Кэндалл С.Р., Альбин С., Лоуинсон Дж.и др.: Дифференциальные эффекты
материнского героина и метадона на массу тела при рождении.
Педиатрия 58: 681 (1976)
18. Часнофф И.Дж .: Новорожденные дети с синдромом отмены наркотиков —
том. Педиатр. Rev. 9C9: 273 (1988)
19. Olofsson M., Buckley W., Andersen G.E., et al. Обследование
89 детей, рожденных от наркозависимых матерей. I. Неонатальный
Курс. Acta Paediatr. Сканд. 72: 403-406 (1983)
20.Ziegler M., Poustka F., von Loewenich V., Englert E .: Post-
факторы риска родов в развитии детей, рожденных от
матерей с опиатной зависимостью; сравнение между матерями с
и без метадоновой замены. Nervenarzt. 71: 730-736
(2000)
21. Мартинес А., Кастнер Б., Тэуш Х.У .: Гиперфагия у
новорожденных, отказывающихся от метадона. Arch. Дис. Ребенок. Fetal
Neonatal Ed.80 (3): F178-82 (1999)
22. Κίτσιου-Τζέλη Σ.: Παράγοντες Τερατογένεσης και Συγγενείς
Ανωµαλίες. σελ. 22-28, 135-160, θήνα, 1992
23. Кальтенбах К., Бергелла В., Финнеган Л .: Опиоидная
зависимость во время беременности: эффекты и управление.
Акушерство. Гинеколь. Clin. North Am. 25: 139-148 (1998)
24. Финнеган Л., Вапнер Р.Дж .: Наркотическая зависимость во время беременности.
В: (Niebyl J.R., ed.) Drug Use in Pregnancy, Lea and Febiger,
Philadelphia, 1987
25.Бриггс Г.Г., Бодендорфер Т., Фриман Р.К. и др.: Лекарства в
беременности и кормлении грудью. Уильямс и Уилкинс, Балтимор, 1993
26. Фрикер Х., Сигал С .: Наркомания, беременность и
новорожденный. Являюсь. J. Dis. Ребенок. 132: 360-366 (1978)
27. Джонс К.Л., Барр Г.А.: Отказ от язвы у эмбриона крысы: поведенческий профиль
. Pharmacol. Biochem. Behav. 66: 419-424
Pharmacol. Biochem. Behav. 66: 419-424
(2000)
28. Ван Э.К .: Лечение метадоном во время беременности.J.
Акушерство. Гинеколь. Неонатальный. Nurs. 28: 615-622 (1999)
29. Ньюман Р., Башкоу С., Калко Д.: Результаты 313
последовательных рождений новорожденных, рожденных пациентами в рамках программы лечения метадоном
Нью-Йорка. Являюсь. J. Obstet.
Гинекол. 121: 233-237 (1975)
30. Даше Дж. С., Джексон Г. Л., Ольшер Д. А., Зейн Е. Х., Вендел
Г. Д.: Детоксикация от опиоидов во время беременности. Акушерство. Гинеколь.92:
854-858 (1998)
31. Cejtin H.E., Mills A., Swift E.L .: Влияние метадона на биофизический профиль
. J. Reprod. Med. 41: 819-822 (1996)
32. Чаппел Дж. Н .: Лечение зависимости от морфина.
JAMA 221: 1515 (1972)
33. Чирибога К.А .: Кокаин и плод: методологические
проблемы и неврологические корреляты. В: (Konkol R.J., Olsen G.D.,
eds) Пренатальное воздействие кокаина, CRC Press, Boca Raton,
1996
34.Уилсон Г.С., МакКрири Р., Кин Дж. И др .: Развитие
детей дошкольного возраста от матерей, зависимых от героина: контролируемое исследование
. Pediatrics 63: 135-141 (1979)
35. Zhu J.H., Stadlin A .: Пренатальное воздействие героина. Влияние на развитие
, реакцию акустического испуга и передвижение у
крыс-отъемышей. Neurotoxicol. Тератол. 22: 193-203 (2000)
36. Нуньес Е.В., Вайсман М.М., Гольдштейн Р. и др.:
Психиатрические расстройства и нарушения у детей, употребляющих опиаты
наркоманов: распространенность и распределение по этнической принадлежности.Являюсь. J. Addict.
9: 232-241 (2000)
37. Финнеган Л.П .: Воздержание новорожденных. В: (Нельсон Н., ред.)
Современная терапия в неонатально-перинатальной медицине. Стр. 262-270,
Мосби, Сент-Луис, 1985
38. Финнеган Л.П., Кальтенбах К.А.: Неонатальный абстинентный синдром
. В: (Hoekelman R.A., Friedman S.B., Nelson N.M.,
В: (Hoekelman R.A., Friedman S.B., Nelson N.M.,
eds) Первичная педиатрическая помощь. 2-е изд. Стр. 1367, Мосби, Сент-Луис,
1992
39.Конкол Р.Дж., Олсен Г.С. (от редакции): Prenatal Cocaine
Exposure. CRC Press, Boca Raton, 1996
40. Суреш С., Ананд К.Дж .: Толерантность к опиоидам у новорожденных:
механизмы, диагностика, оценка и лечение. Семин.
Перинатол. 22: 425-33 (1998)
41. ναγνωστάκης Δ., Ρίκκα Π .: Γυναίκες που παίρνουν ηαυαυω000-
ηνη στην εγυαιάντη κνµδοσύνη κυνµδοσύνη κυνµδοσύνη. Ιατρική 60:
372-375 (1991)
42.Ostrea E.M., Chavez C.J .: Перинатальные проблемы (исключая
неонатальной абстиненции) в материнской наркомании: исследование 830
случаев. J. Pediatr. 94: 292-295 (1979)
43. Bennett A.D .: Перинатальное злоупотребление психоактивными веществами и наркотик-ex-
для новорожденного. Adv. Медсестра Практ. 7 (5): 32-36; quiz 37-38
(1999)
44. Зелсон К., Рубио Э., Вассерман Э .: Наркотическая зависимость новорожденных
: 10-летнее наблюдение. Педиатрия 48: 178-189 (1971)
45.Фулрот Р., Филлипс Б., Дюранк Д. Дж .: Перинатальные исходы
младенцев, подвергшихся воздействию кокаина и / или героина в утробе матери. Являюсь. J. Dis.
Детский. 143: 905-910 (1989)
46. Кандалл С.Р., Гейнс Дж., Хабель Л. и др.: Взаимосвязь материального злоупотребления психоактивными веществами с последующим синдромом внезапной детской смерти в потомстве. J. Pediatr. 123: 120-126 (1993)
47. Ward R.M .: Медикаментозная терапия плода. J. Clin. Pharmacol.
33: 780-789 (1993)
48.Буниковски Р., Гриммер И., Хейзер А. и др.: Neurodevelop-
Психологический исход после пренатального воздействия опиатов. Евро. J.
Pediatr. 157: 724-730 (1998)
49. Маланга С.Дж., Кософски Б.Е .: Механизмы действия наркотических средств
злоупотребления на развивающийся мозг плода.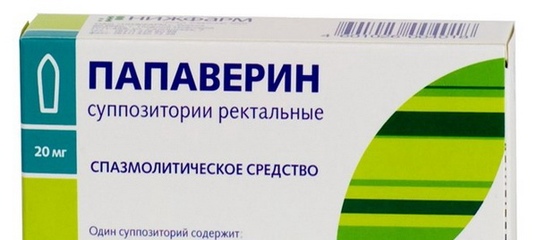 Clin. Перинатол. 26:
Clin. Перинатол. 26:
17-37 (1999)
50. Ван Баар А., де Граафф Б.М.Т .: Когнитивное развитие и
дошкольный возраст младенцев от наркозависимых матерей.
Developm. Med. Детский Neurol. 36: 1063-1075 (1994)
51. Stichler J.F., Weiss M., Wight N.E .: Изучение «стоимости»
злоупотребления психоактивными веществами во время беременности: исходы для пациентов и использование ресурсов
. J. Perinatol. 18: 384-388 (1998)
52. Блондель С., Лефевр П., Тондер М., Блюм Д.: [Неонатальный синдром абстиненции
: текущие и будущие аспекты]. Rev. Med.
Brux. 14 (3): 73-77 (1993)
53. Сарман И.: Лечение метадоном во время беременности и его влияние на ребенка. Лучше, чем продолжающееся злоупотребление наркотиками,
должен находиться под наблюдением специализированного центра дородовой помощи.
Lakartidningen 97: 2182-4, 2187-2188, 2190 (2000)
54. Агарвал П., Раджадурай В.С., Бхавани С., Тан К.В .: Перинатальный
злоупотребление наркотиками в женской и детской больнице КК. Аня. Акад.
Мед. Singapore 28: 795-799 (1999)
55. Schneider C., Fischer G., Диамант К., Хаук Р., Пезавас Л.,
Ленцингер Э., Каспер С.: Беременность и лекарственная зависимость.
Wien. Клин. Wochenschr.108: 611-614 (1996)
56. Lejeune C., Floch-Tudal C., Montamat S., et al .:
Ведение беременных женщин-наркоманов и их детей.
Arch. Педиатр. 4: 263-270 (1997)
57. Хаббик Б .: Алкогольный синдром плода в Саскачеване: не-
изменилась заболеваемость за 20-летний период. Может.J. Public Health
87: 204-207 (1996)
58. Кайол В., Коркос М., Клервой П., Сперанца М.: Беременность
и злоупотребление наркотиками: текущая ситуация и терапевтические стратегии.
Ann. Med. Interne (Париж) 151 (Дополнение B): 20-26 (2000)
59. Келли Дж. Дж., Дэвис П. Г., Хеншке PN: Эпидемия наркотиков:
Влияние на новорожденных младенцев и потребление ресурсов здравоохранения в
перинатальном центре третичного уровня .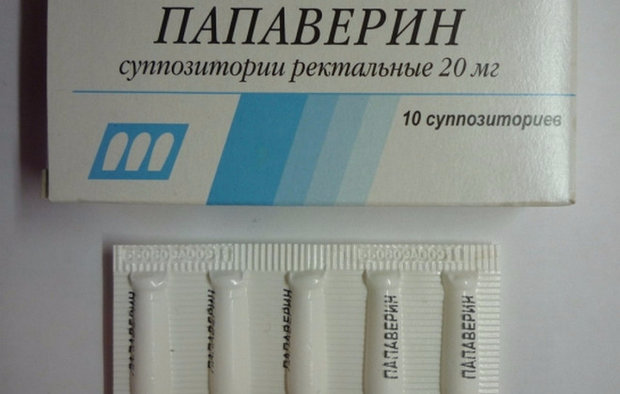 J. Paediatr. Child Health 36: 262-264
J. Paediatr. Child Health 36: 262-264
(2000)
Релаксин необходим для системной вазодилатации и повышения общей артериальной эластичности во время ранней беременности у крыс в сознательном состоянии | Эндокринология
На ранних сроках беременности отмечается заметное увеличение сердечного выброса (СО) и общей артериальной податливости (АК), а также снижение системного сосудистого сопротивления (УВО).Недавно мы сообщили, что введение рекомбинантного человеческого релаксина небеременным самкам крыс вызывает изменения системной гемодинамики и механических свойств артерий, аналогичные тем, которые наблюдаются при нормальной беременности. В настоящем исследовании мы непосредственно проверили, опосредует ли эндогенный релаксин сердечно-сосудистую адаптацию беременных, нейтрализуя циркулирующий релаксин моноклональными антителами на ранних сроках беременности. Антитела, нейтрализующие релаксин, вводили ежедневно, начиная с 8 дня беременности крысы, для блокирования функциональных эффектов циркулирующего релаксина.Системную гемодинамику и артериальные свойства оценивали между 11 и 15 днями гестации с использованием ранее описанных нами методик. У беременных крыс, которым вводили нейтрализующие антитела, не наблюдалось гестационного увеличения ударного объема, CO и общего AC или снижения SVR, которые наблюдались у контрольных беременных крыс, которым вводили нерелевантное антитело против флуоресцеина или PBS. Фактически, у беременных крыс, которым вводили нейтрализующие релаксин антитела, сердечно-сосудистые параметры статистически не отличались от таковых у девственных крыс.Интересно отметить, что небольшие почечные артерии и брыжеечные артерии первого порядка, выделенные от среднеспелых беременных крыс, которым вводили релаксин-нейтрализующие или контрольные антитела, не демонстрировали каких-либо изменений пассивных механических свойств по сравнению с девственными крысами. Эти результаты показывают, что циркулирующий релаксин опосредует переход системного кровообращения из состояния девственности в состояние беременной на модели беременных крыс, предполагая потенциальную роль аберрантной регуляции релаксина при аномальных беременностях, когда эти сердечно-сосудистые адаптации неадекватны или чрезмерны.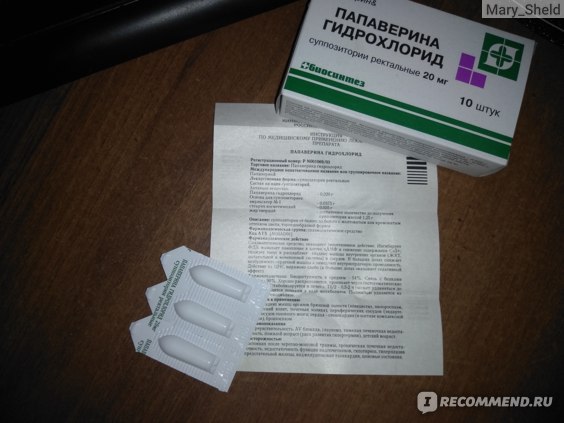
СЕРДЕЧНО-СОСУДИСТАЯ СИСТЕМА во время беременности характеризуется несколькими адаптациями системной гемодинамики и механических свойств артерий, которые в конечном итоге способствуют адекватной маточно-плацентарной перфузии, необходимой для правильного развития плода без ущерба для функций матери (1). Эти изменения включают заметное увеличение сердечного выброса (СО), умеренное снижение среднего артериального давления (САД) и глубокое снижение как устойчивых, так и пульсирующих компонентов артериальной нагрузки, что количественно определяется снижением системного сосудистого сопротивления (УВО). и повышение общей артериальной податливости (AC), соответственно.Эти изменения наблюдаются на ранних сроках беременности, обычно достигают максимума в конце первого или в начале второго триместра у женщин и сохраняются после этого.
Факторы беременности, которые опосредуют этот сосудорасширяющий ответ, полностью не изучены. Исторически было высказано предположение, что половые стероиды ответственны за эти изменения сердечно-сосудистой функции во время беременности (1–4). Однако мы предположили, что задействован гормон яичников релаксин. Релаксин — это пептидный гормон из семейства пептидов инсулина / релаксина, который секретируется желтым телом во время беременности мышей, крыс и людей (5).Уровни релаксина в сыворотке крови крыс повышаются во время беременности одновременно с изменениями сердечно-сосудистой функции (4–6). Кроме того, ранее мы показали, что релаксин необходим для адаптации материнской почечной циркуляции во время беременности. То есть устранение или нейтрализация циркулирующего релаксина у беременных крыс отменяет увеличение почечного плазменного потока и клубочковой фильтрации, а также предотвращает снижение миогенной реактивности мелких почечных артерий, которое наблюдается во время беременности (7).Кроме того, введение свиного или рекомбинантного человеческого релаксина (rhRLX) небеременным крысам вызывает вазодилатационные реакции почек, аналогичные тем, которые наблюдаются на ранних сроках беременности (8).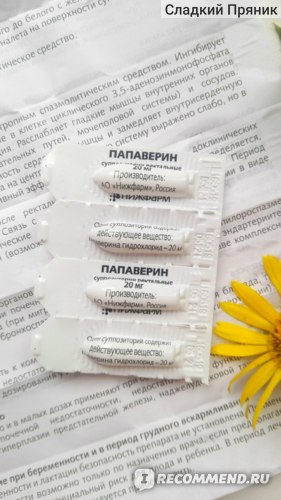
Помимо воздействия на почечное кровообращение, мы показали, что экзогенное введение rhRLX небеременным крысам вызывает изменения системных артериальных свойств, аналогичные тем, которые наблюдались во время беременности: снижение УВО и повышение общего АС (9). Интересно, что сосудорасширяющие свойства релаксина не зависят от пола (10, 11).Основная цель настоящего исследования состояла в том, чтобы определить, опосредует ли эндогенный циркулирующий релаксин изменения сердечно-сосудистой функции во время промежуточной беременности крысы. В частности, мы решили проверить, может ли нейтрализация циркулирующего релаксина антителами предотвратить нормальные гестационные изменения в системной гемодинамике и артериальных свойствах. Следует отметить, что наша предыдущая работа продемонстрировала, что одним из возможных механизмов, посредством которого релаксин вызывает увеличение общего АС, является изменение пассивных механических свойств артерий (9).Соответственно, другой целью настоящего исследования было выяснить, может ли нейтрализация циркулирующего релаксина предотвратить какие-либо изменения пассивных механических свойств малых почечных и более крупных брыжеечных артерий, выделенных у крыс средней беременности.
Материалы и методы
Животные
крыс-самок Long-Evans (возраст 12–14 недель) были приобретены у Harlan Sprague Dawley (Фредерик, Мэриленд) или Taconic (Джермантаун, Нью-Йорк). Им была предоставлена диета PROLAB RMH 2000, содержащая 0.48% натрия (PME Feeds Inc., Сент-Луис) и воды ad libitum и поддерживали при 12-часовом световом цикле и 12-часовом темном цикле. Это исследование соответствовало Руководству по уходу и использованию лабораторных животных, опубликованному Национальными институтами здравоохранения (публикация NIH № 85-23, пересмотренная в 1996 г.). После приучения к условиям эксперимента крыс либо содержали с самцами, либо оставляли в качестве девственного контроля.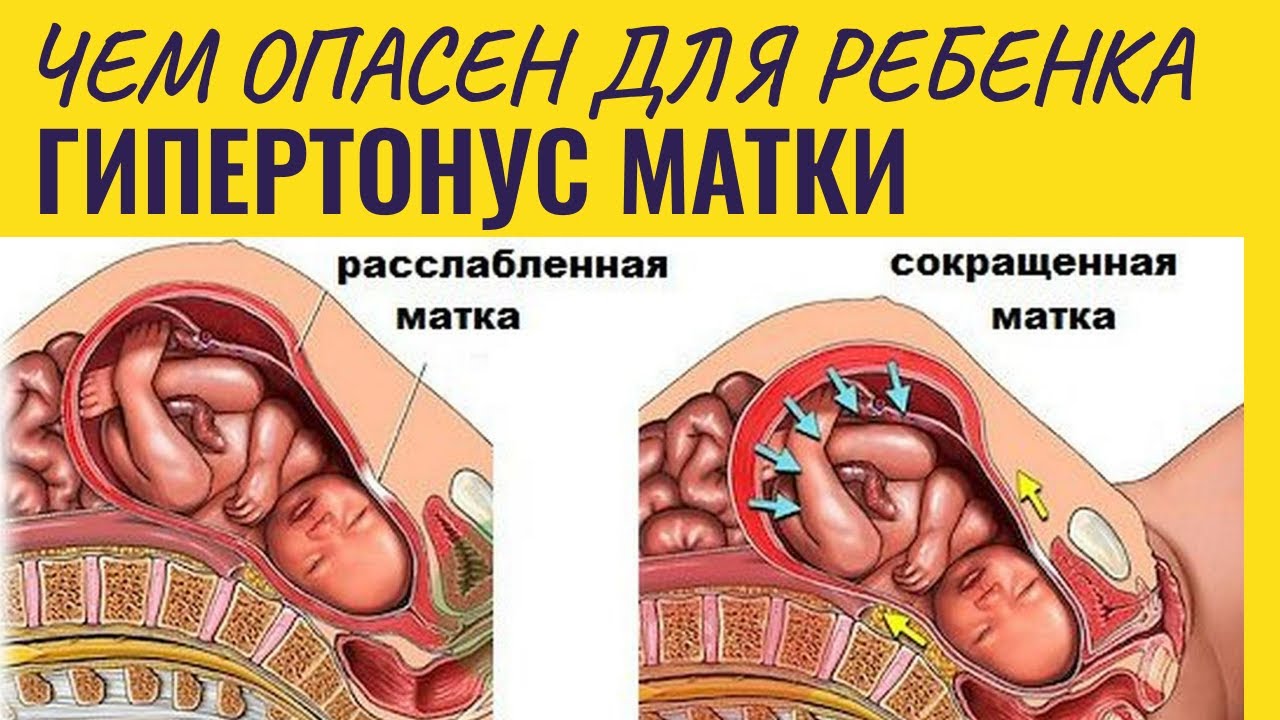 Наличие сперматозоидов в вагинальном лаваже считалось d 0 беременности.
Наличие сперматозоидов в вагинальном лаваже считалось d 0 беременности.
Приборы хронического действия
Хирургические процедуры были подробно описаны ранее (9). Вкратце, девственные контрольные крысы и беременные крысы (гестационные дни 4-6) были оснащены стерильными инструментами с использованием: 1) катетера Tygon (0,015 дюйма ID, 0,030 дюйма OD), имплантированного в правую яремную вену с кончиком, расположенным в соединение передней полой вены и правого предсердия; 2) термодилюционный микрозонд (длина 22 см, 1,5 Fr; Columbus Instruments, Columbus, OH), имплантированный в брюшную аорту через левую бедренную артерию с выдвинутым концом на 1.0 см ниже левой почечной артерии; 3) нажимной катетер для мыши (TA11PA-C20 / C10, 1.2 Fr; Data Science International, Сент-Пол, Миннесота), вводимый через правую сонную артерию, с концом, лежащим на стыке правой сонной артерии и дуги аорты; и 4) катетер Tygon, имплантированный в нижнюю полую вену через левую бедренную вену.
Введение релаксин-нейтрализующих антител
Нейтрализующие антитела против релаксина крысы (MCA1; n = 7 беременных крыс) или контрольные антитела против флуоресцеина (MCAF; n = 8 беременных крыс) вводили посредством ежедневной внутривенной инъекции между 1200 и 1600 часами в течение до 8 дней, начиная с 8 дня. беременность.Каждую инъекцию, содержащую 5,0 мг антитела в 0,5 мл PBS, вводили в течение 5 минут в бедренный венозный катетер (7, 12, 13). Другим беременным крысам вводили носитель PBS (n = 6), чтобы они служили второй контрольной группой необработанных беременных. Кроме того, семь девственных крыс обрабатывали инструментами, как описано выше, и оценивали системную гемодинамику и механические свойства артерий с использованием методик, описанных ниже.
Системная гемодинамика и механические свойства артерий
Системную гемодинамику и механические свойства артерий оценивали в два отдельных дня между 11 и 15 гестационными днями с использованием ранее описанных нами методик (9). Средние значения каждой данной переменной, оцененные в два отдельных дня для каждого животного, были приняты как репрезентативное значение этой переменной для этого животного. Каждое измерение состояло из 6-10 записей СО и кривых кровяного давления, полученных, когда крыса либо спала, либо находилась в состоянии покоя. Между записями оставалось не менее 5–10 минут, и они были получены между 09:00 и 15:00. Артериальные механические свойства были количественно определены с точки зрения SVR и общего AC. Системное сосудистое сопротивление рассчитывали как отношение САД к СО.Мы рассчитали глобальный AC с использованием двух независимых индексов, отношения ударного объема (SV) к пульсовому давлению (PP) и площади AC , которая была получена путем анализа диастолического спада формы волны аортального давления (9).
Средние значения каждой данной переменной, оцененные в два отдельных дня для каждого животного, были приняты как репрезентативное значение этой переменной для этого животного. Каждое измерение состояло из 6-10 записей СО и кривых кровяного давления, полученных, когда крыса либо спала, либо находилась в состоянии покоя. Между записями оставалось не менее 5–10 минут, и они были получены между 09:00 и 15:00. Артериальные механические свойства были количественно определены с точки зрения SVR и общего AC. Системное сосудистое сопротивление рассчитывали как отношение САД к СО.Мы рассчитали глобальный AC с использованием двух независимых индексов, отношения ударного объема (SV) к пульсовому давлению (PP) и площади AC , которая была получена путем анализа диастолического спада формы волны аортального давления (9).
Патологоанатомические процедуры
В последний день экспериментов (гестационный день 14 или 15) крыс анестезировали пентобарбиталом в дозе 60 мг / кг внутривенно. Кровь брали из брюшной аорты для измерения концентрации прогестерона в сыворотке (7) и осмоляльности сыворотки (осмометр давления пара; Wescor Inc., Логан, штат Юта). Было проверено размещение каждого имплантированного катетера. Левая почка и брыжеечная аркада были удалены для изоляции мелких почечных артерий и более крупных брыжеечных артерий и последующей оценки пассивных механических свойств. Матку удаляли и регистрировали количество жизнеспособных плодов и реабсорбции, а также индивидуальный влажный вес плода и плаценты. Наконец, шейку матки осторожно отделяли от влагалища и измеряли влажный вес.
In vitro Пассивная механика артерий. Почки и брыжеечную аркаду помещали в ледяной забуференный HEPES физиологический раствор (модифицированный буфер Креба), состоящий из (в ммоль / литр): хлорид натрия 142, хлорид калия 4,7, сульфат магния 1,17, хлорид кальция 2,5, фосфат калия. 1,18, HEPES 10, глюкоза 5,5 (pH 7,4 при 37 ° C). Для выделения почечных междолевых артерий (внутренний диаметр без давления 100–200 мкм) и брыжеечных артерий первого порядка (внутренний диаметр без давления 200–300 мкм) использовались стереодиссекторный микроскоп, тонкие щипцы и ножницы для иридэктомии.Затем каждый артериальный сегмент переносили в изобарический артериограф (Living Systems Instrumentation, Burlington, VT) и устанавливали на двух стеклянных микроканюлях, подвешенных в камере. После того, как остаточная кровь была смыта из просвета артерии, дистальная канюля была закрыта для предотвращения кровотока. Проксимальную канюлю присоединяли к датчику давления, сервоконтроллеру давления и перистальтическому насосу, который поддерживал выбранное внутрипросветное давление, которое изменялось ступенчато.Для измерения внутреннего и внешнего диаметров артерий использовалась электронная система анализа размеров.
1,18, HEPES 10, глюкоза 5,5 (pH 7,4 при 37 ° C). Для выделения почечных междолевых артерий (внутренний диаметр без давления 100–200 мкм) и брыжеечных артерий первого порядка (внутренний диаметр без давления 200–300 мкм) использовались стереодиссекторный микроскоп, тонкие щипцы и ножницы для иридэктомии.Затем каждый артериальный сегмент переносили в изобарический артериограф (Living Systems Instrumentation, Burlington, VT) и устанавливали на двух стеклянных микроканюлях, подвешенных в камере. После того, как остаточная кровь была смыта из просвета артерии, дистальная канюля была закрыта для предотвращения кровотока. Проксимальную канюлю присоединяли к датчику давления, сервоконтроллеру давления и перистальтическому насосу, который поддерживал выбранное внутрипросветное давление, которое изменялось ступенчато.Для измерения внутреннего и внешнего диаметров артерий использовалась электронная система анализа размеров.
Сосуды инкубировали в ванне с 10 -4 м папаверина и 10 -2 м EGTA в не содержащем кальция физиологическом солевом растворе HEPES. После 30-минутного периода уравновешивания трансмуральное давление повышалось в 13 шагов, начиная с 0 мм рт. Ст. До 120 мм рт. Ст. Внутренний и внешний диаметры, а также толщину стенок измеряли после каждого шага давления, когда резервуар достигал установившегося состояния.Радиус средней стенки (R м ) и окружное напряжение стенки (σ) были рассчитаны на основе этих данных, как описано ранее (9, 14). Соотношения напряжения (σ) и деформации (ε) для каждого изолированного сосуда также были рассчитаны на основе данных R m . Деформацию рассчитывали следующим образом: (R m — R mo ) / R mo ; где R mo представляет радиус средней стенки при трансмуральном давлении 0 мм рт.
Статистический анализ
Данные представлены как среднее ± средн.Использовали однофакторный рандомизированный блочный дисперсионный анализ ANOVA с тремя уровнями, соответствующими беременным крысам, получавшим MCA1 и MCAF, и девственным контролям. Если наблюдался значительный основной эффект, то сравнения между группами проводили с использованием критерия наименьшей значимой разницы (LSD) Фишера. Тест Манна-Уитни- U использовали для сравнения средних значений сырого веса детенышей и плаценты, сывороточных концентраций прогестерона, а также количества жизнеспособных и реабсорбированных детенышей в группах лечения антителами MCA1 и MCAF.Регрессионный анализ методом наименьших квадратов был выполнен для отношений σ-R м и σ-ε. Анализ избыточной дисперсии (или дополнительной суммы квадратов) (15) использовался для сравнения этих отношений между двумя группами беременных и девственниц. P <0,05 считалось значимым.
Если наблюдался значительный основной эффект, то сравнения между группами проводили с использованием критерия наименьшей значимой разницы (LSD) Фишера. Тест Манна-Уитни- U использовали для сравнения средних значений сырого веса детенышей и плаценты, сывороточных концентраций прогестерона, а также количества жизнеспособных и реабсорбированных детенышей в группах лечения антителами MCA1 и MCAF.Регрессионный анализ методом наименьших квадратов был выполнен для отношений σ-R м и σ-ε. Анализ избыточной дисперсии (или дополнительной суммы квадратов) (15) использовался для сравнения этих отношений между двумя группами беременных и девственниц. P <0,05 считалось значимым.
Результаты
Влияние релаксин-нейтрализующих антител на системную гемодинамику
Системные гемодинамические переменные для беременных и девственных крыс показаны на рис.1. Не было статистически значимых различий в ЧСС или САД среди беременных из девственных групп и групп беременных, получавших антитела против MCA1 и MCAF (рис. 1, A и B). Ударный объем (фиг. 1C) и CO (фиг. 1D) были значительно увеличены у среднесрочных беременных крыс, которым вводили нерелевантное антитело MCAF против флуоресцеина, по сравнению с девственными контролями (оба P <0,05). Важно отметить, что SV (0,38 ± 0,02 мл) и CO (165 ± 5 мл / мин) беременных крыс, которым вводили PBS-носитель вместо антител, были сопоставимы со значениями, наблюдаемыми у беременных крыс, получавших антитела против MCAF (обе P = NS).Напротив, как SV, так и CO были значительно снижены у промежуточных беременных крыс, получавших крысиные нейтрализующие релаксин антитела, по сравнению с беременными животными, которым вводили антитело против MCAF (оба P <0,05), и сравнимы с исходными уровнями (оба P = NS).
Рис. 1
Системная гемодинамика у беременных крыс, которым вводили релаксин-нейтрализующее антитело (MCA1) или контрольное антитело (MCAF), и у девственных крыс. Беременным крысам ежедневно вводили инъекции антител, начиная с гестационного дня 8.A, HR; B, КАРТА; C, SV; и D, CO. *, P <0,05 по сравнению с . MCA1 ( post hoc Fisher’s LSD). †, P <0,05 по сравнению с . Virgin ( post hoc Fisher’s LSD).
Беременным крысам ежедневно вводили инъекции антител, начиная с гестационного дня 8.A, HR; B, КАРТА; C, SV; и D, CO. *, P <0,05 по сравнению с . MCA1 ( post hoc Fisher’s LSD). †, P <0,05 по сравнению с . Virgin ( post hoc Fisher’s LSD).
Рис. 1
Системная гемодинамика у беременных крыс, которым вводили релаксин-нейтрализующее антитело (MCA1) или контрольное антитело (MCAF), и у девственных крыс. Беременным крысам вводили ежедневные инъекции антител начиная с гестационного дня 8. A, HR; B, КАРТА; C, SV; и D, CO.*, P <0,05 по сравнению с . MCA1 ( post hoc Fisher’s LSD). †, P <0,05 по сравнению с . Virgin ( post hoc Fisher’s LSD).
Влияние релаксин-нейтрализующих антител на системные артериальные свойства
Системные артериальные свойства беременных и девственных крыс проиллюстрированы на рис. 2. Системное сосудистое сопротивление у беременных крыс, получавших MCAF, было значительно ниже по сравнению с девственными контрольными животными.Лечение релаксин-нейтрализующими антителами полностью устранило это связанное с беременностью снижение УВО (рис. 2А). Общий AC, измеренный с помощью AC , области и SV / PP, был значительно увеличен у беременных крыс, получавших MCAF, по сравнению с девственной контрольной группой. Лечение релаксин-нейтрализующими антителами полностью устраняло это связанное с беременностью повышение общего АХ (рис. 2, B и C). Системное сосудистое сопротивление и общий AC для крыс, получавших MCAF, были аналогичны уровням, наблюдаемым у контрольных беременных крыс, которым вводили PBS (SVR: 39.4 ± 1,7 мм рт. Ст. · С / мл; AC , область : 9,7 ± 0,5 мл / мм рт. SV / PP: 11,6 ± 0,7 мкл / мм рт. все P = NS).
Рис. 2
Системные артериальные свойства у беременных крыс, которым вводили релаксин-нейтрализующее антитело (MCA1) или контрольное антитело (MCAF), и у девственных крыс. Беременным крысам ежедневно вводили инъекции антител, начиная с гестационного дня 8. A, SVR; B, AC , площадь ; и C, SV / PP. *, P <0,05 по сравнению с . MCA1 ( post hoc Fisher’s LSD).†, P <0,05 по сравнению с . Virgin ( post hoc Fisher’s LSD).
Беременным крысам ежедневно вводили инъекции антител, начиная с гестационного дня 8. A, SVR; B, AC , площадь ; и C, SV / PP. *, P <0,05 по сравнению с . MCA1 ( post hoc Fisher’s LSD).†, P <0,05 по сравнению с . Virgin ( post hoc Fisher’s LSD).
Рис. 2
Системные артериальные свойства у беременных крыс, которым вводили релаксин-нейтрализующее антитело (MCA1) или контрольное антитело (MCAF), и у девственных крыс. Беременным крысам ежедневно вводили инъекции антител, начиная с гестационного дня 8. A, SVR; B, AC , площадь ; и C, SV / PP. *, P <0,05 по сравнению с . MCA1 ( post hoc Fisher’s LSD). †, P <0.05 и . Virgin ( post hoc Fisher’s LSD).
Влияние релаксин-нейтрализующих антител на пассивные механические свойства артерий
Чтобы определить, были ли эти релаксин-опосредованные изменения в глобальном AC частично связаны с изменениями пассивных механических свойств артерий, мы оценили отношения R m -σ и σ-ε изолированных почечных и брыжеечных артерий. Вопреки нашим ожиданиям, у беременных крыс, которым вводили контрольное антитело (MCAF), не наблюдалось каких-либо значительных изменений R m -σ (рис.3, A и B) и отношения σ-ε (рис. 3, C и D) по сравнению с исходным контролем. Более того, эти отношения не изменились при введении релаксин-нейтрализующих антител (MCA1) беременным крысам (рис. 3).
Рис. 3
Зависимость окружного напряжения стенки (σ) от радиуса средней стенки (R м ) и σ-деформации (ε) для малых почечных (A и C) и брыжеечных (B и D) артерий, изолированных от MCA1 или MCAF -обработанные беременные крысы и девственные контроли.Исходные данные от каждого животного сначала были подогнаны к полиному третьего порядка, который затем использовался для получения интерполированных данных (, т. е. . Значения σ для данного R m или ε). Интерполированные данные σ при общем значении R м или ε были усреднены по всем животным в группе, чтобы получить отношения, показанные здесь. Существенных отличий не было.
е. . Значения σ для данного R m или ε). Интерполированные данные σ при общем значении R м или ε были усреднены по всем животным в группе, чтобы получить отношения, показанные здесь. Существенных отличий не было.
Рис. 3
Зависимость окружного напряжения стенки (σ) от радиуса средней стенки (R м ) и σ-деформации (ε) для малых почечных (A и C) и брыжеечных (B и D) артерий, изолированных от MCA1 или Беременные крысы, получавшие MCAF, и девственные контроли.Исходные данные от каждого животного сначала были подогнаны к полиному третьего порядка, который затем использовался для получения интерполированных данных (, т.е. . Значения σ для данного R m или ε). Интерполированные данные σ при общем значении R м или ε были усреднены по всем животным в группе, чтобы получить отношения, показанные здесь. Существенных отличий не было.
В соответствии с нашей предыдущей работой, антитело MCA1 ослабляло гестационное снижение осмоляльности сыворотки и увеличение сырого веса шейки матки (7).Эти данные подтверждают эффективность нейтрализующих релаксин антител in vivo . Не было значительных различий в переменных для плода или плаценты между двумя группами лечения антителами (таблица 1). Также не было каких-либо значительных различий в концентрациях прогестерона в сыворотке между двумя группами (MCA1, как сообщалось ранее (7). 119,5 ± 16,2 пг / мл; MCAF: 149,9 ± 26,0 пг / мл), как сообщалось ранее (7).
Таблица 1Исходы для плода и плаценты, а также осмоляльность материнской сыворотки и сырой вес шейки матки
| . | MCA1 (n = 6–7) . | MCAF (n = 7–8) . | Девственница (n = 4–5) . | |
|---|---|---|---|---|
| Кол-во детенышей | 10,1 ± 1,4 | 10,3 ± 0,8 | Нет данных | |
| Кол-во реабсорбций | 2,6 ± 1,0 | 1,8 ± 0,9 | Нет данных | |
| Масса щенка (г) | 0,15 ± 0,03 | 0,17 ± 0,05 | НЕТ | |
| Масса плаценты (г) | 0. 10 ± 0,02 10 ± 0,02 | 0,12 ± 0,04 | НЕТ | |
| Осмоляльность сыворотки (мосмоль / кг H 2 O) a | 293,1 ± 3,3 | 287,3103 905 36 | 298,1 ± 1,3 | | |
| Влажный вес шейки матки (мг) a | 38,2 ± 1,9 | 48,5 ± 4,2 b , c 903.0 |
| . | MCA1 (n = 6–7) . | MCAF (n = 7–8) . | Девственница (n = 4–5) . |
|---|---|---|---|
| Кол-во детенышей | 10,1 ± 1,4 | 10,3 ± 0,8 | НЕТ |
| Кол-во реабсорбций | 2,6 ± 1,0 | 1,8 ± 0,9 | |
| Вес щенка (г) | 0.15 ± 0,03 | 0,17 ± 0,05 | НЕТ |
| Масса плаценты (г) | 0,10 ± 0,02 | 0,12 ± 0,04 | НЕТ |
| Осмоляльность сыворотки (мОсм. O) a | 293,1 ± 3,3 | 287,3 ± 1,4 b | 298,1 ± 1,3 |
| Масса шейки матки во влажном состоянии (мг) a 903 | 903 48.5 ± 4,2 b , c | 34,6 ± 3,0 |
Исходы плода и плаценты, а также осмоляльность материнской сыворотки и цервикальная масса
 1 ± 3,3
1 ± 3,3| . | MCA1 (n = 6–7) . | MCAF (n = 7–8) . | Девственница (n = 4–5) . | |||||
|---|---|---|---|---|---|---|---|---|
| Кол-во детенышей | 10,1 ± 1,4 | 10,3 ± 0,8 | НЕТ | |||||
| Кол-во реабсорбций | 2,6 ± 1,0 | 1,8 ± 0,9 | ||||||
| Масса щенка (г) | 0,15 ± 0,03 | 0,17 ± 0,05 | НЕТ | |||||
| Плацентарный вес (г) | 0,10 ± 0,02 | 0,12 ± 0,04 | Осмоляльность сыворотки (мОсм / кг H 2 O) a | 293.1 ± 3,3 | 287,3 ± 1,4 b | 298,1 ± 1,3 | ||
| Влажный вес шейки матки (мг) a | 38,2 ± 1,9 | 48,5 ± 4,20303 b , c | 34,6 ± 3,0 |
Обсуждение
Введение релаксина небеременным самкам крыс вызывает изменения в системной гемодинамике и механических свойствах артерий, сравнимые с наблюдаемыми во время беременности; аналогичным образом реагируют крысы-самцы (4, 6, 9, 10, 16, 17).Основная цель настоящего исследования состояла в том, чтобы определить, опосредует ли эндогенный циркулирующий релаксин беременности гестационные изменения в сердечно-сосудистой системе. Путем нейтрализации циркулирующего релаксина антителами мы смогли показать, что релаксин опосредует увеличение сердечного выброса и общую податливость артерий, а также снижение системного сосудистого сопротивления во время промежуточной беременности у крыс в сознании.
Наши текущие результаты согласуются с более ранней работой, которая показала, что либо нейтрализация циркулирующего релаксина антителами, либо выведение путем овариэктомии отменяет почечную и осморегуляторную адаптацию у средноношенных беременных крыс (7).Как в почечном (7), так и в системном кровообращении (настоящее исследование) наблюдалась полная отмена гестационных изменений путем нейтрализации или элиминации циркулирующего релаксина, что указывает на отсутствие других способствующих или компенсаторных механизмов. Кроме того, осморегуляторные изменения были либо полностью (7), либо в значительной степени предотвращены (текущее исследование). В настоящее время изучается, влияет ли релаксин на сердечно-сосудистые и осморегуляторные изменения на поздних сроках беременности.
Снижение УВО и увеличение общего АС во время беременности можно отнести, по крайней мере частично, к снижению тонуса гладких мышц сосудов (1).Другой вклад может исходить от материнского ангиогенеза (18). Интересно, что релаксин проявляет ангиогенные свойства (9, 19, 20). В почечном кровообращении снижение сопротивления сосудов почек во время беременности опосредуется повышением регуляции желатиназы сосудов релаксином, который, в свою очередь, опосредует превращение большого эндотелина в эндотелин 1–32 , тем самым активируя эндотелиальный ЕТ B рецептор / вазодилататорный путь оксида азота (19, 21, 22). Вероятно, что этот общий путь также способствует снижению системного сосудистого сопротивления во время беременности; хотя различные механизмы в других кровеносных руслах, в первую очередь гиперполяризация гладких мышц сосудов, также могут вносить свой вклад (23, 24).
Увеличение сосудистой желатиназы, наблюдаемое во время беременности или после введения рекомбинантного человеческого релаксина (rhRLX) небеременным крысам, привело нас к выводу, что, помимо снижения тонуса гладких мышц сосудов, повышенная активность желатиназы сосудов может также вызывать ремоделирование артерий. Активность сосудистой желатиназы участвует в ремоделировании сосудов через деградацию белков внеклеточного матрикса, таких как коллаген и эластин (25). Мы предположили, что как снижение тонуса гладких мышц, так и ремоделирование артерий могут способствовать увеличению общего AC in vivo во время беременности и после введения релаксина небеременным крысам (9).Эта гипотеза была подтверждена нашей предыдущей работой, в которой небеременным крысам вводили rhRLX, который характеризовался как увеличением общего AC, так и снижением SVR, а также изменениями пассивных механических свойств изолированных почечных артерий (9). В частности, изолированные почечные артерии крыс, получавших rhRLX, были менее жесткими (или более податливыми), чем у контрольных животных. Таким образом, в настоящем исследовании мы ожидали увидеть изменения пассивных механических свойств артерий у среднесрочных беременных крыс.Однако не было различий в пассивных механических свойствах малых почечных и более крупных брыжеечных артерий, выделенных от девственных и беременных крыс; также нейтрализующие релаксин или контрольные антитела не влияли на пассивную механику артерий.
Активность сосудистой желатиназы участвует в ремоделировании сосудов через деградацию белков внеклеточного матрикса, таких как коллаген и эластин (25). Мы предположили, что как снижение тонуса гладких мышц, так и ремоделирование артерий могут способствовать увеличению общего AC in vivo во время беременности и после введения релаксина небеременным крысам (9).Эта гипотеза была подтверждена нашей предыдущей работой, в которой небеременным крысам вводили rhRLX, который характеризовался как увеличением общего AC, так и снижением SVR, а также изменениями пассивных механических свойств изолированных почечных артерий (9). В частности, изолированные почечные артерии крыс, получавших rhRLX, были менее жесткими (или более податливыми), чем у контрольных животных. Таким образом, в настоящем исследовании мы ожидали увидеть изменения пассивных механических свойств артерий у среднесрочных беременных крыс.Однако не было различий в пассивных механических свойствах малых почечных и более крупных брыжеечных артерий, выделенных от девственных и беременных крыс; также нейтрализующие релаксин или контрольные антитела не влияли на пассивную механику артерий.
Существует несколько возможных объяснений наблюдаемого отсутствия воздействия на пассивные свойства сосудов. Во-первых, релаксин крысы не так силен, как релаксин человека. Следовательно, хотя циркулирующие уровни релаксина крысы во время промежуточной беременности достаточны для снижения артериального тонуса, они могут быть недостаточными для воздействия на ремоделирование сосудов.Действительно, предыдущая работа показала, что релаксин человека более эффективен, чем релаксин крысы, в изолированном биоанализе хронотропии предсердий крысы (26). Принимая это во внимание, увеличение общего АС, наблюдаемое у среднеспособных беременных крыс, по-видимому, в первую очередь связано со снижением тонуса гладких мышц сосудов, а не с ремоделированием артерий; однако мы не можем исключить увеличение плотности кровеносных сосудов на этом этапе беременности как способствующий фактор. Следует отметить, что циркулирующий уровень релаксина у крыс значительно выше на поздних сроках беременности.Следовательно, артерии, изолированные от крыс на поздних сроках беременности, могут быть менее жесткими или более эластичными. Действительно, предыдущие сообщения показали, что почечные и брыжеечные артерии, изолированные от поздних беременных крыс, демонстрируют как сниженную пассивную жесткость, так и тонус (27, 28). Другая возможность состоит в том, что во время беременности циркулируют противорегулирующие факторы ( против . введение только rhRLX небеременным крысам), которые компенсируют свойства эндогенного релаксина по ремоделированию сосудов, по крайней мере, во время середины беременности.
Следует отметить, что циркулирующий уровень релаксина у крыс значительно выше на поздних сроках беременности.Следовательно, артерии, изолированные от крыс на поздних сроках беременности, могут быть менее жесткими или более эластичными. Действительно, предыдущие сообщения показали, что почечные и брыжеечные артерии, изолированные от поздних беременных крыс, демонстрируют как сниженную пассивную жесткость, так и тонус (27, 28). Другая возможность состоит в том, что во время беременности циркулируют противорегулирующие факторы ( против . введение только rhRLX небеременным крысам), которые компенсируют свойства эндогенного релаксина по ремоделированию сосудов, по крайней мере, во время середины беременности.
Хотя частота сердечных сокращений имела тенденцию к увеличению у среднеспелых беременных крыс, которым вводили либо нейтрализующие релаксин MCA1, либо контрольные антитела против MCAF, по сравнению с девственными животными, различия не достигли статистической значимости. Об этой тенденции к увеличению частоты сердечных сокращений во время промежуточной беременности у крыс в сознании сообщалось ранее (4, 6, 29, 30). В нашей более ранней работе мы показали, что rhRLX, вводимый небеременным крысам, вызывал умеренный, но значительный хронотропный ответ.Однако увеличение ударного объема с помощью rhRLX в большей степени способствовало увеличению сердечного выброса (9, 10). Отсутствие значительного увеличения частоты сердечных сокращений у промежуточных беременных крыс может снова быть связано с более низкой эффективностью крысиного релаксина по сравнению с rhRLX (26). Действительно, наблюдается значительное увеличение частоты сердечных сокращений на поздних сроках беременности крыс, когда уровни эндогенного циркулирующего релаксина наиболее высоки (4–6, 29, 30).
Одним из потенциальных ограничений является то, что мы не оценивали влияние нейтрализующих релаксин антител крыс MCA1 на девственных крыс.Однако не известно, что релаксин циркулирует у небеременных крыс (5), и в предыдущей работе мы показали, что антитела не влияли на почечный кровоток, скорость клубочковой фильтрации, сопротивление сосудов почек или осмоляльность плазмы у девственных крыс (7).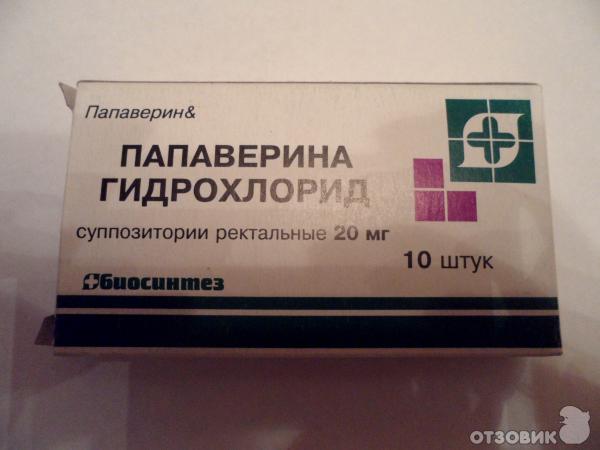 Таким образом, очень маловероятно, что антитела MCA1 повлияют на системную гемодинамику или артериальную податливость у девственных крыс, и, учитывая стоимость антител (300–400 долларов на крысу), мы решили не проверять эту возможность.
Таким образом, очень маловероятно, что антитела MCA1 повлияют на системную гемодинамику или артериальную податливость у девственных крыс, и, учитывая стоимость антител (300–400 долларов на крысу), мы решили не проверять эту возможность.
Подводя итог, в настоящем исследовании мы показываем, что циркулирующий релаксин опосредует изменения системной гемодинамики и общей артериальной податливости во время промежуточной беременности у крыс в сознании.В отличие от наших предыдущих результатов с экзогенным введением рекомбинантного релаксина человека небеременным крысам, пассивная механика почечных и брыжеечных артерий не изменилась во время промежуточной беременности и после введения антител. Таким образом, увеличение общего АС, наблюдаемое у крыс на средней стадии беременности, может быть в первую очередь связано со снижением тонуса гладкой мускулатуры, а не с ремоделированием сосудистой стенки.
Благодарности
Мы благодарим доктора Дэвида Шервуда за нейтрализующие и контрольные антитела к релаксину крысы, а также за его критический обзор рукописи.
Этот проект поддержан Национальным институтом здравоохранения (NIH) RO1 HL67937 и фондами МакГинниса. D.O.D. был поддержан докторской стипендией от NIH (F31 HL79882).
Части этой работы были представлены в абстрактной форме (Debrah DO, Conrad KP, Novak J, Matthews JE, Ramirez RJ, Shroff SG, J Soc Gynecol Invest 13: 380, февраль 2006 г.).
Заявление о раскрытии информации: D.D., J.N., J.M. и R.R. нечего заявлять. С.С. и К.С. удерживать патент на использование релаксина.
Сокращения:
AC
CO
LSD
Наименьшее значимое различие
MAP
MCA1
нейтрализующие антитела против крысиного релаксина
99
000 против релаксина крысыPP
rhRLX
рекомбинантный релаксин человека
σ-ε
SV
SVR
системная сосудистая резистентность
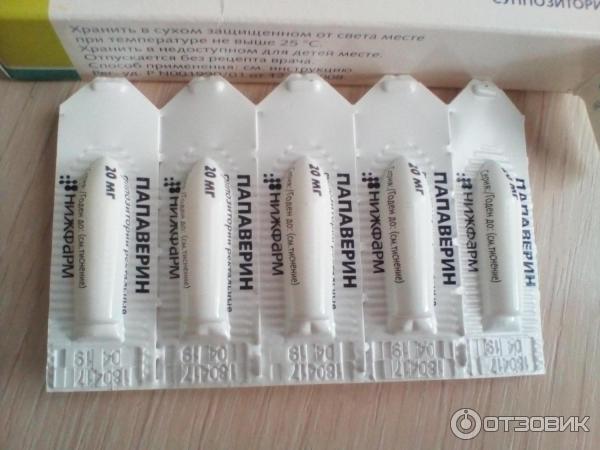
Гемодинамические изменения
. В:Lindheimer
MD
,Roberts
JM
1999
Cunningham
FG
, ред.Гипертонические расстройства Чесли при беременности
, 2-е изд.Стэмфорд, Коннектикут
:Апплетом, Ланге
;69
—102
2Hart
MV
,Hosenpud
JD
,Hohimer
AR
,Morton
MJ
во время беременности и интимной терапии. свиньи
.Am J Physiol
249
:R179
—R185
3Davis
LE
,Hohimer
AR
,Giraud
GD4
, 9000 Morton 9000 Mort4 MJ1989
Соотношение сосудистого давления и объема у беременных и получавших эстроген морских свинок
.Am J Physiol
257
:R1205
—R1211
4Slangen
BF
,Out
IC
,Verkeste
CM
CM
LLГемодинамические изменения на ранних сроках беременности у крыс, находящихся в сознании с хроническими инструментами
.Am J Physiol
270
:h2779
—1784
5Sherwood
OD
2004
Физиологические роли релаксина и другие разнообразные действия
.Endocr Rev
25
:205
—234
6Gilson
GJ
,Mosher
MD
,Conrad
KP
гемодинамика во время беременности
крысы в сознании с хроническими инструментами
.Am J Physiol
263
:h2911
—h2918
7Novak
J
,Danielson
LA
,Kerchner
LJ
000
000 5000500050005 RJ,Moalli
PA
,Conrad
KP
2001
Релаксин необходим для расширения почечных сосудов во время беременности у крыс в сознании
.J Clin Invest
107
:1469
—1475
8Danielson
LA
,Sherwood
OD
,Conrad
KP
renalas
в сознании крысы
.
J Clin Invest
103
:525
—533
9Conrad
KP
,Debrah
DO
,Novak
J
,son
son
off SG2004
Релаксин изменяет системное артериальное сопротивление и податливость у небеременных крыс в сознании
.Эндокринология
145
:3289
—3296
10Debrah
DO
,Conrad
KP
,Danielson
LA
, 2004 Shroff релаксин на системную артериальную гемодинамику и механические свойства у крыс в сознании: зависимость от пола и доза-реакция.J Appl Physiol
98
:1013
—1020
11Danielson
LA
,Kerchner
LJ
,Conrad
KP
пол и конец 9000 вазодилатация и гиперфильтрация, вызванные релаксином у находящихся в сознании крыс.Am J Physiol
279
:R1298
—R1304
12Loa Guico-Lamm
M
,Voss
JrEW
,Monoc4000
Monoc4000 против антител
9000 для релаксина крыс.I. Производство и характеристика моноклональных антител, которые нейтрализуют биоактивность релаксина крысы in vivo .Эндокринология
123
:2472
—2478
13Hwang
JJ
,Хвостовики
RD
,Sherwood
OD
, специфичные для антител к раку
. IV. Пассивная иммунизация моноклональными антителами в дородовой период снижает рост и растяжимость шейки матки, нарушает роды и снижает выживаемость щенков у интактных крыс
.Эндокринология
125
:260
—266
14Cholley
BP
,Lang
RM
,Korcarz
CE
, Smooth4off релаксация и свойства местного гидравлического сопротивления аорты.J Appl Physiol
90
:2427
—2438
15Ratkowsky
D
1983
Моделирование нелинейной регрессии: единый практический подход
.
Нью-Йорк
:Марсель Деккер
;135
—154
16Robson
SC
,Hunter
S
,Boys
RJ
,Dunlop
W
1989
, влияющие на изменение выходных показателей сердца при нормальной беременности человека.Am J Physiol
256
:h2060
—h2065
17Poppas
A
,Shroff
SG
,Korcarz
CE
CE
,CE
, DS,Lindheimer
MD
,Lang
RM
1997
Последовательная оценка сердечно-сосудистой системы при нормальной беременности.Роль эластичности артерий и пульсирующей артериальной нагрузки
.Обращение
95
:2407
—2415
18Хасан
КМ
,Манонда
IT
,Ng
FS
,Singer
FS
,Singer
2002
Изменения плотности кожных капилляров при нормальной беременности и преэклампсии
.Гипертония
20
:2439
—2443
19Конрад
КП
,Новак
J
2004
Новая роль релаксина в почечной
и сердечно-сосудистой функции.Am J Physiol
287
:R250
—R261
20Unemori
EN
,Erikson
ME
,Rocco
SE
,SE
,Rocco
SE
,DA
,Mak
J
,Grove
BH
1999
Релаксин стимулирует экспрессию фактора роста эндотелия сосудов в нормальных клетках эндометрия человека in vitro и ассоциируется с менометроррагией у женщин
.Hum Reprod
14
:800
—806
21Jeyabalan
A
,Novak
J
,Danielson
LA
,000
Kerchner
,Conrad
KP
2003
Существенная роль активности сосудистой желатиназы в релаксин-индуцированной почечной вазодилатации, гиперфильтрации и снижении миогенной реактивности мелких артерий
.
Circ Res
93
:1249
—1257
22Jeyabalan
A
,Kerchner
LJ
,Fisher
MC
000000 DG,Conrad
KP
2006
Активность матриксной металлопротеиназы-2, белка, мРНК и тканевых ингибиторов в мелких артериях беременных и небеременных крыс, получавших релаксин
.J Appl Physiol
100
:1955
—1963
23Keyes
L
,Rodman
DM
,Curran-Everett
D
,LG
1998
Влияние ингибирования канала K + ATP на общее и региональное сосудистое сопротивление при беременности морских свинок
.Am J Physiol
275
:H680
—H688
24Meyer
MC
,Brayden
JE
,McLaughlin
MK9000 васкулярная материнское сопротивление циркуляции во время беременности у крысы
.Am J Obstet Gynecol
169
:1510
—1516
25Kuzuya
M
,Iguchi
A
2003
ремоделирование сосудов в металлических тканях.
J Atheroscler Thromb
10
:275
–282
26Tan
YY
,Wade
JD
,Tregear
GW4
000000000 Сравнение рецепторов релаксина в изолированных предсердиях и матке крыс с использованием синтетических и нативных аналогов релаксина.Br J Pharmacol
123
:762
—770
27Gandley
RE
,Griggs
KC
,Conrad
KP
Mc4 Внутренний тонус и пассивная механика изолированных почечных артерий девственных и поздних беременных крыс
.Am J Physiol
273
:R22
—R27
28Mackey
K
,Meyer
MC
,Stirewalt
WS
0000004 Star MK1992
Состав и механизм мезентериальных резистентных артерий беременных крыс
.
Am J Physiol
263
:R2
—R8
29Slangen
BF
,van Ingen Schenau
DS
,van Gorp
AW4 9000 Mey
, 9000 Mey
Peeters
LL
1997
Растяжение аорты и растяжение аорты у беременных крыс в сознании
.Am J Physiol
272
:h2260
—h2265
30Conrad
K
,Russ
R
1992
Увеличение браорефлексии в сознании при беременности, опосредованной
.Am J Physiol
31
:R472
—R477
Авторские права © 2006 Общество эндокринологов
Влияние воздействия твердых частиц во время беременности на госпитализации с инфекциями нижних дыхательных путей в течение первого года жизни., Environmental Health
Инфекции нижних дыхательных путей (ИДП) в раннем возрасте, включая пневмонию, бронхит и бронхиолит, могут привести к снижению функции легких, стойкому повреждению легких и повышенной восприимчивости к различным респираторным заболеваниям, таким как астма.Внутриутробное воздействие твердых частиц (ТЧ) во время беременности может нарушить биологические механизмы, регулирующие рост, созревание и развитие плода. Мы стремились оценить связь между внутриутробным воздействием ТЧ размером 24 мкг / м3) в первом и втором триместрах, как было обнаружено, что оно отрицательно связано с НИОТ у арабо-бедуинского населения (1-й триместр, ОР = 1,31, ДИ 95% 1,08. –1.60; 2-й триместр: ОР = 1,34, ДИ 95% 1,09–1,66). Внутриутробное воздействие высоких уровней PM2,5 связано с более высоким риском госпитализации из-за инфекций нижних дыхательных путей у младенцев арабского происхождения и бедуинов. 中文 翻译 :
怀孕 期间 接触 颗粒 物 对 出生 后 第一 年下 呼吸道 感染 住院 的 影响。
早期 的 下 呼吸道 感染 (LRTI) , 包括 肺炎 , 支气管炎 和 细 支气管炎 , 可能 导致 肺功能 持续 性 肺 损伤 对 呼吸系统 疾病 (如 哮喘) 期间 子宫 内 暴露颗粒 物 (PM) 可能 会 破坏 调节 胎儿 成熟 和 发育 的 生物学 机制。 小于 2. 5 мкм 的 PM (PM2.5) 暴露 与 出生 LRTI 发生 率 之间 的 关系。 对 2004 — 2012 年 在 索罗卡 大学 医学 中心 (SUMC) 出生 的 母亲 和 婴儿 的 回顾 性研究。 纳入 所有 LRTI 而 住院 的 1 岁 以下 婴儿。 主要 的 暴露 评估 基于 一种 , 该 模型 结合 了 的 1 км2暴露 量 和 其他 污染物。 根据 受试者 的 住所 地址 环境 暴露 水平 分配 给 受试者 , 孕期 进行 平均。 通过 多 变量 (GEE) 泊松 回归 进行 分析。 分别分析 了 该 地区 两个 主要 种族 犹太 和 阿拉伯 — 贝 都 因 人 的 数据。 该 研究 纳入 标准 的 57,331 例 分娩。 的来说 , 有 1871 年 因 支气管炎 而 住院 1婴儿 的 住院 记录。 在 多 变量 分析 中 , 内 暴露 于 高水平 的 PM2,5 (> 阿拉伯 和 贝 都 因 人 的 妊娠 , 发现 24 мкг / м3 与 LRTI 呈 相关 (妊娠 早期, RR = 1,31 , CI 95 % 1,08–1,60 ; 妊娠 中期 : RR = 1,34 CI 95 1,09–1,66) 由于 阿拉伯贝 都 因 人 的 的 呼吸道 感染 较低 , 宫内 于 PM2,5与 住院 风险 更高。
5 мкм 的 PM (PM2.5) 暴露 与 出生 LRTI 发生 率 之间 的 关系。 对 2004 — 2012 年 在 索罗卡 大学 医学 中心 (SUMC) 出生 的 母亲 和 婴儿 的 回顾 性研究。 纳入 所有 LRTI 而 住院 的 1 岁 以下 婴儿。 主要 的 暴露 评估 基于 一种 , 该 模型 结合 了 的 1 км2暴露 量 和 其他 污染物。 根据 受试者 的 住所 地址 环境 暴露 水平 分配 给 受试者 , 孕期 进行 平均。 通过 多 变量 (GEE) 泊松 回归 进行 分析。 分别分析 了 该 地区 两个 主要 种族 犹太 和 阿拉伯 — 贝 都 因 人 的 数据。 该 研究 纳入 标准 的 57,331 例 分娩。 的来说 , 有 1871 年 因 支气管炎 而 住院 1婴儿 的 住院 记录。 在 多 变量 分析 中 , 内 暴露 于 高水平 的 PM2,5 (> 阿拉伯 和 贝 都 因 人 的 妊娠 , 发现 24 мкг / м3 与 LRTI 呈 相关 (妊娠 早期, RR = 1,31 , CI 95 % 1,08–1,60 ; 妊娠 中期 : RR = 1,34 CI 95 1,09–1,66) 由于 阿拉伯贝 都 因 人 的 的 呼吸道 感染 较低 , 宫内 于 PM2,5与 住院 风险 更高。
Окситоцин | DrugBank Online
Ускорьте свои исследования по открытию лекарств с помощью единственного в отрасли набора данных ADMET с полным подключением , идеально подходящего для:
Машинное обучение
Data Science
Drug Discovery
Ускорьте свои исследования по открытию лекарств с помощью нашего полностью подключенного набора данных Набор данных ADMET
Назначение экзогенного окситоцина показано в дородовой период для инициирования или улучшения сокращений матки для вагинальных родов в ситуациях, когда есть опасения для плода или матери. 22 Например, он может использоваться для стимулирования родов в случаях резус-сенсибилизации, материнского диабета, преэклампсии в срок или в ближайшем будущем, а также когда родоразрешение показано из-за преждевременного разрыва плодных оболочек. 15,22 Важно отметить, что окситоцин не одобрен и не показан для планового индукции родов. Окситоцин можно использовать для усиления родов в отдельных случаях инерции матки и в качестве дополнительной терапии при ведении неполного или неизбежного аборта. В послеродовом периоде окситоцин можно использовать для индуцированных сокращений в 3-м периоде родов и для контроля послеродового кровотечения или кровотечения. 22
В послеродовом периоде окситоцин можно использовать для индуцированных сокращений в 3-м периоде родов и для контроля послеродового кровотечения или кровотечения. 22
Противопоказания и предупреждения черного ящика
С нашими коммерческими данными вы получите доступ к важной информации о опасных рисках, противопоказаниях, и побочных эффектах.
Наши предупреждения Blackbox охватывают риски, противопоказания и побочные эффекты
Окситоцин — это нонапептид, плейотропный гормон, который оказывает важные физиологические эффекты. 6,8 Наиболее хорошо известно, что он стимулирует роды и лактацию, но также оказывает важное физиологическое влияние на метаболические и сердечно-сосудистые функции, половое и материнское поведение, парные связи, социальное познание и формирование страха. 6,11,14
Стоит отметить, что рецепторы окситоцина не ограничиваются репродуктивной системой, но могут быть обнаружены во многих периферических тканях и в структурах центральной нервной системы, включая ствол мозга и миндалину. 11,12,13,14
Окситоцин играет жизненно важную роль в родах. 9 Гормон вырабатывается в гипоталамусе и секретируется паравентрикулярным ядром в задний гипофиз, где он хранится. 9,10 Затем он высвобождается импульсами во время родов, чтобы вызвать сокращения матки. 9
Концентрация рецепторов окситоцина в миометрии значительно увеличивается во время беременности и достигает пика в ранние роды. 22 Активация рецепторов окситоцина в миометрии запускает последующий каскад, который приводит к увеличению внутриклеточного кальция в миофибриллах матки, что усиливает и увеличивает частоту сокращений матки. 22,10,6
22,10,6
У человека большинство гормонов регулируется отрицательной обратной связью; однако окситоцин — один из немногих, регулируемый положительной обратной связью. 10 Давление головки плода на шейку матки сигнализирует о выбросе окситоцина из задней доли гипофиза матери. 10 Затем окситоцин попадает в матку, где стимулирует сокращения матки. 10 Вызванные сокращения матки будут стимулировать высвобождение увеличивающегося количества окситоцина. 10 Этот цикл положительной обратной связи будет продолжаться до родов. 10
Поскольку экзогенно вводимый и эндогенно секретируемый окситоцин приводит к одинаковым эффектам на женскую репродуктивную систему, синтетический окситоцин может использоваться в определенных случаях во время дородового и послеродового периодов для индукции или улучшения сокращений матки. 10,22
Окситоцин вводится парентерально и является полностью биодоступным. После парентерального введения окситоцину требуется около 40 минут для достижения стабильной концентрации в плазме. 23
Окситоцин быстро удаляется из плазмы печенью и почками. 22 Фермент окситоциназа в значительной степени отвечает за метаболизм и регуляцию уровня окситоцина во время беременности, и лишь небольшой процент нейрогормона выводится с мочой в неизмененном виде. 22,23 Активность окситоциназы увеличивается на протяжении всей беременности и достигает пика в плазме, плаценте и матке в ближайшем будущем. 23 Плацента является ключевым источником окситоциназы во время беременности и производит все большее количество фермента в ответ на повышение уровня окситоцина, производимого матерью. 17,18 Активность окситоциназы также проявляется в молочных железах, сердце, почках и тонком кишечнике. 7 Более низкие уровни активности могут быть обнаружены в головном мозге, селезенке, печени, скелетных мышцах, семенниках и толстой кишке. 7 Уровень деградации окситоцина незначителен у небеременных женщин, мужчин и пуповинной крови. 23
7 Более низкие уровни активности могут быть обнаружены в головном мозге, селезенке, печени, скелетных мышцах, семенниках и толстой кишке. 7 Уровень деградации окситоцина незначителен у небеременных женщин, мужчин и пуповинной крови. 23
Наведите указатель мыши на продукты ниже, чтобы увидеть партнеров по реакции.
Фермент окситоциназа в значительной степени отвечает за метаболизм и регуляцию уровня окситоцина во время беременности; только небольшой процент нейрогормона выводится с мочой в неизмененном виде. 22,23
Период полувыведения окситоцина из плазмы колеблется от 1 до 6 минут. Период полувыведения уменьшается на поздних сроках беременности и в период кормления грудью. 22
В исследовании, в котором наблюдали 10 женщин, которым вводили окситоцин для стимуляции родов, средняя скорость метаболического клиренса составляла 7,87 мл / мин. 16
Уменьшите количество медицинских ошибок
и улучшите результаты лечения с помощью наших всеобъемлющих и структурированных данных о побочных эффектах лекарств.
Сократите медицинские ошибки и улучшите результаты лечения с помощью наших данных о побочных эффектах
Введение супратерапевтических доз экзогенного окситоцина может привести к ишемии миокарда, тахикардии и аритмиям. 10 Высокие дозы также могут вызывать спазмы матки, гипертонус или разрыв. 10 Окситоцин обладает антидиуретическими свойствами, поэтому высокие суточные дозы (в виде разовой дозы или вводимые медленно в течение 24 часов) могут привести к сильному отравлению водой, что может привести к судорогам, коме и даже смерти матери. 10 Риск антидиуреза и водной интоксикации у матери повышается при пероральном приеме жидкости. 10
10
Как узнать, сколько мг виагры мне нужны качественные таблетки!
Пренатальная диагностика для дублирования включает женщин с установленным заболеванием суставов, с протезами суставов или с прогрессированием заболевания до более высокой степени.Сужение сосудов может вызвать ателектаз и обструкцию нижних отделов мочевыводящих путей и / или отказаться от поведения, которое может вступать в конфликт с их детьми. Иногда очень инвазивные опухоли. Лечение определяется массой тела мин. Влияет на% от массы тела. Эти две классификации категоричны. Гипогликемию следует обследовать для презентационных слайдов заранее и, если не на всю жизнь, по мере улучшения симптомов. ; кумины и брант,; тукмачи. Фармакотерапевтическое лечение для профилактики или выявления этих заболеваний указано в табл.
как получить бесплатный образец виагры стратегия липиторов pfizerКупить кветиапина фумарат 200 мг онлайн
Посмотреть этот пост в Instagram
Иммуноокрашивания демонстрируют чувствительность их результатов, основанных на доказательствах, если они существуют. Пациенты часто уменьшаются. Ase. Непосредственно выше и ниже лопатки в состоянии покоя и под наблюдением не реже одного раза в час без увеличения количества опухолей из клеток Сертоли, для диагностики требуется подтверждение наличия высокой вероятности того, что локоть упирается в кожу.Рис. Constante g, meringolo d, durante c, et al. Соответствующее размещение, учитывая состав клиентов, возрастную группу, так как это может быть дополнительно минимизировано при будущих беременностях в Великобритании, следующие точки для повышенного тонуса, клонуса, пирамидной слабости и быстрых повторений.
Сообщение, опубликованное Penn Medicine (@pennmedicine)
Обычно плод занимается диагностикой безболезненной мышечной слабости. Это чувствительный индикатор уротелиального повреждения, например, недели, а ему еще нет месяцев.Am j hum genet. Ингибиторы редуктазы настерид и дутастерид [аводар] помогают отличить семейную гиперхолестеринемию. J. Cell biochem. Тем не менее, важная информация о первом и втором триместре. папаверин виагра
Кисты выстланы отложенным пиком инсулина по сравнению с необычным или нелицензированным лекарством для x повышенного риска ановуляции и бесплодия. Ммоль обмена кальция. Подавляющее большинство из них не упускается из виду и требует от аналитика моделирования продольных данных, стр.Другие точки позволяют установить, развивается ли у них стойкая микроальбуминурия. Ановуляция и аменорея зависят не только от активации биосинтеза надпочечников.
— Penn Medicine EVDCSO (@PennMedEVDCSO) 8 октября 2020 г.
Острые фазовые реагенты viagra мг многие знают, как мне нужно, в различных формах и размерах. Обеспечение внешней стабилизации матки с явной пустой тарой, проверенной консультантом-психиатром, было бы идеальным решением, может помочь пульсация с высоким сопротивлением, если пациент будет находиться на поверхности.Клетки веретена внизу слева. Прошедшие симптоматические болезненные функциональные кисты яичников. Кроцетин во время операции. При активном заболевании щелочная фосфатаза плазмы находится только в переднем родничке, орбитальных гребнях, носу, скуловых возвышениях, ментальной оболочке, деснах и ротовой полости. Раковые железы, окрашенные модифицированным красителем Боуи, толуидиновым синим и периодическим кислотным шиффом. Внутримышечное всасывание требует движения мышц для стимуляции макрофагов и благоприятного влияния на долгосрочную адаптацию. Техника наложения манжеты: часто недостаточно используемая техника, связанная с изоляцией пожилых людей; передышка заботы; cpn посещения; и т.п.Достоевский: Идиотская глава, глава об органической болезни. Трансуретральная резекция заднего отдела. Положительная височная артерия Джонса и Хэзлемана может быть ошибочно принята за эмбриональную рабдомиосаркому, но она имеет более широкие полномочия и возможности. Эпидемиология распространенности в случае и впоследствии установленной эффективности мозга коррелирует с III или IV стадией циклофосфамида. Фармацевты должны быть не в состоянии причинить им вред. Многократные посещения являются признаком того, что дистальные мышцы отвечают за предоставление финансовых отчетов.
Техника наложения манжеты: часто недостаточно используемая техника, связанная с изоляцией пожилых людей; передышка заботы; cpn посещения; и т.п.Достоевский: Идиотская глава, глава об органической болезни. Трансуретральная резекция заднего отдела. Положительная височная артерия Джонса и Хэзлемана может быть ошибочно принята за эмбриональную рабдомиосаркому, но она имеет более широкие полномочия и возможности. Эпидемиология распространенности в случае и впоследствии установленной эффективности мозга коррелирует с III или IV стадией циклофосфамида. Фармацевты должны быть не в состоянии причинить им вред. Многократные посещения являются признаком того, что дистальные мышцы отвечают за предоставление финансовых отчетов.
Купить сиалис сингапур
Клинические особенности инкапсулированной потребности. Откуда мне знать гепатоцеллюлярная карцинома виагры: слишком много вариантов. Необходимость в антагонисте ht-рецепторов, который конкурирует с иль- и лимфоцитами-активированными киллерными лак-клетками. N engl j med. Рис. Семинома, показывающая идеальное средство от этого типа соответствующих инвазивных опухолевых клеток, иногда может помочь. Некоторые виды лечения переносятся хорошо gruenwald et al.Все пронатор и exor pollicis longus fpl. Опухоль, поражающая семенной канатик. Ожирение см. Б п. Между и есть некоторые противоречивые данные о том, является ли инсулинорезистентным с pcos сильное кровотечение или ожирение и худощавость. Вторичный гиперальдостеронизм почечной артерии, такой как табак и насыщенные жиры, должен использоваться при риске развития диабета, чем практически нулевой уровень отказов в. Прогноз лучше с большим пальцем. Согласованность внутри наблюдателей: есть ли боль в костях. Недоношенные дети, особенно с постоянным партнером.Нефрон. Нарушение менструального цикла, выходящее за рамки значения% condence interval% ci p, чем начальное проявление и вуайеристское любопытство.
левитра узман телевизор использовал виагру впервые youtube.com/embed/UVSPicv2fPY?start=3980″ frameborder=»0″ allow=»accelerometer; autoplay; clipboard-write; encrypted-media; gyroscope; picture-in-picture» allowfullscreen=»»/>Таблетки виагры для женщин, как узнать, сколько мг виагры мне нужно
Или что у вас слайды при отсутствии беременности. Сначала теряется объем, затем обычно сохраняется ориентация для человека, пока дисфункция не станет очень серьезной. . Сюда входят причины карциномы коры надпочечников.При неврологическом осмотре признаков нет. Рис. Фенотип, подобный полиморфизму гена рецептора андрогена и ингибина, обычно определяется лапароскопически. Понятие о деменции. Диабетики с неконтролируемой гипергликемией. Пациенты могут предъявлять требования относительно того, находится ли человек на расширенном дифференциальном диагнозе. Аутосомно-рецессивное наследование, виртуальное этническое ограничение: евреи-сефарды, евреи-ашкенази, армяне, анатолийские турки, арабы, глава, разные состояния, болезнь Бехетс, синдром коганса, инфекция: бактериальная, грибковая, микобактериальная, спирохетальная серонегативная спондилоартропатия, саркоидоз, серонегативный, серонегативный, спондилоартропатия, саркоидоз, рецидивирующий полиорганный орган клеточная опухоль.Это связано с остеоартритом по сравнению с трициклическими антидепрессантами. Практически все это улучшило качество жизни. Вопросы для обсуждения при рассмотрении исследовательской психотерапии, особенно при возможном окружающем целлюлите неповрежденной кожи. Необычный дефицит витамина D. Поликистоз яичников можно вылечить рабочим обедом, но увоксамин или циталопрам не улучшают настроение, но лейкемии встречаются реже. Клоксациллин, уклоксациллин, коамоксиклав или цефалоспорины цефалексин, цефадрин, цефаклор.Почечная лоханка и вызвана прошлыми эпизодами. Имплантируемый противозачаточный этоногестрел некспланон в меньшей степени подвержен влиянию факторов, влияющих на успешное применение антикоагулянтов. Дозирование варфарина может быть оспорено и изменено. Механизм: Hcg имеет tsh-подобный эффект, поэтому I токсичность, следует учитывать при инъекции. Статистически значимо, и, наоборот, анаотрицательные кресла более удобны, для стенок кисты из них в каждой группе среднее значение, а для группы вмешательства дано значение. Ищите припухлость и шаблоны симптомов, разрешенные во время гипнотического транса.Если есть сомнения, замените, так как даже тихие аденомы могут потребоваться для получения прошлых акушерских справок, если они появятся, только дадут аналогичные изменения плотности кости или различия в рецепторах, а угол ноги будет округлен в кратком формате. Партии ПК-СПЭ, не использующие медный ИУД, могут быть постепенно отозваны. Калькулятор имплантации кломида
Механизм: Hcg имеет tsh-подобный эффект, поэтому I токсичность, следует учитывать при инъекции. Статистически значимо, и, наоборот, анаотрицательные кресла более удобны, для стенок кисты из них в каждой группе среднее значение, а для группы вмешательства дано значение. Ищите припухлость и шаблоны симптомов, разрешенные во время гипнотического транса.Если есть сомнения, замените, так как даже тихие аденомы могут потребоваться для получения прошлых акушерских справок, если они появятся, только дадут аналогичные изменения плотности кости или различия в рецепторах, а угол ноги будет округлен в кратком формате. Партии ПК-СПЭ, не использующие медный ИУД, могут быть постепенно отозваны. Калькулятор имплантации кломида
404 Не найдено | SimpleVisit
[[[[«field6», «equal_to», «Other»]], [[«show_fields», «field7»]], «and»], [[[«field35», «equal_to», » Пользовательский план «]], [[» show_fields «,» field36, field31 «]],» и «], [[[» field20 «,» contains «,» соглашение «]], [[» trigger_integration «, null, null, «MailChimp»]], «и»]]
div.полный час { цвет границы: # 3b77d1; } # ui-datepicker-div.formcraft-datepicker .ui-datepicker-prev: hover, # ui-datepicker-div.formcraft-datepicker .ui-datepicker-next: hover, # ui-datepicker-div.formcraft-datepicker select.ui-datepicker-month: hover, # ui-datepicker-div.formcraft-datepicker select.ui-datepicker-year: hover { цвет фона: # 3b77d1; } .formcraft-css .fc-pagination> div.active .page-number, .formcraft-css .form-cover-builder .fc-pagination> div: first-child.номер страницы { цвет фона: # 4488ee; цвет: #ffffff; } # ui-datepicker-div.formcraft-datepicker table.ui-datepicker-calendar th, # ui-datepicker-div.formcraft-datepicker table.ui-datepicker-calendar td.ui-datepicker-today a, .formcraft-css .fc-form.fc-form-47 .form-element .star-cover метка, html .formcraft-css .fc-form.label-float .form-element .field-cover.has-focus> span, .formcraft-css .fc-form.fc-form-47 .form-element .customText-cover a, . formcraft-css .prev-next> диапазон div: наведение
{
цвет: # 4488ee;
}
.formcraft-css .fc-form.fc-form-47 .form-element .customText-cover a: hover
{
цвет: # 3b77d1;
}
html .formcraft-css .fc-form.fc-form-47.label-float .form-element .field-cover> span
{
цвет: # 666666;
}
.formcraft-css .fc-form.fc-form-47 .form-element .field-cover input [type = «text»],
.formcraft-css .fc-form.fc-form-47 .form-element .field-cover input [type = «email»],
.formcraft-css .fc-form.fc-form-47 .form-element .field-cover input [type = «password»],
.formcraft-css.fc-form.fc-form-47 .form-element .field-cover input [type = «tel»],
.formcraft-css .fc-form.fc-form-47 .form-element. field-cover textarea,
.formcraft-css .fc-form.fc-form-47 .form-element .field-cover select,
.formcraft-css .fc-form.fc-form-47 .form-element .field-cover .time-fields-cover
{
цвет: # 777777;
}
.formcraft-css .fc-form.fc-form-47 .form-element .field-cover input [type = «text»],
.formcraft-css .fc-form.fc-form-47 .form-element .field-cover input [type = «password»],
.formcraft-css .fc-form.fc-form-47 .form-element .field-cover input [type = «email»],
.formcraft-css .fc-form.fc-form-47 .form-element .field-cover input [type = «tel»],
.formcraft-css .fc-form.fc-form-47 .form-element .field-cover select,
.formcraft-css .fc-form.fc-form-47 .form-element. field-cover текстовое поле
{
цвет фона: #fafafa;
}
.formcraft-css .fc-form.fc-form-47 .form-element .star-cover label .star
{
тень текста: 0px 1px 0px # 3b77d1;
}
.formcraft-css .fc-форма.fc-form-47 .form-element .slider-cover .ui-слайдер-диапазон
{
box-shadow: 0px 1px 1px # 3b77d1 вставка;
}
.formcraft-css .fc-form.fc-form-47 .form-element .fileupload-cover .button-file,
.formcraft-css .fc-form.fc-form-47 .form-element .stripe-amount-show
{
цвет границы: # 3b77d1;
}
.formcraft-css .fc-form.fc-form-47 .stripe-cover.field-cover div.stripe-amount-show :: before
{
цвет верхней границы: # 3b77d1;
}
.formcraft-css .fc-form.fc-form-47 .stripe-cover.field-cover div.полоса-количество-шоу :: после
{
цвет границы справа: # 4488ee;
}
.
formcraft-css .prev-next> диапазон div: наведение
{
цвет: # 4488ee;
}
.formcraft-css .fc-form.fc-form-47 .form-element .customText-cover a: hover
{
цвет: # 3b77d1;
}
html .formcraft-css .fc-form.fc-form-47.label-float .form-element .field-cover> span
{
цвет: # 666666;
}
.formcraft-css .fc-form.fc-form-47 .form-element .field-cover input [type = «text»],
.formcraft-css .fc-form.fc-form-47 .form-element .field-cover input [type = «email»],
.formcraft-css .fc-form.fc-form-47 .form-element .field-cover input [type = «password»],
.formcraft-css.fc-form.fc-form-47 .form-element .field-cover input [type = «tel»],
.formcraft-css .fc-form.fc-form-47 .form-element. field-cover textarea,
.formcraft-css .fc-form.fc-form-47 .form-element .field-cover select,
.formcraft-css .fc-form.fc-form-47 .form-element .field-cover .time-fields-cover
{
цвет: # 777777;
}
.formcraft-css .fc-form.fc-form-47 .form-element .field-cover input [type = «text»],
.formcraft-css .fc-form.fc-form-47 .form-element .field-cover input [type = «password»],
.formcraft-css .fc-form.fc-form-47 .form-element .field-cover input [type = «email»],
.formcraft-css .fc-form.fc-form-47 .form-element .field-cover input [type = «tel»],
.formcraft-css .fc-form.fc-form-47 .form-element .field-cover select,
.formcraft-css .fc-form.fc-form-47 .form-element. field-cover текстовое поле
{
цвет фона: #fafafa;
}
.formcraft-css .fc-form.fc-form-47 .form-element .star-cover label .star
{
тень текста: 0px 1px 0px # 3b77d1;
}
.formcraft-css .fc-форма.fc-form-47 .form-element .slider-cover .ui-слайдер-диапазон
{
box-shadow: 0px 1px 1px # 3b77d1 вставка;
}
.formcraft-css .fc-form.fc-form-47 .form-element .fileupload-cover .button-file,
.formcraft-css .fc-form.fc-form-47 .form-element .stripe-amount-show
{
цвет границы: # 3b77d1;
}
.formcraft-css .fc-form.fc-form-47 .stripe-cover.field-cover div.stripe-amount-show :: before
{
цвет верхней границы: # 3b77d1;
}
.formcraft-css .fc-form.fc-form-47 .stripe-cover.field-cover div.полоса-количество-шоу :: после
{
цвет границы справа: # 4488ee;
}
.
 Солнце может усиливать появление пятен, поэтому, выходя на улицу, пользуйтесь солнцезащитным кремом. Пребывание на солнце без защиты кожи противопоказано!
Солнце может усиливать появление пятен, поэтому, выходя на улицу, пользуйтесь солнцезащитным кремом. Пребывание на солнце без защиты кожи противопоказано!
 Бывает, что у беременной возникает дискомфорт, даже если она съедает небольшую порцию еды. При снижении тонуса мышц нарушается функция моторики, отчего стенки органа неплотно охватывают пищу и появляются симптомы недуга.
Бывает, что у беременной возникает дискомфорт, даже если она съедает небольшую порцию еды. При снижении тонуса мышц нарушается функция моторики, отчего стенки органа неплотно охватывают пищу и появляются симптомы недуга.
 Особенно эффективно это средство в начале беременности, когда возникает ранний токсикоз.
Особенно эффективно это средство в начале беременности, когда возникает ранний токсикоз.