Первый день после родов в роддоме, уход за новорожденным в первые дни
 Содержание статьи:
Содержание статьи:Первые дни жизни самые трудные и ответственные для новоиспечённой мамы и ребёнка. На протяжении первых 3 – 7 дней они находятся в роддоме под присмотром медперсонала. В этот период кроха адаптируется к новой среде, он учится дышать, по-другому питаться, его организм заселяется микроорганизмами. А мама в первые дни после родов свыкается с новой ролью и заботиться о младенце.
Состояние мамы после родов

В большинстве случаев первые сутки самые сложные для родильниц, особенно тех, кто рожает в первый раз. После естественных родов женщина на протяжении 2 часов находится в родильном отделении. Это обусловлено тем, что существует вероятность ранних послеродовых осложнений: маточное кровоизлияние, повышение артериального давления и т. д. Женщине на живот кладут ледяной компресс, чтобы матка лучше сокращалась. А врачи в этот период наблюдают за её состоянием, измеряя давление, пульс, проверяя характер и объём выделений.
Если через 2 часа отклонения не наблюдаются, то женщину переводят в послеродовое отделение. Перед этим медсестра вновь измеряет температуру тела и давление новоиспечённой мамы.
После помещения в палату женщине рекомендуется полежать на животе на протяжении 2 часов. Это необходимо для облегчения отхождения послеродовых выделений и нормального сокращения матки.
В современных роддомах мама и ребёнок находятся в одной палате, при условии, что их состояние удовлетворительное. Перед воссоединением с матерью малыша осматривает детская медсестра. Если с новорожденным всё нормально и у него отсутствуют противопоказания, то его переводят к матери.
Некоторые женщины поле родов ощущают сонливость, а другие, наоборот, слишком возбуждены и не могут уснуть. Это объясняется большой психоэмоциональной и физической нагрузкой женщины.
В некоторых случаях у рожениц наблюдается задержка мочи вследствие спазма сфинктера мочевого пузыря или снижения тонуса органов малого таза (мочевой пузырь, кишечник). Иногда роженица чувствует позыв к мочеиспусканию, но не может самостоятельно опорожнится, а в других она даже не ощущает позыва. Через 6 часов после родов рекомендуется помочиться, если женщине это не удаётся, то нужно обратиться к акушерке, чтобы она поставила катетер.
Если женщине наложили швы, то ей не рекомендуется опорожнять кишечник на протяжении 3 дней. Это обусловлено тем, что вследствие напряжения мышц тазового дна повышается вероятность расхождения швов или опущением внутренних половых органов. Многие женщины интересуются тем, что кушать маме в первые дни. В рацион рекомендуется включать свежие фрукты, овощи, свежевыжатые соки, хлеб из ржаной муки и отрубей и т. д. Кроме того, рекомендуется употреблять супы, каши, кисломолочную продукцию с низким процентом жирности. Из меню следует исключить продукты, которые провоцируют газообразование и аллергию. Подробнее о рационе проконсультирует врач.
При удовлетворительном состоянии здоровья маме рекомендуется быть активной, самостоятельно вставать, выполнять гигиенические процедуры. Это необходимо для лучшего сокращения матки, быстрого восстановления работы кишечника и мочевого пузыря. После каждого опорожнения кишечника и мочевого пузыря необходимо подмываться и менять прокладку. При увеличении объёма маточных выделений необходимо вызвать врача.
Новорожденный в первые часы жизни

После рождения ребёнку очищают воздухоносные путы, чтобы облегчить дыхание, кладут на живот мамы, отсекают пупочный канат, а на культю надевают специальную скобу. Потом глаза однократно обрабатывают антисептиком (2 капли нитрата серебра 1%), чтобы предотвратить заражение конъюнктивы гонококками во время прохождения по родовому каналу. Далее определяют группу крови, резус-фактор и переводят младенца в детское отделение или в палату совместного пребывания с матерью. Так проходит первый день после родов в роддоме.
Перед приёмом медсестра проверяет текст браслеток, отмечает точное время приёма и следующие параметры: активность крика, дыхание, окрас кожи, вес, температуру тела. Потом она обрабатывает кожу и пеленает кроху.
Неонатолог ежедневно осматривает младенца, обращая внимание на цвет кожи, слизистых оболочек, двигательную активность, мышечный тонус, степень выраженности безусловных рефлексов. Кроме того, проверяют слух ребёнка, оценивают функциональность всех систем организма (сердечно-сосудистая, дыхательная, пищеварительная и т. д.). При наличии проблем врач приглашает специалистов более узкого профиля (окулист, хирург, невролог). При подозрении на заболевания ЦНС новорожденному проводят УЗИ мозга через большой родничок.
Педиатр ежедневно обрабатывает пупочный остаток с помощью этилового спирта (95%), а потом раствором марганцовки (5%). При этом касаться к коже запрещено. Если он медленно засыхает, то в первое время медсестра его перевязывает, а во время каждого пеленания протирает раствором перманганата калия. Остаток пупка могут удалить через 2 – 3 дня после родов. Если он отпал самостоятельно, то ранку каждый день протирают перекисью водорода (3%), этанолом (95%), раствором марганцовки (1%), не прикасаясь к коже вокруг пупка.
Кроху каждый день взвешивают, так как данный показатель очень важен для него. Большой вес свидетельствует о здоровье младенца, а низкий – о различных заболеваниях. Однако врачи утверждают, что в норме вес крохи находится в диапазоне от 2.5 до 4 кг. А через 2 – 3 дня дети теряют от 100 до 300 г, но это нормальное явление. Это обусловлено тем, что меняется гидрофильность тканей (способность скапливать воду) и ребёнок не способен нормально усваивать пищу. Ближе к выписке вес крохи нормализуется и начинает увеличиваться.
Также в роддоме проводят анализы на тяжёлые заболевания: фенилкетонурия (нарушение обмена аминокислот) и гипотиреоз (недостаток гормонов щитовидки). Их нужно диагностировать как можно раньше, в противном случае повышается вероятность нарушения умственного и психического развития.
Ежедневные процедуры
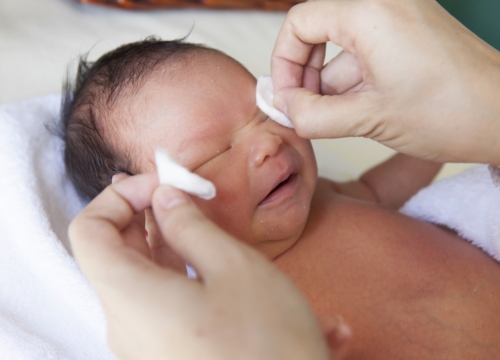
Уход за новорожденным осуществляет мать с помощью медперсонала. В первую очередь необходимо обратить внимание на температуру в палате, она должна находится в диапазоне от 20 до 22°. Недоношенным детям будет более комфортно при температуре от 24 до 25°. Терморегуляция ребёнка несовершенна, поэтому от воздушных ванн лучше отказаться.
Уход за младенцем включает следующие пункты:
• подмывание;
• обработка глаз и носовых ходов;
• умывание;
• обработка кожных покровов и ногтей;
• обработка пупочной раны.
Мыть кроху рекомендуется после каждого опорожнения мочевого пузыря и кишечника. Это обусловлено тем, то его кожа очень чувствительна к моче и первородному калу (меконий) и повышается вероятность раздражения. Мыло рекомендуется использовать только после дефекации.
Подмывают кроху под тёплой проточной водой. Девочку моют спереди назад, а мальчика можно мыть и от зада кпереди. После гигиенических процедур паховые складки промакивают чистым мягким полотенцем.
Обработка глаз происходит следующим образом:
• Ватный диск смачивают в физрастворе или кипячёной воде.
• Аккуратно протирают один глаз от наружного уголка к внутреннему.
• Потом берут новый диск, смачивают и повторяют процедуру.
Нос очищают по мере загрязнения, обычно, достаточно однократной чистки. Для этого вату скручивают в плотный жгут, смачивают в физрастворе или тёплой кипячёной воде. Затем жгут вводят в ноздрю закручивающим движением на глубину 1 – 1.5 см и вытаскивают.
Чтобы умыть кроху, просто возьмите ватный диск, смочите в кипячёной воде или физрастворе. Жидкость немного отожмите, протрите лоб, щёки, кожу вокруг рта. Затем просушите лицо с помощью мягкого сухого полотенца или нового ватного диска.
Кожа младенца не должна перегреваться или увлажнятся, в противном случае проявятся опрелости. Обрабатывают кожные складки редко. При необходимости их протирают ватными палочками, смоченными в растворе йода (2%) или салициловом спирте. Через 4 дня после родов для этой цели используют вазелиновое масло.
Складки обрабатывают по направлению сверху вниз. Протирают складочки кожи за ушами, на шее, под мышками, локтями, коленями и голеностопные складки.
Стричь ногти новорождённому в первые сутки не нужно. За этим участком ухаживают по истечении 4 дней, тогда кожу вокруг ноготка протирают спиртовым раствором йода (2%). Так вы защитите кроху от воспаления на пальцах и появления заусениц. Рекомендуется обрабатывать ногти на руках и ногах.
На протяжении 4 – 7 дней после родов необходимо ухаживать за пуповинным остатком. Ведь именно через него в организм может проникнуть инфекция. Для его обработки используют ватные палочки и спирт. До отсыхания остатка его протирают спиртом от среза и вверх. Потом обрабатывают и кожу вокруг остатка. Затем его протирают раствором марганцовки, не прикасаясь к коже живота. Подробнее об этом проконсультирует врач.
Грудное кормление

Кроху прикладывают к груди сразу после появления на свет. Его кладут на живот матери, и пока акушер отсекает пуповину он сосёт мамину грудь. Это необходимо и матери, так как под воздействием сосательных движений начинает активно сокращаться матка, быстрее рождается плацента. Очень важно приложить его к груди сразу после рождения, так как в молозиве содержаться необходимые ему полезные вещества (витамины, минералы, антитела). Кроме того, раннее кормление нормализует состояние младенца после родов.
На протяжении 2 – 3 суток после родов из груди выделяется небольшое количество молозива. Однако ребёнка всё равно нужно прикладывать к груди, так как даже эти капли необходимы крохе. Иногда случается так, что нет молозива в первый день после родов, тогда нужно обратиться к врачу, который проконсультирует по этому вопросу.
Во время грудного вскармливания закаляется нежная кожа сосков, однако в первые дни повышается вероятность появления трещин. Чтобы предупредить это болезненное явление, нужно в первые дни прикладывать малыша к груди на 5 – 7 минут, а потом давать другую грудь на такое же время. Ополаскивать грудь перед каждым кормлением не стоит, так как кожа пересушивается и на сосках появляются трещины.
Кормление в первые дни после родов проводят по требованию (это касается и ночных кормлений). Младенца кладут на стерильную пелёнку, чтобы он не прикасался к постели матери.
Во время кормления нужно выбрать наиболее удобную для матери и новорожденного позу. Позиция «лёжа на боку» рекомендована женщинам, которым наложили швы. Также во время кормления можно сесть, чтобы удерживать ребёнка поближе к груди на протяжении длительного времени. Чтобы облегчить нагрузку под руку, на которой будет лежать младенец можно подложить подушку.
Кроха должен захватить не только сосок, но и ареолу. При правильном захвате рот малыша широко раскрыт, язык находится глубоко в нижней части рта, а нижняя губа вывернута.
Нередко случается так, что ребенок не ест и весь день спит. Это нормально для крохи, так он отдыхает после родов и адаптируется к новым условиям. После восстановления сил новорожденный активизируется.
Если отсутствуют осложнения после родов, у младенца отпала пуповина, ранка в хорошем состоянии, а масса тела соответствует норме, то мать с ребёнком выписывают. Обычно это происходит через 3 – 5 дней после родов. Перед выпиской врач обязательно проконсультирует по вопросу домашнего ухода.
Первые дни в роддоме с новорожденным | Материнство
Во времена наших мам все было точно расписано. После родов ребенка мельком показывали матери и сразу уносили в детское отделение. Счастливая мама оказывалась в послеродовой палате человек на 6-10, где проводила время, слушая рассказы соседок о всевозможных ужасах, начиная с шести пальцев на руках новорожденных и заканчивая возможной подменой младенца. В такой «приятной» обстановке проходило три дня, когда наконец измученной и издерганной женщине приносили ее дитя на первое кормление (раньше ведь молока у матери нет, зачем же приносить!).
Впрочем, трудно себе представить, что все эти три дня дети обходились без питания. Орущих младенцев поили из бутылок молочной смесью, и не прекращали этой практики вплоть до выписки из роддома. Поэтому многие мамы, получая своих детей для кормления, не могли их разбудить — они уже были сыты. А когда просыпались и требовали есть — мамы опять не было рядом, и им совали бутылочку. Неудивительно, что после такого начала немногим мамам удавалось сохранить длительное грудное вскармливание.
К счастью, в наши дни появилось большое количество роддомов, которые относятся к первым дням жизни младенца более гуманно. Современные центры родовспоможения практикуют систему «мать + дитя», когда с первых же часов после родов мама и ее малыш находятся вместе. При этом ни женщина, ни ребенок не испытывают стресса, будучи разлученными друг с другом. Мама имеет возможность кормить кроху не по расписанию, а по первому требованию. У нее быстрее устанавливается лактация, а малыш получает такие ценные для него капли молозива. Между матерью и ребенком уже в роддоме устанавливается контакт, столь важный для их дальнейшей жизни. Оказываясь дома, женщина уже не боится подойти к ребенку, взять его на руки. Она знает, как обращаться с новорожденным, потому что в роддоме у нее была возможность поучиться этому у опытных сестер, и самой попробовать перепеленать, искупать, просто покачать младенца.
Все плюсы совместного пребывания с малышом с первых часов жизни трудно перечислить. Однако иногда приходится слышать и возражения. Прежде всего они исходят от тех, кто сам рожал «по старинке» и от работников таких роддомов, но также и от будущих рожениц, которые не уверены в своих силах. Эти сомнения сквозят в конференции по беременности и родам на сайте 7ya.ru:
…возможно (и даже наверняка) тяжеловато лежать с ребёнком сразу после родов, особенно если они прошли не совсем благополучно — кесарево, или просто швы, или ещё что…
(LightBug)
…многие мои знакомые, которые и первый и второй раз рожали, говорят, что лучше ребенка с собой не брать, а отдыхать…особенно ночью…со вторым проще, думаю — уже знаешь, что и как…а первого в первую-вторую ночь — думаю отдавать в детскую буду…
(Селена)
Однако среди женщин, которые испробовали на себе систему «мать + дитя», трудно найти таких, кто был бы недоволен этим.
Мы с первенцем лежали после родов сразу вместе. То есть из родовой на каталке привезли и оставили. Не могу сказать, что было очень легко — швы, усталость, все такое. Но это такие мелочи по сравнению с беспокойством за своего малыша — как он там? Не мокрый ли? Не плачет ли?.. А так он — рядом с вами, вы его покачали-поцеловали… Им так нужно наше тепло в первые дни… Я даже спать его с собой укладывала, несмотря на вопли педиатра о том, что я во сне придушу своего сына.
Будет не очень комфортно, это верно. Но спокойно! И малышику, и вам самой.
(Фунтик)
Лежать безусловно лучше вместе с ребенком. Даже если мама себя неважно чувствует. Представьте: малыш был неразлучен с вами 9 месяцев, и вдруг роды (это испытание не только для мамы, но и для ребенка). А после всех этих напастей его уносят в детскую, где он лежит в кувезе один, мамы нет рядом, все вокруг незнакомое и чужое, кушать ему дают не по требованию (как это было в животе, когда он подпитывался постоянно), а по расписанию. Да к тому же в роддоме, чтобы дети не так кричали, их подкармливают или смесью, или водичкой с глюкозой — это не очень-то хорошо для новорожденного, да и лактация лучше налаживается, когда ребенок ест по требованию. Ну и конечно психологический момент — ребенок чувствует себя брошенным, это как бы предательство со стороны матери…
Вы рожаете не каждый день и надо подойти к этому моменту ответственно.
(Котенок)
Для меня это вопрос принципиальный. Я выбирала только такой роддом, где можно сразу лежать с ребенком. О том, что это тяжело, не стоит беспокоиться — всегда можно попросить, чтобы малыша забрали в детское отделение, когда Вы хотите отдохнуть, а после следующего кормления оставить его у себя. В роддоме, где я рожала, пеленать детку уносили перед каждым кормлением, так что и от этой заботы я была избавлена. Днем малышка была со мной, а на ночь я ее отдавала — после того, как первую ночь после родов совсем не спала (в предыдущую ночь рожала, так что это было чересчур).
(Эхомама)
Дочку мне сразу на живот положили, и к груди приложили — через час, правда. А когда я услышала, как врачи обсуждают, куда нас деть, то сама попросила туда, где с ребенком вместе. Они удивились — мол, а ты справишься (разрывов было-о-о!..), но я убедила, что справлюсь. И правильно сделала! Сейчас даже представить не могу — как это мы с Лиськой были бы не вместе… Мне кажется, очень многое во взаимоотношениях с малышом закладывается уже в эти самые первые дни…
(Marie)
В последнее время у меня только одно требование к роддому (если я туда поеду) — чтобы ребенок лежал вместе с мамой. Ведь это важно в первую очередь именно ребенку, он не должен чувствовать себя брошенным, он должен знать, что его в любой момент по первому требованию согреют, накормят, приласкают, и он, наконец, просто услышит стук материнского сердца, к которому он так привык за 9 месяцев.
А интересно, если в обычном роддоме потребовать своего ребенка, его не дадут? И скажут: «Не положено»? А по какому праву и закону?
Мы в «Рождестве» на занятиях смотрели норвежский фильм про грудное вскармливание, там наши современные порядки (у них тоже такое практиковалось много лет назад) показывали в черно-белом цвете и рассказывали о них, как о фильме ужасов.
(Настик)
Самым важным аргументом в пользу совместного пребывания в роддоме, конечно же, является кормление по требованию. Долгое время считалось, что кормить новорожденного надо строго по расписанию, не допуская отклонений от него даже на полчаса. Соблюдение такого режима дорого давалось и родителям, и детям. Лишь в последние годы педиатры доказали, что кормление по требованию не нарушает пищеварения и не влияет отрицательно на желудок, а наоборот, способствует более гармоничному развитию ребенка, удовлетворяя его индивидуальные потребности в питании.
В наши дни даже педиатры из районных поликлиник настоятельно рекомендуют кормить малышей не по расписанию. А многие женщины приходят к этой мысли самостоятельно, подчиняясь собственной интуиции.
Прочитала в журнале, что в Африке мамаши постоянно таскают грудных детишек в мешке на груди и те когда хотят — тогда и прикладываются к груди. И от этого меньше болеют и ведут себя гораздо спокойнее. Так что я думаю будущего малыша кормить не по расписанию, как всякие книжки советуют, а когда он будет просить.
Может более опытные люди мне скажут, что это нереально, но надеюсь.
(Natalie)
Я, к сожалению, лежала без Насти и только при выписке выяснила, что ее каждый раз после кормления докармливали (не рассказывая мне об этом), а иногда, чтобы не кричала, — и до кормления (это по секрету нянечка рассказала), а я удивлялась, что она есть не хочет…
Поэтому желательно лежать вместе с ребенком или доплачивать нянечкам, чтобы такого безобразия не допустить.
(Ирина)
Роддом, где я намериваюсь рожать, не практикует систему «мать-дитя», и деток там приносят на кормления как везде — каждые три часа, с шестичасовым перерывом на ночь. Итого получается 6 раз в сутки. А врач обронила такую фразу, что ребятёнок тянется к маминой груди до 10ти-15ти (!) раз в сутки. Но это же ужасно! Не то, что он кушать хочет 10-15 раз в день, а то, что получается всего шесть…
(LightBug)
Только что родившийся ребенок не в состоянии выдерживать никакого режима кормлений — ведь плацента кормила его непрерывно! Он хочет есть то через час, то через 4. И это вполне нормально!
Я настоятельно рекомендую всем сразу же лежать в палате вместе с ребенком и ничего не бояться.
(Эхомама)
Да, первое время после родов — не самое легкое в жизни молодой мамы. И все же пребывание в роддоме, даже связанное с уходом за ребенком, существенно легче того, что ожидает вас дома, где придется заниматься помимо ребенка и хозяйством, и стиркой пеленок, и многими другими делами. Но ведь вы и не ожидали легкой жизни, решаясь завести ребенка! Так почему бы не использовать первые дни с максимальной выгодой для себя и малыша?
Дата публикации 07.10.2006
Автор статьи: Анна Миняева
Возвращение из роддома. Режим дня новорожденного в первые дни жизни
Рождение ребенка – событие долгожданное и значимое для семьи. Для будущих родителей важно заранее подготовиться к первым дням с малышом дома.
Первый день жизни ребенка после родов обычно проходит в роддоме. Малыш в этот период много спит, просыпаясь только тогда, когда голоден и плачем просит приложить его к груди для кормления.
Его мамочка также много отдыхает в своей палате, восстанавливая силы после родов. На все вопросы, связанные с уходом за новорожденным с первых дней жизни, отвечает квалифицированный медперсонал роддома.
Первые дни с малышом, проведенные дома после возвращения из роддома – особое время, когда молодым родителям необходимо организовать свое расписание, вписав в него как время для сна, кормления, прогулок с младенцем, так и множество домашних дел – стирку, приготовление еды и прочее.
Как приучить новорожденного к режиму
Распорядок дня мамы с новорожденным ребенком обязательно должен учитывать как потребности маленького человечка, так и право его родителей на отдых.
Вы можете заняться формированием режима дня новорожденного в первые дни приезда домой. Чтобы приучить новорожденного к режиму, учтите, что для ребенка важна определенная последовательность событий. Переодевание, кормление, прогулки на улице или дома, вечернее купание перед сном должны происходить в определенной очередности, но без жесткой привязки ко времени на часах.
Так же учтите, на каком вскармливании находится младенец.
Режим грудничка не подразумевает питания «по часам». То есть, если ребенок находится на грудном вскармливании, прикладывайте его к груди так долго и так часто, как он этого требует. С первого дня ребенка после родов это помогает установить психологический контакт между мамой и малышом.
Режим младенца, который находится на искусственном вскармливании, должен учитывать интервалы между кормлениями. Обычно объем и частота кормлений рассчитываются педиатром по таблицам, в зависимости от возраста и массы тела ребенка.
Что же касается режима дня мамы новорожденного, он должен, в первую очередь, учитывать потребности ее малыша. Затем важно уделять время своим личным потребностям – утреннему туалету, полноценному сну и питанию, пребыванию на свежем воздухе. Нагружать мамочку домашними делами не нужно – временно их может взять на себя папа или другие члены семьи.
Приблизительный распорядок дня мамы с новорожденным
Режим дня мамы новорожденного значительно отличается от того, который был до отъезда в роддом.
Важные нюансы
Купание. Купайте младенца в детской ванночке. Первые 2-3 недели жизни ребенка, пока не заживет пупочная ранка, используйте кипяченую воду, охлажденную до температуры 35-37˚С. Длительность купания составляет от 5 до 15 минут. После чего заверните малыша в мягкое полотенце или пеленку, вытрите нежно вытрите. После купания нужно обработать пупочную ранку, одеть на младенца чистый подгузник и одежду, покормить и уложить спать.
Прогулка. На первую прогулку стоит выходить через несколько дней после возвращения из роддома. Летом лучше всего гулять до 11 часов утра и после 5 вечера. В холодное время года режим младенца отличается – самое подходящее время — с 12 до 2 часов дня. Длительность прогулки с новорожденным составляет около часа.
Дневной сон для мамы. Первые недели своей жизни ребенок просыпается раз в несколько часов для кормления, как днем, так и ночью. Поэтому матери приходится вставать к нему несколько раз в течение ночи. Чтобы высыпаться и восстанавливать силы, женщине необходим так же дневной сон.
Желаем вам с первого дня жизни ребенка после родов успевать главное – любить и ценить своего карапуза, наслаждаться его присутствием, радоваться достижениям.
Анна Шевелева, детский врач, специально для blog.nils.ru
Первые дни жизни новорожденного: всё, что нужно знать.


Первые дни малыша после рождения – своеобразный этап испытаний для новоиспеченных родителей и для самого новорожденного. Малыш кардинально поменял свою среду обитания, световое и звуковое сопровождение, питание, тип дыхания и кровообращения и т.д.
Теперь ко всем этим изменениям нужно как можно быстрее адаптироваться. Задача адаптации к новым жизненным условиям и стоит в первые дни новорожденного.
Маме в уходе за новорожденным в первые дни активно помогает персонал роддома. А вот дома молодые родители могут растеряться от разнообразия новых обязанностей и часто противоречивых советов, которые щедро раздают окружающие родственники и не только.
Эта статья – для тех, кто хочет услышать мнение специалиста и опытного родителя, сформулированное доступным языком, четко и емко.
С чем мамы могут столкнуться в первые дни после рождения малыша в роддоме?
Повторим еще раз, что в первые семь дней у ребенка проходит ранний период адаптации. Адаптации к новым безводным условиям. Теперь у малыша нет поддержания извне постоянной температуры тела, бесперебойного питания через пуповину, привычного стука маминого сердечка рядом.
Сразу после родов вашего малыша забирают для осмотра педиатром-неонатологом, для обработки, изменения и взвешивания. Потом вам принесут ребеночка и приложат к груди.
Раннее прикладывание к груди матери – это и контакт матери и ребенка «кожа к коже», и начало невидимой эмоциональной связи матери и новорожденного. Это и иммунитет малыша, который запускают антитела и иммунные клетки, содержащиеся в молозиве. Это и заселение первой микрофлоры в кишечник малыша.
На счет кормления не беспокойтесь. Даже если малыш съест буквально две капли молозива или слижет их с соска. Ему сейчас много и не надо. А питательное молозиво способно удовлетворить все потребности крохи на данный момент.
Следующие два часа родильница проведет еще в родильном отделении под наблюдением врачей. Дальше пребывание мамочки и малыша может быть совместным или раздельным.
При совместном пребывании кроватка ребенка стоит у кровати матери, и они постоянно находятся рядом. При раздельном пребывании большую часть времени ребенок находится в детском отделении роддома. Маме его приносят на кормления.
Специалисты рекомендуют совместный режим пребывания после родов. Это хорошо и для мамы, и для малыша. Для мамы это способствует быстрейшему налаживанию лактации и сокращению матки. Для малыша более физиологично находиться в тесной взаимосвязи с мамой, как и раньше.
Если с мамой и малышом все в порядке, до встречи и близкого знакомства с вашим крохой проходит после родов мало времени. Как правило, за несколько дней пребывания в роддоме мамочки успевают вдоволь насладиться моментами знакомства и общения с малышом, кормления.
Но есть разные ситуации, когда совместное пребывание невозможно или нежелательно по причине особенностей состояния матери или ребенка после родов.
Стоит отдельно остановиться на состояниях новорожденного, которые родителей, особенно маму, могут напугать в первые дни. Особенно при совместном пребывании мамы и малыша.
Причем, в некоторых случаях мамочка постесняется расспросить об этом врача. А иногда, что греха таить, врач не сможет или не захочет подробно и доступно объяснить маме особенности ее ситуации с ребенком. А это еще больше взволнует и испугает родителей.
Пограничные состояния новорожденного
Пограничными, или транзиторными состояниями новорожденных называют временные симптомы, которые возникают в связи с адаптацией маленького организма. Эти состояния не нуждаются в специальном лечении. Как правило, к концу периода новорожденности, то есть к 28-му дню жизни малыша, все бесследно проходит.
К ним относятся:
1. Физиологическая потеря массы тела
Масса тела малыша уменьшается из-за перестройки ребеночка к новому типу питания. При выходе из водной среды «на сушу» наблюдается своего рода дефицит молока и воды в первые сутки. Также у малыша отходит первородный кал (меконий), подсыхает остаток пуповины.
Чтобы восполнить энергетические затраты, в первые дни организм новорожденного использует собственное депо специального бурого жира, который сосредоточен в районе шеи, почек, верхней части спины. Убыть массы тела не должна превышать 6-10% от первоначальной массы при рождении.
После 3-4-х суток жизни малыш начинает прибавлять в весе (от 10 до 50 г в день). К 12-му дню здоровый малыш должен добрать потерянный вес.


2. Токсическая эритема
Возникает чаще на 3-5 день после родов. Представляет собой розовую пятнистую сыпь с желтыми уплотнениями в центре. Элементы сыпи могут быть разного размера: от точечных до сантиметра, не чешутся.
Сыпь появляется чаще всего на груди, лице, на разгибательных поверхностях крупных суставов и вокруг них (локтевых, плечевых, коленных). При этом малыша ничего не беспокоит, его самочувствие не страдает.
Возникает данное состояние вследствие проникновения в кровь токсинов микроорганизмов, с которыми кроха столкнулся за это время. К ним относятся даже условно-патогенные бактерии, которые заселили кишечник малыша в первые дни жизни.
Как правило, токсическая эритема встречается чаще у малышей, у которых есть наследственная предрасположенность к аллергии.
Такое состояние обычно лечения не требует. При выраженном процессе рекомендуют увеличить питьевой режим малыша и иногда назначают антигистаминные (противоаллергические) средства. В норме сыпь исчезает через 2-3 дня.
3. Другие транзиторные проявления на коже
- Ярко красная окраска кожи новорожденного является своеобразной реакцией на раздражители (снятие родовой смазки, сухой воздух, непривычно низкую температуру окружающей среды).
- Крупнопластинчатое шелушение кожи у новорожденных наблюдается из-за смены среды обитания и чрезмерного испарения влаги из кожи. Проявляется практически на всех участках тела, но больше выражено на животе, голенях и стопах.
- Милии – маленькие точки белого цвета на спинке и крыльях носа, на подбородке новорожденного. Причиной данного состояния является закупорка сальных желез. Ко 2-3-й неделе жизни протоки сальных желез открываются, и милии постепенно проходят.
- Усиленная пигментация (потемнение) кожи вокруг сосков и мошонки у мальчиков является проявлением гормональных перестроек в организме малыша. Эти перестройки связаны с массовым выбросом женских половых гормонов во время родов у матери. Темная окраска кожи исчезает без всякого лечения к 3-й неделе жизни крохи.
- Телеангиоэктазии – это пятна малинового цвета в затылочной ямке, на лбу и в области переносицы малыша. Представляют собой расширенную сеть капилляров (сосудистые звездочки). В народе данное проявление получило название «метка аиста». Телеангиоэктазии постепенно тускнеют и проходят к году.
4. Половой (гормональный) криз
Причиной данного состояния является высокий уровень женских половых гормонов в последние дни беременности и в момент родов и их влияние на организм новорожденного.
Проявляется это:
- нагрубанием молочных желез, увеличением и уплотнением их на 3-5 сутки. Иногда даже из железы выделяется светлый липкий секрет (молозиво). В течение недели все проходит безо всякого лечения;
- увеличением из-за их отека больших и малых половых губ, клитора у девочек, мошонки у мальчиков;
- выделением обильного слизистого секрета серовато-беловатого цвета из половой щели у 60-70% девочек. Иногда появляются выделения кровянистого характера (метроррагии). Как правило, через несколько дней они исчезают.
5. Физиологическая желтуха
Желтушное окрашивание кожных покровов, склер и слизистых оболочек появляется на 2-3-е сутки жизни крохи. Интенсивность окраски достигает максимума на 4-6-е сутки, а исчезает – к 7-10-м суткам. Чувствует при этом малыш себя хорошо.
Причиной данного состояния является распад большого количества плодного (фетального) гемоглобина эритроцитов (красных кровяных клеток) новорожденного. Это естественный процесс замены плодного гемоглобина на новый «взрослый» гемоглобин. При этом в кровь выбрасывается продукт распада эритроцитов – свободный билирубин, который должен утилизироваться печенью.
Но низкая ферментативная активность незрелой печени новорожденного не позволяет это сделать в короткие сроки. Уровень билирубина в крови новорожденного колеблется от 26-34 до 130-170 мкмоль/л.
У недоношенных детей чаще развивается такое состояние и протекает более продолжительно. Также более выражены проявления желтухи у малышей, которых поздно начали кормить грудным молоком или при недостатке молока у мамы.
Следить за временем появления и нарастанием интенсивности желтушной окраски кожи нужно строго, так как желтуха быть и не физиологической. К примеру, при резус-конфликте крови мамы и ребеночка, когда у мамы резус-отрицательная кровь, а у малыша – резус-положительная.
6. Транзиторные нарушения терморегуляции (гипертермия и гипотермия)
Сразу после рождения происходит понижение температуры тела новорожденного компенсаторно в ответ на более низкую температуру окружающей среды, на испарение влаги с кожи.
Поэтому для профилактики еще больших потерь тепла в родильных залах поддерживают температуру не ниже 24°С, новорожденного для осмотра кладут на подогреваемый столик, затем заворачивают в теплые пеленки. В течение первого дня жизни температура ребенка устанавливается в пределах нормы.
К 3-5-му дню жизни малыша температура тела у него может повыситься до 38,5°С. Причиной всему незрелость центров терморегуляции головного мозга новорожденного, адаптация к сухому воздуху с непостоянной температурой. Ребенок несет большие потери жидкости с дыханием. К тому же, у мамы в первые дни лактации небольшое количество молока.
7. Транзиторная неврологическая симптоматика
Периодическое вздрагивание, непостоянное косоглазие, мелкое дрожание подбородка при крике, разница мышечного тонуса с левой и правой стороны, непостоянство мышечного тонуса и рефлексов, болезненный плач или крик – все это считается нормой в первые недели жизни малыша.
Всему виной незрелость головного мозга новорожденного. К тому же, в момент родов малыш испытывает острую нехватку кислорода.
Происходит так называемый сбой равновесия процессов возбуждения и торможения в нервной системе крохи. Поэтому ему нужно время, чтобы отстроиться и научиться воспринимать такой большой поток информации (звук, свет, тактильные ощущения).
8. Транзиторные нарушения работы почек
- Неонатальная олигурия – в первые три дня выделение мочи менее 15 мл на кг веса ребенка в сутки. Так организм младенца приспосабливается к новым условиям, где поступление жидкости из-за неустановившегося питания ограничен и есть потери жидкости с дыханием.
- Появление белка в моче у новорожденного в первые дни жизни считается нормой. Этот факт свидетельствует об активизации функции клубочков почек. И, как и многие системы, у новорожденного пока система фильтрации почечных клубочков и канальцев несовершенна. Поэтому эпителий почечных клубочков обладает повышенной проницаемостью, что и ведет к потере белка.
- Мочекислый инфаркт – это отложение кристаллов мочевой кислоты в просвете собирательных трубочек почек. Такое состояние встречается у каждого шестого новорожденного.


Так как продуктом распада многих клеток, например, клеток крови является мочевая кислота, то ее избыток не успевают утилизировать почки только что рожденного крохи.
В анализе мочи появляются мочевая кислота, эпителий, гиалиновые цилиндры, лейкоциты. При этом на пеленках или подгузнике появляются кирпично-желтоватые пятна от мочи.
Таким новорожденным рекомендуют дополнительное питье. Как правило, данные проявления исчезают к 7-10-му дню жизни малыша без лечения.
9. Транзиторное расстройство стула новорожденного (диспепсия)
Только что родившемуся малышу понадобится время, чтобы желудочно-кишечный тракт перестроился к другому типу питания, заселился полезной микрофлорой. Это процесс адаптации практически у каждого малыша протекает по представленным ниже стадиям:
- Первые 2 дня у малыша отходит первородный кал скудными порциями (густой дегтеобразный меконий).
- С 3-их по 7-е сутки появляется переходный стул. Это частый (до 10-15 в сутки), негомогенным как по консистенции, так и по окраске стул. Присутствуют в нем примеси слизи, комочки, жидкая составляющая, что проявляется как пятно воды на пеленке вокруг кала. Цвет кала постепенно меняется от темно-оливкового до желтого.
- После 7-х – 8-х суток стул нормализуется. При естественном вскармливании стул представляет собой желтую густую гомогенную кашицу без примеси зелени. Могут появляться в небольшом количестве белесоватые комочки (створоженное материнское молоко).
При вскармливании адаптированной смесью стул у детей более плотный, с более резким запахом.
10. Транзиторный иммунодефицит
У только что родившегося малыша отмечается транзиторное снижение иммунных сил. Иммунитет – это защитные силы организма.
Причиной этого является пережитый стресс в родах, гормональные перестройки в момент рождения, смена стерильных условий на активную атаку чужеродных микроорганизмов, неустановившееся питание в первые дни жизни и так далее.
Самый опасный период в плане инфицирования – это первые трое суток. Поэтому так важно соблюдать в роддомах стерильные условия для новорожденных.
Все вышеописанные проявления исчезают самостоятельно и не требуют специфического лечения. Поэтому пугаться их не стоит, но следить за динамикой таких симптомов очень важно, чтобы вовремя обратиться за помощью к специалистам.
Очевидно, что гораздо спокойнее и лучше, если мамочка будет знать о возможности развития таких состояний заранее.
Первые дни новорожденного дома
Теперь поговорим о первых днях малыша уже в домашних условиях. А точнее, с какими трудностями сталкиваются родители в уходе за малышом, оставаясь с ним один на один.
Ведь практически все гигиенические процедуры в роддоме выполнял медперсонал, а дома мамочка может растеряться от недостатка опыта в этих делах.
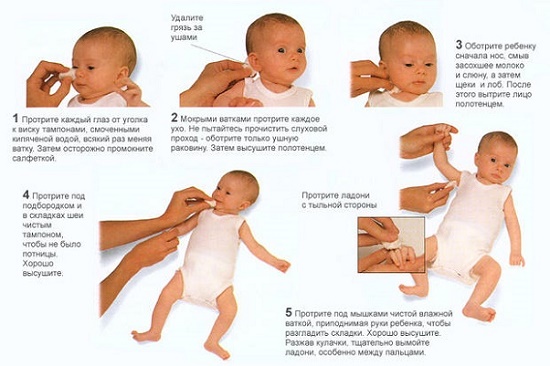
Утренний туалет (умывание, туалет носа, подмывание)
После пробуждения малыша нужно умыть. Для этого нужно взять несколько ватных шариков и смочить их теплой кипяченой водой. Протереть слегка влажными ватными шариками глазки малыша от наружного края глаза к внутреннему краю. Затем протереть все лицо.
Вытирать кожу малыша нужно промакивающими движениями мягкого полотенца или пеленки, ни в коем случае не тереть. Нужно следить, чтобы вода не затекала в шейные складочки и не оставалась там, а если такое произошло, то тщательно вытереть влагу насухо.
Как правило, после сна в носу малыша скапливаются корочки, которые мешают ему свободно дышать. Избавиться от них можно с помощью ватных жгутиков, смоченных вазелиновым маслом или кипяченой водой. Жгутики необходимо сделать самостоятельно.
Для этого можно взять небольшой кусочек ваты и скатать из него плотный жгутик длиной 3-4 см и толщиной 0,3-0,4 см. Таким образом, вам будет легко ввести его в полость носа. Прокрутив его, вы соберете и закрутите на ватный жгутик все корочки со стенок носика малыша.
Чистить ушки малышу часто не надо. Достаточно протирать насухо ушную раковину и кожу за ней после купания. Часто у малышей, особенно после сна в шапочке, кожа за ушком мокнет. Важно промывать этот участок и насухо вытирать. Нужно следить, чтобы эта зона хорошо вентилировалась и не мокла.
Существуют небольшие нюансы в подмывании малышей разного пола.
Девочку нужно подмывать спереди назад, так, чтобы остатки кала и все загрязнения не попадали в половую щель. Из-за близкого расположения выходных отверстий прямой кишки, мочеиспускательного канала и влагалища у девочек высокий риск проникновения инфекции в мочеполовой тракт.
При подмывании девочку нужно расположить лицом к себе, уложить затылок малышки в локтевой сгиб своей руки и предплечьем поддерживать туловище крошки. Широко расставленной кистью придерживать девочку за ягодицы, а свободной рукой обмывать кожу промежности.
Мальчиков можно подмывать по-разному. Со временем вы приноровитесь держать малыша при подмывании именно так, как вам удобно. Со временем это будет делать проще, ведь ребеночек совсем скоро будет пытаться поддерживать головушку.
Использовать каждый раз мыло не рекомендуется. Щелочи, содержащиеся в нем, раздражают и пересушивают нежную кожу младенца больше, чем сами испражнения.
Подмывать детей нужно под проточной водой. Подмывание малышей в тазике сильно нежелательно, так как высок риск занести инфекцию с загрязненной водой в мочевыводящие пути.
Менять подгузник малышу нужно регулярно, примерно каждые три часа и по мере загрязнения. Пока не заживет пупочная ранка верхнюю часть подгузника нужно подворачивать под нее.
В первые недели жизни (да и в последующие тоже) важно малышу давать отдохнуть от жаркого и тяжелого подгузника. Ведь количество мочеиспусканий и дефекаций может достигать до 20-и в день.
Проводить воздушные ванны без подгузника желательно несколько раз в день, следя за температурой кожи малыша и не допуская его переохлаждения.
Первое купание новорожденного
Практически сразу после приезда из роддома новорожденного нужно искупать, ведь ребенка в роддоме только подмывали. Кожа малыша в это время уже шелушится на груди и животе и требует обновления. Но так как пупочная ранка еще не зажила, высока возможность инфицирования, то воду для купания нужно кипятить.
Где вы будете купать ребенка – в ванночке или ванне – не имеет большого значения. Но я за то, чтобы хотя бы до заживления пупка у ребенка была своя индивидуальная ванночка.
Вы должны учитывать, что во время купания голову и шею новорожденного нужно поддерживать одной рукой постоянно, так чтобы вода не попадала в ушки малыша. Поэтому лучше на первое время купания малыша позвать помощника.
Помощнику лучше стоять с другой стороны ванночки. А подход с двух сторон возможен только к отдельно стоящей ванночке. Еще удобно, что маленькую ванночку вы можете поставить на любую удобную для вас высоту и в самое теплое помещение в доме (актуально в зимнее время).
В первые полгода купать ребенка нужно ежедневно. Температура воды должна составлять 37-38°С, температура воздуха в комнате 22-24°С. Купать лучше перед кормлением.
Первые пару дней купать малыша нужно в воде с добавлением марганцовки, а затем с отваром трав (лучше череды). Марганцовку следует развести в отдельной емкости, чтобы кристаллы калия перманганата (марганцовки) не попали в процессе купания на кожу малыша. Приготовленный концентрат марганцовки в отдельной емкости уже потом добавлять в ванночку с водой, так чтобы вода приобретала едва розовый цвет.
Ребенок может испугаться первого погружения в ванночку. Чтобы это погружение было плавным, чтобы не так чувствовался перепад температур, лучше малыша купать первое время в пеленке.
Пеленка еще предотвращает от резкого переохлаждения кожи ребенка, которое может быть при интенсивном испарении воды с кожи ребенка.
Для купания малыша, завернутого в пеленку, помещают плавно в воду, и поочередно обмывают сначала одну ручку, а затем прикрывают ее смоченной пеленкой. Только потом приступают к мытью следующего участка тела.
Пользоваться мылом можно не чаще одного раза в неделю.
Первый сеанс купания не должен затягиваться дольше 7-10 минут. Вот поэтому еще одна пара рук не помешает в этом деле.
При купании уделите особое внимание складочкам младенца. Тщательно промойте их, а потом промокните все участки кожи мягким полотенцем.
Для профилактики опрелостей в складочках после купания лучше воспользоваться присыпкой. Не всегда жирные кремы под подгузник подходят младенцу и предотвращают появление покраснений и опрелостей.
В современных подгузниках практически всегда применяется пропитка для того, чтобы защитить кожу малыша. И на практике не все кремы и мази хорошо взаимодействуют с компонентами этой пропитки. Поэтому множество слоев всяческих средств ухода может сыграть злую шутку с вами и с ребенком.
Туалет пупочной ранки
Проводить обработку пупочной ранки новорожденному нужно минимум один раз в день. При выраженном мокнутье пупка проводить туалет ранки можно дважды в день. Обычно это делают после купания.
В первые дни после снятия пуповинного остатка пупок прикрывает плотная кровянистая корка, которую нужно обязательно убирать. После купания, когда она подмокнет, это проще сделать.
Необходимо чистыми руками развести края пупочной ранки и обильно капнуть в нее несколько капель 3%-ной перекиси водорода. Оставить на 20-30 секунд, а затем просушить ранку, тушируя ее ватным тампоном на палочке. Потом обработать дно пупочной ранки с помощью ватного тампона на палочке 1%-ным раствором бриллиантовой зелени (зеленки).


Стрижка (подстригание) ногтей
Подстричь ногти можно малышу сразу после роддома. Как правило, в этот период это уже необходимо, так как доношенный малыш рождается с небольшим, но остреньким маникюром. Ноготки сильно царапаются и легко ломаются.
Обрезать ногти нужно по прямой линии ножницами с закругленными концами. Так будет меньший риск образования заусенцев и инфицирования ногтевого ложа.
Первая прогулка младенца
При хорошем самочувствии ребенка и благоприятной погоде гулять с ребенком на улице можно сразу после выписки из роддома. Продолжительность первой прогулки не должна превышать 15-20 минут.
Чтобы сборы на улицу не затянулись, ребенок не перегрелся и не вспотел во время сборов на прогулку, выбирайте просторную и легко закрывающуюся одежду.
При выраженном беспокойстве первую непродолжительную прогулку можно совершить на руках у мамы.
Выходить гулять стоит после кормления. Так больше вероятность, что ребенок хорошенько поспит на свежем воздухе.
В летнее время стоит избегать активного солнечного времени. То есть, гулять с ребенком лучше до 11 часов утра или после 16 часов дня. В зимнее время прогулки стоит отменить при понижении температуры ниже -10°С.
Надевать малышу летом нужно на одну одежку больше, чем на себя, а зимой – на две. Плюс учитывайте, что ребенок в таком возрасте чаще спит на улице, поэтому его нужно укрыть пледом.
Режим кормления в первые дни
Про кормление можно говорить бесконечно. Тему кормления можно развить еще на такой же объем статьи. Поэтому для новоиспеченных мамочек здесь затрону только режимные моменты.
Важный вопрос – кормить по требованию или по часам?
Ответ: кормить новорожденного малыша грудным молоком желательно по требованию. При желании после месяца жизни крохи постепенно переходить к режиму кормлений каждые два часа.
При кормлении заменителями молока необходим режим. Поэтому давать смесь раньше, чем через 3-3,5 часа после кормления, не нужно. Еда должна успевать перевариться. Иначе повышенного газообразования и колик вам не избежать.
Период первых недель жизни малыша состоит практически из кормлений, плавно перетекающих в сон. Новорожденный в первые дни может бодрствовать до 4 часов в сутки.
В заключении подведу итог. Первые дни малыша – самый ответственный момент, пройти который более ровно маме поможет нужная информация по теме. Эту информацию вы только что получили!
Здоровья вам и вашим детям!
Об особенностях первых дней новорожденного вам рассказала практикующий врач-педиатр, дважды мама Елена Борисова-Царенок.
Что делать с ребенком в роддоме, если оказалась там впервые
Приветствую вас, дорогие мои читатели! Сегодня я, Надежда Николаева, хочу посветить эти строки всем недавно родившим и ожидающим вскоре малыша… Вчера я встретила приятельницу, которая скоро должна родить своего первенца. И это так трогательно, как буд-то это мне предстоит испытать прибавление семье)! Естественно, в ходе нашего общения мы коснулись темы родов, выбора роддома, а также вопроса, который обычно вызывает много споров: «Стоит ли настаивать перевода после родов в палату категории «Мать и дитя» (МиД) или лучше отдохнуть и прийти в себя в общей палате?»
С одной стороны, очень хочется, чтобы твоя долгожданная кроха сразу же после рождения всегда была рядом. С другой стороны, окружающие пугают, что будет очень тяжело, что после родов лучше самой отдохнуть и восстановить силы, а за ребенком пусть пока поухаживают медсестры из детского отделения.

Без паники. Все хорошо!!
Жаль, что мне не удалось побывать в палате совместного пребывания, с удовольствием бы находилась с дитем целыми днями напролет, пусть и было бы непросто! А вообще, по секрету – новорожденные довольно долго и крепко спят).
Конечно, всегда найдутся сторонники и противники того и другого мнения. И у каждой стороны будут свои довольно весомые аргументы. Но я хотела бы с вами не спорить о том, что лучше, а просто поговорить о том, что делать с ребенком в роддоме и как за ним ухаживать.
В первые дни жизни ребенок кажется таким хрупким крохой, что молодой мамочке обычно даже страшно брать его на руки. Не покидает ощущение, что любое неловкое движение может навредить малышу. Несомненно, в первые недели жизни малыш очень и очень уязвим, но он не столь слаб и хрупок, как может показаться на первый взгляд! У новорожденного весьма крепкие кости, иначе такое испытание, как прохождение по родовым путям и непосредственно роды ему было бы просто не под силу! А какой сильный хватательный рефлекс у малыша!
Так что, милые молодые мамы, не бойтесь брать своего ребенка, не бойтесь «сломать» его. Вам просто нужно пару дней, чтобы привыкнуть друг к другу, понять, как лучше ребенка поднимать и держать, в какой позе лучше кормить, как будет удобнее ему и вам. И обратите внимание, как деток персонал носит на кормление или процедуры в послеродовом отделении – берут по несколько человечков в охапку и головы не придерживают, туго запелененных – именно так было у меня в роддоме. К сожалению, фотографии не нашлось, поэтому вставлю фото перевозки детей).

После родильной
Женщинам, лежащим после родов в общих палатах, детей привозят только на кормление: туго запелёнутых, в чистых подгузниках, и, предположительно, кричащих от голода, можно считать, что маме повезло и малыш будет кушать, а не спать рядом с родным и любимым человеком. Соответственно, познавать азы пеленания, подмывания и смены подгузника таким мамам приходится уже самостоятельно после того, как привезли ребенка из роддома в свою квартиру или дом. И тут порой начинается КАРАУЛ!! Не говоря уже о сорванной нервной системе, регулярных звонков опытным мамам или бабушкам и т.д. И это потрясающе, если есть помощники. 🙏🙏🙏
А бывает, что и нет…. Девочки, сказать честно – ничего страшного с ребенком наедине с мамой не происходит!!!!! Верьте в свои силы и не поддавайтесь общественной панике, навязывающей излишнее беспокойство и угрозу обществу. Будьте уверенными в себе и прислушайтесь к себе – иногда, природный глас подсказывает немного отдохнуть вместо того, чтоб, уложив ребенка, перебрать шкаф.💆♀️

Женщинам, которые лежат в палатах совместного пребывания, приходится осваиваться в роли мамы уже через несколько часов после родов. Обычно медсестра один раз показывает, как обращаться с новорожденным: как его держать, умывать личико, обрабатывать пупочную рану, подмывать, надевать и снимать подгузник, пеленать. Именно эти процедуры, производимые день за днем, и входят в понятие уход за ребенком. Но сразу все запомнить бывает тяжело, поэтому стоит для начала подготовиться теоретически. Мое мнение – лучше освоить эти хитрости именно в роддоме под присмотром врачей, нежели дома, не зная чей совет слушать, выполняя и домашнюю работу!
Уход за новорожденным
- Как держать новорожденного ребенка?
Все знают, что в первые недели жизни у новорожденного мышцы еще слабые. Особенно это касается мышц шеи. Поэтому, пока они не окрепли, обязательно нужно поддерживать головку ребенка. Обычно голова малыша располагается на локте мамы. Вообще, когда малыш лежит у вас на руках, он должен иметь 3 точки опоры: на голове (затылок), на спине в районе лопаток и на попе. Ножки и ручки ребенка при этом не должны висеть, их надо придерживать рукой. Мне кажется, представленное фото хорошо показывает, как нужно держать малыша, не причиняя ему вреда.👼

Чтобы подмыть ребенка, можно положить его на свою левую руку лицом вниз. При этом голова малыша должна лежать на вашем локтевом сгибе, таз на ладони, а тело в районе попы нужно придерживать правой рукой. Если честно – подмывать девочек немного сложнее, нежели мальчиков – ведь нужно крайне аккуратно протирать девочек в направление к спине от животика – дабы не занести инфекцию в половые органы. В случае с мальчиками этот момент можно не учитывать: открытых половых органов у них нет. Я лично после парочки неудачных подмываний дочки решила пользоваться влажными салфетками. Однако, у некоторых это получается довольно просто!

- Умывание новорожденного.
Сами мы умываемся каждый день. Само собой, ребенка также надо умывать, дабы очистить кожу от пота и выделений, а, как мы должны знать из школьной программы – кожа является организмом человека. Для этого приготовьте теплую кипяченую воду и ватные диски либо ватные тампоны. Прежде чем прикасаться к лицу ребенка, необходимо самой вымыть руки с мылом. Затем, смочив ватный диск в кипяченой воде, обтереть лицо, шею и уши малыша (только ушные раковины, но не слуховой проход!)
Следующий шаг – умываем глазки ребенка. Помните, что на каждый глазик надо использовать новый ватный диск – это «золотое правило»! Итак, ватным диском или тампоном, смоченным в теплой кипяченой воде, легонько протираем им глаза ребенка со стороны наружного угла глаза к внутреннему, то есть по направлению к носу. Я своим протирала с раствором фурацилина – как советовали в Роддоме.
Далее надо прочистить носик. Для этого из стерильной ваты или из ¼ ватного диска надо скатать турундочку (жгутик), смочить ее специальным детским маслом и осторожно вращательными движениями засунуть в ноздрю не глубже чем на 1-1,5 см. На каждую ноздрю нужна новая чистая турундочка.
Внимание! Ни в коем случае не прочищайте носик и уши ребенка ватными палочками или любыми твердыми предметами, с накрученной на них ватой! Таким образом очень легко нанести травму!
- Уход за пупочной раной.
Пупочная рана новорожденного требует особенного внимания мамы, ведь если ее правильно не обрабатывать, можно занести инфекцию! Поэтому приступать к процедуре обработки пупочной раны нужно всегда только с чистыми руками.
Обрабатывать пупочную рану обычно советуют раствором бриллиантового зелёного (обычная «зеленка») или перекисью водорода. Для этого нужно пальцами немного растянуть края пупочной раны и на саму ранку капнуть чуть-чуть зеленки. Затем отпустить пальцы и обработать ватной палочкой или просто ватой, смоченной в зеленке, края раны. Проводить эту процедуру необходимо до момента окончательного заживления пупка. Еще совет – если пупочная рана не заживает и регулярно мокнет – специалисты советуют приостановить купания малыша, дабы дать ранке хорошо зажить! Сама лично проверяла этот метод 2 раза;-) Работает!
Давайте в комментариях поделимся о том, как вы сами ухаживали за пупочной ранкой, или возникают вопросы по предстоящему уходу. Постараюсь найти ответ на любой вопрос!
- Как менять подгузник новорожденному
Да уж, старшему поколению и не снились такие «проблемы»!.
Обычно в палатах МиД имеется специальный пеленальный столик, которым очень удобно пользоваться при смене подгузника малышу и проведении гигиенических процедур. Для начала нужно постелить на пеленальный столик чистую пеленку, на которую можно положить малыша – не бойтесь, новорожденный малыш не имеет возможности упасть. Затем снимаем использованный подгузник, подмываем малыша (либо протираем попу детскими влажными салфетками) и обрабатываем кожу детским кремом под подгузник либо детским маслом или присыпкой.
Девочки, мамочки! Нашла и я для себя много интересного в тренинге от целой группы сплотившихся специалистов о ребенке самого нежного возраста. Смотрите сами:

Какое бы из средств вы ни выбрали, наносить его надо в небольшом количестве и лишь на те участки кожи, с которыми будет непосредственно соприкасаться подгузник. Ну и последний этап: надевание чистого подгузника. Делается это так: левой рукой приподнимаем ребенка за обе ножки, подкладываем под его попу подгузник, опускаем ножки и застегиваем подгузник. Все довольно-таки просто и вовсе не страшно.

Медицинские манипуляции.
В России существует особый документ, утвержденный Министерством здравоохранения: «Национальный календарь профилактических прививок.» В соответствии с данным календарем в роддоме ребенку делают две прививки: через двое суток после рождения вводится вакцина от туберкулеза (называется БЦЖ), а перед выпиской делается прививка от гепатита В. Само собой, прививки делаются только здоровым детям. Подробное описание прививок, противопоказаний к ним и возможных осложнений можно найти в интернете.
Невзирая на то, что данные прививки входят в перечень обязательных, Федеральный закон дает родителям право официально отказаться от вакцинации своего ребенка. Для этого оформляется письменный отказ с подписью родителя и аргументацией, чем именно вызвано такое решение.

Делать ли прививки своему ребенку в роддоме или нет – решать вам. Но, прежде чем принять решение, пожалуйста, изучите внимательно данный вопрос, причем не по отзывам других мамочек, а по источникам достоверной медицинской информации. Как говорит один известный детский педиатр: «неделание прививок является борьбой именно с нами, обязательно привитыми, а ни в коем случае не с врачами».
Ну и не могу обойти стороной видео. Смотреть внимательно!
Домой? Домой!
Несколько дней в роддоме пролетают довольно быстро, и вот на утреннем обходе врач радует хорошей новостью: сегодня вас выписывают (правда, обычно, это делается с условием окончательно хороших анализов, которые еще нужно будет произвести!). Ура, домой! Искренне поздравляю каждую мамочку, особенно, если именно она отправляется сегодня в самое лучшее на Земле место – дом!
Но тут же возникает вопрос: а как везти ребенка из роддома на машине? Раньше все было просто и ясно: при выписке всех детей заворачивали в одеяло, перевязывали бантиком и везли домой, держа в руках. Я кстати, так сама первого забирала!) Фото ниже не мое.

Но с тех пор все изменилось, в том числе и правила дорожного движения. Сегодня возить ребенка в машине на руках категорически запрещено, даже новорожденного. Необходимо иметь в автомобиле специальное детское удерживающее устройство – автолюльку или автокресло.
Такие правила обусловлены в первую очередь безопасностью ребенка. Вы только представьте: при столкновении или даже просто резком торможении взрослый человек летит к спинке переднего сиденья или к лобовому стеклу, при этом удержать на руках ребенка просто невозможно! Во время резкой остановки люди, находящиеся в автомобиле, продолжают свое движение, при этом их вес по сравнению с массой тела увеличивается в 33 раза.
Так же предлагаю вам целый сборник авторских тестов, созданных лично мной, где вы сможете на досуге оценить свое умение овладения наукой воспитания малышей). Сборник доступен после подписки на новости блога, гарантирующему отсутствие спама, кнопка для подписки внизу под статьей и справа, в баннере).
Получается, что если мама с ребенком сидят на заднем сиденье, то при резкой остановке мама просто припечатает своим телом малыша к спинке переднего сиденья насмерть. Если же взрослый с ребенком на руках сидит на переднем пассажирском сиденье, то ребенок просто улетит через лобовое стекло. Таким образом, если вам важна жизнь вашего крохи, то обязательно купите или возьмите напрокат автолюльку! Тем самым вы, возможно, спасете ему жизнь! Ведь вопрос не в размере штрафа за перевозку детей неположенным образом, вопрос касается жизни и здоровья вашего ребенка.
Но как пристегнуть ребенка, завернутого в одеяло, в автолюльке? Увы, никак. Поэтому на выписку стоит купить либо комбинезон «с ножками» либо специальный конверт со специальной прорезью для ремня автолюльки. Благо, выбор и того и другого сегодня большой. Ну или ехать не пристегивая детку. Я сама так доехала).

Ну все, мамочки! От всей души поздравляю с новорожденным! Желаю провести со своим чадом незабываемо волшебные дни и радоваться каждому моменту материнства. Ведь в этом и состоит вечное женское счастье!
А пока чудесная пора периода новорожденности еще не окончена, есть время уделить внимание и на себя и откорректировать фигуру, пока формы не обрели свой прежний вид, а они обязательно это сделают при должном подходе и регулярными занятиями спортом!

Первые дни жизни младенцев в роддоме
Вам наверняка приходилось слышать рассказы мам, вынужденных встречаться с ребенком только в часы кормления. Как они пробирались до детской с симптомами паранойи. То им казалось, что это именно их малыш захлебывается в плаче, то хотелось еще раз убедиться, что он дышит и с ним все в порядке. Моя знакомая была одержима страхом, что ее дочь кто-то хочет похитить и потому совершала марш — броски от своей палаты до детской каждые пол — часа.

А между тем, за малышами присматривают врачи и медсестры. Они под защитой квалифицированных специалистов проживают свои первые деньки.
В первый же момент, как только появилась на свет головка, или сразу после рождения, у ребеночка отсасывают слизь и околоплодные воды из носика и рта, освобождая путь для первого вдоха. Затем акушерка пережимает и перерезает пуповину. В глазки малышу закапывают нитрат серебра или раствор альбуцида, чтобы предупредить инфекцию глаз. А девочкам еще и обрабатывают половые органы. Тут же берется кровь из пуповины, чтобы определить группу и резус фактор.
Малыш, только появившийся на свет, оказывается в мире значительно более прохладном, чем уютное тепло матки. Поэтому, первое, в чем он нуждается — это тепло. Чтобы малыш как можно незаметнее пережил смену температур, его сразу же насухо вытирают и укладывают на стол со специальной лампой, где постоянно контролируется температура малыша.
Первый осмотр, проводимый врачом, включает в себя оценку общего состояния ребенка, его дыхание, сердцебиение, цвет кожи. Врач определяет видимые пороки, в том числе оценивает состояние тазобедренных суставов и ключиц, патология которых встречается чаще всего. Особое внимание обращается на крик младенца, он может многое поведать о состоянии малыша.
Когда Вас переведут из родзала в палату, врач будет наведываться к Вам каждое утро, пока Вы с малышом находитесь в роддоме. Врач и медсестра будут осматривать его, взвешивать, регулярно обрабатывать пупочную ранку перекисью водорода и марганцовкой или зеленкой.
Осмотрев малыша в первый раз, врач ставит оценку по шкале Апгар, это позволяет быстро оценить начальное состояние здоровья ребенка. Баллы по этой шкале выставляются в конце первой минуты после рождения и затем в конце пятой минуты. Они комплексно оценивают состояние мышечного тонуса, реакцию на раздражение, окраску кожи, частоту дыхания и биения сердца. Такая оценка раньше являлась руководством медперсоналу для дальнейших действий. Сейчас предпринимать какие-то действия после первой минуты жизни уже считается слишком поздно. Так что в настоящее время по шкале Апгар оценивается не действительное состояние младенца, а скорее эффективность реанимационных мер. И такая оценка продолжается в течение последующих двадцати минут жизни ребенка. Впоследствии она заносится в карту новорожденного.
После осмотра врача акушерка обрабатывает пуповину, очищает кожу младенца маслом. После этих процедур ребенок отдыхает рядом с мамой в специальной колыбельке больше похожей на корытце из пластика.

Если в роддоме не принято забирать малыша в первые сутки, то маме дают малыша в первый раз приложить к груди.
На третьи сутки принято делать детишкам общий анализ крови, но могут взять кровь и в этот же день.
Первую в своей жизни прививку малыш получает так же в роддоме. Это прививка от туберкулеза — БЦЖ. Обычно ее делают на третьи сутки после рождения, утром. Но у прививки есть противопоказания, это маленький вес — не более 2 кг, внутриутробная гипотрофия, инфекции, гнойно-септические заболевания, тяжелые поражения центральной нервной системы. Противопоказанием к проведению прививки БЦЖ является также наличие ВИЧ-инфекции у матери. Серьезным недостатком этой прививки являются различные осложнения, которые возникают, правда, в редких случаях. Применение новой вакцины БЦЖ-М снижает этот риск в два раза.
Еще одна прививка от вируса гепатита В. Вакцинация проводится в три этапа и в отличие от БЦЖ вообще не имеет противопоказаний, равно как и побочных реакций.
Обычная практика современных роддомов — выписка на 5—7 день. Хотя в настоящее время выписывают и раньше, как только отпадет пупочек. Это может случиться уже на вторые—третьи сутки. А уж после начинается жизнь малыша в стенах родного дома!
1-7 дней жизни
| « | 1-7 дней жизни | » |
В родильном доме здорового новорожденного рекомендуется помещать в одной палате с мамой, однако он может выхаживаться и в детском отделении, отдельно от матери. Совместное пребывание матери и новорожденного в родильном доме имеет преимущества перед раздельным пребыванием: снижается заболеваемость новорожденных и родильниц внутрибольничными инфекциями, происходит колонизация организма ребенка материнскими микроорганизмами. Противопоказания для совместного пребывания матери и ребенка в послеродовом отделении определяются в каждом конкретном случае индивидуально. Чаще всего в послеродовом отделении здоровый доношенный новорожденный выхаживается в кроватке. Для одетых и запелёнутых доношенных новорожденных нормальная температура в помещении составляет 24 гр. С. Для недоношенных новорожденных температура в комнате должна быть выше, около 28 гр. С. Выхаживание в кроватке имеет большие возможности при постоянной температуре окружающей среды. Если доношенный новорожденный одет и запелёнут, то он защищен от холода практически так же, как одетый взрослый. И для ребенка, и для его мамы всегда очень важен непосредственный телесный контакт. Многообещающий метод “кенгуру” быстро распространяется по всему мир. В научных кругах он получил название непосредственного живого контакта, но он больше известен, как метод “кенгуру” из-за сходства метода с выхаживанием сумчатыми животными своих детенышей. Мать, выхаживающая своего ребенка по методу “кенгуру”, большую часть времени общения с ребенком, держит его вертикально, лицом к себе, между молочными железами, при этом у ребенка есть постоянная возможность свободного грудного вскармливания. Метод “кенгуру” — это безопасная и эффективная альтернатива обычному уходу за новорожденными, состояние которых достаточно стабильное. Постоянный контакт матери и ребенка обеспечивает поддержание нормальной температуры тела, предотвращает развитие гипотермии, облегчает грудное вскармливание, позволяет наблюдать за состоянием ребенка.
Новорожденные в тяжелом состоянии или недоношенные дети выхаживаются в инкубаторе, так как в этом случае легче наблюдать за состоянием ребенка, цветом кожи, проводить мониторинг основных жизненно важных функций организма. Тем не менее, при выхаживании ребенка в кувезе (инкубаторе) необходимо строго следить за температурой тела. Потери тепла с поверхности головы, которая составляет 20% от всей поверхности тела, являются очень важными и существенно влияют на состояние ребенка. Потерю тепла можно предупредить, надев на ребенка шапочку.
Ежедневный туалет новорожденного проводят утром перед кормлением. Ребенка взвешивают, измеряют температуру тела. Глаза обрабатывают одновременно двумя отдельными стерильными ватными тампонами, смоченными в дистиллированной воде, от наружного угла глаза к переносице. Уже со второго дня жизни ребенка пеленают, оставляя открытыми ручки, надевают распашонку и шапочку. Подмывают ребенка при каждом пеленании проточной водой движениями спереди назад.
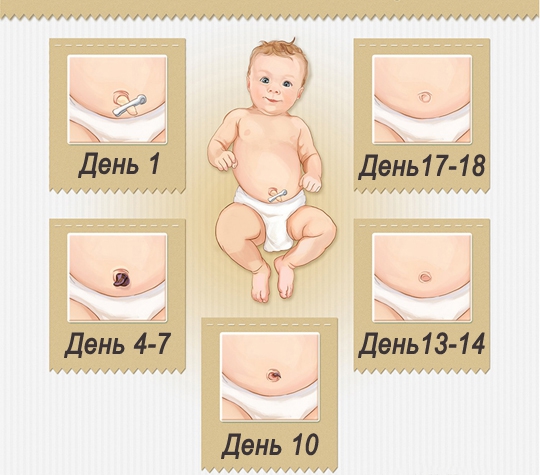
В настоящее время не рекомендуется использовать повязки и дополнительное подвязывание пуповины для ускорения ее отпадения, а также обрабатывать пуповинный остаток какими-либо антисептиками (растворы анилиновых красителей, спирт, раствор калия перманганата и т.п.). Нужно просто следить за тем, чтобы пуповинный остаток был сухим и чистым, предохранять его от загрязнения, а также от повреждения при пеленании или использовании одноразовых подгузников. В случае загрязнения (мочой, калом) пуповинный остаток и кожу вокруг пупочного кольца нужно промыть водой с жидким мылом и осушить чистой ватой или марлей.
Пуповинный остаток подвергается естественной мумификации и самостоятельному отделению в течение двух недель. Окончательное заживление пупочной ранки происходит в течение трех-четырех недель после рождения. При ежедневном осмотре пуповинного остатка отмечаются стадии естественного отделения пуповины: пуповинный остаток подсыхает, уменьшается в объеме, становится более плотным, приобретает темно-коричневый оттенок, отделяется от тела ребенка. В момент отпадения пуповины дно пупочной ранки покрыто тонкой кожей.
Нельзя насильственно удалять пуповинный остаток, так как подобная процедура опасна и может осложниться кровотечением, ранением стенки кишки при недиагностированной грыже пупочного канатика, инфицированием. Эффективность этой процедуры не доказана, а потенциальная опасность очевидна. Следует отметить, что таких рекомендаций нет ни в одном учебнике или нормативно-правовом документе, нет описания подобной манипуляции и в работах зарубежных авторов.
“Пограничные состояния” у новорожденных
В период новорожденности ребенок проходит несколько испытаний, так называемых “пограничных состояний”, которые не требуют лечения, но могут привести к нежелательным осложнениям. Период новорожденности — это период адаптации к условиям внеутробной жизни, и окончание его определяется исчезновением этих состояний.. Пограничными они называют потому, что иногда при плохом уходе или попытке какого-либо вмешательства эти “пограничные состояния” могут стать симптомами заболевания.
Потеря веса. В первые 3-5 дней ребенок теряет в весе от 100г до 250-300г, что является физиологическим явлением и не должно вызывать тревоги. Слишком большая первоначальная потеря веса — более 10% — должна настораживать. Потеря веса напрямую зависит от объема высасываемого молока, введения жидкости, времени первого прикладывания ребенка к груди, от температуры и влажности окружающей среды. Обычно к 3-4 дню жизни ребенок перестает терять в весе. С 5-6 дня вес начинает постепенно увеличиваться. Здоровый новорожденный должен прибавлять каждый день примерно 20-30г. Если прибавка в весе прекращается, это значит, что ребенок недоедает и нужно обратиться к врачу.
Физиологическое покраснение (эритема). Отмечается в течение первых 1-2-х дней жизни, интенсивность и длительность этого состояния зависит от степени зрелости ребенка. После исчезновения физиологической эритемы появляется пластинчатое шелушение кожи, которое держится в течение 4-6 дней. Это состояние не требует специального лечения, необходимо обрабатывать кожу увлажняющими средствами, разработанными специально для ухода за новорожденным.
Милиа — расширенные сальные железыс обильным секретом и закупоренными выводными протоками. Выглядят как тонкостенные пузырьки с прозрачным, молочно-белым или творожистым содержимым. Обнаруживаются сразу при рождении ребенка. Пузырьки располагаются в области лица, шейных складок, на волосистой части головы, реже — на других частях тела. Причина этого состояния окончательно не ясна, но многие связывают это с повышенным содержанием материнских гормонов. Специальной обработки или какого-либо лечения при этом не требуется.
Токсическая эритема. Проявляется разнообразными высыпаниями на коже в виде единичных или множественных красных пятен, узелков или пузырьков. Появляются элементы обычно на 3-5 день жизни на лице, на наружной поверхности рук и ног, на ягодицах, на волосистой части головы. Специального лечения это состояние не требует, и обычно через 2-3 суток проявления токсической эритемы бесследно исчезают.
Половой криз. Проявляется увеличением и набуханием молочных желез независимо от пола ребенка. У девочек это может сопровождаться кровянистыми выделениями из влагалища на 3-4 сутки после рождения, однако встречается это достаточно редко. Нагрубание молочных желез достигает максимального развития на 8-10 день жизни, часто отмечается выделение секрета, напоминающего молоко. Обычно состояние ребенка не нарушается, но кожа над молочными железами может быть покрасневшей, припухшей, горячей на ощупь. Уменьшение нагрубания происходит через 1-2 недели. Специального лечения это состояние не требует, более того, категорически запрещается выдавливать секрет из молочных желез, обрабатывать дезинфицирующими средствами. Развитие полового криза объясняется влиянием материнских гормонов — снижением концентрации эстрогенов в организме ребенка. Отмечено, что у детей с выраженным половым кризом период новорожденности протекает более гладко, у них менее выражена максимальная убыль первоначального веса тела, они меньше болеют.
Транзиторная полицитемия— повышенное содержание эритроцитов. Встречается у некоторых новорожденных и сохраняется в течение первых дней жизни. Содержание эритроцитов у всех новорожденных выше этого показателя у взрослых и детей старшего возраста.
Физиологическая желтуха. Наблюдается на первой неделе жизни примерно у 60% доношенных и 80% недоношенных детей. В некоторых странах частота встречаемости желтухи достаточно высока, например, в Японии, Индии, странах Средиземноморского региона. Эти различия в распространенности частично обусловлены генетическими особенностями, но также могут быть связаны с особенностями питания в регионе. Физиологическая желтуха обусловлена повышенным распадом эритроцитов у новорожденных, которые отличаются от детей старшего возраста количеством и свойством гемоглобина. Также это связано с временной несостоятельностью ферментов печени, разрушающих гемоглобин и выводящих билирубин. Именно повышенное содержание билирубина вызывает желтушную окраску кожи. Максимальное количество билирубина отмечается у новорожденных на 3-4 день, именно в этот момент появляется желтушное окрашивание кожи. Угасание и исчезновение физиологической желтухи происходит к 7-8 дню, специального лечения это состояние не требует. Физиологическая желтуха редко бывает у детей с выраженным половым кризом.
Мочекислый инфаркт. Изменение цвета мочи, которое наблюдается достаточно редко в первую неделю жизни. Моча приобретает желто-кирпичный или оранжевый цвет, на пеленке остается желтое пятно, что обусловлено отложением мочевой кислоты в виде кристаллов. Нередко мочекислый инфаркт сопровождается изменениями в анализе мочи — обнаруживаются лейкоциты, гиалиновые и зернистые цилиндры, эпителий. Все эти изменения проходят к концу первой недели, но если они обнаруживаются в более позднем возрасте, это может быть признаком заболевания.
Физиологическая диспепсия новорожденных(транзиторный катар кишечника). Проявляется в изменении цвета и консистенции стула у новорожденных на первой неделе жизни. Первородный кал (меконий) — густая, вязкая масса темно-зеленого или оливкового цвета, — выделяется в течение первых 1-2 дней, реже на 3-й день жизни. В дальнейшем стул становится более частым, негомогенным как по консистенции (появляются комочки, слизь, стул более жидкий), так и по окраске (участки темно-зеленого цвета, зеленоватого, белого). При анализе кала могут отмечаться слизь, лейкоциты, жирные кислоты. Такой стул называют переходным, а состояние — переходным катаром кишечника. Через 2-3 дня стул становится гомогенным по консистенции (кашицеобразным) и более однородным по окраске (желтым). При микроскопическом исследовании кала вышеописанные изменения уже не встречаются. У новорожденных, находящихся на грудном вскармливании, процесс очищения кишечника от мекония происходит быстрее, так как молозиво (грудное молоко в первые дни после родов) обладает послабляющим эффектом.
Транзиторная гипертермия. Возникает на 3-5 сутки жизни и при оптимальных условиях выхаживания ребенка встречается очень редко. Отмечается повышение температуры тела, иногда до 38 градусов С и выше, ребенок беспокоен, жадно пьет, у него отмечается сухость слизистых, большая потеря веса и другие признаки обезвоживания. Наиболее распространенная точка зрения о причинах транзиторной гипертермии — обезвоживание, нарушение водного баланса. Способствует развитию транзиторной гипертермии перегревание (при температуре воздуха в палате для здоровых доношенных новорожденных выше 24 градуосв С, расположение кроватки около батареи отопления, под прямыми солнечными лучами). При свободном исключительно грудном вскармливании транзиторная гипертермия практически не встречается. Транзиторная гипертермия требует вмешательства — ребенка оставляют свободным от пеленок, назначают дополнительное количество жидкости.
Транзиторный иммунодефицит. У здоровых родителей при нормальном течении беременности и неосложненных родах ребенок рождается практически стерильным. С первых минут жизни организм новорожденного встречается с различной патогенной и условно-патогенной флорой. Местами контакта микробов с организмом ребенка является кожа, слизистые оболочки полости рта, носа, глаз, желудочно-кишечного тракта, легкие. При этом первой защитой на пути проникновения микробов и вирусов является система местного иммунитета и неспецифические факторы защиты (врожденные внутренние механизмы поддержания генетического постоянства организма, которые обладают широким диапазоном противомикробного действия). Определенная защита новорожденного обеспечивается молоком матери, содержащим Т-лимфоциты, макрофаги, полиморфно-ядерные лимфоциты, секреторные иммуноглобулины. Вот почему так широко пропагандируется раннее прикладывание ребенка к груди и грудное вскармливание.
Кавернозные гемангиомы. В возрасте 1-2-х недель у ребенка возможно появление красноватых выпуклых образований – кавернозных гемангиом (доброкачественных опухолей из сосудистой ткани). При их интенсивном росте необходимо обратиться к хирургам для решения об удалении с помощью лазера. Пигментные родимые пятна в виде коричнево-черных пятнышек обычно не увеличиваются в размерах, они не представляют опасности и лечения не требуют. У выходцев из азиатских стран рождаются дети, родимые пятна которых располагаются в крестцовой области. Очень большие, слабо окрашенные, покрытые волосками родимые пятна следует удалять, так как они могут перерождаться в злокачественные опухоли.
Патронаж новорожденных
Патронаж новорожденных –это программа наблюдения детей в течение первого месяца жизни.
После выписки из роддома к Вам будут приходить педиатр и медсестра из районной детской поликлиники. Независимо от Вашей прописки и наличия медицинского полиса патронаж новорожденных осуществляется бесплатно по месту фактического проживания.
Сведения о новорожденном передаются в детскую поликлинику из роддома после выписки. Если у Вас были домашние роды или малыш появился на свет в другом городе, то нужно самим сообщить о рождении ребенка в детскую поликлинику по месту жительства.
Первый осмотр участковый педиатр должен провести в течение 2-3-х дней после выписки из роддома. Если у ребенка есть врожденные заболевания, если он родился раньше срока или позже него, если он состоит в группе риска, то первый визит должен состояться в день выписки. Педиатр или патронажная сестра будут ежедневно Вас посещать в течение первых 10-ти дней жизни ребенка. При нормальном развитии новорожденного следующие осмотры должны быть проведены на 14-й и 21-й дни его жизни.
Обычно патронаж осуществляет Ваш участковый врач-педиатр или патронажная сестра. Возможен визит дежурного врача детской поликлиники, если патронаж выпадает на выходные или праздничные дни.
Что должен сделать педиатр во время первого визита к новорожденному?
Во-первых, познакомиться с родителями ребенка и условиями его жизни.
Во-вторых, выяснить, как протекали беременность и роды, как себя чувствовал малыш после рождения. Эти сведения есть в обменной карте, которую мама должна получить при выписке из роддома и передать участковому педиатру.
В-третьих, составить «родословную» новорожденного. Врач должен собрать максимально подробную информацию о заболеваниях всех близких родственников. Это позволит оценить риск появления наследственных заболеваний у Вашего ребенка.
В-четвертых, провести полный осмотр новорожденного: оценить его мышечный тонус, позу, движения в суставах ручек и ножек, рефлексы. Выслушать сердце и легкие, осмотреть пуповинный остаток.
В-пятых, осмотреть грудь кормящей мамы, пронаблюдать процесс кормления, дать практические рекомендации по грудному вскармливанию и проинформировать об особенностях питания и необходимости отдыха для кормящей женщины.
В-шестых, проинформировать об особенностях ухода за новорожденным, о закаливании и прогулках, о развитии ребенка в первый месяц жизни.
В-седьмых, сообщить телефоны детской поликлиники и службы неотложной помощи, а также сообщить о времени следующего визита.
При последующих визитах врач или патронажная медсестра каждый раз будут осматривать новорожденного, наблюдать за его развитием, прибавкой в весе, заживлением пупочной ранки, отвечать на все вопросы и обсуждать такие проблемы, как колики, срыгивание, молочница и др., рассказывать о профилактике рахита, показывать несложные приемы гимнастики и массажа. Когда ребенку исполняется месяц, патронаж завершается, и мама с ребенком сами начинают посещать поликлинику.
Выписка из родильного дома
Наверное, Вам не терпится вернуться домой к близким, которые уже соскучились. Участковый педиатр должен осмотреть ребенка на дому в течение первых двух дней после выписки. Сообщите телефон детской поликлиники врачу в родильном доме.
Вакцинация новорожденных
Вакцинация новорожденных против туберкулеза. Наиболее эффективный способ активной специфической профилактики туберкулеза — это иммунизация вакциной БЦЖ (или БЦЖ-М). Препараты вакцины БЦЖ представляют собой живые микобактерии вакцинного штамма БЦЖ-1, которые, размножаясь в организме привитого, приводят к развитию длительного специфического иммунитета к туберкулезу. Всем здоровым новорожденным проводят вакцинацию против туберкулеза перед выпиской из родильного дома. Вакцинацию проводит специально обученная медицинская сестра на 4-5 день жизни ребенка. Вакциной БЦЖ-М прививают новорожденных и детей раннего возраста с различной перинатальной патологией, а также родившихся с весом 2000-2500г, в настоящее время ее рекомендуется шире использовать для вакцинации новорожденных. Вводят вакцину внутрикожно на границе верхней и средней трети левого плеча после обработки кожи 70%-ным спиртом. Образуется красное пятнышко, потом на этом месте образуется пузырек, примерно к шести месяцам образуется рубчик. Противопоказания определяются врачом в каждом конкретном случае индивидуально.
Абсолютное число осложнений связано с нарушением методики ее проведения. Наиболее распространенными из них являются технические погрешности при проведении иммунизации.
Вакцинация новорожденных против вирусного гепатита В. Всемирная организация здравоохранения рекомендует введение вакцинации против гепатита В в национальные календари прививок вне зависимости от уровня носительства Hbs-антигена. Среди различных путей передачи вирусного гепатита В важную роль играет его передача от матерей, носителей этого вируса, новорожденным, при этом инфицируются от 40% до 90% таких детей. Инфекция, приобретенная в раннем возрасте, часто принимает хроническое течение и приводит к формированию цирроза печени или гепатоцеллюлярной карциномы (злокачественной опухоли печени). Вакцинация является единственным средством профилактики вирусного гепатита В у новорожденных. Вакцинацию проводят в течение первых 24 часов жизни. Предполагается, что длительность поствакцинального иммунитета составляет не менее 7 лет.

