Что такое плацента и зачем она нужна? | София Олеговна
В акушерстве и гинекологии плацента — это орган, который формируется у беременных женщин к 12 неделе беременности. Плацента выглядит, как толстый блин. Она плотно прилегает к беременной матке изнутри и своими ворсинками «держится» за матку.
Всем привет! Это я, София Олеговна. Врач акушер-гинеколог и мама двоих детей 😊Все мелкие кровеносные сосуды плаценты объединяются в две артерии и одну вену в пуповине. И через них малыш дышит и ест.
Как?
Мама вдыхает воздух, и по сосудам кислород идёт к органам ребёнка через плаценту. Мама ест арбуз, а полезные вещества приходят к малышу через сосуды плаценты.
В общем, орган странно-выглядящий и незаменимый.
Зачем ещё она нужна?
В конце 1 триместра, к 12 неделям плацента весит в два раза больше эмбриона. К 16 неделе их вес выравнивается. А после вес малыша всегда превышает вес плаценты.
Помимо еды и дыхания этот орган как может, защищает малыша от вредных веществ.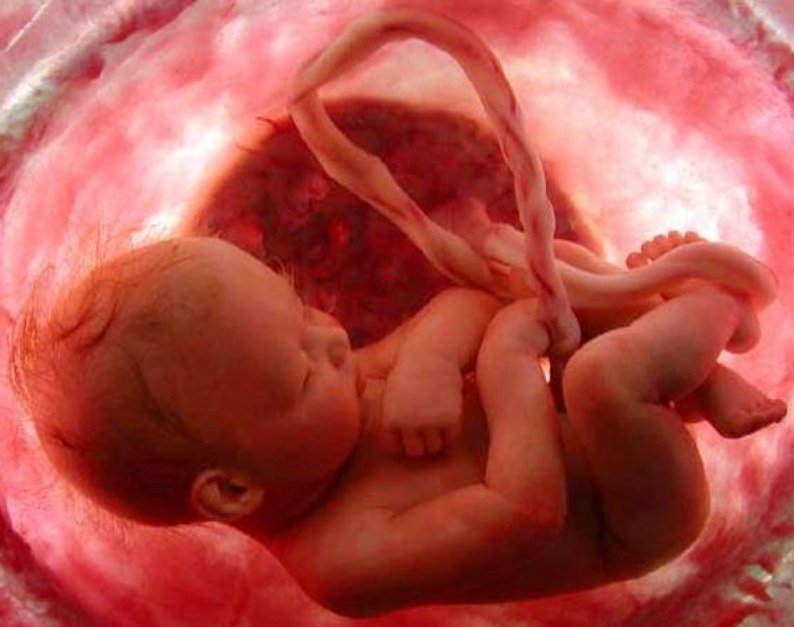 Вырабатывает гормоны, помогающие беременности и выводит продукты жизнедеятельности ребёнка.
Вырабатывает гормоны, помогающие беременности и выводит продукты жизнедеятельности ребёнка.
Куда она исчезает?
Рождается после того, как малыш появился на свет. И это называется третьим периодом родов.
Что только с ней не делают. Кто-то кладёт на лицо, чтоб быть моложе. Кто-то закапывает в землю и сажает в этом месте дерево. Плаценту сушат, едят, делают из неё таблетки, которые, якобы, помогает от депрессии.😅
А однажды семейная пара написала целую инструкцию для врача, как поступить с плацентой после родов.😄
Но чаще всего плаценту оставляют в роддоме и врачи отправляют её на исследование. Это обязательно всегда.
Я свои плаценты оставила в роддоме.😊
Если вам понравилась статья, ставьте лайк и подписывайтесь на канал, чтоб видеть мои публикации.
И рассказывайте, что вы сделали сл своей плацентой?
Тут я рассказываю о том, что такое околоплодные воды, зачем они нужны и как помогают малышу.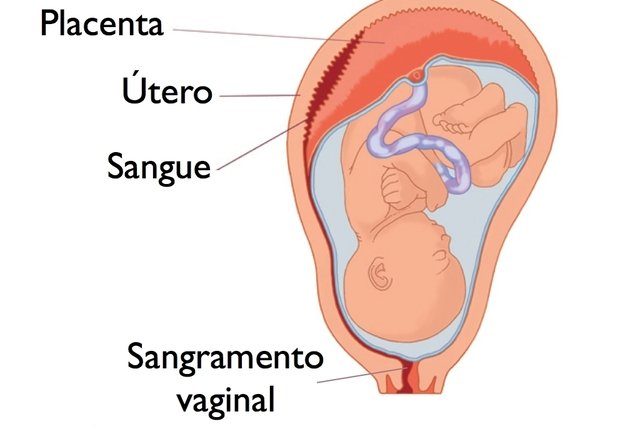
А здесь можете почитать о том, как бокал вина влияет на беременность.
Что такое пуповинная кровь и зачем ее сохранять | Статьи информационные | Медиацентр
Что такое пуповинная кровь
Появление ребенка на свет происходит в несколько этапов. Сначала рождается сам малыш, а несколько минут спустя с помощью акушеров из матки извлекается детское место, плацента. Плацента соединена с телом ребенка пуповиной – плотным шнуром из соединительной ткани, через который происходит снабжение ребенка кровью. Еще несколько минут после родов пуповина перекачивает кровь из плаценты в организм ребенка. Именно эта кровь и называется плацентарной.
После того, как ребенок начал дышать, врачи зажимают пуповину и перерезают ее. Нервных окончаний в пуповине нет, так что боли малыш не чувствует. Ранку обрабатывают: потом на этом месте будет пупок. А тем временем из плаценты через вену пуповины может натечь до 80 грамм крови. Если младенец рождается недоношенным, преждевременное пережатие пуповины не рекомендовано: каждый грамм материнской крови критично важен.
Для чего собирают пуповинную кровь
В пуповинной крови содержатся стволовые клетки. Их используют для лечения более 70 разных заболеваний, в основном лейкемий и других заболеваний кроветворных органов. Одно из частых применений пуповинной крови – для новорожденных, которым проводят операцию на сердце в первые часы жизни.
Прямые показания для использования пуповинной крови:
- Лейкозы, лимфобластные и нелимфоблатные, в острой стадии;
- Ремиссии после лейкозов;
- Резистентные формы лимфом;
- Нейробластомы и другие опухоли головного мозга;
- Некоторые виды сарком;
- Прочие злокачественные заболевания кроветворной системы.

Потенциал стволовых клеток еще не полностью раскрыт, продолжаются опыты по применению стволовых клеток для лечения заболеваний сердца, печени, мышечной дистрофии, болезни Паркинсона, и так далее. Поэтому дальше-больше развиваются частные и государственные хранилища пуповинной крови, биобанки – как правило, в тех же учреждениях, где хранится костный мозг, яйцеклетки и другой биоматериал.
Какова роль родителей в сборе пуповинной крови
Родители ребенка могут собрать и заморозить пуповинную кровь в специальном банке крови – на случай, если с малышом случится беда. В развитых странах существуют государственные биобанки, и каждую роженицу информируют о том, что пуповинную кровь можно сохранить. Хранение в государственных биобанках бесплатное. Кровь может использоваться для лечения других пациентов, а не только донора.
В Украине государственного банка крови нет, но есть частные. Хранение крови в частных банках платное, но материал будет использован только для семьи донора, или по их распоряжению.
За и против использования пуповинной крови
Технология подсаживания собственных стволовых клеток довольно нова. Еще нет устоявшихся протоколов использования этого материала. Это значит, что каждая операция со стволовыми клетками – в какой-то степени эксперимент. В Украине подобные операции регламентируются соответствующими приказами МОЗ, но это не снимает общих проблем .
Кроме того, пуповинная кровь и содержащиеся в ней стволовые клетки не являются панацеей. Да, использование стволовых клеток повышает прогноз выживаемости больных с заболеваниями кроветворных органов до 63%. Но, к сожалению, стопроцентного излечения не гарантирует.
С другой стороны, использование пуповинной крови уже спасло жизнь нескольким сотням детей только в Украине. Кроме того, кровь в биобанке хранится годами, а технологии не стоят на месте. По мере исследований обнаруживаются новые возможности использования стволовых клеток в лечении различных заболеваний. Поэтому в сохранении пуповинной крови есть свой смысл.
Сохранение пуповинной ткани
Информация о пуповинной ткани
Пуповинная кровь и ткань богаты двумя различными типами стволовых клеток. Оба типа стволовых клеток играют ключевую роль в поддержании нашего здоровья, и каждый тип этих клеток уникален в своей работе.Пуповинная ткань — это ткань, окружающая пупочную вену и сосуды в пуповине. Когда пуповина перерезается, то остается ткань, которая содержит стволовые клетки, называемые мезенхимальными стволовыми клетками или MSC. MSC являются уникальными и мощными стволовыми клетками, которые помогают восстанавливать и излечивать организм по-другому, чем пуповинная кровь.

Пуповинная ткань также является богатым источником и других типов клеток, которые имеют различные потенциальные применения. Мезенхимальные стволовые клетки обладают множеством уникальных функций, включая способность ингибировать воспаление после повреждения тканей, выделять факторы роста, которые помогают в восстановлении тканей, и дифференцироваться во многие типы клеток, включая нервные клетки, костные клетки, жировые клетки и хрящи.
Зачем хранить стволовые клетки пуповины и пуповинной крови?
Мезенхимальные стволовые клетки (MSC) собранные из ткани пуповины, обладают способностью регенерировать ткань и дифференцироваться в различные типы клеток, и поэтому они могут потенциально использоваться для лечения большего количества болезней, чем те, которые могут быть вылечены только пуповинной кровью. MSC все чаще используются в регенеративной медицине в широком диапазоне заболеваний, включая болезни сердца и почек, боковой амиотрофический склероз, заживление ран и аутоиммунные заболевания.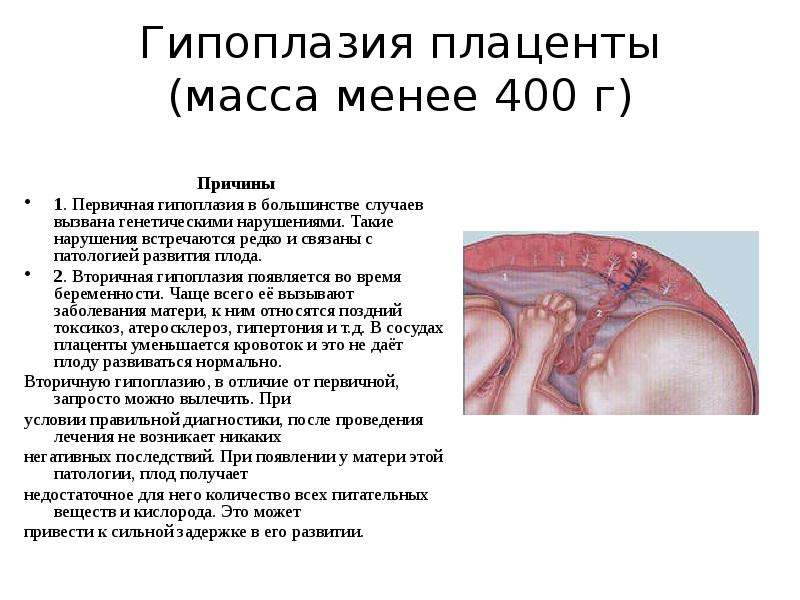
Большое количество новых исследований показывают, что регенеративная медицина наиболее эффективна при сочетании разных типов стволовых клеток (моделирующих групповую работу клеток в наших органах и тканях). MSC использовались в клинических испытаниях для дополнения стволовых клеток пуповинной крови в тех же трансплантациях.
В связи с постоянно увеличивающимися знаниями о возможностях использования MSC и других клеток пуповины, постоянно растёт и количество семей, сохраняющих как пуповинную кровь, так и пуповинную ткань. Хранение пуповинной ткани сейчас является обычным выбором семей и более 60% клиентов Cryo-Cell выбрали одновременное хранение и пуповинное крови, и пуповинной ткани.
Обработка пуповинной ткани
Cryo-Cell International предоставляет услуги по сбору, тестированию, обработке и криоконсервации пуповинной ткани для потенциального будущего терапевтического использования. Процесс обработки пуповинной ткани начинается с отрезания приблизительно шести дюймов (15см) ткани пуповины в момент рождения, после того, как была перерезана пуповина, собрана пуповинная кровь и удалена плацента.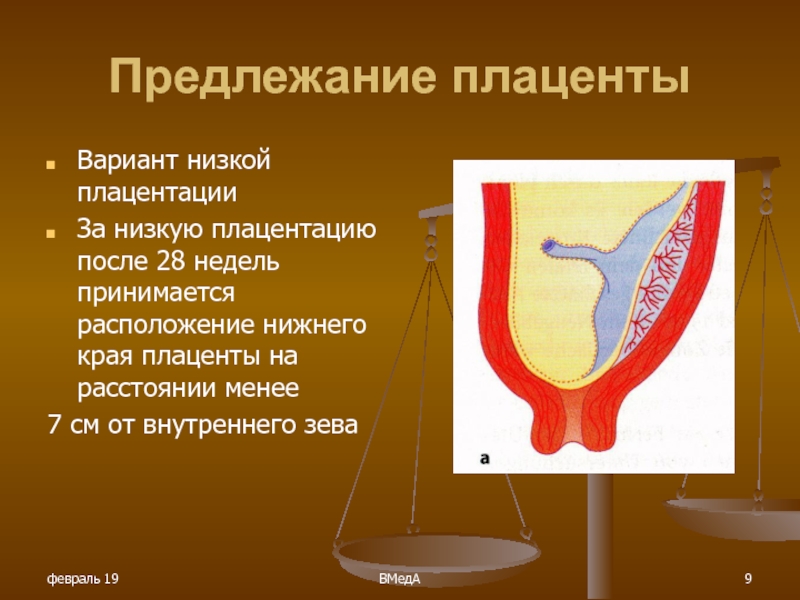 Сегмент пуповины очищается, разрезается и помещается в контейнер, содержащий антибиотики, для транспортировки в лабораторию. Сбор ткани пуповины безопасен и может быть получен как при обычных родах, так и при кесаревом сечении. Контейнер транспортируется вместе с пуповинной кровью и после доставки в лабораторию будет немедленно обработан.
Сегмент пуповины очищается, разрезается и помещается в контейнер, содержащий антибиотики, для транспортировки в лабораторию. Сбор ткани пуповины безопасен и может быть получен как при обычных родах, так и при кесаревом сечении. Контейнер транспортируется вместе с пуповинной кровью и после доставки в лабораторию будет немедленно обработан.
Хранение пуповины в Cryo-Cell International
| Больше стволовых клеток, когда вы храните их с помощью Cryo-Cell | |
| Процесс обработки Cryo-Cell | Описание |
| Хранит весь сегмент ткани пуповины | Для возможной будущей терапии хранятся несколько типов клеток: Мезенхимальные стволовые клетки Эндотелиальные клетки Периваскулярные клетки Факторы роста и белки Эпителиальные клетки |
| Хранятся все 6 компонентов: Wharton’s jelly Intervascular region Perivascular region Sub-amniotic region Blood vessels Amniotic epithelium |
|
| Хранится до 6 крио-пробирок | Позволяет потенциально иметь возможность нескольких лечебных процедур |
| Образцы могут использоваться независимо друг от друга в различное время | |
| Наш процесс качества | Все операции по обработки пуповинной крови и ткани осуществляются в соответствии с надлежащей производственной практикой (cGMP), а также аккредитованы AABB и FACT / Netcord (Фонд аккредитованных клеточных терапий).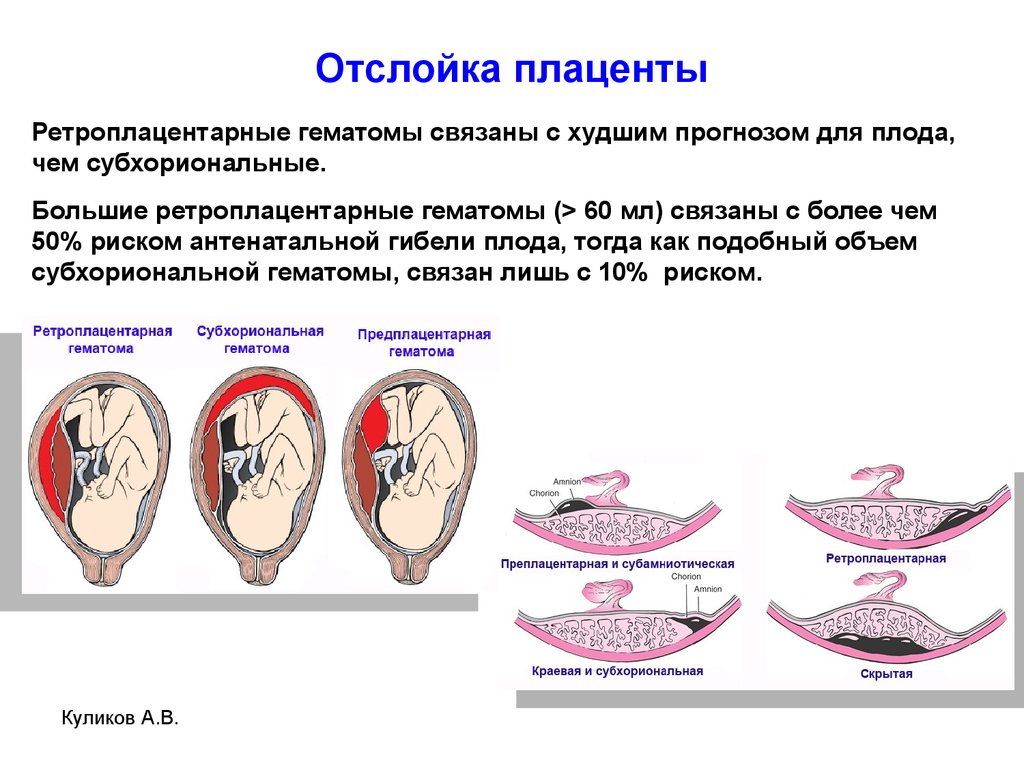 |
Стволовые клетки, на которые можно рассчитывать
Метод обработки Cryo-Cell International обеспечивает максимальную гибкость для будущего использования стволовых клеток пуповинной ткани. Стволовые клетки криоконсервируются в их естественной среде и затем извлекаются непосредственно перед их использованием. Некоторые другие банки пуповинной крови извлекают стволовые клетки из ткани путем ферментативной обработки до криоконсервации. В отличие от других компаний, которые извлекают только MSC из ткани пуповины, Cryo-Cell International хранит ткань пуповины во всей ее полноте, чтобы сохранить несколько типов клеток, которые могут быть полезными в будущих клеточных терапиях для вашего ребенка и семьи.
| НЕ ВСЕ БАНКИ КРОВИ ОДИНАКОВЫЕ | |||
|---|---|---|---|
| Cryo-Cell International | Другие банки пуповинной крови | ||
Метод обработки пуповинной ткани Cryo-Cell позволяет сохранить как можно больше типов клеток, чтобы максимизировать будущие варианты сохранения здоровья родителей. Если будущие клеточные терапии будут разработаны с использованием новых типов клеток ткани пуповины, клиенты Cryo-Cell International будут иметь эти соответствующие клетки. Если будущие клеточные терапии будут разработаны с использованием новых типов клеток ткани пуповины, клиенты Cryo-Cell International будут иметь эти соответствующие клетки. |
Выделяя стволовые клетки перед криоконсервацией, другие банки пуповинной крови могут отбрасывать некоторые другие типы стволовых клеток. | ||
| Поскольку Cryo-Cell International хранит пуповинную ткань в 6 пробирках, стволовые клетки пуповинной ткани могут использоваться во многих терапевтических процедурах и размораживаться в разное время. | Методы обработки могут перестать соответствовать требованиям FDA. Это означает, что ценные стволовые клетки пуповинной ткани, когда они действительно необходимы для лечения, могут быть признаны непригодными из-за методов обработки, которые сегодня не являются общепринятыми и не могут быть универсально приемлемыми в будущем. |
||
| Последние исследования указывают на критическую важность хранения ткани пуповины до обработки, чтобы обеспечить наилучшую вероятность того, что стволовые клетки пуповинной ткани будут приемлемыми, когда это будет необходимо для более широкого диапазона лечений и клинических применений |
|||
Метод обработки криоконсервирования ткани Cryo Cell International признан независимым экспертом как лучший в отрасли.
 Согласно научным данным, опубликованным в выпуске Placenta от октября 2015 г., “… кажется, что криоконсервация пуповинной ткани, по-видимому, является оптимальным решением для хранения MSC пуповинной ткани для будущего клинического применения, поскольку криоконсервация ранее изолированных и расширенных клеток с использованием нестандартных протоколов может считаться несоответствующей по отношению к стандартам, которые будут приняты в будущем. «44
Согласно научным данным, опубликованным в выпуске Placenta от октября 2015 г., “… кажется, что криоконсервация пуповинной ткани, по-видимому, является оптимальным решением для хранения MSC пуповинной ткани для будущего клинического применения, поскольку криоконсервация ранее изолированных и расширенных клеток с использованием нестандартных протоколов может считаться несоответствующей по отношению к стандартам, которые будут приняты в будущем. «44 Пуповинные стволовые клетки будут играть ключевую роль в регенеративной медицине
Стволовые клетки, полученные из ткани пуповины, используются в регенеративной медицине для широкого круга заболеваний, и, в настоящее время, исследуются в сотнях клинических испытаний. Несмотря на то, что исследования находятся на ранних стадиях, эти исследования обладают чрезвычайно перспективными возможностями. Сохраняя сегодня стволовые клетки из пуповинной крови и ткани вашего ребенка, вы предоставите ему доступ к новым методам лечения в будущем. Для получения дополнительной информации об этих клинических испытаниях посетите сайт http://clinicaltrials.gov.
Для получения дополнительной информации об этих клинических испытаниях посетите сайт http://clinicaltrials.gov.| Текущие клинические испытания включают: | |
| Боковой амиотрофический склероз (Lou Gehrig’s Disease) | Волчанка |
| Болезнь Aльцгеймера | Мышечная дистрофия |
| Апластическая анемия | Рассеянный склероз |
| Аутизм | Инфаркт Миокарда |
| Кардиомиопатия | Остеоартрит |
| Восстановление хрящей | Болезгь Паркинсона |
| Церебральный паралич | Ревматоидный артрит |
| Болезнь Крона | Повреждение спинного мозга |
| Болезни соединительных тканей | Инсульт |
| Диабеты | Травматическая невропатия |
| Печеночная недостаточность | Язвенные колиты |
| Повреждение легких | Язвы, ожоги, раны |
Потенциал использования стволовых клеток пуповинной ткани для регенеративных лечений и лечения сложных заболеваний неуклонно растет.
 Родители хотят знать, что они могут рассчитывать на стволовые клетки, которые они хранят, если они когда-либо понадобятся в будущем. Криоконсервация тканей пуповинной крови Cryo-Cell дает возможность, в случае необходимости, использовать их в клинических лечениях.
Родители хотят знать, что они могут рассчитывать на стволовые клетки, которые они хранят, если они когда-либо понадобятся в будущем. Криоконсервация тканей пуповинной крови Cryo-Cell дает возможность, в случае необходимости, использовать их в клинических лечениях.Вся информация, представленная на сайте на русском языке, носит справочный характер и не может быть использована в медицинских или иных целях.
Плаценту есть или не есть? Вот в чем вопрос!
Наверное, все слышали о таком интересном органе, как плацента, которая существует только во время беременности. Она не только связывает между собой два организма — матери и плода, обеспечивает его необходимыми питательными веществами, но и способствует лучшему взаимодействию между матерью и ребенком, усиливает обезболивающее воздействие во время рождения малыша. А вот о том, что практически все млекопитающие после родов съедают эту плаценту, знает, наверное, меньшее количество людей. Теперь же человек решил, что он ничем не хуже, тоже вздумав подкрепиться плацентой. Многих очаровывает одно интересное качество плаценты — она якобы помогает быстрее вернуть хорошую фигуру и сохранить молодость. В США все больше женщин начинают следовать моде на сохранение плаценты ребенка после родов, чтобы потом использовать ее в качестве добавки к пище в надежде снова стать самыми красивыми, молодыми и стройными. Правда, никаких научных доказательств всех вышеупомянутых гипотез пока не существует. Точно известно лишь то, что из компонентов данного органа изготавливаются медицинские препараты. Стало быть, какая разница, как именно внедрять в себя этот полезный орган? Никакие доказательства, похоже, не нужны и некоторым знаменитостям, которые решились прибегнуть к такому радикальному оздоровительному методу.
Теперь же человек решил, что он ничем не хуже, тоже вздумав подкрепиться плацентой. Многих очаровывает одно интересное качество плаценты — она якобы помогает быстрее вернуть хорошую фигуру и сохранить молодость. В США все больше женщин начинают следовать моде на сохранение плаценты ребенка после родов, чтобы потом использовать ее в качестве добавки к пище в надежде снова стать самыми красивыми, молодыми и стройными. Правда, никаких научных доказательств всех вышеупомянутых гипотез пока не существует. Точно известно лишь то, что из компонентов данного органа изготавливаются медицинские препараты. Стало быть, какая разница, как именно внедрять в себя этот полезный орган? Никакие доказательства, похоже, не нужны и некоторым знаменитостям, которые решились прибегнуть к такому радикальному оздоровительному методу.
Коктейлем из плаценты Лиене Брикоуска (слева) решила поделиться со своей подругой Катриной Пуриней (справа), ведь та поддерживала ее весь период беременности
Скандал в среде латвийских знаменитостей
Скандальная певица, радиоведущая и экс-участница шоу талантов Лиене Брикоуска (25) в сентябре родила сына. После родов девушка привезла свою плаценту домой и решила ее заморозить. Сначала с вопросом, как поступить с плацентой, певица обратилась к пользователям социальных сетей. В итоге Брикоуска решила приготовить из плаценты натуральный энергетический коктейль. Похоже, певице не хотелось оставаться наедине с этим процессом, поэтому она позвала местное телевидение, а именно передачу «Māmiņu klubs», в рамках которой и были засняты кулинарные изыскания Лиене. На глазах у аудитории она взяла нож, вытащила плаценту из холодильника и, словно это огромный кусок сырого мяса, разрезала ее на мелкие кусочки. А затем просто смешала с бананами, малиной и манго. Коктейлем певица поделилась со своей подругой Катриной Пуриней, и обе девушки, неуверенно отпив первый глоток бордовой смеси, принялись обсуждать, что же они почувствовали.
После родов девушка привезла свою плаценту домой и решила ее заморозить. Сначала с вопросом, как поступить с плацентой, певица обратилась к пользователям социальных сетей. В итоге Брикоуска решила приготовить из плаценты натуральный энергетический коктейль. Похоже, певице не хотелось оставаться наедине с этим процессом, поэтому она позвала местное телевидение, а именно передачу «Māmiņu klubs», в рамках которой и были засняты кулинарные изыскания Лиене. На глазах у аудитории она взяла нож, вытащила плаценту из холодильника и, словно это огромный кусок сырого мяса, разрезала ее на мелкие кусочки. А затем просто смешала с бананами, малиной и манго. Коктейлем певица поделилась со своей подругой Катриной Пуриней, и обе девушки, неуверенно отпив первый глоток бордовой смеси, принялись обсуждать, что же они почувствовали.
Судя по лицам, две подружки без особого восторга пробуют «плацентный» напиток
А ничего особенного они и не чувствовали, кроме вкуса фруктов и ягод.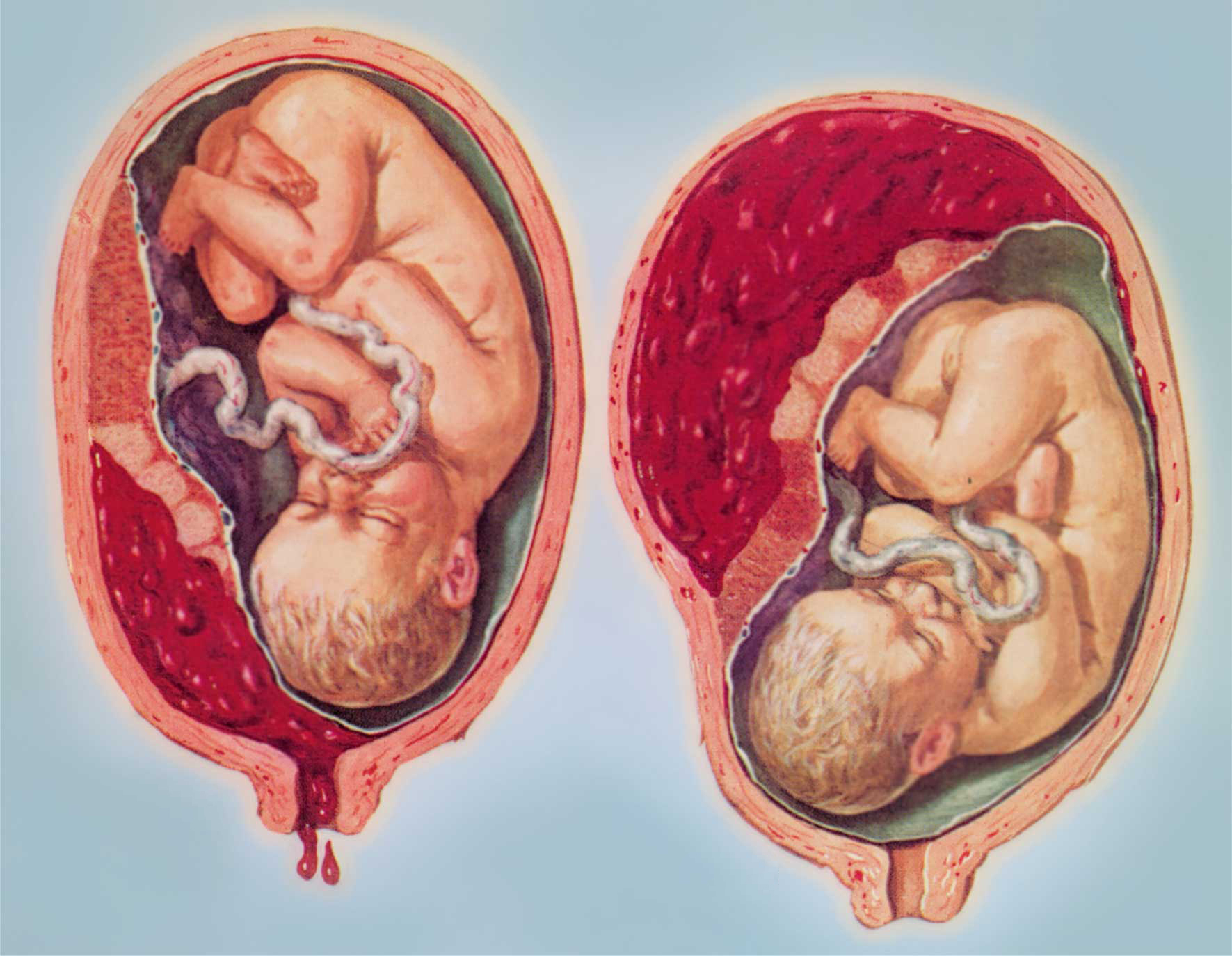 Но напиток барышни все же не допили, зато получили целый шквал критики за такое поведение. Особенно под раздачу попала Катрины Пуриня, победительница шоу «Латвийская принцесса», а также доула (специалистка по сопровождению родов). Ее обвинили в погоне за дешевой популярностью. Еще за неделю до выхода передачи в эфир Катрина информировала о ней общество в социальной сети: «Я уже сейчас вас напугаю — в это воскресение в передаче «Māmiņu klubs» молодая мама Лиене Брикоуска будет готовить коктейль с добавками плаценты. Растопим лед и покажем, что еще можно делать с плацентой и что не всегда плацента является медицинскими отходами. Мысли разделятся — для кого-то «фу», для кого-то это сумасшествие. Но будут и такие, которые скажут — как круто! И я именно настолько сумасшедшая, что отпила один такой глоток смузи. Все в порядке!»
Но напиток барышни все же не допили, зато получили целый шквал критики за такое поведение. Особенно под раздачу попала Катрины Пуриня, победительница шоу «Латвийская принцесса», а также доула (специалистка по сопровождению родов). Ее обвинили в погоне за дешевой популярностью. Еще за неделю до выхода передачи в эфир Катрина информировала о ней общество в социальной сети: «Я уже сейчас вас напугаю — в это воскресение в передаче «Māmiņu klubs» молодая мама Лиене Брикоуска будет готовить коктейль с добавками плаценты. Растопим лед и покажем, что еще можно делать с плацентой и что не всегда плацента является медицинскими отходами. Мысли разделятся — для кого-то «фу», для кого-то это сумасшествие. Но будут и такие, которые скажут — как круто! И я именно настолько сумасшедшая, что отпила один такой глоток смузи. Все в порядке!»
Вечно улыбающуюся «латвийскую принцессу» Катрину Пуриню расстроили гневные комментарии друзей
Но друзья Катрины Пурини на эту запись отреагировали неоднозначно и активно вступили в дискуссию об употреблении плаценты в пищу. В первую очередь критика была направлена даже не сам прием плаценты в пищу, а на то, что это было сделано публично, на камеру. «Извини, но передача «Будем есть плаценту вместе с Лиене» — замечательный способ превратить поедание плаценты в посмешище и полностью дискредитировать этот процесс», — гласил один из комментариев. Одна женщина основательно всех позабавила, написав: «Так, окей, заинтересовали вы меня, но чисто технически…Нет, плаценту есть я не буду. Мне она кажется таким же исполнителем физиологических функций, как любая другая часть тела — как-то не приходит в голову отгрызть свою ногу или руку. И плаценту… извините». Писательница Андра Манфельде также подключилась к разговору и поделилась интересной историей: «В Гренландии роженицы варили суп из плаценты, чтобы вернуть силы. Традиции разные, допускаю, что в плаценте действительно есть ценные вещества, и я не считаю ее грубой ветчиной, скорее лекарством, но меня смущает это «блендорство» и то, что ее дают есть другим». В свою очередь, музыкант Роланд Удрис указал на предвзятость общества: «Был ведь случай, когда какой-то маньяк приготовил котлеты из человеческого мяса и угостил ими ничего не знающую соседку, которая с удовольствием их съела.
В первую очередь критика была направлена даже не сам прием плаценты в пищу, а на то, что это было сделано публично, на камеру. «Извини, но передача «Будем есть плаценту вместе с Лиене» — замечательный способ превратить поедание плаценты в посмешище и полностью дискредитировать этот процесс», — гласил один из комментариев. Одна женщина основательно всех позабавила, написав: «Так, окей, заинтересовали вы меня, но чисто технически…Нет, плаценту есть я не буду. Мне она кажется таким же исполнителем физиологических функций, как любая другая часть тела — как-то не приходит в голову отгрызть свою ногу или руку. И плаценту… извините». Писательница Андра Манфельде также подключилась к разговору и поделилась интересной историей: «В Гренландии роженицы варили суп из плаценты, чтобы вернуть силы. Традиции разные, допускаю, что в плаценте действительно есть ценные вещества, и я не считаю ее грубой ветчиной, скорее лекарством, но меня смущает это «блендорство» и то, что ее дают есть другим». В свою очередь, музыкант Роланд Удрис указал на предвзятость общества: «Был ведь случай, когда какой-то маньяк приготовил котлеты из человеческого мяса и угостил ими ничего не знающую соседку, которая с удовольствием их съела. Тошнило ее через два месяца, когда полиция это обнаружила… Все в наших головах». Настоящая война в комментариях поднялась, когда свое мнение высказала актриса Нового Рижского театра, супруга знаменитого режиссера Алвиса Херманиса Кристине Крузе. Женщина не скрывает, что употребление плаценты ей кажется омерзительным. «Я тоже думала, что нет вообще никакой разницы — делать коктейль из плаценты или есть яички… Ну и вымя тогда еще можно откусить для полного счастья! Мне оба варианта кажутся одинаково омерзительными…» — написала Краузе, добавив, что лучше дружить с головой, а не гнаться за дешевой популярностью. Такого отношения Катрина Пуриня не ожидала и не скрывала обиды: «Не была информирована, что вокруг меня находятся такие язвительные языки. Хорошо, что я дешевая, но по крайней мере настоящая». Словестная дуэль девушек продолжалась еще долго. Надо сказать, это не было простой склокой знаменитостей, а скорее очень персональная дуэль мнений, ведь Катрина Пуриня и Кристине Крузе на самом деле хорошие подруги. Даже больше — исполняя работу доулы, Катрина была рядом с актрисой во все ее интимные и важные жизненные моменты, помогая Кристине при родах, когда в мир пришли оба ее ребенка.
Тошнило ее через два месяца, когда полиция это обнаружила… Все в наших головах». Настоящая война в комментариях поднялась, когда свое мнение высказала актриса Нового Рижского театра, супруга знаменитого режиссера Алвиса Херманиса Кристине Крузе. Женщина не скрывает, что употребление плаценты ей кажется омерзительным. «Я тоже думала, что нет вообще никакой разницы — делать коктейль из плаценты или есть яички… Ну и вымя тогда еще можно откусить для полного счастья! Мне оба варианта кажутся одинаково омерзительными…» — написала Краузе, добавив, что лучше дружить с головой, а не гнаться за дешевой популярностью. Такого отношения Катрина Пуриня не ожидала и не скрывала обиды: «Не была информирована, что вокруг меня находятся такие язвительные языки. Хорошо, что я дешевая, но по крайней мере настоящая». Словестная дуэль девушек продолжалась еще долго. Надо сказать, это не было простой склокой знаменитостей, а скорее очень персональная дуэль мнений, ведь Катрина Пуриня и Кристине Крузе на самом деле хорошие подруги. Даже больше — исполняя работу доулы, Катрина была рядом с актрисой во все ее интимные и важные жизненные моменты, помогая Кристине при родах, когда в мир пришли оба ее ребенка.
Супруга режиссера Алвиса Херманиса актриса Кристине Крузе яро выступила против поедания плаценты на показ!
Бесспорно, что с человеком, который предоставлял поддержку во время такого события, сложилась особая связь. Напоследок обе подружки заверили, что разные взгляды не испортили их отношений. Пуриня сообщила: «Вообще человеческой глупости нет границ, но я публично заявляю, что Кристину до сих пор люблю. Плацента не встанет между нашей дружбой!» Крузе также публично написала: «Катрин, мне очень жаль, что все зашло так далеко. У меня не было мысли тебя унижать или задевать. Может быть, у меня действительно острый язычок и я выбираю неправильные слова… В любом случае так не было задумано, прости, если сделала тебе больно. Но что касается публичного поедания плаценты — хоть убей, но я не понимаю, зачем так надо делать! Предлагаю это все обсудить за одним хорошим бокалом болгарского вина. Привет из Будапешта, любимая!»
Кулинарные способности Ким Кардашьян
Американская звезда Ким Кардашьян (33) два месяца назад родила знаменитому рэперу Канье Весту дочь и после этого счастливого события сразу же побежала восстанавливать свою красоту, а именно — есть свою плаценту. Предприимчивая Ким заранее посетила клинику и получила консультацию врача. Он ей рассказал, что употребление плаценты, увы, может и не подарить молодость, но зато снизит риск возникновения послеродовой депрессии и усилит лактацию.
Плацента спешит на помощь светской львице Кардашьян, которая сделает что угодно, чтобы оставаться вечно красивой и молодой
Но Кардашьян в погоне за красотой готова любимыми способами не только вернуть себе аппетитные формы, но и сделать это как можно быстрее. Для этого звезда и решила посадить себя на «плацентную» диету. Похоже, что Ким действительно уже давно приметила такой способ борьбы за красоту, ведь когда она еще была в положении, то решила подшутить над своими родственниками, приготовив говяжью грудку, подозрительно напоминающую этот орган… Сидящие за столом люди, естественно, пришли в шок, расспрашивая кулинарку, что это за еда. Кардашьян отшутилась, мол, плацента какой-то женщины. Таким образом, вероятно, Ким готовила родственников, что скоро плацента войдет в их ежедневный рацион.Плацента в капсулах для звезд сериалов
Еще одна любительница экспериментов — 35-летняя Дженьюэри Джонс, звезда сериала «Безумцы». Свою личную жизнь она прячет под семью замками, но иногда актриса позволяет себе такие откровения, что невольно напрашивается вопрос — каковы же тогда секреты, которые она не раскрывает? Главное событие своей жизни ей скрыть все же не получилось — в сентябре 2011 года Джонс родила первенца, которого назвала Ксандером. Выпытать имя отца мальчика до сих пор остается сложнейшей задачей журналистов, но в данном случае интересно совсем не это. Актриса, молчавшая об обычных и общепринятых вещах, решила шокировать общество, признавшись, что после родов ее плацента была высушена, измельчена и помещена в капсулы! Таким образом, Джонс обеспечила себя витаминками на какое-то время. «Я же млекопитающее. А они все поедают свою плаценту», — объясняет начитанная актриса свой поступок и добавляет, что это средство издавна известно как отличное лекарство от постродовой депрессии.
Актриса Дженьюэри Джонс предпочла сделать из плаценты капсулы — вот и витаминчики готовы!
Звезда сериала «The Big Bang Theory» Маим Бялик (37) не только съела свою плаценту после родов четыре года назад, но и других призывает действовать так же. Более того, у актрисы есть блог, где она регулярно отстаивает свою точку зрения, а иногда даже защищает своих коллег, которые также мыслят нестандартно. Мало того что она поддержала всю ту же Алисию Сильверстоун и ее необычные методы кормления ребенка, но и призналась, что сама, случалось, баловалась подобными экспериментами. Правда, снимать на камеру такое актриса побоялась, а все остальное ее вполне устроило. Также Маим популярно всем объяснила, зачем надо есть плаценту, и упомянула тех самых умных млекопитающих, которые уже давно этим занимаются, потому что знают — плацента богата белком и железом, а они помогают телу матери восстановиться после утомляющего процесса рождения ребенка. Упомянула Маим и о том, как фантазируют люди, пытаясь сделать прием этого органа менее противным. Да-да, видимо, мысль, что они по большому счету едят сами себя, как-то пугает даже самых отважных борцов за красоту. Кто-то предпочитает смешать его с фруктами, кто-то — сделать овощной супчик, а кто-то, как Маим, высушивает ее и помещает в капсулы, а потом ест, как обычные витаминчики. Напоследок Бялик заявила, что она — не сумасшедший фрик, ведь люди, которые бьют своих детей или отдают в проституцию, гораздо больше достойны звания монстра.
И Том Круз туда же
Поразительно, но поеданием плацент увлекаются не только женщины, но и мужчины. Среди таких гурманов был замечен и любимец миллионов актер Том Круз (51), который семь лет назад съел плаценту своей новорожденной дочери Сури. Очевидцы вспоминают, что счастливый отец собственными зубами перекусил пуповину и, шамкая окровавленным ртом, заявил: «Это принесет ей счастье!».
Том Круз оказался смелым парнем — после рождения своей дочери Сури он сперва перекусил пуповину, а потом забрал плаценту у жены и решил сам ее съесть. Может в этом секрет его вечно моложавого вида?!
Плаценту своей бывшей жены Кэти Холмс актер решил попридержать до обеда, предупредив остолбеневших акушерок, чтобы те случайно не выкинули уникальный деликатес. Свой поступок Круз объяснил словами: «Я подумал, что это пойдет на пользу. Она очень питательная». Пока рано говорить, принесет ли перекусанная отцом пуповина счастье дочери, но уже сейчас Сури Круз известна своей избалованностью, ведь она запросто закатывает скандалы своей знаменитой маме по любому поводу, а родители лишь балуют свою малышку дорогостоящим подарками.Звезда сериалов Маим Бялик призывает всех к поеданию плаценты, ведь в ней так много полезных веществ
Алисия Сильверстоун в кормлении подражает птицам
Американская актриса Алисия Сильверстоун (37) родила сына два года назад, а после этого… да, тоже съела свою плаценту. Однако этот факт — ничто по сравнению с другой выходкой, совершенной актрисой, решившей пойти наперекор всему миру. Сильверстоун решила показать поистине шокирующий способ кормления детей. Актриса, по всей видимости, перепутала себя с птицей, ведь ее метод заключается в разжевывании пищи для ребенка и передачи полученной смеси ему в рот! Ну чем не птичка, кормящая птенчиков?
Сын голливудской звезды Алисии Сильверстоун питается словно птенчик, ведь мама кормит его по методу пернатых
Более того, данный процесс актриса засняла на видеокамеру и выложила в Интернет, а то вдруг такой затейливый способ кормления останется незамеченным. Интересно, как в будущем будет питаться мальчик, ведь он и не подозревает о том, что все это неправильно. «Мой малыш ползет ко мне через всю комнату, когда я ем, и просто-таки залезает ко мне в рот!» — только восторгается мама Алисия.Тиа Моури полакомилась плацентой сестры
Знаменитые двойняшки Тамера и Тиа Моури (35) уж точно переплюнули всех любителей плаценты. Девушки решили очень эффектно закончить свое шоу «Tia&Tamera», и на помощь пришла все та же плацента… Дело в том, что Тамера — щедрая душа — решила преподнести сестричке интересный алкогольный коктейль, смешав свою плаценту вместе с бренди. Поначалу отказавшись, Тиа все-таки решилась это попробовать.
Мало того что звезда телешоу Тиа Моури предложила сестре-двойняшке алкогольный напиток, так еще и с добавками своей плаценты… Сестре, кстати, понравилось
Оказалось, что на вкус он очень даже ничего. Телеаудитория была немного другого мнения о происходящем, но если цель сестер было привлечь внимания зрителей, то им это явно удалось. Впечатления Тиа были крайне положительными — главное, по ее словам, особо не задумываться о самом процессе, так как мысли помешают поймать настоящее удовольствие. «Я была действительно удивлена, что на вкус плацента, смешанная с небольшим количеством алкоголя, оказалась по-настоящему приятной», — говорит Тиа. Оказывается, Тамера угостила Тиа частью себя не просто так, ведь ранее та предложила сестре полакомиться ее грудным молоком! Для Тиа это не составило никакого труда, ведь как-то раз она уже утоляла жажду похожим образом — пробовала свое же грудное молоко, и похвасталась, что оно было гораздо более сладким, чем молоко сестрицы.
Лигита Эглите, Любовь Новоселова Фото: Twitter, Scanpix, BuzzFoto, скриншот Youtube, TV3Рекомендуем
Застрелил и надругался над телом: королеву красоты обнаружили мертвой на трассе
Джастин Тимберлейк публично извинился перед Бритни Спирс
Стало известно, кто заменит Джоли и Питта в ремейке «Мистера и миссис Смит»
Допплер при беременности в Минске
Допплерометрия (синоним, допплерография) фето-плацентарного кровотока – это исследование состояния кровотока в системе «мать-плацента-плод», которое проводят во время ультразвукового исследования при беременности.
Результаты допплерографии позволяют судить о состоянии маточно–плацентарно–плодового кровотока и косвенно свидетельствуют о внутриутробном состоянии ребенка.
Физический эффект, применяемый в современной медицине для измерения скорости кровотока, открыл в 1842 году Христиан Иоганн Доплер, профессор математики и геометрии. Широкое распространение допплерометрия в акшерстве получила с середины 80 годов 20 века. Наиболее часто применяемые доплеровские методики при сканировании во время беременности следующие: импульсный, цветной (цветовой), энергетический допплеры.
Импульсный допплер.
Сущность эффекта Доплера сводится к тому, что при отражении ультразвуковых волн от движущихся объектов (в нашем случае такими объектами являются кровяные клетки, движущиеся по сосудам) изменяются физические свойства волны. Разница между частотой отраженных и испускаемых ультразвуковых импульсов называется доплеровским сдвигом. Скорость кровотока рассчитывается по математической формуле на основании доплеровского сдвига и затем отмечается светящейся точкой на мониторе. Совокупность этих точек образует рисунок на экране ультразвукового аппарата, который называется кривой скорости кровотока. Кроме того, при проведении допплерометрии слышны звуковые сигналы, которые помогают врачу различать в нужном ли сосуде проводится измерение. Кривую скорости кровотока врач оценивает визуально, а так же, отмечая определенные участки, проводит расчет специальных индексов. Эти индексы называются индексами сосудистого сопротивления и характеризуют состояние кровотока в исследуемом сосуде. Вообще показателей, характеризующих кровоток в сосуде, может быть много, но наиболее популярными в акушерском ультразвуке индексами являются ИР (индекс резистентности), ПИ (пульсационный индекс) и СДО (систало-диастолическое отношение). Значения полученных индексов сопротивления сравниваются с нормативными и, исходя из этого формулируется заключение по состоянию кровотока в сосуде.
Цветной допплер.
Эта методика основана на применении того же частотного сдвига, только после преобразования сигналов на экране монитора появляется изображение сосудов, обычно красного и синего цвета. С помощью этой методики нельзя определить расчетные индексы, но можно охарактеризовать особенности кровотока в органе, проследить ход сосудов.
Часто цветной и импульсный допплер используются в комбинации – цветной для нахождения сосуда, импульсный для оценки скорости кровотока в нем.
При ультразвуковом исследовании во время беременности режим цветного допплера используется очень часто. Так такие опасные состояния как предлежание сосудов плаценты к шейке матки, истинный узел пуповины, многократное обвитие пуповины вокруг шеи плода, рак шейки матки можно диагностировать с помощью этой методики. Кроме этого, цветной допплер применяется при каждом исследовании сердца плода и помогает обнаружить пороки сердца.
Энергетический допплер.
Еще одна из методик оценки кровоснабжения изучаемого объекта. Изменение амплитудных характеристик волны преображается в аппарате и на мониторе видны сосуды обычно оранжевого цвета. Эта методика в акушерстве применяется не часто.
Показания для проведения допплерометрии.
Основными показаниями для оценки кровотока в системе мать-плацента-плод являются:
1.Заболевания матери:
- гестоз, артериальная гипертензия,
- заболевания почек,
- коллагенозы,
- антифосфолипидный синдром и другие аутоиммунные состояния
- врожденные тромбофилии
- сахарный диабет
2.Заболевания плода, плаценты, пуповины:
- отставание в размерах
- маловодие,многоводие
- многоплодная беременность
- нарушение созревания плаценты
- неименная водянка, пороки развития плода, аномалии пуповины, хромосомные аномалии плода
- патологические типы КТГ
- пороки развития и подозрение на хромосомную патологию
3.Отягощённый акушерский анамнез (ЗВРП, гестоз, мертворождения при предыдущих беременностях).
Оценка кровотока в бассейне плаценты.
Оценка плацентарного кровотока включает в себя измерение индексов сопротивления в артерии пуповины и в обеих маточных артериях. Нарушение кровотока в пуповине свидетельствует о неполадках в плодовой части плаценты. Нарушение кровотока в маточных артериях говорит о сбое в работе маточной части плаценты. Необходимо знать, что нормальные показатели кровотока служат достаточно достоверным признаком нормального внутриутробного состояния плода, но полностью не исключают развития определенных осложнений; наличие нарушений кровотока в разных отделах маточно-плацентарно-плодовой системы требует строгого динамического контроля и лечения, в том числе в условиях стационара.
Оценка кровообращения плода.
Гемодинамика малыша обычно оценивается при исследовании кровотока в мозговых сосудах (средняя мозговая артерия), аорте, венозном протоке, сердце.
Классификация нарушений маточно-плацентаро-плодового кровотока.
Наиболее часто применяемая, простая и удобная классификация нарушений плацентарного кровотока изложена ниже.
1 степень
А.Нарушение маточно-плацентарного кровотока при сохранении плодово-плацентарного ( повышены индексы сопротивления в маточных артериях)
Б.Нарушение плодово-плацентарного кровотока при сохранении маточно-плацентарного (повышены индексы сопротивления в артерии пуповины)
2 степень
Одновременное нарушение маточно-плацентарного и плодово-плацентарного кровотока (повышены индексы сопротивления в артерии пуповиныи в маточных артериях)
3 степень
Критическое нарушение плодово-плацентарного кровотока (нарушение кровотока в пуповине) — отсутствует диастолический кровоток в артерии пуповины или даже появляется реверсный (обратный) кровоток.
Проведя оценку кровотока в сосудах плаценты и плода, врач делает соответствующие выводы и формулирует заключение. На основании этого заключения и результатах других методик обследования выбирается тактика ведения беременности.
Необходимо помнить:
* Допплерометрия – это дополнительная методика, которая применяется после проведения ультразвукового исследования.
* Показания к проведению допплерометрии определяет врач. Без показаний такое исследование проводить не стоит.
* Частоту проведения допплерометрии определяет врач. Иногда требуется ежедневный контроль за состоянием кровотока мать-плод
* Нормальные результаты при допплерометрии не отменяют результатов других исследований и не гарантируют отсутствие внутриутробного страдания плода.
зачем нужна плацента — 25 рекомендаций на Babyblog.ru
Этот удивительный орган формируется и функционирует только во время беременности, сразу же после рождения малыша детское место покидает материнский организм. С латыни «плацента» переводится как «лепешка». Такое название дано плаценте за ее внешний вид, ведь внешне она напоминает большую круглую лепешку или диск, к центру которого крепится пуповина.
Плацента, или детское место, начинает формироваться практически с момента прикрепления яйцеклетки к стенке матки, или, как говорят доктора, с момента имплантации яйцеклетки в полость матки. Сначала, с 9 дня после зачатия и до 13-16 недели беременности, развивается предшественник плаценты — ворсинчатый хорион. Клетки трофобласта, которые окружают зародыш, интенсивно делятся, и вокруг эмбриона образуется ветвистая оболочка из ворсин. В каждую подобную ворсинку врастают сосуды зародыша.
На сроке 16 недель хорион превращается в плаценту, которая имеет 2 поверхности: одна обращена к малышу и называется плодовой, другая, которая называется материнской, в сторону внутренней стенки матки. К плодовой стороне крепится пуповина будущего человечка, а внутри ее ворсин протекает кровь малыша. Снаружи эти ворсины омываются кровью матери. Материнская сторона плаценты разделена на 15-20 долек, отделенных друг от друга перегородками.
Таким образом, в плаценте присутствуют 2 системы кровеносных сосудов — малыша и мамы. И именно здесь происходит постоянный обмен веществ между мамой и ее будущим ребенком. При этом кровь матери и ребенка нигде не смешивается, так как две сосудистые системы разделены плацентарным барьером — особой мембраной, которая пропускает одни вещества и препятствует проникновению других. Полноценно трудиться плацентарный барьер начинает к 15-16 неделям.
Окончательно структура плаценты формируется к концу I триместра, но ее строение продолжает изменяться в зависимости от развития малыша и роста его потребностей. Причем поначалу плацента растет быстрее, чем ребенок. Например, в 12 недель беременности будущий кроха весит 4 г, а плацента — уже до 30 г. К концу беременности детское место становится более компактным, плотным и принимает форму диска. С 22 по 36 неделю беременности масса плаценты постоянно увеличивается, и ближе к моменту родов диаметр плаценты будет около 15-18 см, толщина — 2-3 см, а весить она будет 500-600 г, то есть 1/6 от веса малыша. После 36-37 недели рост плаценты прекращается, ее толщина немного уменьшается или остается на прежнем уровне.
ДЛЯ ЧЕГО НУЖНА ПЛАЦЕНТА?
Как мы уже говорили, в плаценте происходит постоянный обмен веществ между будущей мамой и ее ребенком. Из крови женщины поступают кислород и питательные вещества, а малыш «возвращает» продукты обмена и углекислый газ, которые надо выводить из организма.
Плацента также защищает малыша от неблагоприятного воздействия: плацентарный барьер задерживает содержащиеся в материнской крови бактерии, некоторые вирусы, антитела мамы, вырабатывающиеся при резус-конфликте, но беспрепятственно пропускает кислород, питательные вещества и защитные белки матери к ребенку. Но защитная функция плаценты избирательна. Одни и те же вещества по-разному преодолевают барьер в сторону крохи и в сторону матери. Например, фтор прекрасно проходит от мамы к малышу, но совершенно не проникает в обратном направлении. Бром проникает к малышу намного быстрее, чем обратно.
Кроме того, детское место играет роль железы внутренней секреции, вырабатывая гормоны, которые поддерживают беременность, готовят грудь к лактации, а организм мамы — к успешным родам.
НА ЧТО ОБРАЩАЕТ ВНИМАНИЕ ДОКТОР?
Делая УЗИ на разных сроках беременности, доктор внимательно следит за состоянием плаценты. Для него важны:
1. Место расположения и прикрепления плаценты, а также ее приращение
При нормально протекающей беременности плацента чаще всего располагается в слизистой оболочке передней или задней стенки матки. На ранних сроках беременности детское место нередко доходит до выхода из матки. И тогда женщина слышит термин «низкое прикрепление плаценты».
Но волноваться преждевременно: надо учитывать, что у большинства женщин при увеличении размеров матки плацента поднимается вверх. Существует даже термин «миграция плаценты». Перемещение происходит за счет того, что нижний сегмент матки во время вынашивания ребенка изменяет свое строение, и плацента растет к дну матки (ее верхнего сегмента), ведь эта часть матки лучше снабжается кровью. «Миграция» плаценты протекает в течение 6-10 недель и заканчивается к 33-34 неделе беременности. По этой причине диагноз «низкое расположение (прикрепление) плаценты» пугать не должен. Такое положение до 32-й недели сохраняется лишь у 5% женщин, и только у трети из этих 5% плацента остается в таком же положении и к 37-й неделе. В последнем случае врачи решают вопрос о тактике ведения родов и методе родоразрешения. Ведь низкое расположение детского места чревато отслойкой плаценты до рождения ребенка, что опасно и для мамы, и для крохи. При таком осложнении женщину госпитализируют. Если отслойка незначительна, симптомы выражены слабо, чтобы ее замедлить или прекратить, в родах вскрывают плодный пузырь. Если же начинается внутреннее кровотечение и его симптомы (учащение пульса, снижение артериального давления, сильные боли в матке) нарастают, прибегают к кесареву сечению.
Если плацента доходит до внутреннего зева матки (выхода из матки) или перекрывает его, говорят о предлежании плаценты. Чаще всего это встречается у неоднократно беременевших и рожавших женщин. Способствуют предлежанию плаценты и аномалии развития матки. Но определенное на УЗИ в ранние сроки предлежание плаценты на поздних сроках может не подтвердиться. Тем не менее врачи настороженно относятся к подобной ситуации, так как она может спровоцировать кровотечения и преждевременные роды. По этой причине, чтобы не пропустить подобное осложнение, с интервалом 3-4 недели будущей маме будут делать УЗИ на протяжении всей беременности, а также перед родами. Тактика ведения беременности и родов при предлежании плаценты такая же, как и при низком ее расположении.
Ворсины хориона (предшественника плаценты) в процессе образования детского места «прорастают» в слизистую оболочки матки — эндометрий. В очень редких случаях бывает, что ворсины прорастают в мышечный слой или в толщу стенки матки. В таком случае говорят о приращении плаценты, которое чревато кровотечением после рождения ребенка. Если подобное происходит, приходится делать операцию — удалять плаценту вместе с маткой.
Если ворсины хориона проросли не столь глубоко, говорят о плотном прикреплении плаценты. Оно обычно встречается при низком расположении плаценты или ее предлежании. Увы, распознать приращение или плотное прикрепление плаценты можно только во время родов. В последнем случае врач, принимающий роды, будет отделять плаценту вручную.
2. Степень зрелости плаценты
Плацента растет и развивается вместе с ребенком. С помощью УЗИ доктор определяет степень ее зрелости — строение на определенном сроке беременности. Это нужно, чтобы понять, хватает ли ребенку питательных веществ и как плацента справляется со своими задачами.
Выделяют 4 степени зрелости плаценты: нулевую, первую, вторую и третью. Когда беременность протекает нормально и без осложнений, до 30 недели плацента находится в нулевой степени зрелости. Мембрана у нее в этот период гладкая, структура — однородная. На сроке 27-34 недели плацента достигает первой степени зрелости. Мембрана становится слегка волнистой, структура — неоднородной. В 34-37 недель беременности говорят уже о второй степени зрелости. В некоторых местах этот орган истончается, начинает покрываться известковыми (солевыми) отложениями, но это не мешает плаценте справляться со своими функциями. С 37 недели беременности и до момента родов плацента должна пребывать в третьей степени зрелости. В этот период плацента делится на дольки, в мембране появляются заметные углубления.
Если степень зрелости меняется раньше времени, это может говорить о преждевременном созревании (старении) плаценты. Оно может возникнуть из-за нарушения в плаценте кровотока. Причиной последнего становится, например, такие серьезные осложнения беременности, как преэклампсия и анемия. В то же время подобный процесс может быть и индивидуальной особенностью материнского организма. Так что не стоит расстраиваться раньше времени. Обычно в такой ситуации женщине делают допплерометрию и наблюдают за маточно-плацентарным кровотоком и развитием ребенка. Если малыш не страдает, значит, все в порядке. Женщине порекомендует лишь профилактическое лечение. Когда же появляются настораживающие симптомы, будущую маму направляют в стационар. Там доктора снижают тонус матки, что облегчает доставку ребенку питательных веществ. Кроме того, врачи стараются улучшить кровообращение у будущей мамы и ее малыша.
Стремительное старение плаценты может быть и результатом перенесенных во время беременности инфекционных заболеваний (например, внутриматочной инфекции) или вредных привычек, например, курения. Также подобная ситуация возникает, если у женщины есть хронические заболевания, как сахарный диабет, или беременность осложняется резус-конфликтом.
В очень редких случаях речь может идти о позднем созревании плаценты. Иногда это может косвенно указывать на врожденные пороки развития плода.
3. Толщина плаценты и ее размеры
Толщину можно определить после 20 недели беременности. Если беременность протекает нормально, этот параметр до 36 недели все время увеличивается. На 7-й неделе она будет составлять 10-11 мм, на 36-й — максимум 35 мм. После этого рост плаценты останавливается и ее толщина не только не меняется, но может даже уменьшаться. Последнее будет первым симптомом старения. На 40-й неделе стареющая плацента является показанием к стимуляции еще не наступивших родов.
О тонкой плаценте говорят, если в III триместре толщина менее 20 мм. Подобная ситуация характерна для преэклампсии (повышение артериального давления, отеки и белок в моче). При этом есть угроза прерывания беременности и гипотрофии плода (отставание в росте). Когда при резус-конфликте возникает гемолитическая болезнь плода (организм резус-отрицательной мамы вырабатывает антитела к резус-положительным эритроцитам ребенка, и последние разрушаются) о нарушениях свидетельствует толстая плацента (толщина 50 мм и более). Похожие симптомы бывают и при сахарном диабете. Обе ситуации требуют лечения.
Размеры плаценты тоже могут не дотягивать до нормы или ее превышать. В первом случае при нормальной толщине меньше нормы оказывается площадь плаценты. Это может следствием генетических нарушений (таких, как синдром Дауна), преэклампсии и других осложнений. Из-за того, что маленькая плацента не может полноценно снабжать малыша кислородом и питательными веществами и выводить продукты обмена из организма, ребенок отстает в росте и весе. Подобное осложнение называется плацентарной недостаточностью. Те же последствия имеет и гиперплазия (увеличение размеров) плаценты. Своевременное лечение позволяет скорректировать развитие малыша.
ПОСЛЕДОВЫЙ ПЕРИОД РОДОВ
Как только рождается малыш и акушерка отрезает пуповину, плацента заканчивает свою работу. В течение 30 минут она выходит наружу вместе с плодными оболочками. В этом случае говорят, что рождается послед. Доктор прежде всего внимательно осматривает плаценту, измеряет и взвешивает. Все данные записываются в историю родов. Благодаря этому врачи получают ценную информацию о том, как проходила беременность и каково самочувствие ребенка. Если показатели отличаются от нормы, об этом сообщают педиатру.
Главное — плацента и плодные оболочки должны полностью покинуть организм женщины. Если после тщательного осмотра плаценты у врачей по этому поводу возникают сомнения, проводится ручной осмотр полости матки. Ведь оставшиеся в матке частички плаценты могут стать причиной кровотечения или воспалительного процесса. Это обследование и удаление неотделившихся частиц проводятся под наркозом.
После этого плацента врачей уже не интересует. Ее либо уничтожают, либо используют в научных или лечебных целях.
Допплерографическое исследование
Применение в ультразвуковой диагностике аппаратуры, работа которой основана на эффекте Допплера, позволяет изучать состояние маточно-плацентарного, фетоплацентарного и плодового кровотока.
Допплерография представляет собой высокоинформативный, относительно простой и безопасный метод диагностики, который можно использовать для комплексного динамического наблюдения за состоянием кровообращения в системе мать — плацента — плод после 18 нед беременности, так как к этому времени завершается вторая волна инвазии цитотрофобласта.
С помощью этого обследования можно определить, нормальный ли кровоток, или имеется его нарушение от минимального до такого уровня, когда это экстренно угрожает жизни плода.
Наиболее часто при допплерографии оценивают соотношение между максимальной систолической скоростью кровотока (МССК), отражающей сократительную функцию сердца и эластичность стенок сосуда, и конечной диастолической скоростью кровотока (КДСК), которая зависит от степени сопротивления периферического сосудистого русла.
Кроме качественного анализа кровотока, возможно определение количественных показателей, таких как абсолютная скорость движения крови в сосуде или объемная скорость кровотока.
Основана допплерометрия при беременности на эффекте Доплера – свойстве ультразвуковой волны, отражаясь от движущихся тел, изменять частоту своих колебаний.В итоге датчик, который посылает один тип звуков, воспринимает их отраженными с другой частотой, это расшифровывается программой, и на экран поступает изображение в виде графика, серо-белой или цветной картинки.
Существует три режима исследования:
-
1. Непрерывный волновой: ультразвук посылается постоянным сигналом.
- 2. Импульсный режим УЗИ с доплером при беременности: волна посылается не постоянно, а циклами. В результате датчик улавливает отраженный ультразвук, посылает его на обработку, и в то же время «выдает» новую «порцию» сигналов.
-
3. Допплерография при беременности может проводиться также в режиме цветового картирования. В основе – тот же метод, только скорость кровотока в различных участках сосудов кодируется разным цветом. Эти оттенки накладываются на двухмерное изображение, которое можно увидеть и при обычном УЗИ. То есть, если на мониторе вы видите различные цвета, это вовсе не артерии (красные) и вены (синие), а сосуды с разной скоростью кровотока, который может быть направлен от датчика и к датчику.
В каких случаях исследуют
-
1. если на УЗИ видны петли пуповины недалеко от шеи плода;
-
2. для выявления патологии плаценты;
-
3. при мало- или многоводии;
-
4. по УЗИ есть подозрения на порок развития сердца или мозг;
-
5. по результатам наружного акушерского осмотра или по УЗИ плод меньше, чем должен быть в этом срок;
-
6. если у матери есть гестоз, сахарный диабет, аутоиммунные заболевания (например, красная волчанка, васкулит, тиреоидит Хашимото), болезни почек, гипертония;
-
7. два или больше плодов, особенно если они сильно отличаются по размерам;
-
8. «замершая» предыдущая беременность;
-
9. до этого был самопроизвольный выкидыш;
-
10. по УЗИ видны аномалии пуповины;
-
11. конфликт матери и плода по резус-фактору;
-
12. травма живота беременно;
-
13. плохие» результаты КТГ после 30 недели.
Время проведения исследования
Это исследование при беременности может проводиться тогда, когда полностью сформирована плацента, то есть к 16-18 неделе беременности. Именно в это время можно четко визуализировать маточно-плацентарный бассейн, имеющий низкое сопротивление сосудов. Раньше этого срока проводить доплер нет смысла. А лучше совместить УЗИ с доплером с обычным ультразвуковым обследованием, проводимом на 20-22 неделе.
Подготовка
К УЗИ доплера при беременности готовиться не нужно. Можете поесть накануне, или прийти натощак – от этого качество результатов не зависит. Мочевой пузырь для исследования также наполнять не нужно.
Процедура выполнения
Женщина ложится на кушетку, на живот наносят немного специального геля для того, чтобы допплерометрия была проведена без ошибок, которые могут возникнуть, если между датчиком и кожей попадет воздух. Длительность доплер УЗИ при беременности – около 30 минут. Процедура проста и безболезненна для пациентки. Вагинальный датчик при этом не используют.
Что такое плацента? | Беременность, рождение и ребенок
Плацента имеет решающее значение для сохранения жизни и здоровья вашего ребенка во время беременности. Это орган, прикрепленный к слизистой оболочке матки, который доставляет кислород и питательные вещества растущему ребенку.
О плаценте
Плацента — большой орган, который развивается во время беременности. Он прикрепляется к стенке матки, как правило, вверху или сбоку. Пуповина соединяет плаценту с ребенком.
Кровь матери проходит через плаценту, фильтруя кислород, глюкозу и другие питательные вещества к вашему ребенку через пуповину.Плацента также отфильтровывает вещества, которые могут быть вредны для вашего ребенка, и удаляет углекислый газ и продукты жизнедеятельности из крови вашего ребенка.
Плацента вырабатывает ряд гормонов, которые необходимы во время беременности, такие как лактоген, эстроген и прогестерон. Он отделяет кровь матери от крови ребенка, чтобы защитить ребенка от инфекций. Ближе к концу беременности плацента передает антитела, чтобы защитить ребенка после рождения.
Алкоголь, никотин и другие наркотики и лекарства могут проникать через плаценту и нанести вред вашему ребенку.
Что происходит с плацентой во время беременности?
Плацента часто развивается в нижней части матки, но смещается в сторону или вверх по мере ее растяжения. Положение плаценты будет проверено на 18-недельном ультразвуковом исследовании.
Плацента выделяется из вашего тела после рождения, обычно через 5–30 минут после рождения ребенка. Это называется третьим периодом родов.
После рождения ребенка у вас продолжатся легкие схватки. Вам нужно будет дать еще один толчок, чтобы плацента родилась.Иногда вам будут массировать живот или сделать инъекцию окситоцина и осторожно потянуть за пуповину, чтобы облегчить выход плаценты.
Если вам сделают кесарево сечение, врач одновременно удалит и плаценту.
Важно, чтобы после беременности выходила вся плацента. Если какие-либо фрагменты плаценты останутся внутри, их придется удалить хирургическим путем, чтобы предотвратить кровотечение и инфекцию.
Как сохранить здоровье плаценты
Очень важно регулярно посещать врача во время беременности, чтобы проверять наличие проблем с плацентой.
Сообщите своему врачу, если у вас были проблемы с плацентой во время предыдущей беременности или если вы перенесли операцию на матке.
Не курите, не употребляйте алкоголь и не принимайте запрещенные наркотики во время беременности, потому что это увеличивает вероятность возникновения проблем с плацентой. Всегда консультируйтесь с врачом, прежде чем принимать какие-либо лекарства, в том числе лекарства, отпускаемые без рецепта, натуральные препараты и добавки, во время беременности.
Поговорите со своим врачом или акушеркой, если у вас есть какие-либо проблемы, или если вы испытываете:
- сильная боль в животе или спине
- вагинальное кровотечение
- схваток
- любая травма живота, например, в результате падения или автомобильной аварии
Осложнения со стороны плаценты
Проблемы с плацентой потенциально могут быть опасны как для матери, так и для ребенка:
- Приросшая плацента : Когда плацента слишком глубоко врастает в стенку матки.Это может привести к массивной кровопотере во время или после родов и может быть опасным для жизни.
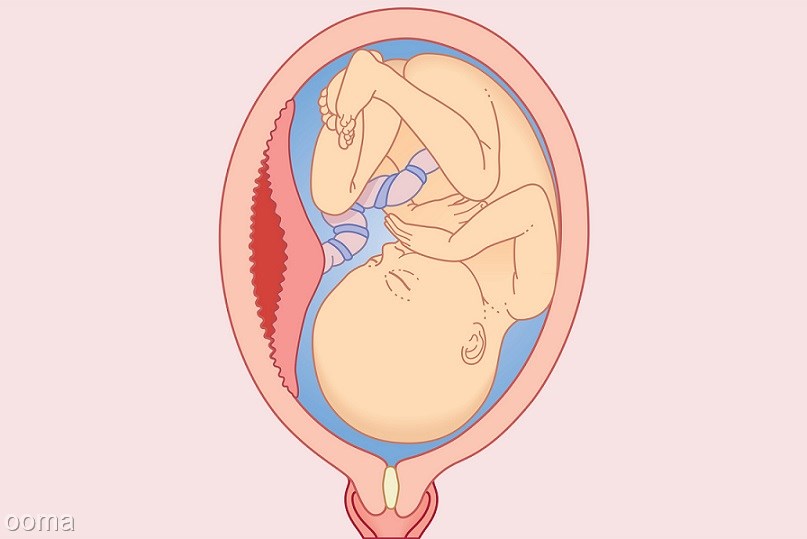
- Отслойка плаценты : Когда плацента отслаивается от стенки матки перед родами. Это может вызвать кровотечение и означать, что ваш ребенок может не получать все необходимые ему питательные вещества. В некоторых случаях могут потребоваться досрочные роды.
- Предлежание плаценты : Когда плацента частично или полностью покрывает шейку матки, отверстие, через которое выходит ребенок.Это состояние чаще встречается на ранних сроках беременности и часто разрешается, когда плацента перемещается выше в матке по мере ее роста. Если плацента все еще покрывает шейку матки ближе к моменту родов, потребуется кесарево сечение.
- Плацентарная недостаточность : Когда плацента не работает должным образом во время беременности, лишая ребенка кислорода и питательных веществ. Это может повлиять на рост малыша.
- Задержка плаценты : Плацента может не выйти после родов, потому что она заблокирована шейкой матки или все еще прикреплена к матке.Это может вызвать серьезную инфекцию или потерю крови, а также может быть опасным для жизни.
Варианты плаценты после родов
В некоторых культурах семьи закапывают плаценту в специальном месте.
Существует также редкая практика, известная как плацентофагия, при которой женщины готовят и едят плаценту. Некоторые поставщики коммерческих услуг предлагают превратить плаценту в капсулы, которые вы сможете проглотить.
Тем не менее, к этой практике следует относиться с осторожностью, поскольку в Австралии нет нормативов ни в отношении этих продуктов, ни в отношении поставщиков таблеток для плаценты.
Недавние исследования показывают, что употребление плаценты в пищу не приносит пользы для здоровья, но существует риск заражения из-за плохих стандартов производства.
Плацента вашего ребенка
Пока ваш ребенок растет и созревает на протяжении девяти месяцев беременности, в вашей матке также растет что-то еще, и оно отвечает за сохранение жизни вашего ребенка. Вы, вероятно, уже слышали о плаценте, но что она делает? И что нужно знать об этом, чтобы иметь здоровую беременность?
Так что же такое плацента?
Плацента — это спасательный круг между вашим ребенком и вашим собственным кровоснабжением.На всех этапах беременности он позволяет вашему ребенку есть и дышать — конечно, с вашей помощью. Связь также с тем, почему потребление таких веществ, как алкоголь и кофеин, может повлиять на вашего ребенка.
Для роста вашему ребенку необходимы питательные вещества, вода, кислород, антитела против болезней и способ избавиться от ненужных отходов, таких как углекислый газ. Все это обеспечивает плацента. Когда ваша собственная кровь течет через матку, плацента впитывает питательные вещества, иммунные молекулы и молекулы кислорода, циркулирующие по вашей системе.Он перемещает их через амниотический мешок — через пуповину, соединяющую плаценту с ребенком — в кровеносные сосуды вашего ребенка. Точно так же, когда ваш ребенок накапливает углекислый газ или другие вещества, в которых он или она не нуждается, плацента передает их обратно в вашу кровь.
Плацента также действует как барьер, поскольку жизненно важно, чтобы микробы в вашем теле не вызывали болезни у ребенка, а также чтобы ваше тело не отвергало его как инородный материал. Таким образом, в то же время, плацента пропускает клетки крови и питательные вещества, она не позволяет большинству (но не всем) бактериям и вирусам проникнуть в матку.Это также предотвращает попадание многих клеток вашего ребенка в кровоток, где они могут вызвать срабатывание сигнализации.
В последние годы врачи и ученые обнаружили, что ваша плацента выполняет даже больше функций, чем они знали в прошлом. Вместо того, чтобы быть пассивным мостом между вами и вашим ребенком, плацента также производит гормоны и сигнальные молекулы, такие как плацентарный лактоген человека (HPL), релаксин, окситоцин, прогестерон и эстроген, которые необходимы вам обоим во время беременности.
Некоторые из этих молекул стимулируют образование новых кровеносных сосудов — как между вашим телом и плацентой, так и между плацентой и вашим ребенком — чтобы переносить кислород к плоду. Некоторые помогают организму подготовиться к выработке молока (но также препятствуют лактации до родов). Некоторые из них ускоряют метаболизм, чтобы обеспечить энергией и вас, и вашего растущего ребенка.
Откуда исходит плацента
После выхода яйцеклетки для оплодотворения примерно на 3-й неделе беременности фолликул в яичнике, из которого она возникла, называемый желтым телом, разрушается, начинает вырабатывать гормон прогестерон и обеспечивает питание и питание. поддержка эмбриона на протяжении первого триместра беременности.
Между тем, через семь или восемь дней после того, как сперматозоид оплодотворяет яйцеклетку на 4 неделе беременности, масса клеток — самая ранняя форма эмбриона — имплантируется в стенку матки. Некоторые клетки из этой массы откололись, проникая глубже в стенку матки. Вместо того, чтобы готовиться к формированию пальцев рук и ног и головного мозга, как и остальные клетки эмбриона, эти клетки предназначены для формирования плаценты, органа в форме диска, заполненного кровеносными сосудами и заменяющего желтое тело в второй триместр.
Если у вас есть двойняшки, у каждого ребенка будет своя плацента. У однояйцевых близнецов, будет ли у вас одна или две плаценты, зависит от того, когда оплодотворенная яйцеклетка расколется — если плацента уже сформировалась, когда эмбрион разделился на две части, одна плацента будет поддерживать обоих близнецов — у каждого из них будет пуповина, соединяющая их с общая плацента. Если же расщепление произошло раньше, у вас может быть две плаценты — по одной для каждого ребенка.
В течение следующих двух месяцев развивается плацента.Маленькие капилляры превращаются в сосуды большего размера, обеспечивая вашего растущего ребенка кислородом и питательными веществами. К 12 неделе беременности в вашей плаценте есть все структуры, необходимые для того, чтобы действовать для желтого тела и поддерживать вашего ребенка до конца беременности, хотя она будет продолжать расти по мере роста вашего ребенка. К доношенному сроку на 40 неделе беременности ваша плацента будет в среднем весить около фунта.
Возможные проблемы и наблюдение за плацентой
Для того, чтобы продолжать полноценно функционировать и расти в правильном темпе, плацента требует такого же здорового образа жизни, как и ваш ребенок.Это означает, что курение и употребление запрещенных наркотиков запрещено.
Даже если вы следуете всем правилам для здоровой беременности, с плацентой все может пойти не так из-за генетики — или просто случайно. Другие факторы, которые могут повлиять на здоровье плаценты, включают возраст матери, артериальное давление, предыдущее кесарево сечение и многоплодную беременность.
Возможные проблемы с плацентой включают:
Если вы испытываете вагинальное кровотечение, сильную боль в животе или спине или быстрые сокращения матки (когда вы не доношены), поговорите со своим врачом, поскольку это могут быть признаки плацентарного проблемы.В противном случае ваш врач будет следить за любыми отклонениями в положении и размере плаценты во время ультразвукового исследования. В большинстве случаев состояния плаценты просто означают, что ваш врач будет пристально следить за вашей беременностью, поскольку плацента может иметь самые разные размеры и положения и при этом выполнять свою работу.
Ученые также обнаружили, что, поскольку плацента имеет общие гены с вашим ребенком, ее внешний вид или молекулярные свойства могут указывать на ранние признаки других состояний, включая преэклампсию, преждевременные роды, генетические заболевания и даже аутизм.По мере того как они начнут лучше понимать эти связи, тесты, связанные со здоровьем плаценты, могут стать более распространенными.
Рождение плаценты
Когда вы, наконец, родите ребенка, последнее, о чем вы думаете, — это плацента, которая остается внутри вашей матки. Но как только ваш ребенок выйдет на свет и пуповина перерезана, плацента становится бесполезной (новая будет развиваться с каждой будущей беременностью). Это означает, что после того, как вы родите ребенка, вам также необходимо родить плаценту (это называется третьей стадией родов).
У вас будут продолжаться схватки, и ваш врач может ускорить отхождение плаценты, осторожно потянув за пуповину или массируя вашу матку. Сохраните ли вы плаценту в качестве сувенира, съедите ее или позволите своему врачу забрать ее, зависит от вас и политики вашего родильного дома.
Что мамы хотели бы знать до родов
Что бы я хотел знать до родов
Все, что вам нужно знать о своей плаценте
Знаете ли вы, что ваша плацента кормит вашего ребенка и выводит его отходы? Вот все, что делает ваша плацента во время беременности, плюс несколько редких осложнений.
Плацента — это орган, который развивается в матке для поддержки плода во время беременности. Обычно он прикрепляется к верхней или боковой части матки и растет со скоростью, сравнимой вначале с плодом. Уже на 10 неделе плаценту можно определить на УЗИ. К середине здоровой беременности его диаметр составляет около 15 сантиметров (размер боковой пластины), а к концу он удваивается, становясь размером примерно с фрисби и весом с половину блока сливочного масла.
Основная задача плаценты — переносить кислород и питательные вещества из крови матери к ребенку через пуповину, которая соединяет плаценту с ребенком. Он также переносит отходы ребенка, перемещая газы, такие как углекислый газ, из крови ребенка в кровь матери.
Врачи измеряют состояние плаценты, наблюдая за состоянием плода. «Мы наблюдаем за ребенком и кровотоком в пуповине», — говорит акушер-гинеколог Андреа Нилсон из Эдмонтона. «Если младенцы хорошо двигаются и растут, а ваш врач говорит, что беременность протекает хорошо, то большинству женщин не нужно беспокоиться о функционировании их плаценты.«Забота о своем здоровье во время беременности также приведет к здоровой плаценте и, следовательно, к здоровому ребенку.
Как поедание плаценты может вызвать заболевание ребенка
Обычно в течение 30 минут после рождения ребенка, , вы рожаете плаценту в так называемом «последе». Когда-то необходимый орган для беременности в большинстве случаев попадает в мусоросжигательную печь. (Если вы думали о том, чтобы положить его в капсулы и употребить, знайте, что эксперты предостерегают от этой практики, потому что нет доказанных преимуществ, и это может представлять опасность для вашего здоровья и вашего ребенка.)
Проблемы с плацентой могут вызвать несколько редких, но серьезных осложнений.
Плацентарная недостаточность или дисфункция плаценты: Это происходит, когда плацента не может обеспечить достаточный запас питательных веществ и кислорода к плоду и не может полностью поддерживать развивающегося ребенка. Это повышает риск преэклампсии, задержки роста или мертворождения. Если это произойдет, за вами будут внимательно наблюдать.
Отслойка плаценты: Это происходит, когда плацента частично или полностью отделяется от стенки матки.Иногда врачи могут обнаружить признаки отслойки на УЗИ, но обычно первым признаком является кровотечение или сильные, устойчивые сокращения во втором или третьем триместре.
Предлежание плаценты: Когда плацента покрывает шейку матки, это называется предлежание плаценты . В этом состоянии высок риск материнского кровотечения. Расположение плаценты иногда изменяется само по себе по мере роста матки, особенно если плацента лишь частично покрывала шейку матки (известное как маргинальное предлежание плаценты).Если шейка матки остается закрытой после доношения ребенка, скорее всего, вы родите через кесарево сечение.
Приросшая плацента: Это состояние, при котором кровеносные сосуды плаценты врастают слишком глубоко в стенку матки. Если вам поставили диагноз приросшая плацента, которая обычно обнаруживается во время ультразвукового исследования, ваша беременность будет тщательно контролироваться, вам может быть назначен постельный режим и, в зависимости от тяжести или того, насколько глубоко орган внедрен в стенку матки, вы можете требуется гистерэктомия, чтобы полностью удалить матку после рождения ребенка.
Задержка плаценты: Задержка плаценты встречается редко, но это может произойти, если матка недостаточно сокращается для изгнания органа после рождения или если шейка матки начинает закрываться до того, как плацента покинула тело. Если даже часть плаценты остается внутри тела после родов, это может привести к инфекции и, часто, к кровотечению. Иногда врачи могут удалить плаценту, которая не выходит наружу, вручную или с помощью лекарств, чтобы заставить матку сокращаться. В некоторых ситуациях требуется хирургическое вмешательство.
Подробнее:
Что нужно знать об инкапсуляции плаценты
Рождение лотоса: Познакомьтесь с нашим новорожденным… и нашей плацентой
Когда образуется плацента? Все об этом уникальном органе
Беременность влечет за собой довольно дикие изменения в вашем теле. Знаете ли вы, что вы выращиваете не только человека, но и совершенно новый орган ?
Пока вы здесь и боретесь с усталостью, тягой, болями в груди и тошнотой, за кулисами ваше тело неустанно работает над двумя очень важными вещами: ребенком и плацентой.
Это правда: даже на ранних этапах плацента — орган, состоящий как из тканей плода, так и из материнской ткани, — растет вместе с вашим малышом.
Ваше тело претерпевает быстрые изменения во время беременности, особенно в первые месяцы. Чтобы поддержать этот процесс, вам понадобится спасательный круг, который поможет вашему ребенку есть и дышать. Плацента, орган, который развивается внутри вашей матки, обеспечивает связь между вами и вашим ребенком.
Это соединение (через пуповину) помогает поддерживать вашего развивающегося ребенка на протяжении всей беременности.Необходимые питательные вещества, кислород и антитела проходят от плаценты через пуповину к ребенку.
Ваша плацента также работает в обратном направлении, что означает, что она удаляет продукты жизнедеятельности и углекислый газ из крови ребенка обратно в вашу кровь.
Поскольку плацента отделяет вашу кровь от крови ребенка, она также помогает не допустить попадания некоторых бактерий и вирусов в матку, защищая плод от инфекций.
Помимо того, что плацента является спасательным кругом для вашего ребенка, она также вырабатывает и выделяет гормоны непосредственно в кровоток, чтобы поддерживать беременность и рост плода.Эти гормоны включают:
- прогестерон
- эстроген
- окситоцин
- хорионический гонадотропин человека
- плацентарный лактоген человека
Беременность включает в себя сложную серию событий, одним из которых является формирование плаценты. Как правило, после имплантации оплодотворенной яйцеклетки в стенку матки начинается формирование плаценты. Но мяч начинает катиться за несколько дней до имплантации.
При овуляции яйцеклетка покидает яичник и проходит через маточную трубу в надежде на оплодотворение.В случае успеха овулировавшая яйцеклетка встречается со сперматозоидом, чтобы начать формирование плода. Это овулированное яйцо называется зиготой. В течение нескольких дней зигота завершит множество делений клеток в маточной трубе.
Когда зигота достигает матки, деление клеток продолжается, и затем зигота становится бластоцистой. На этом этапе одни клетки начинают формировать плаценту, а другие — плод. Бластоциста внедряется в эндометрий (так называемая имплантация).
Чтобы поддержать беременность, плацента вырабатывает гормон, называемый хорионическим гонадотропином человека (ХГЧ). (Это гормон, измеряемый тестом на беременность, поэтому вы не получите положительный результат до имплантации.)
За время беременности плацента из нескольких клеток вырастает в орган, который в конечном итоге будет весить около 1 фунта. К 12 неделе плацента сформирована и готова взять на себя питание ребенка. Однако он продолжает расти на протяжении всей беременности.Созревание считается зрелым к 34 неделям.
В нормальных условиях плацента прикрепляется к стенке матки. По мере того, как беременность прогрессирует, она будет двигаться вместе с растущей маткой.
Поскольку плацента играет столь важную роль во время беременности, полезно знать, когда она берет на себя ключевые функции, такие как выработка гормонов и обеспечение вашего ребенка питательными веществами.
Хотя каждая беременность индивидуальна, можно ожидать, что плацента займет около 8–12 недель беременности, при этом 10 недель являются средним сроком для большинства женщин.
Это не означает, что ваша собственная выработка гормонов и питание не имеют значения. Фактически, что касается питания, то «захват» плаценты означает, что то, что вы потребляете, теперь может достигать вашего ребенка через пуповину и плаценту.
Тем, кто забеременеет в результате экстракорпорального оплодотворения или у которых наблюдается дефицит гормонов, может потребоваться прием прогестерона в первом триместре. Эти люди часто могут прекратить прием этого гормона, как только плацента начинает свое собственное производство.
Многие женщины с нетерпением ждут второго триместра — уровень энергии повышается, уровни гормонов начинают выравниваться, а утреннее недомогание проходит. Но , почему , кажется, все налаживается?
Как уже упоминалось, ближе к концу первого триместра (примерно на 10 неделе) плацента берет на себя производство прогестерона. Это помогает уменьшить тошноту и рвоту. Для многих мам это означает конец утренней тошноте.
А что, если утренняя тошнота не проходит? Плацента тоже может сыграть роль.
Если у вас повышенная концентрация белка GDF15 в крови, эти частые приступы тошноты и рвоты могут продолжаться в течение некоторого времени.
Одно исследование показало, что женщины, сообщившие о рвоте во втором триместре, имели более высокий уровень материнской концентрации GDF15 примерно на 15 неделе беременности.
Хорошие новости? Исследователи предполагают, что высокий уровень GDF15 может означать, что плацента развивается правильно. Это также может помочь объяснить, почему у некоторых женщин наблюдается гиперемезис беременных, которая является крайней формой утреннего недомогания.
Плацента обычно прикрепляется сбоку или вверху матки, но это не всегда так. Иногда он может развиваться в неправильном месте или прикрепляться слишком глубоко, что приводит к нарушениям плаценты.
Даже при здоровой беременности могут возникнуть осложнения с плацентой. Тем не менее, эти состояния обычно возникают в результате таких факторов, как:
- генетика
- возраст матери
- высокое кровяное давление
- многоплодие
- предыдущее кесарево сечение
- употребление психоактивных веществ
- предыдущие плацентарные проблемы
- травма живота
Хорошая новость заключается в том, что ваш врач будет контролировать многие из этих состояний на протяжении всей беременности и работать с вами над планом родов.
Предлежание плаценты — это состояние, при котором плацента разрастается в самой нижней части матки, обычно в пределах 2 сантиметров от отверстия шейки матки. В результате плацента покрывает всю шейку матки или ее часть. Если плацента полностью покрывает шейку матки, это может вызвать кровотечение во время родов и, скорее всего, для родов потребуется кесарево сечение.
Отслойка плаценты — серьезное заболевание, при котором плацента отделяется от стенки матки во время беременности или родов.Симптомы включают вагинальное кровотечение, боль в спине или животе.
Приросшая плацента возникает, когда часть или вся плацента слишком глубоко внедряется в стенку матки.
Передняя плацента указывает на то, что плацента прикрепилась к передней части желудка. Как правило, это не проблема — на самом деле это нормальный вариант — но сообщите врачу, если вы почувствуете снижение подвижности плода.
Задержка плаценты указывает на то, что часть плаценты все еще находится в утробе матери после родов.Если плацента не выходит в течение определенного периода времени, обычно 30 минут (но может длиться и 60 минут), ваш врач выполнит процедуру по удалению плаценты.
Плацентарная недостаточность диагностируется, когда плацента не может обеспечить плод достаточным количеством кислорода и питательных веществ, что может привести к осложнениям беременности. Ваш врач будет контролировать это состояние на протяжении всей беременности.
Если это ваша первая беременность, вы можете быть удивлены, узнав, что роды — не единственный этап родов.После того, как вы обратили свой взор на этот красивый сгусток радости, приготовьтесь к третьему этапу родов — рождению плаценты.
Во время этого последнего этапа родов ваша матка будет продолжать сокращаться, позволяя плаценте отделиться от стенки матки и, в конечном итоге, через родовые пути для родов.
Если вы родились естественным путем, этот процесс занимает около 30 минут. У мам, которые рожают с помощью кесарева сечения, ваш врач удалит плаценту.
Чтобы двигаться дальше, врач может попросить вас подтолкнуть вас или сделать массаж вашей матки.В некоторых случаях вам могут назначить питоцин, чтобы помочь матке сократиться. Или они могут порекомендовать небольшой контакт кожа к коже с ребенком, чтобы помочь матке сократиться.
Плацента — важный орган, который обеспечивает вашего развивающегося ребенка кислородом и питательными веществами. Он также играет важную роль в здоровье вашей беременности.
На протяжении всей беременности плацента растет и меняет форму. Если вы испытываете какие-либо симптомы, такие как кровотечение из влагалища, боль в животе или боль в спине, немедленно обратитесь к врачу.Это могут быть признаки более серьезного состояния, такого как предлежание плаценты.
Вы и ваши гормоны от Общества эндокринологов
Где плацента?
Кровеносные сосуды плаценты доставляют к плоду кислород и питательные вещества и выводят продукты жизнедеятельности. Пупочная вена (красная) доставляет насыщенную кислородом кровь к плоду из плаценты, а парные пупочные артерии (красные) возвращают деоксигенированную кровь плода обратно к плаценте.
Плацента соединяет развивающийся плод со стенкой матки матери во время беременности. Он прорастает в стенке матки и прикрепляется к плоду в полости матки с помощью пуповины. Плацента образована клетками, которые происходят от плода и поэтому являются первыми развивающимися органами плода.
Что делает плацента?
Плацента содержит сложную сеть кровеносных сосудов, которые обеспечивают обмен питательными веществами и газами между матерью и развивающимся плодом.Кровоснабжение матери фактически не смешивается с кровоснабжением плода; этот обмен происходит за счет диффузии газов и переноса питательных веществ между двумя источниками крови (см. рисунок). Передача питательных веществ и кислорода от матери к плоду, а также продуктов жизнедеятельности и углекислого газа обратно от плода к матери обеспечивает рост и развитие плода на протяжении всей беременности. Антитела также могут передаваться от матери к плоду, обеспечивая защиту от некоторых заболеваний. Это пособие может длиться несколько месяцев после рождения.
Помимо переноса веществ, плацента выполняет еще две основные функции. Он может служить барьером между матерью и плодом, предотвращая повреждение плода некоторыми вредными веществами в крови матери. Однако он не может исключить передачу всех вредных веществ плоду. Например, алкоголь может проникать через плацентарный барьер. Плацента также действует как эндокринный орган, вырабатывая несколько важных гормонов во время беременности.Эти гормоны работают вместе, чтобы контролировать рост и развитие плаценты и плода, а также действуют на мать, поддерживая беременность и готовясь к родам.
Какие гормоны вырабатывает плацента?
Плацента вырабатывает два стероидных гормона — эстроген и прогестерон. Прогестерон поддерживает беременность, поддерживая слизистую оболочку матки (матки), которая обеспечивает среду для роста плода и плаценты.Прогестерон предотвращает отшелушивание слизистой оболочки (аналогично тому, что происходит в конце менструального цикла), поскольку это может привести к потере беременности. Прогестерон также подавляет способность мышечного слоя стенки матки сокращаться, что важно для предотвращения родов до окончания беременности. Уровень эстрогена повышается к концу беременности. Эстроген стимулирует рост матки, чтобы приспособиться к растущему плоду, и позволяет матке сокращаться, противодействуя действию прогестерона.Таким образом она подготавливает матку к родам. Эстроген также стимулирует рост и развитие молочных желез во время беременности, при подготовке к кормлению грудью.
Плацента также выделяет несколько белковых гормонов, в том числе хорионический гонадотропин человека, плацентарный лактоген человека, гормон роста плаценты, релаксин и кисспептин. Хорионический гонадотропин человека — это первый гормон, который высвобождается из развивающейся плаценты, и это гормон, который измеряется в тесте на беременность.Он действует как сигнал материнскому организму о наступлении беременности, поддерживая выработку прогестерона желтым телом, временной эндокринной железой, находящейся в яичнике. Функция плацентарного лактогена человека до конца не изучена, хотя считается, что он способствует росту молочных желез при подготовке к лактации. Также считается, что он помогает регулировать метаболизм матери за счет повышения уровня питательных веществ в крови матери, которые используются плодом. Аналогичную роль играет гормон роста плаценты, который преобладает во время беременности из-за подавления гормона роста, вырабатываемого материнским гипофизом.Релаксин вызывает расслабление связок таза и размягчение шейки матки в конце беременности, что способствует процессу родов. Кисспептин — это недавно идентифицированный гормон, который важен для многих аспектов фертильности человека. В плаценте кисспептин, по-видимому, регулирует рост плаценты в слизистой оболочке матки (эндометрий). Недавно был идентифицирован ряд других пептидных гормонов, которые регулируют образование кровеносных сосудов в плаценте, что имеет решающее значение для обеспечения возможности плаценты обмениваться питательными веществами от матери к ребенку; эти пептидные гормоны включают растворимый эндоглин (sEng), растворимую fms-подобную тирозинкиназу 1 (sFlt-1) и фактор роста плаценты (PlGF).
Что могло пойти не так с плацентой?
Цветная магнитно-резонансная томография (МРТ) таза беременной с предлежанием плаценты. Плацента (внизу в центре) блокирует шейку матки, выход в матку. Плод находится в положении «голова вниз» (виден мозг, внизу слева).
Иногда плацента не растет должным образом или растет не в том месте стенки матки матери.Плацента может прикрепляться к матке очень низко и закрывать шейное отверстие в родовом канале. Это называется предлежанием плаценты и может вызвать кровотечение на более поздних сроках беременности и проблемы с родами во время родов. Когда плацента врастает слишком глубоко в стенку матки, проникая через слизистую оболочку в мышечный слой, это называется приросшей плацентой. В этой ситуации плацента не может нормально отделиться от стенки матки после родов, что может вызвать сильное кровотечение у матери.Отслойка плаценты возникает в результате преждевременного отделения плаценты от матки до начала родов. Это может нарушить снабжение плода кровью питательных веществ и кислорода и вызвать кровотечение у матери. Аномальное формирование плаценты также было связано с двумя наиболее распространенными расстройствами беременности — преэклампсией, которая вызывает ряд симптомов, включая высокое кровяное давление у матери, и ограничение роста плода, при котором ребенок не может достичь своего генетически детерминированного состояния. Потенциал роста; оба могут привести к мертворождению и связаны с ухудшением здоровья в более позднем возрасте.Могут возникнуть инфекции, связанные с плацентой, и они могут нанести вред плоду, если они передаются через плацентарный барьер. Недавние исследования показали, что измерение плацентарных гормонов, таких как sEng, sFlt-1 и PlGF, может помочь выявить женщин с повышенным риском задержки роста плода и преэклампсии. См. Статью «Гормоны и рост плода» для получения дополнительной информации.
Последнее обновление: фев 2018
Современные технологии раскрывают важную роль плаценты
Плацента, иногда называемая последом, описывается как как орган, который развивается в матке во время беременности.Он действует как нечто вроде интерфейса между маткой матери и еще не родившимся ребенком, соединенным пуповиной. Он обеспечивает ребенка кислородом и питательными веществами. Плацента прикрепляется к стенке матки.
Хотя исследования плаценты проводились на протяжении десятилетий, недавно были опубликованы три важных исследования , связанных с наукой о плаценте.
Одно из исследований, , проведенное исследователями из Wellcome Trust Sanger Institute в Великобритании, лаборатории Кавендиша при Кембриджском университете и Европейского института биоинформатики , также в Кембридже, Великобритания, было опубликовано в журнале Nature .Исследователи описали транскриптомы примерно 70000 отдельных клеток из плаценты первого триместра с соответствующими материнской кровью и децидуальными клетками.
Второе исследование, проведенное учеными из Медицинской школы Массачусетского университета , было опубликовано в журнале Nature Biotechnology . Это исследование связано с первым в том смысле, что оно описывает способы подавления экспрессии определенных генов в плаценте, которые связаны с преэклампсией.Они идентифицируют короткие интерферирующие РНК (миРНК), которые могут выборочно замалчивать три изоформы мРНК sFLT1, которые ответственны за сверхэкспрессию sFLT1 в плаценте, или рецептор растворимого фактора роста эндотелия сосудов плацентарного происхождения.
Третье исследование, проведенное исследователями из Кембриджского университета в Великобритании, также было опубликовано в журнале « Nature ». Они разработали трехмерные органоиды, или мини-плаценты, которые имитируют настоящие плаценты в лаборатории и могут использоваться в качестве моделей для исследования органа.
New York Times также описывает проект Human Placenta Project на встрече в Балтиморе, где исследователи разработали методы изучения плаценты в режиме реального времени. «Эта работа, — пишет The Time s, — может помочь врачам диагностировать опасные осложнения беременности, включая преэклампсию (форма высокого кровяного давления), преждевременные роды и ограничение роста плода, — достаточно рано, чтобы вмешаться. Это также может помочь выяснить, почему мальчики намного более уязвимы, чем девочки, к нарушениям развития мозга, включая шизофрению, СДВГ, аутизм, дислексию и синдром Туретта.”
Дэниел Р. Вайнберг , директор Института развития мозга Либера в Балтиморе, штат Мэриленд, сказал The Times : «Недостающее звено между осложнениями во время беременности и развитием мозга плода скрывалось у всех на виду. длительное время. Это плацента.
Это не значит, что исследования плаценты не проводились. В 1980-х годах C. Maureen Sander из Мичиганского государственного университета вела Реестр плацентарной ткани и проводила патологические исследования плаценты человека.А отбор проб ворсинок хориона (CVS), форма пренатальной диагностики, при которой исследуется крошечный кусочек плаценты, уже несколько десятилетий используется для выявления хромосомных аномалий, таких как синдром Дауна.
Но очевидно, что новые молекулярные методы выявили еще более широкую роль на генетическом уровне плаценты. Они также позволили больше изучить плаценту, пока она развивается и выполняет свою роль в матери, а не после родов. «Слишком поздно», — сказал The Times заведующий акушерским отделением Медицинского отделения Техасского университета Джордж Р. Сааде .«Это похоже на изучение сердечного заболевания или любого другого заболевания, просто сделав вскрытие».
В 2014 году Национальных институтов здравоохранения (NIH) инвестировали 80 миллионов долларов в исследования плаценты в надежде на более раннюю разработку неинвазивных методов выявления проблем, связанных с плацентой. Многие тесты смогли выявить проблемы только в третьем триместре, что было слишком поздно для эффективного лечения.
Некоторые исследователи считают, что магнитно-резонансная томография (МРК) будет наиболее чувствительным способом выявления проблем с плацентой.Исследование , опубликованное в 2016 году, предполагает, что нет никакой связи между воздействием МРТ во время беременности и исходами для плода или ребенка. Но многие отмечают, что МРТ нечасто используется в акушерских кабинетах, в отличие от аппаратов УЗИ. А недавние достижения в области ультразвуковых технологий улучшили фокусировку аппарата, в том числе возможность наблюдать за мелкими кровеносными сосудами, а также еще один метод, называемый эластографией, который позволяет исследовать печень и измерять плотность плацентарной ткани.
В основном беременные женщины обращаются к акушерам почти еженедельно в третьем триместре беременности, но только периодически в течение первого триместра.Возможно, что по мере того, как эти типы скрининговых и визуализирующих тестов станут более полезными, на ранних сроках беременности будет проводиться больше скринингов, когда возможные вмешательства могут выявить и предотвратить осложнения беременности.
5 проблем с плацентой, о которых должна знать каждая женщина
Ее вторая беременность, однако, была почти идеальной до родов. Ей было 32 года, и из-за ее истории она ежедневно принимала детский аспирин. Глобальные исследования показали, что ежедневный прием аспирина улучшает результаты и снижает риск преэклампсии на 30%.Исследования показывают, что это помогает сосудам лучше прикрепляться к матке и оставаться открытыми во время беременности.
«Моя вторая беременность, я принимала аспирин, ребенок рос хорошо, у меня истек срок родов, но у меня все еще развилась преэклампсия, но на этот раз это была неделя после родов», — говорит она.
Через неделю после родов она все еще была опухшей, никогда не теряла жидкости после родов, чувствовала усталость и одышку. У нее было высокое кровяное давление. В итоге она была госпитализирована на 72 часа, чтобы получить магний для предотвращения судорог.
Опыт сделал ее более опытным врачом.
«Каждый раз, когда я начинаю принимать магний женщине, я говорю с ней из личного кабинета о том, как он может заставить ее себя чувствовать, о проблемах высокого кровяного давления во время беременности и о том, как вы с ним справляетесь», — говорит Таунсел.
Предлежание плацентыПредлежание плаценты возникает, когда плацента блокирует или частично блокирует шейку матки, которая является входом в матку. Это проблема, потому что ребенок проходит через шейку матки и родовые пути во время вагинальных родов.
Симптомы этого состояния включают судороги и кровотечение, как правило, через 20 недель. Лечение включает прием лекарств, тазовый отдых и ограничения активности, включая секс. Если состояние не может разрешиться само по себе, что случается часто, обычно проводят кесарево сечение.
Исследователи не уверены в причине предлежания плаценты, но часто это связано с женщинами, которые ранее рожали, имели шрамы на матке или вынашивали нескольких детей. Он чаще встречается у небелых женщин, лиц старше 35 лет и пациентов, которые курят или употребляют кокаин.
«Хотя риск кровотечения и преждевременных родов выше, часто эти беременности проходят нормально, если диагностировано предлежание плаценты», — говорит Таунсель.
Отслойка плацентыОчень опасное состояние как для мамы, так и для ребенка, отслойка плаценты возникает, когда плацента преждевременно отделяется от стенки матки. Это может привести к прекращению поступления кислорода и питательных веществ к ребенку, ограничению его роста или к преждевременным или мертворожденным родам.
«Это также может привести к сильному кровотечению у мамы и быть опасным для ее жизни», — говорит Таунсел. Это может привести к переливанию крови, почечной недостаточности, проблемам со свертыванием крови или гистерэктомии.
Иногда это происходит, когда мама переживает травму, например, падение, автомобильную аварию или удар в живот. Причиной также может быть быстрая потеря околоплодных вод, которые смягчают матку ребенка.
Другие факторы, увеличивающие риск:
Гипертония или любые состояния, связанные с повышенным артериальным давлением, такие как преэклампсия
Курение
Употребление кокаина
Инфекция в матке
Возраст, особенно старше 40 лет
Это не то, что вы можете предотвратить, говорит Таунсел, но вы можете снизить риски, отказавшись от курения и употребления наркотиков.В случае травмы живота немедленно обратитесь к врачу.
Спектр вросшей плацентыИногда плацента слишком хорошо прикрепляется к матке. Если он распространяется слишком далеко в матку, это называется приросшей плацентой. Он может даже достичь мочевого пузыря или обернуться вокруг прямой кишки.
Часто это состояние остается незамеченным до тех пор, пока после родов не отделяется плацента от стенки матки. Иногда часть или все зависает. Удаление может привести к серьезной кровопотере после родов.Иногда в таком случае врач должен выполнить гистерэктомию.
«Сообщается, что у Ким Кардашьян была эта проблема (во время первой беременности), когда ее плацента вторглась в матку и не могла быть безопасно отсоединена во время родов», — говорит Таунсел.
Еще одно родственное заболевание — прирост плаценты, когда плацента проникает в мышцы матки. Плацента percreta возникает, когда плацента прорастает через стенку матки.
Причина неизвестна, но риски выше для тех, кто ранее перенес операцию на матке (предыдущее кесарево сечение или другая операция на матке), ранее имелись дефекты мышц матки или у женщин старше 35 лет.
