0, 1, 2, 3 по неделям беременности. Калькулятор
Степень зрелости плаценты – 0
Степень зрелости плаценты 0 (нулевая степень) в норме наблюдается до 30 недель беременности.
Хориальная мембрана при 0 степени представляет собой гладкую, прямую эхогенную линию, без выемок. Паренхима гомогенная (однородная), пониженной эхоплотности. Базальный слой не идентифицируется.
Нулевая степень зрелости плаценты
Степень зрелости плаценты – 1
Степень зрелости плаценты 1 (первая степень) в норме наблюдается с 27 по 34 неделю беременности. В основном первая степень отмечается на сроке с тридцатой по тридцать вторую неделю беременности.
Для 1 степени зрелости характерна слегка волнистая хориальная пластина. В ткани появляются случайно распределенные отдельные эхогенные включения различной формы. Базальный слой не идентифицируется.
Первая степень зрелости плаценты
Степень зрелости плаценты – 2
Степень зрелости плаценты 2 (вторая степень) в норме наблюдается c 34 по 39 неделю беременности.
При 2 степени зрелости волнистость хориальной пластины увеличивается. На хориальной пластине появляются углубления, переходящие в перпендикулярные линейные уплотнения, но не доходящие до базального слоя. Видны множественные мелкие эхопозитивные включения в виде линий и точек, так называемая конфигурация «точка-тире-точка».
Вторая степень зрелости плаценты
Степень зрелости плаценты – 3
Третья степень зрелости плаценты наблюдается после 37 недели гестации и характерна для доношенной беременности. Наступление 3 стадии до 37 недель беременности обычно расценивают как преждевременное созревание – один из показателей фетоплацентарной недостаточности, что требует постоянного тщательного наблюдения за состоянием плода.
Для 3 степени зрелости характерным является выраженная извилистость хориальной мембраны, наличие углублений в хориальной пластине, переходящих в перпендикулярные линейные уплотнения, которые доходят до базального слоя. Плацента приобретает дольчатую структуру. Видная значительная кальцификация базальной пластинки (определяются округлые участки повышенной эхоплотности).
Плацента приобретает дольчатую структуру. Видная значительная кальцификация базальной пластинки (определяются округлые участки повышенной эхоплотности).
Третья степень зрелости плаценты
Несоответствие сроку беременности (преждевременное или раннее созревание плаценты)
В конце беременности наступает так называемое физиологическое старение плаценты, сопровождающееся уменьшением площади ее обменной поверхности, появлением участков отложения солей.
Если плацента изменяет структуру раньше положенного срока (например, появление 1 степени зрелости ранее 27 недели беременности, 2 степени до 32 недели, а 3 степени зрелости до 36 недели), то это свидетельствует о преждевременном ее созревании и говорят о преждевременном старении – один из показателей плацентарной недостаточности, что требует постоянного тщательного наблюдения за состоянием плода.
Причины преждевременного созревания плаценты различные: нарушением кровотока, внутриутробные инфекции, гестоз, кровянистые выделения в первом триместре беременности, гормональные нарушения (например, сахарный диабет мамы), угрозой прерывания беременности, беременность двойней и другие.
Поэтому, при определении 1, 2, 3 степени зрелости плаценты раннее установленных сроков, врач ультразвуковой диагностики в заключение исследования выносит диагноз «преждевременное созревание плаценты».
При выявлении преждевременного созревания плаценты лечащим врачом назначается комплексное лечение при помощи лекарственных препаратов по улучшению функции плаценты и профилактики гипоксии плода. Также рекомендуется допплерометрия (наблюдения за состоянием кровообращения в системе мать—плацента—плод), КТГ плода (кардиомониторное исследование) – в 33-34 недели и повторное УЗИ через 1 месяц. Назначаются препараты, улучшающие кровообращение в плаценте (например, курантил), витамины, отдых и полноценное питание.
Позднее созревание плаценты встречается реже и характерно чаще всего для врожденных пороков развития плода. Однако факторами риска могут являться наличие сахарного диабета у будущей мамы, резус-конфликт, курение во время беременности. При задержке созревания плаценты повышается риск рождения мертвого ребенка.
Однако факторами риска могут являться наличие сахарного диабета у будущей мамы, резус-конфликт, курение во время беременности. При задержке созревания плаценты повышается риск рождения мертвого ребенка.
Определение степени зрелости плаценты играет важную роль в тактике ведения беременности. Однако, степень зрелости – фактор субъективный, устанавливается только при ультразвуковом исследовании и так как оценка данного показателя определяется «на глаз», то степень зрелости может отличаться у каждого врача-диагноста.
Критерии оценки зрелости плаценты очень субъективны и могут отличаться у каждого врача УЗ-диагностики.
Если имеет место незначительное несоответствие степени зрелости плаценты сроку беременности, то в этом нет ничего страшного. Скорее всего, раннее её созревание является особенностью беременной женщины. Если же старение плаценты началось гораздо раньше положенного срока, то это служит одним из важных диагностических признаков фетоплацентарной недостаточности.
При преждевременном старении проявляется уменьшение или увеличение толщины плаценты. Так «тонкая» плацента (менее 20 мм в 3 триместре беременности) характерна для позднего токсикоза, угрозы прерывания беременности, гипотрофии плода, в то время как при гемолитической болезни и сахарном диабете о плацентарной недостаточности свидетельствует «толстая» плацента (50 мм и более). Истончение или утолщение плаценты указывает на необходимость проведения лечебных мероприятий и требует повторного ультразвукового исследования.
Позднее созревание плаценты (длительная незрелость) наблюдается редко, чаще у беременных с сахарным диабетом, резус-конфликтом, а также при врожденных пороках развития плода. Задержка созревания плаценты приводит к тому, что она неправильно выполняет свои функции. Часто позднее созревание ведет к мертворождениям и умственной отсталости у плода.
Ответы на вопросы пациентов
елена
Добрый день! Пожалуйста, прокомментируйте: 1-ая беременность, дата посл.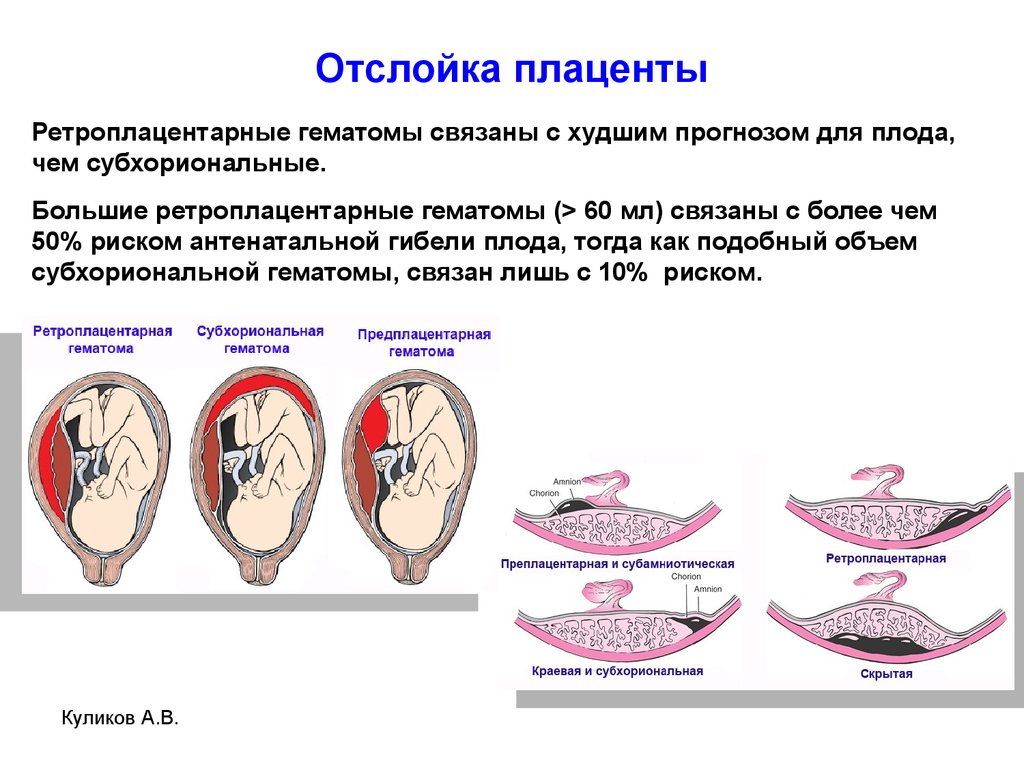 менстр. — 3 января 08г., срок беоемености 27 нед. 1 день Результаты исследования — ЧСС 154 уд./мин., бипариетальный размер 70 (27 нед), лобно-затылочный размер 96 (29 нед), длина бедренной кости 55 (29нед), длина плечевой кости 49 (29 нед), окружность головы 277 (28 нед), диаметр / окружность живота 222 (29 нед), размеры плода соответствуют 28-29 нед., масса 1057 гр., анатомия плода в норме. Место прикрепления пуповины к передней брюшной стенке типичное, плацента расположена по задней стенке матки, в дне на 65 мм выше внутреннего зева, толщина плаценты увеличена до 31мм, структура плаценты: диффузное утолщение. Степень зрелости 0-1, количество вод: норма. Пуповина имеет 3 сосуда. Область внутреннего зева не расширена. Длина шейки матки 35 мм. Допплерометрия: СДО мат. арт. =3,3-2,1 (норма 2,0), СДО аорта=5,9 (норма), СДО ср.мозг.арт.=2,8 (норма), СДО арт.пуп=2,8 (норма). Нарушение МПК 1а. Заключение — беременность 28-29 недель, головное предлежание. Есть ли повод для беспокойства? Мнения врачей разделилось — та, что делала УЗИ, говорит — все хорошо, поводов для беспокойства нет, никаких поводов для терапии нет. Врач в женской консультации как увидела, что написано напушение МПК — говорит надо лечиться, т.к. это может повлиять на малыша, предлагает прокапать актовегин и еще какие-то лекарства. В связи с чем очень интересно мнение Ваших специалистов. Заранее большое спасибо. Елена
менстр. — 3 января 08г., срок беоемености 27 нед. 1 день Результаты исследования — ЧСС 154 уд./мин., бипариетальный размер 70 (27 нед), лобно-затылочный размер 96 (29 нед), длина бедренной кости 55 (29нед), длина плечевой кости 49 (29 нед), окружность головы 277 (28 нед), диаметр / окружность живота 222 (29 нед), размеры плода соответствуют 28-29 нед., масса 1057 гр., анатомия плода в норме. Место прикрепления пуповины к передней брюшной стенке типичное, плацента расположена по задней стенке матки, в дне на 65 мм выше внутреннего зева, толщина плаценты увеличена до 31мм, структура плаценты: диффузное утолщение. Степень зрелости 0-1, количество вод: норма. Пуповина имеет 3 сосуда. Область внутреннего зева не расширена. Длина шейки матки 35 мм. Допплерометрия: СДО мат. арт. =3,3-2,1 (норма 2,0), СДО аорта=5,9 (норма), СДО ср.мозг.арт.=2,8 (норма), СДО арт.пуп=2,8 (норма). Нарушение МПК 1а. Заключение — беременность 28-29 недель, головное предлежание. Есть ли повод для беспокойства? Мнения врачей разделилось — та, что делала УЗИ, говорит — все хорошо, поводов для беспокойства нет, никаких поводов для терапии нет. Врач в женской консультации как увидела, что написано напушение МПК — говорит надо лечиться, т.к. это может повлиять на малыша, предлагает прокапать актовегин и еще какие-то лекарства. В связи с чем очень интересно мнение Ваших специалистов. Заранее большое спасибо. Елена
Уважаемая Елена, добрый день.
Хочу Вас немного успокоить.
 А поскольку нет изменений со стороны плаценты и кровотока, то и проводить лечение нет никакой необходимости. Если после моего ответа у Вас остались какие-либо сомнения, приходите к нам. Мы всегда рады Вам помочь и ответить на все Ваши вопросы.
А поскольку нет изменений со стороны плаценты и кровотока, то и проводить лечение нет никакой необходимости. Если после моего ответа у Вас остались какие-либо сомнения, приходите к нам. Мы всегда рады Вам помочь и ответить на все Ваши вопросы.С уважением Татьяна Григорьевна Ощановская,
Врач высшей квалификационной категории,
акушер – гинеколог и ультразвуковой диагностики.
нормы и отклонения. Какая степень зрелости и толщина должны быть у плаценты, определяет ли УЗИ такие патологии, как предлежание плаценты и ее отслойка? Как выглядит плацента на узи
Если вы беременны и стали на учёт в женскую консультацию, то гинеколог обязательно направит вас на УЗИ плаценты. Её делают 3 раза, когда заканчивается каждый из 3 триместров. Доктор при обследовании получит важную информацию о том, в каком состоянии плод. Процедура безопасная, ничем малышу и мамочке.
УЗИ с 10 по 14 неделю
На первое УЗИ будущих мамочек, наблюдающие их врачи направляют с 10 по -14 неделю. Доктору важно узнать, нормально ли развивается в утробе малыш, не ли патологий развития? Специалист будет измерять КТР или какой размер у плода от копчика и прямо до темени. Размер вписывается в средний? Значит, зародыш отлично развивается в утробе.
Специалист оценит и ТВП или толщину воротникового пространства. Это поможет понять всё ли нормально у плода на хромосомном уровне? В первую очередь исследуют, не болен ли малыш синдромом Дауна? Если доктор увидит на скрине УЗИ патологии, то попросит вас повторно сдать анализ крови.
Начиная с 12 недели и до 14 у плода развиты почти все внутренние органы. Потому, на УЗИ заметны патологии в любом из органов, например, в сердце или мозге, почках. Если патологии действительно тяжёлые, доктор рекомендует женщине сделать аборт, руководствуясь мед. показаниями.
Сканирование
За 2 ч. до обследования пациентке нужно выпить 1-1,5 л воды без газа. Матка будет отлично визуализироваться на экране. Чтобы хорошо обследовать плаценту плода, требуется сделать поперечные с продольными, дополнительно косые срезы.
Матка будет отлично визуализироваться на экране. Чтобы хорошо обследовать плаценту плода, требуется сделать поперечные с продольными, дополнительно косые срезы.
Плацента в норме
К 16 неделе плацента в матке займёт 50%. С 36 до 40 недели как выглядит и сколько занимает места плацента? C 1/3 до 1/4 области в матке. Если во время обследования матка сокращается, то чтобы получить верные сведения о плаценте, нужно подождать 5 мин.
У пациентки бывают кровотечения из матки, есть подозрения, что у плода патологии? Требуется определить где в матке крепится плацента. Если вы на позднем сроке вынашивания малыша, выясните причину кровотечений.
«Совет. Не пейте много воды. Жидкость растянет мочевой пузырь и может дать ложную эхографическую картину о предлежании плаценты. Доктор может попросить вас немного опорожнить мочевик и просканировать матку повторно.»
Где располагается плацента?
Плаценту легко визуализировать начиная с 14 недели. Чтобы обследовать плаценту, расположенную по задней стенке, нужно сделать косые срезы.
УЗИ на 21 неделе вынашивания плода:
Как расположена плацента, оценивают исходя из её отношения к маточным стенкам с осью цервикального канала. Плацента может располагаться: у левой или правой боковых стенок, посредине. Бывает, что плацента крепится на передней стенке и ложится на дно матки или крепится и на задней, переходя ко дну. Это покажет исследование.
О предлежании плаценты
Врач подозревает плацентарное предлежание? Важно визуализировать цервикальный канал. На экране он изображается эхогенной линией, которая окружена 2 ободками: гипо- либо анэхогенными ободками, бывает и полностью гипоэхогенным.
В зависимости от того, насколько наполнен мочевик, шейка матки с её нижней частью видны по-разному. Головка плода может бросать в стороны тени, а кости таза с мочевиком закрывать какие-то важные сегменты матки. Когда мочевик частично наполнен, шейка матки визуализируется вертикальнее и будет перпендикулярна той площади, которую вы сканируете.
Если мочевик опустошён, шейку матки сложно визуализировать, но она менее смещена. А вот расположение по отношению друг к другу цервикального канала с плацентой заметно лучше.
«Совет. Если доктор при полном мочевике определит, что у вас плацентарное предлежания, то пусть он подтвердит это, когда частично опорожните мочевик.»
Как может располагаться плацента?
- Когда плацента собой перекрывает зев матки, расположенный внутри, то такое предлежание называется центральным.
- Плацентарный краешек перекрыл зев матки, расположенный внутри? Такое плацентарное предлежание называется краевым. И зев матки по-прежнему полностью перекрывается плацентой.
- Когда нижний плацентарный краешек располагается рядом с внутренним маточным зевом, то считается, что плацента прикреплена низко. Этот диагноз устанавливать трудно из-за того, что лишь частично маточный зев прикрыт плацентарной тканью.
При вынашивании малыша плацента изменяет своё положение. Пациентка пришла на сканирование с полным мочевиком? Ей предложат его частично опорожнить и сделают повторное.
Плацентарное предлежание доктор может определить в первые месяцы беременности и не заметить его на последних. Плацента занимает центральное положение в матке? Сделав УЗИ, это можно узнать на любом сроке. Специалист поймёт, что краевое с 30 недели, далее оно существенно не изменится.
Во II триместре у вас нет кровотечений? 2-е плановое УЗИ можете отложить до 36 недели. И только тогда может подтвердиться или нет, что есть предлежание. При сомнениях доктор сделает повторное УЗИ на 38 неделе или перед самыми родами.
Какая плацентарная эхоструктура считается нормальной?
Базальный слой плаценты бывает однородным либо имеет гиперэхогенные с изоэхогенными очаги. В последние недели беременности узист может определить где в плацентарном слое эхогенные перегородки.
Если у пациентки наблюдается тромбоз с излишним скоплением фибрина, то ниже её хорионной пластинки обнаружатся анэхогенные области. Их немного? Тогда это в пределах нормы.
Их немного? Тогда это в пределах нормы.
Ультразвуковой анализ покажет, что внутри плацентарной ткани есть анэхогенные сектора. Это вены, по которым идёт кровь. Покрывая небольшую часть детского места, они не влияют на клиническую картину.
Когда идёт венозный отток, под базальным слоем расположены ретроплацентарные каналы. Они являются гипоэхогенными и расположены у маточной стенки. Не путайте их с гематомой (ретроплацентарной).
Какие патологии могут быть в плаценте?
Занос пузырный. Определить его можно по эхографичности. Она как «снежная буря». Если эта патология затронула плацентарное тело частично, плод жив.
Плацентарное тело увеличенное и утолщённое
Насколько толстая плацента у плода, нет ли отслоения? Оценка специалиста субъективная, а точность зависит от опыта:
- Если у плода водянка или резусный конфликт, то плацентарное тело может быть утолщённым.
- Когда у матери сахарный диабет в лёгкой форме, плацентарное утолщение бывает диффузным.
- Если будущая мамочка во время вынашивания малыша болела ОРВ и т. д., то узист будет наблюдать утолщение.
- Когда произошла отслойка плаценты на УЗИ это визуально выражается в утолщении.
Плацентарное тело тоньше нормы
- При инсулинозависимом диабете у будущей мамы, плацентарное тело плода будет тонким.
- Уменьшение наблюдается и при преэклампсии — внутриутробной задержке в развитии малыша.
УЗИ плаценты проводит специалист. Чтобы правильно оценить её состояние важен опыт узиста, его профессиональное чутьё. За время беременности плацента изменяется и чаще всего это не влияет негативно на плод. Если доктор заметит какие-то изменения близкие к патологическим, он должен понимать, что беременная находится в группе риска, но всё может закончиться и благополучно.
Плацента при беременности играет огромную роль.
При помощи этого органа, который образуется непосредственно после имплантации яйцеклетки в стенку матки, осуществляется связь между материнским и детским организмами, первый доставляет в него питательные вещества, кислород, а еще плацента вырабатывает необходимые гормоны и не дает проникнуть в организм малыша опасным вирусам.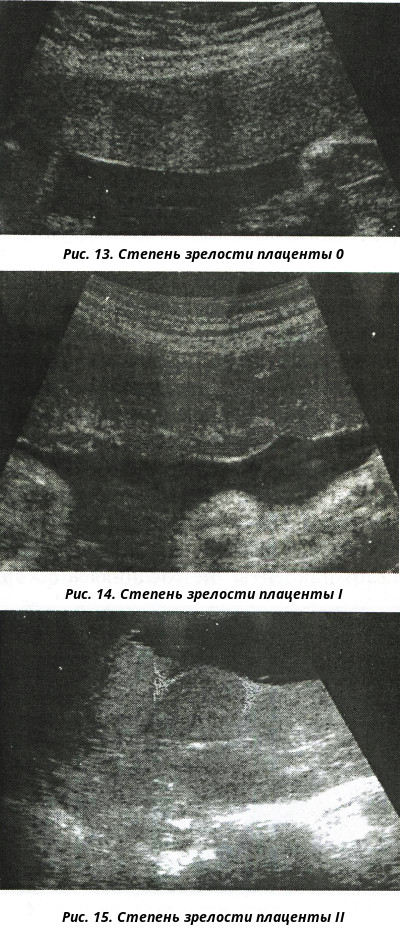 Но не всегда плацента может в полной мере выполнять свои функции. Рассмотрим эти неблагоприятные ситуации.
Но не всегда плацента может в полной мере выполнять свои функции. Рассмотрим эти неблагоприятные ситуации.
Патологическое расположение
Детское место может начать развиваться на передней стенке матки, задней, в дне матки и в области внутреннего зева. Неблагоприятный вариант — это расположение плаценты при беременности в нижней части матки, менее, чем в 6 см от внутреннего зева. Одно хорошо — в 95% случаев плацента поднимается выше уже к третьему триместру. Это связано с быстрым ростом матки. Но 5% все же остаются… У этих женщин повышен риск маточных кровотечений из-за отслойки детского места. Низкая плацента при беременности всегда имеет больший риск отслойки. А это может быть опасно не только для жизни малыша, но и его матери. Еще один неприятный момент — это то, что ребенку при предлежании плаценты удобнее тазовое или поперечное предлежание , что соответственно является относительным и абсолютным противопоказанием к естественным родам.
Что же касается конкретно расположения детского места, то более благоприятен вариант, если плацента находится на близком расстоянии к шейке матки, чтобы к ней прилегал только один конец, то есть основная часть плаценты располагалась все же на стенке матки. В таком случае и кровотечений риск меньше, и роды естественные могут разрешить.
Если отслойка небольшая и удалось остановить сильное кровотечение, плюс к тому состояние матери и ребенка удовлетворительное, беременность стараются сохранить и пролонгировать. Женщину кладут в стационар, прописывают постельный режим, при необходимости назначают препараты прогестерона, регулярно контролируют состояние крови (проверяют свертываемость, гемоглобин и пр.), выполняют УЗИ для контроля отслойки. И во многих случаях все заканчивается благополучно.
Всем женщинам хотелось бы пожелать заботиться о своем здоровье еще до беременности, грамотно предохраняться, не допуская абортов, не запускать гинекологические заболевания и бросить вредные привычки. Все это облегчит наступление и течение вашей будущей, запланированной беременности и сыграет большую роль в рождении здорового ребенка.
| 30.10.2019 17:53:00 Действительно ли фастфуд опасен для здоровья? Фастфуд считается вредным, жирным и бедным на витамины. Мы выясняли, действительно ли фастфуд так плох, как его репутация, и почему он считается опасным для здоровья. |
| 29.10.2019 17:53:00 Как вернуть женские гормоны к балансу без лекарств? Эстрогены влияют не только на наше тело, но и на нашу душу. Только когда уровень гормонов оптимально сбалансирован, мы чувствуем себя здоровыми и радостными. Естественная гормональная терапия может помочь вернуть гормоны в баланс. |
| 29.10.2019 17:12:00 |
При проведении УЗИ плаценты определяют её толщину, локализацию и степень зрелости. Различают четыре стадии зрелости плаценты в зависимости от состояния хориальной пластины, паренхимы и базального слоя.
- Стадия 0. Плацента имеет однородную структуру и ровную хориальную мембрану. Базальная пластина не идентифицируется. Такое состояние плаценты характерно для II триместра физиологически протекающей беременности.
- Стадия I наступает приблизительно в 26 недель беременности; в ткани плаценты появляются отдельные эхогенные зоны, хориальная пластина становится слегка волнистой, идентифицируется базальный слой.
- Стадия II. С 32 недель беременности диагностируют II стадию зрелости: волнистость хориальной пластины увеличивается, но углубления не доходят до базального слоя; в последнем появляются множественные мелкие эхопозитивные включения; в паренхиме выявляют равномерно распространённые эхогенные зоны.
- Стадия III характерна для доношенной беременности; она отличается выраженной извилистостью хориальной мембраны, достигающей базального слоя, в результате чего на эхограмме плацента приобретает дольчатую структуру, причём в центре каждой дольки визуализируется неэхогенное пространство; формируется чёткая ультразвуковая картина котиледона.
 Наступление III стадии до 35-37 недель беременности обычно расценивают как преждевременное созревание плаценты — один из показателей плацентарной недостаточности, что требует постоянного тщательного наблюдения за состоянием плода.
Наступление III стадии до 35-37 недель беременности обычно расценивают как преждевременное созревание плаценты — один из показателей плацентарной недостаточности, что требует постоянного тщательного наблюдения за состоянием плода.
Расположение плаценты может быть нормальным и патологическим, например, низкое прикрепление или предлежание плаценты. Локализацию плаценты определяют во время каждого УЗИ, начиная с 9 недель беременности. Во время обследования различают три её части.
- Хориальная пластина
- Базальная пластина
- Паренхима плаценты
Толщина плаценты линейно увеличивается до 32 недель беременности, затем она может уменьшаться. В норме толщина плаценты 3,15 см. Если толщина плаценты превышает 4 см, необходимо исключить ряд заболеваний.
- Диабет у беременной
- Сифилис
- Эритробластоз плода
- Неиммунная водянка плода
- Врождённые аномалии
Предлежание плаценты легко определяют с помощью УЗИ. Однако, если плацента расположена на задней стенке матки, при постановке диагноза возникают трудности вследствие значительного поглощения ультразвуковых волн предлежащей головкой плода. В норме по мере увеличения матки плацента постепенно смещается к дну матки. Нередко во II триместре беременности диагностируют предлежание плаценты, а к концу беременности, если не произошла отслойка, её расположение становится нормальным, т.е. плацента располагается выше внутреннего зева матки. Поэтому заключение об уровне расположения нижнего края плаценты следует делать только в конце беременности.
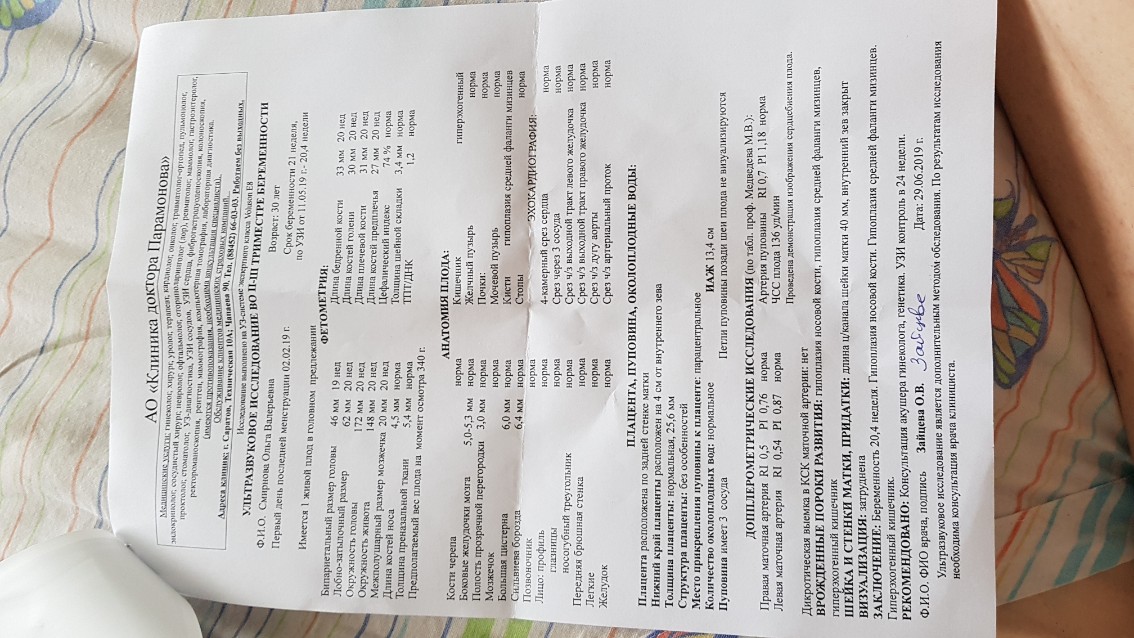
Отслойка плаценты также может быть диагностирована с помощью УЗИ на основании следующих признаков.
Толщина плаценты во время беременности – это очень важный диагностический критерий, ведь здесь очень важно соответствие норме: и слишком тонкая, и слишком толстая плацента являются показателями различных патологий.
Единственный способ определения толщины плаценты – это УЗИ. Еще один показатель, определяемый им – это . Все эти показатели так важны потому что плацента обеспечивает ребенка питательными веществами и кислородом, значит, любые отклонения в ее развитии чреваты осложнениями в развитии плода.
Все эти показатели так важны потому что плацента обеспечивает ребенка питательными веществами и кислородом, значит, любые отклонения в ее развитии чреваты осложнениями в развитии плода.
Для определения толщины плаценты УЗИ делается после 20 недели беременности. Для этого выявляется ее участок с наибольшим размером и измеряется его толщина. При нормальном течении беременности толщина плаценты в 34 недели почти достигает максимума, а в 36 недель рост плаценты останавливается, толщина остается такой же или даже немного уменьшается. Но бывает, что все идет не так гладко, и показатели основных характеристик плаценты отличаются от нормальных.
Итак, какая толщина плаценты должна быть при беременности на различных сроках?
| Неделя беременности | Толщина плаценты, мм | Границы нормы |
|---|---|---|
| 20 | 21,96 | 16,7-28,6 |
| 21 | 22,81 | 17,4-29,7 |
| 22 | 23,66 | 18,1-30,7 |
| 23 | 24,52 | 18,8-31,8 |
| 24 | 25,37 | 19,6-32,9 |
| 25 | 26,22 | 20,3-34,0 |
| 26 | 27,07 | 21,0-35,1 |
| 27 | 27,92 | 21,7-36,2 |
| 28 | 28,78 | 22,4-37,3 |
| 29 | 29,63 | 23,2-38,4 |
| 30 | 30,48 | 23,9-39,5 |
| 31 | 31,33 | 24,6-40,6 |
| 32 | 32,18 | 25,3-41,6 |
| 33 | 33,04 | 26,0-42,7 |
| 34 | 33,89 | 26,8-43,8 |
| 35 | 34,74 | 27,5-44,9 |
| 36 | 35,59 | 28,0-46,0 |
| 37 | 34,35 | 27,8-45,8 |
| 38 | 34,07 | 27,5-45,5 |
| 39 | 33,78 | 27,1-45,3 |
| 40 | 33,5 | 26,7-45,0 |
Слишком тонкая плацента при беременности
Даже если вам ставят диагноз «гипоплазия плаценты», означающий, что у вас тонкая плацента, не огорчайтесь – это не редкость. На плод влияет только серьезное уменьшение размеров плаценты.
На плод влияет только серьезное уменьшение размеров плаценты.
Чаще всего это происходит вследствие генетической предрасположенности, под влиянием различных неблагоприятных факторов и из-за некоторых заболеваний матери. В последнем случае уменьшение толщины плаценты лечится, в остальных – назначается поддерживающая терапия.
Один из факторов, влияющий на размер плаценты – это вес и телосложение женщины: у хрупких миниатюрных женщин размер плаценты нередко значительно меньше, чем у высоких дам с пышными формами.
Утолщение плаценты при беременности
В случае утолщения плаценты при беременности речь идет о патологии, которая может привести к прерыванию беременности и гибели плода, однако при современных методах лечения, ребенка зачастую удается сохранить.
Толщина плаценты может увеличиваться вследствие резус-конфликта, железодефицитной анемии, гестоза, сахарного диабета, перенесенного инфекционного заболевания, поэтому беременные женщины «группы риска» всегда ставятся на особый учет и более тщательно наблюдаются врачом.
Впрочем, в 1 и 2 триместрах причиной утолщения плаценты в основном становятся вирусные или инфекционные заболевания, причем женщина может являться только переносчиком вируса, а значит, даже не догадываться о нем. Это происходит потому что организм «включает» свои защитные механизмы, и плацента разрастается, чтобы предотвратить заражение плода.
Чем опасно утолщение плаценты при беременности?
Быстрый рост плаценты приводит к быстрому ее созреванию, и соответственно, старению: структура плаценты становится дольчатой, на ее поверхности образуются кальцификаты, плацента постепенно перестает обеспечивать плод необходимым ему количеством кислорода и питательных веществ.
Из-за отека плаценты нарушается ее гормональная функция, а это грозит преждевременными родами или прерыванием беременности.
При отклонениях в толщине плаценты (в ту или иную сторону) вам, скорее всего, назначат повторное УЗИ, доплерографию и кардиотокографию. Если ребенок развивается нормально, лечения никакого не потребуется, только усиленное наблюдение.
Если ребенок развивается нормально, лечения никакого не потребуется, только усиленное наблюдение.
Если же в развитии плода врач заметит какие-то сбои, он обязательно подберет для вас подходящую терапию. Опять же, ни «омолодить», ни «вылечить» плаценту нельзя, но с помощью правильного лечения можно улучшить обмен веществ между ребенком и плацентой, тем самым сохранив беременность и обеспечив плоду нормальное развитие.
Мне нравится!
Плацентарная оболочка – это важный орган, связывающий материнский организм с плодом. Она оказывает защитную, трофическую, дыхательную и гормональную функцию во время беременности. УЗИ плаценты – неотъемлемая часть каждого ультрасонографического скрининга, поскольку от состояния этого органа зависит течение и исход беременности.
Как надо подготовиться
Особенности подготовки к плацентографии зависят от способа проведения ультразвуковой диагностики и, как правило, не отличаются от общепринятых правил.
При трансабдоминальном методе обследования:
- Женщине за несколько дней до процедуры необходимо исключить все продукты, способствующие газообразованию (горох, фасоль, хлеб, сырые овощи и фрукты и т. п.).
- При частом метеоризме рекомендуется за пару часов до обследования выпить пакетик Смекты или 3 капсулы Эспумизана.
- На ранних сроках беременности для того, чтобы врач мог хорошо увидеть плаценту, плод и окружающие его органы, исследуемая должна хорошо наполнить мочевой пузырь жидкостью (5-6 стаканов чистой и негазированной воды).
Если исследование плаценты будет происходить трансвагинальным методом, то подготовка заключается лишь в соблюдении несложной диеты, направленной на профилактику излишнего газообразования в кишечной трубке. Ультразвуковой скрининг через влагалище проводится при опорожненном мочевом пузыре.
Как и когда проводится
Ультразвуковое сканирование плацентарной оболочки проводится уже с 10-12 недель беременности во время каждого планового ультразвукового осмотра. Однако окончательно судить о ее функциональном состоянии, локализации, толщине и наличии либо отсутствии патологии можно только после третьего скринингового УЗИ. Именно на этих сроках беременности плацента достигает максимума своего развития и наилучшим образом визуализируется.
Однако окончательно судить о ее функциональном состоянии, локализации, толщине и наличии либо отсутствии патологии можно только после третьего скринингового УЗИ. Именно на этих сроках беременности плацента достигает максимума своего развития и наилучшим образом визуализируется.
Как указывалось выше, УЗД плацентарной оболочки может осуществляться двумя способами:
- Трансвагинальным, когда датчик-преобразователь высокочастотных ультразвуковых волн вводится непосредственно во влагалищную полость, но перед этим на него надевается одноразовый диагностический презерватив и наносится прозрачный гель. Максимальная близость к матке позволяет получить наиболее четкую и точную эхокартину о состоянии плаценты. Процедура безболезненна и безвредна, несмотря на некий дискомфорт.
- Трансабдоминальный способ подходит больше для исследования плаценты на УЗИ в 21 недель беременности и в более поздние сроки. Методика заключается в том, что процедура выполняется через наружную брюшную стенку, что абсолютно атравматично и безболезненно. Женщина укладывается на кушетку в удобную для нее и врача позу, после чего последний устанавливает датчик в надлобковую область и начинает диагностику.
Таким образом, ультрасонографическое сканирование плаценты не является отдельной процедурой, а считается обязательным этапом каждого планового скрининга с особым упором в поздние сроки беременности.
Что оценивается
Каждое обследование направлено не только на оценку общего состояния, расположения и зрелости оболочки, но и на исключение патологии плаценты.
Показатели, которые оцениваются во время УЗД плацентарной оболочки:
- Локализация. Данный параметр играет важную роль во время сканирования, поскольку довольно часто встречаются аномалии расположения плаценты.
- Эхоструктура, то есть выраженность и толщина контуров органа, однородность, наличие или отсутствие каких-либо включений.
- Толщина оболочки.

- Степень зрелости. Данный параметр говорит о готовности женщины к родам, указывает на развитие патологии.
- Состояние и скорость кровотока в сосудах плаценты. Оценивается с помощью цветового допплеровского картирования.
Зрелая плацентарная оболочка имеет вид лепешки, толщину от 25 до 35 мм и массу не более 550-600 грамм. Структура ее в норме может быть как однородной, так и иметь гипер- или изоэхогенные включения, располагающиеся по базальному слою. К концу беременности в ней определяют анэхогенные тонкие перегородки по всей толщине, кальцификаты и иногда – кисты.
Степень зрелости плаценты по неделям:
| Эхоструктура | Хориальная зона | Наличие кальцификатов | |
| До 30-й недели (0 степень) | Однородная | Полностью гладкая | Нет или очень мало |
| 27-36-я неделя (1 степень) | Отмечается незначительное количество уплотнений | Имеет волнистую поверхность | Видимые только под микроскопом |
| 35-39-я неделя (2 степень) | Имеются уплотнения | Имеет некоторые углубления | Видны на УЗИ |
| Более 36-й недели (3 степень) | Визуализируются кисты | Углубления доходят до базальной мембраны | Большое количество |
Толщина оболочки также варьирует в зависимости от срока беременности:
Возможные отклонения
Для точного определения локализации, или предлежания, плаценты УЗИ проводится в нескольких плоскостях и срезах. Она может быть:
- Центральной, когда оболочка перекрывает внутренний зев матки полностью.
- Краевой, когда перекрывается одна из сторон внутреннего зева.
- В том случае, когда нижний край органа расположен вблизи внутреннего зева, в заключение выводится «низкое прикрепление плацентарной оболочки».
В любом случае, ее расположение изменяется в течение всего периода беременности и, если признаки отслойки плаценты отсутствуют, это считается нормой.
Встречаемая патология:
- Кольцевидная плацента – достаточно редкая аномалия строения и развития оболочки, возникающая из-за плохой дифференцировки хориона на ранних этапах эмбриогенеза. Кольцевидная плацента в первую очередь характеризуется широкой площадью прикрепления и малой толщиной (не более 10 мм). Может привести к кровотечению, гибели плода или задержке его развития.
- Добавочная доля. Как правило, имеет сосудистую ножку и не несет особой угрозы для беременности. В редких случаях приводит к послеродовому кровотечению.
- Утолщение оболочки. Во время беременности толщина плаценты обычно измеряется не совсем точно, однако увеличение данного показателя может указывать на резус-конфликт, фетальный сахарный диабет, внутриутробную инфекцию и начавшуюся отслойку плаценты.
- Истончение. Такая патология нередко говорит о тяжелом течении сахарного диабета у матери либо о внутриутробной инфекции плода.
- На отслойку плаценты на УЗИ может указывать образовавшаяся ретроплацентарная гематома (анэхогенное образование), а также субъективные ощущения женщины (боль в животе, кровянистые выделения из половых путей).
- Опухоли оболочки: гамартома (из зародышевых тканей), гемангиома (сосудистого генеза), хорионангиома. Как правило, они отличаются по эхогенности и имеют неровные контуры.
Таким образом, исследование плаценты – важный этап ультразвукового скрининга во время беременности, позволяющий своевременно выявить патологию оболочки, являющейся самым значимым органом для плода.
Степень зрелости плаценты в зависимости от срока беременности
Фото: UGCМногие женщины осведомлены о том, что во время беременности кроху в утробе защищает плацента. Однако детально о ее функциях знают не многие. Недоумение вызывает и термин «степень зрелости плаценты». Попробуем детально рассмотреть вопросы и ответить на них обывательским языком.
Внимание! Материал носит лишь ознакомительный характер. Не следует прибегать к описанным в нем методам лечения без предварительной консультации с врачом.
Не следует прибегать к описанным в нем методам лечения без предварительной консультации с врачом.
Что такое плацента
Прежде чем приступать к обсуждению вопроса зрелости, узнаем, что такое плацента. Возможно, вам о чем-то скажет название «послед». Также можете встретить термин «детское место».
Практика показывает, что, несмотря на обилие источников информации, не все женщины осведомлены о плаценте и ее функциях. Я лично не раз наблюдала, как удивляются будущие мамочки, узнав о том, что такое на самом деле послед.
Читайте также
24 неделя беременности: полное описание, фото, УЗИ
Плацента — это орган, который находится непосредственно в матке. Это связующее звено между организмами матери и ребенка. Плацента есть не только у людей, но и также у некоторых животных.
Внешне плацента похожа на большую лепешку, пронизанную кровеносными сосудами. От нее отходит небольшой хвостик — пуповина. Циркуляция крови между матерью и ребенком проходит исключительно через этот отросток. Благодаря барьеру кровь малыша и матери никогда не соединяется.
Детское место формируется из ворсинок, которые потом превращаются в клетки и оболочки. Со стороны ребенка плацента гладкая, а со стороны женщины — бугристая. Изначально толщина органа составляет всего около 10 мм, а затем в процессе беременности он утолщается до 33 мм.
Читайте также
38 неделя беременности: предвестники родов, описание
Фото: Цузмер А.М., Петришина О.Л. Биология. Человек и его здоровье. 9 класс. — 19-е изд., перераб. — М.: Просвещение, 1990. — 239 с.: UGCПлацента, фото которой выглядит не очень эстетично, выполняет сразу несколько функций. Среди них:
- Газообменная. Кислород, который получает мама, через орган доставляется к малышу. Обратно выходит углекислый газ.
- Трофическая. С помощью детского места ребенок получает воду, питательные вещества, витамины.
- Выделительная. Мочевина и другие продукты жизнедеятельности распадаются вследствие работы плаценты.

- Гормональная. Детское место также вырабатывает важные гормоны, необходимые для матери и ребенка.
- Защитная. Плацента выполняет роль иммунной системы. Однако этот орган не может защитить организм малыша от никотина, спирта, лекарств.
Женщины, которые уже рожали, знают, что плацента выходит из организма после малыша. Иногда процедура доставляет не слишком приятные ощущения.
Меня часто спрашивают: зачем врачи обязательно детально рассматривают плаценту? Доктора анализируют структуру, цвет последа. Это позволяет узнать, не страдал ли ребенок в матке, не было ли у него гипоксии и других отклонений в развитии. Также врачи проверяют, не остались ли кусочки последа в матке.
Читайте также
3 неделя беременности: признаки и ощущения, что нужно знать
Фото: Матяш Н.Ю. Биология. 8 класс. — К.: Наука, 2016. — 288 с.: UGCТаким образом, понятно, что один из самых важных органов, которые формируются во время беременности, — это плацента. Строение органа позволяет ему выполнять все необходимые функции. Отклонение в деятельности, размере или структуре детского места могут привести к серьезным последствиям.
Степень зрелости плаценты: что это такое
Плацента формируется, меняется и растет вместе с крохой. Однако она защищает малыша далеко не сразу и не возникает при зачатии. Когда образуется плацента? Это происходит приблизительно на двенадцатой неделе беременности.
Созревание плаценты происходит в несколько этапов. Всего их четыре. Обозначаются степени цифрами, однако отсчет начинается не с единицы, а с ноля. Чем выше цифра, тем больше зрелость плаценты. Толщина плаценты по неделям также увеличивается в прогрессии. Определить степень зрелости плаценты по неделям можно с помощью ультразвукового исследования.
Читайте также
37 неделя беременности: развитие плода, вес и рост, изменения в организме
Рассмотрим каждую стадию подробнее, основываясь на статье моей коллеги Татьяны Смирновой:
Нулевая
Период зрелости плаценты с 12 по 30 неделю оценивается цифрой ноль. В степени зрелости эта цифра означает, что структура органа однородная, гладкая. В этот период еще пока тонкая плацента выполняет все свои функции.
В степени зрелости эта цифра означает, что структура органа однородная, гладкая. В этот период еще пока тонкая плацента выполняет все свои функции.
Первая
С тридцатой недели развитие плаценты переходит в первую стадию. Структура последа начинает немного видоизменяться. На плаценте можно увидеть небольшие образования кальция, она приобретает волнистые очертания. Первая степень длится примерно до 34-й недели развития плода.
Читайте также: Желтые выделения при беременности: есть ли повод для волнения
Вторая
На УЗИ можно увидеть, что структура плаценты стала еще более волнистой и плотной. На последе проявляются углубления, становятся заметнее кальциевые отложения и извилистые мембраны. Степень зрелости плаценты 2 может длиться до 37–39-й недели вынашивания малыша.
Читайте также
14 неделя беременности: что происходит с малышом и будущей мамой (фото, УЗИ)
Фото: Зенкина В.Г., Сахоненко В.А., Зенкин И.С. Патоморфологические особенности плаценты на разных этапах гестации / Современные проблемы науки и образования. – 2019. – №6.: UGCТретья
Приблизительно с 38-й недели начинается старение плаценты. Это естественный процесс. Период 3 степень зрелости плаценты продолжается до самых родов. В этот момент можно наблюдать крупную волнистость структуры последа, множество отложений, углублений. Толщина плаценты достигает максимума.
Такие сроки и структура плаценты по степеням считается нормой. В этом случае никакой опасности для женщины и малыша нет. Однако если плацента стареет раньше, чем положено, это несет серьезную угрозу здоровью крохи.
Чем опасно преждевременное старение плаценты
В моей практике бывало немало случаев, когда во время ультразвукового исследования врачи диагностировали у будущей мамы преждевременное старение плаценты. Обычно эта формулировка очень пугает женщину.
Действительно, ничего хорошего в таком диагнозе нет. Однако современная медицина умеет бороться и с такими случаями. Поэтому, если столкнулись с тем, что планета постарела раньше, не паникуйте.
Поэтому, если столкнулись с тем, что планета постарела раньше, не паникуйте.
Читайте также
Признаки беременности до задержки месячных и на ранних сроках
Чем опасно преждевременное старение плаценты? Вы уже знаете, какие функции выполняет детское место. Поэтому при преждевременном старении плацента уже не может должным образом защищать ребенка, вырабатывает меньше гормонов.
Также в организм крохи поступает мало витаминов и питательных веществ. Однако главная опасность, которую несет в себе преждевременное старение, — это гипоксия плода. Если малышу не будет хватать воздуха, его развитие может быть нарушено.
Фото: Зенкина В.Г., Сахоненко В.А., Зенкин И.С. Патоморфологические особенности плаценты на разных этапах гестации /Современные проблемы науки и образования. – 2019. – №6.: UGCВажно вовремя заметить старение плаценты и начать действовать. В противном случае в самых тяжелых случаях малыш может даже погибнуть. Поэтому не пускайте ситуацию на самотек.
Почему наблюдается раннее старение плаценты? Исследуя данную тему, ученые Э. Айламазян, Е.Лапина и И.Кветной говорят о том, что наиболее важный аспект — это образ жизни будущей мамы. Если у женщины:
Читайте также
Через сколько дней наступает беременность после зачатия
- недостаток или избыток веса;
- много стрессовых ситуаций в жизни;
- мало активности;
- недостаток прогулок на свежем воздухе;
- есть вредные привычки, — то факторы риска старения последа повышаются.
Провоцируют развитие отклонений предыдущие аборты, вирусные инфекции, различные заболевания, диабет и поздний токсикоз беременных.
Не волнуйтесь, если отклонения от нормы составляют период около двух недель. Например, вторая степень зрелости на сроке в 32 недели считается не такой страшной. Обязательно стоит пройти доплерометрию, чтобы убедиться в нормальном функционировании кровеносной системы матери и малыша.
Фото: Савельева Г.М., Кулаков В.И. Акушерство.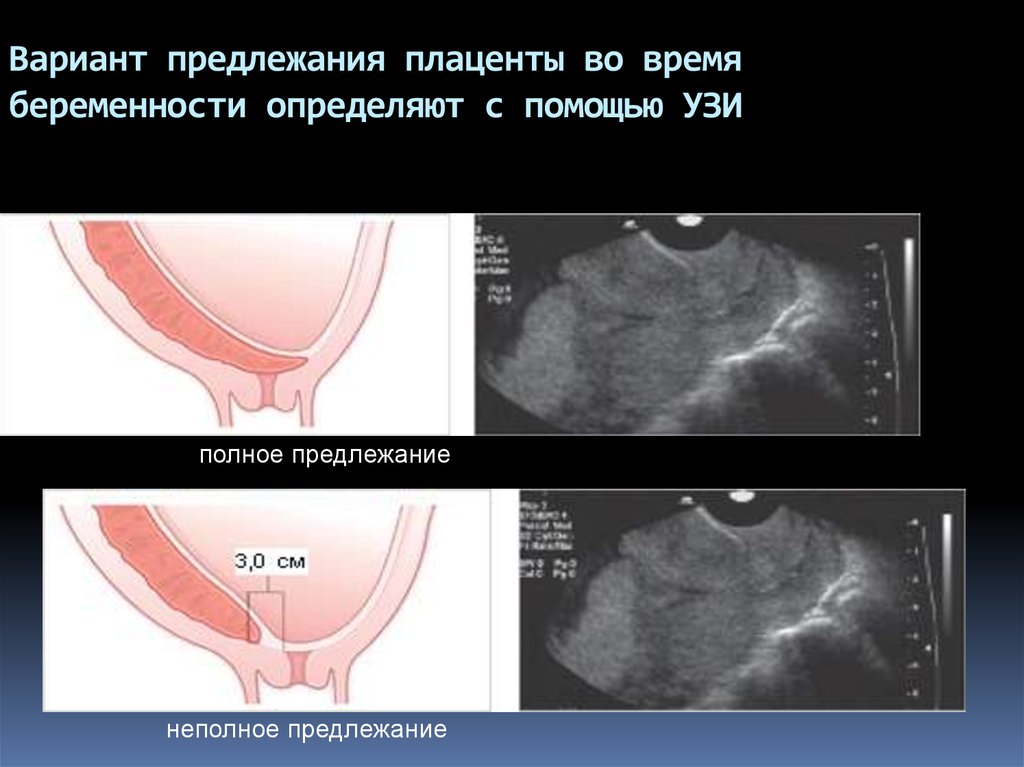 — М.: Медицина, 2000: UGC
— М.: Медицина, 2000: UGCНаучный опыт моих коллег показывает, что наиболее опасным становится раннее старение плаценты третьей степени. В таком случае будущей маме стоит обязательно наблюдаться в стационаре. Часто последняя стадия развития плаценты на 36-й неделе беременности и позже вынуждает врачей идти на кесарево сечение.
Читайте также
40 неделя беременности: полное описание, когда рожать, советы
Я настоятельно рекомендую будущим мамам не пропускать процедуры обязательного ультразвукового исследования. Это никоим образом не вредит будущему малышу. Напротив, с помощью УЗИ можно выявить ряд проблем, в том числе и преждевременное старение плаценты.
Вы узнали, когда формируется плацента, какие важные функции выполняет орган и чем опасно его раннее старение. Внимательно следите за своим состоянием и регулярно посещайте врача. Будьте здоровы!
Читайте также: Беременность: ранние признаки, этапы, правила и запреты
Внимание! Материал носит лишь ознакомительный характер. Не следует прибегать к описанным в нем методам без предварительной консультации с врачом.
Автор: кандидат медицинских наук Анна Ивановна Тихомирова
Рецензент: кандидат медицинских наук, профессор Иван Георгиевич Максаков
Читайте также
32 неделя беременности: особенности, что происходит с малышом и будущей мамой
Оригинал статьи: https://www.nur.kz/family/beauty/1841581-stepen-zrelosti-placenty-v-zavisimosti-ot-sroka-beremennosti/
нормы и отклонения. Норма толщины плаценты по неделям в цифрах
Плацента – это временный орган, развивающийся в организме женщины при беременности. Детское место имеет сложное строение, оно соединяет мать с ребенком, не смешивая их кровеносные системы. Плацента формируется из ворсинок хориона с момента прикрепления плодного яйца к стенке матки, обеспечивает плод питательными веществами, снабжает кислородом, выводит продукты обмена, защищает от инфекций.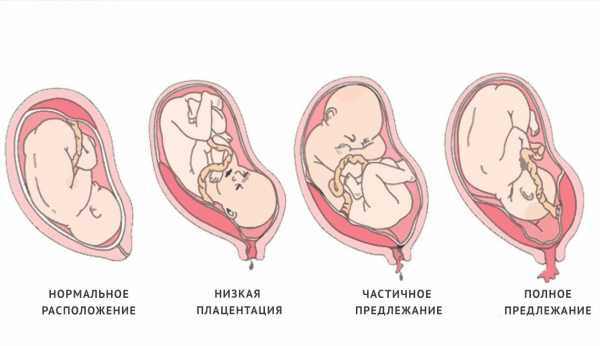 Одна из ключевых функций – создание фетоплацентарного барьера.
Одна из ключевых функций – создание фетоплацентарного барьера.
Этот своеобразный фильтр защищает будущего ребенка от всего плохого. Начиная полноценно функционировать к 12 неделям, он пропускает одни вещества и задерживает транспортировку других, опасных для зародыша и плода. Детское место вырабатывает необходимые во время беременности гормоны и обеспечивает иммунологическую защиту плода.
Развитие и созревание
Определить эти параметры можно на УЗИ. Измеряются три размера: продольный с поперечным образуют два перпендикулярных отрезка, проведенные через наиболее удаленные друг от друга точки краев, и толщина (глубина).
Обычно плацента заканчивает свое формирование к 16 неделе беременности, при нормальном течении без патологий, и растет до 37 недели, достигая к этому времени максимальных размеров.
Первое измерение параметров детского места проводится в 20 недель. Дальнейшие – по показаниям. К концу срока вынашивания, толщина детского места уменьшается. Этот размер тоже имеет свои показатели в пределах нормы, в соответствии со сроком беременности. Может варьировать в определенных границах, пока нет опасности нарушения основных функций.
Кроме физиологической толщины плаценты, важным признаком нормального течения беременности считается степень зрелости детского места. Утолщение в комплексе с преждевременным старением (инволюцией), обычно указывает на патологию во время вынашивания. Снижение функциональной способности этого, важного для полноценного внутриутробного периода жизни ребенка органа, называется фетоплацентарной недостаточностью.
Периоды развития
По мере созревания, детское место проходит через ряд этапов. Они привязаны ко времени беременности и на определенном сроке должны соответствовать определенным параметрам. Выделяют 4 степени зрелости:
- Нулевая степень – формируется орган однородной структуры, при нормальном течении до 30 недель.
- Первая – рост и развитие органа, с появлением эхогенных вкраплений с 27 по 34 неделю.

- Вторая – зрелая плацента, меняющая структуру, множественные включения, срок с 34 по 39 неделю.
- Третья – время старения плаценты, наступает после 37 недели, структура приобретает дольчатость, появляются кальцификаты.
Нормальная толщина в среднем в миллиметрах близка по значению к сроку беременности по неделям, в 20 недель средняя величина утолщения равна 20 мм. В норме на ультразвуковом исследовании в 20 недель утолщение плаценты колеблется от 16,7 до 28, 6 мм.
Если утолщение имеет большие параметры, речь может идти о патологии. Толстая плацента не так хорошо справляется со своими задачами и нередко приводит к нарушениям жизнеобеспечения и развития плода, гормонального фона беременной.
Гиперплазия плаценты
Диагноз гиперплазия плаценты встревожит женщину и в 20 недель при первом измерении параметров на УЗИ, и в любом другом сроке.
Гиперплазия или утолщение плаценты – серьезная патология во время беременности, она способна привести к хронической фетоплацентарной недостаточности.
Излишнее разрастание тканей, причем необязательно – функциональных, нарушает поставку ребенку кислорода и питания. Выделительная функция тоже страдает. Это способно привести к замедлению развития плода, кислородному голоданию, потере веса и усложнению родов.
Чем угрожает патология?
Излишняя гиперплазия плаценты говорит о быстром росте и преждевременном старении органа с утерей его основных функций. Плацента меняет свою структуру на дольчатую, появляются кальцификаты, что нарушает нормальную поставку кислорода и необходимых питательных веществ от матери к плоду.
Ребенок начинает страдать от кислородного голодания и недостаточности питания, отставать в развитии. При тяжелых патологиях может быть внутриутробная гибель плода и преждевременная отслойка плаценты.
Нарушается эндокринная функция органа, что может спровоцировать замирание беременности или преждевременные роды.
Причины появления
Любые отклонения от нормы в организме беременной женщины не происходят без веского повода и требуют изучения. Этот тезис относится и к гиперплазии плаценты. Наиболее часто такое состояние провоцируется следующими факторами:
- Анемия во время вынашивания, особенно тяжелые формы. Здесь речь идет о компенсаторном механизме.
- Заболевания ОРВИ. Вирусы легко попадают в плаценту, разрушают клетки и нарушают их функцию.
- Сахарный диабет. Гликозилированный гемоглобин и другие белки не способны адекватно выполнять возложенные на них задачи, сильно меняется обмен веществ.
- Венерические и TORCH-инфекции в хроническом течении.
- Гестоз на поздних сроках. Воздействие токсинов зачастую приводит к поражению участков плаценты и замещению нормальных тканей рубцовыми.
- Многоплодная беременность. Здесь более-менее вариант нормы: чтобы обеспечить всем необходимым несколько детишек, приходится увеличиваться в размерах.
- Низкий или избыточный вес матери.
- Резус-конфликт между кровью матерью и плода. Очень серьёзная причина. Косвенно указывает на то, что фетоплацентарный барьер поврежден, произошел контакт крови матери с эмбриональной и есть риск гибели плода.
При сахарном диабете у мамы, есть еще один фактор утолщения плаценты: для беременных женщин с такой патологией характерно развитие крупного плода. Чтобы обеспечить его всем необходимым, детское место тоже вынуждено увеличиваться.
Гестационная трофобластическая болезнь
Один из вариантов течения иногда называется неполным пузырным заносом. Возникает в случае, если одну яйцеклетку оплодотворяют одновременно два сперматозоида, что приводит к генетической аномалии эмбриона. Встречается нечасто, но требует особого внимания, так как может вызывать онкологическую патологию.
Хромосомные нарушения в 90% случаев приводят к раннему прерыванию беременности, но в 10% вынашивание не останавливается. Плацента утолщается местами, размеры матки соответствуют сроку беременности. Даже выслушивается сердцебиение плода.
Плацента утолщается местами, размеры матки соответствуют сроку беременности. Даже выслушивается сердцебиение плода.
Диагноз ставится только при ультразвуковом обследовании и чем раньше, тем лучше. Единственный вариант помощи – выскабливание.
Клинические проявления и диагностика
Внешняя симптоматика плацентарной гиперплазии любого генеза, как правило, отсутствует. Симптомы на ранних сроках не проявляются, диагноз устанавливается на очередном ультразвуковом исследовании, начиная с 20 недели беременности. Толщина плаценты измеряется в самых широких местах.
Никаких симптоматических проявлений аномального утолщения плаценты на ранних сроках до 20 недель нет.
Этот орган не имеет болевых нервных окончаний, поэтому самостоятельно заподозрить гиперплазию можно только по косвенным признакам:
- На более поздних сроках, когда уже слышно шевеление, в 18–20 недель, отмечается изменение движений плода от активизации до замедления.
- Появление или нарастание интенсивности гестоза, особенно – на ранних сроках.
- Практически всегда отмечается нарушение сердцебиения при прослушивании на кардиотокографии.
По результатам обследований. врач выясняет причины, назначает беременной дообследование (при необходимости) и проводит симптоматическое лечение исходя из причин, вызвавших утолщение.
УЗИ диагностика
Для определения толщины детского места, УЗИ проводят, начиная с 18–20 недель. Затягивать с этим исследованием не стоит, так как аномалии плаценты, выявленные на ранних сроках, легче компенсировать. Важнейшие показатели:
- Соответствие степени зрелости плаценты сроку беременности.
- Однородность структуры.
- Физиологическая плотность ткани.
- Наличие или отсутствие дополнительных долек.
При сохранении структуры и незначительном утолщении плаценты, никаких мероприятий не требуется, проводится наблюдение в динамике.
Важнейшим показателем является состояние плода и какое влияние на его рост и развитие оказывает утолщение плаценты, влияет ли оно на нормальное течение беременности.
Более информативного метода выявления плацентарной патологии, чем УЗИ нет. Поэтому пренебрегать сроками исследований нельзя.
Профилактика осложнений
Если в сроке до 20 недель на УЗИ установили утолщение плаценты, не надо паниковать: врач выяснит причины и даст рекомендации по профилактике фетоплацентарной недостаточности. При необходимости, будет проведено лечение.
Сама женщина может хорошо поспособствовать профилактике осложнений:
- Нужно чаще бывать на воздухе.
- Отказаться от вредных привычек.
- Хорошо и качественно питаться.
- Избегать контактов с вирусными инфекциями.
- Лечить хронические инфекции на стадии планирования беременности.
- Контролировать свой вес, потребление витаминов.
- Не допускать анемии, вовремя сдавая анализы.
- Регулярно посещать женскую консультацию для раннего выявления причин, которые можно устранить.
Если плацента слишком толстая и причины выяснены, специалист назначает терапию в соответствии со сроком, чтобы улучшить обмен веществ, и поддержать плод в сложившихся условиях. Своевременно принятые меры значительно повышают шансы родить нормального ребенка даже при значительном утолщении плаценты.
Во время беременности особое внимание уделяется состоянию плаценты. От ее здоровья зависит многое: самочувствие и развитие малыша, его жизнь. При оценке плаценты используется такой параметр, как толщина «детского места». О том, какой она должна быть в разные сроки гестации, какими могут быть причины, последствия отклонений от норм, вы узнаете, ознакомившись с данной статьей.
Строение и функции
Плацента является временным органом, необходимым только в процессе вынашивания ребенка. Она обеспечивает тесную связь между матерью и плодом, выступая посредником в важнейших для развития малыша процессах: газообмене, питании, выведении продуктов жизнедеятельности. Через маточно-плацентарный кровоток малыш получает обогащенную кислородом, витаминами, минералами и водой кровь от мамы. Обратно через плаценту выводятся мочевина, креатинин, углекислый газ.
Обратно через плаценту выводятся мочевина, креатинин, углекислый газ.
Плацента – «фабрика» гормонов, необходимых для того, чтобы благополучно выносить и родить ребенка. Она производит ХГЧ, прогестерон, эстрогены, плацентарный лактоген. Без достаточного уровня этих гормонов выносить малыша не получится, да и грудное вскармливание будет под большим вопросом.
Плацента начинает формироваться после имплантации плодного яйца в полость матки. Обычно это происходит на 8-9 день после овуляции, если яйцеклетка оплодотворена. Сначала появлению плаценты предшествует хорион, благодаря ему происходит прикрепление бластоцисты к функциональному слою эндометрия матки. Постепенно хорион разрастается, появляются новые слои, и к 14-16 неделе беременности молодая плацента начинает выполнять свои функции.
«Детское место» растет и утолщается до середины второго триместра, потом рост плаценты останавливается, и начинается ее созревание или старение. До 30 недели в норме плацента имеет нулевую степень зрелости, затем она становится более плотной: в ней появляются отложения солей кальция. До 34 недели беременности степень первая , а после нее (почти до родов) — вторая . Третья степень , говорящая о том, что плацента почти полностью исчерпала свои ресурсы и возможности, фиксируется незадолго до родов (при нормальном протекании беременности).
Укажите первый день последней менструации
1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 18 19 20 21 22 23 24 25 26 27 28 29 30 31 Января Февраля Марта Апреля Мая Июня Июля Августа Сентября Октября Ноября Декабря 2020 2019
Нормы
До 20 недели беременности толщина плаценты не имеет диагностического значения. «Детское место» определяется на УЗИ, фиксируется место его прикрепления, но измерять толщину будут только после 20 недели. Ультразвуковым датчиком определят самую толстую часть плаценты, сделают замер – именно этот показатель считается решающим. Важно, соответствует ли толщина нормативным значениям для текущего срока беременности. Нормы приведены в таблице ниже.
Важно, соответствует ли толщина нормативным значениям для текущего срока беременности. Нормы приведены в таблице ниже.
Вот таблица толщины плаценты по неделям.
Срок гестации, (недель) | Толщина плаценты (диапазон нормальных значений), мм |
16,7–28,6, обычно – 21,9 | |
17,4–29,7, в среднем — 22,8 | |
18,1–30,7, в среднем — 23,6 | |
18,8–31,8, в среднем — 24,5 | |
19,6–32,9, обычно — 25,3 | |
20,3–34,0, обычно — 26,2 | |
21,0–35,1, обычно — 27,0 | |
21,7–36,2, в среднем — 27,9 | |
22,4–37,3, в среднем — 28,7 | |
23,2–38,4, в среднем — 29,6 | |
23,9–39,5, обычно — 30,5 | |
24,6–40,6, обычно — 31,3 | |
25,3–41,6, обычно — 32,1 | |
26,1–42,7, в среднем — 33,0 | |
26,8–43,9, в среднем — 33,8 | |
27,5–45,0, в среднем — 34,7 | |
28,0–46,1, в среднем — 35,5 | |
27,8–45,8, обычно – 34,3 | |
27,4–45,5, обычно — 34,0 | |
27,1–45,2, обычно — 33,7 | |
26,7–45,0, обычно — 33,4 |
Указанные значения — средние. На практике могут быть незначительные отклонения от указанных норм, и в каждом конкретном случае доктор принимает взвешенное решение, отталкиваясь от индивидуальных обстоятельств и особенностей беременности. Однако очевидные отклонения, которые не ограничиваются десятыми долями миллиметра, нуждаются в дополнительном обследовании. Тонкая плацента , толщина которой не более 20 мм, или толстая плацента, не превышающая 5 см, – это ненормально.
Тонкая плацента , толщина которой не более 20 мм, или толстая плацента, не превышающая 5 см, – это ненормально.
Если помимо толщины плаценты, не соответствующей срокам, других патологий и осложнений беременности нет, обычно принимается решение выжидать и наблюдать. Не исключено, что плацента имеет свои особенности строения, и они не должны внушать опасений, если такая толщина не отражается на функциональности «детского места».
Причины и последствия отклонений
Отклонения от норм бывают двух типов: толстая плацента или очень тонкая. И то и другое — факторы риска, ведь аномалии в структуре «детского места» нарушают его функции, от которых напрямую зависят благополучие и развитие малыша. Стоит подробно рассмотреть обе ситуации.
Толстая
О гиперплазии плаценты говорят тогда, когда толщина «детского места» выше верхней границы допустимого диапазона нормативных значений. Чем больше разница, тем серьезнее ситуация. Толстая плацента настораживает врачей значительно сильнее, чем истонченная, ведь при гиперплазии временный орган быстрее стареет, созревает, и это чревато преждевременными родами, гипоксией плода, фетоплацентарной недостаточностью и задержкой развития крохи.
Если плацента стареет раньше срока, малыш в любом случае недополучает кислород, витамины и питательные вещества. У него могут проявляться симптомы интоксикации организма, ведь плацента хуже и медленнее справляется с выведением продуктов жизнедеятельности.
Причин, которые могут вызвать гиперплазию «детского места», достаточно много. Это, например, сахарный диабет у будущей мамы. При нем нарушается не только толщина, но и структура плаценты – может присутствовать дополнительная долька.
Толщина может быть увеличенной из-за хронической анемии, которую некоторые беременные начинают испытывать еще на ранних сроках беременности.
Если женщина на раннем сроке перенесла вирусное заболевание (например, грипп или ОРВИ), вероятность того, что возникнет гиперплазия плаценты, очень высока. Утолщением «детское место» может отреагировать на инфекции половых путей, венерические заболевания, а также «крылатые» инфекции (хламидиоз, уреаплазмоз и другие).
Утолщением «детское место» может отреагировать на инфекции половых путей, венерические заболевания, а также «крылатые» инфекции (хламидиоз, уреаплазмоз и другие).
На любом сроке беременности толщина плаценты может начать увеличиваться в силу резус-конфликта, если резус-отрицательная мама вынашивает резус-положительного малыша, в результате чего произошла сенсибилизация. На поздних сроках гиперплазия «детского места» угрожает беременным с гестозом, отеками, повышенным артериальным давлением и избыточным весом.
Функции плаценты при утолщении существенно ухудшаются, особенно защитная функция. Если гиперплазия обусловлена инфекцией, такая плацента не сможет защитить малыша, он с большой долей вероятности инфицируется и может погибнуть внутриутробно. Ранние стадии утолщения никак не дают о себе знать. Только при прохождении ультразвуковой диагностики возможно определить такое нарушение.
Зато на более поздних сроках о развитии патологии женщине «сообщат» шевеления малыша: он начнет проявлять выраженное беспокойство, а затем эпизоды двигательной активности станут более редкими. На КТГ могут обнаружить нарушения состояния плода, маточно-плацентарный кровоток на УЗДГ также будет нарушенным.
Лечение назначается только после определения точной причины возникновения аномалии. Если это инфекция, женщине назначается курс противомикробной или противовирусной терапии, при сахарном диабете назначается стандартный курс лечения эндокринологом, при гестозе может потребоваться госпитализация, а также диета, нормализация артериального давления. К сожалению, медикаментов, которые могли бы понизить толщину плаценты, не существует.
Женщине рекомендуются препараты для улучшения кровотока в маточно-плацентарных сосудах. Чаще всего применяют «Актовегин » и «Курантил». Кроме того, прописывают витамины и минеральные добавки, препараты железа.
При резус-конфликте могут провести внутриутробное переливание крови.
Тонкая
Если толщина плаценты для данного срока не превышает значений нижней границы допустимого диапазона, говорят о недоразвитии или гипоплазии «детского места».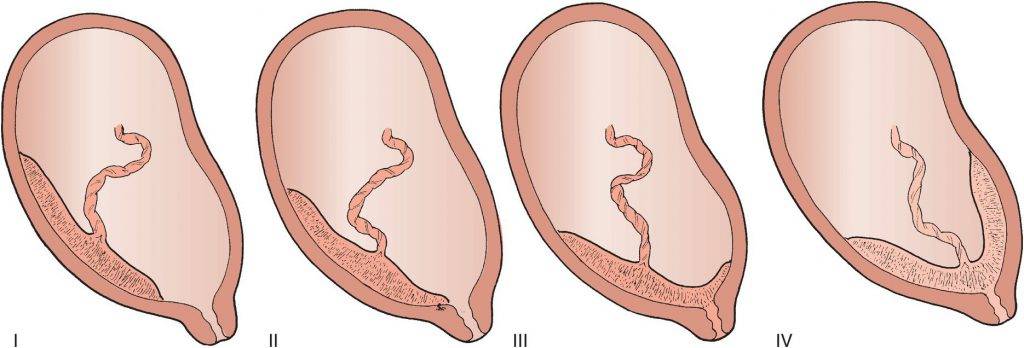 Функциональность такой плаценты существенно ограничена, и только в одном случае это может быть вариантом нормы: сама женщина имеет хрупкое, субтильное телосложение и вынашивает небольшого по размерам малыша. В этом случае развитие крохи не пострадает.
Функциональность такой плаценты существенно ограничена, и только в одном случае это может быть вариантом нормы: сама женщина имеет хрупкое, субтильное телосложение и вынашивает небольшого по размерам малыша. В этом случае развитие крохи не пострадает.
Во всех остальных случаях недоразвитое «детское место» может привести к негативным последствиям: гипоксии, задержке развития, угрозе гибели малыша. Тонкая плацента иногда является показателем генетических аномалий плода. Риски истончения плаценты повышаются после перенесенных на ранних сроках вирусных инфекций, а также из-за заболеваний, передающихся половым путем.
Гестоз во второй половине беременности — одна из самых распространенных причин развития гипоплазии, как и наличие у женщины хронических заболеваний почек, сердца, щитовидной железы. К истончению нередко приводит курение во время беременности, а также прием алкоголя и наркотических веществ.
Обычно при гипоплазии наблюдается задержка внутриутробного развития малыша. Справиться с проблемой можно путем применения препаратов, улучшающих маточно-плацентарный кровоток, приемом витаминов, коррекцией питания матери. Если же причины – в пороках развития или хромосомных аномалиях плода, устранить ЗВУР не представляется возможным.
Поскольку самостоятельно ощутить истончение или утолщение «детского места» нет никакой возможности, женщина должна исправно и вовремя посещать своего врача при беременности, проходить все положенные обследования, сдавать анализы и делать УЗИ. Отказ от обследования может дорого стоить маме и ее малышу.
При обнаружении отклонений в толщине плаценты не нужно впадать в переживания – медицина располагает достаточным арсеналом средств, методик и медикаментозных препаратов, чтобы поддержать малыша, продлить вынашивание до положенного срока.
Избегайте вирусных и инфекционных заболеваний во время беременности, не принимайте лекарства без назначения врача, откажитесь от курения и алкоголя, правильно питайтесь и обязательно следите за уровнем артериального давления и весом.
Отсутствие факторов риска снижает вероятность возникновения патологий плаценты.
О том, что такое плацента, для чего она предназначена, как она располагается в матке, смотрите в следующем видео.
Практически каждая современная женщина знает, какую роль играет плацента в В переводе «плацента» означает «лепешка». Она растет из зародышевых клеток и развивается одновременно с развивающимся зародышем. Плацента заканчивает свое развитие и формирование на сроке беременности около шестнадцати недель. Так происходит потому что функции ее тесно связаны с выработкой гормонов беременности.
Для чего нужен этот «орган»? Газообмен матери и ребенка, поступление питательных веществ в организм малыша, гормональная секреция и функция формирования иммунитета — все это обеспечивает плацента. От материнской крови необходимый кислород именно через плаценту поступает к растущему плоду,и выводится обратно через нее же, как углекислый газ. Все витамины попадают в растущий организм тем же путем, и удаляются через нее же ненужные продукты метаболизма.
Не всегда все идет по намеченному плану, бывают и отклонения. Изменения в структуре плаценты могут нести плохие последствия, особенно для развития малыша. Если после УЗИ беременной женщине ставят диагноз « утолщение плаценты», это означает, что она созрела раньше положенного срока.
Причинами такой аномалии могут служить различные факторы. Во время беременности плацента проходит четыре важных этапа, за которыми можно наблюдать при помощи ультразвукового исследования. Стадия развития плаценты, когда она еще однородная по структуре именуется по научным понятиям нулевой степенью ее зрелости (срок до тридцати недель). На сроке от двадцати семи до тридцати четырех недель беременности стадия роста уже называется первой, в ней становятся заметными отдельные области эхогенной структуры. Множественные эхогенные участки и более волнистая хориальная структура — так характеризуется уже вторая степень зрелости (в промежутке от тридцати четырех до тридцати девяти недель). (последняя, третья степень зрелости) можно заподозрить по результатам УЗИ, если структура ее стала дольчатой, а также в ней обнаруживается множество кальцификатов (обычно с тридцать седьмой недели). По-другому, эта стадия называется кальциноз плаценты.
(последняя, третья степень зрелости) можно заподозрить по результатам УЗИ, если структура ее стала дольчатой, а также в ней обнаруживается множество кальцификатов (обычно с тридцать седьмой недели). По-другому, эта стадия называется кальциноз плаценты.
Ультразвуковое исследование позволяет определить На определенном сроке она должна соответствовать конкретной толщине. В противном случае это называется которая полноценно не может выполнять своих функций и обеспечивать плод всеми необходимыми веществами для нормального его формирования. Утолщение плаценты опасно для развивающегося малыша. Ребеночек не получает достаточное количество кислорода и питательных веществ, в результате чего начинаются наблюдаться различные отклонения от нормального его развития.
Утолщение плаценты — серьезная ситуация при беременности, это чревато прерыванием беременности или гибелью плода. Врачи в таком случае проводят полное, комплексное обследование ребенка и матери, а также назначают специальную терапию, в каждом отдельном случае которая разная. Чаще ребеночка удается сохранить.
Что вызывает раннее старение плаценты?
- Аборты. В результате подобной процедуры стенки матки становятся тонкими, нарушается нормальное их питание. Осложненные роды, предшествующие беременности, также являются провоцирующим фактором.
- Нарушения в эндокринной системе.
- Хронические заболевания почек, средечно-сосудистой системы и пр.
- Утолщение плаценты может возникнуть по причине разных резус-факторов у ребенка и матери.
- Тяжелый гестоз
- на раннем сроке; низкое ее положение. Это может вызывать выкидыш.
- Многоплодная беременность.
О том, что не все в порядке с плацентой, будущие мамы, как правило, узнают на ультразвуковом исследовании. Наиболее распространенный диагноз – утолщение плаценты. Разберемся, чем грозит утолщение плаценты, почему возникает эта патология и как ее устранить.
Утолщение плаценты – причины
Основной причиной утолщения плаценты является ее преждевременное старение. В течение беременности плацента проходит следующие стадии: формирование (до 16 недели), рост, зрелость и старение. Существуют так называемые :
В течение беременности плацента проходит следующие стадии: формирование (до 16 недели), рост, зрелость и старение. Существуют так называемые :
Каждой степени зрелости соответствует определенная толщина плаценты. Если на УЗИ определяется толстая плацента, это означает, что детское место уже не может эффективно выполнять свои функции. Однако утолщение плаценты может иметь и другие причины:
- плацента толще нормы часто бывает при беременности, осложненной резус-конфликтом или водянкой плода;
- диффузное утолщение плаценты (когда она разрастается слишком сильно и покрывает большую часть внутренней поверхности матки) отмечается, если у беременной сахарный диабет;
- толстая плацента при беременности – показатель того, что будущая мама переболела вирусным или инфекционным заболеванием;
- утолщение плаценты при беременности может наблюдаться при отслойке плаценты, гестозе и многоплодной беременности.
Чем опасно утолщение плаценты?
Так как утолщенная плацента не справляется со своими функциями, малыш получает недостаточное количество кислорода и питания. Это ведет к гипоксии плода, задержке его роста и развития. Кроме того, может возникнуть угроза прерывания беременности, а в особо тяжелых случаях ребенок может погибнуть до рождения.
Утолщение плаценты – лечение
Если УЗИ выявило больше нормы, врач в обязательном порядке назначит дополнительные исследования: кардиотокографию, допплерометрию и анализы на гормоны.
Основной принцип лечения – устранить причину утолщения плаценты. Также беременной назначают витамины и препараты для лечения гипоксии и гипотрофии плода: Курантил, Вктовегин, Эссенциале и др.
Плацента является первостепенным органом, который определяет нормальный ход беременности. Толщина плаценты по неделям играет значимую роль для жизнеобеспечения развивающегося плода.
Плацента интересно
что делать у врача уход
узи боли тяжесть
к врачу удобно прослушивание
В переводе с греческого это слово означает «лепешка». Несмотря на легкомысленность названия орган представляет исключительную ценность.
Несмотря на легкомысленность названия орган представляет исключительную ценность.
Уникальность его в том, что:
- во-первых, он живет только во время беременности и отторгается в течение 15 минут после рождения ребенка, недаром иначе его называют «детское место», как любой живой орган, проходит все этапы формирования, развития и даже старения;
- во-вторых, плацента является единственным органом, одновременно принадлежащим матери и ребенку, толщина плаценты зависит от недели беременности, нормы указаны в специальной таблице.
Формирование и гормональные функции
Основа плаценты состоит из ворсинок, которые начинают формироваться на седьмой день после зачатия. Внутри ворсинок происходит циркуляция крови зародыша, а снаружи происходит омывание ворсинок материнской кровью.
Наглядный макет
Происходит двухсистемный процесс кровообращения и газообмена: материнский и плодовой. Кислород поступает к зародышу и возвращается в кровь матери углекислым газом.
В зависимости от недели беременности происходит увеличение толщины плаценты, активный рост происходит на 19-35 неделях.
Очень важный момент: смешение материнского кровотока и крови ребенка исключено. Между сосудистыми системами расположена мембрана, которая обладает свойством блокировать проход вредным веществам, пропуская только необходимые и полезные для ребенка. Эта функция называется «плацентарный барьер».
Планомерное развитие и формирование детского места приводит к полноценному функционированию приблизительно к 12 неделе беременности.
Существует несколько уровней зрелости плаценты, которые определяются по нормам толщины с помощью УЗИ на 20 неделе беременности. Сначала определяется место прикрепления, далее участок с наибольшим размером, по которому рассчитывается толщина.
Помимо обеспечения дыхательной и прочих функций для малыша, существует немаловажная гормональная функция. Плацента способствует выработке порядка пятнадцати гормонов, обладающих различными свойствами, которые необходимы для нормального вынашивания ребенка. Именно они сохраняют и пролонгируют беременность.
Именно они сохраняют и пролонгируют беременность.
До 27 недели плацента находится на ранней стадии развития. Начиная с 32 недели норма толщины изменяется и наступает вторая стадия развития. Ближе к родам она начинает стареть, что говорит о третьей стадии зрелости.
Возможные нарушения развития
Бывают случаи сбоев жизнедеятельности детского места под воздействием внешних или внутренних обстоятельств. Если беременность протекает нормально, то толщина плаценты постоянно увеличивается и составляет ближе к 36 неделе срока значение от 20 мм до 40 мм. Любые отклонения от нормы по неделям беременности и по толщине плаценты несут угрозу тяжких последствий.
Без отклонений от нормы
Достаточно часто врачи диагностируют гипоплазию – это уменьшенная толщина плаценты. Если это несущественное отхождение от нормы, то паниковать не стоит. Значительное утончение детского места – достаточно редкое явление. Более того, существуют размеры, которые соответствуют определенной женщине. Они зависят от телосложения и других особых параметров, когда норма толщины плаценты определяется индивидуально на соответствие неделям срока беременности. Диагноз ставится только после генетического обследования и консультации.
Во время вынашивания ребенка уменьшение плаценты может происходить неоднократно. Причины могут быть разными:
- употребление алкогольных напитков или наркотиков, курение;
- неправильное питание, диеты;
- депрессивные или стрессовые состояния;
- гипертоническое состояние беременной женщины;
- наличие инфекционно-воспалительных процессов;
- гестоз, отечность, наличие белка в моче.
Иногда гипоплазия связана с врожденными пороками ребенка, что грозит серьезными проблемам для здоровья малыша.
Если к 30 недели беременности показатели толщины плаценты существенно занижены и составляют значение меньше 28 мм, это может привести к следующим последствиям:
- наметится изменение сердцебиения малыша, обычно ритм становится слабым;
- разовьется гиподинамия.
Существуют противоположные случаи – это гиперплазия, когда плацента сильно увеличена. Причины этого факта могут быть разные:
- наличие токсоплазмоза, сифилиса или сахарного диабета у беременной;
- при резус-конфликте;
- нарушение работы почек или водянки у малыша;
- развитие тромбоза в ворсинках плаценты;
- перенесенный вирус или скрытое носительство вирусного заболевания.
Активное утолщение плаценты может вызвать преждевременные роды. Функции обеспечения плода кислородом, гормонами и питанием начинают работать с перебоями. Лечение подразумевает постоянное медицинское обследование.
Продолжение рода
Если к 31 неделе норма толщины плаценты существенно увеличена и составляет на порядок больше 32 мм, то это может привести к следующим последствиям.
- Возможно проявление гипоксии (недостатка кислорода) плода. Если не будут приняты своевременные меры, то существует риск асфиксии, внутриутробной гибели ребенка от удушья.
- Замечались случаи задержки внутриутробного развития, что приводит к различным диагнозам после родов. К примеру, ДЦП у ребенка.
Существует угроза выкидыша или преждевременных родов.
Таблица соответствия нормам
| Неделя беременности | Норма толщины |
| 20 | 21,8 |
| 21 | 22,6 |
| 22 | 23,4 |
| 23 | 24,2 |
| 24 | 25,1 |
| 25 | 26,0 |
| 26 | 26,9 |
| 27 | 27,8 |
| 28 | 28,7 |
| 29 | 29,6 |
| 30 | 30,5 |
| 31 | 31,4 |
| 32 | 32,3 |
| 33 | 33,2 |
| 34 | 34,1 |
| 35 | 34,9 |
| 36 | 35,6 |
| 37 | 35,1 |
| 38 | 34,6 |
| 39 | 34,1 |
| 40 | 33,5 |
Мамин и папин малыш
Какая должна быть норма толщины плаценты при беременности можно узнать, посмотрев параметры в указанной таблице. К примеру, размер в 31 мм соответствует 30-31 неделе беременности. Такое значение говорит о том, что у вас первая стадия зрелости, которая идеально соответствует норме.
Одним из основных параметров органа, характеризующих его состояние, считается определение степени зрелости. Проведенное обследование УЗИ дает возможность заранее выявить физиологию и патологию детского места.
Специалист расшифровывает показатели
Используя указанную таблицу, можно всегда быть в курсе происходящих внутри вас изменений, а также наблюдения за нормами толщины плаценты относительно срока беременности.
Способы увеличения плаценты
Как увеличить или уменьшить толщину плаценты определенных схем и рецептов нет. Лечения как такового не существует, но возможно поддержание матери и плода в стабильном состоянии.
Комплексная терапия заключается в:
- постоянном наблюдении и врачебной консультации;
- устранении причин, послуживших отклонению толщины плаценты от нормы относительно срока беременности;
- приеме назначенных врачом витаминов и препаратов.
Главная задача – улучшение гиподинамики для формирования плаценты и развития плода. Куда можно обратиться указано ниже.
: Боровикова Ольга
гинеколог, врач УЗИ, генетик
причины, последствия и рекомендации Плацента и ее роль во время беременности
Еще неделя позади. Твой малыш уже заметно подрос — до 36 см, и весит больше килограмма. Теперь он уже вполне похож на младенца. Округлилось личико, исчезает пушок с его тела, появились складочки на руках и ногах. Смазка, которая раньше покрывала все его тельце, теперь остается только на животике и в области складок. Диаметр его головки уже 73 мм, а объем грудки и животика — 74,4 мм и 79,3 мм. Ты замечаешь, что он уже не так стремительно передвигается внутри тебя. Ему попросту тесно. В скором времени он займет положение, в котором останется уже до самых родов.
Кровь ребенка теперь содержит все необходимые составляющие, чтобы переносить кислород и защищать организм от инфекций. Правда до рождения малыша, венозная и артериальная кровь еще перемешиваются. И окончательное разделение артериального и венозного потоков произойдет потом, когда в обогащение крови кислородом подключаться легкие малыша.
Почки малыша выделяют ежедневно почти пол литра мочи. А система пищеварения достаточно развита, чтобы перестроиться на прием молока.
Хотя иногда тебе кажется, что ты ужасно устала от своей беременности, впереди еще как минимум семь-восемь недель ожидания. Но зато теперь ты можешь спокойно отложить свои дела и заняться главным — приготовлениями к рождению ребенка. Пусть карьера подождет. Пришло время отправляться в декретный отпуск. И, согласись, сейчас он как нельзя кстати.
Из-за растущего животика любой выход «в свет» — в магазин, на рынок, в гости к родителям — для тебя настоящий подвиг. Ты чувствуешь, что привычные повседневные дела тебе даются уже с трудом, приходится чаще отдыхать. Беспокоят боли в спине.
Матка уже поднялась уже на 29 см. Время от времени появляется ощущение, что кожа на животе из-за стремительного увеличения его размеров не успевает растягиваться. В местах растяжек (стрий) появляется зуд. Возможно, тебе поможет ежедневный легкий массаж влажной жесткой мочалкой и увлажняющие кремы. По крайней мере, они помогут снять ощущение сухости.
Как правило, на поздних сроках многие женщины жалуются на тяжесть в ногах и замечают проступившие вены. Варикозное расширение вен может проявляться не только на ногах, подобные признаки возникают в области наружных половых органов. Подобные причины приводят и к геморрою. Причина тому — увеличившееся во время беременности давление на сосуды. Как правило, проявления геморроя усугубляют и частые запоры, которые возникают по похожей причине — из-за давления матки на кишечник.
Как избежать подобных проблем с сосудами? При варикозе ног рекомендуют носить компрессионные чулки, стараться класть ноги на валик или возвышение, чтобы облегчить отток крови. Чтобы снизить склонность к запорам, стоит добавить в меню овощи, каши, из фруктов — сливы. За укрепление стенок сосудов отвечает витамин С. Тот же шиповник принесет двойную пользу — содержит аскорбиновую кислоту и улучшает работу почек.
29-я неделя беременности: выделения из половых путей
Какие выделения говорят о здоровье, а какие — об опасности инфекций или преждевременных родов ты давно уже усвоила. И поэтому чутко следишь за малейшими изменениями.При любых кровянистых выделениях и болях живота следует вызывать «скорую». Аналогично и при водянистых выделениях, это могут подтекать околоплодные воды. А значит, высока опасность попадания инфекций. В этом случае наблюдение врача просто необходимо.
29-я неделя беременности: питание беременной
В последнем триместре беременности возрастает риск возникновения гестоза, который в первую очередь проявляется в виде отеков. Чтобы не создавать дополнительных предпосылок для них, стоит немного ограничить употребление поваренной соли. Но ограничить — вовсе не означает отказаться. Дело в том, что много соли, как правило, содержится в копченых и соленых продуктах. Кроме того, их употребление вызывает жажду, а при насыщенной «солевой диете» жидкость задерживается в организме. В то время, как снижение количества соли, которую ты съедаешь в течение дня, поможет твоим почкам справиться с выведением воды.Надо сказать, многие беременные женщины замечали, что в этот период часто тянет на солененькое. А летом, когда вместе с потом из организма выводится больше воды, потребность в соли возрастает. Не случайно некоторые женщины рассказывают о том, что в зачастую просто не могли напиться водой, если ее не подсаливали.
Итак, вывод: поваренная соль (натрий хлор) организму нужна. Но только в меру. Соль входит в состав крови, помогает поддерживать сосуды в тонусе, участвует в передаче нервных импульсов.
Избыток или дефицит чего бы то ни было, и соли в том числе — вреден. Поэтому пусть та соль, которую вы едите, дополняет только полезные для вашего здоровья блюда. В сутки ее нужно не больше чайной ложки. Поэтому тем, кто очень любит всевозможные копчености и соленья нужно знать, что так вы сразу перевыполняете суточную норму. А для беременных женщин такое перевыполнение плана может обернуться отеками, повышением давления и даже гестозом.
Как вариант, можно использовать соль с пониженным содержанием хлорида натрия, где частично, в процентном соотношении, он заменен соединениями калия и магния с хлором.
Рекомендуют использовать и йодированную соль. Но дело в том, что как только вы открыли пачку, йод оттуда сразу испаряется. Хотя, безусловно, йод тоже очень полезен.
УЗИ:
Теперь уже вес твоего малыша больше килограмма — в среднем на 150-160 г. А длина тела до 37 см. Поэтому ты замечаешь, что при движении ребенка на поверхности живота можно нащупать части его тела — пяточку, локоток. Его костный мозг, отвечающий за выработку эритроцитов, уже достаточно развит. Как и ребра, межреберные интервалы и другие органы и системы. Даже индивидуальные черты лица уже вполне узнаваемы. Образовались даже зубки и эмаль на них, но они до поры до времени будут скрыты под деснами. Малыш чутко откликается на голоса, музыку, свет.
Толщина плаценты во время беременности – это очень важный диагностический критерий, ведь здесь очень важно соответствие норме: и слишком тонкая, и слишком толстая плацента являются показателями различных патологий.
Единственный способ определения толщины плаценты – это УЗИ. Еще один показатель, определяемый им – это . Все эти показатели так важны потому что плацента обеспечивает ребенка питательными веществами и кислородом, значит, любые отклонения в ее развитии чреваты осложнениями в развитии плода.
Для определения толщины плаценты УЗИ делается после 20 недели беременности. Для этого выявляется ее участок с наибольшим размером и измеряется его толщина. При нормальном течении беременности толщина плаценты в 34 недели почти достигает максимума, а в 36 недель рост плаценты останавливается, толщина остается такой же или даже немного уменьшается. Но бывает, что все идет не так гладко, и показатели основных характеристик плаценты отличаются от нормальных.
Итак, какая толщина плаценты должна быть при беременности на различных сроках?
| Неделя беременности | Толщина плаценты, мм | Границы нормы |
|---|---|---|
| 20 | 21,96 | 16,7-28,6 |
| 21 | 22,81 | 17,4-29,7 |
| 22 | 23,66 | 18,1-30,7 |
| 23 | 24,52 | 18,8-31,8 |
| 24 | 25,37 | 19,6-32,9 |
| 25 | 26,22 | 20,3-34,0 |
| 26 | 27,07 | 21,0-35,1 |
| 27 | 27,92 | 21,7-36,2 |
| 28 | 28,78 | 22,4-37,3 |
| 29 | 29,63 | 23,2-38,4 |
| 30 | 30,48 | 23,9-39,5 |
| 31 | 31,33 | 24,6-40,6 |
| 32 | 32,18 | 25,3-41,6 |
| 33 | 33,04 | 26,0-42,7 |
| 34 | 33,89 | 26,8-43,8 |
| 35 | 34,74 | 27,5-44,9 |
| 36 | 35,59 | 28,0-46,0 |
| 37 | 34,35 | 27,8-45,8 |
| 38 | 34,07 | 27,5-45,5 |
| 39 | 33,78 | 27,1-45,3 |
| 40 | 33,5 | 26,7-45,0 |
Слишком тонкая плацента при беременности
Даже если вам ставят диагноз «гипоплазия плаценты», означающий, что у вас тонкая плацента, не огорчайтесь – это не редкость. На плод влияет только серьезное уменьшение размеров плаценты.
Чаще всего это происходит вследствие генетической предрасположенности, под влиянием различных неблагоприятных факторов и из-за некоторых заболеваний матери. В последнем случае уменьшение толщины плаценты лечится, в остальных – назначается поддерживающая терапия.
Один из факторов, влияющий на размер плаценты – это вес и телосложение женщины: у хрупких миниатюрных женщин размер плаценты нередко значительно меньше, чем у высоких дам с пышными формами.
Утолщение плаценты при беременности
В случае утолщения плаценты при беременности речь идет о патологии, которая может привести к прерыванию беременности и гибели плода, однако при современных методах лечения, ребенка зачастую удается сохранить.
Толщина плаценты может увеличиваться вследствие резус-конфликта, железодефицитной анемии, гестоза, сахарного диабета, перенесенного инфекционного заболевания, поэтому беременные женщины «группы риска» всегда ставятся на особый учет и более тщательно наблюдаются врачом.
Впрочем, в 1 и 2 триместрах причиной утолщения плаценты в основном становятся вирусные или инфекционные заболевания, причем женщина может являться только переносчиком вируса, а значит, даже не догадываться о нем. Это происходит потому что организм «включает» свои защитные механизмы, и плацента разрастается, чтобы предотвратить заражение плода.
Чем опасно утолщение плаценты при беременности?
Быстрый рост плаценты приводит к быстрому ее созреванию, и соответственно, старению: структура плаценты становится дольчатой, на ее поверхности образуются кальцификаты, плацента постепенно перестает обеспечивать плод необходимым ему количеством кислорода и питательных веществ.
Из-за отека плаценты нарушается ее гормональная функция, а это грозит преждевременными родами или прерыванием беременности.
При отклонениях в толщине плаценты (в ту или иную сторону) вам, скорее всего, назначат повторное УЗИ, доплерографию и кардиотокографию. Если ребенок развивается нормально, лечения никакого не потребуется, только усиленное наблюдение.
Если же в развитии плода врач заметит какие-то сбои, он обязательно подберет для вас подходящую терапию. Опять же, ни «омолодить», ни «вылечить» плаценту нельзя, но с помощью правильного лечения можно улучшить обмен веществ между ребенком и плацентой, тем самым сохранив беременность и обеспечив плоду нормальное развитие.
Мне нравится!
Беременность — прекрасная пора или тяжелое испытание для женского организма? Есть ли разница — беременна женщина одним ребенком или двойней?
Поскольку каждый акушерский месяц состоит из 4 недель или 28 дней, то 29 неделя беременности — это первая неделя, которая наступает после 7 акушерских месяцев. Возраст малыша, так называемый гестационный возраст плода, равен 27 неделям (он высчитывается от первого дня последней менструации).
Какого размера плод на 29 неделе
Плод на 29 неделе беременности нередко сравнивают с размером головки белокочанной капусты, небольшой тыквы или арбуза. Обычно длина плода составляет 35-40 сантиметров, а весит он от 1200 грамм до 1450 грамм. Но это масса плода без учета плаценты и околоплодных вод (так же стоит учитывать, что у женщины бывают подвержены маловодию и многоводию), потому считается, что прибавка в весе от 8 до 11,5 килограмм нормой.
Плод растет, набирая около 50 грамм каждую неделю, и организму матери становиться все сложнее. Увеличивается давление на органы ЖКТ, в частности на желудок, а гормон прогестерон снижает тонус гладких мышц, в том числе и сфинктера. Это может стать может причиной не плотного его закрытия и провоцировать частую изжогу и кисловатый привкус во рту. При приступах изжоги следует разделить приёмы пищи на дробные порции и кушать 6-8 раз в день. Так же следует знать, что плод своим весом может начать давить на область называемой шейкой матки, и в следствии пережимать полую вену, которая расположена в центре тазового дна, когда вы лежите на спине или спите. Потому следует стараться спать на боку, особенно, если плод крупный или у вас многоводье.
Следует заметить, что на поздних строках беременности есть вероятность развития гестоза. Раньше его появление связывали с проблемами в эндокринной системе, плохой работой почек, ожирением и гипертонией. Сейчас же думают, что это состояния (а гестоз характеризуется нарушением работы почек, появлением белка в мочи, отеками и повышением артериального давления) вызванные чаще нехваткой витаминов, макро- и микроэлементов. Данную проблему можно решить путем расширения рациона питания и ввода большего количества свежих овощей, фруктов, не обработанных круп в пищу. Но, в любом случае, стоит проконсультироваться с врачом.
В этот период, так же, меняется центр тяжести тела, что создает большую нагрузку на позвоночник и суставы ног, и может стать причиной болей, потому нужно следить за осанкой и больше отдыхать. Также на этом сроке возможны оттеки. Нагрузка на почки увеличивается и необходимо следить за тем, чтоб с мочой выходило столько же жидкости, сколько вы потребляете. Допустимая разница составляет около 200-300 мл с учетом потерь при потоотделении, дыхании и через кишечник. Если жидкость из организма выводиться плохо, это повод обратиться к врачу и сдать анализ на уровень гормона кортизола.
Возможно, молочные железы начинают выделять густое белое вещество — молозиво. Его не стоит выдавливать или пытаться как-то стимулировать грудь. Однако если этого не происходит, то расценивать это как плохой признак «не молочной груди» точно не стоит, ведь много исследований доказало, что это очередной миф.
Начиная с 29 недели беременности ощущения внутри тоже начинают меняться: кульбиты и переворачивания вашего малыша, сменяются более сильными толчками. Шевелиться ребеночку немного труднее, так как его уже более плотно «обнимает» матка. Это может стать причиной небольшого, но достаточно ощутимого тонуса. Если это состояние не доставляет Вам особого дискомфорта и не сопровождается болевыми ощущениями, то хорошо помогает коленно-локтевая поза или так званая «поза кошечки». Она помогает снизить давление на матку, ее шейку и помогает расслабиться. В случае, если боли только усиливаются или частота их возрастает, стоит немедленно ехать в больницу. А если они сопровождаются выделениями, в которых вы замечаете кровь, слизь или излитием околоплодных вод вызывайте скорую помощь и звоните врачу или доуле, ведущим вашу беременность.
Так же матка, в этот период, начинает активного готовиться к родам, это проявляется тренировочными схватками (схватки Брекстона — Хикса), сокращением гладкой мускулатуры, не ведущему к раскрытию ее шейки, а, следовательно, к родам.
Начало третьего триместра беременности у будущей матери характеризуется началом периода «гнездования». На последних неделях беременности будущая мамочка часто эмоционально «обращена в себя». Она как бы «задерживает дыхание» перед последним и важным в ее жизни, и жизни ее ребенка. В этот период к будущей маме надо отнестись с особым трепетом и пониманием, позволить ей углубиться в себя.
Животик все растет, в особенности если женщина беременна двойней, то ей все тяжелее заниматься ежедневными делами. В этот период не стоит стесняться просить родных и близких о помощи, или, если позволяет семейный бюджет, нанять помощницу, которая сама справиться уборкой и готовкой.
Так же не стоит поддаваться предрассудкам о покупке вещей для младенцев. Если вам этого хочется, то походите по магазинам и покупайте, что нравится.
Гоните тревожные мысли и переживания, насладитесь этим периодом вашей жизни, пусть не самым легким, но, безусловно, уникальным.
Питание на поздних строках беременности
Но все же, не зависимо от того, как вы себя чувствуете, лучше внести некоторые коррективы в свой рацион. Употребляйте меньше соли в питании, чтоб не провоцировать задержание жидкости в организме, это может привести к отекам. Минимизируйте, а лучше вовсе исключите, копчёности, консервы, пряности, острые блюда, жаренное, жирное, кислые продукты, шоколад, сладкие газировки. А вот рыбу и морепродукты ограничивать не стоит, исследования показывают, что они насыщают организм беременной полезными полинасыщенными жирными кислотами, йодом.
Так же стоит помнить, что, начиная с 29 недели беременности, для полноценного формирования костной системы малыша, плацента должна доставить в маленький организм около 250 мг кальция (увеличьте эту цифру вдвое-трое, если вы беременны близнецами или тройней). При исследовании было обнаружено, что молоко, да и все молочные продуты, при их переваривании образуют некие кислоты, которые организм человека нейтрализует за счет запасов щелочных микроэлементов, в первую очередь за счет собственного кальция, доставляемого из костей. Потому кальция, при употреблении молочных продуктов, выводиться из организма больше, чем его было в самом молоке.
И тут возникает резонный вопрос: откуда тогда брать этот самый кальций? В большом количестве он содержится в таких продуктах как мак (100 гр. — 1450 мг), кунжут (100 гр. — 975 мг), семена чиа (100 гр. — 631 мг), финики (500 гр. — 320 мг), семена подсолнечника (100 гр. — 367 мг), лён (100 гр. — 255 мг), свежая петрушка (100 гр. — 245 мг). Так же стоит отметить, что кальций, который содержится в продуктах животного происхождения, может вызвать раннее окостенение черепа у младенца, что нежелательно при прохождении малышом родовых путей.
На 29 неделе беременности также активно развивается мышечная ткань, так что без белка в рационе не обойтись. Если, по каким-либо убеждениям, вы не едите мясо, то замените его белками растительного происхождения, такими как например грецкий орех (100 гр. — 15,2 гр.), спирулина (100 гр. — 5,9 гр.), лён (100 гр. — 18,3 гр.), семена конопли (100 гр. — 32 гр.), авокадо (1 шт. — 4,8 гр.), зеленая гречка (100 гр. — 12,6 гр.).
Так же необходимо следить за уровнем гемоглобина в крови, «подпитывая» его свеклой, гречневой крупой, гранатом, фасолью, морской капустой, миндалем, яблоками.
В период всей беременности питаться стоит разнообразно, но при этом контролировать набор массы тела, ведь пища это топливо для организма, от которого зависит формирование организма ребенка.
Что происходит в организме малыша
Плод занят активной подготовкой к повелению на свет. В этот период активно формируется жировая ткать. Терморегуляция происходит не за счет организма мамы, а более автономно. Красные кровяные тельца уже полностью вырабатываются костным мозгом, а не передаются ребеночку благодаря плаценте. Почки выделяют около 500 грамм мочи в сутки. Иммунная, кровеносная система становиться все более совершенными.
В этот период происходят самые необычные изменения в организме ребенка: он начинает ощущать вкусы и запахи, слышать звуки и чувствовать настроение мамы, он уже в состоянии зрительно сосредотачиваться на одной точке.
Маленький человечек все больше становится похож на новорождённого, расправляется кожа, уменьшается количество смазки на кожных покровах, пропадает пушок лануго. В шевелении чувствуется все больше силы, если так можно назвать отчётливые точки, что порой заставляют подпрыгивать платье мамы.
При изучении информации о периоде беременности, почему-то не заслужено забывают об уникальном органе, который питает и защищает плод во время беременности, имя которому — плацента. Что мы знаем о ней?
Плацента — это орган, который начинает формироваться в организме женщины вскоре после зачатия и заканчивает примерно не четвёртом месяце беременности. В конце девятого месяца плацента представляет собою «блин» толщиной около 3 см. и диаметром 15 — 18 см, темного бордово-синего цвета, полностью усеянная венозной сеткой, в середине которой расположен жгут, по которому ребенку доставляются полезные вещества (пуповина), соединяющая плаценту с эмбрионом, а позже и плодом. В следствии она рождается вслед за новорождённым, примерно через 5 — 90 минут.
Плацента это орган, который не просто доставляет в организм питательные вещества, а и, выполняя функцию внутренней секреции, синтезирует гормоны, играет выделительную и трофическую функцию, очищает кровь от токсинов и других опасных веществ, угрожающих здоровью малыша. НО!
Плацента практически не в состоянии отфильтровать вредные токсичные составляющие наркотических средств, табака и алкоголя, вирусов и лекарственных препаратов.
Так же имеет значение степень зрелости плаценты. Проходя ультразвуковое обследование врач, по определённым показателям, вычисляет эту степень. Преждевременное ее старение может стать показателем того, что во время беременности плацента подвергалась сильному стрессу и не справлялась со своими фикциями по причине патологий.
В этом разделе будут освящены основные проблемы, которые могут возникать у беременных.
Первое о чем поговорим, это о маловодии. Маловодие при беременности 29 недель не является патологией, но это состояние может привести к рождению младенца с так называемой гипофией (не соответствие размера плода сроку беременности). Даная проблема решается корректировкой рациона питания и, возможно, приемом некоторых препаратов, которые может назначить только врач.
Так же беременным стоит знать о тазовом предлежании плода. Это такое положение, когда ребеночек в утробе лежит ножками к выходу из влагалища. Если тазовое предлежание диагностируется до 28 недели, то это состояние надо лишь наблюдать. Если же УЗИ 29 недель беременности показало, что положение плода не изменилось, то следует предпринимать меры, такие как, например, корректирующая гимнастика. Но при этом стоит знать, что применять ее стоит с осторожностью.
Женщинам при угрозе прерывания беременности, гестозе, предлежении плаценты, много- и маловодия, аномалиях развития матки, при повышенном тонусе, аномальной узости таза, при болях в районе матки, при состояниях характеризующимся маловодием, при вынашивании двойни, короткой шейке матки стоит воздержаться от такой гимнастики. Так же существуют не традиционные методы, такие как: акупунктура, плавание, воздействие на ребенка извне, гомеопатия, ароматерапия, а так же сила внушения.
Так же, если диагностируют низкую плацентацию (место закрепления эмбриона в матке), которую можно обнаружить при скрининге беременной (всестороннем обследовании беременной женщины и ее плода) нужно не впадать в панику. Низкая плацентация при беременности (29 неделя) — это не приговор.
Плод развивается, растет, вместе с ним растет и матка, и плацента может менять свое физиологическое положение. Это не просто возможно, в вероятнее всего так и случиться. Но все же, если расшифровка УЗИ на 29 неделе беременности показала состояние низкой плацентации не стоит впадать в панику. Найдите грамотного специалиста, который будет наблюдать вас более тщательно, ограничьте физически нагрузки и на время откажитесь от занятий любовью.
Если же у вас на 29 неделя беременности нет шевелений, то следует понаблюдать за собой какое-то время. Количество движений стоит записывать в специальную таблицу, начиная с 08:00 и отмечать когда шевеление плода достигло 10 раз, если до 20:00 их меньше, то немедленно обращайтесь к врачу! Иначе в малыша может быть диагностирована гипоксия (нехватка кислорода), а это в дальнейшем негативно сказывается на развитии головного мозга.
При диагностировании предлежания плаценты (плацента смещена к выходу из матки, перекрывая его) естественные роды, скорее всего, невозможны — малыш появляется на свет при помощи кесарева сечения. Беременным не редко ставят этот диагноз, по этому не стоит накручивать себя, если у вас все хорошо.
Если у вас болит живот на 29 неделе беременности, то это считается нормой. В третьем триместре это «стандартная» жалоба всех беременных, в особенности тех, кто вынашивает двойню.
Короткая шейка матки при беременности 29 недель может быть признаком преждевременных родов или угрозой их прерыванию. Это чрезвычайно важный показатель, который может определить только специалист. Нужна ли госпитализация, при таком состоянии, так же определяет врач.
Так же при наличии любых не характерных выделений, большого количества слизи, страданий изжогой, боли в тазобедренных суставах, низком гемоглобине, высыпаний на животе, тонусом матки показано скрининговое обследование и незамедлительное обращение к гинекологу.
Болеть на протяжении всей беременности крайне не желательно, это вредит, в первую очередь малышу. Берегите себя, создайте ребенку хорошее подспорье для появления на этот свет здоровым.
Прерывание беременности на сроке 29 недель (аборт)
Первое, что стоит знать о прерывании беременности на таком позднем строке, это то, что он крайне опасен для физического и эмоционального здоровья женщины. Стоит настоять на том, что аборт на 29 неделе это скорее вынужденная мера, ведь плод уже может жить автономно, и если его поместить в специальный бокс и оказать квалифицированную медицинскую помощь, то процент выживания достаточно высок.
Второе, это то, что абортом называют операцию, где применяется хирургическое вмешательство в организм, которое может привести в дальнейшем к бесплодию.
Для аборта показатели, на столь позднем строке, делятся на два подвида: медицинские и социальные.
К медицинским показателям можно отнести психические расстройства будущей матери, тяжелые пороки сердца, эпилепсия, гестоз, воздействие радиации, онкологические заболевания, сифилис, особо тяжкие патологии плода и другие.
К социальным проблемам, которые приводят к тому, что будущая мать желает прервать беременность 29 недель посредствам аборта, являются рождение ребенка в неблагополучных семьях, значительное ухудшение материального состояния семьи, наличие в семье ребенка с инвалидностью и тому подобное.
Кроме вышеперечисленного, следует учитывать так же и психологический аспект абортов. Практически во всех случаях прерывания беременности, извлекается жизнеспособный ребенок, который может сам дышать, плакать, открывать глазки и чувствовать холод, но он погибает вне живота, так как недостаточно развит, либо он жестоко убивается еще в матке и извлекается оттуда путем выскабливания абортивного материала.
Также при аборте на поздних сроках беременности возможно только строго в медицинских учреждениях, где есть все условия для оказания экстренной помощи — реанимация, хирургия, интенсивная терапия медицинскими работниками со специальной подготовкой и квалификацией. Если беременная решается на этот шаг, ей необходимо знать, что решаясь на аборт, или, еще хуже, на аборты, то у нее велика вероятность осложнений.
В частности таких как: разрывы шейки матки, плацентарный полип, гоматометра (скопление крови в шейке матки), халатное отношение к извлечению фрагментов плода, и как следствие разложение их в брюшной полости, воспалительные процессы в матке, при гнойных выделениях из влагалища и сильных болях продолжительное время. Процесс выполнения необходимо отслеживать с помощью ультразвуковой диагностики или сделать такое исследование сразу после окончания искусственного прерывания беременности (важно убедиться, что плод и плацента удалены полностью).
После проведения аборта пациентка обязательно должна какое-то время наблюдаться в женской консультации, для того, чтоб пройти необходимую реабилитацию, подобрать удобные и безопасные средства контрацепции для более надежного предохранения от нежелательной беременности в дальнейшем.
Во время беременности особое внимание уделяется состоянию плаценты. От ее здоровья зависит многое: самочувствие и развитие малыша, его жизнь. При оценке плаценты используется такой параметр, как толщина «детского места». О том, какой она должна быть в разные сроки гестации, какими могут быть причины, последствия отклонений от норм, вы узнаете, ознакомившись с данной статьей.
Строение и функции
Плацента является временным органом, необходимым только в процессе вынашивания ребенка. Она обеспечивает тесную связь между матерью и плодом, выступая посредником в важнейших для развития малыша процессах: газообмене, питании, выведении продуктов жизнедеятельности. Через маточно-плацентарный кровоток малыш получает обогащенную кислородом, витаминами, минералами и водой кровь от мамы. Обратно через плаценту выводятся мочевина, креатинин, углекислый газ.
Плацента – «фабрика» гормонов, необходимых для того, чтобы благополучно выносить и родить ребенка. Она производит ХГЧ, прогестерон, эстрогены, плацентарный лактоген. Без достаточного уровня этих гормонов выносить малыша не получится, да и грудное вскармливание будет под большим вопросом.
Плацента начинает формироваться после имплантации плодного яйца в полость матки. Обычно это происходит на 8-9 день после овуляции, если яйцеклетка оплодотворена. Сначала появлению плаценты предшествует хорион, благодаря ему происходит прикрепление бластоцисты к функциональному слою эндометрия матки. Постепенно хорион разрастается, появляются новые слои, и к 14-16 неделе беременности молодая плацента начинает выполнять свои функции.
«Детское место» растет и утолщается до середины второго триместра, потом рост плаценты останавливается, и начинается ее созревание или старение. До 30 недели в норме плацента имеет нулевую степень зрелости, затем она становится более плотной: в ней появляются отложения солей кальция. До 34 недели беременности степень первая , а после нее (почти до родов) — вторая . Третья степень , говорящая о том, что плацента почти полностью исчерпала свои ресурсы и возможности, фиксируется незадолго до родов (при нормальном протекании беременности).
Укажите первый день последней менструации
1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 18 19 20 21 22 23 24 25 26 27 28 29 30 31 Января Февраля Марта Апреля Мая Июня Июля Августа Сентября Октября Ноября Декабря 2020 2019
Нормы
До 20 недели беременности толщина плаценты не имеет диагностического значения. «Детское место» определяется на УЗИ, фиксируется место его прикрепления, но измерять толщину будут только после 20 недели. Ультразвуковым датчиком определят самую толстую часть плаценты, сделают замер – именно этот показатель считается решающим. Важно, соответствует ли толщина нормативным значениям для текущего срока беременности. Нормы приведены в таблице ниже.
Вот таблица толщины плаценты по неделям.
Срок гестации, (недель) | Толщина плаценты (диапазон нормальных значений), мм |
16,7–28,6, обычно – 21,9 | |
17,4–29,7, в среднем — 22,8 | |
18,1–30,7, в среднем — 23,6 | |
18,8–31,8, в среднем — 24,5 | |
19,6–32,9, обычно — 25,3 | |
20,3–34,0, обычно — 26,2 | |
21,0–35,1, обычно — 27,0 | |
21,7–36,2, в среднем — 27,9 | |
22,4–37,3, в среднем — 28,7 | |
23,2–38,4, в среднем — 29,6 | |
23,9–39,5, обычно — 30,5 | |
24,6–40,6, обычно — 31,3 | |
25,3–41,6, обычно — 32,1 | |
26,1–42,7, в среднем — 33,0 | |
26,8–43,9, в среднем — 33,8 | |
27,5–45,0, в среднем — 34,7 | |
28,0–46,1, в среднем — 35,5 | |
27,8–45,8, обычно – 34,3 | |
27,4–45,5, обычно — 34,0 | |
27,1–45,2, обычно — 33,7 | |
26,7–45,0, обычно — 33,4 |
Указанные значения — средние. На практике могут быть незначительные отклонения от указанных норм, и в каждом конкретном случае доктор принимает взвешенное решение, отталкиваясь от индивидуальных обстоятельств и особенностей беременности. Однако очевидные отклонения, которые не ограничиваются десятыми долями миллиметра, нуждаются в дополнительном обследовании. Тонкая плацента , толщина которой не более 20 мм, или толстая плацента, не превышающая 5 см, – это ненормально.
Если помимо толщины плаценты, не соответствующей срокам, других патологий и осложнений беременности нет, обычно принимается решение выжидать и наблюдать. Не исключено, что плацента имеет свои особенности строения, и они не должны внушать опасений, если такая толщина не отражается на функциональности «детского места».
Причины и последствия отклонений
Отклонения от норм бывают двух типов: толстая плацента или очень тонкая. И то и другое — факторы риска, ведь аномалии в структуре «детского места» нарушают его функции, от которых напрямую зависят благополучие и развитие малыша. Стоит подробно рассмотреть обе ситуации.
Толстая
О гиперплазии плаценты говорят тогда, когда толщина «детского места» выше верхней границы допустимого диапазона нормативных значений. Чем больше разница, тем серьезнее ситуация. Толстая плацента настораживает врачей значительно сильнее, чем истонченная, ведь при гиперплазии временный орган быстрее стареет, созревает, и это чревато преждевременными родами, гипоксией плода, фетоплацентарной недостаточностью и задержкой развития крохи.
Если плацента стареет раньше срока, малыш в любом случае недополучает кислород, витамины и питательные вещества. У него могут проявляться симптомы интоксикации организма, ведь плацента хуже и медленнее справляется с выведением продуктов жизнедеятельности.
Причин, которые могут вызвать гиперплазию «детского места», достаточно много. Это, например, сахарный диабет у будущей мамы. При нем нарушается не только толщина, но и структура плаценты – может присутствовать дополнительная долька.
Толщина может быть увеличенной из-за хронической анемии, которую некоторые беременные начинают испытывать еще на ранних сроках беременности.
Если женщина на раннем сроке перенесла вирусное заболевание (например, грипп или ОРВИ), вероятность того, что возникнет гиперплазия плаценты, очень высока. Утолщением «детское место» может отреагировать на инфекции половых путей, венерические заболевания, а также «крылатые» инфекции (хламидиоз, уреаплазмоз и другие).
На любом сроке беременности толщина плаценты может начать увеличиваться в силу резус-конфликта, если резус-отрицательная мама вынашивает резус-положительного малыша, в результате чего произошла сенсибилизация. На поздних сроках гиперплазия «детского места» угрожает беременным с гестозом, отеками, повышенным артериальным давлением и избыточным весом.
Функции плаценты при утолщении существенно ухудшаются, особенно защитная функция. Если гиперплазия обусловлена инфекцией, такая плацента не сможет защитить малыша, он с большой долей вероятности инфицируется и может погибнуть внутриутробно. Ранние стадии утолщения никак не дают о себе знать. Только при прохождении ультразвуковой диагностики возможно определить такое нарушение.
Зато на более поздних сроках о развитии патологии женщине «сообщат» шевеления малыша: он начнет проявлять выраженное беспокойство, а затем эпизоды двигательной активности станут более редкими. На КТГ могут обнаружить нарушения состояния плода, маточно-плацентарный кровоток на УЗДГ также будет нарушенным.
Лечение назначается только после определения точной причины возникновения аномалии. Если это инфекция, женщине назначается курс противомикробной или противовирусной терапии, при сахарном диабете назначается стандартный курс лечения эндокринологом, при гестозе может потребоваться госпитализация, а также диета, нормализация артериального давления. К сожалению, медикаментов, которые могли бы понизить толщину плаценты, не существует.
Женщине рекомендуются препараты для улучшения кровотока в маточно-плацентарных сосудах. Чаще всего применяют «Актовегин » и «Курантил». Кроме того, прописывают витамины и минеральные добавки, препараты железа.
При резус-конфликте могут провести внутриутробное переливание крови.
Тонкая
Если толщина плаценты для данного срока не превышает значений нижней границы допустимого диапазона, говорят о недоразвитии или гипоплазии «детского места». Функциональность такой плаценты существенно ограничена, и только в одном случае это может быть вариантом нормы: сама женщина имеет хрупкое, субтильное телосложение и вынашивает небольшого по размерам малыша. В этом случае развитие крохи не пострадает.
Во всех остальных случаях недоразвитое «детское место» может привести к негативным последствиям: гипоксии, задержке развития, угрозе гибели малыша. Тонкая плацента иногда является показателем генетических аномалий плода. Риски истончения плаценты повышаются после перенесенных на ранних сроках вирусных инфекций, а также из-за заболеваний, передающихся половым путем.
Гестоз во второй половине беременности — одна из самых распространенных причин развития гипоплазии, как и наличие у женщины хронических заболеваний почек, сердца, щитовидной железы. К истончению нередко приводит курение во время беременности, а также прием алкоголя и наркотических веществ.
Обычно при гипоплазии наблюдается задержка внутриутробного развития малыша. Справиться с проблемой можно путем применения препаратов, улучшающих маточно-плацентарный кровоток, приемом витаминов, коррекцией питания матери. Если же причины – в пороках развития или хромосомных аномалиях плода, устранить ЗВУР не представляется возможным.
Поскольку самостоятельно ощутить истончение или утолщение «детского места» нет никакой возможности, женщина должна исправно и вовремя посещать своего врача при беременности, проходить все положенные обследования, сдавать анализы и делать УЗИ. Отказ от обследования может дорого стоить маме и ее малышу.
При обнаружении отклонений в толщине плаценты не нужно впадать в переживания – медицина располагает достаточным арсеналом средств, методик и медикаментозных препаратов, чтобы поддержать малыша, продлить вынашивание до положенного срока.
Избегайте вирусных и инфекционных заболеваний во время беременности, не принимайте лекарства без назначения врача, откажитесь от курения и алкоголя, правильно питайтесь и обязательно следите за уровнем артериального давления и весом.
Отсутствие факторов риска снижает вероятность возникновения патологий плаценты.
О том, что такое плацента, для чего она предназначена, как она располагается в матке, смотрите в следующем видео.
Плацента является первостепенным органом, который определяет нормальный ход беременности. Толщина плаценты по неделям играет значимую роль для жизнеобеспечения развивающегося плода.
Плацента интересно
что делать у врача уход
узи боли тяжесть
к врачу удобно прослушивание
В переводе с греческого это слово означает «лепешка». Несмотря на легкомысленность названия орган представляет исключительную ценность.
Уникальность его в том, что:
- во-первых, он живет только во время беременности и отторгается в течение 15 минут после рождения ребенка, недаром иначе его называют «детское место», как любой живой орган, проходит все этапы формирования, развития и даже старения;
- во-вторых, плацента является единственным органом, одновременно принадлежащим матери и ребенку, толщина плаценты зависит от недели беременности, нормы указаны в специальной таблице.
Формирование и гормональные функции
Основа плаценты состоит из ворсинок, которые начинают формироваться на седьмой день после зачатия. Внутри ворсинок происходит циркуляция крови зародыша, а снаружи происходит омывание ворсинок материнской кровью.
Наглядный макет
Происходит двухсистемный процесс кровообращения и газообмена: материнский и плодовой. Кислород поступает к зародышу и возвращается в кровь матери углекислым газом.
В зависимости от недели беременности происходит увеличение толщины плаценты, активный рост происходит на 19-35 неделях.
Очень важный момент: смешение материнского кровотока и крови ребенка исключено. Между сосудистыми системами расположена мембрана, которая обладает свойством блокировать проход вредным веществам, пропуская только необходимые и полезные для ребенка. Эта функция называется «плацентарный барьер».
Планомерное развитие и формирование детского места приводит к полноценному функционированию приблизительно к 12 неделе беременности.
Существует несколько уровней зрелости плаценты, которые определяются по нормам толщины с помощью УЗИ на 20 неделе беременности. Сначала определяется место прикрепления, далее участок с наибольшим размером, по которому рассчитывается толщина.
Помимо обеспечения дыхательной и прочих функций для малыша, существует немаловажная гормональная функция. Плацента способствует выработке порядка пятнадцати гормонов, обладающих различными свойствами, которые необходимы для нормального вынашивания ребенка. Именно они сохраняют и пролонгируют беременность.
До 27 недели плацента находится на ранней стадии развития. Начиная с 32 недели норма толщины изменяется и наступает вторая стадия развития. Ближе к родам она начинает стареть, что говорит о третьей стадии зрелости.
Возможные нарушения развития
Бывают случаи сбоев жизнедеятельности детского места под воздействием внешних или внутренних обстоятельств. Если беременность протекает нормально, то толщина плаценты постоянно увеличивается и составляет ближе к 36 неделе срока значение от 20 мм до 40 мм. Любые отклонения от нормы по неделям беременности и по толщине плаценты несут угрозу тяжких последствий.
Без отклонений от нормы
Достаточно часто врачи диагностируют гипоплазию – это уменьшенная толщина плаценты. Если это несущественное отхождение от нормы, то паниковать не стоит. Значительное утончение детского места – достаточно редкое явление. Более того, существуют размеры, которые соответствуют определенной женщине. Они зависят от телосложения и других особых параметров, когда норма толщины плаценты определяется индивидуально на соответствие неделям срока беременности. Диагноз ставится только после генетического обследования и консультации.
Во время вынашивания ребенка уменьшение плаценты может происходить неоднократно. Причины могут быть разными:
- употребление алкогольных напитков или наркотиков, курение;
- неправильное питание, диеты;
- депрессивные или стрессовые состояния;
- гипертоническое состояние беременной женщины;
- наличие инфекционно-воспалительных процессов;
- гестоз, отечность, наличие белка в моче.
Иногда гипоплазия связана с врожденными пороками ребенка, что грозит серьезными проблемам для здоровья малыша.
Если к 30 недели беременности показатели толщины плаценты существенно занижены и составляют значение меньше 28 мм, это может привести к следующим последствиям:
- наметится изменение сердцебиения малыша, обычно ритм становится слабым;
- разовьется гиподинамия.
Существуют противоположные случаи – это гиперплазия, когда плацента сильно увеличена. Причины этого факта могут быть разные:
- наличие токсоплазмоза, сифилиса или сахарного диабета у беременной;
- при резус-конфликте;
- нарушение работы почек или водянки у малыша;
- развитие тромбоза в ворсинках плаценты;
- перенесенный вирус или скрытое носительство вирусного заболевания.
Активное утолщение плаценты может вызвать преждевременные роды. Функции обеспечения плода кислородом, гормонами и питанием начинают работать с перебоями. Лечение подразумевает постоянное медицинское обследование.
Продолжение рода
Если к 31 неделе норма толщины плаценты существенно увеличена и составляет на порядок больше 32 мм, то это может привести к следующим последствиям.
- Возможно проявление гипоксии (недостатка кислорода) плода. Если не будут приняты своевременные меры, то существует риск асфиксии, внутриутробной гибели ребенка от удушья.
- Замечались случаи задержки внутриутробного развития, что приводит к различным диагнозам после родов. К примеру, ДЦП у ребенка.
Существует угроза выкидыша или преждевременных родов.
Таблица соответствия нормам
| Неделя беременности | Норма толщины |
| 20 | 21,8 |
| 21 | 22,6 |
| 22 | 23,4 |
| 23 | 24,2 |
| 24 | 25,1 |
| 25 | 26,0 |
| 26 | 26,9 |
| 27 | 27,8 |
| 28 | 28,7 |
| 29 | 29,6 |
| 30 | 30,5 |
| 31 | 31,4 |
| 32 | 32,3 |
| 33 | 33,2 |
| 34 | 34,1 |
| 35 | 34,9 |
| 36 | 35,6 |
| 37 | 35,1 |
| 38 | 34,6 |
| 39 | 34,1 |
| 40 | 33,5 |
Мамин и папин малыш
Какая должна быть норма толщины плаценты при беременности можно узнать, посмотрев параметры в указанной таблице. К примеру, размер в 31 мм соответствует 30-31 неделе беременности. Такое значение говорит о том, что у вас первая стадия зрелости, которая идеально соответствует норме.
Одним из основных параметров органа, характеризующих его состояние, считается определение степени зрелости. Проведенное обследование УЗИ дает возможность заранее выявить физиологию и патологию детского места.
Специалист расшифровывает показатели
Используя указанную таблицу, можно всегда быть в курсе происходящих внутри вас изменений, а также наблюдения за нормами толщины плаценты относительно срока беременности.
Способы увеличения плаценты
Как увеличить или уменьшить толщину плаценты определенных схем и рецептов нет. Лечения как такового не существует, но возможно поддержание матери и плода в стабильном состоянии.
Комплексная терапия заключается в:
- постоянном наблюдении и врачебной консультации;
- устранении причин, послуживших отклонению толщины плаценты от нормы относительно срока беременности;
- приеме назначенных врачом витаминов и препаратов.
Главная задача – улучшение гиподинамики для формирования плаценты и развития плода. Куда можно обратиться указано ниже.
: Боровикова Ольга
гинеколог, врач УЗИ, генетик
Рекомендуем также
19 — 27 недель беременности
19-я неделя беременности
Плацента (лат. «лепешка») — это связующее звено между Вами и малышом. На протяжении 17ти недель она формировалась. Она образовалась на том месте, где зародыш прикрепился к стенкам матки. (Это очень важный показатель для врачей, его буду оценивать во время УЗИ. Редко, но бывает, что плацента перекрывает шейку матки, в таких случаях назначается кесарево сечение). Плацента — это очень важный орган. Через нее из крови матери поступают питательные вещества и кислород, а обратно выводится углекислый газ; она вырабатывает ряд гормонов, которые способствуют адаптации организма к беременности; именно плацента накапливает витамины и через нее плод восполняет их нехватку их организма матери в случае необходимости. Она защищает плод от воздействия многих токсинов и предотвращает возникновение иммунного конфликта между организмами матери и плода. Сформированная плацента имеет форму овала, шириной в несколько сантиметров. Сторона, которая обращена к плоду, имеет очень гладкую поверхность.
К началу родов плацента будет весить 500-600 граммов и иметь в диаметре около 15-17 см. Плацента имеет несколько степеней зрелости:
- до 30 недель беременности — нулевая степень
- 27-34 недели — 1-ая степень зрелости
- 34-39 недели — 2-ая степень зрелости
- с 37 недели — 3-я степень зрелости
Еще на УЗИ будут смотреть толщину плаценты, которая непрерывно растет до 36-37 недель. В норме она составляет от 20 до 40 мм. Размер плода составляет 24 см, вес 280-300 г. Тело малыша покрывается пушком. Он исчезнет только перед рождением. Зачатки постоянных зубов окончательно сформировались.
20-я неделя беременности
Половина беременности уже позади — поздравляем! Оптимальная прибавка в весе в первой половине беременности составляет 3 кг. С этого времени Вам желательно прибавлять в весе не более 300 граммов в неделю.
Вес плода — около 300г, рост 25-26см. С этого времени плод будет расти более интенсивно. Во второй половине беременности сердечко вашего малыша бьется с частотой 130-150 ударов в минуту. Глаза малыша еще закрыты, но он уже отлично ориентируется в пространстве. А близнецы и двойни могут нащупать друг друга и взяться за руки. Тело плода покрывает белая смазка — она защищает кожу малыша и остается на ней вплоть до самых родов.
21-я неделя беременности
У Вас начинает появляться животик, возможно, прежняя одежда Вам тесна. Самое время пройтись по магазинам для беременных.
22-я неделя беременности
Во второй половине беременности врачи особенно ревностно следят за прибавками в весе и часто советуют делать разгрузочные дни. Вес плода — 500 граммов, рост — 26-28 см. У плода появились брови!
23-я неделя беременности
Вес плода — чуть больше 500 граммов, рост — 28 см. Малыш начинает видеть сны — по быстрым движениям глаз можно определить фазу быстрого сна. Ногти почти полностью сформированы. Пушковый волос темнеет. Появляется первый кал — меконий.
24-я неделя беременности
Дно вашей матки теперь находится чуть выше уровня пупка. Оптимальная прибавка в весе составляет 4,5 кг. Вес плода на этой неделе — около 600 граммов, а длина — 30 сантиметров. Плод продолжает запасать бурую жировую ткань под кожей. Общее число нервных клеток в составе ЦНС достигает максимальной величины. Рожденный на этом сроке плод уже может выжить при условии нахождения в специальном кювезе при интенсивной терапии.
25-я неделя беременности
Ваш животик продолжает расти. Если Вам стало трудно его носить, можно приобрести специальный бандаж. Длина плода — 30 см, вес — 650 граммов. В легких начинают развиваться альвеолы. Развивается костный мозг. К этому времени он выполняет функцию основного кроветворного органа.
26-я неделя беременности
Движения малыша уже могут почувствовать окружающие. Из-за растущего живота спать может стать неудобно. Можно подкладывать под спину и ноги подушки или класть ноги на мужа. Длина плода — 30-32 см, вес — 700-800 граммов. Впервые открываются глаза. Малыш реагирует на яркий свет, если поднести лампу к вашему животу. Если он сейчас родится, то будет пытаться дышать.
27-я неделя беременности
Практически у каждой беременной наблюдается увеличение размеров и массы молочных желез. В среднем масса груди у небеременных женщин составляет примерно 200 граммов, а у беременных средняя масса молочной железы составляет 780 граммов! Чтобы избежать травмирования железы, приобретите специальный бюстгальтер. Длина плода — 33-35 см, вес — 900-1000 граммов. Продолжается активное развитие легких. Несмотря на то, что дыхание малыш осуществляет посредством плаценты, легкие находятся в расправленном состоянии — они заполнены амниотической жидкостью и жидкостью, которая выделяется альвеолами. Малыш учится дышать — совершая дыхательные движения он вызывает прилив крови к сердцу, тренирует дыхательную мускулатуру.
Сканирование за 18–42 недели | УЗИ для определения плаценты
Плацента — это орган, который переносит кислород и питательные вещества из крови матери в кровь ребенка. Он связан с маткой матери на большой площади. Ребенок связан с плацентой через пуповину.Плацента может располагаться где угодно на поверхности матки. Передняя стенка называется передней. Задняя стенка называется задней.Боковые стенки называются левыми боковыми или правыми боковыми. Верхняя стенка называется фундальной.
Важнее всего то, насколько низко простирается нижний край плаценты, потому что, если он находится слишком низко в матке, это может предотвратить опускание головки плода во время родов. Низкорасположенная плацента также может вызвать необычное кровотечение во время беременности или родов.
Ультразвук используется для определения местоположения плаценты и ее близости к шейке матки. Он может измениться во время беременности по ряду причин.
- В середине беременности плацента занимает 50% поверхности матки. К 40 неделе беременности плацента занимает только 17-25% поверхности матки. Она не сжимается, но на протяжении всей беременности увеличивается в размерах и поверхность матки расширяется.
- В третьем триместре голова ребенка начинает опускаться в таз, готовясь к родам. Давление головки плода на нижнюю часть матки (нижний сегмент матки) заставляет ее растягиваться и истончаться.Затем кажется, что место прикрепления плаценты поднимается.
Если плацента остается низкорасположенной, мы называем ее предлежанием плаценты. Если плацента полностью покрывает шейку матки, ребенок не сможет родить естественным путем, не вызвав массивного кровотечения у матери и ребенка.
В этой ситуации кесарево сечение — единственный безопасный способ родить ребенка.Предрасполагающие факторы для предлежания плаценты:
- Продвинутый возраст матери
- Многоплодие — наличие более одного ребенка
- Предыдущее кесарево сечение
- Выскабливание матки — после выкидыша или прерывания беременности
- Курение материнской сигареты
Риск предлежания плаценты увеличивается после предыдущего кесарева сечения:
| Кесарево сечение | Распространенность предлежания плаценты (%) | |||
| 1 | 0.65 | |||
| 2 | 1,80 | |||
| 3 | 3,00 | |||
| 4 | 10,00 | |||
- Есть ли под ним кровеносные сосуды плода
- Размер ребенка, идущего по родовым путям, и сколько места ему нужно, чтобы пройти через него
- Было ли уже кровотечение из плаценты
Но если плацента находится на расстоянии <2 см от внутреннего зева при сканировании 18–20 недель, она все еще может быть низкой во время родов. Поэтому многие акушеры и акушерки просят провести повторное обследование в третьем триместре.
Нет необходимости чрезмерно беспокоиться об этом открытии, потому что около 10-15% плаценты находятся на низком уровне при 18-20-недельном сканировании. Но только 0,5% по-прежнему остаются низкими к концу срока.
Трансабдоминальное изображение плаценты с пуповиной, ведущей от плаценты к пупку ребенка.Эта плацента находится на передней стенке матки.
Трансабдоминальное изображение шейки матки и нижнего края плаценты. Плацента находится на задней стенке матки на расстоянии 6,2 см от шейки матки.
Трансвагинальный вид плаценты и шейки матки. Плацента находится на задней (задней) стенке матки. Он полностью покрывает шейку матки.
Трансвагинальный вид плаценты и шейки матки. Плацента находится на задней (задней) стенке матки.Это 1,5 см от шейки матки.
Предлежание плаценты | Беременность Рождение и ребенок
Плацента развивается одновременно с ребенком и прикрепляется к слизистой оболочке матки (матки) во время беременности. Он позволяет передавать кислород и питательные вещества от вас к ребенку, а также вырабатывать гормоны, поддерживающие вашу беременность.
Оплодотворенная яйцеклетка имплантируется в слизистую оболочку матки, и оттуда прорастает плацента. По мере того, как ваша беременность прогрессирует, и ваш ребенок и плацента увеличиваются в размерах, ваша матка расширяется, и это влияет на положение плаценты.Область прикрепления плаценты обычно тянется вверх, отодвигая плаценту от шейки матки.
Если плацента остается низко в матке, рядом с шейкой матки или закрывает ее, она может блокировать выход ребенка. Это называется «нижняя плацента» или «предлежание плаценты».
Положение плаценты будет записано при ультразвуковом сканировании в течение 18–22 недель. Если ваша плацента значительно опущена, вам будет предложено дополнительное ультразвуковое сканирование на более поздних сроках беременности (обычно примерно на 32 неделе), чтобы снова проверить ее положение.У большинства женщин на этом этапе плацента переместится в верхнюю часть матки.
Что вызывает предлежание плаценты?
Очевидной причины предлежания плаценты нет. Возможно, имеется большая площадь плаценты (например, если у вас близнецы) или рубцовая ткань от предыдущего кесарева сечения или кюретки. Существует несколько факторов, которые могут увеличить риск предлежания плаценты, в том числе перенесенное в прошлом кесарево сечение (особенно если ваш последний ребенок родился путем кесарева сечения) и более пожилой возраст матери.
Вы ничего не можете сделать, чтобы предотвратить предлежание плаценты.
Симптомы предлежания плаценты
Признаки того, что плацента может располагаться низко, включают безболезненное ярко-красное кровотечение из влагалища (спонтанное или после секса) в любое время после 20 недель беременности. Предлежание плаценты — наиболее частая причина безболезненного кровотечения в последнем триместре беременности.
Вы также можете испытать:
- Спазмы в матке с кровотечением
- кровотечение во время родов
Если у вас возникло кровотечение во время беременности, немедленно обратитесь к акушерке или врачу.
Лечение предлежания плаценты
Placenta praevia делится на 4 категории от незначительной до большой. Если у вас 1-я или 2-я степень, возможно, роды продолжаются через естественные родовые пути, но для 3-й или 4-й степени потребуется кесарево сечение.
При любой степени предлежания плаценты вам потребуется жить рядом с больницей или иметь легкий доступ к ней на случай, если у вас начнется кровотечение. Сильное кровотечение может означать, что вас нужно госпитализировать на оставшуюся часть беременности.
Когда вы окажетесь в больнице, у вас возьмут кровь, чтобы убедиться в наличии точного соответствия донорской крови на случай, если вам понадобится переливание крови.Вам также может потребоваться прием таблеток железа, если у вас анемия (низкий уровень гемоглобина в крови).
Если у вас кровотечение во время беременности и у вас отрицательный резус-фактор, вам понадобится инъекция Anti D, чтобы кровотечение не повлияло на вашего ребенка.
Также можно наблюдать за вашим ребенком с помощью кардиотокографа (КТГ), чтобы убедиться, что он не обеспокоен. КТГ регистрирует частоту сердечных сокращений вашего ребенка и реакцию на движения и сокращения.
Пребывание в больнице не останавливает кровотечение, но при необходимости ребенок может родиться быстрее.Ваш врач или акушерка обсудят с вами результаты анализов и обсудят, какие шаги могут потребоваться для обеспечения благополучия вас и вашего ребенка.
Помимо консультации со своим врачом или акушеркой, вы можете получить помощь и информацию по телефону:
Отслойка плаценты
Плацента прикрепляется к стенке матки (матки) и снабжает ребенка пищей и кислородом через пуповину.
Отслойка плаценты — серьезное заболевание, при котором плацента отделяется от стенки матки еще до рождения.Он может отделяться частично или полностью. Если это произойдет, ваш ребенок может не получать достаточно кислорода и питательных веществ в утробе матери. У вас также может быть серьезное кровотечение.
Обычно плацента вырастает на верхнюю часть матки и остается там до рождения ребенка. Во время последнего периода родов плацента отделяется от матки, и ваши сокращения помогают продвинуть ее во влагалище (родовые пути). Это также называется послед.
Примерно 1 из 100 беременных (1 процент) страдает отслойкой плаценты.Обычно это происходит в третьем триместре, но может произойти в любое время после 20 недель беременности. Легкие случаи могут вызвать несколько проблем. Отслойка считается легкой, если от стенки матки отделяется лишь очень небольшая часть плаценты. Легкая отслойка обычно не опасна.
Если у вас тяжелая отслойка плаценты (большее расстояние между плацентой и маткой), ваш ребенок подвергается более высокому риску:
- Проблемы роста
- Преждевременные роды — слишком ранние роды, до 37 недель беременности
- Мертворождение — когда ребенок умирает в утробе матери после 20 недель беременности
Отслойка плаценты связана примерно с 1 из 10 преждевременных родов (10 процентов).Недоношенные дети (родившиеся до 37 недель беременности) чаще, чем дети, рожденные позже, имеют проблемы со здоровьем в течение первых недель жизни, стойкую инвалидность и даже смерть.
Каковы симптомы отслойки плаценты?
Основной симптом отслойки плаценты — вагинальное кровотечение. Вы также можете испытывать дискомфорт и болезненность или внезапную продолжающуюся боль в животе или спине. Иногда эти симптомы могут возникать без вагинального кровотечения, потому что кровь задерживается за плацентой.Если у вас есть какие-либо из этих симптомов, позвоните своему врачу.
Как диагностируется отслойка плаценты?
Если ваш поставщик медицинских услуг считает, что у вас отслойка позвоночника, вам, возможно, придется пройти обследование в больнице. Ваш врач может определить отслойку, проведя медицинский осмотр и ультразвуковое исследование. Ультразвук может обнаружить многие, но не все отслойки.
Как лечится отслойка плаценты?
Лечение зависит от того, насколько серьезна отслойка и как долго у вас протекает беременность.
Ваш врач может просто наблюдать за вами и вашим ребенком. Но иногда может потребоваться сразу родить.
Если вам нужно сразу же родить, ваш поставщик может прописать вам лекарства, называемые кортикостероидами. Эти лекарства помогают ускорить развитие легких и других органов вашего ребенка.
Легкая отслойка плаценты
Если у вас легкая отслойка плаценты на 24–34 неделе беременности, вам необходимо тщательное наблюдение в больнице. Если анализы покажут, что у вас и вашего ребенка все хорошо, ваш врач может назначить вам лечение, чтобы попытаться сохранить беременность как можно дольше.Ваш врач может пожелать, чтобы вы оставались в больнице до родов. Если кровотечение остановится, вы сможете вернуться домой.
Если у вас небольшая отслойка в сроке или почти в срок, ваш врач может порекомендовать индукцию родов или кесарево сечение (кесарево сечение). Вам может потребоваться сразу родить, если:
- Отслойка усугубляется.
- У вас сильное кровотечение.
- У вашего ребенка проблемы.
Средняя или тяжелая отслойка плаценты
Если у вас отслойка плаценты средней или тяжелой степени, вам обычно необходимо сразу же родить.Необходимость быстро родить может увеличить ваши шансы на кесарево сечение.
Если вы потеряли много крови из-за отслойки, вам может потребоваться переливание крови. Это очень редко, но если у вас сильное кровотечение, которое невозможно остановить, вам может потребоваться гистерэктомия. Гистерэктомия — это хирургическое удаление матки. Гистерэктомия может предотвратить смертельное кровотечение и другие проблемы с вашим телом. Но это также означает, что вы не сможете снова забеременеть в будущем.
Что вызывает отслойку плаценты?
Мы действительно не знаем, что вызывает отслойку плаценты.У вас может быть повышенный риск отслойки плаценты, если:
Если у вас раньше была отслойка плаценты, каковы ваши шансы на повторную отслойку плаценты?
Если у вас была отслойка плаценты во время прошлой беременности, у вас есть примерно 1 из 10 (10 процентов) шанс, что это произойдет снова при более поздней беременности.
Как снизить риск отслойки?
В большинстве случаев отслойку невозможно предотвратить. Но вы можете снизить свой риск, если будете лечиться от высокого кровяного давления, отказаться от курения или употребления уличных наркотиков и всегда пристегиваться ремнем безопасности при езде в машине.
Последняя проверка: январь 2013 г.
Беременность: 21-24 недели
21-я неделя
К 21 неделе беременности ребенок весит около 400 граммов и собирается набрать больше веса. На этом этапе ребенок весит больше, чем плацента (которая раньше весила больше ребенка).
С этого момента плацента будет продолжать расти на протяжении всей беременности, хотя и не так быстро, как растет ребенок.
Ребенок становится более активным, а также у него развивается режим сна и бодрствования, который может отличаться от материнского.Когда мать пытается заснуть, ребенок может бодрствовать и совершать многочисленные движения.
Легкие еще не полностью функционируют, но ребенок начинает практиковать дыхательные движения. В то же время весь кислород, в котором нуждается ребенок, поступает из плаценты и остается в нем до рождения.
22 неделя
В 22 недели ребенок полностью покрыт тонкими волосами, называемыми лануго, которые помогают защитить нежную кожу ребенка. Лануго помогает удерживать на месте жирную пленку, называемую vernix caseosa, которая покрывает тело ребенка, чтобы защитить его от ссадин и затвердевания, которые могут возникнуть при контакте с околоплодными водами.
На этом этапе ребенок имеет длину около 190 мм и весит около 1 фунта или 460 граммов.
Медицинская точная трехмерная иллюстрация 22-й недели плода. Авторские права: Себастьян Каулитцки / Shutterstock
23 неделя
К 23 неделе беременности кожа ребенка становится более прозрачной, чем была раньше, и начинает приобретать розовато-красный цвет. Кожа морщинистая, но она начнет заполняться по мере того, как ребенок накапливает больше жира.
Легкие ребенка развиваются, готовясь к первому вдоху воздуха, и теперь тело и голова пропорциональны друг другу.
У ребенка появляются быстрые движения глаз. У младенцев мужского пола яички теперь спускаются из брюшной полости, а у девочек теперь есть матка и яичники, а также яйцеклетка.
При очень интенсивном медицинском уходе некоторые дети могут выжить, родившись на этой стадии.
24-я неделя
На 24 неделе беременности размер ребенка составляет около 210 мм, а вес — около 630 граммов. Кожа по-прежнему очень прозрачная, сосуды хорошо видны.У ребенка обычный режим сна и бодрствования, на голове присутствуют волосы.
Рожденный так рано ребенок имеет небольшой шанс на выживание, хотя большинство из них не выживают, потому что их легкие и другие основные органы слишком недоразвиты.
Интенсивная медицинская помощь, предоставляемая в настоящее время в детских отделениях, привела к увеличению продолжительности жизни младенцев, выживших при рождении в течение этой недели.
Однако существует значительно повышенный риск того, что у недоношенных детей может развиться инвалидность.
Тело матери
Между 21-й и 24-й неделями беременности матка будет увеличиваться быстрее, и мать будет выглядеть явно беременной. У матери может повыситься аппетит, но ей следует стараться придерживаться хорошо сбалансированной и разумной диеты. У некоторых мам на этой стадии появляются растяжки на бедрах, груди и животе.
Беременная женщина с видимой маткой и плодом 24 неделя. Авторское право изображения: Себастьян Каулитцки / Shutterstock
Сначала они красного цвета, затем тускнеют и со временем становятся серо-серебристыми.Небольшое количество молока может также начать вытекать из груди. Другие частые проблемы включают геморрой, боль в спине и изжогу.
Дополнительная литература
Что означает наличие передней плаценты
Плацента жизненно важна для здоровой беременности. Этот орган снабжает плод питательными веществами, гормонами, иммунитетом и кислородом. Однако многие ожидающие ничего не знают об этом. Если вы обнаружите, что у вас есть передняя плацента, вы, вероятно, задаетесь вопросом, что это значит.
Не волнуйтесь, наличие передней плаценты не оказывает негативного влияния на здоровье вашего ребенка. Вот что вам нужно знать о наличии передней плаценты, в том числе о том, как она повлияет на вашу беременность и роды.
Веривелл / Александра ГордонОбзор
Плацента — это орган, который начинает развиваться, когда оплодотворенная яйцеклетка прикрепляется к стенке матки. Он уникален тем, что присутствует только во время беременности. Хотя плацента полностью сформирована и функционирует к 12 неделям, она продолжает расти на протяжении всей беременности.
Плацента также соединяет вас и вашего ребенка через пуповину. Вместе плацента и пуповина доставляют кислород, питательные вещества, гормоны и иммунную защиту от вашего тела к вашему ребенку. Эти же структуры убирают отходы у вашего ребенка.
Важно помнить, что лекарства, вирусы и другие вещества, которые вы принимаете в организм, могут передаваться вашему ребенку через плаценту.
После рождения ребенка плацента отделяется от стенки матки и выходит из тела в виде последа.Если вам сделали кесарево сечение, ваш врач удалит плаценту хирургическим путем после рождения ребенка.
Расположение плаценты
Переднее размещение плаценты относительно часто и не вызывает беспокойства. Чаще всего плацента развивается там, где имплантируется оплодотворенная яйцеклетка, и она может расти в любом месте матки. Это технические названия различных мест, где находятся плаценты:
- Передняя часть : Передняя часть матки по направлению к передней части тела и животу
- Фундамент : Верхняя часть матки
- Боковой : правая или левая сторона матки
- Низкорасположенная : На дне матки, иногда покрывая шейку матки
- Задний : задняя часть матки по направлению к задней части тела и позвоночнику
Плацента также может развиваться между любыми из этих областей, например, по направлению к верху и спине, сверху и сбоку, снизу и спереди и т. Д.
Обычное размещение
Наиболее частое место имплантации и расположения плаценты — это верхняя и задняя части матки. К концу беременности передняя плацента встречается реже, но в какой-то момент ее можно увидеть у четверти или половины всех беременных женщин, особенно во время ранних ультразвуковых исследований.
Неясно, почему возникают разные места расположения плаценты, но предполагается, что плацента имеет тенденцию расти к верхней и задней части матки, потому что она увеличивает доступ к этим богатым кровеносным сосудам участкам.
Диагноз
Медицинские работники могут видеть положение плаценты во время УЗИ. Ваш врач проверит положение плаценты, когда у вас будет второй уровень УЗИ в середине беременности или анатомическое сканирование примерно через 20 недель.
Если вам сделали УЗИ на ранних сроках беременности, вы можете раньше узнать о передней части плаценты. Однако наличие передней (или даже низкорасположенной) плаценты на раннем УЗИ не означает, что она останется там.
Положение плаценты часто меняется по мере того, как матка растягивается и растет. В течение нескольких недель передняя плацента может перемещаться к верхней части, бокам или задней части матки.
Чем отличается передняя плацента
Наличие передней плаценты не означает, что с вами, вашей беременностью или ребенком что-то не так. Тем не менее, есть несколько вещей, которые отличают переднюю часть плаценты от других мест.
Когда плацента находится перед ребенком, она может:
- Сделать некоторые пренатальные тесты, такие как амниоцентез, немного более сложными (но не повышающими риск выкидыша при амниоцентезе)
- Потратьте немного времени, чтобы почувствовать детский пинок
- Найдите у врача немного больше времени, чтобы определить сердцебиение или ребенка во время дородовых посещений
Движение плода
Люди, которые ждут ребенка, могут начать чувствовать, что их ребенок пинается уже с 18 недель до 24 недель.Это может произойти раньше для людей, у которых был ребенок, потому что они знакомы с ощущением трепетания, и у них уже есть растянутый живот. Родителям-новичкам и родителям с передней плацентой часто требуется больше времени, чтобы распознать эти движения.
Передняя плацента похожа на дополнительный слой между вашим ребенком и внешней стенкой вашего живота. Эта амортизация может затруднить ощущения вашего ребенка пинками до третьего триместра, когда он станет достаточно большим, чтобы делать более заметные движения.
Наблюдение за движениями вашего ребенка
Ощущение движения вашего ребенка не только возбуждает, но и обнадеживает. Это позволяет вам и вашему врачу знать, что ваш ребенок чувствует себя хорошо. Однако чрезмерное беспокойство о отслеживании движений ребенка может стать ненужным источником стресса.
К началу третьего триместра у ребенка обычно более предсказуемый характер активности, поэтому вы можете начать отслеживать движения, которые вы чувствуете. Некоторые поставщики медицинских услуг также могут попросить вас делать ежедневный учет ударов дома.
Подсчет количества ударов
Когда вы подсчитываете удары ногами, вы проверяете не только удары ногами, но и перекаты, удары и другие действия. Обычно вы отслеживаете это движение, подсчитывая, сколько времени нужно, чтобы почувствовать 10 действий. В большинстве случаев за два часа должно быть не менее 10 движений. Если вы не чувствуете толчков или трепета, возможно, ваш ребенок спит.
Кроме того, вы с меньшей вероятностью почувствуете движения, когда будете активны, что отвлекает вас и может убаюкивать ребенка.Чтобы вы лучше чувствовали движения ребенка, попробуйте:
- Сосредоточение внимания на ощущении движений по бокам живота и нижней части таза
- Перекусить или выпить немного сока (этот заряд энергии может сделать вашего ребенка более активным).
- Изучение типичного режима сна, бодрствования и активности вашего ребенка
- Удобно лежа или сидя
Когда звонить вашему провайдеру
В случае передней плаценты вам, возможно, придется уделять больше внимания движениям вашего ребенка, чтобы чувствовать их, но вы все равно должны чувствовать, как ваш ребенок корчится.Вам следует связаться с вашим провайдером, если:
Пренатальные обследования и анализы
В зависимости от точного расположения плаценты врач может посчитать некоторые пренатальные тесты более сложными. Не пугайтесь, если эти процедуры потребуют дополнительного времени или усилий на ваших дородовых приемах.
В поисках сердцебиения
Во время обычных дородовых осмотров врачи находят и выслушивают сердце ребенка с помощью фетального допплера. Иногда бывает немного сложнее услышать сердцебиение, когда оно находится за плацентой, поэтому вам понадобится немного больше времени, чтобы врач или акушерка Найди это.
Чувствуя ребенка
Врачи и акушерки руками прощупывают положение и размер ребенка через ваш живот. Передняя плацента действует как барьер, который может затруднить определение размера и положения ребенка. Однако, хотя это может потребовать немного дополнительных усилий, ваши медицинские работники все равно могут чувствовать ребенка под передней плацентой.
Амниоцентез
Амниоцентез — это пренатальный тест, при котором исследуют околоплодные воды.Чтобы получить образец, врач вводит иглу в брюшную полость. Если плацента расположена вдоль передней стенки живота, это может мешать. Это создает неудобства, но у вашего медицинского работника есть стратегии, как обходить переднюю часть плаценты.
Низколежащая плацента и предлежание плаценты
Если передняя плацента опускается ниже в матке, она может частично или полностью покрывать шейку матки. Если он остается низким, это может привести к осложнению, называемому предлежанием плаценты.При предлежании плаценты плацента прикрепляется низко внутри матки, покрывая всю шейку матки или ее часть.
Предлежание плаценты — относительно редкое осложнение беременности (оно встречается примерно у 1 из 200 беременностей). Однако почти в 90% беременностей с выявленной низкорасположенной плацентой плаценты перемещаются вверх и от шейки матки перед родами.
В случаях, когда плацента остается перед шейкой матки, она блокирует выход ребенка из матки.Это может вызвать кровотечение во время беременности и опасно во время родов. Если плацента все еще находится на низком уровне и закрывает шейку матки во время родов, ребенку будет произведено кесарево сечение.
Роды и передние роды плаценты
В большинстве случаев наличие передней плаценты никак не влияет на ваши роды. Если у вас не низкий уровень плаценты и у вас нет проблем с беременностью, вы, скорее всего, сможете родить через естественные родовые пути и следовать своему плану родов.
Тем не менее, некоторые исследования показывают, что люди с передней плацентой могут подвергаться большему риску схваток в спине, то есть сильной боли в спине во время родов.
Передняя плацента также не является проблемой при родах с помощью кесарева сечения, если плацента не находится в низком положении. Низкорасположенная передняя плацента может находиться в области, где делается типичный разрез кесарева сечения. В этом случае врач проведет УЗИ, чтобы найти наиболее безопасное место для разреза и родов.
Сохранение здоровья
Если у вас передняя плацента, вам не нужно ничего делать по-другому, чтобы оставаться здоровым во время беременности.При любом положении плаценты следует:
- Всегда пристегивайте ремень безопасности в автомобиле.
- Избегайте травм живота в результате физической активности с высоким риском.
- Избегайте курения, алкоголя и запрещенных наркотиков.
- Управляйте любыми заболеваниями, которые могут привести к осложнениям беременности и плаценты, таким как высокое кровяное давление, ожирение и диабет.
- Обратитесь к врачу для регулярных посещений беременных и проведения анализов.
Осложнения
В общем, наличие передней плаценты не подвергает вас большему риску осложнений при беременности или родах, чем любое другое положение плаценты.
Приведенные ниже осложнения могут возникнуть при любой беременности, но некоторые исследования показывают, что у тех, у кого есть передняя плацента, может быть немного выше вероятность некоторых осложнений. У вас может быть больше шансов столкнуться с этими состояниями, если у вас есть передняя плацента:
Когда обращаться к врачу
Передняя плацента вряд ли вызовет какие-либо конкретные проблемы для вас или вашего ребенка во время беременности. Однако, как и при всех беременностях, вам следует позвонить врачу, если:
Слово Verywell
Плацента может выполнять свою работу, поддерживая вашего растущего ребенка, будь то верхняя, боковая, передняя или задняя часть матки.Возможно, вам придется немного подождать, чтобы почувствовать первые удары вашего ребенка, и они могут быть не такими сильными, как если бы у вас была задняя плацента, но в целом у вас все равно будет обычная, здоровая беременность с передней плацентой.
Осложнения случаются редко, но чтобы убедиться, что с беременностью все идет гладко, обратитесь к врачу или за регулярным дородовым наблюдением. Ваш провайдер также может ответить на любые другие вопросы или проблемы, которые могут у вас возникнуть.
показателей роста плаценты в зависимости от массы тела при рождении и гестационного возраста | Американский журнал эпидемиологии
Аннотация
Рост плода частично зависит от роста плаценты.Авторы проверили показатели плаценты, полученные из цифровых изображений, на надежность и оценили их связь с массой тела при рождении и гестационным возрастом. В общей сложности 628 женщин, включенных в исследование беременности, инфекций и питания, проспективное когортное исследование преждевременных родов в центральной части Северной Каролины в период с 2002 по 2004 год, родили живорожденных-одиночек после 24 полных недель беременности. Новые морфометрические параметры хорионической пластинки, полученные с цифровых изображений макроскопической плаценты, были проанализированы в качестве оценок гестационного возраста и массы тела при рождении.Без учета веса плаценты, полученные в цифровом виде показатели роста латеральной хорионической пластинки в целом составили 17 процентов вариации гестационного возраста и 35 процентов вариации веса при рождении. Измерения хорионической пластинки составляли 10 процентов вариации веса при рождении, помимо той, что приходилась на долю только веса плаценты. Среди преждевременных родов 34 процента вариации гестационного возраста и 63 процента вариации массы тела при рождении были связаны с измерениями роста латеральной пластинки хориона. Коэффициенты внутриклассовой корреляции для новых цифровых мер варьировались от 0.96 до 0,98. Надежные цифровые измерения роста латеральной хорионической пластинки более точно оценивают вариацию веса при рождении, чем гестационный возраст, прогнозируют вариацию, не учитываемую массой плаценты, и прогнозируют эти результаты в большей степени при преждевременных родах, чем при доношенных.
Плаценту нельзя измерить непосредственно после рождения, но размеры доставленной плаценты показывают совокупное развитие плаценты от зачатия до родов. Масса плаценты — это один из нескольких стандартных показателей плаценты, с помощью которых можно охарактеризовать рост плаценты.Вес представляет собой совокупность различных размеров роста, включая расширяющийся в латеральном направлении рост хорионической пластинки (измеренный по форме хорионической пластинки, расстоянию от места прикрепления пуповины до ближайшего края хорионической пластинки, диаметрам хорионической пластинки) и ветвлению ворсинок и хорионической пластинки. поверхность обмена питательных веществ в сосудах, что отражается в увеличении толщины хорионического диска. Эти стандартные измерения плаценты были рутинной частью макроскопических патологических исследований плаценты со времен крупных перинатальных когортных исследований в 1960-х годах (1–3).Однако эти простые меры могут иметь ограничения при обнаружении часто гораздо более изменчивого роста хорионической пластинки плаценты от осложненных беременностей (4–6). Одна пара большего и меньшего диаметров может быть отличной мерой для круглых и / или овальных хорионических пластинок, но хуже для неправильной или многолепестковой формы хорионических пластин. Метод измерения, который может не измерять одну и ту же функцию во всех случаях, не идеален. Более того, эти изменчивые плаценты с нерегулярными контурами хорионической пластинки и / или вариабельным ветвлением плаценты могут быть плацентарями, наиболее подходящими для гипотезы «фетального происхождения», которая предполагает широкий спектр пожизненных рисков для здоровья, на которые влияет опыт плода.Меры, которые фиксируют едва различимые вариации в росте плаценты, могут быть наиболее эффективными в ответ на недавний призыв к «другим, более биологически обоснованным способам характеристики межличностных различий в функции плаценты» (7, с. 1170).
Более точные измерения не только улучшили бы нашу способность обнаруживать межличностные различия во внутриутробном опыте, но также предоставили бы биологически обоснованный метод для определения физиологии плодного опыта. Рост плаценты напрямую связан с ее функциональной эффективностью как единственного источника питательных веществ и кислорода для плода.Например, расширяющийся латерально рост пластинки хориона отмечает два функциональных аспекта плаценты. Во-первых, пупочно-хорионические сосуды несут бремя быстрого переноса больших объемов крови плода к ложу ворсинчатых капилляров и от него. Форма хорионической пластины, расстояние от места введения шнура до края, а также больший и меньший диаметры хорионической пластины — все это меры, которые отражают аспекты этой системы потока с высокой емкостью / низким сопротивлением. Во-вторых, площадь хорионической пластинки измеряет площадь слизистой оболочки матки, покрытую плацентой, и, по сути, количество спиральных артерий матери, которые являются потенциальными поставщиками плаценты.Толщина плацентарного диска, напротив, указывает на степень ветвления капиллярного ложа ворсинок, фактического места обмена между плодами матери; однако не следует предполагать простую корреляцию между ветвлением и функциональной эффективностью. Артериолы стебля плода также являются основными участками сопротивления сосудов плаценты. Таким образом, они способствуют общему периферическому сопротивлению плода и работе сердца плода.
В этих показателях также неявно присутствует временной порядок, как было недавно резюмировано (8).Конечно, вес плаценты является кульминацией роста плаценты в расширении латеральной пластинки хориона и в толщине диска. Однако латеральное расширение хориональной пластинки обычно выходит на плато к середине третьего триместра (6). Аномальная форма пластинки хориона обычно отражает либо патологическую атрофию ворсинок, начавшуюся в конце первого триместра, либо инфаркт плаценты (5). На 30–32 неделе беременности основным параметром роста плаценты после этого за счет ветвления ворсинчатого дерева является толщина (9).Таким образом, аспекты роста плаценты, зафиксированные при расширении латеральной пластинки хориона, могут считаться необходимыми предпосылками или существенной основой фактического достигнутого веса плаценты при родах.
Мы разработали это исследование для оценки надежности цифровой морфометрии хорионической пластинки и для проверки способности новых показателей учитывать различия в гестационном возрасте и массе тела при рождении. Прогностические факторы здоровья младенцев вызывают все больший интерес в связи с результатами для здоровья взрослых (10).Анализ цифровых изображений может дать возможность разработать дополнительные индексы для более точного отражения плаценты неправильной формы и может облегчить полевые исследования с использованием фотографии плаценты на месте с централизованным анализом изображений. Тем не менее, неправильная форма может отражать в разной степени как успешную аккомодацию плаценты, так и компромисс для плода.
Кроме того, стандартный метод взвешивания плаценты после обрезки плацентарного диска, плодных оболочек и пуповины также заслуживает упрощения.Лири и др. (11) предположили, что корреляция веса плода / веса плаценты не меняется при взвешивании плаценты с обрезкой по сравнению с взвешиванием без обрезки. Если это правда, это также облегчило бы макроскопическое исследование плаценты на месте менее специализированным персоналом.
МАТЕРИАЛЫ И МЕТОДЫ
Образец
Исследование беременности, инфекций и питания — это когортное исследование беременных женщин, набранных в середине беременности из академического медицинского центра в центральной части Северной Каролины.Наши методы исследования популяции и набора подробно описаны в другом месте (12). Начиная с марта 2002 г., всех женщин, включенных в исследование беременности, инфекций и питания, просили дать согласие на подробное исследование плаценты. По состоянию на 1 октября 2004 г. на такое обследование согласились 1 159 женщин (94,6 процента). Из тех женщин, которые согласились, у 1014 (87,4 процента) были собраны и сфотографированы плаценты для анализа изображений. В этом отчете подробно описан анализ последовательных образцов, заархивированных в базе данных патологии.Из 642 последовательных собранных плацент девять (1,4 процента) были рождены мертворожденными плодами и были исключены из этого анализа. Два случая были исключены, поскольку не регистрировался обрезанный вес плаценты, а три случая были доставлены фрагментами, так что измерение ориентиров хорионической пластинки было невозможно. Осталось 628 случаев для анализа, 98 процентов доступного образца плаценты. Макроскопическое исследование плаценты, гистологический обзор и анализ изображений проводились в центре EarlyPath Clinical and Research Diagnostics, лицензированном штатом Нью-Йорк гистопатологическом учреждении под непосредственным наблюдением доктораСалафия.
Наблюдательный совет Университета Северной Каролины в Чапел-Хилл одобрил этот протокол.
Захват и анализ изображений
Было получено одно цифровое изображение поверхности хорионической пластинки плода. Свежую плаценту насухо промокали и помещали на чистую поверхность. Пуповину обрезали в пределах 1 см от места ее введения, а экстраплацентарные оболочки отрезали по периметру хорионической пластинки. Плаценты взвешивали как до, так и после обрезки, и длину пуповины, полученной с плацентой, измеряли в сантиметрах.Расстояние от места разрыва до ближайшего края хорионической пластинки плаценты регистрировали в сантиметрах. Плаценту сориентировали так, чтобы край хорионической пластинки, ближайший к месту разрыва мембраны, располагался на 6 часах. Если место разрыва не могло быть идентифицировано или расстояние было одинаковым по периметру хорионической пластинки, ориентация хорионической пластинки отмечалась как «произвольная». Изображение было снято с помощью сантиметровой линейки в поле зрения для калибровки пикселей до сантиметра.Цифровые изображения были сняты в формате * .tif как изображения с высоким разрешением размером 2,3 МБ. Морфометр и аналитик не знали клинических характеристик беременности.
Измерения, полученные по изображениям плацентарной пластинки
Контур всей хорионической пластинки с разрешением 1 пиксель (с высоким разрешением) был нарисован вручную на графическом планшете и проанализирован с помощью программного обеспечения Scanalytics (Scanalytics, Inc., Фэрфакс, Вирджиния). Место прикрепления пуповины было помечено, и край хорионической пластинки, ближайший к краю мембраны (в месте разрыва), был помечен, если это можно было определить.Измерения включали эквиваленты стандартных размеров плаценты и пальцевые характеристики хорионической пластинки и места введения пуповины (таблица 1).
ТАБЛИЦА 1.Новые цифровые показатели роста плаценты
Цифровые показатели, относящиеся к прикреплению пуповины к хорионическому диску |
| Расстояние от места прикрепления пуповины до центроида, взвешенного центра плаценты область диска |
| Расстояние от места введения пуповины до края плацентарного диска, ближайшего к свободному краю разорванной оболочки (если это можно определить грубо) |
| Расстояние от места введения пуповины до ближайшего диска край |
| Цифровые меры, описывающие аспекты латерального роста хорионического диска |
| Площадь, рассчитанная по начерченному контуру плацентарного диска |
| Расчетный радиус круга с площадью плацентарного диска |
| Стандартное отклонение радиус от центра тяжести до периметра плацентарного диска (= 0 для идеального круга) |
| Большая ось диска, рассчитанная как длинная сторона наименьшего прямоугольника, который может содержать плацентарный диск |
| малая ось диска, рассчитанная как короткая сторона наименьшего прямоугольника, который может содержать плацентарный диск |
| Эксцентриситет, соотношение большой и малой осей хорионического диска |
Цифровой меры, касающиеся прикрепления пуповины к хорионическому диску |
| Расстояние от места введения пуповины до центроида, взвешенного центра области плацентарного диска |
| Расстояние от места прикрепления пуповины до края плацентарного диска, ближайшего к свободный край разорванной оболочки (если это можно определить грубо) | Расстояние от места введения пуповины до ближайшего края диска |
| Цифровые измерения, описывающие аспекты латерального роста хорионического диска |
| Площадь, рассчитанная по начерченному контуру диска плаценты |
| Расчетный радиус круга с площадью плацентарного диска |
| Стандартное отклонение радиуса от центра тяжести до периметра плацентарного диска (= 0 для идеального круга) |
| Большая ось диска, рассчитанная как более длинная сторона наименьшего прямоугольника, который может содержать плацентарный диск |
| Малая ось диска, рассчитанная как более короткая сторона наименьшего прямоугольника, который может содержать плацентарный диск |
| Эксцентриситет, соотношение большая и малая оси хорионического диска |
Новые цифровые меры роста плаценты
Цифровые меры, касающиеся прикрепления пуповины к хорионическому диску |
| Расстояние от места прикрепления пуповины до центроида, взвешенного центра области диска плаценты |
| Расстояние от места введения пуповины до края плацентарного диска, ближайшего к свободному краю разрыва плодных оболочек (если это можно определить грубо) |
| Расстояние от места введения пуповины до ближайшего края диска |
| Цифровые меры, описывающие аспекты бокового роста хорионического диска |
| Площадь, рассчитанная по начерченному контуру плацентарного диска |
| Расчетный радиус круга с площадью плацентарного диска |
| Стандарт отклонение радиуса от m центроида по периметру плацентарного диска (= 0 для идеального круга) |
| Большая ось диска, рассчитанная как длинная сторона наименьшего прямоугольника, который может содержать плацентарный диск |
| Малая ось диска, рассчитывается как более короткая сторона наименьшего прямоугольника, который может содержать плацентарный диск |
| Эксцентриситет, соотношение большой и малой осей хорионического диска |
Цифровые измерения, относящиеся к Введение пуповины в диск хориона |
| Расстояние от места введения пуповины до центроида, взвешенного центра области диска плаценты |
| Расстояние от места введения пуповины до ближайшего к свободному краю диска плаценты край разорванной оболочки (если это можно определить грубо) |
| Расстояние от места введения пуповины до ближайшего края диска |
| Цифровые измерения, описывающие аспекты латерального роста хорионического диска |
| Площадь, рассчитанная по начерченному контуру диска плаценты |
| Расчетный радиус круг с площадью плацентарного диска |
| Стандартное отклонение радиуса от центра тяжести до периметра плацентарного диска (= 0 для идеального круга) |
| Большая ось диска, рассчитанная как длинная сторона наименьшего прямоугольника, который может содержать плацентарный диск |
| Малая ось диска, рассчитываемая как более короткая сторона наименьшего прямоугольника, который может содержать плацентарный диск |
| Эксцентриситет, соотношение большого и малые оси хорионического диска |
R анализ пригодности цифровых мер
Чтобы определить надежность плацентарных измерений, морфометр повторно измерил случайную выборку из 55 случаев.Вторая мера была проведена не позднее чем через 3 месяца после первоначальной оценки, чтобы снизить вероятность узнавания или знакомства, которые могут повлиять на вторую меру; коэффициенты внутриклассовой корреляции находились в пределах от 0,96 до 0,98.
Статистический анализ
Цифровые показатели были введены в уравнения регрессии в следующем порядке: 1) переменные, связанные с введением пуповины на хорионическую пластинку, 2) переменные, связанные с латерально расширяющимся ростом хорионической пластины, и 3) вес плаценты.Вес плаценты служил индикатором толщины плаценты, цифровое измерение которой не было доступно для этого анализа. Масса плаценты также представляла собой накопленный плацентарный «опыт роста».
Мы задались вопросом, будет ли сила связи роста латеральной пластинки хориона с гестационным возрастом и массой тела при рождении варьироваться между недоношенными и доношенными случаями, поскольку соотношение веса плода и веса плаценты быстро меняется в третьем триместре (9). Мы предположили, что показатели роста латеральной пластинки хориона будут более тесно связаны с гестационным возрастом и массой тела при рождении, когда их рост был наиболее динамичным, то есть до родов.Чтобы проверить взаимосвязь измерений боковой хорионической пластинки с массой тела при рождении и гестационным возрастом у недоношенных по сравнению с доношенными детьми, мы разделили набор данных на 89 случаев, доставленных на срок от 24 до 37 полных недель гестации, и оставшиеся 539 случаев, доставленных на 37 полных неделях. или выше.
Во всех анализах мы сосредоточились на изменении F и скорректировали r 2 , а не на величине коэффициентов бета-регрессии. Мы ожидали, что показатели роста латеральной пластинки хориона будут сильно коллинеарными, что приведет к увеличению стандартных ошибок точечных оценок бета-коэффициентов, в то время как изменение r 2 не будет затронуто коллинеарностью.Мы действительно проверили значения p отдельных показателей на разных этапах модели; хотя мы ожидали, что значения p будут завышены из-за коллинеарности, мы сочли это консервативной оценкой «сохраняющихся прямых эффектов» после добавления в модель дополнительных переменных.
Регрессии были выполнены с помощью программного обеспечения SPSS, версия 12.0 (SPSS, Inc., Чикаго, Иллинойс). Скорректированное изменение r 2 и F оценивали на моделях измерения роста латеральной пластинки хориона в зависимости от гестационного возраста и массы тела при рождении.
РЕЗУЛЬТАТЫ
В анализ включены 628 плаценты от 89 недоношенных и 539 доношенных. Таблицы 2 и 3 описывают этот образец и предоставляют распределения плацентарных переменных. Участники исследования были преимущественно европеоидной расы (72 процента) и были хорошо образованы (80 процентов имели хотя бы какое-то высшее образование), и у них была умеренно высокая доля недоношенных (родившихся на сроке <37 полных недель беременности (14 процентов)) и низкой массы тела при рождении. (<2500 г (9 процентов)) рождений.В 78 (12%) случаев край хорионической пластинки, ближайший к месту разрыва мембраны, не мог быть определен, поэтому ориентация хорионической пластинки была произвольной.
ТАБЛИЦА 2.Клинические характеристики исследуемой популяции, Исследование беременности, инфекций и питания, 2002–2004 гг.
. | № . | % . | |
|---|---|---|---|
| Гестационный возраст при родах (недели) | |||
| <34 | 23 | 3,5 | |
| 34–36 | 66 | 10,5 | |
| ≥37 | 539 | 86 | |
| Масса тела при рождении (г) | |||
| <2,500 | 58 | 9 | |
| 2,500–2,999 | 108 | 17 | |
| 3,000–3,999 | 410 | 65 | |
| ≥4,000 | 52 | 8 | |
| Материнский возраст (лет) | |||
| <20 | 35 | 6 | |
| 20–34 | 495 | 79 | |
| ≥35 | 98 | 16 | 9 0045|
| Раса / этническая принадлежность | |||
| Кавказский | 455 | 72 | |
| Афроамериканец | 118 | 19 | |
| Другой | 55 | 9 | |
| Четность | |||
| Нуллипара | 315 | 50 | |
| 1 предыдущее рождение | 202 | 32 | |
| > 1 предыдущего рождения | 111 | 18 | |
| Уровень образования матери | |||
| Средняя школа, не окончил | 40 | 6 | |
| Выпускник средней школы | 91 | 14 | |
| Некоторый колледж, не окончил | 110 | 18 | |
| Колледж и аспирантура | 387 | 62 |
. | № . | % . | |
|---|---|---|---|
| Гестационный возраст при родах (недели) | |||
| <34 | 23 | 3,5 | |
| 34–36 | 66 | 10,5 | |
| ≥37 | 539 | 86 | |
| Масса тела при рождении (г) | |||
| <2,500 | 58 | 9 | |
| 2,500–2,999 | 108 | 17 | |
| 3,000–3,999 | 410 | 65 | |
| ≥4,000 | 52 | 8 | |
| Материнский возраст (лет) | |||
| <20 | 35 | 6 | |
| 20–34 | 495 | 79 | |
| ≥35 | 98 | 16 | 9 0045|
| Раса / этническая принадлежность | |||
| Кавказский | 455 | 72 | |
| Афроамериканец | 118 | 19 | |
| Другой | 55 | 9 | |
| Четность | |||
| Нуллипара | 315 | 50 | |
| 1 предыдущее рождение | 202 | 32 | |
| > 1 предыдущего рождения | 111 | 18 | |
| Уровень образования матери | |||
| Средняя школа, не окончил | 40 | 6 | |
| Выпускник средней школы | 91 | 14 | |
| Некоторый колледж, не окончил | 110 | 18 | |
| Колледж и аспирантура | 387 | 62 |
Клинические характеристики исследуемой популяции, Исследование беременности, инфекций и питания, 2002–2004 гг.
. | № . | % . |
|---|---|---|
| Гестационный возраст при родах (недели) | ||
| <34 | 23 | 3,5 |
| 34–36 | 66 | 10.5 |
| ≥37 | 539 | 86 |
| Вес при рождении (г) | ||
| <2,500 | 58 | 9 |
| 2,500–2,999 | 108 | 17 |
| 3,000–3,999 | 410 | 65 |
| ≥4,000 | 52 | 8 |
| Материнский возраст (лет) | ||
| <20 | 35 | 6 |
| 20–34 | 495 | 79 |
| ≥35 | 98 | 16 |
| Раса / этническая принадлежность | ||
| Кавказский | 455 | 72 |
| Афроамериканец | 118 | 19 |
| 55 | 9 | |
| Четность | ||
| Nullipara | 315 | 50 |
| 1 предыдущее рождение | 202 | 32 |
| > 1 предыдущего рождения | 111 | 18 |
| Уровень образования матери | ||
| Средняя школа, не окончила | 40 | 6 |
| Выпускник средней школы | 91 | 14 |
| Некоторые колледж, не окончил | 110 | 18 |
| Колледж и аспирантура | 387 | 62 |
. | № . | % . | |
|---|---|---|---|
| Гестационный возраст при родах (недели) | |||
| <34 | 23 | 3,5 | |
| 34–36 | 66 | 10,5 | |
| ≥37 | 539 | 86 | |
| Масса тела при рождении (г) | |||
| <2,500 | 58 | 9 | |
| 2,500–2,999 | 108 | 17 | |
| 3,000–3,999 | 410 | 65 | |
| ≥4,000 | 52 | 8 | |
| Материнский возраст (лет) | |||
| <20 | 35 | 6 | |
| 20–34 | 495 | 79 | |
| ≥35 | 98 | 16 | 9 0045|
| Раса / этническая принадлежность | |||
| Кавказский | 455 | 72 | |
| Афроамериканец | 118 | 19 | |
| Другой | 55 | 9 | |
| Четность | |||
| Нуллипара | 315 | 50 | |
| 1 предыдущее рождение | 202 | 32 | |
| > 1 предыдущего рождения | 111 | 18 | |
| Уровень образования матери | |||
| Средняя школа, не окончил | 40 | 6 | |
| Выпускник средней школы | 91 | 14 | |
| Некоторый колледж, не окончил | 110 | 18 | |
| Колледж и аспирантура | 387 | 62 |
Плацентарные дескрипторы исследуемой популяции, Исследование беременности, инфекций и питания, 2002–2004 гг.
Переменная . | Среднее . | Стандартное отклонение . | Диапазон . |
|---|---|---|---|
| Масса плаценты (необработанная) (г) | 548 | 116 | 206–1,000 |
| Масса плаценты (обрезанная) (г) | 452 | 104 | 170–870 |
| Вес обрезанных мембран и корда (г) | 96 | 29 | 0–240 |
| Площадь хорионической пластинки (см 2 ) | 284 | 66 | 105–596 |
| Большая ось (см) | 21 | 3.3 | 12–43 |
| Малая ось (см) | 18 | 2,4 | 9–29 |
| Стандартное отклонение радиуса хорионической пластинки | 9,9 | 6,2 | 2,4–54 |
| Эксцентриситет хорионической пластинки | 0,52 | 0,15 | 0,12–0,91 |
| Радиус круга с площадью хорионической пластинки (см) | 9,4 | 1,1 | 5.8–13,8 |
| Расстояние от места введения пуповины до края плаценты, ближайшего к месту разрыва мембраны (см) ( n = 550) | 10,1 | 3,5 | 2–31 |
| Расстояние от места введения пуповины к центроиду хорионической пластинки (см) | 3,6 | 2,4 | 0,1–23,7 |
Переменная . | Среднее . | Стандартное отклонение . | Диапазон . |
|---|---|---|---|
| Масса плаценты (необработанная) (г) | 548 | 116 | 206–1,000 |
| Масса плаценты (обрезанная) (г) | 452 | 104 | 170–870 |
| Вес обрезанных мембран и корда (г) | 96 | 29 | 0–240 |
| Площадь хорионической пластинки (см 2 ) | 284 | 66 | 105–596 |
| Большая ось (см) | 21 | 3.3 | 12–43 |
| Малая ось (см) | 18 | 2,4 | 9–29 |
| Стандартное отклонение радиуса хорионической пластинки | 9,9 | 6,2 | 2,4–54 |
| Эксцентриситет хорионической пластинки | 0,52 | 0,15 | 0,12–0,91 |
| Радиус круга с площадью хорионической пластинки (см) | 9,4 | 1,1 | 5.8–13,8 |
| Расстояние от места введения пуповины до края плаценты, ближайшего к месту разрыва мембраны (см) ( n = 550) | 10,1 | 3,5 | 2–31 |
| Расстояние от места введения пуповины к центроиду хорионической пластинки (см) | 3,6 | 2,4 | 0,1–23,7 |
Плацентарные дескрипторы исследуемой популяции, исследование беременности, инфекций и питания, 2002 г. –2004
Переменная . | Среднее . | Стандартное отклонение . | Диапазон . |
|---|---|---|---|
| Масса плаценты (необработанная) (г) | 548 | 116 | 206–1,000 |
| Масса плаценты (обрезанная) (г) | 452 | 104 | 170–870 |
| Вес обрезанных мембран и корда (г) | 96 | 29 | 0–240 |
| Площадь хорионической пластинки (см 2 ) | 284 | 66 | 105–596 |
| Большая ось (см) | 21 | 3.3 | 12–43 |
| Малая ось (см) | 18 | 2,4 | 9–29 |
| Стандартное отклонение радиуса хорионической пластинки | 9,9 | 6,2 | 2,4–54 |
| Эксцентриситет хорионической пластинки | 0,52 | 0,15 | 0,12–0,91 |
| Радиус круга с площадью хорионической пластинки (см) | 9,4 | 1,1 | 5.8–13,8 |
| Расстояние от места введения пуповины до края плаценты, ближайшего к месту разрыва мембраны (см) ( n = 550) | 10,1 | 3,5 | 2–31 |
| Расстояние от места введения пуповины к центроиду хорионической пластинки (см) | 3,6 | 2,4 | 0,1–23,7 |
Переменная . | Среднее . | Стандартное отклонение . | Диапазон . |
|---|---|---|---|
| Масса плаценты (необработанная) (г) | 548 | 116 | 206–1,000 |
| Масса плаценты (обрезанная) (г) | 452 | 104 | 170–870 |
| Вес обрезанных мембран и корда (г) | 96 | 29 | 0–240 |
| Площадь хорионической пластинки (см 2 ) | 284 | 66 | 105–596 |
| Большая ось (см) | 21 | 3.3 | 12–43 |
| Малая ось (см) | 18 | 2,4 | 9–29 |
| Стандартное отклонение радиуса хорионической пластинки | 9,9 | 6,2 | 2,4–54 |
| Эксцентриситет хорионической пластинки | 0,52 | 0,15 | 0,12–0,91 |
| Радиус круга с площадью хорионической пластинки (см) | 9,4 | 1,1 | 5.8–13,8 |
| Расстояние от места введения пуповины до края плаценты, ближайшего к месту разрыва мембраны (см) ( n = 550) | 10,1 | 3,5 | 2–31 |
| Расстояние от места введения пуповины к центроиду хорионической пластинки (см) | 3,6 | 2,4 | 0,1–23,7 |
Как и ожидалось, только масса плаценты значимо коррелировала как с гестационным возрастом, так и с массой тела при рождении ( r 2 = 0.07 и r 2 = 0,36 соответственно). Однако представлены наши модели, начиная с новых показателей роста латеральной пластинки хориона и затем добавляя вес плаценты. Затем мы детализируем общие и уникальные части вариаций гестационного возраста и веса при рождении, связанные с нашими новыми измерениями хорионической пластинки и с массой плаценты. Как параметры хорионической пластинки, так и вес плаценты измеряются в срок, но латеральное расширение хорионической пластинки обычно считается наиболее динамичным перед родами (6) и, таким образом, может предшествовать общему накоплению массы плаценты, измеренному в срок .
Цифровые измерения боковой хорионической пластинки плаценты, показанные в моделях 1 и 2 таблицы 4, в общей сложности составили 17 процентов дисперсии гестационного возраста. Уменьшенный вес плаценты составлял незначительную дополнительную вариацию гестационного возраста на 0,3%, как показано в модели 3 таблицы 4 ( p = 0,13). Напротив, вес плодных оболочек и обрезанной пуповины составлял дополнительные 5,4 процента дисперсии гестационного возраста, как показано в модели 4 таблицы 4 ( p <0.0001). Таким образом, эти новые цифровые измерения хорионической пластины охватили всю вариацию гестационного возраста, приходящуюся на вес плаценты (9 процентов в одномерном анализе), плюс 8 процентов уникальной вариации гестационного возраста, не учитываемые только массой плаценты.
ТАБЛИЦА 4.Цифровые показатели плаценты как предикторы гестационного возраста, исследование беременности, инфекций и питания, 2002–2004 гг.
Модель . | Описание . | Скорректировано r 2 . | r 2 изменение . | p значение . |
|---|---|---|---|---|
| 1 | Цифровые меры, относящиеся к введению пуповины в хорионический диск * | 0,07 | 0,000 | |
| 2 | Выше плюс цифровые меры, описывающие аспекты бокового роста хорионического диска † | 0.17 | 0,11 | 0,000 |
| 3 | Выше плюс масса обрезанной плаценты | 0,17 | 0,003 | 0,026 |
| 4 | Выше плюс масса обрезанных мембран и пуповины7 0,23 | 0,054 | 0,000 |
Модель . | Описание . | Скорректировано r 2 . | r 2 изменение . | p значение . |
|---|---|---|---|---|
| 1 | Цифровые меры, относящиеся к введению пуповины в хорионический диск * | 0,07 | 0,000 | |
| 2 | Выше плюс цифровые меры, описывающие аспекты бокового роста хорионического диска † | 0.17 | 0,11 | 0,000 |
| 3 | Выше плюс масса обрезанной плаценты | 0,17 | 0,003 | 0,026 |
| 4 | Выше плюс масса обрезанных мембран и пуповины7 0,23 | 0,054 | 0,000 |
Цифровые показатели плаценты как предикторы гестационного возраста, беременности, инфекции и питания, 2002–2004 гг.
Модель . | Описание . | Скорректировано r 2 . | r 2 изменение . | p значение . |
|---|---|---|---|---|
| 1 | Цифровые меры, относящиеся к введению пуповины в хорионический диск * | 0,07 | 0,000 | |
| 2 | Выше плюс цифровые меры, описывающие аспекты бокового роста хорионического диска † | 0.17 | 0,11 | 0,000 |
| 3 | Выше плюс масса обрезанной плаценты | 0,17 | 0,003 | 0,026 |
| 4 | Выше плюс масса обрезанных мембран и пуповины7 0,23 | 0,054 | 0,000 |
Модель . | Описание . | Скорректировано r 2 . | r 2 изменение . | p значение . |
|---|---|---|---|---|
| 1 | Цифровые меры, относящиеся к введению пуповины в хорионический диск * | 0,07 | 0,000 | |
| 2 | Выше плюс цифровые меры, описывающие аспекты бокового роста хорионического диска † | 0.17 | 0,11 | 0,000 |
| 3 | Выше плюс масса обрезанной плаценты | 0,17 | 0,003 | 0,026 |
| 4 | Выше плюс масса обрезанных мембран и пуповины7 0,23 | 0,054 | 0,000 |
Что касается веса при рождении, цифровые измерения боковой хорионической пластинки плаценты, показанные в моделях 1 и 2 таблицы 5, составили в общей сложности 35 процентов вариации веса при рождении аналогично весу одной только плаценты (37 процентов).Примерно две трети вариации веса при рождении приходятся на измерения хорионической пластинки и вес плаценты; одна треть вариации веса при рождении была уникальной для каждого набора показателей. Как показано в модели 3 таблицы 5, урезанная масса плаценты составляла дополнительные 10 процентов дисперсии массы тела при рождении, отличной от той, которая была характерна для новых мер цифровой пластины ( r 2 изменение = 0,103, p <0,0001). Таким образом, измерения хорионической пластинки и веса плаценты являются дополнительными показателями, которые учитывают значительную уникальную составляющую колебания массы тела при рождении.Как показано в модели 4 (таблица 5), обрезанные мембраны и пуповина составляли дополнительные 5 процентов вариации массы тела при рождении ( p <0,0001).
ТАБЛИЦА 5.Цифровые показатели плаценты как предикторы веса при рождении, Исследование беременности, инфекций и питания, 2002–2004 гг.
Модель . | Описание . | Скорректировано r 2 . | r 2 изменение . | p значение . |
|---|---|---|---|---|
| 1 | Цифровые меры, относящиеся к введению пуповины в хорионический диск * | 0,16 | 0,000 | |
| 2 | Выше плюс цифровые меры, описывающие аспекты латерального роста хорионического диска † | 0,35 | 0.20 | 0,000 |
| 3 | Выше плюс масса обрезанной плаценты | 0,45 | 0,10 | 0,000 |
| 4 | Выше плюс масса обрезанных мембран и пуповины | 0,50 | 0,05 0,000 | |
| 5 | Выше плюс гестационный возраст в днях | 0,71 | 0,21 | 0,000 |
Модель . | Описание . | Скорректировано r 2 . | r 2 изменение . | p значение . |
|---|---|---|---|---|
| 1 | Цифровые меры, относящиеся к введению пуповины в хорионический диск * | 0,16 | 0,000 | |
| 2 | Выше плюс цифровые меры, описывающие аспекты латерального роста хорионического диска † | 0.35 | 0,20 | 0,000 |
| 3 | Выше плюс масса обрезанной плаценты | 0,45 | 0,10 | 0,000 |
| 4 | Выше плюс масса обрезанных мембран и пуповины | 0,50 0,05 | 0,000 | |
| 5 | Выше плюс гестационный возраст в днях | 0,71 | 0,21 | 0.000 |
Цифровые плацентарные измерения как предикторы веса при рождении, исследование беременности, инфекций и питания, 2002–2004 гг.
Модель . | Описание . | Скорректировано r 2 . | r 2 изменение . | p значение . |
|---|---|---|---|---|
| 1 | Цифровые меры, относящиеся к введению пуповины в хорионический диск * | 0,16 | 0,000 | |
| 2 | Выше плюс цифровые меры, описывающие аспекты латерального роста хорионического диска † | 0,35 | 0,20 | 0,000 |
| 3 | Выше плюс масса обрезанной плаценты | 0,45 | 0,10 | 0.000 |
| 4 | Выше плюс вес обрезанных плодных оболочек и пуповины | 0,50 | 0,05 | 0,000 |
| 5 | Выше плюс гестационный возраст в днях | 0,71 | 0,000 |
Модель . | Описание . | Скорректировано r 2 . | r 2 изменение . | p значение . |
|---|---|---|---|---|
| 1 | Цифровые меры, относящиеся к введению пуповины в хорионический диск * | 0,16 | 0,000 | |
| 2 | Выше плюс цифровые меры, описывающие аспекты латерального роста хорионического диска † | 0,35 | 0.20 | 0,000 |
| 3 | Выше плюс масса обрезанной плаценты | 0,45 | 0,10 | 0,000 |
| 4 | Выше плюс масса обрезанных мембран и пуповины | 0,50 | 0,05 0,000 | |
| 5 | Выше плюс гестационный возраст в днях | 0,71 | 0,21 | 0,000 |
Ориентация места разрыва по отношению к краю плаценты не влияла независимо на срок беременности или отклонение веса при рождении; моделирование «произвольной» ориентации как фиктивной переменной и исключение произвольно ориентированных случаев не повлияло на силу ассоциаций моделей.
Популяция была разделена на недоношенных ( n = 89, <37 полных недель беременности) и доношенных ( n = 539, ≥37 полных недель беременности) и повторно проанализирована. На измерения роста латеральной хорионической пластинки приходилось 34 процента дисперсии гестационного возраста среди преждевременных родов и 1,7 процента среди доношенных (таблица 6). Вес плаценты и вес обрезанных плодных оболочек и пуповины составляли дополнительные 0,9% и 3% дисперсии преждевременного гестационного возраста, соответственно.В образце доношенной беременности вес плаценты и вес обрезанных оболочек и пуповины составляли дополнительные 0,2 процента и 1 процент дисперсии преждевременного гестационного возраста, соответственно.
Таблица 6. .Описание
.
Скорректировано r 2
.
r 2 изменение
.
p значение
.
Модель . | Описание . | Скорректировано r 2 . | r 2 изменение . | p значение . | ||||
|---|---|---|---|---|---|---|---|---|
| Недоношенные (<37 полных недель) | ||||||||
| 1 | Цифровые меры, связанные с введением пуповины в хорионический диск * | 0,16 | 0,000 | |||||
| 2 | Выше плюс цифровые показатели, описывающие аспекты латерального роста хорионического диска † | 0.34 | 0,23 | 0,001 | ||||
| 3 | Выше плюс масса обрезанной плаценты | 0,34 | 0,009 | 0,28 | ||||
| 4 | Выше плюс масса обрезанных мембран и пуповины | 0,3 0,03 | 0,18 | |||||
| Срок (≥37 полных недель) | ||||||||
| 1 | Цифровые измерения, связанные с введением пуповины в хорионический диск * | 0.02 | 0,003 | |||||
| 2 | Выше плюс цифровые показатели, описывающие аспекты бокового роста хорионического диска † | 0,02 | 0,01 | 0,65 | ||||
| 3 | Выше плюс урезанная плацентарная масса | 0,02 | 0,002 | 0,26 | ||||
| 4 | Выше плюс вес обрезанных мембран и пуповины | 0.03 | 0,01 | 0,045 | ||||
Цифровые плацентарные измерения как предикторы гестационного возраста при преждевременных родах, исследование беременности, инфекций и питания, 2002–2004 годы
Модель . | Описание . | Скорректировано r 2 . | r 2 изменение . | p значение . | ||||
|---|---|---|---|---|---|---|---|---|
| Недоношенные (<37 полных недель) | ||||||||
| 1 | Цифровые меры, связанные с введением пуповины в хорионический диск * | 0,16 | 0,000 | |||||
| 2 | Выше плюс цифровые показатели, описывающие аспекты латерального роста хорионического диска † | 0.34 | 0,23 | 0,001 | ||||
| 3 | Выше плюс масса обрезанной плаценты | 0,34 | 0,009 | 0,28 | ||||
| 4 | Выше плюс масса обрезанных мембран и пуповины | 0,3 0,03 | 0,18 | |||||
| Срок (≥37 полных недель) | ||||||||
| 1 | Цифровые измерения, связанные с введением пуповины в хорионический диск * | 0.02 | 0,003 | |||||
| 2 | Выше плюс цифровые показатели, описывающие аспекты бокового роста хорионического диска † | 0,02 | 0,01 | 0,65 | ||||
| 3 | Выше плюс урезанная плацентарная масса | 0,02 | 0,002 | 0,26 | ||||
| 4 | Выше плюс вес обрезанных мембран и пуповины | 0.03 | 0,01 | 0,045 | ||||
Модель . | Описание . | Скорректировано r 2 . | r 2 изменение . | p значение . | ||||
|---|---|---|---|---|---|---|---|---|
| Недоношенные (<37 полных недель) | ||||||||
| 1 | Цифровые измерения, связанные с введением пуповины в диск хориона * | 0.16 | 0,000 | |||||
| 2 | Выше плюс цифровые показатели, описывающие аспекты латерального роста хорионического диска † | 0,34 | 0,23 | 0,001 | ||||
| 3 | Выше плюс урезанная плацентарная масса | 0,34 | 0,009 | 0,28 | ||||
| 4 | Выше плюс вес обрезанных мембран и пуповины | 0,35 | 0.03 | 0,18 | ||||
| Срок (≥37 полных недель) | ||||||||
| 1 | Цифровые меры, связанные с введением пуповины в хорионический диск * | 0,02 | 0,003 | |||||
| 2 | Выше плюс цифровые измерения, описывающие аспекты латерального роста хорионического диска † | 0,02 | 0,01 | 0.65 | ||||
| 3 | Сверху плюс масса обрезанной плаценты | 0,02 | 0,002 | 0,26 | ||||
| 4 | Сверху плюс масса обрезанных мембран и пуповины | 0,03 9041 0,03 | 0,045 | |||||
На измерения роста латеральной хорионической пластинки приходилось 63 процента дисперсии массы тела при рождении недоношенными и 20 процентов вариации массы тела при рождении при доношенных сроках (таблица 7).На вес плаценты независимо приходилось только 3 процента дополнительных уникальных вариаций веса при рождении недоношенных, но 15 процентов уникальных вариаций веса при рождении при доношенных сроках.
ТАБЛИЦА 7.Цифровые показатели плаценты как предикторы массы тела при рождении при преждевременных родах по сравнению с доношенными, Исследование беременности, инфекций и питания, 2002–2004 гг.
Модель . | Описание . | Скорректировано r 2 . | r 2 изменение . | p значение . | ||||
|---|---|---|---|---|---|---|---|---|
| Недоношенные (<37 полных недель) | ||||||||
| 1 | Цифровые измерения, связанные с введением пуповины в диск хориона * | 0.34 | 0,000 | |||||
| 2 | Выше плюс цифровые показатели, описывающие аспекты латерального роста хорионического диска † | 0,63 | 0,32 | 0,000 | ||||
| 3 | Выше плюс урезанная плацентарная масса | 0,67 | 0,03 | 0,006 | ||||
| 4 | Выше плюс вес обрезанных мембран и пуповины | 0,68 | 0.02 | 0,08 | ||||
| 5 | Выше плюс гестационный возраст в днях | 0,86 | 0,02 | 0,000 | ||||
| Срок ( ≥ 37 полных недель) | ||||||||
| 1 | Цифровые меры, относящиеся к прикреплению пуповины к хорионическому диску * | 0,10 | 0,000 | |||||
| 2 | Выше плюс цифровые измерения, описывающие аспекты бокового роста хорионического диска † | 0.20 | 0,11 | 0,000 | ||||
| 3 | Выше плюс масса обрезанной плаценты | 0,35 | 0,15 | 0,000 | ||||
| 4 | Выше плюс масса обрезанных мембран и пуповины | 0,3 0,04 | 0,000 | |||||
| 5 | Выше плюс гестационный возраст в днях | 0,48 | 0,09 | 0.000 | ||||
Модель . | Описание . | Скорректировано r 2 . | r 2 изменение . | p значение . | ||||
|---|---|---|---|---|---|---|---|---|
| Недоношенные (<37 полных недель) | ||||||||
| 1 | Цифровые измерения, связанные с введением пуповины в диск хориона * | 0.34 | 0,000 | |||||
| 2 | Выше плюс цифровые показатели, описывающие аспекты латерального роста хорионического диска † | 0,63 | 0,32 | 0,000 | ||||
| 3 | Выше плюс урезанная плацентарная масса | 0,67 | 0,03 | 0,006 | ||||
| 4 | Выше плюс вес обрезанных мембран и пуповины | 0,68 | 0.02 | 0,08 | ||||
| 5 | Выше плюс гестационный возраст в днях | 0,86 | 0,02 | 0,000 | ||||
| Срок ( ≥ 37 полных недель) | ||||||||
| 1 | Цифровые меры, относящиеся к прикреплению пуповины к хорионическому диску * | 0,10 | 0,000 | |||||
| 2 | Выше плюс цифровые измерения, описывающие аспекты бокового роста хорионического диска † | 0.20 | 0,11 | 0,000 | ||||
| 3 | Выше плюс масса обрезанной плаценты | 0,35 | 0,15 | 0,000 | ||||
| 4 | Выше плюс масса обрезанных мембран и пуповины | 0,3 0,04 | 0,000 | |||||
| 5 | Выше плюс гестационный возраст в днях | 0,48 | 0,09 | 0.000 | ||||
Цифровые плацентарные показатели как предикторы массы тела при рождении при преждевременных родах по сравнению с доношенными, Исследование беременности, инфекций и питания, 2002–2004 гг.
Модель . | Описание . | Скорректировано r 2 . | r 2 изменение . | p значение . | |||||
|---|---|---|---|---|---|---|---|---|---|
| Недоношенные (<37 полных недель) | |||||||||
| 1 | Цифровые меры, связанные с введением пуповины в хорионический диск * | 0,34 | 0,000 | ||||||
| 2 | Выше плюс цифровые показатели, описывающие аспекты латерального роста хорионического диска † | 0.63 | 0,32 | 0,000 | |||||
| 3 | Выше плюс масса обрезанной плаценты | 0,67 | 0,03 | 0,006 | |||||
| 4 | Выше плюс масса обрезанных мембран и пуповины | 0,6 0,02 | 0,08 | ||||||
| 5 | Выше плюс срок беременности в днях | 0,86 | 0,02 | 0,000 | |||||
| Срок ( ≥ 37 полных недель) | |||||||||
| 1 | Цифровые меры, связанные с введением пуповины в хорионический диск * | 0.10 | 0,000 | ||||||
| 2 | Выше плюс цифровые показатели, описывающие аспекты латерального роста хорионического диска † | 0,20 | 0,11 | 0,000 | |||||
| 3 | Выше плюс урезанная плацентарная масса | 0,35 | 0,15 | 0,000 | |||||
| 4 | Выше плюс вес обрезанных мембран и пуповины | 0,39 | 0.04 | 0,000 | |||||
| 5 | Выше плюс гестационный возраст в днях | 0,48 | 0,09 | 0,000 | |||||
Модель . | Описание . | Скорректировано r 2 . | r 2 изменение . | p значение . | |||||
|---|---|---|---|---|---|---|---|---|---|
| Недоношенные (<37 полных недель) | |||||||||
| 1 | Цифровые меры, связанные с введением пуповины в хорионический диск * | 0,34 | 0,000 | ||||||
| 2 | Выше плюс цифровые показатели, описывающие аспекты латерального роста хорионического диска † | 0.63 | 0,32 | 0,000 | |||||
| 3 | Выше плюс масса обрезанной плаценты | 0,67 | 0,03 | 0,006 | |||||
| 4 | Выше плюс масса обрезанных мембран и пуповины | 0,6 0,02 | 0,08 | ||||||
| 5 | Выше плюс срок беременности в днях | 0,86 | 0,02 | 0,000 | |||||
| Срок ( ≥ 37 полных недель) | |||||||||
| 1 | Цифровые меры, связанные с введением пуповины в хорионический диск * | 0.10 | 0,000 | ||||||
| 2 | Выше плюс цифровые показатели, описывающие аспекты латерального роста хорионического диска † | 0,20 | 0,11 | 0,000 | |||||
| 3 | Выше плюс урезанная плацентарная масса | 0,35 | 0,15 | 0,000 | |||||
| 4 | Выше плюс вес обрезанных мембран и пуповины | 0,39 | 0.04 | 0,000 | |||||
| 5 | Срок беременности выше плюс в днях | 0,48 | 0,09 | 0,000 | |||||
Мы также исследовали связь между обрезанными оболочками и пуповиной обрезки ») и обрезанной плацентарной массы. Диапазон обрезков экстраплацентарных оболочек и пуповины составлял 10–240 г. Длина пуповины в сантиметрах не повлияла на предполагаемый эффект обрезки на массу тела при рождении.Корреляция между обрезанной массой плаценты и общей массой плаценты (обрезанный плацентарный диск плюс «обрезки») составила 0,97. Однако корреляция между массой обрезанной плаценты и ее обрезками составила всего 0,42.
ОБСУЖДЕНИЕ
Цифровые измерения роста латеральной пластинки хориона учитывают значительные пропорции дисперсии как гестационного возраста, так и массы тела при рождении, а также для существенно большего гестационного возраста и дисперсии массы тела при рождении у недоношенных детей, чем у доношенных.Разница в r 2 у недоношенных по сравнению с доношенными, обозначающая разные возможности измерения роста хорионической пластинки для учета отклонений результатов, предполагает, что измерения роста латеральной хорионической пластинки более эффективны в гестационном возрасте, когда они считаются более динамичными, который происходит до конца третьего триместра (3-5). Вес плаценты, в этом анализе косвенный показатель толщины диска, для которого наши цифровые измерения еще не действуют, был более тесно связан с гестационным возрастом и вариабельностью веса при рождении при доношенных родах, чем среди недоношенных; Основным аспектом роста плаценты на поздних сроках беременности является толщина диска за счет образования обменной зоны на поверхности ворсинок.Опять же, показатели роста плаценты будут иметь сильнейшую связь с вариацией веса при рождении, когда они сами меняются. Наш анализ показывает, что показатели роста хорионической пластинки и масса плаценты коррелированы (как и следовало ожидать от двух показателей одной плаценты), но что каждый тип измерения составляет примерно одну четверть уникальной вариации массы тела при рождении. Измерения хорионической пластинки дополняют способность веса плаценты учитывать вариацию веса при рождении.
Наши цифровые измерители фиксируют более тонкие модели аномального роста хорионической пластинки, расширяющиеся в боковом направлении, чем пара больших и меньших диаметров, и они фиксируют большую вариацию веса при рождении, чем сопоставимые стандартные измерения роста хорионической пластинки плаценты (форма хорионической пластинки, расстояние от вставка пуповины до ближайшего края, а также больший и меньший диаметры хорионической пластинки) в Национальном совместном перинатальном проекте. На наши дисковые измерения приходится 35 процентов вариации веса при рождении по сравнению с 21 процентом вариации веса при рождении для стандартных показателей роста плаценты в Совместном перинатальном проекте (C.М. Салафия, Школа общественного здравоохранения им. Почтальона Колумбийского университета, неопубликованная рукопись). Нерегулярные плаценты могут представлять наибольший интерес для эпидемиологических исследований, поскольку они могут отражать эффекты ранней внутриутробной патологии окружающей среды.
Эти новые измерения боковой пластинки хориона связаны как с гестационным возрастом, так и с массой тела при рождении при родах, но их отношения не идентичны. Например, переменные хорионической пластины объясняют 17 процентов вариации гестационного возраста, но 35 процентов вариации веса при рождении.Одно из объяснений может заключаться в том, что параметры роста естественным образом меняются во время беременности, независимо от каких-либо факторов окружающей среды. Однако мы предполагаем, что, например, в случае преждевременных родов хроническая внутриутробная патология изменяет нормальный рост хорионической пластинки. В таком сценарии измененный рост хорионической пластинки должен предшествовать началу физиологии родов. Измененный рост хориональной пластинки может опосредовать патофизиологию, которая приводит к преждевременным родам. В этом случае патология роста хорионической пластинки является частью пути от экологической патологии до преждевременных родов.Измененный рост хорионической пластинки может быть только маркером аномальной внутриутробной среды, которая может привести к преждевременным родам, но наши результаты показывают, что его можно надежно измерить.
Эти измерения легко воспроизводимы. Измерения в этом отчете были выполнены специализированным морфометристом, который измерил 400 плацент до этой серии. Однако мы ожидаем, что указанные здесь коэффициенты внутриклассовой корреляции в целом достижимы. Простые меры по отслеживанию периметра хорионической пластинки (в отличие от определения пары большего и меньшего диаметров) и поддержанию относительной ориентации различных ориентиров хорионической пластинки (например, отслеживание ориентации пуповины относительно места разрыва мембраны и взвешенный центр области диска) составляют 35 процентов вариации веса при рождении.Использование цифровой фотографии в полевых исследованиях устранит необходимость в обученных экзаменаторах для точного описания плаценты; после фотографирования протоколы отбора образцов тканей могут быть надежно выполнены менее специализированным персоналом.
Важным ограничением этого исследования является то, что текущий набор новых показателей оставляет рассказ неполным. Плацентарный показатель, который не был включен в этот анализ, — это толщина плаценты. Толщина плаценты может сильно различаться и может влиять на ее функциональную эффективность.Плотность ткани также заметно различается внутри и между образцами, представляющими лежащую в основе структурную вариацию. Мы также не включали такие патологические процессы, как патология сосудов матери или плода, острая или хроническая инфекция / воспаление, которые долгое время коррелировали с сокращением срока беременности, снижением массы тела при рождении или и тем, и другим (13–17).
Также необходимо выделить дополнительные ограничения этого исследования. Сила связи наших цифровых показателей массы тела при рождении и гестационного возраста и их минимальная вариабельность между измерениями требуют подтверждения во второй выборке.Ценность наших цифровых показателей может быть выше в отдельных популяциях младенцев с высоким риском, в которых сами наши цифровые плацентарные показатели имеют большую вариабельность. Образцы с более высокой частотой гистологических поражений плаценты, чем наша популяционная выборка, могут позволить корреляцию между типом патологии и характером общего роста плаценты. Наконец, наши высоко коллинеарные меры дали большие стандартные ошибки и довольно большие значения p . Опора на r 2 достаточно, чтобы продемонстрировать силу этих новых цифровых мер.Однако мы планируем использовать анализ латентных переменных и деревья классификации и регрессии для оценки шкал и пороговых значений измерений, которые могут иметь клиническое и / или эпидемиологическое значение, а также для более точной количественной оценки полезности плацентарных показателей.
Плаценту можно взвесить с прикрепленными мембранами и пуповиной, но стандартный подход с момента его предложения Бениршке (2) в начале 1960-х заключался в взвешивании плаценты после того, как экстраплацентарные оболочки и пуповина были отрезаны от диска.Это ограничивает измерение массой плацентарного диска, фактической массой обмена питательных веществ плаценты. Лири и др. (11) недавно предположили, что массы обрезанной и неотрезанной плаценты можно менять, основываясь на их высокой корреляции. Ожидается, что корреляция между обрезанным весом плаценты (весом в сотых граммах) и общим весом до обрезки (равным обрезанному весу плюс обрезки, весом в десятые доли грамма) будет высокой, поскольку обе переменные имеют преобладающий вклад. из той же меры — обрезанная плацентарная масса.Однако мы обнаружили низкую корреляцию между массой плаценты и обрезком. Обрезанные и необрезанные веса плаценты могут не подлежать обмену, хотя необрезанные веса плаценты могут быть адекватными заменителями, когда обрезанные веса недоступны. Мы предполагаем, что, если будет подтверждено, что обрезки могут учитывать отклонения гестационного возраста отдельно от веса плаценты, перед изменением стандартных протоколов может быть целесообразным дальнейшее исследование. Хотя длина шнура не влияла на ассоциацию обрезков, мы не взвешивали шнур; возможно, что диаметр пуповины, который варьируется в зависимости от толщины желе Уортона, также зависит от веса при рождении и объясняет наши выводы.Во-вторых, возможно, что вес оболочек, составляющих амниотический мешок, может варьироваться в зависимости от веса при рождении. Увеличение размера плода может увеличить повреждение эпителия амниона и увеличить проницаемость мембраны, вызывая отек мембраны. Изменения в созревании мембран должны приводить к уменьшению толщины мембран; митотическая активность эпителия амниона низкая после шестого месяца (18), а в последние недели беременности происходит чистая потеря внеклеточного матрикса (19).
Мы не смогли провести анализ по основным показаниям к родоразрешению, таким как преэклампсия по сравнению со спонтанными преждевременными родами или преждевременным разрывом мембран, из-за небольшого числа преждевременных случаев.Мы предполагаем, что плацентарные отношения как к гестационному возрасту, так и к вариации веса при рождении могут различаться между спонтанными и указанными недоношенными, особенно когда спонтанные преждевременные роды из-за острой восходящей инфекции сравнивают со случаем преэклампсии с хронической патологией роста плода и плаценты. Превосходная воспроизводимость наших измерений, вероятно, даст достоверные оценки плацентарных ассоциаций с гестационным возрастом и массой тела при рождении, которые могут прояснить сложные взаимосвязи между матерью, плацентой и плодом для сохранения беременности и поддержки роста плода.
Частично поддержано грантом RR00046 из программы Общих клинических исследовательских центров Отдела исследовательских ресурсов Национальных институтов здравоохранения; грантом 1 K23 MH067857-01, наградой за средний карьерный рост от Национального института психического здоровья C.M.S .; и грантом фонда Dische-Hime для плацентарных исследований E. M.
Конфликт интересов: не объявлен.
Список литературы
1.van den Berg BJ, Christianson RE, Oechsli FW.Калифорнийские исследования здоровья и развития детей Школы общественного здравоохранения Калифорнийского университета в Беркли.
Paediatr Perinat Epidemiol
1988
;2
:265
–82.2.Бениршке К. Исследование плаценты, подготовленное для совместного исследования церебрального паралича, умственной отсталости и других неврологических и сенсорных расстройств в младенчестве и детстве. Bethesda, MD: Национальный институт неврологических заболеваний и слепоты, Министерство здравоохранения, образования и социального обеспечения США,
1961
.3.Naeye RL. Заболевания плаценты, плода и новорожденного: диагностика и клиническое значение. Сент-Луис, Миссури: издательство Mosby Year Book Press,
1992
. 4.Naeye RL. Заболевания плаценты, плода и новорожденного. В кн .: Заболевания плаценты, плода и новорожденного: диагностика и клиническое значение. Сент-Луис, Миссури: издательство Mosby Year Book Press,
1992
: 129–34.5.Бениршке К., Кауфманн П. Аберрации формы плаценты. В кн .: Патология плаценты человека. 4-е изд. Нью-Йорк, штат Нью-Йорк: Springer-Verlag,
2000
: 401–4.6.Boyd JD, Hamilton WJ. Общее описание особей: плаценты на пятом месяце (график 7). В кн .: Плацента человека. Кембридж, Англия: W Heffer and Sons, Ltd,
1970
: 98–9.7.Леон Д.А. Биологические теории, доказательства и эпидемиология.
Int J Epidemiol
2004
;33
:1167
–71,8.Салафия К.М., Маас Э. Двойная плацента: основа для общего анализа зародышевого происхождения инициатив взрослых болезней.
Педиатр перинат эпидемиол
2005
;19
(доп. 1):23
–31.9.Boyd JD, Hamilton WJ. Общее описание образцов: статистика роста плаценты. В кн .: Плацента человека. Кембридж, Англия: W Heffer and Sons, Ltd,
1970
: 112.10.Терри МБ, Сассер Э. Комментарий: влияние облучения плода и младенца на протяжении всей жизни.
Int J Epidemiol
2001
;30
:95
–6.11.Лири С.Д., Годфри К.М., Гринуэй Л.Дж. и др. Вклад пуповины и оболочек в массу необрезанной плаценты.
Плацента
2003
;24
:276
–8.12.Савиц Д.А., Доул Н., Уильямс Дж. И др. Детерминанты участия в эпидемиологическом исследовании преждевременных родов.
Paediatr Perinat Epidemiol
1999
;13
:114
–25,13.Бергстром С. Заболевания, связанные с инфекциями у матери, плода и новорожденного.
J Nutr
2003
;133
(доп. 2):1656S
–60S.14.Arechavaleta-Velasco F, Koi H, Strauss JF 3rd, et al. Вирусная инфекция трофобласта: пора серьезно взглянуть на ее роль в патологической имплантации и плацентации?
J Репрод Иммунол
2002
;55
:113
–21,15.Salafia CM, Minior VK, Pezzullo JC и др. Ограничение внутриутробного развития у детей младше тридцати двух недель беременности: связанные патологические особенности плаценты.
Am J Obstet Gynecol
1995
;173
:1049
–57.16.Salafia CM, Pezzullo JC, Minior VK и др. Плацентарная патология отсутствия и обратного конечного диастолического кровотока у плодов с задержкой роста.
Obstet Gynecol
1997
;90
:830
–6.17.Salafia CM, Ghidini A, Lopez-Zeno JA, et al. Маточно-плацентарная патология и среднее артериальное давление матери у спонтанных недоношенных.
J Soc Gynecol Investig
1998
;5
:68
–71.18.Шмидт В.Отделение околоплодных вод: среда обитания плода.
Adv Anat Embryol Cell Biol
1992
;127
:1
–100.19.Скиннер SJ, Кампос, Джорджия, Лиггинс, GC. Содержание коллагена в амниотических оболочках человека: влияние продолжительности беременности и преждевременного разрыва.
Obstet Gynecol
1981
;57
:487
–9.Американский журнал эпидемиологии Авторские права © 2005, Школа общественного здравоохранения Блумберга Джонса Хопкинса Все права защищены; напечатано в U.S.A.
Передняя плацента | Tommy’s
Что такое плацента?
Плацента — это орган, который помогает вашему ребенку расти и развиваться. Он прикреплен к подкладке матки и соединен с вашим ребенком пуповиной. Плацента передает ребенку кислород, питательные вещества и антитела из вашей крови. Он также переносит продукты жизнедеятельности вашего ребенка в ваш кровоток, чтобы ваше тело могло избавиться от них.
Что такое передняя плацента?
Плацента развивается в первые несколько недель беременности везде, где оплодотворенная яйцеклетка внедряется.Это может быть верхняя, боковая, передняя или задняя стенка матки. Если плацента прикрепляется к передней части, это называется передней плацентой.
Иногда люди думают, что наличие передней плаценты связано с наличием низкорасположенной плаценты, но это не так. Низкорасположенная плацента (также известная как предлежание плаценты) — это когда плацента прикрепляется ниже и может покрывать часть или всю шейку матки (вход в матку).
Как я узнаю, есть ли у меня передняя плацента?
Вы узнаете, есть ли у вас передняя плацента, во время второго ультразвукового исследования, когда вам будет 18–21 неделя беременности.
Может ли передняя плацента вызвать осложнения?
Это маловероятно. Передняя стенка матки — нормальное место для имплантации и развития плаценты. Передняя плацента по-прежнему будет выполнять свою работу по питанию вашего ребенка, но есть некоторые вещи, о которых следует знать, если вам поставили диагноз.
Ощущение движений ребенка
Большинство женщин обычно чувствуют шевеление ребенка в возрасте от 18 до 24 недель. Если это ваша первая беременность, вы можете не замечать шевеления ребенка, пока не забеременеете более 20 недель.
При наличии передней плаценты может быть немного сложнее почувствовать движение вашего ребенка, потому что ваш ребенок находится под подушкой плаценты, лежащей в передней части живота. Однако очень важно, чтобы вы никогда не предполагали, что наличие передней плаценты — это причина, по которой вы не чувствуете, как ваш ребенок шевелится.
Узнавайте движения вашего ребенка и следите за ними на протяжении всей беременности. Немедленно обратитесь к акушерке или родильному отделению, если вы считаете, что движения вашего ребенка замедлились, остановились или изменились.Всегда лучше проверить.
Некоторые женщины могут быть особенно обеспокоены движениями своего ребенка, особенно если у них были тяжелые переживания во время предыдущих беременностей. Поговорите со своей акушеркой о том, что вы чувствуете. Они могут успокоить вас или помочь получить дополнительную помощь и поддержку, если они вам понадобятся.
Боль в пояснице
У вас может быть боль в пояснице, если у вас передняя плацента. Раздражительная боль в спине может быть обычным явлением во время беременности, и вы можете попытаться ее облегчить.
Скрининговые и диагностические тесты
Передняя плацента может затруднить выполнение определенных тестов, таких как амниоцентез. Не всем женщинам предлагается этот тест во время беременности. Вам предложат этот тест только в том случае, если результаты ваших скрининговых тестов покажут, что у вашего ребенка высокий риск определенных заболеваний, например синдрома Дауна.
Тест включает в себя введение длинной тонкой иглы через желудок в амниотический мешок для удаления образца клеток, чтобы врачи могли проверить состояние здоровья.Наличие передней плаценты может затруднить это, но врачи будут использовать ультразвуковой сканер, чтобы направлять иглу и избегать попадания плаценты. Для направления иглы используется ультразвуковой сканер, что значительно снижает риск травмы.
Существует небольшой риск выкидыша после пробы амниоцентеза, независимо от того, где находится плацента.
 Наступление III стадии до 35-37 недель беременности обычно расценивают как преждевременное созревание плаценты — один из показателей плацентарной недостаточности, что требует постоянного тщательного наблюдения за состоянием плода.
Наступление III стадии до 35-37 недель беременности обычно расценивают как преждевременное созревание плаценты — один из показателей плацентарной недостаточности, что требует постоянного тщательного наблюдения за состоянием плода.