Какие бывают предвестники родов у повторнородящих
Обычно стандартный срок беременности 280 дней. Но на самом деле действительная дата родов может довольно сильно отличаться от предполагаемой. Ее могут просчитать гинекологи и узисты, но и они могут ошибиться, даже на три недели. Расшифровка исследования с помощью ультразвуковой диагностики – сложное дело и не всегда точное. Особенно в случае нескольких детей, близнецов и двойняшек. Ваша беременность может идти не неделя в неделю. Поэтому стоит доверять себе и своему телу и следить за ним. Ведь именно оно может подсказать, когда пора собирать сумку в роддом.
На какие же предвестники родов необходимо обращать внимание будущим матерям и как особенности протекания этого периода могут помочь при родах? Несмотря на неоднозначные признаки, многие женщины все равно путают их с обычным состоянием или просто не замечают. Хотя на вторые роды предвестники уже очень заметны и определить их несложно, но нужно, ведь роды могут начаться в любой день.
Чем отличаются предвестники родов у повторнородящих от первородящих
Рожать тяжело и в первый раз, и в последующие. Вот только повторнородящие знают что их ждет, хотя многие боятся того, что забыли свой первый опыт. Как и у первородок у вас будут такие же признаки, однако они могут протекать более стремительно. К примеру, опущение живота, с последующими облегчающими симптомами, у перворожениц бывает за несколько недель до важного дня, а вот у тех, для кого роды – не новость, живот опустится только за пару дней до родов, а может и не опуститься вовсе. В этом случае головка ребенка опустится в первой фазе родов в малый таз, в то же время будет опускаться и живот.
Чем отличаются предвестники родов у повторнородящих от первородящих
Рожавшие женщины отличаются от нерожавших с точки зрения анатомии. В шейке матки вторых немного более широкий просвет. А также она более быстро реагирует на гормональную стимуляцию. Поэтому часть предвестников родов у повторнородящей начнется раньше.
Поэтому часть предвестников родов у повторнородящей начнется раньше.
Например, при повторных родах слизистая пробка будет больше. Больше будет и жидких выделений под конец срока.
Тренировочные схватки, сопровождающие беременность, приходят раньше, но, возможно, это из-за того, что вы уже знаете что это такое и можете быстрее их заметить. Так что, если вы рожаете не впервые и ощущаете на себе эти предвестники, то стоит собрать сумку сегодня, а не откладывать эту задачу на завтра.
Самые распространенные первые предвестники родов на 36, 38 и 39 неделе беременности
Что такое предвестники родов и чем отличаются предвестники вторых родов и предвестники родов у первородящих? На самом деле практически ничем, только проходят они быстрее и при схватках нужно более тщательно контролировать интервалы. На вторые и третьи роды предвестники одинаковые, рассмотрим их.
Опускается живот. Это не всегда происходит у беременных при первых, вторых и даже третьих родах, но опущение живот имеет свои плюсы: будет намного легче дышать, отдышки не будут больше мучить, также пропадут постоянные изжоги.
Увеличивается количество половых выделений. Это происходит из-за того, что часть плодного пузыря отслаивается от маточных стенок. Важно помнить, что это не подтекание вод. Нередко, чтобы убедиться, что дело в этом, нужно лишь сделать специальный тест. Он покажет, есть ли в выделениях амниотическая жидкость.
Резкое снижение веса. Всегда приходите к врачу по графику, так можно будет отследить ваш вес. Перед родами вы немного похудеете, или просто перестанете набирать вес. Так организм облегчает себе предстоящие роды. Норма потери веса – 2 кг.
Меньше едите. В самый близкий промежуток времени перед родами у вас уменьшится аппетит, потреблять еды вы будете меньше. Заставлять себя есть и за себя, и за ребенка не стоит, доверяйте интуиции. А при изжоге и тошноте, лучше контролируйте, что вы употребляете в пищу.
Меняется постава. Так как матка становится ниже, у тела смещается и центр тяжести. Поэтому многие женщины приобретают вид гордых будущих матерей, с высоко поднятой, даже запрокинутой назад, головой. Походка теперь более похожа на то, как ходит уточка.
Частые походы в туалет. Дело в том, что то давление, которое испытывает мочевой пузырь из-за других органов, увеличивается, а гормоны заставляют прямую кишку постоянно давать новые позывы. На удивление на объем стула частота никак не влияет, он может быть даже больше, чем обычно. Прямо перед родами вам скорее всего захочется несколько раз посетить уборную. А за несколько часов до сильных схваток появятся рвота, тошнота и расстройство желудка. Всеми виной гормоны, стимулирующие роды. Так что стесняться не стоит.
Самые распространенные первые предвестники родов на 36, 38 и 39 неделе беременности
Тренировочные схватки. Они не настоящие, но их появление говорит о скором рождении ребенка. Они не отличаются регулярностью, совершенно безболезненны и могут быть разной продолжительности. Так ваша матка тренируется и разминается перед предстоящей тяжелой работой. К примеру на 35-й неделе частый предвестник родов – это схватки Брэкстона-Хикса. Вам может показаться, что они достаточно болезненны, но это всего лишь тренировка.
Так ваша матка тренируется и разминается перед предстоящей тяжелой работой. К примеру на 35-й неделе частый предвестник родов – это схватки Брэкстона-Хикса. Вам может показаться, что они достаточно болезненны, но это всего лишь тренировка.
Боли в спине и внизу живота. И снова все из-за опущения ребенка. Кости тоже готовятся к родам. Боль может быть тупая внизу живота или же опоясывающая – в спине и животе одновременно. Часто такие боли периодичны, но могут быть и постоянными.
Дышать теперь легче. Многим беременным, особенно на последних сроках, бывает сложно дышать. Ребенок давит на диафрагму, и вы не можете вздохнуть на полные легкие. А когда плод опускается, дыхательные органы снова могут функционировать в своем привычном режиме.
Плод по-другому шевелится. Малыш тоже подсказывает вам, что его появление на свет уже очень скоро. Он притихает перед бурей, но подает сигналы, что с ним все хорошо, лениво шевелясь в утробе. После этого периода наступает другой, полный активности.
Резкие смены настроения. Вы то устали, то хотите быстрее родить, то убираете, то слишком бодры или роняете слезинки? Все нормально, просто в вашем организме проходят нейроэндокринные процессы. Они заставляют вас вести себя не вполне логично, но делать все, чтобы малышу после рождения было хорошо, тепло и уютно. Однако, как только заметите за собой такие перемены, лучше предупредить близких, чтобы не испортить отношения.
Создаем гнездо. Люди, как и животные и птицы, стараются создать благоприятные условия для своего будущего чада. Это называется «инстинкт гнездования». Женщине постоянно хочется переделывать детскую, убирать и улучшать дом, вычищать все до наименьшей пылинки. Скоро здесь появится новый родной сожитель. Обычно все это происходит за неделю перед родами. Если же беременная забивается в уголочек, не хочет ни с кем разговаривать и пытается от всех отделиться, значит осталось всего несколько часов. Так она на психологическом уровне ищет тихое место для скорых родов.
За пару дней будущая мама может жалеть себя по совершенно любому поводу, постоянно плакать и просить одобрения и защиты. Так она, хоть и не сознательно, смотрит на действия мужа и близких людей. В этот момент она – ребенок.
Сколько длятся предвестники родов у повторнородящих
Рожать снова – это как читать книгу, которую вы уже читали, но давно. Процесс похож, но ощущать вы можете его по-другому. Организм повторнорожающей понимает, что с ним такие процессы уже происходили, и проходит через них быстрее. Поэтому подготовка к рождению второго и третьего ребенка будет проходить легче.
Сколько длятся предвестники родов у повторнородящих
Не стоит опираться на слова подруг, у всех по-разному, так как каждый организм уникален. Многое зависит и от здоровья беременной, и от периода времени, который прошел с прошлых родов.
Зачастую с первого предвестника до последнего долго ждать вам не придется. Так что малыш родится примерно через 2-5 дней.
Когда нужно ехать в роддом при повторных родах?
Вторые, третьи и последующие роды проходят намного стремительнее первых. Некоторые явления перед ними при первой беременности вы могли и не заметить. Конечно, как тут обращать внимание на самочувствие, когда так волнуешься за себя, за ребенка и за сами роды. Но сейчас, вам обязательно нужно постоянно слушать свое тело, ведь при некоторых признаках нужно сразу ехать в роддом. Поэтому лучше выпишите для 39, 38, 37 и 36 недели беременности предвестники родов у повторнородящих.
Отхождение пробки. Слизистая пробка может отходит также как опущение живота, то есть может за пару дней до родов, а может за пару недель. Вот только при вторых и третьих родах шейка матки намного быстрее открывается, чем при первых. Так что вы вполне можете быть в роддоме уже через несколько часов. Пробка отходит как желеобразный сгусточек, иногда прямо во время родов из тазового отдела. Обычно это прозрачная, кремового или немного бурого оттенка слизь. Иногда в ней содержатся небольшие прожилки крови. То, что пробка отошла, говорит о том, что матка постепенно открывается. При этом чем больше вес ребенка, тем больше вероятность того, что вы сами заметите ее отхождение. Однако она может отойти и при посещении уборной, а вы и не заметите. Этот сгусток может отделиться сразу весь, а может выходить по кусочкам несколько дней.
Обычно это прозрачная, кремового или немного бурого оттенка слизь. Иногда в ней содержатся небольшие прожилки крови. То, что пробка отошла, говорит о том, что матка постепенно открывается. При этом чем больше вес ребенка, тем больше вероятность того, что вы сами заметите ее отхождение. Однако она может отойти и при посещении уборной, а вы и не заметите. Этот сгусток может отделиться сразу весь, а может выходить по кусочкам несколько дней.
Когда нужно ехать в роддом при повторных родах?
Смена поведения плода. Ранее вы наверняка знали целый режим дня ребенка, когда он активный и когда спит. Формирование его нервной системы за последний акушерский месяц и привело к такому режиму. За сутки перед родами он может вести себя совершенно по-иному, ребенку теперь тесно. Он может сначала много шевелиться, потом затихать надолго, а потом отбивать ритм с каким будет рождаться. Если же шевелений нет совсем, это плохой знак и нужно обратиться к врачу.
Боли внизу живота. Теперь, когда рожаете не впервые, вы уже знаете, что в таких болях нет ничего страшного и неправильного. Это всего лишь свидетельство того, что началась родовая деятельность. Менее опытные мамы начинаются паниковать.
Теперь, когда рожаете не впервые, вы уже знаете, что в таких болях нет ничего страшного и неправильного. Это всего лишь свидетельство того, что началась родовая деятельность. Менее опытные мамы начинаются паниковать.
Отошли воды. И теперь самый популярный признак того, что роды уже совсем не за горами – отхождение околоплодных вод. Так случается не со всеми. Поэтому не стоит дожидаться именно момента отхождения вод. Их могут проколоть в роддоме. Но так, как рожаете вы не впервые, у вас намного больше шанс, что воды отойдут сами. Часто это случается совершенно внезапно, чаще всего ночью. Не беспокойтесь, болей не будет, вы услышите только глухой хлопок. Как и в случае с пробкой, воды могут отходить не сразу, а частями. Так случается если плодный пузырь был поврежден. Итак, жидкость отошла. Нет схваток? Срочно едьте в роддом!
Схватки. Конечно же, в этот раз не ложные схватки. Вы легко их отличите, эти схватки будут отголоском ваших прошлых родов. Паниковать не нужно, но поспешить стоит, особенно если вместе со схватками выходят коричневые выделения.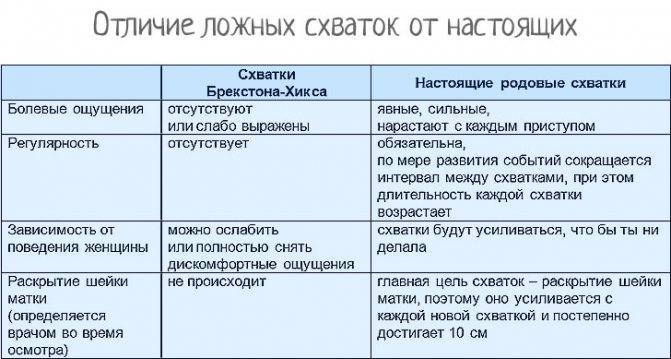
Что еще нужно знать перед родами
Если у вас близнецы, вы обзавелись двойней или даже тройней, то скорее всего вес и параметры каждого ребенка из двойняшек и тройняшек будет меньше стандартного веса для одного малыша. Они просто не поместятся, ваш живот не резиновый, какой бы вид предлежаний у них ни был.
Врач может назначить вам дополнительное ультразвуковое исследование и скрининг для уточнения данных. Фото ребенка на последнем этапе развития вы даже можете вставить себе в материнский дневник. Вы увидите как выглядит ребенок, какое у него расположение, где находится пуповина, возможно у ребенка нестандартное тазовое расположение. Это нужно учесть при родах. Также вы узнаете какова масса ребенка, поймете сколько он весит сейчас посмотрите на его шевеления.
Что еще нужно знать перед родами
Также важно узнать нет ли у вас низкой плацентация, маловодия или многоводия, какое состояние шейки матки на данный момент, возможно, ваша беременность будет короче, чем вы думали.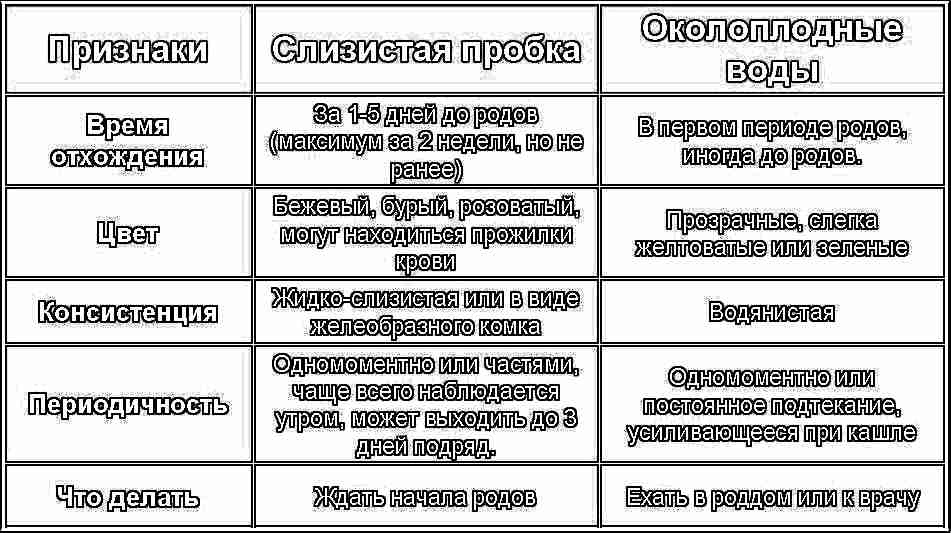
Напоследок
Все предвестники родов вовсе не для того, чтобы поднять панику у вас или у ваших близких. Их всего лишь нужно вовремя распознать и радоваться, что теперь ваш ребенок готовится появиться на свет. Естественно и для вас это будет хорошим намеком. Ведь рожать дома или в машине «скорой помощи» может быть очень опасно и для матери, и для ребенка. Гораздо разумнее будет вовремя лечь в больницу и родить дитя под надзором опытных врачей.
Эти предвестники обычно появляются у беременных женщин примерно после 38-й недели. А это значит, что, если правильно считать, до ПДР осталась одна-две недели. Если вы почувствовали один или несколько признаков, не стоит волноваться и сразу же садиться в машину. Ребенок не появится через пару минут или часов. На это еще потребуются дни и даже недели. Вам стоит лишь хорошо подготовиться и морально и физически.
Если же вы чувствуете несколько последних признаков, стоит приготовиться к поездке в роддом. Не забывайте также, что у повторнородящих периоды прохождения родов намного быстрее.
В случае, если первые роды прошли не очень хорошо, были какие-либо проблемы с их протеканием, с вашим здоровьем или со здоровьем ребенка, вам стоит чаще наблюдаться у врача. Возьмите его номер телефона, чтобы при возникновении любых волнующих вас признаков, вы могли позвонить и посоветоваться.
Смотри видео, в котором мы задали самые странные вопросы гинекологу:
Еще редакция Сlutch cоветует прочитать:
«Раскрыла причину расставания с Баланом»: Тина Кароль рассказала о скандале (видео).
Самые трендовые оттенки волос на 2021 год: Катя Сильченко и Виталик Дацюк рассказали, как выбрать свой идеальный цвет.
«Палетка — не рулетка»: покрасить волосы также просто, как и встретиться подругой.
Всемирный день Nutella® — для друзей и поклонников бренда.
Гинеколог о нежелательной беременности: вся правда об экстренной контрацепции, противозачаточных и подкожных имплантах.

Предвестники родов у повторнородящих женщин | Мамоведия
Всем известно, что беременность женщины длится около 280 дней или 40 недель и на протяжении всей беременности врач, который наблюдает за беременной, по несколько раз пытается максимально точно высчитать предполагаемую дату родов.
Безусловно, примерную дату родов вполне возможно высчитать, используя дату последних месячных женщины или результаты УЗИ, но на начало родов очень сильно могут повлиять множество факторов, которые практически невозможно учесть непосредственно при определении предстоящей даты родовой деятельности.
Но, не смотря на это, каждая беременная женщина, у которой беременность подходит к концу, вполне в состоянии очень четко распознать приближение родов, исходя из характерных признаков или симптомов. Вопрос о том, какими могут быть предвестники родов, повторнородящих женщин волнует ничуть не меньше, чем первородящих.
Повторнородящим мамочкам следует помнить, что перед вторыми родами предвестники родов могут ничем не отличаться от предвестников перед первыми родами. Единственным отличием является то, что предвестники повторных родов могут быть выражены более ярко, поскольку роды у повторнорожающих женщин протекают чуть более стремительно и быстро.
Единственным отличием является то, что предвестники повторных родов могут быть выражены более ярко, поскольку роды у повторнорожающих женщин протекают чуть более стремительно и быстро.
Какие же могут быть предвестники родов у повторнородящих женщин?
Во-первых, это может быть некоторое опущение живота. Конечно, следует отметить, что бывают исключения из правил, и далеко не у всех беременных женщин непосредственно перед началом родовой деятельности опускается живот. После того, как опускается живот, беременной станет легче дышать, но спать станет значительно труднее, поскольку на этом этапе очень проблематично найти удобную позу для комфортного сна. Необходимо заметить, что у повторнородящих женщин, в большинстве случаев, живот опускается буквально за несколько дней до родов.
Вторым предвестником родов у повторнородящих женщин может быть отхождение так называемой слизистой пробки. Как исключение, в некоторых случаях, слизистая пробка может не отойти вовсе, а может отойти за несколько дней, а иногда и даже за несколько недель до даты начала реальной родовой деятельности. Иногда случается так, что после отхождения слизистой пробки у повторнородящих женщин роды начинаются через несколько часов.
Иногда случается так, что после отхождения слизистой пробки у повторнородящих женщин роды начинаются через несколько часов.
Предвестником родов у повторнородящих женщин могут быть схваткообразные боли внизу живота. Но, здесь необходимо учитывать тот факт, что о начале родов могут свидетельствовать только регулярные и постоянно учащающиеся схватки, с уменьшающими интервалами между ними.
Иногда схваткообразные боли могут сопровождаться коричневатыми или кровянистыми выделениями. В таком случае, как показывает практика, роды начнутся максимум через шесть или восемь часов.
Еще одним предвестником родов у повторнородящих женщин является отхождение околоплодных вод. Этот предвестник по праву является одним из самых известных. В некоторых случаях плодный пузырь женщины прокалывают непосредственно в роддоме, причем уже в период самих родов. Замечено, что при повторных родах околоплодные воды отходят немного чаще, чем при первых родах.
Кроме этого, предвестником родов у повторнородящих женщин может служить специфическое поведение самого малыша.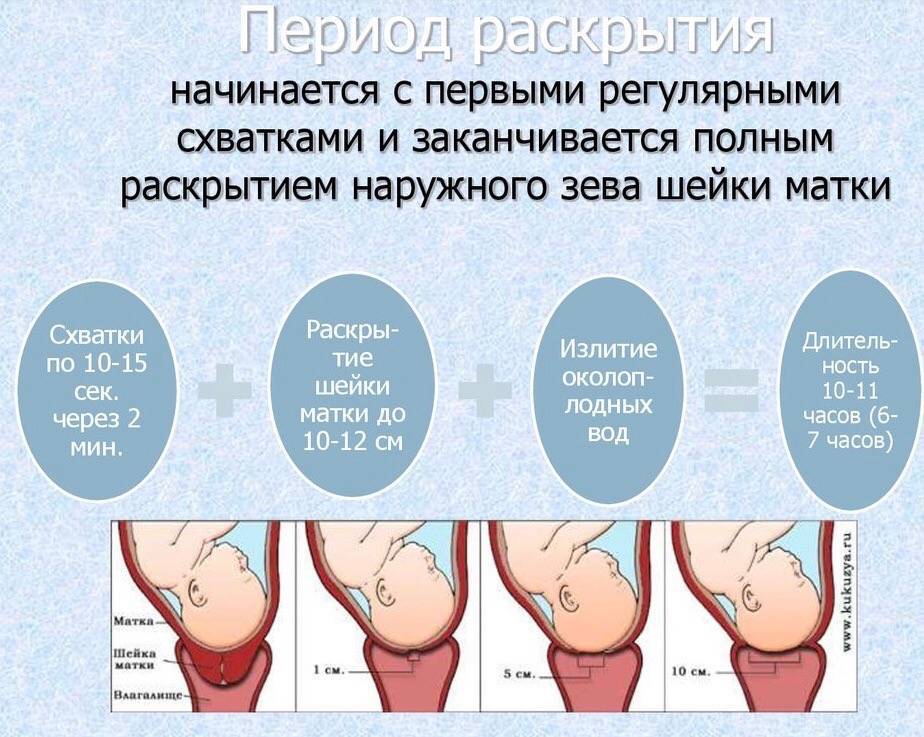 При этом малыш притихает, становиться малоактивным, и совершает только ленивые шевеления. Через некоторое время малоактивность плода может смениться чрезмерной активностью малыша. Таким образом, он готовиться к предстоящим родам.
При этом малыш притихает, становиться малоактивным, и совершает только ленивые шевеления. Через некоторое время малоактивность плода может смениться чрезмерной активностью малыша. Таким образом, он готовиться к предстоящим родам.
У некоторых мамочек перед повторными родами проявляется инстинкт гнездования, который проявляется в том, что женщина начинает испытывать довольно резкий прилив активности и стремиться самой побыстрее решить буквально все незаконченные дела.
Также у некоторых повторнородящих женщин перед родами может наблюдаться расстройство стула, тошнота и даже рвота.
Перед родами женщина может немного потерять в весе. Помимо этого, вместе с весом обычно уходят и отеки. Также перед началом родовой деятельности у беременной может происходить изменение аппетита, нарушение пищеварения, появляться ноющие боли в области лобка или поясницы, а также озноб.
При появлении предвестников родов, не стоит слишком сильно переживать. Нужно просто настроиться на предстоящие роды, ведь совсем скоро Вы станете дважды мамочкой. И это прекрасно!
И это прекрасно!
Начало родов: признаки у первородящих и тех, кому не впервой
Беременной женщине не всегда бывает просто определить начало родового процесса, но существуют определенные признаки, которые указывают скорое появление малыша на свет.
В последние недели беременности, женщины испытывают нетерпение и все чаще задаются вопросом: «Когда же родится малыш?». Определить точную дату родов бывает достаточно сложно, ведь иногда роды начинаются в 38, в 40, а то и в 42 недели. Если же женщина внимательно следит за изменениями, происходящими в ее организме, то, безусловно, она заметит признаки начала родов.
Эмоциональное состояние накануне рождения малыша у женщин может быть различным: некоторые чувствуют перевозбудимость, находятся на грани срыва, другие, напротив, говорят о том, что испытывали перед родами чувство спокойствия и умиротворения.
У большинства беременных накануне родов просыпается так называемый «гнездовой инстинкт». Женщина начинает готовиться к появлению в доме нового жителя: моет, убирает, чистит. Но главное, не стоит переусердствовать, иначе роды могут застигнуть вас врасплох. Также не стоит перетруждаться в последние недели беременности, берегите силы, которые понадобятся вам во время родов.
Но главное, не стоит переусердствовать, иначе роды могут застигнуть вас врасплох. Также не стоит перетруждаться в последние недели беременности, берегите силы, которые понадобятся вам во время родов.
Что такое предвестники родов
Гормональный фон женщины начинает меняться практически сразу после зачатия.
В организме будущей мамы в большом количестве начинает вырабатываться такой гормон как прогестерон, он отвечает за сохранение беременности.
В последние недели перед родами плацента начинает стареть и это приводит к уменьшению выработки прогестерона.
Но на этом фоне начинает больше вырабатываться другого гормона – эстрогена, который подготавливает организм будущей мамы к родам.
В тот момент, когда уровень эстрогенов достигнет своего максимума, возникнет сигнал, воспринимаемый головным мозгом как руководство к началу родов.
Смена гормонов на последних неделях беременности и приводит к возникновению определенных симптомов, указывающих на подготовку родовых путей.
Цель подготовительного периода – обеспечить наименее травматичное продвижение рождающегося малыша по родовым путям женщины.
Происходящие в этот период усовершенствования в организме принято называть предвестниками родов, у некоторых женщин все изменения выражены в полной мере, другие замечают лишь небольшие признаки предстоящего события.
Но, тем не менее, при внимательном отношении к себе можно зафиксировать несколько самых явных симптомов скорых родов.
Организм женщины начинает готовиться к родам после 32 недели беременности, а первородящая женщина может почувствовать первые предвестники родов, начиная с 36-37 недели.
Оптимальный временной промежуток между родами
Согласно ВОЗ, наиболее подходящим для организма женщины временным промежутком между родами являются приблизительно 2-2,5 года. За это время тело женщины как раз успевает восстановиться и запастись необходимыми витаминами и микроэлементами. И в то же время организм все еще «помнит» родовой процесс и остается хорошо к нему подготовленным.
Когда перерыв между родами менее двух лет, у женщины в организме не успевают накопиться все необходимые вещества. Это может спровоцировать некоторые нарушения плода, даже есть вероятность развития гипотрофии. Также в случае подобного перерыва уровень гемоглобина у женщины понижен. Это объясняется в первую очередь сильной кровопотерей.
Затянувшийся перерыв между родами (таким считается промежуток в 10 лет и более) также способен негативно отразиться на повторной беременности. В этом случае проблема заключается в недостаточном кровоснабжении детородного органа – матки. Усугубляют проблему возможно приобретенные патологии репродуктивной системы. Есть ряд нарушений, не принадлежащих к заболеваниям полового характера, но тем не менее оказывающих не меньшее отрицательное влияние на течение беременности. Среди них:
- диабет;
- ожирение;
- нарушения эндокринной системы;
- артериальная гипертензия и другие.
С возрастом, как правило, количество приобретенных заболеваний растет, а функции организма становятся менее активными.
Предвестники родов у первородящих на 36 неделе
Предвестники родов у первородящих можно наблюдать уже на 36 неделе. Женщина может заметить, что ее малыш стал меньше двигаться.
Это связано с тем, что он изменил свое положение и теперь его головка находится в самом внизу, то есть ближе к родовым путям, где ее движения задерживаются тазовыми костями.
На 36 неделе беременности возникают и такие симптомы как ложные схватки, многие в эти моменты считают, что начинаются роды и стараются попасть в больницу.
Ложные схватки являются тренировочными, и пугаться их не стоит, а отличить от истинной родовой деятельности можно по нескольким признакам.
При тренировочных схватках живот твердеет, ощущается боль в поясницы, а сами сокращения матки нерегулярные и быстро проходят.
На 36 неделе возможно и увеличение выделений из половых путей, что опять же связано с давлением опущенной матки на влагалище.
Если эти выделения слизистые, обильные, обычного цвета и запаха, то беспокоиться не нужно.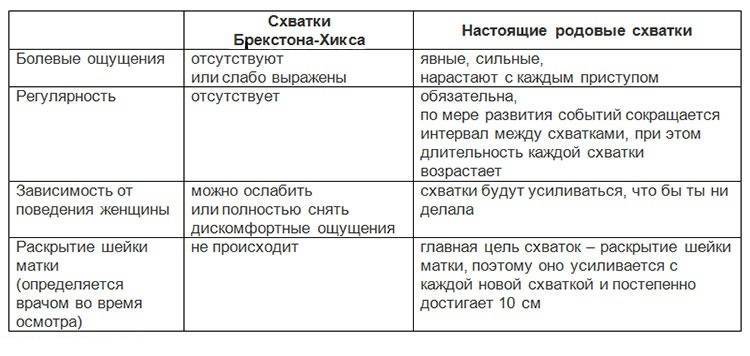
Необходимо поставить врача в известность при появлении кровянистой слизи, а если наблюдается сильное кровотечение, то нужно как можно быстрее вызвать скорую помощь.
Тренировочные схватки
Эти признаки скорых родов у повторнородящих возникают приблизительно на 32-37-й неделе. При этом ложные схватки могут проявляться достаточно слабо. Большинство женщин их даже не замечают.
Иногда тренировочные схватки появляются у повторнородящих за несколько недель до родов. Такие признаки можно легко принять за настоящие сокращения матки.
Ложные схватки характеризуются такими особенностями:
- они кратковременны и нерегулярны;
- со временем утихают, а не нарастают;
- сопровождаются небольшой болью, напоминающей дискомфорт при месячных;
- после небольшого отдыха схватки исчезают.
На 37 неделе
Ребенок, перешагнувший свой 36 недельный порог развития, уже считается доношенным.
Поэтому если начинаются роды на этом сроке, то пугаться их не стоит, ваш малыш вполне готов встретиться с новым для него миром.
Первые признаки родов у женщин на 37 недели выражаются следующими признаками:
- Опусканием живота. Матка вместе с ребеночком смещается в область малого таза. Такое изменение обуславливает и исчезновение некоторых симптомов, которые беспокоили женщину на протяжении большей половины беременности. Опущение матки снижает нагрузку на диафрагму, что приводит к уменьшению или исчезновению изжоги и к облегчению дыхания.
- Учащением мочеиспускания и частым опорожнением кишечника. Эти признаки приближающихся родов также связаны с опущением матки и с повышенным давлением на мочевой пузырь и кишечник.
- Снижением веса. На последних неделях беременности выводится больше жидкости и это приводит к тому, что женщина вес практически не набирает. Пугаться этого не стоит, ребенок уже полностью развит и то, что ему нужно для питания, он обязательно получит. С другой стороны, стабилизация веса позволяет женщине легче перенести последние дин перед родами и сами роды.
- Болью в области тазовых костей и лобка.
 Кости таза начинают расширяться и это вызывает дискомфортные ощущения и периодически появляющуюся острую боль. Некоторые женщины сильную болезненность испытывают в ночные часы.
Кости таза начинают расширяться и это вызывает дискомфортные ощущения и периодически появляющуюся острую боль. Некоторые женщины сильную болезненность испытывают в ночные часы.
ПОПУЛЯРНОЕ У ЧИТАТЕЛЕЙ: Как я похудела после родов на 27 килограмм и убрала живот
Пищевые расстройства
Появление у женщины жидкого стула также можно отнести к предвестникам скорых родов. Этот признак свидетельствует об очищении организма. Если повторнородящая женщина сталкивается с беспричинным расстройством, то вероятнее всего, что малыш появится на свет в ближайшие сутки.
Многие беременные воспринимают диарею как отравление. Ведь данный признак нередко сопровождается появлением тошноты. А иногда женщины испытывают даже рвоту.
Подобные предвестники могут сопровождаться и другими признаками, свидетельствующими о скором приближении родов:
- Наблюдается небольшая потеря веса. Как правило, это 2-2,5 кг. Сброс веса происходит за 2-3 дня до родов.
- Спадает отечность.

- Нарушение пищеварения может сопровождаться изменением аппетита.
- Женщина отмечает частые позывы к опорожнению. Но они оказываются ложными.
- Появившаяся боль в области поясницы и лобка носит тянущий характер. Ее сопровождает ощущение давления в зоне промежности.
Столкнувшись с такими предвестниками, вы должны понимать, что роды уже на носу.
На 38 недели
Предвестники родов у первородящих на 38 неделе сходны с изменениями, происходящими на 37 неделе.
Малыш продолжает расти, а организм мамы продолжает готовиться к естественным родам.
Из-за изменения центра тяжести меняется и походка, она становится плавной, размеренной, женщине становится тяжелее сидеть.
На этой недели может отойти слизистая пробка, обычно это свидетельствует о том, что ребенок появится на свет через 3-6 дней.
Слизистая пробка представляет собой истечение вязковатой жидкости светлого, желтого или коричневатого цвета.
Не стоит считать, что пробка отходит одномоментно, чаще всего она вытекает за несколько дней небольшими порциями.
На 37 недели периодически могут повторяться тренировочные схватки, если они слишком болезненные, то врач может прописать прием но-шпы.
Нестабильное и эмоциональное состояние молодой мамочки. Естественно, что она боится предстоящего события и родственникам необходимо сделать так, чтобы женщина меньше волновалась.
ЧИТАЙТЕ ПО ТЕМЕ: Как определить дату родов.
Поведение малыша
О том, что роды приближаются, вы сможете догадаться по поведению младенца. За несколько суток до знаменательного события кроха затихает. Он становится малоактивным. Его движения достаточно ленивы.
Подобное временное затишье внезапно сменяется бурной активностью. Это признаки скорых родов у повторнородящих женщин. Ведь таким способом малыш «отрабатывает» технику поведения во время родов. А значит, надолго задерживаться в утробе он не планирует.
На 39 неделе
Большинство детей рождаются именно на 39 недели беременности, и потому не стоит беспокоиться, если в это время начинаются роды.
В этот период и предвестники родов у первородящих становятся весьма заметными, изменения в самочувствии и настроение замечает не только сама женщина, но и люди ее окружающие.
К самым часто встречающимся симптомам, указывающим на близкие роды, относят:
- Резкую смену настроения и поведения. Практически у всех женщин за несколько дней до родов просыпается инстинкт «гнездования». Выражается это в желании провести генеральную уборку в доме, основательно подготовить место для малыша, нагладить и разложить его вещи. Некоторые первородящие решаются на отчаянный шаг – затевают перестановку мебели, моют окна, делают мелкий ремонт. С одной стороны, это даже хорошо, так как движение ускоряет подготовку родовых путей и значит, малыш не замедлит обрадовать своим присутствием.
- Тренировочные схватки. На 39 они появляются все чаще и переносятся некоторыми женщинами тяжелее. Если подобные симптомы доставляют сильное беспокойство, то можно принять теплую ванну или просто поспать.
 Если вам удастся уснуть и болезненные ощущения полностью пройдут, то значит, родовой деятельности еще нет.
Если вам удастся уснуть и болезненные ощущения полностью пройдут, то значит, родовой деятельности еще нет.
Инстинкт «гнездования»
За несколько недель до важной даты у женщины стабилизируется гормональный фон. В связи с этим появляются следующие признаки скорых предвесников родов у повторнородящих:
- прилив жизненной силы;
- повышенная энергичность;
- резкое улучшение самочувствия;
- ощущение счастья.
Подобное состояние женщина всегда стремится использовать с пользой. В доме затевается генеральная уборка, срочно обустраивается детская комната. Может начаться стирка вещей либо глажка.
Как правило, такой синдром «гнездования» наблюдается на 36-37-й неделе у повторнородящих.
На 40 недели
Если ваш малыш еще не решил появиться на свет, то будьте уверены, что в ближайшие дни он непременно это сделает.
На этом сроке первые признаки приближающихся родов заметить удается практически всем, и они выражаются такими изменениями:
- Отсутствием аппетита.
 У большинства первородящих мам аппетит резко снижается, что приводит и потере веса до 1,5-2 килограмм.
У большинства первородящих мам аппетит резко снижается, что приводит и потере веса до 1,5-2 килограмм. - Меньшим шевелением плода. К 40 недели практически все нормально развивающиеся малыши крупные и поэтому им тесно в матке, что снижает и их активность. Естественно, ребенок периодически толкается и пинается, но гораздо реже, чем на протяжении последних месяцев. Когда начинаются роды ребеночек наоборот может вести себя очень активно, стараясь побыстрее выйти из тесноты.
- Размягчением шейки матки. На последних неделях беременности шейка матки становится мягкой и уменьшается в размерах, это необходимо для плавного раскрытия и мягкого продвижения малыша по родовым путям. В это же время врач при осмотре может выявить раскрытие шейки матки на 1-2 пальца, это означает, что родов осталось ждать всего несколько дней.
- Разжижением стула и иногда рвотой. Такие предвестники родов бывают не у всех первородящих, но если они возникли, то слишком переживать не стоит. Происходит естественное очищение организма, что облегчает родовой процесс.
 Диспепсические расстройства в большинстве случаев появляются примерно за два-три дня до родов.
Диспепсические расстройства в большинстве случаев появляются примерно за два-три дня до родов. - Выделениями из влагалища. Беременная женщина в конце своего срока может замечать, что ее нижнее белье периодически намокает. Это свидетельствует о подтекании околоплодной жидкости. Точно сказать, с чем связаны появившиеся выделения, сможет врач в процессе осмотра. Замалчивать о возможном выделении вод не стоит, так как их отсутствие в матке неблагоприятным образом сказывается на ребенке. Выделение сразу большого количества жидкости является поводом немедленного обращения к врачу. Без вод ребенок может находиться в утробе не более 6 часов, если этот срок удлиняется, то возможно развитие ряда осложнений. Если гинеколог обнаружит, что плодный пузырь вскрыт, то женщине введут препараты, стимулирующие сокращение матки или, назначат экстренное кесарево сечение.
- Появлением схваток. О начале родовой деятельности свидетельствуют регулярные и болезненные схватки, которые постепенно усиливаются.
 Зафиксировав у себя схватки, нужно немедленно ехать в роддом или вызывать скорую помощь.
Зафиксировав у себя схватки, нужно немедленно ехать в роддом или вызывать скорую помощь.
ПОПУЛЯРНОЕ У ЧИТАТЕЛЕЙ: Калькулятор роста и веса ребенка для расчета онлайн от 1 года до 17 лет
Невозможно заранее сказать и объяснить первородящей женщине, как будет протекать вся ее беременность.
Некоторые девушки прекрасно чувствуют себя все девять месяцев и практически не ощущают предвестников родов.
Другие мамочки любое изменение в своем самочувствии переживают остро и потому могут описать все свои ощущения в последний месяц ожидания малыша.
Но в любом случае волноваться не стоит, если ребенок периодически шевелится, нет кровотечения, сильных болей и общего ухудшения самочувствия, то значит, все протекает нормально и нужно только дождаться начала схваток.
Если вы чувствуете, что начинаются роды, то необходимо быстрее попасть в больницу, где под руководством опытного медперсонала в положенный срок появится ваш кроха на свет.
Можно ли определить
Обычно первые признаки проявляются за 2 недели до родов. Они ощущаются не часто, неинтенсивны. Однако женщине стоит обратить внимание на поведение организма, ведь не редки случаи наступления стремительной родовой деятельности, особенно у повторнородящих.
Они ощущаются не часто, неинтенсивны. Однако женщине стоит обратить внимание на поведение организма, ведь не редки случаи наступления стремительной родовой деятельности, особенно у повторнородящих.
Следует оповестить наблюдающего врача о появлении первых подозрительных признаков. После дополнительного обследования доктор решит, нужна ли госпитализация.
Некоторые девушки не хотят заранее ложиться в дородовое отделение, надеясь на появление точных предвестников, которые укажут на необходимость ехать в роддом. Но не все женщины замечают новые признаки, из-за их слабого проявления. Можно с уверенностью ответить, что точную дату родов с помощью предвестников определить нельзя. При первых проявлениях стоит чаще наблюдаться у врача, который с помощью осмотра определит точное приближение родового процесса.
За сколько до родовой деятельности можно определить скорые роды?
Скорые роды отличаются наличием ярких признаков, которые нельзя не заметить. Если у женщины внезапно началась родовая деятельность, то признаки будут интенсивными:
- сильные боли в животе, схватки;
- отхождение пробки;
- излитие околоплодных вод.

Данные симптомы указывают на необходимость экстренной госпитализации, так как рождение ребенка произойдет в ближайшие часы.
Существуют ли анализы, говорящие о начале родов?
Существует несколько анализов, которые говорят о приближении родового процесса:
- Анализ крови на наличие гормонов. Во время беременности в организме женщины в большом количестве присутствует прогестерон – гормон, отвечающий за благополучное течение беременности, снижение тонуса матки. За пару недель до родов повышается уровень эстрогена, отвечающего за эластичность стенок родовых путей.
- Анализ на подтекание вод. Для его проведения в аптеке приобретается специальный тест на подтекание околоплодных вод. Если результат положительный, роды начнутся в ближайшее время.
Как начинаются роды
Сколько будет продолжаться весь период родов предугадать невозможно. На длительность этого периода влияют многие факторы, это и возраст, и вес женщины, количество родов, психологический настрой и физическое самочувствие, размер плода, быстрота раскрытия шейки матки.
Первые роды считаются нормальной продолжительности, если они по времени занимают 9-12 часов, у повторнородящих эта продолжительность составляет 7-8 часов.
Быстрыми родами считаются те, которые у первородящих происходят за 4-6 часов, у повторнородящих за 2-4 часа.
Стремительные роды занимают не более трех часов у первородящих, и два часа в случае повторных и последующих родов.
Затяжными считаются те, которые продолжаются больше 18 часов.
Затяжные, стремительные и быстрые роды принято считать патологическими, так как они неблагоприятным образом сказываются на самочувствии плода.
Началу родов предшествуют симптомы, определяемые как предвестники родов. Затем идет прелиминарный период, продолжающийся до 24 часов.
В этот период шейка матки окончательно размягчается, начинается ее раскрытие, и появляются первые, еще не регулярные и не сильные схватки.
Несмотря на то, что родовая деятельность не может быть одинаковой у каждой роженицы, есть три четко разграниченных периода родов.
Это период схваток, период рождения малыша, и последний период – отхождение последа, каждый из них имеет характерные симптомы.
Роды после проведения кесарева сечения
Прежде чем решиться на еще одного ребенка после проведения кесарева сечения, следует подождать как минимум два года. Рожая до истечения этого срока, вы навлекаете на себя опасность расхождения шва. При этом тактика ведения родовой деятельности зависит от следующих факторов:
- предлежание плода;
- количество перенесенных операций кесарева сечения;
- масса малыша;
- особенности течения беременности;
- состояние рубца.
Женщин, которые рожают повторно после кесарева сечения, госпитализируют на сроке в 37-38 недель. За ними внимательно наблюдают и при возникновении нарушений экстренно проводят роды оперативным методом.
Вторые роды зачастую проходят для женщин гораздо легче, чем первые. Это связано с подготовленностью тела к родовой деятельности. Однако это касается не всех. Индивидуальные особенности каждого организма и промежуток между родами оказывают существенное влияние на течение беременности. Повторная беременность через 10 и более лет приравнивается к первой.
Индивидуальные особенности каждого организма и промежуток между родами оказывают существенное влияние на течение беременности. Повторная беременность через 10 и более лет приравнивается к первой.
Что касается беременности и родов в третий и последующий разы, здесь существует немалый риск развития осложнений. Многие из них связаны с изнашиванием репродуктивной системы.
Три периода родов
Первый период.
Период схваток или раскрытия является самым продолжительным, и характеризуется он раскрытием шейки матки и появлением регулярных сокращений – схваток.
Вначале схватки непродолжительные и не слишком болезненные, но постепенно интервал между ними сокращается, а сами они становятся длиннее.
В первом периоде принято выделять три фазы:
- Первая фаза – латентная, длится она обычно 5-6 часов. На протяжении этого времени устанавливаются регулярные схватки, с интервалом между ними в 15-30 минут. Происходящие сокращения матки малоболезненны. На этой фазе шейка матки открывается примерно на 4 см.

- Активная фаза продолжается 3-4 часа. Схватки усиливаются, их длительность не менее 20 секунд, пауза между ними сокращается до 5 минут. В эту фазу может произойти излитие околоплодных вод, шейка матки раскрывается до 8 см.
- Транзиторная или переходная фаза. Явно симптомы этой фазы выражены не у всех рожающих женщин. Характеризуется ослаблением схваток в тот момент, когда раскрытие шейки матки достигает от 8 и до 12 см. Головка малыша входит в узкую часть малого таза и в это время необходимо, чтобы процесс родов происходил мягко и плавно. Длится переходная фаза от 40 минут и до двух часов, у женщины возникает сильное желание потужиться и вытолкнуть ребенка. Но необходимо дождаться, когда раскрытие будет составлять не менее 10 см, это обеспечивает легкое продвижение головки плода.
ПОПУЛЯРНОЕ У ЧИТАТЕЛЕЙ: Калькулятор ХГЧ при беременности
Второй период.
Период изгнания или рождения ребенка совсем непродолжительный. В это время необходимо прислушиваться к советам акушера, который подскажет, когда необходимо сильно потужиться и вытолкнуть кроху.
Схватки в этот период продолжаются, их длительность около одной минуты, а интервал составляет не более трех минут.
Потуги женщина может контролировать, задерживая или ослабляя дыхание, напрягая мышцы пресса, это помогает быстро родить ребенка.
Третий период.
Период рождения плаценты является для роженицы некоторым финалом. Она уже знает, что ее кроха появился на свет и с ним все в порядке.
Теперь необходимо дождаться отделения плаценты, что также происходит под влиянием схваток.
Сокращения в этот период не такие болезненные, а некоторые первородящие их вовсе не замечают. Плацента рождается за 20-30 минут.
Три периода естественных, физиологических родов завершают девять месяцев ожидания малыша. Скоро вся боль и дискомфортные ощущения останутся в прошлом, и останется только наслаждаться радостью от общения со своим крохой.
Напоследок
Все предвестники родов вовсе не для того, чтобы поднять панику у вас или у ваших близких. Их всего лишь нужно вовремя распознать и радоваться, что теперь ваш ребенок готовится появиться на свет. Естественно и для вас это будет хорошим намеком. Ведь рожать дома или в машине «скорой помощи» может быть очень опасно и для матери, и для ребенка. Гораздо разумнее будет вовремя лечь в больницу и родить дитя под надзором опытных врачей.
Их всего лишь нужно вовремя распознать и радоваться, что теперь ваш ребенок готовится появиться на свет. Естественно и для вас это будет хорошим намеком. Ведь рожать дома или в машине «скорой помощи» может быть очень опасно и для матери, и для ребенка. Гораздо разумнее будет вовремя лечь в больницу и родить дитя под надзором опытных врачей.
Эти предвестники обычно появляются у беременных женщин примерно после 38-й недели. А это значит, что, если правильно считать, до ПДР осталась одна-две недели. Если вы почувствовали один или несколько признаков, не стоит волноваться и сразу же садиться в машину. Ребенок не появится через пару минут или часов. На это еще потребуются дни и даже недели. Вам стоит лишь хорошо подготовиться и морально и физически.
Если же вы чувствуете несколько последних признаков, стоит приготовиться к поездке в роддом. Не забывайте также, что у повторнородящих периоды прохождения родов намного быстрее.
В случае, если первые роды прошли не очень хорошо, были какие-либо проблемы с их протеканием, с вашим здоровьем или со здоровьем ребенка, вам стоит чаще наблюдаться у врача. Возьмите его номер телефона, чтобы при возникновении любых волнующих вас признаков, вы могли позвонить и посоветоваться.
Возьмите его номер телефона, чтобы при возникновении любых волнующих вас признаков, вы могли позвонить и посоветоваться.
Как облегчить боль
Первые роды часто сопровождаются выраженными болезненными ощущениями, снизить их интенсивность можно воспользовавшись несколькими советами:
- Когда вы чувствуете, что начинаются роды, необходимо попытаться расслабиться. Нужно понимать, что роды — это естественный процесс, предусмотренный природой, то есть паниковать не нужно и тогда все пройдет просто замечательно.
- Во время болезненных схваток нужно дышать глубоко и ровно. Обязательно необходимо выполнять рекомендации врача.
- Некоторым помогает напевание различных звуков или мелодий.
- Не стоит сильно кричать. Сильный крик усиливает панику и забирает силы, что неблагоприятно сказывается на родовой деятельности.
Лучше и увереннее себя чувствуют те первородящие женщины, которые посещали специальные курсы.
На этих курсах будущих мамочек учат расслаблению и поведению в каждый период родов, что позволяет не растеряться.
Еще лучше, если и папа поможет маме в появлении малыша на свет. Мужчина может делать точечный массаж, технику выполнения которого покажет врач.
При появлении нестерпимых болей в период родов необходимо сказать об этом врачу. По показаниям доктор подберет один из методов обезболивания.
Мнение женщин
Особы, готовящиеся стать мамами во второй раз, свидетельствуют, что они наблюдали у себя все те же предвестники, что и в первый раз. Но все же существуют некоторые различия. При первой беременности все признаки родов наступают постепенно и достаточно медленно.
Для второй беременности характерно стремительное протекание. Не всегда даже можно заметить признаки скорых родов у повторнородящих. Отзывы женщин показывают, что нередко весь процесс появления младенца на свет начинается с отхождения вод. И при этом, как правило, раньше установленного срока. Роды чаще всего проходят очень быстро и достаточно легко.
Основные отличительные признаки настоящих схваток от ложных
Конечно, женщина, родившая уже один раз, сможет отличить предвестники родов у повторнородящих от настоящих родовых схваток.
Вот несколько главных отличий настоящих схваток от предвестников:
- Промежуток между схватками. При ложных схватках происходят сокращения матки, которые носят нерегулярный характер и не усиливаются, а могут вообще прекратиться через несколько часов. При начале сокращений матки, которые впоследствии приведут к рождению малыша, боли постепенно усиливаются, и приобретают регулярный характер.
- Изменение позы. Если начались сильные опоясывающие боли, то смена положения тела женщины может помочь уменьшить характер боли. При настоящих схватках изменение позы не помогает снять боли.
- Интенсивность болей. При ложных сокращениях интенсивность болей может меняться время от времени, а потом пройти совсем. При начале настоящей родовой деятельности боль нарастает и становится порой нестерпимой, а промежуток между маточными сокращениями уменьшается. Это приводит к открытию шейки матки, а впоследствии к выталкиванию ребёнка.

Конечно, есть женщины, которые рожают вследствие нерегулярных схваток или вообще не испытывают боли, когда происходит открытие маточного зева.
Если нет никаких предвестников
Многие беременные с нетерпением ждут предвестников родов, а никаких симптомы не появляются. Стоит ли переживать в этом случае? Врачи говорят, что переживать не стоит, так как случится так, как задумано природой.
Предвестники родов могут быть малозаметны, особенно для самой женщины. Например, ребенок опускается в таз матери не в один день, а постепенно, поэтому изменений в форме живота беременная может не заметить. Это же касается и слизистой пробки — у многих она отходит во время похода в туалет или в душе.
Если срок приближается, а вы не чувствуете изменений в организме, не переживайте, ребенок все равно родится. Нужные процессы в организме, в любом случае, уже происходят, а отсутствие предвестников говорит лишь о том, что они выражены не сильно. Если признаков приближающихся родов нет на 36-37 неделе, этому вообще не стоит придавать значение. Во-первых, для них может быть еще рано, а во-вторых , ребенок может родиться немного позже установленного срока.
Во-первых, для них может быть еще рано, а во-вторых , ребенок может родиться немного позже установленного срока.
В любом случае, ближе к дате родов гинеколог будет проводить осмотр беременной. Если возникают сомнения относительно родовой деятельности, проводят детальные исследования и оценивают степень зрелости плода и плаценты. В очень редких случаях предвестники отсутствуют по причине того, что родовая деятельность женщины нарушена или не работает неправильно. Тогда принимается решение об искусственной стимуляции или проведении кесарева сечения.
Как уменьшить неприятные симптомы
В среднем признаки приближающихся родов наблюдаются на протяжении 2-4 недель. Особенно доставляют дискомфорт тренировочные или ложные схватки. Для того, чтобы купировать неприятные ощущения, можно воспользоваться:
- теплым душем. Обращаем внимание, что ни в коем случае нельзя использовать горячую воду, так как она может спровоцировать кровотечение. Теплая вода расслабляет мышцы и уменьшает активность сокращений матки;
- массажем.
 Точечное воздействие может убрать даже самую сильную боль. Двумя пальцами нужно массировать область вокруг крестцовой кости;
Точечное воздействие может убрать даже самую сильную боль. Двумя пальцами нужно массировать область вокруг крестцовой кости; - дыхательной гимнастикой. Использовать ее можно как для купирования ложных схваток, так и в процессе родов. Разделяют два действенных вида дыхания – поверхностное и частое, глубокий вдох через нос, а выдыхание ртом. Первый вариант можно использовать на схватках для облегчения состояния, а второй – в процессе потуг. Не используйте гимнастику дольше 5 минут, это может привести к головокружению.
По статистике вторые роды проходят намного легче и быстрее, а вот третьи могут стать настоящим открытием для «опытной» мамы – они дольше и болезненнее.
Психологи считают, что при положительном настроении любые болезненные ощущения могут казаться незначительными. Настройтесь на легкие роды – такими они и будут.
Изменение осанки
Они сразу бросаются в глаза близким. Не заметить их трудно: походка становится еще более степенной и похожей на утиную — передвигаться приходится, как бы переваливаясь с ноги на ногу. Голова при этом немного запрокинута назад.
Голова при этом немного запрокинута назад.
Важно! При таких переменах в походке лучше ограничить пешие прогулки (да и передвижения вообще). Нагрузка на поясничный и шейный сегменты позвоночника в это время резко возрастает, и уже после родов могут появиться боли в этих местах.
Дело в том, что перемещение матки вниз, характерное для завершения срока, меняет всю «развесовку» тела: центр тяжести временно понижен, что создает трудности при обычной ходьбе. Голова при этом играет роль противовеса.
Изменение стула и тошнота
У некоторых беременных перед родами может измениться стул — начнется диарея. Однако этот симптом не обязательно предвещает приближение родов. Иногда схватки маскируются под позывы к дефекации. Сделайте очистительную клизму. Если болезненные ощущения не прекратились, тогда приближаются роды.
Еще один относительный знак начала родоразрешения — тошнота. Если она появилась вместе со схваткоподобными болями, тогда беременная вступила в родовую фазу. Тошнота — результат действия окситоцина — гормона, который стимулирует сокращение матки.
Тошнота — результат действия окситоцина — гормона, который стимулирует сокращение матки.
Фото: unsplash.com
Живот опускается
К родам готовится не только мама, но и ребенок. За неделю–две до момента появления на свет плод принимает предродовое положение: переворачивается головкой книзу, входит ею в пространство малого таза. Внешне это отражается на положении живота: если раньше он был чуть ли не до носа беременной, то теперь максимально опускается вниз. Женщина может ощущать при ходьбе острую боль в лобковой зоне. Так давит голова младенца на кости ее таза.
Перед родами отступают изжога и одышка, вызванные сдавливанием диафрагмы, будущая мама может потерять немного в весе — уйдут отеки.
Когда пора ехать в родильный дом?
Если женщина заметила у себя следующие симптомы, то стоит незамедлительно отправляться в роддом, особенно, если роды не первые:
- Отхождение околоплодных вод.
- Кровотечение из половых путей.
- Регулярные сокращения, длящиеся как минимум час, с промежутком между ними 5 минут и длительностью 60 секунд.

- Интенсивность боли во время схватки настолько сильная, что роженица не может не замечать их и расслабляться.
Итак, хотя никто не предскажет точную дату родов, повторно рожающая женщина уже знакома с данным процессом, и сможет узнать и почувствовать, что роды уже не за горами. Каждая роженица индивидуальна, у кого-то предвестников и вовсе может не быть, а у кого-то случатся все сразу. Женщине важно вовремя посещать лечащего врача, который подскажет самое правильное решение в любой ситуации. Но можно с точностью сказать – знать предвестники наступления родов, и сколько длятся роды у повторнородящих, должна любая женщина, чтобы подготовить своё тело к столь важному и сложному процессу.
У повторнородящих
При повторных родах процесс подготовки органов и систем может происходить гораздо быстрее. В норме время между родами и предвестниками сокращается, и женщине легче рожать второго и последующих детей.
Симптомы, предупреждающие о рождении малыша у всех сходные. Но при повторных родах они изменяются по времени и интенсивности.
Но при повторных родах они изменяются по времени и интенсивности.
Беременные женщины, рожавшие детей десять и более лет назад, должны учитывать особенности женского организма. Матка после предыдущих родов полностью восстановилась, поэтому нынешние роды воспринимаются организмом как первые.
Отзывы о повторных родах
У меня предвестники (боль в животе и пояснице, типа схваток) начались где-то за 20 часов до родов. Пробка отошла уже в роддоме.
Luce
https://forum.materinstvo.ru/lofiversion/index.php/…/t43213.html
В первый раз до прокола пузыря ничего не было, не считая лёгкого потягивания, из-за которого я собственно и поехала в роддом, так как до этого вообще, кроме роста и шевеления живота, никаких описываемых в литературе признаков беременности не наблюдалось. Во второй на 41-й неделе до самого отхода вод — никаких предвестников.
Oitzerl
https://forum.
materinstvo.ru/lofiversion/index.php/…/t43213.html
Предвестники были такие: живот, размер которого пугал окружающих, и моё нытье в течение недели «Хочу родииииить». В общем, и все. Живот, как и в первый раз, не опускался. Пробка почему-то не отходила. Вес продолжал расти. Схватки начались сразу с интервалом 6–7 минут.
Elenika
https://deti.mail.ru/forum/v_ozhidanii_chuda/rody/vtorye_rody_by_confusion_is_mail_ru/
Живот опустился за месяц до родов, меня все пугали, что до предполагаемой даты родов не дохожу. А потом дали направление в роддом. В понедельник не поехала, день тяжёлый, кино с мужем смотрели до последнего (я ж в роддоме высплюсь), легли часов в пять утра, а в восемь я уже проснулась. Поняла, что вот оно (не было ни схваток, ни болей, ни напряжения живота — ничего, просто поняла). В час дня была в роддоме, в два — начались схватки, в пять пятьдесят — родила. Все очень быстро, намного легче, техничнее, что ли.
Три часа хождения по коридорам, осмотр — и бегом-бегом, второй осмотр в предродовой — и еле успели стол приготовить, а катетер в вену воткнуть уже не успели. Так что на вторые роды лучше от роддома далеко не уезжать.
Taeniarhynchus saginatus
https://deti.mail.ru/forum/v_ozhidanii_chuda/rody/vtorye_rody_by_confusion_is_mail_ru/
Вторые роды длились дольше, чем первые. Где-то за неделю тренировочные схватки были, живот не опускался. После похода в кино вечером дома воды отошли, в роддом муж отвёз, а в 5.05 сынуля уже родился.
Виктория Goltz
https://deti.mail.ru/forum/v_ozhidanii_chuda/rody/vtorye_rody_by_confusion_is_mail_ru/
Экстренные случаи
Предвестники скорых родов у первородящих могут появиться гораздо раньше положенного срока. В такой ситуации главное не растеряться и как можно скорее вызвать скорую помощь. Кроме этого могут возникнуть следующие экстренные ситуации:
- Кровотечение из влагалища.

- Прекращение шевелений. Плод не реагирует на любые прикосновения.
- Отхождение околоплодных вод нехарактерного оттенка, например зеленого либо желтого.
- Рвотные позывы не прекращаются более 2−3 часов.
- У беременной начались потуги.
Если обратиться в скорую помощь не вовремя, последствия могут быть необратимыми. Даже несколько минут могут спасти жизнь ребенка и матери.
- Зимний комбинезон. На синтепоне, если отметка градусника выше −10°, или на пуху – при более низких температурах. Ручки и ножки малыша должны оставаться закрытыми.
- Теплая шапочка на завязках, одевать ее нужно поверх тонкого чепчика.
- Шерстяные носочки.
- Зимний конверт.
На последних неделях беременности будущая мамочка должна внимательно относиться к своему здоровью и самочувствию, чтобы не пропустить признаки начала родов. Полезно посещать занятия для беременных и читать литературу, чтобы знать, как определить предвестники радостного события и отличить настоящие схватки от тренировочных.
Отхождение пробки
Слизистая пробка расположена внутри шейки матки. В течение всего срока беременности она защищает полость матки от проникновения различных грибков, вирусов и микробов. При наступлении родовой деятельности пробка покидает цервикальный канал целиком или частями. При полном ее отхождении выходит большой по размерам сгусток слизи желтоватого оттенка. Частичное отхождение проявляется желеобразными слизистыми кусочками в выделениях. В обоих случаях могут присутствовать небольшие частицы крови.
При вторых родах на 38-й неделе беременности предвестники не всегда можно выявить самостоятельно, поскольку отхождение пробки у повторнородящих может произойти незаметно: во время мочеиспускания или дефекации, а также при приеме ванны.
Если беременная женщина обнаружила в выделениях сгустки слизи, то, вполне вероятно, скоро она отправится в родильный дом. С этого момента запрещены интимные отношения и принятие ванны во избежание попадания инфекции в полость матки.
Признаки преждевременных родов
Если роды происходят с 28 по 37 неделю, то они считаются преждевременными.
Сигнализируют о преждевременных родах такие симптомы:
- тянущая боль внизу живота;
- выделения с кровью;
- боли как при схватках продолжительностью более 30 секунд;
- выделение околоплодных вод;
- прекращение шевелений плода.
При появлении таких симптомов необходимо незамедлительно обратиться к гинекологу. В зависимости от состояния беременной, врач предпринимает действия, направленные на сохранение беременности, либо назначает проведение досрочных родов.
Прилив активности
Дышать стало легче, боли немного утихают — почему бы не сделать что-то по хозяйству или убрать комнату. Так рассуждают многие мамочки.
Мы уже знаем, что ощущение легкости появляется из-за «разгрузки» легких и части желудочно-кишечного тракта. В это время нужно быть наготове.
Для нормального протекания беременности женщине необходимо питаться продуктами, которые богатые такими витаминами и минералами как аскорбиновая и фолиевая кислота, кальций, железо.
Добавляется еще и чисто психологический фактор. На уровне инстинкта женщина начинает готовить жилище к приему нового жильца — убирает в детской, что-то без конца расстилает или перемешает. Психологи называют такое поведение «гнездованием».
Здесь в дело вступают близкие. Если будущая мать вчера с трудом ходила по квартире, а сегодня хлопочет по дому, светясь от счастья — готовьте ее к вояжу в роддом.
Меньше шевелений
Подросшему малышу тесно в матке. Он стал настолько большим, что ему сложно поворачиваться, а тем более кувыркаться в пространстве матки. Поэтому он делает минимум движений. Нормой считают до 10 шевелений за 12 часов. Если их становится меньше, тогда нужна консультация доктора.
Фото: unsplash.com
Тянущая боль в пояснице и внизу живота
Такие ощущения имеют ярко выраженный «ноющий» характер: резких болей нет, но все же они довольно неприятны. Отмечено, что у женщин перед вторыми родами они наблюдаются реже, чем у менее опытных «коллег».
Вот их основные причины и проявления:
- Растяжение мышц и связок, которые удерживают матку.
- Нерегулярные ложные схватки, которые усиливают нагрузку на мышцы спины, поясницы и живота.
- Низ живота резко «каменеет» и больно протягивает. Если перед этим сошла пробка из слизи, будьте готовы к ближайшему началу родов.
Снижение веса
Это один из самых верных сигналов. Примерно за 2 – 3 недели «до» набор веса прекращается, и начинается его небольшой «сброс». Обычно это 1 – 2 килограмма, но роженица ощущает их потерю.
В это время организм увеличивает количество выделений, тем самым избавляясь от лишней жидкости.
Выражается это в уменьшении отечностей. Есть нехитрый способ убедиться в этом: просто посмотрите на ноги. Если раньше резинки от носков впивались в кожу, то теперь от этих полосок не останется и следа.
Предвестники родов
Роды в срок никогда не начинаются внезапно для женщины, чего особенно боятся первородящие беременные.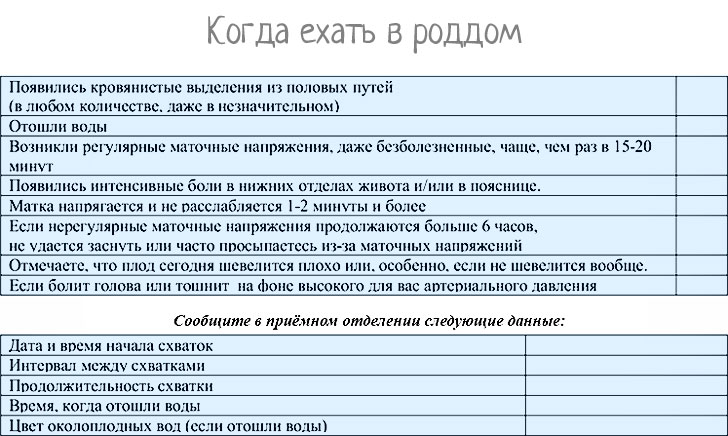 Начало регулярной родовой деятельности предваряют предвестники родов, которые готовят будущую маму к рождению малыша и напоминают ей о скорых родах. И хотя предвестники обязательно проявляются теми или иными признаками, часть женщин может их и не заметить.
Начало регулярной родовой деятельности предваряют предвестники родов, которые готовят будущую маму к рождению малыша и напоминают ей о скорых родах. И хотя предвестники обязательно проявляются теми или иными признаками, часть женщин может их и не заметить.
Как организм готовится к родам?
Старение плаценты
Плацента, которая вырабатывает гормоны, занимает ведущее место в подготовке организма к родам. Уже с 36 недели меняется соотношение секретируемых гормонов: выработка прогестерона, который отвечает за расслабление гладкой мускулатуры матки и пролонгирование беременности снижается, а эстрогены начинают синтезироваться в большем количестве. Эстрогены запускаю образование сократительных белков матки, за счет которых возрастает восприимчивость клеток миометрия к стимуляции. Кроме того, высокий уровень эстрогенов увеличивает количество простагландинов в матке, а те, в свою очередь, запускают выделение окситоцина в материнском и плодовом гипофизе.
Созревание шейки матки
«Зрелость» шейки матки может быть достаточно точно определен при влагалищном исследовании. Процесс «созревания» обусловлен следующими механизмами, во время беременности в шейке матки происходит постепенное частичное замещение мышечной ткани соединительной. Наблюдаются изменения в самой соединительной ткани шейки: образуются «молодые» коллагеновые волокна, которые чрезвычайно гидрофильны и поэтому более гибки, чем коллагеновые волокна вне беременности. Клинически это проявляется разрыхлением и укорочением шейки матки, зиянием просвета цервикального канала.
Опускание дна матки
Опускание дна матки обычно происходит у первородящих за несколько дней до начала родов (у повторнородящих это происходит за пару часов или с началом регулярных схваток). Обусловлен данный признак прижатием головки ко входу в малый таз, что объясняется принятием плода наиболее удобного положения к началу схваток. Окружающие обычно говорят женщине: «Ой, у тебя живот опустился». Она же чувствует это, так как ей становится легче дышать. Кроме того, будущие мамы отмечают, что в последние недели за один прием пищи могли съедать совсем немного, а теперь стало возможным «покушать как следует». Это обусловлено тем, что опустившаяся матка перестает сдавливать желудок и диафрагму, поэтому-то дышать и кушать становится проще.
Она же чувствует это, так как ей становится легче дышать. Кроме того, будущие мамы отмечают, что в последние недели за один прием пищи могли съедать совсем немного, а теперь стало возможным «покушать как следует». Это обусловлено тем, что опустившаяся матка перестает сдавливать желудок и диафрагму, поэтому-то дышать и кушать становится проще.
Опустившаяся и прижатая головка ребенка в свою очередь оказывает давление на прямую кишку и мочевой пузырь, что проявляется учащением мочеиспускания и позывов на дефекацию.
Изменение самочувствия и настроения
Незадолго до родов будущая мама может почувствовать сонливость, некоторую апатию и желание уединиться от шумного мира. Частично это связано с невозможностью легко и быстро двигаться, с общим изменением состояния. Но отчасти на это влияет работа мозга. Постепенно доминанта беременности переходит в доминанту родов, организм настраивается на непростой этап, женщина полностью погружается в собственные переживания. По этой же причине может появиться нервозность и плаксивость, особенно если члены семьи недооценивают степень тревоги беременной.
Двигательная активность плода
Когда матка становится слишком тесной для подросшего плода, объем его движений сокращается. К этому приводит и гормональная перестройка материнского организма перед родами. Поэтому за неделю до важного события малыш как бы «притихает». Это происходит часто, но далеко не всегда. К тому же резкое снижение активности может говорить о кислородном голодании ребенка, что является поводом немедленного обращения к врачу. Подобный предвестник родов до 37 недели появляется редко.
Снижение веса
Перед родами практически все беременные отмечают уменьшение либо стабилизацию веса, на 0,5-2 кг. Такую потерю в весе можно объяснить выведением лишней жидкости из организма под воздействием изменений в гормональном фоне. Будущая мама может отмечать облегчение надевания перчаток и колец, обувь становиться не такой тесной и ей становится легче обуться.
Инстинкт «гнездования»
Если провести опрос среди молодых мам на тему «что Вы делали, когда начались роды?», то очень многие наверняка дадут похожие ответы. Клеила обои, разбирала платяной шкаф, мыла кафель в ванной – вот немногие из дел, которыми решает заняться женщина в конце беременности. Такое «обустройство гнезда» сродни инстинктам у многих животных, когда перед появлением потомства нужно позаботиться о жилище. Если подобные хлопоты не слишком утомляют будущую маму, то к ним нужно относиться положительно. Ведь домашняя работа немного отвлекает от тревог и переживаний по поводу предстоящих родов.
Клеила обои, разбирала платяной шкаф, мыла кафель в ванной – вот немногие из дел, которыми решает заняться женщина в конце беременности. Такое «обустройство гнезда» сродни инстинктам у многих животных, когда перед появлением потомства нужно позаботиться о жилище. Если подобные хлопоты не слишком утомляют будущую маму, то к ним нужно относиться положительно. Ведь домашняя работа немного отвлекает от тревог и переживаний по поводу предстоящих родов.
Ложные схватки
Пресловутые схватки Брекстон-Хикса (ложные) – частое явление в последние недели беременности, предвестник родов у большинства женщин. Одним они могут причинять дискомфорт, другие даже не понимают, что происходят сокращения матки. Суть таких схваток заключается в подготовке миометрия к родам и созреванию шейки матки. Такие схватки не ведут к раскрытию маточного зева и ощущаются как отвердение живота в ответ на шевеление или физическое напряжение. Ложные схватки характеризуются нерегулярностью, незначительной интенсивностью, безболезненностью и промежутками покоя между ними до 30 и более минут. Возникают ложные схватки около 4-6 раз в сутки, как правило, по утрам и вечерам и продолжаются не более двух часов подряд.
Возникают ложные схватки около 4-6 раз в сутки, как правило, по утрам и вечерам и продолжаются не более двух часов подряд.
Отхождение слизистой пробки
Этот предвестник родов может произойти и за 2 недели до начала родов, и за несколько часов до их начала. В некоторых случаях слизистая пробка отходит не целиком, а небольшими порциями. На практике этот признак выглядит, как отхождение влагалищных выделений (иногда – с примесью небольшого количества крови). Об отхождении слизистой пробки беременная должна сообщить своему акушеру-гинекологу.
Когда нужно обязательно вызвать скорую помощь или ехать в роддом?
• Если отошли воды
• Если вместе с водами или слизистой пробкой выделяется большое количество крови
• Развитие регулярной родовой деятельности 2 – 3 схватки за 10 минут
• Если схватки настолько сильны, что не дают возможности отдыха
• Появление головной боли, мушек перед глазами, ухудшение зрения
• Отсутствие движений плода на протяжении 6 и более часов
Источник: http://mama-super. ru/za-skol-ko-do-rodov-poyavlyayutsya-lozhnye-shvatki/
ru/za-skol-ko-do-rodov-poyavlyayutsya-lozhnye-shvatki/
ВРЕМЯ НАСТУПЛЕНИЯ РОДОВ – Московский областной центр общественного здоровья и медицинской профилактики (МОЦОЗиМП)
Во время беременности женщину беспокоят многие вопросы, но более всего интересует время наступления родов. Обычно это связано со страхом появления боли, каких-либо осложнений и с самым главным вопросом – как закончатся роды для мамы и ребенка? Все эти страхи напрасны. Современное акушерства располагает огромным опытом подготовки беременных женщин к родам и специального контроля за течением родов, позволяющего своевременно диагностировать осложнения со стороны матери или плода и оказать обоим адекватную помощь. Наконец, разработаны методы, с помощью которых женщина сама может способствовать благополучному течению родов, уменьшать боль.
Беременность в среднем продолжается 280 дней (40 недель), считая от первого дня последней менструации. Если от этой даты отсчитать 3 месяца назад и затем прибавить 7 дней – это и будет примерный срок родов. Например: последняя менструация была 10 декабря, следовательно, роды можно ожидать 17 сентября.
Например: последняя менструация была 10 декабря, следовательно, роды можно ожидать 17 сентября.
Желательно запомнить день первого шевеления плода. Первородящие женщины ощущают его в середине беременности (20 недель), а повторнородящие – несколько раньше (18 недель).
Наиболее точно о дате родов можно будет говорить, если установлен срок беременности. Его может определить врач по размерам матки, которые соответствую определенным срокам беременности.
С достаточной достоверностью можно определить срок беременности и, следовательно, родов по данным ультразвукового обследования плода.
Роды, наступившие ранее 37 недель беременности, считаются преждевременными, а после 42 недель – запоздалыми.
Срочными родами, то есть наступившими в срок, считаются роды, начавшиеся при доношенной беременности. Известно, что длительность доношенной беременности варьирует от 37 полных недель (259 дней) до 42 недель (294 дня). Начиная с 38 недели беременности, можно ожидать роды каждый день.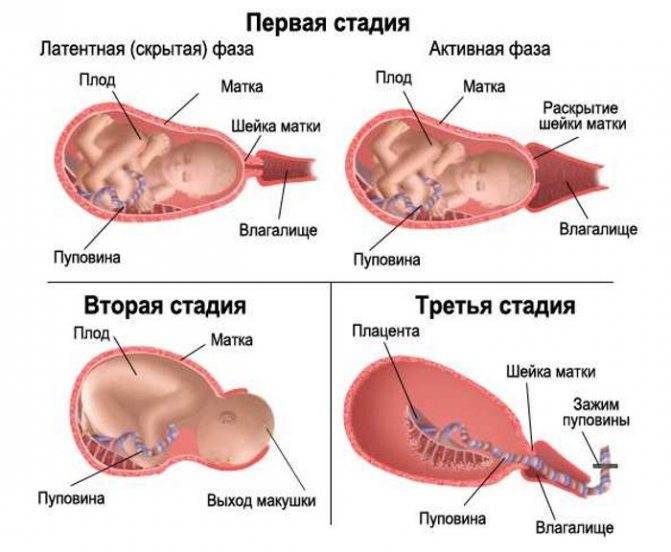
Предвестники и начало родов.
Невозможно установить заранее день родов, однако имеется ряд признаков, по которым можно судить о его приближении.
Предвестники родов:
1. Беременная ощущает, что ей стало легче дышать; это связано с тем, что головка плода опустилась ниже и плотно прижалась ко входу в костный таз. ;
2. Увеличивается количество выделений из влагалища, они могут приобретать коричневый или розовый цвет;
3. Появляются отдельные сокращения матки – «тренировочные» схватки,- нерегулярные, короткие и быстро проходящие при поглаживании живота;
4. В области поясницы часто возникают слабые, тупые, быстро проходящие боли;
5. Как правило, у беременной происходит потеря массы тела.
При появлении этих предвестников следует подготовиться к поездке в родильный дом. Нельзя выезжать за город и надолго выходить из дома, так как внезапно могут начаться схватки или излиться околоплодные воды. Но вполне возможно, что придется набрать терпения и ждать. Интервал между появлением предвестников и родами может составлять и несколько дней , и 2-3 недели.
Интервал между появлением предвестников и родами может составлять и несколько дней , и 2-3 недели.
Начало родов
На начало родов указывает появление кровянистых, мажущих выделений из влагалища. Это отходит «родовая пробка», то есть содержимое шейки матки, которая начинает раскрываться; появление «родовой пробки»означает, что роды начнутся в ближайшие 24-48 часов.
Излитие околоплодных вод
Важно обратить внимание на количество вод, которые могут «хлынуть» неожиданно или изливаться тонкой струйкой. В норме, воды светлые или слегка розоватые, без примеси яркой крови, в них можно заметить белые комочки первородной смазки плода. Однако воды могут иметь зеленоватый или коричневый цвет, что обусловлено попаданием в них первородного кала – мекония. Об этом нужно обязательно сообщить врачу, так как меконий в водах может указывать на дискомфорт плода.
После излития вод нужно незамедлительно отправится в родильный дом, так как длительный безводный промежуток чреват опасностью инфицирования плода и родовых путей матери. Во избежание попадания инфекции не нужно плотно закрывать влагалище прокладкой или вводить тампон, нельзя принимать ванну, только душ.
Во избежание попадания инфекции не нужно плотно закрывать влагалище прокладкой или вводить тампон, нельзя принимать ванну, только душ.
Регулярные родовые схватки
Главное, что характерно для родовых схваток – это их регулярность, повторение сначала каждые 15-20 минут, затем все чаще и чаще, продолжительнее и сильнее. Это истинные родовые схватки, раскрывающие шейку матки. В отличие от них, ложные схватки обычно имеют нерегулярный ритм, не усиливаются и могут прекратиться, если поменять положение тела. Однако и ложные схватки также выполняют важную функцию – подготавливают к родам шейку матки, которая становится мягкой, короткой, ее канал открывается, то есть она созревает к родам.
Нормальные роды у первородящих женщин продолжаются в среднем 12-14 часов, а у повторнородящих 6-8 часов.
Периоды родов
Началом родов принято считать появлений сокращений матки, ритмично повторяющихся каждые 10-15 минут. Схватки постепенно усиливаются, а интервал между ними уменьшается.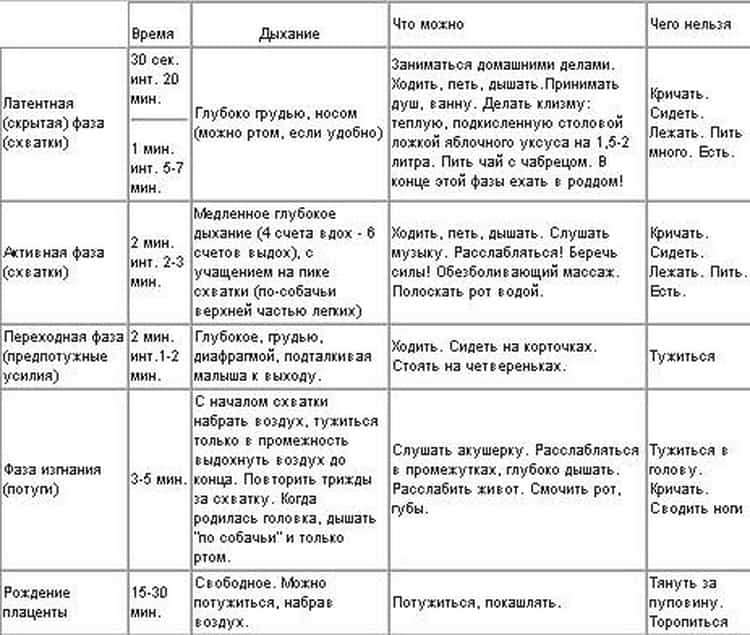 С началом родовой деятельности беременная женщина уже называется роженицей.
С началом родовой деятельности беременная женщина уже называется роженицей.
Если роды слишком затягиваются, женщине оказывается помощь. Врачи Древней Греции говорили, что солнце не должно дважды всходить над головой роженицы.
Различают три периода родов: раскрытие шейки матки, изгнание плода и послеродовый период.
Первый период родов – постепенное раскрытие шейки матки
Оно происходит под влиянием регулярных схваток. Схватки раз за разом растягивают круговые мышцы шейки, делая ее тонкой и податливой. На это же направлено вклинивание в нее плодного пузыря и давление головки плода. Медленное, постепенное раскрытие шейки матки начинается за 2-3 недели до родов. У большинства женщин шейка матки к родам «созревает», то есть становится короткой, мягкой, с раскрытым на2 смканалом.
Период раскрытия – самый продолжительный в родах. Он длится около 9-10 часов у первородящих и 6-7 часов у повторнородящих женщин. Продолжительность схваток в этот период увеличивается до 1,5 минуты, а интервал между ними уменьшается с 10-15 минут до 1 минуты.
В первом периоде родов роженица должна выполнять рекомендации врача и акушерки и сама активно помогает себе: спокойно и ровно дышать носом, расслабляться вне схватки. Когда шейка матки открывается полностью, головка плода может опуститься в полость таза.
Второй период родов – изгнание плода
Когда головка плода достигает выхода таза, то есть опускается на его дно, к схваткам присоединяются потуги – сокращения мышц брюшного пресса. За счет этого увеличивается внутрибрюшное давление, которое помогает изгнать плод из матки.
Продолжительность периода изгнания в среднем 1-2 часа у первородящих и менее часа у повторнородящих женщин.
В период изгнания особенно важно выполнять наставления врача и акушерки, помогая себе и ребенку благополучно пройти этот очень ответственный этап. Опытные врач и акушерка примут ребенка после рождения, слегка похлопают его по ягодичкам, ребенок закричит, его легкие расправятся, и он начнет жить внеутробной жизнью.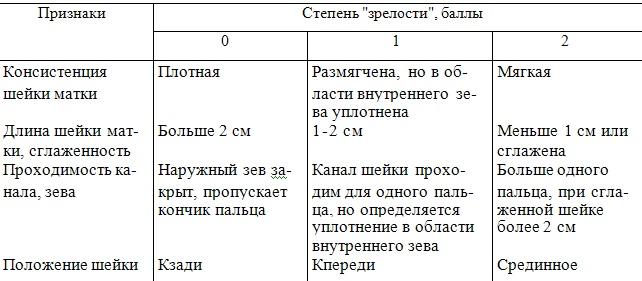
Роды еще не закончены – ребенок все еще связан с матерью пуповиной, а послед находится в полости матки. Послед (детское место) – это плацента, пуповина и оболочки плода.
В третьем, последовом, периоде пересекается пуповина
Однако ни мать, ни ребенок не почувствуют боли – в пуповине нет болевых нервных волокон. Крик ребенка сразу после появления на свет – это хорошая реакция на новую для него внешнюю среду. На ручку ребенку надевают табличку, на которой указывают фамилию, имя и отчество матери, год, день и час рождения ребенка, а также его пол.
Третий период родов в среднем продолжается 5-10 минут, однако может затягиваться до 1 часа. Роженица чувствует слабые схватки, которые отделяют плаценту от стенок матки, и затем с одной-двумя легкими потугами детское место выходит наружу. Вот теперь роды закончились.
После родов женщина (ее теперь называют не роженицей, а родильницей) в течение двух часов находится в родильном отделении под тщательным наблюдением медицинского персонала, который следит за состоянием женщины и количеством кровянистых выделений из половых путей. В это время осматривают мягкие родовые пути и, если имеются разрывы, то накладывают швы с предварительным обезболиванием. После обследования родильница переводится в послеродовое отделение.
В это время осматривают мягкие родовые пути и, если имеются разрывы, то накладывают швы с предварительным обезболиванием. После обследования родильница переводится в послеродовое отделение.
Как можно облегчить роды
Роды – это тяжелое физическое напряжение. Беременной надо научиться экономно расходовать свою энергию. Боязнь родовой боли мешает правильному течению родов. Чтобы научиться управлять родовой болью, беременная должна освоить некоторые приемы.
Прежде всего, это касается позы во время родов. В начале родов, когда схватки еще нерегулярны и короткие, можно выбирать то положение тела, которое окажется наиболее удобным. Однако лежать на спине не рекомендуется, потому что в этой позиции головка плода сдавливает крупные кровеносные сосуды матери, уменьшая приток крови к плаценте.
Простым и важным правилом является часто мочеиспускание. Необходимо мочится каждые два часа, так как полный мочевой пузырь мешает головке плода опускаться в полость таза.
В активной стадии родов, когда схватки повторяются часто, нужно так же регулярно изменять положение тела, стараясь не лежать на спине. Если врачи разрешают походить, этим нужно воспользоваться. Можно встать на колени в кровати, опираясь на стул, то есть стремится чаще изменять положение тела.
В последнее время в некоторых родильных домах рекомендуется проведение первого периода родов в ванне с теплой водой. Погружение в теплую воду облегчает болезненные схватки и оказывает успокаивающее действие на роженицу. Однако второй период родов необходимо проводить традиционно. Когда начинается изгнание плода, потуги задерживаются, можно, если врач разрешит, сесть на корточки во время схватки, так как в этой позе размеры таза увеличиваются, и головка плода легче опускается. Между схватками лучше полежать на боку или принять коленно-локтевое положение. При появлении потуг и начале рождения плода роженицу переводят в другую палату, на специальную кровать, предназначенную для приема родов. Здесь обычно медицинский персонал сам руководит положением матери, облегчая роды.
Здесь обычно медицинский персонал сам руководит положением матери, облегчая роды.
Женщине очень важно научиться правильно дышать во время схваток и полностью расслабляться между ними. Во время схватки из-за сокращения мышц плод получает меньше кислорода. Поэтому недостаток его в эти моменты надо компенсировать правильным дыханием.
В первом периоде родов, когда схватки повторяются через 8-10 минут и продолжаются по 40-50 секунд, надо применять первый тип дыхания – медленное и глубокое.
Роды протекают менее болезненно и более бережно для плода, когда роженица попеременно то ходит, то ложиться на бок, то есть активная поза чередуется с позой отдыха.
Когда схватки становятся более интенсивными, повторяются через 5-6 минут и длятся около одной минуты, рекомендуется использовать поверхностное дыхание (второй тип). С началом схватки лучше произвести несколько глубоких, медленных дыханий по первому типу, а с нарастанием схватки надо перейти на поверхностное дыхание, но затем, в конце ее – снова перейти на медленное и глубокое дыхание.
В конце первого периода родов, когда схватки сильнее, повторяются через 2-3 минуты и длятся по 60-90 секунд, надо применять поверхностное и быстрое дыхание. Это напоминает дыхание собаки с открытым ртом в жаркий день. Так дышать надо только на высоте схватки. С началом схватки можно применять первый, а затем перейти на второй и третий типы дыхания.
Во время потуг также полезно использовать третий тип дыхания, делая маленькие интервалы, чтобы вдохнуть воздух. В это время не надо напрягать мышцы живота. При этом головка плода не выжимается потугами, а как бы подталкивается выдохами, и ребенок рождается легче.
В момент схватки лучше оставаться в расслабленном состоянии. Но это расслабление не пассивное, а активное – сознательный процесс, требующий концентрированного внимания. Здесь роженица должна использовать приемы расслабления, которые она осваивала во время беременности. В этот период применяется формула самовнушения: «Я спокойна. Схватка- показатель родовой деятельности. Постепенно схватки будут усиливаться. Дыхание у меня ровное, глубокое. Мышцы расслаблены. Схватка заканчивается, после этого будет период отдыха».
Постепенно схватки будут усиливаться. Дыхание у меня ровное, глубокое. Мышцы расслаблены. Схватка заканчивается, после этого будет период отдыха».
Бытует представление о том, что роды обязательно сопровождаются болью. Именно укоренившийся страх и ожидание боли становятся, особенно, у впечатлительных, нервных женщин, факторами, усиливающими неприятные ощущения и возводящими их с степень боли.
Акушерам хорошо известно, что нормально течение родового акта совсем не обязательно сопровождается болью. Примерно у 20% женщин роды сопровождаются лишь незначительной болезненностью. Более того, женщины некоторых народностей вообще не знают, что такое боль при родах.
Бояться боли не надо! Если она даже и возникает, врач сумеет ее облегчить, современное акушерство располагает для этого большими возможностями.
Широкое применение в клинической практике нашли различные медикаментозные обезболивающие средства, применяющиеся в дозировках, абсолютно безвредных для матери и плода.
Действие обезболивающих препаратов кратковременно, они применяются в саамы острые моменты. Но существуют еще приемы обезболивания, которые роженица может применять сама.
В период раскрытия шейки матки роженица делает глубокий вдох, задерживая дыхание, а затем – глубокий выдох. Одновременно она поглаживает ладонями боковую поверхность живота и, лежит на боку – пояснично-крестцовую область. В конце периода раскрытия, при более тягостных ощущениях, хороший эффект дает прижатие большими пальцами рук точек на внутренней поверхности гребешковых костей таза, а также прижатие руками, сложенными в кулаки, «точек обезболивания» в пояснично-крестцовой области. С этой системой обезболивания женщин обычно знакомят в женской консультации.
Применение приемов дыхания и расслабления позволяет затрачивать меньше физической энергии, улучшает состояние плода и способствует благоприятному течению родов.
36 неделя беременности — предвестники родов у повторнородящих
Будущая мама с нетерпением ожидает того момента, когда ее кроха появится на свет. Как известно, в норме родоразрешение происходит на 40 акушерской, или 38 гестационной неделе. Доношенным ребенок считается при рождении уже на 37 неделе. Стоит отметить, что у женщин, которые рожают второго малыша, роды, как правило, отмечаются раньше. Давайте рассмотрим подобную ситуацию и назовем предвестники родов, которые появляются на 36 недели беременности у повторнородящих женщин.
Как известно, в норме родоразрешение происходит на 40 акушерской, или 38 гестационной неделе. Доношенным ребенок считается при рождении уже на 37 неделе. Стоит отметить, что у женщин, которые рожают второго малыша, роды, как правило, отмечаются раньше. Давайте рассмотрим подобную ситуацию и назовем предвестники родов, которые появляются на 36 недели беременности у повторнородящих женщин.
Стоит отметить, что предвестники на 36 неделе беременности у повторнородящих отмечаются те же, что и у женщин, рожающих впервые. Особенностью можно назвать лишь тот факт, что выражены они зачастую более ярко, а сам родовой процесс протекает намного быстрее.
Среди основных предвестников родов, которые отмечаются уже на 36 неделе, необходимо назвать:
- Опущение живота. Как правило, подобное происходит примерно за 10-14 дней до появления младенца на свет. При этом женщина отмечает резкое улучшение самочувствия, дышать становится намного легче.
 Определить тот факт, что живот опустился довольно просто. Так с этого момента между грудью и верхней точкой живота легко помещается ладонь. Стоит отметить, что данное явление у повторнородящих женщин может отмечаться и буквально за 3-5 дней до родов.
Определить тот факт, что живот опустился довольно просто. Так с этого момента между грудью и верхней точкой живота легко помещается ладонь. Стоит отметить, что данное явление у повторнородящих женщин может отмечаться и буквально за 3-5 дней до родов. - Отхождение пробки в 36 недель у повторнородящих — нормальное явление. Однако необходимо сказать, что в связи с тем, что сама шейка у таких женщин раскрывается гораздо быстрее, нередко отхождение возможно за пару дней, а порой и часов до начала родового процесса. Кроме того, зачастую отмечается одновременный ее выход вместе и излитием околоплодной жидкости, что указывает на начало родового процесса.
- Появление схваток. Как правило, так называемые тренировочные схватки женщина начинает отмечать еще на 20 неделе гестации. Однако они настолько слабовыражены, что некоторые женщины даже не обращают на это внимания. К концу беременности частота их возникновения увеличивается, и тут очень важно не перепутать их с родовыми.
 В отличие от последних, тренировочные не имеют постоянной частоты и интервала.
В отличие от последних, тренировочные не имеют постоянной частоты и интервала. - Изменение поведения малыша. Данный факт можно оценивать, как субъективный предвестник родов. Большинство женщин перед родами замечают, что ребенок как бы притихает, шевеления отмечаются очень редко. После этого, через несколько дней такое временное затишье сменяется чрезмерными активными движениями, что, собственно, и говорит о скорых родах.
- Отхождение околоплодных вод. Данный предвестник указывает на скорое начало родового процесса. Как правило, безводный период у повторнородящих довольно редко длится более 3-4 часов.
Те женщины, которые следят за своим весом ежедневно, могут отметить, что масса тела их уменьшалась. Так, за 2-3 дня до появления малыша на свет беременная теряет порядка 2-2,5 кг. При этом сходят отеки.
Среди косвенных признаков скорого родоразрешения необходимо отметить:
- снижение аппетита;
- нарушение процессов пищеварения;
- ложные позывы в туалет;
- ноющие, болевые ощущения в лобковой области;
- появление чувства сдавленности в области промежности.

Таким образом, когда женщина отмечает у себя одновременно 2 и более предвестника родов, это означает, что совсем скоро малыш появится на свет. В таких случаях будущая мама должна активно готовиться к отправлению в роддом. Стоит отметить, что у повторнородящих первый и второй периоды родов протекают намного быстрее. Поэтому не стоит затягивать, и при появлении первых схваток можно оправляться в медучреждение.
Особенности преждевременных родов у повторнородящих Текст научной статьи по специальности «Клиническая медицина»
ОСОБЕННОСТИ ПРЕЖДЕВРЕМЕННЫХ РОДОВ У ПОВТОРНОРОДЯЩИХ
Т.П. ГОЛИКОВА, Т.В. ГАЛИНА, Ч.Г. ГАГАЕВ, Н.П. ЕРМОЛОВА
Кафедра акушерства и гинекологии с курсом перинатологии Российский университет дружбы народов Ул. Миклухо-Маклая, 8, Медицинский факультет, 117198 Москва, Россия
Т. В. ЗЛАТОВРАТСКАЯ
В. ЗЛАТОВРАТСКАЯ
Городская клиническая больница № 29 Госпитальная тощадь, 2, 111020 Москва, Россия.
Проведен анализ 47 историй родов из 132 преждевременных родов, произошедших в 29 ГКБ в 2003 году. Достоверно значимые отличия у повторнородящих как в состоянии соматического, так и репродуктивного здоровья по сравнению с первородящими не выявлены. Не было отличий и при оценке степени пренатального риска (суммарной балльной оценке) у перво- и повторнородящих накануне родов и достоверной разницы в частоте и структуре осложнений в родах. Единственным значимым фактором риска преждевременных родов для повторнородящих являлось наличие недонашивания беременности в анамнезе. Пролонгирование беременности у повторнородящих с угрозой преждевременных родов — задача более сложная, чем у первородящих пациенток из-за трудности подавления контрактильной способности матки.
Проблема рождения маловесных детей продолжает привлекать пристальное внимание акушеров гинекологов, неонатологов и педиатров не только в нашей стране, но и во всем мире. Маловесность при рождении оказывает неблагоприятное влияние на здоровье человека на протяжении всей его жизни. Преждевременные роды являются одним из важных аспектов этой проблемы. По данным департамента здравоохранения РФ (информационное письмо, 2003) практически каждая 5-я беременность завершается досрочно вследствие самопроизвольных абортов или преждевременных родов. Уровень перинатальной заболеваемости и смертности в преобладающем большинстве случаев сопряжен с преждевременными родами и рождением маловесных детей. На долю недоношенных детей приходится 60-70% в структуре ранней неонатальной смертности и 65-75% в структуре детской смертности. Мертворождаемость при преждевременных родах в 8 — 13 раз чаще, чем при своевременных родах. Перинатальная смертность недоношенных новорожденных в 33 раза выше, чем доношенных. (В.М. Сидельникова, 2001).
Маловесность при рождении оказывает неблагоприятное влияние на здоровье человека на протяжении всей его жизни. Преждевременные роды являются одним из важных аспектов этой проблемы. По данным департамента здравоохранения РФ (информационное письмо, 2003) практически каждая 5-я беременность завершается досрочно вследствие самопроизвольных абортов или преждевременных родов. Уровень перинатальной заболеваемости и смертности в преобладающем большинстве случаев сопряжен с преждевременными родами и рождением маловесных детей. На долю недоношенных детей приходится 60-70% в структуре ранней неонатальной смертности и 65-75% в структуре детской смертности. Мертворождаемость при преждевременных родах в 8 — 13 раз чаще, чем при своевременных родах. Перинатальная смертность недоношенных новорожденных в 33 раза выше, чем доношенных. (В.М. Сидельникова, 2001).
По рекомендации ВОЗ учет преждевременных родов должен осуществляться с 22 недель беременности при массе плода 500 г и более. В РФ преждевременными принято считать роды, произошедшие при сроке беременности 28 — 37 недель, плодом массой от 1000 г до 2500 г и более.
В РФ преждевременными принято считать роды, произошедшие при сроке беременности 28 — 37 недель, плодом массой от 1000 г до 2500 г и более.
Целью настоящего исследования явилось изучение течения беременности и исходов преждевременных родов у перво- и повторнородящих женщин.
Нами проанализировано 47 историй преждевременных родов, что составило 1/3 от общего количества пациенток, родивших преждевременно в 2003 г. в родильном отделении ГКБ №29.
В нашем исследовании родов в сроки 22-29 нед. беременности не было. При поступлении в родильное отделение у 4 (8,4 %) беременных сроки соответствовали 30-33 нед., у 43 (91,6%) — 34 — 36 нед., из них у 12 (25,6%) — 34-35 нед. (табл. 1).
Первородящих было 25 (53,2%). Возраст первородящих варьировал от 19 до 36 лет, из них 5 (20,0%) родильниц — старше 30 лет (в популяции 10,1%).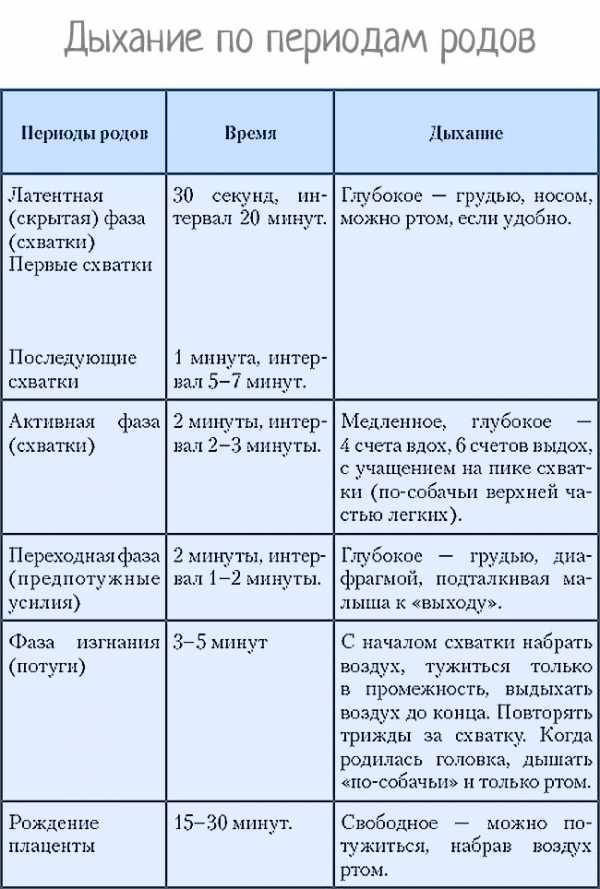 Средний возраст первородящих составил 25,8 лет.
Средний возраст первородящих составил 25,8 лет.
Повторнородящих было 22 (46,8%). Возраст повторнородящих варьировал от 23 до 43 лет, из них 5 (22,5%) родильниц — старше 40 лет, средний возраст повторнородящих
составил 33,4 года.
Таблица 1
Распределение беременных согласно срокам гестации
Сроки беременности (нед.) При поступлении При родоразрешении
п % п %
30-31 2 4,3 2 4,3
32-33 2 4,3 — —
34 — 35 12 25,6 9 19,1
36 31 65,9 36 76,5
Итого 47 100 47 100
У первородящих преждевременные роды произошли в 34-36 нед. беременности, а у повторнородящих — 30 — 36 нед. беременности (табл. 2).
беременности, а у повторнородящих — 30 — 36 нед. беременности (табл. 2).
Таблица 2
Распределение повторнородящих по срокам гестации
Срок беременности, нед. при поступлении при родоразрешении
повторные роды первые роды повторные роды первые роды
30-31 2 — 2 —
32-33 2 — — —
34-35 6 6 5 3
36 12 19 15 22
Итого 22 25 22 25
Повторнородящие поступали в родильный дом с достоверно меньшими сроками гестации и рожали также чаще с меньшими сроками гестации, чем первородящие: 35н. 1д. и 35н.5д., соответственно, что свидетельствует о явной тенденции к различиям, хотя статистически недостоверным. Таким образом, пролонгировать беременность повторнородящим, в отличие от первородящих, удавалось с большими трудностями и с худшим результатом. Состояли в браке 29 (61,7%) — перво- и повторнородящих поровну.
1д. и 35н.5д., соответственно, что свидетельствует о явной тенденции к различиям, хотя статистически недостоверным. Таким образом, пролонгировать беременность повторнородящим, в отличие от первородящих, удавалось с большими трудностями и с худшим результатом. Состояли в браке 29 (61,7%) — перво- и повторнородящих поровну.
Экстрагенитальные заболевания (табл.З) диагностировали у 31 (64,8%) пациентки (16 первородящих и 15 повторнородящих), в популяции 71,0%.
Среднее количество заболеваний на одну первородящую и повторнородящую было практически одинаковым (1,5 и 1,6 соответственно).
Сердечно-сосудистые заболевания (25,5%) и пиелонефрит (19,1%) встречались более чем в 2,5 раза чаще, чем в популяции (соответственно — 9,6%, 7,6%).
У первородящих по сравнению с повторнородящими преобладала анемия (р=0,0009), а у повторнородящих — сердечно-сосудистые заболевания. Пиелонефрит одинаково часто отмечен в обеих группах. Избыточной массой тела до беременности (ИМТ > 25) страдали 5 (3 перво- и 2 повторнородящие) пациенток, что составило 10,6 %. Согласно таблицам Луценко к моменту родов ожирением страдали уже 12 (25,5%) пациенток. Дефицит массы тела до беременности (ИМТ < 19) имели 10 (21,3%) пациенток (6 перво-и 4 повторнородящих).
Пиелонефрит одинаково часто отмечен в обеих группах. Избыточной массой тела до беременности (ИМТ > 25) страдали 5 (3 перво- и 2 повторнородящие) пациенток, что составило 10,6 %. Согласно таблицам Луценко к моменту родов ожирением страдали уже 12 (25,5%) пациенток. Дефицит массы тела до беременности (ИМТ < 19) имели 10 (21,3%) пациенток (6 перво-и 4 повторнородящих).
Таким образом, проведенный анализ структуры экстрагенитальных заболеваний показал низкий индекс здоровья у женщин репродуктивного возраста, родивших преждевременно.
Таблица 3
Структура экстрагенитальной патологии
Заболевания Перво- родящие Повторно- родящие Всего В популяции %
абс. %
ССС 3 9 12 25,5 9,6
ЖКТ 1 1 2 4,2 5,6
Пиелонефрит 4 5 9 19,1 7,6
Анемия 6 2 8 17,0 15,6
Ожирение 5 7 12 25,5 —
Заболевания щитовидной железы 1 — 1 2,1 2,4
Сахарный диабет 1 — 1 2,1 0,5
ФКМ — 2 2 4,2 —
Хронический тонзиллит 2 — 2 4,2 —
НСУ- носительство 1 1 2 4,2 —
Миопия высокой степени. 1 — 1 2,1 10,9
1 — 1 2,1 10,9
Гинекологическими заболеваниями страдали 19 первородящих и 17 повторнородящих. Таким образом, гинекологический анамнез был отягощен у 36 (76,5%) родильниц, из которых 24 (66,6%) имели аборты в анамнезе, т.е. практически две трети (табл.4).
Таблица 4
Структура гинекологических заболеваний
Заболевания Перво- родящие Повторно- родящие Всего %
Хронические воспалительные заболевания 6 6 12 25,5
Бесплодие 1 1 2 4,2
Кольпит 5 2 7 14,2
УГИ 4 5 9 19,0
Миома матки 1 — 1 2,1
Киста яичника 1 2 3 6,3
Дисфункция яичников 4 — 4 8,4
Эктопия шейки матки 8 8 16 34,0
АГС 1 4 5 10,6
ИЦН 1 — 1 2,1
Пороки развития матки 1 — 1 2,1
В структуре гинекологических заболеваний преобладали хронические воспалительные процессы (65,4%), которые могут быть отнесены к одной из ведущих причин преждевременных родов.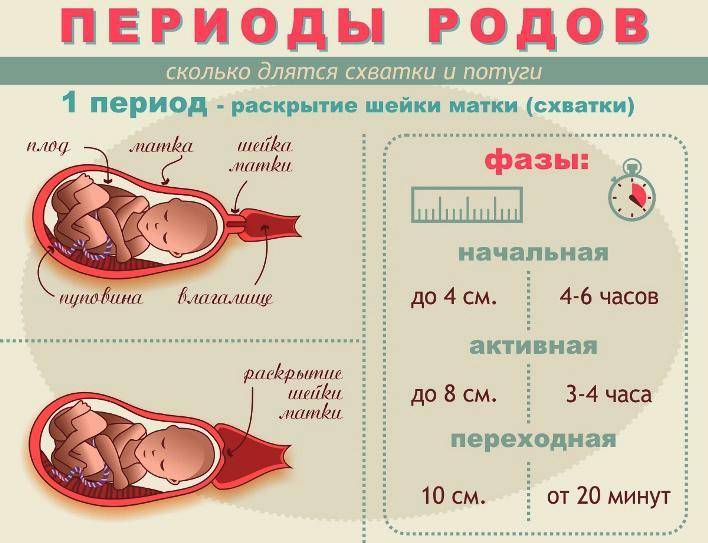 Среднее количество гинекологических заболеваний на одну беременную было несколько выше у первородящих (1,8 против 1,5 у повторнородящих).
Среднее количество гинекологических заболеваний на одну беременную было несколько выше у первородящих (1,8 против 1,5 у повторнородящих).
Аборты в анамнезе отмечены у 27 (57,4%) пациенток; — у 11 перво- и у 16 повторнородящих. При этом среднее количество заболеваний на одну первородящую с абортами в анамнезе было выше (2,0), чем без абортов (1,5), а у повторнородящих -практически одинаковым (1,7 и 1,5).
Среди первородящих 11 (44,0%) имели от 1 до 3 беременностей в анамнезе. При этом на одну первородящую приходилось искусственных абортов по 1 (всего — 11), самопроизвольных — 0,4 (всего — 5), внематочных беременностей — 0,09 (всего — 1), неразвивающихся беременностей — 0,09 (всего — 1).
У 16 (72,7%) повторнородящих предшествующие беременности (от 1 до 5) закончились искусственными и самопроизвольными абортами, при этом на одну пациентку приходилось соответственно 1,8 и 0,1. У 6 (27,3%) из 22 повторнородящих в анамнезе были только роды, при этом у 4 из них — преждевременные (практически у каждой пятой повторнородящей).
У 6 (27,3%) из 22 повторнородящих в анамнезе были только роды, при этом у 4 из них — преждевременные (практически у каждой пятой повторнородящей).
Повторнородящие имели большее количество беременностей в анамнезе, чем первородящие (3,0 и 0,8 соответственно), что, по-видимому, и оказало отрицательное влияние на течение данной беременности.
Осложнения во время настоящей беременности выявили у 41(87,2%) родильницы (табл. 5), чаще с абортами в анамнезе 65,8% (27 из 41).
Таблица 5
Структура осложнений настоящей беременности
Осложнения беременности Перво- родящие Повторно- родящие Всего Популяция %
п %
Угроза прерывания 16 10 26 55,3
ЗРП 7 7 14 29,7 6,7
ХПН 8 6 14 29,7 13,0
Многоводие 4 — 4 8,4 18,0
Маловодие 2 1 3 6,3 4,4
Хроническая гипоксия плода 2 — 2 4,2 14,4
Токсикоз 5 6 11 23,4 —
Г естоз 7 7 14 29,7 24,0
Предлежание плаценты, ПОНРП 3 2 5 10,6 0,5
ОРВИ и др. инфекционные заболеванияя 3 5 8 17,0 —
инфекционные заболеванияя 3 5 8 17,0 —
Рубец на матке — 2 2 4,2 23,0
Среднее количество осложнений на 1 первородящую и 1 повторнородящую было практически одинаковым 2,3 и 2,2.
Преобладали осложнения, связанные с возможной инфекцией: угроза прерывания беременности — 26 (55,3%), хроническая плацентарная недостаточность (ХПН) — 14 (29,7%), задержка развития плода (ЗРП) — 14 (29,7%), что было в 2-3 раза выше, чем в популяции (соответственно — 9,8%, 13,0%, 6,7%). У первородящих течение беременность
осложнялось угрозой прерывания и ЗРП чаще, чем у повторнородящих — у 23 и 17, соответственно.
Гестоз, предлежание плаценты и преждевременная отслойка нормально расположенной плаценты (ПОНРП) осложняли течение беременности у перво- и повторнородящих с одинаковой частотой.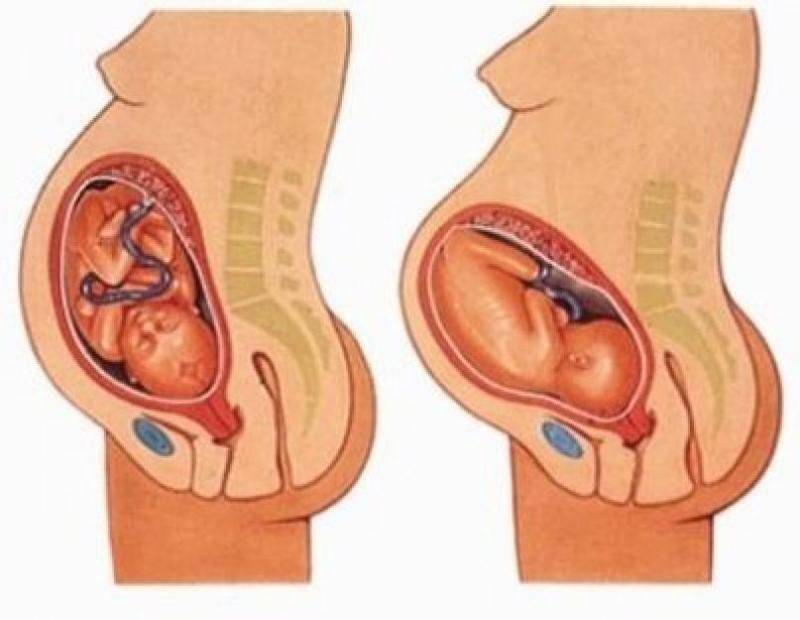
Острые инфекционные заболевания во время настоящей беременности (ОРВИ, флегмона кисти, тромбофлебит геморроидальных вен, обострение ВПГ) перенесли 8 (17,0%) пациенток.
Средний пренатальный риск (по шкале Фроловой О.Г. и Николаевой Е.И., 1981) у первородящих женщин составил 13,6 балла, а у повторнородящих — 16,0. Факторы риска выше 15 баллов отмечены у 32,0% первородящих и у 31,8% повторнородящих, а более 25 — соответственно у 8,0% и 9,1%, т.е. были практически одинаковыми.
Из 47 родивших преждевременно в отделение патологии беременных (ОПБ) госпитализировали только 15(32%) беременных, а 32 (68,0%) в родблок.
В ОПБ поступили 15 пациенток (9 — перво- и 6 — повторнородящих). При этом 11 беременных госпитализировали по поводу угрожающих преждевременных родов (из них одна — с неполным предлежанием плаценты) и 4 — по поводу гестоза (в том числе 1 с ЗРП). Лечение угрозы преждевременных родов проводили общепринятыми методами, что позволило пролонгировать беременность, в среднем, на 9 дней у половины пациенток (8) и, следовательно, среди повторнородящих уменьшить количество родов при сроке беременности 30-33 нед. в 2 раза (с 8,4% до 4,2%).
Лечение угрозы преждевременных родов проводили общепринятыми методами, что позволило пролонгировать беременность, в среднем, на 9 дней у половины пациенток (8) и, следовательно, среди повторнородящих уменьшить количество родов при сроке беременности 30-33 нед. в 2 раза (с 8,4% до 4,2%).
Несмотря на проводимую терапию в ОПБ, у 8 пациенток из 15 произошло дородовое излитие околоплодных вод, а 1 пациентке с ХПН и ЗРП провели преждевременные программированные роды. Таким образом, через естественные родовые пути родили 9 пациенток (5 первородящих и 4 повторнородящих при сроке беременности 34 — 37 нед.). Родоразрешили с помощью операции кесарева сечения 6 беременных, из них — 4 перво- и 2 повторнородящих при сроке беременности 35-37 недель. Показаниями к операции являлись: острая гипоксия плода на фоне ХПН (1), гестоз и ЗРП (2), ножное предлежание (1), предлежание плаценты, кровотечение (1), отягощенный акушерско-гинекологический анамнез (1). При этом у 5 из 6 операцию проводили на фоне дородового излития околоплодных вод. Следовательно, несмотря на комплексное лечение, из-за поздней госпитализации у пациенток с экстрагенитальной и акушерской патологией не удалось пролонгировать беременность до 37 недель и более.
При этом у 5 из 6 операцию проводили на фоне дородового излития околоплодных вод. Следовательно, несмотря на комплексное лечение, из-за поздней госпитализации у пациенток с экстрагенитальной и акушерской патологией не удалось пролонгировать беременность до 37 недель и более.
В родильное отделение поступили 32 (68,0 %) пациентки (16 первородящих и 16 повторнородящих). Из них 27 госпитализировали по поводу начала родов: дородовое излитие околоплодных вод -12, в начале I периода родов — 10, во II периоде родов — 3 (в том числе одна с рубцом на матке после кесарева сечения) и 2 родильницы (домашние роды).
С угрозой прерывания беременности в сочетании с другой акушерской и экстрагенитальной патологией госпитализированы 5 (с гестозом — 1, с рубцом на матке после кесарева сечения — 1, с ПОНРП — 2, сахарным диабетом, диабетической фетопатией — 1), которым в родильном блоке проводили лечение, направленное на сохранение беременности.
В связи с нарастанием тяжести гестоза у 1 беременной провели программированные роды, у 1 — имело место дородовое излитие околоплодных вод (31-32 недели), а двух родоразрешили путем кесарева сечения по сумме относительных показаний со стороны плода (диабетическая фетопатия, рубец на матке с ЗРП).
Следовательно, среди пациенток, госпитализированных в родблок, роды через естественные родовые пути (учитывая домашние роды) произошли у 28 (87,4 %). Практически каждую седьмую пациентку, чаще повторнородящую (3:1), родоразрешали с помощью операции кесарева сечения — 4 (12,6 %). Показаниями к операции были:
ПОНРП — 2, несостоятельный рубец на матке 1, диабетическая фетопатия — 1.
Таким образом, в родильное отделение пациентки поступали, в основном, с началом родовой деятельности и преждевременным излитием околоплодных вод.
Из 47 обследованных пациенток диагностировали головное предлежание у 45 (95,7%), тазовое — у 2 (4,3 %).
Из всех обследованных роды через естественные родовые пути произошли у 37 (78,7%). Абдоминальное родоразрешение провели 10 (21,3%) пациенткам.
Осложнения в течение родов (табл. 5) наблюдали у 41 (87,2%) пациентки: из них первородящих — 22 (88,0%), повторнородящих — 19 (86,3%).
Количество осложнений в родах также было практически одинаковым в обеих группах пациенток (соответственно -1,48 и 1,23 осложнения на 1 родильницу).
У первородящих средняя продолжительность родов составила 8 ч 19 мин., длительность безводного промежутка 7 ч 33 мин.
Быстрые роды имели место у каждой третьей (7 из 20), а безводный промежуток более 12 часов — у каждой четвертой (5 из 20). Средняя продолжительность быстрых родов 5 ч 21 мин.
Средняя продолжительность быстрых родов 5 ч 21 мин.
У повторнородящих средняя продолжительность родов составила 7ч., безводного промежутка -5ч 17мин. Быстрые роды были у каждой третьей (6 из 17), безводный промежуток более 12 часов — у каждой пятой (3 из 17). Средняя продолжительность быстрых родов -4 ч.
Обезболивание родов проведено 16 из 37 (43,2%): эпидуральная анестезия (ЭДА) -6 (16,2%), пудендальная анестезия — 2 (5,4%), введение промедола — 8 (22,2%).
Во втором периоде родов рассечение промежности произведено у 18 (48,6%) из 37 рожавших через естественные родовые пути (у 14 из 20 первородящих, у 4 из 17 повторнородящих (р<0,01).
Таблица 6
Структура осложнений в родах
Осложнения Перво- родящие Повторно- родящие Всего В популяции %
п %
Дородовое излитие вод 13 11 24 51,0
Ранее излитие вод 3 1 4 8,4 59,0
Амниотомия — 1 1 2,1
I слабость родовой деятельности 1 — 1 2,1 7,9
Быстрые роды 7 6 13 27,6 3,4
Предлежание и ПОНРП 3 2 5 10,8 0,5
Острая гипоксия 2 3 5 10,8 10,4
Патология III периода — 2 2 4,2 5,9
Без вод > 12 часов 5 3 8 16,8
Рубец на матке — 2 2 4,2 23,0
Домашние роды 1 1 2 4,2 0,2
Тазовое предлежание 1 — 2 4,2 3,7
Следует еще раз отметить, что к моменту родоразрешения из 47 обследованных
только у 2 преждевременные роды произошли при сроках беременности 30-32 нед. (4,2 %): у 2 повторнородящих с абортами в анамнезе. У одной из них роды произошли через естественные родовые пути в сроке беременности 31-32 недели, безводном промежутке 94 часа (масса — 1860 г, по Апгар — 6/7баллов). Вторую беременную родоразрешили с помощью операции кесарева сечения в 30 недель по поводу ПОНРП (масса — 1750 г., по Апгар — 4/6 баллов).
(4,2 %): у 2 повторнородящих с абортами в анамнезе. У одной из них роды произошли через естественные родовые пути в сроке беременности 31-32 недели, безводном промежутке 94 часа (масса — 1860 г, по Апгар — 6/7баллов). Вторую беременную родоразрешили с помощью операции кесарева сечения в 30 недель по поводу ПОНРП (масса — 1750 г., по Апгар — 4/6 баллов).
У остальных 45 пациенток роды произошли в 34-36 нед. При этом роды через естественные родовые пути были у 36 (80 %) из них, а у 9 (20,0 %) имело место абдоминальное родоразрешение.
Среди родоразрешенных с помощью кесарева сечения (10) половина пациенток, в основном первородящие, находились в ОПБ, повторнородящие чаще поступали в родблок, где были оперированы по экстренным показаниям.
Родилось 47 детей (19 девочек и 28 мальчиков). Масса тела варьировала от 1800 г до 3500 г (от 1800 г. до 2000 г. — 7 (14,9%), от 2001 г. до 2500 г. — 18 (38,1 %), от 2501 г. до 3000 г.— 20 (42,5%), от 3001 г. до 3500 г. — 2 (4,5%).
до 2000 г. — 7 (14,9%), от 2001 г. до 2500 г. — 18 (38,1 %), от 2501 г. до 3000 г.— 20 (42,5%), от 3001 г. до 3500 г. — 2 (4,5%).
Большинство новорожденных (80,8 %) были массой 2001-3000 г, однако при преждевременных родах средняя масса новорожденных у повторнородящих была меньше, чем у первородящих: 2304 г и 2602 г, соответственно (р=0,0014), в связи с тем, что роды у повторнородящих произошли в меньшем гестационном сроке, чем у первородящих (30-36 нед. против 34-36 нед. соответственно).
Средняя оценка по шкале Апгар составила 7,1 и 7,9 баллов на 1-й и 5-й минутах соответственно. Однако оценка по Апгар на 1 минуте в группе первородящих была выше, чем у повторнородящих: 7,2 и 6,3 балла, соответственно, что также вероятно связано с гестационным сроком на момент родов.
У первородящих были переведены в больницу на 2-й этап выхаживания 9 из 25 (36,0%) новорожденных детей, у повторнородящих — 10 из 22 (46 %).
При рождении в 30-32 нед. беременности оба новорожденных ребенка переведены на II этап выхаживания (средняя масса -1805 г, по Апгар — 6/6,5).
При родах в 34-36 нед. средняя масса новорожденных детей составила 2908 г, а средняя оценка по Апгар на 1 и 5 мин., соответственно — 7,2 и 7,9 баллов. Перевели на 2 этап выхаживания 17 из 45 новорожденных (37,7 %). Чаще — это были новорожденные с меньшей массой тела и меньшим сроком гестации. Так, при сроке гестации 34 недели был переведен каждый второй новорожденный, а при сроке 35 недель и более — только каждый третий.
Проведенный анализ показал отсутствие достоверно значимых отличий у повторнородящих как в состоянии соматического, так и репродуктивного здоровья по сравнению с первородящими пациентками. Частота и структура экстрагенитальной патологии, гинекологических заболеваний, осложнений беременности у первородящих и у повторнородящих не отличались. Достоверно чаще выявлена только анемия у первородящих по сравнению с повторнородящими. Не было отличий и при оценке степени пренатального риска (суммарной балльной оценке) у перво- и повторнородящих накануне родов и достоверной разницы в частоте и структуре осложнений в родах. Однако, несмотря на отсутствие перечисленных выше различий, у повторнородящих роды произошли в меньшем гестационном сроке, чем у первородящих (35 н.1д. и 35 н.5д., соответственно) и с худшим исходом для плода. Следовательно, единственно значимым фактором риска преждевременных родов для повторнородящих являлось наличие недонашивание беременности в анамнезе. По-видимому, пролонгирование беременности у повторнородящих с угрозой преждевременных родов — задача более сложная, чем у первородящих пациенток из-за трудности подавления контрактильной способности матки, что предполагает разработку в последующем различных видов токолиза с учетом паритета.
Достоверно чаще выявлена только анемия у первородящих по сравнению с повторнородящими. Не было отличий и при оценке степени пренатального риска (суммарной балльной оценке) у перво- и повторнородящих накануне родов и достоверной разницы в частоте и структуре осложнений в родах. Однако, несмотря на отсутствие перечисленных выше различий, у повторнородящих роды произошли в меньшем гестационном сроке, чем у первородящих (35 н.1д. и 35 н.5д., соответственно) и с худшим исходом для плода. Следовательно, единственно значимым фактором риска преждевременных родов для повторнородящих являлось наличие недонашивание беременности в анамнезе. По-видимому, пролонгирование беременности у повторнородящих с угрозой преждевременных родов — задача более сложная, чем у первородящих пациенток из-за трудности подавления контрактильной способности матки, что предполагает разработку в последующем различных видов токолиза с учетом паритета.
Таким образом, необходимо проведение тщательной предгравидарной подготовки, более раннего начала лечения угрозы преждевременных родов, сопутствующей патологии и плановой госпитализации в «критические» сроки беременных с преждевременными родами в анамнезе и дифференцированного подхода к терапии с учетом паритета.
Литература
1 1 .Сидельникова В. М. Акушерская тактика ведения преждевременных родов. // Материалы 3 Российского
научного форума «Актуальные проблемы акушерства, гинекологии и перинатологии». Москва.-2001 -С.368-377.
2. 2.Абрамченко В. В. и соавт. Особенности клинического течения и регуляции родовой деятельности при преждевременных родах. // Материалы Всероссийской междисциплинарной научно-практической конференции «Критические состояния в акушерстве и неонатологии». Петрозаводск. 26-28 мая. 2003г.
PRETERM LABOURS IN MULTIPARAS
T.P. GOLIKOVA, T.V. GALINA, Ch.G. GAGAEV, N.P. ERMOLOVA
Department of Obstetrics and Gynaecology with course of Perinatology Peoples’ Friendship University of Russia 8, Miklukho-Maklaya St. , Medical Faculty, 117198 Moscow, Russia
, Medical Faculty, 117198 Moscow, Russia
T.V. ZLATOVRATSKAYA
Clinical hospital № 29
Gospitalnaya sq., 2, 111020 Moscow, Russia
47 cases of preterm labours had been assessed to investigate the course of gestations and labour outcome in nulli- and multiparas. Labours in multiparas took place in lesser gestational age with worse perinatal outcome. The only statistically significant risk factor of preterm labour in multiparas were previous preterm labours.
Исход беременности у повторнородящих женщин старше 40 лет
Цель . Целью этого исследования было оценить влияние возраста матери на дородовой и акушерский исход у многоплодных женщин. Материалы и методы . Было проведено ретроспективное исследование случай-контроль с участием женщин в возрасте 40 лет и старше (группа исследования), родивших на сроке беременности 20 недель или позже, и женщин в возрасте 20–29 лет (группа контроля). Результаты . Средний возраст женщин в исследуемой группе составлял годы по сравнению с годами в контрольной группе.Пожилой возраст матери был связан со значительно более высоким уровнем гипертонии, сахарного диабета, осложнений у плода и 5-минутным баллом по шкале Апгар <7 (). Частота кесарева сечения, частота отслойки плаценты, преждевременных родов и поступления в отделение интенсивной терапии новорожденных чаще встречались в старшей группе, но различия не были статистически значимыми. Выводы . Пожилой материнский возраст связан с материнскими и неонатальными осложнениями.
Результаты . Средний возраст женщин в исследуемой группе составлял годы по сравнению с годами в контрольной группе.Пожилой возраст матери был связан со значительно более высоким уровнем гипертонии, сахарного диабета, осложнений у плода и 5-минутным баллом по шкале Апгар <7 (). Частота кесарева сечения, частота отслойки плаценты, преждевременных родов и поступления в отделение интенсивной терапии новорожденных чаще встречались в старшей группе, но различия не были статистически значимыми. Выводы . Пожилой материнский возраст связан с материнскими и неонатальными осложнениями.
1. Введение
Многие женщины все чаще откладывают беременность и роды до четвертого десятилетия жизни из-за различных причин, таких как задержка вступления в брак, образовательные и профессиональные причины [1].Некоторые из них не хотят забеременеть из-за ненадлежащего использования методов контрацепции [2].
Пожилой материнский возраст считается фактором риска осложнений во время беременности. Связь между преклонным возрастом матери и повышенным риском хромосомных аномалий и самопроизвольного выкидыша хорошо документирована в исследованиях [3, 4].
Связь между преклонным возрастом матери и повышенным риском хромосомных аномалий и самопроизвольного выкидыша хорошо документирована в исследованиях [3, 4].
В литературе есть различные публикации по исходам беременности у женщин в возрасте 40 лет и старше. Некоторые авторы сообщают, что пожилой возраст матери связан с преждевременными родами, низкой массой тела при рождении, перинатальной смертностью и более высокой частотой кесарева сечения [5, 6].Но другие не сообщили об очевидной разнице в перинатальных исходах [7], акушерских исходах [8], массе тела при рождении, шкале Апгар и поступлении в отделение интенсивной терапии новорожденных [9] между матерями более молодого и старшего возраста. Систематический обзор показал, что матери пожилого возраста имеют повышенный риск мертворождения. Механизм увеличения риска мертворождения с возрастом матери неизвестен [10].
Целью данного исследования было определение влияния возраста матери на акушерский и перинатальный исход у повторнородящих женщин в возрасте не менее 40 лет и повторнородящих женщин в возрасте 20–29 лет.
2. Материалы и методы
Это ретроспективное исследование с участием женщин, родивших на сроке беременности 20 недель в Университете Безмиалема Вакифа и Образовательно-исследовательской больнице Хасеки в период с октября 2010 года по декабрь 2011 года. Мы изучили акушерские карты 97 повторнородящих женщин в возрасте. 40 лет или старше на момент родов и сравнивается с контрольной группой, состоящей из 97 повторнородящих женщин в возрасте 20–29 лет, родивших в тот же период времени. Следующие данные, включая возраст матери на момент родов, беременность, роды, срок беременности, антенатальные осложнения (гипертензия, вызванная беременностью, диабет, преждевременные роды, роды <24 недель, отслойка плаценты, малые для гестационного возраста, большие для гестационного возраста ), способ родоразрешения, показания для прекращения сечения, внутриродовые и неонатальные исходы (дистресс плода, осложнения плода, пороки развития плода, вес при рождении, оценка по шкале Апгар, поступление в отделение интенсивной терапии новорожденных и мертворождение) были собраны и сравнены с контрольной группой.
Материнский возраст рассматривался как возраст на момент родов. Гестационный возраст определялся либо на основании даты последней менструации, либо на основании ультразвукового исследования. Диастолическое артериальное давление> 90 мм рт.ст. определялось как гипертензия во время беременности (эссенциальная или вызванная беременностью гипертензия). Сахарный диабет считался диабетом в анамнезе (на основании медицинских карт) или гестационным диабетом. Как и в других исследованиях, мы объединили хроническую гипертензию, гипертензию, вызванную беременностью, и эклампсию в одно состояние, называемое HDP (гипертензивное расстройство беременности), и мы объединили гестационный и установленный диабет в другое [11].
Отслойка плаценты относится к преждевременному отделению нормально имплантированной плаценты от матки. Преждевременные роды были определены в срок до 37 полных недель беременности. Малый для гестационного возраста (SGA) определялся как <10-й процентиль массы тела при рождении для гестационного возраста, а большой для гестационного возраста (LGA) как ≥90-й процентиль. Мертворождение определяется как внутриутробная смерть плода с массой тела не менее 500 г после 20 полных недель беременности. Низкая оценка по шкале Апгар была определена как оценка менее семи баллов через 5 минут после рождения.Осложнения плода включают мертворождение, поступление в отделение интенсивной терапии новорожденных и пороки развития плода.
Мертворождение определяется как внутриутробная смерть плода с массой тела не менее 500 г после 20 полных недель беременности. Низкая оценка по шкале Апгар была определена как оценка менее семи баллов через 5 минут после рождения.Осложнения плода включают мертворождение, поступление в отделение интенсивной терапии новорожденных и пороки развития плода.
Статистический анализ был выполнен с использованием MedCalc для Windows, версия 8.1.00 (MedCalc Software, Мариакерк, Бельгия). Данные были представлены в виде средних стандартных отклонений или числа субъектов и процентов. Для сравнения переменных использовались хи-квадрат и точный критерий Фишера. Отношение шансов (OR) и 95% доверительный интервал (CI) представлены для анализа риска, связанного с преклонным возрастом матери, и считались статистически значимыми.
3. Результаты
Мы рассмотрели 97 записей о женщинах в возрасте 40 лет и старше. Средний возраст женщин в исследуемой группе составлял годы, а в контрольной группе — годы на момент родов. У матерей старшего возраста средняя беременность была выше по сравнению с контрольной группой (по сравнению с). Гестационный возраст при родах был ниже среди матерей старшего возраста по сравнению с более молодыми женщинами (Таблица 1).
У матерей старшего возраста средняя беременность была выше по сравнению с контрольной группой (по сравнению с). Гестационный возраст при родах был ниже среди матерей старшего возраста по сравнению с более молодыми женщинами (Таблица 1).
| ||||||||||||||||||||||||||||
Среднее значение ± стандартное отклонение. | ||||||||||||||||||||||||||||
Заболеваемость гипертонией и сахарным диабетом была значительно выше у пожилых женщин по сравнению с более молодой группой.Отслойка плаценты, роды до 24 недель, преждевременные роды и LGA чаще встречались у матерей старшего возраста, но разница не достигла уровня значимости (таблица 2).
| ||||||||||||||||||||||||||||||||||||||||||||
| PIH: гипертензия, вызванная беременностью, SGA: малая для гестационного возраста, LGA: большая для гестационного возраста. Данные представлены (%) Хи-квадрат, точный критерий Фишера. | ||||||||||||||||||||||||||||||||||||||||||||
Младенцы от матерей старшего возраста имели более высокую частоту мертворождения (5,1% против 0%), поступление в отделение интенсивной терапии новорожденных (5.1% против 1,03%) и пороков развития плода (3,09% против 0,8%), чем у более молодых матерей, но различия не были статистически значимыми. Результаты показали, что частота осложнений у плода (), 5-минутные баллы по шкале Апгар <7 () были значительно выше среди матерей более старшего возраста (Таблица 3).
| ||||||||||||||||||||||||||||||||||||||||
| Среднее значение ± стандартное отклонение. Представлены данные (%), отделение интенсивной терапии новорожденных: отделение интенсивной терапии новорожденных (1 Down S.  , 1 mega cysterna manga, 1 NTD, 1 асцит плода. , 1 mega cysterna manga, 1 NTD, 1 асцит плода. | ||||||||||||||||||||||||||||||||||||||||
Частота кесарева сечения составила 65,9% в исследуемой группе и 55,6%). % в контрольной группе соответственно.Повторное кесарево сечение в обеих группах было выполнено после начала родов, запрограммированное сечение не проводилось ни в одной из групп.Основным показанием для кесарева сечения в этом исследовании было предыдущее кесарево сечение в обеих группах.
Частота кесарева сечения по поводу дистресса плода () и макросомии плода () была значительно выше в группе матерей более старшего возраста, чем в группе более молодых матерей (Таблица 4).
| ||||||||||||||||||||||||||||||||||||||||||||||||||||
Данные представлены (%). В некоторых случаях было более одного показания. В некоторых случаях было более одного показания. | ||||||||||||||||||||||||||||||||||||||||||||||||||||
Риск артериальной гипертензии (OR, 6,7; 95% ДИ, 1,45–30,8;), сахарного диабета (OR, 18,5; 95% ДИ, 1,05-325;) и 5-минутного балла по шкале Апгар <7 (OR , 8,62; 95% ДИ 1,05–70,3;) были выше среди старшей группы. Частота кесарева сечения была выше в старшей группе (OR, 1,54; 95% ДИ, 0,86–2,7;), но разница не была статистически значимой (Таблица 5).
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Представлены данные (%), OR: отношение шансов, CI : доверительный интервал. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
4. Обсуждение
Наше исследование подтверждает значительно более высокую заболеваемость гипертонией и сахарным диабетом среди беременных женщин в возрасте 40 лет и старше, о чем сообщалось в других исследованиях [12–14].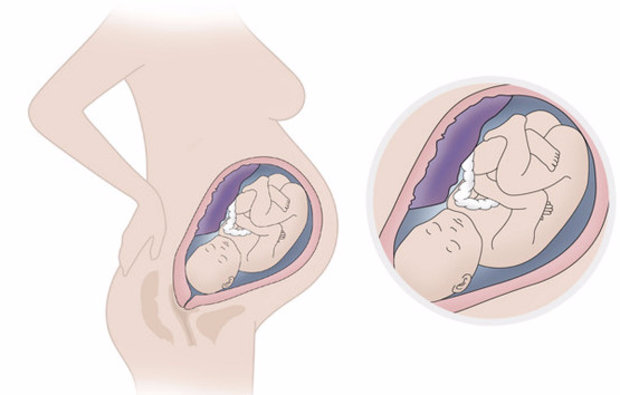 Распространенность диабета и гипертонии увеличивается с возрастом и считается причиной повреждения эндотелия сосудов, которое происходит с возрастом [15].
Распространенность диабета и гипертонии увеличивается с возрастом и считается причиной повреждения эндотелия сосудов, которое происходит с возрастом [15].
Вопреки данным литературы [12, 16, 17], в нашем исследовании частота кесарева сечения была несколько выше у более старших повторнородящих матерей в возрасте 40 лет и старше по сравнению с более молодыми повторнородящими матерями.Во многих сообщениях описывается более высокая частота кесарева сечения среди первородящих женщин в возрасте 40 лет и старше [5, 18]. Пожилые первородящие женщины часто имеют длительную историю бесплодия, и вероятность того, что это будет единственная беременность, может повлиять на решение врача о проведении кесарева сечения. Это свидетельствует о том, что паритет оказывает более важное влияние на частоту кесарева сечения, чем возраст матери. В этом исследовании частота отслойки плаценты была выше у женщин в возрасте 40 лет и старше, чем у более молодых женщин, эта разница не была значимой.
Первичным показанием для кесарева сечения в этом исследовании было предыдущее кесарево сечение в обеих группах.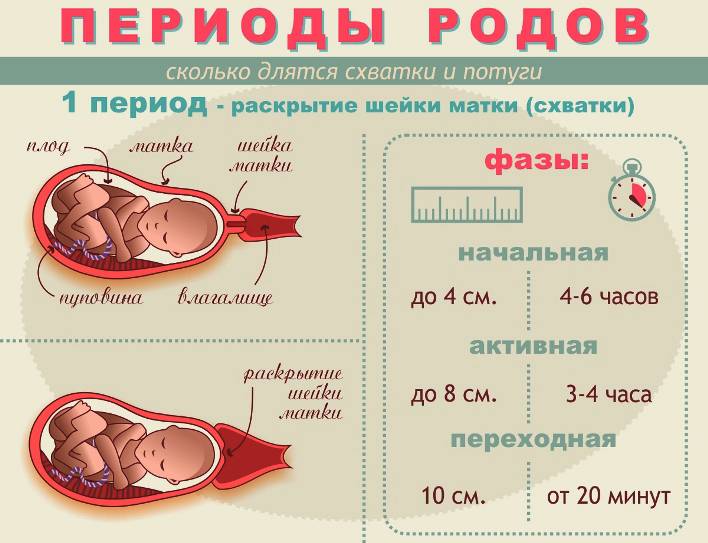 Основная причина высокой частоты кесарева сечения в контрольной группе (90,7%) связана с предыдущими родами. Частота кесарева сечения в последнее время увеличивается во многих странах [19]. Частота кесарева сечения у этих молодых женщин, которым ранее было выполнено кесарево сечение, высока, поскольку показания к кесареву сечению также увеличиваются в нашей стране. Женщины в исследуемой группе старше, и, следовательно, они могут быть не так затронуты, как более молодая контрольная группа, из-за этого увеличения тенденции изменения пути родов.Кроме того, высокая частота кесарева сечения в обеих группах связана с тем, что наша клиника является специализированным центром. Дистресс плода составил 20 и 3,7% показаний для кесарева сечения у более старших и более молодых матерей соответственно. Частота кесарева сечения по поводу макросомии плода составляет 12,5% в основной группе и 1,03% в контрольной группе. Этот значительно более высокий уровень кесарева сечения может быть связан с сахарным диабетом, который явно рассматривается как причина макросомии [20].
Основная причина высокой частоты кесарева сечения в контрольной группе (90,7%) связана с предыдущими родами. Частота кесарева сечения в последнее время увеличивается во многих странах [19]. Частота кесарева сечения у этих молодых женщин, которым ранее было выполнено кесарево сечение, высока, поскольку показания к кесареву сечению также увеличиваются в нашей стране. Женщины в исследуемой группе старше, и, следовательно, они могут быть не так затронуты, как более молодая контрольная группа, из-за этого увеличения тенденции изменения пути родов.Кроме того, высокая частота кесарева сечения в обеих группах связана с тем, что наша клиника является специализированным центром. Дистресс плода составил 20 и 3,7% показаний для кесарева сечения у более старших и более молодых матерей соответственно. Частота кесарева сечения по поводу макросомии плода составляет 12,5% в основной группе и 1,03% в контрольной группе. Этот значительно более высокий уровень кесарева сечения может быть связан с сахарным диабетом, который явно рассматривается как причина макросомии [20].
Средний гестационный возраст в старшей группе на момент родов был значительно ниже, чем в младшей группе. Этот факт может быть связан с проблемами матери или плода, такими как диабет, хроническая гипертензия и дистресс плода [18], которые чаще наблюдаются у матерей старшего возраста.
Частота мертворождений была выше в старшей группе, хотя разница была незначительной. В основной группе мертворождение наступило в 5 случаях, в одном случае причиной смерти стал синдром Дауна.Остальные пациенты вскрытие не приняли. Риск анеуплоидии и фатальных врожденных аномалий возрастает с возрастом матери и, несмотря на дородовой скрининг, вероятно, способствовал увеличению частоты мертворождений [21]. Неспособность сосудистой сети матки адаптироваться к повышенным гемодинамическим требованиям во время беременности также считается причиной гибели плода у женщин в возрасте 40 лет и старше [20]. Это исследование показывает, что 5-минутный балл по шкале Апгар 7, который является лучшим индикатором долгосрочного неонатального исхода, был выше у матерей старшего возраста по сравнению с более молодыми. Кроме того, частота мертворождения и осложнений у плода была выше в старшей группе.
Кроме того, частота мертворождения и осложнений у плода была выше в старшей группе.
Неонатальные отделения интенсивной терапии чаще госпитализировали пожилые женщины, хотя разница не была статистически значимой (). Это может быть объяснено увеличением частоты дистресса плода с более низкими оценками по шкале Апгар и дистрессом плода среди пожилых пациентов.
В нашем исследовании пожилой возраст матери также был фактором риска преждевременных родов. Показатели преждевременных родов и родов менее 24 недель чаще наблюдались у матерей старшего возраста, хотя разница не была статистически значимой.Осложнения со стороны матери и плода, такие как гипертоническая болезнь, диабет и дистресс плода, могут способствовать увеличению риска преждевременных родов у повторнородящих женщин в возрасте 40 лет и старше [14].
Средний вес при рождении был почти одинаковым для двух возрастных групп. Следовательно, это предполагает, что возраст матери не может влиять на массу тела при рождении так сильно, как другие факторы [4].
В заключение, беременность у повторнородящих женщин более старшего возраста, по-видимому, имеет более высокий уровень акушерских осложнений и неблагоприятных исходов родов, таких как гипертония, диабет и более низкие баллы по шкале Апгар.Женщины должны быть проинформированы о том, что риск осложнений беременности и неблагоприятных исходов родов увеличивается с возрастом. Необходимы дополнительные исследования, чтобы изучить взаимосвязь между возрастом матери и исходами для матери и плода, а также механизмы того, как пожилой возраст матери увеличивает риск неблагоприятных исходов родов в различных подгруппах женщин.
Раскрытие информации
У авторов нет конфликта интересов, о котором следует заявлять в отношении этой статьи. Авторы не имеют прямых финансовых отношений со статистическим программным обеспечением, указанным в их статье.
Больше поддержки для индукции родов на 41 неделе беременности, особенно для беременных, впервые родивших роды — ScienceDaily
Появляется все больше свидетельств того, что беременным женщинам, которые вышли после родов, особенно впервые родившимся матери и их младенцам, будет полезно индукция родов в 41 недель, вместо выжидательной тактики с последующей индукцией родов на 42 неделе, если роды не начнутся спонтанно. Это стало яснее теперь, когда исследователи из Швеции и Нидерландов оценили результаты трех предыдущих исследований.
Это стало яснее теперь, когда исследователи из Швеции и Нидерландов оценили результаты трех предыдущих исследований.
Настоящее исследование, метаанализ данных отдельных участников, опубликовано в журнале PLOS Medicine . Большинство исследователей связаны с Гетеборгским и Амстердамским университетами.
В Швеции и Нидерландах риск смерти ребенка до, во время или вскоре после рождения («перинатальная смерть»), как правило, очень низок. То же самое и с риском причинения вреда или травмы ребенку в связи с родами. Однако известно, что эти риски — как перинатальной смерти, так и заболеваемости (плохое самочувствие, травма или другие травмы) — несколько возрастают, начиная с низкого уровня, чем дольше длится беременность после 40-й недели.
Целью метаанализа было сравнение результатов индукции в 41 год и выжидательной тактики и, если индукция не была проведена на 42 неделе, путем объединения отдельных исследований, посвященных одному и тому же вопросу. На сегодняшний день в некоторых отношениях неясно, какие меры лучше всего защищают женщину и ребенка.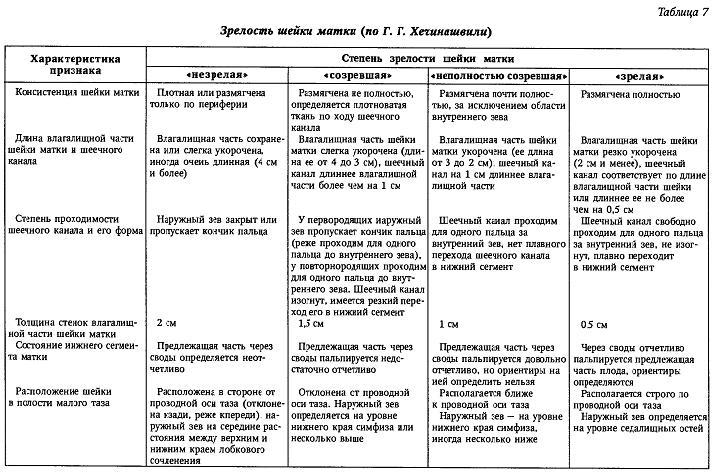
Три рандомизированных исследования, посвященных одному и тому же вопросу, были опубликованы с 2000 года: SWEPIS (шведское пост-курсовое индукционное исследование), охватившее 2 760 женщин; голландское исследование INDEX (INDuction or Expectant management) с участием 1801 женщины; и турецкое исследование 600 женщин.
Шведские и голландские исследования смогли внести свой вклад в результаты на индивидуальном уровне, и турецкое исследование также было включено в совокупную оценку перинатальной смертности и доли кесарева сечения. Все женщины достигли 41-й недели, были здоровы и ожидали одного ребенка, когда участвовали в соответствующих исследованиях.
Из 4561 женщины, включенной в анализ индивидуальных данных, 2281 была назначена индукция через 41 полную неделю.В этой группе индукцию прошли 80%. У остальных роды начались спонтанно.
В группе выжидательной тактики из 2 280 женщин, начало самопроизвольных родов ожидалось до 42 недель, когда в противном случае планировалась индукция. Это обычная практика ведения неосложненных беременностей в большинстве родильных домов Швеции и Нидерландов. В группе беременных женщин 30 процентов женщин нуждались в стимуляции, в то время как у остальных роды начались спонтанно.
Что касается комбинации перинатальной смерти и тяжелой заболеваемости, 10 (0,4%) пострадали в группе, индуцированной на 41 неделе, и 23 (1,0%) в группе 42 недели. Разница между группами статистически значима. Эти результаты справедливы для женщин, которые рожают впервые. Для женщин, которые уже рожали один раз, количество перинатальных смертей и заболеваемости было слишком низким, чтобы продемонстрировать какой-либо эффект.
Разницы в самочувствии женщин после родов между группами не было.Пропорции кесарева сечения и инструментальных родов с использованием вентусе (присоски) или щипцов также были сопоставимы.
Мартен Алкмарк, докторант кафедры акушерства и гинекологии Академии Сальгренска Гетеборгского университета и старший врач-консультант Университетской клиники, является одним из двух первых авторов исследования.
«Возможность совмещать занятия на индивидуальном уровне — хороший и надежный способ исследования вопросов, в которых то, что мы изучаем, является очень необычным.Это означает, что мы увеличили количество принимающих участие женщин, что также повысило надежность результатов », — говорит Алкмарк.
«Наше исследование, в соответствии с предыдущими исследованиями, показывает, что риски заболеваемости и перинатальной смерти ниже, когда индукция проводится на 41 неделе, чем когда она проводится на 42 неделе, и не увеличивает риски ухудшения здоровья в матери «.
Эстериек де Миранда, доцент Амстердамского UMC Амстердамского университета и один из последних авторов: «Это снижение риска было обнаружено только для женщин, родивших первого ребенка, а не для женщин, родивших уже один или несколько раз, ранее индукция не приносила пользы этим женщинам и их детям.«
Хенрик Хагберг, профессор акушерства и гинекологии в Sahlgrenska Academy при университете Gothenburg и старший врач-консультант в Sahlgrenska University Hospital, является одним из соавторов.
«Если эти результаты экстраполировать на шведские условия, где примерно 20 000 женщин в год все еще беременны на 41 неделе, можно предотвратить не менее 100 случаев тяжелой болезни или смерти в год у детей, когда они вызваны на 41 неделе» Другая сторона медали состоит в том, что затем необходимо провести множество индукций.По статистике, чтобы спасти одного ребенка от тяжелой болезни или смерти, 175 женщинам необходимо пройти индукцию на сроке 41 недели », — говорит Хагберг.
Юдит Кеулен, докторант Амстердамского UMC и Амстердамского университета и один из первых авторов: «Выбор выжидательной тактики означает в целом 99% -ный шанс хорошего перинатального исхода для всех женщин, для повторнородящих женщин, выбирающих выжидательную тактику, шанс выжидания. хороший результат ничем не отличается от результата после индукции родов ».
Улла-Бритт Веннерхольм, старший клинический врач и доцент кафедры акушерства и гинекологии Академии Сальгренска Гётеборгского университета, является одним из двух старших авторов.
«Беременным женщинам, у которых беременность длится 41 неделя, следует проинформировать о преимуществах и недостатках индукции, а тем, кто затем хочет, чтобы ее стимулировали, следует предложить эту возможность», — говорит Веннергольм.
О прогнозе срока до завершения первого периода самопроизвольных родов в срок у повторнородящих женщин | BMC «Беременность и роды»
Наш главный вывод состоит в том, что, помимо раскрытия шейки матки, масса тела при рождении и спонтанный разрыв плодных оболочек заметно влияют на условное время завершения первого периода родов у повторнородящих женщин.Связь макросомии плода (> 4 кг) с более длительными родами и более частым применением окситоцина была хорошо документирована в предыдущих исследованиях [25, 26]. В исследованиях родов шесть десятилетий назад Фридман обнаружил значительное увеличение продолжительности активных нерожавших родов с увеличением веса при рождении [27], но эта связь была намного слабее среди многопаралинов [28]. Эта ассоциация также была обнаружена в работе Nesheim [13] и в большом исследовании, в котором участвовали женщины, родившие одиночных головных детей с гестационным возрастом> 34 недель в 19 больницах США [6].Это недавнее исследование проанализировало массу тела при рождении с шагом 0,5 кг и обнаружило, что масса тела при рождении более 3 кг, по-видимому, стала фактором продления родов у повторнородящих женщин. Тем не менее, значительная часть выборки получала эпидуральную анестезию и / или индукцию окситоцином, и исследователи не пытались скорректировать эти факторы. Incerti et al. обнаружили связь между сроком беременности и продолжительностью активных родов у доношенных женщин, но не проанализировали массу тела при рождении [15]. Мы нашли доказательства коллинеарности между массой тела при рождении и гестационным возрастом, предполагая, что влияние гестационного возраста, по крайней мере, частично опосредовано массой тела при рождении.
Искусственный разрыв плодных оболочек выполняется для предотвращения или лечения медленно прогрессирующих родов. Однако недавний обзор использования амниотомии при спонтанных родах не обнаружил доказательств того, что она укорачивает первый период родов [20]. К сожалению, мы не смогли оценить эту связь, но мы обнаружили, что спонтанный разрыв оболочек предсказывает гораздо более быстрый прогресс. Клиническое впечатление складывается из того, что спонтанный разрыв часто сигнализирует о опускании частей плода и ускорении расширения.Очевидный эффект самопроизвольного разрыва был довольно значительным среди участников настоящего исследования и не мог быть объяснен другими изученными факторами (например, различными измерениями шейки матки при поступлении). Вероятный механизм — снижение напряжения стенки матки при уменьшении объема, как это объясняется законом Лапласа [29]. Это позволяет матке поддерживать или создавать более высокое давление, что ускоряет роды. Необходимы дальнейшие исследования этого возможного объяснения.
Хорошо известно, что более высокая репутация (количество предыдущих родов) ассоциируется с более быстрыми родами, и наши выводы в этом отношении были ожидаемыми [7, 8, 13, 30, 31].Взаимосвязь между возрастом матери и прогрессом в родах неясна, хотя дистоция, включая необходимость увеличения окситоцина и продолжительных родов, может усиливаться с увеличением возраста матери [32]. Одно исследование показало, что возраст матери более 30 лет связан с более длительным первым периодом родов (4 см до полного расширения) у первородящих и многоплодных доношенных, которые не получали окситоцин или эпидуральную анестезию [33]. Однако другие исследования не обнаружили связи между возрастом матери и продолжительностью первой стадии [13, 34].В нашем предыдущем исследовании незапланированных родов вне лечебного учреждения в Норвегии мы обнаружили, что у женщин старшего возраста с меньшей вероятностью, чем у более молодых женщин с таким же паритетом, были незапланированные роды вне учреждения [5]. Затем мы предположили, что это могло быть связано с менее интенсивными родами или более мерами предосторожности с возрастом, и наши результаты настоящего исследования подтверждают последнее.
Мы обнаружили, что использование окситоцина во время первого периода родов было связано с гораздо более длительным условным периодом, что неудивительно, поскольку окситоцин использовался исключительно для лечения медленного прогресса.Исследования показали, что ранний прием окситоцина для медленного прогресса связан с увеличением скорости родов [18, 35], и мы считаем, что это, вероятно, также имело место в нашей выборке. Хотя у нас нет возможности представить доказательства, разумно предположить, что эта связь больше связана с причинами или характеристиками, которые привели к употреблению окситоцина, а не с его последствиями. Эпидуральная анестезия также ассоциировалась с более длительным условным сроком, что может быть связано как с показаниями к ее применению, так и с отрицательным влиянием на скорость родов [15, 17].
Было обнаружено, что рост матери обратно пропорционален продолжительности родов, но мы не обнаружили этой связи в нашей выборке [13]. Несколько исследований показали, что более высокий ИМТ у матери связан с более длительными родами и более высоким риском кесарева сечения [36,37,38,39]. Основная причина этой связи остается плохо изученной, но влияние ИМТ на роды может быть довольно небольшим у повторнородящих женщин [37]. Мы обнаружили умеренную обратную зависимость сокращения на 1% времени до полной дилатации для увеличения на 1 единицу ИМТ.
Централизация акушерской помощи, которая увеличивает расстояния между домами и родильными домами, требует новых решений. Движущей силой этого исследования был наш интерес к прогнозированию времени до завершения активных родов и начала второй стадии с толчком и неизбежными родами. Цель не нова, но применение статистических моделей со сложными функциями может иметь потенциал для повышения точности прогнозов [15, 40]. Тем не менее, некоторые считают, что кривые родов на популяционной основе являются плохими предикторами индивидуального прогресса раскрытия шейки матки [30].Мы протестировали нашу модель на выборке и измерили среднюю абсолютную процентную ошибку, которая представляет собой показатель, используемый для измерения того, насколько близки прогнозы к фактическим результатам. Средняя абсолютная ошибка одинаково взвешивает все индивидуальные различия и возвращает значение от 0 до бесконечности, при этом более низкие значения указывают на более точные прогнозы. Прогнозируемый результат модели не был достаточно точным, чтобы дать клинические рекомендации, но оправдал создание рисунка 4 и дополнительного файла 2: Таблица S2 для исследовательских целей, ясно демонстрирующих большое значение измерений шейки матки, гестационного возраста и спонтанного разрыва плодных оболочек. .Например, расчетное условное время для женщины с 1 предыдущими родами и раскрытием шейки матки на 6 см составляет 53 минуты при сроке беременности 259 дней и спонтанном разрыве плодных оболочек, но 97 минут при сроке беременности 293 дня и неповрежденных плодных оболочках.
У нашего исследования много ограничений. История предыдущих быстрых родов может увеличить вероятность последующих быстрых родов, хотя нам не известны какие-либо исследования, подтверждающие это предположение. Информация о быстрой или кропотливой работе для нашей выборки систематически не фиксировалась.Мы также не включили информацию о существенных акушерских факторах риска, которые считаются редкостью в нашей практике. Другие ограничения включают отсутствие информации об искусственном разрыве плодных оболочек и других факторах, которые могут быть связаны со скоростью родов (например, частота и интенсивность схваток, время инфузии окситоцина и эпидуральной анестезии).
Включение продолжительности второго периода родов также может повысить ценность нашей таблицы прогнозов. Однако второй этап повторнородящих родов часто длится всего несколько минут, и по возможности следует избегать проведения этого этапа по пути в больницу.Также следует избегать транспортировки, особенно вертолетом, когда рождение приближается. В этих случаях лучшим вариантом может быть автомобильная транспортировка на машине скорой помощи с ожиданием остановки по пути для доставки ребенка.
Также некоторые женщины рожали несколько раз в течение периода исследования, но у нас не было разрешения идентифицировать этих женщин. Маловероятно, что это будет значительным источником систематической ошибки, но его важно учитывать в будущих исследованиях. Наконец, акушерская практика, вероятно, несколько изменилась за период исследования (например,g., более широкое использование эпидуральной анестезии), и для других популяций вполне можно ожидать других результатов.
Сильные стороны этого исследования включают полные данные всего населения в одном учреждении, тщательно собранные небольшой группой акушерок. Население было однородным и состояло в основном из белых женщин с низкой распространенностью медицинских и социальных проблем и строгим акушерским наблюдением во время беременности. Мы ограничили анализ одной группой Робсона женщин, которые слишком часто подвергаются незапланированным родам вне лечебного учреждения, и исключили важные факторы, которые мешают (например,g., предшествующее кесарево сечение, индукция родов и длительный преждевременный разрыв плодных оболочек), чтобы избежать «смешанного мешка», который затуманивает проблему. Структура труда могла измениться с годами, и, как следствие, новаторские исследования по этой важной теме потеряли часть своей актуальности [7, 28]. Тщательное статистическое моделирование, учитывающее повторяющиеся измерения, корректировка важных факторов, влияющих на факторы, и надлежащее рассмотрение сложных нелинейных взаимосвязей между предикторами и результатами позволило нам создать прогнозы времени до завершения раскрытия шейки матки в зависимости от раскрытия шейки матки, паритета, срока беременности , вес при рождении и разрыв плодных оболочек.Однако из-за многих ограничений результаты исследования могут использоваться только в исследовательских целях, а не для клинических рекомендаций. Более крупное проспективное исследование могло бы оценить, может ли предсказание условного времени иметь клиническую ценность для рожениц в различных группах Робсона.
(PDF) Возраст матери и факторы, связанные с предрасположенностью новорожденных у первородящих и повторнородящих женщин
Martinelli KG et al.
12
Cad. Saúde Pública 2019; 35 (12): e00222218
15.Накимули А., Мбалинда С.Н., Набирье Р.С., Какайре
О, Накубулва С., Осинде МО и др. Мертворождения,
неонатальных смертей и неонатальных случаев близких к неонатальной смерти
, связанных с тяжелыми акушерскими осложнениями: проспективное когортное исследование
в двух специализированных больницах —
таллов в Уганде. BMC Pediatr 2015; 15:44.
16. Пиледжи-Кастро С., Камело-младший Дж., Пердона Дж., Мус-
си-Пинхата М.М., Чекатти Дж. Г., Мори Р. и др. Разработка
критериев для выявления неонатальных случаев, близких к
пропущенных случаев: анализ двух межстрановых перекрестных исследований ВОЗ
.BJOG 2014; 121 Дополнение
1: 110-8.
17. Ronsmans C, Cresswell JA, Goufodji S, Goufodji
S, Agbla S, Ganaba R, et al. Характеристики
неонатальных близких к смерти в больницах Бенина, Бурки-
в Фасо и Марокко в 2012-2013 гг. Trop Med
Int Health 2016; 21: 535-45.
18. Сантос Дж. П., Пиледжи-Кастро С., Камело Дж. С., Сильва А. А.,
Дюран П., Серруя С. Дж. И др. Неонатальная угроза исчезновения: систематический обзор
. BMC по беременности и родам
2015; 15: 320.
19. Силва А.А.М., Лейте А.Дж.М., Лами З.С., Морейра М.Э.Л.,
, Гургель Р.К., Кунха А.Джла и др. Morbidade neo-
natal near miss na pesquisa Nascer no Brasil.
Cad Saúde Pública 2014; 30 Дополнение 1: С182-91.
20. Детский фонд Организации Объединенных Наций; Всемирная организация здравоохранения
; Группа Всемирного банка; United Na-
тионс. Уровни и тенденции детской смертности: отчет
, 2017 г. Нью-Йорк: Детский фонд Организации Объединенных Наций
; 2017 г.
21. Vasconcellos MTL, Silva PLN, Pereira APE,
Schilithz AOC, Souza Junior PRB, Szwarcwald
CL. Desenho da amostra Nascer no Brasil: Pes-
quisa Nacional sobre Parto e Nascimento. Cad
Saúde Pública 2014; 30 Дополнение 1: S49-58.
22. Canhaço EE, Bergamo AM, Lippi UG, Lopes
RGC. Перинатальные исходы у женщин старше 40
лет по сравнению с таковыми на других сроках беременности. Эйнштейн (Сан-Паулу) 2015; 13: 58-64.
23. Лю X, Чжан В. Влияние возраста матери на беременность
: ретроспективное когортное исследование. Chin Med J
(англ.) 2014; 127: 2241-6.
24. Кармо Леал М., да Силва А.А., Диас М.А., да Гама
С.Г., Раттнер Д., Морейра М.Э. и др. Рождение в Бра-
зил: национальное исследование родовспоможения. Re-
прод Здоровье 2012; 9:15.
25. Домингес RMSM, Виеллас Э.Ф., Диас МАБ,
Торрес Дж.А., Тема-Филха М.М., Гама С.Г. и др.
Adequação da assistência pre-natal segundo as
características maternas no Brasil.Rev Panam
Salud Pública 2015; 37: 140-7.
26. Соуза Дж. П., Гюльмезоглу А. М., Карроли Дж., Лумбига-
non P, Qureshi Z; WHOMCS Research Group.
Многострановое исследование Всемирной организации здравоохранения
по здоровью матерей и новорожденных: протокол исследования
. BMC Health Serv Res 2011; 11: 286.
27. Lima THB, Katz L, Kassar SB, Amorim MM.
Детерминанты предрасположенности новорожденных в родильном доме
Госпиталь для беременных высокого риска на Северо-Востоке —
Эрн Бразилия: проспективное исследование.BMC Беременность
Роды 2018; 18: 401.
28. Чан, Британская Колумбия, Лао, TT. Влияние деторождения и преклонного возраста матери
на акушерский исход. Int J Gynae-
col Obstet 2008; 102: 237-41.
29. McKinney D, Boyd H, Langager A, Oswald
M, Pfister A, Warshak CR. Влияние ограничения роста плода
на латентный период в условиях выжидательной тактики ведения преэклампсии
. Am J
Obstet Gynecol 2016; 214: 395.
30. Сильва Г.А., Роза К.А., Сагье ESF, Хеннинг Э.,
Муха Ф., Франко СК. Популяционное исследование
, посвященное распространенности неонатального риска исчезновения в
городе, расположенном на юге Бразилии: распространенность
и связанные с этим факторы. Rev Bras Saúde Matern
Intant 2017; 17: 159-67.
31. Lansky S, Friche AAL, Silva AAM, Campos D,
Bittencourt SDA, Carvalho ML, et al. Pesquisa
Nascer no Brasil: perfil da mortalidade neona-
tal e avaliação da assistência à gestante e ao re-
cém-nascido.Cad Saúde Pública 2014; 30 Дополнение
1: S192-207.
32. Leal MDC, Esteves-Pereira AP, Nakamura-
Pereira M, Domingues RMSM, Dias MAB,
Moreira ME, et al. Бремя преждевременных родов
на неблагоприятные исходы для младенцев: популяционное когортное исследование на основе
в Бразилии. BMJ Open 2017;
7: e017789.
33. Делнорд М., Цейтлин Дж. Эпидемиология поздних родов до
и ранних срочных родов — международная перспектива
.Semin Fetal Neonatal Med 2019;
24: 3-10.
34. Фогель Дж., Соуза Дж., Мори Р., Морисаки Н., Лумби-
ганон П., Лаопайбун М. и др. Материнские требования —
катионов и перинатальная смертность: результаты многостранового обследования
Всемирной организации здравоохранения —
по здоровью матерей и новорожденных. BJOG
2014; 121: 76-88.
35. Ханам Р., Ахмед С., Крянга А.А., Бегум Н.,
Коффи А.К., Махмуд А. и др. Дородовое соответствие —
катионов и перинатальная смертность в сельских районах Бангла —
desh.BMC Беременность и роды 2017; 17:81.
36. Ota E, Ganchimeg T., Morisaki N, Vogel JP, Pi-
leggi C, Ortiz-Panozo E, et al. Факторы риска и
неблагоприятных перинатальных исходов среди доношенных и
недоношенных новорожденных, родившихся с малым для гестационного возраста:
вторичный анализ Многостранового исследования ВОЗ
по здоровью матерей и новорожденных. PLoS
One 2014; 9: e105155.
37. Shroff BD, Ninama NH. Призыв к выдающимся специалистам
акушерская помощь в рамках программы «Неонатальные предрассудки»
Events (NNM): стационарное исследование «случай-контроль»
.J Obstet Gynaecol India 2019; 69: 50-5.
38. Bittencourt SDA, Reis LGC, Ramos MM,
Rattner D, Rodrigues PL, Neves DCO, et al.
Estrutura das maternidades: aspectos rel-
vantes para a qualidade da atenção ao parto e
nascimento. Cad Saúde Pública 2014; 30 Дополнение
1: S208-19.
Неонатальные и материнские комбинированные неблагоприятные исходы среди нерожавших женщин с низким уровнем риска по сравнению с повторнородящими женщинами в 39–41 неделях беременности
Цель: Оценить, различается ли частота неблагоприятных исходов для матери и новорожденного у первородящих и повторнородящих женщин с низким риском на сроке 39-41 нед.Методы: Это вторичный анализ наблюдательной акушерской когорты диад матери и новорожденного в 25 больницах. В исследование были включены женщины из группы низкого риска с неаномальным одиночным рождением, родившие от 39 0/7 до 41 6/7 недель беременности. Сложный неонатальный неблагоприятный исход включал 5-минутный балл по шкале Апгар менее пяти, поддержку искусственной вентиляции легких или сердечно-легочную реанимацию, судороги, гипоксическую ишемическую энцефалопатию, сепсис, бронхолегочную дисплазию, стойкую легочную гипертензию, некротический энтероколит, родовую травму или перинатальную смерть.Комбинированный неблагоприятный исход для матери включал инфекцию, разрыв промежности третьей или четвертой степени, тромбоэмболию, переливание продуктов крови или материнскую смерть. Также оценивались малые для гестационного возраста (SGA), большие для гестационного возраста (LGA) и дистоция плеча, требующая маневров. Для оценки скорректированных относительных рисков (aRR) и скорректированных отношений шансов (aOR) с 95% доверительным интервалом использовалась многовариантная регрессия. Полученные результаты: Из 115 502 женщин в общей когорте 39 870 (34,5%) соответствовали критериям отбора для этого анализа; 18 245 (45.8%) были нерожавшими. Риск комбинированного неблагоприятного исхода для новорожденных (1,5% против 1,0%, aRR 1,80, 95% ДИ 1,48-2,19), комбинированного неблагоприятного исхода для матери (15,1% против 3,3%, aRR 5,04, 95% ДИ 4,62-5,49) и SGA (8,9% против 5,8%, ОР 1,45, 95% ДИ 1,33–1,57) у первородящих было значительно выше, чем у повторнородящих. Риск LGA (aOR 0,65, 95% ДИ 0,60–0,71) и дистоции плеча с маневрами (aRR 0,68, 95% CI 0,60–0,77) был значительно ниже у первородящих, чем у повторнородящих пациентов. Вывод: Риск комбинированных неблагоприятных исходов и SGA среди первородящих женщин с низким риском на сроке 39-41 недель беременности значительно выше, чем среди повторнородящих женщин.Однако у нерожавших женщин риск дистоции плеча при маневрах и LGA был ниже.
Спектр приращения плаценты | ACOG
Номер 7 (заменяет заключение комитета № 529, июль 2012 г.)
Общество гинекологической онкологии одобряет этот документ. Этот документ был разработан совместно Американским колледжем акушеров и гинекологов и Обществом медицины матери и плода при содействии Элисон Г. Кэхилл, доктора медицины, MSCI; Ричард Бейги, доктор медицины, магистр наук; Р.Филлипс Гейне, доктор медицины; Роберт М. Сильвер, доктор медицины; и Джозеф Р. Вакс, доктор медицины.
РЕЗЮМЕ: Спектр приросшей плаценты, ранее известный как патологически прикрепленная плацента, относится к диапазону патологического прилегания плаценты, включая приращение плаценты, перкрета плаценты и приросшая плацента. Наиболее распространенная гипотеза относительно этиологии спектра приращения плаценты заключается в том, что дефект интерфейса эндометрий-миометрий приводит к нарушению нормальной децидуализации в области маточного рубца, что позволяет аномально глубоко закрепить ворсинки плаценты и инфильтрацию трофобласта.Материнская заболеваемость и смертность могут возникать из-за тяжелого, а иногда и опасного для жизни кровотечения, которое часто требует переливания крови. Хотя ультразвуковое исследование важно, отсутствие результатов ультразвукового исследования не препятствует диагностике спектра приращения плаценты; таким образом, клинические факторы риска остаются столь же важными, как и предикторы спектра приросшей плаценты по результатам ультразвукового исследования. Существует несколько факторов риска спектра приросшей плаценты. Наиболее распространенным является предыдущее кесарево сечение, при этом спектр случаев приросшей плаценты увеличивается с увеличением количества предшествующих кесарева сечения.Антенатальная диагностика спектра приросшей плаценты очень желательна, поскольку результаты оптимизируются, когда роды происходят в родильном учреждении уровня III или IV до начала родов или кровотечения и во избежание разрыва плаценты. Наиболее общепринятым подходом к спектру приросшей плаценты является кесарево сечение гистерэктомии с оставлением плаценты на месте после рождения плода (попытки удаления плаценты связаны со значительным риском кровотечения). Оптимальное ведение включает стандартизированный подход с использованием комплексной многопрофильной бригады по уходу, привыкшей к ведению спектра приращения плаценты.Кроме того, должна быть налажена налаженная инфраструктура и сильное руководство медсестер, привыкшее управлять послеродовыми кровотечениями высокого уровня, а доступ к банку крови, способному использовать протоколы массового переливания крови, должен помочь в принятии решений о месте доставки.
Введение и общие сведения
Приросшая плацента определяется как патологическая инвазия трофобласта части или всей плаценты в миометрий стенки матки 1. Спектр приросшей плаценты, ранее известный как патологически прикрепленная плацента, относится к диапазону патологических прилегание плаценты, включая приращение плаценты, перкрета плаценты и приросшая плацента.Материнская заболеваемость и смертность могут возникать из-за тяжелого, а иногда и опасного для жизни кровотечения, которое часто требует переливания крови. Уровень материнской смертности увеличивается у женщин со спектром приросшей плаценты 1 2. Кроме того, пациентам со спектром приросшей плаценты с большей вероятностью потребуется гистерэктомия во время родов или в послеродовой период, и они будут находиться в больнице дольше 2. В 2015 г. Колледж акушеров и гинекологов (ACOG) и Общество медицины матери и плода разработали стандартизированную систему идеализированной медицинской помощи матерям с учетом рисков для медицинских учреждений с учетом региона и опыта медицинского персонала, чтобы снизить общую материнскую заболеваемость и смертность в Соединенных Штатах. 3.Это обозначение называется «уровнями материнской заботы» и существует для таких состояний, как спектр приросшей плаценты. Спектр приросшей плаценты считается состоянием высокого риска с серьезными сопутствующими заболеваниями; поэтому ACOG и Общество медицины матери и плода рекомендуют этим пациентам получать помощь уровня III (узкая специализация) или более высокого уровня. Этот уровень включает в себя постоянно доступный медицинский персонал с соответствующей подготовкой и опытом ведения сложных материнских и акушерских осложнений, включая спектр приросшей плаценты, а также постоянный доступ к междисциплинарному персоналу с опытом работы в критических состояниях (то есть к специалистам по интенсивной терапии, гематологам, кардиологам и т. неонатологи).Общие ресурсы, необходимые для достижения улучшенных результатов в отношении здоровья в условиях известного или предполагаемого приросшего плаценты, включают планирование родов с соответствующими узкими специалистами и доступ к банку крови с протоколами для массового переливания.
Заболеваемость
Спектр приросшей плаценты увеличивается. Обсервационные исследования 1970-х и 1980-х годов описали распространенность приросшей плаценты от 1 на 2510 до 1 на 4017 по сравнению с 1 на 533 с 1982 по 2002 год 4.Исследование 2016 года, проведенное с использованием Национальной стационарной выборки, показало, что общий уровень приросшей плаценты в Соединенных Штатах составлял 1 из 272 для женщин, у которых был диагноз выписки из родовспоможения, что выше, чем в любом другом опубликованном исследовании 4 5 6 7. Увеличение частоты приросшей плаценты за последние четыре десятилетия, вероятно, связано с изменением факторов риска, в первую очередь увеличением частоты кесарева сечения.
Факторы риска
Существует несколько факторов риска для спектра приращения плаценты.Наиболее распространенным является предыдущее кесарево сечение, при этом частота приращения плаценты увеличивается с увеличением количества предшествующих кесарева сечения 18 9. В систематическом обзоре частота приросшего кесарева сечения увеличилась с 0,3% у женщин, перенесших одно предыдущее кесарево сечение. до 6,74% для женщин, перенесших пять или более кесарева сечения 10. Дополнительные факторы риска включают пожилой возраст матери, многоплодие, предшествующие операции на матке или выскабливание, а также синдром Ашермана 8 11 12.
Предлежание плаценты — еще один значительный фактор риска.Спектр приращения плаценты встречается у 3% женщин с диагнозом предлежания плаценты и не имевших ранее кесарева сечения. При предлежании плаценты и одном или нескольких предыдущих родах кесарево сечение риск приращения плаценты резко возрастает. Для женщин с предлежанием плаценты риск прирастания плаценты составляет 3%, 11%, 40%, 61% и 67% при первом, втором, третьем, четвертом и пятом или более кесарева сечения, соответственно 13.
Более того. , аномальные результаты плацентарных биомаркеров увеличивают риск спектра приросшего плаценты.Например, необъяснимое повышение уровня альфа-фетопротеина в сыворотке крови матери связано с повышенным риском спектра приращения плаценты 14 15 16. Однако уровень альфа-фетопротеина в сыворотке крови матери является плохим предиктором спектра приращения плаценты и не является достаточно точным, чтобы быть клинически полезным. Другие аналиты плаценты, связанные со спектром приращения плаценты, включают связанный с беременностью белок плазмы A, натрийуретический пептид про B-типа, тропонин, свободный β-hCG (мРНК) и плацентарный лактоген человека (бесклеточная мРНК) 16 17 18 19 20.Кроме того, другие предложенные маркеры аберрантной инвазии трофобластов, такие как общая внеклеточная мРНК плаценты, могут быть связаны со спектром приращения плаценты 21. Как и в случае с альфа-фетопротеином, они слишком неспецифичны для клинического использования.
Этиология и патофизиология
Наиболее распространенная гипотеза относительно этиологии спектра приращения плаценты состоит в том, что дефект границы раздела эндометрий-миометрий приводит к нарушению нормальной децидуализации в области маточного рубца, что позволяет аномально глубоко закрепить ворсинки плаценты и инфильтрация трофобласта 22.Несколько исследований показывают, что нарушения в полости матки вызывают повреждение границы раздела эндометрий-миометрий, тем самым влияя на развитие рубцовой ткани и увеличивая вероятность приросшей плаценты 22 23. Однако это объяснение не может объяснить редкое возникновение спектра приращения плаценты у нерожавшие женщины без каких-либо операций на матке или других инструментов.
Диагностика спектра приросшей плаценты
Антенатальная диагностика спектра приросшей плаценты очень желательна, поскольку результаты оптимизируются, когда роды происходят в учреждении охраны материнства III или IV уровня до начала родов или кровотечения и во избежание разрыва плаценты 24 25 26 27.Основным методом антенатальной диагностики является акушерское ультразвуковое исследование. Признаки врастания, видимые при ультразвуковом исследовании, могут присутствовать уже в первом триместре; однако у большинства женщин диагноз ставится во втором и третьем триместрах. В идеале женщины с факторами риска для спектра приращения плаценты, такими как предлежание плаценты и предыдущее кесарево сечение, должны быть обследованы акушерами-гинекологами или другими поставщиками медицинских услуг, имеющими опыт и знания в диагностике спектра приращения плаценты с помощью ультразвукового исследования.
Возможно, наиболее важной ультразвуковой ассоциацией спектра приросшей плаценты во втором и третьем триместрах является наличие предлежания плаценты, которое присутствует более чем в 80% случаев приращения плаценты в большинстве крупных серий 25 26 27. Другие отклонения шкалы серого, которые являются Связанный с приросшим плацентой спектр включает множественные сосудистые лакуны внутри плаценты, потерю нормальной гипоэхогенной зоны между плацентой и миометрием, уменьшение толщины ретроплацентарного миометрия (менее 1 мм), аномалии интерфейса сероза матки и мочевого пузыря и расширение плаценты в миометрий, серозная оболочка или мочевой пузырь 28 29.
Использование цветного доплеровского изображения может облегчить диагностику. Турбулентный лакунарный кровоток — наиболее частая находка спектра приросшей плаценты на цветном доплеровском изображении. Другие результаты допплеровского исследования спектра приращения плаценты включают повышенную субплацентарную васкуляризацию, разрывы в кровотоке миометрия и сосуды, соединяющие плаценту с краем матки 9 28 29.
Хотя оценка клинического риска может быть наиболее важным инструментом для оценки спектра приращения плаценты, Многие исследования сообщают об очень высокой чувствительности и специфичности акушерского УЗИ в диагностике спектра приросшей плаценты.Например, систематический обзор, включающий 23 исследования и 3707 беременностей, показал, что средняя чувствительность составляет 90,72% (95% ДИ, 87,2–93,6) и специфичность 96,94% (95% ДИ, 96,3–97,5%) 30. Некоторые из находки, наиболее тесно связанные со спектром приросшей плаценты, — это множественные лакуны и турбулентный поток 9 28 29 30. Хотя визуализация таких результатов на УЗИ может быть полезна при диагностике, ни одна из особенностей (или комбинаций признаков), связанных со спектром приросшей плаценты, надежно не предсказывает глубину Спектр инвазии или типа приросшей плаценты 22.
В этих отчетах может быть переоценена точность ультразвукового исследования для диагностики спектра приросшей плаценты. Во-первых, существует значительная предвзятость, присущая отбору пациентов для исследования спектра приросшей плаценты. У большинства женщин, участвовавших в этих исследованиях, были основные факторы риска приращения плаценты, такие как предлежание и предыдущее кесарево сечение. Клиницисты, интерпретирующие изображения, знали о высоком риске априори. Однако многие аномалии, связанные со спектром приросшей плаценты, обычны для нормальной плаценты при беременностях без спектра приросшей плаценты.Недавнее исследование с большим количеством женщин с предлежанием плаценты без спектра приращения плаценты отметило значительно более низкую чувствительность и специфичность 9. Хотя ультразвуковое исследование важно, отсутствие результатов ультразвукового исследования не исключает диагноза спектра приросшего плаценты; Таким образом, клинические факторы риска остаются столь же важными, как и предикторы спектра приращения плаценты по данным ультразвукового исследования. Таблица 1. Это особенно верно в регионах, где опыт ультразвукового исследования в выявлении особенностей спектра приращения плаценты может быть ограничен.
Во-вторых, существуют значительные различия между наблюдателями в интерпретации результатов ультразвукового исследования спектра приросшей плаценты. Шесть экспертов, не знающих о клиническом статусе, существенно различались в своих прогнозах спектра приросшей плаценты на основе результатов ультразвукового исследования с общим каппа 0,47 (± 0,12), что отражает умеренное согласие 31. Чувствительность варьировалась от 53,4% до 74,4%, а специфичность — от 70,8% до 94,8% 31. Эти данные демонстрируют необходимость стандартизации определений ультразвуковых аномалий, связанных со спектром приросшей плаценты.Группа европейских экспертов опубликовала стандартизированное описание характеристик ультразвукового исследования спектра приращения плаценты 32, а международная группа разработала форму для стандартизированной отчетности результатов ультразвукового исследования спектра приращения плаценты 33. Однако эти рекомендации пока не получили широкого распространения в Соединенные Штаты.
Наконец, рекомендуется, по возможности, направлять женщин с клиническими факторами риска для спектра приросшей плаценты в центры, обладающие опытом и знаниями в области визуализации и диагностики состояния.Примечательно, что имеющиеся данные получены из центров, обладающих значительным опытом в области этого состояния, и результаты не могут быть распространены на учреждения без опыта управления спектром приращения плаценты. Кроме того, учитывая сообщенную точность ультразвукового исследования для диагностики спектра приросшей плаценты, высокая частота недиагностированного спектра приросшей плаценты предполагает, что направление к специалистам может повысить частоту антенатальной диагностики 34. Однако нет данных, которые сравнивали бы диагностическую точность опытные врачи по сравнению с неопытными.
Беременность после кесарева сечения, хотя и редко, может быть диагностирована в первом триместре и при отсутствии лечения тесно связана с последующим спектром приращения плаценты 35 36. Это происходит, когда гестационный мешок внедряется в окно матки на месте рубца после кесарева сечения. Риск спектра приращения плаценты приближается к 100%, если беременность продолжается 35 36. Другие признаки спектра приросшей плаценты в первом триместре, видимые на УЗИ, включают гестационный мешок, расположенный в нижнем сегменте матки, и наличие множественных сосудистых пространств неправильной формы. в пределах плацентарного ложа 28 29.
Магнитно-резонансная томография (МРТ) — другой важный инструмент, используемый для антенатальной диагностики спектра приросшей плаценты. Особенности магнитно-резонансной томографии, связанные со спектром приросшей плаценты, включают темные внутриплацентарные полосы на Т2-взвешенном изображении, аномальное выпячивание плаценты или матки, нарушение зоны между маткой и плацентой, а также аномальные или дезорганизованные кровеносные сосуды плаценты 30. Точность определения МРТ для прогнозирования спектра приросшей плаценты достаточно хороша, с систематическим обзором, показывающим чувствительность 75–100% и специфичность 65–100% 30.В сумме общая чувствительность МРТ составила 94,4% (95% ДИ, 86,0–97,9), а специфичность — 84,0% (95% ДИ, 76,0–89,8), что сопоставимо с УЗИ 30. Эти данные следует интерпретировать с учетом осторожность, потому что исследования МРТ даже более подвержены систематической ошибке отбора, чем исследования УЗИ, потому что обычно МРТ проходят только пациенты с неопределенным ультразвуковым исследованием или с очень высоким риском спектра приращения плаценты.
Неясно, улучшает ли МРТ диагностику спектра приросшей плаценты по сравнению с результатами ультразвукового исследования 28 30.Магнитно-резонансная томография может быть полезна для диагностики сложных случаев, таких как заднее предлежание плаценты, и для оценки глубины инвазии при подозрении на перкрету 30 37 38. Однако доказательства очевидной ценности отсутствуют, и у МРТ есть недостатки, заслуживающие рассмотрения. Магнитно-резонансная томография дороже, чем УЗИ, и менее доступна; опыт, необходимый для интерпретации этих исследований в настоящее время ограничен. Кроме того, недавнее исследование 78 женщин с подозрением на спектр приросшей плаценты показало, что МРТ подтвердила неверный диагноз или неверно изменила диагноз на основании ультразвукового исследования в 38% случаев 39.Соответственно, МРТ не является предпочтительным рекомендуемым методом для первоначальной оценки возможного спектра приращения плаценты 40.
Оптимальное время и количество ультразвуковых исследований при подозрении на спектр приросшего плаценты неясны. Хотя многие клиницисты проводят ежемесячные ультразвуковые исследования, не было доказано, что такой протокол улучшает исходы для матери или новорожденного. Раннее ультразвуковое обследование пациентов из группы риска важно учитывать, чтобы обеспечить точное датирование и раннюю диагностику.Разумным подходом является выполнение ультразвуковых исследований примерно на 18–20, 28–30 и 32–34 неделях беременности у бессимптомных пациентов. Это позволяет оценить разрешение предлежания, расположение плаценты для оптимизации времени родов и возможное вторжение в мочевой пузырь. Существует некоторая корреляция с длиной шейки матки и риском преждевременных родов с предлежанием (менее вероятно при более длинной шейке матки) 41 42 43, но длина шейки матки не была широко оценена в спектре приращения плаценты. Одно небольшое исследование не отметило увеличения риска преждевременных родов с короткой шейкой матки и приращением 44.Предлежание плаценты не является противопоказанием для трансвагинального ультразвукового исследования, и ультразвуковое исследование может предоставить важную информацию о спектре и предлежании плаценты в дополнение к длине шейки матки 35.
В идеале, женщины с подозрением на спектр приросшей плаценты, диагностированным в антенатальном периоде на основании изображений или клинических данных. Сообразительность должна предоставляться в центрах уровня III или IV, обладающих значительным опытом, когда это возможно, для улучшения результатов. Вставка 1. Предлагаемые показания для направления перед родами в Центры передового опыта в области плацентарного спектра перечислены в соответствующей публикации и содержат рекомендации 45.Ресурсы, доступные в центрах с опытом и знаниями по уходу за женщинами с спектром приращения плаценты, могут улучшить результаты 45. Направление к специалистам вскоре после подозрения на наличие спектра приросшей плаценты может облегчить консультирование и планирование и может повысить эмоциональный комфорт пациента при обращении к специалисту и врачам. В большинстве случаев спектр приросшей плаценты может лечиться совместно местными врачами при консультации с учреждением по уходу III или IV уровня, что позволяет свести к минимуму поездки и время вдали от семьи.
Актуальные соображения для оптимизации случая в запланированном спектре срастания плаценты
Предоперационная
Максимизация предоперационных значений гемоглобина
Проверка конкретных сроков запланированных родов
Определение точного места проведения хирургической операции (хирургическое вмешательство) соответствующих возможностей)
Подтверждение проведения необходимых предоперационных консультаций
Учет потребностей пациента и его семьи с учетом временного переезда в центр передового опыта в области приращения плаценты
Интраоперационный
Подтверждение наличия соответствующего хирургического опыта задействованы или доступны, или и то, и другое
Интраоперационная доступность ресурсов для оптимизации каждого случая
например, Cell-saver, интраоперационное тестирование в пункте оказания помощи, адекватные хирургические подносы и т. д. необходимое урологическое оборудование
Проверка доступности сопутствующих услуг по мере необходимости (например, интервенционная радиология)
Координация банка крови с графиком или сроками лечения
Ведение
Аннатальная диагностика плаценты спектр accreta имеет решающее значение, потому что он дает возможность оптимизировать управление и результаты.Оптимальное ведение включает стандартизованный подход с использованием комплексной многопрофильной бригады по уходу, привыкшей к ведению спектра приращения плаценты 27 46. Такой подход чаще всего включает в себя наличие определенной группы для раннего сотрудничества. Эта команда, вероятно, будет включать, но не ограничивается, опытных акушеров и узких специалистов по медицине матери и плода, тазовых хирургов с продвинутым опытом (часто, но не исключительно, онкологов-гинекологов или хирургов женского таза и реконструктивных хирургов), урологов, интервенционных радиологов, акушеров-гинекологов. анестезиологи, специалисты по реанимации, хирурги общей практики, хирурги-травматологи и неонатологи.Кроме того, должна быть налажена налаженная инфраструктура и сильное руководство медсестер, привыкшее управлять послеродовыми кровотечениями высокого уровня, а доступ к банку крови, способному использовать протоколы массового переливания крови, должен помочь в принятии решений о месте доставки.
Роды в родильных домах с большим опытом, в которых есть такая команда скоординированного ухода и возможность получить дополнительные знания и ресурсы в случае серьезного кровотечения, по-видимому, улучшают результаты 25 46 47.Опять же, это становится наиболее актуальным для женщин, у которых антенатальный диагноз очевиден и применяется модель уровней материнского ухода 3. Как и в случае с неонатальными уровнями ухода 3, региональная координация помощи тем женщинам, которые подвергаются наибольшему риску тяжелой заболеваемости или смертности потенциал для улучшения результатов. Когда это возможно, признание необходимости в таком уходе, скоординированном дородовом переходе или совместном ведении ребенка до родов, в сочетании с родоразрешением в крупных региональных родильных домах, обещает свести к минимуму неблагоприятные исходы 3.Возможно, никакое заболевание не соответствует этой концептуальной структуре больше, чем спектр приросшей плаценты, диагностированный в антенатальном периоде 46. Конечно, стабилизация и перенос во время родов с недавно выявленным приращением также является потенциальной стратегией в отдельных случаях (стабильность гемодинамики матери и местное учреждение не имеет опыта для лечения возможные осложнения). Стоит отметить, что даже в самых оптимальных условиях наблюдается значительная материнская заболеваемость, а иногда и смертность. Ведение «ожидаемого» и «неожиданного» спектра приросшей плаценты более подробно обсуждается в следующих разделах.
«Ожидаемый» или антенатально диагностированный спектр приросшей плаценты
Диагноз, поставленный в предполагаемый период
Когда диагноз «спектр приросшего плаценты» ставится в предшествующий период, важно включить консультирование о возможности прерывания беременности по показаниям матери с учетом значительных рисков материнской заболеваемости и смертности 48. Однако в настоящее время нет данных, подтверждающих масштабы снижения риска, если таковые имеются. Кроме того, прерывание беременности при подозрении на спектр приросшей плаценты также сопряжено с риском, и все сложности консультирования должны выполняться медработниками, имеющими опыт выполнения этих процедур.Читатели могут быть отосланы к Практическому бюллетеню ACOG № 135, Аборт во втором триместре, для получения дополнительной информации о медицинских и хирургических соображениях, если прерывание беременности продолжается.
Предоперационные соображения и ведение
Несмотря на увеличение данных наблюдений в отношении спектра приращения плаценты, данных рандомизированных клинических исследований в качестве руководства для ведения лечения немного. Большая часть информации получена из когортных исследований, ретроспективных серий случаев и мнений экспертов.Тем не менее, есть некоторые общепринятые стратегии. Были предложены соответствующие соображения на этапе предоперационного планирования, которые, вероятно, имеют значение для целей координации и оптимизации. Вставка 1.
При принятии решений о сроках родов необходимо уравновесить риски и преимущества для матери и для плода или новорожденного. Похоже, что выполнение кесарева сечения с последующим немедленным кесаревым сечением гистерэктомии до начала родов улучшает исходы для матери, но оптимальные сроки остаются неясными 46.Анализ решений показывает, что 34 недели беременности являются оптимальными, учитывая способность большинства крупных центров справляться с неонатальными осложнениями на этом сроке беременности и повышенный риск кровотечения после 36 недель 26 49 50 51. Хотя индивидуальные факторы имеют значение, окно в 34 0 / 7–35 6/7 недель беременности предлагается в качестве предпочтительного гестационного возраста для планового кесарева сечения или гистерэктомии при отсутствии смягчающих обстоятельств у стабильной пациентки 52. В этом гестационном возрасте нет необходимости в амниоцентезе, поскольку данные о легочной зрелости не меняют клиническую картину. рекомендации по доставке.Более ранние роды могут потребоваться в случаях стойкого кровотечения, преэклампсии, родов, разрыва плодных оболочек, компромисса плода или развития сопутствующих заболеваний у матери. Выждать срок беременности более 36 0/7 недель не рекомендуется, поскольку примерно половине женщин со спектром приращения плаценты сроком более 36 недель требуются срочные роды из-за кровотечения. Использование антенатальных кортикостероидов для созревания легких целесообразно у женщин с антенатальным диагнозом врастания и ожидаемыми родами до 37 0/7 недель гестации и соответствует текущим рекомендациям, основанным на гестационном возрасте 53.
Как указывалось ранее, по возможности рекомендуется плановое родоразрешение в центре, имеющем такое состояние. В идеале предоперационная координация с анестезиологами, специалистами по охране здоровья матери и плода, неонатологами и опытными тазовыми хирургами (очень часто онкологическими гинекологами или хирургами женского таза и реконструктивными хирургами) может помочь в надлежащей подготовке и позволить женщине задать вопросы и получить консультацию о высокой вероятности необходимость кесарева сечения или гистерэктомии и возможные осложнения, обсудите планирование анестезии и подготовьтесь к родам.Использование последовательной многопрофильной бригады улучшает исходы для матери и может способствовать постоянному внутреннему улучшению качества по мере накопления опыта этой же группой 27 54.
Уведомление и сотрудничество с банком крови рекомендуется в сочетании с планированием родов и хирургическим вмешательством, учитывая частые необходимость переливания большого объема крови. Это особенно актуально в случаях, когда сопоставление затруднено. Оценки периоперационной кровопотери при приросшей плаценте сильно различаются 1 55 56.Анемию во время беременности следует оценивать и лечить соответствующим образом на основании конкретного диагноза. Оптимизация значений гемоглобина во время беременности имеет неявный смысл. Когда отмечается дефицит железа, можно использовать все усилия, в том числе оральную замену, внутривенные инфузии и, при показаниях, использование средств, стимулирующих эритропоэтин. Стратегии заблаговременного аутологичного донорства крови и серийной гемодилюции используются нечасто и обычно не рекомендуются.
Постельный режим (или снижение активности) или тазовый отдых, или и то, и другое, имеет недоказанную пользу во всех условиях, включая спектр приращения плаценты, хотя в прошлом это часто рекомендовалось, особенно при кровотечении.Без имеющихся данных, которыми можно было бы руководствоваться на практике, клиницисты должны индивидуализировать решение об изменении активности или рекомендовать тазовый отдых женщинам со спектром срастания плаценты. Дородовое кровотечение, преждевременные роды и преждевременный разрыв плодных оболочек (также называемый преждевременным разрывом плодных оболочек) связаны с незапланированными родами, а также с материнской и неонатальной заболеваемостью 9 26 57. Женщинам с этими осложнениями, скорее всего, будет лучше госпитализация.
Кроме того, женщины с предлежанием и одним эпизодом кровотечения могут иметь повышенный риск последующего кровотечения 58 59.На решение о госпитализации также могут повлиять такие факторы, как удаленность от больницы или справочного центра и другие логистические аспекты. Решения о госпитализации и деятельности должны основываться на индивидуальных предпочтениях каждого пациента.
Ценность предоперационной установки мочеточникового стента в случаях с отмеченным поражением мочевого пузыря неясна и остается на индивидуальной оценке 24. В случаях с подозрением на урологическое поражение рекомендуется сотрудничество с хирургом-урологом или гинекологом-онкологом.Роль предоперационного размещения катетеров или баллонов Into тазовых артерий для потенциальной интервенционной радиологической окклюзии также является спорной 60 61 62. окклюзии подвздошной артерии была сообщено, чтобы уменьшить потерю крови в некоторых 63 64, но не все серии случаев 60 65. Небольших рандомизированной контролируемый испытание также не показало положительных результатов 66. Поскольку могут возникнуть серьезные осложнения, такие как повреждение артерий, окклюзия и инфекция 67, рутинное использование не рекомендуется.
Интраоперационные соображения и ведение
Предоперационное консультирование должно включать обзор запланированных и возможных альтернативных хирургических стратегий и осложнений.Наиболее общепринятым подходом к спектру приросшей плаценты является кесарево сечение гистерэктомии с оставлением плаценты на месте после рождения плода (попытки удаления плаценты связаны со значительным риском кровотечения). Многие стандартные рутинные оперативные процедуры, включая использование стандартной периоперационной антибиотикопрофилактики, остаются применимыми 68. Многие клиницисты быстро закрывают разрез матки, а затем проводят гистерэктомию после проверки того, что плацента не родится самопроизвольно.Попытки принудительного удаления плаценты часто приводят к обильному кровотечению и настоятельно не рекомендуются 24 26. Если антенатальный диагноз спектра приросшей плаценты неясен или предоперационный диагноз неясен, период интраоперационного наблюдения за спонтанным отделением плаценты матки целесообразен до тех пор, пока препараты для удаления матки. Были использованы альтернативные консервативные подходы, направленные на сохранение фертильности, которые обсуждаются в следующих разделах.
Пациентам зачастую лучше всего помещать их в положение для дорсальной литотомии, чтобы обеспечить импровизированный доступ к влагалищу и мочевому пузырю, а также оптимальную хирургическую визуализацию таза.Из-за отсутствия сравнительных данных выбор кожного разреза остается на усмотрение оператора, хотя многие используют вертикальные разрезы для лучшего доступа и визуализации. Разумными альтернативами являются широкие поперечные разрезы, такие как разрез Мейларда или Чернея. Осмотр матки после входа в брюшину настоятельно рекомендуется для определения уровня инвазии плаценты и конкретного расположения плаценты, что позволяет оптимизировать доступ к разрезу матки для родоразрешения и вероятной гистерэктомии.По возможности, разрез в матке должен избегать попадания в плаценту, что иногда требует нетрадиционного разреза. Аналогичным образом, цистоскопия иногда необходима для определения анатомии, если при прямой визуализации подозревается поражение мочевого пузыря.
В большинстве случаев, когда необходима гистерэктомия, требуется полная гистерэктомия, потому что кровотечение из нижнего сегмента матки или шейное кровотечение часто исключает супрацервикальную гистерэктомию 55. Тем не менее, обширное сосудистое нагрубание со сложной анатомией является правилом, и с участием самых опытных тазовых хирургов рекомендуется начинать.Часто требуется тщательное рассечение забрюшинного пространства с вниманием к деваскуляризации тела матки в непосредственной близости от плаценты, учитывая чрезмерную васкуляризацию и рыхлость пораженных тканей. Дальнейшие технические особенности выходят за рамки этого документа. Эти процедуры предпочтительно выполнять в центрах уровня III или IV, обладающих значительным опытом в области сращения плаценты.
В таких случаях критически важен тщательный мониторинг состояния объема, диуреза, продолжающейся кровопотери и общей гемодинамики.Рекомендуется частый и постоянный диалог между хирургическим, анестезиологическим и интраоперационным медперсоналом, чтобы обеспечить постоянное информирование всех о текущем состоянии, продолжающейся кровопотере и ожиданиях относительно будущей кровопотери. Также настоятельно рекомендуется использовать контрольные списки кровотечений, учитывая их способность гарантировать, что все варианты рассмотрены, и никакие детали не будут упущены из-за сосредоточенности на хирургических вмешательствах. Постоянное внимание к кровопотере, гемоглобину, электролитам, газам крови и параметрам свертывания является ключевым и может информировать почти в реальном времени об объективных потребностях в замене.Контролируемых исследований наилучших соотношений для замещения продуктов крови в акушерстве не проводилось. Однако данные из других хирургических дисциплин подтверждают использование стратегии упаковки эритроцитов: свежезамороженной плазмы: тромбоцитов от 1: 1: 1 до 1: 2: 4. Таблица 2 69 70. Использование аутологичной технологии сохранения клеток является вариант, особенно сейчас, учитывая, что теоретические опасения относительно безопасности и рисков, связанных с кровью плода и другим мусором, были уменьшены с помощью современных технологий фильтрации 71 72 73.
Антифибринолитическая терапия — еще одна дополнительная терапия, которая может быть полезна при спектре срастания плаценты, особенно в условиях кровоизлияния.Транексамовая кислота подавляет деградацию фибрина и снижает кровотечения и смертность у неакушерских пациентов. Недавнее крупное многоцентровое международное рандомизированное клиническое исследование 74 показало снижение материнской смертности из-за кровотечения в случаях послеродового кровотечения, полученного при лечении транексамовой кислотой 74. Эти результаты, а также отсутствие увеличения числа нежелательных явлений, связанных с применением Применение транексамовой кислоты у беременных или женщин в послеродовом периоде привело к тому, что некоторые специалисты рекомендовали использовать транексамовую кислоту в случаях послеродового кровотечения 75 76.Доза должна составлять 1 г внутривенно в течение 3 часов после рождения. Вторую дозу можно ввести через 0,5–23,5 часа, если кровотечение не исчезнет. 75.
Профилактическое введение транексамовой кислоты во время родов после пережатия пуповины может снизить риск кровотечения с приращением плаценты. Недавний метаанализ показал уменьшение кровотечений при профилактическом применении транексамовой кислоты во время кесарева сечения 77. Однако многие исследования имели ошибочный дизайн или небольшое количество пациентов, а также наблюдались редкие, но серьезные побочные эффекты, такие как некроз коркового вещества почек. сообщили о послеродовом применении 78.Примечательно, что женщины с этим осложнением получали значительно более высокие дозы, чем рекомендованные в настоящее время 75 78. Тем не менее, профилактическое использование в настоящее время не рекомендуется при рутинных родах кесарева сечения, и продолжаются крупные исследования. Профилактическое использование в спектре приросшей плаценты не изучено.
Некоторые другие факторы свертывания крови могут помочь в случаях рефрактерного кровотечения. В прошлом цель терапии фибриногеном заключалась в достижении уровней 100 мг / дл или выше, но это могло быть слишком низким во время беременности.Уровни менее 200 мг / дл связаны с тяжелым послеродовым кровотечением 79. Хотя криопреципитат можно использовать для увеличения фибриногена, концентраты фибриногена могут быть предпочтительны для снижения риска передачи вирусных патогенов. Эффективность переливания фибриногена при акушерском кровотечении или прирастании плаценты неизвестна. Рекомбинантный активированный фактор VIIa использовался для лечения тяжелых и устойчивых послеродовых кровотечений. Минусами являются риск тромбоза и значительная стоимость.В двух больших сериях случаев, в которых участвовали некоторые пациенты с приросшей плацентой, отмечены положительные ответы в 76–86% случаев. Тем не менее, было шесть тромбозов менее чем у 200 пациентов 33 80. Таким образом, использование в спектре приращения плаценты должно быть ограничено кровотечением после гистерэктомии с неудавшейся стандартной терапией.
Гипофибриногенемия является биомаркером, наиболее предсказывающим тяжелое послеродовое кровотечение 79. В дополнение к стандартной оценке уровней фибриногена, гипофибриногенемию можно оценить с помощью функциональных анализов с использованием тестов вязкоупругой коагуляции, таких как тромбоэластография или ротационная тромбоэластометрия.Результаты этих тестов могут быть получены быстро, а выявление гипофибриногенемии с помощью ротационной тромбоэластометрии позволяет прогнозировать тяжесть послеродового кровотечения 81. В систематическом обзоре также отмечалось, что использование этих тестов снижает кровотечение и переливание крови, но не снижает заболеваемость или смертность при неакушерских кровотечениях 82. Польза ротационной тромбоэластометрии, особенно в спектре приросшей плаценты, неясна, но недавно было показано, что она снижает смертность в хирургии травм и других хирургических специальностях.
В случае неконтролируемого тазового кровотечения следует рассмотреть несколько процедурных стратегий. Перевязка гипогастральной артерии может уменьшить кровопотерю, но ее эффективность не доказана, и она может быть неэффективной из-за коллатерального кровообращения. Кроме того, перевязка гипогастральной артерии может быть трудной и трудоемкой, хотя ее легко могут выполнить опытные хирурги. Может оказаться полезным использование интервенционной радиологии для эмболии гипогастральных артерий в случаях стойкого или неконтролируемого кровотечения.Интервенционная радиология особенно полезна, когда нет единственного источника кровотечения, который можно определить во время операции. Однако у нестабильных пациентов может быть сложно выполнять безопасные операции, а оборудование и опыт доступны не во всех центрах. Другие методы лечения тяжелого и трудноизлечимого тазового кровотечения включают тампонирование тазовым давлением и сжатие или пережатие аорты. Тампон таза, хотя и не является стандартным лечением, может быть очень эффективным для стабилизации состояния пациента и замены продукта при остром неконтролируемом кровотечении.Упаковку можно оставить на 24 часа (с открытым животом и вентиляционной поддержкой) для оптимизации свертывания крови и гемостаза. Пережатие аорты, вероятно, лучше всего оставить для опытных хирургических консультантов или героических мер, учитывая потенциальный риск сосудистых осложнений при таком подходе.
Несколько других факторов следует учитывать при определении спектра кровоизлияния и приращения плаценты. Пациентов следует держать в тепле, потому что многие факторы свертывания крови плохо работают, если температура тела ниже 36 ° C.Также следует избегать ацидоза. Если кровопотеря чрезмерна, часто определяемая как предполагаемая кровопотеря в 1 500 мл или больше, профилактические антибиотики должны быть повторно дозированы 68. Лабораторные исследования имеют решающее значение для лечения акушерского кровотечения. Исходная оценка в начале кровотечения должна включать количество тромбоцитов, протромбиновое время, частичное тромбопластиновое время и уровни фибриногена, которые обычно повышены у беременных. Быстрые и точные результаты могут облегчить управление переливанием, хотя протокол массового переливания не основан на лабораторных исследованиях.Таким образом, желательна разработка протокола, который позволяет быстро получать результаты из централизованной лаборатории или тестирования в пункте оказания помощи в отделении родовспоможения или в общей операционной.
Как и в любом случае неконтролируемого кровотечения, следует помнить следующие ключевые концепции: лечить пациента на основе клинических проявлений изначально и не ждать результатов лабораторных исследований, держать пациента в тепле, быстро переливать кровь и при переливании крови в условиях острой кровотечение, обязательно переливайте эритроциты, свежезамороженную плазму и тромбоциты в фиксированном соотношении.
Послеоперационные соображения и ведение
Учитывая обширное хирургическое вмешательство, пациентам с расширением плаценты требуется интенсивный гемодинамический мониторинг в раннем послеоперационном периоде. Это часто лучше всего делать в условиях отделения интенсивной терапии, чтобы обеспечить стабилизацию гемодинамики и геморрагии. Настоятельно рекомендуется тесное и частое общение между операционной бригадой и бригадой немедленного послеоперационного периода. Послеоперационные пациенты с приросшей плацентой подвергаются особому риску продолжающегося абдоминально-тазового кровотечения, перегрузки жидкостью в результате реанимации и других послеоперационных осложнений, учитывая характер операции, степень кровопотери, возможность полиорганного повреждения и необходимость поддерживающих усилий.
Особенно важно постоянно следить за продолжающимся кровотечением. Акушеры и другие поставщики медицинских услуг должны иметь низкий порог повторной операции в случае подозрения на продолжающееся кровотечение. Интервенционные радиологические стратегии тазовых сосудов могут быть полезны, но не все случаи поддаются этим менее инвазивным подходам, и их использование следует рассматривать в индивидуальном порядке. Клиническая бдительность при таких осложнениях, как почечная недостаточность; отказ печени; инфекционное заболевание; нераспознанное повреждение мочеточника, мочевого пузыря или кишечника; отек легких; и необходима разнообразная внутрисосудистая коагуляция.Наконец, следует обратить внимание на небольшую, но реальную возможность синдрома Шихана (также известного как послеродовой некроз гипофиза), учитывая клинический сценарий и возможность гипоперфузии.
Несмотря на антенатальную диагностику спектра приращения плаценты и тщательное планирование родов, возможно, что у пациента могут развиться неожиданные осложнения, которые могут быть или не быть связаны со спектром приращения плаценты и потребовать внеплановых родов.
«Неожиданное» и незапланированное интраоперационное распознавание спектра приросшей плаценты
Иногда спектр приросшей плаценты неожиданно распознается во время кесарева сечения либо до разреза матки (оптимально), либо после вскрытия матки, рождения плода и попытки удалить плаценту не увенчались успехом.Также возможно диагностировать спектр приросшей плаценты после родов через естественные родовые пути. Уровень и возможности реагирования будут зависеть от местных ресурсов, времени и других факторов. Однако важно, чтобы все учреждения, выполняющие роды, рассмотрели возможность случая спектра приращения плаценты и имели планы по ведению или быстрой стабилизации состояния пациентов в ожидании перевода в учреждение более высокого уровня (в соответствии с установленными институциональными соглашениями) 3.С этими предостережениями применимы несколько общих принципов.
Если подозрение на спектр приросшей плаценты основано на внешнем виде матки и отсутствуют смягчающие обстоятельства, требующие немедленных родов, наблюдение следует временно приостановить до получения оптимального хирургического опыта. Кроме того, следует предупредить команду анестезиологов и уделить внимание общей анестезии, обеспечить дополнительный внутривенный доступ, заказать продукты крови и предупредить персонал интенсивной терапии.Если возможно, технологии спасения клеток должны быть внесены в операционную. Терпение со стороны основной оперативной группы является ключевым моментом, и они не должны действовать до тех пор, пока обстоятельства не будут оптимизированы. Если мобилизация такой бригады невозможна, целесообразно рассмотреть возможность стабилизации и переноса, предполагая стабильность матери и плода.
Многие из тех же принципов применимы, когда спектр приросшей плаценты случайно обнаружен при уже открытой матке сразу после родов.После того, как диагноз спектра приросшей плаценты установлен и становится ясно, что удаление плаценты не будет происходить с помощью обычных маневров, следует рассмотреть возможность быстрого закрытия матки и проведения гистерэктомии как можно более разумно. Мобилизация необходимых ресурсов должна происходить одновременно с продолжающейся гистерэктомией совместно с медперсоналом операционной и анестезиологической бригадой. Если после рождения плода состояние пациента стабильно, и центр не может выполнить гистерэктомию в оптимальных условиях, следует рассмотреть возможность перевода.Следует подумать о временных приемах, тампонах живота, инфузии транексамовой кислоты и переливании местными продуктами.
Сохранение матки и выжидательная тактика
Сохранение матки , называемое здесь консервативным лечением, обычно определяется как удаление плаценты или маточно-плацентарной ткани без удаления матки. Выжидательная тактика определяется как оставление плаценты частично или полностью на месте.Поскольку спектр приросшей плаценты потенциально опасен для жизни, гистерэктомия является типичным лечением. Консервативный или выжидательный подход следует рассматривать редко и индивидуально. Основными осложнениями лечения приращения плаценты являются потеря будущей фертильности, кровотечение и повреждение других органов малого таза. Чтобы уменьшить эти осложнения, некоторые рекомендуют консервативное или выжидательное лечение у пациентов со спектром приросшей плаценты 83 84.
Как определено ранее, консервативное лечение — это удаление плаценты или маточно-плацентарной ткани без удаления матки.У пациентов с фокальным прилеганием плаценты удаление плаценты путем ручного удаления или хирургического иссечения с последующим исправлением образовавшегося дефекта в некоторых случаях было связано с сохранением матки 83. Хотя рандомизированные исследования, сравнивающие гистерэктомию с этим подходом, отсутствуют, это Очевидно, что при таком подходе кровопотеря значительно меньше у пациента с небольшим дефектом. У пациентов со слишком большим дефектом для последующего исправления есть данные, которые предполагают, что блочное удаление всего маточно-плацентарного дефекта с последующим закрытием матки приводит к снижению кровопотери и поддерживает потенциальную фертильность 85.В качестве альтернативы, в недавнем отчете, только удаление плаценты с последующим введением баллона Бакри было успешным в предотвращении гистерэктомии у 84% (16/19) пациентов со спектром приросшей плаценты 86. Примечательно, что эти консервативные подходы были описаны только в небольшое количество случаев, и неясно, действительно ли все включенные пациенты имели спектр приросшей плаценты. Соответственно, эффективность остается неопределенной.
У пациентов с более обширным спектром приращения плаценты выжидательная тактика считается исследовательским подходом.При выжидательной тактике пуповину перевязывают рядом с плацентой, и всю плаценту оставляют на месте, или только спонтанно отделяющуюся плаценту удаляют перед закрытием матки. При оценке выжидательной тактики данные ограничены сериями случаев. В самой большой серии 22% (36/167) пациентов потребовалась гистерэктомия после попытки выжидательной тактики, тогда как 78% (131/167) не требовали гистерэктомии 87. Эти данные согласуются с другими меньшими сериями случаев, когда требовалась гистерэктомия. у 42% (14/33) и 94% (17/18) пациентов 88 89.В более крупном исследовании у пациентов с успешным выжидательным такированием среднее время инволюции плаценты составляло 13,5 недель. Из 36 пациентов, которым потребовалась гистерэктомия, у 18 были первичные неудачи, произошедшие в течение 24 часов после первичного кесарева сечения, и у 18 были отсроченные неудачи, произошедшие более чем через 24 часа после родов 87. Все ранние неудачи и большинство вторичных неудач были вторичными по отношению к увеличению кровотечения. . В дополнение к кровотечению, инфекция или лихорадочная заболеваемость были обычными и встречались у 28% (47/167) пациентов, но были показанием к гистерэктомии только у 14% (5/36) пациентов, у которых выжидательная тактика не была успешной. Тяжелая заболеваемость , определяемая как сепсис, септический шок, перитонит, некроз матки, свищ, повреждение соседних органов, острый отек легких, острая почечная недостаточность, тромбофлебит глубоких вен или тромбоэмболия легочной артерии, или смерть наступила у 6% (10/167) пациентов, причем 70% (7/10) этих тяжелых исходов приходятся на группу отсроченной гистерэктомии. Материнский сепсис произошел у 70% (7/10) пациентов с тяжелой заболеваемостью 87.
Степень успеха выжидательной тактики , определяемая как оставление плаценты на месте, спектра приращения плаценты, по-видимому, коррелирует со степенью плацентарного аномалия привязанности.В серии случаев, описанных ранее, частота неудач выжидательной тактики составила 44% (8/18) у пациентов с перкретой по сравнению с 7% (10/149) у пациентов с другими менее обширными дефектами 87. Кроме того, тяжелые побочные эффекты Частота осложнений также увеличилась до 17% (3/18) в группе с перкретой плаценты по сравнению с 5% (7/149) в группе без перкрета. Этот результат согласуется с небольшой серией случаев и систематическим обзором, в котором сообщается, что 44% (25/57) пациентов с перкретом в конечном итоге потребовалась гистерэктомия, хотя основная заболеваемость была выше и возникла в 42% (24/47) 90.Хотя эти результаты с выжидательной тактикой являются многообещающими, неясно, действительно ли у этих женщин был спектр приросшей плаценты, поскольку успешные случаи не имели гистологического подтверждения; В целом, серия случаев выжидательной тактики включала гораздо меньше женщин с традиционными факторами риска, такими как предлежание и предшествующее кесарево сечение, чем случаи, о которых сообщалось при плановой кесаревой гистерэктомии 90. Таким образом, вероятность благоприятных исходов может быть переоценена.
Принимая во внимание эти ограниченные опубликованные данные и принятый подход к гистерэктомии для лечения спектра приращения плаценты, консервативное ведение или выжидательное ведение следует рассматривать только в тщательно отобранных случаях спектра приращения плаценты после подробного консультирования о рисках, неопределенных преимуществах и эффективности. и должны считаться следственными.
Дополнения к консервативному и выжидательному лечению
Помимо оставления плаценты in situ, исследователи использовали дополнительные меры для уменьшения кровопотери, ускорения реабсорбции плаценты или того и другого. Методы включали деваскуляризацию матки с размещением баллона в маточной артерии, эмболизацией или лигированием и введением метотрексата после родов 87 88 89.
Использование метотрексата в выжидательной тактике приращения плаценты поддерживается некоторыми авторами, которые утверждают, что это приведет к инволюции и резорбции плаценты 91 .Биологическая правдоподобность этой предпосылки может быть поставлена под сомнение, поскольку метотрексат нацелен на быстро делящиеся клетки, а деление плацентарных клеток в третьем триместре ограничено. Кроме того, метотрексат потенциально может вызывать гематологическую и нефрологическую токсичность для матери и противопоказан при грудном вскармливании из-за неонатальной заболеваемости 83 87. В большой серии случаев выжидательного лечения спектра приращения плаценты была одна смерть матери, которая была приписана тяжелой токсичности метотрексата. и последующий септический шок 87.Учитывая недоказанную пользу и возможный вред, не рекомендуется применение метотрексата для ускорения резорбции плаценты. 83.
Для ожидаемых пациентов с устойчивой тканью плаценты с или без значительного кровотечения в качестве дополнительного лечения была предложена гистероскопическая резекция остатков плаценты. В самой большой серии, в которой были обозначены конкретные исходы, 12 женщинам со стойкой тканью плаценты была выполнена гистероскопическая резекция, и только одной из них потребовалась последующая гистерэктомия 92.Половине женщин потребовалось более одной процедуры, а одной трети — более двух процедур. Из 11 успешных случаев у девяти женщин возобновилась нормальная менструация. Фокусированное ультразвуковое исследование высокой интенсивности также использовалось в сочетании с гистероскопической резекцией. Процедура была признана успешной у всех 25 пациенток, но 9 потребовалось более одной гистероскопической резекции 93. У двух пациенток во время резекции были перфорации матки, что было связано с истончением стенки матки при высокоинтенсивном фокусированном ультразвуковом исследовании; у одного был геморрагический шок, и ему потребовалось экстренное восстановление матки.Учитывая эти ограниченные данные, частоту побочных эффектов и долю пациентов, которым потребовалась повторная процедура, рутинная гистероскопическая резекция с предшествующей высокоинтенсивной фокусированной ультрасонографией или без нее не рекомендуется.
Отсроченная интервальная гистерэктомия
Отсроченная интервальная гистерэктомия является производным от выжидательного подхода к спектру срастания плаценты, за исключением того, что будущая фертильность не рассматривается, а минимизация кровопотери и повреждения тканей являются первоочередными задачами.Пациенты с percreta плаценты являются оптимальными кандидатами для этой процедуры, потому что у них повышенный риск кровопотери и повреждения тканей, если гистерэктомия выполняется во время кесарева сечения 94. В самой большой серии на сегодняшний день 13 женщин с подозрением на percreta плаценты перенесли отсроченную гистерэктомию в среднем 41 день после планового кесарева сечения 95. Общая кровопотеря при первичном кесаревом сечении составила 900 мл и 700 мл при отсроченной гистерэктомии, что ниже медианы 3500 мл кровопотери при первичном удалении в крупнейшем обзоре 94 .Кроме того, переливание крови потребовалось 46% (6/13) пациентов, но ни одному из пациентов не потребовалось переливание большого объема, превышающего 4 единицы. Это очень выгодно по сравнению с универсальной скоростью переливания 100% 96 97 и 42% скоростью переливания более 10 единиц, о которых сообщалось 96, когда перкрета удаляется во время первичной операции. Что касается повреждения органа, случайная цистотомия была зарегистрирована у двух пациентов, а повреждение мочеточника — у одного. Ни одному пациенту не потребовалась резекция мочевого пузыря.Кроме того, 23% (3/13) пациентов смогли пройти роботизированную гистерэктомию и избежать повторной лапаротомии. Хотя эти предварительные данные обнадеживают, использование этого метода требует осторожности. Количество зарегистрированных случаев невелико, и они были выполнены в одном академическом медицинском центре. Соответственно, при консультировании следует учитывать значительную неопределенность относительно эффективности и значительных потенциальных рисков, и этот подход следует рассматривать как исследовательский без дополнительных данных.
Future Fertility
Ожидаемое лечение спектра приращения плаценты, по-видимому, оказывает минимальное влияние на последующую фертильность, но сопряжено с высоким риском рецидива прироста плаценты.В большой группе женщин, наблюдаемых после выжидательной тактики, 30% (27/91) желали последующей беременности 98. Три женщины пытались забеременеть в течение приблизительно 1 года, и 24 женщины имели 34 беременности. Из 32 продолжающихся беременностей 10 были выкидышами, 1 была внематочной беременностью и 21 родила после 34 недель беременности. Из родов в третьем триместре у 6 из 21 женщины (28,6%) был спектр повторных приращений плаценты. В других исследованиях сообщалось об аналогичных показателях успешной беременности, а также описывалось увеличение частоты рецидивов в спектре приращения плаценты от 13.От 3% до 22,8% 8 99.
Резюме
Спектр приращения плаценты становится все более распространенным и ассоциируется со значительной заболеваемостью и смертностью. Знание факторов риска и опыт дородовой визуализации могут помочь в постановке диагноза. Подготовка к родам и послеродовой уход должны включать мультидисциплинарную команду и консультации в раннем дородовом периоде с учетом уровня материнской помощи. 3. Кесарево сечение гистерэктомии может быть сложной задачей и должно выполняться самыми опытными хирургами.Из-за риска внутриродовых и послеродовых кровотечений у женщин со спектром приросшей плаценты центры, обслуживающие таких пациентов, должны иметь возможность быстро мобилизовать продукты крови для переливания. Если спектр приросшей плаценты встречается во время родов без предварительного подозрения или диагноза и нет смягчающих обстоятельств, требующих немедленного родоразрешения, следует предупредить персонал анестезиолога и приостановить рассмотрение дела до тех пор, пока не будет получен оптимальный хирургический опыт.Если в родильном центре нет опыта для выполнения гистерэктомии, а состояние пациента стабильно после родов, пациентку следует перевести в учреждение, которое может оказать необходимую помощь. Принимая во внимание эти ограниченные опубликованные данные и принятый подход к гистерэктомии для лечения спектра приращения плаценты, консервативное ведение или выжидательную тактику следует рассматривать только для тщательно отобранных случаев спектра приращения плаценты после подробного консультирования о рисках, неопределенных преимуществах и эффективности и следует считаться следственным.
Дополнительная информация
Американский колледж акушеров и гинекологов обнаружил дополнительные ресурсы по темам, связанным с этим документом, которые могут быть полезны акушерам-гинекологам, другим поставщикам медицинских услуг и пациентам. Вы можете просмотреть эти ресурсы на сайте www.acog.org/More-Info/PlacentaAccreta.
Эти ресурсы предназначены только для информации и не могут быть исчерпывающими. Обращение к этим ресурсам не означает одобрения Американским колледжем акушеров и гинекологов организации, веб-сайта организации или содержания ресурса.Ресурсы могут быть изменены без предварительного уведомления.
Холестериновая холелитиаз у беременных: патогенез, профилактика и лечение
Abstract
Эпидемиологические и клинические исследования показали, что распространенность желчных камней у женщин в два раза выше, чем у мужчин во всех возрастных группах во всех исследуемых популяциях. Гормональные изменения, происходящие во время беременности, подвергают женщин более высокому риску. Частота возникновения желчного отстоя (предшественника камней в желчном пузыре) и камней в желчном пузыре составляет до 30 и 12%, соответственно, во время беременности и в послеродовом периоде, а 1-3% беременных женщин подвергаются холецистэктомии из-за клинических симптомов или осложнений в течение первого года после родов. .Повышенный уровень эстрогена во время беременности вызывает значительные метаболические изменения в гепатобилиарной системе, включая образование перенасыщенной холестерином желчи и вялую моторику желчного пузыря — два фактора, усиливающих холелитогенез. Терапевтические подходы во время беременности консервативны из-за неоднозначной частоты нарушений желчевыводящих путей. У большинства беременных желчный ил и камни в желчном пузыре имеют тенденцию к самопроизвольному растворению после родов. Однако в некоторых ситуациях эти состояния сохраняются и требуют дорогостоящих терапевтических вмешательств.При необходимости инвазивные процедуры, такие как лапароскопическая холецистэктомия, относительно хорошо переносятся, предпочтительно во втором триместре беременности или в послеродовом периоде. Хотя из соображений безопасности рекомендуется лапароскопическая операция, можно также рассмотреть возможность использования таких препаратов, как урсодезоксихолевая кислота (УДХК) и нового гиполипидемического соединения, эзетимиба.
.jpg)
 Кости таза начинают расширяться и это вызывает дискомфортные ощущения и периодически появляющуюся острую боль. Некоторые женщины сильную болезненность испытывают в ночные часы.
Кости таза начинают расширяться и это вызывает дискомфортные ощущения и периодически появляющуюся острую боль. Некоторые женщины сильную болезненность испытывают в ночные часы.
 Если вам удастся уснуть и болезненные ощущения полностью пройдут, то значит, родовой деятельности еще нет.
Если вам удастся уснуть и болезненные ощущения полностью пройдут, то значит, родовой деятельности еще нет.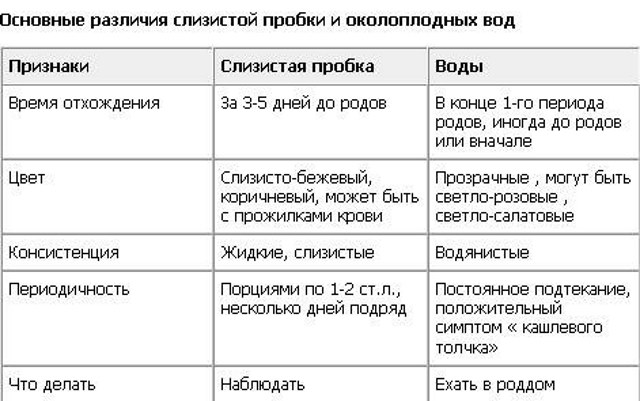 У большинства первородящих мам аппетит резко снижается, что приводит и потере веса до 1,5-2 килограмм.
У большинства первородящих мам аппетит резко снижается, что приводит и потере веса до 1,5-2 килограмм.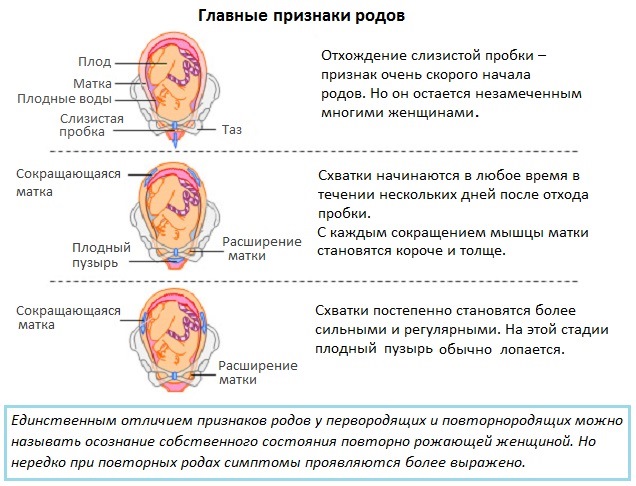 Диспепсические расстройства в большинстве случаев появляются примерно за два-три дня до родов.
Диспепсические расстройства в большинстве случаев появляются примерно за два-три дня до родов. Зафиксировав у себя схватки, нужно немедленно ехать в роддом или вызывать скорую помощь.
Зафиксировав у себя схватки, нужно немедленно ехать в роддом или вызывать скорую помощь.


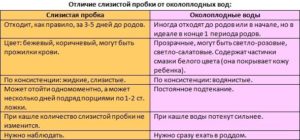 Точечное воздействие может убрать даже самую сильную боль. Двумя пальцами нужно массировать область вокруг крестцовой кости;
Точечное воздействие может убрать даже самую сильную боль. Двумя пальцами нужно массировать область вокруг крестцовой кости;
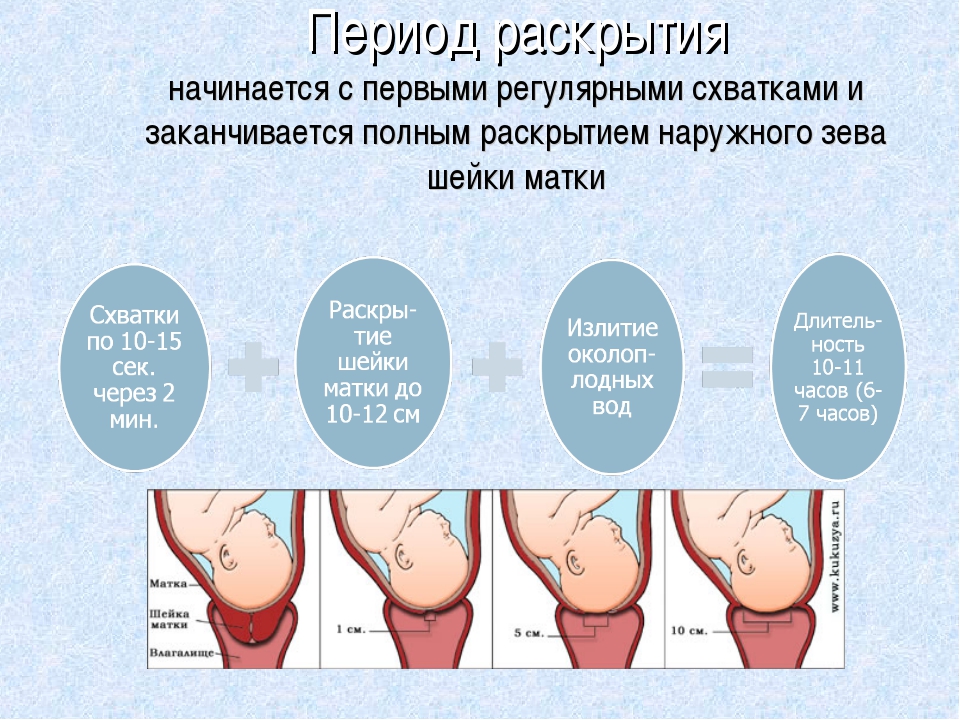 materinstvo.ru/lofiversion/index.php/…/t43213.html
materinstvo.ru/lofiversion/index.php/…/t43213.html Три часа хождения по коридорам, осмотр — и бегом-бегом, второй осмотр в предродовой — и еле успели стол приготовить, а катетер в вену воткнуть уже не успели. Так что на вторые роды лучше от роддома далеко не уезжать.
Три часа хождения по коридорам, осмотр — и бегом-бегом, второй осмотр в предродовой — и еле успели стол приготовить, а катетер в вену воткнуть уже не успели. Так что на вторые роды лучше от роддома далеко не уезжать.
 Определить тот факт, что живот опустился довольно просто. Так с этого момента между грудью и верхней точкой живота легко помещается ладонь. Стоит отметить, что данное явление у повторнородящих женщин может отмечаться и буквально за 3-5 дней до родов.
Определить тот факт, что живот опустился довольно просто. Так с этого момента между грудью и верхней точкой живота легко помещается ладонь. Стоит отметить, что данное явление у повторнородящих женщин может отмечаться и буквально за 3-5 дней до родов.
 46
46 1)
1) 7)
7) 2)
2)