29 неделя беременности | onwomen.ru
Двадцать девятая неделя беременности. Для большинства будущих мам — это последние дни перед декретным отпуском, когда вы, наконец, перестанете отвлекаться на работу, и сможете посвятить все время своей беременности, своему малышу.
На этой неделе беременности вы уже прибавили около 8-11 кг, в зависимости от вашего первоначального (дородового) веса, от вашей конституции. На свой рацион следует обратить пристальное внимание, потому как в случае набора лишних килограммов существует риск того, что вы родите слишком крупного ребенка — роды в этой ситуации будут более тяжелыми и для вашего малыша, и для вас. Если причиной вашего лишнего веса являются не отеки, то следует исключить из своего рациона мучное, жирное, сладкое, лучше заменить эти продукты на фрукты, овощи, на нежирные сорта рыбы и мяса — это принесет ощутимую пользу для вас и вашей крохи. Нужно отметить, что согласно статистике в последние годы существенно вырос процент рождения крупных детей, вес которых превышает 4500 кг, и связано это, в первую очередь, с особенностями питания беременных женщин: помните о том, что крупный ребенок — это тяжелые, трудные роды.
На 29-ой неделе шевеления, толчки вашего ребенка становятся менее активными, зато ощущать вы их будете гораздо лучше, нередко толчки являются болезненными, так как при головном предлежании (а на этом сроке большинство малышей уже лежат так как надо — именно головкой вниз) большинство пинков и тычков ребенка приходится по вашим ребрам, печени.
С каждой неделей объем околоплодных вод уменьшается, зато малыш активно набирает вес, становясь с каждым днем все сильнее. Иногда, когда будущая мама отдыхает, может казаться, что живот живет своей жизнью, и в какой-то степени это так и есть — вы уже без особого труда сможете распознавать пяточки, локти своей крохи. Если в какой-то момент вы чувствуете дискомфорт, то стоит сменить позу — зачастую это помогает. Помните о том, что нередко к чрезмерной активности малыша приводит недостаток кислорода, например, если мама находится в душном помещении, поэтому стоит как можно больше гулять.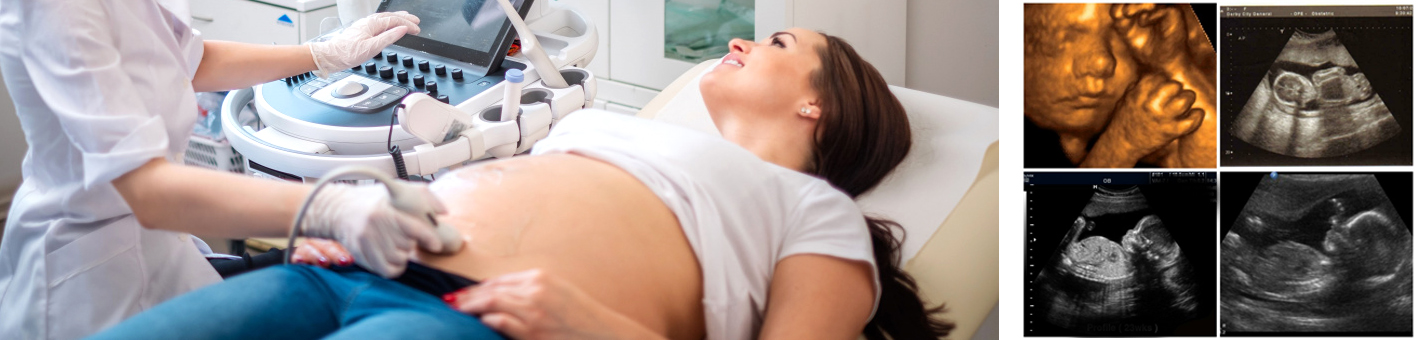
На двадцать девятой неделе беременности будущие мамы часто страдают от запоров, изжоги, и с каждой неделей эти неприятные явления будут становиться все более выраженными — если они причиняют вам излишне большие неудобства, стоит обратиться к врачу, который даст вам ценные рекомендации, поможет подкорректировать свое меню.
Очень часто на этом сроке беременные женщины жалуются на усталость — крепнет желание, чтобы беременность поскорее закончилась, впрочем, это не мешает многим наслаждаться этим удивительным периодом в их жизни.
Очень часто именно в этот период будущие мамы начинают испытывать страх перед родами, начинают запоем читать рассказы о родах, пытаться представить себе как это будет. Страх — вполне нормальное явление в это время, но, смеем вас уверить, чем ближе будет названная врачом дата родов, тем меньший страх и большее нетерпение вас будут обуревать. Природа умна: ко дню родов многие беременные женщины настолько устают от своего живота, настолько горят желанием увидеть, наконец, своего ребенка, что эти эмоции вытесняют страх на последнее место.
Ваш малыш. На двадцать девятой неделе беременности вес вашего малыша достигает уже 1300 — 1500 граммов, рост составляет около 37-39 см.
На этой неделе в некоторых случаях ребенок уже способен дышать самостоятельно, и более-менее четко удерживать температуру тела. Если вдруг вас ожидают преждевременные роды в ближайшие дни, малыша выходить будет несложно: ему понадобится кислородная поддержка, тепло купеза, однако в 90 случаях из ста такие детишки выживают. Однако, двадцать девятая неделя беременности — это все же слишком малый срок, и роды на этой неделе могут повлечь за собой в будущем проблемы со здоровьем крохи.
На 29-ой неделе ваш малыш стремительно накапливает белый (обычный жир), быстро набирая вес. Уже сейчас ваша кроха может похвастать пухлыми щечками (в первую очередь, жир откладывается на лице). Кстати, пухлые щечки — это не только очень мило, но без них кроха не сможет создавать при сосании отрицательное давление в ротовой полости, а ведь рефлекс сосания — один из важнейших рефлексов, без которых малышу просто не выжить. А вот ножки и ручки ребенка пока еще очень худенькие. Но в целом, кроха уже выглядит как обычный новорожденный малыш и активно готовится к родам — осталось лишь чуть поправиться, и подготовить свои легкие.
А вот ножки и ручки ребенка пока еще очень худенькие. Но в целом, кроха уже выглядит как обычный новорожденный малыш и активно готовится к родам — осталось лишь чуть поправиться, и подготовить свои легкие.
Интересно, что на этой неделе малыш уже способен самостоятельно переваривать пищу, почки ребенка прекрасно работают, выделяя каждый день до 0,5 литра мочи. Зрение, обоняние, вкус и слух сформированы уже практически как у новорожденного: на этой неделе ребенок может уже отличать тьму от света, и даже различать основные цвета. Правда, кроха пока не способна фокусировать свое зрение — перед ее глазами все расплывается разноцветными пятнами. Пока еще ребенок дальнозоркий, впрочем, к моменту родов зрение малыша существенно улучшится. Радужка большинства детей пока еще имеет мало пигмента, поэтому даже негритята на 29-ой неделе имеют голубые глаза.
Вес ребенка на этой неделе становится уже ощутимым для матери, поэтому уменьшается количество околоплодных вод. Ребенок сильно ограничен в своих движениях, и уже наверняка лег в позу, в которой пролежит до родов — головой вниз. Впрочем, если предлежание неправильное — это не повод волноваться, у вас есть еще немного времени для того, чтобы помочь малышу с помощью специальных упражнений занять правильное положение.
Календарь беременности 29 неделя — многопрофильная клиника Чудо-Доктор в Москве
На 29 неделе беременности вес плода достиг 1150-1200 граммов, а длина тела составляет 37см. Объём имеющийся подкожно-жировой клетчатки уже способен частично защитить ребенка при раннем рождении от переохлаждения. Продолжается нарастание мышечной массы, а для этого будущая мама должна потреблять в пищу достаточно кальция, железа, белка, фолиевой кислоты, витамина С, необходимых для развития и укрепления скелета ребенка.
Почки малыша активно работают и производят до 400 миллилитров мочи в сутки. Но это не повод для беспокойства со стороны матери, обновление околоплодных вод проходит регулярно.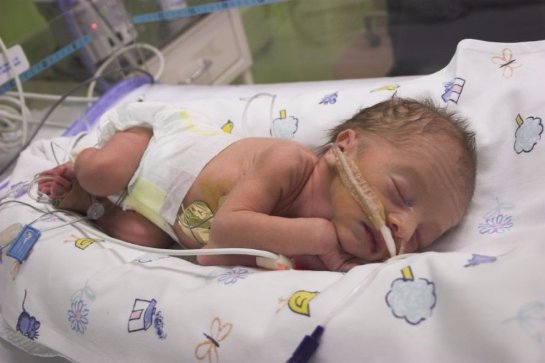 Мозг ребенка способен получать информацию от органов чувств и интерпретировать её. Все, что съедает мама, пробует и её ребенок и в ответ на неожиданный вкус, он может забавно прореагировать. На языке малыша развились вкусовые рецепторы, и ребенок умеет отличать сладкий вкус от горького или соленого. Вкусовые ощущения, которые ребенку не нравятся, вызывают у него смешную мимику: он может сморщиться, зажмуриться или высунуть язык. Малыш уже хорошо слышит и способен отличить шумы внешнего мира от звуков организма матери. На яркий неожиданный свет плод реагирует вздрагиванием и изменением положением тела для того, чтобы «спрятаться» от раздражающего фактора.
Мозг ребенка способен получать информацию от органов чувств и интерпретировать её. Все, что съедает мама, пробует и её ребенок и в ответ на неожиданный вкус, он может забавно прореагировать. На языке малыша развились вкусовые рецепторы, и ребенок умеет отличать сладкий вкус от горького или соленого. Вкусовые ощущения, которые ребенку не нравятся, вызывают у него смешную мимику: он может сморщиться, зажмуриться или высунуть язык. Малыш уже хорошо слышит и способен отличить шумы внешнего мира от звуков организма матери. На яркий неожиданный свет плод реагирует вздрагиванием и изменением положением тела для того, чтобы «спрятаться» от раздражающего фактора.
На 29 неделе беременности ребенок становится достаточно активным. Женщина уже научилась различать, где находится голова плода и толкается он ножкой или кулачком. Если активность затихает или, наоборот, превышает все границы, то обязательно следует поставить в известность лечащего врача.
Уже некоторое время женщина время от времени чувствует ложные схватки. Эти тренировочные схватки вызываются периодическим напряжением матки. От симптомов начала родовой деятельности они отличаются нерегулярностью, безболезненностью и непродолжительностью. Ложные схватки продолжаются не дольше 2 минут. Женщина должна знать эти отличия тренировочных схваток от начавшейся родов, ведь на 29 неделе беременности плод ещё плохо приспособлен для жизни в окружающем мире. Если женщина сомневается в характере схваток (они могут быть нерегулярными, но болезненными или сопровождаться выделениями из влагалища с примесью крови) следует как можно быстрее обратиться в больницу.
В этот период молочные железы женщины начинают готовиться к лактации. Происходит набухание груди, из сосков появляются выделения молочно-желтой жидкости, которая является молозивом. В молозиве содержится ценный запас питательных и защитных веществ для ребенка. В первые дни после родов молозиво, являющееся предшественником молока, будет полноценной и полезной пищей для ребенка.
Причиной повышенного газообразования и запоров в этот период беременности является влияние гормона прогестерона, который расслабляет мышцы ЖКТ. Также оказывает влияние увеличивающийся размер матки, она давит на желудок и поднимает его вверх. Для предотвращения изжоги и налаживания пищеварения женщине следует отдать предпочтение продуктам богатым клетчаткой, потреблять больше жидкости и активно двигаться.
Ещё одна неприятность, причиной которой также является увеличивающаяся матка, это геморрой. Для второй половины беременности вздутые кровеносные сосуды прямой кишки являются типичным явлением. Геморрой у беременных, как правило, проходит после родов.
Беременность на 29 неделе часто сопровождается учащением мочеиспускания, что также является следствием увеличения матки. Выросшая матка оказывает давление на мочевой пузырь, в связи с этим даже при не полном мочевом пузыре женщина испытывает желание сходить в туалет. Такое положение сохранится вплоть до родов и надо научиться справляться с этим неудобством.
Запоры также являются обратной стороной этого периода беременности. При испражнении женщина не должна тужиться чтобы не вызвать преждевременные роды. Отказ от мучных продуктов, фрукты и овощи помогут решить эту проблему.
На этом сроке беременность может сопровождаться повышенной усталостью из-за повышенного веса и плохого сна, вызванного неудобным положением ночью. Также возрастает психологическое напряжение женщины, вызванное ожиданием предстоящих родов.
Преждевременные роды — Полезные статьи
Возможность ранних родов повышается при наличии у будущей мамы позднего токсикоза или слабости шейки матки. Также они могут быть вызваны инфекцией или болезнью, повлиявшей на плод. Но случается, что выявить причины и предотвратить преждевременные роды не представляется возможным.
Но случается, что выявить причины и предотвратить преждевременные роды не представляется возможным.
Редкий случай
Всех малышей, появившихся на свет в результате преждевременных родов раньше 37-й недели пребывания в материнской утробе, называют недоношенными. Но эти три недостающие недели не несут большого риска для здоровья ребенка. Хотя ему может быть немного труднее приспособиться к новым условиям и окружению. Преждевременные роды, которые происходят на 22-27 неделе, составляют 5% от общего количества. В первую очередь эти роды обусловлены инфицированием плодных оболочек. Преждевременные роды на 29-32 неделях беременности выпадают на один случай из ста.
Предел выживания
Каковы должны быть вес и рост новорожденного, чтобы он имел шансы выжить? Это зависит от нескольких факторов. Как правило, 23-24 недели беременности считаются неким показательным рубежом: если роды произошли раньше этого срока, вероятность выжить крайне мала. К счастью, 90% недоношенных малышей, чей вес при преждевременном появлении на свет составлял один килограмм, успешно борются за жизнь, благодаря хорошему медицинскому уходу. Большинство таких младенцев хорошо развиваются и вскоре догоняют своих сверстников. 99% недоношенных детей, появившихся на свет в результате преждевременных родов между 33-37 неделями, выживают.
Особая забота
Ухаживают за младенцами, появившимися в результате преждевременных родов, в отделении интенсивной терапии для новорожденных. Забота о них включает в себя наблюдение за уровнем насыщения кислородом, циркуляцией крови, приемом пищи, развитием мозга и другими основными показателями состояния организма.
По результатам исследований, более 90% недоношенных детей, рожденных в 80-х годах, обладают хорошим здоровьем и имели нормальную успеваемость в школе. К тому же, система ухода за детьми, появившимися в результате ранних родов, постоянно развивается и совершенствуется, что дает сегодняшним «нетерпеливым» малышам гораздо больше шансов на жизнь.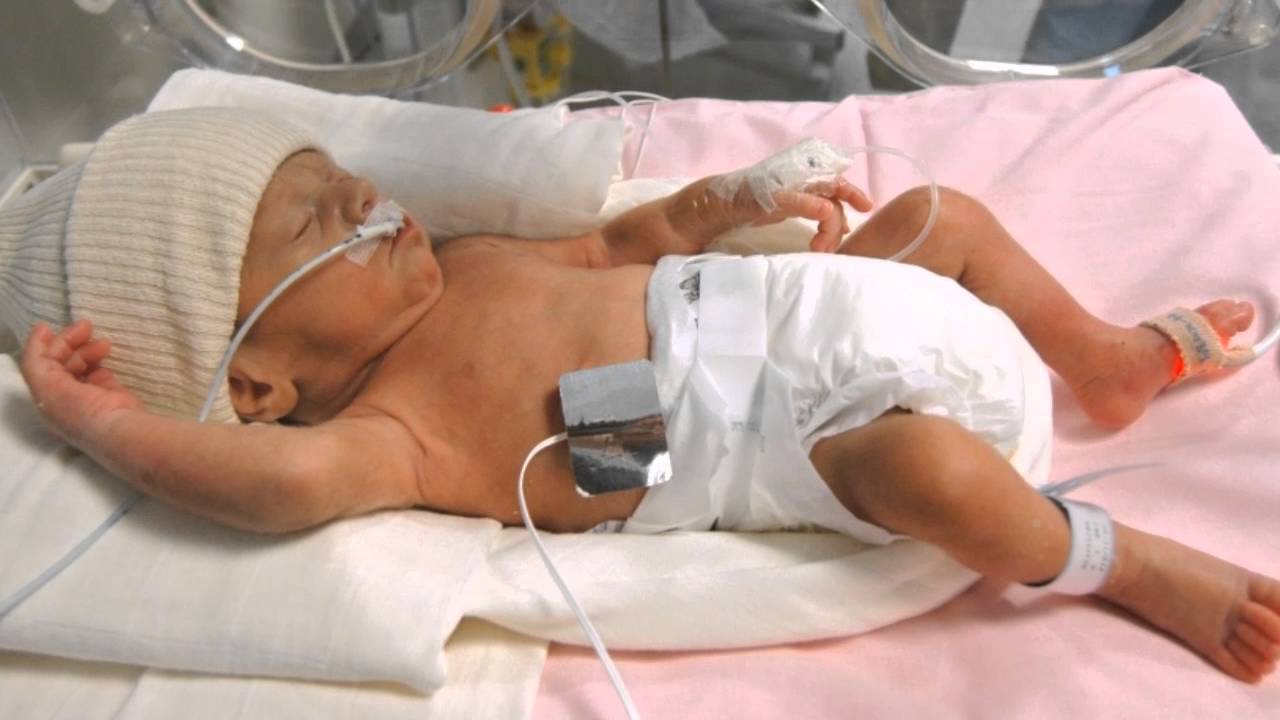
«Детей не всегда удается спасти, а обвиняют в этом нас». Пермские медики — о том, почему новые критерии живорождения в России приводят к уголовному преследованию врачей
В 2012 году Российская Федерация перешла на рекомендованные Всемирной организацией здравоохранения критерии живорождения. Детей, родившихся преждевременно, стали выхаживать, начиная с 22-недельного срока беременности — до 2012 года преждевременными родами считались роды в сроке 28 недель. Частота преждевременных родов в развитых странах составляет 5-7 %, ежегодно в мире рождается 15 миллионов недоношенных детей.
Западные страны, накопив достаточный опыт и проанализировав результаты выживаемости новорождённых и состояние здоровья детей, родившихся в сроке 22-24 недели, решили сместить эту границу с 22 недель на 25. Связано это с высокой смертностью новорождённых в сроке 22-24 недели, более 90 % из них имеют массу тела всего 500-700 грамм.
Справка
В ноября 2018 года в Следственном Комитете появились специальные отделы по расследованию преступлений в сфере медицины.
Как сообщает СК РФ по Пермскому краю, в 2017-2019 годах было возбуждено девять уголовных дел по преступлениям, связанным с врачебными ошибками и ненадлежащим оказанием медицинской помощи, по следующим статьям: 109 УК РФ (Причинение смерти по неосторожности), и 238 УК РФ (Производство, хранение, перевозка либо сбыт товаров и продукции, выполнение работ или оказание услуг, не отвечающих требованиям безопасности).
Нас приравнивают к убийцам и насильникам
Фото: Максим АртамоновАкушер-гинеколог больницы № 6 и председатель профсоюза Альянс врачей Анастасия Тарабрина:
— Все врачи в нашей стране абсолютно не защищены. Я считаю уголовное преследование, которому подвергаются медицинские работники сегодня, просто возмутительным! У всего медицинского сообщества сейчас на слуху имя врача-неонатолога Неонатологияраздел медицины, который изучает младенцев и новорождённых, их рост и развитие, их заболевания и патологические состояния. Основными пациентами неонатологов являются новорождённые младенцы с синдромом дыхательных расстройств, которые больны или требуют специального медицинского ухода из-за недоношенности, низкого веса при рождении, задержки внутриутробного развития, врождённых пороков развития (врождённых дефектов), сепсиса, или врождённой асфиксии из Калиниграда Элины Сушкевич, которой Следственный комитет предъявил обвинение по статье «убийство малолетнего, заведомо находящегося в беспомощном состоянии». Её обвиняют в убийстве новорождённого, который родился преждевременно на сроке 23 недели.
Основными пациентами неонатологов являются новорождённые младенцы с синдромом дыхательных расстройств, которые больны или требуют специального медицинского ухода из-за недоношенности, низкого веса при рождении, задержки внутриутробного развития, врождённых пороков развития (врождённых дефектов), сепсиса, или врождённой асфиксии из Калиниграда Элины Сушкевич, которой Следственный комитет предъявил обвинение по статье «убийство малолетнего, заведомо находящегося в беспомощном состоянии». Её обвиняют в убийстве новорождённого, который родился преждевременно на сроке 23 недели.
Дети, рождённые на сроке в 23 недели и, например, 27 недель, имеют огромную разницу в плане дальнейших перспектив по здоровью, ведь каждая неделя значительно увеличивает шансы на жизнь и здоровье.Те из них, кто выживает, остаются инвалидами тяжелой и средней степени, они не могут самостоятельно питаться и передвигаться, имеют тяжёлые неврологические нарушения, в том числе и ДЦП, часть из них оказываются слепыми или глухими. Поэтому они требуют постоянного тщательного ухода.
Выжившие дети после долгих месяцев нахождения в Перинатальном центре выписываются домой и попадают в общую сеть, где ими должны заниматься участковые педиатры, у которых и так по два участка. А такой ребёнок требует ежесекундного участия. Как правило, такие семьи остаются со своей проблемой один на один: огромная психологическая нагрузка, немалые финансовые затраты — всё это ложится на родителей! Многие из них не выдерживают. Дети-инвалиды в таких семьях должны проходить серьёзную реабилитацию, которая у нас в стране не развита.
Именно поэтому западные страны отказались от выхаживания таких детей и сдвинули сроки: это слишком дорого, и перспективы при этом весьма туманны. Руководство нашей страны вложило огромные денежные средства в развитие сети Перинатальных центров, их оснащение, но не продумало, что делать дальше с такими детьми.
Российское общество акушеров-гинекологов неоднократно обращалось в Минздрав, предупреждая, что страна не готова к переходу на критерии по ВОЗ, но их не услышали. Я думаю, что это происходит потому, что существует политический аспект этого вопроса: мы не можем быть хуже стран Запада и должны догнать и перегнать их; мы должны увеличить показатели рождаемости любыми возможными способами для устранения демографического кризиса. Раньше родов было намного больше. Сейчас рожают женщины, рождённые в 90-х, когда был демографический провал. Поэтому стало меньше самих женщин, способных родить, и сами они не всегда решаются на рождение ребенка из-за экономической ситуации в стране.
Я думаю, что это происходит потому, что существует политический аспект этого вопроса: мы не можем быть хуже стран Запада и должны догнать и перегнать их; мы должны увеличить показатели рождаемости любыми возможными способами для устранения демографического кризиса. Раньше родов было намного больше. Сейчас рожают женщины, рождённые в 90-х, когда был демографический провал. Поэтому стало меньше самих женщин, способных родить, и сами они не всегда решаются на рождение ребенка из-за экономической ситуации в стране.
Этические и моральные аспекты этого вопроса до сих пор вызывают бурное обсуждение в медицинской среде: что лучше: спасти, обрекая семью и таких детей на мучительную жизнь, или не оказать помощь, имея при этом благие намерения? Но самая главная беда заключается в том, что акушеры-гинекологи и неонатологи становятся заложниками таких ситуаций: детей не всегда удаётся спасти, а обвиняют в этом врачей, возбуждая при этом уголовные дела.
Справка
В 2018 году в Пермском краевом перинатальном центре родилось живыми 4763 ребёнка. Погибло 32 ребёнка. 31 случай (97 %) — недоношенные дети и 1 случай (3 %) — доношенный ребёнок, умер от врождённого порока сердца.
Из недоношенных детей, которые погибли, 25 (78 %) — дети, рождённые с экстремально низкой массой тела до 1000 грамм. Из них три ребёнка — с массой тела до 500 грамм, 16 детей — с массой тела от 500 грамм до 750 грамм, и шесть — с массой тела до 1000 грамм. Более половины детей родились в сроке гестации до 25 недель.
Основную долю составили случаи гибели от внутриутробного сепсиса и внутриутробной пневмонии 19 детей (59 %), врождённые пороки развития — 3 случая (9 %) и другие причины.
Незрелость тканей, органов и систем
Фото: Из личного архива Ольги ЛихГлавный акушер-гинеколог Перми Ольга Лих, заведующая Пермским краевым перинатальным центром:
— Срок беременности 22-24 недели — это неблагоприятный срок для здоровья и выживаемости детей. Родители должны быть осведомлены, что в данной группе детей крайне низкая выживаемость (6-20 % в зависимости от срока беременности) и высокий процент инвалидизации детей, что обусловлено глубокой незрелостью всех органов и систем ребёнка, появившегося на свет раньше срока. Шансы на выживаемость детей в сроке свыше 24 недель беременности возрастают на 2-3 % с каждым днём. Прогноз для выживаемости детей в сроке 25-26 недель составляет уже более 50 %.
Шансы на выживаемость детей в сроке свыше 24 недель беременности возрастают на 2-3 % с каждым днём. Прогноз для выживаемости детей в сроке 25-26 недель составляет уже более 50 %.
Основная причина младенческой смертности при сверхранних преждевременных родах — это внутриутробное инфицирование и врожденная пневмония. В данных случаях внутриутробное инфицирование является и причиной преждевременных родов. Дети рождаются глубоко недоношенными, с дыхательной недостаточностью, с сердечно-сосудистой недостаточностью, требуют оказания реанимационной помощи. При рождении новорождённый получает в полном объёме весь комплекс реанимационных мероприятий и в дальнейшем получает лечение в соответствии с выявленной патологией, но это не может служить гарантией выживаемости такого ребёнка.
В подавляющем большинстве случаев преждевременные роды и внутриутробное инфицирование детей связано с хронической экстрагенитальной патологией у беременных (заболевания сердечно-сосудистой системы, заболеваний мочеполовой системы, полового тракта, эндрокринной патологией, анемией), наличием хронических очагов инфекции до беременности и во время беременности (инфекция половых органов, мочевыводящих путей, ЛОР-органы, ротовая полость), отсутствием прегравидарной подготовки, отсутствием санации хронических очагов инфекции до наступления беременности. Учитывая выше указанное, следует обратить внимание женщин, планирующих беременность, на необходимость обращения к участковому врачу акушеру-гинекологу до наступления беременности для проведения прегравидарной подготовки (коррекции экстрагенитальной патологии, санации хронических очагов инфекции, приёма препаратов, снижающих риск врождённых пороков развития у плода).
Женщины должны понимать: чтобы выносить здорового ребёнка, беременность надо планировать, обследоваться на инфекции, лечить их, корректировать экстрагенитальную патологию, но так бывает далеко не всегда. Часть женщин требуют досрочного родоразрешения по медицинским показаниям в связи со своим тяжёлым заболеванием. Всё чаще женщины, имеющие крайне тяжёлую экстрагенитальную патологию, беременеют. Существует приказ № 736 Министерства здравоохранения и социального развития РФ « Об утверждении перечня медицинских показаний для искусственного прерывания беременности», в этом приказе обозначены заболевания, которые угрожают жизни женщины при вынашивании беременности. Данным пациенткам беременность противопоказана, но пациентки игнорируют это. Несмотря на то, что риск для здоровья колоссальный, они пытаются выносить ребёнка.
Всё чаще женщины, имеющие крайне тяжёлую экстрагенитальную патологию, беременеют. Существует приказ № 736 Министерства здравоохранения и социального развития РФ « Об утверждении перечня медицинских показаний для искусственного прерывания беременности», в этом приказе обозначены заболевания, которые угрожают жизни женщины при вынашивании беременности. Данным пациенткам беременность противопоказана, но пациентки игнорируют это. Несмотря на то, что риск для здоровья колоссальный, они пытаются выносить ребёнка.
Мы оказываем медицинскую помощь пациенткам с тяжёлыми заболеваниями сердечно-сосудистой системы, заболеваниями почек с почечной недостаточностью, эндокринными заболеваниями, онкологическими заболеваниями, заболеваниями желудочно-кишечного тракта, системными заболеваниями, потенциально угрожаемыми для жизни пациентки. На фоне беременности эти заболевания прогрессируют, состояние пациенток ухудшается. По медицинским показаниям, при ухудшении состояния пациентки показано досрочное родоразрешение, в противном случае женщина может погибнуть. Соответственно, дети рождаются преждевременно, и прогнозы по таким детям неблагоприятные.
Европейские страны перешли на срок беременности в 25 недель в связи с высоким уровнем младенческой смертности и высоким процентом инвалидности среди этих детей. Данные дети отличаются глубокой незрелостью всех органов и систем. Одно из грозных осложнений — незрелость бронхолёгочной системы у новорождённого. Легочная ткань незрелая, развивается респираторный дистресс, эти дети страдают тяжёлой дыхательной недостаточностью, нуждаются в искусственной вентиляции легких (ИВЛ), для них характерна высокая частота инфекционных осложнений, в связи с чем дети нуждаются в антибактериальной терапии. Незрелая иммунная система снижает способность к сопротивлению инфекционному агенту, возникают септические осложнения и полиорганная недостаточность.
После реанимационного отделения дети переводятся на второй этап выхаживания (отделение патологии новорождённых). Дети, рождённые от сверхранних преждевременных родов, находятся в перинатальном центре довольно длительное время, пока не достигнут, как минимум, веса двух килограмм, они нуждаются в круглосуточном наблюдении врачей и пребывании в стационаре. После выписки они наблюдаются в отделении «Катамнестического наблюдения и восстановительного лечения раннего возраста», специально созданного для детей, перенёсших тяжёлую перинатальную патологию. Дети, требующие реабилитационных мероприятий, продолжают лечение в специализированных центрах.
Дети, рождённые от сверхранних преждевременных родов, находятся в перинатальном центре довольно длительное время, пока не достигнут, как минимум, веса двух килограмм, они нуждаются в круглосуточном наблюдении врачей и пребывании в стационаре. После выписки они наблюдаются в отделении «Катамнестического наблюдения и восстановительного лечения раннего возраста», специально созданного для детей, перенёсших тяжёлую перинатальную патологию. Дети, требующие реабилитационных мероприятий, продолжают лечение в специализированных центрах.
***
Читайте также:
Акушер-гинеколог. Как сегодня «сводят дебет с кредитом» пермяки.
В Перми создан региональный профсоюз медиков «Альянс Врачей».
Председатель независимого профсоюза «Альянс Врачей» в Перми: «На меня оказывают давление. Страх — это их нормальная реакция».
Преждевременные роды — причины, диагностика и лечение
- Врачи
- Статья обновлена: 18 июня 2020
Пожалуй, нет на свете беременной женщины, которая хотя бы однажды не задумывалась о преждевременных родах. Вдруг малыш поспешит появиться на свет? Можно ли предупредить преждевременные роды? Как действовать, если они все-таки начались?
Группа риска
Причин для преждевременных родов может быть множество:
- Если у вас раньше были аборты, выкидыши или роды раньше срока, если имеются какие-то анатомические дефекты в строении матки и ее шейки, сейчас нужно отнестись к себе особенно внимательно. В гинекологии есть понятие истмико-цервикальная недостаточность, ИЦН (isthmus — «перешеек», место перехода тела матки в шейку матки, cervix — «матка»). При нормально протекающей беременности этот перешеек играет роль сфинктера, замка, запирающего матку. Но если перешеек травмирован (во время аборта, особенно сделанного в первую беременность, глубоких разрывов во время предыдущих родов, грубом расширении цервикального канала и пр.

- Серьезную проблему представляют собой воспалительные и инфекционные заболевания половых органов. Поэтому по возможности, хорошо бы еще до наступления беременности пролечить такие заболевания, как кольпит, вагиноз, провериться на инфекции типа хламидиоза, трихомонады, микоплазмы.
- Иногда преждевременные роды вызывают и соматические заболевания, особенно, инфекции почек (пиелонефрит) и мочевых путей, повышенное артериальное давление, заболевания сердца, щитовидной железы, гормональные нарушения и пр.
- Если беременность многоплодная, то роды раньше срока может вызвать перерастяжение матки.
- Порой преждевременные роды может вызвать даже, казалось бы, безобидное ОРВИ, так что постарайтесь не бывать в большом скоплении народа, лишняя инфекция вам сейчас совсем не к чему.
- Еще один фактор – нервный стресс и тяжелая работа (как физическая, так и интеллектуальная). И посему для вас сейчас должны существовать только вы и ваш будущий малыш.
Тревожные признаки
В акушерстве преждевременными родами называются роды на сроке от 28 до 37 недель. Если на этом сроке вы почувствуете некоторые необычные симптомы, это срочный повод как минимум для звонка врачу, а еще лучше для встречи с ним. Итак, если у вас появились:
- Тянущие боли внизу живота, похожие на менструальные.
- Тяжесть внизу живота, вам кажется, что на мочевой пузырь и влагалище что-то сильно давит.
- Кровянистые выделения из половых путей.
- Схваткообразные боли, которые длятся больше, чем 30 секунд. Только не путайте их с тренировочными схватками (как отличить тренировочные схватки от настоящих – см. статью «Роды начинаются»).
- Подтекание прозрачной жидкости из влагалища.
- Вы перестали ощущать шевеления плода.
Врач оценит ваше состояние, и, возможно, предложит госпитализацию в роддом. Но не паникуйте раньше времени — во многих случаях родовую деятельность можно притормозить с помощью специальных препаратов, психотерапии, электрического релаксатора для матки, иглорефлексотерапии и т. д.
д.
Рожать или подождать?
Что вас ждет в роддоме? Если плодный пузырь не нарушен, вам предстоит:
- Ультразвуковое исследование (оно покажет состояние плода и тонус матки)
- Влагалищное исследование на предмет раскрытия матки – нужно выяснить, насколько она сглажена и укорочена, открыт ли маточный зев
- Анализ крови на тестостерон.
- Анализ крови на внутриутробную инфекцию (краснуха, токсоплазмоз, герпес, цитомегалия).
- Анализ крови и мазок на хламидии, микоплазмы, уреаплазмы.
В зависимости от полученных показателей врач выбирает способ приостановить родовую деятельность. С этой целью применяются препараты – токолитики, таблетки и свечи с индометацином и др. Вполне возможно, что вскоре вас с миром отпустят домой – донашивать свое сокровище и принимать успокаивающие препараты, спазмолитики, в случае необходимости – гормоны. От сексуальных отношений пока нужно будет воздержаться.
Если у вас на сроке до 28 недель возникла истмико-цервикальная недостаточность, то на шейку матки иногда накладывают специальные «стягивающие» швы. На сроке позже 28 недель вместо швов могут ввести специальное поддерживающее кольцо, которое, не сужая шейки матки, удержит плод внутри материнской утробы.
Другой вариант сохранения беременности – полежать некоторое время в роддоме. Возможно, что врачу понадобится все время контролировать состояние вашего малыша, а для этого необходимы условия стационара. Постельный режим на это время строго обязателен! На сроке до 34 недель маме обязательно назначают гормональные препараты, которые на всякий случай должны ускорить созревание легких малыша.
Наконец, третий вариант – роды. При тяжелых формах позднего токсикоза или угрозе жизни для матери или малыша преждевременные роды становятся иногда единственным выходом (например, если неожиданно произошла отслойка плаценты или острая гипоксия плода). По статистике, преждевременные роды составляют от 4 до 16%. В Москве существуют два роддома, которые специализируются именно на преждевременных родах – роддом № 15 (Шарикоподшипниковская ул. , д. 3) и № 8 (Вятский пер., д. 29).
, д. 3) и № 8 (Вятский пер., д. 29).
Роды раньше срока
Имеют свои особенности. Как правило, они начинаются с преждевременного излития околоплодных вод. Примерно 35% таких родов протекают стремительно – у первородящих на весь процесс уходит менее шести часов, у повторнородящих – менее четырех. Родовая деятельность при этом может быть слабой или дискоординированной (ведь шейка матки еще не созрела окончательно для родов, и механизмы родовых сил работают не очень слаженно). Шейка матки может открываться неравномерно, при этом интервалы между схватками стремительно увеличиваются, а сами схватки продолжаются все дольше. Малыша, так спешащего появиться на свет, врачи стараются принять как можно бережнее, ведь риск родовой травмы для него особенно велик.
Осторожно подходят и к обезболиванию родов. Наркотические обезболивающие препараты не используются ни в коем случае – это может пагубно сказаться на развитии органов дыхания у ребенка. Обычно используют эпидуральную или спинальную анестезию. Чтобы свести к минимуму родовой травматизм, делают и профилактическое рассечение промежности — эпизио— или перинеотомию.
Нередко еще до начала преждевременных родов может наблюдаться отслойка плаценты или возникают инфекционные осложнения (например, воспаление плодных оболочек – хориоамнионит). В послеродовом периоде возможны кровотечения, особенно если во время родов возникли трудности с отделением плаценты. Но в целом послеродовой период не отличается от обычных родов, произошедших в срок. Поэтому если новоиспеченную маму и задерживают в роддоме, то чаще всего это происходит не из-за нее, а из-за ребенка.
Крохи-торопыжки
Но вот ваш малыш появился на свет (ссылка на статью «Недоношенный ребенок – уход и особенности). И отныне на вас ложится особая ответственность – ведь ему предстоит адаптироваться к этому миру чуть раньше положенного срока. Не волнуйтесь раньше времени, адаптивные возможности недоношенных детей очень велики. В отделении реанимации за состоянием малышей наблюдают круглосуточно.
В последнее время в педиатрии появилось новое направление – катамнестическое, созданное специально для недоношенных детишек. Это комплексное наблюдение и лечение – невролога, офтальмолога, педиатра и прочих специалистов. Когда малыш научится самостоятельно сосать, начнет прибавлять в весе, сможет находиться вне кувеза, его можно выписывать вместе с мамой домой.
Если в вашей семье растет ребенок, рожденный раньше срока, вот несколько полезных адресов:
- Научный центр здоровья детей РАМН (второй и третий этап выхаживания и реабилитации недоношенных детей). Ломоносовский пр-т, 2/62, т. 132 7492.
- Центр планирования семьи и репродукции (отделение катамнеза). Севастопольский пр-т, 24, т. 332 2915
- Институт питания (пробы на пищевые аллергены, подбор питания, проблемы гастроэнтерологические, диатез, дисбактериоз). Каширское ш., 5, т. 113 1995
- Центр коррекционной педагогики (неврологические проблемы, задержка речи). Погодинская ул., 8, к.1,т.2452530
- Нефро-урологический центр при ДКБ № 13 им. Н.Ф. Филатова, (проблемы с почками, нефриты, пиелонефриты, ПМР, пороки развития мочевыводящих путей, гидронефрозы). Ул. Садовая-Кудринская, 15, т. 254 9129
- Консультативное отделение сосудистой хирургии, т. 254–05–38.
- Детский городской ортопедический центр при ДГБ № 19 им. Т.С. Зацепина (проблемы, связанные с костно-мышечным аппаратом, дисплазия тазобедренных суставов). Ул. Б. Черкизовская, владение 12, т.: 168 8646,587 3465.
- Клиника глазных болезней им. Гельмгольца. Ул. Садовая-Черногрязская, 14/9, т. 208 0026
- ДКБ №1 Морозовская: кафедра детских болезней №1, Гематологический центр, кафедра и отделение лор-болезней, отделение офтальмологии (консультации специалистов, лечение). 4-й Добрынинский пер., 1, т. 959 8904.
Инесса Смык
Мамы детей, рожденных раньше срока, о том, что пришлось пережить
Каждый год в Беларуси около четырех с половиной тысяч детей рождаются раньше срока. При этом у более 250 из них экстремально низкая масса тела — до 1000 граммов. Доношенная беременность — на сроке от 37 до 42 недель. Дети, которые появились раньше, считаются недоношенными. Их выхаживают врачи, а малыши набирают вес в специальных капсулах — кувезах. Например, сейчас в РНПЦ «Мать и дитя» уже полтора месяца выхаживают ребенка, который родился весом 480 граммов.
При этом у более 250 из них экстремально низкая масса тела — до 1000 граммов. Доношенная беременность — на сроке от 37 до 42 недель. Дети, которые появились раньше, считаются недоношенными. Их выхаживают врачи, а малыши набирают вес в специальных капсулах — кувезах. Например, сейчас в РНПЦ «Мать и дитя» уже полтора месяца выхаживают ребенка, который родился весом 480 граммов.
У детей, которые родились раньше срока, выше риски к повреждению органов. Но это не приговор. Благодаря врачам с возрастом детям удается избежать многих заболеваний и развиваться так же, как и рожденным в срок сверстникам.
Но в случае с рано рожденными детьми важна и реабилитация. С мая этого года в Беларуси официально начало работать общественное объединение родителей недоношенных детей РАНО. Они уже консультируют более 500 таких семей. И многие говорят, что именно здесь нашли психологическую поддержку и нужную информацию по реабилитации малышей.
Мамы рожденных рано детей рассказали TUT.BY, с чем им пришлось столкнуться и как они не теряют веру в лучшее.
«Это моя дочка, и я ею горжусь»
София родилась на сроке 30 недель весом 1480 граммов. Ее маме, Анне, сделали экстренное кесарево сечение. Она говорит, что в диагнозе указано: преждевременные роды произошли из-за внутриутробной инфекции.
— Начали идти воды, я обратилась в женскую консультацию, нас сразу же отправили в роддом, там сделали тест и подтвердили, что это воды. Решили не сохранять, опасаясь рисков, и сделали кесарево, — рассказывает она. — Когда все произошло, было очень страшно. Это сейчас уже… И то, наверное, если я начну углубляться, то вспомню. А это очень тяжело. Произошедшее стало хорошей проверкой для семьи. Потому что ты весь на нервах, дома еще один ребенок, муж… Но мы прошли эту проверку, и я поняла, что удачно вышла замуж, потому что мой муж всегда подставлял плечо и поддерживал.
Анна Корделюк вместе с дочерьми Софией, 3,5 года, и Настей, 5 лет.
Сразу после рождения София сама не дышала.
— Но достаточно быстро ее сняли с аппарата искусственной вентиляции легких, потому что на шестые сутки уже делала попытки дышать самостоятельно. Затем кишечник не выдержал наращивание питания, и у нас случился перитонит. В 17 дней ей сделали операцию, на живот вывели стому (отверстие, где кишка выводится на переднюю брюшную стенку. — Прим. TUT.BY). Это делают специально, чтобы разгрузить кишечник. Помню, когда мы с мужем пришли в реанимацию, увидели, что она реально фиолетового цвета. Просто фиолетовая. Сильно упал уровень тромбоцитов, и началось кровоизлияние. Нам сказали: все, готовьтесь. Мы пошли в церковь.
С Софией всегда все было волнами: вроде становится лучше и все хорошо, а потом резко плохо. И когда ее состояние стало более-менее стабильным, возникли проблемы со зрением: диагностировали ретинопатию (поражение сетчатой оболочки глазного яблока. — Прим. TUT.BY). Девочку перевезли в РНПЦ «Мать и дитя» и там спасли зрение.
— Сделали чудо. Да, мы носим очки, у нас небольшой минус по зрению, но она видит сама, — говорит ее мама.
София в кувезе. Здесь ей один месяц и несколько дней. Фото: предоставлено Анной КорделюкАнна открыто обо всем рассказывает и говорит, что это часть их жизни. Она вспоминает, что когда девочка лежала в кувезе и ее выхаживали, пятка Софии была размером меньше маминого мизинца.
Всего Софии сделали семь операций, после последней она перестала говорить. Родители сейчас активно с ней занимаются, чтобы вернуть навыки.
— На фоне кровоизлияния был высокий риск ДЦП. Но мы много занимались. В Бресте есть центр реабилитации «Тонус», и мы регулярно туда ходим. У нас нет ДЦП, но с левой стороны у нее слегка нарушена координация. Она пользуется и левой рукой, но если присмотреться, то немного коряво, еще она слегка прихрамывает.
Сейчас Софии 3,5 года, и в этом году она пошла в обычный детский сад.
— Я поняла, что это моя дочка, и я ею горжусь, я ее очень люблю, она сильная, классная.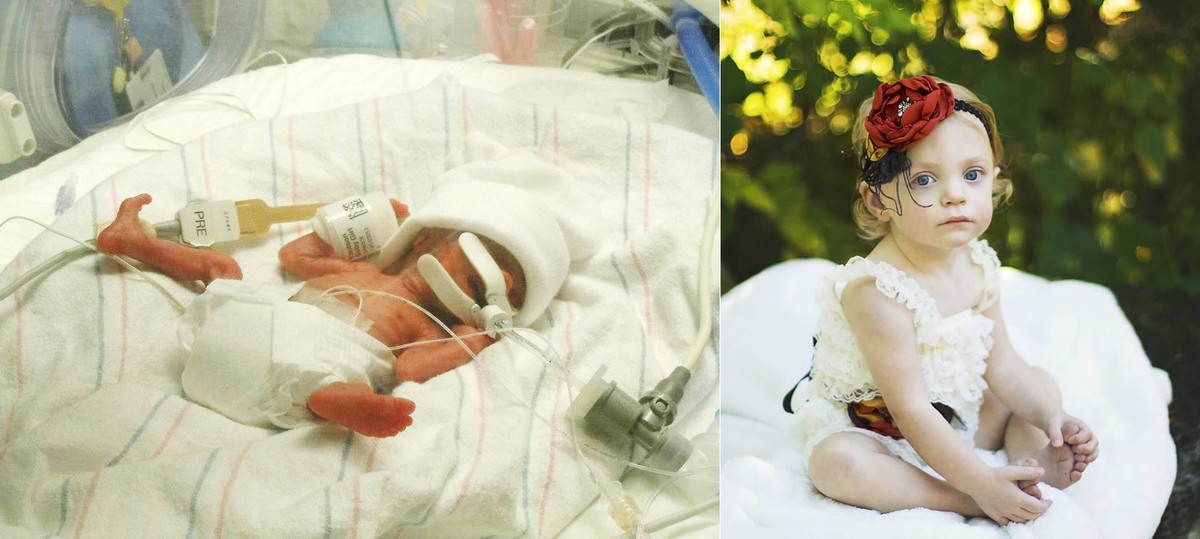 И сейчас я не считаю, что у нее есть какое-то отличие от других детей. Просто, как говорит одна мама из нашей организации (объединения РАНО. — Прим. TUT.BY), у нас было фееричное появление на свет.
И сейчас я не считаю, что у нее есть какое-то отличие от других детей. Просто, как говорит одна мама из нашей организации (объединения РАНО. — Прим. TUT.BY), у нас было фееричное появление на свет.
«Аришка быстрее развивалась и вытянула брата за собой»
У Марины Коноваловой в новогоднюю ночь на 30 неделе беременности родились двойняшки: Ярослав весил 1290 граммов, Арина — 1300 граммов.
Марина Коновалова с сыном Ярославом и дочкой Ариной, которым в новогоднюю ночь исполнится 5 лет— Мы лежали на сохранении в больнице, и у меня началась отслойка плаценты, сделали экстренное кесарево. Был шок. До последнего не верила, что сейчас все произойдет и дети родятся. Я понимала, что 30 недель — это, конечно, очень рано. Когда они родились, никто хороших прогнозов не давал. По поводу Ярослава сказали, что если трое суток проживет и состояние стабилизируется, то его смогут забрать в РНПЦ «Мать и дитя». Аришка была покрепче. Ее туда перевели утром после родов, Ярослава забрали вечером.
Арина. Она родилась весом 1300 граммов. Фото: из личного архива семьиМарина рассказывает, что Ярослав 30 дней был на аппарате искусственной вентиляции легких, у него было кровоизлияние в мозг третьей степени, при этом последняя степень у детей — четвертая. Также врачи диагностировали ретинопатию недоношенных, и ему сделали две операции на глаза.
Ярослав. Он родился весом 1290 граммов. Фото: из личного архива семьиАрина начала сама дышать на восьмой день, у нее были те же диагнозы, что у брата, но в легкой степени.
— Аришка быстрее развивалась и вытянула брата за собой. Сейчас дети занимаются балетом, ходят в обычный детский сад. Ярослав очень любит петь, кататься на велосипеде. Очень хороший мальчик, и Аришка тоже очень хорошая, — говорит Марина.
«Беременность проходила хорошо, никаких патологий не было»
Алина родилась на 26 неделе и весила 990 граммов. Сейчас девочке 1 год и 4 месяца. Ее мама, Яна Бородина, рассказывает, что в день, когда девочка появилась на свет, они с сыном позавтракали — и у нее начались схватки.
Ее мама, Яна Бородина, рассказывает, что в день, когда девочка появилась на свет, они с сыном позавтракали — и у нее начались схватки.
— Я вызвала скорую, нас отвезли в РНПЦ «Мать и дитя», там экстренно приняли роды. Ребенка забрали в реанимацию, где мы провели 2,5 месяца на аппарате искусственной вентиляции легких, потом перевели в отделение недоношенных детей, там мы еще провели три недели. У нас были кровоизлияние, пневмония, операции на оба глаза. Но сейчас Алина благодаря врачам — полноценный и хороший ребенок, — говорит Яна.
Она отмечает, что тот день, когда все произошло, особо и вспоминать не хочется.
— Беременность проходила хорошо, никаких патологий у меня и ребенка не было. Но когда это все случилось, был сильный стресс. Говорили, что неизвестно, будет ли жить ребенок и как дальше все станет развиваться. Это была темнота, и не было видно света в конце туннеля. Но когда ты понимаешь, что ребенку тяжелее, чем тебе, и никто не сможет помочь ему так, как мать, ты собираешь силы и волю в кулак, молишься и каждый день пытаешься сделать что-то, чтобы его спасти. Я очень благодарна врачам, которые выходили мою Алину.
Сейчас, по словам мамы, Алина вместе с братом постоянно играют в догонялки, и особенно ей нравится хулиганить: кидаться игрушками и стягивать носки.
«Я только на третьи сутки узнала, что она жива»
У Людмилы Лариной четверо детей. Из них одна девочка и мальчик родились раньше срока. Ульяна появилась на свет на 27-й неделе и весила 520 граммов, а Дима — на 34-й неделе с весом 1400 граммов.
Людмила Ларина с дочкой Ульяной, которой 2 года и 5 месяцев, и сыном Димой, которому 1 год и 5 месяцев— Естественно, было страшно, когда Ульяна родилась. Нам никаких гарантий никто не давал. Я только на третьи сутки узнала, что она жива. На 24-й неделе беременности мне делали УЗИ, и все было в порядке, на 27-й неделе снова поехала на УЗИ, и моя гинеколог начала сомневаться, отправила на УЗИ в роддом.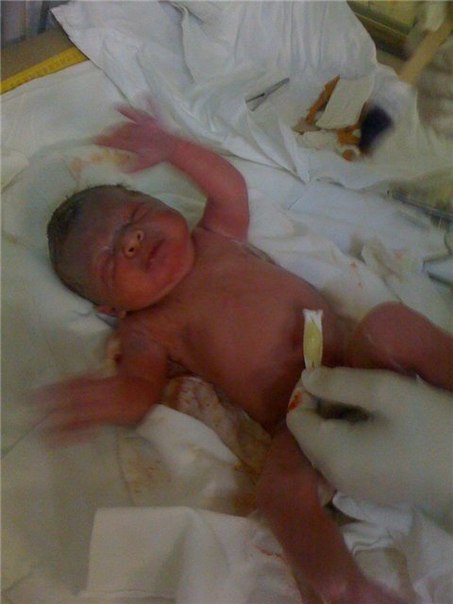 Оказалось, что кровоток был нарушен и ребенок мог задохнуться. Мне сделали кесарево. Выхаживали девочку в роддоме № 2, оттуда нас и выписывали. Два месяца она пролежала в реанимации, выписали еще через месяц с весом 2200 граммов. Сегодня у нас все в порядке. Единственное, что была одна операция из-за непроходимости пищи в желудке. Но прооперировали — и все нормально.
Оказалось, что кровоток был нарушен и ребенок мог задохнуться. Мне сделали кесарево. Выхаживали девочку в роддоме № 2, оттуда нас и выписывали. Два месяца она пролежала в реанимации, выписали еще через месяц с весом 2200 граммов. Сегодня у нас все в порядке. Единственное, что была одна операция из-за непроходимости пищи в желудке. Но прооперировали — и все нормально.
Дима, брат Ульяны, тоже родился раньше срока, и тоже из-за нарушения кровотока. Но в этом случае Людмила уже лежала на сохранении, чтобы был больше срок беременности. В реанимации Дима провел двое суток и сразу сам задышал.
— Я горжусь своими детьми и бесконечно благодарна врачам, что все закончилось благополучно, — говорит она.
«Мы только два месяца, как ходим, практически не разговариваем, но оптимизма не теряем»
Еремей Воронец родился на 30-й неделе, весил 1480 граммов, рост у него был 39 см.
— В 27 недель беременности у меня пошли воды, три недели лежали на сохранении, пытались сохранить как можно дольше. Дорастили до 1480 граммов — и пришлось экстренно делать кесарево, — рассказывает его мама Елена.
Елена Прищиц с мужем, дочкой и сыном Еремеем. Сейчас мальчику 2 года и 10 месяцев, он родился на 30-й неделе беременности весом 1480 граммовУ Еремея шунтированная гидроцефалия (болезнь, когда в желудочковой системе головного мозга скапливается много цереброспинальной жидкости. — Прим. TUT.BY) и стоит шунт. Его мама рассказывает, что он любит играть с сестрой и во всем ей подражать. А когда научился ходить, целыми днями ходит по дому.
— У нас было кровоизлияние, гематома, ребенок сам не дышал. А когда ему стало чуть лучше, обнаружили гидроцефалию, а затем и проблемы с глазками. На глаза сделали операцию — и мы видим. Я знала, что он поправится. Мы его крестили в реанимации в РНПЦ «Мать и дитя», и после этого он пошел на поправку.
Сейчас я не загадываю на будущее. Мы только два месяца, как ходим, практически не разговариваем, но учимся, ходим в специализированный садик и оптимизма не теряем. Мы верим и знаем, что он пойдет в обычную школу и не будет отличаться от других детей. Думаем, что и шунт уберут со временем. Есть процент детей, которым шунты со временем не нужны. Мы на это надеемся.
Мы только два месяца, как ходим, практически не разговариваем, но учимся, ходим в специализированный садик и оптимизма не теряем. Мы верим и знаем, что он пойдет в обычную школу и не будет отличаться от других детей. Думаем, что и шунт уберут со временем. Есть процент детей, которым шунты со временем не нужны. Мы на это надеемся.
«Дочка родилась весом 550 граммов»
Мамы, пережившие преждевременные роды, говорят, что самое главное – не плакать и даже мысли не допускать, что что-то пойдёт не так
17 ноября с 2009 года объявлен во всём мире Днём недоношенных детей. В перинатальном центре Воронежской областной больницы, единственном учреждении в области, где выхаживают детей родившихся с 22 недели беременности и весом от 500 граммов, слово «недоношенный» не любят.
— Оно как будто указывает неполноценность ребёнка, а ведь многие эти дети абсолютно ни в чём не уступают «доношенным» сверстникам, — говорит главный неонатолог областного департамента здравоохранения Людмила Ипполитова, — Поэтому они у нас «торопыжки», «мальки», «чуда»…
Специально для «торопыжек» и их родных в перинатальном центре устраивают праздник, день «Белых лепестков» — так ещё ласково называют детей, поспешивших появиться на свет. Это как большой общий день рождения, с аниматорами, артистами, песнями и танцами.
Когда в 2012 году по приказу Минздрава начали регистрировать детей, родившихся не на 28-й, как раньше, а на 22 неделе беременности с весом от 500 граммов – то есть считать их не выкидышами, а новорождёнными, которых надо спасать – это вызвало споры. Противники закона говорили, мол, зачем государству тратить огромные деньги на выхаживание детей, заранее обречённых или на гибель, или на глубокую инвалидность. Жаль, эти противники не видели, как танцует на празднике трёхлетняя Настя Скрыльникова! Девчушка, смело выбегавшая на сцену за компанию с артистами, моментально стала звездой утренника. Шустрая Настя и на свет появилась на четыре месяца раньше срока с весом 550 граммов.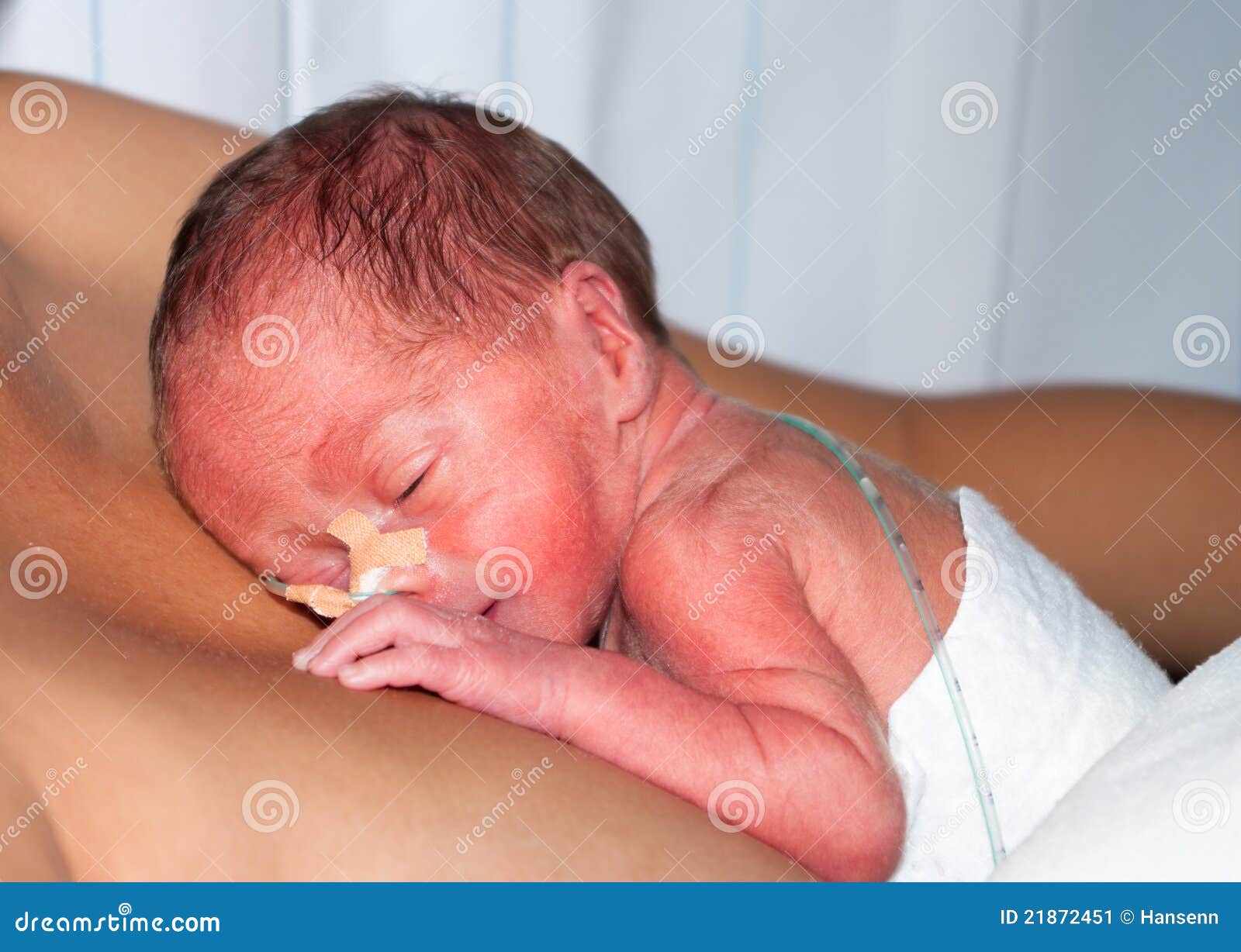
— С 20 недель у меня начались отёки, гестоз, плохие анализы, — вспоминает Настина мама, Марина, — Положили в больницу, пытались сохранять, но в 25 недель пришлось делать срочное кесарево. Больше трёх месяцев мы провели в перинатальном центре. Каждый день мы с мужем Сергеем, как молитву, повторяли: всё будет хорошо. Очень важно в такой ситуации не ссориться, поддерживать друг друга. Старалась сохранить молоко – и в итоге кормила дочку до года и трёх месяцев. Помню, малышка ещё лежала в кювезе, но врачи уже разрешали её вытаскивать и ненадолго класть себе на грудь. Так страшно было — красненькая, маленькая, хрупкая с трубочкой во рту… А некоторые «добрые» друзья-приятели говорили, мол, что вы с ней возитесь, она у вас инвалидом будет, слепой! Поддерживали, в общем…
Конечно, совсем без осложнений у Насти не обошлось, но сейчас она – абсолютно здоровый, активный ребёнок. И даже болеет куда реже доношенных сверстников!
У мамы двоих детей, Лены Араповой – совсем другая история. Её младшенький, Вова (сейчас ему два с половиной года), родился на хорошем сроке, в 34 недели. Но в реанимации он был самый тяжёлый – не мог дышать, были проблемы с сердцем.
— Я каждый день приходила в реанимацию и пела ему песни, все детские, какие знала, — рассказывает Лена, — Меня медсёстры и врачи до сих пор в пример ставят! Конечно, никто не ожидал, что у меня возникнут такие сложности. Беременность протекала спокойно, хорошо, все показатели были как в учебнике. Как вдруг и у меня, и у малыша началась тахикардия, врачи постановили – срочно родоразрешать! В реанимации сынок провёл около месяца. Но я не проронила ни одной слезы за это время. Потому что силы и нервы были нужны для помощи малышу. Я точно знаю, он реагировал, когда я пела ему, общалась с ним. А ещё я берегла молоко, сцеживалась и передавала ребёнку. В итоге мы до сих пор кормимся! Я очень благодарна всему медперсоналу – и врачам, и медсёстрам. Они просто потрясающие! За весь период пребывания здесь мы не заплатили ни копейки, ни купили ни одной вещи или лекарства – даже подгузники нам давали бесплатно.
Годовалые близнецы Андрей и Вика Лысенко не так давно научились ходить и с удовольствием покоряют всё новые и новые территории. Как известно, многоплодная беременность – самая по себе имеет риск преждевременных родов. Малыши родились у их мамы Ирины на 27-й неделе и каждый весил чуть более 900 граммов.
— Дышали очень плохо, то он, то она – рассказывает их тётя и крёстная, Елена, — Особенно Вике это сложно давалось. Но знаете, что интересно? Когда их клали рядом, малыши начинали дышать! Они и сейчас очень дружат. У меня два мальчика, родились по 5 кг каждый, а эти по 980 грамм — но сейчас разницы нет вообще никакой!
С Натальей Поздняковой мы разговаривали в палате отделения второго этапа выхаживания. Разговаривая с нами, она то и дело гладила по головке своего сынишку Дениса, а тот мирно себе посапывал в колыбельке. Своего первого ребёнка Наталья ждала с радостью, чувствовала себя хорошо. Но когда в 30 недель врачи померяли ей давление, то пришли в ужас – 110 на 190. Девушке прямо сказали, что нужны срочные роды, иначе ребёнок умрёт, а у неё откажут почки.
— Хорошо меня на «скорой» привезли сюда, иначе я боюсь, всё было бы совсем плохо, — молодая мама чуть не плачет, — Он родился семимесячным, но из-за проблем с моей беременностью плохо развивался и весил всего 860 граммов!
Сначала мальчик 24 дня провёл в реанимации, затем месяц — в интенсивной терапии.
— Мы с мужем очень ждали, когда он наберёт хотя бы килограммчик, потом кило двести, полтора. Вчера мы уже весили 1975 граммов! – радуется Наталья, — Огромное спасибо врачам! Были, конечно, у меня и страх, и слёзы. Но слова докторов нас радуют. Папа один раз уже подержал сына на руках и теперь весь извёлся – ждёт нас! Я знаю, что скоро заберу малыша домой. И всё у нас будет хорошо.
С 2011 года, когда открылся областной перинатальный центр, здесь здесь спасли четыре сотни младенцев весом меньше килограмма – самый маленький весил всего 490 граммов. По статистике перинатального центра, из ста детей, родившихся с массой меньше килограмма, выживают 87.
О том, какими способами врачи сегодня выхаживают детей с экстремально низкой массой тела, из-за чего у будущих мам возникает риск преждевременных родов и после какой недели беременности шансы родить здорового малыша резко увеличиваются — читайте в номере «МОЁ!» от 21 ноября
Как долго ваш недоношенный ребенок будет находиться в отделении интенсивной терапии и классификации недоношенных детей
Во-первых, хорошие новости: достижения в области медицинской помощи означают, что за последние десятилетия результаты для недоношенных детей улучшились, и даже самые маленькие из детей имеют больше шансов выжить и вести здоровый образ жизни.
Тем не менее, ранние роды могут показаться непосильными. Ваш ребенок будет в порядке? Как долго она будет находиться в отделении интенсивной терапии новорожденных (NICU)? Каковы долгосрочные перспективы?
Хотя ответ на эти вопросы зависит от ряда факторов, что затрудняет дать окончательный ответ, вооружившись общими представлениями о перспективах по дате рождения, вы сможете лучше контролировать себя и лучше подготовиться к госпитализации вашего ребенка. оставаться.
Как подразделяются на категории недоношенные
Уход за недоношенным, продолжительность пребывания в отделении интенсивной терапии и вероятность осложнений зависят от категории недоношенных. В целом, чем раньше родился ваш ребенок, тем дольше и сложнее находиться в отделении интенсивной терапии. Общие категории включают:
- Чрезвычайно недоношенные: Младенцы, родившиеся на 28 неделе беременности или ранее.
- Очень недоношенные. Младенцы, родившиеся на сроке менее 32 недель беременности.
- Умеренно недоношенные. Дети, рожденные от 32 до 34 недель беременности.
- Поздние недоношенные. Дети, рожденные от 34 до 36 полных недель беременности.

- Ранний срок. Дети, рожденные на сроке от 37 до 39 недель беременности.
Недоношенные дети классифицируются не только по гестационному возрасту. Здоровье недоношенного ребенка и лечение в отделении интенсивной терапии также во многом зависят от его размера при рождении — обычно чем меньше ребенок, тем выше шансы на более длительное пребывание в больнице и вероятность осложнений:
- Низкий вес при рождении младенцы, рожденные с массой тела менее 5 фунтов 8 унций.
- Очень низкий вес при рождении — это дети, рожденные с массой тела менее 3 фунтов 5 унций.
- Чрезвычайно низкий вес при рождении — это дети, рожденные с массой тела менее 2 фунтов 3 унции.
- Микро недоношенные дети — это самые маленькие и самые молодые дети, рожденные с массой тела менее 1 фунта 12 унций (800 граммов) или до 26 недель беременности.
Перспективы экстремальных недоношенных детей (родившихся до 28 недель)
Перспективы экстремальных недоношенных детей значительно улучшились с годами благодаря достижениям медицины.Некоторые исследования показали, что выживают более 50 процентов детей, рожденных на 23 неделе, более трех четвертей детей, рожденных на 25 неделе, и более 90 процентов детей, рожденных на 26 неделе.
Что происходит в отделении интенсивной терапии?
Поскольку их дыхательная система не полностью развита, этим крошечным младенцам требуется помощь при дыхании. А поскольку способность координировать рефлексы, такие как сосание и глотание, не проявляется примерно до 34 недель беременности, они не могут есть самостоятельно; большинство из них получают питание и жидкости внутривенно (через капельницу) или через зонд для кормления.Из-за чрезвычайно низкой массы тела при рождении им необходимо набрать несколько фунтов.
Кроме того, крайне недоношенные дети подвержены повышенному риску осложнений, включая респираторный дистресс-синдром (RDS, заболевание легких), гипогликемию (низкий уровень сахара в крови), гипотермию (трудности с сохранением тепла), желтуху, инфекции мочевыводящих путей и пневмонию. Все это может увеличить продолжительность пребывания ребенка в больнице.
Как скоро ваш ребенок сможет пойти домой?
Экстремальные недоношенные без осложнений обычно готовы к выписке за две-три недели до срока родов.Но младенцам, у которых в результате преждевременных родов возникли осложнения со здоровьем, такие как проблемы с дыханием или трудности с набором веса, возможно, придется оставаться в отделении интенсивной терапии задолго до их рождения.
Как правило, чем раньше родится ребенок, тем больше вероятность, что ему придется задержаться в сроке родов. Но молодые родители не должны разбивать свои надежды, когда ребенку приходится оставаться немного дольше. Вскоре ваш маленький сверток будет готов к отправке домой.
Перспективы для очень недоношенных детей (рожденных менее 32 недель)
По данным экспертов Американской академии педиатрии (AAP), дети, рожденные после 28 недель беременности, имеют почти полный (94 процента) шанс на выживание, хотя они, как правило, имеют больше осложнений и требуют интенсивного лечения в отделении интенсивной терапии, чем дети, родившиеся позже.Младенцы, родившиеся после 30 недели, как правило, практически не имеют долгосрочных проблем со здоровьем или развитием. Однако большинство детей, рожденных до 32 недель, как правило, испытывают затруднения с дыханием.
Что происходит в отделении интенсивной терапии?
Младенцам с затрудненным дыханием, вероятно, потребуется на время использовать респиратор (вентилятор). У некоторых возникают проблемы с кормлением, и они могут сначала принимать пищу через зонд, который вводят в нос или рот и спускают в желудок (это называется кормлением через зонд).Поскольку их иммунная система все еще развивается, они также подвергаются большему риску заражения и более склонны к гипогликемии и переохлаждению.
Как скоро ваш ребенок сможет пойти домой?
Младенцы, родившиеся в этом возрасте, обычно отправляются домой на пару недель раньше или почти сразу после их первоначального срока, если у них нет серьезных осложнений или заболеваний.
Прогноз для умеренных и поздних недоношенных детей (рожденных между 32 и 36 полными неделями)
Среднесрочные и поздние (или краткосрочные) недоношенные дети провели довольно много времени в утробе мамы, поэтому они почти полностью родились. шансы на выживание.
Что происходит в отделении интенсивной терапии?
У большинства младенцев этой категории меньше шансов иметь серьезные проблемы с дыханием (благодаря некоторому развитию сурфактанта, созревающего в легких в утробе матери), но им может потребоваться помощь с дыханием в течение нескольких часов или дней. Некоторым может потребоваться кормление через желудочный зонд, но большинство из них сможет кормить через соски. Как и любой недоношенный ребенок, он все еще подвержен риску инфекций и проблем, таких как желтуха, гипогликемия и переохлаждение.
Как скоро ваш ребенок сможет пойти домой?
Это зависит от гестационного возраста ребенка на момент родов и может быть от сразу после рождения до нескольких дней или нескольких недель.Если все пройдет с вашим ребенком, он может сразу же отправиться домой. Но если возникнут какие-либо проблемы, вашему ребенку придется остаться на некоторое время (вероятно, очень короткое).
Перспективы для недоношенных детей (рожденных на 37 и 38 неделе)
На протяжении десятилетий термин «доношенный» описывал любую беременность, которая длилась от 37 недель до 42 недель. Но несколько лет назад Американский колледж акушеров и гинекологов (ACOG) изменил определение. Теперь доношенной беременностью считается срок от 39 недель до 40 недель и 6 дней.Это означает, что роды, которые происходят между 37 неделями и 38 неделями, 6 дней называются «ранними». У этих недоношенных детей все еще есть риск инфекций и других проблем, но вероятность серьезных осложнений очень мала.
Что происходит в отделении интенсивной терапии?
На этом этапе младенцы обычно находятся на правильном пути в развитии, поэтому любое лечение будет минимальным.
Как скоро ваш ребенок сможет пойти домой?
Многим младенцам этой категории не нужно проводить какое-либо время в отделении интенсивной терапии.В лучшем случае это будет максимум за пару недель.
Получение разрешения на возвращение домой с ребенком
Независимо от гестационного возраста ребенка при рождении, он должен выполнить несколько требований, прежде чем врачи решат, что отвезти ее домой безопасно. Она должна:
- Дышать самостоятельно
- Поддерживать стабильную температуру
- Кормить грудью или из бутылочки
- Достичь определенного веса и стабильно набирать вес
- Не иметь нерешенных острых медицинских проблем, таких как апноэ (когда недоношенные дети останавливаются короткое время дышать во время сна)
Недоношенных детей — канал «Лучшее здоровье»
В Австралии около восьми процентов детей рождаются преждевременно (до 37 недель беременности) каждый год. Большинство недоношенных детей рождаются на сроке от 32 до 36 недель беременности, и почти все эти дети вырастают здоровыми детьми.
К сожалению, некоторые младенцы умирают в результате слишком раннего рождения, потому что их органы слишком незрелые, чтобы нормально функционировать вне матки.
Трудно предсказать, какая беременность закончится преждевременно. Чаще всего конкретная причина преждевременных родов не обнаруживается. Мы знаем несколько факторов риска, но механизмы преждевременных родов остаются загадкой, поэтому их трудно предотвратить.
Факторы риска преждевременных родов
Некоторые причины преждевременных родов остаются неизвестными. Однако существует несколько факторов риска для матери, в том числе:- Высокое кровяное давление
- Диабет
- Тяжелое заболевание
- Курение
- Двойная или многоплодная беременность
- Предыдущие преждевременные роды.
Отсрочка преждевременных родов
Если у матери преждевременные роды, иногда роды могут быть отложены с помощью определенных методов лечения. Пока ребенок растет нормально и плацента работает должным образом, каждый дополнительный день, который ребенок может провести в утробе матери, увеличивает шансы на выживание, особенно если есть время дать матери стероиды. Инъекции стероидов матери перед родами могут улучшить зрелость легких ребенка и его шансы на выживание.
Шанс выживания недоношенных детей
Шанс выживания зависит от степени недоношенности ребенка и веса при рождении. Считается, что доношенная беременность длится от 37 до 42 недель. Две трети младенцев, рожденных на 24 неделе беременности и поступивших в отделение интенсивной терапии новорожденных (NICU), доживают до возвращения домой. Девяносто восемь процентов младенцев, рожденных на 30 неделе беременности, выживут.
Осложнения для недоношенных детей
Как правило, младенцы, родившиеся в срок до 36 недель, поступают в неонатальное отделение.Очень недоношенные дети (до 30 недель беременности) и те, кому требуется помощь с дыханием, должны проходить лечение в отделении интенсивной терапии.Более крупные недоношенные дети, у которых нет проблем с дыханием, будут находиться в специальном детском саду.
Некоторые из осложнений для недоношенного ребенка могут включать:
- Заболевание легких — недоношенным детям часто требуется кислород через вентилятор или в инкубаторе, пока их легкие полностью не созреют.
- Проблемы с кормлением — недоношенные дети часто не могут сосать, и их нужно кормить через зонд в желудок до тех пор, пока не разовьется рефлекс сосания и глотания.
- Трудности с контролем температуры — «центр контроля температуры» в мозге недоношенного ребенка еще не созрел. Поэтому о младенцах заботятся под специальными потолочными обогревателями или в закрытых инкубаторах, пока они не станут достаточно зрелыми, чтобы за ними ухаживали в обычной кроватке.
- Апноэ — это когда ребенок останавливается на короткое время. Дыханием управляет часть мозга, называемая респираторным центром, которая у недоношенных детей является незрелой.
- Брадикардия — это снижение частоты сердечных сокращений, обычно вызванное апноэ.
- Желтуха — кожа приобретает желтый цвет из-за соединения в крови, называемого билирубином, которое разрушает эритроциты. Печень недоношенного ребенка слишком незрелая, чтобы должным образом обрабатывать билирубин, поэтому используются лампы для фототерапии.
Инвалидность для недоношенных детей
В целом риск того, что у недоношенных детей будут тяжелые формы инвалидности, зависит от степени их недоношенности и тяжести заболевания, которое они испытали после рождения.Примерно у трети детей, рожденных в 24 недели, разовьется серьезная инвалидность, такая как умственная отсталость, церебральный паралич, слепота или глухота.
Незначительные нарушения, такие как проблемы с чтением или обучением, обычно не проявляются до школьного возраста. Младенцы, родившиеся в недоношенном возрасте, обычно не имеют долгосрочных проблем со здоровьем в результате их раннего рождения.
Куда обратиться за помощью
- Ваш врач
- Ваш акушер
- Персонал родильного дома
Что следует помнить
- Причины преждевременных родов до конца не изучены, поэтому прогнозирование и профилактика затруднены.
- Шансы на выживание недоношенных детей зависят от степени недоношенности и их массы тела при рождении.
- Выжившие недоношенные дети подвержены риску различных форм инвалидности от легкой до тяжелой, включая нарушение зрения, задержку в развитии и трудности в обучении.
Недоношенный ребенок: перспективы и чего ожидать
Младенцы считаются недоношенными, если они родились до 37 недели беременности. Для сравнения, доношенные роды происходят между 39 и 40 неделями, 6 днями беременности; роды на сроке от 37 до 38 недель беременности называются ранними сроками.
Примерно каждый десятый ребенок в США рождается недоношенным. После снижения частоты преждевременных родов с 2007 по 2014 год CDC сообщает о повышении этого показателя (наряду с более высоким процентом детей с низкой массой тела при рождении) в течение трех лет подряд. (Последние данные CDC за 2017 год.)
Недоношенные дети делятся на четыре основные категории:
- Крайне недоношенные: Дети, родившиеся до 28 недель
- Очень недоношенные: Дети, рожденные от 28 недель до 31 недели, 6 дней
- Умеренно недоношенные: Дети, рожденные от 32 недель до 33 недель, 6 дней
- Поздно недоношенные: Дети, рожденные в возрасте от 34 до 36 недель, 6 дней
Недоношенные дети также классифицируются по их весу при рождении:
- Чрезвычайно низкая масса тела при рождении: Менее 2 фунтов 3 унции (1 кг)
- Очень низкая масса тела при рождении: От 2 фунтов 3 унции (1 кг) до 3 фунтов 4.9 унций (1,5 кг)
- Низкая масса тела при рождении: От 3 фунтов 5 унций (1,5 кг) до 5 фунтов 8 унций (2,5 кг)
Девочки, как правило, немного меньше мальчиков, когда бы они ни были родился.
Недоношенные дети, особенно очень рано родившиеся и имеющие самый низкий вес при рождении, подвергаются более высокому риску осложнений со здоровьем, инвалидности и смерти. Однако достижения медицины означают, что у недоношенных детей сегодня гораздо больше шансов на выживание, чем в прошлом.При надлежащем уходе многие недоношенные дети могут жить полноценной и здоровой жизнью.
Как рано может родиться и выжить ребенок?
Младенцы, рожденные младше 22 недель, практически не имеют шансов на выживание. Младенцам, родившимся в возрасте от 22 до 26 недель, потребуется серьезная медицинская помощь, и они имеют высокий риск необратимой инвалидности, если они выживут. По достижении 26 недель беременности ребенку по-прежнему будет требоваться медицинская помощь, но его шансы выжить без серьезных проблем со здоровьем значительно увеличиваются.Тем не менее, по сравнению с младенцами, родившимися позже, она по-прежнему подвержена повышенному риску инвалидности, такой как церебральный паралич, глухота, слепота и неврологические проблемы.
Чем ближе срок рождения ребенка, тем лучше состояние его здоровья. В исследовании более 6000 детей, родившихся крайне недоношенными, у детей, родившихся на 22 неделе, выживаемость составляла 6 процентов, а у детей, родившихся на 28 неделе — 94 процента. Кроме того, на каждую неделю гестационного возраста до 39 недель наблюдается увеличение других положительных исходов, связанных с неврологическим развитием.Младенцы продолжают расти и развиваться в утробе матери вплоть до 39 недель.
Другие факторы, помимо возраста, которые играют роль в шансах на выживание ребенка, включают его массу тела при рождении, пол (девочки имеют более высокий уровень выживаемости), возраст и состояние здоровья мамы, беременность или осложнения при родах, независимо от того, является ли она одиночкой или многоплодной (не замужем). младенцы имеют лучшую выживаемость), и есть ли у нее генетическая аномалия.
Прогноз для ребенка, родившегося в сроке от 26 до 28 недель
Средний вес: 1 фунт 12 унций (0.От 8 кг) до 2 фунтов 5 унций (1 кг)
Средняя длина: От 13 дюймов (33 см) до 14,3 дюймов (36 см)
Средняя окружность головы: От 9 дюймов (23 см) до 10 дюймов (25 1/2 см)
Менее 1 процента детей в этой стране рождаются так рано. Они считаются крайне преждевременными. Большинство детей (80 процентов), достигших 26 недель беременности, выживают, в то время как у детей, родившихся на 28 неделе, выживаемость составляет 94 процента. И большинство детей, рожденных после 27 недель, выживают без неврологических проблем.
Однако крайне недоношенные дети подвергаются наибольшему риску медицинских осложнений и могут столкнуться с длительным пребыванием в отделении интенсивной терапии новорожденных (NICU).
Вот чего ожидать:
- Большинство крайне недоношенных детей рождаются с очень низкой массой тела при рождении.
- Они выглядят совсем иначе, чем доношенные дети. Их кожа морщинистая, красновато-пурпурного цвета и настолько тонкая, что видны кровеносные сосуды под ней. Их лицо и тело покрыты мягкими волосами, называемыми лануго.Они кажутся очень худыми, потому что не успели набрать жир.
- Скорее всего, у них закрытые глаза и нет ресниц.
- У этих крошечных малышей слабый мышечный тонус, и большинство из них очень мало двигается.
- Почти всем требуется лечение кислородом, поверхностно-активными веществами и механическая помощь, чтобы помочь им дышать.
- Эти младенцы слишком незрелые, чтобы одновременно сосать, глотать и дышать, поэтому их нужно кормить через вену (внутривенно), пока они не разовьют эти навыки.
- Они часто еще не могут плакать (или их не слышно из-за трубки в горле), и они спят большую часть дня.
Перспективы ребенка, рожденного в сроке от 28 до 32 недель
Вес: От 2 фунтов 4 унций (1 кг) до 3 фунтов 14 унций (2 кг)
Длина: От 14 дюймов (36 см) до 16 1/2 дюймов (42 см)
Окружность головы: От 10 дюймов (25 см) до 11 1/2 дюймов (29 см)
Чуть менее 1 процента всех детей рождаются в этот период времени, известный как очень недоношенные.Младенцы, рожденные после 28 недель с массой тела при рождении не менее 2 фунтов 4 унции, имеют почти полный шанс на выживание, а у 80 процентов будут минимальные долгосрочные проблемы со здоровьем или развитием.
Вот чего ожидать:
- Очень недоношенные дети очень похожи на детей, родившихся раньше, но обычно они крупнее.
- Большинству из них требуется лечение кислородом, поверхностно-активными веществами и механическая помощь, чтобы помочь им дышать.
- Некоторых из этих детей можно кормить грудным молоком или смесью через трубку, продетую через нос или рот в желудок, в то время как других необходимо кормить внутривенно.
- Некоторые из этих младенцев умеют плакать. Они могут больше двигаться, хотя их движения могут быть резкими.
- Они могут схватиться за палец и повернуть голову из стороны в сторону.
- Эти младенцы могут открывать глаза, и они начинают бодрствовать и бодрствовать на короткое время.
Перспективы ребенка, родившегося в возрасте от 32 до 33 недель
Вес: От 3 фунтов 11 унций (1,7 кг) до 4 фунтов 14 унций (2 кг)
Длина: От 16 дюймов (41 см) до 17 1/2 дюймов (44 1/2 см)
Окружность головы : от 11 дюймов (29 см) до 12 дюймов (31 см)
Около 1.2 процента всех младенцев рождаются именно в это время, и около 98 процентов из них выживают. У умеренно недоношенных детей вероятность развития серьезных нарушений в результате преждевременных родов ниже, чем у детей, рожденных ранее, хотя они по-прежнему подвергаются более высокому риску, чем доношенные дети, в отношении проблем с обучением и поведением.
Вот чего ожидать:
- Умеренно недоношенные дети обычно весят меньше и кажутся более тонкими, чем доношенные.
- Иногда они могут дышать самостоятельно, и многим просто нужен дополнительный кислород, чтобы помочь им дышать.
- Иногда их можно кормить грудью или из бутылочки. Однако тем, у кого проблемы с дыханием, вероятно, потребуется зондовое питание.
Прогноз для ребенка, родившегося в возрасте от 34 до 37 недель
Вес: От 4 фунтов 11 унций (2 кг) до 6 фунтов 7 унций (3 кг)
Длина: От 17 дюймов (44 см) до 19 дюймов (48 см)
Окружность головы : от 12 дюймов (31 см) до 13 дюймов (33 см)
Около 70 процентов недоношенных детей рождаются поздно недоношенными.Эти младенцы обычно более здоровы, чем младенцы, родившиеся раньше.
Поздно недоношенные дети реже, чем дети, родившиеся раньше, развивают серьезные нарушения в результате преждевременных родов, но они могут подвергаться более высокому риску тонких проблем с обучением и поведением.
Вот чего ожидать:
- Поздно недоношенные дети могут казаться тоньше доношенных.
- Эти дети по-прежнему подвергаются более высокому риску, чем доношенные дети, в отношении проблем со здоровьем новорожденных, включая проблемы с дыханием и кормлением, трудности с регулированием температуры тела и желтуху.Эти проблемы обычно легкие, и большинство младенцев быстро выздоравливают.
- Большинство этих детей можно кормить грудью или из бутылочки, хотя некоторым (особенно тем, у кого легкие проблемы с дыханием) может потребоваться кормление через зонд на короткое время.
- Примерно в 35 недель у младенцев достаточно мышечного тонуса, чтобы свернуться в позу зародыша.
- Их хватка теперь достаточно сильна, чтобы они держались, пока вы их поднимаете.
- У этих малышей более плавные и целеустремленные движения.
- Некоторые младенцы в этом возрасте могут засовывать руки в рот для сосания.
- По оценкам, на 35 неделе беременности вес мозга составляет всего около 65 процентов от веса доношенных детей.
Подробнее:
Заболевания, с которыми может столкнуться ваш недоношенный ребенок
Воспитание в отделении интенсивной терапии
Чудеса: Истории успеха Preemie
7 источников финансовой помощи для вас и вашего ребенка
Как определить скорректированный возраст вашего недоношенного ребенка
Как нормально развивается ваш недоношенный ребенок?
5 правил для новорожденных недоношенные перерыв
показателей преждевременной выживаемости к
неделеМало что может быть страшнее преждевременных родов.
Несмотря на то, что в медицине было много достижений, преждевременные роды по-прежнему являются основной причиной неонатальных потерь.
Однако статистика теперь показывает, что выживаемость даже самых ранних недоношенных детей довольно высока.
Если вы столкнулись с преждевременными родами, вы, вероятно, задаетесь вопросом, какие результаты вероятны в зависимости от вашего текущего срока беременности.
Если вы подвержены риску преждевременных родов, неделя за неделей знание результатов станет частью обратного отсчета беременности, и вы знаете, что каждый день и каждая неделя означают повышение выживаемости.
Показатели преждевременной выживаемости по неделям
Когда у меня было кровотечение, на 16 неделе беременности, я помню, как у меня упало сердце.
Это было быстро снято, когда у меня было здоровое УЗИ, но я знала, что кровотечение во втором триместре (в сочетании с некоторыми плацентарными осложнениями) может увеличить вероятность преждевременных родов.
Позже, когда в 29 недель у меня отошли воды, я начал лихорадочно искать статистику. Каждый день, проведенный в больнице, приносил облегчение, зная, что прогноз моего ребенка с каждым днем улучшался.
В течение первых 24 часов в больнице, врач за доктором приходили, чтобы обсудить самые разные вещи — от специалиста по материнской медицине для плода, обсуждающего УЗИ, до неонатолога, который приходил поговорить о выживаемости.
Это был ураган информации, но все, что я хотел знать в то время, — это насколько вероятно, что с моим ребенком все будет в порядке.
Какова выживаемость недоношенных детей?
При рассмотрении показателей выживаемости играет роль множество факторов — страна, в которой вы находитесь, больница, в которую вы обращаетесь, пол вашего ребенка и так далее.
Различные районы и больницы имеют разную политику, например, в отношении реанимации или жизнеспособности. Статистика просто дает общую картину того, что может произойти.
Новейшие и наиболее изменяющиеся статистические данные относятся к чрезвычайно недоношенным, также известным как микродоношенные, потому что много лет назад жизнеспособность наступала лишь через 28 недель.
Сейчас, как правило, по достижении 24 недель вы достигли жизнеспособности, а выживаемость составляет 40-70%
В некоторых учреждениях будут предприниматься попытки реанимировать младенцев, родившихся в возрасте 22 недель.Выживаемость 0-10%.
Более низкая выживаемость частично может быть связана с меньшим количеством попыток реанимации младенцев на этой беременности из-за плохого долгосрочного прогноза до 24 недель.
Младенцы, родившиеся на сроке 34 недели, имеют почти такую же выживаемость, как и доношенные дети — 98% и более.
Они более подвержены риску определенных осложнений со здоровьем и развитием, чем доношенные дети, но их выживаемость и долгосрочный прогноз очень близки к таковым для доношенных детей.
Выживаемость по неделям
Каждая ситуация уникальна, но эта статистика поможет вам понять, чего ожидать.
- 21 неделя или меньше: 0%
- 22 недели: 0-10%
- 23 недели: 10-35%
- 24 недели: 40-70%
- 25 недель: 50-80%
- 26 недель: 80-90%
- 27 недель: более 90%
- 28 недель: 92% и более
- 29 недель: 95% и более
- 30 недель: более 95%
- 31 неделя: более 95%
- 32 недели: 98%
- 33 неделя: 98%
- 34 недели: 98% и более
Несмотря на то, что в каждой больнице действуют разные политики по ведению преждевременных родов, 24 недели считаются возрастом жизнеспособности, потому что 50% или более детей выживают на этом сроке беременности.
При поддержке неонатологии показатели выживаемости детей, рожденных на сроке 32 недели, близки к показателям доношенных детей.
Младенцы, родившиеся на сроке 34 недели или позже, имеют выживаемость по сравнению с доношенными детьми, часто с небольшой поддержкой в еде, а иногда и в дыхании.
Будучи недоношенными, младенцы, рожденные в возрасте от 35 до 37 недель, обычно не нуждаются в респираторной поддержке, и многие из них могут без осложнений кормить перорально. Тем не менее, некоторым из этих детей все равно потребуется некоторая поддержка при переходе, что может означать короткое пребывание в отделении интенсивной терапии.Однако показатели выживаемости в этой группе редко вызывают беспокойство.
Можете ли вы увеличить шансы вашего ребенка на выживание?
Большая часть беременности и родов находится вне нашего контроля. Однако есть еще кое-что, что мы можем контролировать.
Когда дело доходит до недоношенности, поговорка: « унция профилактики стоит фунта лечения» — совершенно верно.
Не все случаи недоношенности можно предотвратить, но есть вещи, которые мы можем сделать, чтобы снизить наши риски и повысить шансы ребенка на выживание.И что касается ситуаций, когда у нас нет контроля, к счастью, мы живем во времена многих неонатальных достижений.
Чтобы снизить риск преждевременных родов:
- Получать регулярный и адекватный дородовой уход
- Обратитесь к акушерке или врачу, если у вас есть признаки ИМП или других инфекций / лихорадки
- Примите меры до зачатия и во время беременности, чтобы снизить риск гестационного диабета (GD)
- Если у вас развивается БГ или у вас диабет 1 или 2 типа, соблюдайте рекомендации врача по питанию, физическим упражнениям и лекарствам.Если у вас диабет 1 типа, вам следует при необходимости проконсультироваться с эндокринологом.
- Сообщите о кровотечении акушерке или врачу
- Сообщите о спазмах или схватках акушерке или врачу. Хотя они часто не вызывают беспокойства, важно, чтобы ваш поставщик решил, нужно ли вам быть осмотренным
- Немедленно обратитесь к акушерке или врачу, если вы считаете, что вода протекает или потекла,
Если преждевременные роды уже неизбежны, сделать не так много; Однако есть еще вещи, которые могут помочь вашему ребенку:
- Если начались преждевременные роды, как можно скорее доставить в больницу
- Иногда токолитические препараты могут ослабить или остановить схватки, позволяя ребенку оставаться в спокойном состоянии на несколько дней дольше, а иногда даже до полного срока
- Если вам меньше 32 недель, ваша акушерка или врач, вероятно, назначит вам сульфат магния, чтобы защитить мозг вашего ребенка и снизить риск церебрального паралича.Сульфат магния также действует как мягкий токолитик, который может помочь ребенку дольше оставаться в постели
- Если вам меньше 34 недель, ваша акушерка или врач назначит одну или две дозы стероидов, чтобы помочь легким вашего ребенка созреть
Как видите, самое важное для улучшения исхода вашего ребенка — это обратиться к врачу, как только вы подозреваете преждевременные роды. Токолитики, сульфат магния и стероиды обычно назначают в больницах.
Узнайте больше о Преждевременные роды — признаки, симптомы и лечение и обретите уверенность в серии фотографий , посвященной силе недоношенных детей.
История Фрейи — Родилась в 29 недель
Беременность, 29 недель
Я хотел бы начать с извинений, некоторым это может показаться немного скучным, но идея истории Фрейи состоит в том, чтобы оказать некоторую поддержку другим родителям, у которых есть недоношенные дети. Даже если это поможет одному человеку, я буду счастлив, что написал это. Я провел много времени, читая блоги и форумы людей, чтобы узнать, что другие люди пережили или пережили со своим недоношенным ребенком. Чем больше деталей, тем лучше.Если вы просто хотите перейти к той части, где родилась Фрейя, я разрешаю это, просто прокрутите вниз до Дневника на память RVI!
Сегодня 28 неделя беременности, охуууу, на неделю ближе к встрече с нашей великолепной маленькой девочкой, это было 21 февраля, когда я сказала это себе. Как она будет выглядеть, будет ли она похожа на меня и будет ли у нее до смехотворно аккуратных черт своего отца? У меня в голове было столько вопросов, и я был так взволнован, как и Марк, папа Фрейи. Я стал немного одержим количеством приложений на моем телефоне и планшете, чем она занималась сегодня, ну, в 28 недель она весит около 2 фунтов и теперь тоже может моргать.Это было обычным явлением, как только я утром открывал глаза, я брал телефон, чтобы прочитать.
Я наслаждалась беременностью и наблюдала, как растет моя шишка, мне нравилась шишка, и мне нравилось, когда она начинала пинаться. Моя беременность на тот момент протекала довольно гладко, однако у меня были месячные в течение первых 4 месяцев. Похоже, это было нормально, гормоны моей беременности были недостаточно сильны, чтобы взять верх над моими, но в конце концов они прекратились. У меня не было ни тошноты, ни головных болей, ни тяги к еде, я просто любил много есть, и теперь у меня было прекрасное оправдание: «Этот кремовый торт для ребенка», да, верно!
В воскресенье на той неделе Марк был на улице со своими друзьями, а я просто возился по дому, проводя ленивое воскресенье, когда я почувствовал, как стекает по ноге, как будто я обмочился.Я не чувствовал этого раньше и понятия не имел, что это может быть. Это было немного, может быть, несколько столовых ложек, но все же весьма значимо. Я читала о потере контроля над мочевым пузырем во время беременности, это была плохая мысль, мне оставалось еще 12 недель. Мне пришло в голову, что это могут быть мои воды, но я отклонил это и начал гуглить, что это могло быть. Google был моим лучшим другом и самым большим врагом во время беременности, я знаю, что вам не следует задавать вопросы в Google, так как он может вызывать самые разные вопросы, но я просто ничего не могла с собой поделать.У кого-то где-то, вероятно, была точно такая же проблема, как и у меня, и он застрял на форуме во всемирной паутине. Google сказал мне, что это, вероятно, мой мочевой пузырь, но я не мог перестать думать: «А что, если это мои воды прорываются через 28 недель». Я решил, что рисковать не стоит, и обратился в больницу, где мне сказали идти прямо туда.
Я разговаривал с Марком, который сказал мне, что он вернется прямо домой, но я отклонил это и сказал ему, что это, вероятно, не что иное, как на случай, если я проверим его, на самом деле я молился, чтобы все было в порядке.
Когда я приехал в больницу, акушерка проверила меня и подключила к мониторам, чтобы проверить, нет ли схваток. Она объяснила, что у 6 женщин была такая же проблема, и только у одной были схватки, так что, вероятно, волноваться не о чем. Через некоторое время меня подключили, и после проверки на утечку жидкости она заверила меня, что со мной все в порядке, и, скорее всего, это был мой мочевой пузырь, и я пошла домой.
В течение той недели у меня продолжались небольшие утечки, я просто чувствовал, что что-то не так, и что это не мой мочевой пузырь, но потом я говорил себе, что я просто беспокоюсь, и все в порядке.Я еще немного погуглил, это была зависимость, с которой я ничего не мог поделать, разные форумы, которые я посещал, утверждали, что обычно жидкость имеет почти сладкий запах. Я решил проверить эту теорию, и меня охватила паника, жидкость, которую я протекала, имела сладкий запах, это определенно не был запах мочи. Я решил понаблюдать за этим в течение следующих нескольких дней, прежде чем снова отправиться в больницу. Я чувствовала себя одной из тех параноидальных беременных женщин, которые абсолютно здоровы и здоровы, но считают, что что-то не так.
На следующий день я почувствовал себя очень плохо, болезненно, усталым и истощенным, это было необычно для меня, так как я все время боролся в хорошей форме. У меня также была небольшая боль в пояснице, но я предположил, что это из-за того, что моя шишка увеличивалась с каждым днем. Прогуливаясь по супермаркету, я почувствовал, что протекает намного больше, чем обычно, я оставил свои покупки и пошел домой. Я даже пошел спать, как только пришел домой, я никогда не сплю днем, я просто чувствовал себя нехорошо. О, кстати, это была пятница, которая означала одно: мне было 29 недель !!
Актуальный футбольный матч
Я должен был присутствовать на футбольном матче в тот вечер, играл мой сын.Сейчас моему первенцу, Лиаму, 14 лет, он родился на 6 дней раньше, весил 8 фунтов 7,5 унций, никаких проблем с ним не было. Мне было всего 17, когда у меня родился Лиам, но, опять же, я любила беременность. В ту ночь на футбольном матче было холодно, морозно, и я мало что знал, у меня были ранние роды.
Меня разбудили рано утром из-за болей в животе, похожих на боли при месячных. Теперь я не знаю, чего я ждал, но подумал, просто не обращай на них внимания, они уйдут. Думаю, я знал, что что-то не так, но не хотел в это верить.Боли не прекращались, если что-то усиливалось, я решил рассчитать время, они приходили каждые 7 минут. Мое сердце упало, этого не может быть, я не могу рожать, еще слишком рано. Я разбудил Марка и сказал, что собираюсь спуститься вниз, так как у меня болит живот. Я знал, что он подпрыгнет и скажет, что идет со мной, я мог сказать, что он тоже волновался. Мы позвонили в больницу Даремского университета, которая попросила нас сразу же пройти обследование. Мы оставили Лиама спать в постели, думая, что вернемся меньше чем через час, но этого не произошло.
Нас встретила очень дружелюбная акушерка, или я скажу акушер, как он был мужчиной? Опять же, меня подключили к тренажеру, но признаков схваток не было, он объяснил, что это может быть боль в тазу или тазовом поясе, я думаю, он упомянул. Я почувствовал огромное облегчение, я мог переносить боль в течение следующих 11 недель, пока колбаса была в порядке, это прозвище дал папа, я не знаю, откуда оно взялось, но оно прижилось. Затем консультант вошел в комнату, и они обсудили мои результаты, поскольку были изменения, пока я был подключен.Консультант также был дружелюбен, она объяснила, что просто хотела быстро провести внутреннюю беседу и убедиться, что все в порядке, а затем пришли эти ужасные слова: «ваш 5 сантиметров расширен, ваш ребенок родится сегодня». Я не мог дышать, я не знал, что думать, а бедняга Марк стоял рядом со мной и выглядел немного смущенным. Я повернулся к нему и просто заплакал: «слишком рано, слишком рано». Марк держал меня, пытаясь уверить, что все будет хорошо, и акушерка пыталась объяснить, что 29 недель — это нормально, и пока не стоит слишком волноваться.Я взял себя в руки, у меня тоже было, у меня был ребенок сегодня, я не знал, каков будет результат, но это должно было случиться, я буду разбираться с этим постепенно.
Мне сделали стероидную инъекцию, чтобы попытаться помочь легким справиться с ситуацией, когда она родилась, они надеялись, что у меня будет время сделать вторую инъекцию стероидов, потому что через 29 недель ее легкие все еще будут очень недоразвитыми. Размер иглы был огромным, и она входила прямо мне в зад, я знал, что будет больно, и был прав.
Меня и Марка познакомили с нашей акушеркой, которая будет с нами все время, а также с акушеркой-студенткой, оба были очень дружелюбны. Нас отвели в родильную палату и сказали, что к нам приедут несколько человек, чтобы объяснить, что именно будет происходить и чего ожидать. Потом мы остались одни, Марк был великолепен, мой рок, все время сохранял спокойствие и был сильным и позитивным, я знал, что это было мне на пользу, мы не знали, чего ожидать в тот день.
Мы связались с нашими родителями, я знал, что моя мама будет прямо там, было еще раннее утро, нам нужно было, чтобы родители Марка пошли навестить Лиама, поскольку он все еще спал дома один.Когда они приехали, он все еще спал, и они попросили его связаться с Марком, Марк объяснил, что его младшая сестра придет рано, к счастью, Лиам понятия не имел, что это тревожно, он просто подумал, что встретится с ней немного раньше, что было, наверное, к лучшему. Мы связались с работой, близкими друзьями, просто людьми, которых, как нам казалось, должны были знать. Когда приехала моя мама, Марк заскочил домой, чтобы собрать несколько кусочков, мне было всего 29 недель, у меня не было готовой больничной сумки, у меня почти ничего не было готово, у меня еще было 11 недель, чтобы разобрать ее.
Мама Марка сказала мне несколько недель спустя, что, когда Марк пришел домой, чтобы собрать кое-что, он проверил, что Лиам находится в своей комнате, а затем заплакал, он хотел быть сильным для меня, но боялся того, что собиралось случаться. Когда он в конце концов сказал мне, что сломался, он объяснил, что не понимал, что иметь ребенка в 29 недель — это о чем беспокоиться, пока я не повернулся к нему в больничной палате тем утром и не сказал эти пугающие 3 слова: « это слишком рано » ‘. Марк был очень осведомлен о моей одержимости приложениями для беременных, поэтому знал, что я знаю, что происходит с нашим ребенком каждый божий день.Марку тоже нравилось знать, он писал мне с работы в четверг после получения еженедельного электронного письма от NHS, чтобы рассказать, чем наша маленькая девочка делала на этой неделе, он просто не вдавался в подробности, как я.
Марк вернулся в больницу, и боль начала становиться заметной, но я не могла справиться с этим, наши акушерки держали нас в курсе на каждом этапе, акушерка-студентка никогда не оставляла меня. Они объяснили, что мне нужны сильнодействующие антибиотики через капельницу, причина того, что я плохо себя чувствовала в пятницу, была из-за серьезной инфекции, которая у меня была, она объяснила, что мои результаты крови вернулись, а уровень CRP, который должен быть от 0 до 10, был выше 200 , была вероятность, что я тоже передал это ребенку.Когда она приедет, ей также потребуются антибиотики. Как будто не о чем беспокоиться, хватит ли ей сил бороться с инфекцией?
Консультанты, акушерки и медсестры начали приходить, разговаривать с нами и проверять мои схватки. Один консультант, в частности, был очень услужливым и чутким, он объяснил, что, когда ребенок родится, она будет весить около 2 фунтов, ей почти наверняка понадобится помощь при дыхании, поскольку ее легкие не будут развиты, и было только время для одной инъекции стероидов.В больнице, в которой я находился, обычно не принимали детей, рожденных до 30 недель, это меня немного напугало, хорошо! В идеале меня бы перевели в Royal Victoria Infirmary в Ньюкасле (RVI), чтобы рожать там, но они боялись, что я буду рожать в машине скорой помощи, и об этом, конечно, не стоило думать. Консультант объяснил, что у них есть все необходимое для ухода за недоношенными детьми, но больницы, специализирующиеся в этой области, могут потребовать, чтобы ее перевели к ним, поскольку у них есть специальная капельница, которая используется для кормления ее через ярус.Позже он вернулся, чтобы объяснить, что связался с RVI, и они потребовали, чтобы, когда она родилась, перевели прямо к ним.
Медсестры из неонатального отделения больницы Дарема, где я рожала, пришли навестить меня и объяснили, что после рождения ребенка ее поместят в пластиковый пакет, почти как сумку-переноску. Это было сделано для того, чтобы сохранить ей тепло, поскольку она была слишком мала, чтобы делать это в одиночку. Ее положили прямо на меня (в сумку для переноски), но ее нужно было сразу же забрать, чтобы консультанты позаботились о ней.Затем ее доставили прямо в неонатальное отделение и поместили в инкубатор. Они спросили Марка, не хочет ли он перерезать шнур, но он слишком боялся, что сделает что-то не так, и чувствовал себя более комфортно, когда специалисты перерезали ей шнур.
Были разные консультанты, которые приходили и рассказывали нам то же самое, но один также объяснил, что у недоношенных детей часто бывает кровоизлияние в мозг, и это беспокоило меня и Марка еще больше. Какую информацию мы обрабатываем в первую очередь, серьезную инфекцию, которую я мог передать, возможное кровотечение в мозгу или тот факт, что она, скорее всего, не сможет дышать самостоятельно.Мне просто нужно было сосредоточиться на родах и заниматься всем остальным шаг за шагом.
Около 10:30 боль начала усиливаться, акушерка была недовольна тем, что давала мне обезболивающее, так как думала, что это может причинить боль ребенку, поэтому дала мне меньшую дозу. Он работал около 10 минут, но затем полностью прошел. Я просто хотела родить, каждый раз, когда меня осматривали, я немного расширялся, но не полностью. Затем, около 12 часов дня, мне стало очень больно, и мне просто захотелось толкаться, мне нужно было толкаться.Проверил снова, я был полностью расширен, пора, она сейчас кончила. Нервные, взволнованные и взволнованные одновременно, мы собирались увидеть мою маленькую девочку.
Я не считал, сколько людей было в моей комнате, когда я рожала, но я бы оценил от 12 до 15 консультантов, медсестер, врачей и акушерок, не время для скромности. Моя мама и Марк были по обе стороны от меня, держа меня за руку. Они втащили машину и оборудование, необходимые для того, чтобы она родилась, и началось ее путешествие во внешний мир, чтобы встретить маму и папу.Я отчасти рад, что мне было так больно, потому что это отвлекло меня от беспокойства и возможностей. Теперь почему-то люди думают, что раз она была настолько маленькой, что роды, должно быть, были легким ветерком с ограниченной болью, это совсем не так. Если что-то вам нужно приложить еще больше, чтобы вытащить маленький сверток, у них нет веса, чтобы помочь трудиться. Скажу, что это было быстрее, чем рожать с Лиамом, в 12.55 родилась Фрейя Лилли. Доставили прямо мне на животик в пластиковом пакете, где она была, не было шума, но я видел, что она жива, поэтому я был счастлив.Она была огромной и с черными волосами на голове, там, где я ожидал увидеть куклу Барби, она была похожа на настоящего ребенка. При весе 3 фунта 5 унций врачи сказали, что у нее действительно хороший вес, который даст ей наилучшие возможные шансы.
Моя маленькая нетерпеливая Фрейя
Это был всего лишь вопрос секунд, когда она была рядом со мной, и ее отвели к машине с консультантами, которые должны были ее реанимировать, но затем самый лучший шум на свете — я услышал ее крик. Марк заплакал, студентка-акушерка заплакала, я все еще рожала плаценту, сейчас не время для слез.Когда появилась моя плацента, и волна крови была повсюду, моя плацента оторвалась, и кровь скапливалась внутри меня, акушерка объяснила, что, вероятно, это хорошо, что Фрейя родилась в тот день, как это могло получиться. намного хуже. По-прежнему нет причин, почему у меня родился недоношенный ребенок, и теперь я знаю, что никогда не узнаю.
Фрейю увезли, и меня прибрали, я не мог поверить, что моя маленькая девочка была здесь, я была так счастлива, но все еще очень обеспокоена. Марк пошел прямо в неонатальное отделение, чтобы увидеть ее, и принес мне фотографию.На это было немного страшно смотреть, у нее был синяк под глазом, опухшее тело, все подключено к трубкам и проводам. Марк улыбался, когда показывал мне, он сказал, что когда они попытались надеть на нее вентилятор, чтобы она могла дышать вместо нее, она плакала, и им пришлось его удалить. Видимо, ты не должен был плакать на ИВЛ, поэтому ей поставили СИПАП. Если вашему ребенку нужна большая помощь, его поместят на вентилятор, следующий шаг вниз называется CPAP, и когда он покажет признаки улучшения состояния, он перейдет на кислород, который можно увеличивать или уменьшать.
Когда меня вымыли, мне пора было пойти навестить свою маленькую девочку, чувствуя себя очень слабой, я ковылял по коридору с Марком, его мамой и папой. Она была крошечной, неподвижно лежала на животе в инкубаторе, подключенная к проводам и трубкам, и звучала сигнализация. Медсестры были великолепны, сказали, что она хороший маленький боец, и это заставило меня улыбнуться только потому, что они не казались обеспокоенными. Они объяснили, что в тот же день ее переведут в РВИ, приедет специальная группа специалистов, которые заберут ее и отвезут на машине скорой помощи, и она сразу же отправится в реанимацию.
Акушерки были не очень довольны выпиской меня, так как я все еще была немного слабой и слабой, но знала, что мне нужно быть там, где был мой ребенок. Когда команда прибыла, чтобы отвезти Фрейю обратно в RVI, они полностью объяснили, что произойдет, мне казалось, что весь мой животик был в узлах, хотя я знал, что увижу ее через пару часов. Она жила сама по себе, без мамы и папы, просто с кем-то, кто ее любил.
Было довольно поздно, когда мы прибыли в РВИ прямо из больницы, она была в крошечной палате с несколькими другими младенцами.Поскольку это была интенсивная терапия, у каждой медсестры был один ребенок, за которым нужно было ухаживать, и всегда был кто-то в палате с младенцами. Мы просто сидели и наблюдали за ней, врачи и медсестры пришли поговорить с нами и сказали, что у нее хороший вес, у нее будут ежедневные анализы крови для проверки на инфекции и другие важные факторы, которые могут повлиять на ее здоровье. В ее инкубаторе нам сказали, что мы можем прикоснуться к ней, это было похоже на прикосновение к перышку. Боялись прикоснуться, боялись, что мы причиним ей боль, боялись, что ей может быть больно, но мы должны были прикоснуться к ней, поскольку это все, что мы должны были показать, что ее мама и папа были там, и они очень ее любили.
У RVI есть жилые помещения, которыми управляет благотворительная организация, где родители и семья могут остаться, чтобы быть рядом со своими детьми, если им нужно быстро добраться до них. К сожалению, свободных номеров не было, поэтому в тот вечер мне пришлось оставить ее, чтобы пойти домой, это было труднее, чем я когда-либо думал. Я действительно хотела пойти домой и увидеть своего второго ребенка, хотя знала, что с ним все будет в порядке.
На следующий день мы встали ярко, рано и прямиком к РВИ, там она была, не пошевелилась и спокойно провела ночь.Я позвонил перед сном, просто чтобы убедиться, я продолжал этот ночной телефонный звонок вместе с утренним звонком каждый день, пока она не вернулась домой.
Я решил вести дневник в RVI, я знал, что буду там какое-то время, и подумал, что журнал ее успехов может помочь. Я писал только пару предложений каждый день, чтобы рассказать о происходящем и просто вспомнить. Когда я читаю это сейчас, я просто вспоминаю, насколько она немного боец.
Мой дневник на память о RVI
02/03/14 — Сегодня у меня были первые объятия с мамочкой, мы обожаем заботу о кенгуру!
Уход за кенгуру — наши первые объятия
Уход за кенгуру включал в себя прижатие Фрейи топом к груди, это помогало ей чувствовать себя в безопасности и помогало регулировать сердцебиение и дыхание.Это был первый раз, когда мне удалось взять на руки свою девочку, я был напуган, потому что она ничего не весила и была такой хрупкой, но казалась такой довольной. Они объяснили, что уход за кенгуру поможет вам делать это в течение примерно 30 минут каждый день. Я не мог слишком много брать Фрейю из инкубатора, потому что она использовала слишком много тепла и не могла регулировать температуру собственного тела, поэтому она была в инкубаторе. Поскольку она была такой маленькой, она также сжигала слишком много калорий за пределами своего инкубатора, ей нужно было экономить энергию, чтобы стать большой и сильной.
Я думаю, что большинство мам считают само собой разумеющимся, что они могут забрать своего ребенка, когда захотят, особенно если им нужна любовь. Так что было трудно, что мой ребенок нуждался во мне больше, чем когда-либо, и я не мог просто поднять ее и прижать к себе.
Результаты анализа крови Фрейи показали, что не было никаких признаков инфекции, но у нее была желтуха, и ее поместили под синие лампы в инкубатор. Не о чем беспокоиться, и ее уровень будет проверяться каждый день.
03.03.14 — Я вышел из CPAP и переехал в синюю зону
Это была музыка для наших ушей, она была достаточно здорова, чтобы переместиться в синюю зону (RVI называют свои отделения для больных и недоношенных детей цветами, интенсивная терапия — красной областью, высокая зависимость — синей областью, а затем у вас есть зеленая, которая скоро поедет домой).Мы знали, что она немного боец, она немного похудела и упала примерно до 3 фунтов, но это было ожидаемо. Теперь она тоже была на кислороде, это был большой прогресс.
Ежедневно врачи и консультанты сообщали нам о ее успехах, и мы задавали им свои вопросы, мы знали, что они не могут ответить на глупые вопросы, такие как «Как долго она будет в больнице?», Но мы попробовали. Медсестры проводили с нами время и объясняли все, что они делали, и сидели с нами, когда мы выполняли заботы Фрейи.
Заботы Фрейи заключались в том, чтобы я и ее папа сменили ей подгузник и помыли ее, мне это понравилось, я чувствовал, что могу заботиться о своем ребенке, даже если это происходило только раз в 4 часа. Она не могла выйти из своего инкубатора, поэтому нам пришлось бы использовать маленькие отверстия для рук, но вскоре мы научились этому.
Освежение рта Фрейи
Медсестры заводили с нами разные разговоры и старались сохранять беззаботность, они были очень дружелюбны.
Медсестра, специализирующаяся на грудном вскармливании, пришла ко мне, когда Фрейя впервые поступила в RVI, я сказала, что хочу кормить грудью, и теперь, когда Фрейя нуждается в моем грудном молоке больше, чем когда-либо, другого выхода не было, это был мой способ помогая ей тоже. Теперь, из-за того, что Фрейя была настолько преждевременной, сцеживать грудное молоко было непросто. Я сидела, массировала грудь и пыталась сцеживать хотя бы небольшое количество, но это было всего несколько капель тут и там. Я не собирался сдаваться, мы использовали крошечные капли для ухода за полостью рта и использовали ватную палочку, чтобы смочить ею рот.Похоже, ей это очень понравилось! Примерно через 5 дней попыток это, наконец, начало набирать обороты, я был так горд собой, Марк тоже был так горд, он знал, что для меня важно сделать это. Он шел со мной и просто утешал меня, пытался расслабить, потирая мои плечи, поэтому он был счастлив, когда это, наконец, сработало, главным образом потому, что он мог видеть чувство удовлетворения, которое я испытывал. Каждые 2–3 часа я уходил в комнату для кормления грудью и сцеживал столько молока, сколько мог, даже ночью, когда я был дома, мой будильник срабатывал, это было тяжело, но я был настроен.Фактически дошло до того, что в больнице сказали Мишель, что мы не можем больше брать у вас молоко, наша морозильная камера заполнена, в основном вашим молоком, просто начните хранить его дома.
Фрейя была еще слишком молода, чтобы пытаться брать молоко из груди, у нее еще не было возможности сосать, глотать и дышать одновременно, это не произойдет, пока ей не исполнится 34 или 35 недель, и она было всего 29 недель. Пройдет некоторое время, прежде чем она сможет даже попытаться это сделать, но я был счастлив, зная, что у нее достаточно молока, чтобы поддерживать ее на какое-то время.
В этот момент врачи ждали мое молоко, Фрейя все еще принимала капельницу для полного парциального давления, но ей нужно было молоко, и они хотели дождаться моего молока, прежде чем вводить смесь. Некоторые из консультантов пришли, чтобы поговорить с нами об исследовании SIFT, которое они проводили. Это было исследование, в котором участвовала благотворительная организация Tiny Lives, в ходе которого выяснялось, как молоко дают недоношенным детям. Большие объемы медленно или небольшие объемы быстро, чтобы увидеть, смогут ли они справиться со своим молоком, не будучи слишком болезненными. Их пищеварительная система все еще развивалась, мы с Марком подумали, что это хорошая идея, и согласились принять участие в исследовании SIFT.Они были очень информативными, не оказали на нас давления и объяснили, что будет дальше. Возможно, я ошибаюсь, но я думаю, что из-за того испытания Фрейя никогда не была болезненным ребенком. Она отлично переносила молоко и никогда не испытывала проблем с его молоком. Ее молоко будет подаваться к ней через капельницу из одной из ее многочисленных трубок.
На третий день мне также предложили комнату в Crawford House, чтобы мне не пришлось оставлять ребенка. Я пошел к волонтерам, которые управляли им, это было буквально в 2 минутах ходьбы от Фрейи.Они были очень дружелюбны и показали мне все удобства, а затем и мою комнату. Я не знаю, у скольких женщин наступила детская депрессия третьего дня, но у моей в тот день случился тяжелый удар. Я не мог оставаться в маленькой коробке с кроватью самостоятельно, это доводило меня до слез, когда я думал об этом. Я объяснил Марку, что не могу этого сделать, я чувствовал себя виноватым из-за того, что у меня был шанс остаться с ней, но я не мог смириться с мыслью о том, что буду один вдали от Марка. Он был пришит ко мне с тех пор, как начались роды, он хотел, чтобы я вернулась домой, я думаю, он думал, что я не справлюсь с тем, чтобы остаться один, и все время повторял, что мы можем вернуться в больницу через 20 минут, если понадобится .Кроме того, кто-то, кто живет подальше, оценил бы комнату больше, поскольку они были похожи на горячие пирожки!
06.03.14 — Папа вернулся к работе, двойной уход кенгуру с мумией
Любимая кожа на коже
Итак, Марк вернулся к работе, мы договорились, что ему будет лучше взять отпуск, когда Фрейя наконец вернется домой. Все медсестры составляли мне компанию, и у меня были посетители, моя мама и мама Маркс были постоянными клиентами.
Лампы для синей желтухи
Фрейя все еще горит лампами от желтухи, и у нее все еще берут кровь каждый день, им придется выдавливать крошечные капли крови с ее ног, к этому моменту ее это уже не беспокоило, и она позволила им продолжить.Мы с Марком ждали только ее первого грязного подгузника — ужасной черной смолы! Я продолжал спрашивать медсестер: «Почему это еще не пришло?» «Это нормально, что у нее еще не было грязных подгузников», бедным медсестрам, должно быть, надоели мои непрерывные вопросы, но я никогда не мог сказать, они отвечали им всем и всегда были очень дружелюбны. Видимо, нормально, что ей 6 дней, и у нее не было грязного подгузника, они бы начали его изучать, если бы у нее не было такового через несколько дней, но …
03.07.14 — Пришло!
Обычно это не то, чего вы ждете от новорожденного ребенка, но прибыл первый грязный подгузник Фрейи, аллилуйя! Ее также взвесили, и это выглядело хорошо, она была не совсем той, что была при рождении, но она медленно увеличивалась, теперь на уровне 1478 граммов.
Одна вещь, которая беспокоила меня каждый час и каждый день, — это то, что будильники Фрейи постоянно срабатывали. Медсестра объяснила, что означают сигналы тревоги, чтобы я лучше понял. На экране, подключенном к Фрейе, отображался уровень ее кислорода, если уровень кислорода упадет ниже 86, сработает сигнализация. Важно сказать, что, поскольку легкие Фрейи не были полностью развиты, она лежала на животе, что помогало ей дышать. Как только ее положили на спину или вытащили из инкубатора, сработала сигнализация.Врачи сказали мне, что им придется продолжать перемещать ее позу, поскольку ее легкие должны стать сильнее, и она должна иметь возможность дышать, лежа на спине, а не только спереди.
Так много проводов
Также на ее экране отображалась частота сердечных сокращений, это также сигнализировало, если бы она упала ниже или выше определенного диапазона, установленного врачами. И, наконец, количество вдохов, которые она делала, опять же было бы тревожным сигналом, если бы оно выйдет за пределы диапазона, установленного врачами.
В основном падал уровень кислорода у нее, медсестры и врачи называли это десатурацией, но вкратце, десат, я шел домой на ночь и все еще слышал сигналы тревоги.Они заверили меня, что поправятся, и объяснили, что даже наш собственный уровень кислорода падает, когда мы едим или делаем резкие движения. Это заставило меня почувствовать себя немного лучше, я просто ненавидел срабатывание будильника, потому что это означало, что что-то не так.
03.08.14 — Прости, мамочка, я забыл дышать
Потребление кислорода Фрейей было минимальным — 0,01, что было великолепно, почти не было возможности дышать без него. Я не мог дождаться того дня, когда она перестанет отказываться и ее будильники перестанут пищать.В тот день ее будильник не раз срабатывал, и уровень кислорода резко упал, как и частота сердечных сокращений, это было очень пугающе, я упомянул об этом консультанту, который объяснил, что у некоторых недоношенных детей есть апноэ и Брэдис, что в основном означает, что они забывают дышать и их частота сердечных сокращений резко снижается. В некоторых случаях младенцы посинели, и им потребовалась бы мягкая стимуляция, чтобы напомнить им о дыхании. Они начали давать Фрейе ежедневные инъекции кофеина через трубку для кормления, что помогало ей поддерживать стимуляцию, чтобы она не забывала дышать.Это было так тревожно, как будто я сделал шаг вперед и два назад. Когда мы сможем быть в восторге от того, что наша девочка вернется домой, и когда мы сможем просто быть нормальной семьей с нашей девочкой. Мне все еще было разбито сердце каждую ночь, когда я оставлял ее в ее маленькой коробке без папы и мамы, которые бы присматривали за ней. Я просто хотел ее дома больше всего на свете, и меня убивало то, что я не мог делать все мумии, вывозил ее в ее новой супер-пуперской коляске, чтобы показать ее всем, или просто обнимал ее, когда я хотел.Я не могла ее даже одеть, ей разрешили только подгузник.
Мои два ребенка
Старшему брату Лиаму потребовалось время, чтобы прийти в гости, он был немного шокирован, когда увидел ее фотографию в инкубаторе, подключенном к множеству машин. Марк забрал его из школы и привел к нам с Фрейей. Он просто продолжал смотреть на нее, не мог поверить, какая она крошечная, и не было никакого способа, которым он когда-либо хотел держать ее, так как он мог сломать ее. Я вытащил ее из инкубатора для дневного ухода за кенгуру, и он просто сел рядом со мной.Ее кенгуру заботились утром и днем, и каждый раз я тратил около часа, мне это нравилось, и она была так спокойна. Даже папа заботился о кенгуру, и она была так приспособлена к нему, вы могли чувствовать, как ее маленькая грудь так быстро работает на вашей собственной груди, это было немного страшно, но мы к этому привыкли.
03.10.14 — Руки свободны
Папа обнимает
У Фрейи было так много проводов и трубок, что было трудно понять, что именно, но в тот день ее ярус для TPN выходил наружу, а ее маленькие ручки, которые были заклеены лентой, чтобы трубка не выходила наружу, теперь были свободны.Это был шаг в правильном направлении, она также так хорошо переносила молоко, что его увеличили, она потребляла 8,5 мл в час, я знаю, здорово! Врачи и медсестры были очень довольны ее успехами, и каждый день они говорили, что никаких серьезных проблем нет, мы просто хотим, чтобы она продолжала расти и прибавлять в весе. А потом пришла новость, которую я ждал, мы можем перевезти ее обратно в Дарем. Эта новость означала, что они довольны ее успехами, я был на седьмом небе от счастья. Больница в Дареме была буквально за углом от того места, где мы жили, поэтому знание того, что я могу быть там в течение нескольких минут, значительно упростило задачу.
Находясь в RVI, мы поняли, что очень многие другие были в гораздо худшем положении, чем мы, более 100 дней один из младенцев находился на свету. Были младенцы, родившиеся на 23-й неделе, некоторые с органами, рожденными вне их тела, а некоторые младенцы, чья мама лежала в больнице за много миль от них, так что они остались одни. В палатах были рассказы и фотографии младенцев, которым они помогли, я не мог поверить, что есть дети, родившиеся на 23 неделе, статистика выживаемости, которую я прочитал, давала детям в 24 недели шансы на выживание 50/50, поскольку они так неделя.Для младенцев, родившихся на 29 неделе, статистика показала, что выживаемость составляет около 80 процентов, что было хорошо, но для меня 20 процентов были большим числом.
03.11.14 — Едем в Дарем
Моя девочка уже была в отпуске, все ее проверки были проведены, ее поместили в инкубатор, предназначенный для транспортировки, со всеми ее мониторами. Я был очень взволнован, покидая весь персонал, они были настолько информативными, дружелюбными, и я проводил с ними целые дни каждый день.Все они пришли попрощаться со мной и Фрейей, и ее увезла скорая помощь. Это снова был тот ужасный узел на моем животе, но я знал, что она скоро будет так близко к дому. Это был еще один шаг к ее возвращению домой, так что это был шаг в правильном направлении.
Когда она приехала в Дарем, она была одна в маленькой комнатке, это было для инфекционного контроля. По-прежнему в ее инкубаторе, а сигналы тревоги звучат чаще обычного. Медсестры объяснили, что иногда младенцы не очень хорошо путешествуют, и это может привести к снижению стоимости, но на следующий день с ней все будет в порядке.Мне не очень нравилось, что она сидела в комнате одна или что она так сильно уезжала, поэтому я остался довольно поздно той ночью. Я просто сидел, смотрел на нее и играл со своим лучшим другом, гуглом! Марк пошел домой к Лиаму, хотя в 14 он все еще нуждался в нас, иногда мама забирала его и заваривала чай, или Марк встречался с ним после школы и приносил в больницу. Многие мои друзья писали и предлагали забрать его после школы или отвезти домой после школы.
На следующий день Фрейя остепенилась и спокойно провела ночь, медсестры работали совсем не так, как в RVI.Это было то место, где они позаботились о том, чтобы младенцы были готовы вернуться домой. В результате у Фрейи в тот день отключился кислород, и ее будильник действительно не звучал сильнее обычного, если ее не перевернуть. Им пришлось переворачивать ее в течение дня, потому что, если ее оставить на перед, у нее могут развиться проблемы с бедрами, и она не сможет нормально ходить. Она почти весь день спала, медсестры сказали, что она все еще была внутри меня в своем теплом инкубаторе. Она очень редко открывала глаза, поэтому, когда она открывала, это было похоже на панику: «сделай фото быстро, ее глаза открыты», она тоже никогда не плакала.Дошло до того, что мы не могли дождаться, когда она станет как нормальный ребенок, плачет от голода. Она все еще получала постоянное питание через капельницу, поэтому никогда не проголодалась.
13.03.14 — На мне одежда!
«Можете одеть Фрейю, если хотите», — до сих пор она была обнаженной, не считая ее крошечной пеленки. Я даже не знала, что они делают такие маленькие подгузники. У меня не было одежды, я даже не знала, где купить преждевременную одежду, зачем мне, я никогда раньше не покупала.В больнице была пожертвованная одежда, поэтому Фрейя надела ее для начала. Операция началась преждевременно, мне нужна была ее собственная одежда, у меня были друзья и семья, покупавшие самую маленькую одежду, которую они могли найти, при весе 3 фунта это было довольно сложно. У нас было куплено несколько битов для нас, но они все еще были немного велики.
Моя лучшая подруга Сара отправилась на поиски крошечной одежды и принесла несколько великолепных вещей. Сара приехала навестить меня и Фрейю в RVI. Марк немного беспокоился обо мне, он слышал о термине послеродовая депрессия и немного боялся, что, возможно, это происходит со мной.Признаюсь, я стал очень похож на зомби, я проснулся утром, пошел прямо в больницу, сидел и наблюдал за ней весь день, выполнял ее заботы, сцеживал молоко каждые несколько часов и шел домой, чтобы лечь спать. Мне просто нужно было сосредоточиться на том, чтобы Фрейя поправлялась, я не мог думать ни о чем другом, я не чувствовал себя подавленным, я просто не мог расслабиться, пока кто-нибудь не сказал мне, что с ней все будет в порядке, к сожалению, никто не мог мне этого сказать. Марк и Сара поддерживали связь друг с другом, я думаю, что Сара очень помогла Марку, он не знал, что делать или думать, а Сара знает меня лучше, чем кто-либо.Он договорился, чтобы Сара зашла ко мне, на RVI количество посетителей было ограничено, так что ни друзья, ни большая часть семьи еще не встретили Фрейю. Когда однажды Марк украдкой вышел из больницы, вошла Сара, я был очень рад ее видеть. Если кто и может заставить меня смеяться и улыбаться, так это Сара. Она вернула мне немного нормальности, рассказав мне обо всех сплетнях, это было необходимо и ценилось.
15.03.14 — Кому вообще нужен кислород!
Фрейя все еще была без кислорода, у нее все еще были плохие занятия, и иногда, когда они опускались до шестидесяти, я паниковал и хватал медсестру, но она заставляла себя чувствовать себя хорошо.Фрейя почти достигла своего веса при рождении, что было отличной новостью, врачи и консультанты провели свой обычный ежедневный обход и предоставили мне полную информацию. Они решили прекратить ее кормление и перейти на двухчасовое кормление, и они хотели, чтобы я начал кормить ее через зонд. Я действительно не чувствовал себя комфортно в этом, но я знал, что высока вероятность, что она вернется домой со своей трубкой, поэтому мне нужно будет учиться.
Перед каждым кормлением я проверял, что ее зонд для кормления находится в правильном месте, если бы он переместился в ее легкие, это могло быть довольно серьезно, поэтому было важно, чтобы эта проверка выполнялась каждый раз.Зонд вводили ей через нос в желудок. Используя шприц и кусок специальной PH-бумаги, мне пришлось бы набрать через трубку некоторое количество содержимого желудка Фрейи и высыпать его на PH-бумагу. Если она приобрела оранжевый цвет, это нормально, если она стала синей, это означало, что трубка переместилась в ее легкие. К счастью, этого не произошло, проблема, с которой я столкнулся с Фрейей, заключалась в том, что я давала ей грудное молоко, оно быстро всасывалось, что превосходно, но было сложно что-либо удалить из ее живота.Молочная смесь переваривается намного дольше, поэтому ее легче вынуть из желудка и проверить с помощью бумаги.
Затем я отмерил ей молоко с помощью большого шприца, прежде чем присоединять его к ее трубке, и мне пришлось бы медленно выпускать молоко. Каждый раз, когда Фрейя набирала вес, количество молока, которое ей давали, увеличивалось. Когда настала очередь папы дать Фрейе молоко через трубку и сделать небольшой тест на PH, я мог сказать, что он паниковал, но он сохранял спокойствие и делал это с легкостью.
19.03.14 — Время для сканирования мозга
Консультанты и врачи объяснили, что сканирование мозга необходимо, поскольку довольно часто недоношенные дети, рожденные до 30 недель, могли иметь кровоизлияние в мозг. Часто он останавливался и улаживался, иногда это могло приводить к таким вещам, как церебральный паралич. Мы знали, что приближается сканирование мозга, мы явно очень волновались. Это не беспокоило Фрейю, пока они это делали, они нанесли немного смазки на ее голову и осторожно использовали ручной инструмент, чтобы просканировать ее голову, они не могли увидеть никаких проблем или проблем, какое облегчение, я понятия не имею, что пришел бы следующим, если бы была проблема.
Сегодня мы решили попробовать Фрейю на моей груди, чтобы посмотреть, будет ли она сосать и кормить, и она это сделала, для меня это было немного странно, так как я никогда раньше не кормила грудью. Я был в панике из-за того, что она не могла нормально дышать, но это было просто для того, чтобы познакомить ее, чтобы нам не пришлось делать это надолго, чем быстрее я смогу заставить ее покормить, тем быстрее я смогу доставить ее домой!
Каждый день на обходах врачей они говорили то же самое, они были довольны прогрессом Фрейи, а она просто кормилась и в основном росла.Она все еще принимала кофеин от апноэ и бради, но это было под контролем.
Наш консультант был очень информативным, мы хотели знать, с какими проблемами в разработке мы можем столкнуться, если Фрейя так рано. Мы просто хотели быть готовы к тому, чтобы дать ей все, что ей было нужно. Он объяснил, что обычно младенцы, рожденные в возрасте около 29 недель, достигают основных этапов развития к тому времени, когда они идут в школу. Хотя Фрейе было несколько недель, они использовали ее скорректированный возраст — 29 недель.Это все еще сбивает с толку, ее фактический возраст сегодня составляет 8 месяцев, но ее исправленный возраст составляет всего 5 с половиной месяцев. Это тот возраст, который мы используем для ее развития: она пытается сесть, но не совсем там, и она может перевернуться, но не может перекатиться на спину. Фрейя должна встречаться с консультантами как в RVI, так и в Дареме, чтобы следить за ее развитием, пока что у нее все отлично, и мы действительно ею гордимся.
26.03.14 — Я вырвался из инкубатора
Это вызвало у меня слезы на глазах, моя девочка наконец оказалась в детской кроватке, я мог прикасаться к ней, когда хотел, я мог легко ее забрать.Инкубатор был настолько ограничен, что теперь она была свободна. У нее была только трубка через нос для молока и монитор вокруг ее ступни для сигналов тревоги. Теперь она весила 1720 г, любила свое молоко.
30.03.14 — Моя первая ванна
В панике мы с Марком впервые искупали Фрейю в палате. С новорожденным достаточно сложно пытаться бережно обращаться с ним, но когда они весят примерно половину веса новорожденного, паника намного сильнее. Ей очень нравилось мыть волосы, но когда папа положил ее в ванну, она закричала, вскоре он успокоил ее, и ее слезы прекратились.
Будильники Фрейи перестали так часто подавать звуковые сигналы, и теперь она лежала в основном на спине, но иногда и на груди. Я принял решение дать Фрейе сцеженное молоко из бутылочки, она изо всех сил пыталась захватить грудь, и медсестры объяснили, что они задействуют больше мышц при кормлении из груди, поэтому ей будет труднее. Было тяжело дать ей бутылочку, она забыла, как глотать и дышать, ее сиденья падали, и срабатывала сигнализация, я начинал паниковать, и медсестра приходила и помогала мне.Я так волновался, что у меня не будет монитора, чтобы тревожить, когда ее сиденье упадет, когда я пойду домой, так откуда мне знать? Медсестры уверяли меня, что с ней все будет в порядке, и к тому времени, когда она вернется домой, она будет кормить без проблем. Она все еще питалась через трубку, слишком много бутылочек утомляло ее. Это был постепенный процесс, и она все контролировала.
К тому моменту медсестры стали моими лучшими друзьями, мы обсуждали телевизор, что пили к чаю, какая одежда нам нравится, они заставили меня забыть, что я в больнице.Раньше мне говорили, что мне не нужно сидеть в больнице весь день, они бы не подумали, что я плохая мама, если бы я заскочил домой, но альтернативой было сидеть дома и смотреть телевизор, зачем мне это делать когда мой ребенок может открыть глаза и захотеть увидеть и услышать свою мамочку.
К этому моменту Фрейя уже привыкла к обследованию: у нее брали кровь, проверяли слух, сканировали мозг, а затем выполняли тест на ретинопатию недоношенных (РН). Это потенциально слепящее заболевание глаз, которое поражает недоношенных детей, рожденных до 30 недель, и является одной из наиболее частых причин потери зрения в детстве.Этот тест проверяет, перестали ли кровеносные сосуды за сетчаткой расти. Это очень назойливый осмотр, и родителям рекомендуется не присутствовать при его проведении. Глаза младенца открыты булавками, и используется инструмент, чтобы удерживать глазные яблоки в неподвижном состоянии, чтобы их можно было проверить. Этот тест проводится до тех пор, пока ребенок не станет доношенным. Фрейе пришлось пройти через это 3 раза, это было душераздирающе, но необходимо. К счастью, у Фрейи нет проблем с глазами, и они хорошо развиваются.
04.06.14 — Посмотрите, сколько я вешу?
Взвешивание в день было 3 раза в неделю, каждый родитель в палате проживал на взвешивании в день.Теперь у Фрейи было 4 фунта 5 унций, и я мог вполне уверенно дать ей полную бутылку, даже если сработала сигнализация. Ее бутылочки были увеличены до 3 в день, я знал, что они готовили ее к дому, это приближалось, и я был так взволнован.
11.04.14 — До свидания, кофеин
Консультанты решили, что пришло время прекратить прием кофеина у Фрейи и посмотреть, как она отреагирует. Я почти весь день сидел на краю своего сиденья, ожидая, когда сработают ее будильники, но на самом деле они не отличались от обычных, только странные будильники тут и там.Медсестры спросили меня, как бы я себя почувствовал, если бы они выключили мониторы, но я был не готов к этому, для меня это был огромный шаг, хотя с ней все было в порядке. Я не был уверен, что буду готов к тому, что мониторы больше не будут!
04.12.14 — Что ты наделал?
Когда я вошел в палату в тот день, когда у Фрейи был выключен монитор, медсестры подошли ко мне и объяснили, что знают, что я никогда не буду готов, и мне пришлось научиться жить без мониторов, поскольку с Фрейей было все в порядке.Но это была не единственная новость, которую они мне сообщили: «Если Фрейя все еще в порядке со своими бутылочками, и вы чувствуете себя комфортно, кормя ее через зонд, она может пойти домой во вторник, и мы проведем для вас информационную службу». Эти новости были тем, чего я ждал неделями, теперь я чувствую, что разрыдаюсь, просто переживая момент, когда мне сказали, что я могу забрать свою девочку домой. Дома, в ее собственной постели и семье, и все время обнимать ее и просто портить ее. Марк не мог поверить, что он был так взволнован, что мы наконец увидели свет в конце туннеля.
В те выходные мы позаботились о том, чтобы у нас было все необходимое: одежда, бутылочки, молокоотсос, подгузники — все, чего у нас не было. Это было слишком хорошо, чтобы быть правдой, я ждал, что что-то пойдет не так или откат назад, но этого не произошло.
Слезы на глаза — мы идем домой
Во вторник, 15 апреля 2014 года, после более чем 6 долгих недель в больнице, мы, наконец, забрали нашу драгоценную маленькую девочку домой, это день, который мы никогда не забудем, наполненный счастьем и волнением.Это были эмоциональные американские горки, которые, казалось, длились вечно, но мы прошли через это, и теперь Фрейя стала счастливой, здоровой девочкой.
Если у вас есть или вот-вот родится недоношенный ребенок, и вы хотите спросить нас о чем-либо, от мамы или папы, свяжитесь с нами, и мы будем рады помочь.
[email protected] или [email protected]
Теперь мы жертвуем 5% прибыли Tiny Lives Charity от нашего небольшого онлайн-бизнеса, названного в честь Фрейи Лилли, и изучаем сбор средств для новорожденных в Дареме.
www.facebook.com/freyalillie
Образовательные и поведенческие проблемы у детей в сроке гестации 32–35 недель
Недоношенные дети и дети с низкой массой тела при рождении подвергаются повышенному риску моторных и сенсорных проблем нервного развития, трудностей в обучении и поведенческих расстройств.1-5 Результаты школьного возраста детей, рожденных в об очень низком весе при рождении (<1500 г) или очень преждевременных сроках (<32 недель беременности) широко сообщалось.2-7 Выявлены более незаметные долгосрочные заболевания, включая трудности в обучении и академической успеваемости, зрительно-моторной интеграции и языку. навыки.7-9 Также были отмечены незначительные отклонения в развитии, задержка моторики и поведенческие проблемы. 5 10-14 Однако имеется относительно мало информации о более отдаленных последствиях более крупных недоношенных детей, рожденных на сроке от 32 до 35 недель беременности. Большинство этих младенцев выживают, у многих неосложненный неонатальный период. Обычно считается, что они имеют низкий риск возникновения проблем развития нервной системы в дальнейшем, и обычно за ними не наблюдают. За исключением тех, у кого есть очевидные серьезные двигательные или сенсорные расстройства, большинство из них поступают в обычную общеобразовательную школу и, как предполагается, имеют хороший результат, не отличающийся от своих сверстников.Хотя многие из этих детей чувствуют себя хорошо, информация из крупных популяционных исследований и регистров нарушений и инвалидности, таких как регистры церебрального паралича, показывает, что у младенцев, родившихся на сроке от 32 до 35 недель, действительно более высокая частота более поздних проблем, чем у доношенных детей. 15-17 Поскольку количество выживших детей в этой промежуточной возрастной группе намного превышает количество выживших детей, родившихся до 32 недель беременности, даже незначительное увеличение риска трудностей дошкольного или школьного возраста также будет иметь значительные последствия с точки зрения ресурсов. как важны для родителей и самих детей.
Предыдущие исследования исходов в школьном возрасте у очень недоношенных детей, как правило, были небольшими, использовали широкий спектр психометрических методов и, в целом, основывались на тщательно отобранном населении, посещающем специализированные центры2. 3 9 Мы решили изучить другую методологию, используя простой и недорогой метод анкетирования относительно большой выборки, чтобы определить степень школьных проблем в географически определенной когорте детей, родившихся на сроке от 32 до 35 недель беременности.
Факторы риска неблагоприятных школьных исходов в этой группе более крупных недоношенных детей неизвестны. Поскольку у многих из этих младенцев неосложненный внутриродовый и неонатальный периоды, кажется возможным, что неблагоприятные факторы в антенатальном периоде могут сыграть важную роль в определении исхода. Мы решили исследовать это, используя информацию из регулярно собираемых наборов данных о беременных и из медицинских карт матери и ребенка. Мы сравнили частоту дородовых, интранатальных и неонатальных факторов у детей с неблагоприятными школьными исходами и у детей, у которых не было школьных проблем.
Методы
Это исследование случай-контроль, вложенное в когорту новорожденных. В когорту вошли все дети, родившиеся в течение 1990 года со сроками беременности 32–35 полных недель от матерей, проживающих в округе Оксфордшир на момент родов. Информация по большинству из них была доступна в OXMAT, компьютеризированной системе, которая регистрирует подробности всех родов в больнице Джона Рэдклиффа. Другие роды, включенные в когорту, были отобраны путем поиска записей о родах для больницы общего профиля Хортон, Банбери, общественных больниц и записей всех домашних родов.Поставки военнослужащим США на базу ВВС США Аппер-Хейфорд были исключены. Младенцы, рожденные за пределами границ, но проживающие в Оксфордшире, были обнаружены местной службой охраны здоровья детей и включены в исследование.
Гестационный возраст был подтвержден по последнему менструальному циклу матери, если он был определен и согласован в течение двух недель после УЗИ, или по УЗИ, если нет. Если ничего из этого не было известно, использовалась беременность в соответствии с педиатрической оценкой.
После того, как младенцы были опознаны, семейным терапевтам было отправлено письмо с просьбой дать нам разрешение на отправку анкеты родителям, если они не сочтут это неуместным, и вернуть нам квитанцию.Врачей общей практики попросили предоставить основную информацию о состоянии каждого ребенка.
Родителям была отправлена анкета с сопроводительным письмом, объясняющим цель проекта. Их попросили заполнить и вернуть анкету и дать согласие на связь с учителем ребенка. Затем анкеты были отправлены непосредственно в школу ребенка. Мы проинформировали родителей, что копия отчета учителя будет предоставлена им, если они пожелают. Этот метод был проверен и использовался ранее для последующих исследований развития.18
Анкета, разосланная родителям, включала вопросы о здоровье, развитии, образовании и поведении. Ожидалось, что серьезные нарушения, такие как церебральный паралич, нарушение зрения, нейросенсорная потеря слуха и серьезная задержка в развитии, будут определены по ответам родителей.
Учителей попросили рассказать о любой дополнительной помощи, которую ребенок получает в школе. Их попросили оценить детей по уровню их функций в шести областях — говорение / аудирование, письмо / сочинение, мелкая моторика, математика, чтение и физическое воспитание — с использованием пятибалльной шкалы.По этой шкале оценка 1 указывает на хорошие способности, оценка 3 указывает на средние способности, а оценка 5 указывает на очень плохие способности. Считалось бы, что у ребенка есть трудности с определенным навыком, если бы рейтинг составлял 4 или 5. Учителей также попросили заполнить опросник по поведенческим сильным и сложным сторонам (SDQ) .19 Этот опросник по поведению имеет пять шкал, охватывающих проблемы с поведением, гиперактивность, эмоциональные симптомы, проблемы со сверстниками и просоциальное поведение. Все, кроме последнего, можно суммировать, чтобы получить общую оценку проблемы.При стандартизации анкеты поведения точки отсечения были выбраны внутри каждой из субшкал, так что около 80% детей в сообществе являются нормальными, 10% — пограничными и 10% — ненормальными.19 Школьные проблемы у детей были определены как те, у кого ( a ) балл более 3 в области навыков по оценке учителей, ( b ) требование для поддержки, не связанной с обучением, или ( c ) пограничный или ненормальный результат на SDQ. Анализ был сосредоточен на том, были ли школьные проблемы связаны с гестационным возрастом при рождении.Мы также отметили, связано ли использование медицинских услуг с гестационным возрастом.
Вторичные методы розыска использовались для поиска семей, которых невозможно было найти, с помощью записей сообщества, Управления семейного здравоохранения (FHSA) и Центрального реестра национальной службы здравоохранения (NHSCR). Тем, кто не ответил на первоначальную корреспонденцию, был отправлен второй вопросник. При необходимости с терапевтами и учителями (но не с родителями) один раз связались по телефону.
Материнские и неонатальные записи были изучены с целью сбора информации о возможных дородовых, перинатальных и послеродовых факторах риска.Эта информация была собрана без учета семилетнего исхода. Для выявления перинатальных факторов риска, связанных с плохой успеваемостью в школе, двое детей с известными аномалиями хромосомы 16 были исключены из анализа. В этой части исследования «случай-контроль» мы использовали высокий порог для определения школьных задач. Дети с плохой успеваемостью в школе были определены как дети, набравшие 4 или 5 баллов в трех или более областях навыков, или которым требовалась дополнительная помощь в школе (поддержка, не связанная с преподаванием, специальное обучение и помощь в результате образовательного заявления).Дети, которые соответствовали этим критериям, были признаны больными, а дети без плохой успеваемости в школе выступали в качестве контрольных. Результаты сравнения случаев и контроля были представлены в виде отношения шансов (OR) с 95% доверительным интервалом (95% ДИ). Факторы риска были проанализированы статистически с помощью одномерного и многомерного анализов с использованием SPSS для Windows. Определения факторов риска перечислены в.
Этическое одобрение исследования было получено центральным комитетом по этике исследований Оксфорда.
Результаты
В 1990 году от матерей, проживающих в Оксфордшире, родилось 187 младенцев.Было шесть случаев смерти новорожденных (два от врожденной диафрагмальной грыжи, по одному с врожденной миотонической дистрофией, синдром Поттера, врожденная блокада сердца и синдром Дауна с водянкой и гипоплазией легких) и пять внезапных детских смертей (в возрасте двух, трех, четырех, пяти, и семь месяцев). Пять процентов детей погибли в результате выезда из региона. Уровень ответов врача общей практики составил 95%, коэффициент ответа родителей составил 81%, а коэффициент ответа учителя составил 97%. Врачи общей практики посоветовали нам не связываться с восьмью детьми (по причинам, связанным с плохими социальными условиями, материнским психическим заболеванием, недавней тяжелой утратой, братом или сестрой-инвалидом дома, а также семьей, которая предпочитает альтернативные методы лечения).Трое родителей ответили, но не пожелали отвечать на вопросы анкеты, а один ребенок получил домашнее образование. Из 176 допущенных к наблюдению было 135 одиноких, 38 близнецов и три тройни. Средний гестационный возраст составлял 241 день (34,3 недели), а средняя масса тела при рождении 2180 г (диапазон 1060–4200). Девочек было 80, мальчиков 96. В общей сложности 147 человек были госпитализированы в отделения для новорожденных, 26 — в послеродовых отделениях, а по трем эта информация была недоступна. Средний возраст матери составлял 27 лет, и 89% матерей и 88% отцов были европеоидной расы.В когорте выживших было 16 детей с врожденными аномалиями. У двух близнецов была аномалия хромосомы 16, которую они унаследовали от матери; оба требовали заявлений об особых образовательных потребностях и получали помощь, не связанную с преподаванием. У семи детей были формы врожденного порока сердца, у одного — односторонняя обструкция тазового перехода, у одного — пангипопитуитаризм. У пяти детей были очень легкие аномалии (паховая грыжа, добавочный палец, неперфорированная девственная плева), а у двоих были предурикулярные кожные метки.
Среди младенцев, чьи родители и учителя не ответили, была более высокая доля детей с 32-недельной беременностью (20,4% против 10,3%) и более высокий процент многоплодных родов (31% против 19,7%). Среди тех, для кого информация была доступна, среди респондентов, ответивших на анкету родителей, был более высокий процент лиц I и II социального класса по сравнению с не ответившими (29,6% против 38,5%).
Родители сообщили, что 17% (21/122) детей, участвовавших в исследовании, посещали амбулаторных пациентов больницы в предыдущем году, а 10% (12/122) находились в стационаре по различным причинам, включая респираторные, хирургические и эндокринные проблемы.В целом, 70% (85/122) детей посещали своего терапевта в предыдущем году. Не было никакой связи между использованием медицинских услуг и беременностью. Во всей группе один ребенок был у физиотерапевта в течение последнего года, пять — у логопедов, 15 — у офтальмологов, один — у психолога и четыре — у специалистов по слуху.
Таблица 1 показывает количество детей с проблемами в школе по оценке учителей. Наиболее распространенной формой дополнительной помощи, необходимой в школе, была помощь, не связанная с преподаванием, в 25%.Доля детей, получивших помощь в результате заявления, составила 4%. Общая доля детей, зарегистрированных в Оксфордшире, составляет 1,7%. Почти треть детей в этой когорте были идентифицированы как имеющие школьные проблемы с помощью 4 или 5 баллов по письму, мелкой моторике и математике, но не было значимой тенденции по гестационным возрастным группам (χ 2 для тенденции, не значимой). .
Таблица 1Нет (%) детей со школьными проблемами, по оценке учителей
В таблицах 2 и 3 показано количество детей с нормальным, пограничным и ненормальным поведением, оцененное SDQ и указанное родителями и учителями.Анкеты, заполненные родителями и учителями, показывают, что 18,0% и 18,8% детей соответственно имеют аномальные показатели гиперактивности. Это не было связано с гестационным возрастом (8,8% на 32 неделе, 21,7% на 33 неделе, 15,8% на 34 неделе и 21,7% на 35 неделе). В целом 34 ребенка (27,9%) были оценены родителями или учителями как гиперактивные. Однако только 10 (8%) детей были признаны гиперактивными обоими. Гиперактивность, по сообщениям родителей и учителей, была связана с плохой успеваемостью в школе: ИЛИ 3.04 (95% ДИ от 1,07 до 8,63) и OR 5,47 (95% ДИ от 1,94 до 15,4) соответственно.
Таблица 2Нет (%) детей с проблемами поведения, о которых сообщили родители (n = 122)
Таблица 3Нет (%) детей, имеющих проблемы с поведением, по сообщениям учителей (n = 117)
В таблице 4 показаны социальные факторы риска плохой успеваемости в школе. Курение матери показало значительную связь с исходом, тогда как семейное положение, возраст матери, расовое происхождение, социальный класс и образование матери — нет.В таблице 5 показаны факторы дородового и перинатального риска плохой успеваемости в школе. Множественность, тяжелая преэкламптическая токсемия и интервенционные роды имели значительную связь. Не было очевидного эффекта от преэклампсии, которая не была тяжелой, дородового кровотечения, длительного разрыва плодных оболочек, многоплодной беременности или ацидоза при рождении. В таблице 6 представлены факторы постнатального риска. Только девять младенцев в когорте прошли ИВЛ, и это не было значительным фактором риска неблагоприятного исхода. Однако наличие респираторного заболевания и кислородное лечение показали значительную связь.Мужской пол и длительная госпитализация, которую мы произвольно определили как выписку из неонатального отделения в возрасте старше 36 недель после зачатия, также были в значительной степени связаны с плохой успеваемостью в школе. Задержка внутриутробного развития, гипотермия, гипогликемия и гипербилирубинемия не были значительными. Мужской пол является фактором риска, особенно в отношении проблем с речью (ОР 5,02; ДИ от 1,55 до 16,2; p <0,01), чтением (ОР 2,08; ДИ от 1,21 до 6,5; p <0,01), мелкой моторикой (ОР 2,88; ДИ от 1,42 до 5.81; p <0,001), а также письмо / сочинение (ОР 2,3; ДИ от 1,22 до 4,32; р <0,01), но не математические навыки (ОР 1,12; ДИ от 0,617 до 2,02; р <0,8). Мужской пол также был фактором риска для сообщений учителей о гиперактивности (OR 4,64; 95% ДИ от 1,42 до 15,2), но не для сообщений родителей (OR 1,8; 95% ДИ от 0,63 до 5,17). Возраст матери 35 лет и старше был значительным фактором риска плохого чтения (ОР 2,36; ДИ 1,11–5,04; p <0,05).
Таблица 4Социальные факторы риска плохой успеваемости в школе
Таблица 5Антенатальные и перинатальные факторы риска плохой успеваемости в школе
Таблица 6Факторы неонатального риска плохой успеваемости в школе
Взаимодействие факторов риска было исследовано путем ввода переменных в модель логистической регрессии.Переменными, которые оставались значимыми, независимо от других переменных, были выписки из специального отделения по уходу за ребенком> 36 недель с поправкой на возраст (OR 4,1; 95% CI от 1,4 до 12,0) и мужской пол (OR 3,9; 95% CI от 1,4 до 10,6). Если выписка из специального отделения по уходу за ребенком была исключена из модели, значимыми переменными были респираторное заболевание (OR 3,1; 95% ДИ 1,3–7,7), мужской пол (OR 3,7; 95% ДИ 1,4–9,3) и интервенционные роды ( OR 2,6; 95% ДИ от 1,0 до 6,5).
Однофакторный анализ показал, что у детей, выписанных выше 36 недель постконцептуального возраста, вероятность задержки роста выше (OR 6.3; 95% ДИ от 1,7 до 23,2), быть женщиной (ОШ 2,8; 95% ДИ от 1,1 до 6,8) и иметь респираторное заболевание (ОШ 2,6; 95% ДИ от 1,0 до 6,2), чем у выписанных до 36 недель постконцептуального возраста.
Обсуждение
Мы протестировали простой метод почтового опроса для определения успеваемости в школе детей, рожденных между 32 и 35 неделями беременности. Хотя при использовании таких методов неполучение ответов всегда является проблемой, процент ответов на анкету в этом исследовании хорошо сравнивается с другими почтовыми опросами.20 В целом, 34% выборки были потеряны для последующего наблюдения, самая большая потеря была из-за того, что родители не ответили на анкеты (16%). Отсутствие последующего наблюдения может вызвать предвзятость во многих отношениях, которые в основном недооценивают серьезность или частоту проблем. 20-23 Двойная беременность и беременность на самом низком сроке беременности были чрезмерно представлены в нашей не ответившей группе, как и младенцы, продолжительность пребывания которых в больнице неонатальное отделение находилось на сроке более 36 недель после скорректированной беременности. Поэтому частота школьных проблем в этом исследовании может быть занижена.Однако учителя могут переоценить проблемы у детей, если узнают, что они участвуют в исследовании. Преимущество использования метода анкетирования заключается в том, что он относительно недорог, прост в использовании и может применяться к группам населения.
До трети детей, рожденных на сроке от 32 до 35 недель беременности, будут иметь школьные проблемы в той или иной форме. Почти четверть детей в исследовании получали помощь, не связанную с преподаванием, в школе, а 4% получали помощь в результате образовательного заявления.Эта пропорция аналогична той, которая описана в недавнем географическом исследовании детей с очень низкой массой тела при рождении (VLBW) в Новой Зеландии, из которых 22,9% получали специальную образовательную помощь, 24 но меньше той, что описана в голландской когорте детей с очень низкой массой тела при рождении, где 38 % получали специальную помощь.25 Прямое сравнение с другими исследованиями ограничено, поскольку разные страны различаются по своим критериям для определения того, каким детям нужна помощь. Исследование, проведенное в Соединенном Королевстве Мидлом и др. 20, которые использовали метод, очень похожий на наш, обнаружили, что 24.1% когорты младенцев <1500 г получали вспомогательную помощь, не связанную с обучением, по сравнению только с 18,7% детей весом 1500–2499 г и 9,1% младенцев> 2500 г. Результаты, показанные здесь для оценок учителей по мелкой моторике и математике, аналогичны результатам, выраженным для группы 1500–2499 г в ее исследовании, тогда как по чтению и физическому воспитанию результаты аналогичны результатам для группы> 2500 г, оценки по разговорной речи / аудирование и письмо / сочинение, лежащие между двумя ее весовыми группами при рождении. Мы не изучали контроль сроков.Другие исследования с использованием нормального контроля населения показывают, что 10–20% детей из контрольной группы показывают результаты ниже среднего, по оценке учителей6. 25 Детальные исследования трудностей в обучении, с которыми сталкиваются дети, рожденные с ОНМТ, выявили многие области, в которых успеваемость хуже, чем у других детей. 10–12 Слабые моторные навыки и способности у детей с низкой массой тела при рождении являются маркерами трудностей в обучении в дальнейшем и могут повлиять на школьные занятия, такие как письмо и физическое воспитание.26 В этом исследовании 32% детей имели плохой почерк, но только 12% показали плохие результаты по физическому воспитанию.
Результаты анкетирования родителей и учителей свидетельствуют о том, что у избытка детей в этой когорте проявляются признаки гиперактивности. Проблемы в спектре гиперактивности, такие как трудности с концентрацией внимания, постоянно обнаруживались в последующих исследованиях детей с очень низкой массой тела 10. 13 14, и они были очевидны независимо от того, были ли оценки сделаны родителями, учителями или клиницистами.Исследования, сравнивающие показатели гиперактивности у младенцев с низкой массой тела при рождении и контрольной группы, дали противоречивые результаты27. 28 Появляется все больше свидетельств того, что дети с ОНМТ с большей вероятностью страдают «чистой» формой синдрома дефицита внимания, который не связан с развитием расстройства поведения, как это происходит в детском популяции в целом14. детей в этой когорте с расстройством поведения, и мы показали, что существует связь между сообщениями родителей и учителей о гиперактивности и плохой успеваемостью в школе.Об этом ранее сообщал Pharoah в популяциях VLBW.13
Корреляция между результатами анкетирования родителей и учителей в этом исследовании была плохой. Goodman19 сообщает о высокой корреляции между измерениями для каждого типа поведения в SDQ в целом. Было признано, что можно проводить различия между «повсеместной» гиперактивностью, проявляющейся в различных условиях, «школьной» гиперактивностью и «домашней» гиперактивностью, а плохая корреляция между анкетами родителей и учителей может представлять проявление гиперактивности. в разных настройках.
Низкий социальный класс и ограниченное образование матери не были существенно связаны с плохой успеваемостью в школе, в отличие от предыдущих исследований24. 29 В пределах ограниченного диапазона гестационного возраста этого исследования результат не был связан с гестационным возрастом, массой тела при рождении или задержкой внутриутробного развития. Снижение выживаемости и повышенный уровень тяжелой инвалидности связаны с беременностью у очень недоношенных детей, но связь более легких нарушений с беременностью менее очевидна. 30 Существуют разногласия относительно относительной важности веса при рождении и гестационного возраста как факторов риска неблагоприятного исхода.31–34
Многоплодная беременность не была значительным фактором риска в нашем исследовании, хотя их число было небольшим. Предыдущие исследования расходятся во мнениях относительно того, подвержены ли мультипликаторы риску худшего исхода25. 32 35 Связь плохой успеваемости в школе с тяжелой преэклампсией интересна. В некоторых исследованиях преэклампсии было показано, что исходы очень недоношенных (<32 недель) детей и младенцев с очень низкой массой тела связаны со снижением риска церебрального паралича.32 36 Саттон и др. 37, которые описывают предшествующие и исходы тяжелой заболеваемости доношенных новорожденных в Новом Южном Уэльсе, тем не менее, ссылаются на материнскую гипертензию как на фактор риска.
Наше исследование показало связь между плохой успеваемостью в школе и респираторным заболеванием. В этой когорте младенцев не было большого числа очень больных младенцев. Только девять из них прошли ИВЛ, остальные 34 с респираторным заболеванием имели более легкое течение, требующее постоянного положительного давления в дыхательных путях, кислородной терапии или отсутствия дополнительной респираторной поддержки. Выписка старше 36 недель со скорректированным возрастом была маркером плохого исхода. Это может отражать тяжесть респираторного заболевания, а также любую причину задержки кормления.
Несмотря на методологические ограничения этого исследования, очевидно, что дети школьного возраста, родившиеся на сроке гестации 32–35 недель, имеют очень значительный риск трудностей с обучением. Следует признать повышенный риск проблем у этой очень большой группы младенцев, а также у тех, кто пережил крайнюю недоношенность.
Приложение
Преэклампсия : наличие гипертонии (диастолическое АД> 90 мм рт. Ст.) И протеинурии (с сопутствующими биохимическими и гематологическими изменениями или без них).
Тяжелая преэклампсия : значительная протеинурия (≥ 0,3 мг / 24 ч) или нелеченное диастолическое артериальное давление ≥ 110 мм рт.ст., отклонения биохимии печени или симптоматическая преэклампсия. Включена преэклампсия, приводящая к эклампсии.
Задержка внутриутробного развития : масса тела при рождении менее 10-го центиля, как определено в Оксфордских стандартных таблицах процентилей, используемых для детей на сроке беременности 24–42 недели.
Дородовое кровотечение : вагинальное кровотечение независимо от причины после исключения местного кровотечения из половых путей.
Длительный разрыв плодных оболочек : разрыв более 24 часов.
Гипогликемия : зарегистрированный самый низкий уровень глюкозы в плазме <2,6 ммоль / л. Также включены дети, которых лечили от гипогликемии с помощью внутривенной инфузии или болюса.
Гипотермия : самая низкая зарегистрированная температура <36,0 ° C.
Интервенционные роды : любые родоразрешения, которые не являются спонтанными родоразрешениями в верхней части влагалища и включают щипцы, вентхаус, тазовое предлежание и кесарево сечение нижнего сегмента.
Десять вдохновляющих историй о недоношенных детях
Каждая история имеет значение. В честь Национального месяца осведомленности о недоношенности компания Medela с гордостью поддерживает благотворительную организацию Ronald McDonald House ® и важную работу, которую они проводят, чтобы помочь семьям с младенцами, находящимися на попечении в отделении интенсивной терапии новорожденных (NICU). Мы попросили мам прислать фото и поделиться своей невероятной историей недоношенных детей — борьбой, успехами и тем, как Medela была на этом пути.
«Чет Аллен Аткинс явился 23 октября 2014 года в 16:24 в отделении экстренного кесарева сечения, весом 2 фунта 2.6 унций и 14,5 дюйма в длину на 30 неделе и 2 днях беременности. Это началось 21 октября, когда я увидела своего акушера, она заметила, что у меня очень низкая высота дна матки и я не набираю вес. На следующий день, 22 октября, я пошла на УЗИ к врачу, занимающемуся материнской медициной, и результаты показали, что у меня очень мало околоплодных вод, ребенок набрал всего 4 унции за 4 недели, и у него не было хорошего кровотока. В тот момент она поместила меня в L&D для постоянного наблюдения, сульфата магния и экстренной дозы стероидов, так как я получил две дозы 4 недели назад из-за преждевременных родов.После того, как все мои лекарства попали в мою систему, на следующий день, 23 октября, мне сделали еще одно УЗИ, они очень долго смотрели на все и сказали, что ему нужно будет сделать экстренное кесарево сечение — результаты были хуже, чем они думали. и что его должны были забрать 22 числа. Было очень страшно не знать, что произойдет и каков будет исход. Но я верил и доверял своим врачам, медсестрам и команде отделения интенсивной терапии. Как только я добрался до своей комнаты, я попросил помпу, чтобы я мог начать накачивать своего парня.Я собирался убедиться, что смогу дать ему лучшее, что он только мог иметь: Мое жидкое золото! Теперь я закачиваю 50-60 мл молока за каждый сеанс. Мне так приятно быть в состоянии дать ему лучшее, и мне нравится, что у помпы есть выбор недоношенных. У моего маленького парня было несколько неудач, но он снова начинает показывать прогресс. Когда он родился, он был на к-пап, но у него было много заклинаний, поэтому они поместили его на Сипап, но ему время от времени снижали кислород. У него была очень тяжелая желтуха, он проходил тройную фототерапию, а сейчас его количество сократилось вдвое.Затем он срыгивал при каждом кормлении, а затем он начал срыгивать зеленую субстанцию, поэтому они забрали его кормление полностью, и ему пришлось прокачивать живот и делать рентген. Теперь он вернулся к ним и поступает хорошо. Им очень гордятся его мама и папа! Мы знаем, что это будет трудный и долгий путь для нашего маленького парня, но мы знаем, что он находится в лучшем месте, где только может быть прямо сейчас! » — Кэсси С.
«Ночью 5 марта мы с мужем ложились спать после того, как за несколько часов до этого сделали снимки для беременных.В тот же день у меня был обычный прием у акушера / гинеколога, и все выглядело отлично! До этого момента у меня была нормальная первая беременность без осложнений. Меньше всего я ожидал, что у меня неожиданно вырвется вода и скорая доставит меня из нашей местной больницы в Эри, штат Пенсильвания, для быстрой доставки нашего сына: Кру Райанли. Наша недоношенная малышка появилась на сроке 32 недели, 5 дней беременности. Почти на два месяца раньше он неожиданно весил 4 фунта 10 унций и был 18 дюймов в длину. Мы были в восторге от того, что стали родителями в первый раз, но мы не знали, какой долгий и изнурительный путь нам предстоит пройти и что придется пережить нашему драгоценному маленькому парню.Это было чрезвычайно долгое путешествие с пятинедельным пребыванием в отделении интенсивной терапии, с таким количеством взлетов и падений, такими страшными американскими горками!
Я решила попробовать кормить грудью во время беременности. Однако, поскольку мой сын был некоммерческой организацией, а затем, в конце концов, перешел на трубку для кормления, это было возможно только с помощью сцеживания. Я сцеживал кровь сразу после родов с помощью больничной помпы Medela. После того, как меня выписали, я ЖИЛ со своим Medela Pump In Style, религиозно сцеживая молоко каждые пару часов и даже ставя на ночь будильник.У меня было так много молока для отделения интенсивной терапии, они сказали мне, что я могу начать замораживать его дома, потому что им не хватает места! Невозможно описать словами даже то чувство, которое я испытал, когда мне разрешили протолкнуть его первые 30 кубиков МОЕГО грудного молока через его зондовое кормление.
После многих неудач мы привезли нашего сына домой через пять недель, но не раньше, чем очистив морозильную камеру от всего моего жидкого золота.Мы перевезли его домой на автомобильной бусине, на O2 и мониторе апноэ в течение первого месяца.Вернувшись домой, я в конце концов переключился на исключительно сцеживание его молока без кормления и использовал вместо него для кормления бутылочки. Моя помпа Medela никогда не зашкаливает! Мне нравится, как легко его транспортировать, поскольку я был студентом дневного отделения медсестры, я часто был в пути и часто накачивал в машине и в местах, где аккумулятор был очень удобен!
Нам так повезло, что мы получили заботу о нашем сыне в отделении интенсивной терапии, а также молитвы и поддержку всей нашей семьи и друзей. И спасибо, Medela, за то, что дала возможность дать моему ребенку все самое лучшее для него и позволила мне общаться с ним так, как раньше было невозможно.Это позволило мне обеспечить его и дать ему то, что не могло быть в отделении интенсивной терапии, что давало мне больше возможностей. Сегодня он счастливый, совершенно здоровый, ему 7,5 месяцев ». — Ванесса Н.
«Мой сын, мой первый ребенок, родился в 24 недели и весил 1 фунт 4 унции. Он провел 121 день в отделении интенсивной терапии. За те 121 день этот ребенок весом 1 фунт 4 унции навсегда изменил мою жизнь. Чтобы иметь шестимесячную беременность, мысль о нашем первом ребенке только начинала оседать, прежде чем мы услышали слова: «У вашего сына проблемы, вы и он умрете, если мы не возьмем его сейчас». .В таких ситуациях у вас очень мало контроля или власти. Я ждал 2 недели, прежде чем смог впервые подержать сына, и даже тогда врачи были недовольны тем, что мы вытащили его из инкубатора. Я нашел свою силу в накачке. Мой муж нашел свою силу в том, что он побуждал меня качать и помогал мне находить для этого время. Мы набирались сил, наблюдая, как растет наш сын каждый день, считая граммы и унции. Нашему сыну сейчас 16 месяцев, и, по словам нашего врача-терапевта, он добился больших успехов в своем развитии. Я говорю, что он совсем мальчик.Он любящий, веселый, умный и такой красивый. Нам невероятно повезло. Мы знаем, что каждая жизнь — это подарок, а не гарантия. Мы молимся за детей и их семьи в отделении интенсивной терапии в надежде, что все дети как можно скорее отправятся домой и станут как можно более здоровыми ». — Эшли Т.
«Обычно я не занимаюсь такими вещами, но когда я увидел, что дом Рональда Макдональда получит от этого выгоду, я не смог удержаться от публикации нашей истории о детях. С того момента, как мы с мужем узнали, что беременны двойней, это были потрясающие американские горки чувств и эмоций.На самом раннем этапе беременности нам сказали, что у близнецов часто бывают осложнения, одним из которых являются преждевременные роды. На 33 неделе меня положили в больницу с тяжелой преэклампсией. Двумя днями позже наши прекрасные малышки родились через экстренное кесарево сечение на 7 недель раньше срока. Они находились в отделении интенсивной терапии 15 дней, учились есть и набирали вес. Сказать, что мы были потрясены, было бы преуменьшением. Если бы не поддерживающие и очень заботливые медсестры и персонал отделения интенсивной терапии в доме Рональда Макдональда, я не уверена, что мы с мужем смогли бы выжить.Мы были в часе езды от дома, в другом штате. Медсестры отделения интенсивной терапии поддерживали каждый сделанный нами выбор и подбадривали меня, когда я научилась кормить грудью и сцеживать двух младенцев, которых только видела и могла держать на руках несколько часов в день. Дом Рональда Макдональда стал нашим домом, где мы разбивались, получали горячую еду и плечо, на которое можно было опереться. Эти 15 дней были одними из лучших и самых тяжелых дней в моей жизни. Оставлять своих маленьких новорожденных детей на попечении кого-то другого — поистине унизительный опыт. Однако мы справились с этим с помощью действительно заботливых и милосердных людей.Сегодня вы даже не подозреваете, что наши дети родились такими маленькими, что они бродят, как любой нормальный 15-месячный ребенок, принося радость и любовь в нашу жизнь ». — Эми Л.
«Я бы хотел поделиться историей о недоношенной победе в этом конкурсе, но у меня нет. Однако моя история напрямую связана с миссией благотворительного партнерства Medela и Ronald McDonald House, и я надеюсь, что она побудит других матерей, потерявших близких, подумать о донорстве грудного молока.
Моя прекрасная дочь Лили родилась всего несколько недель назад, 21 октября.В течение последних нескольких месяцев беременности мы с мужем знали, что велика вероятность того, что она будет недоношенной из-за тяжелого диагноза опасного для жизни состояния здоровья. Она прожила 39 недель и 6 дней, однако она уже была на Небесах, когда родилась. Прежде чем попрощаться, мы подержали нашу драгоценную девочку на 5 часов меньше, чем нужно.
Два дня спустя пришло мое молоко, и, хотя я думал о пожертвовании, размышляя о различных возможностях для Лили, я не был подготовлен с помощью какого-либо необходимого оборудования или материалов.В то утро, лежа в постели, обремененный горем и наполненный молоком, я плакал. Мое тело хотело кормить ребенка, у которого никогда не было возможности кормить грудью, и моя мечта о воспитании Лили таким образом не осуществилась.
Я обратилась к близкой подруге за утешением, и она помогла мне понять, что я хочу поделиться тем, что я считал подарком Лили, нуждающимся младенцам. Она подбодрила меня и посоветовала, а также сказала, что к 9 часам вечера у меня будет насос. Конечно же, я открыл пакет, который был доставлен к моей двери, и увидел Medela Pump in Style Advanced.Поделившись моими планами с сестрой, она прислала посылку с принадлежностями, включая микропакеты Medela и дополнительные бутылки Medela.
Менее чем за 2 недели при поддержке семьи и друзей и с помощью помпы Medela я собрала 244 унции грудного молока. Я волновался, думая о Лили и о том, какую пользу ей могло бы принести чье-то грудное молоко, если бы она родилась преждевременно. Ее дар — грудное молоко, в котором она не нуждалась; подарок, который поможет мне вылечить и, надеюсь, спасти жизни других младенцев.
Лили родилась в октябре, месяце, предназначенном для осознания беременности и потери младенцев. В этом месяце, во время месяца осведомленности о недоношенности, я пожертвую ее подарок, чтобы помочь недоношенным детям выжить и, надеюсь, преуспеть. Ее наследием станут жизни, которые она помогает спасти ». — Кэтрин Б.
«В 30 недель я пошел в кабинет акушерства с обычным визитом. Мой доктор, будучи очень осторожным, отправил меня на сортировку для наблюдения после небольшого повышения АД. Мое кровяное давление продолжало подскакивать, анализы показали белок в моче, и мне поставили диагноз преэклампсия.Мне сказали, что я не выйду из больницы, пока не родила ребенка. Меня приняли и положили на постельный режим. Цель заключалась в том, чтобы как можно дольше оставаться беременной. Я сделала это за неделю до того, как врачи решили, что продолжать беременность слишком опасно. Мне дали магний, чтобы предотвратить судороги, уколы стероидов, чтобы помочь легким зрелого ребенка, и питоцин, чтобы вызвать роды.
Затем 12 мая -го года (годовщина свадьбы моего мужа и меня) во время предупреждения о торнадо, ровно за 2 месяца до ее срока, мой маленький ангел Исла Мари родился на 31 неделе беременности.Она была 3 фунта 2 унции. Я услышал тихий крик и почувствовал мгновенное облегчение и радость. Она дышала сама по себе! Мне даже пришлось подержать ее на короткое время, прежде чем врачи забрали ее, она была такой красивой.
Исла оставалась в отделении интенсивной терапии в течение 5 недель. Основное внимание уделялось кормлению, поскольку она поразила всех своей способностью дышать самостоятельно. Прокачивала каждые 2-3 часа. Накачивание позволило мне сыграть большую роль в выздоровлении Ислы. Это также помогло заполнить пустоту, оставшуюся от необходимости идти домой без нее. Возможно, мне не удалось довести ее до срока, но, по крайней мере, я мог обеспечить ее питанием.
Мы привезли Ислу домой 14 июня -го . Она была ровно 5 фунтов. Я качала исключительно около месяца, пока она не смогла кормить грудью. Завтра Исле исполнится 6 месяцев, и у нее все отлично! Она такая внимательная и полная улыбок. Буквально на прошлой неделе она впервые перевернулась! Недоношенный ребенок был довольно эмоциональным переживанием. Преэклампсия помешала моей беременности. Он украл последние несколько недель, я должен был чувствовать пинки и икоту изнутри. Я рискнул спланировать своего ребенка и выбросил его в окно.Но он показал мне, что действительно важно — здоровую маму и ребенка.
Поддержка персонала отделения интенсивной терапии, а также семьи и друзей помогла нам пройти. Я так благодарен всем мужчинам и женщинам, которые посвящают свою жизнь этим крошечным младенцам и их напуганным матерям. Я надеюсь, они понимают разницу, которую они делают. Моя девочка всегда будет для меня символом истинной силы. Она боролась яростнее, чем следовало бы, в этой жизни. Я надеюсь, что у нее самый лучший из возможных ». — Тара С.
«Осложнения начались на ранних сроках моей беременности Оуэном. У меня была субхорионическая гематома, которая кровоточила три разных раза вместе с двумя разными медленными кровотечениями. Затем через 24 недели и 4 дня у меня отошла вода. Нам с Оуэном повезло: они прожили еще 6 недель на больничной койке. Он родился ровно на 31 неделе беременности и весил 3 фунта 6 унций, его быстро доставили в отделение интенсивной терапии. Он получил один курс сурфактанта, чтобы поправить легкие. Он провел короткое время на машине si pap, затем перешел в cpap и быстро научился дышать самостоятельно.Оуэн находился в отделении интенсивной терапии в течение одного месяца, проходя несколько курсов лечения под светом желчного пузыря, набирал вес и учился есть самостоятельно. Во время его пребывания в отделении интенсивной терапии я останавливался в местном доме Рональда Макдональда. Мы жили больше чем в часе езды. Я не могу описать, насколько мы благодарны дому Рональда Макдональда за комфорт и поддержку, которые они оказали в это тяжелое время. Для Оуэна были неудачи и триумфы. Я мог быть рядом с ним, держась за его мизинцы, разделяя с ним это путешествие.Я круглосуточно сцеживала молоко, чтобы кормить сына грудным молоком. Наличие насосы Medela Symphony Pump в RMH и отделении интенсивной терапии сыграло решающую роль в обеспечении моего запаса для кормления моего сына. Оуэна отпустили и отправили домой на мониторе APNEA. Сейчас он здоровый, счастливый 8-месячный ребенок, который все еще полностью пьет грудное молоко, откачанное с помощью Medela Pump In Style Advanced ». — Энни Б.
«Я уже была мамой 6-летнего мальчика и беременна девочкой. 29 марта 2014 года на 29 неделе у меня отошли воды, и меня поместили в больницу Бет Исраэль в Нью-Йорке.Я был так напуган и обеспокоен. Они прописали мне стероиды и другие лекарства, чтобы предотвратить ранние роды. В больнице меня положили на постельный режим, пока не пришло время рожать. Ко мне приходили врачи и рассказывали обо всех мерах предосторожности, необходимых для столь раннего рождения ребенка. Наверное, это было самое страшное время в моей жизни. Неделю спустя, 5 апреля 2014 года, в 6:51 утра на 30 неделе родилась моя девочка весом 3 фунта 6 унций. Она была такой крошечной и хрупкой. Мне было так грустно, что я не смог сразу ее обнять и не смог сразу же кормить ее грудью, как я планировал.Ее поместили в инкубатор с дыхательными трубками и трубкой для кормления. В первый раз, когда я пошел в отделение интенсивной терапии, чтобы увидеть ее, она схватила меня за палец своей крошечной ручонкой, и это дало мне всю надежду, в которой я нуждался, чтобы справиться с недоношенностью. Медсестры сказали мне немедленно начать сцеживание, чтобы они могли давать ей мое молоко через зонд для кормления. Это сделало меня таким счастливым, потому что я видел в этом связь с моей малышкой, хотя я ограничивался ее удержанием. Больница очень вдохновляла и помогала в кормлении грудью и дала мне все необходимые инструменты и информацию.Я пошла и купила двойной молокоотсос Medela, сцеживала молоко каждый день в течение 2 месяцев и отнесла молоко в больницу. У них даже есть комната с автоматами, так что, пока я был там, я мог сцеживать молоко и оставлять его. Мне нравилось, как кожа к коже (удержание кенгуру), я мог проводить с ней каждый день, и это помогло мне с потоком молока и дало мне столько времени и комфорта. Медсестры и врачи отделения интенсивной терапии были великолепны. Я всегда буду благодарен и благодарен им за все, что они сделали для меня и моего ребенка. Недоношенный ребенок может быть таким трудным, подавляющим и сопряженным с множеством проблем.Мне очень повезло, что я уехала оттуда со здоровым ребенком. Несмотря на то, что у всех нас разные результаты, и другие проходят через это с большим количеством проблем, я хочу, чтобы все мамы с недоношенными детьми знали, что они не одни, и плакать можно, и что их дети намного сильнее, чем мы. думаю, что они есть. Моей кукле Кендалл сейчас 7 месяцев, и у нее все отлично. Никогда не теряй надежды! Правило недоношенных детей! » — Емелы С.
«Эти двое — 34-недельные, родились 18 сентября, мои огни сияли сквозь тьму.Путешествие было нелегким, в 16 недель мне поставили диагноз «укорочение шейки матки». Я ходил к врачу еженедельно, пока мне не исполнилось 19 недель, затем мне поместили Серклаж, чтобы продержать их дольше, и поставили на постельный режим. Все было хорошо примерно до 28 недель. У меня начались преждевременные роды, одна из наложенных серкляжей порвалась и расширялась. Меня доставили в Денвер, где, к счастью, у меня прекратили роды. По-прежнему на постельном режиме, но у меня началась преэклампсия, и мне нужно было оставаться в Денвере, пока мне не исполнилось 32 недели.Пока я был в Денвере, я имел удовольствие останавливаться в доме Рональда Макдональда, я безмерно благодарен за все, что они предложили тем, у кого мало. Удивительно, что людям предлагают такое прекрасное место для проживания, когда ты так далеко от дома. Пришла домой на 32 неделе, и все шло отлично, пока примерно через 34 недели моя преэклампсия не ухудшилась, и мы решили, что лучше всего родить ребенка. Как мать-одиночка, это было самое страшное, но и величайшее время в моей жизни. Мои близнецы провели около месяца в отделении интенсивной терапии из-за проблем с кислородом и проблем с кормлением, но благодаря моей поддержке и поддержке наших медсестер отделения интенсивной терапии, мальчики теперь проходят 2 месяца 2 недели с поправкой на 18 числа.Как недоношенная мама, я не могла больше гордиться этими прекрасными маленькими благословениями, каждый день, каждый момент — это благословение. В общем, наше путешествие только начинается, и мы не сможем вернуться к тому, с чего оно началось, потому что оно сделало мать сильнее, которая борется за своих недоношенных детей ». — Бриттани Д.
«Утром в свой 27-й день рождения я была почти на 29 неделе беременности своим первым ребенком, была безумно взволнована, готовила детскую и учила шестиклассников. К полудню у меня начались схватки, хотя я не знала, что это такое, и страшно боялась, когда медсестры и врачи сказали моему мужу и мне, что у меня преждевременные роды.Три дня спустя я испугалась, но надеялась, когда мне сказали, что ребенок в безопасности и мы пойдем домой на постельном режиме. Однако через несколько минут все изменилось, и с помощью экстренного кесарева сечения родилась самая красивая маленькая девочка весом 2 фунта 8 унций, которую когда-либо видел мир. Шесть дней спустя у Эбби все было хорошо, но я все еще не держал свою маленькую девочку. Медсестра отделения интенсивной терапии, Линда, которая так бережно передала мне мою дочь, полная шнуров, которые постоянно пищали и жужжали, навсегда в моем сердце. Это был момент, когда я по-настоящему полюбил и почувствовал, что материнство стало мне.В том году мы провели Рождество и 2 месяца после того, как увидели, как наша девочка борется за то, чтобы дышать, есть и расти. Я проводил 16 часов в день, сидя рядом с ее изолетой, молился, плакал и читал, чтобы убедиться, что я понял все, что происходит. Те 8 часов, которые мне пришлось оставить спать, в основном прошли в слезах.
