Лечение и профилактика орви и гриппа у беременных
Грипп и другие острые респираторные вирусные инфекции (ОРВИ) занимают особое место среди инфекционных заболеваний беременных. Эти заболевания не являются такими безобидными, как многие думают.
Особенно это касается беременных женщин. Актуальность проблемы острых респираторных заболеваний вирусной природы определяется их распространенностью, неуправляемостью, высокой заразностью.
Современные условия урбанизации создают основу для частой встречи женщин с различными респираторными вирусами в течение всего срока беременности. Среди патологии беременных ОРВИ занимают первое место по распространенности — более 2/3 от общей заболеваемости острыми инфекциями. Это связано с высокой восприимчивостью беременных к вирусным инфекциям, что обусловлено особенностями иммунитета беременных.
Влияние вирусной инфекции на течение беременности и состояние плода характеризуется возможным инфицированием плаценты, околоплодных оболочек, а также самого плода, косвенным влиянием в результате развития у беременной лихорадки, нарушения равновесия, постоянства в организме и др.
Для беременных характерно затяжное течение ОРВИ при отсутствии тяжелых клинических проявлений. Это объясняется способностью вирусов респираторной группы к репродукции в плаценте, а также особенностью иммунной системы беременной (состояние физиологического иммунодефицита).
Основные клинические симптомы ОРВИ: недомогание, слабость, повышенная утомляемость на фоне субфебрильной или нормальной температуры, заложенность носа, насморк, першение в горле, переходящее в поверхностный кашель.
Наиболее характерная для беременных стертая клиника ОРВИ часто является причиной недостаточного внимания к самому факту заболевания, полагая, что «банальная простуда совершенно безвредна».
Но это не так. Вирусная инфекция может оказать на течение беременности негативное воздействие, вплоть до преждевременного отхождения околоплодных вод.
ЧТО ТАКОЕ ГРИПП?
Симптомы гриппа известны всем — это высокая температура, общая слабость, головная боль, боль в мышцах рук, ног, пояснице, боль в глазах, заложенность носа, першение в горле, сухой кашель. Могут беспокоить головокружение, тошнота, рвота, понос. Гриппом нельзя заразиться, просто промочив ноги — эта инфекция проникает в организм воздушно-капельным путем от зараженного человека.
Вирус гриппа, попав в организм, поражает эпителий респираторного тракта, особенно трахеи, начинает быстро размножаться. Повышение проницаемости сосудистой стенки приводит к появлению петехиальной сыпи на коже и слизистой оболочке щек и мягкого неба, кровоизлиянию в склеры глаз, реже — к кровохарканью, носовым кровотечениям. Грипп снижает иммунитет и тем самым способствует обострению хронических заболеваний, таких как бронхиальная астма и хронический бронхит, сердечно-сосудистые заболевания, нарушения обмена веществ, заболевания почек и др.
Кроме пневмонии грипп вызывает и такие осложнения, как воспаление мышцы сердца, которое может привести к развитию сердечной недостаточности, синусит, отит и др. Кроме этого, на ослабленный гриппом организм нередко присоединятся бактериальная инфекция — пневмококковая, гемофильная, стафилококковая. Своими осложнениями и опасен грипп во время беременности, так как он может вызвать нарушение функций всех систем организма беременной.
Самое неприятное — это угроза выкидыша или преждевременных родов. Вирус гриппа вызывает кислородное голодание плода вследствие развития комплекса нарушений со стороны плода и плаценты (фетоплацетарная недостаточность), внутриутробное инфицирование (септическое состояние, врожденная пневмония и др.) и гибель плода, отклонения в физическом и психическом развитии малыша.
ЛЕЧЕНИЕ ОРВИ И ГРИППА ВО ВРЕМЯ БЕРЕМЕННОСТИ
При появлении первых признаков ОРВИ (общая слабость, утомляемость, потеря аппетита, головная боль, подъем температуры, першение и боль в горле, кашель, насморк) необходимо обратиться за консультацией к врачу-терапевту, врачу общей практики или вызвать врача на дом, а не заниматься самолечением.
При легком течении простудных заболеваний лечение можно начинать с использования народных средств. Рекомендуется теплое обильное питье (зеленый чай с лимоном, малиновым вареньем, медом, клюквенный и брусничный морсы, настой из цветков ромашки, липы, ягод и листьев черной смородины). Полезен напиток из шиповника, который готовят из пропорции 5 столовых ложек измельченных сухих плодов на 1 л кипятка. Смесь настаивают в термосе 8-12 часов. Теплый настой употребляют по 1 стакану 3-4 раза в день. Шиповник и черная смородина являются богатыми источниками аскорбиновой кислоты (витамина С). Необходимо помнить, что на поздних сроках беременности обильное питье может спровоцировать появление отеков.
При заболевании ОРВИ и гриппом питание должно быть калорийным и легкоусвояемым (предпочтение отдается углеводам). В рацион необходимо включать каши (манную, овсяную, гречневую и др.), картофельное и овощное пюре, мед, варенье, джем, фрукты (киви, апельсины, бананы и др.
Лук и чеснок необходимо использовать при первых признаках болезни. Если по каким-то причинам нельзя употреблять эти овощи внутрь, достаточно разложить в помещении мелко нарезанные на кусочки эти ароматные продукты и вдыхать пары, в которых содержатся фитонциды, губительно действующие на вирусы и бактерии.
Если нет аллергии, рекомендуется проводить ароматерапию с использованием эфирных масел, пары которых убивают болезнетворные микроорганизмы, освежают дыхание, уменьшают отечность слизистой.
В качестве растительного иммуностимулятора можно использовать хрен. Корень хрена натереть на мелкой терке, смешать в равных пропорциях с сахаром, смесь поставить в теплое место на 12 часов, отжать выделившийся сок и принимать в первые 2 дня болезни по 1 столовой ложке через каждый час.
При ОРВИ помогает теплая ванна для рук, воздействуя на рецепторы ладоней. При использовании ванны происходит вдыхание паров воды, которые увлажняют дыхательные пути. Для усиления эффекта в воду можно добавить морскую соль, настои лекарственных трав. После приема ванны необходимо надеть варежки и теплые шерстяные носки.
При использовании ванны происходит вдыхание паров воды, которые увлажняют дыхательные пути. Для усиления эффекта в воду можно добавить морскую соль, настои лекарственных трав. После приема ванны необходимо надеть варежки и теплые шерстяные носки.
При першении в горле, заложенности носа и кашле полезно назначение ингаляций с Боржоми, содовым раствором, с настоем из цветков ромашки, календулы, листьев шалфея, эвкалипта, и др. с использованием небулайзера или широких емкостей. Ингаляции рекомендуется делать 2-3 раза в день в течение 7-10 минут.
При першении и боли в горле рекомендуется полоскание горла настоем травы (ромашка, эвкалипт, календула, кора дуба), раствором соли и йода (на стакан теплой воды 1 чайная ложка соли и 2-3 капли йода). Полоскание горла необходимо до улучшения самочувствия.
При насморке обязательно регулярное проветривание и увлажнение помещения, промывание носа физиологическим раствором хлорида натрия, который можно приготовить самостоятельно (в стакане теплой кипяченой воды растворить ½ чайной ложки кухонной или морской соли) или купить физиологический раствор в аптеке.
При подъеме температуры выше 38° помогут прохладные водные компрессы на лоб, растирание областей подмышечных и подколенных впадин, запястья, локтевых сгибов раствором уксуса (на одну часть уксуса берется три части воды).
При назначении народных средств необходимо учитывать наличие аллергических реакций на лекарственные травы, мед, лимон и др.
Во время беременности запрещается парить ноги, накладывать горчичники, посещать бани и сауны, принимать горячие ванны, использовать корень солодки при кашле, так как солодка (лакрица) вызывает отеки и подъем артериального давления. Не приветствуется активное лечение медом и малиной, так как это может привести к повышению тонуса матки, спровоцировать развитие аллергии у ребенка.
При неэффективности лечения народными средствами, но только по рекомендации врача, при ОРВИ и гриппе можно применять ряд медикаментозных препаратов, разрешенных во время беременности.
Для снижения температуры тела показан парацетомол, противопоказаны аспирин, комплексные препараты (колдрекс, фервекс, терафлю и др.), ибупрофен, нестероидные противовоспалительные препараты.
Сосудосуживающие капли в нос беременным противопоказаны, так как они вызывают сужение сосудов плаценты, повышают артериальное давление. Для лечения насморка у беременных можно использовать пиносол, если у пациентки отсутствует аллергия на эфирные масла, а также синупрет в форме драже и таблеток.
При кашле разрешается использовать мукалтин, со 2-го и 3-го триместров беременности допускается амброксол.
При боли в горле безопасны для беременных женщин спреи для горла и растворы для полоскания: Хлоргексидин, Мирамистин, Ингалипт, Аргенто Септ, Люголь, Стрепсилс Плюс, Тантум Верде, Стопангин (разрешен со 2-го триместра беременности).
Не все лекарственные средства с противовирусным действием могут быть назначены беременным, так как некоторые из них обладают токсическим действием на плод, а о безопасности применения других недостаточно информации. Для лечения и профилактики ОРВИ в течение всей беременности можно принимать Оциллококцинум, Инфлюцид. Начинать прием данных препаратов необходимо при первых симптомах заболевания.
Для лечения и профилактики ОРВИ в течение всей беременности можно принимать Оциллококцинум, Инфлюцид. Начинать прием данных препаратов необходимо при первых симптомах заболевания.
Показаны препараты группы интерферона и индукторы интерферонов, обладающие противовирусным и иммуномодулирующим действием. Из этих препаратов допускаются к применению во время беременности следующие: со 2-го триместра беременности можно использовать свечи Виферон, на протяжении беременности допускается прием Гриппферона и Генферона (спрей назальный и капли назальные).
Умифеновир (арпетол, арбидол) обладает широким спектром противовирусного действия, кроме того, он обладает низкой токсичностью, что позволяет использовать его в качестве противовирусного средства для лечения гриппа у беременных.
Назначаемая доза умифеновира по 200 мг 4 раза в день (каждые 6 часов) 5 дней.
Вопрос о назначении антибиотиков при ОРВИ и гриппе решает врач. Во время беременности разрешены для приема антибактериальные средства пенициллинового и цефалоспоринового ряда, а также макролиды. При беременности противопоказаны тетрациклины (доксициклин), фторхинолоны (ципрофлоксацин, левофлоксацин), ко-тримоксазол и другие сульфаниламиды, аминогликозиды (канамицин, гентамицин, амикацин).
При беременности противопоказаны тетрациклины (доксициклин), фторхинолоны (ципрофлоксацин, левофлоксацин), ко-тримоксазол и другие сульфаниламиды, аминогликозиды (канамицин, гентамицин, амикацин).
СПОСОБЫ ПРОФИЛАКТИКИ ОРВИ И ГРИППА ВО ВРЕМЯ БЕРЕМЕННОСТИ:
А. Неспецифическая профилактика
1.Соблюдение правил личной гигиены:
- «Этикет кашля» — прикрывать нос и рот салфеткой во время кашля или чихания. После использования выбрасывать салфетку в мусор. Если салфетка отсутствует чихать и кашлять в локтевой изгиб.
- Частое мытье рук с мылом и водой, особенно после кашля и чихания.
- Использование спиртсодержащих средств для мытья рук.
- Избегать близкого контакта с заболевшими (расстояние не менее 1 метра), объятий, поцелуев и рукопожатий.
- Избегать касаний руками глаз, носа, рта.
- Обязательное промывание носа и полоскание рта после возвращения домой.

2.Предупреждение инфицирования и распространения инфекций:
- Изоляция заболевших, использование отдельной посуды.
- Влажная уборка и частое проветривание помещений.
- Частые прогулки на свежем воздухе.
- Избегать пребывания в людных местах и контакта с заболевшими.
- Отмена массовых мероприятий.
- Использование средств защиты (марлевые повязки, респираторные маски).
- Смазывание слизистой носа оксолиновой мазью перед выходом на улицу во время эпидемий ОРВИ.
3.Повышение устойчивости организма:
- Прием витаминных препаратов, настоев трав, богатых витамином С (настои из шиповника и черной смородины), лимона, клюквенного и брусничного морсов).
- Рациональное питание с включением свежих овощей и фруктов, прием растительных фитонцидов (лук, чеснок, хрен).
- Лекарственная профилактика после контакта с заболевшим лицом (Гриппферон, Виферон, Оциллококцинум).

В. Специфическая профилактика гриппа.
Наиболее эффективным методом профилактики гриппа является иммунизация беременных женщин и их близких родственников.
Прививку лучше сделать на стадии планирования беременности. Если этого не произошло, прививаться можно, начиная со 2-го триместра беременности. Современные вакцины второго поколения – Флюваксин (Китай), Бегривак (Германия), Ваксигрип (Франция), Флюарикс (Бельгия) и третьего поколения – Гриппол и Гриппол плюс (РФ), Агриппал SI (Италия), Инфлювак (Нидерланды) разрешены к применению у беременных, начиная со 2-го триместра беременности, в период лактации и у детей с 6-месячного возраста.
Сделать выбор в пользу профилактической прививки – это шаг к сохранению здоровья в эпидемию гриппа.
Микша Ядвига Станиславовна, доцент кафедры поликлинической терапии БГМУ, канд. мед. наук
Простуда во время беременности — ГБУЗ «Специализированная клиническая инфекционная больница» МЗ КК
Что говорить про женщин, ожидающих ребенка. Простуда при беременности — частый и неприятный гость. Начинать лечение необходимо при первых признаках болезни, после консультации с лечащим врачом.
Простуда при беременности — частый и неприятный гость. Начинать лечение необходимо при первых признаках болезни, после консультации с лечащим врачом.
Особенности лечения беременных женщин
На протяжении девяти месяцев ребенок проходит несколько сложных этапов развития. Каждый очень важен и любое вмешательство извне грозит серьезными осложнениями. Простуда, ОРВИ при беременности угрожают и маме, и малышу. Нельзя игнорировать симптомы и затягивать с походом к врачу. Специалист должен провести осмотр, и оценить состояние.
Лечение простуды при беременности осложняется тем, что большинство известных лекарств в этот период применять запрещено. Даже обычный аспирин вызывает серьезные пороки развития у плода. Любые препараты, в составе которых он есть придется отложить
Различные варианты прогревания – это то, что нельзя делать если беременная заболела простудой. Сюда относится:
· походы в баню и сауну;
· горячая ванна;
· отпаривание ног;
· накладывание горчичников.
Не рекомендуется одеваться слишком тепло и кутаться в одеяла при повышенной температуре. Это может спровоцировать выкидыш, преждевременные роды. С народными рецептами также стоит быть осторожнее:
1. Корень солодки – популярное средство от кашля, поднимает давление и провоцирует появление отеков. Такие побочные эффекты будущей маме принесут вред.
2. Мёд и малина, безусловно, облегчают общее состояние, однако могут вызывать аллергическую реакцию.
Любые лекарства, какие можно принимать беременным при простуде, должен назначать врач. Особенно это касается антибиотиков. Противопоказаны тетрациклины, фторхинолоны, аминогликозиды, сульфаниламиды, ко-тримоксазол.
Опасна ли простуда для ребёнкаПростуда – респираторная вирусная или бактериальная инфекция – не представляет прямой опасности для ребёнка, так как эти инфекционные агенты тропны только к слизистым оболочкам дыхательных путей и не могут проникать через плаценту.
Среди респираторных вирусов самым опасным является грипп. Известно, что летальность от гриппа высока, а у беременных она ещё выше, чем у других групп больных. Поэтому всем женщинам рекомендуется вакцинация за 2-3 месяца до беременности. Приобретённый таким образом иммунитет будет передан и младенцу, который будет защищён в первые месяцы своей жизни, когда противогриппозная прививка не делается.
Грипп и ОРВИ у беременных
В настоящее время вирусные инфекции рассматриваются как одна из основных причин репродуктивных потерь. С одной стороны, инфекционный агент оказывает непосредственное повреждающее воздействие на плод, а с другой стороны, вызывая значительные изменения в иммунных реакциях материнского организма, ведет к осложненному течению беременности. Особое место среди инфекционных заболеваний беременных занимают грипп и другие ОРВИ, передающиеся воздушно-капельным путем.
Актуальность проблемы острых респираторных заболеваний вирусной природы определяется их распространенностью, неуправляемостью, высокой контагиозностью, аллергизацией и развитием вторичных иммунодефицитных состояний после перенесенной болезни.
Экологические особенности современной урбанизации дают реальную основу для частой встречи женщин с различными респираторными вирусами в течение всего срока беременности. В экстрагенитальной патологии беременных ОРЗ занимают первое место по распространенности — более 2/3 от общей заболеваемости острыми инфекциями. Это связано с высокой восприимчивостью беременных к вирусным инфекциям, склонностью к хронизации патологических процессов, что обусловлено особенностями иммунитета беременных.
Влияние вирусной инфекции на течение беременности и состояние плода характеризуется двумя основными механизмами. Во-первых, возможным инфицированием плаценты, околоплодных оболочек, а также самого плода, тератогенное (вызывающее пороки развития) действие на эмбрион и плод, развитие локальных поражений плода, а также инфекция плода с клиническими проявлениями в постнатальном периоде (после рождения). Во-вторых, возможным косвенным влиянием в результате развития у беременной лихорадки, нарушения гомеостаза (равновесия, постоянства) в организме и др. Многообразие клинических эффектов объясняется временем инфицирования к сроку беременности, свойствами и вирулентностью вируса, состоянием плацентарного барьера и защитных сил, как матери, так и плода.
Многообразие клинических эффектов объясняется временем инфицирования к сроку беременности, свойствами и вирулентностью вируса, состоянием плацентарного барьера и защитных сил, как матери, так и плода.
Основными звеньями патогенеза вирусной инфекции у беременной женщины, определяющими высокий риск перинатальной патологии, являются:
Кислородное голодание тканей, органов и систем, связанное с репродукцией вируса и его токсическим воздействием на ткани дыхательной системы и сосудистое русло;
Активация системы свертывания крови путем токсического воздействия вируса на сосудистую стенку;
Патологические изменения в иммунной системе, возникающие под действием вирусной инфекции;
Активация хронической внутриматочной инфекции.
Доказана возможность передачи вирусов респираторной группы, к которым относятся вирусы, вызывающие ОРВИ, через плаценту от больной матери к плоду, что обуславливает вовлечение в инфекционный процесс всех трех компонентов системы «мать-плацента-плод».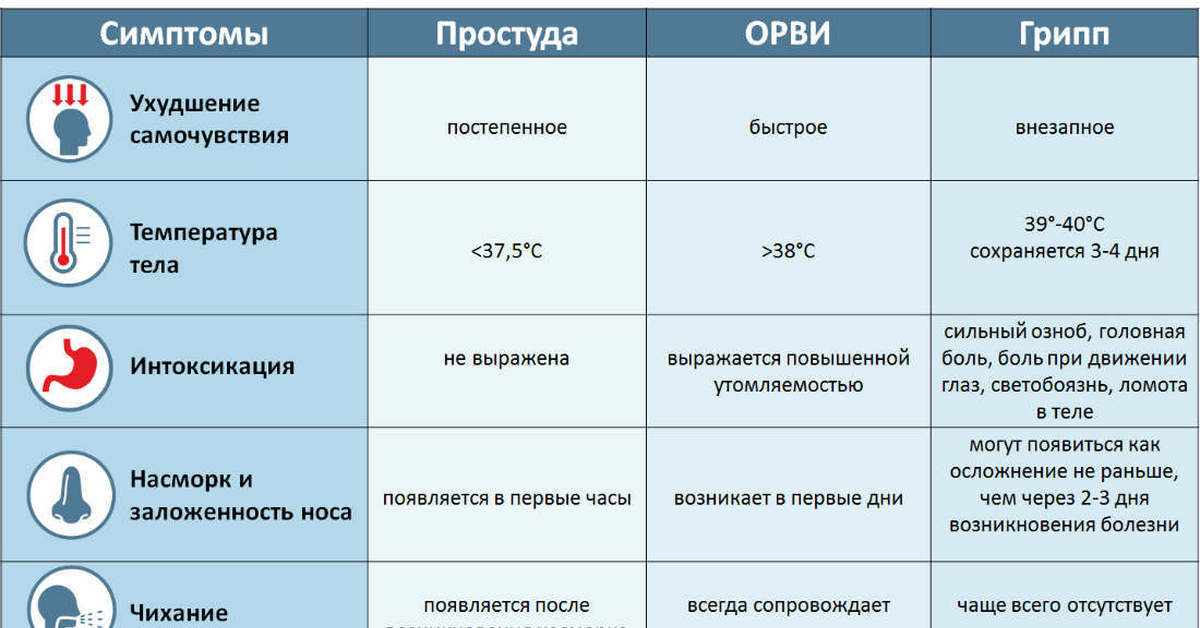
Современными исследователями гестоз (токсикоз IIой половины беременности), в том числе тяжелые его формы, рассматриваются как причинно-следственный фактор плацентарной недостаточности (ПН), доказана прямая зависимость между степенью тяжести позднего гестоза и тяжестью ПН. Недавние исследования подтвердили предположение, что плацента служит своеобразным «резервуаром» в процессе внутриутробной инфекции так как доказано, что под воздействием вирусов происходит изменение некоторых структур плаценты, также в них происходит репродукция вирусов.
Специфическая профилактика гриппа не устраняет проблемы респираторных вирусных инфекций, так как доля ОРВИ негриппозной этиологии составляет до 75% даже в эпидемические по гриппу периоды. Кроме того, физиологические изменения иммунной системы, происходящие в организме беременных, не позволяют использовать у них вакцинные препараты с целью профилактики инфекционных заболеваний.
В группу риска инфицирования ОРВИ входят женщины, у которых частота заболевания этими инфекциями произошла более трех раз в предшествующий беременности год. Этот признак является классическим подтверждением иммунологической недостаточности у пациентки. Для них характерно: затяжное, рецидивирующее течение заболеваний (ринит, фарингит, ларинготрахеит, бронхит), наличие очагов хронической инфекции (хронические тонзиллит, синусит). В патологический процесс у таких пациенток вовлечены в той или иной мере и другие системы организма, обеспечивающие его защиту при встрече с внешней средой. Наиболее часто встречается патология пищеварительного тракта: от дисфункций и дисбактериозов до хронических колита, энтерита, энтероколита, панкреатита и холецистита.
Этот признак является классическим подтверждением иммунологической недостаточности у пациентки. Для них характерно: затяжное, рецидивирующее течение заболеваний (ринит, фарингит, ларинготрахеит, бронхит), наличие очагов хронической инфекции (хронические тонзиллит, синусит). В патологический процесс у таких пациенток вовлечены в той или иной мере и другие системы организма, обеспечивающие его защиту при встрече с внешней средой. Наиболее часто встречается патология пищеварительного тракта: от дисфункций и дисбактериозов до хронических колита, энтерита, энтероколита, панкреатита и холецистита.
Особенности течения ОРВИ у беременных женщин
Для беременных характерно затяжное течение ОРВИ при отсутствии тяжелых клинических проявлений. Это объясняется способностью вирусов респираторной группы к репродукции в плаценте, а также особенностью иммунной системы беременной (состояние физиологического иммунодефицита).
Основные клинические симптомы ОРЗ: явления общей интоксикации (недомогание, слабость, повышенная утомляемость и т. д.) на фоне субфебрильной или нормальной температуры, симптомы ринита или назофарингита.
д.) на фоне субфебрильной или нормальной температуры, симптомы ринита или назофарингита.
Наиболее характерная для беременных стертая клиника ОРВИ часто является причиной недостаточного внимания к самому факту заболевания, как со стороны врачей, так и самой женщины, однако, ОРВИ приводит к поломке физиологических иммунных механизмов и не исключает возможности возникновения осложнений во время протекания беременности.
Особенности беременности после ОРВИ. Влияние ОРВИ у беременных на состояние здоровья их новорожденных
Наиболее характерными осложнениями беременности после ОРВИ являются:
- увеличение частоты формирования плацентарной недостаточности более чем в два раза;
- увеличение случаев раннего начала гестоза;
- маловодие – как сопутствующий признак плацентарной недостаточности, а также как проявление вирусного поражения фетоплацентарного комплекса;
- угроза преждевременного прерывания беременности чаще встречается во 2м триместре, а именно в 17-26 недель, для беременных после ОРВИ характерно постоянное течение угрозы прерывания беременности, нечувствительное к проводимой стандартной терапии;
- задержка внутриутробного роста и внутриутробная гипоксия плода;
- увеличение заболеваемости новорожденных:
- гипоксическое поражение ЦНС наиболее характерно для ОРВИ во 2 триместре;
- хроническая плацентарная недостаточность (воспалительные и дегенеративные изменения в плаценте, нарушение дифференцировки плацентарной ткани, подавление компенсаторно-приспособительных сосудистых реакций ворсин хориона).

Характеристика состояния иммунной системы беременных после ОРВИ
При исследовании состояния системного иммунитета у беременных женщин, перенесших ОРВИ, в зависимости от срока беременности, в сравнении с аналогичными показателями у здоровых беременных женщин, выявлены следующие закономерности.
Перенесенная ОРВИ вызывает изменения иммунного статуса, характеризуется, как правило, изменениями в содержании лейкоцитов и лимфоцитов и их популяций. Характерным признаком иммунограммы беременных, перенесших ОРВИ, является лимфоцитопения (разрушение лимфоцитов), тогда как при физиологическом развитии беременности происходит увеличение общего числа лейкоцитов. Лимфоцитопению можно объяснить прямым повреждающим действием респираторных вирусов на лимфоидные клетки, степень ее зависит как от вирулентных свойств вирусного возбудителя, так и от адаптационных возможностей организма.
Влияние вирусов на иммунологическую реактивность заключается в том, что в ходе инфекции изменяется не один, а серия показателей, характеризующих иммунный ответ пораженного вирусом организма на чужеродные антигены. Происходит расстройство иммунологической реактивности, обусловленное нарушением всех функций иммунокомпетентных клеток в результате размножения вируса.
Происходит расстройство иммунологической реактивности, обусловленное нарушением всех функций иммунокомпетентных клеток в результате размножения вируса.
Возникновение дефектов иммунологической реактивности следует рассматривать как обязательный элемент патогенеза ОРВИ. Наличие этих дефектов не препятствует формированию специфического иммунитета против гомологичного вируса.
Методы профилактики и лечения ОРВИ у беременных
Известно, что специфическая профилактика гриппа и ОРВИ вакцинными препаратами противопоказана при беременности. Исследователи как у нас, так и за рубежом, уделяют внимание поиску и внедрению в практику методов неспецифической защиты населения от респираторных вирусных инфекций. Следует отметить, что одним из наиболее перспективных методов тактики вирусных инфекций является иммунокоррекция. С этой точки зрения перспективно применение современных иммунобиологических препаратов — адаптогенов и эубиотиков.
Лечебные мероприятия с применением иммунотропных лекарственных средств, проводятся после перенесенной ОРВИ во 2 — 3 триместрах беременности, а также за 10-14 дней до предполагаемого срока родов у следующих групп пациенток:
- заболевшие ОРВИ во время беременности и перенесшие подобные заболевания более 3 раз в предшествующий беременности год;
- беременные, перенесшие ОРВИ с осложненным течением беременности;
- при наличии положительного прогноза на развитие перинатальной патологии.

Профилактические мероприятия
Всем беременным необходимо максимально воздерживаться от посещения общественных мест с большим скоплением людей при угрозе и возникновении эпидемии гриппа и ОРВИ.
Беременных, болеющих ОРЗ три и более раз в год, предшествующий беременности, следует относить к группе высокого риска по развитию осложнений.
Данной группе пациенток, а также всем беременным при угрозе и возникновении эпидемии гриппа и ОРВИ нужно проводить курс неспецифической профилактики.
Применение витамино-минеральных комплексов помогают сформировать противовирусный иммунный ответ, они защищают мембрану клетки от повреждающего действия инфекционного агента (витамины А, С,Е; микроэлементы селен, магний, железо), также можно применять фитотерапию.
Профилактические мероприятия необходимы женщинам группы высокого риска заболевания ОРВИ на стадии предгравидарной подготовки и с первого триместра беременности, а также у всех беременных при угрозе возникновения эпидемии гриппа и ОРВИ в любом сроке беременности.
Грипп при беременности в первом, втором триместре: как лечить
- Простуда и грипп при беременности: как различить?
- Грипп при беременности: последствия
- Когда грипп для беременных наиболее опасен?
- Профилактика гриппа при беременности: препараты
- Лечение гриппа при беременности
Содержание:
Грипп относится к инфекционным заболеваниям, которые могут вызвать нарушения течения беременности и возникновение патологий у плода. Есть ли способы избежать заболевания гриппом, можно ли вакцинироваться во время беременности и как поступить, если вы все же заболели — подробная информация обо всех аспектах заболеваемости гриппом содержится на нашем сайте.
Вирус гриппа проникает в организм беременной женщины воздушно-капельным путем, быстро распространяется и разрушает слизистые оболочки дыхательных путей, вызывая разнообразные осложнения.
Простуда и грипп при беременности: как различить?
Симптомы ОРВИ и гриппа очень схожи между собой: те же кашель, чихание, заложенность носа, озноб, повышение температуры и головная боль. Но есть и некоторые специфические симптомы при вирусе гриппа:
Но есть и некоторые специфические симптомы при вирусе гриппа:
начало заболевания обычно острое: температура тела повышается резко и высоко — до 39-40 градусов; озноб, боль в суставах;
бледность кожных покровов, иногда — посинение носогубного треугольника и яркий румянец на щеках; светобоязнь и непереносимость громких звуков;
слабость, чувство разбитости, головокружение;
кашель и насморк появляются не сразу, а только на второй-третий день заболевания;
иногда — боли в животе, рвота, понос, особенно если это кишечный грипп при беременности;
острое состояние длится около 7 дней — дольше, чем обычная ОРВИ.
Но не стоит слишком увлекаться и искать признаки гриппа при беременности на форуме или опрашивать болеющих знакомых, ведь самым надежным методом диагностики является не оценка внешних симптомов, а лабораторные исследования:
Особенно важно настоять на проведении анализов, если в регионе официально не объявлена эпидемия гриппа и врач ограничивается визуальным осмотром беременной и постановкой диагноза ОРВИ. От того, насколько быстро и правильно будет диагностировано заболевание беременной, зависит тактика лечения и здоровье будущего малыша.
От того, насколько быстро и правильно будет диагностировано заболевание беременной, зависит тактика лечения и здоровье будущего малыша.
Грипп при беременности: последствия
Грипп опасен осложнениями, которые могут затронуть любые органы и системы организма. Вот лишь некоторые из них:
со стороны дыхательной системы: бронхит, трахеобронхит, синусит, аденоидит, тонзиллит, отит;
со стороны сердечнососудистой системы: воспаление мышц и оболочек сердца, сердечная недостаточность;
со стороны репродуктивной системы: гормональные сбои, выкидыши, преждевременные роды, недостаточность кровоснабжения в плаценте, маловодие, внутриутробная задержка развития плода;
во время гриппа при беременности нередко обостряются хронические заболевания органов ЖКТ, мочеполовой и эндокринной системы, сердечно-сосудистые заболевания и аллергические реакции.
Когда грипп для беременных наиболее опасен?
Самое нежелательное — заболеть гриппом в первом триместре беременности, когда происходит формирование внутренних органов малыша. Если женщина заболевает гриппом в первом триместре, беременность часто прерывается самопроизвольно.
Если женщина заболевает гриппом в первом триместре, беременность часто прерывается самопроизвольно.
Если прерывания не произошло, женщина успешно вылечилась, но волнуется, как малыш перенес болезнь, необходимо в рекомендуемые для скрининга сроки сделать УЗИ и сдать кровь на АФП, ХГЧ и эстриол, чтобы исключить вероятность патологий у плода.
В первом триместре следует особенно тщательно подбирать препараты от гриппа. При беременности разрешены некоторые лекарственные средства, в том числе, некоторые антибиотики, но в срок до 12 недель многие препараты употреблять можно, только если потенциальная польза для матери значительно превышает возможный риск для ребенка.
Во втором и третьем триместрах заболевание гриппом уже не так опасно для беременности, однако грипп может вызвать внутриутробное инфицирование плода, приводящее к рождению детей с отклонениями в развитии и предрасположенностью к различным заболеваниям в период новорожденности.
Если женщина при беременности заболела гриппом, необходимо как можно скорее обратиться к терапевту для назначения лечения. Если вы беспокоитесь о том, как перенесенная инфекция повлияла на плод, можно обратиться за консультацией к генетику.
Если вы беспокоитесь о том, как перенесенная инфекция повлияла на плод, можно обратиться за консультацией к генетику.
Профилактика гриппа при беременности: препараты
Для профилактики гриппа часто используются Оксолиновая мазь или Виферон-гель — их наносят на слизистую носа перед выходом из дома. Если вам предстоит поездка в общественном транспорте в разгар сезонной эпидемии гриппа, не пренебрегайте марлевой повязкой.
Профилактика гриппа при беременности заключается не только в использовании лекарственных препаратов, но и в соблюдении здорового образа жизни. Беременной женщине следует качественно питаться, принимать витамины, чаще проветривать помещение, где она находится, избегать мест большого скопления народа, особенно в период эпидемий.
Эффективно защитит и прививка от гриппа при беременности: ее можно делать с 14 недель беременности — инактивированный вирус гриппа, содержащийся в вакцине, безопасен как для матери, так и для ребенка.
Лечение гриппа при беременности
Для борьбы с вирусом гриппа и его неприятными симптомами существует немало препаратов, разрешенных даже беременным женщинам.
Для снижения температуры можно применять Парацетамол, если заложен нос — капли Пиносол, если болит горло — поможет отвар ромашки, содовый раствор или раствор Фурацилина для полоскания, а также таблетки для рассасывания Фарингосепт, в качестве отхаркивающего средства подойдет корень алтея.
Иммуномодуляторы — еще один способ, как вылечить грипп при беременности, но перед их применением необходимо проконсультироваться с врачом.
Многие будущие мамы применяют для лечения ОРВИ и гриппа гомеопатию: Оциллококцинум и Грипп Хель при беременности разрешены для употребления.
В качестве лекарства от гриппа при беременности можно применять также народные методы и фитотерапию. Противокашлевые грудные сборы, ингаляции с настоем из календулы или ромашки или эфирным маслом пихты, эвкалипта, чайного дерева, обильное питье с витамином С: морсы, чай с малиной или лимоном и медом, отвар шиповника — все это поможет беременной женщине выздороветь быстрее.

А вот антибиотики — это не то, чем нужно лечить грипп при беременности. Антибиотики могут помочь только при бактериальных осложнениях, вызванных гриппом, а на сам вирус они не действуют.
При беременности болеть гриппом очень неприятно, но далеко не всегда это приводит к неприятным последствиям. Даже тяжело переболевшая гриппом женщина может родить малыша без патологий, главное — своевременная диагностика, лечение строго под контролем врача и позитивный настрой!
Читай нас на Яндекс Дзен
Частые простуды и смена климата
проф. О.В.Стратиева
Одна моя знакомая московская семья имеет ребёнка пяти лет, который болеет круглый год – насморки, ОРЗ, бронхит, пневмония, аллергия. С целью оздоровить любимое чадо, среди зимы родители на 5-7 дней вывозили сына в Египет Марокко, Малазию. Из каждой экзотической страны они «привозили» или энтеровирусную инфекцию, или обострение хронического аденоидита, или пневмонию Поездки заканчивались долгим лечением у лор-врача и педиатра.
Купили дом в Черногории, и летом ребенка отправили на Адриатическое море. Не прошло и десяти дней, как вновь начались московские проблемы: насморк, температура, слабость. После 4-х дней самолечения начался отёк правого глаза. Мальчика осмотрел окулист, назначил капли, но через два дня отёк усилился, насморк перешёл в гнойный, родители обратились к лор-врачу.
Опытный врач высшей квалификации — магистр отоларингологии Д-р Л. Денисова установила, что отёк глаза — это осложнение хронического синусита. Срочно была сделана рентгенограмма, пункция гайморовой пазухи, при которой удалили большое количество гноя. После микробиологического исследования микрофлоры пазух носа, назначили соответствующие антибиотики. Отёк глаза быстро уменьшился.
После того как симптомы стихли, отоларинголог провела эндоскопию лор-органов и выявила хронический риносинусит, аденоиды до 2-3 степени, хронический аденоидит, гипертрофию нёбных миндалин 2 степени. Оториноларинголог рекомендовал операцию — удалить аденоиды и провести иммунологическое исследование крови не только ребенку, но и родителям. В итоге у всех членов семьи установили снижение иммунного статуса на фоне хронического носительства пневмококка, герпеса и хламидий. Потребовалось лечение всей семьи.
В итоге у всех членов семьи установили снижение иммунного статуса на фоне хронического носительства пневмококка, герпеса и хламидий. Потребовалось лечение всей семьи.
Резкая смена климата — стресс для иммунной системы. ЛОР-органы являются индикаторами состояния всего организма. На фоне сниженного иммунитета часто имеется хроническое носительство хламидий, вируса герпеса, простейших. Заражение происходит воздушно-капельным путём, и чаще передаётся в бытовых условиях всем членам семьи. Носительство инфекций годами может протекать бессимптомно или сопровождаться частыми насморками, кашлем, маскируясь под банальное ОРЗ .Как правило лечение назначается однотипное: аспирин, анальгин, ингалипт, антибиотик. Обычно, видимые симптомы проходят за 2 недели. Но болезнь загоняется вовнутрь. Долго сохраняется подкашливание и слабость.
Совет первый, необходимо избегать кратких 7-10 дневных «вылазок» в тёплую экзотику, так как период акклиматизации длится в среднем 7 дней. И период отдыха у вас уйдёт на то, чтобы организм справился со стрессом. А потом, возвратившись в суровую Россию, опять 7-10 дней работы организму на перестройку, что чаще заканчивается не оздоровлением, а обострением хронического заболевания. Выезжать в другой климатический пояс мы советуем на срок не менее 21 дня.
А потом, возвратившись в суровую Россию, опять 7-10 дней работы организму на перестройку, что чаще заканчивается не оздоровлением, а обострением хронического заболевания. Выезжать в другой климатический пояс мы советуем на срок не менее 21 дня.
Совет второй, когда вы выезжаете в чужую страну с часто болеющим ребенком, его необходимо проконсультировать и получить рекомендации у квалифицированных специалистов — оториноларинголога, педиатра и иммунолога (аллерголога).
Грипп и беременность — причины, диагностика и лечение
Но редко встретишь женщину, которая за девять месяцев ни разу не болела. Поэтому, если вы чувствуете, что из носа течет, а в горле першит, не спешите паниковать. Возможно, это просто простуда, которая не представляет особой опасности для будущего ребенка. Хуже, если вы подхватили вирусное заболевание, которое называется грипп.
Что такое грипп?
Симптомы гриппа известны всем — это высокая температура, слабость, насморк, кашель, головная боль. Грипп вызывается совершенно определенным вирусом, относящимся к семейству ортомиксовирусов. Гриппом нельзя заразиться, просто промочив ноги — эта инфекция проникает в организм воздушно-капельным путем от зараженного человека.
Грипп вызывается совершенно определенным вирусом, относящимся к семейству ортомиксовирусов. Гриппом нельзя заразиться, просто промочив ноги — эта инфекция проникает в организм воздушно-капельным путем от зараженного человека.
Вирус гриппа, попав в организм, начинает быстро размножаться и разносится током крови по всему телу. При этом происходит разрушение слизистой оболочки дыхательных путей, которая после этого не может выполнять свои защитные функции. Именно поэтому в число осложнений гриппа входит пневмония, бронхит, отит, синусит. Со стороны сердечно-сосудистой системы иногда развивается воспалительное заболевание мышц сердца, которое может привести к сердечной недостаточности. Собственно, именно своими осложнениями грипп и опасен во время беременности.
Самое неприятное — это угроза выкидыша или преждевременных родов. Кроме этого, на ослабленный гриппом организм часто «садится» бактериальная инфекция — пневмококковая, гемофильная, стафилококковая. Нередко наблюдаются обострения хронических заболеваний, таких как бронхиальная астма и хронический бронхит, сердечно-сосудистые заболевания, нарушения обмена веществ, заболевания почек и др.
Как лечат грипп?
Естественно назначать и проводить лечение гриппа должен врач, к которому вы сразу обратитесь и обязательно сообщите о своей беременности. Лечение гриппа у беременных женщин имеет свои особенности. Ведь многие препараты из обычного арсенала противогриппозных средств в вашем положении противопоказаны. К ним относятся аспирин, определенные противокашлевые и сосудосуживающие средства, некоторые противовирусные препараты.
В первую очередь, необходимо обильное питье, которое помогает «вымывать» коварный вирус из организма. Пить лучше что-нибудь кисленькое и содержащее витамин С — морсы, горячий чай с малиной, лимоном или медом, напиток из шиповника. Из жаропонижающих для беременных разрешен парацетамол.
От кашля врач, скорее всего, назначит вам грудные сборы или противокашлевые препараты, разрешенные при беременности. Также актуально проведение паровых ингаляций с настоями из ромашки, календулы, мяты, шалфея, эвкалипта, зверобоя, багульника, сосновых почек и др. Антибиотики при гриппе не назначаются даже небеременным пациентам.
Антибиотики при гриппе не назначаются даже небеременным пациентам.
Последствия гриппа при беременности
Естественно все беременные женщины очень беспокоятся о том, как повлияет заболевание гриппом на здоровье ребенка. Сразу хочется уточнить, что ни один врач не сможет со 100% уверенностью сказать, сказалась ли болезнь на развитии ребенка или нет. С большей долей вероятности можно сказать только то, что наибольшую опасность грипп представляет на ранних сроках беременности, до 12 недель. На этих сроках происходит закладка органов и тканей будущего малыша, поэтому особенно важно благоприятное течение беременности в это время. Далее ребенок только растет и, заболевание гриппом уже не сможет сказаться на структуре органов.
Кроме того, в природе существует правило «все или ничего». По этому правилу, если после заболевания гриппом, что-то пошло не так в развитии беременности, то, чаще всего, она прерывается. Если же беременность после гриппа протекает гладко, все анализы в норме, по УЗИ с малышом и плацентой все нормально, то, скорее всего, волноваться не о чем, с ребенком все хорошо.
Если грипп протекал особенно тяжело, с осложнениями, то возможность инфицирования ребенка, пусть небольшая, но сохраняется. В этом случае можно сделать так называемый «тройной тест» на АФП, ХГЧ и эстриол (обязательно надо сдавать все три анализа, так как по двум или одному оценить риск часто нереально).
Однако надо помнить, что результаты этого теста часто оказываются недостоверными, потому что зависят от массы факторов. В зависимости от результатов «тройного» теста (иногда несколько раз пересданного для большей достоверности), можно либо успокоиться, либо обследоваться дальше. Дальнейшее обследование включает в себя процедуру амниоцентеза.
При амниоцентезе берут пробу околоплодных вод и исследуют ее на наличие патологий у ребенка. Опять же, 100% гарантий отсутствия или наличия отклонений вам никто не даст. И хотя процедура проводиться очень быстро, практически безболезненно, под контролем УЗИ, примерно в 1-2% случаев существует угроза выкидыша или преждевременных родов. Поэтому прежде чем соглашаться на подобное исследование, следует хорошенько подумать, а что собственно вы будете делать, если вероятность отклонений в развитии ребенка все-таки обнаружиться? Если вы не готовы рожать такого ребенка, то ответ очевиден. А если вы, наоборот, не собираетесь делать аборт, то зачем подвергаться риску выкидыша?
Поэтому прежде чем соглашаться на подобное исследование, следует хорошенько подумать, а что собственно вы будете делать, если вероятность отклонений в развитии ребенка все-таки обнаружиться? Если вы не готовы рожать такого ребенка, то ответ очевиден. А если вы, наоборот, не собираетесь делать аборт, то зачем подвергаться риску выкидыша?
Профилактика гриппа при беременности
У беременных женщин иммунитет часто ослаблен, поэтому вероятность заразиться повышается по сравнению с небеременным состоянием. Чтобы этого не произошло, врачи рекомендуют перед прогнозируемой эпидемией сделать прививку от гриппа. Современные прививки содержат инактивированный (убитый) вирус гриппа, поэтому считается, что он безопасен для ребенка.
Однако, если срок вашей беременности меньше, чем 14 недель, то прививку от гриппа делать не следует. Кроме того, ни одна прививка от гриппа не гарантирует, что вы точно не заболеете этой болезнью. Все равно остается пусть маленькая, но неприятная возможность перенести грипп, часто в стертой форме.
Поэтому повышение иммунитета лишним не будет. А это и закаливание, и здоровый образ жизни, и правильное питание, и физическая активность. Кроме этого, многие врачи рекомендуют перед выходом в общественные места смазывать слизистую носа либо оксолиновой мазью, либо мазью с вифероном, а вечером перед сном прополоскать рот настойкой календулы или эвкалипта, чтобы смыть накопленные за день «вредоносные» микробы. Скорее всего, если беременность протекает без осложнений, вы хорошо себя чувствуете, на УЗИ не выявлено никаких отклонений в развитие малыша и все ваши анализы в норме, то вы можете быть спокойны за себя и будущего ребенка.
Бок о бок с простудой
Кто из нас не болел простудой? Не лежал под тремя одеялами с насморком и головной болью? Среднестатистический человек переносит респираторные инфекции от трех до пяти раз в год. Причем тяжесть их протекания определяется не только состоянием иммунной системы, но и разновидностью возбудителя, который поразил организм. В 66–75 % случаев причиной инфекции является один из более чем 200 различных вирусов разных родов, в большинстве случаев (от 20 до 80 %) это риновирусы. Они живут внутри носовой полости человека и обычно вызывают легкую форму риновирусной инфекции. Доля вирусов, провоцирующих более серьезное течение болезни, составляет примерно 10-15 %. В их число входят вирусы гриппа, парагриппа и аденовирусы, которые приводят к развитию острых респираторных вирусных инфекций (ОРВИ) и поражают слизистые оболочки верхних дыхательных путей. Эти и другие возбудители могут вызывать тяжелые осложнения, которые иногда приводят к хроническому поражению органов и даже к летальному исходу. Количество эпизодов простуды, вызванных бактериальной инфекцией, составляет всего 5 %.
В 66–75 % случаев причиной инфекции является один из более чем 200 различных вирусов разных родов, в большинстве случаев (от 20 до 80 %) это риновирусы. Они живут внутри носовой полости человека и обычно вызывают легкую форму риновирусной инфекции. Доля вирусов, провоцирующих более серьезное течение болезни, составляет примерно 10-15 %. В их число входят вирусы гриппа, парагриппа и аденовирусы, которые приводят к развитию острых респираторных вирусных инфекций (ОРВИ) и поражают слизистые оболочки верхних дыхательных путей. Эти и другие возбудители могут вызывать тяжелые осложнения, которые иногда приводят к хроническому поражению органов и даже к летальному исходу. Количество эпизодов простуды, вызванных бактериальной инфекцией, составляет всего 5 %.
Первая линия обороны
Как рассказала Лидия Александровна Сопрун, ассистент кафедры организации здравоохранения и медицинского права, научный сотрудник лаборатории мозаики аутоиммунитета СПбГУ, противостоять респираторным заболеваниям человеку помогает естественный защитный фактор организма — иммунная система. Благодаря ее нормальному функционированию люди могут справляться со многими инфекциями. Кроме того, есть физические препятствия (кожа и слизистые оболочки), которые первыми предотвращают проникновение патогенов. Микрофлора на кожных покровах обладает колонизационной резистентностью и не позволяет внедряться чужеродным агентам. В слизистых оболочках человека находятся иммуноглобулины класса А (IgА), которые предотвращают прохождение микроорганизмов в глубину тканей. Также в носу у человека расположены реснички и другие биологические факторы защиты, препятствующие проникновению возбудителей в дыхательные пути.
Благодаря ее нормальному функционированию люди могут справляться со многими инфекциями. Кроме того, есть физические препятствия (кожа и слизистые оболочки), которые первыми предотвращают проникновение патогенов. Микрофлора на кожных покровах обладает колонизационной резистентностью и не позволяет внедряться чужеродным агентам. В слизистых оболочках человека находятся иммуноглобулины класса А (IgА), которые предотвращают прохождение микроорганизмов в глубину тканей. Также в носу у человека расположены реснички и другие биологические факторы защиты, препятствующие проникновению возбудителей в дыхательные пути.
Если же физические барьеры оказались неэффективными, в борьбу вступает иммунитет. В течение нескольких часов начинает работать неспецифическая защита от патогенов. Фагоциты поглощают вредоносные частицы, одновременно запускается система комплемента — белковый комплекс, который посредством каскадных реакций приводит к стимуляции защитного процесса воспаления. К очагу инфицирования в больших количествах мигрируют лейкоциты и лимфоциты, а специальные иммунные клетки начинают продукцию интерферонов, тормозящих производство вирусных частиц. Спустя время после инфицирования в крови появляются элементы специфического иммунитета — иммуноглобулины класса М, а затем и G — антитела к определенному виду инфекционного агента, например к конкретному штамму вируса гриппа, который поразил организм. Они прикрепляются к вирусной частице и помогают клеткам-киллерам распознавать и уничтожать зараженные ею клетки. Выработка антител продолжается в течение нескольких месяцев, а потом постепенно снижается. В малых количествах они будут циркулировать в крови человека всю жизнь, узнавая патоген при его повторном попадании. Но если в организм проникает антигенно другой штамм возбудителя, например новый вид вируса гриппа, предыдущие специфические антитела с ним уже не справятся. Иммунная система снова пойдет по пути неспецифической защиты, а затем образует уже другие антитела, специфичные к новому штамму вируса.
Спустя время после инфицирования в крови появляются элементы специфического иммунитета — иммуноглобулины класса М, а затем и G — антитела к определенному виду инфекционного агента, например к конкретному штамму вируса гриппа, который поразил организм. Они прикрепляются к вирусной частице и помогают клеткам-киллерам распознавать и уничтожать зараженные ею клетки. Выработка антител продолжается в течение нескольких месяцев, а потом постепенно снижается. В малых количествах они будут циркулировать в крови человека всю жизнь, узнавая патоген при его повторном попадании. Но если в организм проникает антигенно другой штамм возбудителя, например новый вид вируса гриппа, предыдущие специфические антитела с ним уже не справятся. Иммунная система снова пойдет по пути неспецифической защиты, а затем образует уже другие антитела, специфичные к новому штамму вируса.
Иммунитет наоборот
Однако иногда в работе иммунитета возникают сбои, которые приводят к тяжелым осложнениям. По словам Леонида Павловича Чурилова, заведующего кафедрой патологии СПбГУ, этому способствуют генетические особенности человека, ранее перенесенные инфекции, а также сопутствующие заболевания. Все это влияет на прицельность иммунных реакций, а также на работу систем, участвующих в типовой реакции организма на агрессию: ответе острой фазы.
Все это влияет на прицельность иммунных реакций, а также на работу систем, участвующих в типовой реакции организма на агрессию: ответе острой фазы.
«Острофазный ответ возникает при любом инфекционном или неинфекционном заболевании, связанном с появлением молекул и их комплексов, узнаваемых особыми TLR-рецепторами клеток системы врожденного иммунитета и расцениваемых последними как признак опасности или разрушения тканей. Он стимулирует иммунную систему, помогает организму перераспределить ресурсы и вступить в борьбу с недугом, — рассказывает ученый. — При острофазном ответе клетки иммунной системы и сосудистый эндотелий вырабатывают сигнальные молекулы местного действия, называемые цитокинами. Именно их общее действие и формирует ответ острой фазы». Цитокины регулируют взаимодействие между клетками, стимулируют их рост и функциональную активность, а также участвуют в запуске как пролиферации клеток (процессе разрастания тканей путем деления клеток. — Прим. ред.), участвующих в защите, так и клеточной смерти — апоптоза. В норме они согласуют работу иммунной, эндокринной и нервной систем в ответ на возникновение угрозы.
В норме они согласуют работу иммунной, эндокринной и нервной систем в ответ на возникновение угрозы.
В случае гриппа и ОРВИ исход заболевания зависит от того, насколько адекватно иммунная система организма реагирует на инфекцию. Как рассказал Л. П. Чурилов, если острофазный ответ будет протекать в штатном режиме, цитокины образуются только в пораженном вирусом органе и в том количестве, которое необходимо, чтобы отразить его атаку. Лишь необходимый минимум их попадет в системный кровоток. Под их влиянием произойдет перестройка обмена веществ и работы основных систем организма на защитный лад. Человек почувствует недомогание и жар, а также другие симптомы простуды, которыми все и ограничится.
По оценкам ВОЗ, ежегодные эпидемии гриппа приводят к 3–5 миллионам случаев тяжелой болезни и к 290 000–650 000 случаев смерти от респираторных заболеваний.
Если ответ острой фазы окажется избыточным, цитокины и другие местные регуляторы начнут образовываться в чрезмерных количествах и пересекать границы очагов воспаления. Через кровоток они попадут в здоровые органы. Вследствие этого возникнут сбои в работе кровообращения и дыхания, нарушится питание клеток кровью и снабжение их кислородом, что приведет к клеточной гибели. Гибнущие клетки выделят еще больше таких сигнальных молекул, усугубляя ситуацию. В этом случае у человека поднимется очень высокая температура, может снизиться кровяное давление, а также проявятся симптомы, свидетельствующие о поражении органов. Например, тошнота и рвота при повреждении желудочно-кишечного тракта, частый и слабый пульс и перебои в работе сердца, удушье и посинение кожи и слизистых при недостаточной работе легких или спутанность сознания при нарушении работы нервной системы. В этом случае больному понадобится госпитализация и лечение под наблюдением врачей.
Волшебные субстанции
Но для большинства людей встреча с вирусами гриппа или ОРВИ заканчивается набором всех известных симптомов и недельным больничным без пребывания в стационаре. Помимо нашей собственной иммунной системы, нам помогают противовирусные препараты и лекарства для снятия симптомов. По словам Алексея Авенировича Яковлева, профессора и заведующего кафедрой инфекционных болезней, эпидемиологии и дерматовенерологии СПбГУ, для специфической борьбы с распространенными типами вируса гриппа А и В в мире есть четыре лекарственных препарата. Их действующие вещества осельтамивир, занамивир, перамивир, фавипиравир. Эти препараты прошли соответствующие международным стандартам клинические испытания. Из четырех только первые два разрешены для применения на территории России.
В основном механизм действия противовирусных препаратов заключается в блокировании работы важного вирусного фермента — нейраминидазы. При этом вирус гриппа теряет способность проникать в здоровые клетки, а значит, и размножаться. Исключением является вещество фавипиравир, действие которого, по некоторым данным, направлено не на нейраминидазу, а на торможение процесса синтеза генетической составляющей вируса гриппа — РНК, без чего невозможно построить новую вирусную частицу.
Противогриппозные препараты применяют при тяжелом протекании инфекции, когда собственный иммунитет человека не может справиться с возбудителем без помощи извне. По данным Всемирной организации здравоохранения (ВОЗ), осложнения чаще всего развиваются у групп населения, подверженных повышенному риску. К ним относят врачей, беременных женщин, детей до 5 лет, пожилых людей, а также лиц с хроническими и онкологическими заболеваниями, нарушением метаболизма и иммунитетом, ослабленным в результате поражения вирусом иммунодефицита человека (ВИЧ) или приема специализированных препаратов.
Остальным людям рекомендуют симптоматическую терапию, то есть лекарства для облегчения дыхания, устранения кашля и першения в горле, головной боли и температуры.
Большинство случаев гриппа и ОРВИ можно вылечить без применения противовирусных препаратов. Для этого нужно снять симптомы и поддержать иммунитет, пока он сам справляется с инфекцией.
Ассистент кафедры организации здравоохранения и медицинского права, научный сотрудник лаборатории мозаики аутоиммунитета СПбГУ Лидия Сопрун
Симптоматическая терапия также показана и при большинстве других респираторных инфекций. Для их лечения еще не созданы специфические препараты с направленным на возбудителя действием. Основная причина этого — большая скорость возникновения мутаций у вирусов, а также длительный процесс создания лекарств. В среднем новый препарат попадает на полку в аптеку спустя 10-15 лет после того, как ученые откроют подходящее фармакологически активное вещество. Чтобы его найти, исследователи должны изучить огромное количество молекул, а также провести предварительные испытания активности на лабораторных животных. Что также занимает длительное время.
Предупрежден и вооружен
Помимо препаратов, есть другой способ борьбы с инфекцией. А именно — стимулирование природного иммунитета посредством вакцин. По оценкам ВОЗ, вакцинация является одним из наиболее действенных методов предотвращения распространения инфекций. Как рассказала Лидия Сопрун, вакцин от возбудителей респираторных заболеваний, так же как и препаратов, не так много. Но если противовирусные лекарства нужны не всегда, то вакцина необходима большинству.
У вакцин есть один большой и неоспоримый плюс — они помогают избежать тяжелых осложнений от гриппа. После вакцинации человек может заболеть, но уже только в легкой форме. Особенно вакцина нужна для определенных групп лиц, которые находятся в зоне риска. Именно так они могут себя защитить.
Ассистент кафедры организации здравоохранения и медицинского права, научный сотрудник лаборатории мозаики аутоиммунитета СПбГУ Лидия Сопрун
По словам исследователя, к вакцинации есть и противопоказания. Люди с онкологическими и аутоиммунными заболеваниями перед прививкой должны проконсультироваться с лечащим врачом. Также нельзя вакцинироваться во время острой фазы любой болезни.
Как рассказал Л. П. Чурилов, вакцина способствует образованию активного искусственного иммунитета. Она стимулирует иммунные клетки человека вырабатывать специфические антитела и лимфоциты против возбудителя болезни, что происходит и при естественном столкновении организма с патогеном. Разница в том, что в вакцине содержатся ослабленные возбудители или их компоненты, которые не способны привести к развитию заболевания. Кроме того, по словам ученого, вакцина помогает создавать и поддерживать коллективный иммунитет. Это состояние популяции, при котором высокий процент особей приобрел личный иммунитет к инфекции и больше невосприимчив к ней. Благодаря коллективному иммунитету человечество избавилось, например, от натуральной оспы. Последний случай этой болезни был зарегистрирован в 1978 году.
Конечно, остановить распространение вирусов гриппа и ОРВИ сложнее. Они очень быстро мутируют по сравнению с некоторыми другими видами вирусов, и всякий раз при столкновении с новым штаммом иммунная система должна вырабатывать новые специфические антитела. Несмотря на это, у человека есть инструменты, чтобы успешно противостоять респираторным инфекциям и минимизировать ущерб от них: это лекарственные препараты, вакцины, а самое главное — иммунитет.
Тем более что для его поддержания нужно не так много. По словам Лидии Сопрун, чтобы иммунная система выполняла свои функции правильно, необходимо вести здоровый образ жизни. Для этого нужно придерживаться правил рационального питания. Оно должно быть качественным, количественно сбалансированным, режимным, энергетически полноценным и безопасным, то есть не содержать вредных веществ и опасных микроорганизмов. Также нужны ежедневные физические нагрузки. Причем не профессиональный спорт или интенсивные тренировки, а умеренные виды активной деятельности. Например, прогулки по 5-10 тысяч шагов в день, финская ходьба или небольшие пробежки. Особенно физические нагрузки важны для людей с хроническими болезнями. Кроме этого, необходимо соблюдать водно-солевой баланс, а также поддерживать уровень микроэлементов и витаминов.
Как оставаться здоровым, ожидая | Здоровье и благополучие
Беременность — не всегда залог здорового сияния. Несмотря на попытки оставаться здоровыми, употребляя правильную пищу и занимаясь физическими упражнениями, многие женщины обнаруживают, что большую часть девяти месяцев они проводят, предотвращая мелкие недуги. Нарушение естественной защиты — иммунная система претерпевает значительные изменения, позволяющие телу женщины переносить плод, который в противном случае считался бы инородным объектом, — означает, что простуда, кашель и другие жалобы являются обычным явлением.Но поскольку многие лекарства считаются небезопасными, определить, что вы можете, а что нельзя принимать для выздоровления, проблематично.
На прошлой неделе исследование, проведенное в США, привело к повторным призывам к вакцинации беременных женщин от вируса гриппа, а в отдельном отчете содержится предупреждение, что женщинам с риском преждевременных родов не следует назначать антибиотики, поскольку это увеличивает риск возникновения у ребенка церебральной инфекции. паралич. Так что же взять? Здесь мы рассмотрим лучшие способы предотвращения и лечения болезней:
Грипп
Из-за ослабленной иммунной системы беременные женщины с большей вероятностью заразятся вирусом гриппа, чем другие женщины.После новых данных, опубликованных на прошлой неделе в Медицинском журнале Новой Англии, объединенный комитет по вакцинации и иммунизации (JCVI), правительственная консультативная группа, призывает всех беременных женщин сделать прививку от гриппа. Профессор Марк Стейнхофф из школы общественного здравоохранения Блумберга Университета Джона Хопкинса в Балтиморе случайным образом назначил 340 женщинам вакцину от гриппа во время беременности. Он обнаружил примерно на треть меньше случаев гриппа у матерей, перенесших прививку, а также у их новорожденных детей.Исследование также показало, что дети, матери которых были вакцинированы, имели на 63% меньше шансов заразиться вирусом в течение первых шести месяцев своей жизни — значительный показатель, поскольку риски осложнений, включая бронхит и пневмонию, выше у детей младше шести месяцев. те, кто слишком молод, должны быть вакцинированы. Вакцинация от гриппа считается безопасной для беременных, и ее уже регулярно делают беременным женщинам в США и Канаде.
Что делать: Министерство здравоохранения советует женщинам не паниковать.В настоящее время программа вакцинации рекомендует прививки от гриппа только для групп риска, таких как люди с диабетом, хроническими респираторными заболеваниями, такими как астма и хронические сердечные заболевания, хотя департамент заявляет, что держит это в поле зрения. Если вы заболели гриппом во время беременности, NHS Direct рекомендует пить много воды, принимать парацетамол для лечения высокой температуры, головной и мышечной боли, но принимать лекарства, отпускаемые без рецепта, только после консультации с фармацевтом или врачом. Как правило, следует избегать приема аспирина и нестероидных противовоспалительных средств (таких как ибупрофен), особенно в третьем триместре.
Тонзилит и бактериальные инфекции
Хотя бактериальные инфекции, такие как тонзилит, обычно лечат антибиотиками, теперь врачей предупреждают, что не следует назначать это лекарство женщинам с риском преждевременных родов, так как это может увеличить вероятность того, что у их детей возникнет церебральная инфекция. паралич. На прошлой неделе было объявлено, что Министерство здравоохранения написало врачам о рисках после исследования, направленного на изучение влияния антибиотиков на преждевременные роды.Доктор Сара Кеньон из Университета Лестера, руководившая исследованием, обнаружила, что эритромицин и другой антибиотик, называемый коамоксиклавом, по-видимому, оказывают вредное воздействие на некоторых детей, рожденных от матерей в результате преждевременных родов, у которых не отошли воды. Когда в семь лет дети были повторно обследованы, у тех, кто родился от матерей, принимавших антибиотики, вероятно, был церебральный паралич.
Что делать: Несмотря на это последнее исследование, Королевский колледж акушеров и гинекологов настаивает на том, чтобы большинство беременных женщин с признаками инфекции можно было быстро и безопасно лечить антибиотиками.Кеньон говорит: «При явной инфекции следует назначать антибиотики, потому что они могут спасти жизнь матери и ребенку». При тонзилите парацетамол также можно принимать для снижения температуры, а теплые напитки, мягкая пища и леденцы для горла или вареные сладости могут помочь облегчить глотание.
Кашель и простуда
Во время беременности многие женщины страдают от постоянного кашля и простуды. Средства правовой защиты часто содержат несколько активных ингредиентов, включая обезболивающие, антигистаминные и противоотечные средства, которых беременным женщинам настоятельно рекомендуется избегать.Не следует принимать лекарства от кашля, содержащие йод в качестве отхаркивающего средства, так как это может нарушить работу щитовидной железы ребенка.
Что делать: Обильное питье или теплые напитки могут помочь облегчить грудной кашель, а вдыхание пара может помочь разжижить слизь. «Хотя нет подтвержденных доказательств того, что витамин С снижает продолжительность или интенсивность простуды, нет никакого вреда в принятии рекомендуемой суточной дозы 40 мг, если вы считаете, что это помогает», — говорит Луиза Саттон, диетолог из столичного университета Лидса.«Однако принимать больше этого количества не рекомендуется, так как это может вызвать диарею и боль в животе». Некоторые успокаивающие смеси от кашля, такие как линктус, безопасны, но проконсультируйтесь с фармацевтом.
Запор
Около 40% женщин испытывают запор во время беременности. Считается, что повышенный уровень женского гормона прогестерона действует как релаксант для мышц кишечника, заставляя пищу и отходы перемещаться по системе медленнее — в сочетании с давлением расширяющейся матки. Таблетки железа, прописанные при анемии, также могут способствовать.
Что делать: «Попробуйте пить больше жидкости и есть больше продуктов с высоким содержанием клетчатки, включая сушеные и свежие фрукты и цельнозерновые злаки, прежде чем прибегать к другим мерам», — говорит Саттон. «Если это не сработает, для беременных безопасны многие слабительные, в том числе наполнители, такие как лактулоза и макроголы. Всегда спрашивайте своего фармацевта, прежде чем принимать их, поскольку некоторые из них не подходят».
Головные боли и мигрени
Было показано, что во время беременности они уменьшаются у людей, которые обычно регулярно страдают от них, но не всем удастся их избежать.
Что делать: Аспирин и нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен, не рекомендуются во время беременности, поскольку они связаны с осложнениями во время родов. Аспирин также может увеличить риск кровотечения у матери и ребенка, особенно если принимать его в третьем триместре. Только парацетамол безопасен при слабой и умеренной боли. Для людей, страдающих мигренью, The Migraine Trust рекомендует «принимать как можно меньше лекарств и в минимальной эффективной дозе».Некоторые таблетки от мигрени содержат эрготамин, который, как показали испытания, стимулирует мышцы матки, повышая риск выкидыша, и, по мнению доверия, следует избегать использования препаратов триптана. Хотя парацетамол является самым безопасным, ваш врач сможет назначить лекарство от мигрени, подходящее для использования во втором и третьем триместрах.
Как лечить простуду во время беременности
Чувствовать непогоду никогда не бывает весело, особенно когда вы ожидаете.Плохая новость заключается в том, что существуют некоторые ограничения на то, какие лекарства можно безопасно принимать от простуды во время беременности. Хорошие новости? Есть еще способы помочь вам почувствовать себя более комфортно, пока вы боретесь с насморком и болью в горле. Читайте дальше, чтобы узнать больше о простуде во время беременности и несколько быстрых советов, как найти облегчение.
Что вызывает простуду во время беременности?
На самом деле существует более 200 вирусов, которые могут вызывать «простуду» — инфекцию верхних дыхательных путей.И не зря это называется простудой! Большинство женщин переживут хотя бы одну простуду во время беременности. Вы более подвержены простудным заболеваниям — а они могут длиться дольше — во время беременности, потому что беременность подавляет иммунную систему.
Кроме того, легко простудиться. Вирусы простуды распространяются при прямом контакте и по воздуху, поэтому они могут передаваться через что-то, к чему вы прикоснулись, или даже через нахождение рядом с больным простудой. Но если вам интересно, повлияет ли ваша простуда на ребенка, это не так.Вы можете чувствовать себя несчастным, но с ребенком все в порядке.
Симптомы простуды во время беременности
Вы знаете это наизусть: заложенность носа, кашель и боль в горле — явные признаки. У вас также может быть субфебрильная температура.
Однако бывает трудно отличить симптомы простуды от типичных побочных эффектов беременности. «Насморк и чувство усталости могут быть нормальными симптомами беременности», — говорит Шарон Фелан, доктор медицинских наук, профессор акушерства и гинекологии Университета Нью-Мексико.«Ваш объем крови увеличивается на 40 процентов во время беременности, поэтому все кровеносные сосуды становятся более расширенными. У вас в носу много кровеносных сосудов, поэтому выделений из носа может быть больше. А гормоны беременности, особенно прогестерон, очень утомляют ».
Видео по теме
Как лечить простуду во время беременности
Если это первая простуда с момента беременности, вы, вероятно, задаетесь вопросом, как с ней справиться. Начнем с того, что тестов для диагностики простуды не существует — обычно их диагностируют по симптомам.Если у вас насморк (помимо обычного во время беременности), боль в горле и кашель, то, вероятно, у вас простуда, особенно если ваши самые близкие люди (например, ваш партнер) тоже простужены.
Ваша простуда пройдет в свое время. А пока постарайтесь оставаться в удобном положении.
«Может помочь увлажнитель, чтобы носовые проходы оставались влажными, — говорит Фелан. «Я часто говорю женщинам, чтобы они заварили чашку чая и просто вдохнули пар. Влажность помогает отделить слизь, так что вы можете ее откашлять или выдохнуть.”
Также можно использовать паровую мазь и тайленол (ацетаминофен) для снятия лихорадки, болей и болей. Некоторые противоотечные средства безопасны для использования во время беременности, но сначала проконсультируйтесь с врачом. «Некоторые противоотечные средства, такие как псевдоэфедрины, могут повышать кровяное давление. А поскольку у некоторых женщин проблемы с артериальным давлением во время беременности, лучше сначала проверить их, — говорит Фелан.
Хотите предотвратить простуду? Мойте руки! Также не прикасайтесь к глазам, носу и рту и старайтесь держаться на расстоянии от людей с явными симптомами простуды.
Что делают другие будущие мамы от простуды
«Мы с мужем проснулись в прошлые выходные с сильнейшей болью в горле, за которой последовала головная боль, сильная заложенность носа и боли в теле, и теперь боль переместилась в нашу грудь. Сегодня днем я иду к своему лечащему врачу. Мы оба дышим паром, и это помогает. Он может взять Алка-Зельцер себе на помощь, но я действительно не чувствовал, что могу что-нибудь вынести! »
«Все, что я сделал, это много отдыхал, пил чай ройбуш (красный), а также горячую воду с четвертью лимона и небольшим количеством меда.Я обнаружил, что это полезно для перегрузки и очистки организма. Я тоже использовал леденцы от кашля Halls, но только обычные, а не «пролонгированного действия» ».
«Ночью, когда я простудился, мне действительно помогли носовые полоски Breathe Right! Они полностью открывают вам нос, чтобы вы могли дышать. Vicks VapoRub также помогал — я клал немного себе под нос, и это очищало мой нос ».
Plus, еще из The Bump:
Какие лекарства безопасно принимать во время беременности?
Головная боль при беременности
5 общих вопросов о простуде во время беременности
Беременны или нет, но никто не любит простудиться.Кашель, чихание и это общее чувство «бла» могут заставить любого желающего почувствовать себя лучше. Тем не менее, заболевание во время беременности может стать дополнительным поводом для беспокойства некоторых будущих мам. Вот несколько общих вопросов и ответы, которые помогут вам расслабиться:
- Есть ли способ предотвратить простуду?
Поскольку микробы простуды довольно легко передаются от одного человека к другому, от вируса может быть трудно избавиться. Кроме того, ваша иммунная система может сделать вас более восприимчивыми к заболеваниям во время беременности.Некоторые меры, которые могут помочь в профилактике, включают частое мытье рук и тщательную очистку поверхностей. Кроме того, ни в коем случае не делитесь чашками, посудой или полотенцами. - Если я простужусь во время беременности, повредит ли это моему ребенку?
Хотя вы можете немного хуже, чем обычно, когда вы беременны от простуды, это не повредит вашему ребенку. Тем не менее, не забывайте пить много жидкости и сразу же обратитесь к врачу, если у вас поднимется температура. - Как быстрее избавиться от простуды?
Есть старое выражение: «Простуда продлится неделю, если вы лечите ее, и семь дней, если не лечите.«Хотя точно, как долго вирус будет оставаться в сети, может быть разное, на самом деле он просто должен действовать своим собственным курсом. Между тем, вы можете кое-что предпринять, чтобы избавиться от симптомов. - Как безопасно лечить простуду во время беременности?
Поскольку некоторые лекарства, такие как противоотечные средства, могут повышать артериальное давление, рекомендуется проконсультироваться с врачом, прежде чем принимать лекарства. Попробуйте использовать такие средства, как увлажнитель воздуха и солевой туман, чтобы сохранить влажность носовых проходов. Хотя это звучит просто, лучший способ почувствовать себя лучше — это много отдыхать и пить много жидкости. - Когда мне следует позвонить своему врачу?
В общем, телефонный звонок вашему врачу никогда не станет плохой идеей, если у вас есть проблемы или вопросы. Это особенно важно, если у вас температура 102 градуса или выше, или если вы не можете есть или спать. Также обратите внимание на обесцвеченную слизь, хрипы, боль в груди или постоянную головную боль. Все эти симптомы могут указывать на то, что у вас есть нечто большее, чем простуда.
Давайте пообщаемся — свяжитесь с нами на Facebook.
Как лечить простуду при беременности
Простудиться никогда не бывает приятно, особенно если вы беременны и не можете принимать лекарства. Но есть и другие способы облегчить себе жизнь.
Вот наше подробное руководство о том, как избавиться от насморка при беременности, с ответами на все ваши вопросы!
Влияет ли мой кашель или простуда на моего ребенка?
Обычный насморк, который заставляет вас чувствовать себя несчастным, не должен влиять на вашего ребенка.
Могу ли я простудиться во время беременности?
Во время беременности ваша иммунная система ниже, чем обычно, поэтому вероятность простуды несколько выше. Но не должно быть хуже, чем обычно, только потому, что вы беременны.
Это правда, что вы не можете принимать определенные лекарства (описанные ниже), но вы можете попробовать множество других способов уменьшить симптомы. При простуде измеряйте температуру дважды в день, чтобы убедиться, что она не слишком высокая. Если температура выше 38 градусов по Цельсию, значит, у вас высокая температура.
Как узнать, простуда это или грипп?
При простуде у вас будет:
- ангина
- заложенный нос или насморк,
- чихание и кашель.
- Вы также можете почувствовать легкую лихорадку или головную боль, хотя эти симптомы встречаются не так часто.
Как правило, грипп распространяется быстрее. Вызывает:
- высокая температура
- головная боль
- мышечные боли
- потеет
- оставляет чувство истощения.
Если вы не уверены, немедленно обратитесь к терапевту, так как грипп может нанести вред вам и вашему ребенку во время беременности. Какие лекарства от простуды безопасно принимать?
Лучше всего избегать приема всех лекарств в первые 12 недель беременности. После этого вот что можно, а что нельзя.
Сейф:
- Низкая доза парацетамола, только столько, сколько необходимо
- Природные средства правовой защиты (как указано ниже)
Чтобы избежать:
- Антигистаминные препараты
- Ибупрофен
- Аспирин
- Таблетки от холода / пакетики для напитков
1) Парацетамол
Парацетамол используется беременными женщинами в течение многих лет, не оказывая вредного воздействия на развивающегося ребенка.По этой причине парацетамол обычно рекомендуется в качестве обезболивающего препарата первого выбора для беременных.Постарайтесь принять наименьшую эффективную дозу в течение как можно более короткого периода времени. Vicks Vaporub безопасен для будущих мам и помогает облегчить симптомы заложенности носа, боли в горле и кашля.Он доступен в виде мази для растирания груди, горла или спины, а также может добавляться в горячую воду и вдыхать пары. Назальные полоски Breathe Right безопасны для беременных женщин и открывают носовые проходы, чтобы вам было легче дышать. Они представляют собой гибкие пружинные ленты, которые осторожно поднимают и открывают носовые проходы, обеспечивая лучший поток воздуха.Их можно использовать днем или ночью. Вы можете доверять каплям от кашля Ricola для облегчения боли в горле во время беременности. Эти капли со вкусом меда и лимона сочетают в себе смесь натуральных швейцарских альпийских трав, натурального ментола и успокаивающего медово-лимонного сиропа.
5) Солевые назальные спреи
Назальные спреи с солевым раствором (или соленой водой) отлично подходят для снятия заложенности носа во время беременности.Этот полностью натуральный спрей содержит такие ингредиенты, как ниаули, базилик и перечная мята, и очищает ваши носовые пазухи, когда вы простужены.6) Вдыхание пара
Паровая ингаляция — отличный способ избавиться от застойных явлений при простуде. Сядьте, положив голову на таз с горячей водой, накиньте полотенце на голову, закройте глаза и глубоко дышите.Это должно разжижить слизь и облегчить вам дыхание. Эта удобная палочка для носа обеспечивает быстрое избавление от заложенности носа и носового катара. Это не только успокаивающий запах, он действительно может повлиять на ваши закупоренные носовые пазухи.8) Полоскание горла соленой водой
Никогда не недооценивайте силу простого полоскания горла соленой водой.Если вы будете делать это несколько раз в день с теплой водой, это может уменьшить отек в горле и разжижить слизь, помогая вывести раздражители или бактерии. Врачи обычно рекомендуют растворять половину чайной ложки соли в стакане воды.«Если у вас температура, вы можете принять парацетемол», — говорит Гилл Эдги, региональный руководитель Королевского колледжа акушерок. «Это безопасно для беременных женщин, и это поможет снизить температуру». NHS рекомендует использовать парацетамол в минимальной эффективной дозе в течение как можно более короткого времени.
«Вам следует избегать приема антигистаминных препаратов, ибупрофена и аспирина во время беременности», — говорит фармацевт от гриппа Boots Дипа Сонгара.
Остерегайтесь таблеток от простуды или пакетиков для напитков. Помимо парацетамола (который является безопасным), они также содержат фенилэфрин, противоотечное средство, которое сужает кровеносные сосуды и может ограничивать кровоснабжение плаценты.
‘При боли в горле и кашле попробуйте лимонный сок и мед, смешанные с теплой водой, или леденцы от горла или смесь от кашля, содержащие глицерин, в то время как некоторые назальные спреи могут помочь защитить от зимних микробов и уменьшить тяжесть простуды или гриппа, но всегда сначала уточняйте у фармацевта, что вам подходит », — говорит Дипа.
Если ваши проблемы не исчезнут, позвоните своему терапевту, чтобы узнать, следует ли вам записаться на прием для проверки.
Какие натуральные средства можно попробовать?
Вместо лекарств вы можете попробовать смягчить последствия простуды с помощью домашних натуральных средств.
- Пар трения
- Конфеты с ментолом
- Таблетки витамина С
- Паровые ингаляции
- Полоскать горло соленой водой
«Попробуйте растирать паром и ментоловые сладости, чтобы убрать заложенность носа», — говорит Гилл.«Прием витамина С также может быть полезным, поскольку он полон антиоксидантов и помогает защитить клетки и сохранить их здоровье».
Вдыхание пара — еще один отличный способ улучшить самочувствие. Сядьте, положив голову на таз с горячей водой, накиньте полотенце на голову, закройте глаза и глубоко дышите. Это должно разжижить слизь и облегчить вам дыхание.
Сколько воды мне пить при простуде?
- 12/13 стаканов воды в день
- Апельсиновый сок
Выпейте эти стаканы воды и апельсинового сока — ваше тело не только полезно для здоровья, но и нуждается в большом количестве жидкости, когда вы простужены.
«Употребление большого количества жидкости поможет восполнить потерю жидкости из-за потоотделения и насморка», — объясняет Гилл.
Беременной женщине рекомендуется выпивать около 10 стаканов воды в день, поэтому постарайтесь увеличить это число как минимум до 12 или 13 стаканов, чтобы восполнить потерю жидкости.
Что делать, чтобы не простудиться?
Ешьте ярко окрашенные продукты:
- Красные помидоры
- Зеленый шпинат
- Желтый перец
- Фиолетовые баклажаны
Попробуйте включить в рацион широкий ассортимент ярких фруктов и овощей, поскольку они увеличивают потребление растительных антиоксидантов, таких как каротиноиды и флавоноиды.
Соблюдайте гигиену
Позаботьтесь о личной гигиене, так как это самый быстрый путь распространения вируса простуды. «Вирусы распространяются 50 на 50 — 50% через чихание и 50% через контакт рук», — говорит профессор Алин Морис, руководитель кардиореспираторных исследований в Медицинской школе Халл-Йорка. «Часто мойте руки, особенно перед едой, в рабочее время и перед тем, как дотронуться до своего лица». Национальная служба здравоохранения советует вам делать прививки от гриппа даже во время беременности в актуальном состоянии, чтобы избежать каких-либо проблем.
Больше отдыхайте
Отдохните — лучший способ победить простуду — это как можно больше выспаться, чтобы ваше тело могло полностью сконцентрироваться на том, чтобы поправиться. Так что поднимите ноги и попросите своего партнера подождать вас по рукам и ногам — это обычно помогает, и вы должны избавиться от холода, прежде чем это заметите!
Читать далее:
Неделя беременности по неделям
Окончательный список — что нельзя есть и пить во время беременности
простуды и гриппа | Респираторные инфекции во время беременности
Путь к улучшению здоровья
Немедленно обратитесь к врачу, если вы беременны и контактируете с кем-то, у кого есть вирусная инфекция.Врач захочет узнать, какой вирус и с каким контактом вы контактировали. Они также могут спросить о ваших симптомах.
Вот несколько вопросов, которые может задать вам врач:
- Вы прикасались к зараженному человеку или поцеловали его?
- Как долго вы были в контакте с инфицированным человеком?
- Когда инфицированный заболел?
- Врач диагностировал болезни инфицированного человека? Были ли проведены какие-либо тесты?
Что делать, если я заразился
гриппом ?Грипп может быть более серьезным для беременных.Вы можете сильно заболеть. Однако он почти никогда не вызывает врожденных дефектов у ребенка. Если вы беременны во время сезона гриппа (с октября по март), вам следует сделать прививку от гриппа.
Что мне делать, если я заразился ветряной оспой?
Ветряная оспа вызывается вирусом ветряной оспы и очень заразна. Это может быть серьезным заболеванием во время беременности. Иногда ветряная оспа может вызвать врожденные дефекты. Если в прошлом вы переболели ветряной оспой, маловероятно, что вы снова заразитесь ею. Если у вас не было ветрянки или вы не уверены, обратитесь к врачу.Ваш врач проверит вашу кровь , чтобы определить, есть ли у вас иммунитет .
Многие люди, которые не помнят, что болели ветряной оспой, обладают иммунитетом. Если анализ крови показывает, что у вас нет иммунитета, вы можете принимать лекарства, чтобы облегчить заболевание и защитить ребенка от ветряной оспы.
Что мне делать, если я заразился пятой болезнью?
Пятая болезнь — распространенный вирус у детей. Около половины всех взрослых чувствительны к пятой болезни и могут заразиться ею от детей.
У детей с пятой болезнью на теле часто появляется сыпь и симптомы простуды. Их щеки могут быть красными и выглядеть так, как будто их ударили или ущипнули. Взрослые, которые болеют пятой болезнью, обычно не имеют сыпи «пощечину». У взрослых, заболевших пятой болезнью, часто очень болят суставы.
Если вы заболеете пятой болезнью на ранних сроках беременности, у вас может быть выкидыш. Пятое заболевание также может вызывать врожденные дефекты у вашего ребенка, такие как тяжелая анемия .Позвоните своему врачу, если вы подверглись пятой болезни. Ваш врач может попросить вас сдать анализ крови, чтобы проверить, есть ли у вас иммунитет. Вам также может потребоваться ультразвуковое исследование, чтобы узнать, инфицирован ли ребенок.
Что делать, если я заразился цитомегаловирусом
?Цитомегаловирус обычно не вызывает никаких симптомов. Это затрудняет определение того, есть ли оно у вас. Это наиболее распространенная инфекция, которая может передаваться от матери к ребенку. Цитомегаловирус поражает 1 из 100 беременных женщин.Это может вызвать врожденные дефекты, такие как потеря слуха, нарушение развития или даже смерть плода .
Важно предотвратить цитомегаловирус, потому что его невозможно вылечить. Женщины, работающие в детских садах или медицинских учреждениях, имеют самый высокий риск заражения. Беременным женщинам, выполняющим такую работу, следует мыть руки после работы с подгузниками и избегать прижимания к груди и поцелуев младенцев. Если вы думаете, что контактировали с человеком, инфицированным цитомегаловирусом, немедленно обратитесь к врачу.
Что делать, если я заразился краснухой?
С 1969 года почти все дети прошли вакцинацию против краснухи , поэтому сегодня это редкое заболевание. При первом дородовом посещении все беременные женщины должны пройти обследование, чтобы убедиться, что они невосприимчивы к краснухе. Женщины, не обладающие иммунитетом, должны получить вакцину после рождения ребенка. Поговорите со своим врачом, если вы пытаетесь забеременеть. Тогда вы можете получить вакцину заранее, если у вас нет иммунитета.
Симптомы краснухи у взрослых: боль в суставах и возможная ушная инфекция.Вирус может вызвать серьезные врожденные дефекты или смерть плода. Поговорите со своим врачом, если у вас есть эти симптомы или вы подверглись воздействию.
Что делать, если я заразился вирусом Зика?
Вирус Зика — это вирус, связанный с путешествиями, который может вызвать врожденные дефекты, если женщина подверглась заражению во время беременности. Вспышки вируса Зика зарегистрированы в Южной Америке, Центральной Америке и Северной Америке. Вирус может вызвать микроцефалию (голова и мозг ребенка меньше обычного. Это вызывает умственную отсталость).Инфекция передается через укус инфицированного комара или передается женщине половым путем. Беременным женщинам или женщинам, которые планируют забеременеть, следует избегать поездок в эти регионы и использовать презерватив во время секса, если ваш партнер приезжал в эти регионы. Ваш врач скажет вам, сколько времени вы должны подождать, прежде чем пытаться забеременеть, если ваш партнер заразился вирусом.
Кашель и простуда при беременности
Что вызывает простуду?
Существует более 200 вирусов, вызывающих симптомы простуды (Sexton and McClain, 2019).Симптомы длятся около недели, хотя кашель может длиться до трех недель (Larson and File 2019, NICE 2016).Поскольку простуда вызывается вирусом, а не бактериями, антибиотики не помогут вам поправиться (Larson and File 2019, NHS 2017a).
Иногда после простуды может быть бактериальная инфекция горла, носовых пазух, ушей или грудной клетки (ICSI 2017, NICE 2016). При некоторых бактериальных инфекциях может потребоваться антибиотик, поэтому обратитесь к терапевту, если ваши симптомы будут ухудшаться (Larson and File 2019, NICE 2016).
Всегда обращайтесь к терапевту, если у вас поднялась температура или вы почувствовали внезапную одышку во время беременности (Larson and File 2019, West 2017).
Повредит ли моему ребенку простуда?
Простуда, пусть даже и неприятная для вас, не должна причинить вред вашему здоровью или ребенку (Larson and File 2019).Однако если у вас поднялась температура на ранних сроках беременности, это может нанести вред вашему развивающемуся ребенку (Dreier et al 2014, Larson and File 2019). Регулярно проверяйте температуру и обращайтесь к врачу, если она выше 38 ° C.Узнайте больше о безопасном лечении лихорадки во время беременности.
Как определить, что это простуда, а не грипп?
Не всегда легко отличить простуду от гриппа. Из-за простуды вы можете почувствовать себя гнилым, поэтому вам легко будет казаться, что вы заболели гриппом.| Холод | Грипп |
|---|---|
| Возникает медленнее, в течение нескольких дней | Возникает быстро, в течение нескольких часов |
| Обычно поражает только нос и горло | Поражает более чем ваш нос и горло |
| Симптомы включают боль в горле, насморк, чихание и кашель | Симптомы могут быть похожи на простуду с добавлением болей и болей, диареи, рвоты, лихорадки и усталости |
| Может вызывать недомогание в течение нескольких дней, но обычно вы можете вести нормальную жизнь | Вы чувствуете себя истощенным и плохо себя чувствуете, что вы не можете нормально функционировать, часто около недели |
Если вас беспокоит коронавирус, узнайте, каковы симптомы, как он может повлиять на вас и вашего ребенка и что делать дальше.
Как избежать простуды?
Не всегда можно избежать простуды. Вы, вероятно, подхватите одну в какой-то момент во время беременности, потому что это нормально, чтобы простудиться от двух до трех в год (NICE, 2016, Sexton and McClain, 2019). Маленькие дети простужаются еще чаще, а если вы находитесь рядом с ними, вы можете простудиться чаще (NICE, 2016, Sexton and McClain, 2019).Вы, скорее всего, заразитесь вирусом, когда прикоснетесь к простудному человеку или к предмету, с которым он недавно обращался, например к телефону или дверной ручке, а затем коснетесь своего носа или глаз (ICSI 2017, NHS 2017a, Sexton и Макклейн 2020). Таким образом, соблюдение правил гигиены действительно может помочь предотвратить дальнейшее распространение простуды.Чтобы дать себе больше шансов, постарайтесь следовать этим советам по гигиене:
- Часто мойте руки теплой мыльной водой.
- Не прикасайтесь к носу или глазам, так как вирусы часто попадают в ваше тело.
- Попросите окружающих попрактиковаться в принципах «поймай, убери, убей». При кашле и чихании перебейте салфеткой, выбросьте ее и затем вымойте руки.
- Регулярно очищайте поверхности дома и на работе.
- Не делитесь столовыми приборами, чашками или тарелками с простуженными людьми.
- Избегайте совместного использования полотенец — используйте свои собственные или используйте бумажные полотенца, чтобы вытереть руки.
(NHS 2017)
По возможности держитесь подальше от людей, у которых явная простуда. Однако полностью избежать простуды сложно, поскольку люди заразны за несколько дней до появления симптомов (NHS 2017).
Ежедневный прием добавок витамина С не защитит вас от простуды, но может сделать простуду менее тяжелой и продолжаться более короткое время (Hemilä and Chalker 2013).
Добавки во время беременности
Доступно так много дородовых витаминов, что бывает трудно понять, с чего начать. Узнайте, что вам действительно нужно. Другие видеоролики о беременности. Здоровый образ жизни без стресса, хорошая диета, регулярные физические упражнения и много сна обеспечат вам наилучшую защиту от простуды (Sexton and McClain, 2019).Если вы хорошо питаетесь, вы должны получать все необходимые витамины и минералы из своего рациона. Но если вы не уверены, что получаете то, что вам нужно, спросите акушерку о приеме добавки для беременных.Травяные средства, такие как эхинацея или бузина, часто используются для предотвращения или сокращения простуды. Но не так много убедительных доказательств того, что они работают, и большинство экспертов в любом случае советуют не использовать их во время беременности (Holst et al 2014, Saper 2019, Sexton and McClain 2020). Подробнее читайте в нашей статье о лечебных травах при беременности.
Как лечить простуду во время беременности?
Антибиотики не помогут, если у вас простуда (Larson and File 2019, NICE 2016). Расслабьтесь, отдыхайте, когда чувствуете усталость, хорошо ешьте и пейте много воды, чтобы поддерживать себя увлажненным (NICE 2016).Лечение заложенного носа
Заложенный нос — это неприятность. Вы можете попробовать вдыхать пар или использовать назальный спрей с соленой водой, чтобы облегчить симптомы (Larson and File 2019, NICE 2016). Считается, что некоторые средства для растирания парами безопасны для беременных (UKTIS 2019), поэтому попросите своего фармацевта порекомендовать их.
Если вы хотите принимать какие-либо противоотечные лекарства во время беременности, всегда сначала спрашивайте своего фармацевта или врача, поскольку они часто не рекомендуются при беременности (Larson and File 2019, NHS 2019). Противоотечные средства действуют, заставляя кровеносные сосуды сужаться, что помогает облегчить заложенность носа или насморк, но они также могут сузить кровеносные сосуды плаценты (UKTIS 2019b). Некоторые деконгестанты также были связаны с врожденными дефектами при использовании в первом триместре (Larson and File 2019, Stanley et al 2019).
Многие универсальные средства от простуды, которые вы покупаете без рецепта, содержат комбинацию ингредиентов, в том числе противоотечное средство, поэтому всегда обращайтесь за профессиональной консультацией, прежде чем принимать их во время беременности (NICE 2016).
Лечение кашля или боли в горле
Чтобы успокоить кашель, вы можете попробовать средства, рекомендованные для детей, например мед и лимон, смешанные с горячей водой (NHS 2017b, NICE 2016). Полоскание соленой водой может помочь при боли в горле (NHS 2017a, NICE 2016).Лекарства от кашля помогают меньше кашлять, но не останавливают его полностью (Larson and File 2019, NHS 2017b). Вы можете попробовать простое лекарство от кашля на основе глицерина. Если вы хотите использовать сироп от кашля или леденцы, попросите фармацевта порекомендовать тот, который безопасен для беременности.
Лечение лихорадки
Снизить лихорадку можно с помощью парацетамола, так как его можно безопасно принимать во время беременности (Larson and File 2019, NHS 2018a). Следуйте инструкциям по дозировке на упаковке и, как и в случае со всеми лекарствами во время беременности, принимайте их как можно быстрее (NHS 2018a).
Лечение головной боли
Хотя парацетамол часто рекомендуется для снятия боли (Larson and File 2019, NHS 2018a), это не обязательно основано на убедительных доказательствах (Moore et al 2015, Moore 2016, NICE 2015). Если у вас болит голова, пейте много жидкости и много отдыхайте, чтобы она прошла (NHS 2018c).
Если вы находитесь в первом или втором триместре, поговорите со своим фармацевтом или врачом, прежде чем принимать ибупрофен, потому что это обычно не рекомендуется (NHS 2018b).Не следует принимать ибупрофен в третьем триместре, поскольку известно, что в это время он небезопасен для вашего ребенка (NHS 2018b).
Если вы приняли противозастойное средство или ибупрофен до того, как узнали, что беременны, постарайтесь не беспокоиться. Риски очень малы (NHS 2018b, OTIS 2020), и маловероятно, что это коснется вашего ребенка. Сообщите об этом своему терапевту или акушерке, и они смогут посоветовать и успокоить вас.
Если вы не можете избавиться от заложенного носа, это может быть побочным эффектом гормонов беременности, а не простудой.Узнайте больше о заложенности носа при беременности (рините при беременности).
Посетите нашу общину
Чувствуете гниение из-за кашля или простуды во время беременности? Обсудите домашние средства и заручитесь сочувствием других будущих родителей.Последний раз отзыв: октябрь 2020 г.,
Список литературы
Драйер Дж. У., Андерсен А. М., Берг-Бекхофф Г. 2014. Систематический обзор и метаанализы: лихорадка во время беременности и влияние на здоровье потомства. Педиатрия 133 (3): e674-88Hemilä H, Chalker E.2013. Витамин С для профилактики и лечения простуды. Кокрановская база данных систематических обзоров (1): CD000980. onlinelibrary.wiley.com [Доступ в августе 2020 г.]
Holst L, Havnen GC, Nordeng H. 2014. Эхинацея и бузина — следует ли использовать их против инфекций верхних дыхательных путей во время беременности? Front Pharmacol 5:31. [Проверено в августе 2020 г.]
ICSI. 2017. Диагностика и лечение респираторных заболеваний у детей и взрослых. Институт усовершенствования клинических систем.www.uptodate.com [Доступно в августе 2020 г.]
Ларсон Л., File TM. 2019. Лечение респираторных инфекций у беременных. UpToDate. www.uptodate.com [Доступ в августе 2020 г.]
Li S, Yue J, Dong BR, et al. 2013. Ацетаминофен (парацетамол) от простуды у взрослых. Кокрановская база данных систематических обзоров (7): CD008800. www.cochranelibrary.com [Доступно в августе 2020 г.]
Moore RA, Derry S, Wiffen PJ, et al. 2015 г.Обзорный обзор: сравнительная эффективность перорального ибупрофена и парацетамола (ацетаминофена) при острой и хронической боли. Eur J Pain 19 (9): 1213-23. onlinelibrary.wiley.com [Проверено в августе 2020 г.]
Мур А. 2016. Парацетамол: широко используется и в значительной степени неэффективен. Очевидно, Кокрановский. www.evidentlycochrane.net [Проверено в августе 2020 г.]
NHS. 2017a. Простуда. NHS, Здоровье от А до Я. www.nhs.uk [Доступ в августе 2020 г.]
NHS 2017b. Кашель. NHS Choices, Health A-Z. www.nhs.uk [Проверено в августе 2020 г.]
NHS. 2018a. Могу ли я принимать парацетамол во время беременности? NHS, Общие вопросы здоровья, Беременность. www.nhs.uk [Проверено в августе 2020 г.]
NHS. 2018b. Могу ли я принимать ибупрофен во время беременности? NHS, Общие вопросы здоровья, Беременность. www.nhs.uk [Проверено в августе 2020 г.]
NHS. 2018c. Головные боли при беременности. NHS, Здоровье от А до Я, Беременность. www.nhs.uk [Проверено в августе 2020 г.]
NHS.2019. Противоотечные средства. NHS, Здоровье от А до Я. www.nhs.uk [Доступ в августе 2020 г.]
NICE. 2015. Анальгезия — боль от слабой до умеренной. Национальный институт здравоохранения и качества обслуживания, Сводки клинических знаний. cks.nice.org.uk [Проверено в августе 2020 г.]
NICE. 2016. Простуда. Национальный институт здравоохранения и качества обслуживания, Сводки клинических знаний. cks.nice.org.uk [Проверено в августе 2020 г.]
NICE. 2019. Грипп — сезонный. Национальный институт здравоохранения и качества обслуживания, Сводки клинических знаний. cks.nice.org.uk [Проверено в августе 2020 г.]
Saper RB. 2019. Клиническое применение эхинацеи. UpToDate. www.uptodate.com [доступ в августе 2020 г.]
Sexton DJ, McClain MT. 2019. Простуда у взрослых: диагностика и клиника. UpToDate. www.uptodate.com [доступ в августе 2020 г.]
Sexton DJ, McClain MT. 2020. Простуда у взрослых: лечение и профилактика. UpToDate. www.uptodate.com [Доступ в августе 2020 г.]
Stanley AY, Durham CO, Sterrett JJ, et al. 2019. Безопасность безрецептурных лекарств при беременности. MCN Am J Matern Детские сестры 44 (4): 196-205. nursing.ceconnection.com [Доступ в августе 2020 г.]
UKTIS. 2019a. Эфирные масла. Тератологическая информационная служба Великобритании, Bumps. www.medicinesinpregnancy.org [Проверено в августе 2020 г.]
UKTIS. 2019b. Противоотечные средства. Тератологическая информационная служба Великобритании, Bumps.www.medicinesinpregnancy.org [Доступно в августе 2020 г.]
West M. 2017. Беременность — симптомы красного флага. ГП. www.gponline.com [по состоянию на август 2020 г.]
простудных заболеваний во время беременности могут привести к детской астме | Простуда во время беременности может привести к детской астме
ARLINGTON HEIGHTS, Ill. (3 февраля 2014 г.) — Беременным женщинам следует принять дополнительные меры предосторожности в отношении тех, кто шмыгает носом и чихает этой зимой. Согласно новому исследованию, опубликованному сегодня, чем чаще женщина болеет простудой и вирусными инфекциями во время беременности, тем выше риск развития астмы у ее ребенка.
Исследование, опубликованное в февральском выпуске Annals of Allergy, Asthma and Immunology, показало, что инфекции матери и заражение бактериями во время беременности влияют на внутриутробную среду, тем самым повышая риск развития аллергии и астмы у ребенка в детстве. «Кроме того, те же самые дети, которые в раннем возрасте подверглись воздействию аллергенов, таких как домашняя пыль и перхоть домашних животных, имели повышенные шансы стать сенсибилизированными к пяти годам», — сказал аллерголог Митч Грейсон, доктор медицины, заместитель редактора Annals и сотрудник Американского колледжа исследований. Аллергия, астма и иммунология (ACAAI).Когда были исследованы пылевые клещи с матрасов матери и ребенка, у детей с высоким уровнем воздействия пылевых клещей, но низким уровнем воздействия бактерий, была более высокая вероятность аллергии на пылевых клещей, чем у детей с низким уровнем воздействия клещей и высоким контактом с бактериями.
Исследователи изучили 513 беременных женщин в Германии и их 526 детей. Анкеты заполнялись во время беременности, когда детям было от трех до 12 месяцев, и ежегодно до пяти лет. В 61% семей родители страдали астмой, сенной лихорадкой или экземой.
Согласно ACAAI, астма и аллергия могут быть наследственными. Если оба родителя ребенка страдают аллергией, вероятность возникновения аллергии у ребенка составляет 75 процентов. Если у одного из родителей аллергия или у близкого родственника есть аллергия, вероятность того, что у ребенка будет какая-то форма аллергии, составляет от 30 до 40 процентов. Если ни один из родителей не страдает аллергией, вероятность составляет всего 10–15 процентов. «Мы знаем, что аллергия и астма могут развиваться в утробе матери, поскольку генетика играет важную роль в обоих заболеваниях», — сказал аллерголог Майкл Фоггс, доктор медицины, президент ACAAI.Но это исследование проливает свет на то, как окружение матери во время беременности может влиять на ребенка еще до его рождения.
Согласно ACAAI, астма является наиболее частым потенциально серьезным заболеванием, осложняющим беременность. Фактически, астма поражает примерно 8 процентов женщин детородного возраста. Когда женщины, страдающие астмой, забеременеют, у одной трети пациентов состояние улучшается, у одной трети ухудшается, а у одной трети не происходит изменений.
Женщины, которые беременны или планируют забеременеть, должны продолжать говорить со своим сертифицированным аллергологом о вариантах лечения и о том, как устранить триггеры симптомов.Для получения дополнительной информации и видео об аллергии и астме во время беременности посетите сайт www.acaai.org/pregnancy.




