Признаки зрелости и доношенности плода — Студопедия
Следует отметить, что доношенность и зрелость плода понятия неоднозначные.
Доношенность указывает на время пребывания плода в организме матери.
Зрелость характеризует степень развития плода.
Под зрелостью обычно понимают совокупность признаков (уровень физического развития, развитие кожного покрова мягких тканей, опорно-двигательного аппарата), т. е. такую степень развития плода, при которой возможна самостоятельная жизнь ребенка во внешней среде.
Среди признаков зрелости новорожденных ведущее значение придается:
— достаточное развитие подкожного жирового слоя;
— длина волос на голове не менее 2 см;
— хрящи ушных раковин и носа плотные;
— ногтевые пластинки на пальцах рук заходят за концы пальцев, на ногах — доходят до концов пальцев;
— состояние наружных половых органов и другие признаки.
Ускоренный рост и физическое развитие плода может обусловить признание новорожденного ребенка жизнеспособным в случаях, когда по внутриутробному возрасту (менее 8 лунных месяцев) жизнеспособность в судебно-медицинском понимании им еще не достигнута, что существенно меняет правовую оценку факта детоубийства и ответственности за него.
Доношенность или недоношенность ребенка определяется тем, родился ли он в срок или раньше срока.
Нормальная продолжительность беременности 280 дней, или 10 лунных месяцев (лунный месяц равен 28 дням). От этого срока возможны отклонения; в таких случаях младенец будет считаться недоношенным или переношенным.
Доношенность младенца характеризуется совокупностью ряда признаков. Длина тела у него составляет 50 см, окружность головки – 32 см, расстояние между плечиками 12 см, между вертелами бедер – 9,5 см, вес – 3 кг.
Кожа доношенного младенца розовая, упругая, в области плеч покрыта нежным пушком. Ногти на руках выступают за концы пальцев, а на ногах доходят до концов. Хрящи носа и ушных раковин плотные, упругие. Грудные железы у мальчиков и девочек слегка набухшие. У мальчиков яички находятся в мошонке, у девочек большие половые губы прикрывают малые. При поперечном разрезе дистального эпифиза бедренной кости в центральной части разреза отчетливо видно так называемое ядро окостенения в виде темно-красного очага с наибольшим диаметром 0,5 см, расположенное на фоне хрящевой ткани белого цвета.
У недоношенного младенца длина тела, прочие размеры и вес будут тем меньше, чем больше он недоношен. Кожа бледная, дряблая, морщинистая, повсеместно покрыта пушком. Лицо имеет старообразный вид, хрящи носа и ушных раковин лишены упругости. Ногти рук и ног не достигают концов пальцев. У мальчиков мошонка пуста из-за расположения яичек в брюшной полости. У девочек большие половые губы не прикрывают малые.
Доношенный младенец, как правило, зрелый.
Характеристика доношенного плода. Определение зрелости.
Понятие зрелости плода определяется рядом характерных признаков его физического развития. Понятие доношенности плода определяется сроком его пребывания в матке с момента зачатия до родов.
Доношенным считается плод , родившийся после 37т недель гестации с массой тела500г и более ( в среднем 3500 г )и длиной 35 см и более ( в среднем 50-52 см). Живой доношенный ребенок проявляет большую активность, двигает конечностями, издает громкий крик.
Зрелый плод имеет достаточно развитый подкожно-жировой слой, розовый цвет кожи, плотные хрящи ушных раковин и носа ,волосы на голове длиной 2-3 см . Пушок сохранен только на плечевом поясе в верхнем отделе спины; пупочное кольцо расположено посередине между лоном и мечевидным отростком. У мальчиков яички опущены в мошонку , у девочек малые половые губы и клитор прикрыты большими половыми губами.
Признаки зрелости плода. О зрелости родившегося младенца судят по совокупности ряда признаков.
1. Длина (рост) зрелого доношенного новорожденного в среднем равна 50 — 52 см (колеблется от 48 до 57 см), масса тела составляет 3200 — 3500 г (колеблется от 2600 до 5000 и выше).
Длина является более постоянной величиной, чем масса тела, поэтому она точнее отражает степень зрелости плода.
Необходимо отметить, что в настоящее время большинство детей рождаются более крупными, чем несколько десятилетий назад. Это связано с улучшением материальных условий и культурного уровня народов многих стран. В соответствии с этим средняя масса тела и рост новорожденных больше, чем в прежние годы (средний рост 50 см, масса тела 3000 г).
На рост плода оказывают влияние питание матери (при полноценном питании дети крупнее), общий режим беременной, пол ребенка (средние масса тела и рост мальчиков больше), возраст матери (у юных и пожилых масса детей меньше), число предшествовавших родов (масса плода увеличивается при последующих родах), наследственные и другие факторы. Рост плода замедляется при многих заболеваниях матери, особенно протекающих в тяжелой форме. Отставание массы тела и роста связано с нарушением условий питания и газообмена плода, интоксикацией, гипертермией и другими неблагоприятными факторами, возникающими при заболеваниях матери.
Переношенные дети обычно крупнее родившихся в срок.
При иммунологической несовместимости по резус-фактору, сахарном диабете нередко рождаются крупные дети, имеющие большую массу тела (иногда и рост), что обусловлено возникновением патологических процессов.
Новорожденные длиной больше 47 см считаются зрелыми, длиной 45 см и меньше — незрелыми. Определение зрелости или незрелости новорожденных, имеющих длину в пределах 45 — 47 см, производится в каждом случае на основании особо тщательного анализа всех признаков. Заключение о зрелости таких детей производится акушером и педиатром совместно. При отсутствии данных о росте новорожденного учитывается масса его тела, причем новорожденный с массой тела ниже 2500 г считается незрелым.
2. У зрелого новорожденного грудь выпуклая, пупочное кольцо находится на середине между лобком и мечевидным отростком.
3. Кожа зрелого новорожденного бледно-розовая, подкожный жировой слой хорошо развит, на коже остатки сыровидной смазки; пушок есть только на плечах и верхней части спинки; длина волос на головке достигает 2 см, ногти заходят за кончики пальцев.
4. Ушные и носовые хрящи упругие.
5. У мальчиков яички опущены в мошонку, у девочек малые половые губы и клитор прикрыты большими половыми губами.
6. Движения зрелого новорожденного активны, крик громкий, глаза от крыты, он хорошо берет грудь.
Головка зрелого плода.Изучение формы и размеров голо’вки плода имеет особо важное значение в акушерстве. В подавляющем большинстве родов (96%) головка первой проходит родовой канал, совершая ряд последовательных движений — поворотов.
Головка ввиду ее плотности и величины испытывает наибольшие затруднения при прохождении через родовые, пути. После рождения головки родовые пути обычно достаточно подготовлены для продвижения туловища и конечностей плода. Изучение головки имеет важное значение для диагностики и прогноза родов: по расположению швов и родничков судят о механизме родов и их течении.
Череп плода состоит из двух лобных, двух теменных, двух височных и одной затылочной, клиновидной и решетчатой костей. В акушерстве особое значение имеют следующие швы (рис. 25).
Сагиттальный (стреловидный) шов соединяет правую и левую теменные кости; спереди шов переходит в передний родничок, сзади — в задний.
Лобный шов находится между лобными костями; имеет такое же направление, как и стреловидный шов.
Венечный шов соединяет лобные кости с теменными, проходит перпендикулярно к стреловидному и лобному швам.
Ламбдовидный (затылочный) шов соединяет затылочную кость с теменными.
В области соединения швов располагаются роднички(пространства, свободные от костной ткани). Практическое значение имеют передний и задний роднички.
Передний (большой) родничок находится на месте соединения сагиттального, лобного и венечного швов, имеет ромбовидную форму. От переднего родничка отходят четыре шва: кпереди — лобный, кзади — сагиттальный, вправо и влево — соответствующие отделы венечного шва.
Задний (малый) родничок представляет собой небольшое углубление, в котором сходятся сагиттальный и ламбдовидный швы. Задний родничок имеет треугольную форму; от заднего родничка отходят три шва: кпереди — сагиттальный, вправо и влево — соответствующие отделы ламбдовидного шва.
Важно знать следующие бугры на головке плода: затылочный, два теменных, два лобных.
1. Прямой размер — от надпереносья, глабеллы , до затылочного бугра 12 см. Окружность головки, соответствующая прямому размеру , 34 см.
2. Большой косой размер — от подбородка до затылочного бугра 13—13,5 см. Окружность головки, соответствующая этому размер, 38 — 42 см.
3. Малый косой размер — от подзатылочной ямки до переднего угла большого родничка 9,5 см; окружность головки, соответствующая данному размеру , 32 см.
4. Средний косой размер — от подзатылочной ямки до границы волосистой части лба 10 см. Окружность головки, соответствующая этому размеру, 33 см.
5. Отвесный, или вертикальный, размер— от верхушки темени (макушки) до подъязычной области 9,5 —10 см. Окружность головки, соответствующая этому размеру, 32 см.
6. поперечный размер — наибольшее расстояние между теменными буграми 9,25 — 9,5 см.
7. Малый поперечный размер — расстояние между наиболее отдаленными точками венечного шва 8 см.
Размеры туловища.
1. Размер плечиков— поперечник плечевого пояса 12 см. Окружность плечевого пояса 35 см.
2. Поперечный размер ягодиц 9 — 9,5 см. Окружность 28 см .
5.Плод как объект родов. Доношенность и зрелость плода. Признаки зрелости плода.
Плод как объект родов рассматривается в основном с учетом размеров головки. Головка — самая объемная и плотная часть, испытывающая наибольшие трудности при продвижении по родовым путям. Она является ориентиром, по которому осуществляется оценка динамики и эффективности родовой деятельности.
Доношенный плод в среднем имеет массу 3000 — 3500 г, длину — 50 см. Мозговая часть черепа образуется 7 костями: двумя лобными, двумя височными, двумя теменными и одной затылочной. Отдельные кости черепа соединены швами и родничками. Головка плода обладает эластичностью и способна сжиматься в одном направлении и увеличиваться в другом.
Диагностическое значение в родах имеют швы и роднички: лобный шов (sutura frontalis), разделяющий в сагиттальном направлении обе лобные кости; стреловидный (s.sagitahs) отделяет друг от друга теменные кости; венечный (s.coronaria) — лобную кость от теменных; лямбдовидный (s.lambdoidea) — теменные кости от затылочной; височный fs.temporalis) — височные кости от теменных.
Большой родничок, или передний (fonticulus magnus), имеет форм> ромба. В центре между четырьмя костями (двумя лобными и двумя теменными) к нему сходятся четыре шва -лобный, стреловидный и две ветви венечного)
Малый родничок (f.parvus), или задний, представляет собой небольшое углубление, в котором сходятся три шва — стреловидный и обе ножки лямбдовидного.
Для понимания биомеханизма родов важно знать следующие размеры головки:
большой косой (diameter mento-occipitalis) — от подбородка до самого отдаленного пункта на затылке — 13,5 см, с соответствующей окружностью по нему 40 см;
малый косой (d.suboccipito-bregmatika) — от подзатылочной ямки до переднего угла большого родничка -9,5 см, с окружностью 32 см;
средний косой (d.suboccipito-frontalis) — от подзатылочной ямки до границы волосистой части лба — 9,5 — 10,5 см, с окружностью 33 см;
прямой (d.fronto-occipitalis) — от переносицы до затылочного бугра — 12 см, с окружностью 34 см; отвесный, или вертикальный (d.tracheo-bregmatica), — от верхушки темени до подъязычной кости — 9,5 см, с окружностью 33 см; большой поперечный (d.biparietalis) — наибольшее расстояние между теменными буграми — 9,25 см; малый поперечный (d.bitemporalis) — расстояние между наиболее отдаленными точками венечного шва — 8 см.
Размеры туловища: плечевой пояс — окружность на уровне плечиков — 35 см, размер плечиков — поперечник плечевого пояса (distantia biacromialis) — 22 см. Поперечный размер ягодиц (distantia biiliacalis) — 9,0 — 9,5 см, тазовый пояс — окружность на уровне вертелов бедренных костей -27-28 см. Эти размеры также имеют важное значение в процессе родов.
Положение плода (situs) — отношение продольной оси плода к длиннику матки. Различают продольное, поперечное и косое положение плода.
Позиция плода (positio) — отношение его спинки к правой или левой стороне тела матери (стенке матки). Если спинка повернута к левой половине тела матки, то это первая позиция, к правой — вторая позиция.
Вид позиции (visus) — отношение спинки плода к передней и задней стенкам матки. Если спинка повернута кпереди — передний вид, кзади — задний вид.
Предлежание плода (praesentatio) — отношение крупной части плода ко входу в таз. Различают головное и тазовое предлежание или предлежание плечика при поперечном положении.
Членорасположение плода (habitus) — взаимное положение различных частей плода по отношению к его туловищу и друг к другу.
Типичное членорасположение: головка согнута; подбородок соприкасается с грудкой; спинка согнута; ручки перекрещены, согнуты и помещаются на груди; ножки согнуты в тазобедренных и коленных суставах; пуповина находится на животике между конечностями. Если головка разогнута, то имеет место ее разгибательное предлежание (лобное, лицевое или переднетеменное).
Вставление головки (inclinatio) — отношение стреловидного шва к входу в таз, т. е. к мысу и симфизу.
Схема положений и предлежаний:
I. Продольные положения (99,5%).
Головное предлежание (94%), сгибательный (93%) и разгибательный (1%) типы.
Тазовые предлежания (5,5%), сгибательный (4%), разгибательный (полное и неполное ножное) (1,5%) типы.
II. Поперечное и косое положения (0,5%).
Установление доношенности. Нормальная беременность у женщины продолжается в среднем 10 лунных месяцев (280 дней) и заканчивается физиологическими родами доношенным плодом. Отсюда доношенным считается младенец, родившийся после 38 — 40 недель беременности.
Установление зрелости плодаи продолжительности внутриутробной жизни. Под зрелостью плода понимают степень такого его физического развития, которое обеспечивает готовность органов и систем к внеутробному существованию. Зрелость характеризуется комплексом признаков, к которым относятся: длина тела и масса его, размеры головки, состояние кожи, волос, ногтей, наружных половых органов, пуповины, плаценты, ядер окостенения.
Зрелость определяется не по одному какому-либо признаку, а но комплексу, совокупности их, поскольку выраженность этих признаков даже у зрелого плода может быть различной.
Доношенный плод, как правило, зрелый.
Если определяется, что младенец недоношенный и незрелый, то необходимо установить его внутриутробный возраст. Для этого пользуются несложной формулой: если длина плода больше 25 см, ее делят на 5, если же длина плода меньше 25 см, то извлекается квадратный корень, полученный при действиях результат и будет показывать внутриутробный возраст плода в лунных месяцах (акушерских).
Возможно ориентировочное определение внутриутробного возраста плода по длине пуповины и массе плаценты
Срок беременности,мес Длина пуповины,см Масса плаценты,г
7 42 375
8 46 450
9 47 460
10 50 500
Что значит — доношенный ребенок?
Какие показатели соответствуют понятию «доношенный ребенок»? Наличие каких признаков указывает на то, что малыш полностью готов к существованию вне материнского тела и какие рефлексы говорят о том, что кроха здоров?

Понятие зрелость плода
Зрелым считается плод, который к окончанию срока беременности физически полностью готов к существованию вне материнского организма. Основой определения доношенности ребенка служит рождение естественным путем точно в срок — 40 недель, плюс-минус несколько дней.Какой ребенок считается зрелым?
К 38 недели беременности, при нормальном течении и развитии, ребенок считается зрелым. К этому моменту малыш физически полностью сформирован. Все его органы и системы готовы к самостоятельному существованию. Вес варьируется от 2800 до 3600 г, рост от 45 см. Весовые параметры и рост зависят от генетических факторов и не являются для всех деток одинаковыми.
Признаки доношенности плода
При осмотре новорожденного, в первую очередь обращают внимание на признаки доношенности. К ним относятся:- Рост — в основном от 45-47 см.
- Вес так же как и рост зависит от параметров родителей, но при доношенности составляет в среднем от 2800 г.
- Размеры головы не должны быть больше окружности живота, но превышать грудную клетку. Следует обратить внимание, что когда малыш продвигается по родовому пути, череп имеет свойство сжиматься до необходимых размеров, поэтому после выхода, голова будет не идеальной круглой формы, а слегка удлиненной.
- В черепе новорожденного присутствуют мягкие участки или как их называют роднички. К моменту рождения один родничок (задний или малый) затянется, а темечко будет еще мягким или открытым. Большой родничок будет уменьшаться постепенно.
- Ручки и ножки полусогнуты.
- Подошва не идеально гладкая, а имеет полоски и штрихи различной длины.
- При рождении, на голове младенца присутствует волосяной покров, у некоторых он превышает несколько сантиметров.
- Тело слегка покрыто пушком, особенно в области плечей и верхней части спины.
- Ребенок пропорционально сложен, шея кажется немного короче.
- Полностью сформированы ногтевые пластины.
- Носовой и ушные хрящики уже затвердели.
- Половые органы приобрели законченную форму — у младенцев мужского пола яички уже находятся в мошонке, у представительниц противоположного пола, большие половые губы полностью сформированы.
- Пупок расположен строго по центру живота.
- У новорожденного должен присутствовать подкожный жир.
- Ребенок дышит стабильно, дергает ручками и ножками, кричит.
Средние параметры физического развития доношенного плода
В понятие «физическое развитие» доношенного ребенка входит его гармонично сложенное тело. Правильное соотношение массы тела к росту и размеру головы.При рождении все параметры ребенка должны соответствовать так называемому гистационному возрасту, то есть, сроку беременности. Доношенные, недоношенные и переношенные детки будут отличаться друг от друга внешне. У преждевременно рожденных малышей вес и рост не соответствуют норме доношенности, в зависимости от срока беременности могут отсутствовать и другие признаки. У переношенных детей заметно меняется кожный покров — сморщенный, очень сухой, бывает синюшный оттенок. Как правило, переношенные детки имеют вес больше нормы.
Для доношенного ребенка средний показатель равняется — вес 3,5 кг, рост от 51 см, окружность головы от 35 см, грудная клетка — от 34 см и отношение массы тела к длине от 67 единиц.
Специфические рефлексы новорожденного
Как известно, у всех людей имеются определенные рефлекторные реакции. Однако у новорожденных присутствуют и специфические рефлексы:- Если прикоснуться к губам, они вытянуться — это хоботковая рефлекторная реакция.
- Поглаживание щеки провоцирует реакцию, малыш поворачивает головой в сторону прикосновения — поисковый.
- Захват соска материнской груди и активное сосание говорит о том, что развита сосательная рефлекторная реакция.
- Если указательным пальцем слегка нажать на ладошку малыша, он ухватиться своими ручками достаточно крепко так, что немножко можно приподнять — такой рефлекс называется хватательный или Робинсона.
- Если перевернуть младенца на животик он повернет голову и будет стараться ее приподнять — защитный.
- В вертикальном положении, если поддерживая под руки, его «поставить» на твердую поверхность, он будет упираться ножками, стараясь выпрямиться — рефлекс опоры.
- При наличии опоры, малыш отталкивается — это основа для ползания.
ДОНОШЕННОСТЬ — Большая Медицинская Энциклопедия
ДОНОШЕННОСТЬ — нормальное развитие плода, наступающее при сроке беременности в 39—40 нед.
Понятия «доношенность» и «зрелость» не идентичны. Зрелым является плод, вполне приспособленный к вне утробному существованию.
Степень зрелости плода зависит как от индивидуальной продолжительности беременности у каждой женщины, так и условий, в которых происходило его внутриутробное развитие. Бывают случаи, когда плод, родившийся на несколько недель раньше, является зрелым и, наоборот, при многоплодной беременности, осложненном течении беременности (нефропатия) и заболеваниях у матери (гипертоническая болезнь, нефрит), родившись своевременно, он оказывается функционально незрелым. Однако, как правило, доношенный плод является зрелым.
Вес доношенного зрелого плода варьирует от 2500 до 6000 г и больше.
Наиболее часто вес его равен 3400-3500 г для мальчиков и 3250—3400 г для девочек. Рост (длина тела) является более постоянной величиной и вернее отражает степень зрелости. Рост зрелого плода колеблется от 47 до 56 см (чаще всего 50—51 см). Новорожденные, имеющие длину 47 см и больше, учитываются как доношенные, ниже 45 см — как недоношенные.
Доношенность новорожденных длиной от 45 до 47 см определяют индивидуально, на основании анализа всех признаков, характеризующих зрелость плода.
 Рис. 1. Доношенная двойня: первый ребенок (справа) родился вполне нормальным с весом 3300 г, второй ребенок (слева) родился с резкими проявлениями гипотрофий с весом 1200 г.
Рис. 1. Доношенная двойня: первый ребенок (справа) родился вполне нормальным с весом 3300 г, второй ребенок (слева) родился с резкими проявлениями гипотрофий с весом 1200 г.Отношение веса к росту — коэффициент роста — у зрелого новорожденного равен 60 и более. Значительная разница в весе и длине доношенных плодов может быть при многоплодной беременности (рис. 1).
Для суждения о зрелости и доношенности ребенка большое значение имеют пропорции его тела. Высота головки равна 1/4 длины тела, длина рук и ног приблизительно равна и составляет примерно 3/8 длины тела, окружность головки (средняя окружность 32—34 см) на 4—5 см больше окружности груди (средняя окружность 28—29 см), ширина бедер на 2—3 см меньше ширины плеч, окружность груди на 3—5 см больше полуроста.
Кости черепа у зрелого доношенного новорожденного довольно плотны. Передний родничок обычно равен 2—3 x 2—3 см, задний — закрыт или слегка приоткрыт, клиновидный и сосцевидный роднички закрыты, грудка выпуклая. Кожа бархатистомягкая, эластичная, бледно-розового цвета. Первородный пушок (lanugo) или совсем отсутствует или остается только на плечиках, ручках и спинке. Подкожный жировой слой развит хорошо. Ногти плотные, хорошо развиты, доходят до кончиков пальцев или заходят за них. Длина волос на головке достигает 2—3 см. Ушные раковины упруги, обычной формы. Крылья носа плотны. У мальчиков яички опущены в мошонку, у девочек большие половые губы прикрывают малые и половая щель сомкнута. Пупочное кольцо находится на середине линии между мечевидным отростком и лонным сочленением. Доношенный зрелый новорожденный достаточно активен, глаза у него открыты, крик громкий, хорошо выражен сосательный рефлекс.
 Рис. 2. Обзорная рентгенограмма брюшной полости беременной: поперечное положение плода (стрелками указаны ядра окостенения в дистальных эпифизах бедренной кости плода).
Рис. 2. Обзорная рентгенограмма брюшной полости беременной: поперечное положение плода (стрелками указаны ядра окостенения в дистальных эпифизах бедренной кости плода).Во внутриутробном периоде доношенность и зрелость плода можно определить рентгенологически. Наиболее распространенный метод рентгенол. исследования основан на выявлении и измерении ядер окостенения в различных частях скелета плода. Для этого производят обзорную рентгенографию брюшной полости беременной в прямой и боковой проекциях. У зрелого плода имеются ядра окостенения в дистальном эпифизе бедренной кости (ядро Беклара, рис. 2), в проксимальном эпифизе большеберцовой кости, а также в костях стопы: пяточной, таранной и кубовидной. Чаще приходится ориентироваться на размер ядер окостенения в дистальном эпифизе бедренной кости и в проксимальном эпифизе большеберцовой.
У доношенного плода диаметр ядер окостенения в дистальном эпифизе бедра составляет 6—8 мм, а в проксимальном эпифизе большеберцовой кости 4—6 мм. Меньшие размеры ядер окостенения свидетельствуют о незрелости, большие — о перезрелости плода. О его перезрелости свидетельствует также появление ядра окостенения в головке плечевой кости.
 Рис. 3. Обзорная рентгенограмма брюшной полости беременной: головное предлежание плода, позвоночник виден на всем протяжении.
Рис. 3. Обзорная рентгенограмма брюшной полости беременной: головное предлежание плода, позвоночник виден на всем протяжении.Критерием доношенности и зрелости плода может служить его длина. На рентгенограмме измеряют длину позвоночника от С1 до S5, если позвоночник хорошо виден на всем протяжении (рис. 3), затем полученную величину умножают на поправочный коэффициент, равный 2,29. Однако в ряде случаев на рентгенограмме бывает трудно точно измерить длину всего позвоночника, в связи с чем могут быть значительные расхождения между истинной длиной плода и вычисленной по рентгенограмме. Более удобным и точным является определение длины плода на основании измерения какой-либо части позвоночника. Чаще всего измеряется длина поясничного отдела позвоночника от верхнего края I до нижнего края V позвонка. Полученную величину умножают на поправочный коэффициент и определяют длину плода. При длине 40—44 мм коэффициент равен 10,5; при длине 45—49 мм — 10; при длине 50— 54 мм — 9,2; при длине 55 — 60 мм — 9.
Данная методика является достаточно точной, и расхождение между истинной длиной плода и вычисленной по рентгенограмме обычно не превышает 1 — 2 см.
Доношенность в судебно-медицинском отношении — см. Плод.
См. также Возраст костный, Недоношенные дети, Новорожденный.
Библиография: Демидкин П. Н. Рентгенодиагностика в акушерстве, М., 1969, библиогр.; Ланковиц А. В. К вопросу об определении величины плода в родах и о некоторых факторах его развития,Вопр. охр. мат. и дет., т. 6, № 10, с. 44, 1961; Многотомное руководство по акушерству и гинекологии, под ред. Л. С. Персианинова, т. 2, с. 102, М., 1963; П а н о в Н. А., Гингольд А. 3. и Москаче-в а К. А. Рентгенодиагностика в педиатрии, М., 1972; T у р А. Ф. Физиология и патология новорожденных детей, с. 10, Л., 1967.
С. Я. Малиновская; H. М. Побединский (рент.).

ТОП 10: |
⇐ ПредыдущаяСтр 3 из 8Следующая ⇒ При первичном туалете новорожденного Ребенка обтирают стерильными салфетками. Здоровый доношенный ребенок сразу после родов дышит и громко кричит. После рождения приступают к обработке глаз ребенка и профилакике гонобленнореи. Последняя проводится как во время первичного туалета новорожденного, так и повторно, через 2 ч. Для этих целей рекомендуется либо 1 % раствор нитрата серебра, либо 30 % раствор сульфацила натрия (альбуцид). Вначале протирают веки от наружного угла к внутреннему сухим ватным тампоном. Затем приподнимают верхнее и нижнее веко, слегка оттягивая верхнее кверху, а нижнее — книзу, капают на слизистую оболочку нижней переходной складки одну каплю раствора. Растворы для Билет. Послеродовые септические заболевания. ОСЛЕРОДОВЫЕ ИНФЕКЦИОННЫЕ ЗАБОЛЕВАНИЯ — заболевания, наблюдаемые у родильниц, непосредственно связанные с беременностью и родами и обусловленные бактериальной инфекцией, возникающие в течение 42 суток с момента родов. Инфекционные заболевания, выявленные в послеродовом периоде, но патогенетически не связанные с беременностью и родами (грипп, дизентерия и др.), к группе послеродовых заболеваний не относят. Послеродовые гнойно-воспалительные заболевания и их осложнения представляют важную медицинскую и социальную проблему, так как и в настоящее время занимают одно из первых мест в структуре материнской заболеваемости и смертности. Применение новых диагностических и лечебных технологий позволило существенно снизить число тяжелых форм гнойно-воспалительных заболеваний и летальность от них. Однако несмотря на это их частота остается высокой, составляя, по данным разных авторов, от 5 до 26%. На протяжении последних 10-15 лет сепсис и септические послеродовые осложнения остаются в числе 3 наиболее частых причин материнской смертности в РФ, составляя 26% в ее структуре. От септических акушерских осложнений во всем мире ежегодно гибнет около 150 тысяч женщин. Высокой частоте послеродовых инфекций способствует ряд факторов: тяжелая экстаренитальная патология, гестоз, анемия и пиелонефрит, возникшие во время беременности, предлежание плаценты, фетоплацентарная недостаточность, внутриутробное инфицирование плода, многоводие, индуцированная беременность, гормональная и хирургическая коррекция недонашивания беременности, генитальная инфекция. Одним из факторов, влияющих на частоту послеродовой гнойно-септической инфекции, являются осложненные роды: длительный безводный промежуток, слабость родовой деятельности, многократные влагалищные исследования, хориоамнионит в родах, травмы родовых путей, кровотечения, оперативные вмешательства в родах. Кроме того, в связи с широким и не всегда достаточно обоснованным применением антибиотиков широкого спектра действия, а также средств дезинфекции появились штаммы бактерий, обладающие множественной устойчивостью к антибактериальным препаратам и дезинфектантам. Произошла селекция с исчезновением более слабых, менее устойчивых к неблагоприятным условиям микроорганизмов и накоплению в клиниках антибиотикоустойчивых видов и штаммов. Это также привело к увеличению стертых и абортивных форм заболеваний, которые сейчас встречаются в 40% случаев от общего числа ГСЗ. Отрицательную роль сыграло также создание крупных акушерских стационаров. При концентрации значительных контингентов беременных, родильниц и новорожденных «под одной крышей», в силу своих физиологических особенностей весьма подверженных инфицированию, риск возникновения инфекционных заболеваний резко возрастает. Одним из факторов, способствующих увеличению инфекционных осложнений в акушерской практике, является широкое применение инвазивных методов диагностики (фетоскопия, амниоцентез, кордоцентез и др.), внедрение в практику оперативных пособий у беременных (хирургическая коррекция истмико-цервикальной недостаточности при невынашивании беременности), увеличение частоты кесарева сечения. Широкое внедрение в практику кесарева сечения способствовало снижению перинатальных потерь, однако способствовало увеличению частоты и тяжести послеродовых гнойно-воспалительных заболеваний. Несмотря на прогресс в технике операции, применение поперечного разреза в нижнем сегменте матки, совершенствование методик зашивания, профилактическое назначение антибиотиков широкого спектра действия, число гнойно-воспалительных осложнений после кесарева сечения остается стабильно высоким. Инфекционный процесс классически рассматривается как результат сложного взаимодействия трех факторов: наличия возбудителя (его количества и вирулентности), состояния первичного очага и сопротивляемости организма. Рассмотрим эти факторы. Возбудители ГСЗ. Характерной чертой послеродовых гнойно-септических заболеваний является их полимикробная этиология. Возбудителями могут быть как патогенные, так и условно-патогенные микроорганизмы. К потенциально патогенным возбудителям заболеваний относят грамположительные (энтерококки, золотистый и эпидермальный стафилококки, стрептококки группы А и В), грамотрицательные (кишечная палочка, клебсиелла, протей, энтеробактерии, синегнойная палочка) аэробные бактерии. Среди анаэробных бактерий встречаются бактероиды, пептококки, пептострептококки. Микробные ассоциации обладают более выраженными патогенными свойствами, чем монокультуры, в связи с наличие синергизма между ними. Это явление носит название «quorum sensing», или «чувство кворума». Бактерии способны обмениваться друг с другом сигналами с помощью белковых молекул, и при накоплении определенного количества биомассы бактерий выделение ими факторов патогенности повышается. За последнее десятилетие изменился видовой спектр возбудителей послеродовых гнойно-септических заболеваний. Наряду с лидирующей этиологической позицией грамотрицательных бактерий увеличивается значимость грамположительной флоры. Если раньше основным этиологическим фактором по праву считалась кишечная палочка, реже – синегнойная палочка или протей, то сейчас ведущая роль принадлежит энтерококкам (до 65 % всех случаев послеродовых гнойно-септических заболеваний). Это особенно важно знать, потому что энтерококки нечувствительны к цефалоспоринам I и II поколения и аминогликозидам, которые чаще всего используются в акушерских стационарах. Диагностическим критерием является количество микробных тел более 104 КОЕ/мл. при бактериологическом исследовании, свидетельствующее о развитии инфекционного процесса. Следует отметить, что возрастает также число заболеваний, вызванных микроорганизмами, передаваемыми половым путем (хламидии, микоплазмы, вирусы) Следует отметить, что микоплазмы (10%) и хламидии (2%) вызывают вялотекущие формы эндометритов, нередко присоединяясь к первичным возбудителям инфекции. |
Признаки зрелости и доношенности плода. Доношенность (зрелость) плода
Доношенность (зрелость) плода. Доношенность — нормальное развитие плода, наступающее при сроке беременности в 39-40 недель беременности. Понятие «доношенность» и «зрелость» не идентичны. Зрелым является плод, вполне приспособленный к внеутробному существованию. Степень его зрелости зависит как от индивидуальной продолжительности беременности у каждой женщины, так и условий, в которых происходило его внутриутробное развитие. Бывают случаи, когда плод, родившийся на несколько недель раньше, является зрелым и, наоборот, при многоплодной беременности, осложненном течении беременности и заболеваниях у матери, родившись своевременно, он оказывается функционально незрелым. Однако, как правило, доношенный плод является зрелым.
Вес доношенного зрелого плода колеблется от 2500 до 6000 г и более. Чаще всего 3400-3500 г для мальчиков и 3200-3400 г для девочек. Рост варьируется от 47 до 56 см (в среднем 50-52 см). Новорожденные, имеющие длину ниже 45 см расцениваются как недоношенные. Доношенность ребенка ростом от 45 до 47 см определяют индивидуально, на основании анализа всех признаков, характеризующих зрелость плода. Этими признаками являются: достаточное развитие подкожного жира, розовая кожа; пушок сохранен только на плечевом поясе; волосы на голове длиной не менее 2-3 см; хрящи ушных раковин и носа плотные; ногти твердые и на пальцах рук заходят за кончики последних; место отхождения пуповины расположено посредине между лоном и мечевидным отростком или несколько ниже; у мальчиков яички (за немногими патологическими исключениями) опустились в мошонку, у девочек клитор и малые половые губы покрыты большими половыми губами. Зрелый плод проявляет большую активность: двигает конечностями, издает громкий крик. Приведенные показатели являются средними. Отклонения от них в ту или другую сторону встречаются часто и зависят от множества причин: возраста родителей и их физического состояния (здоровье, рост, вес), количества предшествовавших родов у матери (при последующих родах вес и длина обычно увеличиваются) и т.п.
Клинические дилеммы и практические рекомендации
Целью непрерывного электронного мониторинга плода во время родов с помощью кардиотокографа (КТГ) является выявление плода, подвергшегося внутриродовому гипоксическому воздействию, с тем чтобы можно было своевременно принять соответствующие меры для улучшения перинатального исхода. Особенности, наблюдаемые на графике КТГ, отражают функционирование соматической и вегетативной нервных систем и реакцию плода на гипоксические или механические повреждения во время родов. Несмотря на то, что существуют национальные рекомендации по электронному мониторингу плода для доношенных плодов, рекомендаций, основанных на научных данных, для мониторинга недоношенных плодов во время родов крайне мало.Отсутствие рекомендаций, основанных на фактических данных, может создать клиническую дилемму, поскольку на преждевременные роды приходится почти 8% (1 из 13) живорождений в Англии и Уэльсе. 93% этих преждевременных родов происходят после 28 недель, 6% — между 22–27 неделями и 1% — до 22 недель. Физиологический контроль частоты сердечных сокращений плода и результирующих особенностей, наблюдаемых на графике КТГ, отличается у недоношенного плода по сравнению с плодом на момент родов, что затрудняет интерпретацию. В этом обзоре описываются особенности нормальной частоты сердечных сокращений плода на разных сроках беременности и физиологические реакции недоношенного плода по сравнению с плодом в срок.Мы предложили алгоритм «ОСТРЫЙ» для облегчения управления.
1. КТГ-мониторинг недоношенного плода: текущее состояние
Кардиотокограф (КТГ) — это непрерывная электронная запись частоты сердечных сокращений плода, полученная либо с помощью ультразвукового датчика, размещенного на животе матери, либо через электрод, прикрепленный к плоду. волосистой части головы. Второй датчик помещается на живот матери над дном матки для регистрации частоты и продолжительности сокращений матки. Затем оба компонента одновременно отслеживаются на бумажной полосе.На основании текущих научных данных КТГ не рекомендуется в Великобритании в качестве метода рутинной оценки состояния недоношенного плода (<37 недель беременности), и в настоящее время в Великобритании не существует клинических рекомендаций по внутриродовому мониторингу недоношенного плода. В рекомендациях Федерации гинекологов и акушеров (FIGO) по интерпретации кардиотокограммы во время родов различаются два уровня аномалий, подозрительные и патологические, однако срок беременности, к которому могут применяться такие критерии, не определен.Американский колледж акушеров и гинекологов (ACOG) опубликовал практический бюллетень по мониторингу частоты сердечных сокращений плода во время родов в 2009 году. В рамках этого руководства решение о мониторинге недоношенного плода остается расплывчатым с рекомендациями, что каждый случай требует обсуждения между акушерским и неонатальным вмешательством. помимо оценки вероятности тяжелой заболеваемости недоношенного плода (на основе срока гестации и веса плода) и вопросов, связанных со способом родоразрешения [1]. Однако в недавнем Кокрановском обзоре не было обнаружено доказательств в поддержку использования дородовой КТГ для улучшения перинатальных исходов; большинству этих исследований не хватало мощности, и не было достаточно данных для сравнения антенатального КТГ у плода менее 37 недель с плодом 37 или более полных недель [2].
Из-за отсутствия исследований и данных по электронному мониторингу плода (EFM) недоношенного плода определение нормального сердечного ритма плода также представляет проблему. Некоторые характеристики паттернов ЧСС зависят от гестационного возраста, поскольку они отражают развитие и зрелость сердечных центров в центральной нервной системе, а также сердечно-сосудистой системе и, следовательно, сильно различаются между недоношенными и доношенными плодами. Понимание этих нормальных физиологических характеристик является ключом к правильной интерпретации паттернов сердечного ритма плода.
2. Факторы, влияющие на частоту сердечных сокращений плода во время родов
Во время родов сокращения матки постепенно нарастают и увеличиваются по интенсивности и частоте и могут вызвать сдавление пуповины и / или головки плода. Эти «механические сжатия» могут привести к замедлению сердечной деятельности плода, что приведет к раннему и переменному замедлению, соответственно. Если гипоксические или механические повреждения сохраняются в течение более длительного периода, то плод использует свои надпочечники, чтобы справиться с этим продолжающимся стрессом, что приводит к «стрессовой реакции». Эта «стрессовая реакция», которая возникает через высвобождение катехоламинов из надпочечников и представляет собой физиологический механизм, позволяющий справиться с механическими или гипоксическими нарушениями родов, может не работать в полной мере у недоношенного ребенка.Это также может иметь место, когда нормальные физиологические резервы плода могут быть нарушены (ограничение внутриутробного роста, инфицирование плода). Неспособность недоношенного плода или плода с ограниченным ростом вызвать необходимую стрессовую реакцию может привести к дезадаптивным реакциям, приводящим к стойкому гипоксическому поражению головного мозга плода, возникающему при более низком пороге, чем у доношенного плода. Таким образом, классические особенности, наблюдаемые на графике CTG у хорошо выросшего доношенного плода, подвергшегося гипоксическому воздействию, могут не наблюдаться с аналогичной амплитудой или характеристиками у недоношенного плода.
Частота сердечных сокращений плода регулируется вегетативной нервной системой, состоящей из 2 ветвей; парасимпатическая и симпатическая ветви, которые оказывают противоположное влияние на ЧСС. Баланс между этими двумя противоположными нервными системами приводит к исходной частоте сердечных сокращений плода и исходной вариабельности. Во время внутриутробного развития симпатическая нервная система, отвечающая за выживание (реакция «бей или беги»), развивается намного раньше, чем парасимпатическая нервная система («отдых и сон»), которая развивается в третьем триместре.Следовательно, у недоношенного плода может быть более высокая исходная частота сердечных сокращений плода с очевидным снижением исходной вариабельности из-за беспрепятственного действия симпатической нервной системы.
2.1. Барорецепторы
Парасимпатическая нервная система активируется стимуляцией барорецепторов, расположенных в каротидном синусе или дуге аорты, вторично по отношению к повышению системного кровяного давления плода, что приводит к снижению частоты сердечных сокращений, опосредованной блуждающим нервом. Это иллюстрируется замедлением на CTG.В случаях сдавливания спинного мозга или головки парасимпатическая система активируется, что приводит к изменению рефлексов или раннему замедлению, соответственно, с быстрым возвращением частоты сердечных сокращений плода к нормальному исходному уровню [3].
2.2. Хеморецепторы
Хеморецепторы расположены на периферии аорты и сонных артерий и в центре продолговатого мозга. Эти рецепторы обнаруживают изменения в биохимическом составе крови и реагируют на низкое давление кислорода, высокое содержание углекислого газа и повышенную концентрацию ионов водорода в крови.В случаях маточно-плацентарной недостаточности, когда происходит накопление углекислого газа и ионов водорода, что приводит к снижению концентрации кислорода, активируются хеморецепторы. Это приводит к парасимпатической активации, ведущей к снижению частоты сердечных сокращений, которое является длительным и требует больше времени для восстановления до исходного уровня. Эти типы замедления называются «поздними» замедлениями и из-за накопления углекислого газа и ионов водорода больше указывают на метаболический ацидоз [3].
2.3. Соматическая нервная система
Внутриутробная деятельность обычно приводит к учащению сердцебиения плода, регистрируемому как ускорение на КТГ. Этот ответ опосредован соматической нервной системой и отражает благополучие плода [3].
2.4. Надпочечники плода
Когда плод постоянно подвергается воздействию низкой концентрации кислорода и пониженного pH, катехоламины высвобождаются из надпочечников плода для увеличения частоты сердечных сокращений [3]. Этот компенсаторный выброс адреналина и норадреналина отводит кровь от менее важных органов к мозгу, сердцу и надпочечникам, вызывая периферическую вазоконстрикцию.Этот клинический сценарий замедления, за которым следует потеря ускорения, последующее повышение базовой частоты сердечных сокращений и постепенная потеря вариабельности, типичен для постепенно развивающейся гипоксии (Рисунок 1).
3. Характеристики сердечного ритма у недоношенного плода
При оценке благополучия доношенного плода во время родов для классификации КТГ оцениваются четыре характеристики. Эти функции включают базовую частоту сердечных сокращений плода, исходную вариабельность и наличие ускорений и / или замедлений.В соответствии с рекомендациями Национального института здоровья и клинического совершенства (NICE) по электронному мониторингу плода во время родов, эти особенности, которые присутствуют в родах, далее подразделяются на обнадеживающие и неутешительные, как показано в таблице 1 ниже.
| |||||||||||||||||||||||||||||
Характеристики записи сердечного ритма плода в дородовой и внутриутробный периоды у недоношенного плода по сравнению с доношенным. Примечательно, что исходная частота сердечных сокращений плода выше, в среднем 155 в период между 20–24 неделями (по сравнению с доношенными плодами, у которых средняя базовая частота сердечных сокращений плода составляет 140). По мере увеличения гестационного возраста происходит постепенное снижение базовой частоты сердечных сокращений плода [4]. Эти данные, вероятно, отражают незрелость плода, поскольку базальная частота сердечных сокращений является результатом противодействия между парасимпатической и симпатической системами [5].По мере развития плода после 30 недель прогрессирующее усиление парасимпатического влияния на частоту сердечных сокращений плода приводит к постепенному снижению исходного уровня.
Отмечено также, что ускорение сердечного ритма плода изменяется с увеличением гестационного возраста. Ускорение частоты сердечных сокращений плода в связи с его движениями происходит в результате соматической активности плода и впервые проявляется во 2 триместре. До 30 недель гестационного возраста частота и амплитуда ускорений снижены.У недоношенного плода может наблюдаться ускорение с пиком всего 10 ударов в минуту, продолжающимся 10 секунд [6]. При последующем увеличении гестационного возраста частота ускорений увеличивается вместе с амплитудой по сравнению с исходным значением [6].
Замедление сердечного ритма плода при отсутствии сокращений матки часто возникает у нормального недоношенного плода между 20 и 30 неделями беременности. Как описано Сорокиным и соавт. эти замедления имеют меньшую глубину и продолжительность, но их часто можно увидеть на КТГ во время родов [4].Было показано, что переменные замедления роста наблюдаются у 70–75% недоношенных во время родов пациенток по сравнению с термином pa
.Что такое признак зрелости? Список из 30 признаков зрелости
Что делает кого-то зрелым?
Интернет-форумы и социальные сети часто содержат действительно интересные дискуссии на такие темы, как зрелость и как узнать, созрел ли кто-то для своего возраста.
Когда кто-то заявляет о своей зрелости, разве он только разыгрывает свою предполагаемую зрелость? А также, означает ли зрелость быть скучной?
Иногда быть старше не означает быть зрелым: зрелость — это уровень эмоционального роста, который представляет собой равновесие и мудрость.
От принятия себя до сочувствия — это 30 признаков зрелости, которые мы можем искать в себе и других. Конечно, не стесняйтесь добавлять свои мысли в комментарии.
Это качества, которые обычно присущи зрелым людям.
1. Заблаговременное планирование и размышление о последствиях своих действий
Зрелые люди знают, что без долгосрочного видения они не смогут реализовать свои цели в жизни. Это может быть так же просто, как спланировать следующий визит к стоматологу: они знают о последствиях отсутствия ухода за своими зубами, поэтому они записываются на прием к стоматологу.Они знают о боли и стоимости стоматологической хирургии и действуют соответственно.
2. Отсрочка удовлетворения
В детстве мы просто проходили через истерику, чтобы добиться своего и получить то, что мы хотели, прямо сейчас. Отсрочка получения удовольствия — это работа над чем-то, что может быть неприятным (например, долгая смена на работе или мытье большой стопки посуды), безопасное при осознании того, что в долгосрочной перспективе будет вознаграждение (например, хорошая пенсионная схема или чистая кухня).
3. Не спрашивать одобрения других людей
Это может быть скорее черта характера уверенных в себе людей, но осознание того, что вы являетесь самим собой, что у вас есть собственные мысли и собственная самооценка, является признаком зрелости. Дети, как правило, ищут одобрения и чувствуют себя ценными, если получают положительное подкрепление. Зрелые люди живут своей жизнью независимо от того, одобряют ли другие, восхищаются, осуждают или критикуют то, что они делают.
4. Не заботясь о том, что о них думают другие
Мы решаем раскрыть одни аспекты нашей личности, а не другие.Зрелые люди сохранят то, что должно быть личным, как личное, и будут вести себя так, чтобы способствовать хорошим отношениям с другими. Они будут делать это независимо от того, что о них думают другие: они сосредотачиваются на том, что им нужно делать, и просто не тратят время на то, чтобы думать о том, как они себя чувствуют. Однако они будут учитывать чувства других людей и следить за тем, чтобы они не оскорбляли и не обижали их своими словами и действиями.
5. Не говорить за спиной людей
Сплетничать и говорить за спиной — признак незрелости.Зацикленность на знаменитостях и просмотр реалити-шоу сохраняет мозг неактивным и нестимулированным. Рациональное мышление отключено. Сплетничать о коллегах по работе или друзьях — бессмысленное занятие и пустая трата драгоценного времени. Зрелые люди знают, насколько ценно их время.
6. Не быть эгоистичным и эгоистичным
Что касается культуры знаменитостей, то одержимые собой люди не проявляют признаков зрелости. Конкурсанты реалити-шоу и «знаменитости» — типичные примеры незрелых людей, которые всегда думают и говорят о себе.Они сосредоточены на удовлетворении своих потребностей, не обращая особого внимания на других.
7. Самостоятельность
Самостоятельность и избегание роли жертвы — характерные черты зрелых людей, которые ответственны за свою жизнь. Это не означает, что такие люди никогда не попросят о помощи: зрелые люди будут знать, когда они могут постоять за себя, а когда им не хватает необходимых навыков или знаний для выполнения задачи. Поэтому при необходимости они обратятся за поддержкой.
8.Прогулка, а не разговоры
Зрелые люди показывают, из чего они сделаны, своими действиями и поведением, а не словами. Они не сетуют на то, что мир несправедлив, но предпринимают практические шаги для улучшения своего непосредственного окружения и общества (например, они добровольно посвящают свое время благотворительности). Вы не услышите, как они говорят: «Почему я?» но вы увидите, как они в действии продолжают свою жизнь.
9. Они тщательно выбирают слова
Зрелые люди не склонны говорить импульсивно, но выбирают, что думают, прежде чем говорить.
10. Они не высокомерные
Зрелые люди с годами обрели уверенность, но не хвастаются и не хвастаются своими жизненными достижениями. Опыт дал им понимание и глубину. Они не чувствуют необходимости транслировать свои успехи на весь мир.
11. У них здоровые отношения с другими людьми
Независимо от типа отношений (романтические отношения, рабочие отношения, дружба) зрелые люди знают, как относиться к другим с уважением.У них не складываются взаимозависимые отношения, когда без партнера все время они чувствуют себя потерянными.
12. У них здоровое отношение к еде
Помимо расстройств пищевого поведения (они могут иметь разные эмоциональные и психологические причины), зрелые люди едят, чтобы питать свое тело, но не полагаются на пищу для эмоционального комфорта. Нет никаких навязчивых форм поведения, связанных с едой, таких как отказ от определенных продуктов из-за причудливых диет без научной поддержки.
13. У них здоровые отношения с деньгами
Когда кто-то становится зрелым, он знает внутреннюю ценность денег, а не просто видит в этом трату денег. Зрелое отношение к деньгам означает, что нужно смотреть на сбережения и инвестировать в будущее, а не тратить располагаемый доход на предметы. Зрелые люди могут быть щедрыми или бережливыми в зависимости от обстоятельств, но они не проявляют чрезмерного поведения, например, избегания трат любой ценой, скупости на близких или азартных игр в надежде быстро разбогатеть.
14. Они открыты
Зрелые люди склонны принимать других такими, какие они есть: они знают, что у людей могут быть разные взгляды и образ жизни. Они могут рассматривать и выслушивать противоположные точки зрения, не осуждая и не защищаясь в разговоре. Они терпимы, могут сочувствовать и понимать борьбу других.
15. Они принимают себя и других
Что касается предыдущего пункта, зрелые люди демонстрируют самопринятие: они понимают свои сильные и слабые стороны, а значит, могут понимать и те, что есть в других людях.Это, в свою очередь, заставляет их принимать других такими, какие они есть.
Самопринятие — это осознание самого себя, которое растет с самоанализом и опытом. Самопринятие также означает признание своих недостатков.
16. Они поддерживают
Зрелые люди протянут руку помощи в трудную минуту и помогут другим, не ожидая чего-то взамен и не чувствуя обиды из-за того, что им не отвечают.
17. Они заботятся о мире, в котором мы живем, и окружающей среде
Зрелые люди заботятся об окружающей среде и мире вокруг нас, но без особой помпы и без агрессивных кампаний.Они незаметно действуют за кулисами и вносят свой вклад в общество.
18. Они сохраняют спокойствие
Зрелые люди развили в себе спокойствие, которое позволяет им противостоять любой ситуации. Они все еще испытывают стресс и беспокойство, как и все остальные, но они знают, как справиться с этими чувствами. Драма не входит в их словарный запас.
19. Они берут на себя ответственность
Признак зрелости — ответственность за свои действия.Это может распространяться на все аспекты жизни, от принятия ответственности за свое здоровье до ответственности перед другими (детьми, пожилыми родителями). Обязанности, такие как создание семьи или владение домом, отличаются от принятия на себя ответственности: принятие ответственности — это принятие долга и выполнение его без зависти. Зрелые люди не обвиняют других в своей ситуации, но принимают ее и делают все возможное, чтобы улучшить ее, если это необходимо.
20. Они знают свои пределы
Что касается предыдущего пункта об ответственности, зрелые люди знают свои пределы (например, они перестают употреблять алкоголь в социальных ситуациях, прежде чем он выйдет из-под контроля).Они могут ограничить свой гнев или разочарование.
21. У них детский энтузиазм, но не по-детски
Есть разница между детским и детским поведением: первое связано с жаждой жизни и позитивным, любознательным отношением; последнее ассоциируется с раздражительностью и мелочностью. Зрелые люди умеют ценить мелочи жизни, они могут воспитать своего «внутреннего ребенка», не подпитывая детские наклонности, такие как деструктивная ярость.В основном игрушки из коляски не выкидывают …
22. Они обычно счастливее
Не сравнивая себя с другими, не зацикливаясь на новейших гаджетах и не увлекаясь слишком большим количеством развлекательных мероприятий, зрелые люди научились быть счастливыми независимо от их обстоятельств. У них выработалось чувство благодарности, которое позволяет им видеть стакан наполовину полным, даже когда у них мало.
23. Они выбирают опыт, а не имущество
Взрослые люди владеют вещами, но не владеют ими.Они больше любят путешествовать или проводить время с близкими, чем собирать материальные вещи.
24. Они могут смеяться над собой
Поскольку они видят, что люди бывают всех форм и размеров, включая самих себя, зрелые люди не относятся к себе слишком серьезно и могут смеяться над собой и своими слабостями. Они могут посмеяться над случаем «плохой прически» или «неисправности гардероба» и двигаться дальше, не зацикливаясь на этом. Они не чувствуют, что им нужно быть идеальными.
25. Они молчаливые лидеры
Люди склонны естественным образом тяготеть к зрелым людям, поскольку они ценят их мудрость и ищут их мнение по важным вопросам.
26. Они искренне счастливы за чужие достижения
Зрелые люди будут признавать и праздновать успехи других людей (своих друзей, коллег и т. Д.) И не проявлять зависти, если они не так успешны, как они. Они просто искренне счастливы, что их друзья или коллеги реализовали то, что они намеревались сделать, осуществили свои мечты или им повезло.
27. Они знают, когда уходить
Когда люди достигают определенного уровня зрелости, они понимают, что им не нужно побеждать в каждом споре или вмешиваться в ситуации других людей, если они не могут внести что-то положительное в обсуждение.
28. Они отпускают то, что их сдерживает
От ограниченных убеждений до токсичных отношений — зрелые люди знают, когда им нужно срезать мертвые ветви и начать все сначала.
29. Они прощают своих родителей
Зрелые люди учатся ценить то, что их родители сделали (или не делали) для них, и прощать им их недостатки.Может быть, в детстве они не получали достаточно похвалы от родителей, поэтому во взрослой жизни они черпают из собственного достоинства, чтобы чувствовать себя ценными.
30. Они уверены в себе
Хотя зрелость и уверенность — это не одно и то же, зрелость может сопровождать уверенность, пока есть самосознание и готовность работать над своими слабостями.
К вам
Итак, это были 30 признаков зрелости: хотя я вижу, что мне еще предстоит много работы, чтобы стать более зрелым, я хотел бы знать, что вы думаете о зрелости.Вы согласны с этими утверждениями? Я пропустил что-то действительно важное? Пожалуйста, поделитесь своими мыслями в комментариях.
Рекомендуемая литература: Как быть счастливым в жизни
,Последствий недоношенности | Изучите педиатрию
Щелкните, чтобы открыть pdf: Последствия недоношенности
1. Определение
Недоношенность определяется как недоношенный новорожденный с низкой массой тела при рождении, родившийся до 37 недель беременности. Другие термины, используемые для описания недоношенности: «недоношенные» и «недоношенные». Младенцы со сроком гестации 35 и 37 недель называются «умеренно недоношенными», дети, рожденные на сроке от 29 до 34 недель беременности, называются «очень недоношенными», а дети, родившиеся на сроке гестации 28 недель или меньше, называются «чрезвычайно недоношенными».
2. В каком возрасте возможен срок беременности?
Выживаемость детей, рожденных на сроке от 22 до 31 недели беременности, увеличивается с каждой дополнительной неделей беременности. Учебник реанимации новорожденных предполагает, что непринятие реанимационных мероприятий для новорожденных с гестационным возрастом менее 23 недель и / или массой тела при рождении 400 граммов является уместным. Большинство детей, рожденных после примерно 26 недель беременности, доживают до одного года, хотя им может грозить длительное пребывание в отделении интенсивной терапии.
Усовершенствования медицинских технологий увеличили жизнеспособный возраст младенцев и повысили выживаемость недоношенных детей в возрасте от 23 до 31 недели.В следующей таблице показаны статистические данные, полученные для выживаемости живых врожденных детей, поступивших в отделение интенсивной терапии с 1995 по 2007 годы.
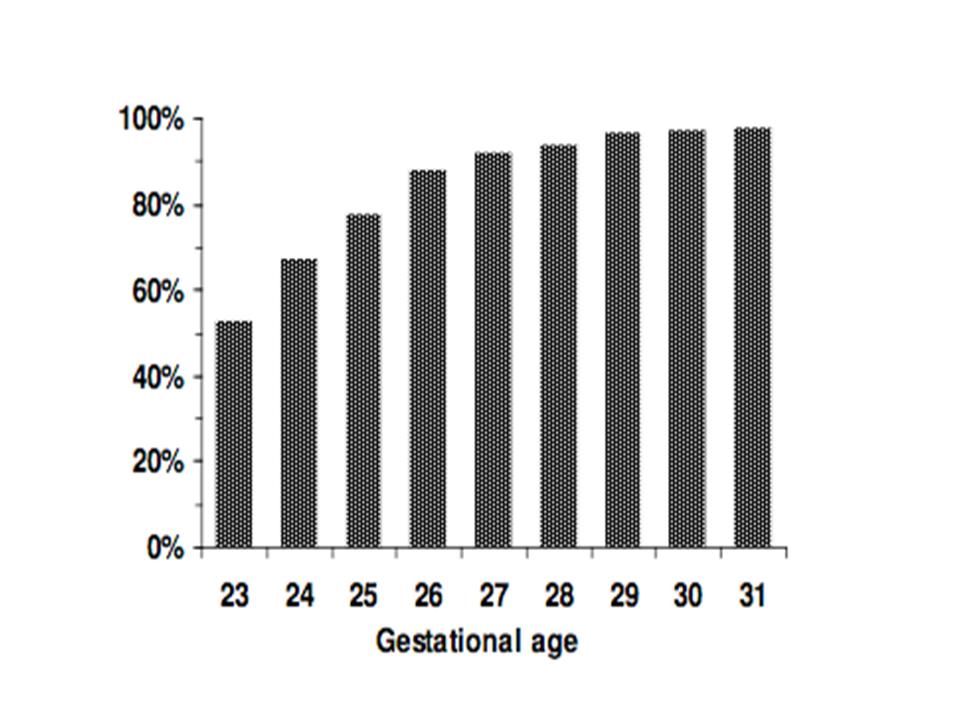
Выживаемость живых врожденных детей, госпитализированных в отделение интенсивной терапии с 1995 по 2007 год (n = 2334) По данным Ежегодного клинического отчета Национальной службы помощи новорожденным (2007)
Младенцев также можно классифицировать по массе при рождении. Младенец с низкой массой тела при рождении весит менее 2500 г (5 1/2 фунтов), младенец с очень низкой массой тела при рождении весит менее 1500 г (3 1/2 фунта), а ребенок с чрезвычайно низкой массой тела при рождении весит менее 1000 г (2 1/4 фунта). фунтов), что помогает определить их истинный срок беременности.«Точный гестационный возраст имеет решающее значение, потому что вариация на 1 неделю в установленном возрасте крайне недоношенного ребенка (например, 25 недель вместо 24 недель) дает совершенно другой набор прогностических последствий. Первоначальное полное обследование при рождении — лучший способ точно определить срок беременности. В первые минуты или часы жизни минимально жизнеспособного младенца становится доступным много медицинской информации, которая, как правило, способствует процессу принятия решений. На этом этапе делаются прогнозы, оцениваются результаты и составляется медицинский план »[17].Предел жизнеспособности различается в зависимости от возраста от больницы к больнице, хотя очень немногие дети выживают, родившись в гестационном возрасте 22 недели, пределы жизнеспособности обычно находятся где-то между 23 и 35 неделями.

Медиана (95% доверительный интервал) предсказывала процент выживания европейских младенцев, которые, как известно, были живы к моменту начала родов. Значения выше 90-го центиля представляют младенцев, больших для гестационного возраста, значения ниже 10-го центиля представляют младенцев, маленьких для гестационного возраста.По материалам Draper et al. (1999).
3. Презентация
В настоящее время 12 процентов всех детей рождаются недоношенными. Эта статистика растет, поскольку сейчас более распространены случаи многоплодных родов, вероятно, в результате экстракорпорального оплодотворения. Для большинства недоношенных детей характерен низкий вес при рождении, что означает, что они весят менее 2500 граммов (5,5 фунтов). Недоношенные младенцы также могут быть неспособны есть через рот, дышать без апноэ или терморегулировать. В результате преждевременного рождения основные органы не успевают полностью развиться, что приводит к нескольким преждевременным специфическим последствиям для здоровья.Хотя любой недоношенный ребенок может родиться с риском для здоровья, младенцы, родившиеся до 32 недель, скорее всего, будут иметь серьезные риски для здоровья.
Возможные осложнения (определение см. В приложении):
Внутрижелудочковое кровоизлияние (ВЖК)
- Респираторный дистресс-синдром (RDS)
- Бронхолегочная дисплазия (БЛД)
- Анемия недоношенных
- Сепсис новорожденных и другие инфекции
- Врожденный порок сердца
- Гипогликемия
- Гипербилирубинемия
- Ретинопатия недоношенных (РН)
- Некротический энтероколит (тяжелое воспаление кишечника)
- Отсроченный рост и развитие
4.Что вызывает преждевременные роды?
Причина примерно 40 процентов преждевременных родов неизвестна. Однако есть много причин, по которым происходят преждевременные роды. Риску преждевременных родов подвергаются женщины, перенесшие одно из следующих событий:
- Ранее доставленные преждевременно
- Преждевременный разрыв амниотического мешка (разрыв плодных оболочек)
- Инфекции мочевыводящих путей или шейки матки
- Слабая шейка матки — предшествующие хирургические вмешательства
- Патологии матки, включая миомы и пороки развития матки
- матка
- Многоплодие
- Курение, употребление алкоголя или других психоактивных веществ во время беременности
- Плохое питание при беременности
- Многоводие (избыточное количество околоплодных вод)
- Хронические заболевания, переносимые матерью, которые коррелируют с преждевременными родами, включают:
- Диабет
- Болезнь сердца
- Болезнь почек
- Системная красная волчанка
- Высокое кровяное давление (гипертония, вызванная беременностью и синдром HELLP)
5.О чем следует помнить семейным врачам при осмотре этих детей?
Основные медицинские проблемы недоношенных детей являются результатом недостаточного развития основных органов и основных функций человеческого тела. Следующие категории, адаптированные из Sears et al. (2004), описывает признаки, симптомы и возможные исходы для недоношенных младенцев:
Центральная нервная система:
Младенцы, родившиеся на сроке 32 недели, очень подвержены внутрижелудочковому кровоизлиянию (ВЖК).Верхняя часть головного мозга состоит из двух полушарий головного мозга, внутри каждого из которых находится желудочек, в котором вырабатывается спинномозговая жидкость, которая циркулирует по направлению к субарахноидальному пространству. Повышенная восприимчивость возникает из-за других факторов стресса, вызванных недоношенностью, таких как респираторный дистресс. Жидкость из обоих полушарий течет к центральным и нижним частям головного мозга через узкие каналы, а затем к спинному мозгу и вокруг него. Кровеносные сосуды разрываются в зародышевом матриксе, который характеризуется как небольшая область рядом с желудочками, где вырабатываются новые нервные клетки.Зародышевый матрикс более заметен и хрупок у маленьких недоношенных детей и исчезает примерно через 34 недели, после чего кровотечение маловероятно.
Степень IVH оценивается в соответствии со следующей таблицей:
| Классификация | Прогноз | |
| Класс I | Только кровотечение в зародышевом матриксе. (Нет крови в желудочках.) | Кровотечения I и II степени реабсорбируются и часто не имеют постоянного эффекта. |
| Класс II | Кровотечение в зародышевом матриксе и желудочке (ах) без увеличения желудочка (ов). | |
| класс III | Количество крови в желудочке (ах) достаточно велико, чтобы вызвать увеличение желудочка (ов). | Кровотечения степени III могут вызывать дефицит из-за растяжения мозга, которое возникает при расширении желудочков. |
| G rade IV | Кровь в расширенных областях мозга за пределами зародышевого матрикса. | Обычно связано с необратимыми последствиями из-за прямого повреждения ткани мозга кровотечением; Степень постоянного дефицита зависит от размера и местоположения кровотечения. |
По материалам Пенсильванского университета систем здравоохранения (2009)
Очень трудно предсказать степень долгосрочных эффектов, вызванных неонатальным повреждением головного мозга, поскольку большая часть развития мозга еще не произошла, и может произойти значительная компенсация дефицита.
Вентрикулоперитонеальные шунты
Используется в хирургии для снижения давления внутри черепа из-за скопления жидкости в головном мозге, известного как гидроцефалия. Эта процедура выполняется путем удаления жидкости из головного мозга в другую часть тела, и ее следует проводить сразу после диагностики гидроцефалии. В конечном итоге процедура проводится для удаления лишней жидкости и снижения давления в головном мозге. Эта процедура предполагает использование общей анестезии. Катетер помещается в один боковой желудочек и прикрепляется к колпачку и клапану, расположенным под кожей головы.Трубки вводят подкожно от клапана к брюшной полости, где они помещаются в стерильную брюшную полость для непрерывного дренирования. Шунты обычно передают и отводят спинномозговую жидкость из боковых желудочков головного мозга и выводят спинномозговую жидкость в правую брюшную полость. Как и любой инородный предмет, помещенный в тело, инфекция является потенциально опасным осложнением.
Перивентрикулярная лейкомаляция (ПВЛ)
ПВЛ — наиболее частое ишемическое повреждение головного мозга у недоношенных детей.Ишемия возникает в пограничной зоне в конце артериального сосудистого распределения и в белом веществе, прилегающем к боковым желудочкам. Диагностическими признаками ПВЛ являются перивентрикулярные эхоплотности или кисты, обнаруживаемые с помощью ультразвукового исследования черепа. Диагностика ПВЛ важна из-за значительного процента выживших недоношенных детей с ПВЛ, у которых развивается церебральный паралич (ДЦП), интеллектуальные нарушения или нарушения зрения.
Гипоксическая ишемическая энцефалопатия (ГИЭ)
ГИЭ характеризуется как острая проблема с отеком и раздражением мозга, вызванная недостатком кислорода в мозгу.В легких случаях ребенок полностью выздоравливает, однако в более тяжелых случаях это может привести к необратимому повреждению мозга. Наиболее частой причиной судорог у новорожденных является травма головного мозга ГИЭ. Асфиксия может возникнуть в утробе матери в результате снижения маточно-плацентарной перфузии, например, при отслойке плаценты, сдавлении пуповины, преэклампсии или хориоамнионите. В послеродовом периоде такие состояния, как стойкая легочная гипертензия новорожденного, синюшный врожденный порок сердца, сепсис и менингит, также могут привести к гипоксически-ишемическому повреждению мозга.У младенцев с ГИЭ, у которых наблюдаются судороги, приступы обычно возникают в течение первых 24 часов после рождения. Однако время начала не является надежным индикатором времени неврологического повреждения.
Лечение неонатальных судорог должно быть сосредоточено на первичной этиологии, а также на прямом контроле приступов. Фенобарбитал часто используется в качестве противосудорожного средства первой линии, за ним следуют фенитоин и лоразепам. Оральный фенитоин плохо всасывается из желудочно-кишечного тракта младенцев. Младенцы, пережившие тяжелую энцефалопатию, с большей вероятностью испытают неблагоприятный исход в возрасте 2 лет по сравнению с младенцами, вылечившимися от умеренной энцефалопатии (62% против 25%).В целом, почти 40% младенцев, страдающих неонатальной энцефалопатией, демонстрируют значительную задержку развития в возрасте 2 лет по сравнению со здоровыми детьми. Субоптимальный рост головы наблюдается примерно у 50% младенцев, переживших гипоксически-ишемическую энцефалопатию, и связан с повреждением белого вещества, поражениями базальных ганглиев и таламуса. Серьезное нарушение слуха является важным долгосрочным последствием, требующим последовательного наблюдения в течение 3 лет. Дети, у которых при рождении 5-минутный балл по шкале Апгар 3 или меньше и есть признаки неонатальной энцефалопатии, подвергаются повышенному риску развития незначительных двигательных нарушений и судорог.Они демонстрируют большую, чем ожидалось, потребность в образовательной помощи в первые школьные годы и демонстрируют снижение успеваемости по чтению, математике и мелкой моторике. Поведенческие и эмоциональные проблемы также более распространены.
Легочная система:
Отсрочка родов дает легочной ткани дополнительное время для созревания и улучшает функцию легких у недоношенных детей при рождении. Во время задержки родов матерям недоношенных детей могут быть назначены стероиды. «Стероиды (глюкокортикоиды) могут ускорить развитие легких у недоношенного ребенка на сроке от 24 до 34 недель беременности, и их часто назначают во время преждевременных родов» [6].Стероиды способствуют выработке сурфактанта, вещества, которое легкие плода начинают вырабатывать примерно на 26–34 неделе беременности, покрывают внутреннюю часть легких и удерживают их открытыми, чтобы они могли дышать воздухом после рождения; В конечном итоге сурфактант предотвращает коллапс альвеол (небольших мешочков в легких, где происходит обмен воздуха).
Время приема стероидов очень важно. Стероиды необходимо вводить матери в виде инъекций за несколько часов до рождения ребенка. Вторая доза обычно вводится через 24 часа после первой.Вероятно, есть некоторая польза от стероидов, даже если женщина рожает до введения второй дозы. Наибольшая польза наблюдается, когда стероид назначают по крайней мере за 48 часов до родов [6]. В настоящее время наиболее часто используемым стероидом является бетаметазон, используемый для снижения риска внутрижелудочкового кровоизлияния (кровотечения в мозг) у младенца, осложнений, влияющих на кишечник, систему кровообращения, а также распространенного состояния, известного как респираторный дистресс-синдром (RDS).
RDS возникает, когда легкие младенца недостаточно развиты для выработки сурфактанта.Затем ребенку приходится много работать, чтобы дышать. Признаки и симптомы, наблюдаемые при RDS, включают:
- Быстрое, поверхностное дыхание
- Резкое тянущее усилие в груди ниже ребер при каждом вдохе.
- Кряхтение при выдохе
- Расширение ноздрей при дыхании.
Устройства для искусственного дыхания и сурфактант можно использовать для лечения этого синдрома, однако, в зависимости от степени тяжести RDS, у этих детей могут развиться другие серьезные проблемы со здоровьем, в том числе:
- Коллапс легкого
- Утечка воздуха из легкого в грудную полость
- Бронкопульмональная дисплазия (БДП)
- Внутрижелудочковое кровоизлияние (ВЖК)
- Сепсис
- Легкое кровотечение
- Почечная недостаточность
- Некротический энтероколит (НЭК)
Другое распространенное заболевание легочной системы недоношенного ребенка известно как бронхо-легочная дисплазия (БЛД).Это хроническое заболевание легких, вызванное высоким уровнем кислорода в течение длительного времени или длительным лечением респираторного дистресс-синдрома с помощью аппарата ИВЛ. Долгосрочные последствия включают хронические заболевания легких, такие как астма и муковисцидоз. Кроме того, многие становятся очень восприимчивыми к респираторным инфекциям, таким как грипп, респираторно-синцитиальный вирус (РСВ), отек легких и пневмония.
У детей с БЛД в анамнезе могут развиваться редкие осложнения со стороны сердечно-сосудистой системы, приводящие к легочной гипертензии.В целом, эффекты ПРЛ могут играть значительную роль в увеличении числа инфекций грудной клетки и снижении толерантности к физической нагрузке. Лекарства, необходимые для подавления эффектов ПРЛ, могут даже вызывать нежелательные эффекты, такие как обезвоживание и низкий уровень натрия от диуретиков; камни в почках, проблемы со слухом и низкий уровень калия и кальция в результате длительного приема фуросемида.
Сердечно-сосудистая система:
Сердце полностью развитых младенцев имеет артериальный проток (DA), который позволяет правильно поглощать кислород через пуповину.С первым вдохом младенец этот артериоз протока сужается, позволяя легочному кровообращению взять верх. Недоношенные младенцы могут быть критически недоразвитыми, что может привести к открытому артериальному протоку (ОАП), который вызывает аномальный кровоток между аортой и легочной артерией, что приводит к сердечной недостаточности.
У доношенных новорожденных и новорожденных с нормальным весом DA закрывается в течение 3 дней после рождения. Однако DA является патентоспособным в течение более 3 дней после рождения у 80% недоношенных новорожденных с массой тела менее 750 г, и его постоянная проходимость связана с повышенной заболеваемостью и смертностью.Кроме того, при наличии значительного протокового шунта слева направо у новорожденных с низкой массой тела при рождении (НМТ) происходит снижение периферической перфузии и доставки кислорода. При рождении расширение легких новорожденных связано с немедленным падением сопротивления легочных сосудов. У новорожденных шум в сердце обнаруживается в течение первых нескольких дней или недель жизни. Шум обычно распознается как систолический, а не непрерывный в первые недели жизни и может имитировать доброкачественный систолический шум [12].
Гипердинамический прекардиальный импульс, полные импульсы, расширенное пульсовое давление, гепатомегалия и высокий парастернальный систолический шум были описаны как классические физические признаки ОАП. Они обычно появляются примерно на 5-й день и позже, и вместе с доказательствами прерванного улучшения ухудшающегося респираторного статуса были признаны клиническими критериями гемодинамической значимости [5].
Желудочно-кишечная система:
Недоношенные дети не имеют полной возможности получать пищевые потребности из плаценты через пуповину.Они не имеют полностью развитой пищеварительной системы и не способны правильно переваривать пищу. В результате новорожденные недоношенные дети очень восприимчивы к воспалению слизистой оболочки кишечника, а также ко многим другим возможным инфекциям, включая некротический энтероколит, который приводит к непроходимости кишечника или отмиранию тканей.
Некротический энтероколит (НЭК)
NEC — наиболее частое желудочно-кишечное заболевание у недоношенных детей. Несмотря на поражение тысяч новорожденных только в США, этиология НЭК неизвестна, и не существует эффективных профилактических методов лечения.Развитие НЭК, вероятно, многофакторно, при этом основными факторами риска являются недоношенность, энтеральное кормление смесью, кишечная гипоксия / ишемия и бактериальная колонизация [7].
НЭК обычно возникает в первые 2 недели жизни и включает множество признаков и симптомов, которые могут включать:
- Плохая переносимость кормлений
- кормление остается в желудке дольше, чем ожидалось
- снижение звуков кишечника
- Вздутие (вздутие живота) и болезненность живота
- зеленоватая (желчная) рвота
- покраснение живота
- Увеличение стула или его отсутствие
- стул с кровью
- апноэ
- брадикардия
- диарея
- летаргия
- колебания температуры тела.
- запущенный случай может показать жидкость в брюшной полости, перитонит или шок.
Диагноз NEC может быть подтвержден наличием аномального газового состава, наблюдаемого на рентгеновском снимке. Характеризуется «пузырчатым» видом газа в стенках кишечника («пневматоз кишечника», толстые вены печени или наличие воздуха вне кишечника в брюшной полости.
Лечение НЭК включает:
- остановка подачи
- Дренаж назогастральный
- Внутривенные вливания или восполнение жидкости и питание
- частые осмотры и рентген брюшной полости
Глаза:
Ретинопатия часто встречается у недоношенных детей из-за недостаточного развития кровеносных сосудов сетчатки.В результате ретинопатия недоношенных (когда сосуды перестают расти или растут ненормально, вызывая кровотечение в глазу) может возникнуть у большинства недоношенных детей. Тяжелые случаи могут привести к потере зрения, но в некоторых случаях можно вылечить хирургическим путем, лазерной терапией или разрешить естественным путем со временем.
Американская академия педиатрии, Американская ассоциация детской офтальмологии и косоглазия и Американская академия офтальмологии опубликовали совместное заявление, в котором рекомендуют проводить первоначальные скрининговые обследования в возрасте от 4 до 6 недель хронологического возраста или от 31 до 33 недель после зачатия.
Слух:
Вероятность того, что ребенок будет страдать каким-либо дефектом слуха, увеличивается с увеличением степени недоношенности. Полное развитие уха (барабанная перепонка, евстахиева труба и т. Д.) Полностью созревает не раньше, чем на 26 неделе беременности. В результате потеря слуха у недоношенных детей может быть вызвана травмой, инфекцией или врожденным дефектом.
Чрезвычайно важно оценить слух перед тем, как младенцы покинут отделение интенсивной терапии, и наблюдать за ним в течение нескольких месяцев после этого.Без последовательного наблюдения для оценки слуха недоношенные дети могут столкнуться с большими трудностями в обучении и развитии. Пропущенная диагностика проблем со слухом может привести к значительному ухудшению симптомов. В конечном счете, независимо от того, успешно ли лечение или нет, всегда лучше знать, что проблема существует, чтобы можно было предпринять другие шаги для улучшения их жизни и обучения. Типы нарушений слуха включают:
Нейросенсорная тугоухость
Возникает во внутреннем ухе и часто возникает из-за внутриутробных инфекций, асфиксии во время или вскоре после рождения или генетических факторов.В обычных обстоятельствах нейросенсорная тугоухость не может быть устранена ни медикаментозно, ни хирургическим путем. Слуховые аппараты часто используются, чтобы свести к минимуму эффект от этого состояния.
Кондукционная тугоухость
Возникает в среднем или внешнем ухе и вызывается препятствиями, такими как воск, жидкость или разрыв и / или прокол барабанной перепонки, препятствуя передаче звука во внутреннее ухо. Кондуктивная потеря слуха обычно лечится медикаментозно или хирургическим путем.
Рост и развитие:
Чтобы понять, как растет недоношенный ребенок, важно понимать прогрессирование доношенного ребенка.Согласно следующей таблице, наиболее здоровые доношенные младенцы прибавляют в весе:
| Возраст | Прибавка в весе за сутки | Прибавка в весе за месяц |
| От одного до трех месяцев | 30 г | 900 г |
| От четырех до 12 месяцев | 20 г | 600 г |
По материалам Landsdown and Walker (1996)
В среднем, доношенные новорожденные удваивают свой вес при рождении к четырем месяцам и утраивают его к одному году.Следующие ниже графики роста, адаптированные из Всемирной организации здравоохранения (ВОЗ), полезны для сравнения прогресса недоношенного ребенка и доношенного ребенка.

Многие дети, рожденные недоношенными или доношенными, растут и набирают вес с разной скоростью. Если при использовании стандартной диаграммы роста становится очевидным неадекватный темп роста, это может означать, что существует такая проблема, как «неспособность к процветанию».
Неспособность развиваться:
- вес меньше третьего процентиля на стандартной диаграмме роста
- вес на 20% ниже идеального веса для роста
- отклоняется от ранее установленной кривой роста.
Важно тщательно обследовать детей, которые не могут развиваться, и диагностировать причину задержки роста. Педиатры или семейные врачи должны уделять особенно пристальное внимание младенцам, у которых наблюдается неспособность нормально развиваться, и постоянно наблюдать за ними для диагностики состояния.
Рост мозга может зависеть от окружности головы. Измерения производятся на самой большой части головы, над бровями и ушами, а также вокруг затылка. Полученные измерения следует сравнивать с нормальными показателями для детей того же возраста.Признаки, о которых следует помнить, — это необычно большая голова, которая может указывать на повышенное количество жидкости в черепе. Меньший размер головы может указывать на недоразвитие мозга.
6. Что происходит с выжившими детьми?
У недоношенных детей, доживших до первого года жизни, будет меньше смертности по сравнению с доношенными детьми. Исследование, проведенное Свами и соавторами (2008), показало, что шестьдесят процентов детей, рожденных на 26 неделе беременности, имеют долгосрочные инвалидности, включая хронические заболевания легких, глухоту, слепоту и проблемы развития нервной системы.Было обнаружено, что младенцы, родившиеся на 31 неделе, на 30 процентов менее восприимчивы к этим условиям.
Swamy et al. (2008) обнаружили, что недоношенные дети, дожившие до подросткового возраста, продолжают демонстрировать последствия своего раннего вступления в жизнь. У мужчин, родившихся между 22 и 27 неделями, вероятность деторождения была на 76 процентов ниже, тогда как у женщин, родившихся в тот же период беременности, вероятность иметь детей была на 67 процентов меньше. Исследования также показали, что преждевременно родившиеся женщины имеют гораздо более высокий риск рождения преждевременного потомства, однако исследование показало, что у мужчин нет признаков преждевременного потомства.

По материалам Wood et al. (2000).
7. Заключение
Большинство недоношенных младенцев демонстрируют долгосрочные последствия рисков для здоровья, при которых многие медицинские проблемы, возникающие в результате преждевременных родов, сохраняются в детстве и могут сохраняться на протяжении всей жизни. Текущие данные показывают, что чем более недоношенный ребенок, тем меньше вес при рождении. Хотя исследования предоставили доказательства долгосрочного повышенного риска для здоровья, важно помнить, что последствия недоношенности зависят от человека.Наша роль как врачей — знать риски для здоровья, связанные с недоношенными, и соответствующим образом следить за пациентами.
8. Приложение
Анемия недоношенных — У недоношенных младенцев развивается анемия недоношенных (АОП), связанная с более ранним началом более выраженной анемии, которая обратно пропорциональна сроку беременности при рождении. обычно возникает на сроке от 3 до 12 недель после рождения у младенцев менее 32 недель беременности и проходит спонтанно через 3-6 месяцев.У многих младенцев симптомы отсутствуют, несмотря на очень низкие концентрации гемоглобина. У других младенцев с АОП наблюдаются симптомы тахикардии, плохой прибавки в весе, повышенной потребности в дополнительном кислороде или учащенных эпизодов апноэ или брадикардии.
Бронхолегочная дисплазия (БЛД) — хроническое заболевание легких, наиболее распространенное среди детей, родившихся недоношенными, с низким весом при рождении и получивших длительную искусственную вентиляцию легких для лечения респираторного дистресс-синдрома.Клинически БЛД определяется как кислородная зависимость до 21 дня послеродового периода. БЛД характеризуется воспалением и рубцеванием легких. Более конкретно, высокое давление доставки кислорода приводит к некротическому бронхиолиту и повреждению альвеолярной перегородки, что дополнительно ухудшает оксигенацию крови.
Болезнь сердца — Любое заболевание, поражающее сердце. Иногда термин «болезнь сердца» используется в узком и неверном смысле как синоним ишемической болезни сердца. Заболевание сердца является синонимом сердечного заболевания, но не сердечно-сосудистого заболевания, которое является заболеванием сердца или кровеносных сосудов.
Гипербилирубинемия — Повышенный уровень пигментного билирубина в крови. Достаточное возвышение вызовет желтуху. Некоторая степень гипербилирубинемии очень часто встречается у детей сразу после рождения, особенно у новорожденных.
Гипоксическая ишемическая энцефалопатия (ГИЭ) , ведущая к когнитивным или двигательным нарушениям или задержке — повреждение клеток центральной нервной системы (головного и спинного мозга) из-за недостатка кислорода. Гипоксико-ишемическая энцефалопатия предположительно может привести к смерти в период новорожденности или к тому, что позже будет признано как задержка развития, умственная отсталость или церебральный паралич.
Гипогликемия — Низкий уровень сахара в крови (глюкозы). Когда симптомы гипогликемии возникают вместе с зарегистрированным уровнем глюкозы в крови ниже 45 мг / дл, и симптомы быстро исчезают с введением глюкозы, диагноз гипогликемии может быть установлен с некоторой уверенностью.
Гипогликемия значима только тогда, когда она связана с симптомами. Симптомы могут включать беспокойство, потливость, тремор, сердцебиение, тошноту и бледность. Гипогликемия также лишает мозг энергии глюкозы, которая необходима для правильного функционирования мозга.Недостаток энергии глюкозы в мозгу может вызывать симптомы, варьирующиеся от головной боли, легкого замешательства и ненормального поведения до потери сознания, судорог и комы. Сильная гипогликемия может привести к смерти.
Внутрижелудочковое кровоизлияние (ВЖК) — кровотечение внутри или вокруг желудочков, пространств головного мозга, содержащих спинномозговую жидкость.
Некротический энтероколит (тяжелое воспаление кишечника) — серьезная бактериальная инфекция кишечника, в первую очередь у больных или недоношенных новорожденных.Это может вызвать гибель (некроз) тканей кишечника и прогрессировать до заражения крови (сепсиса). Это серьезная инфекция, которая может вызывать осложнения в самом кишечнике, такие как язвы, перфорации (отверстия) в стенке кишечника и некроз тканей, а также прогрессировать до опасной для жизни септицемии. Некротический энтероколит чаще всего поражает нижнюю часть тонкой кишки (подвздошную кишку). Реже встречается в толстой кишке и верхних отделах тонкой кишки.
Неонатальный сепсис — серьезная бактериальная инфекция крови у ребенка младше 4 недель.Младенцы с сепсисом могут быть вялыми, чрезмерно сонными, вялыми, слабыми и очень бледными.
Респираторный дистресс-синдром (RDS) — заболевание, чаще всего наблюдаемое у недоношенных детей, когда крошечные воздушные мешочки в легких разрушаются при выдохе ребенка. Это вызвано недостатком сурфактанта в легких.
Ретинопатия недоношенных (РН) — заболевание, поражающее незрелую сосудистую сеть в глазах недоношенных детей. Он может быть легким без дефектов зрения или может стать агрессивным с образованием новых кровеносных сосудов (неоваскуляризация) и прогрессировать до отслоения сетчатки и слепоты.По мере выживания младенцев и младенцев заболеваемость ROP возрастает.
Системная красная волчанка (СКВ) — хроническое воспалительное заболевание неизвестной причины, поражающее многие системы органов. Иммунологические нарушения, особенно выработка ряда антинуклеарных антител, являются еще одним характерным признаком этого заболевания.
Список литературы
1. Брэдфорд, Н. Ваш недоношенный ребенок; первые пять лет. Firefly Books Ltd, Торонто, Онтарио, 2003 г.
2. Бранер Д., Каттвинкель Дж., Денсон С., Заичкин Дж. (2000) Американская академия педиатрии. Особые соображения. Учебник неонатальной реанимации. 4-е изд. Деревня Элк-Гроув, Иллинойс: 2000: 7–19
3. Дебора Э. Кэмпбелл, доктор медицины; Соня О. Имаидзуми, доктор медицины; Джуди С. Бернбаум, доктор медицины. Глава 95: Здоровье и результаты развития младенцев, нуждающихся в неонатальной интенсивной терапии. Учебник по педиатрии AAP, 2008.
4. Дрейпер, Э.С., Манктелоу, Б., Филд, Д.Дж., Джеймс, Д. (1999).Прогнозирование выживаемости при преждевременных родах по весу и гестационному возрасту: ретроспективное популяционное исследование. BMJ, 319: 1093-1097
5. Эванс, Н. (1993) Диагностика открытого артериального протока у недоношенных новорожденных. Архивы болезней в детстве: т. 68 (1 спец. №): 58-61.
6. Funai, E. Преждевременные роды. Дата обновления 2007 г.
7. Халперн, доктор медицины, Голубек, Х., Домингес, Дж.А., Меза, Ю.Г., Уильямс, К.С., Рут, М.С., Маккаски, Р.С., и Дворжак, Б. (2003).Медиаторы воспаления в печени способствуют повреждению кишечника при некротическом энтероколите. Американский журнал физиологии — физиология желудочно-кишечного тракта печени: 284: (4)
8. Хатчинсон, А.К., Сондерс, Р.А., О’Нил, Дж. У., Ловеринг, А., Уилсон, М. Е. (1998). Время первичных скрининговых обследований на ретинопатию недоношенных. Архив офтальмологии: 116 (5): 608-612.
9. Джонс Х.П., Карури, С., Кронин, К.М., Олссон, А., Пелиовски, А., Синнес, А., Ли, С.К. 2005. Актуарное выживание большой канадской когорты недоношенных детей.Журнал BMC Pediatrics, 5 (40): 1-13
10. Лэнсдаун, Р., Уокер, М. Развитие вашего ребенка от рождения до подросткового возраста. Frances Lincoln Limited, 1996 г.
11. Линн М. Ивамото. Педиатрия на основе случая для студентов-медиков и ординаторов Отделение педиатрии. Гавайский университет Школа медицины Джона А. Бернса Глава III.9. Неонатальные судороги
12. Милликен, Дж. К., Д’Суза, Г. Patent Ductus Arteriosus. Emedicine, 2007.
.13. Ежегодный клинический отчет Национальной службы помощи новорожденным.Департамент здравоохранения Окленда, 2007 г.
14. Sears, W, Sears, R, Sears, J, Sears, M. (2004). Книга о недоношенном ребенке: все, что вам нужно знать о своем недоношенном ребенке от рождения до первого года жизни. Little, Brown and Company, Нью-Йорк, штат Нью-Йорк.
15. Симпкинс, К.Дж. (2004). Инфекции вентрикулоперитонеального шунта у пациентов с гидроцефалией. Педиатрический уход: 31 (6).
16. Swammy, G.K, Ostbye, T., Skjaerven, R. 2008. Связь преждевременных родов с долгосрочным выживанием, репродукцией и преждевременными родами следующего поколения.Журнал Американской медицинской ассоциации, 299 (12): 1429-1436
17. Система здравоохранения Пенсильванского университета. Внутрижелудочковое кровоизлияние. 2009.
18. Веррис, М., Селман, W.R. (2004). Управление гидроцефалией нормального давления. Американский семейный врач: 70 (6).
19. Йейтс младший, Ф., Д. (2008) Принятие медицинских решений для маргинально жизнеспособных младенцев. Журнал этики Американской медицинской ассоциации: 10 (10): 673-676.
Благодарности
Автор: Джон Хилхорст
Отредактировал: Энн Мари Джекилл
,