Чем быстрее поставлен диагноз под названием пупочная грыжа у грудничка, тем больше шансов на скорое выздоровление без осложнений.

Симптомы заболевания
Что такое пупочная грыжа у новорожденных — знают не все родители, путая опасные симптомы с физиологической предрасположенностью. Важно вовремя распознать этот недуг и применить правильное лечение. Основные симптомы пупочной грыжи:
- Выпячивание области вокруг пупка. Изначально появляется при плаче или напряжении, со временем оно увеличивается и самостоятельно не проходит.
- При надавливании на область пупка происходит заваливание этой части в брюшную полость.
- Беспокойство и плач при напряжении (характерно для тяжелых форм болезни).
Определить, почему малыш плачет, и что он чувствует в первые месяцы жизни – практически невозможно. Но внешний вид припухшего пупка должен сразу насторожить. Признаки пупочной грыжи могут проявиться на первом месяце жизни или в течение первого года. При регулярном посещении педиатра подобное обязательно обнаружится. Определив грыжу, доктор отправит на дополнительное обследование к хирургу.
 Других признаков, кроме выпячивания и легкого покраснения зоны, где расположен пупок, может и не быть. Грыжа нередко приносит малышам дискомфорт или боль. Лишь в редких случаях, когда болезнь совсем запущена и родители не предпринимают никаких действий по ее устранению, могут быть тяжелые последствия. Недуг переходит в тяжелую форму. Если это произошло, появляются такие симптомы:
Других признаков, кроме выпячивания и легкого покраснения зоны, где расположен пупок, может и не быть. Грыжа нередко приносит малышам дискомфорт или боль. Лишь в редких случаях, когда болезнь совсем запущена и родители не предпринимают никаких действий по ее устранению, могут быть тяжелые последствия. Недуг переходит в тяжелую форму. Если это произошло, появляются такие симптомы:
- Отказ от пищи, сильный плач.
- Изменение цвета кожи в области, где расположен пупок.
- Припухшая зона уплотняется.
- Возможно появление рвоты.
Подобные симптомы требуют незамедлительного обращения к врачу. Тяжелые формы могут привести к интоксикации или непроходимости кишечника. Они неизлечимы без хирургического вмешательства.
Причины
У новорожденных детей пупочная грыжа может быть врожденной и носить наследственный характер или стать следствием таких причин, как:
- смещение внутренних органов;
- ослабленные мышцы брюшной стенки;
- малое количество ферментов;
- проблемы с кишечником;
- сильный метеоризм;
- продолжительные запоры;
- сильный и долгий кашель;
- напряженный и частый плач.
Все эти причины могут влиять комплексно или по отдельности на возникновение проблемы. Есть заболевания, которые являются провокаторами пупочной грыжи, проявляющейся у новорожденных. Среди них:
- рахит;
- дизентерия;
- коклюш;
- гипотрофия.
Эти недуги снижают мышечный тонус и провоцируют развитие патологии. Появляется дефект мышц передней брюшной стенки, пупочное кольцо слабеет, а внутренний орган впадает в эту область.
 У грудного ребенка, родившегося с патологией, причиной грыжи могут быть болезни матери во время беременности. Риски возрастают у малышей, появившихся на свет раньше срока. Незрелость их соединительных тканей может привести к деформации пупковой зоны.
У грудного ребенка, родившегося с патологией, причиной грыжи могут быть болезни матери во время беременности. Риски возрастают у малышей, появившихся на свет раньше срока. Незрелость их соединительных тканей может привести к деформации пупковой зоны.
Обрезание пуповины после родов никак не связано с этим заболеванием. Различные техники ее перевязывания не влияют на тонус мышечной ткани брюшной области.
Методы лечения
Слабовыраженная пупочная грыжа у младенцев, являющаяся анатомической особенностью развития организма, не требует особого лечения. Это скорее косметический дефект, склонный к самоизлечению. При хорошей активности ребенка и его нормальном развитии, он проходит. Однако определить степень заболевания и назначить необходимое лечение может только врач.
Выделяют три основных способа лечения:
- массаж;
- лечебную гимнастику;
- хирургическое устранение.
Чего не следует делать ни при каких обстоятельствах — лечить народными средствами или через знахарей. Убирать патологию этими методами опасно для здоровья малыша.
При назначении массажа доктором, его можно делать дома или в клинике у специалиста. Процедуру нельзя проводить при наличии:
- Простудных и вирусных заболеваний.
- Аллергических или любых других кожных высыпаниях.
- Незажившей пупочной ранки.
- Патологии других органов.
 Короткий курс массажа можно начинать со второй недели после рождения, если пупочная ранка уже зажила. Что касается полноценного, то его делают только с двухмесячного возраста. В неделю достаточно трех сеансов.
Короткий курс массажа можно начинать со второй недели после рождения, если пупочная ранка уже зажила. Что касается полноценного, то его делают только с двухмесячного возраста. В неделю достаточно трех сеансов.
Кормить ребенка можно за 1–1,5 часа до массажа и только через 30 минут после сеанса лечения. Процедуру лучше доверить специалисту. В домашних условиях можно проводить легкие массажные манипуляции. Среди таких:
- Поглаживание животика по направлению хода часовой стрелки.
- Поглаживание пальцами поверхности над пупком и под ним, по бокам.
- Легкие синхронные движения пальцами от боковых сторон к середине живота — пупку.
- Легкое пощипывание животика.
- Синхронные поглаживающие движения ладонями вниз и вверх по животу (вниз — внутренней стороной ладони, вверх — внешней стороной).
Все движения должны быть легкими и нежными, чтобы не доставить ребенку дискомфорта. Если малыш начал плакать, лечение стоит остановить. Не рекомендуется пытаться убрать выпуклость, вправляя ее внутрь, путем надавливая. Это должен делать медик.
Такой метод, как лечение гимнастикой пупочной грыжи у младенца, требует осторожности и определенных знаний. Дома не запрещается выполнять легкие упражнения для ручек и ножек. Сгибать и разгибать конечности, подтягивать коленки к противоположным локтям. Все следует делать с осторожностью и с разрешения врача.
Вылечить пупочную грыжу в легкой форме можно при комплексном подходе. К массажу и гимнастике добавляют применение специального пластыря или бандажа. Но перед тем как лечить грыжу с их помощью, надо проконсультироваться с врачом.
Хирургическое вмешательство проводится в крайних случаях. До 3–5 лет операция противопоказана. Ее делают только при определенных показаниях:
- При появлении патологии в возрасте после 6 месяцев и отсутствии надежды на излечение консервативным путем.
- При защемлении.
- Если к 2 годам состояние не улучшается, а припухлость в диаметре составляет больше полутора сантиметров.
- Если к 5 годам проблема не исчезла и размер грыжи не уменьшился.
Профилактические меры
Для того чтобы избежать беспокойства, как вылечить грыжу, лучше ее предотвратить. Есть ряд факторов, влияющих на здоровье малыша. И они следующие:
- Период беременности не должен сопровождаться осложнениями и частыми простудными заболеваниями.
- Здоровое и сбалансированное питание должно быть у кормящей матери и ребенка.
- Не стоит ограничивать активность малыша.
- Эмоциональное состояние ребенка очень важно.
Не стоит трогать область пупка, пока не отпал кусочек отрезанной пуповины, и не зажила ранка. После ее полного затягивания малыша надо ежедневно укладывать на животик. Сначала ненадолго (1–3 минуты), с каждой неделей увеличивая этот показатель. Как только ребенок начинает плакать, его следует вернуть в удобное положение. Ежедневную гимнастику и массаж тоже проводят в профилактических целях.
Важно следить за питанием. Первые месяцы нет ничего лучше грудного молока. Матери лучше избегать употребления продуктов, которые приводят к образованию газов в кишечнике. При введении прикорма важно следить за мерой и безопасностью продуктов.
Нельзя игнорировать плачущего и кричащего ребенка. При слабых брюшных мышцах долгий плач или крик могут спровоцировать появление грыжи. Всегда есть способ успокоить малыша и избежать его перенапряжения.
Смотрите также:
сроки заживления ранки и возможные проблемы
Во время внутриутробного развития все питательные вещества ребенок получает из плаценты через пуповину. Сразу после рождения ее перерезают, и все органы и системы малыша начинают работать самостоятельно. В месте прикрепления пуповины к животику крохи остается пупочная ранка, которая со временем заживает. Очень важно правильно ухаживать за ней. Разберемся, как почистить пупок, а также рассмотрим его главные заболевания.

Нормы
После появления ребенка пуповина зажимается щипцами и перерезается. Ее небольшой участок оставляют и завязывают, после чего накладывают на него специальную пластиковую скобу («прищепку»). Будущая форма пупка малыша зависит от того, как именно акушерка сделала «узел».
Примерно через 3-5 дней остаток пуповины высыхает и отпадает сам. На его месте образуется пупочная ранка. Средний срок ее затягивания – 1-3 недели. В этот период она незначительно кровоточит и мокнет (выделяется сукровица).
Как быть, если пупок не заживает дольше? Отставание от норм на 3-5 дней не является проблемой, если нет тревожных симптомов: изменения цвета, сильного кровотечения, выделений и так далее. Физиологическое увеличение сроков затягивания ранки может быть связано с индивидуальными особенностями малыша такими, как широкий или глубокий пупок.
Правила ухода

В роддоме за пупочной ранкой грудничка ухаживает медперсонал, после выписки эта задача ложится на плечи мамы. Следует узнать у доктора или медсестры, как нужно чистить пупок в течение первого месяца жизни.
Этапы ухода:
- Искупать малыша в отдельной ванночке в кипяченой воде (36-37 °С). В нее можно добавить слабый раствор марганцовки или настой трав с антисептическими свойствами (череды, ромашки).
- После водных процедур промокнуть кожу крохи махровым полотенцем. Область живота нельзя тереть.
- Чистыми пальцами аккуратно раздвинуть кожу возле пупка и капнуть на него немного перекиси водорода. Подождав, пока прекратится реакция (шипение), промокнуть остатки средства ватой.
- Намочить ватную палочку в зеленке и нанести ее на пупочную ранку.
Манипуляции нужно проводить осторожно: пытаясь почистить пупок, недопустимо его ковырять, тереть, давить. Если внутри есть желтоватые корочки, следует налить на ранку перекись, подождать 2-3 минуты, и они удалятся.
Многие современные специалисты считают, что пупок не нужно чистить антисептиками. Достаточно ежедневного купания малыша в кипяченой воде.
В любом случае важно обеспечить постоянный доступ воздуха к ранке: не закрывать ее подгузником и почаще устраивать воздушные ванны. До заживления пупка кроху нельзя укладывать на живот и делать ему массаж.
При неправильном уходе, а также по другим причинам могут возникнуть различные проблемы. Чаще всего молодых мам беспокоит, что пупок долго не заживает, мокнет, воспалился, кровоточит, выпирает, меняет свой цвет на красный, коричневый или синий. Разберемся, почему это происходит.
Омфалит

Омфалит – воспаление дна пупочной ранки и окружающих тканей, вызванное бактериями. Основные предпосылки – неправильный уход и ослабленный иммунитет. Пупок может воспалиться, если вообще его не чистить, а также при слишком активной обработке.
Различают несколько форм омфалита:
Катаральная (простая). Симптомы:
- пупок мокнет и долго не заживает;
- прозрачные, кровянистые и серозно-гнойные выделения;
- покраснение кольца вокруг пупка;
- нормальное самочувствие ребенка.
Иногда ранка темнеет – покрывает коркой, под которой скапливаются выделения. Осложнение катарального омфалита – фунгус – бледно-розовое разрастание грануляций на дне пупка.
Флегмонозная. Симптомы:
- обильные гнойные выделения;
- выпячивание подкожно-жировой клетчатки возле пупка;
- покраснение и гипертермия кожи живота;
- повышение температуры тела и общая слабость.
Эта форма омфалита очень опасна: она может привести к распространению инфекции по всему организму и некротическому поражению тканей.
Если пупок стал красный, потемнел, кровит и мокнет, необходимо обратиться за медицинской помощью. Катаральное воспаление лечится с помощью обработки перекисью водорода и антисептиками 3-4 раза в сутки. Фунгус прижигают нитратом серебра. Флегмонозная форма требует назначения местных и системных антибиотиков.
Иногда ребенок нуждается в дезинтоксикационной и инфузионной терапии. Если начался некроз тканей, назначают операцию.
Грыжа

Пупочная грыжа – выпячивание органов (кишечника, сальника) через пупочное кольцо. Внешне она выглядит как бугорок, возвышающийся над поверхностью живота, который появляется, когда ребенок плачет или тужится. При надавливании на пупок палец легко «проваливается» в брюшную полость.
По статистике, грыжа обнаруживается у каждого пятого новорожденного. Обычно это происходит в течение первого месяца жизни малыша. Ее размеры могут существенно варьироваться: от 0,5-1,5 см до 4-5 см.
Образуется грыжа из-за слабости мышц и медленного затягивания пупочного кольца. Считается, что склонность к ее формированию передается по наследству. Дополнительный фактор, под влиянием которого образуется грыжа, – повышение внутрибрюшного давления. Его причины – длительный натужный плач, метеоризм, запоры.
Большинству детей грыжа не доставляет никаких неудобств. Но, обнаружив выпячивание в районе пупка, следует обратиться к доктору. Обычно практикуется консервативное лечение –массаж и наклеивание специального пластыря. К 5-6 годам чаще всего грыжа бесследно исчезает из-за укрепления брюшных мышц. Если этого не происходит, назначается операция по ушиванию мышечного пупочного кольца.
В очень редких случаях грыжа приводит к такому осложнению, как ущемление. Его можно заподозрить, если пупок внезапно вылез, посинел или на нем появилось темное пятно, а малыш плачет от боли. В такой ситуации следует срочно обратиться в больницу.
Принципы массажа
Вылечить небольшое выпячивание в области пупка поможет массаж. Желательно, чтобы курс процедур провел специалист. Но если такой возможности нет, то массаж малышу можно делать самостоятельно после заживления пупочной ранки.
Последовательность действий:
- Погладить живот ладонью вокруг пупка, не затрагивая область печени.
- Согнув указательный палец правой руки, поводить его второй фалангой вокруг пупка 2-5 раз.
- Поставить подушечку большого пальца на пупок и легко давить на него, имитируя ввинчивающие движения 3-5 раз.
- Постучать по животу подушечками пальцев.
- Положить ладони обеих рук под поясницу ребенка. Большими пальцами провести по косым мышцам и соединить их над пупком.
Массаж способствует тренировке брюшных мышц и повышению их тонуса. Его необходимо проводить до еды, уложив ребенка спиной на ровную поверхность. Массаж живота делается только по часовой стрелке.
Свищи

Свищ пупка – соединение пупочного кольца с тонкой кишкой или мочевым пузырем. В пренатальный период у плода есть желчегонный и мочевой эмбриональные протоки. Через первый поступает питание, а через второй выводится моча. В норме к моменту рождения они должны закрыться. У некоторых малышей протоки сохраняются частично или полностью. Так формируются свищи.
Полный свищ мочевого протока приводит к тому, что пупок мокнет – через него выделяется моча. На дне можно увидеть красный венчик слизистой оболочки. Неполный свищ характеризуется скоплением зловонного секрета и изменением цвета кожи в области пупка – на ней может появиться розоватое пятно.
Полный свищ желчегонного протока сопровождается частичным выведением наружу кишечного содержимого и визуализацией слизистой оболочки. Неполный свищ провоцирует серозно-гнойные выделения из пупка.
Диагностировать свищ можно на основании осмотра, УЗИ и рентгенографии. Лечение только хирургическое. Без терапии свищ может послужить причиной омфалита и перитонита.
Другие проблемы

Какие еще проблемы могут возникнуть с пупком грудничка? Самые распространенные ситуации:
- Ранка кровоточит, появился синяк (темное пятно) – произошло травмирование из-за неосторожных гигиенических манипуляций, при надевании подгузника или одежды, при переворачивании на живот. Можно почистить рану перекисью и обработать антисептиком. Если пупок не заживает и кровит не переставая, требуется обратиться к доктору.
- Пупок мокнет – в него попало инородное тело. Необходимо посетить детского хирурга, чтобы он извлек его.
- Пупок красный, но не воспаленный – малыш «изучал» свое тело и травмировал кожу. Это часто происходит в 6-10 месяцев. Еще одна причина покраснения – пищевая или контактная аллергия. При этом будет присутствовать сыпь на других участках тела.
Пупок – одна из самых уязвимых зон на теле малыша в первый месяц жизни. В норме ранка заживает в течение 1-3 недель. В этот период ее необходимо очень осторожно чистить, не допуская проникновения инфекции. Если пупок у грудничка, воспалился, кровоточит, выпирает или мокнет, следует показать его доктору. В большинстве случаев проблемы помогают решить массаж и правильный уход.
Читайте также:
Потемнел пупок у грудничка
Атопический дерматит. При плохом заживлении пупка возможно развитие инфекционных заболеваний. Бывают случаи, когда пупок чернеет у ребенка у основания. Это происходит через проявление аллергических реакций. Причиной этому может быть атопический дерматит. Для более квалифицированной помощи необходимо обратиться к детскому доктору, чтобы определиться с причиной возникновения аллергии, а также ее лечением.
Омфалит. Если потемнел пупок у грудничка, это может быть последствием возникновения омфалита. Первым источником возникновения болезни является плохая гигиена. Поэтому нужно тщательно проводить моющие процедуры. Иногда аллергию вызывают влажные салфетки, жара.
Во избежание таких последствий необходим воздух для пупка. При одевании подгузников обращается внимание на то, чтобы пупковая область оставалась открытой. После купания пуп необходимо обработать. Вода должна быть кипяченной.
Грыжа. Еще одним поводом потемнения пупка может быть возникновение грыжи. В большинстве случаев она не доставляет малышу неудобств. Но могут возникать осложнения, которые приводят к хирургическому вмешательству. В домашних условиях от проблемы не избавится.
При темном и коричневом пупке свищ и перитонит лечится аналогично грыже — только в стационаре.
Почему черный пупок у ребенка 6 месяцев? Пупок у ребенка в 6 месяцев может чернеть, так как именно в это время малыш начинает изучать свое тело с помощью рук. Бывают моменты, когда пальчиками грудничок ковыряется в нем. В результате может занестись инфекция.
Потемнение пупка у ребенка 9 лет. Потемнение пупка у ребенка 9 лет появляется в связи с возникновением пупочной грыжи. Если она не исчезает в ближайшее время, требуется хирургическое вмешательство».
При появлении изменений в области пупка консультация доктора обязательна. Он установит источники его изменения и назначит нужное лечение.
Причинами потемнения пупка у ребенка могут являться множество факторов: пониженный иммунитет, пигментация кожи или достаточно серьезные заболевания. Точная причина определяется индивидуально для каждого ребенка, и для ее выяснения необходимо обратиться к специалисту.
как выглядит, симптомы и лечение
01 февраля 2019
Аверьянова Света

Если у младенца долго не заживает пупочная ранка и из нее постоянно вытекает жидкость, мамам стоит забеспокоиться. Возможно, у ребенка свищ. Что это, как выглядит и как лечить пупочный свищ у новорожденного, расскажем подробнее.
Из этой статьи вы узнаете
Что это такое
Патологии пупочного кольца у грудничков занимают первое место среди хирургических заболеваний. Свищ пупка у новорожденных – довольно частая аномалия внутриутробного развития. Выглядит как небольшое отверстие, уходящее к внутренним органам.
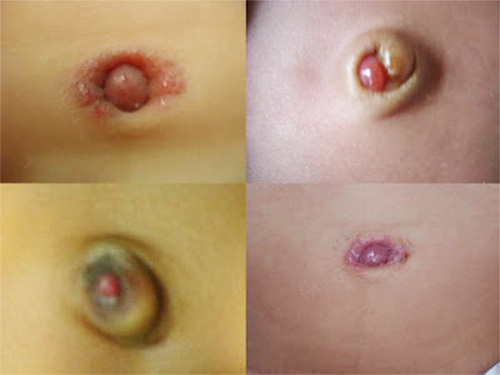
У здоровых детей на месте пуповины через неделю после рождения образуется корочка, она отпадает, появляется аккуратный пупок. У малышей с аномалией развития на месте пупочного канатика остается мокнущая рана, может выделяться кровь, кал и моча. Ранка напрямую соединяется с кишечником или мочевым протоком. Дефект может быть внешним и внутренним.
Последствия незаращения пупка проявляются сразу. Кожа раздражается из-за выделения продуктов жизнедеятельности неестественным путем, возникают воспалительные процессы, отеки, отслаивается верхний слой дермы.
Различают несколько форм аномального развития тканей. Это:
- Полный свищ. Желточный или мочевой проток открыты полностью. Через дырочку могут выходить кал, моча. Этот вид патологии самый тяжелый.
- Неполный свищ. Проток приоткрыт частично. Пупочек мокнет, может загноиться при некачественном уходе, но моча и кал через отверстие не выходят.
По органу, с которым свищ соединен, различают:
- Пузырно-пупочный, или урахус. Отсутствует перегородка с мочевым пузырем.
Если нарушение полного типа, в отверстие выходит наружу моча, объем выделяемой жидкости зависит от размера дырочки в пупке.
- Пупочно-кишечный свищ. Это аномалия развития кишечного протока. Через отверстие выходит кал, при неполной форме – желтоватая жидкость.
Важно! Определять форму заболевания по тому, сколько вышло секрета из пупка, нельзя. В расслабленном состоянии моча и кал выделяется через отверстие в небольших количествах, при плаче или напряжении брюшной полости их объем может увеличиться в несколько раз. Для точной диагностики типа и формы патологии обязательно проходите аппаратное обследование.
Симптомы
Симптоматика врожденной патологии зависит от вида свища. Общими для всех типов данного заболевания являются следующие признаки:
- У ребенка повышается температура.
- Пупочное кольцо вокруг и внутри воспаляется, отекает.
- Не закрытая кожей ранка уходит вглубь живота.
- Из пупка выделяются продукты жизнедеятельности организма.
- Ранка не заживает через 3–4 недели после рождения ребенка, постоянно мокнет.
- От животика малыша исходит гнилостный запах.
- Могут быть гнойные и кровянистые выделения.
- При беспокойствах, истериках и плаче пупок сильно выпирает наружу.
При полном свище пупочно-кишечного типа из отверстия может выйти часть тонкой кишки, при урахусе – прощупывается опухоль в области передней брюшной стенки.
Если затянуть с лечением или диагностикой заболевания при незаращении кишечного протока, у ребенка наблюдаются следующие симптомы:
- дивертикулы;
- кишечная непроходимость;
- интоксикация;
- тошнота;
- боли в животе;
- перитонит;
- лейкоцитоз.
Последствия отказа от госпитализации или несоблюдение рекомендаций врача по лечению свища могут быть страшными и опасными для грудничка. Это заражение крови, инвалидность, смерть. Реагируйте на странные симптомы и признаки воспаления в пупке быстро, чтобы избежать осложнений.
Причины
Определить точную причину анатомической патологии современная медицина не может. Но абсолютно понятна схема развития дефекта внутри утробы:
- На 4–5-м месяце развития эмбриона мочевой и желточный проток, необходимые для питания и выделения мочи, начинают процесс обратного развития.
- После рождения и перерезания пуповины у здоровых детей протоки полностью облитерируются (зарастают), превращаются в срединную связку пупка.
- Пупочная ранка у младенца заживает через несколько недель после родов, органы функционируют отдельно друг от друга, не сообщаясь секретами и продуктами жизнедеятельности.
- У некоторого числа доношенных малышей и чаще у недоношенных процесс заращения протоков внутри утробы затормаживается. Тогда образуется неполный свищ. Или не начинается вовсе, тогда проток остается открытым полностью.
Выделяются несколько возможных причин развития врожденной патологии:
- несформированность ткани для закрытия протоков на 4–5-м месяце развития эмбриона;
- слабые мышцы брюшной полости.
Если свищ имеет приобретенную природу, то причины дефекта будут следующие:
- Акушер неправильно наложил нить на пуповину при ее перерезании.
- Произошло ранение кишечника.
- Пупочек защемлен грыжей.
Вне зависимости от причин появления недуга лечение патологии проводится по одной схеме, но обязательно назначается курс терапии для сопутствующих заболеваний. Например, пупочной грыжи или кисты мочевого пузыря.
Диагностика
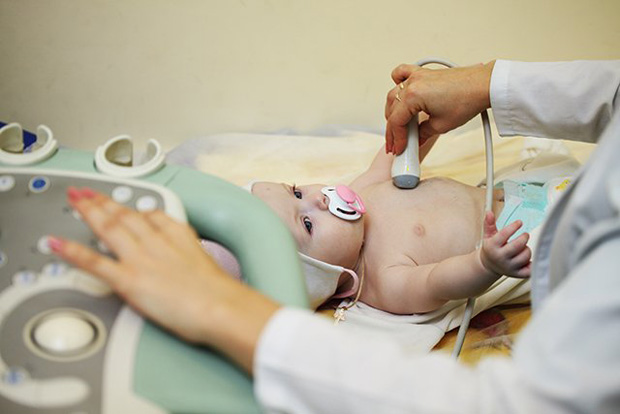
Для определения свища у новорожденного и уточнения вида патологии осмотра, пальпации недостаточно. Обязательно используются аппаратные исследования:
- УЗИ брюшной полости.
- Ультрасонография передней стенки брюшины для исследования пупочного канатика.
- Зондирование канала. Если стержень опускается глубже 2 см, диагноз подтверждается однозначно.
- Рентген с использованием контрастного вещества, или фистулография. Снимок помогает уточнить тип свища (полный, неполный).
- Введение в пупочную дырочку контрастного вещества – раствора индигокармина. Если препарат обнаруживается в моче и мочевом пузыре, ставится диагноз пузырно-пупочный свищ.
Современные методы исследования аномалии развития у новорожденных позволяют получить результат за несколько часов.
Методы лечения
Терапия свища назначается после постановки диагноза. Полную форму лечить антибиотиками, мазями неэффективно, поэтому доктор направит малыша в стационар на операцию. Неполный свищ лечится в домашних условиях, если нет осложнений, нагноений, и в больнице – при наличии воспалительных процессов в пупке.
Если показаний для госпитализации нет, родителям нужно совершать следующие манипуляции дома:
- Купать ребенка в теплой воде со слабым раствором марганцовки ежедневно.
- Обрабатывать пупок перекисью водорода.
- Подсушивать края пупочка зеленкой, йодом.
- Накладывать повязки с «Хлорофиллиптом» или «Банеоцином».
В стационаре младенец проходит противомикробную терапию антибиотиками, если есть признаки воспалений и нагноений. Патологические микробы изгоняются с помощью УВЧ. Если лояльное лечение не дает результата к полугодовалому возрасту, свищ ушивается хирургическим путем.
Оперативное вмешательство
Без операции нельзя обойтись, если свищ полного типа или неполная форма не зарастают у новорожденного к 6-месячному возрасту. Если пупок гноится, развился омфалит, перитонит, то хирург обязательно предложит оперативное вмешательство и запретит родителям выжидать чудесного исцеления от ванночек и примочек.
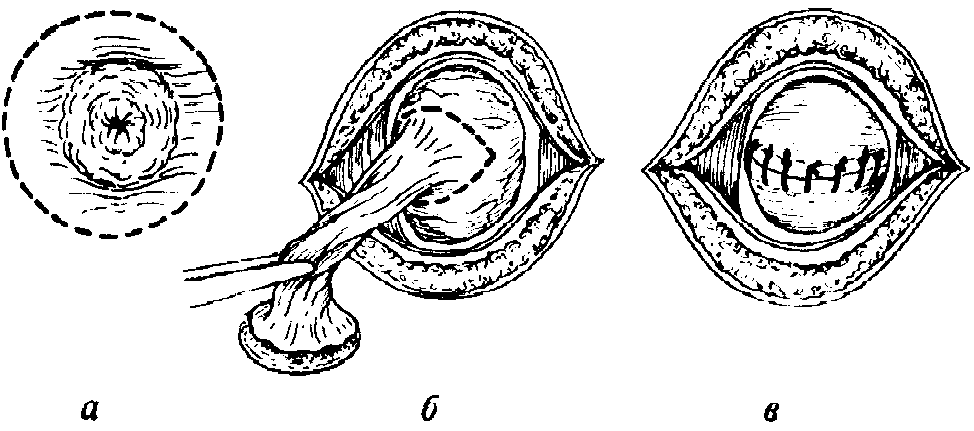
Операция проводится под общим наркозом. Пупок надрезается до лобка, внутренние ткани с дефектами зашиваются, удаляются остатки эмбрионального желточного протока. При урахусе (пузырно-пупочном свище) восстанавливается сообщение в мочевом протоке. Свищ удаляется полностью. Повторная операция требуется крайне редко, если возникли нагноения или рецидив из-за нарушений требований к реабилитации после процедуры.
На заметку! Детям операцию по удалению свища проводят после полугода. До этого возраста назначается медикаментозная терапия.
Профилактика и уход
После операции или излечения неполного свища медикаментозно ребенку требуется специальный уход. В большинстве случаев младенцам ставят угрозу пупочной грыжи, потому важно соблюдать рекомендации доктора по профилактике осложнений и рецидивов.
Советы педиатров очень простые:
- Соблюдайте элементарные правила гигиены. Пупок должен быть чистым. Избегайте попадания грязи, инфекции в ранку. Перед тем как взять малыша на руки, запеленать или покормить, мойте руки.
- Купайте ребеночка в кипяченой воде не меньше месяца после хирургической помощи или самостоятельного заращения свища.
- Добавляйте в ванночку для мытья марганцовку. Раствор подсушит ранку и продезинфицирует.
- Обрабатывайте пупок перекисью водорода, затем зеленкой.
- Не разрешайте ребенку подолгу лежать на животике, швы после операции должны полностью зажить, ткани восстановиться.
- После полного заживления пупка получите у хирурга разрешение заниматься гимнастикой для укрепления мышц брюшной полости. Ежедневная нехитрая зарядка поможет избежать рецидива, снизить риск пупочной грыжи в будущем.
- Контролируйте стул младенца. Ему нельзя напрягать мышцы живота не меньше месяца после оперативного вмешательства. Проводите профилактику запоров.
- При малейших подозрениях на осложнения после операции, если увидели покраснения или гной в области пупка, обращайтесь к врачу.
Высокая эффективность медикаментозного лечения и оперативного вмешательства при свищах у новорожденных еще раз доказывает тот факт, что впадать в панику при диагностировании такой патологии у младенца не нужно. Вовремя обращайтесь к доктору, следуйте его советам, и ваш малыш вскоре будет полностью здоров.
ВАЖНО! *при копировании материалов статьи обязательно указывайте активную ссылку на первоисточник: https://razvitie-vospitanie.ru/zdorovie/svish_pupka_u_novorozhdennih.html
Если вам понравилась статья — поставьте лайк и оставьте свой комментарий ниже. Нам важно ваше мнение!
Поделиться с друзьями:
14 февраля 2019
Аверьянова Света

Пупочное кольцо у новорожденных заживает несколько недель. У большинства младенцев этот процесс проходит без осложнений и неприятных симптомов. В редких случаях, связанных с врожденной патологией или несоблюдением правил гигиены, из пупочной ранки исходит неприятный запах. Почему у ребенка пахнет из пупка, как быть в такой ситуации родителям, расскажем подробнее.
Из этой статьи вы узнаете
Возможные причины
Неприятный запах из пупочной ранки у новорожденного, естественно, не является нормой, но также не всегда является признаком серьезных проблем со здоровьем ребенка. Причин у этого явления несколько:
- Длительное заживление пупочной ранки. В норме пуп зарастает за несколько недель после появления малыша на свет. Если процесс затягивается, внутри пупочной раны скапливаются выделения, мокрота, иногда кровь.
- Свищ пупка у новорожденного. Крайне неприятная патология, связанная с соединением пупочного отверстия с органами брюшной полости напрямую. Через пуп при этом заболевании выделяются отходы жизнедеятельности, кровь, внутри ранки образуются нагноения. Решить проблему можно оперативным путем, обойтись зеленкой точно не получится.
- Недостаточный уход.Если мама плохо обрабатывает ранку, внутри остаются грязь, выделения, сукровица, начинается раздражение, пупок плохо пахнет. При правильном уходе неприятного симптома быть не должно.
Процесс заживления пупка
Пупочная ранка заживает в норме через 3–4 недели после выписки малыша из роддома. Сразу после рождения пупок фиксируют специальной прищепкой.
Пластмассовое приспособление помогает ранке быстрее затягиваться, не пропускает инфекцию, бактерии внутрь пупочка.
Обычно прищепка отпадает до выписки из больницы или на пятый–седьмой день уже дома. На месте зажима остается корочка. Она не должна мокнуть и сильно кровоточить, допускается лишь небольшое выделение сукровицы в течение одной–двух недель. Постепенно пупок подсыхает, болячка отваливается сама. На месте раны остается аккуратный пуп, как у взрослых.
Когда стоит обращаться к врачу
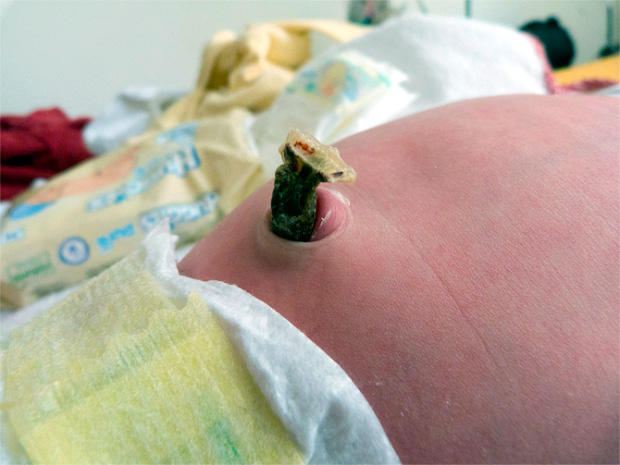
Бить тревогу и обратиться за консультацией к педиатру нужно при малейшем подозрении на воспаление в пупке. Не стоит ждать, пока из ранки будет идти сильная вонь или начнется нагноение.
Вызывать врача или бежать в поликлинику нужно срочно, если вместе с неприятным запахом из пупка вы заметили и другие опасные симптомы:
- У ребенка повышается температура, младенец постоянно плачет, плохо спит.
- Ранка покраснела, опухла, отекла.
- Из пупа выделяется гной, сукровица через три–четыре недели после рождения. К этому времени пупок должен полностью зажить, поэтому выделения, мокрота не считаются нормой.
- Ранка не болит, не краснеет, но заживает более месяца, корочка на месте пуповины не образуется.
- Из ранки исходит запах тухлого яйца, гнили.
Перечисленные явления — основные симптомы воспаления пупка.
Лечить его самостоятельно опасно для жизни и здоровья грудного ребенка.
На заметку! Будьте особенно бдительны, если почувствовали из пупка запах гнили. Это самый явный признак гниения тканей, пупочного свища.
Из-за неправильного ухода и плохо промытой кожицы это явление вряд ли возникнет.
Что делать
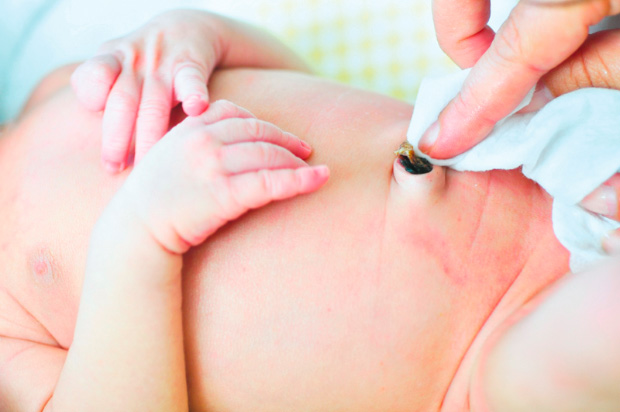
Если пупочная ранка стала плохо пахнуть, есть выделения, обращайтесь к доктору. Педиатр назначит курс лечения противомикробными мазями, выпишет антибиотики, скорректирует процедуру младенческой гигиены. В это же время нужно выполнять простые правила ухода за пупком, чтобы он быстрее зажил:
- Если ранка мокнет, воспалена и гниет, откажитесь от купания. Вода может быть источником инфекции.
- Наливайте на незаживающее место перекись водорода и ждите, когда она перешипит. Затем промокните рану салфеткой.
- Смазывайте кожу вокруг ранки и внутри зеленкой или капайте спиртовым раствором «Хлорофиллипта» по две капли.
- Наносите на мокнущую рану «Фукорцин», «Банеоцин». Эти средства обладают противогрибковым, антисептическим действием. «Банеоцин» особенно полезен для мокнущих пупочков, содержит два вида антибиотиков, отлично переносится новорожденными. После курса применения этих препаратов пупок заживает быстро, на ранке образуются корочки, отпадают они через несколько дней сами.
- При мокнущем пупке, если он начал вонять, процедуру подсушивания и обработки антисептиками проводите не меньше двух раз в сутки.
Профилактика и уход
Чтобы проблем с пупочной ранкой не было, не ощущался неприятный запах изнутри, мамочкам важно правильно ухаживать за ней. Соблюдайте следующие рекомендации педиатров:
- До рождения малыша приготовьте аптечку со стандартным набором антисептиков: зеленка, перекись водорода, марганцовка, спиртовой раствор «Хлорофиллипта».
- Мойте руки перед каждой процедурой обработки раны.
- Дезинфицируйте пупок один–два раза в день.
- Используйте стерильные ватные палочки, пипетки для закапывания противомикробных растворов в пуп.
- После ванны и обработки пупка надевайте ребенку чистую одежду, проглаженную с двух сторон утюгом.
Вот, что говорит о главных правилах обработки пупочной ранки доктор Комаровский.
Процедура ухода за пупком проста и состоит из нескольких этапов:
- Малыша моют в ванне, вытирают насухо. Есть мнение, что купать младенцев до полного заживления пупочка не стоит, поэтому можно и не мочить его полностью, а только подмыть. Если ванны не отменять, то добавляйте в воду марганцовку, отвары ромашки, дуба, чистотела.
- Кладут на пеленальный стол, кровать.
- Наливают или капают пипеткой внутрь пупка перекись водорода. Это средство останавливает кровотечение в пупке, обеззараживает внешнюю часть тканей.
- Ожидают, когда медикамент прошипит.
- Промакивают ранку сухой салфеткой или дожидаются, когда она высохнет сама. Наносить зеленку на мокрую от перекиси кожу нельзя, антисептик не сможет подействовать на микробы полноценно и подсушить пупок.
- Наносят на кожу вокруг и внутрь пупка зеленку или спиртовой раствор «Хлорофиллипта».
- Если некоторые части корочки на пупочной болячке отпали, убирают их аккуратно руками или ватной палочкой, вымоченной в зеленке. Если болячка еще не отсохла, отдирать ее нельзя.
- Одевают ребеночка в чистую одежду, подгузник с вырезанным отверстием для пупка.
Если соблюдать эти правила ухода досконально, не забывать о ежедневной обработке, неприятного запаха и осложнений при заживании пупочка не будет.
Чего делать нельзя
Крайне опасны для здорового пупка, а тем более воспаленного, следующие манипуляции:
- Заклеивать рану пластырем. Повязка закрывает доступ воздуха к коже. Кислород необходим для заживления и подсыхания раны. Если его недостаточно, пуп будет мокнуть, воспаляться от выделений, затягиваться дольше, есть угроза получить нагноение.
- Сдирать засохшие корочки, не дождавшись, пока они отпадут самостоятельно. Обдирание болячек приводит к повреждению кожного покрова, не засохшее до конца место может кровоточить, рана станет воротами для инфекции.
- Сдавливать животик с незажившей раной пеленками, памперсами. В аптеках есть специальные модели подгузников с вырезанными отверстиями для пупочка.
- Купать ребеночка в холодной или слишком горячей воде. Вода не является антисептиком, даже кипяченая и горячая. Прогревайте ванну до 34–36°С.
- Мыть малыша в сырой воде в первый месяц после рождения. Педиатры рекомендуют купать младенцев до 1 месяца в кипяченой воде с добавлением марганцовки, антисептических трав.
- Лечить пупочную рану, если она неприятно пахнет, самостоятельно, использовать народные методы и советы знакомых. За терапией и рекомендациями обращайтесь в поликлинику. Вылечить пупочный свищ, сильное воспаление примочками и бабушкиными заговорами нельзя. Затягивание с обращением за медицинской помощью сильно навредит здоровью ребенка.
- Прекращать обработку пупка раньше, чем отпадут болячки, даже если нет выделений. Капайте антисептики, прижигайте корочки зеленкой не меньше двух недель, пока внешний вид пупочка не станет естественным.
Подстрахуйтесь и обратитесь к доктору, педиатр точно знает, чем и как обработать пупок, нужно ли направлять малыша на консультацию к хирургу.
ВАЖНО! *при копировании материалов статьи обязательно указывайте активную ссылку на первоисточник: https://razvitie-vospitanie.ru/zdorovie/pahnet_pupok_u_novorozhdennogo.html
Если вам понравилась статья — поставьте лайк и оставьте свой комментарий ниже. Нам важно ваше мнение!
Поделиться с друзьями:
Синдром голубого ребенка, также известный как детская метгемоглобинемия, — это состояние, при котором кожа ребенка становится синей. Это происходит из-за уменьшения количества гемоглобина в крови ребенка.
Гемоглобин — это белок крови, который отвечает за перенос кислорода по всему организму и его доставку в различные клетки и ткани.
Когда кровь не может переносить кислород по всему телу, ребенок становится синим (синюшным).
Синдром голубого ребенка редко встречается в промышленно развитых странах, но иногда он встречается в сельской местности. Дети, родившиеся в развивающихся странах с плохим водоснабжением, продолжают подвергаться риску заболевания.
Наиболее распространенной причиной синдрома голубого ребенка является вода, загрязненная нитратами.
После того, как ребенок выпил смесь из воды, обогащенной нитратами, организм превращает нитраты в нитриты. Эти нитриты связываются с гемоглобином в организме, образуя метгемоглобин, который не способен переносить кислород.
Нитраты наиболее распространены в питьевой воде в фермерских общинах, которые используют колодезную воду. Это загрязнение связано с использованием удобрений и навоза.
Младенцы младше 3 месяцев подвергаются наибольшему риску синдрома голубого ребенка, но это также может происходить в других группах населения.
Люди, подверженные риску метгемоглобинемии, включают взрослых с:
- генетической предрасположенностью
- язвы или гастрита
- почечная недостаточность, требующая диализа
Другие состояния, которые могут привести к появлению синего цвета у ребенка, включают:
- Тетралогия Фалло (TOF) : TOF — это серьезное врожденное заболевание сердца, вызывающее четыре структурные нарушения в сердце, которые приводят к недостатку кислорода в крови.Это условие может заставить ребенка выглядеть синим, хотя это обычно происходит при рождении.
- Другие врожденные пороки сердца : Любая врожденная аномалия сердца, которая влияет на количество кислорода в крови ребенка, может привести к тому, что его кожа станет синей.
- Метгемоглобинемия : Это связано с воздействием вдыхаемого оксида азота или определенных анестетиков и антибиотиков.
Наиболее распространенным симптомом синдрома голубого ребенка является синее изменение цвета кожи вокруг рта, рук и ног.Это также известно как цианоз и является признаком того, что ребенок или человек не получают достаточно кислорода.
Другие потенциальные симптомы синдрома голубого ребенка включают:
- затрудненное дыхание
- рвота
- диарея
- летаргия
- повышенное слюноотделение
- потеря сознания
- судороги
В тяжелых случаях синдром голубого ребенка может даже вызвать смерть.
Врач может заподозрить, что у ребенка синдром голубого ребенка во время регулярного осмотра.Родители или опекуны, которые замечают синеватое обесцвечивание, должны назначить встречу с врачом.
Врач начнет диагностику с тщательного изучения истории болезни, расспросив о любых симптомах, схемах питания и домашних условиях. Затем они проведут физическое обследование, наблюдая за обесцвечиванием обесцвеченных участков и слушая сердце и легкие.
Дополнительные диагностические тесты могут включать:
- анализы крови
- рентген грудной клетки, чтобы посмотреть на легкие и сердце
- эхокардиограмма, чтобы посмотреть на сердце и насколько хорошо он функционирует
- насыщение кислородом, чтобы определить, сколько кислорода в кровь
- катетеризация сердца для непосредственного исследования кровеносных сосудов и структур внутри сердца
В дополнение к тестированию ребенка, можно проверить водопроводную воду для измерения уровня нитратов.
В целом, вода с уровнем нитратов ниже 10 миллиграммов на литр (мг / л) считается безопасной. Если образец воды имеет уровень нитратов выше 10 мг / л, не давайте его ребенку.
Лечение будет варьироваться в зависимости от того, что заставляет ребенка становиться синим. Если врожденный порок сердца вызывает изменение цвета, может потребоваться хирургическое вмешательство для исправления аномалий.
Хирург обычно работает до того, как ребенку исполнится 1 год, в идеале около 6 месяцев или даже немного раньше.Успешная операция означает, что ребенок начнет получать больше кислорода и больше не будет выглядеть синим.
Если высокий уровень нитратов в воде вызывает синдром голубого малыша, врачу, вероятно, потребуется проконсультироваться с местным токсикологическим центром или токсикологом, чтобы найти лучший способ лечения этого заболевания.
Для всех детей, страдающих этим заболеванием, крайне важно избегать источников нитратов, таких как вода из-под крана или водопроводная вода.
Врачи могут проводить наблюдение за детьми с легкой формой синдрома голубого ребенка, чтобы убедиться, что у них больше не возникает проблем со здоровьем в результате этого состояния.
Детям с более тяжелой формой заболевания может понадобиться лекарство под названием метиленовый синий, которое врач даст в виде инъекции.
Синдром голубого ребенка — это редкое заболевание, которое возникает, когда младенцы пьют смесь, приготовленную с водой, загрязненной высоким содержанием нитратов.
По этой причине важно избегать давать детям воду из колодца, пока им не исполнится 1 год. Медикаментозное лечение и наблюдение за ребенком обычно могут предотвратить любые осложнения.Однако при отсутствии лечения синдром голубого ребенка может быть опасен для жизни.
Большинство детей с синдромом голубого ребенка продолжают жить нормальной и здоровой жизнью без продолжительных осложнений со здоровьем.
Некоторым родителям нет ничего страшнее, чем ребенок, становящийся синим. В конце концов, родители здоровых детей настолько привыкли к сияющему здоровому цвету лица ребенка, что этот ужасный оттенок просто вызывает тревогу.
Но почему именно это происходит? Как правило, ребенок становится синим или, с медицинской точки зрения, синюшным, если ткани кожи не получают достаточно кислорода.Фактически, то, что придает коже человека теплые оттенки, которые могут быть розоватыми для светлокожих или живыми оттенками для темнокожих, — это насыщенная кислородом кровь. Следовательно, цианоз может быть результатом общего недостатка кислорода в организме или недостатка кровоснабжения. У детей это может быть временным и безвредным, если оксигенация восстанавливается немедленно, но это также может быть очень серьезным. В конце концов, слишком мало кислорода в организме в течение длительных периодов времени и жизненно важные органы начнут отключаться.
Итак, когда происходит это тревожное событие, что делать родителю? Многое получается. И все это начинается с того, чтобы узнать или получить действительно хорошее представление о том, что происходит с малышом. Конечно, может быть довольно сложно держать голову в чистоте в подобных ситуациях. Но жизненно важно сделать этот шаг назад, чтобы определить, требует ли состояние ребенка неотложной медицинской помощи.
Таким образом, мы собрали это маленькое руководство, которое начинается с того, что мы внимательно изучаем состояние малыша, а затем предоставляем лечение или при необходимости обращаемся за помощью.
15 Оценить сознание и азбуку
14 Первая помощь от удушья
Ребенок, который задыхается, может быть в сознании и явно страдать, но не может плакать или кашлять, что бы он не блокировал его дыхательные пути.Младенцы и малыши склонны к этому, поскольку одним из средств, с помощью которого они исследуют мир, является их уста. Маленькие предметы, которые легко смещаются, такие как пуговицы и неуместные игрушки, а также еда, являются обычными виновниками. Если объект хорошо виден, выньте его изо рта, стараясь не толкать его дальше. Обратите внимание, что если ребенок может кашлять, просто позвольте ему сделать это.
В противном случае, садитесь на устойчивую поверхность и держите ребенка на бедре лицом вниз.Дайте области в середине лопаток несколько хороших ударов, чтобы выбить объект. Если объект еще не высвободился, переверните ребенка, поддерживая голову и шею. Поместите три пальца в центр груди между сосками и нанесите пять сильных толчков. Повторите задние удары, если объект не ослаблен и так далее. Если ребенок теряет сознание в любое время во время процесса, начните СЛР.
13 Скорая помощь в дыхательных путях
Если горло или миндалины ребенка достаточно опухли, чтобы полностью заблокировать дыхательные пути, немедленно позвоните по номеру 911 или в местную службу экстренной помощи.Если ребенок теряет сознание, начинайте СЛР, особенно если пульса больше нет.
Обструкция дыхательных путей, такая как это, может быть результатом инфекции, такой как круп или тонзиллит.Это также может быть результатом аллергии, которая может включать аллергию на определенные виды пищи или укус насекомого. В некоторых случаях врачам рекомендуется посоветовать детям родителей с аллергическим анамнезом сохранить адреналин в случае возникновения подобных эпизодов. Родители должны заранее прочитать инструкции к ручке, чтобы иметь возможность использовать ее в случае возникновения подобных ситуаций. Эпинефриновые ручки могут помочь уменьшить отек, так что дыхательные пути открываются достаточно, чтобы ребенок мог дышать.
12 Выполнить СЛР
Если ребенок не дышит или не имеет пульса, родитель должен немедленно обратиться за помощью и инициировать СЛР.СЛР обозначает сердечно-легочную реанимацию и является важным навыком в ситуации, угрожающей жизни. Мы рекомендуем всем родителям пройти обучение по СЛР заблаговременно, даже если они думают, что оно им никогда не понадобится. В конце концов, лучше знать, как это сделать, и никогда не нужно, чем оказаться в ситуации, когда вам это нужно, а вы не знаете, как это сделать. Даже добраться до местного 911 может помочь дать инструкции для выполнения СЛР, а обучение поможет вам приобрести правильные методы и навыки, которые могут упростить ситуацию в чрезвычайных ситуациях.
Есть много мест, в которых родители могут пройти это очень важное обучение CPR. Многие занятия доступны в Интернете, но лучше всего пройти обучение навыкам в таких организациях, как Красный Крест и Американская кардиологическая ассоциация.
11 Сохраняя тепло
Если ребенок дышит правильно и у него нет препятствий в дыхательных путях, родитель может сначала захотеть проверить температуру тела ребенка.Иногда слишком холодный может привести к синеватому оттенку на коже. Это связано с тем, что из-за слишком низкой температуры кровеносные сосуды могут сжиматься, а это означает, что к коже будет меньше притока крови. Это функция, чтобы держать кровь ближе к жизненно важным органам, чтобы они могли быть в тепле.
Если это произойдет, лучшее, что нужно сделать, это поднять ребенка на некоторое время и обнять его.В конце концов, тепло тела — лучший способ вернуть ребенку нужную температуру. Если причиной проблемы действительно является слишком холодное состояние, ребенок должен вернуться к своему естественному цвету через несколько минут. Обязательно наденьте теплую одежду на ребенка.
10 эпизодов с задержкой дыхания
В некоторых случаях ребенок задерживает дыхание, когда расстроен.Некоторые дети делают это нарочно, но в большинстве случаев это просто отражается из-за интенсивности эмоций. Если ребенок задерживает дыхание на достаточное время, это может временно повлиять на оксигенацию его тела. Иногда эпизоды задержки дыхания ребенка даже вызывают приступ. Это нормально для детей в возрасте от шести месяцев до шести лет и не о чем беспокоиться. Мы проведем вас через лучший способ справиться с этими эпизодами в следующих шагах.
Однако родители, которые особенно встревожены голубыми эпизодами своего ребенка, возможно, захотят проконсультироваться с педиатром своего ребенка просто для уверенности.Педиатр может проводить анализы или анализировать поведение ребенка, чтобы определить, является ли состояние серьезным, требующим дальнейшего лечения, или это просто один из вышеупомянутых эпизодов с задержкой дыхания.
9 Безопасное положение
Лучшее, что нужно сделать, если у ребенка один из эпизодов задержки дыхания, — это поставить его в безопасное положение.Это особенно если он испытывает истерику, когда это происходит. Лучше всего уложить его на безопасную поверхность, где он не рискует падать. Особенно следите за тем, чтобы он не ударял головой о что-либо крепкое или могло привести к травме. Иногда лучше положить малыша на бок, чтобы он не задохнулся от собственной косы. Во время этих эпизодов важно не оставлять ребенка одного. Хотя это маловероятно, если ребенок перестает дышать во время этих эпизодов, родитель должен быть готов к выполнению СЛР.
Лучше всего помнить, что большинство детей вырастают из этих эпизодов с задержкой дыхания. Если нет других условий, связанных с этими эпизодами, в его лучшем случае просто разобраться с ними по мере их поступления.
8 Монитор дыхания
Удерживая ребенка во время эпизода задержки цианотического дыхания, важно постоянно следить за дыханием ребенка.Это связано с тем, что для этих эпизодов могут быть приняты другие условия, и поэтому лучше постоянно проверять, если что-то не так. Родитель может сделать это, взглянув на падение грудной клетки ребенка. Во время рыданий ребенок может задерживать дыхание на долгое время, поэтому для родителей может быть важно рассчитать продолжительность этих приостановленных вдохов.
Младенец обычно делает около 30-60 вдохов в минуту, но, поскольку он эмоциональный в это время, его дыхание может быть медленнее или быстрее, чем обычно.Через некоторое время ребенок может потерять сознание, но когда это происходит, он должен возобновить дыхание. Обычно, однако, ребенок восстанавливается после задержки дыхания примерно через минуту, обычно делая большой вздох и затем возвращаясь к нормальному дыханию или рыданиям.
7 Calm Baby
Во время эпизодов задержки дыхания также важно попытаться успокоить ребенка.Родитель мог бы сделать это, поговорив с ребенком или, возможно, спеть песню. Это часто помогает малышу быстрее оправиться от эпизода. В то же время важно также не перегружать ребенка. Родитель может потанцевать или показать малышу свои любимые игрушки. Говорить или петь достаточно.
Также может быть лучше поместить ребенка в спокойной обстановке.Если во время эпизода вокруг него много людей, если это безопасно, переместите его в более тихую комнату, чтобы он тоже мог немного расслабиться. К счастью, в большинстве случаев малыш успокаивается сразу после эпизода, обычно слишком уставшего, чтобы продолжать. После этого ему может понадобиться отдых, поэтому лучше всего дать ему спать с родителями.
6 Покойся с миром
В любом случае, будь то задержка дыхания или удушье, для родителей очень важно сохранять спокойствие.Особенно в случаях задержки дыхания с цианозом ребенок может почувствовать панику родителей и расстроиться еще больше. Это легче сказать, чем сделать, учитывая, насколько тревожным может стать средний родитель, когда ребенок становится синим.
Вот почему крайне важно заблаговременно получить первую помощь и, возможно, базовую подготовку по жизнеобеспечению.Подобное обучение позволяет родителю действовать почти механически в таких ситуациях, даже если он или она паникует внутри. Таким образом, родитель делает правильные вещи автоматически, без его или ее эмоций, затуманивая суждение. В случаях, когда ребенок задерживает дыхание, может помочь, если родитель попытается очистить его или ее голову, сделав несколько глубоких вдохов, прежде чем справиться с ситуацией.
5 Борьба с дефицитом железа
Некоторые исследования показали, что заклинания задержки дыхания связаны с железодефицитной анемией у детей.Поэтому, возможно, стоит попросить врача ребенка провести анализ крови, чтобы проверить уровень эритроцитов и гемоглобина для диагностики анемии. Или, возможно, порекомендовать добавку железа, которая подходит для возраста малыша. Убедитесь, что не передозировка, так как слишком много железа может вызвать побочные эффекты, такие как запор.
До сих пор неясно, какова связь между дефицитом железа в этих заклинаниях, задерживающих дыхание.Все еще возможно, что это случай корреляции и не обязательно причинной связи. Но дефицит железа сам по себе влияет на оксигенацию организма. Это потому, что железо является важным компонентом гемоглобина, составляющим тот самый сайт связывания, к которому присоединяется кислород. Таким образом, у детей с тяжелым дефицитом железа может быть нарушена оксигенация, что делает эпизоды задержки дыхания более серьезными.
4 синих малыша
Врожденный порок сердца — это класс врожденных дефектов, которые могут вызывать цианоз у детей.Появится цианоз или нет, и даже его тяжесть, может зависеть от того, какой тип ИБС у ребенка. Некоторые виды ИБС могут вызывать хронический синий оттенок кожи ребенка. Другие виды могут привести к синеватому оттенку, когда ребенок выполняет определенные уровни физической активности или плачет. Если родитель подозревает, что у ребенка ИБС, лучше проконсультироваться с педиатром своего ребенка для дальнейшего обследования. Некоторые сорта ИБС рассасываются самостоятельно без лечения. Тем не менее, некоторые из них нуждаются в лекарствах или хирургии, чтобы ребенок жил нормальной жизнью.
ИБС могут вызывать цианоз, когда не насыщенная кислородом кровь смешивается с насыщенной кислородом кровью, в результате чего обычно было бы гораздо меньше поставщика кислорода. В некоторых случаях цианоз усиливается, когда в организме слишком много кислорода, что происходит во время физической активности.
3 придумать план
Родители детей, у которых был диагностирован ИБС, захотят поговорить со своим врачом специально, чтобы составить план лечения.В конце концов, даже в тех случаях, когда состояние устраняется само по себе, ИБС требует чувствительного лечения и немедленных действий в случае острых цианотических эпизодов. В этом случае врачи считают родителей неотъемлемой частью медицинской бригады, которая будет следить за состоянием ребенка дома.
План должен включать, как определить, является ли ситуация серьезной или когда можно дождаться цианотического эпизода.Это может также включать, какие лекарства должны быть даны и когда, включая любые резервные лекарства неотложной помощи, которые должны быть доступны. Врач также должен обсудить любую операцию, а также, когда она запланирована. Эта информация и обучение могут позволить родителям быть хорошо подготовленными к тому, чтобы справиться с состоянием ребенка, а также с любыми осложнениями.
2 Уменьшение воздействия окиси углерода
Независимо от причины цианоза, но особенно если это связано с ИБС, важно убедиться, что ребенок не подвергается воздействию угарного газа.Угарный газ представляет собой бесцветный газ без запаха, который связывается с теми же сайтами рецепторов в гемоглобине, что и кислород, и обычно сочетается с ним. Так как он занимает пространство этого важного газа, это может привести к тревожному недостатку кислорода, из-за которого тело в основном задыхается изнутри.
Родители определенно захотят получить сигнализацию об угарном газе для своего дома, чтобы обнаружить присутствие этого газа.Окись углерода может поступать из любого горючего двигателя или прибора. Это может также произойти от сигаретного дыма, еще одной очень веской причины не курить рядом с ребенком. Из-за маленького размера ребенка и относительно меньшего объема крови по сравнению со взрослым, они легче подвержены отравлению угарным газом.
1 Обратиться за помощью
Родители, которые не могут точно определить причину цианоза своего ребенка, обязательно захотят обратиться к врачу.Как и родители, которые знают, почему их ребенок становится синим, но хотят знать больше о состоянии ребенка или хотят поставить дифференциальный диагноз. В таких случаях, как мы неоднократно обсуждали ранее, врач является важным союзником в достижении и поддержании хорошего здоровья ребенка.
Кроме того, также важно, чтобы родитель обратился за помощью к семье и друзьям.В конце концов, они могли иметь дело с подобными ситуациями и, следовательно, могут дать совет. Или, возможно, они смогут помочь с мониторингом в лечении ребенка. Они также могут оказать эмоциональную поддержку, когда для родителей особенно тяжело. Наконец, также важно поговорить со всеми, кто занимается уходом за ребенком. Это включает няню и персонал детского сада, чтобы они знали, что делать во время цианотического эпизода.
Источники: Aafp.org, AboutKidsHealth.ca, BabyCenter.com, WebMD.com
следующий 10 удивительных вещей, которые мужчины никогда не должны делать во время родов
,Однажды воспитатель спросил, почему врач не на 100% уверен, что у ребенка была тазовая часть или голова внизу. Он предложил УЗИ (сонограмму), чтобы проверить положение ребенка.
Окаймление иногда трудно определить при пальпации (ощущение живота руками), а в других случаях довольно легко определить. Даже если врач уверен, он / она порекомендует УЗИ (сонограмму), чтобы получить точные данные для ввода в карту матери.
Беременные родители используют это видео для улучшения положения плода (ягодичная, поперечная, задняя). Вы можете быть одним из этих родителей.Существует краткая демонстрация по использованию наклонного хода и наклонной вперед инверсии. Теперь мы предлагаем подняться на колени после выполнения Инверсии, направленной вперед, в течение 30-35 секунд. Узнайте больше о том, когда и как часто следует выполнять эти и другие действия, чтобы позволить вашему ребенку, находящемуся в казенной части, найти место, где можно повернуть голову вниз, или сделать это легче, если доктор вручную перевернет ребенка.
ВидеоSpinning Babies Parent Class рассказывает обо всех первых шагах, которые мы рекомендуем, чтобы помочь ребенку самостоятельно повернуть голову или сделать внешнюю версию более легкой и успешной.Кроме того, вы научитесь подходу Spinning Babies®, используя баланс, движение и гравитацию для комфорта во время беременности и для облегчения родов. Вы также можете попробовать нашу самостоятельную программу «Помощь ребенку-казеннику Turn ».
Подробнее о том, как перевернуть казенник.
Ультразвук (визуализация) в казенной части — это решение родителей
Некоторые соображения по поводу использования ультразвука могут быть следующими:
- Ультразвук — это более верный способ определения положения ребенка, чем ощущение через живот.
- Ваш поставщик услуг может потребовать, чтобы у вас был конкретный способ узнать положение вашего ребенка, чтобы помочь вам принимать правильные решения.
- Некоторые очевидные проблемы могут быть исключены.
Ультразвук оправдан, если ваш план обслуживания изменится в зависимости от того, что было обнаружено при ультразвуковом исследовании. Но сам ультразвук не без риска.
Обследование брюшной полости новорожденного ребенка
Существует и другой способ определения положения ребенка, кроме ультразвукового исследования, а именно пальпации или ощущения ребенка через живот.Пальпация не так надежна, как УЗИ. Не все женщины легко пальпируются. Для интерпретации ультразвукового изображения тазового ребенка требуется меньше навыков, чем для точного пальпирования положения ребенка, особенно у женщин, которые нелегко пальпировать.
 Некоторые позиции в казенной части
Некоторые позиции в казенной части
Родители могут также захотеть увидеть «доказательство» представления в тазовом предлежании, подготовиться и сделать выбор в отношении родов. Обнаружение того, что ребенок находится на пределе, может определенно изменить планы рождения, планировать ли кесарево сечение или делать необходимые приготовления, иногда включая поездки, чтобы найти надежного практикующего. Узнайте больше, используя книгу Belly Mapping®️. Есть раздел с иллюстрациями, чтобы выяснить, есть ли у вашего ребенка казноз (после 30 недель или около того) и что с этим делать. Вот изображение пальпации и рисунка казенной части, представляющей ребенка в воскресенье, когда ребенок был еще в ягодице. В ту ночь и на следующий день, в понедельник, мама сделала передний поворот, перед ее назначенным УЗИ. На УЗИ мы узнали, что ребенок перевернул голову!
 Гейл чувствует формы представительных частей ребенка .Это голова или низ?
Гейл чувствует формы представительных частей ребенка .Это голова или низ?
При пальпации мы ищем форму цилиндра, исходящую от твердой выпуклости в верхней части глазного дна. Это бедро отрывается от ягодиц.  Если мы обнаружим цилиндры внизу живота и твердый шар сверху, мы рассматриваем возможное положение казенной части.
Если мы обнаружим цилиндры внизу живота и твердый шар сверху, мы рассматриваем возможное положение казенной части.  Прослушивание с помощью фетоскопа или допплера может быть полезным, но не диагностическим. Расположение сердцебиения не является надежным показателем, поскольку звук распространяется через воду. Умение выслушивать многих детей помогает разобраться в разнице, но все еще не является диагностическим, а лишь еще одной важной подсказкой.Иногда сердцебиение можно услышать далеко от сердца, когда врач или акушерка используют допплер. Допплер — это портативный монитор, который использует ультразвук (сонограмму) для определения сердцебиения. Твердый животик позволяет слышать частоту сердечных сокращений на расстоянии от ребенка. То же самое происходит с амниотической жидкостью. Вода несет звук.
Прослушивание с помощью фетоскопа или допплера может быть полезным, но не диагностическим. Расположение сердцебиения не является надежным показателем, поскольку звук распространяется через воду. Умение выслушивать многих детей помогает разобраться в разнице, но все еще не является диагностическим, а лишь еще одной важной подсказкой.Иногда сердцебиение можно услышать далеко от сердца, когда врач или акушерка используют допплер. Допплер — это портативный монитор, который использует ультразвук (сонограмму) для определения сердцебиения. Твердый животик позволяет слышать частоту сердечных сокращений на расстоянии от ребенка. То же самое происходит с амниотической жидкостью. Вода несет звук.
У меня был один ребенок, ягодица вагинально. Я не позволил бы им сделать УЗИ, поэтому я избежал ножа. Люсия Лейн, округ Колумбия, о своем собственном рождении, которое произошло слишком быстро, чтобы кесарево сечение было сделано в родах.
Рисунки начинаются с четырех квадрантов карты живота. Простой круг можно нарисовать на листе бумаги. Затем нарисуйте две пересекающиеся линии; линии пересекаются в пупке. Затем на карте нарисованы неровности и покачивания, которые может чувствовать мать с ягодицей, когда она лежит. 
Детали, которые помогут вам подумать о том, что вы чувствуете:
- Когда ноги сложены возле ягодиц ребенка, таз и ноги вместе образуют жесткий шар.
- Ощущение сложенных ног и бедер ребенка через мышцы живота и матки иногда может сильно походить на голову.
- Голова, однако, наклоняется на шею при движении рукой. Захватив и опрокинув ягодицы, вы переместитесь на весь ствол ребенка.
- Иногда матка над головкой плода на глазном дне (верхушка матки) ощущается теплой и нежной.
- Когда ребенок вытягивает ногу от своего тела, бедра будут иметь цилиндрическую форму — бедро.Голова не имеет цилиндра, выходящего из нее.
- Иногда может быть цилиндрическая форма, перекрывающая голову, когда ребенок поднимает руку. Иногда пальцы можно почувствовать возле лица.
- Ниже в тазу, движение ягодицы довольно запоминающимся. Одна мама сказала: «Ребенок сделал беговую дорожку из моего мочевого пузыря». Сравните это с положением ягодиц Фрэнка, ноги направлены вверх к животику и груди, и в нижней части живота нет движения от ступней.
- Поперечный ребенок будет лежать сбоку. Ничего не будет в тазу. Конечности будут пересекать живот, высокий или низкий или прямо поперек, в зависимости от того, как ребенок лежит. Конечности могут быть даже к спине, что сделает ребенка менее активным. Дно и голова будут по-прежнему скользить по животу матери на регулярной основе, успокаивая всех благополучием ребенка.
Преимущества УЗИ / УЗИ
Врач не будет делать кесарево сечение для ребёнка с опущенной головой, так как он принял миску.И, если родители желают родов в вагинальном тазовом периоде, сонография может определить местонахождение плаценты, проверить сгибание головы и помочь родителям и врачу предсказать, в каком положении таза может находиться ребенок после начала родов. Ноги могут изменить положение в начале родов, поэтому фактическое положение не может быть уверенным до тех пор, пока ребенок не пройдет через таз в стадии родов. Даже некоторые специалисты в области ультразвука не совсем точно рассказывают о деталях положения плода, поэтому родители должны попросить, если они решат сделать УЗИ, подробно объяснить им положение ребенка.
Представляют интерес:
- С какой стороны находится спина ребенка (при планировании физиологического тазового зачатия у тазовых детей, чья спина справа может иметь более легкое вращение)
- Расположение плаценты
- Количество головы сгибание (сколько и в каком направлении согнута шея)
- В каком положении ягодицы находится ребенок в данный момент
- Размер головы относительно тела
- Вес ребенка (не всегда точный, но нам нужны голова и тело быть в той же пропорции, а не иметь голову ребенка намного больше, чем обычно, для размера тела, которое имеет ребенок.Если откровенная нижняя часть ягодицы доношенного ребенка подходит, мы ожидаем, что голова будет соответствовать, но она должна быть согнута подбородком вниз).
При подозрении на положение спины с помощью упражнений «Инверсия вперед и наклон спины» по материнской линии ребенок может опрокинуть голову. Эти упражнения и многое другое включены в наш 6-дневный план «Помогаем ребенку-молочной железе» Turn . Узнайте больше о том, что нужно делать для беременного ребенка во время беременности в . Когда беременность является проблемой? Для много о казенной части читайте казенной части.
.Детский блюз | BabyCenter
Почему я чувствую себя несчастным после рождения ребенка?
Очень часто, когда вы рожаете, вы чувствуете себя плачущим и капризным. Рождение ребенка может быть как волнующим, так и утомительным. Это может принести много радости, но может также бросить вам вызов способами, которые вы никогда не ожидали.
Вы можете чувствовать себя измученным, взволнованным, несчастным или пойманным в ловушку, и вы будете плакать из-за вещей, которые обычно вас не беспокоят. Ваш аппетит может увеличиваться или уменьшаться, и вы не можете спать.Вы также можете быть раздражительным, нервным, беспокоиться о том, чтобы быть хорошей матерью, или бояться, что материнство никогда не будет чувствовать себя иначе, чем сейчас.
Будьте уверены: все эти чувства нормальные. До 80 процентов новых мам испытывают эти «детские блюз». Блюз ребенка обычно начинает подниматься в течение двух недель, но он не всегда исчезает полностью.
Что вызывает детский блюз?
Голубой ребенок может быть вызван физическими изменениями, эмоциональными факторами или и тем, и другим.После рождения ваше тело быстро меняется. Ваш уровень гормонов падает, ваша грудь может набухать, когда поступает молоко, и вы, скорее всего, будете истощены. Одних этих физических реалий может быть достаточно, чтобы вызвать блюз.
Эмоционально, вы можете беспокоиться о благополучии вашего ребенка, переходе к материнству или адаптации к вашей новой рутине. Ваши новые обязанности могут чувствовать себя подавляющим.
Что я могу сделать, чтобы чувствовать себя лучше?
Отдых и поддержка вашей семьи и друзей могут существенно помочь вам чувствовать себя лучше.
Несмотря на то, что вы приспосабливаетесь к пугающей новой реальности необходимости удовлетворения всех потребностей крошечного человека, важно не пренебрегать собой в этом процессе. Конечно, это легче сказать, чем сделать, поэтому не стесняйтесь обращаться за помощью. Лишение сна может усугубить блюз ребенка, поэтому старайтесь отдыхать, когда можете. Даже 10-минутный сон может помочь.
Также старайтесь выполнять легкие упражнения каждый день — неторопливая прогулка на свежем воздухе может творить чудеса с вашим настроением.(Если у вас был кесарево сечение или вы все еще чувствуете боль от родов, вы можете сначала проконсультироваться с вашим лечащим врачом.)
Опирайтесь на людей, которые заботятся о вас. Если у вас есть партнер, поделитесь, как вы себя чувствуете и что вы найдете полезным. Друг или родственник, которому доверяют, может также предложить сочувствующее ухо так же как практическую помощь с ребенком или домашней работой.
Другие новые мамы могут стать еще одним источником комфорта. Посмотрите, есть ли в вашей больнице или родильном центре группы для новых матерей, где вы можете найти эмоциональную поддержку от женщин, переживающих аналогичный опыт.Сообщество мам BabyCenter также может помочь вам пережить трудный период новорожденного.
Как узнать, есть ли у меня послеродовая депрессия?
Легко спутать детский блюз с послеродовой депрессией (PPD), потому что у них есть общие симптомы. Но в то время как ребенок со временем ослабевает, PPD более интенсивен, сохраняется и должен лечиться как можно раньше. Пройдите тест на послеродовую депрессию, чтобы узнать, есть ли у вас признаки депрессии.
Если вы находитесь в первой паре послеродовых недель, ожидайте некоторого эмоционального потрясения.Но если вы продолжаете чувствовать себя так более двух недель после родов, позвоните своему поставщику. Позвоните раньше, если у вас также есть серьезное беспокойство или личная или семейная история депрессии.
Если у вас есть мысли о вреде себе или вашему ребенку, немедленно обратитесь за профессиональной помощью.
Когда у кого-то, кого ты знаешь, есть ребенок, блюз
Партнеры, друзья и родственники. Лучшее, что вы можете сделать, — это заверить молодую маму, что это нормально, и многие женщины чувствуют это после родов.Она, вероятно, измотана и неуверена в себе, и если это ее первый ребенок, она никогда не делала этого раньше. Неудивительно, что она чувствует себя подавленной!
Просто будь там, чтобы слушать, помогать и предлагать эмоциональную поддержку. Поощряйте ее плакать, если ей нужно. Скажи ей, что она делает отличную работу. Сведите посетителей к минимуму и напомните ей, что ей не нужно отправлять благодарственные открытки прямо сейчас.
Дай ей разрешение позаботиться о себе. Настаивайте на том, чтобы она как можно больше отдыхала, и добровольно ухаживайте за ребенком, пока она дремлет.Помогите составить расписание и установить приоритеты того, что должно быть сделано, в сравнении с тем, что может подождать, и помогите с ежедневными обязанностями, такими как стирка или приготовление ужина. Прежде всего, дайте ей знать, что вы там для нее и ребенка, несмотря ни на что.
Подробнее:
Как послеродовая дула может помочь
Викторина: Может ли быть послеродовая депрессия?
Послеродовая депрессия
Найдите поддержку в сообществе BabyCenter
.