Может ли повторится слабоя родовая деятельность и во 2 родах? — вторые роды при первом слабая родовая деятельность — запись пользователя Елена (id1755773) в сообществе Благополучная беременность в категории Душевные переживания
пост в среду и пятницу почемуДоча родилась в 2013г. в результате ЭКС. Диагноз - слабая родовая деятельность. Сейчас беременна во второй раз, и меня ни как не отпускает мысль, что и во второй раз все повторится. Вся история под катом.
И так 2013г. ПДР было на 09 сентября - это был понедельник. В среду мама и муж что называется "выгнали меня из дому", мол им так спокойнее, что я в роддоме под наблюдением. Беременность протекала легко и я ни капельки не переживала, что пошла 41 неделя. Все же заложено природой и дата ПДР, это просто ориентировачная дата.
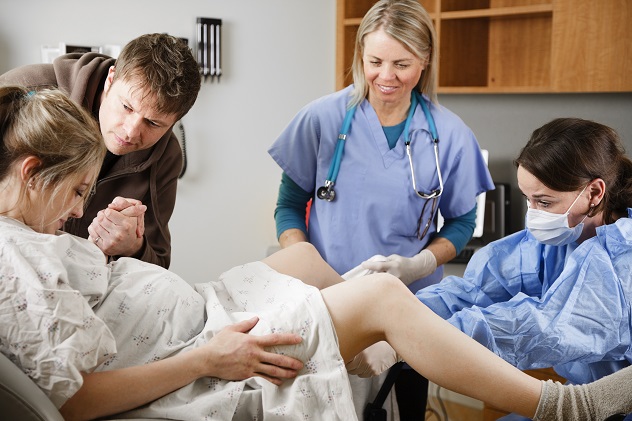
Утром в пятницу 13.09 я проснулась (около 8), села и поняла что из меня что то вытекает. Оказалось, что это немножко подтекли воды. Плановый осмотр только 10, так что я подошла и сказала акушерке, она сказала подойти мин через 20 на пост и меня посмотрит дежурный врач. Пока ждала, поняла что начались схватки переодичностью 7-8 минут (тренировачных схваток у меня за Б ни разу не было). Врач сначала отправила меня на КТГ (показало что пошли первые схватки). Врач посмотрела: говорит пузырь целый, но говорит, ну что все равно сегодня рожать, проколем пузырь сейчас? Ну я и согласилась (было 9-40). Потом была клизма. И перевод в родовую (было 11.40).
Дальше все было как в тумане. Девочки знаю у всех все по разному, но у некоторых девочек тоже читала, что во время схваток "вырабало". Вот именно это слово. Мне вот интересно почему такая реакция у организма? Девочки я ничего не могла с собой поделать, у меня прям глаза слипались, я еле как их разлепляла во время схваток и пыталась держать открытыми к приходу врачей. Было почему то очень стыдно, что я сплю во время родов((( Сейчас понимаю, что надо было сказать кому-нибудь, может это что-нибудь изменило, или вкололи что то или наоборот сказали спи, и я бы ни мучилась. Потом поставили капельницу, наверно с окситоцином, спросила у акушерки, говорит, так надо, чтоб схватки получше были. Переодически заходили врачи смотрели раскрытие, молоденькие акушерки ставили КТГ. КТГ со схватками конечно то еще испытание - лежи и не шевелись. В 16.00 пришла очередной врач - женщина (видимо был пересменок, до этого был мужик), посмотрела, говорит полное раскрытие, ну все через час рожать будем - ребенок еще высоко, за час должен опуститься (по УЗИ мне поставили вес малыша 4200). Пришла в 16-45 посмотрела, ребенок ни опустился ни на см. Попробовали тужится, не помогает - ребенок не двигается. Говорит, сама я ребенка не вытолкну - слишком высоко. Выход только один - кесарево. Девочки как представила, что если на кесарево не соглашусь, мне дочу с одной стороны будут давить, а с другой щипцами тянуть, с меня вся сонливось слетела. Забыла еще написать, у меня воды были зеленые. На кесарево согласилась сразу, операцию я не боялась, боялась за дочу.
И в 18.05 в результате кесарево сечения появилась на свет мое солнышко. Вес 3850, рост 51см.
Девочки сейчас снова Б. Так хочу родит сама, в первую очередь из-за того после операции даже на 3 день двигаешься скрючевшись и по стеночке, а после ЕР девчонки вечером уже в душ бегами мыться (да-да, у меня прям мечта была помыться, еле дотерпела, пока разрешили). Девочки как думаете во второй раз такой "каки" со мной не случится и ребенок опустится?
П.С. забыла написать про схватки - были довольно терпимые, но я так понимаю, что это еще связано с тем что ребенок не дошел до родых путей. И также знаю, про то что возможно мне не позволят рожать самой из-за шва. Но как говорится мысли материальны, вот и буду настраивать на то что разрешат)))))))))))
чем они опасны для малыша?
Моя беременность первым ребенком протекала относительно благополучно. Однако на последнем УЗИ меня предупредили, что ребенок будет крупноватый. При последнем осмотре у гинеколога ориентировочный вес был около 4 кг. Схватки начались сразу после 40 недель, и с их началом я отправилась в родильный дом пешком (благо он находился в двух домах от меня). При первом осмотре врач отметил, что роды уже начались, и меня сразу отправили в родильное отделение. Далее в течение 9 часов были обычные схватки, они не были такими болезненными, как меня все предупреждали. Я еще тогда подумала: почему все так кричат, это же практически не больно. Ощущения были примерно такие же, как во время месячных. Далее во время осмотра гинеколог сказала, что шейка полностью раскрылась и проткнула пузырь, сказала, что в течение максимум получаса я уже должна родить. А дальше начался какой-то ужас. Ребенок никак не хотел появляться на свет. На родах мне помогал муж, он тряс меня. На схватках мы с ним вместе кричали. Однако акушерка постоянно повторяла, что ребеночек не выходит, и я должна постоянно сильно тужиться. Уже через несколько минут силы меня оставили, а результата все не было. Доктор не могла понять, что происходит. Роды проходили по классической схеме, и ничто не предвещало неприятностей. В течение 3 часов я никак не могла родить, хотя у меня были достаточно сильные потуги. В последний час я практически теряла сознания на каждой из потуг, казалось, что это никогда не кончится. Тем не менее, акушерка говорила, что я не стараюсь. Кесарево сечение было уже не сделать, и я понимала, что в любом случае придется как-то рожать самой, однако сил уже не было. Началась паника. В итоге доктор предложила сделать мне эпизиотомию — разрез влагалища. Наверное в обычном состоянии эта процедура болезненна, но во время родов я даже не почувствовала никакой боли. После этого процесс пошел быстрее, однако врач с удивлением увидел вместе с головкой ручку малыша, которой он ее обнимал. Видимо это случилось уже во время родов, так как на последнем УЗИ ее там не было. После эпизиотомии уже через несколько секунд малыш появился на свет. Он весил 4100 и у него был объем головы 36 см, что несколько больше нормы. Такое рождение не прошло для него бесследно. Оказалось, что ключица той ручки, что у него была поднята, во время родов сломалась. Также вследствие долгого потужного периода (в норме он должен быть не больше 1-2 часов) у него развились неврологические осложнения: парез лицевого нерва, слабость плечевого пояса. Весь первый год его жизни мы лечили осложнения наших непростых родов. К счастью, мы со всеми проблемами справились, и теперь он вырос красивым спортивным мальчиком и учится в школе на «отлично».
Стремительные роды. Стремительные роды
Содержание:
Казалось бы, что плохого в том, что роды идут слишком быстро? И мама скорее «отмучается» и стресс, переживаемый малышом, будет короче? Тем не менее любой акушер-гинеколог скажет, что стремительные и быстрые роды — это серьезная патология. И, к сожалению, встречается она не так уж редко.
Стремительные и быстрые роды связаны с нарушением сократительной функции матки во время родов. Такие роды могут изначально носить затяжной характер: замедлены процессы раскрытия шейки матки, предлежащая часть плода (головка при головном предлежании и ягодички — при тазовом) долгое время остается прижатой к входу в малый таз, а затем происходит ее стремительное продвижение через родовые пути. Общая продолжительность родов может соответствовать нормальным показателям (10-12 ч), но период изгнания (непосредственного рождения ребенка) резко укорочен. Возможен и другой вариант резко укорочены все периоды родов. В этом случае быстрые роды протекают у первородящих менее 6 часов, у повторнородящих — менее 4 часов, стремительные роды — соответственно менее 4 и менее 2 часов.

Причины возникновения стремительных родов
- Генетическая (врожденная) патология мышечных клеток (миоцитов), при которой резко повышена их возбудимость, то есть для возбуждения сокращения мышц матки нужен меньший потенциал, чем обычно. Поскольку, как уже говорилось, эта причина является генетической, то она может передаваться по наследству. Следовательно, если у матери или ближайших родственниц по материнской линии (тети, сестры) были быстрые или стремительные роды, можно предположить их повторение.
- Повышенная возбудимость нервной системы
- Нарушения обмена веществ, заболевания желез внутренней секреции, которые имелись у женщины еще до беременности, например, повышенная выработка гормонов щитовидной железы, гормонов надпочечников.
- Так называемый отягощенный акушерско-гинекологический анамнез, то есть наличие у женщин гинекологических заболеваний, например воспалительных, или предыдущие патологические роды, особенно если первые роды были быстрыми, травматичными для мамы и ребенка.
- Одним из предрасполагающих факторов чрезмерно сильной родовой деятельности является
- Патологии беременности: тяжелый гестоз (токсикоз), заболевания почек и др.
- Ситуации создаваемые медицинским персоналом, в частности необоснованное или чрезмерное применение родостимулирующих препаратов.
Как происходят стремительные роды
Родовая деятельность при быстрых или стремительных родах обычно начинается внезапно и бурно — либо после имевшей место слабости родовых сил, либо изначально. При этом очень сильные схватки следуют одна за другой через короткие паузы и быстро приводят к полному раскрытию шейки матки. При внезапно и бурно начавшихся родах, протекающих с интенсивными и почти беспрерывными схватками, роженица приходит в состояние возбуждения, выражающееся в повышенной двигательной активности, учащении пульса и дыхания, подъеме артериального давления.
Потуги бывают также бурными, стремительными, в течение 1-2 потуг рождается плод, а за ним послед.
Следует упомянуть, что сильные схватки могут свидетельствовать не только о чрезмерно сильной, но и о дискоординированной родовой деятельности, при которой, несмотря на интенсивность схваток, шейка матки остается закрытой на том или ином участке.
Стремительные роды у многорожавших женщин могут закончиться даже за несколько минут. Они нередко застают женщину в не самой подходящей обстановке, например, в транспорте или в другом общественном месте, отсюда большая вероятность инфицирования и других последствий не оказанной во время медицинской помощи.
Возможные осложнения при стремительных родах
Стремительные роды могут пройти без последствий, однако не исключены осложнения как для плода, так и для матери. Чрезмерно сильная родовая деятельность угрожает матери опасностью отслойки плаценты до рождения малыша. Это обусловлено тем, что мышцы матки почти постоянно находятся в состоянии сокращения, маточно-плацентарные сосуды пережаты, кровообращение между маткой и плацентой нарушено. Если вовремя не оказать женщине медицинскую помощь (а в данном случае счет идет на секунды), то кровотечение может повлечь за собой серьезные последствия. Если же при этом кровь скапливается между отслоившимся участком плаценты и маткой, матка переполняется кровью, постоянно поступающей из участка отслойки, мышцы матки «пропитываются» этой кровью и теряют способность сокращаться, вследствие чего кровотечение остановить невозможно. Подобные ситуации чреваты удалением матки. Малышу же преждевременная отслойка плаценты может угрожать острой гипоксией (нехваткой кислорода).
При стремительном продвижении через родовые пути головка плода не успевает конфигурировать — уменьшиться за счет того, что кости черепа в области швов и родничков (мягких соединений) находят одна на другую, как черепица. В норме швы и роднички у младенца закрыты соединительной тканью, что дает возможность головке малыша приспосабливаться для прохождения через кости таза матери. Во время быстрых или стремительных родов головка плода подвергается быстрому и сильному сдавливанию, что может привести к ее травме и внутричерепным кровоизлияниям, а это, в свою очередь, может вызвать различные негативные последствия: от обратимых парезов и параличей до гибели плода.
Быстрое продвижение ребенка через родовые пути часто обуславливает достаточно серьезные травмы родовых путей: глубокие разрывы шейки матки, влагалища, промежности.
Быстрое опорожнение матки может привести к тому, что мышцы ее плохо сокращаются после родов, что может вызывать послеродовое кровотечение.

Тактика ведения быстрых родов
В том случае, когда при поступлении беременной в родильный дом раскрытие шейки матки было небольшим (2-3 см), родовая деятельность развивалась очень бурно и в течение 2-3 часов произошло полное раскрытие шейки матки, роды ведутся в положении лежа на боку. При этом применяют препараты и средства, которые расслабляют мышцы матки и замедляют родовую деятельность. В тех случаях, когда быстрые роды вызваны введением лекарственных препаратов, стимулирующих родовую деятельность, введение этих препаратов немедленно прекращают.
При чрезмерно сильной родовой деятельности ведется постоянное кардио-мониторное наблюдение за состоянием малыша (при помощи специального аппарата фиксируется сердцебиение плода). Для этого к животу роженицы прикрепляют датчик, а на экране аппарата отражается ежесекундно изменяющееся число сердечных сокращений плода. Некоторые подобные аппараты позволяют контролировать не только сердечную деятельность плода, но и силу маточных сокращений. Кардиотокография применяется как дополнительный диагностический метод наряду с УЗИ и доплеровским исследованием в третьем триместре беременности. После родов проводят тщательный осмотр родовых путей для диагностирования травматических поражений и их своевременной коррекции. При наличии глубоких и обширных разрывов операцию осмотра и восстановления родовых путей проводят на фоне общего обезболивания, чаще применяется внутривенный наркоз.
Учитывая возможность осложнений для матери и плода, возникает вопрос о рациональности ведения родов через естественные родовые пути. Но даже при наличии тех или иных предрасполагающих факторов, перечисленных выше, нельзя с точностью сказать, будут ли роды протекать с чрезмерно сильной родовой деятельностью. Абсолютными показаниями для оперативного родоразрешения являются преждевременная отслойка нормально расположенной плаценты и вызванное этим состоянием кровотечение, а также острая гипоксия плода (наличие этого осложнения определяют по изменению числа сердечных сокращений плода).
Профилактика стремительных родов
Для профилактики стремительных родов большую роль играет раннее выявление предрасполагающих факторов. Если у беременной есть какие-либо факторы риска, особенно если предстоят вторые роды, а первые были быстрыми, лучше лечь в стационар до срока предполагаемых родов. Женщинам группы риска по развитию аномалий родовой деятельности, в частности чрезмерно сильной родовой деятельности, следует проводить психопрофилактическую подготовку к родам с использованием приемов аутотренинга, обучения методам мышечной релаксации, контроля за тонусом мускулатуры матки. Важно, чтобы беременная женщина находилась в состоянии психоэмоционального комфорта, была убеждена в благополучном исходе родов. Большую роль играют рациональный режим дня, режим питания. Во время беременности желательно посещать школу для беременных, где будущую маму ознакомят с физиологией родового акта, научат правильно вести себя во время родов, с тем чтобы рационально использовать свой физический потенциал для успешного родоразрешения. Если у будущих родителей возникнут какие-либо опасения по поводу предстоящих родов (например, вызванные прошлым опытом) в школе для беременных они смогут о обратиться к психологу. Все это в совокупности создаст позитивный психоэмоциональный фон, и будущая мама почувствует ceбя более уверенно.
Из медикаментозных средств для профилактики чрезмерно сильной родовой деятельности во время беременности применяют спазмолитические (расслабляющие мускулатуру матки) препараты, такие, как Но-шпа, а также средства, улучшающие маточно-плацентарное кровообращение (трентал, курантил). Медикаментозную профилактику проводят вплоть до родов только тем женщинам, у которых имеется риск развития патологии сократительной деятельности матки.
Нина Шмелева, акушер-гинеколог, врач высшей категории,заведующая консультационно-диагностическим центром роддома ГКБ№7

Статья из майского номера журнала.
Мои стремительные роды закончились черепно-мозговой травмой и острой гипоксией. Сейчас у ребёнка инвалидность — тяжёлая форма эпилепсии:(( Со вторым ребёнком врачи предлагают кесарево. Так что скорей всего, я соглашусь на операцию…
02.10.2008 11:25:07, Свеклуша7лет назад,у меня были стремительные роды…врача рядом не оказалось.так как скоро намечался пересменок и она со всей уверенностью.что я не рожу в ее смену,ушла благополучно пить чай…
Благо рядом была акушерка,которая во время подошла ко мне…
Смутно помню что происходило.помню реаниматолога.который говорил:не знаю выжевет ли ваш ребенок?
в общем принимала роды одна акушерка.ребенок родился с единичным сердцебиением и без дыхания…
Дочку продержали без воздуха…
давольно таки долгое время,хватило для того чтобы мозг окончательно был поражен…
в общем последствия ужасные.дочка выжила и осталась инвалидом,грубое поражение центральной нервной системы,ДЦП…Год назад она умерла…Все эти шесть лет она мучалась.вес ее был не больше 6 кг…в 6 летнем возрасте она даже не держала голову…В общем не передать всего этого ужаса…
Мне сейчас 26 лет,думаю родить второго,но страшно так.что не передать словами…
А у меня была переношенная беременность. Переходила неделю. Легла в отделение патологии. Врач сказала, что на следующий день будем протыкать пузырь. В 8 утра пузырь был проткнут. Схватки начались через 15 минут после этого. И пока лежала под КТГ прошло 2 схватки. Затем быстрее-быстрее. через каждые 15 минут, 10 минут, 5 минут, 2 минуты…постоянно. выползла в коридор, попросила обезболивающее… боль непрекращающаяся. Пришел врач, посмотрел, раскрытие 2 см. Затем укол поставили… Уж не знаю что мне там вкололи, но стало полегче.Но не надолго. Минут через 15 я поняла, что меня тужит. Закричала. Персонал сработал очень быстро. Перевернули на спину (я все схватки просидела в коленно-локтевой позе). Тужилась неправильно. Лицо было всё синее, малыш тоже страдал от нехватки кислорода. Но потуги прошли за 20 минут. И к 12 я родила. Итого 4 часа. Много разрывов. Детское место я уже сама не смогла родить. Давили на живот. Затем капельницу (окситоцин). И все 5 дней ставили этот препарат (то капельницы, то уколы). У малыша киста в голове. Сказали, что ничего страшного, заживет. Тоже прописали уколы. Так что стремительные роды всё же опасны для здоровья.
07.09.2008 17:03:44, ПолинаВсего 74 сообщения Прочитать обсуждение полностью.
причины возникновения и последствия / Mama66.ru
Роды – естественный, но сложный процесс. Нерожавшие девушки часто слышат от опытных подруг словосочетание «тяжелые роды». Но каждая надеется на то, что ее собственные роды пройдут легко и спокойно.

Классификация
Причины тяжелых родов самые разнообразные – иногда они возникают еще на стадии планирования беременности, иногда – во время нее, а в некоторых случаях – уже в самом процессе родов.
Условно осложнения можно разделить на 3 группы.
Осложнения, развившиеся еще до зачатия малыша
К этой группе относятся любые хронические заболевания матери:
- патологии почек, сердца, сосудов;
- онкология в анамнезе, в остром периоде, в стадии ремиссии;
- сахарный диабет;
- заболевания печени и гепатиты любой этиологии;
- эндокринологические патологии в репродуктивной системе женщины;
- ВИЧ у матери или отца.
Осложнения, развившиеся во время беременности
Это следствие возросшей нагрузки на все органы и системы в организме матери в период вынашивания малыша. К ним относят:
- гестоз с поражением мочевыделительной системы;
- эклампсия – резкий скачок артериального давления, при котором возникает угроза для жизни матери и будущего ребенка;
- неправильное положение плода – поперечное, тазовое;
- предлежание плаценты – полное или частичное перекрывание зева матки;
- обвитие плода пуповиной;
- клинически узкий таз у матери;
- многоплодную беременность;
- ЭКО-беременность.
Осложнения, развившиеся во время родов
К ним относят:
- преждевременные роды – начинаются до 38 недели беременности;
- разрывы тканей и органов у матери;
- гипоксия, асфиксия плода;
- слабая родовая деятельность;
- кровотечение у матери;
- использование специальных инструментов для извлечения ребенка;
- ручное удаление последа;
- удаление матки из-за невозможности купировать кровотечение у матери.


Последняя группа осложнений является самой опасной, так как симптоматика развивается спонтанно. От врача требуется внимание и профессиональная подготовка, скорость принятия решений.
Первые 2 группы менее опасны, так как у врача и будущей мамы есть время подготовиться к родам. Обычно в таких случаях рекомендуют плановое кесарево сечение. Однако вероятность естественных родов и появления на свет здорового ребенка также высока.
Предпосылки развития
Причины патологической ситуации выяснить достаточно сложно. Так как один и тот же симптом у разных рожениц приведет к разному результату. Рассмотрим предпосылки основных осложнений у матери.
Преждевременные роды
Ребенок стремится появиться на свет на сроке от 28 до 37 недель. В этот период малыш считается недоношенным, слабым. У него недоразвиты все органы и системы организма. Подробнее о недоношенных детях→
Возможные причины ранних родов:
- аборты или выкидыши в прошлом;
- многоводие или несколько плодов в полости матки;
- отслойка или предлежание плаценты, пороки развития матки;
- недостаточность шейки матки.
Слабость родовой деятельности
Во время нормальных родов интенсивность схваток возрастает. В этом же случае все наоборот – происходит ослабление или полное затухание схваток. В итоге роды затягиваются, шейка матки раскрывается недостаточно быстро. Страдают и мама, и ребенок.

Причины этого состояния:
- психологически мать не готова к родам;
- воспалительные процессы в репродуктивных органах;
- крупный ребенок или его неправильное положение;
- усталость женщины;
- осложнения во время беременности;
- узкий таз у роженицы.
Кислородное голодание у ребенка
Это состояние может развиться и во время беременности, и в родовом периоде. Основные причины – преждевременная отслойка плаценты, обвитие пуповиной.
Узкий таз у беременной женщины
Это не означает, что она не сможет родить самостоятельно. Такие девушки находятся на специальном учете, а вероятность естественного появления на свет определяется уже в процессе родов.
Разрывы тканей
Легче всего переносятся разрывы или надсечки промежности. Они заживают в течение месяца после родов. Разрывы влагалища – это более опасная ситуация. Разрывы шейки матки являются показаниями к экстренному кесареву сечению.
Последствия тяжелых родов. Что ждет ребенка?
Во время появления на свет ребенок страдает ничуть не меньше, чем женщина.
Последствия осложненных родов для малыша могут быть следующими:
- кислородное голодание или гипоксия. Особенно страдают клетки головного мозга;
- аноксия – тип кислородного голодания, при котором поражаются и головной мозг, и прочие органы в теле ребенка;
- инфицирование ребенка во время прохождения по родовым путям;
- интоксикация младенца медицинскими препаратами;
- смерть ребенка в родах или послеродовом периоде.


Осложненные роды – это не значит, что у малыша обязательно разовьются какие-либо патологические состояния.
Последствия для матери
Основную нагрузку во время родов несет женщина. Чем могут закончиться для нее осложненные роды? Последствия носят физический и психологический характер.
Физические осложнения родов:
- разрывы;
- кровотечения;
- инфицирование;
- расхождение лонного сочленения;
- летальный исход.
Психологические осложнения:
- страх забеременеть еще раз;
- отсутствие чувства близкого контакта с младенцем, и как следствие, развитие комплекса неполноценности у матери;
- страх и нежелание продолжать половые контакты;
- мучительные воспоминания о родах;
- послеродовая депрессия.
Врачи не стремятся усложнить задачу себе и роженице. Без показаний не назначаются дополнительные препараты и процедуры, не используется вспомогательный инструмент. Если медикаментозные и прочие методы не приводят к желаемому результату, то женщине проводят экстренное кесарево сечение.


Рекомендации врачей-гинекологов по предупреждению осложнений в родах:
- До планируемой беременности пролечить хронические заболевания.
- Избавиться от вредных привычек. Желательно вместе с супругом.
- Во время постановки на учет в консультации честно сообщить врачу о состоянии своего здоровья. Включая, аборты или выкидыши в анамнезе, перенесенные ЗППП, прочие хронические заболевания, как протекали предыдущие роды и с каким результатом.
- Выполнять все назначения врача, рационально питаться.
- При появлении признаков патологии – кровотечение, мазня, боли внизу живота любой интенсивности, сильная тошнота и мучительная рвота – срочно обратиться в лечебное заведение.
- Во время родов не паниковать и слушать все наставления и требования медицинского персонала.
Восстановление после тяжелых родов
Чтобы минимизировать последствия тяжелых родов специалисты рекомендуют соблюдать некоторые правила:
- Выполнять все назначения и рекомендации врача.
- Стараться наладить грудное вскармливание. Это даст возможность нормализовать эмоциональную связь с малышом.
- Не поднимать тяжести и избегать активной физической нагрузки до полного восстановления.
- При признаках кровотечения – наполнение 1 подкладной в течение 30–60 минут – срочно обратиться в лечебное заведение.
Роды – это процесс индивидуальный. Не стоит намеренно читать страшные рассказы о тяжело перенесенном процессе. Отнеситесь к родам как к тяжелой, но необходимой процедуре со счастливым концом.
Автор: Марина Романенко,
специально для Mama66.ru
Полезное видео о тяжелых родах
Советуем почитать: Эпидуральная и спинальная анестезия при кесаревом: в чем отличие?
Слабая родовая деятельность, что это такое, причины, признаки слабой родовой деятельности. Слабая родовая деятельность при первых родах что это
ГлавнаяРодСлабая родовая деятельность при первых родах что этоМожет ли повторится слабоя родовая деятельность и во 2 родах? — вторые роды при первом слабая родовая деятельность — запись пользователя Елена (id1755773) в сообществе Благополучная беременность в категории Душевные переживания
Доча родилась в 2013г. в результате ЭКС. Диагноз — слабая родовая деятельность. Сейчас беременна во второй раз, и меня ни как не отпускает мысль, что и во второй раз все повторится. Вся история под катом.
И так 2013г. ПДР было на 09 сентября — это был понедельник. В среду мама и муж что называется «выгнали меня из дому», мол им так спокойнее, что я в роддоме под наблюдением. Беременность протекала легко и я ни капельки не переживала, что пошла 41 неделя. Все же заложено природой и дата ПДР, это просто ориентировачная дата.
Утром в пятницу 13.09 я проснулась (около 8), села и поняла что из меня что то вытекает. Оказалось, что это немножко подтекли воды. Плановый осмотр только 10, так что я подошла и сказала акушерке, она сказала подойти мин через 20 на пост и меня посмотрит дежурный врач. Пока ждала, поняла что начались схватки переодичностью 7-8 минут (тренировачных схваток у меня за Б ни разу не было). Врач сначала отправила меня на КТГ (показало что пошли первые схватки). Врач посмотрела: говорит пузырь целый, но говорит, ну что все равно сегодня рожать, проколем пузырь сейчас? Ну я и согласилась (было 9-40). Потом была клизма. И перевод в родовую (было 11.40).
Дальше все было как в тумане. Девочки знаю у всех все по разному, но у некоторых девочек тоже читала, что во время схваток «вырабало». Вот именно это слово. Мне вот интересно почему такая реакция у организма? Девочки я ничего не могла с собой поделать, у меня прям глаза слипались, я еле как их разлепляла во время схваток и пыталась держать открытыми к приходу врачей. Было почему то очень стыдно, что я сплю во время родов((( Сейчас понимаю, что надо было сказать кому-нибудь, может это что-нибудь изменило, или вкололи что то или наоборот сказали спи, и я бы ни мучилась. Потом поставили капельницу, наверно с окситоцином, спросила у акушерки, говорит, так надо, чтоб схватки получше были. Переодически заходили врачи смотрели раскрытие, молоденькие акушерки ставили КТГ. КТГ со схватками конечно то еще испытание — лежи и не шевелись. В 16.00 пришла очередной врач — женщина (видимо был пересменок, до этого был мужик), посмотрела, говорит полное раскрытие, ну все через час рожать будем — ребенок еще высоко, за час должен опуститься (по УЗИ мне поставили вес малыша 4200). Пришла в 16-45 посмотрела, ребенок ни опустился ни на см. Попробовали тужится, не помогает — ребенок не двигается. Говорит, сама я ребенка не вытолкну — слишком высоко. Выход только один — кесарево. Девочки как представила, что если на кесарево не соглашусь, мне дочу с одной стороны будут давить, а с другой щипцами тянуть, с меня вся сонливось слетела. Забыла еще написать, у меня воды были зеленые. На кесарево согласилась сразу, операцию я не боялась, боялась за дочу.
И в 18.05 в результате кесарево сечения появилась на свет мое солнышко. Вес 3850, рост 51см.
Девочки сейчас снова Б. Так хочу родит сама, в первую очередь из-за того после операции даже на 3 день двигаешься скрючевшись и по стеночке, а после ЕР девчонки вечером уже в душ бегами мыться (да-да, у меня прям мечта была помыться, еле дотерпела, пока разрешили). Девочки как думаете во вт
3. Ведение родов при аномалиях родовой деятельности.
К основным видам аномалий родовой деятельности относят патологический прелиминарный период, первичную и вторичную слабость родовой деятельности, чрезмерно сильную родовую деятельность, дискоординацию родовой деятельности и тетанус матки.
Слабая родовая деятельность
Слабость родовой деятельности характеризуется недостаточной силой и продолжительностью сокращений матки, увеличением промежутков между схватками, нарушением их ритмичности, замедлением раскрытия шейки матки, задержкой продвижения плода.
Различают первичную и вторичную слабость родовой деятельности.
При первичной слабости схватки с самого начала родов слабые и неэффективные.
Вторичная слабость возникает на фоне нормально начавшейся родовой деятельности. Слабость родовой деятельности приводит к затяжному течению родов, гипоксии плода, утомлению роженицы, удлинению безводного промежутка, инфицированию родовых путей, развитию воспалительных осложнений, кровотечениям в родах и послеродовом периодах. Причины слабости родовых весьма многочисленные. Основными среди них являются нарушения механизмов регулирующих родовой процесс, к которым относятся: изменения функции нервной системы в результате стресса, расстройства эндокринных функций, нарушения менструального цикла, заболевания обменного характера. В целом ряде случаев слабость родовых сил обусловлена такими патологическими изменениями матки, как пороки развития, воспалительные явления, перерастяжение. Недостаточность сократительной деятельности во время родов возможна также при наличии крупного плода, при многоплодии, многоводии, миоме матки, переношенной беременности, у женщин с выраженным ожирением. Среди причин вторичной слабости родовой деятельности, кроме уже перечисленных следует отметить утомление роженицы в результате длительных и болезненных схваток, препятствие рождающемуся плоду из-за несоответствия размеров головки и таза, при неправильном положении плода, при наличие опухоли в малом тазу.
Основным методом лечения слабости родовой деятельности является родостимуляция при вскрытом плодном пузыре, которая заключается во внутривенном капельном введении лекарственных препаратов, усиливающих сократительную активность матки (окситоцин, простагландин F2a). Для внутривенного капельного введения 5 ЕД окситоцина разводят в 500 мл 5% раствора глюкозы. Внутривенную инфузию начинают с 1 мл в минуту (10 капель в минуту). Через каждые 15 минут дозу увеличивают на 10 капель. Максимальная доза составляет 40 капель в минуту. Нередко для достижения оптимальной родовой деятельности достаточно скорости введения окситоцина 25 капель в минуту. На фоне максимальной дозировки родовая деятельность должна достигнуть своего оптимума: 3-5 схваток за 10 мин. Для медикаментозной защиты плода при любом виде родостимуляции вводят седуксен (10-20 мг).
—Значительный эффект при лечении слабости родовых сил может быть получен при сочетании простагландина F2a с окситоцином. При утомлении роженицы, выявлении слабости родовых сил в ночное время, при плохой готовности шейки к родам или малом открытии ее, лечение следует начинать с предоставления женщине отдыха в течение 2 — 3 ч (акушерский наркоз). В противном случае проведение родостимуляции может еще больше осложнить течение родов. После отдыха осуществляют влагалищное исследование для определения акушерской ситуации и оценивают состояние плода. После сна родовая деятельность может усилиться, и дальнейшее лечения не требуется. Если же родовая деятельность остается недостаточной, назначают стимулирующие матку средства. Противопоказаниями к стимуляции родовой деятельности являются: несоответствие между размерами плода и таза матери, наличие рубца на матке после кесарева сечения или после удаления узлов миомы матки, симптомы угрожающего разрыва матки, предшествующие тяжелые септические заболевания половых органов. Если при введении препаратов, усиливающих сокращения матки в течение 2 ч не наблюдается динамики раскрытия шейки матки или состояние плода ухудшается, то дальнейшее введение препаратов нецелесообразно. В этой ситуации следует решать вопрос в пользу оперативного родоразрешения. Выбор метода зависит от конкретной акушерской ситуации. При слабости родовой деятельности в первом периоде родов следует выполнить кесарево сечение. Во втором периоде родов целесобразным является наложение выходных акушерских щипцов или выполнение вакуум-экстракции.
Чрезмерно сильная, бурная родовая деятельность характеризуется очень сильными и/или частыми схватками и потугами (через 1- 2 мин), которые могут приводить к стремительным (1 — 3 ч) или быстрым (до 5 ч) родам. Изгнание плода происходит иногда за 1-2 потуги. Бурная родовая деятельность представляет опасность для матери и плода. У рожениц часто возникают глубокие разрывы шейки матки, влагалища, клитора, промежности; возможна преждевременная отслойка нормально расположенной плаценты или развитие кровотечения. Частые, очень сильные схватки и стремительное изгнание плода нередко приводят к гипоксии и родовой травме плода.
При коррекции бурной родовой деятельности роженице придают положение на боку, противоположном позиции плода, которое она сохраняет до конца родов. Вставать роженице не разрешают. Для регуляции и снятия чрезмерной родовой деятельности применяют внутривенное введение сернокислой магнезии, токолитических препаратов (партусистен, гинипрал и др.), добиваясь уменьшения числа схваток до 3-5 за 10 мин. С целью регуляции (ослабления) сократительной деятельности матки при быстром и стремительном течении родов необходимо ввести в/м 10-15 мл 25% раствора магния сульфата и одновременно под кожу — 1 мл 2% раствора омнопона (пантопона) или 1 мл 2% раствора промедола. Такое сочетанное применение сульфата магния с одним из указанных наркотиков вызывает значительное ослабление сократительной активности матки.
Тетания матки встречается редко. При этом матка совершенно не расслабляется, а все время остается в состоянии тонического напряжения, что обусловлено одновременным возникновением нескольких водителей ритма в различных участках матки. При этом сокращения различных отделов матки не совпадают друг с другом. Отсутствует суммарный эффект действия от сокращения матки, что приводит к замедлению и остановке родов. Из-за существенного нарушения маточно-плацентарного кровообращения развивается выраженная гипоксия плода, что проявляется в нарушении его сердечной деятельности. Степень раскрытия маточного зева уменьшается по сравнению с данными предыдущего влагалищного исследования. У роженицы может повышаться температура тела и развиться хориоамнионит, ухудшающий прогноз для матери и плода. Тетания матки может быть одним из симптомов таких серьезных осложнений, как угрожающий или начавшийся разрыв матки, преждевременная отслойка нормально расположенной плаценты. Причинами этой аномалии являются наличие значительных препятствий на пути продвижения плода, узкий таз, опухоль, необоснованное, ошибочное назначение родостимулирующих препаратов.
При лечении тетания матки используют наркоз. Часто после наркоза родовая деятельность нормализуется, и роды заканчиваются самопроизвольно. При тетании матки, являющейся симптомом ее разрыва, при преждевременной отслойке нормально расположенной плаценты, механическом препятствии прохождению плода выполняют кесарево сечение. Если имеет место полное открытие шейки матки, то под наркозом извлекают плод с помощью акушерских щипцов или за ножку (при тазовом предлежании).
Дискоординация родовой деятельности характеризуется беспорядочными сокращениями различных отделов матки вследствие смещения зоны водителя ритма. Одновременно может возникать несколько таких зон. При этом не соблюдается синхронность сокращения и расслабление отдельных участков матки. Несинхронно могут сокращаться левая и правая половины матки, чаще же это относится к нарушению процессов сокращения в нижнем ее отделе. Схватки становятся болезненными, спастическими, неравномерными, очень частыми (6-7 за 10 мин) и длительными. Между схватками матка полностью не расслабляется. Поведение роженицы беспокойное. Могут быть тошнота и рвота. Наблюдаются затруднение мочеиспускания. Несмотря на частые, сильные и болезненные схватки, раскрытие маточного зева происходит очень медленно или же вовсе не прогрессирует. При этом плод почти не продвигается по родовым путям. Из-за нарушений сокращения матки, а также вследствие неполного расслабления матки между схватками нередко развивается выраженная гипоксия плода, возможно также и вознркновение внутричерепной травмы плода. Дискоординация маточных сокращений часто вызывает несвоевременное излитие околоплодных вод. Шейка матки становится плотной, края маточного зева остаются толстыми, тугими и не поддаются растяжению. Развитию дискоординированной родовой деятельности способствуют отрицательный настрой роженицы к родам, возраст первородящей старше 30 лет, несвоевременное излитие околоплодных вод, грубые манипуляции в процессе родов, аномалии развития и опухоли матки.
При лечении дискоординации родовой деятельности, которое направлено на устранение чрезмерного тонуса матки, используют успокаивающие средства, препараты устраняющие спазм, обезболивающие и токолитические препараты. Наиболее оптимальным способом обезболивания является эпидуральная анестезия. Роды ведут при постоянном врачебном контроле и мониторном наблюдении за сердечной деятельностью плода и сокращениями матки. При неэффективном лечении, а также при наличии дополнительных осложнений целесообразно выполнить кесарево сечение без попытки проведения корригирующей терапии.
Слабая родовая деятельность
Слабость родовой деятельности может быть обусловлена различными факторами, как со стороны матери, так и со стороны малыша.

Что такое слабость родовой деятельности?
О слабости родовой деятельности говорят, когда интенсивность схваток не увеличивается, они остаются слабыми с продолжительными интервалами между ними, или же интенсивность схваток падает, а промежутки между ними увеличиваются.Таким образом, схватки могут длиться чрезмерно долго без какого-либо прогресса. Матка сокращается вяло и неинтенсивно, а ее шейка раскрывается медленно, или не раскрывается вовсе.
Первичная слабость родовой деятельности
При первичной слабости схватки с самого начала родового процесса являются слабыми, неинтенсивными, с большими промежутками времени между ними.Раскрытие шейки матки также совершается слишком медленно.
Родовой процесс изначально затянут, схватки не наращивают интенсивность.
Вторичная слабость родовой деятельности
При вторичной слабости родовой деятельности родовой процесс начинается нормально, схватки постепенно нарастают, интервал между ними сокращается, шейка матки раскрывается нормально.Но в определенный момент интенсивность родовой деятельности начинает падать, схватки становятся слабее, промежуток между ними увеличивается.
Какие причины слабости родовой деятельности?
Слабую родовую деятельность могут спровоцировать самые разнообразные причины.Со стороны мамочки это могут быть различный заболевания или патологии матки, наличие швов на матке после операций, наличие абортов в анамнезе, узкий таз, переутомление, недостаточная психологическая подготовка, ожирение, сахарный диабет, стресс, возраст (меньше 18 лет или больше 30) и многие другие факторы.
Также причиной слабой родовой деятельности может быть крупный малыш, многоплодие, многоводие, маловодие, гормональные сбои.
Действия врача
Если врач диагностировал слабую родовую деятельность, он должен установить ее причину.Если ее можно устранить – он должен это сделать.
Часто не предпринимаются никакие дополнительные меры, но в некоторых случаях требуется стимуляция родовой деятельности. Для этого женщине делают инъекции окситоцина или других стимулирующих маточные сокращения гормонов.
Если причина в переутомлении мамочки, при этом затяжные роды не угрожают ребенку, женщине могут ввести снотворное, а после нескольких часов сна роды возобновятся с нормальной интенсивностью.
Кроме того, в случае стресса и сильных переживаний могут применяться седативные препараты.
В крайних случаях, когда родовой процесс патологически затянут и угрожает жизни малыша, врач принимает решение о кесаревом сечении.
Чем могут быть опасны слабые схватки?
Длительное пребывание малыша в родовых путях может привести к инфицированию – как ребенка, так и матки или других органов.Слабая родовая деятельность грозит маме сильными кровотечениями и значительной потерей крови, а малыш может получить различные родовые травмы, а также пострадать от асфиксии или гипоксии.
В самых крайних случаях слабая родовая деятельность может привести к гибели ребенка, но состояние малыша при родах находится под постоянным врачебным контролем, и при существовании угрозы проводится оперативное родоразрешение.