норма и патологии. Что такое СОЭ и что показывает повышенная и пониженная скорость оседания эритроцитов?
Состав крови очень чувствителен к любым изменениям в работе организма. Поэтому одной из самых распространенных диагностических процедур является клинический анализ крови. В его ходе определяются концентрация гемоглобина, эритроцитов, лейкоцитов, тромбоцитов и другие характеристики крови, например СОЭ. Давайте разберемся, что означает этот показатель и почему он так важен.
СОЭ в анализе крови
Механизм анализа на скорость оседания эритроцитов (СОЭ) довольно прост. Эритроциты значительно тяжелее плазмы крови и других форменных элементов, поэтому если кровь оставить в вертикально установленной пробирке, то через некоторое время на ее дне появится густой бордовый эритроцитарный осадок, а сверху останется полупрозрачная жидкость (плазма и буферный слой остальных элементов крови). Это совершенно естественный процесс, обусловленный действием силы тяжести.
Эритроциты способны «слипаться» друг с другом, образуя комплексы. Последние оседают на дно значительно быстрее отдельно существующих эритроцитарных клеток за счет большей массы. При воспалительном процессе способность эритроцитов к образованию комплексов либо существенно повышается, следовательно, скорость оседания повышается, либо снижается, что приводит к уменьшению СОЭ.
Точность метода определения СОЭ зависит от некоторых факторов — от соблюдения правил подготовки пациента к исследованию, профессионализма сотрудника лаборатории и качества реагентов, используемых для проведения анализа. Если все требования соблюдены, то и в результате сомневаться не придется.
Подготовка к процедуре и забор крови
Анализ на СОЭ показывает наличие и интенсивность воспалительного процесса в организме пациента, поэтому исследование с успехом применяют в профилактических целях, а также для контроля течения болезни. При выявлении отклонений от нормы в анализе на СОЭ, скорее всего, придется сдать кровь на биохимический анализ. Это объясняется тем, что показатель неспецифичен, диагностировать конкретное заболевание на основании одного этого исследования невозможно. Поэтому при повышенном или пониженном уровне СОЭ для выявления болезни потребуется выяснить уровень определенных белков.
Это объясняется тем, что показатель неспецифичен, диагностировать конкретное заболевание на основании одного этого исследования невозможно. Поэтому при повышенном или пониженном уровне СОЭ для выявления болезни потребуется выяснить уровень определенных белков.
Сдача крови на СОЭ не требует от пациента сложной подготовки. Достаточно исключить употребление пищи как минимум за 4 часа до анализа.
Для пациента процесс длится 5–10 минут. Если требуется капиллярная кровь, то перед тем как проколоть 3-й или 4-й палец на левой руке, его протирают спиртом, а затем с помощью специального лезвия делают аккуратный надрез глубиной 2–3 миллиметра на подушечке. Выступившую каплю крови протирают салфеткой, потом приступают к забору биоматериала. После того как собрано нужное количество, место прокола смазывают дезинфекционным раствором и прикладывают смоченную в эфире ватку — при этом палец лучше прижать к ладони, чтобы кровотечение остановилось быстрее.
В случае, когда предметом исследования является венозная кровь, предплечье перетягивают специальным ремешком, а в вену на локтевом сгибе вводят иглу, предварительно смазав место прокола спиртом. Выпущенная кровь попадает в специальную пробирку, а когда набирается нужное количество материала, извлекают иглу и прижимают к проколу смоченную в спирте ватку.
Выпущенная кровь попадает в специальную пробирку, а когда набирается нужное количество материала, извлекают иглу и прижимают к проколу смоченную в спирте ватку.
После сбора крови сотрудник медицинской лаборатории приступает к процедуре определения скорости оседания эритроцитов.
Методы анализа СОЭ
Существует два метода определения уровня СОЭ в крови. Для каждого из них характерной особенностью служит смешивание материала анализа со специальным веществом, которое препятствует свертыванию крови — антикоагулянтом. Но точность результата и даже вид крови в обоих случаях различаются.
Метод ПанченковаДля этого метода анализа используют капиллярную кровь (из пальца) и специальную пипетку, так называемый капилляр Панченкова, градуированную на 100 делений тонкую трубку из стекла. Сначала определенное количество антикоагулянта наносят на вогнутое стекло, а затем сюда же добавляют исследуемую кровь в соотношении 1 к 4. Теперь материал исследования потеряет способность к свертыванию, так что можно набрать его в капилляр, установить в вертикальном положении и ждать результатов. Обычно срок ожидания составляет 1 час — по истечении этого времени лаборант замеряет высоту полупрозрачной жидкости (плазмы крови) без учета осадка. Именно поэтому результатом анализа становится значение с единицей измерения «мм».
Обычно срок ожидания составляет 1 час — по истечении этого времени лаборант замеряет высоту полупрозрачной жидкости (плазмы крови) без учета осадка. Именно поэтому результатом анализа становится значение с единицей измерения «мм».
Этот способ определения СОЭ в крови является одним из самых распространенных в России. Но существует более чувствительный метод, эффективность которого признана международным медицинским сообществом.
Метод ВестергренаОсновное отличие этого метода от описанного выше состоит в использовании более точной шкалы (на 200 делений) с градуировкой на каждый миллиметр. К тому же кровь по методу Вестергрена берут не из пальца, а из вены. Смешивание с антикоагулянтом происходит непосредственно в пробирке. По истечении одного часа столбик плазмы подлежит измерению — таким образом выясняют скорость оседания эритроцитов в единицах «мм/ч».
После того как стало известно значение СОЭ, нужно показать результат исследования лечащему врачу — поставить диагноз или назначить дополнительные анализы может только профессионал. Тем не менее предварительно вы можете самостоятельно оценить полученный результат, сверившись со значениями нормы.
Тем не менее предварительно вы можете самостоятельно оценить полученный результат, сверившись со значениями нормы.
Расшифровка результатов
Существует три разновидности результатов, которые вы можете получить по окончании анализа. Давайте подробнее остановимся на каждом из них.
Норма СОЭСкорость оседания эритроцитов крови здорового человека зависит от возраста и пола пациента. Для новорожденных детей (до 1 месяца) нормальным является значение СОЭ — 1–2 мм/ч. Это связано с очень низкой концентрацией белка в крови. От 1 до 6 месяцев показатель находится в границах от 12 до 17 мм/ч, такой резкий скачок объясняется специфическими процессами, происходящими в растущем организме. Далее показатели выравниваются — норма анализа на СОЭ для ребенка до 10 лет составляет 1–10 мм/ч.
В связи со спецификой химического состава крови и уровня ее вязкости норма СОЭ в крови мужчин и женщин различна.
Скорость оседания эритроцитов у здоровой пациентки от 10 до 50 лет составляет 0–20 мм/ч, а в более старшем возрасте верхняя граница поднимается до 30 мм/ч.
Для мужчин от 10 до 50 лет нормальное значение СОЭ — 0–15 мм/ч, а в возрасте от 50 лет и выше норма меняется на 0–20 мм/ч.
СОЭ увеличенаЕсли вы получили результат анализа с повышенным уровнем СОЭ, то сначала следует исключить физиологические причины такого нарушения. Для лиц любого пола они могут быть связаны с пожилым возрастом, а конкретно у женщин — с послеродовым периодом, беременностью или менструацией.
Обратите внимание!
Существуют люди, показатели скорости оседания эритроцитов в крови которых от рождения отличаются от нормы, хотя никаких патологических причин для этого не существует. Такая особенность наблюдается у 5% населения Земли.
Если особенности физиологии не повлияли на результат, то повышенная СОЭ является следствием патологических причин. К ним относятся различные воспалительные процессы, отравление, острые и хронические инфекции, инфаркт миокарда, травмы и переломы, шоковые и послеоперационные состояния, наличие злокачественных опухолей, анемия, заболевания почек и так далее. Помимо этого высокие показатели СОЭ могут быть характерны для пациентов, проходящих курс лечения определенными видами лекарств (эстрогенов, глюкокортикоидов).
Помимо этого высокие показатели СОЭ могут быть характерны для пациентов, проходящих курс лечения определенными видами лекарств (эстрогенов, глюкокортикоидов).
Низкая скорость оседания эритроцитов может быть признаком нарушения водно-солевого обмена в организме (гипергидратации) или наблюдаться при прогрессирующей дистрофии мышц (миодистрофия). Остальные причины нельзя отнести к патологическим — низкую СОЭ вызывают голодание, вегетарианская диета, беременность в 1-м и 2-м триместрах, а также прием некоторых стероидных гормонов (кортикостероидов).
Итак, мы рассмотрели основные методы измерения скорости оседания эритроцитов в крови, нормальные показатели СОЭ, а также причины повышенных и пониженных значений. Эта информация поможет вам составить предварительное представление о состоянии организма. Но в случае отклонения показателей исследования от нормы следует сразу же обратиться к врачу для уточнения окончательного диагноза.
Что такое СОЭ
Скорость оседания эритроцитов (СОЭ) – показатель, определение которого входит в общий анализ крови. Это неспецифический лабораторный скрининговый тест, изменение которого может служить косвенным признаком текущего воспалительного или иных патологических процессов, таких как злокачественные опухоли и диффузные заболевания соединительной ткани
Это неспецифический лабораторный скрининговый тест, изменение которого может служить косвенным признаком текущего воспалительного или иных патологических процессов, таких как злокачественные опухоли и диффузные заболевания соединительной ткани
ФАКТОРЫ, ВЛИЯЮЩИЕ НА ПОКАЗАТЕЛЬ СОЭ
Показатель СОЭ меняется в зависимости от множества физиологических и патологических факторов.
Значения СОЭ у женщин несколько выше, чем у мужчин.
Изменения белкового состава крови при беременности ведут к повышению СОЭ в этот период.
Снижение содержания эритроцитов (анемия) в крови приводит к ускорению СОЭ и, напротив, повышение содержания эритроцитов в крови замедляет скорость седиментации.
В течение дня возможно колебание значений, максимальный уровень отмечается в дневное время.
Основным фактором, влияющим на образование «монетных столбиков» при оседании эритроцитов является белковый состав плазмы крови.
Острофазные белки, адсорбируясь на поверхности эритроцитов, снижают их заряд и отталкивание друг от друга, способствуют образованию монетных столбиков и ускоренному оседанию эритроцитов.
Повышение белков острой фазы, например, С-реактивного белка, гаптоглобина, альфа-1-антитрипсина, при остром воспалении приводит к повышению СОЭ.
При острых воспалительных и инфекционных процессах изменение скорости оседания эритроцитов отмечается через 24 ч после повышения температуры и увеличения числа лейкоцитов.
При хроническом воспалении повышение СОЭ обусловлено увеличением концентрации фибриногена и иммуноглобулинов.
Некоторые морфологические варианты эритроцитов также могут оказывать влияние на СОЭ. Анизоцитоз и сфероцитоз ингибируют агрегацию эритроцитов. Макроциты имеют заряд, соответствующий их массе, и оседают быстрее.
При анемии дрепаноциты оказывают влияние на СОЭ так, что даже при воспалении СОЭ не возрастает.
ПРИЧИНЫ ИЗМЕНЕНИЯ ПОКАЗАТЕЛЕЙ СОЭ
Нормальные значение СОЭ
Зависит от пола и возраста:
- у новорожденных СОЭ очень замедленна — около 2мм, что связано с высокой величиной гематокрита и низким содержанием глобулинов
- к 4 неделям СОЭ слегка ускоряется
- к 2 годам она достигает 4-17 мм
- у взрослых и детей старше 10 лет СОЭ составляет от 2 до 10 мм для мужчин и от 2 до 15 мм для женщин, что может быть объяснено разным уровнем андрогенных стероидов
- у пожилых людей нормальный уровень СОЭ колеблется в пределах от 2 до 38 у мужчин и от 2 до 53 у женщин.
Повышение значения СОЭ
Наиболее частой причиной повышения СОЭ является увеличение содержания в плазме крупнодисперсных белков (фибриногена, a- и g-глобулинов, парапротеинов), а также уменьшение содержания альбуминов. Крупнодисперсные белки обладают меньшим отрицательным зарядом. Адсорбируясь на отрицательно заряженных эритроцитах, они уменьшают их поверхностный заряд и способствуют сближению эритроцитов и более быстрой их агломерации.
Адсорбируясь на отрицательно заряженных эритроцитах, они уменьшают их поверхностный заряд и способствуют сближению эритроцитов и более быстрой их агломерации.
- Инфекции, воспалительные заболевания, деструкция тканей.
- Другие состояния, приводящие к повышению содержания фибриногена и глобулинов в плазме, такие, как злокачественные опухоли, парапротеинемии (например, макроглобулинемия, множественная миелома).
- Инфаркт миокарда.
- Пневмония.
- Заболевания печени — гепатит, циррозы печени, рак и др., ведущие к выраженной диспротеинемии, иммунному воспалению и некрозам ткани печени.
- Заболевания почек (особенно сопровождающиеся нефротическим синдромом (гипоальбуминемия) и другие).
- Коллагенозы.
- Заболевания эндокринной системы (диабет).
- Анемии (СОЭ увеличивается в зависимости от тяжести), различные травмы.
- Беременность.
- Отравления химическими агентами.

- Пожилой возраст.
- Интоксикации.
- Травмы, переломы костей.
- Состояние после шока, операционных вмешательств.
Наиболее значительное повышение СОЭ (до 50–80 мм/ч) чаще всего наблюдается при:
- парапротеинемических гемобластозах — миеломная болезнь, болезнь Вальденстрема
- заболеваниях соединительной ткани и системных васкулитах — системная красная волчанка, узелковый периартериит, склеродермия и др.
Понижение значения СОЭ
- сгущение крови
- ацидоз
- Полицитемия.
- Серповидноклеточная анемия.
- Сфероцитоз.
- Гипофибриногенемия.
- Гипербилирубинемия.
- Голодание, снижение мышечной массы.
- Прием кортикостероидов.
- Беременность (особенно 1 и 2 семестр).
- Вегетарианская диета.
- Гипергидратация.

- Миодистрофии.
- Выраженные явления недостаточности кровообращения
Наиболее частой причиной значительного уменьшения СОЭ является увеличение вязкости крови при заболеваниях и синдромах, сопровождающихся увеличением числа эритроцитов (эритремия, вторичные эритроцитозы).
ЗАКЛЮЧЕНИЕ
В заключение необходимо заметить, что, несмотря на широкое применение в клинической практике, определение СОЭ имеет ограниченное диагностическое значение. Вместе с тем, большинство авторитетных экспертов в области клинической медицины, однозначно указываю на то, что диагностические возможности этого метода используются далеко не полностью, и основная проблема для практики отечественных КДЛ лежит в плоскости методических особенностей постановки теста. Представленные два метода, метод Панченкова и метод Вестергрена для определения СОЭ, очень нужные методы, ведь с помощью них можно подтвердить различные воспаления. Но нужно быть внимательным, ведь для исследований нужно соблюдать четкое выполнение правил анализа с использованием современных разработок, не только улучшающих качество результатов теста, но и существенно повышающих безопасность пациента и персонала при взятии проб крови.
Выводы:
СОЭ — неспецифический лабораторный показатель крови, изменение СОЭ может служить косвенным признаком текущего воспалительного процесса и является актуальным до настоящего времени;
При исследовании СОЭ различными методами получаются разные результаты;
Показатель СОЭ из венозной крови значительно выше, чем из капиллярной крови;
Метод Панченкова технологически устарел, занимает больше времени, чем другие методы определения СОЭ;
При выполнении СОЭ методом Панченкова сложнее соблюдать санитарно – эпидемиологический режим.
Заведующий клинико-диагностической лабораторией Татьяна Шах
СОЭ (Cкорость Оседания Эритроцитов)
Неспецифический показатель, отражающий изменения белкового состава плазмы крови. В основном, используется для диагностики воспалительных состояний и мониторинга их течения. Классический принцип измерения СОЭ заключается в том, что, при помещении определенного объема крови, смешанного с цитратом натрия, в вертикально стоящую пробирку или капилляр, эритроциты под влиянием силы тяжести будут оседать вниз, тогда как силы отталкивания, возникающие между отрицательно заряженными мембранами эритроцитов, будут этому оседанию препятствовать. Величина СОЭ измеряется как высота столбика плазмы над форменными элементами, образовавшегося за 1 час. Соответственно, единицы измерения СОЭ – миллиметры в час (мм/час). При появлении в плазме крови большого количества белков острой фазы воспаления, к которым относят фибриноген, С-реактивный белок, альфа- и гамма-глобулины и др., или парапротеинов, сила отталкивания между эритроцитами снижается, и эритроциты оседают быстрее. На скорость оседания эритроцитов также оказывают влияние их морфология (пойкилоцитоз эритроцитов исследуемой пробы приводит к занижению СОЭ, сглаживание формы эритроцитов, напротив, может СОЭ ускорять), а также величина гематокрита (снижение гематокрита приводит к завышению СОЭ).
В основном, используется для диагностики воспалительных состояний и мониторинга их течения. Классический принцип измерения СОЭ заключается в том, что, при помещении определенного объема крови, смешанного с цитратом натрия, в вертикально стоящую пробирку или капилляр, эритроциты под влиянием силы тяжести будут оседать вниз, тогда как силы отталкивания, возникающие между отрицательно заряженными мембранами эритроцитов, будут этому оседанию препятствовать. Величина СОЭ измеряется как высота столбика плазмы над форменными элементами, образовавшегося за 1 час. Соответственно, единицы измерения СОЭ – миллиметры в час (мм/час). При появлении в плазме крови большого количества белков острой фазы воспаления, к которым относят фибриноген, С-реактивный белок, альфа- и гамма-глобулины и др., или парапротеинов, сила отталкивания между эритроцитами снижается, и эритроциты оседают быстрее. На скорость оседания эритроцитов также оказывают влияние их морфология (пойкилоцитоз эритроцитов исследуемой пробы приводит к занижению СОЭ, сглаживание формы эритроцитов, напротив, может СОЭ ускорять), а также величина гематокрита (снижение гематокрита приводит к завышению СОЭ). При острых воспалительных заболеваниях СОЭ обычно повышается спустя сутки после начала заболевания, тогда как нормализация этого показателя после выздоровления происходит медленнее, и может занять от нескольких дней до двух, и более, недель. Также в современной лабораторной практике применяются модифицированные методики измерения СОЭ, позволяющие ускорить и автоматизировать выполнение этого теста. С помощью математического алгоритма результаты, полученные этими методами, приводятся к шкалам классических методов (по Вестергрену и по Панченкову), и так же выдаются в привычных единицах, мм/час. В СТУДИЯ ДОКТОР для выполнения исследования СОЭ используется три методики: СОЭ из венозной крови в СТУДИЯ ДОКТОР выполняют из отдельных пробирок с цитратом натрия, с использованием автоматического анализатора СОЭ SRS II (Greiner Bio-One, Австрия). В тех случаях, когда это невозможно, исследование может быть выполнено микрометодом (TEST1, Alifax, Италия) или по Панченкову из ЭДТА-стабилизированной крови.
При острых воспалительных заболеваниях СОЭ обычно повышается спустя сутки после начала заболевания, тогда как нормализация этого показателя после выздоровления происходит медленнее, и может занять от нескольких дней до двух, и более, недель. Также в современной лабораторной практике применяются модифицированные методики измерения СОЭ, позволяющие ускорить и автоматизировать выполнение этого теста. С помощью математического алгоритма результаты, полученные этими методами, приводятся к шкалам классических методов (по Вестергрену и по Панченкову), и так же выдаются в привычных единицах, мм/час. В СТУДИЯ ДОКТОР для выполнения исследования СОЭ используется три методики: СОЭ из венозной крови в СТУДИЯ ДОКТОР выполняют из отдельных пробирок с цитратом натрия, с использованием автоматического анализатора СОЭ SRS II (Greiner Bio-One, Австрия). В тех случаях, когда это невозможно, исследование может быть выполнено микрометодом (TEST1, Alifax, Италия) или по Панченкову из ЭДТА-стабилизированной крови.
Сравнение методов определения СОЭ, используемых в СТУДИЯ ДОКТОР
| Название метода | Принцип | Анализатор/ручная методика | Шкала |
| СОЭ по Вестергрену | Измерение высоты столбика плазмы над форменными элементами | SRS II | 0 – 200 мм/час |
| СОЭ по Панченкову | Измерение высоты столбика плазмы над форменными элементами | Ручная методика | 0 – 100 мм/час |
| Микрометод | Измерение скорости агрегации эритроцитов в проточной камере | TEST1 | 0 – 200 мм/час |
Из капиллярной крови в СТУДИЯ ДОКТОР СОЭ выполняют только по методу Панченкова (шкала измерения – 100 мм). В любом случае, методика, по которой было проведено исследование, указывается при выдаче результата.
Исследуемый материал:
Венозная кровь – отдельная пробирка с цитратом / ЭДТА-стабилизированная цельная кровь.
Капиллярная кровь – цельная кровь, стабилизированная ЭДТА.
Взятие крови предпочтительно проводить утром натощак, после 8-14 часов ночного периода голодания (воду пить можно), допустимо днем через 4 часа после легкого приема пищи.Накануне исследования необходимо исключить повышенные психоэмоциональные и физические нагрузки (спортивные тренировки), приём алкоголя.
- Профилактические медицинские обследования.
- Диагностика и мониторинг течения воспалительных и инфекционных заболеваний.
Обычно назначается в составе клинического анализа крови.
Интерпретация результатов исследования содержит информацию для лечащего врача и не является диагнозом. Информацию из этого раздела нельзя использовать для самодиагностики и самолечения. Точный диагноз ставит врач, используя как результаты данного обследования, так и нужную информацию из других источников: анамнеза, результатов других обследований и т.д.
При интерпретации результатов СОЭ, полученных разными методами следует учитывать разницу в шкалах измерений по Панченкову и по Вестергрену, особенно в области патологических значений.
Также следует учитывать, что при выполнении исследований по классическим методикам (по Панченкову, по Вестергрену), низкий гематокрит в исследуемой пробе ведет к завышению СОЭ*, тогда как на результат, полученный микрометодом, гематокрит и особенности морфологии эритроцитов влияния не оказывают.
*при интерпретации результатов СОЭ по Вестергрену, полученных из проб с низким гематокритом (менее 35%), можно использовать поправочную формулу (формулу Фабри):
Скорректированный результат = (Результат измерения*15) / (50 – значение гематокрита).
Референсные значения:
Возраст | Пол | РЗ |
| До 10 лет | Оба | < 10 |
| C 10 до 50 лет | Женский | < 20 |
| Мужской | < 15 | |
| Старше 50 лет | Женский | < 30 |
| Мужской | < 20 |
Пол | РЗ |
| Женский | < 12 |
| Мужской | < 10 |
Повышение значений:
- Физиологическое – у женщин во время беременности, в послеродовом периоде, во время менструации;
- Патологическое:
- Воспалительные процессы;
- Острые и хронические бактериальные инфекции;
- Интоксикации;
- Аутоиммунные заболевания;
- Травмы, в том числе и переломы костей;
- Состояния после перенесенных оперативных вмешательств;
- Заболевания почек;
- Злокачественные новообразования;
- Парапротеинемии;
- Прием некоторых лекарственных препаратов (эстрогены, глюкокортикоиды).

Пониженный соэ при беременности. Норма соэ при беременности, причины отклонении
Как показывает практика, огромное количество женщин, вынашивающих плод, беспокоит вопрос о том, какими должны быть показатели СОЭ при беременности и о чем вообще они говорят. Именно поэтому мы и решили ответить на него и рассказать:
— что такое СОЭ;
— какие методы измерения указанного показателя в крови сегодня существуют;
— какая норма СОЭ при беременности;
— о чем говорит повышение СОЭ в крови беременных;
— что служит причиной понижения СОЭ при беременности;
— как нормализовать уровень СОЭ при беременности.
А теперь обо всем поподробнее.
- Что такое СОЭ.
Сама аббревиатура СОЭ медиками расшифровывается следующим образом: С – скорость, О – оседание, Э – эритроциты.
Ученые всего мира выделяют СОЭ, как один из неспецифических показателей состояния человеческой крови, а для того, чтобы понять, каким должен быть уровень СОЭ при беременности, давайте разберемся, что вообще подразумевается под этими самыми эритроцитами.
Эритроциты – это, как описывают медики, кровяные красные небольшие тельца, образующиеся в клетках костного мозга. Основополагающая функция указанных телец в организме человека – транспортировка питательных микроэлементов и кислорода из головного мозга к органам и тканям.
Продолжительность существования эритроцитов в организме в среднем составляет 120 суток после чего они стареют, а изношенные, так сказать, клетки оседают в печени и селезенке, а затем разрушаются. На смену этим разрушенным, исчезнувшим тельцам приходят новые, выработка которых все так же осуществляется в клетках красного костного мозга.
- Какие способы измерения скорости оседания в крови эритроцитов сегодня существуют.
Сегодня в мире и в России в целом существует несколько способов измерения СОЭ при беременности, среди которых основными названы следующие:
- измерение СОЭ по Вестергрену. Для такого анализа у исследуемого берется венозная кровь, к которой в последующей медики добавляют особый продукт — цитрат натрия.
 Получившуюся смесь специалисты помещают в колбу и ставят вертикально, заполнив ее не менее, чем до 200 мл и ждут 60 минут. По истечении установленного времени лаборанты измеряют расстояние, занимаемое прозрачной плазмой.
Получившуюся смесь специалисты помещают в колбу и ставят вертикально, заполнив ее не менее, чем до 200 мл и ждут 60 минут. По истечении установленного времени лаборанты измеряют расстояние, занимаемое прозрачной плазмой. - измерение скорости оседания в крови эритроцитов по методу Винтроба.
- измерение СОЭ при беременности по методу Панченкова.
Заметим, что самые достоверные значения выдает сегодня при определении названного показателя метод Вестергрена.
- Какая установлена норма СОЭ при беременности.
Уровень названного показателя у обычной здоровой представительницы прекрасной половины, то есть женщины, не вынашивающей ребенка, считается нормой, если лабораторный анализ показал диапазон скорости оседания названных элементов от 5 до 15 мм/час.
Когда женщина в положении, указанный показатель в ее крови несколько увеличивается, а поэтому в данном случае медиками установлена иная норма. Положительным уровнем оседания эритроцитов при вынашивании женщиной плода называют врачи показатель от 15 до 45 включительно мм/ч.
Специалисты отмечают, если у женщины в положении уровень СОЭ в ее крови поднялся выше 15 мм/час – это не повод совсем для нервоза и беспокойства, однако, в случае если анализ показал уровень выше 45 мм/ч — стоит проконсультироваться с врачом.
- О чем говорит увеличение скорости оседания в крови эритроцитов и чем может быть спровоцировано у беременных такое повышение.
В момент зарождения плода в организме женщины меняется в плазме самой крови комбинация всех белковых фракций, а это приводит в конечном итоге к повышению СОЭ при беременности. В таких случаях, то есть при вынашивании ребеночка, если скорость оседания названных элементов — эритроцитов находится у женщины в крови в пределах до 45 мм/ч, это не признак для какой-то тревоги и не сигнал о каком-то воспалительном процессе, это норма.
При этом норма так называемой скорости оседания эритроцитов в организме вынашивающей ребенка представительницы прекрасной половины имеет динамику к изменениям. К примеру, в первом и во втором триместре беременности показатель СОЭ, как правило, понижается, а вот к концу срока вынашивания плода напротив резко повышается. Здесь важно помнить, что каждый человек индивид и каждый организм тоже индивидуален, а значит, и динамика к увеличению или понижению уровня СОЭ при беременности для каждой особы женского пола своя.
Здесь важно помнить, что каждый человек индивид и каждый организм тоже индивидуален, а значит, и динамика к увеличению или понижению уровня СОЭ при беременности для каждой особы женского пола своя.
Когда СОЭ при беременности превышает допустимую норму, то есть показатель в 45 мм/ч – это повод пойти к врачу.
Причинами к такому увеличению скорости названных компонентов в момент беременности могут стать следующие:
— изменение газового состава крови;
— нарушение соблюдения техники проведения лабораторного исследования крови;
— наличие инфекционного или воспалительного какого-то процесса в женском организме;
— появление злокачественных образований;
— патология в работе почечной ткани и др.
- Что служит причиной понижения СОЭ при беременности.
Наряду с повышением уровня скорости оседания эритроцитов в крови женщины, находящейся в положении, этот показатель может изменяться и в другую сторону, то есть понижаться. Пониженный уровень СОЭ при беременности – это так же не повод для паники.
Причинами понижения уровня оседания в крови эритроцитов беременной могут служить следующие.
- частые неврозы;
- выше нужного показателя вязкость крови;
- потребление каких-то лекарственных препаратов.
Кроме всего прочего наблюдаться низкий уровень оседания эритроцитов в крови может и при патологиях. Например, при миодистрофии, cерповидно-клеточной анемии и полицитемии. Пониженный указанный показатель будет и в случае, если человек голодает, сидит на диете.
Для того, чтобы выяснить точную причину повышения или понижения уровня СОЭ при беременности, рекомендовано обследоваться на наличие тех или иных заболеваний и сдать, конечно же, анализ самой крови. В случае с беременностью анализ крови, определяющий скорость оседания указанных элементов, обязательно сдается женщиной в первом триместре беременности, а так же на 21-ой и 28-ой неделе и непосредственно перед самими родами.
В период вынашивания ребенка женский организм претерпевает некоторые изменения, включая и биохимические. Разница между показателями в крови женщины в положении и не беременной в корне отличаются.
Разница между показателями в крови женщины в положении и не беременной в корне отличаются.
Такие перемены направлены на создание благоприятной атмосферы для развития и формирования малыша внутриутробном состоянии.
В течение всего периода вынашивания, женщина находится под наблюдением врача, сдает кровь. Это дает врачу полную картину о здоровье матери и ребенка. Одним из основных нормативов, которые гинеколог исследует это изменение СОЭ в крови. Контролируется примерно 4 раза в течение всего периода вынашивания плода: в 12 недель, 22 недели, 27-30 и перед самыми родами.
Норма СОЭ по неделям: таблица
Понятие СОЭ
СОЭ (скорость оседания эритроцитов) или РОЭ (реакция оседания эритроцитов) – яркий показатель густоты крови на разных стадиях беременности.
Эритроциты ответственны за насыщение крови кислородом. Зарождаются в красном костном мозге кровяной клетки. Высокий процент наполнения клетки эритроцитами образует белок или гемоглобин, благодаря которому кровь окрашивается в красный цвет.
Эритроциты проживают примерно 120 суток, после чего оседают в клетках печенки и селезенке, где подвергаются разрушению и выводу наружу. Костный мозг вырабатывает постоянно новые, молодые клетки.
Эритроциты занимают огромную часть человеческого организма. При среднем весе человека в 65 кг, их количество может превышать 25 трн. Медики для себя нашли более удобный способ расчета количества эритроцитов на 1 куб. мм.
Расчет проводится при сдаче клинического анализа крови.
Показатели СОЭ при беременности по триместрам
Что такое скорость эритроцитов?
Для наглядности, нальем в стакан воды и тонкой струйкой введем туда небольшое количество крови. Часть ее состава начнет оседать (эритроциты), а часть (плазма) всплывает на поверхность. Именно скорость оседания эритроцитов и будет нас интересовать.
У женщин, не отягощенных вынашиванием ребенка, норма будет составлять 15 мм/ч и увеличивается при заболеваниях анемией, месячных или простуде. СОЭ по Вестергрену повышен при беременности и меняется до 45 мм/ч.
Норма СОЭ по Вестергрену
При спорных результатах о норме СОЭ у беременных прибегают ко 2 методу забора крови – из вены. Продукт помещают в пробирку и добавляют несколько капель цитрата натрия. Пробирку оставляют на 60 минут в вертикальном контейнере.
Измерение происходит прозрачного столба плазмы между опустившимися эритроцитами и кровяной сывороткой.
Результат СОЭ у здоровой женщины должен быть такой:
- У небеременных женщин и на ранних сроках показатель нормальной скорости СОЭ 15мм/ч;
- В течение периода вынашивания СОЭ колеблется от 15 до 45 мм/ч;
- При зарождении органов и верхних тканей плода СОЭ повышается до 25мм/ч;
- В период до 6 месяца СОЭ у беременных может опускаться, но это единичные случаи;
- В третьем триместре норма СОЭ при беременности повышается до максимума и остается после родов небольшое время 45 мм/ч.
Причины повышения СОЭ
Небольшие повышения скорости эритроцитов могут быть вызваны токсикозом или аллергией.
Возможны и простудные процессы, патологии:
- Туберкулез;
- Отслойка плацента;
- Болезнь дыхательных путей;
- Внутренние кровотечения;
- Грибок;
- Раковые новообразования;
- Нормализация СОЭ;
При повышенных показателях врач определяет проблему и назначает лекарства. На ранних стадиях с проблемой можно справиться и народными средствами: сборы, отвары, напитки, содержащие железо выведут показатели на нужный уровень.
В более сложных случаях необходима госпитализация.
В ожидании появления малыша на свет будущая мама узнает много новых и интересных фактов, касающихся ее здоровья. И неудивительно: в этот период в женском организме происходит глобальная перестройка на всех уровнях. Некоторые изменения невозможно оценить визуально, тем не менее, метаморфозы эти имеют важнейшее значение, когда внутри мамы развивается новая жизнь!
Биохимические показатели крови женщины быстро реагируют на появление в ее организме клеток эмбриона. На основании этих специфических «беременных» показателей можно получать достоверную информацию о состоянии будущей мамы. Когда беременность протекает без осложнений, и женщина чувствует себя хорошо, кровь из пальца у нее берут 4 раза:
На основании этих специфических «беременных» показателей можно получать достоверную информацию о состоянии будущей мамы. Когда беременность протекает без осложнений, и женщина чувствует себя хорошо, кровь из пальца у нее берут 4 раза:
- до 12 недели;
- в 21 неделю;
- в 29 – 30 недель беременности;
- за несколько дней до предполагаемого начала родовой деятельности.
Оценивая результаты лабораторного анализа, врач обязательно обращает внимание на его неизменную составляющую — СОЭ.
СОЭ – что это такое?
Аббревиатуру следует понимать как скорость оседания эритроцитов. Несколько реже можно встретить сокращение РОЭ, означающее реакцию оседания эритроцитов. Это важная характеристика состава крови, в основе которой лежат данные об эритроцитах. Это кровяные клетки, которые рождаются в недрах красного костного мозга. Они осуществляют важнейшую транспортную функцию в организме, подпитывая кислородом и прочими полезными веществами ткани и органы. В основном эритроциты состоят из белка гемоглобина, который и окрашивает их в красный цвет. Жизнеспособность и активность красной кровяной клетки сохраняется около 110 – 120 дней. Обессиленные старые клетки оседают на стенках печени и селезенки, где вскоре погибают. А в это время в костном мозге уже вовсю кипит процесс выработки новой партии эритроцитов.
В основном эритроциты состоят из белка гемоглобина, который и окрашивает их в красный цвет. Жизнеспособность и активность красной кровяной клетки сохраняется около 110 – 120 дней. Обессиленные старые клетки оседают на стенках печени и селезенки, где вскоре погибают. А в это время в костном мозге уже вовсю кипит процесс выработки новой партии эритроцитов.
Эритроциты – наиболее численные представители форменных элементов крови. Количество этих кровяных телец в организме человека огромно и во многом превосходит численность лейкоцитов и тромбоцитов. Так, по приблизительным подсчетам общее число эритроцитов при массе тела 58 – 60 кг составляет около 25 триллионов! В диагностических исследованиях число этих частичек крови рассчитывают для удобства в 1 кубическом миллиметре (1 мкл). Чтобы узнать общее число эритроцитов, кровь сдают для проведения общего (клинического) исследования.
Но вернемся к скорости оседания красных кровяных телец. Мембрана каждого эритроцита отрицательно заряжена, благодаря чему эти форменные элементы не склеиваются между собой, а кровь имеет консистенцию взвеси.
Если налить некоторое количество свежей крови в вертикальную пробирку с добавлением антикоагулянта (вещества, которое не позволит крови свернуться), то через некоторое время закон силы земного притяжения заставит часть эритроцитов опуститься на дно стеклянной трубки. Вверху же останется прозрачная составляющая крови — плазма. Число красных кровяных телец, которые в течение 60 мин успеют опуститься на дно пробирки, и является коэффициентом СОЭ. Поведение кровяных телец у разных людей отличается. У женщины с хорошим здоровьем нормальный объем фибрина в крови и неповрежденные активные эритроциты — выпадать в осадок они будут относительно медленно. Первый признак любой воспалительной реакции в организме — поврежденные эритроциты на фоне чрезмерного содержания фибрина в плазме крови. В таких условиях скорость оседания переносчиков кислорода повышается.
СОЭ – коэффициент неспецифический, то есть параметры данной характеристики крови не свидетельствуют о каких-то конкретных болезнях. Единственное, о чем расскажет специалисту изменение скорости выпадения кровяных клеток в осадок, есть ли воспаление в организме или нет.
Единственное, о чем расскажет специалисту изменение скорости выпадения кровяных клеток в осадок, есть ли воспаление в организме или нет.
Методы измерения СОЭ
Каким образом диагностируют повышение СОЭ при беременности? Способность эритроцитов отслаиваться от плазмы крови и выпадать в осадок была известна еще античным грекам, но врачебная практика нашла применение этим данным только в начале прошлого века.
Сегодня данные СОЭ по Вестергрену при беременности считают самыми достоверными. В основе современных методов исследования активности эритроцитов лежат результаты кропотливой работы этого ученого. Вторым светилом науки, внесшим неоценимый вклад в клиническое и биохимическое исследование крови, называют Панченкова.
В качестве антикоагулянта, который не позволяет исследуемой крови свернуться, Панченков предлагает 5% раствор цитрата натрия. Цитрат натрия используют и в методе, предложенном Вестергреном, с той лишь разницей, что берут его в концентрации не выше 3,8%. Результаты СОЭ, полученные этими двумя способами, можно сопоставить в нормальных условиях. Однако метод Вестергена, как показывает практика, является более чувствительным к пробам, особенно если скорость оседания эритроцитов имеет все причины для повышения. Поэтому увеличение СОЭ с большей долей вероятности можно зафиксировать способом, который предложил Вестергрен.
Результаты СОЭ, полученные этими двумя способами, можно сопоставить в нормальных условиях. Однако метод Вестергена, как показывает практика, является более чувствительным к пробам, особенно если скорость оседания эритроцитов имеет все причины для повышения. Поэтому увеличение СОЭ с большей долей вероятности можно зафиксировать способом, который предложил Вестергрен.
СОЭ при беременности: что считать нормой
- заболевания, которые сопровождает воспалительная реакция;
- функциональные особенности гормональной системы;
- развитие опухолевых новообразований в организме;
- болезни мочеполовой системы;
- анемия;
- кровотечения различного происхождения (в том числе и менструальные).
Показатели СОЭ занижены, когда строение красных кровяных телец нарушается в результате чрезмерной вязкости крови, которая обусловлена слишком большим количеством белка в ее составе. У вегетарианцев и людей, сидящих на жесткой диете, СОЭ, как правило, также снижен.
Норма СОЭ при беременности 7 — 45 мм/ч. Эта цифра может как уменьшаться, так и расти вплоть до рождения ребенка. Первые шесть месяцев внутриутробной жизни малыша СОЭ постепенно повышается. Однако организм беременной женщины подчиняется не всегда понятным для нас законам природы, поэтому показатели скорости оседания эритроцитов у некоторых женщин, наоборот, понижены в это время. Чем меньше времени остается до родов, тем большими становятся показатели СОЭ. Накануне появления крохи на свет СОЭ увеличивается в 3 раза по сравнению с первоначальными показателями. Некоторое повышение скорости оседания красных кровяных телец отмечают и в первую неделю после родов.
Случаются и ошибки, когда врач будет сомневаться в правдивости показателей СОЭ. Опровергнуть или подтвердить нарушения здоровья беременной на основании информации, которую несет СОЭ, можно, сдав повторный анализ. Процедуру лучше доверить другой лаборатории.
Высокий СОЭ при беременности: почему так происходит
СОЭ может изменяться в течение суток: как правило, показатели возрастают днем. Существует множество факторов, способных повлиять на увеличение скорости оседания красных кровяных телец у женщины в положении. Мы же укажем основные причины, которые всегда повышают СОЭ в крови при беременности:
Существует множество факторов, способных повлиять на увеличение скорости оседания красных кровяных телец у женщины в положении. Мы же укажем основные причины, которые всегда повышают СОЭ в крови при беременности:
- Увеличение уровня фибриногена в крови, который достигает своего пика в 3 триместре. Фибриноген отвечает за свертываемость крови. Это нормальное явление для женщины, ожидающей ребенка: так ее организм готовится к адекватной реакции на внезапное кровотечение – опаснейшее осложнение беременности.
- Анемия у будущей мамы. Эритроциты материнского организма, доставляющие кислород плоду, подвержены быстрому изнашиванию и разрушению. Оперативному производству новых кровяных телец препятствует высокий расход питательных веществ и витаминов.
- У будущих мам, которые отдают предпочтение растительной пище, СОЭ всегда выше, чем у тех беременных женщин, часть суточного рациона которых занимают мясные продукты.
Что делать, если повышение СОЭ при беременности миновало отметку 45 – 50 мм/ч? Это совсем не значит, что нужно ожидать каких-либо страшных диагнозов! Врач, скорее всего, предложит своей пациентке пройти дополнительное обследование на предмет заболеваний, развитие и течение которых сопровождается воспалительным процессом.
Повышенный СОЭ при беременности в некоторых случаях свидетельствует о нарушенном метаболизме у будущей мамы, а также об инфекционных заболеваниях, которые могут сопровождаться распадом тканей и появлением злокачественных опухолей.
Причины понижения СОЭ при беременности
Показатели СОЭ при беременности, а именно в ее начале, иногда понижаются, в то время как в норме должны увеличиваться. В большинстве случаев врачи могут найти разумное объяснение этому явлению. Например, снижению скорости оседания эритроцитов у будущей мамы способствуют применение некоторых лекарств, неврозы, повышенная вязкость крови.
Однако причины пониженного СОЭ при беременности далеко не всегда бывают безобидными. Низкие показатели могут быть симптомом таких опасных для здоровья беременной состояний, как серповидно-клеточная анемия, эритремия, гипоглобулинемия.
Скорость оседания эритроцитов – это не единственный показатель клинического анализа крови беременной, на который обращает внимание врач. Будущей маме не стоит волноваться, если она узнает, что ее СОЭ выше нормы. Во-первых, все показатели характеристик крови и их отклонение от нормы – параметры индивидуальные, которые могут быть приемлемыми для конкретной женщины в положении, и свидетельствовать о каком-либо заболевании у другой беременной. Во-вторых, показатели СОЭ врач непременно рассматривает в комплексе с характеристиками остальных форменных элементов крови (лейкоцитов и тромбоцитов), и только на основании общей клинической картины ставит тот или иной диагноз.
Будущей маме не стоит волноваться, если она узнает, что ее СОЭ выше нормы. Во-первых, все показатели характеристик крови и их отклонение от нормы – параметры индивидуальные, которые могут быть приемлемыми для конкретной женщины в положении, и свидетельствовать о каком-либо заболевании у другой беременной. Во-вторых, показатели СОЭ врач непременно рассматривает в комплексе с характеристиками остальных форменных элементов крови (лейкоцитов и тромбоцитов), и только на основании общей клинической картины ставит тот или иной диагноз.
Что значат наши анализы. Видео
СОЭ – достаточно важный критерий состояния системы крови. Его значение может изменяться в зависимости от того, какие белки и в каком количестве синтезируются в организме.
Обычно, его норма изменяется при прогрессировании различных воспалительных процессов, хотя, в некоторых физиологически запрограммированных случаях также может наблюдаться иго изменение. Одним из таких состояний является беременность, при которой большинство врачей рекомендуют сдавать кровь не менее 3 раз за весь период вынашивания, а при появлении превожных симптомов, анализ крови на СОЭ необходимо сдавать чаще.
Норма СОЭ по триместрам
Какова норма его у обычных людей и отличается ли она у беременных женщин? Чем отличаются данные показатели в зависимости от того, какой наступил триместр?
Норма СОЭ у здорового человека составляет от 2 до 10-15 мм. Точно такие же цифры наблюдаются у беременной женщины на ранних сроках вынашивания. Первый триместр редко сопровождается увеличением скорость оседания. По мере прогрессирования беременности, этот показатель несколько изменяется.
Второй триместр – время закладки основных тканей ребенка. Норма уровня оседания у женщин на протяжении второго триместра беременности, что соответствует 13-26 неделям, составляет около 25 мм/час. Увеличение данного критерия выше названных цифр требует проведения дополнительного обследования.
Третий триместр, обычно, показывает процесс роста ребенка, при этом, цифры несколько увеличиваются. Норма скорости оседания эритроцитов может прогрессивно увеличиваться до 40 мм/час. Как и в предыдущем случае, увеличение показателя происходит из-за появления в материнском организме “антигена” – плода, с развивающимися органами и тканями.
После беременности, СОЭ постепенно приходит в нормальному значению и не отличается от таковой у здорового человека.
Причины повышения СОЭ при беременности
Повышение данного показателя у женщин происходит в результате развития в организме воспалительного процесса, сопровождающегося синтезом одного из основных медиаторов воспаления – С-реактивного белка. Увеличение его концентрации в крови выше минимально допустимой приводит к изменению уровня белковых молекул, а также показателя скорости оседания эритроцитов.
В случае беременности, увеличение оседания происходит из-за развития тканей плода и попадания частиц его тканей в общий с материнским организмом кровоток.
Патологическое повышение СОЭ во время беременности выше допустимой для триместра нормы, может происходить из-за:
- поражения тканей почек;
- в результате перераспределения эритроцитов между двумя организмами и последующего развития анемии;
- каких-либо воспалительных процессов, протекающих латентно и не выявляемых из-за развивающейся беременности.

В некоторых случаях, изменение состояния крови может происходит после перенесенного стресса, физической нагрузки, а также некоторых врачебных манипуляций или процедур. При этом изменение функций эритроцитов происходит из-за сдвигов в метаболизме, что достаточно сложно дифференциировать от патологического процесса.
Причины снижения СОЭ
Снижение данного показателя наблюдается довольно редко и обычно расценивается как диагностическая ошибка или погрешность. Несмотря на это, существуют некоторые причины уменьшения данного показателя ниже 2 мм/ч у здорового человека, в том числе и беременной женщины во время вынашивания ребенка.
Теоретически, скорость оседания эритроцитов зависит от наличия в исследуемой крови белковых молекул. Если происходит уменьшение их синтеза, возможно уменьшение скорости оседания эритроцитов. Однако на практике СОЭ менее 2 наблюдается крайне редко. Основными причинами, приводящими к их появлению у беременных женщин могут служить:
- Онкологический процесс
.
 Для развития опухолевой ткани требуется достаточно высокое количество белковых молекул, количество которых организм выработать не в силах.
Для развития опухолевой ткани требуется достаточно высокое количество белковых молекул, количество которых организм выработать не в силах. - Поражение печени. Заболевания данного органа часто приводят к повышенному синтезу белка, хотя, в некоторых случаях, подавление его функции наблюдается при беременности, из-за чего страдает как материнский организм, так и плода.
- Перераспределение крови . Наблюдается, обычно, при многоплодной беременности или при развитии достаточно крупного плода. При этом все выработанные белки используются для закладки тканей ребенка, что и приводит к снижению скорости оседания эритроцитов у обследуемых женщин.
- Разжижение крови . Может наблюдаться после длительного приема антиагрегантных средств, а также в результате подавления активности свертывающих факторов, что может быть обусловлено как физиологическими процессами, а также и некоторыми заболеваниями, выявить которые во время беременности достаточно сложно.
- Психические стрессы
.
 Несмотря на кажущуюся их безобидность, их влияние на человеческий организм, особенно во время вынашивания малыша, довольно важно. Женщине “в положении” следует избегать различных конфликтов и ссор, так как они могут значительно повлиять на состояние системы крови и привести к значительным нарушения в ее работе, в том числе и к изменению СОЭ.
Несмотря на кажущуюся их безобидность, их влияние на человеческий организм, особенно во время вынашивания малыша, довольно важно. Женщине “в положении” следует избегать различных конфликтов и ссор, так как они могут значительно повлиять на состояние системы крови и привести к значительным нарушения в ее работе, в том числе и к изменению СОЭ.
Вынашивание младенца очень ответственный период в жизни каждой женщины. Весь организм будущей мамы претерпевает серьезные изменения: перестраивается гормональный фон, а вместе с ним и все основные показатели гомеостаза – системы саморегуляции. Скорость оседания эритроцитов реагирует одной из первых, параллельно с лейкоцитами. Норма СОЭ при беременности и ее отклонения в сторону повышения или понижения становятся важным показателем здоровья женщины, требующим регулярного контроля со стороны врачей.
Контроль показателя во время беременности
Для будущей мамы и ребенка реакция оседания эритроцитов имеет принципиальное значение, поскольку первой говорит о риске гипоксии плода. Связано это с тем, что в красных кровяных тельцах содержится гемоглобин — основной переносчик кислорода в организме. Именно он и придает эритроцитам алый оттенок. Живут эти клетки не более 4-х месяцев, после этого срока утилизируются печенью и селезенкой. Постоянное наблюдение за СОЭ может рассказать о многом, но главное — предупредить о воспалительном процессе, что особенно важно при беременности.
Связано это с тем, что в красных кровяных тельцах содержится гемоглобин — основной переносчик кислорода в организме. Именно он и придает эритроцитам алый оттенок. Живут эти клетки не более 4-х месяцев, после этого срока утилизируются печенью и селезенкой. Постоянное наблюдение за СОЭ может рассказать о многом, но главное — предупредить о воспалительном процессе, что особенно важно при беременности.
Основной фактор, влияющий на скорость оседания эритроцитов, конечно, плазма с ее белковой составляющей. Зачатие физиологически провоцирует увеличение содержания белков в плазме, причем уровень концентрации протеинов и количество эритроцитов меняется по триместрам. Поэтому осуществлять контроль СОЭ при беременности необходимо постоянно. Для того чтобы это сделать, нужно просто сдать кровь на анализ, соблюдая ряд правил:
- Кровь сдается с утра (последний прием пищи – накануне вечером).
- Берут кровь из пальца при полном эмоциональном покое пациентки.
- Перед сдачей анализа исключаются все физиопроцедуры, физические нагрузки и прием медикаментов.

На результат СОЭ влияет квалификация лаборанта, стерильность инструментария, методика определения. В любом случае, в каждой женской консультации существуют свои субъективные погрешности при проведении реакции, поэтому всегда расшифровка анализа проводится с учетом объективных эталонных значений.
Методы определения
При нормально текущей беременности анализ крови на СОЭ проводят: в первом триместре (до 12 недель), во втором (на 21-ой неделе), в третьем (на 30-ой неделе). Анализ СОЭ у беременных подчинен определенному алгоритму:
- Забор биологической жидкости из пальца.
- Добавление к крови антикоагулянтов.
- Помещение пробирки в штатив на 60 минут.
- Измерение прозрачной части крови и осадка линейкой.
- Расшифровка результатов врачом.
Способность крови расслаиваться на плазму и эритроциты с выпадением последних в осадок была известна еще античным грекам, но в медицинскую практику прочно вошла только в начале ХХ столетия. Сегодня есть несколько методов получения данных о СОЭ:
Сегодня есть несколько методов получения данных о СОЭ:
- Самым достоверным признан способ Вестергрена, при котором берут капиллярную кровь и разбавляют ее Цитратом натрия в концентрации, равной 3,8%. По истечении часа измеряют величину осадка эритроцитов.
- Метод Панченкова подразумевает раствор антикоагулянта с концентрацией 5% и измеряют высоту прозрачной плазмы.
- Исследование СОЭ с помощью анализаторов, которые сами осуществляют все необходимые манипуляции в течение короткого промежутка времени и выдают распечатку с полученными результатами.
Из всех трех способов метод Вестергрена признан наиболее точным, поскольку максимально чувствителен к проводимой пробе и ко всем факторам, влияющим на нее. Это особенно важно с учетом способности СОЭ (РОЭ) повышаться, поэтому, несмотря на современные возможности быстрого получения анализа, норма СОЭ у беременных измеряется именно этим методом.
Норма показателя ОАК
Данные скорости оседания эритроцитов у беременной женщины зависит от ряда факторов: возраста, веса, индивидуальных особенностей организма будущей мамы, состояния плода. Показатель, когда СОЭ повышен при беременности до 45 мм/час считается нормой. Однако он разнится по триместрам: для 1 триместра характерны колебания реакции то в сторону повышения, то, напротив, в сторону понижения результатов (от 14 до 22 мм/час). 2 триместр ограничен показателем СОЭ до 25 мм/час.
Показатель, когда СОЭ повышен при беременности до 45 мм/час считается нормой. Однако он разнится по триместрам: для 1 триместра характерны колебания реакции то в сторону повышения, то, напротив, в сторону понижения результатов (от 14 до 22 мм/час). 2 триместр ограничен показателем СОЭ до 25 мм/час.
Норма СОЭ у беременных совершает значительный скачок в 3 триместре (от 32 до 44 мм/час).
Приходит в норму показатель спустя несколько месяцев после родов. На реакцию крови оказывает влияние грудное вскармливание. Отсутствие лактации с попытками разработки молочных желез может спровоцировать их воспаление, как и гиперсекреция с явлениями застоя молока. Непосредственно после родоразрешения СОЭ остается повышенной, особенно, если оно произошло путем Кесарева сечения. Это – нормально. Если возникают сомнения в достоверности результатов, следует повторить анализ. Наиболее наглядна норма СОЭ по триместрам в табличном варианте (с учетом эталонных показателей).
Причины повышения
Отклонения от нормы в сторону повышения у беременных могут наблюдаться, как по физиологическим, так и по патологическим причинам. По мере роста и развития плода организм женщины всячески старается создать оптимальные условия для его вынашивания, СОЭ естественным образом реагирует на это. Ничего криминального в такой ситуации ни для мамы, ни для ребенка нет. Но часто повышенная СОЭ свидетельствует о развитии воспаления. В этой ситуации необходимо найти триггер патологического процесса и устранить его.
Причинами высокой СОЭ считают изменения в составе крови, говорящие о риске развития воспаления:
- Низкий гемоглобин.
- Лейкоцитоз.
- Качественно измененная протеинурия.
Расшифровкой показателей занимается врач, поскольку СОЭ меняется еженедельно и требует постоянного анализа общего состояния беременной и будущего малыша. То, что считается нормой перед родами, неприемлемо в первом и втором периоде беременности, поскольку может послужить поводом для развития анемии, нарушения свертываемости крови (разжижение).
Триггерами воспаления являются:
- Туберкулез.
- Инфекции легких и ВДП.
- Возникающее воспаление молочной железы.
- Заболевания билиарной системы.
- Аутоиммунные процессы.
- Ревматизм.
- Микозы.
- Опухоли доброкачественные и злокачественные.
- Лейкоз, лимфомы
- Нефротический синдром, гломерулонефрит, пиелонефрит.
- Панкреатит.
- Половые инфекции.
- Геморрой.
- Синуситы.
- Ангина.
- Кариес.
- Варикоз (вес ребенка).
- Токсикозы всех триместров.
- Аллергия.
- Глистная инвазия.
Следует помнить, что высокая СОЭ фиксируется уже после начала воспалительный изменений, не раньше чем через 24 часа после них.
Причины низких значений
Кроме повышения показатель может демонстрировать и низкие значения. Иногда такое происходит в самом начале беременности, тогда как в норме должно быть наоборот. Возможны банальные причины: стресс, увеличение вязкости крови, даже прием необходимых поливитаминов (индивидуальная реакция организма).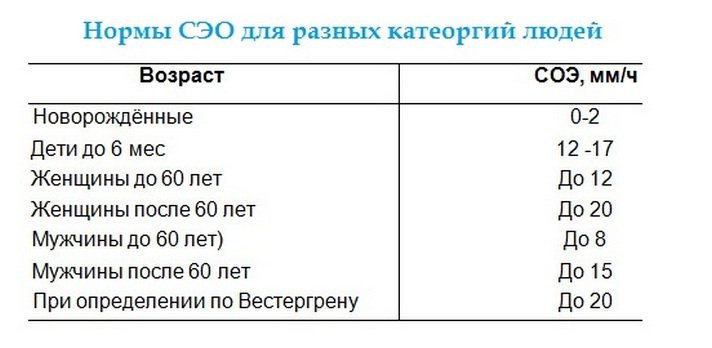 Все это приходит в соответствие с нормой по мере развития беременности, если никаких патологических отклонений не выявлено: нервная система привыкает к повышенной нагрузке на нее, система свертываемости крови подстраивается к вынашиванию ребенка, врач подбирает необходимый витаминный комплекс.
Все это приходит в соответствие с нормой по мере развития беременности, если никаких патологических отклонений не выявлено: нервная система привыкает к повышенной нагрузке на нее, система свертываемости крови подстраивается к вынашиванию ребенка, врач подбирает необходимый витаминный комплекс.
Но не всегда причины так очевидны и легко устранимы. Понижение СОЭ может говорить о серповидно-клеточной анемии, снижении синтеза белка в организме, эритремии. Для верной оценки ситуации врач всегда рассматривает СОЭ, коррелируя ее с другими показателями: лейкоцитами, тромбоцитами, лимфоцитами, тучными клетками, эозинофилами. Показано исследование мочи, копрограмма, кал на яйца глист.
Только, имея полную картину состояния здоровья беременной женщины, врач ставит диагноз или принимает решение о дополнительном обследовании.
Оставлять изменения СОЭ без внимания нельзя, это может привести к нежелательным последствиям и для будущей мамы и для ребенка: развитию серьезных заболеваний, гипоксии плода, выкидышу на ранних сроках, замершей беременности, внутриутробной гибели и мертворождению.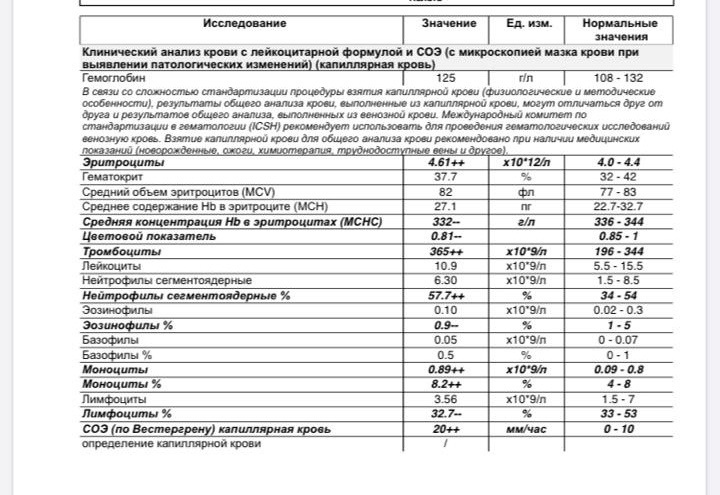
Как вернуть значение в норму?
Нормализовать колебания СОЭ – задача не простая. Она требует терпения и времени. Необходимо понять, что послужило толчком к изменению значений показателя, провести необходимое дообследование, оценить его результаты, поставить диагноз и назначить рациональную терапию. Если в организме обычных женщин высокая СОЭ всегда говорит о воспалении, то у беременных все иначе, ведь речь идет о жизни двоих, и иногда организм мамы перестаивается на ходу, обеспечивая нормальное развития плода. Спутать патологию и норму в этом случае легко.
Болезнь или норма? О чем расскажет СОЭ
Клинический анализ крови стоит на первом месте в перечне обязательных методов оценки нашего здоровья и имеет важное значение для выявления целого ряда заболеваний. Несмотря на то что кровь здорового человека стремится к постоянству своего количественного и качественного состава, в повседневной практике врачи отмечают те или иные его колебания. Это касается и скорости оседания эритроцитов (СОЭ). И хотя грамотная интерпретация общего анализа крови находится в компетенции врача, некое общее представление о гематологических показателях поможет в случае чего своевременно обратиться к специалисту. Что же скрывается за аббревиатурой «СОЭ» и стоит ли волноваться, если результат не совпадает с нормой?
И хотя грамотная интерпретация общего анализа крови находится в компетенции врача, некое общее представление о гематологических показателях поможет в случае чего своевременно обратиться к специалисту. Что же скрывается за аббревиатурой «СОЭ» и стоит ли волноваться, если результат не совпадает с нормой?
 Во время беременности (начиная с 5–й недели) и в послеродовый период значения СОЭ увеличиваются до 20 — 25 мм/ч, а у людей пожилого возраста могут достигать 30 мм/ч и выше.
Во время беременности (начиная с 5–й недели) и в послеродовый период значения СОЭ увеличиваются до 20 — 25 мм/ч, а у людей пожилого возраста могут достигать 30 мм/ч и выше.В ряде случаев рост СОЭ сверх нормы связан с наличием вредных привычек (курения, пристрастия к алкоголю), характером питания (низкокалорийной
диетой или, наоборот, перееданием), индивидуальными особенностями организма. Скажем, по некоторым данным, почти у 5% населения планеты от рождения ускорена реакция оседания эритроцитов, однако каких–либо явных патологических причин для этого нет. Поэтому, если вы получили результат анализа с повышенным уровнем СОЭ, в первую очередь следует исключить влияние перечисленных выше факторов. В противном случае слишком быстрое выпадение эритроцитов в осадок — знак развития одного или даже нескольких воспалительных (в том числе инфекционных) заболеваний: вирусного гепатита, гриппа, пневмонии, пиелонефрита, ревматизма, артрита и т.д. Ведь воспалительные процессы в организме человека приводят к накоплению в крови особых белковых молекул, ускоряющих реакцию склеивания эритроцитов. Другими причинами высокой СОЭ могут быть перенесенные травма или хирургическое вмешательство, анемия, патология почек или щитовидной железы, злокачественные опухоли, прием некоторых медикаментов (эстрогенов, оральных контрацептивов). Пониженный (близкий к нулю) уровень СОЭ встречается относительно редко и обусловлен прежде всего хроническими заболеваниями сердца и печени, избыточной продукцией красных клеток крови, лечением аспирином, преднизолоном и т.д.
Другими причинами высокой СОЭ могут быть перенесенные травма или хирургическое вмешательство, анемия, патология почек или щитовидной железы, злокачественные опухоли, прием некоторых медикаментов (эстрогенов, оральных контрацептивов). Пониженный (близкий к нулю) уровень СОЭ встречается относительно редко и обусловлен прежде всего хроническими заболеваниями сердца и печени, избыточной продукцией красных клеток крови, лечением аспирином, преднизолоном и т.д.Чтобы результаты анализа (в особенности развернутого) были достоверными, сдавать кровь для исследования желательно натощак или по меньшей мере не ранее чем через 4 часа после еды, исключив накануне повышенные физические нагрузки, стресс и волнение, а также прием алкоголя. И помните: только на основании показателя СОЭ правильный диагноз поставить невозможно — для этого необходимо участие врача–специалиста и, как правило, более углубленное обследование.
Владимир ХРЫЩАНОВИЧ, доктор медицинских наук
Советская Белоруссия, 22 ноября 2018
Поделитесь
Анализ крови СОЭ | Норма скорости оседания эритроцитов
Показания для сдачи анализа
Кровь является одним из самых информативных ресурсов человеческого организма. Отправив ее на лабораторное исследование можно с высокой точностью диагностировать подавляющее большинство заболеваний. Клинический анализ содержит множество показателей, каждый из которых отражает определенный процесс и функцию, служит важным диагностическим критерием. Однако несмотря на изобилие обследований, самым распространённым и востребованным в клинике МедАрт служит общий анализ крови СОЭ.
Отправив ее на лабораторное исследование можно с высокой точностью диагностировать подавляющее большинство заболеваний. Клинический анализ содержит множество показателей, каждый из которых отражает определенный процесс и функцию, служит важным диагностическим критерием. Однако несмотря на изобилие обследований, самым распространённым и востребованным в клинике МедАрт служит общий анализ крови СОЭ.
Скорость оседания эритроцитов — это важнейший показатель, нередко подтверждающий присутствие воспаления или прочей патологии (в острой и скрытой стадии). Механизм этого анализа достаточно прост, поэтому для получения результата не нужно тратить несколько дней. Эритроциты намного тяжелее плазмы и прочих клеточных элементов, в связи с чем, разместив кровь в вертикально размещённой пробирке, спустя определенный промежуток времени на дне ёмкости образуется специфичный осадок, а вверху появится полупрозрачная жидкость.
Это полностью природное явление, которое возникает в результате воздействия силы тяжести. Эритроциты могут слипаться между собой, формируя целые колонии, оседающие на дне сильно быстрее отдельных элементов. Это объясняется большей массой, что может говорить о наличии проблемы.
Эритроциты могут слипаться между собой, формируя целые колонии, оседающие на дне сильно быстрее отдельных элементов. Это объясняется большей массой, что может говорить о наличии проблемы.
Как подготовиться к сдаче анализа
СОЭ входит в список стандартных показателей, которые отображаются во всех исследованиях крови (общих и клинических). Однако особое внимание ему уделяется в следующих ситуациях:
- Подтверждение диагноза
- Профилактическое обследование
- Оценка эффективности назначенного лечения
- Инфекционные и воспалительные патологии
- Аутоиммунные расстройства
- Опухоли (злокачественные и доброкачественные) любой локализации
Многие патологии внутренних органов просекают бессимптомно и нередко выявление отклонения СОЭ от нормы становится поводом начать более детальную диагностику, благодаря чему удаётся определить проблему на ранних этапах и начать эффективное лечение. Чаще всего, после нахождения каких-либо отклонений назначается дополнительный биохимический анализ, позволяющий более детально изучить кровяное русло.
Как проводится исследование
Точность этого диагностического метода зависит от многих нюансов: правильная подготовка к сдаче, профессионализм работника лаборатории и качество реагентов. При соблюдении этих условий можно гарантировать получение максимально достоверного результата. И если на последние 2 пункта человек, сдающий кровь, повлиять не может, то подготовительный этап полностью зависит от него. Несмотря на то, что в этом случае не требуется специальная и сложная подготовка, есть ряд обязательных общих правил, которых настоятельно рекомендуется придерживаться.
В первую очередь, за 1 день до сдачи необходимо отказаться от распития алкогольных напитков, а также воздержаться от приема пищи за 4-5 часов. Допускается только питье обычной воды. Также, за час до анализа рекомендуется отказаться от курения. Во-вторых, если пациент принимает (на постоянной основе или только в данный момент) какие-либо лекарственные препараты, то об этом необходимо заблаговременно сообщить врачу.
Некоторые медикаменты могут искажать результаты, из-за чего их приём может быть приостановлен и восстановлен после сдачи крови. В третьих, накануне процедуры не стоит посещать спортивные или тренажёрные залы. Также стоит воздержаться от сильных физических нагрузок и избегать эмоциональных стрессов.
Если же вы сомневаетесь в чем-то, то просто позвоните нам по данному номеру +375(29) 666-30-96 либо запишитесь на консультацию к врачу с помощью нашей онлайн формы.
Как подготовиться
Длительность анализа не превышает 5-10 минут. Как правило, процедура сопровождается незначительной болезненностью и дискомфортом в области прокола, но неприятные ощущения проходят очень быстро. Если необходима капиллярная кровь, то прежде, чем проколоть третий или четвёртый палец левой руки, кожа в этом месте обрабатывается спиртовым ватным шариком. После этого, при помощи специального медицинского лезвия, осуществляется небольшой надрез на подушечке пальца (его глубина не превышает 3 миллиметров). Полученная капля крови утилизируемая стерильной салфеткой, посла чего лаборант проступаете к сбору биоматериала. Собрав нужное количество, раневая поверхность смазывается антисептиком, а на место проколах прикладывается ватка со спиртом.
Полученная капля крови утилизируемая стерильной салфеткой, посла чего лаборант проступаете к сбору биоматериала. Собрав нужное количество, раневая поверхность смазывается антисептиком, а на место проколах прикладывается ватка со спиртом.
Если анализ предусматривает взятие биоматериала из вены, то предплечье пациента стягивается медицинским жгутом или ремешком, после чего он должен немного поработать кулаком (сжать и разжать) для лучшего сосудистого наполнения. Место предполагаемого прокола обрабатывается спиртовой салфеткой, после чего в выбранный сосуд вводится игла, к которой подсоединяется пробирка для накопления выпущенной крови. Набрав достаточное количество биоматериала, игла извлекается, а к ране прикладывается ватка со спиртом.
Для подсчета СОЭ в биологический материал помещается антикоагулянт, не допускающий свертывание. Затем она отправляется в вертикально расположенную ёмкость на 60 минут. Так как удельный вес эритроцитов превышает вес плазмы, сила тяжести спускают их на дно ёмкости. Из-за этого в пробирке образуется 2 видимых слоя: верхний (бесцветная плазма) и нижний (эритроцитарные скопления). Затем лаборант осуществляет замер верхнего слоя. Показатель, соответствующий отметке между эритроцитами и плазменной зоной на пробирочной шкале — это СОЭ (указывается в мм/ч).
Из-за этого в пробирке образуется 2 видимых слоя: верхний (бесцветная плазма) и нижний (эритроцитарные скопления). Затем лаборант осуществляет замер верхнего слоя. Показатель, соответствующий отметке между эритроцитами и плазменной зоной на пробирочной шкале — это СОЭ (указывается в мм/ч).
Сегодня применяется 2 основных способа выявления СОЭ:
- Метод Панченкова. Капилляр разделяется ровно на сто отделений, позже в него добавляется 5% цитрат натрия до уровня «Р». Затем капилляр наполняется биоматериалом до буквы «К». Полученная смесь смешивается и устанавливается вертикально. Оценивание проводится спустя 60 минут.
- Метод Вестергрена. Здесь используется венозная кровь, перемешиваемая с цитратом натрия 3,8% в отношении 4:1. Допускается её смешение с трилот Б с последующим добавлением цитрата натрия или физ раствора в количестве 4:1. Исследование осуществляется в пробирках, оснащённых шкалой в 200 мм. Результат оценивается через 60 минут. Эта методика используется повсеместно, а ее принципиальной отличительной чертой является тип применяемых пробирок и мерной шкалы.

Несмотря на совпадение результатов этих способов, метод Вестергрена славится большей чувствительностью к превышению показателя СОЭ, в связи с чем он считается высокоточным и информативным.
Расшифровка анализа крови MCH
Существует три возможных варианта исхода: соответствие нормальным показателям, увеличение или уменьшение скорости эритроцитарного оседания. Они все имеют свои особенности и план дальнейших действий.
Показатели нормы MCH
Цифра варьируется у разного от пола и возраста. Для новорожденных (до 1 месяца) СОЭ составляет от 1 до 2 мм/ч. Эти границы объясняются пониженной белковой концентрацией. От 1 месяца до полугода он составляет от 12 до 17 мм/ч. Это резкое увеличение нормы объясняется возрастными процессами, возникающими в подрастающем организме. Затем данные стабилизируются — для ребенка до 10 лет нормальными границами считаются цифры от 1 до 10 мм/ч.
Так как вязкость крови имеет несколько половых отличий, то норма СОЭ будет различной для мужчин и женщин.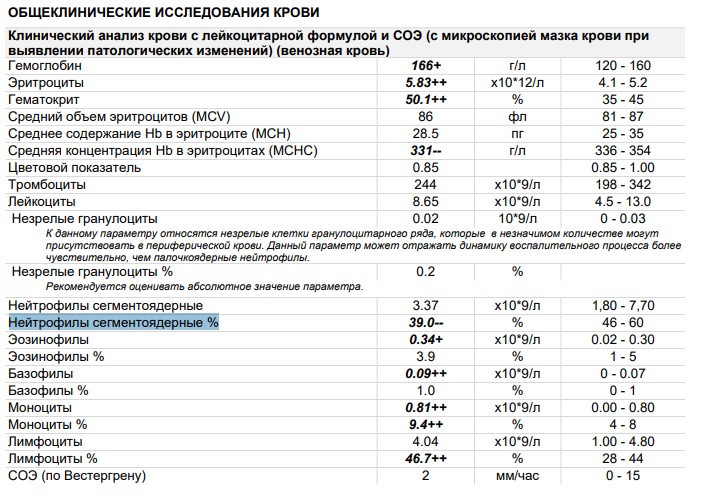 У представительниц прекрасного пола от 10 до 50 лет допустимыми границами являются 0-20 мм/ч, а от 50 лет — от 0 до 30 мм/ч. Цифра может изменяться во время беременности, что служит нормальным явлением, но требует контроля лечащего врача. У мужчин от 10 до 50 лет этот показатель должен составлять от 0 до 15 мм/ч, а старше 50 лет — от 0 до 20 мм/ч.
У представительниц прекрасного пола от 10 до 50 лет допустимыми границами являются 0-20 мм/ч, а от 50 лет — от 0 до 30 мм/ч. Цифра может изменяться во время беременности, что служит нормальным явлением, но требует контроля лечащего врача. У мужчин от 10 до 50 лет этот показатель должен составлять от 0 до 15 мм/ч, а старше 50 лет — от 0 до 20 мм/ч.
| Возраст, лет | Норма СОЭ |
|---|---|
| Ребенок до 1 месяца | 1-2 мм/ч |
| Ребенок 1 месяц — 6 месяцев | 12-17 мм/ч |
| Ребенок до 10 лет | 1-10 мм/ч |
| Женщина 10-50 | 0-20 мм/ч |
| Женщина старше 50 | 0-30 мм/ч |
| Мужчина 10-50 | 0-15 мм/ч |
| Мужчина старше 50 | 0-20 мм/ч |
На конечный результат оказывает влияние множество факторов: неправильная подготовка, волнение, приём лекарственных препаратов и многое другое. Помимо этого, значение может зависть даже от времени дня. Как правило, максимум определяется около полудня.
Помимо этого, значение может зависть даже от времени дня. Как правило, максимум определяется около полудня.
Повышение СОЭ
Подобный результат может обуславливаться следующими патологиями:
- Инфекция или воспаление.
- Заболевания соединительной ткани (РА, СКВ, васкулит и т.д.).
- Ожоговая болезнь.
- Новообразования разной этиологии и локализации.
- Инфаркт миокарда. В постинфарктном периоде максимум наступает спустя примерно 7 дней (в таком случае вам необходимо обратиться к сосудистому хирургу).
- Анемии. Для этих болезней характерно снижение эритроцитов и повышение скорости их оседания.
- Травмирование.
- Амилоидоз (патология, характеризующаяся формированием патологического белка — амилоида).
Несмотря на несоответствие нормальным границам, если общий анализ крови СОЭ показал увеличение этого показателя, это не обязательно указывает на присутствие проблемы. Такой результат возникает и у здоровых лиц: у женщин во время менструального цикла, в период беременности или у лиц с лишним весом.
Также это возникает при приёме ряда лекарственных веществ, поэтому нужно заранее проконсультироваться с врачом.
Понижение СОЭ
Сниженная скорость оседания эритроцитов нередко сигнализирует о присутствии расстройств водно-солевого обмена или активной мышечной дистрофии. Нередко это симптом эритроцитоза, лейкоцитоза, наследственного сфероцитоза, гепатитов и ДВС-синдрома. Кроме этого, подобный результат характерен для полицитемии и приводящих к ней состояний (ХСН или поражение лёгочной системы). Низкая СОЭ также может быть следствием голодания, вегетарианства, приема ряда стероидных гормонов, а также часто выявляется в 1 и 2 триместре беременности.
Сдать анализ СОЭ а также пройти другие гематологические исследования вы сможете в нашем медицинском центре МедАрт. С помощью современного оборудования вы сможете узнать абсолютно точные показатели, а высококвалифицированные работники грамотно проконсультируют вас по тому или иному вопросу.
СОЭ (Cкорость Оседания Эритроцитов, ESR)
Исследуемый материал Цельная кровь (с цитратом Na)
Метод определения Кинетический (микрометод)
Скорость оседания эритроцитов в вертикально поставленной пробирке, неспецифический показатель воспаления.
СОЭ — показатель скорости разделения крови в пробирке с добавленным антикоагулянтом на 2 слоя: верхний (прозрачная плазма) и нижний (осевшие эритроциты). Скорость оседания эритроцитов оценивается по высоте образовавшегося слоя плазмы (в мм) за 1 час. Удельная масса эритроцитов выше, чем удельная масса плазмы, поэтому в пробирке при наличии антикоагулянта (цитрата натрия) под действием силы тяжести эритроциты оседают на дно.
Процесс оседания (седиментации) эритроцитов можно разделить на 3 фазы, которые происходят с разной скоростью. Сначала эритроциты медленно оседают отдельными клетками. Затем они образуют агрегаты — «монетные столбики», и оседание происходит быстрее. В третьей фазе образуется очень много агрегатов эритроцитов, их оседание сначала замедляется, а потом постепенно прекращается.
Показатель СОЭ меняется в зависимости от множества физиологических и патологических факторов. Значения СОЭ у женщин несколько выше, чем у мужчин. Изменения белкового состава крови при беременности ведут к повышению СОЭ в этот период.
Снижение содержания эритроцитов (анемия) в крови приводит к ускорению СОЭ и, напротив, повышение содержания эритроцитов в крови замедляет скорость седиментации. В течение дня возможно колебание значений, максимальный уровень отмечается в дневное время. Основным фактором, влияющим на образование «монетных столбиков» при оседании эритроцитов является белковый состав плазмы крови. Острофазные белки, адсорбируясь на поверхности эритроцитов, снижают их заряд и отталкивание друг от друга, способствуют образованию «монетных столбиков» и ускоренному оседанию эритроцитов.
Повышение белков острой фазы, например, С-реактивного белка, гаптоглобина, альфа-1-антитрипсина, при остром воспалении приводит к повышению СОЭ. При острых воспалительных и инфекционных процессах изменение скорости оседания эритроцитов отмечается через 24 часа после повышения температуры и увеличения числа лейкоцитов. При хроническом воспалении повышение СОЭ обусловлено увеличением концентрации фибриногена и иммуноглобулинов.
Определение СОЭ в динамике, в комплексе с другими тестами, используют в контроле эффективности лечения воспалительных и инфекционных заболеваний.
Преэклампсия и высокое кровяное давление во время беременности
Артерии: Кровеносные сосуды, по которым обогащенная кислородом кровь от сердца к остальному телу.
Индекс массы тела (ИМТ): Число, рассчитываемое на основе роста и веса. ИМТ используется для определения того, имеет ли человек недостаточный, нормальный вес, избыточный вес или ожирение.
Кесарево сечение: Рождение плода из матки через разрез (разрез), сделанный в брюшной полости женщины.
Хроническая гипертензия: Артериальное давление выше нормального для возраста, пола и физического состояния человека.
Осложнения: Заболевания или состояния, возникшие в результате другого заболевания или состояния. Примером может служить пневмония, возникшая в результате гриппа. Осложнение также может возникнуть в результате такого состояния, как беременность. Примером осложнения беременности являются преждевременные роды.
Осложнение также может возникнуть в результате такого состояния, как беременность. Примером осложнения беременности являются преждевременные роды.
Кортикостероиды: Лекарства, назначаемые от артрита или других заболеваний.Эти препараты также назначают, чтобы помочь легким плода созреть до рождения.
Сахарный диабет: Состояние, при котором уровень сахара в крови слишком высок.
Диастолическое артериальное давление: Сила крови в артериях, когда сердце расслаблено. Это нижнее значение при измерении артериального давления.
Плод: Стадия человеческого развития после 8 полных недель после оплодотворения.
Гестационная гипертензия: Высокое кровяное давление, диагностированное после 20 недель беременности.
Синдром HELLP: Тяжелый тип преэклампсии. HELLP означает ч, эмолиза, и левов, л ферментов и л, , , латлетов.
Высокое кровяное давление: Кровяное давление выше нормального уровня. Также называется гипертонией.
Гипертония: Высокое кровяное давление.
Счетчик ударов: Учет, который ведется на поздних сроках беременности, о количестве движений плода за определенный период.
Почки: Органы, фильтрующие кровь для удаления отходов, превращающихся в мочу.
Волчанка: Аутоиммунное заболевание, поражающее соединительные ткани в организме. Расстройство может вызывать артрит, заболевание почек, сердечное заболевание, заболевания крови и осложнения во время беременности. Также называется системной красной волчанкой или СКВ.
Питательные вещества: Питательные вещества, содержащиеся в пище, такие как витамины и минералы.
Врач акушер-гинеколог (акушер-гинеколог): Врач со специальной подготовкой и образованием в области женского здоровья.
Кислород: Элемент, которым мы вдыхаем для поддержания жизни.
Плацента: Орган, который обеспечивает питательными веществами плод и выводит его отходы.
Отслойка плаценты: Состояние, при котором плацента начала отделяться от матки еще до рождения плода.
Преэклампсия: Заболевание, которое может возникнуть во время беременности или после родов, при котором наблюдается высокое кровяное давление и другие признаки повреждения органов.Эти признаки включают аномальное количество белка в моче, низкое количество тромбоцитов, нарушение функции почек или печени, боль в верхней части живота, жидкость в легких, сильную головную боль или изменения зрения.
Пренатальный уход: Программа ухода за беременной женщиной до рождения ребенка.
Недоношенные: Менее 37 недель беременности.
Инсульт: Внезапное прекращение притока крови ко всему или части мозга, вызванное закупоркой или разрывом кровеносного сосуда в головном мозге. Инсульт часто приводит к потере сознания и временному или постоянному параличу.
Инсульт часто приводит к потере сознания и временному или постоянному параличу.
Систолическое артериальное давление: Сила крови в артериях при сокращении сердца. Это более высокое значение при измерении артериального давления.
Триместр: 3-месячный срок беременности. Это может быть первое, второе или третье.
Ультразвуковые исследования: Тесты, в которых звуковые волны используются для исследования внутренних частей тела. Во время беременности можно использовать УЗИ для проверки плода.
Вены: Кровеносные сосуды, по которым кровь от различных частей тела течет обратно к сердцу.
стандартных тестов во время беременности | ACOG
Синдром приобретенного иммунодефицита (СПИД) : Группа признаков и симптомов, обычно тяжелых инфекций, у человека, инфицированного вирусом иммунодефицита человека (ВИЧ).
Анемия : аномально низкий уровень эритроцитов в кровотоке. Большинство случаев вызвано дефицитом железа (недостатком железа).
Большинство случаев вызвано дефицитом железа (недостатком железа).
Антибиотики : препараты для лечения определенных типов инфекций.
Антитела : Белки в крови, которые организм вырабатывает в ответ на инородные вещества, такие как бактерии и вирусы.
Бактерии : одноклеточные организмы, которые могут вызывать инфекции в организме человека.
Врожденные дефекты : Физические проблемы, присутствующие при рождении.
Ячейки : Наименьшие единицы структур в теле.
Шейка матки : Нижний узкий конец матки в верхней части влагалища.
Хламидиоз : инфекция, передающаяся половым путем, вызываемая бактериями. Эта инфекция может привести к воспалительным заболеваниям органов малого таза и бесплодию.
Хромосомы : структуры, которые расположены внутри каждой клетки тела. Они содержат гены, определяющие физическое состояние человека.
Осложнения : Заболевания или состояния, возникшие в результате другого заболевания или состояния.Примером может служить пневмония, возникшая в результате гриппа. Осложнение также может возникнуть в результате такого состояния, как беременность. Примером осложнения беременности являются преждевременные роды.
Сахарный диабет : Состояние, при котором уровень сахара в крови слишком высок.
Плод : стадия развития человека после 8 полных недель после оплодотворения.
Ген : сегменты ДНК, содержащие инструкции по развитию физических качеств человека и контролю процессов в организме.Ген является основной единицей наследственности и может передаваться от родителей к ребенку.
Консультант по генетике : Специалист в области здравоохранения со специальной подготовкой в области генетики, который может дать экспертный совет по генетическим нарушениям и пренатальному тестированию.
Гестационный диабет : Диабет, возникающий во время беременности.
Глюкоза : сахар в крови, который является основным источником топлива для организма.
Гонорея : Инфекция, передающаяся половым путем, которая может привести к воспалительным заболеваниям органов малого таза, бесплодию и артриту.
Стрептококк группы B (GBS) : Тип бактерий, который многие люди переносят нормально и могут передаваться плоду во время родов. СГБ может вызвать серьезную инфекцию у некоторых новорожденных. Женщинам, являющимся носителями бактерий, во время родов назначают антибиотики, чтобы предотвратить инфицирование новорожденных.
Гепатит B : Инфекция, вызванная вирусом, который может передаваться через кровь, сперму или другие жидкости организма, инфицированные вирусом.
Гепатит C : Инфекция, вызванная вирусом, который может распространяться при совместном использовании игл, используемых для инъекций наркотиков.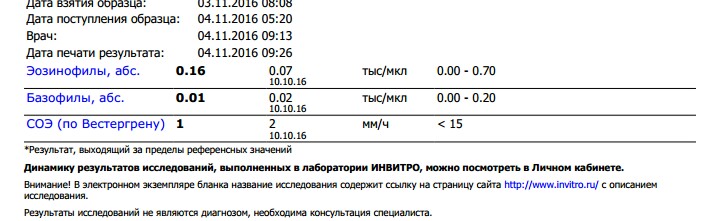
Вирус иммунодефицита человека (ВИЧ) : вирус, атакующий определенные клетки иммунной системы организма. Если не лечить, ВИЧ может вызвать синдром приобретенного иммунодефицита (СПИД).
Immune : Защищено от инфекционных заболеваний.
Внутривенная (IV) линия : трубка, вводимая в вену и используемая для доставки лекарств или жидкостей.
Вакцина против кори, паротита и краснухи (MMR) : Укол, сделанный для защиты от кори, эпидемического паротита и краснухи.В кадре содержатся живые вирусы, которые были изменены, чтобы не вызывать заболевания. Укол не рекомендуется беременным.
Поставщик акушерских услуг : Медицинский работник, который ухаживает за женщиной во время беременности, родов и родов. Эти специалисты включают акушеров-гинекологов (акушеров-гинекологов), сертифицированных медсестер-акушерок (CNM), специалистов по медицине матери и плода (MFM) и семейных врачей, имеющих опыт работы с матерями.
Врач акушер-гинеколог (акушер-гинеколог) : Врач со специальной подготовкой и образованием в области женского здоровья.
Преэклампсия : заболевание, которое может возникнуть во время беременности или после родов, при котором наблюдается высокое кровяное давление и другие признаки повреждения органов. Эти признаки включают аномальное количество белка в моче, низкое количество тромбоцитов, нарушение функции почек или печени, боль в верхней части живота, жидкость в легких, сильную головную боль или изменения зрения.
Прямая кишка : последняя часть пищеварительного тракта.
Rh-фактор : белок, который можно найти на поверхности красных кровяных телец.
Краснуха : вирус, который может передаваться плоду, если женщина заразится во время беременности. Вирус может вызвать выкидыш или серьезные врожденные дефекты.
Инфекции, передаваемые половым путем (ИППП) : Инфекции, передающиеся половым путем. Инфекции включают хламидиоз, гонорею, вирус папилломы человека (ВПЧ), герпес, сифилис и вирус иммунодефицита человека (ВИЧ, причина синдрома приобретенного иммунодефицита [СПИД]).
Инфекции включают хламидиоз, гонорею, вирус папилломы человека (ВПЧ), герпес, сифилис и вирус иммунодефицита человека (ВИЧ, причина синдрома приобретенного иммунодефицита [СПИД]).
Сифилис : Инфекция, передающаяся половым путем (ИППП), вызываемая организмом под названием Treponema pallidum .Эта инфекция может вызвать серьезные проблемы со здоровьем или смерть на более поздних стадиях.
Триместр : 3 месяца беременности. Это может быть первое, второе или третье.
Туберкулез (ТБ) : заболевание, поражающее легкие и другие органы тела. Туберкулез вызывается бактериями.
Инфекция мочевыводящих путей (ИМП) : Инфекция в любой части мочевыделительной системы, включая почки, мочевой пузырь или уретру.
Вакцина: Вещество, помогающее организму бороться с болезнями.Вакцины производятся из очень небольшого количества слабых или мертвых агентов, вызывающих заболевания (бактерии, токсины и вирусы).
Вагина : Трубчатая структура, окруженная мускулами. Влагалище выходит из матки наружу тела.
общих тестов во время беременности | Johns Hopkins Medicine
Ваш лечащий врач может порекомендовать вам различные обследования, тесты и методы визуализации во время беременности.Эти тесты предназначены для получения информации о здоровье вашего ребенка и могут помочь вам оптимизировать дородовой уход и развитие вашего ребенка.
Генетический скрининг
Многие генетические аномалии можно диагностировать еще до рождения. Ваш врач или акушерка могут порекомендовать генетическое тестирование во время беременности, если у вас или вашего партнера есть семейная история генетических нарушений. Вы также можете пройти генетический скрининг, если у вас был плод или ребенок с генетической аномалией.
Примеры генетических заболеваний, которые можно диагностировать до рождения:
Во время беременности доступны следующие методы обследования:
Тест на альфа-фетопротеин (AFP) или множественный маркер
Амниоцентез
Взятие пробы ворсинок хориона
Внеклеточная ДНК плода
Чрескожный забор пуповинной крови (забор небольшой пробы крови плода из пуповины)
УЗИ
Пренатальные скрининговые тесты в первом триместре
Скрининг в первом триместре — это комбинация ультразвукового исследования плода и анализа крови матери. Этот процесс скрининга может помочь определить риск наличия у плода определенных врожденных дефектов. Скрининговые тесты можно использовать отдельно или с другими тестами.
Этот процесс скрининга может помочь определить риск наличия у плода определенных врожденных дефектов. Скрининговые тесты можно использовать отдельно или с другими тестами.
Скрининг в первом триместре включает:
Ультразвук для определения прозрачности затылочной кости плода . При скрининге на прозрачность затылочной кости используется ультразвук, чтобы исследовать заднюю часть шеи плода на предмет увеличения жидкости или утолщения.
Ультразвук для определения носовой кости плода .Носовая кость может не визуализироваться у некоторых детей с определенными хромосомными аномалиями, такими как синдром Дауна. Этот экран выполняется с помощью ультразвука на сроке от 11 до 13 недель беременности.
Анализы сыворотки (крови) матери . Эти анализы крови определяют два вещества, обнаруженные в крови всех беременных женщин:
Белок плазмы, связанный с беременностью А .
 Белок, вырабатываемый плацентой на ранних сроках беременности.Аномальные уровни связаны с повышенным риском хромосомной аномалии.
Белок, вырабатываемый плацентой на ранних сроках беременности.Аномальные уровни связаны с повышенным риском хромосомной аномалии.Хорионический гонадотропин человека . Гормон, вырабатываемый плацентой на ранних сроках беременности. Аномальные уровни связаны с повышенным риском хромосомной аномалии.
При совместном использовании в качестве скрининговых тестов в первом триместре скрининг на затылочную прозрачность и анализы крови матери позволяют лучше определить, есть ли у плода врожденный дефект, например синдром Дауна (трисомия 21) и трисомия 18.
Если результаты этих скрининговых тестов в первом триместре отклоняются от нормы, рекомендуется генетическое консультирование. Для постановки точного диагноза могут потребоваться дополнительные исследования, такие как взятие образцов ворсинок хориона, амниоцентез, внеклеточная ДНК плода или другое ультразвуковое исследование.
Пренатальные скрининговые тесты во втором триместре
Пренатальный скрининг во втором триместре может включать несколько анализов крови, называемых множественными маркерами. Эти маркеры предоставляют информацию о вашем потенциальном риске рождения ребенка с определенными генетическими заболеваниями или врожденными дефектами.Скрининг обычно проводится путем взятия пробы крови между 15 и 20 неделями беременности (в идеале — от 16 до 18 недель). Несколько маркеров включают:
Скрининг AFP . Этот анализ крови, также называемый АФП материнской сыворотки, измеряет уровень АФП в крови во время беременности. АФП — это белок, обычно вырабатываемый печенью плода, который присутствует в жидкости, окружающей плод (амниотическая жидкость). Он проходит через плаценту и попадает в вашу кровь. Аномальный уровень AFP может указывать на:
Неправильный расчет срока родов, так как уровни меняются на протяжении всей беременности
Дефекты брюшной стенки плода
Синдром Дауна или другие хромосомные аномалии
Открытые дефекты нервной трубки, такие как расщелина позвоночника
Близнецы (белок вырабатывают более одного плода)
Эстриол .
 Это гормон, вырабатываемый плацентой. Его можно измерить в материнской крови или моче, чтобы определить состояние здоровья плода.
Это гормон, вырабатываемый плацентой. Его можно измерить в материнской крови или моче, чтобы определить состояние здоровья плода.Ингибин . Это гормон, вырабатываемый плацентой.
Хорионический гонадотропин человека . Это также гормон, вырабатываемый плацентой.
Ненормальные результаты теста на AFP и другие маркеры могут означать, что необходимо дополнительное тестирование. Ультразвук используется для подтверждения основных этапов беременности и проверки позвоночника плода и других частей тела на наличие дефектов.Для постановки точного диагноза может потребоваться амниоцентез.
Так как скрининг множественных маркеров не является диагностическим, он не является 100-процентным. Это помогает определить, кому из населения следует предложить дополнительное тестирование во время беременности. Ложноположительные результаты могут указывать на проблему, когда плод действительно здоров.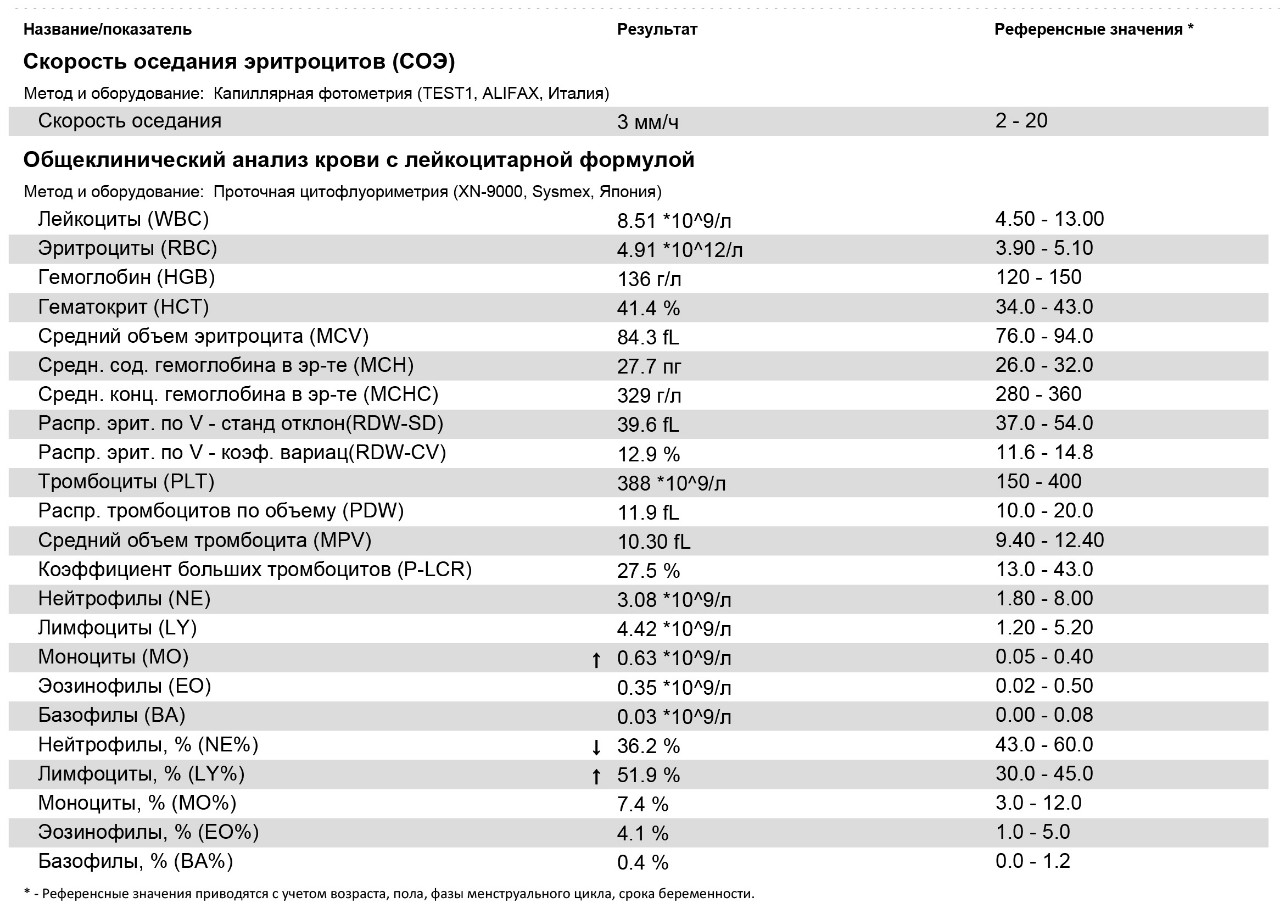 С другой стороны, ложноотрицательные результаты указывают на нормальный результат, когда у плода действительно есть проблемы со здоровьем.
С другой стороны, ложноотрицательные результаты указывают на нормальный результат, когда у плода действительно есть проблемы со здоровьем.
Когда вы выполняете скрининговые тесты как в первом, так и во втором триместре, способность тестов выявлять отклонения выше, чем при использовании только одного независимого скрининга.Большинство случаев синдрома Дауна можно выявить при проведении обследований как в первом, так и во втором триместре.
УЗИ
Ультразвуковое сканирование — это диагностический метод, который использует высокочастотные звуковые волны для создания изображения внутренних органов. Во время беременности иногда проводят скрининговое ультразвуковое исследование, чтобы проверить нормальный рост плода и установить дату родов.
Когда проводят УЗИ при беременности?
УЗИ можно проводить в разное время на протяжении беременности по нескольким причинам:
Первый триместр
Для установления срока платежа (это наиболее точный способ определения срока платежа)
Для определения количества плодов и выявления структур плаценты
Для диагностики внематочной беременности или выкидыша
Для исследования анатомии матки и других органов малого таза
Для выявления аномалий плода (в некоторых случаях)
Midtrimester (также называемое сканированием от 18 до 20 недель)
Для подтверждения срока родов (срок родов, установленный в первом триместре, редко меняется)
Для определения количества плодов и исследования структур плаценты
Для помощи в пренатальных исследованиях, таких как амниоцентез
Для исследования анатомии плода на предмет аномалий
Проверить количество околоплодных вод
Для исследования картины кровотока
Для наблюдения за поведением и активностью плода
Для измерения длины шейки матки
Для наблюдения за ростом плода
Третий триместр
Для наблюдения за ростом плода
Проверить количество околоплодных вод
Для проведения теста биофизического профиля
Для определения положения плода
Для оценки плаценты
Как проводится УЗИ?
Во время беременности можно проводить два вида УЗИ:
УЗИ брюшной полости .
 При УЗИ брюшной полости гель наносится на живот. Датчик ультразвука скользит по гелю на животе, создавая изображение.
При УЗИ брюшной полости гель наносится на живот. Датчик ультразвука скользит по гелю на животе, создавая изображение.Трансвагинальное УЗИ . При трансвагинальном УЗИ ультразвуковой преобразователь меньшего размера вводится во влагалище и опирается на заднюю часть влагалища для создания изображения. Трансвагинальное УЗИ дает более четкое изображение, чем УЗИ брюшной полости, и часто используется на ранних сроках беременности.
Какие методы ультразвуковой визуализации доступны?
Существует несколько типов методов ультразвуковой визуализации.Как наиболее распространенный вид, двухмерное ультразвуковое исследование позволяет получить плоское изображение одного аспекта ребенка.
Если требуется дополнительная информация, можно провести трехмерное ультразвуковое исследование. Эта техника, позволяющая получить трехмерное изображение, требует специальной машины и специальной подготовки. Трехмерное изображение позволяет врачу видеть ширину, высоту и глубину изображений, что может быть полезно во время диагностики.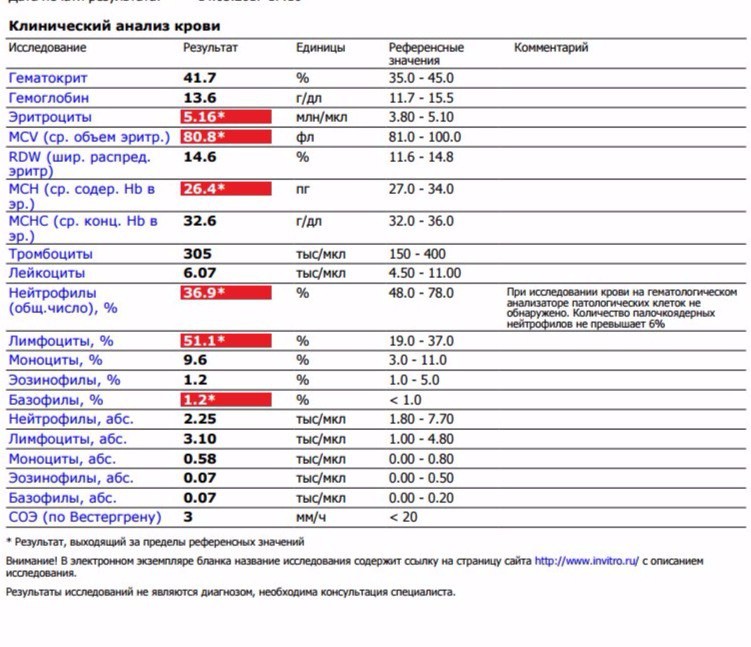 Трехмерные изображения также можно снимать и сохранять для последующего просмотра.
Трехмерные изображения также можно снимать и сохранять для последующего просмотра.
Новейшая технология — это 4-D ультразвуковое исследование, которое позволяет врачу визуализировать движение будущего ребенка в реальном времени.При формировании 4-мерного изображения трехмерное изображение постоянно обновляется, обеспечивая просмотр в реальном времени. Эти изображения часто имеют золотистый цвет, который помогает показать тени и блики.
Ультразвуковые изображения могут быть записаны на фото или видео для документирования результатов.
Каковы риски и преимущества ультразвуковой визуализации?
Ультразвук плода не имеет известных рисков, кроме легкого дискомфорта из-за давления датчика на живот или во влагалище.Во время процедуры не используется излучение.
Для трансвагинального ультразвукового исследования ультразвуковой датчик необходимо накрыть пластиковой или латексной оболочкой, что может вызвать реакцию у женщин с аллергией на латекс.
Ультразвуковая визуализация постоянно совершенствуется. Как и в случае с любым другим тестом, результаты могут быть не совсем точными. Однако УЗИ может предоставить ценную информацию родителям и поставщикам медицинских услуг, помогая им вести беременность и ребенка и заботиться о них.Кроме того, ультразвуковое исследование дает родителям уникальную возможность увидеть своего ребенка до рождения, помогая им сблизиться и установить отношения на раннем этапе.
Как и в случае с любым другим тестом, результаты могут быть не совсем точными. Однако УЗИ может предоставить ценную информацию родителям и поставщикам медицинских услуг, помогая им вести беременность и ребенка и заботиться о них.Кроме того, ультразвуковое исследование дает родителям уникальную возможность увидеть своего ребенка до рождения, помогая им сблизиться и установить отношения на раннем этапе.
Ультразвук плода иногда предлагается в немедицинских учреждениях, чтобы предоставить родителям изображения или видео на память. Хотя сама процедура УЗИ считается безопасной, необученный персонал может пропустить отклонение от нормы или дать родителям ложные заверения о благополучии их ребенка. Лучше всего, чтобы УЗИ проводил обученный медицинский персонал, который сможет правильно интерпретировать результаты.Если у вас есть вопросы, поговорите со своим врачом или акушеркой.
Амниоцентез
Амниоцентез включает взятие небольшого образца амниотической жидкости, окружающей плод. Он используется для диагностики хромосомных нарушений и открытых дефектов нервной трубки, таких как расщелина позвоночника. Доступно тестирование на другие генетические дефекты и нарушения в зависимости от вашего семейного анамнеза и наличия лабораторных тестов во время процедуры.
Он используется для диагностики хромосомных нарушений и открытых дефектов нервной трубки, таких как расщелина позвоночника. Доступно тестирование на другие генетические дефекты и нарушения в зависимости от вашего семейного анамнеза и наличия лабораторных тестов во время процедуры.
Кто является идеальным кандидатом на амниоцентез?
Амниоцентез обычно предлагается женщинам между 15 и 20 неделями беременности, у которых есть повышенный риск хромосомных аномалий.К кандидатам относятся женщины, которым на момент родов будет больше 35 лет, или те, у кого были отклонения скринингового анализа материнской сыворотки.
Как проводится амниоцентез?
Амниоцентез включает в себя введение длинной тонкой иглы через брюшную полость в амниотический мешок для забора небольшого образца амниотической жидкости. В околоплодных водах содержатся клетки, выделенные плодом и содержащие генетическую информацию. Хотя конкретные детали каждой процедуры могут отличаться, типичный амниоцентез следует за этим процессом:
Ваш живот обработают антисептиком.

Ваш врач может назначить или не назначить местный анестетик для обезболивания кожи.
Ваш врач будет использовать ультразвуковую технологию, чтобы ввести полую иглу в амниотический мешок. Он или она возьмут небольшой образец жидкости для лабораторного анализа.
Во время или после амниоцентеза вы можете почувствовать спазмы. Следует избегать физических нагрузок в течение 24 часов после процедуры.
Женщины, беременные двойней или другими близнецами, нуждаются в отборе проб из каждого амниотического мешка для изучения каждого ребенка.В зависимости от положения ребенка и плаценты, количества жидкости и анатомии женщины иногда амниоцентез не может быть проведен. Затем жидкость отправляется в генетическую лабораторию, чтобы клетки могли расти и анализироваться. АФП также измеряется, чтобы исключить открытый дефект нервной трубки. Результаты обычно доступны от 10 дней до двух недель, в зависимости от лаборатории.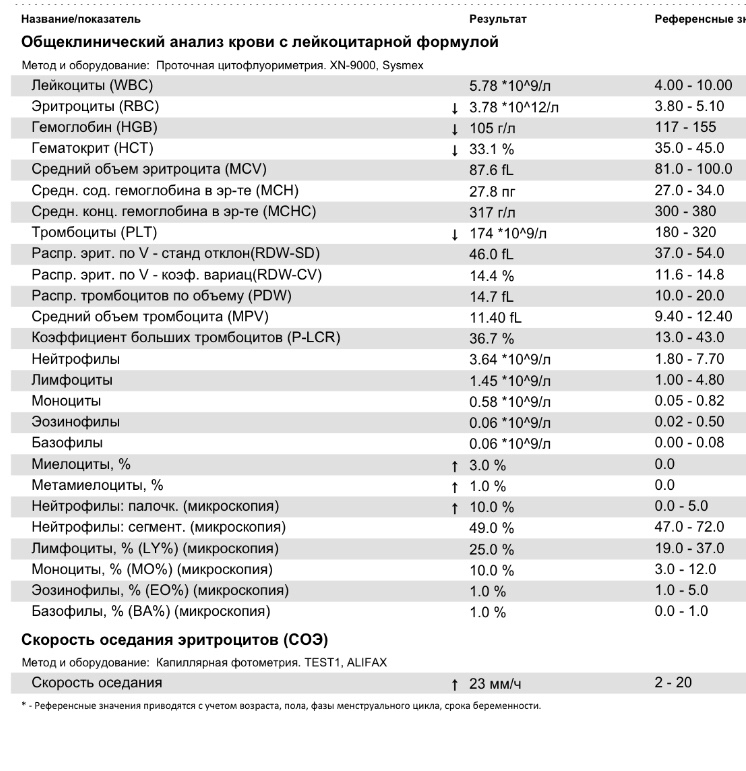
Взятие пробы ворсинок хориона (CVS)?
CVS — это пренатальный тест, который включает взятие образца некоторой части плацентарной ткани.Эта ткань содержит тот же генетический материал, что и плод, и может быть проверена на хромосомные аномалии и некоторые другие генетические проблемы. Тестирование доступно для других генетических дефектов и нарушений, в зависимости от вашего семейного анамнеза и наличия лабораторных анализов во время процедуры. В отличие от амниоцентеза, CVS не дает информации об открытых дефектах нервной трубки. Таким образом, женщинам, перенесшим сердечно-сосудистые заболевания, также необходимо пройти контрольный анализ крови между 16 и 18 неделями беременности для выявления этих дефектов.
Как выполняется CVS?
CVS может быть предложен женщинам с повышенным риском хромосомных аномалий или имеющим в семейном анамнезе генетический дефект, который можно проверить с помощью плацентарной ткани. CVS обычно проводится между 10 и 13 неделями беременности.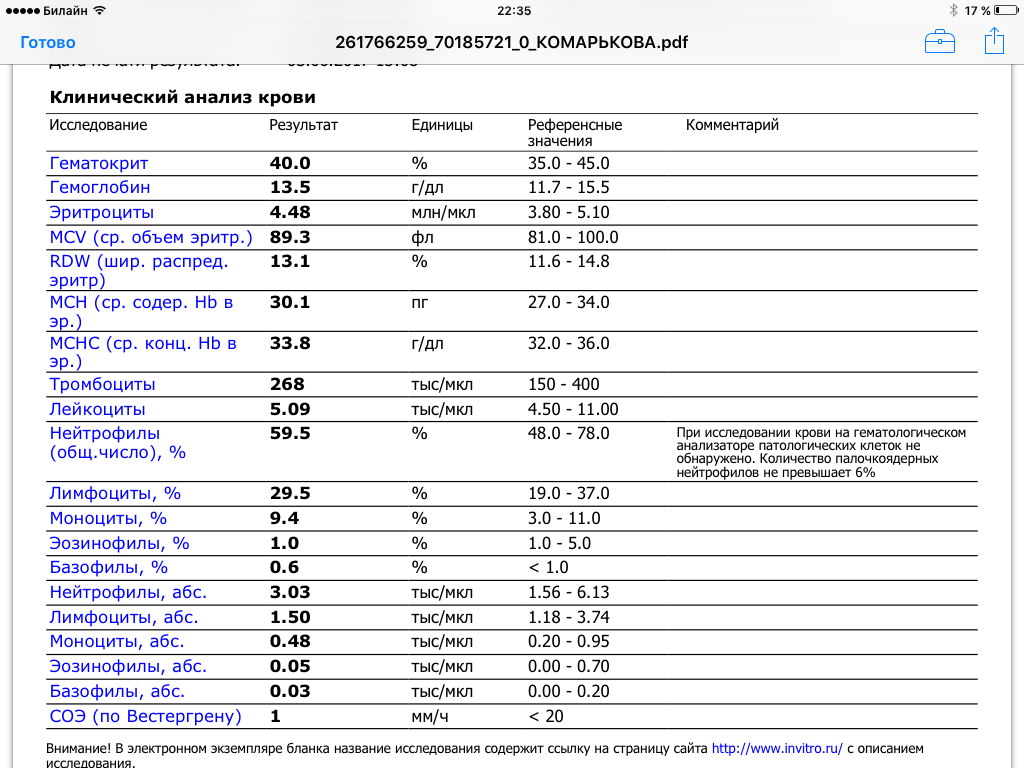 Хотя точные методы могут отличаться, процедура включает следующие шаги:
Хотя точные методы могут отличаться, процедура включает следующие шаги:
Ваш врач вставит небольшую трубку (катетер) через влагалище в шейку матки.
Используя ультразвуковую технологию, ваш врач направит катетер на место рядом с плацентой.
Ваш врач удалит часть ткани с помощью шприца на другом конце катетера.
Ваш врач может также выбрать выполнение трансабдоминальной CVS, которая включает введение иглы через брюшную полость и в матку для взятия пробы плацентарных клеток. Вы можете почувствовать спазмы во время и после любого типа процедуры CVS. Образцы тканей отправляются в генетическую лабораторию для роста и анализа. Результаты обычно доступны от 10 дней до двух недель, в зависимости от лаборатории.
Что делать, если CVS невозможен?
Женщинам, имеющим близнецов или других близнецов более высокого порядка, обычно требуется отбор проб из каждой плаценты.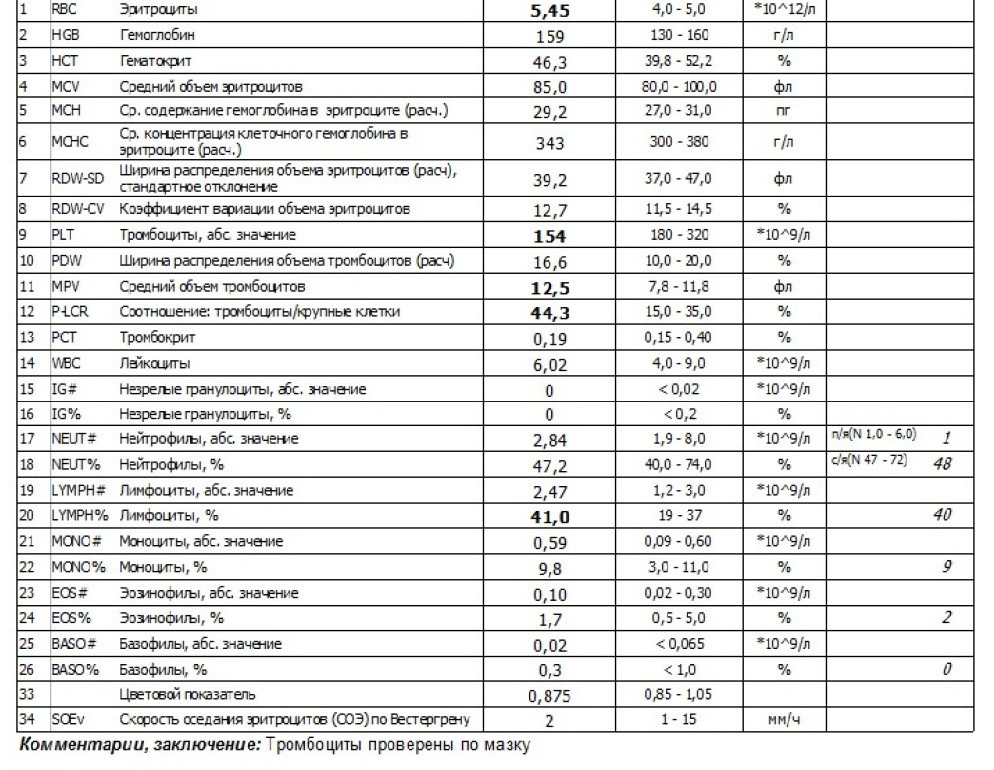 Однако из-за сложности процедуры и расположения плаценты CVS не всегда возможна или успешна при использовании множественных.
Однако из-за сложности процедуры и расположения плаценты CVS не всегда возможна или успешна при использовании множественных.
Женщинам, которые не являются кандидатами на CVS или которые не получили точных результатов процедуры, может потребоваться последующий амниоцентез. Активная вагинальная инфекция, такая как герпес или гонорея, запретит процедуру.В других случаях врач может взять образец, в котором недостаточно ткани для роста в лаборатории, что приведет к неполным или неубедительным результатам.
Мониторинг плода
На поздних сроках беременности и родов ваш врач может захотеть контролировать частоту сердечных сокращений плода и другие функции. Мониторинг сердечного ритма плода — это метод проверки частоты и ритма сердцебиения плода. Средняя частота сердечных сокращений плода составляет от 120 до 160 ударов в минуту. Этот показатель может измениться по мере того, как плод реагирует на состояния матки.Аномальная частота сердечных сокращений плода может означать, что плод не получает достаточно кислорода, или указывать на другие проблемы.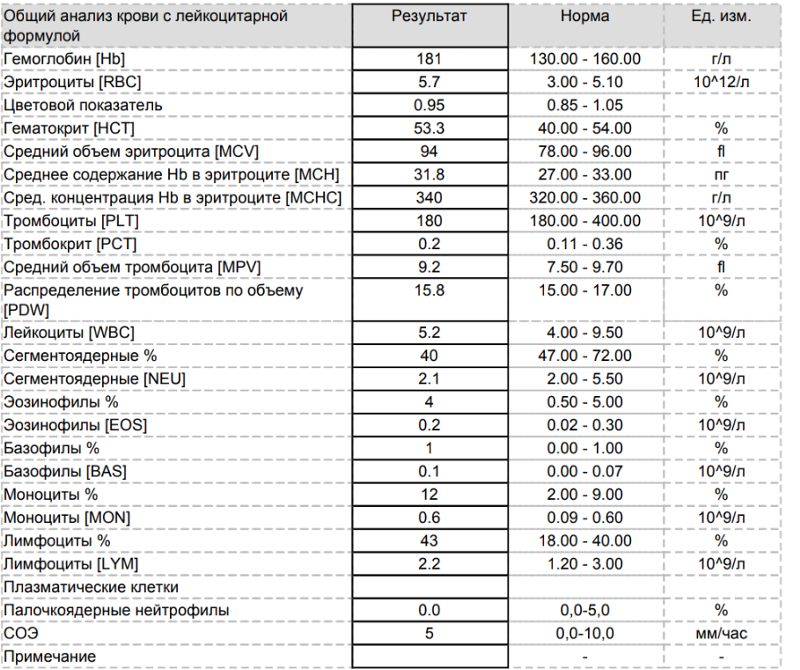 Аномальный рисунок также может означать, что необходимо экстренное кесарево сечение.
Аномальный рисунок также может означать, что необходимо экстренное кесарево сечение.
Как осуществляется мониторинг плода?
Использование фетоскопа (разновидность стетоскопа) для прослушивания сердцебиения плода является самым основным типом мониторинга сердечного ритма плода. Другой тип мониторинга выполняется с помощью портативного доплеровского прибора. Это часто используется во время дородовых посещений для подсчета частоты сердечных сокращений плода.Во время родов часто используется постоянный электронный мониторинг плода. Хотя конкретные детали каждой процедуры могут отличаться, стандартный электронный мониторинг плода следует за этим процессом:
- Гель
наносится на брюшную полость и действует как среда для ультразвукового преобразователя.
Ультразвуковой преобразователь прикреплен к брюшной полости ремнями, поэтому он может передавать сердцебиение плода на самописец. Частота сердечных сокращений плода отображается на экране и печатается на специальной бумаге.

Во время схваток внешний токодинамометр (устройство для наблюдения, которое помещается поверх матки с помощью ремня) может регистрировать характер сокращений.
Когда необходим внутренний мониторинг плода?
Иногда требуется внутренний мониторинг плода, чтобы обеспечить более точное определение частоты сердечных сокращений плода. Ваш мешок с водой (околоплодные воды) должен быть разбит, а шейка матки должна быть частично расширена, чтобы использовать внутренний мониторинг.Внутренний мониторинг плода включает введение электрода через расширенную шейку матки и прикрепление электрода к коже черепа плода.
Определение уровня глюкозы
Тест на глюкозу используется для измерения уровня сахара в крови.
Тест с провокацией глюкозы обычно проводится между 24 и 28 неделями беременности. Аномальный уровень глюкозы может указывать на гестационный диабет.
Что входит в тест с провокацией глюкозы?
Первоначальный одночасовой тест — это тест с провокацией глюкозы. Если результаты отклоняются от нормы, необходим тест на толерантность к глюкозе.
Если результаты отклоняются от нормы, необходим тест на толерантность к глюкозе.
Как проводится тест на толерантность к глюкозе?
Вас могут попросить пить только воду в день проведения теста на толерантность к глюкозе. Хотя конкретные детали каждой процедуры могут отличаться, типичный тест на толерантность к глюкозе включает следующие шаги:
Первичный образец крови натощак будет взят из вашей вены.
Вам дадут выпить специальный раствор глюкозы.
Кровь будет браться в разное время в течение нескольких часов для измерения уровня глюкозы в организме.
Культура стрептококка группы B
Стрептококк группы B (GBS) — это тип бактерий, обнаруженный в нижних отделах половых путей примерно у 20 процентов всех женщин. Хотя инфекция СГБ обычно не вызывает проблем у женщин до беременности, она может вызвать серьезные заболевания у матерей во время беременности. СГБ может вызвать хориоамнионит (тяжелую инфекцию плацентарных тканей) и послеродовую инфекцию.Инфекции мочевыводящих путей, вызванные СГБ, могут привести к преждевременным родам и родам или к пиелонефриту и сепсису.
СГБ может вызвать хориоамнионит (тяжелую инфекцию плацентарных тканей) и послеродовую инфекцию.Инфекции мочевыводящих путей, вызванные СГБ, могут привести к преждевременным родам и родам или к пиелонефриту и сепсису.
GBS является наиболее частой причиной опасных для жизни инфекций у новорожденных, включая пневмонию и менингит. Новорожденные дети заражаются инфекцией во время беременности или через половые пути матери во время схваток и родов.
Центры по контролю и профилактике заболеваний рекомендуют обследовать всех беременных женщин на предмет вагинальной и ректальной колонизации GBS на сроке от 35 до 37 недель беременности.Лечение матерей с определенными факторами риска или положительными культурами важно для снижения риска передачи СГБ ребенку. Младенцы, матери которых получают лечение антибиотиками из-за положительного результата теста на GBS, имеют в 20 раз меньше шансов заболеть этим заболеванием, чем дети без лечения.
Высокое кровяное давление во время беременности
У некоторых женщин во время беременности повышенное артериальное давление. может подвергнуть мать и ее ребенка риску возникновения проблем во время беременности.Высокое кровяное давление также может вызывать проблемы во время и после родов. 1,2 Хорошая новость в том, что высокое кровяное давление можно предотвратить и вылечить .
может подвергнуть мать и ее ребенка риску возникновения проблем во время беременности.Высокое кровяное давление также может вызывать проблемы во время и после родов. 1,2 Хорошая новость в том, что высокое кровяное давление можно предотвратить и вылечить .
Высокое кровяное давление, также называемое гипертонией, очень распространено. В Соединенных Штатах высокое кровяное давление возникает в каждой из 12-17 беременностей у женщин в возрасте от 20 до 44 лет. 3
Повышенное артериальное давление во время беременности стало более распространенным явлением. Однако при хорошем контроле артериального давления вы и ваш ребенок с большей вероятностью останетесь здоровыми.
Самое важное, что нужно сделать, — это поговорить со своим лечащим врачом о любых проблемах с кровяным давлением, чтобы вы могли получить правильное лечение и контролировать свое кровяное давление — до , когда вы забеременеете. Лечение высокого кровяного давления важно до, во время и после беременности.
Лечение высокого кровяного давления важно до, во время и после беременности.
Какие осложнения при повышенном артериальном давлении возникают во время беременности?
Осложнения высокого кровяного давления для матери и ребенка могут включать следующее:
- Для матери: внешний значок преэклампсии, внешний значок эклампсии, инсульт, необходимость в индукции родов (введение лекарства для начала родов) и отслойка плаценты (отделение плаценты от стенки матки). 1,4,5
- Для ребенка: преждевременные роды (роды, которые происходят до 37 недель беременности) и низкий вес при рождении (когда ребенок рождается с весом менее 5 фунтов 8 унций). 1,6 Высокое кровяное давление у матери затрудняет получение ребенком достаточного количества кислорода и питательных веществ для роста, поэтому матери, возможно, придется рано рожать.
Обсудите проблемы с артериальным давлением со своим лечащим врачом до, во время и после беременности.
Узнайте, что делать, если у вас высокое кровяное давление до, во время или после беременности.
Что мне делать, если у меня высокое кровяное давление до, во время или после беременности?
До беременности
- Составьте план на случай беременности и обсудите со своим врачом или медперсоналом следующее:
- Любые проблемы со здоровьем, которые у вас были или были, и любые лекарства, которые вы принимаете. Если вы планируете забеременеть, поговорите со своим врачом. 7 Ваш врач или медицинская бригада могут помочь вам найти лекарства, которые можно безопасно принимать во время беременности.
- Способы поддержания здорового веса за счет здорового питания и регулярной физической активности. 1,7
Во время беременности
- Получите ранний и регулярный пренатальный значок внешнего вида. Посещайте каждый прием к врачу или медицинскому работнику.
- Поговорите со своим врачом о любых лекарствах, которые вы принимаете, и о том, какие из них безопасны.
 Не прекращайте и не начинайте принимать какие-либо лекарства, включая лекарства, отпускаемые без рецепта, без предварительной консультации с врачом. 7
Не прекращайте и не начинайте принимать какие-либо лекарства, включая лекарства, отпускаемые без рецепта, без предварительной консультации с врачом. 7 - Следите за своим кровяным давлением дома с помощью внешнего значка домашнего монитора кровяного давления. Обратитесь к врачу, если ваше кровяное давление выше обычного или если у вас есть симптомы преэклампсии. Поговорите со своим врачом или в страховой компании о приобретении домашнего монитора.
- Продолжайте выбирать здоровую пищу и поддерживайте здоровый вес. 8
После беременности
- Обратите внимание на то, как вы себя чувствуете после родов. Если во время беременности у вас было высокое кровяное давление, у вас повышенный риск инсульта и других проблем после родов.Сообщите своему врачу или позвоните по телефону 9-1-1 сразу же, если после родов у вас появятся симптомы преэклампсии. Вам может потребоваться неотложная медицинская помощь. 9,10
Каковы типы состояний высокого кровяного давления до, во время и после беременности?
Ваш врач или медсестра должны следить за этими состояниями до, во время и после беременности: 1,11
Хроническая гипертония
Хроническая гипертензия означает высокое кровяное давление * до беременности или до 20 недель беременности. 1 Женщины с хронической гипертонией также могут заболеть преэклампсией во втором или третьем триместре беременности. 1
1 Женщины с хронической гипертонией также могут заболеть преэклампсией во втором или третьем триместре беременности. 1
Гестационная гипертензия
Это состояние возникает, когда у вас повышенное артериальное давление * только во время беременности, и в моче нет белка, а также при других проблемах с сердцем или почками. Обычно это диагностируется после 20 недель беременности или перед родами. Гестационная гипертензия обычно проходит после родов. Однако у некоторых женщин с гестационной гипертензией риск развития хронической гипертензии в будущем выше. 1,12
Преэклампсия / эклампсия
Преэклампсия возникает, когда у женщины, у которой ранее было нормальное кровяное давление, внезапно развивается высокое кровяное давление * и белок в моче или другие проблемы после 20 недель беременности. У женщин с хронической гипертонией также может развиться преэклампсия.
Преэклампсия случается примерно у 1 из 25 беременностей в США. 1,13 У некоторых женщин с преэклампсией могут развиться судороги. Это называется эклампсия , что требует неотложной медицинской помощи. 1,11
1,13 У некоторых женщин с преэклампсией могут развиться судороги. Это называется эклампсия , что требует неотложной медицинской помощи. 1,11
Симптомы преэклампсии включают:
- Постоянная головная боль
- Изменения зрения, включая нечеткое зрение, пятна или изменения зрения
- Боль в верхней части живота
- Тошнота или рвота
- Отек лица или рук
- Внезапное увеличение веса
- Проблемы с дыханием
У некоторых женщин симптомы преэклампсии отсутствуют, поэтому важно регулярно посещать медицинский персонал, особенно во время беременности.
Вы более подвержены риску преэклампсии, если: 1
- Вы впервые родили.
- У вас была преэклампсия во время предыдущей беременности.
- У вас хроническое (длительное) высокое кровяное давление, хроническая болезнь почек или и то, и другое.
- У вас в анамнезе есть тромбофилия (состояние, повышающее риск образования тромбов).

- Вы беременны несколькими детьми (например, двойней или тройней).
- Вы забеременели при экстракорпоральном оплодотворении.
- У вас есть семейная история преэклампсии.
- У вас диабет 1 или 2 типа.
- У вас ожирение.
- У вас волчанка (аутоиммунное заболевание).
- Вы старше 40 лет.
В редких случаях преэклампсия может возникнуть после родов. Это серьезное заболевание, известное как послеродовая преэклампсия . Это может произойти у женщин, не страдающих преэклампсией во время беременности. 14 Симптомы послеродовой преэклампсии аналогичны симптомам преэклампсии external icon.Послеродовая преэклампсия обычно диагностируется в течение 48 часов после родов, но может произойти и через 6 недель. 9
Сообщите своему врачу или немедленно позвоните 9-1-1, если у вас есть симптомы послеродовой преэклампсии. Вам может потребоваться неотложная медицинская помощь. 9,10
* В ноябре 2017 года Американский колледж кардиологов (ACC) и Американская кардиологическая ассоциация (AHA) обновили определение хронической гипертонии 2 стадии , обозначив кровяное давление 140/90 мм рт. Ст. Или выше. 15 Рекомендации Американского колледжа акушеров и гинекологов по гипертонии во время беременности предшествовали руководству ACC / AHA и определению гипертензии и стадии 2 .
Ст. Или выше. 15 Рекомендации Американского колледжа акушеров и гинекологов по гипертонии во время беременности предшествовали руководству ACC / AHA и определению гипертензии и стадии 2 .
употребления психоактивных веществ во время беременности | CDC
Табак
Курение во время беременности увеличивает риск возникновения проблем со здоровьем у развивающихся детей, включая преждевременные роды, низкий вес при рождении и врожденные дефекты рта и губы. Курение во время и после беременности также увеличивает риск синдрома внезапной детской смерти (СВДС).
Кроме того, электронные сигареты и другие табачные изделия, содержащие никотин (вызывающий привыкание наркотик, содержащийся в табаке), небезопасны для использования во время беременности. Никотин опасен для здоровья беременных женщин и развивающихся детей, а также может повредить мозг и легкие развивающегося ребенка. Кроме того, некоторые ароматизаторы, используемые в электронных сигаретах, могут быть вредными для развивающегося ребенка.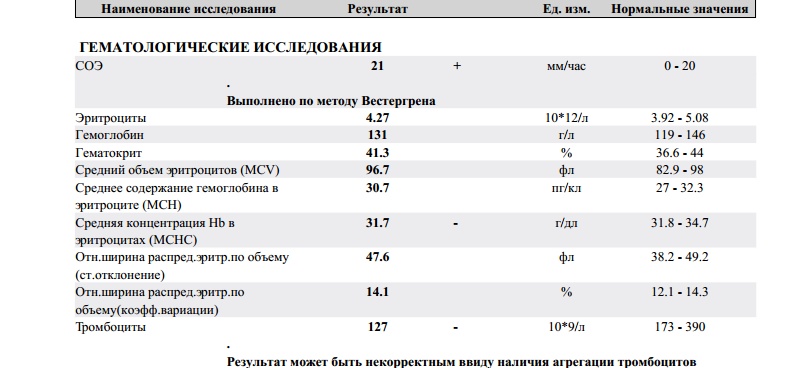 Узнайте больше об электронных сигаретах и беременности.
Узнайте больше об электронных сигаретах и беременности.
Бросить курить сложно, но возможно. Отказ от курения — один из самых важных способов защитить свое здоровье и здоровье вашего ребенка.Лучше всего бросить рано или до беременности, но бросить курить никогда не поздно. Ваш врач может сыграть важную роль в помощи вам в отказе от курения, в том числе дать совет и поддержку при отказе от курения и связать вас с другими ресурсами. Вы также можете позвонить по телефону 1-800-QUIT-NOW (1-800-784-8669) для получения бесплатной поддержки. Тренеры по отказу от курения могут ответить на вопросы, помочь вам разработать план отказа от курения и оказать поддержку. Чтобы получить советы и рекомендации по отказу от курения, вы также можете посетить Как бросить курить и Беременность, материнство и курение Внешний значок .
Чтобы узнать о деятельности CDC по информированию общественности о вреде употребления табака, посетите страницу «Советы от бывших курильщиков» (Tips®) Управления по курению и здоровью.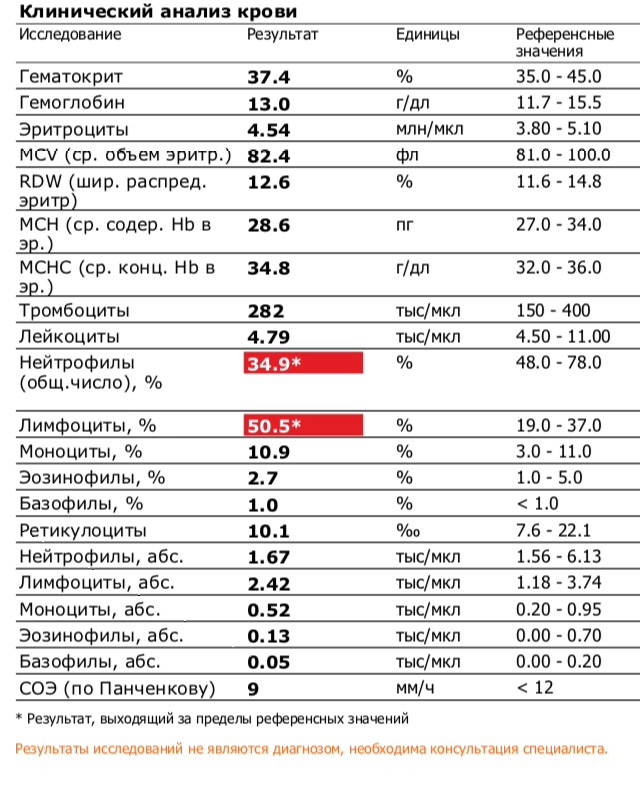 Кампания Tips® содержит информацию о том, как курение и пассивное курение влияют на определенные группы, включая беременных женщин или женщин, планирующих родить ребенка.
Кампания Tips® содержит информацию о том, как курение и пассивное курение влияют на определенные группы, включая беременных женщин или женщин, планирующих родить ребенка.
Ссылки по теме
Спирт
Нет данных о безопасном количестве употребления алкоголя во время беременности или при попытке забеременеть.Также нет безопасного времени для питья во время беременности. Все виды алкоголя одинаково вредны, в том числе все вина и пиво. Если женщина употребляет алкоголь во время беременности, никогда не поздно остановиться. Если вы беременны или пытаетесь забеременеть и не можете бросить пить, обратитесь за помощью. Обратитесь к своему лечащему врачу, в местный центр анонимных алкоголиков или в местный центр лечения алкоголизма. Узнайте больше в разделе «Употребление алкоголя во время беременности» в Отделе врожденных нарушений и пороков развития. Чтобы узнать о деятельности CDC по профилактике нарушений алкогольного спектра у плода, посетите раздел «О нас» в Национальном центре врожденных дефектов и пороков развития.
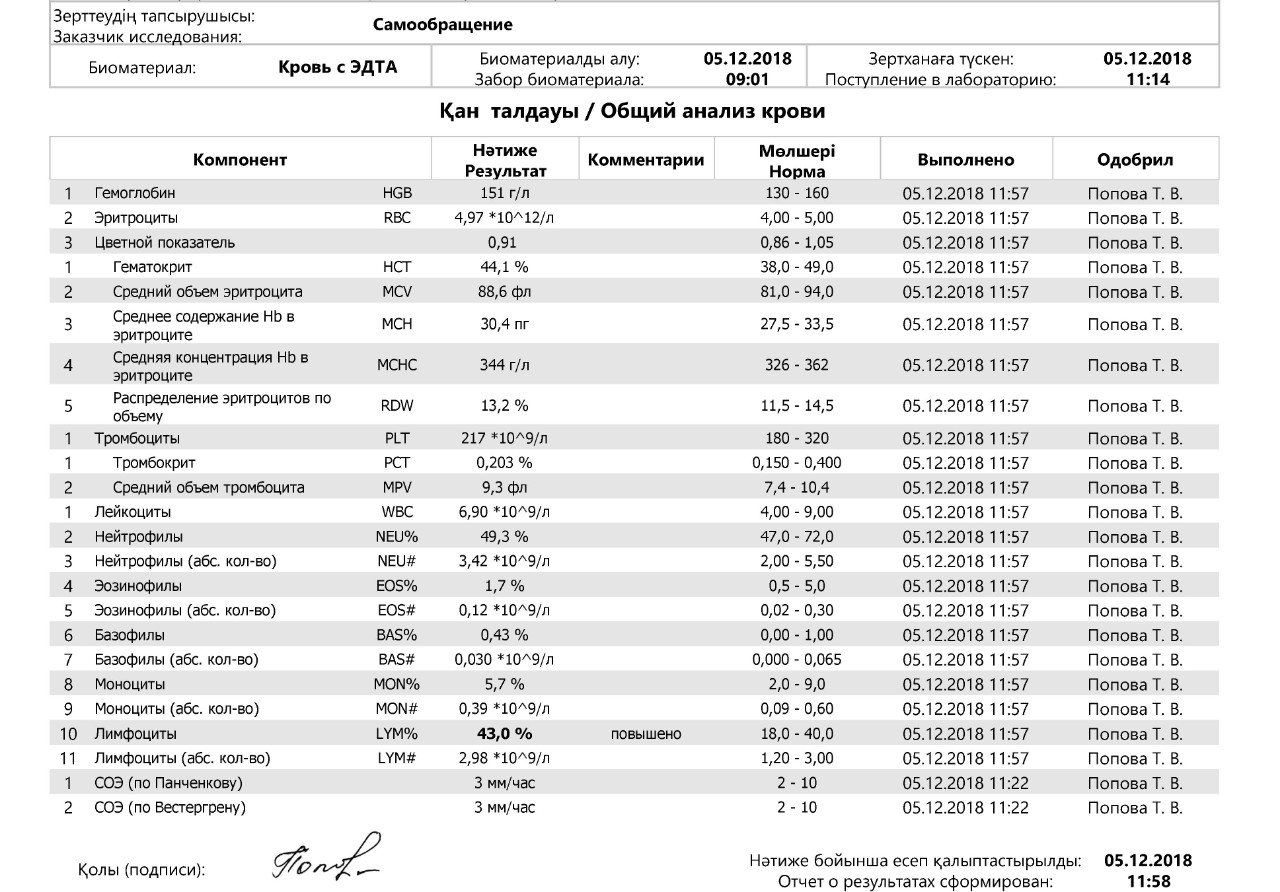
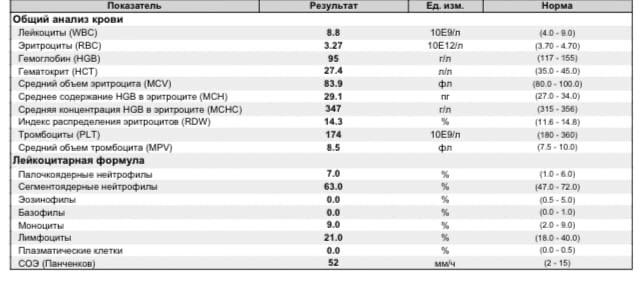
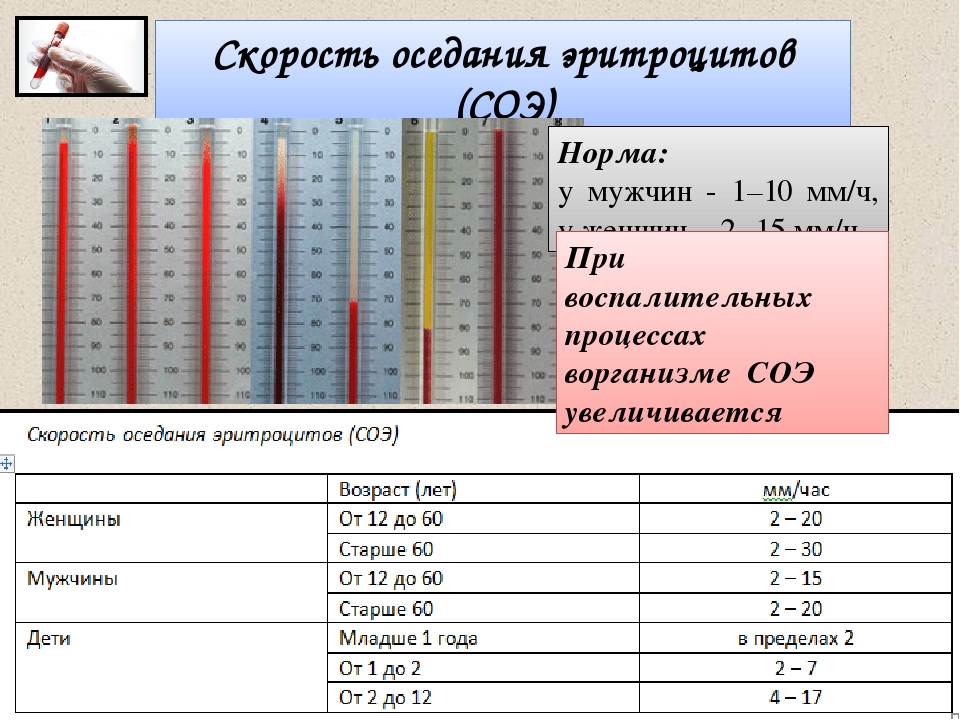
 Получившуюся смесь специалисты помещают в колбу и ставят вертикально, заполнив ее не менее, чем до 200 мл и ждут 60 минут. По истечении установленного времени лаборанты измеряют расстояние, занимаемое прозрачной плазмой.
Получившуюся смесь специалисты помещают в колбу и ставят вертикально, заполнив ее не менее, чем до 200 мл и ждут 60 минут. По истечении установленного времени лаборанты измеряют расстояние, занимаемое прозрачной плазмой.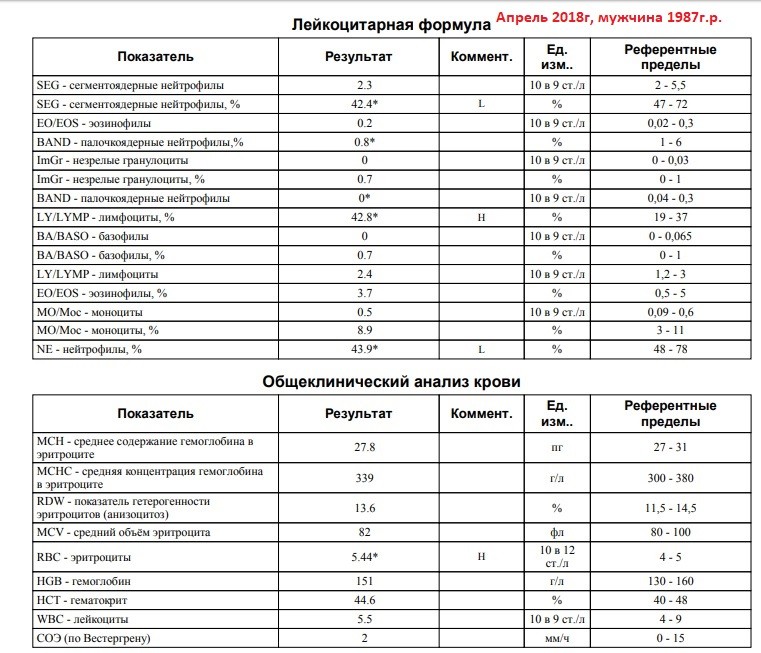
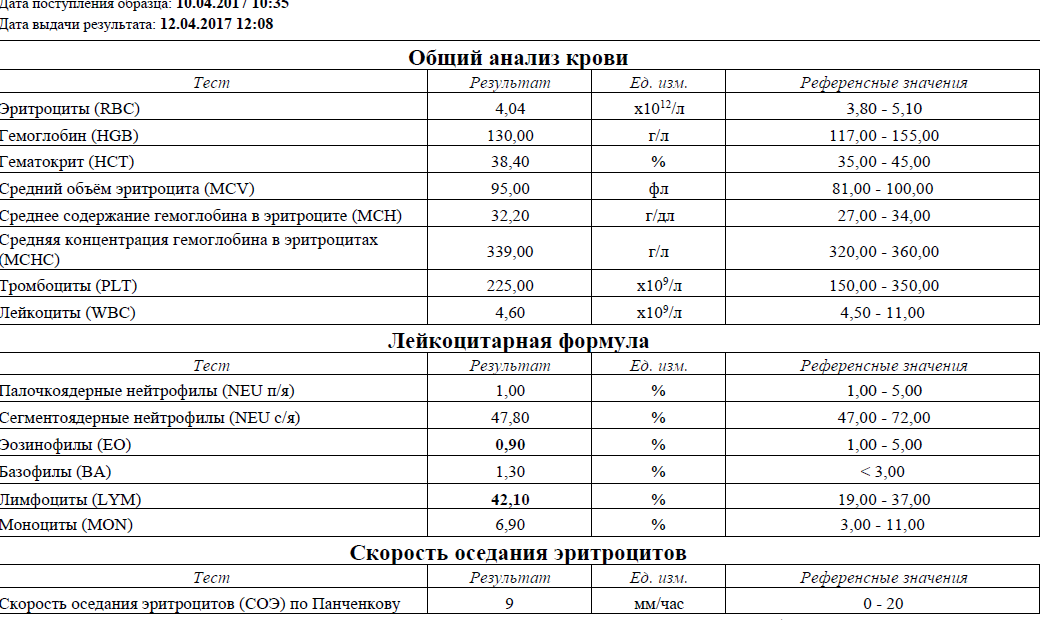 Для развития опухолевой ткани требуется достаточно высокое количество белковых молекул, количество которых организм выработать не в силах.
Для развития опухолевой ткани требуется достаточно высокое количество белковых молекул, количество которых организм выработать не в силах.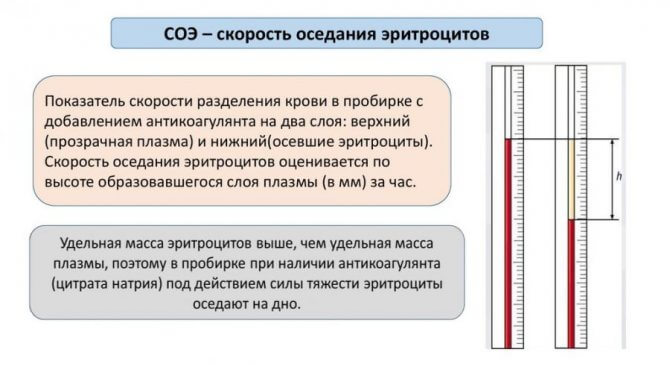 Несмотря на кажущуюся их безобидность, их влияние на человеческий организм, особенно во время вынашивания малыша, довольно важно. Женщине “в положении” следует избегать различных конфликтов и ссор, так как они могут значительно повлиять на состояние системы крови и привести к значительным нарушения в ее работе, в том числе и к изменению СОЭ.
Несмотря на кажущуюся их безобидность, их влияние на человеческий организм, особенно во время вынашивания малыша, довольно важно. Женщине “в положении” следует избегать различных конфликтов и ссор, так как они могут значительно повлиять на состояние системы крови и привести к значительным нарушения в ее работе, в том числе и к изменению СОЭ.
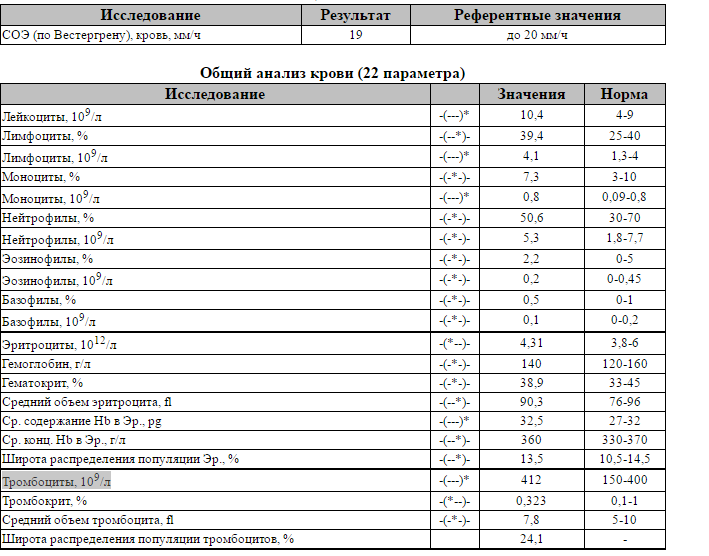 Некоторые медикаменты могут искажать результаты, из-за чего их приём может быть приостановлен и восстановлен после сдачи крови. В третьих, накануне процедуры не стоит посещать спортивные или тренажёрные залы. Также стоит воздержаться от сильных физических нагрузок и избегать эмоциональных стрессов.
Некоторые медикаменты могут искажать результаты, из-за чего их приём может быть приостановлен и восстановлен после сдачи крови. В третьих, накануне процедуры не стоит посещать спортивные или тренажёрные залы. Также стоит воздержаться от сильных физических нагрузок и избегать эмоциональных стрессов.
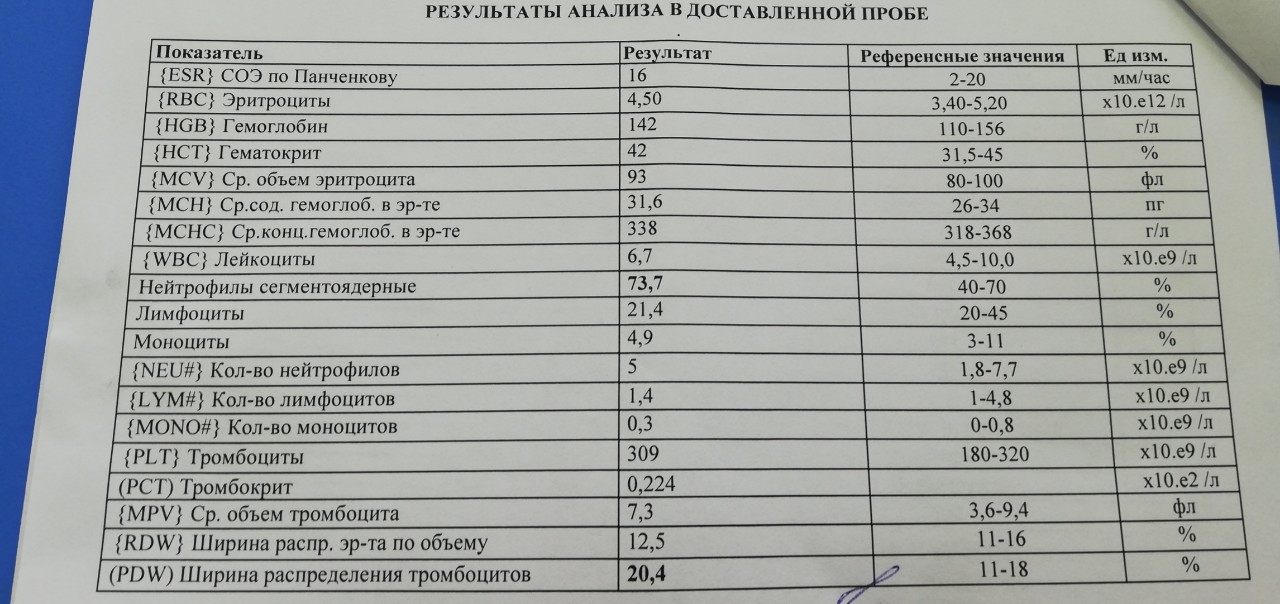 Также это возникает при приёме ряда лекарственных веществ, поэтому нужно заранее проконсультироваться с врачом.
Также это возникает при приёме ряда лекарственных веществ, поэтому нужно заранее проконсультироваться с врачом.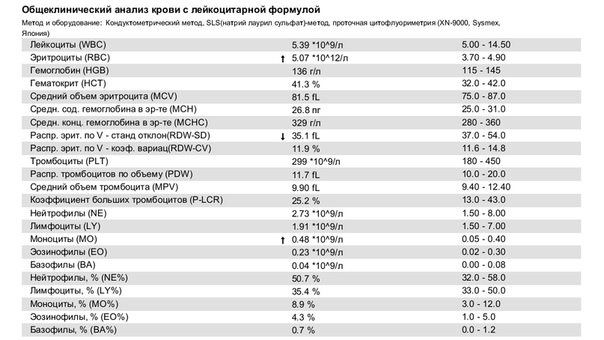 Белок, вырабатываемый плацентой на ранних сроках беременности.Аномальные уровни связаны с повышенным риском хромосомной аномалии.
Белок, вырабатываемый плацентой на ранних сроках беременности.Аномальные уровни связаны с повышенным риском хромосомной аномалии.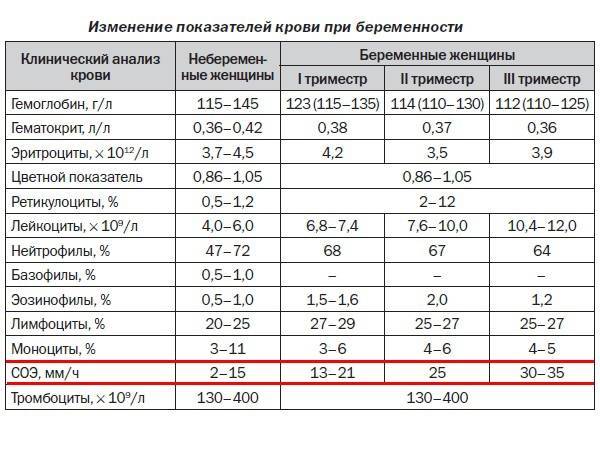 Это гормон, вырабатываемый плацентой. Его можно измерить в материнской крови или моче, чтобы определить состояние здоровья плода.
Это гормон, вырабатываемый плацентой. Его можно измерить в материнской крови или моче, чтобы определить состояние здоровья плода.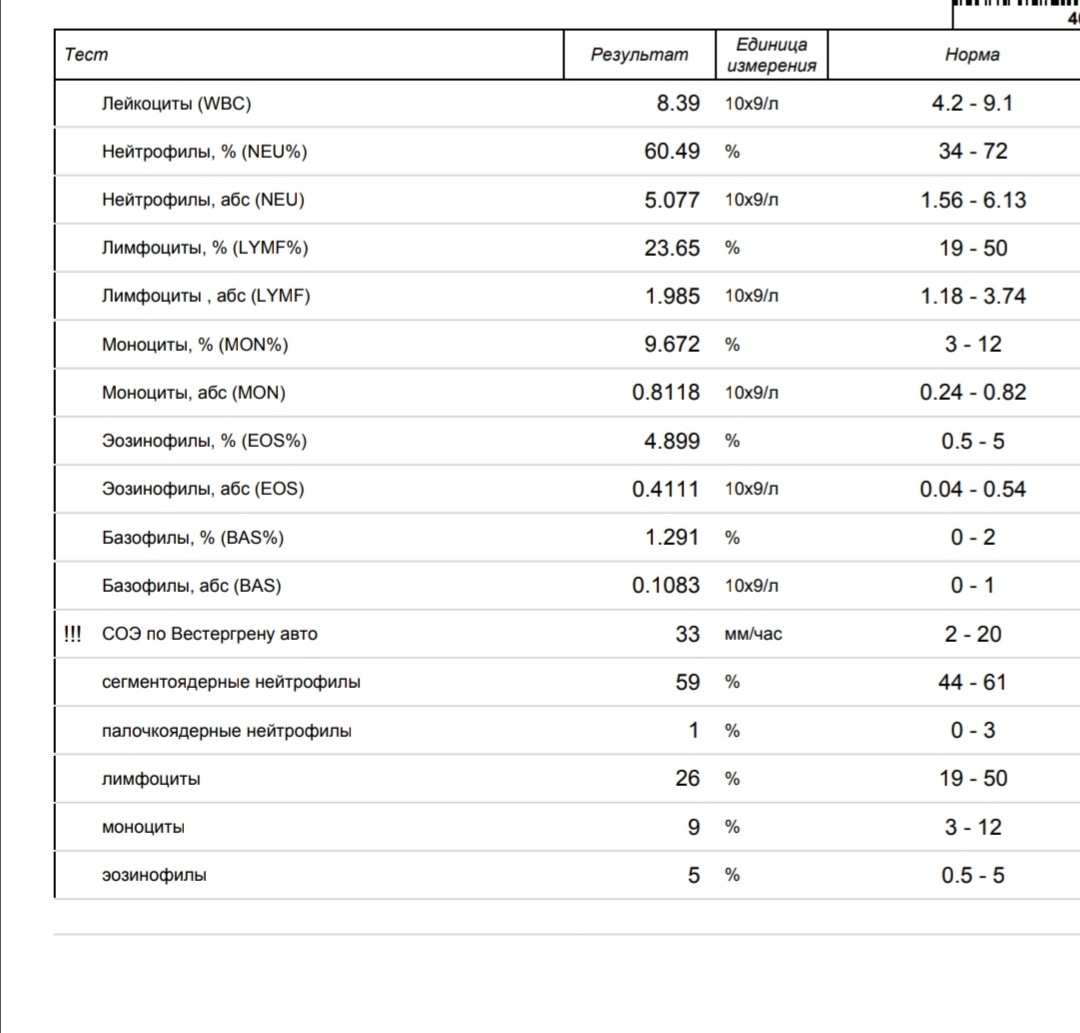 При УЗИ брюшной полости гель наносится на живот. Датчик ультразвука скользит по гелю на животе, создавая изображение.
При УЗИ брюшной полости гель наносится на живот. Датчик ультразвука скользит по гелю на животе, создавая изображение.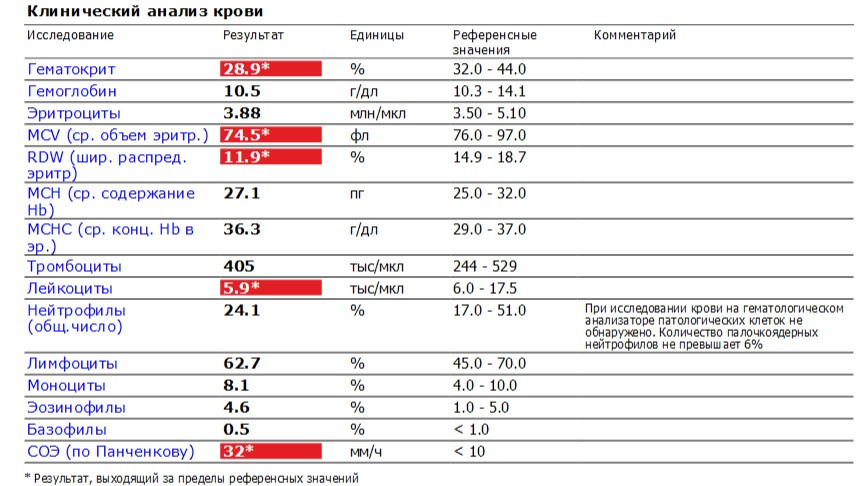
 Не прекращайте и не начинайте принимать какие-либо лекарства, включая лекарства, отпускаемые без рецепта, без предварительной консультации с врачом. 7
Не прекращайте и не начинайте принимать какие-либо лекарства, включая лекарства, отпускаемые без рецепта, без предварительной консультации с врачом. 7 