Гипертонус матки — причины, диагностика и лечение
Гипертонусом матки в медицине называют сокращения этого органа, появляющиеся до предполагаемого срока начала родов (нередко — на ранних сроках).
Причины
- Гормональные нарушения — недостаточная функция яичников, плаценты, нарушение функции надпочечников, приводящие к дефициту эстрогенов и/или прогестерона или избытку мужских половых гормонов (андрогенов).
- Недоразвитие женских половых органов (генитальный инфантилизм), пороки развития матки (например, двурогая матка и др.).
- Опухолевые образования в матке (миомы).
- Инфекционные заболевания и воспалительные процессы в органах малого таза женщины и плодном яйце.
- Истмико-цервикальная недостаточность (т.е. шейка матки не выдерживает увеличивающейся нагрузки и начинает раскрываться задолго до начала родов).
- Сбой в работе иммунной системы во время беременности.
- Соматические заболевания женщины, т.е. заболевания, не связанные непосредственно с половой системой: болезни сердца, почек и т.

- Перенесенные ранее аборты.
- Тревожное и депрессивное состояние женщины во время и незадолго до беременности, внутренняя напряженность, неуверенность в себе.
Как проявляется?
При повышении тонуса матки появляется ощущение тяжести и напряжения в нижней части живота. Возникают боли в области лобка, тянущие боли в пояснице, ощущение распирания в нижней части живота, боли, похожие на менструальные.
Повышенный тонус матки в I триместре беременности может приводить к гибели плодного яйца, неразвивающейся беременности, к выкидышу. Во II и III триместрах гипертонус матки может вызывать выкидыш либо преждевременные роды.
Для развивающегося в матке плода гипертонус опасен нарушением кровоснабжения плаценты и, следовательно, внутриутробной гипоксией (кислородным голоданием) и задержкой роста и развития. Это связано с тем, что плацента не сокращается при сокращении матки. В результате, может возникать ее отслойка и самопроизвольное прерывание беременности на любом сроке, рождение недоношенного ребенка.
Диагностика и лечение
Гипертонус матки чаще всего выявляется при плановом обследовании беременной гинекологом. Врач, как правило, назначает седативные (успокаивающие) и спазмолитические средства. Кроме того, могут быть прописаны препараты магния и витамина В6 и т.д.
Обычно приема назначенных средств достаточно для того, чтобы тонус матки снизился. Ни в коем случае не следует заниматься самолечением, этим вы может навредить ребенку и спровоцировать преждевременные роды.
Кроме того, при гипертонусе противопоказаны физические нагрузки и рекомендуется больше лежать. Секс нежелателен, так как возникающие при этом сокращения матки могут спровоцировать выкидыш.
Госпитализация
При отсутствии эффекта от проводимой терапии и появлении регулярных схваткообразных болей, особенно если они сопровождаются кровянистыми выделениями из половых путей, следует немедленно обратиться к врачу и решить вопрос о госпитализации, т.е. «лечь на сохранение», поскольку в этом случае имеется угроза прерывания беременности.
В клинике Вам проведут влагалищное исследование и обязательно сделают УЗИ. С помощью этого исследования можно диагностировать угрозу прерывания беременности на ранних стадиях и вовремя принять меры по ее сохранению. В ходе УЗИ врач сможет подтвердить наличие повышенного тонуса матки, а также оценить состояние плода и плодных оболочек.
Кроме того, при необходимости проводится оценка уровня половых гормонов в крови и в суточной моче, обследование на генитальные инфекции и т.д.
В больнице беременной стараются обеспечить полный покой, назначают успокаивающие и спазмолитические средства, поливитамины и другие препараты. При гиперандрогении применяют препараты, восстанавливающие нарушенный баланс гормонов.
Если гипертонус матки привел к началу родовой деятельности до 34 недели, то родовую деятельность стараются подавить с помощью токолитических (расслабляющих мускулатуру матки) препаратов. Самым критичным для недоношенного младенца считается срок 25-28 недель (раньше его шансы выжить, к сожалению, ничтожно малы, после 28 недель они резко повышаются).
Профилактика гипертонуса
Лучше всего заняться профилактикой гипертонуса еще на этапе планирования беременности: пройти обследование на наличие инфекционных заболеваний органов малого таза, проконсультироваться с гинекологом-эндокринологом, а при необходимости — и с психотерапевтом. Когда беременность наступила, следует обеспечить себе (и малышу) щадящий режим, снизить физические и психические нагрузки, а при малейших признаках повышения тонуса матки, не мешкая, обращаться к врачу.
По материалам журнала 9 месяцев
Мышечный тонус у детей — медицинский центр MedSwiss
Наверно, самый трудный для родителей год жизни ребенка — это самый первый! Еще не прошел стресс после родов, еще не до конца осознали, что стали родителями.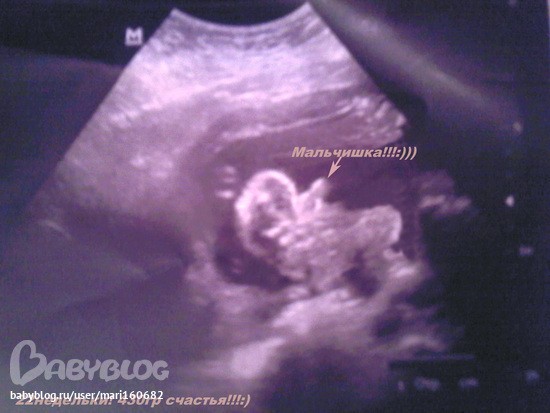 А надо уже следить за кормлением, ростом, весом, развитием и за … тонусом. Если первые критерии понятны, то последний всегда вызывает удивление. Так что же это такое, мышечный тонус, которым озабочены неврологи, и на который то и дело ссылаются ортопеды и педиатры?
А надо уже следить за кормлением, ростом, весом, развитием и за … тонусом. Если первые критерии понятны, то последний всегда вызывает удивление. Так что же это такое, мышечный тонус, которым озабочены неврологи, и на который то и дело ссылаются ортопеды и педиатры?
Есть несколько медицинских определений, приведем одно из них — это минимальное непроизвольное напряжение мышц, которое регулируется центральной нервной системой и поддерживается редкими импульсами, поступающими в мышцы из нее, а также зависит от импульсов, возникающих в самой мышце, особенно при ее растягивании. Мышечный тонус обеспечивает позу, готовность к двигательному акту, образование температуры тела.
Сложновато? Давайте разберемся.
Мышцы, как и любой другой орган нашего тела, всегда находятся в тонусе, даже когда мы спим или релаксируем. Их работа и готовность к работе проверяется мозгом также как МТС или Билайн проверяет наше присутствие в сети — короткий импульс к мышце (телефону) и обратно.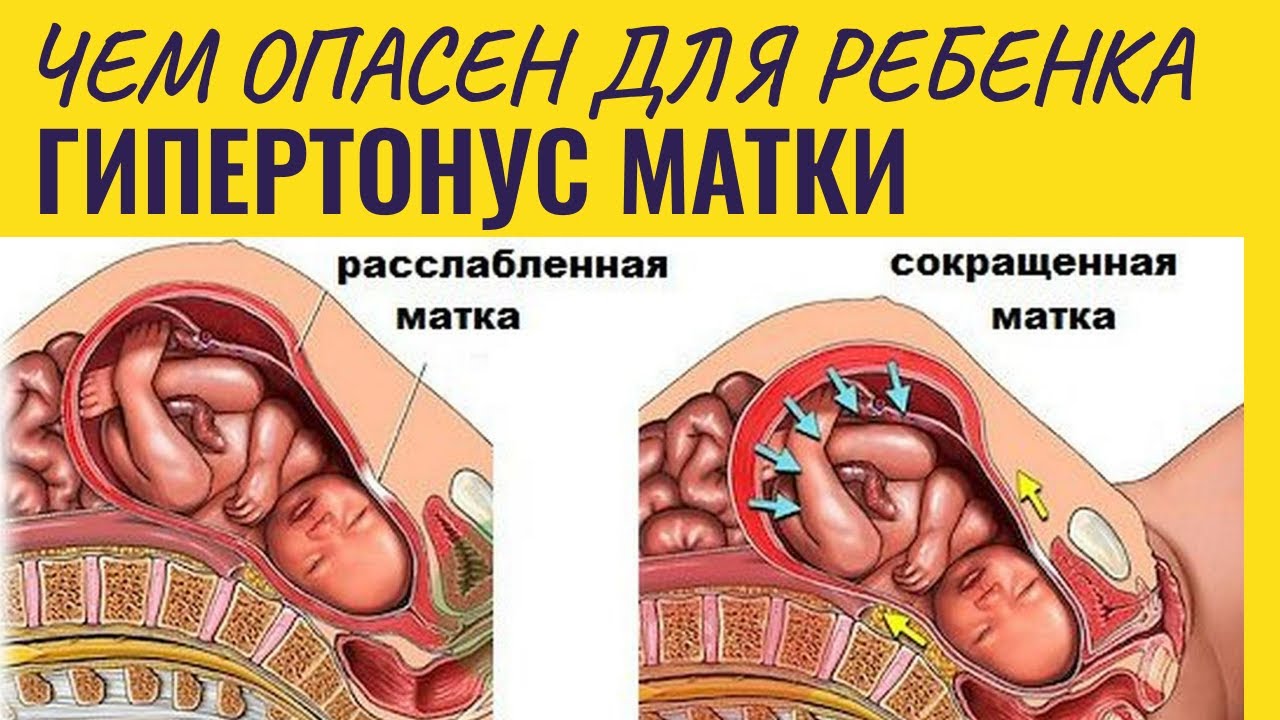
Как определить, в каком состоянии находится мышца, т.е. ее тонус? На первом месте просто потрогав ее — дряблая, напряженная, упругая. Во-вторых, совершив пассивные движения за человека. Видели, конечно же, как при осмотре педиатр или невролог, или ортопед делает ребенку зарядку? Вот такие движения вместе с тактильным ощущением самих двигающихся мышц и дает представлением о тонусе ребенка. Родители детей до 6-7-12 мес. могут ориентироваться по тому усилию, которое надо применить, чтобы одеть или раздеть ребенка. Если тонус нормальный, то руки в рукава и ноги в брючины легко скользят. Дети с 6 мес. возраста уже могут произвольно напрягать свои мышцы и мешать процессам одевания/раздевания, создавая ощущение повышенного тонуса.
Мышечный тонус бывает удовлетворительный или, как пишут врачи, «соответствует возрасту», высокий, низкий и дистоничный. Из фразы «соответствует возрасту» многие делают правильный вывод, что тонус меняется в зависимости от возраста ребенка. Действительно, после рождения ребенок находится в «позе эмбриона», ручки и ножки согнуты и приведены к туловищу, что позволяет ему сохранять тепло и экономить энергию для поддержания внутренних процессов обмена в этом новом неизвестном и пугающем мире. То есть сразу после рождения тонус мышц очень высокий. Затем постепенно он снижается, руки и ноги распрямляются. И к трем месяцам малыш уже может свободно поднять голову, вытянуть руку, ногу, удержать игрушку, в положении на животе опереться на предплечья и поднять грудную клетку. В это время мышечный тонус удовлетворительный. Вот начиная с трех месяцев, мышечный тонус должен быть удовлетворительным всю долгую и счастливую жизнь, естественно, снижаясь во сне и в теплой ванне и повышаясь, когда мы двигаемся, нервничаем и когда нам холодно.
Остановимся на слове «дистоничный». Оно означает – не нормальный. Этим термином обозначают отклонение от нормы, а высокий/низкий служат дополнительным объяснением отклонения. Мы, опять-таки, немного упрощаем.
Определившись что такое «мышечный тонус» и как его оценить, надо ответить на частые вопросы родителей: «откуда он берется» и «как он влияет на развитие ребенка».
Почему же возникают отклонения в состоянии мышц? Прежде всего, как последствие перенесенной гипоксии (нехватки кислорода) в родах или во время беременности. Гипоксия в родах — это отдельная сложная тема для разговора. Оставим ее на другой раз. Что важно? Важно, что в процессе кислородного голодания клетки любого органа истощают свои запасы и перестают работать (у них нет питательных веществ и сил выполнять свои функции) или гибнут. Вследствие этого у ребенка развиваются различные нарушения. Самый чувствительный орган к кислородному недостатку — центральная нервная система, проще говоря — мозг. Орган, управляющим всеми другими. Поэтому, вследствие вышесказанного, нарушается полный и четкий контроль работы мышц. Как результат, тонус может быть спастическим, высоким, чуть повышенным, чуть сниженным, низким, гипотоничным, асимметричным. Нарушение тонуса может быть во всех группах мышц или в одной определенной группе, например, в сгибателях рук, разгибателях ног.
Орган, управляющим всеми другими. Поэтому, вследствие вышесказанного, нарушается полный и четкий контроль работы мышц. Как результат, тонус может быть спастическим, высоким, чуть повышенным, чуть сниженным, низким, гипотоничным, асимметричным. Нарушение тонуса может быть во всех группах мышц или в одной определенной группе, например, в сгибателях рук, разгибателях ног.
Мышечный тонус почти всегда определяет динамику двигательного развития. И любые отклонения от нормы могут мешать естественному процессу развития движения. Ну, например, высокий или низкий тонус в руке не дает ребенку возможности перевернуться на спину или взять и удержать игрушку в руке, нарушение тонуса в ногах не дает возможности встать на четвереньки, ползти или сесть.
Надо отметить, что не все изменения мышечного тонуса являются патологией. Во-первых, существует индивидуальная особенность. Это когда повышенный или пониженный тонус не мешает ребенку развиваться в соответствии с возрастом. Во-вторых, есть задержка темпа созревания нервной системы и самих мышц, тогда все в жизни ребенка происходит чуть позже, чем у сверстников. В-третьих, изменение тонуса на фоне быстрого роста ребенка, когда мышцы не успевают за ростом костей скелета. Когда орган растет, в нем происходит много процессов, в т.ч. прорастание сосудами, и это не позволяет ему хорошо выполнять свои функции. И значит, в какие-то моменты тонус может становиться выше, ниже, опять нормальным, опять выше или ниже. Был выше в руках, стал ниже в ногах и т.д. Каждый этап приобретения новых движений так же меняет тонус. Стал ребенок ползать, нравится ему, и ползает он от рассвета до заката. Мышцы перенапрягаются, устают, повышается тонус. Встал ребенок на ноги, начал делать первые шаги — мышцы перенапрягаются, повышается тонус.
Во-вторых, есть задержка темпа созревания нервной системы и самих мышц, тогда все в жизни ребенка происходит чуть позже, чем у сверстников. В-третьих, изменение тонуса на фоне быстрого роста ребенка, когда мышцы не успевают за ростом костей скелета. Когда орган растет, в нем происходит много процессов, в т.ч. прорастание сосудами, и это не позволяет ему хорошо выполнять свои функции. И значит, в какие-то моменты тонус может становиться выше, ниже, опять нормальным, опять выше или ниже. Был выше в руках, стал ниже в ногах и т.д. Каждый этап приобретения новых движений так же меняет тонус. Стал ребенок ползать, нравится ему, и ползает он от рассвета до заката. Мышцы перенапрягаются, устают, повышается тонус. Встал ребенок на ноги, начал делать первые шаги — мышцы перенапрягаются, повышается тонус.
Для исправления нарушения тонуса используют массаж и препараты, улучшающие приток крови к центральным отделам нервной системы. Массаж улучшает приток крови к мышцам, а значит улучшает их питание, и по типу обратной связи (помните, мозг постоянно проверяет в каком состоянии мышцы, а сами они докладывают, что делают в этот момент) стимулирует работу тех отделов нервной системы, которые за них отвечают. Препараты же (ноотропы, сосудистые) увеличивают приток крови к тем клеткам, которые пострадали (истощили свои запасы), дает им силы, чтобы выполнять свою работу в полном объеме.
Препараты же (ноотропы, сосудистые) увеличивают приток крови к тем клеткам, которые пострадали (истощили свои запасы), дает им силы, чтобы выполнять свою работу в полном объеме.
Теперь рассмотрим в каких же случаях нужно обращаться к врачу? Несомненно, если ваш ребенок лежит постоянно очень расслабленный и не стремится двигаться. Если напротив, очень зажат: руки и ноги или только руки, или только ноги, или одна конечность согнута и практически всегда прижата к туловищу. Если ребенок отстает в двигательном развитии. Сейчас в Интернете легко можно найти таблицу правильного развития ребенка. Если дети старше 18 месяцев встают с пола с трудом и только у опоры, плохо поднимаются по лестнице, не перешагивают через порожки. Ну, и конечно, если ребенок потерял навык — садился или вставал и вдруг перестал.
Мне всегда хочется, чтобы родители понимали, что происходит с ребенком, не отказывались от лечения и методично выполняли все указания врача. Бывает, что родители раздумывают, ходят по многим врачам, собирают разные мнения и … теряют драгоценное время! Клетка нервной системы на борьбу с нехваткой кислорода тратит все имеющиеся запасы, и когда они заканчиваются, то гибнет. И она ведь не одна! А если вовремя придет помощь, то она будет жить и работать! Возможно, не в полную силу, но это значит не будет полной утраты способности ходить или брать рукой игрушки. Например, будет просто слабость мышц. А с этим можно и жить, и наращивать силу, а не силу, так ловкость. Я уделяю этому много времени, потому что врачу всегда горько и обидно, если он может помочь, он стремится всеми силами, но не находит поддержки у родителей. Скажите, не смог убедить и доказать? Но в наше время Интернета — каждый сам себе специалист и врач, и большинство считают, что они-то точно знают, что и как надо лечить. Желаю Всем удачи и здоровья!
И она ведь не одна! А если вовремя придет помощь, то она будет жить и работать! Возможно, не в полную силу, но это значит не будет полной утраты способности ходить или брать рукой игрушки. Например, будет просто слабость мышц. А с этим можно и жить, и наращивать силу, а не силу, так ловкость. Я уделяю этому много времени, потому что врачу всегда горько и обидно, если он может помочь, он стремится всеми силами, но не находит поддержки у родителей. Скажите, не смог убедить и доказать? Но в наше время Интернета — каждый сам себе специалист и врач, и большинство считают, что они-то точно знают, что и как надо лечить. Желаю Всем удачи и здоровья!
Детский невролог сети MedSwiss
Соловьева М.Е.
Другие статьи
Школа материнства — Школа здоровья — ГБУЗ Городская поликлиника 25 г. Краснодара МЗ КК
27 сентября 2019 г.
Второй триместр беременности
Что с Вами происходит
У большинства женщин состояние улучшается.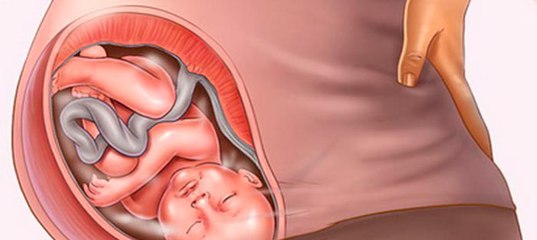 Происходит ранний токсикоз изнурительная тошнота и рвота. Организм адаптируется к беременности.
Происходит ранний токсикоз изнурительная тошнота и рвота. Организм адаптируется к беременности.
Появляется аппетит. Самое время обратить внимание на то, какие продукты Вы употребляете. Иногда будущие мамы, встревоженные тем, что потеряли в весе в начале беременности , начинают есть «за двоих». Это неправильно ведь излишки все равно будут откладываться в жир, а не идти малышу. Поэтому необходимо больше употреблять продуктов, богатых белками (рыбу, нежирное мясо. Творог, молочные продукты), витамины и минералы (овощи, фрукты, зелень) по возможности ограничить сладкое, жирное, копченое, жареное, острое, исключить консервные продукты. В наших условиях усвоение витаминов и минералов только из продуктов питания не может удовлетворить потребности будущей мамы и плода, поэтому прием витаминов во втором триместре остается необходимым условием для развития малыша.
Начиная с четвертого месяца дно матки, прощупывается через переднюю брюшную стенку. Так, в полные16 недель беременности матка располагается между пупком и лобком.
В срок от 17 до 20 недель беременности мамы впервые ощущают шевеление плода. Ощущение может быть недостаточно четким, но это только начало. В дальнейшем Вы сможете хорошо чувствовать, когда малыш спит, а когда он активен.
На шести акушерских месяцах (в 24 недели беременности) матка достигает пупка.
На седьмом месяце (в 28 недель) матка поднимается над пупком на 4-6 см.
Каждая беременность уникальна, и как следствие- форма, размер, высота стояния дна матки, а значит, и живота- индивидуальны. Живот может быть большим, маленьким, остроконечным, высоким, низким, при этом оценить развитие и состояние малыша, живущего в нем, может только врач.
Вас могут беспокоить
Изжога – ешьте небольшими порциями, избегайте острой и жирной пищи. Из лекарственных средств обычно рекомендуется антацид, безопасный для беременных. Обязательно проконсультируйтесь у терапевта.
Усиление вагинальных выделений – это нормально. Но если выделения на Ваш взгляд чрезмерно обильны, имеют резкий запах, появляются зуд и болезненные ощущения во влагалище, сообщите об этом Вашему гинекологу.
Но если выделения на Ваш взгляд чрезмерно обильны, имеют резкий запах, появляются зуд и болезненные ощущения во влагалище, сообщите об этом Вашему гинекологу.
Запоры – Вам поможет употребление свежих фруктов и овощей, отрубей и достаточного количества жидкости (в том числе натощак 1-2 стакана воды).
Неприятные ощущения внизу живота в пояснице – это может быть связано с разными причинами: рост матки вызывает сдавление близлежащих тканей, растяжение связок, но, возможно матка чрезмерно напряжена. Не игнорируйте свои ощущения, особенно если они повторяются часто, посоветуйтесь с врачом. При повышенном тонусе матки врач посоветует больше отдыхать и начать прием спазмалитиков и препаратов магния (Магне-В6).
Сердцебиение. Увеличивается нагрузка на сердце – это и неудивительно, ведь функционирует «третий» круг кровообращения, связанный с питанием ребенка.
Очень важно
Пройти все необходимые обследования:
1. В 16-17 недель беременности – обследование на инфекции, передающиеся половым путем. Если потребуется, врач назначит лечение препаратами, разрешенными во время беременности, которые помогут предотвратить инфицирование малыша.
В 16-17 недель беременности – обследование на инфекции, передающиеся половым путем. Если потребуется, врач назначит лечение препаратами, разрешенными во время беременности, которые помогут предотвратить инфицирование малыша.
2. В 16 – 18 недель беременности — скрининг на хромосомную патологию – анализ крови на альфа — фетопротеин, хорионический гонадотропин и другие маркеры. Оценить полученные результаты может только врач, не делайте преждевременных выводов.
3. В 20 – 21 неделю проводится повторное ультразвуковое исследование. Это очень важный этап диагностики. Именно в этот срок можно рассмотреть все жизненно важные органы Вашего ребенка, для этого есть все условия: плод еще свободно располагается в полости матки, а его органы настолько сформировались, что хорошо видны врачу ультразвуковой диагностики.
4. В 24 недели Вам могут назначить ультразвуковую доплерометрию – то есть оценку кровотока в сосудах матки, пуповины и плода ультразвуковым методом. На основании этих данных можно судить, достаточно ли ребенок получает питательных веществ. Если станет ясно, что малышу не хватает питания, врач поможет подобрать комплекс препаратов, помогающих плаценте снабжать ребенка всем необходимым.
На основании этих данных можно судить, достаточно ли ребенок получает питательных веществ. Если станет ясно, что малышу не хватает питания, врач поможет подобрать комплекс препаратов, помогающих плаценте снабжать ребенка всем необходимым.
Прибавка в весе
Стремитесь к тому, чтобы прибавить не более 5-7 кг.
Однако, если до беременности у Вас был дефицит веса, прибавка может быть больше, и наоборот, если будущая мама имела избыточный вес, прибавка в весе может не быть либо она не превышает 1-3кг.
Полезные советы
Одежда становится мала
Ни в коем случае не игнорируйте неудобства, причиняемые одеждой, которая становится Вам тесна. Подберите себе удобное белье и одежду, посоветуйтесь с врачом о ношении бандажа.
Как сохранить активность
Если Вы чувствуете себя хорошо, нет дискомфорта и болей внизу живота, а Ваши прошлые беременности закончились благополучно, то регулярные физические упражнения, а также посещения бассейна могут быть очень полезны.
Запишитесь в специальную спортивную группу для беременных – Вам помогут правильно спланировать свои занятия и распределить нагрузку.
Посоветуйтесь с терапевтом. Избегайте интенсивных физических нагрузок.
Фиксируйте свои ощущения
Старайтесь записывать все необычные ощущения, чтобы во время очередного визита в женскую консультацию не забыть обсудить их с врачом.
Пиелонефрит у беременных. Автор статьи: врач-гинеколог Павлова Ирина Александровна.
03 декабря 2019
Журнал «Здоровье семьи»Пиелонефрит – это воспалительный
процесс в лоханках почек, вызванный различными микроорганизмами (в переводе с
греческого «пиелос» – лоханка, «нефрос» –
почка).
Заболевание почек среди экстрагенитальных патологических процессов у беременных занимает второе место.
- Причины возникновения пиелонефрита у беременных:
Механическая причина: связана с характерной чертой беременности – ростом
матки. По мере увеличения матки меняется и соотношение всех внутренних органов
брюшной полости; матка начинает теснить
и кишечник, и диафрагму, и другие органы.
Точно такому же «притеснению» подвергаются и мочеточники – каналы, проводящие
мочу от почек к мочевому пузырю. Они располагаются так, что растущая матка в области малого таза начинает пережимать и
сдавливать их, что затрудняет прохождение
мочи по мочеточникам. Возбудителем пиелонефрита является
грамотрицательные бактерии, чаще всего
кишечная палочка. Инфекционный процесс в почках приводит к угрозе отторжения плодного яйца: повышается тонус
матки, появляются признаки угрозы выкидыша. Невынашивание плода при пиелонефрите наблюдается в 5 раз чаще, чем при
беременности у здоровых женщин. Инфекция проникает в плаценту, где возникает
воспаление вплоть до некроза (омертвение)
и гибели плода. Другая причина – гормональные изменения в организме беременной. Количество
одних гормонов нарастает, других же, наоборот, уменьшается. Эти изменения способствуют тому, что перистальтика мочеточников тоже затруднена.
Таким образом, создаются условия для
неполного опорожнения, застоя мочи в лоханках почек. А даже минимальный застой
чреват инфицированием мочи.
Кроме того, для нормального функционирования почек и мочевыделительной
системы желательно вести активный образ
жизни. А по мере увеличения срока беременности женщины часто все более пассивны – мало двигаются (чаще лежат или
сидят).
Особенно часто пиелонефрит возникает
у беременных, перенесших в детстве или в
подростковом возрасте цистит (воспаление мочевого пузыря) или пиелонефрит. По
статистике, он обостряется у 20-30 % таких
беременных.
Роды часто осложняются аномалиями родовых сил. В послеродовом периоде может
развиться воспаление матки, инфицирования ран.
Другая причина – гормональные изменения в организме беременной. Количество
одних гормонов нарастает, других же, наоборот, уменьшается. Эти изменения способствуют тому, что перистальтика мочеточников тоже затруднена.
Таким образом, создаются условия для
неполного опорожнения, застоя мочи в лоханках почек. А даже минимальный застой
чреват инфицированием мочи.
Кроме того, для нормального функционирования почек и мочевыделительной
системы желательно вести активный образ
жизни. А по мере увеличения срока беременности женщины часто все более пассивны – мало двигаются (чаще лежат или
сидят).
Особенно часто пиелонефрит возникает
у беременных, перенесших в детстве или в
подростковом возрасте цистит (воспаление мочевого пузыря) или пиелонефрит. По
статистике, он обостряется у 20-30 % таких
беременных.
Роды часто осложняются аномалиями родовых сил. В послеродовом периоде может
развиться воспаление матки, инфицирования ран.
- Влияние пиелонефрита на течение беременности.
Сначала беременность создает предпосылки для развития пиелонефрита, но в
случае заболевания, пиелонефрит сам неблагоприятно влияет на беременность.
Чаще наблюдается поздний токсикоз, самопроизвольное прерывание беременности
в ранние или поздние сроки, развивается
тяжелая анемия.
- Влияние пиелонефрита на течение беременности.
Сначала беременность создает предпосылки для развития пиелонефрита, но в
случае заболевания, пиелонефрит сам неблагоприятно влияет на беременность.
Чаще наблюдается поздний токсикоз, самопроизвольное прерывание беременности
в ранние или поздние сроки, развивается
тяжелая анемия.
Обязательно выполнение общего анализа крови и мочи, а также посева мочи, (т. е.
лабораторной диагностики) до начала антибактериальной терапии.
Рентгеновские и радионуклеидные методы исследования противопоказаны. Наибольшие преимущества при беременности
имеет ультразвуковое исследование (УЗИ),
которое дает возможность оценить состояние почек матери и состояние плода. Этот
метод позволяет выявить расширение полостной системы почки, свидетельствующее
о нарушении оттока мочи из почки, камни
в мочевыводящих путях и изменения в околопочечных тканях. УЗИ мочевыделительной системы должно быть первым этапом.
Наибольшие преимущества при беременности
имеет ультразвуковое исследование (УЗИ),
которое дает возможность оценить состояние почек матери и состояние плода. Этот
метод позволяет выявить расширение полостной системы почки, свидетельствующее
о нарушении оттока мочи из почки, камни
в мочевыводящих путях и изменения в околопочечных тканях. УЗИ мочевыделительной системы должно быть первым этапом.
Лечение должно быть своевременным
и комплексным. Острый пиелонефрит без признаков обструкций мочевых путей подлежит, в первую очередь, антибактериальной терапии. Если по данным УЗИ имеются признаки обструкции мочевых путей
(расширение чашечно-лоханной системы),
то лечение беременной начинается с восстановления оттока мочи с помощью стенткатетера, который может удерживаться в
мочевых путях до родов, во время родов и
после них. Если своевременно не восстановить пассаж (отток) мочи, то может возникнуть угроза эндотоксического шока.
Лечение – стационарное, так как необходимо уточнить, к какому антибиотику
чувствителен возбудитель, постоянно контролировать показатели крови и мочи. В
зависимости от тяжести болезни в больничной палате можно провести от недели до
двух.
Главными компонентами в лечении пиелонефрита являются антибиотики и другие
антибактериальные препараты, назначенные врачом (растительные антисептики, препараты, улучшающие почечный кровоток). На фоне лечения пиелонефрита
уменьшаются признаки угрозы прерывания беременности. При прогрессировании
тяжелых форм заболевания, несмотря на
лечение, необходимо ставить вопрос о прерывании беременности, ввиду угрозы для
жизни женщины. Еще большую угрозу жизни беременной представляет хронический
пиелонефрит. При хроническом пиелонефрите в виду длительного воспалительного
процесса происходит истончение коркового
слоя, утолщение стенок чашечек и лоханок, склерозирование сосудов, а в результате – сморщивание почки и нарушение ее
функции. К обострению хронического пиелонефрита во время беременности может
привести дополнительная нагрузка на почки, а также переохлаждение, инфекционные заболевания, плохие условия работы.
В
зависимости от тяжести болезни в больничной палате можно провести от недели до
двух.
Главными компонентами в лечении пиелонефрита являются антибиотики и другие
антибактериальные препараты, назначенные врачом (растительные антисептики, препараты, улучшающие почечный кровоток). На фоне лечения пиелонефрита
уменьшаются признаки угрозы прерывания беременности. При прогрессировании
тяжелых форм заболевания, несмотря на
лечение, необходимо ставить вопрос о прерывании беременности, ввиду угрозы для
жизни женщины. Еще большую угрозу жизни беременной представляет хронический
пиелонефрит. При хроническом пиелонефрите в виду длительного воспалительного
процесса происходит истончение коркового
слоя, утолщение стенок чашечек и лоханок, склерозирование сосудов, а в результате – сморщивание почки и нарушение ее
функции. К обострению хронического пиелонефрита во время беременности может
привести дополнительная нагрузка на почки, а также переохлаждение, инфекционные заболевания, плохие условия работы. При этом обязательно нужно «промывать» почки. Пить можно растительный
почечный чай, клюквенный морс, отвары
петрушки, толокнянки.
Беременность, протекающая на фоне
хронического пиелонефрита, характеризуется частыми угрозами прерывания беременности – 10-20 %; 3-6 % – выкидышами;
12-15 % – преждевременными родами.
У женщин, страдающих хроническим пиелонефритом, беременность в 80 % случаев
осложняется гестозом, который значительно ухудшает прогноз. Возможно развитие
тяжёлых осложнений: острая почечная недостаточность, бактериально-токсический
шок, сепсис. Хронический пиелонефрит у
беременных характеризуется упорным течением, плохо поддается лечению, нередко сочетается с мочекаменной болезнью и
может сам способствовать нефролитиазису,
гидронефрозу.
В 10 % случаев приходится проводить досрочное родоразрешение.
У женщин с хроническим пиелонефритом
беременность нередко осложняется задержкой внутриутробного развития плода (15
%), хроническая плацентарная недостаточность (35 %), хроническая гипоксия плода
(30 %).
При этом обязательно нужно «промывать» почки. Пить можно растительный
почечный чай, клюквенный морс, отвары
петрушки, толокнянки.
Беременность, протекающая на фоне
хронического пиелонефрита, характеризуется частыми угрозами прерывания беременности – 10-20 %; 3-6 % – выкидышами;
12-15 % – преждевременными родами.
У женщин, страдающих хроническим пиелонефритом, беременность в 80 % случаев
осложняется гестозом, который значительно ухудшает прогноз. Возможно развитие
тяжёлых осложнений: острая почечная недостаточность, бактериально-токсический
шок, сепсис. Хронический пиелонефрит у
беременных характеризуется упорным течением, плохо поддается лечению, нередко сочетается с мочекаменной болезнью и
может сам способствовать нефролитиазису,
гидронефрозу.
В 10 % случаев приходится проводить досрочное родоразрешение.
У женщин с хроническим пиелонефритом
беременность нередко осложняется задержкой внутриутробного развития плода (15
%), хроническая плацентарная недостаточность (35 %), хроническая гипоксия плода
(30 %). Часто причиной преждевременного
прерывания беременности нередко является тяжёлое сочетания гестоза, возникшего
на фоне хронического пиелонефрита. Гестоз часто возникает и при аномалиях развития почек (поликистозе, риск развития
акушерских осложнений у беременных с
аномалиями мочевыделительных путей
повышается в отсутствие прегравидарной
подготовки).
Дети, рождённые от матери с воспалительными заболеваниями мочеполового
тракта, нередко имеют признаки внутриутробного инфицирования, пороки развития мочеполовой системы (МПС). Поэтому
у матерей, страдающих МПС, необходимо
своевременно проводить УЗИ с целью выявления аномалий строения различных органов и систем у плода.
Профилактика пиелонефрита у беременных направлена на выявление различных
признаков заболевания, своевременное
адекватное лечение бессимптомной бактериурии, предупреждение обострений воспалительного процесса.
По мере прогрессирования беременности
возрастает роль механического фактора в
возникновении уродинамических нарушений.
Часто причиной преждевременного
прерывания беременности нередко является тяжёлое сочетания гестоза, возникшего
на фоне хронического пиелонефрита. Гестоз часто возникает и при аномалиях развития почек (поликистозе, риск развития
акушерских осложнений у беременных с
аномалиями мочевыделительных путей
повышается в отсутствие прегравидарной
подготовки).
Дети, рождённые от матери с воспалительными заболеваниями мочеполового
тракта, нередко имеют признаки внутриутробного инфицирования, пороки развития мочеполовой системы (МПС). Поэтому
у матерей, страдающих МПС, необходимо
своевременно проводить УЗИ с целью выявления аномалий строения различных органов и систем у плода.
Профилактика пиелонефрита у беременных направлена на выявление различных
признаков заболевания, своевременное
адекватное лечение бессимптомной бактериурии, предупреждение обострений воспалительного процесса.
По мере прогрессирования беременности
возрастает роль механического фактора в
возникновении уродинамических нарушений.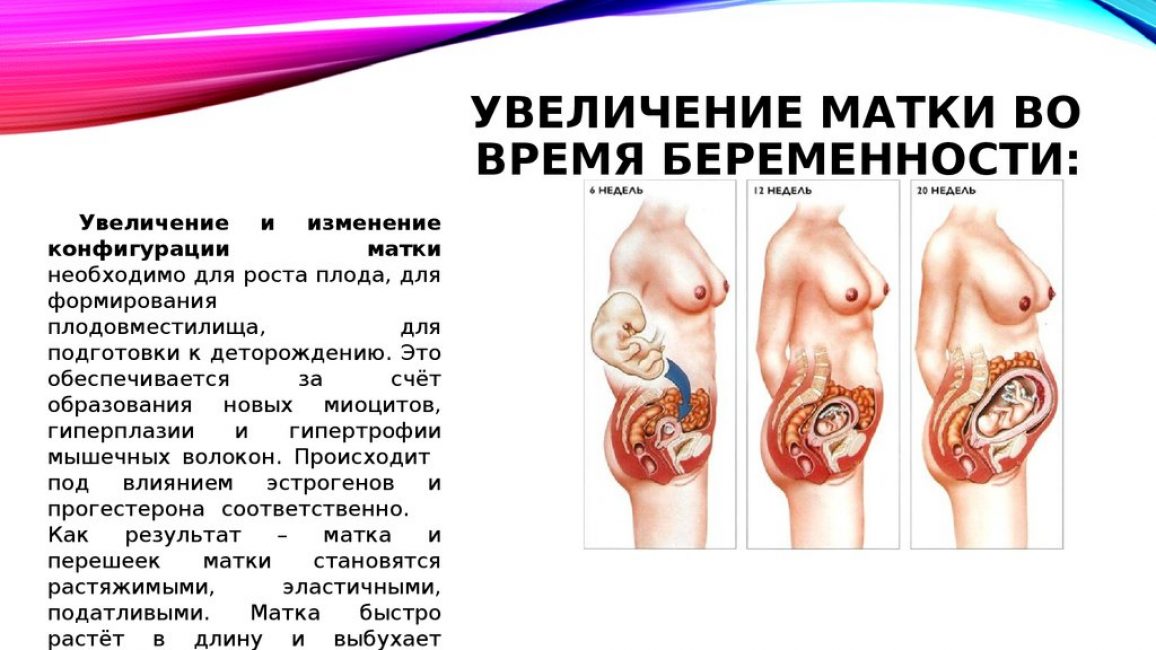 В связи с этим применяют позиционную терапию коленно-локтевого положения, положения на боку, противоположной
стороне поражения для улучшения оттока
мочи.
Качественно состав пищи не отличается
какими-либо особенностями. Приём жидкости ограничивать не следует. Необходимо
следить за функцией кишечника, так как запоры поддерживают воспаление в почках.
При запорах рекомендуется вводить в рацион питания продукты, вызывающие послабление кишечника (чернослив, свекла,
компот или кисель из ревеня), или наладить
функцию кишечника с помощью растительных слабительных средств. Калорийность
еды должна составлять 2000-3000 ккал. При
острой стадии заболевания количество жидкости может быть увеличено до 2,5-3 литров
в сутки. Количество поваренной соли не
нуждается в ограничении, так как при пиелонефрите не происходит задержки соли и
жидкости в организме.
В связи с этим применяют позиционную терапию коленно-локтевого положения, положения на боку, противоположной
стороне поражения для улучшения оттока
мочи.
Качественно состав пищи не отличается
какими-либо особенностями. Приём жидкости ограничивать не следует. Необходимо
следить за функцией кишечника, так как запоры поддерживают воспаление в почках.
При запорах рекомендуется вводить в рацион питания продукты, вызывающие послабление кишечника (чернослив, свекла,
компот или кисель из ревеня), или наладить
функцию кишечника с помощью растительных слабительных средств. Калорийность
еды должна составлять 2000-3000 ккал. При
острой стадии заболевания количество жидкости может быть увеличено до 2,5-3 литров
в сутки. Количество поваренной соли не
нуждается в ограничении, так как при пиелонефрите не происходит задержки соли и
жидкости в организме.
- Если его не лечить!
Последствия пущенного на самотёк или
плохо вылеченного пиелонефрита известны.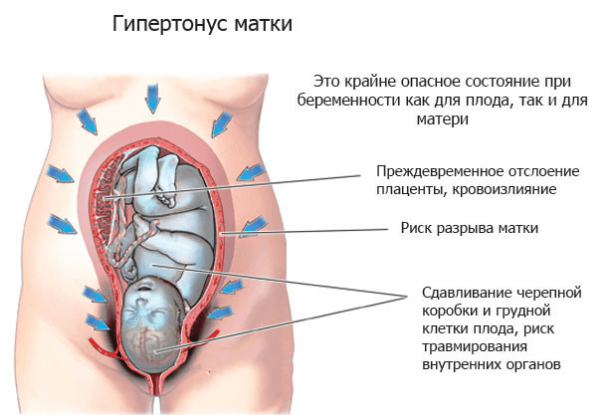 Прежде всего эта болезнь неблагоприятно отражается на плоде. Плод может
страдать от внутриутробной инфекции, полученной от матери. Эта инфекция может
привести к самопроизвольному прерыванию беременности или к преждевременным родам.
Проявления внутриутробной инфекции
у новорожденного ребёнка могут быть различными: от простейшего заболевания
глаз – конъюнктивита, не представляющего
особой опасности для ребенка, до тяжелых
инфекционных поражений лёгких, почек и
других органов.
Кроме того, развивается внутриутробная
гипоксия плода, когда в связи с изменениями в организме матери плод получает
меньше кислорода, чем ему требуется для
нормального роста. Это грозит гипотрофией плода – меньшим весом, недостаточным
его развитием. В период новорожденности
такие дети чаще болеют.
Все женщины, перенесшие пиелонефрит
во время беременности, нуждаются в последующем наблюдении. После выписки
из роддома их должен осмотреть участковый терапевт и поставить на диспансерный
учёт.
Прежде всего эта болезнь неблагоприятно отражается на плоде. Плод может
страдать от внутриутробной инфекции, полученной от матери. Эта инфекция может
привести к самопроизвольному прерыванию беременности или к преждевременным родам.
Проявления внутриутробной инфекции
у новорожденного ребёнка могут быть различными: от простейшего заболевания
глаз – конъюнктивита, не представляющего
особой опасности для ребенка, до тяжелых
инфекционных поражений лёгких, почек и
других органов.
Кроме того, развивается внутриутробная
гипоксия плода, когда в связи с изменениями в организме матери плод получает
меньше кислорода, чем ему требуется для
нормального роста. Это грозит гипотрофией плода – меньшим весом, недостаточным
его развитием. В период новорожденности
такие дети чаще болеют.
Все женщины, перенесшие пиелонефрит
во время беременности, нуждаются в последующем наблюдении. После выписки
из роддома их должен осмотреть участковый терапевт и поставить на диспансерный
учёт. Это важно потому, что у таких женщин
может оставаться поражение почек, и хотя
оно и недостаточно выражено, его следует
долечить. Поэтому необходимы врачебное
наблюдение и соответствующие контрольные исследования до конца беременности и
после родов.
Для предупреждения развития пиелонефрита или какого-либо другого осложнения беременности необходимо как можно
раньше обратиться к врачу по поводу беременности, регулярно посещать женскую
консультацию, прислушиваться к советам
доктора и выполнять его назначения.
Это важно потому, что у таких женщин
может оставаться поражение почек, и хотя
оно и недостаточно выражено, его следует
долечить. Поэтому необходимы врачебное
наблюдение и соответствующие контрольные исследования до конца беременности и
после родов.
Для предупреждения развития пиелонефрита или какого-либо другого осложнения беременности необходимо как можно
раньше обратиться к врачу по поводу беременности, регулярно посещать женскую
консультацию, прислушиваться к советам
доктора и выполнять его назначения.
Поделиться в соц.сетях
Антибиотикопрофилактика во втором и третьем триместре беременности для уменьшения частоты неблагоприятных исходов беременности и заболеваемости
Антибиотики назначают беременным женщинам во втором и третьем триместре беременности (до родов), чтобы предотвратить развитие бактерий во влагалище и шейке матки, которые могут повлиять на течение беременности. Инфекции, вызванные некоторыми инфекционными микроорганизмами женских половых путей, могут вызвать проблемы со здоровьем у матери и ребенка и привести к преждевременным родам. Этот обзор восьми рандомизированных клинических испытаний включил около 4300 женщин во втором или третьем триместре беременности. Мы обнаружили, что антибиотики не снижали риск преждевременного разрыва плодных оболочек (одно клиническое испытание, низкое качество доказательств), или риск преждевременных родов (шесть клинических испытаний, высокое качество доказательств). Частота преждевременных родов была снижена у беременных женщин, у которых предыдущие роды были преждевременными, и отмечался дисбаланс бактерий во влагалище (бактериальный вагиноз) во время настоящей беременности. Не отмечалось снижения частоты преждевременных родов у беременных с предшествующей историей преждевременных родов без бактериального дисбаланса во время настоящей беременности (два клинических испытания). Частота послеродовых эндометритов, или инфекции матки после родов, была снижена в целом (три клинических испытания, среднее качество доказательств), а также в клиническом испытании с участием женщин из группы с высоким риском, у которых предыдущие роды были преждевременными (одно клиническое испытание, среднее качество доказательств ).
Инфекции, вызванные некоторыми инфекционными микроорганизмами женских половых путей, могут вызвать проблемы со здоровьем у матери и ребенка и привести к преждевременным родам. Этот обзор восьми рандомизированных клинических испытаний включил около 4300 женщин во втором или третьем триместре беременности. Мы обнаружили, что антибиотики не снижали риск преждевременного разрыва плодных оболочек (одно клиническое испытание, низкое качество доказательств), или риск преждевременных родов (шесть клинических испытаний, высокое качество доказательств). Частота преждевременных родов была снижена у беременных женщин, у которых предыдущие роды были преждевременными, и отмечался дисбаланс бактерий во влагалище (бактериальный вагиноз) во время настоящей беременности. Не отмечалось снижения частоты преждевременных родов у беременных с предшествующей историей преждевременных родов без бактериального дисбаланса во время настоящей беременности (два клинических испытания). Частота послеродовых эндометритов, или инфекции матки после родов, была снижена в целом (три клинических испытания, среднее качество доказательств), а также в клиническом испытании с участием женщин из группы с высоким риском, у которых предыдущие роды были преждевременными (одно клиническое испытание, среднее качество доказательств ). Снижения заболеваемости новорожденных не наблюдалось. Интересующие исходы были доступны в клинических испытаниях, с большими потерями [выбывание участников испытаний] в периоде наблюдения. Мы не смогли оценить побочные эффекты от приема антибиотиков, поскольку побочные эффекты были редкими. Однако антибиотики по-прежнему могут иметь серьезные побочные эффекты у женщин и их детей.
Снижения заболеваемости новорожденных не наблюдалось. Интересующие исходы были доступны в клинических испытаниях, с большими потерями [выбывание участников испытаний] в периоде наблюдения. Мы не смогли оценить побочные эффекты от приема антибиотиков, поскольку побочные эффекты были редкими. Однако антибиотики по-прежнему могут иметь серьезные побочные эффекты у женщин и их детей.
Следовательно, нет оснований назначать антибиотики всем беременным женщинам во втором или третьем триместре беременности для предотвращения неблагоприятного влияния инфекций на исходы беременности.
Магнелис B6 — установленный дефицит магния, изолированный или связанный с другими дефицитными состояниями
Магний участвует в обеспечении важнейших биохимических и физиологических процессов в организме, влияет на энергетический, пластический, электролитный обмены, участвует в работе около 300 ферментов. Дефицит Магния повышает риск развития сердечно-сосудистых, неврологических, гастроэнтерологических заболеваний, сахарного диабета. Частыми проявлениями недостатка Магния являются: раздражительность, тревожность, хроническая усталость, нарушения сна, головные боли, спазмы и боли в мышцах.
Частыми проявлениями недостатка Магния являются: раздражительность, тревожность, хроническая усталость, нарушения сна, головные боли, спазмы и боли в мышцах.
Хорошая обеспеченность организма Магнием защищает его от разрушительного стресса. Всего за 10 минут стресса сжигается суточная норма Магния. А у беременных женщин дефицит Магния усугубляет риск невынашивания беременности, поэтому препараты магния и витамина В6 широко применяются в акушерско-гинекологической практике (в комплексной терапии невынашивания беременности, для профилактики гестозов).
- Магнелис B6 содержит комплекс Магния лактата и витамина В6, что обеспечивает их легкое усвоение.
- Витамин В6 повышает всасывание Магния в кишечнике, улучшает его поступление в клетки и накопление в них.
Магний участвует в активации пиридоксина в печени.
Состав: Магния лактат 470 мг (эквивалентно содержанию магния 48 мг) + пиридоксин 5мг
установленный дефицит магния, изолированный или связанный с другими дефицитными состояниями.
Вопрос-Ответ
Можно ли принимать препарат магния (Магнелис В6) во время беременности?
Согласно инструкции по медицинскому применению, беременность не является противопоказанием к применению препаратов магния. Решение о длительности приема препарата, содержащего магний лактат 470 мг и пиридоксина гидрохлорид 5 мг должен принимать лечащий врач акушер-гинеколог на основании оценки Вашего состояния (например, при наличии повышенного тонуса матки на ранних сроках беременности обычно назначаются более высокие дозы, чем на поздних сроках, если препараты магния назначаются с целью профилактики гестоза).
Я беременная, и врач-гинеколог назначил мне препарат магния. Известно, что магний снимает спазмы, это влияет на общее артериальное давление? Можно ли применять магний при исходно пониженном давлении, если его назначил врач-гинеколог?
Магний не оказывает прямого гипотензивного действия, поэтому не противопоказан при наличии пониженного давления. Необходимость приема препарата магния или других лекарственных препаратов должен решить лечащий врач акушер — гинеколог и терапевт после дополнительного обследования.
Необходимость приема препарата магния или других лекарственных препаратов должен решить лечащий врач акушер — гинеколог и терапевт после дополнительного обследования.
Во время беременности меня беспокоят судороги в ногах. Связано ли это с дефицитом магния?
Клиническими проявлениями магния чаще являются повышенная тревожность, раздражительность, повышенный тонус матки, судороги в ногах, нарушения сна и многие другие. Описываемое Вами явление может быть обусловлено дефицитом магния, и прием препаратов магния может способствовать его устранению. Вопрос о целесообразности применения препаратов магния и дозировках может решить Ваш лечащий врач.
Здравствуйте. Поможет ли препарат магния выносить беременность. Прошлые 2 беременности закончились родами на 36 и 38 неделе.
В связи с тем, что магний участвует в регуляции нервно-мышечной передачи, прием препаратов магния способствует нормализации мышечного тонуса, в том числе препараты магния применяются при повышенном тонусе матки. Однако на поздних сроках беременности для профилактики преждевременных родов показано применение комплексной терапии, в ряде случаев показана госпитализация в стационар. В каждом случае назначение терапии индивидуально, поэтому рекомендую Вам обсудить еще раз этот вопрос с наблюдающим Вас акушером-гинекологом.
Однако на поздних сроках беременности для профилактики преждевременных родов показано применение комплексной терапии, в ряде случаев показана госпитализация в стационар. В каждом случае назначение терапии индивидуально, поэтому рекомендую Вам обсудить еще раз этот вопрос с наблюдающим Вас акушером-гинекологом.
Добрый день! Срок 23 недели, с первых недель принимаю Магнелис В6. Сейчас хотела начать принимать еще и кальций. Говорят, что он плохо сочетается с магнием. С каким интервалом лучше принимать эти препараты?
Во избежание взаимодействия препаратов кальция и магния, желательно соблюдать интервал между их приемом не менее 6 часов, оптимальным является следующий режим приема препаратов: препараты магния утром, а препараты кальция – вечером, перед сном.
Можно принимать препарат магния в период лактации?
Согласно инструкции по медицинскому применению препарата Магнелис В6, магний проникает в грудное молоко, поэтому следует избегать применения препарата в период лактации и кормления грудью.
Нужен ли временной интервал между приемом Магнелиса и препаратом железа?
Во избежание взаимодействия препаратов железа и магния (Магнелис В6), желательно соблюдать интервал между их приемом не менее 2 часов.
Как может отразиться на состоянии плода передозировка магния?
Препараты магния во время беременности назначаются лечащим врачом. При их назначении должны учитываться клинические проявления дефицита этого микроэлемента и особенностей течения Вашей беременности, что позволяет избежать передозировки магния. Обычно препараты магния назначаются в профилактических или терапевтических дозах, не превышающих суточную потребность в магнии (она составляет 400 мг, а во время беременности значительно возрастает).
Новая формула Магнелис® В6 форте (Магний + Витамин В6) содержит в 2 раза больше магния и витамина В61.
Первый российский аналог французского препарата с самой высокой концентрацией Магния + B6!2
Единственная3 большая упаковка №60*! Хватает надолго!
Доступная стоимость!
Оптимальная формула для лучшего усвоения минерала и удобного приема!
Состав
Магния цитрат 618,43 мг (эквивалентно содержанию магния 100 мг) + пиридоксин 10 мг.
Показания
установленный дефицит магния, изолированный или связанный с другими дефицитными состояниями, сопровождающийся такими симптомами, как повышенная раздражительность, незначительные нарушения сна, желудочно-кишечные спазмы, учащенное сердцебиение, повышенная утомляемость, боли и спазмы мышц, ощущение покалывания в мышцах. Если через месяц лечения отсутствует уменьшение симптомов дефицита магния, продолжение лечения нецелесообразно.когда пить и как принимать беременным
Дефицит тех или иных веществ в организме беременной женщины представляет опасность не только для матери, но и для плода. Правильное развитие ребенка в утробе женщины возможно только при полноценном поступлении всех веществ, необходимых для его роста и формирования систем органов.
Дефицит кальция среди беременных женщин — частая проблема, которая может осложнять нормальное течение гестационного периода и родов. Такое состояние требует своевременной коррекции, особенно если оно выявилось во время беременности. С профилактической целью врач может назначить препараты кальция, которые помогут поддерживать нормальный уровень этого макроэлемента.
С профилактической целью врач может назначить препараты кальция, которые помогут поддерживать нормальный уровень этого макроэлемента.
Роль кальция в организме беременной
Кальций — необходимый макроэлемент для организма любого человека. Он выполняет ряд важных функций:
Участие в синтезе биологически активных веществ (пептидных гормонов, нейромедиаторов).
Регуляция процессов свертывания крови.
Участие в передаче сигналов клетками — ионы кальция высвобождаются при стимуляции рецепторов на поверхности клеток и передают сигнал активации белковым молекулам.
Регуляция процессов образования и разрушения костной ткани (совместно с витамином D).
Участие в сокращении мышечных волокон.
Это лишь небольшой список того, зачем нужен этот макроэлемент в организме. Кальций для беременных необходим для нормального развития плода и отдельных систем его организма: опорно-двигательной, эндокринной, кровеносной.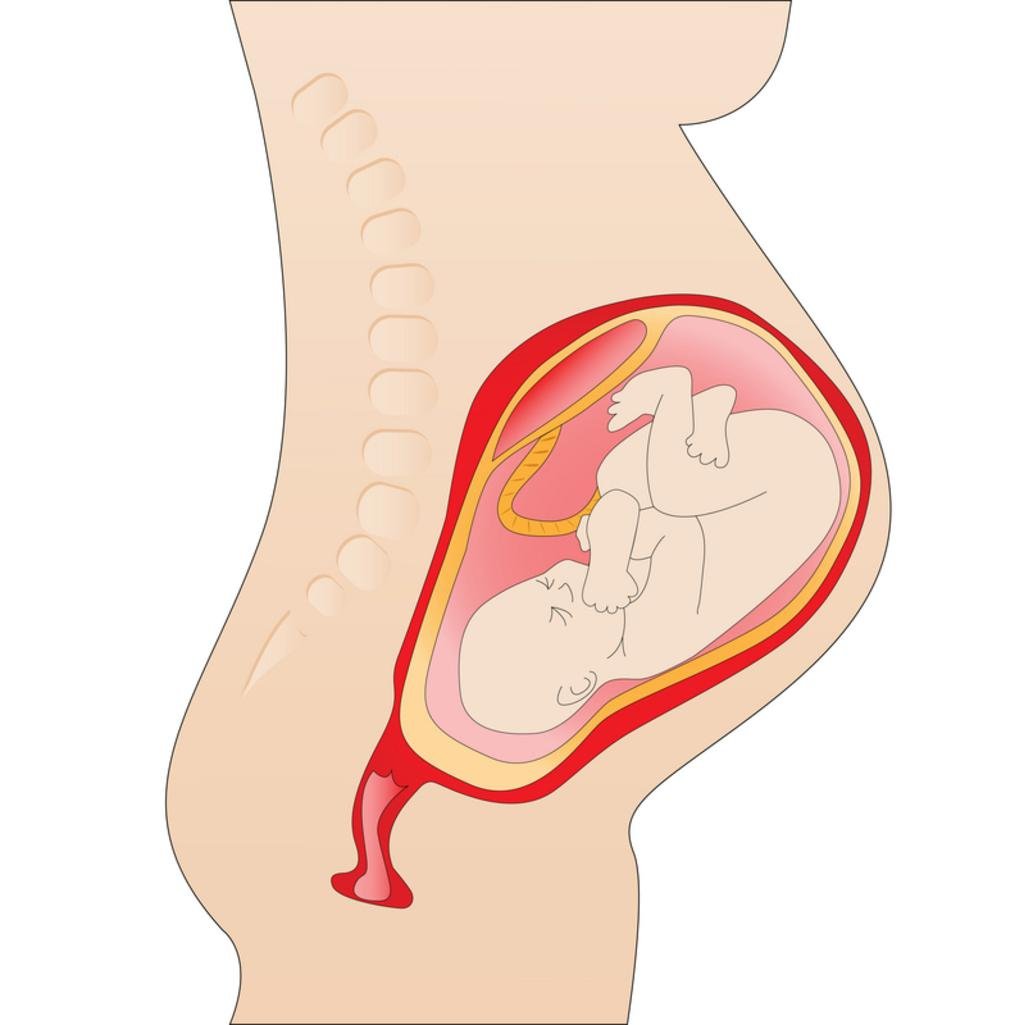
В последнее время доказана зависимость между недостаточностью кальция в организме и вероятностью развития различных осложнений беременности . Особенно это касается преэклампсии и эклампсии —грозных состояний, которые могут проявляться в гестационный период у женщины. Ежедневный прием кальция позволяет предупредить симптомокомплекс, вызванный гестозом, в который входят:
1 Повышение артериального давления.
2 Выделение белка с мочой.
3 Генерализованные клонико-тонические судороги.
4 Отечность мягких тканей.
Обычно у здоровой женщины на ранних сроках беременности артериальное давление снижается, затем постепенно повышается к концу гестационного периода. Нарушают этот баланс заболевания мамы или плода, многоплодная беременность, неправильный рацион питания. Кальций во время беременности, поступающий извне, препятствует развитию артериальной гипертензии у женщины, поэтому ВОЗ рекомендует его в качестве профилактического средства2.
Профилактика и лечение недостаточности кальция
Самый простой способ профилактики гипокальциемии — употребление продуктов, обогащенных кальцием, в т. ч. искусственно. К ним относится кисломолочная продукция и сыры, жирная рыба, орехи, злаковые культуры и зелень. Но порой коррекции рациона для организма недостаточно, поэтому актуальным становится вопрос о том, какой кальций можно пить при беременности.
ч. искусственно. К ним относится кисломолочная продукция и сыры, жирная рыба, орехи, злаковые культуры и зелень. Но порой коррекции рациона для организма недостаточно, поэтому актуальным становится вопрос о том, какой кальций можно пить при беременности.
Когда пить кальций при беременности, доктор решает в индивидуальном порядке. Прием препаратов разрешен с момента начала планирования беременности и до родов. Как правило врачи придерживаются схемы назначения с 20-ой недели беременности, а в случае наличия факторов риска, прием следует начать с момента установления беременности.
Ответ на вопрос, можно ли беременным кальций, не может быть универсальным для всех. Решение о необходимости применения препаратов кальция во время беременности принимает врач после обследования женщины и оценки индивидуальных потребностей и рисков.
Женщинам, чей рацион питания обогащен этим элементом в достаточной степени, препараты кальция как правило не назначают. В случае, если имеется риск гипокальциемии (хронические заболевания, нарушения пищеварения и всасывания, многоплодная беременность), профилактический прием кальция будет целесообразен.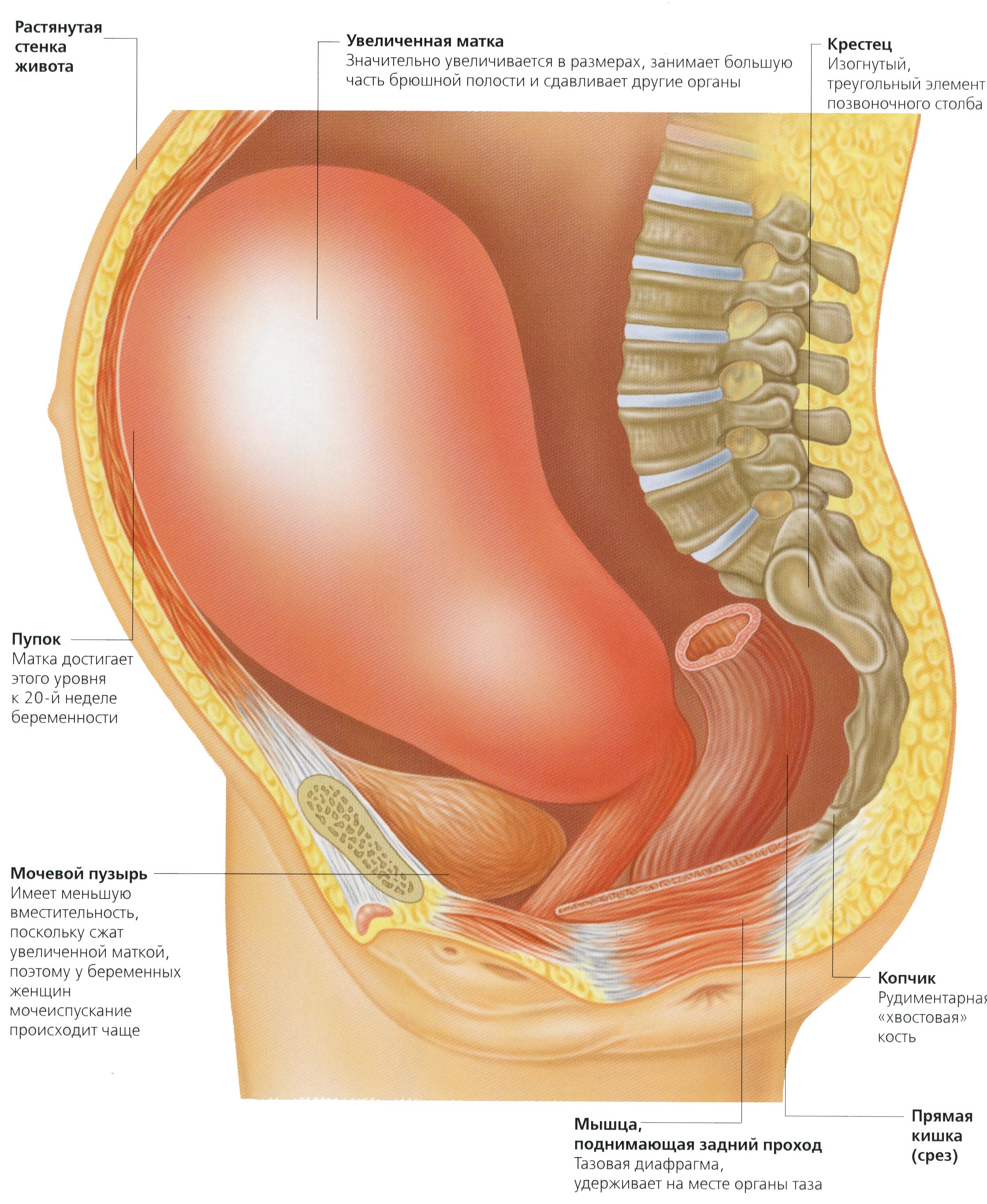
Рассуждения о том, какой кальций лучше — таблетированный, порошкообразный, в составе комплексных витаминов — также являются предметом дискуссии. Можно опираться на индивидуальные предпочтения, но следует учитывать несколько факторов при принятии решения о том, какой кальций пить при беременности:
- Если препарат имеет порошковую форму, есть риск ошибиться с расчетом его дозировки. Поэтому, если нет возможности каждый раз точно отмерять нужное количество, следует выбирать дозированные производителем формы.
- При приеме комплексных препаратов с кальцием содержание этого элемента может быть ниже рекомендованной суточной нормы. Чтобы компенсировать этот недостаток, требуется принимать несколько таблеток, и в этом случае есть вероятность превышения допустимых дозировок других микроэлементов.
Кальцемин — комбинированный препарат, содержащий кальций, витамин D и ряд других элементов (бор, медь, цинк, марганец), необходимых беременной женщине во время вынашивания плода. Он выпускается в таблетках и принимается дважды в день. Кальцемин используется как для профилактики, так и для восполнения имеющегося дефицита кальция.
Он выпускается в таблетках и принимается дважды в день. Кальцемин используется как для профилактики, так и для восполнения имеющегося дефицита кальция.
Как принимать кальций при беременности, зависит от конкретного препарата: некоторые производители рекомендуют разжевывать или проглатывать таблетки целиком, другие выпускают растворимые в воде формы, а порошкообразные смеси часто можно добавлять в готовые блюда или напитки. Перед применением следует ознакомиться с инструкцией к препарату.
Как правило, препараты кальция рекомендуется принимать с пищей, т.к. усиленная продукция желудочного сока благоприятно сказывается на его всасывании. Главное в схеме терапии — регулярность. Чтобы выработать привычку и не пропускать прием, рекомендуется принимать препараты кальция в одно и то же время суток.
L.RU.MKT.CC.03.2020.3102
Развитие плода: кожа, волосы и ногти
Когда вы беременны, нет ничего более захватывающего, чем следить за развитием ребенка неделя за неделей (за исключением случаев, когда вы действительно видите ребенка с помощью УЗИ). Как будущая мама, вы, конечно, хотите знать, что там происходит! Ваш малыш уже сделал прическу? Будет ли у него тон кожи вашего или вашего партнера? К счастью, благодаря новым технологиям врачи имеют довольно четкое представление о том, как выглядят младенцы на разных этапах беременности, в том числе о том, как развиваются их кожа, волосы и ногти.Вот что происходит внутри вашей шишки.
Как будущая мама, вы, конечно, хотите знать, что там происходит! Ваш малыш уже сделал прическу? Будет ли у него тон кожи вашего или вашего партнера? К счастью, благодаря новым технологиям врачи имеют довольно четкое представление о том, как выглядят младенцы на разных этапах беременности, в том числе о том, как развиваются их кожа, волосы и ногти.Вот что происходит внутри вашей шишки.
Новорожденные известны своей восхитительной кожей, которую невозможно оторвать от поцелуев, но вы можете не осознавать, что мягкая мягкость ребенка разрабатывается месяцами.
Первый триместр
На микроскопическом уровне кожа начинает развиваться очень рано, возможно, даже до того, как вы обнаружите, что беременны, — говорит Джозеф Узунян, доктор медицинских наук, руководитель отделения медицины плода и матери в Медицинской школе им. Кека. Университет Южной Калифорнии.К четвертой неделе у плода уже есть два отдельных слоя кожи: нижний слой клеток, известный как базальный слой, и внешний слой, называемый перидермой. Но поскольку в этот момент ребенок совсем крошечный (размером с маковое семя), это новое образование кожи нельзя увидеть невооруженным глазом.
Но поскольку в этот момент ребенок совсем крошечный (размером с маковое семя), это новое образование кожи нельзя увидеть невооруженным глазом.
Второй триместр
К тому времени, когда вы достигнете второго триместра на 14 неделе, вы сможете увидеть поверхность кожи ребенка на УЗИ, — говорит Дезире Маккарти-Кейт, доктор медицинских наук, эндокринолог-репродуктолог из Shady Grove Fertility в Атланте, штат Джорджия.Примерно на 19 неделе беременности кожные железы ребенка начинают вырабатывать маслянистое сыроподобное вещество, называемое верниксом, которое предназначено для защиты кожи от окружающих, потенциально раздражающих околоплодных вод. Верникс остается на коже ребенка до самого рождения, когда его можно тереть или смывать.
Видео по теме
Имейте в виду, что на данном этапе развития кожа ребенка совсем не похожа на ту, с которой родится ваш ребенок. Вместо этого она очень тонкая и прозрачная, а под ней отчетливо видны кровеносные сосуды. Фактически, нет окраски кожи. «Во втором триместре все дети будут выглядеть одинаково, независимо от расы», — говорит Стивен Эмери, доктор медицинских наук, доцент кафедры акушерства, гинекологии и репродуктивных наук в женской больнице Маги при UPMC в Питтсбурге.
Фактически, нет окраски кожи. «Во втором триместре все дети будут выглядеть одинаково, независимо от расы», — говорит Стивен Эмери, доктор медицинских наук, доцент кафедры акушерства, гинекологии и репродуктивных наук в женской больнице Маги при UPMC в Питтсбурге.
Третий триместр
Итак, когда у младенцев появляется цвет кожи? Пигментация начинает развиваться только в третьем триместре, когда кожа плода начинает затвердевать и становится менее прозрачной.Тем не менее, у всех новорожденных, независимо от расы, кожа при рождении обычно имеет красный или синевато-фиолетовый оттенок, поскольку их кровеносная система еще не полностью развита. «Настоящий цвет лица ребенка не определяется до его рождения — может быть, до первого года жизни», — говорит Узунян. Это потому, что клетки, называемые меланоцитами, становятся более активными после рождения, производя меланин, пигмент, который формирует цвет кожи. Затем генетики определяют, насколько темной или светлой будет кожа ребенка./464678455-56a7702b3df78cf77295f475.jpg)
Некоторые дети рождаются с густой шевелюрой, а другие появляются с очень тонкими прядями или совсем без них.Но сколько (или насколько мало) волос у вашего ребенка рождается — и какого цвета он оказывается — все зависит от генетики и не имеет ничего общего с тем, когда у них начинают расти волосы. Фактически, у каждого ребенка развитие волос у плода начинается на одной и той же стадии.
Первый триместр
Волосяные фолликулы начинают формироваться на 14-й неделе беременности, а к 15-й неделе на коже головы ребенка начинает появляться рисунок волос, поскольку волосы проталкиваются сквозь кожу. «Если вы посмотрите на УЗИ, вы можете увидеть небольшой ореол вокруг головы, который является пушком на коже черепа», — говорит Маккарти-Кейт.Но те первые клочки волос никогда не увидят свет. «Во время беременности волосы будут расти и выпадать за два или три цикла — точно так же, как выпадают волосы у взрослого человека — а затем разлагаются в околоплодных водах», — говорит Узунян.
Второй триместр
К 21 неделе беременности тело ребенка (но не голова) будет покрыто мягким пушистым слоем волос, называемым лануго, который отличается от волос на теле и помогает защитить кожу во время ее развития и согреть ребенка. — говорит Узунян.Примерно на 22 неделе начинают формироваться ресницы и брови.
Третий триместр
Лануго обычно линяет в последнем триместре, хотя некоторые дети могут родиться с такими мягкими волосами на спине и плечах. Когда лануго выпадает, он заменяется тонкими бесцветными волосами, называемыми пушком, из которых состоит наш «персиковый пух».
Подобно пигментации кожи, толщина и цвет волос вашего ребенка со временем меняются после рождения ребенка. Мало того, что он, вероятно, истончается, он также, вероятно, станет светлее или темнее в течение первых нескольких лет жизни.
Так же, как волосы и кожа плода, ногти ребенка начинают развиваться раньше, чем вы думаете. Примерно на 11 неделе начинает формироваться ногтевое ложе (слой клеток под ногтями на руках и ногах); затем во втором триместре вырастут крошечные ногти. «К 20 неделям вы можете четко видеть ногти на руках и ногах», — говорит Эмери. На данный момент они мягкие и полупрозрачные, как кожа плода. Ногти затвердевают и утолщаются в третьем триместре, хотя при рождении они все равно будут довольно мягкими и гибкими по сравнению с ногтями детей старшего возраста.
«К 20 неделям вы можете четко видеть ногти на руках и ногах», — говорит Эмери. На данный момент они мягкие и полупрозрачные, как кожа плода. Ногти затвердевают и утолщаются в третьем триместре, хотя при рождении они все равно будут довольно мягкими и гибкими по сравнению с ногтями детей старшего возраста.
Надеетесь, что у вашего новорожденного при рождении росли волосы? Извините, но для этого нет волшебного соуса. Вы ничего не можете сделать, чтобы ускорить, улучшить или повлиять на развитие кожи, волос и ногтей вашего малыша. (Помните сказку старушек, которая гласит, что изжога во время беременности означает, что ребенок родится с волосами? Оказывается, ученые доказали, что в этом есть больше, чем доля правды.)
Тем не менее, здоровое питание является ключом к общему развитию ребенка, включая формирование кожи, волос и ногтей.Сосредоточьтесь на сбалансированном питании до и во время беременности и спросите своего врача, какими дородовыми витаминами вам следует дополнить свой рацион.
Plus, еще из The Bump:
Inside The Bump: новый 3D-взгляд на размер ребенка
5 способов сделать ребенка умнее до рождения
Настоящее дело с употреблением алкоголя во время беременности
Симптомы, Живот, Развитие ребенка, Подробнее
Время праздновать!
Вы прошли через все, что бросал вам первый триместр — например, ежедневные рвоты, боль в груди и сокрушительную усталость — но, вероятно, вам не придется иметь дело (пока!) Со всем, что приносит третий триместр , например, с болью в промежности, бессонные ночи и реальность предстоящих родов.
Обычно к этому моменту вы уже неплохо сидите во второй половине второго триместра — и это лучшая беременность, которую только можно получить.
У вас немного больше энергии, вы можете съесть больше любимых блюд и по-прежнему можете ходить по улице, не ковыляя вразвалку.
Что еще можно ожидать на 6 месяце беременности? Вот сенсация.
Вы, вероятно, больше не страдаете утренним недомоганием, если только вы не одна из тех несчастных женщин, у которых тошнота и рвота застревают на все 9 месяцев (в этом случае нам очень жаль).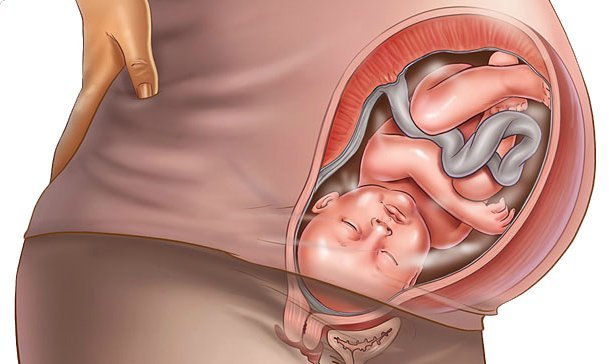
Но шестой месяц беременности протекает не без симптомов. Вы можете чувствовать:
- запор, так как ваша растущая матка оказывает давление на кишечник и замедляет работу
- Болезнь, особенно в спине, бедрах и области таза (из-за лишнего веса, который вы несете, и того, как
- зуд, особенно на животе, поскольку ваша кожа растягивается, чтобы приспособиться к вашему росту
- головокружение, потому что ваше кровообращение усиливается, чтобы обеспечить больший приток крови к вашей матке
- опухшие или спазмы в ногах и лодыжках, так как твои вены усерднее работают, чтобы вся лишняя кровь текла по твоему телу
- супер голоден Все.Файл. Время. (эй, ребенку нужно расти, верно?)
У вас могут продолжаться такие симптомы, как:
Все они могут начаться в первом триместре, но могут исчезнуть или не исчезнуть со временем.
Прошли те времена, когда я чувствовала себя ужасно беременной, но все еще не выглядела беременной. К 6 месяцам становится яснее, что вы ждете! Вы можете заметить:
К 6 месяцам становится яснее, что вы ждете! Вы можете заметить:
- ваша грудь продолжает расти в размерах
- ваш живот выпячивается достаточно, чтобы потребоваться переход на одежду для беременных
- ваш пупок начинает поворачиваться наружу
- варикозное расширение вен, поскольку ваше кровообращение необходимо увеличить
- прибавка в весе от 10 до 15 фунтов с первого триместра
Если вы, , еще не показываете тонну, не беспокойтесь: все будущие мамы (и их дети!) развиваются с разной скоростью.Ваш живот может стать меньше к 6 месяцам, если:
- это ваша первая беременность
- у вас был сильный живот до беременности
- у вас рост выше среднего
Это абсолютно нормально. В какой-то момент ты лопнешь — обещаем!
С другой стороны, если вы чувствуете, что ваш 6-месячный живот принадлежит животу доношенного ребенка, это, вероятно, тоже нормально.
Количество беременностей в сочетании с общим состоянием здоровья, весом и анатомическими особенностями играет большую роль в определении размера шишки, чем здоровье вашего ребенка.
Тем не менее, если у вас есть сомнения по поводу того, сколько веса вы набираете (или нет), позвоните своему врачу для получения профессионального заключения.
Хватит о тебе — как там ребенок ?! На данный момент ваш маленький самородок, ну, не , а уже такой маленький. Они имеют длину от 7 до 12 дюймов и могут весить от 1 до 2 фунтов.
Они также добились огромных успехов в разработке.
К 6 месяцам у вашего ребенка полностью сформированы легкие и уникальный набор отпечатков пальцев, и он начинает сосредотачиваться на звуках, выходящих за пределы матки (например, вы разговариваете с партнером).
Они также двигают глазами под все еще закрытыми веками и, вероятно, сильно икают, что вы должны уметь чувствовать! Кстати о чувстве…
Если это ваша первая беременность, вы все еще можете быть новичком в ощущении движения плода, но вы скоро познакомитесь с пинками, ударами, ударами и перекатыванием своего ребенка.
Вам не нужно официально начинать подсчет ударов до 28 недель, но вы должны уметь замечать общую картину того, когда ваш ребенок более активен.
Если вы можете настроиться на их расписание сейчас, вам будет легче проверять эти ежедневные подсчеты ударов из своего списка через несколько недель. (К вашему сведению, вот как подсчитывать удары ногами, если вы хотите учиться.)
А пока наслаждайтесь ощущением, как ваш ребенок ерзает там, так как его движения должно быть легко обнаруживать, но еще не слишком неудобно. Просто подождите до 9 месяца, когда ниндзя будут регулярно пинать вас по ребрам.
Поскольку у некоторых близнецов одна и та же плацента, они могут быть меньше в 6 месяцев, чем ребенок-одиночка.
Даже если у каждого из ваших детей своя плацента, вам все равно придется потреблять вдвое больше дополнительных калорий (то есть 600 в день, а не 300), чтобы они неуклонно росли.
Да, вы будете намного крупнее своей лучшей подруги, носящей только одного ребенка, но у вас есть действительно хорошее оправдание.
Во многих беременностях ваши близнецы могут двигаться по той же кривой роста, что и при одноплодной беременности, когда оба ребенка достигают 10 дюймов в длину и от 1 до 2 фунтов веса.
Более серьезная проблема с близнецами — это когда один ребенок растет гораздо медленнее, чем другой.Это может указывать на синдром переливания крови между двумя близнецами (TTTS) или ограничение внутриутробного развития (IUGR).
Оба состояния встречаются редко, и вы, скорее всего, не заметите этого ни по прибавке в весе, ни по размеру живота — вам нужно будет диагностировать с помощью УЗИ и, возможно, других тестов.
Вам еще не нужно готовиться к фактическому рождению ребенка, но вы можете занять себя в 6 месяцев:
- подготовив детскую и выбрав мебель
- заполнив регистрацию ребенка
- подписавшись на экскурсия в больницу, занятия по грудному вскармливанию и роды
- Проведение времени со своей второй половинкой (возможно, даже планирование детского месяца!)
- Поиск идеальных для вас упражнений и / или режима осознанности, которые помогут вам до конца вашей беременности
- обработка логистики, например, выяснение того, как добавить вашего ребенка в вашу медицинскую страховку или поиск местного специалиста по технике безопасности для установки вашего автокресла
Не забывайте также много отдыхать и не позволяйте своему списку дел утомлять вас. Если вы можете попросить о помощи своего партнера, членов семьи или надежных друзей, не стесняйтесь!
Если вы можете попросить о помощи своего партнера, членов семьи или надежных друзей, не стесняйтесь!
Возможно, вы ожидали судорог в ногах в 6 месяцев, но как насчет спазмов и кровянистых выделений?
Многие из перечисленных ниже симптомов являются нормальной частью здоровой беременности или могут указывать на поддающуюся лечению проблему, но в целом вам всегда следует звонить своему врачу, если у вас есть:
- вагинальное кровотечение, особенно если вы промокаете. прокладка
- влагалищная утечка или другие признаки отхождения воды
- сильная боль в спине или животе
- болезненное мочеиспускание или другие признаки инфекции, такие как мутная или дурно пахнущая моча
- лихорадка, которая длится дольше несколько дней
- постоянная рвота или диарея
- схватки Брэкстона-Хикса, которые не прекращаются или не замедляются при отдыхе и гидратации
- измеримое замедление движения плода
- любые новые кровянистые выделения или спазмы или изменения существующих симптомов
Шестой месяц беременности — не совсем легкая прогулка ( ни один беременности), но обычно это один из самых легких и беззаботных месяцев.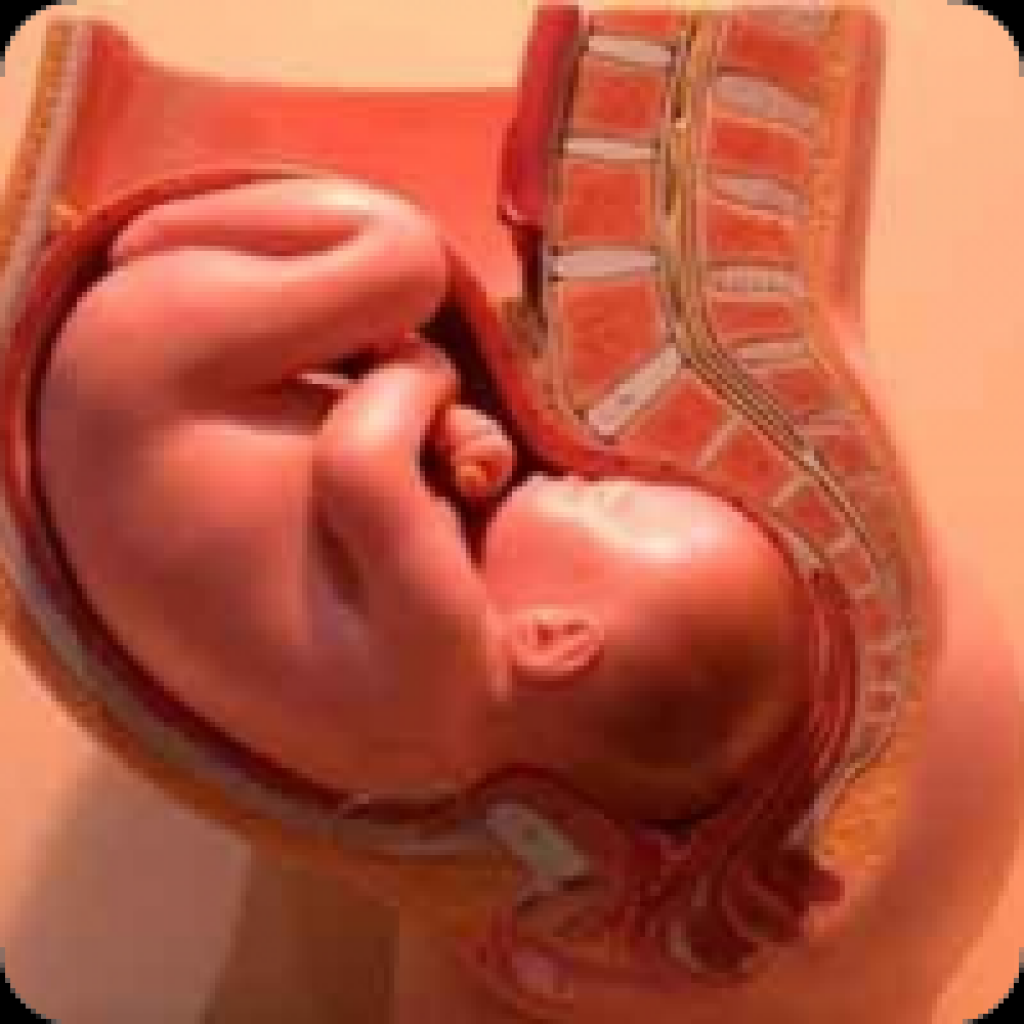 Постарайтесь присутствовать на опыте.
Постарайтесь присутствовать на опыте.
Довольно скоро вы будете сосредоточены на родах и подготовке к уходу за новорожденным, не говоря уже о том, чтобы носить с собой живот размером с пляжный мяч 24/7.
Вас еще нет — наслаждайтесь!
Когда плод может слышать? Все, что вы хотите знать
Люди часто задаются вопросом, может ли плод слышать в утробе матери. Многие будущие родители будут разговаривать с развивающимся плодом или включать музыку для него.
Данные свидетельствуют о том, что слуховая система начинает формироваться на 18-й неделе беременности и продолжает развиваться, пока ребенку не исполнится 5–6 месяцев.
Все, что слышит плод, будет способствовать этому процессу. В этой статье мы рассмотрим, что может слышать плод на разных этапах развития.
Несмотря на то, что по размеру эмбрион близок к чечевице, на втором месяце беременности у эмбриона начинают развиваться уши. Уши начинаются с крошечных складок кожи по бокам головы. После 8-й недели эмбрион становится плодом.
По данным Mayo Clinic, уши начинают торчать из головы в 18 недель, и плод может слышать.На этом этапе мозг начинает определять области, которые будут управлять запахом, вкусом, зрением, прикосновением и звуком.
К 22–24 неделям плод будет размером с манго и начнет слышать низкочастотные шумы за пределами матки.
По мере роста плода и развития его слуха он сможет различать все большее количество различных звуков.
Исследования показывают, что наиболее важный период для развития слуха приходится на период от 25 недель беременности до 5–6 месяцев.
К тому времени, как младенцы достигнут возраста 6 месяцев, они смогут поворачивать глаза или голову в сторону источника звука.
Новорожденные в США обычно проходят проверку слуха перед выпиской из больницы или в течение 3 недель после рождения.
Сначала плод не может различать разные голоса.
Плод начинает реагировать на звук в возрасте от 22 до 24 недель, но может слышать только низкие частоты, например лай собаки или газонокосилку.
По мере развития слуховой системы и мозга этот диапазон увеличивается.К концу беременности плод может слышать голоса и различать их.
Многие задаются вопросом, безопасно ли посещать громкий концерт или работать на шумной работе во время беременности. Хотя время от времени слышать громкие звуки вряд ли будет вредно, исследования показали, что длительное воздействие громких звуков может способствовать потере слуха у ребенка.
Примеры шумных работ включают те, которые связаны с людьми, работающими в непосредственной близости от:
- громкой музыки
- толпы
- сирен
- грузовиков
- самолетов
- техники
- оружия
По данным Национального института профессиональных Безопасность и здоровье, исследователи не уверены, какие уровни шума безопасны для развивающегося плода.
Однако, принимая во внимание то, как звук распространяется по телу, они рекомендуют беременным женщинам как можно больше избегать очень громких ситуаций — всего, что громче 115 децибел, что примерно так же громко, как бензопила.
Шумы, которые плод слышит примерно с 23 недели беременности, жизненно важны для его будущего слуха.
Определенным частям слуховой системы необходимы эти шумы для правильного развития. Таким образом, ученые рекомендуют подвергать плод как речи, так и музыке.
Многие люди считают, что проигрывание классической музыки растущему плоду поможет развитию мозга и повышению IQ, но существует мало доказательств, подтверждающих это утверждение.
В утробе матери шумно. По мере развития слуховой системы плода он будет воспринимать все типы звуков изнутри тела женщины. К ним относятся сердцебиение, а также шумы кровотока и пищеварительной системы.
Примерно на 23 неделе беременности плод также может слышать звуки вне матки.К ним относятся речь и музыка. По мере развития плода все звуки становятся громче и отчетливее.
Амниотическая жидкость окружает растущего ребенка в утробе матери, а ткани тела женщины покрывают их, поэтому звуки извне будут приглушены.
Уши плода начинают развиваться относительно рано во время беременности. Однако слух не развивается до тех пор, пока не начнут формироваться слуховая система, мозг и определенные проводящие пути, что обычно происходит между 22 и 24 неделями.
Для правильного роста слуховой системе требуется стимуляция с помощью речи, музыки и других звуков. При этом плод будет слышать все больше и больше.
Слух ребенка продолжает развиваться после рождения примерно до 5-6 месяцев.
Поведение новорожденного
Какого поведения я могу ожидать от своего ребенка?
Многие молодые родители могут не знать, что считается «нормальным» поведением новорожденного. Младенцы развиваются с разной скоростью, но по-прежнему демонстрируют одно и то же поведение.Не пугайтесь, если ваш ребенок немного отстает. Важно знать, какого поведения ожидать от новорожденного, чтобы вы могли определить, есть ли проблема.
Если ваш ребенок родился недоношенным, не сравнивайте его или ее развитие с развитием доношенных новорожденных. Недоношенные дети часто отстают в развитии от доношенных. Если ваш ребенок родился на два месяца раньше срока, то он или она может отставать на два месяца от доношенного ребенка. Ваш врач будет следить за развитием вашего недоношенного ребенка.Обратитесь к врачу, если считаете, что ваш ребенок развивается необычно медленными темпами.
Недоношенные дети часто отстают в развитии от доношенных. Если ваш ребенок родился на два месяца раньше срока, то он или она может отставать на два месяца от доношенного ребенка. Ваш врач будет следить за развитием вашего недоношенного ребенка.Обратитесь к врачу, если считаете, что ваш ребенок развивается необычно медленными темпами.
Спящая
Новорожденные дети обычно спят от 20 минут до 4 часов за раз, до 20 часов в день. Их желудки слишком малы, чтобы они могли долго оставаться сытыми, поэтому их нужно кормить каждые несколько часов. У младенцев разные привычки сна, но в три месяца большинство детей спят от 6 до 8 часов в сутки.
Плач
Новорожденные могут плакать по несколько часов в день. Это их способ сказать вам, что им что-то нужно или что-то не так.Новорожденные плачут, когда им:
- голодны
- Устали
- Слишком холодно или слишком жарко
- Нужно поменять подгузник
- Требуется утешение
- Есть газ
- Перенапрягаются
- Болеют
У новорожденных также часто бывает икота, чихание, зевание, срыгивание, отрыжка и бульканье. Иногда новорожденные плачут без всякой причины. В этом случае попробуйте успокоить ребенка покачиванием, пением, мягкими разговорами или укутав его или ее одеялом.Вскоре вы сможете определить, что нужно вашему ребенку, по тому, как он плачет.
Иногда новорожденные плачут без всякой причины. В этом случае попробуйте успокоить ребенка покачиванием, пением, мягкими разговорами или укутав его или ее одеялом.Вскоре вы сможете определить, что нужно вашему ребенку, по тому, как он плачет.
Возможно, вам не всегда удастся утешить своего новорожденного. Это не ваша вина. Постарайтесь набраться терпения и сохранять спокойствие, когда новорожденный не перестает плакать. Если необходимо, попросите кого-нибудь остаться с вашим ребенком, пока вы сделаете перерыв. Никогда не трясите ребенка ни при каких обстоятельствах. Встряхивание ребенка может вызвать серьезное повреждение мозга, известное как синдром тряски ребенка, что приводит к пожизненной инвалидности.
Обратитесь к врачу, если ваш новорожденный плачет больше обычного, плачет в другое время дня, чем обычно, или если плач звучит иначе, чем обычно.Это могут быть признаки того, что ваш новорожденный болен.
Рефлексы
В течение первых нескольких недель новорожденные сохраняют то положение, которое они занимали в утробе матери (положение плода): сжатые кулаки; согнутые в локтях, бедрах и коленях; руки и ноги близко к передней части тела. Это изменится, когда ваш ребенок научится лучше контролировать свои движения. У новорожденных есть несколько естественных рефлексов. Понимание этих рефлексов поможет вам понять причину некоторых форм поведения вашего новорожденного. Рефлексы новорожденных включают следующие:
Это изменится, когда ваш ребенок научится лучше контролировать свои движения. У новорожденных есть несколько естественных рефлексов. Понимание этих рефлексов поможет вам понять причину некоторых форм поведения вашего новорожденного. Рефлексы новорожденных включают следующие:
- Рефлекс укоренения : Новорожденный поворачивается в направлении еды и готов сосать.Поглаживание щеки новорожденного вызовет такую реакцию.
- Сосательный рефлекс : Если вы поместите какой-либо предмет в рот ребенка, он естественным образом начнет сосать.
- Реакция испуга : Ребенок выбрасывает свои ручки и ножки, а затем сгибает их, когда испуган. Этот ответ часто включает плач.
- Тонический шейный рефлекс : Ребенок поворачивает голову набок и держит руку на той же стороне.
- Хватательный рефлекс : пальцы ребенка плотно сжимаются вокруг предмета, помещенного в его или ее ладонь.

- Шаговый рефлекс : Стопы ребенка имитируют шагающее действие, когда он или она держится вертикально, при этом ступни касаются твердой поверхности. Ручки, ножки и подбородок ребенка могут дрожать, особенно когда он плачет. Это происходит потому, что нервная система новорожденных еще не полностью развита.
Дыхание
Новорожденные нередко испытывают нерегулярное дыхание. Это когда новорожденные перестают дышать на 5-10 секунд, а затем сразу же снова начинают дышать самостоятельно.Это нормально. Однако вам следует позвонить своему врачу или отвезти ребенка в отделение неотложной помощи, если он или она перестает дышать более чем на 10 секунд или начинает синеть.
Видение
Новорожденные могут видеть, но их глаза могут быть скрещены, потому что им сначала трудно сосредоточиться. Новорожденные могут видеть движение и контраст между черными и белыми предметами. Первые пару месяцев им легче смотреть на вещи под углом. К 2–3 месяцам младенцы лучше контролируют свои глазные мышцы и могут фокусировать взгляд на чем-то одном. Они также могут следить за объектами глазами.
Они также могут следить за объектами глазами.
Слух
Новорожденные могут различать разные звуки. Они узнают знакомые голоса, поэтому вам следует часто разговаривать с малышом. Вскоре вы можете обнаружить, что ваш ребенок поворачивается на звук вашего голоса. Для новорожденных язык звучит как музыка с разными тонами и ритмами.
Заболеваний кожи во время беременности — Ассоциированные специалисты по женскому здоровью
Беременность во многом меняет женское тело.Помимо изменения веса, некоторые из наиболее заметных изменений коснулись кожи, волос и ногтей. Многие из этих изменений могут вызывать беспокойство, поскольку могут повлиять на ваш внешний вид. Однако большинство из них безвредны и часто исчезают после родов. Когда вы начнете замечать изменения на коже или ногтях, поговорите со своим врачом. Ваш врач может обсудить лучшие способы лечения этого заболевания.
В этой брошюре объясняется:
- Общие изменения кожи, волос и ногтей, которые могут возникнуть во время беременности
- Какое лечение, если оно будет, облегчит эти изменения?
Во время беременности ваше тело претерпевает множество изменений, в том числе изменения кожи, ногтей и волос. В большинстве случаев эти изменения нормальны. В большинстве случаев эти изменения нормальны. |
Ваша кожа и беременность
Большинство женщин ожидают определенных изменений, таких как боли в спине и растяжки, во время беременности. Беременных женщин часто удивляют те изменения, которые затрагивают всю кожу, включая волосы и ногти.
Изменения на вашей коже могут иметь множество причин. Некоторые из них связаны с гормональными изменениями, которые происходят только во время беременности. Другие кожные проблемы могли присутствовать в течение некоторого времени до беременности, а затем изменились во время беременности.Однако для большинства изменений кожи врачи мало знают, что именно их вызывает.
Темные пятна
Во время беременности многие женщины замечают темные пятна на груди, сосках или внутренней поверхности бедер. Эти темные области возникают из-за увеличения меланина в организме. Это натуральное вещество придает цвет коже и волосам. Эти темные участки появляются более чем у 90 процентов беременных женщин. Женщины с более темным оттенком кожи могут заметить их больше.
Эти темные участки появляются более чем у 90 процентов беременных женщин. Женщины с более темным оттенком кожи могут заметить их больше.
Коричневые пятна, появляющиеся вокруг глаз, носа и щек, называются хлоазмой или «маской беременности».«До 70 процентов беременных женщин заболевают хлоазмой. Пребывание на солнце делает его темнее. Чтобы уменьшить проявление хлоазмы, избегайте пребывания на солнце. Когда вы находитесь на улице, защитите свою кожу, используя солнцезащитный крем с SPF (фактор защиты от солнца) не менее 15 и надев шляпу с широкими полями.
Эти темные участки безвредны и обычно исчезают через несколько месяцев после родов. Однако вряд ли они исчезнут полностью. Если вы заметили новые или быстро меняющиеся темные пятна (или «родинки»), сразу же покажите их врачу.
Некоторые женщины также замечают слабую темную линию, идущую от пупка до лобковых волос. Это называется черной линией. Эта линия есть всегда, но до беременности она того же цвета, что и кожа вокруг нее.
Чтобы скрыть темные пятна, например, от хлоазмы, попробуйте использовать макияж. Консилеры на желтой и белой основе можно наносить под макияж и они могут придать коже более естественный и ровный оттенок.
Растяжки
По мере того, как ваш живот и грудь растут во время беременности, они могут растягиваться и отмечаться красноватыми линиями.Эти следы возникают, когда кожа быстро растягивается, чтобы поддерживать растущий плод. К третьему триместру почти у всех беременных будут появляться растяжки на животе, ягодицах, груди или бедрах. Вы мало что можете сделать, чтобы они не появились или ушли.
Есть много кремов, лосьонов и масел, которые утверждают, что предотвращают появление растяжек; однако нет никаких доказательств того, что эти методы лечения работают. Использование сильного увлажняющего крема поможет сохранить кожу мягкой, но не избавит от растяжек.Нанесение лосьона для загара без солнца также может помочь скрыть следы. Большинство растяжек постепенно исчезают после рождения ребенка.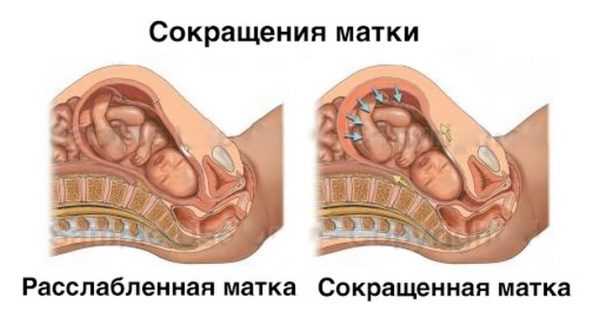 Некоторые следы могут остаться.
Некоторые следы могут остаться.
Изменения прически
Гормональные изменения во время беременности вызывают увеличение роста волос. Многие беременные женщины замечают, что их волосы стали гуще. Иногда у женщин волосы растут там, где их обычно нет, например на лице, груди и руках. Этот новый рост волос называется гирсутизмом и может быть вызван изменением гормонов в организме.Ваши волосы должны вернуться в нормальное состояние в течение 6 месяцев после родов.
Если вы видите, что на лице, груди и животе быстро растет много волос, это может быть признаком проблемы. Если вы обеспокоены, поговорите со своим врачом.
Если волосы беспокоят, это нормально. Выщипывание, восковая эпиляция, бритье и даже лазерная эпиляция безопасны для беременных и кормящих женщин.
Примерно через 3 месяца после родов большинство женщин начинают замечать выпадение волос.Это связано с тем, что гормоны возвращаются к нормальному уровню, что позволяет волосам вернуться к нормальному циклу роста и выпадения.
Не существует лекарств, которые могут предотвратить выпадение волос, но имейте в виду, что это не навсегда. Ваши волосы должны полностью отрасти в течение 3–6 месяцев.
Смена ногтей
Ногти, как и волосы, могут измениться во время беременности. У некоторых женщин ногти растут быстрее. У других ногти ломаются и ломаются.Как и изменения в ваших волосах, те, которые влияют на ваши ногти, станут легче после рождения.
Вены паука
Повышенное количество крови в организме во время беременности может вызвать изменения в кровеносных сосудах. На коже могут появиться крошечные красные прожилки, известные как сосудистые звездочки. Сосудистые звездочки чаще всего встречаются в первой половине беременности. Примерно у двух третей светлокожих беременных и примерно у одной трети темнокожих беременных они будут на лице, шее и руках.Опять же, покраснение должно исчезнуть после родов.
Варикозное расширение вен
Вес и давление вашей матки могут замедлить кровоток из нижней части тела и вызвать опухание, болезненность и посинение вен на ногах. Это называется варикозным расширением вен. Они также могут появиться возле влагалища и прямой кишки (обычно это называется геморроем). В большинстве случаев варикозное расширение вен не является проблемой. Вероятность развития варикозного расширения вен выше, если они были у кого-то из членов вашей семьи.Хотя вы не можете предотвратить их, есть некоторые вещи, которые могут уменьшить отек и болезненность и предотвратить ухудшение варикозного расширения вен:
Это называется варикозным расширением вен. Они также могут появиться возле влагалища и прямой кишки (обычно это называется геморроем). В большинстве случаев варикозное расширение вен не является проблемой. Вероятность развития варикозного расширения вен выше, если они были у кого-то из членов вашей семьи.Хотя вы не можете предотвратить их, есть некоторые вещи, которые могут уменьшить отек и болезненность и предотвратить ухудшение варикозного расширения вен:
- Если вам приходится сидеть или стоять в течение длительного времени, не забудьте время от времени передвигаться.
- Не сидите, скрестив ноги.
- Подоприте ноги — на столе, кушетке, стуле или табурете — как можно чаще.
- Регулярно занимайтесь спортом — ходите, плавайте или катайтесь на велотренажере.
- поддержка износа шланга.
Кожные заболевания
Во время беременности могут возникнуть определенные кожные заболевания.Они могут вызывать дискомфорт, который часто можно уменьшить с помощью лечения.
Зудящие уртикарные папулы и бляшки беременных (PUPPP) встречаются у 1 из каждых 200 беременных женщин. Маленькие красные шишки и крапивница обычно возникают на более поздних сроках беременности. Бугорки могут образовывать большие пятна, которые могут вызывать сильный зуд. Часто он начинается на животе и может распространяться на бедра, ягодицы и грудь.
PUPPP исчезнет после родов. Тем временем ваш врач может назначить крем от зуда или стероидный крем, чтобы помочь остановить зуд.
Почес при беременностиПри почесухе во время беременности зудящие крошечные бугорки, похожие на укусы насекомых, появляются почти на любом участке кожи. Это состояние может возникнуть в любое время во время беременности и обычно начинается с нескольких ударов, которые увеличиваются с каждым днем.
Пруриго может длиться несколько месяцев и даже продолжаться через некоторое время после рождения ребенка. Обычно это лечится лекарствами.
Обычно это лечится лекарствами.
Пемфигоид беременности — это редкое кожное заболевание, которое обычно начинается во втором и третьем триместрах или иногда сразу после родов у женщины. При этом состоянии на животе появляются волдыри, а в тяжелых случаях они могут покрывать большую часть тела. Иногда состояние возвращается во время будущих беременностей.
Если ваш врач диагностирует пемфигоид беременности после проверки ваших волдырей, вы и ваш ребенок будут внимательно наблюдать в течение последней части беременности.Ваш врач также может прописать вам лекарства, чтобы контролировать появление волдырей и уменьшить дискомфорт. Также может помочь добавление овсянки в воду в ванне и кремы от зуда.
Справиться с изменениямиПри состояниях, вызывающих зуд на коже, может помочь крем против зуда. Другие советы, которые помогут уменьшить дискомфорт, включают:
|
Холестаз — наиболее распространенное заболевание печени, которое возникает только во время беременности. Главный симптом — сильный зуд на ладонях рук и подошвах ног, который также может распространяться на туловище.
Симптомы обычно начинаются в третьем триместре, но часто проходят через несколько дней после родов.Однако холестаз может вернуться при будущих беременностях.
Если ваш врач диагностирует заболевание после анализа крови, вы и ваш ребенок будете находиться под пристальным наблюдением в течение третьего триместра. Это связано с тем, что холестаз может увеличить риск преждевременных родов и других проблем, включая смерть плода.
Ваш врач также может посоветовать использовать кремы от зуда и добавить кукурузный крахмал в воду для ванны, чтобы облегчить зуд и дискомфорт. В некоторых случаях могут быть прописаны лекарства.
В некоторых случаях могут быть прописаны лекарства.
Состояние женщин с определенными кожными заболеваниями до беременности может ухудшаться или улучшаться во время беременности. Например, атопический дерматит — это хроническое кожное заболевание, которое вызывает зудящие кожные язвы и часто ухудшается во время беременности. Однако псориаз, еще одно хроническое заболевание кожи, вызывающее появление красных пятен на коже, может улучшиться. Если у вас есть какое-либо кожное заболевание, сообщите своему врачу, если вы заметите какие-либо изменения в своих симптомах во время беременности.
Наконец…
Изменения, происходящие с вашей кожей, волосами и ногтями во время беременности, могут быть неприятными. К счастью, большинство из них исчезнет, когда вы родите. Между тем, с помощью вашего врача есть много способов помочь вам справиться с дискомфортом.
Глоссарий
Хлоазма: Потемнение участков кожи лица при беременности.
Гирсутизм: Чрезмерное оволосение лица, живота и груди.
Linea Nigra: Линия, идущая от пупка до лобковых волос, которая темнеет во время беременности.
Недоношенные: Рожденные до 37 недель беременности.
признаков церебрального паралича | Симптомы церебрального паралича
Достижение ожидаемых показателей развития младенчества и детства — сидение, переворачивание, ползание, стояние и ходьба — доставляет большое удовольствие родителям, но что, если расписание развития ребенка кажется задержанным? Есть много явных признаков того, что у ребенка может быть церебральный паралич, но эти факторы могут указывать на многие состояния.
Признаки и симптомы детского церебрального паралича
Признаки церебрального паралича отличаются от симптомов церебрального паралича.
Признаки — это клинически идентифицируемые последствия черепно-мозговой травмы или порока развития, которые вызывают церебральный паралич. Врач обнаружит признаки проблемы со здоровьем во время осмотра и тестирования.
Врач обнаружит признаки проблемы со здоровьем во время осмотра и тестирования.
Симптомы, с другой стороны, — это эффекты, которые ребенок ощущает или выражает; симптомы не обязательно видны.
Нарушения, вызванные церебральным параличом, различаются по степени тяжести и обычно коррелируют со степенью повреждения головного мозга.Поскольку церебральный паралич — это группа состояний, признаки и симптомы варьируются от одного человека к другому.
Первичный эффект церебрального паралича — нарушение мышечного тонуса, крупной и мелкой моторики, баланса, контроля, координации, рефлексов и осанки. Дисфункция оральной моторики, такая как трудности с глотанием и кормлением, нарушение речи и плохой тонус лицевых мышц, также может указывать на церебральный паралич.
Ассоциативные состояния, такие как сенсорные нарушения, судороги и неспособность к обучению, которые не являются результатом одной и той же травмы головного мозга, часто возникают с церебральным параличом. Если эти ассоциативные состояния присутствуют, они могут способствовать постановке клинического диагноза церебрального паралича.
Если эти ассоциативные состояния присутствуют, они могут способствовать постановке клинического диагноза церебрального паралича.
Многие признаки и симптомы не сразу видны при рождении, за исключением некоторых тяжелых случаев, и могут появиться в течение первых трех-пяти лет жизни по мере развития мозга и ребенка.
В этих случаях наиболее очевидным ранним признаком церебрального паралича является задержка развития. Задержки в достижении ключевых показателей роста, таких как переворачивание, сидение, ползание и ходьба, вызывают беспокойство.Практикующие также будут искать такие признаки, как аномальный мышечный тонус, необычная осанка, стойкие младенческие рефлексы и раннее развитие предпочтения рук.
Если роды были травматическими, или если во время беременности или родов были обнаружены существенные факторы риска, врачи могут немедленно заподозрить церебральный паралич. В умеренных и легких случаях церебрального паралича родители часто первыми замечают, если ребенок не развивается по расписанию. Если родители действительно начнут подозревать церебральный паралич, они, скорее всего, захотят попросить своего врача оценить их ребенка на предмет церебрального паралича.
Если родители действительно начнут подозревать церебральный паралич, они, скорее всего, захотят попросить своего врача оценить их ребенка на предмет церебрального паралича.
Большинство экспертов согласны; Чем раньше будет поставлен диагноз церебральный паралич, тем лучше.
Однако некоторые предостерегают от слишком ранней постановки диагноза и предостерегают, что сначала необходимо исключить другие состояния. Поскольку церебральный паралич является результатом травмы головного мозга, и поскольку мозг продолжает развиваться в течение первых лет жизни, ранние тесты могут не выявить это состояние. Однако позже тот же тест может действительно выявить проблему.
Чем раньше будет поставлен диагноз, тем скорее ребенок будет включен в программы раннего вмешательства и протоколы лечения.Доказано, что ранние вмешательства и методы лечения помогают ребенку максимально раскрыть свой потенциал в будущем. Ранняя диагностика также помогает семьям претендовать на участие в программах государственных пособий для оплаты таких мер.
Восемь клинических признаков церебрального паралича
Поскольку церебральный паралич чаще всего диагностируется в первые несколько лет жизни, когда ребенок слишком мал, чтобы эффективно сообщать о своих симптомах, признаки являются основным методом определения вероятности церебрального паралича.
Детский церебральный паралич — это неврологическое заболевание, которое в первую очередь вызывает ортопедические нарушения.Церебральный паралич вызывается травмой или аномалией головного мозга, которая нарушает работу клеток мозга, отвечающих за контроль мышечного тонуса, силы и координации. По мере роста ребенка эти изменения влияют на развитие скелета и суставов, что может привести к нарушениям и, возможно, деформациям.
Восемь клинических признаков включают мышечный тонус, координацию движений и контроль, рефлексы, позу, равновесие, грубую двигательную функцию, мелкую двигательную функцию и двигательную функцию полости рта. Они подробно описаны ниже.
Мышечный тонус
Наиболее заметным признаком церебрального паралича является нарушение мышечного тонуса — способности мышц работать вместе, поддерживая надлежащее сопротивление. Мышцы координируются с другими мышцами, часто парами. По мере того как одни мышцы сокращаются, другие должны расслабляться. Даже такая простая вещь, как сидение, требует координации многих мышц; одни сгибаются, другие расслабляются. Травма головного мозга или порок развития, вызвавшие церебральный паралич, нарушают способность центральной нервной системы координировать движения мышц.
Мышцы координируются с другими мышцами, часто парами. По мере того как одни мышцы сокращаются, другие должны расслабляться. Даже такая простая вещь, как сидение, требует координации многих мышц; одни сгибаются, другие расслабляются. Травма головного мозга или порок развития, вызвавшие церебральный паралич, нарушают способность центральной нервной системы координировать движения мышц.
Тонус мышц
Правильный мышечный тонус позволяет конечностям без труда сгибаться и сокращаться, позволяя человеку сидеть, стоять и сохранять осанку без посторонней помощи. Неправильный мышечный тонус возникает, когда мышцы не взаимодействуют друг с другом.
Когда это происходит, те мышцы, которые работают в парах — например, бицепсы и трицепсы — могут сокращаться или расслабляться одновременно, затрудняя движение и координацию. Мышцы туловища могут слишком сильно расслабиться, что затрудняет поддержание напряженности кора; это может привести к нарушению осанки и невозможности сидеть или переходить из положения сидя в положение стоя.
Ребенок с церебральным параличом может демонстрировать любую комбинацию этих признаков. Различные конечности могут иметь разные поражения. Двумя наиболее частыми признаками ненормального мышечного тонуса являются гипотония и гипертония, но тонус можно определить и другими способами:
- Гипотония — снижение мышечного тонуса или напряжения (вялые, расслабленные или гибкие конечности)
- Гипертония — повышенный мышечный тонус или напряжение (жесткие или жесткие конечности)
- Дистония — колеблющийся мышечный тонус или напряжение (иногда слишком расслабленно, а иногда слишком туго)
- Смешанный — туловище может быть гипотоническим, а руки и ноги — гипертоническими
- Мышечные спазмы — иногда болезненные, непроизвольные мышечные сокращения
- Фиксированные шарниры — соединения, которые эффективно соединены вместе, препятствуя правильному движению
- Аномальный тонус шеи или туловища — пониженный гипотонический или повышенный гипертонический, в зависимости от возраста и типа церебрального паралича
- Clonus — мышечные спазмы с регулярными сокращениями
- Клонус голеностопного сустава / стопы — спазматические аномальные движения стопы
- Клонус запястья — судорожное движение кисти
Движение, координация и контроль
Нарушение мышечного тонуса по-разному влияет на конечности и тело ребенка, хотя все дети с церебральным параличом, вероятно, почувствуют некоторое влияние на мышечный контроль и координацию. Сочетание различных нарушений мышечного контроля может привести к тому, что конечности будут постоянно вытягиваться, сокращаться, постоянно двигаться в ритмическом режиме или спастично подергиваться.
Сочетание различных нарушений мышечного контроля может привести к тому, что конечности будут постоянно вытягиваться, сокращаться, постоянно двигаться в ритмическом режиме или спастично подергиваться.
Перемещение, координация и контроль
Некоторые признаки будут более очевидными, когда ребенок находится в состоянии стресса. Некоторые могут быть связаны с заданием, например, дотянуться до объекта. Иногда кажется, что признаки исчезают, когда ребенок спит и мышцы расслаблены.
Ребенок часто испытывает нарушение мышечного контроля разных типов в противоположных конечностях.Точно так же на каждую конечность по-разному влияют координация и контроль.
Нарушения координации и контроля подразделяются на следующие виды:
- Спастические движения с — гипертонические движения, при которых мышцы слишком напряжены, что приводит к мышечным спазмам, ножницам в ногах, клонусу, контрактуре, неподвижным суставам и чрезмерно согнутым конечностям
- Атетоидные или дискинетические движения — неустойчивый мышечный тонус, вызывающий неконтролируемые, иногда медленные, корчащиеся движения, которые могут ухудшаться при стрессе
- Атаксические движения — плохая координация и задачи по достижению равновесия, такие как письмо, чистка зубов, застегивание рубашек, завязывание обуви и вставка ключей в пазы — затруднены
- Смешанные движения — сочетание двигательных нарушений, чаще всего сочетание спастического и атетоидного типов, затрагивающих разные конечности
- Нарушения походки — Нарушения контроля, влияющие на походку ребенка
Нарушения походки включают:
- In-toeing — пальцы схождения под углом или вращаются внутрь
- Out-toeing — пальцы схождения под углом или вращаются наружу
- Прихрамывая — на одну ногу приходится больше веса, чем на другую, что приводит к опусканию или волнистому шагу
- Ходьба на носках — вес на пальцы ног неравномерно
- Пропульсивная походка — ребенок ходит, сгорбившись, в жесткой позе с наклоненными вперед головой и плечами
- Спастическая и ножничная походка — бедра слегка сгибаются, создавая впечатление, будто ребенок приседает, а колени и бедра скользят друг мимо друга, как ножницы
- Спастическая походка — волочение одной ноги из-за мышечной спастичности
- Шаговая походка — пальцы ног тянутся, потому что ступня тянется
- Перевязанная походка — походка, похожая на утку, которая может проявиться позже в жизни
Рефлекс
Определенные аномальные рефлексы также могут указывать на церебральный паралич. Гиперрефлексия — это чрезмерные рефлекторные реакции, вызывающие подергивание и спастичность. Недоразвитые или отсутствующие постуральные и защитные рефлексы являются предупреждающими признаками аномального развития, включая церебральный паралич.
Гиперрефлексия — это чрезмерные рефлекторные реакции, вызывающие подергивание и спастичность. Недоразвитые или отсутствующие постуральные и защитные рефлексы являются предупреждающими признаками аномального развития, включая церебральный паралич.
Рефлекс
Рефлексы — это непроизвольные движения, которые тело совершает в ответ на раздражитель. Некоторые примитивные рефлексы присутствуют при рождении или вскоре после него, но исчезают на предсказуемых стадиях развития по мере роста ребенка. Специфические рефлексы, которые не исчезают или не развиваются по мере роста ребенка, могут быть признаком церебрального паралича.
Аномальные примитивные рефлексы могут не функционировать должным образом у детей с церебральным параличом или могут не исчезать на определенных этапах развития, как у детей без нарушений.
Общие примитивные рефлексы, которые могут неправильно функционировать или сохраняться, включают, но не ограничиваются:
- Асимметричный тонический рефлекс — при повороте головы ноги с одной стороны разгибаются, а противоположные конечности сокращаются, как в позе фехтования.
 Асимметричный тонический рефлекс должен исчезнуть примерно в шестимесячном возрасте.
Асимметричный тонический рефлекс должен исчезнуть примерно в шестимесячном возрасте. - Симметричный тонический шейный рефлекс — младенец принимает положение ползания, когда голова вытягивается. Симметричный тонический шейный рефлекс должен исчезнуть к 8-11 месяцам.
- Спинальные галантные рефлексы — когда младенец лежит на животе, бедра поворачиваются в ту сторону, к которой прикасаются. Спинальные галантные рефлексы должны исчезнуть через три-девять месяцев.
- Тонический лабиринтный рефлекс — когда голова запрокинута назад, спина сводится, ноги выпрямляются, а руки сгибаются.Тонический лабиринтный рефлекс должен исчезнуть к трех с половиной годам.
- Хватательный рефлекс Палмера — при раздражении ладони кисть сгибается в хватательном движении. Хватательный рефлекс Палмера должен исчезнуть через четыре-шесть месяцев.
- Рефлекс размещения — когда младенец находится в вертикальном положении и тыльная сторона ступни касается поверхности, ноги сгибаются.
 К пяти месяцам рефлекс размещения должен исчезнуть.
К пяти месяцам рефлекс размещения должен исчезнуть. - Рефлекс Моро (испуг) — когда ребенок наклоняется так, что его или ее ноги находятся над головой, руки вытягиваются.Рефлекс Моро должен исчезнуть к шести месяцам.
Раннее предпочтение руки также может указывать на возможные потери. Обычно у ребенка на втором году жизни предпочтение отдается рукам. Поскольку это широкий таймфрейм и приблизительное среднее значение, развитие предпочтений рук, особенно если это раннее предпочтение, является поводом для беспокойства. Различные источники утверждают, что предпочтение ранней руки приходится на 6-18 месяцев.
Осанка
Осанка
Детский церебральный паралич влияет на осанку и равновесие.Признаки могут появиться, когда младенец начинает садиться и учится двигаться. Обычно осанка должна быть симметричной. Например, ребенок в сидячем положении обычно имеет обе ноги впереди. В согнутом состоянии они становятся зеркальным отображением друг друга.
Асимметричная поза означает, что правая и левая конечности не будут отражать друг друга. Тазобедренные суставы — одна из областей, где это часто проявляется в случаях церебрального паралича. Одна нога согнется внутрь в бедре, а другая — наружу.
Подобно рефлексам, постуральные реакции — это ожидаемые реакции при помещении ребенка в определенное положение. Обычно они появляются по мере развития ребенка. Обесценение может быть возможным, если ответы не развиваются или если они асимметричны.
Подобно рефлексам, постуральные реакции — это ожидаемые реакции при помещении ребенка в определенное положение. Обычно они появляются по мере развития ребенка. Обесценение может быть возможным, если реакции не развиваются или если они асимметричны.
Общие постуральные реакции:
- Тяга
- Рефлекс Ландау — когда младенца поддерживают в лежачем положении, при опускании головы ноги опускаются, а подъем головы заставляет их подниматься.
 Этот ответ появляется примерно в возрасте четырех или пяти месяцев.
Этот ответ появляется примерно в возрасте четырех или пяти месяцев. - Реакция парашюта — когда младенец располагается головой к земле, он должен инстинктивно дотянуться, как будто готовясь к удару.Этот ответ появляется в возрасте от восьми до десяти месяцев.
- Выпрямление головы — когда младенца раскачивают вперед-назад, его голова остается прямой. Этот ответ появляется примерно в возрасте четырех месяцев.
- Выпрямление туловища — когда сидящего младенца быстро отталкивают в сторону, он сопротивляется силе и использует противоположную руку и руку для защиты от удара. Этот ответ появляется примерно в возрасте восьми месяцев.
Остаток
Остаток
Нарушение общей моторики может повлиять на способность ребенка балансировать.Знаки становятся узнаваемыми, когда ребенок учится сидеть, вставать из положения сидя и начинает ползать или ходить. Младенцам необходимо часто пользоваться руками, когда они осваивают эти навыки. Они развивают силу, координацию и равновесие, чтобы выполнить задачу, когда овладевают ею без использования рук.
Младенцам необходимо часто пользоваться руками, когда они осваивают эти навыки. Они развивают силу, координацию и равновесие, чтобы выполнить задачу, когда овладевают ею без использования рук.
Неспособность ребенка сидеть без поддержки может быть признаком церебрального паралича. Система классификации общих двигательных функций или GMFCS, пятиуровневая система, обычно используемая для классификации функциональных уровней, использует баланс в положении сидя как часть своей системы уровней серьезности.
Приметы, на которые следует обратить внимание, когда ребенок сидит, включают:
- Требуются обе руки для поддержки
- Проблемы с балансировкой, когда руки не держатся за опору
- Невозможно сидеть, не опираясь руками
Другие признаки, на которые следует обратить внимание, включают, помимо прочего:
- Покачивание в положении стоя
- Шатается при ходьбе
- Затруднения при быстрых движениях
- Требуются рабочие руки для деятельности, требующей баланса
- Ходьба с ненормальной походкой
Равновесие часто одинаково независимо от того, открыты или закрыты глаза ребенка. Нарушение равновесия чаще всего связано с атаксическим и, в меньшей степени, спастическим церебральным параличом.
Нарушение равновесия чаще всего связано с атаксическим и, в меньшей степени, спастическим церебральным параличом.
Общая двигательная функция
По мере развития ребенка могут быть заметны признаки нарушения или задержки крупной двигательной функции. Способность совершать большие координированные движения с использованием нескольких конечностей и групп мышц считается основной двигательной функцией.
Полная функция двигателя
Общая двигательная функция может быть нарушена ненормальным мышечным тонусом, особенно гипертонией или гипотонией.
Например, конечности с гипертонусом могут быть слишком тугими или негибкими, чтобы обеспечить правильное сгибание и движение; тогда как гипотонические конечности могут быть слишком расслабленными, чтобы должным образом поддерживать движения ребенка.
Ожидается, что по мере развития мозга и тела ребенка они будут достигать определенных этапов развития. Достижение рубежа позже, чем ожидалось, или достижение его с низким качеством движения (например, предпочтение одной стороны при ползании) — возможные признаки церебрального паралича.
- Нарушение общих двигательных функций — ограниченная способность выполнять обычные физические навыки, такие как ходьба, бег, прыжки и поддержание равновесия.
- Задержка крупной моторики — физические навыки развиты позже, чем ожидалось; часто используется в сочетании с этапами развития для предсказуемых стадий развития.
Важными этапами развития крупной моторики являются:
- Прокат
- Сидя
- Ползание
- Постоянный
- Ходьба
- Балансировка
За ними следует следить, чтобы отмечать, когда ребенок достигает вехи, и качество движений.
Функция тонкого двигателя
Функция тонкой моторики
Выполнение точных движений определяет категорию мелкой моторики. Контроль мелкой моторики включает в себя множество усвоенных действий и включает в себя сочетание умственных (планирование и рассуждение) и физических (координация и ощущения) навыков, которые необходимо освоить.
Контроль мелкой моторики включает в себя множество усвоенных действий и включает в себя сочетание умственных (планирование и рассуждение) и физических (координация и ощущения) навыков, которые необходимо освоить.
Нарушение или задержка мелкой моторики является признаком возможного церебрального паралича. Тремор намерения, когда задача становится все труднее по мере приближения к завершению, является одним из таких признаков.
Примеры развития мелкой моторики:
- Захват мелких предметов
- Удерживание предметов между большим и указательным пальцами
- Плавно опускать предметы
- Мелками
- Перелистывание страниц в книге
Орально моторная функция
Оральная моторная функция
Затруднение в использовании губ, языка и челюсти указывает на нарушение двигательной функции полости рта; это признак, который может присутствовать у 90% детей дошкольного возраста с диагнозом церебральный паралич. Признаки нарушения моторной функции полости рта включают, помимо прочего, трудности с:
Признаки нарушения моторной функции полости рта включают, помимо прочего, трудности с:
- Говоря
- Глотание
- Кормление / жевание
- Слюни
Речь требует правильного умственного и физического развития. Детский церебральный паралич ухудшает физические аспекты речи из-за неправильного управления мышцами, необходимыми для речи. На нарушение оральной моторики могут влиять:
- Дыхание — легкие и, в частности, мышцы, контролирующие вдох и выдох, необходимые для правильной речи.Диафрагма и мышцы живота важны для правильной вентиляции и осанки.
- Артикуляция — мышцы лица, горла, рта, языка, челюсти и неба должны работать вместе, чтобы сформировать правильную форму, необходимую для произношения слов и слогов.
- Голосование — голосовые связки управляются мышцами, которые по существу растягивают голосовые связки между двумя областями хряща.

Апраксия, неспособность мозга эффективно передавать правильные сигналы мышцам, используемым при речи, является одним из типов нарушения речи, общих для церебрального паралича.Делится на два типа:
- Вербальная апраксия — влияет на артикуляционные мышцы, особенно в отношении определенной последовательности движений, необходимых для правильного произношения. Часто встречается у детей с гипотонией.
- Оральная апраксия — влияет на способность делать не говорящие движения ртом, но не связана исключительно с речью. Примерами оральной апраксии может быть невозможность облизывать губы или надувать щеки.
Дизартрия — это еще одно нарушение речи, часто встречающееся при церебральном параличе.Как и апраксия, это неврологическое нарушение, а не мышечное заболевание. Он часто встречается при церебральном параличе, который приводит к гипертонусу и гипотонии. Дизартрия делится на следующие подгруппы:
- Атаксическая дизартрия — медленная, беспорядочная, нечленораздельная речь, вызванная плохим дыханием и мышечной координацией
- Вялая дизартрия — носовая плаксивая, хриплая речь, вызванная неспособностью голосовых связок открываться и закрываться должным образом.
 Могут быть трудности с согласными.
Могут быть трудности с согласными. - Спастическая дизартрия — медленная, напряженная, монотонная речь и трудности с согласными
- Смешанная дизартрия — могут присутствовать все три.
Слюнотечение — еще один признак церебрального паралича, который возникает из-за того, что мышцы лица и рта не могут должным образом контролировать координацию. Некоторые специфические факторы, которые могут способствовать слюноотделению:
- Глотание
- Закрывание рта
- Установка зубьев
- Неспособность отвести слюну к задней части рта
- Толкание языка
Церебральный паралич может иметь затруднения с кормлением.Обычно они проявляются снижением способности жевать и глотать, а также могут включать удушье, кашель, рвоту и рвоту.
РЕСУРСОВ
Признаки церебрального паралича
Для других источников с общей информацией о признаках и симптомах церебрального паралича MyChild ™ рекомендует следующее:
Центры по контролю и профилактике заболеваний:
Американская академия педиатрии Церебральный паралич
Марш десятицентовиков:
Национальный центр распространения информации для детей с нарушениями развития
Тесты на беременность — УЗИ — Better Health Channel
Ультразвук — это сканирование, при котором используются высокочастотные звуковые волны для изучения внутренних структур тела. Звуковые волны излучаются вибрирующим кристаллом в портативном сканере. Отраженные звуковые волны или «эхо» затем преобразуются в зернистое двухмерное (или иногда трехмерное) изображение на мониторе.
Звуковые волны излучаются вибрирующим кристаллом в портативном сканере. Отраженные звуковые волны или «эхо» затем преобразуются в зернистое двухмерное (или иногда трехмерное) изображение на мониторе. Ультразвук используется во время беременности для проверки развития ребенка и выявления любых отклонений, таких как синдром Дауна. Поскольку процедура не позволяет получить изображения высокого качества, любые предполагаемые отклонения должны быть подтверждены другими тестами. Ультразвуковое сканирование не дает стопроцентной точности, но преимущества теста в том, что он неинвазивен, безболезнен и безопасен как для матери, так и для будущего ребенка.
Использование ультразвука
Ультразвук можно использовать на различных этапах беременности, в том числе:- Первый триместр — УЗИ, проводимое в течение первых трех месяцев беременности, используется для проверки того, что эмбрион развивается внутри матки (например, а не внутри фаллопиевой трубы), подтверждения количества эмбрионов и расчета гестации возраст и срок родов ребенка.

- Второй триместр — УЗИ, проводимое между 18 и 20 неделями, используется для проверки развития структур плода, таких как позвоночник, конечности, мозг и внутренние органы.Также проверяется размер и расположение плаценты. Пол ребенка может быть установлен по желанию родителей.
- Третий триместр — УЗИ, проведенное через 30 недель, используется для проверки того, что ребенок продолжает расти с нормальной скоростью. Проверяют расположение плаценты, чтобы убедиться, что она не блокирует шейку матки.
Медицинские вопросы для рассмотрения
Ультразвук — безопасная, безболезненная и неинвазивная процедура. Многие родители рассматривают УЗИ как возможность увидеть своего будущего ребенка и, возможно, узнать его пол.Однако вы должны помнить, что УЗИ — это диагностическая процедура, и в некоторых случаях оно может указывать на аномалию плода. Для подтверждения диагноза обычно требуются дополнительные анализы.УЗИ
Процедура зависит от типа используемого ультразвука, но может включать:- Трансабдоминальное УЗИ — звуковые волны очень хорошо проходят через воду.
 Сонограф использует ваш полный мочевой пузырь как «иллюминатор» для вашей матки, поэтому перед исследованием вам придется выпить много воды.Вы ложитесь на смотровой стол или кровать. Гель наносится на брюшную полость (чтобы обеспечить лучший контакт между кожей и сканером), и сонографист перемещает сканер в различных положениях. Снимки мгновенно отправляются на ближайший монитор. Сонографисту, возможно, придется время от времени сильно надавить, чтобы увидеть более глубокие структуры. Сканирование обычно занимает около 30 минут.
Сонограф использует ваш полный мочевой пузырь как «иллюминатор» для вашей матки, поэтому перед исследованием вам придется выпить много воды.Вы ложитесь на смотровой стол или кровать. Гель наносится на брюшную полость (чтобы обеспечить лучший контакт между кожей и сканером), и сонографист перемещает сканер в различных положениях. Снимки мгновенно отправляются на ближайший монитор. Сонографисту, возможно, придется время от времени сильно надавить, чтобы увидеть более глубокие структуры. Сканирование обычно занимает около 30 минут. - Вагинальное УЗИ — в некоторых случаях трансабдоминальное УЗИ не дает достаточно четких изображений.Например, в кишечнике может быть слишком много воздуха, а воздух плохо проводит звуковые волны. В этих случаях вам во влагалище вводится тонкий сканер. Сканирование обычно занимает около 30 минут.
Сразу после УЗИ
После завершения УЗИ вам дадут салфетки, чтобы вытереть гель, и вы сможете пойти в туалет. Отчет отправляется вашему врачу, поэтому вам нужно будет записаться на прием, чтобы получить результат.
Возможные осложнения
Нет никаких известных рисков, осложнений или побочных эффектов ни для матери, ни для ее будущего ребенка.Заботьтесь о себе дома
Ультразвуковое сканирование безопасно, безболезненно и неинвазивно, поэтому после него нет необходимости принимать какие-либо особые меры предосторожности. Вы можете заниматься своими обычными делами.Долгосрочная перспектива
Что произойдет дальше, зависит от результатов вашего ультразвукового исследования. Обратите внимание, что нормальный результат не гарантирует, что ваш ребенок здоров, потому что некоторые отклонения не могут быть обнаружены с помощью этого теста. Если были обнаружены аномалии плода, вам могут потребоваться дополнительные тесты для подтверждения диагноза.Эти тесты, включая амниоцентез и взятие проб ворсинок хориона, не являются обязательными. Обсудите преимущества, риски и осложнения этих тестов со своим врачом, прежде чем принимать решение о том, следует ли продолжать.
Другие виды тестов на беременность
Другие типы тестов на беременность, которые вам могут предложить, могут включать:- Амниоцентез — небольшое количество околоплодных вод берется с помощью тонкой иглы, вводимой через брюшную полость. Игла направляется с помощью ультразвука.Образец жидкости содержит клетки, которые затем исследуются в лаборатории на хромосомные аномалии. Риск выкидыша после амниоцентеза составляет примерно один из 250.
- Взятие пробы ворсинок хориона — через брюшную полость или шейку матки вводится тонкая игла для взятия небольшого образца плаценты. Игла направляется с помощью ультразвука. Затем ворсинки хориона проверяются в лаборатории на хромосомные аномалии. Риск выкидыша после исследования ворсин хориона составляет 1 к 100.
Где получить помощь
Партнер по контенту
Эта страница была подготовлена после консультаций и одобрена: Лучший канал здоровья — (нужен новый cp)
Последнее обновление:
Август 2014 г.
Контент на этом веб-сайте предоставляется только в информационных целях. Информация о терапии, услуге, продукте или лечении никоим образом не поддерживает и не поддерживает такую терапию, услугу, продукт или лечение и не предназначена для замены совета вашего врача или другого зарегистрированного медицинского работника. Информация и материалы, содержащиеся на этом веб-сайте, не предназначены для использования в качестве исчерпывающего руководства по всем аспектам терапии, продукта или лечения, описанных на веб-сайте.Всем пользователям рекомендуется всегда обращаться за советом к зарегистрированному специалисту в области здравоохранения для постановки диагноза и ответов на свои медицинские вопросы, а также для выяснения того, подходит ли конкретная терапия, услуга, продукт или лечение, описанные на веб-сайте, в их обстоятельствах. Штат Виктория и Департамент здравоохранения и социальных служб не несут ответственности за использование любыми пользователями материалов, содержащихся на этом веб-сайте.
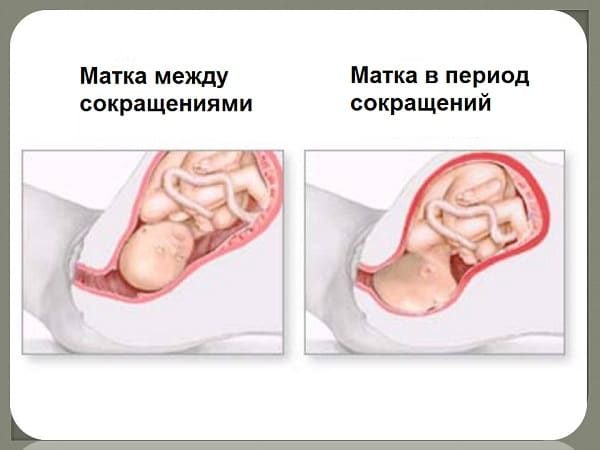

.jpg) Асимметричный тонический рефлекс должен исчезнуть примерно в шестимесячном возрасте.
Асимметричный тонический рефлекс должен исчезнуть примерно в шестимесячном возрасте. К пяти месяцам рефлекс размещения должен исчезнуть.
К пяти месяцам рефлекс размещения должен исчезнуть. Этот ответ появляется примерно в возрасте четырех или пяти месяцев.
Этот ответ появляется примерно в возрасте четырех или пяти месяцев.
 Могут быть трудности с согласными.
Могут быть трудности с согласными.
 Сонограф использует ваш полный мочевой пузырь как «иллюминатор» для вашей матки, поэтому перед исследованием вам придется выпить много воды.Вы ложитесь на смотровой стол или кровать. Гель наносится на брюшную полость (чтобы обеспечить лучший контакт между кожей и сканером), и сонографист перемещает сканер в различных положениях. Снимки мгновенно отправляются на ближайший монитор. Сонографисту, возможно, придется время от времени сильно надавить, чтобы увидеть более глубокие структуры. Сканирование обычно занимает около 30 минут.
Сонограф использует ваш полный мочевой пузырь как «иллюминатор» для вашей матки, поэтому перед исследованием вам придется выпить много воды.Вы ложитесь на смотровой стол или кровать. Гель наносится на брюшную полость (чтобы обеспечить лучший контакт между кожей и сканером), и сонографист перемещает сканер в различных положениях. Снимки мгновенно отправляются на ближайший монитор. Сонографисту, возможно, придется время от времени сильно надавить, чтобы увидеть более глубокие структуры. Сканирование обычно занимает около 30 минут.