Анализы мочи во время беременности — что смотрят
Во время беременности женщина сдает множество различных анализов. Самым частым, и в то же время самым простым исследованием является анализ мочи. Он сдается регулярно, перед каждым визитом к врачу женской консультации, то есть минимум 12 раз за беременность.
Зачем сдавать анализ мочи при беременности
Моча образуется в почках при фильтрации крови, с ней из организма выводятся продукты распада, образующиеся при обмене веществ, соли, витамины, гормоны. По данному анализу можно судить о работе почек и других органов. Основным компонентом мочи является вода (92-99 %). Ежедневно с мочой из организма удаляется примерно 50 – 70 сухих веществ, большую часть которых составляет мочевина и хлористый натрий. Состав мочи значительно изменяется даже у здоровых людей в зависимости от питания, режима питья и приема медикаментов. Во время беременности регулярное исследование общего анализа мочи позволяет вовремя заподозрить начальные патологические процессы в организме будущей мамы, к примеру, развитие инфекции мочевыводящих путей или токсикоза второй половины беременности.
Как правильно сдавать мочу на анализ
Накануне сдачи анализа рекомендуется воздержаться от интенсивной физической нагрузки, не употреблять много мясных продуктов, соленых, кислых и острых блюд, а также красящих продуктов (свеклы, моркови и др.). Это может привести в искажению результата – появлению в моче белка и солей. Для общего анализа мочи предпочтительнее собрать утреннюю порцию мочи.
Предварительно проводится тщательный туалет наружных половых органов теплой водой с мылом. Влагалище лучше закрыть ватным тампоном, чтобы исключить попадание выделений в пробу мочи. Моча собирается в чистую сухую посуду. Для анализа используется средняя порция мочи, то есть первые несколько секунд нужно мочиться в унитаз, затем в баночку, и остатки снова в унитаз.
Доставить мочу в лабораторию необходимо в течение двух часов с момента забора и желательно постараться не подвергать ее сильной тряске при транспортировке. Допускается хранение мочи в холодильнике при температуре +2-+4 градуса, но не более 1,5 часов. Желательно, чтобы количество собранного для исследования материала было не менее 70 мл.
Допускается хранение мочи в холодильнике при температуре +2-+4 градуса, но не более 1,5 часов. Желательно, чтобы количество собранного для исследования материала было не менее 70 мл.
Что показывает анализ мочи и как проводится оценка
При исследовании общего анализа мочи проводится оценка многих параметров.
- Цвет. В норме моча имеет желтый цвет различных оттенков. Оттенок зависит от степени насыщения мочи особым пигментом – урохромом. Изменение цвета мочи может быть при приеме некоторых лекарственных препаратов (например, витамины могут давать ярко-желтое окрашивание, аспирин – розовое). Однако значительно чаще изменение цвета мочи говорит о наличии каких-либо патологических процессов в организме. При появлении в моче крови, что встречается при заболеваниях почек и мочевого пузыря, моча приобретает ярко красный цвет (при почечной колике, цистите) или так называемый «цвет мясных помоев» (при остром воспалительном поражении почек). При усиленном разрушении красных кровяных клеток (эритроцитов) моча приобретает красно-бурый оттенок.

- Прозрачность. В норме прозрачность должна быть полной. Помутнение мочи может быть результатом наличия в моче эритроцитов, лейкоцитов, эпителия, бактерий, жировых капель, выпадения в осадок солей.
- Относительная плотность (удельный вес) – это показатель, характеризующий количество микроэлементов, солей, различных соединений. В норме удельный вес составляет 1003 — 1035 г/л. Этот показатель может уменьшаться при наличии глюкозы или белка в моче, при токсикозе первой половины беременности, обезвоживании. Увеличение удельного веса встречается при хронической почечной недостаточности, несахарном диабете, обильном питье.
- Белок. Содержание белка в моче – один из самых важных показателей работы почек. В норме его быть не должно. Небольшое количество белка в моче (физиологическая протеинурия) может быть и у здоровых людей, при этом концентрация белка не превышает 0,033 г/л, в современных лабораториях с более чувствительным оборудованием – 0,14 г/л.

- Глюкоза. В норме глюкоза в общем анализе мочи отсутствует. Однако во второй половине беременности в норме может выявляться наличие глюкозы в моче (глюкозурия). Это связано с увеличением фильтрации глюкозы в почках. Поскольку появление глюкозы в моче может быть признаком серьезного заболевания – сахарного диабета, острого воспаления поджелудочной железы, всем пациенткам с глюкозурией необходимо дополнительное обследование – контроль глюкозы крови, иногда даже проведение глюкозотолерантного теста с сахарной нагрузкой – определение глюкозы крови натощак и через 2 часа после приема 75 грамм глюкозы.

- Билирубин – это пигмент крови, который образуется в результате обменных процессов в организме и выделяется с желчью в желудочно-кишечный тракт. При повышении в крови концентрации билирубина, он начинает выделяться почками и обнаруживаться в моче. Это происходит в основном при поражении печени или механическом затруднении оттока желчи.
- Уробилиноген – это продукт превращения билирубина. В норме он выделяется с желчью и в мочу практически не попадает. Появление уробилиногена в моче встречается при заболеваниях печени, отравлениях, усиленном распаде красных кровяных клеток – эритроцитов.
- Кетоновые тела – это продукты, образующиеся в процессе распада жирных кислот в организме. В норме в анализе мочи кетоновые тела отсутствуют. Определение их является очень важным в диагностике адекватности терапии сахарного диабета. Появление кетонов может встречаться в первом триместре беременности при раннем токсикозе и свидетельствовать об обезвоживании организма.

- Нитриты – это соли азотистой кислоты, в норме в моче они не встречаются. Их появление говорит о наличии инфекции мочевыводящей системы.
- Лейкоциты – это белые клетки крови. В норме в общем анализе мочи лейкоциты встречаются до 5 в поле зрения. Если количество лейкоцитов повышено, это говорит о наличии воспалительного процесса в почках, мочевом пузыре или мочеиспускательном канале, при этом, чем выше количество лейкоцитов, тем более выражено воспаление. Небольшое повышение количества лейкоцитов может наблюдаться в случае попадания в мочу выделений из влагалища при плохом туалете наружных половых органов.
- Эритроциты – красные клетки крови. В норме в общем анализе мочи должно быть не более 2 эритроцитов в поле зрения. Увеличение их количества встречается при наличии камней в почках или мочевыводящих путях, воспалениях почек, травмах.
- Цилиндры – элементы осадка мочи цилиндрической формы, состоящие из белка или клеток, могут также содержать различные включения.

- Соли – это неорганические вещества, которые при стоянии мочи могут выпадать в осадок. В норме соли в моче отсутствуют.
- Появление в моче уратов встречается при заболеваниях почек, а также в первом триместре беременности при рвоте беременных.
- Аморфные фосфаты также встречаются при рвоте беременных, при воспалении мочевого пузыря, а могут встречаться в норме при преобладании в рационе растительной и молочной пищи.
- Оксалаты встречаются при воспалении почек, сахарном диабете, а также при преобладании в рационе продуктов, богатых щавелевой кислотой (шпинат, щавель, томаты, спаржа).
- Бактерии. Выделение бактерий с мочой имеет существенное диагностическое значение при беременности. Появление бактерий в моче свидетельствует о наличии воспалительного процесса в почках, мочевом пузыре или уретре и требует обязательного лечения, даже если будущую маму ничего не беспокоит.
 Бактерии могут также попадать в мочу из влагалища при плохом туалете наружных половых органов. Для определения количества бактерий, их вида и чувствительности к антибактериальной терапии обязательно проводится дополнительно
Бактерии могут также попадать в мочу из влагалища при плохом туалете наружных половых органов. Для определения количества бактерий, их вида и чувствительности к антибактериальной терапии обязательно проводится дополнительно
Специальные анализы мочи
Посев мочи
Проводится обязательно в том случае, если в общем анализе мочи были выявлены бактерии.
Цель исследования. Выполняется для определения количества бактерий, их вида и чувствительности к антибактериальным препаратам.
Правила сбора мочи для анализа. Для получения правильного результата этого анализа мочу необходимо собирать после тщательного туалета наружных половых органов, закрыв влагалище ватным тампоном. Собрать необходимо среднюю порцию мочи в стерильный контейнер, плотно закрутить крышку и доставить в лабораторию в течение полутора-двух часов.
Для получения правильного результата этого анализа мочу необходимо собирать после тщательного туалета наружных половых органов, закрыв влагалище ватным тампоном. Собрать необходимо среднюю порцию мочи в стерильный контейнер, плотно закрутить крышку и доставить в лабораторию в течение полутора-двух часов.
Анализ мочи по Нечипоренко
Это специальный анализ мочи, который показывает содержание эритроцитов, лейкоцитов и цилиндров в 1 мл мочи.
Цель исследования. Этот анализ назначается при подозрении на наличие воспалительного процесса в органах мочевыделительной системы у беременной женщины, в том случае если есть изменения в общем анализе мочи. Он дает более точные результаты, чем общий анализ мочи, а также позволяет контролировать в динамике проводимое лечение.
Он дает более точные результаты, чем общий анализ мочи, а также позволяет контролировать в динамике проводимое лечение.
Правила сбора мочи. Моча для анализа по Нечипоренко собирается так же, как для общего анализа мочи.
Исследуемые параметры
- Количество лейкоцитов – в норме их должно быть менее 2 тысяч в 1 мл. Повышение количества лейкоцитов говорит о наличии пиелонефрита (воспалительного заболевания лоханок и чашек почек).
- Количество эритроцитов – в норме их менее 1 тысячи в 1 мл. Повышение количества эритроцитов свидетельствует о развитии гломерулонефрита (воспаление почечных клубочков).
- Количество цилиндров – в норме их менее 20 в 1 мл. Обнаружение повышенного содержания цилиндров говорит об артериальной гипертонии, заболеваниях сердечно-сосудистой системы, может встречаться при раннем токсикозе беременных.
Анализ мочи по Зимницкому
Цель исследования. Этот анализ назначается для уточнения способности почек концентрировать и разбавлять мочу, выявления скрытых отеков. Исследование может понадобиться при подозрении на развитие гестоза, почечной недостаточности, при инфекциях мочевыделительной системы, а также при сахарном диабете.
Этот анализ назначается для уточнения способности почек концентрировать и разбавлять мочу, выявления скрытых отеков. Исследование может понадобиться при подозрении на развитие гестоза, почечной недостаточности, при инфекциях мочевыделительной системы, а также при сахарном диабете.
Правила сбора мочи. Для анализа мочи по Зимницкому моча собирается в течение суток (24 часов) в 8 контейнеров (банок), при этом обязательно учитывается количество выпитой жидкости (беременная записывает, сколько выпивает жидкости в течение суток, с учетом супов, фруктов и овощей). В 6 утра женщина мочится в унитаз, затем вся последующая моча собирается в банки.
Всего 8 порций:
- 1 порция — с 6-00 до 9-00 часов,
- 2 порция — с 9-00 до 12-00 часов,
- 3 порция — с 12-00 до 15-00 часов,
- 4 порция — с 15-00 до 18-00 часов,
- 5 порция — с 18-00 до 21-00 часа,
- 6 порция — с 21-00 до 24-00 часов,
- 7 порция — с 24-00 до 3-00 часов,
- 8 порция — с 3-00 до 6-00 часов.

Банки подписываются и доставляются в лабораторию.
Исследуемые параметры. Оценивается количество и удельный вес мочи в каждой порции. Для нормальной функции почек характерно:
- объем суточной мочи около 1,5 литров;
- преобладание дневного мочеотделения над ночным;
- выделение с мочой примерно 70—80% выпитой за сутки жидкости;
- удельный вес мочи хотя бы в одной из порций не ниже 1,020—1,022;
- значительные колебания в течение суток количества мочи в отдельных порциях (от 50 до 400 мл) и удельного веса мочи (от 1,003 до 1,028).
Отклонения от данных нормативов свидетельствуют о нарушении в работе почек.
Проба Реберга
Цель исследования. Этот анализ назначается для определения способности почек фильтровать мочу. Его обязательно проводят всем беременным с гестозом, при инфекциях мочевыводящих путей, при заболеваниях почек, при сахарном диабете.
Правила сбора мочи. Перед проведением пробы исключаются интенсивные физические нагрузки, крепкий чай и кофе. Моча собирается в течение суток в одну емкость, которая хранится в холодильнике в течение всего времени сбора. После завершения сбора мочи содержимое емкости измерить, обязательно перемешать и сразу же отлить 70—100 мл в специальный контейнер или в банку и доставить в лабораторию, сообщив при этом общий объем собранной за сутки мочи.
В момент доставки мочи в лабораторию сдается кровь на креатинин из вены.
Исследуемые параметры. Метод основан на оценке клубочковой фильтрации по скорости очищения плазмы крови от креатинина – особого продукта расщепления белков. Этот показатель можно определить, если знать концентрацию креатинина в крови, в моче и суточный объем мочи. Рассчитывается данный показатель по специальной формуле и называется клиренсом креатинина. В норме значение этого показателя колеблется в пределах от 75 до134 мл/мин/1,7 м2.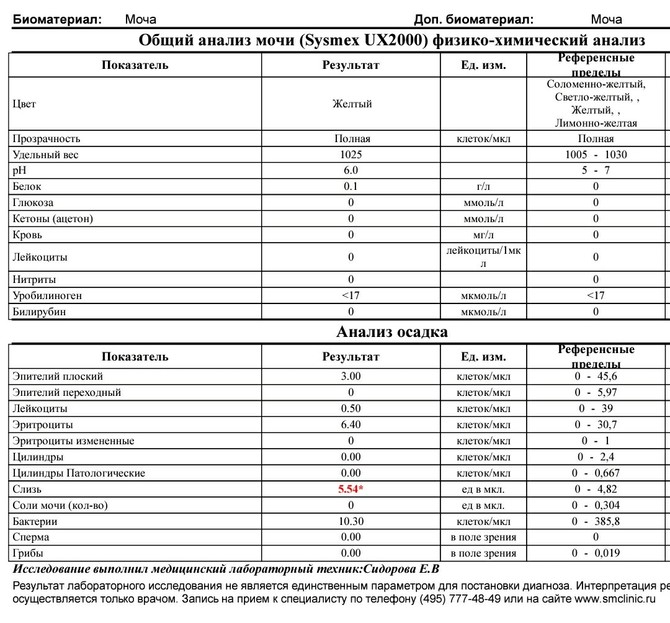 Снижение уровня почечной фильтрации свидетельствует о поражении почек и встречается при тяжелых осложнениях беременности – гестозе, заболеваниях почек (пиелонефрите, гломерулонефрите), сахарном диабете, артериальной гипертонии, мочекаменной болезни.
Снижение уровня почечной фильтрации свидетельствует о поражении почек и встречается при тяжелых осложнениях беременности – гестозе, заболеваниях почек (пиелонефрите, гломерулонефрите), сахарном диабете, артериальной гипертонии, мочекаменной болезни.
Моча на 17-КС
Этот анализ ранее широко назначался беременным женщинам для определения гормонов, вырабатываемых корой эндокринных желез — надпочечников. Для анализа моча собиралась в течение суток, перемешивалась, отливалась небольшая ее часть, которая доставлялась в лабораторию с указанием общего количества собранной мочи. Повышение концентрации 17- кетостероидов в моче свидетельствовало об избыточной продукции гормонов в организме беременной женщины, на основании чего врач назначал гормональные препараты. Однако в настоящее время определение данных веществ в моче считается неинформативным и не используется во время беременности.
Анализы мочи являются очень простыми в выполнении и очень информативными для врача, они позволяют своевременно выявить малейшие изменения в организме будущей мамы и своевременно начать лечение, что помогает предотвратить серьезные осложнения со стороны беременной женщины и будущего малыша.
Моча с кровью у женщин | Медицинский центр
Моча ― жидкость, образующаяся в почках после фильтрации крови. Её предназначение ― выведение из организма ненужных и вредных веществ. В норме в моче не содержатся клеточные элементы крови, поэтому окраска имеет разные оттенки жёлтого цвета. Если появляется кровь в моче у женщины (гематурия), это свидетельство патологических процессов, протекающих в организме.
Причины крови в моче у женщин
Появление кровяной примеси в моче возможно при заболеваниях органов мочевыводящей системы (почки, мочевой пузырь, мочеточники и уретра).
- Следы крови в женской моче встречаются при воспалении почечных лоханок, пиелонефрите, который развивается у женщин в 6 раз чаще, чем у лиц мужского пола. Ещё одна почечная патология ― гломерулонефрит (воспаление почечных клубочков) ― тоже сопровождается гематурией.
- Воспаление мочевого пузыря – цистит, который знаком каждой третьей женщине, также может быть виновником нахождения крови в моче.

- Уролитиаз (мочекаменная болезнь) становится причиной кровотечения в любом отделе мочевыделительной системы, когда острые камни травмируют стенки мочевыводящих путей, по которым они проходят, перекрывая просвет.
- Травма почек или мочевого пузыря сопровождается таким опасным симптомом, как кровотечение разной интенсивности.
- В качестве причины мочи с кровью у женщины может встречаться рак, который возникает на внутренней оболочке органов и, постепенно проникая сквозь их стенки, разрушает сосуды и вызывает кровотечение.
Гинекологические причины:
- Эндометриоз. Это состояние, при котором происходит занесение клеток внутренней оболочки матки в другие органы вместе с током крови. При врастании эндометрия в органы мочевыделительной системы наблюдается кровь при мочеиспускании в дни менструаций.
- Воспалительные и онкологические заболевания женских репродуктивных органов, когда мочевой пузырь вовлекается вторично.
Наличие крови в моче возможно также вследствие примешивания её, если женщина сдаёт анализ во время менструации.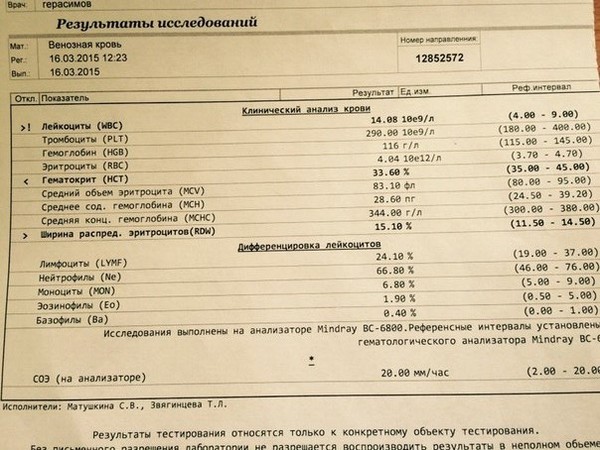
Во время вынашивания ребенка в моче появляется кровь при идиопатической гематурии беременных.
Особые причины:
- Значительные физические усилия во время тренировок или тяжёлой работы могут вызвать повреждение мелких кровеносных сосудов от напряжения, которое проявится гематурией.
- Кроме того, красное окрашивание появляется при употреблении в пищу продуктов, содержащих красные пигменты. Некоторые лекарства меняют цвет мочи на красно-коричневый, вызывая подозрение на кровотечение.
- Встречаются случаи наследственной гематурии.
Симптомы
Проявляется патология в виде:
- Макрогематурии, если неестественно окрашенная моча видна невооруженным глазом. Различают незначительную, умеренную и выраженную степень в зависимости от интенсивности красной окраски урины.
- Микрогематурии – эритроциты обнаруживаются лишь при лабораторном исследовании.
В зависимости от времени появления эритроцитов при мочеиспускании можно сделать заключение о локализации патологии:
- при поражении почек окрашенными будут все порции мочи;
- при заболеваниях мочевого пузыря ― порции в конце мочеиспускания;
- при патологическом процессе в уретре ― в начале мочеиспускания.

Если у женщин наблюдается моча с кровью и болью, повышается температура и присутствует общая интоксикация, тогда основное подозрение падает на острый пиелонефрит. Хотя не исключены и воспалительные процессы в других органах мочеполовой сферы.
Сгустки крови в моче женщины свидетельствуют о сильной геморрагии в результате:
- травмы органов мочевыделения при ушибе;
- травматично проведённой диагностической процедуры при цистите или пиелонефрите;
- разрастания раковой опухоли.
Кровяные сгустки иногда появляются при геморроидальных кровотечениях из прямой кишки. Для дифференциации достаточно ректального осмотра.
Для уролитиаза характерны сильнейшие боли, связанные с прохождением камня по мочевыводящим путям.
Кровь в моче во время беременности
Женская моча с кровью при беременности на ранних сроках часто связана с физиологическими гормональными изменениями, а на поздних сроках ― обусловлена механическим сдавлением органов мочеиспускания с повреждением мелких кровеносных капилляров.
Если же наблюдается значительная гематурия, то беременная женщина нуждается в госпитализации для уточнения диагноза. Причиной кровотечения во время беременности могут быть:
- сахарный диабет;
- аутоиммунные патологии;
- анемия;
- венерические заболевания;
- пиелонефрит;
- цистит.
Требуется тщательное обследование для выявления конкретной патологии.
Диагностика
Изучение состояния женщины начинается с опроса, во время которого выясняются время и обстоятельства появления гематурии, а также сопровождающие данное состояние симптомы. Первыми обследованиями обычно являются лабораторные анализы мочи.
Особенности сбора материала для анализа
В связи с особенностью строения промежности у женщин возможно искажение показателей анализа за счёт попадания в собранную порцию инородных примесей и бактериальных загрязнений из влагалища. Поэтому собирая утреннюю мочу, надо соблюдать правила:
- Провести туалет наружных половых органов.

- При наличии выделений из влагалища закрыть его чистым тампоном.
- Собирается средняя порция утренней мочи, объём в количестве не менее 50 мл в чистую сухую посуду.
- Моча должна быть доставлена максимально быстро в лабораторию.
Гематурию можно выявить при проведении общеклинического исследования. Цитологическое изучение позволяет обнаружить атипичные клетки, указывающие на развитие опухоли.
Дополнительные обследования
Состояния, проявляющиеся мочой с кровью у женщин, являются показанием для проведения инструментального обследования, которое может включать в себя:
- Цистоскопию ― эндоскопический осмотр внутренних стенок уретры и мочевого пузыря изнутри.
- УЗИ мочевого пузыря и почек – оцениваются размеры органов, выявляются признаки патологии (конкременты, опухоли и др.).
- Компьютерную томографию с применением контрастных веществ для получения послойного изображения органов.
- МРТ органов малого таза.

Лечение
Единой схемы лечения гематурии не существует. Если изменение цвета связано с приёмом каких-либо медикаментов, то специалист отменяет их или заменяет на аналоги, не оказывающие побочного действия. Выбор метода лечения зависит от фоновой патологии (первопричины).
В большинстве случаев ограничиваются консервативными методами:
- При воспалительных явлениях назначают антибиотики после определения чувствительности микрофлоры к ним (самолечение недопустимо!), иммуномодуляторы при снижении сопротивляемости организма, общеукрепляющие средства.
- При мочекаменной болезни облегчают состояние спазмолитики и обезболивающие. Антибиотики назначают для предотвращения инфицирования ссадин на стенках мочеточников, образовавшихся при прохождении острых камней. Для предупреждения рецидива показаны препараты, блокирующие камнеобразование.
- Экстракорпоральная ударно-волновая литотрипсия. Разрушение камней с помощью звуковых волн под рентгеновским контролем.
 Мелкие осколки выходят естественным путём.
Мелкие осколки выходят естественным путём.
Хирургическое вмешательство под анестезией требуется в тех случаях, когда медикаментозная терапия неэффективна. Так, при закупорке мочеточника крупным камнем проводятся:
- Уретероскопия. В полость мочевого пузыря (далее в мочеточник и почку) вводится через уретру тонкий инструмент с видеокамерой. Под её контролем хирург размельчает и удаляет камни.
- Чрескожная нефролитотомия. Под контролем рентгена или УЗИ определяется локализация конкремента. С помощью нефроскопа, введённого через прокол в коже, камень дробят и извлекают наружу.
- Лапароскопическая операция. Проводится с помощью микроскопической видеокамеры, соединённой с монитором. Через небольшие проколы вводятся инструменты, которыми манипулирует хирург.
Оперативное вмешательство проводится и при обнаружении опухоли.
Факт гематурии нельзя оставлять без внимания. Своевременное обращение к врачу защитит от многих нежелательных последствий. Пройти комплексное обследование и составить программу индивидуального лечения предлагают специалисты клиники «МедПросвет».
Пройти комплексное обследование и составить программу индивидуального лечения предлагают специалисты клиники «МедПросвет».
Смотрите также:
Кровь в моче (гематурия) | Симптомы, осложнения, диагностика и лечение
Кровь в моче может быть тревожным сигналом. Хотя во многих случаях причина безвредна, кровь в моче (гематурия) может указывать на серьезное расстройство. Лечение зависит от причины.
Симптомы
Гематурия продуцирует розовую, красную или кола-окрашенную мочу из-за присутствия эритроцитов. Для получения красной мочи требуется немного крови, и кровотечение обычно не является болезненным. Однако прохождение кровяных сгустков в моче может быть болезненным. Кровавая моча часто встречается без других признаков или симптомов.
Когда нужно обратиться к врачу
Запишитесь на прием к врачу в любое время, когда заметите кровь в моче.
Некоторые лекарства, такие как слабительное и некоторые продукты, включая свеклу, ревень и ягоды, могут привести к тому, что моча станет красной. Изменение цвета мочи, вызванное наркотиками, едой или физическими упражнениями, может исчезнуть в течение нескольких дней.
Изменение цвета мочи, вызванное наркотиками, едой или физическими упражнениями, может исчезнуть в течение нескольких дней.
Кровавая моча выглядит по-другому, но вы не можете определить разницу. Лучше всего проконсультироваться с врачом в любое время, когда вы видите окрашенную в красное мочу.
В гематурии ваши почки — или другие части ваших мочевых путей — позволяют клеткам крови течь в моче. Различные проблемы могут вызвать эту проблему, в том числе:
- Инфекции мочевыводящих путей. Это происходит, когда бактерии проникают в ваше тело через уретру и размножаются в мочевом пузыре. Симптомы могут включать постоянное стремление к мочеиспусканию, боль и жжение при мочеиспускании и чрезвычайно пахучую мочу.
Для некоторых людей, особенно пожилых, единственным признаком болезни может быть едва заметная кровь в моче. - Инфекции почек (пиелонефрит). Это может произойти, когда бактерии попадают в почки из вашего кровотока или переходят из мочеточников в почки.
 Признаки и симптомы часто похожи на инфекции мочевого пузыря, хотя почечные инфекции чаще вызывают лихорадку и боковые боли.
Признаки и симптомы часто похожи на инфекции мочевого пузыря, хотя почечные инфекции чаще вызывают лихорадку и боковые боли. - Камень мочевого пузыря или почки. Минералы в концентрированной моче иногда образуют кристаллы на стенках почек или мочевого пузыря. Со временем кристаллы могут стать маленькими, твердыми камнями.
Камни, как правило, безболезненны, поэтому вы, вероятно, не будете знать, что у вас есть их, если они не вызывают блокировки или не передаются. Тогда обычно не происходит никаких симптомов — камни в почках, особенно, могут вызвать мучительную боль. Мочевой пузырь или камни в почках также могут вызывать как сильное, так и микроскопическое кровотечение. - Увеличенная простата. Простатическая железа, которая находится чуть ниже мочевого пузыря и окружает верхнюю часть уретры, часто увеличивается по мере приближения мужчин к среднему возрасту. Затем он сжимает уретру, частично блокируя поток мочи. Признаки и симптомы увеличенной простаты (доброкачественная гиперплазия предстательной железы) включают затруднение мочеиспускания, срочную или постоянную потребность в мочеиспускании, а также видимую или микроскопическую кровь в моче.
 Инфекция предстательной железы (простатит) может вызывать те же симптомы.
Инфекция предстательной железы (простатит) может вызывать те же симптомы. - Болезнь почек. Микроскопическое мочевое кровотечение является распространенным симптомом гломерулонефрита, воспалением системы фильтрации почек. Гломерулонефрит может быть частью системного заболевания, такого как диабет, или он может возникать сам по себе. Вирусные или стрептококковые инфекции, заболевания кровеносных сосудов (васкулит) и иммунные проблемы, такие как нефропатия IgA, которые влияют на небольшие капилляры, которые фильтруют кровь в почках (гломерулах), могут вызвать гломерулонефрит.
- Рак. Видимое мочевое кровотечение может быть признаком рака почек, мочевого пузыря или предстательной железы. К сожалению, может не быть признаков или симптомов на ранних стадиях, когда эти раковые заболевания наболее поддаются лечению.
- Наследственные расстройства. Серповидноклеточная анемия – наследственный дефект гемоглобина в эритроцитах – вызывает кровь в моче, как видимую, так и микроскопическую гематурию.
 Так может возникнуть синдром Альпорта, который влияет на фильтрующие мембраны в клубочках почек.
Так может возникнуть синдром Альпорта, который влияет на фильтрующие мембраны в клубочках почек. - Повреждение почек. Удар или другая травма почек от несчастного случая или физического контакта может вызвать видимую кровь в моче.
- Лекарственные препараты. Антираковый препарат циклофосфамид и пенициллин могут вызывать мочеиспускание. Видимая мочевая кровь иногда возникает, если вы принимаете антикоагулянт, такой как аспирин и более тонкий гепарин, и у вас также есть состояние, которое вызывает кровотечение мочевого пузыря.
- Физическая нагрузка. Редко интенсивные упражнения могут привести к грубой гематурии, но причина неизвестна. Это может быть связано с травмой мочевого пузыря, обезвоживанием или расщеплением красных кровяных телец, которое возникает при длительном аэробном упражнении.
Почти у всех, включая детей и подростков, могут быть красные кровяные клетки в моче. Факторы, которые делают это более вероятным, включают:
- Возраст.
 Многие мужчины старше 50 лет ощущают случайную гематурию из-за увеличенной предстательной железы.
Многие мужчины старше 50 лет ощущают случайную гематурию из-за увеличенной предстательной железы. - Недавняя инфекция. Воспаление почек после вирусной или бактериальной инфекции (пост-инфекционный гломерулонефрит) является одной из ведущих причин видимой мочевой крови у детей.
- Наследственность. Вы можете быть более склонны к мочеиспусканию, если у вас есть семейная история заболевания почек или камней в почках.
- Некоторые лекарства. Известно, что аспирин, нестероидные противовоспалительные болеутоляющие средства и антибиотики, такие как пенициллин, повышают риск мочевого кровотечения.
- Физическая нагрузка. Бегуны на длинных дистанциях особенно подвержены физиологическому кровотечению, вызванному физическими нагрузками. На самом деле это состояние иногда называют гематурией бегунов. Но любой, кто работает усиленно, может обладать описанными симптомами.
В урологическом отделнии ВЦЭРМ им. Никифорова МЧС России вы можете получить полный спектр необходимой помощи
Никифорова МЧС России вы можете получить полный спектр необходимой помощи
Урологическое отделение занимает одно из первых мест в городе по качеству оказания медицинской помощи больным с урологической патологией, в том числе развившейся при чрезвычайных ситуациях. Столь высоких результатов удалось достигнуть благодаря постоянному повышению квалификации врачей отделения (6 человек, большая часть из которых имеет ученую степень), в том числе на базе клиник США и Германии, четкому разграничению функций, а также передовому оснащению отделения, позволяющему выполнять оперативные и лечебно-диагностические манипуляции любой категории сложности.
Вы сможете получить исчерпывающую консультацию по Вашей проблеме от высококвалифицированых врачей отделения.
Для получения более подробной информации необходимо перейти на страницу отделения.
Кровь в моче – что делать? Причины и диагностика
Появление крови в моче – ни в коем случае не сигнал для паники, но точно повод для скорейшего обращения к врачу.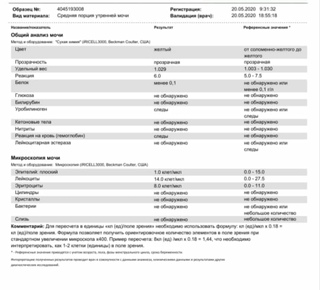 Только профессиональное обследование позволит точно установить причины гематурии — так в медицине называется это явление — и своевременно назначить правильное лечение.
Только профессиональное обследование позволит точно установить причины гематурии — так в медицине называется это явление — и своевременно назначить правильное лечение.
Откуда может появиться кровь в моче?
Есть вероятность, что предпосылок для беспокойства нет: часто это реакция организма на прием некоторых лекарственных препаратов, чрезмерные физические нагрузки или специфические гормональные изменения у женщин при беременности. Иногда за появление в моче крови принимают мажущиеся выделения при нарушении менструального цикла у женщин или окрашивание мочи в бордово-розовые тона при употреблении в пищу, скажем, свеклы.В рамках нормы могут быть такие симптомы после некоторых хирургических вмешательств или же обширных травм органов брюшной полости. Возможно, так проявляются заболевания сосудов или плохая свертываемость крови, о наличии у себя которых вы уже знаете и принимаете правильное лечение.
Тем не менее, даже если вы уверены, что разобрались в причинах и последствиях, игнорировать появление таких симптомов ни в коем случае нельзя. Успокойте свою нервную систему, пройдите цикл обследования и будьте уверены, что вашему здоровью ничего не угрожает.
Успокойте свою нервную систему, пройдите цикл обследования и будьте уверены, что вашему здоровью ничего не угрожает.
Причины крови в моче В ряде случаев гематурия в макро- или микро- (незаметных невооруженным глазом) проявлениях может быть симптомом серьезного заболевания. Особенно если это сопровождается болевыми ощущениями, частыми позывами, резью, затруднением мочеиспускания, слизисто-гнойными выделениями, повышением температуры тела. Для информации (а совсем не для того, чтобы вас напугать) сообщу, что причинами крови в моче могут быть различные патологии. Современная медицина перечисляет более полутора сотен заболеваний, о которых организм сигнализирует кровянистыми выделениями при мочеиспускании.
Чаще всего — это заболевания мочеполовой системы.
У женщин могут быть выявлены цистит в острой или хронической форме, уретрит или эндометриоз. У мужчин кровь в моче часто отмечается как симптом воспалительных процессов или новообразований предстательной железы. Кроме того, достаточно часто кровь появляется при мочекаменной болезни, особенно в период обострения. Вполне вероятно, что кровь появилась как следствие запущенной формы инфекций, передающихся половым путем, в случае их распространения уже на уретру и мочевой пузырь.
Кроме того, достаточно часто кровь появляется при мочекаменной болезни, особенно в период обострения. Вполне вероятно, что кровь появилась как следствие запущенной формы инфекций, передающихся половым путем, в случае их распространения уже на уретру и мочевой пузырь.
Если вы заметили кровь при мочеиспускании у детей, то речь, скорее всего, идет о почечных патологиях, вплоть до врожденных аномалий развития. Хотя очень часто диагностируют просто неправильную гигиену половых органов после рождения или повреждения уретры.
Категорией, наиболее предрасположенной к заболеваниям, о которых свидетельствует наличие крови в моче, являются люди преклонного возраста, у которых этот признак может указывать не только на инфицирование мочеполовой системы, но и на анатомическое возрастное сужение мочевыводящего канала.
В редких случаях кровь в моче вместе с сопутствующей симптоматикой может быть проявлением аутоиммунных заболеваний (системная красная волчанка, гломерулонефрит), а также тяжелых аллергических реакций.
Самый опасный диагноз, который может быть установлен и из-за которого не стоит откладывать визит к врачу – это злокачественные опухоли, проще говоря, рак. Локализация новообразований может быть самой различной – почки, мочевой пузырь, простата. Если болезни, о которых мы говорили выше, достаточно хорошо поддаются лечению и почти все имеют благоприятный прогноз, то в случае обнаружения раковой опухоли срок обращения в специализированное медицинское учреждение играет очень важную роль. Чем раньше будет установлен верный диагноз, назначено оперативное лечение или соответствующая терапия, тем больше шансов на победу над коварным заболеванием, сохранение здоровья, а порой и жизни.
Именно поэтому, еще раз заостряю внимание на том, что гематурия – это не безобидный симптом, который можно проигнорировать, списать на диету или прием лекарств. Любое количество крови в моче должно срочно заставить каждого запланировать визит к доктору: урологу, нефрологу или, для начала, к терапевту.
Диагностика и лечение Какое обследование должно быть назначено в процессе правильной диагностики?
В первую очередь, это лабораторные исследования – общие анализы мочи и крови. После этого при необходимости — ультразвуковое исследование органов малого таза и брюшной полости, рентген. Если специалист посчитает необходимым, то может назначить дополнительное обследование, чтобы получить максимально точную информацию о состоянии здоровья пациента и исключить наличие опухолевого процесса: цистоскопия, биопсия, КТ и (или) МРТ. Сегодня во многих клиниках установлено высокотехнологичное оборудование для правильной и точной диагностики. Вкупе со своевременным обращением пациента — это гарантия адекватного и полного устранения причин гематурии.
Только после обследования должно быть назначено лечение, которое будет включать в себя несколько этапов: остановку кровотечения, назначение лекарственных препаратов и процедур. Иногда для устранения симптомов достаточно назначения постельного режима или ограничения поднятия тяжестей, а в ряде случаев может потребоваться оперативное вмешательство с последующим восстановительным периодом. Для восстановления и профилактики анемии часто применяют железосодержащие препараты или витаминно-минеральные комплексы. Иногда, в случае, если кровопотеря массивная, показано даже переливание крови. Любые домашние средства или народные способы лечения могут быть только вспомогательными и применяться лишь по рекомендации лечащего врача!
Для восстановления и профилактики анемии часто применяют железосодержащие препараты или витаминно-минеральные комплексы. Иногда, в случае, если кровопотеря массивная, показано даже переливание крови. Любые домашние средства или народные способы лечения могут быть только вспомогательными и применяться лишь по рекомендации лечащего врача!
Профилактика
В целях профилактики гематурии и предотвращения её появления, не вызванного органическими поражениями, достаточно соблюдать правила личной гигиены, что предотвратит появление и развитие бактериальных инфекций. Эти правила просты и всем известны: особый уход за детьми и престарелыми людьми, чистота, натуральное бельё по размеру, особая осторожность в местах общего пользования, где инфекция может попасть на слизистые оболочки (баня, туалет, душ и т.д.). Важна также гигиена «душевная» — верность и разборчивость в половых связях. Ну, и, конечно же, здравый смысл: не стоит мерзнуть в стужу в тонкой одежде, переохлаждаться при купании, оттягивать до последнего визит к врачу, заниматься самолечением.
Все эти меры позволят вам не допустить явлений гематурии или вовремя и правильно от них избавиться во имя сохранения самого дорогого – нашего с вами здоровья!
Цистит во время беременности: чем опасен, как влияет
Любое заболевание несет опасность для женщины в положении и плода, который она вынашивает. Большие трудности возникают с лечением беременных: почти все лекарственные препараты находятся под запретом. Поэтому будущая мама находится в группе особого риска. Если ей не удалось избежать проблем со здоровьем, очень высока вероятность осложнений. Чем, например, может грозить цистит при беременности?
Что такое цистит
Циститом называют воспаление стенок мочевого пузыря. Оно возникает по разным причинам: при врожденном нарушении анатомии мочевыводящих путей, общей инфекции организма, при беременности, начале половой жизни, переохлаждении, выходе камней из почек, аденоме простаты у мужчины, уретрите, сахарном диабете.
Цистит бывает очаговым, шеечным (тригонит), встречается пиелоцистит.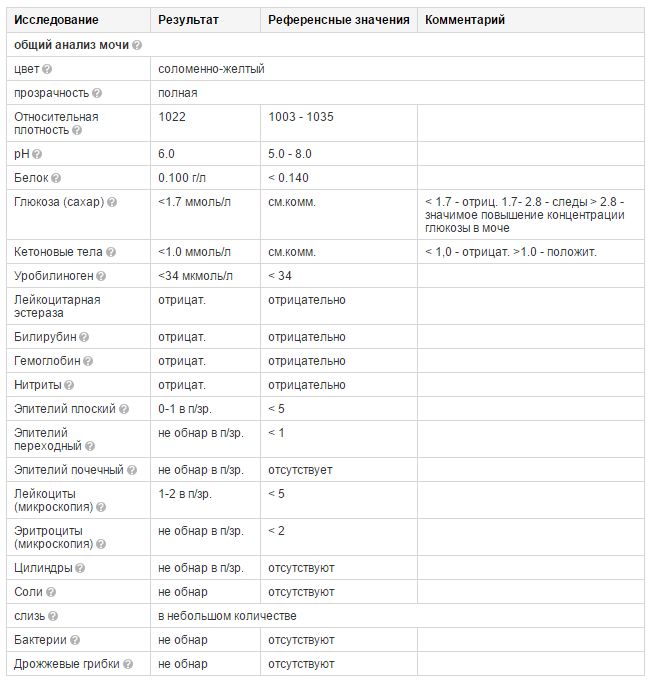 Расположение воспаления существенно не влияет на клинику. Для заболевания характерны частые позывы в туалет по-маленькому.
Расположение воспаления существенно не влияет на клинику. Для заболевания характерны частые позывы в туалет по-маленькому.
Воспаленные стенки мочевого пузыря становятся особенно чувствительными к минимальному растяжению, поэтому постоянно ощущаются позывы к опорожнению. В конце выхода мочи начинаются рези – специфические боли скребущего, режущего характера.
Воспалительные явления слизистой оболочки дают изменения вида и состава мочи: появляются мутность, слизь, кровь, осадок. Может возникнуть неприятный гнилостный запах урины.
Признаки цистита легко узнаваемы: частые болезненные мочеиспускания, позывы без мочи, тянущие боли внизу живота или рези в конце опорожнения, мутность мочи, примеси и кровь в ней. Лихорадка, ознобы не характерны для циститов, а скорее говорят об осложнении – воспалении почек (лоханок или нефронов).
Причины цистита у беременных
Мочевой пузырь у женщин расположен сразу за лобковой костью под мышцами живота. За ним находятся матка и прямая кишка. При беременности растущая матка постоянно давит на подлежащие органы, постепенно увеличивая воздействие по мере роста ребенка.
При беременности растущая матка постоянно давит на подлежащие органы, постепенно увеличивая воздействие по мере роста ребенка.
В результате пережатия мочеточника растет остаточное количество мочи, остающееся после мочеиспускания, возникают застойные явления в полости пузыря и его стенке.
На фоне застоя появляется развитие инфекций. Это происходит от того, что для успешного вынашивания плода общий иммунитет женщины несколько угнетается, меняется гормональный фон, страдает местная защита организма. Поэтому бактерии, попадающие в мочевые пути в этот период, активно размножаются.
Дополнительно этому способствует ухудшение кровообращения органов малого таза, вызванное давлением беременной матки.
Признаки воспаления мочевого пузыря у будущих мам
При наличии предрасполагающих к циститу признаков – врожденных анатомических нарушений, хронических воспалений у женщины, уретрита у партнера, частых молочниц – затруднение оттока мочи, спровоцированное давлением матки с плодом, вызывает явление острого цистита.
Симптомы обычные. Исключением является только учащенное мочеиспускание, которое свойственно беременности и может замаскировать воспаление.
Иногда цистит появляется после зачатия как единственный признак. Не стоит считать его обычным сопровождением беременности. Это воспалительное инфекционное заболевание и его нужно лечить.
Цистит как первый признак беременности
Учитывая предрасполагающие факторы, цистит на ранних сроках беременности может считаться ее характерной чертой, поскольку почти каждая десятая женщина узнает о своем «интересном положении» от врача, к которому она обратилась по поводу воспаления мочевого пузыря.
Задержка месячных и увеличение молочных желез могут еще не проявится, а снижение иммунитета и застойные явления в мочевыводящих органах позволяют женщине «подхватить» цистит при малейшем переохлаждении или нарушении гигиены.
Женщина ощущает симптомы воспаления мочевого пузыря, и при обследовании случайно узнает о беременности.
Поэтому получается, что клинически беременность началась с цистита.
Чем опасна патология на ранних сроках
Период вынашивания ребенка, равняющийся девяти месяцам, условно разделен на три равных триместра. Во время каждого из них у плода происходят определенные процессы, меняется и сам организм матери.
Первый триместр важен как время формирования основных органов ребенка, зачатков его функций. На ранних сроках беременности происходит закладка плода.
С момента зачатия до недели, зародыш начинает свое путешествие к месту прикрепления. Организм будущей мамы меняется изнутри, но внешние признаки еще не видны.
После развития плаценты, в женском теле изменения достигают того уровня, который может легко привести к заболеванию. Цистит не редкое явление на первом месяце беременности.
Опасность воспаления на ранних сроках обусловлена воздействием токсических веществ бактериального происхождения, которые могут попасть к плоду и вызвать нарушение закладки его органов, срыв беременности или внутриутробную инфекцию. Зачастую такого не происходит. Цистит более непредсказуем на поздних сроках.
Зачастую такого не происходит. Цистит более непредсказуем на поздних сроках.
Осложнения в последнем триместре
В отличие от второго триметра, третий является уже подготовительным этапом к родам, организм матери преодолевает двойную нагрузку. Поэтому все ее органы и системы должны работать без сбоев.
Воспалительный процесс мочевого пузыря локализован в непосредственной близости от места созревания плода. Поэтому цистит при беременности может быть опасен инфекционным влиянием бактерий и их токсинов. При распространении воспаления в восходящем направлении появляются осложнения в виде поражения почек, затрагивается их работа по выведению продуктов распада.
Опасность гломерулонефрита в том, что ослабляя выделительную функцию женского организма, которая теперь напрягается за двоих, почки задерживают токсичные вещества, азотистые основания, нераспавшиеся продукты метаболизма, с кровью попадающие к малышу.
На поздних сроках бывает эклампсия беременных. Она связана с нарушением выделения азотистых метаболитов и может быть сама по себе осложняющим фактором беременности.
Развитие патологического состяния может начаться остро, с рвоты и расстройства сознания. При наличии поражения почек, вызванного циститом, частота появления эклампсии значительно возрастает.
Острый цистит у беременных
При переохлаждении, недостаточном уровне личной гигиены, утомлении, половых контактах с партнером с воспалительными болезнями мочевых путей беременная женщина подвергается опасности заболеть острым циститом.
В целом возникает клиническая картина, типичная для цистита. Ранние признаки могут быть не замечены ввиду того, что частые мочеиспускания сами по себе характерны для состояния беременности, но при этом являются маркерными для цистита.
Поможет поставить диагноз анализ мочи по Нечипоренко или клинический общий анализ. Перед сбором мочи, обязателен туалет наружных половых органов с применением простого детского мыла.
Хроническая форма заболевания
Женщина, ранее страдающая хроническими циститами, вовремя распознает очередное обострение и начнет его своевременно лечить. А не болеющая до этого случая, может посчитать возникшие симптомы нормальными для своего состояния, не начинать лечение, не обращаться к врачу.
А не болеющая до этого случая, может посчитать возникшие симптомы нормальными для своего состояния, не начинать лечение, не обращаться к врачу.
Так можно запустить заболевание, привести его в хроническую форму или к осложнениям, таким как пиелонефрит, гломерулонефрит, почечная недостаточность.
При терапии хронического цистита обязателен анализ мочи с бактериоскопией и посевом на чувствительность к антибиотикам.
При лечении будет применяться препарат, идеально подходящий для устранения патогенной микрофлоре данного больного, что даст максимальный терапевтический эффект.
Частые обострения, сопровождающие беременность, неблагоприятны для ребенка, для прогноза его вынашивания и родов. Воспаления могут привести к рождению малыша с внутриутробной инфекцией.
Постановка диагноза
Беременная находится под наблюдением гинеколога весь срок и должна следовать его рекомендациям по режиму дня и быта. Явления цистита редко остаются незамеченными, потому что врач на приеме, осматривая женщину, задает вопросы об аппетите, сне, стуле, наличии различных болей и мочеиспускании.
Если будущая мамочка забыла, что ее беспокоит или считает это нормой, врач заподозрит неладное.
Наряду с опросом, доктор смотрит результаты исследования крови и мочи, которые сдаются еженедельно. Характерная клиническая картина воспаления мочевого пузыря в анализе мочи:
- повышение плотности более 1020;
- появление белка или его следы;
- лейкоциты на все поле зрения;
- эритроциты неизмененные местами;
- повышенная мутность;
- наличие слизи.
При цистите никогда не появляется сахар в моче. Его наличие говорит о нарушении углеводного обмена – сахарном диабете беременных.
Сочетание клинических признаков и изменений в моче дают основания поставить диагноз цистит.
Правильное лечение при беременности
Один из принципов будущей мамочки говорит о том, что если что-то непонятно в своем состоянии – нужно бегом бежать врачу. В данном случае это оправдано.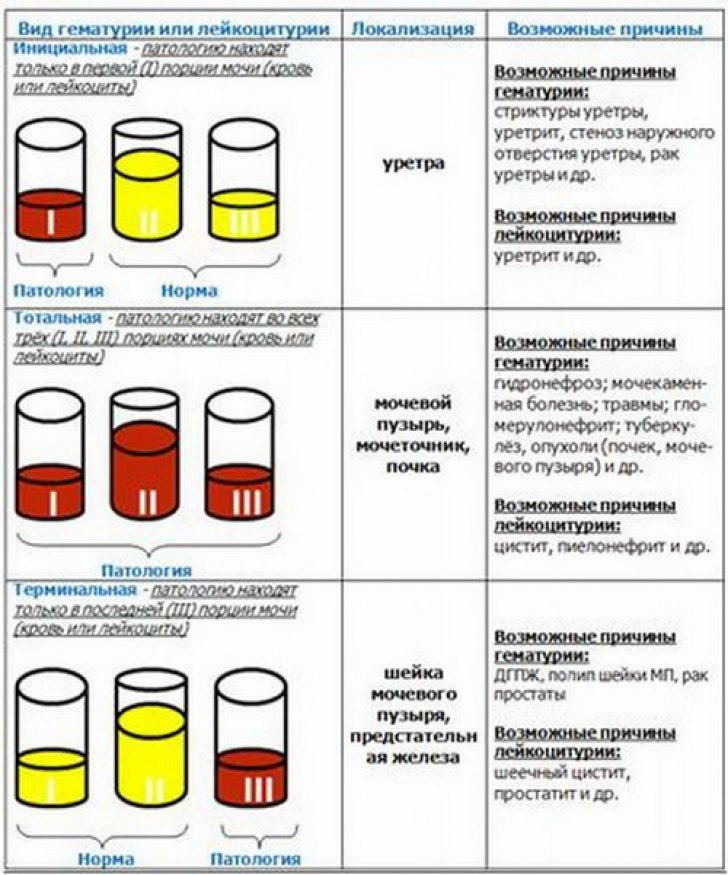 Лечить цистит самой – опасное дело. Лекарства, прописанные подругам или рекомендованные соседками, не подходят. Они могут навредить.
Лечить цистит самой – опасное дело. Лекарства, прописанные подругам или рекомендованные соседками, не подходят. Они могут навредить.
В современном мире существуют препараты, разрешенные к применению у беременных, но их должен назначать лечащий врач. Стоит назвать некоторые из них:
- «Монурал»;
- «Канефрон»;
- «Солидаго композитум С»;
Фосфомицин, в виде препарата «Монурал», накапливается в ткани почек и выводится с мочой. Он может проникать через кровь к плоду, но разрешен к применению у будущих мам. В показаниях есть массивная бессимптомная бактериурия при беременности. Выпускается в гранулах, которые растворяются в стакане воды и принимаются один раз на ночь.
Еще один препарат, разрешенный к применению будущим мамам, – «Канефрон», растительное средство немецкой фирмы «Бионорика». Он по инструкции разрешен при беременности. Схема лечения: по два драже трижды, не разжевывая, запивая водой.
«Солидаго композитум С» немецкой фирмы «Хеель», является комплексным гомеопатическим средством, выпускается в растворе для инъекций. Препарат оказывает антидизурическое и спазмолитическое действие.
Препарат оказывает антидизурическое и спазмолитическое действие.
Механизм основан на активации защитных свойств иммунной системы в ответ на введение комбинации веществ минерального, растительного и животного происхождения. По инструкции назначение беременным решается индивидуально.
Противопоказаний нет и возможны любые сочетания. Инъекции делают подкожно или внутримышечно по одной ампуле до трех раз в неделю.
Народные растительные чаи тоже назначаются лечащим врачом. В их состав входят мочегонные и противовоспалительные травы: календула, ромашка, полевой хвощ, медвежьи ушки, толокнянка.
Главное, чтобы чаи не обладали сильным спазмолитическим эффектом (не вызвали расслабление шейки матки) и не были маточными стимуляторами. Гипертонус опасен выкидышем. В народной медицине травы использовали для абортов, поэтому «безопасные бабушкины» средства при беременности применяются с осторожностью.
Лучшим методом лечения циститов у беременных является инстилляция. Это введение лекарственных препаратов бактериостатического и бактерицидного действия через катетер прямо в мочевой пузырь.
Это введение лекарственных препаратов бактериостатического и бактерицидного действия через катетер прямо в мочевой пузырь.
Процедура производится исключительно доктором, в условиях лечебного учреждения. Эффект достигается за несколько раз.
Такое лечение безопасно для плода, лекарство не проникает в плаценту, не может влиять на ребенка.
Как предупредить болезнь
Возникновение цистита при беременности предупреждается проведением своевременного обследования будущей мамы. Желательно, чтобы оплодотворение происходило в совершенно здоровом организме женщины. Зачать крепкого ребенка и подарить ему жизнь вполне возможно соблюдая некоторые простые правила:
- Лечение хронического цистита у женщины с учетом чувствительности инфекции к антибактериальным препаратам.
- Прохождение обследования перед тем, как забеременеть.
- Вылечивание молочницы, нормализация флоры половых органов.
- Диагностика хронических инфекционных заболеваний у партнера и их лечение.

- При планировании беременности периодический прием легких мочегонных чаев для профилактики застоя мочи как среды для оседания инфекции.
- При беременности надо опорожнять мочевой пузырь часто, не переохлаждаться, держать поясницу и низ живота в тепле.
- Поддерживание тщательной гигиены тела и белья.
- Искоренение вредных привычек, сидячего образа жизни, переедания, гиподинамии.
При отсутствии предрасположенности к отекам рекомендуется обильное питье подкисленных напитков: чаев из клюквы, морсов, кисломолочных продуктов. Будущая мама должна тепло одеваться, активно двигаться, следить за чистотой тела и одежды.
Беременная находится на учете в женской консультации, где обязательно сдает анализы мочи и тем самым проходит контроль бессимптомного возникновения острого цистита. Профилактика цистита не сложна, она необходима для успешного вынашивания ребенка.
Источник:
http://uromir. ru/vospalenie-mochevogo-puzyrya/bolezn/chem-opasen-cistit-vo-vremja-beremennosti.html
ru/vospalenie-mochevogo-puzyrya/bolezn/chem-opasen-cistit-vo-vremja-beremennosti.html
Можно ли забеременеть при цистите
Можно ли забеременеть при цистите
Коварное воспаление заставляет переживать многих девушек: можно ли забеременеть при цистите Планирование семьи находится под угрозой. Как выносить малыша, чем опасен цистит при беременности? Ответы можно почерпнуть из статьи.
Можно ли забеременеть при цистите
При планировании беременности женщине следует прислушаться ко всем имеющимся изменениям своего организма. Забеременеть при цистите запущенной формы тяжело. В этой стадии воспаление может затронуть почки, яичники и придатки. Запущенный цистит может спровоцировать появление спаек в фаллопиевой трубе. Тут понадобится помощь уролога.
Только побывав под наблюдением у врача, можно точно узнать: можно забеременеть при цистите или нет. Во время лечения, принимая все необходимые препараты, следует внимательно прислушаться к рекомендациям врача, и неукоснительно выполнять их. Прием антибиотиков до беременности позволяет предотвратить признаки цистита у беременных женщин, и не допустить его развития.
Во время лечения, принимая все необходимые препараты, следует внимательно прислушаться к рекомендациям врача, и неукоснительно выполнять их. Прием антибиотиков до беременности позволяет предотвратить признаки цистита у беременных женщин, и не допустить его развития.
Как и любое заболевание, цистит имеет влияние на зачатие. Прием препаратов влияет и на организм самой женщины, и на плод. Можно забеременеть во время цистита, если принять во внимание некоторые правила:
- При ежедневном подмывании пользоваться теплой водой и нейтральными рН;
- Отказаться от ванны в пользу душа;
- Исключить любое переохлаждение;
- Нельзя терпеть, если хочется в туалет;
- Стараться питаться более натуральными продуктами;
- Больше двигаться.
Тесное нижнее белье может спровоцировать цистит в начале беременности, поскольку давление на малый таз приводит к воспалениям. Если придерживаться вышеперечисленных правил, то можно забеременеть во время цистита и выносить здорового малыша. Планирование беременности проводят после всевозможных анализов по выявлению цистита.
Планирование беременности проводят после всевозможных анализов по выявлению цистита.
Чем опасен цистит при беременности
При сильно выраженном воспалении может быть опасен цистит при беременности, так как может нарушиться кровоснабжение плода. В этом случае эмбрион может заразиться инфекцией через кровь. Поздний срок вынашивания менее опасен, к этому моменту сформированы все самые важные системы плода. В этот период можно беременным при цистите принимать определенные фармакологические препараты, которые не окажут негативное воздействие на плод.
Не долеченный цистит служит благоприятной почвой для бактерий мочеполовой системы. Цистит при беременности опасен, ведь развиваются такие инфекции, как уреаплазмы, микоплазма, хламидия, гарднерелла. Они негативно влияют на плод. Часто цистит возникает после интимной близости. Если при ней произошло зачатие, имеет место цистит как признак беременности до задержки, который часто лечат антибиотиками, что может навредить эмбриону. Затянувшийся цистит дает повод для проверки почек на УЗИ: может развиться пиелонефрит, являющийся серьезной угрозой для беременности.
Затянувшийся цистит дает повод для проверки почек на УЗИ: может развиться пиелонефрит, являющийся серьезной угрозой для беременности.
Цистит влияет на беременность из-за наличия вызывающих его инфекций. Они проникают сквозь плацентарный барьер. Как следствие, возможно преждевременное отслоение плаценты, эмбрион может инфицироваться. Тревогу должны вызвать следующие моменты:
- Присутствие крови в моче;
- Повышение температуры;
- Давление в тазовой области;
- Жжение в мочеточнике;
- Мутная моча;
- Неприятный запах.
Негативно цистит на беременность влияет и на более позднем сроке. Долгосрочное воспаление эндометрия может спровоцировать преждевременные роды. Если доносить беременность удается, то наступает опасность заглатывания патогенных микробов младенцем при длительном прохождении родовых путей. В этом случае наступает интоксикация организма ребенка и развитие у него опасных инфекционных заболеваний.
Беременность после цистита
После благополучного лечения цистита у уролога, можно планировать беременность. Беременность после цистита не должна проходить без систематического осмотра на выявление рецидива. Если болезнь осталась не долеченной, то возникает угроза развития инфекции иных форм. Некоторые из них для лечения требуют обязательный прием антибиотиков, а это очень опасно для эмбриона.
Беременность после цистита не должна проходить без систематического осмотра на выявление рецидива. Если болезнь осталась не долеченной, то возникает угроза развития инфекции иных форм. Некоторые из них для лечения требуют обязательный прием антибиотиков, а это очень опасно для эмбриона.
Намного безопасней вначале полностью пролечиться, чем потом лечить цистит при беременности, и подвергнуться угрозе самой, и поставить под удар малыша. Цистит и беременность совместимы, если оценивать ситуацию здраво, и правильно принимать назначения. Беременность после цистита должна начинаться с многоступенчатой подготовки, включающей:
- Прием необходимых витаминов;
- Полную лабораторную диагностику;
- Обязательное лечение хронических болезней.
Здоровый жизненный образ является неотъемлемым условием для планируемой беременности. Заблаговременная подготовка к беременности поможет избежать неблагоприятных последствий, связанных с заболеванием. Также сохраняется репродуктивная функция.
Плейлист видео про цистит (выбор видео в правом верхнем углу)
Источник:
http://cistito.ru/mozhno-li-zaberemenet-pri-cistite.html
Чем опасен цистит во время беременности
Ожидание ребенка — период особенный. Организм женщины перестраивается практически на всех уровнях. Меняется гормональный фон, появляется значительное количество незнакомых, непривычных ощущений. В этот период женщина больше заботится о своем здоровье, что вполне естественно, ведь здоровье будущей мамы — это залог рождения здорового малыша. Но такое состояние может спровоцировать ряд серьезных заболеваний либо оно может привести к обострению хронических болезней. К таким заболеваниям относится цистит. Чаще всего говорят о цистите у беременных женщин. Заболевание, которое обостряется в этот период и вызывает вполне обоснованные опасения.
Воспаление мочевого пузыря при беременности наблюдается у беременных женщин достаточно часто.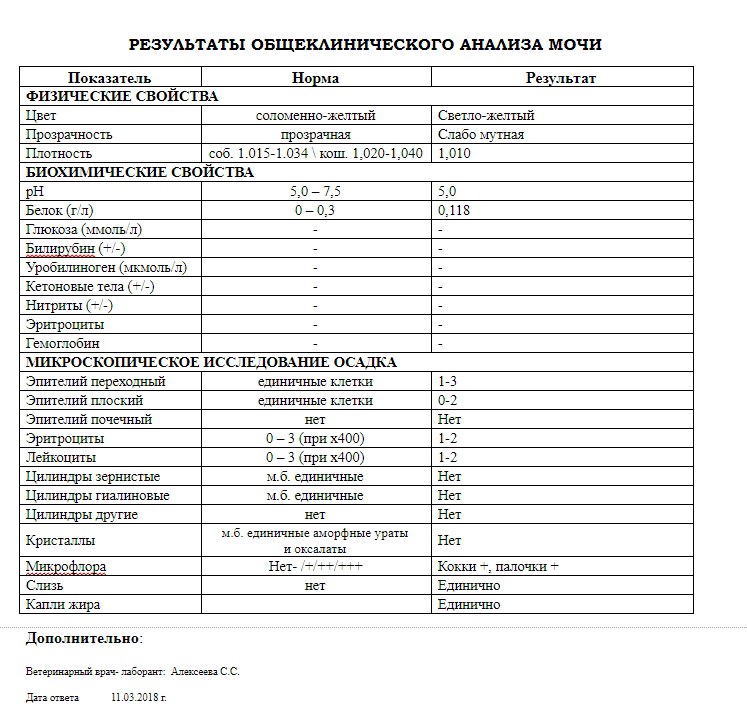 Риск его появления увеличивается именно в период беременности. Тогда, когда происходят изменения в органах малого таза и значительно увеличивается давление на мочевой пузырь. Колоссальное значение имеет иной гормональный фон. Появление цистита может повлечь за собой нежелательные последствия как для самой женщины, так и для ее ребенка. Но какие. Чем опасен цистит при беременности. Это следует знать, дабы застраховать себя от реальной опасности. По статистике от 10 до 50% женщин страдают во время беременности воспалением мочевого пузыря.
Риск его появления увеличивается именно в период беременности. Тогда, когда происходят изменения в органах малого таза и значительно увеличивается давление на мочевой пузырь. Колоссальное значение имеет иной гормональный фон. Появление цистита может повлечь за собой нежелательные последствия как для самой женщины, так и для ее ребенка. Но какие. Чем опасен цистит при беременности. Это следует знать, дабы застраховать себя от реальной опасности. По статистике от 10 до 50% женщин страдают во время беременности воспалением мочевого пузыря.
Воспаление мочевого пузыря
Воспаление мочевого пузыря — заболевание достаточно распространенное. Ему подвержены женщины, мужчины, дети. Женщины подвержены в большей степени, что объясняется особым строением их мочеполовой системы. Чаще всего женщина бывает подвержена циститу при беременности.
Цистит может быть инфекционным и неинфекционным. Может протекать в острой форме, а может быть, хроническим. Но во всех случаях болезнь протекает с характерными симптомами и сопровождается характерными болями. При хронической форме все процессы проходят в более сглаженном виде.
При хронической форме все процессы проходят в более сглаженном виде.
Наиболее частыми возбудителями инфекционной формы являются:
- Эшерихии;
- Стафилококк;
- Протей;
- Стрептококк и др.
При неинфекционном характере этого заболевания говорят о целом ряде предрасполагающих факторов:
- Расстройство местного кровообращения, которое в данный период усиливается.
- Нарушение опорожнения мочевого пузыря, что в дальнейшем может привести к инфекционной форме.
- Раздражение слизистой оболочки мочевого пузыря химическими веществами.
- Переохлаждение.
- Аллергические реакции.
- Наличие сахарного диабета.
- Снижение иммунитета в результате переутомления, различных недомоганий, болезней.
При беременности цистит может быть вялотекущим и протекать в скрытой форме. Может ли беременность дать толчок и спровоцировать болезнь. Да, если женщина страдает скрытой формой этого заболевания, то беременность может спровоцировать его обострение, особенно во втором триместре.
Да, если женщина страдает скрытой формой этого заболевания, то беременность может спровоцировать его обострение, особенно во втором триместре.
Беременность может вызвать и острую форму болезни, ибо условий для этого достаточно: снижение резистентности, изменение гормонального фона, изменение местного кровообращения. Знать о том, как влияет цистит на течение беременности — естественная необходимость. Когда подтверждают диагноз цистита при беременности, что делают на разных этапах болезни, какие существуют методы ее лечения. Об этом должна знать каждая женщина.
Ложный и настоящий
В таком состоянии у женщины могут появиться симптомы, которые указывают на болезнь, но на самом деле этим не являются.
Дискомфорт ощущается в любом случае. Настоящий цистит у беременной женщины отличить от ложного все же несложно. Цистит — это всегда болезненно, ложный — просто неприятно. Боль при мочеиспускании указывает именно на заболевание. При болезни последние порции мочи обычно бывают с кровью. Для обоих случаев характерен позыв к частому мочеиспусканию. Цистит и беременность в начальной стадии порой имеют похожие симптомы.
Для обоих случаев характерен позыв к частому мочеиспусканию. Цистит и беременность в начальной стадии порой имеют похожие симптомы.
Факт! Бывают случаи, когда женщина обращается к врачу по поводу цистита, а ей сообщают о беременности.
Возможные опасности
В период вынашивания ребенка значение имеет абсолютно все! Цистит у женщин — заболевание частое и вполне излечимое. Но опасен ли цистит при беременности. Да, в этот период, когда существует много преград, рисков, когда возникает опасность как для будущей мамы, так и для ребенка, этот недуг становится серьезной проблемой. Само заболевание для ребенка и будущей мамы неопасно, влияние цистита на беременность незначительно, но опасны его последствия.
Опасность для женщины
Для будущей мамы он опасен своими осложнениями. Любая инфекция обладает свойством перемещаться. Если ее не остановить, она может перейти на почки, и тогда появляется иное заболевание — пиелонефрит. Это серьезное заболевание, поражающее почки и имеющее уже свои последствия и свои осложнения в дальнейшем. При пиелонефрите возможен гестоз. Осложнение, которое угрожает жизни матери.
Это серьезное заболевание, поражающее почки и имеющее уже свои последствия и свои осложнения в дальнейшем. При пиелонефрите возможен гестоз. Осложнение, которое угрожает жизни матери.
Важно! Во время беременности почки несут двойную нагрузку!
Опасность для плода
Непосредственной опасности для плода само это заболевание не имеет. Хотя в некоторых случаях возможна недоношенная беременность. Ребенок не только появляется на свет раньше срока, но и отстает в весе.
Гораздо большую опасность для малыша представляет лечение цистита. Огромное значение это имеет на начальных сроках. Любое лекарство может повлиять на плод. Вот почему лечение назначают очень аккуратно и только после тщательной диагностики. Невероятно важен срок беременности. Ассортимент для лечения невелик. К некоторым средствам прибегают только в том случае, когда польза для матери превышает опасность для ребенка.
Но самую большую опасность для ребенка имеют осложнения цистита, т. е. пиелонефрит или обширное инфицирование. Здесь уже речь пойдет не только о преждевременных родах, в том числе и на ранних сроках, но и о гипоксии, о гипотрофии плода, которые могут сказаться в будущем, если беременность удастся сохранить.
е. пиелонефрит или обширное инфицирование. Здесь уже речь пойдет не только о преждевременных родах, в том числе и на ранних сроках, но и о гипоксии, о гипотрофии плода, которые могут сказаться в будущем, если беременность удастся сохранить.
На ранних сроках
Часто, но не всегда, цистит возникает на ранних сроках, ибо имеет для этого «подходящую» почву. Подозрение на цистит может появиться уже в первые дни беременности. Но симптомы могут быть и ложными: некоторые признаки наступившей беременности и цистита совпадают. Например, такой признак, как частый позыв к мочеиспусканию.
У кого раньше был цистит, т. е. наблюдалось воспаление мочевого пузыря, у тех женщин цистит в начале беременности чаще всего вызывает обострение. Это касается и хронической формы болезни. Но обострение хронической формы протекает менее остро.
Для ранних сроков беременности характерен неинфицированный цистит.
Лечение в этот период осложняется, так как оно чревато серьезными последствиями для плода. Сильные лекарства в принципе недопустимы! Лечение должно быть щадящим, с хорошей альтернативой системным средствам.
Сильные лекарства в принципе недопустимы! Лечение должно быть щадящим, с хорошей альтернативой системным средствам.
Важно! Если требуется лечение на ранних сроках беременности, то нужно использовать лекарственные средства, которые вводятся исключительно пероральным путем. Метод инстилляции на ранних сроках недопустим.
«Золотой период»
Так называют 2-й триместр беременности. Он считается самым благодатным временем. Но именно в этот период чаще всего обнаруживают заболевание, если оно протекало в скрытой форме. Проявиться цистит во время беременности может внезапно. Самая распространенная причина — переохлаждение.
На поздних сроках
Но и на поздних сроках женщина не застрахована от такой патологии. В этот период чаще возникает инфекционный цистит. Это обусловлено тем, что матка сильно сдавливает мочевой пузырь, отток мочи затрудняется и возникает ее застой, что ведет к распространению инфекции.
Цистит у беременных на поздних сроках уже не несет серьезной опасности для ребенка, так как основные системы и органы малыша уже полностью сформированы. На 38 неделе беременности все страхи можно оставить, цистит не будет угрожать ни маме, ни ребенку. Но о соблюдении норм гигиены необходимо помнить.
Влияние на зачатие
Как цистит может повлиять на зачатие ребенка. И может ли повлиять. Да, но только при запущенной форме болезни, если воспалится не только мочевой пузырь, но и придатки. При таком развитии заболевания образуются спайки, и зачатие становится невозможным. При таком течении заболевания забеременеть не удастся.
Не осложненная же форма цистита препятствием к зачатию не является. Даже в тот период, когда протекает остро. Вопрос в другом: желательна ли беременность в этот период.
Планирование
Если мы планируем беременность, то должны обратить сугубое внимание на свое здоровье. Если присутствуют симптомы, которые указывают на цистит, то предварительно стоит пройти необходимое лечение. Профилактика и лечение цистита при планировании беременности избавит от возможных опасностей. Инфицированный цистит готовит почву для различных инфекций, в том числе и хламидий. В этом случае выносить ребенка практически невозможно. Хламидиоз — гарантия не вынашивания. Можно потерять ребенка даже на ранних сроках. Если вы справитесь с заболеванием прежде наступления беременности, то избавите себя от лечения во время беременности, т. е. оттого, что может оказать вред вашему ребенку. Осложняющий беременность цистит необходимо вылечить до зачатия.
Профилактика и лечение цистита при планировании беременности избавит от возможных опасностей. Инфицированный цистит готовит почву для различных инфекций, в том числе и хламидий. В этом случае выносить ребенка практически невозможно. Хламидиоз — гарантия не вынашивания. Можно потерять ребенка даже на ранних сроках. Если вы справитесь с заболеванием прежде наступления беременности, то избавите себя от лечения во время беременности, т. е. оттого, что может оказать вред вашему ребенку. Осложняющий беременность цистит необходимо вылечить до зачатия.
Тест на беременность
Такой тест обычно проводят на 7 — 10 день от момента зачатия. Раньше 7 дней нет смысла его делать. Может ли болезнь исказить результат теста? Да, может. При наступлении беременности изменяется уровень гормона хорионического гонадотропина, такой гормон называют ХГЧ. При цистите этот уровень «размывается», и тест не дает положительной реакции. Если бактерии при заболевании попадают в почки, тест также не дает положительного результата, т. к. бактерии препятствуют проникновению ХГЧ в мочу, и мы снова получаем отрицательный результат.
к. бактерии препятствуют проникновению ХГЧ в мочу, и мы снова получаем отрицательный результат.
Есть и обратная вероятность: беременность не наступает, а тест выдает положительный результат. Это бывает в тех случаях, когда повышается гормональный фон. Болезнь же может вызвать задержку менструации. Значит, проведение теста на беременность при цистите становится бессмысленным. В данном случае определить беременность сможет только врач.
Профилактика
Профилактика — самое действенное средство во всех случаях жизни, тем более профилактика цистита при беременности. Вы хотите стать мамой — это замечательно. Помогите себе и своему малышу. Это несложно:
- Соблюдайте элементарную гигиену. Одно это упасет от множества проблем.
- Нижнее белье должно быть не только чистым, не только красивым, но и натуральным, удобным.
- Как беречь себя от переохлаждения всем известно, не пренебрегайте этим.

- Здоровое питание — залог здоровья. Оно не только поддерживает здоровье, но и способно вылечить от различных заболеваний.
- Иммунитет! Это когда ваш организм может справиться с тем, что вам не под силу. Что нужно для хорошего иммунитета? Здоровый образ жизни и, конечно, движение. Недаром говорят, что движение — жизнь. Очень часто именно неподвижность приводит к циститу.
Важно! Выполняя такие несложные правила, можно избежать многих неприятностей. Ведь мы в ответе за здоровье своих детей, на которое они имеют полное право.
Если все вы сделали правильно, но избежать цистита при беременности не удалось, отнестись очень внимательно к лечению. Не забывайте о том, что помимо лекарственных химических препаратов существуют и натуральные средства, которые являются хорошим аналогом фармацевтическим средствам и успешно применяются для лечения цистита при беременности.
Источник:
http://mycistit.ru/vopros-otvet/opasnosti-pri-beremennosti
Можно ли забеременеть при цистите
Цистит распространенная патология мочевыделительной системы. Подвержены болезни женщины, в силу анатомических особенностей организма.
Подвержены болезни женщины, в силу анатомических особенностей организма.
Так как цистит возникает в любом возрасте, то женщин беспокоит вопрос: оказывает ли влияние на зачатие?
Прежде чем ответить на этот вопрос, разберемся, что же такое цистит.
Цистит — воспалительная болезнь которая возникает в результате воздействия на слизистую оболочку мочевого пузыря инфекционного фактора.
Кроме бактерий, болезнь может быть вызвана вирусами, травмами, нарушениями работы иммунной системы, которые проявляются в виде агрессии к собственным тканям, или при системных болезнях соединительной ткани.
Воспаление локализуется в слизистой оболочке, и поражает глубокие слои стенок мочевого пузыря. В таких случаях, симптомы будут выражены, и отмечаются структурные изменения органа.
Клиническая картина цистита состоит из двух симптомов:
- интоксикации;
- дизурического.
Нарушения мочеиспускания проявляются следующим образом:
- Учащаются мочеиспускания.

- Посещения туалета сопровождаются резями, жжением или болями (зависит от интенсивности патологического процесса, локализации).
- Моча меняет цвет, запах (это результат жизнедеятельности бактерий или следствие повреждения кровеносных сосудов).
Синдром интоксикации характерен для воспалительных патологий, так как в очаге происходит отмирание клеток, в результате которого образуются токсические для организма вещества.
При бактериальном цистите, синдром выражен ярче, так как в крови циркулируют еще и токсины бактерий.
Проявляется в виде повышенной температуры тела, ухудшения самочувствия, слабости. Появляется ломота в теле, повышается потоотделение, головные боли.
Влияние цистита на зачатие и беременность
Если женщина обратится к врачу, с целью узнать можно ли при цистите забеременеть, то услышит положительный ответ. Цистит и зачатие не связаны, но опасность болезни заключается в другом.
Некоторые бактерии, вирусы, вызывающие цистит, способны проникать через плацентарный барьер и формировать аномалии развития плода, либо же приводят к появлению врожденных болезней.
Опасность представляет токсоплазмоз, наличие в организме вируса герпеса, либо же цитомегаловируса, возбудителя гонореи.
Стоит отметить, что очаг инфекции является нежелательным при зачатии, беременности, так как болезни оказывают негативное воздействие на внутриутробное развитие ребенка.
Если женщина решила забеременеть, то проходят ряд обследований и избавляются от острых и хронических болезней. Если хроническую патологию невозможно устранить, то требуется компенсировать проявления.
Если женщину беспокоят симптомы цистита, а она решила забеременеть, то показано проведение следующих обследований:
- Общий анализ мочи и крови. Лабораторные анализы необходимы для оценки состояния будущей мамы. Помогают оценить состояние мочевыделительной системы, и остальных органов.

- Бактериологические анализы мочи. Выделяют два варианта исследования: бактериоскопия, бактериологический посев. Целью является определение бактериальной причины возникновения цистита. Выявляют конкретного возбудителя и проводят пробы на чувствительность к антибиотикам.
- Осмотр гинеколога, взятие мазков. Бактериальный цистит распространяется на половые органы женщины. Симптомы при этом могут не проявляться, но наличие в мазках будет отмечаться. Такое состояние опасно тем, что женщина не догадывается о том, что будущие родовые пути инфицированы.
- УЗИ органов малого таза и почек. Часто повторяющиеся приступы цистита могут вызывать нарушения в работе почек или же структурные изменения в придатках матки. Для оценки состояния проводится ультразвуковое исследования. Важным моментом является определение состояния почек, ведь нарушения функционирования приводят к тяжелым формам гестоза во время беременности, таким как преэклампсия и эклампсия.
- ПЦР. Анализ крови необходим для определения титра антител к вирусам и некоторым простейшим микроорганизмам.
 Суть заключается в том, чем больше антител к вирусу выявлено, тем больше вероятность того, что в организме очаг этого вируса. Вирусные, протозойные инфекции способны вызывать тяжелые нарушения в развитии плода. Кроме того, если у женщины будет цистит вызванный токсоплазмой, то беременность будет прерываться. Воспаление придатков
Суть заключается в том, чем больше антител к вирусу выявлено, тем больше вероятность того, что в организме очаг этого вируса. Вирусные, протозойные инфекции способны вызывать тяжелые нарушения в развитии плода. Кроме того, если у женщины будет цистит вызванный токсоплазмой, то беременность будет прерываться. Воспаление придатков
Опасность для зачатия несет хронический цистит, особенно если редко обостряется. В таком случае, женщина уверена, что у нее нет хронических болезней и может не обращаться к врачам для обследования, перед тем как забеременеть.
При выявлении бактерий, вирусов или простейших проводят лечение. Лечение будет эффективным только в активной фазе болезни, иначе, возбудитель не будет уничтожен, а только приобретет устойчивость к препарату, с помощью которого проводилось лечение.
Устранение хронического цистита является обязательным, так как обострение в период беременности требует использования медикаментов, которые оказывают негативное воздействие на будущего ребенка.
Если женщина планирует ребенка, то проходят обследования, для выявления болезней. Все болезни негативно повлияют на течение беременности, и цистит не исключение.
Возбудители цистита проникают через плаценту к ребенку и вызывают аномалии развития.
Медикаментозные средства, которые нужны для лечения патологии, оказывают такое же действие.
Видео
Источник:
http://cistitstop.ru/vse-o-cistite/vliyanie-cistita-na-zachatie.html
Влияние цистита на беременность, состояние будущей матери и ребёнка
Постановка диагноза
Беременная находится под наблюдением гинеколога весь срок и должна следовать его рекомендациям по режиму дня и быта. Явления цистита редко остаются незамеченными, потому что врач на приеме, осматривая женщину, задает вопросы об аппетите, сне, стуле, наличии различных болей и мочеиспускании.
Если будущая мамочка забыла, что ее беспокоит или считает это нормой, врач заподозрит неладное.
Наряду с опросом, доктор смотрит результаты исследования крови и мочи, которые сдаются еженедельно. Характерная клиническая картина воспаления мочевого пузыря в анализе мочи:
- повышение плотности более 1020;
- появление белка или его следы;
- лейкоциты на все поле зрения;
- эритроциты неизмененные местами;
- повышенная мутность;
- наличие слизи.
При цистите никогда не появляется сахар в моче. Его наличие говорит о нарушении углеводного обмена – сахарном диабете беременных.
Сочетание клинических признаков и изменений в моче дают основания поставить диагноз цистит.
У меня цистит. Я беременна?
Вы подозреваете, что беременны, но вас пугает, что вы все время бегаете в туалет. «А не заболела ли я?», закрадывается в голову мятежная мысль. Цистит, как признак беременности, часто пугает молодых женщин. На самом деле – это не цистит, а нормальное физиологическое явление.
- В первом триместре увеличивающаяся матка давит на мочевой пузырь, вызывая частое желание мочеиспускания.
 С этим сталкиваются почти все беременные. Однако, если у вас есть сомнения, стоит посетить доктора;
С этим сталкиваются почти все беременные. Однако, если у вас есть сомнения, стоит посетить доктора; - А бывает и наоборот. Ощутив частые и болезненные позывы мочеиспускания, вы идете к врачу и узнаете, что беременны и больны циститом.
А чтобы быть уверенной, проверьте, не возникли ли у вас первые признаки беременности>>>
Осложнения и последствия
Воспаление мочевого пузыря не так безвредно, как может показаться на первый взгляд. У женщин в период гестации, в силу физиологических условий, воспаление очень опастно, так как может вызвать множество осложнений.
Самым большим осложнением может стать распространение инфекции дальше по мочевыводящим путям и возникновения гестационного пиелонефрита. Он же в свою очередь, может привести к таким осложнениям:
- Прерыванию беременности;
- Инфицированию плода в утробе матери;
- Инфекционно – токсическому шоковому соятоянию;
- Острой неостаточности почечной функции;
- Абсцедированию;
- Паранефриту;
- Фетоплацентарной недосточности.

Именно поэтому так важно при первых признаках воспаления мочевого пузыря обращаться за помощью к врачу. Цистит не оказывает никакого влияния на зачатие ребенка, но очень осложняет течение беременности.
Рискованно ли возникновение воспаления мочевого пузыря ранних сроках гестационного периода?
Если женщина не занимается самолечением и при начальных симптомах воспаления мочевого пузыря обращается к доктору, то вероятность положительного результата лечения без последствий для нее и ребенка значительно повышается.
Симптомы этого заболевания при беременности
Как правило, признаки цистита при беременности такие же, как и в обычном состоянии. Если вы беременны в первый раз вам может быть сложно идентифицировать, что вызывает частые позывы сходить в туалет и дискомфорт внизу живота. В 1 триместре даже температура может быть вызвана именно наступившей беременностью и перестройкой организма. Подробнее о том, что происходит в первом триместре читайте в статье 1 триместр беременности>>>
Однако при беременности не бывает ощущения жжения и боли при мочеиспускании, тем более гноя или крови в моче. Если вас грызет червячок сомнений, сдайте анализы.
Если вас грызет червячок сомнений, сдайте анализы.
Тест на беременность
Такой тест обычно проводят на 7 — 10 день от момента зачатия. Раньше 7 дней нет смысла его делать. Может ли болезнь исказить результат теста? Да, может. При наступлении беременности изменяется уровень гормона хорионического гонадотропина, такой гормон называют ХГЧ. При цистите этот уровень «размывается», и тест не дает положительной реакции. Если бактерии при заболевании попадают в почки, тест также не дает положительного результата, т. к. бактерии препятствуют проникновению ХГЧ в мочу, и мы снова получаем отрицательный результат.
Есть и обратная вероятность: беременность не наступает, а тест выдает положительный результат. Это бывает в тех случаях, когда повышается гормональный фон. Болезнь же может вызвать задержку менструации. Значит, проведение теста на беременность при цистите становится бессмысленным. В данном случае определить беременность сможет только врач.
Почему цистит часто возникает при беременности
Когда внутри вас зарождается жизнь, в этом участвуют женская и мужская клетки. Крошечный эмбрион внутри вас чужд вашему организму. Для того чтобы ваша иммунная система не отторгла эту новую жизнь, происходит природное ослабление иммунитета беременной.
Крошечный эмбрион внутри вас чужд вашему организму. Для того чтобы ваша иммунная система не отторгла эту новую жизнь, происходит природное ослабление иммунитета беременной.
А значит, вы становитесь намного чувствительнее ко всем патогенным микроорганизмам вокруг. Вы легко можете подхватить как грипп, так и воспаление мочевого пузыря. Как себя вести, если у вас все же начался цистит подробно рассмотрено ниже, а вот о том, что делать, если вас застигла врасплох простуда, читайте в статье ОРВИ на ранних сроках беременности>>>
Дополнительные причины, которые провоцируют цистит во время беременности – это смена гормонального фона и давление матки.
Народные средства от цистита
- хорошим и безопасным народным средством для лечения цистита является клюквенный морс;
- можно использовать настой листьев из черной смородины;
- настой березовых листьев;
- настой лекарственного сбора из ягод красной рябины и брусничного листа с добавлением меда;
- сок черной редьки с медом.

Хорошее лекарство от цистита у женщин во время беременности — это препараты, в состав которых входят растительные составляющие. По сути, это те же сборы трав, но в таблетированной форме, например, это лекарственное средство «Канефрон». Этот препарат обладает противомикробным, мочегонным и спазмолитическим действием и не оказывает вредного воздействия на плод, поэтому безопасен при беременности.
Воспаление мочевого пузыря
Воспаление мочевого пузыря — заболевание достаточно распространенное. Ему подвержены женщины, мужчины, дети. Женщины подвержены в большей степени, что объясняется особым строением их мочеполовой системы. Чаще всего женщина бывает подвержена циститу при беременности.
Цистит может быть инфекционным и неинфекционным. Может протекать в острой форме, а может быть, хроническим. Но во всех случаях болезнь протекает с характерными симптомами и сопровождается характерными болями. При хронической форме все процессы проходят в более сглаженном виде.
Наиболее частыми возбудителями инфекционной формы являются:
- Эшерихии;
- Стафилококк;
- Протей;
- Стрептококк и др.
При неинфекционном характере этого заболевания говорят о целом ряде предрасполагающих факторов:
- Расстройство местного кровообращения, которое в данный период усиливается.
- Нарушение опорожнения мочевого пузыря, что в дальнейшем может привести к инфекционной форме.
- Раздражение слизистой оболочки мочевого пузыря химическими веществами.
- Переохлаждение.
- Аллергические реакции.
- Наличие сахарного диабета.
- Снижение иммунитета в результате переутомления, различных недомоганий, болезней.
При беременности цистит может быть вялотекущим и протекать в скрытой форме. Может ли беременность дать толчок и спровоцировать болезнь. Да, если женщина страдает скрытой формой этого заболевания, то беременность может спровоцировать его обострение, особенно во втором триместре.
Беременность может вызвать и острую форму болезни, ибо условий для этого достаточно: снижение резистентности, изменение гормонального фона, изменение местного кровообращения. Знать о том, как влияет цистит на течение беременности — естественная необходимость. Когда подтверждают диагноз цистита при беременности, что делают на разных этапах болезни, какие существуют методы ее лечения. Об этом должна знать каждая женщина.
Цистит во втором триместре
Все органы и системы малыша уже сформированы. Ваш гормональный фон пришел в норму. Матка поднялась выше и уже не давит на мочевой пузырь.
Второй триместр считается самым благоприятным периодом беременности. Однако, если вы ощущаете симптомы цистита, то его нужно лечить. Лекарства вызывают уже меньше опасений, но все равно нужно внимательно читать инструкцию или советоваться с врачом, которому вы доверяете.
О том, что происходит в организме мамы в этот период, читайте в статье: 2 триместр беременности>>>
Чтобы уменьшить влияние лекарств на ваш организм, вам могут назначить несколько процедур инстилляции. При этом антибиотики и другие препараты с помощью катетера вводятся в мочевой пузырь. Местное воздействие высоких доз лекарств эффективно для лечения цистита и безопасно для малыша. Главный минус – это неприятные ощущения при процедуре.
Хроническая форма заболевания
Женщина, ранее страдающая хроническими циститами, вовремя распознает очередное обострение и начнет его своевременно лечить. А не болеющая до этого случая, может посчитать возникшие симптомы нормальными для своего состояния, не начинать лечение, не обращаться к врачу.
Так можно запустить заболевание, привести его в хроническую форму или к осложнениям, таким как пиелонефрит, гломерулонефрит, почечная недостаточность.
При терапии хронического цистита обязателен анализ мочи с бактериоскопией и посевом на чувствительность к антибиотикам.
При лечении будет применяться препарат, идеально подходящий для устранения патогенной микрофлоре данного больного, что даст максимальный терапевтический эффект.
Частые обострения, сопровождающие беременность, неблагоприятны для ребенка, для прогноза его вынашивания и родов. Воспаления могут привести к рождению малыша с внутриутробной инфекцией.
Цистит в третьем триместре
На этом сроке значительно увеличившаяся матка давит на мочевой пузырь и вызывает частые позывы сбегать в туалет. Также часто возникает застой мочи. Однако боль при мочеиспускании при беременности – это признак цистита или другого воспалительного процесса. Приближается срок родов, и вы должны быть максимально здоровы, ведь это колоссальная нагрузка на организм.
Подробнее о третьем триместре читайте в статье 3 триместр беременности>>>
Кроме того, когда ребенок проходит по родовым путям, всегда есть риск инфицирования патогенными материнскими микроорганизмами. А иммунная система малыша еще несовершенна. Лучше всего, как лечить цистит при беременности, расскажет врач. Сочетайте лекарства и народные способы. Главное – это здоровые мама и малыш!
Важно!
Фурадонин противопоказан беременным перед родами, потому что может вызвать анемию у новорожденных.
Осложнения в последнем триместре
В отличие от второго триметра, третий является уже подготовительным этапом к родам, организм матери преодолевает двойную нагрузку. Поэтому все ее органы и системы должны работать без сбоев.
Воспалительный процесс мочевого пузыря локализован в непосредственной близости от места созревания плода. Поэтому цистит при беременности может быть опасен инфекционным влиянием бактерий и их токсинов. При распространении воспаления в восходящем направлении появляются осложнения в виде поражения почек, затрагивается их работа по выведению продуктов распада.
Опасность гломерулонефрита в том, что ослабляя выделительную функцию женского организма, которая теперь напрягается за двоих, почки задерживают токсичные вещества, азотистые основания, нераспавшиеся продукты метаболизма, с кровью попадающие к малышу.
На поздних сроках бывает эклампсия беременных. Она связана с нарушением выделения азотистых метаболитов и может быть сама по себе осложняющим фактором беременности.
Развитие патологического состяния может начаться остро, с рвоты и расстройства сознания. При наличии поражения почек, вызванного циститом, частота появления эклампсии значительно возрастает.
Лечение
Заниматься самолечением в период беременности категорически противопоказано. Даже, казалось бы, безобидные народные методы лечения во время беременности могут привести к непоправимым последствиям. Некоторые лекарственные травы нельзя использовать для лечения во время беременности, а тепловые процедуры (прогревания) могут спровоцировать выкидыш на раннем сроке или преждевременные роды на более позднем.
Традиционные лекарственные средства, предназначенные для лечения цистита, нельзя без контроля принимать беременным. Лечить цистит при беременности на ранних сроках (в первом триместре) лекарственными препаратами следует особенно осторожно. Медикаменты можно принимать только после консультации с врачом.
Основное лечение даже во время беременности остается только наиболее щадящими антибактериальными и уросептическими препаратами. Современные антибактериальные средства, способные лечить цистит при беременности на ранних сроках — это, к примеру, препараты «Амоксиклав» и «Монурал».
В некоторых случаях лекарственные средства применяются местно, т.е. их вводят через катетер непосредственно в мочевой пузырь. Такой метод называется инстилляцией, но при остром воспалительном процессе его проводить нельзя. Инстилляции проводят только в медицинских учреждениях.
После того как медикаментозное лечение проведено и все острые процессы цистита сняты, можно провести реабилитационный курс безопасными растительными средствами народной медицины.
Как влияет цистит на внутриутробное развитие плода?
Влияние цистита на беременность может быть весьма пагубным. Сильный воспалительный процесс может привести к дефициту массы тела новорожденного, т.к. организм матери был истощен, и ребенок не получал достаточного питания. В тяжелых случаях запущенный воспалительный процесс может повлечь за собой гибель плода или аномалию развития. Некоторые специалисты утверждают, что бактериальная инфекция провоцирует развитие церебрального паралича у ребенка.
Нелеченый цистит на ранних сроках способен привести к выкидышу, а на последних — к преждевременным родам. Если даже роды пройдут в положенный срок, проходя по родовым путям, ребенок способен заглотить болезнетворные микроорганизмы, что приведет к общей интоксикации малыша.
При первых признаках цистита необходимо обязательно обращаться к врачу. Только специалист может подобрать лекарства, разрешенные во время беременности. Самолечение также может губительно отразиться на здоровье будущего малыша.
- Почему нас травят лекарствами? Заговор фармацевтовЦистит уходит СРАЗУ, нужно пить…
ВАЖНО ЗНАТЬ!
Эффективное средство от ЦИСТИТА существует! >>
Можно ли забеременеть при цистите — интересуются многие женщины. На самом деле, да, но до зачатия лучше вылечить все заболевания, связанные с мочеполовой системой. Цистит может возникнуть у женщины, мужчины и даже у ребенка.
В большинстве случаев недуг выявляется у женщин и девочек (это обусловлено строением мочеполовой системы). При цистите наблюдается воспаление мочевого пузыря. Недуг приводит к тому, что женщина чувствует боли при мочеиспускании. Недолеченный недуг может спровоцировать опасные осложнения, поэтому его нужно лечить комплексно и грамотно.
Течение болезни
Следует насторожиться при выявлении одного из следующих симптомов:
- частые позывы к мочеиспусканию, при этом урина выделяется в небольшом количестве или не появляется совсем;
- боли и рези при мочеиспускании;
- присутствие крови в урине, наличие неприятного запаха;
- дискомфорт в области таза;
- повышенная температура тела.
Если эти симптомы тревожат человека на протяжении нескольких дней, необходимо УЗИ. Стоит учесть, что инфекция при цистите часто переходит на почки, в результате возникает еще более сложный недуг — пиелонефрит. Такая патология при беременности опасней, нежели цистит. Если женщина лечится антибиотиками, жизненно-важные функции эмбриона нарушатся и малыш может родиться с патологическими отклонениями. При планировании беременности надо своевременно сдавать анализы, таким образом, удастся вовремя выявить инфекционное заболевание и в дальнейшем вылечить его.
В большинстве случае цистит не влияет на возможность зачатия, но бактерии, проникнувшие в организм матери, могут навредить малышу. Если при цистите ярко выражено воспаление, плод может пострадать: через кровь к нему попадет зловредная инфекция. Цистит на поздних сроках не так опасен: в данном случае у плода уже сформированы органы. Средства лечения, предназначенные для мамы, не навредят малышу.
Источник:
http://2pochky.ru/vliyanie-tsistita-na-beremennost-sostoyanie-budushhej-materi-i-rebyonka
Анализы при беременности
Анализ ХГЧ при беременности
Иногда случается так, что первый анализ женщины сдают как раз для того чтобы подтвердить беременность.
Этот анализ берется из вены и помогает выявить уровень хронического гонадотропина человека или просто ХГЧ. Анализ ХГЧ при беременности считается самым надежным на сегодняшний день.
Остальные анализы назначает гинеколог в женской консультации (ЖК), куда будущие мамы приходят, чтобы встать на учет. Помимо этих процедур назначается УЗИ и скрининги на разных сроках беременности. Если на протяжении всего периода вынашивания плода нет никаких осложнений или патологий, то список анализов не так велик. Стоит также отметить, что все анализы утверждены Министерством Здравоохранения РФ.
Какие анализы необходимо сдать?
После того, как будущие мамочки узнают радостную новость, их начинает волновать мысль, а какие анализы сдают при беременности. Об этом всегда подробно рассказывает врач в женской консультации. После постановки на учет женщина получает направления на общий анализ крови и ее биохимию, сдает кровь на определение сахара, анализ мочи, кала и мазок на флору, который берется из влагалища. По результатам последнего назначаются анализы на выявление различных урогенитальных инфекций (БАК-посев) и на определение уровня гормонов. Также назначаются анализы на сифилис, СПИД, гепатит В и С, TORCH-анализ.
Анализы на резус конфликт
Все 38-40 недель беременная женщина сдает анализы крови и мочи. Если у мамы отрицательный резус-фактор, а у папы, наоборот, он со знаком «+», то она также должна сдавать кровь на определение антител к эритроцитам ее будущего ребенка. Чем ближе к родам, тем чаще проводится такой анализ. Ближе к середине срока беременные женщины сдают кровь на анализ, который показывает наличие отклонений в развитии плода, так называемых «генетических» патологиях. Это называют скринингом и его женщины делают по желанию.
На сроке примерно 35-36 недель повторно нужно сдать анализ крови на ВИЧ-инфекции, сифилис, СПИД, биохимию крови и мазок. Также беременная продолжает сдавать анализы мочи. Если что-то из вышеперечисленного покажет, что развитие и рост плода вызывает опасения, то будущую маму берут под особый контроль и ей назначают дополнительные анализы и различные обследования.
Анализ крови при беременности.
Анализ крови при беременности считается самым важным на всем протяжении вынашивания плода. Он может быть разным.
1. Клинический анализ.
Кровь для такого анализа берется из пальца. Сейчас в некоторых клиниках эту процедуру делают абсолютно безболезненно, поскольку именно этого анализа боятся многие мамочки. По его результатам можно судить об уровне гемоглобина и количестве эритроцитов, тромбоцитов и лейкоцитов. Если показатели выше или ниже нормы, то тогда можно говорить о развитии какого-то воспаления в организме. Гемоглобин не должен быть слишком низким, поскольку это ведет к анемии, влияющей на доставление кислорода к клеткам плода. В норме такой анализ сдают 3 раза на протяжении всей беременности.
2. Биохимический анализ.
Всем беременным в консультации дают направление на такой анализ, хотя обязательным он не считается. Для этого берут кровь из вены, и лучше всего, если он проводится натощак. Биохимия показывает, как происходит в организме беременных женщин углеводный, липидный белковый обмен и обмен железа, а также отслеживает работу некоторых важных органов: почек, печени и наличие воспалительных процессов. Его сдают всего пару раз.
3. Кровь на сахар.
Его дополнительно назначают вместе с клиническим анализом крови и также берут из пальца, а не из вены, как многие считают. По результатам врач смотрит, не повышен ли уровень сахара.
Анализ мочи
Еще один анализ, который все без исключения беременные женщины сдают к каждому посещению женской консультации, это анализ мочи при беременности. Сейчас в продаже есть контейнеры, предназначенные для сбора мочи, которые в большинстве случаев позволяют исключить плохие результаты исследования.
Нужно всегда сдавать среднюю порцию мочи. Сдают анализ сразу после пробуждения. Перед этим необходимо тщательно подмыться, а само влагалище закрыть ватным тампоном, чтобы в анализ не попали никакие выделения. После этого контейнер нужно сдать в лабораторию, чтобы получить самые достоверные результаты. Если они будут не очень хорошими, не стоит расстраиваться, возможно, процедура была проведена неправильно, либо контейнер не был стерильным. Обычно врач назначает повторный анализ.
В этом анализе оценивают цвет, прозрачность, удельный вес и pH-реакции. Также очень важно чтобы в моче не было белка, паразитов, бактерий и так далее. Данное исследование помогает проследить работу почек, наличие или отсутствие инфекций. Анализ мочи сдается чаще других в период беременности, а чем ближе к родам, тем чаще.
Конечно, если потребуется, то на протяжении беременности будущие мамы могут сдавать и другие анализы, которые назначает врач. Именно они покажут всю картину беременности и подтвердят, что с будущим ребенком все в порядке.
Анализы при беременности в Нижнем Новгороде.
У нас вы можете сдать необходимые анализы и записаться на ведение беременности.
Наш адрес: город Нижний Новгород, ул. Новая, 28 (рядом с площадью Горького)
Наши телефоны: +7 (831) 220-77-78; +7 (831) 220-78-88
Инфекции мочевых путей при беременности
В организме беременной женщины все органы и системы так или иначе реагируют на изменение гормонального фона, механическое сдавление растущей маткой. Какие-то изменения напрямую необходимы для нормального течения беременности, другие носят компенсаторный характер, последовательно подстраиваясь под новые условия. Мочеполовая система не исключение.В организме беременной женщины все органы и системы так или иначе реагируют на изменение гормонального фона, механическое сдавление растущей маткой. Какие-то изменения напрямую необходимы для нормального течения беременности, другие носят компенсаторный характер, последовательно подстраиваясь под новые условия. Мочеполовая система не исключение. При беременности у женщин происходит увеличение почек до одной трети от их первоначального размера. В основе этих изменений лежит усиление кровотока самой почки и увеличение объема крови беременной женщины, увеличение производства гормонов: эстрогенов, прогестерона, простагландина Е2, а на более поздних сроках — также развитие механических препятствий оттоку мочи, создаваемых беременной маткой. Полость почки (чашечно-лоханочная система) нередко расширяется для того, чтобы вместить весь возросший объем фильтрата крови. Эти естественные процессы называются физиологическим гидронефрозом беременных.
Также изменяются мочеточники — это трубочки-проводники идущие от полости почки к мочевому пузырю, достигающие до 30 см в длину. Мускулатура мочеточников теряет тонус, они становятся расширенными и малоподвижными, они удлиняются и становятся извилистыми, что затрудняет попадание мочи в мочевой пузырь. Объем вмещаемой мочи увеличивается, а скорость продвижения мочи уменьшается. Растущая матка оказывает давление на мочеточники и может перекрывать их просвет, нарушая проведение мочи из почки. Это механическое воздействие более выражено при положении женщины лежа на спине или стоя, поэтому беременным рекомендуется периодический отдых в коленно-локтевом положении, при котором матка «провисает» и не оказывает давление на внутренние органы. Чаще всего физиологическое нарушение оттока возникает с правой стороны и у женщин, ждущих первенца, что связано с анатомическими особенностями организма. Мышцы мочевого пузыря также теряют тонус и он опорожняется не полностью, увеличивается его емкость. В III триместре беременности мочевой пузырь может вмещать в 2 раза больше мочи, несмотря на частые позывы, вызванные давлением матки, опорожнение пузыря неполное. Изменения в тонусе и структуре мочевого пузыря предрасполагают к развитию обратного заброса мочи в мочеточники. Важное значение в увеличении риска развития инфекций МВП играют естественные (физиологические) изменениям химического состава мочи при беременности, к которым относят увеличение рН мочи и повышенное выделение глюкозы и аминокислот с мочой, что создает благоприятные условия для питания и размножения бактерий. В ходе беременности выведение с мочой солей мочевой кислоты и кальция увеличивается вдвое, эти соли при застое мочи легко кристаллизируются и превращаются в камни.
КАКИЕ БЫВАЮТ ИНФЕКЦИИ МОЧЕВЫХ ПУТЕЙ У БЕРЕМЕННЫХ?
Изменения структуры мочевых путей при беременности создают условия для развития инфекционных заболеваний: снижение местных защитных механизмов приводит к размножению микроорганизмов, из-за частых застоев мочи в том или ином отделе они колонизируют ранее не инфицированные отделы системы. Нередки обострения ранее спящих хронических заболеваний. Из-за этих особенностей любая выявляемая инфекция мочевых путей у беременных женщин считается осложненной. В зависимости от проявлений выделяют следующие виды инфекций мочевых путей:
Кровотечение при беременности
Видеть красный … Есть ряд вещей, которые могут вызвать кровянистые выделения или кровотечение во время беременности.Итак, вы беременны и заметили несколько пятен крови на нижнем белье или унитазе. Это ваш кошмар ожил — у вас, должно быть, выкидыш, верно? Ну нет. На самом деле считается, что каждая третья беременная женщина испытывает кровотечение, большинство из которых в дальнейшем будет иметь здоровых детей. Вот что вам нужно знать о кровотечениях и пятнах во время беременности.
Что такое кровянистые выделения?
Кровянистые выделения — это легкое кровотечение розового или коричневого цвета, которое отличается от менструальной крови как по объему, так и по текстуре. Ношение вкладыша для беременных может помочь вам увидеть, сколько крови на самом деле.
Кровянистые выделения, как правило, не о чем беспокоиться, и если кровопотеря периодическая и проходит в обморок, маловероятно, что это проблема. Но все же рекомендуется посоветоваться с врачом или акушеркой, даже если это просто для того, чтобы вы успокоились.
Когда мне следует обратиться к врачу?
Кровотечение, которое вызывает большее беспокойство, может быть обильным и темного цвета и может содержать сгустки или скопления ткани. Это хорошее время, чтобы надеть прокладку для беременных (так как во время беременности вам не следует использовать тампоны, поскольку они могут увеличить ваши шансы на инфекцию), чтобы вы могли увидеть, сколько крови вы потеряли.
Когда количество крови такое же или больше, чем вы потеряете в течение периода, важно проконсультироваться с врачом. Можно взять использованные прокладки, чтобы показать врачу, сколько крови вы потеряли.Если у вас есть спазмы или кровотечение, важно как можно скорее обратиться к врачу или в больницу.
Кровянистые выделения обычно не о чем беспокоиться, но все же рекомендуется посоветоваться со своим врачом или акушеркой
Что вызывает кровотечение?
Кровянистые выделения или кровотечения во время беременности могут вызывать ряд факторов, в том числе следующие.
- Имплантационное кровотечение происходит через две недели после зачатия, когда яйцеклетка оплодотворена и имплантирована в стенку матки.Кровотечение будет очень слабым и будет напоминать цветные выделения.
- Внематочная беременность возникает, когда оплодотворенная яйцеклетка имплантируется вне матки, обычно в маточные трубы, но иногда в яичники, шейку матки или где-нибудь еще в тазу, например, в кишечник. Возникающее в результате внутреннее кровотечение может вызвать кровянистые выделения и спазмы. Ультразвук может проверить наличие внематочной беременности, но если вы уже прошли сканирование и все прошло нормально, это не было причиной кровотечения и спазмов.
- Инфекции , такие как инфекции мочевыводящих путей, которые легко развиваются во время беременности, иногда могут приводить к появлению крови в моче из мочевого пузыря. Лечение имеет решающее значение, поскольку инфекции мочевыводящих путей могут перерасти в инфекцию почек, что может привести к преждевременным родам.
- Незначительный разрыв влагалища во время полового акта может привести к небольшой кровопотере. У вас также могут возникнуть судороги после секса, особенно после оргазма, потому что выделяются гормоны, которые вызывают сокращение матки.
- Подхорионическая гематома вызывает кровотечение между плацентой и стенкой матки или внутри слоев плаценты. Это может привести к выкидышу и может быть обнаружено с помощью ультразвука.
- Другие заболевания , , такие как аппендицит и камни в почках, могут привести к кровотечению, поэтому не всегда предполагайте, что причиной является выкидыш. Эти симптомы могут быть совершенно не связаны с беременностью, но рекомендуется лечить их, чтобы избежать осложнений при беременности.
9 причин кровотечений и пятен во время беременности
Вы беременны? Были ли у вас кровянистые выделения или кровотечение и вам интересно, что это означает?
Хотя может быть тревожно и неприятно видеть кровь в ванной, когда вы меньше всего этого ожидаете, есть несколько рациональных объяснений — и не все они так ужасны, как вы думаете. Фактически, хотя и не каждая мама, некоторые кровянистые выделения во время беременности на самом деле довольно распространены.
Читайте дальше, чтобы узнать, что могут означать кровотечение или кровянистые выделения во время беременности, какие еще симптомы следует учитывать и когда беспокоиться.
Различия между кровотечением и пятнистостью
Любое кровотечение, которое происходит вне нормального менструального цикла, обычно называют прорывным кровотечением. (1) .
Однако существуют разные уровни прорывного кровотечения, которые часто различаются по терминам «кровотечение» и «кровянистые выделения».
Обнаружение:
- Это кровь, которая видна на нижнем белье или туалетной бумаге, когда вы вытираете их после мочеиспускания.
- Проявляется в виде светло-коричневых или розовых пятен — как вы видите в самом начале или в конце менструального цикла.
- Не требует прокладки или ежедневной прокладки.
Кровотечение:
- Ярко-красный.
- Сильнее, чем кровянистые выделения, больше похоже на менструальный цикл.
- Для работы требуется гигиеническая прокладка.
Что означает кровотечение во время беременности?
Когда вы испытываете какое-либо вагинальное кровотечение во время беременности, вы всегда думаете о худшем.Мы получим это.
Это тревожно, неожиданно и страшно — особенно когда ты чувствуешь себя таким беспомощным и хочешь знать, что происходит внутри твоего тела.
Попытайтесь расслабиться
Хотя кровотечение или кровянистые выделения действительно могут сигнализировать о проблеме с беременностью, будьте уверены, это не единственное возможное объяснение.
Итак, прежде чем волноваться, помните, что в вашем теле происходит много изменений. Гормоны меняются, ткани растягиваются, кровоток в матке увеличивается.
Итак, кровотечение во время беременности также может быть вызвано физиологическим процессом.
Насколько часто бывает кровотечение во время беременности?
Кровотечение во время беременности относительно часто. Частота возникновения и причины различаются на протяжении триместров. До 30% женщин испытывают кровотечение в течение первого триместра (2) и до 20 процентов женщин, то есть каждая пятая, имеют кровотечение в какой-то момент на протяжении всего срока беременности (3) .
Вы, скорее всего, испытаете кровотечение в определенные моменты беременности — например, в начале и середине первого триместра или в конце третьего. Сообщите своему врачу о любом кровотечении, которое вы можете заметить на любом этапе беременности.
9 причин кровотечения или кровянистых выделений во время беременности
Есть много причин, по которым у вас могут возникать кровотечения или кровянистые выделения во время беременности. Вот некоторые из них:
1. Имплантационное кровотечение
Когда происходит оплодотворение, оно происходит в маточных трубах — задолго до того, как яйцеклетка достигает матки.Между тем стенки матки стали покрыты кровью и тканями, готовясь к потенциальной беременности, если это произойдет.
Если беременность не наступает, слизистая оболочка матки выпадает, и именно она составляет менструальный цикл. Если беременность все же наступает, оплодотворенное яйцо должно проникнуть в слизистую оболочку, что может вызвать легкое кровотечение. Это называется имплантационным кровотечением.
Около трети женщин страдают имплантационным кровотечением. Хотя время для женщин варьируется в зависимости от их циклов фертильности, обычно это происходит примерно за 3–7 дней до ожидаемого периода.
По этой причине его часто ошибочно принимают за начало менструации, хотя обычно она гораздо короче, отличается по цвету и продолжительности.
Сколько длится
Имплантационное кровотечение может быть единовременным или продолжаться до трех дней.
Кровотечение не сильное и напоминает кровянистые выделения. Обычно он розовый или темно-коричневый и не содержит сгустков, таких как менструальная кровь.
2. Выкидыш
Когда вы замечаете кровотечение или кровянистые выделения во время беременности, выкидыш, как правило, первое, о чем думает ваш мозг — в конце концов, это худший сценарий, которого очень опасаются.И хотя это вполне реальная возможность, постарайтесь помнить, что это не единственное возможное объяснение.
Выкидыш — это потеря беременности в течение первых 20 недель беременности. Однако большинство выкидышей происходит в течение первых трех месяцев. (4) .
Почти каждая пятая беременность заканчивается выкидышем, в основном из-за генетических аномалий. Другие выкидыши происходят по неизвестной причине.
Если вы все же пережили выкидыш, кровотечение является одним из основных симптомов.Кровь может казаться коричневой или ярко-красной и может сопровождаться сгустками или тканью (5) . Также может быть поток прозрачной или розовой жидкости или выделений, которые на самом деле являются околоплодными водами.
Если вы подозреваете, что у вас выкидыш, ваш врач, скорее всего, назначит УЗИ и анализ крови.
Ультразвук исследует внутреннюю часть матки, чтобы попытаться определить, есть ли плод и обнаруживается ли сердцебиение. Анализ крови может измерить уровень ХГЧ, также известного как «гормон беременности».
Уровни ХГЧ в крови быстро повышаются на ранних сроках беременности, и если в вашей крови обнаруживается тенденция к снижению, это может указывать на выкидыш. Помните, однако, что уровни ХГЧ сами по себе не являются показателем того, что все в порядке, так как они могут повышаться и удваиваться, как ожидается, даже в некоторых случаях внематочной беременности. Вот почему ваш врач тоже всегда сделает УЗИ.
Обычно для диагностики проблемы с беременностью требуется два уровня ХГЧ. (6) . Хотя абсолютное значение сильно варьируется от одной женщины к другой, два теста с интервалом 48-72 часа должны показать удвоение уровня ХГЧ в начале первого триместра.
Иногда у женщин случается выкидыш, и после первых симптомов боли и кровотечения, когда они замечают отхождение тканей, они могут чувствовать, что их симптомы исчезают, и, возможно, не захотят обращаться к врачу. Это потенциально может быть очень опасно для женщины, так как бывают разные типы выкидышей, и они могут произойти из-за внематочной беременности, поэтому, если это произойдет, вам всегда следует обращаться к врачу.
Примечание редактора:
Д-р Ирена Илич, MD3.Превия плаценты
Плацента — главный орган, доставляющий кровь, кислород и питательные вещества вашему ребенку, и он растет на протяжении всей беременности. Обычно он прикрепляется высоко к стенке матки, где он получает лучший кровоток и не будет мешать ребенку, когда придет время родить.
Иногда плацента развивается рядом с шейкой матки или прямо над ней. Это называется предлежанием плаценты (7) . В зависимости от его положения существуют разные типы, включая частичное, низкорасположенное, краевое и большое или полное предлежание плаценты.
Это обычно выявляется на УЗИ во втором триместре и тщательно контролируется на протяжении всей беременности.
Предлежание плаценты может вызвать обильное вагинальное кровотечение и должно находиться под наблюдением, но с изменением образа жизни и современными медицинскими процедурами вы, скорее всего, родите здорового ребенка. Также не все случаи предлежания плаценты будут сопровождаться обильным кровотечением; он может быть минимальным или отсутствовать. По мере того, как матка продолжает расти, плацента часто смещается в сторону от шейки матки, что приводит к нормальным родам.
Что означает предлежание плаценты при беременности
Женщинам с предлежанием плаценты, вероятно, придется использовать тазовый отдых в течение оставшейся части беременности, что означает, что они не могут заниматься сексом, проводить вагинальные обследования и, возможно, должны избегать энергичных упражнений. Если к концу беременности проблема не исчезнет, вам придется родить ребенка путем кесарева сечения, поскольку плацента блокирует выход ребенка из матки. Кроме того, после родов у вас может наблюдаться большее кровотечение, чем обычно, или кровотечение, которое труднее контролировать, поэтому ваш врач будет внимательно следить за вами.
Предлежание плаценты встречается относительно часто и встречается в 1 из 200 беременностей. Большинство из них, до 90%, разрешаются к моменту доставки. Это более вероятно, если это не ваша первая беременность, если вы беременны многоплодной беременностью, если у вас ранее были какие-либо процедуры на матке.
4. Отслойка плаценты
Отслойка плаценты происходит, когда плацента отделяется от стенки матки до рождения ребенка. (8) . Это серьезное заболевание, поскольку оно влияет на кислородное и кровоснабжение вашего ребенка, и нет никакого медицинского лечения, чтобы повторно прикрепить плаценту.Обычно это происходит в третьем триместре.
Отслойка плаценты обычно развивается внезапно и сопровождается болями в животе и спине, а также сильным кровотечением. Однако иногда это происходит медленно, что может привести к легкому, случайному кровотечению. Это может иметь место при хронической отслойке плаценты, и в этих случаях рост ребенка может замедлиться.
Если у вас периодически случаются кровотечения, врач также будет контролировать уровень околоплодных вод и скорость роста ребенка, чтобы определить, как это состояние влияет на вашу беременность.
Важно отметить, что тяжесть кровотечения не всегда напрямую коррелирует с тяжестью отслойки плаценты. Это означает, что даже если иногда снаружи видно мало крови, внутри матки может быть больше крови. Врач осмотрит вашу матку и назначит УЗИ, чтобы диагностировать отслойку плаценты и ее тяжесть.
Когда
Если у вас есть какие-либо признаки или симптомы отслойки плаценты, вам следует немедленно позвонить своему врачу.
Если у вас отслойка плаценты, возможно, вам придется немедленно родить ребенка, если у вас близится конец беременности. Если вы находитесь на более раннем сроке беременности и у вас остановилось кровотечение, вы будете находиться под тщательным наблюдением на протяжении всей беременности, поскольку существует риск преждевременных родов.
5. Гематома
Между плацентой и стенкой матки находится перепонка, называемая хорионом. Иногда кровь собирается в складках хориона и приводит к состоянию, называемому субхорионическим кровотечением или субхорионической гематомой (9) .Они могут быть разных размеров, более крупные вызывают более сильное кровотечение, а более мелкие — наиболее частые.
Если у вас возникло кровотечение во время беременности, ваш врач, скорее всего, назначит ультразвуковое исследование для выявления гематомы. Однако некоторые гематомы случайно обнаруживаются при обычном ультразвуковом исследовании без сопутствующего кровотечения.
Не существует специального лечения субхорионической гематомы, кроме возможного тазового покоя в зависимости от тяжести вашего состояния, и хорошая новость заключается в том, что она часто проходит сама по себе.Ваш врач может также назначить вам лекарства для предотвращения выкидыша.
Однако в более тяжелых случаях, если проблема не проходит, это может привести к отслойке плаценты, что может стать серьезной угрозой для вашей беременности.
Если у вас диагностирована субхорионическая гематома, врач, скорее всего, будет наблюдать за вами более пристально, и вам будут чаще проходить УЗИ. Вам следует избегать длительного стояния, занятий сексом и физических упражнений и обязательно соблюдать инструкции по постельному режиму.
Резюме
Субхорионическая гематома обнаруживается почти в 11% беременностей и чаще встречается после ЭКО. (10) , но при своевременном диагнозе у большинства женщин сохраняется здоровая беременность и нормальные роды.6. Вагинальная инфекция
Шейка матки считается богатым кровью органом, а это значит, что при воспалении или раздражении она может легко кровоточить. Инфекция, такая как грибковая инфекция или бактериальный вагиноз, может вызвать раздражение шейки матки и кровотечение.
Эти состояния совершенно не связаны с беременностью, но из-за увеличения притока крови к репродуктивным органам и шейке матки в это время кровотечение может быть симптомом, который вы не испытываете так часто, когда не беременны.
Вагинальное кровотечение может быть вызвано инфекцией, если оно сопровождается дурным запахом или аномальными выделениями, если у вас есть покраснение, зуд или раздражение стенок влагалища, или если вы испытываете жжение во время писания. .
На что обращать внимание
Кровотечение, которое вы испытываете в результате инфекции, больше всего похоже на кровянистые выделения и вряд ли будет ярко-красным или сильным.
Вагинальные инфекции легко лечатся антибиотиками, и ваш врач назначит те, которые безопасны для использования во время беременности.
7. Пол
Секс во время беременности безопасен, поэтому, если врач не дал вам четких инструкций, как его избегать, получайте удовольствие, пока ждете.
Однако половой акт может вызвать раздражение шейки матки, особенно если половой член упирается в нее. Это может привести к тому, что на следующий день вы заметите очень легкое кровотечение, скорее всего, такое легкое, что вы заметите его только на туалетной бумаге после посещения туалета.
Это не указывает на наличие проблемы и является нормальным явлением.
Не стесняйтесь обсуждать секс во время беременности со своим партнером и со своим врачом. В некоторых случаях ваш врач может посоветовать вам избегать секса, например, если шейка матки некомпетентна, предлежание плаценты, необъяснимое кровотечение. Даже тогда скоро пройдут 9 месяцев, а пока есть другие способы сохранить близость с партнером, так что не расстраивайтесь.
Примечание редактора:
Д-р Ирена Илич, MD8.Потеря слизистой пробки
Во время беременности в шейке матки образуется слизистая пробка. Я знаю, звучит прекрасно, но у этого есть очень важная цель. Он помогает защитить вашего ребенка и матку от бактерий. (12) .
Ближе к концу беременности, когда шейка матки начинает открываться, слизистая пробка выделяется, и на нижнем белье могут появиться кровянистые выделения. Однако он отличается от типичных кровянистых выделений тем, что смешан с вязкой или густой слизью.
Некоторые женщины теряют слизистую пробку в течение нескольких дней и могут заметить это в виде розовых кровянистых пятен или полос на туалетной бумаге, когда они вытираются после посещения туалета. У других женщин слизистая пробка полностью исчезает. В этом случае объем крови будет больше и потеря слизистой пробки будет более заметной. Это также может произойти, даже если вы этого не заметите. Но если вы видите выделения, которые могут быть, а могут и не быть вашей слизистой пробкой, и они ярко-красного цвета, а не просто несколько капель, вам следует немедленно обратиться к врачу, особенно если вы чувствуете боль.
Утрата слизистой пробки обычно сигнализирует о неизбежности родов, хотя до начала родов может пройти до двух недель. Некоторые женщины не теряют слизистую пробку до тех пор, пока не начнут активные роды. Это также известно как кровавое шоу.
Если вы приближаетесь к концу беременности и начинаете видеть кровь в нижнем белье или на туалетной бумаге, не паникуйте, особенно если она смешана с выделениями. Это нормальная часть вашего тела, готовящаяся к родам.
С другой стороны, если вы не приближаетесь к сроку родов и заметили немного кровянистой слизи, обратитесь к врачу.Они проверит вашу шейку матки, чтобы увидеть, не открывается ли она слишком рано. Если это так, у вас могут быть преждевременные роды или шейка матки некомпетентна (13) .
Если какой-либо из них диагностирован, их можно лечить с помощью лекарств, останавливающих роды, или серкляжа.
9. Неизвестные причины
В редких случаях у некоторых женщин будут наблюдаться сильные прорывные кровотечения — почти как обычные месячные — с перерывами на протяжении всей беременности без известной медицинской причины.
Хотя это и не считается нормальным явлением, если у вас регулярное сильное кровотечение, ваш врач будет работать с вами, чтобы исключить все серьезные причины, которые могут угрожать жизни вашего ребенка и жизнеспособности вашей беременности.
Если это случается с вами регулярно, отслеживайте появление прорывных кровотечений, чтобы увидеть, заметите ли вы закономерность, и помогите своему врачу определить причину.
Прикрывайте свои базы
Спросите своего врача, следует ли вам принимать дополнительное количество железа, чтобы компенсировать регулярную потерю крови, но не увеличивайте потребление железа без рекомендации врача.
Когда мне следует обращаться за медицинской помощью?
Вы всегда должны сообщать своему врачу о любом типе кровотечения или кровянистых выделений на следующем приеме по беременности. Если вы хотите узнать их мнение о том, хотят ли они видеть вас раньше, вы можете позвонить им в перерывах между встречами.
Если вы испытываете какие-либо из следующих симптомов наряду с кровотечением или кровянистыми выделениями, либо немедленно обратитесь к врачу, либо обратитесь в местное отделение неотложной помощи, если они не могут вам помочь:
- Сильные болезненные спазмы.
- Ярко-красный, сильное кровотечение, пропитывающее подушечку.
- Прилив жидкости в дополнение к крови.
- Сильная тошнота, рвота и головокружение.
- Озноб и высокая температура (100,4 градуса по Фаренгейту или выше).
Если вы испытываете сильное кровотечение, удерживайте его с помощью гигиенической прокладки, пока вас не осмотрит врач. Если у вас нет под рукой прокладки, вы можете положить подгузник в нижнее белье или мочалку. Никогда не используйте тампон во время беременности.
Итог
Хотя кровотечение во время беременности вызывает тревогу, будьте уверены, что чаще всего это происходит из-за состояния, которое поддается лечению, и что большинство женщин могут родить здоровых детей.
Однако, поскольку это также может указывать на более тяжелое состояние, всегда важно сообщить врачу о любом уровне вагинального кровотечения или кровянистых выделений, чтобы он мог вас оценить.
ИМП во время беременности: причины, риски и методы лечения
Инфекции мочевыводящих путей или ИМП являются обычным явлением, и женщины часто могут испытывать их во время беременности. При отсутствии лечения ИМП может представлять серьезный риск для здоровья беременной женщины и развивающегося плода.
В этой статье описаны возможные причины ИМП во время беременности, а также потенциальные риски.Мы также предоставляем информацию о том, как предотвратить и лечить ИМП.
ИМП — это инфекция любого отдела мочевыделительной системы, включая мочевой пузырь и почки. Исследования показывают, что ИМП у беременных — обычное дело.
Согласно одному исследованию Центров по контролю и профилактике заболеваний (CDC), 8% беременных женщин страдают ИМП.
Во время беременности матка расширяется для растущего плода. Это расширение оказывает давление на мочевой пузырь и мочеточники. Мочеточники — это трубки, по которым моча из почек попадает в мочевой пузырь.
Кроме того, во время беременности моча менее кислая и содержит больше белков, сахаров и гормонов. Эта комбинация факторов увеличивает риск возникновения ИМП.
Женщины также подвержены ИМП во время и после родов. Во время родов повышен риск попадания бактерий в мочевыводящие пути. После родов у женщины может наблюдаться повышенная чувствительность и отек мочевого пузыря, что повышает вероятность ИМП.
Человек с ИМП может испытывать следующие симптомы:
- срочная или частая потребность в мочеиспускании
- ощущение жжения при мочеиспускании
- мутная или сильно пахнущая моча
- кровь в моче
- боль в пояснице, живот и бока
Люди должны немедленно сообщить своему врачу, если у них есть кровь в моче, поскольку это может быть признаком другого заболевания.
В некоторых случаях бактериальная инфекция, вызывающая ИМП, может распространиться на почки. Человек с почечной инфекцией может испытывать следующие симптомы:
Если у человека есть эти симптомы, ему следует немедленно обратиться к врачу. Инфекции почек могут быть серьезными и требуют немедленной медицинской помощи.
Беременным женщинам следует обратиться к врачу, если у них есть какие-либо симптомы ИМП. Без лечения ИМП может вызвать серьезные осложнения.
Для лечения ИМП во время беременности может потребоваться 3-дневный курс антибиотиков.Врач может прописать один из следующих антибиотиков:
- амоксициллин
- ампициллин
- цефалоспорины
- нитрофурантоин
- триметоприм-сульфаметоксазол
Американский колледж акушеров и гинекологов, рекомендующих беременным женщинам-нитрофизаторам (ACOG) сульфаметоксазол в первом триместре. Эти антибиотики могут вызвать врожденные аномалии, если человек принимает их на этом этапе беременности.
Согласно обзору 2015 года, исследования показывают, что и нитрофурантоин, и триметоприм-сульфаметоксазол в целом безопасны во втором и третьем триместрах. Однако прием любого из антибиотиков в последнюю неделю перед родами может увеличить риск желтухи у новорожденных.
Если во время беременности у беременных разовьется инфекция почек, им потребуется лечение в больнице. Это лечение будет включать антибиотики и внутривенные вливания.
Короткий курс антибиотиков вряд ли причинит вред развивающемуся плоду.Исследования показывают, что польза от приема антибиотиков для лечения ИМП намного превышает риски оставления ИМП без лечения.
Беременным женщинам с симптомами ИМП следует обратиться к врачу. Помимо медицинского лечения, они также могут захотеть попробовать следующее дома, чтобы ускорить выздоровление:
- Пить много воды : Вода разбавляет мочу и помогает вывести бактерии из мочевыводящих путей.
- Питье клюквенного сока : Согласно обзору 2012 года, клюква содержит соединения, которые могут помочь предотвратить прикрепление бактерий к слизистой оболочке мочевыводящих путей.Это действие помогает предотвратить и устранить заражение.
- Мочеиспускание при возникновении позывов : это помогает бактериям быстрее выходить из мочевыводящих путей.
- Прием определенных добавок : исследование 2016 года показало, что комбинация витамина С, клюквы и пробиотиков может помочь в лечении рецидивирующих ИМП у женщин.
Некоторые женщины могут выбрать вышеуказанные методы лечения в качестве альтернативы антибиотикам. Однако перед этим им всегда следует проконсультироваться со своим врачом.Врач будет регулярно наблюдать за беременностью, чтобы проверить эффективность естественных методов лечения и убедиться, что ИМП не ухудшается.
Без лечения ИМП могут вызвать серьезные осложнения во время беременности. Осложнения могут включать:
- инфекцию почек
- преждевременные роды
- сепсис
Ребенок, рожденный от женщины с нелеченой ИМП, также может иметь низкий вес при родах.
Если ИМП распространяется на почки, это может вызвать дальнейшие осложнения, например:
В некоторых случаях инфекция может передаваться новорожденному, вызывая редкое, но серьезное осложнение.Посещение обследований на ИМП во время беременности и своевременное лечение в случае их возникновения могут помочь предотвратить эти осложнения.
Следующие советы могут помочь снизить вероятность заражения ИМП:
Беременные женщины обычно посещают обследование для выявления ИМП на ранних сроках беременности. Эти проверки являются важным шагом в предотвращении инфекций ИМП или их раннем обнаружении.
ИМП являются обычным явлением, и некоторые женщины могут испытывать их во время беременности.
Женщинам, у которых во время беременности наблюдаются симптомы ИМП, следует немедленно обратиться к врачу. Без лечения ИМП могут вызвать серьезные осложнения у беременной женщины и развивающегося плода. Своевременное вмешательство может помочь предотвратить эти осложнения.
Регулярные проверки на беременность помогают обнаружить ранние признаки ИМП.
Инфекция мочевыводящих путей во время беременности :: Американская ассоциация беременных
Симптомы и профилактика ИМП
Инфекция мочевыводящих путей (ИМП) , также называемая инфекцией мочевого пузыря, представляет собой бактериальное воспаление мочевыводящих путей.Беременные женщины подвергаются повышенному риску ИМП, начиная с 6-й по 24-ю неделю из-за изменений в мочевыводящих путях. Матка находится прямо над мочевым пузырем. По мере роста матки ее увеличенный вес может блокировать отток мочи из мочевого пузыря, вызывая инфекцию мочевыводящих путей во время беременности.
Каковы признаки и симптомы ИМП?
Если у вас инфекция мочевыводящих путей, вы можете испытать один или несколько из следующих симптомов:
- Боль или жжение (дискомфорт) при мочеиспускании
- Потребность в мочеиспускании чаще обычного
- Ощущение позывов при мочеиспускании
- Кровь или слизь в моче
- Спазмы или боли внизу живота
- Боль при половом акте
- Озноб, жар, пот, мочеиспускание (недержание мочи)
- Пробуждение от сна, чтобы помочиться
- Изменение количества мочи, большее или меньшее
- Мутная моча с неприятным запахом или необычно сильным запахом
- Боль, давление или болезненность в области мочевого пузыря
- Когда бактерии попадают в почки, вы можете испытывать боль в спине, озноб, жар, тошноту и рвоту.
Как ИМП повлияет на моего ребенка?
Если не лечить ИМП, это может привести к инфекции почек. Инфекции почек могут вызвать ранние роды и низкий вес при рождении. Если ваш врач лечит инфекцию мочевыводящих путей на ранней стадии и должным образом, ИМП не причинит вреда вашему ребенку.
Как узнать, есть ли у меня ИМП?
Анализ мочи и посев мочи позволяют выявить инфекцию мочевыводящих путей на протяжении всей беременности.
Какие варианты лечения доступны?
ИМП можно безопасно лечить антибиотиками во время беременности.Инфекции мочевыводящих путей чаще всего лечат антибиотиками. Врачи обычно назначают 3-7-дневный курс антибиотиков , который безопасен для вас и ребенка. Позвоните своему врачу, если у вас жар, озноб, боли в нижней части живота, тошнота, рвота, схватки или если после приема лекарства в течение трех дней у вас все еще сохраняется чувство жжения при мочеиспускании.
Как предотвратить инфекцию мочевого пузыря?
Вы можете сделать все правильно и по-прежнему испытывать инфекцию мочевыводящих путей во время беременности, но вы можете снизить вероятность, выполнив следующие действия:
- Пейте 6-8 стаканов воды каждый день и регулярно несладкий клюквенный сок.
- Исключите рафинированные продукты, фруктовые соки, кофеин, алкоголь и сахар.
- Принимайте витамин С (от 250 до 500 мг), бета-каротин (от 25 000 до 50 000 МЕ в день) и цинк (30-50 мг в день), чтобы помочь бороться с инфекцией.
- Выработайте привычку к мочеиспусканию, как только почувствуете потребность, и полностью опорожните мочевой пузырь при мочеиспускании.
- Мочиться до и после полового акта.
- Избегайте полового акта, пока вы лечитесь от ИМП.
- После мочеиспускания промокните насухо (не трите) и следите за чистотой области половых органов.Убедитесь, что вы протираете спереди назад.
- Избегайте использования сильнодействующего мыла, спринцеваний, антисептических кремов, спреев для женской гигиены и порошков.
- Менять белье и колготки каждый день.
- Избегайте ношения обтягивающих брюк.
- Носите белье и колготки из хлопка или хлопка с ластовицей.
- Не принимайте ванну дольше 30 минут или чаще двух раз в день.
Хотите узнать больше?
Составлено с использованием информации из следующих источников:
1.Американская академия семейных врачей
https://www.aafp.org/
2. Акушерство Уильяма, двадцать второе изд. Каннингем, Ф. Гэри и др., Гл. 48.
Анализы мочи во время беременности — Consumer Health News
Анализы мочи предоставляют вашему врачу или акушерке важную информацию о заболеваниях или состояниях, которые потенциально могут повлиять на вас или вашего растущего ребенка. Вот почему при каждом дородовом посещении вас просят сдавать образец мочи в рамках вашего обычного осмотра.
Этот образец используется для определения наличия у вас диабета, заболевания почек или инфекции мочевого пузыря путем измерения уровня сахара, белка, бактерий или других веществ в моче. Этот тест рутинный и безболезненный и может предотвратить множество неприятностей в будущем.
Что включает в себя анализ мочи?
Мочу можно собирать в любое время суток. Скорее всего, перед исследованием вам дадут стерильную чашку для сбора образца. Перед мочеиспусканием протрите гениталии стерильной салфеткой спереди назад, а затем выпустите небольшое количество мочи в унитаз — это предотвратит загрязнение образца бактериями или другими выделениями, которые могут испортить результаты.Поместите емкость в струю мочи и соберите не менее одной-двух унций.
Затем этот образец проверяют с помощью химически обработанных тест-полосок или палочек, и результаты обычно доступны сразу. Если необходим дополнительный анализ, ваша моча может быть отправлена в лабораторию для дополнительной оценки.
Что может определить анализ мочи?
Сахар
Обычно во время беременности в моче очень мало или совсем нет сахара (глюкозы).Но когда уровень сахара в крови в организме слишком высок, избыток сахара может оказаться в моче. Это можно увидеть при гестационном диабете, форме диабета, которая развивается только во время беременности. Это происходит, когда гормоны беременности нарушают способность организма использовать инсулин — химическое вещество, которое превращает сахар в крови в энергию.
Врач часто назначает анализ крови на диабет на ранних сроках беременности, если он или она знает, что у вас есть другие факторы риска, например, личный или семейный анамнез гестационного диабета.Большинство врачей регулярно проверяют наличие диабета с помощью анализов крови между 24 и 28 неделями, даже если у вас нет известных рисков для диабета. Обычно используемый скрининговый тест — это одночасовой пероральный тест на глюкозу, при котором кровь проверяется на глюкозу через час после приема раствора сахара.
Ежегодно около 135 000 будущих мам Америки диагностируют гестационный диабет, и у многих из них нет симптомов. Если у вас гестационный диабет, его часто можно контролировать с помощью диеты, физических упражнений и ежедневного самопроверки уровня сахара в крови.Некоторые женщины принимают инсулин как часть своего плана лечения.
Помните, что большинство женщин с диабетом рожают здоровых детей. Но если не обращать внимания на это, дети матерей с гестационным диабетом, скорее всего, будут весить более 9 фунтов, что иногда затрудняет естественные роды. Что еще более важно, неконтролируемый уровень глюкозы во время беременности также может привести к повышенному риску сердечных, почечных и дефектов позвоночника у вашего новорожденного.
Даже если у вас хорошие результаты анализа мочи, у большинства женщин кровь на анализ глюкозы также берется между 24 и 28 неделями.Но не волнуйтесь: один необычно высокий уровень сахара не означает, что у вас диабет — сладкий напиток или обильный прием пищи слишком близко ко времени теста также может вызвать завышенные показатели. Ваш врач назначит повторный тест, чтобы узнать, действительно ли у вас гестационный диабет.
Белок
Белок в моче (протеинурия) может указывать на инфекцию мочевыводящих путей (ИМП), инфекцию почек или хроническое заболевание почек. Когда протеинурия развивается на более поздних сроках беременности, это может быть ранним признаком преэклампсии, состояния, связанного с беременностью, которое может вызвать высокое кровяное давление после 20-й недели беременности и увеличить риск серьезных осложнений для мамы и ребенка.Преэклампсия осложняет около 7 процентов всех беременностей, и женщины с преэклампсией обычно нуждаются в немедленном лечении, чтобы предотвратить проблемы со здоровьем и родами.
Если у вас протеинурия и ваше кровяное давление находится в пределах нормы, ваш лечащий врач может назначить посев мочи, чтобы определить, вызывает ли протеинурия инфекция. Посев также может идентифицировать бактерии, что позволяет вашему поставщику нацелить инфекцию с помощью подходящего антибиотика. Возможно, вам придется подождать от 48 до 72 часов для получения результатов.Тем временем ваш поставщик медицинских услуг может назначить вам антибиотики. (Будьте уверены, некоторые типы антибиотиков считаются безопасными для беременных.) Ваш врач может также попросить вас собрать мочу в течение 24 часов, чтобы определить количество белка в вашей моче.
Если у вас преэклампсия, ваш врач будет наблюдать за вами и вашим ребенком и может порекомендовать постельный режим для снижения артериального давления. После того, как врачи диагностируют преэклампсию, они часто рекомендуют стимулировать роды или выполнить кесарево сечение, если узнают, что ребенок жизнеспособен.Проблема в том, что врачи не уверены, что это преэклампсия. В этих случаях назначаются дополнительные анализы, и иногда женщин необходимо госпитализировать для наблюдения, пока не будет подтвержден диагноз или пока ребенок не родится.
Если вам кажется, что вы или ваш ребенок в опасности, ваш врач может порекомендовать вызвать роды или выполнить кесарево сечение раньше запланированного срока. Доставка — единственное «лекарство» от преэклампсии.
Бактерии
Наличие бактерий в моче — явный признак ИМП.До 8 процентов беременных женщин заболевают ИМП, но у многих нет никаких симптомов. Однако бессимптомная инфекция все же может распространиться на почки и вызвать серьезные проблемы для вас или вашего ребенка. При быстром и правильном лечении ИМП редко приводят к дальнейшим осложнениям. Но если их не лечить, они могут повредить почки и повысить риск рождения ребенка с низкой массой тела или недоношенности.
Тест-полоска мочи не обнаруживает бактерии, но может обнаруживать фермент, который является признаком инфекции мочевыводящих путей.Тест-полоска также может обнаруживать в моче нитриты, которые выделяются некоторыми бактериями.
Если этот тест положительный, практикующие врачи обычно рекомендуют провести посев мочи, чтобы подтвердить наличие бактерий и какие антибиотики подействуют лучше всего. Беременным женщинам (даже если у них нет симптомов), у которых есть бактерии в моче, всегда следует лечить антибиотиками. Некоторые виды антибиотиков считаются безопасными для беременных, но обязательно проконсультируйтесь с врачом, прежде чем принимать какие-либо антибиотики.
На самом деле, врачи обычно назначают посев мочи в начале беременности, чтобы определить и вылечить любые бессимптомные бактериальные инфекции, которые могут вызвать осложнения в дальнейшем.
Кетоны
Когда жир превращается в энергию вместо углеводов, в результате образуются кислотные побочные продукты, известные как кетоны. Если у вас диабет, большое количество кетонов в моче может указывать на опасное состояние, называемое кетоацидозом, которое может привести к диабетической коме.
Если в вашей моче обнаружен исключительно высокий уровень кетонов, ваш врач выяснит, виноваты ли ваши привычки в еде или питье. Если врач определяет, что присутствие кетонов в моче беременной женщины может быть связано просто с недоеданием, и они исчезают после того, как она поела, то в госпитализации нет необходимости. Если сильная тошнота и рвота влияют на вашу способность сдерживать потребление пищи или жидкости, вам может потребоваться вводить питательные вещества через внутривенную трубку. Лечение кетоацидоза, который может быть острым заболеванием, обычно проводится в больнице.
Белок, сахар, бактерии или кетоны в моче могут вызвать проблемы для вас и вашего ребенка, но своевременное тестирование и правильное лечение могут помочь предотвратить любые проблемы. Тем не менее, подавляющее большинство беременных женщин могут легко дышать: большинство результатов анализов мочи показывают, что все в порядке.
Список литературы
Американская ассоциация беременных. Анализ мочи: Анализ мочи. http://www.americanpregnancy.org/prenataltesting/urinetest.html
Американская ассоциация клинической химии.Белок в моче. http://labtestsonline.org/understanding/analytes/urine_protein/glance.html
Фонд Немур. Анализы мочи. http://www.kidshealth.org/parent/general/sick/labtest7.html
Медицинская школа Техасского университета в Хьюстоне. Чистый улов промежуточной мочи. http://medic.med.uth.tmc.edu/ptnt/00000450.htm
Американский колледж акушеров и гинекологов. Беременные женщины должны пройти обследование на гестационный диабет; Хотя ни один тест не идеален.http://www.acog.org/from_home/publications/press_releases/nr08-31-01.cfm
Нью-Йорк-пресвитерианский. Инфекции мочевыводящих путей (ИМП). http://www.nyp.org/health/cd_rom_content/adult/women/urinary.htm
Национальный фонд почек. Десять тестов, используемых для диагностики заболеваний почек. http://www.nkfdv.org/patientinfo/kidneydisease/tentests.html
Фонд преэклампсии. Насчет преэклампсии. http://www.preeclampsia.org/about.asp
Американская диабетическая ассоциация.Кетоацидоз. http://www.diabetes.org/type-1-diabetes/ketoacidosis.jsp
Американская диабетическая ассоциация. Сахарный диабет при беременности. http://www.diabetes.org/gestational-diabetes.jsp
Анализ мочи во время беременности — Верхний Ист-Сайд, Нью-Йорк, Нью-Йорк: Garden OB / GYN
Вам может быть интересно, почему анализ мочи требуется при каждом дородовом посещении?
Анализ мочи — простой способ выявить различные состояния, которые могут быть вредными для мамы или ребенка во время беременности.
Как сдать образец мочи?
Для чистки вы будете использовать салфетки, предоставленные вам медсестрой. Затем слейте мочу на полпути в стерильную емкость для мочи. Не следует включать первые несколько капель мочи. Не забывайте мыть руки!
Что мой акушер-гинеколог ищет в образце мочи?
Тест используется для проверки на глюкозу, белок, кетоны, лейкоциты, эритроциты, нитриты и билирубин. Медсестра также задокументирует внешний вид мочи и необычный запах.
Что может показать аномальный тест?
- Глюкоза или сахар могут указывать на гестационный диабет.
- Белок, наряду с другими симптомами, такими как высокое кровяное давление и головные боли на поздних сроках беременности, может указывать на преэклампсию.
- Кетоны могут указывать на то, что вы не едите достаточно калорий или обезвожены.
- Лейкоциты могут быть признаком бактериальной инфекции.
- Красные кровяные тельца могут быть признаком почечного камня или инфекции мочевого пузыря.
- Нитриты могут указывать на инфекцию мочевыводящих путей, особенно если они сопровождаются жжением во время мочеиспускания.
- Билирубин может указывать на заболевание печени.
Достаточно ли этого теста для диагностики серьезных состояний, таких как преэклампсия или гестационный диабет?
Нет, ваш врач будет использовать результаты теста только для скрининга. Для постановки диагноза потребуется дальнейшее обследование. Например, тест на глюкозу можно сделать раньше, если во время нескольких посещений в моче есть сахар.Однако небольшое количество глюкозы может быть нормальным, особенно после сладкого перекуса!
Что делать, если я не беременна и меня просят сдать образец мочи. Это нормально?
Да! Мы понимаем, что это может быть неприятно или неудобно, но считаем это важной частью вашего экзамена. Предоставляя образец мочи, мы можем проверить многие вещи, включая инфекции, заболевания печени, проблемы с почками и даже рак мочевого пузыря.
Автор: Николь Лампринакос, PA-C
Кровотечение при беременности | Родитель
Большинство из нас согласны с тем, что беременность вызывает определенный дискомфорт.Тошнота, усталость, изжога, рвота и растяжки — все это часть нормального переживания, и мы принимаем их, даже если время от времени немного стонем.Единственное, чего вы никогда не хотите видеть — это кровь. Если вы сходите в туалет и увидите, как кровь катапультирует вас из безопасного кокона нормальной жизни, вы попадете в пугающее неизвестное. В ярко-красной крови нет ничего нормального. Внезапно ваше тело, которому вы доверили зародить эту новую маленькую жизнь, подводит вас, и вы совершенно бессильны что-либо с этим поделать.
Ребенок может еще не родиться, но все равно срабатывают все защитные материнские инстинкты, вам некому сказать: «Все будет хорошо». Вам остается надеяться, молиться, плакать и трепетать, пока реальность погружается в реальность. … вы МОЖЕТЕ потерять своего ребенка.
Кровотечение во время беременности — не такое уж редкое явление, как можно было бы подумать, и им подвержены 20–30% беременных. Примерно в 50% этих случаев может развиться выкидыш, поэтому видеть кровь так страшно.
К кровотечению всегда следует относиться серьезно, и вы должны сообщить об этом своему врачу.Они захотят проверить вашу шейку матки, чтобы увидеть, не расширена ли она, проверить вашу мочу на наличие инфекции и сканировать матку, чтобы узнать, жив ли ребенок.
Причины кровотечения на ранних сроках беременности:
- Имплантационное кровотечение, которое является совершенно нормальным явлением и часто происходит примерно в то время, когда у вас все равно были бы месячные.
- Секс иногда может привести к кровотечению из-за увеличения сосудистой ткани в этой области во время беременности, и обычно это не повод для беспокойства.
- Обезвоживание может вызвать кровотечение. Обязательно продолжайте пить. Если вы страдаете от гиперэмиза беременных (чрезмерной рвоты во время беременности), вам может понадобиться капельница, особенно если вы не можете удерживать воду.
- Инфекция мочевыводящих путей также может привести к кровотечению и раздражению матки, которая находится в непосредственной близости от мочевого пузыря.
- Некоторые лекарства могут вызвать кровотечение. Обязательно сообщайте вашему опекуну обо всех принимаемых вами лекарствах.
- Низкий уровень прогестерона. Попросите врача проверить уровень прогестерона, так как некоторым женщинам требуется дополнительный прогестерон.
- Нелеченное заболевание щитовидной железы. Опять же, это очень излечимо.
- Внематочная беременность. Здесь оплодотворенная яйцеклетка не имплантировалась в матку, а растет в маточной трубе. Трубка не может вместить рост и может разорваться, что вызовет сильную боль и сильное кровотечение. Это опасная для жизни неотложная медицинская помощь, и с ней нужно обращаться как с таковой. — Обратиться за помощью
- Иногда что-то идет не так на ранних стадиях, когда сперматозоид и яйцеклетка соединяются и вызывают хромосомные аномалии.Обычно это приводит к выкидышу.
- Неизвестно. Иногда у вас будет кровотечение, и с плодом все будет в порядке, и никто не узнает причину.
- Двойная беременность иногда может привести к кровотечению, некоторые матери выкидыш у одного из близнецов довольно рано, это может быть очень травмирующим моментом для матери, так как она, очевидно, очень обеспокоена оставшимся близнецом.
Узнайте о кровотечении на поздних сроках беременности и о том, что происходит, если кровотечение не прекращается.
Знаете ли вы о кровотечении во время беременности?
Мы живем в мире, где факты и вымысел размываются
Во времена неопределенности вам нужна журналистика, вы можете доверять.Всего за R75 в месяц у вас есть доступ к мир глубокого анализа, журналистских расследований, лучшие мнения и ряд функций. Журналистика укрепляет демократию. Инвестируйте в будущее уже сегодня.
.




 Бактерии могут также попадать в мочу из влагалища при плохом туалете наружных половых органов. Для определения количества бактерий, их вида и чувствительности к антибактериальной терапии обязательно проводится дополнительно
Бактерии могут также попадать в мочу из влагалища при плохом туалете наружных половых органов. Для определения количества бактерий, их вида и чувствительности к антибактериальной терапии обязательно проводится дополнительно 


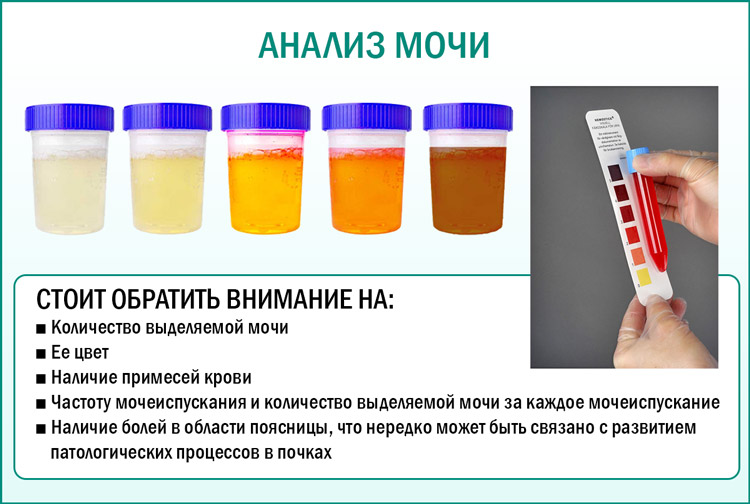

 Мелкие осколки выходят естественным путём.
Мелкие осколки выходят естественным путём. Признаки и симптомы часто похожи на инфекции мочевого пузыря, хотя почечные инфекции чаще вызывают лихорадку и боковые боли.
Признаки и симптомы часто похожи на инфекции мочевого пузыря, хотя почечные инфекции чаще вызывают лихорадку и боковые боли. Инфекция предстательной железы (простатит) может вызывать те же симптомы.
Инфекция предстательной железы (простатит) может вызывать те же симптомы. Так может возникнуть синдром Альпорта, который влияет на фильтрующие мембраны в клубочках почек.
Так может возникнуть синдром Альпорта, который влияет на фильтрующие мембраны в клубочках почек. Многие мужчины старше 50 лет ощущают случайную гематурию из-за увеличенной предстательной железы.
Многие мужчины старше 50 лет ощущают случайную гематурию из-за увеличенной предстательной железы.
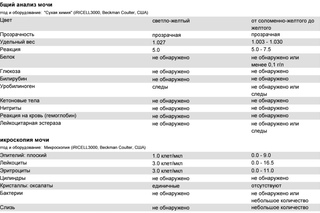

 Некоторые бактерии, вирусы, вызывающие цистит, способны проникать через плацентарный барьер и формировать аномалии развития плода, либо же приводят к появлению врожденных болезней.
Некоторые бактерии, вирусы, вызывающие цистит, способны проникать через плацентарный барьер и формировать аномалии развития плода, либо же приводят к появлению врожденных болезней.
 Суть заключается в том, чем больше антител к вирусу выявлено, тем больше вероятность того, что в организме очаг этого вируса. Вирусные, протозойные инфекции способны вызывать тяжелые нарушения в развитии плода. Кроме того, если у женщины будет цистит вызванный токсоплазмой, то беременность будет прерываться. Воспаление придатков
Суть заключается в том, чем больше антител к вирусу выявлено, тем больше вероятность того, что в организме очаг этого вируса. Вирусные, протозойные инфекции способны вызывать тяжелые нарушения в развитии плода. Кроме того, если у женщины будет цистит вызванный токсоплазмой, то беременность будет прерываться. Воспаление придатков С этим сталкиваются почти все беременные. Однако, если у вас есть сомнения, стоит посетить доктора;
С этим сталкиваются почти все беременные. Однако, если у вас есть сомнения, стоит посетить доктора;
