Как защитить ребенка на море от вируса Коксаки
По старой доброй традиции, которая сохранилась еще с советских времен, лето считается порой, когда детей нужно вывозить на морской воздух для укрепления иммунитета. Но часто случается так, что на курортах дети не оздоравливаются, а, наоборот, подхватывают разные инфекции. В этой статье речь пойдет о вирусе Коксаки: мы разберемся, действительно ли эта болезнь характерна для турецких курортов и как восстановить здоровье детей, подхвативших эту болезнь.
Что это такое?
Болезнь «рука-нога-рот» — это распространенная среди детей вирусная инфекция. Такое название недуг получил из-за сыпи, локализующейся на руках, стопах и в полости рта. Пузырьки сыпи очень похожи на высыпания при ветрянке. У этой болезни несколько названий: энтеровирусная экзантема, вирус Коксаки, турецкая ветрянка и другие. Возбудителями являются энтеровирусы, среди которых наиболее часто встречается Коксаки, хотя причиной заражения могут быть и другие штаммы.
Как можно заразиться
Это неприятное заболевание можно подхватить от другого зараженного человека. Вирусы концентрируются в физиологических жидкостях организма: опасна слюна, лопнувшие пузырьки сыпи, фекалии. Возбудители сохраняются на всем, чего касается заболевший — игрушках, посуде, дверных ручках и других предметах. Как любые энтеровирусы, Коксаки прекрасно чувствует себя в воде, а это значит, что бассейны в отелях — прекрасное место для размножения заразы. Дети заболевают первыми, потому что, играя, не соблюдают дистанцию, характерную для взрослого. Они пользуются одними игрушками, могут откусить чужое яблоко, и просто находятся очень близко друг к другу. Взрослые тоже болеют, хотя переносят недуг гораздо легче. В группе риска, в первую, очередь, ближайшие родственники больного ребенка.
Первые признаки инфекции
Все начинается как обычная респираторная инфекция — повышается температура тела, начинает болеть горло. Но характерный симптом вируса Коксаки — появление болезненных пузырьков и язвочек на слизистой рта — это происходит спустя пару дней от начала заболевания. Когда ребенок ест или пьет, ему больно. Маленькие дети, как правило, не могут объяснить источник дискомфорта, и родители должны проявить бдительность, если ребенок отказывается от еды и становится вялым.
Когда ребенок ест или пьет, ему больно. Маленькие дети, как правило, не могут объяснить источник дискомфорта, и родители должны проявить бдительность, если ребенок отказывается от еды и становится вялым.
Не всегда и не у всех детей болезнь протекает одинаково. Бывают случаи, когда сыпь появляется только во рту. Это вариант инфекции называют герпангиной. Но здесь возникает путаница — Коксаки не имеет никакого отношения к герпесу. Последний лечат ацикловиром, а вот при энтеровирусных инфекциях, как такового, лечения нет. Поэтому, если у кого-то из близких в последнее время было обострение герпесной инфекции, лечащему врачу об этом необходимо сообщить для постановки правильного диагноза.
Бывают и осложнения
Синдром «рука-нога-рот», конечно, неприятен и приносит много беспокойства, но его вполне можно назвать безопасным. Если и возникают осложнения, то это происходит из-за нагноения сыпи или обезвоживания. Так что помните — поддерживать гигиену тела и поить ребенка водой необходимо.
Как лечиться?
Как и при многих вирусных инфекциях, специфической терапии в случае заражения вирусом Коксаки нет. Как правило, через 5–7 дней болезнь проходит сама. Противовирусные, а особенно антибактериальные препараты не только не помогут, но и усугубят ситуацию. Самочувствие ребенка можно улучшить таким образом: дайте больному жаропонижающие и болеутоляющие препараты. Это избавит больного от температуры и уменьшит неприятные ощущения на слизистой. Гели и спреи для полости рта применять не нужно: они могут вызвать резкое сужение гортани, вызывающее затруднение дыхания, а лидокаин может спровоцировать нарушения сердечного ритма.
Предложите ребенку охлажденные йогурты и смузи, мороженое и прохладное питье. Более старшим детям можно давать леденцы и полоскать рот теплой соленой водой. Необходимо обеспечить больного обильным питьем, но лучше не давать ему цитрусовые и вообще какие-либо кислые продукты, а также горячие и острые блюда. Следите за тем, чтобы кожа ребенка была чистой и сухой, чтобы не произошло нагноение пузырьков сыпи. Смело купайте его, можно принимать душ, после которого лучше не растирать кожу, а аккуратно промакивать ее полотенцем. Кожную сыпь можно обрабатывать каламином или циндолом. Если все-таки произошло нагноение, обратитесь к врачу.
Более старшим детям можно давать леденцы и полоскать рот теплой соленой водой. Необходимо обеспечить больного обильным питьем, но лучше не давать ему цитрусовые и вообще какие-либо кислые продукты, а также горячие и острые блюда. Следите за тем, чтобы кожа ребенка была чистой и сухой, чтобы не произошло нагноение пузырьков сыпи. Смело купайте его, можно принимать душ, после которого лучше не растирать кожу, а аккуратно промакивать ее полотенцем. Кожную сыпь можно обрабатывать каламином или циндолом. Если все-таки произошло нагноение, обратитесь к врачу.
Как уберечься от инфекции
Человек максимально заразен в первую неделю болезни. Но вирус сохраняется в организме довольно долго. Также взрослые, например, могут быть носителями инфекции, не болея при этом, поэтому гарантированно избежать контактов с больными не получится. Но это не значит, что нельзя снизить риск заражения. Во-первых, мойте руки чаще, особенно после похода в туалет и после возвращения с улицы. Обязательно делайте это сами и приучите ребенка.
Ранее мы писали о том, какие опасности подстерегают детей летом.
По материалам whealth.ru
инструкция по применению, аналоги, статьи » Справочник ЛС
Ацикловир – синтетический аналог пуриновых нуклеозидов. После того, как ацикловир поступает в инфицированные клетки, которые содержат вирусную тимидинкиназу, он фосфорилируется и становится монофосфатом ацикловира, который в дальнейшем при участии клеточной гуанилаткиназы синтезируется в дифосфат, а потом и в трифосфат. Этот трифосфат воздействует на вирусную ДНК-полимеразу, включаясь в цепочку ДНК вируса и вызывая обрыв цепи, и блокирует последующую репликацию ДНК вируса, не повреждая клетки хозяина. Ацикловир ингибирует in vivo и in vitro репликацию следующих герпесвирусов человека: Varicella zoster, 1 и 2 тип Herpes simplex, цитомегаловирус, вирус Эпштейна-Барр. При повторном использовании ацикловира или продолжительной терапией у пациентов с выраженным дефицитом иммунитета формируется устойчивость вирусов Varicella zoster и Herpes simplex к ацикловиру. Во многих клинических изолятах, которые были получены от ацикловир-резистентных пациентов, наблюдался относительный дефицит вирусной тимидинкиназы, или нарушение структуры ДНК-полимеразы или вирусной тимидинкиназы. При герпесе ацикловир не допускает формирование новых элементов сыпи, уменьшает возможность кожной диссеминации и осложнений со стороны внутренних органов, уменьшает в острой фазе при опоясывающем герпесе боль, ускоряет образование корок. Также имеет иммуностимулирующее действие. При употреблении внутрь ацикловир частично всасывается из желудочно-кишечного тракта, биодоступность в среднем равна 20%, не зависит от формы лекарства, уменьшается при увеличении дозы; на всасывание ацикловира пища значимого влияния не оказывает. При приеме внутрь каждые 4 часа по 200 мг ацикловира у взрослых концентрация в крови — 0,4 – 0,7 мкг/мл.
При повторном использовании ацикловира или продолжительной терапией у пациентов с выраженным дефицитом иммунитета формируется устойчивость вирусов Varicella zoster и Herpes simplex к ацикловиру. Во многих клинических изолятах, которые были получены от ацикловир-резистентных пациентов, наблюдался относительный дефицит вирусной тимидинкиназы, или нарушение структуры ДНК-полимеразы или вирусной тимидинкиназы. При герпесе ацикловир не допускает формирование новых элементов сыпи, уменьшает возможность кожной диссеминации и осложнений со стороны внутренних органов, уменьшает в острой фазе при опоясывающем герпесе боль, ускоряет образование корок. Также имеет иммуностимулирующее действие. При употреблении внутрь ацикловир частично всасывается из желудочно-кишечного тракта, биодоступность в среднем равна 20%, не зависит от формы лекарства, уменьшается при увеличении дозы; на всасывание ацикловира пища значимого влияния не оказывает. При приеме внутрь каждые 4 часа по 200 мг ацикловира у взрослых концентрация в крови — 0,4 – 0,7 мкг/мл. При внутривенном капельном введении у взрослых максимальная концентрация через час после введения в дозах 2,5; 5; 10 мг/кг составляла 5,1; 9,8; 20,7 мкг/мл соответственно. Минимальная концентрация через 7 часов после введения соответственно 0,5; 0,7 и 2,3 мкг/мл. У детей старше 1 года эти значения при инфузии 250 и 500 мг/м2 были такими же как у взрослых при 5 и 10 мг/кг соответственно. У младенцев до 3 месяцев при введении капельно в течение часа 10 мг/кг каждые 8 часов максимальная концентрация равна 13,8 мкг/мл, минимальная — 2,3 мкг/мл. С белками ацикловир связывается плохо 9 – 33 %. Проходит через плацентарный, гематоэнцефалический барьеры, в грудное молоко, хорошо проникает в ткани, органы и жидкости организма (обнаруживается в головном мозге, почках, печени, легких, водянистой влаге, слезной жидкости, кишечнике, мышцах, селезенке, матке, слизистой оболочке и секрете влагалища, сперме, спинно-мозговой жидкости, содержимом герпетических пузырьков). В печени под действием ферментов (алкоголь — и альдегиддегидрогеназа, альдегидоксидаза) подвергается метаболизму с образованием неактивных метаболитов.
При внутривенном капельном введении у взрослых максимальная концентрация через час после введения в дозах 2,5; 5; 10 мг/кг составляла 5,1; 9,8; 20,7 мкг/мл соответственно. Минимальная концентрация через 7 часов после введения соответственно 0,5; 0,7 и 2,3 мкг/мл. У детей старше 1 года эти значения при инфузии 250 и 500 мг/м2 были такими же как у взрослых при 5 и 10 мг/кг соответственно. У младенцев до 3 месяцев при введении капельно в течение часа 10 мг/кг каждые 8 часов максимальная концентрация равна 13,8 мкг/мл, минимальная — 2,3 мкг/мл. С белками ацикловир связывается плохо 9 – 33 %. Проходит через плацентарный, гематоэнцефалический барьеры, в грудное молоко, хорошо проникает в ткани, органы и жидкости организма (обнаруживается в головном мозге, почках, печени, легких, водянистой влаге, слезной жидкости, кишечнике, мышцах, селезенке, матке, слизистой оболочке и секрете влагалища, сперме, спинно-мозговой жидкости, содержимом герпетических пузырьков). В печени под действием ферментов (алкоголь — и альдегиддегидрогеназа, альдегидоксидаза) подвергается метаболизму с образованием неактивных метаболитов. Главный путь выведения через почки. В неизмененном виде при приеме внутрь выводится 14%, при введении внутривенно — 45–79%. Главный метаболит, который обнаруживается в моче, — 9-карбоксиметоксиметилгуанин. Меньше 2% выводится с калом, в следовых количествах можно определить в выдыхаемом воздухе. Время полувыведения при использовании внутрь у взрослых — 2,5–3,3 часа, при внутривенном введении у взрослых – 2,9 часа, от 1 года до 18 лет — 2,6 часа, до 3 месяцев — 3,8 часа. При хронической почечной недостаточности время полувыведения увеличивается до 19,5 часов, при проведении гемодиализа — 5,7 часа, при постоянном амбулаторном перитонеальном диализе — 14–18 часов. Однократный сеанс гемодиализа в течение 6 часов уменьшает концентрацию ацикловира на 60%, при перитонеальном диализе (также однократном) клиренс ацикловира существенно не меняется. При нанесении на кожу всасывание умеренное, уровень в сыворотке крови до 0,28 мкг/мл, при нарушении работы почек — до 0,78 мкг/мл. Глазная мазь хорошо и легко проходит через роговицу и создает лечебную концентрацию в жидкости глаза.
Главный путь выведения через почки. В неизмененном виде при приеме внутрь выводится 14%, при введении внутривенно — 45–79%. Главный метаболит, который обнаруживается в моче, — 9-карбоксиметоксиметилгуанин. Меньше 2% выводится с калом, в следовых количествах можно определить в выдыхаемом воздухе. Время полувыведения при использовании внутрь у взрослых — 2,5–3,3 часа, при внутривенном введении у взрослых – 2,9 часа, от 1 года до 18 лет — 2,6 часа, до 3 месяцев — 3,8 часа. При хронической почечной недостаточности время полувыведения увеличивается до 19,5 часов, при проведении гемодиализа — 5,7 часа, при постоянном амбулаторном перитонеальном диализе — 14–18 часов. Однократный сеанс гемодиализа в течение 6 часов уменьшает концентрацию ацикловира на 60%, при перитонеальном диализе (также однократном) клиренс ацикловира существенно не меняется. При нанесении на кожу всасывание умеренное, уровень в сыворотке крови до 0,28 мкг/мл, при нарушении работы почек — до 0,78 мкг/мл. Глазная мазь хорошо и легко проходит через роговицу и создает лечебную концентрацию в жидкости глаза. У мышей и крыс, которые в течение жизни получали ацикловир до 450 мг/кг/сут внутрь, канцерогенного воздействия не обнаружено. Ацикловир проявлял мутагенное воздействие в нескольких тестах: из 16 in vivo и in vitro тестов 5 тестов были положительными. У мышей на репродукцию и фертильность ацикловир не оказывал воздействия при применении внутрь 450 мг/кг/сут и у крыс при подкожном введении 50 мг/кг/сут. При высшей дозе (50 мг/кг/сут подкожно) у кроликов и крыс снижалось эффективность имплантации. Тератогенное воздействие ацикловира не было получено при исследовании на мышах 450 мг/кг/сут, внутрь, кроликах 50 мг/кг/сут, подкожно и внутривенно, крыс 50 мг/кг/сут, подкожно. Исследования канцерогенности ацикловира при наружном использовании не проводились. Нарушений сперматогенеза, морфологии или подвижности сперматозоидов у человека не зарегистрировано. Но высокие дозы 80 или 320 мг/кг/сут интраперитонеально у крыс, 100 или 200 мг/кг/сут внутривенно у собак вызывали асперматогенез и атрофию семенников.
У мышей и крыс, которые в течение жизни получали ацикловир до 450 мг/кг/сут внутрь, канцерогенного воздействия не обнаружено. Ацикловир проявлял мутагенное воздействие в нескольких тестах: из 16 in vivo и in vitro тестов 5 тестов были положительными. У мышей на репродукцию и фертильность ацикловир не оказывал воздействия при применении внутрь 450 мг/кг/сут и у крыс при подкожном введении 50 мг/кг/сут. При высшей дозе (50 мг/кг/сут подкожно) у кроликов и крыс снижалось эффективность имплантации. Тератогенное воздействие ацикловира не было получено при исследовании на мышах 450 мг/кг/сут, внутрь, кроликах 50 мг/кг/сут, подкожно и внутривенно, крыс 50 мг/кг/сут, подкожно. Исследования канцерогенности ацикловира при наружном использовании не проводились. Нарушений сперматогенеза, морфологии или подвижности сперматозоидов у человека не зарегистрировано. Но высокие дозы 80 или 320 мг/кг/сут интраперитонеально у крыс, 100 или 200 мг/кг/сут внутривенно у собак вызывали асперматогенез и атрофию семенников. Тестикулярные изменения не получены при внутривенном введении собакам 50 мг/кг/сут в течение 1 месяца или 60 мг/кг/сут внутрь на протяжении 1 года.
Тестикулярные изменения не получены при внутривенном введении собакам 50 мг/кг/сут в течение 1 месяца или 60 мг/кг/сут внутрь на протяжении 1 года.
Почему летом болит горло у детей
Если горло заболело летом, то родители считают это странным — ведь летом не холодно, нет мороза, нет риска переохладиться. Но на самом деле, лето — это как раз «золотое» время именно для болезней горла. И тому есть несколько причин:
1. Перепады температур. Именно летом наши ЛОР-органы более всего подвержены переохлаждению. Мы можем полдня провести под кондиционером, радуясь приятной прохладе, а потом выйти на солнце, и покрывшись УФ, вернуться обратно в приятную прохладную комнату. Вечером ребенок уже может пожаловаться на неприятные ощущения и першение в горле.
2. Герпангина. Это остро протекающая инфекция. Основные симптомом являются сильные боли в горле, мелкие язвочки на слизистой рта, которые могут быть в области миндалин и (или) нёба, высокая температура, интоксикация. Признаки — высокая температура, сильная интоксикация (головная боль, умеренные понос-рвота).
Признаки — высокая температура, сильная интоксикация (головная боль, умеренные понос-рвота).
Интересно, что ни к герпесу, ни к ангине это заболевание не имеет отношения. Вызывает герпангину — энтеровирус, ECHO и Коксаки. Герпангина не требует ни антибиотика, ни Ацикловира. Не существует специфической схемы лечения, проводится исключительно симптоматическое лечение. Оно направлено на снижение температуры и снятие болевого синдрома в горле и предупреждение обезвоживания. Также необходимо предупредить обезвоживание.
НО! Вирусы ECHO и Коксаки могут иметь, как изолированный признак-герпангину, так и несколько симптомов: герпангина+сыпь на ладошках и стопах (это называется «Рука-нога-рот»), но в этом случае поводом для обращения к врачу все таки является СЫПЬ.
3. Инфекционный мононуклеоз. А вот это может быть вызвано именно герпес-вирусами — как одним, так и сразу несколькими — 4,5,6 типа (вирусом Эпштейна- Барр, Цитомегаловирусом и вирусом 6 типа).
Ангина и боль в горле — это визитная карточка инфекционного мононуклеоза.
Инфекционный мононуклеоз, как правило, быстро не проходит, так же если на фоне симптоматического лечения, в течение 3 дней ребенку не лучше не тяните с обращением к врачу. При своевременной диагностике выздоровления проходит гораздо быстрее и без последствий для организма.
Обычно лето — это период детских вечеринок, когда дети собираются вместе и на этих мероприятиях дети много пьют воды из одноразовой посуды, которую сложно идентифицировать — чья она именно. Это и есть основной фактор, способствующим передаче этих герпетических инфекций.
- АНАЛИЗ. Иногда предлагают на 4-6 день заболевания сдать слюну (мазок слизистой) на обнаружение вирусов герпеса. Но это в любом случае не будет показательным, т.к герпинфекция (носительство) есть у 90% населения.
 Показательным в данной ситуации будет только анализ крови на выявление герпес-вируса и антител к нему (анализ на антитела к герпес-вирусам делается 2-3 дня).
Показательным в данной ситуации будет только анализ крови на выявление герпес-вируса и антител к нему (анализ на антитела к герпес-вирусам делается 2-3 дня).
4.Стрептококковая ангина вызывается бета-гемолитическим стептококком группы , то есть есть бактерией, следовательно своевременное назначение антибиотиков предупреждает ревматическую лихорадку, миокардит, гломерулонефрит. Для ранней диагностики этой ангины, которую можно выполнить в домашних условиях, в аптеках продается стрептотест. Он проводится в течении 5 минут, несложен в исполнении и, как правило, показывает наличие стрептококка, как причины ангины. Диагностировав стрептококковую ангину, врач обязательно вам назначит антибиотик, а также план диспансерного наблюдения.
Как облегчить боль в горле?
- «Мирамистин» — он бывает как в виде спрея, так и в виде раствора для полоскания. Обладает противомикробным и противовоспалительным действием, не повреждает клетки. Им можно полоскать им орошать зев 3-4 раза в сутки.

- Спрей «Тантум верде». Он обладает противовоспалительным и противомикробным действием. Его можно использовать 2-3 дня у детей с 2 лет.
- Можно рассовывать различные пастилки. Это «Граммидин НЕО «(у детей с 5 лет), «Лизобакт» (у детей с 3 лет), «Стрепсилс» (у детей с 5 лет). Дети младшего возраста просто разгрызают и глотают и постилки не успевают оказать нужное действие.
- Именно уменьшить боль помогут препараты с лидокаином (например, Стрепсилс с лидокаином), но у них есть возрастные ограничения. Как правило, детям до 6-8 лет, они не показаны.
- Восполняющий объем жидкости (если лихорадит при герпангине, при переохлаждении, стрептококковой ангине) — ромашковый чай. Также травяные овары можно использовать для полоскания — отвар коры дуба (он также обладает вяжущим действием и может немного уменьшить глоточные миндалины), шалфей (он есть также в виде пастилок для рассасывания).
Важно не только грамотное лечение, но и грамотный уход — обильное питье , легкое питание, не раздражающее слизистую горла. В первые 3 дня заболевания можно обходиться симптоматической терапией. Тут главная тактика — это наблюдение (при условии, что температура снижается после приема жаропонижающих и ребёнок — пьёт, а также нет токсикоза и «пылающего зева»
В первые 3 дня заболевания можно обходиться симптоматической терапией. Тут главная тактика — это наблюдение (при условии, что температура снижается после приема жаропонижающих и ребёнок — пьёт, а также нет токсикоза и «пылающего зева»
Татьяна Михайловна Лебедева, врач педиатр, инфекционист, к.м.н.
Вирус Коксаки — симптомы, лечение и профилактика
Вирусы Коксаки — это разновидность энтеровирусов и близкие родственники эховирусов (ECHO). Проявлений может быть множество, но основными признаками, как правило, является резкое ухудшение общего состояния, тошнота, рвота, понос и некоторые другие.
Заражение вирусом Коксаки может протекать с разной степенью тяжести, от легкого недомогания до опасных для жизни состояний. Безусловно, всегда лучше предупредить заболевание, чем после его лечить.
Вирус Коксаки — это разновидность энтеровирусов и близкие родственники эховирусов (ECHO). Проявлений может быть множество, но основными признаками, как правило, является резкое ухудшение общего состояния, тошнота, рвота, понос и некоторые другие.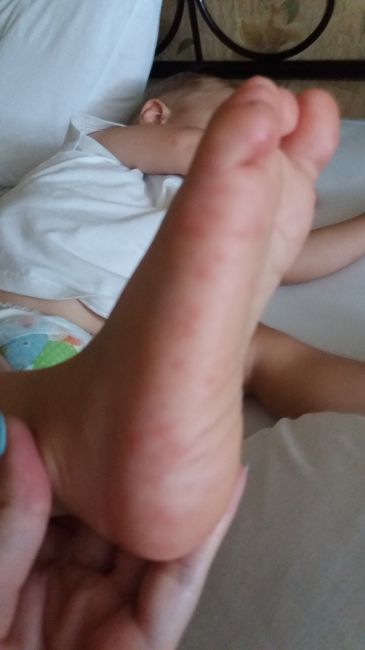
Этот вирус считается «детским», поскольку заболевают преимущественно дети от 3 до 10 лет. Однако иногда болзень встречается и у взрослых, сообенно если у них ослаблен иммунитет.
Вирус Коксаки — очень заразный РНК-вирус с отличной живучестью, и предпочитает он кислую среду желудка. Однако оседает не только в ЖКТ человека, его мишенью могут стать практические любые ткани и органы. Часто при инфицировании поражается нервная система. Но самым вероятным проявлением инфекции являются диарея, общая интоксикация, характерная сыпь. Заболевание характеризуется в основном благоприятным течением, тем не менее, в некоторых случаях развиваются опасные осложнения.
Какие существуют типы вирусов Коксаки и что они могут вызывать
Коксакивирусы разделены на две группы:
Исследователи наблюдали влияние этого вируса на только что появившихся на свет мышей.
Вирус Коксаки A приводил к травме мышц, параличу и смерти грызунов.
Вирус Коксаки типа B — к повреждению органов, менее тяжелым последствиям.![]() Науке известно более 24 различных серотипов вируса.
Науке известно более 24 различных серотипов вируса.
Вирусы типа А являются источником герпангины: болезненные пузырьки во рту, горле, в области рук, на ногах или же во всех этих областях. Эта болезнь имеет очень запоминающееся название: «руки, ноги, рот» (англ. HFMD — это общее название этой вирусной инфекции). Вирусом Коксаки A16 (CVA16) вызывается большинство случаев заболеваний с такой локализацией сыпи в США. Чаще всего это происходит у деток (в возрасте 10 лет и младше), но и взрослые вполне могут заболеть. Вирусом типа А также вызывается воспаление век и белой области глаз (конъюнктивит). Вирус Коксаки A6 (CVA6) становился причиной герпангины у младенцев.
Вирусы типа B являются причиной эпидемии плевродинии (лихорадка, легкая абдоминальная боль с головной болью, которая длится от двух до двенадцати дней и проходит). Эпидемическая плевродиния также называется болезнью Борнхольма. Известны целых шесть серотипов вируса Коксаки B (1-6). Интересно, что вирус Коксаки B4 даже рассматривается некоторыми учеными в качестве возможной причины диабета.
И тип А, и тип вирусов В может стать причиной менингита, миокардита и перикардита, но, чтобы предупредить панику, сразу скажем — такие вещи происходят редко. В этом отношении заболевание вирусом Коксаки похоже на ветрянку.
вирус Коксаки B4 под микроскопомКак можно заразиться вирусом Коксаки
Любые энтеровирусные инфекции считаются болезнями грязных рук, и вирус Коксаки — не исключение.
- Заразиться вирусом Коксаки можно от человека-носителя, причем как заболевшего, так и при отсутствии признаков заболевания.
- Распространяется вирус орально-фекальным путем – то есть, заносится в рот с грязными руками.
- Энтеровирусы, в том числе вирус Коксаки, попадая на слизистую рта, всасываются в кровь и по кровотоку оказываются в кишечнике, где и происходит размножение вируса и выход с каловыми массами.
- Вирус Коксаки может сохранять жизнеспособность во внешней среде достаточно долго, возможно заражение воздушно-капельным путем, через зараженные продукты, которые не прошли термическую обработку и даже воду.

Исход инфекции определяется видом вируса и личными особенностями организма больного:
- Человек выздоравливает полностью (уничтожаются все вирусные частицы).
- Процесс становится хроническим (нейроны и внутренние органы сохраняют вирус на неопределенное время).
- Больной становится вирусоносителем.
Как долго больные вирусом Коксаки являются заразными?
Больной наиболее заразен в течение первой недели, начиная от появления первых симптомов. Однако же жизнеспособные коксаки-вирусы были обнаружены на сроке трех недель от начала заболевания в респираторных трактах, а в фекалиях присутствовали даже до восьми недель, но за это время вирусы становились менее заразными.
Таким образом, человек остается заразным вирусом Коксаки несколько недель после выздоровления, хотя и не настолько сильно, как вначале заболевания.
Кто в группе риска заражения вирусом Коксаки
Считается, что дети до 3-месячного возраста защищены от этого энтеровируса, а после 10-12 лет практически все уже имеют за плечами опыт заражения, после которого вырабатывается устойчивый иммунитет.
Таким образом, в группу риска заражения вирусом Коксаки попадают дети старше 3 месяцев и до 12 лет, однако пик заболевания выпадает на период от 3 до 10 лет. Считается, что невозможно вырастить ребенка и ни разу не столкнуться с энтеровирусной инфекцией.
Кроме того, вирус Коксаки является опасным для ослабленных взрослых:
- беременных,
- лиц пожилого возраста,
- людей, перенесших только что другое острое заболевание или истощенных хроническим недугом,
- имеющих проблемы с иммунной системой и/или принимающих иммуносупрессоры (подавляющие иммунитет препараты).
Симптомы и признаки заражения вирусом Коксаки
Инкубационный период — от 2 до 10 дней, чаще всего заболевание проявляется на 3-4 день.
Начинается остро:
- поднимается температура 37-39 градусов и выше,
- больной чувствует слабость и сильное недомогание,
- может ощущаться боль в мышцах,
- частый признак — жалобы на головную боль.
Это признаки общей интоксикации, когда вирусы массово проникают в кровоток. Уже на следующий день проявляются характерные признаки вируса Коксаки:
Уже на следующий день проявляются характерные признаки вируса Коксаки:
- на слизистой рта и горла появляются мелкие пузырьки, возможно поражение миндалин.
- может покраснеть кожа, особенно в верхней части тела, и склеры.
- очень часто у детей увеличены и болезненны подчелюстные и шейные лимфоузлы.
- сыпь выступает на ладошках и стопах, причем она напоминает ветрянку по скорости распространения и виду – небольшие пузырьки, заполненные жидкостью. В отличие от ветрянки, сыпь не зудит и не распространяется по всему телу, хотя может появиться, например, на ягодицах, внутренней стороне предплечья и бедер.
- синдром рука-нога-рот – сыпь появляется одновременно на слизистой рта, ладонях и ступнях.
- больного тошнит и начинается сильный понос, до 5-10 раз в день. Стул водянистый, без примесей слизи или крови.
Также заражение вирусом Коксаки может протекать в нескольких более сложных и опасных формах.
1. Энтеровирусная экзантема.

Главный отличительный признак этой формы – сыпь на руках, груди и даже голове. Появляющиеся пузырьки лопаются с образованием корок. На этих местах может шелушиться и отслаиваться кожа. Одновременно у ребенка повышается температура тела. Это проявление болезни нередко путают с краснухой или ветряной оспой. Но проходит она, как и гриппоподобная форма, довольно быстро (от 3 до 5 дней) и без последствий. Такую разновидность еще часто называют «Бостонской лихорадкой», так как впервые ее описали после эпидемии в Бостоне в середине прошлого столетия.
2. Герпетическая ангина
Инкубационный период у такой инфекции 1–2 недели. В этом случае вирус поражает слизистую глотки. Признаки заболевания: высокая температура, слабость, боль в горле. Хоть и назвали эту форму ангиной, симптомов привычной большинству формы тонзиллита не наблюдается. Состояние усугубляется головной болью. Могут увеличиться лимфоузлы и начаться насморк.
В отличие от классической ангины, на слизистой миндалин и ротовой полости появляются пузырьки с жидкостью. Через некоторое время они лопаются. При осмотре можно наблюдать скопление маленьких эрозий, покрытых белым налетом. Болезнь даже больше похожа на стоматит, чем на ангину. Все симптомы проходят примерно через неделю.
Через некоторое время они лопаются. При осмотре можно наблюдать скопление маленьких эрозий, покрытых белым налетом. Болезнь даже больше похожа на стоматит, чем на ангину. Все симптомы проходят примерно через неделю.
3. Геморрагический конъюнктивит
Развивается молниеносно – от момента заражения до первых признаков проходит не более 2-х дней. Эта форма инфекции характеризуется ощущением песка в глазах, болью, светобоязнью, слезотечением, отечностью век, многочисленными кровоизлияниями, гнойными выделениями из глаз. Обычно вначале поражается один глаз, затем симптомы появляются и в другом глазу. При этом чувствует себя больной относительно неплохо. Болезнь продолжается в течение двух недель.
4. Кишечная форма вируса Коксаки
Симптомы типичные для кишечных инфекций: понос темного цвета (до 8 раз в сутки), рвота. Состояние усугубляется болью в животе, лихорадкой. У маленьких детей, кроме кишечной симптоматики, может начаться насморк, заболеть горло. Обычно диарея продолжается от 1 до 3 дней, полное восстановление кишечных функций происходит через 10–14 дней.
Обычно диарея продолжается от 1 до 3 дней, полное восстановление кишечных функций происходит через 10–14 дней.
5. Полиомиелитоподобная форма
Все проявления как при полиомиелите. Но в отличие от него параличи развиваются молниеносно, не такие тяжелые, пораженные мышцы восстанавливаются быстро. При этой форме, как и при других, могут отмечаться все классические симптомы поражения вирусом Коксаки: сыпь, лихорадка, диарея.
6. Гепатит
Вирус Коксаки может атаковать клетки печени. Орган увеличивается в размерах, отмечается чувство тяжести в правом боку.
7. Плевродиния
Болезнь проявляется в виде мышечных поражений. При оседании вируса в мышцах развивается миозит. Боль отмечается в разных частях тела. Очень часто болезненные проявления локализуются в межреберных мышцах. В этом случае может затрудняться дыхание, однако плевра не повреждается, несмотря на название «плевродиния». При ходьбе или выполнении каких-то других движений боли усиливаются. Обычно они носят волнообразный характер (повторяются через определенный промежуток времени). Поэтому иногда эту форму заболевания называют «чертовой схваткой». Несколько дней может держаться температура. К счастью, эта форма встречается довольно редко.
Поэтому иногда эту форму заболевания называют «чертовой схваткой». Несколько дней может держаться температура. К счастью, эта форма встречается довольно редко.
8. Нарушения в работе сердца
Могут развиться эндокардит, перикардит, миокардит. Отмечаются боль в груди, слабость. Болезнь развивается при заражении вирусами типа В. Очень тяжелая форма. Может понизиться артериальное давление, повыситься температура, ребенку постоянно хочется спать. Также часты проявления тахикардии, одышки, аритмии, отеков и увеличения печени. Если поражается ЦНС, то наблюдаются судорожные приступы. Ребенок может погибнуть буквально через несколько часов после возникновения первых признаков. Такая форма инфекции часто развивается у новорожденных, но может появиться у старших детей и у взрослых.
9. Серозный менингит
По-другому этот вид менингита называют вирусным, так как возникает в результате вирусного поражения. Вызывать его могут различные вирусы, в том числе и вирус Коксаки. При развитии заболевания поражаются мозговые оболочки. Менингит характеризуется:
Менингит характеризуется:
- Острым началом;
- Лихорадкой;
- Мышечными болями и судорогами;
- Общим недомоганием;
- Отсутствием аппетита;
- Болью в животе и диареей;
- Болью в горле, кашлем, насморком;
- Сонливостью;
- Обмороками;
- Парезами.
Менее выраженной клиническая картина становится через 3–5 дней. Вовремя выявленный и правильно пролеченный серозный менингит проходит без осложнений.
Возможные осложнения
Считается, что заражение вирусом Коксаки и эховирусом не опасно для ребенка или взрослого, и в подавляющем большинстве случаев проходит без последствий при правильном уходе.
Однако, проявления энтеровирусов настолько многообразны, что вероятность осложнений существует всегда.
Многое зависит от разновидности вируса Коксаки (группы А и В), концентрации и везения. Опасность обезвоживания существует всегда, когда у больного повышается температура и понос. Чем младше ребенок, тем опаснее для него обезвоживание и выше его вероятность. В любом случае, диагноз должен ставит врач, а так же назначать соответствующее лечение. К счастью, в подавляющем большинстве случаев болезнь проходит без последствий и без госпитализации.
В любом случае, диагноз должен ставит врач, а так же назначать соответствующее лечение. К счастью, в подавляющем большинстве случаев болезнь проходит без последствий и без госпитализации.
Важно: антибиотиками вирусные инфекции не лечат! Более того, они могут значительно ухудшить состояние больного, особенно — ребенка. Антибактериальные препараты врач может назначить, если к вирусной инфекции присоединилась бактериальная.
В основном инфицирование вирусом Коксаки проходит без осложнений. Но в некоторых случаях заболевание имеет последствия. Самые тяжелые из них:
- Менингит;
- Энцефалит;
- Паралич;
- Сердечная недостаточность;
- Диабет инсулинозависимый.
Лечение вируса Коксаки
Если заболевание протекает без осложнений, то лечат его так же, как и обычные ОРВИ. В основном достаточно пролечиться в домашних условиях.
В то же время, симптоматическое лечение все же нужно. Средства, чтобы снизить температуру, унять зуд — антигистаминные, боль в горле — спреи, леденцы и пр. Рекомендуется предотвращать обезвоживание употреблением жидкости, однако соки, морсы, а также кислые продукты, могут раздражать язвочки во рту. На помощь придет прохладное молоко, которое поможет успокоить эту боль и смягчит горло. Полезно пить ромашковый прохладный чай, а также заваривать ромашку в молоке.
Рекомендуется предотвращать обезвоживание употреблением жидкости, однако соки, морсы, а также кислые продукты, могут раздражать язвочки во рту. На помощь придет прохладное молоко, которое поможет успокоить эту боль и смягчит горло. Полезно пить ромашковый прохладный чай, а также заваривать ромашку в молоке.
В некоторых случаях вирус Коксаки путают по клиническим проявлениям с герпесом либо бактериальной ангиной и назначают соответственно противогерпетический ацикловир и антибиотики. Нужно знать, что ацикловир совершенно не помогает при энтеровирусе Коксаки, а вот повредить организму может, т.к. является гепатотоксичным.
сыпь при заражении вирусом КоксакиСрочный вызов врача необходим в случае обнаружения:
1. Бледности кожных покровов;
2. Появления синевы на теле, около ушей, между пальцами;
3. Возникновения признаков обезвоживания: вялости, сухости губ, уменьшения мочеиспускания, повышенной сонливости, бреда, головокружения;
4. Резкой головной боли;
5. Отказа от еды;
Отказа от еды;
6. Долгой лихорадки.
При тяжелом развитии инфекции необходима срочная госпитализация. Относительно редкие осложнения коксакивирусных инфекций (например, сердечная или головная инфекция) требуют специального индивидуального лечения, которое назначает инфекционист и зачастую в условиях стационара.
Какие специалисты лечат вирус Коксаки
При появлении симптомов инфекции обращаются к педиатру, терапевту и/или инфекционисту, если лечащий врач посчитал это необходимым.
Обычно инфекцию Коксаки диагностируют по их клиническому проявлению — по симптомам. Болезненные пузырьки — обычно на руках, ногах и во рту (около рта) в сочетании с лихорадкой — эти симптомы считаются основанием для диагностики инфекции коксакивируса. Анализы на вирус Коксаки дороги, результаты приходят ориентировочно через 10 дней, за это время пациент успевает выздороветь и приступить к обычной деятельности.
Как предупредить заражение: профилактика вируса Коксаки
На сегодняшний день вакцины от вируса Коксаки, впрочем, как и от других энтеровирусов, не получено. Единственная профилактика – соблюдение личной гигиены. Но поскольку основным путем передачи вируса является все-таки воздушно-капельный, то и этот способ – не панацея.
Единственная профилактика – соблюдение личной гигиены. Но поскольку основным путем передачи вируса является все-таки воздушно-капельный, то и этот способ – не панацея.
В целом, если в населенном пункте уже много заболевших, врачи рекомендуют поменьше находиться в местах скопления людей, регулярно мыть руки, пить достаточно жидкости, хорошо высыпаться и полноценно питаться — это все возможные способы профилактики вируса Коксаки.
Беременным женщинам нужно проявить бдительность особенную и избегать контакта с детьми (или взрослыми) с Коксаки-инфекцией. Некоторые исследования показывают, что вирус может неблагоприятно действовать на малыша.
Выздоровевший человек имеет иммунитет к конкретному типу вируса Коксаки, однако это не защищает его от заражения другими типами. Например, человек может стать иммунным к коксакивирусу типа B4, но все-таки он будет восприимчивым ко всем другим типам коксакивирусов (например, CVA16). Кроме этого, есть и другие вирусы, такие как энтеровирус 71 и кишечные вирусы человека (ECHO), которые все так же могут вызывать симптомы рука-нога-рот. Некоторые люди ввиду этого могут иметь множественные инфекции с симптомами сыпи в этих областях. В то же время, известно, что повторяющиеся инфекции происходят редко.
Некоторые люди ввиду этого могут иметь множественные инфекции с симптомами сыпи в этих областях. В то же время, известно, что повторяющиеся инфекции происходят редко.
Доктор Комаровский про вирус Коксаки
по материалам moirebenok.ua
Мнение редакции может не совпадать с мнением автора статьи.
Смолян атакует вирус Коксаки? | Быстрые новости Смоленска «SmolDaily»
Федеральный телеканал трубит о шествии вируса по регионам Российской Федерации. Отпускной сезон завершается и вместе с ним приходят новые проблемы.
«НТВ» сообщает о вспышке вируса сразу в нескольких субъектах страны:
— В частности, диагноз «вирус Коксаки» российские врачи только в последние дни поставили больным в Башкортостане и на Ямале, в Смоленской и Оренбуржской областях.
А в Сургуте эут опасную инфекцию подозревают сразу у 50 детей, — заявляет телеканал.
Отметим, накануне пользователи группы Вконтакте «#DSN | Подслушано Десногорск» бурно обсудили тему вируса и рассказали, что уже сталкивались с ним.
— Мы живём в Смоленске, но тоже переболели. Этот вирус не Турецкий, просто чаще всего его привозят оттуда. Переболел старший ребенок и супруг. Остальные пока держатся. Сын отделался легко: пару дней температура и после этого сыпь. Муж слег на неделю, три дня высокая температура, сыпь обильная, но не чесалась, а болела, на ноги встать не мог, — поделилась смолянка Анна Туркова.
— У нас сначала высыпало вокруг рта, ночь температура поднялась и на пятках высыпало. Чесалась всю ночь, потом до обеда температура была, пока доехали до больницы высыпало ладошки. Ну, а потом всё на спад пошло, сыпь начала засыхать. Теперь на ладошках и ступнях кожа слазит. Говорят, ничем не лечить, только обильное питьё. Нам выписали ацикловир таблетки, фукацол мазать и всё, — рассказала Тина Милютина.
Смолян спасают от Коксаки
Общество
20.02.2021, 09:22
Какой район стал лидером по числу заражённых COVID-19 за сутки
В Смоленской области сегодня, 20 февраля, выявили 113 случаев заражения коронавирусом. По данным регионального Оперштаба карта распространения вируса выглядит так:
Общество
20.02.2021, 08:52
В выходной день ГИБДД устроит «сплошные проверки» на двух улицах Смоленска
В воскресенье, 21 февраля, в Смоленске наряды сотрудников ГИБДД проведут «сплошные проверки» водителей транспортных средств. Так, по улице Багратиона и…
Общество
20. 02.2021, 07:58
02.2021, 07:58
В Смоленской области провели больше 335 тысяч тестов на COVID-19
Напомним, сегодня, 20 февраля, в Смоленской области зарегистрировали 25 519 случаев заболевания COVID-19 их них за сутки — 113. Всего по…
Общество
20.02.2021, 07:11
Смолянка с помощью федерального канала смогла встретиться с брошенной дочерью
Наталья Наумова из Смоленщины больше 14 лет искала свою дочь. Женщина рассказала, что познакомилась с её отцом в 2002-м году….
Общество
20.02.2021, 06:27
На Смоленщину надвигается потепление
В воскресенье, 21 февраля, на территории Смоленской области ожидают облачную погоду с прояснениями. Ночью пройдёт небольшой снег, днём также временами…
Общество
20. 02.2021, 05:45
02.2021, 05:45
Ярцевский полицейский стал пособником в продаже незаконных сигарет
Замчальника Ярцевского МО МВД помогал своим знакомым распространять немаркированные иностранные сигареты. Сотрудник полиции предоставлял своим знакомым служебную информацию о готовящихся…
Общество
20.02.2021, 04:56
В смоленском отделении Фонда соцстрахования назначили управляющего
С 19 февраля должность управляющего Смоленским региональным отделением Фонда социального страхования заняла Татьяны Алимова. Как рассказали в региональном ФСС РФ,…
Общество
20.02.2021, 04:29
В Демидовском районе 23 медикам, работающим с заражёнными COVID-19, не выплачивали отпускные
В прошлом году медработникам, участвовавшим в оказании медицинской помощи заражённым COVID-19, предоставляли доплаты, в том числе к отпускным выплатам….
Общество
20.02.2021, 03:43
После смертельного ДТП на трассе в Вяземском районе возбудили уголовное дело
Напомним, страшная авария произошла в пятницу, 19 февраля, на 222-м км федеральной автодороги «Москва – Минск». Легковушка протаранила грузовой автомобиль….
Общество
20.02.2021, 02:55
Креативные смоляне превратили сугроб в полицейскую машину
Последствия мощных снегопадов пробудили в смолянах творческую активность. Традиционные снеговики уже не так привлекают внимание. Горожане поделились фотографией вылепленной из…
Общество
20.02. 2021, 02:31
2021, 02:31
«Приехал из Франции». В Руднянском районе иностранец пешком незаконно пересёк границу
Мужчину задержали в районе деревне Стаи. Как выяснилось, он является гражданином Франции и незаконно находился в пограничной зоне. Иностранец прибыл…
Общество
20.02.2021, 01:49
В Краснинском районе оштрафовали на 200 тысяч мужчину, незаконно регистрирующего граждан
С апреля 2018 по январь прошлого года мужчина фиктивно зарегистрировал и поставил на миграционный учёт более 20 иностранцев и россиян…
Общество
20.02.2021, 01:15
Субботний Смоленск погряз в пробках
Сегодня, 20 февраля, в рабочую субботу областной центр стоит в многочисленных пробках. Смоляне сообщают, что заторы возникают из-за небольших ДТП,…
Смоляне сообщают, что заторы возникают из-за небольших ДТП,…
Общество
20.02.2021, 12:20
В Смоленске авария с троллейбусом затруднила движение по перекрёстку
Сегодня, 20 февраля, на улице Кирова произошла авария с троллейбусом. Очевидцы сообщают, что электротранспорт въехал в легковушку. Из-за ДТП движение…
Общество
20.02.2021, 11:39
В Смоленской области 9 местных жителей с COVID-19 умерли за сутки
Сегодня, 20 февраля, в Смоленской области вновь зафиксировали летальные случаи с COVID-19. По данным федерального Оперштаба, сразу 9 смолян с…
Герпетическая (герпесная) ангина: Кто попадает под группу риска данного заболевания?,Стадии болезни,Осложнения герпесной ангины
Для герпетической ангины характерна выраженная сезонность. Заражение обычно происходит воздушно-капельным либо фекально-оральным путем. Когда случается герпесная ангина у детей, причины во многих случаях кроются в несоблюдении базовых принципов личной гигиены. То есть, чтобы заразиться, ребенку достаточно вовремя не помыть руки. Также герпесная ангина может оказаться сопутствующим заболеванием на фоне активизации аденовируса либо гриппа. Чаще всего герпесной ангиной болеют дети с недостаточно сильной иммунной системой.
Заражение обычно происходит воздушно-капельным либо фекально-оральным путем. Когда случается герпесная ангина у детей, причины во многих случаях кроются в несоблюдении базовых принципов личной гигиены. То есть, чтобы заразиться, ребенку достаточно вовремя не помыть руки. Также герпесная ангина может оказаться сопутствующим заболеванием на фоне активизации аденовируса либо гриппа. Чаще всего герпесной ангиной болеют дети с недостаточно сильной иммунной системой.
Из-за того, что данные высыпания имеют своеобразную схожесть с герпетическими инфекциями, данному заболеванию и было дано название герпетическая ангина. По существу, данное заболевание представлено видом простой ангины, вызванной специфической вирусной инфекцией под названием Коксаки. Но имеется у нее и определенный ряд особенностей.
Распознать герпесную ангину поможет наличие на слизистых оболочках маленьких язвочек, окруженных кольцом гиперемии. Размер пузырьков — от 2 до 4 мм, они прозрачные, с сероватой или белой серединкой. Располагаться они могут на миндалинах, мягком небе, языке. Иногда они возникают на ладонях и стопах. Когда пузырьки вскрываются, появляются болезненные ощущения.
Располагаться они могут на миндалинах, мягком небе, языке. Иногда они возникают на ладонях и стопах. Когда пузырьки вскрываются, появляются болезненные ощущения.
Заболевание передается от ребенка к ребенку в школах и дошкольных учреждениях. Что касается возраста, то чаще всего болеют герпесной ангиной дети от 3 до 10 лет. Тем не менее, заболеть может и совсем маленький ребенок, и подросток, и взрослый.
Кто попадает под группу риска данного заболевания?
Чаще всего врасплох данная инфекция застает детей. Это объясняется тем, что ребенок в первые же годы своей жизни имеет высокие шансы заразиться из-за распространенности в мире вируса-возбудителя и возможность контакта с человеком, который переносит данную инфекцию, является очень высокой. Первое заболевание в своем проявлении наиболее яркое, наблюдаются практически все характерные для герпесной ангины симптомы, нередко сопровождающиеся разного рода осложнениями. Переболевший организм получает стойкий иммунитет на всю жизнь, что сводит шанс заболеть еще раз к минимуму.
Не исключением является и появление такого заболевания, как герпесная ангина у взрослых. Такое может случиться при искусственно подорванном иммунитете, в период различного рода терапий, или же заражение может оказаться и первичным, что, однако, менее вероятно. Герпетическая ангина у взрослых имеет более легкую форму по сравнению с детской. Ее время протекания и симптомы меньше.
Наибольшие трудности возникают при заболевании этим вирусом младенцев, которые еще не достигли года. Но и частота заражения этой группы населения невелика из-за узкого круга его общения и врожденного иммунитета.
Наиболее уязвимыми оказываются дети в годы от четырех до десяти. Они – та группа населения, которая как раз переходит в этап знакомства с окружающим миром и окружающими людьми. И это уменьшает шанс ограждения их от переносчиков инфекции, с учетом того, что сам носитель заболевания может быть не осведомлен об этом. Возраст – не служит показателем для диагностики заболевания, так как специфические симптомы дают возможность легко выявить инфекцию.
Герпесная ангина – симптомы и отличительные признаки
Герпесная ангина у взрослых и детей начинается с повышения температуры и сопровождается чувством недомогания. Температура повышается резкими темпами. Будучи оптимальной, она может через несколько часов показать на градуснике отметку в 39 градусов. Затем герпетическая ангина у взрослых и детей продолжает проявляться в виде воспалений, появившихся в горле и во рту – красная сыпь образовывается на слизистых покровах. А уже через несколько часов наблюдается превращение каждой красной точки в маленький пузырек с жидкостью. Как и при герпесе, по прошествии пару дней на смену пузырькам приходят болезненные маленькие язвы, образовавшиеся из лопнувших пузырьков. Они распространяются на основание неба и поверхность миндалин, тем самым усложняя прием воды и пищи.
На вид язвы выглядят, как гноящиеся ранки, но вскрыть их, чтобы удалить гной, – не представляется возможным. Только пузырек разрывается, и это место покрывается фиброзной, весьма плотной тканью.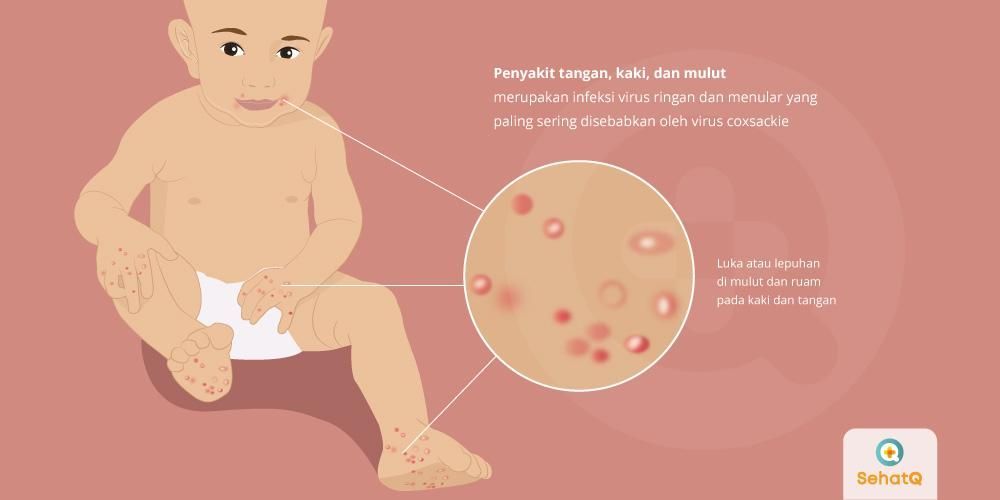
Самые распространенные признаки заболевания:
- температура вначале повышается незначительно, а потом возрастает до 39-40 градусов;
- возникают болезненные ощущения в горле, мышцах, животе, головные боли;
- появляются трудности с глотанием;
- в области лимфатических узлов на шее отмечается болезненность;
- возможны тошнота и потеря аппетита.
Если герпесной ангиной заболел ребенок до 4 лет, то боли в горле может не быть. Однако малыш при этом страдает из-за тошноты и колик, в результате начинает отказываться от еды.
Для больного на протяжении всего времени протекания болезни характерно чрезмерное слюноотделение, потому что соответствующие рецепторы раздражены, а в полости рта наблюдаются сильные болезненные ощущения, не дающие проглатывать твердую еду. С появлением высокой температуры у больного появляется также головная боль, тошнота, в некоторых случаях понос, боли в области живота и боли мышц. Дети, которым не исполнился год, могут испытывать судороги.
Также отличительной особенностью этой инфекции служат увеличенные лимфатические узлы, которые оказываются в таком состоянии не только в области шеи и горла, но и на всем теле. Большинство узлов, подвергшихся воспалению, могут начать болеть.
Постепенно признаки заболевания приходят к ослаблению, и уже через некоторое время от них не остается и следа. В основном со времени появления температуры и до исчезновения всех симптомов проходит приблизительно неделя, на протяжении которой зараженный выступает в качестве опасного распространителя инфекции.
Медицинские работники имеют свой универсальный способ распознавания данного вида ангины – на 1-й и 3-й день имеются два характерных пика возрастания температуры. Другие же виды ангины имеют только один такой пик. Ну, наибольшую точность относительно диагноза можно узнать по анализах на исследования сыворотки крови, которое позволит обнаружить наличие характерных для вируса антител.
Стадии болезни
С момента проникновения возбудителя в организм начинается инкубационный период. Этот этап, длящийся от 6 до 20 суток, характеризуется отсутствием симптоматики.
Этот этап, длящийся от 6 до 20 суток, характеризуется отсутствием симптоматики.
Далее начинается период нарастания симптомов, которые будут подробно описаны ниже. Обычно проявляются они у больного очень резко.
Далее следует период угасания симптомов и болезнь проходит. При нормальном течении заболевания и лечении это занимает от 7 до 12 дней.
Герпесная ангина – лечение и профилактика
Можно назвать данный вид ангины вполне простой болезнью, которую обязательно стоит перенести. Главное не подойти к инфекции безответственно, чтобы потом не появились уже серьезные осложнения. Обострение может привести к тому, что период болезни сильно увеличиться и будет проходить более болезненно.
Данный вид ангины, как и герпес, еще не имеет лекарств, позволяющих раз и навсегда избавиться в организме от вируса Коксаки. Можно сказать, что острой необходимости в этом и нет благодаря тому, что человеческий организм имеет свойство вырабатывать иммунитет пожизненно к этой инфекции.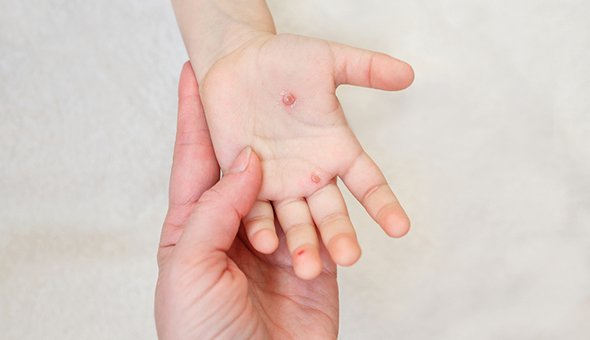 Нужно оказать помощь лишь при первой воспалительной реакции. Но само лечение герпетической ангины необходимо производить в обязательном порядке, дабы избежать осложнений. Чаще всего врачи, которые занимаются лечением данной инфекции (отоларинголог, педиатр, семейной врач), для ослабления симптомов и сокращения периода протекания, пользуются следующим способами:
Нужно оказать помощь лишь при первой воспалительной реакции. Но само лечение герпетической ангины необходимо производить в обязательном порядке, дабы избежать осложнений. Чаще всего врачи, которые занимаются лечением данной инфекции (отоларинголог, педиатр, семейной врач), для ослабления симптомов и сокращения периода протекания, пользуются следующим способами:
- применение препаратов противовоспалительного характера, которые способны повысить тонус организма.
- лекарства, позволяющие снизить раздражение слизистых оболочек и снять боль;
- антигистаминные лекарства, которые своим действием снимают отеки;
- разные виды антисептических средств, которые предотвратят вторичные инфекции.
На все время лечения герпесной ангины необходимо придерживаться изоляции и постельного режима. Больной должен как можно чаще принимать жидкость, восполнять нехватку витамин витаминными комплексами, употреблять чай с лимоном или же настойку, сделанную из шиповника. Кроме того лечение герпетической ангины сопровождается полосканием, проводимым каждый час. В качестве жидкости для полоскания необходимо применять отвары лекарственных трав, например, шалфея, календулы, ромашки, эвкалипта. Отвар должен быть остуженым. Нельзя ни в коем случае при данном виде ангины пользоваться прогреванием горла. Так вы только усугубите положение, размножив и распространив вирусную инфекцию по всему организму.
В качестве жидкости для полоскания необходимо применять отвары лекарственных трав, например, шалфея, календулы, ромашки, эвкалипта. Отвар должен быть остуженым. Нельзя ни в коем случае при данном виде ангины пользоваться прогреванием горла. Так вы только усугубите положение, размножив и распространив вирусную инфекцию по всему организму.
Специальных профилактических средств против данного заболевания нет, но случаи вирусных инфекций показывают, что необходимо выполнить основные требования гигиены, ограничить свое общение с заболевшим человеком, если есть возможность, то меньше посещать общественные места по время пиков ОРЗ. Самим больным на период болезни и на протяжении двух недель после выздоровления необходимо быть дома, хорошо проветривать помещение и обзавестись отдельной посудой.
Обязательно необходимо заботиться о функциях защиты своего организма и укреплять иммунную систему. Это даст возможность, столкнувшись с болезнью, перенести ее в более короткий срок и с минимальными трудностями.
Если вы или ваш ребенок заболели герпесной ангиной и врач прописал необходимые медикаменты для ее лечения, поиск лекарств в аптеках можно совершить онлайн — через наш сайт. В специальном каталоге можно узнать любую информацию о препаратах, в том числе полный состав и цены в разных учреждениях.
Осложнения герпесной ангины
Возбудитель болезни склонен к поражению нервной ткани. Эта его особенность может стать причиной серьезного заболевания под названием серозный менингит. Возможны и другие осложнения, в частности:
- миокардит;
- поражения печени;
- энцефалит;
- некроз мышечной ткани (случается очень редко).
Конъюнктивит
Конъюнктивит
Конъюнктивит — воспаление конъюнктивы, составляет 30% всей глазной патологии; некоторые конъюнктивиты передаются воздушно-капельным путём и обусловливают эпидемические вспышки.
Классификация • По этиологии — вирусный, бактериальный, хламидийный, аллергический, обусловленный термическим или химическим раздражением • По течению — острый и хронический.
Этиология • Бактерии •• Staphylococcus aureus •• Streptococcus pneumoniae •• Haemophilus influenzae •• Neisseria gonorrhoeae •• Neisseria meningitidis •• Редко другие виды стрептококков, Pseudomonas, Branhamella catarrhalis, E. coli, Klebsiella, Proteus, Corynebacterium diphtheriae, Mycobacterium tuberculosis, Treponema pallidum • Вирусы •• Аденовирусы типов 3, 4, 7 (острая фарингоконъюнктивальная лихорадка) •• Аденовирусы типов 8 и 19 (эпидемический кератоконъюнктивит) •• Herpes simplex •• Herpes zoster •• Вирус Коксаки, тип А28 •• Возбудитель контагиозного моллюска •• Вирус ветряной оспы •• Вирус кори •• Энтеровирус типа 70 (конъюнктивит геморрагический энтеровирусный) • Хламидии •• Chlamydia trachomatis •• Chlamydia oculogenitalis • Аллергены различной этиологии • Химические и физические раздражители •• Вещества, применяемые на производстве и в быту •• Дым (в т.ч. табачный) •• УФО (солнечный свет, особенно отражённый от снега) • Другие виды конъюнктивитов •• Риккетсии, грибки, простейшие •• Заболевания щитовидной железы, подагра, карциноид, саркоидоз, псориаз.
Клиническая картина
• Общие симптомы •• Изменения конъюнктивы — наиболее часто возникают отёчность и гиперемия. Возможно появление кровоизлияний, инфильтрации, формирование гранулём, сосочковых разрастаний, лимфоидных фолликулов, эрозирование и др. •• Ощущение инородного тела в глазу •• Жжение, зуд, слезотечение •• Светобоязнь, иногда блефароспазм •• Наличие выделений из конъюнктивального мешка; характер выделений варьирует (чаще всего гнойный, иногда серозный, слизистый или геморрагический). Часто основной симптом конъюнктивита — невозможность размокнуть утром веки вследствие склеивания их отделяемым •• Возможно развитие предушной лимфаденопатии •• Снижение остроты зрения при наличии осложнений (например, аденовирусный или язвенный кератит).
• Бактериальный конъюнктивит •• Зуд выражен слабо или отсутствует совсем •• Умеренное слезотечение, обильное выделение гнойного отделяемого •• Обычно носит односторонний характер; в случае двустороннего поражения воспаление в обоих глазах возникает неодновременно •• Наличие на слизистой оболочке века сосочковых разрастаний •• Часто возникает хемоз •• Предушная лимфаденопатия не характерна •• Окраска выделений по Граму и Романовскому–Гимзе: полиморфноядерные лейкоциты и бактерии. Особенности клинических проявлений наиболее часто регистрируемых бактериальных конъюнктивитов •• Пневмококковый конъюнктивит — на фоне явлений ОРВИ возникает резкая гиперемия конъюнктивы, выраженные светобоязнь и слезотечение, умеренный отёк со слизисто-гнойным отделяемым. Иногда на конъюнктиве образуются точечные кровоизлияния. Инкубационный период — 1–2 дня, длительность заболевания — 1–2 нед •• Острый эпидемический конъюнктивит (вызывает бактерия Коха–Уикса) проявляется выраженным отёком и гиперемией конъюнктивы с обильным слизисто-гнойным отделяемым, высыпанием фолликулов в области конъюнктивы верхнего хряща века и иногда наличием коричневатых плёнок на конъюнктиве. Инкубационный период — 3–4 дня, продолжительность — 1–2 нед •• Гонобленнорея возникает преимущественно у новорождённых при прохождении через родовые пути инфицированной гонококком матери; проявляется резким отёком, гиперемией, инфильтрацией конъюнктивы; отделяемое на ранних стадиях цвета мясных помоев, позже становится гнойным; характерен выраженный отёк век.
Особенности клинических проявлений наиболее часто регистрируемых бактериальных конъюнктивитов •• Пневмококковый конъюнктивит — на фоне явлений ОРВИ возникает резкая гиперемия конъюнктивы, выраженные светобоязнь и слезотечение, умеренный отёк со слизисто-гнойным отделяемым. Иногда на конъюнктиве образуются точечные кровоизлияния. Инкубационный период — 1–2 дня, длительность заболевания — 1–2 нед •• Острый эпидемический конъюнктивит (вызывает бактерия Коха–Уикса) проявляется выраженным отёком и гиперемией конъюнктивы с обильным слизисто-гнойным отделяемым, высыпанием фолликулов в области конъюнктивы верхнего хряща века и иногда наличием коричневатых плёнок на конъюнктиве. Инкубационный период — 3–4 дня, продолжительность — 1–2 нед •• Гонобленнорея возникает преимущественно у новорождённых при прохождении через родовые пути инфицированной гонококком матери; проявляется резким отёком, гиперемией, инфильтрацией конъюнктивы; отделяемое на ранних стадиях цвета мясных помоев, позже становится гнойным; характерен выраженный отёк век. Возможно изъязвление роговицы. При бактериоскопическом исследовании обнаруживают значительное количество расположенных внутриклеточно грамотрицательных диплококков. Инкубационный период — 2–3 дня, продолжительность заболевания — 1–2 мес •• Дифтерия глаза — характерны гиперемия с цианотичным оттенком, выраженный отёк, инфильтрация, образование дифтеритических плёнок, снимающихся с трудом. Выражены некротические процессы, после выздоровления нередко на роговице остаются рубцы звёздчатой формы. Обильное отделяемое носит сначала серозно-геморрагический характер, затем становится гнойным. Как правило, дифтерия глаз возникает в сочетании с другой локализацией дифтеритического процесса. Инкубационный период — 1–2 нед, продолжительность заболевания — 2–4 нед.
Возможно изъязвление роговицы. При бактериоскопическом исследовании обнаруживают значительное количество расположенных внутриклеточно грамотрицательных диплококков. Инкубационный период — 2–3 дня, продолжительность заболевания — 1–2 мес •• Дифтерия глаза — характерны гиперемия с цианотичным оттенком, выраженный отёк, инфильтрация, образование дифтеритических плёнок, снимающихся с трудом. Выражены некротические процессы, после выздоровления нередко на роговице остаются рубцы звёздчатой формы. Обильное отделяемое носит сначала серозно-геморрагический характер, затем становится гнойным. Как правило, дифтерия глаз возникает в сочетании с другой локализацией дифтеритического процесса. Инкубационный период — 1–2 нед, продолжительность заболевания — 2–4 нед.
• Вирусный конъюнктивит •• Зуд выражен слабо или отсутствует •• Обильное слезотечение, однако выделения скудные •• Часто вовлечены оба глаза •• Предушная лимфаденопатия (часто) •• Субконъюнктивальные кровоизлияния •• Сопутствующие системные проявления вирусной инфекции (лихорадка, миалгии и т. д.) •• Образование лимфоидных фолликулов на конъюнктиве век •• Окраска по Граму и Романовскому–Гимзе: лимфоциты. Особенности наиболее часто наблюдаемых вирусных конъюнктивитов •• Эпидемический фолликулярный кератоконъюнктивит (аденовирусный кератоконъюнктивит) — начало внезапное на фоне интоксикационного синдрома (повышение температуры тела, головные боли). Появляются отёк век и конъюнктивы, гиперемия, незначительное серозно-гнойное отделяемое. Затем формируются сосочковые разрастания и лимфоидные фолликулы на слизистой оболочке переходной складки конъюнктивы, а также поверхностные инфильтраты (помутнения) в роговице преимущественно по центру. Инкубационный период — 1–2 нед, продолжительность заболевания — до 2 мес •• Острая фарингоконъюнктивальная лихорадка характеризуется триадой симптомов: лихорадка, фарингит, конъюнктивит. Полная триада развивается только в 50% случаев. Начало острое с развитием предушной лимфаденопатии. Повышение температуры имеет 2 пика (двугорбая кривая), второй пик соответствует появлению конъюнктивита.
д.) •• Образование лимфоидных фолликулов на конъюнктиве век •• Окраска по Граму и Романовскому–Гимзе: лимфоциты. Особенности наиболее часто наблюдаемых вирусных конъюнктивитов •• Эпидемический фолликулярный кератоконъюнктивит (аденовирусный кератоконъюнктивит) — начало внезапное на фоне интоксикационного синдрома (повышение температуры тела, головные боли). Появляются отёк век и конъюнктивы, гиперемия, незначительное серозно-гнойное отделяемое. Затем формируются сосочковые разрастания и лимфоидные фолликулы на слизистой оболочке переходной складки конъюнктивы, а также поверхностные инфильтраты (помутнения) в роговице преимущественно по центру. Инкубационный период — 1–2 нед, продолжительность заболевания — до 2 мес •• Острая фарингоконъюнктивальная лихорадка характеризуется триадой симптомов: лихорадка, фарингит, конъюнктивит. Полная триада развивается только в 50% случаев. Начало острое с развитием предушной лимфаденопатии. Повышение температуры имеет 2 пика (двугорбая кривая), второй пик соответствует появлению конъюнктивита. Резко выражена гиперемия, однако отделяемое довольно скудное. Характерно появление сосочков и лимфоидных фолликулов особенно в нижней переходной складке конъюнктивы. Инкубационный период около 1 нед, продолжительность — до 6 нед •• Герпетический конъюнктивит — выраженная гиперемия, инфильтрация, образование лимфоидных фолликулов. Характерны слезотечение, светобоязнь и блефароспазм. При неблагоприятном течении в процесс вовлекается роговица с образованием в ней инфильтратов сероватого оттенка, быстро изъязвляющихся (флюоресцеин контурирует древовидные дефекты) •• Конъюнктивит геморрагический энтеровирусный (болезнь Аполло-11, конъюнктивит геморрагический острый, конъюнктивит геморрагический эпидемический) — мало изученное острое инфекционное заболевание, вызываемое энтеровирусом типа 70; проявляется геморрагическим конъюнктивитом, иногда поражением черепных и спинномозговых нервов.
Резко выражена гиперемия, однако отделяемое довольно скудное. Характерно появление сосочков и лимфоидных фолликулов особенно в нижней переходной складке конъюнктивы. Инкубационный период около 1 нед, продолжительность — до 6 нед •• Герпетический конъюнктивит — выраженная гиперемия, инфильтрация, образование лимфоидных фолликулов. Характерны слезотечение, светобоязнь и блефароспазм. При неблагоприятном течении в процесс вовлекается роговица с образованием в ней инфильтратов сероватого оттенка, быстро изъязвляющихся (флюоресцеин контурирует древовидные дефекты) •• Конъюнктивит геморрагический энтеровирусный (болезнь Аполло-11, конъюнктивит геморрагический острый, конъюнктивит геморрагический эпидемический) — мало изученное острое инфекционное заболевание, вызываемое энтеровирусом типа 70; проявляется геморрагическим конъюнктивитом, иногда поражением черепных и спинномозговых нервов.
• Хламидийный конъюнктивит •• Зуд выражен слабо или отсутствует, слезотечение от умеренного до обильного, гнойное отделяемое •• Часто поражаются оба глаза •• При окраске по Граму и Романовскому–Гимзе: плазматические клетки, базофильные цитоплазматические включения •• Конъюнктивит часто сопровождается предушной лимфаденопатией и наличием больших лимфоидных фолликулов и сосочковых образований на слизистой оболочке век (лимфоидные фолликулы в виде саговых зёрен, окружённые воспалёнными сосочками) •• Иногда, особенно у молодых сексуально активных мужчин, возможно поражение мочеполовой системы, а также наличие в анамнезе двустороннего конъюнктивита, не поддающегося местному лечению антибиотиками (синдром Райтера) •• Довольно часто возникает у новорождённых вследствие инфицирования при прохождении через половые пути матери (течение очень бурное) •• При инфицировании Chlamydia trachomatis течение хроническое с рубцеванием конъюнктивы, роговицы, выворотом век (трахома).
• Аллергический конъюнктивит •• Связан с воздействием определённого аллергена •• Выраженный зуд, слезотечение умеренное, отделяемое слизеподобное, вязкое •• Поражение двустороннее, часто возникает гиперплазия сосочков •• Часто формируется хемоз •• Окраска по Граму и Романовскому–Гимзе: эозинофилы и базофилы. Особенности наиболее часто наблюдаемых аллергических конъюнктивитов •• Аллергический риноконъюнктивит сопровождается ринитом •• Весенний кератоконъюнктивит •• Гигантский сосочковый конъюнктивит имеет те же клинические проявления, что и весенний кератоконъюнктивит, однако зуд выражен меньше; развивается обычно у лиц, пользующихся мягкими контактными линзами (жёсткие контактные линзы редко приводят к возникновению конъюнктивита).
• Конъюнктивит от химического или физического раздражения — клиническая картина зависит от конкретного химического вещества.
Лабораторные исследования • Окраска отделяемого или соскоба с конъюнктивы по Граму и Романовскому–Гимзе • Бактериологическое исследование отделяемого конъюнктивы с определением чувствительности микрофлоры к антибиотикам • Анализ периферической крови — изменения зависят от этиологии и распространённости процесса (признаки поражения других систем).
Специальные исследования • Культивирование отделяемого на клетках HeLa и постановка реакции нейтрализации при эпидемическом кератоконъюнктивите с целью выявления вирусов • Фиксация и окраска мазков конъюнктивы на гигантские многоядерные клетки при конъюнктивите, вызванном Herpes zoster • Также возможны выделение вирусной культуры и проведение теста с иммунофлюоресцеином на ВПГ • Тест с иммунофлюоресцирующими АТ на хламидии.
Дифференциальная диагностика преследует 2 цели • Отличить конъюнктивит от другой глазной патологии •• Увеит (ирит, иридоциклит, хориоидит) •• Приступ закрытоугольной глаукомы •• Заболевания роговицы, инородное тело •• Каналикулярная обструкция (например, дакриоцистит) •• Склерит и эписклерит • Определить этиологию конъюнктивита. При этом существенную помощь оказывают разновидности инъекции сосудов глаза •• Конъюнктивальная (поверхностная) — поверхностно расположенные петлистые сосуды; количество их увеличивается от роговицы к периферии.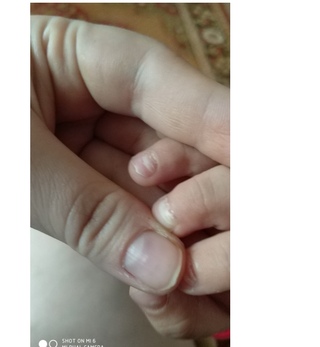 Отдельные сосуды хорошо видны и смещаются вместе с конъюнктивой. При закапывании эпинефрина сосуды резко сужаются •• Перикорнеальная (глубокая) — синюшный ободок, расположенный по краю роговицы; отдельные сосуды не видны, выраженность инъекции уменьшается по направлению к периферии. Характерна для патологии роговицы и переднего отдела увеального тракта. Эпинефрин не оказывает эффекта •• Смешанная — проба с эпинефрином позволяет отличить её от перикорнеальной.
Отдельные сосуды хорошо видны и смещаются вместе с конъюнктивой. При закапывании эпинефрина сосуды резко сужаются •• Перикорнеальная (глубокая) — синюшный ободок, расположенный по краю роговицы; отдельные сосуды не видны, выраженность инъекции уменьшается по направлению к периферии. Характерна для патологии роговицы и переднего отдела увеального тракта. Эпинефрин не оказывает эффекта •• Смешанная — проба с эпинефрином позволяет отличить её от перикорнеальной.
ЛЕЧЕНИЕ
Тактика ведения • Следует выяснить этиологию конъюнктивита • Повязку на глаз не накладывают; часто проводят промывания глаз для удаления отделяемого • До получения результатов бактериологического исследования отделяемого необходимо закапывание антибактериальных средств 4–5 р/сут и закладывание глазных мазей на ночь. Отсутствие эффекта через 2–3 дня указывает на нечувствительность возбудителей к данному препарату или на возможную вирусную или аллергическую природу конъюнктивита • Оптимальное лечение назначают при получении результатов посева и определения чувствительности возбудителя к антибактериальным препаратам • Применение ГК местно противопоказано до полного исключения инфекционной (особенно герпетической) природы конъюнктивита. ГК эффективны при аллергическом конъюнктивите • Окраска флюоресцеином: при наличии изъязвлений, кератитов, подозрении на герпетическую инфекцию, а также при ухудшении состояния в течение 24 ч от начала лечения показано направление к офтальмологу для обследования • Аллергический конъюнктивит •• Следует выявить потенциальный аллерген и по возможности избегать контакта с ним (например, прекратить ношение контактных линз) •• Частое промывание глаз •• Одновременное применение антигистаминных и сосудосуживающих препаратов •• Профилактическое применение кромоглициевой кислоты (Хай-кром 2% р-р) •• При невозможности исключить контакт с аллергеном — специфическая десенсибилизация.
ГК эффективны при аллергическом конъюнктивите • Окраска флюоресцеином: при наличии изъязвлений, кератитов, подозрении на герпетическую инфекцию, а также при ухудшении состояния в течение 24 ч от начала лечения показано направление к офтальмологу для обследования • Аллергический конъюнктивит •• Следует выявить потенциальный аллерген и по возможности избегать контакта с ним (например, прекратить ношение контактных линз) •• Частое промывание глаз •• Одновременное применение антигистаминных и сосудосуживающих препаратов •• Профилактическое применение кромоглициевой кислоты (Хай-кром 2% р-р) •• При невозможности исключить контакт с аллергеном — специфическая десенсибилизация.
Лекарственная терапия • До выявления этиологии конъюнктивита •• Сульфацетамид в глазных каплях (по 1–2 капле каждые 4 ч) и глазной мази (на ночь) •• Гентамицин в глазных каплях (по 1–2 капле каждые 4 ч в течение 5 дней) и глазной мази (на ночь) в течение 5 дней • При бактериальном конъюнктивите •• 0,3% р-р тобрамицина или гентамицина в виде глазных капель (по 1–2 капле каждые 4 ч в течение 5 дней) или глазной мази (4 р/сут) в течение 5–7 дней •• Сульфацетамид в течение 5–7 сут •• Эритромициновая глазная мазь 4 р/сут •• При системной инфекции, вызванной бактериями рода Neisseria, с вовлечением конъюнктивы — противомикробные средства резорбтивного действия, одновременно (после консультации с офтальмологом) и местно — эритромициновая глазная мазь • При вирусном конъюнктивите •• Идоксуридин 0,1% р-р 3–5 р/сут не более 2 нед •• Лейкоцитарный a-ИФН; 200 МЕ растворить в 2–5 мл дистиллированной воды — инстиллировать 6–8 р/сут. Заменители — интерферон альфа, интерферон альфа-2а •• Ацикловир перорально и местно — при герпетической инфекции (дозы широко варьируют) •• Антибиотики местно — для профилактики бактериальной суперинфекции или при сомнениях в диагнозе • При хламидийном конъюнктивите •• Доксициклин внутрь по 100 мг 2 р/сут в течение 3 нед. Противопоказан при беременности и детям младше 8 лет (назначают эритромицин) • При аллергическом конъюнктивите •• Сосудосуживающие и антигистаминные препараты — местно •• Антигистаминные препараты внутрь •• Кромоглициевая кислота (Хай-кром) 2% р-р — профилактически закапывают 1–2 капли в каждый глаз 4 р/сут за 2 нед до сезонного обострения.
Заменители — интерферон альфа, интерферон альфа-2а •• Ацикловир перорально и местно — при герпетической инфекции (дозы широко варьируют) •• Антибиотики местно — для профилактики бактериальной суперинфекции или при сомнениях в диагнозе • При хламидийном конъюнктивите •• Доксициклин внутрь по 100 мг 2 р/сут в течение 3 нед. Противопоказан при беременности и детям младше 8 лет (назначают эритромицин) • При аллергическом конъюнктивите •• Сосудосуживающие и антигистаминные препараты — местно •• Антигистаминные препараты внутрь •• Кромоглициевая кислота (Хай-кром) 2% р-р — профилактически закапывают 1–2 капли в каждый глаз 4 р/сут за 2 нед до сезонного обострения.
Альтернативные препараты • При бактериальном конъюнктивите •• Полимиксин-грамицидин •• Неомицин-полимиксин В-бацитрацин •• Хлорамфеникол. Следует учитывать возможное угнетение кроветворения •• Ципрофлоксацин •• Офлоксацин • При хламидийном конъюнктивите — тетрациклин или эритромицин в течение 3 нед внутрь (можно сочетать с местным применением).
Наблюдение — при ухудшении в течение 24 ч необходима консультация офтальмолога.
Осложнения • Бактериальный конъюнктивит •• Хронический блефарит •• Рубцевание конъюнктивы при наличии плёнок •• Изъязвление или перфорация роговицы, возможен гипопион (скопление гноя в передней камере глаза) • Вирусный конъюнктивит •• Рубцевание роговицы при этиологической роли Herpes simplex •• Рубцы роговицы и век, энтропион •• Бактериальная суперинфекция • Хламидийный конъюнктивит — рубцевание роговицы, выворот век • Аллергический, химический и прочие конъюнктивиты — присоединение бактериальной инфекции.
Возрастные особенности • Дети — неонатальные конъюнктивиты чаще всего обусловлены гонококком, хламидиями • Пожилые — конъюнктивиты возникают чаще на фоне возрастного ослабления защитных сил организма.
Профилактика • Предупреждение воздействия этиологических факторов • При наличии конъюнктивита в одном глазу необходимо частое мытьё рук и пользование отдельными для каждого глаза носовыми платками.
МКБ-10 • h20 Конъюнктивит
Экспериментальный противовирусный препарат «вылечил» трех человек, страдающих болезнью рук, ящура и рта, всего за три дня
Противовирусный препарат «вылечил» трех человек, страдающих болезнью рук, ящура и рта (HFMD) всего за три дня. выявил.
Врачи из Медицинского колледжа Университета штата Флорида вылечили двух братьев двух и четырех лет и их 37-летнюю мать после того, как у них у всех появилась характерная сыпь.
Всей семье дали противовирусный препарат ацикловир в течение 24 часов после появления поражений.Ацикловир, известный как Зовиракс, одобрен для лечения герпетических инфекций, таких как герпес, опоясывающий лишай и ветряная оспа, но экспериментальный для лечения HFMD.
Буквально через день их сыпь начала исчезать, и все они испытали «полное исчезновение» в течение 72 часов.
HFMD не имеет специального лечения, при этом пациенты вынуждены переносить зуд, жар и язвы во рту в течение от семи до 10 дней.
Хотя большинство штаммов вируса безвредны, один — EV71 — был связан с сердечной недостаточностью, заболеваниями центральной нервной системы и кровотечением в легких.
Эксперт сообщил MailOnline, что на основании отчета о болезни трудно сделать какие-либо выводы, добавив, что большинство случаев HFMD являются «легкими и самоограничивающимися».
Неизвестный двухлетний мальчик был доставлен в медицинский колледж Университета штата Флорида своей матерью после того, как на его ногах (справа), ягодицах и гениталиях появились волдыри, которые распространились на руки и ноги (слева). ). Он также боролся с лихорадкой около дня
Волдыри покрывали ладони на руках двухлетнего мальчика (на фото)
Всей семье вводили противовирусный препарат ацикловир (запасной) в течение 24 часов после их поражения
Доктор Адриан Раби из Имперского колледжа Лондона сказал MailOnline: «Сообщения о случаях выглядят интересно.
«Отмечу, что это не испытание, поэтому делать какие-либо однозначные выводы из него сложно. Все случаи, которые я видел, были легкими и самоограничивающимися ».
Все случаи, которые я видел, были легкими и самоограничивающимися ».
HFMD — это очень заразное вирусное заболевание, как написала медицинская группа в Американском журнале отчетов о медицинских случаях.
Чаще всего встречается у детей в возрасте до 10 лет, причем вспышки обычно происходят в школах, детских садах и летних лагерях.
Симптомы включают плоскую красную сыпь, а также легкую лихорадку, мышечные боли и общее ощущение «недомогания».
HFMD не имеет специального лечения, поскольку большинство случаев являются «доброкачественными» и имеют «полное исчезновение симптомов» уже через неделю после заражения.
Однако в трех предыдущих исследованиях было обнаружено, что ацикловир уменьшает дискомфорт и ускоряет выздоровление.
Неизвестный двухлетний мальчик прибыл в клинику первичной медико-санитарной помощи медицинского колледжа вместе со своей матерью после дневной борьбы с лихорадкой.
Затем на его ногах, ягодицах и гениталиях появилось «высыпание» волдырей, которое распространилось на руки и ноги.
Медики под руководством доктора Амана Катарии также обнаружили небольшие повреждения на подкладке щек мальчика и за его губами. Они изъязвлены, но безболезненны.
Его мать заявила, что неделей раньше в детском саду ее сына был зарегистрирован случай HFMD.
Через день после того, как мальчику поставили диагноз, его брат прибыл с лихорадкой, недомоганием и единственным поражением на руке. Двадцать четыре часа спустя их мать вернулась с теми же симптомами.
Ранее она страдала фолликулярной лимфомой (ФЛ), формой неходжкинской лимфомы (НХЛ).
НХЛ возникает, когда в организме вырабатываются аномальные клетки, борющиеся с иммунитетом. Обычно они накапливаются в лимфатических узлах, однако FL может начаться и в других частях тела.
На всякий случай врачи удалили и взяли биопсию ее поражение, которое снова стало прозрачным.
У малыша также были волдыри на колене (слева). Его лечили экспериментальным противовирусным препаратом ацикловир. Через день у него перестали развиваться новые очаги поражения, и его существующие пятна также уменьшились (показано справа). У мальчика снизились зуд и температура.
У мальчика снизились зуд и температура.
После постановки диагноза двум братьям давали 200 мг ацикловира перорально четыре раза в день. Их мать получала 800 мг, также четыре раза в день.
Всего через один день лечения у братьев и сестер перестали развиваться новые поражения, и их существующие пятна также уменьшились. У них уменьшился зуд и жар.
В течение трех дней мальчики достигли «полного выздоровления», а их мать выздоровела всего через 24 часа.
Считается, что ацикловир увеличивает выработку пациентом белков, называемых интерферонами.Они высвобождаются клетками в присутствии вирусов для усиления иммунного ответа.
Хотя HFMD редко бывает серьезным, он может вызывать «серьезные страдания», при этом пациенты также обычно заразны, пока их сыпь не исчезнет, - написала медицинская группа.
Дети и взрослые с ослабленной иммунной системой могут быть особенно уязвимы.
Команда считает, что ацикловир может быть полезен во время вспышек HFMD, но сначала следует проверить его эффективность в большом исследовании.
Лечение также помогло быстро избавиться от прыщей на руках мальчика (на фото)
ЧТО ТАКОЕ БОЛЕЗНИ РУКИ, НОГИ И РТА?
Болезнь рук, ног и рта (HFMD) — это вирусная инфекция, которая вызывает образование поражений на руках, ногах и рту больного.
Может также поражать ягодицы и гениталии.
Состояние не связано с ящуром животных.
HFMD обычно не является серьезным заболеванием и не требует лечения, однако может вызвать вторичные инфекции, если поцарапать кожу.
Чаще всего встречается у детей младше 10 лет, вспышки происходят в детских садах и школах.
Как его распространять?
- Тесный личный контакт, например, объятия инфицированного человека
- Воздух, когда инфицированный человек кашляет или чихает
- Контакт с фекалиями, например, смена подгузников инфицированного человека, затем прикосновение к глазам, носу или рту перед мытьем ваши руки
- Контакт с загрязненными предметами и поверхностями, например прикосновение к дверной ручке, на которой есть вирусы, затем прикосновение к глазам, рту или носу перед мытьем рук
Лечение направлено на адекватное потребление жидкости, мягкую диету и обезболивающие, если необходимо.
Источник: Patient.org и CDC
Ящура рук и рта у взрослых — страница 3 из 3
Обращение к пациенту с подозрением на HFMD
Диагностика
HFMD обычно диагностируется на основании анамнеза и физического осмотра. В представленном случае Джефф часто контактировал со своим внуком, которому было меньше 4 лет, поэтому внук был вероятным источником болезни. Сыпь обычно состоит из папул и пузырьков размером от 2 до 6 мм на десне, слизистой оболочке щек, языке и глотке.Поражения также могут быть обнаружены на коже рук, ног, ягодиц и гениталий. 11 Следует отметить, что форма CV A6 HFMD имеет некоторые нетипичные особенности: поражения на тыльных поверхностях кистей рук, области экземы и большие пурпурные пузырьки / пузыри. 18 Часто присутствует лихорадка и недомогание. CV A6 HFMD, как сообщается, имеет более неприятную симптоматику.
Случаи HFMD, вызванные CV A6, могут возникать сезонно и иметь вид типичных случаев, вызванных другими штаммами; однако кластерные случаи CV A6 HFMD в Шотландии и США были отмечены в период с октября по февраль, тогда как типичные вспышки HFMD происходят летом и в начале осени. Несвоевременные презентации могут привести к тому, что поставщики не смогут поставить диагноз. Зимой четверо детей были госпитализированы в больницу в Эдинбурге, Великобритания. Первоначально эти пациенты получали ацикловир из-за опасного диагноза «герпетическая экзема»; позже, однако, молекулярное типирование идентифицировало CV A6. 19
Несвоевременные презентации могут привести к тому, что поставщики не смогут поставить диагноз. Зимой четверо детей были госпитализированы в больницу в Эдинбурге, Великобритания. Первоначально эти пациенты получали ацикловир из-за опасного диагноза «герпетическая экзема»; позже, однако, молекулярное типирование идентифицировало CV A6. 19
А что насчет сыпи на туловище и ягодицах Джеффа? В некоторых литературных источниках подчеркивается, что HFMD следует распознавать как болезнь рук, ног и рта и ягодиц, , потому что поражения появляются на ягодицах в одной трети случаев.Заболел Джефф зимой. 11 Как уже отмечалось, HFMD чаще встречается в умеренном климате летом и осенью, но вспышки CV A6 HFMD могут возникать зимой. Группа случаев HFMD CV A6 была отмечена в Соединенных Штатах в период с ноября 2013 г. по декабрь 2014 г. 1,19 CV A6 HFMD также имеет тенденцию к более тяжелому течению, которое включает эрозивные поражения, которые могут быть пурпурными, и влияет на ягодицы.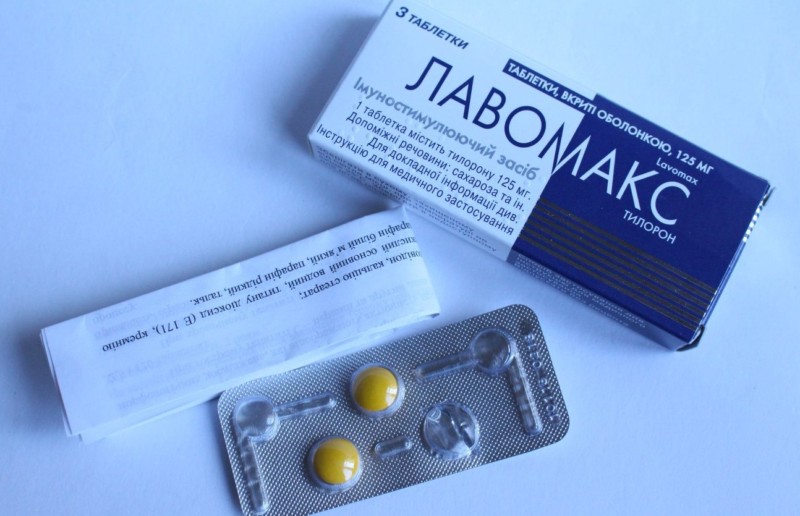 15 На поздних стадиях болезни шелушение кистей и стоп может иметь клиническую картину, аналогичную некоторым грибковым инфекциям. 16
15 На поздних стадиях болезни шелушение кистей и стоп может иметь клиническую картину, аналогичную некоторым грибковым инфекциям. 16
Образец культуры можно отправить на лабораторный анализ, но это не всегда доступно и делается редко. Вирус обнаружен, и его можно культивировать из поражений кожи или полости рта или из образцов стула. Лучшее место для взятия мазка — поражение ротовой полости; однако, если пузырьков нет, можно взять мазок из прямой кишки. 20 Результат посева может занять более 2 недель, после чего пациент должен выздоравливать. 21 Посев может быть полезным для определения штамма, оказания помощи домашним контактам и определения наличия вспышки.Полимеразная цепная реакция (ПЦР) и технология микрочипов могут быть использованы для идентификации вируса-возбудителя. В разных медицинских учреждениях может быть предусмотрено множество конкретных анализов. 20 Консультации по инфекционному заболеванию необходимы редко, но тем не менее рекомендуется в сомнительных случаях или когда известно, что у пациента подавлен иммунитет.
Дифференциальная диагностика
HFMD можно спутать с другой везикулярной сыпью, такой как вирус простого герпеса или вирус ветряной оспы. 17 Дифференциальный диагноз у взрослого человека может включать различные состояния с кожными проявлениями, включая инфекцию, вызванную вирусом ветряной оспы, лекарственную реакцию, герпетическую экзему, вторичный сифилис и буллезное импетиго. 18, 22, 23 Другие вирусные инфекции, вызванные штаммами CV или версиями эховируса, могут проявляться герпангиной, но обычно сопровождаются высокой температурой. Афтозный стоматит может иметь вид HFMD с изъязвлениями полости рта, но язвы больше, чем у HFMD, не связаны с лихорадкой и могут повторяться. 20,21
Eczema herpeticum — серьезная кожная инфекция, которая возникает как вторичная герпесвирусная инфекция в уже существующих очагах атопического дерматита или другого эрозивного дерматоза. Обычно это происходит у детей и молодых людей с историей экземы, при которой кожа была повреждена и легко заражалась вирусом герпеса. Сыпь распространяется и появляется в виде разрозненных пупочных пятен. Герпетическая экзема может перерасти в молниеносное заболевание с системными симптомами и поражением.Наибольшему риску подвержены дети с атопическим дерматитом или с ослабленным иммунитетом. Смертность от него составляет 10%. 24
Сыпь распространяется и появляется в виде разрозненных пупочных пятен. Герпетическая экзема может перерасти в молниеносное заболевание с системными симптомами и поражением.Наибольшему риску подвержены дети с атопическим дерматитом или с ослабленным иммунитетом. Смертность от него составляет 10%. 24
Реакция на лекарство обычно проявляется в виде кожного зуда. Синдром Стивенса-Джонсона может быть вызван реакцией на лекарства. Характерные черты синдрома Стивенса-Джонсона включают быстро развивающуюся пузырчатую экзантему и поражения, похожие на мишени, сопровождающиеся поражением слизистой оболочки и отслоением кожи. 25 В 2010–2012 гг. На Тайване 21 случай CV A6 HFMD первоначально рассматривался как предполагаемая тяжелая лекарственная реакция, поражающая кожу. 25 Препарат может вызывать кожные реакции, и его всегда следует рассматривать, особенно в случаях с атипичными клиническими проявлениями, такими как CV A6 HFMD. 25 Синдром лекарственной гиперчувствительности (DIHS) — это полиорганная лекарственная реакция, ранее известная как лекарственная реакция с эозинофилией и системными симптомами (DRESS). В настоящее время используется первый термин, поскольку эозинофилия присутствует не всегда. HFMD обычно ограничен, мягче, чем DIHS, не затрагивает органы, кроме кожи и слизистых оболочек, и не приводит к некрозу эпидермиса на всю толщину. 25
В настоящее время используется первый термин, поскольку эозинофилия присутствует не всегда. HFMD обычно ограничен, мягче, чем DIHS, не затрагивает органы, кроме кожи и слизистых оболочек, и не приводит к некрозу эпидермиса на всю толщину. 25
Другие детские болезни могут проявляться сыпью и могут быть включены в дифференциальный диагноз. У 43-летнего пациента из Коннектикута появились розово-красные папулы и папуловезикулы размером от 2 до 9 мм на левом предплечье, тыльной поверхности кистей, ладонях, пальцах и пальце ноги. Небольшие пузырьки и эрозии также присутствовали на твердом и мягком небе. Врач назначил полный анализ крови и ПЦР сыворотки на парвовирус B19. Количество кровяных телец было нормальным, а результат теста на парвовирус B19 был отрицательным.Однако результат обратной транскриптазы (RT) -PCR4 плазмы на энтеровирус был положительным. Тест на вирусное типирование, отправленный в Центры по контролю и профилактике заболеваний, подтвердил инфекцию CV A6.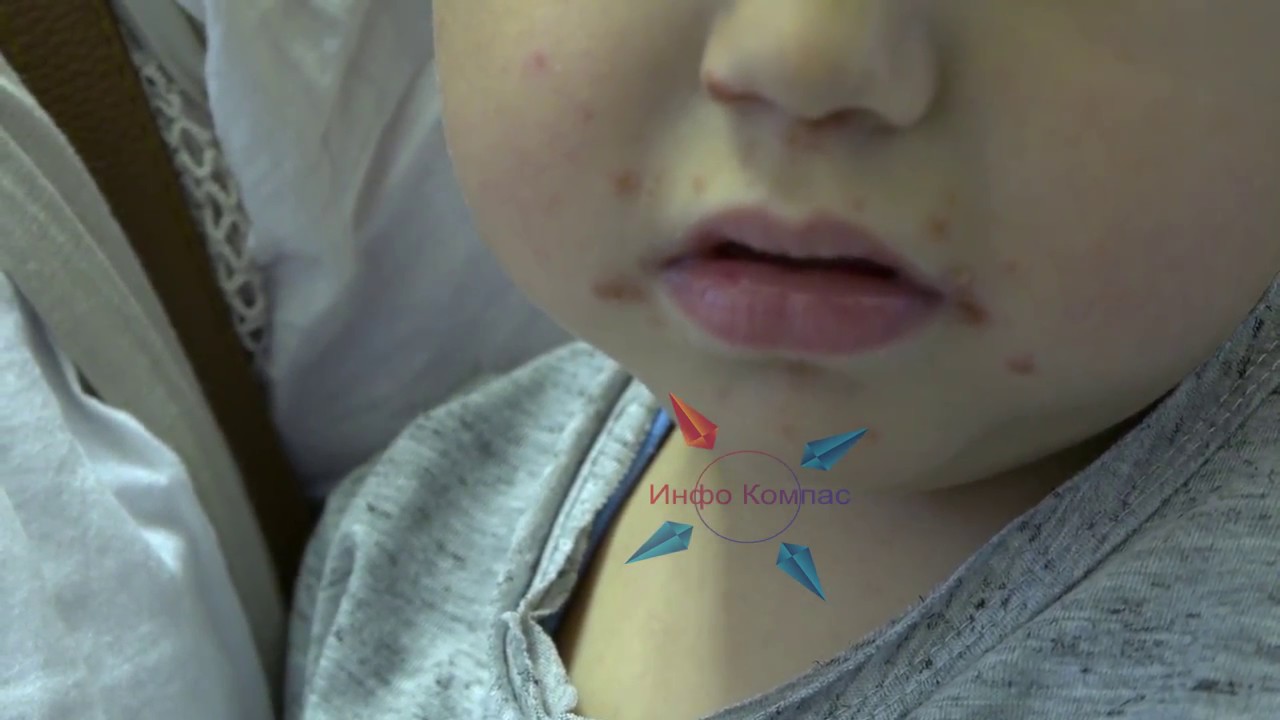 26
26
Лечение
Лечение HFMD является поддерживающим и включает рассмотрение снижения передачи. В случае Джеффа основными симптомами были зуд и боль от поражений. Его лечили анальгетиками и антигистаминными препаратами для контроля симптомов.Его посоветовали отдохнуть, держаться подальше от рабочего места с активными поражениями и лихорадкой и увеличить потребление жидкости. Предпочтительны прохладные жидкости и отказ от кислой и острой пищи. Если поражения во рту настолько серьезны, что ограничивают потребление, может потребоваться внутривенная гидратация. 20 Чтобы предотвратить передачу инфекции, Джеффу следует часто мыть руки, особенно после прикосновения к волдырям, посещения туалета и перед едой. Хотя предполагается, что Джефф подвергся воздействию HFMD через своего внука, ему следует держаться подальше от детей, пока у него лихорадка с активными поражениями.Возможны институциональные вспышки среди детей, и в медицинских учреждениях рекомендуется соблюдать меры предосторожности при контакте. По мере появления новых случаев заболевания CV A6 HFMD у взрослых с атипичными проявлениями может потребоваться повышенная бдительность для распознавания вспышек. 17
По мере появления новых случаев заболевания CV A6 HFMD у взрослых с атипичными проявлениями может потребоваться повышенная бдительность для распознавания вспышек. 17
В доме Джеффа загрязненные поверхности и предметы следует вымыть и продезинфицировать разбавленным хлорным отбеливателем. Джеффу следует избегать тесного контакта с другими во время заражения — воздерживаться от объятий, поцелуев и совместного использования посуды.Следует соблюдать контакты на предмет развития симптомов. 27 В настоящее время вакцины против вирусов, вызывающих HFMD3, не существует; однако исследования по разработке моделей на мелких животных для тестирования возможных вакцин продолжаются. 28
Заключение
HFMD часто может оставаться недиагностированным у взрослых, поскольку лечащие врачи относительно неопытны в выявлении детских болезней. Этот случай, диагностированный как HFMD на основании клинической картины, отличался от того, что обычно наблюдалось в прошлом. Поражения Джеффа были крупнее и клинически более симптоматичными, чем те, которые обычно наблюдаются у детей. К счастью, при некоторой симптоматической поддержке поражения Джеффа зажили, и он не испытал никаких последствий. Возможно, у него действительно был HFMD от CV A6. По мере возникновения вспышек поставщикам первичной медико-санитарной помощи необходимо знать о проявлениях HFMD у взрослых и о новом штамме CV A6.
Поражения Джеффа были крупнее и клинически более симптоматичными, чем те, которые обычно наблюдаются у детей. К счастью, при некоторой симптоматической поддержке поражения Джеффа зажили, и он не испытал никаких последствий. Возможно, у него действительно был HFMD от CV A6. По мере возникновения вспышек поставщикам первичной медико-санитарной помощи необходимо знать о проявлениях HFMD у взрослых и о новом штамме CV A6.
Сьюзан Ренда, DNP, ANP-BC, CDE, FNAP , доцент и координатор программы первичной медицинской помощи AGNP в Школе медсестер Университета Джона Хопкинса, и Майкл Санчес, DNP, CRNP, NP-C, FNP -BC, AAHIVS , является доцентом школы медсестер Университета Джона Хопкинса в Балтиморе.
Список литературы
- Ben-Chetrit E, Wiener-Well Y, Shulman LM, et al. Ящур, связанный с вирусом Коксаки А6: кожные проявления в группе взрослых пациентов . Дж. Клин Вирол . 2014; 59: 201-203.
- Робинсон CR, Доан FW, Родос AJ.
 Сообщение о вспышке лихорадочного заболевания с поражением глотки и экзантемой: Торонто, лето 1957: выделение вируса Коксаки группы А. Can Med Assoc J. 1958; 79: 615-621.
Сообщение о вспышке лихорадочного заболевания с поражением глотки и экзантемой: Торонто, лето 1957: выделение вируса Коксаки группы А. Can Med Assoc J. 1958; 79: 615-621. - Нассеф С, Цимер С, Моррелл Д.С.Рот и конечности: новый взгляд на классическую вирусную сыпь. Curr Opin Pediatr . 2015; 27: 486-491.
- Центры по контролю и профилактике заболеваний. Заболевания рук, ног и рта. Причины и передача. Передача инфекции. http://www.cdc.gov/hand-foot-mouth/about/transmission.html. Обновлено 6 января 2017 г. Проверено 2 июля 2017 г.
- Зандер А., Бриттон П.Н., Навин Т. и др. Вспышка энтеровируса 71 в столичном Сиднее: усиленный эпиднадзор и извлеченные уроки .Med J Aust. 2014; 201: 663-666.
- Центры по контролю и профилактике заболеваний. Заболевания рук, ног и рта (HFMD). http://www.cdc.gov/hand-foot-mouth. Обновлено 6 января 2017 г. Проверено 2 июля 2017 г.
- Всемирная организация здравоохранения. Обновленная информация о ситуации с заболеваниями рук, ног и рта, номер 478.
 http://www.wpro.who.int/emerging_diseases/hfmd-biweekly_20151229.pdf?ua=1. 29 декабря 2015 г. Проверено 2 июля 2017 г.
http://www.wpro.who.int/emerging_diseases/hfmd-biweekly_20151229.pdf?ua=1. 29 декабря 2015 г. Проверено 2 июля 2017 г. - Romero JR. Заболевания рук, ног и рта и герпангина: обзор.Своевременно. http://www.uptodate.com/contents/hand-foot-and-mouth-disease-and-herpangina-an-overview. Обновлено 27 июня 2017 г. Проверено 2 июля 2017 г.
- Buttery V, Kenyon C, Grunewald S, Oberste MS, Nix WA. Атипичные проявления заболеваний рук, ягодиц и рта, вызываемых вирусом Коксаки A6 — Миннесота, 2014. MMWR Morb Mortal Wkly Rep. 2015; 64: 805.
- Ventarola D, Bordone L, Silverberg N. Последние данные о ящурах рук и полости рта. Clin Dermatol. 2015; 33: 340-346.
- Мацудзава М., Исии А., Демицу Т., Сугавара Х. Атипичная болезнь рук, ног и рта, связанная с вирусом Коксаки A16. Медицинский работник . 2014; 53: 643-644.
- Abramovici G, Keoprasom N, Winslow CY, Tosti A. Онихолизис и подногтевые кровотечения у пациента с болезнью рук, ног и рта.
 Br J Дерматол . 2014; 170: 748-749.
Br J Дерматол . 2014; 170: 748-749. - Cuppari C, Manti S, Arrigo T, Salpietro C. Не только лихорадка и ладонно-подошвенная везикулярная сыпь. Инфекция. 2014; 42: 947-948.
- Центры по контролю и профилактике заболеваний. Заболевания рук, ног и рта (HFMD). Осложнения. http://www.cdc.gov/hand-foot-mouth/about/complications.html. Обновлено 6 января 2017 г. Проверено 2 июля 2017 г.
- Mathes EF, Oza V, Frieden IJ, et al. «Экзема коксаки» и необычные кожные проявления во время вспышки энтеровируса. Педиатрия . 2013; 132: e149-e157. DOI: 10.1542 / peds.2012-3175.
- Даунинг С., Рамирес-Форт М.К., Доан Штаб и др. Болезнь рук, ящура и рта, ассоциированная с вирусом Коксаки А6, у взрослых: клиническая картина и обзор литературы. Дж Клин Вирол . 2014; 60: 381-386.
- Flett K, Youngster I, Huang J, et al. Заболевания рук, ног и рта, вызываемые вирусом Коксаки А6. Emerg Infect Dis. 2012; 18: 1702-1704.
- Feder H, Bennett N, Modlin J.
 Атипичное заболевание рук, ног и рта: пузырно-пузырчатая сыпь, вызванная вирусом Коксаки A6. Ланцет. 2014; 14: 83-86.
Атипичное заболевание рук, ног и рта: пузырно-пузырчатая сыпь, вызванная вирусом Коксаки A6. Ланцет. 2014; 14: 83-86. - Sinclair C, Gaunt E, Simmonds P и др. Атипичное заболевание рук, ног и рта, связанное с инфекцией, вызванной вирусом Коксаки A6, Эдинбург, Великобритания, январь-февраль 2014 г. Euro Surveill . 2014; 19: 20745.
- Nervi SJ. Обследование при заболеваниях рук, ног и рта (HFMD). http://emedicine.medscape.com/article/218402-workup. Medscape. Обновлено 16 июня 2017 г. Проверено 2 июля 2017 г.
- Библиотека здоровья медицины Джонса Хопкинса. Ящура рук и рта. http://www.hopkinsmedicine.org/healthlibrary/conditions/adult/pediatrics/hand-foot-and-mouth_disease_90,p01857. По состоянию на 23 апреля 2016 г.
- Baughn RE, Musher DM. Вторичные сифилитические поражения. Clin Microbiol Rev. 2005; 18: 205-216.
- Казловская В., Виттманн С., Цихановская И. Пустулезный вторичный сифилис: отчет о трех случаях и обзор литературы.
 Инт Дж Дерматол . 2014; 53: e428-e431. DOI: 10.1111 / ijd.12337.
Инт Дж Дерматол . 2014; 53: e428-e431. DOI: 10.1111 / ijd.12337. - Блантер М., Викерс Дж., Руссо М., Сара Б. Герпетическая экзема: вы бы узнали это, если бы увидели? Скорая помощь педиатру . 2015; 31: 586-588.
- Чунг В., Ши С., Чанг С. и др. Клинико-патологический анализ нового варианта вируса Коксаки А6 вызывал широко распространенные кожно-слизистые буллезные реакции, имитирующие тяжелые кожные побочные реакции. J Infect Dis. 2013; 208: 1968-1978.
- Лотт Дж. П., Лю К., Ландри М. Л. и др. Атипичная инфекция, вызванная вирусом Коксаки А6. J Am Acad Dermatol . 2013; 69: 736-741.
- Всемирная организация здравоохранения. Регион Западной части Тихого океана. Заболевания рук, ног и рта. http://www.wpro.who.int/mediacentre/factsheets/fs_10072012_HFMD/en/. 10 июля 2012 г. Проверено 2 июля 2017 г.
- Caine EA, Fuchs J, Das SC, Partidos CD, Osorio JE. Эффективность трехвалентной вакцины против энтеровируса 71 и вирусов Коксаки A16 и A6 у мышей.
 Вирусы . 2015; 7: 5919-5932.
Вирусы . 2015; 7: 5919-5932.
Из выпуска от 01.09.2017 Clinical Advisor
(PDF) Три случая внутрисемейной передачи заболеваний кисти, стопы и рта, леченных с помощью ацикловира
Американский журнал медицинских отчетов о случаях болезни 222
рассматривается, поскольку он может принести пользу населению
, тем более что он широко доступны и доступны по цене.
Конфликт интересов
Авторы сообщают об отсутствии конфликта интересов.
Раскрытие финансовой информации
По этому делу не было финансовой поддержки или финансирования.
Отчет.
Соблюдение этических стандартов и
Информированное согласие
Информированное согласие было получено для публикации этого отчета
.
Справочные документы
[1] ALSOP J, FLEWETT TH, FOSTER JR. «Рукопожатие
болезнь» в Бирмингеме в 1959 году. Br Med J. 1960, 10 декабря; 2 (5214):
1708-11.
[2] Кушнер П. Г., Кребс М. Эпидемиология кисти, стопы и рта
Г., Кребс М. Эпидемиология кисти, стопы и рта
Болезнь в летнем лагере, вызванная вирусом Коксаки A16. J Am
Osteopath Assoc. 1972 ноя; 72 (3): 281-3.
[3] Чанг Л.Й., Лин Т.Й., Хуан Ю.К., Цао К.С., Ши С.Р., Куо М.Л., Девять.
ХК, Чунг П.В., Кан СМ. Сравнение энтеровируса 71 и
вируса Коксаки А16 во время эпидемии тайваньского энтеровируса
. 1998. Педиатр. Заразить. Дис. J. 1999; 18: 1092-6.
[4] Repass GL, Палмер WC, Stancampiano FF (сентябрь 2014 г.).
«Заболевания рук, ног и рта: выявление и лечение острого вирусного синдрома
». Cleve Clin J Med. 81 (9): 537-43.
[5] Соломон Т., Льютуэйт П., Перера Д., Кардоса М.Дж., Макминн П., Оои
MH. Вирусология, эпидемиология, патогенез и борьба с
энтеровирусом 71. Lancet Infect Dis. 2010 ноя; 10 (11): 778-90.
[6] Асватирадж С., Арункумар Г., Алиджиноу Е.К., Хобер Д.Руки, ноги
и болезни полости рта (HFMD): новая эпидемиология и необходимость
для стратегии вакцинации. Med Microbiol Immunol. 2016 окт; 205 (5):
Med Microbiol Immunol. 2016 окт; 205 (5):
397-407.
[7] Каминска К., Мартинетти Дж., Луккини Р., Кайя Дж., Майнетти К.
Вирус Коксаки А6 и болезнь рук, ягодиц и рта: три сообщения о случаях семейного от ребенка к иммунокомпетентному взрослому
Передача и a Литературный обзор. Case Rep Dermatol. 2013
7 августа; 5 (2): 203-9.
[8] Omaña-Cepeda C, Martínez-Valverde A, del Mar Sabater-
Recolons M, Jané-Salas E, Marí-Roig A, López-López J. A
Литературный обзори отчет о болезни, ящур
у иммунокомпетентного взрослого. BMC Res Notes. 2016 15 марта;
9: 165.
[9] Вольф К., Голдсмит Л.А., Кац С.И., Гилкрест Б.А., Паллер А.С., Леффелл
DJ, редакторы. Дерматология Фитцпатрика в общей медицине. 7-е изд.
Нью-Йорк: Макгроу-Хилл; 2008 г.С. 1867-1869.
[10] Шин Джу, О Ш, Ли Дж. Случай заболевания ладонно-ногтевого аппарата у иммунокомпетентного взрослого
. Ann Dermatol. 2010 May; 22 (2):
216-8.
[11] Faulkner CF, Godbolt AM, DeAmbrosis B, Triscott J. Hand, foot
и заболевание полости рта у взрослого с ослабленным иммунитетом, получавшего ацикловир
. Australas J Dermatol. 2003 Aug; 44 (3): 203-6.
[12] Chang LY, Tsao KC, Hsia SH, Shih SR, Huang CG, Chan WK,
Hsu KH, Fang TY, Huang YC, Lin TY: Передача и клинические признаки
особенности инфекции энтеровируса 71 у домашних контактов в
Тайване.JAMA 2004; 291: 222-227.
[13] lebioda Z, Dorocka-Bobkowska B. Болезнь рук, ящура
как возникающая проблема общественного здравоохранения: клинический случай семейной передачи
от ребенка взрослому. Дент Мед Пробл. 2018 январь-март; 55 (1):
99-104.
[14] Шелли В.Б., Хашим М., Шелли Э.Д. Ацикловир в лечении
ящура рук. Кутис. 1996 апр; 57 (4): 232-4.
[15] Линь Х, Хуанг Л., Чжоу Дж., Линь К., Ван Х, Сюэ Х, Ся К.Эффективность
и безопасность спрея интерферона-α2b при лечении заболеваний рук, ног,
и полости рта: многоцентровое рандомизированное двойное слепое исследование.
Arch Virol. 2016 ноя; 161 (11): 3073-80.
[16] Florea, NR, Maglio D, Nicolau DP. Плеконарил, новый антипикорнавирусный агент
. Фармакотерапия. 2003; 23 (3): 339-348.
[17] Абзуг М.Дж., Майклс М.Г., Уолд Э., Джейкобс Р.Ф., Ромеро Д.Р.,
Санчес П.Дж., Уилсон Г., Крогстад П., Сторч Г.А., Лоуренс Р.,
Шелтон М., Палмер А., Робинсон Д., Деннехи П. , Суд С.К., Облако G,
Джестер П., Акоста Е.П., Уитли Р., Кимберлин Д.; Национальный институт
Совместное противовирусное исследование аллергии и инфекционных заболеваний
Группа.. Рандомизированное двойное слепое плацебо-контролируемое исследование
Плеконарила для лечения новорожденных с энтеровирусом
Сепсис. J Pediatric Infect Dis Soc. 2016 Март; 5 (1): 53-62.
[18] Rotbart HA, Webster AD; Группа регистрации лечения Плеконарилом ..
Лечение потенциально опасных для жизни энтеровирусных инфекций
Плеконарилом. Clin Infect Dis. 2001 15 января; 32 (2): 228-35. Epub
Epub
2001 15 января.
[19] Десмонд Р.А., Аккортт Н.А., Талли Л., Виллано С.А., Сунг С.Дж.,
Уитли Р.Дж.Энтеровирусный менингит: естественное течение и результаты терапии плеконарилом
. Антимикробные агенты Chemother. 2006 июл; 50 (7):
2409-14.
[20] Адхисивам Б., Венкатеш К. Осельтамивир для лечения рук, ног и рта
болезнь. Indian Pediatr. 2015 Авг; 52 (8): 716.
[21] Nilsson EC, Jamshidi F, Johansson SM, Oberste MS, Arnberg N.
Сиаловая кислота является клеточным рецептором для варианта A24 вируса Коксаки,
нового вируса с пандемическим потенциалом.J Virol. 2008; 82:
3061-8.
[22] Pevear DC, Tull TM, Seipel ME, Groarke JM. Активность
плеконарила против энтеровирусов. Антимикробные агенты Chemother.
1999 сен; 43 (9): 2109-15.
[23] Пурианфар Х.Р., Гролло Л. Разработка противовирусных средств против инфекции
энтеровируса 71. J Microbiol Immunol Infect. 2015 фев;
48 (1): 1-8.
© Автор (ы) 2019. Эта статья является статьей в открытом доступе, распространяемой в соответствии с условиями лицензии Creative Commons
Attribution (CC BY) (http: // creativecommons.org / licenses / by / 4.0 /).
Вы имеете в виду, что взрослые тоже болеют руками, ногами и ртом? — Основы здоровья от клиники Кливленда
Вы чувствовали себя неважно из-за непогоды, у вас легкая температура и боль в горле, но вы продолжали принимать безрецептурные обезболивающие. Теперь у вас есть несколько розовых пятен на ваших руках. Откуда они пришли? Ответ: от того же вируса, который вызвал другие симптомы. При болезни рук, ящура обычно подозревают вирус Коксаки 16; реже виноваты другие энтеровирусы.
Клиника Кливленда — некоммерческий академический медицинский центр. Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
«Лихорадка и плохое самочувствие — худшие из них, пока вы не увидите пузырьки во рту и на руках; вот что дает это, — говорит специалист по семейной медицине Неха Вьяс, доктор медицины.
Эти крошечные пузыри, наполненные жидкостью, могут образовываться в горле, на языке или внутренней стороне щеки, а также на руках и ногах.
«Везикулы обычно бывают у детей, но у взрослых они не всегда возникают, поэтому их болезни рук, ящура часто остаются незамеченными», — отмечает она.
Как часто взрослые люди болеют болезнями рук, ящура и рта? Чаще, чем вы думаете. Восприимчивы все, кто контактирует с детьми или другими больными этим заболеванием.
Насколько заразны болезни рук, ящура и рта?
«Болезнь рук, ящура и рта распространяется очень быстро, особенно весной, летом и ранней осенью», — говорит д-р.Вяс.
Он вспыхивает как лесной пожар в условиях многолюдного проживания (вспомните общежития колледжей). «Так что его можно получать круглый год — даже в зимние месяцы», — добавляет она.
Почему болезнь рук, ящура и рта буквально «распространяется» так быстро? Потому что он передается тремя разными способами:
- Из уст в уста — не только поцелуями, но и близостью.

- При вдыхании капель из дыхательных путей.
- От прикосновения к фекалиям, которые затем попадают в рот.
«Другая причина, по которой он так легко передается, заключается в том, что вы можете передать его другим до того, как у вас появятся симптомы, потому что вы не подозреваете, что больны», — говорит доктор Вьяс.
Как долго длятся симптомы?
Симптомы, такие как лихорадка и боль в горле, длятся около недели.
Повреждения рук могут длиться до двух недель, поражения горла — несколько недель, а поражения стоп — несколько недель, отмечает доктор Вьяс.
«Волдыри могут быть болезненными, поэтому, когда они находятся во рту, как это делают дети, глотать может быть больно», — добавляет она.
Как лечится болезнь рук, ящура и рта?
Врачи обычно не лечат болезни рук, ящура и рта, — говорит доктор Вьяс. Вместо этого они рекомендуют поддерживающую терапию, например ацетаминофен (Тайленол®) и ибупрофен (Адвил®) при лихорадке и боли.
Могут ли врачи прописать вам противовирусные препараты, чтобы сократить продолжительность симптомов, как при гриппе?
К сожалению, нет. «Чтобы противовирусные препараты были эффективны, их нужно вводить в течение первых двух дней», — говорит доктор.Вяс.
«Обычно мы сразу узнаем, когда кто-то заболел гриппом. Но к тому времени, когда мы знаем, что имеем дело с болезнью рук, ящура и рта, обычно уже слишком поздно — болезнь утихла ».
Кроме того, никакие исследования не показали, что противовирусные препараты, такие как ацикловир, эффективны при заболеваниях рук, ящура и рта. А антибиотики помогают только при бактериальной инфекции, а не вирусе.
Опасна ли эта болезнь?
«Короче говоря, болезнь рук, ягодиц и рта может быть проблемой», — говорит д-р.Вяс.
«Менингит — большая проблема, потому что, как и все вирусы, он может проникать через гематоэнцефалический барьер. Он также может заразить сердце и вызвать миокардит ».
Она спешит добавить, что те, кто подвержен осложнениям, обычно изначально болеют — например, они могут быть пожилыми или слабыми, или иметь рак или другие заболевания, ослабляющие иммунную систему.
Но болезнь рук, ящура также опасна для здоровых беременных женщин, поскольку увеличивает риск мертворождения.Кроме того, на поздних сроках беременности ребенок может заразиться еще в утробе матери, даже если матери нет.
При этом, подчеркивает она, вероятность осложнений от болезней рук, ящура и рта невысока.
Как можно избежать распространения болезни?
Когда у вас диагностирована болезнь рук, ящура и рта, важно принять универсальные меры предосторожности:
- Мойте руки перед едой.
- Продезинфицируйте все поверхности, к которым вы прикасаетесь, особенно дверные ручки, смесители и ручки унитаза.
- Не ходите дома на работу, в школу и на общественные мероприятия.
И поскольку у вас могут быть болезни рук, ящура и рта, не зная об этом, «избегайте людей пожилого возраста или людей с ослабленным иммунитетом при первых признаках лихорадки», — отмечает доктор Вьяс.
«Также важно держаться подальше от беременных женщин, особенно в последние несколько недель беременности».
Герпетическая ангина Артикул
Непрерывное образование
Герпетическая ангина — это вирусная инфекция, которая клинически проявляется как острое лихорадочное заболевание с небольшими язвенными или везикулярными поражениями в задней части ротоглотки.Хотя это заболевание в первую очередь является педиатрическим, также сообщалось о множественных случаях заболевания у новорожденных, подростков и молодых людей. В этом упражнении рассматриваются причины, патофизиология и проявления герпангины, а также подчеркивается роль межпрофессиональной группы в ее ведении.
Целей:
- Опишите патофизиологию герпангины.
- Обобщите эпидемиологию герпангины.
- Объясните общие результаты физикального обследования, связанные с герпангиной.
- Объясните важность улучшения координации оказания помощи межпрофессиональной командой для улучшения оказания помощи пациентам с герпангиной.
Введение
Герпетическая ангина — это вирусная инфекция, которая клинически проявляется как острое лихорадочное заболевание с небольшими язвенными или везикулярными поражениями в задней части ротоглотки.Хотя это заболевание в первую очередь является педиатрическим, также сообщалось о множественных случаях заболевания у новорожденных, подростков и молодых людей. Болезнь очень заразна, и большинство случаев регистрируется в летние месяцы. Заболевание вызывается 22 серотипами энтеровирусов и чаще всего ассоциируется с серотипом вируса Коксаки B. Это может произойти в сочетании с энтеровирусной экзантемой и несколькими неврологическими состояниями, включая, помимо прочего, асептический менингит, острый вялый паралич и энцефалит.
Этиология
Герпетическая ангина была впервые обнаружена в 1920-х годах, но точная этиология не была описана почти 30 лет спустя. [1] Лихорадочная энантема герпангины вызывается множеством энтеровирусов, но наиболее частыми этиологическими агентами являются вирус Коксаки B, вирус Коксаки A16, серотипы вируса энтеровируса 71. Другие агенты, упомянутые в различных источниках, включают эховирус, аденовирус, пареховирус и вирус простого герпеса.Энтеровирусы представляют собой небольшие вирусы с одной положительной цепью РНК без оболочки. Они способны выживать в широком диапазоне pH и сохранять инфекционную способность при температурах до 50 C. Эти характеристики позволяют им выживать в окружающей среде в течение относительно продолжительных периодов времени. Человек — единственный естественный хозяин этих вирусов. [2] [3]
Эпидемиология
Герпетическая ангина чаще всего встречается в педиатрической популяции у пациентов моложе 10 лет.Дети часто заражаются через контакты в детских учреждениях или школах. Реже страдают подростки и взрослые. У новорожденных, пациентов с ослабленным иммунитетом и беременных может развиться более тяжелое заболевание. Ни один из полов не инфицирован чаще. В Соединенных Штатах большинство инфекций происходит в летние и осенние месяцы в умеренном климате, но может происходить круглый год в тропическом климате. Случаи герпангины были зарегистрированы во всем мире, а самая последняя вспышка со смертельным исходом была зарегистрирована в Японии в 2007 году.[4] В тропическом климате эти заболевания обычно возникают в сезон дождей. [5]
Патофизиология
Род Enterovirus относится к семейству Picornaviridae. Энтеровирусы обычно передаются фекально-оральным путем. Передача может также возникнуть в результате проглатывания инфицированной слюны, респираторных капель или прямого контакта с жидкостью из пузырьков. Инкубационный период составляет от 3 до 5 дней. Выделение вируса может происходить даже у бессимптомных пациентов.Выделение респираторных вирусов может сохраняться до 3 недель, а с калом — до 8 недель. Наиболее заразны пациенты в первые 1-2 недели заражения. [6] Из всех энтеровирусов, вызывающих герпангину, энтеровирус 71 в настоящее время становится важной проблемой общественного здравоохранения, вызывая тяжелые заболевания, энцефалит, энцефаломиелит и, возможно, смерть новорожденных и детей младшего возраста. [7]
История и физика
История болезни
Полный и тщательный сбор анамнеза и физикальное обследование необходимы для постановки диагноза и исключения различных других детских расстройств, которые имеют аналогичную картину.Большинство симптоматических пациентов сообщают о недомогании и высокой температуре, которая может быть достаточно высокой, чтобы спровоцировать фебрильные судороги. Маленькие дети обычно проявляют суетливость, плохое питание и анорексию. Дети старшего возраста могут сообщать о боли в спине и головной боли. У большинства пациентов также возникает боль в горле за день до начала энантемы. У некоторых пациентов также могут развиться анорексия, обезвоживание и боли в животе. Об экзантеме также часто сообщают пациенты с герпангиной, но конкретные характеристики и частота встречаемости варьируются в зависимости от подтипа энтеровируса, вызывающего инфекцию.В зависимости от степени тяжести и поражения систем органов пациенты могут также сообщать о таких симптомах, как головная боль, ригидность шеи, спутанность сознания, судороги, мышечная слабость и затрудненное дыхание.
Физикальное обследование
Герпетическая ангина связана с болезненной энантемой, которая обычно возникает на мягком небе, миндалинах и задней части глотки. Обычно он характеризуется гиперемией глотки с отдельными эритематозными пятнами, которые переходят в пузырьки и в конечном итоге изъязвляются в центре.Поражения обычно меньше 5 мм и иногда могут появляться на щечной стенке и заднем языке. Они сохраняются до одной недели. Другие результаты физикального обследования включают фарингит и шейную лимфаденопатию. [8]
Вариантом герпангины, вызываемой серотипом вируса Коксаки А10, является острый лимфоузловой фарингит. Это состояние характеризуется узловыми поражениями в том же месте и распределении, что и поражения герпангины, но при этом не возникает пузырьков или изъязвлений.[9] У части пациентов может развиться сыпь на теле с поражениями, которые могут быть макулярными, макулопапулезными, везикулярными, папуловезикулярными, папулопустулезными, морбиллиформными или петехиальными. Частота появления сыпи и конкретные характеристики варьируются в зависимости от подтипа вируса. Если у пациента развились такие осложнения, как менингит, острый вялый паралич, энцефалит или энцефаломиелит, могут присутствовать результаты неврологического физикального обследования, такие как ригидность шеи или паралич.Обезвоживание — частое осложнение герпангины, при этом могут наблюдаться такие признаки, как сухость во рту и снижение тургора кожи.
Анамнез и физикальное обследование также должны быть направлены на исключение других серьезных и потенциально опасных для жизни фебрильных экзантем, включая болезнь Кавасаки, пятнистую лихорадку Скалистых гор, герпетическую экзему и синдром токсического шока, которые имеют сходные проявления.
Оценка
Диагноз герпангины обычно ставится клинически.В легких случаях не требуется визуализации или лабораторных исследований. Лабораторные исследования обычно проводятся для получения дополнительной информации о таких осложнениях, как обезвоживание, или для исключения альтернативных диагнозов. Количество лейкоцитов обычно в пределах нормы, хотя в некоторых ситуациях может наблюдаться лимфоцитоз. Подтверждающее тестирование обычно требуется только при осложненном заболевании, для сбора эпидемиологических данных во время эпидемий или для дифференциации герпетической ангины от более серьезных заболеваний, таких как герпетическая экзема.Выделение энтеровируса в клеточной культуре является «золотым стандартом» для подтверждающего тестирования, получение результатов которого часто может занять больше недели. Это делает этот тест непрактичным для клинической практики. Полимеразная цепная реакция (ПЦР) проходит быстро и очень чувствительно к энтеровирусам. Образцы могут быть получены из стула, язв кожно-слизистых, везикулярной или спинномозговой жидкости. Также доступны тесты с иммуноферментным анализом (ELISA). Тест ELISA на энтеровирусы обычно менее чувствителен, чем ПЦР, и его следует использовать только в тех случаях, когда ПЦР недоступна.Антитела к вирусу Коксаки в сыворотке крови также можно определить после появления клинических симптомов. Титр антител может увеличиваться в четыре раза в серийных образцах, взятых с интервалом в две-три недели.
Лечение / менеджмент
Герпетическая ангина — это заболевание, которое проходит самостоятельно, и лечение в основном носит поддерживающий характер. Лечение можно описать как общее лечение, симптоматическое лечение и противовирусное лечение.
Общие
Пациенты должны быть изолированы в хорошо вентилируемых и чистых помещениях для предотвращения перекрестного заражения.Общее руководство включает здоровое питание и адекватное увлажнение. Диета пациента должна включать легкую, жидкую или полужидкую пищу с достаточным количеством калорий, и следует избегать горячей, острой и / или раздражающей пищи. Особое внимание следует уделять уходу за полостью рта, и пациентам рекомендуется полоскать рот физиологическим раствором после еды. Детям младшего возраста можно протирать рот физиологическим раствором. Если физиологический раствор недоступен, можно использовать соленую воду. [10] Пероральная гидратация очень важна, и для детей с высокой температурой и затруднениями при кормлении рекомендуется правильная регидратация с помощью растворов электролитов.Во время лечения за пациентами следует внимательно наблюдать.
Симптоматический
Высокая температура является наиболее частым симптомом герпангины. Для пациентов, температура которых превышает 101,3 F (38,5 C), можно рассмотреть несколько вариантов физического охлаждения, в том числе холодные компрессы на лоб, охлаждающие участки при лихорадке или сон со льдом под головой. Также можно рассмотреть такие жаропонижающие средства, как ибупрофен или ацетаминофен. Дозировка, время и продолжительность зависят от возраста пациента и симптомов и вводятся в соответствии с рекомендациями лечащего врача.При лечении этими препаратами необходимо обеспечить адекватную гидратацию. Местные терапии, содержащие лидокаин или дифенгидрамин, обычно не рекомендуются для симптоматического лечения поражений полости рта, возникающих при герпангине. Это связано с риском токсичности, связанным с этими препаратами, и отсутствием адекватных испытаний. [11] У детей младшего возраста с высокой температурой во время болезни могут развиваться фебрильные судороги, которые следует контролировать и немедленно лечить. Некоторые источники рекомендуют вводить мидазолам внутривенно с низкой скоростью (0.1-0,3 мг / кг / доза) [10]
Противовирусные
В настоящее время нет специальных противовирусных препаратов для лечения герпангины. Однако спрей с интерфероном-альфа показал некоторые многообещающие эффекты. Местное введение препарата потенциально может иметь местный иммуномодулирующий и противовирусный эффект, поскольку интерферон-альфа играет ключевую роль в поддержании противоинфекционного иммунитета слизистой оболочки. [12] Кроме того, местное применение спрея удобно, безопасно и упрощает соблюдение режима приема лекарств у детей.Противовирусные препараты широкого спектра действия, такие как ацикловир и ганцикловир, не играют никакой роли в лечении герпангины, поскольку они являются анти-ДНК-вирусными препаратами, а возбудителями герпангины являются РНК-вирусы. Рибавирин также не рекомендуется для рутинного лечения герпангины, хотя он может играть определенную роль на ранних стадиях заболевания [10].
Дифференциальная диагностика
Герпетическая ангина имеет клинические проявления, сходные с некоторыми заболеваниями детского возраста.В таблице 1 представлена сводка различий в клинических проявлениях этих расстройств. Другие заболевания и состояния, которые следует исключить перед постановкой диагноза, включают:
- Eczema herpeticum
- Синдром токсического шока
- Корь
- Ветряная оспа
- Болезнь Кавасаки
- Укусы насекомых
- Пятнистая лихорадка Скалистых гор
- Лекарственная сыпь
- Большая многоформная эритема
Прогноз
Герпетическая ангина — это обычно легкое заболевание, которое проходит самостоятельно.Если соблюдаются соответствующие меры ухода, изоляция пациента, адекватный прием пищи и гидратация, болезнь проходит менее чем за десять дней. Симптоматическое лечение лихорадки и поражений полости рта у пациента и тщательное наблюдение за развитием фебрильных судорог у маленьких детей с высокой температурой также улучшают прогноз заболевания. Пациенты, у которых развиваются серьезные неврологические осложнения, имеют различное течение, и в определенных ситуациях прогноз неблагоприятный. Таким образом, пациенты должны находиться под тщательным наблюдением на предмет развития осложнений, включая вялый паралич, менингит / энцефалит и миокардит.
Осложнения
Сама по себе герпангина — это обычно легкое заболевание, но некоторые возбудители, такие как энтеровирус 71, могут вызывать серьезные осложнения, включая следующие:
- Энцефалит ствола головного мозга
- Острый вялый паралич
- Асептический менингит
- Миокардит
Такие пациенты обычно считаются критическими и требуют госпитализации.В некоторых случаях рекомендуется помощь в отделении интенсивной терапии.
Сдерживание и обучение пациентов
Пациенты и их семьи должны быть проинформированы о самоограничивающем характере болезни. Поскольку герпангина — это в первую очередь детское заболевание и может быть источником значительного стресса для членов семьи, необходимо успокоить семьи. Семьи должны быть проинформированы о заразности болезни и о том, что пациента следует изолировать в хорошо проветриваемой комнате до улучшения симптомов.Особое внимание следует уделять адекватной диете и гидратации, а также тщательному мониторингу симптомов. Следует уделять пристальное внимание гигиене рук и рекомендовать частое мытье рук. Важность мытья рук также следует объяснять членам семьи, находящимся в тесном контакте с пациентом во время ухода, особенно после таких действий, как смена подгузников или кормление ребенка. Также рекомендуется дезинфекция поверхностей и предметов, с которыми контактирует пациент. Хотя обычно предпочтительнее лечение в домашних условиях, лица, осуществляющие уход, должны быть проинформированы о том, что они должны поддерживать регулярный контакт с лечащим врачом и должны внимательно наблюдать за пациентом на предмет любых изменений симптомов.Амбулаторное наблюдение обычно не требуется, поскольку заболевание длится недолго.
Улучшение результатов команды здравоохранения
Герпетическая ангина — это вирусная инфекция, которая, как правило, проходит самостоятельно, но может привести к серьезным осложнениям. Диагноз ставится в первую очередь на основании клинических данных, и при нечетких представлениях заказываются специальные диагностические исследования. Медицинские работники должны хорошо разбираться в различных клинических проявлениях герпангины и уметь отличать их от других педиатрических заболеваний с аналогичными проявлениями.Им необходимо рассказать семье о болезни, ведении домашнего хозяйства и профилактике. Междисциплинарный подход с эффективным общением между членами медицинской бригады, включая терапевтов, педиатров, медсестер и фармацевтов, необходим для эффективного ухода за пациентами и улучшения результатов.
(Щелкните изображение, чтобы увеличить)
Дифференциальная диагностика поражений полости рта у детей
Предоставлено Римшей Али, MD
Вирусный менингит | Фонд исследования менингита
Что вызывает вирусный менингит?
Менингит может вызывать множество различных вирусов.Большинство людей контактируют с некоторыми из них в течение жизни без развития менингита. Наиболее частые причины:
Энтеровирусы
Энтеровирусы группы Коксаки или эховирусов являются наиболее частой причиной вирусного менингита. Большинство инфекций не вызывают никаких симптомов или имеют легкие симптомы, такие как ангина, простуда и гриппоподобные заболевания. Некоторые из них также могут вызывать расстройство желудка и диарею.
Энтеровирусы чаще всего поражают детей, которые являются основными переносчиками этих вирусов.
Энтеровирусные инфекции распространены в Великобритании в летние и осенние месяцы. Передача в основном происходит из рук в рот.
Вирусы герпеса
Вирусы герпеса — еще одна частая причина вирусного менингита у подростков и взрослых в развитых странах [2]. К вирусам герпеса относятся вирусы простого герпеса (ВПГ) и вирус ветряной оспы — тот же вирус, который вызывает ветряную оспу и опоясывающий лишай.
HSV могут вызывать менингит или энцефалит (воспаление самого мозга, что гораздо серьезнее).ВПГ-энцефалит в основном вызывается ВПГ-1 (который также является причиной большинства герпесов), тогда как менингит чаще вызывается ВПГ-2 (чаще причиной генитального герпеса). Вирусы HSV были связаны с рецидивирующим лимфоцитарным менингитом, также известным как менингит Молларета. Он характеризуется внезапными приступами симптомов менингита, которые обычно длятся 2-7 дней и разделены бессимптомными интервалами, длящимися неделями, месяцами или годами.
Инфекции HSV-1 и -2 очень распространены, но у большинства людей наблюдаются лишь незначительные симптомы или симптомы отсутствуют совсем.Передача происходит через контакт с инфицированным участком кожи, когда вирус активен. ВПГ-1 обычно передается орально в детстве, и около 6 из 10 человек в Великобритании переносят его. ВПГ-2 — это прежде всего инфекция, передающаяся половым путем, и ее переносит примерно каждый десятый житель Великобритании [3]. Многие люди переносят ВПГ, даже не подозревая об этом. Поскольку они могут передавать вирус, не проявляя симптомов, инфекция может бессознательно передаваться контактирующим. Сроки передачи непредсказуемы, поэтому генитальная герпетическая инфекция (и герпетический менингит) может появиться даже после многих лет моногамных отношений.
Менингит, вызванный вирусом VZV, может возникать одновременно с ветряной оспой или опоясывающим лишаем или может возникать самостоятельно, без сыпи или кожных проявлений.
Другие вирусы герпеса являются менее частыми причинами менингита по сравнению с HSV и VZV.
Свинка и корь
До того, как появилась вакцина MMR, эпидемический паротит был наиболее частой причиной вирусного менингита в Великобритании и встречался у 15% пациентов с эпидемическим паротитом [4]. Недавнее увеличение числа случаев заболевания в Великобритании в основном затронуло поздних подростков и молодых людей, которые не прошли полный курс вакцины против кори, паротита и краснухи (MMR) [1].Корь также может вызывать менингит и энцефалит.
Флавивирусы
Эти вирусы обычно поражают диких животных, таких как птицы или грызуны, и переносятся комарами или клещами. Некоторые из этих вирусов, такие как вирус Западного Нила, японский энцефалит B и клещевой энцефалит, могут вызывать менингит или энцефалит у людей, но это не проблема в Великобритании и Ирландии.
Вирус иммунодефицита человека (ВИЧ) может вызывать менингит на ранних стадиях ВИЧ-инфекции.В случае вирусного менингита не всегда можно определить тип вируса, вызывающего заболевание (примерно у 30-40% пациентов патоген не идентифицирован). Хотя ВИЧ является редкой причиной вирусного менингита, важно, чтобы взрослые с вирусным менингитом по неизвестной причине прошли тест на ВИЧ. Это связано с тем, что вирусный менингит может быть первым признаком заражения ВИЧ, и если он не выявлен на этой ранней стадии, он может оставаться бессимптомным и недиагностированным до тех пор, пока у человека не разовьется прогрессирующая болезнь или СПИД.Есть надежда, что благодаря скринингу таких случаев будет выявлено больше людей с ВИЧ и начнется их лечение на ранней стадии, что приведет к лучшим результатам.
Как лечится вирусный менингит?
Ацикловир можно использовать для лечения инфекции HSV. Однако эффективных методов лечения большинства вирусов, вызывающих менингит, нет (антибиотики неэффективны против вирусов), поэтому лечение обычно ограничивается ослаблением симптомов заболевания (например, обезболивающие от головной боли или противорвотные средства, чтобы остановить рвоту).Большинство людей выздоравливают без какого-либо лечения в течение от 5 дней до двух недель, но у некоторых период выздоровления длится дольше.
Врач может сделать люмбальную пункцию. Это когда образец спинномозговой жидкости (CSF) берется из спинномозгового канала (проход через кости спины, в котором находится спинной мозг). Образец спинномозговой жидкости будет исследован, а затем отправлен на дальнейшие лабораторные исследования. Люмбальная пункция важна для подтверждения диагноза менингита и выявления микроба, вызывающего заболевание.
Какие последствия может вызвать вирусный менингит?
Большинство людей выздоравливают без каких-либо заметных эффектов, однако недавние исследования показали, что у некоторых пациентов с вирусным менингитом может развиться кратковременная потеря памяти и дефицит внимания [5-6]. Есть также некоторые свидетельства того, что у детей с вирусным менингитом в возрасте до 1 года могут развиваться тонкие неврологические проблемы в более позднем возрасте [7].
Подвержен ли я риску распространения или заражения этой болезнью, если я контактировал с пациентом с вирусным менингитом?
Риск контакта очень низкий.Вирусный менингит обычно не требует принятия мер общественного здравоохранения, потому что, хотя некоторые вирусы, вызывающие его, заразны, у большинства инфицированных людей симптомы отсутствуют или проявляются только в очень легкой форме. Человек с вирусным менингитом может передать вирус, но очень маловероятно, что это может вызвать вирусный менингит у другого человека.
Можно ли предотвратить вирусный менингит?
Большинство причин вирусного менингита невозможно предотвратить, хотя хорошей общей мерой предосторожности против вирусного менингита является мытье рук, поскольку энтеровирусы, в частности, обычно проникают в организм через руку в рот.Иммунизация против эпидемического паротита и кори (MMR) предлагается детям в возрасте от 12 до 13 месяцев и в возрасте 3 лет в рамках плановой иммунизации детей. Иммунизация также доступна для некоторых флавивирусов, таких как клещевой энцефалит и японский энцефалит, и рекомендуется для путешественников в районы с высоким риском этих инфекций.
Герпетический стоматит
Заявление об ограничении ответственностиНастоящее руководство было разработано для принятия клинических решений медицинским, медсестринским и другим медицинским персоналом детской больницы Перта.Они не являются строгими протоколами, и они не заменяют суждение старшего врача . Всегда следует руководствоваться здравым смыслом. На эти клинические рекомендации никогда нельзя полагаться как на замену надлежащей оценки конкретных обстоятельств каждого случая и потребностей каждого пациента. Перед тем, как следовать каким-либо рекомендациям, клиницисты должны также учитывать имеющийся у них уровень квалификации и местные правила. R Прочтите полный отказ от ответственности отделения неотложной помощи PCH. |
Цель
Для руководства персоналом при оценке и лечении герпетического стоматита.
Фон
- В большинстве случаев первичная инфекция, вызванная вирусом простого герпеса (ВПГ) 1 типа, у детей протекает бессимптомно или проявляется легкой инфекцией верхних дыхательных путей.
- Примерно четверть первичных инфекций проявляется как гингивостоматит, как правило, в возрасте от 1 года до 5 лет, но может возникать и у детей старшего возраста.
- HSV очень заразен и передается при прямом контакте с инфицированными выделениями и поражениями полости рта.
- После инкубационного периода в течение 2–12 дней у ребенка может развиться гингивостоматит, степень тяжести которого варьируется от легкого дискомфорта до изнурительного заболевания, требующего госпитализации.
- Выздоровление обычно происходит в течение 2 недель.
Осложнения
- Обезвоживание — основное осложнение, вызванное отказом от еды или питья из-за боли.Если боль можно контролировать на ранней стадии, этого осложнения можно избежать. Однако к моменту обращения ребенка госпитализация иногда неизбежна.
- Герпетический белый или герпетический кератит (дендритная язва) — от автоинокуляции.
- Редкие осложнения включают герпетический менингоэнцефалит и вторичную бактериальную инфекцию поражений.
- Дерматиты — герпетическая экзема или многоформная эритема, тяжелая форма которой может быть изнурительной.
- Герпетическая инфекция у пациентов с ослабленным иммунитетом может быть очень серьезной, и все случаи следует обсуждать с педиатром.
Оценка
Клинические особенности
Герпетический стоматит
- У детей обычно наблюдается жар, неприятный запах изо рта и отказ от питья из-за болезненных поражений ротовой полости, затрагивающих слизистую оболочку щеки и десен.
- От половины до двух третей пациентов также имеют экстраоральные поражения кожи вокруг рта. Эти болезненные поражения начинаются с типичных герпетиформных везикул, которые могут прогрессировать до пустул или разрушаться, превращаясь в язвы. Без лечения поражения могут длиться до 12 дней.
- Лихорадка (<39 ° C) является обычным явлением (особенно при первичной инфекции), и могут быть увеличены шейные лимфатические узлы.
Диагностика
- Диагноз клинический
- Хотя это бывает редко, диагноз может быть подтвержден вирусными соскобами, иммунофлуоресценцией секрета или серологией.
Дифференциальная диагностика
- Инфекции, вызванные вирусом Коксаки (болезнь рук, ног и рта, герпангина)
- Афтозные язвы
- Кандидоз полости рта
- Синдром Стивенса-Джонсона.
Менеджмент
Обезболивание
- Рекомендуется предлагать всем детям с герпетическим гингивостоматитом из-за сильной боли
- Раннее обеспечение адекватной анальгезии может предотвратить обезвоживание и необходимость госпитализации
- Парацетамол для перорального / ректального введения (только для внутреннего использования)
- Гель лигнокаина для местного применения (2% вязкий ксилокаин) — нанесите на пораженный участок. Дети <3 лет: 4 мг / кг (0,2 мл / кг) - максимальная доза 1.25 мл
- Не более 4 доз в сутки. Не применять с интервалом <3 часов.
- Дети> 3 лет: 4 мг / кг (0,2 мл / кг) — максимальная доза 5 мл
- Не более 4 доз в сутки. Не применять с интервалом <3 часов.
Ацикловир
- Было показано, что ацикловир, вводимый в течение 72 часов после появления первых поражений полости рта, сокращает продолжительность поражений полости рта, боли, лихорадки и затруднений с едой / питьем, и поэтому рекомендуется для всех детей с герпетическим гингивостоматитом, проявляющимся в течение 72 часов после первого появления. оральные поражения:
- Доза:
- Дети младше 2 лет: ацикловир перорально 100 мг / доза 5 раз в день перорально в течение 7 дней
- > 2 года: ацикловир внутрь 200 мг / доза 5 раз в день в течение 7 дней
- Доза:
- Если пациент не может глотать и ему требуется ацикловир внутривенно, обратитесь к руководству ChAMP
- Если у пациента ослаблен иммунитет, проконсультируйтесь со своим специалистом, так как ему обычно требуются более высокие дозы и более длительное лечение.
- Пациентам, которые поступают через 72 часа после первого поражения полости рта с продолжающимся развитием новых поражений / или сильной болью, все же следует предлагать противовирусную терапию (обсудить с консультантом по отделению неотложной помощи)
- В случае сомнений обсудите с консультантами ED.
Дополнительное лечение
- Хлоргексидин для полоскания рта 0,2% — держать во рту 10 мл в течение 1 минуты 2-3 раза в день при наличии язвы
- Если дети младшего возраста не могут этого сделать, используйте стоматологический гель с хлоргексидином вместо зубной пасты в качестве дополнения к гигиене полости рта.
Противовирусные средства местного действия
- Актуальные противовирусные препараты не помогают при лечении первичного герпетического гингивостоматита у иммунокомпетентных пациентов и не рекомендуются.
Антибиотики
- Антибиотики обычно не используются, если не диагностирована вторичная бактериальная инфекция
Показания к приему
- Неспособность поддерживать адекватную гидратацию
- Хост с ослабленным иммунитетом
- Герпетическая экзема
- Энцефалит, эпиглотит или пневмонит (обычно у пациентов с иммунодефицитом).
Уход
- Исходные наблюдения: частота сердечных сокращений, частота дыхания, температура, артериальное давление и оценка боли
- Минимум почасовых наблюдений должен быть записан во время нахождения в отделении неотложной помощи
- Вход / выход жидкости должен контролироваться и документироваться
Библиография
- Килс М.А. и Клементс Д.А. (2014) Герпетический гингивостоматит у детей раннего возраста.Своевременно. Доступно на www.uptodate.com
- WA Health Служба здоровья детей и подростков. Эмпирические рекомендации ChAMP по уху, носу, горлу и стоматологии. Февраль 2018
| Подтверждено: | Директор отделения неотложной помощи | Дата: | Март 2017 |
Этот документ может быть предоставлен в альтернативных форматах по запросу для человека с ограниченными возможностями.
 Показательным в данной ситуации будет только анализ крови на выявление герпес-вируса и антител к нему (анализ на антитела к герпес-вирусам делается 2-3 дня).
Показательным в данной ситуации будет только анализ крови на выявление герпес-вируса и антител к нему (анализ на антитела к герпес-вирусам делается 2-3 дня).

 А в Сургуте эут опасную инфекцию подозревают сразу у 50 детей, — заявляет телеканал.
А в Сургуте эут опасную инфекцию подозревают сразу у 50 детей, — заявляет телеканал.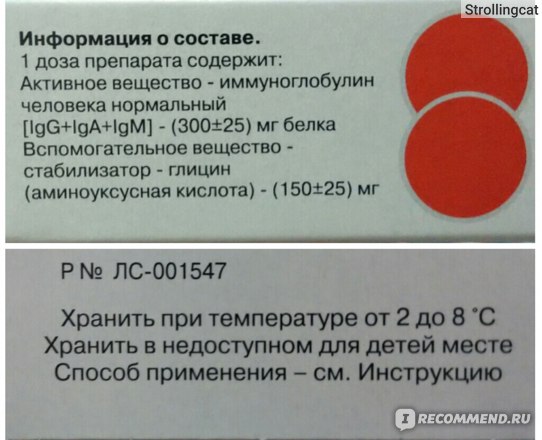
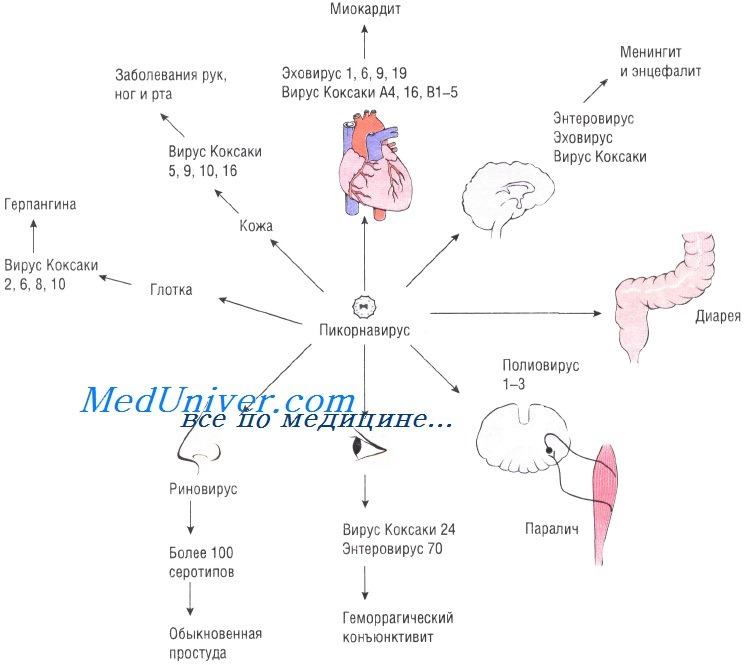 Сообщение о вспышке лихорадочного заболевания с поражением глотки и экзантемой: Торонто, лето 1957: выделение вируса Коксаки группы А. Can Med Assoc J. 1958; 79: 615-621.
Сообщение о вспышке лихорадочного заболевания с поражением глотки и экзантемой: Торонто, лето 1957: выделение вируса Коксаки группы А. Can Med Assoc J. 1958; 79: 615-621. http://www.wpro.who.int/emerging_diseases/hfmd-biweekly_20151229.pdf?ua=1. 29 декабря 2015 г. Проверено 2 июля 2017 г.
http://www.wpro.who.int/emerging_diseases/hfmd-biweekly_20151229.pdf?ua=1. 29 декабря 2015 г. Проверено 2 июля 2017 г. Br J Дерматол . 2014; 170: 748-749.
Br J Дерматол . 2014; 170: 748-749. Атипичное заболевание рук, ног и рта: пузырно-пузырчатая сыпь, вызванная вирусом Коксаки A6. Ланцет. 2014; 14: 83-86.
Атипичное заболевание рук, ног и рта: пузырно-пузырчатая сыпь, вызванная вирусом Коксаки A6. Ланцет. 2014; 14: 83-86. Инт Дж Дерматол . 2014; 53: e428-e431. DOI: 10.1111 / ijd.12337.
Инт Дж Дерматол . 2014; 53: e428-e431. DOI: 10.1111 / ijd.12337. Вирусы . 2015; 7: 5919-5932.
Вирусы . 2015; 7: 5919-5932.