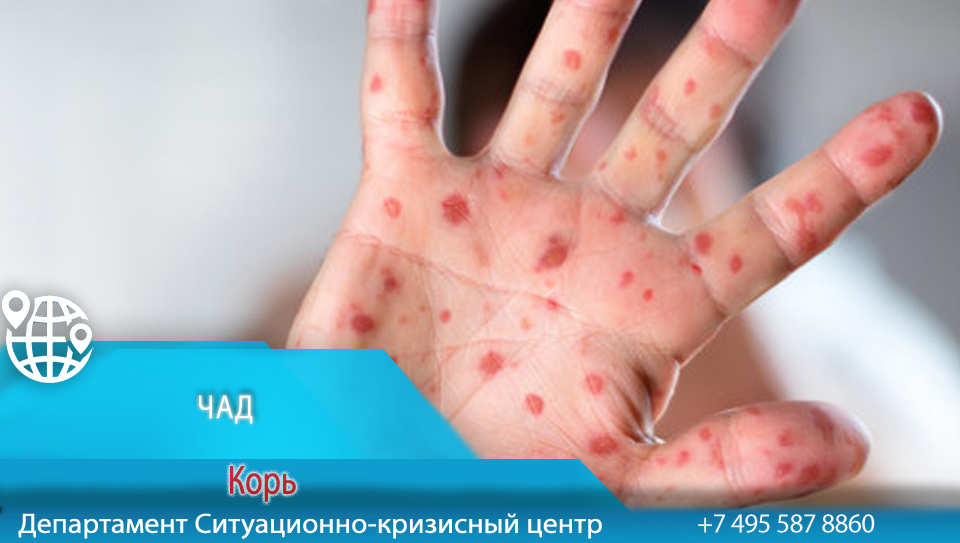
Как долго заразен больной вирусной инфекцией?
Простуды, кишечные инфекции, грипп: причиной многих инфекционных заболеваний являются вирусы. Антибиотики бессильны против этих крошечных организмов. В таких случаях помочь могут только специальные противовирусные препараты. «Соблюдение правил гигиены и своевременная вакцинация являются самыми надежными мерами против распространения инфекций», объясняет профессор, д.м.н. Хартмут Хенгель, главный врач института вирусологии Университетской клиники г.Фрайбурга. Многие возбудители начинают размножаться еще до проявления первых клинических симтомов, во время инкубационного периода. Также уже после исчезновения симптомов заболевания вирусы могут продолжать сущестовать в течение нескольких дней и даже недель, провоцируя новые случаи заражения.
Как защитить себя и окружающих?
Вирусные инфекции чаще всего передаются контактым путем. Именно поэтому при подозрении на вирусное заболевание, а также после контакта с больным инфекционным заболеванием необходимо часто мыть руки. Чихать следует не в ладони, а во внутренний сгиб локтя, а в случае заболевания диареей нельзя пользоваться общим полотенцем.
Чихать следует не в ладони, а во внутренний сгиб локтя, а в случае заболевания диареей нельзя пользоваться общим полотенцем.
Грипп
Вирусный возбудитель: вирусы гриппа A и B
Инкубационный период: 1 – 3 дня
Симптомы: высокая температура, кашель, боль в горле, суставах, головная боль
Период возможного заражения: 1 неделя, пока не исчезнут симптомы
Особенности: резкое начало, часто тяжелое протекание
Гриппальная инфекция („насморк“, „простуда“)
Вирусный возбудитель: энтеровирус, вирус Коксаки, эховирус, риновирус, вирус парагриппа
Инкубационный период: 2 – 14 дня
Симптомы: насморк, боли в мышцах и горле, кашель, высыпания
Период возможного заражения: 1 неделя, пока не исчезнут симптомы
Особенности: постепенное начало, протекает обычно в легкой форме
Простой герпес
Вирусный возбудитель: вируспростого герпеса
Инкубационный период: 2 – 12 дней, первичное заражение обычно протекает бессимптомно
Симптомы: зуд, жжение, чувство покалывания, наполненные жидкостью пузырьки
Период возможного заражения: до исчезновения пузырьков
Особенности: вирус зачастую остается в организме на всю жизнь, различные инфекции и стресс способствуют «пробуждению» вируса
Конъюнктивит
Вирусный возбудитель: аденовирус, энтеровирус, вирус Коксаки, вирус кори, вирус простого герпеса
Инкубационный период: 5 – 14 дней
Симптомы: покраснение и воспаление глаз, сильное слезотечение, опухшие веки
Период возможного заражения: до четырех недель, пока не исчезнут симптомы
Особенности: крайне заразен, передается через рукопожатия, клавиатуру, полотенца и т. д.
д.
Гастроэнтерит
Вирусный возбудитель: норовирус, аденовирус, ротавирус, астровирус
Инкубационный период: 10 – 48 часов
Симптомы: внезапный понос, тошнота и рвота, улучшение обычно наступает через 12-48 часов
Период возможного заражения: до двух недель
Особенности: крайне заразен
Детская розеола (у детей до двух лет)
Вирусный возбудитель: вирус герпеса 6 и 7 типа
Инкубационный период: 5 – 17 дней
Симптомы: высокая температура, резкое улучшение спустя 3-4 дня
Период возможного заражения: совпадает с периодом высокой температуры
Особенности: сильные высыпания после спадения температуры
Смешанная Коксаки в — герпесвирусная инфекция у детей в возрастном аспекте Текст научной статьи по специальности «Фундаментальная медицина»
В. А. Булгакова. Клинико-иммунологические взаимосвязи персистирующей вирусной инфекции и атопической бронхиальной астмы у детей
точности иммунного ответа при аллергии. Присутствие инфекционных возбудителей в верхних дыхательных путях в период ремиссии астмы может быть связано с недооценкой инфекционного фактора в патогенезе и отсутствием адекватного лечения. Высокий уровень серопозитивных пациентов с бронхиальной астмой к возбудителям хламидийной и микоплазменной инфекций, а также к вирусам герпеса 1, 4 и 5 типов может свидетельствовать о латентном персисти-ровании этих возбудителей и одновременном их длительном воздействии на иммунную систему, приводящем к утяжелению хронического воспалительного процесса в бронхах, формированию иммуносупрессии у пациентов с атопической бронхиальной астмой и склонности их к частым респираторным инфекциям. Персистирующая вирусная инфекция у детей с атопической бронхиальной астмой объясняет развитие вторичной иммуносупрессии, в формировании которой существенное значение может принадлежать нарушениям процессов апоптоза иммунных клеток, выявленное у обследованных детей.
Присутствие инфекционных возбудителей в верхних дыхательных путях в период ремиссии астмы может быть связано с недооценкой инфекционного фактора в патогенезе и отсутствием адекватного лечения. Высокий уровень серопозитивных пациентов с бронхиальной астмой к возбудителям хламидийной и микоплазменной инфекций, а также к вирусам герпеса 1, 4 и 5 типов может свидетельствовать о латентном персисти-ровании этих возбудителей и одновременном их длительном воздействии на иммунную систему, приводящем к утяжелению хронического воспалительного процесса в бронхах, формированию иммуносупрессии у пациентов с атопической бронхиальной астмой и склонности их к частым респираторным инфекциям. Персистирующая вирусная инфекция у детей с атопической бронхиальной астмой объясняет развитие вторичной иммуносупрессии, в формировании которой существенное значение может принадлежать нарушениям процессов апоптоза иммунных клеток, выявленное у обследованных детей.
Литература:
1. Bacharier L. B. Diagnosis and treatment of asthma in childhood: a PRACTALL consensus report // Allergy. — 2008. — V. 63. — P. 534.
Bacharier L. B. Diagnosis and treatment of asthma in childhood: a PRACTALL consensus report // Allergy. — 2008. — V. 63. — P. 534.
3. Смоленов И.В. Астма и свистящие хрипы, индуцированные вирусной инфекцией // Consilium medicum (приложение). -2001. — С. 9-13.
4. Кузьменко Л.Г. Значение внутриклеточных патогенов в формировании хронических бронхолегочных заболеваний // Детские инфекции. — 2003. — № 1. — С. 54-57.
5. www.biochemmack.ru
6. Human herpesvirus 8 viral FLICEinhibitory protein inhibits Fasmediated apoptosis through binding and prevention of procaspase 8 maturation / C. Belanger et al. // J. Hum. Virol. — 2001. — V.
7. Johnston S.L. Viruses and asthma // Allergy. — 1998. — V. 53. -P. 922-932.
8. Катосова Л.К. Условно-патогенная флора дыхательных путей и ее роль в этиологии пневмоний / Под ред. В.К. Таточенко. -Чебоксары, 1994. — 323 с.
9. Атлас по медицинской микробиологии, вирусологии и иммунологии. Под редакцией Быкова А.С., Воробьева А.А., Зверева В.В. -2е изд. — М.: ООО «Медицинское информационное агентство», 2008. — С. 201-254.
10. Рабсон А., Ройт А., Делвз П. Основы иммунологии. — М.: Мир, 2006. — 320 с.
11. Растворимые формы мембранных антигенов клеток иммунной системы при социально-значимых заболеваниях. Сообщение II. Исследование их роли при вирусных инфекциях / В.В. Новиков, И.В. Евсегнеева, А.В. Караулов, А.
12. Система FAS — FASL в норме и патологии / С Г. Аббасова, В.М. Липкин, Н.Н. Трапезников, Н.Е. Кушлинский // Вопр. биол., мед., фарм. химии. — 1999. — № 3. — С. 3-17.
13.Апоптоз в иммунологических процессах / Р.И. Сепиашвили и др. // Аллергология и иммунология. — 2000. — Т. 1, № 1. -С. 15-23.
14.Апоптоз и активность рибосомальных цистронов клеток периферической крови при бронхиальной астме / В.И. Минеев, И.И. Нестерович, Е.С. Оранская, А.Л. Тафеев // Аллергология. — 2001. — № 1. — С. 3-9.
15. Спонтанный и глюкокортикоидиндуцированный апоптоз лимфоцитов больных атопической бронхиальной астмой: роль митохондрий и CD95 (APO1) / С.В. Бойчук, И.Г. Мустафин, Р.С. Фассахов, Д.В. Терещенко // Аллергология. — 2002. -№ 1. — С. 13-20.
— 2002. -№ 1. — С. 13-20.
16. Ежегодный доклад «О положении детей в Российской Федерации в 2009 году». — М., 2010 г. — 31 с.
Смешанная Коксаки В — герпесвирусная инфекция у детей в возрастном аспекте
ФБУН Екатеринбургский НИИ вирусных инфекций Роспотребнадзора1,
ГБОУ ВПО Уральская государственная медицинская академия Минздравсоцразвития России2, ООО «Урал — Лазер»3, Екатеринбург
Представлены результаты серологической детекции антител к вирусам Коксаки В, цитомегаловирусу, вирусу Эпштейна-Барр и вирусам простого герпеса типа 1 и 2 в сыворотках крови 3946 предположительно иммунокомпрометированных детей в возрасте от 2 до 14 лет.
Mixed Coxsackie B — Herpes Virus Infection in Children of Different Age Groups
V. K. Slobodenyuk, I. K. Bessergeneva, N. V. Patsuk, M. A. Bubenshikova2, A. V. Slobodenyuk1, Yu. V. Grigorieva1
Yekaterinburg Research Institute of Viral Infections1, Ural State Medical Academy2, «Ural — Laser Ltd. »3, Yekaterinburg
»3, Yekaterinburg
This work presents the results of detection of antibodies to Coxsackie B virus, cytomegalovirus, Epstein-Barr virus and herpes simplex viruses 1 and 2 in sera of 3,946 presumably immunocompromised children aged from 2 to 14. Antibodies to Coxsackie B virus were identified in 824 cases including 464 samples associated with antibodies to viruses from the herpes simplex group. In children under 3, antibodies to cytomegalovirus were predominantly detected on the Coxsackie B background. Virus-specific IgM antibodies to cytomegalovirus were found in 9,6% cases in children under 1, in 13,5% cases in children aged 1 to 2, and in
 In the 3—6 age group, this proportion increased to 53,6% cases. The 7—14 age group was notable for a smaller number of Epstein-Barr virus detections as well as for an increase in associated antibodies to herpes 1 and 2 simplex viruses. Low titres of antibodies to Chlamydia antigens were detected. Rare presence of antibodies to Mycoplasma hominis in association with Coxsackie B antibodies was identified in all the age groups. Key words: serodiagnosis, Coxsackie B viruses, herpes viruses, mixed infection, children
In the 3—6 age group, this proportion increased to 53,6% cases. The 7—14 age group was notable for a smaller number of Epstein-Barr virus detections as well as for an increase in associated antibodies to herpes 1 and 2 simplex viruses. Low titres of antibodies to Chlamydia antigens were detected. Rare presence of antibodies to Mycoplasma hominis in association with Coxsackie B antibodies was identified in all the age groups. Key words: serodiagnosis, Coxsackie B viruses, herpes viruses, mixed infection, childrenКонтактная информация: Слободенюк Валентина Константиновна — к.м.н., доц., руководитель лаборатории энтеральных вирусных инфекций Екатеринбургского НИИ вирусных инфекций; Екатеринбург, ул. Летняя, 23; (343) 261-96-15; [email protected].
УДК 616.9:578.825.11
Энтеровирусы, наряду с представителями вирусов группы герпеса, занимают особое место среди причин инфекционной заболеваемости у детей, в том числе с летальным исходом [1—3].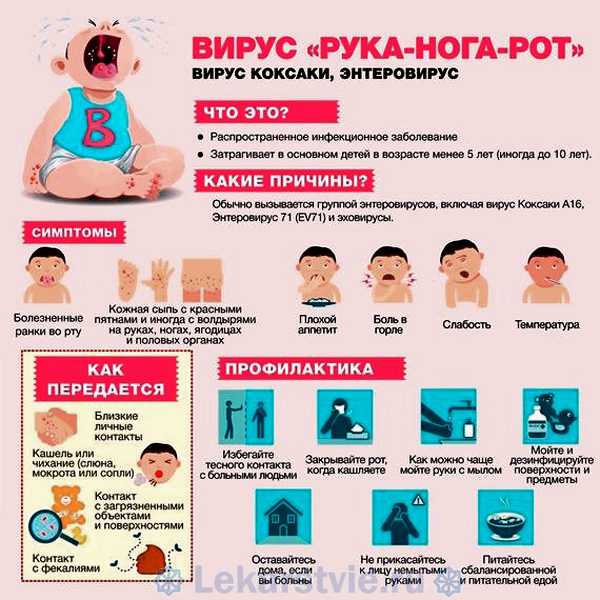
Полиморфизм симптоматики характерен при герпесви-русных поражениях. В отношении Коксаки В вирусов доказательства полиморфизма и персистенции получены в последние десятилетия. Найдена связь вирусов Коксаки В с врожденными миопатиями, миокардитами, диабетом 1 типа [8—10]. Определены патогенетические значения отдельных серотипов. Серотип Коксаки В3 считают доминирующим этиологическим агентом при воспалении и поражении сердечной мышцы [8]. Установлена способность вируса Коксаки В3 персистировать в ЦНС в качестве низкоуровневой нецитолитической инфекции, вызывающей длительные воспалительные поражения [11].
В отношении Коксаки В вирусов доказательства полиморфизма и персистенции получены в последние десятилетия. Найдена связь вирусов Коксаки В с врожденными миопатиями, миокардитами, диабетом 1 типа [8—10]. Определены патогенетические значения отдельных серотипов. Серотип Коксаки В3 считают доминирующим этиологическим агентом при воспалении и поражении сердечной мышцы [8]. Установлена способность вируса Коксаки В3 персистировать в ЦНС в качестве низкоуровневой нецитолитической инфекции, вызывающей длительные воспалительные поражения [11].
Учитывая возможность взаимосвязи в случаях смешанного инфицирования между названными патогенами, целью настоящей работы явилось проведение серодиагностических исследований с определением антител у иммунокомпроме-тированных детей к вирусам Коксаки В и наиболее вероятным возбудителям из группы вирусов герпеса, хламидий и микоплазм.
Материалы и методы исследования
Инфицирование патогенами устанавливали методом детекции антигенспецифических антител в сыворотках крови детей в возрасте от 2 месяцев до 14 лет. Случайная выборка детей включала 3946 случаев предположительно им-мунокомпрометированных детей, наблюдаемых амбулаторно или в соматическом стационаре, обследованных с целью выявления антител к различным ДНК-содержащим возбудителям. Исследования дополняли, определяя антитела к вирусам Кок-саки В. Забор сывороток крови проводили с января по сентябрь 2008 года в количестве не менее 340 проб в месяц.
Случайная выборка детей включала 3946 случаев предположительно им-мунокомпрометированных детей, наблюдаемых амбулаторно или в соматическом стационаре, обследованных с целью выявления антител к различным ДНК-содержащим возбудителям. Исследования дополняли, определяя антитела к вирусам Кок-саки В. Забор сывороток крови проводили с января по сентябрь 2008 года в количестве не менее 340 проб в месяц.
Антитела к ДНК-содержащим патогенам выявляли, применяя тест-системы иммуноферментные ГНЦ «Вектор» для идентификации антигенспецифических иммуноглобулинов различных классов к цитомегаловирусу (ЦМВ), вирусу Эпштейна—Барр (ЭБВ) и вирусу простого герпеса типа 1 и 2 (ВПГ). К микроорганизмам из группы хламидий (Chlamy-dophila pneumonia и Chlamydophila psittaci) определяли IgM, к микоплазме (Mycoplasma hominis) — IgG.
Группоспецифические антитела к вирусам Коксаки В, учитываемые в диагностическом титре, определяли в тест-системе (усовершенствованный «Диагностикум эрит-роцитарный Коксаки В группоспецифический для РНГА», № гос.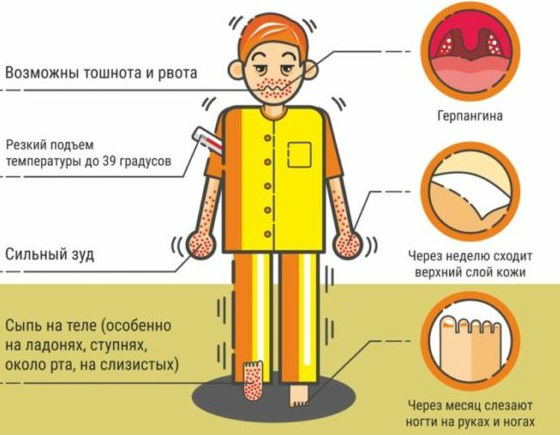 регистрации 94/161/329). Использование в тест-системе термостабильного антигена вируса Коксаки В3 позволяло придать широкую реактивность с антителами, в том числе индуцированными другими серотипами [12].
регистрации 94/161/329). Использование в тест-системе термостабильного антигена вируса Коксаки В3 позволяло придать широкую реактивность с антителами, в том числе индуцированными другими серотипами [12].
Одну и ту же сыворотку крови ребенка использовали для выявления антител ко всем перечисленным патогенам. Результаты исследований сравнивали в следующих возрастных группах: до 1 года, от 1 до 2, от 2 до 3, от 3 до 6 и от 7 до 14 лет.
Результаты и их обсуждение
При исследовании 3946 сывороток крови детей антитела к вирусами Коксаки В идентифицировали в 824 случаях (20,9%), из них одновременное присутствие антител к возбудителям из группы герпеса выявлено в 464 образцах (56,5%).
Характер клинического проявления инфицирования Коксаки В вирусами среди обследованных детей не был связан со случаями серозного менингита — регистрируемой манифестной формы инфекции, обусловленной энте-ровирусами. Исключение проводили, используя информацию о госпитализированных детях с клиникой серозного менингита. За время наблюдения на месяцы сезонного подъема (июль — август) приходилось 76,8% случаев серозного менингита. В наших исследованиях выявленные случаи инфицирования вирусами Коксаки В имели другое количественное распределение. Наиболее высокие показатели, определяемые к числу обследованных детей по месяцам, имели место в феврале (27,4%), июле (28,1%) и августе (25,0%), а наименьшие — в январе (16,3%) и мае месяце (13,8%). По аналогии с полиомиелитом, наличие антител к вирусам Коксаки В без проявления манифестной формы свидетельствовало о вероятности другой, возможно персистентной формы инфицирования, связанной с размножением вируса в доступных органах-мишенях.
Исключение проводили, используя информацию о госпитализированных детях с клиникой серозного менингита. За время наблюдения на месяцы сезонного подъема (июль — август) приходилось 76,8% случаев серозного менингита. В наших исследованиях выявленные случаи инфицирования вирусами Коксаки В имели другое количественное распределение. Наиболее высокие показатели, определяемые к числу обследованных детей по месяцам, имели место в феврале (27,4%), июле (28,1%) и августе (25,0%), а наименьшие — в январе (16,3%) и мае месяце (13,8%). По аналогии с полиомиелитом, наличие антител к вирусам Коксаки В без проявления манифестной формы свидетельствовало о вероятности другой, возможно персистентной формы инфицирования, связанной с размножением вируса в доступных органах-мишенях.
Различия в показателях инфицирования по возрастным группам обследованных детей представлены в таблице 1. Антитела к вирусами Коксаки В в сыворотках детей от 1 года до 7 лет находили в наибольшем числе случаев по сравнению как с младшей, так и старшей возрастными группами (p < 0,001). На фоне Коксаки В инфекции пока-
На фоне Коксаки В инфекции пока-
Таблица 1. Определение антител у иммунокомпрометированных детей разных возрастных групп к вирусам Коксаки В и герпесвирусам
Возрастные группы
До 1 года (n = 714) 1—2 года (n = 579) 2—3 года (n = 648) 3—6 лет (n = 1443) 7—14 лет (n = 562)
Выявление антител к вирусам Коксаки В*
100/14,0% 150/25,9% 151/23,3% 317/21,9% 106/18,9%
Ассоциации с антителами к герпесвирусам*
55/55,0% 70/46,6% 63/41,7% 151/47,6% 30/28,3%
* — числитель — абсолютное число случаев, знаменатель —% к общему числу случаев выявления антител в группе
затели сочетанного инфицирования смещались в младшую возрастную группу, продолжая оставаться высокими в старших возрастах.
Спектр типов антител, выявленных к герпесвирусным антигенам в ассоциации с антителами к вирусам Коксаки В, существенно различался по возрастам. Частота случаев определения ассоциированных антител к исследуемым вирусам до трехлетнего возраста детей представлена в таблице 2.
Полученные результаты показали, что в данных возрастных группах смешанное инфицирование было обусловлено преимущественно Коксаки В и цитомегалови-русом. При этом наибольшее число серопозитивных случаев определяли среди детей до 1 года. В двух других группах количественные показатели незначительно уменьшались.
Выделение из общего числа исследованных сывороток случаев определения антител 1дМ класса к цитомегало-вирусу, которые свидетельствовали об активности инфекционного процесса, распределение микст-инфекции у детей по возрастам до 3 лет имело другую последовательность. На активную фазу инфицирования цитомегаловирусом в группе детей до 1 года приходилось 9,6%; от 1до 2 лет — 13,5%; от 2 до 3 лет — 20,4% выявленных случаев.
На активную фазу инфицирования цитомегаловирусом в группе детей до 1 года приходилось 9,6%; от 1до 2 лет — 13,5%; от 2 до 3 лет — 20,4% выявленных случаев.
Динамика такого распределения антител 1дМ класса позволяет выделить детей от 2 до 3 лет в группу наибольшего риска сочетанного Коксаки В — цитомегаловирусного инфицирования.
Антитела к вирусам Коксаки В и Эпштейна—Барр среди детей до 1 года были идентифицированы в двух случаях, в одном из них в сочетании с активной цитомегаловирусной инфекцией (антитела к ЦМВ — 1дМ класса).
В группе детей до 2 лет выявленные антитела к вирусу Эпштейна—Барр составляли 22,9% от всех случаев смешанного инфицирования, увеличиваясь в следующей возрастной группе в 1,8 раза. Находили также тройные ассоциации в составе антител к вирусам Коксаки В + ЦМВ + + ВПГ или + ЭБВ. Преимущественное присутствие антител к вирусу Эпштейна—Барр с возрастом увеличивалось.
Дальнейшие изменения в соотношении выявленных антител к исследуемым антигенам вирусов представлены на рисунке 1. Полученные результаты, с учетом всех ассоциаций, демонстрируют увеличение случаев определения антител к вирусу Эпштейна—Барр до 53,6%. Вместе с тем, ассоциации, включающие антитела к вирусам Коксаки В и цитомегаловирусу, в рассматриваемой группе обнаруживали значительно реже, чем в младших возрастных группах. Антитела класса 1дМ (УСА — 1дМ), являющиеся маркером
активности Эпштейна—Барр инфекции, в этой группе выявлялись у 4 детей, IgM к цитомегаловирусу в 5 случаях.
Среди детей 7—14 лет сочетанное инфицирование отличалось уменьшением доли выявленных антител к вирусу Эпштейна—Барр и ростом антител к вирусу простого герпеса. В 9 из 30 случаев определяли антитела (IgG) к вирусу простого герпеса 1 и 2 типов. Найденное соотношение антител к ВПГ относительно общего числа смешанного инфицирования является наибольшим по сравнению с другими группами.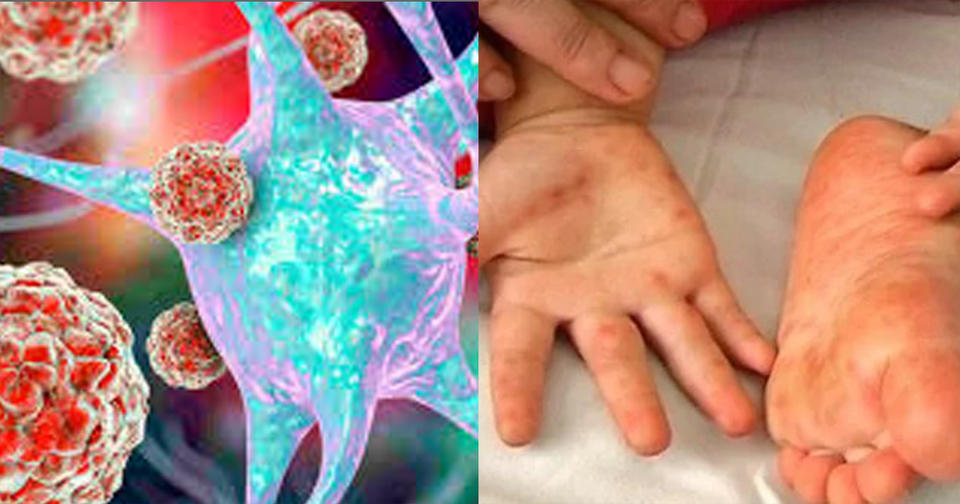
В наших исследованиях IgM антитела к Chlamydophila pneumonia и Chlamydophila psittaci определяли в низком титре — 1 : 10. Антитела к вирусу Коксаки В в ассоциации с Mycoplasma hominis идентифицировали в единичных случаях во всех возрастных группах.
Заключение
Используемые методы серодиагностики позволили установить инфицирование вирусами Коксаки В предположительно иммунокомпрометированных детей. В значительной части случаев антитела к вирусам Коксаки В выявляли в ассоциации с антителами к цитомегаловирусу и вирусу Эпштейна—Барр, реже к вирусу простого герпеса типа 1 и 2. Множественность случаев индикации смешанных антител к Коксаки В—герпесвирусам, в том числе подтверждающих активную фазу инфицирования цитомегало-вирусом и/или вирусом Эпштейна—Барр, позволяет предполагать у таких детей наличие сочетанной инфекции с последствиями длительных воспалительных поражений различных органов и систем.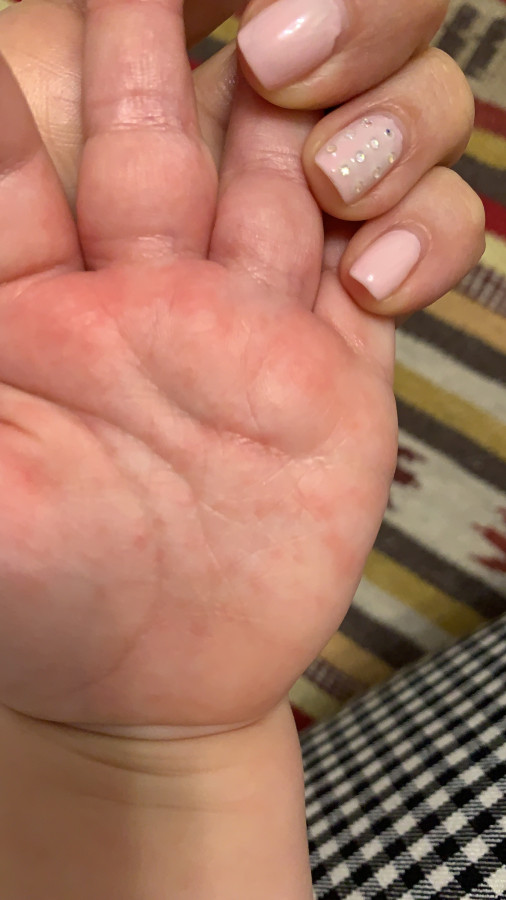 Проведение дифференциальной серодиагностики у иммунокомпрометированных детей с широким спектром определяемых антител к различным патоге-
Проведение дифференциальной серодиагностики у иммунокомпрометированных детей с широким спектром определяемых антител к различным патоге-
Антитела к вирусам Коксаки В, n = 151
\ \ \
+ ЦМВ (57/37,4%) + ВПГ (3/2,0%) + ЭБВ (56/37,1%)
+ ЦМВ + ВПГ (10/6,6%) + ЦМВ + ЭБВ (25/17,0%) + ЦМВ + ВПГ + ЭБВ (2/1,3%)
Рисунок 1. Коксаки В и герпесвирусное инфицирование в группе иммунокомпрометированных детей 3—6 лет
Таблица 2. Спектр выявленных антител у детей младших возрастных групп
* — числитель — абсолютное число случаев, знаменатель — % к общему числу случаев выявленных антител в группе
нам дает возможность оценить индивидуальный характер патологического процесса и выбрать стратегию лечения.
Литература:
1. Лозовская Л.С. Значение вертикальной передачи энтеровиру-сов группы Коксаки в этиологии врожденных иммунодефицит-ных состояний / Л.С. Лозовская, С.М. Осипов, И.В. Зубкова // Вопр. вирусол. — 1997. — 42, № 4. — С. 175—179.
2. Когут Е.П. Значение вертикальной передачи кардиотропных эн-теровирусов и хронической формы Коксаки вирусной инфекции в этиологии ревмокардита и неревматического кардита: Автореф. дисс. … д.м.н. — М., 1998. — 41 с.
3. Enterovirus Surveillance / N. Khetsuriani, A. LaMonte-Fowlkes, S.M. Oberste, M.A. Pallansch // United States, 1970—2005, MMWR, CDC. — 2006. — 55, № 8. — P. 1—20.
4. Владимирова Н.Ю. Эпидемиологические аспекты репродуктивных потерь / Н.Ю. Владимирова, Е.Б. Наговицина, А Л.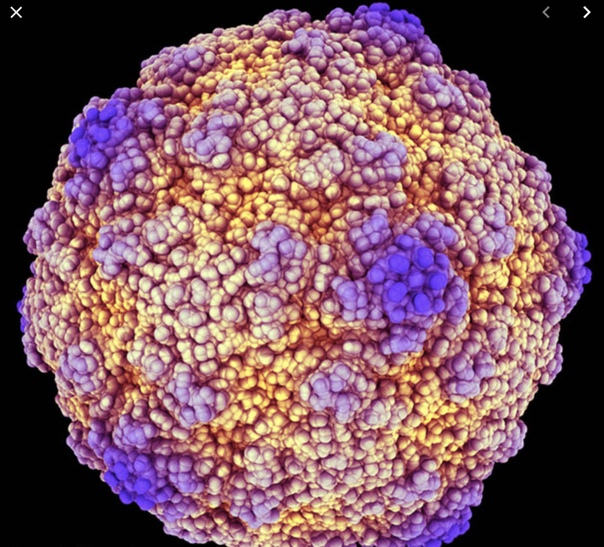 Сятков-ская // Проблемы репродукции. — 2001. — 7, № 3. — С. 54—57.
Сятков-ская // Проблемы репродукции. — 2001. — 7, № 3. — С. 54—57.
5. Вирусная инфекция среди причин мертворождения по материалам аутопсии и вирусологических исследований / Л.Л. Нисевич и др. // Детские инфекции. — 2011. — 10, № 2. — С. 8—14.
6. Инфекционный процесс / Н.П. Чеснокова и др. — М. «Академия естествознания», 2006. — 486 с.
7. Метод и анализ трех вирусных возбудителей пневмонии у детей / Wu Min, Wang Zicai, Gu Bin, Ye Yu-bing // J. Appl. Clin. Pediat. — 2005. — 20, № 7. — Р. 677—678.
8. Наговицина Е.Б. Значение внутриутробной вирусной инфекции в этиологии врожденных пороков сердца и других кардиопатий у новорожденных детей: Автореф. дисс. … к.м.н. — Владивосток, 2001. — 25 с.
9. Esfandiarei M. Molecular Biology and Pathogenesis of Viral Myocarditis / M.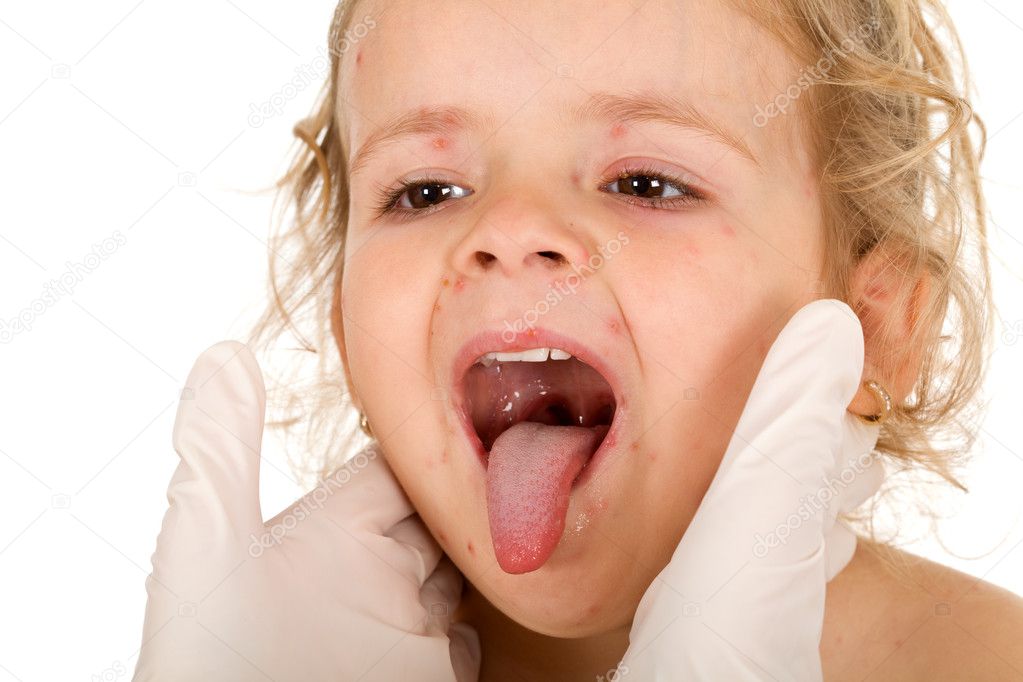 Esfandiarei, McManus // Annu. Rev. Pahol. Mech. Dis. — 2008. — № 3. — P. 127—155.
Esfandiarei, McManus // Annu. Rev. Pahol. Mech. Dis. — 2008. — № 3. — P. 127—155.
10. Enterovirus RNA sequences in sera of schoolchildren in the general population and their association with type 1 — diabetes-associated autoantibodies / V. Moya-Suri et al. // J. Med. Microbiol. — 2005. — V. 54. — P. 879—883.
11. Viral Persistence and Chronic Immunopathology in Adult Central Nervous System following Coxsackievirus Infection during the Neonatal Period / R. Feuer et al. // Journal of Virology. — 2009. — 83, № 18. — P. 9356—9369.
12. Enterovirus infectious as a risk factor for type 1 diabetes: virus analyses in a dietary intervention trial / K. Sadeharju et al. // Clin. Exp. Immunol. — 2003. — 132, № 2. — P. 271—277.
Ассоциации антител к исследуемым антигенам Возраст детей
до 1 года (n = 55) от 1 года до 2 лет (n = 70) от 2 до 3 лет (n = 63)
Коксаки В + ЦМВ 49/89,1%* 48/68,5% 28/44,4%
Коксаки В + ЦМВ + ВПГ 1/1,8% 4/5,7% 6/9,5%
Коксаки В + ЦМВ + ЭБВ 2/3,6% 7/10,0% 15/23,8%
Коксаки В + ВПГ 3/5,5% 2/2,8% 2/3,2%
Коксаки В + ЭБВ 0 9/12,9% 11/17,5%
Коксаки В + ЭБВ + ВПГ 0 0 1/1,6%
Микробицидная активность нейтрофильных лейкоцитов в крови и цереброспинальной жидкости детей, больных гнойными и серозными менингитами
В.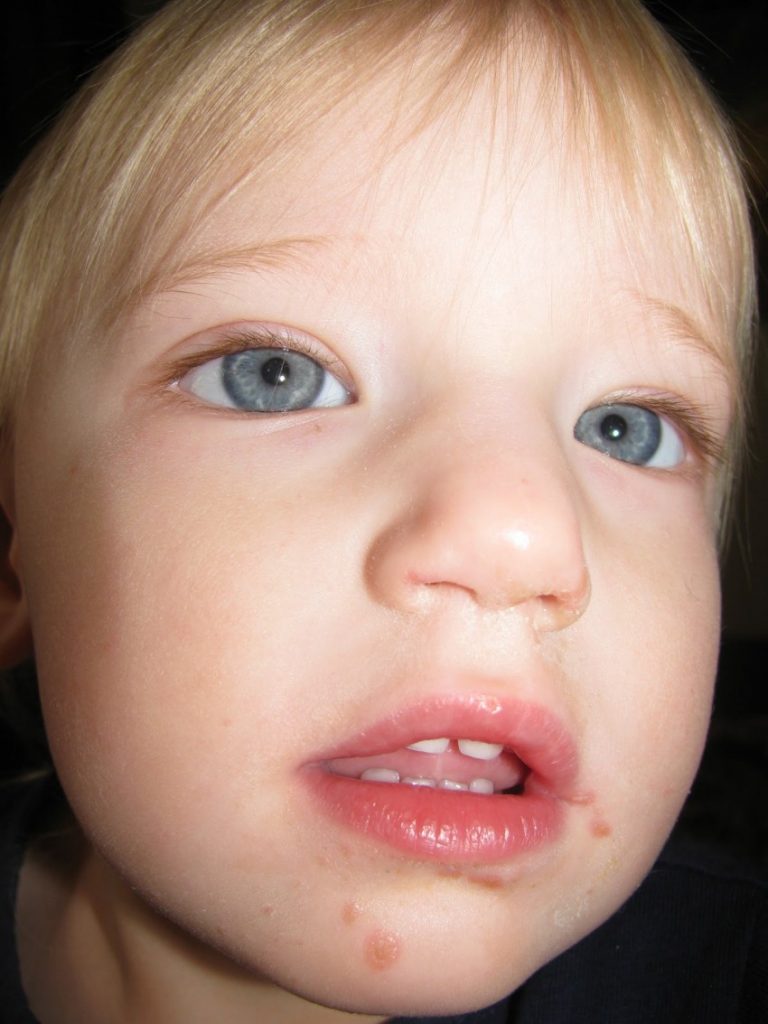 П. Молочный, О. Н. Солодовникова
П. Молочный, О. Н. Солодовникова
ГБОУ ВПО Дальневосточный государственный медицинский университет Минздравсоцразвития России, Хабаровск
В статье представлены результаты исследования микробицидной активности нейтрофильных лейкоцитов в крови и цереброспинальной жидкости (ЦСЖ) детей, больных нейроинфекциями в острый период заболевания. Выявлены особенности изменения активности миелопероксидазы, цитохромоксидазы и кислой фосфатазы в крови и ЦСЖ у больных с гнойными менингитами в острый период болезни по сравнению с показателями изучаемых ферментов у больных серозными менингитами и здоровыми детьми.
Ключевые слова: дети, менингит, нейтрофильные лейкоциты
Microbicidal Activity of Neutrophil Leukocytes in Blood and Cerebrospinal Fluid of Children with Purulent and Serous Meningitis
V. P. Molochny, O. N. Solodovnikova
P. Molochny, O. N. Solodovnikova
Far East State Medical University, Khabarovsk
The article presents the results of study of microbicidis activity of neutrophil leukocytes in blood and cerebrospinal fluid of the children with neuroinfection in its acute period. The peculiarities of changes in activity of myeloperoxydase, citochromoxydase and acid phosphotase in blood and cerebrospinal fluid in children with pu-
ЭНТЕРОВИРУСНАЯ ИНФЕКЦИЯ: ЧТО НАДО ЗНАТЬ
ЭНТЕРОВИРУСНАЯ ИНФЕКЦИЯ: ЧТО НАДО ЗНАТЬ
Энтеровирусная инфекция. Название одно, а заболеваний, которые можно отнести к этому типу, — великое множество. О том, что это такое, как передаётся и что делать, если педиатр ставит ребёнку соответствующий диагноз, рассказывает заместитель главного врача Республиканской инфекционный больницы Наталья Зборовская.
Энтеровирусные инфекции у детей – обширная группа заболеваний, вызываемых РНК-содержащими неполиомиелитными вирусами (Коксаки, ECHO, неклассифицированными энтеровирусами человека) и полиовирусом. В силу специфичности вызываемых поражений, полиомиелит стоит несколько обособленно в ряду энтеровирусных инфекций у детей, поэтому рассматривается нами отдельно. В рамках данного обзора остановимся на энтеровирусных инфекциях неполиомиелитной этиологии, распространенных среди детей.
Наряду с ОРВИ, энтеровирусные инфекции встречаются в педиатрии довольно часто. Ежегодно среди общего количества больных энтеровирусной инфекцией удельный вес детей составляет 80-90%; из них половина случаев заболевания приходится на детей младшего возраста. Учитывая полиморфизм клинических проявлений, энтеровирусные инфекции у детей представляют интерес не только для специалистов в области инфекционных болезней, но и неврологии, гастроэнтерологии, кардиологии, офтальмологии, отоларингологии.
Причины энтеровирусной инфекции у детей
Возбудителями энтеровирусных инфекций неполиомиелитной этиологии у детей выступают вирусы Коксаки А (24 серотипа), Коксаки В (6 серотипов), ECHO (34 серотипа) и неклассифицированные энтеровирусы человека 68-71 серотпипов. Всех неполиомиелитных энтеровирусов объединяет устойчивость к низким температурам (замораживанию, оттаиванию) и быстрая инактивация в условиях высокой температуры (при кипячении) или воздействии хлорсодержащих растворов, йода, формалина, перекиси водорода, УФО.
Всех неполиомиелитных энтеровирусов объединяет устойчивость к низким температурам (замораживанию, оттаиванию) и быстрая инактивация в условиях высокой температуры (при кипячении) или воздействии хлорсодержащих растворов, йода, формалина, перекиси водорода, УФО.
Источниками энтеровирусной инфекции могут служить дети и взрослые, являющиеся вирусоносителями или больными манифестной формой заболевания. Передача инфекции от человека к человеку осуществляется воздушно-капельным или фекально-оральным путями; реже отмечается трансплацентарная передача. Сезонные подъемы заболеваемости энтеровирусными инфекциями среди детей отмечаются в конце лета – начале осени. Наибольшая заболеваемость регистрируется среди детей в возрасте от 3 до 10 лет. Взрослые и дети старшего возраста заболевают реже, что объясняется наличием у них иммунитета, сформировавшегося вследствие бессимптомной инфекции. Наряду со спорадическими случаями и эпидемическими вспышками энтеровирусной инфекции в детских коллективах, встречаются крупные эпидемии, поражающие целые регионы.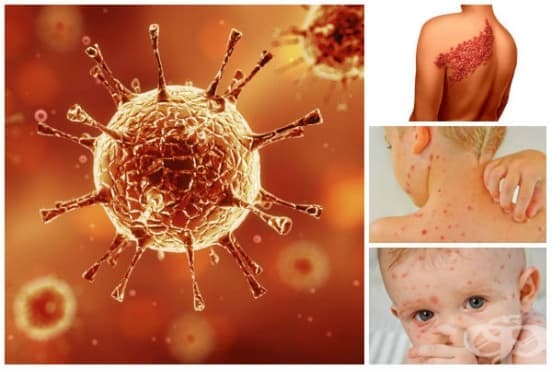
Проникновение энтеровирусов в организм происходит через слизистые оболочки пищеварительного и респираторного тракта. Репликация вирусов происходит в лимфоидной ткани, эпителии ротоглотки и ЖКТ, поэтому ранними клиническими проявлениями энтеровирусной инфекции у ребенка могут быть герпетическая ангина, фарингит, диарея и пр. Дальнейшее распространение вирусов по организму происходит гематогенным путем. Обладая органотропностью, энтеровирусы могут поражать нервную ткань, мышцы, покровные ткани, сосуды глаз и т. д. После перенесенной энтеровирусной инфекции у детей формируется типоспецифический иммунитет к тому серологическому типу вируса, которым было вызвано заболевание.
Классификация энтеровирусной инфекции у детей
В зависимости ведущего клинического синдрома, различают типичные и атипичные энтеровирусные инфекции у детей. Типичные формы могут проявляться в виде изолированных или комбинированных поражений: герпетической ангины, катара верхних дыхательных путей, гастроэнтерита, эпидемической миалгии, энтеровирусной лихорадки, энтеровирусной экзантемы, гепатита. Поражение нервной системы при энтеровирусной инфекции у детей может протекать по типу энцефалита, серозного менингита, энцефаломиокардита новорожденных, параличей; поражение сердца – в виде миокардита и перикардита; поражение глаз – в виде геморрагического конъюнктивита и увеита; поражение мочеполовой системы – в форме геморрагического цистита, орхита, эпидидимита. К атипичным формам энтеровирусной инфекции у детей относятся случаи стертого и бессимптомного течения.
Поражение нервной системы при энтеровирусной инфекции у детей может протекать по типу энцефалита, серозного менингита, энцефаломиокардита новорожденных, параличей; поражение сердца – в виде миокардита и перикардита; поражение глаз – в виде геморрагического конъюнктивита и увеита; поражение мочеполовой системы – в форме геморрагического цистита, орхита, эпидидимита. К атипичным формам энтеровирусной инфекции у детей относятся случаи стертого и бессимптомного течения.
С учетом выраженности клинических признаков энтеровирусная инфекция у детей может иметь легкое, среднетяжелое и тяжелое течение. Критериями степени тяжести выступают выраженность местных изменений и интоксикационного синдрома. По характеру течения энтеровирусные инфекции у детей подразделяются на неосложненные и осложненные.
Симптомы энтеровирусной инфекции у детей
Несмотря на полиморфизм клинических проявлений, течению различных энтеровирусных инфекций у детей свойственны некоторые общие черты. Длительность инкубационного периода составляет от 2 до 10 дней (в среднем 2-4 дня). Манифестация заболевания происходит остро, с высокой лихорадки (39-40 °С), озноба, головной боли, слабости, нарушения сна, отсутствия аппетита, повторной рвоты.
Длительность инкубационного периода составляет от 2 до 10 дней (в среднем 2-4 дня). Манифестация заболевания происходит остро, с высокой лихорадки (39-40 °С), озноба, головной боли, слабости, нарушения сна, отсутствия аппетита, повторной рвоты.
При любой форме энтеровирусной инфекции у детей отмечается гиперемия кожи лица, шеи и верхней половины туловища, инъекция сосудов конъюнктивы и склеры. Возможно появление полиморфной пятнисто-папулезной сыпи, гиперемии слизистой миндалин дужек и задней стенки глотки, шейного лимфаденита. Считается, что внутриутробное инфицирование энетровирусами может послужить причиной синдрома внезапной детской смерти. Также доказана связь между энтеровирусной инфекцией у детей и развитием сахарного диабета 1 типа.
Кроме общей симптоматики, в клинике различных форм энтеровирусной инфекции у детей присутствуют свои специфические проявления.
Энтеровирусная лихорадка у детей (малая болезнь, летний грипп, трехдневная лихорадка) вызывается разными серотипами вирусов Коксаки и ECHO. Для инфекции характерна острая манифестация с лихорадки, миалгии, умеренных катаральных явлений. У ребенка выражены общие признаки энтеровирусной инфекции: инъекция сосудов склер, гиперемия лица, увеличение лимфоузлов и др.; может отмечаться увеличение печени и селезенки. Данная форма энтеровирусной инфекции у детей протекает легко, обычно не более 2-4 дней. В редких случаях энтеровирусная лихорадка продолжается 1-1,5 недели или имеет волнообразное течение.
Для инфекции характерна острая манифестация с лихорадки, миалгии, умеренных катаральных явлений. У ребенка выражены общие признаки энтеровирусной инфекции: инъекция сосудов склер, гиперемия лица, увеличение лимфоузлов и др.; может отмечаться увеличение печени и селезенки. Данная форма энтеровирусной инфекции у детей протекает легко, обычно не более 2-4 дней. В редких случаях энтеровирусная лихорадка продолжается 1-1,5 недели или имеет волнообразное течение.
Кишечная (гастроэнтеритическая) форма энтеровирусной инфекции чаще встречается у детей до 3-х лет. Заболевание протекает с незначительными катаральными явлениями (ринитом, заложенностью носа, гиперемией слизистых ротоглотки, кашлем) и диспепсическим синдромом (диареей, рвотой, метеоризмом). Тяжелая интоксикация, дегидратация и явления колита не свойственны. Продолжительность кишечной формы энтеровирусной инфекции у детей составляет 1-2 недели.
Катаральная (респираторная) форма энтеровирусной инфекции у детей протекает по типу ОРЗ. Отмечается кратковременная лихорадка, ринофарингит, ларингит. Возможно развитие синдрома ложного крупа.
Отмечается кратковременная лихорадка, ринофарингит, ларингит. Возможно развитие синдрома ложного крупа.
Энтеровирусная экзантема, ассоциированная с ECHO и Коксаки-вирусами, характеризуется появлением на высоте лихорадки кожной сыпи. По характеру сыпь может напоминать таковую при скарлатине, кори или краснухе; элементы располагаются преимущественно на коже лица и туловища. Реже встречаются пузырьковые высыпания в полости рта, напоминающие герпес (пузырчатка полости рта). Течение энтеровирусной инфекции у детей благоприятное; сыпь и лихорадка исчезают в течение 1-2 дней.
Эпидемическая миалгия (болезнь Борнхольма, плевродиния) – энтеровирусная инфекция у детей, вызываемая Коксаки и ECHO-вирусами. Ведущим проявлением заболевания служат интенсивные мышечные боли, сопровождающие высокую лихорадку. Чаще дети жалуются на боли в грудной клетке и верхней половине живота, реже – в спине и конечностях. При движении боли усиливаются, вызывая побледнение кожных покровов, обильное потоотделение, тахипноэ. Эпидемическая миалгия требует проведения дифференциальной диагностики с плевритом, острым аппендицитом или перитонитом. Вне болевого приступа дети чувствуют себя значительно лучше. Данная форма энтеровирусной инфекции у детей нередко протекает совместно с герпангиной и серозным менингитом.
Эпидемическая миалгия требует проведения дифференциальной диагностики с плевритом, острым аппендицитом или перитонитом. Вне болевого приступа дети чувствуют себя значительно лучше. Данная форма энтеровирусной инфекции у детей нередко протекает совместно с герпангиной и серозным менингитом.
Серозный менингит является типичной формой энтеровирусной инфекции у детей. Клиническая картина характеризуется высокой температурой тела, сильной головной болью, повторной рвотой, беспокойством и возбуждением ребенка, бредом и судорогами. Со стороны респираторного тракта отмечаются явления фарингита. С первых дней выражены менингеальные симптомы: положительные симптомы Брудзинского и Кернига, ригидность мышц затылка. Обычно через 3-5 дней симптоматика регрессирует, однако постинфекционная астения и остаточные явления могут сохраняться в течение 2-3 месяцев.
Полиомиелитоподобная (паралитическая) форма энтеровирусной инфекции у детей является одной из наиболее тяжелых. Как и при полиомиелите, повреждение передних рогов спинного мозга может приводить к развитию вялых параличей и парезов нижних конечностей. В легких случаях прихрамывающая походка, слабость в ногах, снижение мышечного тонуса являются обратимыми и постепенно исчезают через 4-8 недель. При тяжелых формах энтеровирусной инфекции у детей возможен летальный исход вследствие нарушением функции дыхательного и сосудодвигательного центров.
Как и при полиомиелите, повреждение передних рогов спинного мозга может приводить к развитию вялых параличей и парезов нижних конечностей. В легких случаях прихрамывающая походка, слабость в ногах, снижение мышечного тонуса являются обратимыми и постепенно исчезают через 4-8 недель. При тяжелых формах энтеровирусной инфекции у детей возможен летальный исход вследствие нарушением функции дыхательного и сосудодвигательного центров.
Энцефаломиокардит новорожденных вызывается вирусами Коксаки типа В и характерен для недоношенных и детей первых месяцев жизни. На фоне общей симптоматики (вялости, отказа от груди, субфебрилитета) нарастают явления сердечной недостаточности (тахикардия, одышка, цианоз, аритмия, расширение границ сердца и печени). При энцефалите развивается выбухание родничков и судороги. Летальность при данной форме энтеровирусной инфекции среди детей достигает 60-80%.
Геморрагический конъюнктивит вызывается энтеровирусом типа 70. Проявляется светобоязнью, слезотечением, ощущением инородного тела в глазах. Объективно определяются отек и гиперемия конъюнктивы, точечные кровоизлияния. При присоединении вторичной инфекции может развиваться бактериальный конъюнктивит, кератит. Обычно все симптомы энтеровирусной инфекции у детей стихают через 10-14 дней.
Проявляется светобоязнью, слезотечением, ощущением инородного тела в глазах. Объективно определяются отек и гиперемия конъюнктивы, точечные кровоизлияния. При присоединении вторичной инфекции может развиваться бактериальный конъюнктивит, кератит. Обычно все симптомы энтеровирусной инфекции у детей стихают через 10-14 дней.
Энтеровирусный увеит преимущественно поражает детей 1-го года жизни. Данная форма энтеровирусной инфекции протекает с лихорадкой, интоксикацией, кишечным и респираторным синдромом. Поражение сосудистой оболочки глаза носит стойкий характер и может привести к дистрофии радужки, помутнению роговицы, развитию увеальной катаракты и глаукомы, субатрофии глазного яблока.
Особенности течения герпетической ангины проанализированы в соответствующем обзоре.
Диагностика энтеровирусной инфекции у детей
Энтеровирусные инфекции у детей диагностируются на основании типичного симптомокомплекса с учетом сезонности и эпидемиологических данных. Обязательным для установления диагноза является лабораторное подтверждение энтеровирусной инфекции у детей: обнаружение РНК энтеровируса методом ПЦР, определение титра специфических антител с помощью ИФА, РСК или РПГА и др.
Обязательным для установления диагноза является лабораторное подтверждение энтеровирусной инфекции у детей: обнаружение РНК энтеровируса методом ПЦР, определение титра специфических антител с помощью ИФА, РСК или РПГА и др.
Лабораторная верификация возбудителей может проводиться в различных биологических жидкостях: в крови, отделяемом конъюнктивы, смыве из носоглотки, соскобах с кожных высыпаний, образцах фекалий, спинномозговой жидкости (при наличии показаний для люмбальной пункции), биоптатах органов и др.
В зависимости от ведущего клинического синдрома дети могут нуждаться в консультации педиатра, детского кардиолога, детского невролога, детского отоларинголога, детского офтальмолога и др. специалистов. Различные формы энтеровирусной инфекции у детей требуют проведения дифференциальной диагностики с полиомиелитом, корью, краснухой, скарлатиной, эпидемическим паротитом, ОРВИ, ОКИ.
Лечение энтеровирусной инфекции у детей
Лечение легких изолированных форм энтеровирусной инфекции у детей проводится амбулаторно; госпитализация требуется при серозном менингите, энцефалите, миокардите, тяжелых комбинированных поражениях. В лихорадочном периоде показаны покой, постельный режим, достаточный питьевой режим.
В лихорадочном периоде показаны покой, постельный режим, достаточный питьевой режим.
Этиопатогенетическая терапия энтеровирусной инфекции у детей включает применение рекомбинантных интерферонов (альфа интерферона), интерфероногенов ( оксодигидроакридинилацетата, меглюмина акридонацетата), полиспецифических иммуноглобулинов (при тяжелом течении).
При миокардите, менингите и др. формах показано назначение глюкокортикостероидов. Одновременно проводится симптоматическое лечение (прием жаропонижающих, дезинтоксикационная терапия, орошение полости носа, полоскание зева и др.).
Прогноз и профилактика энтеровирусной инфекции у детей
В большинстве случаев энтеровирусная инфекция у детей заканчивается реконвалесценцией. Наиболее серьезными в отношении прогноза являются энтеровирусные энцефалиты, энцефаломиокардиты новорожденных, менингиты, генерализованная инфекция, присоединение бактериальных осложнений.
Дети, заболевшие энтеровирусной инфекцией, подлежат изоляции; на контактных лиц накладывается карантин на 2 недели. В эпидемиологическом очаге проводятся дезинфекционные мероприятия. Ввиду большого разнообразия энтеровирусов специфическая вакцина против инфекции не разработана. Неспецифическая профилактика включает эндоназальную инстилляцию лейкоцитарного интерферона детям и взрослым, контактировавшим с больным энтеровирусной инфекцией.
В эпидемиологическом очаге проводятся дезинфекционные мероприятия. Ввиду большого разнообразия энтеровирусов специфическая вакцина против инфекции не разработана. Неспецифическая профилактика включает эндоназальную инстилляцию лейкоцитарного интерферона детям и взрослым, контактировавшим с больным энтеровирусной инфекцией.
Вирус Коксаки. Памятка туристу
10.08.2017
«Вестник АТОР» собрал основные вопросы, волнующие туристов в связи с распространившейся информацией о вирусе Коксаки в Турции, и ответы на них со стороны специалистов – врачей, юристов и профессионалов туриндустрии.
В ТУРЦИИ ДЕЙСТВИТЕЛЬНО ЭПИДЕМИЯ КОКСАКИ?
Нет. Ни один федеральный орган власти ни в России, ни в Турции не подтверждает наличия эпидемии. О том, что сегодняшняя ситуация не может характеризоваться как эпидемия, говорят не только турецкий Минздрав, но и российский Роспотребнадзор. Генконсульство РФ в Анталье также не видит массовых обращений россиян по данному поводу.
Генконсульство РФ в Анталье также не видит массовых обращений россиян по данному поводу.
Этот вид вируса свойственен южным приморским странам и его проявления наблюдались, как в Турции, так и в других странах и ранее – на форумах отелей можно найти панические вопросы от туристов, касающиеся вируса Коксаки и «эпидемии», датирующиеся 2014 и 2015 гг.
Наконец, страховые компании, имеющие реальную возможность оперативно посчитать,тех, кто заболел, единодушно говорят, что количество обращений за медицинской помощью в связи с энтеровирусными заболеваниями в Турции в этом году находится в пределах статистической нормы для летнего сезона, — другими словами «так было и раньше, это не эпидемия».
ЧТО ТАКОЕ ЭПИДЕМИЯ И КТО О НЕЙ ОБЪЯВЛЯЕТ?
Эпидемия – это быстрое и непрерывное распространение инфекционной болезни в пределах определенной группы населения или определенного региона. При этом распространение заболевания должно значительно превышать обычно регистрируемый на данной территории уровень заболеваемости и таким образом быть возможным источником чрезвычайной ситуации.
Обычно официальное объявление об эпидемии в какой-то стране дает ее министерство здравоохранения. В России информирует граждан об эпидемиологической обстановке Роспотребнадзор. В дальнейшем информация о небезопасной ситуации в той или иной стране появляется на сайте Ростуризма. Именно на эту информацию должны ориентироваться туристы и турагентства. Отметим, со своей стороны, что даже предупреждений о «необходимости соблюдать осторожность» на отдыхе в Турции со стороны госорганов на данный момент нет.
КАК ПРОЯВЛЯЕТСЯ ВИРУС КОКСАКИ, ЧТО ЭТО ТАКОЕ?
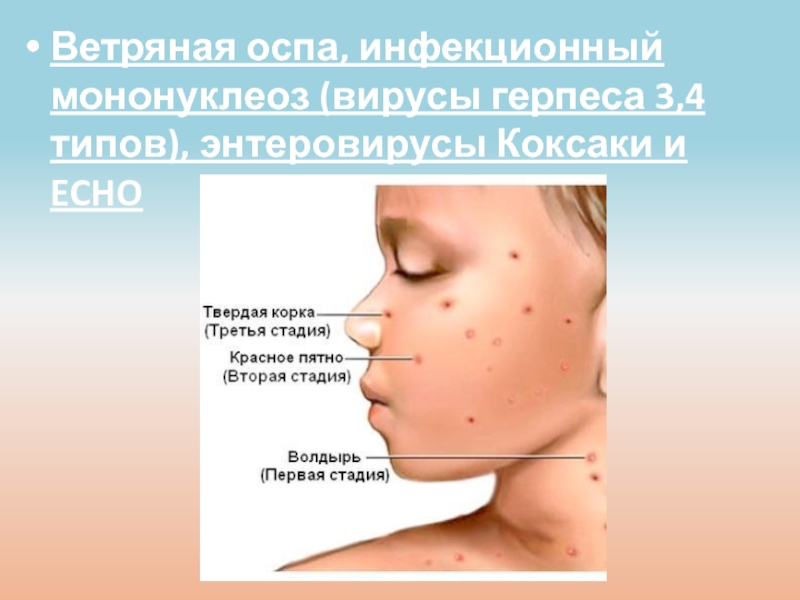
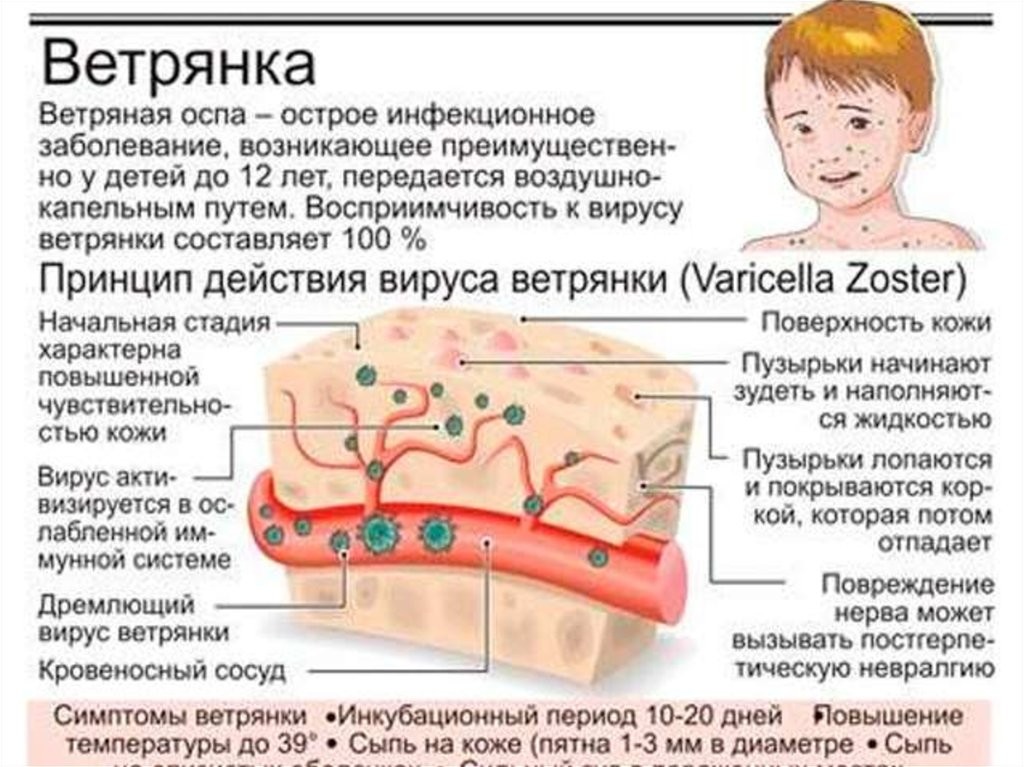
Вирус, называемый Коксаки (Coxsackie) относится к группе энтеровирусов. Болезнь проявляется лихорадкой (высокой температурой) и сыпью (красными или коричневатыми пятнами на теле с пузырьками в центре). Сыпь обычно располагается на руках, ногах и во рту. Поэтому вирус Коксаки называют вирусом «рука-нога-рот».
Сыпь на коже может напоминать ветрянку (красные пятна/папулы, и/или полноценные водянистые пузырьки) – но вирус Коксаки никакого отношения к ветряной оспе (ветрянке) не имеет – поэтому не надо делать от нее прививки в надежде избежать энтеровируса Коксаки. Сыпь во рту может напоминать герпетический стоматит – однако если это Коксаки, то лекарства типа «зиртек» не помогут.
КТО МОЖЕТ ЗАБОЛЕТЬ КОКСАКИ?
Чаще всего заболевают дети до 5-6 лет – как правило, на пляжном отдыхе. Нередко дети, тем не менее, «приносят» вирус из обычного детского сада (возможно, его приносят вернувшиеся с отдыха другие дети).
Взрослые также могут заболеть вирусом Коксаки. Считается, что риск повторного заболевания крайне маловероятен – Коксаки дает пожизненный иммунитет.
В КАКИХ СТРАНАХ МОЖНО ЗАБОЛЕТЬ КОКСАКИ? ЭТО ТОЛЬКО ТУРЦИЯ?
Нет, вирус «рука-нога-рот» встречается и распространяется и в других странах мира (выше мы указали страны, в которых вирус отмечен в последние несколько лет).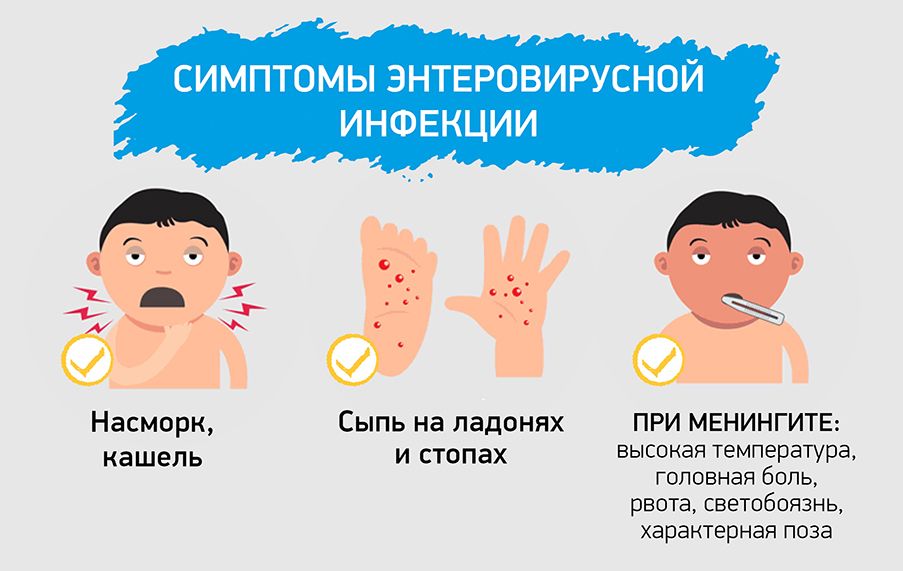 Наиболее благоприятными условиями распространения вируса является жаркая погода и влажный климат.
Наиболее благоприятными условиями распространения вируса является жаркая погода и влажный климат.
В «Росгосстрахе» отмечают, что бо́льшая часть обращений с энтеровирусной инфекцией в этом году – это обращения по поводу болезни детей до 7 лет на пляжном отдыхе – не только в Турции, но и, например, в Таиланде, Болгарии, Испании и др.
Наконец, вспышки заражения вирусом в разные годы неоднократно фиксировались и в различных регионах России – в особенности в те периоды, когда в том или ином регионе устанавливалась жаркая погода.
КАК ПЕРЕДАЕТСЯ КОКСАКИ? ЕСТЬ ЛИ ПРИВИВКА ОТ ВИРУСА КОКСАКИ?
Если в семье заболел один ребенок, то все другие члены семьи под угрозой, особенно дети до 10 лет, рассказывает педиатр Сергей Бутрий. Вирус не «летает по воздуху», а передается только контактно. Поэтому заболевший ребенок должен иметь свои отдельные посуду и игрушки, а всем членам семьи рекомендуется почаще обрабатывать руки спиртосодержащими антисептиками.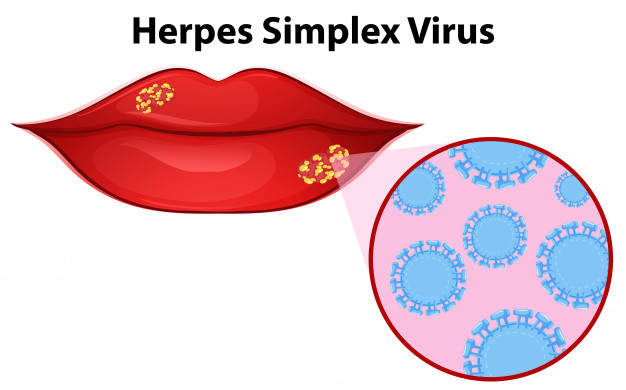
Прививок от энтеровируса Коксаки не существует — ни у нас в стране, ни за рубежом.
КАК МОЖНО ПРЕДОТВРАТИТЬ ЗАБОЛЕВАНИЕ РЕБЕНКА ВИРУСОМ КОКСАКИ НА ОТДЫХЕ?
Турагент и врач Светлана Обоянская дает такие рекомендации для родителей, желающих минимизировать риски заболевания ребенка вирусом Коксаки на отдыхе:
- Обязательно соблюдать личную гигиену – мыть руки, овощи и фрукты, детскую пластиковую посуду.
- По возможности избегать посещения детского бассейна, стараться купаться только в море.
- В детском клубе детям находиться только в носочках, в периоды пика сезона с большим количеством детей лучше вообще исключить его посещение.
-
Поднимать иммунитет ребенка еще до отдыха: свежие овощи, фрукты, физические упражнения, много свежего воздуха в обыденной «до-отпускной» жизни ребенка снижают риск заболеть на отдыхе, т.к. в первую очередь жертвами любых вирусов становятся дети со слабым иммунитетом.

КАК ДОЛГО ДЛИТСЯ КОКСАКИ?
Как правило, период заболевания вирусом длится около 10 дней. Температуры может длиться в течение 1-4 дней, затем она как правило нормализуется самостоятельно. Боль при глотании сохраняется 1-6 дней.
Переболевший Коксаки человек может вернуться в коллектив после нормализации температуры тела и общего состояния, но главным показателем станет исчезновение элементов сыпи. До этого момента заболевший может быть заразен.
КАК ЛЕЧИТЬ РЕБЕНКА ПРИ КОКСАКИ? НУЖНО ЛИ ПРИНИМАТЬ АНТИБИОТИКИ?
Нет, антибиотики принимать не нужно – так считают врачи. Коксаки – это вирус, а антибиотики убивают только бактерии. Заболевание относится к разряду проходящих самостоятельно. Заболевшему требуется лишь облегчение состояния. Родителям и врачам нужно лишь не допускать обезвоживания и следить за осложнениями (только тогда антибиотики могут понадобиться, но их должен назначить врач).
Для снижения температуры тела можно принимать жаропонижающие типа ибупрофена или парацетамола. Во избежание обезвоживания, в особенности у детей, рекомендуется часто давать больному пить прохладную воду – холод может служить анестетиком, т.к. язвы осложняют глотание. Педиатр Сергей Бутрий также рекомендует давать больному мороженое – это и дополнительные калории, и легкая анестезия в горле.
КАК НЕ ПРОПУСТИТЬ ОСЛОЖНЕНИЯ ПРИ КОКСАКИ И ВОВРЕМЯ ВЫЗВАТЬ ВРАЧА
Самыми частыми осложнениями этих заболеваний являются обезвоживание и вторичная бактериальная инфекция.
Доктор Евгений Комаровский рекомендует СРОЧНО обратиться к врачу или вызывать скорую помощь в двух случаях:
Если ребенок обезвожен из-за полного отказа от еды и питья. Признаки этого состояния:
· ребенок не мочился более 8 часов
· у младенца прощупывается резко впавший родничок на голове
· ребенок плачет без слез
· его губы потрескались и сухие.
Если есть признаки вторичной бактериальной инфекции. Они могут быть такими:
· Пузырьки на теле наполнились гноем или стали резко болезненными.
· Афты в полости рта вашего ребенка настолько болезненные, что он не открывает рот, полностью отказываясь от еды и питья.
ОТМЕНА ТУРА В ТУРЦИЮ. НА КАКУЮ КОМПЕНСАЦИЮ МОЖНО РАССЧИТЫВАТЬ?
Официальные лица не вводили никаких ограничений на продажу и формирование туров в Турцию. Таким образом, при аннуляции тура до даты его начала туроператор имеет законное право удержать расходы, понесенные на организацию этого тура.
Окончательная сумма фактически понесенных им расходов зависит от даты расторжения договора и многих других факторов. Точная цифра в законе не указывается и зависит только от условий договора о реализации турпродукта, но чем ближе к дате поездки, тем штраф будет больше.
ЕСЛИ ВДРУГ СИТУАЦИЮ ПРИЗНАЮТ НЕБЕЗОПАСНОЙ, ТО ТОГДА МОЖНО БУДЕТ ВЕРНУТЬ ВСЮ СУММУ ТУРА?
Руководитель правовой службы АТОР Надежда Ефремова поясняет, что заявления Ростуризма в случае опасности туристам в той или иной стране можно условно разделить на два вида.
Первый – рекомендация соблюдать осторожность на отдыхе. Подобная формулировка не вводит никаких запретов и ограничений на путешествия в страну. В данном случае, если турист желает отказаться от тура «потому что он боится», возврат денежных средств производится согласно условиям договора о реализации турпродукта – на тех условиях, которые подписаны сторонами.
Второй вариант может предусматривать ограничение на формирование и реализацию туров в ту или иную страну. В связи с этим может также производится изменение полетных программ. В данном случае возврат денежных средств по неисполненным обязательствам туристу производится в полном объеме – но таких уведомлений по Турции в настоящее время нет.
КАК ВЕРНУТЬ ДЕНЬГИ ЗА ДОСРОЧНОЕ ВОЗВРАЩЕНИЕ ДОМОЙ.
Такой вопрос могут задать туристы, которые опасаются, что по приезде в отелm обнаружат отдыхающих с подозрительными высыпаниями. В случае, если ситуация не признана эпидемией, турист может обратиться к оператору с просьбой о компенсации недополученных услуг.
Однако, т.к. отказ от услуг произошел в момент их оказания, то партнеры туроператора не сумеют их реализовать другим туристам. То же касается и обратного авиабилета. Таким образом возврат средств за неиспользованные услуги маловероятен.
ЧТО ДЕЛАТЬ, ЕСЛИ ТУРИСТ ИЛИ ЕГО РЕБЕНОК ЗАБОЛЕЛ НА ОТДЫХЕ НАКАНУНЕ ВЫЛЕТА ОБРАТНО НА РОДИНУ, А ВРАЧ НЕ РЕКОМЕНДУЕТ ПЕРЕЛЕТ ИЗ-ЗА РИСКОВ ДЛЯ СОБСТВЕННОГО ЗДОРОВЬЯ ИЛИ РИСКОВ ЗАРАЖЕНИЯ ДРУГИХ ЛЮДЕЙ?
По этому вопросу есть смысл обратиться в вашу страховую компанию. Ответ на вопрос будет зависеть от условий страхования компании, в которой была приобретен полис. Иногда подобные риски включаются в стандартный пакет, но случается, что договором это не предусмотрено.
Ответ на вопрос будет зависеть от условий страхования компании, в которой была приобретен полис. Иногда подобные риски включаются в стандартный пакет, но случается, что договором это не предусмотрено.
Исполнительный директор ERV Юлия Алчеева рекомендует туристам обратиться к своему страховщику накануне поездки и уточнить, покрываются ли страховым полисом подобные риски по карантину. Если стандартный полис такие риски не включает, имеет смысл приобрести расширенную страховку.
НА ЧТО ЕЩЕ ОБРАТИТЬ ВНИМАНИЕ ПРИ ОФОРМЛЕНИИ СТРАХОВКИ ДЛЯ ВЫЕЗЖАЮЩИХ ЗА РУБЕЖ?
Страховой полис дешевле, если он предусматривает так называемую франшизу. Обычно это сумма около 50-100 евро, которую за лечение туристу придется заплатить из своего кармана. Затраты лишь свыше указанной суммы компенсирует страховая компания.
В «Росгосстрахе» подсчитали, что средняя стоимость медицинской помощи, оказываемой в связи с вирусом, зависит от страны обращения и тяжести течения заболевания и может варьировать от 60 евро в Болгарии, 80 евро в Турции и до 1500 USD на территории США.
Если полис включен в турпакет, следует проверить заранее, предусматривает ли он франшизу. Если предусматривает, и есть опасения о вероятном заболевании Коксаки на отдыхе, то туристу (особенно с детьми) имеет смысл рассмотреть возможность купить дополнительный страховой полис – без франшизы.
Вернуться назаддиагностика, симтомы у детей и взрослых
Вирус Коксаки является энтеровирусной инфекцией и объединяет более 40 вирусов. Болеют все, но чаще дети до 10 лет со вспышками в летне-осенний период в местах скопления детей.
Передается контактным путем, симптомы появляются через 2-7 дней после заражения. Возможны повторные заболевания (другим вирусом этой группы). Рассмотрим самые распространенные виды этого вируса.
Читайте также: Синдром Рейно: причины, симптомы и лечение
Энтеровирусная ангина (герпангина) – похожа на стоматит, вызванный герпесом, но при герпесе пузырьки будут еще и на щеках, языке и деснах.
Симптомы: боль в горле, снижение аппетита, головная боль, слабость, отказ от еды, температура выше 38,5 1-3 дня. Сыпь: покраснения неба, небных дужек и миндалин, появление мелких «бугорков» 1-2 мм с красным венчиком, они превращаются в мелкие пузырьки.
После того, как пузырьки лопаются, образуются «язвы» с серо-белым налетом. Все проходит через 6-7 дней. Также может быть единичная сыпь на ногах, руках и попе (красные пятна с пузырьками в центре), увеличение шейных лимфоузлов.
Болезнь «рука-нога-рот»
Симптомы: температура до 38,5 (в первые 3 дня), сильная боль в горле и при глотании, отказ от еды. Сыпь: красные пятна с пузырьками в центре, 1-10 мм. Одновременно на кистях, стопах, языке и деснах (могут быть единичные элементы на любом участке тела, у малышей – на ягодицах). Сыпь держится 7-10 дней.
Общие симптомы вирусов Коксаки
Инкубационный период длится от 2 до 10 дней, чаще всего заболевание проявляется на 3-4-й день.
Первым симптомом вируса Коксаки – появление язв и жидких прыщиков. Как правило, они становятся следствием развития инфекции. Местом их локализации обычно выступают ноги и руки ребенка, однако врачи обнаруживают их и в ротовой полости. Впоследствии, с развитием вируса язвы могут появиться по всему телу, но преимущественно они будут располагаться вокруг рта.
Вирусы Коксаки сопровождаются высокой температурой
Вторым симптомом вируса Коксаки может стать плохое самочувствие. Человек будет плохо спать и есть. Из-за нарывов в ротовой полости родителям будет крайне сложно покормить малыша, поскольку любое соприкосновение с пораженными участками может доставить болевые ощущения. Кроме этого, малыш будет малоподвижен и его интерес к играм и любой другой привычной для него активности резко упадет.
Третий признак вируса Коксаки – температура. Она поднимается буквально за несколько часов и может не снижаться около трех дней. Поскольку этот вирус – инфекционное заболевание, жаропонижающие медикаментозные препараты окажутся бессильными в борьбе против высокой температуры.
Поскольку этот вирус – инфекционное заболевание, жаропонижающие медикаментозные препараты окажутся бессильными в борьбе против высокой температуры.
Читайте также: Нашли смертельную супербактерию, на которую не действуют антибиотики: чем это грозит человечеству
Лечение и профилактика вируса Коксаки
Сейчас вакцины от вируса Коксаки, впрочем как и от других энтеровирусов не существует. Единственная профилактика – соблюдение личной гигиены. Поскольку один из путей передачи вируса – воздушно-капельный, то и этот способ не панацея. Желательно, чтобы ребенок меньше бывал в людных местах, особенно в эпидемический период. Не стоит глотать воду из бассейна, рекомендуется пить только специальную питьевую воду из чистой посуды.
Во время вируса Коксаки уменьшается активность
Лечение:
- Постельный режим на весь период интоксикации,
- Диету с достаточным количеством жидкости и витаминов,
- Обильное питье,
- В случае выраженной диареи и рвоты – прием дегидратационных растворов.

Также используется ряд лекарственных средств – местные антисептики, антигистаминные препараты и противовоспалительные средства для снижения головной боли и температуры. Сыпь на коже обрабатывается местным антисептиком.
Течение заболевания зависит от вида энтеровируса: для одних типов характерны единичные высыпания, а для других – тяжелое течение с высокой температурой, множественными высыпаниями и продолжительностью до 12 дней с последующим шелушением подошв и ладоней и потерей ногтей через несколько недель после болезни. ⠀
Осложнения вируса Коксаки: нагноение сыпи, обезвоживание, очень редко – менингит, энцефалит, миокардит. ⠀
Диагноз ставится по результатам осмотра, редко требуется проведение мазка из зева, сыпи, кала. Анализ на антитела в острый период болезни малоинформативен.
Больше новостей, касающихся лечения, медицины, питания, здорового образа жизни и многое другое – читайте в разделе Здоровье.
Внимание! Герпетическая ангина
Педиатр-гастроэнтеролог Клиники детского здоровья «МедВедик» Екатерина Филимонова подготовила для читателей «Ключа» пост на тему: герпетическая ангина.
«Герпетическую ангину вызывает НЕ герпес вирус! Итак, началась пора возвращения с курортов и новая волна сезонной заболеваемости вирусом Коксаки. Да-да, именно энтеровирус Коксаки, реже ECHO вирус, являются причиной герпангины. Про профилактику данного заболевания мы писали ранее, но, как уже известно, специфической профилактики не существует.
Что нужно делать, чего бояться и как лечиться, если ваш ребенок, как и наш юный пациент, все же заболел?
1. Не занимайтесь самолечением! Отличить вирусную ангину от бактериальной может только врач на основании осмотра и данных лабораторных и инструментальных исследований.
2. Ведущими симптомами при данном заболевании являются повышение температуры тела и боль при глотании, соответственно жаропонижающие препараты и щадящий режим питания вам в помощь! Также могут появляться сыпь и боли в животе, диарея, тошнота, рвота (помним, это энтеровирус!).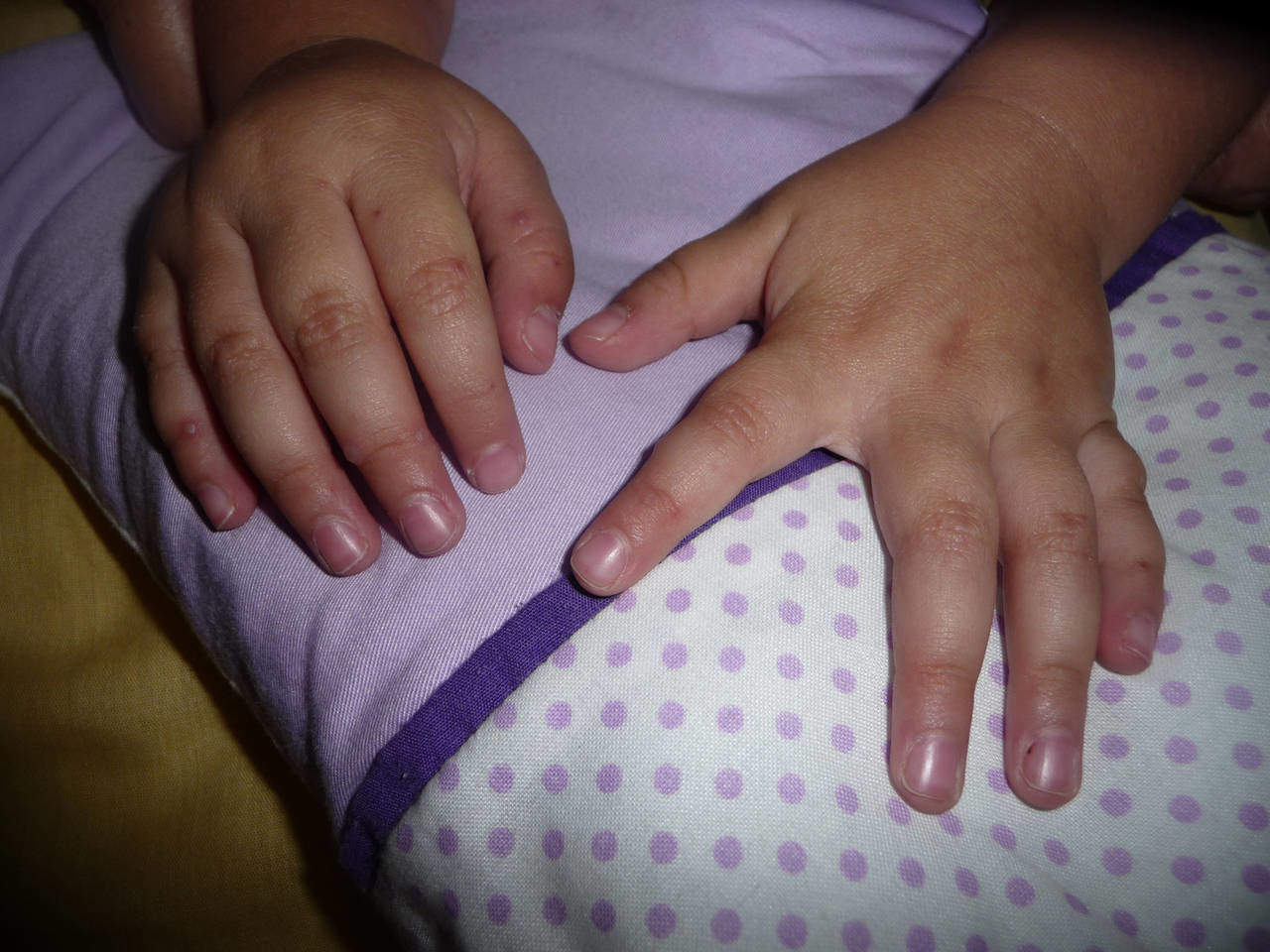
3. Ребенку сложно и больно глотать. Поэтому пища должна быть пюреобразной или жидкой. Теплую и горячую еду в этот период давать не стоит, боль усиливается. Можно побаловать ребенка мороженым, пусть и чуть подтаявшим.
4. Основной метод лечения – обильное питье. Поите ребенка как можно чаще!
5. Местно применяется орошение, полоскание горла антисептическими растворами до 5-6 раз в сутки.
6. При необходимости могут назначаться антигистаминные препараты.
7. Ребенку необходимо обеспечить покой.
8. Лечение длится до 14 дней.
При своевременно начатом лечении прогноз благоприятен. Будьте здоровы!»
Источник: http://infryazino.ru/novosti/zdravoohranenie/vnimanie-gerpeticheskaya-angina
Герпес-3 IgG (вирус Варицелла-Зостер) — Клиника Екатерининская
Коронавирус COVID-19 (SARs-CoV-2) определение РНК (кач. ) — 2000 ₽
) — 2000 ₽
КТ органов грудной клетки — 3400 ₽
Определение антител класса IgG, IgM к вирусу SARs-CoV-2 в сыворотке крови (Комплекс) — 1900 ₽
Определение суммарных антител класса (IgG, IgM, IgA) к вирусу SARs-CoV-2 в сыворотке крови (США) — 2500 ₽
Экспресс-тест на выявление COVID-19 в клинике — 2400 ₽
Определение антител класса IgM к вирусу SARs-CoV-2 — 1000 ₽
Определение антител класса IgА (S домен) к вирусу SARS-CoV-2 — 1700 ₽
Определения антител класса Ig G к коронавирусу SARS-CoV-2 к S белку (включая область RBD) для выявления защитного иммунитета после перенесенного Сovid-19 или поствакцинального иммунитета — 1700 ₽
Определение антител класса IgA, IgG, IgM к вирусу SARs-CoV-2 в сыворотке крови (Комплекс ) — 3500 ₽
Коронавирус COVID-19 (SARs-CoV-2) определение РНК (кач. ) и Определение суммарных антител класса (IgG, IgM, IgA) к вирусу SARS-CoV-2 в сыворотке крови (США) — 4500 ₽
) и Определение суммарных антител класса (IgG, IgM, IgA) к вирусу SARS-CoV-2 в сыворотке крови (США) — 4500 ₽
Вирус Коксаки у детей: насколько это серьезно?
У моей трехлетней внучки вирус Коксаки. Это происходит вокруг ее ухода за детьми. Это серьезная болезнь?
Ответ Джея Л. Хоккера, доктора медициныБольшинство случаев заражения вирусом Коксаки несерьезно. Обычно они вызывают только легкие признаки и симптомы, например:
- Лихорадка
- Сыпь
- Боль в горле
- Боль в суставах
- Головная боль
Вирус Коксаки — иногда пишется двумя словами, вирус Коксаки — принадлежит к группе вирусов, называемых энтеровирусами.Инфекции, вызванные вирусом Коксаки, чаще всего возникают у маленьких детей, обычно летом и осенью.
Специального лечения инфекций, вызванных вирусом Коксаки, не существует.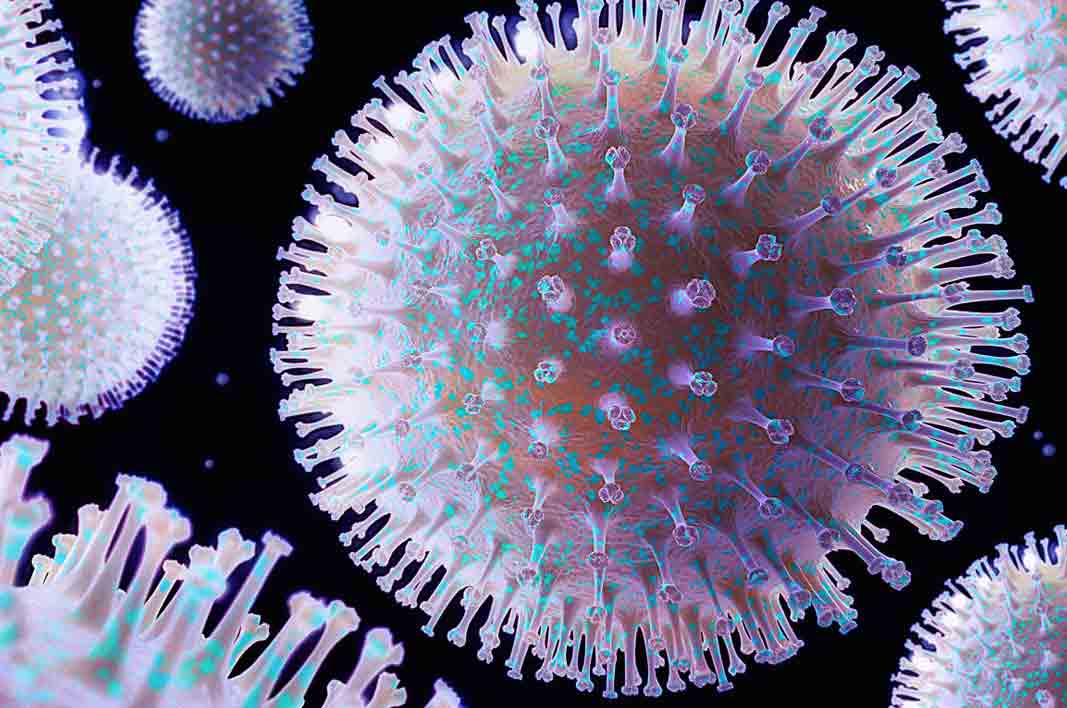 Антибиотики неэффективны при лечении вируса Коксаки или любой другой вирусной инфекции. Врачи обычно рекомендуют отдых, жидкости и безрецептурные болеутоляющие или жаропонижающие, когда это необходимо.
Антибиотики неэффективны при лечении вируса Коксаки или любой другой вирусной инфекции. Врачи обычно рекомендуют отдых, жидкости и безрецептурные болеутоляющие или жаропонижающие, когда это необходимо.
В большинстве случаев инфекция, вызванная вирусом Коксаки, проходит без осложнений и проходит в течение недели или около того. Если у вашей внучки появляются более серьезные признаки или симптомы, такие как сильные головные боли, боли в суставах или высокая температура, ее следует осмотреть врачом.Инфекция, вызванная вирусом Коксаки, может привести к менингиту, и в редких случаях у ребенка, инфицированного вирусом Коксаки, может развиться тяжелое заболевание, которое может потребовать госпитализации.
18 августа 2020 г. Показать ссылки- Modlin JF. Эпидемиология, патогенез, лечение и профилактика энтеровирусных и пареховирусных инфекций. http://www.uptodate.com/home. Проверено 22 февраля 2017 г.
- Modlin JF. Клинические проявления и диагностика энтеровирусных и пареховирусных инфекций.
 http://www.uptodate.com/home. Проверено 22 февраля 2017 г.
http://www.uptodate.com/home. Проверено 22 февраля 2017 г. - Longo DL, et al., Eds. Энтеровирусные инфекции. В: Принципы внутренней медицины Харрисона. 19 изд. Нью-Йорк, Нью-Йорк: образование McGraw-Hill; 2015. http://accessmedicine.mhmedical.com. Проверено 22 февраля 2017 г.
- Обзор энтеровирусных инфекций. Руководство Merck Professional Version. https://www.merckmanuals.com/professional/infectious-diseases/enteroviruses/overview-of-enterovirus-infections. Проверено 22 февраля 2017 г.
.
Герпетическая ангина | Ада
Что такое герпангина?
Герпетическая ангина — это вирусная инфекция полости рта, которая в большинстве случаев вызывается конкретным штаммом вируса Коксаки группы А, но также вирусом Коксаки группы В, эховирусом и энтеровирусом 71. Дети чаще поражаются, чем взрослые. Отличительный симптом герпангины — небольшие, похожие на волдыри язвы или поражения на нёбе и задней части глотки, которые часто болезненны. Обычно это не считается серьезным заболеванием, которое обычно проходит менее чем за 10 дней. Группы вирусов, вызывающих герпангину, очень заразны.
Обычно это не считается серьезным заболеванием, которое обычно проходит менее чем за 10 дней. Группы вирусов, вызывающих герпангину, очень заразны.
Вирусные причины герпангины
Герпетическая ангина в большинстве случаев вызывается конкретным штаммом вируса Коксаки группы А, но также вирусом Коксаки группы В, эховирусом и энтеровирусом 71. Вирус Коксаки — это энтеровирус, связанный с полиовирусом, эховирусом и другими энтеровирусами. Эти вирусы широко распространены и распространяются при контакте человека с человеком, зараженными предметами, такими как дверные ручки и столовые приборы, воздушно-капельным путем и через загрязненную воду.
Распространенным заболеванием, связанным с герпангиной, является болезнь рук, ящура (HFMD), , вызываемая вирусом Коксаки A16 и энтеровирусом 71. Энтеровирус 71 стал причиной нескольких вспышек в Восточной и Юго-Восточной Азии и связан с энцефалитом. , хотя это редко.
Болезнь рук, ягодиц и рта очень похожа на герпангину, вызывая схожие симптомы, включая язвы и поражения. Разница между герпангиной и болезнью рук, ящура и рта объясняется ниже.
Разница между герпангиной и болезнью рук, ящура и рта объясняется ниже.
Симптомы герпангины
Симптомы герпангины у младенцев, малышей и детей
Ранние симптомы герпангины аналогичны другим вирусным инфекциям, поражающим нос. и горло. К ним относятся:
- Боль в горле
- Боль при глотании
- Головная боль
- Внезапная лихорадка
- Боль в шее
- Увеличение лимфатических узлов
- Потеря аппетита
- Слюнотечение и / или рвота
Герпетическая ангина обычно считается доброкачественным заболеванием, но возможны осложнения.Одним из самых больших рисков, связанных с этим заболеванием, является обезвоживание, вызванное отказом человека от еды или воды из-за дискомфорта или отсутствия аппетита. Симптомы обезвоживания могут включать:
- Усталость
- Уменьшение мочеиспускания
- Сухость во рту.
Если есть подозрение на обезвоживание, немедленно обратитесь за медицинской помощью.
Обычно симптомы герпангины проходят в течение 7–10 дней. В случаях, когда высокая температура или язвы не исчезают через пять дней подряд, следует проконсультироваться с врачом. искал как можно скорее.Обеспокоены тем, что у вашего ребенка герпангина? Проконсультируйтесь с приложением Ada для бесплатной оценки симптомов.
Симптомы герпангины у взрослых
Хотя герпангина — это в первую очередь заболевание, поражающее детей, взрослых также могут заразиться им. Родители часто заражаются герпангиной от больных детей, но, к счастью, у взрослых болезнь протекает не тяжелее, чем у детей. Однако из-за того, что еще не родившиеся дети могут быть затронуты, это может быть поводом для беспокойства, если беременная женщина заболевает ангиной; Смотри ниже.
Герпетическая ангина у взрослых имеет те же симптомы, что и герпангина у детей. К ним относятся:
- Боль в горле
- Боль при глотании
- Головная боль
- Внезапная лихорадка
- Боль в шее
- Увеличение лимфатических узлов
- Потеря аппетита
Взрослые с герпангиной обычно не имеют слюни или рвоты. Хотя эти симптомы вызывают дискомфорт, герпангина у взрослых имеет хороший прогноз, если нет других проявлений энтеровирусных инфекций. Редкие, , но могут включать асептический менингит. Герпетическая ангина у взрослых и подростков встречается гораздо реже, чем у детей. Герпетическая ангина у взрослых длится около десяти дней.
Хотя эти симптомы вызывают дискомфорт, герпангина у взрослых имеет хороший прогноз, если нет других проявлений энтеровирусных инфекций. Редкие, , но могут включать асептический менингит. Герпетическая ангина у взрослых и подростков встречается гораздо реже, чем у детей. Герпетическая ангина у взрослых длится около десяти дней.
Если беременная женщина заболевает ангиной или болезнью рук, ягодиц и рта, вирус может поразить будущего ребенка. Ребенок может быть маленьким для своего гестационного возраста, иметь низкую массу тела при рождении или родиться преждевременно, если он был подвержен герпангине в утробе матери . Если у беременной возникает ангина, ей следует как можно скорее обратиться к врачу.
Язвы и поражения при герпангине
Герпетическая ангина отличается от других подобных состояний небольшими волдырями,
позже язвы, которые образуются на задней стенке глотки. Эти язвы начнут появляться в течение двух дней после заражения.
Язвы, иначе называемые высыпаниями или эритематозными пятнами, развиваются по направлению к задней части рта и горла. Обычно они светло-красного цвета и в большинстве случаев меньше полсантиметра в диаметре.На более поздней стадии заболевания язвы обычно можно отличить по светло-серому цвету и красной кайме. Их можно спутать с афтозными язвами во рту.
Болезнь кисти, ящура и герпангина
Болезнь рук, ящура и рта — это не то же самое, что герпангина, но течение каждого заболевания очень похоже. Подобно герпангине, HFMD имеет тенденцию поражать детей младшего возраста, но может также, реже, поражать детей старшего возраста и взрослых. У некоторых взрослых симптомы HFMD могут отсутствовать.
Симптомы болезней рук, ящура и рта у взрослых могут быть довольно серьезными, но осложнения возникают редко. Вирус может вызвать воспаление сердца, легких и головного мозга, которое может быть очень серьезным.
Одно из самых отличительных различий между HFMD и герпангиной — это сыпь. Сыпь при герпангине ограничивается ротовой полостью, поражая:
Сыпь при герпангине ограничивается ротовой полостью, поражая:
- Задняя часть глотки
- Нёбо и мягкое небо
- Миндалины
- Язычок
- Язычок
При болезни рук, ящура, сыпь может поражать:
- Рот, включая язык, нёбо, миндалины, язычок и заднюю часть глотки
- Руки и ноги
- Колени и локти
- Ягодицы и гениталии
В отличие от сыпи, вызванной ветряной оспой, сыпь, вызванная HFMD, не вызывает зуда, хотя она может быть слегка болезненной.Поражения также обычно меньше, чем при ветрянке.
Полезно знать: Не предполагается, что HFMD и герпангина влияют на нерожденных детей женщин, которые заразились этим заболеванием. Однако, если заражение произошло в последние три недели беременности, женщинам следует незамедлительно связаться со своим врачом.
Причины герпангины
Герпетическая ангина в большинстве случаев вызывается конкретным штаммом вируса Коксаки группы А, но также может быть вызвана вирусом Коксаки группы В, эховирусом и энтеровирусом 71. Каждый из этих вирусов очень заразен и чаще всего встречается у детей младше 7 лет. Дети
более восприимчивы к этим вирусам, потому что они еще не обладают антителами, защищающими от них. Тем не менее, заболевание может поражать человека любого возраста.
Каждый из этих вирусов очень заразен и чаще всего встречается у детей младше 7 лет. Дети
более восприимчивы к этим вирусам, потому что они еще не обладают антителами, защищающими от них. Тем не менее, заболевание может поражать человека любого возраста.
Распространение герпангины и ящура кистей рук
Обычно вирус распространяется, когда фекалии инфицированного человека попадают в контакт с областью рта. Этот фекалий можно носить на руках, а также на предметы или поверхности.Вирус также может передаваться через спрей при кашле или чихании. человек с герпангиной. То же самое и с болезнями рук, ящура и рта. Дети могут выделять вирус с фекалиями в течение нескольких недель после заживления язв и повреждений, поэтому члены семьи и лица, осуществляющие уход, должны следить за тем, чтобы каждый поддерживал личную и домашнюю гигиену.
Чтобы избежать распространения вирусов, вызывающих герпангину и HFMD, людям, которые контактируют с инфицированными детьми или взрослыми, следует:
- Соблюдайте гигиену рук при обращении с использованными салфетками или загрязненными подгузниками / подгузниками
- Грязную одежду, простыни и полотенца, которые использовались или носили пострадавшие, следует стирать в горячей воде
- Прикрывать нос и рот при кашле или чихании
- Не делитесь тарелками, чашками или стаканами, полотенцами или постельным бельем с кем-либо, кто болен или недавно болел HFMD или герпангиной
- Не прокалывайте язвы или поражения, особенно если они покрыты волдырями, так как жидкость в них содержит вирус.

Если вы обеспокоены тем, что у вас или у вашего близкого может быть герпангина или заболевание рук, ящура, вы можете бесплатно проверить приложение Ada для оценки симптомов. **
Диагностика ангины
Диагностические тесты обычно не нужны для выявления герпангины. Хотя многие из симптомы вируса являются общими для других состояний, язвы уникальны, что означает, что врач сможет диагностировать вирус с помощью простого обследования и вопросов о другие симптомы и история болезни человека.Процесс диагностики заболеваний рук, ящура и рта аналогичен.
Лечение герпангины
Инфекция, вызывающая герпангину, обычно проходит без какого-либо специального лечения. Антибиотики не нужны, потому что заболевание вызвано вирусом. Однако есть доступные методы лечения для облегчения симптомов, вызванных инфекцией.
Наиболее распространенные методы лечения симптомов герпангины:
- Ибупрофен: Используется для облегчения боли и снижения температуры.

- Ацетаминофен / парацетамол: Используется для облегчения боли и снижения температуры.
- Анестетики: Могут помочь леденцы для обезболивания горла, жидкости для полоскания рта или гели для прорезывания зубов. для уменьшения боли, вызванной герпангиной.
- Жидкости: Чтобы избежать обезвоживания, важно принимать много жидкости во время заражение и выздоровление. Обычно рекомендуются вода и холодное молоко, так как они легкие глотать и может иметь успокаивающий эффект. Следует избегать цитрусовых и горячих напитков, потому что они могут быть болезненными при глотании.
Аспирин следует избегать как метод лечения, особенно для детей и подростков, Кому следует полностью избегать приема аспирина, если только врач не попросил его принять.
Часто задаваемые вопросы о герпангине
В: Могут ли взрослые заразиться герпангиной?
A: Да, герпангина может возникнуть у людей любого возраста, хотя вирус чаще всего встречается у
дети младше 7 лет.
В: Есть ли домашние средства от герпангины?
A: Есть несколько домашних средств для лечения герпангины, в основном направленные на облегчение
боль из-за язв во рту или боли в горле.Одним из самых распространенных является использование льда. Подать заявление
кусочки льда прямо к язве не менее 10 минут дважды в день. Это должно помочь
облегчить отек и уменьшить боль. При выздоровлении от герпангины полоскание горла солью
вода может помочь заживлению язв во рту.
В: Как избежать распространения герпангины?
A: Чтобы избежать распространения герпангины, тем, кто страдает этим заболеванием, следует избегать расширенного
контактировать с другими людьми и оставаться дома, не ходить на работу или учебу, если вам плохо.При кашле
или чихание, люди должны прикрывать рот и нос и обязательно мыть
руками тщательно через равные промежутки времени.
В: Представляет ли герпангина какой-либо риск во время беременности?
A: Герпетическая ангина представляет собой риск побочных эффектов во время беременности. Женщины беспокоятся о
герпангина при беременности следует проконсультироваться с врачом и принять профилактические меры
чтобы избежать заражения в первую очередь. Если вы беременны и опасаетесь, что у вас может быть герпангина, проверьте приложение Ada, чтобы получить бесплатную оценку симптомов.
Женщины беспокоятся о
герпангина при беременности следует проконсультироваться с врачом и принять профилактические меры
чтобы избежать заражения в первую очередь. Если вы беременны и опасаетесь, что у вас может быть герпангина, проверьте приложение Ada, чтобы получить бесплатную оценку симптомов.
В: Может ли герпангина вызвать кожную сыпь?
A: Некоторые энтеровирусные инфекции могут вызывать кожную сыпь, также известную как экзантемы. Несмотря на то что
Вирус Коксаки, вызывающий герпангину, может вызывать сыпь, он нетипичен и должен быть
осмотрен врачом.
В: Связана ли герпангина с герпесом?
A: Несмотря на похожие названия, герпангина и герпес не связаны между собой. Оба состояния вызывают язвы, язвы или поражения, но в разных местах, кроме того, эти два состояния вызываются разными вирусами: герпангина, вызванная вирусами Коксаки (А и В), энтеровирусом 71 и эховирусом, и герпесом, вызванным простым герпесом 1 (ВПГ1) и 2.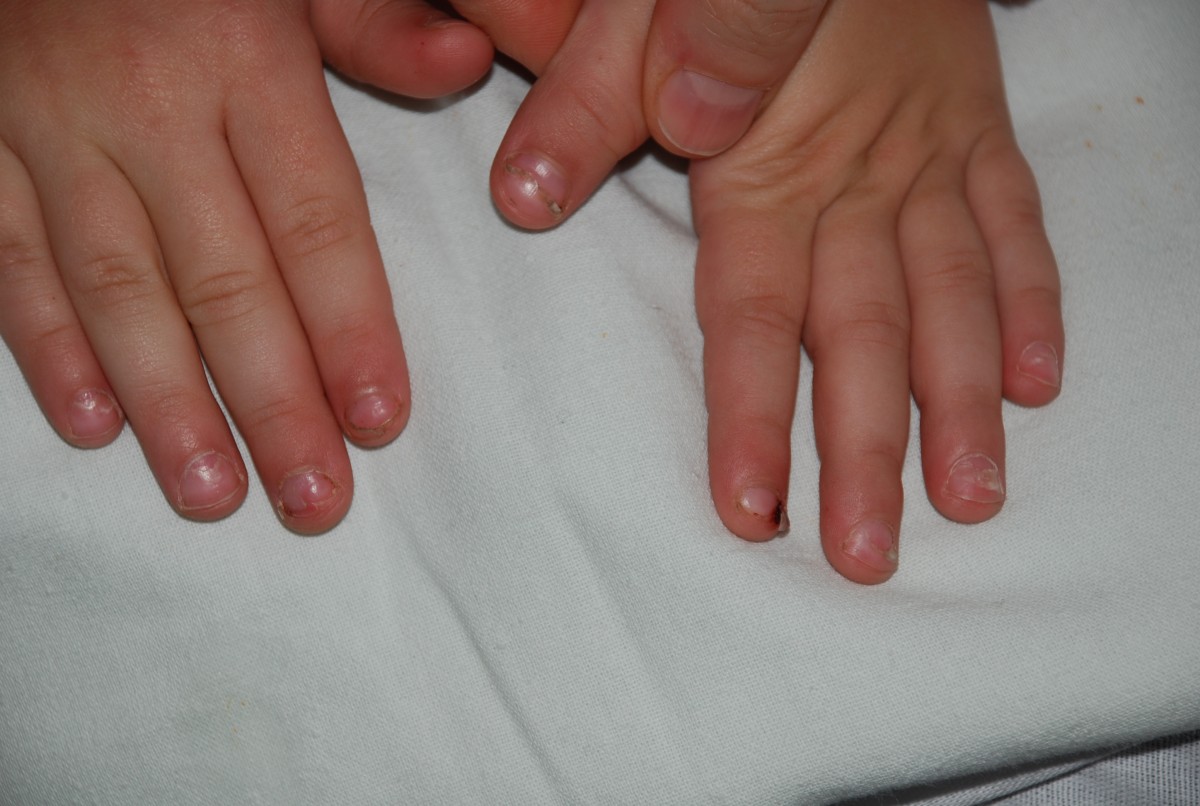 (HSV2).
(HSV2).
A: Вызывают ли энтеровирусы какие-либо другие заболевания?
Q: Энтеровирусы — это группа вирусов, вызывающих ряд вирусных заболеваний. Два наиболее распространенных энтеровируса — это вирусы Коксаки и эховирус. Помимо герпангины, энтеровирусы также могут вызывать заболевания рук, ящура и рта (HFMD; см. Выше), эпидемическую плевродинию и полиомиелит, а также другие инфекционные заболевания.
Другие названия герпангины
- Энтеровирусный везикулярный фарингит
Инкубационный период вируса Коксаки, симптомы, лечение и сыпь
Александр младший, Джеймс П. и др. «Инфекция Коксаки В2 и асептический менингит: очаговая вспышка среди членов школьной футбольной команды». The Journal of Infectious Diseases 167,5 1 мая 1993 г. Беннет, Николас Джон. «Клиническая презентация детских энтеровирусных инфекций». Medscape.com. 16 июня 2017 г.
Blomqvist, S., P. Kemola, P., S. Kaijalainen, et al. «Совместная циркуляция вирусов Коксаки A6 и A10 при вспышке болезней рук, ящура и рта в Финляндии.» J. Clin. Вирол . 48,1 мая 2010: 49-54.
«Ящура рук и рта». 22 декабря 2017 г. Американская академия дерматологии.
Мюллер М. «Вирусы Коксаки». Medscape.com. 24 августа 2018 г.
Нерви, Стивен Дж. «Болезнь кисти, ступни и рта». Medscape.com. 24 августа 2018 г.
Palacios, Thamiris, et al. «Смертельный менингоэнцефалит Коксаки у пациента с В-клеточной лимфопенией и гипогаммаглобулинемией после терапии ритуксимабом». Ann Allergy Asthma Immuno 115,2 августа 2015: 148-150.
Ричер М. и М. Хорвиц. «Инфекция, вызванная вирусом Коксаки, как фактор окружающей среды в
Этиология диабета 1 типа ». Autoimmun. Rev . 8.7 июня 2009: 611-615.
Autoimmun. Rev . 8.7 июня 2009: 611-615.
США. Центры по контролю и профилактике заболеваний.«Заболевания рук, ног и рта». 22 декабря 2017 г.
США. Центры по контролю и профилактике заболеваний. «Примечания с мест: тяжелая болезнь рук, стопы и рта, связанная с вирусом Коксаки A6 — Алабама, Коннектикут, Калифорния и Невада, ноябрь 2011 г. — февраль 2012 г.» MMWR 61.12 30 марта 2012 г.: 213-214.
США. Центры по контролю и профилактике заболеваний.«Симптомы неполиомиелитной энтеровирусной инфекции». 20 октября 2017 г.
Болезнь рук, ягодиц (вирусная инфекция Коксаки)
Последняя редакция: октябрь 2011 г.
Что такое болезнь рук, ящура и рта?
Болезнь рук, ящура и рта — это вирусная инфекция, вызываемая штаммом вируса Коксаки. Он вызывает сыпь в виде волдырей, которая, как следует из названия, охватывает руки, ноги и рот.(Болезнь рук, ящура и ящура отличается от ящура, который представляет собой инфекцию крупного рогатого скота, свиней, овец, коз и оленей и вызывается другим вирусом.)
Он вызывает сыпь в виде волдырей, которая, как следует из названия, охватывает руки, ноги и рот.(Болезнь рук, ящура и ящура отличается от ящура, который представляет собой инфекцию крупного рогатого скота, свиней, овец, коз и оленей и вызывается другим вирусом.)
Кто заболевает руками, ногами и ртом?
Инфекция обычно возникает у детей младше 10 лет, но иногда может возникать и у молодых людей.
Как распространяется?
Вирус распространяется при прямом контакте с выделениями из носа и горла, волдырями и фекалиями инфицированных людей.
Каковы симптомы и когда они появляются?
Симптомы лихорадки, плохого аппетита, насморка и боли в горле могут появиться через 3-5 дней после заражения. Сыпь в виде пузырей на руках, ногах и во рту обычно появляется через один-два дня после появления первых симптомов.
Когда и как долго можно распространять болезнь?
Человек заразен при появлении первых симптомов и может продолжаться до исчезновения волдырей.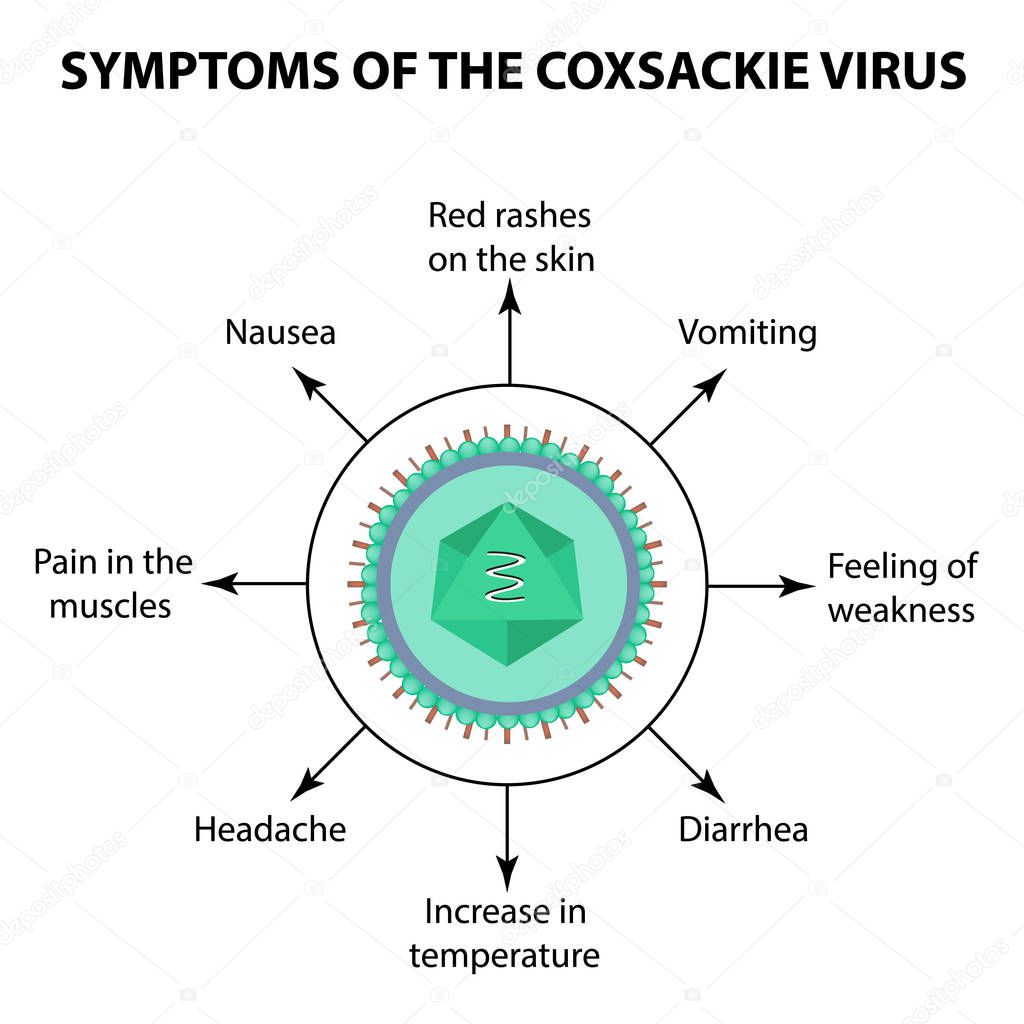 Известно, что вирус выделяется с калом в течение нескольких недель.
Известно, что вирус выделяется с калом в течение нескольких недель.
Как диагностируется болезнь рук, ящура и рта?
Диагноз обычно подозревается при появлении волдырей на руках, ногах и во рту у ребенка с легкой лихорадкой. Хотя для подтверждения диагноза доступны специальные вирусные тесты, они редко выполняются из-за затрат и продолжительности времени, необходимых для завершения тестов.
Обеспечивает ли иммунитет человека предшествующее заражение вирусом Коксаки?
Может возникнуть специфический иммунитет, но возможен второй эпизод от другого штамма вируса Коксаки.
Что такое лечение?
Специального лечения нет. Лечение направлено на контроль температуры и поддержание хорошей гидратации полости рта.
Могут ли быть осложнения, связанные с заболеваниями рук, ящура и рта?
Заболевание обычно протекает в легкой форме, осложнения возникают редко. В последнее время в Индонезии наблюдались более серьезные инфекции, вызванные определенным штаммом вирусной инфекции Коксаки.
Что можно сделать, чтобы предотвратить распространение этой болезни?
Детей, которые плохо себя чувствуют или у которых поднялась температура, следует исключать из групп до тех пор, пока температура не пройдет и ребенок не почувствует себя хорошо.Также важно тщательно мыть руки и заботиться о смене подгузников.
Есть ли риск для беременных?
Ведутся споры о любых врожденных заболеваниях, связанных с вирусными инфекциями Коксаки и беременностью. Беременным женщинам следует проконсультироваться со своим акушером для получения дополнительной информации.
Признаки, симптомы, лечение и профилактика
Большинство родителей связывают здоровье полости рта ребенка в основном с кариесом или привычкой чистить зубы. Однако здоровье полости рта во многих отношениях связано с нашим общим здоровьем, помимо хорошей гигиены полости рта.Гингивостоматит, также известный как оролабиальный герпес, — лишь один из примеров помеси между общим и стоматологическим здоровьем, о котором, как маме, я хотела бы знать раньше. Вот что вам нужно знать (через Babycenter, Healthline и Medline).
Вот что вам нужно знать (через Babycenter, Healthline и Medline).
Гингивостоматит — это длинное слово для обозначения удивительно распространенной (но болезненной) инфекции полости рта и десен. Чаще всего это происходит после первоначального заражения вирусом простого герпеса типа 1 (ВПГ-1, вызывающий герпес, а не другой), но также может произойти после заражения вирусом Коксаки (вызывающим кисты, стопы и Болезнь рта).
Некоторые бактерии (такие как Streptococcus или Actinomyces) также могут быть причиной гингивостоматита или просто отсутствия правильных правил гигиены полости рта. Случаи вирусных и бактериальных заболеваний очень заразны.
Кто подвержен риску гингивостоматита?
Хотя гингивостоматит может поразить любого, он чаще всего встречается у маленьких детей в возрасте от 6 месяцев до 5 лет. Хотя родителям трудно увидеть, как их ребенок страдает, обычно нет причин беспокоиться о самой инфекции, независимо от ее причины.В редких случаях, когда требуется госпитализация, это, как правило, является результатом обезвоживания, поскольку боль и отек в тяжелых случаях могут снизить склонность малышей есть или пить. Обратитесь к врачу, если ваш ребенок провел без мокрого подгузника более 6 часов!
Обратитесь к врачу, если ваш ребенок провел без мокрого подгузника более 6 часов!
В очень редких случаях, если гингивостоматит вызван вирусом HSV-1, может возникнуть осложнение, если ребенок попадет в глаз некоторыми жидкостями из герпеса, что приведет к инфекции роговицы, называемой кератитом простого герпеса.Если у вашего ребенка гингивостоматит, и вы заметили, что его глаза стали красными, водянистыми и особенно чувствительными к свету, как можно скорее назначьте визит врачу. Это осложнение может вызвать длительное повреждение пораженных глаз, если его не лечить.
Признаки и симптомы гингивостоматита
Родителям бывает сложно распознать гингивостоматит, поскольку он часто возникает в одном и том же кадре и сопровождается такой же болью и раздражительностью, как при прорезывании зубов. Он может быть легким или тяжелым — например, у некоторых маленьких детей может возникнуть герпес и субфебрильная температура, но язвы могут не быть во рту.Общие симптомы могут включать:
- Маленькие красные или серые язвочки на внутренней стороне щек, десен, языка или мягкого неба — место появления язв зависит от типа вируса или бактерий, ответственных за это
- Неприятный запах изо рта (по нашему опыту, это произошло через несколько дней после того, как у нее появился первый волдырь от лихорадки)
- Отсутствие аппетита от боли
- Лихорадка
- Общий дискомфорт и раздражительность
- Воспаленные десны, которые могут кровоточить при обычной чистке зубов
Лечение гингивостоматита
Если случай гингивостоматита у вашего ребенка вызван вирусом, то, к сожалению, мало что можно сделать, кроме как справиться с его болью и дискомфортом как можно лучше. Ваш врач может назначить антибиотики, если это бактериальный случай. В любом случае язвы во рту, скорее всего, пройдут в течение 2-3 недель без лечения. Следующие советы помогут немного облегчить ваши маленькие проблемы, пока вы дома:
Ваш врач может назначить антибиотики, если это бактериальный случай. В любом случае язвы во рту, скорее всего, пройдут в течение 2-3 недель без лечения. Следующие советы помогут немного облегчить ваши маленькие проблемы, пока вы дома:
- Избегайте острой пищи и напитков, даже если они обычно их едят — специи могут сделать язвы еще более болезненными
- Предложите им прохладную и мягкую еду и напитки, чтобы не повредило их жевать (хотя моя дочь и не стала мягкой, но моя дочь ОБОЖАЛА сосать домашнее фруктовое мороженое).Хумус, смузи и пудинг без сахара — вот несколько отличных вариантов. Вы также можете попробовать замороженные угощения!
- Избегайте цитрусовых и газированных напитков
- Вы можете давать ребенку безрецептурные болеутоляющие, такие как ацетаминофен или ибупрофен, но убедитесь, что вы правильно соблюдаете инструкции по дозировке. Если у вас есть какие-либо вопросы о частоте или дозе, проверьте этикетку или позвоните своему педиатру.

- Продолжайте соблюдать гигиену полости рта.Если у нее болит рот, ваш малыш, скорее всего, не допустит, чтобы он чистил зубы (у меня, конечно, нет!). Однако невыполнение этого может вызвать ухудшение симптомов — поэтому, даже если это может быть неудобно, важно поддерживать чистоту рта для ускорения заживления и даже предотвращения будущих случаев.
Профилактика гингивостоматита
Стандартная гигиена может помочь предотвратить распространение вирусного и бактериального гингивостоматита.
- Мойте руки после посещения туалета, смены подгузника, а также перед едой или приготовлением пищи.
- Научите своих малышей правильному мытью рук, чтобы помочь им защитить себя
В отличие от ВПГ-2, который передается только половым путем, ВПГ-1 также может передаваться при контакте со слюной инфицированного человека — у детей это чаще всего происходит при совместном использовании игрушек, посуды и других подобных действий.
Поскольку очень много людей являются носителями ВПГ-1 и могут передавать вирус, не обязательно имея активный герпес или другие симптомы, может быть трудно полностью защитить ребенка от инфекции. Тем не менее, вы можете попытаться удержать людей с активными инфекциями от поцелуев и тесного контакта с вашим ребенком — включая себя, если вы склонны к герпесу.
Тем не менее, вы можете попытаться удержать людей с активными инфекциями от поцелуев и тесного контакта с вашим ребенком — включая себя, если вы склонны к герпесу.
Соблюдение правил гигиены полости рта может помочь предотвратить гингивостоматит, который не является вирусным или бактериальным.
- Чистите зубы и зубы не реже двух раз в день
- Нить каждый день
Конечно, не забывайте записывать симптомы и делать снимки любой инфекции, чтобы показать врачу в приложении Kinsa.Всегда полезно задокументировать все болезни, с которыми сталкивается ваш ребенок!
Этот пост написала Микаэла Хейс. Микаэла — ботаник в области общественного здравоохранения и WAHM для годовалого малыша. Имея опыт работы в области международного санитарного просвещения и развития детей, Микаэла использовала свои постоянно блуждающие ноги для пропаганды позитивного сексуального и семейного здоровья во всем мире. Она живет с мужем и дочерью в районе залива.
Вирус Коксаки A — обзор
Лабораторная диагностика
Большинство, но не все энтеровирусы легко выделяются в культуре клеток, хотя молекулярное тестирование в настоящее время является стандартом для диагностики острой энтеровирусной инфекции.Праймеры, охватывающие консервативную общую 5′-некодирующую область, позволяют амплифицировать полный спектр A- и B-вирусов Коксаки, эховирусов, полиовирусов и энтеровирусов 68-71 с помощью RT-PCR. Доступны коммерческие наборы, которые можно использовать для тестирования СМЖ, кала, смывов из бронхов и трахей, сыворотки или плазмы, а также образцов аутопсии. ОТ-ПЦР дает гораздо более быстрые результаты, чем культивирование вирусов, и для некоторых типов образцов оказалось более чувствительным. Он не дает вирус для дальнейшей идентификации, но справочные лаборатории могут затем идентифицировать тип вируса путем секвенирования РНК.Изменяя дизайн праймеров, тесты RT-PCR можно сделать селективными для определенных видов или типов вирусов.
До появления ОТ-ПЦР энтеровирусную инфекцию обычно диагностировали путем выделения вируса из фекалий или иногда из глотки на ранних стадиях болезни или, где это уместно, из глаза, пузырьковой жидкости, мочи, спинномозговой жидкости, крови или органов, таких как сердце или мозг при вскрытии. Изоляция из «стерильных» участков гораздо более указывает на причинно-следственную связь с клиническим заболеванием, чем изоляция от фекалий.Классически первичные культуры почек обезьяны были стандартным субстратом, но уменьшение доступности этих клеток привело к их замене в большинстве лабораторий непрерывными клеточными линиями. Полиовирусы хорошо растут практически в любом типе клеток обезьян или человека. Диплоидные эмбриональные фибробласты легких человека (HDF или HEL) поддерживают рост большинства эховирусов, но только нескольких вирусов Коксаки. Линия клеток почек обезьян, BGM, особенно чувствительна к вирусам Коксаки B. Линия рабдомиосаркомы человека, RD, поддерживает рост некоторых вирусов Коксаки А, ранее считавшихся невозможными для роста в культуре клеток, в дополнение ко многим эховирусам. Энтеровирус 70 требователен, но его сложно выделить в клетках HDF. Цитопатические эффекты напоминают эффекты полиовируса, но развиваются медленнее, начиная с очагов округлых рефрактильных клеток, которые затем лизируются и отделяются от субстрата. Слепой пассаж может быть необходим для выявления присутствия вируса, особенно вирусов Коксаки А. Предварительное отнесение к семейству Picornaviridae обычно производится на основе характеристического CPE.
Энтеровирус 70 требователен, но его сложно выделить в клетках HDF. Цитопатические эффекты напоминают эффекты полиовируса, но развиваются медленнее, начиная с очагов округлых рефрактильных клеток, которые затем лизируются и отделяются от субстрата. Слепой пассаж может быть необходим для выявления присутствия вируса, особенно вирусов Коксаки А. Предварительное отнесение к семейству Picornaviridae обычно производится на основе характеристического CPE.
Использование прививки младенческой мыши в настоящее время представляет в основном исторический интерес, хотя несколько вирусов Коксаки А (например,g., типы 1, 19, 22) могут быть изолированы только таким способом. Новорожденным мышам (возрастом менее 24 часов) прививают внутрибрюшинно или интрацеребрально, затем наблюдают на предмет болезни, убивают или подвергают гистологическому исследованию.
Точно так же серология не имеет большого значения. Тест на микронейтрализацию с использованием известных серотипов энтеровирусов использовался в прошлом, но он трудоемок, плохо стандартизирован, относительно нечувствителен и слишком специфичен для каждого типа. Обнаружение единственного высокого титра антител имеет небольшую практическую клиническую ценность, а парные образцы, демонстрирующие возрастающий титр, не часто доступны.При кардите, вызванном вирусом Коксаки, или геморрагическом конъюнктивите, вызванном энтеровирусом 70, специфические IgM-антитела могут быть идентифицированы с помощью иммуноферментного анализа с захватом IgM в любое время до двух месяцев после появления симптомов, но перекрестные реакции с другими энтеровирусами ограничивают полезность этого подхода.
Обнаружение единственного высокого титра антител имеет небольшую практическую клиническую ценность, а парные образцы, демонстрирующие возрастающий титр, не часто доступны.При кардите, вызванном вирусом Коксаки, или геморрагическом конъюнктивите, вызванном энтеровирусом 70, специфические IgM-антитела могут быть идентифицированы с помощью иммуноферментного анализа с захватом IgM в любое время до двух месяцев после появления симптомов, но перекрестные реакции с другими энтеровирусами ограничивают полезность этого подхода.
Анализы для прямого обнаружения антигенов были разработаны для конкретных «чистых» образцов, например, иммунофлуоресценция для идентификации энтеровируса 70 в соскобах конъюнктивы или других энтеровирусов в лейкоцитах из спинномозговой жидкости.Типоспецифические моноклональные антитела полезны только в том случае, если количество возможных серотипов строго ограничено, например, при идентификации энтеровируса 70 или вируса Коксаки А24 при остром геморрагическом конъюнктивите.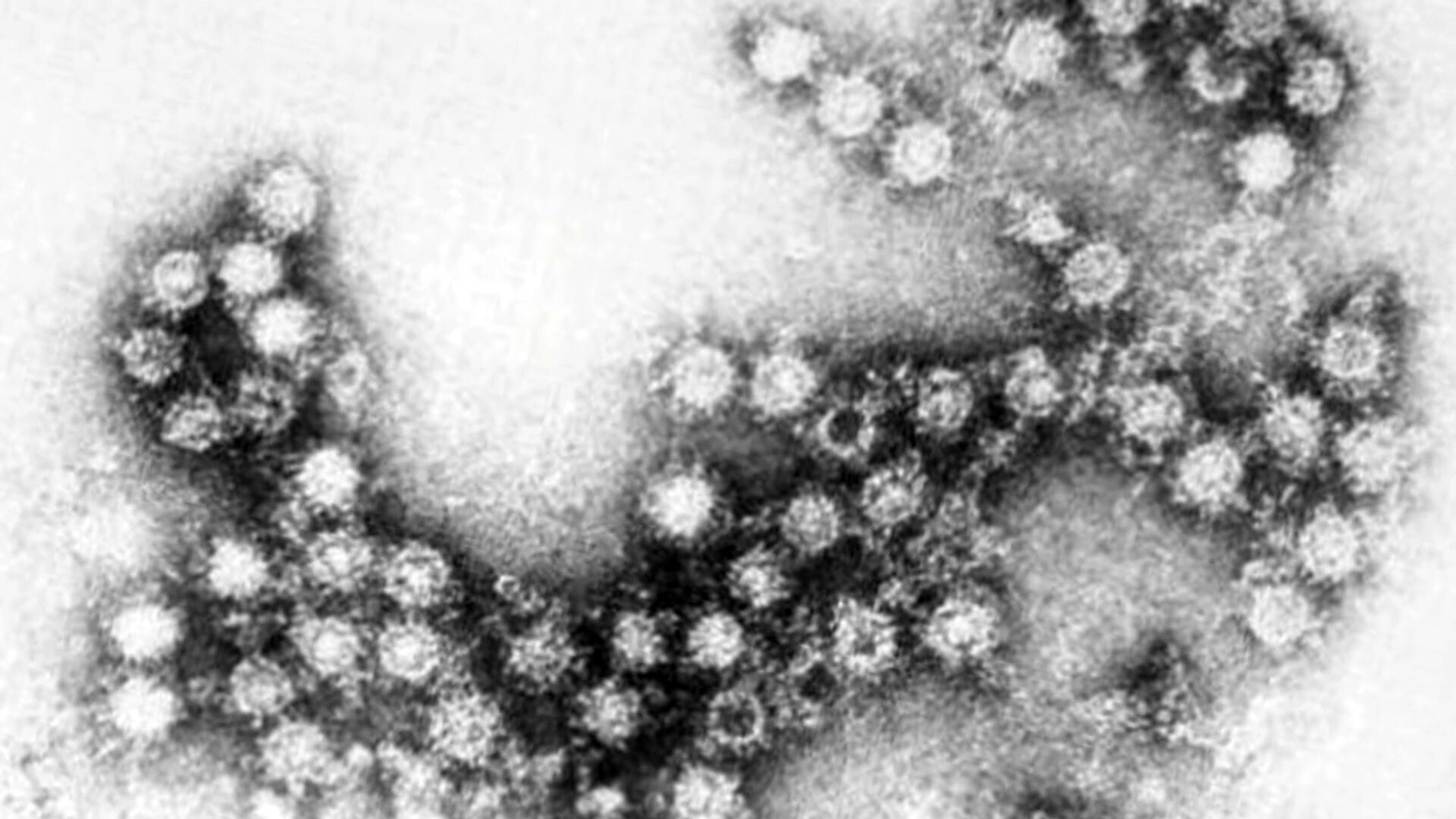
Типирование изолятов энтеровирусов часто используется как для мониторинга и анализа вспышек заболеваний, так и для идентификации циркулирующих штаммов полиовируса. Нейтрализация репликации вируса широко использовалась для типирования изолята, и эту трудоемкую процедуру можно было бы сократить, используя «пересекающуюся» серию «поливалентных» пулов сыворотки.Каждый пул содержит лошадиные антитела, скажем, против 10 из 68 серотипов энтеровирусов человека; пулы смешиваются, чтобы гарантировать, что антитела к любому данному серотипу присутствуют в нескольких и отсутствуют в нескольких других, следовательно, изолят может быть положительно идентифицирован путем тщательного изучения структуры пулов, показывающей нейтрализацию инфекционности. Агрегированные вирионы могут избежать нейтрализации и, следовательно, не поддаются типированию; эту проблему можно решить путем диспергирования комков хлороформом или с помощью анализа уменьшения образования налета.Совсем недавно были описаны различные схемы с использованием ОТ-ПЦР с соответствующими праймерами, в частности, с акцентом на область VP1, с последующим секвенированием продуктов ПЦР.
Коксаки — Педиатрия Tribeca
Коксаки
Не паникуйте, когда школа вашего ребенка публикует предупреждение Коксаки; название — самая страшная вещь в этом вирусе. Коксаки (названный в честь города в штате Нью-Йорк) чрезвычайно распространен и несет ответственность за множество различных заболеваний.Большинство из них легкие, другие — тяжелые, но редкие. Действительно, многие неспецифические гриппы вызываются одним из видов Коксаки. Симптомы включают умеренный жар, першение в горле, потерю аппетита и иногда конъюнктивит. Лечение такое же, как и при всех распространенных вирусных заболеваниях: избавьтесь от этого.
Коксаки также является причиной двух распространенных легких состояний с одинаково пугающими названиями: герпангина и болезнь ладони-стопы.
Герпетическая ангина
Герпетическая ангина, вызванная вирусом Коксаки, который поражает в первую очередь маленьких детей, вызывает болезненные поражения во рту.Как правило, это начинается с умеренной или высокой температуры и снижения аппетита, за которыми следует появление небольших язв во рту и задней части глотки.
Герпетическая ангина проходит через несколько несчастных дней. Лечение сосредоточено на устранении боли. Возможно, вам придется прибегнуть к суппозиториям с обезболивающим, если Джимми зажмет рот из-за болезненных язв. Успокаивающие лосьоны для полости рта и легкие анестетики местного действия не очень полезны. Что касается еды, то несколько дней снижения аппетита не представляют большой проблемы, если Джимми удается пить жидкость, чтобы не обезвоживаться.Герпетическую ангину иногда путают с другим не менее болезненным лихорадочным заболеванием — герпесом ротовой полости. Путаница не имеет значения, потому что оба недуга требуют одинакового лечения. Единственное заслуживающее внимания различие — это тот факт, что оральный герпес может снова появиться в виде лихорадочного пузыря много лет спустя.
Коксаки довольно заразен и обычно проявляется как эпидемия летом и осенью. Профилактика нереальна, поскольку, как и почти любое другое вирусное заболевание, инфекция достигает пика на ранней стадии болезни, когда симптомы минимальны.


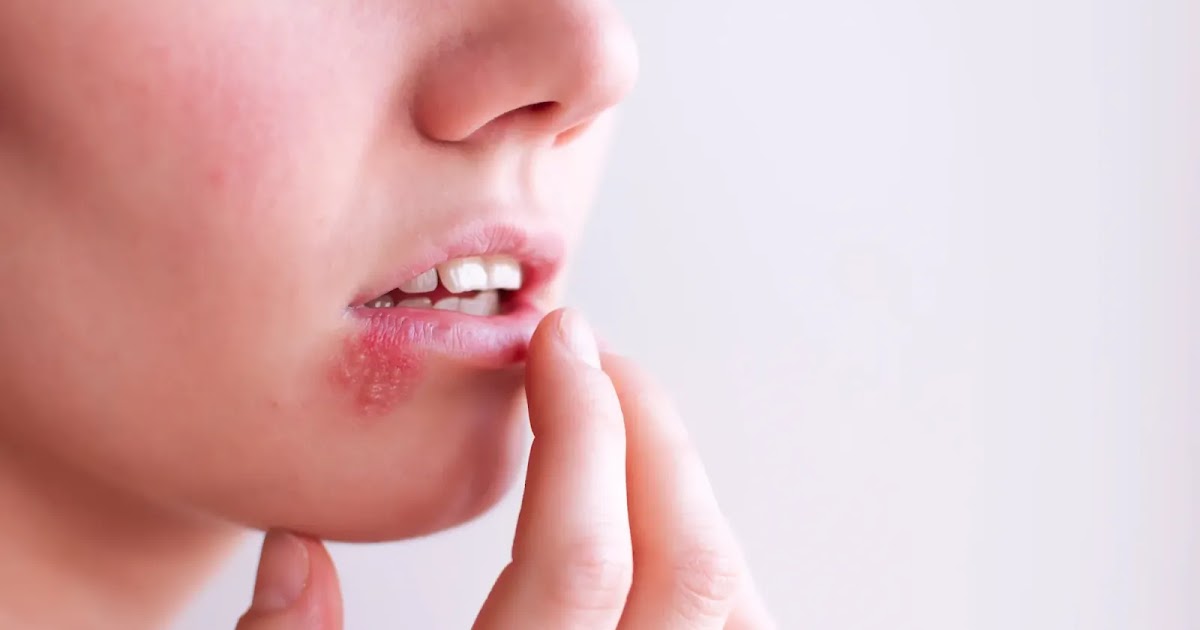 http://www.uptodate.com/home. Проверено 22 февраля 2017 г.
http://www.uptodate.com/home. Проверено 22 февраля 2017 г.