Боли в левом боку при беременности
Вы беременны и это прекрасно! С каждым днем животик приобретает все большую округлость. Беременность не только делает женщину загадочной, но и несет с собой множество неприятных ощущений, таких как токсикоз, гипертонус матки – обычно все эти симптомы сопровождают многих женщин в период вынашивания младенца.
Но как быть, если вас настораживают другие боли, например, временами болит левый бок во время беременности, не опасно ли это для здоровья?
Боли в левом боку при беременности
Для того, чтобы точно выяснить истоки «тревожного сигнала», обратимся к анатомии. В вашем случае болит левый бок живота при беременности. Слева, под ребрами, располагаются диафрагма, селезенка, кишечник, поджелудочная железа и желудок. Все эти органы могут являться причиной боли. Давайте поподробнее разберемся в истоках недомоганий:
- Селезенка находится ближе всего к поверхности тела. Ее основной функцией является удаление из крови эритроцитов. Некоторые заболевания могут привести к увеличению селезенки, а возможно, и ее разрыву, о чем может свидетельствовать синюшность в области пупка;
- Виновником боли могут быть различные болезни желудка, такие как гастрит, язва желудка. В этих случаях, в периоды обострения, беременность может сопровождаться тошнотой и рвотой. Хотя и рвота и тошнота могут быть не только признаком этих заболеваний. Читайте статью Тошнота во время беременности>>>;
- Вы заметили, что болит левый бок под ребрами при беременности? Возможной причиной могут быть сбои в работе поджелудочной железы. Характер боли носит опоясывающий характер, возникает внезапно и может отдавать в область спины;
- Растущий плод давит на кишечник, поэтому у большинства женщин при беременности болит левый бок внизу живота из-за нерегулярного стула, который приводит к запорам. Чернослив с курагой помогут наладить работу кишечника и избавиться от дискомфорта, вызванного запорами;
- Причиной недуга может стать диафрагментальная грыжа.
 Ее симптомами служат отрыжка воздухом, изжога, анемия и вздутие живота (также читайте статью Изжога при беременности>>>).
Ее симптомами служат отрыжка воздухом, изжога, анемия и вздутие живота (также читайте статью Изжога при беременности>>>).
Поверхностный курс анатомии позволил нам вспомнить месторасположение органов в левом боку. Теперь давайте разберемся, какая боль считается естественной, а какая должна и насторожить вас, как будущую маму.
Причины болезненного дискомфорта в левом боку
Наверное, вы не раз замечали, что случайные резкие движения или смена положения тела приводили к острой и резкой боли в левом боку, отдающей в поясничный отдел. Причиной дискомфорта являются мышцы, которые несут на себе большую нагрузку за счет растущей матки. При растяжении они и дают соответствующие болевые сигналы.
Боли в левом боку у женщин на малых сроках беременностиБолит левый бок на раннем сроке беременности? Одной из основных причин боли является увеличивающаяся нагрузка на органы и мышцы. Болевой синдром может проявляться в резкой форме или в виде незначительных покалываний, проходит он быстро и не опасен для плода.
- Если болит левый бок при беременности на ранних сроках и неприятные ощущения не проходят на протяжении получаса, то лучше обратиться в клинику или вызвать «скорую помощь». Подобные болевые сигналы могут стать предвестниками выкидыша, поэтому своевременная диагностика и терапия помогут сохранить беременность, а прописанные препараты – снизить тонус матки;
- На малых сроках боли могут быть по причине внематочной беременности. В этой ситуации не стоит медлить с обращением к гинекологу. Откладывая визит к специалисту можно спровоцировать разрыв маточной трубы. Чтобы быть в теме, читайте актуальную статью: Как определить внематочную беременность?>>>;
- Причиной недомогания может стать киста желтого тела, которая может не давать о себе знать и обнаружиться случайно во время планового УЗИ. О ее присутствии сигнализируют учащенное мочеиспускание, запоры и резкое повышение температуры.

Боли слева у женщин на поздних сроках беременности
На фоне благополучного протекания беременности, в последнее время вас беспокоит левый бок, что же это может быть? – задумывались вы неоднократно.
- Болевые ощущения или недомогание могут быть спровоцированы при повышенном артериальном давлении. В этом случае достаточно принять соответствующие препараты для снижения давления;
- Если болит левый бок при беременности на поздних сроках, то причиной может быть растущий плод. Дородовый бандаж поддержит мышцы живота и поможет облегчить состояние женщины. А о том, как растет и развивается малыш, читайте в статье Развитие ребенка в утробе матери>>>;
- Боли могут беспокоить из-за нарушения в работе желудка или кишечника. Введенные в рацион овощи и ежедневные прогулки укрепят мышцы и нормализуют работу желудка и кишечника. Чтобы узнать подробно о том, как правильно питаться в этот важный период, обратите внимание на наш курс Секреты правильного питания для будущей мамы>>>;
- Беспокойство в левом боку в период беременности может вызвать дискинезия желчевыводящих протоков. Большие размеры плода могут затруднить естественную функцию желчеотделения. В этом случае могут появиться такие симптомы как изжога, горечь во рту, отрыжка, вздутие живота. Подробнее о вздутии живота при беременности>>>
Что делать? Как себя вести при болях?
Любую боль во время вынашивания младенца нельзя игнорировать, даже если у вас просто ноет левый бок при беременности. Прислушайтесь внимательно к своим ощущениям и постарайтесь правильно охарактеризовать боль.
Она может быть
- тянущая;
- тупая;
- резкая;
- жгучая;
- распирающая.
Если она повторяется неоднократно, то лучше подстраховаться и сообщить о причине дискомфорта гинекологу. На осмотре врач определит причину неприятных болевых ощущений – либо она вызвана вследствие увеличения размеров матки или является предвестником какого-нибудь заболевания.
Что обследовать?
Дополнительное обследование в виде УЗИ и ФГДС поможет выяснить, почему болит левый бок при беременности, установить диагноз и назначить необходимую терапию.
Если беспокоят боли в левой части живота, то знайте, что при беременности нельзя:
- заниматься самодиагностикой и самолечением;
- принимать различные обезболивающие препараты без назначения специалиста;
Заключение
Беременность – очень ответственный период в вашей жизни. В любой момент положительные эмоции могут омрачить болезненные ощущения в той или иной части тела.
Не стоит замыкаться в себе и мучить себя догадками. Постарайтесь понять и правильно охарактеризовать причину недомогания. Своевременно оказанная помощь облегчит физическое и психологическое состояние. Пусть период вынашивания будущего младенца оставит в вашей памяти только положительные эмоции!
Читайте также:
Автор: Людмила Шарова
Почему болит левый бок при беременности, причины по которым это происходит
Иногда при беременности может болеть в левый бок – это признак, который всегда настораживает женщину. Тревога в таком случае не напрасна: дело в том, что вызвать болевые ощущения в указанной области могут различные заболевания.
Общие сведения
Вообще при появлении болей в животе в период беременности важно быть предельно осторожной. Живот не является самостоятельным органом в отличие от, например, печени либо селезенки. Живот – это место локализации сразу нескольких органов, функционирование каждого из которых может сопровождаться нарушениями и, соответственно, возникновением боли. В принципе, возможно условное разделение живота на 4 части (их еще называют сегментами либо квадрантами).
В силу указанного крайне проблематично поставить точный экзамен, ведь для установления истинного источника болевых ощущений необходимо проведение целого комплекса диагностических исследований, а также тщательное изучение ряда анализов.
Появившуюся боль в левом боку не рекомендуется игнорировать. Если же боль является пронзительной, острой, внезапно возникшей, к тому же достаточно долго (полчаса и более) сохраняется, то и вовсе не следует медлить: нужно поскорее позвонить в «скорую» либо в медицинский центр, где можно будет получить врачебную консультацию по телефону.
О возможных причинах
Какие же причины способны спровоцировать развитие болевых ощущений в период беременности, локализованных в левом боку? Иными словами, почему же при беременности иногда болит левый бок? Здесь можно назвать немало возможных факторов.
Так, в левом верхнем сегменте живота находятся:
- левая часть диафрагмы;
- селезенка;
- поджелудочная железа;
- петли кишечника;
- наконец, конечно же, желудок.
Соответственно, нарушения, связанные с любым из этих органов, могут спровоцировать боль. Начнем с селезенки. Этот орган выполняет важнейшую функцию: осуществляет удаление из крови тех эритроцитов, которые уже «отжили» свое. Селезенка захватывает эритроциты – красные кровяные тельца – и разрушает их. Остатки этих самых эритроцитов после разрушения проникают в костный мозг, где и происходит формирование новых кровяных шариков. Как только селезенку поражает какое-либо заболевание, ее капсула увеличивается, что неизменно сопряжено с болевыми ощущениями. В таком случае важно своевременно обратиться за врачебной помощью, что позволит установить истинные причины поражения селезенки.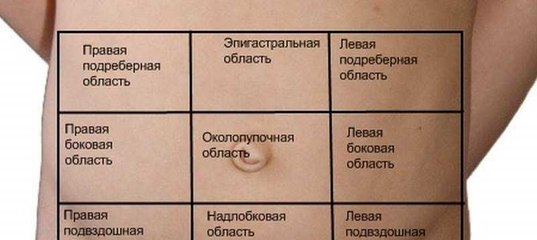
В качестве болевого источника, сконцентрированного в левом боку при беременности, следует назвать также и желудок. Здесь все происходит так: на слизистую данного органа попадает какой-нибудь раздражитель, что вызывает развитие воспаления желудка (если говорить доступно и просто, то развивается гастрит) либо функциональной диспепсии. Все указанные факторы заявляют о себе посредством ноющего болевого синдрома. К слову, в подобных случаях наряду с болью могут наблюдаться некоторые другие признаки: тошнота и рвота.
Немало таких случаев, когда боль в левом боку при беременности является спровоцированной раком желудка либо его язвой. Такая ситуация достаточно ярко отражает необходимость тщательного исследования со стороны врача, ведь только он будет способен установить истинную причину и, в конечном счете, поставить диагноз четко и ясно.
Еще одна возможная причина появления неприятной боли в левом боку при беременности – это диафрагмальная грыжа. Что это вообще за явление? Подобный диагноз ставится тем лицам, у которых желудок проник через соответствующее отверстие в диафрагме в грудную полость из брюшной.
Выше мы указывали и поджелудочную железу. Ее воспаление также приводит к возникновению боли при беременности. Причем локализоваться боль может не только слева, но также справа и посередине. Воспаление данной железы (панкреаса) отличается тем, что к боли прибавляются сопутствующие симптомы: рвотные позывы, тошнота, довольно высокая температура тела. Наблюдается подобное воспаление чаще всего у склонных к вредным привычкам (речь идет об употреблении алкоголя и курении) людей, а также у лиц, активно принимающих препараты гормонального типа либо страдающих сахарным диабетом.
Возникновение боли в левом боку при беременности может быть и следствием того, что кишечник постепенно сдвигается под воздействием растущего плода. Это приводит, в конечном итоге, к тому, что пища начинает неравномерно проходит по кишечнику, вызывая, тем самым, достаточно неприятные, тупые по характеру болевые ощущения. Локализуется такая боль слева сверху.
Локализуется такая боль слева сверху.
Если же при беременности неприятно болит левый бок внизу живота, то есть вероятность того, что это следствие постоянно растущей, а потому и давящей на органы матки.
Наряду со всем вышеперечисленным боль в левом боку, возникшая на ранних сроках беременности, считается возможным признаком внематочной беременности.
Независимо от причины категорически воспрещается предпринимать попытки самостоятельного избавления от боли, если при беременности сильно болит левый бок вверху либо внизу. Следует отнестись максимально разумно к ситуации и оперативно обратиться к врачу. Помните: своевременная реакция позволит сохранить спокойное и безопасное протекание беременности.
Рейтинг: 4.17 / 5 (6)
Аппендицит во время беременности — Клиника ISIDA Киев, Украина
24 июля 2014
Аппендици́т (лат. appendicitis) — воспаление червеобразного отростка слепой кишки (аппендикса).
Острый аппендицит — наиболее распространенное хирургическое заболевание у беременных. Аппендицит во время беременности встречается в 0,03-5,20% случаев.
Наиболее часто аппендицит возникает в I и II триместрах беременности, реже в III триместре.
В первой половине беременности, преобладает катаральная(простая) форма аппендицита. Деструктивные формы (флегмонозный, гангренозный, перфоративный аппендицит) чаще наблюдаются в III триместре беременности и после родов.
Клиническая картина острого аппендицита зависит от срока беременности и выраженности патологического процесса в червеобразном отростке. Особенно трудны его диагностика и лечение во втором и третьем триместре.
Трудности диагностики связаны с тем, что увеличенная матка смещает внутренние органы с их типичных мест, особенно это касается такой подвижной части кишечника, как червеобразный отросток. Аппендикс может отодвигаться и вверх, к печени, и вниз – к органам малого таза. Кроме того, тошнота, рвота и некоторые другие симптомы аппендицита могут наблюдаться и при нормальной беременности. Диагностика аппендицита вызывает затруднения и вне беременности, поэтому для диагностики его у беременной требуется высококвалифицированный хирург и дополнительные методы в виде ультразвукового исследования и лапароскопии. Часты ситуации, при которых больную аппендицитом лечат амбулаторно совсем от других заболеваний, забывая о возможности острой хирургической ситуации.
Аппендикс может отодвигаться и вверх, к печени, и вниз – к органам малого таза. Кроме того, тошнота, рвота и некоторые другие симптомы аппендицита могут наблюдаться и при нормальной беременности. Диагностика аппендицита вызывает затруднения и вне беременности, поэтому для диагностики его у беременной требуется высококвалифицированный хирург и дополнительные методы в виде ультразвукового исследования и лапароскопии. Часты ситуации, при которых больную аппендицитом лечат амбулаторно совсем от других заболеваний, забывая о возможности острой хирургической ситуации.
Развитию аппендицита при беременности способствует смещение слепой кишки с червеобразным отростком в результате роста матки, что приводит к его перегибу и растяжению, ухудшению кровоснабжения, нарушению опорожнения. Этому способствует и склонность к запорам, следствием чего становятся застой кишечного содержимого и повышение вирулентности кишечной микрофлоры.
Наиболее распространенными признаками у беременных при остром аппендиците являются — острая боль в животе, которая приобретает постоянный ноющий характер и перемещается в место локализации отростка (правый боковой отдел живота, правое подреберье), тошнота, рвота, повышение температуры тела и изменения в общем анализе крови — лейкоцитоз.
Отмечают усиление боли в животе при повороте с левого бока на правый бок.
Проявления заболевания в I триместре не отличаются от таковых у небеременных, но, диагностика может быть затруднена. Симптомы острого аппендицита — тошнота, рвота, боли внизу живота могут быть признаками раннего токсикоза и угрозы выкидыша. С большей вероятностью на аппендицит указывают повышение температуры тела, обложенный белым налетом язык, локальная болезненность при пальпации в правой подвздошной области.
Менее выражена клиническая картина острого аппендицита во II и III триместрах в связи с атипичным расположением червеобразного отростка. После 20 нед беременности слепая кишка с червеобразным отростком смещается вверх и кзади растущей маткой, а в конце беременности аппендикс может быть ближе к правой почке и желчному пузырю.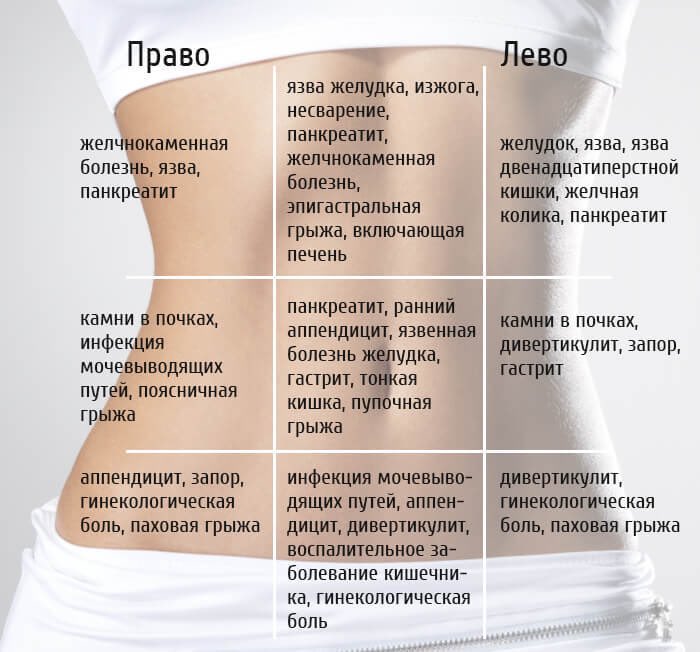 Со второй половины беременности болевые ощущения менее выражены, отсутствует напряжение прямых мышц живота в ответ на пальпацию, слабо выражены симптомы раздражения брюшины, что связано с растяжением передней брюшной стенки у беременной; может отсутствовать выраженный лейкоцитоз. Установлению правильного диагноза способствует выявление у беременной положительных симптомов Образцова (болезненное напряжение мышц правой подвздошной области при опускании поднятой правой ноги), Ситковского и Бартомье-Михельсона (при положении на левом боку пальпация правой подвздошной области сопровождается выраженной болезненностью).
Со второй половины беременности болевые ощущения менее выражены, отсутствует напряжение прямых мышц живота в ответ на пальпацию, слабо выражены симптомы раздражения брюшины, что связано с растяжением передней брюшной стенки у беременной; может отсутствовать выраженный лейкоцитоз. Установлению правильного диагноза способствует выявление у беременной положительных симптомов Образцова (болезненное напряжение мышц правой подвздошной области при опускании поднятой правой ноги), Ситковского и Бартомье-Михельсона (при положении на левом боку пальпация правой подвздошной области сопровождается выраженной болезненностью).
При появлении одного или нескольких симптомов беременная женщина должна обратиться к акушеру гинекологу, а акушер-гинеколог привлекает к подтверждению диагноза аппедицит — хирурга.
При постановке диагноза аппедицит правильной тактикой является ранняя аппендэктомия.
Она позволяет избежать осложнений и спасает как жизнь матери, так и ребёнка.
Острый аппендицит может быть причиной осложнений беременности — самопроизвольного выкидыша, преждевременных родов.
Как неосложненный, так и осложненный аппендицит не является показанием к прерыванию беременности независимо от срока.
|
Характер боли в животе |
Возможные причины боли в животе |
Как поступить? | |
|---|---|---|---|
|
Резкие боли в животе
|
Резкие боли в животе: острая кишечная инфекция, отравление, аппендицит, кишечная непроходимость |
Как можно скорее вызвать скорую помощь.
Категорически запрещается прием слабительных средств
Нельзя давать есть и пить!
|
|
|
Острая, режущая, нестерпимая боль в боку |
Острая боль в правом боку живота: Если боль отдает вверх в плечо или шею – острый холецистит или печеночная колика.
Если боль отдает вниз живота, в область половых органов –почечная колика.
Если сильная боль располагается в низу – возможно острый аппендицит
Острые крутящие боли в животе, которые стихают после дефекации и сопровождаются поносом (без крови) – синдром раздраженного кишечника Периодические боли в животе справа или слева ассоциированные с кровянистым поносом – болезнь Крона или язвенный колит
Острая боль в левом боку живота: почечная колика, инфаркт или разрыв селезенки |
||
|
Тянущие или тупые боли в низу живота |
Тянущие боли в низу живота справа или слева у женщин: сальпингоофорит,внематочная беременность воспаление маточных труб или яичников (тянущие боли в низу живота (по центру) отдающие в половые органы у мужчин и у женщин: цистит, уретрит.
Тянущие боли в низу живота у мужчин: простатит, везикулит (воспаление семенных пузырьков). |
Как можно скорее вызвать скорую помощь.
Категорически запрещается прием слабительных средств
Нельзя давать есть и пить!
|
|
|
Боли в пояснице и в животе |
Острые или тупые боли в пояснице и в животе у мужчин и женщин: пиелонефрит, гломерулонефрит, опухоли почек, мочекаменная болезнь. |
||
|
Постоянная боль в подложечной области, которая отдает в плечи и лопатки и имеетопоясывающий характер, многократная рвота, не приносящей облегчения, живот вздут и напряжен)
|
Постоянная боль в подложечной области – острый панкреатит (воспаление поджелудочной железы) |
||
|
Боль возникает внезапно, “как от удара кинжалом в живот» |
Боль, “как от удара кинжалом в живот»- прободная язва желудка, двенадцатиперстной кишки
|
Категорически запрещается прием слабительных средств
Нельзя давать есть и пить!
Как можно скорее вызвать скорую помощь.
|
|
Болит бок при беременности — что делать. По какой причине возникают боли в правом или левом боку во время беременности. — Автор Екатерина Данилова
Предстоящее материнство наполняет счастливую женщину каким-то невероятным светом, согревающий всех вокруг. Но это ощущение приправлено ноткой неуверенности, потому что идет колоссальная перестройка работы всего организма, и любые отклонения от нормы кажутся подозрительными, вызывают опасения. Особенно, когда болит бок при беременности.
Важно разобраться в том, какие симптомы свидетельствуют о серьезной проблеме, а какие о достаточно безопасных процессах. Будущая мамочка должна понимать, что в больницу придется обращаться в любом случае, если возникает болезненная чувствительность. Вопрос лишь в том, надо ли это сделать срочно, или же можно подождать планового осмотра гинекологом. Чтобы сделать вывод, стоит получить общие представления о прогнозируемых источниках боли, ее признаках и о том, как облегчить общее состояние до обращения к специалисту.
В этом нам поможет наглядное изображение того, как расположены внутренние органы в обычном состоянии и во время беременности:
Почему болит бок при беременности
Боль неприятна в любом случае, но надо различать дискомфорт, связанный с нормальными изменениями в женском организме, от обострений старых и новых патологий.
Кратковременные и неприятные симптомы, проходящие самостоятельно в течение получаса, скорее всего, не являются опасными. Они возникают по следующим причинам:
1. Нарушение пищеварения. При периодических запорах у беременной частенько возникает слева в повздошной области тупая боль тянущего характера. В этом случае стоит обратить внимание на режим приема пищи и решить проблему, при этом даже прием слабительных средств надо согласовывать с доктором, ведущим беременность.
2. Увеличение матки. Крохотный человечек растет внутри маминого животика, вместе с ним растет и его надежное убежище.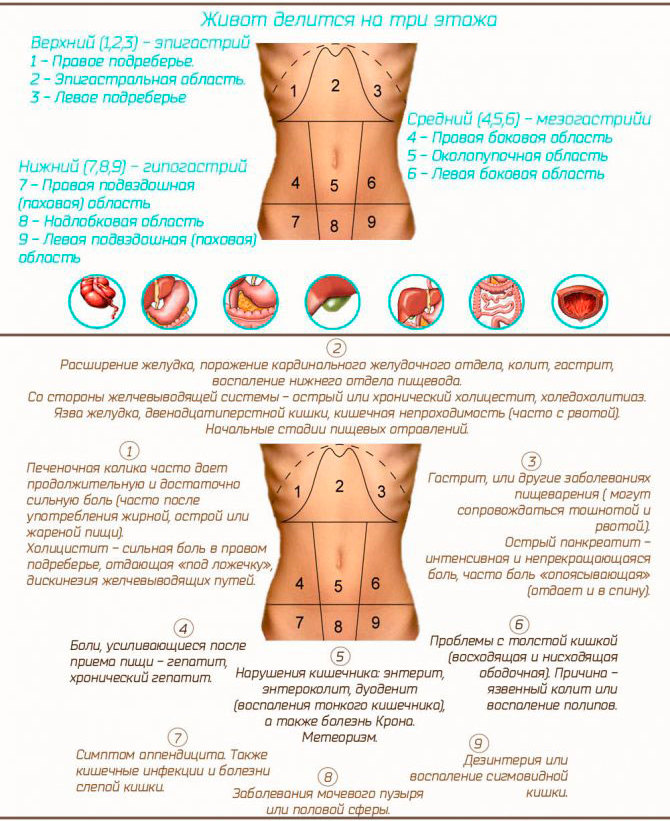 При этом идет смещение внутренних органов, пережимание отдельных нервов, артерий. Масса матки с ее размерами увеличиваются, потому болит бок при беременности из-за растяжения и довольно значительного напряжения связок с мышцами под ее действием.
При этом идет смещение внутренних органов, пережимание отдельных нервов, артерий. Масса матки с ее размерами увеличиваются, потому болит бок при беременности из-за растяжения и довольно значительного напряжения связок с мышцами под ее действием.
3. Позже, уже в третьем триместре, достаточно неудобств приносит растущий плод. Он проявляет все большую активность, его крохотные пяточки с локотками при шевелении доставляют ощутимый дискомфорт. Но на душе у родительницы становится только светлее, ведь это невероятно приятные, хоть порой и очень болезненные, ощущения — чувствовать движения малыша.
Что делать, чтобы облегчить состояние при таких показаниях? Практически ничего, ведь ни лечить, не обезболивать мамочка сама ничего не должна. Профессионалы могут рекомендовать следующее:
— грамотная организация режима дня беременной женщиной: чередование умеренной активности с полноценным отдыхом;
— удобная, просторная одежда, не мешающая дыханию, движениям; отлично, если она будет красивой, а не просто комфортной — это способствует осознанию дамой своей привлекательности и поддержанию у нее чувства уверенности в себе;
— использование специального бандажа для будущих мамочек при определенных показаниях .
У некоторых пациенток болит в боку при беременности под руками. Это связано с тем, что идет подготовка к процессу лактации, потому молочные железы увеличиваются в массе и в объеме. Как следствие, увеличивается нагрузка на поддерживающие их мышцы. Снимаются неприятности, если правильно подобран надежный и качественный бюстгальтер.
Причины острой боли в боку при беременности
Совершенно иная ситуация, если возникает продолжительная, длящаяся свыше получаса, острая боль. Скорее всего, она является признаком серьезного нарушения, патологии. Лучше подготовиться и знать основные симптомы, вызывающие тревогу, чтобы оперативно реагировать.
1. Резкое начало сильных болей в подреберье справа, сопровождающееся тошнотой, иногда свидетельствует о желчнокаменной болезни, о холецистите, о проблемах с желудочно-кишечным трактом.
2. Трудно переносимая резь в подреберье слева, переходящая в опоясывающую — потенциальный симптом острого панкреатита, особенно если ей сопутствуют рвота, высокая температура.
3. Локализация острых болезненных ощущений справа или слева внизу живота в совокупности с кровянистыми выделениями являются опасными признаками внематочной беременности (на раннем сроке) или кисты яичников (на позднем). Процесс иногда сопровождаться потерей сознания.
4. Сильная боль над повздошной костью справа при тошноте — один из симптомов острого аппендицита. Попутно с этим может подняться температура.
5. Достаточно распространенной причиной острой, порою непереносимой болезненности являются заболевания почек (почечно-каменная болезнь, пиелонефрит).
От подобного состояния, когда болит бок при беременности, сложно обезопасить женщину, даже если перед планированием ребенка пройден был полный медицинский осмотр. Перестройка организма настолько значительна, что могут обостриться старые, хронические недуги и появиться новые.
Если возникает резкое осложнение, то надо помочь беременной лечь удобно, положить на короткое время холод к животу и незамедлительно вызвать скорую помощь. Будущей мамочке следует помнить, что она теперь несет ответственность не только за себя, но и за крошечного человечка, которому скоро предстоит родиться на свет. Поэтому, даже если очень-очень не хочется, и кажется, что недомогание скоро пройдет, всё равно следует, не откладывая, показаться к врачу. Это нужно, чтобы не навредить себе и ребенку, запустив развивающуюся болезнь.
Если болит правый бок при беременности
Неприятные ощущения справа и слева могут быть вызваны одними и теми же предпосылками или же совершенно различными, характерными для определенного случая. Рассмотрим ситуации, когда болит правый бок при беременности.
1. Варикозное расширение маточных сосудов в боковых отделах женского органа. Развитию недуга способствует слабость стенок матки и состояние беременности на фоне усиления кровоснабжения.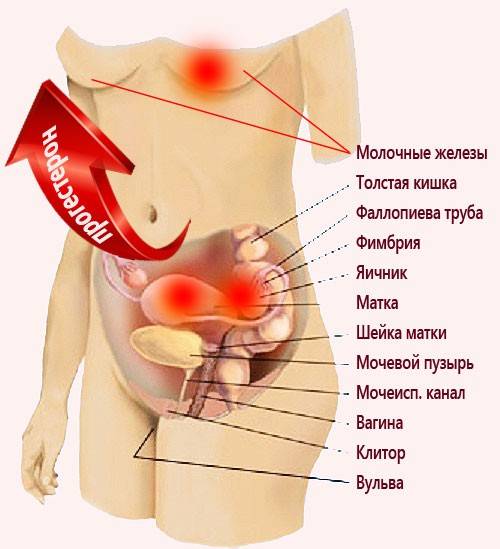 Чаще всего идет сочетание с варикозным расширением сосудов на ногах, но самолечением заниматься нельзя: назначение, в том числе и флеботонических средств для приведения стенок матки в нормальный тонус, делает исключительно ангиохирург (сосудистый хирург) или другой специалист.
Чаще всего идет сочетание с варикозным расширением сосудов на ногах, но самолечением заниматься нельзя: назначение, в том числе и флеботонических средств для приведения стенок матки в нормальный тонус, делает исключительно ангиохирург (сосудистый хирург) или другой специалист.
2. Нарушение нормального функционирования почек — одна из наиболее распространенных причин того, что болит правый бок при беременности. В зависимости от показаний, диагностику, лечение должен проводить нефролог, уролог.
3. Киста правого яичника может начать развиваться еще до начала беременности, или быть ею спровоцированной. Концентрация неприятных ощущений происходит внизу живота, они носят либо тупой, тянущий характер, либо являются очень сильными и острыми. Возникают они из-за растяжения кисты или при ее разрыве, «перекруте». Однозначное назначение врач сделает вряд ли, так как при столь деликатном положении каждый способ будет иметь свои противопоказания. Имеющийся диапазон средств и методов — от приема спазмолитиков до оперативного удаления кисты, все зависит от конкретной симптоматики.
4. Бывает, что правый бок болит при беременности и в связи со спазмом круговых мышц кишечника. Неудобство возникает при длительном запоре, недостатков в дневном рационе. Гинеколог назначает спазмолитические средства, если симптомы не прошли самостоятельно после дефекации.
5. Источником проблем могут послужить жировая дистрофия, другие недуги печени, проблемы с поджелудочной железой, желчным пузырем. Все женщины с подобными затруднениями находятся под пристальным вниманием терапевтов, так как вероятно возникновение угрозы и для мамочки, и для плода.
Если болит левый бок при беременности
Причин неприятностей, связанных с тем, что болит левый бок при беременности, довольно много. К врачу необходимо обращаться в любом случае, если возникает дискомфорт, но больная должна суметь описать свои ощущения, чтобы облегчить диагностику заболевания. Для этого необходимо хотя бы немного ориентироваться в том, что происходит.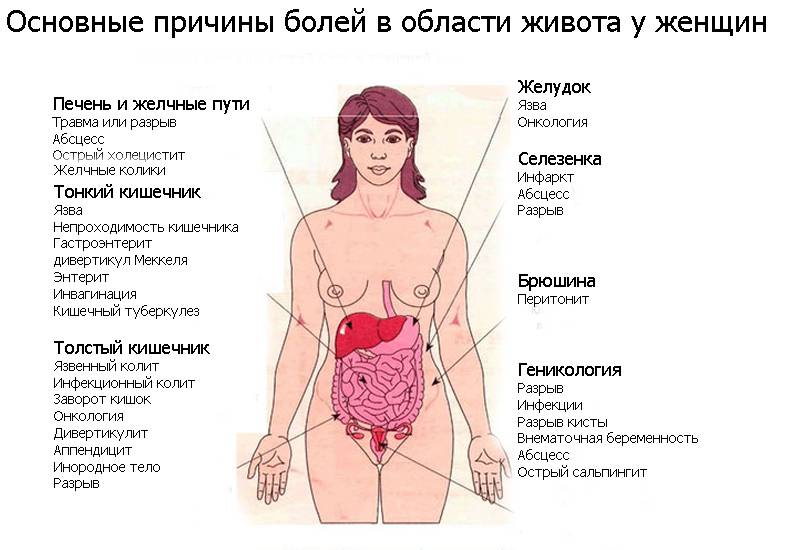
1. Проблемы с селезенкой. Она расположена в верхней левой четверти живота недалеко от поверхности туловища, при ряде заболеваний ее капсула начинает увеличиваться, вызывая болезненность.
2. Нарушения работы желудка. При воспалительных процессах на слизистой органа начинает развиваться воспаление (гастрит). Боль обычно ноющая, иногда с возникновением рвоты на фоне тошноты.
3. Неприятность доставляет иногда поджелудочная железа. Протянувшись через верхнюю часть полости живота, она становится причиной того, что болит в левом боку при беременности. Признаками является резкая, идущая изнутри болезненность, которая является опоясывающей. Может отдавать в спину, сопутствующие симптомы — температура, позывы к рвоте или непосредственно рвота, тошнота.
4. Еще болит бок при беременности из-за воспалительных процессов в левом (или правом) яичнике, давно имеющиеся или вновь образованные кисты.
Такие проблемы способна спровоцировать любая из названных в статье ситуаций. Пожалуй, единственное исключение — аппендицит, который вызывает болезненность только с правой стороны.
Что не надо делать, если болит бок при беременности
Большой ошибкой беременной является стремление перетерпеть сравнительно малый дискомфорт, хотя он и может быть предвестником серьезных проблем.Еще более серьезная ситуация возникает, если женщина пытается заняться самолечением, забывая о том, что безопасных лекарств не бывает:
— обезболивающие препараты могут вызвать нарушение стабильности дыхания плода и зависимость от лекарства;
— антибиотики способны привести к аллергическому (анафилактическому) шоку;
— лекарства могут вызывать сердечную недостаточность у ребенка, отклонения в развитии скелета, провоцировать будущую глухоту;
— неконтролируемый прием препаратов иногда приводит к преждевременным родам или даже выкидышу;
— безопасные вроде бы травяные сборы зачастую становятся причиной вреда, наносимого ребенку в утробе мамы, например, нарушений работы иммунной системы.
Полностью осознавая свою ответственность за жизнь и здоровье беспомощного, только формирующегося крохи, женщина должна обязательно при любых сомнениях советоваться с врачом. А если болит бок при беременности, то это — повод к обязательному посещению врача-гинеколога. Все дальнейшие действия по устранению неприятности должны вестись только под наблюдением доктора.
Полезные ссылки:
Боль в боку при беременности
Многие беременные женщины частенько могут жаловаться на боль, резко возникающую в боку. Однако поскольку понятие «боль в боку» чрезвычайно размытое определение, будет неплохо попробовать разобраться, о чем именно может свидетельствовать обычная боль в той или скажем иной части живота.
Прежде всего, необходимо будет знать и понимать, что внезапно резко возникающая острая боль в боку — это однозначно тревожный звоночек. В особенности это может быть опасно, если подобные боли длятся более чем полчаса. В такой ситуации крайне не рекомендовано откладывать срочный визит к вашему врачу или даже вызов “неотложки”. Вы должны понимать, что вполне возможно, беременной в такой ситуации потребуется срочная медицинская помощь. Однозначно при возникновении резкой боли в боку, нужно будет срочно обратиться к одному из таких узких специалистов как акушер-гинеколог, гастроэнтеролог, хирург, или даже инфекционист.
И, конечно же, самое первое, что будет необходимо сообщить своему врачу буквально по телефону — это все замеченные вами симптомы, а так же характер боли и четкое место ее локализации. А уже для этого вы должны будете знать, что условно ваш живот можно было бы разделить на четыре части. Во-первых – это правый верхний его сегмент (а проще – правый бок сверху). Во-вторых – это, конечно же, левый верхний сегмент (точнее – левый бок сверху). Далее – это правый нижний и конечно левый нижний сегменты живота (соответственно правый и левый бок внизу).
Если боль при беременности ощущается в правом боку сверху
Именно здесь в этом сегменте расположены: печень, желчный пузырь, а так же часть кишечника, и конечно правая часть диафрагмы.
В тех случаях, когда болит именно в верхней части живота и правее, то, вероятнее всего, произошла определенная травма или даже началось (или проявилось) заболевание именно тех органов, которые здесь расположены. Так это вполне может быть острое воспаление печени (или гепатит), а так же проблемы с желчным пузырем либо даже проблемы с поджелудочной железой.
Надо сказать, что именно в последнем случае, при остром воспалении поджелудочной железы, приступ боли бывает очень сильный, часто сопровождается тошнотой, рвотой, и даже обильным потением. Иногда при этом боль может отдавать прямо в спину. А, кроме того, острая инфекция, а так же плохая функция печени или допустим, камни в желчном пузыре частенько могут быть ответственны за острые боли именно в правом боку сверху. Несколько реже, но так, же возможно, что такие боли в правом боку и сверху могут ощущаться при беременности, вызываемые почечной патологией.
Если боль при беременности ощущается в левом боку сверху
Именно здесь в этом сегменте расположены желудок, поджелудочная железа, а так же петли кишечника, селезенка и вся левая часть диафрагмы. Сама же селезенка, основная работа которой, прежде всего, заключается в полном удалении эритроцитов из крови, всегда находится довольно близко к поверхности тела. Кроме того существует целый ряд различных заболеваний, при которых сама селезенка будет несколько увеличиваться, что в последствии вызывает довольно сильную боль. А в некоторых случаях даже возможен разрыв данного органа что, конечно же, невероятно опасно само по себе. И при таком диагнозе, помимо резкой и сильной боли, будет отмечаться еще и неприятная синюшность участка кожи вокруг пупка.
Помимо этого ощущение боли в левом боку и сверху может быть так же вызвано, и болезнями желудка, к примеру, банальным гастритом или даже функциональной диспепсией. Запомните, прежде всего, что резкая боль в желудке вполне может свидетельствовать и о некоторых более страшных и опасных заболеваниях — так, к примеру, о язвенной болезни или даже о раке.

Кроме того, непосредственно во время беременности резкая боль, ощущаемая в верхнем левом сегменте живота, вполне может быть связана и просто с диафрагмальной грыжей, что конечно так же неприятно.
Не стоит однозначно забывать, и о том, что боль в левой верхней части живота может давать и сама поджелудочная железа. Правду сказать, именно при таком диагнозе, боль однозначно будет ощущаться еще и справа, а так же и посередине и даже в левой стороне живота.
Если боль при беременности ощущается в правом боку снизу
Именно здесь в правом и нижнем сегменте живота располагаются аппендикс, а так же мочеточник (предназначенный для отвода мочи из почек прямо в мочевой пузырь), и кроме того фаллопиевы трубы. Самое первое, что будет необходимо заподозрить, при ощущении болей именно в этом месте — это однозначно аппендицит. И, конечно же, если это и вправду будет аппендицит, то сильная боль обычно строго локализирована и может держаться восемь, иногда десять, а то и двенадцать и даже более часов. Какие первые признаки аппендицита появляются смотрите здесь.
А, кроме того, резкие боли именно в этой части живота вполне могут возникать еще и при различных инфекциях, передающихся только половым путем, иногда подобные боли ощущаются и при разрывах кист и даже при опухолях яичников.
Непосредственно на ранних сроках сильная боль в данной области может так же свидетельствовать и о внематочной беременности.
Если боль при беременности ощущается в левом боку и снизу
Как правило, боли именно в этой части живота бывают вызваны теми самыми причинами, что и собственно и боли в правом боку и снизу, только за исключением аппендицита.
И последнее что нужно знать – непосредственно на поздних сроках беременности многие беременные женщины будут отмечать появление совершенно нехарактерных и не привычных болей, а так же будут жаловаться на чувство тяжести или даже распирание в правом подреберье.
И достаточно часто — это бывает дискинезия желчного пузыря и всех его желчевыводящих протоков. Как правило, такой диагноз способствует развитию резкого воспалительного процесса, и даже камнеобразованию. И в то же самое время дискинезия сама по себе может быть признаком и даже одним из проявлений наступившей желчнокаменной болезни, а так же хронического холецистита, и прочих аномалий развития желчных путей.
Помимо этого появление резких болей в поджелудочной железе может быть вызвано просто особым — беременным — состоянием самой женщины. Так в этот период двигательная активность женского организма резко снижена, а многие внутренние органы обычно функционируют как бы “со скидкой” на наступившую беременность. К примеру, непосредственно под действием выработки такого гормона как прогестерон, самого главного гормона беременности, обычно несколько расслабляется матка, а уже с ней, как бы за компанию, могут расслабляться и другие органы, собственно говоря, в том числе и желчный пузырь. А вот недостаточное или не полное опорожнение данного органа часто может приводить к его сильному растяжению и как следствие к появлению болей.
Само же возникновение дискинезии вполне может быть связано и просто с механическими причинами. Так, к примеру, растущая матка попросту может давить, и как бы "поджимать" многие органы грудной полости. Собственно говоря, в том числе матка может поджимать печень и желчный пузырь, а в результате этого конечно может нарушиться абсолютно нормальный и обычный процесс желчеотделения. И, конечно же, при этом боли частенько могут сопровождаться тошнотой, а так же и нежеланием есть, иногда ощущением горечи во рту, женщину может мучить отрыжка, изжога, и даже вздутие живота.
Бока при беременности, болит бок при беременности
Предстоящее материнство наполняет счастливую женщину каким-то невероятным светом, согревающий всех вокруг. Но это ощущение приправлено ноткой неуверенности, потому что идет колоссальная перестройка работы всего организма, и любые отклонения от нормы кажутся подозрительными, вызывают опасения. Особенно, когда болит бок при беременности.
Особенно, когда болит бок при беременности.
Важно разобраться в том, какие симптомы свидетельствуют о серьезной проблеме, а какие о достаточно безопасных процессах. Будущая мамочка должна понимать, что в больницу придется обращаться в любом случае, если возникает болезненная чувствительность. Вопрос лишь в том, надо ли это сделать срочно, или же можно подождать планового осмотра гинекологом. Чтобы сделать вывод, стоит получить общие представления о прогнозируемых источниках боли, ее признаках и о том, как облегчить общее состояние до обращения к специалисту.
В этом нам поможет наглядное изображение того, как расположены внутренние органы в обычном состоянии и во время беременности:
Болевое чувство в левом боку
Если боль ощущается сверху, то существует вероятность присутствия заболевания. В этой области располагается селезенка. При заболевании, орган увеличивается в разы и вызывает острую боль. Чтобы подтвердить диагноз следует обратить на область возле пупка, если наблюдается синюшность, значит явные проблемы с селезенкой.
Гастрит или присутствие диспепсии предположительно могут быть предпосылками возникновения болезненности в левом боку. Наличие боли в желудке может предупреждать о язвенных недугах. Диафрагменная грыжа тоже диагностируется по факту боли сверху в боку.
Если она почувствуется снизу, то существует вероятность дискинезии желчного пузыря. Из-за воспалительного процесса беременная на последних месяцах жалуется на тяжесть в левом подреберье. Нередко в таких случаях дискинезия является проявлением желчнокаменной болезни. Спровоцировать болезненность в поджелудочной железе может сам процесс беременности.
Поскольку активная деятельность снижается, а функциональность внутренних органов переключается на режим работы «беременность».
Женский организм активно вырабатывает прогестерон, который оказывает расслабляющий эффект на матку и заодно на желчный пузырь.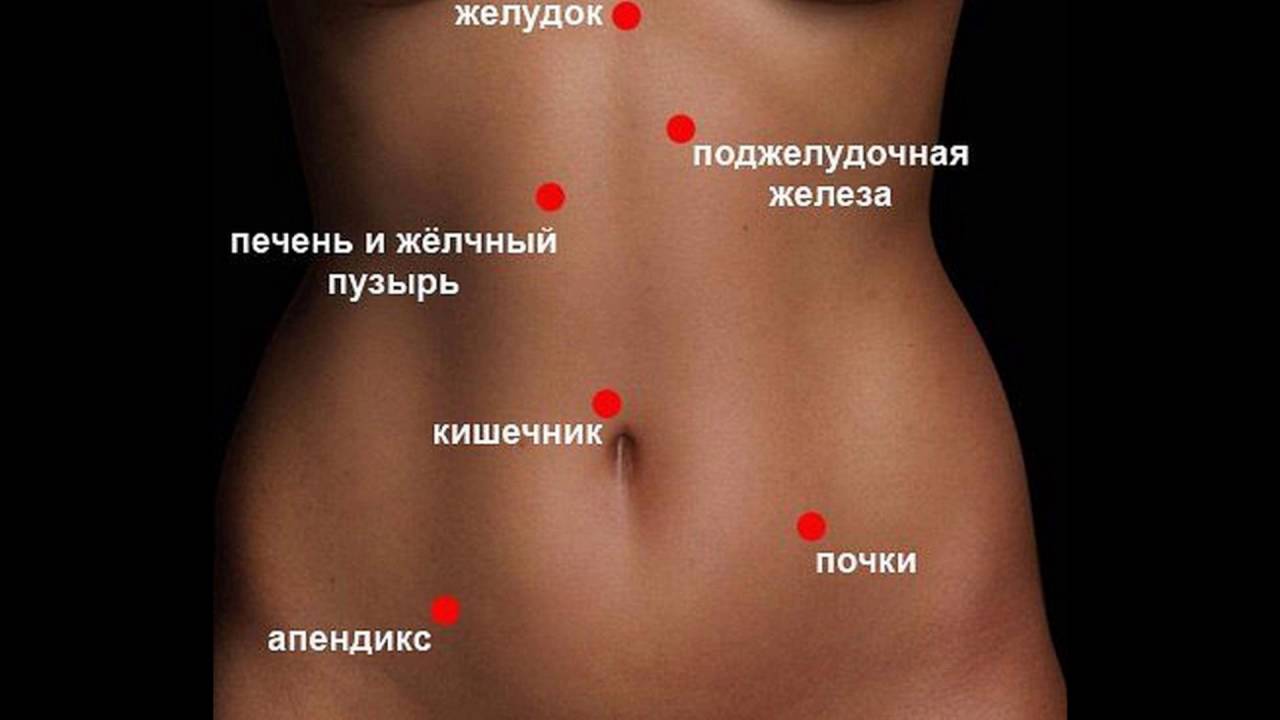
Вследствие того, что последний недостаточно опорожняется, начинается его растяжение, что приводит к боли. Возникнуть дискинезия может из-за роста матки и ее воздействия на печень и желчный пузырь, что вызывает сбой процесса желчеотделения. Основные первичные признаки – живот вздувается, а во рту горчит.
Если колит в правом или левом боку или в животе во время беременности, что это означает?
› Беременность › Живот при беременности ›
Различные ощущения при ожидании ребенка, в том числе и неприятные, сопровождают маму весь срок беременности.
Девять месяцев ожидания чуда – это радостное ощущение, но и переживания по поводу того, насколько проходит период роста малыша в норме.
Иногда колит живот при беременности, иногда ноет спина, но в любом случае такие ощущения не остаются незамеченными. Главное – отличить своевременно естественные физиологические изменения от опасных патологических состояний.
Колит низ живота
Дискомфорт в нижней области брюшной части испытывает практически каждая 5-я беременная. Однако иногда такие перемены касаются физиологических особенностей, а в других случаях таки перемены являются следствием патологии. Если характер болей постоянный, колющие боли внизу живота при беременности имеют одновременно пульсирующее сопровождение, то это всегда повод к беспокойству.
Важно!
Нужно обращать внимание на место локализации болевого синдрома и интенсивность его проявления. Иногда индивидуальный уровень чувствительности, определяемый болевым порогом, искажает клинику заболевания. Покалывание внизу живота при беременности — не повод панике, но только врач может поставить диагноз. Самолечение усугубляет ситуацию, провоцируя более сложные состояния.
Если характер болей несет следующие особенности, переживать не стоит:
- Колит живот при беременности на ранних сроках после приема пищи в течение первого получаса.
- Колит, но нет других проявлений, выделений, сама боль терпимая.
- Нет повышения температуры, спазма.
- Ректальная температура (анальная) не выше 37,5.
- Больше болит после приема мучного, сладкого, кофесодержащих продуктов.
Скорее всего, если покалывает, но со временем проходит, речь идет о пищевом дискомфорте, который обусловлен особенностями строения внутренних органов в период беременности.
При приеме пищи верхняя часть желудка находится в неправильном положении или женщина кушает согнувшись.
Почему колит живот при беременности в таком случае? Скорее всего — это пищевое брожение, обусловленное либо особенностью приема пищи, либо ее калорийностью.
Покалывание в правом боку внизу живота
Патогенез тянущих и колющих болей в некоторых отдельных местах живота, а именно внизу около правого бока, сигнализирует о существующих проблемах с поджелудочной железой. Если до наступления оплодотворения женщина не имела пищевых хронических заболеваний, то стоит обратиться к врачу. При этом стоит обратить внимание на такие особенности и сопутствующие признаки:
- Тошнота вне зависимости от приема пищи.
- Тошнота и даже рвота при употреблении жареной, жирной пищи или после цельного молока.
- Изжога, которая сопровождается отрыжкой с выделенной кислотой.
- Ноющая неопределенная боль в ночное время в области всей брюшины.
- Незначительное повышение температуры.
- Снижение аппетита.
Поскольку в разных областях брюшины боль обусловлена не только гинекологическими патологиями, то стоит обратить внимание на заболевания пищеварительной системы.
Нередко болевая симптоматика отмечается у людей с заболеваниями почек, желчного пузыря.
Поскольку при беременности такие органы испытывают повышенную нагрузку, то необходимо принимать рекомендованные врачом средства и препараты, поддерживающие функции систем и органов.
Почему покалывает на ранних сроках вынашивания малыша
Легкое, не сильное и не постоянное покалывание в нижней части живота в первые месяцы ожидания — скорее естественная реакция организма на гормональные перестройки и физиологические перемены. Данные дискомфортные ощущения в норме также у некоторых женщин сохраняются даже до 16-ой недели эмбрионального развития. Почему существует вероятность проявления болевой симптоматики:
- Сопровождающие физиологические изменения матки, а именно ее увеличение – естественные перемены, которые вполне естественно сопровождаются дискомфортом и легки, неболезненным покалыванием. Особенно такая тенденция сохраняется в период физической активности. Растяжение связок, которые поддерживают орган, также естественные перемены, о которых переживать не стоит.
- Перемены на гормональном уровне вызывают болевые синдромы буквально во всех органах. В норме такие перемены не сопровождаются высокой температурой, а болевая симптоматика, не ярко-выраженная, изменения сопровождаются одновременно и вегетативными нарушениями нервных волокон. Гормон раздражает нервные окончания, появляется легкая колющая, но терпимая болезненность, которая проходит после отдыха или сна.
- Болезненность у беременных, которые до родов перенесли множественные аборты, травмы или операции на детородных органах или органах в малом тазу, — естественные процессы, которые требуют контроля со стороны медперсонала.
- Перестройка функциональной нагрузки систем и органов будущей мамочки. Застойные процессы в кишечнике, которые считаются нормой, также провоцируют покалывающие ощущения. В результате такого процесса есть вероятность формирования метеоризма, запоров.
- Поскольку психоэмоциональное состояние также считается основной формирующей нормального процесса перемен, то стоит обратить внимание на страхи и переживания. Ограничив женщину от стресса, можно обеспечить ее комфорт и боли пройдут через 2-3 недели без медикаментозного воздействия.
Вне зависимости от системности болей колющего характера, игнорировать дискомфорт не стоит. Диагностика, проведенная врачами своевременно, устранит опасные патологии, сохранит беременность.
Откуда берется покалывание в левом боку живота на поздних сроках
С течением эмбрионального развития ребенка внутри утроба женский организм на каждом новом этапе подстраивается под существующие обстоятельства.
И если на ранних сроках такие изменения касаются гормонального функционирования, то на поздних сроках изменения обусловлены скорее физиологическими особенностями, целью которых является подготовка органов к родовому процессу.
Связки не так остро реагируют на постепенно растущую матку, но такие изменения все равно дают о себе знать легкими покалывающими симптомами.
Важно!
Если болит или колит в солнечном сплетении между ребрами – это повод обратиться к гастроэндокринологу поскольку такие проявления часто обусловлены наличием гастрита, колита или повышенной кислотности желудка.
Причины, по которым может покалывать в правом боку в период ожидания малыша:
- При внезапной перемене положения тела, в частности – повороты туловища, подъем с кровати провоцируют колющие ощущения, которые проходят через 15 минут. Такая причина наиболее частая, не требующая вмешательства врача, обусловлена изменениями в организме матери, которые считаются естественными на последнем месяце, в том числе. Выполнения физнагрузок иногда провоцируют жжение связок, происходит застой кислоты в мышцах, которая обусловлена низкой активностью и резкой сменой положения или увеличенной периодической нагрузкой. При этом в норме болевая симптоматика способная интегрироваться в промежность, фокусироваться в нижней части живота. Перерастяжение связок провоцирует ухудшение состояния, стоит обратиться за консультацией.
- С приближением родового разрешения малютка ниже опускается в тазу, что также провоцирует давление головкой на нижние части стенки детородного органа – матки. В этой ситуации боль резкая, интенсивная, колющая, но проходящая за 10-15 минут.
- Ложные схватки, проявляющиеся периодически, провоцируют болевой синдром в правом, левом боку, но при этом существует стянутость всего живота, он становится тугим и упругим. Ощущение давления проходит через 2-3 минуты.
Важно!
Чтобы определить точно место локализации болей, стоит условно разделить брюшину на 4 составные части: правый верхний, нижний, верхний и нижний левый угол.
- Заболевания селезенки – частые причины проблем колющего характера во втором и третьем триместре. Поскольку растет и увеличивается нагрузка на кровеносные системы организма беременной женщины, то и селезенка перенасыщается кровью, увеличиваясь в несколько раз. Если дополнительно к этому беременная ранее имела сосудистые патологии, то перемены негативно сказывается на работе данной системы.
- Ухудшение оттока мочи провоцирует колющие ощущения в период третьего триместра. Давление матки на мочеточник, расположенный с левой стороны, усугубляет работу почек, которые повторно перегоняют мочину, сама же селезенка колит. Воспалительный процесс сигнализируется болями с левой части.
- Патологические процессы или обострения хронических заболеваний в пищеводе, кишечнике сопровождаются колющими проявлениями. Колики и спазмы проявляются периодически, как правило, после приема еды, большого количества жидкости.
- С приближением последнего месяца дно матки поднимается, давя на диафрагму, это провоцирует колющим ощущениям.
Почему чувствуется покалывание в матке
Среди патологий на гинекологическом профиле, покалывание внизу живота при беременности отмечается в таких ситуациях:
- Внематочное расположение оплодотворенной яйцеклетки. Данное состояние наиболее опасное, но не относится к обычной уже определенной беременности. Стоит отметить, что риск формирования внематочной беременности возрастает в том случае, если ранее имели место быть воспалительные процессы органов малого таза, эрозии, любые воспалительные процессы в органах партнера.
- Спайки или кисты, которые были сформированы до беременности, провоцируют на последних месяцах ноющую и покалывающую боль. При этом локализация болевой симптоматики отмечается в том месте, и в том боку, в котором была обнаружена патология.
- Рост матки – естественный процесс, который сопровождается и обуславливается ростом гормонов. В ходе подготовки данного процесса отмечается и рост дискомфорта в области таза, но болевая симптоматика не ярко выраженная, скорее всего, она более обширна, опоясывающая, также болит в спина, мышцы как после тяжелой физ нагрузки.
- Если покалывание в матке определяется на начальных сроках вынашивания, то можно говорить о наличии процесса крепления плодного яйца к стенке матки, на месте такого прикрепления далее образуется детское место. Не все женщины переживают такие изменения, но если они и присутствуют, но не постоянно и к концу второго месяца проходят бесследно.
Когда нужно обращаться к врачу при покалывании внизу живота
Однако существуют и такие опасные моменты, игнорировать которые означает рисковать будущим ребенком и своей жизнью, в том числе. Наиболее частые опасные проявления колющих болевых симптоматик в период беременности, при наличии которых необходимо обратиться незамедлительно за помощью к врачу:
- Острый приступ аппендицита. Такая симптоматическая особенность проявляется приступами колющей боли, которая проходит в покое. При напряжении или даже при повороте туловища, поднятии руки вверх отмечается боль. При этом важно сразу определить место локализации болевой симптоматики, сообщив о ней в скорую помощь.
- Воспалительные процессы поджелудочной железы, которые находятся в остром состоянии. Приступ панкреатита – опасное состояние, тем более для женщины, которая ждет ребенка. Такие болевые ощущения не проходящие, постоянно нарастающие. Промедление такой симптоматической особенности чревато панкреатитным шоком, смертью.
- Нарушенная работа почек. В частности, стоит обратить внимание на застой мочи, ее незначительное выделение и отек, при котором невозможно сгибать пальцы рук и ног. При наличии такой симптоматики, патологические особенности провоцируют обострение болей, которые наблюдались ранее.
- Цистит относится к неопасным состояниям, но если такое заболевание проявляется в виде болезненной симптоматикой, температурой, то необходимо обратиться к гинекологу или в скорую помощь. Назначают антибактериальную терапию, поддерживающее лечение для почек.
Важно. Если женщина переживает покалывания в животе, не стоит прибегать к лечению самостоятельно. Необходимо наблюдать за состоянием пациентки, контролировать локализацию и при необходимости устранить основную причину такого проявления.
Повышенный тонус матки – частая причина колющей боли в животе
Когда женщин ощущает незначительное повышение напряженности матки, то это не признак патологии, но нарастающие болевые ощущения – повод к посещению врача. Поводом такого беспокойства может быть повышенный тонус матки. Как правило, диагноз ставится на ранних сроках, обусловлен особенностями гормонального фона или сопутствующими заболеваниями женщины.
Важно!
На угрозу прерывания беременности указывают колющие боли в районе нижней части спины, а именно в копчиковой зоне, которая отдает в промежность.
Если у беременной покалывает и наблюдается рвота, тошнота, повышение температуры то стоит незамедлительно обратиться за помощью. Такие проявления говорят о наличии опасных проявлений в виде интоксикации.
Меры профилактики
Кроме того, что женщина в положении должна беспокоиться о здоровье своего малыша, она должна переживать и за собственное состояние. Ведь за несколько месяцев или недель предстоит тяжелая работа – роды. Чтобы болевые опасные проявления не стали неожиданностью, нужно соблюдать следующие рекомендации:
- Отказаться от курения.
- Не пускать на самотек существующие хронические заболевания.
- При воспалительных процессах, циститах пройти антибактериальную терапию или профилактику на втором триместре.
- Принимать нежирную пищу в период вынашивания.
- Умеренные физические нагрузки в виде прогулок – лучшая альтернатива.
- Стабилизировать сон.
- Ношение дородового бандажа.
Колющая боль в период ожидания малыша, как правило, не является опасным симптомом для большинства женщин. Как правило, она обоснована гормональными переменами и естественными физиологическими подготовительными процессами. Но, важно не упустить опасные проявления патологии.
Если колит в правом или левом боку или в животе во время беременности, что это означает? Ссылка на основную публикацию
Источник: https://prorozhdenie.ru/1238-esli-kolit-v-pravom-ili-levom-boku-ili-v-zhivote-vo-vremya-beremennosti-chto-eto-oznachaet.html
Наличие в правом боку боли
Если у женщины в положении на ранних сроках начались боли внизу живота, то существует риск внематочной беременности. Также не стоит исключать факта наличия половой инфекции, которая может сопровождаться болевыми ощущениями. Не стоит исключать разрыв опухолей яичника.
Но, диагностируя боль в правом боку, снизу чаще всего определяют обострение аппендицита. Если болезненность не пропадает больше двенадцати часов, то диагноз подтверждается.
Мочеточник и фаллопиевы трубы физиологически располагаются совсем рядом и когда возникает воспаление, то чувства боли не избежать.
Если локализация боли находится сверху справа, то стоит задуматься о заболеваниях печени, кишечника и желчного пузыря. Может присутствовать опасность заражения гепатитом.
Нарушения в работе поджелудочной железы будут сопровождаться приступом боли, который отдает в область поясницы, с присутствием рвоты. Реже боль в этой области при беременности вызывает почечная недостаточность.
Если болит правый бок при беременности
Неприятные ощущения справа и слева могут быть вызваны одними и теми же предпосылками или же совершенно различными, характерными для определенного случая. Рассмотрим ситуации, когда болит правый бок при беременности.
1. Варикозное расширение маточных сосудов в боковых отделах женского органа. Развитию недуга способствует слабость стенок матки и состояние беременности на фоне усиления кровоснабжения. Чаще всего идет сочетание с варикозным расширением сосудов на ногах, но самолечением заниматься нельзя: назначение, в том числе и флеботонических средств для приведения стенок матки в нормальный тонус, делает исключительно ангиохирург (сосудистый хирург) или другой специалист.
2. Нарушение нормального функционирования почек — одна из наиболее распространенных причин того, что болит правый бок при беременности. В зависимости от показаний, диагностику, лечение должен проводить нефролог, уролог.
3. Киста правого яичника может начать развиваться еще до начала беременности, или быть ею спровоцированной. Концентрация неприятных ощущений происходит внизу живота, они носят либо тупой, тянущий характер, либо являются очень сильными и острыми. Возникают они из-за растяжения кисты или при ее разрыве, «перекруте». Однозначное назначение врач сделает вряд ли, так как при столь деликатном положении каждый способ будет иметь свои противопоказания. Имеющийся диапазон средств и методов — от приема спазмолитиков до оперативного удаления кисты, все зависит от конкретной симптоматики.
4. Бывает, что правый бок болит при беременности и в связи со спазмом круговых мышц кишечника. Неудобство возникает при длительном запоре, недостатков в дневном рационе. Гинеколог назначает спазмолитические средства, если симптомы не прошли самостоятельно после дефекации.
Болевые ощущения на поздних сроках
Зачастую будущие мама жалуются на тяжести в правом подреберье, которые усиливаются с каждым месяцем, а боли становятся нарастающими.
Данное явление может стать последствием дискинезии желчевыводящих протоков либо же желчного пузыря. Заболевание может осложниться камнеобразованием. Во время беременности снижается активность работоспособности внутренних органов, объясняется это гормональными изменениями.
Стандартные боли ноющего характера явление частое, которое сопровождается отрыжками, вздутием живота и тошнотой. Когда плод начинает шевелиться, то боль становится более выразительной.
Усилить болевые ощущения может нервное переутомление или чрезмерная эмоциональность, тогда появляется острое распирающее чувство в области подреберья. Тогда боль начинает отдавать в область сердца с онемением конечностей и возникновением мигреней – так проявляются признаки вегетативного кризиса.
Боли на ранних сроках
Если в первые месяцы беременности женщину беспокоят покалывания в левом боку, то причин для беспокойства нет. Такие ощущения дает рост матки и увеличение ее в размерах.
После чего матка начинает оказывать давление на ближайшие внутренние органы. Симптом не ярко выражен, поэтому практически не беспокоит беременную.
В случае возникновения боли в левом боку необходимо срочно сообщить данную информацию врачу. Такие болевые ощущения на ранних сроках могут стать предвестниками выкидыша. Чтобы избежать, риска срыва беременности следует вовремя получить медицинскую помощь.
Колит живот во время беременности: дифференциация состояний по локализации дискомфорта
Условно брюшину женщины в положении разделяют на 4 квадрата — правую верхнюю и нижнюю части, а также верхний и нижний левые секторы. В связи с эти при обращении к доктору необходимо не только рассказать о характере боли, но и ее локализации.
Почему колит левый бок живота при беременности
Колики и боль в левой части брюшины не всегда вызвана непосредственно изменениями в работе органов репродуктивной системы и может быть связана с беременностью лишь косвенно. К таким состояниям относятся:
- Наличие проблем с селезенкой. Начиная со второго триместра, существенно возрастает нагрузка на кровеносную систему беременной. В результате селезенка перенасыщена кровью и несколько увеличена в размерах. Если женщина имеет сосудистые проблемы, такие изменения могут негативно сказаться на работе данного органа.
- Давление увеличившейся матки на левый мочеточник может привести к ухудшению оттока мочи, что проявляется колющими болями в левом боку. Кроме того, воспалительный процесс в левой почке также сигнализирует болями слева.
- Патологические процессы в кишечнике.
- С приближением третьего триместра дно матки все более поднимается и давит на диафрагму, что приводит к покалыванию в левом боку.
Среди патологий гинекологического профиля левый бок может колоть в случаях:
- Беременность вне матки. Ее развитие в левой трубе нередко вызывает резкие колющие боли в левом боку.
- Наличие заболеваний левого яичника, а также спаек или же кисты с левой стороны.
Почему колит правый бок живота при беременности
Причины возникновения колющих болей в правой части брюшины также можно разделить на акушерские и неакушерские. К числу первых относят:
- Острый приступ аппендицита.
- Воспалительные процессы поджелудочной железы.
- Патологические процессы в желчных протоках, желчном пузыре, усилившиеся под влиянием повышенной нагрузки. В этом случае женщина также может отмечать, что колит бок живота с правой стороны при беременности.
- Нарушения работы правой почки, цистит (если колющие боли сопровождаются учащенным и зачастую болезненным мочеиспусканием).
Среди факторов гинекологического профиля колющие боли в правом боку во время вынашивания малыша могут быть вызваны:
- Закреплением плодного яйца в правой маточной трубе. Нарушение достаточно серьезное и опасное. Если данная патология своевременно не диагностирована, женщина рискует получить разрыв маточной трубы, что без медицинской помощи чревато летальным исходом.
- Гинекологические заболевания, поражающие органы малого таза с правой стороны, — воспалительные процессы правого яичника, киста с правой стороны, спайки.
Почему колит низ живота при беременности
Болезненность и дискомфорт, сосредоточенные в нижней части брюшины, наиболее часто имеют в своей основе особенности или отклонения в работе органов репродуктивной системы. К ним относятся:
- Прилив крови к сосудам матки влияет на изменение ее формы. Орган не только увеличивается в размерах, но и становится более округлым.
- Причиной коликов в нижней части живота могут быть также изменения, которые затрагивают маточную шейку, особенно если она была ранее травмирована.
- Воздействие увеличившейся матки на органы ЖКТ (во втором и особенно третьем триместрах вынашивания малыша) нередко провоцируют покалывания внизу брюшины.
- Тренировочные схватки нередко проявляются колющими болями. При этом они могут быть сосредоточены как внизу живота, так и ближе к центру брюшины.
Если женщина испытывает покалывания в животе (вне зависимости от локализации источника дискомфорта), ни в коем случае не стоит прибегать к самолечению. Необходимо наблюдать за состоянием и во время визита к гинекологу обязательно описать беспокоящие симптомы. Если самочувствие ухудшается резко — обращайтесь за неотложной помощью.
Боль в подреберье
Резко возникает и очень быстро проходит – такая боль характерна для будущих матерей во время вынашивания и объяснима тем, что плод постоянно увеличивается и становится более активным.
Частые толчки по ребрам приводят к болевым ощущениям.
Боль тупая, ноющего характера после приема пищи свидетельствует о желчнокаменном холецистите. Острая боль после 28 недели может предупреждать об отслойке плаценты.
Причины боли в боку во время беременности могут быть разные. Одни указывают на наличие патологии, а другие в разный период вынашивания считаются нормой. Поэтому каждый раз при возникновении боли лучше обращаться к врачу.
Когда нужно обращаться к врачу при покалывании внизу живота
Однако существуют и такие опасные моменты, игнорировать которые означает рисковать будущим ребенком и своей жизнью, в том числе. Наиболее частые опасные проявления колющих болевых симптоматик в период беременности, при наличии которых необходимо обратиться незамедлительно за помощью к врачу:
- Острый приступ аппендицита. Такая симптоматическая особенность проявляется приступами колющей боли, которая проходит в покое. При напряжении или даже при повороте туловища, поднятии руки вверх отмечается боль. При этом важно сразу определить место локализации болевой симптоматики, сообщив о ней в скорую помощь.
- Воспалительные процессы поджелудочной железы, которые находятся в остром состоянии. Приступ панкреатита – опасное состояние, тем более для женщины, которая ждет ребенка. Такие болевые ощущения не проходящие, постоянно нарастающие. Промедление такой симптоматической особенности чревато панкреатитным шоком, смертью.
- Нарушенная работа почек. В частности, стоит обратить внимание на застой мочи, ее незначительное выделение и отек, при котором невозможно сгибать пальцы рук и ног. При наличии такой симптоматики, патологические особенности провоцируют обострение болей, которые наблюдались ранее.
- Цистит относится к неопасным состояниям, но если такое заболевание проявляется в виде болезненной симптоматикой, температурой, то необходимо обратиться к гинекологу или в скорую помощь. Назначают антибактериальную терапию, поддерживающее лечение для почек.
Язвенный колит и беременность: какая связь?
Женщины с язвенным колитом могут беспокоиться о течении этого заболевания во время беременности. Однако это состояние не обязательно влияет на шансы забеременеть, и женщины с язвенным колитом могут иметь здоровую беременность и безопасные роды.
Язвенный колит (ЯК) — это тип воспалительного заболевания кишечника (ВЗК), который возникает при воспалении слизистой оболочки толстой или прямой кишки.По мере прогрессирования болезни бывают периоды обострений, во время которых симптомы ухудшаются.
В этой статье мы обсудим некоторые важные вещи, которые необходимо учитывать, чтобы сохранить здоровье женщины и ребенка на протяжении всей беременности.
Фонд Crohn’s & Colitis Foundation отмечает, что лучшее время для беременности женщины — это когда ее ВЗК находится в стадии ремиссии не менее 3–6 месяцев, и она не принимает стероиды и не начинает новые лекарства.
Исследование, проведенное в Gastroenterology & Hepatology , показало, что около 80% женщин, которые забеременели во время ремиссии ВЗК, будут оставаться в ремиссии на протяжении всей беременности.Поэтому большинство врачей рекомендуют женщинам взять под контроль болезнь, прежде чем пытаться забеременеть. Однако, это не всегда возможно.
Исследование также показало, что у 45% женщин с ЯК, зачатых в период активной болезни, симптомы ухудшаются во время беременности. Еще 24% женщин видят, что их болезнь остается активной, но стабильной. В совокупности эти результаты означают, что примерно две из трех женщин, которые забеременели во время активной болезни, будут продолжать испытывать симптомы на протяжении всей беременности.
Как язвенный колит влияет на беременность
ЯК также может повысить вероятность осложнений во время беременности. Женщина с ЯК имеет более высокий риск следующего, чем женщина того же возраста без этого состояния:
- Потеря беременности
- преждевременные роды
- Осложнения с родами и родами
Женщины, перенесшие определенные операции по поводу ЯК, также похоже, немного снизились коэффициенты рождаемости.
Тем не менее, в отчете в журнале Gastroenterology отмечается, что женщины, у которых болезнь находится под контролем и которые никогда не перенесли операции, имеют такие же шансы забеременеть, как и другие женщины.
Как беременность влияет на язвенный колит
Обострение во время беременности может вызывать беспокойство. Обострения болезни более вероятны в начале первого триместра беременности или сразу после родов.
Прекращение приема лекарств во время беременности увеличивает риск обострения и ухудшения активности заболевания, что является наиболее значительным известным риском для беременности.
Также существует минимальная вероятность того, что женщина передаст ЯК ребенку. Риск около 1.6%, если ЯК только у матери, но возрастает до более 30%, если у обоих родителей есть форма ВЗК.
Что делать, если вы беременны от язвенного колита
Любая женщина с ЯК, которая хочет забеременеть или обнаруживает, что она беременна, должна тесно сотрудничать со своим врачом на каждом этапе пути, чтобы минимизировать риски.
Врачи будут относиться к беременной женщине с ЯК как к группе высокого риска, что означает, что они захотят регулярно проверяться и предпринимать дополнительные меры, чтобы избежать или управлять осложнениями, которые могут возникнуть в результате этого состояния.
Некоторые стандартные медицинские процедуры во время беременности фактически запрещены, так как они могут подвергнуть риску женщину или плод. Однако многие диагностические инструменты, которые врачи используют для мониторинга и диагностики ЯК, безопасны для использования во время беременности.
Эти процедуры включают:
Врачи обычно не назначают другие визуализационные тесты, такие как компьютерная томография или рентген, за исключением случаев крайней необходимости. Они также могут запросить безопасную для беременности МРТ без использования гадолиния, который является веществом, которое может увеличить риск осложнений.
Хотя врачи будут избегать некоторых вариантов лечения ЯК во время беременности, некоторые виды лечения представляют лишь небольшой риск.
Медицинское лечение
Беременные женщины могут продолжать лечение ЯК. Фонд Crohn’s & Colitis Foundation отмечает, что многие лекарства, которые врачи рекомендуют для лечения ЯК, должны быть безопасными для беременной женщины и будущего ребенка.
Кроме того, многие из этих лекарств безопасны для использования во время грудного вскармливания.
Беременным женщинам и кормящим матерям всегда следует как можно скорее обратиться к врачу, чтобы обсудить свое лечение, прежде чем двигаться дальше. В некоторых случаях прекращение приема лекарств может ухудшить симптомы или общее состояние.
Лекарства от ЯК с низким риском во время беременности включают:
- аминосалицилаты, такие как сульфасалазин (азульфидин) и месаламин (Asacol, Pentasa),
- иммуномодуляторы, включая азатиоприн (имуран), циклоспорин A (неорал) ) и 6-меркаптопурин (Пуринетол)
- биопрепараты, такие как инфликсимаб (Ремикейд) и адалимумаб (Хумира)
В других ситуациях врачи захотят скорректировать дозировку.Например, если женщина принимает кортикостероиды во время беременности, врачи захотят максимально снизить дозировку. Большинство врачей не рекомендуют стероиды для поддерживающей терапии ЯК во время беременности.
К другим препаратам повышенного риска, которые врачи могут рекомендовать избегать во время беременности, относятся:
Хирургия
Предыдущие операции по поводу ЯК, по всей видимости, не оказывают отрицательного воздействия на беременность, хотя некоторые процедуры могут повлиять на фертильность.
Женщинам, которым требуется операция, но которые затем забеременели, следует дождаться окончания беременности, чтобы сделать операцию, если только состояние не является тяжелым и не поддается лечению.
Диета
У людей с ЯК толстый кишечник испытывает трудности с усвоением жизненно важных питательных веществ. Поэтому во время беременности очень важно сосредоточиться на правильном питании.
Любая беременная с ЯК должна спросить своего врача о посещении диетолога. Диетолог может помочь беременной женщине составить план диеты, эффективный для ее состояния, и это может существенно повлиять как на ее самочувствие, так и на здоровье ребенка. Диетолог порекомендует продукты, которые женщина должна есть или избегать, чтобы обеспечить ей и плоду правильное питание.
Большинство женщин будут принимать пренатальные витамины в рамках ухода за беременными. Эти добавки должны содержать незаменимые соединения, такие как фолиевая кислота. Эти питательные вещества особенно важны для лечения ЯК, снижающего уровень фолиевой кислоты в организме, например аминосалицилатов.
Врачи также могут рекомендовать всем беременным женщинам минимизировать потребление кофеина и алкоголя и отказаться от любых потенциально опасных привычек, таких как курение сигарет или марихуаны.
Осложнения во время беременности могут быть несколько более вероятными для женщин с ЯК, но у многих женщин с этим заболеванием осложнений во время беременности мало или они отсутствуют.
Большинство врачей посоветуют женщине попытаться забеременеть, если у нее не было симптомов в течение нескольких месяцев и она не принимает стероиды или не начинает принимать другие лекарства.
Течение язвенного колита у разных людей разное. Таким образом, нет никаких гарантий, что беременность не будет иметь осложнений. Однако это справедливо для всех беременностей. Тесное сотрудничество с врачом на протяжении всей беременности даст женщине наилучшие шансы избежать любых осложнений или справиться с ними.
О IBD | Многопрофильный центр UNC для IBD
Факторы, участвующие в развитии ВЗКВоспалительное заболевание кишечника или «ВЗК» включает два основных состояния: язвенный колит и болезнь Крона. Оба приводят к хроническому воспалению слизистой оболочки кишечника, хотя у каждого есть свои особенности. В настоящее время мы не знаем, что вызывает воспаление, но одна из гипотез предполагает, что несколько факторов участвуют в возникновении ВЗК. Эти факторы включают конкретный генетический фон, окружающую среду, включая питание, и кишечную микробиоту (см. Рисунок ниже).Согласно этой теории воспаление кишечника развивается у генетически предрасположенных людей после первоначального воздействия окружающей среды или инфекции. Как только начинается воспаление, оно усиливается кишечным микробиомом.
Что такое язвенный колит?
Термин «-ит» относится к воспалению, таким образом, язвенный col itis — это воспаление толстой кишки. В отличие от болезни Крона, язвенный колит или «ЯК» поражает только толстой кишки (толстой кишки) и вызывает воспаление и изъязвление слизистой оболочки толстой кишки.Может поражаться различное количество толстой кишки, но воспаление всегда непрерывно и всегда затрагивает прямую кишку. Воспаление может включать только прямую кишку («проктит»), распространяться от прямой кишки до левой толстой кишки («левосторонний колит») или поражать всю толстую кишку («панколит»).
Симптомы язвенного колита часто включают диарею, кровь в стуле и боль в животе или прямой кишке. У пациентов часто возникает «срочность», что означает, что им нужно сразу же идти в ванную. Им также может казаться, что кишечник опорожнен не полностью.Хотя диарея является наиболее частым симптомом язвенного колита, у некоторых пациентов может действительно возникнуть запор. Другие симптомы включают жар, потерю веса или низкие показатели крови (анемию). Воспаление также может поражать другие части тела и вызывать сыпь, боли в суставах или изменения глаз.
Что такое болезнь Крона?
Болезнь Крона может поражать любую часть желудочно-кишечного тракта от рта до заднего прохода. В отличие от язвенного колита воспаление не всегда носит непрерывный характер, и между участками воспаленного кишечника могут быть участки нормального кишечника.Болезнь Крона может вызвать воспаление только слизистой оболочки кишечника или вызвать более глубокое воспаление. Глубокое воспаление может затронуть всю толщину стенки кишечника и привести к осложнениям болезни Крона. Эти осложнения включают стриктуру (или сужение) кишечника, абсцесс (или инфекцию) и свищи, которые представляют собой аномальные соединения между двумя частями тела. Свищ может возникать между двумя частями кишечника, между кишечником и кожей или между кишечником и другими близлежащими органами, такими как мочевой пузырь или влагалище.
Симптомы болезни Крона могут быть более разнообразными, чем язвенный колит, и зависеть от того, какая часть кишечника поражена. Если поражена толстая кишка, симптомы могут быть очень похожи на язвенный колит с диареей и отхождением крови или слизи. Если поражен тонкий кишечник, симптомы могут включать диарею и дефицит витаминов или питательных веществ из-за снижения абсорбции в воспаленном кишечнике. Если наблюдается сужение или закупорка кишечника, пациенты могут испытывать спастическую боль в животе, тошноту, рвоту, потерю веса или снижение дефекации.Если болезнь Крона поражает кожу около заднего прохода, у пациентов может наблюдаться дренаж, боль или отек перианальной области. Как и язвенный колит, болезнь Крона может вызывать воспаление других частей тела. Чаще всего встречаются воспаления суставов (артрит) или кожи. Воспаление также может повлиять на глаза. Редкие очаги воспаления включают печень и желчные протоки, перикард (мешочек, окружающий сердце), поджелудочную железу и кровь (приводящую к образованию тромбов).
Что такое неопределенный колит (также известный как неклассифицированный ВБК [IBD-U])?
Иногда ваш врач может использовать термин «неопределенный колит» или IBD-U.Это означает, что мы не совсем уверены, вызвано ли воспаление толстой кишки болезнью Крона или язвенным колитом. Около 5-10% пациентов с ВЗК имеют диагноз неопределенного колита или ВЗК-У. Это не имеет большого значения, потому что методы лечения обоих схожи, и со временем все может проясниться.
Диагностика
ВЗК диагностируется на основании анамнеза пациента, визуализации, анализа крови, анализа кала и эндоскопической оценки (обычно колоноскопии и / или верхней эндоскопии). Если у пациента есть симптомы, указывающие на ВЗК, начинается диагностическое обследование.Ваш врач может назначить анализ крови для выявления признаков воспаления или определенных недостатков (например, дефицита железа), а также для исключения кишечной инфекции с помощью посевов стула. Различные типы изображений, такие как КТ или МРТ, также могут выявить воспаление в кишечнике. Как правило, можно провести верхнюю эндоскопию или колоноскопию, чтобы посмотреть непосредственно на кишечник и взять биопсию пораженной ткани. Иногда для осмотра тонкой кишки, недоступной для наших эндоскопов, используется небольшая камера-таблетка.Объединение всех анализов может помочь вашему врачу поставить диагноз воспалительного заболевания кишечника.
Лечение
Многие методы лечения болезни Крона и язвенного колита частично совпадают. Ниже приведены некоторые из распространенных лекарств, используемых для лечения воспалительного заболевания кишечника. Эти лекарства можно использовать по отдельности или в комбинации. Ваш врач может выбрать, какие лекарства использовать, в зависимости от типа заболевания, тяжести и других медицинских состояний, которые у вас могут быть. Цели лечения — уменьшить воспаление, улучшить симптомы и качество жизни.Для получения дополнительной информации о конкретных лекарствах см. Руководство по лекарствам от ВЗК Фонда Крона и Колита.
Лекарства
- Аминосалицилаты (например, месаламин, бальсалазид, сульфасалазин): это пероральные и местные препараты, используемые для лечения язвенного колита легкой и средней степени тяжести. Они обладают противовоспалительными свойствами, уменьшая воспаление тканей. Они хорошо переносятся и имеют очень мало побочных эффектов. Ваш врач должен ежегодно контролировать анализ крови при приеме этих лекарств.
- Кортикостероиды : доступны препараты для перорального, местного и внутривенного введения. Стероиды обычно быстро лечат воспаление и используются для достижения ремиссии при первоначальном диагнозе или во время обострения заболевания. Стероиды не используются для длительного поддержания ремиссии из-за побочных эффектов, включая нарушение сна, увеличение веса, плохой контроль уровня сахара в крови, нарушение здоровья костей и повышенный риск инфекций.
- Иммуномодуляторы (азатиоприн, 6-меркаптопурин, метотрексат): это пероральные и подкожные препараты, используемые для лечения язвенного колита средней и тяжелой степени и болезни Крона.Эти лекарства блокируют иммунный ответ организма, чтобы уменьшить воспаление. Часто они используются в сочетании с биологическими препаратами, а также могут помочь предотвратить развитие иммунитета к этим типам лекарств. Эти лекарства могут вызывать угнетение костного мозга и повышение уровня ферментов печени, поэтому анализ крови при приеме этих лекарств проверяется каждые три месяца. Некоторые из этих лекарств были связаны со злокачественными новообразованиями, включая лимфому и немеланомный рак кожи. Общий риск злокачественного новообразования довольно низкий.Мы рекомендуем регулярное использование солнцезащитного крема и ежегодные осмотры кожи у дерматолога во время приема этих лекарств.
- Биологические препараты (например, инфликсимаб, адалимумаб, цертолизумаб, голимумаб, ведолизумаб, устекинумаб): это подкожные и внутривенные препараты, используемые для лечения язвенного колита средней и тяжелой степени и болезни Крона. Эти нацелены на специфические рецепторы для подавления иммунной системы и уменьшения воспаления в кишечнике. Некоторые из них действуют системно (по всему телу), а некоторые специфичны для кишечника.Эти лекарства обычно хорошо переносятся, но несут в себе некоторые риски, аналогичные иммуномодуляторам.
- Ингибиторы малых молекул (например, тофацитиниб): это тип пероральных лекарств, одобренных для лечения умеренного и тяжелого язвенного колита, который не поддается лечению другими методами. Эти пероральные препараты в настоящее время также проходят испытания для пациентов с болезнью Крона. Эти лекарства нацелены на определенные молекулы внутри клетки, чтобы выключить воспалительные каскады.
Хирургический
Некоторые формы ВЗК могут потребовать хирургического вмешательства из-за стриктуры или сужения, инфекции, образования свищей или тяжелого воспаления, не поддающегося лечению.Многопрофильный центр UNC разработан для обеспечения командного подхода к вашему уходу до, во время и после операции.
ВЗК и беременность
Большинство лекарств от ВЗК можно безопасно продолжать во время беременности и кормления грудью. Американская гастроэнтерологическая ассоциация имеет информацию и рекомендации по лечению ВЗК во время беременности в рамках Проекта родителей с ВЗК. Наши поставщики услуг готовы помочь, если вы беременны или думаете о беременности.
Симптомы, лечение, жизнь с этим и диагностика
Обзор
Толстая кишка (также называемая толстой кишкой) состоит из восходящей, поперечной, нисходящей и сигмовидной кишки.Прямая кишка — это последняя часть толстой кишки.Толстая кишка (также называемая толстой кишкой) состоит из восходящей, поперечной, нисходящей и сигмовидной кишки. Прямая кишка — это последняя часть толстой кишки.
Что такое язвенный колит?
Язвенный колит (ЯК) вызывает раздражение и язвы (открытые язвы) в толстой кишке (также называемой толстой кишкой). Он принадлежит к группе состояний, называемых воспалительными заболеваниями кишечника (ВЗК). Часто вызывает диарею с кровью, спазмы и позывы.Иногда эти симптомы могут разбудить человека ночью, чтобы он тоже пошел в туалет.
Воспаление при язвенном колите обычно начинается в прямой кишке, которая находится рядом с анусом (где фекалии покидают ваше тело). Воспаление может распространяться и поражать часть или всю толстую кишку. Когда воспаление возникает в прямой кишке и нижней части толстой кишки, это называется язвенным проктитом. Если поражена вся толстая кишка, это называется панколитом. Если поражена только левая часть толстой кишки, это называется ограниченным или дистальным колитом.
Тяжесть ЯК зависит от степени воспаления и локализации. Все немного разные. У вас может быть сильное воспаление прямой кишки (небольшая область) или очень легкое воспаление всей толстой кишки (большая область).
Если у вас язвенный колит, вы можете заметить образец обострений (активное заболевание), когда симптомы ухудшаются. Во время ремиссии симптомы могут практически отсутствовать. Целью терапии является сохранение ремиссии как можно дольше (годы).
Около половины людей, у которых диагностирован язвенный колит, имеют легкие симптомы. Другие страдают от частых лихорадок, кровавого поноса, тошноты и сильных спазмов в животе. Язвенный колит также может вызывать такие проблемы, как артрит, воспаление глаз, заболевание печени и остеопороз. Неизвестно, почему эти проблемы возникают вне толстой кишки. Ученые считают, что эти осложнения могут быть результатом воспаления, вызванного иммунной системой. Некоторые из этих проблем проходят после лечения колита.
Язвенный колит может возникнуть у людей любого возраста, но обычно он начинается в возрасте от 15 до 30 лет, реже — в возрасте от 50 до 70 лет. Он в равной степени поражает мужчин и женщин и, по-видимому, передается по наследству: сообщается, что до 20% людей с язвенным колитом имеют члена семьи или родственника с язвенным колитом или болезнью Крона. Кроме того, примерно у 20% пациентов диагноз ставится до достижения ими 20-летнего возраста, и это может произойти у детей в возрасте от двух лет.
В чем разница между колитом и язвенным колитом?
Колит означает воспаление или раздражение толстой кишки. Это может быть вызвано многими причинами, например вирусами или бактериями. Язвенный колит более серьезен, потому что он не вызван инфекцией и длится всю жизнь.
Насколько распространен язвенный колит?
Язвенный колит — не редкость. Вместе с болезнью Крона, другим типом воспалительного заболевания кишечника, он поражает до 1 из 250 человек в Северной Америке и Европе.
Кто болеет язвенным колитом?
Язвенным колитом может заболеть любой человек в любом возрасте, включая детей раннего возраста. Ваш шанс получить его немного выше, если вы:
- Есть у близкого родственника воспалительное заболевание кишечника (ВЗК).
- Возраст от 15 до 30 лет или старше 60 лет.
- Евреи.
- Придерживайтесь диеты с высоким содержанием жиров.
- Часто используйте нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен (Адвил® или Мотрин®).
Симптомы и причины
Что вызывает язвенный колит?
Исследователи считают, что причина язвенного колита сложна и включает множество факторов. Они думают, что это, вероятно, результат сверхактивного иммунного ответа. Работа иммунной системы — защищать организм от микробов и других опасных веществ.Но иногда ваша иммунная система по ошибке атакует ваше тело, что вызывает воспаление и повреждение тканей.
Каковы симптомы язвенного колита?
Симптомы язвенного колита часто со временем ухудшаются. Вначале вы можете заметить:
- Диарея или срочная дефекация.
- Спазмы в животе.
- Усталость.
- Тошнота.
- Похудание.
- Анемия (снижение количества эритроцитов).
Позже у вас также может быть:
- Кровь, слизь или гной при дефекации.
- Сильные спазмы.
- Лихорадка.
- Сыпь на коже.
- Язвы во рту.
- Боль в суставах.
- Красные, болезненные глаза.
- Болезнь печени.
- Потеря жидкости и питательных веществ.
Симптомы аналогичны при язвенном колите у детей и могут также включать задержку или замедление роста. Некоторые симптомы язвенного колита у детей могут имитировать другие состояния, поэтому важно сообщать обо всех симптомах своему педиатру.
Диагностика и тесты
Как диагностируется язвенный колит?
Чтобы диагностировать язвенный колит у детей, подростков и взрослых, ваш лечащий врач должен исключить другие заболевания. После медицинского осмотра ваш поставщик может заказать:
- Анализы крови: В вашей крови могут быть признаки инфекции или анемии.Анемия — это низкий уровень железа в крови. Это может означать, что у вас кровотечение в толстой или прямой кишке.
- Образцы стула: Признаки инфекции, паразитов (крошечные организмы, которые могут жить в организме человека) и воспаления могут обнаруживаться в ваших фекалиях.
- Визуализирующие тесты: Вашему врачу может потребоваться фотография вашей толстой и прямой кишки. Вам могут быть назначены тесты, включая магнитно-резонансную томографию (МРТ) или компьютерную томографию (КТ).
- Эндоскопические тесты: Эндоскоп — это тонкая гибкая трубка с крошечной камерой.Специализированные врачи могут ввести эндоскоп через задний проход, чтобы проверить состояние прямой и толстой кишки. Общие эндоскопические тесты включают колоноскопию и ректороманоскопию.
Кто диагностирует язвенный колит?
Если у вас есть симптомы язвенного колита, ваш лечащий врач, вероятно, направит вас к специалисту. Курировать уход за взрослыми должен гастроэнтеролог — врач, специализирующийся на пищеварительной системе. Уход за маленькими пациентами должен вести детский гастроэнтеролог.
Ведение и лечение
Как лечится язвенный колит?
От язвенного колита нет лекарства, но лечение может успокоить воспаление, помочь вам почувствовать себя лучше и вернуть вас к повседневной деятельности. Лечение также зависит от степени тяжести и индивидуальности, поэтому лечение зависит от потребностей каждого человека.Обычно медицинские работники лечат болезнь с помощью лекарств. Если ваши тесты выявляют инфекции, вызывающие проблемы, ваш лечащий врач вылечит эти основные заболевания и посмотрит, поможет ли это.
Цель лекарств — вызвать и поддерживать ремиссию, а также улучшить качество жизни людей с язвенным колитом. Медицинские работники используют несколько типов лекарств, чтобы успокоить воспаление в толстой кишке. Уменьшение отека и раздражения способствует заживлению тканей.Это также может облегчить ваши симптомы, чтобы у вас было меньше боли и меньше диареи. Детям, подросткам и взрослым ваш врач может порекомендовать:
- Аминосалицилаты: При язвенном колите легкой и средней степени тяжести ваш лечащий врач может назначить сульфасалазин (азульфидин®). Сообщите своему врачу, если у вас аллергия на сульфамид. Вместо этого он или она может назначить бессульфатный аминосалицилат, такой как мезаламин (Canasa®, Delzicol®, Asacol® HD, Pentasa®, Lialda®, Apriso®). Лекарства выпускаются как в форме таблеток, так и в форме клизмы или суппозитория, которые могут лучше воздействовать на воспаление в нижней или прямой кишке.
- Кортикостероиды: Если у вас тяжелая форма язвенного колита, вам могут потребоваться кортикостероиды, такие как преднизон (Deltasone®) или будесонид (Entocort® EC, Uceris®). Поскольку кортикостероиды имеют серьезные побочные эффекты, медицинские работники рекомендуют их только для краткосрочного использования. Для поддержания ремиссии будут использоваться другие лекарства.
- Иммуномодуляторы: Ваш лечащий врач может порекомендовать иммуномодулятор. Эти лекарства включают 6-меркаптопурин (Purixan®, Purinethol®), азатиоприн (Azasan® и Imuran®) или метотрексат (Trexall®).Эти лекарства помогают успокоить сверхактивную иммунную систему.
- Биологические препараты: Биопрепараты лечат язвенный колит от умеренной до тяжелой степени, воздействуя на части иммунной системы, чтобы успокоить его. Такие препараты, как инфликсимаб (Remicade®), адалимумаб (Humira®), голимумаб (Simponi®), цертолизумаб пегол (Cimzia®), ведолизумаб (Entyvio®) и устекинумаб (Stelara®) являются биологическими препаратами.
- Ингибиторы янус-киназы (JAK): Такие препараты, как тофацитиниб (Xeljanz®), не дают одному из ферментов (химических веществ) вашего организма вызывать воспаление.
Детям и подросткам назначают одни и те же лекарства. В дополнение к лекарствам некоторые врачи также рекомендуют детям принимать витамины, чтобы получать питательные вещества, необходимые для здоровья и роста, которые они, возможно, не получили с пищей из-за воздействия заболевания на кишечник. Попросите вашего врача дать конкретный совет о необходимости витаминных добавок для вашего ребенка.
Вам может потребоваться операция по удалению толстой и прямой кишки до:
- Избегайте побочных эффектов лекарств.
- Остановить неконтролируемые симптомы.
- Профилактика или лечение рака толстой кишки (люди с язвенным колитом подвергаются большему риску).
- Устранение опасных для жизни осложнений, таких как кровотечение.
Могу ли я пройти операцию по поводу язвенного колита?
Хирургия — вариант, если лекарства не работают или у вас есть осложнения, такие как кровотечение или аномальные новообразования. У вас могут развиться предраковые поражения или новообразования, которые могут перейти в колоректальный рак. Врач может удалить эти поражения хирургическим путем (колэктомия) или во время колоноскопии.
Исследования показывают, что около 30% людей с язвенным колитом нуждаются в хирургическом вмешательстве в течение жизни. Около 20% детей с язвенным колитом в детстве потребуется операция.
Есть два вида хирургических вмешательств при язвенном колите:
Проктоколэктомия и подвздошно-анальный мешок
Проктоколэктомия и подвздошно-анальный мешок (также называемая хирургическим вмешательством J-мешочка) — наиболее распространенная процедура при язвенном колите. Эта процедура обычно требует более одной операции, и есть несколько способов сделать это.Сначала ваш хирург делает проктоколэктомию — процедуру удаления толстой и прямой кишки. Затем хирург формирует подвздошно-анальный мешок (мешок, сделанный из части тонкой кишки), чтобы создать новую прямую кишку. Пока ваше тело и только что сделанный мешок заживают, ваш хирург может одновременно выполнить временную илеостомию. Это создает отверстие (стому) в нижней части живота. Тонкий кишечник прикрепляется к стоме, которая выглядит как небольшой кусочек розовой кожи на животе.
После выздоровления отходы из тонкого кишечника выходят через стому в прикрепленный мешок, называемый мешком для стомы.Маленькая сумка лежит на внешней стороне вашего тела ниже линии пояса. Для сбора мусора вам нужно постоянно носить сумку. Вам придется часто менять сумку в течение дня.
Ваша медицинская бригада научит вас ухаживать за стомой и опорожнять прикрепленный мешок. Вы также можете использовать тканевый чехол для мешочка, чтобы отходы не были видны даже когда вы раздеты. При правильном уходе мешочек не пахнет и незаметен под одеждой.
После заживления илеоанального мешка ваш хирург обсудит удаление илеостомы.
В ваш новый илеоанальный мешок все еще собирается кал. Это позволяет отходам выходить из вашего тела через анус, как обычно. После этого, поскольку в толстой кишке меньше места для хранения фекалий, у вас будет частое испражнение (в среднем четыре-восемь раз в день, когда ваше тело приспособится). Но вы почувствуете себя намного лучше, когда выздоровеете после операции. Боль и спазмы от язвенного колита должны исчезнуть.
Проктоколэктомия и илеостомия
Если илеоанальный мешок вам не подходит, ваша медицинская бригада может порекомендовать постоянную илеостомию (без илеоанального мешка).Ваш хирург сделает проктоколэктомию, чтобы удалить толстую и прямую кишки. Вторая часть этой операции, выполняемая одновременно, — это постоянная илеостомия (как описано выше).
Профилактика
Что вызывает обострения язвенного колита?
Когда у вас ремиссия язвенного колита, вам нужно сделать все возможное, чтобы предотвратить обострение.Обострение может быть вызвано следующими вещами:
- Эмоциональный стресс: Спите хотя бы семь часов в сутки, регулярно занимайтесь спортом и найдите здоровые способы снятия стресса, например медитацию.
- Использование НПВП: Для снятия боли или повышения температуры используйте ацетаминофен (Тайленол®) вместо НПВП, таких как Мотрин® и Адвил®.
- Антибиотики: Сообщите своему врачу, если антибиотики вызывают у вас симптомы.
Какую роль диета и питание играют при язвенном колите?
Диета не вызывает развития язвенного колита, и никакая специальная диета не может вылечить это заболевание.Тем не менее, пища, которую вы едите или ваш ребенок, может сыграть роль в лечении симптомов и увеличении времени между обострениями.
Некоторые продукты могут усугубить симптомы, и их следует избегать, особенно во время обострений. Продукты, вызывающие симптомы, различаются от человека к человеку. Чтобы сузить круг вопросов, которые влияют на вас, следите за тем, что вы едите каждый день и как себя чувствуете после этого (дневник питания).
К проблемным продуктам часто относятся:
- Жирная пища.
- Продукты и напитки с высоким содержанием сахара.
- Газированные напитки.
- Продукты с высоким содержанием клетчатки.
- Алкоголь.
Помимо проблемных продуктов питания, перечисленных выше, младенцы, дети и подростки также могут испытывать проблемы с:
Внимательно следите за диетой и питанием вашего ребенка. Во время обострения у них может снизиться аппетит, и они могут не есть достаточно, чтобы оставаться здоровыми и расти. Кроме того, воспаление, вызванное язвенным колитом, может препятствовать усвоению пищеварительным трактом достаточного количества питательных веществ.Это также может повлиять на здоровье вашего ребенка. По этим причинам вам, возможно, придется увеличить количество потребляемых вашим ребенком калорий.
Если у вас или у вашего ребенка язвенный колит, лучше вместе со своим врачом и диетологом составить индивидуальный план диеты.
Перспективы / Прогноз
Чего мне ожидать, если у меня диагностирован язвенный колит?
Язвенный колит — это пожизненное заболевание, которое может иметь симптомы от легких до тяжелых.У большинства людей симптомы приходят и уходят. У некоторых людей бывает всего один эпизод и они выздоравливают. Некоторые другие развивают безостановочную форму, которая быстро развивается. Примерно у 30% людей заболевание распространяется из прямой кишки в толстую кишку. Когда поражены как прямая, так и толстая кишка, язвенные симптомы могут усиливаться и возникать чаще.
Возможно, вы сможете вылечить болезнь с помощью лекарств. Но операция по удалению толстой и прямой кишки — единственное «лекарство». Около 30% людей с язвенным колитом нуждаются в операции.
Жить с
Когда мне следует позвонить своему врачу по поводу язвенного колита?
Немедленно позвоните своему врачу, если у вас есть:
- Сильная, стойкая диарея.
- Кровь течет из заднего прохода со сгустками крови в стуле.
- Постоянная боль и высокая температура.
Какая диета лучше при язвенном колите?
Не существует единой диеты, которая лучше всего работала бы при язвенном колите. Если болезнь повреждает слизистую оболочку толстой кишки, ваше тело может не усваивать достаточное количество питательных веществ из пищи. Ваш лечащий врач может порекомендовать дополнительное питание или витамины. Лучше всего вместе со своим врачом и диетологом составить индивидуальный план диеты.
Как часто мне нужна колоноскопия?
Особенно, когда у вас есть симптомы или вы только начинаете принимать или меняете лекарства, ваш врач может захотеть периодически осматривать внутреннюю часть прямой и толстой кишки, чтобы убедиться, что лечение работает и слизистая оболочка заживает.Как часто это нужно, у каждого человека разное.
Язвенный колит также увеличивает вероятность развития рака толстой кишки. Чтобы найти ранние признаки рака, ваш лечащий врач может назначить вам колоноскопию (процедуру проверки состояния толстой кишки) каждые один-три года.
Как детский язвенный колит влияет на психическое / эмоциональное здоровье моего ребенка?
Как и многие другие состояния, язвенный колит может иметь негативное психологическое воздействие, особенно на детей.Они могут испытывать физические, эмоциональные, социальные и семейные проблемы. Из-за лекарств и / или общего стресса, вызванного ситуацией, ваш ребенок может испытывать:
- Перепады настроения.
- Дразнить одноклассников.
- Гнев, смущение и разочарование.
- Беспокойство о внешнем виде и физической выносливости.
- Уязвимость, потому что их тело не функционирует нормально.
- Плохая концентрация.
- Недоразумения с друзьями и семьей.
Дети нуждаются во взаимной поддержке всех членов семьи. Для всей семьи полезно узнать о болезни и проявить сочувствие. Обратитесь к психиатру и терапевту, которые помогут вашему ребенку справиться с проблемами язвенного колита.
Язвенный колит вызывает ослабленный иммунитет?
Язвенный колит не снижает иммунитет. Некоторые лекарства, которые лечат его, могут изменить реакцию вашей иммунной системы. Это изменение отличается для каждого лекарства.Некоторые из этих изменений могут увеличить риск определенных инфекций или других проблем. Обсуждение с вашим лечащим врачом перед началом приема лекарства — лучший способ понять эти риски и способы их предотвращения.
О чем я должен спросить своего врача?
Если у вас язвенный колит, вы можете спросить своего врача:
- Какая часть моей толстой кишки поражена?
- Какие риски или побочные эффекты я могу ожидать от лекарства?
- Следует ли мне изменить диету?
- Повлияет ли язвенный колит на мою способность забеременеть?
- Что я могу сделать дома, чтобы справиться со своими симптомами?
- Какие у меня варианты хирургического вмешательства?
Что мне следует спросить у врача от имени моего ребенка или подростка?
Задайте своему врачу следующие вопросы в дополнение к перечисленным выше:
- Какие витамины следует принимать моему ребенку?
- Будет ли у других моих детей детский язвенный колит?
- Есть ли у моего ребенка риск других заболеваний?
- Можете ли вы порекомендовать психиатра или терапевта, чтобы помочь моему ребенку с эмоциональными проблемами, связанными с детским язвенным колитом?
- Мой ребенок растет нормально?
- Что я могу сделать, чтобы помочь моему ребенку справляться с учебой в школе?
Записка из клиники Кливленда
Если у вас язвенный колит, очень важно тесно сотрудничать с вашим лечащим врачом.
Принимайте лекарства в соответствии с предписаниями, даже если у вас нет симптомов. Пропуск лекарств, которые вы должны принимать, может привести к обострениям и затруднить контроль болезни. Лучший способ справиться с язвенным колитом — это следовать своему плану лечения и регулярно разговаривать со своим врачом.
Ресурсы
Подкасты Кливлендской клиники
Посетите нашу страницу подкастов Butts & Guts, чтобы узнать больше о состояниях пищеварения и вариантах лечения от экспертов Cleveland Clinic.
Признаки язвенного колита (ЯК)
Что такое язвенный колит (ЯК)?
Язвенный колит (ЯК) — одна из двух основных форм воспалительного заболевания кишечника (ВЗК). Другой — болезнь Крона. Язвенный колит — довольно распространенное заболевание: считается, что им страдают около 0 человек в США.
Термин «колит» относится конкретно к воспалению толстой или толстой кишки. При ЯК воспаление, возникающее в толстой и / или прямой кишке, вызывает образование небольших язв на слизистой оболочке пораженного участка, которые могут кровоточить и выделять гной. Со временем воспаление может необратимо повредить слизистую (верхнюю) и подслизистую (второй) слои кишечной ткани, выстилающие колоректальную область. Это приводит к множеству кишечных симптомов, включая диарею и спазмы. Кроме того, ЯК также может вызывать проблемы в других системах организма, либо как прямой результат дисфункции кишечника, либо из-за более распространенных эффектов воспаления.
Язвенный колит — это пожизненное (хроническое) заболевание , которое требует регулярной медицинской помощи. После постановки диагноза человеку, возможно, потребуется изменить свой образ жизни в соответствии со своими потребностями в лечении, которые будут варьироваться в зависимости от ряда факторов, включая возраст человека, тяжесть его состояния и любые другие медицинские состояния, которые у него могут быть.
Симптомы
Человек, страдающий язвенным колитом, может испытывать широкий спектр возможных симптомов различной степени тяжести, в том числе:
Кишечные симптомы
Симптомы, которые напрямую связаны со здоровьем кишечника, например:
- диарея; возможно наличие крови, слизи или гноя
- Боль в прямой кишке
- Боль и спазмы в животе
- Срочность к дефекации
Симптомы, связанные с общим состоянием здоровья человека, и / или симптомы, влияющие на другие части тела.Возможные внекишечные проявления ЯК могут включать:
- Непроизвольное похудание
- Потеря аппетита
- Усталость
- Недоедание
- Воспаление глаз, кожи или суставов
Если вы думаете, что у вас или у вашего близкого могут быть признаки язвенного колита или вы чувствуете себя нездоровым, вы можете получить бесплатную оценку симптомов в любое время, загрузив приложение Ada.
Подтипы язвенного колита
ЯК почти всегда начинается в прямой кишке и непрерывно распространяется вверх по кишечнику.Объем симптомов зависит от того, в каком отделе толстой кишки достигает воспаление. По этой причине UC можно разделить на следующие подтипы:
Проктит
Этот тип ЯК поражает только прямую кишку. Это самый мягкий тип UC, так как сама толстая кишка, как правило, может нормально функционировать. Симптомы, как правило, напрямую связаны с дефекацией, включая диарею, тенезмы (ощущение позывов к дефекации без дефекации) или, в некоторых случаях, запор. У большинства людей с проктитом из прямой кишки выделяется кровь или окрашенная кровью слизь.
Проктосигмоидит
Воспаление возникает как в прямой кишке, так и в сигмовидной кишке — последнем отделе толстой кишки, примыкающем к прямой кишке. Симптомы похожи на симптомы проктита, хотя запор гораздо менее вероятен. Дальнейшие осложнения со здоровьем значительно реже развиваются от проктосигмоидита по сравнению со случаями, когда поражается большая часть кишечника.
Колит дистальный
Также известный как левосторонний колит, дистальный колит поражает левую часть ободочной кишки, сигмовидную кишку и прямую кишку.Это наиболее распространенная форма ЯК, и недавние подходы к лечению были сосредоточены на разработке лекарств, нацеленных на дистальную часть колоректальной области. Дистальный колит может вызывать боль в левой части живота , а также симптомы, перечисленные выше.
Панколит
Панколит, также известный как общий колит или универсальный колит, поражает всю колоректальную область. Симптомы могут включать сильную боль в животе и спазмы, а также частые эпизоды диареи, часто сопровождающиеся кровью, слизью и гноем.Также могут присутствовать лихорадка, потеря веса и другие системные осложнения со здоровьем, поскольку панколит может повлиять на способность толстой кишки усваивать питательные вещества, что ставит под угрозу общее состояние здоровья человека.
Обширный колит
Это форма ЯК, при которой поражается большая часть толстой кишки, но не вся толстая кишка; часть толстой кишки, непосредственно примыкающая к тонкой кишке, не поражается. Симптомы, лечение и перспективы обширного колита почти идентичны панколиту.
Фульминантный колит (редко)
UC также можно классифицировать по степени тяжести, при этом фульминантный колит является одной из самых редких и тяжелых форм. Фульминантный колит обычно поражает людей, у которых уже диагностирована другая, менее тяжелая форма ЯК. Симптомы включают сильную боль и спазмы, интенсивные и продолжительные эпизоды диареи и кровотечения.
При фульминантном колите требуется немедленная медицинская помощь. , поскольку при отсутствии лечения могут возникнуть опасные для жизни осложнения, такие как токсический мегаколон.
Симптомы: обострения
Не у всех проявляются все возможные симптомы ЯК. Люди с язвенным колитом часто обнаруживают, что их симптомы меняются с течением времени , и у них возникают периоды:
- Обострения, , при которых воспаление активно, происходит новое повреждение кишечной ткани, и у человека появляются дополнительные симптомы или их ухудшение.
- Ремиссия, , при которой воспаление неактивно, кишечная ткань может начать заживать, а симптомы могут отсутствовать или быть достаточно слабыми, чтобы не мешать повседневной жизни.
Обострения могут возникнуть, несмотря на лечение ЯК. Симптомы обострения у разных людей различаются в зависимости от таких факторов, как тип и тяжесть ЯК, а также от того, как человек определяет период ремиссии.
Частые или продолжительные обострения ЯК могут увеличить вероятность развития связанных со здоровьем осложнений. Людям, находящимся в стадии ремиссии, обычно рекомендуется связаться со своим лечащим врачом, если они подозревают начало обострения, чтобы можно было разработать конкретный план лечения.
При тяжелых обострениях могут возникнуть следующие дополнительные симптомы:
- Одышка
- Быстрое или нерегулярное сердцебиение
- Высокая температура
Эти симптомы требуют немедленного медицинского осмотра.
Причины
Считается, чтоUC возникает в результате несоответствующего иммунного ответа, хотя точная причина этого ответа до конца не изучена и, вероятно, будет различаться у разных людей. Факторы, которые могут быть задействованы, включают:
- Генетическая предрасположенность. Язвенный колит чаще встречается у людей с заболевшим родителем или братом или сестрой.
- Триггеры окружающей среды. Обнаружено, что такие факторы, как неблагоприятные реакции на диету и / или лекарства, стресс и жизнь в неблагополучных социально-экономических условиях, ускоряют ЯК.
- Инфекции. Бактериальные инфекции, такие как сальмонелла и шигелла, могут вызывать аномальный иммунный ответ у определенных генетически предрасположенных людей, заставляя иммунную систему ненадлежащим образом атаковать слизистую оболочку пищеварительного тракта.
Факторы риска
Якобы могут пострадать люди любого возраста, но обычно впервые проявляется в зрелом возрасте, с пиками в молодом взрослом возрасте в возрасте от 15 до 30 лет и у пожилых людей в возрасте от 50 до 70 лет. Факторы риска для развития ЯК включают :
- Лица кавказского происхождения; некоторые исследования показывают, что еврейский народ ашкенази подвергается особому риску
- Наличие ближайших родственников с состоянием
- Проживание в промышленно развитой стране в городской зоне с высокой концентрацией населения
Хотя некоторые виды инфекционных бактерий могут иногда вызывать обострение ЯК, сам по себе ЯК не является инфекционным заболеванием. Не может передаваться от одного человека к другому через телесный контакт.
Дополнительные факторы риска включают:
Отсутствие аппендэктомии (операции по удалению аппендикса). Установлено, что диагноз ЯК несколько реже встречается у людей, у которых ранее был удален аппендикс из-за воспаления брюшной полости, но аппендэктомия не вылечит ЯК, который уже присутствует. Кроме того, это не считается превентивной мерой, поскольку взаимосвязь между процедурой и состоянием еще недостаточно изучена.
Не употребляю табачные изделия. Никотин, входящий в состав табака, как полагают, обладает иммуносупрессивным действием, что, по-видимому, снижает вероятность возникновения аутоиммунной чрезмерной реакции, которая вызывает ЯК.
Однако употребление табачных изделий не считается соответствующей профилактической мерой против ЯК и никогда не рекомендуется с медицинской точки зрения. Это связано со многими другими осложнениями со здоровьем, которые могут быть спровоцированы или усугублены курением, включая болезнь Крона, другую основную форму ВЗК.
Диагноз
Для многих людей наличие крови или гноя в стуле является важным предупреждением о возможном ЯК. Рекомендуется незамедлительно обратиться за медицинской помощью, если это произойдет, для ранней диагностики, если присутствует ЯК, и для начала лечения до того, как симптомы ухудшатся или увеличатся в количестве.
При подозрении на ЯК врач рассмотрит историю болезни человека, включая предыдущие эпизоды дискомфорта с пищеварением, его образ жизни, включая диетические факторы и факторы окружающей среды, а также наличие у членов семьи ЯК.
Первичная консультация также будет включать медицинский осмотр. Врач будет искать признаки осложнений со здоровьем, связанных с ЯК, , таких как недоедание (в результате мальабсорбции), бледный цвет лица (анемия), болезненность в животе и красные зудящие глаза (увеит).
Чтобы поставить окончательный диагноз ЯК, важно, чтобы врач исключил другие возможные причины имеющихся симптомов. Другие состояния, которые могут быть связаны с ректальным кровотечением или диареей, включают:
- Болезнь Крона, другая основная форма воспалительного заболевания кишечника (ВЗК)
- Другие формы колита, такие как ишемический колит (вызванный нарушением кровоснабжения части толстой кишки) и инфекционный колит (когда бактерии вызывают раздражение толстой кишки)
- Непереносимость лактозы (которая возникает, когда человек не может переваривать продукты, содержащие лактозу, что может вызвать раздражение в толстой кишке)
- Геморрой (набухшие вены в прямой кишке)
- Синдром раздраженного кишечника (СРК)
- Рак прямой кишки
Диагностические тесты обычно назначаются по расписанию , чтобы исключить другие возможные причины симптомов человека, подтвердить диагноз ЯК, если таковой имеется, и установить тип и тяжесть состояния.
Диагностические тесты для UC включают:
Табурет образца
Это выполняется для проверки наличия бактерий, которые могут помочь исключить другие инфекционные причины симптомов, например гастроэнтерит.
Анализы крови
Врач обычно выполняет стандартные анализы крови, а также более специализированные анализы крови, называемые тестами на антитела или биомаркерами. Стандартные тесты, включая общий анализ крови человека (CBC) для выявления анемии и / или инфекции, а также функции печени, уровней электролитов и минералов, поскольку на них также могут влиять диарея и мальабсорбция.
Иногда полезны анализы крови на антитела, чтобы отличить ЯК от болезни Крона. Они исследуют белки, называемые антителами, вырабатываемые иммунной системой, что может указывать на наличие определенных заболеваний.
Подробнее о результатах анализа крови »
Рентгенография
Методы визуализации могут включать:
- Рентген. В дополнение к компьютерной томографии или магнитно-резонансной томографии вначале можно сделать обычный рентгеновский снимок для выявления признаков воспаления / утолщения стенки кишечника.
- Компьютерная томография (КТ). КТ брюшной полости — это основной вид визуализации, используемый для исследования ВЗК.
- Магнитно-резонансная томография (МРТ). Идеально подходит для людей, которые хотят избежать ионизирующего излучения, связанного с компьютерной томографией и традиционным рентгеновским излучением, например, беременным женщинам и тем, кто проходит другие виды лечения с использованием излучения, такие как лучевая терапия рака.
Подробнее о компьютерной томографии »
Эндоскопия и биопсия
Эндоскопия — это процедура, которая обычно включает введение в тело тонкой гибкой трубки, называемой эндоскопом, для исследования участка желудочно-кишечного тракта.Одновременно может быть взята биопсия (образец ткани, взятой из пораженного участка для лабораторного анализа). Конкретные типы эндоскопии, которые могут использоваться для диагностики ЯК:
- Ригмоидоскопия. Для исследования прямой кишки и конечной части толстой кишки с помощью короткого эндоскопа при подозрении на проктит или проктосигмоидит.
- Колоноскопия. Для исследования толстой кишки по всей длине при подозрении на дистальный колит или панколит.
- Эндоскопия капсулы толстой кишки (CCE). Новый метод, который иногда может использоваться при диагностике воспалительного заболевания кишечника, который включает проглатывание небольшой капсулы с камерой, которая проходит через весь желудочно-кишечный тракт. Его обнаружение воспаления не считается таким обширным, как традиционные методы, и невозможно провести биопсию с использованием CCE.
Подробнее о подготовке к колоноскопии »
Лечение и ведение
Язвенный колит — это пожизненное (хроническое) заболевание, и лечение направлено на облегчение симптомов во время обострений и достижение или продление периодов ремиссии. Хотя нет лекарства от ЯК, при соответствующем лечении и ведении человек с ЯК часто может испытывать периоды ремиссии, длящиеся годы или десятилетия, и жить полноценной активной жизнью. Во время ремиссии у человека симптомы обычно отсутствуют или они легкие, и их легко лечить. Лечение ЯК может включать:
Аминосалицилаты (5-ASA)
Аминосалицилаты (также называемые 5-ASA) — это противовоспалительных препаратов, которые назначаются в качестве лечения первой линии при ЯК.Они подходят для случаев легкого или умеренного ЯК и могут приниматься в течение длительного периода для поддержания ремиссии или кратковременного приема для успокоения обострений. Доза и способ введения зависят от тяжести ЯК.
Кортикостероидные препараты
Кортикостероидные препараты являются более мощным типом противовоспалительных препаратов, чем аминосалицилаты, и могут использоваться для лечения обострений в случаях, когда аминосалицилаты не успокаивают симптомы сами по себе. Кортикостероиды подходят для краткосрочного применения и обычно назначают при обострениях.Длительное использование кортикостероидов связано с проблемными побочными эффектами, включая остеопороз, увеличение веса и развитие других желудочно-кишечных расстройств.
Иммунодепрессанты
Эти лекарства действуют за счет снижения активности иммунной системы. Таким образом, они могут служить для облегчения воспаления кишечника, которое возникает у людей с ВЗК. Они используются для лечения легких или умеренных обострений (часто для внутривенного введения под наблюдением больницы) и для поддержания ремиссии у людей, симптомы которых не поддаются лечению другими лекарствами.
Биологические препараты
Биологические методы лечения обычно назначаются в случаях, когда другие методы лечения не работают, а не в качестве лечения первой линии. Они представляют собой тип иммунодепрессантов, в которых используются вещества природного происхождения, такие как антитела и ферменты, для подавления эффектов ЯК.
Наиболее часто назначаемыми биологическими препаратами для лечения ЯК являются инфликсимаб и адалимумаб. Они подходят как взрослым, так и детям с умеренным и тяжелым ЯК.Их также называют препаратами против TNF, потому что они ингибируют белок TNF-альфа, который обнаруживается в крови каждого человека в ответ на инфекцию.
Хирургия
В случаях, когда лекарственные препараты не облегчают симптомы ЯК или когда качество жизни человека серьезно ухудшается из-за его состояния, может быть рекомендована операция по окончательному удалению всей толстой кишки с процедурой, называемой тотальной колэктомией. Выполняется хирургом-колоректальным хирургом в условиях стационара под общим наркозом.Это может быть выполнено с использованием открытой хирургии или лапароскопической (малоинвазивной) хирургии.
Удаление толстой кишки требует установки альтернативного механизма для вывода отходов из организма. Это может включать:
Илеостомия
Тонкая кишка будет перенаправлена так, чтобы ее содержимое выходило из организма через отверстие в брюшной полости, называемое стомой. К отверстию можно прикрепить мешок для колостомы для сбора телесных отходов. Илеостомия может быть временной (в этом случае подвздошно-анальный мешок в конечном итоге создается во время последующей операции) или постоянной.
Илео-анальный мешочек
Также известный как J-pouch, он заключается в создании мешочка внутри тела из ткани тонкой кишки. Мешочек соединен с анусом и заменяет толстую кишку, позволяя отходам проходить как обычно.
И сама колэктомия, и жизнь после нее представляют собой проблемы, к которым человеку нужно адаптироваться. Поэтому некоторые люди могут предпочесть управлять своим ЯК с помощью нехирургических методов лечения.
Жизнь с UC
Людям, живущим с ЯК, может быть полезно:
- Установите хорошие отношения со своим медицинским персоналом
- Пусть их близкие и коллеги знают о своем состоянии столько, сколько необходимо, чтобы подготовиться к временам, когда они станут недееспособными или недоступными из-за обострения болезни
- Получите консультацию или терапию для лечения любого беспокойства и стресса, вызванного UC
- Обеспечить постоянный доступ к достаточным запасам лекарств
- Узнайте, где находятся близлежащие туалеты во всех местах, которые они посетят в течение дня
Диета
Не существует рекомендуемой диеты для людей с ЯК.Однако люди могут обнаружить, что определенные продукты вызывают симптомы ЯК.
Многие люди с UC считают полезным:
- Избегайте веществ, вызывающих дефекацию, , таких как специи, кофеин, алкоголь и слабительные фрукты
- Поэкспериментируйте с продуктами с низким содержанием остатков, , такими как приготовленные, очищенные от кожуры овощи, белый хлеб и нежирное мясо (это может уменьшить размер и частоту стула)
- Пейте много жидкости , чтобы избежать обезвоживания, которое часто вызывается диареей
- Вести дневник питания для записи предметов, которые могли вызвать неблагоприятную реакцию пищеварения
- Принимайте пищевые добавки , такие как витамины и минералы, для восполнения утраченных из-за диареи и / или мальабсорбции
- Ешьте несколько раз в день небольшими порциями, вместо нескольких больших, чтобы не оказывать слишком сильного давления на желудочно-кишечный тракт.
Рекомендуется обсудить диету с врачом во время первичной консультации по поводу ЯК и еще раз, прежде чем вносить в нее существенные изменения.Врач сможет посоветовать наиболее разумный план диеты с учетом профиля и состояния человека с учетом его плана лечения.
Осложнения язвенного колита
Помимо симптомов язвенного колита, люди с ЯК предрасположены к развитию ряда дальнейших осложнений со здоровьем. Однако своевременная диагностика и начало лечения ЯК позволяет снизить вероятность развития каких-либо осложнений. Возможные осложнения ЯК включают:
- Свищ. Аномальный проход между кишечником и окружающими структурами.
- Перфорация желудочно-кишечного тракта. Опасное для жизни осложнение, при котором в стенке желудочно-кишечного тракта образуется отверстие. Самым ранним признаком этого обычно является сильная боль, которая усиливается при движении. .
- Стриктура. Сужение части ободочной или прямой кишки. Для удаления пораженной части толстой кишки может потребоваться операция.
- Токсичный мегаколон. Редкое осложнение, при котором толстая кишка расширяется и расширяется, часто из-за бактериальной инфекции. Это может привести к разрыву толстой кишки.
- Колоректальный рак (CC). Люди с ЯК подвергаются более высокому риску заражения ЦК. Рекомендуется регулярно проходить обследование.
- Остеопороз. Заболевание скелета, при котором структура костей становится пористой.
- Артрит. Воспаление и жесткость суставов.Это часто сопровождается обострениями.
- Анемия. Дефицит здоровых эритроцитов, который может привести к бледности кожи и усталости.
- Кожные заболевания. С ЯК связано несколько дерматологических проблем. Они имеют тенденцию ухудшаться во время обострения и улучшаться, когда ЯК берется под контроль.
- Проблемы с глазами. Люди с ЯК подвержены повышенному риску заболеваний глаз, включая увеит.
- Первичный склерозирующий холангит (заболевание печени). Необычная хроническая форма заболевания печени, часто обнаруживаемая при обычных анализах крови.
Подробнее об остеопорозе »
Подробнее об анемии »
Подробнее об увеите »
Часто задаваемые вопросы о язвенном колите
В: В чем разница между язвенным колитом и болезнью Крона?
A: Язвенный колит имеет несколько важных общих черт с болезнью Крона. Они являются как формами воспалительного заболевания кишечника (ВЗК), так и хроническими (долгосрочными) состояниями, которые включают воспаление кишечника.Однако язвенный колит поражает только толстую кишку, тогда как болезнь Крона может поражать любую часть желудочно-кишечной системы.
Эти два состояния могут различаться по своим симптомам. Люди с болезнью Крона, как правило, производят объемный стул, содержащий непереваренные жиры, тогда как образцы стула людей с язвенным колитом с большей вероятностью содержат кровь. Тенезмы и боль в прямой кишке более характерны для язвенного колита, тогда как свищи и потеря веса более вероятны при болезни Крона.Если вы думаете, что вы или ваш любимый человек можете испытывать симптомы любого из этих состояний, вы можете получить бесплатную оценку симптомов, загрузив приложение Ada.
В: Повлияет ли язвенный колит на беременность?
A: Люди с ЯК могут иметь неосложненное зачатие, беременность и здорового ребенка. Однако врачи рекомендуют зачать ребенка в то время, когда ни один из партнеров не испытывает обострения ЯК. Проблемы, связанные с зачатием во время обострения ЯК, могут включать:
- An повышает вероятность активного ЯК во время беременности по сравнению с женщинами, забеременевшими в период ремиссии
- В свою очередь, у лиц, страдающих обострениями ЯК во время беременности, существует повышенный риск осложнений беременности , таких как преждевременные роды или низкий вес при рождении, и неблагоприятные исходы беременности, такие как выкидыш
Однако возможно зачать ребенка во время обострения и / или испытать обострение во время беременности и все же родить здорового ребенка.Многие лекарства от ЯК можно безопасно принимать во время беременности и кормления грудью. Врач-специалист посоветует, как правильно вести себя при ЯК во время беременности.
Узнайте больше о осложнениях беременности »
Язвенный колит | Мичиган Медицина
Обзор темы
Подходит ли вам эта тема?
Язвенный колит и болезнь Крона — наиболее распространенные типы воспалительных заболеваний кишечника.Язвенный колит поражает только толстую и прямую кишки. Болезнь Крона может поражать любую часть пищеварительного тракта. Чтобы узнать больше о болезни Крона, см. Тему Болезнь Крона.
Что такое язвенный колит?
Язвенный колит — это заболевание, вызывающее воспаление и язвы (язвы) в слизистой оболочке толстой кишки (толстой кишки). Обычно поражается нижний отдел (сигмовидная кишка) и прямая кишка. Но это может повлиять на всю толстую кишку. В целом, чем больше поражена толстая кишка, тем хуже будут симптомы.
Заболевание может поражать людей любого возраста. Но большинству людей этот диагноз ставят в возрасте до 30 лет.
Что вызывает язвенный колит?
Эксперты не уверены, чем это вызвано. Они думают, что это может быть вызвано чрезмерной реакцией иммунной системы на нормальные бактерии в пищеварительном тракте. Или это могут быть другие виды бактерий и вирусов.
У вас больше шансов заболеть язвенным колитом, если он есть у других членов вашей семьи.
Каковы симптомы?
Основные симптомы:
- Боль в животе или спазмы.
- Диарея.
- Кровотечение из прямой кишки.
У некоторых людей может подниматься температура, они не чувствуют голода и могут терять вес. В тяжелых случаях у людей может быть диарея от 10 до 20 раз в день.
Заболевание также может вызывать другие проблемы, такие как боли в суставах, проблемы с глазами или заболевание печени.
У большинства людей симптомы приходят и уходят. Некоторые люди месяцами или годами проходят без симптомов (ремиссия). Тогда у них будет обострение. Приблизительно от 5 до 10 из 100 человек, страдающих язвенным колитом, постоянно имеют симптомы. сноска 1
Как диагностируется язвенный колит?
Врачи спрашивают о симптомах, проводят медицинский осмотр и проводят ряд анализов. Обследование может помочь врачу исключить другие проблемы, которые могут вызывать похожие симптомы, такие как болезнь Крона, синдром раздраженного кишечника и дивертикулит.
Проверки, которые могут быть выполнены, включают:
- Колоноскопия. В этом тесте врач использует тонкий инструмент с подсветкой, чтобы осмотреть внутреннюю часть толстой кишки. В то же время врач может взять образец (биопсию) слизистой оболочки толстой кишки.
- Анализы крови на наличие инфекции или воспаления.
- Анализ стула на наличие крови, инфекций и лейкоцитов.
Как лечится?
Язвенный колит поражает всех по-разному.Ваш врач поможет вам найти методы лечения, которые уменьшат ваши симптомы и помогут избежать новых обострений.
Если у вас легкие симптомы, возможно, вам нужно будет принимать только отпускаемые без рецепта лекарства от диареи (например, Имодиум). Перед приемом этих лекарств проконсультируйтесь с врачом.
Многим людям нужны лекарства, отпускаемые по рецепту, например аминосалицилаты, стероидные препараты или другие лекарства, снижающие иммунный ответ организма. Эти лекарства могут остановить или уменьшить симптомы и предотвратить обострения.
Некоторые люди считают, что определенные продукты ухудшают их симптомы. Если это случилось с вами, имеет смысл не есть эти продукты. Но обязательно придерживайтесь здоровой и разнообразной диеты, чтобы поддерживать свой вес и оставаться сильными.
Если у вас серьезные симптомы и лекарства не помогают, вам может потребоваться операция по удалению толстой кишки. Удаление толстой кишки излечивает язвенный колит. Он также предотвращает рак толстой кишки.
Как язвенный колит повлияет на вашу жизнь?
Люди, страдающие язвенным колитом в течение 8 лет и дольше, также имеют больше шансов заболеть раком толстой кишки.Чем дольше у вас язвенный колит, тем выше ваш риск. сноска 2 Поговорите со своим врачом о том, что вам необходимо пройти обследование на рак. Эти тесты помогают обнаружить рак на ранней стадии, когда его легче лечить. сноска 3
Язвенный колит тяжело переносить. Во время обострения может показаться, что вы все время бежите в ванную. Это может быть неудобно. И это может сказаться на вашем отношении к себе. Незнание, когда болезнь разовьется в следующий раз, может вызвать стресс.
Если вам трудно, обратитесь за поддержкой к семье, друзьям или консультанту. Или поищите группу поддержки. Общение с людьми, которые борются с этим заболеванием, может быть большим подспорьем.
Причина
Причина язвенного колита неизвестна. Это может быть вызвано аномальной реакцией иммунной системы организма на нормальные кишечные бактерии. Бактерии и вирусы, вызывающие заболевания, также могут играть определенную роль.
Язвенный колит может передаваться по наследству.
Симптомы
Симптомы язвенного колита могут включать:
- Диарея или позывы к прямой кишке. У некоторых людей может быть диарея от 10 до 20 раз в день. Позыв в туалет может разбудить вас по ночам.
- Ректальное кровотечение. Заболевание обычно вызывает кровавый понос и слизь. У вас также могут быть боли в прямой кишке и острая необходимость опорожнить кишечник.
- Боль в животе, часто описываемая как схваткообразная.При прикосновении к животу может болеть живот.
- Запор. Этот симптом может развиваться в зависимости от того, какая часть толстой кишки поражена. Запор встречается гораздо реже, чем диарея.
- Потеря аппетита.
- Лихорадка. В тяжелых случаях может развиться лихорадка или другие симптомы, влияющие на все тело.
- Похудание. Постоянные симптомы, такие как диарея, могут привести к потере веса.
- Слишком мало эритроцитов (анемия).Некоторые люди заболевают анемией из-за низкого уровня железа, вызванного кровавым стулом или воспалением кишечника.
Другие состояния с симптомами, сходными с язвенным колитом, включают болезнь Крона, дивертикулит, синдром раздраженного кишечника (СРК) и рак толстой кишки.
Что происходит
Язвенный колит бывает легкой, средней или тяжелой степени.
У большинства людей бывают периоды ремиссии (когда состояние неактивно), которые могут длиться до нескольких лет.Эти периоды прерываются периодическими обострениями умеренных симптомов. Приблизительно от 5 до 10 из 100 человек, страдающих язвенным колитом, постоянно имеют симптомы. сноска 1
У детей могут быть те же симптомы, что и у взрослых. Кроме того, дети с этим заболеванием могут расти медленнее, чем обычно, и проходить половое созревание позже, чем ожидалось.
Осложнения и отдаленные последствия
Проблемы от язвенного колита могут включать:
- Суженные участки кишечника (стриктуры).Они могут затруднить дефекацию.
- Повышенный риск рака толстой и прямой кишки. Этот риск выше среднего, если у вас язвенный колит в течение 8 или более лет.
- Осложнения вне пищеварительного тракта. К ним относятся боли в суставах, проблемы с кожей и проблемы с глазами.
- Толстая кишка опухла во много раз по сравнению с нормальным размером. Это называется токсичным мегаколоном. Это редко, но требует немедленного лечения.
- Другие редкие осложнения, например рубцевание желчных протоков и поджелудочной железы.
- Воспалительное заболевание кишечника, которое также увеличивает риск меланомы, серьезного типа рака кожи. Ваш врач может порекомендовать регулярное обследование у дерматолога. сноска 4
Синдром раздраженного кишечника
Некоторые люди, страдающие язвенным колитом, также страдают синдромом раздраженного кишечника (СРК). Это не так серьезно, как язвенный колит. СРК вызывает боль в животе наряду с диареей или запором.
Беременность и язвенный колит
Большинство женщин с язвенным колитом могут иметь нормальную беременность и родить здорового ребенка.Симптомы могут ухудшиться в течение первых 3 месяцев беременности. Некоторые лекарства для лечения заболевания можно использовать во время беременности.
Что увеличивает ваш риск
У вас повышенный риск развития язвенного колита, если вы:
- Имейте семейный анамнез заболевания. Ваш риск увеличивается, если ближайший член семьи, например, родитель, брат или сестра, болеет этим заболеванием.
- Происходят от евреев-ашкеназов. Чтобы узнать больше о генетических заболеваниях в этой группе, см. Тему Еврейская генетическая группа ашкенази (AJGP).
Когда вам следует позвонить своему врачу?
Немедленно позвоните врачу , если вам поставили диагноз язвенный колит и у вас есть:
- Повышение температуры тела выше 101 ° F (38,3 ° C) или дрожащий озноб.
- Головокружение, обморок или учащенное сердцебиение.
- Стул почти всегда кровавый.
- Тяжелое обезвоживание, например, при малом мочеиспускании или отсутствии мочи в течение 12 и более часов.
- Сильная боль в животе с вздутием живота или без него.
- Гной, вытекающий из области вокруг ануса, или боль и отек в области анального отверстия.
- Повторяющаяся рвота.
- Отсутствие табурета или газов.
Если у вас есть какие-либо из этих симптомов и вам поставили диагноз язвенный колит, ваше заболевание могло значительно ухудшиться. Некоторые из этих симптомов также могут быть признаками токсического мегаколона. Это состояние, при котором толстая кишка раздувается во много раз по сравнению с нормальным размером.Токсичный мегаколон требует неотложной помощи. Если не лечить, это может вызвать утечку или разрыв толстой кишки. Это может быть фатальным.
Люди с язвенным колитом обычно знают нормальную картину симптомов. Позвоните своему врачу, если ваши обычные симптомы изменились или если:
- Ваши симптомы стали значительно хуже, чем обычно.
- У вас стойкая диарея более 2 недель.
- Вы похудели.
Бдительное ожидание
Бдительное ожидание не подходит при наличии любого из вышеперечисленных симптомов.Если ваши симптомы вызваны язвенным колитом, откладывание диагностики и лечения может усугубить болезнь. И это может увеличить риск возникновения других проблем.
Даже когда болезнь находится в стадии ремиссии, ваш врач захочет регулярно посещать вас, чтобы проверять наличие осложнений. Некоторые из этих проблем бывает трудно обнаружить. Всегда полезно позвонить своему врачу за советом.
Кого смотреть
Медицинские работники, которые могут диагностировать язвенный колит, включают:
Для лечения и лечения язвенного колита вас, скорее всего, направят к гастроэнтерологу.
Чтобы пройти обследование на операцию, вас могут направить по номеру:
Экзамены и тесты
Язвенный колит довольно легко диагностировать, поскольку обычно он поражает только толстую и прямую кишки. И это обычно вызывает очевидные изменения в повседневных привычках кишечника, например, частый стул с кровью или слизью.
Ваш врач может:
- Проведите медицинский осмотр и проведите медицинский осмотр.
- Загляните внутрь толстой и прямой кишки с помощью гибкой ректороманоскопии или колоноскопии.Врач заглядывает внутрь кишечника с помощью небольшого прицела с подсветкой. Как правило, предпочтительна колоноскопия, поскольку с ее помощью можно увидеть всю толстую кишку. Обе процедуры можно использовать для взятия образца (биопсии) кишечной ткани. Биопсии собираются во время ректороманоскопии или колоноскопии, чтобы определить, есть ли у вас язвенный колит. Биопсия также может быть сделана для выявления рака.
Другие экзамены и тесты, которые могут быть использованы, включают:
У некоторых людей наблюдаются симптомы воспалительного заболевания кишечника (ВЗК), но ни болезнь Крона, ни язвенный колит не диагностируются.У этих людей есть форма ВЗК, называемая неопределенным колитом. Врачи считают, что у него есть признаки как болезни Крона, так и язвенного колита.
Обзор лечения
Лечение язвенного колита в основном зависит от тяжести заболевания. Обычно он включает в себя лекарства и изменения в диете. У некоторых людей наблюдаются стойкие и тяжелые симптомы, в некоторых случаях требующие дополнительных лекарств или хирургического вмешательства.
Вам может потребоваться лечение других проблем, например анемии или инфекции.Лечение детей и подростков может включать прием пищевых добавок для восстановления нормального роста и полового развития.
Если у вас нет никаких симптомов или если ваше заболевание неактивно (в стадии ремиссии), вам может не потребоваться лечение. Но ваш врач может посоветовать вам принимать лекарства, чтобы поддерживать ремиссию болезни.
Если у вас есть симптомы, их обычно можно лечить с помощью лекарств, чтобы вывести болезнь из состояния ремиссии. Часто бывает легче сохранить ремиссию болезни, чем лечить обострение.
Легкие симптомы
Легкие симптомы могут реагировать на:
- Противодиарейные препараты.
- Клизмы или свечи, содержащие лекарство.
- Аминосалицилаты. Эти лекарства снимают воспаление в кишечнике. Их также принимают для поддержания ремиссии болезни.
- Стероидные лекарственные средства. Ваш врач может назначить их на несколько недель, чтобы контролировать активную болезнь.
- Изменения в диете.
Симптомы от умеренных до тяжелых
Эти симптомы обычно требуют стероидных препаратов для контроля воспаления. Необходимая вам доза может быть выше, чем доза, необходимая для лечения легких симптомов. Когда воспаление пройдет, вы будете принимать аминосалицилаты, чтобы поддерживать состояние в стадии ремиссии.
Тяжелые симптомы также можно лечить с помощью:
- Иммуномодуляторные лекарственные средства или циклоспорин. Эти сильнодействующие лекарства подавляют иммунную систему, предотвращая воспаление.
- Биопрепараты. Они блокируют воспалительную реакцию в вашем теле и помогают уменьшить воспаление в толстой кишке. Их можно использовать, если другие лекарства не контролируют ваши симптомы.
- Хирургия. Удаление толстой кишки излечивает язвенный колит. Но операция не может вылечить все проблемы, которые это состояние может вызвать в других частях тела, таких как печень и суставы. Хирургия также проводится для лечения таких проблем, как кровотечение или токсический мегаколон.
Лечение в больнице
Вам может потребоваться лечение в больнице, если у вас тяжелый язвенный колит с симптомами за пределами пищеварительного тракта, такими как лихорадка или анемия. Лечение включает восполнение жидкости и электролитов, потерянных из-за тяжелой диареи.
Контрольные визиты
Ваш врач захочет навещать вас каждые 6 месяцев, пока ваше состояние стабильно. Если у вас возникнут проблемы, вам нужно будет чаще обращаться к врачу.Многие люди настолько знакомы со своим состоянием, что могут справиться с небольшими обострениями самостоятельно. В некоторых случаях вы можете поговорить со своим врачом по телефону по поводу незначительных проблем.
Если вы принимаете лекарства, вам, возможно, потребуется регулярно сдавать лабораторные анализы.
Профилактика
Язвенный колит нельзя предотвратить, потому что причина неизвестна.
Домашнее лечение
В домашних условиях можно предпринять меры для уменьшения симптомов язвенного колита.
Лекарства, отпускаемые без рецепта
Лекарства для лечения вашего состояния: Если у вас только легкие симптомы, могут помочь противодиарейные лекарства. При заболевании только прямой кишки можно попробовать лекарства в виде суппозитория, клизмы или пены.
Лекарства, которых следует избегать: В целом врачи рекомендуют не принимать нестероидные противовоспалительные препараты (НПВП, такие как ибупрофен или напроксен). Эти лекарства могут вызвать обострения.Но у некоторых людей вероятность обострения от НПВП выше, чем у других. Поговорите со своим врачом о том, следует ли избегать приема этих лекарств.
Диета
Изменение диеты может помочь уменьшить симптомы. Ведите дневник питания, чтобы узнать, какие продукты ухудшают ваши симптомы. Во время обострения избегайте употребления этих продуктов или уменьшите их количество. Но вместо того, чтобы отказываться от целой группы продуктов с высоким содержанием питательных веществ, попробуйте заменить их здоровыми продуктами.
Уход за стомой
Если вы перенесли или планируете сделать операцию по созданию стомы, вы можете почувствовать неловкость или смущение.После периода адаптации большинство людей могут вернуться к своей обычной деятельности. Фактически, вы можете чувствовать себя лучше, чем до операции, потому что у вас больше не будет болезненных симптомов. Группы поддержки доступны для людей со стомой.
Получение поддержки
Язвенный колит может повлиять на все аспекты вашей жизни. Возможно, вы захотите обратиться за советом или социальной поддержкой к семье, друзьям или священнослужителям.
В помощь ребенку
Детям, как правило, труднее, чем взрослым, справляться с болезнью.Так что ваша поддержка очень важна.
Дети могут стесняться, если они растут не так быстро, как другие дети их возраста. Поощряйте ребенка принимать лекарства в соответствии с предписаниями. Предложите свою помощь с лечением, чтобы ваш ребенок почувствовал себя лучше, снова начал расти и вел более нормальный образ жизни.
Лекарства
Лекарства обычно являются основным средством лечения язвенного колита. Они контролируют или предотвращают воспаление в кишечнике и помогают:
- Облегчить симптомы.
- Способствует заживлению поврежденных тканей.
- Привести болезнь в ремиссию и не дать ей снова обостриться.
- Отложить или предотвратить необходимость операции.
Выбор лекарств
Выбор лекарства обычно зависит от степени тяжести заболевания, пораженной части толстой кишки и возможных осложнений.
- Лечение легких и умеренных заболеваний часто начинается с аминосалицилатов.Это разновидность модифицирующих болезнь противоревматических препаратов (DMARD). Они снимают воспаление в кишечнике и помогают заболеванию перейти в ремиссию. Они также могут препятствовать возобновлению активности болезни.
- Стероидные препараты могут быть добавлены, если симптомы не исчезнут. Снимают воспаление в кишечнике.
- В тяжелых случаях вам может быть назначено более сильное лечение другим БПВП или внутривенными (IV) кортикостероидами.
Если вы беременны или кормите грудью
Если вы беременны или планируете забеременеть, поговорите со своим врачом о том, какие лекарства вам могут подойти.Иногда тяжелый язвенный колит может нанести вашему ребенку больше вреда, чем лекарства, которые вы принимаете, чтобы держать его под контролем. Однако некоторые лекарства нельзя принимать во время беременности. Ваш врач может сказать вам, какие лекарства можно принимать во время беременности или кормления грудью.
Хирургия
Язвенный колит поражает только толстую кишку. Таким образом, операция по удалению всего толстого кишечника может вылечить болезнь. Некоторым людям, у которых поражена вся толстая кишка, в конечном итоге требуется операция по удалению толстой кишки.Хирургия также часто может вылечить редкие проблемы, которые болезнь вызывает за пределами толстой кишки, например, проблемы с кожей и глазами. Но это не может вылечить проблемы с печенью и некоторые проблемы с суставами.
Люди могут нуждаться в операции по поводу язвенного колита в нескольких ситуациях, например, когда другие методы лечения не помогают справиться с симптомами, когда в толстой кишке образуются дыры, или если во время колоноскопии или биопсии обнаруживается дисплазия.
Выбор операции
Удаление толстой кишки для лечения язвенного колита включает одну из следующих операций:
- При илеоанальном анастомозе хирург удаляет часть или всю толстую кишку (толстую кишку) и пораженную слизистую оболочку прямой кишки.Затем конец тонкой кишки (подвздошная кишка) соединяется с анальным каналом. Это позволяет опорожнять кишечник без стомы.
- При проктоколэктомии и илеостомии толстая и прямая кишки удаляются, оставляя нижний конец тонкой кишки (подвздошную кишку). Хирург зашивает анус и делает в коже нижней части живота небольшое отверстие, называемое стомой. Подвздошная кишка соединяется со стомой, образуя выход наружу тела.
Что думать о
Чаще всего делают илеоанальный анастомоз.Проктоколэктомия с илеостомией предпочтительна для людей, которые не могут переносить анестезию в течение длительного периода времени из-за болезни или возраста.
В большинстве случаев операцию можно запланировать на ваше усмотрение. Экстренная операция обычно не требуется, если только острый приступ не вызывает токсический мегаколон, тяжелое неконтролируемое кровотечение или разрыв кишечника. Риск проблем после операции может быть высоким, если операция проводится во время тяжелого или быстро ухудшающегося приступа или если требуется экстренная операция.
Другое лечение
Несмотря на то, что существует мало научных доказательств того, что это работает, многие люди, страдающие язвенным колитом, рассматривают нетрадиционную или дополнительную медицину в дополнение к лекарствам, отпускаемым по рецепту. Они могут обратиться к этим другим методам лечения, потому что нет другого лечения, кроме удаления толстой кишки.
Другие варианты лечения
Лечебные процедуры включают:
- Специальные диеты или пищевые добавки, например пробиотики.
- Жирные кислоты, содержащиеся в жирной рыбе, такой как лосось и тунец.
- Витаминные добавки, такие как витамины D и B12.
- Травы, такие как алоэ и женьшень.
- Массаж.
- Стимуляция стоп, рук и ушей с целью воздействия на части тела (рефлексология).
- Мануальная терапия.
Пробиотики и жирные кислоты — наиболее многообещающие дополнительные методы лечения язвенного колита, которые изучаются.Но об их стоимости все еще мало что известно. Как и при любом лечении, поговорите со своим врачом, прежде чем использовать любое из этих методов лечения.
Никотиновый пластырь
Несколько исследований показали, что никотиновый пластырь может помочь в лечении активного язвенного колита. Пока неизвестно, как долго действует никотиновый пластырь и может ли пластырь помочь предотвратить обострения. Если пластырь работает, он, скорее всего, принесет пользу людям, у которых симптомы начались или стали хуже после отказа от курения.
Но из-за того, что никотин вызывает привыкание и другие вредные эффекты, большинство врачей все еще предпочитают использовать традиционные лекарства для лечения язвенного колита, прежде чем пробовать никотиновый пластырь.
Список литературы
Цитаты
- Остерман М.Т., Лихтенштейн Г.Р. (2010). Язвенный колит. В M Feldman et al., Eds., Sleisenger and Fordtran’s Gastrointestinal and Liver Disease , 9-е изд., т. 2. С. 1975–2013. Филадельфия: Сондерс Эльзевьер.
- Американская гастроэнтерологическая ассоциация (2010). Заявление AGA о медицинской позиции по диагностике и лечению колоректальной неоплазии при воспалительном заболевании кишечника. Гастроэнтерология , 138 (2): 738–745. Доступно в Интернете: http://www.gastro.org/practice/medical-position-statements.
- Корнблут А., Сачар ДБ (2010). Практические рекомендации по лечению язвенного колита у взрослых: Американский колледж гастроэнтерологии, Комитет по параметрам практики. Американский журнал гастроэнтерологии , 105 (3): 501–523. Доступно в Интернете: http://www.nature.com/ajg/journal/v105/n3/full/ajg2009727a.html.
- Сингх С. и др. (2014). Воспалительное заболевание кишечника связано с повышенным риском меланомы: систематический обзор и метаанализ. Клиническая гастроэнтерология и гепатология , 12 (2): 210–218. DOI: 10.1016 / j.cgh.2013.04.033. По состоянию на 25 марта 2015 г.
Кредиты
Текущий по состоянию на: 15 апреля 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
E.Грегори Томпсон, врач-терапевт
Адам Хусни, врач-семейная медицина
Питер Дж. Кахрилас, врач-гастроэнтерология
Язвенный колит | Клиника Орегона
Как лечить язвенный колит?
Лечение язвенного колита зависит от тяжести заболевания. Каждый человек по-разному переживает язвенный колит, поэтому лечение подбирается индивидуально.
Медикаментозная терапия
Есть много лекарств, эффективных для лечения язвенного колита.Цель лечения — вызвать и поддерживать ремиссию, а также улучшить качество жизни пациента. Некоторые препараты эффективны для достижения ремиссии, а другие — для поддержания ремиссии. Некоторые препараты могут действовать одновременно. Большинство лекарств нужно принимать каждый день, другие — реже. Медикаментозная терапия не может вылечить язвенный колит. Ниже перечислены несколько распространенных типов лекарств.
Аминосалицилаты, препараты, содержащие 5-аминосалициловую кислоту (5-АСК), помогают контролировать воспаление. Эти препараты часто принимают несколько раз в день.Сульфасалазин представляет собой комбинацию сульфапиридина и 5-АСК. Сульфапиридиновый компонент переносит противовоспалительную 5-АСК в кишечник. Однако сульфапиридин может вызывать побочные эффекты, такие как тошнота, рвота, изжога, диарея и головная боль. Другие агенты 5-АСК, такие как олсалазин, месаламин и бальсалазид, имеют другой носитель, меньше побочных эффектов и могут использоваться людьми, которые не могут принимать сульфасалазин. 5-ASA вводятся перорально, через клизму или в виде суппозиториев, в зависимости от локализации воспаления в толстой кишке.Большинство людей с язвенным колитом легкой или средней степени тяжести сначала лечатся этой группой препаратов. Этот класс препаратов применяется также при рецидивах.
Кортикостероиды, такие как преднизон, метилпреднизон и гидрокортизон, также уменьшают воспаление. Их могут использовать люди, страдающие язвенным колитом средней и тяжелой степени тяжести или не отвечающие на препараты 5-АСК. Кортикостероиды, также известные как стероиды, можно вводить перорально, внутривенно, через клизму или в виде суппозиториев, в зависимости от локализации воспаления.Эти препараты могут вызывать такие побочные эффекты, как увеличение веса, угри, растительность на лице, гипертония, диабет, перепады настроения, потеря костной массы, катаракта и повышенный риск заражения. По этой причине они не рекомендуются для длительного использования, хотя они считаются очень эффективными при краткосрочном применении.
Иммуномодуляторы, такие как азатиоприн и 6-меркаптопурин (6-МП), уменьшают воспаление, воздействуя на иммунную систему. Эти препараты используются для пациентов, которые не ответили на 5-ASA или кортикостероиды или которые зависят от кортикостероидов.Иммуномодуляторы вводятся перорально, однако они действуют медленно, и до полного эффекта может пройти до 6 месяцев.
Пациенты, принимающие эти препараты, находятся под наблюдением на предмет осложнений, включая панкреатит, гепатит, снижение количества лейкоцитов и повышенный риск инфицирования. Циклоспорин А можно использовать с 6-МП или азатиоприном для лечения активного, тяжелого язвенного колита у госпитализированных людей, которые не реагируют на внутривенные кортикостероиды.
Биологические методы лечения: Некоторым пациентам могут потребоваться лекарства, нацеленные на определенные белки иммунной системы организма, чтобы помочь контролировать каскад воспаления.Фактор некроза опухоли (TNF) может заставить вашу иммунную систему атаковать здоровые ткани вашего тела и вызывать воспаление и повреждение. Лекарства против TNF распознают, присоединяются и блокируют действие TNF. Эти агенты используются для лечения язвенного колита средней и тяжелой степени, не поддающегося стандартной терапии (аминосалицилаты, кортикостероиды или иммунодепрессанты). Инфликсимаб — это лекарство против TNF, одобренное для лечения язвенного колита, которое регулярно вводят в виде инфузий в кабинете вашего врача или в больнице.
Наркотики, такие как производные морфина, обычно не рекомендуются во время лечения язвенного колита.
У некоторых людей бывают ремиссии — периоды исчезновения симптомов, которые длятся месяцы или даже годы. Однако симптомы у большинства пациентов со временем возвращаются.
Госпитализация
Иногда симптомы настолько серьезны, что человека необходимо госпитализировать. Например, у человека может быть сильное кровотечение или тяжелая диарея, вызывающая обезвоживание, или наложенная инфекция толстой кишки.В таких случаях врач попытается остановить диарею и потерю крови, жидкости и электролитов, а также диагностировать и лечить любую инфекцию. Пациенту может потребоваться специальная диета, кормление через вену, лекарства, а иногда и хирургическое вмешательство.
Хирургический
Примерно от 25 до 40 процентов пациентов с язвенным колитом в конечном итоге необходимо удалить толстую кишку из-за массивного кровотечения, тяжелого заболевания, разрыва толстой кишки или риска рака. Иногда врач порекомендует удалить толстую кишку, если лечение не даст результатов или если побочные эффекты кортикостероидов или других лекарств угрожают здоровью пациента.
Операция по удалению толстой и прямой кишки, известная как проктоколэктомия, обычно выполняется в два этапа, разделенных на 3-4 месяца, и может включать:
Колэктомия с илеостомией, при которой хирург удаляет толстую кишку и создает небольшое отверстие в брюшной полости, называемое стомой, и прикрепляет к нему конец тонкой кишки, называемый подвздошной кишкой. Отходы проходят через тонкий кишечник и выходят из организма через стому. Устьица размером с четверть и обычно расположена в правой нижней части живота рядом с линией пояса.Пакет (внешний пакет) надевается на отверстие для сбора отходов, и пациент опорожняет пакет по мере необходимости.
Илеоанальный анастомоз, или операция вытягивания, которая позволяет пациенту иметь нормальную дефекацию (без ношения мешочка), поскольку сохраняет часть заднего прохода. Во время этой операции хирург удаляет илеостому, а затем прикрепляет подвздошную кишку к внутренней части прямой кишки и ануса, создавая мешочек внутри тела. Отходы хранятся в сумке и проходят через задний проход обычным образом.Опорожнение кишечника может быть более частым и водянистым, чем до процедуры. Воспаление сумки (поучит) — возможное осложнение. Если ректальная манжета (остаток очень дистального отдела толстой кишки) остается на месте, это все равно потребует скрининга на рак толстой кишки.
Не всякая операция подходит каждому. Выбор операции зависит от тяжести заболевания, потребностей, ожиданий и образа жизни пациента. Люди, столкнувшиеся с этим решением, должны получить как можно больше информации, поговорив со своими врачами, медсестрами, которые работают с пациентами, перенесшими операции на толстой кишке (энтеростомальные терапевты), и с другими пациентами, перенесшими операции на толстой кишке.Организации по защите интересов пациентов могут направлять людей в группы поддержки и другие информационные ресурсы.
Язвенный колит | Сидарс-Синай
Не то, что вы ищете?Что такое язвенный колит?
Язвенный колит является частью группа заболеваний называется воспалительным заболеванием кишечника (ВЗК).
Это когда подкладка вашего большого кишечник (толстая или толстая кишка) и прямая кишка становятся красными и опухшими (воспаленными).В большинстве случаев воспаление начинается в прямой кишке и нижнем отделе кишечника и распространяется до вся толстая кишка.
Язвенный колит не обычно поражает тонкий кишечник. Но это может повлиять на нижнюю часть вашего маленького Кишечник называется подвздошной кишкой.
Воспаление вызывает понос, частое опустошение толстой кишки. Поскольку клетки на слизистой оболочке толстой кишки умирают и отошли, образуются открытые язвочки (язвы).Эти язвы могут вызывать гной, слизь и кровотечение.
В большинстве случаев язвенный колит начинается в возрасте от 15 до 30 лет. Иногда им заболевают дети и люди старшего возраста. Это поражает как мужчин, так и женщин и, по-видимому, передается в некоторых семьях (по наследству).
Язвенный колит — хронический (хроническое заболевание. Могут быть случаи, когда ваши симптомы проходят, и вы находитесь в ремиссия на месяцы и даже годы. Но симптомы вернутся.
Если поражена только прямая кишка, ваш риск рака толстой кишки не выше, чем обычно. Ваш риск выше обычного, если заболевание поражает часть толстой кишки, и сильнее всего поражает всю толстую кишку.
В редких случаях при серьезных проблемах бывает, язвенный колит может привести к летальному исходу.
Что вызывает язвенный колит?
Эксперты не знают, в чем причина язвенный колит.
Возможно, вирус или бактерии влияют на систему борьбы с инфекциями организма (иммунную систему). Иммунная система может вызывают ненормальное покраснение и отек (воспаление) в стенке кишечника, которая не Уходите.
Многие люди с язвенным колитом имеют ненормальную иммунную систему. Но эксперты не знают, вызывают ли проблемы с иммунитетом болезнь. Они также не знают, может ли язвенный колит вызвать проблемы с иммунитетом.
Стресс или чувствительность к некоторые продукты не вызывают язвенного колита.
Прямо сейчас нет лекарства, кроме для операции по удалению толстой кишки.
Кто подвержен риску язвенного колита?
Некоторые вещи могут сделать вас выше риск язвенного колита. К ним относятся ваши:
- Возраст. Заболевание чаще всего начинается в возрасте 15 лет. и 30 лет.
- Семья история. Наличие члена семьи или близкого кровного родственника с язвенный колит повышает риск заболевания.
- Race and этническая принадлежность. Чаще бывает у белых и у евреев. спуск.
Каковы симптомы язвенного колита?
Симптомы у каждого человека могут отличаться. К наиболее частым симптомам относятся:
- Боль в животе
- Кровавый понос
- Сильная усталость (утомляемость)
- Похудание
- Потеря аппетита
- Ректальное кровотечение
- Потеря биологических жидкостей и питательных веществ
- Потеря крови (анемия), вызванная сильное кровотечение
В некоторых случаях симптомы могут также включают:
- Язвы на коже
- Боль в суставах
- Покраснение и припухлость (воспаление) глаза
- Заболевания печени
- Слабые и ломкие кости (остеопороз)
- Сыпь
- Камни в почках
Симптомы язвенного колита могут выглядеть другие проблемы со здоровьем.Всегда обращайтесь к своему врачу, чтобы убедиться.
Как диагностируется язвенный колит?
Ваш лечащий врач даст вам физический осмотр. Вам сделают несколько анализов крови. Анализы крови проверят количество ваших эритроцитов и лейкоцитов. Если количество красных кровяных телец низкий, это признак анемии. Если у вас высокое количество лейкоцитов, это признак покраснение и припухлость (воспаление).
Другие тесты на язвенный колит включают:
- Табурет образец теста. Этот тест проверяет наличие аномальных бактерий в пищеварительном тракте, которые могут вызвать диарею и другие проблемы. Для этого берется небольшой образец стула и отправляется в лабораторию. Через 2 или 3 дня тест покажет, есть ли какие-либо патологические бактерии, кровотечение или инфекция.
- Верхний эндоскопия. Это также называется эзофагогастродуоденоскопией (ЭГДС). Этот тест смотрит на внутри или внутри пищевода (пищевода), желудка и верхней части тонкий кишечник (двенадцатиперстная кишка). В этом тесте используется тонкая трубка с подсветкой, называемая эндоскопом. Трубка имеет камеру на 1 конце. Трубка вводится в рот и в горло. Затем это попадает в пищевод, желудок и двенадцатиперстную кишку.Ваш лечащий врач может увидеть внутри этих органов. Он или она также может взять небольшой образец ткани (биопсия), если нужный.
- Колоноскопия. Этот тест исследует толстую кишку по всей длине. Это может помочь проверить для любых аномальных новообразований, красных или опухших тканей, язв (язв) или кровотечений. В прямую кишку вставляется длинная гибкая трубка с подсветкой, называемая колоноскопом. толстая кишка.Эта трубка позволяет вашему лечащему врачу увидеть слизистую оболочку толстой кишки и извлечь образец ткани (биопсия) для проверки. Он или она также может лечить некоторые проблемы, которые могут быть обнаружены.
- Биопсия. Ваш лечащий врач возьмет образец ткани или клеток из подкладки. вашей толстой кишки. Это будет проверено под микроскопом.
- Нижний GI (желудочно-кишечный) ряд. Это также называется бариевой клизмой. Это рентген вашей прямой кишки, толстая кишка и нижняя часть тонкой кишки (подвздошная кишка). Вы будете учитывая металлическую жидкость, называемую барием. Барий покрывает органы, чтобы их можно было увидеть на рентген. Барий помещается в трубку и вводится в прямую кишку в виде клизмы. An Рентген живота покажет, есть ли у вас суженные участки (стриктуры), закупорки, или другие проблемы.
- Кровь тесты. Ни один анализ крови не может диагностировать или исключить язвенный колит. Но некоторые анализы крови могут помочь контролировать болезнь.
Как лечится язвенный колит?
Ваш лечащий врач будет составить для вас план обслуживания на основе:
- Ваш возраст, общее состояние здоровья и прошлое здоровье
- Насколько серьезно ваше дело
- Насколько хорошо вы принимаете определенные лекарства, лечение или терапия
- Если ожидается, что ваше состояние изменится хуже
- Ваши предполагаемые семейные планы, такие как забеременеть
- Что вы хотите сделать
Специальной диеты для язвенный колит.Но вы можете справиться с легкими симптомами, не употребляя в пищу продукты, которые кажется, расстраивает ваш кишечник.
Лечение может включать:
- Лекарства. Могут помочь лекарства, уменьшающие покраснение и отек (воспаление) толстой кишки. чтобы облегчить спазмы в животе. В более серьезных случаях могут потребоваться стероиды, лекарства, которые борются бактерии (антибиотики) или лекарства, влияющие на вашу систему борьбы с инфекциями (иммунная система).Стероиды — не лучший выбор для длительного лечения. Ваш поставщик медицинских услуг поговорит с вами о лекарствах для длительного контроля. Этот может включать таблетки, инъекции или и то, и другое. Кроме того, поместив лекарство в прямая кишка (пена, клизма или суппозиторий) может быть очень полезна для контроля над вашим симптомы.
- Время в больница. Это может потребоваться при серьезных симптомах.Целью будет дать вам питательные вещества, которые вам нужны, остановят диарею и восполнят потерю крови, жидкости и электролитов (минералы). Вам может потребоваться специальная диета, внутривенное (внутривенное) кормление, лекарства или иногда операция.
- Хирургия. Большинству людей операция не требуется. Но некоторым людям действительно нужна операция, чтобы удалить двоеточие. Это может произойти, если у вас сильное кровотечение, вы очень слабы после болезни долгое время, у вас есть дыра (перфорация) в толстой кишке или вы рискуете заболеть раком.Вам также может потребоваться операция, если другое лечение не поможет или если побочные эффекты стероидов и другие лекарства становятся вредными.
Есть несколько видов хирургии, в том числе:
- Проктоколэктомия с илеостомией. Это наиболее распространенная операция. Это делается, когда другие методы лечения не помогают. Вся толстая и прямая кишки удаляются. Небольшое отверстие (стома) делается в стенка живота.Нижняя часть тонкой кишки (подвздошная кишка) прикреплена к новое открытие. Ваш стул выйдет из этого отверстия. Он будет собираться в дренажный мешок, который будет прикреплен к вам.
- Илеоанал анастомоз. Вся толстая кишка и пораженная слизистая оболочка прямой кишки удалены. Внешний мышцы прямой кишки остаются на месте. Нижняя часть тонкой кишки ( подвздошная кишка) прикрепляется к отверстию вашего ануса.Из подвздошной кишки делают мешочек. В сумка вмещает табурет. Благодаря этому стул будет проходить через задний проход обычным образом. Ты будет по-прежнему иметь нормальный стул. Но может случиться дефекация чаще. Они также могут быть более водянистыми, чем обычно.
Если ваша толстая кишка остается внутри, вам время от времени потребуется колоноскопия ко времени. Это связано с повышенным риском рака толстой кишки.
Какие возможные осложнения язвенного колита?
Язвенный колит — хронический условие.Со временем это может привести к проблемам, в том числе:
- Потеря аппетита, приводящая к весу потеря
- Недостаток энергии (утомляемость)
- Сильное кровотечение (кровоизлияние)
- Отверстие или разрыв (перфорация) в толстая кишка
- Инфекция толстой кишки
- Сильная потеря жидкости (обезвоживание)
- Боль в суставах
- Проблемы с глазами
- Камни в почках
- Слабые, ломкие кости (остеопороз)
- Рак толстой кишки, если язвенный колит поражает большую часть или всю толстую кишку в течение длительного периода времени
В редких случаях при серьезных проблемах возникают, язвенный колит может привести к летальному исходу.
Что я могу сделать, чтобы предотвратить язвенный колит?
Эксперты не знают, что вызывает язвенный колит. Они тоже не знать, как предотвратить болезнь.
Но правильное питание может сыграть важную роль в управлении болезнь. Изменения в диете могут помочь уменьшить симптомы. Некоторые диетические изменения, которые могут рекомендуется включать:
- Не употреблять газированные напитки
- Не употреблять в пищу продукты с высоким содержанием клетчатки, такие как попкорн, кожура овощей, и орехи, пока есть симптомы
- Выпивать больше жидкости
- Есть более часто, небольшими порциями
- Ведение дневника питания, в котором указываются продукты, вызывающие симптомы
Пищевые добавки и витамины могут быть рекомендованы, если питательные вещества не впитывается.Если вы используете дополнительные или альтернативные методы лечения, включая диетическое добавки и пробиотики, важно сообщить об этом своему врачу. Этот важен для обеспечения безопасного ухода.
Язвенный колит требует длительного лечения. Это может вызвать большие физический, финансовый и эмоциональный стресс как для человека, так и для его или ее семьи. Если вы или члены вашей семьи не можете справиться с этим заболеванием, спросите своего провайдер ресурсов.Ресурсы могут включать консультантов по психическому здоровью или местные и онлайн-группы поддержки.
Когда мне следует позвонить своему врачу?
Позвоните своему поставщику медицинских услуг прямо прочь если:
- Ваши симптомы возвращаются после того, как они ушли
- Ваши симптомы ухудшаются
- У вас появились новые симптомы
Основные сведения о язвенном колите
- Язвенный колит — это когда слизистая оболочка толстой и прямой кишки становятся красными и опухшими (воспаленными).
- Входит в группу болезней. называется воспалительным заболеванием кишечника (ВЗК).
- Он одинаково влияет на мужчин и женщин. кажется, что в некоторых семьях встречается (по наследству).
- Это длительное заболевание.
- Эксперты не знают, что его вызывает или как это предотвратить.
- Это может вызвать эмоциональный, физический и финансовый стресс у обоих ты и твоя семья
- Хотя лекарства не могут вылечить это, они может контролировать симптомы в большинстве случаев.
- Для облегчения симптомов могут быть рекомендованы изменения в образе жизни.
Следующие шаги
Советы, которые помогут получить максимальную отдачу от визит к вашему лечащему врачу:
- Знайте причину вашего визита и что вы хотите.
- Перед визитом запишите вопросы, на которые вы хотите получить ответы.
- Возьмите с собой кого-нибудь, чтобы помочь вам спросить вопросы и запомните, что вам говорит ваш провайдер.
- При посещении запишите имя новый диагноз и любые новые лекарства, методы лечения или тесты. Также запишите любые новые инструкции, которые дает вам ваш провайдер.
- Узнайте, почему новое лекарство или лечение прописан, и как он вам поможет. Также знайте, каковы побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему тест или процедура рекомендуются и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство или пройти тест или процедуру.
 Ее симптомами служат отрыжка воздухом, изжога, анемия и вздутие живота (также читайте статью Изжога при беременности>>>).
Ее симптомами служат отрыжка воздухом, изжога, анемия и вздутие живота (также читайте статью Изжога при беременности>>>).
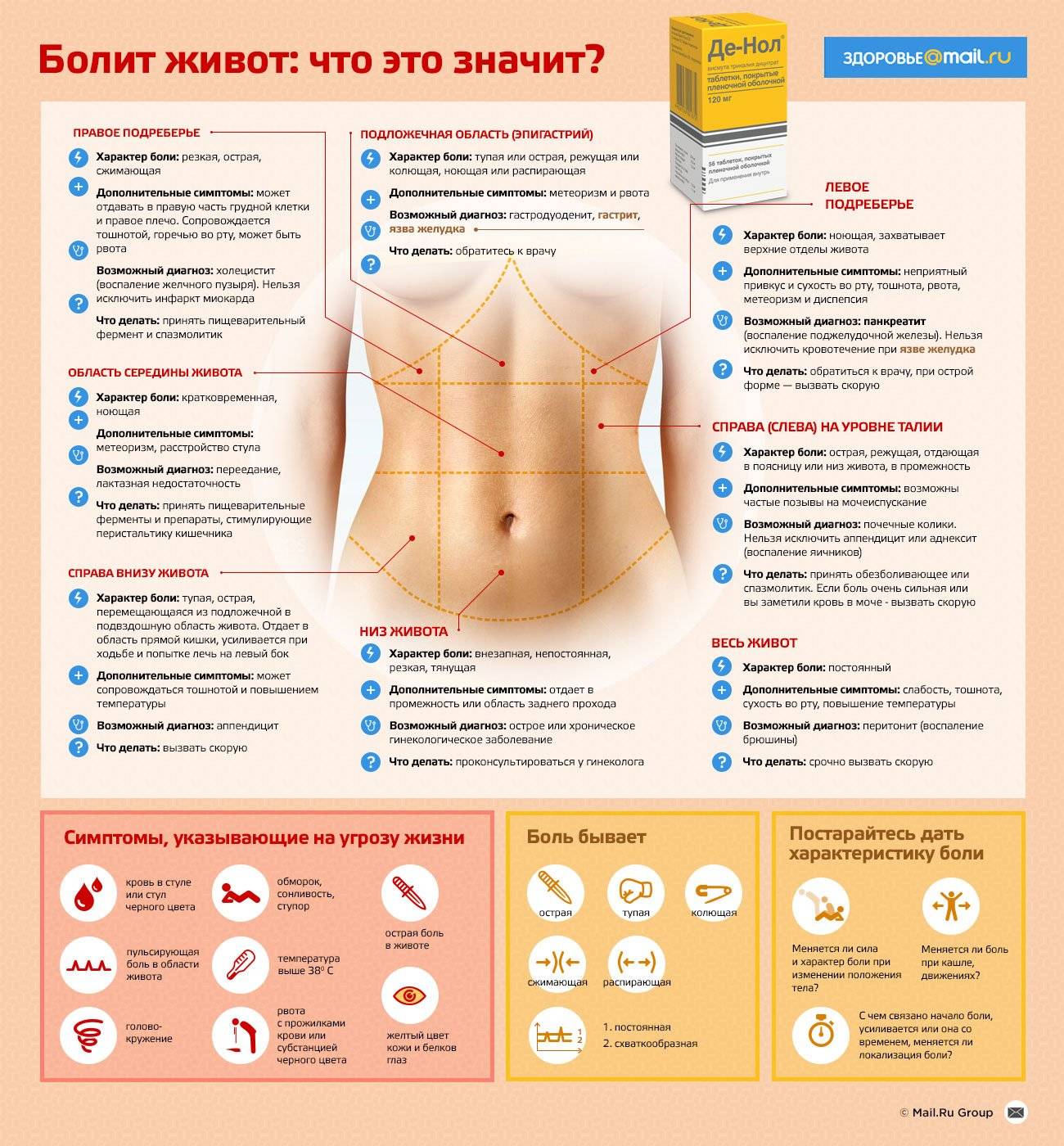
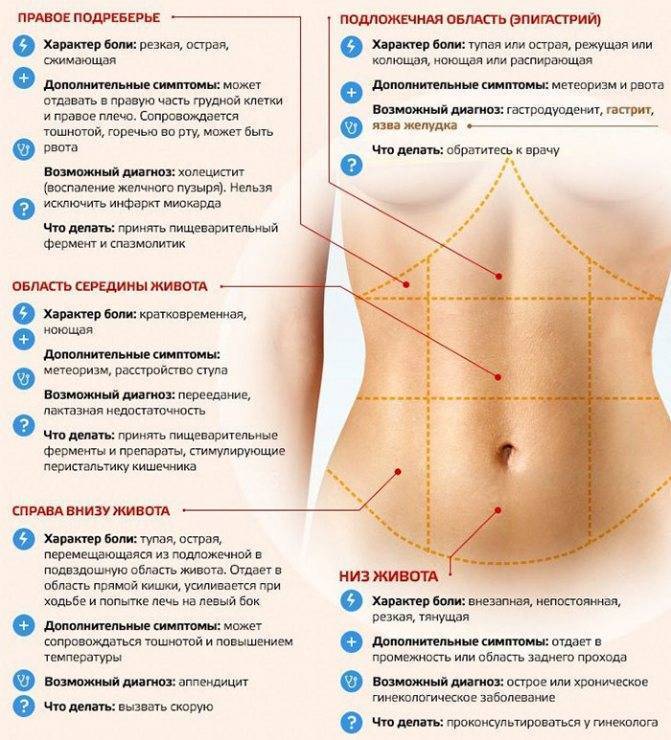
 В тех случаях, когда болит именно в верхней части живота и правее, то, вероятнее всего, произошла определенная травма или даже началось (или проявилось) заболевание именно тех органов, которые здесь расположены. Так это вполне может быть острое воспаление печени (или гепатит), а так же проблемы с желчным пузырем либо даже проблемы с поджелудочной железой.
В тех случаях, когда болит именно в верхней части живота и правее, то, вероятнее всего, произошла определенная травма или даже началось (или проявилось) заболевание именно тех органов, которые здесь расположены. Так это вполне может быть острое воспаление печени (или гепатит), а так же проблемы с желчным пузырем либо даже проблемы с поджелудочной железой.
 И достаточно часто — это бывает дискинезия желчного пузыря и всех его желчевыводящих протоков. Как правило, такой диагноз способствует развитию резкого воспалительного процесса, и даже камнеобразованию. И в то же самое время дискинезия сама по себе может быть признаком и даже одним из проявлений наступившей желчнокаменной болезни, а так же хронического холецистита, и прочих аномалий развития желчных путей.
И достаточно часто — это бывает дискинезия желчного пузыря и всех его желчевыводящих протоков. Как правило, такой диагноз способствует развитию резкого воспалительного процесса, и даже камнеобразованию. И в то же самое время дискинезия сама по себе может быть признаком и даже одним из проявлений наступившей желчнокаменной болезни, а так же хронического холецистита, и прочих аномалий развития желчных путей.