RHINOMER назальный аспиратор для детей, 1 шт.
Медицинские товарыДетский назальный аспиратор Rhinomer — эффективный способ предотвратить заложенность носа, когда ребенок слишком мал, чтобы сморкаться самостоятельно.
Когда ребенок простыл, его носик может быть заложен и процесс дыхания, приема пищи и сна может быть затруднен. Детский аспиратор Rhinomer для удаления секреции из носа освобождает нос Вашего ребенка, мягко вывода беспокоящие выделения из носа, и, помогая Вашему ребенку нормально дышать, есть, спать и снова почувствовать себя лучше. В упаковке: 1 аспиратор для носа и 3 сменные насадки. Выведение выделений из носа помогает избежать дополнительных осложнений, например, инфекции ушей (отит), инфекции синуса (синусит) или кашля. Перед использованием аспиратора Rhinomer для удаления секреции из носа, тщательно изучите инструкцию по применению. Если у Вас возникают вопросы, обратитесь к врачу или фармацевту.
Как использовать Rhinomer?
1. Закрепите сменную насадку на центральной части устройства.
2. Возьмите мундштук в свой (родителя, лица, осуществляющего уход) рот, и введите конец насадки в ноздрю Вашего ребенка.
3. Через мундштук мягко, медленно и равномерно осуществляйте отсасывание.
4. Если насадка полная после двух раз отсасывания, удалите выделения с насадки при помощи салфетки, продувая через мундштук или замените насадку.
5. Повторите процедуру для второй ноздри.
6. Снимите и выбросьте использованную насадку.
Из соображений гигиены, с целью избежать инфицирования, насадки предусмотрены для одноразового использования. После использования насадку необходимо выбросить. Если у Вас возникают дополнительные вопросы по использованию данного устройства, обратитесь к врачу или фармацевту.
Iepakojumā: 1 deguna aspirators un 3 vienreizējas lietošanas nomaināmie uzgaļi. Sastāvdaļas: Aspirators: silikona caurule, zema blīvuma polietilēna sveķi, polipropilēns. Nomaināmie uzgaļi: polipropilēns un melamīna putas.
Аквалор® беби (аспиратор)
Описание принципов работыАспиратор назальный «Аквалор® беби» — медицинское изделие, позволяющее механическим способом очищать полость носа ребенка от слизистых выделений.
Принцип работы аспиратора назального «Аквалор® беби» основывается на движущей силе потока воздуха, создаваемого при ротовой аспирации. Данный принцип функционирования позволяет контролировать мощность аспирации, что снижает риск возможных негативных явлений, вызываемых у ребенка при нерегулируемой аспирации.
Ротовая аспирация обеспечивает более высокую эффективность аспирации, чем использование электрических аспираторов или резиновых груш.
Безопасность применения
Все используемые в аспираторе назальном «Аквалор® беби» материалы характеризуются хорошей переносимостью и способностью сохранять форму.
Носовая насадка аспиратора разработана в соответствии с анатомическими особенностями полости носа у детей младшего возраста. Форма носовой насадки, ее гибкость и устойчивость к деформации, обеспечивают комфортное для ребенка применение и предотвращают повреждение слизистой оболочки полости носа в процессе использования.
Данные меры обеспечивают безопасное применение аспиратора назального «Аквалор® беби».
Наружный диаметр носовой насадки, помещаемый в нос ребенка 6,0 мм ± 0,5 мм.
Внутренний диаметр носовой насадки, помещаемый в нос ребенка 4,0 ± 0,3 мм.
Класс потенциального риска применения: данное медицинское изделие относится к классу «I» согласно классификации приложения IX директивы 93/42/CEE (правило № 1).
Упаковка
Аспиратор назальный «Аквалор® беби» поставляется в собранном виде, в комплекте с тремя сменными фильтрами, в пластиковом футляре для хранения с инструкцией по применению медицинского изделия.![]()
Принадлежности к аспиратору назальному «Аквалор® беби» — фильтры сменные 10 шт. и насадка носовая 1 шт. поставляются в запаянном пластиковом пакете, упакованном в картонную коробку.
Комплектация медицинского изделия
I. Аспиратор назальный «Аквалор® беби» в составе:
- Аспиратор — 1 шт.
- Фильтр сменный — 3 шт.
- Инструкция по применению — 1 шт.
- Футляр для хранения — 1 шт.
II. Принадлежности к аспиратору назальному «Аквалор® беби»:
- Фильтры сменные 10 шт. и насадка носовая 1 шт. в упаковке (реализуются отдельно от аспиратора назального «Аквалор® беби»).
Назальный аспиратор поможет при насморке! / bwell-swiss.ru
Назальный аспиратор поможет победить насморк!
Наверняка ещё задолго до рождения малыша родители задумываются о необходимых вещах для своего будущего крошки и готовят список покупок. Разглядывая милые распашонки, выбирая кроватку, коляску и набор пустышек с бутылочкой для питания, важно не забыть позаботиться о детской аптечке. И, пожалуй, одним из важнейших гаджетов по уходу за младенцем является назальный аспиратор — прибор, который поможет очистить носик от слизи.
Разглядывая милые распашонки, выбирая кроватку, коляску и набор пустышек с бутылочкой для питания, важно не забыть позаботиться о детской аптечке. И, пожалуй, одним из важнейших гаджетов по уходу за младенцем является назальный аспиратор — прибор, который поможет очистить носик от слизи.
Дело в том, что примерно до 3-х лет дети не умеют самостоятельно сморкаться, поэтому маленький носик требует ежедневного ухода. И если в обычной ситуации достаточно ватного жгутика, то при насморке не обойтись без аспиратора.
Заложенность носа доставляет немало неудобств не только малышу, но и родителям. Ведь если заложило нос, ребёнок не сможет нормально дышать, спать и есть, это сделает его беспокойным, раздражительным и капризным. Кроме того, это опасно, так как из-за обилия слизи могут возникнуть серьёзные нарушения дыхания, а если слизь перетечёт в среднее ухо, может развиться отит.
И кстати, причиной насморка может быть не только простуда, которой малыши и так очень подвержены, но и аллергия (например, на шерсть животных, цветущие растения) или слишком сухой воздух в детской.
Назальный аспиратор поможет удалить скопившуюся слизь и облегчить дыхание, предупредит развитие осложнений. Использовать прибор можно с рождения ребёнка и до тех пор, пока он не научиться сморкаться самостоятельно.
Сегодня можно найти аспираторы разных видов:
• Ручной (спринцовка)
Самый простой вид аспиратора. Представляет собой мягкую резиновую «грушу» с наконечником. Такие аспираторы самые бюджетные, однако, они часто травмируют слизистые малыша, если наконечник твёрдый. Нажимать нужно по несколько раз, чтобы достичь результата, но спринцовки непрозрачные и сложно отследить, сколько слизи удалось откачать и вытягивается ли она вообще.
• Механический
Это гибкая трубка с наконечником с одной стороны и своеобразным мундштуком с другой. Насадка вставляется в нос ребёнка, а родитель при помощи рта и всасывающих действий оттягивает слизь через мундштук. Недостатком является то, что человек, проводящий процедуру, может сам заразиться и болезнь пойдёт по кругу.
• Вакуумный
Принцип его действия — работа от пылесоса. Один конец насадки вставляется в пылесос, а вторую подносят к носу ребёнка. Такие приборы довольно габаритные, их нельзя взять с собой, не всегда и не везде есть возможность подключиться к пылесосу. Кроме того, они довольно сильно шумят, что может напугать ребёнка. По этой же причине невозможно будет воспользоваться прибором ночью.
• Автоматический (электронный)
Самая современная модель назального аспиратора на сегодняшний день. Достаточно вставить кончик аспиратора в нос и нажать на кнопку, остальное прибор сделает самостоятельно. Такие аспираторы достаточно мощные, чтобы удалить глубокие выделения, но при этом электронный аспиратор действует очень бережно. и не способен навредить маленькому носику. Устройство гигиенично, компактно и не шумит. Все это делает такой прибор незаменимым для мамы, и позволит быстро справиться с насморком у малыша.
Одна из самых популярных автоматических моделей — назальный аспиратор швейцарского бренда B.Well WC-150.
Прибор давно представлен на рынке и уже успел завоевать признание покупателей. WC-150 обладает встроенным компрессорным мотором, который создаёт оптимальное отрицательное давление для эффективного и бережного очищения носа. Правильный уровень отрицательного давления не может повредить нежные сосуды и слизистую малыша, при этом он достаточен для эффективной процедуры. В комплекте идут 2 мягкие силиконовые насадки, которые не царапают маленький носик.
Прибором очень легко пользоваться: достаточно лишь вставить насадку в нос и нажать одну кнопку. Прозрачный резервуар позволяет видеть результат и контролировать процесс. После процедуры аспиратор легко разобрать и промыть. В памяти гаджета сохранено 12 детских мелодий, которые помогут отвлечь ребёнка во время процедуры. Работает аспиратор от батареек, что удобно, так как Вы сможете воспользоваться устройством в любой ситуации.
Как правильно использовать автоматический аспиратор?
Соберите прибор согласно инструкции. Посадите или приподнимите ребёнка, чтобы он находился в вертикальном положении и ноздри смотрели вниз. Аккуратно введите наконечник в ноздрю, следите, чтобы насадка прилегала плотно. Старайтесь располагать аспиратор перпендикулярно носику. Для большей эффективности наконечник можно немного поворачивать.
Кстати! Если в носу образовались корочки, предварительно стоит закапать физраствор или морскую воду для размягчения. Через минуту можно осторожно начать оттягивать густую слизь. Если же слизь изначально жидкая, то размягчающие растворы можно не применять.
Очищение носика — главная процедура при лечении насморка. При помощи автоматического аспиратора B.Well Вы сможете провести процедуру легко, быстро и комфортно. Автоматическая модель эффективнее обычной спринцовки и безопаснее, так как не приведёт к развитию инфекции у мамы. Прибор поможет облегчить состояние ребёнка и жизнь родителей, ведь результатом использования станут свободное дыхание, хорошее настроение и спокойный сон малыша.
Поделитесь статьёй с друзьями
Насморк у грудничка
Дата публикации: . Категория: Советы врача.
Насморк (острый ринит) является одним из признаков ОРВИ и может также сопровождаться повышением температуры тела, покашливанием и снижением аппетита у ребёнка. Острый ринит представляет серьёзную проблему для грудных и, особенно, новорожденных детей. При этом грудной ребёнок становится беспокойным, отказывается от грудного молока или молочной смеси, плохо спит. Основным признаком ринита является появление отделяемого из носа: вначале жидкого и прозрачного — серозного, затем более густого — слизистого, а в итоге при присоединении бактериальной инфекции — слизисто-гнойного. Возрастной особенностью маленьких детей являются более узкие носовые ходы по сравнению со взрослыми, поэтому у первых нос более быстро забивается по сравнению со вторыми. К тому же сосать грудь при заложенном носе грудничку крайне тяжело, а иногда и практически невозможно. Всё усложняется ещё и тем, что груднички не состоянии самостоятельно высморкать свой носик. Родители в такой ситуации могут им помочь как применением народных средств, так и признанными лекарственными средствами для лечения острого ринита у детей.
Всё усложняется ещё и тем, что груднички не состоянии самостоятельно высморкать свой носик. Родители в такой ситуации могут им помочь как применением народных средств, так и признанными лекарственными средствами для лечения острого ринита у детей.
Средства и методы лечения насморка у грудных детей
Механическая очистка слизистой и удаление образовавшихся корочек с помощью ватных палочек с ограничителем для младенцев. Ребёнок в любом случае не будет лежать спокойно, но, несмотря на это, крайне важно очень аккуратно проводить эту процедуру. Повреждение слизистой приведёт к инфицированию и развитию осложнений.
Увлажнение слизистой носа. Для этой цели вполне подойдёт такое народное средство, как тёплая минеральная вода. Солёная вода размягчит имеющиеся в носу корочки и облегчит их удаление механическим способом. Для нормализации состояния слизистой носа и улучшения работы её барьерной функции можно также использовать продающиеся в аптеке стерильные растворы морской воды с микроэлементами такие, как Салин и Аква Марис. Такие растворы являются идеальными средствами для гигиены полости носа младенцев: достаточно одного впрыскивания в каждую ноздрю, не обладают побочными действиями и единственным их противопоказанием является аллергия к компонентам препарата.
Такие растворы являются идеальными средствами для гигиены полости носа младенцев: достаточно одного впрыскивания в каждую ноздрю, не обладают побочными действиями и единственным их противопоказанием является аллергия к компонентам препарата.
Применение аспираторов для носа. Сегодня в аптеках и магазинах детских товаров можно найти огромный выбор детских назальных аспираторов от простых до электрических. Простой назальный аспиратор представляет собой грушу или резиновый баллон с наконечником. Существуют различные виды наконечников с твёрдыми, мягкими и широкими насадками в зависимости от возраста ребёнка. Их можно разбирать на части и мыть с мылом, но нельзя при этом кипятить. При использовании аспиратора необходимо сдавить резиновый баллон, выпустить воздух и поднести к соответствующей ноздре, предварительно зажав другую ноздрю, а затем отпустить и в итоге собрать всю слизь из носа. Применение таких вспомогательных средств крайне неоднозначно. Согласно авторитетному мнению детских ЛОР-врачей при частом и неправильном использовании аспиратора создаются все условия для заноса инфекции и развития отита. В идеале лучше использовать аспиратор при значительном нарушение носового дыхания из-за заложенности носовым секретом и при неэффективности других более консервативных методов лечения насморка, описанных в первых двух пунктах. Практически лишён данных недостатков электрический назальный аспиратор, но он отличатся крайне высокой ценой по сравнению с простыми детскими назальными аспираторами.
В идеале лучше использовать аспиратор при значительном нарушение носового дыхания из-за заложенности носовым секретом и при неэффективности других более консервативных методов лечения насморка, описанных в первых двух пунктах. Практически лишён данных недостатков электрический назальный аспиратор, но он отличатся крайне высокой ценой по сравнению с простыми детскими назальными аспираторами.
Сосудосуживающие капли для носа. Несмотря на то, что они продаются в аптеке без рецепта, их использование необходимо согласовывать с врачом. Сосудосуживающие капли в нос содержат альфа-адреномиметики (Називин, Отривин) или симпатомиметики (Назол Бэби). Эти вещества приводят к сужению сосудов, уменьшению притока крови к слизистой оболочке носа, тем самым уменьшая отек и набухание. Это приводит к улучшению проходимости носа и облегчению дыхания при насморке у маленьких детей. Согласно инструкции 0,01% раствор оксиметазолина (действующее вещество Називина) назначается врачом по 1 капле новорожденным детям 1-го месяца жизни и по 1–2 капле детям от 1 месяца до года в каждую ноздрю по 2–3 раза в сутки.![]() Возможно, использование Називина путём нанесения соответсвующего возрасту капель на вату с последующим протиранием носовых ходов. В инструкции к Назолу Бэби, содержащему 0,0125% раствор фенилэфрина, указано, что его можно закапывать по 1 капле, но не чаще каждых 6 часов. Для грудных детей выпускается также 0,05% раствор ксилометазолина в виде назальных капель (запатентованное название Отривин). Грудным детям его назначают по 1 капле в каждую ноздрю 1–2 раза в сутки. Даже после назначения врача не следует применять капли для носа более 5 дней — эффект от более длительного лечения может не только ослабляться, но вызывать обратную реакцию — усилить насморк. Следует строго соблюдать режим дозирования и использовать раствор с концентрацией действующего вещества только соответствующей возрасту ребёнка. Например, до года используется Називин 0,01% — й концентрацией действующего вещества, а для детей старше 6 лет и взрослых уже пять в раз большей концентрацией — 0,05% раствор оксиметазолина. В высоких дозах эти препараты действую на функции сердца, поэтому к отравлению сосудосуживающими каплями стоит относиться крайне серьёзно.
Возможно, использование Називина путём нанесения соответсвующего возрасту капель на вату с последующим протиранием носовых ходов. В инструкции к Назолу Бэби, содержащему 0,0125% раствор фенилэфрина, указано, что его можно закапывать по 1 капле, но не чаще каждых 6 часов. Для грудных детей выпускается также 0,05% раствор ксилометазолина в виде назальных капель (запатентованное название Отривин). Грудным детям его назначают по 1 капле в каждую ноздрю 1–2 раза в сутки. Даже после назначения врача не следует применять капли для носа более 5 дней — эффект от более длительного лечения может не только ослабляться, но вызывать обратную реакцию — усилить насморк. Следует строго соблюдать режим дозирования и использовать раствор с концентрацией действующего вещества только соответствующей возрасту ребёнка. Например, до года используется Називин 0,01% — й концентрацией действующего вещества, а для детей старше 6 лет и взрослых уже пять в раз большей концентрацией — 0,05% раствор оксиметазолина. В высоких дозах эти препараты действую на функции сердца, поэтому к отравлению сосудосуживающими каплями стоит относиться крайне серьёзно.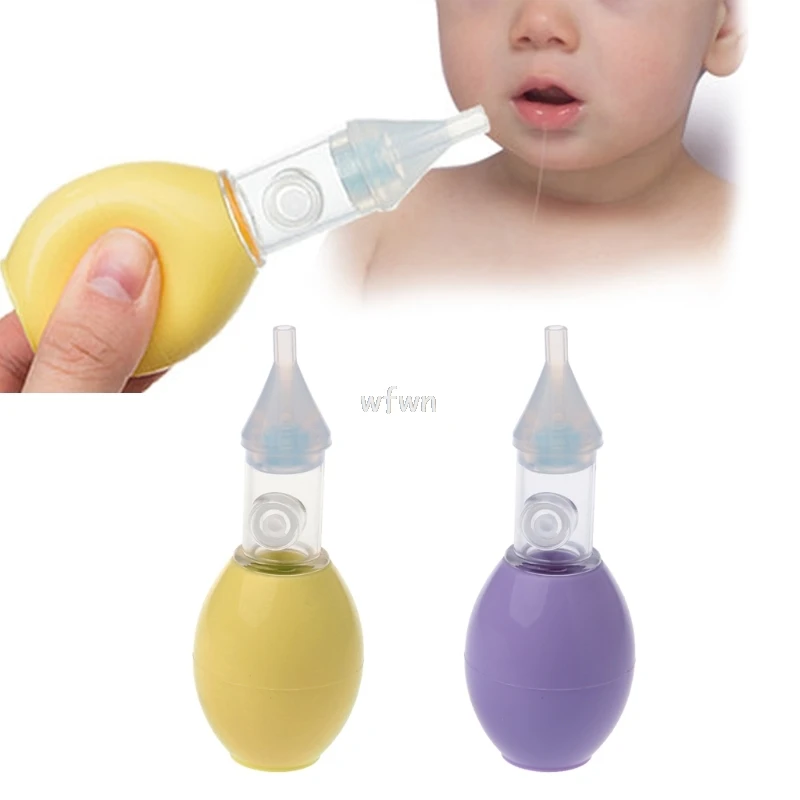 Первыми признаками отравления сосудосуживающими каплями могут быть: избыточная сонливость ребёнка, вялость, учащенное сердцебиение. Если вы случайно перепутали детские капли для носа со своими собственными, лучше всего обратиться к врачу для оценки состояния ребёнка и последующей симптоматической терапии. Таким образом, если вы все-таки не обошлись без использования капель, используйте их крайне осторожно, строго соблюдайте режим дозирования и соответствие препарата возрасту ребёнка.
Первыми признаками отравления сосудосуживающими каплями могут быть: избыточная сонливость ребёнка, вялость, учащенное сердцебиение. Если вы случайно перепутали детские капли для носа со своими собственными, лучше всего обратиться к врачу для оценки состояния ребёнка и последующей симптоматической терапии. Таким образом, если вы все-таки не обошлись без использования капель, используйте их крайне осторожно, строго соблюдайте режим дозирования и соответствие препарата возрасту ребёнка.
Каждый хороший родитель при первых признаках недомогания ребёнка всегда пытается ему помочь. Насморк доставляет излишний дискомфорт новорожденному и младенцу. Родители в состоянии помочь своему ребёнку. Выбор средств на сегодняшний день огромный. При их использовании необходимо быть крайне деликатным и аккуратным, свои действия строго согласовывать с инструкцией и рекомендациями врача, соблюдать возраст и кратность применения препаратов, а при необходимости повторно обращаться за медицинской помощью.
Респираторная поддержка новорожденных и младенцев — Педиатрия
Для проведения искусственной вентиляции легких необходимы эндотрахеальные трубки (ЭТТ) ( Интубация трахеи)
Диаметры их могут быть:
-
2,5 мм (наименьшее значение) для младенцев < 1000 г или < 28 недель беременности
-
3 мм для детей от 1000 до 2000 г или от 28 до 34 недель беременности
-
3,5 мм – для младенцев > 2000 г или > 34 недель беременности
Интубация безопаснее, если кислород инсуфлируется в дыхательные пути ребенка во время процедуры. Оротрахеальная интубация является предпочтительной.
Для глубокой постановки, трубка должна быть вставлена так, чтобы:
-
5,5-6,5-сантиметровая отметка находилась около губ младенцев, которые весят 1 кг
-
7 см – для младенцев массой 1 кг
-
8 см – для младенцев массой 2 кг
-
9 см – для младенцев массой 3 кг
Конец эндотрахеальной рубки на рентгене грудной клетки должен находиться примерно посередине между ключицами и килем, примерно совпадая с уровнем второго грудного позвонка Th3.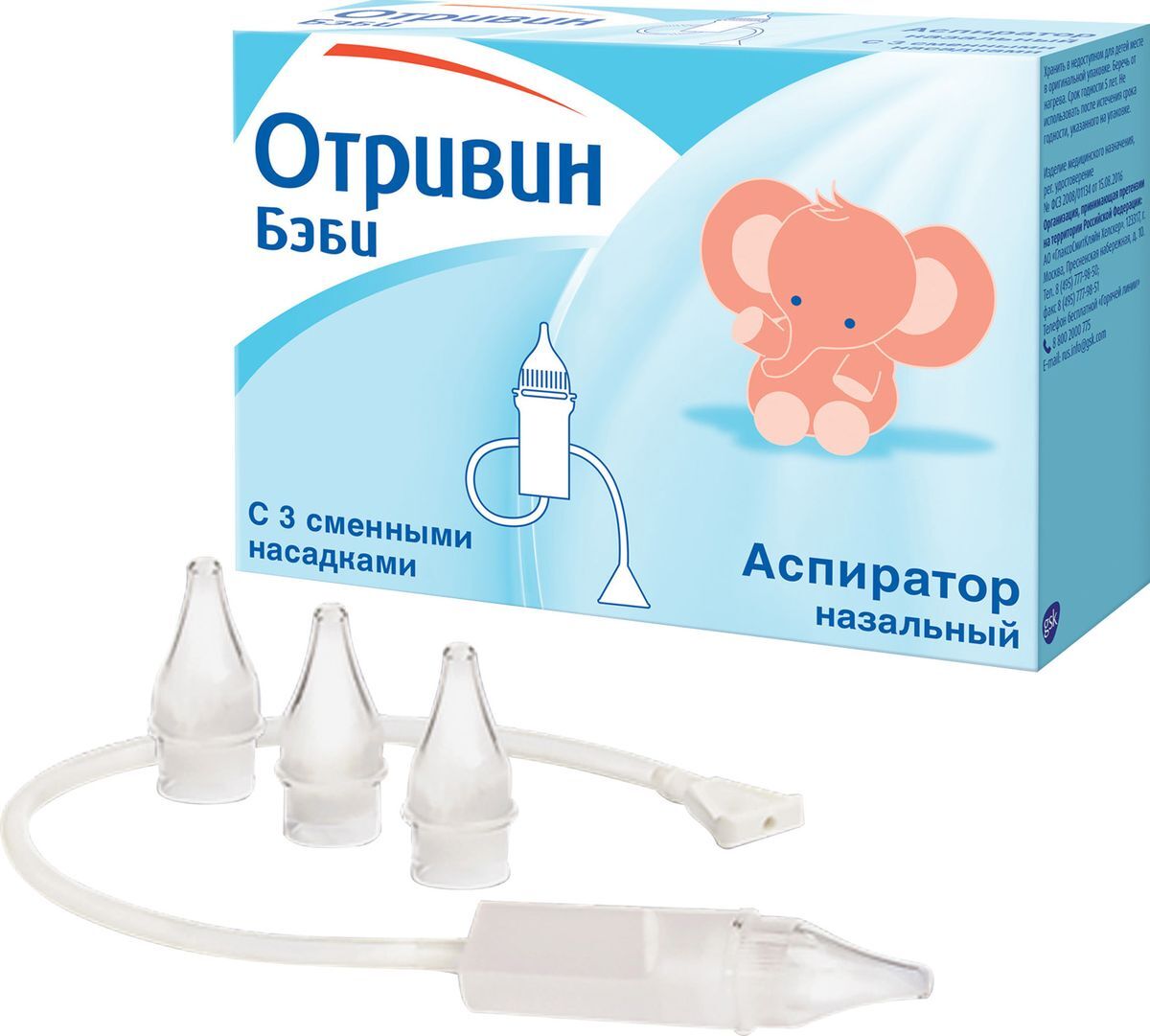 Если положение или проходимость вызывает сомнение, трубку нужно удалить, а ребенка поддерживать при помощи вентиляции мешком Амбу с маской, пока не будет установлена новая трубка. Детектор СО2 помогает определить, что трубка находится в дыхательных путях (при её размещении в пищеводе CO2 не выявляется). Резкое ухудшение состояния ребенка (внезапное ухудшение сатурации, изменение газового состава артериальной крови, артериального давления или перфузии) указывает на изменения положения трубки, проходимости трубки или оба эти фактора.
Если положение или проходимость вызывает сомнение, трубку нужно удалить, а ребенка поддерживать при помощи вентиляции мешком Амбу с маской, пока не будет установлена новая трубка. Детектор СО2 помогает определить, что трубка находится в дыхательных путях (при её размещении в пищеводе CO2 не выявляется). Резкое ухудшение состояния ребенка (внезапное ухудшение сатурации, изменение газового состава артериальной крови, артериального давления или перфузии) указывает на изменения положения трубки, проходимости трубки или оба эти фактора.
Аппараты ИВЛ можно установить на
-
Режим перемежающейся принудительной вентиляции лёгких (IMV)
-
Режим Assist-Control (АС)
-
Высокочастотная осциляторная искусственная вентиляция лёгких
При периодической принудительной вентиляции легких (ППВЛ) аппарат ИВЛ устанавливает заданное количество вдохов с фиксированным давлением или объемом в течение определенного периода времени, и пациенты могут делать спонтанные вдохи между ними, без инициации ИВЛ.
В режиме Assist-Control (АС) аппарат ИВЛ автоматически обеспечивает дыхание заданного объема или давления при каждом вдохе пациента.
Высокочастотная осцилляторная искусственная вентиляция легких (доставляющая от 400 до 900 вдохов в минуту) может использоваться для младенцев и часто предпочтительна для глубоко недоношенных детей (< 28 недель беременности) и некоторых младенцев с синдромом утечки воздуха, обширными ателектазами или отеком легких.
Оптимальный режим или тип вентиляции зависят от реакции младенца. Объемные аппараты ИВЛ используются у более крупных младенцев с различным легочным комплайенсом и сопротивлением (например, при бронхолегочной дисплазии), поскольку поставка определенного объема газа с каждым вдохом обеспечивает адекватную вентиляцию. AC-режим часто используют для лечения менее тяжелой болезни легких и для уменьшения зависимости от аппарата ИВЛ, хотя он дает небольшое увеличение давления или небольшой объем газа при каждом спонтанном дыхании.
Начальные настройки аппарата ИВЛ устанавливаются исходя из оценки тяжести респираторных нарушений. Стандартные параметры для младенца с умеренным респираторным дистрессом:
-
Время вдоха (IT) = 0,4 секунды
-
Время выдоха = 1,1 секунды (как время вдоха, так и время выдоха варьируются в зависимости от частоты и потребности; большее время вдоха улучшает оксигенацию, а большее время выдоха улучшает вентиляцию)
-
Частота ППВЛ или AC = 40 вдохов в минуту (зависит от частоты спонтанного дыхания младенца; может потребоваться большая частота, например 60 вдохов в минуту, если ребенок не делает спонтанных дыхательных усилий или меньшая, что зависит от качества дыхательных усилий ребенка; большая частота требует меньшего, чем указано выше, времени вдоха и выдоха)
-
Пиковое давление вдоха (PIP) = 15-20 см h3O для детей с очень низкой массой тела и низкой массой тела при рождении и 20-25 см h3O для поздних недоношенных и доношенных детей
-
Положительное давление в конце выдоха (ПДКВ) = 5 см h3О
Эти параметры задаются на основе степени оксигенации младенца, характера движения грудной клетки, дыхательных шумов и дыхательных усилий наряду с показателями газов артериальной или капиллярной крови.
-
PaCO2снижается за счет увеличения минутной вентиляции при увеличении дыхательного объема (увеличение пикового давления на вдохе или уменьшение положительного давления в конце выдоха) или при увеличении частоты.
-
PaO2 растет при увеличении FIО2 или среднего давления в дыхательных путях (увеличение пикового давления на вдохе и/или положительного давления в конце выдоха, либо продление времени вдоха).
Пациент-триггерная вентиляция часто используется для синхронизации положительного давления аппарата ИВЛ с началом собственного спонтанного дыхания пациента. Это может сократить время на ИВЛ и уменьшить баротравмы.
Для предотвращения баротравмы и бронхолегочной дисплазии давление или объемы, производимые аппаратом ИВЛ, должны быть как можно меньше, повышенное PaCO2 приемлемо до тех пор, пока рН остается ≥ 7,25 (допустимая гиперкапния). Аналогично, PaO2 до 40 мм рт. ст. приемлемо при нормальном артериальном давлении, если при этом нет метаболического ацидоза.
Аналогично, PaO2 до 40 мм рт. ст. приемлемо при нормальном артериальном давлении, если при этом нет метаболического ацидоза.
Добавочное лечение, применяемое с механической вентиляцией, у некоторых пациентов включает:
-
Миорелаксанты
-
Ингаляции оксида азота
Миорелаксанты (например, векурония или панкурония бромид) позволяют облегчить эндотрахеальную интубацию и способствуют фиксации младенцев, движения и спонтанное дыхание которых препятствуют оптимальной вентиляции. Эти препараты должны использоваться выборочно, исключительно в условиях отделения интенсивной терапии персоналом, имеющим опыт интубации и искусственной вентиляции легких, поскольку парализованные младенцы не смогут дышать самостоятельно, если попытки интубации не увенчаются успехом или в случае самопроизвольной экстубации младенца; кроме того, парализованным младенцам может потребоваться более активная дыхательная поддержка аппаратом ИВЛ, что может усилить баротравму. Фентанил может вызвать ригидность стенок грудной клетки или ларингоспазм, что может вызвать трудности при интубации.
Фентанил может вызвать ригидность стенок грудной клетки или ларингоспазм, что может вызвать трудности при интубации.
Отлучение от аппарата ИВЛ можно пробовать после улучшения дыхательного состояния. Младенца можно отлучить от препарата за счет снижения:
-
Давления на вдохе
-
Частота дыхания
При снижении скорости ребенок прилагает больше дыхательных усилий. Младенцы, могущие поддерживать адекватную оксигенацию и вентиляцию на низких настройках, как правило, переносят экстубацию. Последние шаги в использовании аппарата ИВЛ включают экстубацию с переходом на назальное применение (или назофарингеальное) положительного постоянного давления в дыхательных путях или NIPPV, и, наконец, использование маски или носовых канюль для обеспечения увлажненным кислородом или воздухом.
Младенцам с экстремально низким весом при рождении может быть показано добавление метилксантинов (например, эуфиллина, теофиллина, кофеина) во время отлучения от искусственной вентиляции. Метилксантины – опосредованные центральной нервной системой стимуляторы дыхания, увеличивающие вентиляционные усилия и уменьшающие апноэ и эпизоды брадикардии, которые могут помешать успешному прекращению искусственной вентиляции. Предпочтительным препаратом является кофеин, поскольку он лучше переносится, его легче давать, он безопаснее и требует меньшего наблюдения.
Метилксантины – опосредованные центральной нервной системой стимуляторы дыхания, увеличивающие вентиляционные усилия и уменьшающие апноэ и эпизоды брадикардии, которые могут помешать успешному прекращению искусственной вентиляции. Предпочтительным препаратом является кофеин, поскольку он лучше переносится, его легче давать, он безопаснее и требует меньшего наблюдения.
Кортикостероиды, ранее обычно применяемые при отлучении ребенка от ИВЛ и лечении хронических заболеваний легких, недоношенным детям больше не рекомендуются, поскольку риски (например, отставание в росте и задержка нервно-психического развития) перевешивают преимущества. Возможное исключение – применение в качестве препарата для поддерживающего лечения при почти неизлечимой болезни, в случае которой родители должны быть полностью информированы о рисках.
Осложнения механической вентиляции, чаще встречающиеся среди новорожденных, включают:
БРАУН ЭЛЕКТРОННЫЙ НАЗАЛЬНЫЙ АСПИРАТОР BNA 100
На протяжении первых трех лет жизни малыши еще не умеют
самостоятельно сморкать носик, и в этих случаях на помощь приходит
аспиратор.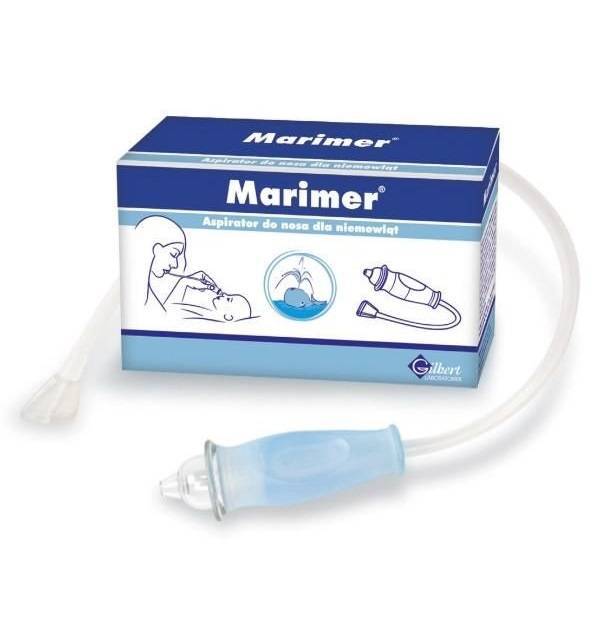
В носовых ходах крохи скапливается слизь, пыль, могут даже образоваться корочки. Не всегда это является следствием простуды. Просто в комнатах, особенно зимой, воздух очень сухой, что не очень хорошо влияет на слизистые носика ребенка.
Как следствие этого, у младенца может возникнуть ринит, по-простому насморк.
- Слизь мешает ему дышать, ребенок не может сосать грудь, спокойно спать. Это очень опасно для малютки. Он не умеет дышать ртом, а нос забит слизью. Некоторые родители пытаются закапать в носик капли от насморка. Но они не улучшат состояния малыша.
- Кроха пока беспомощен, он не может самостоятельно высморкаться. Насморк может привести к расстройству дыхания и самым непредсказуемым последствиям.
- Обильная слизь, если ее не удалить, может через внутреннюю слуховую
трубу попасть в полость среднего уха малыша. Это может вызвать серьезное
заболевание – отит. И потребовать гораздо более трудоемкого лечения с
использованием антибиотиков.

Особенности:
- Компактный и легкий. Устройство компактное, легкое и сделано эргономичным образом. Именно благодаря маленькому размеру, устройство также может быть использовано в маршруте. Более того, эргономика устройства также повышает его функциональность. Braun BNA 100-это легкий и простой в использовании.
- Два типа силиконовых насадок-наконечников. Родитель может выбрать насадку под размер детского носика. Одна насадка шире — для детей постарше или сильных выделений из носа. Вторая насадка узкая — для малышей или для небольших выделений из носа.
- Две силы всасывания. Устройство имеет две силы всасывания.
- Простота в поддержании чистоты. Аспиратор легко очищается. Элементы можно легко снять и вымыть в посудомоечной машине. Благодаря этому сохраняется чистота и в любой момент можно снова использовать прибор.

АКВА МАРИС АСПИРАТОР Д/НОСА ДЛЯ ДЕТЕЙ 0+ 4 НАСАДКИ. [AQUA MARIS]
Состав
Центральный жесткий корпус для удерживания аспиратора Гибкая трубка, позволяющая облегчить движения при проведении процедуры Мундштук для аспирации.
Лекарственная форма
Марис® Аспиратор назальный для детей
Описание
Медицинское изделие для очищения слизистой оболочки полости носа
Аспиратор — незаменимый предмет гигиены для детей, которые не умеют сморкаться и очищать носик самостоятельно. Известно, что новорожденный дышит почти в 3 раза чаще, чем взрослый. Свободное носовое дыхание для младенца очень важно, поскольку дыхание через рот почти невозможно из-за анатомических особенностей организма в этом возрасте. Если дыхание через нос по какой-то причине затруднено, то ребенок плохо ест и спит, теряет в весе. Это является поводом для серьезного беспокойства у мамы. Ребенок приобретает навык сморкания только к 3-5 годам!
Это является поводом для серьезного беспокойства у мамы. Ребенок приобретает навык сморкания только к 3-5 годам!
Действие
Аспиратор назальный для детей Аква Марис® предназначен для удаления слизистых выделений из носа у детей, позволяя обеспечить ребенку свободное дыхание.
Показания к применению
Область применения Аква Марис® для удаления слизистых выделений из носа у детей при гриппе, простуде, синусите и других инфекциях, которые сопровождаются насморком.
Противопоказания
Известные противопоказания отсутствуют.
Побочные действия
При применении в соответствии с инструкцией побочные действия не выявлены.
Способ применения и дозы
Изделие используется каждый раз, когда у ребенка наблюдаются излишние слизистые выделения из носа. Перед использованием назального аспиратора рекомендуется промыть нос раствором морской воды.
1. Положить ребенка на спину на безопасную и удобную поверхность.
2. Присоединить сменную насадку к центральной части корпуса аспиратора.
3. Взять мундштук в рот, вставить наконечник в один из носовых ходов ребенка и осторожно втягивать ртом воздух через мундштук. Абсорбирующий фильтр насадки будет удерживать выделения, препятствуя их попаданию в трубку, таким образом, любое проглатывание выделений исключено.
4. Отсоединить использованную насадку и выбросить ее.
Особые указания
По истечении срока годности изделие утилизируют в соответствии с действующим законодательством РФ. Неиспользованное и использованное изделие утилизируют как бытовые отходы.
Форма выпуска
Аспиратор поставляется в пластиковом футляре с 4 сменными насадками.
Условия отпуска из аптек
Без рецепта
Условия хранения
Изделие следует хранить в неповрежденной упаковке в защищенном от прямого солнечного света, недоступном для детей месте при нормальной температуре и влажности.
Срок годности
Срок годности — 5 лет.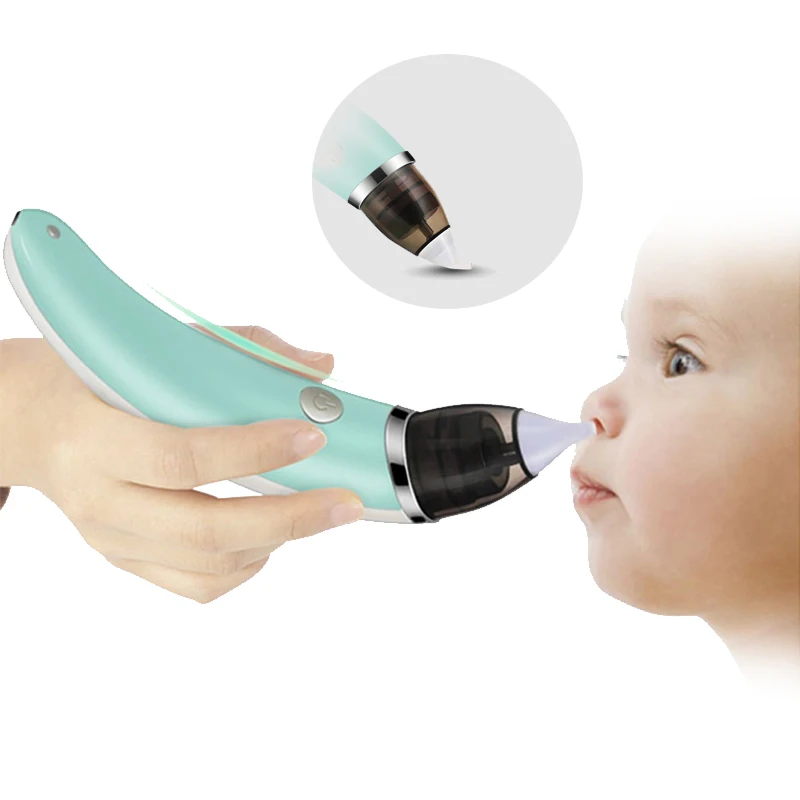 Не использовать после окончания срока годности, указанного на упаковке.
Не использовать после окончания срока годности, указанного на упаковке.
Производитель и организация, принимающие претензии потребителей
Произведено: PHARMALINK (Испания) Контакты для обращений: ЯДРАН-ГАЛЕНСКИ ЛАБОРАТОРИЙ а.о.
Постоянное положительное давление в дыхательных путях (CPAP) и недоношенность
Постоянное положительное давление в дыхательных путях, обычно называемое CPAP, представляет собой тип респираторной поддержки или механической вентиляции, применяемой у взрослых и детей. У недоношенных детей СИПАП доставляется через набор носовых зубцов или через небольшую маску, которая плотно прилегает к носу ребенка.
Как и назальная канюля, CPAP используется для подачи постоянного давления воздуха в нос ребенка, что помогает воздушным мешочкам в легких оставаться открытыми и помогает предотвратить апноэ.CPAP может создавать большее давление, чем назальная канюля, поэтому часто используется у младенцев, которые дышат достаточно хорошо сами по себе, что им не нужна искусственная вентиляция легких, но которым требуется больше поддержки, чем предлагает канюля.
CPAP также может использоваться для доставки более высоких концентраций кислорода недоношенным детям, у которых есть проблемы с поддержанием хорошего уровня кислорода в крови.
Как носить CPAP
У младенцев CPAP применяется с использованием биназальной канюли (носовые канюли), одной назофарингеальной канюли или мягкой носовой маски.Из этих методов многие клиницисты предпочитают короткие биназальные канюли. Совсем недавно исследователи экспериментировали с использованием шлема для введения CPAP.
Меры сопротивления CPAP
CPAP может состоять из следующих мер сопротивления:
- Электронное управление с обратной связью
- Противодействие потоку реверсивному потоку жидкости во время выдоха
- Подводное уплотнение
Спорный вопрос, какая форма сопротивления облегчает дыхание младенцу.
Сравнение систем с переменным расходом и непрерывным потоком
Коммерческие CPAP можно разделить на два типа:
- Системы с непрерывным потоком : Системы с непрерывным потоком регулируют уровень CPAP либо с помощью клапана в контуре выдоха для модуляции сопротивления, либо путем помещения трубки выдоха под воду.
 Обе эти системы требуют высоких скоростей постоянного потока, чтобы соответствовать пиковому потоку вдоха младенца.
Обе эти системы требуют высоких скоростей постоянного потока, чтобы соответствовать пиковому потоку вдоха младенца. - Системы с переменным потоком : Системы с переменным потоком устанавливают уровень CPAP с помощью быстрой регулировки скорости потока.Давление, создаваемое системами переменного расхода, измеряется с помощью манометра, подключенного к аварийной сигнализации.
Какой тип CPAP лучше?
Нам еще предстоит точно выяснить «лучший» способ введения CPAP. Другими словами, нет веских доказательств в пользу использования определенного носового интерфейса или системы потока.
Однако пузырьковые системы (тип системы непрерывного потока) могут быть лучше, чем системы Infant Flow (тип системы переменного потока) при лечении младенцев с респираторным дистресс-синдромом (RDS).Взаимодействие с другими людьми
В частности, некоторые исследования показывают, что младенцам с RDS, помещенным на пузырьковые системы, нужно меньше времени на CPAP, и у них больше шансов на успешную экстубацию.
(Экстубация — это медицинский жаргон, означающий удаление трубки, в данном случае удаление трубки CPAP и интерфейса.) Другие исследования также показали, что пузырьковые системы приводят к лучшей оксигенации.
Когда применяется CPAP у младенцев?
CPAP у младенцев в основном используется для лечения респираторного дистресс-синдрома (RDS).Синдром респираторного дистресса возникает, когда ребенок рождается недоношенным, а его легкие еще не полностью сформировались. В легких этих младенцев отсутствует сурфактант, скользкое вещество, которое снижает поверхностное натяжение в легких и способствует дыханию.
Назальная маска против назальных канюль в обеспечении постоянного положительного давления в дыхательных путях недоношенных детей — открытое рандомизированное контролируемое исследование.
критически рассмотрел окончательный вариант рукописи; Винод К. Пол и Ашок К.
Деорари концептуализировали дизайн исследования и критически рассмотрели рукопись
; все авторы одобрили окончательную рукопись.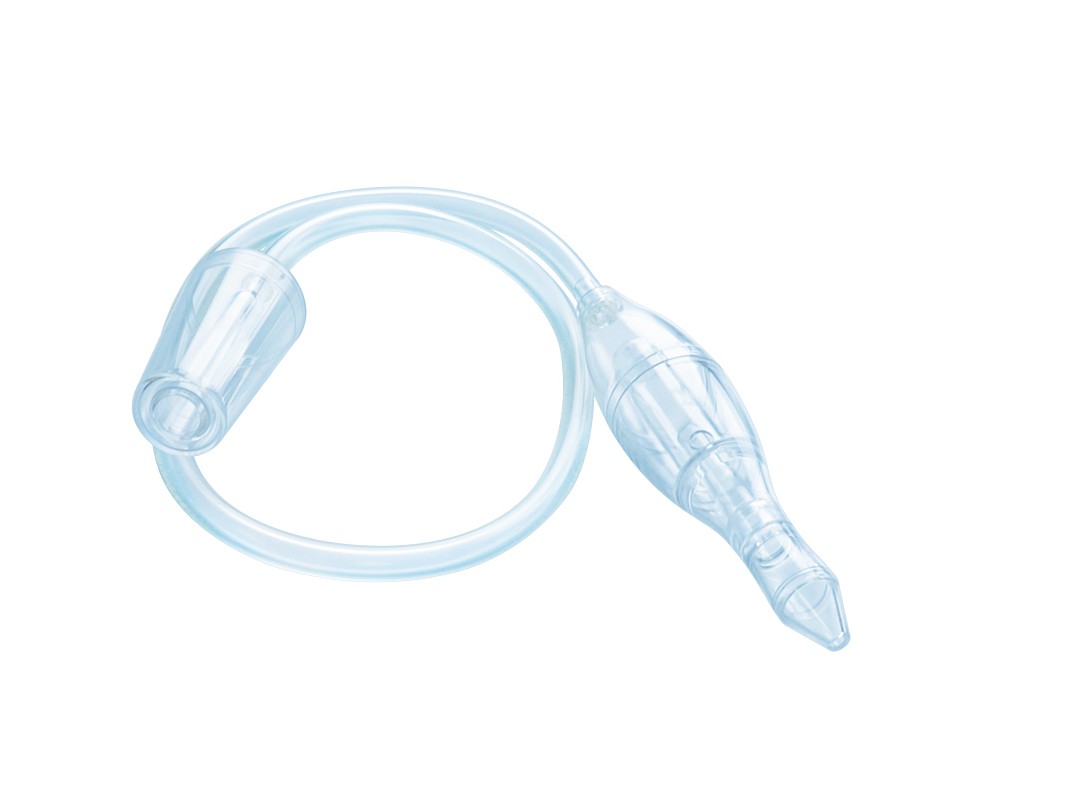
Соблюдение этических стандартов
Конфликт интересов Авторы заявляют, что у них нет конфликта интересов
.
Заявление о правах человека Все процедуры, выполненные в этом исследовании
, соответствовали этическим стандартам институционального и / или национального исследовательского комитета
, а также Хельсинкской декларации 1964 года и
ее более поздним поправкам или сопоставимым этическим стандартам. Эта статья
не содержит исследований на животных, выполненных кем-либо из авторов.
Информированное согласие Информированное согласие было получено от всех
участников, включенных в исследование.
Источник финансирования Для этого исследования не было обеспечено финансирование.
Название и номер регистрации клинического испытания Регистр клинических испытаний —
Индия (номер CTRI 2012/08/002868)
Ссылки
1. Thukral A, Sankar MJ, Chandrasekaran A, Agarwal R, Paul VK
(2016) Эффективность и безопасность CPAP в странах с низким и средним уровнем доходов
. J Perinatol 36: S21 – S28
J Perinatol 36: S21 – S28
2. Morley CJ, Davis PG, Doyle LW, Brion LP, Hascoet JM, Carlin JB
и др. (2008) Назальная CPAP или интубация при рождении для очень недоношенных детей
. N Engl J Med 358: 700–708
3. ПОДДЕРЖКА Исследовательская группа NICHD Юнис Кеннеди Шрайвер
Neonatal Research Network, Finer NN, Carlo WA, Walsh MC,
Rich W., Gantz MG et al (2010) Early CPAP по сравнению с сурфактантом у
крайне недоношенных новорожденных. N Engl J Med 362: 1970–1979
4.Kiran S, Murki S, Pratap OT, Kandraju H, Reddy A (2015) Nasal
непрерывная терапия положительным давлением в дыхательных путях в нетретичном нео-
натальном блоке: снижение потребности в перемещениях вверх. Indian J Pediatr 82: 126–
130
5. Urs PS, Khan F, Maiya PP (2009) Bubble CPAP — первичная респираторная поддержка при респираторном дистресс-синдроме у новорожденных.
Indian Pediatr 46: 409–411
6. Pillai MS, Sankar MJ, Mani K, Agarwal R, Paul VK, Deorari AK
(2011) Оценка клинического прогнозирования неэффективности назального CPAP у недоношенных
новорожденных с VLBW с ранним началом респираторной недостаточности. J Trop Pediatr
J Trop Pediatr
57: 274–279
7. Boo NY, Zuraidah AL, Lim NL, Zulfiqar MA (2000) Предикторы
неэффективности назального постоянного положительного давления в дыхательных путях при лечении
недоношенных новорожденных с респираторным дистресс-синдромом . J Trop Pediatr
46: 172–175
8. De Paoli AG, Davis PG, Faber B, Morley CJ (2008) Устройства и
источников давления для введения назального постоянного положительного давления
в дыхательных путях у недоношенных новорожденные.Cochrane
Database Syst Rev 1: CD002977
9. De Paoli AG, Morley CJ, Davis PG, Lau R, Hingeley E (2002)
Сравнение in vitro носового постоянного положительного давления в дыхательных путях
устройств для новорожденных. Arch Dis Child Fetal Neonatal Ed 87: F42 – F45
10. Робертсон NJ, McCarthy LS, Hamilton PA, Moss AL (1996) Носовые деформации
, возникающие в результате постоянного положительного давления в дыхательных путях
. Arch Dis Child Fetal Neonatal Ed 75: F209 – F212
Arch Dis Child Fetal Neonatal Ed 75: F209 – F212
11.Yong S-C, Chen S-J, Boo N-Y (2005) Частота травм носа
, связанных с носовым каналом, по сравнению с носовой маской во время непрерывного лечения положительным давлением в дыхательных путях
у младенцев с очень низкой массой тела при рождении:
рандомизированное контрольное исследование. Arch Dis Child Fetal Neonatal Ed 90:
F480 – F483
12. Киран EA, Twomey AR, Molloy EJ, Murphy JFA, O’Donnell CPF
(2012) Рандомизированное испытание канюль или маски для носового непрерывного действия
положительных результатов давление в дыхательных путях у недоношенных детей.Педиатрия 130: e1170–
e1176
13. Volpe JJ (2008) Внутричерепное кровоизлияние: зародышевый матрикс —
Внутрижелудочковое кровоизлияние у недоношенного ребенка. В: Volpe JJ
(ed) Неврология новорожденного, 5-е изд. Saunders, Philadelphia, pp.
517–588
14. Международный комитет по классификации ретинопатии
недоношенных (2005) Пересмотр международной классификации ретинопатии
недоношенных.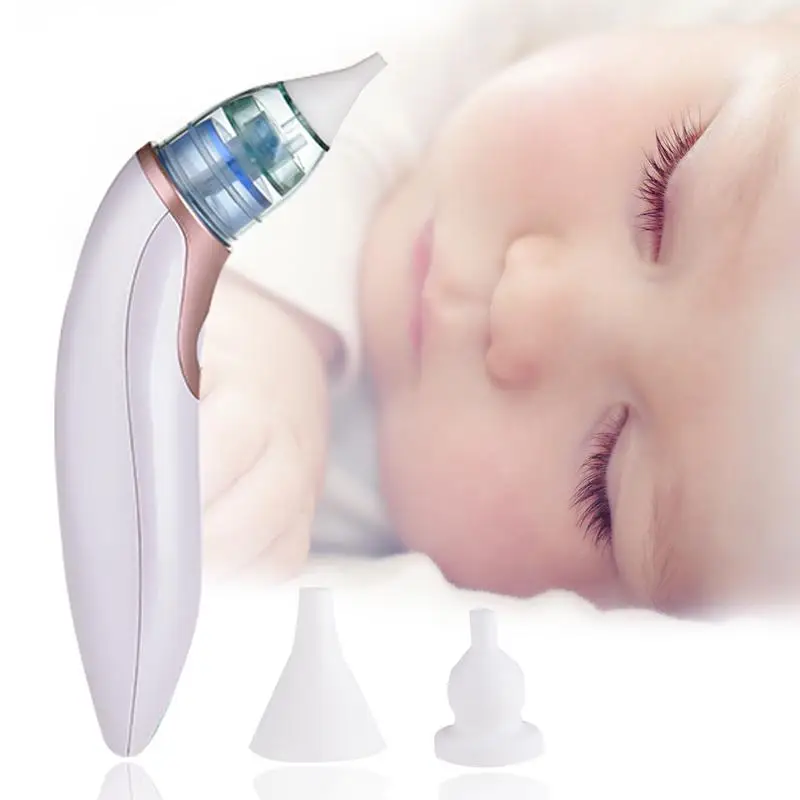 Arch Ophthalmol 123: 991–999
Arch Ophthalmol 123: 991–999
15.Buettiker V, Hug MI, Baenziger O, Meyer C, Frey B (2004)
Преимущества и недостатки различных назальных систем CPAP у
новорожденных. Intensive Care Med 30: 926–930
16. Fischer C, Bertelle V, Hohlfeld J, Forcada-Guex M, Stadelmann-
Diaw C, Tolsa JF (2010) Травма носа из-за постоянного положительного давления в дыхательных путях
у новорожденных . Arch Dis Child Fetal Neonatal Ed 95:
F447 – F451
17. Speer CP, Gefeller O, Groneck P, Laufkötter E, Roll C, Hanssler L,
Harms K, Herling E, Boenisch H, Windeler J (1995) ) Рандомизированное
клиническое испытание двух схем лечения натуральными препаратами сурфактанта
при респираторном дистресс-синдроме новорожденных.Arch Dis Child
Fetal Neonatal Ed 72: F8–13
18. Kieran EA, Walsh H, O’Donnell CPF (2011) Обследование носового кон-
постоянного положительного давления в дыхательных путях (NCPAP) и носового прерывистого
положительного вентиляция под давлением (NIPPV) использование в ирландской медсестре для новорожденных —
ies.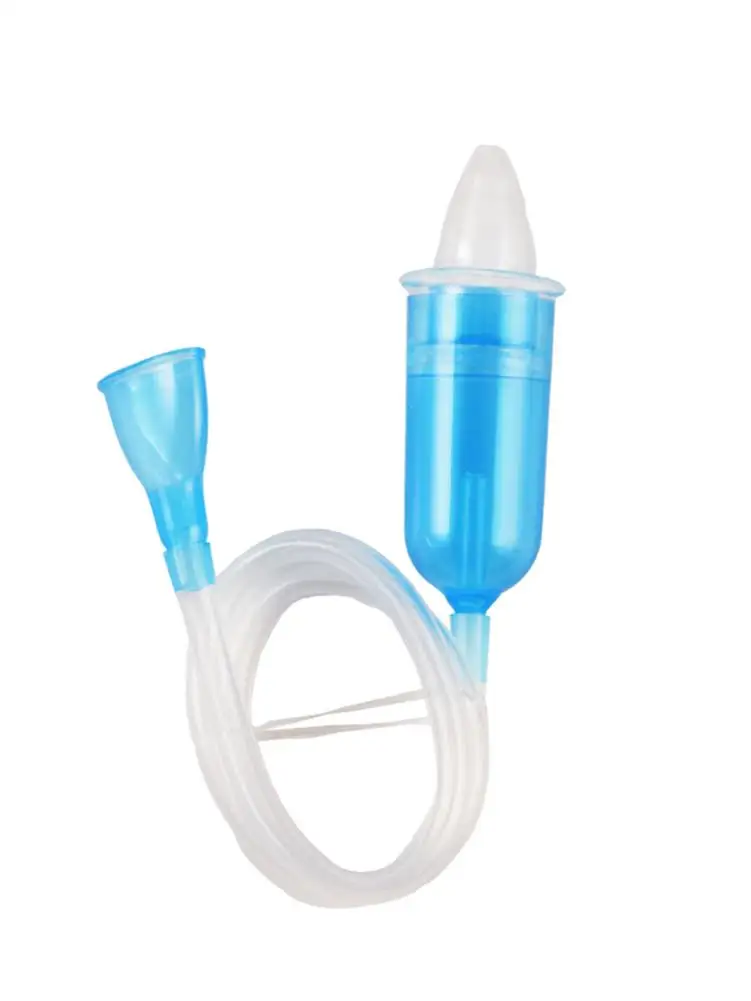 Arch Dis Child Fetal Neonatal Ed 96: F156
Arch Dis Child Fetal Neonatal Ed 96: F156
19. Стефанеску BM, Мерфи WP, Hansell BJ, Fuloria M, Morgan TM,
Aschner JL (2003) Рандомизированное контролируемое исследование, сравнивающее две
различных систем постоянного положительного давления в дыхательных путях для успешной экстубации
новорожденных с крайне низкой массой тела при рождении.Педиатрия
112: 1031–1038
20. Sun S, Tien H (1999) Рандомизированное контролируемое исследование двух методов
назального CPAP: драйвер потока против обычного CPAP. Pediatr Res 45:
322A
21. Goel S, Mondkar J, Panchal H, Hegde D, Utture A, Manerkar S
(2015) Носовая маска в сравнении с назальными канюлями для введения носового продолжительного давления в дыхательных путях
недоношенные дети с респираторным дистрессом
: рандомизированное контролируемое исследование.Indian Pediatr 52: 1035–
1040
22. van Vonderen JJ, Kamlin CO, Dawson JA, Walther FJ, Davis PG, te
Pas AB (2015) Маска и назальная трубка для стабилизации недоношенных
новорожденных при рождении : измерения функции дыхания. J Pediatr 167:
J Pediatr 167:
81–85
23. do Nascimento RM, Ferreira ALC, Coutinho ACFP, Santos
Veríssimo RCS (2009) Частота травм носа у новорожденных
из-за использования постоянного положительного давления в дыхательных путях с зубцы.
Rev Lat Am Enfermagem 17: 489–494
24. Блэк Дж., Бахарестани М.М., Каддиган Дж., Дорнер Б., Эдсберг Л.,
Лангемо Д. и др. (2007) Национальный совет по пролежням
Обновленное определение стадии пролежней панели система. Adv Skin Wound
Care 20: 269–274
25. Копельман А.Е., Холберт Д. (2003) Использование кислородных канюль у младенцев с чрезвычайно низкой массой тела при рождении
связано с травмой слизистой оболочки
и кровотечением, и, возможно, с коагулазой -отрицательный стафилококковый
сепсис.J Perinatol Off J Calif Perinat Assoc 23: 94–97
26. Smith LP, Roy S (2006) Стратегия лечения ятрогенного носового стеноза
вестибулярного стеноза у маленьких детей. Int J Pediatr
Int J Pediatr
Otorhinolaryngol 70: 1369–1373
27. Сингх М., Гири С.К., Рамачандран К. (1974) Внутриутробный рост
кривых живорожденных одиноких детей. Indian Pediatr 11: 475–479
Eur J Pediatr
Неинвазивная вентиляция: когда трахея — не лучший выбор
За последние пять лет использование неинвазивной вентиляции в педиатрии резко возросло.Он используется в больницах для детей с острыми заболеваниями в качестве альтернативы интубации, а также используется детьми в домашних условиях для удовлетворения их потребностей в вентиляции. Когда-то неинвазивная вентиляция легких применялась только у детей с апноэ во сне, сейчас она считается подходящей для многих различных состояний, от нервно-мышечной слабости до врожденного синдрома центральной гиповентиляции и широкого спектра легочных состояний.
Неинвазивная вентиляция включает любую форму поддержки давления, объема или другой вентиляции, включая CPAP, BiPAP и VPAP, а также использование вентиляции с отрицательным давлением и сложных форм вентиляции с помощью маски.
Делая выбор
Не так давно любому ребенку, нуждавшемуся в постоянной искусственной вентиляции легких, требовались трахеостомия и вентилятор. Хотя вентиляция с помощью трахеостомии по-прежнему является лучшим выбором для детей, которым требуется постоянная вентиляция, неинвазивная вентиляция стала потенциальной альтернативой для некоторых детей.
Хорошими кандидатами на неинвазивную вентиляцию легких являются дети со следующими характеристиками:
- Нос, рот и верхние дыхательные пути целы и не имеют дефектов, которые могут препятствовать вентиляции через маску
- Вентиляция менее 24 часов в сутки, прерывистая или кратковременная
- Ребенок нуждается в искусственной вентиляции легких легкой или средней степени тяжести
- У ребенка низкий риск аспирации
- Ребенок может и хочет носить маску на лице
Можно попробовать неинвазивную вентиляцию легких у детей, которые соответствуют указанным выше критериям, чтобы избежать необходимости в хирургии трахеостомии.
Хотя трахеостомия необходима многим детям, в некоторых случаях она может быть противопоказана или нежелательна. Например, дети, получающие паллиативную помощь, могут отказаться от трахеостомии в рамках комплексного плана лечения. Другие дети с иммунодефицитом, нарушениями свертываемости крови или крайней хрупкостью также могут быть плохими кандидатами на трахеостомию из-за непереносимости хирургической процедуры или потенциальных инфекций, связанных с трахеостомией.Некоторые дети могут захотеть избежать трахеостомии из-за опасений, что они могут потерять способность говорить, по косметическим причинам, сенсорным проблемам или из-за выбора образа жизни.
Плюсы и минусы неинвазивной вентиляции
Есть много преимуществ неинвазивной вентиляции, в том числе предотвращение трахеостомической операции, более низкий риск инфицирования, полное сохранение способности говорить, меньшая потребность в процедурах обслуживания, таких как смена трахеи и аспирация, а также возможность полного удаления устройства при раз, когда это не нужно.
Однако у неинвазивной вентиляции есть много недостатков. Самая серьезная проблема, с которой могут столкнуться дети, заключается в том, что неинвазивной вентиляции недостаточно для удовлетворения их потребностей в вентиляции. Дети, которым требуются высокие настройки, нуждаются в круглосуточной вентиляции, у которых выделяется много секрета, или которые аспирируют, могут быть не в состоянии удовлетворительно использовать неинвазивную вентиляцию. Людям, которым требуется дневная вентиляция легких — даже в течение лишь части дня, — может быть неудобно и неловко носить маску в любое время, особенно потому, что маски могут ограничивать разговоры и прием пищи.
Другой распространенной проблемой является разрушение кожи в результате давления маски. Хотя это можно свести к минимуму, предоставив время без маски, обеспечив правильную подгонку маски и используя повязку Mepilex и другие повязки для предотвращения разрушения кожи, для многих детей это остается сложной проблемой. Другие потенциальные проблемы включают вздутие желудка из-за глотания воздуха, аспирацию, сухость во рту, увеличение секреции и усиление проблем с ушами и пазухами.
Неинвазивную вентиляцию легких трудно переносить некоторым детям, особенно детям ясельного и дошкольного возраста, а также детям с сенсорными проблемами.У этих детей могут быть трудности с соблюдением протокола лечения, и они могут быть не в состоянии использовать неинвазивную вентиляцию легких. Некоторые дети могут отказаться носить маску или снять ее во время сна, намеренно или ненамеренно. Другие дети могут найти ощущения от устройства неудобными или невыносимыми. Этим детям может быть лучше с трахеостомией или, возможно, с кислородным голоданием, если это возможно.
Интерфейсы
Один из наиболее важных аспектов неинвазивной вентиляции легких — это поиск подходящей маски.К сожалению, дети несколько ограничены небольшим количеством вариантов, особенно для младенцев и очень маленьких детей. Ситуация начинает улучшаться, и теперь существует несколько масок, разработанных только для детей, а дети старшего возраста могут использовать маленькие или маленькие версии для взрослых. Надеюсь, скоро будет доступно еще больше стилей масок.
Надеюсь, скоро будет доступно еще больше стилей масок.
Существует много разных типов масок, но они делятся на четыре основные категории: маски, закрывающие нос и рот, маски, закрывающие только нос, носовые подушки, которые подходят к носу, и маски, закрывающие все лицо / голову.
Из-за риска рвоты и аспирации маски, закрывающие нос и рот, и маски, закрывающие все лицо, не рекомендуются для маленьких детей и детей с ограниченными возможностями. Ребенок может вырвать маску, а затем вдохнуть рвоту. Эти типы масок можно использовать дома, если ребенок находится под постоянным наблюдением медсестры или родителей при определенных обстоятельствах. Например, моя дочь использует его только тогда, когда сильно простужается и не может дышать через нос. Когда она использует эту маску, она должна постоянно находиться в присутствии медсестры.
В настоящее время существует несколько масок для носа, разработанных специально для детей, которые подходят для ежедневного и длительного использования. К ним относятся:
К ним относятся:
Кроме того, несколько компаний производят детские системы CPAP, хотя обычно они доступны только в отделениях интенсивной терапии.
Нет носовых подушек, полнолицевых масок или полнолицевых масок, разработанных специально для детей, хотя маленькая полнолицевая маска FitLife подходит большинству детей при использовании с маленькими головными уборами. Дети старшего возраста могут использовать маленькие взрослые или миниатюрные версии других масок, но часто головной убор, подушки или маска слишком велики.
Устройства
В то время как стандартные устройства CPAP или BiPAP могут быть достаточными для некоторых детей, другим детям может потребоваться устройство с более сложными настройками, включая контроль дыхательного объема или обязательную или резервную частоту. Более сложные типы вентиляции могут быть обеспечены с помощью избранного количества усовершенствованных устройств BiPAP, таких как BiPAP S / T или AVAPS от Respironics или Astral и Stellar от ResMed.
Дети, которым требуется искусственная вентиляция легких в течение дня, обычно используют стандартные аппараты ИВЛ.Большинство машин BiPAP не имеют аккумуляторов и их нелегко использовать в дороге. Кроме того, детям могут потребоваться более сложные настройки, чем те, которые могут быть предоставлены аппаратом BiPAP, или может потребоваться устройство с сигнализацией, чтобы предупредить лиц, осуществляющих уход, о проблемах.
Практически все стандартные аппараты ИВЛ можно использовать неинвазивно. Некоторые из них имеют специальные режимы, настройки и оборудование для неинвазивного использования, в то время как другие используют стандартные режимы и настройки вентиляции. К широко используемым аппаратам ИВЛ, которые хорошо работают неинвазивно, относятся серия LTV (CareFusion), Trilogy (Philips Respironics) и аппарат ИВЛ Newport (Covidien).Другие аппараты ИВЛ также могут подойти некоторым детям. В частности, Trilogy является хорошим выбором для неинвазивной вентиляции, поскольку она специально разработана для противодействия утечкам, которые обычно возникают при неинвазивной вентиляции.
Пробная версия
К сожалению, ваша способность опробовать неинвазивную вентиляцию легких и успех вашего ребенка с ней могут в конечном итоге зависеть от вашего медицинского учреждения. В то время как в некоторых учреждениях неинвазивная вентиляция проводится многим детям, в том числе детям со сложной вентиляцией, в других неинвазивная вентиляция отсутствует в такой же степени.
Многим детям стоит попробовать неинвазивную вентиляцию легких. Хотя это не идеально, особенно из-за того, что доступно так мало педиатрических интерфейсов, неинвазивная вентиляция может хорошо работать для некоторых детей.
Аппарат CPAP для спасения жизней новорожденных
Неонатальный аппарат постоянного положительного давления в дыхательных путях или CPAP может использоваться для спасения жизней новорожденных в развивающихся странах, которым трудно дышать после рождения. PATH назвала аппарат пузырьковой CPAP для новорожденных главной революционной инновацией 2015 года, которая может помочь спасти женщин и детей.
Аппарат CPAP используется для новорожденных с затрудненным дыханием, что является основной причиной смерти недоношенных детей. Машина состоит из трех основных частей: маски, которая надевается на нос (или нос и рот) с ремнями, удерживающими ее на месте, трубку, которая соединяется с двигателем машины, и двигатель, который нагнетает воздух в трубку.
Он работает с использованием системы положительного давления, чтобы помочь новорожденному, страдающему респираторным дистресс-синдромом (RDS). RDS чаще встречается у новорожденных, потому что они еще не вырабатывают достаточно сурфактанта — жидкости, которая покрывает легкие, чтобы помочь ребенку дышать воздухом.Без достаточного количества сурфактанта легкие младенца разрушаются.
Проблема в том, что установка CPAP для новорожденных стоит до 6000 долларов, что слишком дорого для большинства развивающихся стран. По этой причине группа преподавателей Университета Райса, студентов, клиницистов и партнеров из государственного и частного секторов, посвятившая себя инициативам в области технологий здравоохранения, начала действовать.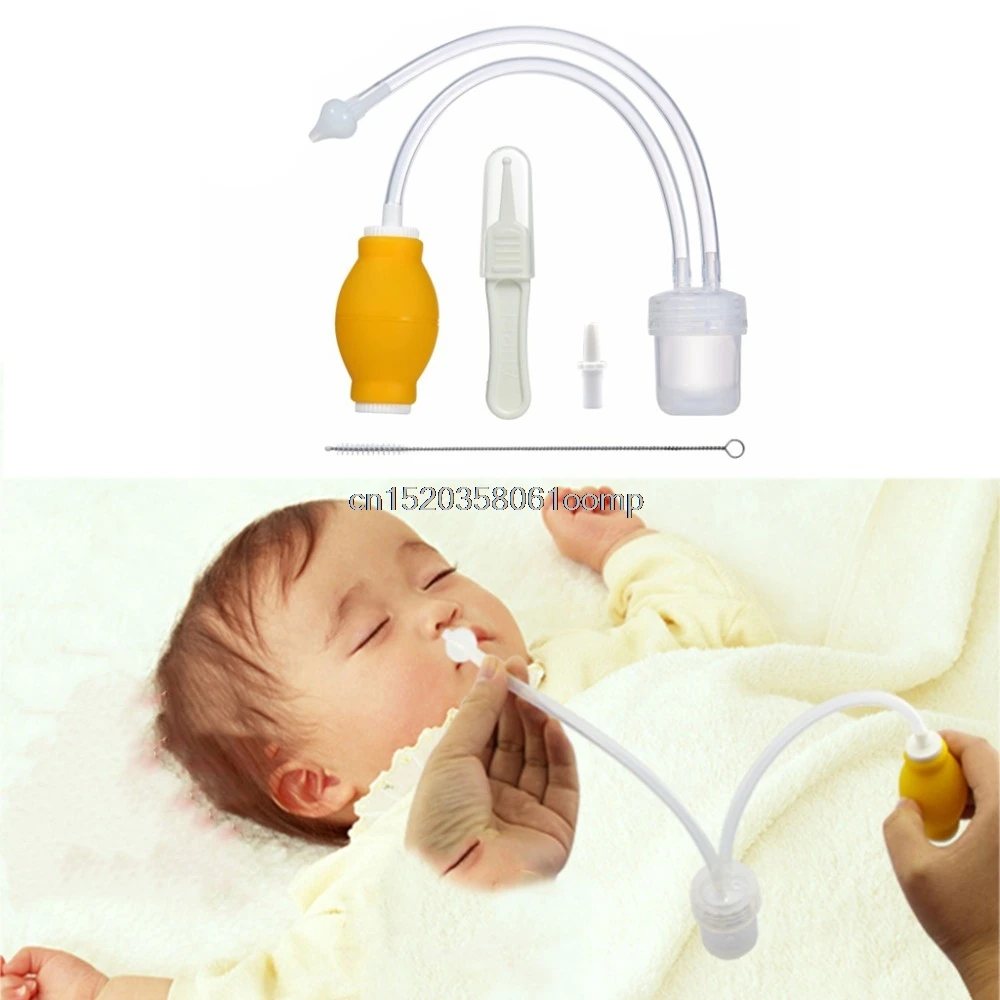
В партнерстве с Центральной больницей Королевы Елизаветы, Медицинским колледжем Бейлора и компанией 3rd Stone Design эта группа под названием Rice 360 ° создала пузырьковый CPAP для лечения младенцев с RDS в развивающихся странах.При использовании аквариумного насоса для подачи воздуха и бутылки с водой для сброса давления установка стоит всего 800 долларов вместо 6000 долларов.
Благодаря этому более разумному диапазону цен и помощи гранта «Спасение жизней при рождении» Rice 360 ° и его партнеры стремятся внедрить устройство там, где оно необходимо, начиная с Малави, Замбии, Танзании и Южной Африки. В регионах, где у недоношенных детей низкий шанс на выживание, установка пузырькового CPAP изменит шансы и снизит младенческую смертность.
— Ханна Резник
Источники: NIH 1, NIH 2, PATH, Rice 360 °
Фото: Трахеостомия
Кислородная терапия у младенцев: Медицинская энциклопедия MedlinePlus
Кислород — это газ, который клеткам вашего тела необходим для правильной работы. Воздух, которым мы дышим, обычно содержит 21% кислорода. Мы можем получать до 100% кислорода.
Воздух, которым мы дышим, обычно содержит 21% кислорода. Мы можем получать до 100% кислорода.
КАК ПОСТАВЛЯЕТСЯ КИСЛОРОД?
Есть несколько способов доставить кислород ребенку. Какой метод используется, зависит от того, сколько кислорода необходимо и нужен ли ребенку дыхательный аппарат.Чтобы использовать первые три типа кислородной терапии, описанные ниже, ребенок должен уметь дышать без посторонней помощи.
Кислородный колпак или «напорный ящик» используется для младенцев, которые могут дышать самостоятельно, но при этом нуждаются в дополнительном кислороде. Вытяжка — это пластиковый купол или ящик с теплым влажным кислородом внутри. Капюшон надевается на голову ребенка.
Вместо кожуха можно использовать тонкую мягкую пластиковую трубку, называемую назальной канюлей. У этой трубки есть мягкие иглы, которые аккуратно входят в нос ребенка. Кислород проходит через трубку.
Другой метод — назальная система CPAP. CPAP означает постоянное положительное давление в дыхательных путях. Он используется для младенцев, которым требуется больше помощи, чем они могут получить от кислородного колпака или носовой канюли, но им не нужен аппарат, чтобы дышать. Аппарат CPAP подает кислород через трубки с мягкими носовыми канюлями. Воздух находится под более высоким давлением, что помогает дыхательным путям и легким оставаться открытыми (надуваться).
Он используется для младенцев, которым требуется больше помощи, чем они могут получить от кислородного колпака или носовой канюли, но им не нужен аппарат, чтобы дышать. Аппарат CPAP подает кислород через трубки с мягкими носовыми канюлями. Воздух находится под более высоким давлением, что помогает дыхательным путям и легким оставаться открытыми (надуваться).
Наконец, может потребоваться дыхательный аппарат или вентилятор, чтобы доставить больше кислорода и дышать ребенку.Аппарат искусственной вентиляции легких может дать CPAP только через носовые канюли, но также может обеспечить дыхание ребенку, если ребенок слишком слаб, устал или болен, чтобы дышать. В этом случае кислород проходит через трубку, проходящую через дыхательное горло ребенка.
КАКОВЫ РИСКИ КИСЛОРОДА?
Слишком много или слишком мало кислорода может быть вредным. Если клетки тела получают слишком мало кислорода, производство энергии снижается. При слишком малом количестве энергии клетки могут перестать работать и погибнуть.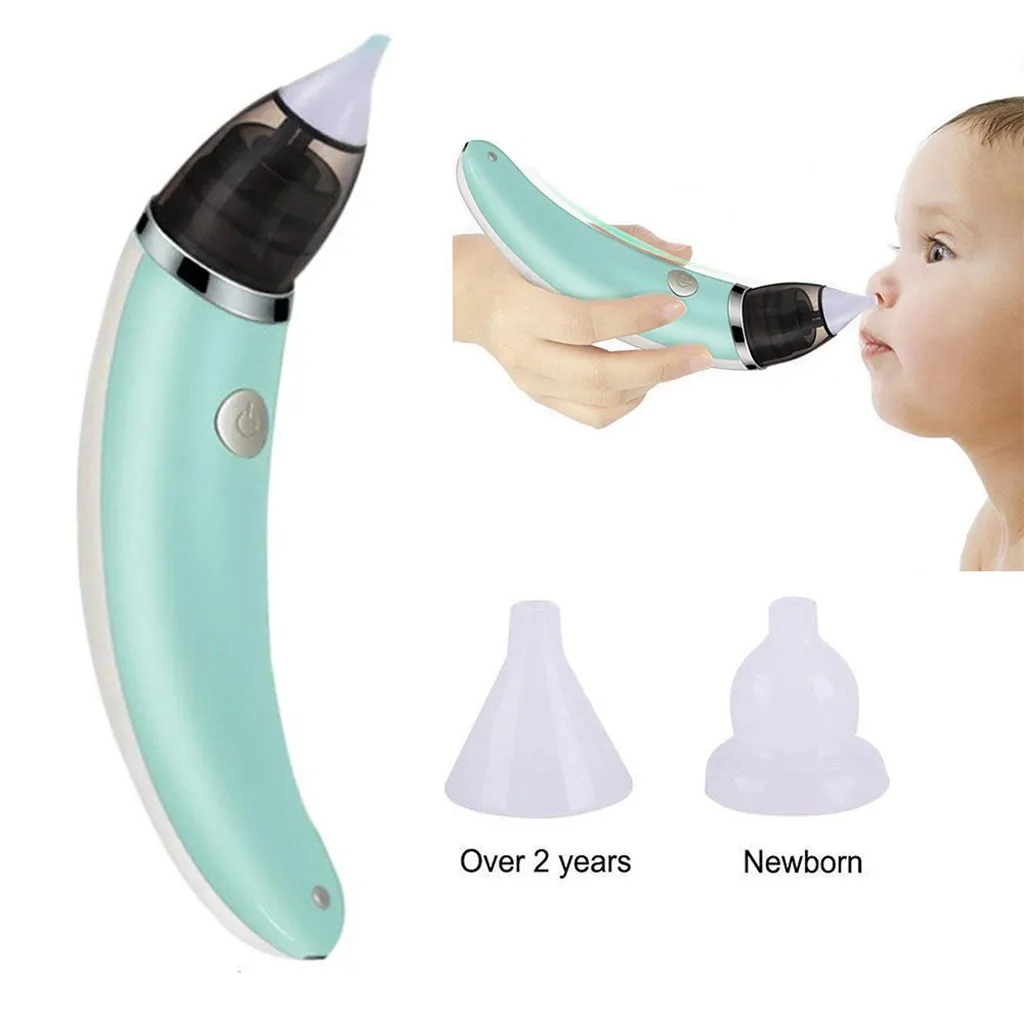 Ваш ребенок может не расти должным образом. Многие развивающиеся органы, в том числе мозг и сердце, могут быть повреждены.
Ваш ребенок может не расти должным образом. Многие развивающиеся органы, в том числе мозг и сердце, могут быть повреждены.
Слишком много кислорода также может стать причиной травмы. Слишком большое количество кислорода может повредить легкие. У детей, родившихся очень преждевременно, избыток кислорода в крови также может привести к проблемам с мозгом и глазами. Младенцам с определенными сердечными заболеваниями также может потребоваться более низкий уровень кислорода в крови.
Лечащие врачи вашего ребенка будут внимательно следить и пытаться сбалансировать количество кислорода, необходимое вашему ребенку. Если у вас есть вопросы о рисках и преимуществах кислорода для вашего ребенка, обсудите их с лечащим врачом.
КАКОВЫ РИСКИ СИСТЕМ ПОДАЧИ КИСЛОРОДА?
Младенцы, получающие кислород через капюшон, могут замерзнуть, если температура кислорода недостаточно высокая.
В некоторых назальных канюлях используется холодный сухой кислород. При более высокой скорости потока это может вызвать раздражение внутренней части носа, вызывая трещины на коже, кровотечение или слизистые пробки в носу. Это может увеличить риск заражения.
Это может увеличить риск заражения.
Подобные проблемы могут возникать с носовыми устройствами CPAP. Кроме того, в некоторых устройствах CPAP используются широкие носовые выступы, которые могут изменять форму носа.
Механические вентиляторы также имеют ряд рисков. Медицинские работники вашего ребенка будут внимательно следить и пытаться сбалансировать риски и преимущества поддержки дыхания вашего ребенка. Если у вас есть вопросы, обсудите их с лечащим врачом вашего ребенка.
Назальная вентиляция более эффективна, чем комбинированная орально-назальная вентиляция при индукции общей анестезии у взрослых | Анестезиология
MASK вентиляция является важным компонентом обеспечения проходимости дыхательных путей либо в качестве основного метода во время общей анестезии, либо только во время индукционного периода.В каждом сценарии часто встречается обструкция верхних дыхательных путей (UAO ).1 Чтобы преодолеть UAO, часто вводят оральное или назальное устройство для дыхательных путей. Однако даже при использовании этих устройств затрудненная вентиляция с помощью маски (DMV) все еще возникает у 1,4–7,8% пациентов2–4. Иногда, несмотря на возможность вентиляции пациента с полной лицевой маской, требуется очень высокое давление в дыхательных путях. Такое высокое давление может привести к инсуффляции желудка через частично закупоренные верхние дыхательные пути и может вызвать рвоту и последующую аспирацию.5 Таким образом, возможность успешно вентилировать пациентов с низким давлением в дыхательных путях с помощью системы мешок-маска имеет важное значение для практики анестезии.
Однако даже при использовании этих устройств затрудненная вентиляция с помощью маски (DMV) все еще возникает у 1,4–7,8% пациентов2–4. Иногда, несмотря на возможность вентиляции пациента с полной лицевой маской, требуется очень высокое давление в дыхательных путях. Такое высокое давление может привести к инсуффляции желудка через частично закупоренные верхние дыхательные пути и может вызвать рвоту и последующую аспирацию.5 Таким образом, возможность успешно вентилировать пациентов с низким давлением в дыхательных путях с помощью системы мешок-маска имеет важное значение для практики анестезии.
Точный патогенез DMV до конца не изучен, но UAO играет важную роль, потому что факторы риска, связанные с DMV, включают пожилой возраст, ожирение, храп в анамнезе и апноэ во сне.2–4 Было признано, что механизмы UAO во время сна и анестезии имеют сходство.6 Снижение мышечного тонуса верхних дыхательных путей и влияние силы тяжести на язык и мягкое небо в положении лежа на спине являются ключевыми факторами, вызывающими коллапс верхних дыхательных путей как во время сна, так и во время общей анестезии. 6,7 Для успешного использования назального постоянного положительного давления в дыхательных путях (CPAP) лечить обструктивное апноэ во сне, 8 и исследования с использованием магнитно-резонансной томографии показали, что назальный CPAP уменьшает вызванное анестезией сужение верхних дыхательных путей как у взрослых, так и у младенцев.9,10 Поэтому мы предположили, что вентиляция через носовую маску может обеспечить более эффективную вентиляцию, чем комбинированная орально-назальная маска вентиляции при вводе общей анестезии.Мы проверили эту гипотезу, сравнив объем углекислого газа, удаляемого за один вдох, с помощью назальной и комбинированной орально-назальной вентиляции с помощью маски у взрослых людей, страдающих апноэ, без паралича во время индукции общей анестезии.
6,7 Для успешного использования назального постоянного положительного давления в дыхательных путях (CPAP) лечить обструктивное апноэ во сне, 8 и исследования с использованием магнитно-резонансной томографии показали, что назальный CPAP уменьшает вызванное анестезией сужение верхних дыхательных путей как у взрослых, так и у младенцев.9,10 Поэтому мы предположили, что вентиляция через носовую маску может обеспечить более эффективную вентиляцию, чем комбинированная орально-назальная маска вентиляции при вводе общей анестезии.Мы проверили эту гипотезу, сравнив объем углекислого газа, удаляемого за один вдох, с помощью назальной и комбинированной орально-назальной вентиляции с помощью маски у взрослых людей, страдающих апноэ, без паралича во время индукции общей анестезии.
В общей сложности 17 пациентов старше 18 лет были набраны из основных операционных залов Массачусетской больницы общего профиля. Все набранные пациенты нуждались в общей анестезии и имели предоперационный физический статус I или II, как определено Американским обществом анестезиологов.Кроме того, мы обеспечили, чтобы все испытуемые в бодрствовании могли дышать как через нос, так и через рот, не используя вспомогательные дыхательные мышцы. Критерии исключения: серьезное сердечно-сосудистое заболевание, респираторное заболевание, сосудистое заболевание головного мозга, желудочно-пищеводный рефлюкс или полный желудок; известное обструктивное апноэ во сне; индекс массы тела более 35 кг / м 2 ; и необходимость экстренной хирургии.
Все набранные пациенты нуждались в общей анестезии и имели предоперационный физический статус I или II, как определено Американским обществом анестезиологов.Кроме того, мы обеспечили, чтобы все испытуемые в бодрствовании могли дышать как через нос, так и через рот, не используя вспомогательные дыхательные мышцы. Критерии исключения: серьезное сердечно-сосудистое заболевание, респираторное заболевание, сосудистое заболевание головного мозга, желудочно-пищеводный рефлюкс или полный желудок; известное обструктивное апноэ во сне; индекс массы тела более 35 кг / м 2 ; и необходимость экстренной хирургии.
После приема предоперационных препаратов пациенты были помещены на операционный стол, и были применены электрокардиограмма, неинвазивное кровяное давление и мониторинг кожной сатурации оксигемоглобина.Монитор Bispectral Index® (модель A-2000; Aspect Medical Systems, Натик, Массачусетс) был подключен для контроля глубины седации. Были размещены отдельные оральные (Oracle 452 Oral CPAP / BiPAP Mask; Fisher & Paykel Healthcare, Panmure, Aukland, Новая Зеландия; рис. 1A) и назальные маски (Vinyl Nasal Disposable Mask; Respironics Corp., Murrysville, PA; рис. 1B). как показано на рисунке 1С. Рот оставался частично открытым, вставляя оральный элемент с автономным прикусным блоком между зубами. Расстояние между верхними и нижними резцами 1 см.Каждому пациенту были опробованы маски различных размеров, чтобы выбрать наиболее подходящую маску. И носовые, и оральные маски закреплялись головными ремнями. Герметичность масок проверялась следующими способами: (1) визуально осматривая и пальпируя, чтобы убедиться в отсутствии утечки воздуха, видимой субъектом или исследователями; (2) если были утечки после индукции во время вентиляции с положительным давлением, маски корректировали до тех пор, пока давление в дыхательных путях на вдохе не приблизилось к установленному максимальному давлению в дыхательных путях.Для каждой маски датчик углекислого газа / потока (Adult Combined CO 2 / Flow Sensor; Novametrix Medical Systems Inc.
Были размещены отдельные оральные (Oracle 452 Oral CPAP / BiPAP Mask; Fisher & Paykel Healthcare, Panmure, Aukland, Новая Зеландия; рис. 1A) и назальные маски (Vinyl Nasal Disposable Mask; Respironics Corp., Murrysville, PA; рис. 1B). как показано на рисунке 1С. Рот оставался частично открытым, вставляя оральный элемент с автономным прикусным блоком между зубами. Расстояние между верхними и нижними резцами 1 см.Каждому пациенту были опробованы маски различных размеров, чтобы выбрать наиболее подходящую маску. И носовые, и оральные маски закреплялись головными ремнями. Герметичность масок проверялась следующими способами: (1) визуально осматривая и пальпируя, чтобы убедиться в отсутствии утечки воздуха, видимой субъектом или исследователями; (2) если были утечки после индукции во время вентиляции с положительным давлением, маски корректировали до тех пор, пока давление в дыхательных путях на вдохе не приблизилось к установленному максимальному давлению в дыхательных путях.Для каждой маски датчик углекислого газа / потока (Adult Combined CO 2 / Flow Sensor; Novametrix Medical Systems Inc. , Wallingford, CT) помещали между маской и дыхательным контуром. Датчик был подключен к неинвазивному монитору сердечного выброса (NICO; неинвазивная сердечно-легочная система управления, модель 7300; Respironics Corp., Меррисвилл, Пенсильвания). Монитор NICO был откалиброван перед каждым исследованием. Голова испытуемого находилась в нейтральном положении на подушке и поднималась на 10 см от стола в операционной, но наклон головы назад или выпад челюстью не производился.На протяжении всего исследования доставлялся стопроцентный кислород. Перед введением анестезии субъекта побуждали к гипервентиляции, делая глубокие вдохи для облегчения преоксигенации.
, Wallingford, CT) помещали между маской и дыхательным контуром. Датчик был подключен к неинвазивному монитору сердечного выброса (NICO; неинвазивная сердечно-легочная система управления, модель 7300; Respironics Corp., Меррисвилл, Пенсильвания). Монитор NICO был откалиброван перед каждым исследованием. Голова испытуемого находилась в нейтральном положении на подушке и поднималась на 10 см от стола в операционной, но наклон головы назад или выпад челюстью не производился.На протяжении всего исследования доставлялся стопроцентный кислород. Перед введением анестезии субъекта побуждали к гипервентиляции, делая глубокие вдохи для облегчения преоксигенации.
Рис. 1. Иллюстрация оральной маски, носовой маски и применения обеих масок и их интерфейса с двумя неинвазивными мониторами сердечного выброса. Один неинвазивный монитор сердечного выброса был помещен между носовой маской и дыхательным контуром (расходомер 1), а другой — между оральной маской и дыхательным контуром (расходомер 2). A и B — это фотографии оральной и назальной масок соответственно. C показано наложение носовой и ротовой масок, удерживаемых двумя отдельными ремнями.
A и B — это фотографии оральной и назальной масок соответственно. C показано наложение носовой и ротовой масок, удерживаемых двумя отдельными ремнями.
Рис. 1. Иллюстрация оральной маски, носовой маски и наложения обеих масок и их интерфейса с двумя неинвазивными мониторами сердечного выброса. Один неинвазивный монитор сердечного выброса помещался между носовой маской и дыхательным контуром (расходомер 1), а другой — между оральной маской и дыхательным контуром (расходомер 2). A и B — фотографии оральной и носовой масок соответственно. C показано наложение носовой и ротовой масок, удерживаемых двумя отдельными ремнями.
Анестезию вызывали внутривенной болюсной инъекцией пропофола (1–2 мг / кг) после внутривенной болюсной инъекции фентанила (50–150 мкг). Через 30 секунд после прекращения спонтанного дыхания субъектов, определяемого путем измерения нулевого потока через носовую и оральную маски, их вентилировали с помощью вентилятора операционной с регулируемым объемом при заданном потоке свежего газа 10 л / мин, дыхательном объеме 10 мл. / кг, частота дыхания 10 вдохов / мин, предел давления 25 см H 2 O и время вдоха 2 с. Были введены дополнительные болюсы пропофола для поддержания значения биспектрального индекса между 40 и 60.
Через 30 секунд после прекращения спонтанного дыхания субъектов, определяемого путем измерения нулевого потока через носовую и оральную маски, их вентилировали с помощью вентилятора операционной с регулируемым объемом при заданном потоке свежего газа 10 л / мин, дыхательном объеме 10 мл. / кг, частота дыхания 10 вдохов / мин, предел давления 25 см H 2 O и время вдоха 2 с. Были введены дополнительные болюсы пропофола для поддержания значения биспектрального индекса между 40 и 60.
Испытуемые сначала вентилировались через носовую и оральную маски одновременно.Если субъект мог получить адекватную вентиляцию, что определяется по ощутимым движениям грудной клетки и измерению содержания углекислого газа во время выдоха хотя бы в одном из первых трех вдохов, вентиляция продолжалась от пяти до восьми вдохов. Затем последовала только вентиляция через носовую маску. Если субъект вентилировался через нос, вентиляция продолжалась от пяти до восьми вдохов. Если субъект не мог должным образом вентилироваться с помощью комбинированной орально-назальной маски в течение трех вдохов, немедленно выполнялась вентиляция только через носовую маску.Если вентиляция была недостаточной с комбинированной орально-назальной маской, а также только носовой маской, выполнялся удар челюстью и / или вставлялось устройство для прохождения дыхательных путей, и исследование прекращалось.
Если субъект не мог должным образом вентилироваться с помощью комбинированной орально-назальной маски в течение трех вдохов, немедленно выполнялась вентиляция только через носовую маску.Если вентиляция была недостаточной с комбинированной орально-назальной маской, а также только носовой маской, выполнялся удар челюстью и / или вставлялось устройство для прохождения дыхательных путей, и исследование прекращалось.
Переключение на назальную маску было выполнено путем отсоединения дыхательного контура от оральной маски дистальнее датчика потока, оставив оральную маску и датчики подключенными и открытыми для атмосферы. Движение газа во время вдоха и выдоха постоянно и одновременно отслеживалось двумя наборами датчиков.По завершении исследования дыхательные пути субъекта были защищены обычным образом (, т.е. , путем размещения ларингеальной маски в дыхательных путях или эндотрахеальной трубки). Кожная сатурация оксигемоглобина у всех испытуемых всегда поддерживалась выше 95%.
Все параметры вентиляции, включая частоту дыхания, дыхательный объем, кривые потока, скорость потока во время вдоха и выдоха, пиковое давление в дыхательных путях (PIP), парциальное давление углекислого газа в конце выдоха и кривые выдыхаемого углекислого газа, регистрировались с помощью мониторов NICO. .Жизненные показатели регистрировали с помощью автоматической системы регистрации информации (программное обеспечение Saturn Information System and Recorder версии 4.1; Dräger Medical Inc., Телфорд, Пенсильвания).
Первичной конечной точкой этого исследования был объем углекислого газа, удаляемый за один вдох (V̇ b CO 2 ). Вторичными конечными точками были PIP, дыхательный объем выдоха и V̇ b CO 2 / PIP.
Всего было зарегистрировано 17 субъектов.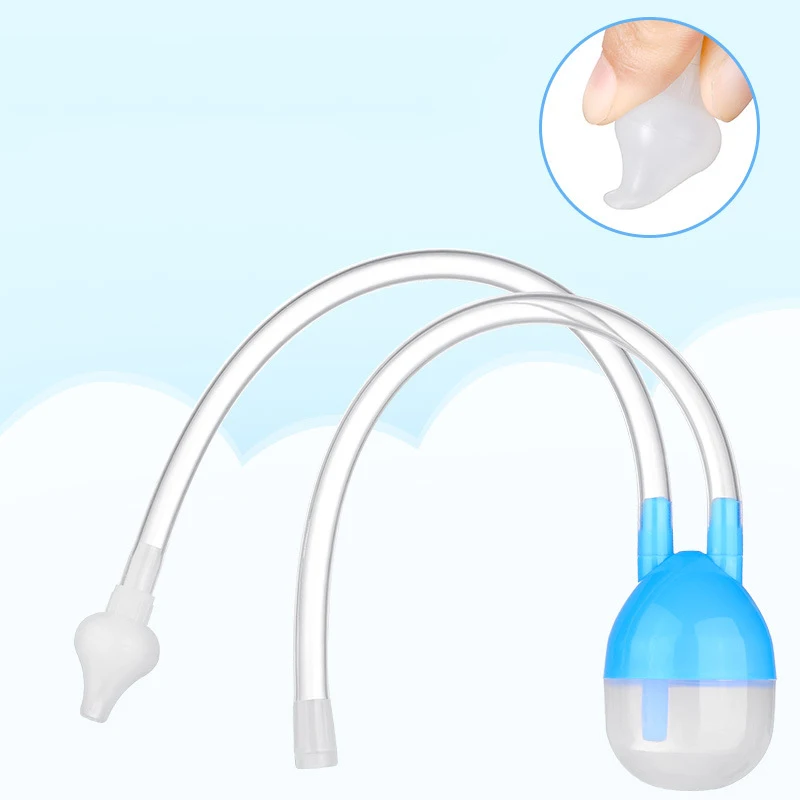 Двое субъектов были исключены из-за невозможности обеспечить надлежащую герметизацию маски. В результате 15 испытуемых выполнили протокол исследования. Демографические данные изучаемых субъектов представлены в таблице 1.
Двое субъектов были исключены из-за невозможности обеспечить надлежащую герметизацию маски. В результате 15 испытуемых выполнили протокол исследования. Демографические данные изучаемых субъектов представлены в таблице 1.
Таблица 1. Демографические данные обследуемых (n = 15)
PIP с вентиляцией через носовую маску (16,7 ± 2,7 см H 2 O) был значительно ниже, чем при комбинированной вентиляции орально-назальной маской (24.5 ± 4,7 см H 2 O; P = 0,002) (рис.2). Выдыхаемый дыхательный объем с вентиляцией через носовую маску имел в среднем 264,8 мл с межквартильным размахом 198,0–322,6 мл, тогда как комбинированная вентиляция через орально-назальную маску имела в среднем 65,6 мл с межквартильным размахом 37,0–125,0 мл ( P = 0,003). V̇ b CO 2 во время вентиляции через носовую маску (медиана 5,0 мл, межквартильный размах 3,4–8,8 мл) был значительно выше, чем во время комбинированной вентиляции через орально-назальную маску (медиана 0. 0 мл, межквартильный размах 0,0–0,4 мл; P = 0,001). V̇ b CO 2 / PIP во время вентиляции через носовую маску также был больше (медиана 0,26 мл / см H 2 O; межквартильный размах 0,22–0,57 мл / см H 2 O), чем во время комбинированной вентиляции. вентиляция через орально-назальную маску (медиана, 0,0 мл / см H 2 O; межквартильный размах, 0,00–0,01 мл / см H 2 O; P = 0,001). После разделения мужчин и женщин, носовая вентиляция все еще обеспечивала более эффективную вентиляцию, чем комбинированная орально-назальная вентиляция для обеих групп.
0 мл, межквартильный размах 0,0–0,4 мл; P = 0,001). V̇ b CO 2 / PIP во время вентиляции через носовую маску также был больше (медиана 0,26 мл / см H 2 O; межквартильный размах 0,22–0,57 мл / см H 2 O), чем во время комбинированной вентиляции. вентиляция через орально-назальную маску (медиана, 0,0 мл / см H 2 O; межквартильный размах, 0,00–0,01 мл / см H 2 O; P = 0,001). После разделения мужчин и женщин, носовая вентиляция все еще обеспечивала более эффективную вентиляцию, чем комбинированная орально-назальная вентиляция для обеих групп.
Рис. 2. Сравнение респираторных параметров при комбинированной вентиляции с помощью орально-назальной маски (CMV) и вентиляции с помощью носовой маски (NMV). Каждый символ представляет отдельный предмет. Каждая горизонтальная полоса представляет собой среднее значение пикового давления в дыхательных путях (PIP) или медианное значение для выдыхаемого дыхательного объема (Vte), объема углекислого газа, удаляемого за один вдох (V̇ b CO 2 ), и V̇ b CO 2 / PIP.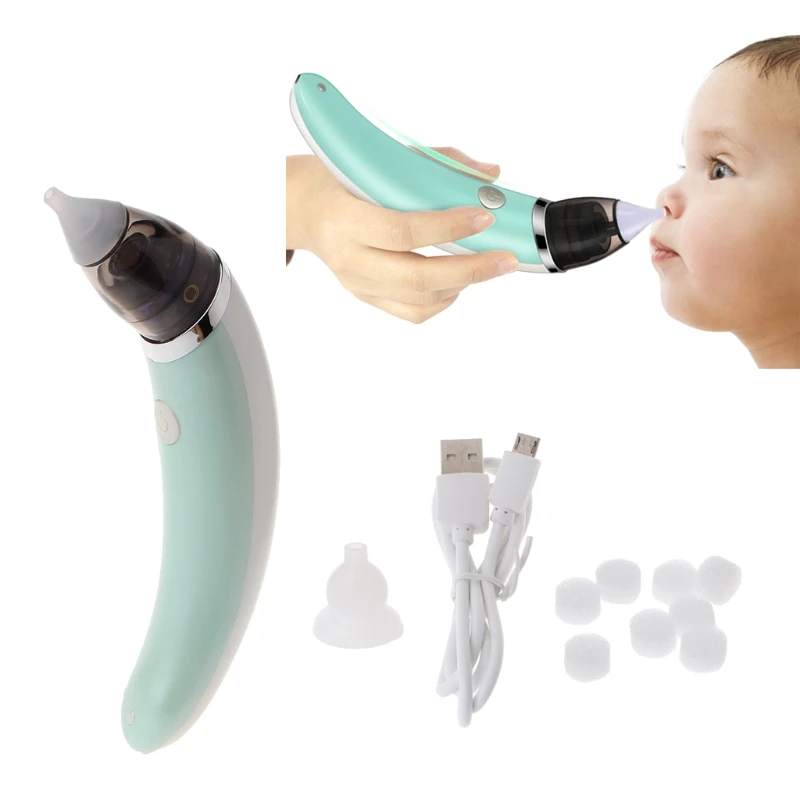 Все сравнения P <0,05.
Все сравнения P <0,05.
Рис. 2. Сравнение респираторных параметров при комбинированной вентиляции через орально-носовую маску (CMV) и вентиляции через носовую маску (NMV). Каждый символ представляет отдельный предмет. Каждая горизонтальная полоса представляет собой среднее значение пикового давления в дыхательных путях (PIP) или медианное значение для выдыхаемого дыхательного объема (Vte), объема углекислого газа, удаляемого за один вдох (V̇ b CO 2 ), и V̇ b CO 2 / PIP.Все сравнения P <0,05.
Основные результаты этого исследования обобщены как вентиляция через носовую маску: (1) удалили больше углекислого газа, (2) потребовалось меньше PIP для эффективной вентиляции, и (3) генерировался больший дыхательный объем, чем при комбинированной вентиляции через орально-носовую маску.
Маска вентиляции предоставляет анестезиологу метод спасения после неудачных попыток интубации.Более того, пациенты с DMV с большей вероятностью столкнутся с трудностями при интубации.4 Таким образом, лечение DMV является важным этапом в обеспечении проходимости дыхательных путей во время анестезии и имеет решающее значение для снижения заболеваемости и смертности, связанных с анестезией. Это исследование продемонстрировало, что вентиляция через носовую маску обеспечивает более эффективную вентиляцию, чем комбинированная орально-назальная маска, даже в неоптимизированных условиях, достигаемых без преимущества выталкивания нижней челюсти и разгибания головы. Это открытие указывает на то, что вентиляция через носовую маску может снизить частоту возникновения затрудненных дыхательных путей и снизить вероятность аспирации, поскольку более проходимые дыхательные пути требуют более низкого давления для вентиляции.
Хорошо известно, что назальный CPAP работает как пневматическая шина для расширения коллапса верхних дыхательных путей у пациентов с апноэ во сне.8 Успех вентиляции носовой маски с положительным давлением во время анестезии, вероятно, достигается таким же образом. У человека, лежащего на спине, несколько факторов определяют, откатится ли мягкое небо и язык назад, чтобы заблокировать глоточные дыхательные пути. Во-первых, препятствия благоприятствует гравитация.Он играет доминирующую роль в механизме UAO и апноэ во сне, потому что нарушенное дыхание во время сна снижается в условиях микрогравитации внешнего пространства.11,12 Во-вторых, положительное давление в ротовой глотке во время вентиляции оральной маской способствует опусканию языка и мягкого неба кзади. В-третьих, обструкции препятствует положительное давление в носоглотке, как при вентиляции через носовую маску, которое создает силу под языком и мягким небом, подталкивая их вверх. Следовательно, будут ли язык и мягкое небо падать назад и препятствовать прохождению глоточных дыхательных путей, зависит от суммарного воздействия этих трех сил.
Следовательно, будут ли язык и мягкое небо падать назад и препятствовать прохождению глоточных дыхательных путей, зависит от суммарного воздействия этих трех сил.
Небоглотка является наиболее частым местом коллапса во время анестезии у непарализованных пациентов.7,9,13 При вентиляции через носовую маску положительное давление создается только в носоглотке, тогда как давление в полости рта остается на уровне атмосферного. Градиент давления между этими двумя полостями способен преодолевать действие силы тяжести на мягкое небо и язык, заставляя их двигаться вперед и открывая верхние дыхательные пути (рис.3А). Во время вентиляции через полную лицевую маску положительное давление применяется как к носоглотке, так и к полости рта, и не создает градиент давления между этими полостями. Таким образом, даже при наличии положительного давления сила тяжести по-прежнему отодвигает мягкое небо и язык назад, препятствуя прохождению дыхательных путей (рис. 3B). Однако, если у пациента нет спада верхних дыхательных путей, и носовая маска, и полная лицевая маска могут обеспечить адекватную вентиляцию через проходимые дыхательные пути.
3B). Однако, если у пациента нет спада верхних дыхательных путей, и носовая маска, и полная лицевая маска могут обеспечить адекватную вентиляцию через проходимые дыхательные пути.
Фиг.3. Механизм обеспечения проходимости дыхательных путей при вентиляции через носовую маску. ( A ) Во время вентиляции через носовую маску положительное давление создается только в носоглотке; градиент давления между носоглоточной и ротоглоточной полостями способен преодолевать влияние силы тяжести на мягкое небо и язык, выталкивая вперед и открывая верхние дыхательные пути. ( B ) Полнолицевая маска создает положительное давление как в носоглотке, так и в полости рта и не создает градиент давления между двумя полостями.В результате сила тяжести отодвигает мягкое небо и язык назад, вызывая обструкцию дыхательных путей. 1 = маска для лица; 2 = мягкое небо; 3 = язык; 4 = носоглотка; 5 = небно-глотка; 6 = ротоглотка; 7 = носовая маска. Стрелка вверх представляет давление в полости носоглотки; закрашенная вниз стрелка представляет силу тяжести; незаполненная стрелка вниз представляет давление в ротоглоточной полости.
Стрелка вверх представляет давление в полости носоглотки; закрашенная вниз стрелка представляет силу тяжести; незаполненная стрелка вниз представляет давление в ротоглоточной полости.
Рис.3. Механизм обеспечения проходимости дыхательных путей при вентиляции через носовую маску. ( A ) Во время вентиляции через носовую маску положительное давление создается только в носоглотке; градиент давления между носоглоточной и ротоглоточной полостями способен преодолевать влияние силы тяжести на мягкое небо и язык, выталкивая вперед и открывая верхние дыхательные пути. ( B ) Полнолицевая маска создает положительное давление как в носоглотке, так и в полости рта и не создает градиент давления между двумя полостями.В результате сила тяжести отодвигает мягкое небо и язык назад, вызывая обструкцию дыхательных путей. 1 = маска для лица; 2 = мягкое небо; 3 = язык; 4 = носоглотка; 5 = небно-глотка; 6 = ротоглотка; 7 = носовая маска. Стрелка вверх представляет давление в полости носоглотки; закрашенная вниз стрелка представляет силу тяжести; незаполненная стрелка вниз представляет давление в ротоглоточной полости.
1 = маска для лица; 2 = мягкое небо; 3 = язык; 4 = носоглотка; 5 = небно-глотка; 6 = ротоглотка; 7 = носовая маска. Стрелка вверх представляет давление в полости носоглотки; закрашенная вниз стрелка представляет силу тяжести; незаполненная стрелка вниз представляет давление в ротоглоточной полости.
В этом исследовании голова субъекта намеренно удерживалась в нейтральном положении без вытягивания головы или выталкивания вперед нижней челюсти.Приняв это положение, более вероятно возникла обструкция верхних дыхательных путей. Safar et al. Я обнаружил, что наиболее частыми местами обструкции в нейтральном положении головы были обструкция ротоглотки из-за того, что язык прижимался к задней стенке глотки, и обструкция носоглотки мягким небом. Также было продемонстрировано, что пациенты с высоким риском развития ДМВ часто имеют увеличенный или смещенный кзади язык, который задевает гипофарингеальное пространство, вызывая НАО.14–16 Следовательно, патогенез UAO в этой ситуации и во время реального DMV должен быть одинаковым. Safar et al. 1 наблюдал, что 36% пациентов без сознания, непарализованных имели полный UAO и 54% имели частичный UAO, когда голова находилась в нейтральном положении. Кроме того, мы наблюдали грубое движение щек наружу во время вдоха при комбинированной вентиляции орально-назальной маской, тогда как это редко наблюдалось при вентиляции через носовую маску. Мы полагаем, что это представляет собой обструкцию ротоглотки и носоглотки во время орально-назальной вентиляции с головой в нейтральном положении.Поэтому в качестве первичной конечной точки мы использовали объем углекислого газа, удаляемого за один вдох, а не дыхательный объем, поскольку он отражает альвеолярную вентиляцию. Вентиляция через носовую маску может также уменьшить утечку газа у сильно бородатых пациентов, что является независимым фактором риска DMV.
Также было продемонстрировано, что пациенты с высоким риском развития ДМВ часто имеют увеличенный или смещенный кзади язык, который задевает гипофарингеальное пространство, вызывая НАО.14–16 Следовательно, патогенез UAO в этой ситуации и во время реального DMV должен быть одинаковым. Safar et al. 1 наблюдал, что 36% пациентов без сознания, непарализованных имели полный UAO и 54% имели частичный UAO, когда голова находилась в нейтральном положении. Кроме того, мы наблюдали грубое движение щек наружу во время вдоха при комбинированной вентиляции орально-назальной маской, тогда как это редко наблюдалось при вентиляции через носовую маску. Мы полагаем, что это представляет собой обструкцию ротоглотки и носоглотки во время орально-назальной вентиляции с головой в нейтральном положении.Поэтому в качестве первичной конечной точки мы использовали объем углекислого газа, удаляемого за один вдох, а не дыхательный объем, поскольку он отражает альвеолярную вентиляцию. Вентиляция через носовую маску может также уменьшить утечку газа у сильно бородатых пациентов, что является независимым фактором риска DMV. 4 За счет уменьшения контакта с бородатой зоной уменьшается вероятность утечки.
4 За счет уменьшения контакта с бородатой зоной уменьшается вероятность утечки.
Анестезиологи часто сталкиваются с дилеммой достижения плотного прилегания лицевой маски при сохранении адекватной тяги нижней челюсти.Поскольку сустав между верхней и нижней челюстью нестабилен после расслабления мышц, давление, добавляемое к лицевой маске в попытке обеспечить хорошее уплотнение, часто смещает нижнюю челюсть кзади, вызывая обструкцию верхних дыхательных путей. Более того, руки некоторых анестезиологов могут быть недостаточно большими для выполнения адекватного толчка челюстью при одновременном добавлении давления на лицевую маску для обеспечения плотного прилегания. Однако рука анестезиолога обычно достаточно велика, чтобы надеть носовую маску. Высокое давление, оказываемое на носовую маску, не приведет к смещению нижней челюсти кзади, поскольку не возникает давления на нестабильный сустав.Кроме того, у беззубого пациента меньше трения между верхней и нижней челюстью для поддержания устойчивости сустава, что способствует утечке воздуха вокруг лицевой маски.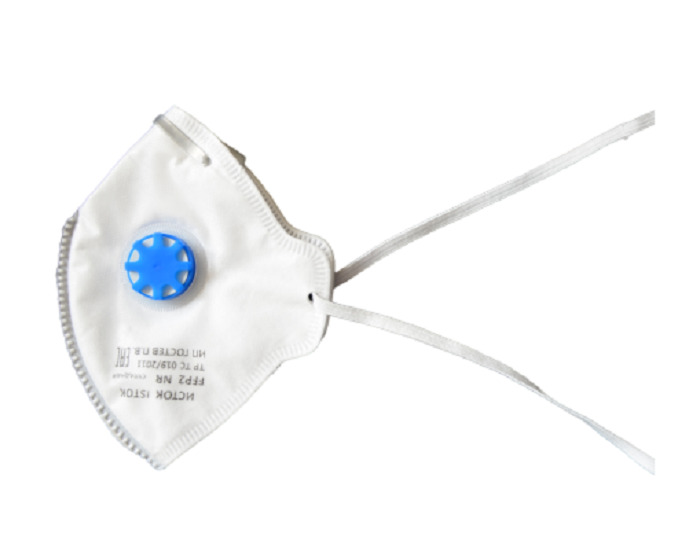 2 При вентиляции через носовую маску единственный контакт маски — с плоскостью верхней челюсти, что предотвращает чрезмерное газообразование. утечка.
2 При вентиляции через носовую маску единственный контакт маски — с плоскостью верхней челюсти, что предотвращает чрезмерное газообразование. утечка.
В этом исследовании рот оставался открытым во время вентиляции через носовую маску. Это было связано с тем, что конструкция оральной маски сохраняла зазор в 1 см между резцами.Несмотря на возможность утечки газа изо рта, носовая вентиляция неизменно генерировала больший дыхательный объем, чем комбинированная орально-назальная вентиляция с помощью маски (рис. 2B). Мы ожидаем, что эффективность вентиляции через носовую маску повысится, если будет устранена утечка через рот. Можно просто держать рот пациента закрытым, чтобы предотвратить утечку газа во время вентиляции через носовую маску. Такую утечку следует легко предотвратить, поскольку мягкое небо функционирует как односторонний клапан при использовании назального CPAP17
Поскольку положение головы существенно влияет на проходимость дыхательных путей, 1 мы использовали комбинированную орально-назальную маску в этом исследовании (рис. 1) вместо полнолицевой маски, чтобы избежать манипуляции положением головы при смене масок. Переключение на вентиляцию через носовую маску производилось простым отключением дыхательного контура от ротовой маски дистальнее датчика NICO. Это позволило избежать изменения проходимости дыхательных путей пациента при переходе на назальную вентиляцию с комбинированной орально-назальной вентиляции с помощью маски.
1) вместо полнолицевой маски, чтобы избежать манипуляции положением головы при смене масок. Переключение на вентиляцию через носовую маску производилось простым отключением дыхательного контура от ротовой маски дистальнее датчика NICO. Это позволило избежать изменения проходимости дыхательных путей пациента при переходе на назальную вентиляцию с комбинированной орально-назальной вентиляции с помощью маски.
У этого исследования есть ряд ограничений.Сначала это проводилось пациентам без вытягивания головы и выталкивания челюсти. Скорее это выполнялось в нейтральном положении с поднятой головой примерно на 10 см. Для открытия рта пациента вместо искусственного устройства для прохождения дыхательных путей использовалась оральная насадка. Этот преднамеренно созданный DMV может отличаться от того, который встречается в клинической практике после вытягивания головы и введения искусственного дыхательного пути. Результат этого исследования не может быть легко применим в клинической практике.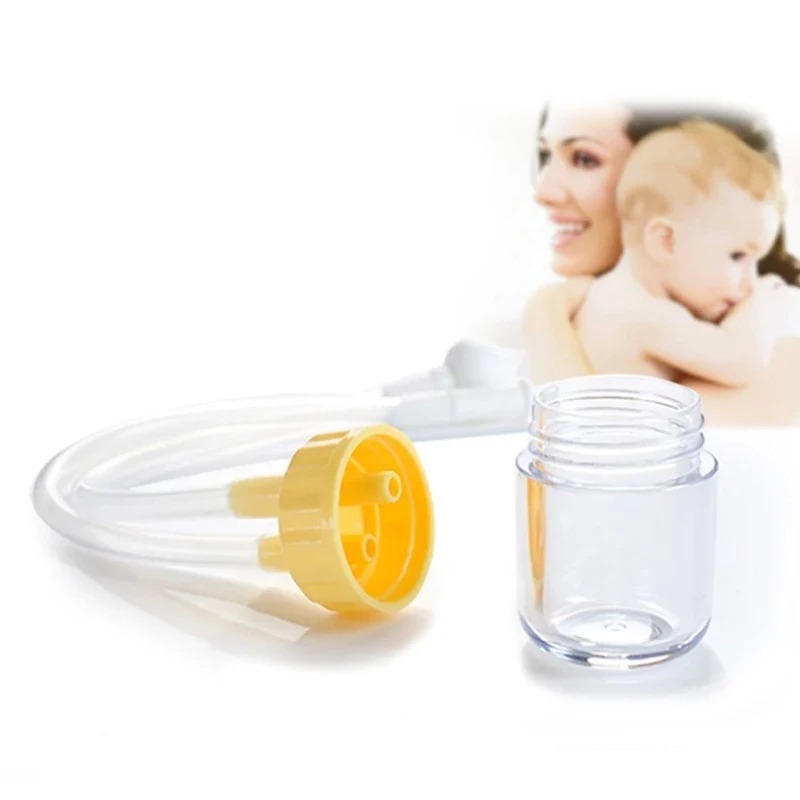 Однако, как указано выше, механизм UAO в этих двух обстоятельствах должен быть схожим. Необходимы дальнейшие исследования, сравнивающие эффективность вентиляции через носовую маску и комбинированную вентиляцию с помощью орально-назальной маски, у пациентов с высоким риском НАО, когда включены разгибание головы и выпад челюсти. Во-вторых, нельзя игнорировать влияние порядка лечения, потому что это не было рандомизированным исследованием. Однако вентиляция была инициирована примерно через 2 мин после внутривенного болюсного введения пропофола.В течение этого времени анатомия верхних дыхательных путей должна быть постоянной, поскольку уровень седации, определяемый монитором биспектрального индекса, был стабильным.
Однако, как указано выше, механизм UAO в этих двух обстоятельствах должен быть схожим. Необходимы дальнейшие исследования, сравнивающие эффективность вентиляции через носовую маску и комбинированную вентиляцию с помощью орально-назальной маски, у пациентов с высоким риском НАО, когда включены разгибание головы и выпад челюсти. Во-вторых, нельзя игнорировать влияние порядка лечения, потому что это не было рандомизированным исследованием. Однако вентиляция была инициирована примерно через 2 мин после внутривенного болюсного введения пропофола.В течение этого времени анатомия верхних дыхательных путей должна быть постоянной, поскольку уровень седации, определяемый монитором биспектрального индекса, был стабильным.
Дом
| 10 Награды Обзоры Что это? Просто полиэтиленовый пакет ?! « Это маска Tse! » Charles Brandwein, MD, 2001 «Это T в целом S орудие и2E ! »Жаклин Глэддис, Р.  Н., 2006 «Так просто! Это под силу анестезиологам !!» Н., 2006 «Так просто! Это под силу анестезиологам !!» Джеймс Це, доктор философии, доктор медицины «Почему вы не называете это« TSE-Alloteh CPAP »?» Джон Денни, доктор медицины, 2013 «Носовая маска Це-ПАП» Джек (Джон А.) Пейси, доктор медицинских наук, Возможно ..Модифицированная детская назальная маска, 19 февраля 2018 г. |
| ВВЕДЕНИЕ Спрос на анестезию за пределами учреждения увеличился в последние годы в больнице Роберта Вуда Университета Джонсона в Нью-Брансуике, штат Нью-Джерси. Внешние офисы включают комплект для эндоскопии / бронхоскопии, лабораторию кардиоэхо-эхографии провайдеров анестезиологической помощи, таких как неидеальные установки для анестезии , небольшие переполненные и темные комнаты , помощь другого анестезиолога находится далеко, , производственное давление для быстрой смены кадров, пациентов с высокими ожиданиями, пациентов с высоким риском и т. Д. Это особенно сложно во время EGD, EUS, ERCP, PEG, бронхоскопии и TEE. Резервуар с O2 теряется, когда рот пациента становится неэффективной и подает только минимального O2 (<0,30 FiO2). Более того, эндоскоп часто нарушает дыхательные пути. Десатурация кислородом — обычное явление у пациентов, получающих седативный эффект от умеренного до глубокого во время эндоскопических процедур верхних отделов ЖКТ.  Согласно руководству ASGE (2012), большая серия Нежелательные явления верхнего отдела желудочно-кишечного тракта Эндоскопия , BSG Рекомендации по гастроэнтерологии: Гастроэнтерология: Гастроэнтерология и SGNA Риски и осложнения Мы использовали простой пластиковый лист для преобразования неэффективной назальной канюли в лицевую палатку с 2001 года (Фото 2-5 ).  Подготовка у постели больного занимает 10 секунд и обеспечивает Подготовка у постели больного занимает 10 секунд и обеспечивает FiO2 из 0. 50- 0,7 0 с помощью назальной канюли поток O2 скорость 6 скорость 6 из 4-5 L / мин. It улучшает оксигенацию пациента оксигенацию, предотвращает серьезную десатурацию, уменьшает потребность в 9069 уменьшает прерывания процедур. Как сделать «маску» Цзе Мы делаем пластиковый лист размером 12 дюймов на 12 дюймов или больше, используя любой чистый, прозрачный пластиковый пакет После того, как пациент принимает боковое положение лежа, лежа на животе превращается в лицевую палатку, которая обеспечивает FiO2 0,50-0,70 с потоками O2 4-5 л / мин. Эндоскопия верхних отделов желудочно-кишечного тракта, FOB или TEE Во время манипуляций с эндоскопом мы слегка приподнимаем пластиковую пластину , чтобы не затянуть ее в рот . Пакеты с образцами и масками на молнии дюймов шелковая лента.  (Фото 5) Когда мы используем пластиковую защиту от хирургической маски для защиты от жидкости, мы прикрепляем пластиковые острые края к во избежание истирания роговицы. (Фото 6) После объяснения пациенту, что, применяя этот пластиковый лист , мы увеличим подачу кислорода, и попросим пациента закрыть глаза, даже самые тревожные пациенты восприимчивы. После предварительной оксигенации с использованием этой техники в течение 1-2 Дыхание Мы располагаем голову и шею пациента так, чтобы поддерживать проходимость патентованных дыхательных путей. Для пациентов с обструкцией верхних дыхательных путей серийное расширение с помощью хорошо смазанных носоглоточных дыхательных путей может избежать носового кровотечения.  Мы контролируем дыхание пациента с помощью капнографии , с детским прекардиальным стетоскопом или без него, установленным над трахеей. Эта лицевая палатка также улучшает отбор проб CO2 и делает возможным раннее обнаружение угнетения дыхания . Если у пациента развивается апноэ из-за обструкции дыхательных путей или чрезмерной седации, у нас есть в среднем 2-3 минут для манипулирования дыхательными путями и / или для снижения уровня седации до наступления десатурации. Повторное дыхание CO2? Одна проблема заключается в том, что пластиковый лист может увеличить «мертвое пространство », что приведет к повторному вдыханию CO2 и гиперкарбии. Мы регулярно контролируем CO2 с помощью капнографии. Поддерживая пластиковый лист в в положении палатки с открытой дверью, мы можем избежать повторного вдыхания CO2 (Фото 7) .  Контролируемая анестезия Граница между глубокой седацией и тотальной внутривенной анестезией Если назальная канюля используется для глубокой седации, TSE «Mask» Если требуется опиоидный анальгетик, титрование небольшими порциями анальгетика будет поддерживать спонтанное дыхание. Выбор пациентов важен для снижения риска легочной аспирации. Премедикация пациента метоклопрамидом Узел для доставки CPAP, BiPAP, CF (непрерывный поток) или вспомогательная назальная вентиляция для пациентов с OSA или без него под MAC (EGD, колоноскопия, бронхоскопия, TEE и т.  Д. .), Awake Intubation Д. .), Awake Intubation или G A. (предварительный патент, поданный 30 октября 2013 г., и официальная заявка на патент , поданная 29 октября 2014 г., Университетом Рутгерса на аналогичную сборку. Джеймс Цзе и соавторы изобретения передал изобретение в RU за один доллар.) (См. обновленные практические рекомендации для периоперационного ведения пациентов с обструктивным апноэ сна. Anesth 120: 268-86, 2014 или поиск в Google «2014 ASA Guidelines OSA» для ссылки в формате pdf ) Пациенты, находящиеся под контролируемой анестезией (MAC), получают внутривенную седацию и O2 через назальную канюлю (NC).Чрезмерная седация и / или обструкция дыхательных путей могут вызывать тяжелую десатурацию, особенно у пациентов с ожирением и СОАС. Даже при наличии лицевой палатки (TSE «Маска») пациентам с ожирением Введение носовых дыхательных путей может вызвать кровотечение 24 января 2013 г. была разработана назальная маска / контур TSE-PAP Эффективность назальной вентиляции у Анестезиология 108: 998-1003, 2008 ) и Jiang et. al. (Анестезиология 115: 129-35, 2011 Анестезиология 115: 129-, 2011 ) Назальная маска TSE-PAP Однако он становится маской CF при потоке свежего O2 Отрегулируйте APL-клапан для подачи 4-8 см h3O CPAP по мере необходимости и избегайте чрезмерного накачивания мешка резервуара. Если у пациента . Если у вас есть какие-либо вопросы по поводу безопасного использования этой техники, , пожалуйста, свяжитесь с нами по телефону (co ntactus ) или по электронной почте (james.  [email protected]) It улучшает оксигенацию [email protected]) It улучшает оксигенацию и может использоваться для активного предотвращения десатурации у пациентов с ожирением и ОАС. (См. Публикации № 70 и 71, 81-85, 87-95) (Пациенты дали согласие на фотосъемку ) Эта носовая маска в сборе также использовалась для бодрствования FOB и / или видео ларингоскопия помогла эндотрахеальной интубации (фото 19a-c) и преоксигенации и вспомогательной носовой вентиляции для пациентов с плохим лицом — маска подошла во время индукции общей анестезии (фото 19d-g). (см. Публикацию и презентацию). A Модифицированная «маска» TSE для верхней части тела Процедуры Меры предосторожности при возгорании Не используйте пластиковый пакет или верхней части тела, таких как биопсия груди или тиреоидэктомия – Избегайте высокой концентрации O2 Собираем под хирургическими простынями.  Прикрепление хирургической маски Прикрепление хирургической маски с гидрозащитной лентой к нижней челюсти уменьшит риск возникновения ОПАСНОСТИ ПОЖАРА . (Фото 22-24) Он увеличивает поступление O2 к пациенту и предотвращает скопление O2 под хирургическими простынями рядом с операционным полем. Наши предварительные данные показывают, что концентрация Здесь также хранятся хирургические полотенца или простыни защитить глаза. Заклейте изолентой острые края пластикового экрана , чтобы избежать истирания роговицы . (Фото 22-24) Несмотря на то, что в продаже имеется устройств для эндоскопии или для пациентов с дыханием ртом (Фото 20-24), в этой технике используется пластик листов, которые распространены повсеместно, а недоступны.  Дополнительная стоимость. Мы также используем эту технику для пациентов Дополнительная стоимость. Мы также используем эту технику для пациентов , которым выполняются ректальные процедуры в положении складного ножа (фото 25), процедуры лечения боли в положении лежа на животе , ретробульбарная блокада (фото 28) и педиатрические процедуры (эндоскопия, PICC) , спинномозговая пункция, биопсия костного мозга, МРТ , компьютерная томография и т. д.). Меры предосторожности Положение лежа : Используйте подушки, чтобы поддерживал верхнюю часть тела и голову , чтобы поддерживать проходимость дыхательных путей. Для пациентов с обструкцией верхних дыхательных путей , серийная дилатация хорошо смазанными носоглоточными дыхательными путями и подъем подбородка могут открыть дыхательные пути . Используйте большой прозрачный пластиковый лист , чтобы создать большую вытяжку для O2 (фото 8 и 25).  Если оксигенация пациента не улучшилась до 1.Коннектор от 7.0 ETT 2. Расход O2 обычно устанавливается на 4-6 3. Чтобы избежать травмы 4. Если мешок резервуара более чем на 5. Пациент может дышать через дыхательный контур 6. Если у пациента наблюдается апноэ из-за 7. Мы всегда готовы к вентиляции 29) : Закрепите лицевую тент на переносице и нижнюю часть щек для предварительной оксигенации и удалите ее перед стерилизацией подготовка к Избегайте удушения пациента (Фото 29) !! F гибкая фиброоптикаБронхоскопия (FOB) Приклейте пластиковую пленку образца ко лбу и обеим щекам.Вырежьте отверстие возле носа или рта или оторвите пластиковую пленку до середины, чтобы позволить бронхоскопу для орального (фото 30) или назального (фото 31) введения бронхоскопа . Перекрыть и скрепить пластиковые листы вместе, чтобы избежать исчезновения O2 из . 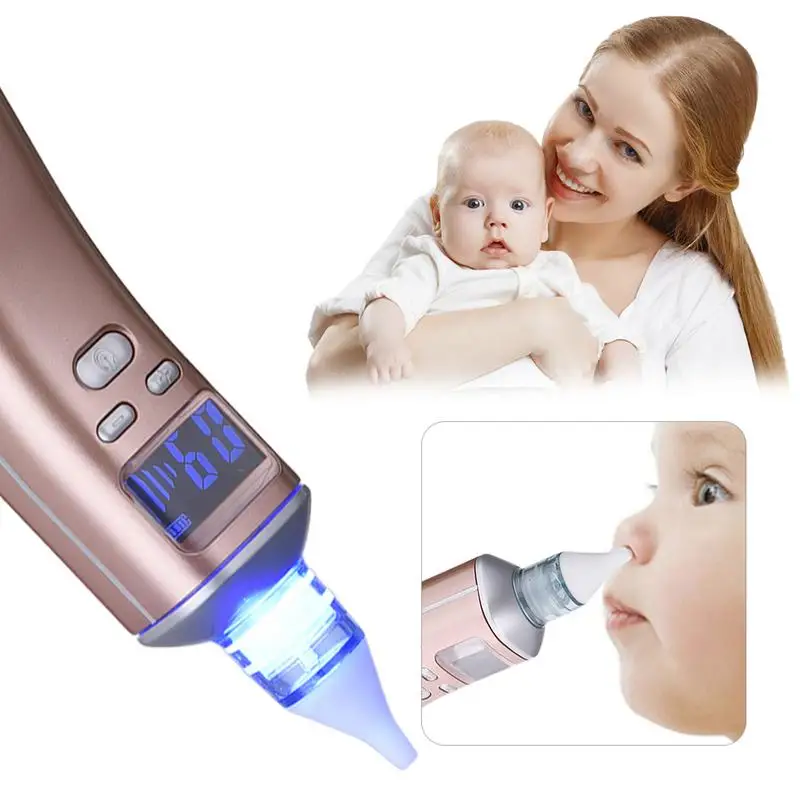 Модифицированная «маска» TSE для Модифицированная «маска» TSE для Улучшение преоксигенации боевой травмы Пациенты для неотложной помощи Эндотрахеальная интубация (Фото 32) С 2006 года многие в Отдел Anesthesi ology финансовые ресурсы для обучения использованию e s 9069 с at национальный и международный anesthesi ology встречи . Наша главная цель s до улучшить безопасность пациентов и снизить расходы на здравоохранение Особая благодарность всем anesthesi a посещаемость (Dept.  Анестези ology и периоперационный Медицина , Rutgers RWJMS (ранее поддержали нас, предоставив дополнительно времени, чтобы представить наши клинические результаты в виде плакатов, презентаций и демонстрации этой техники, в качестве научных и образовательных экспонатов. Публикации / стендовые презентации Образование См. Обзоры Фонда безопасности пациентов с анестезией 5 обзоров (2007-2010, 2013, 2014) и Обзор новостей анестезиологии (2009 и 2016) обзоров |
Добро пожаловать на сайт www. TSEmask.com Простая комбинированная назальная палатка-маска Tse-PAP для лица TSEmask.com Простая комбинированная назальная палатка-маска Tse-PAP для лица , уменьшающая распространение аэрозолей / капель и обеспечивающая непрерывную назальную оксигенацию и дополнительный провайдер Защита во время MAC, GA индукции, эндотрахеальной интубации и экстубации и Оригинальная TSE «Маска» (лицевой тент) и назальная маска Tse-PAP / Узел контура для улучшения оксигенации и безопасности пациента |
Фото 1.Эндоскопия верхнего отдела желудочно-кишечного тракта,
FOB или TEE . Когда рот
открыт прикусным блоком, пациент
получает только минимальное количество кислорода
через носовую канюлю.
Обструкция дыхательных путей,
угнетение дыхания или
чрезмерная седация легко приводят к
тяжелой десатурации O2.
Фото 2. Закрепите пластиковый лист
лентой вдоль лба и щеки
.
Заклейте прозрачный пластиковый лист
над глазами и убедитесь, что глаза
закрыты, а
защищены.
Фото 3. Лента вдоль нижней челюсти
.
Фото 5 . Двойное приклеивание ленты
края мягкого пластикового листа
для усиления лицевой палатки
, чтобы не мешать прицелу
.
Фото 4 . Жесткие края сумки
и с застежкой-молнией стоят, как
, палатка с открытой дверью.
Фото 7. ЭРХПГ в положении лежа на боку
с пульсовой оксиметрией
, записями O2 и ETCO2
.
Фото 8. ЭРХПГ в положении
ЭРХПГ в положении
лежа.
Фото 9 . TEE, PEG или FOB в положении
лежа на спине.
Фото 20 . При дыхании через рот
через рот
назальная канюля
подает минимальное количество O2, а nd
дает плохой ETCO2
, отслеживая .
Фото 21. Нижняя часть тела
Процедуры, кардиоверсия
или тестирование AICD : Прикрепите пластиковую пленку
к переносице и щекам
или прикрепите липкой лентой
ко лбу, чтобы закрыть глаза,
— нос и рот. . Держите нижнюю часть
открытой для
, чтобы избежать повторного вдыхания CO2. Не используйте
мягкий пластиковый лист
, чтобы избежать его сжатия
и попадания в рот
.
Фото 22.![]() Верхняя часть тела
Верхняя часть тела
процедуры : Плотно прикрепите к нижней челюсти хирургическую маску
, защищающую от жидкости,
. Лента
с острыми краями пластикового экрана
до ИЗБЕГАЙТЕ ИСЧИЩЕНИЯ УГОВОРА
.
« Сфотографируй меня и не закрывай мне
глаз . Я хочу прославиться!» Первый пациент из
отправился для демонстрации использования
TSE «Mask» для эндоскопии верхнего отдела GI
.
Фото 23. Эта модифицированная «маска» TSE
для процедур верхней части тела
увеличивает FiO2,
предотвращает накопление O2 под
хирургической простыней и
снижает риск ОПАСНОСТИ ПОЖАРА
.
Фото 28.
Предварительная оксигенация для ретробульбарного блока
.
Фото 25. Складной нож или лежа
Позиция .Используйте подушки для поддержки
верхней части тела и головы, чтобы
поддерживал проходимость дыхательных путей. Оберните большой прозрачный пластиковый лист
лентой, похожий на драпировку
, на голову. Держите нижнюю часть
открытой, чтобы избежать повторного вдыхания CO2.
Фото 6. Пластиковая маска из
хирургическая маска для защиты от жидкости.
Фото 10. Пластиковая маска из
хирургическая маска для защиты от жидкости.
Фото 26. Простой и быстрый
метод спасения : Дыхательный контур
с анестезией
, подключенный к носоглоточному дыхательному пути
с помощью коннектора ЭТТ
у пациента
, находящегося под глубоким седативным действием, с обструкцией верхних дыхательных путей
в положении складного ножа
.
Фото 27 . Дыхательный контур для анестезии
— это
, подключенный к 30 Fr.
Назофарингеальный дыхательный путь
с использованием 7.0 разъем ETT.
Фото 24. Эта модифицированная «маска» TSE
не позволяет хирургическим простыням
закрывать лицо
, а O2 не скапливает
под хирургическими простынями.
Фото 31. FOB носовой
подход
Фото 30. FOB устный
подход
Фото 29.Удалите перед глазами
стерилизационный препарат до
ИЗБЕГАЙТЕ УДЫХАНИЯ!
Фото 32. Закрепите носовую канюлю
лентой, поверните поток O2
до 10 л / мин и поместите головку
в большой чистый и прозрачный пластиковый пакет
. Выполните предварительную оксигенацию
Выполните предварительную оксигенацию
в течение нескольких минут, RSI общей анестезии
и удалите мешок
перед интубацией.
Фото 11.Как собрать
носовую маску Tse-PAP
/ контур:
Надуйте воздушную подушку
детской лицевой маски
примерно 10 куб. маска с лентой.
Фото 12. Закрепите маску
головными ремнями, чтобы получить хорошее прилегание
и избежать компрессии
глаз.
Подключите его к дыхательному контуру анестезии для взрослых
.
Прикрепите носовую канюлю к
нижнему краю прикусного блока
для капнографии.
P Фото 13. Прокладка под лямки
во избежание чрезмерного сжатия
на лицевые нервы. Закройте рот
прозрачным чистым пластиковым листом
(Це «Маска»)
, чтобы улучшить качество капнографии
и уменьшить распространение аэрозоля
.
Фото 14.Пациент с OSA
под глубокой седацией пропофолом
во время EGD.
Назальная маска TSE-PAP
подключена к дыхательному контуру
взрослого и наркозному аппарату
. Запорный клапан
закрыт. Расход свежего O2 установлен на уровне 6-8
л / мин. К
можно добавить свежий воздух, чтобы FiO2 оставался ниже 0,8.
Фото 15. Пациент
дышит самопроизвольно, как показывает
капнография
, полученная при отборе проб воздуха по линии
носовой канюли.
Фото 19. TEE в эхокардиологической лаборатории
(№
наркозный аппарат). Назальная маска
TSE-PAP, соединенная с маской-мешком
(+ клапан PEEP) с гибким удлинителем
и стенкой
выходом O2 (поток O2 8-10 л / мин).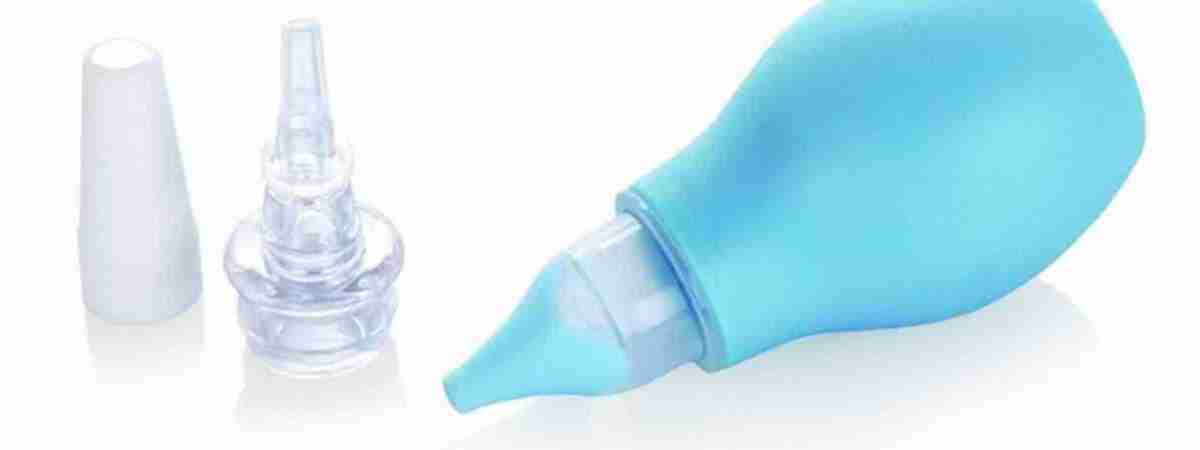
Фото 16. EGD с расширителем
Фото 17. Назальная маска TSE-PAP
/ контур для пациента OSA
под MAC во время
Колоноскопия
Фото 18.Назальная маска TSE-PAP
/ контур для пациента с OSA
под MAC
во время гистероскопии и D&C.
Видео: Как использовать назальную маску TSE-PAP / контур
для улучшения оксигенации у пациента с ОАС при седации пропофолом
во время абляции SVT в лаборатории катетеризации
Как использовать назальную маску TSE-PAP / контур
для улучшения оксигенации у пациента с СОА при инфузии ремифентанила
во время трепетания предсердий
Абляция в лаборатории катетеризации
youtube.com/embed/CUNNHKqO3Pg?rel=0″ frameborder=»0″ allowfullscreen=»»/>
Видео: Как улучшить оксигенацию с помощью «маски» Це во время ФГДС.
10 наград, включая
2008, 2013, 2015 и 2016
PGA «Лучший экспонат в области клинического применения
» ;
Фото 19а. Видео
Ларингоскопия с ассистентом
эндотрахеальная интубация
Фото 19б. Эндотрахеальная интубация с помощью FOB
Фото 19c. Комбинированное видео
Ларингоскопия и FOB
эндотрахеальная вспомогательная интубация
Фото 19г.Преоксигенация
и вспомогательная назальная вентиляция
во время индукции
общей анестезии у пациента
с полной бородой.
Фото 19д. Преоксигенация и
вспомогательная вентиляция носа
во время индукции общей анестезии
у пациента
без зубов.
Фото 19ф-г. Преоксигенация
и вспомогательная назальная вентиляция
во время индукции
общей анестезии у
пациентов с ожирением с плохой посадкой лицевой маски
.
, Новый Орлеан, Лос-Анджелес, октябрь 2014 г. (Информационный бюллетень ASA за февраль 2015 г., стр. 40-41)
и Фонд безопасности пациентов в области анестезии EC Pierce, Jr., Доктор медицины, Награда за «Лучший научный экспонат
» (Информационный бюллетень APSF, февраль 2015 г., стр. 48). Обзоры
Технически простая и эффективная универсальная мера предосторожности
в дополнение к рекомендуемым средствам индивидуальной защиты
во время пандемии COVID-19, март 2020 года и в последующий период
Комбинация назальной маски-тента Tse-PAP и отсасывания под маской Май
Уменьшение аэрозоля / Распространение капель и обеспечение постоянной назальной оксигенации и дополнительная защита
для медицинских работников во время MAC, GA индукции, видео-ларингоскопической эндотрахеальной интубации
Интубация и экстубация см. Публикации № 319-320 для 2020 ASA (MC1280) (MCC201) ePosters
Рис.1. Детская маска для лица в форме капли —
, преобразованная в носовую маску с закругленными углами треугольной формы,
сжимая ее в течение 1-2 минут.
Рис. 2. Детская маска (слева) и модифицированная детская маска
(справа), которая подходит для большинства носов взрослых. В воздушную подушку
нагнетается 10 см3 воздуха.
Рис. 3. Большой чистый мешок для образцов прикрепляется лентой к нижней части маски
, а затем крючок для взрослых прикрепляется лентой
поверх пластикового листа и маски.
Рис. 4. Носовая маска-маска, соединенная с контуром
и фильтром, сначала помещается на нос, а затем
закрепляется эластичными ремнями для головы, чтобы получить хорошее уплотнение носовой маски
. Головные ремни перекрещиваются
друг над другом, чтобы не повредить глаза. Поток свежего O2
4 л / мин должен быть достаточным для предварительной оксигенации в операционной.
Рис. 5. Пациенту проведена преоксигенация
с носовой маской-тентом.
Рис. 7. Если рот открыт, удерживайте носовую маску
большим и указательным пальцами и закройте рот
другими пальцами поверх пластикового листа.
Рис. 9. Одноразовый видеоларингоскоп
(отдельно стоящий или переносной) можно вставить
под пластиковый лист, не поднимая крышку.
Рис. 10. Отрегулируйте VL и держите пластиковый лист
, закрывающий рот.
Использование оригинальной TSE «маски» (FaceTent) (с 2001 г.)
и назальной маски / контура Tse-PAP (с января 2013 г.)
Рис. 11. Держите пластиковую крышку на месте.
Рис. 12. Вставьте эндотрахеальную трубку под пластиковую пластину
.
Рис. 14. Сначала накачайте манжету ЕТТ, отсоедините
дыхательный контур и подключите его к ЕТТ.
Рис. 15. После интубации убедитесь, что
ETT находится в правильном месте.
Рис. 16. После интубации отсасывание ротовой полости
можно производить под крышкой для рта. Затем,
утилизируйте использованный пластиковый лист должным образом.
Рис. 18. Отсасывание OGT перед экстубацией.
Рис. 21. Для экстубации пациента с носовой трубкой
можно использовать чистый пластиковый лист, чтобы закрыть
нос или лоб.После экстубации назальную маску
с пластиковым листом можно снова закрепить
, как описано выше.
Рис. 19. Перед экстубацией комбинированную назальную маску
и другой чистый пластиковый лист
можно закрепить на носу и подготовить к использованию.
Сразу после экстубации проверьте вентиляцию
через носовую маску с закрытым ртом
, как показано на рис. 6, и отсосите рот
под пластиковым листом.
Рис 20.Сразу после экстубации проверьте вентиляцию
через носовую маску с закрытым ртом
, как показано на рис. 6, и отсосите рот под пластиковым листом
.
Отказ от ответственности: этот веб-сайт предназначен только для предложений и не должен толковаться как предоставление
медицинских рекомендаций. Содержание не заменяет медицинское заключение отдельного практикующего врача, и
использование предложений, представленных на этом веб-сайте, является исключительно решением отдельного практикующего врача.
Доктор Джеймс Це, его коллеги и Университет Рутгерса не несут ответственности за использование этих предложений
.
Рис. 17. Чистый пластиковый лист приклеен ко лбу
, чтобы закрыть нос и рот во время
EGD.
Рис. 13. Вставка ручного ВЛ под лицевую палатку
.
Рис. 22. Транспортируйте пациента в PACU с лицевой палаткой
(назальная канюля O2 + чистый пластиковый лист, закрывающий нос и рот
).Он улавливает аэрозольные выделения, а
увеличивает FiO2 во время транспортировки.
Рис. 6. Устройство BVM (мешок Амбу) с гибким соединителем
и фильтром может также использоваться с настенным источником O2
в местах расположения NORA. При закрытом PEEP
можно использовать низкий поток O2 (5 л / мин).

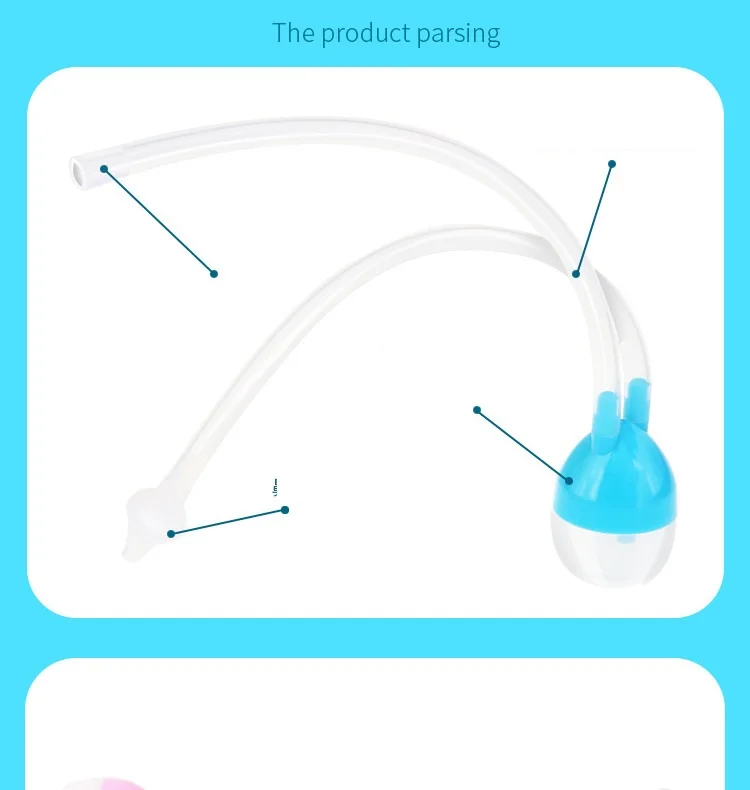 Обе эти системы требуют высоких скоростей постоянного потока, чтобы соответствовать пиковому потоку вдоха младенца.
Обе эти системы требуют высоких скоростей постоянного потока, чтобы соответствовать пиковому потоку вдоха младенца.
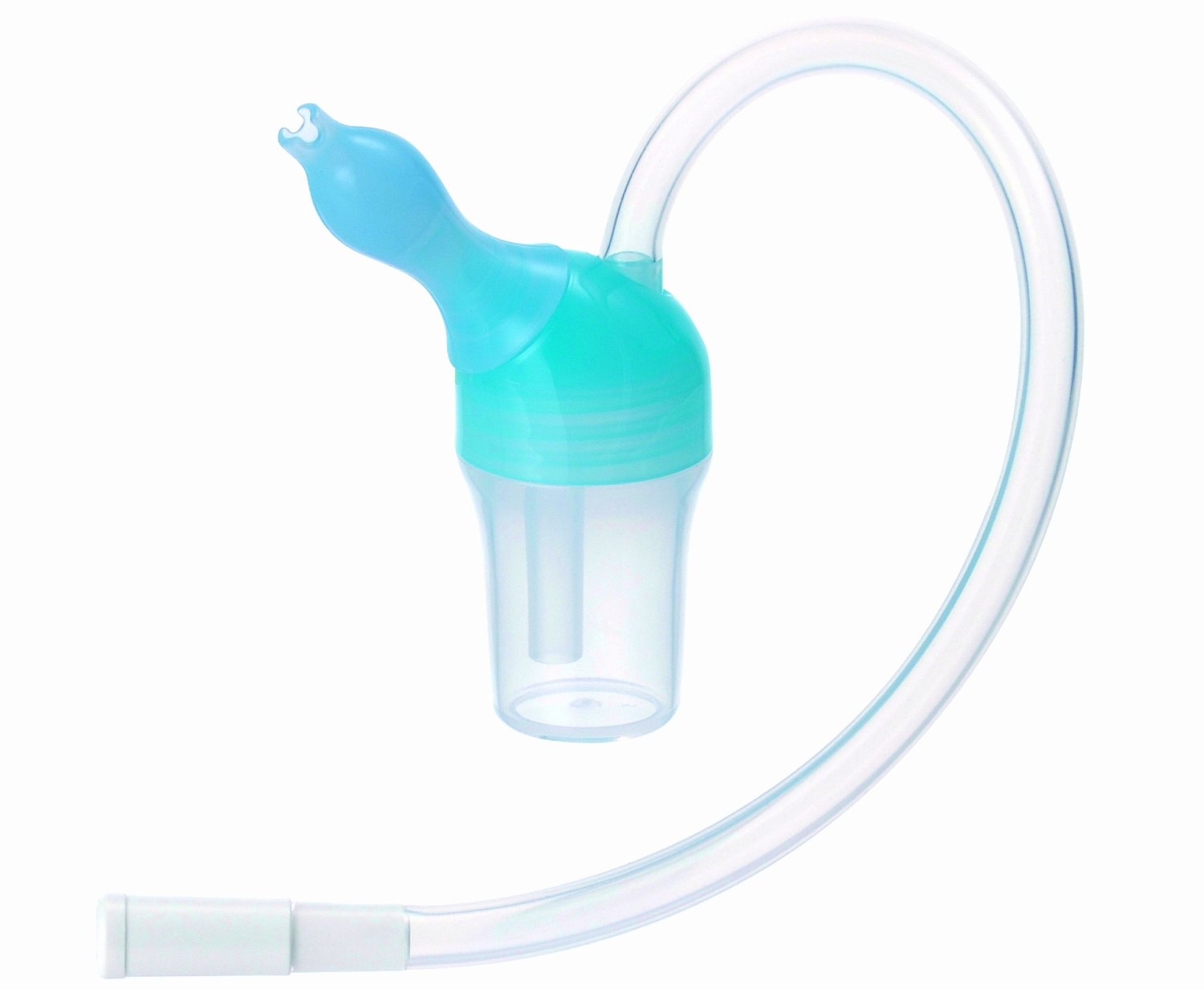

 С прикусным блоком
С прикусным блоком 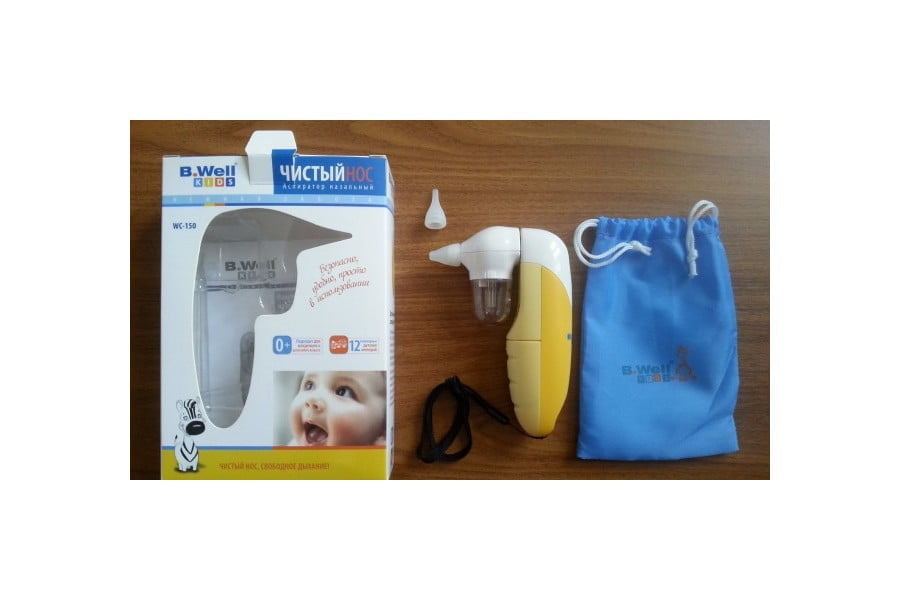 После замены
После замены