42 неделя беременности — схватки и признаки родов, развитие плода, стимуляция родов, самочувствие
Что происходит на 42 неделе беременности?
Сорок вторая неделя беременности – последняя, когда роды будут считаться срочными. Беременность, длящуюся более 42 недель, называют переношенной. Даже если вы родите ребенка в конце 42 недели – все в порядке, многие новорожденные появляются на свет именно на этом сроке.
АнонимРоддом 1Добрый день мамочки!хотела бы узнать,кто рожал в 1 роддоме на Вилиса Лациса в Москве в апреле 2020 г…нам уже 41 неделя и 2 дня беременности.дали направление на сегодня в стационар…Но ехать ране…
542 неделя – это сколько?
-
Сорок две недели акушерского срока беременности – это 40 недель эмбрионального срока (с момента оплодотворения).
-
Сорок две недели эмбрионального срока соответствуют 44 неделям акушерского срока.
Вы беременны 9 месяцев и 2 недели.
Что происходит с ребенком?
Плод на 42 неделе беременности размером примерно с арбуз. Длина его тела составляет 51–52 см, масса – 3,6–3,7 кг. Не забываем, что речь идет о средних показателях. Масса при рождении более 2,8 кг не считается низкой, в то же время, сегодня уже мало кого можно удивить «богатырями» и «богатырками» по 4–5 кг.
Малыш полностью готов к рождению. Все его органы созрели, рефлексы выработались, органы чувств работают, он может дышать, глотать, совершать самые разные движения. На голове растут волосы, на руках и ногах – ногти.
Кости черепа у новорожденного пока еще не срослись. Между ними сохраняются подвижные соединения, они могут смещаться относительно друг друга. Это нужно для того, чтобы головка могла пройти через родовые пути мамы, а также для роста мозга и черепа в будущем.
Легочная ткань малыша хорошо развита. В легких вырабатывается сурфактант – поверхностно активное вещество, которое помогает сделать первый вдох. Кстати, этот вдох будет самым тяжелым в жизни человека, ведь легким нужно расправиться.
Кстати, этот вдох будет самым тяжелым в жизни человека, ведь легким нужно расправиться.
В кишечнике находится меконий – первичный стул, который получился из заглоченной амниотической жидкости, сыровидной смазки и волосков-лануго. Обычно меконий отходит спустя некоторое время после рождения. Кишечнику новорожденного предстоит познакомиться с маминым грудным молоком, а позже и с другими видами пищи. В самом начале жизни толстую кишку заселяет микрофлора.
В головном мозге сформированы многочисленные связи между нервными клетками. Хорошо развит сосательный и другие рефлексы. После рождения созревание нервной системы продолжится.
Что происходит с будущей мамой?
Роды могут начаться в любое время, и уже очень скоро вы сможете держать малыша на руках, кормить, убаюкивать, возиться с пеленками и заниматься другими рутинными, но приятными делами. Нужно обращать внимание на некоторые симптомы:
-
Отхождение слизистой пробки. Это говорит о том, что матка начала готовиться к родам. Но когда они начнутся – пока еще вопрос.
-
Отхождение вод. Они вытекают из влагалища струйкой, иногда едва заметной, а иногда очень сильной. Обычно через несколько часов начинаются роды.
-
Истинные родовые схватки. Поначалу вы можете принять их за тренировочные схватки, которые наверняка не раз испытывали в третьем триместре. Но потом заметите, что они болезненные, более ощутимые, долго не проходят, становятся все чаще. Это явный признак того, что надо срочно ехать в родильный дом.
-
Иногда схватки начинаются с боли, тянущего чувства в пояснице.
42 неделя беременности: что делать, если роды не начинаются
Фото: UGCРаспространено понятие, что беременность протекает 40 недель. Но специалисты знают, что нормальным считается срок от 38 до 42 недель, причем роды на 42 неделе беременности случаются у 10% рожениц.
42 неделя беременности: почему нет родов
Если протекает беременность 42 недели — говорим о затяжном ее сроке. Но бывает нормальная пролонгированная беременность (проще говоря, физиологически удлиненная), а бывает перенашивание как патология, что уже опасно.
Есть много причин, почему затягивается беременность. 41 неделя или даже 42 неделя наступает в случаях, если:
- роды у женщины первые;
- на ранних сроках были осложнения;
- для женщины характерен длинный, до 30 дней, менструальный цикл;
- сказываются психологические факторы — боязнь родов или желание родить к какому-то сроку.
Читайте также
Страх перед родами: как с ним справиться?
В таких случаях роды в 41 неделю и даже роды на 42 неделе не считаются отклонением от нормы, особенно если плод развивается нормально.
Но если проходит 42 неделя беременности, роды не начинаются, то по ряду признаков говорим о перенашивании. Оно тоже имеет свои причины:
- В организме случаются гормональные сбои, а нехватка гормонов и витаминов задерживает роды.
- Некоторые заболевания женщины: сахарный диабет, болезни щитовидной железы, половой сферы.
- Малоподвижный образ жизни.
Такие естественные или патологические процессы становятся причиной того, что роды задерживаются. И я не раз сталкивалась с такими ситуациями на практике, объясняя женщинам причины происходящего.
42 неделя беременности: что происходит с ребенком
Читайте также
Курение во время беременности: мнение врачей
Фото: Traci C. Johnson. Pregnancy Fitness: Your Best Moves Before Baby Arrives. Slideshows / WebMD. — 2018. — 16 May.: UGCЗа 40 недель плод абсолютно созрел и готов появиться на свет. Вес его достигает 3,5–4 кг, рост 50–57 см, он готов дышать, кричать, есть и делать все, что ему положено. Поэтому задерживающиеся роды сказываются на ребенке негативно:
- Плацента «стареет», не выполняет в полной мере свои функции по снабжению кислородом, питательными веществами, обеспечению нормального кровотока.

- Из-за недостатка кислорода движения плода ослабляются. Маме настоятельно рекомендую внимательно следить за этим — за 12 часов должно быть не менее 10 ощутимых движений.
- Кости черепа становятся тверже — не смогут менять форму при прохождении родовых путей.
- Может случиться рефлекторный выброс первородного кала — мекония. Если ребенок проглотит его с околоплодными водами, возникнут осложнения.
- С кожных покровов исчезает восковидная смазка. После рождения из-за этого кожа переношенного ребенка сухая, шелушится, легко инфицируется.
Читайте также
41 неделя беременности: описание, роды, если родов нет
Если плод развивался нормально и созрел, то неважно, на какой неделе роды состоятся. Опасно, если они затягиваются при полной готовности ребенка к появлению на свет.
Читайте также: Изжога при беременности: что делать
42 неделя беременности: ощущения беременной женщины
Итак, ваш календарь для беременных показывает, что роды приблизились. На какой неделе это произойдет, будет ли вовремя или затянется — женщины ожидают с замиранием и надеждой. У многих появляются психологические проблемы — боязнь самих родов, тревожность, раздражительность. Коллеги рекомендуют проводить психологическую подготовку к родам.
Но если прошли необходимые 40 недель, а роды не наступили, особенно тяжело переносятся неизбежные сложности:
- Усиливается ноющая боль в низу живота, в промежности, пояснице: тазовые кости раздвигаются при приближении родов.
- Живот достигает максимального размера, давит на поясницу, ноги, что вызывает сильную усталость.
Читайте также
37 неделя беременности: развитие плода, вес и рост, изменения в организме
Фото: Traci C. Johnson. Pregnancy Fitness: Your Best Moves Before Baby Arrives. Slideshows / WebMD. — 2018. — 16 May.: UGC- Мышцы живота все чаще напрягаются, матка пребывает в тонусе, готовится вытеснять плод.

- Головка ребенка давит на мочевой пузырь — женщине приходится часто бегать в туалет.
Все эти факторы могут создавать ощущение слабости, сонливости: женщина устала от своего состояния, ждет разрешения от него.
42 неделя беременности: вмешательство специалистов
Врач, у которого вы на учете, может вовремя определить фактор риска, если беременность 42 недели, а схваток нет. Назначаются дополнительные обследования, которые помогут установить вероятность осложнений по таким показателям, как:
- степень старения плаценты: насколько она истончилась и деформировалась;
- количество амниотической жидкости;
- цвет, прозрачность околоплодных вод;
- уровень кровотока от матки к плаценте и плоду;
- уплотнение костей черепа плода.
Читайте также
39 неделя беременности: что происходит с малышом и будущей мамой, предвестники родов
Имея результаты обследования, доктор взвесит все риски и примет оптимальное решение. Методы подготовки к родам при переношенной беременности хорошо исследованы.
42 неделя беременности: рекомендации, когда ехать в роддом
Наступила беременность 42 недели — что делать? Если беременность протекает нормально, женщине рекомендуется быть даже активнее, чем раньше. На сайте WebMD советуют не оставлять занятия плаванием и фитнесом на поздних сроках.
Фото: Traci C. Johnson. Pregnancy Fitness: Your Best Moves Before Baby Arrives. Slideshows / WebMD. — 2018. — 16 May.: UGCПоможет набраться сил и энергии перед родами здоровый рацион. Употребляйте каши, овощи, фрукты, кисломолочные продукты. Я рекомендую есть чаще, 6–7 раз в день, но небольшими порциями.
Советую на последних сроках беременности начинать самостоятельную стимуляцию родов. Так, увеличивает уровень гормонов массирование сосков — 3 раза в день по 15 минут. Не запрещается, а даже будет полезна интимная жизнь: при оргазме сокращаются мышцы матки, а в семенной жидкости есть вещества, размягчающие шейку матки.
Читайте также
26 неделя беременности: развитие плода, полное описание, фото, УЗИ
Роды могут начаться внезапно и протекать стремительно. Известны симптомы приближающихся родов, при появлении которых надо ехать в роддом немедленно:
- началось подтекание или отошли околоплодные воды;
- сократился интервал между схватками;
- началось кровотечение;
- появилась острая боль в матке;
- началась тошнота, рвота, полуобморочное состояние, отекли руки и ноги, поднялось давление.
Но все-таки я и мои коллеги советуем женщинам после 40 недель постоянно находиться под наблюдением специалистов, лечь на плановую госпитализацию.
Читайте также: Сколько недель длится беременность?
Внимание! Материал носит лишь ознакомительный характер. Не следует прибегать к описанным в нем методам лечения без предварительной консультации с врачом.
Источники:
- Жанбусинова Г.Г. К вопросу психопрофилактической подготовки к родам // Медицинский журнал Западного Казахстана. — 2012. — №3(35). — С. 126. — Режим доступа: https://cyberleninka.ru/article/n/k-voprosu-psihoprofilakticheskoy-podgotovki-k-rodam/viewer
- Морозова Ю.В. и др. Переношенная беременность: выбор метода подготовки к родам // Медицинский альманах. — 2014. — №5(35). — С. 51–54. — Режим доступа: https://cyberleninka.ru/article/n/perenoshennaya-beremennost-vybor-metoda-podgotovki-k-rodam/viewer
- Traci C. Johnson. Pregnancy Fitness: Your Best Moves Before Baby Arrives. Slideshows // WebMD. — 2018. — 16 May. — Режим доступа: https://www.webmd.com/baby/ss/slideshow-pregnancy-fitness-moves
Читайте также
Через сколько дней наступает беременность после зачатия
Автор: кандидат медицинских наук Анна Ивановна Тихомирова
Рецензент: кандидат медицинских наук, профессор Иван Георгиевич Максаков
Оригинал статьи: https://www. nur.kz/family/beauty/1798184-42-nedela-beremennosti-cto-delat-esli-rody-ne-nacinautsa/
nur.kz/family/beauty/1798184-42-nedela-beremennosti-cto-delat-esli-rody-ne-nacinautsa/
42 неделя
Лишь небольшой процент младенцев появляется на свет на 42-й неделе беременности. Это 9 месяцев и 2 недели. Данный срок – последний, когда роды могут считаться досрочными. Беременность более 42 недель называют переношенной.Что чувствует женщина?
Самочувствие будущей мамы может быть не очень хорошим. Живот уже настолько большой, что с ним тяжело сидеть и лежать. Усталость от неудобства, а также волнение из-за ненаступающих родов могут привести к депрессии или даже к панике. Поэтому будущей маме необходимо оставаться в окружении близких людей.Из-за того что матка давит на кишечник, может обостриться геморрой. Возможно также возникновение запоров или диареи.
О ребенке
Малыш уже готов к рождению. Длина его тела составляет 51–52 см, масса – 3,6–3,7 кг. Все органы сформировались, он уже способен дышать и глотать. В кишечнике находится меконий – первичный стул, обычно он отходит спустя какое-то время после появления ребенка на свет.Признаки того, что роды близко
-
Совсем скоро женщина будет наслаждаться материнством. А пока она должна обращать внимание на некоторые симптомы приближающихся родов:
- Отхождение слизистой пробки. Это значит, что матка начала готовиться к родам, но пока неизвестно, когда они начнутся.
- Отхождение вод. Они могут вытекать едва заметной струйкой или очень сильной струей.
- Истинные родовые схватки. Их можно ошибочно принять за тренировочные, которые женщина испытывает в третьем триместре. Разница в том, что истинные родовые схватки – болезненные и не проходят долго. Это значит, что нужно срочно ехать в родильный дом.
 Иногда схватки начинаются с боли, тянущего чувства в пояснице.
Иногда схватки начинаются с боли, тянущего чувства в пояснице.
Почему возникает переношенная беременность?
Переношенная беременность может возникнуть из-за нехватки гормонов, которые способствуют развитию родовой деятельности. В зоне риска женщины с гипофункцией яичников, хроническим воспалением придатков и нарушением жирового обмена.что происходит с малышом и мамой, фото живота, развитие плода
Что происходит с малышом
На 42-й неделе плод полностью готов к рождению и жизни вне материнского организма. Он продолжает расти и набирать подкожную жировую ткань. Как выглядит ребенок:
- тело пропорциональное, выражен подкожно-жировой слой;
- кожа розовая, сыровидная смазка еще присутствует;
- на спинке и плечах может быть небольшое количество пушковых волос;
- волосы на головке длиной 1-2 см;
- кости мозговой части черепа еще не окостенели полностью – это нужно, чтобы плод нормально прошел родовые пути матери;
- ногти на руках и ногах выходят за край ногтевой фаланги;
- у мальчиков яички опустились в мошонку, у девочек большие половые губы прикрывают малые;
- вес, в среднем, 3600-3700 гр, рост 53-56 см.
Чтобы узнать предполагаемую
дату родов, введите первый день
последней менструации:
Рассчитать
Малыш жизнеспособен, после рождения может самостоятельно дышать, сосать, громко кричит.
В редких случаях, если допущена ошибка в расчете предполагаемой даты родов, на 42-й неделе при УЗ-исследовании определяют признаки перенашивания:
- маловодие – отсутствуют «передние» воды;
- изменение качества околоплодных вод – они мутные, с примесью мекония, в них не обнаруживают частиц сыровидной смазки;
- кости черепа излишне плотные;
- кожа плода выглядит морщинистой, отсутствует сыровидная смазка;
- плацента с признаками старения.

Читайте также:
Отзывы о роддомах
в городе:
Нижний НовгородМоскваСанкт-ПетербургКраснодарЕкатеринбургНовосибирскАлматыРостов-на-ДонуЧелябинскКазаньКиевСамараУфаВоронежОмскКрасноярскВолгоградПермьМинскСаратовТюменьАстанаБарнаулСочиОренбургТольяттиХарьковУльяновскИркутскАстраханьПензаКалининградОдессаЛипецкХабаровскСтавропольБелгородЯрославльМахачкалаВладивостокРязаньТулаКарагандаДнепропетровскБрянскТверьКемеровоИжевскТомскНабережные Челны
Найти
Если врач наблюдает хотя бы один признак, а шейка матки остается «незрелой», в условиях стационара будет назначено лечение для ее «созревания». В случае «зрелой» шейки показана искусственная – медикаментозная – стимуляция родов.
При перенашивании беременности страдает, прежде всего, малыш:
- из-за старения и ухудшения функционирования плаценты испытывает хроническое кислородное голодание, что сказывается на работе, в первую очередь, головного мозга;
- недостаток питательных веществ приводит к снижению массы тела плода за счет истощения подкожно-жировой клетчатки. Это затрудняет последующую адаптацию к условиям внеутробной жизни – относительно низкой температуре окружающей среды;
- загрязненные меконием околоплодные воды способны спровоцировать тяжелое воспаление легких;
- излишне плотные кости черепа не способны к физиологической деформации при прохождении родовых путей – это грозит разрывами мягких тканей у матери в лучшем случае. В худшем – плод будет неспособен преодолеть родовые пути самостоятельно и акушерам придется ему помогать. Акушерские пособия по извлечению плода в разы повышают риск травматизма малыша в родах;
- сухая, незащищенная смазкой кожа плода склонна к повышенной ранимости.
Учитывая все факторы, в некоторых случаях акушеры настаивают на кесаревом сечении.
Читайте также:
Ощущения
Морально мама уже давно готова к родам, и даже немного устала от ожидания. Малыш все реже беспокоит ее резкими движениями – ему уже очень тесно в полости матки. В физическом плане ощущения беременной обусловлены опустившимся животом.
Малыш все реже беспокоит ее резкими движениями – ему уже очень тесно в полости матки. В физическом плане ощущения беременной обусловлены опустившимся животом.
Опущение живота приводит к тому, что беременной становится легче дышать, проходит изжога, но учащаются походы в туалет «по-маленькому», беспокоят запоры. Непосредственно перед родами может появиться диарея. Это вызвано, с одной стороны, начальными сокращениями матки, с другой стороны, необходимостью очищения организма перед родами.
Беспокоят боли в промежности, пояснице и ногах. Это вызвано опущением матки, расхождением костей таза пред родами, большой массой тела беременной.
Вес может снизиться – кровь сгущается, уменьшаются отеки. Так организм готовится минимизировать кровопотерю в родах.
Учащаются и становятся интенсивнее схватки Брекстона-Хикса – «ложные» схватки. Они готовят матку к родам. Важно не пропустить начало истинных схваток – они будут регулярными, учащаться и нарастать по интенсивности и длительности.
При надавливании на соски выделяются капельки молозива – организм женщины готов к вскармливанию малыша.
Полезные советы будущей маме
На этом сроке рекомендуется:
- всегда носить с собой документы (паспорт, полис, обменную карту) и мобильный телефон, даже если выходите на пять минут в магазин в соседнем доме;
- приготовить 3 пакета с вещами. Первый — взять с собой в роддом, в нем документы, мобильный телефон с зарядкой, моющиеся тапочки и поллитровая бутылка воды без газа. Второй – с вещами и подгузниками для малыша, его принесут родственники сразу после родов. А в третьем – вещи на выписку маме и малышу;
- можно попытаться ускорить появление ребенка – долгими пешими прогулками, занятием сексом, стимуляцией сосков.
Не рекомендованы активные занятия, требующие физической силы и интенсивных движений.
Роды
youtube.com/embed/uAsrdukqFU0″/>
Начало родовой деятельности характеризуется отхождением вод, усилением и удлинением времени схваток. Последовательность этапов строго определена, ни один этап не может «выпасть», может меняться только их продолжительность. Длительность родов у тех женщин, кто рожает первый раз – 12-16 часов, для повторнородящих – 8-10.
В подготовительный период нарастает частота и продолжительность схваток, интервал между ними более 20 минут. За это время можно принять душ и собраться в роддом. Когда промежуток между регулярными схватками составляет 15-20 минут, отмечают собственно начало родов. Они проходят этапы:
- Раскрытия. У первородящих шейка матки открывается около 10-12 часов, у повторнородящих 7-9 ч. Самый длительный период, схватки нарастают по интенсивности, становятся болезненными, промежуток между ними сокращается.
- Изгнания. Он же – потужной период. Длится 1-2 часа у «первородок», а у тех, кто рожает повторно – от 20 минут до часа. Самый болезненный этап, требующий самообладания от роженицы. Важно правильно тужиться – на точку боли, и делать это тогда, когда говорит акушер. Облегчение наступает практически сразу после рождения головки ребенка. Когда малыш родится, его должны положить на живот матери хотя бы на несколько минут. Этот контакт «кожа к коже» запускает важнейшие механизмы адаптации ребенка к жизни вне маминого живота и способствует становлению лактации у мамы.
- Последовой, длительностью от 5 до 30 минут. Период малоболезненный, заканчивается отделением плаценты и оболочек плода.
2-4 часа после родов женщина проводит в том же родильном зале, где за ее состоянием наблюдают врачи. Измеряют давление, пульс, температуру и контролируют кровотечение. Затем на каталке перевозят в послеродовую палату.
Смотрите далее: календарь беременности по неделям
Фото: Shutterstock, Depositphotos
История родов Юли. 42 недели и 1 день | Женя Носаль и Мамин курс
Юля была одна из первых, кто слушала мой курс подготовки к родам и сегодня она поделилась со всеми историей своих вторых родов, которые случились на сроке 42 недели и 1 день. О том, как малышка Соня почти родилась в машине по пути в роддом, и почему Юля решила ждать, а не стимулировать роды, читайте ниже, 👇🏻
О том, как малышка Соня почти родилась в машине по пути в роддом, и почему Юля решила ждать, а не стимулировать роды, читайте ниже, 👇🏻
Когда я узнала о своей второй беременности, я начала сразу думать о том, как я буду рожать. После своих первых родов, знала, что и в род.доме роды могут пройти хорошо! Я приехала с раскрытием 5 см и через 2 часа без каких-либо вмешательств родила сама. Рожала я на тот момент в городе Нижневартовск. В этот раз я рожала в городе Иркутск.
Беременность была прекрасной, я чувствовала себя хорошо, бегала и прыгала со старшим ребёнком вплоть до родов. Несколько раз была у остеопата: болели глубокие мышцы таза и спина в районе лопаток. На узи в 30 недель мне сказали, что плацента немного старовата (но как сказала сама специалист узи: «видимо, просто вы болели и плацента это скомпенсировала!» и была права, несколько раз мы всей семьёй болели), и она увидела однократное обвитие. На этом все.
Мой гинеколог из обычной районной женской консультации мне казалась весьма адекватной женщиной: никогда не пугала, не назначала лишних обследований и всегда была за то, что здоровую женщину лечить не надо.
И анализы лечить тоже не надо: один раз выявили какие-то бактерии во влагалище в небольшом титре (в общем-то могли и ошибиться, а пересдавать я не хотела, потому что лишний раз мне не хотелось осмотров на кресле). Но т.к. меня ничего не беспокоило и никаких выделений не было, мы решили, что лечить это не надо. Вернее я бы не лечила сама, но и она сказала, что не видит смысла пить гору таблеток, если я чувствую себя хорошо и жалоб нет.
Так же она спокойно среагировала на отказ от вакцинации от гриппа и отказ от теста толерантности к глюкозе. А на все остальное: кровь, когда положено и моча к каждой явке, 3 раза узи — все это меня не напрягало и я сдавала. И вообще всегда была мила и доброжелательна. А мне ничего больше и не надо было.
Даже когда наступил срок 40 недель она спокойно сказала прийти через 5 дней на ктг, хотя направление в род. дом выдали. Срок мне ставили на 9.11. 13.11 я пришла на очередной приём в жк, меня обмерили и записали ктг. Сердцебиение в порядке, а вот на датчике схваток — тишина.
дом выдали. Срок мне ставили на 9.11. 13.11 я пришла на очередной приём в жк, меня обмерили и записали ктг. Сердцебиение в порядке, а вот на датчике схваток — тишина.
Врач предложила на следующий день съездить в род.дом, чтобы они посмотрели меня на кресле и уже сказали точно: можно ли ходить ещё или нужно рожать. Но в этот вечер моя старшая дочка заболела, на утро следующего дня к ней присоединилась я. Сказать честно, я не планировала ехать в род.дом на осмотр. Уж слишком часто я слышала истории: врач меня посмотрела, отошли воды и я родила. Такой расклад меня не сильно устраивал. А ехать с кашлем и насморком не хотелось вовсе. Я осталась дома.
20.11 мне позвонила моя гинеколог с вопросом, когда я родила. И когда я ей сказала, что ещё не родила, она начала мне настоятельно рекомендовать ехать в род.дом!
Пусть они запишут тебе ктг, посмотрят и скажут, можно ли тебе долечиться дома: «простуда — это причина откладывать роды!», но опять же спокойно и без агрессии. Я сказала хорошо и легла спать с ребёнком в ее обеденный сон.
Вечером у меня был по плану визит к остеопату. На приеме он мне сказал, что никаких блоков со стороны тела он не видит, но ребёнок ещё не готов. И если у меня по узи с плацентой все в порядке и ктг у малыша хорошая, то он просит отогнать все дурные мысли прочь и просто расслабиться. В общем, барьер для старта родов где-то в голове.
23.11, когда срок был 42 недели от начала последней менструации, врач позвонила мне ещё раз с вопросом: «родила ли?!», когда я сказала, что нет, начала уже говорить, чтобы я срочно ехала в род.дом, что все сроки уже вышли и ждать больше нельзя. Что ребёнок может родиться с заросшим родничком, кости будут у него уже твёрдые и он не сможет без травм пройти через родовые пути. Так же сказала, что плацента уже старая и вообще не питает уже ребёнка! Что я думаю только о себе и что мне не хочется, чтобы мне делали больно (хотя я ни разу ей не говорила, что боюсь боли или что-то в этом духе), а ребёнок страдает. Сказала, что знает случаи, когда ребёнок пинается в 12 часов ночи, мама ложиться спать, а утром ребёнок уже умер. И после всего этого, когда я сказала: «хорошо, я поеду!» она мне сказала: «я слышу по твоему голосу, что ты не поедешь! Приезжай ко мне и пиши отказ от госпитализации и бери на себя уголовную ответственность, если твой ребёнок умрет.»
Сказала, что знает случаи, когда ребёнок пинается в 12 часов ночи, мама ложиться спать, а утром ребёнок уже умер. И после всего этого, когда я сказала: «хорошо, я поеду!» она мне сказала: «я слышу по твоему голосу, что ты не поедешь! Приезжай ко мне и пиши отказ от госпитализации и бери на себя уголовную ответственность, если твой ребёнок умрет.»
В общем, настроение мое было испорченным. Я плакала и плакала… и началось уже отчаяние. На субботу 24.11 я была записана на ктг в частную клинику, на 25.11 — на узи, чтобы посмотреть, как там ребёнок. Акушерка, которая может принять роды дома здесь, тоже сказала, что в принципе после 42 недель порой есть смысл стимулировать роды проколом пузыря, что роды могут и не начаться сами. Хорошо, что мой муж и мама были рядом и поддержали в решении ждать! Уверена, что они тоже переживали, но старались не подавать виду.
Предыдущая ночь (23.11) была бессонной: старшая дочка крутилась, и в 4 часа утра начала говорить, что выспалась и спать больше не планирует. В итоге до 6:30 утра она лежала и пыталась уснуть, ну а мы дремали, потому как весьма тяжело спать, когда под боком кто-то шуршит, пытаясь найти себе местечко.
В итоге весь день 23.11 я ходила очень уставшей. Весь день потягивало живот. Не сильно. Вечером мы с дочкой прокатились на трамвае (она очень любит это дело), забрали книжки из пункта доставки, очень здорово дома поужинали в семейном кругу, и после ужина потанцевали! Как она смеялась😍 мои любимые счастливые глазки! Я выпила вкуснючий чай с малинкой и мятой. Приняли душ и спать. Старшая малышка опять крутилась, я не могла уснуть..
Около 2:30 она проснулась и попросилась в туалет. Высадили её и у меня начало регулярно потягивать живот. Я решила принять на всякий случай душ и помыть волосы. А вдруг это роды, хочу встретить день рождения своего ребёнка красивой с чистыми волосами.
Я думала, что это тренировочные схватки, которые закончатся и я наконец посплю.
Но спать не получилось (ни в одной из поз), схватки усиливались. Я разговаривала с дочкой внутри меня и просила выходить, что сегодня нам предстоит поработать вдвоём, и что я ей помогу всеми силами своими, чтобы ей было легче.
Я разговаривала с дочкой внутри меня и просила выходить, что сегодня нам предстоит поработать вдвоём, и что я ей помогу всеми силами своими, чтобы ей было легче.
Сначала я просто дышала, потом начала дуть свечку, потом я стала замечать, что стала пропевать схватку «ааааа, ууууу» и с каждым разом все громче и громче, а потом я поняла, что меня начало прижимать к земле, я переживала схватки уже на четвереньках. Я вынесла вещи и пакеты из комнаты, где спал муж с дочкой.
Счётчик схваток писал, что пора в род. дом, но я не торопилась. В первые роды он тоже мне с самого начала засекания схваток писал, что пора а род.дом, но я с такими схватками была дома ещё 7 часов.
На этот раз я разбудила мужа, попросила маму, которая как раз для этого приехала в гости, лечь спать с малышкой. Муж спросил: «надо ли идти за машиной?» время было 5 утра. Я кивнула: «пусть стоит под окнами!»
Я хотела перекусить, положила в рот печеньку, но поняла, что она просто не жуется. Я выплюнула её. Зато воды пила я очень много.
Когда он вернулся домой, я поняла, что надо ехать сейчас. Оделась за 20 минут и в этот момент я сказала мужу, что как было бы здорово рожать дома, что сейчас не пришлось бы никуда одеваться и ехать.
Схватки были уже такими, что я рычала очень громко и вставала на носочки (как раз в момент когда я начала вставать на носочки, я поняла, что окончание уже совсем близко).
На пороге я почувствовала, что меня начинает подтуживать. Говорю Диме «до род.дома мы не доедем!». Он в ответ: «остаёмся дома?!» и это сказал мой муж, который даже о партнёрских родах в род.доме не думал)) не говоря уж о родах дома.
Но я не готова была рожать дома и сказала, что поехали.
Ехать до род.дома было 15 минут.
В лифте я посмотрела время на часах 5:39.. в машине я стояла на коленях, обняв сиденье. И дышала. Дышала собачкой. Кричала «терпи! Доченька, терпи! Мы почти доехали!» била руками по сиденью, хватала Диму за руку. Потому что терпеть уже не было сил. И я прям чувствовала, что меня тужит. Но помню, что в идеале перед потугами акушерка должна посмотреть, сгладилась ли шейка, чтобы не было разрыва. И только когда акушерка даёт добро — можно тужиться! Но акушерки не было)) были мы, мчащие по пустым дорогам!
И я прям чувствовала, что меня тужит. Но помню, что в идеале перед потугами акушерка должна посмотреть, сгладилась ли шейка, чтобы не было разрыва. И только когда акушерка даёт добро — можно тужиться! Но акушерки не было)) были мы, мчащие по пустым дорогам!
А ещё я помню, как вспотела. И помню, что в первые роды перед потугами тоже чувствовала испарину на лбу. В общем, все сигнализировало о том, что я вот-вот рожу. Хорошо, что ещё не включились светофоры и были все мигающие желтые. А где были — мы проскочили на зелёный.
В какой-то момент меня все-таки потужило и я почувствовала, как по ноге, по штанам побежала вода! Я опустила руку и проверила промежность, нет ли головки рядом. Её не было. Но явно с водой отошла и пробка (была слизь). Спрашиваю у Димы: «сколько нам ещё ехать?» «3 минуты!» это были мучительные 3 минуты. И тут я чувствую потугу и головку между ног.
Мы подъехали к род.дому, я вылезла из машины и мы пошли в приёмное. На удивление шла я уверенно и быстро с широко расставленными ногами.. в приемном меня даже смотреть не стали, а по моему дыханию поняли, что я рожаю.
Я на ходу сняла куртку, приспустила штаны и подставила руки к промежности. И тут потуга и я чувствую как головка полностью вышла. Быстро уложили меня на диван и через секунду я уже родила. 6:00. В приемном отделении. И держала своё чудо на груди.
Меня переложили на каталку, перевезли в род блок. В прошлый раз с Машей у меня был разрыв губы внешней, в этот раз подорвалось там же.
Плацента родилась быстро, после первой потуги. Красивенькая. Не смотря на то, что меня пугали, что она будет старая и перестала питать ребёнка, потому что родила я в 42 недели 1 день.
Зашили губу, взяли ненадолго дочку, чтобы обмерить и взвесить и мы продолжили лежать с дочкой в обнимку.
Я благодарила её за труд, за то, что услышала меня и родилась! За то, что она такая молодец. Я просила у неё прощения, что она так быстро родилась, потому что она так плакала горестно. Так было её жаль. Но она в конечном счёте успокоилась, взяла грудь и мы отдыхали после проделанной работы.
Так было её жаль. Но она в конечном счёте успокоилась, взяла грудь и мы отдыхали после проделанной работы.
Дима не планировал быть на родах и я никого не хотела с собой брать. Но в итоге случились партнёрские роды))) потому что в приемное он зашёл со мной и все видел и готов был даже поймать ребенка! Видел как родилась плацента и как зашивали меня. Написал за меня все отказы от манипуляций с ребенком. он провёл с нами 2 часа (давал мне попить) и уехал домой к старшей дочке.
Знать бы за ранее, какие будут роды. Я бы все-таки решилась родить дома! Потому что всего 20 минут от дома и я родила. Но была бы сейчас с родными, а так сейчас придётся писать кучу отказов, чтобы уйти.
Знаешь, я после того, как написала тебе часто плакала и поняла, что вот оно и есть мое «уф, доносила!» потому что я поняла, что я устала! Что я хочу уже встретится с нашей девочкой! Прошу её выйти! И поняла, что этот ребёнок научит нас с мужем ждать! Возможно она будет все взвешивать и только потом принимать решение. Если судить по родам в 42.1 день.
Малышка услышала меня и совершила марш-бросок! Я не знаю, какого цвета были воды. Не знаю было ли обвитие, не знаю в какой именно момент порвалась губа снова. Я просто благодарю Бога и доченьку, что услышали меня🙏🏻 А когда начались схватки в 3 часа, я гладила животик и просила доченьку выходить! И говорила, что вместе мы — сила! И так получилось. Я дышала, пела, а она толкалась изо всех сил!
Дима в лифте мне говорит: «я пойду с тобой и напишу за тебя все отказы! Мы против окситоцина, эа, эпизио, прокола пузыря, прививок!»
Но видимо я настолько не хотела всех этих вмешательств, что вся вселенная мне в этом помогла!
Причём я не могу сказать, что готовила как-то Диму. Я просто рассказывала, что бывает так или эдак, что я этого не хочу. Говорила, что смотрю и слушаю курсы, давала послушать кусочек лекций про то, как влияют роды на жизнь ребёнка в дальнейшем. Дима, кстати, сделал мне и принёс в род. дом послеродовой напиток, который нереально вкусный!!!
дом послеродовой напиток, который нереально вкусный!!!
А получилось, что он все видел: и Схватки, и потуги и как перерезали пуповину, и как родилась плацента.
А ещё в прошлый раз он задавал кучу вопросов, чем вырывал меня из процесса родов. Сейчас же просто молчал и был рядом. Я же не хотела его как раз с собой брать по этой причине, что в прошлый раз с его стороны была паника. Сейчас это была скала, моя поддержка и опора, которая очень нужна в родах, как раз о том, что говорят и психологи и акушеры и доулы, и Светлана и Дарья говорили про это. И ты мне говорила, но видимо пока сам лично не проверишь — не поверишь.
А ещё я помню, что в родах представляла, что раскрываюсь с каждой схваткой, как бутон! Это очень крутое сравнение, которое я как раз из курсов и узнала. Да и в принципе, я уже писала, что лекции, которые рассказывают Дарья и Светлана — очень интересные. Я вот ещё позы попробовала!
Женя, спасибо тебе большое за твою поддержку!
Роды после 40 недели беременности. 42 неделя. | Мама без обмана
Сразу забегу вперёд и скажу, что родила я 17 сентября. Как и рассчитала мне моя мама. Потому, что я послушная дочь!)) Это была 41 неделя и 5 дней.
42 неделяИтак, пошёл отсчёт на 42 неделю.
В 41,3 я, как и договаривались, пошла в роддом к врачу на осмотр. Предварительно сделала УЗИ. По УЗИ все хорошо, ребёнок «дозрел», вес был примерно 3700 на тот момент. Воды в норме, все замечательно и супер. Врач осмотрела, сказала что шейка уже зрелая, все ок. Потом, посмотрев УЗИ, вспомнила на каком я сроке и стала настаивать, на чем, как вы думаете? Естесно! На долбаной госпитализации!
Я спросила, какой план после госпитализации? Там все по протоколу. Дают таблетку мифепристона, через 12 часов ещё одну. Это вызывает роды примерно через сутки. Я отказываюсь. Врач настаивает. Начинает говорить о рисках, о том, что дальше тянуть нельзя, по протоколу после 42 недель только кесарево сечение. Говорит о детской смертности и другие страсти, сейчас уже все не припомню. я отказываюсь и беру ответственность за все риски. Но конечно меня такой разговор меня сильно расстроил.
я отказываюсь и беру ответственность за все риски. Но конечно меня такой разговор меня сильно расстроил.
Я позвонила знакомой доуле, поговорила с ней. Она мне очень помогла снять это напряжение. Объяснила, что если я уверена и все анализы в норме, то я могу не волноваться и походить ещё несколько дней. Что это регламент, что врач обязан огласить все риски, обязан следовать протоколу.
Кстати, это протокол наших роддомов. Во всемирной организации здравоохранения не рекомендуется стимуляция до 42 недели беременности, без веских на то причин и медицинских показаний. Медикаментозная стимуляция родов, как правило, приводит к целой цепочке вмешательств в этот естественный для женского тела процесс. А эти вмешательства, в свою очередь, оставляют неприятные последствия для вашего тела, для вашей психики, а так же могут навредить ребёнку.
Ну вот с такими мыслями я пошла домой.
41,5В 41,5 с утреца, так как был выходной у мужа, мы пошли в садовый центр. Пешочком, естесно. Там было очень весело и интересно! Настоящий зоопарк! И огромные карпы в бассейнах и всякие зверушки в вольерах и черепашки и рыбки из океана. Я таких только по телеку видела. Была мышка с новорождёнными мышатами) Видимо знак!
Я сидела там: и на мешках с удобрениями, и на цветочных горшках, и на клетках, и на сене. Короче отрывалась во всю. Часа два там прогуляли. Пришли домой и у меня отошла пробка. Весь день потом тянуло живот как при месячных. Я ещё помню думала, а как я пойму, что у меня схватки? Вот тянущая боль, но она постоянная без периодов. Может так и будет?
А ровно в 12 часов ночи начались настоящие схватки. И тут я сразу поняла разницу) Так что не волнуйтесь, перепутать невозможно) Так вот, мы смотрели какой-то такой стремный фильм, что не удивлюсь, если это он меня простимулировал начать рожать) Короче, досмотрели все таки, а я довольная, думаю- «а, что? в принципе терпимая боль!» Я даже шутила сидела.
Продолжение следует.
P.S. Когда я беременная фотографировалась, то и не подозревала, что заведу блог. Поэтому фото такие однотипные и смазанные. Для вас я бы постаралась натянуть на себя что-то, кроме двух последних вещей, в которые я влезала) А данные фотографии я никак не обрабатываю, потому, что хочу передать вам всю себя как оно есть.
Статья о 38 неделе беременности и о том как все начиналось тут.
Статья о 39 неделе беременности тут.
Статья о 40 неделе беременности здесь.
Статья о 41 неделе здесь.
Нарратив о том как рос мой животик в процессе беременности тут.
Не забудьте подписаться на мой канал — там много статей о беременности и материнстве. Если нравиться — лайкайте, комментируйте. Спасибо!
42 неделя беременности! Что вы должны знать! А переношена ли беременность? — Я буду мама | Lyssna här
Статистика рождаемости на 42 неделе беременности, почему большая часть “переношенных беременностей” по факту таковыми не являются, как уточнить ПДР. Чтобы по-настоящему разобраться в принципах Питания для Беременных и Кормящих мам — онлайн-курс «БерПит»>> https://mamart.academy/ru/sls/beremennost-pitanie. Как часто ведущие специалисты осматривают женщину на 42 неделе беременности, за счет чего ребенок набирает вес на последних сроках перед родами, могут ли быть генетические предпосылки тенденции вынашивать дольше, как принять правильное решение, делать ли искусственную индукцию родов, существует ли натуральная индукция родов и что это.
!! Если вы не можете перейти по ссылкам в описании, значит вы слушаете наш подкаст на платформах, где ссылки не активированы (нас публикуют в разных местах.) Заходите в гости, то есть перейдите на нашу домашнюю страницу – все работает здесь :
https://mama-modelir.com/42-nedelya-beremennosti-chto-vy-dolzhny-znat-zaklyuchitelnaya-nedelya/
Вот все ссылки, которые в течение подкаста я устно обещала дать:
Хотите питаться на 42 неделе беременности адекватно своему сроку, чтобы ребенок формировался правильно, а вы оставались в хорошей форме? – Подписывайтесь на уникальную рассылку – Меню на Моей неделе беременности :
https://mamart. academy/ru/landing/m-menu-week
academy/ru/landing/m-menu-week
Узнать то, о чем не предупреждают врачи!! – Все подводные камни, которые вас ожидают, если вы поедете в больницу рожать без подготовки! – Доступ к закрытому видео Онлайн-курса по Подготовке к Естественным родам :
https://mama-modelir.com/dostup-k-video-onlajn-kursa-po-podgotovke-k-ekologichnym-rodam/
Чтобы по-настоящему разобраться в принципах Питания для беременных и Кормящих Мам, онлайн-курс «БерПит» :
https://mamart.academy/ru/sls/beremennost-pitanie
О том, как подобрать подходящие упражнения, способствующие укреплению мышц для родов и занятию малышом самой удобной для рождения позиции :
https://mama-modelir.com/mmd-008-uprazhneniya-dlya-beremennyh-razvitie-malysha-ukreplenie-tela-k-rodam-opisanie-4-go-mesyatsa/
Видео о мануальном способе переворачивания ребенка внутри для занятия наиболее физиологичной позиции :
https://vk.com/club146686998?w=wall-146686998_1%2Fall
Наша группа на Фейсбуке>> — https://www.facebook.com/groups/1484825121827211/
Откровенные интервью мам о беременности и родах – Youtube канал “МамАрт”>> — https://www.youtube.com/channel/UCGXe3oUrU7siZHvKaCqPPxg
Статьи о ЗОЖ для беременных и новых мам:
https://mamart.academy/
Получите ваше приглашение на вебинар по ЗОЖ и Питанию для беременных и Кормящих мам:
Сейчас по записи — пришлите запрос с темой «Вебинар — ЗОЖ и Питание для беременных и кормящих» на [email protected]
Беременность 42 недели — Беременность неделя
Беременность 42 недели
Добро пожаловать на «переношенную» беременность. Если вы читаете это, вы одна из немногих будущих мам, которым доживает до 42 недель беременности. Не позволяйте всем этим людям, которые спрашивают вас, где ребенок и почему вас не уговорили, заставлять вас чувствовать, что что-то не так. Все будущие мама и каждый ребенок разные, и ваш срок родов — это всего лишь приблизительная оценка, а иногда и сроки родов просчитываются неправильно! Так что нет ничего плохого в том, чтобы дожить до 42 недели беременности. Просто продолжайте выполнять указания врача и внимательно следите за движениями плода. Если вы заметили уменьшение подвижности ребенка, немедленно позвоните своему врачу. И хотя вам может казаться, что вы немного сходите с ума от беспокойства, помните: 98 процентов детей рождаются к концу 42 недели (если дата вашей беременности верна!). Так что скоро встретишься с малышкой — обещаем!
Просто продолжайте выполнять указания врача и внимательно следите за движениями плода. Если вы заметили уменьшение подвижности ребенка, немедленно позвоните своему врачу. И хотя вам может казаться, что вы немного сходите с ума от беспокойства, помните: 98 процентов детей рождаются к концу 42 недели (если дата вашей беременности верна!). Так что скоро встретишься с малышкой — обещаем!
Насколько велик ребенок в 42 недели?
На 42 неделе беременности ребенок размером с арбуз — арбуз больше, чем на прошлой неделе.Средний 42-недельный плод имеет размеры 20,3 дюйма и вес 8,1 фунта. Ага, малыш еще растет! Но не волнуйтесь, они вряд ли будут слишком большими для вагинальных родов.
42 недели беременности Сколько месяцев?
Сорок две недели беременности — это 10 месяцев и около двух недель. Да бывает!
Симптомы беременности на 42 неделе
Что происходит на 42 неделе беременности? Что ж, ваши симптомы на 42-й неделе беременности, вероятно, те же, что вы ощущали в последние несколько недель — судороги в ногах, проблемы со сном, боли в спине, давление в области таза, геморрой, частое мочеиспускание и схватки — только, возможно, более интенсивные.
У вас может быть стресс на 42 неделе беременности. Никто не говорил, что беременность после 40 недель протекает легко! Постарайтесь набраться терпения, позволяя ребенку решать, когда ему дебютировать.
Продолжайте подсчитывать удары и сообщайте своему акушеру, если вы заметили какие-либо изменения в частоте ударов. Также сразу же сообщите своему врачу, если у вас есть какие-либо беспокоящие симптомы на 42 неделе беременности, такие как странные выделения, кровотечение или боль в животе.
Нормальны ли 42 недели беременности?
Хотите верьте, хотите нет (и вам, вероятно, сейчас трудно в это поверить), но беременность длиться 42 недели считается в пределах нормы.Однако это также довольно редко — менее 1 процента детей в Соединенных Штатах рождаются в возрасте 42 недель или позже. Вы с малышом отправляетесь в удивительное путешествие вместе, и вы на финише!
Вы с малышом отправляетесь в удивительное путешествие вместе, и вы на финише!
Признаки родов на 42 неделе беременности
На 42 неделе беременности признаки родов — те, которых вы ждали! — могут начаться. Обратите внимание:
- Слизистая пробка и / или кровавое шоу. Густые выделения слизи, иногда с оттенком крови, являются признаком того, что шейка матки готовится к родам.Часто это признак того, что роды скоро начнутся, хотя, насколько скоро, мы не можем предсказать!
- Гидравлический разрыв. Если вы протекаете околоплодными водами или вода вырывается одним огромным потоком, обратитесь к врачу. Роды, вероятно, начнутся в течение нескольких часов.
- Регулярные схватки. Аллилуйя! Этот признак того, что у вас роды, — это то, чего вы, вероятно, ожидали больше всего. Эти парни более интенсивны, чем любые схватки Брэкстона-Хикса, которые у вас могли быть, и, что наиболее важно, они не проходят.Настоящие схватки происходят снова и снова, с более короткими интервалами и с большей интенсивностью (ой!), И не прекращаются, пока ребенок не родится. (Ура!)
Не знаете, как вызвать роды на 42 неделе беременности? Вероятно, вы пробовали естественные методы, такие как ходьба, секс и иглоукалывание. Но не прибегайте к употреблению касторового масла (вы, вероятно, просто заболеете), приему травяных добавок (они могут быть опасны для вас и ребенка) или стимуляции сосков (в результате схватки могут быть слишком сильными и опасными для ребенка) .
Сколько недель просрочено безопасно?
На 42 неделе беременности повышается риск таких осложнений, как проблемы с плацентой, низкий уровень околоплодных вод и защемление пуповины. А если ребенок станет слишком большим, возможно, придется рожать путем кесарева сечения. Из-за этих повышенных рисков ваш врач может порекомендовать медикаментозное стимулирование родов на 42 неделе, если тесты покажут, что для ребенка небезопасно оставаться в утробе матери дольше. Способы, которыми ваш врач может вызвать роды:
Способы, которыми ваш врач может вызвать роды:
- Удаление плодных оболочек. На 42 неделе беременности этот метод может стать причиной родов. Врач проводит пальцем по амниотическому мешку. Выделяемые гормоны часто вызывают схватки в течение 48 часов.
- Ломая воду. Ваш врач разламывает амниотический мешок с помощью инструмента, похожего на пластиковый крючок для крестовины. Это может вызвать схватки всего за несколько часов.
- Созревание шейки матки. Лекарство, называемое простагландином, вводится вагинально на ночь или принимается перорально, чтобы расширить шейку матки.
- Стимулирующие схватки. Вы будете подключены к капельнице с синтетической версией гормона окситоцина. Это лекарство может вызвать схватки.
Будьте уверены, пока за ребенком наблюдают орлиным глазом, с ним все в порядке. И они могут быть удобными внутри вашей матки, но они не могут оставаться там навсегда!
Ультразвук для беременных, 42 недели
В связи с риском беременности на 42 неделе ваш акушер будет более внимательно наблюдать за ребенком.Будет проведено ультразвуковое исследование на 42 неделе беременности, тест без стресса и биофизический профиль, чтобы убедиться, что ребенок все еще хорошо двигается, имеет много околоплодных вод, хорошо дышит и имеет здоровую частоту сердечных сокращений. Поскольку ваш 42-недельный ребенок, вероятно, избавился от vernix caseosa (той пленки, которая покрывала его кожу), кожа, вероятно, к этому моменту становится немного сухой.
Какой самый длительный срок беременности у женщины?
Трудно сказать наверняка! В 1945 году женщина из Лос-Анджелеса родила ребенка после того, как предположительно была беременна в течение 375 дней (для сравнения, типичная беременность длится 280 дней).В 2016 году женщина из Китая заявила, что она на 17-м месяце беременности, но у нее не было медицинских записей, подтверждающих это, и врачи выразили значительную долю скептицизма. В любом случае, мы уверены, что ваша беременность не побьет рекордов!
В любом случае, мы уверены, что ваша беременность не побьет рекордов!
Советы для 42 недель беременности
Расслабьтесь как можно больше
Если вы беспокоитесь о том, как долго длится жизнь, и страдаете от симптомов 42-й недели беременности, легко получить стресс. Попробуйте успокоить свой ум с помощью пренатальной йоги, медитации или даже успокаивающего массажа кожи головы от вашего партнера.Вы также можете расслабиться, сделав несколько глубоких медленных вдохов — и это поможет подготовиться к родам!
Настройте онлайн-доставку расходных материалов
Если вы еще не сделали этого, настройте регулярную доставку подгузников, салфеток и других предметов первой необходимости на своих любимых сайтах покупок. Больше никаких поездок в магазин в последнюю минуту или поздно вечером!
Дважды проверьте свою больничную сумку
Вероятно, вы упаковали это несколько недель назад, поэтому вы можете быстро осмотреть его и убедиться, что у вас есть все необходимое.
Побалуйте себя
Хотите вздремнуть в середине дня? Как насчет того, чтобы заказать новую помаду красивого розового или ярко-красного цвета? Может быть, вы просто хотите насладиться шариком мороженого? Что бы это ни было, дерзайте — на 42 неделе беременности вы заслуживаете того, чтобы себя побаловать!
Контрольный список для беременных на 42 неделе беременности
- Больше прогуливайтесь
- Обсудите риски на 42 неделе беременности со своим акушером
- Постарайтесь расслабиться!
42 неделя беременности | Симптомы, советы и многое другое
Единственное, что у вас осталось на этой неделе, — это родить ребенка.Поздравляю!
Фото: Мэнди Милкс, Эрик Путц, Энтони Сваневельд. Войлок: thefeltstore.com
Что там происходит: Развитие плода на 42 неделе
Вашему ребенку там явно комфортно, даже если вам нет. На 42 неделе беременности она все еще растет, но такого же размера, как и на прошлой неделе: она такая же большая, как индейка, весит около 3,7 килограмма (8,1 фунта) и 52 сантиметра (20,3 дюйма) в длину. Однако некоторые дети, родившиеся на 42 неделе, начинают немного терять в весе, потому что в некоторых случаях более старая плацента не так эффективна в обеспечении питательными веществами.
Ее кожа, вероятно, сухая, потрескавшаяся и местами шелушащаяся, особенно на руках и ногах, потому что она пролила большую часть верникса на кожу и пропиталась околоплодными водами. Ее ногти могут становиться достаточно длинными, чтобы доходить до кончиков пальцев, и, вероятно, у нее не будет много лануго, тонких пушистых волос, которые покрывают младенцев в утробе матери. Хотя у нее на голове может быть на волос больше, чем на .
42 неделя беременности симптомы
Вы можете чувствовать то же самое, что и в последние несколько недель, но, возможно, с большей интенсивностью.Боли в спине, давление в области таза, судороги в ногах и трудности со сном — все это очень распространено на этой стадии игры. Вы также можете испытывать стресс, разочарование и нетерпение. Но наберитесь духа: ожидание почти закончилось, и наконец-то действительно пора ребенка.
О чем вы думаете на этой неделе
Обратный отсчет был удручающе затянут для вас, но посмотрите на это с другой стороны: вы не работаете, все готово, и вы будете очень, очень заняты — очень скоро.Наслаждайтесь тишиной и покоем (и постарайтесь не обращать внимания на всех, кто вам пишет!). Скорее всего, ваш ребенок там полностью здоров и счастлив, но на 42 неделе беременности вы подвергаетесь более высокому риску осложнений, таких как , низкий уровень околоплодных вод, , проблемы с плацентой и защемление пуповины. Ваш лечащий врач будет внимательно следить за вами и вашим ребенком с помощью УЗИ, проверки шейки матки и мониторинга сердечного ритма.
Если на этой неделе у вас не начались роды естественным путем, ваш врач или акушерка, вероятно, порекомендуют для стимулирования родов .Методы включают в себя разбивание воды (мы вас предупреждаем, иногда они используют устройство, похожее на вязальный крючок), выполнение шейки матки (когда ваш врач пальцем в перчатке проводит вокруг амниотического мешка и высвобождает гормоны, вызывающие схватки) ), нанесение геля простагландина на шейку матки для ее расширения или внутривенное введение синтетического препарата, имитирующего гормон окситоцин (питоцин), для начала схваток. Все это может показаться пугающим и пугающим, поэтому не забывайте задавать вопросы и рассказывать о своих проблемах.
Вы также можете беспокоиться о длительных родах — одном из возможных побочных эффектов индукции. Очевидно, вы не можете контролировать продолжительность родов, но есть некоторые вещи, которые вы можете сделать, чтобы сохранить свою силу . Перемещение, прием обезболивающих, чтобы справиться с горбинкой, выполнение дыхательных упражнений, которым вы научились в дородовых классах, а также наличие поддерживающего партнера и родовспоможения — все это может иметь большое значение для облегчения родов. Самый сладкий подход? Сосредоточьтесь на том, чтобы держать вашего ребенка на руках, и этот чудесный новорожденный запах l (за этим стоит настоящая наука!).
Просто кайф
Да, вынашивание ребенка в течение 42 недель больше похоже на 10 1/2 месяцев. Вы чувствуете себя так, будто ожидаете самую долгую беременность? Вы даже не близко. У женщины из Лос-Анджелеса по имени Беула Хантер, предположительно, была самая длинная зарегистрированная человеческая беременность, еще в 1945 году. Ее беременность длилась 375 дней, а не 280, что привело к ее сроку на три месяца позже срока. (Ее дочь Пенни родилась здоровой.)
Явным победителем в животном мире стала обыкновенная акула с плащом, которая беременна — подождите — от трех до пяти лет! Другие продолжительные беременности включают слонов (22 месяца), моржей (от 15 до 16 месяцев), кашалотов (от 14 до 16 месяцев) и жирафов (от 13 до 15 месяцев) — вспомните бедный жираф Эйприл ?
Детские имена
Дайте мне E! Элси, Эди, Эвелин — новейший тренд детских имен .
Список дел при беременности: 42 неделя
Вы долго ждали своего малыша, и полезно предугадать, какой будет жизнь, когда она действительно окажется здесь.Прочтите информацию о первой неделе, включая ожидание прихода молока, , мягкие пятна на голове вашего ребенка и шелушение кожи (и то, и другое совершенно нормально!), Послеродовое восстановление и первые ванны.
И так как ваш ребенок скоро будет здесь (правда!), То вы можете подумать о ежемесячных фотографиях вех. У нас есть 13 милых идей, которые могут вас вдохновить.
13 креативных идей для ежемесячной фотосъемки ребенка
1 / 13 Фото через lulujo.ок
Любимый сверх всякой меры
Если вы хотите отслеживать измерения вашего ребенка старым добрым способом, этот универсальный фон и набор карточек помогут вам. Возьмите с собой одеяло, прямо на котором напечатана линейка, и вы сможете наблюдать за прогрессом своего ребенка с помощью прилагаемых ежемесячных карточек.Детское одеяло и карточки для первого года жизни Lulujo «Loved Beyond Measure»: 25 долларов США, lulujo.ca
Но, действительно, твоя единственная работа на этой неделе — родить ребенка. Поздравляю!
Подробнее:
Вашему ребенку: 1 неделя
Помощь партнеру в послеродовом периоде: руководство для новых пап
Я была беременна 10 месяцев | Женщины
Джек, мой третий ребенок, приехал в прошлом месяце с опозданием на 20 дней.Мои первые два ребенка опоздали на 15 дней. Но за день до 43 недели? Это практически рекорд — и, как некоторые сказали бы, немного безумное. Последнюю неделю я почти не выходил из дома. Я знал, что делаю, и был доволен своим решением. Но я не хотел слышать, что кто-то еще сказал по этому поводу. (Особенно, если это было: «Вы пробовали есть карри?» Да. Примерно 57 раз.)
В США есть такие женщины, как я, которые называют себя мамами десяти месяцев. Раньше у Mamas был онлайн-ресурс — к сожалению, ныне не существующий — на котором рассказывались истории десятков женщин, у которых прошло более 42 недель, а некоторым из них — 48 недель.(Многие из наиболее ярких примеров — это мормоны — некоторые из них имеют более полудюжины детей.)
Исторически рассказы о странно запоздавших младенцах не являются чем-то беспрецедентным. Актер Джеки Чан утверждает, что его мать вынашивала его в течение 12 месяцев, прежде чем он родился путем кесарева сечения и весил 12 фунтов. Есть также история о женщине в лагере для военнопленных, которая якобы ждала освобождения лагеря, чтобы родить ребенка — на сроке 12 месяцев беременности.
Но, может быть, эти утверждения не так уж и странны, если вспомнить, что средняя беременность на самом деле ближе к 10 месяцам, чем к девяти.Так что, если вы родите на 43 неделе, вам все равно будет 11 месяцев.
Я продержался столько, сколько мог, но в конце концов Джек был вынужден. Хотелось бы, чтобы все было по-другому. За день до его рождения консультант больницы дала понять, что не согласна с тем, чтобы я оставалась беременной еще на один день. По ее словам, несмотря на то, что не было никаких признаков того, что что-то не так, существует риск мертворождения. «Как это применимо, в частности, к этой беременности?» — спросил я, так как все мои тесты были ясны.«Вы очень опоздали», — последовал ответ. Я мог бы подождать еще день или два, может быть. Но я был не в восторге от того, что действовал вопреки желанию больницы.
Искусственные роды не были ужасным испытанием — Джек родился без осложнений за 50 минут, — но это было не идеально. Я хотел, чтобы он вышел, когда он этого хотел. Не тогда, когда врач приказал ему это сделать. Оказалось, что он был большим, но не ненормально (8 фунтов 12 унций; его сестра была больше — 9 фунтов). И у него не было никаких следов свиданий: без морщинистой кожи и прозрачные околоплодные воды.Я не был уверен, что он действительно так поздно.
Так почему же 40 недель считаются нормой, если только 5% детей рождаются в срок, а во Франции это 41 неделя? Можем ли мы стимулировать детей, которых не нужно стимулировать, подвергая как их самих, так и их матерей ненужному риску?
Так считает гуру акушерства США Ина Мэй Гаскин. Она считает, что каждый ребенок родится в свое время, и в настоящее время она проводит кампанию 43 недели, а не 42, как определение термина «поздно».Сами по себе финики, говорит Гаскин, не указывают на необходимость индукции. Есть явные признаки того, что что-то не так и ребенку нужно выйти: снижение подвижности плода, например, замедление роста или уменьшение околоплодных вод — все это может быть взято матерью или акушеркой.
В последние годы ультразвуковое исследование на сроке 12 недель считается лучшим показателем срока родов в Великобритании. Статистика показывает, что это немного точнее, чем традиционная дата LMP (последний месячный период).Последний метод, известный как правило Нэгеле, восходит к 1838 году. Он основан на идее, что человеческая беременность длится 10 лунных циклов (девять месяцев плюс семь дней), и предполагает, что у каждой женщины есть ежемесячный цикл продолжительностью 28 дней, когда у нее происходит овуляция. 14 день.
Проблема в том, что очень немногие женщины соответствуют «среднему» — отсюда огромные различия в датах рождения детей. Семьдесят процентов прибывают после установленного срока. И все же это стало фиксированной точкой, по которой мы все измеряем во время беременности.Между тем, показатели индукции в Англии растут — хотя и очень постепенно — с 18,3% младенцев в 1990 году до 20,2% в прошлом году.
Ханна Латам, 36-летняя писательница из Бристоля, родила Ноя, которому сейчас шесть недель, с опозданием на 18 дней. «Мне бы очень хотелось, чтобы они дали вам« должное окно »в три недели вместо установленного срока», — говорит она. «Это становится очень напряженным. Все эти люди приставают к вам, говоря:« Разве он еще не здесь? » Потому что, конечно, ты всем сообщаешь дату родов, чего я в будущем не стал бы делать.«Лэтэм согласился на индукцию в конце концов, потому что ультразвуковое сканирование показало, что околоплодные воды начали заканчиваться.
» До тех пор не было никаких веских причин для индукции. Но они давят на вас, когда вы опаздываете на неделю. Они говорят вам: «Вы знаете, что подвергаете своего ребенка риску?» Я сказал, по какой статистике? Они сказали: «Мы не знаем» ».
Это проблема недоношенных детей: очень мало доказательств, потому что очень мало женщин позволяют своей беременности длиться дольше 42 недель.Как отмечает американская акушерка Гейл Харт, наиболее цитируемая статистика о младенцах после свиданий (о том, что их риск мертворождения «удваивается через 42 недели») исходит из исследования 1958 года — времени, когда уровень смертности был в 10 раз выше, чем сейчас. Кроме того, как утверждает Харт, индукция вряд ли свободна от риска: она связана с более высокими показателями кесарева сечения, разрыва матки, дистресса плода и кровотечения у матери.
Эти риски и оттолкнули меня от индукции. Домашние роды также были фактором, как и для многих: если вы соглашаетесь на индукцию, это должно происходить в больнице.Обычно это означает, что за вами наблюдают, подключают к машине для измерения частоты сердечных сокращений ребенка, и вам придется рожать, лежа на спине. Рожав дважды, я знаю, что лучше всего справлюсь, если буду свободно буйствовать по комнате. Поскольку моя акушерка очень хорошо меня знала (по совпадению, она родила моего второго ребенка дома), она помогла мне встать и передвигаться, все еще находясь под наблюдением. Мне повезло — это не стандартная практика.
Страх вмешательства — основная причина, по которой женщины сопротивляются индукции.На британском веб-сайте www.homebirth.org.uk представлены женщины, родившие в течение более 41 недели, не позднее 43 недель плюс шесть дней, и многие матери говорят о том, что «не хотят вмешиваться в природу».
Второй ребенок Джоан Кинг родился в возрасте 43 недель плюс три дня. Она пишет: «Я объяснила [консультанту], что думала, что риск быть вызванным по сравнению с продолжением беременности — когда мы с ребенком здоровы — не стоит того, чтобы принимать на себя обязательства. Она согласилась со мной».
Но другим беременным женщинам невыносимо желание видеть своего ребенка живым и здоровым.Они предпочли бы просто быть побужденными. «Большинство женщин очень нетерпеливы, — говорит Мерви Йокинен из Королевского колледжа акушерок. «И это психологическое напряжение: вы становитесь больше, вы плохо спите, вы хотите увидеть своего ребенка. Большинство женщин не отрицательно относятся к индукции ко второй неделе [с опозданием], а некоторые просят, чтобы их стимулировали задолго до этого. »
Последний ребенок, которого родила Йокинен, был на 44 неделе беременности. «Как акушерка, вы знаете, действительно ли ребенок достиг зрелого возраста, по состоянию кожи. Она более сухая и шелушащаяся.Они выглядят как те, кто слишком долго находился в воде ». Но согласно одному американскому исследованию [цитируется Гейл Харт в« Акушерстве сегодня »], более 90% якобы« поздних »детей, родившихся на 43 неделе, на самом деле не проявляют никаких признаков заболевания.
Гаскин утверждает, что в США есть новое медицинское осложнение, «ятрогенное» («вызванное врачом») недоношенность — «индукция, при которой дети оказываются недоношенными, а затем проводят неделю или более в неонатальном периоде. отделение интенсивной терапии ». Она говорит, что за четыре десятилетия опыта и тысячи беременностей она видела только одну женщину, которую нужно было вызвать.«У нас есть опыт общения со многими семьями амишей, в которых 43-недельная беременность кажется нормой».
Для большинства больниц, добавляет Гаскин, отсутствие симптомов — и история пациента — не имеют значения: «Эта привычка устанавливать абсолютные правила, применяемые к случаям, которые раньше были открыты для индивидуального лечения, способствовала упадку материнства. забота.»
Это верно и в Великобритании. Я не мог понять, почему мой врач не интересовался всем мониторингом сердца (каждые два дня после 42 недель) — и безупречным — или ультразвуковым сканированием.Также не было никакого интереса к моей истории рождения (два поздних ребенка и быстрые роды, что, по моему мнению, сделало меня плохим кандидатом для индукции). Все, что имело значение, это статистика — с 1958 года.
Значит, Джек в конце концов благополучно выбрался бы? Я никогда не узнаю. Как выразился Йокинен: «Вот в чем дело. Некоторые дети рождаются« поздно », и с ними все в порядке. И вы задаетесь вопросом, что не так с датами».
42 неделя беременности: советы, симптомы, чего ожидать и какого размера будет мой ребенок на сорок второй неделе беременности?
На сорок второй неделе беременности — вот и все! Если вы еще не родили, это будет неделя: независимо от того, хочет ли ваш ребенок родиться, ваш врач, скорее всего, убедит вас на этой неделе.Узнайте, чем занимается ваш ребенок и тело на последней, 42-й неделе беременности.
Насколько велик мой ребенок в 42 недели?
Ваш ребенок будет весить до девяти фунтов и быть от 19 до 22 дюймов от головы до пят. До сих пор они стеснялись, наслаждаясь своим уютным домом в твоей утробе, но, наконец, для них настало время широко проявить себя.
Чем занимается мой ребенок в 42 недели?
Просроченные дети могут выглядеть немного морщинистыми, сухими или потрескавшимися в первый раз.Защитный раствор вокруг их тела был сброшен несколько недель назад в рамках подготовки к сроку, который прошел, как кажется, много лет назад. Не волнуйтесь, как только они начнут регулярно кормиться, их кожа станет нормальной.
У них также могут быть длинные ногти на руках и ногах, более длинные волосы и отсутствие пушистых детских волос, известных как лануго. Кроме того, у некоторых младенцев меконий (их первые маленькие испражнения) вырабатывается в утробе матери, поэтому их кожа может иметь легкий зеленый оттенок. Не волнуйтесь, все это исчезнет через несколько дней после родов.
Общие симптомы, на которые следует обращать внимание:
1) Диарея
Многие женщины испытывают диарею непосредственно перед родами, поскольку это естественный способ опорожнения кишечника, чтобы дать ребенку дорогу по родовым путям. Это не самый волнующий сигнал, но это сигнал, так что обратите внимание на светлую сторону: ваш ребенок почти здесь! Да, даже если вы недалеко от настоящих схваток, у вас могут быть даже более частые схватки Брэкстона-Хикса, когда ваше тело готовится к родам.Если они начнут появляться более регулярно, позвоните своему врачу, так как они могут быть настоящими.3) Проблемы со сном
Вы, вероятно, отсчитываете часы до прибытия вашего малыша или до тех пор, пока не придет время для побуждения. Это не способствует хорошему сну или настроению.Попробуйте расслабиться с помощью дыхательных техник, почитайте книгу, чтобы отвлечься, или примите ванну, чтобы успокоить боли.4) Отеки
У вас такой большой объем телесных жидкостей и такие проблемы с передвижением, что это естественным образом вызывает отеки на ступнях и лодыжках, также известные как отеки.Хотя это может показаться контрпродуктивным, много пить действительно может помочь. Вы также можете попытаться лечь или сесть, приподняв ступни, чтобы жидкость не скапливалась в лодыжках и ступнях.5) Прорыв воды
Прорыв воды Если вы заметили, что выделяется какая-либо жидкость, даже если это всего лишь струйка, обратитесь к врачу.В противном случае ваши воды обычно ломаются с огромным потоком, что означает, что роды начнутся в течение нескольких часов.6) Кровавое шоу
Кровавое зрелище представляет собой густые выделения, похожие на слизь, которые могут быть окрашены кровью. Это сигнализирует о том, что шейка матки готовится к родам, а значит, скоро начнутся роды, хотя «скоро» довольно непредсказуемо.7) схватки
Вы стремитесь к сильным и регулярным схваткам. Это наиболее очевидный признак родов, к которому вы в течение нескольких недель мысленно готовились. Они намного интенсивнее, чем Брэкстон Хикс, и не исчезнут (извините!), Пока не родится ребенок.Если вы уже мама, хорошие новости: рождение второго (или третьего, или четвертого!) Ребенка обычно короче и легче, чем первого.Что мое тело делает на 42 неделе?
Вы можете быть разочарованы тем фактом, что ваш ребенок задерживается, но помните, что только 2% женщин действительно просрочены. В большинстве случаев — фактически в 70% случаев — женщины на самом деле не рожают роды, но им говорят, что это произошло из-за просчетов относительно срока родов.
Обычно это происходит из-за того, что будущая мама не знала точного времени зачатия из-за нерегулярной овуляции или путаницы с точной датой ее последней менструации. Просто помните, что разочарование почти закончилось: через неделю у вас будет собственный маленький ребенок, которого нужно будет прижимать к себе.
Если вам сделали мембранную очистку, но схватки еще не начались, ваша акушерка может порекомендовать вам начать роды.
Сначала она вставит вам во влагалище пессарий или гель, содержащий простагландины (гормоны, которые вызывают созревание шейки матки и могут вызвать роды).
Ваша акушерка также может попытаться вмешаться в вашу воду — это называется искусственным разрывом плодных оболочек (АРМ). Обычно это не предлагается, если только чистка не сработала, и чаще используется для ускорения родов, если они не прогрессируют. Ваша акушерка или врач вставит амниотический крючок, который немного похож на вязальную иглу, чтобы сломать амниотический мешок.
И, наконец, синтоцинон — синтетическая форма гормона окситоцина. Прежде чем вам можно будет дать синтоцинон, вам необходимо отойти от воды.Вам подключат капельницу, чтобы гормон попал прямо в кровоток.
Это может вызвать сильные схватки, поэтому вам нужно будет наблюдать, и вы можете рассмотреть возможность обезболивания, например, эпидуральной анестезии.
Чем заняться на этой неделе:
Помните о своих правах. Вы имеете право отказаться от индукции, если хотите. Ваш акушер обсудит с вами любые риски, которые существуют для вас и вашего ребенка, но он также должен уважать ваши пожелания.
Основной риск состоит в том, что ваша плацента может начать терять эффективность в снабжении вашего ребенка всей пищей, питательными веществами и кислородом, необходимыми для нормального роста.Вот почему вы будете регулярно проверяться, когда у вас просрочено время, сканировать и проверять сердцебиение.
Помните, ваша дата родов может быть неточной, поскольку она рассчитана как 280 дней после первого дня вашей последней менструации. Однако, если ваш менструальный цикл обычно превышает 28 дней, настоящая дата может быть другой. В конце концов, помните, что все врачи и акушерки заботятся о благополучии вас и вашего ребенка — с которым вы скоро встретитесь!
Вернуться к неделе 41
Ваш ребенок неделя за неделей
Что вы пережили на 42 неделе беременности? Сообщите нам об этом на Facebook или Twitter!
Убедитесь, что вы подписаны на «Мать и дитя» в Instagram, чтобы увидеть интересные мемы, вдохновляющие истории и советы по воспитанию детей!
У вас есть около 60 секунд в запасе? Почему бы не присоединиться к тысячам будущих мам и не начать свой собственный список желаний малышей на Amazon! Их можно создавать совершенно бесплатно, и они идеально подходят для отправки друзьям, тетям и маме, чтобы убедиться, что вы получаете именно те детские товары, которые вам действительно нужны…Кликните сюда!
Каково быть беременной на 42 неделе
Я горжусь тем, что успеваю. Как человек типа А, озабоченный сверхуспевающими, я привык выполнять проекты с опережением графика и в рамках бюджета. Я закончил колледж за три года вместо четырех. Мне нравится получать места пораньше, мне нравится не чувствовать спешку, и больше всего я очень, очень люблю планировать.
Все думают, что рождение ребенка можно спланировать. Вы думаете, что можете планировать беременность, пока не узнаете — часто на собственном горьком опыте — что это всегда происходит, когда это происходит.Я помню, как однажды сказал, что единственное время в году, когда рожают, — с марта по май, и почему, черт возьми, кто-то может делать это в другое время? Мне было 20. (Пусть запись показывает, что мой второй ребенок родился в январе. ПОТОМУ ЧТО ЭТО СЛУЧИЛОСЬ.)
Мне нравится, когда я слышу, как родители говорят сейчас о своих планах завести ребенка в будущем. «У нас обязательно будет ребенок в 2018 году». «Для моей работы зима — лучшее время для отпуска по уходу за ребенком, так что мы сделаем это». И, мой любимый: «Мы только что забронировали поездку в [вставить другую страну или расслабляющий пляж], когда нашему будущему ребенку будет около 3 месяцев.Тогда мы все будем готовы к путешествию, верно? »
Я говорю это не для того, чтобы посмеяться над этими милыми, наивными невинными людьми или посмеяться над ними. Раньше я был одним из них.
Мой первый ребенок должен был родиться 18 мая. Мы были слишком взволнованы, чтобы волноваться, и слишком организованы, чтобы увлекаться прихотями. Мы были заняты планированием. Мы взяли уроки «Выбор при родах» и составили план родов. Мы наняли рабочую доулу и послеродовую доулу. Мы составили план питания и списки продуктов, а также купили прокладки для облегчения кровотечения при послеродовом кровотечении.Мы заморозили эти органические ватные диски, пропитанные органическим гамамелисом, чтобы они успокаивали во время выздоровления. Мы прошли курс грудного вскармливания и детского массажа. Мы сделали электронные таблицы. Подготовили нас с большой буквы P.
В апреле я уволился с работы в технологическом стартапе, так что у меня было ровно шесть недель на «гнездо». Я занималась пренатальной йогой и иглоукалыванием. Наши еврейские традиции не позволяли нам открывать детскую комнату, но мы разослали родственникам списки того, что покупать, как только родился ребенок, вместе с инструкциями о том, какое полностью натуральное моющее средство без запаха использовать при стирке всего этого.
Было много планов, чтобы скрыть наши страхи.
Если вы начинаете немного ненавидеть нас, читая это, да, это было много. Было много планов, чтобы скрыть наши страхи и опасения по поводу огромных перемен, которые нам предстояло пройти. Хотя я знал это интеллектуально, только вечером 18 мая я наконец понял, что происходит.
I. Had. Нет контроля. Над чем угодно. Когда-либо снова. И это было ужасно.
В ту ночь, когда стало ясно, что даже если у меня начнутся схватки в тот самый момент, я не собираюсь рожать 18-го, как планировалось, я рухнула на кушетку с пинтой мороженого.
«Я неудачник», — сказала я мужу, хватая мороженое.
«Как ты это догадаешься?» — терпеливо спросил он.
«Мы обещали всем ребенка 18 мая. Сейчас 18 мая. Ребенка нет».
Мой любящий и терпеливый муж напомнил мне, что только около пяти процентов женщин на самом деле рожают в срок. Мы узнали об этом в разделе «Выбор при родах». Или это был уход за новорожденным?
Я знал это. Конечно. Никто не готовит и не планирует столько, сколько я, без учета всей статистики, но я все еще думала, что мой ребенок прибудет вовремя, потому что это то, как мы живем в этой семье.Это не имело логического смысла, но, пожалуйста, помните, что официально я была на 10-м месяце беременности, если посчитать.
Я почувствовал тяжесть мира на своих плечах. Каким-то образом у меня возникла идея, что я подводлю всех в своей жизни, не рожая ребенка вовремя.
Мне почему-то пришла в голову мысль, что я подводлю всех в своей жизни, не рожая ребенка вовремя.
19 мая, несмотря на то, что мы довольно молчали о нашей беременности в социальных сетях, друзья начали размещать сообщения на моей стене в Facebook на мелодию «Еще нет ребенка?» и «Боже, как здорово, у тебя сейчас роды ?!» хотя в этом отделе абсолютно ничего не происходило.Я чувствовал себя мошенником.
«Может быть, этот ребенок никогда не выйдет», — сказала я своему мужу в ту ночь. Он любезно принес мне домой новую пинту мороженого.
«На самом деле это не вариант», — терпеливо сказал он (я уже упоминал, что он действительно очень терпелив ?!). «Так или иначе, у тебя скоро будет ребенок. Давай попробуем насладиться этим дополнительным временем».
га! Хорошая мысль. Но любой, кто когда-либо был на 40-й неделе беременности или 41-й, как я скоро стал, может сказать вам, что к тому времени корабль «наслаждайся» уже отплыл.Мне было не по себе. Было больно сидеть, было больно стоять, а лежать было мучительно. Мой живот был настолько огромен, что лежание на боку, как говорят беременные, вызывало безумную боль в бедре. Я проводила ночи на кушетке, так что то, что я ворочалась, не разбудила мужа, каждый час переворачивалась из стороны в сторону, чтобы облегчить боль. Я использовал тщательно подобранные подушки, чтобы поддерживать свою спину, ноги, колени и огромный живот. Не то чтобы это помогло.
Днем гулял. Я пыхтел и пыхтел по Бруклину, потому что вынашивать 42-недельного ребенка и беременность — это тяжело, а с моим коротким туловищем было очень мало места для надувания легких.Я проигнорировал парня в моем квартале, который любил спрашивать, есть ли у меня тройня. Казалось, что большинство людей никогда не видели беременную женщину с опозданием. Нет, у нас не будет тройняшек, просто так выглядит тащить с собой взрослого ребенка.
Каждую ночь я засыпал, думая: «Конечно же, вот оно!», Только для того, чтобы каждое утро просыпаться, как Билл Мюррей в фильме « День сурка », когда снова играла пресловутая «Я получил тебя, малыш».
Мы с мужем пошли в парк. Мы совершали долгие прогулки.У нас много кофе со льдом. Мы съели еще много пинт мороженого. Мы ходили в кино, и я пропустил много кульминационных сцен, чтобы пописать. Мы ездили в Верхний Ист-Сайд на Манхэттене через день для проведения нестрессовых тестов в больнице после родов, чтобы убедиться, что со мной и с ребенком все в порядке. Мы были. И вдруг у меня была 41 неделя и пятый день беременности. (Американский конгресс акушеров и гинекологов рекомендует индуцировать беременность до 42 недель беременности, так как после этой даты гораздо чаще возникают осложнения.)
Мы пробовали все обычные уловки для начала родов с 40 недель — острая еда, секс, строгие прогулки, иглоукалывание, рефлексотерапия — и дошли до конца. Как сказал мой муж, этот ребенок так или иначе должен был появиться.
Мы заснули в последний раз, накануне запланированного индукционного посещения. Самым сложным в этом для меня, помимо страха перед болью и возможными осложнениями, было то, что индукция обычно занимает день или два, что указывает на то, что наш ребенок рождается рано утром 1 июня.
«Я хочу майского ребенка», — рыдала я. «Мне обещали майское дитя!» Я хотел бы сделать здесь паузу еще раз, чтобы отметить, что я была, по сути, на 42 неделе беременности. Ненавижу бросать гормоны под автобус, но, возможно, я был не в самом рациональном расположении духа.
Суть в том, что после всего этого мое тело знало, что делать.
Ожидая проснуться под звуки «I Got You Babe», утром 30 мая я проснулась от легких схваток и в тот же день родила ребенка.Не хочу упускать из виду все эти захватывающие детали, но суть в том, что после всего этого мое тело знало, что делать. Мы с младенцем ждали подходящего момента. Когда наступил этот подходящий момент, все развернулось в точности так, как они сказали в «Выбор в родах».
Наша дочь весила чуть менее 7 фунтов, что доказывает, что ей, вероятно, нужно было каждый последний момент этих 42 недель, чтобы «готовить». Я предполагаю, что ей было очень комфортно, и она не хотела выходить раньше, чем это было абсолютно необходимо.Она получает это от меня — я знаю это чувство — и, кроме того, когда я родился еще в 1980-х, я опоздал на полные на три недель. (Да, врачи отпустили мою маму на 43 недели, и да, она герой.)
Мораль истории: иногда ты просто не можешь все контролировать или, ну, что-нибудь , как ни старайся, и, в конце концов, это не имеет особого значения. Я не собираюсь притворяться, что все шло гладко, потому что, привет, послеродовое беспокойство и проблемы с грудным вскармливанием, но мы с ребенком были счастливы и в целом здоровы, а мой терпеливый муж по-прежнему великолепен.
Мы даже в конце концов решили снова заняться этим детским делом и приветствовали нашего сына в 41 с лишним недели между январскими метелями. На этот раз никто даже не упомянул дату моих родов, введение в должность или то, что произойдет, если я снова вернусь к 42 неделям. И я был слишком занят, наслаждаясь безумным хаосом моей непредсказуемой жизни, чтобы даже удивляться.
Индукция родов на 41 неделе по сравнению с выжидательной тактикой до 42 недель (ИНДЕКС): многоцентровое рандомизированное исследование не меньшей эффективности
Резюме
Цель Сравнить индукцию родов на 41 неделе с выжидательной тактикой до 42 недель у женщин с низким риском .
Дизайн Открытое рандомизированное контролируемое исследование не меньшей эффективности.
Учреждение 123 акушерских отделения первичной медико-санитарной помощи и 45 больниц (вторичная медико-санитарная помощь) в Нидерландах, 2012–2016 гг.
Участницы 1801 женщина низкого риска с неосложненной одноплодной беременностью: рандомизированы для индукции (n = 900) или для выжидательной тактики до 42 недель (n = 901).
Вмешательства Индукция на 41 неделе или выжидательная тактика до 42 недель с индукцией при необходимости.
Первичные критерии оценки Первичный исход представлял собой совокупность перинатальной смертности и неонатальной заболеваемости (оценка по шкале Апгар <7 через пять минут, артериальный pH <7,05, синдром аспирации мекония, повреждение плечевого сплетения, внутричерепное кровотечение и госпитализация новорожденных в отделение интенсивной терапии Вторичные исходы включали исходы для матери и способ родов. Нулевая гипотеза о том, что выжидательная тактика хуже индукции, была проверена с запасом не меньшей эффективности 2%.
Результаты Средний гестационный возраст на момент родов составлял 41 неделя + 0 дней (межквартильный диапазон 41 неделя + 0 дней — 41 неделя + 1 день) для индукционной группы и 41 неделя + 2 дня (41 неделя + 0 дней — 41 неделя). +5 дней) для группы выжидательной тактики. Первичный результат был проанализирован как для популяции, собирающейся лечиться, так и для популяции согласно протоколу. В индукционной группе 15/900 (1,7%) женщин имели неблагоприятный перинатальный исход по сравнению с 28/901 (3,1%) в группе выжидательной тактики (абсолютная разница рисков -1.4%, 95% доверительный интервал от -2,9% до 0,0%, P = 0,22 для не меньшей эффективности). 11 (1,2%) младенцев в группе индукции и 23 (2,6%) в группе выжидательной тактики имели оценку по шкале Апгар <7 через пять минут (относительный риск (ОР) 0,48, 95% ДИ от 0,23 до 0,98). Ни один из младенцев в группе индукции и трое (0,3%) в группе выжидательной тактики не имели баллов по шкале Апгар <4 через пять минут. Одна гибель плода (0,1%) произошла в группе индукции и две (0,2%) в группе выжидательной тактики. Неонатальных смертей не было.3 (0,3%) новорожденных в группе индукции по сравнению с 8 (0,9%) в группе выжидательной тактики были госпитализированы в отделение интенсивной терапии (ОР 0,38, 95% ДИ от 0,10 до 1,41). Не было обнаружено значительных различий в комбинированных неблагоприятных исходах для матери (индукция n = 122 (13,6%) против выжидательная тактика n = 102 (11,3%)) или в частоте кесарева сечения (обе группы n = 97 (10,8%)).
Выводы Это исследование не могло показать не меньшую эффективность выжидательной тактики по сравнению с индукцией родов у женщин с неосложненной беременностью на 41 неделе; вместо этого значительная разница в 1.Было обнаружено, что риск неблагоприятных перинатальных исходов в пользу индукции составил 4%, хотя шансы на хороший перинатальный исход были высокими для обеих стратегий и частоты перинатальной смертности, оценка по шкале Апгар <4 через пять минут и низкая частота поступления в ОИТН.
Регистрация испытаний Реестр испытаний в Нидерландах NTR3431.
Введение
Переношенная беременность, определяемая как беременность продолжительностью до 42 недель или более 294 дней или более, связана с повышенной перинатальной заболеваемостью и смертностью.12345678910 Всемирная организация здравоохранения и различные руководства по всему миру поэтому рекомендуют индукцию родов через 42 недели. 101112131415 Хотя общая вероятность благоприятных перинатальных исходов между 40 и 42 неделями является хорошей в условиях высоких ресурсов, риск неблагоприятных перинатальных исходов постепенно увеличивается после 40 недель.16171819
Несколько исследований пришли к выводу, что индукция родов с 41 недели и далее улучшает перинатальные исходы, и это было подтверждено метаанализом.16171920 Однако эти результаты следует интерпретировать с осторожностью из-за неоднородности исследований в результате разных критериев исхода, протоколов и временных рамок сравнения, поскольку в нескольких исследованиях сравнивали индукцию после 41 недели или начало индукции на 42 неделе с политикой выжидательная тактика намного дольше 42 недель.21
Акушерское ведение женщин с беременностью более 41 недели значительно различается между странами и внутри стран. Хотя индукция на 41 неделе стала общепринятой политикой во многих странах, в некоторых других нет единого мнения о сроках индукции на поздних сроках беременности.В Швеции и Нидерландах, например, выжидательная тактика до 42 недель считается стандартом лечения женщин с неосложненной беременностью1522. В Норвегии индукция начинается не позднее 42 недель, а в Дании роды происходят до 42 недель. В рекомендациях Королевского колледжа акушеров и гинекологов / Национального института здравоохранения и совершенствования медицинской помощи рекомендуется предлагать индукцию родов женщинам в период от 41 до 42 недель.23
Мы сравнили две стратегии: индукция родов на 41 неделе (+0 дней / + 1 день) и выжидательная тактика до 42 недель (+0 дней) с последующей индукцией при необходимости.Мы ожидали, что тактика выжидательной тактики на 42 неделе, будучи более простой стратегией, будет приемлемой для популяции с низким риском, если она не приведет к значительному увеличению доли женщин с неблагоприятными перинатальными исходами по сравнению с индукцией на 41 неделе.
Методы
Дизайн исследования
Поскольку индукция родов на 41 неделе, а также выжидательная тактика до 42 недель практикуются в Нидерландах, наше исследование было разработано для изучения не меньшей эффективности выжидательной тактики.Мы провели многоцентровое открытое рандомизированное контролируемое исследование не меньшей эффективности, чтобы изучить влияние ИНДУКЦИИ родов на 41 неделе с политикой выжидательного ведения до 42 недель (испытание ИНДЕКС) на неблагоприятные перинатальные исходы. Женщины были набраны в 123 акушерских приемах первичной медико-санитарной помощи и 45 больницах (вторичная помощь), равномерно распределенных по Нидерландам. Двадцать шесть из этих 45 больниц активно набирали участников, а 19 поддержали исследование, стимулируя роды у женщин, которые были набраны в учреждении первичной медико-санитарной помощи и были назначены на вводный курс.В Нидерландах акушерская помощь предоставляется первичной медицинской помощью (акушерками) женщинам с низким уровнем риска и вторичной помощью (клинические акушерки, ординаторы и акушеры) женщинам с повышенным риском неблагоприятного материнского или перинатального исхода или того и другого. Женщины с низким уровнем риска, получающие первичную медико-санитарную помощь, могут рожать дома или в амбулаторных условиях (родильный центр или больница), тогда как женщины, получающие вторичную помощь, рожают в больнице. Большинству женщин из группы низкого риска акушерскую помощь оказывают независимые акушерки первичной медико-санитарной помощи. Если факторы риска присутствуют во время беременности, родов или послеродового периода, женщину направляют к вторичному врачу (к акушеру или гинекологу).Вторичную помощь также могут оказывать клинические акушерки или стажеры-акушеры под руководством акушера. 24252627282930
Наш протокол был опубликован ранее.31 Исследование было проведено в рамках Голландского консорциума по оценке и исследованиям в области акушерства и гинекологии в сотрудничестве с Сеть исследований акушерства в Нидерландах.
Участницы
Женщины соответствовали критериям участия в исследовании, если у них была неосложненная одноплодная беременность с низким риском и ребенок в стабильном головном положении при определенном гестационном возрасте от 40 недель + 5 дней до 41 недели + 0 дней и при отсутствии противопоказаний для выжидательная тактика до 42 недель.Гестационный возраст должен был быть определен с помощью ультразвукового исследования до гестационного возраста 16 недель. Критериями исключения из исследования были возраст моложе 18 лет, разрыв плодных оболочек или роды, или и то, и другое, неутешительный статус плода (например, отсутствие движений плода или аномальная частота сердечных сокращений плода и / или ожидаемое ограничение внутриутробного развития), известные аномалии плода. (включая аномальный кариотип), которые могут повлиять на перинатальный исход, противопоказания к индукции (включая предыдущее кесарево сечение) или противопоказания к выжидательной тактике (например, гипертензия, вызванная беременностью).
Рандомизация и маскирование
Женщины, отвечающие критериям, были проинформированы об исследовании во время 40-недельного дородового осмотра. Во время следующего визита (от 40 недель + 5 дней до 41 недели + 0 дней) женщин проконсультировала акушерка по месту жительства, акушер-акушер, медсестра-исследователь или акушерка-исследователь из участвующих центров, сотрудничающих с Голландским консорциумом акушерских исследований. После получения письменного информированного согласия участники исследования прошли пальцевое вагинальное обследование для определения шкалы Бишопа, которая используется для оценки зрелости шейки матки перед планированием индукции родов.Он оценивает положение, плотность и расширение шейки матки, а также вовлечение головки (станции) плода в единый балл. Подметание мембран было необязательным. Участники были случайным образом распределены с помощью веб-программы (ALEA) с использованием случайным образом переставленных блоков размером 4 и 2, стратифицированных по центру для индукции родов на 41 неделе + 0 дней — 1 неделя или для выжидательной тактики с последующей индукцией, если необходимо, на 42 неделе. +0 дней. Из-за характера вмешательства невозможно было скрыть от женщин или лиц, осуществляющих уход, назначение лечения.
Процедуры
Женщинам, которым была назначена индукция, была назначена процедура на сроках 41 неделя + 0 дней — 41 неделя + 1 день. Все женщины были примированы или индуцированы, или и то, и другое в соответствии с местными протоколами. Женщины с оценкой Бишопа менее 6 получали прайминг шейки матки простагландином E1 (мизопростол, перорально или вагинально), простагландином E2 (динопростон), катетером Фолея или двойным баллонным катетером, или их комбинацией до тех пор, пока не могла быть выполнена амниотомия. При необходимости после амниотомии внутривенно вводили окситоцин.
Женщины первичной и вторичной медико-санитарной помощи, которым была назначена выжидательная тактика, ожидали самопроизвольных родов до 42 недель + 0 дней в их первоначальном лечебном учреждении с наблюдением в соответствии с местным протоколом. Мониторинг обычно включал комбинацию кардиотокографии и сонографической оценки околоплодных вод в учреждениях вторичной медицинской помощи на сроках 41-42 недель. Женщинам в группе выжидательной тактики с продолжающейся беременностью было назначено индукционное лечение через 42 недели + 0 дней во вторичной медицинской помощи, следуя протоколу, аналогичному протоколу индукции, что и в группе вмешательства.
В обеих группах роды вызывались, если состояние матери или плода больше не было обнадеживающим — например, уменьшение движений плода, неоптимальные результаты кардиотокографии или маловодие. Роды также вызывались, если предродовой разрыв плодных оболочек произошел более 24 часов назад или присутствовали околоплодные воды, окрашенные меконием.
Опекуны систематически собирали информацию о перинатальном и материнском состоянии, а также об отклонениях от протокола и их причинах.Каждая форма отчета о болезни проверялась на предмет заполнения и несоответствия. Обученный персонал вводил данные в онлайн-форму электронного отчета о болезни (Oracle Clinical, версия 4.6.6.4.1). Анонимные исходные документы были собраны в акушерской практике или больнице для проверки неблагоприятных перинатальных и материнских исходов. О серьезных нежелательных явлениях сообщалось в каждом отдельном случае в независимый совет по безопасности и мониторингу данных и на голландский национальный интернет-портал для представления, обзора и раскрытия результатов медицинских и научных исследований участникам (www.toetsingonline.nl).
Исходы
Первичный результат представлял собой совокупность перинатальной смертности и неонатальной заболеваемости.
Перинатальная смертность определялась как смерть плода, смерть во время родов и смерть новорожденных до 28 дней. Заболеваемость новорожденных определялась как оценка по шкале Апгар <7 через пять минут и / или pH артериальной пуповины <7,05 и / или синдром аспирации мекония, и / или травма плечевого сплетения, и / или внутричерепное кровотечение, и / или госпитализация новорожденного. отделение интенсивной терапии (ОИТН).Хотя новорожденный может пострадать от более чем одного неблагоприятного события, оно считается одним сложным неблагоприятным перинатальным исходом (неонатальный уровень).
Мы определили синдром аспирации мекония как респираторный дистресс после рождения в присутствии околоплодных вод, окрашенных меконием. Поступившие в отделение интенсивной терапии были рассмотрены для выявления окончательного диагноза и наличия врожденных аномалий.
Пороговое значение для оценки по шкале Апгар <7 через пять минут было основано на заключении комитета Американского колледжа акушеров и гинекологов и Американской академии педиатрии (ACOG / AAP), 2006.В октябре 2015 года, после регистрации испытания и во время включения в это исследование, комитет ACOG / AAP выпустил обновленную информацию, в которой говорилось, что неправильное использование шкалы Апгар в исследованиях результатов привело к ошибочному определению асфиксии32. используйте только шкалу Апгар для диагностики асфиксии при рождении, оценка по шкале Апгар <4 через пять минут «может рассматриваться как неспецифический признак болезни». Из-за этого изменения порогового значения в середине исследования мы также запланировали дополнительный анализ основного результата, включая оценку по шкале Апгар <4 вместо <7 через пять минут.
Вторичные перинатальные исходы включали исходы для матери: инструментальные роды (инструментальные роды через естественные родовые пути, кесарево сечение), обезболивание (эпидуральная анестезия, ремифентанил, петидин), послеродовое кровотечение и тяжелая травма промежности (разрыв промежности третьей или четвертой степени (акушерские травмы анального сфинктера) (OASIS)). Другие неонатальные исходы включали госпитализацию на средний уровень, врожденные аномалии, гипогликемию, неонатальную инфекцию или сепсис, а также малые для гестационного возраста (<10-го центиля) или большие для гестационного возраста (> 90-го центиля).Мы также добавили совокупность неблагоприятных исходов для матери и других исходов родов.
Комплексный неблагоприятный исход для матери включал послеродовое кровотечение (≥1000 мл), удаление плаценты вручную, разрыв промежности третьей или четвертой степени (акушерские травмы анального сфинктера) и госпитализацию в отделение интенсивной терапии (ОИТ). Другие исходы родов касались начала родов, снятия боли во время родов, использования токолитиков, внутриродовой инфекции, околоплодных вод, окрашенных меконием, гестационного возраста при родах, способа родоразрешения, эпизиотомии, общей послеродовой кровопотери и переливания крови.Хотя у женщины может быть более одного неблагоприятного события, это считается одним сложным неблагоприятным исходом для матери.
Для перинатальных и материнских композитных исходов мы также сравнили отдельные компоненты.
Статистический анализ
Перед началом испытания мы сформировали группу экспертов, состоящую из акушерок, гинекологов, педиатров и методистов, для разработки дизайна, содержания и проведения испытания. Используя данные о неблагоприятных перинатальных исходах в Нидерландах из реестра Perined (www.perined.nl/), мы ожидали, что частота первичного комбинированного неблагоприятного перинатального исхода при использовании обеих стратегий составит 3%. Группа сделала обоснованный выбор относительно приемлемой разницы в неблагоприятных перинатальных исходах и осуществимости исследования. В результате предел не меньшей эффективности (∆) был определен как разница в 2% риска в частоте комбинированного исхода в пользу индукции, чтобы оправдать возможное изменение стратегии ведения беременных, достигших гестационного возраста 41 неделя + 0 дней.
С односторонним α равным 0.05, исследование могло бы достичь мощности (β) более 0,80, если бы 900 женщин были набраны в каждую группу исследования (всего 1800 женщин). О не меньшей эффективности можно было бы сделать вывод, если бы нижний предел 95% доверительного интервала разницы рисков исключил на 2% более высокую долю женщин с неблагоприятным перинатальным исходом в группе, отнесенной к выжидательной тактике. Мы создали Совет по контролю за безопасностью данных для анализа накопленных данных исследования. Промежуточные анализы безопасности были проведены после набора 517 и 1088 женщин.
Статистик, выполнявший анализ, не знал о распределении участников и выполнил анализ в соответствии с заранее определенным планом анализа. Анализ первичного результата проводился как для групп, которые собирались лечить, так и для групп по протоколу. Для анализа по протоколу мы отобрали всех рандомизированных женщин с началом созревания шейки матки или спонтанным началом родов на 41 неделе + 0 дней или более. Впоследствии мы определили группу индукции согласно протоколу как женщин, назначенных для индукции, которые получили индукцию до 41 недели + 2 дня или у которых было спонтанное начало родов до того, как индукция могла быть начата (<41 неделя + 2 дня).В группу выжидательной тактики согласно протоколу вошли женщины, которым была назначена выжидательная тактика со спонтанным началом родов до 42 недель + 0 дней, женщины с медицинской причиной для индукции до 42 недель + 0 дней во время выжидательной тактики и женщины с индукцией на 42 неделе + 0 дней и более.
Для всех исходов мы оценили относительные риски (ОР) или средние или средние различия с 95% доверительным интервалом. При необходимости мы исследовали значимость, используя критерий χ 2 , точный критерий Фишера, критерий t или статистику U-критерия Манна-Уитни.Мы построили кривые Каплана-Мейера для времени между рандомизацией и рождением. Статистические данные лог-рангового теста использовались для оценки разницы во времени до рождения. Центили при рождении определялись с использованием национальных справочных данных Нидерландов по массе при рождении, этнической принадлежности, рождению и гестационному возрасту по неделям и дням. Анализы выполняли с использованием программного обеспечения SAS для Windows, версия 9.4 (Институт SAS, Кэри, Северная Каролина).
Участие пациентов и общественности
Ни одного пациента не попросили внести свой вклад в создание этой статьи.Представителей пациентов попросят присоединиться к мультидисциплинарной рабочей группе, состоящей из (представителей) акушеров (первичной и вторичной помощи) и неонатологов для создания нового общенационального руководства по ведению поздних сроков беременности. Пациенты также будут участвовать в написании информационных брошюр и пособий для пациентов по этой теме.
Результаты
В период с 14 мая 2012 г. по 17 марта 2016 г. 6088 подходящих женщин были приглашены к участию в исследовании INDEX, из которых 4273 отказались из-за того, что мать предпочла индукцию родов или выжидательную тактику, или отказ позволить рандомизации определить стратегия управления.После рандомизации, но до анализа, одна женщина (индукционная группа) отозвала свое согласие, и 13 женщин не соответствовали критериям отбора (n = 6 индукция и n = 7 выжидательная тактика). Из оставшихся 1801 участника 900 были случайным образом распределены в индукционную группу, а 901 — в группу выжидательной тактики (рис. 1). Исходные характеристики были сопоставимы между группами, за исключением отсутствия рожениц: индукция 50,8% (457/900) и выжидательная тактика 56,7% (511/901). (Таблица 1).
Рис. 1Поток женщин в исследовании
Таблица 1Исходные характеристики участников по группам вмешательства.Значения представляют собой числа (проценты), если не указано иное
В индукционной группе 28,9% (260/900) женщин имели спонтанное начало родов до запланированной индукции, а 71,1% (640/900) подверглись индукции, из которых 59,7% (382/640) имели цервикальное созревание (рис. 2). В группе индукции у 4,8% (43/900) женщин индуцировали не через 41 неделю + 0 дней — 41 неделя + 1 день, а через 41 неделю + 2 дня или позже.
Рис.2Созревание шейки матки во время исследования
В группе выжидательной тактики 73.7% (664/901) женщин имели спонтанное начало родов и 26,3% (237/901) были индуцированными (у 55,7% (132/237) произошло созревание шейки матки). В группе выжидательной тактики 35,9% (85/237) прошли индукцию на 42 неделе после перенесенной беременности, а 27,4% (65/237) прошли индукцию до 42 недель по медицинским причинам (например, состояние плода у 15,6% ( 37/237), состояние матери в 9,7% (23/237)), тогда как 36,7% (87/237) в группе выжидательной тактики прошли индукцию по запросу. Средний гестационный возраст на момент родов составлял 287 дней (межквартильный диапазон 287-288 дней), что соответствовало 41 неделе + 0 дней (межквартильный диапазон 41 неделя + 0 дней — 41 неделя + 1 день) для индукционной группы и 289 дням (межквартильный размах). диапазон 287–292 дней), что соответствует 41 неделе + 2 дня (41 неделя + 0 дней — 41 неделя + 5 дней) в группе выжидательной тактики (таблица 2).В обеих группах три четверти женщин имели показатель Бишопа <6 при входе в исследование. На рисунке 3 показано время доставки для обеих групп.
Таблица 2Результаты родов в популяции, намеренной лечиться. Значения представляют собой числа (проценты), если не указано иное.
В группе индукции согласно протоколу у 15,1% (92/611) женщин были спонтанные роды до запланированной индукции. Из этих женщин у 11,1% (67/611) были спонтанные роды на 41 неделе + 0 дней и у 4,1% (25/611) на 41 неделе + 1 день.В группе индукции согласно протоколу у 84,9% (519/611) женщин была индуцирована терапия: 62,5% (382/611) на 41 неделе + 0 дней и 22,4% (137/611) на 41 неделе + 1 день. В группе выжидательной тактики согласно протоколу у 80,9% (524/647) женщин были спонтанные роды на 41 неделе + 0 дней или позже, а у 19,0% (123/647) роды были индуцированы: 5,4% (35/647) из-за опасений по поводу состояния плода на 41 неделе + 0 дней или позже, 3,4% (22/647) из-за состояния матери 41 неделя + 0 дней или позже, 0,6% (4/647) из-за разрыва плодных оболочек более 24 часов ранее на 41 неделе + 0 дней или позже, и 9.6% (62/647) из-за переношенной беременности (≥42 недель + 0 дней).
Первичный исход
В таблице 3 представлены перинатальные исходы в анализе намерения лечиться. Пятнадцать женщин в индукционной группе (1,7%) и 28 в группе выжидательной тактики (3,1%) имели комбинированный неблагоприятный перинатальный исход (абсолютная разница рисков -1,4%, 95% ДИ -2,9% до 0,0%; количество, необходимое для лечения ( NNT) 69, 95% ДИ от 35 до 3059). Значение P для не меньшей эффективности составило 0,22, что указывает на то, что мы не могли исключить, что выжидательная тактика приводит к 2% или более неблагоприятным перинатальным исходам по сравнению с индукцией.Все новорожденные в группе выжидательной тактики с комбинированным неблагоприятным перинатальным исходом родились в учреждениях вторичной медицинской помощи. В этих случаях женщины либо начинали роды в рамках вторичной медицинской помощи, либо переводились во время родов из первичной помощи в вторичную.
Таблица 3Перинатальные исходы в группах, которым назначено лечение
Анализ по протоколу показал 1,6% риск неблагоприятного перинатального исхода (10/611) в индукционной группе по сравнению с 2,9% (19/647) в ожидаемой группе. группа управления (разница рисков -1.3%, 95% ДИ от –3,0% до 0,4%, P = 0,21 для не меньшей эффективности; см. дополнительное приложение).
Дополнительный анализ комбинированного первичного результата, включая оценку по шкале Апгар <4 через пять минут вместо <7, привел к 0,4% (4/900) неблагоприятных перинатальных исходов в группе индукции и 1,3% (12/901) в группе выжидательной тактики. (абсолютная разница рисков -0,9%, -1,9% до 0,2%; NNT 113, 57-4624, P = 0,02 для не меньшей эффективности).
Дополнительный анализ по протоколу комбинированного первичного результата, включая оценку по шкале Апгар <4 через пять минут, показал 0.Риск 5% (3/611) неблагоприятного перинатального исхода в группе индукции по сравнению с 1,2% (8/647) в группе выжидательной тактики (разница рисков -0,7%, -2,0% до 0,5%, P = 0,02 для не- неполноценность; см. дополнительное приложение).
Произошли три перинатальной смерти (мертворождения): один в группе индукции и два в группе выжидательной тактики. Неонатальных смертей не было. Мертворождение в группе индукции было у 30-летней повторнородящей женщины, которая была рандомизирована на сроках 40 недель + 5 дней и запланирована индукция на сроках 41 неделя + 1 день.У нее уменьшились шевеления плода через 40 недель + 6 дней, и на консультации диагностировали гибель плода. Она родила новорожденного весом 3595 г (от 20-го до 50-го центилей). Расследования, в том числе патологоанатомическое исследование, не объяснили мертворождение. В группе выжидательной тактики мертворождение было диагностировано у нерожавшей женщины 36 лет на сроке 41 неделя + 3 дня, когда она была госпитализирована во время родов. Она родила новорожденного весом 2945 г (с 5-го по 10-й процентили). Исследования, в том числе исследование плаценты, не объяснили мертворождение, и родители отказались от патологоанатомического исследования.Второе мертворождение в группе выжидательной тактики было диагностировано у 32-летней повторнородящей женщины на сроке 41 нед + 4 дня во время регулярной консультации в отделении вторичной медицинской помощи по поводу предстоящей переношенной беременности. Она родила новорожденного весом 3715 г (от 20-го до 50-го центилей). Патологоанатомическое исследование не проводилось, но плацента показала признаки хориоамнионита.
Основным фактором комбинированного неблагоприятного исхода была оценка по шкале Апгар <7 через пять минут: 1,2% (11/900) новорожденных в индукционной группе и 2 балла.6% (23/901) в группе выжидательной тактики (ОР 0,48, 95% ДИ от 0,23 до 0,98). Трое из этих новорожденных, все из группы выжидательной тактики, имели оценку по шкале Апгар <4 через пять минут. Первый новорожденный родился на 41 неделе + 6 дней после самопроизвольных родов и оперативных родов через естественные родовые пути (вакуум) из-за дистресса плода и отсутствия прогресса на втором этапе. Диагноз: синдром аспирации мекония, новорожденный был госпитализирован в отделение интенсивной терапии (таблица 4). У второго новорожденного был диагностирован сепсис после самопроизвольных родов в возрасте 40 недель + 6 дней и разрыва плодных оболочек более 24 часов.Третий новорожденный, весом 4320 г, родился после созревания шейки матки, которое началось на 41 неделе + 6 дней и отсутствия прогресса на втором этапе с последующим кесаревым сечением на 42 неделе + 2 дня. Диагноз этого новорожденного - обструкция дыхательных путей, вызванная vernix caseosa. Оба этих новорожденных были госпитализированы для наблюдения в отделение медицинской помощи. Все трое новорожденных выздоровели без осложнений. Поступление в ОИТН было зарегистрировано у 0,3% (3/899) новорожденных в индукционной группе по сравнению с 0,9% (8/899) в группе выжидательной тактики (ОР 0.38, 95% ДИ от 0,10 до 1,41). Из 11 детей, поступивших в отделение интенсивной терапии, шести (по трое в каждой группе) был поставлен диагноз тяжелого врожденного порока. Синдром аспирации мекония был диагностирован дважды, но только в группе выжидательной тактики, и оба новорожденных полностью выздоровели. В исследуемой популяции не было диагностировано поражений плечевого сплетения и внутричерепного кровотечения. В двух случаях госпитализации из-за (подозреваемой) инфекции у одного новорожденного был стрептококк группы B, а у другого был отрицательный результат посева.Один новорожденный поступил с пневмотораксом.
Таблица 4Поступление в отделение интенсивной терапии новорожденных (ОИТН) по вмешательству
Измерения pH артериальной крови не регистрировались систематически и поэтому не могли быть включены в анализ. Расчет был невозможен из-за отсутствия многих данных (62,0% индукция против 70,0% выжидательная тактика). Однако, когда мы проанализировали данные, включая доступные измерения pH, общий неблагоприятный перинатальный исход составил 27/900 (3.0%) в индукционной группе по сравнению с 37/901 (4,1%) в группе выжидательной тактики (разница рисков -1,11%, 95% ДИ от -2,84% до 0,63%, P = 0,16 для не меньшей эффективности). Для анализа по протоколу совокупный неблагоприятный перинатальный исход, включая доступное измерение pH, составил 3,1% (19/611) в группе индукции по сравнению с 4,0% (26/647) в группе выжидательной тактики (разница рисков -0,91%, -2,98). до 0,01%, P = 0,15 для неполноценности).
При стратификации по паритету мы наблюдали 2,4% (11/457) нерожавших женщин с комплексным неблагоприятным перинатальным исходом в группе индукции и 4.1% (21/511) в группе выжидательной тактики (ОР 0,59, 95% ДИ от 0,29 до 1,20). У повторнородящих женщин частота неблагоприятных перинатальных исходов была ниже в обеих группах по сравнению с первородящими: 0,9% (4/443) в индукционной группе и 1,8% (7/390) в группе выжидательной тактики (ОР 0,50, 95% ДИ. От 0,15 до 1,71). При логистическом регрессионном анализе не было обнаружено взаимодействия между паритетом и индукцией или выжидательной тактикой.
Вторичные исходы
В таблице 3 показаны вторичные перинатальные исходы в группах, которым было назначено лечение.Не было обнаружено различий в госпитализации среднего уровня, 6,6% и 6,7% (индукция 59/899 против выжидательная тактика 60/899). Малые для гестационного возраста (<10-го центиля), согласно центилям массы тела при рождении в Голландии, были одинаковыми между группами: 6,8% (61/900) в индукционной группе по сравнению с 6,9% (62/901) в группе выжидательной тактики. В целом, 9,6% (86/900) младенцев в группе индукции были крупными для гестационного возраста (> 90-го центиля) по сравнению с 11,0% (99/901) в группе выжидательной тактики.Частота врожденных аномалий была одинаковой между группами: 1,8% в индукционной группе (16/900) по сравнению с 2,1% в группе выжидательной тактики (19/901).
В таблице 2 приведены характеристики труда и способа доставки. Окситоцин назначался значительно чаще в группе индукции, чем в группе выжидательной тактики (59,2% (533/900) и 39,4% (355/901) (ОР 1,50, 95% ДИ 1,36–1,66)). Окрашенные меконием околоплодные воды встречались значительно реже в группе индукции по сравнению с группой выжидательной тактики (16.3% (147/900) и 22,8% (205/901) (ОР 0,72, 95% ДИ от 0,59 до 0,87). Девяносто семи женщинам в каждой группе (10,8%) было выполнено кесарево сечение (ОР 1,00, 95% ДИ 0,77–1,31), в основном по причине непрогрессирующих родов в первом периоде родов (таблица 2).
В таблице 5 показаны результаты неблагоприятных исходов для беременных в группах, которым было назначено лечение. Комбинированный неблагоприятный исход для матери произошел у 13,6% (122/900) женщин в индукционной группе по сравнению с 11,3% (102/901) в группе выжидательной тактики (ОР 1.20, 95% ДИ от 0,94 до 1,53). Послеродовое кровотечение ≥1000 мл было основным фактором, способствовавшим комбинированному неблагоприятному исходу для матери и имело место у 9,1% (82/900) женщин в индукционной группе по сравнению с 8,0% (72/901) в группе выжидательной тактики (ОР 1,14, 95%). CI от 0,84 до 1,54). Ручное удаление плаценты произошло у 5,1% (41/803) в группе индукции по сравнению с 4,1% (33/804) в группе выжидательной тактики (ОР 1,24, 95% ДИ от 0,79 до 1,95). Акушерские повреждения анального сфинктера были диагностированы у 3,5% (28/803) женщин в группе индукции по сравнению с 3.9% (31/804) в группе выжидательной тактики (ОР 0,90, 95% ДИ от 0,55 до 1,49). Три матери (0,3%) в группе индукции и две (0,2%) в группе выжидательной тактики были госпитализированы в послеродовое отделение интенсивной терапии (ОР 1,50, 95% ДИ 0,25–8,97), все после послеродового кровотечения. Кровопотеря у этих женщин составила 3000 мл, 5100 мл и 7000 мл в группе индукции и 3390 мл и 5000 мл в группе выжидательной тактики. Материнской смерти не было. Во время родов эпидуральную анестезию получали 29,4% (265/900) женщин в индукционной группе по сравнению с 25.6% (231/901) в группе выжидательной тактики (ОР 1,15, 95% ДИ от 0,99 до 1,33).
Таблица 5Неблагоприятные исходы для матери в популяции, намеренной лечиться. Значения представляют собой числа (проценты), если не указано иное
Обсуждение
В этом рандомизированном контролируемом исследовании сравнивали влияние индукции родов на 41 неделе с выжидательной тактикой до 42 недель с последующей индукцией, если необходимо, на перинатальные и материнские исходы у женщин с неосложненной беременностью. . Политика индукции привела к снижению среднего гестационного возраста при родах на два дня.Мы обнаружили разницу в 1,4% в комбинированном неблагоприятном перинатальном исходе в пользу индукции, хотя абсолютный риск тяжелого неблагоприятного перинатального исхода (перинатальная смертность, оценка по шкале Апгар <4 через пять минут, госпитализация в отделение интенсивной терапии новорожденных (ОИТН) без тяжелых врожденных аномалий) был низким в обеих группах.
Большинство наших первичных составных результатов можно отнести исключительно к компонентному баллу по шкале Апгар <7 через пять минут 73,3% (11/15) в индукционной группе против 64.3% (18/28) в группе выжидательной тактики), что означает, что у этих новорожденных не было никаких других неблагоприятных исходов, кроме оценки по шкале Апгар <7 через пять минут. Мы выполнили апостериорный анализ комбинированного результата, включая оценку по шкале Апгар <4 вместо <7 через пять минут благодаря изменению рекомендованного порогового значения Американского колледжа акушеров и гинекологов / Американской академии педиатрии (ACOG / AAP) в середине исследования. значение для оценки по шкале Апгар через пять минут указывает на неспецифический признак болезни.Значительно более низкая частота неблагоприятных перинатальных исходов была обнаружена в обеих группах (0,4% индукция и 1,3% выжидательная тактика) с разницей абсолютного риска -0,9% (95% доверительный интервал от -1,9% до 0,2%) в пользу индукции, показывая отсутствие -низкая эффективность выжидательной тактики по сравнению с заранее установленным запасом в 2% (P = 0,02 для не меньшей эффективности).
Сравнение с другими исследованиями
Частота перинатальной смерти в нашем исследовании была одна после индукции по сравнению с двумя после выжидательной тактики.Соответствующее соотношение риска перинатальной смерти (ОР 0,50, 95% ДИ от 0,05 до 5,51) сопоставимо с таковым из четырех исследований (n = 998), начало индукции на 41 неделе (n = 501) по сравнению с выжидательной тактикой с различными верхними пределами гестации. возраст (n = 497), включенный в Кокрановский систематический обзор (ОР 0,33, 95% ДИ от 0,03 до 3,17) .192133
Врожденная аномалия составляла значительную часть госпитализаций в ОИТ в нашем исследовании, хотя она была критерием исключения в исследовании Вход. Неизвестно, был бы исход для этих детей лучше, если бы они родились раньше, хотя это маловероятно (таблица 4).По этим причинам мы также проанализировали первичный комбинированный результат, используя оценку по шкале Апгар <4 через пять минут и госпитализацию в отделение интенсивной терапии без серьезных врожденных аномалий. При таких адаптированных неблагоприятных исходах (перинатальная смертность, оценка по шкале Апгар <4 вместо <7 через пять минут и поступление в отделение интенсивной терапии без тяжелых врожденных аномалий) абсолютный риск комбинированного неблагоприятного перинатального исхода был существенно ниже в обеих группах, при сохранении значимости. разница в пользу индукции (0,1% (1/897)) по сравнению с выжидательной тактикой (1.0% (9/898)): абсолютная разница рисков –0,9%, 95% ДИ –1,6–0,2%; P = 0,01 для неполноценности; P = 0,02 для точного критерия Фишера; и NNT 112 (95% ДИ от 63 до 491)).
Так как в нашем исследовании все женщины в группе индукции на 41 неделе получали вторичную медицинскую помощь во время родов под руководством акушера, тогда как в группе выжидательной тактики до 42 недель 68,7% женщин получали первичную помощь под руководством акушера в начале родов и 34,3% — во время родов. , можно предположить, что наше исследование подвержено систематической ошибке в показателях (различный уход) и измерению (разная оценка новорожденных).Однако несколько исследований показали, что оценка по шкале Апгар у акушерок и акушеров существенно не различается. 343536 Кроме того, в нашем исследовании все новорожденные в группе выжидательной тактики с неблагоприятным исходом родились в учреждениях вторичной медицинской помощи — женщины начали роды в учреждениях вторичной медицинской помощи или были направлены из первичной медицинской помощи во вторичную во время родов. Различные исследования показали, что для женщин с низким уровнем риска в Нидерландах безопасно оказывать акушерскую помощь, и уровень ухода, похоже, не влияет на исход родов для этих женщин.2425262728 Хотя это исследование можно рассматривать как сравнение между оказанием помощи под руководством акушера с индукцией родов и помощью под руководством акушерки с политикой выжидательной тактики, мы не можем судить, связано ли различие в комбинированном неблагоприятном перинатальном исходе с уровнем оказания помощи (систематическая ошибка эффективности ) или возможной разнице в оценке по шкале Апгар (погрешность измерения). Однако мы не ожидаем, что предвзятость станет основным фактором.
В нашем исследовании синдром аспирации мекония развился у двух новорожденных в группе выжидательной тактики.В рандомизированном контролируемом исследовании с сопоставимыми временными рамками Gelisen et al сообщили о синдроме аспирации мекония у 16/600 новорожденных, из которых 12/300 находились в группе выжидательной тактики. Мы обнаружили, что частота синдрома аспирации мекония в 10 и 20 раз ниже (0,0% и 0,2% по сравнению с 1,3 и 4%) в группах индукционной и выжидательной тактики по сравнению с исследованием Gelisen et al. Поскольку эти авторы не указали синдром аспирации мекония, разницу в величине можно отнести к разнице в определении.Несмотря на это, Gelisen et al. Не обнаружили различий в госпитализации в ОИТН (4,3% индукция против 5,0% выжидательная тактика), что, как ожидается, будет связано с синдромом аспирации мекония. Мы обнаружили более низкий уровень госпитализаций в ОИТ по сравнению с Кокрановским систематическим обзором индукции родов на сроке более 41 недели: индукция 0,3% и выжидательная тактика 0,9% (исследование INDEX) v 11% индукция и 12% выжидательная тактика (систематический обзор). ). В систематическом обзоре не хватало деталей о поступлении в ОИТН, таких как диагноз, потенциальная связь с гестационным возрастом или наличие врожденных аномалий, что затрудняет четкое сравнение.1633
Мы не обнаружили различий в частоте кесарева сечения или оперативных вагинальных родах, что согласуется с данными других крупных исследований по индукции родов.3738 В единственном исследовании, в котором сравнивались те же временные рамки, что и в нашем исследовании, соотношение рисков для кесарева сечения было сопоставимы для обеих групп, хотя абсолютный риск был вдвое выше, чем в нашем исследовании. Это может быть связано с другими критериями включения (Gelisen et al, оценка Бишопа <5) или различиями в политике во время родов, что отражено различиями в общенациональной частоте кесарева сечения в Турции (53% против 16% в Нидерландах).3539 Кокрановский систематический обзор пришел к выводу, что индукция на сроке 41 недели и более связана с более низкой частотой кесарева сечения. Наибольший вклад в этот результат был внесен рандомизированным контролируемым исследованием, в котором женщинам в контрольной группе индуцировали только окситоцин в соответствии с протоколом исследования, тогда как использование простагландина было разрешено женщинам с низкими показателями Бишопа в индукционной группе.16 Два других систематических обзора в том же исследовании сделан вывод о том, что разница в частоте кесарева сечения, возможно, связана с влиянием этого исследования на несопоставимые группы исследования.172040 Когортные исследования на популяционной основе показали противоречивые результаты о влиянии индукции на частоту кесарева сечения. 414243 В недавно опубликованном исследовании ARRIVE (рандомизированное испытание индукции по сравнению с выжидательной тактикой) нерожавшие женщины с низким риском были рандомизированы на 39-й неделе беременности. индуцированная на сроках от 39 недель + 0 дней до 39 недель + 4 дней или выжидательная тактика до 41 недели. Не было обнаружено статистически значимой разницы в перинатальных исходах (ОР 0,80, 95% ДИ от 0,64 до 1,00), хотя в группе индукции было выполнено меньшее количество операций кесарева сечения (18.6% против 22,2%; ОР 0,84, 95% ДИ 0,76–0,93). В нашем исследовании участвовало больше белых женщин (86% против 44%), с более высоким средним возрастом (30 против 24 года) и более низким процентом индекса массы тела ≥30 (12% против 52%), тогда как 46% участников нашего исследования были повторнородящими женщинами, а ARRIVE включал только нерожавшие женщины. Частота кесарева сечения у первородящих женщин с низким риском была сопоставима между группами: 18,6% в индукционной группе и 18,0% в будущей группе.Это могло произойти из-за различий в сроке беременности, исходных характеристиках, показаниях для индукции родов или показаниях для кесарева сечения (подозрение на дистресс плода или отсутствие прогресса) .44
Наше исследование дало некоторые заметные результаты помимо основных результаты. Около 85% участвовавших женщин были белой национальности. Было показано, что риск перинатальной смертности после родов выше у женщин южноазиатского, африканского и средиземноморского происхождения по сравнению с белыми женщинами.45 В нашем исследовании мы не смогли оценить эффект индукции у женщин небелой этнической принадлежности из-за небольшого числа женщин другого этнического происхождения. Кроме того, мы не смогли оценить влияние возраста на неблагоприятный перинатальный исход из-за небольшого числа участвовавших в исследовании матерей старшего возраста (> 35 лет).
Как и в других исследованиях беременностей на сроке 41 недели и более, у большинства женщин в нашем исследовании была неблагоприятная шейка матки с оценкой Бишопа <6 при рандомизации. Хотя индукция была запланирована через один или два дня после рандомизации, 28.У 9% женщин в группе индукции роды начались спонтанно до начала индукции, по сравнению с 73,7% в группе выжидательной тактики. Несмотря на то, что женщины с подозреваемым или установленным ограничением внутриутробного развития не соответствовали критериям включения в исследование, масса тела при рождении у 7% детей была ниже 10-го голландского центиля (индукция 61/900 и выжидательная тактика 62/901), что подтверждает сложность диагностики. задержка роста у доношенных детей. В индукционной группе 2 из 61 ребенка имели массу тела при рождении менее 10-го центиля и неблагоприятный перинатальный исход: у одного новорожденного с массой тела 3100 г (<10-го центиля) оценка по шкале Апгар составила 6 через пять минут после оперативных родов через естественные щипцы. из-за дистресса плода.Другой новорожденный, весивший 2595 г (<2,3 центиля), имел оценку по шкале Апгар 6 через пять минут после кесарева сечения из-за дистресса плода с pH пуповины 6,87, возможно, из-за гипотонии матери после эпидуральной анальгезии для обезболивание или множественное обвитие пуповины. В группе выжидательной тактики 3/62 новорожденных весили меньше 10-го центиля при рождении и имели неблагоприятный перинатальный исход: один (вес при рождении 2945 г) был мертворожденным, один (2980 г) был госпитализирован в отделение интенсивной терапии по поводу пневмоторакса и один (3040 г) имел оценку 6 по шкале Апгар через пять минут, что было приписано применению петидина матерью.
Сильные стороны и ограничения этого исследования
Основная сила нашего исследования заключается в том, что оно касается общенационального многоцентрового рандомизированного контролируемого исследования четко определенной акушерской популяции с низким риском; крупнейшее на сегодняшний день испытание, сравнивающее индукцию родов на 41 неделе с выжидательной тактикой до 42 недель.46 Ни одного случая не было потеряно для последующего наблюдения.
В Нидерландах выжидательная тактика до 42 недель является стандартом лечения акушерских групп низкого риска на сроках 41-42 недель в соответствии с Голландским списком акушерских показаний, хотя на практике существуют большие различия из-за предпочтений женщин и опекунов, которые сложное включение.15 Не все подходящие женщины были приглашены, и не все женщины, которых опрашивали, участвовали из-за того, что предпочитали индукцию или выжидательную тактику. Несмотря на это избирательное участие, наше исследование предлагает наилучшее возможное представление беременных женщин в возрасте 41 недели + 0 дней в Нидерландах.
Нам известны некоторые потенциальные ограничения нашей пробной версии. Мы решили использовать комбинированный неблагоприятный перинатальный исход вместо одного исхода, такого как перинатальная смертность. Мы считали нежелательными любые серьезные неблагоприятные перинатальные исходы при неосложненной беременности.Это спорно, если все включенные неблагоприятные перинатальные исходы в нашей композитной оценке результата актуальны для выявления реального тяжелого неблагоприятного перинатального исхода с эффектом на короткий срок младенца или долгосрочное состоянии здоровья. Однако, если мы включили оценку по шкале Апгар <4 вместо <7 через пять минут в соответствии с критериями ACOG / AAP и исключили тяжелые врожденные аномалии, индукция родов привела к статистически значимому снижению риска на 0,9%, хотя значительно ниже частота комбинированного неблагоприятного исхода в обеих группах.
Мы выбрали план не меньшей эффективности, поскольку не ожидали, что стандартная голландская политика выжидательной тактики в нашей акушерской популяции с низким уровнем риска будет уступать политике индукции родов, но является приемлемой или предпочтительной, если приведет к сопоставимым результатам.47 Это очевидно. Хорошая практика использования анализа по протоколу в исследованиях не меньшей эффективности, поскольку анализ намерения лечить несет в себе риск ложного отклонения нулевой гипотезы неполноценности. Поскольку мы не отвергли нулевую гипотезу и не пришли к выводу о не меньшей эффективности, мы сначала представили анализ намерения лечить, поскольку такие анализы чаще встречаются в отчетах о клинических испытаниях.Мы также сообщили о результатах первичного результата по протоколу (другие анализы по протоколу см. В дополнительном приложении).
Мы не стратифицировали рандомизацию по четности, потому что мы ожидали сбалансированного распределения в обеих группах из-за большой исследуемой популяции. Однако это действительно привело к дисбалансу между группами: 50,8% первородящих женщин в группе индукции по сравнению с 56,7% в группе выжидательной тактики. После стратификации по четности в дополнительном анализе мы наблюдали аналогичные результаты.Более высокая частота комбинированного неблагоприятного перинатального исхода наблюдалась в группе нерожавших как в индукционной группе (нерожавшие 2,4% против , повторнородящие 0,9%), так и в группе выжидательной тактики (нерожавшие 4,1% против повторнородящие 1,8%), что составляет в соответствии с другими исследованиями.48 Кроме того, мы не увидели взаимодействия между паритетом и индукцией родов или выжидательной тактикой в анализе логистической регрессии.
Измерение pH в артериальной крови невозможно в первичной медико-санитарной помощи, а измерение pH не является стандартной политикой при неосложненных родах в большинстве больниц Нидерландов.Из-за большого количества отсутствующих измерений pH (60-70%) и невозможности вменения мы не могли включить pH пупочной артерии в составной результат, что могло привести к смещению отбора. Однако включение имеющихся данных о pH пупочной артерии в анализ не повлияло на результаты.
Результаты нашего исследования можно интерпретировать по-разному, что может иметь значение для стандартной практики. Если сложный результат интерпретировать прямо, индукция через 41 неделю дает небольшое преимущество, которое может оправдать стандартную индукцию через 41 неделю.Тем не менее, можно утверждать, что изменение политики в сторону более ранней индукции в отношении примерно одной пятой всех женщин с одноплодной беременностью является слишком строгим в свете относительно низкой частоты перинатальной смертности, госпитализации в отделение интенсивной терапии, связанной с гестационным возрастом, и апгар оценка <4 через пять минут как индикатор энцефалопатии. Это может оправдать выжидательную тактику, если женщины хотят избежать индукции. С обеих сторон спектра перед лицами, осуществляющими уход, стоит задача обеспечить нейтральное, основанное на фактических данных консультирование женщин с низким риском на поздних сроках беременности относительно плюсов и минусов индукции.В недавнем отчете Walsh et al. Женщины чувствовали, что им не предлагали реального выбора, когда дело касалось ведения их длительной беременности, и это подтверждается другими исследованиями; индукция родов часто преподносится как неизбежный следующий шаг для женщин, без предоставления информации об альтернативных стратегиях ведения. 495051
Выводы и последствия для политики
В нашем большом исследовании сравнивали индукцию родов на 41 неделе с выжидательной тактикой до 42 недель и последующей индукцией. если необходимо.Для оценки различий в редких исходах, таких как перинатальная смертность и госпитализация в отделение интенсивной терапии, необходимы значительно более крупные исследования. Затем можно провести систематический обзор или метаанализ отдельных участников по сравнению между 41 неделей и 42 неделями, включая результаты этих исследований, а также результаты нашего собственного исследования. Дальнейшие исследования также могут быть сосредоточены на долгосрочном неблагоприятном перинатальном исходе обеих стратегий, хотя для этого требуется долгосрочное наблюдение за детьми.46 Кроме того, более индивидуальный подход потребует выявления женщин, которые могут сохранить беременность до 42 недель или имеют более длительный срок беременности. риск неблагоприятных перинатальных исходов (например, реляционная модель).
Частота поздних срочных беременностей варьируется в зависимости от страны из-за различных стратегий ведения больных.52 Женщин необходимо проконсультировать по поводу желаемой политики при поздних сроках беременности. В этом исследовании индукция родов на 41 неделе привела к меньшему общему неблагоприятному перинатальному исходу, чем стратегия выжидательной тактики до 42 недель, хотя абсолютный риск тяжелого неблагоприятного исхода (перинатальная смертность, госпитализация в ОИТ, оценка по шкале Апгар <4 через пять минут) был низким в обеих группах. Как и при любом вмешательстве в естественный процесс родов, решение о стимулировании родов следует принимать с осторожностью, поскольку ожидаемые преимущества должны перевешивать возможные неблагоприятные последствия для матери и ребенка.53 Результаты нашего исследования следует использовать для информирования женщин, приближающихся к гестационному возрасту 41 неделя, чтобы они могли взвесить соответствующие исходы и решить, следует ли индуцировать беременность на 41 неделе или продолжить беременность до 42 недель.
Что уже известно по этой теме
Политика индукции родов в срок или вне срока по сравнению с выжидательной тактикой связана с меньшим числом перинатальных смертей и меньшим числом кесарева сечения; но большее количество оперативных вагинальных родов (Кокрановский обзор)
Агрегированные результаты испытаний следует интерпретировать с осторожностью из-за неоднородности испытаний, вызванной различными критериями исхода, протоколами и временными рамками сравнения
Доказательств для этой рекомендации нет. стимулировать роды на 41 неделе вместо 42 недель для улучшения перинатального исхода
Что добавляет это исследование
Индукция родов на 41 неделе привела к меньшему общему неблагоприятному перинатальному исходу, чем политика выжидательной тактики до 42 недель , хотя абсолютный риск тяжелого неблагоприятного исхода (перинатальная смертность, поступление в отделение интенсивной терапии, оценка по шкале Апгар <4 через пять минут) был низким в обеих группах
42 неделя беременности
Как ребенок?На данный момент ребенок в значительной степени только набирает жир, так как большая часть критически важного гестационного развития уже решена.На этом этапе медицинские работники могут провести нестрессовый тест, чтобы проверить ее частоту сердечных сокращений во время ваших схваток, чтобы убедиться, что все идет гладко. К настоящему времени, больше тестов, вероятно, последнее, что вы хотите, но ваш врач просто быть капитально — даже беременностей, которые были полностью здоровы до этого момента не может работать в неприятности, когда ребенок остается упорно прижималась в матке так долго.
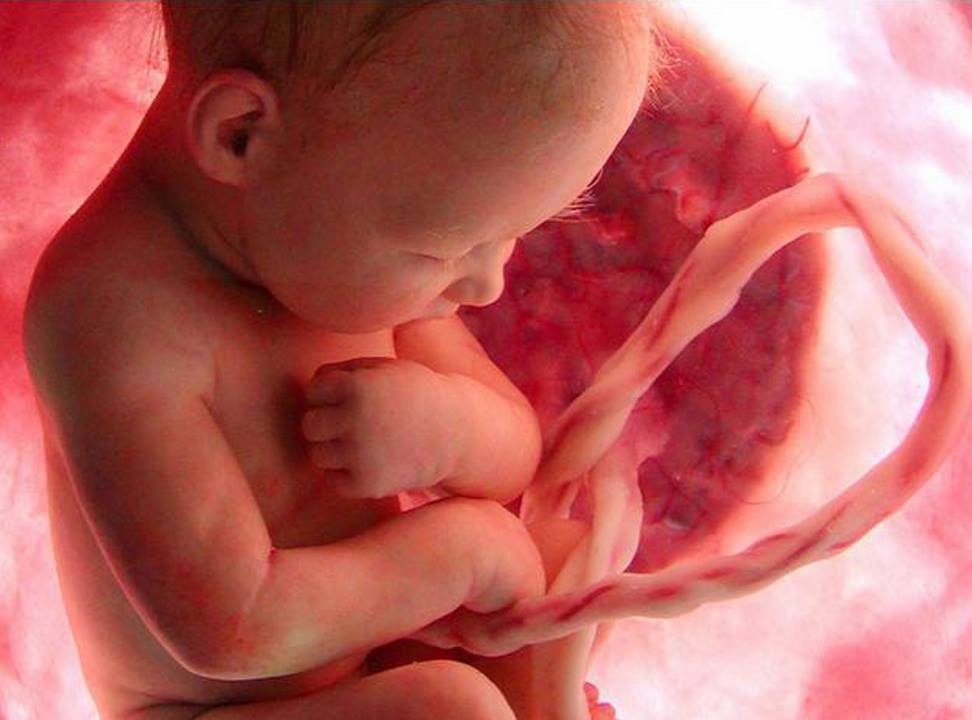

 Иногда схватки начинаются с боли, тянущего чувства в пояснице.
Иногда схватки начинаются с боли, тянущего чувства в пояснице.
 S. Когда я беременная фотографировалась, то и не подозревала, что заведу блог. Поэтому фото такие однотипные и смазанные. Для вас я бы постаралась натянуть на себя что-то, кроме двух последних вещей, в которые я влезала) А данные фотографии я никак не обрабатываю, потому, что хочу передать вам всю себя как оно есть.
S. Когда я беременная фотографировалась, то и не подозревала, что заведу блог. Поэтому фото такие однотипные и смазанные. Для вас я бы постаралась натянуть на себя что-то, кроме двух последних вещей, в которые я влезала) А данные фотографии я никак не обрабатываю, потому, что хочу передать вам всю себя как оно есть.