Акушерский паралич у новорожденного возникает. Паралич Эрба у ребенка при родовой травме: причины и лечение
Акушерским параличом называется патология двигательной функции верхних конечностей, возникающая в результате родовой травмы периферического двигательного нейрона (натальное повреждение). Подобные повреждения могут иметь различную локализацию:
- плечевое сплетение и образующие его нервные корешки;
- нервные корешки верхнегрудного и нижнего шейного сегментов позвоночника;
- клетки шейного утолщения спинного мозга.
Акушерские параличи диагностируются у 0,2–0,3% новорожденных.
Акушерский паралич – это родовое повреждение плечевого сплетения
Причины и факторы риска
К возникновению акушерских параличей зачастую приводят различные акушерские манипуляции, применяемые при затрудненном выведении из родовых путей головки и плечиков. К ним могут быть отнесены:
- выдавливание плода;
- ротации и тракции плечиков и головки при их фиксированном положении;
- наложение щипцов.

Подобные механические факторы способны повлечь смещение шейных позвонков, вызвать спазм кровеносных сосудов рефлекторного характера, привести к ишемии и нарушениям целостности структур спинного мозга, нервных корешков, стволов и сплетений. Частой причиной развития акушерских параличей становится повреждение позвоночных артерий, что влечет ишемию мотонейронов шейных сегментов спинного мозга. Акушерские параличи иногда сопровождаются повреждениями грудино-ключично-сосцевидной мышцы и (или) переломом ключицы. Это может стать причиной кривошеи.
При лечении акушерских параличей немаловажное значение имеют массаж, занятия лечебной физкультурой, ортопедическая коррекция с целью восстановления двигательной функции.
Предрасполагающим фактором является состояние гипоксии плода или асфиксии новорожденного, так как при этом чувствительность нервной системы к травмирующему воздействию резко усиливается.
Чаще всего акушерские параличи наблюдаются в следующих случаях:
- роды крупным плодом;
- клинически узкий таз;
- применение акушерских пособий;
- роды в ягодичном или ножном предлежании.

Формы заболевания
Существуют три клинических формы акушерских параличей:
- Верхний тип. Это наиболее часто встречающаяся форма заболевания, при которой наблюдается паралич мышц плеча и плечевого сустава. Рука у ребенка свисает, движения сохраняются только в кисти.
- Нижний тип. Наблюдается в 10% случаев. При нем паралич охватывает мышечные группы кисти и предплечья, в результате чего движения в пальцах и кисти отсутствуют.
- Смешанный тип. Самая тяжелая форма акушерского паралича, при котором движения в пораженной конечности полностью отсутствуют. Смешанный тип акушерского паралича составляет 30% от общего числа случаев заболевания.
Стадии заболевания
Акушерские параличи делятся на собственно параличи и парезы. При параличах происходит полное выпадение двигательной функции, при парезах – только ослабление. Таким образом, парез можно рассматривать как более легкую стадию акушерского паралича.
Симптомы
Клиническая картина при акушерских параличах зависит от формы заболевания.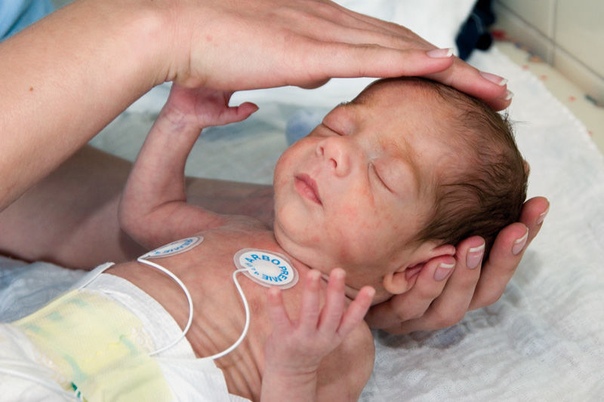
Проксимальный (верхний) акушерский паралич
Данный вид акушерского паралича называется еще параличом Дюшена – Эрба. Для него характерно нарушение функций мышц плечевого пояса (плечелучевой, двуглавой, дельтовидной) и мышц предплечья (супинаторов и сгибателей).
Движения в нижнем отделе плечевого пояса, а также в области локтевого сустава отсутствуют. Пораженная рука разогнута во всех суставах и лежит вдоль туловища. Движения пальцев рук сохранены.
При проведении неврологического осмотра выявляются ослабление мышечного тонуса, снижение или значительное ослабление сухожильных рефлексов в паретичной конечности. Безусловные рефлексы новорожденных (ладонно-ротовой, хватательный, Моро) при акушерском параличе Дюшена – Эрба не определяются, а при парезе они снижены.
У детей в первые дни жизни выявить нарушения чувствительности достаточно трудно.
Акушерские параличи требуют проведения дифференциальной диагностики с врожденной гемигипоплазией, остеомиелитом, полиомиелитом, псевдопараличом Парро, переломом ключицы.
Верхний тип акушерского паралича нередко сочетается с поражением диафрагмального нерва, приводящего к парезу диафрагмы. Клинически это проявляется:
- уменьшением жизненной емкости легких;
- нарушениями ритма и частоты дыхания;
- ассиметричным движением грудной клетки.
Дистальный (нижний) акушерский паралич
При дистальном акушерском параличе (параличе Дежерин – Клюмпке) происходит паралич мышц:
- гипотенара;
- тенара;
- червеобразных и межкостных;
- длинных сгибателей кисти и пальцев.
При данной форме заболевания кисть принимает положение «когтистой лапы» или просто свисает, что зависит от степени тяжести поражения волокон локтевого или лучевого нерва.
Активные движения в фаланговых, лучезапястном и локтевом суставах отсутствуют. Безусловные рефлексы новорожденных не вызываются или снижены. В плечевом суставе движения сохранены.
Акушерский паралич Дежерин – Клюмпке может протекать и с поражением симпатических шейных волокон. В этом случае к описанным выше симптомам присоединяются другие:
В этом случае к описанным выше симптомам присоединяются другие:
- энофтальм;
- птоз;
- миоз.
Тотальный (смешанный) акушерский паралич
В пораженной верхней конечности отсутствуют активные движения, сухожильные рефлексы не вызываются, мышечный тонус снижен. Для данной формы заболевания характерно раннее развитие мышечной атрофии.
Диагностика
Диагностика акушерского паралича осуществляется в первые дни жизни ребенка на основании выявления у него характерных для периферического пареза признаков:
- арефлексии;
- атонии;
- нарушения двигательной функции.
Акушерские параличи диагностируются у 0,2–0,3% новорожденных.
При легкой степени акушерского паралича двигательные нарушения в первые дни жизни выявляются неотчетливо. Поэтому для диагностики используют специальные приемы и тесты, например, свисание руки ребенка при положении его лицом вниз на руках у педиатра.
Акушерские параличи требуют проведения дифференциальной диагностики с врожденной гемигипоплазией, остеомиелитом, полиомиелитом, псевдопараличом Парро, переломом ключицы.
Лечение
Лечение акушерских параличей следует начинать с момента установления диагноза. Медикаментозная терапия комплексная и длительная, включает в себя лекарственные препараты, уменьшающие отечность, улучшающие кровообращение и трофические процессы в нервной ткани.
При лечении акушерских параличей немаловажное значение имеют массаж, занятия лечебной физкультурой, ортопедическая коррекция. Названные мероприятия направлены на восстановление нарушенной двигательной функции в паретичной руке, а также на предупреждение развития контрактур (для этого используют шины, специальные укладки).
Также лечение акушерских параличей включает физиотерапию (например, иглорефлексотерапию, аппликации парафина или озокерита, электрофорез лекарственных препаратов).
Возможные осложнения и последствия
При акушерских параличах средней и тяжелой степеней дискоординация тонуса мышц-сгибателей и мышц-разгибателей приводит к довольно быстрому формированию контрактур, сколиозу шейно-грудного отдела позвоночного столба, ассиметричному положению плечевого пояса.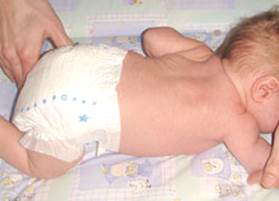
Акушерские параличи иногда сопровождаются повреждениями грудино-ключично-сосцевидной мышцы и (или) переломом ключицы. Это может стать причиной кривошеи.
Прогноз
Течение и прогноз при акушерских параличах зависят от тяжести повреждения нервных структур. При легких степенях заболевания в течение полугода обычно удается добиться полного восстановления двигательной функции в пораженной верхней конечности. В других случаях полного восстановления не происходит, развиваются патологические установки.
Профилактика
Профилактика акушерских параличей состоит в рациональном ведении родов. При тазовом предлежании или крупном плоде предпочтительно плановое кесарево сечение. При дистоции плечиков показано своевременное выполнение эпизиотомии, что позволяет акушеру низвести плечики, используя необходимые манипуляции.
Парез конечностей является заболеванием нервной системы, при котором ограничены двигательные способности. В отличие от паралича, при парезе конечности обездвижены не полностью. Нарушение двигательных функций происходит при повреждении двигательного нервного пути в головном или спинном мозге. Двигательный путь состоит из двух нейронов: центрального и периферического. При повреждении центрального нейрона возникает спастический парез, характеризующийся повышенным тонусом мышц. Если нарушение возникло в периферическом нерве, развивается вялый парез. Он проявляется в виде пониженного тонуса мышц.
Нарушение двигательных функций происходит при повреждении двигательного нервного пути в головном или спинном мозге. Двигательный путь состоит из двух нейронов: центрального и периферического. При повреждении центрального нейрона возникает спастический парез, характеризующийся повышенным тонусом мышц. Если нарушение возникло в периферическом нерве, развивается вялый парез. Он проявляется в виде пониженного тонуса мышц.
Причины
У новорождённого малыша развитие пареза может быть вызвано несколькими причинами.
Наиболее частой причиной развития патологии является родовой процесс. Поражение нейронов может возникнуть в ходе родовой деятельности. Ошибка врача, принимавшего роды, крупные размеры плода и узкий родовой канал, длительный родовой процесс, различные методы вмешательства акушеров — все эти факторы могут спровоцировать повреждение двигательного и периферического нейронов. Осложнённая беременность, которая может вызвать гипоксию, асфиксию плода и другие негативные последствия для плода. У недоношенных малышей постановка диагноза пареза конечностей происходит чаще, чем у доношенных детей. Повлиять на состояние нейронов могут вирусные заболевания, перенесённые мамой в период беременности. Стрессовые ситуации, приём некоторых лекарственных препаратов также негативно сказываются на нервной системе будущего ребёнка. После рождения малыш может получить травму, переохладиться или заразиться инфекционным заболеванием. Эти причины могут спровоцировать развитие пареза конечностей у новорождённого.
У недоношенных малышей постановка диагноза пареза конечностей происходит чаще, чем у доношенных детей. Повлиять на состояние нейронов могут вирусные заболевания, перенесённые мамой в период беременности. Стрессовые ситуации, приём некоторых лекарственных препаратов также негативно сказываются на нервной системе будущего ребёнка. После рождения малыш может получить травму, переохладиться или заразиться инфекционным заболеванием. Эти причины могут спровоцировать развитие пареза конечностей у новорождённого.
Симптомы
Определить заболевание у новорождённого родители могут не сразу из-за низкой активной деятельности младенца. Но парез конечностей характеризуется некоторыми признаками.
У малыша наблюдаются церебральные нарушения, к которым относится тремор, повышение или снижение тонуса мышц, повышенная возбудимость. Безусловные рефлексы у ребёнка с парезом конечностей развиты слабо или отсутствуют полностью. Парез может возникать с разных сторон конечностей, но обычно признаки патологии ярче выражены с одной стороны ноги или руки. При периферическом парезе верхней конечности рука лежит рядом с туловищем в вялом состоянии, а ладонь обычно расправлена. Если у малыша спастический парез, руки будут сжаты в кулаки. При вялом парезе нижних конечностей ноги малыша можно развести в разные стороны более, чем на 90 градусов. В случае спастического пареза угол развода ног новорождённого будет меньше. Более выраженные симптомы патологии будут заметны, когда младенец начнёт тянуть руки к игрушкам, пытаться переворачиваться на живот, сидеть, вставать и ходить.
При периферическом парезе верхней конечности рука лежит рядом с туловищем в вялом состоянии, а ладонь обычно расправлена. Если у малыша спастический парез, руки будут сжаты в кулаки. При вялом парезе нижних конечностей ноги малыша можно развести в разные стороны более, чем на 90 градусов. В случае спастического пареза угол развода ног новорождённого будет меньше. Более выраженные симптомы патологии будут заметны, когда младенец начнёт тянуть руки к игрушкам, пытаться переворачиваться на живот, сидеть, вставать и ходить.
Диагностика пареза конечностей у новорождённого
Диагностировать патологию сможет врач-невролог. Если у малыша врождённый парез конечностей постановка диагноза обычно происходит сразу после его рождения. Осмотр специалистом и проверка безусловных рефлексов у новорождённого помогает диагностировать парез конечностей. Но в случае слабой степени повреждения двигательного нервного пути признаки недуга внешне заметны плохо. Для обнаружения места локализации и степени повреждения нейронов проводятся электромиографические исследования.
Осложнения
Чем опасна патология для новорождённого малыша? Осложнения могут возникнуть в некоторых случаях.
Если лечение пареза конечностей начато своевременно, то в течение 3-6 месяцев возможно полное излечение. При средней степени пареза конечностей у новорождённого лечение может длиться около трёх лет. В случае неэффективности лечения или при тяжёлой форме заболевания, возможно развитие атрофии мышц, а также паралича.
Лечение
Что можете сделать вы
Самостоятельно лечить заболевание нельзя. Если признаки пареза конечностей начали проявляться после выписки из роддома, необходимо обратиться к врачу самостоятельно. Чем раньше будет назначено квалифицированное лечение, тем выше вероятность полного излечения пареза конечностей у новорождённого. Если будет назначена лечебная гимнастика, родители могут выполнять упражнения с ребёнком в домашних условиях. Как правильно заниматься гимнастикой, сможет подсказать лечащий врач.
Что делает врач
После выяснения причины и места поражения нейронов, врач сможет определить, как лечить патологию у младенца. Но обычно лечение пареза конечностей у новорождённого является комплексным. Для больного малыша обычно назначается массаж и лечебная гимнастика. Могут быть использованы ортопедические укладки, которые помогают предотвратить атрофию мышц и развитие паралича. Назначаются физиотерапевтические процедуры, такие как электрофорез, электростимуляция. Может быть назначена медикаментозная терапия. Хирургическое вмешательство при парезе конечностей у новорождённого назначается в случае разрыва или сдавливании нерва. Также операция может быть проведена, если консервативное лечение оказалось неэффективным.
Но обычно лечение пареза конечностей у новорождённого является комплексным. Для больного малыша обычно назначается массаж и лечебная гимнастика. Могут быть использованы ортопедические укладки, которые помогают предотвратить атрофию мышц и развитие паралича. Назначаются физиотерапевтические процедуры, такие как электрофорез, электростимуляция. Может быть назначена медикаментозная терапия. Хирургическое вмешательство при парезе конечностей у новорождённого назначается в случае разрыва или сдавливании нерва. Также операция может быть проведена, если консервативное лечение оказалось неэффективным.
Профилактика
Чтобы предотвратить возникновение патологии у младенца, маме необходимо позаботиться об этом на этапе беременности.
При вирусных заболеваниях необходимо своевременно их вылечивать. Не подвергать организм переживаниям, не принимать лекарственные препараты без консультации врача. Во время беременности правильно питаться, употреблять свежие овощи и фрукты. При необходимости принимать витаминные комплексы, но только после консультации с лечащим врачом. Во время родов врачи должны быть внимательными, с осторожностью использовать акушерские принадлежности. После появления малыша на свет, родители должны не допускать заражения вирусными инфекциями детского организма, не переохлаждать младенца и следить за его общим состоянием.
Во время родов врачи должны быть внимательными, с осторожностью использовать акушерские принадлежности. После появления малыша на свет, родители должны не допускать заражения вирусными инфекциями детского организма, не переохлаждать младенца и следить за его общим состоянием.
Эпидемиология. Встречается у 0,5-2,6 на 1000 живорожденных доношенных.
Этиология и патогенез. Повреждения плечевого сплетения у новорожденных, как правило, связаны с травмой во время патологически протекающих родов. В одних случаях это чрезмерная тяга за голову плода, сдавление шеи или неправильное наложение щипцов. В других случаях причиной повреждения могут быть неправильное положение плода в матке и связанные с этим акушерские манипуляции (извлечение плода при узком тазе, при тазовом предлежании и др.). Если насилие было незначительным, то все ограничивается мелкими кровоизлияниями и отеком вокруг нервного ствола и внутри влагалища нерва.
При более грубых воздействиях на плод может наступить разрыв нервов, надрыв и даже полный отрыв корешков спинного мозга. Чаще всего поражение плечевого сплетения бывает односторонним и реже поражает обе конечности. Клиническая картина заболевания зависит от локализации повреждения. Существуют три вида паралича плечевого сплетения.
Чаще всего поражение плечевого сплетения бывает односторонним и реже поражает обе конечности. Клиническая картина заболевания зависит от локализации повреждения. Существуют три вида паралича плечевого сплетения.
Клиника
1. Верхний паралич плечевого сплетения (паралич Эрба-Дюшенна) — наиболее распространенный вид паралича. При нем бывают повреждены нервные волокна, идущие от V-VI шейного сегмента. В патологический процесс обычно вовлекаются следующие нервы и мышцы: n. axillaris (m. deltoideus), n. musculocutaneus (mm. biceps et brachialis), n. radialis (mm. brachioradialis, supinator brevis), n. suprascapularis (m. infrascapularis). Это приводит к атрофии мышц плеча и предплечья, к невозможности подъема плеча до горизонтальной линии, сгибания предплечья, супинации предплечья и кисти. Пораженная конечность новорожденного вяло свисает вдоль туловища и ротирована несколько внутрь, плечо опущено книзу. Рефлексы с двуглавой мышцы не вызываются, парализованная конечность не участвует в рефлексе Моро, но хватательный рефлекс частично бывает сохранен. Иногда в патологический процесс вовлекаются IV-III шейные корешки, что сопровождается поражением диафрагмального нерва (n. phrenicus). В таких случаях помимо паралича конечности наблюдаются респираторные расстройства (учащенное дыхание, цианоз, икота, одышка), особенно при беспокойстве и крике.
Иногда в патологический процесс вовлекаются IV-III шейные корешки, что сопровождается поражением диафрагмального нерва (n. phrenicus). В таких случаях помимо паралича конечности наблюдаются респираторные расстройства (учащенное дыхание, цианоз, икота, одышка), особенно при беспокойстве и крике.
2. Нижний паралич плечевого сплетения (паралич Дежерина-Клюмпке) встречается достаточно редко и обусловлен вовлечением в патологический процесс VII-VIII шейного и I-II грудного корешков. Имеет место поражение локтевого нерва, внутренних костных нервов плеча и предплечья, а также срединного нерва. Рука новорожденного свисает, отсутствуют движения в мышцах кисти и предплечья, не вызываются сухожильные рефлексы, хватательный рефлекс, но рефлекс Моро вызывается. У большинства детей обнаруживается симптом Горнера (опущение века, сужение зрачка и западение глазного яблока на пораженной стороне). Это происходит при травме шейного симпатического нерва, берущего начало от боковых рогов спинного мозга на уровне сегментов С8-D12.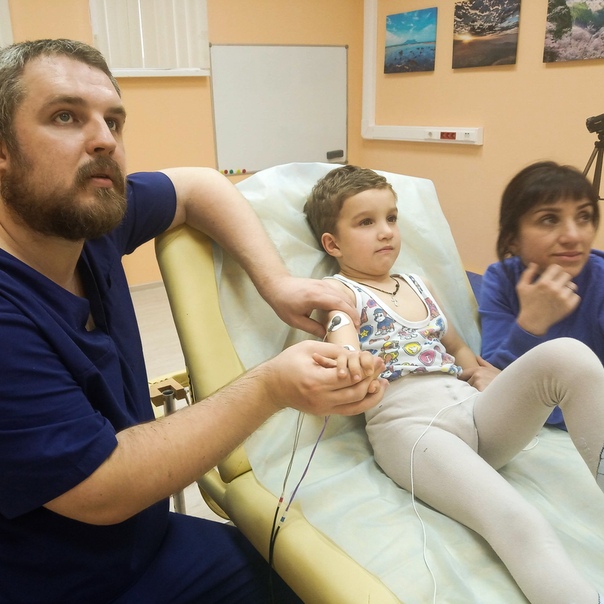
3. Общий паралич плечевого сплетения развивается в результате сочетанного повреждения всех отделов плечевого сплетения и встречается редко. В патологический процесс вовлекается спинной мозг. Наблюдается полная обездвиженность пораженной руки, потеря болевой чувствительности в средней и нижней ее части. На парализованной стороне не удается вызвать сухожильные рефлексы, рефлексы Моро и Робинзона.
Диагноз носит клинико- инструментальный характер.
Электронейромиография – спонтанная биоэлектрическая активность в режиме покоя отсутствует, при активном мышечном усилии регистрируется интерференционный тип кривой со сниженной амплитудой колебаний в паретичных мышцах.
Дифференциальный диагноз параличей верхних конечностей проводят с: переломом ключицы, эпифизиолизом, остеомиелитом плеча, врожденными миопатиями.
Табл. 2.15. Дифференциальный диагноз паралича Дюшена-Эрба с остеомиелитом плеча
| Признак | Паралич Дюшена-Эрба | Остеомиелит плеча |
| Припухлость, гиперемия сустава | Нет | Характерна |
| Лихорадка | Отсутствует | Характерна |
| Болезненность при пассивных движениях | Не характерна | Характерна |
| Признаки кривошеи | Характерны | Не характерны |
| Положение конечности | Приведена к туловищу, разогнута в локтевом суставе, повернута внутрь | Характерное изменение положения отсутствует |
| Воспалительные изменения в крови | Отсутствуют | Характерны |
| Рентгенография плечевого сустава | Изменения в суставе отсутствуют.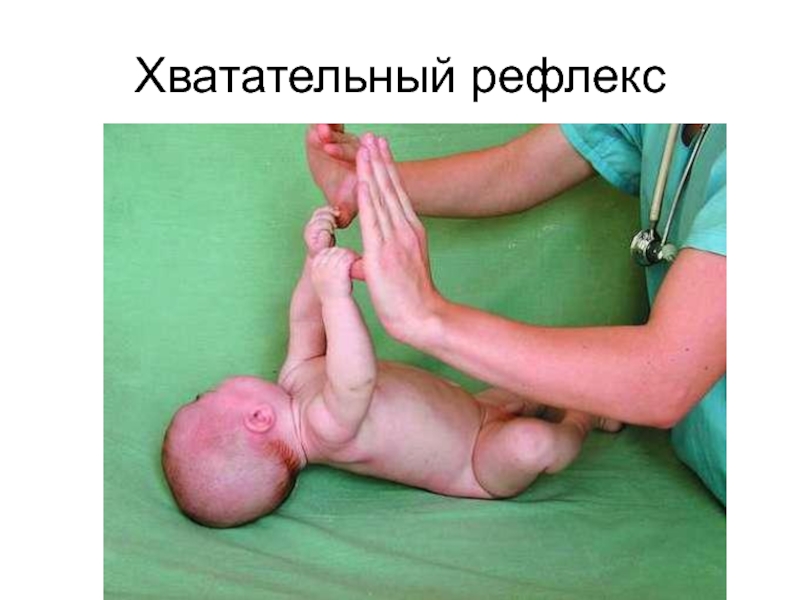 Возможны травматические позвоночника Возможны травматические позвоночника | Расширение суставной щели. В дальнейшем деструкция кости |
Лечение. При травматических повреждениях плечевого сплетения лечение назначается рано. Необходима иммобилизация конечности на 7-10 суток с приданием ей физиологического положения. Спустя 2 недели назначается легкий массаж и разрешаются осторожные пассивные движения.
Часто назначают электрофорез по Ратнеру с эуфиллин-папаверином. В тяжелых случаях можно использовать вазотропную терапию (трентал, кавинтон, оксибрал). К электрофорезу с йодом, хлористым кальцием прибегают через месяц. В реабилитации используется также витамин В 1 , дибазол, актовегин.
Наиболее эффективным считается комбинированное лечение (медикаментозное, физиотерапевтическое, ортопедическое). К хирургическому лечению показано при тяжелых нарушениях функции конечности. Исход заболевания наиболее благоприятен при верхнем параличе плечевого сплетения. У большинства детей восстановление функции начинается через несколько дней, и паралич исчезает быстро. При параличе Дежерина-Клюмпке выздоровление не наступает или же бывает частичным. Мышцы руки подвергаются атрофии, возникают трофические изменения и пр.
При параличе Дежерина-Клюмпке выздоровление не наступает или же бывает частичным. Мышцы руки подвергаются атрофии, возникают трофические изменения и пр.
Вопросы к экзамену. Родовая травма периферической нервной системы. Клиническая картина. Диагностика. Дифференциальный диагноз. Лечение.
★ Паралич Дежерин-Клюмпке — заболевания по алфавиту .. Инфо
1. Причины.
(Reasons) Dierin паралич Клюмпке-это форма паралича, который затрагивает мышцы предплечья и кисти, и является следствием поражения плечевого сплетения, а именно, травма седьмого шейного C7 и первый грудной T1 нервы «до или после их вступления в нервных стволов верхней конечности. последующий паралич поражает преимущественно глубоких мышц кисти и сгибателей запястья и пальцев. Травмы этих нервов может происходить при родах. эти файлы чаще всего паралич возникает при травматических родах, конкретно затрудненные роды дистоция. риск возрастает с вешалки пальто с узким тазом матери и при крупном плоде. риск травмы Нижнего плечевого сплетения возникает при тяге на отведенную руку, например, когда рождение ребенка вытащил руку рука, вытянутая над головой или при падении с дерева, хватается за ветку, и рука снова в заданное положение. повреждения нижнего плечевого сплетения следует дифференцировать от повреждения верхнего плечевого сплетения, который может также быть результатом родовой травмы, но дают разные синдроме слабости, т. н. паралич Дюшена — Эрба паралич. также вызвать паралич Клюмпке Dierin может быть сжатия ребер или опухоли.
риск возрастает с вешалки пальто с узким тазом матери и при крупном плоде. риск травмы Нижнего плечевого сплетения возникает при тяге на отведенную руку, например, когда рождение ребенка вытащил руку рука, вытянутая над головой или при падении с дерева, хватается за ветку, и рука снова в заданное положение. повреждения нижнего плечевого сплетения следует дифференцировать от повреждения верхнего плечевого сплетения, который может также быть результатом родовой травмы, но дают разные синдроме слабости, т. н. паралич Дюшена — Эрба паралич. также вызвать паралич Клюмпке Dierin может быть сжатия ребер или опухоли.
Однако, «плечевое сплетение также может быть поврежден в результате прямого удара или из-за огнестрельного ранения, или вправление вывихов плечевого сустава, тяжесть паралича зависит от тяжести повреждения нервов сплетения. В некоторых случаях, повреждение, кажется, было больше отторжение корешков спинномозговых нервов из спинного мозга, чем нервные разрыв как таковой, и если он связан с поражениями первого грудного нерва Т1, зрачок на этой стороне могут быть сужены, это зависит от степени повреждения преганглионарных волокон, идущих составе первого грудного нерва ученику дилататорные». паралич может быть следствием первичного воспаления корней, их первичный неврит после гриппа.
паралич может быть следствием первичного воспаления корней, их первичный неврит после гриппа.
симптомы и причины акушерского паралича, лечение у новорожденных и взрослых, ЛФК
Родовые травмы и тяжелые роды часто приводят к развитию патологии у новорожденных. Одной из распространенных акушерских травм является паралич Дюшена-Эрба, также известный как проксимальный верхний паралич.
Описание болезни
Акушерский паралич у новорожденногоПаралич Дюшена-Эрба возникает вследствие повреждения серого мозгового вещества в V-VI сегменте спинного мозга при чрезмерном вытягивании или сдавливания нервных окончаний и корешков плечевого сплетения. Зачастую, травмирование происходит вовремя тяжелых родов. Из-за различных осложнений родовой деятельности акушеры иногда вынуждены применять различные инструменты, помогающие ребенку родиться. Несмотря на риск развития акушерского паралича, такие действия необходимы для сохранения новорожденному жизни.
Также поражение нервных корешков плечевого сплетения может произойти и у взрослых при повреждении, разрыве или сдавливании верхней конечности и тканей плеча в области локализации плечевого сплетения.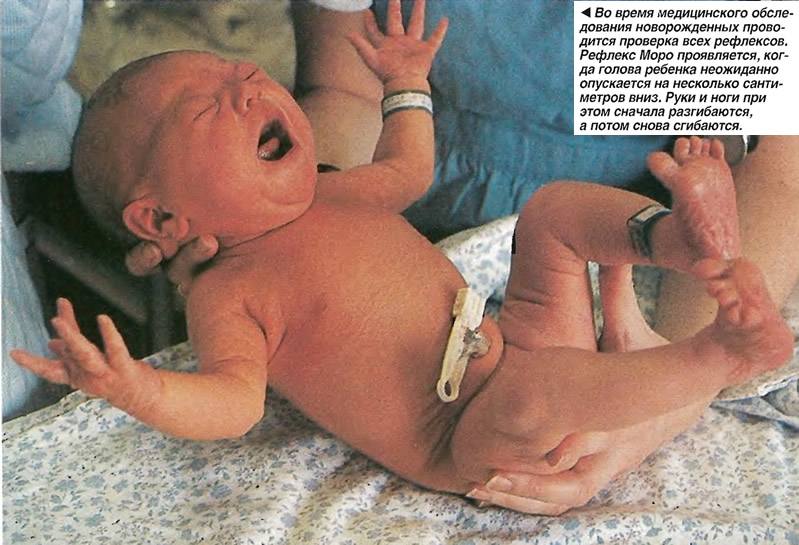
В результате поражения нервных сплетений плеча нарушается проводимость и прохождение импульса от головного мозга к мышцам, сухожилиям и суставам. В результате нарушенной иннервации возникает выраженная мышечная слабость в проксимальных отделах, парез и слабовыраженные или отсутствующие движения в плечевом суставе. Для патологии характерно отсутствие рефлекса Моро и двуглавой мышцы плеча.
На фоне разрыва мышц и сухожилий, у больного развивается отек мягких тканей, обширные гематомы и локальное воспаление. Такие изменения часто приводят к еще большему сдавливанию и нарушению иннервации, усугубляя течение патологии.
Тяжесть и выраженность паралича зависит от объема поражений. Он не влияет на продолжительность жизни и в большинстве случаев утраченные функции удается восстановить.
Частота встречаемости паралича Дюшена-Эрба: 1-2 случаев заболеваемости среди 1000 новорожденных. Патологии предрасположены крупные младенцы, у матерей которых определяется клинически узкий таз.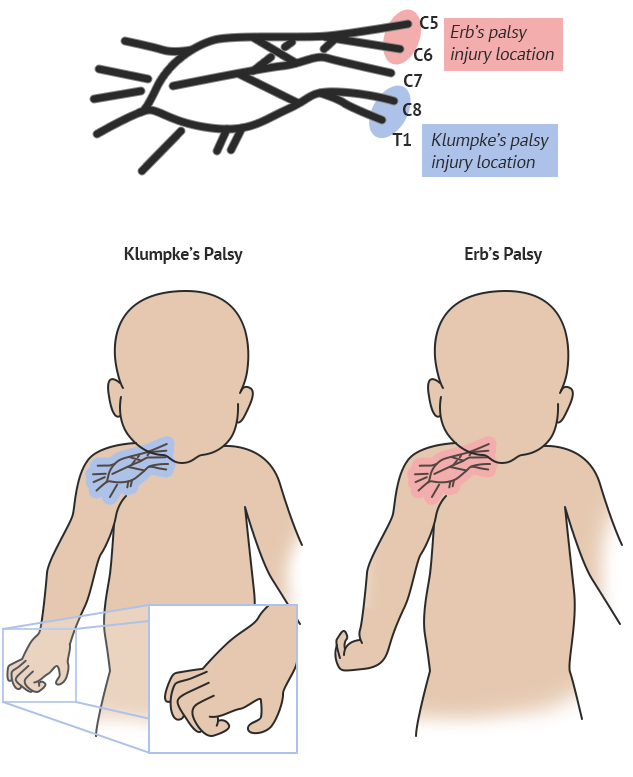 Также болезнь чаще возникает у детей, матери которых рожают впервые и не умеют правильно дышать во время родов.
Также болезнь чаще возникает у детей, матери которых рожают впервые и не умеют правильно дышать во время родов.
Во взрослом возрасте паралич Дюшена-Эрба выявляется значительно реже.
Код по МКБ10: P14.0 – паралич Эрба при родовой травме.
Причины возникновения
Основной фактор развития паралича Дюшена-Эрба – повреждение плеча, с поражением нервного сплетения. Исходя из этого, наиболее распространенными причинами болезни являются следующие:
- рождение крупного плода с весом более 4 кг;
- узкие родовые пути у матери;
- слабая родовая деятельность;
- применение вспомогательных инструментов для изъятия ребенка из родового канала либо доставание ребенка из родовых путей пальцами;
- ягодичное или ножное предлежание плода;
- стремительные либо затяжные роды.
Если причина патологии не тяжелые роды, паралич Дюшена-Эрба возникает в результате получения травм верхней конечности. Наиболее часто она возникает вследствие падения, ножевой и рваной раны плеча, огнестрельного ранения, слишком резкого и сильного вытягивания плеча вперед и других вариантов получения травм, при которых нарушается целостность плечевого сплетения.
Симптомы
Плечевой пучок проводит импульс к мышечно-кожному, подмышечному и частично лучевому нерву. Поэтому при его повреждении нарушается их функционирование, что сопровождается потерей чувствительности, онемением в проксимальных отделах конечности, ощущением ползания мурашек, жжению.
Нарушение иннервации двуглавой, плечевой, плечелучевой и дельтовидной мышц выражается нарушением их работы и выраженной мышечной слабостью.
Клиническое течение болезни и выраженность симптомов зависит от степени поражения нерва. Если повреждение незначительное, заболевания может протекать практически бессимптомно, проявляясь небольшой слабостью. Для более обширных нарушений либо при разрыве пучка, характерны следующие симптомы:
- невозможно самостоятельно согнуть локтевой сустав;
- из-за ограниченной подвижности плечевого сустава, конечность свободно свисает вдоль туловища. Отвести ее в сторону, поднять вверх пациент самостоятельно не может;
- руку, свисающую вдоль туловища, невозможно повернуть наружу.
 Из-за этого ладонь развернута от туловища назад;
Из-за этого ладонь развернута от туловища назад; - больному сложно разогнуть кисть, поэтому ладонь постоянно согнута;
- разогнуть пальцы кисти сложно, реже невозможно;
- снижена кожная чувствительность наружной стороны нижней конечности;
- отсутствует сгибательно-локтевой рефлекс;
- снижение мышечного тонуса;
- снижение температуры кожи и бледность.
Для пареза Эрба характерна болезненность в точке Эрба при нажатии на нее. Она локализуется над ключицей в месте прикрепления грудино-ключично-сосцевидной мышцы.
Такие симптомы характерны для детей и взрослых. В определении симптомов у новорожденного огромную роль играет первичный осмотр неонатолога. Для маленьких пациентов характерны следующие признаки и симптомы:
- при поднятии ребенка и держании в горизонтальном положении «столбиком», рука свободно свисает вниз;
- отсутствие активных движений в поврежденной руке и ее свободное свисание либо лежание вдоль туловища, когда ребенок лежит на животе или на спине;
- не вызывается хватательный рефлекс;
- отсутствует ладонно-ротовой рефлекс.

Тотальный акушерский паралич Дюшена-Эрба характеризируется полной потерей чувствительности и отсутствием активных движений в руке. Здоровая конечность при этом функционирует нормально.
Также выраженность симптомов зависит от стадии заболевания. Их выделяют три:
- Острая – месяц от начала заболевания. Симптоматика ярко выражена.
- Восстановительная – продолжительность 1-3 года. При легком течении и не серьезном маловыраженном повреждении нерва, происходит восстановление утраченных функций и нормализация состояния больного. Если повреждения тяжелые, и не проведено необходимое лечение, возможно развитие необратимых изменений: атрофия мышцы, укорочение конечности, суставные контрактуры.
- Остаточные явления – после 3 лет. На фоне мышечной атрофии могут возникнуть вывихи и подвывихи плеча. В месте перехода плеча в туловище развивается «кукольная» борозда. Также частым осложнением болезни является искривление позвоночника, нарушение расположения лопатки.

Справка. Важным для определения признаков является сравнение рефлексов, мышечного тонуса и силы пораженной руки со здоровой.
Диагностика
Болезнь диагностируется на основании собранного анамнеза: тяжелые осложненные роды, применение специального оборудование, падение, ранение и прочее и характерной клинической картины. У младенцев зачастую парез Дюшена-Эрба устанавливают после первого осмотра неонатологом. При выявлении нарушении функционирования руки дополнительно требуется консультация невролога и ортопеда. У взрослых диагноз выявляют травматологи вместе с невропатологами.
Дополнительно проводят тестирование для определения уровня снижения чувствительности и проверяют рефлексы. Также врачи проводят рентгенографию плеча, электронейромиографию. Определить степень повреждения нервного сплетения удается благодаря КТ-миелографии. Она позволяет определить степень нарушения работы нерва и локализацию повреждения.
Лечение и клинические рекомендации
Для восстановления пораженного нерва больному необходима иммобилизация плеча и предплечья шиной или ортезом. Параллельно рекомендуется физиологическое лечение, во время проведения которого шину либо ортез снимают. Наиболее эффективными являются следующие процедуры:
Параллельно рекомендуется физиологическое лечение, во время проведения которого шину либо ортез снимают. Наиболее эффективными являются следующие процедуры:
- массаж;
- электрофорез;
- УВЧ;
- соллюкс;
- парафинотерапия;
- электромиостимуляция.
Медикаментозная терапия включает в себя применение препаратов, питающих и восстанавливающих нервную и мышечную ткань и ускоряющих процесс выздоровления. Также показаны средства, улучшающие кровообращение в тканях. При выраженном болевом синдроме и воспалении рекомендуется применять нестероидные противовоспалительные средства.
В случае тяжелой травмы, разрыва нерва и неэффективности проводимого лечения, пациентам проводится оперативное лечение.
ЛФК
Лечебная физкультура проводится через две недели после получения травмы, и продолжают ее на восстановительной стадии. ЛФК проводят для укрепления мышц и предотвращения и устранения контрактур. С ее помощью удается предотвратить атрофию ткани, вернуть суставам подвижность и функциональные способности.
Гимнастику новорожденным проводят взрослые: врач-реабилитолог и обученные правилам ее проведения родители. Ребенку сгибают руку в суставах, сжимают и разжимают ладони, поднимают и опускают, отводят и приводят плечевой сустав. Выполнение пассивных движений поможет держать мышцы в тонусе, оставит нормальную подвижность суставов, предупредит контрактуры.
Взрослые также выполняют упражнения с посторонней помощью. По мере восстановления упражнения усложняются.
Посмотрите видео о том, как происходит травмирование серого мозгового вещества у ребенка во время тяжелых родов. Именно это и приводит к акушерскому параличу.
Прогноз
Зачастую, прогноз благоприятный, при условии оказания должной медицинской помощи и выполнения всех клинических рекомендаций. У большинства пациентов полностью восстанавливаются структуры нервного пучка с нормализацией состояния больного. У некоторых пациентов длительное время может сохраняться снижение кожной и мышечной чувствительности и гиподинамия конечности. Также многие больные отмечают появление неприятных ноющих ощущений после значительных физических нагрузок, резкой смене погоды, холодной и сырой погоды.
У некоторых пациентов длительное время может сохраняться снижение кожной и мышечной чувствительности и гиподинамия конечности. Также многие больные отмечают появление неприятных ноющих ощущений после значительных физических нагрузок, резкой смене погоды, холодной и сырой погоды.
В случае тяжелого повреждения либо при отсутствии своевременного эффективного лечения у больных развиваются осложнения: укорочение руки, сколиоз, контрактуры, атрофия и другие. Эти осложнения сохраняются длительное время или всю жизнь. Несмотря на то, что они не влияют на продолжительность жизни, больными с такими дефектами являются инвалидами, так как не способны выполнять многие действия из-за чего страдает качество их жизни.
Профилактика
У взрослых основной способ предупредить развитие пареза – соблюдение техники безопасности. Профилактика пареза Дюшена-Эрба заключается в тщательном наблюдении за течением беременности с регулярным прохождением ультразвукового исследования плода для определения предполагаемого веса и его позиции. При повышенном риске осложнения во время родов женщине предлагают альтернативные способы родоразрешения: кесарево сечение.
При повышенном риске осложнения во время родов женщине предлагают альтернативные способы родоразрешения: кесарево сечение.
Что нужно запомнить?
- Паралич Дюшена-Эрба – нарушение иннервации верхней конечности из-за повреждения корешков плечевого пучка.
- Родовая травма – наиболее распространенная причина болезни.
- Основные симптомы – невозможность выполнить активные движения, свободное свисание плеча, нарушение чувствительности.
- Для установления диагноза главную роль имеет типичная клиническая картина заболевания.
- Лечение направлено на восстановление целостности нервного пучка и возвращение утраченных функций конечности.
- Прогноз в большинстве случаев благоприятный, при условии выполнения врачебных предписаний.
Литература
- Берштейн Н.А. Физиология движений и активность М.- 1990.- С. 140.
- Бондаренко Е.С., Шанько Г.Г. Неврология детского возраста. Болезни нервной системы новорожденных и детей раннего возраста.
 Минск: Вышэйшая школа. -1990.- С. 343.
Минск: Вышэйшая школа. -1990.- С. 343. - Дольницкий О.В. Лечение родового паралича верхних конечностей, Киев.- 1985.- С.127.
- Дольницкий О.В., Яценко В.П., Дольницкий Ю.О. Родовые повреждения плечевого сплетения у детей. Клинико-морфологические параллели // Клин. хир. 1981.- № 6.- С. 46-48.
- Иванов М.А. Новые элементы в лечении акушерского паралича // Автореф. дис. . канд. мед. наук.- Куйбышев.- 1981.- С. 27.
- Комаревцев В.Д., Диагностика и лечение родового паралича верхней конечности у детей // Дис.доктора мед. наук. Ярославль 2000.-С.227.
- Anand P., Birch R. Restoration of sensory function and lack of long-term chronic pain syndromes after brachial plexus injury in human neonates // Brain.-2002.-Vol. 125.- No. l.-P.l 13-122.
- Andersen J., Watt J. et all. Perinatal brachial plexus palsy // Pediatr Child Health.- 2006.- 11(2).- P.93-100.
Акушерские параличи руки у детей… — Межрегиональный общественный фонд «Плюс Р»
Акушерские параличи руки у детей («родовые плечевые плекситы»)
Акушерский паралич — повреждение плечевого сплетения из-за чрезмерного растяжения в родах или давления пальцев на шею и прижатия сплетения между ключицей и первым ребром.
В отечественной литературе одно из первых сообщений на эту тему принадлежит не неврологу, а ортопеду М. С. Новику. Автор в рамках небольшой статьи сумел внести ряд новых положений. В частности, он привел убедительные доказательства, что переломы ключицы у новорожденных не могут давить на плечевое сплетение, поскольку их разделяет значительная мышечная прокладка. И переломы ключицы, и акушерские параличи, по мнению М. С. Новика, возникают скорее всего в результате одного и того же травмирующего фактора, и нередко таким фактором является резкая тракция за головку при фиксированном плечевом поясе. Под маской «плексита» новорожденных, существует родовая травма шейного отдела позвоночника и позвоночных артерий с ишемией сегментов шейного утолщения, распространяющаяся в ряде случаев на область ствола мозга, на боковые столбы спинного мозга, на зону ядер диафрагмального нерва. Тогда сразу становятся понятными и легко объяснимыми все те «странности», которые никак не укладывались в прежние теории, но логично вписываются в наше представление об этом своеобразном, весьма нередком заболевании нервной системы у детей.
Клиническая картина акушерского паралича руки весьма характерна — в типичных случаях ее невозможно спутать. Речь идет о распознавании вялого пареза. В грубых случаях рука лежит неподвижно, рядом с туловищем, разогнута в локтевом суставе, плечо при этом приведено и ротировано внутрь, предплечье разогнуто. Пассивные движения в руке свободны. Иногда бывают затруднены и активные, и пассивные движения в руке — здесь важно не пропустить перелом плечевой кости, но эти случаи обычно редки. Очень типично для большинства случаев заболевания выраженное снижение мышечного тонуса в паретичной руке, вплоть до рекурвации в локтевом суставе.
Если врач достаточно опытен в неврологии новорожденных, то он без труда в большинстве случаев увидит хотя бы минимальные признаки той же патологии и в другой руке, особенно снижение мышечного тонуса. Проприоцептивные рефлексы с паретичной руки снижены или не вызываются. Отсутствуют на паретичной стороне рефлексы Моро, хватательный, Робинзона, ладонно-ротовой.
Существует верхний тип паралича руки — паралич Эрба — Дюшенна двигательные нарушения захватывают преимущественно проксимальные мышцы руки, тогда как движения в кисти в значительной мере сохранены. Этот вариант было принято объяснять преимущественным повреждением верхнего первичного пучка плечевого сплетения. На самом же деле речь идет о патологии верхних отделов шейного утолщения (сегменты С5-С6), потому клиническая картина так напоминает поражение С5-С6 корешков.
Второй тип акушерского паралича руки — нижний, дистальный тип, или паралич Дежерин-Клюмпке. Его возникновение связывали с поражением нижнего первичного пучка плечевого сплетения или с поражением тех же спинальных сегментов. Типичный дистальный тип паралича встречается многократно реже.
Предложили выделять еще третий тип акушерского паралича — так называемый тотальный вариант паралича руки, когда парез одинаково выражен и в проксимальных, и в дистальных отделах руки. Многолетние наблюдения за такими пациентами убедили в том, что у подавляющего большинства пациентов имеются признаки и проксимального, и дистального пареза, то есть имеются проявления тотального пареза руки.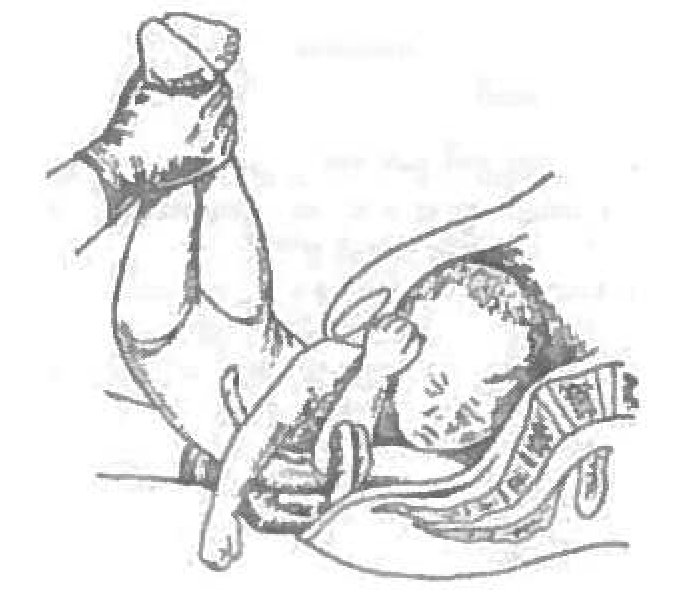 Этот факт следует использовать как еще один убедительный довод в пользу спинальной локализации поражения — ишемия шейного утолщения в той или иной мере вовлекает в патологический процесс и верхние его отделы (С5-С6), и нижние отделы, тогда как мануальную травму нижней части плечевого сплетения при сохранности верхнего пучка трудно себе представить. Поэтому выделение трех типов паралича следует считать условным: у каждого ребенка можно найти и признаки проксимального поражения, и признаки дистального поражения.
Этот факт следует использовать как еще один убедительный довод в пользу спинальной локализации поражения — ишемия шейного утолщения в той или иной мере вовлекает в патологический процесс и верхние его отделы (С5-С6), и нижние отделы, тогда как мануальную травму нижней части плечевого сплетения при сохранности верхнего пучка трудно себе представить. Поэтому выделение трех типов паралича следует считать условным: у каждого ребенка можно найти и признаки проксимального поражения, и признаки дистального поражения.
Следует выделять еще один довольно редкий вариант акушерского паралича руки — паралич Лангбайна. Автор описал его в 1920 г. Предложили называть подобную клиническую картину «новым типом акушерского паралича с преимущественным поражением мышц груди». У таких детей очень рано становится заметной гипотрофия большой и малой грудных мышц, тогда как признаки собственно пареза в руке выражены значительно менее ярко. Как правило, эти изменения ошибочно расцениваются как врожденное недоразвитие грудных мышц, которые получают иннервацию из тех же сегментов С5-С6, а потому и вовлекаются в процесс. Совершенно очевидно, что такие пациенты встречаются много чаще, чем диагностируются, и ранняя адекватная терапия могла бы быть весьма эффективной.
Совершенно очевидно, что такие пациенты встречаются много чаще, чем диагностируются, и ранняя адекватная терапия могла бы быть весьма эффективной.
Существует ряд дополнительных симптомов, характерных для новорожденных с акушерским параличом руки. Так, если положить новорожденного на ладонь врача лицом вниз, то паретичная вялая рука свисает, сразу обращая на себя внимание. Если парез руки спастический, то ручка, наоборот, прижата к туловищу и никогда не свисает.
Говоря о публикациях М. С. Новика, обращаем внимание на очень полезный для диагностики симптом, названный его именем — симптом «кукольной ручки» Новика. Этот симптом важен еще и тем, что выявляется и при легких вялых парезах руки. Суть симптома в том, что паретичная ручка кажется приставленной к туловищу и отделяется от него глубокой складкой (вследствие приведения и пронаторной установки проксимальных отделов плеча). Эта щель напоминает руку куклы и отсюда название этого симптома. В наблюдениях этот симптом был отмечен у 100% новорожденных, имеющих акушерский паралич руки.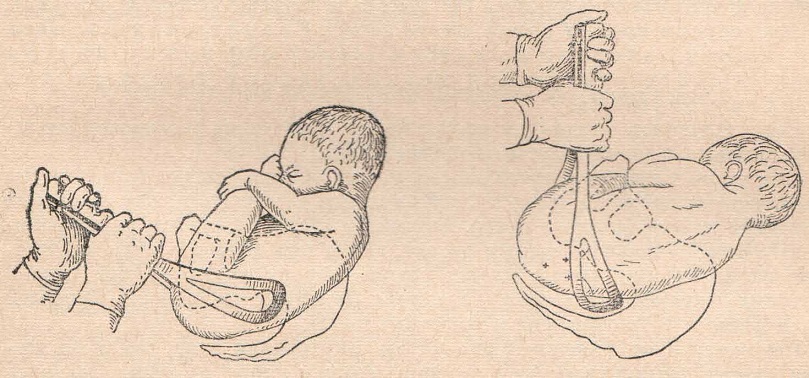
На очень ранних сроках у новорожденных появляется симптом пронаторной контрактуры Фолькмана. Выраженность этого симптома первое время может даже нарастать и в грубых случаях рука приобретает весьма нефизиологическое положение. В дальнейшем нередко встречались такие случаями, когда парез руки становился минимальным, а пользоваться ею было очень трудно именно в связи с пронаторной контрактурой. «Вынужденное положение рук появляется не сразу после родов, а образуется постепенно в результате антагонистических контрактур не пораженных параличом мышечных групп».
Здесь можно лишь подчеркнуть важность исследования безусловных рефлексов у детей с акушерскими параличами руки — параличи эти возникают в результате перерыва дуги I нейрона двигательного пути, и соответствующие безусловные рефлексы (замыкающиеся на уровне шейного утолщения) снижаются или отсутствуют. Вот почему для таких больных характерно уже в периоде новорожденности снижение или отсутствие рефлексов Моро, хватательного, Робинзона, ладонно-ротового.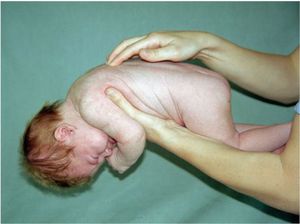 В связи с патологией шейного отдела позвоночника и спинного мозга такие больные обычно несколько позднее начинают держать голову, но вовремя сидят и вовремя начинают ходить.
В связи с патологией шейного отдела позвоночника и спинного мозга такие больные обычно несколько позднее начинают держать голову, но вовремя сидят и вовремя начинают ходить.
У новорожденных с акушерским параличом руки обнаруживается комплекс так называемых «цервикальных» симптомов: симптом короткой шеи, обилие поперечных складок на шее, симптом «кукольной головки», кривошея и другие, которые считаются весьма характерными для патологии шейного отдела спинного мозга. Важно, что эти симптомы достаточно надежны в диагностике и подтверждают локализацию поражения в шейном отделе спинного мозга.
Симптом — кожная «перетяжка» в проксимальных отделах плеча на стороне пареза. Речь идет о глубокой складке, пересекающей плечо. Этот симптом наблюдается примерно у трети всех пациентов с акушерскими параличами руки. В каждом таком случае требуется рентгенография плечевой кости для исключения повреждения ее в родах (травматический эпифизеолиз), но чаще всего этот симптом оказывается признаком своеобразных трофических изменений, не связанных с дефектом кости.
Наконец, у части новорожденных с акушерским параличом руки, обнаружили симптом свисающей головки, который указывает на вовлечение в процесс верхних отделов сегментарного аппарата шейной части спинного мозга (как при клещевом энцефалите).
Таким образом, уже в периоде новорожденности существует целый ряд надежных клинических симптомов, позволяющих поставить диагноз без каких-либо трудностей не только в грубых случаях, но и при относительно легких повреждениях. Это особенно важно, поскольку опоздание с началом патогенетической терапии грозит серьезными осложнениями: при сформировавшихся контрактурах и развившейся атрофии мышц шансы на успех лечения резко падают.
Неврологическая картина акушерского паралича руки в более старшем возрасте обычно не вызывает никаких диагностических затруднений. Особенностью вялых парезов руки у детей является то, что очень рано и довольно быстро в мышцах руки развиваются трофические изменения: паретичная рука отстает в росте, оказывается короче и меньше в объеме. Более того, по мере роста ребенка асимметрия нарастает, и может даже сложиться ошибочное впечатление о нарастании патологического процесса. Особенностью акушерских параличей руки является то обстоятельство, что парез правой руки встречается отчетливо чаще, чем левой.
Более того, по мере роста ребенка асимметрия нарастает, и может даже сложиться ошибочное впечатление о нарастании патологического процесса. Особенностью акушерских параличей руки является то обстоятельство, что парез правой руки встречается отчетливо чаще, чем левой.
При негрубом парезе руки важную роль играет исследование пальценосовой пробы — указательный палец касается носа тыльной стороной в результате пронаторной контрактуры. Рекомендуется для тех же целей симптом «воздушного поцелуя» Тома — рука при этом касается губ также тыльной стороной.
Почти у половины пациентов, имеющих акушерский паралич руки без труда выявляется и кривошея. Опыт показывает, что этот симптом довольно длительно недооценивается и родителями, и врачами — находятся всевозможные объяснения, что ребенка не так «укладывали», «неверно пеленали». Данные свидетельствуют, что подавляющее число случаев кривошеи указывает на родовую травму шейного отдела позвоночника и спинного мозга, и выявление кривошеи у пациента с акушерским параличом руки подтверждает диагноз.
Особого внимания заслуживает вопрос о нарушениях дыхания у детей с акушерским параличом руки. Эти нарушения вообще нередки среди детей с анте- и интранатальной патологией нервной системы.
В редакционной статье Британского медицинского журнала (1972) подчеркивается, что «многие виды нарушений дыхания и других витальных функций имеют своим происхождением не повреждение самих органов, а ствола мозга и верхних отделов спинного мозга». Грудная клетка у таких детей асимметрична, межреберные промежутки при дыхании втягиваются, живот иногда выбухает, и отчетливо вырисовывается талия грудной клетки. Иногда в этих случаях врач может ошибочно предположить рахит.
Массаж, гимнастика и лечение положением при параличе Эрба-Дюшена.
Профилактика контрактур в суставах пораженных конечностей.
Предупреждение атрофии мышц руки, а также области надплечья.
Улучшение кровообращения в конечностях.
Стимуляция активных физиологических движений во всех суставах руки.
Лечение положением
Лечение положением производится с первых дней жизни новорожденного. Плечо должно быть отведено на 60 градусов и ротировано наружу на 45-60 градусов, одновременно согнуто в локтевом суставе на 100-110 градусов в ладонь вкладывается небольшой валик. Головка плечевой кости должна находиться в плечевом суставе!
Плечо должно быть отведено на 60 градусов и ротировано наружу на 45-60 градусов, одновременно согнуто в локтевом суставе на 100-110 градусов в ладонь вкладывается небольшой валик. Головка плечевой кости должна находиться в плечевом суставе!
1. В первом периоде заболевания осуществляется медикаментозное лечение, физио процедуры и укладки.
2. В под острый период 1,5 — 2 месяца пассивные движения и массаж.
Перед массажем нужно согреть плечевой сустав своей ладонью или теплой грелочкой в течении 5-10 минут.
Легкий массаж надплечья, самого плечевого сустава и плеча. Затем пассивные движения во всех суставах паретичной руки.
Легкий поглаживающий массаж с низу вверх, затем на плечевом суставе и надплечье. Начиная с 3-4 процедуры проводят общий массаж ребенка. Приемы массажа: Поглаживание и Растирание + Рефлекторные упражнения.
В локтевом суставе производят сгибание и разгибание, а также повороты руки ладонью к верху. Эти движения повторяют 8-10 раз в день. Работают с пальчиками кисти и уделяют внимание на большой палец.
Работают с пальчиками кисти и уделяют внимание на большой палец.
#реабилитациядетскихпарезов #лечениедетскихпарезов
Перинатальные поражения центральной нервной системы
Что такое перинатальные поражения центральной нервной системы?
Перинатальные поражения центральной нервной системы (ЦНС) — это общий термин, обозначающий страдания нервной системы у новорождённых детей, вызванные различными причинами.
Как часто встречаются перинатальные поражения центральной нервной системы?
От 5 до 55% детей первого года жизни получают такой диагноз, поскольку в это число иногда включают детей с лёгкими преходящими нарушениями со стороны нервной системы. Тяжёлые формы перинатальных поражений ЦНС наблюдаются у 1,5–10% доношенных и у 60–70% недоношенных детей.
Почему возникают перинатальные поражения центральной нервной системы?
Основная причина перинатального поражения ЦНС у плода и новорождённого — гипоксия (кислородная недостаточность), возникающая под влиянием различных факторов. Неблагоприятные условия для развития плода в утробе матери могут быть заложены задолго до наступления беременности вследствие различных заболеваний у девочки-подростка, будущей матери. Инфекционные и неинфекционные заболевания, гормональные нарушения, вредные привычки, производственные вредности во время беременности вызывают усиление гипоксии будущего ребёнка. Предшествующие аборты приводят к нарушению кровотока между матерью и плодом и, следовательно, к внутриутробной гипоксии. Важную роль в развитии перинатальных поражений ЦНС играют инфекции, передающиеся половым путём (хламидиоз, герпес, сифилис). Причиной острой асфиксии в родах могут быть различные нарушения нормального течения родов, стремительные или затяжные роды, неправильное положение петель пуповины. Механическая травма ребёнка реже приводит к перинатальному повреждению ЦНС (особенно головного мозга). Риск травматизации ребёнка и острой асфиксии повышается, если роды проходят вне медицинского учреждения, в том числе при родах в воде.
Неблагоприятные условия для развития плода в утробе матери могут быть заложены задолго до наступления беременности вследствие различных заболеваний у девочки-подростка, будущей матери. Инфекционные и неинфекционные заболевания, гормональные нарушения, вредные привычки, производственные вредности во время беременности вызывают усиление гипоксии будущего ребёнка. Предшествующие аборты приводят к нарушению кровотока между матерью и плодом и, следовательно, к внутриутробной гипоксии. Важную роль в развитии перинатальных поражений ЦНС играют инфекции, передающиеся половым путём (хламидиоз, герпес, сифилис). Причиной острой асфиксии в родах могут быть различные нарушения нормального течения родов, стремительные или затяжные роды, неправильное положение петель пуповины. Механическая травма ребёнка реже приводит к перинатальному повреждению ЦНС (особенно головного мозга). Риск травматизации ребёнка и острой асфиксии повышается, если роды проходят вне медицинского учреждения, в том числе при родах в воде. У недоношенных детей в связи с их незрелостью перинатальное поражение ЦНС наблюдают чаще.
У недоношенных детей в связи с их незрелостью перинатальное поражение ЦНС наблюдают чаще.
Опасны ли перинатальные поражения центральной нервной системы?
Тяжёлые перинатальные поражения мозга (в том числе внутричерепные кровоизлияния, тяжёлая ишемия мозга) представляют реальную угрозу для жизни и здоровья ребёнка, даже при своевременно оказанной высококвалифицированной медицинской помощи в условиях перинатального центра. Среднетяжёлые и лёгкие формы поражения мозга непосредственной угрозы для жизни не представляют, но они могут быть причиной нарушений психики и развития двигательной активности у ребёнка.
Как проявляются перинатальные поражения центральной нервной системы?
Особенности нарушений при перинатальном поражении ЦНС зависят от характера поражения мозга (кровоизлияние в различные структуры мозга, ишемия, инфекционные поражения), их тяжести, степени зрелости ребёнка, стадии заболевания.
Например, у недоношенных детей при тяжёлых поражениях мозга преобладает общее глубокое угнетение с нарушением дыхания, иногда с кратковременными судорогами. У доношенных новорождённых возможно как угнетение, так и повышенная возбудимость (двигательное беспокойство, раздражённый крик), продолжительные судороги. К концу первого месяца жизни ребёнка вялость, апатичность могут сменяться повышенной возбудимостью, нарастает мышечный тонус (мышцы слишком напряжены), формируется неправильное положение конечностей (косолапость и др.). Кроме того, возможно развитие внутренней или наружной водянки головного мозга (гидроцефалии). Проявления травмы спинного мозга зависят от местонахождения и распространённости поражения. Например, при поражении шейного отдела спинного мозга или нервных сплетений возникает «акушерский паралич» — отвисание или малоподвижность руки на поражённой стороне.
У доношенных новорождённых возможно как угнетение, так и повышенная возбудимость (двигательное беспокойство, раздражённый крик), продолжительные судороги. К концу первого месяца жизни ребёнка вялость, апатичность могут сменяться повышенной возбудимостью, нарастает мышечный тонус (мышцы слишком напряжены), формируется неправильное положение конечностей (косолапость и др.). Кроме того, возможно развитие внутренней или наружной водянки головного мозга (гидроцефалии). Проявления травмы спинного мозга зависят от местонахождения и распространённости поражения. Например, при поражении шейного отдела спинного мозга или нервных сплетений возникает «акушерский паралич» — отвисание или малоподвижность руки на поражённой стороне.
При среднетяжёлых поражениях мозга могут преобладать вегетативно-висцеральные проявления: упорные срыгивания, задержка или учащение стула, вздутие живота, расстройства терморегуляции (реакции организма на тепло и холод), бледность и мраморность кожи, лабильность сердечно-сосудистой и дыхательной систем и т. д.
д.
У детей с тяжёлым перинатальным поражением ЦНС уже с конца первого месяца жизни отмечают задержку развития психики и движений: реакция на общение вялая, монотонный крик (эмоционально не окрашенный). Возможно раннее (в 3–4 мес) формирование стойких двигательных нарушений по типу детского церебрального паралича.
Следует отметить, что среднетяжёлые (а иногда и тяжёлые) поражения ЦНС могут протекать бессимптомно и проявляться на 2–3-м месяце жизни. Родителей должны насторожить недостаточная двигательная активность или её избыток, приступы беспричинного беспокойства, отсутствие чёткой реакции на звуки и зрительные раздражители у доношенного ребёнка старше 2 нед, а также стойкое (привычное) положение туловища с поворотом на одну сторону, перекрещивание ножек в вертикальном положении, опора «на цыпочки», стойкое запрокидывание головы, выбухание или пульсация родничка, расхождение черепных швов, привычное косоглазие или закатывание глаз (симптом «заходящего солнца»).
Как диагностируют перинатальное поражение центральной нервной системы?
Диагноз основывается на данных врачебного осмотра, анамнестических данных и подтверждается инструментальными исследованиями. Большое значение имеет ультразвуковое исследование (УЗИ) мозга с оценкой состояния его сосудов (допплерографией). При необходимости используют рентгенологическое исследование черепа, позвоночника, компьютерную томографию (КТ), магнитно-резонансную томографию (МРТ).
Большое значение имеет ультразвуковое исследование (УЗИ) мозга с оценкой состояния его сосудов (допплерографией). При необходимости используют рентгенологическое исследование черепа, позвоночника, компьютерную томографию (КТ), магнитно-резонансную томографию (МРТ).
Какие методы лечения и профилактики перинатального поражения центральной нервной системы существуют?
В остром периоде тяжёлых перинатальных поражений мозга лечение проводят в отделении реанимации и интенсивной терапии новорождённых. В первую очередь устраняют нарушения в работе дыхательной, сердечно-сосудистой системы и нарушения обмена веществ, ликвидируют судороги (при необходимости проводят искусственную вентиляцию лёгких, внутривенные вливания, парентеральное питание). Далее новорождённых переводят в специальное отделение, где продолжают индивидуальное лечение в зависимости от характера и тяжести поражения мозга: применяют противосудорожные препараты, при развивающейся гидроцефалии — дегидратационные, а также средства, стимулирующие рост капилляров и улучшающие питание повреждённых тканей мозга. Эти же препараты по назначению невролога можно применять на протяжении первого года жизни повторными курсами. При среднетяжёлых и особенно лёгких поражениях ЦНС используют в основном нелекарственную терапию.
Эти же препараты по назначению невролога можно применять на протяжении первого года жизни повторными курсами. При среднетяжёлых и особенно лёгких поражениях ЦНС используют в основном нелекарственную терапию.
В восстановительном периоде (с конца первого года жизни) решающее значение имеют нелекарственные методы реабилитации: лечебный массаж и гимнастика, упражнения в воде, физиотерапия, педагогические методики музыкотерапии (оздоровление и лечение организма с помощью музыки).
Профилактика перинатальных поражений мозга может быть первичной и вторичной
Первичная профилактика подразумевает укрепление здоровья подростков (будущих родителей), плановое наблюдение за беременными женщинами, чтобы как можно раньше выявить нарушения течении беременности, грамотное родовспоможение (в том числе плановое кесарево сечение при высоком риске родового травматизма).
Вторичная профилактика – это предотвращение неблагоприятных для ребёнка последствий перинатальной патологии, проведение комплексного лечения и эффективное восстановление его здоровья.
Заведующая нейроортопедическим отделением Семейной Клиники «ТАНАР» Усманова Гульфия Тяфиковна
Причины возникновения и факторы риска развития ДЦП. Возникновение ДЦП во время беременности
Причины возникновения ДЦП после рождения ребенкаУже после рождения, в первые годы жизни ребенка некоторые обстоятельства могут создавать угрозу возникновения ДЦП. По статистике, это 5-10% всех случаев. Почему же так происходит?
1. Желтуха тяжелой степени.
Причиной специфической окраски кожи при желтухе является повышение билирубина. В случае, когда данное повышение в несколько раз больше нормы и желтуха не лечится должным образом, билирубин может нанести непоправимый вред головному мозгу, который развивается. Чаще всего тяжелое течение желтухи приводит к дискинетической форме ДЦП.
2. Острое нарушение кровообращения головного мозга
Обычно эта ситуация возникает из-за сопутствующих заболеваний, которые не всегда возможно вовремя обнаружить. К таким заболеваниям можно отнести аномальное развитие сосудов головного мозга, пороки сердца, а также заболевания крови. В этом случае возникает риск развития ДЦП из-за кровоизлияния в мозг, который может случиться даже спонтанно.
К таким заболеваниям можно отнести аномальное развитие сосудов головного мозга, пороки сердца, а также заболевания крови. В этом случае возникает риск развития ДЦП из-за кровоизлияния в мозг, который может случиться даже спонтанно.
3. Травма головного мозга
Травма головного мозга ребенка (например, при падении или ДТП) может привести к симптомам, характерным для детского церебрального паралича.
4. Инфекционное заболевание головного мозга ребенка
Бактериальный менингит и вирусный энцефалит — это инфекционные заболевания с поражением головного мозга. Они могут вызывать задержку двигательного и психического развития и даже потерю уже приобретенных навыков.
Факторы риска развития ДЦП после рождения ребенка:
1. Разный резус-фактор или группа крови у матери и ребенка (см. тут).
2.2. Отсутствие вакцинации ребенка.. Многие инфекционные заболевания, которые могут привести к воспалительному процессу головного мозга и его оболочек (менингококковая инфекция, туберкулез, полиомиелит, корь), возможно предупредить с помощью создания активного иммунитета путем вакцинации.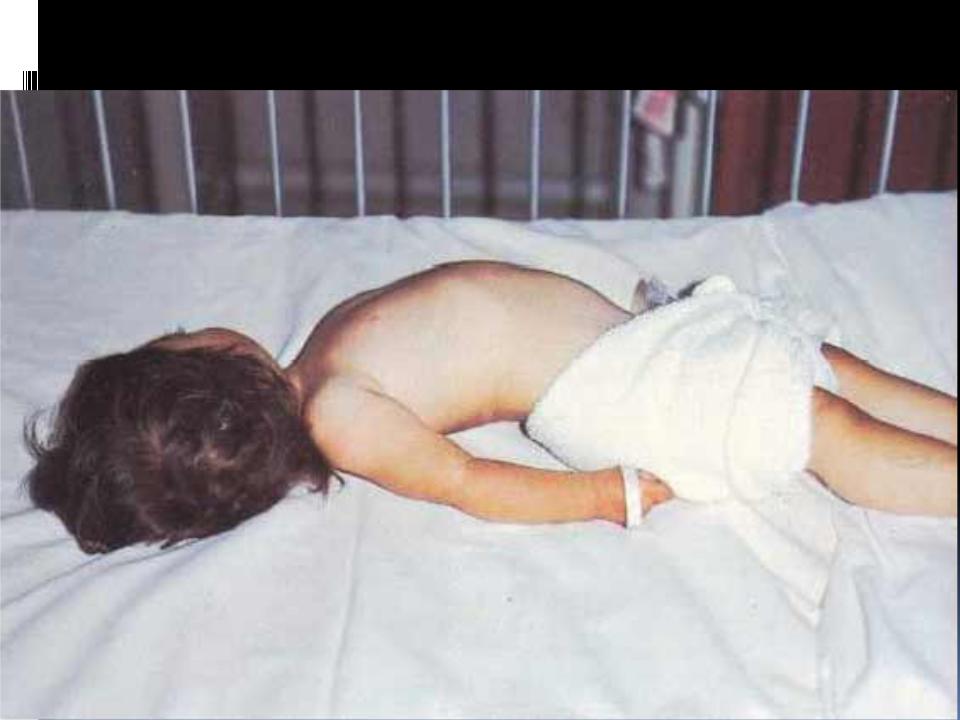
3. Болезни крови ребенка.
Некоторые редкие болезни крови, например, тромбофилия или серповидно-клеточная анемия, могут стать причиной острого нарушения кровообращения головного мозга. Это опасное состояние бывает первым сигналом болезни, которую, к сожалению, не всегда удается заподозрить.
4. Недостаточная профилактика детского травматизма
Даже обычная бытовая ситуация может стать причиной травматического повреждения головы, такого опасного для головного мозга, который развивается. Поэтому нужно помнить, что отказ от использования автокресел при перевозке ребенка, высокие пеленальные столики и отсутствие барьеров в кроватке могут привести к серьезной травме.
Стоит отметить, что сложно, а порой даже невозможно определить точную причину рождения ребенка с ДЦП, как и время возникновения заболевания. Причины и факторы риска, приведенные выше, необязательно действуют отдельно, — возможна их комбинация, которая и вызывает каждую отдельную клиническую картину.
Можно ли определить ДЦП еще в первый год жизни ребенка?
В основном, врачи ставят диагноз детям от 12 до 24 месяцев. Однако, даже если невозможно определить ДЦП раньше этого срока, с помощью детального неврологического обследования и новейших методов диагностики уже в первые месяцы жизни возможно определить риск развития заболевания и начать лечение ребенка.
Не нужно отчаиваться из-за того, что у Вашего ребенка заподозрили ДЦП. Чем раньше известно о возможности возникновения патологии, тем быстрее можно принять меры для улучшения здоровья, двигательного и психоречевого развития малыша.
Родовые травмы новороженных — презентация онлайн
1. Родовые травмы новороженных
2. Определения
Родовая травма новорожденных – различные повреждения плода, возникающие впроцессе родового акта. Среди родовых травм новорожденных встречаются
повреждения мягких тканей (кожи, подкожной клетчатки, мышц), костной системы,
внутренних органов, центральной и периферической нервной системы.
Родовая
травма
новорожденных
диагностируется
с
учетом
акушерскогинекологического анамнеза матери, особенностей течения родов, данных осмотра
новорожденного и дополнительных исследований (ЭЭГ, УЗИ, рентгенографии,
офтальмоскопии и др.). Лечение родовых травм новорожденных проводится
дифференцированно с учетом вида и тяжести повреждения.
Родовые травмы новорожденных могут оказывать серьезное влияние на дальнейшее
физическое здоровье и интеллектуальное развитие ребенка. Все это делает родовый
травматизм одной из актуальнейших проблем акушерства и гинекологии , неонатологии
и педиатрии, детской невралгии и травмотологии.
Частота встречаемости колеблется от 2-7 на 1000 живорожденных до 6- 8 % (зависит от
диагностических возможностей клиники) . Среди умерших 40-50 %
3. Причины родовой травмы новорожденных
Со стороны матери ранний или поздний репродуктивный возраст, гестозы, узкийтаз,гипоплазия или гиперантефлексия матки, заболевания беременной (сердечнососудистые, эндокринные, гинекологические и др.), переношенная беременность,
профессиональные вредности и т. д.
Со стороны плода тазовое предлежание , маловодие, неправильное (асинклитическое
или разгибательное вставление головки), недоношенность, крупные размеры плода,
аномалии развития плода, внутриутробная гипоксия и асфиксия и др.
В процессе родов затяжные или стремительные роды, родостимуляция при слабой
родовой деятельности, дискоординированная, или чрезмерно сильная родовая
деятельность.
Акушерские пособия (поворота плода на ножку, наложение акушерских щипцов,
использование вакуум-экстрактора, проведение кесарева сечения и др.).
Недостатки ухода за новорожденным
4. Классификация родовой травмы новорожденных
В зависимости от локализации повреждения и преимущественного нарушения функцийвыделяют следующие виды родовой травмы новорожденных:
1. Родовые травмы мягких тканей (кожи, подкожной клетчатки, мышц, родовая
опухоль, кефалогематома).
2. Родовые травмы костно-суставной системы (трещины и переломы ключицы,
плечевых и бедренных костей; травматический эпифизеолиз плечевой кости, подвывих
суставов С1 и С2, повреждение костей черепа и др.)
3. Родовые травмы внутренних органов (кровоизлияния во внутренние органы:
печень, селезенку, надпочечники).
4. Родовые травмы центральной и периферической нервной системы у
новорожденных:
внутричерепая родовая травма (эпидуральные, субдуральные, субарахноидальные,
интравентрикулярные кровоизлияния)
родовая травма спинного мозга (кровоизлияния в спинной мозг и его оболочки)
родовая травма периферической нервной системы (повреждение плечевого сплетения парез/паралич Дюшена-Эрба или паралич Дежерин-Клюмпке, тотальный паралич,
парез диафрагмы, повреждение лицевого нерва и др.).
5. Родовые травмы мягких тканей
Самымичастыми
проявлениями
родового
травматизма новорожденных являются повреждения
кожи. К ним относятся царапины, ссадины, петехии,
экхимозы. Ее возникновение обычно связано с затяжными
Некроз мягких тканей
родами в головном предлежании или наложением
акушерских щипцов. Родовая опухоль лечения не требует,
исчезает самостоятельно через 1-3 суток.
Незначительные родовые травмы мягких тканей исчезают к
исходу первой недели жизни новорожденного.
Более тяжелым видом родовой травмы новорожденных
служит повреждение (кровоизлияние, разрыв) грудиноключично-сосцевидной мышцы, обычно ее нижней трети. В
этом случае в месте повреждения определяется небольшая
опухоль умеренно плотной или тестоватой консистенции.
Повреждение
грудино-ключично-сосцевидной
мышцы
может быть выявлено не сразу, а примерно через неделю,
когда у ребенка развивается кривошея.
В лечении родовой травмы грудино-ключично-сосцевидной
мышцы у новорожденных используется корригирующее
положение
головы
с
помощью
валиков,
сухое
тепло, электрофорез йодистого калия, массаж; при
неэффективности – хирургическая коррекция.
6. Кефалогематома
Характеризуетсякровоизлиянием
под
надкостницу теменных или затылочной костей
черепа. Типичными признаками кефалогематомы
служат
упругая
консистенция,
отсутствие
пульсации,
безболезненность,
флюктуация,
наличие валика по периферии. В дальнейшем у
новорожденных может отмечаться желтуха ,
вызванная
повышенным
внесосудистым
образованием
билирубина.
Кефалогематома
уменьшается в размерах к 2-3 неделе жизни, а
полностью рассасывается к исходу 6-8 недели.
Дети с большими (более 6 см в диаметре)
кефалогематомами
нуждаются
в
проведении
рентгенографии
черепа
для
исключения трещин костей. Поскольку у
недоношенных детей кефалогематомы часто
ассоциированы с внутриутробным микоплазмозом,
требуется проведение ПЦР или ИФА диагностики.
В большинстве случаев родовые травмы мягких
тканей
у
новорожденных
проходят
без
последствий.
7. Родовые травмы костной системы
Среди родовых травм костно-суставной системы уноворожденных
чаще
встречаются
повреждения
ключицы и костей конечностей. Они всегда относятся к
чисто
акушерским
видам
повреждений.
Под
надкостничные переломы ключицы без смещения
обычно обнаруживаются через 3-4 дня после родов по
наличию веретенообразной плотной припухлости формирующейся костной мозоли. Перелом ключиц со
смещением
сопровождается
невозможностью
выполнения активных движений, болью, плачем при
пассивном движении руки, припухлостью и крепитацией
над местом перелома. При любых видах переломов
новорожденные нуждаются в консультации детского
травматолога,
проведении
рентгенологической
диагностики (рентгенографии ключицы,рентгенографии
трубчатых костей). При переломе ключицы проводится
кратковременная иммобилизация руки путем наложения
повязки Дезо или плотного пеленания. При переломах
плечевой и бедренной костей выполняется репозиция
костей
верхней
или
нижней
конечности
и
наложение гипсовой повязки .
Лечение состоит в иммобилизации конечности,
проведении физиотерапевтических процедур, массажа.
8. Родовые травмы внутренних органов
Повреждение печени и селезенкиПовреждения
внутренних
органов
возникают
вследствие механического воздействия на плод при
аномальном течении родов. Наиболее часто встречаются
кровоизлияния в печень, селезенку и надпочечники.
Клинические проявления родовой травмы внутренних
органов у новорожденных развиваются на 3-5 сутки в
связи
с
внутренним
кровотечением.
При
разрыве
гематома возникает вздутие живота,
развивается парез кишечника, мышечная гипотония
(или атония), угнетение физиологических рефлексов,
артериальная гипотония упорные срыгивания и рвота.
При подозрении на родовую травму внутренних органов
новорожденным производится обзорная рентгенография
брюшной
полости,
УЗИ
органов
брюшной
полости и УЗИ надпочечников.
Лечение заключается в проведении гемостатической и
симптоматической терапии; при необходимости –
лапароскопии или лапаротомии с ревизией внутренних
органов.
При кровоизлиянии в надпочечники у ребенка может
развиться острая или хроническая надпочечниковая
недостаточность. Прогноз при родовой травме
внутренних органов у новорожденных определяется
объемом и тяжестью поражения, своевременностью
выявления повреждения.
9. Родовые травмы центральной и периферической нервной системы
Повреждения нервной системы у новорожденных составляютнаиболее обширную группу
родовых травм. В рамках данного
обзора остановимся на родовой травме спинного мозга и
периферической нервной системы. растяжение, сдавление
или разрыв спинного мозга на различном уровне, связанные
с переломом позвоночника или возникающие без него.
Тяжелые
повреждения
характеризуются
клиникой
спинального шока: вялостью, мышечной гипотонией,
арефлексией, слабым криком, диафрагмальным дыханием. В
более благоприятных случаях происходит постепенный
регресс явлений спинального шока. Родовые травмы легкой
степени у новорожденных сопровождаются преходящей
неврологической симптоматикой: изменением тонуса мышц,
рефлекторных и двигательных реакций.
Постановке диагноза способствует осмотр ребенка детским
неврологом,
проведение
рентгенографии
или
МРТ
позвоночника,электромиографии,
люмбальной
пункции и исследования цереброспинальной жидкости.
Лечение родовой травмы спинного мозга у новорожденных
включает иммобилизацию области повреждения, проведение
дегидратационной и противогеморрагической терапии,
восстановительных
мероприятий
(ортопедического
массажа, ЛФК, электростимуляции, физиотерапии).
10. Родовые травмы периферической нервной
системы у новорожденных объединяютповреждения корешков, сплетений, периферических и черепных нервов.
С учетом локализации парез плечевого сплетения (акушерский парез) может быть
верхним (проксимальным), нижним (дистальным) или тотальным. Верхний парез
Дюшенна–Эрба связан с повреждением сплетений и корешков, берущих начало в
сегментах С5-С6, что сопровождается нарушением функции проксимального отдела
верхней конечности. В этом случае ребенок принимает характерное положение с рукой,
приведенной к туловищу, разогнутой в локтевом суставе, повернутой внутрь в плече и
пронированной в предплечье; согнутой в ладони кистью и головой, наклоненной к
больному плечу.
При нижнем акушерском парезе Дежерина-Клюмпке поражаются сплетения или
корешки, берущие начало от С7-Т1, следствием чего служит нарушение функции
дистального отдела руки. Проявления включают мышечную гипотонию, гипестезии,
ограничение движений в лучезапястном и локтевом суставах, пальцах руки, симптом
«когтистой лапы». При тотальном типе акушерского пареза рука полностью
бездействует, резко выражена мышечная гипотония, рано развивается атрофия мышц.
Диагноз и локализация повреждения уточняется с помощью электромиографии.
Лечение родовой травмы плечевого сплетения у новорожденных состоит в
иммобилизации руки с помощью лонгеты, проведении массажа, ЛФК, физиопроцедур
(аппликаций озокерита,парафина, электростимуляции, электрофореза), лекарственной
терапии.
11. Парезы
При парезе диафрагмы у новорожденного развивается одышка, парадоксальное дыхание, цианоз,выбухание
грудной
клети
на
пораженной
стороне.
Выявлению
пареза
способствует рентгеноскопия и рентгенография грудной клетки, при которых определяется высокое
стояние и малоподвижность купола диафрагмы. На этом фоне у детей может развиться застойная
пневмония.
Лечение родовой травмы заключается в чрескожной стимуляции диафрагмального нерва; при
необходимости – ИВЛ до восстановления адекватного самостоятельного дыхания
Парез лицевого нерва связан с повреждение ствола или ветвей лицевого нерва. В этом случае у
ребенка отмечается асимметрия лица, лагофтальм, смещение глазного яблока вверх при крике,
асимметрия рта, затруднение сосания. Родовая травма у новорожденных диагностируется на
основании клинических признаков, электронейрографии, регистрации вызванных потенциалов.
Нередко парез лицевого нерва проходит без специального лечения; в других случаях
проводится теплолечение, медикаментозная терапия.
Профилактика родовых травм у новорожденных предполагает оценку степени риска их
возникновения еще на этапе ведения беременности, максимально бережное отношение к ребенку в
процессе родов, отказ от необоснованного использования пособий по извлечению плода и
оперативного родоразрешения.
Неонатальный паралич плечевого сплетения. Клиническая картина: анамнез, физические данные, причины
Duchenne GBA. De L’Electrisation Localize et de Son Application a La Pathologie et La Therapeutique. Дж. Б. Баллиер . 1872. 357-62.
Heise CO, Martins R, Siqueira M. Паралич плечевого сплетения новорожденных: постоянная проблема. Arq Neuropsiquiatr . 2015 сентябрь 73 (9): 803-8. [Медлайн]. [Полный текст].
Хуанг Ю.Г., Чен Л., Гу Ю.Д. и др.Гистопатологическая основа синдрома Горнера при акушерском параличе плечевого сплетения отличается от таковой при травме плечевого сплетения у взрослых. Мышечный нерв . 2008 май. 37 (5): 632-7. [Медлайн].
van der Holst M, Groot J, Steenbeek D, Pondaag W, Nelissen RG, Vliet Vlieland TP. Ограничения участия подростков и взрослых с параличом плечевого сплетения новорожденных: взгляд пациента. Disabil Rehabil . 2017 24 сентября. 1-9. [Медлайн].
Vredeveld JW, Blaauw G, Slooff BA, et al.Результаты педиатрического акушерского плечевого паралича отличаются от результатов у пожилых пациентов: предлагаемое объяснение. Dev Med Детский Neurol . 2000 марта, 42 (3): 158-61. [Медлайн].
Гилберт В.М., Несбитт Т.С., Даниэльсен Б. Сопутствующие факторы в 1611 случаях травмы плечевого сплетения. Акушерский гинекол . 1999 апр. 93 (4): 536-40. [Медлайн].
Weizsaecker K, Deaver JE, Cohen WR. Особенности родов и неонатальный паралич Эрба. BJOG . 2007 августа 114 (8): 1003-9. [Медлайн].
Eng GD, Binder H, Getson P, O’Donnell R. Исход акушерского паралича плечевого сплетения (OBPP) при консервативном лечении. Мышечный нерв . 1996 июля 19 (7): 884-91. [Медлайн].
Суарес-Истон С., Зафран Н., Гарми Дж., Хасанейн Дж., Эдельштейн С., Салим Р. Факторы риска стойкой инвалидности у детей с акушерским параличом плечевого сплетения. Дж Перинатол . 2017 Февраль.37 (2): 168-71. [Медлайн].
Jennett RJ, Tarby TJ, Kreinick CJ. Паралич плечевого сплетения: возвращение к старой проблеме. Am J Obstet Gynecol . 1992 июн. 166 (6 Pt 1): 1673-6; обсуждение 1676-7. [Медлайн].
Аллен Р. Х., Гуревич ЭД. Временный паралич Эрба-Дюшенна без дистоции плеча или тяги к головке плода. Акушерский гинекол . 2005 г., май. 105 (5 Пет 2): 1210-2. [Медлайн].
Gherman RB, Ouzounian JG, Miller DA, et al.Самопроизвольные роды через естественные родовые пути: фактор риска паралича Эрба ?. Am J Obstet Gynecol . 1998 Март 178 (3): 423-7. [Медлайн].
Райо Л., Гецци Ф., Ди Наро Э и др. Перинатальный исход плодов с массой тела при рождении более 4500 г: анализ 3356 случаев. евро J Obstet Gynecol Reprod Biol . 15 августа 2003 г. 109 (2): 160-5. [Медлайн].
Альфонсо ДТ. Причины паралича плечевого сплетения новорожденных. Bull NYU Hosp Jt Dis .2011. 69 (1): 11-6. [Медлайн].
Mollberg M, Hagberg H, Bager B и др. Большой вес при рождении и дистоция плеча: самые сильные факторы риска акушерского паралича плечевого сплетения в шведском популяционном исследовании. Acta Obstet Gynecol Scand . 2005 июл.84 (7): 654-9. [Медлайн].
Somashekar DK, Di Pietro MA, Joseph JR, Yang LJ, Parmar HA. Использование ультразвука в неинвазивном предоперационном обследовании при параличе плечевого сплетения новорожденных. Педиатр Радиол . 2015 30 декабря. [Medline].
Бергман Д., Расмуссен Л., Чанг К.В., Ян Л.Дж., Нельсон В.С. Оценка самоопределения у подростков с параличом плечевого сплетения новорожденных. PM R . 2018 января 10 (1): 64-71. [Медлайн].
Север JW. Акушерский паралич: сообщение об одиннадцати сотнях случаев. JAMA . 1925. 85: 1862.
Malessy MJ, Pondaag W. Хирургия нервов при параличе плечевого сплетения новорожденных. J Педиатр Rehabil Med . 2011 г. 1. 4 (2): 141-8. [Медлайн].
Vekris MD, Lykissas MG, Beris AE, et al. Ведение акушерского паралича плечевого сплетения с ранней микрореконструкцией сплетения и поздним переносом мышц. Микрохирургия . 2008. 28 (4): 252-61. [Медлайн].
Йилмаз К., Калискан М., Оге Э и др. Клиническая оценка, МРТ и ЭМГ при врожденном параличе плечевого сплетения. Педиатр Нейрол . 1999 Октябрь.21 (4): 705-10. [Медлайн].
Clarke HM, Al-Qattan MM, Curtis CG, et al. Акушерский паралич плечевого сплетения: результат непрерывного невролиза проводящих невром. Пласт Реконстр Сург . 1996 Apr.97 (5): 974-82; обсуждение 983-4. [Медлайн].
Кониг Р.В., Антониадис Г., Борм В. и др. Роль интраоперационной нейрофизиологии в первичной хирургии акушерского паралича плечевого сплетения (ОБПП). Чайлдс Нерв Syst .2006 22 июля (7): 710-4. [Медлайн].
Squitieri L, Steggerda J, Yang LJ, Kim HM, Chung KC. Национальное исследование по оценке тенденций в использовании реконструкции нервов для лечения паралича плечевого сплетения новорожденных [статья о результатах]. Пласт Реконстр Сург . 2011 января 127 (1): 277-83. [Медлайн].
Кавано К., Нагано А., Очиай Н. и др. Восстановление функции локтя путем переноса межреберного нерва при акушерском параличе с одновременным сокращением двуглавой и трехглавой мышц. J Hand Surg Eur Vol . 2007 августа, 32 (4): 421-6. [Медлайн].
Chang KWC, Wilson TJ, Popadich M, Brown SH, Chung KC, Yang LJS. Перенос Оберлина в сравнении с пересадкой нерва для улучшения ранней супинации при параличе плечевого сплетения новорожденных. J Нейрохирург-педиатр . 2018 21 февраля (2): 178-84. [Медлайн].
Heise CO, Siqueira MG, Martins RS, Foroni LH, Sterman-Neto H. Перенос дистального нерва по сравнению с пересадкой надключичного нерва: сравнение результатов сгибания локтя при параличе плечевого сплетения новорожденных с поражением C5-C7. Чайлдс Нерв Syst . 2017 Сентябрь 33 (9): 1571-4. [Медлайн].
Терзис Ю.К., Костас И. Венозные трансплантаты, используемые в качестве нервных проводников при акушерской реконструкции паралича плечевого сплетения. Пласт Реконстр Сург . 2007 декабрь 120 (7): 1930-41. [Медлайн].
Aszmann OC, Korak KJ, Kropf N, et al. Одновременное применение GDNF и BDNF приводит к увеличению выживаемости мотонейронов и улучшению функционального результата в экспериментальной модели акушерских поражений плечевого сплетения. Пласт Реконстр Сург . 2002, 15 сентября. 110 (4): 1066-72. [Медлайн].
Aszmann OC, Winkler T, Korak K, et al. Влияние GDNF на время и степень потери мотонейронов в шейном отделе спинного мозга после травмы плечевого сплетения у новорожденного. Neurol Res . 2004 26 марта (2): 211-7. [Медлайн].
Гилберт А., Разабони Р., Амар-Ходжа С. Показания и результаты операции на плечевом сплетении при акушерском параличе. Orthop Clin North Am .1988, 19 января (1): 91-105. [Медлайн].
Chuang DC, Mardini S, Ma HS. Хирургическая стратегия при акушерском параличе плечевого сплетения у младенцев: опыт в Мемориальной больнице Чанг Гун. Пласт Реконстр Сург . 2005 июл. 116 (1): 132-42; обсуждение 143-4. [Медлайн].
Haerle M, Gilbert A. Ведение полных акушерских поражений плечевого сплетения. Дж Педиатр Ортоп . 2004 март-апрель. 24 (2): 194-200. [Медлайн].
Laurent JP, Lee RT.Связанные с родами травмы верхнего плечевого сплетения у младенцев: оперативный и неоперационный подходы [см. Комментарии]. J Детский нейрол . 1994 Apr, 9 (2): 111-7; обсуждение 118. [Medline].
Strombeck C, Krumlinde-Sundholm L, Forssberg H. Функциональный результат в 5 лет у детей с акушерским параличом плечевого сплетения с микрохирургической реконструкцией и без нее. Dev Med Детский Neurol . 2000 Mar.42 (3): 148-57. [Медлайн].
McNeely PD, Drake JM.Систематический обзор хирургии плечевого сплетения при родовой травме плечевого сплетения. Педиатр Нейрохирург . 2003 Февраль 38 (2): 57-62. [Медлайн].
Гроссман Дж. А., Прайс А. Е., Тидвелл М. А. и др. Результат после поздней комбинированной операции на плечевом сплетении и плече после родовой травмы. J Bone Joint Surg Br . 2003 ноябрь 85 (8): 1166-8. [Медлайн]. [Полный текст].
O’Brien DF, Park TS, Noetzel MJ, et al. Ведение родового паралича плечевого сплетения. Чайлдс Нерв Syst . 2006 22 февраля (2): 103-12. [Медлайн].
van der Holst M, van der Wal CW, Wolterbeek R, Pondaag W, Vliet Vlieland TP, Nelissen RG. Результат вторичной хирургии плеча у детей с параличом плечевого сплетения новорожденных с хирургическим вмешательством на нерве и без него: долгосрочное катамнестическое исследование. J Rehabil Med . 2016 18 июля. 48 (7): 609-17. [Медлайн].
Адидхарма В., Льюис С.П., Лю Й., Осорио М.Б., Штейнман С.Е., Цзе Р.В.Освобождение плеча и перенос сухожилия после паралича плечевого сплетения новорожденных: прирост, потери и функция средней линии. Пласт Реконстр Сург . 2020 Август 146 (2): 321-31. [Медлайн].
Хоффер М.М., Фиппс Г.Дж. Закрытая репозиция и пересадка сухожилия для лечения вывиха плечевого сустава вследствие родового паралича плечевого сплетения. J Bone Joint Surg Am . 1998 июл. 80 (7): 997-1001. [Медлайн].
Chuang DC, Ma HS, Wei FC.Новая стратегия транспозиции мышц для лечения деформации плеча, вызванной акушерским параличом плечевого сплетения. Пласт Реконстр Сург . 1998 Март 101 (3): 686-94. [Медлайн].
Прайс А, Тидвелл М., Гроссман Дж. Улучшение функции плеч и локтей у детей с параличом Эрба. Semin Pediatr Neurol . 2000 марта, 7 (1): 44-51. [Медлайн].
Вотерс П.М., Пельович А.Е. Реконструкция плечевого сустава у пациентов с хроническим параличом плечевого сплетения.Исследование случай-контроль. Clin Orthop Relat Res . 1999 июль 144–52. [Медлайн].
Terzis JK, Papakonstantinou KC. Результаты стабилизации лопатки при акушерском параличе плечевого сплетения: новая динамическая процедура коррекции крылатой лопатки. Пласт Реконстр Сург . 2002 Февраль 109 (2): 548-61. [Медлайн].
Эль-Гаммал Т.А., Салех В.Р., Эль-Сайед А. и др. Перенос сухожилия вокруг плеча при акушерском параличе плечевого сплетения: клинико-компьютерное томографическое исследование. Дж Педиатр Ортоп . 2006 сентябрь-октябрь. 26 (5): 641-6. [Медлайн].
Bae DS, Waters PM, Zurakowski D. Надежность трех систем классификации, измеряющих активное движение при родовом параличе плечевого сплетения. J Bone Joint Surg Am . 2003 Сентябрь 85-А (9): 1733-8. [Медлайн].
Curtis C, Stephens D, Clarke HM, et al. Шкала активных движений: оценочный инструмент для младенцев с акушерским параличом плечевого сплетения. J Hand Surg [Am] .2002 май. 27 (3): 470-8. [Медлайн].
Хаффман Г.Р., Бэгли А.М., Джеймс М.А. и др. Оценка детей с параличом рождения плечевого сплетения с использованием инструмента для сбора данных о результатах педиатрии. Дж Педиатр Ортоп . 2005 май-июнь. 25 (3): 400-4. [Медлайн].
Michaud LJ, Louden EJ, Lippert WC, et al. Использование ботулинического токсина типа А в лечении паралича плечевого сплетения новорожденных. PM R . 2014 г. 2 мая. [Medline].
Бьюкенен П.Дж., Гроссман Дж.Ай, Прайс А.Е., Редди С., Чопан М., Чим Х.Использование инъекций ботулинического токсина при родовых травмах плечевого сплетения: систематический обзор литературы. Рука (N Y) . 1 марта 2018 г. 1558944718760038. [Medline].
Хемс TEJ, Саваридас Т, Шерлок Д.А. Естественное течение восстановления сгибания локтя после акушерской травмы плечевого сплетения без восстановления нерва. J Hand Surg Eur Vol . 2017 Сентябрь 42 (7): 706-9. [Медлайн].
Папазян О., Альфонсо И., Яйлали И. и др.Нейрофизиологическая оценка детей с травматической радикулопатией, плексопатией и периферической невропатией. Semin Pediatr Neurol . 2000 марта, 7 (1): 26-35. [Медлайн].
Buitenhuis SM, Pondaag W, Wolterbeek R, Malessy MJA. Чувствительность руки у детей с консервативным или хирургическим лечением поражения верхнего неонатального плечевого сплетения. Педиатр Нейрол . 2018 г. 11 мая [Medline].
Michelow BJ, Clarke HM, Curtis CG, et al.Естественное течение акушерского паралича плечевого сплетения. Пласт Реконстр Сург . 1994 Apr.93 (4): 675-80; Обсуждение 681. [Медлайн].
Уотерс PM. Сравнение естественного течения болезни, результатов микрохирургической пластики и оперативной реконструкции при родовом параличе плечевого сплетения. J Bone Joint Surg Am . 1999 Май. 81 (5): 649-59. [Медлайн].
Смит NC, Роуэн П., Бенсон Л.Дж. и др. Паралич плечевого сплетения новорожденных.Результат отсутствия функции двуглавой мышцы в трехмесячном возрасте. J Bone Joint Surg Am . 2004 Октябрь 86-А (10): 2163-70. [Медлайн].
Фишер Д.М., Боршель Г.Х., Кертис К.Г. и др. Оценка сгибания локтя как предиктора исхода акушерского паралича плечевого сплетения. Пласт Реконстр Сург . 2007 ноябрь 120 (6): 1585-90. [Медлайн].
Батлер Л., Миллс Дж., Ричард Х. М., Риддл Р., Эзаки М., Оиси С. Долгосрочное наблюдение за неонатальной плечевой плексопатией: психологические и физические функции у подростков и молодых взрослых. Дж Педиатр Ортоп . 2017 Сентябрь 37 (6): e364-8. [Медлайн].
van de Bunt F, Pearl ML, Lee EK, Peng L, Didomenico P. Анализ нормальной и диспластической морфологии плечевого сустава при магнитно-резонансной томографии у детей с параличом плечевого сплетения новорожденных. Педиатр Радиол . 2017 Сентябрь 47 (10): 1337-44. [Медлайн]. [Полный текст].
Чанг К.В., Остин А., Йеман Дж. И др. Связанные со здоровьем компоненты качества жизни у детей с параличом плечевого сплетения новорожденных: качественное исследование. PM R . 2017 Апрель 9 (4): 383-91. [Медлайн].
Родовые (акушерские) травмы плечевого сплетения: история вопроса, анатомия, патофизиология
Берч Р. Поражения плечевого сплетения при рождении. Хирургические заболевания периферических нервов . 2-е изд. Лондон: Спрингер; 2011. 429-79.
Омер Г.Е. Младший, Спиннер М, Ван Бик А.Л. Лечение проблем периферических нервов . 2-е изд. Филадельфия: У. Б. Сондерс; 1998 г.
Phua PD, Al-Samkari HT, Borschel GH. Является ли термин «акушерский паралич плечевого сплетения» устаревшим? Международный опрос для оценки консенсуса среди хирургов периферических нервов. Дж Пласт Реконстр Эстет Сург . 2012 Сентябрь 65 (9): 1227-32. [Медлайн].
Смелли В. Сборник случаев и наблюдений в акушерстве. для иллюстрации своего предыдущего трактата или первого тома по этой теме . 4-е изд. Лондон: 1768. Том 2: 334-42.
Duchenne GA. Приложение «Локальная электротехника и сын» с использованием патологии и терапии для Courants Induits и Courants Galvaniques Interrompus et Continus . 3-е изд. Париж: Librairie J. B. Baillière et Fils; 1872.
Erb W. Ueber eine eigenthümliche Localization von Lähmungen im Plexus brachialis. Verhandlungen. Naturhistorisch-medizinischer Verein. Гейдельберг 2: 130-136, 1874.
Кеннеди Р.ШОВ БРАХИАЛЬНОГО СПИСКА ПРИ ПАРАЛИЗЕ РОЖДЕНИЯ ВЕРХНЕЙ КОНЕЧНОСТИ. Br Med J . 1903, 7 февраля. 1 (2197): 298-301. [Медлайн]. [Полный текст].
Север JW. Акушерский паралич. Отчет об одиннадцати сотнях случаев. JAMA . 1925. 85: 1862-1865.
Север JW. Акушерский паралич: его этиология, патология, клинические аспекты и лечение, с описанием четырехсот семидесяти случаев. Ам Дж. Дис Детский . 1916. 12: 541-78.
Gilbert A, Tassin JL. Акушерский паралич: клинический, патологический и хирургический обзор. Терзис JK, изд. Микрореконструкция нервных травм . У. Б. Сондерс: Филадельфия; 1987. 529-53.
Гилберт А. Акушерский паралич плечевого сплетения. Tubiana R, ed. Рука . Филадельфия: У. Б. Сондерс; 1993. Vol 4: 575-601.
Каттан AE, Borschel GH. Анатомия плечевого сплетения. J Педиатр Rehabil Med .2011. 4 (2): 107-11. [Медлайн].
Arad E, Li Z, Sitzman TJ, Agur AM, Clarke HM. Анатомические места происхождения надлопаточных и боковых грудных нервов в плечевом сплетении. Пласт Реконстр Сург . 2014 Январь 133 (1): 20e-7e. [Медлайн].
Аль-Каттан М.М., Эль-Сайед А.А., Аль-Захрани А.Ю. и др. Акушерский паралич плечевого сплетения: сравнение пораженных младенцев, родившихся вагинально через тазовое предлежание или головное предлежание. J Hand Surg Eur Vol .2010 июн. 35 (5): 366-9. [Медлайн].
Аллен Р. О механических аспектах дистоции плеча и родовых травм. Clin Obstet Gynecol . 2007 Сентябрь 50 (3): 607-23. [Медлайн].
Seddon HJ. Три типа повреждения нервов. Мозг . 1943. 66: 237:
SUNDERLAND S. Классификация повреждений периферических нервов, приводящих к потере функции. Мозг . 1951 Декабрь 74 (4): 491-516. [Медлайн].
Mackinnon SE, Dellon AL. Хирургия периферического нерва . Нью-Йорк: Тиме; 1988.
Иорио М.Л., Менаше С.Дж., Айер Р.С., Льюис С.П., Штейнман С., Уитлок К.Б. и др. Дисплазия плечевого сустава новорожденного после паралича плечевого сплетения: проявление и прогностические особенности в младенчестве. J Hand Surg Am . 2015 Декабрь 40 (12): 2345-51.e1. [Медлайн].
Мукоко Д., Эзаки М., Уилкс Д., Картер П.Задний вывих плеча у младенцев с параличом плечевого сплетения новорожденных. J Bone Joint Surg Am . 2004 апр. 86-A (4): 787-93. [Медлайн].
Brochard S, Mozingo JD, Alter KE, Sheehan FT. Трехмерность деформаций плечевого сустава при акушерском параличе плечевого сплетения. Дж. Ортоп Рес . 2016 Апрель, 34 (4): 675-82. [Медлайн].
Waters PM, Smith GR, Jaramillo D. Гленоплечевая деформация вторичного паралича плечевого сплетения. J Bone Joint Surg Am . 1998 Май. 80 (5): 668-77. [Медлайн].
Michelow BJ, Clarke HM, Curtis CG, et al. Естественное течение акушерского паралича плечевого сплетения. Пласт Реконстр Сург . 1994 Apr.93 (4): 675-80; Обсуждение 681. [Медлайн].
Foad SL, Mehlman CT, Ying J. Эпидемиология паралича плечевого сплетения новорожденных в США. J Bone Joint Surg Am . 2008 июнь 90 (6): 1258-64. [Медлайн].
Линдквист П.Г., Эйне Дж., Курей С., Эрихс К., Гудмундссон С., Далин Л.Б. Выявление беременностей с повышенным риском родового паралича плечевого сплетения — построение взвешенной оценки риска. J Matern Fetal Neonatal Med . 2014 27 февраля (3): 252-6. [Медлайн].
Линдквист П.Г., Эрихс К., Мольнар С., Гудмундссон С., Далин LB. Характеристики и исход родового паралича плечевого сплетения у новорожденных. Acta Paediatr .2012 июн.101 (6): 579-82. [Медлайн].
Volpe KA, Snowden JM, Cheng YW, Caughey AB. Факторы риска повреждения плечевого сплетения в большой когорте с дистоцией плеча. Arch Gynecol Obstet . 2016 Ноябрь 294 (5): 925-929. [Медлайн].
Аль-Каттан ММ. Акушерский паралич плечевого сплетения, связанный с тазовым предлежанием. Энн Пласт Сург . 2003 сентябрь, 51 (3): 257–64; обсуждение 265. [Medline].
Gherman RB, Ouzounian JG, Satin AJ, Goodwin TM, Phelan JP.Сравнение преходящего и постоянного паралича плечевого сплетения, связанного с дистоцией плеча. Акушерский гинекол . 2003 Сентябрь 102 (3): 544-8. [Медлайн].
Moczygemba CK, Paramsothy P, Meikle S, et al. Путь родоразрешения и родовая травма новорожденного. Am J Obstet Gynecol . 2010 апр. 202 (4): 361.e1-6. [Медлайн].
Doumouchtsis SK, Arulkumaran S. Все ли повреждения плечевого сплетения вызваны дистоцией плеча ?. Obstet Gynecol Surv .2009 Сентябрь 64 (9): 615-23. [Медлайн].
Coroneos CJ, Voineskos SH, Coroneos MK, Alolabi N, Goekjian SR, Willoughby LI, et al. Акушерская травма плечевого сплетения: бремя в финансируемой государством универсальной системе здравоохранения. J Нейрохирург-педиатр . 2015 23 октября. 1-8. [Медлайн].
Chauhan SP, Laye MR, Lutgendorf M, McBurney JW, Keizer SD, Magann EF, et al. Многоцентровая оценка 1177 случаев дистоции плеча: извлеченные уроки. Am J Perinatol . 2014 май. 31 (5): 401-6. [Медлайн].
Эль-Сайед AA. Акушерский паралич плечевого сплетения после обычных родов по сравнению с тяжелыми родами. J Детский нейрол . 2014 июл.29 (7): 920-3. [Медлайн].
Чанг К.В., Анкума Н.А., Уилсон Т.Дж., Ян Л.Дж., Чаухан С.П. Персистирование неонатального паралича плечевого сплетения, связанного с сообщенным матерью путем родов: обзор 387 случаев. Am J Perinatol . 2016 июл.33 (8): 765-9. [Медлайн].
Уилсон Т.Дж., Чанг К.В., Чаухан С.П., Ян Л.Дж. Послеродовые и неонатальные факторы, связанные с сохранением паралича плечевого сплетения новорожденных в течение 1 года: обзор 382 случаев. J Нейрохирург-педиатр . 2016 май. 17 (5): 618-24. [Медлайн].
Гоник Б., Уокер А., Гримм М. Математическое моделирование сил, связанных с дистоцией плеча: сравнение эндогенных и экзогенных источников. Am J Obstet Gynecol .2000 Март 182 (3): 689-91. [Медлайн].
Хо Э.С., Кертис К.Г., Кларк Х.М. Измерение результата плечевого сплетения: развитие, внутренняя согласованность и валидность конструкции. Дж. Термостат для рук . 2012 окт-дек. 25 (4): 406-16; викторина 417. [Medline].
Coroneos CJ, Voineskos SH, Coroneos MK, Alolabi N, Goekjian SR, Willoughby LI, et al. Первичное восстановление нервов при акушерской травме плечевого сплетения: метаанализ. Пласт Реконстр Сург .2015 Октябрь, 136 (4): 765-79. [Медлайн].
O’Brien DF, Park TS, Noetzel MJ, Weatherly T. Ведение родового паралича плечевого сплетения. Чайлдс Нерв Syst . 2006 22 февраля (2): 103-12. [Медлайн].
Gilbert A, Pivato G, Kheiralla T. Отдаленные результаты первичного восстановления повреждений плечевого сплетения у детей. Микрохирургия . 2006. 26 (4): 334-42. [Медлайн].
Эль-Гаммал Т.А., Эль-Сайед А., Котб М.М. и др.Тотальный акушерский паралич плечевого сплетения: результаты и стратегия микрохирургической реконструкции. Микрохирургия . 2010. 30 (3): 169-78. [Медлайн].
Це Р., Маркус Дж. Р., Кертис К. Г., Дюпюи А., Кларк Х. М.. Реконструкция надлопаточного нерва при акушерском параличе плечевого сплетения: перенос спинномозгового добавочного нерва в сравнении с трансплантацией корешка C5. Пласт Реконстр Сург . 2011 июн.127 (6): 2391-6. [Медлайн].
Терзис Ю.К., Костас И. Исходы после реконструкции надлопаточного нерва у акушерских пациентов с плечевым сплетением. Пласт Реконстр Сург . 2008 апр. 121 (4): 1267-78. [Медлайн].
Pondaag W, de Boer R, van Wijlen-Hempel MS, Hofstede-Buitenhuis SM, Malessy MJ. Наружная ротация в результате невротизации надлопаточного нерва при акушерских поражениях плечевого сплетения. Нейрохирургия . 2005 сентябрь 57 (3): 530-7; обсуждение 530-7. [Медлайн].
van Ouwerkerk WJ, Uitdehaag BM, Strijers RL, et al. Перенос добавочного нерва к надлопаточному нерву для восстановления изгиба плеча при спонтанно восстановленных акушерских поражениях плечевого сплетения. Нейрохирургия . 2006 Oct. 59 (4): 858-67; обсуждение 867-9. [Медлайн].
Кавабата Х., Шибата Т., Мацуи Ю., Ясуи Н. Использование межреберных нервов для невротизации кожно-мышечного нерва у младенцев с параличом плечевого сплетения, связанным с рождением. Дж Нейросург . 2001 Март 94 (3): 386-91. [Медлайн].
Эль-Гаммал Т.А., Абдель-Латиф М.М., Котб М.М. и др. Перенос межреберного нерва у младенцев с акушерским параличом плечевого сплетения. Микрохирургия . 2008. 28 (7): 499-504. [Медлайн].
Ноаман Х.Х., Шиха А.Е., Бахм Дж. Оберлин Перенос локтевого нерва на двуглавый двигательный нерв при акушерском параличе плечевого сплетения: показания, хорошие и плохие результаты. Микрохирургия . 2004. 24 (3): 182-7. [Медлайн].
Аль-Каттан ММ. Перенос локтевого нерва Оберлина на двуглавый нерв при родовом параличе Эрба. Пласт Реконстр Сург . 2002, январь 109 (1): 405-7. [Медлайн].
Гилберт А. Долгосрочная оценка хирургии плечевого сплетения при акушерском параличе. Клиника для рук . 1995, 11 ноября (4): 583-94; обсуждение 594-5. [Медлайн].
Прайс А.Е., Гроссман Я.А. Тактика лечения вторичных деформаций плеча и предплечья после акушерской травмы плечевого сплетения. Клиника для рук . 1995 г., 11 (4): 607-17. [Медлайн].
Натх Р.К., Пайзи М. Улучшение отведения плеча после реконструктивных операций на мягких тканях при акушерском параличе плечевого сплетения. J Bone Joint Surg Br . 2007 май. 89 (5): 620-6. [Медлайн].
Озбен Х., Аталар А.С., Билсель К., Демирхан М. Перенос сухожилий широчайшей мышцы спины и большой круглой мышцы без высвобождения подлопаточной мышцы для лечения акушерских последствий паралича плечевого сплетения. J Операция на плече-локтевом суставе . 2011 Декабрь 20 (8): 1265-74. [Медлайн].
Хомяк Дж., Дангл П., Оштадал М., Фридрихова М., Буриан М. Перенос мышц у детей и взрослых улучшает внешнее вращение в случаях акушерского паралича плечевого сплетения: сравнительное исследование. Инт Ортоп . 2014 Апрель 38 (4): 803-10. [Медлайн].
Murabit A, Gnarra M, O’Grady K, Morhart M, Olson JL. Функциональный результат после процедуры Хоффера. Пласт Реконстр Сург . 2013 июн.131 (6): 1300-6. [Медлайн].
Bain JR, DeMatteo C, Gjertsen D, Packham T, Galea V, Harper JA. Различия в длине конечностей после акушерской травмы плечевого сплетения: растущее беспокойство. Пласт Реконстр Сург . 2012 Октябрь 130 (4): 558e-571e.[Медлайн].
Октай Ф., Кёмерт Д., Геккая Н.К., Озбудак С.Д., Уйсал Х. Костный возраст у детей с акушерским параличом плечевого сплетения: влияние повреждения периферических нервов на созревание скелета. J Детский нейрол . 2014 29 февраля (2): 203-9. [Медлайн].
Акель Б.С., Ёксюз Ç, Оскай Д., Фират Т., Таракчи Э., Леблебичиоглу Г. Качество жизни, связанное со здоровьем у детей с акушерским параличом плечевого сплетения. Qual Life Res . 2013 Ноябрь.22 (9): 2617-24. [Медлайн].
Alyanak B, Kilinçaslan A, Kutlu L, Bozkurt H, Aydin A. Психологическая адаптация, материнский дистресс и семейное функционирование у детей с акушерским параличом плечевого сплетения. J Hand Surg Am . 2013 января 38 (1): 137-42. [Медлайн].
Хо Э.С., Кертис К.Г., Кларк Х.М. Боль у детей после микрохирургической реконструкции акушерского паралича плечевого сплетения. J Hand Surg Am . 2015 июн.40 (6): 1177-83. [Медлайн].
Bae DS, Zurakowski D, Avallone N, Yu R, Waters PM. Занятия спортом отобранных детей с родовым параличом плечевого сплетения. Дж Педиатр Ортоп . 2009 июль-авг. 29 (5): 496-503. [Медлайн].
Хо Э.С., Кертис К.Г., Кларк Х.М. Педиатрическая оценка инвентаря инвалидности: его применение к детям с акушерским параличом плечевого сплетения. J Hand Surg Am . 2006 31 февраля (2): 197-202. [Медлайн].
Аль-Каттан М.М., Кларк Х.М., Кертис К.Г. Родовой паралич Клумпке. Он действительно существует ?. J Hand Surg Br . 1995 г., 20 (1): 19-23. [Медлайн].
Curtis C, Stephens D, Clarke HM, Andrews D. Шкала активных движений: оценочный инструмент для младенцев с акушерским параличом плечевого сплетения. J Hand Surg Am . 2002 май. 27 (3): 470-8. [Медлайн].
Bae DS, Waters PM, Zurakowski D. Надежность трех систем классификации, измеряющих активное движение при родовом параличе плечевого сплетения. J Bone Joint Surg Am . 2003 Сентябрь 85-А (9): 1733-8. [Медлайн].
Британский совет медицинских исследований. Помощь в исследовании повреждений периферических нервов. Лондон: Канцелярия Его Величества; 1943.
Молоток J. Paralysie obstétricale du plexus brachial. Traitement des séquelles. Primauté du traitement de l’épaule. — Метод выражения результатов. Revue de chirurgie orthopedique et reparatrice de l’appareil moteur .1972. 58; Дополнение 1: 166-8.
Borschel GH, Clarke HM. Акушерский паралич плечевого сплетения. Пласт Реконстр Сург . 2009 июль 124 (1 приложение): 144e-155e. [Медлайн].
Аль-Каттан М.М., Эль-Сайед А.А. Акушерский паралич плечевого сплетения: новый взгляд на систему классификации молоточка для функции плеча. Биомед Рес Инт . 2014. 2014: 398121. [Медлайн]. [Полный текст].
Эйсманн Э.А., Лаор Т., Корнуолл Р. Трехмерная магнитно-резонансная томография дисплазии плечевого сустава при параличе плечевого сплетения новорожденных. J Bone Joint Surg Am . 2016 20 января. 98 (2): 142-51. [Медлайн].
Донохью К.В., Литтл К.Дж., Гоган Дж.П., Козин С.Х., Нортон Б.Д., Злотолов Д.А. Сравнение УЗИ и МРТ для диагностики дисплазии плечевого сустава при родовом параличе плечевого сплетения. J Bone Joint Surg Am . 2017 18 января. 99 (2): 123-132. [Медлайн].
Sheehan FT, Brochard S, Behnam AJ, Alter KE. Трехмерные морфологические изменения и атрофия плечевой кости, связанные с акушерским параличом плечевого сплетения. J Операция на плече-локтевом суставе . 2014 май. 23 (5): 708-19. [Медлайн].
Heise CO, Siqueira MG, Martins RS, Gherpelli JL. Взаимосвязь между клиникой и электромиографией у младенцев с акушерско-плечевой плексопатией. J Hand Surg Am . 2007 сентября, 32 (7): 999-1004. [Медлайн].
Гордон М., Рич Х., Дойчбергер Дж., Грин М. Непосредственный и отдаленный исход родовой акушерской травмы. I. Паралич плечевого сплетения. Am J Obstet Gynecol .1973, 1 сентября. 117 (1): 51-6. [Медлайн].
Gilbert A, Tassin JL. Хирургическое лечение плечевого сплетения при акушерском параличе. Chirurgie . 1984. 110 (1): 70-5. [Медлайн].
Гилберт А., Уитакер И. Акушерские поражения плечевого сплетения. J Hand Surg Br . 1991 г., 16 (5): 489-91. [Медлайн].
Уотерс PM. Сравнение естественного течения болезни, результатов микрохирургической пластики и оперативной реконструкции при родовом параличе плечевого сплетения. J Bone Joint Surg Am . 1999 Май. 81 (5): 649-59. [Медлайн].
Hale HB, Bae DS, Waters PM. Современные концепции ведения родового паралича плечевого сплетения. J Hand Surg Am . 2010 Февраль 35 (2): 322-31. [Медлайн].
Фишер Д.М., Боршель Г.Х., Кертис К.Г., Кларк Н.М. Оценка сгибания локтя как предиктора исхода акушерского паралича плечевого сплетения. Пласт Реконстр Сург . 2007 ноябрь 120 (6): 1585-90.[Медлайн].
Bade SA, Lin JC, Curtis CG, Clarke HM. Расширение показаний к первичной хирургии нервов при акушерском параличе плечевого сплетения. Биомед Рес Инт . 2014. 2014: 627067. [Медлайн]. [Полный текст].
Эль-Сайед AA. Прогностическое значение сопутствующего синдрома Горнера при расширенном акушерском параличе плечевого сплетения Эрба. J Детский нейрол . 2014 29 октября (10): 1356-9. [Медлайн].
Argenta AE, Brooker J, MacIssac Z, Natali M, Greene S, Stanger M и др.Акушерский паралич плечевого сплетения: может ли удаление невромы верхней части туловища и пересадка нерва улучшить функцию у детей с адекватным сгибанием локтя в возрасте девяти месяцев? Дж Пласт Реконстр Эстет Сург . 2016 май. 69 (5): 629-33. [Медлайн].
Malessy MJ, Pondaag W, van Dijk JG. Электромиография, потенциал нервного действия и сложные двигательные потенциалы действия при акушерских поражениях плечевого сплетения: проверка в отсутствие «золотого стандарта». Нейрохирургия .2009 окт.65 (4 приложение): A153-9. [Медлайн].
Эзаки М., Малунгпаишроп К., Харрисон Р. Дж., Миллс Дж. К., Оиши С. Н., Дельгадо М. и др. Инъекция онаботулотоксина А в качестве дополнения к лечению подвывиха заднего плеча при параличе плечевого сплетения новорожденных. J Bone Joint Surg Am . 15 сентября 2010 г. 92 (12): 2171-7. [Медлайн].
Кларк Х.М., Аль-Каттан М.М., Кертис К.Г., Цукер РМ. Акушерский паралич плечевого сплетения: результат непрерывного невролиза проводящих невром. Пласт Реконстр Сург . 1996 Apr.97 (5): 974-82; обсуждение 983-4. [Медлайн].
Чапек Л., Кларк Х.М., Кертис К.Г. Непрерывная резекция невромы: ранний исход акушерского паралича плечевого сплетения. Пласт Реконстр Сург . 1998 Oct. 102 (5): 1555–62; обсуждение 1563-4. [Медлайн].
Lin JC, Schwentker-Colizza A, Curtis CG, Clarke HM. Окончательные результаты трансплантации по сравнению с невролизом при акушерском параличе плечевого сплетения. Пласт Реконстр Сург . 2009 Март 123 (3): 939-48. [Медлайн].
Lapid O, Ho ES, Goia C, Clarke HM. Оценка сенсорного дефицита после извлечения икроножного нерва у педиатрических пациентов. Пласт Реконстр Сург . 2007 Февраль 119 (2): 670-4. [Медлайн].
Давиде К.М., Кларк Х.М., Боршель Г.Х. Перенос нервов при родовых травмах плечевого сплетения: где мы находимся ?. Клиника для рук . 2016 май. 32 (2): 175-90. [Медлайн].
Це Р., Козин Ш., Малесси М.Дж., Кларк Х.М. Доклад Комитета Международной федерации обществ хирургии руки: роль нервных переходов в лечении паралича плечевого сплетения новорожденных. J Hand Surg Am . 2015 июн. 40 (6): 1246-59. [Медлайн].
Кларк Х.М., Кертис К.Г. Тактика акушерских травм плечевого сплетения. Клиника для рук . 1995 11 ноября (4): 563-80; обсуждение 580-1. [Медлайн].
Кавабата Х, Кавай Х, Масатоми Т, Ясуи Н.Невротизация добавочного нерва у новорожденных с параличом плечевого сплетения. Микрохирургия . 1994. 15 (11): 768-72. [Медлайн].
Бахм Дж., Ноаман Х., Беккер М. Дорсальный доступ к надлопаточному нерву в нервно-мышечной реанимации при акушерских поражениях плечевого сплетения. Пласт Реконстр Сург . 2005 Январь 115 (1): 240-4. [Медлайн].
Colbert SH, Mackinnon SE. Переносы нервов для реконструкции плечевого сплетения. Клиника для рук .2008 24 ноября (4): 341-61, т. [Medline].
Хамфрис ДБ, Маккиннон SE. Нервные передачи. Опер Тех Пласт Реконстр Сург . 2002. 9 (3): 89-99.
Фигейредо Рде М., Гречи Дж., Гепп Рде А. Процедура Оберлина у детей с акушерским параличом плечевого сплетения. Чайлдс Нерв Syst . 2016 июн. 32 (6): 1085-91. [Медлайн].
Blaauw G, Slooff AC. Перенос грудных нервов на мышечно-кожный нерв при акушерском параличе верхнего плечевого сплетения. Нейрохирургия . 2003 августа, 53 (2): 338-41; обсуждение 341-2. [Медлайн].
Ladak A, Morhart M, O’Grady K, Wong JN, Chan KM, Watt MJ и др. Перенос дистального нерва эффективен при лечении пациентов с акушерскими травмами плечевого сплетения верхней части туловища: первый опыт. Пласт Реконстр Сург . 2013 декабрь 132 (6): 985e-92e. [Медлайн].
Gibon E, Romana C, Vialle R, Fitoussi F. Изолированная авульсия C5-C6 в акушерском параличе плечевого сплетения, леченная ипсилатеральной невротизацией C7 верхней части туловища: результаты при среднем периоде наблюдения 9 лет. J Hand Surg Eur Vol . 2016 Февраль 41 (2): 185-90. [Медлайн].
Романа С., Гибон Э., Виалле Р. Полная ипсилатеральная невротизация корня С7 в верхнюю часть туловища при изолированном отрыве С5-С6 при акушерском параличе плечевого сплетения: предварительный технический отчет. Чайлдс Нерв Syst . 2014 май. 30 (5): 931-5. [Медлайн].
Chen L, Gu YD, Hu SN, et al. Контралатеральный перенос C7 для лечения отрыва корешков плечевого сплетения у детей — сообщение о 12 случаях. J Hand Surg Am . 2007 января, 32 (1): 96-103. [Медлайн].
Blaauw G, Sauter Y, Lacroix CL, Slooff AC. Перенос подъязычного нерва при акушерском параличе плечевого сплетения. Дж Пласт Реконстр Эстет Сург . 2006. 59 (5): 474-8. [Медлайн].
Xu J, Cheng X, Dong Z, Gu Y. Дистанционный терапевтический эффект ранней транспозиции нерва при лечении акушерского паралича плечевого сплетения. Chin J Traumatol . 2001 Февраль 4 (1): 40-3.[Медлайн].
Аль-Каттан М.М., Эль-Сайед А.А. Использование ветви диафрагмального нерва, соединяющей пятый шейный корешок, для переноса нерва к надлопаточному нерву у младенцев с акушерским параличом плечевого сплетения. Биомед Рес Инт . 2014. 2014: 153182. [Медлайн].
Арад Э., Стивенс Д., Кертис К. Г., Кларк Х. М.. Ботулинический токсин для лечения двигательного дисбаланса при акушерском параличе плечевого сплетения. Пласт Реконстр Сург .2013 июн.131 (6): 1307-15. [Медлайн].
Паралич Эрба | Справочный центр по родовым травмам
Что такое паралич Эрба?Паралич Эрба — это родовая травма, при которой нервы у основания шеи ребенка повреждаются во время родов, что приводит к полному или частичному параличу руки ребенка. Дети с параличом Эрба (или параличом Эрба-Дюшенна) будут иметь физическую инвалидность и паралич пораженной руки. Наиболее тяжелые случаи паралича Эрба могут включать полный паралич плеча вниз, но в большинстве случаев наблюдается лишь умеренная неподвижность.
Паралич Эрба — это травма во время родов, а не болезнь. Это происходит, когда нервы плечевого сплетения ребенка разрываются во время трудных родов через естественные родовые пути. Как и другие родовые травмы, паралич Эрба можно предотвратить с помощью надлежащей акушерской помощи. Акушеры-гинекологи должны распознавать факторы риска повреждения нервов и паралича Эрба и принимать профилактические меры.
Медицинское определение паралича ЭрбаПлечевое сплетение — это скопление нервов в области плеча, которое соединяет шею с рукой.Паралич Эрба определяется как паралич руки, вызванный травмой определенной точки слияния двух нервных корешков (известной как «точка Эрба») в плечевом сплетении. Паралич Эрба можно отличить от других типов травм плечевого сплетения (таких как паралич Клумпке) на основании локализации повреждения нерва. Паралич Эрба поражает, в частности, два верхних из пяти нервов плечевого сплетения (С5 и С6) и часто не предотвращает движения нижней части руки, такие как шевеление пальцев.
Паралич Клумпке похож на него, но встречается реже и случается, когда повреждение нерва происходит в другой точке соединения плечевого сплетения.Паралич Клюмпке включает повреждение нижних нервных соединений (нервных корешков C8 и T1).
Плечевое сплетение — это самый важный набор нервов, расположенных в руке, и их роль заключается в обеспечении движения, гибкости и чувствительности руки, кисти и пальцев. Эти нервы состоят из тысяч волокон, которые переносят электрические сигналы туда и обратно между мозгом и мышцами руки и кисти. При травме нормальные нервные импульсы нарушаются, и спинной мозг не может отправлять сообщения в руку, кисть, запястье и / или пальцы, как обычно.
Проявление и характеристики паралича ЭрбаОсобенностью паралича Эрба является неподвижность, слабость или паралич руки. Паралич распространяется от плеча вниз и может быть полным или только частичным. Чувства и ощущения в руке обычно уменьшаются. Это отсутствие чувствительности в сочетании с параличом обычно приводит к мышечной атрофии двуглавой, дельтовидной и других мышц рук.
В умеренных и тяжелых случаях паралича Эрба пораженная рука часто будет заметно ненормальной по внешнему виду.Рука будет неудобно висеть и вращаться внутрь. Атрофия двуглавой мышцы приводит к тому, что запястье вытягивается или сгибается, а не выпрямляется. Иногда это называют «рукой официанта», потому что она похожа на официанта, получающего чаевые. Пораженная рука часто имеет задержку роста и заметно меньше другой руки.
Категории паралича ЭрбаВ зависимости от тяжести травмы паралич Эрба обычно подразделяется на четыре категории, которые характеризуются следующим образом:
- Нейропраксия — Плечевое сплетение является самой легкой формой паралича Эрба. растянута или потрясена, но не рвется.Это самая простая и самая распространенная форма. Хотя обычно он полностью заживает в течение трех месяцев, он все равно может вызывать жгучую боль, и ваш ребенок может испытывать в это время сильный дискомфорт.
- Neuroma — Это следствие более серьезного растяжения, при котором также были повреждены некоторые нервные волокна. В результате это может привести к рубцам и дискомфорту, а долгосрочное выздоровление обычно бывает частичным. Он сопровождается такими же ощущениями жжения, как нейропраксия, и должен зажить, но не всегда полностью.Физиотерапия и хирургия обычно помогают выздоровлению.
- Разрыв — Это растяжимая травма в результате разрыва нерва, требующая хирургического вмешательства для восстановления нерва — она не может зажить сама по себе. Обычно это делает врач, который сращивает и пересаживает здоровый нерв из другой части тела, что вернет ощущение, гибкость и поддержку пораженному участку, но даже после лечения будут проблемы.
- Отрыв — Самая тяжелая форма паралича Эрба, когда нерв полностью оторван от спинного мозга.Рука вашего ребенка будет полностью неподвижна, но после операции может снова стать подвижной. Некоторое выздоровление возможно, но обычно только при хирургическом вмешательстве.
- Ярфи, К., Элекуси, К., Бэнсон, А. Н., Ангмортер, С. К., Кортей, Н. К., и Офори, Э. К. (2019). Распространенность и предрасполагающие факторы паралича рождения плечевого сплетения в региональной больнице в Гане: пятилетнее ретроспективное исследование. Панафриканский медицинский журнал , 32.
- Дживаннавар, Джиоти С., Сангита Аппаннавар и Сушма Кулкарни. «Акушерский паралич плечевого сплетения — ретроспективный анализ данных». Индийский журнал физиотерапии и профессиональной терапии 13.1 (2020).
- Thatte, M. R., et al. «Акушерский паралич плечевого сплетения. Диагностика и стратегия лечения». Журнал хирургии периферических нервов (Том 1, № 1, июль 2017 г.) 2: 9.
- Абзуг, Джошуа М. и др. «Потеря функции средней линии у пациентов с родовым параличом плечевого сплетения.» Журнал детской ортопедии 39.3 (2019): e232-e235.
Родовая травма плечевого сплетения | Бостонская детская больница
Что такое родовая травма плечевого сплетения?
Родовая травма плечевого сплетения, также известная как травма плечевого сплетения, представляет собой повреждение нервов плечевого сплетения, которое возникает примерно у одного-трех из каждых 1000 родов
Нервы плечевого сплетения могут быть растянуты, сдавлены или разорваны при тяжелых родах.Результатом может быть потеря мышечной функции или даже паралич плеча.
Травмы могут поражать все или только часть плечевого сплетения:
- Травмы верхнего плечевого сплетения (C5, C6) затрагивают мышцы плеча и локтя.
- Травмы нижнего плечевого сплетения (C7, C8 и T1) могут поражать мышцы предплечья и кисти.
Какие бывают виды травм плечевого сплетения?
Родовые травмы плечевого сплетения часто классифицируют в соответствии с типом повреждения и типом пораженных нервов.Есть четыре типа нервных повреждений.
Растяжка (неврапраксия)
- нерв растянут, но не порван
- травма происходит вне спинного мозга
- наиболее распространенная форма
- обычно пораженных нервов могут восстанавливаться самостоятельно, как правило, в течение первых 3 месяцев жизни ребенка
Разрыв
- нерв разорван, но не там, где он прикреплен к позвоночнику
- травма происходит вне спинного мозга
- общая форма
- может потребоваться хирургический ремонт
Авульсия
- нервных корешков оторваны от спинного мозга
- травма спинного мозга
- менее распространенная форма (примерно от 10 до 20 процентов случаев)
- не подлежит прямому хирургическому восстановлению — поврежденная ткань должна быть заменена хирургическим путем (перенос нервов)
- может повредить нерв диафрагмы, вызывая затруднение дыхания
- опущенное веко на пораженной стороне может указывать на более серьезную травму, такую как синдром Хорнера
Неврома
- Нерв попытался зажить, но образовалась рубцовая ткань, которая давит на поврежденный нерв или нарушает его функцию
- может потребоваться хирургическое лечение с реконструкцией нерва и / или вторичным переносом сухожилий
Какие еще формы травм плечевого сплетения?
Паралич Эрба
Поражает верхнюю часть (C5, C6 и иногда C7) плечевого сплетения.У ребенка обычно бывает слабость, затрагивающая мышцы плеча и бицепса. Домашняя физиотерапия начинается, когда ребенку исполняется 3 недели, чтобы предотвратить скованность, атрофию и вывих плеча
Поражение полного сплетения
Это составляет примерно от 20 до 30 процентов травм плечевого сплетения. Вовлечены все пять нервов плечевого сплетения (C5-T1). Дети не должны двигать плечом, рукой или кистью.
Синдром Хорнера
Это составляет примерно от 10 до 20 процентов травм.Обычно это связано с отрывом. Симпатическая цепь нервов повреждена, обычно в области от Т2 до Т4. У ребенка может быть птоз (опущенное веко), миоз (меньший зрачок глаза) и ангидроз (снижение потоотделения на части лица). У ребенка может быть более серьезная травма плечевого сплетения.
Паралич Клумпке
Это почти никогда не встречается у младенцев или детей. Он затрагивает нижние корешки (C8, T1) плечевого сплетения. Обычно поражаются мышцы руки.
Как мы лечим травмы плечевого сплетения
Являясь национальным и международным специализированным центром для детей с травмой плечевого сплетения, программа по лечению плечевого сплетения Ортопедического центра Бостонской детской больницы является одной из крупнейших в мире. В рамках программы прошли лечение от сотен до тысяч младенцев и детей, а также подростков, молодых людей и даже профессиональных спортсменов, получивших травму плечевого сплетения.
Мы разработали инновационные консервативные и хирургические методы лечения детей с травмами плечевого сплетения любой степени тяжести.Мы можем предоставить вашему ребенку квалифицированную диагностику, лечение и уход, а также воспользоваться преимуществами некоторых ведущих клинических и научных исследований.
Паралич плечевого сплетения или паралич Эрба
Плечевое ( Brake-ee-al ) сплетение — это большая сеть нервов, идущих от шеи к руке. Эти нервы обеспечивают движение и ощущение руки и кисти. Паралич плечевого сплетения — это слабость или паралич частей руки в результате значительного повреждения плечевого сустава. сплетение, которое может произойти во время родов.Наиболее распространенный тип паралича плечевого сплетения называется параличом Эрба.
Паралич плечевого сплетения может быть вызван во время родов. Иногда после того, как голова ребенка родилась, плечи иногда попадают в таз матери. Чтобы освободить плечи, голова наклоняется в противоположную сторону, и при этом растягиваются нервы плечевого сплетения. Плечевой Паралич сплетения также может быть связан с положением ребенка внутри матки, а в редких случаях может возникнуть во время кесарева сечения.
Признаки и симптомы паралича плечевого сплетения
Нервы, составляющие плечевое сплетение, передают электрические сигналы (инструкции) от мозга к руке, так что рука и кисть могут чувствовать и двигаться. Если нервы повреждены, мышцы руки и кисти могут не получать все инструкции от мозга. Это может привести к:
- пораженная рука не двигается нормально
- мышцы рук начинают истощаться (уменьшаться)
- ограниченное чувство (e.грамм. температуры или боли) в пораженной руке.
У вашего ребенка могут быть и другие проблемы в результате травмы, в том числе:
- перелом ключицы (ключицы)
- перелом плечевой кости (плечевой кости)
- Синдром Горнера (веко опущено и зрачок глаза немного меньше на той же стороне, что и слабая рука).
Когда обращаться к врачу
В большинстве случаев паралич плечевого сплетения выявляется во время плановых осмотров в больнице после рождения ребенка.Его также может забрать ваша медсестра по охране здоровья матери и ребенка. Если вы заметили какие-либо признаки паралича плечевого сплетения, отведите ребенка к терапевту или педиатру. Они могут включать специализированный пластический хирург и / или физиотерапевт.
Не существует единого теста, чтобы определить, насколько серьезна травма плечевого сплетения. Врачи и физиотерапевт вашего ребенка будут осматривать руку вашего ребенка в течение определенного периода времени. Они будут искать улучшения в движении, функциях, форме и размере.
Лечение паралича плечевого сплетения
Ваш ребенок может быть осмотрен командой, включая пластического хирурга, хирурга-ортопеда, физиотерапевта и эрготерапевта. После завершения оценки вам будет предоставлен план лечения и последующего наблюдения, который может включать регулярные осмотры, растяжки, позиционирование и т. Д. шинирование и направление в местные службы при необходимости.
Большинство детей с травмами плечевого сплетения полностью выздоравливают при минимальном лечении.Однако в редких случаях некоторым детям может потребоваться операция на нервы, мышцы и кости.
Уход на дому
Если терапевты прописали вам упражнения или шины, вам покажут, как их выполнять и включать в распорядок дня вашего ребенка (например, во время купания и одевания).
Важно проявлять особую осторожность, чтобы не повредить пораженную руку. Поскольку ощущение уменьшено, ваш ребенок может не чувствовать горячие предметы (например, жжение) или боль.Поэтому они могут не проявлять беспокойства, и бывает сложно определить, ранены ли они.
Ключевые моменты, которые следует запомнить
- Повреждения плечевого сплетения могут возникнуть при рождении и вызвать слабость или паралич пораженной руки.
- Большинство детей с травмами плечевого сплетения выздоравливают только с помощью физиотерапии.
- Если ваш физиотерапевт прописал вам упражнения на растяжку и упражнения, важно продолжать их дома для достижения наилучшего результата.
- Примерно одному из 10 детей требуется операция, чтобы улучшить функцию руки.
- Важно проявлять особую осторожность, чтобы не повредить пораженную руку, поскольку ваш ребенок может не чувствовать боли в этой руке.
Для получения дополнительной информации
Общие вопросы, которые задают нашим врачам
Будет ли рука моего ребенка всегда слабее другой руки или улучшится по мере взросления моего ребенка?
В большинстве случаев полное выздоровление происходит в течение первых одного-трех месяцев, но до четверти младенцев будут иметь постоянные функциональные проблемы пораженной руки.С помощью физиотерапии большинство детей полностью выздоравливают или остаются с минимальными нарушениями.
Насколько вероятно, что операция будет успешной?
Хирургическое вмешательство встречается редко и обычно используется только у детей, которые не выздоравливают (с полной функцией руки) в первые три-девять месяцев. Хирургия направлена на улучшение функции, но не приведет к идеальному результату.
Разработано Королевской детской больницей Отделениями пластической и челюстно-лицевой хирургии, физиотерапии и трудотерапии.Мы признательны потребителям и опекунам RCH.
Отзыв Август 2018.
Kids Health Info поддерживается Фондом Королевской детской больницы. Чтобы сделать пожертвование, посетите www.rchfoundation.org.au.
Паралич Эрба — причины и факторы риска паралича Эрба
Что такое паралич Эрба?
Один или два из 1000 детей рождаются с параличом Эрба. Это состояние часто путают с церебральным параличом из-за симптомов паралича и повреждения нервов.Паралич Эрба обычно возникает, когда шея младенца вытягивается в одну сторону во время тяжелых родов, вызывая временное или постоянное повреждение нервов.
В зависимости от тяжести травмы паралич может разрешиться самостоятельно в течение нескольких месяцев или может потребовать более глубоких методов лечения, таких как терапия или хирургическое вмешательство.
Паралич Эрба отличается от других двигательных расстройств, таких как атетоидный церебральный паралич, из-за отчетливых симптомов паралича.
Когда паралич влияет на произвольные движения в верхней части руки и диапазон движений в нижней части руки, это считается параличом Эрба.
Плечевое сплетение — это сеть нервов, которые проходят по позвоночнику и придают ощущение нервов в руке. Эти нервы контролируют мышцы плеч, локтей, запястий и кистей рук, а также обеспечивают движение и чувствительность. Повреждение верхних нервов во время тяжелых родов может замедлить развитие ребенка или привести к необратимому повреждению.
Паралич Эрба обычно вызывается повреждением нервов во время родов, и симптомы этого состояния, скорее всего, будут распознаваться при рождении.Однако определение степени повреждения нерва и ограниченной подвижности может оказаться невозможным до достижения ребенком возраста от трех до шести месяцев. Детский паралич может варьироваться от частичной до полной неподвижности, а повреждение нервов может быть от незначительных синяков до полных разрывов или разрывов.
Паралич Клумпке относится к параличу нижнего плечевого сплетения. Обычно это поражает только мышцы руки и не часто встречается у младенцев.
Поражение полного сплетения включает повреждение всех пяти нервов плечевого сплетения C5-T1.Это может привести к тому, что у ребенка не будет движения в плече, руке, запястье и кисти.
Типы травм, вызванных параличом Эрба
Диагностика типа паралича Эрба может быть сложной задачей, поскольку в основном это зависит от степени повреждения нерва плечевого сплетения. Детям с различными формами этого состояния потребуются разные методы лечения, чтобы предотвратить или минимизировать любые пожизненные повреждения по мере их перехода во взрослую жизнь.
Четыре основных типа нервных повреждений, возникающих при параличе Эрба:
- Нейропраксия — Нейропраксия, также известная как «сжигатель» или «жало», является наиболее распространенным типом нервного повреждения.Это состояние возникает, когда нерв растягивается или «шокирован», но не рвется. Эти травмы обычно заживают сами по себе в течение 3 месяцев.
- Неврома — Более серьезная травма, вызванная растяжением, при которой повреждаются некоторые нервные волокна. Неврома может привести к образованию рубцовой ткани по мере заживления, которая давит на оставшийся здоровый нерв и создает дискомфорт. В результате долгосрочное выздоровление от невромы обычно бывает частичным, а не полным.
- Разрыв — Растяжение, возникающее при разрыве самого нерва.Разрывные повреждения требуют хирургического вмешательства по сращиванию и пересадке нерва. Этот тип травм не излечится сам по себе.
- Отрывы — Самый тяжелый тип повреждения нерва. Отрыв возникает, когда нерв полностью оторван от спинного мозга. Восстановить отрыв можно хирургическим путем, когда здоровые нервы сращиваются с другой части тела и заменяются, но пораженный нерв не может быть повторно прикреплен к спинному мозгу. Иногда это может повлиять на нервы диафрагмы, вызывая затруднение дыхания.Отрывные травмы также могут поражать лицо и глаза, вызывая синдром Хорнера, при котором веко опускается или зрачок в пораженном глазу сужается.
Причины и факторы риска
Наиболее частой причиной паралича Эрба является чрезмерное растяжение головы и плеч ребенка во время вагинальных родов. Например, если голова и шея младенца отведены в сторону одновременно с прохождением плеч через родовой канал, это может вызвать паралич Эрба.
Эта родовая травма также может быть результатом чрезмерного натяжения плеч во время родов с опорой на голову или давления на поднятые руки младенца во время родов с опорой на ноги. Обычно это происходит, когда ребенок «застревает» в родовых путях, и опекун должен сильнее тянуть, чтобы вытащить ребенка.
Паралич Эрба также может развиться в зависимости от положения ребенка в родовых путях. Это часто встречается у более крупных детей с широкими плечами. Обычно случается, что голова младенца падает в родовой канал, но одно плечо удерживается лобковой костью матери.Когда голова ребенка опускается ниже в родовые пути, нервы растягиваются, что приводит к параличу Эрба.
Риск развития паралича Эрба у ребенка возрастает почти в три раза, если у него во время родов разовьется дистоция плеча. Это когда голова младенца рождается, но оба его плеча застревают в утробе матери.
Факторы риска паралича Эрба включают:
- Большой младенец или большой вес при рождении
- Сахарный диабет матери
- Маленькая или аномальная форма таза матери
- Использование инструментов для извлечения, таких как щипцы, во время родов
- Второй период родов продолжительностью более часа
- Чрезмерная прибавка в весе у матери
- Подача казенной части
- Другие формы ненадлежащей педиатрической помощи
Признаки и симптомы
Симптомы паралича Эрба различаются в зависимости от типа и тяжести паралича.Признаки варьируются от слабости или болезненности до полного паралича пораженной руки.
Наиболее частые симптомы паралича Эрба:
- Слабость в одной руке
- Ограниченное движение плеча, бицепса, локтя, предплечья, запястья или кисти, вызывающее «чаевые официанта»
- Рука висит сбоку и повернута внутрь
- Снижение силы захвата пораженной стороны руки
- Онемение руки
- Нарушение кровообращения, мышечного и нервного развития
- Частичный или полный паралич руки
Лечение
В случае легкого растяжения или разрыва большинство детей выздоравливают самостоятельно в течение трех-шести месяцев после рождения.Однако, если врач повторно осмотрит ребенка с параличом Эрба через шесть месяцев и определит, что развитие и движение не на должном уровне, доступны дополнительные варианты лечения.
Физиотерапия
Это один из первых методов лечения легких случаев паралича Эрба. Физическая терапия может помочь улучшить жесткость или неподвижность в руках или плечах ребенка. Физиотерапевт будет использовать легкий массаж и упражнения на диапазон движений, чтобы улучшить движение мышц и нервов.Во время занятий терапевты также используют такое оборудование, как гимнастические мячи или гири, которые могут помочь ребенку усилить хватку в пораженной руке.
Трудотерапия
Трудотерапия часто используется в случаях паралича Эрба, который не прошел самостоятельно через два-четыре месяца. Трудотерапия может помочь ребенку развить в себе силы выполнять повседневные действия, например брать в руки игрушку или бутылку. Эрготерапевт будет использовать ряд двигательных упражнений для улучшения функции суставов и мышечного тонуса.
Хирургия
Детям с тяжелыми случаями паралича Эрба обычно требуется операция для восстановления повреждения нервов и паралича руки, кисти, локтя или плеча. Если ваш врач порекомендовал хирургическое лечение через три-шесть месяцев, медицинская бригада может порекомендовать его как можно раньше. Исследования показали, что откладывание операции по поводу паралича Эрба может снизить шансы на успех и полное выздоровление.
Основным видом хирургического вмешательства, применяемым для лечения этого состояния, является перенос нерва.Это когда здоровый нерв удаляется из другой части тела и пришивается к поврежденному нерву. Когда хирургия сочетается с физиотерапией и трудотерапией, это позволяет детям постепенно развивать движение и силу в руке.
В некоторых случаях пересадка сухожилия также может выполняться пациентам с параличом Эрба или другими формами паралича плечевого сплетения. По данным Американской академии хирургов-ортопедов (AAOS), это когда сухожилие из другой части тела перемещается к руке или плечу.
Чтобы узнать больше о вариантах поддержки, которые Руководство по церебральному параличу может предложить вам и вашей семье, попробуйте загрузить наше бесплатное руководство по церебральному параличу, которое включает более 60 страниц подробной информации для детей и родителей ребенка с ДЦП.
Паралич Эрба и травмы плечевого сплетения у младенцев
Паралич Эрба — это состояние, характеризующееся слабостью или параличом рук. Это часто вызвано тем, что ребенок тянет или толкает голову во время родов с дистоцией по плечу, которая является осложнением родов и родов, когда одно из плеч ребенка застревает за тазовой костью матери.Это может привести к повреждению сети нервов, расположенных около шеи, называемой плечевым сплетением, и проявиться в параличе Эрба (1).
При правильном лечении травмы плечевого сплетения возникают редко. Поэтому развитие паралича Эрба часто является признаком врачебной халатности во время родов.
Перейти к:
Факторы риска паралича Эрба и травм плечевого сплетения
Факторы риска паралича Эрба и травм плечевого сплетения включают следующее:
Причины паралича Эрба и травм плечевого сплетения: тяжелые роды и дистоция плеча
Дистоция плеча, а также тянущее или перекручивающее движение головы во время родов могут вызвать травмы плечевого сплетения
Паралич Эрба и травмы плечевого сплетения могут вызывать несколько различных форм родовой травмы.Наиболее частой причиной паралича Эрба является родовая травма, связанная с дистоцией плеча. Дистоция плеча возникает, когда плечо ребенка шарнирно или застревает в тазовой кости матери во время родов. Это диагностируется, когда плечи не работают вскоре после головы. Когда возникает дистоция плеча, врач иногда слишком сильно тянет ребенка за голову, что приводит к чрезмерной нагрузке на плечо ребенка и нервы плечевого сплетения. Это напряжение может привести к разрыву нервов или их серьезному повреждению.
Опасности щипцов и вакуум-экстракторов
Использование щипцов и вакуумных экстракторов при родах увеличивает риск дистоции плеча. Врачам часто не хватает навыков и опыта, необходимых для их правильного использования. Часто, когда используются эти устройства, к голове ребенка прилагается слишком большая сила. Щипцы и вакуумные экстракторы также подвергают ребенка повышенному риску внутричерепного кровоизлияния (мозгового кровотечения) и субгалеального кровотечения (между скальпом и черепом).
Роды во время дистоции
В применении чрезмерной силы или тяги к голове ребенка во время родов нет необходимости, и это действительно противоречит стандартам ухода. Если возникает дистоция плеча, врачи могут предпринять различные мягкие маневры, чтобы родить ребенка и предотвратить травму (щелкните здесь, чтобы получить дополнительную информацию). Более того, во многих случаях доставка через кесарево сечение безопаснее. Если присутствуют факторы риска дистоции плеча и травмы плечевого сплетения, может потребоваться кесарево сечение.
Типы травм плечевого сплетения
Паралич Эрба влияет на движения руки и плеча в большей степени, чем движения кисти и пальцев, но может быть поражена любая часть верхней конечности.
Когда повреждены нервы нижнего плечевого сплетения, контролирующие руку и пальцы, это называется полным или глобальным параличом плечевого сплетения. Когда поражаются в первую очередь кисть и предплечье, это называется параличом Клумпке . Повреждения нерва плечевого сплетения часто классифицируют как таковые (7):
- Отрыв: Отрыв возникает, когда нерв отсоединен от спинного мозга.Соединение не восстановится.
- Разрыв: Разрыв возникает, когда нерв был растянут и разорван (по крайней мере частично), но поврежден не спинной мозг.
- Neurapraxia: Neurapraxia возникает, когда нерв был значительно сжат или растянут, но все еще прикреплен. Есть очень хорошие шансы на быстрое выздоровление.
- Axonotemesis : Axonotemesis возникает, когда аксоны разрываются. Есть умеренный шанс на выздоровление.
- Нейротемезис: Нейротемезис возникает при разделении всего нерва. Шансы на выздоровление очень малы.
- Неврома: Неврома — это опухоль, которая растет из разделенных аксонов, которые еще не регенерировали. Прогноз варьируется.
Признаки и симптомы паралича Эрба и травм плечевого сплетения
Нервы плечевого сплетения передают сигналы от мозга к руке, давая инструкции о том, как двигаться и выполнять определенные задачи.При травме плечевого сплетения могут появиться следующие признаки и симптомы:
- Ненормальное движение руки
- Атрофия мышц руки
- Ограниченная чувствительность в пораженной руке (например, человек может быть менее чувствителен к температуре и боли в этой руке)
- Сломанная ключица (ключица) или плечевая кость (кость плеча)
- Синдром Хорнера (при котором веко опускается, а зрачок одного глаза немного меньше) (1)
- Боль в пораженной руке (7)
- Отсутствует рефлекс Моро на пораженной стороне (8)
Более конкретно, паралич Эрба характеризуется «кончиком руки официанта»: пораженная рука безвольно свисает с плеча, при этом кисть загнута к их тылу.
Паралич Клюмпке характеризуется «когтистой кистью», при которой предплечье супинировано (расположено так, чтобы ладонь была обращена наружу), а запястье и пальцы согнуты. Паралич Клумпке иногда ассоциируется с синдромом Хорнера (9).
Диагностика паралича Эрба и травмы плечевого сплетения
Педиатр обычно ставит диагноз паралича Эрба на основании слабости руки и физического осмотра.
Врач может назначить рентген или другие визуализационные исследования, чтобы оценить, есть ли какие-либо повреждения костей и суставов шеи и плеча.Врач также может провести некоторые тесты, чтобы узнать, присутствуют ли какие-либо нервные сигналы в мышце плеча. Эти тесты могут включать электромиограмму (ЭМГ) или исследование нервной проводимости (NCS). Чтобы узнать больше об оценке и диагностике травм плечевого сплетения, щелкните здесь.
Профилактика паралича Эрба с помощью информированного согласия и планирования родов
Основное внимание групп по защите интересов плечевого сплетения направлено на то, чтобы побудить будущих матерей спрашивать своих врачей о рисках дистоции плеча.Отсутствие информированного согласия — серьезная проблема; часто врачи не полностью объясняют риски выбора вагинальных родов вместо кесарева сечения, когда вероятна дистоция плеча. Мать имеет право принять осознанное решение. Это означает, что врач должен объяснить риски, преимущества и альтернативы каждой рассматриваемой процедуре.
Управление дистоцией плеча: мнемоника HELPERR
При вагинальных родах, связанных с дистоцией плеча, медицинский персонал должен быть очень осторожен, чтобы не применять чрезмерную силу, пытаясь помочь ребенку, поскольку это может привести к травмам плечевого сплетения и параличу Эрба.Вместо этого врачи должны следовать мнемонике HELPERR. Эти действия могут использоваться в различных комбинациях, и их необязательно предпринимать по порядку; Оптимальное лечение дистоции плеча зависит от индивидуальных обстоятельств.
HELPERR означает (10):
H — Справка. Врач может обратиться за помощью к другим медицинским работникам.
E — Обследование на предмет эпизиотомии. Это процедура, при которой делается разрез в промежности матери между анусом и влагалищем.
L — Ножки. Врач может попросить мать подтянуть ноги к животу. Это известно как маневр Мак-Робертса.
P — Надлобковое давление. Врач может надавить на определенную часть таза матери, чтобы плечи ребенка повернулись.
E — Вступайте в маневры. Это еще один способ поворота плеч ребенка, но в отличие от надлобкового давления, входные маневры включают внутреннее вращение (врач достигает ребенка через вагинальный канал матери).
R — Снимите задний рычаг. В этой процедуре врач пытается освободить одну руку ребенка из родовых путей раньше другой.
R — Катить пациента. Если мать встает на четвереньки, родоразрешение через естественные родовые пути может быть более целесообразным.
Лечение паралича Эрба и травм плечевого сплетения
Некоторые дети самостоятельно восстанавливаются после травм плечевого сплетения; однако более тяжелые формы требуют лечения у специалистов.Неонатальная или детская нейрохирургия часто требуется при определенных типах травм. Кроме того, часто требуется физиотерапия, чтобы восстановить работу мышц. Младенцы иногда полностью выздоравливают в течение 3-9 месяцев. Пациенты, которые не выздоравливают в течение этого периода времени, имеют более низкую вероятность восстановления функции, потому что это может указывать на отрыв (отделение нерва от спинного мозга) (8).
Три наиболее распространенных метода лечения паралича Эрба:
- Трансплантация нервов: Трансплантация нервов (операция по пересадке нервов) чаще всего выполняется детям в возрасте до 9 месяцев, поскольку быстрое развитие младенцев повышает эффективность процедуры.Обычно это не делается для младенцев старшего возраста, поскольку это более рискованно и может привести к повреждению нервов в области, из которой они были взяты.
- Subscapularis Release: Эти процедуры включают в себя разрезание Z-образной формы на подлопаточной мышце, чтобы обеспечить растяжение внутри руки. Это можно делать в любом возрасте и повторно на одной и той же руке. Однако эта процедура нарушает целостность мышцы.
- Перенос сухожилия широчайшей мышцы спины: Это включает разрезание широчайшей мышцы спины пополам по горизонтали.Затем часть мышцы растягивается и прикрепляется к бицепсу. Эта процедура обеспечивает внешнее вращение, но иногда может вызвать повышенную чувствительность той части двуглавой мышцы, где теперь будет располагаться мышца (11).
Отдаленные последствия паралича Эрба и травм плечевого сплетения
В то время как многие параличи Эрба заживают сами по себе, ребенку с параличом Эрба потребуется частое повторное обследование, чтобы подтвердить, что нервы восстанавливаются. В зависимости от травмы выздоровление может длиться длительный период времени.В начале жизни ребенка родителям может потребоваться выполнение реабилитационных упражнений, которые могут ограничить необратимый вред.
В незначительных случаях часто восстанавливается полный диапазон движений. Однако у детей с более серьезными повреждениями плечевого сплетения обычно никогда не бывает полного диапазона движений.
В долгосрочной перспективе у некоторых детей может наблюдаться аномальный рост мышц рук в результате паралича Эрба. Ограничение роста обычно возникает из-за сравнительно недостаточного использования этих частей тела и влияния нервов (незатронутые vs.влияет) на рост. Отсутствие мышечного развития в областях, пораженных плечевым сплетением, может привести к долговременной слабости или отсутствию движений. Точно так же в этих областях может наблюдаться ненормальное развитие кровообращения, что приводит к неадекватной способности регулировать температуру в этих областях по сравнению с остальным телом. Отсутствие развития кровообращения также может снизить способность кожи к заживлению. Для заживления кожи может потребоваться больше времени, и инфекции могут легко проявиться, если открытые порезы или травмы не будут немедленно стерилизованы.Артрит — еще одно потенциальное долгосрочное последствие паралича Эрба.
Проверенные юристы Эрба по параличу и плечевому сплетению
Если вашему ребенку поставили диагноз родовой травмы, такой как паралич Эрба, церебральный паралич, судорожное расстройство или гипоксически-ишемическая энцефалопатия (ГИЭ), удостоенные наград юристы юридического центра ABC могут помочь. Мы помогли детям по всей стране получить компенсацию за пожизненное лечение, терапию и безопасное будущее, и мы уделяем личное внимание каждому ребенку и семье, которые мы представляем.Свяжитесь с нами сегодня, чтобы получить бесплатную оценку случая.
Обзор бесплатного случая | Доступно 24/7 | Никаких комиссий, пока мы не выиграем
Телефон (бесплатный): 888-419-2229
Нажмите кнопку Live Chat в своем браузере
Заполните нашу онлайн-форму для связи
Статьи и блоги по теме юридического центра Reiter & Walsh ABC
Источники
- (нет данных). Получено 9 октября 2018 г. с сайта https://www.rch.org.au/kidsinfo/fact_sheets/Brachial_plexus_palsy/ .
- Чатер, М., Камфилд, П., и Камфилд, К. (2004). Паралич Эрба — кто виноват и что будет ?. Педиатрия и здоровье детей , 9 (8), 556-560.
- Вайцзеккер К., Дивер Дж. Э. и Коэн У. Р. (2007). Особенности родов и неонатальный паралич Эрба. BJOG: Международный журнал акушерства и гинекологии , 114 (8), 1003-1009.
- Паралич Эрба. (нет данных). Получено 9 октября 2018 г. с сайта http://www.aanem.org/Patients/Disorders/Erb-s-Palsy .
- Бхат, В., & Oumachigui, A. (1995). Травмы нервов при акушерских травмах. Индийский журнал педиатрии , 62 (2), 207-212.
- Louden, E., Marcotte, M., Mehlman, C., Lippert, W., Huang, B., & Paulson, A. (2018). Факторы риска родовой травмы плечевого сплетения. Дети , 5 (4), 46.
- Киффер, С. (27 сентября 2017 г.). Травма плечевого сплетения (BPI) | Нервные травмы и симптомы | Центр хирургии периферических нервов Джонса Хопкинса.Получено 9 октября 2018 г. с сайта https://www.hopkinsmedicine.org/neurology_neurosurgery/centers_clinics/peripheral_nerve_surgery/conditions/brachial_plexus_injury_bpi.html .
- Травма плечевого сплетения у новорожденных: Медицинская энциклопедия MedlinePlus. (нет данных). Получено 9 октября 2018 г. с сайта https://medlineplus.gov/ency/article/001395.htm .
- (нет данных). Получено 9 октября 2018 г. с https://www.uptodate.com/contents/neonatal-brachial-plexus-palsy?sectionName=EPIDEMIOLOGY&topicRef=5266&anchor=h275843968&source=see_link#h275843968 .


 Из-за этого ладонь развернута от туловища назад;
Из-за этого ладонь развернута от туловища назад;

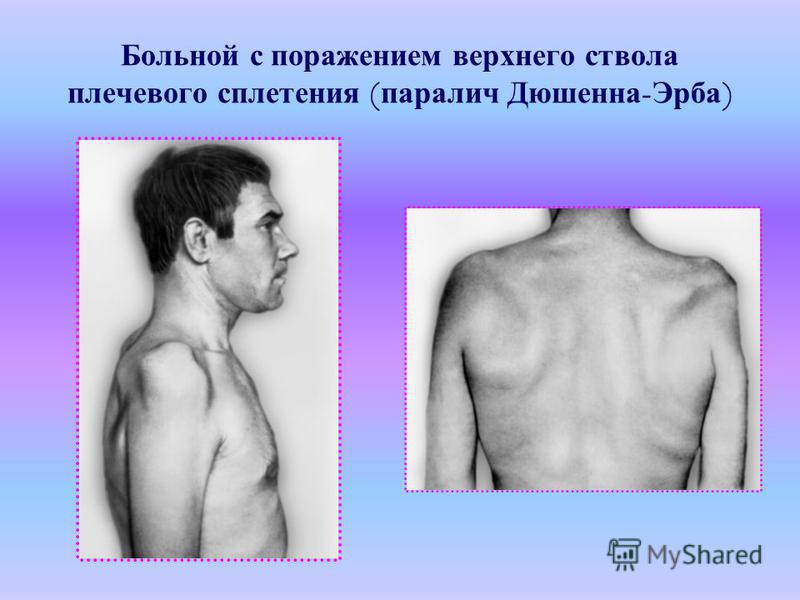 Минск: Вышэйшая школа. -1990.- С. 343.
Минск: Вышэйшая школа. -1990.- С. 343.