Нужно ли повышать гемоглобин беременным? — 7 ответов на Babyblog
Почти у каждой второй, а то и у каждой первой беременной врачи обнаруживают анемию. Мы даже ставили эксперимент. Если на направлении на анализ написать «беременная», независимо от реальных данных, результат анализа будет «не очень». Беременная — значит с анемией. А затем назначаются железосодержащие препараты.
Мне всегда интуитивно не нравились препараты для лечения анемии беременных. Они создают «мелкие» проблемы. Например, у женщин с колитами и гастритами они вызывают серьезные нарушения пищеварения. А Оксане, пришедшей становиться на учет по поводу второй беременности, врач сказал: «Да разве можно с таким мужем детей заводить?», приняв ее сине-фиолетовые разводы на ягодицах за синяки от побоев супруга. На самом же деле во время первой беременности — три года назад — ей кололи препарат железа. А следы так и не прошли.
Поднимать гемоглобин натуральными способами — это пожалуйста. Я описывала эти способы в «Твоем малыше». Плюс правильное питание и прогулки на свежем воздухе. И организм сам определит, какой уровень гемоглобина для него оптимален. А вот принимать препараты железа нужно с осторожностью. Я чувствовала, что кроме «мелких» проблем, эти препараты могут вызвать и более серьезные осложнения.
А недавно я прочитала созвучные моему мнению научно обоснованные аргументы о вреде железосодержащих препаратов для беременных. Предлагаю их Вашему вниманию.
Назначение железо-сорбитола пациентам с хроническим пиелонефритом вызывает усиление лейкоцитурии, а введение солей железа лабораторным крысам, инфицированным кишечной палочкой, ведет к почечным абсцессам (А. Ганцони, 1972). Имеются сведения, что железосодержащий белок лактоферрин играет заметную роль в инфекционной патологии (А. Н. Дюгеев, А. Н. Шипулин, 1991). Доктор Э. Либельт (1997) из Йельского университета сообщает, что отравление железом, принимаемым беременными, является основной причиной смертности детей до 6 лет от фармацевтической продукции.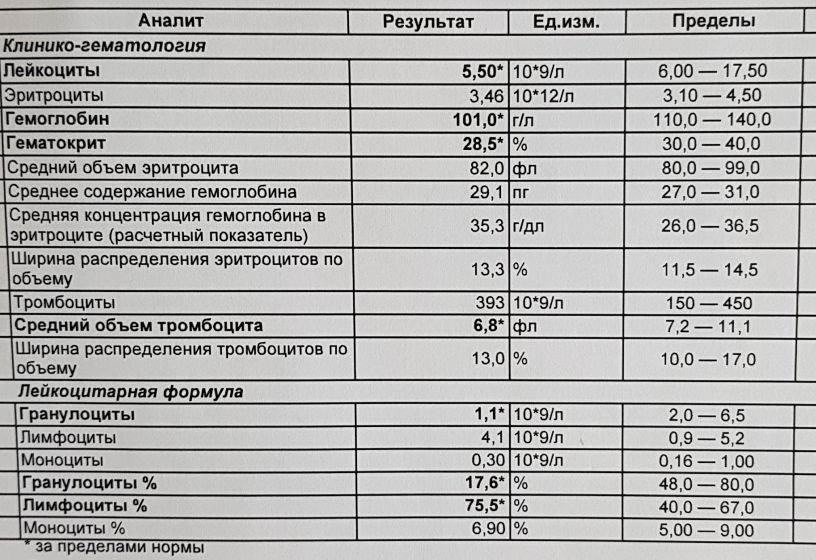
В ходе психотерапевтической работы в условиях женской консультации у 76 беременных с угрозой невынашивания проводили дополнительные исследования влияния железопрофилактики на течение беременности. Часть пациентов получала препараты (ферроплекс, вифер) для лечения анемии легкой степени. У 89 % беременность протекала на фоне хронической урогенитальной и экстрагенитальной инфекции. Одновременно с приемом препаратов железа некоторые отмечали неоднократное даже в летнее время возникновение гриппа и грипподобных заболеваний; типичным было обострение легочных и почечных хронических воспалительных процессов. Серьезными осложнениями можно считать впервые выявленные хламидиоз, кандидоз, мико-уреаплазмоз в начале или середине беременности, когда женщина обходилась без экзогенного железа, а в крови отмечались очень высокие показатели гемоглобина (Нв).
Известно, что с пищей усваивается всего 3-4 мг железа в сутки из потребляемых 10-15 мг. Распространенным является мнение, что анемия у беременных имеет относительный характер и возникает вследствие увеличения объема циркулирующей плазмы. Неудивительно, что в ближайшие после родов дни, несмотря на кровопотерю, количество Нв достигает нормальных значений. Высказывается мнение, что анемии беременных могут быть проявлением нормы (Д. Димитров, 1977). Актуально звучит популярный в психотерапии тезис: «Все симптомы пациенту нужны: они его защищают от чего-то, еще более худшего». Нередко врачи назначают железо, лишь следуя инструкции, но не реальной терапевтической ситуации; часто сами беременные отказываются от приема, мотивируя тем, что «не принимает душа». Обращают на себя внимание ситуации, когда пациент доверяет своему телу больше, чем врачу.
Из 76 наблюдаемых пациентов только 10 не получали железо, но 30 % от этого числа всю беременность не имели инфекций, тогда как среди получавших препараты железа не имели инфекции всего 7,5 % женщин. У беременных с высокими показателями Нв крови часто безуспешными были и методы современной антибактериальной терапии.
Наши наблюдения делают возможным предположение о том, не являются ли высокие значения Нв в крови и массовая железопрофилактика у беременных «воротами» в гестоз? Снижение концентрации Нв носит защитный характер и служит естественной профилактикой инфекционных осложнений матери и плода. А подобное заключение вносит изменение в существующую научную парадигму. Вместе с тем современное знание позволяет считать, что возможны различные теоретические описания одной и той же реальности.
Источник: http://mail.zp.ua
Витамины Сорбифер Дурулес (Железо + Аскорбиновая кислота) — «Пониженный гемоглобин при беременности»
Конечно, всегда надеешься, что тебя не коснётся та или иная «беременная» неприятность, но увы и ах. Пониженный гемоглобин, как, наверное, самая встречаемая побочка, бывает практически у всех беременных.
Лечить это яблоками, гранатами или налеганием на говядину и печень, я считаю, бесполезно. Либо же нужно это потреблять в таких объемах, что ни один женский (нежный в такой период) организм не вместит. Потому, к счастью, придумали Сорбифер Дурулес (и аналоги).
Общий анализ крови в середине 2 триместра показал сниженный уровень гемоглобина — 108 г/л. Врач-гинеколог назначила сорбифер дурулес 2 упаковки.
Назначено было 2 шт в день, если «пойдёт», а если нет — снизить до 1 шт в день. Бывало, появлялась тошнота в течение дня. Ну и чёрный стул, но это не побочный эффект и не показатель «неусваиваемости», а естественный эффект при приеме железа.
И действительно «не пошло». У меня только закончился токсикоз — на 19 неделе наконец-то отпустило, и вот уже целую неделю как не бежала к туалету, едва почищу зубы, как начала пить по 2 таблетки Сорбифера — на второй день уже вернулся токсикоз. Для эксперимента я пила по 2 шт ещё пару дней, но как только перешла на 1 шт, то и «токсикоз» снова отступил. Таким образом 2 баночки я пропила почти 2 месяца.
Затем спустя неделю после последней таблетки пересдала гемоглобин — 114 г/л. Этот уровень устроил врача. Хотя, по моему скромному мнению, за два-то месяца мог бы подняться и повыше. При железодефицитной анемии, мальтофером я поднимала гемоглобин до более, чем 120 г/л. Стабильно державшимся вплоть до беременности. Но беременность — время непредсказуемое, потому сравнивать тут сложно.
Сейчас принимать перестала, через пару недель придёт посылка с витаминами «для 3 триместра», там есть железо в комплексе, потому к сорбиферу возвращаться не планирую.
Судя по тому, что гемоглобин все же поднялся, рекомендую, если врач назначил, конечно.
Низкий гемоглобин может быть признаком рака или язвы желудка — Российская газета
Для нормальной работы иммунной системы человека необходимо железо. Нехватка этого микроэлемента может привести к возникновению проблем с потенцией у мужчин и нарушить менструальный цикл у женщин. Низкий уровень гемоглобина может предупреждать и о других серьезных заболеваниях.
Признаки нехватки железа в организме могут проявляться в упадке сил, депрессии, выпадении волос и сухости кожи, сонливости и раздражительности. Однако чтобы определить настоящую анемию и восполнить дефицит железа, необходимо провести развернутый анализ крови.
«Если у мужчины гемоглобин снижен хотя бы немного, допустим, до 120-110 г/л крови, то это уже красный флаг. Даже если он не испытывает при этом усталости и у него нет других симптомов анемии», — заявила изданию aif.ru руководитель Центра формирования здорового образа жизни Ирина Добрецова. Для мужчины норма гемоглобина — 130-160 г/л крови, для женщины — 120-140 г/л. Пониженный гемоглобин может говорить о наличии полипа, язвы желудка, эрозии и даже о начинающемся раке кишечника или желудка.
Для мужчины норма гемоглобина — 130-160 г/л крови, для женщины — 120-140 г/л. Пониженный гемоглобин может говорить о наличии полипа, язвы желудка, эрозии и даже о начинающемся раке кишечника или желудка.
В зоне риска находятся вегетарианцы и любители жестких диет, подростки во время гормональной перестройки организма, дети-спортсмены, не принимающие дополнительно витаминно-минеральные комплексы. Если беременные женщины не принимают специальные поливитамины, то они также рискуют заболеть анемией.
Врач напоминает, что препараты для восполнения запасов гемоглобина и ферритина не стоит покупать самостоятельно в аптеке. Их назначают только медики. Кроме того, действие лекарств начинается лишь с шести месяцев и потому нельзя прерывать курс лечения.
Кстати
Важно помнить, что препараты, содержащие железо, нельзя совмещать с молочными продуктами. Нежелательно также запивать железосодержащие препараты черным чаем. Зато прекрасный результат даст апельсиновый сок, который помогает всасыванию железа. Помогут восстановить микроэлементы нежирное красное мясо (говядина и баранина), печень, гранат, морская капуста и тыквенные семечки.
Влияние нарушений реологических свойств крови матери на внутриутробное развитие плода
В статье даны современные представления о реологических свойствах крови во время беременности, их влиянии на плацентарный кровоток, рост и развитие плода. Обозначена роль физиологической гемодилюции во втором триместре беременности. Приведены собственные данные о течении гестационного процесса и перинатальных исходах у женщин с повышенными концентрационными показателями крови. Установлено, что наиболее характерным осложнением в подобных случаях становится задержка развития плода – она выявляется в 40% случаев. Показано, что патофизиологический механизм развития данного состояния основывается на повышении вязкости крови в сосудах мелкого калибра и нарушении микроциркуляторного кровотока. Обоснована целесообразность применения терапии, направленной на улучшение реологических свойств крови.
Рис. 1. Средняя масса новорожденных в основной группе и группе сравнения
Рис. 2. Вязкость крови при низких и высоких скоростях сдвига у женщин основной группы и группы сравнения
Рис. 3. Биомикроскопия конъюнктивы глаза у беременной с гемоконцентрацией. Увеличение числа капилляров, миандрическая извитость сосудов, нарушение соотношения диаметров артериол и венул
Рис. 4. Биомикроскопия конъюнктивы глаза у беременной с гемоконцентрацией. Неравномерность диаметра и извитость сосудов, сладж-феномен
Важнейшей задачей современного акушерства являются профилактика и лечение серьезных осложнений беременности, оказывающих прямое влияние на перинатальные исходы для матери и плода. В ряду таких осложнений значимое место занимают плацентарная недостаточность и синдром задержки развития плода (СЗРП).
Частота СЗРП колеблется от 3–10% в развитых странах до 15–20% – в развивающихся. Известно, что именно СЗРП чаще всего обусловливает низкий вес ребенка при рождении. Связь между СЗРП/низким весом и мертворождаемостью/смертностью новорожденных может быть установлена в 66–69% случаев [1, 2].
Причины СЗРП многочисленны. Среди них возраст матери, паритет, избыточная и низкая масса тела во время беременности, гестационная гипертензия, экстрагенитальная патология и др. При всем разнообразии факторов, ассоциированных с задержкой развития плода, патогенетические механизмы этого осложнения во многом универсальны. Большое значение в их реализации играют структурные особенности плаценты и гемодинамические характеристики женской крови, являющейся для плода единственным поставщиком энергетических и пластических ресурсов [3–5].
Известно, что физические свойства крови играют главную роль в реализации ее реологических возможностей. Для поддержания плацентарного кровотока необходима высокая текучесть в микроциркуляторном звене. Напомним, что кровь – это неньютоновская жидкость, поэтому ее вязкость – это переменная величина, которая зависит от диаметра сосуда и колеблется в пределах 1,7–22,9 мПа•с [6]. Чем меньше диаметр сосуда, тем выше вязкость протекающей в нем крови. Эта пропорция описывается моделью Кессона, и показатель вязкости в наибольшей степени определяется концентрацией форменных элементов, то есть гематокритом и опосредованно уровнем гемоглобина. Оптимизировать скорость движения крови в межворсинчатом пространстве можно только за счет снижения концентрации эритроцитов. На это и направлен процесс физиологической гемодилюции, в основе которого лежит увеличение объема циркулирующей плазмы. Он наиболее заметен во втором триместре беременности. Именно в этот срок завершается вторая волна инвазии трофобласта и в значительной степени программируется дальнейшее течение беременности [3, 7–9].
Физиологические рамки концентрационных характеристик крови у беременных до сих пор остаются предметом дискуссий. Нижняя граница нормы гемоглобина во втором триместре оценивается как 105–110 г/л [1–10]. Верхний предел не обозначен как для беременности в целом, так и для отдельных ее этапов. В то же время очевидно, что отсутствие гемодилюции, ведущей к повышенной вязкости и нарушенной микроциркуляции крови, может быть маркером грядущего неблагополучия [11–13]. Имеются данные о том, что при высоком уровне гемоглобина у женщины во время беременности риск перинатальной смертности повышается в 2,6 раза. По результатам анализа исходов 295 651 родов высокий гемоглобин назван независимым фактором риска неблагоприятных перинатальных исходов [14, 15].
Для того чтобы определить верхнюю границу концентрационных показателей крови у женщин в средние сроки гестации, нами был оценен средний уровень показателя гемоглобина в выборке из 280 беременных, не страдающих анемией и находящихся на сроках 16–24 недели.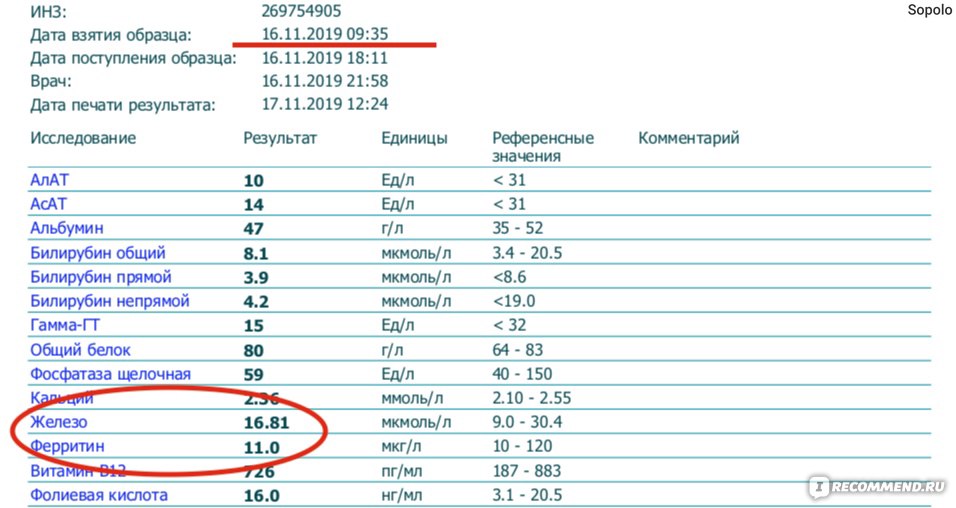 Установлен средний показатель гемоглобина – 118,4 г/л (95% ДИ 116,7–120,0), а первое стандартное отклонение зафиксировано на отметке 126,6 г/л. Уровень гемоглобина превысил это значение у неожиданно значимого числа женщин (n = 52, 18,5%). Мы наблюдали течение беременностей этих женщин (основная группа) в сравнении с 50 случайно отобранными беременными, имеющими уровень гемоглобина 110–126,5 г/л (группа сравнения).
Установлен средний показатель гемоглобина – 118,4 г/л (95% ДИ 116,7–120,0), а первое стандартное отклонение зафиксировано на отметке 126,6 г/л. Уровень гемоглобина превысил это значение у неожиданно значимого числа женщин (n = 52, 18,5%). Мы наблюдали течение беременностей этих женщин (основная группа) в сравнении с 50 случайно отобранными беременными, имеющими уровень гемоглобина 110–126,5 г/л (группа сравнения).
При сопоставлении основных анамнестических характеристик оказалось, что при одинаковом среднем возрасте женщин число первородящих в основной группе было выше (63%). В то время как в группе сравнения на долю пациенток с первыми и повторными родами пришлось 48 и 52% соответственно (p = 0,04).
Была проанализирована динамика гемоглобина на различных сроках текущей беременности. Для женщин основной группы было характерно незначительное снижение гемоглобина от первого ко второму триместру с дальнейшей стабилизацией на среднем уровне 129,3 г/л (95% ДИ 126,7–131,9). При этом у 20% пациенток были зафиксированы очень высокие показатели – 140–149 г/л. В группе сравнения наблюдалась иная динамика. Если в начале беременности значения гемоглобина были сходными с таковыми в основной группе, то к 20–21-й неделе они существенно снизились до 113,2 г/л (95% ДИ 120,2–116,1). У 22% женщин в этот период появлялись признаки анемии. Однако к родам гемоглобин вновь повысился до 118,5 г/л (95% ДИ 117,2–119,7).
Ультразвуковые маркеры начинающейся фетоплацентарной недостаточности у женщин основной группы были обнаружены уже во втором триместре, на 18–22-й неделе. На этом сроке такие симптомы, как изменение толщины и степени зрелости плаценты, имели место у 27% пациенток, а к 32–36-й неделе – уже у 37%. Признаки внутриутробного страдания плода в третьем триместре фиксировались в 27% случаев. В группе сравнения отклонения ультразвуковых характеристик плаценты обнаруживались только в третьем триместре, они редко сопровождались симптомами хронической гипоксии плода (около 4%, различия с основной группой значимы, критерий χ2 = 10,13, р = 0,0015).
Реализация плацентарной недостаточности в СЗРП (по данным ультразвукового исследования) у женщин основной группы происходила, как правило, в последнем триместре беременности, иногда до 30 недель. Задержка развития плода зафиксирована у 42% женщин с повышенным уровнем гемоглобина. В группе сравнения СЗРП наблюдался только в 4% случаев (критерий χ2 = 19,32, р = 0,00). Наличие гемоконцентрации повышало шансы развития СЗРП более чем в 16 раз (отношение шансов = 16,25 ± 0,77, 95% ДИ 3,55–74,2).
В большинстве случаев антенатальный диагноз нашел свое подтверждение после рождения ребенка. Родоразрешение в обеих группах произошло на симметричных сроках. При этом масса тела детей, рожденных от женщин с гемоконцентрацией, в среднем составила 3057 г (95% ДИ 2927,9–3186,2), а в группе сравнения – 3480 г (95% ДИ 3362,1–3614,6, t = 4,79, p = 0,001) (рис. 1). Число детей с подтвержденным диагнозом СЗРП в основной группе составило 43%, что соответствовало результатам антенатальной диагностики. Гипоксия при рождении была отмечена в 52% случаев, в каждом третьем случае она была среднетяжелой или тяжелой. В 17% наблюдений возникла необходимость перевода на второй этап лечения. В группе сравнения на долю детей с низкой массой тела приходилось только 6%. Течение раннего неонатального периода, как правило, носило физиологический характер.
Предполагая, что основной причиной худших перинатальных исходов было нарушение реологических свойств крови, связанное с повышенной ее концентрацией, мы провели исследование вязкости крови в диапазоне высоких и низких скоростей сдвига. Это имитировало ситуацию в крупных и самых мелких сосудах. Использовался ротационный микровискозиметр МВР-1 «Росинка» со скоростями сдвига от 25 до 250 с-1. В основной группе вязкость цельной крови при скорости сдвига 25 с-1 равнялась 10,46 ± 4,55 сПз, при скорости сдвига 150 с-1 – 3,08 ± 0,78 сПз, а при 250 с-1 – 1,85 ± 0,21 сПз. В группе сравнения показатель вязкости составил 5,21 ± 4,75, 2,16 ± 0,27 и 1,54 ± 0,09 сПз соответственно (рис. 2). Наибольшая разница параметров была достигнута при низких скоростях сдвига – у женщин основной группы вязкость крови была в 2 раза выше (t = 4,80, p = 0,005). Значит, в мелких сосудах и межворсинчатом пространстве ее текучесть была значительно нарушена. Таким образом, первоначальная гипотеза получила подтверждение.
В группе сравнения показатель вязкости составил 5,21 ± 4,75, 2,16 ± 0,27 и 1,54 ± 0,09 сПз соответственно (рис. 2). Наибольшая разница параметров была достигнута при низких скоростях сдвига – у женщин основной группы вязкость крови была в 2 раза выше (t = 4,80, p = 0,005). Значит, в мелких сосудах и межворсинчатом пространстве ее текучесть была значительно нарушена. Таким образом, первоначальная гипотеза получила подтверждение.
Визуализировать нарушения текучих свойств крови позволяет биомикроскопия сосудов конъюнктивы глазного яблока. Возможность экстраполяции локальных данных на системный кровоток доказана в экспериментальных и клинических исследованиях [16].
В нашем исследовании биомикроскопия выполнялась при помощи щелевой лампы ЩЛ-2Б. Количественная оценка состояния конъюнктивальной микроциркуляции проводилась по системе критериев Л.Т. Малой и соавт. (1977) с вычислением парциальных и общего конъюнктивального индекса в баллах. Учитывались сосудистые нарушения (изменения соотношений диаметров артериол и венул, количества функционирующих капилляров, степень мобилизации артериоло-венулярных шунтов), а также вне- и внутрисосудистая патология (кровоизлияния, периваскулярный отек, сладж-феномен и микротромбоз).
В основной группе сосудистый конъюнктивальный индекс составил 8,71 балла (95% ДИ 7,55–9,88), а в группе сравнения – 0,75 балла (95% ДИ 0,46–1,04, t = 10,64, p = 0,001). Разница в показателях микроциркуляции была обусловлена выраженными сосудистыми изменениями у беременных с гемоконцентрацией. На фоне дегенеративных повреждений сосудистой стенки, заключающихся в неравномерности калибра и извилистости, манифестировала артериальная вазоконстрикция. Увеличивалось количество артериоло-венулярных анастомозов. Это приводило к запустеванию капиллярной сети – уменьшению числа функционирующих капилляров, вследствие чего замедлялся кровоток в сосудистом конъюнктивальном бассейне (рис. 3 и 4). В основной группе также был широко представлен внутрисосудистый патологический компонент, преимущественно за счет сладж-феномена, в венулах и капиллярах. Парциальный конъюнктивальный индекс составил 1,29 балла (95% ДИ 1,08–1,5). В группе сравнения внутрисосудистых изменений не отмечалось.
Парциальный конъюнктивальный индекс составил 1,29 балла (95% ДИ 1,08–1,5). В группе сравнения внутрисосудистых изменений не отмечалось.
Различий во внесосудистом индексе между группами обнаружено не было. В итоге общий конъюнктивальный индекс в основной группе составил 10,14 балла (95% ДИ 8,91–11,37), а в группе сравнения – только 0,75 балла (95% ДИ 0,46–1,04, t = 11,85, p = 0,00).
Данные биомикроскопии продемонстрировали, что повышенная вязкость крови у беременных с гемоконцентрацией прямо реализуется в виде выраженного системного нарушения микроциркуляции. Вероятно, именно это приводит к падению маточно-плацентарного кровотока и создает предпосылки к формированию СЗРП.
Полученные результаты подтверждают, что умеренная гемоконцентрация во втором триместре беременности является серьезной проблемой. Несмотря на достаточную распространенность ситуации, специалисты, как правило, не уделяют ей должного внимания. Между тем отсутствие врачебной настороженности и непонимание негативных последствий гемоконцентрации в период второй волны инвазии трофобласта могут привести к неблагоприятным перинатальным исходам.
В настоящее время не существует способов снизить концентрационные показатели крови у беременной. Однако можно улучшить реологические характеристики крови, повысить текучие свойства и тем самым обеспечить эффективную микрогемодинамику. С этой точки зрения следует обратить внимание на дипиридамол – хорошо изученный препарат, который давно известен врачам и широко используется в акушерской практике.
Основа фармакологического действия дипиридамола заключается в ингибировании захвата аденозина тромбоцитами, эритроцитами и клетками эндотелия. Это соотносится с увеличением локальных концентраций аденозина. Последний, влияя на А2-рецепторы тромбоцитов, способствует стимуляции аденилатциклазы и увеличению концентрации циклического 3,5-аденозинмонофосфата. Данный механизм определяет ингибирование агрегации тромбоцитов и поддерживает локальное вазодилатирующее влияние дипиридамола. Кроме того, сосудорасширяющий эффект связан и со способностью препарата потенцировать синтез эндотелиоцитами оксида азота. Ангиогенная активность определяется стимуляцией образования капилляров и коллатеральных артерий. Способность дипиридамола ингибировать активность ренина в плазме крови и снижать концентрацию альдостерона, подавляя тем самым функциональность ренин-ангиотензин-альдостероновой системы, оказывает положительное действие на пациентов с артериальной гипертензией [17]. Сегодня доказаны эффекты дипиридамола в отношении профилактики развития сосудистых осложнений, в частности преэклампсии во время беременности [18]. Прием дипиридамола или ацетилсалициловой кислоты с целью профилактики преэклампсии рекомендует Всемирная организация здравоохранения [19]. При этом ацетилсалициловая кислота в России противопоказана в первом и третьем триместрах беременности, тогда как дипиридамол разрешен к использованию в течение всего гестационного периода. Известно, что в комбинации с низкомолекулярным гепарином дипиридамол способствует снижению частоты антенатальных потерь, преждевременных родов и низкого веса плода при высоком риске плацентарной недостаточности [20]. Дипиридамол имеет минимальную трансплацентарную перфузию, что делает его применение во время всего периода беременности полностью безопасным для плода [21].
Кроме того, сосудорасширяющий эффект связан и со способностью препарата потенцировать синтез эндотелиоцитами оксида азота. Ангиогенная активность определяется стимуляцией образования капилляров и коллатеральных артерий. Способность дипиридамола ингибировать активность ренина в плазме крови и снижать концентрацию альдостерона, подавляя тем самым функциональность ренин-ангиотензин-альдостероновой системы, оказывает положительное действие на пациентов с артериальной гипертензией [17]. Сегодня доказаны эффекты дипиридамола в отношении профилактики развития сосудистых осложнений, в частности преэклампсии во время беременности [18]. Прием дипиридамола или ацетилсалициловой кислоты с целью профилактики преэклампсии рекомендует Всемирная организация здравоохранения [19]. При этом ацетилсалициловая кислота в России противопоказана в первом и третьем триместрах беременности, тогда как дипиридамол разрешен к использованию в течение всего гестационного периода. Известно, что в комбинации с низкомолекулярным гепарином дипиридамол способствует снижению частоты антенатальных потерь, преждевременных родов и низкого веса плода при высоком риске плацентарной недостаточности [20]. Дипиридамол имеет минимальную трансплацентарную перфузию, что делает его применение во время всего периода беременности полностью безопасным для плода [21].
Зарегистрированные в России препараты Курантил® (Курантил® 25, Курантил® N 25, Курантил® N 75) – это пероральные формы дипиридамола. Наиболее удобной для беременных оказалась форма выпуска в виде таблеток, покрытых оболочкой, – Курантил® N 25 (дипиридамол 25 мг). В соответствии с инструкцией по применению препарат показан для профилактики плацентарной недостаточности при осложненной беременности. В акушерской практике препарат используется для улучшения плацентарного кровотока и предупреждения дистрофических изменений в плаценте, устранения гипоксии тканей плода и накопления в них гликогена. Может использоваться у беременных с высоким риском плацентарной недостаточности: внутриутробной инфекцией, гестозом, аутоиммунной патологией, экстрагенитальными заболеваниями (сахарным диабетом, метаболическим синдромом), а также заболеваниями, для которых характерно тромбообразование. Режим терапии выбирается индивидуально.
Режим терапии выбирается индивидуально.
Опыт, накопленный в отечественной акушерской практике, подтверждает, что препараты Курантил® N 25 и Курантил® N 75 оказывают положительное действие на плацентарный кровоток при маточно-плацентарной и плодово-плацентарной формах дисфункции плаценты [22, 23]. Характерно, что эффекты препарата носят универсальный характер и реализуются вне зависимости от причин, вызвавших нарушение плацентарного кровотока. Это способствует снижению числа осложнений беременности и улучшению перинатальных исходов при инфекционно-воспалительных процессах, аутоиммунных заболеваниях, патологии вен малого таза и других заболеваниях [24–27].
С учетом полученных нами данных не вызывает сомнения целесообразность назначения препаратов Курантил® N 25 и Курантил® N 75 пациенткам, у которых уровень гемоглобина во втором триместре беременности превышает 126–130 г/л. Следует придерживаться терапевтической дозы препарата (75–150 мг в сутки) и продолжительности лечения сроком четыре – шесть недель с возможным повтором курса через месяц. Улучшение маточно-плацентарного кровотока за счет фармакологических эффектов препарата обеспечивает надежную профилактику СЗРП и осуществляет действенную защиту плода в условиях гемоконцентрации у матери.
Как повысить гемоглобин и бороться с железодефицитной анемией?
Как повысить гемоглобин и бороться с железодефицитной анемией?
- 13.05.2019 14:58
Уровень гемоглобина в крови является одним из значимых показателей состояния нашего здоровья. Гемоглобин — это сложный белок, который входит в состав эритроцитов (красных кровяных телец), и отвечает за «доставку» кислорода к нашим органам и тканям.
Люди с пониженным гемоглобином могут чувствовать вялость, слабость, быструю утомляемость, головокружение, характерны также бледность и сухость кожи, т. е. организм попросту не обеспечивается в достаточной мере кислородом.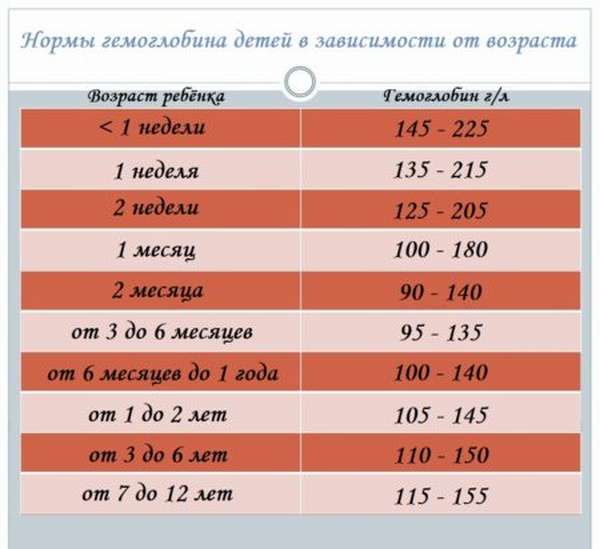 Уровень гемоглобина можно определить, сдав анализ крови. Для женщин нормой является 120 г/л, для мужчин — 130 г/л и выше, для детей первого года жизни и беременных женщин — 110 г/л.
Уровень гемоглобина можно определить, сдав анализ крови. Для женщин нормой является 120 г/л, для мужчин — 130 г/л и выше, для детей первого года жизни и беременных женщин — 110 г/л.
В строительстве гемоглобина участвует, наряду с другими, один очень важный микроэлемент — железо. Именно железодефицитная анемия (малокровие) — наиболее распространённый тип этого заболевания.
Любую болезнь легче предупредить, чем лечить. В основу профилактики анемии заложены, в первую очередь, принципы правильного питания. Ежедневный пищевой рацион человека должен содержать не менее 20 мг железа, а для беременных женщин эта цифра должна составлять 30 мг. Надо отметить, что женщины каждый месяц теряют в 2 раза больше железа, чем мужчины, и им особенно надо помнить о восполнении этого элемента.
В списке продуктов, содержащих железо, на первом месте стоит, несомненно, мясо, а именно телятина. Из неё всасывается 22% железа. Немного меньше этот показатель у говядины и свинины. Из рыбы усваивается 11%. Богата железом и печень.
Раньше больным малокровием рекомендовалось вводить в рацион больше яблок, моркови, граната. Но дело в том, что трёхвалентное железо, входящее в состав овощей и фруктов, практически не усваивается. А вот витамин C, которым богата растительная пища, может существенно усилить всасывание железа, содержащееся в мясных блюдах. Поэтому свежие овощи нужно употреблять только в сочетании с мясными блюдами. Полезно также после приёма пищи, богатой железом, выпивать стакан апельсинового сока, при этом количество усвоенного железа может увеличиться вдвое. Улучшает усвоение железа и фруктоза, которая в достаточном количестве содержится в мёде. Лучше всего использовать тёмные сорта меда, т.к. они более богаты полезными микроэлементами.
Значимые дозы железа и меди (которая, кстати, также необходима для нормального процесса кроветворения) присутствуют в зерновых, бобовых и в крупах. Но следует помнить, что эти продукты содержат ещё и фитаты — фосфорные соединения, препятствующие усвоению железа (хотя у них есть и другое, полезное свойство — связывать и выводить шлаки из организма). Снизить их дозу можно, например, при помощи размалывания, замачивания или проращивания. Так, заливая крупу на два часа водой, вы можете значительно снизить их количество.
Снизить их дозу можно, например, при помощи размалывания, замачивания или проращивания. Так, заливая крупу на два часа водой, вы можете значительно снизить их количество.
А теперь внимание тем, кто любит почаёвничать или отведать ароматного кофе. Чай, и чёрный и зелёный, наряду с кофе содержат большое количество танинов, которые, так же как и фитаты, значительно ограничивают усвоение железа. Так что этими напитками лучше не злоупотреблять. Время от времени их лучше заменять соками и компотами.
Врачи советуют людям, страдающим железодефицитной анемией, пользоваться чугунной посудой для приготовления блюд. Так, один опыт показал, что приготовление соуса в чугунной кастрюле медленным кипячением в течение 20 минут, увеличило количество железа в блюде в 9 раз!
Но не забудьте, что избыток железа в крови ещё страшнее его недостатка. Поэтому все наши рекомендации относятся к людям, железодефицит у которых установлен врачом. Правда, в отличие от лекарственных препаратов, железо, получаемое с пищей, просто перестанет усваиваться, если только человек не страдает наследственным гемохроматозом — генетическим заболеванием избыточного всасывания железа. А ещё медь и цинк, также необходимые организму, могут не всасываться из-за того, что он «занят» усвоением железа.
И, напоследок, ещё об одном занимательном эксперименте, как говорится на злобу дня. Британские учёные провели обследование 164 англичанок, увлекающихся диетами. У 25% девушек была обнаружена выраженная анемия, а тест на уровень их интеллекта в среднем был на 10 баллов ниже. После приёма железосодержащих препаратов, через какое-то время уровень IQ нормализовался. По мнению специалистов более всего подвержены снижению уровня интеллекта женщины, увлекающиеся вегетарианскими диетами. Вот так!
Ред.
Норма гемоглобина
Мы часто слышим или читаем о том, что спортсмена сняли с соревнований за высокий уровень гемоглобина, а также советы о том, как поднять уровень гемоглобина в крови. Что же хорошо? Высокий или низкий? Какова норма? И что такое гемоглобин?
Что же хорошо? Высокий или низкий? Какова норма? И что такое гемоглобин?
Гемоглобин – это белок крови, содержащий железо, с его помощью в крови переносится кислород из органов дыхания к тканям, также он участвует и в обратном процессе — доставке углекислого газа от тканей в органы дыхания.
Соответственно, чем больше гемоглобина в крови человека, тем лучше у него идет доставка кислорода к клеткам, тем выше работоспособность мышц. Поэтому спортсмены так гонятся за высоким уровнем гемоглобина, ведь с его помощью они способны вынести большую нагрузку.
Какова же норма гемоглобина в крови человека? Норма отличается для мужчин и женщин, зависит от возраста, отдельные нормы для новорожденных детей и беременных женщин.
Норма гемоглобина в крови у мужчин – 140-160 граммов на литр (16-18 лет — 117-166 г/л, 19-45 лет — 132-173 г/л, 46-65 лет — 131-172 г/л, 66-90 лет — 126-174 г/л), у женщин – 120-150 г/л (15-18 лет — 117-153 г/л, 19-45 лет — 117-155 г/л, 46-65 лет — 117-160 г/л, 66-90 лет — 117-161 г/л)
Повышенный гемоглобин может наблюдаться после физических нагрузок, у жителей высокогорья, у летчиков после полетов на высоте, у альпинистов. То есть в условиях нехватки кислорода.
Пониженный гемоглобин (анемия) может возникнуть при нехватке железа или витаминов (В12, фолиевой кислоты). Поэтому важно поддерживать витаминно-минеральных баланс в организме. Например, используйте витаминный комплекс Доппельгерц® актив от А до Цинка, который поможет избежать снижения гемоглобина, так как содержит и железо, и необходимые витамины. Анемия также может возникнуть после потери крови, при заболеваниях крови, разрушающих эритроциты, в которых и содержится гемоглобин, при переливании крови.
Если наблюдается повышенный гемоглобин, выходящий за верхний предел нормы, то это может указывать на различные заболевания. Например, на увеличение эритроцитов в крови – эритроцитоз, сгущение крови, врожденные пороки сердца, кишечную непроходимость, сердечно-легочную недостаточность. А еще высокий уровень одного из видов гемоглобина (гликолизированного) является симптомом сахарного диабета и дефицита железа.
А еще высокий уровень одного из видов гемоглобина (гликолизированного) является симптомом сахарного диабета и дефицита железа.
То есть хорошо, когда гемоглобин в норме, плохо – когда мы видим повышенный и пониженный гемоглобин. Сдавайте время от времени анализ крови, принимайте витамины, и вы сможете избежать больших проблем.
Анемия беременных: диагноз с вопросом
Беременность характеризуется многочисленными приспособлениями организма женщины к постоянно возрастающим нагрузкам и потребностям развивающегося плода. Изменения со стороны сердечно-сосудистой системы матери начинаются с первых недель беременности.
С 6–8 недель увеличивается плазменный объем крови, достигая максимума к 32–34 неделям беременности (в среднем он возрастает на 40–50 %, то есть приблизительно на 1,5 л по сравнению с объемом до беременности). Количество же красных кровяных телец (эритроцитов) увеличивается незначительно. Это приводит к тому, что кровь становится как бы «разбавленной». Однако эта особенность компенсируется изменениями со стороны системы свертывания крови — кровь становится вязче (физиологическое состояние гиперкоагуляциибеременных).
Из-за увеличения объема плазмы понижается уровень гемоглобина, что приводит к тому, что беременная женщина превращается в «анемическую».
Само слово «анемия» довольно долго означало буквально «малокровие», и анемическое состояние человека описывалось после потери им определенного количества крови из-за внешнего или внутреннего кровотечения. Со временем диагноз «анемия» начали ставить по уровню количества эритроцитов и гемоглобина крови. Но оказалось, что в процессе выработки эритроцитов и гемоглобина, а также в механизме переноса кислорода через кровь участвует очень много разных веществ, поэтому существуют разные виды анемии: от наследственных, когда имеется «поломка» на генетическом уровне, до приобретенных — вследствие потери крови, неправильного питания, интоксикации определенными химическими веществами и медикаментами, иммунологических процессов, инфекции.
В современной гематологии подход к постановке диагноза «анемия» значительно изменился. Сейчас учитывается не только концентрация эритроцитов и гемоглобина, но и форма, размеры, объем эритроцитов, а при необходимости — и другие важные параметры крови: например, уровень железа и фолиевой кислоты (анемии при дефиците железа или фолиевой кислоты — наиболее распространенные), количество белых кровяных телец и тромбоцитов и др.
Многие беременные женщины сталкиваются с ситуацией, когда анемия в качестве диагноза оказывается всего лишь перестраховкой врача, а не реальным заболеванием. Как в таких случаях отличить наличие анемии беременных от физиологического состояния «разведенной крови»?
Нормы уровня гемоглобина при беременности
До сих пор в акушерстве не достигнут консенсус относительно того, по каким именно критериям следует ставить диагноз «анемия». Традиционно многие врачи ссылались и ссылаются на нормы ВОЗ, которые учитывают всего один показатель — уровень гемоглобина. Согласно этим нормам, существует легкая (гемоглобин 100–109 г/л), средняя (70–99 г/л) и тяжелая (меньше 70 г/л) анемия беременных. Но с точки зрения гематологии такая постановка диагноза будет неточной, потому что при беременности чаще всего в красных кровяных тельцах концентрация железа не меняется и их способность переносить кислород не уменьшается.
На каких основаниях ВОЗ приняла такую градацию уровней гемоглобина? В 1967 году эта организация провела в ряде развивающихся стран международное исследование по определению уровня гемоглобина, железа и других показателей крови, которое также учитывало использование препаратов железа, фолиевой кислоты и витамина В12 для лечения анемии (Blanc B, Finch CA, Hallberg L, et al. Nutritional anaemias. Report of a WHO Scientific Group. WHO Tech Rep Ser. 1968; 405: 1-40.). В 1987 году после международной встречи в Эквадоре были опубликованы рекомендации по профилактике железодефицитной анемии. В 1993 году ряд международных организаций вместе ВОЗ расширили эти рекомендации в нескольких публикациях 2000–2004 гг.
Необходимо понимать, что такие показатели гемоглобина в качестве критерия оценки анемии были созданы для беременных женщин Танзании, у 86 % которых уровень гемоглобина был ниже 110 г/л, и у 41% — ниже 90 г/л, и для взрослых мужчин (их уровень гемоглобина сравнивали с уровнями гемоглобина беременных женщин). Важно учесть, что практически все участники этого исследования страдали железодефицитной анемией (а не просто анемией беременных) из-за недоедания и нехватки питательных веществ, а значит, и железа. Чуть позже были добавлены данные исследования уровня гемоглобина у женщин Индонезии.
Современные женщины, особенно в развитых странах, питаются разнообразно и полноценно, большинство не испытывает признаков анемии, то есть носит беременность без осложнений. Критерии ВОЗ и рекомендации этой организации учитывают только один вид анемии — железодефицитную, или анемию голодания, а все другие причины возникновения анемии беременных не рассматриваются.
Нередко врачи ссылаются на такой показатель, как гематокрит (отношение объема эритроцитов к объему жидкой части крови). Закономерно, что раз увеличивается объем плазмы при незначительном увеличении объема эритроцитов, гематокрит при беременности физиологически понижается приблизительно на 5 единиц по сравнению с состоянием до беременности.
В связи с повышающимися потребностями в переносе кислорода увеличивается количество эритроцитов, что «незаметно» на фоне большего объема жидкой части крови, но что характеризуется появлением большего количества незрелых эритроцитов и таковых с чуть большими размерами. Это нормальные компенсаторные изменения в крови беременной женщины.
Ошибки в заборе крови
Традиционно во многих лабораториях до сих пор проводят общий анализ крови, взятой из пальца, что приводит к получению искаженных результатов. Кровь из пальца априори содержит больше плазменной части (капиллярная кровь), и нередко сами женщины жалуются, что им так сильно давили на палец, что едва получили необходимое количество крови, к тому же какой-то светлой, прозрачной (это называется в лабораторном мире — «доить палец»).
Для точного определения уровня гемоглобина требуется кровь, взятая из вены. Между уровнем гемоглобина пробы крови, взятой из пальца и из венозного сосуда, может быть разница до 10 единиц.
Как определяют уровень гемоглобина
Существует еще одна загвоздка, связанная с разными методами определения уровня гемоглобина. Поскольку гемоглобин находится в эритроцитах, эритроциты необходимо разрушить. Свободный гемоглобин связывают с другими веществами, поэтому чаще всего измеряют уровень связанного гемоглобина — цианометгемоглобина, карбоксигемоглобина и других.
В большинстве проведенных исследований сравнивали разные методы определения гемоглобина у взрослых мужчин и женщин, но не у беременных женщин, и не с целью постановки диагноза анемии как таковой, а с целью уточнения необходимости переливания крови — как правильно и быстро определить уровень гемоглобина для дальнейшего срочного лечения.
Поза и уровень гемоглобина
Обычно забор крови проводится в положении пациента сидя (в амбулаторных условиях) или лежа (в стационарных условиях). Исследования показали, что положение тела и смена положения влияет на показатели уровня гемоглобина, особенно венозной порции крови.
В положении сидя увеличивается частота сердечных сокращений, повышается давление и уменьшается объем крови, что приводит к уменьшению объема циркулирующей крови в верхней части тела (в том числе руках) и смещению внутрисосудистой жидкости (плазмы) ко внутренним органам, в основном — кишечнику. При этом уровень гемоглобина, как и уровень гематокрита, повышается.
Уменьшение объема плазмы достигает 6 %, что может привести к повышению гемоглобина до 20 единиц. Частая смена позы тела (сидение-стояние) тоже повышает уровень гемоглобина до 10 единиц и даже больше.
У беременных женщин перераспределение объема крови кардинально отличается от любой другой категории женщин и мужчин. В области матки значительно увеличивается наполнение кровью сосудов, в частности венозной сетки матки, что приводит к затруднению оттока венозной крови из ног (поэтому отеки ног при беременности — это норма). В третьем триместре матка может сдавливать вены брюшной полости, а в том числе нижнюю полую вену, что отражается на работе сердца и кровяном давлении.
В третьем триместре матка может сдавливать вены брюшной полости, а в том числе нижнюю полую вену, что отражается на работе сердца и кровяном давлении.
Другим «резервуаром» крови становится пищеварительная система, особенно кишечник, поскольку увеличивается всасывание многих питательных веществ для обеспечения растущего плода необходимыми белками, жирами, углеводами и другими важными ингредиентами пищи. При этом огромная часть крови «перегоняется» через почки, хотя в целом количество выделяемой мочи увеличивается незначительно.
Однако детально уровни гемоглобина и других показателей крови при беременности — с учетом особенностей гемодинамических изменений, позы женщины, смен позы — никогда не изучались.
Как ставить диагноз «анемия беременных»
К сожалению, большинство врачей пользуется старым «ВОЗ-овским» подходом, что устарело и требует кардинального пересмотра рекомендаций с учетом питания беременной женщины, ее веса, самочувствия, размеров плода, а не просто показателей уровня гемоглобина.
Современная медицина использует четыре лабораторных параметра, по которым ставят анемию: количество эритроцитов, концентрация гемоглобина, MCV — средний корпускулярный объем (или средняя величина объема эритроцитов) и RDW — ширина распределения эритроцитов. Все остальные показатели крови можно вычислить на основании этих четырех, с учетом возраста и пола человека. По одному какому-то показателю наличие анемии или других нарушений крови не ставят. В акушерстве такой подход в постановке диагноза «анемия беременных» начали применять недавно.
При нехватке железа в эритроцитах вырабатывается меньше гемоглобина, и они становятся светлее (гипохромные, с меньшим количеством пигмента) и меньше (микроцитарные). Так на уровне крови проявляется железодефицитная анемия. У большинства же беременных женщин, несмотря на низкие показатели гемоглобина, размеры и окраска эритроцитов не меняются, а значит, их способность переносить кислород не понижается.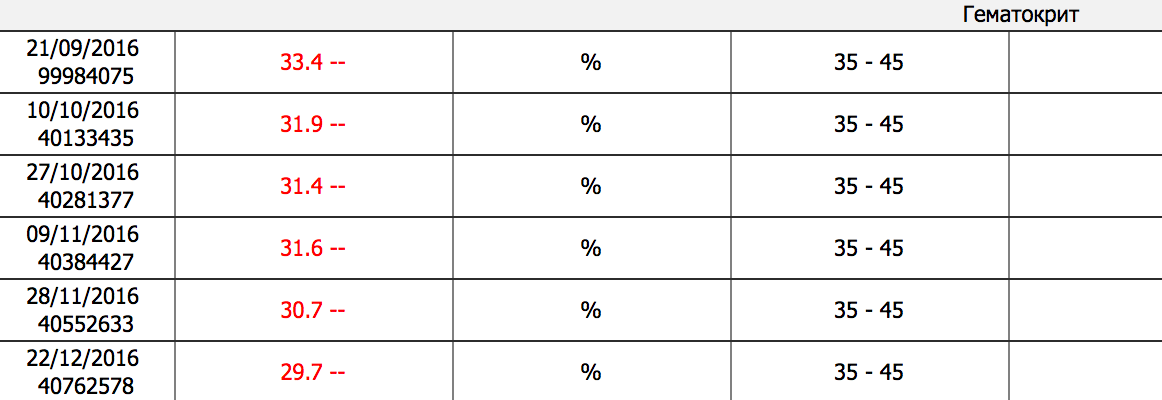 Тем не менее таким женщинам часто необоснованно назначают препараты железа.
Тем не менее таким женщинам часто необоснованно назначают препараты железа.
До сих пор большинство лабораторий пользуется референтными значениями показателей крови для небеременных женщин в оценке результатов обследования беременных женщин.
К тому же большинство клинических исследований, на основании результатов которых создаются рекомендации, проводились и проводятся в странах третьего мира, где по-прежнему серьезно не хватает продуктов питания, очень многие беременные женщины голодают, поэтому дополнительно страдают другими осложнениями беременности. У таких женщин наблюдается не только задержка роста плода, но и чаще бывают случаи мертворождения, преэклампсии, послеродовые кровотечения и другие серьезные проблемы с худшим исходом беременности.
Но самая противоречивая тема в акушерстве — это назначение железосодержащих препаратов беременным женщинам. До сих пор нет убедительных данных о пользе таких препаратов, особенно в группе женщин с нормальным протеканием беременности и тех, у кого до беременности был нормальный уровень гемоглобина. Здесь медицина терпит серьезное фиаско, так как препараты железа усваиваются организмом беременной женщины очень плохо (практически не усваиваются), требуют длительного применения, имеют немало побочных эффектов и исход беременности не улучшают. Альтернатива — полноценное питание, больше мясных продуктов и листовидных овощей, но это требует работы со стороны самой женщины по улучшению питательности ее рациона, а также определенных денежных затрат на покупку свежих продуктов.
***
Тема анемии беременных должна быть пересмотрена врачами и учеными с учетом современных знаний процессов, происходящих в организме беременной женщины, данных науки и медицины. Причем внимание должно быть акцентировано на здоровом образе жизни беременной женщины, что обязательно включает физическую активность и правильное полноценное питание.
Поделиться ссылкой:
Почитать ещеУровни материнского гемоглобина во время беременности и их связь с массой новорожденных при рождении
Иран J Ped Hematol Oncol. 2015; 5 (4): 211–217.
Опубликовано онлайн, 2015 декабря 10.
F Moghaddam Tabrizi
1 Доцент кафедры сестринского дела и акушерства Научно-исследовательского центра репродуктивного здоровья Университета медицинских наук Урмии, Урмия, Иран.
S Barjasteh
2 Студент со степенью магистра акушерства, Студенческий исследовательский центр, Университет медицинских наук Урмия, Урмия, Иран
1 Доцент кафедры сестринского дела и акушерства Исследовательского центра репродуктивного здоровья Университета медицинских наук Урмии , Урмия, Иран.
2 Студент магистратуры акушерства, Студенческий исследовательский центр, Университет медицинских наук Урмия, Урмия, Иран
* Автор для переписки: Могхаддам Табризи Ф. MD, доцент кафедры сестринского дела и акушерства Исследовательского центра репродуктивного здоровья, Урмия Университет медицинских наук, Урмия, Иран. E-mail: [email protected]
Поступила в редакцию 24 июля 2015 г .; Принято 5 ноября 2015 г.
Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution, (http: // creativecommons.org / licenses / by / 3.0 /), который разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы. Эта статья цитируется в других статьях PMC.Abstract
Предпосылки
Анемия во время беременности связана с повышенным уровнем материнской и перинатальной смертности, преждевременными родами, низкой массой тела при рождении и другими неблагоприятными исходами
Материалы и методы
Проспективное исследование было проведено на 1405 иранских беременных которые доставили в течение 2015 года.У всех субъектов брали кровь для измерения гемоглобина (Hb) в течение 16-19 недель, 22-24 недель и 34-36 недель беременности. По уровню гемоглобина делится на 4 группы. Группа 1; Hb> 10,1 г / 100 мл (контрольная группа), группа 2; Hb = 8,1-10 г / 100 мл (легкая анемия) Группа 3; Hb = 6,5-8 г / 100 мл (умеренная анемия) Группа 4; Hb <6,5 г / 100 мл (тяжелая анемия). После родов новорожденных взвешивали в течение 24 часов после рождения. Сравнивали материнский гемоглобин и вес при рождении.
Результаты
Распространенность анемии составила 20,2% (Hb <10 г / дл). Из них 16,2% имели умеренную анемию (Hb = 6,5-8 г / дл) и 83,8% имели легкую анемию (Hb = 8,1-10 г / дл). Тяжелой анемии у беременных не выявлено. Уровень гемоглобина в группе без анемии снизился во втором триместре. Беременные женщины с гемоглобином менее 10 г / дл, считающиеся анемичными, рожали новорожденных с массой тела при рождении 2,6 кг, в то время как беременные женщины с более высоким уровнем гемоглобина (> 10 г / дл), считающиеся нормальными, рожали более тяжелых и нормальных детей. (3.3 кг). Тяжесть анемии в течение трех триместров была тесно связана с массой новорожденных при рождении.
Заключение
Низкие значения гемоглобина в течение трех триместров беременности были связаны с низкой массой тела при рождении в Иране. Анемия может привести к задержке внутриутробного роста матки.
Ключевые слова: Уровень гемоглобина, масса тела при рождении, беременность
Введение
Анемия — серьезная проблема здоровья, от которой страдают от 25% до 50% населения мира и примерно 50% беременных женщин (1).Анемия во время беременности связана с повышенным уровнем материнской и перинатальной смертности, преждевременными родами, низкой массой тела при рождении и другими неблагоприятными исходами (2). Барути в систематическом обзоре проиллюстрировал, что частота анемии в Иране составляет 4,8-17,5 процента (3).
Во время беременности анемия увеличилась более чем в четыре раза с первого по третий триместр (4). Это хорошо установленный факт, что в середине триместра наблюдается физиологическое падение гемоглобина (Hb) (5). Это физиологическое падение объясняется увеличением объема плазмы и, следовательно, уменьшением вязкости крови (6), что приводит к улучшению кровообращения в плаценте (7).
Исследования показали, что концентрации гемоглобина и гематокрита (Hct) обычно снижаются в течение первого триместра и достигают самых низких уровней в конце второго триместра и снова повышаются в третьем триместре беременности (9). Согласно классификации Всемирной организации здравоохранения (ВОЗ), беременные женщины с уровнем гемоглобина менее 11,0 г / дл в первом и третьем триместрах и менее 10,5 г / дл во втором триместре считаются страдающими анемией () (11). Анемия у беременных женщин, пагубно влияющая на рост плода и исход беременности (12, 13).Низкая масса тела при рождении и преждевременные роды постоянно связаны с анемией во время беременности (14-17). Yi et al., Показали, что анемия, но не концентрация гемоглобина до беременности, была связана с повышенным риском преждевременных родов (18). Kozuki et al. Сообщили, что материнская анемия от умеренной до тяжелой, но не легкой степени, по-видимому, связана с задержкой внутриутробного роста (19). Улучшение пренатальной средней концентрации гемоглобина линейно увеличивало массу тела при рождении (14). В другом исследовании низкий вес при рождении и маленький для гестационного возраста увеличивались с увеличением тяжести анемии у корейских женщин (18).Haggaz et al. в метаанализе показал, что анемия на ранних сроках беременности, но не на поздних сроках беременности, была связана с несколько повышенным риском преждевременных родов и низкой массой тела при рождении (20), тогда как Ahankari et al. в исследовании систематического обзора обнаружили, что анемия на первых этапах беременности и третий триместр был связан с повышенным риском низкой массы тела при рождении, и они подчеркнули, что гемоглобин необходимо регулярно исследовать во время беременности, а женщин с низким уровнем гемоглобина следует лечить, чтобы минимизировать вредное воздействие на здоровье новорожденных (1).На основании обзора литературы, оценка уровня гемоглобина, в котором триместр следует принимать за стандарт, все еще не ясна. Таким образом, важно понимать наиболее уязвимое время для плода в связи с анемией во время беременности. Настоящее исследование было разработано для наблюдения за влиянием уровня гемоглобина в течение различных триместров беременности на исход бесплодной беременности и рост плода.
Таблица I
Корректировка гемоглобина для неизвестного ВОЗ триместра (10).
| Гемоглобин (г / дл) | |
|---|---|
| Первый | -1.0 г / дл |
| Второй | -1,5 г / дл |
| Третий | -1,0 г / дл |
| Неизвестно | -1,0 г / дл |
Материалы и методы:
Это исследование проводилось в медицинских центрах, расположенных в Урмии. В конце беременности они направили в больницу для родов. В качестве субъектов настоящего исследования было зарегистрировано 1405 здоровых женщин в возрасте от 17 до 45 лет после подтверждения беременности, прошедших дородовое наблюдение в течение трех триместров беременности.Исследование было одобрено этическим комитетом Урмийского медицинского университета. Письменные письма о согласии были получены от всех испытуемых. Критериями включения в настоящее исследование являются беременные женщины без сахарного диабета, сердечно-сосудистых заболеваний (ССЗ), паращитовидных желез, щитовидной железы, костей, многоплодных беременностей, матерей с предлежанием плаценты и отслойкой плаценты. У всех субъектов брали кровь для измерения концентрации гемоглобина в течение 16-19 недель, 22-24 недель и 34-36 недель беременности.Выбранный метод оценки гемоглобина — цианометгемоглобин (W.H.O / UNICEF / UNO, 1998). По уровню гемоглобина. пациенты были разделены на 4 группы; Группа 1; Hb> 10,1 г / 100 мл (контрольная группа), группа 2; Hb = 8,1-10 г / 100 мл (легкая анемия) Группа 3; Hb =. 6,5-8 г / 100 мл (умеренная анемия) Группа 4; Hb <6,5 г / 100 мл (тяжелая анемия).
Вес пациентов измеряли по стандартной методике в течение 24 часов после рождения (21). Для взвешивания младенцев использовались весы-балки с точностью до 50 г.Младенцы взвешивались в минимальной одежде, пока ребенок отдыхал. Из-за нормального распределения всех данных для определения различий в трех группах использовался дисперсионный анализ (ANOVA) с последующим апостериорным тестом.
Результаты
В настоящем исследовании было отобрано 1405 беременных женщин и изучены изменения концентрации гемоглобина в течение 3 триместров и ее связь с массой новорожденных при рождении. Демографический профиль матерей показан в. Средний возраст беременных — 26 лет.1 ± 5,8 года, возраст — от 18 до 40 лет. Большинство (41%) беременных были в возрастной группе 26-36 лет. Содержание гемоглобина в течение трех триместров беременности представлено в. Как видно, распространенность анемии составила 20,2% (Hg <11 г / дл). Из них 16,2% имели анемию средней степени (Hg = 7-8,9 г / дл) и 83,8% имели легкую анемию (Hg = 9-10,9 г / дл). В настоящем исследовании тяжелой анемии у беременных женщин не выявлено. Из этого следует, что наблюдалась значительная разница в среднем уровне гемоглобина у женщин без анемии в течение трех триместров.Средний уровень гемоглобина во втором триместре значительно снизился (p <0,05) во втором триместре беременности. Уровни гемоглобина в настоящем исследовании были разделены на разные уровни на основе классификации ВОЗ. Согласно классификации Всемирной организации здравоохранения, беременные с уровнем гемоглобина менее 10 г / дл в первом и третьем триместрах относились к категории женщин с анемией. Женщины с анемией в третьем триместре беременности и с уровнем гемоглобина 8.1-10 г / дл, 6,5-8 г / дл и <6,5 г / дл были классифицированы как имеющие легкую, среднюю и тяжелую анемию соответственно (ВОЗ / ЮНИСЕФ / UNO.IDA, 1998). Как показано в, беременные женщины с гемоглобином менее 10 г / дл, считающиеся анемичными, рожали новорожденных с массой тела при рождении 2,6 кг, в то время как беременные женщины с более высоким уровнем гемоглобина (> 10 г / дл), считавшимися нормальными, рожали. более тяжелым и нормальным малышам (3,3 кг). Эти данные показали, что уровень гемоглобина у беременных женщин увеличился, а также увеличилась масса новорожденных при рождении.Различные надстрочные индексы указывают на значительную разницу на уровне 5%, как показывает тест Post hoc Bonferroni.
Таблица II
Демографическая информация о беременных женщинах (n = 1405)
| Категория | N | Процент | |
|---|---|---|---|
| Возрастная группа (лет) | <20 | 253 | 18 |
| 20-26 | 506 | 36 | |
| 26-36 | 576 | 41 | |
| > 36 | 70 | 5 | |
| Среднее Возраст (лет) | 26.1 ± 5,8 | ||
| Уровень образования | |||
| ≤ Среднее | 253 | 18 | |
| Средняя школа и диплом | 674 | 48 | |
| Окончил колледж | 478 | 34 | |
| Финансовое положение | |||
| Нет проблем с деньгами | 281 | 20 | |
| Ярмарка | 717 | 51 | |
| Недостаточно | 407 | 29 |
Таблица III
Сравнение изменений концентрации гемоглобина (среднее ± стандартное отклонение) в течение трех триместров беременности
| Концентрация гемоглобина (г / дл) | ||||||
|---|---|---|---|---|---|---|
| 90 070 | Неанемичный (79.8%) | Анемичный (20,2%) | ||||
| Триместры | n = 1121 (79,8%) | Значение p | Легкое n = 83 (83,8%) | Значение P | Умеренное n = 46 (16,2%) | Значение P |
| Первый | 10,65 ± 1,90 a | 0,035 | 9,40 ± 1,40 a | 0,082 | 8,33 ± 1,08 a | 0,042 |
| Второй | 9.395 ± 1,10 б | 9,42 ± 1,81 а | 8,38 ± 0,99 а | |||
| Третий | 11,30 ± 0,83 в | 8,99 ± 0,80 а | 7,31 ± 0,07 б | |||
Таблица IV
Классификация анемии на основе оценки гемоглобина в течение трех триместров беременности (n = 1405
| Триместры Гемоглобин | Классификация анемии † | Уровни гемоглобина (уровни гемоглобина) dl) | Масса тела при рождении (г) |
|---|---|---|---|
| Первая | Средняя | 6.5-8 | 2609 ± 431 a |
| Легкая | 8,1-10 | 2701 ± 512 b | |
| Нормальная | > 10,1 | 3216 ± 724 c | |
| Второй | Умеренный | 6,5-8 | 2615 ± 611 a |
| Легкий | 8,1-10 | 2697 ± 610 b | |
| Нормальный | > 10.1 | 3271 ± 504 c | |
| Третий | Умеренный | 6,5-8 | 2604 ± 634 a |
| Легкий | 8,1-10 | 2737 ± 701 b | |
| Нормально | > 10,1 | 3301 ± 623 c |
Обсуждение
Это исследование показало, что распространенность анемии среди иранских беременных женщин в Урмии составляет 20,2% (n = 1405).Другие исследования показали более высокую степень анемии во время беременности, например, 87% в Индии (22), 58,6% в Китае (23), 50% в Южной Азии (24) и 43% в Турции (25).
Низкая распространенность анемии в настоящем исследовании может быть связана с более частым употреблением добавок железа. Поскольку женщин чаще посещали для дородового наблюдения, поэтому при каждом посещении им предлагали принимать добавки. Таким образом, похоже, что показатели железодефицитной анемии в этом исследовании относительно ниже, чем в других исследованиях.По результатам, уровень гемоглобина в группе без анемии снизился во втором триместре. Снова уровень гемоглобина увеличился в третьем триместре, и было обнаружено, что он похож на первый триместр.
Это сопоставимо со средним уровнем гемоглобина, зарегистрированным во время беременности в других исследованиях (26-29), в которых они обнаружили U-образную кривую уровней гемоглобина во время беременности, с более высоким средним уровнем гемоглобина на ранних сроках беременности (12-16 недель) и при поздних сроках беременности (≥37 недель), чем в середине беременности (28–33 недели).Снижение среднего гемоглобина во втором триместре беременности связано с увеличением плазмы. Спад в середине триместра у матерей без анемии не наблюдался у матерей с анемией. Аналогичные результаты были получены и в других исследованиях (22, 30). Средний вес новорожденных при рождении в обеих группах матерей с анемией и без анемии находился в клинических нормальных пределах независимо от триместра. Между тремя группами в течение трех триместров наблюдались значительные различия в значениях массы тела при рождении. Более высокий уровень гемоглобина связан с более высокими значениями массы тела при рождении.Младенцы, рожденные от матерей с анемией, имели меньшую массу тела при рождении по сравнению с матерями, не страдающими анемией. Другие исследования (14, 28, 29, 32, 33) согласуются с текущим исследованием и демонстрируют важность нормального уровня гемоглобина для исхода беременности. Существует множество доказательств того, что железодефицитная анемия у матери во время беременности может приводить к низкой массе тела при рождении (34). Например, Bodeau-Livinec et al., Обнаружили, что женщины без анемии в течение третьего триместра по сравнению с женщинами с тяжелой анемией имели более высокий риск рождения с низкой массой тела после корректировки на возможные мешающие факторы (35).
Заключение
Это исследование показало, что низкий статус пренатального гемоглобина связан с низкой массой тела при рождении у новорожденных.
Ссылки
1. Аханкари А., Леонарди-Би Дж. Гемоглобин матери и вес при рождении: систематический обзор и метаанализ. Международный журнал медицинской науки и общественного здравоохранения. 2015; 4 (4) [Google Scholar] 2. Sukrat B, Wilasrusmee C, Siribumrungwong B, McEvoy M, Okascharoen C, Attia J и др. Концентрация гемоглобина и исходы беременности: систематический обзор и метаанализ.Международное исследование BioMed. 2013; 2013 [Бесплатная статья PMC] [PubMed] [Google Scholar] 3. Барути Э., Резазадехкермани М., Садегирад Б., Мотагипишех С., Тайери С., Араби М. и др. Распространенность железодефицитной анемии среди беременных женщин Ирана; систематический обзор и метаанализ. Журнал репродукции и бесплодия. 2010; 11 (1) [Бесплатная статья PMC] [PubMed] [Google Scholar] 4. Чанг С.С., О’Брайен К.О., Натансон М.С., Манчини Дж., Виттер ФР. Концентрация гемоглобина влияет на исход родов у беременных афроамериканских подростков.Журнал питания. 2003. 133 (7): 2348–2355. [PubMed] [Google Scholar] 5. Калайвани К. Распространенность и последствия анемии у беременных. Индийский J Med Res. 2009. 130 (5): 627–633. [PubMed] [Google Scholar] 6. Карлин А., Альфиревич З. Физиологические изменения беременности и наблюдение. Лучшие практики и исследования в области клинического акушерства и гинекологии. 2008. 22 (5): 801–823. [PubMed] [Google Scholar] 7. Тан Э.К., Тан ЭЛ. Изменения физиологии и анатомии во время беременности. Лучшие практики и исследования в области клинического акушерства и гинекологии.2013. 27 (6): 791–802. [PubMed] [Google Scholar] 8. Нестель П. Корректировка значений гемоглобина в программах обследований. Вашингтон, округ Колумбия: Международная консультативная группа по пищевой анемии, Институт питания человека ILSI; 2002. С. 2–4. [Google Scholar] 9. Laflamme EM. Концентрация материнского гемоглобина и исход беременности: исследование эффектов повышения в Эль-Альто, Боливия. Журнал медицины Макгилла. 2011; 13 (1) [Бесплатная статья PMC] [PubMed] [Google Scholar] 10. ВОЗ U; УООН. Железодефицитная анемия: оценка, профилактика и контроль.Руководство для руководителей программ. Женева: Всемирная организация здравоохранения; 2001. WHO / NHD / 01.3, 2013. [Google Scholar] 11. ВОЗ / ЮНИСЕФ / ООН; ИДА. Профилактика, оценка и контроль. Отчет о консультации ВОЗ / ЮНИСЕФ / ООН. Женева: ВОЗ; 1998. [Google Scholar] 13. Аль-Фарси Ю.М., Брукс Д.Р., Верлер М.М., Кабрал Х.Дж., Аль-Шафей М.А., Валленбург ХК. Влияние высокого паритета на возникновение анемии у беременных: когортное исследование. BMC при беременности и родах. 2011; 11 (1): 7. [Бесплатная статья PMC] [PubMed] [Google Scholar] 14. Haider BA, Olofin I, Wang M, Spiegelman D, Ezzati M, Fawzi WW.Анемия, пренатальное употребление железа и риск неблагоприятных исходов беременности: систематический обзор и метаанализ. Bmj. 2013: 346. [Бесплатная статья PMC] [PubMed] [Google Scholar] 15. Себастьян Т., Ядав Б., Джеясилан Л., Виджаяселви Р., Хосе Р. Смолл для родов в гестационном возрасте среди женщин Южной Индии: временная тенденция и факторы риска с 1996 по 2010 год. Беременность и роды BMC. 2015; 15 (1): 7. [Бесплатная статья PMC] [PubMed] [Google Scholar] 16. ван ден Брук Н. Р., Жан-Батист Р., Нейлсон Дж. П. Факторы, связанные с преждевременными, ранними и поздними преждевременными родами в Малави.PloS один. 2014; 9 (3): e. [Бесплатная статья PMC] [PubMed] [Google Scholar] 17. Брейманн С. Железодефицитная анемия при беременности. 2013. [Google Scholar] 18. Yi S, Han Y, Ohrr H. Анемия перед беременностью и риск преждевременных родов, низкой массы тела при рождении и родов, не соответствующих сроку беременности, у корейских женщин. Европейский журнал лечебного питания. 2013. 67 (4): 337–342. [PubMed] [Google Scholar] 19. Kozuki N, Lee AC, Katz J. От умеренной до тяжелой, но не легкой, материнская анемия связана с повышенным риском малых для гестационного возраста исходов.Журнал Nutritio. 2012. 142 (2): 358–362. [PubMed] [Google Scholar] 20. Haggaz AD, Radi EA, Adam I. Анемия и низкая масса тела при рождении в западном Судане. Труды Королевского общества тропической медицины и гигиены. 2010. 104 (3): 234–236. [PubMed] [Google Scholar] 21. Xu X, Yang H, Chen A, Zhou Y, Wu K, Liu J и др. Исходы рождаемости, связанные с неформальной переработкой электронных отходов в Гуйюй, Китай. Репродуктивная токсикология. 2012; 33 (1): 94–98. [PubMed] [Google Scholar] 22. Кумар К.Дж., Аша Н., Мурти Д.С., Суджата М., Манджунатх В.Материнская анемия в различных триместрах и ее влияние на вес и зрелость новорожденного: обсервационное исследование. Международный журнал профилактической медицины. 2013; 4 (2): 193. [Бесплатная статья PMC] [PubMed] [Google Scholar] 23. Чанг С., Цзэн Л., Брауэр И. Д., Кок Ф. Дж., Ян Х. Влияние железодефицитной анемии во время беременности на умственное развитие детей в сельских районах Китая. Педиатрия. 2013; 131 (3): e755 – e763. [PubMed] [Google Scholar] 24. Сешадри С. Распространенность дефицита питательных микроэлементов, особенно железа, цинка и фолиевой кислоты, у беременных женщин в Юго-Восточной Азии.Британский журнал питания. 2001; 85 (2): S87. [PubMed] [Google Scholar] 25. Йылдыз Ю., Озгу Э, Унлу С.Б., Салман Б., Эйи ЭГИ. Связь между гемоглобином матери в третьем триместре и массой тела / длиной тела при рождении; результаты из высшего учебного заведения в Турции. Журнал материнско-фетальной и неонатальной медицины. 2013. 27 (7): 729–732. [PubMed] [Google Scholar] 26. Форд Дж. Б., Элджерт Ф. Х., Паттерсон Дж. А. Изменения гемоглобина во время беременности: ретроспективное когортное исследование последовательных беременностей. 2014. [Google Scholar] 27.Расмуссен KM. Существует ли причинно-следственная связь между железодефицитной или железодефицитной анемией и массой тела при рождении, сроком беременности и перинатальной смертностью. Журнал питания. 2001; 131 (2): 590S – 603S. [PubMed] [Google Scholar] 28. Джеймс ТР. Концентрация гемоглобина и показатели статуса железа в трех триместрах беременности и их связь с исходом для плода. 2012. [Google Scholar] 29. Шобейри Ф., Бегум К., Назари М. Проспективное исследование статуса материнского гемоглобина у индийских женщин во время беременности и исход беременности.Исследования питания. 2006. 26 (5): 209–213. [Google Scholar] 30. Госвами Т.М., Патель В.Н., Пандья Н.Х., Мевада А.К., Десаи К.С., Соланки КБ. Материнская анемия во время беременности и ее влияние на перинатальный исход. Международный журнал биомедицинских и передовых исследований. 2014. 5 (2): 99–102. [Google Scholar] 31. Ахмад М.О., Калсум У., Сугра У, Хади У, Имран М. Влияние материнской анемии на вес при рождении. Дж. Аюб Мед Колл Абботтабад. 2011; 23 (1): 77–79. [PubMed] [Google Scholar] 32. Scholl TO. Статус материнского железа: связь с ростом плода, сроком беременности и обеспеченностью железом новорожденного.Обзоры питания. 2011; 69 (приложение 1): S23 – S29. [Бесплатная статья PMC] [PubMed] [Google Scholar] 33. Рибо Б., Аранда Н., Витери Ф., Эрнандес-Мартинес С., Каналс Дж., Ария В. Истощенные запасы железа без анемии на ранних сроках беременности связаны с повышенным риском снижения массы тела при рождении даже при ежедневном добавлении умеренного железа. Репродукция человека. 2012. 27 (5): 1260–1266. [PubMed] [Google Scholar] 34. Аллен Л.Х. Анемия и дефицит железа: влияние на исход беременности. Американский журнал лечебного питания. 2000; 71 (5): 1280–1284.[PubMed] [Google Scholar] 35. Bodeau-Livinec F, Briand V, Berger J, Xiong X, Massougbodji A, Day KP, et al. Материнская анемия в Бенине: распространенность, факторы риска и связь с низкой массой тела при рождении. Американский журнал тропической медицины и гигиены. 2011. 85 (3): 414–420. [Бесплатная статья PMC] [PubMed] [Google Scholar]Уровни материнского гемоглобина во время беременности и их связь с массой новорожденных при рождении
Иран Дж. Пед Гематол Онкол. 2015; 5 (4): 211–217.
Опубликовано онлайн 10 декабря 2015 г.
F Moghaddam Tabrizi
1 Доцент кафедры сестринского дела и акушерства, Исследовательский центр репродуктивного здоровья, Университет медицинских наук Урмия, Урмия, Иран.
S Barjasteh
2 Студент со степенью магистра акушерства, Студенческий исследовательский центр, Университет медицинских наук Урмия, Урмия, Иран
1 Доцент кафедры сестринского дела и акушерства Исследовательского центра репродуктивного здоровья Университета медицинских наук Урмии , Урмия, Иран.
2 Студент магистратуры акушерства, Студенческий исследовательский центр, Университет медицинских наук Урмия, Урмия, Иран
* Автор для переписки: Могхаддам Табризи Ф. MD, доцент кафедры сестринского дела и акушерства Исследовательского центра репродуктивного здоровья, Урмия Университет медицинских наук, Урмия, Иран. E-mail: [email protected]
Поступила в редакцию 24 июля 2015 г .; Принято 5 ноября 2015 г.
Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution, (http: // creativecommons.org / licenses / by / 3.0 /), который разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы. Эта статья цитируется в других статьях PMC.Abstract
Предпосылки
Анемия во время беременности связана с повышенным уровнем материнской и перинатальной смертности, преждевременными родами, низкой массой тела при рождении и другими неблагоприятными исходами
Материалы и методы
Проспективное исследование было проведено на 1405 иранских беременных которые доставили в течение 2015 года.У всех субъектов брали кровь для измерения гемоглобина (Hb) в течение 16-19 недель, 22-24 недель и 34-36 недель беременности. По уровню гемоглобина делится на 4 группы. Группа 1; Hb> 10,1 г / 100 мл (контрольная группа), группа 2; Hb = 8,1-10 г / 100 мл (легкая анемия) Группа 3; Hb = 6,5-8 г / 100 мл (умеренная анемия) Группа 4; Hb <6,5 г / 100 мл (тяжелая анемия). После родов новорожденных взвешивали в течение 24 часов после рождения. Сравнивали материнский гемоглобин и вес при рождении.
Результаты
Распространенность анемии составила 20,2% (Hb <10 г / дл). Из них 16,2% имели умеренную анемию (Hb = 6,5-8 г / дл) и 83,8% имели легкую анемию (Hb = 8,1-10 г / дл). Тяжелой анемии у беременных не выявлено. Уровень гемоглобина в группе без анемии снизился во втором триместре. Беременные женщины с гемоглобином менее 10 г / дл, считающиеся анемичными, рожали новорожденных с массой тела при рождении 2,6 кг, в то время как беременные женщины с более высоким уровнем гемоглобина (> 10 г / дл), считающиеся нормальными, рожали более тяжелых и нормальных детей. (3.3 кг). Тяжесть анемии в течение трех триместров была тесно связана с массой новорожденных при рождении.
Заключение
Низкие значения гемоглобина в течение трех триместров беременности были связаны с низкой массой тела при рождении в Иране. Анемия может привести к задержке внутриутробного роста матки.
Ключевые слова: Уровень гемоглобина, масса тела при рождении, беременность
Введение
Анемия — серьезная проблема здоровья, от которой страдают от 25% до 50% населения мира и примерно 50% беременных женщин (1).Анемия во время беременности связана с повышенным уровнем материнской и перинатальной смертности, преждевременными родами, низкой массой тела при рождении и другими неблагоприятными исходами (2). Барути в систематическом обзоре проиллюстрировал, что частота анемии в Иране составляет 4,8-17,5 процента (3).
Во время беременности анемия увеличилась более чем в четыре раза с первого по третий триместр (4). Это хорошо установленный факт, что в середине триместра наблюдается физиологическое падение гемоглобина (Hb) (5). Это физиологическое падение объясняется увеличением объема плазмы и, следовательно, уменьшением вязкости крови (6), что приводит к улучшению кровообращения в плаценте (7).
Исследования показали, что концентрации гемоглобина и гематокрита (Hct) обычно снижаются в течение первого триместра и достигают самых низких уровней в конце второго триместра и снова повышаются в третьем триместре беременности (9). Согласно классификации Всемирной организации здравоохранения (ВОЗ), беременные женщины с уровнем гемоглобина менее 11,0 г / дл в первом и третьем триместрах и менее 10,5 г / дл во втором триместре считаются страдающими анемией () (11). Анемия у беременных женщин, пагубно влияющая на рост плода и исход беременности (12, 13).Низкая масса тела при рождении и преждевременные роды постоянно связаны с анемией во время беременности (14-17). Yi et al., Показали, что анемия, но не концентрация гемоглобина до беременности, была связана с повышенным риском преждевременных родов (18). Kozuki et al. Сообщили, что материнская анемия от умеренной до тяжелой, но не легкой степени, по-видимому, связана с задержкой внутриутробного роста (19). Улучшение пренатальной средней концентрации гемоглобина линейно увеличивало массу тела при рождении (14). В другом исследовании низкий вес при рождении и маленький для гестационного возраста увеличивались с увеличением тяжести анемии у корейских женщин (18).Haggaz et al. в метаанализе показал, что анемия на ранних сроках беременности, но не на поздних сроках беременности, была связана с несколько повышенным риском преждевременных родов и низкой массой тела при рождении (20), тогда как Ahankari et al. в исследовании систематического обзора обнаружили, что анемия на первых этапах беременности и третий триместр был связан с повышенным риском низкой массы тела при рождении, и они подчеркнули, что гемоглобин необходимо регулярно исследовать во время беременности, а женщин с низким уровнем гемоглобина следует лечить, чтобы минимизировать вредное воздействие на здоровье новорожденных (1).На основании обзора литературы, оценка уровня гемоглобина, в котором триместр следует принимать за стандарт, все еще не ясна. Таким образом, важно понимать наиболее уязвимое время для плода в связи с анемией во время беременности. Настоящее исследование было разработано для наблюдения за влиянием уровня гемоглобина в течение различных триместров беременности на исход бесплодной беременности и рост плода.
Таблица I
Корректировка гемоглобина для неизвестного ВОЗ триместра (10).
| Гемоглобин (г / дл) | |
|---|---|
| Первый | -1.0 г / дл |
| Второй | -1,5 г / дл |
| Третий | -1,0 г / дл |
| Неизвестно | -1,0 г / дл |
Материалы и методы:
Это исследование проводилось в медицинских центрах, расположенных в Урмии. В конце беременности они направили в больницу для родов. В качестве субъектов настоящего исследования было зарегистрировано 1405 здоровых женщин в возрасте от 17 до 45 лет после подтверждения беременности, прошедших дородовое наблюдение в течение трех триместров беременности.Исследование было одобрено этическим комитетом Урмийского медицинского университета. Письменные письма о согласии были получены от всех испытуемых. Критериями включения в настоящее исследование являются беременные женщины без сахарного диабета, сердечно-сосудистых заболеваний (ССЗ), паращитовидных желез, щитовидной железы, костей, многоплодных беременностей, матерей с предлежанием плаценты и отслойкой плаценты. У всех субъектов брали кровь для измерения концентрации гемоглобина в течение 16-19 недель, 22-24 недель и 34-36 недель беременности.Выбранный метод оценки гемоглобина — цианометгемоглобин (W.H.O / UNICEF / UNO, 1998). По уровню гемоглобина. пациенты были разделены на 4 группы; Группа 1; Hb> 10,1 г / 100 мл (контрольная группа), группа 2; Hb = 8,1-10 г / 100 мл (легкая анемия) Группа 3; Hb =. 6,5-8 г / 100 мл (умеренная анемия) Группа 4; Hb <6,5 г / 100 мл (тяжелая анемия).
Вес пациентов измеряли по стандартной методике в течение 24 часов после рождения (21). Для взвешивания младенцев использовались весы-балки с точностью до 50 г.Младенцы взвешивались в минимальной одежде, пока ребенок отдыхал. Из-за нормального распределения всех данных для определения различий в трех группах использовался дисперсионный анализ (ANOVA) с последующим апостериорным тестом.
Результаты
В настоящем исследовании было отобрано 1405 беременных женщин и изучены изменения концентрации гемоглобина в течение 3 триместров и ее связь с массой новорожденных при рождении. Демографический профиль матерей показан в. Средний возраст беременных — 26 лет.1 ± 5,8 года, возраст — от 18 до 40 лет. Большинство (41%) беременных были в возрастной группе 26-36 лет. Содержание гемоглобина в течение трех триместров беременности представлено в. Как видно, распространенность анемии составила 20,2% (Hg <11 г / дл). Из них 16,2% имели анемию средней степени (Hg = 7-8,9 г / дл) и 83,8% имели легкую анемию (Hg = 9-10,9 г / дл). В настоящем исследовании тяжелой анемии у беременных женщин не выявлено. Из этого следует, что наблюдалась значительная разница в среднем уровне гемоглобина у женщин без анемии в течение трех триместров.Средний уровень гемоглобина во втором триместре значительно снизился (p <0,05) во втором триместре беременности. Уровни гемоглобина в настоящем исследовании были разделены на разные уровни на основе классификации ВОЗ. Согласно классификации Всемирной организации здравоохранения, беременные с уровнем гемоглобина менее 10 г / дл в первом и третьем триместрах относились к категории женщин с анемией. Женщины с анемией в третьем триместре беременности и с уровнем гемоглобина 8.1-10 г / дл, 6,5-8 г / дл и <6,5 г / дл были классифицированы как имеющие легкую, среднюю и тяжелую анемию соответственно (ВОЗ / ЮНИСЕФ / UNO.IDA, 1998). Как показано в, беременные женщины с гемоглобином менее 10 г / дл, считающиеся анемичными, рожали новорожденных с массой тела при рождении 2,6 кг, в то время как беременные женщины с более высоким уровнем гемоглобина (> 10 г / дл), считавшимися нормальными, рожали. более тяжелым и нормальным малышам (3,3 кг). Эти данные показали, что уровень гемоглобина у беременных женщин увеличился, а также увеличилась масса новорожденных при рождении.Различные надстрочные индексы указывают на значительную разницу на уровне 5%, как показывает тест Post hoc Bonferroni.
Таблица II
Демографическая информация о беременных женщинах (n = 1405)
| Категория | N | Процент | |
|---|---|---|---|
| Возрастная группа (лет) | <20 | 253 | 18 |
| 20-26 | 506 | 36 | |
| 26-36 | 576 | 41 | |
| > 36 | 70 | 5 | |
| Среднее Возраст (лет) | 26.1 ± 5,8 | ||
| Уровень образования | |||
| ≤ Среднее | 253 | 18 | |
| Средняя школа и диплом | 674 | 48 | |
| Окончил колледж | 478 | 34 | |
| Финансовое положение | |||
| Нет проблем с деньгами | 281 | 20 | |
| Ярмарка | 717 | 51 | |
| Недостаточно | 407 | 29 |
Таблица III
Сравнение изменений концентрации гемоглобина (среднее ± стандартное отклонение) в течение трех триместров беременности
| Концентрация гемоглобина (г / дл) | ||||||
|---|---|---|---|---|---|---|
| 90 070 | Неанемичный (79.8%) | Анемичный (20,2%) | ||||
| Триместры | n = 1121 (79,8%) | Значение p | Легкое n = 83 (83,8%) | Значение P | Умеренное n = 46 (16,2%) | Значение P |
| Первый | 10,65 ± 1,90 a | 0,035 | 9,40 ± 1,40 a | 0,082 | 8,33 ± 1,08 a | 0,042 |
| Второй | 9.395 ± 1,10 б | 9,42 ± 1,81 а | 8,38 ± 0,99 а | |||
| Третий | 11,30 ± 0,83 в | 8,99 ± 0,80 а | 7,31 ± 0,07 б | |||
Таблица IV
Классификация анемии на основе оценки гемоглобина в течение трех триместров беременности (n = 1405
| Триместры Гемоглобин | Классификация анемии † | Уровни гемоглобина (уровни гемоглобина) dl) | Масса тела при рождении (г) |
|---|---|---|---|
| Первая | Средняя | 6.5-8 | 2609 ± 431 a |
| Легкая | 8,1-10 | 2701 ± 512 b | |
| Нормальная | > 10,1 | 3216 ± 724 c | |
| Второй | Умеренный | 6,5-8 | 2615 ± 611 a |
| Легкий | 8,1-10 | 2697 ± 610 b | |
| Нормальный | > 10.1 | 3271 ± 504 c | |
| Третий | Умеренный | 6,5-8 | 2604 ± 634 a |
| Легкий | 8,1-10 | 2737 ± 701 b | |
| Нормально | > 10,1 | 3301 ± 623 c |
Обсуждение
Это исследование показало, что распространенность анемии среди иранских беременных женщин в Урмии составляет 20,2% (n = 1405).Другие исследования показали более высокую степень анемии во время беременности, например, 87% в Индии (22), 58,6% в Китае (23), 50% в Южной Азии (24) и 43% в Турции (25).
Низкая распространенность анемии в настоящем исследовании может быть связана с более частым употреблением добавок железа. Поскольку женщин чаще посещали для дородового наблюдения, поэтому при каждом посещении им предлагали принимать добавки. Таким образом, похоже, что показатели железодефицитной анемии в этом исследовании относительно ниже, чем в других исследованиях.По результатам, уровень гемоглобина в группе без анемии снизился во втором триместре. Снова уровень гемоглобина увеличился в третьем триместре, и было обнаружено, что он похож на первый триместр.
Это сопоставимо со средним уровнем гемоглобина, зарегистрированным во время беременности в других исследованиях (26-29), в которых они обнаружили U-образную кривую уровней гемоглобина во время беременности, с более высоким средним уровнем гемоглобина на ранних сроках беременности (12-16 недель) и при поздних сроках беременности (≥37 недель), чем в середине беременности (28–33 недели).Снижение среднего гемоглобина во втором триместре беременности связано с увеличением плазмы. Спад в середине триместра у матерей без анемии не наблюдался у матерей с анемией. Аналогичные результаты были получены и в других исследованиях (22, 30). Средний вес новорожденных при рождении в обеих группах матерей с анемией и без анемии находился в клинических нормальных пределах независимо от триместра. Между тремя группами в течение трех триместров наблюдались значительные различия в значениях массы тела при рождении. Более высокий уровень гемоглобина связан с более высокими значениями массы тела при рождении.Младенцы, рожденные от матерей с анемией, имели меньшую массу тела при рождении по сравнению с матерями, не страдающими анемией. Другие исследования (14, 28, 29, 32, 33) согласуются с текущим исследованием и демонстрируют важность нормального уровня гемоглобина для исхода беременности. Существует множество доказательств того, что железодефицитная анемия у матери во время беременности может приводить к низкой массе тела при рождении (34). Например, Bodeau-Livinec et al., Обнаружили, что женщины без анемии в течение третьего триместра по сравнению с женщинами с тяжелой анемией имели более высокий риск рождения с низкой массой тела после корректировки на возможные мешающие факторы (35).
Заключение
Это исследование показало, что низкий статус пренатального гемоглобина связан с низкой массой тела при рождении у новорожденных.
Ссылки
1. Аханкари А., Леонарди-Би Дж. Гемоглобин матери и вес при рождении: систематический обзор и метаанализ. Международный журнал медицинской науки и общественного здравоохранения. 2015; 4 (4) [Google Scholar] 2. Sukrat B, Wilasrusmee C, Siribumrungwong B, McEvoy M, Okascharoen C, Attia J и др. Концентрация гемоглобина и исходы беременности: систематический обзор и метаанализ.Международное исследование BioMed. 2013; 2013 [Бесплатная статья PMC] [PubMed] [Google Scholar] 3. Барути Э., Резазадехкермани М., Садегирад Б., Мотагипишех С., Тайери С., Араби М. и др. Распространенность железодефицитной анемии среди беременных женщин Ирана; систематический обзор и метаанализ. Журнал репродукции и бесплодия. 2010; 11 (1) [Бесплатная статья PMC] [PubMed] [Google Scholar] 4. Чанг С.С., О’Брайен К.О., Натансон М.С., Манчини Дж., Виттер ФР. Концентрация гемоглобина влияет на исход родов у беременных афроамериканских подростков.Журнал питания. 2003. 133 (7): 2348–2355. [PubMed] [Google Scholar] 5. Калайвани К. Распространенность и последствия анемии у беременных. Индийский J Med Res. 2009. 130 (5): 627–633. [PubMed] [Google Scholar] 6. Карлин А., Альфиревич З. Физиологические изменения беременности и наблюдение. Лучшие практики и исследования в области клинического акушерства и гинекологии. 2008. 22 (5): 801–823. [PubMed] [Google Scholar] 7. Тан Э.К., Тан ЭЛ. Изменения физиологии и анатомии во время беременности. Лучшие практики и исследования в области клинического акушерства и гинекологии.2013. 27 (6): 791–802. [PubMed] [Google Scholar] 8. Нестель П. Корректировка значений гемоглобина в программах обследований. Вашингтон, округ Колумбия: Международная консультативная группа по пищевой анемии, Институт питания человека ILSI; 2002. С. 2–4. [Google Scholar] 9. Laflamme EM. Концентрация материнского гемоглобина и исход беременности: исследование эффектов повышения в Эль-Альто, Боливия. Журнал медицины Макгилла. 2011; 13 (1) [Бесплатная статья PMC] [PubMed] [Google Scholar] 10. ВОЗ U; УООН. Железодефицитная анемия: оценка, профилактика и контроль.Руководство для руководителей программ. Женева: Всемирная организация здравоохранения; 2001. WHO / NHD / 01.3, 2013. [Google Scholar] 11. ВОЗ / ЮНИСЕФ / ООН; ИДА. Профилактика, оценка и контроль. Отчет о консультации ВОЗ / ЮНИСЕФ / ООН. Женева: ВОЗ; 1998. [Google Scholar] 13. Аль-Фарси Ю.М., Брукс Д.Р., Верлер М.М., Кабрал Х.Дж., Аль-Шафей М.А., Валленбург ХК. Влияние высокого паритета на возникновение анемии у беременных: когортное исследование. BMC при беременности и родах. 2011; 11 (1): 7. [Бесплатная статья PMC] [PubMed] [Google Scholar] 14. Haider BA, Olofin I, Wang M, Spiegelman D, Ezzati M, Fawzi WW.Анемия, пренатальное употребление железа и риск неблагоприятных исходов беременности: систематический обзор и метаанализ. Bmj. 2013: 346. [Бесплатная статья PMC] [PubMed] [Google Scholar] 15. Себастьян Т., Ядав Б., Джеясилан Л., Виджаяселви Р., Хосе Р. Смолл для родов в гестационном возрасте среди женщин Южной Индии: временная тенденция и факторы риска с 1996 по 2010 год. Беременность и роды BMC. 2015; 15 (1): 7. [Бесплатная статья PMC] [PubMed] [Google Scholar] 16. ван ден Брук Н. Р., Жан-Батист Р., Нейлсон Дж. П. Факторы, связанные с преждевременными, ранними и поздними преждевременными родами в Малави.PloS один. 2014; 9 (3): e. [Бесплатная статья PMC] [PubMed] [Google Scholar] 17. Брейманн С. Железодефицитная анемия при беременности. 2013. [Google Scholar] 18. Yi S, Han Y, Ohrr H. Анемия перед беременностью и риск преждевременных родов, низкой массы тела при рождении и родов, не соответствующих сроку беременности, у корейских женщин. Европейский журнал лечебного питания. 2013. 67 (4): 337–342. [PubMed] [Google Scholar] 19. Kozuki N, Lee AC, Katz J. От умеренной до тяжелой, но не легкой, материнская анемия связана с повышенным риском малых для гестационного возраста исходов.Журнал Nutritio. 2012. 142 (2): 358–362. [PubMed] [Google Scholar] 20. Haggaz AD, Radi EA, Adam I. Анемия и низкая масса тела при рождении в западном Судане. Труды Королевского общества тропической медицины и гигиены. 2010. 104 (3): 234–236. [PubMed] [Google Scholar] 21. Xu X, Yang H, Chen A, Zhou Y, Wu K, Liu J и др. Исходы рождаемости, связанные с неформальной переработкой электронных отходов в Гуйюй, Китай. Репродуктивная токсикология. 2012; 33 (1): 94–98. [PubMed] [Google Scholar] 22. Кумар К.Дж., Аша Н., Мурти Д.С., Суджата М., Манджунатх В.Материнская анемия в различных триместрах и ее влияние на вес и зрелость новорожденного: обсервационное исследование. Международный журнал профилактической медицины. 2013; 4 (2): 193. [Бесплатная статья PMC] [PubMed] [Google Scholar] 23. Чанг С., Цзэн Л., Брауэр И. Д., Кок Ф. Дж., Ян Х. Влияние железодефицитной анемии во время беременности на умственное развитие детей в сельских районах Китая. Педиатрия. 2013; 131 (3): e755 – e763. [PubMed] [Google Scholar] 24. Сешадри С. Распространенность дефицита питательных микроэлементов, особенно железа, цинка и фолиевой кислоты, у беременных женщин в Юго-Восточной Азии.Британский журнал питания. 2001; 85 (2): S87. [PubMed] [Google Scholar] 25. Йылдыз Ю., Озгу Э, Унлу С.Б., Салман Б., Эйи ЭГИ. Связь между гемоглобином матери в третьем триместре и массой тела / длиной тела при рождении; результаты из высшего учебного заведения в Турции. Журнал материнско-фетальной и неонатальной медицины. 2013. 27 (7): 729–732. [PubMed] [Google Scholar] 26. Форд Дж. Б., Элджерт Ф. Х., Паттерсон Дж. А. Изменения гемоглобина во время беременности: ретроспективное когортное исследование последовательных беременностей. 2014. [Google Scholar] 27.Расмуссен KM. Существует ли причинно-следственная связь между железодефицитной или железодефицитной анемией и массой тела при рождении, сроком беременности и перинатальной смертностью. Журнал питания. 2001; 131 (2): 590S – 603S. [PubMed] [Google Scholar] 28. Джеймс ТР. Концентрация гемоглобина и показатели статуса железа в трех триместрах беременности и их связь с исходом для плода. 2012. [Google Scholar] 29. Шобейри Ф., Бегум К., Назари М. Проспективное исследование статуса материнского гемоглобина у индийских женщин во время беременности и исход беременности.Исследования питания. 2006. 26 (5): 209–213. [Google Scholar] 30. Госвами Т.М., Патель В.Н., Пандья Н.Х., Мевада А.К., Десаи К.С., Соланки КБ. Материнская анемия во время беременности и ее влияние на перинатальный исход. Международный журнал биомедицинских и передовых исследований. 2014. 5 (2): 99–102. [Google Scholar] 31. Ахмад М.О., Калсум У., Сугра У, Хади У, Имран М. Влияние материнской анемии на вес при рождении. Дж. Аюб Мед Колл Абботтабад. 2011; 23 (1): 77–79. [PubMed] [Google Scholar] 32. Scholl TO. Статус материнского железа: связь с ростом плода, сроком беременности и обеспеченностью железом новорожденного.Обзоры питания. 2011; 69 (приложение 1): S23 – S29. [Бесплатная статья PMC] [PubMed] [Google Scholar] 33. Рибо Б., Аранда Н., Витери Ф., Эрнандес-Мартинес С., Каналс Дж., Ария В. Истощенные запасы железа без анемии на ранних сроках беременности связаны с повышенным риском снижения массы тела при рождении даже при ежедневном добавлении умеренного железа. Репродукция человека. 2012. 27 (5): 1260–1266. [PubMed] [Google Scholar] 34. Аллен Л.Х. Анемия и дефицит железа: влияние на исход беременности. Американский журнал лечебного питания. 2000; 71 (5): 1280–1284.[PubMed] [Google Scholar] 35. Bodeau-Livinec F, Briand V, Berger J, Xiong X, Massougbodji A, Day KP, et al. Материнская анемия в Бенине: распространенность, факторы риска и связь с низкой массой тела при рождении. Американский журнал тропической медицины и гигиены. 2011. 85 (3): 414–420. [Бесплатная статья PMC] [PubMed] [Google Scholar]Уровни материнского гемоглобина во время беременности и их связь с массой новорожденных при рождении
Иран Дж. Пед Гематол Онкол. 2015; 5 (4): 211–217.
Опубликовано онлайн 10 декабря 2015 г.
F Moghaddam Tabrizi
1 Доцент кафедры сестринского дела и акушерства, Исследовательский центр репродуктивного здоровья, Университет медицинских наук Урмия, Урмия, Иран.
S Barjasteh
2 Студент со степенью магистра акушерства, Студенческий исследовательский центр, Университет медицинских наук Урмия, Урмия, Иран
1 Доцент кафедры сестринского дела и акушерства Исследовательского центра репродуктивного здоровья Университета медицинских наук Урмии , Урмия, Иран.
2 Студент магистратуры акушерства, Студенческий исследовательский центр, Университет медицинских наук Урмия, Урмия, Иран
* Автор для переписки: Могхаддам Табризи Ф. MD, доцент кафедры сестринского дела и акушерства Исследовательского центра репродуктивного здоровья, Урмия Университет медицинских наук, Урмия, Иран. E-mail: [email protected]
Поступила в редакцию 24 июля 2015 г .; Принято 5 ноября 2015 г.
Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution, (http: // creativecommons.org / licenses / by / 3.0 /), который разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы. Эта статья цитируется в других статьях PMC.Abstract
Предпосылки
Анемия во время беременности связана с повышенным уровнем материнской и перинатальной смертности, преждевременными родами, низкой массой тела при рождении и другими неблагоприятными исходами
Материалы и методы
Проспективное исследование было проведено на 1405 иранских беременных которые доставили в течение 2015 года.У всех субъектов брали кровь для измерения гемоглобина (Hb) в течение 16-19 недель, 22-24 недель и 34-36 недель беременности. По уровню гемоглобина делится на 4 группы. Группа 1; Hb> 10,1 г / 100 мл (контрольная группа), группа 2; Hb = 8,1-10 г / 100 мл (легкая анемия) Группа 3; Hb = 6,5-8 г / 100 мл (умеренная анемия) Группа 4; Hb <6,5 г / 100 мл (тяжелая анемия). После родов новорожденных взвешивали в течение 24 часов после рождения. Сравнивали материнский гемоглобин и вес при рождении.
Результаты
Распространенность анемии составила 20,2% (Hb <10 г / дл). Из них 16,2% имели умеренную анемию (Hb = 6,5-8 г / дл) и 83,8% имели легкую анемию (Hb = 8,1-10 г / дл). Тяжелой анемии у беременных не выявлено. Уровень гемоглобина в группе без анемии снизился во втором триместре. Беременные женщины с гемоглобином менее 10 г / дл, считающиеся анемичными, рожали новорожденных с массой тела при рождении 2,6 кг, в то время как беременные женщины с более высоким уровнем гемоглобина (> 10 г / дл), считающиеся нормальными, рожали более тяжелых и нормальных детей. (3.3 кг). Тяжесть анемии в течение трех триместров была тесно связана с массой новорожденных при рождении.
Заключение
Низкие значения гемоглобина в течение трех триместров беременности были связаны с низкой массой тела при рождении в Иране. Анемия может привести к задержке внутриутробного роста матки.
Ключевые слова: Уровень гемоглобина, масса тела при рождении, беременность
Введение
Анемия — серьезная проблема здоровья, от которой страдают от 25% до 50% населения мира и примерно 50% беременных женщин (1).Анемия во время беременности связана с повышенным уровнем материнской и перинатальной смертности, преждевременными родами, низкой массой тела при рождении и другими неблагоприятными исходами (2). Барути в систематическом обзоре проиллюстрировал, что частота анемии в Иране составляет 4,8-17,5 процента (3).
Во время беременности анемия увеличилась более чем в четыре раза с первого по третий триместр (4). Это хорошо установленный факт, что в середине триместра наблюдается физиологическое падение гемоглобина (Hb) (5). Это физиологическое падение объясняется увеличением объема плазмы и, следовательно, уменьшением вязкости крови (6), что приводит к улучшению кровообращения в плаценте (7).
Исследования показали, что концентрации гемоглобина и гематокрита (Hct) обычно снижаются в течение первого триместра и достигают самых низких уровней в конце второго триместра и снова повышаются в третьем триместре беременности (9). Согласно классификации Всемирной организации здравоохранения (ВОЗ), беременные женщины с уровнем гемоглобина менее 11,0 г / дл в первом и третьем триместрах и менее 10,5 г / дл во втором триместре считаются страдающими анемией () (11). Анемия у беременных женщин, пагубно влияющая на рост плода и исход беременности (12, 13).Низкая масса тела при рождении и преждевременные роды постоянно связаны с анемией во время беременности (14-17). Yi et al., Показали, что анемия, но не концентрация гемоглобина до беременности, была связана с повышенным риском преждевременных родов (18). Kozuki et al. Сообщили, что материнская анемия от умеренной до тяжелой, но не легкой степени, по-видимому, связана с задержкой внутриутробного роста (19). Улучшение пренатальной средней концентрации гемоглобина линейно увеличивало массу тела при рождении (14). В другом исследовании низкий вес при рождении и маленький для гестационного возраста увеличивались с увеличением тяжести анемии у корейских женщин (18).Haggaz et al. в метаанализе показал, что анемия на ранних сроках беременности, но не на поздних сроках беременности, была связана с несколько повышенным риском преждевременных родов и низкой массой тела при рождении (20), тогда как Ahankari et al. в исследовании систематического обзора обнаружили, что анемия на первых этапах беременности и третий триместр был связан с повышенным риском низкой массы тела при рождении, и они подчеркнули, что гемоглобин необходимо регулярно исследовать во время беременности, а женщин с низким уровнем гемоглобина следует лечить, чтобы минимизировать вредное воздействие на здоровье новорожденных (1).На основании обзора литературы, оценка уровня гемоглобина, в котором триместр следует принимать за стандарт, все еще не ясна. Таким образом, важно понимать наиболее уязвимое время для плода в связи с анемией во время беременности. Настоящее исследование было разработано для наблюдения за влиянием уровня гемоглобина в течение различных триместров беременности на исход бесплодной беременности и рост плода.
Таблица I
Корректировка гемоглобина для неизвестного ВОЗ триместра (10).
| Гемоглобин (г / дл) | |
|---|---|
| Первый | -1.0 г / дл |
| Второй | -1,5 г / дл |
| Третий | -1,0 г / дл |
| Неизвестно | -1,0 г / дл |
Материалы и методы:
Это исследование проводилось в медицинских центрах, расположенных в Урмии. В конце беременности они направили в больницу для родов. В качестве субъектов настоящего исследования было зарегистрировано 1405 здоровых женщин в возрасте от 17 до 45 лет после подтверждения беременности, прошедших дородовое наблюдение в течение трех триместров беременности.Исследование было одобрено этическим комитетом Урмийского медицинского университета. Письменные письма о согласии были получены от всех испытуемых. Критериями включения в настоящее исследование являются беременные женщины без сахарного диабета, сердечно-сосудистых заболеваний (ССЗ), паращитовидных желез, щитовидной железы, костей, многоплодных беременностей, матерей с предлежанием плаценты и отслойкой плаценты. У всех субъектов брали кровь для измерения концентрации гемоглобина в течение 16-19 недель, 22-24 недель и 34-36 недель беременности.Выбранный метод оценки гемоглобина — цианометгемоглобин (W.H.O / UNICEF / UNO, 1998). По уровню гемоглобина. пациенты были разделены на 4 группы; Группа 1; Hb> 10,1 г / 100 мл (контрольная группа), группа 2; Hb = 8,1-10 г / 100 мл (легкая анемия) Группа 3; Hb =. 6,5-8 г / 100 мл (умеренная анемия) Группа 4; Hb <6,5 г / 100 мл (тяжелая анемия).
Вес пациентов измеряли по стандартной методике в течение 24 часов после рождения (21). Для взвешивания младенцев использовались весы-балки с точностью до 50 г.Младенцы взвешивались в минимальной одежде, пока ребенок отдыхал. Из-за нормального распределения всех данных для определения различий в трех группах использовался дисперсионный анализ (ANOVA) с последующим апостериорным тестом.
Результаты
В настоящем исследовании было отобрано 1405 беременных женщин и изучены изменения концентрации гемоглобина в течение 3 триместров и ее связь с массой новорожденных при рождении. Демографический профиль матерей показан в. Средний возраст беременных — 26 лет.1 ± 5,8 года, возраст — от 18 до 40 лет. Большинство (41%) беременных были в возрастной группе 26-36 лет. Содержание гемоглобина в течение трех триместров беременности представлено в. Как видно, распространенность анемии составила 20,2% (Hg <11 г / дл). Из них 16,2% имели анемию средней степени (Hg = 7-8,9 г / дл) и 83,8% имели легкую анемию (Hg = 9-10,9 г / дл). В настоящем исследовании тяжелой анемии у беременных женщин не выявлено. Из этого следует, что наблюдалась значительная разница в среднем уровне гемоглобина у женщин без анемии в течение трех триместров.Средний уровень гемоглобина во втором триместре значительно снизился (p <0,05) во втором триместре беременности. Уровни гемоглобина в настоящем исследовании были разделены на разные уровни на основе классификации ВОЗ. Согласно классификации Всемирной организации здравоохранения, беременные с уровнем гемоглобина менее 10 г / дл в первом и третьем триместрах относились к категории женщин с анемией. Женщины с анемией в третьем триместре беременности и с уровнем гемоглобина 8.1-10 г / дл, 6,5-8 г / дл и <6,5 г / дл были классифицированы как имеющие легкую, среднюю и тяжелую анемию соответственно (ВОЗ / ЮНИСЕФ / UNO.IDA, 1998). Как показано в, беременные женщины с гемоглобином менее 10 г / дл, считающиеся анемичными, рожали новорожденных с массой тела при рождении 2,6 кг, в то время как беременные женщины с более высоким уровнем гемоглобина (> 10 г / дл), считавшимися нормальными, рожали. более тяжелым и нормальным малышам (3,3 кг). Эти данные показали, что уровень гемоглобина у беременных женщин увеличился, а также увеличилась масса новорожденных при рождении.Различные надстрочные индексы указывают на значительную разницу на уровне 5%, как показывает тест Post hoc Bonferroni.
Таблица II
Демографическая информация о беременных женщинах (n = 1405)
| Категория | N | Процент | |
|---|---|---|---|
| Возрастная группа (лет) | <20 | 253 | 18 |
| 20-26 | 506 | 36 | |
| 26-36 | 576 | 41 | |
| > 36 | 70 | 5 | |
| Среднее Возраст (лет) | 26.1 ± 5,8 | ||
| Уровень образования | |||
| ≤ Среднее | 253 | 18 | |
| Средняя школа и диплом | 674 | 48 | |
| Окончил колледж | 478 | 34 | |
| Финансовое положение | |||
| Нет проблем с деньгами | 281 | 20 | |
| Ярмарка | 717 | 51 | |
| Недостаточно | 407 | 29 |
Таблица III
Сравнение изменений концентрации гемоглобина (среднее ± стандартное отклонение) в течение трех триместров беременности
| Концентрация гемоглобина (г / дл) | ||||||
|---|---|---|---|---|---|---|
| 90 070 | Неанемичный (79.8%) | Анемичный (20,2%) | ||||
| Триместры | n = 1121 (79,8%) | Значение p | Легкое n = 83 (83,8%) | Значение P | Умеренное n = 46 (16,2%) | Значение P |
| Первый | 10,65 ± 1,90 a | 0,035 | 9,40 ± 1,40 a | 0,082 | 8,33 ± 1,08 a | 0,042 |
| Второй | 9.395 ± 1,10 б | 9,42 ± 1,81 а | 8,38 ± 0,99 а | |||
| Третий | 11,30 ± 0,83 в | 8,99 ± 0,80 а | 7,31 ± 0,07 б | |||
Таблица IV
Классификация анемии на основе оценки гемоглобина в течение трех триместров беременности (n = 1405
| Триместры Гемоглобин | Классификация анемии † | Уровни гемоглобина (уровни гемоглобина) dl) | Масса тела при рождении (г) |
|---|---|---|---|
| Первая | Средняя | 6.5-8 | 2609 ± 431 a |
| Легкая | 8,1-10 | 2701 ± 512 b | |
| Нормальная | > 10,1 | 3216 ± 724 c | |
| Второй | Умеренный | 6,5-8 | 2615 ± 611 a |
| Легкий | 8,1-10 | 2697 ± 610 b | |
| Нормальный | > 10.1 | 3271 ± 504 c | |
| Третий | Умеренный | 6,5-8 | 2604 ± 634 a |
| Легкий | 8,1-10 | 2737 ± 701 b | |
| Нормально | > 10,1 | 3301 ± 623 c |
Обсуждение
Это исследование показало, что распространенность анемии среди иранских беременных женщин в Урмии составляет 20,2% (n = 1405).Другие исследования показали более высокую степень анемии во время беременности, например, 87% в Индии (22), 58,6% в Китае (23), 50% в Южной Азии (24) и 43% в Турции (25).
Низкая распространенность анемии в настоящем исследовании может быть связана с более частым употреблением добавок железа. Поскольку женщин чаще посещали для дородового наблюдения, поэтому при каждом посещении им предлагали принимать добавки. Таким образом, похоже, что показатели железодефицитной анемии в этом исследовании относительно ниже, чем в других исследованиях.По результатам, уровень гемоглобина в группе без анемии снизился во втором триместре. Снова уровень гемоглобина увеличился в третьем триместре, и было обнаружено, что он похож на первый триместр.
Это сопоставимо со средним уровнем гемоглобина, зарегистрированным во время беременности в других исследованиях (26-29), в которых они обнаружили U-образную кривую уровней гемоглобина во время беременности, с более высоким средним уровнем гемоглобина на ранних сроках беременности (12-16 недель) и при поздних сроках беременности (≥37 недель), чем в середине беременности (28–33 недели).Снижение среднего гемоглобина во втором триместре беременности связано с увеличением плазмы. Спад в середине триместра у матерей без анемии не наблюдался у матерей с анемией. Аналогичные результаты были получены и в других исследованиях (22, 30). Средний вес новорожденных при рождении в обеих группах матерей с анемией и без анемии находился в клинических нормальных пределах независимо от триместра. Между тремя группами в течение трех триместров наблюдались значительные различия в значениях массы тела при рождении. Более высокий уровень гемоглобина связан с более высокими значениями массы тела при рождении.Младенцы, рожденные от матерей с анемией, имели меньшую массу тела при рождении по сравнению с матерями, не страдающими анемией. Другие исследования (14, 28, 29, 32, 33) согласуются с текущим исследованием и демонстрируют важность нормального уровня гемоглобина для исхода беременности. Существует множество доказательств того, что железодефицитная анемия у матери во время беременности может приводить к низкой массе тела при рождении (34). Например, Bodeau-Livinec et al., Обнаружили, что женщины без анемии в течение третьего триместра по сравнению с женщинами с тяжелой анемией имели более высокий риск рождения с низкой массой тела после корректировки на возможные мешающие факторы (35).
Заключение
Это исследование показало, что низкий статус пренатального гемоглобина связан с низкой массой тела при рождении у новорожденных.
Ссылки
1. Аханкари А., Леонарди-Би Дж. Гемоглобин матери и вес при рождении: систематический обзор и метаанализ. Международный журнал медицинской науки и общественного здравоохранения. 2015; 4 (4) [Google Scholar] 2. Sukrat B, Wilasrusmee C, Siribumrungwong B, McEvoy M, Okascharoen C, Attia J и др. Концентрация гемоглобина и исходы беременности: систематический обзор и метаанализ.Международное исследование BioMed. 2013; 2013 [Бесплатная статья PMC] [PubMed] [Google Scholar] 3. Барути Э., Резазадехкермани М., Садегирад Б., Мотагипишех С., Тайери С., Араби М. и др. Распространенность железодефицитной анемии среди беременных женщин Ирана; систематический обзор и метаанализ. Журнал репродукции и бесплодия. 2010; 11 (1) [Бесплатная статья PMC] [PubMed] [Google Scholar] 4. Чанг С.С., О’Брайен К.О., Натансон М.С., Манчини Дж., Виттер ФР. Концентрация гемоглобина влияет на исход родов у беременных афроамериканских подростков.Журнал питания. 2003. 133 (7): 2348–2355. [PubMed] [Google Scholar] 5. Калайвани К. Распространенность и последствия анемии у беременных. Индийский J Med Res. 2009. 130 (5): 627–633. [PubMed] [Google Scholar] 6. Карлин А., Альфиревич З. Физиологические изменения беременности и наблюдение. Лучшие практики и исследования в области клинического акушерства и гинекологии. 2008. 22 (5): 801–823. [PubMed] [Google Scholar] 7. Тан Э.К., Тан ЭЛ. Изменения физиологии и анатомии во время беременности. Лучшие практики и исследования в области клинического акушерства и гинекологии.2013. 27 (6): 791–802. [PubMed] [Google Scholar] 8. Нестель П. Корректировка значений гемоглобина в программах обследований. Вашингтон, округ Колумбия: Международная консультативная группа по пищевой анемии, Институт питания человека ILSI; 2002. С. 2–4. [Google Scholar] 9. Laflamme EM. Концентрация материнского гемоглобина и исход беременности: исследование эффектов повышения в Эль-Альто, Боливия. Журнал медицины Макгилла. 2011; 13 (1) [Бесплатная статья PMC] [PubMed] [Google Scholar] 10. ВОЗ U; УООН. Железодефицитная анемия: оценка, профилактика и контроль.Руководство для руководителей программ. Женева: Всемирная организация здравоохранения; 2001. WHO / NHD / 01.3, 2013. [Google Scholar] 11. ВОЗ / ЮНИСЕФ / ООН; ИДА. Профилактика, оценка и контроль. Отчет о консультации ВОЗ / ЮНИСЕФ / ООН. Женева: ВОЗ; 1998. [Google Scholar] 13. Аль-Фарси Ю.М., Брукс Д.Р., Верлер М.М., Кабрал Х.Дж., Аль-Шафей М.А., Валленбург ХК. Влияние высокого паритета на возникновение анемии у беременных: когортное исследование. BMC при беременности и родах. 2011; 11 (1): 7. [Бесплатная статья PMC] [PubMed] [Google Scholar] 14. Haider BA, Olofin I, Wang M, Spiegelman D, Ezzati M, Fawzi WW.Анемия, пренатальное употребление железа и риск неблагоприятных исходов беременности: систематический обзор и метаанализ. Bmj. 2013: 346. [Бесплатная статья PMC] [PubMed] [Google Scholar] 15. Себастьян Т., Ядав Б., Джеясилан Л., Виджаяселви Р., Хосе Р. Смолл для родов в гестационном возрасте среди женщин Южной Индии: временная тенденция и факторы риска с 1996 по 2010 год. Беременность и роды BMC. 2015; 15 (1): 7. [Бесплатная статья PMC] [PubMed] [Google Scholar] 16. ван ден Брук Н. Р., Жан-Батист Р., Нейлсон Дж. П. Факторы, связанные с преждевременными, ранними и поздними преждевременными родами в Малави.PloS один. 2014; 9 (3): e. [Бесплатная статья PMC] [PubMed] [Google Scholar] 17. Брейманн С. Железодефицитная анемия при беременности. 2013. [Google Scholar] 18. Yi S, Han Y, Ohrr H. Анемия перед беременностью и риск преждевременных родов, низкой массы тела при рождении и родов, не соответствующих сроку беременности, у корейских женщин. Европейский журнал лечебного питания. 2013. 67 (4): 337–342. [PubMed] [Google Scholar] 19. Kozuki N, Lee AC, Katz J. От умеренной до тяжелой, но не легкой, материнская анемия связана с повышенным риском малых для гестационного возраста исходов.Журнал Nutritio. 2012. 142 (2): 358–362. [PubMed] [Google Scholar] 20. Haggaz AD, Radi EA, Adam I. Анемия и низкая масса тела при рождении в западном Судане. Труды Королевского общества тропической медицины и гигиены. 2010. 104 (3): 234–236. [PubMed] [Google Scholar] 21. Xu X, Yang H, Chen A, Zhou Y, Wu K, Liu J и др. Исходы рождаемости, связанные с неформальной переработкой электронных отходов в Гуйюй, Китай. Репродуктивная токсикология. 2012; 33 (1): 94–98. [PubMed] [Google Scholar] 22. Кумар К.Дж., Аша Н., Мурти Д.С., Суджата М., Манджунатх В.Материнская анемия в различных триместрах и ее влияние на вес и зрелость новорожденного: обсервационное исследование. Международный журнал профилактической медицины. 2013; 4 (2): 193. [Бесплатная статья PMC] [PubMed] [Google Scholar] 23. Чанг С., Цзэн Л., Брауэр И. Д., Кок Ф. Дж., Ян Х. Влияние железодефицитной анемии во время беременности на умственное развитие детей в сельских районах Китая. Педиатрия. 2013; 131 (3): e755 – e763. [PubMed] [Google Scholar] 24. Сешадри С. Распространенность дефицита питательных микроэлементов, особенно железа, цинка и фолиевой кислоты, у беременных женщин в Юго-Восточной Азии.Британский журнал питания. 2001; 85 (2): S87. [PubMed] [Google Scholar] 25. Йылдыз Ю., Озгу Э, Унлу С.Б., Салман Б., Эйи ЭГИ. Связь между гемоглобином матери в третьем триместре и массой тела / длиной тела при рождении; результаты из высшего учебного заведения в Турции. Журнал материнско-фетальной и неонатальной медицины. 2013. 27 (7): 729–732. [PubMed] [Google Scholar] 26. Форд Дж. Б., Элджерт Ф. Х., Паттерсон Дж. А. Изменения гемоглобина во время беременности: ретроспективное когортное исследование последовательных беременностей. 2014. [Google Scholar] 27.Расмуссен KM. Существует ли причинно-следственная связь между железодефицитной или железодефицитной анемией и массой тела при рождении, сроком беременности и перинатальной смертностью. Журнал питания. 2001; 131 (2): 590S – 603S. [PubMed] [Google Scholar] 28. Джеймс ТР. Концентрация гемоглобина и показатели статуса железа в трех триместрах беременности и их связь с исходом для плода. 2012. [Google Scholar] 29. Шобейри Ф., Бегум К., Назари М. Проспективное исследование статуса материнского гемоглобина у индийских женщин во время беременности и исход беременности.Исследования питания. 2006. 26 (5): 209–213. [Google Scholar] 30. Госвами Т.М., Патель В.Н., Пандья Н.Х., Мевада А.К., Десаи К.С., Соланки КБ. Материнская анемия во время беременности и ее влияние на перинатальный исход. Международный журнал биомедицинских и передовых исследований. 2014. 5 (2): 99–102. [Google Scholar] 31. Ахмад М.О., Калсум У., Сугра У, Хади У, Имран М. Влияние материнской анемии на вес при рождении. Дж. Аюб Мед Колл Абботтабад. 2011; 23 (1): 77–79. [PubMed] [Google Scholar] 32. Scholl TO. Статус материнского железа: связь с ростом плода, сроком беременности и обеспеченностью железом новорожденного.Обзоры питания. 2011; 69 (приложение 1): S23 – S29. [Бесплатная статья PMC] [PubMed] [Google Scholar] 33. Рибо Б., Аранда Н., Витери Ф., Эрнандес-Мартинес С., Каналс Дж., Ария В. Истощенные запасы железа без анемии на ранних сроках беременности связаны с повышенным риском снижения массы тела при рождении даже при ежедневном добавлении умеренного железа. Репродукция человека. 2012. 27 (5): 1260–1266. [PubMed] [Google Scholar] 34. Аллен Л.Х. Анемия и дефицит железа: влияние на исход беременности. Американский журнал лечебного питания. 2000; 71 (5): 1280–1284.[PubMed] [Google Scholar] 35. Bodeau-Livinec F, Briand V, Berger J, Xiong X, Massougbodji A, Day KP, et al. Материнская анемия в Бенине: распространенность, факторы риска и связь с низкой массой тела при рождении. Американский журнал тропической медицины и гигиены. 2011. 85 (3): 414–420. [Бесплатная статья PMC] [PubMed] [Google Scholar]Изменения материнского гемоглобина во время беременности и родов | BMC по беременности и родам
Дизайн исследования и выборка населения
Это вторичный анализ с использованием записей из больничной системы электронных медицинских карт матерей, родивших в Национальном центре здоровья и развития детей (NCCHD, Токио, Япония) в период с января 2010 г. и декабрь 2011 г.Мы использовали собранную информацию для повседневной дородовой помощи. Письменное информированное согласие на использование данных обычно получается от пациентов при первом дородовом посещении. Институциональный наблюдательный совет NCCHD одобрил это исследование (институциональный наблюдательный совет № 34). Ожидаемые сроки родов (т. Е. Гестационный возраст) обычно подтверждались акушером с помощью УЗИ.
Критериями включения были: 1) одноплодная беременность, 2) Hb, измеренный на сроке <16 недель беременности, и 3) участницы, родившие в NCCHD между 34 и 41 неделями беременности.Мы исключили ранние преждевременные роды (т.е. <34 недель беременности), потому что в этих случаях в большинстве случаев не было измерений гемоглобина на поздних сроках беременности. Мы также исключили пациентов с сахарным диабетом (СД) до беременности, гестационным сахарным диабетом (ГСД), предлежанием плаценты и аномалиями плода. Мы не исключили случаи с гемоглобинопатией, включая признак талассемии, поскольку распространенность гемоглобинопатии в Японии довольно низкая: от 1 на 2500 до 1 на 4000 [15]. Схема участников показана на рисунке 1.За исследуемый период в NCCHD родилось 3169 женщин. Из них были исключены следующие: 328 двойных родов, 9 тройняшек, 14 с отсутствующей информацией о многоплодных родах, 11 с СД до беременности, 91 с ГСД, 50 с предлежанием плаценты и 200 с аномалиями плода. Кроме того, были исключены 121 роды на сроке до 34 недель гестации, 2 роды после родов, 354 родов с отсутствующими значениями гемоглобина на ранних сроках беременности, 1 с отсутствием веса при рождении и 2 с отсутствием веса плаценты. Таким образом, всего в анализ были включены 1986 беременностей.
Рисунок 1Измерения гемоглобина
Три измерения гемоглобина были выполнены для рутинной дородовой помощи. Первый образец был собран до 16 недель беременности (ранний Hb), второй — между 16 неделями 0 дней и 27 неделями 6 дней беременности (средний уровень Hb), а третий — после 28 недель 0 дней беременности (поздний Hb). Уровни гемоглобина были измерены с помощью калиброванного лабораторного аппарата (гематологическая система ADVIA 2120, SIEMENS Healthcare) сразу после взятия пробы крови. Анемия определялась как Hb <11.0 г / дл, согласно определению Всемирной организации здравоохранения [16]. Изменения гемоглобина от ранней к середине или поздней беременности (ΔHbs) рассчитывались как средний уровень гемоглобина минус ранний уровень гемоглобина и поздний уровень гемоглобина минус ранний уровень гемоглобина, соответственно, и стратифицировались по тертилям на основе распределения выборки.
Исходы родов
Основными исходами были масса тела при рождении, Z-оценка массы тела при рождении, масса плаценты и плацентарное соотношение. Плацентарный коэффициент рассчитывали как вес плаценты (г), деленный на массу тела при рождении (г). Z-балл массы тела при рождении был рассчитан на основе японского национального стандарта массы тела при рождении [17].Для дальнейшего анализа непрерывные исходы были разделены следующим образом: LBW, SGA и высокое плацентарное отношение. LBW была определена как ниже 2500 г, а SGA была определена как ниже 10 -го процентиля национального эталона. Высокое плацентарное соотношение определялось как плацентарное соотношение выше 90 -го процентиля выборки.
После родов (как вагинальных, так и кесарева сечения) пуповину перерезали и перерезали примерно на 7–8 см со стороны ребенка.После удаления сгустков необработанная плацента и пуповина были взвешены акушерками и записаны в электронном формате. Хотя использование необрезанной плаценты и пуповины может внести некоторую погрешность в измерения веса плаценты, мы сочли этот метод совместимым с другим исследованием и полагаем, что любые эффекты будут сведены на нет большим размером выборки [18]. Масса плаценты в зависимости от способа доставки не различалась. Вес всех младенцев измеряли сразу после родов после завершения физического осмотра.Осложнения беременности и отчеты о родах также записывались в электронном формате акушерами.
Ковариаты
Информация о возрасте участников, массе тела до беременности, росте, рождении, искусственных репродуктивных технологиях (ВРТ) для зачатия, прошлых медицинских осложнениях (например, гипертония, аутоиммунное заболевание, базедова болезнь (например, гипертиреоз) и гипотиреоз ), а также статус курения и употребления алкоголя был собран с помощью анкеты во время первого дородового посещения и занесен в медицинскую базу данных NCCHD.ИМТ до беременности был рассчитан как вес [кг] / рост 2 [м]. Из базы данных также были извлечены данные о назначении железа, артериальном давлении (АД) до 16 недель беременности и массе тела при последнем дородовом посещении. Прибавка веса участницы во время беременности рассчитывалась как масса тела во время последнего дородового визита [кг] перед родами за вычетом массы тела до беременности [кг]. АД, измеренное до 16 недель беременности во время дородового визита, было преобразовано в среднее артериальное давление (САД) следующим образом: САД = (2 * диастолическое АД + систолическое АД) / 3.Пол плода также был извлечен из сводки по доставке.
Статистический анализ
Для оценки прямого влияния уровней гемоглобина на разных сроках беременности и изменений гемоглобина на ранних сроках беременности на массу тела при рождении, Z-балл массы тела при рождении, массу плаценты и соотношение плаценты, мы провели множественный линейный регрессионный анализ, корректируя для материнских и фетальных ковариат. Сначала мы проанализировали связь между уровнями гемоглобина на ранних, средних и поздних сроках беременности и исходами родов без корректировки и определили это как грубую модель.Затем мы скорректировали возможные искажающие факторы, включая возраст матери, количество детей, ИМТ до беременности, статус курения, АРТ и пол плода, и определили это как Модель 1. Мы дополнительно скорректировали MAP на ранних сроках беременности и прошлых медицинских осложнениях (например, гипертонии, аутоиммунное заболевание, базедова болезнь и гипотиреоидное заболевание) и определили это как Модель 2. Как и в случае анализа уровней гемоглобина и исходов родов, мы оценили связь между изменениями гемоглобина на ранних, средних или поздних сроках беременности и исходами родов путем замены Hb уровни гемоглобина изменялись на ранних сроках беременности в предыдущих моделях.Мы также добавили уровни гемоглобина на ранних сроках беременности в модель 2 и определили это как модель 3, чтобы оценить независимый эффект изменений уровня гемоглобина на ранних сроках беременности на исходы родов. Плацентарное соотношение было умножено на 1000 для регрессионного анализа, поскольку коэффициент каждой независимой переменной был слишком мал. Наконец, мы оценили риски LBW, SGA и высокого плацентарного соотношения в соответствии с тертилями изменений уровней Hb от ранней до середины или поздней беременности с помощью множественного логистического регрессионного анализа.Тенденции между тертилями изменений уровней гемоглобина на ранних сроках беременности были протестированы путем обработки уровня воздействия как порядковой переменной в логистической модели.
Поскольку отсутствовали значения для среднего (5,4%) и позднего (0,8%) Hb и нескольких других ковариат от 1,2% в ИМТ до беременности до 9,6% в MAP, было выполнено множественное вменение. Модельное удаление также было выполнено в качестве анализа чувствительности, и результаты не изменились. Статистически значимым считалось P <0,05. Все анализы были выполнены с помощью программного обеспечения Stata SE (версия 12; Stata Corporation, College Station, TX).
Распространенность анемии и железодефицитной анемии у беременных женщин Китая (IRON WOMEN): национальное поперечное исследование | BMC по беременности и родам
Дизайн исследования
С 19 сентября по 20 ноября 2016 г. в 24 больницах из 16 провинций Китая было проведено общенациональное перекрестное исследование. Больницы были отобраны в соответствии с методом многоэтапной выборки (подробно описано ниже). Беременные женщины, которые обращались в эти больницы для дородовой помощи, последовательно включались в исследование независимо от их гестационного возраста.
Исследование было одобрено комитетом по этике исследований Второй больницы Западного Китая, Сычуаньский университет (2016–009), Медицинский колледж Тунцзи при Хуачжунском университете науки и технологий (2016-S159), Пекинская больница дружбы, Столичный медицинский университет (2016 -P2–058-01) и Первую дочернюю больницу Чжэнчжоуского университета (2016–26). Он был зарегистрирован на ClinicalTrials.gov (идентификационный номер: NCT02887963). Мы получили информированное согласие всех участников. Отделение акушерства в больнице Второго университета Западного Китая и Центр доказательной медицины Китая в больнице Западного Китая, оба из Университета Сычуань, взяли на себя основные обязанности по планированию и разработке исследований, управлению проектами, сбору данных, статистическому анализу и отчетности.
Методы выборки
Мы использовали многоступенчатый метод выборки для выбора больниц. Согласно классификации Национального бюро статистики, страна состояла из шести географических регионов (дополнительный рисунок 1). Во-первых, из каждого региона мы выбрали одну клиническую больницу в качестве регионального координационного центра. Впоследствии из этого региона случайным образом были выбраны три города. Затем из каждого выбранного города мы выбрали одну третичную больницу в качестве места для исследования, исходя из наших возможностей и имеющихся ресурсов.В целом, 24 больницы третичного уровня были включены в исследование (дополнительная таблица 1).
Участвующие больницы должны соответствовать следующим критериям: 1) сывороточный ферритин и гемоглобин регулярно тестировались в местной лаборатории; 2) лабораторные помещения были обследованы группой контроля качества, состоящей из старших технических специалистов, и 3) более 400 беременных женщин обратились в женскую консультацию больницы в течение периода исследования.
Приемлемость пациентов
Наши клинические исследователи последовательно включали подходящих беременных женщин, независимо от их гестационного возраста, которые посещали выбранные больницы для дородовой помощи.Критерии отбора: завершился дородовой визит в период с 19 сентября по 20 ноября 2016 года; согласился сдать анализ крови и заполнить анкету, подписав форму информированного согласия. Беременные женщины, которые участвовали в другом клиническом исследовании в тот же период, были исключены.
Оценка результатов
Первичные исходы — наличие анемии и ЖДА. Согласно Китайскому руководству по диагностике и лечению ЖДА во время беременности [13], анемия диагностировалась по гемоглобину менее 110 г / л, а ЖДА — по концентрации ферритина в сыворотке менее 20 мкг / л и гемоглобина менее 110 г / л. л.
Все подходящие участники были подвергнуты исследованию гемоглобина и сывороточного ферритина во время дородового визита. Образцы крови были исследованы в местных лабораториях стандартными квалифицированными методами.
Мы также задокументировали ранее диагностированную клиницистом ЖДА во время этой беременности (т.е. в первом, втором или третьем триместре), которая была диагностирована клиницистами и занесена в медицинские карты.
Сбор данных
Мы использовали две структурированные анкеты, которые были апробированы для сбора информации (дополнительная таблица 2 и таблица 3).Первый опросник состоял из вопросов, касающихся демографических данных участников, истории беременности и родов, сопутствующих гестационных заболеваний, поведения и образа жизни, ранее диагностированной клиницистом ЖДА и истории других сопутствующих гестационных заболеваний. Второй опросник, представленный врачом, был заполнен путем ручного просмотра электронных медицинских карт (EMR), включая антропометрические данные (например, рост и вес), медицинские осмотры, лабораторные результаты (например, гемоглобин, ферритин сыворотки, количество эритроцитов и количество лейкоцитов), лечение ЖДА и материнские осложнения во время беременности.
Для сбора, анализа и хранения данных была создана централизованная онлайновая система электронного сбора данных. Участники либо заполняли анкету через WeChat или веб-страницы, либо печатную версию, которая впоследствии была загружена в центральную систему обученными следователями. Для проверки данных были реализованы правила логической проверки и эталонные диапазоны.
От каждой участвующей женщины мы тщательно собрали следующую информацию: демографические характеристики (возраст матери, этническая принадлежность, уровень образования, статус местного жителя, зарегистрированное место жительства (городское или сельское) и годовой доход семьи), гестационные характеристики (гестационные недели беременности , многоплодие, беременность, использование вспомогательных репродуктивных технологий (ВРТ) и тошнота или рвота в течение первого триместра (NVP)), антропометрические параметры (рост, вес до беременности и текущий вес), поведение и привычки (e.грамм. активное или пассивное курение, потребление мяса), добавление питательных веществ (прием фолиевой кислоты, поливитаминов и добавок кальция) и сопутствующие гестационные заболевания (например, гематологические заболевания, инфекция HBV, гипертония, гинекологические заболевания, диабет (тип I или тип II), заболевания щитовидной железы и аутоиммунные заболевания). Сопутствующие гестационные заболевания определялись как состояния, диагностированные до зачатия врачом, или диагнозы при первом дородовом посещении.
Оценка размера выборки
Данные о распространенности, полученные в результате ретроспективного исследования, были использованы для расчета размера выборки [14].Предполагая, что консервативная оценка распространенности материнской ЖДА составляет 3,96% (т.е. p ≈4%), соответствующий d (ошибка толерантности) был принят равным 0,004 (одна десятая от p ), с Z α / 2 = 1,96 и двусторонний α = 0,05, требуемый размер выборки составил n = 9220.
Принимая во внимание доступные ресурсы исследования и логистику, исследователи решили увеличить размер выборки до n = 12000. Каждый региональный координационный центр должен был принять не менее 800 беременных женщин, а остальные 18 больниц должны были последовательно набирать более 400 участников на каждом участке.
Статистический анализ
Мы обобщили и сравнили исходные характеристики беременных женщин по триместрам. К категориальным переменным применялись критерии хи-квадрат Пирсона или точный критерий Фишера, а для непрерывных переменных — односторонний дисперсионный анализ ANOVA или критерий Краскела-Уоллиса. ИМТ до беременности был разделен на следующие категории: недостаточный вес (ИМТ <18,5 кг / м 2 ), нормальный (ИМТ ≥18,5 кг / м 2 и <25 кг / м 2 ), избыточный вес и ожирение (ИМТ ≥ 25 кг. / м 2 ).Мы включили в свой анализ женщин с полными данными.
Мы сравнили наблюдаемые уровни гемоглобина и ферритина в сыворотке по подгруппам исследования (одиночные, многоплодные) и по триместрам (первый; второй; третий триместр), используя при необходимости средние значения или медианы. Аналогичным образом сравнивали частоту и распространенность анемии и ЖДА по триместрам и подгруппам, представляющим интерес.
Для определения факторов риска, связанных с анемией и ЖДА, мы рассмотрели все возможные факторы из литературы, а именно: демографические характеристики, гестационные характеристики, антропометрические показатели, поведение и привычки, добавление питательных веществ и сопутствующие гестационные заболевания; детали этих переменных были даны в разделе сбора данных.Первоначально связь с потенциальными факторами была исследована путем подбора моделей одномерной логистической регрессии, учитывающих триместры, с уровнем значимости, установленным на p = 0,1. Затем мы отдельно применили модели логистической регрессии со смешанными эффектами для анемии и ЖДА. Ввиду внутренней корреляции наблюдений из-за эффектов кластеризации различных больниц, модель логистической регрессии со смешанными эффектами со случайными эффектами больниц (24) была сочтена подходящей для условий нашего исследования.
Анализ чувствительности
В нашем исследовании мы разработали два анализа чувствительности. Во-первых, чтобы сравнить распространенность анемии во время беременности с разными расами и условиями жизни, мы использовали различные пороговые значения концентрации гемоглобина для диагностики анемии из других руководств, включая рекомендации Великобритании (т. Е. Анемия определялась как концентрация гемоглобина <110 г / л в первом случае. триместр, <105 г / л во втором и третьем триместрах и <100 г / л после родов и концентрация ферритина в сыворотке <30 мкг / л) [15] и рекомендации ВОЗ (i.например, анемия была диагностирована как концентрация гемоглобина <110 г / л в первом и третьем триместрах и <105 г / л во втором триместре) [16], и сообщалось о соответствующей распространенности. Во-вторых, мы провели модель логистической регрессии со смешанными эффектами со случайными госпитальными эффектами, удалив беременных женщин с гематологическими заболеваниями в анамнезе до беременности.
Анемия при беременности. Железодефицитная анемия. Пациент
Введение
Нормальное физиологическое изменение увеличения объема плазмы вызывает гемодилюцию у беременной женщины.Хотя масса эритроцитов увеличивается, объем плазмы увеличивается непропорционально, что приводит к снижению гемоглобина (Hb) примерно до 115 г / л.
Национальный институт здравоохранения и повышения квалификации (NICE) рекомендует предлагать женщинам пройти обследование на анемию при бронировании и на 28 неделе беременности. [1] Анемия определяется как уровень гемоглобина <110 г / л при бронировании; гемодилюция приведет к дальнейшему снижению дозы во время беременности и последующему снижению способности переносить кислород.Во втором и третьем триместрах диагностический уровень анемии - уровень гемоглобина <105 г / л. В послеродовом периоде диагностический уровень составляет 100 г / л. [2]
Этиология
Железодефицитная анемия является причиной большинства выявленных случаев анемии, которая характеризуется низким средним объемом клеток (MCV). Обычно это вызвано недостаточностью питания или низкими запасами железа в результате предыдущей беременности или предыдущей тяжелой менструальной кровопотери. Физиологические потребности в железе во время беременности в три раза выше, чем у небеременных менструирующих женщин, и потребность в железе возрастает по мере наступления беременности.
Менее распространенные причины
Эпидемиология
Анемия во время беременности — распространенная проблема. В Великобритании антенатальная распространенность оценивается в 24,4%. [3] Почти треть женщин страдает послеродовой анемией. По оценкам, во всем мире распространенность анемии во время беременности составляет около 38% (по сравнению с 29% небеременных женщин). [4]
Презентация
Анемия во время беременности может протекать бессимптомно. Однако наиболее частыми являются следующие симптомы:
Пациент может казаться бледным.
Исследования
- Hb.
- MCV: если ≤76 fl, то вероятной причиной является дефицит железа, но, если он ниже, чем сопутствующий другим признакам анемии и повышенным количеством эритроцитов, это указывает на возможную B2-талассемию (оцените HbA2 и используйте электрофорез Hb).
- Нормальная MCV (76-96 fl) с низким уровнем гемоглобина типична для беременности.
- Ферритин не требуется в качестве стандартного теста. Двухнедельное испытание перорального приема железа с последующим повышением уровня гемоглобина подтверждает диагноз дефицита железа. [2] Однако его следует проверять у женщин с гемоглобинопатией или у женщин с сомнительной причиной.
Ведение
[2]Плановая замена железа во время беременности в Великобритании не рекомендуется.
- Женщинам с известной гемоглобинопатией следует проверить сывороточный ферритин и предложить пероральные добавки, если у них низкий уровень ферритина (<30 мкг / л).
- Женщинам с неизвестным статусом гемоглобинопатии с нормоцитарной или микроцитарной анемией следует начать пробный прием перорального железа, и следует предложить скрининг на гемоглобинопатию.
- Не страдающим анемией женщинам с повышенным риском дефицита железа следует проверять уровень ферритина в сыворотке на ранних сроках беременности и предлагать пероральные добавки, если уровень ферритина низкий.
- Женщинам с установленной железодефицитной анемией следует давать 100-200 мг элементарного железа в день. Им следует посоветовать правильное введение для оптимизации абсорбции. (Избегайте приема таблеток железа или продуктов, богатых железом, с веществами, которые препятствуют его усвоению, например чай, кофе и продукты, богатые кальцием. Витамин С усиливает усвоение.) Прием добавок должен продолжаться не менее трех месяцев и не менее шести недель после родов и должен быть направлен на восстановление запасов железа.
- В Кокрановском обзоре отмечается, что, хотя терапия железом восстанавливает показатели до нормальных значений, данных об исходах мало, а побочные эффекты со стороны желудочно-кишечного тракта являются обычным явлением. [5]
- Направление к гематологу следует рассматривать при наличии значительных симптомов и / или тяжелой анемии (Hb <70 г / л), поздних сроках беременности (> 34 недель) или отсутствии ответа на исследование. перорального железа.
Талассемия
- Унаследованные заболевания крови с пониженным или отсутствующим образованием альфа- или бета-цепей глобина, содержащегося в гемоглобине (Hb).
- Женщины, являющиеся носителями талассемии, могут протекать бессимптомно, если они не беременны, но при беременности они страдают большей анемией, чем обычно.
- MCV ≤80 fl требует исследования, при этом HbA2 ≥3,5% является положительным для B2-талассемии.
- В этих случаях следует проверить отца ребенка и предложить паре генетическое консультирование.
- Образцы ворсин хориона в первой четверти беременности и забор пуповинной крови плода под контролем УЗИ во второй четверти могут использоваться для выявления большой В2-талассемии и прерывания беременности.
- Женщины с известной талассемией должны получать дородовую помощь специалиста, высокие дозы фолиевой кислоты (5 мг в день), частые ультразвуковые исследования, регулярный мониторинг гемоглобина и переливания крови. [6]
Подробнее см. В отдельной статье о талассемии.
Серповидно-клеточная анемия
[7]- Генетический дефект вызывает выработку аномального гемоглобина с продолжительностью жизни красных кровяных телец ≤15 дней. При серповидно-клеточном кризе разрушение красных кровяных телец вызывает тяжелую гемолитическую анемию и боли в костях. Наиболее распространенной формой является гемоглобин S, но в основном он поражает людей из Восточной и Западной Африки.
- При подозрении женщины должны получать 5 мг фолиевой кислоты в день. ОАК следует регулярно проверять на 20, 28 и 32 неделе.
- Добавки железа не нужны, если не снижены уровни сывороточного железа и ферритина. При регулярном применении добавки железа вызывают перегрузку железом, что приводит к гемохроматозу.
- Если гемоглобин падает ниже 60 г / л или наблюдается снижение на 20 г / л от исходного уровня, рассматривается вопрос о переливании.
- Регулярные профилактические переливания не рекомендуется.
- Назначьте профилактические антибиотики во время беременности и после нее. В случае криза следует назначить гепарин. Измеряйте гемоглобин каждые два часа и, если он падает ≥20 г, проводите обменное переливание крови.В одном исследовании сообщалось о значительных побочных эффектах переливания у беременных пациенток с множественными антителами к эритроцитам и рекомендовалось использовать такое лечение с осторожностью. [8] Другие меры, применяемые при серповидном кризе, включают стероиды, заместительную инфузионную терапию и кислород, но рандомизированных контролируемых испытаний недостаточно. [9]
Осложнения серповидно-клеточной анемии во время беременности
- Самопроизвольный аборт может произойти у 25% женщин, страдающих серповидно-клеточной анемией, с приблизительной перинатальной смертностью 15%, также часто связанной с преждевременными родами и низкой массой тела при рождении. (30% ≤2500 г).
- Уровень мертворождений составляет 8–10%, и для оценки роста требуется тщательное антенатальное обследование плода, включая УЗИ пупочной артерии.
- Серповидно-клеточный криз, инсульт и тромбоэмболия легочной артерии — это дополнительные осложнения, которые могут возникнуть.
- Частые инфекции мочевыводящих путей являются обычным явлением и требуют немедленного лечения.
- Гипертония, связанная с беременностью, также считается более распространенным заболеванием.
Дополнительные сведения см. В отдельных статьях о серповидно-клеточной анемии и серповидно-клеточной анемии.
Осложнения
[2, 5]Доказано, что женщины с анемией во время беременности имеют более высокий риск:
- Материнская смерть.
- Смерть плода.
- Преждевременные роды.
- Младенцы с низкой массой тела при рождении.
- Сердечная недостаточность.
- У их детей возникли проблемы с развитием.
- Низкая работоспособность / работоспособность.
- Восприимчивость к инфекции.
Однако порог, при котором возникают эти осложнения, остается неясным.
Профилактика
В ряде исследований изучалась ценность широко распространенного рутинного использования пренатального железа. Некоторые обнаружили положительное влияние на массу тела при рождении и другие результаты. [10] Другие указывают на потенциальные неблагоприятные последствия приема добавок железа у женщин с нормальным уровнем (плацентарная недостаточность, гемохроматоз, побочные эффекты, случайное отравление детей в семье, стоимость и т. Д.). [2] В самом последнем Кокрановском обзоре говорится, что необходима дальнейшая работа в отношении наиболее безопасной дозы и режима, прежде чем ее можно будет рекомендовать. [11]
Резюме доказательств: Железодефицитная анемия у беременных: скрининг и добавление
Эффективность регулярного приема добавок железа при беременности
Мы идентифицировали в общей сложности 12 исследований хорошего качества 25–27 и 28–36 хорошего качества, в которых сравнивались эффекты обычного пренатального приема препаратов железа и их отсутствия. 37, 38 Исследования проводились в США, Иране, Гонконге, Австралии и Европе.Размеры выборки варьировались от 45 до 1164 участников, хотя только в 2 исследованиях было более 500. 27, 28 В большинстве исследований сообщалось, что женщины со значительно низкими гематологическими индексами на исходном уровне были исключены из исследования и получали лечение. 25–29, 31–33, 35 В нескольких исследованиях также сообщалось о предоставлении лечения, если во время исследования показатели падали слишком низко. 25–28, 31, 33 Большинство включенных в исследование женщин были в возрасте от 20 до 20 лет, и большинство из них были белыми или чернокожими (или расы не сообщалось).Два из 3 исследований, проведенных в Соединенных Штатах 29, 32 , проводились с участием женщин с повышенным риском анемии на основании сообщенных факторов риска (таких как право на участие в Специальной программе дополнительного питания для женщин, младенцев и детей; черная раса; или паритет> 2). Во всех других включенных исследованиях участвовали женщины со средним риском анемии; однако факторы риска не всегда сообщались, и ни одно исследование не разбивало результаты по группам риска.
Время приема добавок варьировалось от первого дородового визита до 20 недель беременности и продолжалось до родов.Однако в 2 исследованиях, проведенных в США, участники группы плацебо были переведены на прием добавок на сроках беременности от 26 до 29 недель; поэтому результаты, полученные на тот момент, включены в этот отчет. 29, 32 Результаты оценивались в третьем триместре или при родах, или исследования включали краткосрочное наблюдение в послеродовой период. Дозировка добавок составляла от 20 до 200 мг элементарного железа в день. О приверженности, обычно основанной на подсчете таблеток или уравнении, включающем подсчет таблеток, сообщалось по-разному, но варьировалось от 54% до 98%.
Только 5 из включенных исследований (в 6 публикациях) сообщили о расчетах мощности или размера выборки. 25, 27–29, 32, 37 Два исследования показали снижение частоты анемии (с 30% до 15% 29 и с 25% до 15% 32 ). Одно из этих исследований было также способно выявить межгрупповые различия, в 0,407 раза превышающие стандартное отклонение веса при рождении и гестационного возраста. 29 Одно исследование было направлено на выявление снижения частоты ЖДА (с 11,5% до 3%) и дефицита железа (с 30% до 15%), а также увеличения частоты нежелательных явлений со стороны желудочно-кишечного тракта (с 10% до 20%) . 25 Размер выборки одного исследования был рассчитан для выявления 7% -ной разницы в доле младенцев, рожденных маленькими для их гестационного возраста, 27 , а в другое исследование было включено достаточно пациентов, чтобы выявить увеличение частоты гестационного диабета с 10 % до 15%. 28
Клинические исходы матери
Качество жизни было зарегистрировано как вторичный результат в исследовании хорошего качества ( n = 430), в котором не было обнаружено четких различий между женщинами, получавшими добавки железа, и плацебо ни в одной из 8 концепций здоровья Short Form-36 во время беременности или после нее. Доставка. 25
Кесарево сечение может происходить по различным показаниям, в том числе плановым, и не имеет известной причинно-следственной связи с ЖДА. Тем не менее, это обычно считается измеримым клиническим исходом во время беременности и сообщалось в 5 исследованиях как случайное событие. 25, 27, 28, 31, 35 В этих испытаниях с участием женщин среднего риска сравнивали группы беременных женщин, получавших или не получавших добавки железа. Сообщенные показатели кесарева сечения варьировались от 7,6% до 26% в группах, получавших добавки, и от 9%.От 1% до 33% в группах плацебо. 25, 27, 28, 31, 35 Одно крупное исследование удовлетворительного качества ( n = 1164) из Гонконга обнаружило значительное снижение частоты кесарева сечения у женщин, получавших 60 мг элементарного железа ежедневно по сравнению с плацебо (25,2 % против 33,1%; отношение шансов 0,58 [95% ДИ от 0,37 до 0,89]; P = 0,008). 28 Однако результаты 4 небольших испытаний удовлетворительного и хорошего качества ( n = от 97 до 727) о влиянии добавок на частоту кесарева сечения у женщин, получавших 20, 50 или 60 мг добавок элементарного железа по сравнению с плацебо были безрезультатными. 25, 27, 31, 35
Клинические исходы для младенцев
Всего в 11 испытаниях хорошего качества 25, 27 и 28–36 хорошего качества сообщалось об исходах новорожденных, включая смертность, преждевременные роды, продолжительность беременности, малые размеры для гестационного возраста, массу тела при рождении и баллы по шкале Апгар ( Приложение Таблица 2).
Четыре испытания 25, 27, 31, 35 беременных женщин со средним риском анемии анекдотически не сообщали о явном влиянии пренатальных добавок железа на младенческую смертность с коэффициентом 0% к 1.9% в группах добавок и от 0% до 1,7% в группах плацебо, хотя это не было заранее определенным результатом в этих исследованиях. В одном качественном иранском исследовании не сообщалось об отсутствии разницы в показателях перинатальной смертности при приеме добавок по сравнению с плацебо (0,8% против 1,7%). 27
Четыре испытания удовлетворительного качества, проведенные в Гонконге, США и Иране, показали, что частота преждевременных родов (определяемых как роды на сроке <37 недель) варьировалась от 3% до 12,8% в группах приема добавок и от 6.От 8% до 13,9% в группах плацебо. 28–30, 32 В соответствии с предыдущим отчетом, эти испытания не обнаружили статистически значимой разницы между воздействием рутинного пренатального приема препаратов железа и частотой преждевременных родов по сравнению с плацебо. Объединение оценок из 2 исследований 28, 30 , которые предоставили 60 мг элементарного железа в качестве дополнительной дозы, также привело к нестатистически значимой разнице в частоте преждевременных родов в группах, получавших добавки (отношение рисков [RR], 0.88 [ДИ, от 0,55 до 1,42]; I 2 = 0%) по сравнению с плацебо (рисунок 2).
В шести испытаниях удовлетворительного качества и в одном испытании хорошего качества сообщалось об отсутствии влияния приема материнских добавок железа на срок беременности, при этом во всех исследованиях сообщался гестационный возраст от 38 до 40 недель для участников в группах добавок и плацебо. 25, 28–32, 36 Два исследования были проведены в США и включали женщин с повышенным риском дефицита железа.
В трех испытаниях удовлетворительного качества и 1 испытании хорошего качества, проведенных в Гонконге, США и Иране, сообщалось о противоречивых результатах для младенцев, получавших пренатальное введение железа, которые были малы для своего гестационного возраста (определяемые как ниже 10-го процентиля массы тела при рождении для их гестационный срок) с диапазоном 3.От 6% до 15% для тех, кто принимал добавки, и от 7,5% до 17,7% для тех, кто находился в группах плацебо. 27–29, 32 Испытание, проведенное в Гонконге с участием женщин со средним риском анемии, и исследование, проведенное в Соединенных Штатах с участием женщин с повышенным риском дефицита железа, выявили меньшее количество младенцев, которые были маленькими для своего гестационного возраста, среди женщин в группа добавок по сравнению с группой плацебо (3,6% против 7,5% [ P = 0,013] 28 и 6,8% против 17,7% [ P = 0.014] 29 ). Другое исследование, проведенное в США с участием женщин с повышенным риском дефицита железа, показало отсутствие разницы между группами добавок и плацебо (10,8% против 15,5% [ P = 0,22]). 32 Одно качественное иранское исследование женщин со средним риском анемии показало, что у тех, кто не получал добавки, было значительно меньше младенцев, которые были маленькими для своего гестационного возраста (15% против 10% [ P = 0,035]). 27
Шесть испытаний (5 удовлетворительного качества и 1 хорошее качество), проведенных в США, Иране, Ирландии и Австралии, в которых сообщалось о частоте рождений младенцев с низкой массой тела при рождении (определяемой в основном как <2500 г), дали противоречивые результаты.Частота случаев низкой массы тела при рождении колебалась от 0% до 9,4% в группах приема добавок и от 0% до 16,7% в группах плацебо. 25, 29–32, 35 Одно исследование в США с участием женщин с повышенным риском дефицита железа ( n = 275) выявило значительно более низкие показатели младенцев с низкой массой тела при рождении в группе добавок по сравнению с группой плацебо (4,3% против 16,7%). % [ P = 0,003]). 29 Тем не менее, 5 испытаний, включая отдельное исследование в США женщин с повышенным риском дефицита железа, не выявили влияния пренатальных добавок железа на количество младенцев с низкой массой тела при рождении. 25, 30–32, 35 Объединенный анализ 3 сопоставимых исследований 25, 30, 31 , в которых использовались добавки от 20 до 60 мг элементарного железа, привел к нестатистически значимому относительному риску 1,10 (ДИ, 0,54–2,25). ; I 2 = 0%) по сравнению с плацебо (рисунок 3).
В 8 испытаниях, в которых сообщалось о средней массе тела при рождении, все дети имели массу при рождении в пределах нормы, а в 5 испытаниях не было обнаружено различий между участниками, получавшими добавки, и плацебо. 25, 30, 33, 34, 36 Три других испытания показали, что у женщин, получавших плацебо, рождались младенцы с более низким средним весом при рождении (3247 против 3151 г [ P = 0,001], 28 3277 против 3072 г [ P = 0,010], 29 и 3325 по сравнению с 3217 г [ P = 0,03] 32 ).
В пяти испытаниях (4 удовлетворительного качества и 1 хорошее качество) сообщалось о показателях по шкале Апгар через 1, 5 или 10 минут и не было обнаружено различий в показателях между младенцами, получавшими обычную добавку материнского железа, по сравнению с плацебо. 25, 27, 28, 31, 36
Материнские промежуточные исходы
В соответствии с предыдущими отчетами, 21, 22 12 испытаний хорошего или удовлетворительного качества сообщили об улучшении гематологических показателей у матери с различными дозами добавок железа по сравнению с плацебо в различные моменты времени и использовали различные определения гематологических показателей, хотя не все улучшения были статистически значимо (таблица 3 приложения). 25–36 Клиническое значение этих результатов неясно.Мы сообщаем результаты в срок, потому что это был наиболее часто сообщаемый и, возможно, наиболее клинически значимый момент времени. Результаты для третьего триместра и различных послеродовых периодов подробно описаны в Таблице 3 Приложения и в полном отчете. 20
В шести испытаниях сообщалось о частоте ЖДА (определяемой как уровень гемоглобина <110 г / л и уровень ферритина в сыворотке <27 или <44,9 пмоль / л) с общим диапазоном от 0% до 12,7% для женщин в группах приема добавок и от 0% до 29% для участников группы плацебо в третьем триместре, во время или после родов. 25, 29–32, 34 Одно испытание хорошего качества ( n = 430) и одно испытание удовлетворительного качества ( n = 120) сообщили о значительно более низкой частоте ЖДА в срок у беременных, получающих рутинные добавки железа, по сравнению с плацебо. (3% против 11%; ОР 0,28 [ДИ, от 0,12 до 0,68] 25 и 0% против 17,5% [ P = 0,02] 34 ). Однако два небольших исследования удовлетворительного качества не выявили разницы между группами: в одном сообщении о заболеваемости было 0% в обеих группах 30 , а в другом — о 5% против 29% для подростков ( P = 0.137) и 10,5% против 22,2% для взрослых ( P = 0,259). 31 Объединенный анализ 4 сопоставимых испытаний привел к статистически значимому различию между группами по частоте возникновения ЖДА в срок, в пользу приема добавок (ОР 0,29 [ДИ, 0,17–0,49]; I 2 = 0%) (рис. 4). 25, 30, 31, 34
В шести испытаниях сообщалось о случаях дефицита железа (определяемого как уровень ферритина в сыворотке <27, <33,7 или <44,9 пмоль / л). Общие диапазоны составляли от 0% до 56% для женщин в группах приема добавок и от 28% до 85% для женщин в группах плацебо, с согласованными результатами во всех временных точках измерения; однако не все результаты достигли статистической значимости. 25, 29, 30, 32, 33, 36 В срок 3 испытания (2 удовлетворительного качества и 1 хорошее) выявили более низкие показатели дефицита железа во время родов у женщин, получавших добавки (9,5% против 28,2% [P <0,05], 30 35% против 58%; ОР 0,60 [ДИ, 0,48–0,76], 25 и 0% против 65,2% [ P = 0,02]. 36 Объединенные результаты 2 испытания с сопоставимыми режимами дозирования (от 20 до 60 мг элементарного железа в день) показали статистически значимую разницу в дефиците железа в срок, который благоприятствовал добавлению (ОР, 0.53 [ДИ, от 0,33 до 0,84]; P = 0,006; I 2 = 40%) (рисунок 4). 25, 30
Четыре испытания сообщили о частоте анемии (определяемой как уровень гемоглобина <100 или <110 г / л) с общим диапазоном от 3,7% до 21% для женщин в группах добавок и от 4,5% до 27% для женщин в группах плацебо. 25, 29, 32, 33 В доношенный срок в 1 испытании хорошего качества сообщалось о значительно более низкой частоте анемии во время родов у беременных, получающих рутинные добавки железа, по сравнению с плацебо (7% vs.16%; RR 0,45 [ДИ от 0,25 до 0,82]). 25
В одиннадцати исследованиях хорошего или удовлетворительного качества с участием женщин, получавших добавки железа, по сравнению с плацебо, сообщалось об уровнях гемоглобина в третьем триместре, во время родов или в течение 6 месяцев после родов, с общим диапазоном от 114 до 139 г / л для тех, кто принимал добавки. группы и от 113 до 134 г / л для тех, кто в группах плацебо. 25–32, 34–36 Во время доношения 8 испытаний показали, что у женщин, получавших добавки, к моменту родов уровень гемоглобина был выше, чем у женщин, получавших плацебо, хотя результаты были статистически значимыми только в 6. 25, 26, 28, 31, 34, 35
В десяти испытаниях сообщалось об уровнях ферритина в сыворотке крови в третьем триместре, во время родов или до 6 месяцев после родов, со значениями от 16,6 до 76,4 пмоль / л для женщин, получавших добавки, и от 13,5 до 58,4 пмоль / л для тех, кто получал плацебо. 25, 26, 28–32, 34–36 В пяти исследованиях с участием женщин со средним риском анемии было обнаружено, что у женщин, получавших добавки, к доношенному сроку уровень ферритина в сыворотке был значительно выше, чем у женщин, получавших плацебо. 25, 26, 28, 31, 34
Младенческие промежуточные результаты
Шестимесячное последующее исследование после качественного австралийского исследования 25 336 младенцев, в котором матери на 20 неделе беременности были случайным образом распределены для получения 20 мг добавок элементарного железа ежедневно до родов, было единственным исследованием. сообщали о гематологических результатах у младенцев и не обнаружили различий в содержании железа у детей в возрасте 6 месяцев.
Вред регулярного приема добавок железа во время беременности
О вреде рутинного приема препаратов железа у беременных женщин сообщалось редко и варьировалось, часто в виде специальных событий, в 10 исследованиях хорошего или удовлетворительного качества, сравнивающих добавление железа с плацебо.Ни один из вредов не был серьезным или связанным с долгосрочным значением, и в основном не было значительных различий между группами (таблица 4 приложения). 25, 27–33, 35, 36
В двух испытаниях, проведенных в Австралии и США, не было обнаружено различий в различных незначительных побочных эффектах со стороны желудочно-кишечного тракта между добавками (60 и 20 мг элементарного железа в день, соответственно) и плацебо. 25, 31 Четыре исследования, проведенные в Австралии, США и Норвегии, не сообщили о существенных различиях в частоте каких-либо побочных эффектов и отсутствии различий в соблюдении или прекращении приема добавок. 25, 29, 31, 33 Вред был измерен по крайней мере после 1 посещения клиники в течение 36 недель и включал общие побочные эффекты лекарств, утомляемость или любые побочные эффекты. Дополнительная информация о вреде, причиненном матери, была ограниченной и непоследовательной. Не было никакой связи между добавками и материнской гипертензией 27, 30 или гестационным диабетом. 28
Скрининг на IDA
Ни одно исследование не соответствовало критериям включения по любому из ключевых вопросов о пользе и вреде скрининга на ЖДА во время беременности, о пользе и вреде лечения, выявленного при скрининге, или о связи между изменением дефицита железа у матери или статуса ЖДА и улучшением состояния новорожденных и детей. послеродовые исходы в U.S. релевантные популяции.
.