Резус-конфликт — Википедия
Резус-конфликт — это гуморальный иммунный ответ резус-отрицательной матери на эритроцитарные антигены резус-положительного плода, при котором у матери образуются антирезусные антитела[1][2].
При попадании в кровь ребёнка через плаценту эти антитела матери вызывают распад (гемолиз) красных кровяных телец (эритроцитов) ребёнка, что приводит к гемолитической желтухе новорождённых.
С помощью УЗИ у плода могут быть выявлены увеличение печени, селезёнки и сердца. Наблюдается анемия, в лёгких случаях — ретикулоцитоз, в более тяжёлых — эритробластоз, желтуха. В наиболее тяжёлых случаях развиваются водянка плода и отёчный синдром новорождённых, что может привести к мертворождению или смерти новорождённого.
Как правило, во время беременности кровь плода не попадает в кровоток матери. Поэтому во время первой беременности у матери не вырабатываются антитела к антигену D, и ребёнок остаётся здоровым. Однако при родах чаще всего происходит смешение крови матери и ребёнка, отчего мать становится восприимчивой к резус-антигену и образует против него антитела. Существуют противоречивые данные относительно повышения вероятности резус-конфликта, если у женщины был аборт, выкидыш или внематочная беременность
Выработанная иммунная память приводит при следующей беременности к новому и усиленному образованию антител (иммуноглобулинов IgG) к антигену D. Последние способны проникать через гематоплацентарный барьер в кровоток ребёнка и связываются с резус-положительными эритроцитами ребёнка. Отягощённые антителами эритроциты разрушаются в селезёнке плода преждевременно. Наступает гемолитическая анемия, сопровождаемая гипоксией и ацидозом, синтез альбумина сокращается, развиваются отёки, плевральные выпоты и водянка плода. Гемолиз ведёт к компенсаторному ускорению образования кровяных телец и вне костного мозга (экстрамедуллярное кровообразование) — в печени и селезёнке.
Ещё одна форма материнской непереносимости нерождённого ребёнка представляет собой аллоиммунную тромбоцитопению и нейтропению плода или новорождённого, при которых разрушаются детские тромбоциты и нейтрофильные лейкоциты.
Около 14 % процентов населения Европы имеют отрицательный резус-фактор (dd, всегда гомозиготны), из чего по закону Харди — Вайнберга следует, что около 47 % — гетерозиготный (Dd) и 39 % — гомозиготный (DD) положительный.
- Если мать является резус-отрицательной, а отец — гомозиготным резус-положительным, то любой плод будет гетерозиготным резус-положительным.
- Если мать является резус-отрицательной, а отец — гетерозиготным резус-положительным, то плод будет с 50%-й вероятностью гетерозиготным резус-положительным и с 50%-й вероятностью — резус-отрицательным.
Поэтому, у пары, где мать является резус-отрицательной, а отец — резус-положительным, ребёнок будет резус-положительным примерно в 72% случаев (=(0.39*1+0.47*0.5)/(0.39+0.47)).
А у резус-отрицательной матери при неизвестном резус-факторе отца, ребёнок будет резус-положительным примерно в 63% случаев (= 0.39*1+0.47*0.5+0.14*0).
У случайной беременности (при неизвестных резус-факторах родителей), такая ситуация случится с вероятностью 9% (= 0.14*0.63+0.86*0), т.е. примерно при каждой одиннадцатой беременности.
В африканских и азиатских популяциях, а также среди индейцев Северной Америки отрицательный резус-фактор встречается с частотой около 1 % и менее, поэтому резус-конфликт встречается с небольшой частотой.
В подавляющем большинстве случаев резус-конфликт может быть предупреждён путём внутримышечного введения резус-отрицательной матери специальных анти-D антител (Rho D иммуноглобулин, коммерческое название — RhoGAM) в период беременности или в течение 72 часов после родов или любого другого события, которое может привести к сенсибилизации матери. При введении RhoGAM эритроциты резус-положительного плода, попавшие в организм матери, разрушаются до того, как на них успевает отреагировать её иммунная система. Сами же антитела, введённые при пассивной иммунизации, разрушаются обычно в течение 4—6 недель.
В настоящее время в ходе антенатальной профилактики принято вводить RhoGAM всем резус-отрицательным беременным на 28-й неделе, иногда с повторной инъекцией на 34-й неделе.
После первой беременности при вероятном резус-конфликте тест на резус-конфликт необходимо пройти во время планирования беременности или до 28 недели беременности [2], т. к. обычно к этому времени у резус-отрицательной матери может начаться синтез антител против плода
- ↑ Mueller-Eckhardt, C. and Kiefel, V.: Transfusionsmedizin, 3. Auflg. Springer 2004
- ↑ Richtlinien der Bundesärztekammer …», 2005, Unter: «Schreibweise» in Kapitel 4.2.5.13, zu finden im Internet: [1] Архивная копия от 1 июля 2007 на Wayback Machine
- ↑ American Pregnancy Association. Rh Factor (англ.). Дата обращения 27 июля 2013. Архивировано 13 августа 2013 года.
- ↑ Karanth L, Jaafar SH, Kanagasabai S, Nair NS, Barua A. Anti-D administration after spontaneous miscarriage for preventing Rhesus alloimmunisation. (англ.). — Department of Obstetrics and Gynecology, Melaka Manipal Medical College, Melaka, Malaysia., 2013. — doi:10.1002/14651858.CD009617.pub2. — PMID 23543581.
причины, симптомы, диагностика и лечение
Резус-конфликт — несовместимость матери с плодом, которая основывается на защитной реакции женского организма: положительный резус крови ребенка не может существовать с отрицательным резусом матери. Это очень серьезное явление, поскольку резус-конфликт ведет к замиранию плода, искусственному прерыванию беременности и рождению мертвого ребенка.
Содержание статьи:
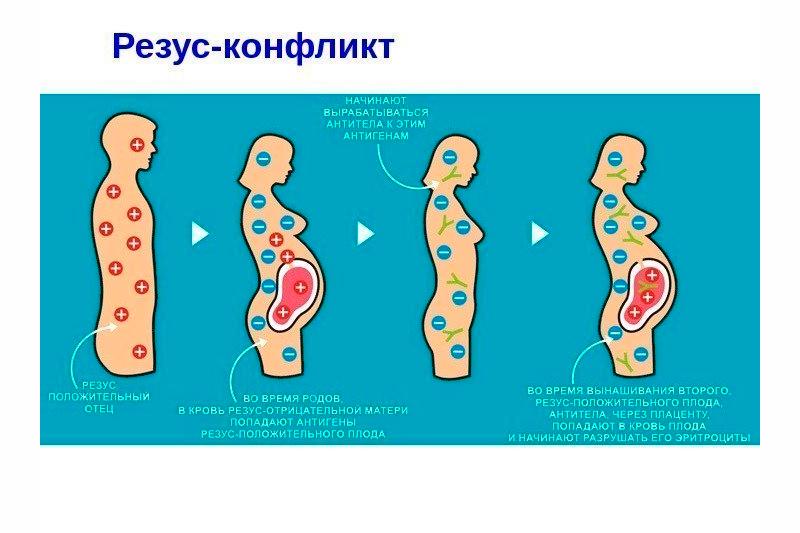
Резус фактор крови человека определяется наличием в резус-системе D-агглютиногена. Этот особый вид липопротеида располагается в верхней части эритроцитов. Данный элемент присутствует в крови у 85% жителей планеты, но 15% не имеют такого липопротеида, поэтому и являются резус-отрицательной группой. Специалисты разработали систему классификации резус-фактора в зависимости от группы крови и её резуса, положительный резус-фактор обозначается Rh (+), а отрицательный — Rh (-).
Резус-конфликт при беременности возникает исключительно у женщин с отрицательным резус-фактором. Ребенок может унаследовать положительный резус отцовской крови, отсюда и вытекают все последующие проблемы. Организм матери воспринимает ребенка как вирус и направляет все свои силы на борьбу с ним. Резус конфликт матери и плода не наблюдается, когда у пациентки Rh (+), а у вынашиваемого ребенка и его отца — Rh (-). Решающую роль играют показатели материнского резус-фактора крови.
Резус конфликт при первой беременности не несет большой угрозы для жизни малыша, ведь материнский иммунитет еще недостаточно вырабатывает атирезусные тела, но проблемы могут возникнуть на поздних сроках беременности. При каждом следующем зачатии ребенка иммунная система будет повышать количество антител по отношению к резус-фактору плода. Именно эти антитела проникают в кровь ребенка и провоцируют такое явление как резус-конфликт.
Сегодняшние достижения в области иммунологии значительно уменьшают риски, связанные с несовместимостью женщины и её малыша.
Что такое резус-конфликт при беременности?
Процесс слипания резус-положительных и резус-отрицательных эритроцитов называется агглютинация. Именно с этим явлением и борются соединенные с Rh-белком антитела — иммуноглобулины. Данные антитела имеют всего два типа: IgM и IgG.
Контакт материнских антител с эритроцитами ребенка наблюдается в полости между плацентой и маточной стенкой. Изначально при гематологическом столкновении происходит выработка антител типа IgM, которые имеют достаточно крупные размеры, не позволяющие им проникать к плоду через плаценту. Поэтому резус-конфликт при первой беременности является достаточно редким явлением. А вот при повторном попадании положительных молекул малыша в кровь женщины, начинается активная выработка антител второго типа — IgG . Их размеры намного меньше, следовательно они могут без проблем просачиваться сквозь плаценту и разрушать эритроциты ребенка. Наличие подобных процессов в организме вызывает развитие гемолитической болезни новорожденного. Поэтому резус конфликт при второй беременности несет серьезную угрозу для жизни ребенка.
Если первая беременность протекала без осложнений, а в организм вовремя был введен иммуноглобулин, то проблем при второй беременности тоже быть не должно. Не стоит опасаться раньше времени и переживать из-за отрицательного резус-фактора, так как он не является противопоказанием для зачатия ребенка. Просто резус-конфликтная беременность должна протекать под присмотром специалистов, а будущая мать должна быть предельно осторожной во всем.
Причины резус-конфликта
Спровоцировать это явление могут следующие факторы:
- Кровь с положительным резус-фактором ребенка попадает в материнскую кровь отрицательного резуса в момент рождения ребенка, что и активирует дальнейшую выработку антител в женском организме. Образованные единожды антитела, остаются в организме на всю жизнь.
- Несовместимая по резус-факторам кровь пациентки и плода может соединиться при патологическом протекании беременности: развитие оплодотворенного яйца вне матки, хирургическое вмешательство, самопроизвольное прерывание беременности, кровотечение, переливание крови с положительным резусом. Все вышеперечисленные факторы являются возможной причиной возникновения серьезных соложений при последующем вынашивании ребенка.
- На выработку антител в женском организме влияют проводимые раннее предродовые анализы: амниоцентнез, биопсия хориона. Для получения исследуемого материала необходимо внутриутробное вмешательство, что создает вероятность попадания резус-положительной крови плода в кровь матери.
Специалистами также выделяют не связанную с беременностью и родами, группу факторов риска, которая значительно увеличивает шанс проявления резус-конфликта матери и ребенка:
- выработка антител при переливании крови положительного резус-фактора;
- иммунизация при внутривенном введении наркотических веществ одной иглой на всех.
Симптомы резус-конфликта при беременности
Резус-конфликт матери и ребенка не имеет четко выраженной симптоматики. Обнаружить наличие гемолитического заболевания можно при прохождении УЗИ. На обследовании доктор сможет выявить скопление жидкости в брюшной полости, которое провоцирует нехарактерное увеличение животика. Также может наблюдаться аномальное увеличение жизненно важных органов: печени, селезенки, сердца. Проявление тех или иных симптомов свидетельствует о развитии определенной формы гемолитической болезни ребенка. Специалисты различают три типа заболевания: отечная, желтушная, анемическая.
Развитие данного заболевания имеет серьезные последствия и может стать причиной гибели ребенка в утробе матери с 20 недели беременности.
Симптомы осложненного резус конфликта при беременности
Степень сложности гемолитического заболевания зависит от количества выработанных антирезусных тел с Rh (-) в крови матери и от уровня развития плода. Серьезным осложнением является образование водянки плода, развитие отечного синдрома малыша и патологическое увеличение веса плода, что ведет к его гибели.
Диагностика резус–конфликта
Диагностирование заключается в обследовании женского организма и выявлении факторов риска возможного развития гемолитической болезни. Становясь на учет, каждая беременная женщина и отец будущего ребенка в обязательном порядке сдают анализ крови, определяющий её группу и резус-фактор. Если у женщины был обнаружен отрицательный резус-фактор, а у отца — положительный, необходимо один раз в месяц сдавать кровь на исследование антител и контроля их развития.
При первичном обнаружении антител, нужно определить их класс проявления. После 20 недели беременности пациентку обязательно нужно обследовать у специалиста, который и определит метод и срок предстоящих родов.
После 18 недели беременности осмотр состояния плода проводится при помощи ультразвукового исследования. Оценить состояние ребенка и уровень его развития можно при использовании следующих методов:
- Не инвазивные:
- проводится ультразвуковое исследование на наличие патологий у плода, изучаются размеры его органов, диаметр пуповинной вены, толщина плаценты. При нормальном протекании беременности УЗИ проводится 3 раза: на 18-20 неделе, 30-32 неделе и перед самыми родами 34-36 неделя. Если состояние ребенка не соответствует норме или проводилось переливание крови малышу, то ультразвуковое исследование могут проводить каждый день;
- допплерометрия; метод, оценивающий функциональность сердечной мышцы, показатели кровоснабжения крупных сосудов и пуповины;
- кардиотокография; направлена на обследование сердечно-сосудистой системы, что также помогает вовремя определить недостаток кислорода у плода.
- Инвазивные:
- амниоцентез: вмешательство в плодный пузырь с целью получения материала околоплодных вод с дальнейшим его исследование в лаборатории. Чтобы оценить общее состояние ребенка, изучается наличие присутствующего билирубина. Метод является очень точным, но, к огорчению, несет большую опасность: в плодный пузырь может попасть инфекция, вмешательство может привести к преждевременным родам, кровотечению. Амниоцентез назначают женщинам, у которых предыдущие роды сопровождались гемолитическим заболеванием малыша.
- кордоцентез: забор крови, предусматривающий прокол пуповины. Данный способ применяют в тех случаях, когда необходимо сделать переливание крови ребенку и максимально точно выяснить степень тяжести гемолиза. Осложнения после выполнения процедуры такие же, как и при амниоцентезе, однако на пуповине может развиться гематома, а в месте пункции пуповины может возникнуть кровотечение. Кордоцентез назначают женщинам, у которых был резус-конфликт во время предыдущих беременностей. Если при ультразвуковом исследовании были обнаружены симптомы гемолитической болезни, а количество выработанных антител превышает норму, то также необходимо проводить кордоцентез.
Осложнения после использования инвазивных методов диагностирования резус-конфликта матери и плода могут быть очень серьезными, поэтому необходимо сделать все возможное, чтобы избежать внутриутробного вмешательства. Женщину обязательно нужно проконсультировать и разъяснить тот риск, которому поддается плод. Доктор не может нести ответственность за поведение женского организма и успешное проведение процедуры, поэтому зачастую пациентка в письменной форме дает свое соглашение для дальнейшего применения процедур.
Лечение резус-конфликта при беременности
Современные терапевтические методики позволяют эффективно и быстро устранить угрозу жизни для плода, сохраняя ему жизнь и поддерживая нормальные показатели беременности. Самым эффективным методом остается переливание крови плода, которое назначают при развитии у ребенка малокровия. Вмешательство происходит исключительно при стационарном лечении, а после проведения процедуры женщина еще длительное время остается на сохранении, под тщательным присмотром акушеров. Переливание крови улучшает состояние плода и предотвращает преждевременные роды, также значительно снижаются риски развития у новорожденного гемолитического заболевания.
Женщины, у которых антитела были обнаружены на ранних сроках или прошлая беременность сопровождалась резус-конфликтом матери и плода, относятся к группе с повышенным риском осложнения. До 20 недели пациентки должны регулярно посещать женский кабинет, а после этого они направляются на стационарное лечение.
Также лечение может основываться на очищении материнской крови. Для этого применяют такие процедуры, как плазмаферез или гемосорбция. Ослабить иммунитет пациентки можно при помощи десенсибилизирующей терапии и иммуноглобулинного лечения. Однако статистика указывает на неэффективность данных методов, поэтому от них фактически полностью отказались.
Добиться нормализации состояния ребенка можно только прекратив доступ антител материнской иммунной системы, поэтому, как только медицинские показатели позволят ребенку выжить за пределами материнского утроба, проводится родоразрешение. Резус-конфликтная беременность обычно заканчивается преждевременными родами, так как на последних сроках антирезусные тела, поступающие к ребенку, вырабатываются в большем количестве. Способы и сроки, на которых проводится родоразрешение, зависят от индивидуальности женского организма и степени тяжести состояния плода. Самым щадящим методом считают кесарево сечение, поэтому он и является самым распространенным способом появления на свет малыша. Если пациентка достигла 36 недели беременности, то акушеры могут вызвать роды, которые будут проходить естественным путем, но немного раньше, запланированных сроков.
Профилактика резус конфликта при беременности
Чтобы предотвратить развитие гемолитической болезни, будущей матери вводят антирезусный иммуноглобулин D. Это очень эффективный препарат, который прошел ряд исследований и выпускается на предприятиях США, Франции и РФ. Препарат вводится на двадцать восьмой неделе беременности, ведь именно на этом сроке наблюдается увеличение риска развития резус-конфликта матери и плода. Повторное применение препарата необходимо провести на протяжении трех суток после родоразрешения.
Инъекцию могут назначать независимо от исходного результата: роды, искусственное прерывание беременности, аборт, внематочная беременность и т.д. Если во время любой из операций пациентка потеряла большое количество крови, доза иммуноглобулина должна быть увеличена.
При постановке на учет, женщина сдает анализы на определение резус-фактора крови, если результаты покажут, что он является отрицательным, то необходимо установить резус и отца ребенка. Если у мужчины окажется положительный резус-фактор, то плод может унаследовать его резус, что может спровоцировать резус-конфликт с матерью. В таком случае беременную регулярно обследуют и проверяют количество выработанных антирезусных тел. Если антитела не обнаруживаются, то ребенку ничего не угрожает. Сразу же после рождения у младенца берут кровь на анализ и определение группы и резус-фактора крови. Если результат укажет на то, что у малыша кровь с положительным резус-фактором, то матери также вводят иммуноглобулин D, чтобы предотвратить возможность появления резус-конфликта во время будущих беременностей.
Большая часть специалистов склоняются к тому, что вводить иммуноглобулин также стоит после переливания крови положительного резус-фактора или тромбоцитной массы, отслаивания плаценты, получении травм будущей матерью, биопсии хориона.
конфликт — причины, симптомы, диагностика и лечение
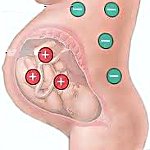
Резус-конфликт — иммунологическая несовместимость по резус-фактору крови резус-отрицательной матери и резус-положительного плода, характеризующаяся сенсибилизацией материнского организма. Причиной резус-конфликта является трансплацентарное проникновение эритроцитов плода, несущих положительный резус-фактор в кровоток резус-отрицательной матери. Резус-конфликт может вызывать внутриутробную гибель плода, невынашивание беременности, мертворождение и гемолитическую болезнь новорожденного.
Общие сведения
Резус-конфликт может возникать у женщин с отрицательным резусом во время беременности или в процессе родов, если ребенок унаследовал положительный резус отца. Резус-фактор (Rh) крови человека — особый липопротеид (D-агглютиноген) в системе резус, находящийся на поверхности эритроцитов. Он присутствует в крови у 85% представителей человеческой популяции, являющихся резус-положительными Rh (+), а 15% не имеющих резус-фактора относятся к резус-отрицательной группе Rh (–).
Резус-конфликт
Причины резус-конфликта
Изоиммунизация и резус-конфликт обусловлены попаданием резус-несовместимой крови ребенка в кровоток матери и во многом зависят от исхода первой беременности у Rh (–) женщины. Резус-конфликт во время первой беременности возможен, если женщине ранее проводилось переливание крови без учета резус–совместимости. Возникновению резус-конфликта способствуют предшествующие прерывания беременности: искусственные (аборты) и самопроизвольные (выкидыши).
Поступление в кровоток матери пуповинной крови ребенка часто происходит в процессе родов, делая материнский организм восприимчивым к Rh-антигену и создавая риск резус-конфликта в следующей беременности. Вероятность изоиммунизации увеличивается при родоразрешении путем кесарева сечения. Кровотечения при беременности или в родах вследствие отслойки или повреждения плаценты, ручное отделение плаценты могут провоцировать развитие резус-конфликта.
После проведения инвазивных процедур пренатальной диагностики (биопсии хориона, кордоцентеза или амниоцентеза) также возможна Rh-сенсибилизация материнского организма. У беременной с Rh (-), страдающей гестозом, диабетом, перенесшей грипп и ОРЗ, может наблюдаться нарушение целостности ворсин хориона и, как следствие, активация синтеза антирезусных антител. Причиной резус – конфликта может быть давняя внутриутробная сенсибилизация Rh(-) женщины, произошедшая при ее рождении от Rh(+) матери (2% случаев).
Механизм развития резус-конфликта
Резус-фактор наследуется как доминантный признак, поэтому у Rh (-) мамы при гомозиготности (DD) Rh (+) отца – ребенок всегда Rh (+), ввиду чего высок риск резус-конфликта. В случае гетерозиготности (Dd) отца возможности появления ребенка с положительным или отрицательным резусом одинаковы.
Формирование кроветворения плода начинается с 8-ой недели внутриутробного развития, на этом сроке эритроциты плода в небольшом количестве могут обнаруживаться в кровотоке матери. При этом Rh-антиген плода чужероден для иммунной системы Rh (–) матери и вызывает сенсибилизацию (изоиммунизацию) материнского организма с выработкой антирезусных антител и риском резус-конфликта.
Сенсибилизация Rh (–) женщины при первой беременности происходит в единичных случаях и шансы ее вынашивания при резус-конфликте достаточно высоки, так как образовавшиеся при этом антитела (Ig M) имеют небольшую концентрацию, плохо проникают через плаценту и не представляют серьезной опасности для плода.
Вероятность изоиммунизации в процессе родоразрешения больше, что может привести к резус-конфликту при последующих беременностях. Это связано с формированием популяции долгоживущих клеток иммунной памяти, и в следующую беременность при повторном контакте даже с незначительным объемом Rh-антигена (не более 0,1 мл), происходит выброс большого количества специфических антител (Ig G).
За счет малого размера IgG способны проникнуть в кровоток плода через гематоплацентарный барьер, вызвать внутрисосудистый гемолиз Rh (+) эритроцитов ребенка и угнетение процесса кроветворения. В результате резус-конфликта развивается тяжелое, опасное для жизни будущего ребенка состояние — гемолитическая болезнь плода, характеризующаяся анемией, гипоксией и ацидозом. Она сопровождается поражением и чрезмерным увеличением органов: печени, селезенки, головного мозга, сердца и почек; токсическим поражением ЦНС ребенка — «билирубиновой энцефалопатией». Без своевременно предпринятых мер профилактики резус-конфликт может привести к внутриутробной гибели плода, самопроизвольному выкидышу, мертворождению, или рождению ребенка с различными формами гемолитической болезни.
Симптомы резус-конфликта
Резус-конфликт не вызывает специфических клинических проявлений у беременной женщины, а обнаруживается по наличию в ее крови антител к Rh-фактору. Иногда резус-конфликт может сопровождаться сходными с гестозом функциональными расстройствами.
Резус-конфликт проявляется развитием гемолитической болезни плода, которая при раннем начале может приводить к его внутриутробной гибели с 20 по 30-ю неделю беременности, выкидышу, мертворождению, преждевременным родам, а также рождению доношенного ребенка с анемической, желтушной или отечной формой данного заболевания. Общими проявлениями резус-конфликта у плода являются: анемия, появление в крови незрелых эритроцитов (ретикулоцитоз, эритробластоз), гипоксическое поражение важных органов, гепато- и спеленомегалия.
Тяжесть проявлений резус-конфликта может определяться количеством антирезусных антител в крови матери и степенью зрелости ребенка. Крайне тяжело при резус-конфликте может протекать отечная форма гемолитической болезни плода — с увеличением размеров органов; резко выраженной анемией, гипоальбуминемией; появлением отеков, асцита; утолщением плаценты и увеличением объема околоплодных вод. При резус-конфликте может развиться водянка плода, отечный синдром новорожденного, увеличение массы ребенка почти в 2 раза, что может привести к летальному исходу.
Небольшая степень патологии наблюдается при анемичной форме гемолитической болезни; желтушная форма выражается желтушной окраской кожи, увеличением печени, селезенки, сердца и лимфоузлов, гипербилирубинемией. Билирубиновая интоксикация при резус-конфликте вызывает поражение ЦНС и проявляется вялостью ребенка, плохим аппетитом, частым срыгиванием, рвотой, сниженными рефлексами, судорогами, что впоследствии может привести к отставанию его психического и умственного развития, потере слуха.
Диагностика резус–конфликта
Диагностика резус-конфликта начинается с определения Rh-принадлежности женщины и ее мужа (желательно еще до наступления первой беременности или на самом раннем ее сроке). Если будущие мать и отец имеют отрицательные резусы – нет необходимости дальнейшего обследования.
Для прогноза резус-конфликта у Rh (-) женщин важными являются данные о проводимых в прошлом переливаниях крови без учета Rh-принадлежности, предыдущих беременностях и их исходах (наличие самопроизвольного выкидыша, медаборта, внутриутробной гибели плода, рождения ребенка с гемолитической болезнью), которые могут указывать на возможную изоиммунизацию.
Диагностика резус-конфликта включает определение титра и класса антирезусных антител в крови, которое проводится при первой беременности женщинам, несенсибилизированным по резусу — каждые 2 месяца; сенсибилизированным — до 32 недель гестации каждый месяц, с 32 -35 недели – каждые 2 недели, с 35 недель – еженедельно. Поскольку нет прямой зависимости степени поражения плода от величины титра антирезусных антител, то этот анализ не дает точного представления о состоянии плода при резус-конфликте.
Для контроля состояния плода проводится УЗ-исследование (4 раза в период с 20 по 36 неделю беременности и непосредственно перед родами), позволяющее наблюдать динамику его роста и развития. С целью прогноза резус-конфликта по УЗИ оценивают величину плаценты, размеры живота плода (в т. ч. печени и селезенки), выявляют наличие многоводия, асцита, расширение вен пуповины.
Проведение электрокардиографии (ЭКГ), фонокардиографии плода (ФКГ) и кардиотокографии (КТГ) позволяет гинекологу, осуществляющему ведение беременности, определить степень гипоксии плода при резус-конфликте. Важные данные дает пренатальная диагностика резус-конфликта методами амниоцентеза (исследование околоплодных вод) или кордоцентеза (исследование пуповинной крови) в динамике под контролем УЗИ. Амниоцентез проводят с 34 по 36-ю недели беременности: в околоплодных водах определяют титр антирезусных антител, пол будущего ребенка, оптическую плотность билирубина, степень зрелости легких плода.
Точно определить степень тяжести анемии при резус-конфликте позволяет кордоцентез, способствующий определению по пуповинной крови плода группу крови и Rh-фактор; уровни гемоглобина, билирубина, сывороточного белка; гематокрит, количество ретикулоцитов; антител, фиксированных на эритроцитах плода; газов крови.
Лечение резус-конфликта
Для ослабления резус-конфликта всем Rh (–) беременным на сроке 10-12, 22-24 и 32-34 недели гестации проводят курсы неспецифической десенсибилизирующей терапии, включающей витамины, метаболические средства, препараты кальция и железа, антигистаминные средства, кислородотерапию. На сроке гестации более 36 недель при наличии Rh-сенсибилизации матери и удовлетворительного состояния плода возможно самостоятельное родоразрешение.
Если при резус-конфликте отмечается тяжелое состояние плода — проводят плановое кесарево сечение на сроке 37 — 38 недель. Если такой возможности нет, плоду под контролем УЗИ выполняют внутриутробное переливание крови через пуповинную вену, что позволяет частично компенсировать явления анемии и гипоксии и продлить беременность.
При резус-конфликте возможно назначение беременной плазмафереза во второй половине гестации, чтобы снизить титр антител к Rh (+) эритроцитам плода в крови матери. При тяжелой степени гемолитического поражения плода сразу же после родов ребенку проводят процедуру заменного переливания одногруппной Rh-отрицательной крови или плазмы или эритроцитной массы I группы; начинают лечение гемолитической болезни новорожденного.
В течение 2 недель после родов не разрешается грудное вскармливание ребенка с признаками гемолитической болезни, чтобы не ухудшить состояние младенца. Если при резус – конфликте у новорожденного нет симптомов этого заболевания, то после инъекции маме антирезусного иммуноглобулина кормление грудью проводят без ограничений.
Профилактика резус-конфликта
Чтобы избежать весьма тяжелых последствий для ребенка при Rh-несовместимой беременности первостепенной задачей в гинекологии является предупреждение развития Rh-иммунизации и резус-конфликта. Большое значение для профилактики резус – конфликта у Rh (-) женщины имеет учет резус совместимости с донором при переливании крови, обязательное сохранение первой беременности, отсутствие в анамнезе абортов.
Важную роль в предупреждении резус-конфликта играет планирование беременности, с обследованием женщины на группу крови, Rh- фактор, на наличие антирезусных антител в крови. Риск развития резус-конфликта и наличие антител к резусу в крови женщины не является противопоказанием к беременности и поводом для ее прерывания.
Специфической профилактикой резус-конфликта является внутримышечная инъекция антирезусного иммуноглобулина (RhoGAM) донорской крови, которая назначается женщинам с Rh (-), не сенсибилизированным к Rh-антигену. Препарат разрушает Rh (+) эритроциты, которые возможно попали в кровоток женщины, тем самым, предотвращает ее изоиммунизацию и снижает вероятность резус-конфликта. Для высокой эффективности профилактического действия RhoGAM необходимо строго соблюдать сроки введения препарата.
Введение антирезусного иммуноглобулина Rh (-) женщинам для профилактики резус-конфликта проводят не позднее 72 часов после трансфузии Rh (+) крови или тромбоцитарной массы; искусственного прерывания беременности; самопроизвольного выкидыша, операции, связанной с внематочной беременностью. Антирезусный иммуноглобулин назначают беременным, принадлежащим к категории риска резус-конфликта, на 28 неделе гестации (иногда, повторно на 34 неделе) для профилактики гемолитической болезни плода. Если у беременной с Rh (-) наблюдались кровотечения (при отслойке плаценты, травме живота), проводились инвазивные манипуляции с риском развития резус-конфликта, антирезусный иммуноглобулин вводят на 7 месяце гестации.
В первые 48 – 72 ч после родов, в случае рождения Rh (+) ребенка и отсутствия антител к резусу в крови матери, инъекцию RhoGAM повторяют. Это позволяет избежать Rh-сенсибилизации и резус-конфликта в следующей беременности. Действие иммуноглобулина длится в течение нескольких недель и при каждой последующей беременности, если есть вероятность рождения Rh (+) ребенка и развития резус-конфликта препарат нужно вводить снова. Для Rh (-) женщин, уже сенсибилизированных к резус–антигену RhoGAM не эффективен.
Резус-фактор — Википедия
Резус-фактор[1], или резус, Rh — одна из 36 систем групп крови, признаваемых Международным обществом трансфузиологов (ISBT). Клинически наиболее важная система после системы AB0.
Система резус-фактора состоит из групп крови, определяемых 59 антигенами, кодируемыми свыше 200 аллелями[2]. Наибольшее практическое значение для медицины имеют обладающие повышенными иммуногенными свойствами антигены: D, C, c, E, e. Часто используемые термины «резус-положительный» и «резус-отрицательный» относятся только, соответственно, к наличию или отсутствию антигена Rho(D), обладающего наибольшей иммуногенностью. Помимо своей роли в переливании крови, группы крови системы резус-фактора, в частности антиген Rho(D), является важной причиной гемолитической желтухи новорождённых или эритробластоза плода; для предотвращения этих заболеваний ключевым фактором является профилактика резус-конфликта. Риск резус-конфликта при беременности возникает у пар с резус-отрицательной матерью и резус-положительным отцом.
Группы крови системы резус-фактора встречаются у разных народностей и в разных регионах с разной частотой[3][4]. Резус-положительными являются около 85 % людей европеоидной расы[5][6].
В зависимости от человека, на поверхности эритроцитов может присутствовать или отсутствовать антиген Rho(D) системы резус-фактор, который является наиболее иммуногенным антигеном групп крови резус-системы. Как правило, статус обозначают суффиксом Rh+ для резус-положительной группы крови (имеется антиген Rho(D)) или резус-отрицательную группу крови (Rh-, нет антигена Rho(D)) после обозначения группы крови по системе AB0. Тем не менее, другие антигены этой системы группы крови также являются клинически значимыми. В отличие от системы групп крови AB0, активизация иммунного ответа против антигена системы резус-фактора в общем случае может иметь место только при переливании крови или плацентарном воздействии во время беременности.
Rh+ или Rh- в большинстве случаев, в том числе у реципиентов определяется по антигену Rho(D), вследствие его наибольшей антигенности из всех антигенов системы резус-фактора. Одновременно он может быть выражен в разной степени, в зависимости от экспрессии гена, его кодирующего. При стандартном методе определения антигена иногда может быть и ложноотрицательный результат, вызванный латентным проявлением гена (в случае Du, парциального эпитопа, Del, Rhnull). Сам антиген Rho(D) состоит из разных субъединиц RhA, RhB, RhC, RhD, отличающихся между собой, что, в свою очередь, может вызвать иммунный конфликт даже при попадании Rh+ крови с антигенном Rho(D), в структуре которого один тип субъединиц, в Rh+ организм с антигеном Rho(D), в структуре которого другой тип субъединиц. При определении резус-фактора доноров, кроме антигена Rho(D), определяют ещё наличие антигенов rh'(C) и rh»(E), Rh- донором считаются только те, у кого отсутствуют и эти антигены, так как они хоть в менее выраженной степени, но тоже способны вызывать иммунологическую реакцию при попадании в организм, в котором эти антигены отсутствуют. При наличии в организме женщины антигена Rho(D) любой степени выраженности она считается Rh+.
В отличие от системы группы крови AB0, в системе резус-фактора генами кодируются только антигены, при этом антиген представляет собой мембранный липопротеин. Антитела же появляются как иммунный ответ организма при введении крови, содержащей антиген, в организм человека, не содержащей этот антиген, в том числе при трансплацентарном попадании антигена, и относятся к IgM (при первичном резус-конфликте) и IgG (при повторных случаях).
Антиген rh'(С) встречается примерно у 70 % европеоидов, антиген hr'(c) — примерно у 80 %, rh»(E) — примерно у 30 %, антиген hr»(e) — примерно у 97 %. При этом их комбинации выявляются со следующей частотой: DCE — 15,85 % , DCe — 53,2 %, DcE — 14,58 %, Dce — 12,36 %. По данным исследований 1976 года у русских встречались следующие антигены с частотой: Rho(D) — 85,03 %, rh'(C) — 70,75 %, rh»(E) — 31,03 %, hr'(c) — 84,04 %, hr»(e) — 96,76 %[1].
В 1939 году доктора Филип Левин и Руфус Стетсон опубликовали в первом докладе клинические последствия непризнаваемого резус-фактора в виде гемолитической реакции на переливание крови и гемолитической желтухи новорождённых в её наиболее тяжёлой форме[7]. Было признано, что сыворотка крови описываемой в докладе женщины вступила в реакцию агглютинации с красными кровяными тельцами примерно 80 % людей известных тогда групп крови, в частности, совпадающими по системе AB0. Тогда этому не было дано никакого названия, а позже такое стали называть агглютинин. В 1940 году доктора Карл Ландштейнер и Александр Винер опубликовали доклад о сыворотке, которая также взаимодействует примерно с 85 % различных эритроцитов человека[8]. Эта сыворотка была получена путём иммунизации кроликов с эритроцитами макаки-резуса. Антиген, вызвавший иммунизацию, назвали резус-фактором «для указания на то, что при изготовлении сыворотки был использован кровь макаки резус»[9].
Основываясь на серологическом сходстве, впоследствии резус-фактор также использовался для определения антигенов и анти-резуса для антител, обнаруживаемых у людей, подобно тому, как это ранее описано Левиным и Стетсоном. Хотя различия между двумя этими сыворотками были показаны уже в 1942 году и наглядно продемонстрированы в 1963 году, уже широко используемый термин «резус» сохранялся для клинического описания антител людей, которые отличаются от тех, что связаны с обезьянами-резусами. Этот действенный фактор, обнаруженный у макаки-резуса, был классифицирован системой антигена Ландштейнера-Винера (антиген LW, антитело анти-LW), названного в честь первооткрывателей[10][11].
Было признано, что резус-фактор был лишь одним в системе различных антигенов. Две различные терминологии были разработаны на основе разных моделей генетического наследования и обе все ещё используются.
Вскоре было понято клиническое значение этого антигена D с высокой степенью иммунизации. Была признана важность некоторых ключевых факторов при переливании крови, в том числе наличие надёжных диагностических тестов, а также требование учитывать вероятность появления гемолитической желтухи новорождённых, последствия переливания крови и необходимость предотвращения этого путём диспансеризации и профилактики.
Историческое обоснование фенотипов резус-фактора[править | править код]
Система резус-фактора групп крови имеет две номенклатуры: одна разработана Роналдом Фишером и Робертом Рэйсом[en] и другая Александром Винером[en]. Обе системы отражают альтернативные теории наследования. Система Фишера-Рэйса, чаще всего используемая сегодня, использует номенклатуру CDE. Эта система была основана на теории, что отдельный ген контролирует продукт каждого из соответствующих ему антигенов (например, ген D производит антиген D и так далее). Тем не менее, ген d был гипотетическим, а не реально существующим.
Система Винера использует номенклатуру Rh-Hr. Эта система основывается на теории, что было по одному гену в одиночном локусе на каждой хромосоме, каждая из которых производит несколько антигенов. По этой теории ген R1 предполагается привести к «факторам крови» Rh0, rh’ и hr’ (соответствующие современной номенклатуре антигенов D, C и E) и ген r, производящий hr’ и hr» (соответствующие современной номенклатуре из антигенов с и e)[12].
| по Фишеру-Рейсу | Dce | DCe | DcE | DCE | dce | dCe | dcE | dCE |
| по Винеру | Rh0 | R1 | R2 | RZ | r | r′ | r″ | rY |
Обозначение из двух теорий являются взаимозаменяемыми в пунктах сдачи крови (например, Rho(D) означает, что RhD положительно). Обозначения Винера более сложны и громоздки для повседневного использования. Поэтому теория Фишера-Рэйса, более просто объясняющая механизм, стала шире использоваться.
| Резус-принадлежность по антигену Rho(D) | Фенотип антигенов | Генотип хромосом | |
|---|---|---|---|
| по Фишеру-Рейсу | по Винеру | ||
| Rh+ | D, C, E, c, e | Dce/DCE | R0RZ |
| Dce/dCE | R0rY | ||
| DCe/DcE | R1R2 | ||
| DCe/dcE | R1r″ | ||
| DcE/dCe | R2r′ | ||
| DCE/dce | RZr | ||
| D, C, E, c | DcE/DCE | R2RZ | |
| DcE/dCE | R2rY | ||
| DCE/dcE | RZr″ | ||
| D, C, E, e | DCe/dCE | R1rY | |
| DCE/dCe | RZr′ | ||
| DCe/DCE | R1RZ | ||
| D, C, E | DCE/DCE | RZRZ | |
| DCE/dCE | RZrY | ||
| D, C, c, e | Dce/dCe | R0r′ | |
| DCe/dce | R1r | ||
| DCe/Dce | R1R0 | ||
| D, C, e | DCe/DCe | R1R1 | |
| DCe/dCe | R1r′ | ||
| D, E, c, e | DcE/Dce | R2R0 | |
| Dce/dcE | R0r″ | ||
| DcE/dce | R2r | ||
| D, E, c | DcE/DcE | R2R2 | |
| DcE/dcE | R2r″ | ||
| D, c, e | Dce/Dce | R0R0 | |
| Dce/dce | R0r | ||
| Rh- | C, E, c, e | dce/dCE | rrY |
| dCe/dcE | r′r″ | ||
| C, E, c | dcE/dCE | r″rY | |
| C, E, e | dCe/dCE | r′rY | |
| C, E | dCE/dCE | rYrY | |
| C, c, e | dce/dCe | rr′ | |
| C, e | dCe/dCe | r′r′ | |
| E, c, e | dce/dcE | rr″ | |
| E, c | dcE/dcE | r″r″ | |
| c, e | dce/dce | rr | |
Современные данные по геному резус-фактора[править | править код]
С развитием молекулярной генетики и расшифровкой генома человека в конце XX — начале XXI века стало известно[13], что структура антигена D кодируется геном RHD (англ.)русск.. При отсутствии или повреждении гена антиген не образуется, а при наличии гена антиген может как образовываться в разной степени выраженности, так и не образовываться. Образование антигена и его свойства зависят, в свою очередь, от гена RHAG, продуцирующего Rh-ассоциированный гликопротеин, который регулирует экспрессию гена RHD и RHCE. Ген RHCE (англ.)русск. кодирует структуру антигенов С, Е, с, е. Гены RHD и RHAG имеют большое сходство между собой по нуклеотидной последовательности и расположены в соседних локусах, частично перекрываясь. С генами и антигенами резус-фактора также ассоциированы CD47, гликофорин В, системы групп крови LW и Fy[2]. Ранее употреблявшееся обозначение антигена Du с 1992 года обозначается как Dweak (частичный антиген) и выделяют около 80 его вариантов[14][15].
Существуют задокументированные случаи отсутствия у людей Rh-антигенов. Всего в мире насчитывается около 50-ти человек с Rhnull — «отсутствующим» резус-фактором (из-за отсутствия Rh-антигенов (Rh или RhAG) в их кровяных клетках). Вследствие этого в данных кровяных клетках отсутствуют антигены LW и Fy5, а также слабо проявляются антигены S, s, и U[16]. Такая кровь может в редких случаях передаться по наследству, однако, как правило, является результатом двух совершенно случайных мутаций[17]. Около 9-ти человек в мире являются донорами крови с данным резус-фактором.
- ↑ 1 2 Зотиков E. А. Резус-фактор // Большая медицинская энциклопедия, 3-е изд. — М.: Советская энциклопедия. — Т. 22.
- ↑ 1 2 Головкина Л. Л., Стремоухова А. Г., Пушкина Т. Д., Хасигова Б. Б., Атрощенко Г. В., Васильева М. Н., Каландаров Р. С., Паровичникова Е. Н. Молекулярные основы D-отрицательного фенотипа (обзор литературы и описание случаев) / Научная статья. ФГБУ «Гематологический научный центр» Минздрава России. // Журнал «Онкогематология», № 3. — 2015. Т. 10. С. 64—69. DOI: 10.17650/1818-8346-2015-10-3-64-69.
- ↑ Rh blood group system // Encyclopædia Britannica
- ↑ Давыдова Л. Е. Трансфузионно опасные антигены эритроцитов у якутов (частота и особенности распределения) / Диссертация по специальности 14.01.21 // ФГБУ «Гематологический научный центр» Минздрава России. 2015. — 137 с. (С. 7, 24—25, 27—35, 52, 63—68, 82, 85).
- ↑ Система резус (Rh) и другие
- ↑ Rh Blood Group System — Clinical Microbiology Syllabus
- ↑ Levine P., Stetson R. E. An unusual case of intragroup agglutination (англ.) // JAMA. — 1939. — Vol. 113. — P. 126—127.
- ↑ Landsteiner K., Wiener A. S. An agglutinable factor in human blood recognized by immune sera for rhesus blood (англ.) // Proc Soc Exp Biol Med (англ.)русск. : journal. — 1940. — Vol. 43. — P. 223—224.
- ↑ Landsteiner K., Wiener A. S. Studies on an agglutinogen (Rh) in human blood reacting with anti-rhesus sera and with human isoantibodies (англ.) // Journal of Experimental Medicine (англ.)русск. : journal. — Rockefeller University Press (англ.)русск., 1941. — Vol. 74, no. 4. — P. 309—320. — doi:10.1084/jem.74.4.309. — PMID 19871137.
- ↑ Avent N. D., Reid M. E. The Rh blood group system: a review (англ.) // Blood (англ.)русск.. — American Society of Hematology (англ.)русск., 2000. — Vol. 95, no. 2. — P. 375—387. — PMID 10627438.
- ↑ Scott M. L. The complexities of the Rh system (англ.) // Vox sang (англ.)русск. : journal. — 2004. — Vol. 87, no. (Suppl. 1). — P. S58—S62. — doi:10.1111/j.1741-6892.2004.00431.x.
- ↑ Weiner, Alexander S. (англ.)русск.. Genetics and Nomenclature of the Rh-Hr Blood Types (неопр.) // Antonie van Leeuwenhoek. — Netherlands: Springerlink, 1949. — 1 February (т. 15, № 1). — С. 17—28. — ISSN 0003-6072. — doi:10.1007/BF02062626.
- ↑ Тарлыков П. В., Кожамкулов У. А., Раманкулов Е. М. Генетические основы формирования групп крови человека / РГП «Национальный центр биотехнологии» // Журнал Биотехнология: теория и практика. 2014, № 2. — С. 4—10. УДК: 612:13: 616.1-078.
- ↑ Головкина Л. Л., Стремоухова А. Г., Пушкина Т. Д., Паровичникова Е. Н. Случай выявления антигена weak D type 4.2 (категория DAR) системы Резус / Научная статья. ФГБУ «Гематологический научный центр» Минздрава России. // Журнал «Онкогематология», № 3. — 2015. Т. 10. С. 70—72. DOI: 10.17650/1818-8346-2015-10-3-70-72.
- ↑ Шауцукова Л. З., Шогенов З. С. Система группы крови Rh (Резус): аналитический обзор // Журнал «Современные проблемы науки и образования». — 2015. — № 2 (часть 1). УДК 612.1. ISSN 2070-7428.
- ↑ Cartron, J.P. RH blood group system and molecular basis of Rh-deficiency (англ.) // Best Practice & Research Clinical Haematology. — 1999. — Декабрь (vol. 12, no. 4). — P. 655—689. — doi:10.1053/beha.1999.0047. — PMID 10895258.
- ↑ Самая драгоценная кровь на свете (рус.). Bird In Flight (8 сентября 2017). Дата обращения 6 сентября 2019.
- ↑ [1].
- ↑ [2].
- ↑ [3].
Что такое резус-конфликт: симптомы, диагностика, лечение
Время чтения 11 минут
Чтобы беременность ничем не омрачалась, необходимо предусмотреть множество факторов и резус — конфликт во время беременности в том числе.
<<Оглавление>>
Что такое резус конфликт?

Важнейшим исследованием в период беременности является анализ на аллоимунные антитела. Через данный анализ определяется резус-фактор матери, представляющий собой белок, который находится на самой поверхности эритроцитов.
Если этот белок отсутствует в организме, то это свидетельствует о наличии отрицательного резуса крови. Встречается отрицательный резус у 15% жителей нашей планеты.
В обычной жизни мы не уделяем внимания показателям резуса, так как это лишь иммунологический показатель. Но в период беременности данный показатель имеет большое значение, так как отсутствие белка может отрицательно сказаться на протекании беременности.
Взаимодействие положительных и отрицательных эритроцитов, приводящее к их склеиванию (агглютинации) называется резус-конфликтом. Резус-конфликт во время беременности характеризуется нарушением качественных показаний крови.
Нужно понимать, что наличие разных резусов у матери и ребенка — это не повод для переживаний. Развитие резус-конфликта при беременности происходит, когда в организме женщины есть антитела, оказывающие отрицательное воздействие на развитие ребёнка. Выработка антител во время беременности у беременной и у плода с разными резусами начинается, как правило, к концу беременности. Речь о резус-конфликте идёт, если антитела женщины проникают в кровоток ребенка и атакуют его эритроциты.
При нормальном протекании беременности кровоток матери не воздействует на кровоток ребёнка. Эритроциты матери при этом не способны проникнуть в кровь ребёнка. Выработка антител женским организмом начинается в то время, когда её кровяная жидкость контактировала с положительной кровью. Данный процесс имеет название сенсибилизации. Наиболее часто сенсибилизация возникает у беременной, имеющей отрицательный резус-фактор при положительном резусе у плода.
Как же появляется резус-конфликт при беременности?
Он может возникнуть в следующих случаях:
- Когда в родах у женщины начинается кровотечение, ее кровь может соприкасаться с кровью малыша. Риска для здоровья ребёнка при первых родах нет, но во вторые и последующие роды фактор риска возрастает, так как в организме беременной уже началась выработка антител.
- По данным исследований, при естественных родах выработка антител происходит в 15% случаях. При операционном родоразрешении процент риска увеличивается.
- травмы, полученные при беременности, способствуют разрушительным процессам в плаценте и сосудах плода. Образовавшиеся при этом антитела губительно влияют на эритроциты ребёнка.
- При выкидыше на сроке после 6 недель. Если прерывание беременности произошло до 6 недели, то сенсибилизация происходить не будет ввиду отсутствия у плода собственных эритроцитов.
- Причиной выработки антител может быть внематочная беременность или аборт.
- Процесс сенсибилизации мог возникнуть у женщины ещё в добеременный период во время переливании крови. Если произошло ошибочное переливание положительной крови, то в организме начнётся выработка антител, приводящая к развитию резус-конфликта и нарушению нормального протекания беременности.Антитела в большинстве случаев (90%) вырабатываются после переливания крови.
При нарушенном процессе сенсибилизации нахождение антител в крови будет постоянным. Но факт присутствия в крови антител не гарантирует развития резус-конфликта. Необходимо иметь в виду, что резус-конфликт возникает только при контакте положительной и отрицательной крови в описанных выше ситуациях.
Если в ходе первой беременности появляется резус-конфликт, то не факт, что это окажет негативное влияние на развитие ребёнка, ведь материнский организм только начинает выработку антител. Через плаценту антитела не могут поступать в кровь ребёнка, так как они ещё не подготовлены к борьбе с чужеродным организмом.
При дальнейших беременностях иммунитет возрастает и увеличивается количество антител, они становятся более активными и могут легко проникнуть через толстый слой плаценты для того, чтобы подавлять эритроциты ребёнка.
Низкий уровень красных клеток крови в организме ребёнка может спровоцировать развитие анемии и снизить гемоглобин.
Развивающийся организм будущего ребёнка начинает активную выработку эритроцитов в целях обеспечения комфортной жизнедеятельности. Поэтому происходит увеличение в размерах селезёнки, печени и почек. В это время велик риск возникновения гемолитической болезни плода.
Кроме того, кровь женщины содержит в себе билирубин, активно увеличивающийся в этот период. В больших количествах билирубин может оказывать губительное воздействие на мозг ребёнка. Именно из-за высокого содержания билирубина у малыша в первые сутки его жизнедеятельности может наблюдаться появление жёлтого оттенка кожи. Объясняется это явление медленной переработкой печенью новорожденного билирубина, который является пигментом. Здоровый организм младенца без труда справляется с пигментом в течение первой недели жизни.
Сенсибилизация проявляется у всех по-разному. У кого-то она может угрожать нормальному развитию ребёнка, у кого-то и вовсе протекать незаметно. Поэтому так важна ранняя диагностика, помогающая выявить присутствие антител в беременном организме. Резус-конфликт во время беременности — не единственная проблема, способная повлиять на протекание беременности. Огромное значение имеет и несовместимость по групповой принадлежности крови. Симптомы в таком случае протекают более легко — у младенца наблюдается желтуха, которая поддаётся лёгкому лечению, не вызывая осложнений и опасных последствий.
Что такое резус конфликт: Симптомы

Выявление симптомов резус-конфликта во время беременности — не простой процесс. Ведь этот процесс не сопровождается болезненными ощущениями, какие бывают при различных заболеваниях, а иммунитет без особых сложностей может справиться с чужеродными эритроцитами. Но иногда женщина может наблюдать у себя признаки, схожие с развитием гестоза. В этот же период организм плода тратит множество сил на воспроизводство новых красных клеток крови.
Резус-конфликт по время беременности может сопровождаться следующими симптомами, поддающимися диагностики посредством УЗИ:
- такие органы плода, как печень, сердце, селезёнка и почки значительно увеличиваются в размерах.
- наличие жидкости в грудной и брюшной полостях, отечность плода.
- принятие ребёнком «позы Будды», нетипичной для нормального внутриутробного расположения.
- отечность плаценты, вызывающая увеличение пуповины.
- отечность мягких тканей головного мозга, из-за которого происходит раздвоение контура головы ребёнка.
Резус-конфликт во время беременности имеет такие последствия для ребенка, как развитие гемолитического заболевания, способного привести к гибели малыша на 20-30 неделе. Последствия для плода могут быть различными. К примеру, в лёгких его формах может наблюдаться желтуха и анемия, в тяжёлых — повышенная отечность и поражения многих органов, а так же, увеличившаяся в 2 раза, масса тела плода, которая может повлечь за собой гибель ребёнка.
При конфликте резусов может нарушаться ход беременности, что может привести к таким осложнениям:
- самопроизвольное прерывание беременности;
- преждевременно начавшиеся роды;
- гестоз;
- кровотечение;
- анемия;
- осложнения, возникшие после беременности.
Диагностика

Резус-конфликт во время беременности возникает в 1% случаев и даже реже. Раннему диагностированию возникновения этого явления способствует регулярное посещение гинеколога и своевременно сделанные анализы.
Взятие анализа на определение резус-фактора проводят как будущей маме, так и папе. Беременной женщине с отрицательным резусом назначается дополнительный анализ крови, показывающий уровень антител в её крови.
Существует несколько вариантов развития при резус-факторе во время беременности. В первом варианте у женщины не обнаружен процесс сенсибилизации, во втором — кровь беременной уже вступала в контакт с положительным резус-фактором. В случае второго варианта, потребуется предоставить результаты предыдущих анализов, информацию о предыдущих беременностях, абортах, выкидышах или данные о переливании крови, если оно было. Даже если плоду в первую беременность ничего не угрожает, это не значит, что не нужно периодически сдавать кровь на антитела. Необходимо регулярно раз в 2 месяца собирать кровь на анализ, а с 32 недели это следует делать чаще, так как уровень антител может увеличиться именно в третьем триместре и негативно воздействовать на развитие малыша.
Количество антител в беременном организме может постоянно колебаться на протяжении всей беременности, причем этот уровень не будет считаться показателем возникновения гемолитической болезни ребенка.
Наряду с лабораторным анализом крови, беременной так же назначается ультразвуковое исследование, для того, чтобы наблюдать за состоянием плода. Оптимальное количество исследований за весь период беременности составляет 4 процедуры. При проявлении симптомов гемолитического заболевания плода, целесообразно назначение повторного УЗИ, чтобы контролировать состояние здоровья малыша. Тяжелая форма гемолитической болезни предусматривает УЗ-исследования, проводимые с частотой раз в 5 дней.
Если анализы крови показали увеличивающееся количество антител в организме женщины, то ее могут госпитализировать в целях проведения тщательного наблюдения и обследования.
При риске развития резус — конфликта во время беременности назначаются следующие анализы:
- Анализ крови для контроля увеличения уровня антител;
- УЗИ плода;
- Допплерометрия. В результате данного исследования оценивается работа сердца и сосудов ребенка.
Кроме перечня основных анализов проводятся инвазивные исследования в целях подробной оценки состояния эмбриона.
Проведение таких исследований требует профессионализма медработника и наличия необходимо аппаратуры:
- Амниоцентез – процедура, заключающаяся в прокалывании пузыря и заборе для анализа амниотической жидкости. Такой метод помогает установить уровень билирубина и оценить состояние здоровья плода. Назначается амниоцентез при ухудшении состояния ребенка и неуклонном росте антител;
- Кордоцентез – метод диагностики, заключающийся в заборе крови из пуповины. Такая процедура способствует установлению точного количества билирубина в крови и дает возможность проведения переливания крови ребенку при угрозе преждевременных родов. Назначается кордоцентоз для установления тяжести резус-конфликта.
Лечение

Беременной женщине, имеющей отрицательный резус-фактор, в каждом триместре необходимо проходит курсы десенсибилизирующей терапии. Она включает в себя прием антигистаминных препаратов, витаминно-минерального комплекса, а так же кислородотерапию.
В случае, когда в крови беременной не обнаружено антител или их количество не превышает нормы, то разрешены естественные роды. Если резус-конфликт во время беременности приобретает тяжелую форму, то в целях сохранения жизни малыша, назначается операция кесарева сечения на 37-38 неделе. При невозможности проведения кесарева сечения, происходит переливание крови ребёнку через пуповину. Благодаря такому переливанию уменьшаются симптомы гипоксии, анемии и отечности. Беременность в таком случае продлевается до естественного момента родов.
Переливание крови — это эффективный способ сохранения здоровья ребёнка в утробе матери. Но сама процедура несёт определённый риск, поэтому проводить её должен квалифицированный специалист.
Зачастую, признаки геополитического заболевания плода обнаруживаются уже при рождении его на свет.
Основными симптомами этого явления является наличие желтухи и анемия. При диагностировании у новорожденного желтухи, его помещают в специальную фотолампу. При незначительной желтухе лечение не назначается вовсе, так как её признаки могут пройти самостоятельно. Лечение новорожденного проводится под контролем специалиста — неонатолога. Запускать терапию нельзя, иначе болезнь окажет отрицательное воздействие на нервную систему. Высокая концентрация билирубина является фактором отставания ребёнка в развитии моторно-двигательной системы.
Существуют симптомы, которые поддаются лечению в первые дни после рождения ребёнка. Но если оказать помощь не своевременно, то это приведёт к серьёзным, порой необратимым, осложнениям. Если малыш появился на свет с признаками гемолитического заболевания, то начало кормления грудью нужно отложить на некоторое время в целях предотвращения развития других проявлений заболеваний.
Если у новорожденного отсутствует клиническая картина гемолитической болезни, то женщина может начинать грудное вскармливание после введения ей иммуноглобулина. Иммуноглобулин вводится единожды не позднее трех суток после родов для того, чтобы предотвратить резус-конфликт при последующих беременностях.
Спасению жизни ребенка при резус-конфликте способствует лишь своевременная диагностика и нахождение под наблюдением у специалистов. Но встречаются и такие случаи, при которых антитела, которые не выявлены вовремя, уничтожают эритроциты плода, приводя к мертворождению или гибели ребенка внутри утробы.
Прогноз
Подводя итоги, можно понять, что резус-конфликт во время беременности не является причиной для ее прерывания. Кроме того, у женщины всегда есть шанс на вынашивание и рождение здорового малыша.
Говоря об осложнениях, речь не идет о первых родах, имеется в виду опасность образования антител в период последующих. Но при тщательном выполнении всех рекомендаций врачей и своевременной сдаче анализов, осложнений при следующих беременностях не возникнет.
Когда женщина планирует беременность не стоит задумываться о возможном появлении резус-конфликта, ведь эта проблема возникает лишь в 0,8 % случаях. К тому же современная медицина настолько развита в области иммунологии, что шанс на рождение здорового ребенка очень велик.
Существует ошибочное мнение, что резус-конфликт при беременности возникает из-за несовместимости родителей. Но данное предположение не верно, ведь резус-фактор – это признак, передающийся по наследству, и он не имеет отношения к отношениям отца ребенка и его матерью.
Зачастую, беременные женщины думают о том, что их организм отторгает ребенка из-за каких-либо психологических причин. Но нужно понимать, что негативные эмоции, которые испытывает будущая мама, могут лишь нанести вред малышу, который уже распознает и пропускает через себя все чувства женщины. Чтобы восстановить эмоциональное состояние, нужно обратиться за консультацией к психологу, для того, чтобы он помог беременной навести порядок в мыслях и выносить здорового ребенка.
Если в анамнезе женщина имеет гибель плода в предыдущих беременностях, то ею может овладевать чувство страха повторения всей этой ситуации. В таких случаях можно прибегнуть к ЭКО-беременности с применением отрицательного резуса крови.
Профилактика
Беременность – серьезный и ответственный период в жизни каждой женщины и нужно постараться, чтобы это время ничем не омрачилось. В период вынашивания малыша будущая мама должна получить множество консультаций у различных медиков.
Риск возникновения резус-конфликта во время беременности – это не противопоказание для зачатия. Положительное влияние может оказать отсутствие абортов в анамнезе и сохраненная первая беременность. При наличии у матери с отрицательным резусом внематочной беременности, перенесенных выкидышей и медикаментозных абортов в течение 3 суток назначается введение иммуноглобулина. Такая профилактика совершенно не несет вреда ни матери, ни ребенку.
Женщине, которая имеет риск появления резус-конфликта во время беременности назначают инъекцию иммуноглобулина на 28 неделе, процедуру при необходимости повторяют на 34 – 35 неделе беременности. При кровотечении в период беременности из-за травм плаценты, процедура проводится на 7 месяце беременности.
Если в организме женщины на момент беременности уже присутствуют антитела, то введение иммуноглобулина противопоказано. Антирезусная инъекция действует на протяжении нескольких недель и блокирует рост антител при следующих беременностях.
Резус-конфликт во время беременности может повлиять на ее течение и развитие ребенка. При планировании беременности нужно сообщить обо всех имеющихся заболеваниях и осложнениях в анамнезе. Эта информация может значительно сократить список предстоящих обследований и назначить анализы для получения наиболее высоких результатов. Решения о способе родоразрешения принимает врач, так как он может точно оценить уровень здоровья как женщины, так и ее малыша. Будьте уверены, что квалифицированный специалист выберет наиболее подходящий и безопасный способ родов.
Твой порядковый номер. Чем отличаются группы крови, что такое резус-фактор и зачем эволюции было угодно их придумать
Долгая кровавая история
Кровь всегда имела сакральное значение для человечества. Обычный здравый смысл и наблюдательность всегда подсказывал нам ее критическую важность для жизни. Когда раненый терял много крови, ничем хорошим это не заканчивалось. На протяжении тысяч лет кровь бессчетное количество раз пытались принимать внутрь и применять наружно, но к заметному лечебному эффекту, как вы догадываетесь, это не приводило. Мысль о том, что, возможно, с кровью они делают что-то не так, начала посещать медиков лишь после 1628 года, когда английский натуралист Уильям Гарвей описал систему кровообращения.
Поняв, что кровеносная система замкнута на самой себе и выпитая пациентом кровь до нее ну никак не дойдет, медицинские умы начали экспериментировать с прямым введением веществ в кровоток. В зловещем 1666 году, после череды опытов с вливанием в вены подопытного пса самых немыслимых жидкостей, англичанин Ричард Ловер сделал первое переливание крови. А полтора столетия спустя лондонский акушер Джейм Бланделл отчитался о первом переливании крови между людьми, после чего провел еще несколько удачных трансфузий, спасая рожениц от послеродовых кровотечений.
 Рисунок из британского медицинского труда 1873 года, показывающий процедуру переливания крови. Источник: Wellcome Collection / CC BY 4.0
Рисунок из британского медицинского труда 1873 года, показывающий процедуру переливания крови. Источник: Wellcome Collection / CC BY 4.0Последующие десятилетия процедура переливания крови многократно повторялась, но так и не получила широкого распространения. Техника переливания совершенствовалась и становилась все доступнее, но процедура все еще оставалась смертельно опасной для пациента. Если речь не шла о жизни больного, медики не спешили браться за столь рискованное дело. Некоторым переливание крови спасало жизнь, у других же прямо во время процедуры или сразу после подскакивала температура, краснела кожа и начиналась тяжелая лихорадка. Кому-то из пациентов удавалось выкарабкаться, кому-то нет. С чем это было связано, объяснить никто не мог.
Сегодня мы знаем, что врачеватели XIX столетия раз за разом сталкивались с острой гемолитической трансфузионной реакцией, или гемотрансфузионным шоком, который наступает при несовпадении группы крови донора и реципиента. Открытие того, что кровь бывает разная, дало возможность обойти риск этого осложнения путем подбора совместимого донора и сделало переливание крови будничной медицинской процедурой. Кому же мы обязаны этим открытием?
Почему Всемирный день донора назначен именно на сегодня?
Потому, что 14 июня 1868 года в Вене родился будущий нобелевский лауреат Карл Ландштейнер. Двадцать лет спустя, работая на кафедре патологической анатомии Венского университета, совсем молодой исследователь столкнулся с любопытным феноменом: сыворотка крови одних людей при добавлении эритроцитов других почти всегда вызывала их слипание. При этом клетки крови опадали на дно чашки Петри характерными комками.
 Карл Ландштейнер в своей лаборатории в Институте патологии Венского университета. 1930 год.
Карл Ландштейнер в своей лаборатории в Институте патологии Венского университета. 1930 год.Заинтригованный Ландштейнер решил провести более широкую серию опытов. Подходя к главному открытию своей жизни, будущий нобелевский лауреат решил особенно не заморачиваться с выбором доноров: быстро взяв кровь у себя и пяти своих коллег, он отделил сыворотку от эритроцитов и деловито взялся смешивать полученные образцы. Тщательно проанализировав их реакции между собой и применив элементарные познания в комбинаторике, Ландштейнер заключил, что в сыворотке присутствуют антитела двух видов, которые он назвал агглютининами. При смешении крови и сыворотки разных людей антитела связываются с распознаваемыми участками на поверхности красных кровяных телец, эритроцитов (а эти участки Карл назвал агглютиногенами), склеивая эритроциты друг с другом. При этом в норме никакой реакции слипания эритроцитов в обычной крови человека не происходит.
Просуммировав все это, исследователь сформулировал главное правило переливания крови:
«В организме человека антиген группы крови (агглютиноген) и антитела к нему (агглютинины) никогда не сосуществуют».
В дальнейшем Ландштейнер с учениками описали четыре группы крови. Подбор донора по их совместимости позволил резко снизить число фатальных осложнений при переливании, сделав процедуру сравнительно простой, а Ландштейнера — знаменитым.
Чем отличаются группы крови
Что же представляют собой молекулы-агглютиногены? Это цепи полисахаридов, прицепленные к белкам и липидам поверхности эритроцитов. Их структура и определяет, будут ли они связываться специфическими антителами. Всего агглютиногены у человека бывают двух видов — типа, А и В. Если у вас на эритроцитах отсутствуют обе эти молекулярные метки, то вы обладатель самой распространенной 0(I) группы крови. Если на ваших эритроцитах сидит лишь агглютиноген А, то у вас А(II) группа, а если только В, то — В(III). Наконец, если ваши эритроциты обладают обеими этими молекулами, вы редкий хозяин AB(IV) группы крови.
 Схема: Анатолий Лапушко / Chrdk.
Схема: Анатолий Лапушко / Chrdk.Чтобы иммунная система не атаковала наш собственный организм, в норме у нас не должно быть антител к собственным белкам и полисахаридам. Поэтому у каждого из нас нет антител-агглютининов именно к собственным, родным агглютиногенам, иначе наши эритроциты тут же начали бы слипаться. А вот к чужим агглютиногенам в вашем теле антитела, наоборот, в наличии. Это и объясняет, почему переливание несовпадающих групп крови приводит к болезненной реакции организма. То, насколько она будет сильной и опасной для пациента, зависит от количества перелитой крови и множества других факторов. Иногда это может быть легкое аллергическое недомогание, а иногда — массированное слипание эритроцитов с их распадом (гемолиз) или анафилактический шок, вполне способные загнать пациента в могилу.
Что такое резус-фактор
Еще один общеизвестный показатель совместимости крови — резус-фактор. Он был открыт в 1940 году уже знакомым нам Ландштейнером на макаках-резусах. Положительный или отрицательный резус (Rh+\Rh-) определяется наличием или отсутствием на поверхности клеток крови одного белка — антигена D. Разница в том, что, в отличие от антител-агглютининов, заранее антител к чужому резус-фактору в организме нет — он начинает вырабатывать их после того, как встретит «посторонних». И потому проблемы совместимости чаще всего возникают при повторных переливаниях не совпадающей по резусу крови.
Резус-фактор и система групп крови AB(0) считаются наиболее важными для выбора донора, и именно их комбинацию мы имеем в виду, говоря «группа крови». Но справедливости ради нужно сказать, что это лишь две из более чем трех десятков систем определения групп крови, связанных с примерно 300 различными антигенами на поверхности эритроцитов. Однако оказывается, что для большинства случаев связки из системы АВ(0) и резус-фактора вполне хватает для подбора донора без особого риска для здоровья реципиента.
 Фото: Sura Nualpradid / Фотодом / Shutterstock
Фото: Sura Nualpradid / Фотодом / ShutterstockРезус-конфликт
В естественных условиях кровь разных людей никогда не смешивается, так что природе проблема совместимости ее групп в принципе не знакома. Кроме одного случая — резус-конфликта плода и матери.
Нет, естественно, кровеносные системы матери и растущего в ее утробе ребенка разделены плацентой и ни о каком смешении крови говорить нельзя. Однако во время родов некоторое — пусть и небольшое — количество крови плода может попасть в материнскую и наоборот.
Изредка такой сценарий разворачивается при несовпадении групп матери и плода по системе АВ(0). Но гораздо чаще он сопровождает конфликт по резус-фактору. Если мать резус-отрицательна, а ребенок — резус-положителен, материнская иммунная система распознает резус-фактор крови ребенка как чужеродный антиген и начнет выработку антител к нему. Поэтому первая беременность и роды, как правило, проходят нормально, а вот к следующей у матери уже будет полным-полно антител к соответствующему резусу. И если второй ребенок тоже будет резус-положителен, то уже «опытный» после своего знакомства со старшим ребенком иммунитет матери будет вредить младшему. Выработанные им антитела, проходя через плацентарный барьер, будут атаковать эритроциты плода. Это и есть резус-конфликт.
Облепленные материнскими антителами эритроциты плода начинают пожираються клетками уже его иммунной системы, что в итоге перегружает организм продуктами их распада, окрашивающими кожу новорожденного, пострадавшего от иммунитета матери, в желтоватый цвет.
Зачем же мы такие разные
Природе не знакомы переливание крови и проблемы совместимости ее групп, поэтому кажется, что пестрое многообразие групп крови не имеет издержек для выживания и могло появиться просто в виде закрепившейся случайности. Но, как мы только что узнали, существование как минимум двух вариантов резус-фактора уже имеет адаптивную цену и создает заметные риски при беременности, снижая плодовитость популяции смешанного Rh+\Rh- состава. Так, может быть, все не случайно? И существование разных групп крови дает нам какие-то эволюционные преимущества?
Судя по всему, все действительно не случайно. На формы генов, отвечающие за антигенные маркеры групп крови, действует балансирующий отбор, упрямо поддерживающий их разнообразие. То есть человечество явно что-то выигрывает благодаря тому, что групп крови несколько. Выяснилось, что мутации, приводящие к появлению группы 0(I), независимо происходили в истории человечества аж три раза и каждый раз настойчиво закреплялись естественным отбором.
Возможным преимуществом существования нескольких групп крови могла стать устойчивость к различным заболеваниям. Так, обладатели 0(I) группы гораздо легче переносят малярию, возможно — из-за отсутствия эффекта слипания эритроцитов, инфицированных плазмодием. Но все имеет свою цену, и другое исследование показывает, что носители 0(I) более уязвимы к холере в сравнении с другими группами.
Еще интереснее выглядит другая возможная причина существования групп крови. Антигены, определяющие принадлежность к одной из групп крови, экспрессируются не только на поверхности эритроцитов, но и на других клетках крови и могут легко входить в состав оболочек вирусов, которые отпочковываются от них в случае инфицирования. Именно так поступает вирус иммунодефицита человека.
Отпочковываясь от Т-лимфоцита, ВИЧ прихватывает на своей мембране антигены. Теперь, попав в кровь другого человека с несовпадающей группой крови, этот вирус будет с какой-то (далеко не стопроцентной!) вероятностью заблокирован антителами-агглютининами нового хозяина. Если же он попадет в организм совместимого по группе крови хозяина, такой реакции не произойдет. Поэтому получается, что подхватить ВИЧ от несовместимого с нами по группе крови человека нам чуточку тяжелее, чем от совместимого (но не слишком этим обольщайтесь! От ВИЧ одно только это не защитит, и не стоит усугублять и без того невеселую российскую статистику).
В случае, если подобная инфекция поражает популяцию, для выживания становится полезно иметь редкую группу крови, «не как у всех». Поскольку новые вирусы возникают с завидной регулярностью, мода на группу крови будет постоянно меняться, их разнообразие — поддерживаться, а их распространенность — колебаться.
Дмитрий Лебедев
Резус конфликт при беременности: что это, чем опасен
Резус конфликт при беременности – беременные женщины чаще других подвергаются разного рода нападкам. Чем только не пугают во время ожидания ребенка.
Это небезосновательно, существует множество факторов способных навредить ребенку и матери. Один из них – конфликт по резус-фактору.
У большинства людей в крови находится особый белок, что дает им положительный резус-фактор. Если его нет, то это отрицательный резус-фактор.
Эта особенность организма передается генетически. Сама по себе это ни на что не влияет.
Но во время беременности, отрицательный резус-фактор матери может сыграть плохую шутку с положительным резус-фактором отца.
Резус конфликт при беременности
Итак, конфликт возникает только в случае беременности у родителей с разными показателями. Многое зависит от того какое вынашивание по счету.
Чем их число больше, тем больше организм выработал антител. Не стоит паниковать, при грамотном подходе можно свести к минимуму негативные проявления отрицательного резус-фактора.
При первой беременности конфликт не так опасен. Иммунная система матери не успеет выработать антитела. Сложности могут возникнуть к концу срока.
Все сложнее со второй и последующими беременностями.
Иммунный ответ начинает свою работу, антитела через плаценту проникают в организм ребенка. В дальнейшем это может привести к заболеваниям у малыша, так и мертворождению или выкидышу.
Для того чтобы избежать резус-конфликта, паре необходимо пройти полное обследование до беременности. Для определения группы крови и резус-фактора достаточно обычного анализа крови.
При отрицательном резус-факторе делается анализ на количество антител в крови. Делать это нужно до 28 недели беременности. Если их нет в крови, значит, женщина беременна ребенком с положительным резус-фактором.
В таком случае врач назначает инъекции иммуноглобулина. Первый укол ставят на 28 недели беременности. Второй – не позднее трех суток до родов. Таким образом, организм не вырабатывает антитела и вынашивание происходит без происшествия.
Как определить произошел ли резус-конфликт? Для этого достаточно сдать анализ на антитела. Если их количество растет, то женщину госпитализируют и принимают меры по вынашиванию беременности.
При необходимости проводят кесарево сечение. В случае компенсации анемии проводят переливание крови ребенку через плаценту.