Десять советов, как восстановиться после родов
За время беременности и родов ваше тело претерпело большие изменения. При новом образе жизни не забывайте находить время, чтобы позаботиться и о себе. Физиотерапевт Восточно-Таллиннской центральной больницы Трийн Ершов, специализирующаяся на восстановлении после родов, дает советы, как поддержать свой организм.
После родов все внимание матери обычно обращено на новорожденного, и она забывает о себе. Однако в это время очень важно дать телу отдохнуть и следить за эргономикой повседневной жизни, чтобы организм смог нормально восстановиться.
Время естественного восстановления организма после родов составляет от шести до восьми недель. В этот период не рекомендуется начинать тренировки, так как мышцы еще не готовы к этому. Тем не менее, можно постепенно начать восстанавливать мышцы тазового дна и живота, а также совершать короткие прогулки. Важно слушать свой организм и давать ему достаточно отдыха.
- Вставайте с постели и ложитесь в нее через позу лежа на боку.
Чтобы повернуться в кровати, согните ноги по одной, лежа на спине и одновременно поддерживая живот руками. Поворачивайте плечи, бедра и колени набок одновременно — так вы избежите перекручивания тела.
Ложась в постель, сядьте на ее край и обопритесь обеими руками о край кровати. Медленно лягте на спину, опираясь на предплечье, а затем на плечо. Поднимите обе ноги на кровать и поверните все тело набок.
Чтобы встать с кровати, согните ноги в коленях, лежа на спине, а затем повернитесь на бок. Опираясь на предплечье, а затем на кисть руки, одновременно опустите ноги вниз через край кровати.
- При ношении ребенка постоянно чередуйте положения
Зачастую при ношении ребенка постоянно используют одну руку, что перегружает мышцы одной половины тела. При ношении ребенка постоянно чередуйте стороны тела и положения. Для срыгивания кладите ребенка то на одно плечо, то на другое. Мойте ребенка под краном попеременно правой и левой рукой.
Мойте ребенка под краном попеременно правой и левой рукой.
Поднимайте ребенка эргономичным способом. (Юлия-Мария Линна)
- Поднимая ребенка, не забывайте об эргономике
Первые месяцы после родов избегайте поднятия тяжестей и не поднимайте ничего тяжелее своего ребенка! Первые три недели не следует поднимать ребенка вместе с креслом-люлькой, чтобы не создавать нагрузку на мышцы живота и тазового дна. Поднимая ребенка, держите его ближе к телу, а спину — прямой (поднимайте с помощью ног).
- Пеленальный стол должен быть на уровне таза
Меняя пеленки в кровати, встаньте на колени. (Юлия-Мария Линна)
Чтобы дать отдых мышцам спины, избегайте видов деятельности, требующих длительного нахождения в наклонной позе. При мытье ребенка установите ванночку на подходящей высоте. Следите, чтобы столешница пеленального стола была на уровне таза. Меняя пеленки на низком столике или в кровати, лучше встаньте на колени.
Особенно в первые три недели ребенка стоит кормить, лежа на боку — так вы отдохнете сами и дадите отдых мышцам. Если сидеть из-за разрывов промежности еще нельзя, лучше отдыхать лежа. Поначалу во время сна ребенка лучше по возможности тоже вздремнуть — так организм сможет спокойно восстановиться.
- Используйте для отдыха различные положения
Если вы лежите на спине, положите подушку под колени: это способствует расслаблению мышц спины.
Если вы лежите на боку, то для расслабления мышц спины поместите подушку между коленями. Во время кормления грудью можно лежать рядом с ребенком на боку.
При кормлении в положении сидя подложите под нижнюю часть спины подушку. Во время кормления подложите под ребенка подушки, чтобы он был на уровне груди — так вам не нужно будет наклоняться вперед, а ребенку будет удобнее сосать грудь.
- Пейте достаточное количество жидкости
Для восстановления функции мочевого пузыря пейте не менее двух-трех литров жидкости в день и посещайте туалет каждые два-три часа. Это поможет предупредить чрезмерное растяжение мочевого пузыря, поскольку после беременности мочевой пузырь может заполняться быстрее. Восстановление нормальной чувствительности мочевого пузыря может потребовать времени. Сидя на унитазе, опирайтесь ногами об пол — так мышцы тазового дна будут лучше расслабляться.
- Следите за питанием
Для восстановления функции кишечника идите в туалет при возникновении сильных позывов. Ни в коем случае не следует откладывать посещение туалета. Употребляйте в пищу свежие фрукты и овощи, избегайте полуфабрикатов. Избегайте запоров и сильного давления на тазовое дно. Сидя на унитазе, опирайтесь ногами о небольшую скамеечку, а руки или предплечья положите на бедра и расслабьте мышцы живота.
- Поддержите мышцы спины с помощью бандажа
После родов в течение первых 6–8 недель рекомендуется каждый день носить специальный бандажный пояс. Поддержка для живота помогает сохранять правильную осанку и уменьшает ощущение дискомфорта в животе и в нижней части спины. Разумеется, нужно также выполнять упражнения и соблюдать эргономику.
- Начните делать легкие упражнения
После родов начните делать упражнения, укрепляющие мышцы тазового дна, и простые упражнения на поднятие бедер. Легкие сокращения мышц способствуют улучшению кровообращения и уменьшению отека. В позах для отдыха можно осторожно напрягать мышцы живота и упражняться в дыхании животом.
Мышцы живота и тазового дна следует восстанавливать постепенно. Скорость восстановления после родов очень индивидуальна, однако обычно возвращение к нормальным тренировкам может занять 3–6 месяцев.
Много гуляйте, чтобы восстановить выносливость организма. В первую неделю начните с небольших расстояний (10 минут) и постепенно увеличивайте нагрузки в соответствии с состоянием.
В первую неделю начните с небольших расстояний (10 минут) и постепенно увеличивайте нагрузки в соответствии с состоянием.
Слушайте свое тело и не перегружайте его. Роды наносят организму большую травму, восстанавливаться после которой следует постепенно.
Реабилитация после родов в Москве
Реабилитация женщины после родов. Помощь разных специалистов: гинекологи, остеопаты, психологи. Программа поддержки. Программа «Мой малыш».
Реабилитация ребёнка после родов. Специалисты по грудному вскармливанию, остеопаты и педиатры. Программа «Здоровый ребенок» ( 0-1 год).
Роды остались позади, вы стали мамой. И впереди — новая жизнь: с новыми эмоциями, ощущениями, новыми вопросами и, в первую очередь, с новым восприятием самой себя. Но как это, ни с чем не сравнимое счастье, прочувствовать, если тело болит, двигаться неприятно, сидеть нельзя, то и дело бросает в жар и почему-то с настроением не все так гладко и радостно, как этого хотелось бы ? …
Это нормально. Эти изменения нужны и важны. Что же происходит с женским организмом в этот – послеродовой период, на который природа отвела нам 6- 8 недель? Уже через несколько часов (!) после родов начинают перестраиваться нервная, сердечно-сосудистая и другие системы женского организма, а гормоны настраиваются на новый этап – лактацию. В то же время женщине необходимо осмыслить происшедшее, привыкнуть к новым чувствам и ощущениям – это тоже важный психологический этап. Это многоступенчатый и непростой процесс, от «качества» прохождения которого зависит психоэмоциональная стабильность мамы. А ее состояние, в свою очередь, влияет на адаптацию и развитие ребенка (например, некоторые психотерапевты считают, что определенные зоны нашего мозга формируются первые полгода жизни и напрямую зависят от эмоциональных взаимоотношений с мамой в эти месяцы).
Раньше считалось, что после родов маму не надо беспокоить, она устала, ей надо отдохнуть, у нее — адаптация к новой жизни, ей не до врачей, процедур и т.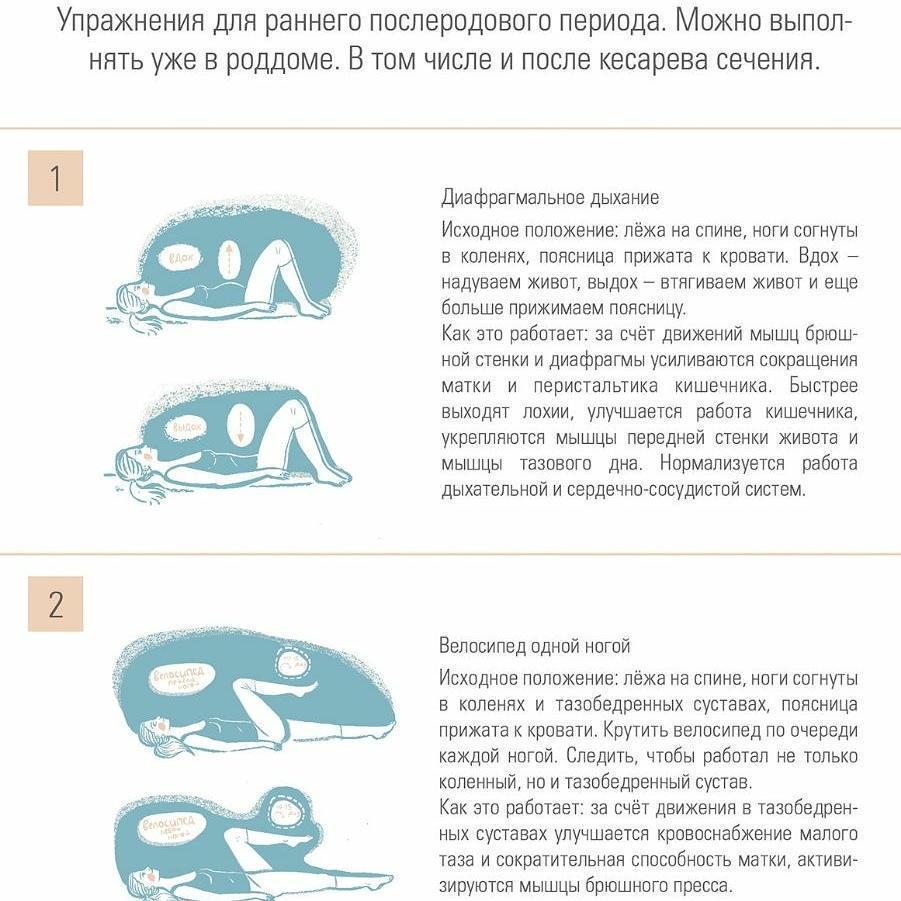 п… Но именно в первые 3-4 недели в организме женщины происходят значительные перемены, и они являются большой нагрузкой на организм. Поэтому, если в первую же послеродовую неделю мягко и правильно в процесс перестройки «вмешаться», то послеродовый период пройдет гораздо легче. Надо прислушаться к своему организму и правильно пройти реабилитацию после родов.
п… Но именно в первые 3-4 недели в организме женщины происходят значительные перемены, и они являются большой нагрузкой на организм. Поэтому, если в первую же послеродовую неделю мягко и правильно в процесс перестройки «вмешаться», то послеродовый период пройдет гораздо легче. Надо прислушаться к своему организму и правильно пройти реабилитацию после родов.
«На мой взгляд, восстановление после родов надо начинать как можно раньше – в первые же дни после роддома, — убеждена акушер-гинеколог и гирудотерапевт Нина Александровна Антонова . – Эту перестройку женщина переживает не только на физиологическом уровне, она проживает ее очень эмоционально. В Израиле проводились исследования: мама задавали одни и те же вопросы — сразу после родов и спустя 20 лет. Единственный вопрос, ответ на который за эти годы не изменился, звучал так — «какой день в материнстве они считают самым трудным?». Все мамы оба раза ответили на так — это «день возвращения из роддома».
Чтобы преодолеть многие стрессовые ситуации послеродовой жизни, мы подскажем, что происходит, и кто из специалистов может быть полезен.
Что происходит, какие проблемы могут быть, и какие специалисты могут помочь
1. Сокращается и возвращается к первоначальным размерам матка, восстанавливается ее слизистая оболочка (после родов матка весит 1000 граммов, а через 6-8 недель — 50-60 граммов). Для успешного сокращения матки очень важно прикладывание новорожденного к груди в течение первого часа после рождения, и частые кормления после (раз в 2 часа днем, и чуть реже ночью). Грудное вскармливание стимулирует выработку окситоцина, который помогает матке сокращаться что, кстати, мама может даже почувствовать во время кормлений — когда внизу живота появляются ощущения, напоминающие схватки. Травяные сборы из пастушьей сумки, крапивы, тысячелистника или листьев березы также могут помочь уменьшению размеров матки. Пока она не сократилась, надо быть очень осторожной и с физическими нагрузками, упражнениями – не все из них пойдут на пользу. Не стремитесь вернуть былую стройность в первые же послеродовые недели – сейчас у вас и у вашего тела совсем другие задачи.
Не стремитесь вернуть былую стройность в первые же послеродовые недели – сейчас у вас и у вашего тела совсем другие задачи.
К каким специалистам можно обратиться?
- Гинеколог (в первый месяц) проконтролирует сокращение матки, посмотрит, не осталось ли сгустков крови, возможно, проведет УЗИ.
- Гирудотерапевт также поможет скорейшему заживлению травмированных мягких тканей, уменьшению отеков, поднимет общий (и местный) иммунитет мамы, способствует восстановлению женщины после родов.
2. В связи с гормональной перестройкой, связки после родов меняют свою эластичность, поэтому кости и суставы становятся менее подвижны. Вслед за ними занимают свое прежнее положение и внутренние органы, которые были смещены из-за больших размеров матки (желудок, легкие, кишечник, мочевой пузырь и т.д.). Все эти изменения могут сопровождаться болями, а в дальнейшем может возникнуть патологическая фиксация, приводящая к постоянному ощущению дискомфорта, например, в спине.
К каким специалистам можно обратиться?
- Прием остеопата полезен любой женщине после родов для полноценного восстановления и налаживания лактации, особенно рекомендуем его посетить , если были длительные или стремительные роды, если родился крупный ребенок, были разрывы в родах или сохраняется болевой синдром, есть боли в крестце.
Также остеопат поможет маме при лактостазе (а новорожденному — при неспособности правильно захватывать сосок при сосании)
3. Происходят перемены в эндокринной системе: работа гормонов теперь направлена в первую очередь на обеспечение грудного вскармливания. Но часто бывает, что молоко к концу первой недели так и не приходит в достаточном количестве. Или исчезает через месяц вовсе (так называемые, лактационные кризы, которые удается пережить не всем). Или, наоборот, его так много, что грозит мастопатия.
К каким специалистам можно обратиться?
- Консультант по грудному вскармливанию поможет наладить лактацию, подскажет как стимулировать выработку молока, научит прикладывать ребенка к груди, чтобы не возникало трещин на сосках, то есть поможет организовать кормление так, что бы оно приносило радость и удовлетворение маме и малышу.

- Психолог проконсультирует о главных психологических моментах послеродового периода, грудного вскармливания, первого года жизни вашего ребенка, особенностях отношений с супругом после родов.
4. Меняется эмоциональное состояние мамы: послеродовая эйфория может смениться раздражительностью или беспричинной грустью, безразличием или, наоборот, импульсивностью. Если мама в первые сутки после родов плачет или о чем-то жалеет, то, по словам перинатальных психологов, это может быть проявлением послеродовой депрессии. Эмоции в этот период оказывают большое влияние на процесс послеродового восстановления – помочь ему или, наоборот, его затормозить.
К каким специалистам можно обратиться?
- Гомеопат поможет сбалансировать эмоциональный настрой, гармонизировать общее состояние.
- Психолог расскажет, что происходит нового с организмом, с психикой мамы, какие задачи актуальны на этом этапе. Что нужно делать для профилактики послеродовой депрессии, где, в чем или «в ком» искать ресурсы для восстановления. А если депрессия все-таки наступила, поможет справиться со своим состоянием и вернуться к полноценной жизни.
Встречи со специалистами или лекции по детским вопросам помогут переключиться на решение новых насущных вопросов: как организовать режим дня, как научиться отдыхать, как можно путешествовать с младенцем, а также разрешить ряд «педиатрических» проблем (начиная с прививок и заканчивая закаливанием или лечением немедекаментозными средствами — например, наша «Школа мам и пап»). Хотя активная социальная жизнь рекомендуется не ранее чем через 3 месяца после родов, когда вы сможете без труда выйти из дома с ребенком, используя слинг.
Вы можете воспользоваться разными вариантами помощи — и классической медицинской, психологической, и организационной, и обратиться к более древними методам лечения, ведущим к общему оздоровлению. Сейчас вы можете выбирать и, главное, делать это осознанно!
Наблюдение в послеродовый период в Самаре — «Мать и дитя
Наиболее ответственный момент, завершающий 9 месяцев ожидания чуда позади, роды благополучно завершились, и вновь испеченная мама с малышом готовится к выписке из родильного отделения.
Все ли тревоги и волнения позади? Что ожидает молодую маму первые дни и месяцы после родов? Как вести себя, на что необходимо обратить внимание?
После родов выделяют ранний послеродовый период — 2 часа после родов и поздний — до 4–6 недель.
Физиологические изменения
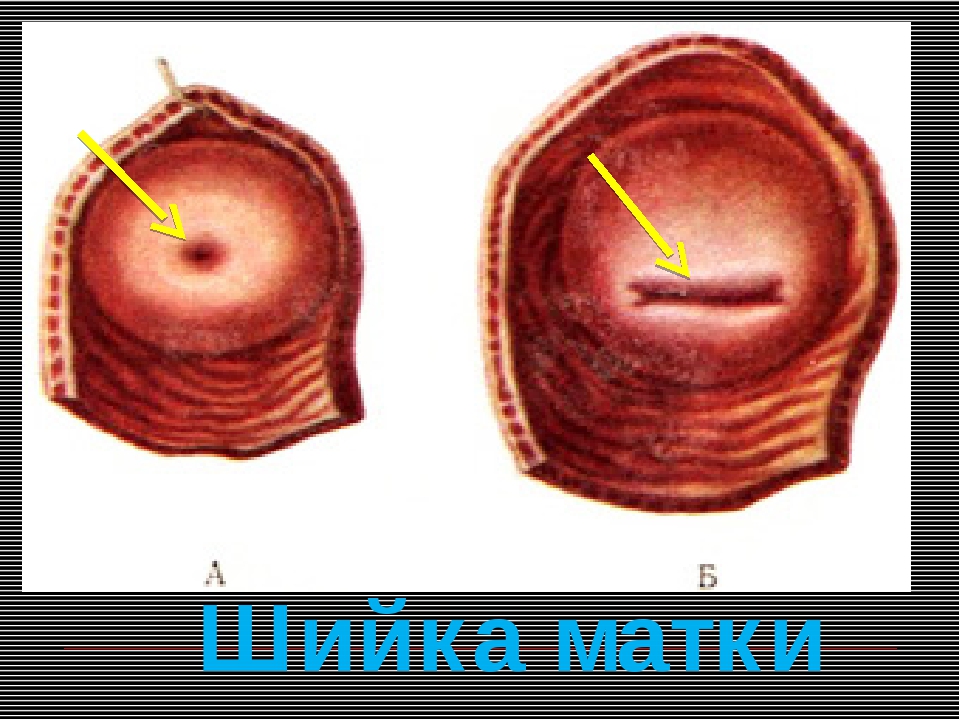
Эволюционно в женском организме после родов происходят существенные физиологические преобразования, размеры матки уменьшаются в 10 раз, высота стояния матки ежедневно уменьшается на 1–2 см в сутки. Например, на 2 день после родов высота стояния дна матки составляет 12–15 см, на 6 день — 9–10 см, на 10 день — на уровне лонного сочленения, связочный аппарат матки восстанавливает тонус к концу 3 недели, а шейка матки к этому времени полностью сформирована.
Так как матка восстанавливается до размеров небеременной и полностью восстанавливает слизистую оболочку в области плацентарной площадки только к концу 6–8 недели, то и начинать половую жизнь, купаться в ванной врач разрешает не ранее данного срока.
Характер выделений из половых путей меняется от ярко красных (первые дни) до серозных (через 3–4 дня) и белых (после 10 дня).
У некормящих мам овуляция может восстановиться на 2–4 неделе после родов, менструация приходит первые 6–8 недель после родов, у кормящих мам овуляция происходит после 10 недели, менструации может не быть, но вероятность забеременеть наступает через 8–10 недель.
Упражнения
В комнате, где находятся мама с малышом необходимо проводить ежедневную влажную уборку, для восстановления тонуса мышц уже со 2 суток рекомендуют выполнять лечебную физкультуру. С 4 дня можно начинать упражнения для мышц тазового дня, с 5 дня — упражнения для мышц спины и передней брюшной стенки, желательно при этом использовать послеродовый бандаж с эластаном, поддерживающий переднюю брюшную стенку.
Питание
Питание ребенка напрямую зависит от того, что кушает его мама.
- полноценные животные и растительные белки,
- нежирные сорта мяса (говядина, курица, индейка) в отварном и тушеном виде,
- хлеб из муки грубого помола,
- молочнокислые продукты (0,5 литра кефира, бифидока, 100–200 г творога),
- крупы,
- запеканки,
- овощи в тушеном и сыром виде,
- обильное разнообразное питье.
Повторная беременность и контрацепция
Полностью организм мамы готов к повторной беременности только через 2 года после предыдущей, особенно это касается женщин с рубцом на матке после операции кесарево сечение.
Для избежания инфекционных осложнений и нежелательной беременности следует предусмотреть отказ от половой жизни в течение всего послеродового периода (6–8 недель) и контрацепцию не позднее чем через 2–3 месяца после родов. Несмотря на принцип лактационной аменореи, свидетельствующий о подавлении овуляции при условии регулярности грудного вскармливания не реже, чем через каждые 3 часа, следует позаботиться о надежном способе контрацепции. Помимо традиционной барьерной контрацепции (презерватив) и спермицидов врач акушер-гинеколог может порекомендовать «чистые» гестагенные препараты — Лактинет, Чарозетта, Эксклютон, внутриматочный контрацептив через 8 месяцев после неосложненных родов. «Ноу-хау» послеродовой контрацепции в нашей компании можно считать применение подкожного контрацептива депо — Импланона, разрешенного для кормящих матерей и сохраняющего контрацептивную активность на протяжении 3 лет после введения.
Помимо традиционной барьерной контрацепции (презерватив) и спермицидов врач акушер-гинеколог может порекомендовать «чистые» гестагенные препараты — Лактинет, Чарозетта, Эксклютон, внутриматочный контрацептив через 8 месяцев после неосложненных родов. «Ноу-хау» послеродовой контрацепции в нашей компании можно считать применение подкожного контрацептива депо — Импланона, разрешенного для кормящих матерей и сохраняющего контрацептивную активность на протяжении 3 лет после введения.
Наблюдение в послеродовой период в «Мать и дитя»
Общение с новорожденным — целый мир, открывающийся молодой маме. Наши доктора проинформируют о партнерских родах, преимуществах раннего прикладывания новорожденного к груди, кормлении по требованию ребенка, профилактике гипогалактии и маститов, воспалительных послеродовых осложнений.
Незрелость адаптационных механизмов новорожденного к внеутробному существованию проявляется физиологическим снижением массы тела на 3–10%, родовой опухолью, исчезающей через 2–3 дня, транзиторной лихорадкой, физиологической желтухой до 1–2 недель, половыми кризами, токсической эритемой.
Лекарственную терапию в послеродовом периоде необходимо минимизировать, однако повышенные потребности в витаминах, минералах и питательных веществах диктуют целесообразность назначения кормящим мамам поливитаминов (Элевитпронатал, витрумпренатал форте), препаратов йода и препаратов кальция, кроме того после родов может возникать обострение хронического наружного или внутреннего геморроя.
Для рационального суждения о состоянии здоровья пациентки после родов и выбора оптимального средства контрацепции мы рекомендуем в своей компании через 3–4 месяца после родов сдать общеклинический анализ крови и мочи, мазок на онкоцитологию и степень чистоты влагалища, пройти кольпоскопию. УЗИ молочных желез и ККФ рекомендуются после прекращения лактации.
Наблюдение женщины после родов с ЭКО
Если ваша беременность наступила в результате процедуры ЭКО, наверняка, вы, как и многие другие женщины, задумываетесь, как пройдут роды, и какое медицинское наблюдение вам потребуется в послеродовой период.
Стоит сказать, что послеродовой период у женщин, забеременевших с помощью вспомогательных репродуктивных технологий, практически не отличается от того же периода, когда беременность наступила естественным путем.
У вас так же прибудет молоко, будут наблюдаться послеродовые выделения из половых путей, постепенно станут восстанавливаться органы репродуктивной системы. Медицинское наблюдение будет включать в себя тот же набор исследований, что после родов при естественном зачатии. Вам стоит быть готовой и к тому, что могут возникнуть некоторые послеродовые осложнения, о которых будет рассказано ниже.
Необходимые обследования после родов
Если роды после экстракорпорального оплодотворения прошли успешно, родился здоровый и крепкий ребенок, вам все равно потребуется некоторое время наблюдаться у нашего специалиста. Особое внимание при осмотре обращается на характер выделений из половых путей, также проводится оценка сокращения матки после родов.
Оценивая выделения, наш специалист обращает внимание на их цвет, объем и консистенцию. Так, в первые двое суток после родов выделения у вас могут быть очень обильными, кровянистыми. Постепенно их цвет приобретет сначала коричневую, а затем желтоватую окраску, а количество значительно уменьшится. Если вы кормите грудью, выделений может быть больше. Проведение оценки таких выделений важно потому, что при их задержке в полости матки возникает риск развития воспалительного процесса и такого распространенного послеродового осложнения, как эндометрит.
Обычным явлением для первых дней послеродового периода считаются боли в нижней части живота, связанные с инволюцией матки. Врач обязательно пальпирует ваш живот, чтобы оценить, насколько быстро матка возвращается в свое исходное состояние и принимает прежние размеры. Стоит отметить, что у кормящих матерей восстановление этого органа протекает более быстрыми темпами, также инволюции матки способствует регулярное опорожнение мочевого пузыря и кишечника.
К числу исследований, которые в нашей клинике вам будут назначены в обязательном порядке после родов, относится УЗИ. Ультразвуковое исследование поможет нашему специалисту отследить динамику обратного развития матки. Также необходимо оценить и содержимое полости матки. Если роды у вас проходили методом кесарева сечения, матка будет восстанавливаться медленнее. Необходимо оценить состояние рубца на матке. Если матка не будет сокращаться положенными темпами, вам будут назначены специальные препараты, также будет проводиться УЗИ для предупреждения развития эндометрита.
Что касается швов после кесарева сечения, то врач также будет наблюдать за процессом их заживления. Чтобы не допустить инфицирования, содержите их в чистоте и сухости. При родах естественным путем, могут образоваться разрывы половых органов. В этом случае также накладываются швы, за которыми в послеродовом периоде необходимо следить и содержать их в чистоте.
Возможные осложненияПосле родов, наступивших после беременности в результате ЭКО, вы можете столкнуться с определенными осложнениями, которые не являются редкостью для молодых мам. Цель врачебного наблюдения в этот период сводится к тому, чтобы следить за их развитием и при необходимости оказать вам помощь. К числу осложнений, с которыми сталкиваются только что родившие женщины, относят:
- задержку мочеиспускания, которая наиболее часто возникает, если роды прошли с применением оперативных вмешательств. В этом случае врач может назначить постановку катетера;
- проблемы с кишечником – запоры и появление геморроидальных узлов также нередко становятся проблемами после родов. Если вы столкнетесь с такими проблемами, обязательно сообщите об этом врачу – он примет необходимые меры для облегчения вашего состояния;
- в послеродовом периоде также существует риск развития сосудистых патологий, а именно тромбоэмболии, что особенно характерно для хирургического родоразрешения. Вам стоит с особым вниманием отнестись к собственному здоровью, если у вас в анамнезе присутствует варикоз.

Контроль состояния молочных желез
Очень пристальное внимание в ходе послеродового наблюдения уделяется молочным железам. В норме ваши молочные железы должны иметь однородную плотность, быть безболезненными. В первые пару дней после родов после ЭКО, так же как и после обычной беременности, при надавливании на сосок из него должно выделяться молозиво, а после молоко. Со своей стороны вам также следует позаботиться о состоянии груди: держите ее в чистоте, не допускайте появления трещин на сосках и застойных явлений.
Если послеродовой период проходит у вас нормально и без осложнений, то из клиники вас выпишут уже через несколько суток после родов.
Мануальная терапия после родов в Казани — «Скандинавия» Казань
Беременность, роды, кормление грудью — это большая нагрузка на организм женщины. После родов необходимо позаботиться о своем теле, чтобы сохранить красоту и здоровье.
Виды реабилитации после родов в клинике “Скандинавия” (Ава-Казань):
- Мануальная терапия
- Физиотерапия
- Пластика
- Психологическая поддержка
- Консультация узких специалистов
Мануальная терапия
Для восстановления естественных процессов после беременности очень важно вести активный образ жизни: заниматься гимнастикой или физическими упражнениями. В зоне риска развития заболеваний опорно-двигательного аппарата находится каждая роженица, но особенно те женщины, которые:
- остаются малоактивными после родов
- уже имели проблемы с осанкой или страдали заболевания позвоночника (риск возникновения болей в костях и суставах после родов – 90%)
Более 40% женщин после родов ежедневно ощущают дискомфорт и боли в позвоночнике и суставах. Это объясняется тем, что во время беременности вырабатывается гормон релаксин, который вызывает разрыхление связок и изменяет плотность суставов. Эти процессы нужны для того, чтобы кости таза роженицы немного разошлись для рождения ребенка. После родов происходит обратный процесс, но он занимает какое-то время. В связи с этим и возникает боль.
После родов происходит обратный процесс, но он занимает какое-то время. В связи с этим и возникает боль.
Дискомфорт и боль могут возникать в разных отделах:
- в плечевом поясе, шейном и пояснично-крестцовом отделах позвоночника из-за работы мышц во время родов
- в пояснице и ногах из-за растяжения мышц тазового дна, связок таза и позвоночника
- в спине, грудном отделе позвоночника, между лопатками из-за изменения центра тяжести, осанки и перераспределения мышечного тонуса
- головокружения, сердцебиения, головная боль, пошатывания при ходьбе и тошнота из-за изменения положения шеи (неудобной позы) во время сна и работы по дому
Мануальные терапевты – специалисты, которые лечат руками, воздействуя на суставы и мягкие ткани, снимают боль и восстанавливают подвижность суставов. Эти методики применяются для избавления пациенток от болей в спине, суставах, голове, а также для лечения заболеваний позвоночника, обострившихся во время беременности и родов.
Виды мануальной терапии:
- Кожно-миофасциальная – лечение заболеваний кожи, мышц и связок. Позволяет избавиться от боли, снять напряжение в мышцах, скорректировать осанку и сбросить лишний вес
- Артро-вертебральная – укрепление и восстановление суставов. Помогает восстановить функцию нервных окончаний, устранить спазмы и боли в суставах
- Кранио-сакральная – улучшение кровоснабжения головного мозга, чтобы устранить головные боли и головокружения, нормализовать артериальное давление, улучшить память
- Висцеральная – лечение внутренних органов, эффективна при опущении матки, спайках и других проблемах, возникающих после родов
Мануальный терапевт методом пальпации («ощупывания») и легкого постукивания может определить проблемные места со сниженной подвижностью и зоны, которые излишне напряжены, и воздействовать на них. Регулярные сеансы позволяют бережно избавить женщину от дискомфорта и болевых ощущений
Регулярные сеансы позволяют бережно избавить женщину от дискомфорта и болевых ощущений
Мануальная терапия подходящий способ лечения болей в суставах после родов, так как во время грудного вскармливания желательно не прибегать к лечению лекарственными средствами. Безболезненные и мягкие методы воздействия позволяют справиться с возникающими проблемами без вреда здоровью матери и ребёнка
Физиотерапия
Физиотерапевтические процедуры проводятся для более быстрого заживления трещин на сосках, швов после кесарева сечения и других небольших операций во время родов. Также они используются для помощи пациенткам с лактостазом (застоем молока). При наличии показаний физиотерапия применяется для усиления сокращения матки.
Пластика
При желании можно проконсультироваться с пластическим хирургом для составления плана дальнейших восстановительных операций.
Психологическая поддержка
Специалисты отделения проходя тренинги, обучены также работе со сложными пациентами, которым необходим индивидуальный подход. Врачи акушеры-гинекологи помогают восстановиться в послеродовом периоде и наладить общение с новорожденным.
Консультация узких специалистов
При обострении хронических заболеваний женщину осматривают узкие специалист: колопроктолог, сосудистый хирург, гастроэнтеролог — в зависимости от показаний. Это крайне важно, потому что при выписке пациентка получает полноценное заключение и имеет представление о состоянии всего организма.
Важно не только подготовиться к родам и родить здорового малыша, но и восстановиться после его появления на свет. Внимательно относитесь к своему здоровью!
Вернуться назадЧитайте также:
Криоконсервация стволовых клеток из пуповинной кровиУход за новорожденными
Что входит в договор на роды?
Эпидуральная анестезия при родах (метод обезболивания родов)
Реанимация новорожденных
Субинволюция матки — ГБУЗ МО «Андреевская городская поликлиника»
После рождения ребенка многие женщины думают, что все сложности позади. Они даже не догадываются, что послеродовый период не такой простой, как кажется на первый взгляд. Одно из осложнений, которое может встретиться в этот период — субинволюция матки у женщины.
Они даже не догадываются, что послеродовый период не такой простой, как кажется на первый взгляд. Одно из осложнений, которое может встретиться в этот период — субинволюция матки у женщины.
Для того, чтобы понимать термин « субинволюция», необходимо понимать для начала, что такое инволюция.
Инволюция – это физиологическое обратное развитие органа, после которого он приобретает прежнюю структуру и размеры после родов, ведь за период беременности матка увеличивается в несколько раз.
Определение
Термин «субинволюция» появился совсем недавно в медицинской практике, и означает задержку обратного развития.
Это проявляется довольно часто, как считают многие ученые, субинволюция матки диагноз, является проявлением основного заболевания данного периода. А теперь разберем детально, сколько сокращается матка после родов в норме, причины, симптомы, диагностику и, конечно же, лечение данного заболевания.
Начнем с того, что разберем, что способствует физиологической инволюции матки, какие именно факторы: грудное вскармливание в первые дни, уменьшение отека тканей, спазм спиральных артерий.
В норме инволюция матки после родов происходит в течение 3 месяцев, это зависит от того, как сокращается матка после родов, интенсивно или нет. За этот период матка должна полностью восстановиться. Если этого не произошло, тогда необходимо искать причину и можно уже говорить об субинволюции матки.
В послеродовой период, в первые дни матка представляет собой открытую рану, которая может подвергаться инфицированию.
Предполагают, что причины субинволюции матки следующие: аномалии строения матки, раннее или позднее наступление беременности, задержка в полости матки частей плаценты или сгустков крови, многоплодная беременность, слабость родовой деятельности. А также одна из причин, которую выделяю доктора в последнее время — это субинволюция матки после кесарева, так как на месте шва восстановление органа происходит намного дольше, чем при естественных родах у женщины.
Виды субинволюции матки после родов
Инфицированная
- происходит замедление сокращения матки
Истинная
- к замедлению сокращения матки добавляется инфекция, которая сопровождается соответствующими симптомами
Каждый этот вид характеризуется своими симптомами.
Основные признаки субинволюции матки это: несоответствие восстановления органа после родов, ведь в акушерстве имеются определенные нормы: дно матки должно опускаться с каждым днем на 1-2 см, и примерно к концу второй недели матка должна быть за лоном.
Если субинволюция матки, симптомы могут быть следующие: длительное выделение лохий, больше трех дней; возникновение маточных кровотечений через две три недели после родов; сильные схваткообразные боли при кормлении грудью.
Если присоединяется инфекция, тогда возможно появление температуры, лихорадки, тахикардии, маточные кровотечения, выделения с неприятным запахом зеленоватого или коричневого цветов, слабость, головная боль.
Диагностика заболевания
Субинволюция матки после родов диагностируется с помощью гинекологического осмотра женщины на кресле, лабораторных данных и, конечно же, учитывая клиническую картину.
При физикальном осмотре матка дряблая, увеличенная, грушеобразной формы, а при осмотре в зеркалах отмечается отечность шейки матки влагалища, а также открытие цервикального канала, который может содержать сгустки крови.
Для подтверждения диагноза проводят УЗИ диагностику, с помощью него можно точно сказать о размерах матки, ее консистенции и наличии лохий.
Лечение
Когда ставят диагноз — субинволюция матки, лечение зависит от того, какой именно вид. В обязательном порядке необходимо из полости матки удалить все содержимое (части плаценты или сгустки крови).Если сопровождается инфекцией, тогда требуется этиотропное лечение, а именно антибиотики, инфузионная терапия, витамины, противовоспалительная, магнитотерапию.
Что делать в целях профилактики
Профилактика субинволюции матки очень проста, и что делать, чтобы сократилась матка после родов, мы сейчас разберем.
Во-первых, необходимо прикладывать ребенка к груди сразу, и кормление должно быть полноценным, а не пару минут. Кормление первое время должно быть не по времени, а по требованию ребенка, все это стимулирует интенсивное сокращение матки.
Во-вторых, если роды прошли без осложнений и самочувствие роженицы в норме, то женщина может вставать через пару часов, даже медленная ходьба стимулирует эти сокращения. Еще некоторые врачи заметили, вот какой интересный факт: те женщины, которые любят спать на животе, у них восстановление матки после родов происходит быстрей, чем у других, поэтому, рекомендуют 15-20 минут лежать на животе.
А для того, чтобы уменьшить риск возникновения данной патологии после родов, необходимо перед планированием беременности женщине вести здоровый образ жизни, правильно питаться, заниматься фитнесом и желательно познакомиться с упражнениями Кегеля, которые укрепляют мышцы тазового дна.
А если вы все-таки столкнулись с этой проблемой, то вам необходимо довериться полностью вашему врачу, и только так, общими усилиями вы сможете добиться выздоровления.
Клиническое значение субинволюции матки
В настоящее время нет единого представления о том, что считать субинволюцией. Одни врачи рассматривают это состояние как одну из стадий нормального инволютивного процесса, пусть и несколько затянувшегося. По мнению других, это предшественник послеродового эндометрита. Третьи считают, что субинволюция матки является послеродовым септическим осложнением.
Установлена четкая взаимосвязь субинволюции с послеродовыми инфекционными осложнениями. Эндометрит может развиваться как в манифестной, так и стертой клинической форме. Морфологические изменения в эндометрии могут быть выражены значительно сильнее, чем симптомы. Чаще всего инфицирование бывает эндогенным. То есть, инфекция попадает в матку из других органов, а не заносится из внешней среды.
Очень часто акушеры применяют активную тактику ведения родов. Они используют:
- индуцированные или программированные роды;
- прокол плодного пузыря;
- медикаментозную стимуляцию уже начавшихся родов;
- обезболивание.

Всё это может повлиять на сократительную способность матки в послеродовом периоде. Она оценивается с помощью УЗИ. При необходимости это делают в первые сутки после родов, на 3 и 5 день.
В случае послеродовой субинволюции матки у женщины отмечается большая длина, ширина органа, а также объем маточной полости.
Таким пациенткам может быть проведена антибактериальная терапия для предотвращения развития послеродового эндометрита.
Таким образом, субинволюция матки является не столько самостоятельным заболеванием, сколько критерием прогнозирования развития послеродового эндометрита. По этим термином подразумевается воспалительный процесс слизистой оболочки матки.
По данным разных авторов, эндометрит развивается в 15-86,7% случаев, если обнаруживается субинволюция. По всей видимости, столь значительные отличия в показателях связаны с разными способами диагностики эндометрита.
Его симптомы появляются реже, чем признаки воспаления эндометрия могут быть выявлены в результате биопсии и гистологического исследования полученного образца.
Факторы риска
Субинволюция матки может давать серьезные осложнения. Это тяжелые воспалительные процессы эндометрия, гнойно-септические процессы, маточные кровотечения. Важно выявить это состояние как можно раньше. Чтобы его обнаружить, требуется своевременное обследование. Обследуют в первую очередь женщин из групп риска. К основным факторам, увеличивающим вероятность субинволюции, относят:
- половые инфекции, в том числе сифилис;
- перенесенные операции на органах таза;
- нарушения менструального цикла в анамнезе;
- анемия;
- гестоз;
- многоводие или маловодие;
- дефицит кальция после 15 недели гестации.
У женщин с субинволюцией чаще происходит преждевременное излитие околоплодных вод, безводный промежуток более 6 часов, слабость и дискоординация родовой деятельности, быстрые роды.
Кроме того, разрывы шейки матки и влагалища увеличивают риск субинволюции в 3-4 раза.
Среди женщин, у кого после родов обнаруживается субинволюция, чаще наблюдаются случаи рождения детей с массой тела больше 4 кг или меньше 3 кг.
Субинволюция как фактор риска осложнений
Субинволюция часто рассматривается как предшественник эндометриоза. Она развивается у 2-10% женщин после нормальных родов, в 20% случаев после патологических родов, в 30% случаев после кесарева сечения. Результатом может стать отсроченный эндометрит и даже сепсис. Ещё одной проблемой субинволюции являются поздние кровотечения, которые открываются через 10-15 дней после родов.
Основные признаки инфицированной субинволюции:
- замедленное уменьшение размеров матки по данным УЗИ;
- бурые выделения;
- незначительное повышение температуры тела.
В первые дни после родов маточная полость представляет собой обширную рану. Происходит её постепенная эпителизация. Регенерация идет постепенно, ускорить этот процесс нельзя. Но принимаются меры, чтобы снизить риск осложнений в этот период.
Важно своевременно определить субинволюцию. Изменения видны на УЗИ. Кроме того, отмечаются и клинические признаки. Наиболее значимым является замедление инволюции матки. В норме высота стояния дна через сутки после родов должна быть на уровне пупка, а через 5 сутки – посередине между лоном и пупком. Через 10 дней – за лоном.
Кроме того:
- проводится пальпация матки;
- оценивается состояние лохий;
- проводится их цитологическое исследование.
Наиболее информативным методом исследования считается МРТ. Она позволяет точно оценить размеры матки, её архитектуру, содержимое, определить послеродовые и послеоперационные рубцы.
Оценивается околоматочная клетчатка, полостью брюшины, яичниковые вены, что способствует раннему выявлению осложнений.
Оценивается перистальтика матки и ритмичность сокращения миометрия, что позволяет прогнозировать течение инволютивных процессов.
Послеродовой эндометрит
Наиболее частым осложнением, развивающимся на фоне субинволюции, является эндометрит. Это воспаление слизистой оболочки матки. Оно распространяется на базальный слой эндометрия. В тяжелых случаях переходит на миометрий с развитием метроэндометрита.
Клинические проявления при классическом течении заболевания возникают остро. Появляется озноб, болезненные ощущения в нижней части живота. Температура тела возрастает. Появляются и длительно сохраняются сукровичные выделения из влагалища. При гинекологическом исследовании матка чувствительна, болезненна, особенно по бокам.
Лечение проводится в условиях стационара. Если на момент развития эндометрита женщина уже выписана домой, её госпитализируют.
Возбудителем чаще всего становится кишечная палочка, стафилококки, клебсиеллы. Реже это анаэробы. Наиболее тяжелые случаи отмечаются в случае микробных ассоциаций. Если эндометрит развился только через 2-3 недели после родов, врач может заподозрить хламидиоз.
Для лечения чаще всего назначают пенициллины. Терапию обычно проводят эмпирически, не дожидаясь результатов бактериологического исследования. Антибиотикотерапию начинают с парентерального введения препаратов.
После получения первого клинического ответа, через 2-3 дня, переходят на пероральный прием. Чаще всего используют два препарата: гентамицин и клиндамицин. Такая комбинация обеспечивает излеченность в 90-97% случаев.
В качестве альтернативных средств используют цефалоспорины в комбинации с нитроимидазолами.
Предотвращение осложнений субинволюции
Женщин после родов обследуют при помощи УЗИ. Признаки субинволюции матки отмечаются в среднем на 4 сутки после рождения ребенка. Одновременно лохии могут приобретать патологический характер.
У двух из трех женщин с субинволюцией отсутствует слизистый компонент лохий, у половины сохраняются мелкие сгустки, в 15% отмечается неприятный запах, который является результатом воспалительного процесса.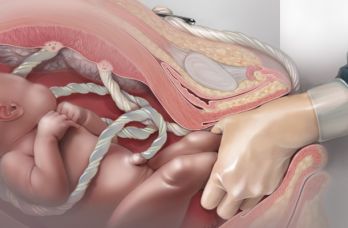
Тем, кто входит в группу риска, с 1 дня после родов назначают антибактериальные препараты. В основном используют амоксициллин. С 2 суток начинают лазерную терапию. С 3 дня показано применение утеротоников. Это препараты, которые увеличивают сократительную активность миометрия.
Как отбирают пациенток в группы риска:
- наличие факторов, увеличивающих вероятность субинволюции;
- данные лазерной фотометрии последа, которая проводится непосредственно в родильном зале;
- гистологическое исследование последа.
С 3-4 дня могут быть определены ранние признаки субинволюции матки. При их обнаружении выполняется внутриматочный диализ охлажденного раствора фурацилина или диоксидина на физрастворе.
Консервативную терапию проводят до 7-8 суток. Оценивают её результаты. Если патологический процесс прогрессирует, требуется лечебно-диагностическое выскабливание маточной полости. Соскоб отправляют на патоморфологическое исследование.
В 15% случаев обнаруживаются остатки плацентарной ткани. У 15% женщин выявляются признаки эндометрита. В половине случаев это женщины, у которых была определена остаточная плацентарная ткань.
По данным Soper, выскабливание полости матки снижает риск осложнений в 3,4 раза.
Многие авторы предлагают рассматривать субинволюцию матки лишь как один из этапов её инволюции после родов. Но это состояние также является фактором риска воспаления слизистой оболочки матки.
Поэтому врачи учитывают обстоятельства, увеличивающие риск субинволюции, и проводят профилактику. При раннем обнаружении этой патологии проводится лечение. Оно во многих случаях позволяет предотвратить эндометрит.
Даже если он развивается, то протекает легче и значительно реже дает гнойно-септические осложнения.
Признаки и методы лечения субинволюции матки после родов
Субинволюция матки – это один из вариантов осложнений, возникающих вскоре после родоразрешения. Диагностируется обычно в тот период, когда пациентка еще находится в стенах роддома. При своевременном обнаружении прогноз благоприятный, несмотря на то, что данное состояние требует незамедлительного лечения.
Диагностируется обычно в тот период, когда пациентка еще находится в стенах роддома. При своевременном обнаружении прогноз благоприятный, несмотря на то, что данное состояние требует незамедлительного лечения.
Во время родовой деятельности в организме пациентки происходят взаимосвязанные процессы. Создается особый гормональный фон, благодаря которому повышается сократительная активность миометрия – мышечного слоя матки. У женщин при каждом таком сокращении возникает схватка, благодаря которой ребенок продвигается по родовым путям.
Сразу после родов внутренняя поверхность матки начинает кровоточить. Функциональный слой представляет собой одну большую рану, отечен. В течение следующей недели происходит обратное преобразование органа.
В гинекологии этот процесс называют инволюцией. К моменту, когда пациентку выписывают из роддома, матка слегка превышает размеры до беременности, а из половых путей продолжают выделяться лохии.
В течение 1–2 месяцев сила кровотечения будет уменьшаться, после чего оно завершится полностью.
Примерно две пациентки из 100 после появления ребенка сталкиваются с таким осложнением, как субинволюция матки. До половины рожениц с различными патологиями имеют этот диагноз. Осложнение характеризуется замедленным восстановлением слизистой, интенсивным кровотечением и присутствием отека тканей.
Субинволюция матки – частое осложнение после родов
Причины
В акушерстве виновником данного осложнения принято считать инфекцию. Возбудителями могут быть бактерии, вирусы, грибки. У пациенток, не имеющих воспалительного процесса в малом тазу, после родов почти никогда не возникает данной проблемы.
В то же время врачи говорят о том, что наличие инфекции не означает, что будут проблемы с восстановлением тканей. Не всем роженицам с инфицированной маткой ставят данный диагноз.
Специалисты выделяют ряд провоцирующих факторов, которые увеличивают вероятность возникновения проблемы.
Косвенными причинами патологии считаются:
- неполное очищение слизистой от последствий родовой деятельности. Кровяные сгустки, слизь, остатки плаценты или плодных оболочек почти всегда присутствуют в матке у пациенток с таким диагнозом. Ткани становятся самостоятельным источником воспаления и повышают вероятность инфицирования;
- особенности беременности. Практика показывает, что чаще с такой проблемой сталкиваются пациентки, вынашивающие нескольких детей одновременно. Также провокаторами могут стать предлежание плаценты, многоводие или маловодие;
- особенности родоразрешения. Спровоцировать серьезное повреждение и дальнейшее инфицирование тканей могут стремительные роды, слабая родовая деятельность, возникает осложнение после кесарева сечения;
- гормональные нарушения. Сократительная активность матки обеспечивается особым гормональным фоном. При наличии эндокринных заболеваний риск патологии возрастает;
- отсутствие грудного вскармливания. Причиной замедленного восстановления матки становится отказ от лактации. В процессе стимуляции молочных желез вырабатывается гормон окситоцин, который помогает матке сокращаться.
Патология чаще встречается у женщин после 40 лет и рожениц до 18 лет. Возрастную принадлежность объясняет состояние матки. До 18 лет активность миометрия может быть еще недостаточной, а к 40 годам стать уже неудовлетворительной. Вредные привычки во время беременности и до нее увеличивают продолжительность восстановительного периода.
Классификация
В зависимости от того, что вызвало субинволюцию матки, патология бывает двух типов.
- Истинная – для этого состояния характерны задержка послеродового периода, нарушение процесса восстановления тканей на фоне полного отсутствия инфекции. Такая форма встречается достаточно редко и делится на три подтипа: миогенный – спровоцирован снижением сократительной активности мышечных волокон; микроциркуляторный – вызван застойными процессами и нарушением восстановления кровеносных сосудов; эндокринный – возникает из-за гормональных нарушений и является последствием отказа от грудного вскармливания.

- Инфекционная – затруднение восстановления тканей вызвано инфекционными агентами. Данное состояние встречается в 99% случаев всех субинволюций. Источником инфекции становятся: вирусы, условно-патогенная флора, патогенные микроорганизмы, грибки.
Лечение начинают только после установления провоцирующего фактора. Целью терапии становится устранение застойных процессов, ускорение восстановления тканей и ликвидация провоцирующего фактора.
Симптомы
Для своевременного обнаружения признаков патологии необходимо тщательное наблюдение за пациенткой в восстановительном периоде. Поэтому рожениц перед выпиской осматривают и проводят им УЗИ. На проблему указывает появление таких симптомов:
- обильное кровотечение из половых путей;
- ухудшение общего самочувствия;
- слабость и сонливость;
- затяжные выделения;
- отсутствие ощущения сократительной активности матки;
- боли в животе;
- повышение температуры;
- неприятный запах вагинальных выделений;
- увеличение частоты сердечных сокращений.
После кесарева сечения пациентки могут также жаловаться на длительное восстановление, сопровождающееся нагноением шва. Если во время операции были инфицированы соседние ткани, есть вероятность появления симптомов пельвиоперитонита.
После родов матка должна активно сокращаться в первые 10 суток
Последствия
При отсутствии своевременной помощи воспалительный процесс переходит на соседние ткани. В результате у пациентки могут развиваться эндометрит, метрит, сальпингит, повышается вероятность инфицирования мочевыделительной системы. Обильные кровотечения приводят к анемии и ухудшают качество жизни.
Прогноз благоприятный только в том случае, если приступить к лечению на начальных стадиях. Запущенный инфекционно-воспалительный процесс может потребовать удаления органов малого таза. Реже патология становится причиной летального исхода.
Диагностика
Определить, что после родоразрешения у пациентки затруднено восстановление матки, не сложно. Для этого необходимо произвести:
Для этого необходимо произвести:
- гинекологический осмотр – он позволяет определить отечность тканей, несоответствие размера органа сроку восстановительного периода;
- опрос – пациентка рассказывает о жалобах, течении родов, объемах и длительности выделений;
- УЗИ – дает точную картину того, что происходит в матке, позволяет определить локализацию сгустков и толщину воспаленных стенок;
- гистероскопию – диагностика дает возможность осмотреть внутреннюю полость органа, обнаружить остатки детского места и определить воспалительный процесс.
Пациентке рекомендуется сдать анализ крови и мочи. Необходимо выполнить мазок из влагалища для определения микрофлоры. В некоторых случаях требуется биопсия тканей матки.
Методы коррекции
Если послеродовая проблема обнаружена сразу, врач незамедлительно назначает пациентке терапию. Известно несколько методов борьбы с субинволюцией. Для каждой женщины выбирается индивидуальная схема, включающая одну или несколько методик.
- Противомикробная терапия. Для назначения эффективных препаратов необходимо определить, что стало возбудителем инфекции. С этой целью проводится бактериологическое исследование и ПЦР. Важно, чтобы препараты были безопасными, если пациентка кормит грудью.
- Гормоны назначаются для повышения сократительной активности миометрия. Обычно назначаются препараты на основе окситоцина. Они влияют на мышечный слой матки и его сосуды.
- Массаж органов малого таза. Процедура выполняется врачом. Во время массажа улучшается кровообращение в малом тазу, ускоряются процессы регенерации, предотвращается формирование спаечного процесса.
- Выскабливание необходимо, если в полости матки обнаруживаются сгустки крови и остатки детского места большого размера. Самостоятельно они не смогут покинуть полость. Во время выскабливания специалист удаляет остатки и снимает воспаленный внутренний слой. После операции обязательно назначается антибактериальная и противовоспалительная терапия.

Женщине с данной проблемой рекомендуется постельный режим, половой и психоэмоциональный покой. Питание должно быть дробным, с высоким содержанием грубого волокна. Необходимо соблюдать питьевой режим и чаще прикладывать ребенка к груди, если этого не запрещает выбранная методика коррекции.
Лечение субинволюции должно быть комплексным
Профилактика
Предвидеть заранее, что после родоразрешения появится подобная проблема, невозможно. Поэтому врачи рекомендуют профилактику всем пациенткам, имеющим риск патологии:
- пролечить все инфекции до родов;
- во время рождения ребенка прислушиваться к акушеру во избежание разрывов и инфицирования тканей;
- после рождения ребенка чаще прикладывать его к груди;
- не отказываться от инъекций окситоцина, если роды были сложными, а ребенок крупным;
- следить за работой кишечника;
- сообщать врачу сразу об имеющихся проблемах.
Через 2 месяца после рождения ребенка всем пациенткам рекомендуется обратиться к гинекологу и сдать анализы.
Заключение
Субинволюция в большинстве случаев имеет благоприятный исход, поскольку хорошо поддается коррекции. Уже с первых дней лечения пациентка отмечает улучшение самочувствия.
Даже при исчезновении всех признаков патологии важно завершить курс приема препаратов, особенно антибактериального действия.
Первородящие пациентки с затрудненным восстановлением матки входят в группу риска при последующих родах.
Смотрите далее: сокращение матки после родов
Субинволюция матки
Субинволюция матки – послеродовое осложнение, характеризующееся замедлением восстановления нормальных (дородовых) размеров матки. Симптомами являются обильные кровянистые выделения бурого цвета, субфебрильная температура тела, отсутствие обычных схваткообразных болей при кормлении грудью. Наличие осложнения определяют посредством гинекологического осмотра, ультразвуковых исследований (УЗИ матки, трехмерная эхография). Лечение комплексное, включающееся в себя гормональные препараты – стимуляторы сокращения миометрия, антибиотики или противовирусные средства. Для стимуляции инволюции удаляют сгустки крови из матки, производят гинекологический массаж.
Лечение комплексное, включающееся в себя гормональные препараты – стимуляторы сокращения миометрия, антибиотики или противовирусные средства. Для стимуляции инволюции удаляют сгустки крови из матки, производят гинекологический массаж.
Приставка «суб» в термине «субинволюция» обозначает неполную или частичную инволюцию (восстановление) матки после родов. Является достаточно частым послеродовым осложнением – оно регистрируется у 1-2% рожениц, а среди всех патологий после родов его доля составляет 30-50%.
Существует научная дискуссия относительно того, считать ли это состояние отдельной нозологической единицей. Многие специалисты относят его к первым проявлениям послеродового эндометрита – к группе инфекционных осложнений после родов.
Согласно иной точке зрения, субинволюция является самостоятельным заболеванием, вызывается бактериальной или вирусной инфекцией и практически всегда приводит к эндометриту.
Субинволюция матки
Общепризнанная в акушерстве точка зрения непосредственной причиной развития патологии называет инфекционное воспаление бактериальной или вирусной природы.
Но само наличие инфекции не гарантирует развитие осложнения, поэтому выделяют ряд предрасполагающих факторов. Степень их влияния различается у разных женщин, что затрудняет выявить четкую корреляцию.
Выделяют следующие обстоятельства, способствующие развитию такого послеродового состояния:
- Задержка частей последа. Оставшиеся в полости матки фрагменты плаценты, плодного пузыря или сгустки крови практически всегда обнаруживают при субинволюции. Считается, что это состояние облегчает инфицирование половых органов с развитием эндометрита и замедлением восстановления матки.
- Патологии беременности. Многоводие, крупный плод, многоплодие являются предрасполагающими факторами к развитию такого осложнения. Кроме того, воспалительные заболевания во время вынашивания ребенка (пиелонефрит, цистит) также увеличивают риск развития послеродовой патологии.
- Аномалии родов. Затяжные или стремительные роды являются фактором риска возникновения данного осложнения в послеродовый период.
- Конституциональные особенности женщины. Существует мнение, что пониженная сократительная активность миометрия обусловлена генетическими и индивидуальными особенностями женского организма. У таких женщин вероятность появления этого послеродового осложнения в несколько раз выше.
Помимо вышеперечисленных предрасполагающих факторов, некоторыми исследователями отмечается повышенная частота развития субинволюции на фоне миомы матки, юного (менее 18 лет) или старшего репродуктивного (более 40 лет) возраста роженицы.
Отсутствие кормления грудью на протяжении первых 4-5-ти дней после рождения ребенка увеличивает вероятность появления такого осложнения – это связано с отсутствием гормональной стимуляции при естественном вскармливании.
Свою роль может сыграть неправильное расположение матки, нарушения ее связочного аппарата, анемия и системные заболевания.
Главную роль в патогенезе субинволюции матки играют несколько факторов – снижение сократительной активности миометрия, длительное сохранение послеродового отека тканей, замедление лизиса коллагеновых волокон.
Сокращение мышечных волокон замедляется в результате их перерастяжения в процессе беременности или из-за слабой нейрогуморальной стимуляции. Такой механизм является ведущим при истинных формах осложнения.
Снижение сократительной способности не только замедляет восстановление, но и косвенно облегчает проникновение инфекции на поврежденную поверхность эндометрия, приводя к эндометриту.
Обратное развитие внутренних половых органов в норме происходит не только за счет сокращения мышечного слоя, но и по причине снижения отека тканей.
В первый период после родов поверхность эндометрия имеет раневой характер, однако в течение 4-10 суток происходит ее заживление со снижением отечности за счет спазма и «скручивания» кровеносных сосудов.
Но при наличии инородных тел в полости органа или инфицирования тканей возникшее воспаление способствует сохранению отека и возникновению микроциркуляторных расстройств. На этом фоне также замедляется расщепление коллагеновых волокон, однако четких и достоверных объяснений этому явлению пока не найдено.
В акушерской практике существует несколько типов классификации субинволюции, но большинство из них не получили широкого распространения.
Сложность классификации обусловлена рядом обстоятельств – обилием механизмов развития состояния, отсутствием достоверных данных о роли сопутствующих патологий (поздних гестозов, воспалений органов мочеполовой системы).
Поэтому используется лишь один тип классификации данного послеродового осложнения, в основе которого – непосредственные причины возникновения патологии:
- Первичный или истинный тип. Встречается реже других разновидностей субинволюции матки. Такой диагноз ставится при замедлении восстановления органа на фоне полного отсутствия признаков бактериальной или вирусной инфекции. В рамках этого типа выделяют три подгруппы:
- Миогенный подтип. Медленная инволюция обусловлена в основном перерастяжением или слабостью миометрия. Данное состояние наблюдается после беременности, протекавшей с многоводием, крупным плодом, при стремительных или затяжных родах.
- Микроциркуляторный подтип. Причина заболевания такого типа заключается в медленном восстановлении кровеносной сети матки и сохранении отечности тканей. При этом патологию может спровоцировать поздний гестоз, недостаточное опорожнение мочевого пузыря и прямой кишки перед родами.
- Эндокринный подтип. Возникает при недостаточной нейрогуморальной стимуляции половой системы после родов. Может быть обусловлен как эндокринными патологиями, так и отсутствием грудного вскармливания на протяжении первых нескольких суток жизни ребенка.
- Инфекционный тип. Является причиной большинства случаев субинволюции, некоторыми специалистами рассматривается не как отдельное состояние, а в качестве одного из этапов послеродового эндометрита. Обусловлен воспалительными процессами, вызванными вирусными или бактериальными возбудителями, в том числе, условно-патогенной флорой. Риск развития осложнения повышается при наличии очагов инфекции в организме (пиелонефрит, цистит), задержке остатков последа в полости матки.
Первым симптомом заболевания выступает наличие кровянистых выделений (лохий), нередко обильных, бурого цвета. Патогномоничным признаком является сохранение кровотечений вплоть до позднего послеродового периода (3-4 недели).
Косвенным симптомом патологии акушеры признают отсутствие схваткообразных болей внизу живота при кормлении ребенка грудью. Иногда могут регистрироваться тянущие болевые ощущения, не связанные с режимом кормления или другими внешними факторами.
Наличие этих проявлений в сочетании с предрасполагающими факторами в анамнезе указывает на наличие нарушения.
Инфекционный тип заболевания имеет черты послеродового эндометрита – развивается озноб (в тяжелых случаях — лихорадка), температура тела колеблется от субфебрильных до высоких (39-40°С) значений.
Изменение характера лохий от кровянистого к гнойному указывает на развитие тяжелого воспаления внутренней оболочки матки. Наблюдается болезненность передней брюшной стенки, тахикардия, симптомы общей интоксикации – головные боли, слабость, тошнота.
Выраженность симптомов в этом случае зависит от характера возбудителя, реактивности организма женщины и ряда других обстоятельств.
Любой тип субинволюции матки без должного лечения рано или поздно приводит к инфекционным осложнениям – эндометриту или эндомиометриту.
Даже при истинном типе осложнения признаки инфекционного воспаления отсутствуют только поначалу, но замедление восстановления органов репродуктивной системы делает их уязвимыми перед болезнетворной микрофлорой, в т. ч. и условно-патогенной.
Эндометрит может осложняться сепсисом, перитонитом, септическим шоком и другими процессами инфекционного характера. Реже это состояние может приводить к метротромбофлебитам, эмболии сосудов внутренних половых органов, тяжелым маточным кровотечениям.
Акушеры-гинекологи уже на этапе беременности определяют среди женщин группу риска, у которой с большей вероятностью возможно развитие субинволюции.
К ней относят беременных с многоводием, миомой, крупным плодом, инфекционными и воспалительными патологиями мочеполовой системы, выраженными признаками гестоза.
Такие женщины нуждаются в особом контроле в послеродовом периоде для своевременного выявления осложнений и начала их лечения. Для диагностики состояния применяют спектр акушерских исследований и общеклинических анализов:
- Консультация врача-акушера. Специалист проводит расспрос, в его ходе определяет характер, объемы и длительность лохий, наличие или отсутствие субъективных симптомов. На основании полученных данных врач назначает ряд дополнительных диагностических процедур.
- Осмотр на кресле. Бимануальное исследование обнаруживает увеличение матки (не соответствие сроку после родов), грушевидно-шаровидную форму органа. Эластично-мягкая консистенция свидетельствует о наличии в родовых путях остатков последа. При осмотре зеркалами определяется отек и багровость шейки, цервикальный канал увеличен (легко проходят 1-2 пальца), в его полости выявляют сгустки крови.
- Ультразвуковые исследования. Для диагностики осложнения применяют трансабдоминальное и трансвагинальное УЗИ органов малого таза, трехмерную эхографию. Определяется высокое стояние дна матки, не соответствующее послеродовому сроку, утолщение ее стенок. Эхография позволяет точно определить наличие инородных тел и остатков последа в маточной полости.
- Гистероскопия. Эндоскопическое изучение внутренней полости матки нередко позволяет выявить признаки субинволюции и эндометрита еще до разгара клинических проявлений. Помимо осмотра, методика делает возможным производить забор образцов эндометрия, лохий, остатков последа для более точной диагностики.
При инфекционной форме заболевания или присоединении осложнений в качестве диагностических процедур также назначают клинические анализы крови и мочи, иногда проводят посев микрофлоры влагалища или матки (при эндометрите) для определения возбудителя.
В крови обнаруживают характерные для воспалительных процессов изменения – повышение СОЭ, лейкоцитоз, анемию. В последние годы для диагностики используют также томографический метод – МРТ органов малого таза.
Он позволяет точно определить размеры и структуру матки и выявить даже мельчайшие патологические включения в ее полости.
Терапия состояния комплексная, включающая в себя медикаментозные, инструментальные и массажные процедуры. Большую роль в эффективности лечебных мер играет определение типа заболевания, а при его инфекционном характере — вида возбудителя.
Длительность лечения зависит от выраженности симптомов патологии и наличия или отсутствия сопутствующих заболеваний, которые могут оказывать влияние на органы репродуктивной системы женщины.
Эффективная терапия субинволюции включает в себя такие препараты и методы лечения:
- Гормональные средства. Сокращение матки после родов в норме происходит под воздействием гормона окситоцина. Поэтому для ускорения этого процесса применяют гормональные препараты, влияющие на миометрий и его сосуды – окситоцин, метилэргометрил и другие.
- Антибактериальная терапия. Чаще всего причиной инфекции в послеродовом периоде выступает бактериальная микрофлора. Для ее устранения применяют антибиотики широкого спектра действия. Если в рамках диагностики удалось определить тип возбудителя – проводят антибиотикотерапию наиболее подходящим в этом случае препаратом.
- Удаление включений в матке. Остатки последа и сгустки крови облегчают инфицирование и сами по себе могут выступать причиной воспаления. Их устраняют методом вакуум-аспирации или посредством кюретажа полости матки.
- Гинекологический массаж. Способен улучшать сократительные свойства миометрия и ускорять восстановление репродуктивной системы после родов.
- Общережимные мероприятия. Женщине при субинволюции матки показан постельный режим, отсутствие физических нагрузок и эмоциональных стрессов. Регулярное прикладывание новорожденного к груди также способствует сокращению миометрия.
Субинволюция матки до развития тяжелых инфекционных осложнений хорошо отзывается на лечебные мероприятия и устраняется на протяжении нескольких недель, поэтому имеет относительно благоприятный прогноз.
Развитие на этом фоне эндометрита и других воспалительных состояний чревато более серьезными последствиями – возникновением сепсиса, инфицированием других органов и систем (брюшной полости, мочевыделительных путей). Акушеры рекомендуют проводить профилактические мероприятия женщинам, беременность и роды которых проходили с осложнениями (многоводие, стремительные роды).
Они заключаются в назначении гормональных препаратов для ускорения инволюции в первые дни после рождения ребенка вне зависимости от наличия симптомов замедления восстановления матки.
Субинволюция матки: почему не сокращается матка и чем это опасно * Клиника Диана в Санкт-Петербурге
После родов женский организм восстанавливается, возвращаясь в прежнее состояние: сокращается матка, нормализуется гормональный фон и менструальный цикл. При нормальном течении послеродового периода уже через 3 месяца все приходит в норму. Те же процессы происходят и после родов, хирургического аборта или самопроизвольного выкидыша.
СТОИМОСТЬ НЕКОТОРЫХ УСЛУГ ГИНЕКОЛОГА В НАШЕЙ КЛИНИКЕ В САНКТ-ПЕТЕРБУРГЕ
Но бывает так, что матка по каким-либо причинам не сокращается, в в этом случае говорят об субинволюции. Чаще всего заболевание встречается в послеродовом периоде и составляет до 50% всех женских осложнений, связанных с рождением ребенка.
Что происходит в матке после родов
После родов или аборта внутренняя маточная полость представляет собой сплошную рану.
Постепенно мускулы матки сжимаются, скручивая кровоточащие сосуды, а оставшиеся после родов “лишние” ткани рассасываются.
Под действием ферментов происходит распад лишнего белка — коллагена, из которого состоят соединительные ткани. Уже на четвертые сутки после родов его уровень снижается до нормальных параметров.
Помимо этого в матке происходит еще множество процессов: отслоение и отторжение оболочки, нормализация толщины стенок и др. Если всё это дает сбой, возникает субинволюция.
Причины заболевания можно разделить на 2 категории: воспаление матки и ее механические повреждения.
- Воспаление может быть вызвано уже присутствующей или занесенной инфекцией, кроме этого, оно может начаться, если в матке остались части плаценты — они не рассасываются, а загнивают.
- В группу механических повреждений, способных вызвать субинволюцию, входит перенапряжение, растяжение и разрывы мышц матки (из-за многоводия или многоплодия, раннего или позднего возраста роженицы, аномалий развития органа и др.) и травмы, полученные при сложных родах, выскабливании и т.д.
Симптомы: что чувствует женщина при субинволюции матки
Симптомы этой патологии ярко выражены:
- сокращения матки при кормлении грудью ребенка не ощущаются или слабы;
- длительное кровотечение из половых путей, цвет выделений ближе к бордовому;
- возможно повышение температуры, слабость, плохое самочувствие, головная боль, сердцебиение.
Гинеколог при осмотре заметит увеличение матки, набухание и приоткрытие зева шейки матки на 2-3 пальца. При задержке в маточной полости крови или лохий (послеродовых выделений) ее форма становится шарообразной, а консистенция тканей – эластичной. Иногда положение органа меняется, и образуется передний или задний загиб.
Что будет, если не лечить послеродовую субинволюцию
Без лечения ничего хорошего ждать не приходится, особенно если проблема вызвана воспалением. Развитие процесса может закончиться чем угодно — нагноением, заражением крови, отмиранием тканей. В запущенных случаях матку придется удалить!
Лечение субинволюции
Сначала доктор устанавливает причину субинволюции матки. Для этого проводится влагалищное обследование, УЗИ, берутся мазки на патогенную флору. В сложных случаях может потребоваться МРТ.
Лечение назначается по результатам диагностики:
- При задержке в маточной полости частиц плаценты или плодного пузыря их удаляют путем вакуум-аспирации. Так называют щадящий вид чистки матки, выполняемый специальным оборудованием, принцип которого напоминает работу пылесоса. Затем матку тщательно промывают специальным обеззараживающим раствором.
- Для усиления сокращения мышц (при их слабости или растяжении) врач выпишет гормоны — их могут вводить внутримышечно или в матку.
- При инфекции назначаются антибиотики, не противопоказанные при кормлении, жаропонижающие и общеукрепляющие препараты. Выбор лекарств осуществляется врачом индивидуально, исходя из данных анализов и общего состояния пациентки.
Существуют и другие методы лечения, более подробно о них расскажет лечащий гинеколог.
Важно! Необходимо начать прикладывать ребенка к груди как можно раньше — кормление стимулирует матку, возвращая ее в физиологическое дородовое положение.
Профилактика субинволюции заключается в своевременном лечении инфекций половой сферы и мочевыделительных путей, грамотной подготовке к родам, а также правильном выборе роддома и врача.
Тело женщины после родов — роддом ЦКБ УД Президента РФ Москва
Послеродовой период начинается сразу после окончания родов и длится приблизительно 6–8 недель. Выделяют также ранний послеродовый период – первые 2 часа после окончания родов.
В течение этого периода в организме родильницы совершаются важные физиологические процессы: в связи с беременностью и родами происходят изменения эндокринной, нервной, сердечно-сосудистой и других систем; происходит становление и расцвет функции молочных желез.
Важно отметить, что в этот период формируется чувство материнства и соответствующая перестройка поведения женщины.
Матка в первые часы послеродового периода
Внутренняя стенка матки после отделения плаценты и оболочек представляет собой обширную раневую поверхность – на ней местами остаются частицы децидуальной оболочки и сгустки крови, в области плацентарной площадки много тромбов, закупоривающих просвет сосудов.
В процессе заживления внутренней поверхности матки появляются послеродовые выделения – лохии, представляющие собой по существу раневой секрет. Характер лохий меняется в соответствии с процессами очищения и заживления, происходящими в матке.
Трубы быстро возвращаются в исходное положение (исчезает отечность, гиперемия). По мере инволюции матки трубы опускаются в ее полость и принимают обычное положение.
Связочный аппарат в первые дни послеродового периода пребывает в расслабленном состоянии, но через 3 недели возвращается в первоначальное состояние.
Яичники в послеродовом периоде подвергаются существенным изменениям. У большинства некормящих женщин на 6–8-ой неделе после родов наступает менструация, при этом овуляция происходит на 2–4-ой неделе послеродового периода. У кормящей матери овуляция может произойти гораздо позже. В связи с этим кормящие грудью матери должны знать, что обусловленный лактацией период контрацепции продолжается только 8–9 недель, после чего возможно возобновление овуляторного менструального цикла и наступление беременности.
Влагалище, тазовое дно
В послеродовом периоде восстанавливается тонус стенок влагалища, сокращается его объем, исчезают отечность и гиперемия. Заживают ссадины, трещины, разрывы, возникшие во время родов на шейке матки, стенках влагалища и в промежности. Постепенно восстанавливается тонус мышц тазового дна.
Молочные железы
Уже во время беременности в молочных железах вырабатывается молозиво – это густая желтоватая жидкость, содержащая белок, жировые капельки, молозивные тельца и большое количество иммуноглобулинов. Кормление в первые сутки молозивом очень полезно для ребенка в плане формирования его иммунной системы.
Секреция молока происходит в результате сложных рефлекторных и гормональных взаимодействий. Процесс образования молока регулируется нервной системой, лактогенным (пролактин, лютеотропный гормон) гормоном гипофиза. Стимулирующее действие оказывают гормоны щитовидной железы и надпочечников, влияющие через гипофиз. Функция молочных желез в значительной мере зависит от рефлекторных воздействий, связанных с актом сосания.
Температура тела у родильницы обычно нормальная. Повышение температуры тела (особенно повторное) в послеродовом периоде обычно связано с проникновением микроорганизмов в матку.
После выписки из роддома дальнейший процесс восстановления организма происходит дома
ПодробнееВаше послеродовое тело: чего ожидать
Ваше тело во время беременности проходит через многое. Но он также сильно меняется в часы, дни и недели после родов. Вот что вам нужно знать о своем послеродовом организме.
Во время беременности женщины обычно с нетерпением ждут того дня, когда их тела «вернутся в норму». Но если вы ожидаете, что это произойдет сразу после родов, вас ждет шок. Вашему телу предстоит много работы в послеродовой период недель: восстановление после тяжелого труда, заживление любых разрывов или ушибов тканей и начало выработки молока.Вашему телу потребуется время, чтобы вернуться в небеременное состояние.
Что происходит с моей маткой после родов?
Ваша матка, растянутая во много раз по сравнению с первоначальным размером, должна сократиться в течение следующих нескольких недель, пока не станет почти такой же маленькой, как до вашей первой беременности. важно, чтобы он эффективно сокращался сразу после рождения, чтобы предотвратить чрезмерную кровопотерю. (Вы можете получить инъекцию, чтобы облегчить процесс.)
При сокращении матка теряет слизистую оболочку, поэтому у вас будет кровотечение из влагалища, подобное менструальному периоду.Это постепенно уменьшится до светлых выделений, которые могут длиться до шести недель после рождения ребенка.
Когда вы кормите ребенка грудью, его сосание будет стимулировать дальнейшее сокращение матки. Это может быть неудобно в течение нескольких дней и может вызвать поток крови из влагалища, но это помогает уменьшить общую потерю крови и вернуть матке ее небеременный размер.
Будет ли больно, когда я в первый раз пойду в туалет после родов?
Первое мочеиспускание после родов может быть трудным, как будто ваше тело разучилось! Как только вы снова заработаете водопровод, вы можете обнаружить, что моча покалывает чувствительные ткани промежности, окружающие влагалище.Обливание теплой водой промежности во время мочеиспускания из бутылочки для шприца сделает его более комфортным и поможет сохранить слезы чистыми. Вы также можете беспокоиться о первом опорожнении кишечника, особенно если есть швы. Много фруктов, овощей и воды сделают стул мягким, и вам не придется напрягаться.
Возможно, во время родов у вас был разрыв или эпизиотомия. Даже если вы этого не сделали, ваша промежность может быть довольно опухшей и болезненной. Пакет со льдом, сделанный из полиэтиленового пакета для сэндвичей, наполненного колотым льдом или замороженным горошком, уменьшит отек и дискомфорт.
Что происходит с моей грудью после родов?
Планируете ли вы кормить ребенка грудью, из вашей груди будет вырабатываться молоко. В первые несколько дней молоко имеет кремово-желтый цвет и называется молозивом. Кажется, этого не так уж и много, но это именно то, что нужно вашему новорожденному. Примерно через третий день ваша грудь станет более наполненной и может стать довольно нежной, поскольку поступит «зрелое» молоко. Частое кормление грудью поможет свести набухание к минимуму. Если вы набухли (грудь будет горячей, твердой и неудобной), пакеты со льдом, завернутые в полотенце, могут уменьшить опухоль.Примерно за 15 минут до следующего кормления смените теплые влажные мочалки или нанесите легкий душ на грудь, а затем сцедите небольшое количество молока. Если вы носите бюстгальтер, убедитесь, что он достаточно большой и не сужает молочные протоки. И наберитесь духа, нагрубание должно пройти через день-два.
Кормящие матери могут обнаружить, что из их груди вытекает молоко между кормлениями или течет с одной стороны, пока ребенок кормит грудью с другой. В конце концов, это успокаивается. Тем временем хлопковые прокладки внутри бюстгальтера впитывают молоко, но не забывайте их часто менять.
Когда у меня отпадет послеродовой живот?
У некоторых женщин после родов развивается стрессовое недержание мочи. Это означает, что когда они чихают, кашляют или даже громко смеются, выделяется небольшое количество мочи. Мышцы можно снова укрепить с помощью упражнений Кегеля: напрягайте мышцы, контролирующие отток мочи (тренируйтесь в унитазе, если не знаете, какие мышцы сокращать), часто в течение дня.
Вас также может расстраивать внешний вид живота.Эти брюшные мышцы были растянуты до предела за последние несколько месяцев, и они не «вернутся» в одночасье. И в этом отношении ваш вес тоже не изменится. Ожидайте постепенного снижения веса на и не подвергайте свое тело жестким диетам. Чтобы оставаться здоровым, вам нужна хорошая еда.
Некоторые эксперты предлагают считать беременность продолжительностью 12 месяцев, а не девяти. «Четвертый триместр» (как иногда называют первые послеродовые месяцы) — это время для физического восстановления, установления грудного вскармливания и адаптации к жизни с новым ребенком.Постарайтесь пока не беспокоиться о том, как выглядит ваше тело. Правильное питание, как можно больше отдыха и постепенное возвращение к легким упражнениям помогут вам превратиться из будущей матери в занятого родителя.
Чего мне следует ожидать после кесарева сечения?Вы не только родили ребенка, но и перенесли серьезную операцию на брюшной полости! Ваше пребывание в больнице будет дольше, чем у матери, родившей естественным путем, и вам могут потребоваться дополнительные обезболивающие, пока вы выздоравливаете.
Матери рекомендуется вставать и ходить как можно скорее после операции, но вам также нужен дополнительный отдых. По возвращении домой вам понадобится помощь по дому.
Страшно, но нормально чувствовать, что разрез открывается каждый раз, когда вы смеетесь или кашляете. Нет, но вы, вероятно, почувствуете себя более комфортно, если воспользуетесь подушкой или свернутым полотенцем для поддержки разреза.
Найти удобное положение для кормления грудью также может быть непросто. Многие матери, которым выполняется кесарево сечение, предпочитают лежать на боку (возможно, прижав подушку к животу) кормлению грудью; другие используют футбольную опору, которая удерживает тело ребенка рядом с телом матери, а не опирается на разрез.Медсестры в больнице могут помочь вам опробовать эти позы.
Хотя ваше выздоровление может занять немного больше времени, будьте уверены, что с отдыхом и правильным питанием ваше тело скоро выздоровеет.
Подробнее:
Тело в послеродовом периоде: научиться нормально относиться к вывешиванию живота
Все, что вам нужно знать об уходе за своим телом в послеродовом периоде
Любовное письмо моему телу в послеродовом периоде
Чего ожидать и 9 советов для более быстрого выздоровления
Кесарево сечение, которое люди также часто называют кесаревым сечением, может иметь большое влияние на психическое и физическое здоровье матери в ближайшие недели.Чтобы ускорить выздоровление, люди могут попробовать различные методы образа жизни и оздоровления, которые могут помочь.
Кесарево сечение широко распространено, что составляет примерно 31,9% всех поставок в США. Кесарево сечение обычно связано с серьезной операцией на желудке.
Процедура может спасти жизнь как матери, так и ребенка, но она сопряжена с риском и может занять много времени, чтобы от нее оправиться.
Самопомощь, разумные ожидания и поддерживающая медицинская бригада могут облегчить восстановление после кесарева сечения.
Многие руководства предполагают, что полное восстановление после кесарева сечения занимает от 4 до 6 недель. Тем не менее, все люди разные, и многие исследования показывают, что время восстановления значительно дольше. Некоторые исследования, например, показали, что 60 процентов женщин испытывают боль в разрезе через 24 недели после родов.
Надежный врач, поддерживающее сообщество людей, перенесших кесарево сечение, и готовность задавать вопросы могут помочь в понимании процесса выздоровления.
Сразу после родов
Большинство женщин, перенесших кесарево сечение, получают эпидуральную или спинальную блокаду.Эта форма анестезии вызывает онемение тела, но все же позволяет человеку бодрствовать.
Восстановление чувствительности после эпидуральной анестезии может занять несколько часов. В этот ближайший послеоперационный период невозможно будет ходить или пользоваться ванной без посторонней помощи. У большинства женщин катетер ставят на несколько часов после родов, чтобы облегчить мочеиспускание.
Если требуется общая анестезия, пробуждение может занять некоторое время. Когда женщина выходит из наркоза, она может чувствовать сонливость, тошноту, страх или замешательство.
Для многих молодых родителей наиболее серьезной проблемой является ребенок. Раньше больничный персонал забирал ребенка от матери после родов. Сейчас многие больницы предлагают так называемое щадящее кесарево сечение.
Мягкое кесарево сечение означает, что, если ребенок чувствует себя хорошо, его можно оставить лежать на груди матери или взять на руки другому воспитателю, пока хирург зашивает разрез на животе матери.
Важно, чтобы люди перед процедурой спросили, можно ли это сделать, и сообщить медицинскому персоналу о своих пожеланиях относительно ухода за ребенком.
Первые 24 часа
Первые 24 часа после кесарева сечения представляют собой многие из тех же проблем, что и естественные роды. К ним относятся адаптация матери к новому отцовству, попытка кормления грудью и прием посетителей. Люди, перенесшие кесарево сечение, сталкиваются с дополнительными проблемами.
Большинство людей, выздоравливающих после кесарева сечения, остаются в больнице от 2 до 4 дней.
Тромбы
Одним из самых больших рисков кесарева сечения является образование тромба в ноге.Это более вероятно у людей с избыточным весом или людей, которые длительное время остаются неподвижными.
Женщины, которые не могут ходить, могут иметь на ногах специальные манжеты, предназначенные для удержания кровотока. В противном случае, если они могут ходить, им необходимо как можно быстрее вставать и передвигаться.
Судороги
В первые 24 часа часто возникает боль в месте разреза. Многие женщины также ощущают послеродовые спазмы из-за сокращения матки.Эти ощущения похожи на менструальные спазмы, но могут быть более интенсивными.
Наблюдение за инфекцией
Медсестра или врач внимательно следят за кесаревым сечением на предмет признаков инфекции. Они также остановят вагинальное кровотечение. Даже после кесарева сечения матка должна избавиться от остатков беременности. Вагинальное кровотечение обычно длится от 4 до 6 недель после родов и особенно сильно в первые дни.
Первые недели
Риск заражения наиболее высок в течение первых нескольких недель.В это время также более вероятно опасное кровотечение, известное как кровотечение.
Людям следует избегать возвращения к нормальному уровню физической активности в течение 6-8 недель. Вождение автомобиля обычно небезопасно и в течение 4-6 недель.
Рана может болеть неделю или две. Мышца, окружающие рану, также могут ощущаться слабыми. Врач может назначить обезболивающее в течение первых 2 недель. Люди должны спросить своего врача о безопасности кормления грудью во время приема обезболивающих.
Симптомы постепенно улучшаются по мере заживления разреза и сокращения матки.
В большинстве случаев врачи используют рассасывающиеся швы. Они исчезнут, и врачу не нужно будет их удалять. В некоторых других случаях врачу может потребоваться удалить нерассасывающиеся швы, как правило, через несколько недель после родов.
Долгосрочное выздоровление
Восстановление после кесарева сечения требует времени и может занять больше времени, чем говорит врач или акушерка. Некоторые женщины испытывают боль в мышцах или после разреза в течение нескольких месяцев. Другие борются с недержанием мочи из-за ослабленных мышц тазового дна.
Хотя эти проблемы обычны, люди не должны игнорировать их. Любые неприятные симптомы, сохраняющиеся после первого послеродового приема к врачу или акушерке, требуют повторного посещения.
Направление к специалисту, например к специалисту по лечению тазового дна или физиотерапевту, может помочь в долгосрочном выздоровлении.
Все кесарево сечение индивидуально. Восстановление может занять больше времени, если кому-то сделали кесарево сечение в качестве экстренной процедуры. Инфекции, проблемы с разрезом и основные проблемы со здоровьем, такие как диабет, также могут увеличить время восстановления.
Самое важное, что может сделать человек для более быстрого выздоровления, — это поговорить со своим лечащим врачом. Им следует задать много вопросов о том, чего ожидать, а затем следовать полученным рекомендациям.
Люди могут ускорить выздоровление после кесарева сечения с помощью следующих методов:
1. Больше отдыхайте
Отдых жизненно важен для восстановления после любой операции. Однако для многих молодых родителей отдых с новорожденным в доме практически невозможен. Новорожденные живут нерегулярно и могут спать только 1-2 часа за раз.
Люди всегда должны стараться спать, когда ребенок спит, или получить помощь от любимого человека, чтобы они могли вздремнуть.
Легко почувствовать себя подавленным домашними делами или захотеть развлечь посетителей. Но отказ от сна ради того, чтобы убрать посуду или содержать дом в чистоте, может нанести вред чьему-то здоровью. Разумнее постараться как можно больше поспать.
2. Обратиться за помощью
Новорожденные требовательны. Уход за ребенком после серьезной операции может быть утомительным, и не все молодые родители могут справиться с этим в одиночку.Обратитесь за помощью к партнеру, соседу, семье или близкому другу.
Людям может быть полезно составить поездку с едой или расписание посетителей, которые могут наблюдать за ребенком, пока он отдыхает или принимает душ.
3. Преодолевайте свои эмоции
Роды могут стать эмоциональным переживанием для всех участников.
Женщинам, которые пережили экстренные роды или роды с травмами, а также тем, у кого было кесарево сечение, они надеялись избежать, возможно, придется переживать тяжелые эмоции по поводу родов.
Эти новые чувства могут сделать переход к отцовству более трудным, чем для других, и могут вызвать такие чувства, как вина и стыд.
Многим людям помогает справиться с этими эмоциями.
Поговорите с партнером, другом или терапевтом. Получение поддержки на раннем этапе может помочь снизить риск послеродовой депрессии и помочь женщинам, страдающим послеродовой депрессией, быстрее получить лечение.
Рассмотрите возможность присоединения к группе личной послеродовой поддержки.Если таковых нет, попробуйте принять участие в сети онлайн-поддержки. Примером этого является Международная служба послеродовой поддержки, которая предлагает еженедельные встречи онлайн-поддержки.
4. Регулярно гуляйте
Поднятие тяжестей и интенсивные аэробные упражнения исключаются в течение первых нескольких недель восстановления. В качестве альтернативы ходьба может помочь оставаться в форме и поддерживать хорошее психическое здоровье.
Прогулка также снижает риск образования тромбов и других проблем с сердцем или кровеносными сосудами. Некоторым молодым родителям нравится гулять с другими молодыми родителями в составе группы или встречаться с соседом, чтобы толкать своих детей в коляски.
5. Управляйте болью
Нет необходимости испытывать боль, борясь со всеми остальными требованиями нового воспитания. Люди должны принимать обезболивающие, прописанные врачом. Если они не работают или боль усиливается, им следует обратиться за советом к врачу.
6. Следите за признаками инфекции
Некоторые врачи будут просить молодых родителей измерять собственную температуру каждые 24 часа, чтобы следить за признаками инфекции. Люди могут проконсультироваться со своим врачом или акушеркой, чтобы узнать, является ли это хорошей стратегией.
Кроме того, люди должны помнить о других признаках инфекции, таких как отек, сильная боль, красные полосы, выходящие из разреза, или озноб. При появлении этих симптомов обратитесь к врачу или обратитесь в отделение неотложной помощи.
7. Борьба с запорами
Сочетание гормональных сдвигов, ослабления мышц живота и длительного лежания может привести к запорам. Сильный запор может быть болезненным, а напряжение может повредить кесарево сечение.
Пейте много воды и спросите врача о приеме смягчителя стула.Употребление большого количества продуктов, богатых клетчаткой, таких как фрукты и овощи, может помочь предотвратить запор.
8. Получите поддержку при грудном вскармливании
Кесарево сечение связано с более высоким риском затруднений с грудным вскармливанием. Консультант по грудному вскармливанию может помочь молодым родителям успешно кормить грудью, даже когда они сталкиваются с препятствиями, такими как разлука с ребенком после рождения. Если грудное вскармливание не проходит, люди должны обратиться за помощью.
Если новый родитель испытывает боль, сидение в удобном поддерживающем кресле и использование подушки для грудного вскармливания или кормление грудью в непринужденной, полулежащей позе могут облегчить кормление грудью.
9. Обращайтесь за помощью при длительных проблемах
Некоторые женщины испытывают длительную боль после кесарева сечения. Другие испытывают мышечную слабость, недержание мочи или депрессию. Эти проблемы распространены, и людям не должно быть стыдно, если у них есть такой опыт. Нет нужды молча страдать.
Если симптомы не исчезнут после последнего послеродового приема, молодой матери следует обратиться к врачу или акушерке. Затем они могут получить направление к специалисту или рекомендации по устранению симптомов в домашних условиях.
Поделиться на PinterestВрач может посоветовать, как лечить тревогу или депрессию после кесарева сечения.После кесарева сечения людям следует позвонить или обратиться к врачу, если они испытывают следующее:
- сильные спазмы матки
- спазмы матки, которые проходят, а затем возвращаются
- затрудненное мочеиспускание
- частые головные боли
- тревога или депрессия
Люди должны обратиться в отделение неотложной помощи, если они испытывают:
- кровотечение, которое просачивается более чем через одну подушечку или тампон в час в течение более 2 часов
- признаки разрыва разреза, такие как кровотечение или сочиться из разреза
- мысли о причинении вреда себе или своему ребенку
- сильная боль в икре, особенно если она сопровождается отеком или онемением стоп
- одышка
Переход к отцовству может быть трудным, особенно когда кто-то восстанавливается после серьезной операции.Поддерживающая семья или группа друзей, заботливый медицинский персонал и разумные ожидания могут сделать путь выздоровления и переход к отцовству более управляемым.
Многие женщины, выздоравливающие после кесарева сечения, беспокоятся о риске хирургического вмешательства в будущих родах.
Поколение назад предыдущее кесарево сечение означало, что все последующие роды должны были быть хирургическими. Американский колледж акушеров и гинекологов (ACOG) рекомендует, чтобы вагинальные роды после кесарева сечения, или VBAC, могли снизить риск осложнений при родах.
Большинство исследований показывают, что от 60 до 80 процентов женщин, перенесших кесарево сечение, могут иметь успешные роды через естественные родовые пути.
Пластина размером с плацентупоказывает важность восстановления после родов
«Восемь с половиной дюймов — это довольно большая рана. Итак, не торопитесь, чтобы зажить. В порядке?»
Эти заказы поступают прямо со страницы Earth Mama Organics в Facebook, которая посвящена поддержке женщин на их пути к материнству. И с такой статистикой время восстановления после родов кажется естественным.Но для многих женщин самоотдача на этот раз не так очевидна.
На странице Facebook опубликовано изображение тарелки с вопросом: «Насколько велика рана размером с плаценту в вашей матке после родов?» Под вопросом, мерная лента проходит горизонтально по пластине, растягиваясь до 8,5 дюймов, с ответом «этот большой», написанным под ней.
Этот пост открывает глаза и дает простой способ объяснить реальность родов не только молодым мамам, но и друзьям и членам семьи послеродовой женщины.После родов новым мамам нужно время, чтобы восстановиться и привязаться к своему ребенку. Это возможно только в том случае, если эти дамы будут опираться на своих близких, чтобы помочь с хаотичным (но невероятным!) Переходом к материнству.
Этот период, который Earth Mama Organics называет «роженицей», побуждает мам новорожденных знать, когда обращаться за помощью. Это может означать, что попросите друга помыть посуду, попросите вашего партнера приготовить еду или даже попросите члена семьи наблюдать за вашим буйным малышом, который еще не совсем привык разделять ваше внимание.
Этот пост набирает обороты, и новые и старые матери комментируют, чтобы поделиться своим опытом родов.
«Это реальность рождения. Помимо вагинальной раны или раны кесарева сечения, внутри матки есть еще большая 8,5-дюймовая рана, которую необходимо зажить… Каждой маме нужно много отдыхать после родов », — говорит одна мама-ветеран.
«Я объясняю молодым мамам, что нужно подготовиться, — это убедиться, что они отдыхают, потому что на то, чтобы расшириться, потребовалось девять месяцев. Через шесть недель все пытается вернуться на свои места », — советует другой.
Этот пост стал откровением для одной из многих мам, которая поделилась «пятью младенцами, и я никогда об этом не думала! Это действительно многое объясняет! »
«Просмотр таких сообщений действительно помогает мне смириться с тем, чтобы в следующий раз не переборщить», — говорит другой.
Роды — это только половина дела; выздоровление — следующий, не менее важный этап. Знайте, что влечет за собой послеродовое восстановление, чтобы вы могли запастись продуктами, советами и знаниями, которые помогут вам в этот период.
Сколько времени мне понадобится, чтобы восстановиться после родов? | Роды
«Когда я вернусь к нормальной жизни после родов?» — частый вопрос беременных. И хотя традиционный ответ — «примерно через шесть недель осмотра», сейчас мир полон знаменитостей, моделирующих бикини за пару недель, а матери на форумах говорят, что они занимаются сексом всего через несколько дней. Женщины, которые не успевают прыгать на батуте в течение шести недель, могут почувствовать, что им не удалось достаточно быстро выздороветь.
РешениеСлава богу, исследовательская группа Дженис М. Миллер из Школы медсестер Мичиганского университета. Их исследование с участием 68 женщин показывает с помощью великолепной МРТ детально травмы, которые младенцы могут нанести тазовому дну женщины. Женщины, которым делали МРТ через семь недель и снова через восемь месяцев после родов, относились к категории высокого риска: они работали дольше, чем было необходимо, или им потребовались щипцы. Но Миллера все же удивило количество повреждений, нанесенных важнейшей мышце, поднимающей задний проход, которая действует как перевязь, поддерживающая влагалище, мочевой пузырь и кишечник в тазу.Чуть более 40% имели разрывы levator ani на МРТ, а у семи мышца оторвалась от лобковой кости. У четверти женщин были переломы лобковой кости.
Обычно этим женщинам не делали бы МРТ, и их травмы оставались бы невидимыми.
Миллер говорит, что не поддерживает МРТ для всех молодых матерей, просто признает, что стандартный период восстановления — шесть недель — не будет верным для всех. Миллер обнаружил, что у некоторых женщин переломы лобковой кости не заживали к семи месяцам.Женщинам, которые по прошествии трех месяцев все еще испытывают боль в тазу, не могут сокращать мышцы таза (упражнения Кегеля) и считают, что секс причиняет им боль, следует обратиться к врачу. «При родах мышца, поднимающая задний проход, должна растягиваться в три раза по сравнению с нормальной длиной», — говорит Миллер. «Наши данные показывают, что у женщин широкий диапазон времени для полного выздоровления после очень тяжелых родов. Женщинам не дают больше времени на восстановление после родов ».
Как быстро вы переживаете роды, конечно, сильно разнится.Австралийское исследование с участием 204 женщин показало высокий уровень истощения, боли в спине, недержание мочи, сексуальные проблемы и боли в промежности через шесть-семь месяцев после родов. Эти физические проблемы увеличивают риск депрессии у молодых матерей.
Возможно, вам повезет, но если вы боретесь, то это может быть потому, что вы еще не полностью выздоровели. Если вы чувствуете себя неважно, обратитесь к врачу и не почувствуете, что не прошли какой-то мифический тест на беременность.
Послеродовой массаж — Лечебный массаж Канада
Быстрые изменения, которые испытывает женщина в послеродовом периоде, можно ускорить и поддержать с помощью массажной терапии.Массаж можно делать сразу после родов, чтобы стимулировать полное изгнание плаценты; и на постоянной основе, чтобы помочь облегчить боли в спине, стресс, усталость, головные боли и послеродовую депрессию.
Последствия родов: сразу после выхода плаценты начинается послеродовое восстановление. Для молодой матери это интенсивный и драматический период физической и эмоциональной адаптации. В традиционных обществах было принято поддерживать беременных, рожениц и женщину в послеродовом периоде с помощью массажа.Тем не менее, аппликации были наиболее важны в период послеродового восстановления, чтобы гарантировать, что все остатки плаценты были изгнаны, и стимулировать инволюцию матки (возвращение матке к ее форме и размеру до беременности).
Сразу после рождения живот матери вялый, а кожа дряблая. Растяжки не позволят коже восстановить упругость до беременности.Ее кишечник, мочевой пузырь и другие органы могут сместиться.
В течение нескольких дней после рождения ребенка у новорожденной матери отмечается учащение диуреза, приливы и сильное потоотделение, так как ее тело избавляется от лишней межклеточной жидкости и продуктов жизнедеятельности. Она также потеряет от 10 до 15 фунтов в течение нескольких часов после родов, включая 7-8 фунтов ребенка, 1-2 фунта околоплодных вод и крови, а также 1-2 фунта плаценты и другой жидкости.
Матка: после выхода плаценты матка продолжает сокращаться.Эти сокращения, называемые «послеродовыми болями», чаще встречаются у женщин, которые рожали раньше, чем у женщин, впервые родивших ребенка, и служат для восстановления матки ее размера и формы до беременности.
Кормящие матери часто жалуются на сильные спазмы, потому что пролактин, гормон производства молока, активирует сокращения матки. Эти сокращения служат важной цели; для удаления оставшихся сгустков и тканей матки и контроля кровоизлияний в месте плаценты.
На следующий день после родов матка находится чуть выше пупка.Почти через неделю верхняя часть матки оказывается на полпути между пупком и лобковым сочленением. Через 10 дней матка сморщилась за лобковым сочленением.
Массаж живота сразу после выхода плаценты может быть болезненным, но он очень помогает в стимулировании инволюции матки и оттока лохий, естественных послеродовых выделений. Массаж, который может выполнять роженица на себе, выполняется на животе по часовой стрелке с помощью небольших круговых разминающих движений.
Матка должна затвердеть и сократиться во время этого лечения, и массаж следует проводить каждые четыре часа, пока выделения не станут бледными, в течение примерно 2-3 недель. Женщина, перенесшая кесарево сечение (кесарево сечение), должна избегать прямого давления на шрам, пока он не заживет.
Усталость: Многие женщины сразу после родов испытывают бодрость. Однако последующие дни, недели и даже месяцы могут быть чреваты истощением. Бессонные ночи, скелетно-мышечные боли, гормональные изменения, дискомфорт и побочные продукты родов, трудности с кормлением и, конечно же, уход за ребенком — все это может сказаться на роженице и подорвать ее силы.
Отдых — важнейший фактор послеродового восстановления. Легкий общий массаж поможет молодой маме побороть усталость, стимулируя кровообращение, лимфодренаж и облегчая скелетно-мышечные боли.
Гормональные изменения: В течение нескольких часов после родов эстроген и прогестерон, гормоны, поддерживающие беременность новой матери, падают, в то время как окситоцин и пролактин повышаются, особенно если она кормит ребенка. Этот внезапный сдвиг гормонов может частично объяснить ее послеродовое эмоциональное состояние, которое может включать депрессию.Это также причина, по которой она испытывает послеродовую дрожь, которая может длиться до нескольких недель.
Послеродовой тиреоидит, воспаление щитовидной железы, также следует учитывать врачу женщины, когда послеродовая хандра продолжается в течение длительного периода времени, а женщина устала и не может похудеть. Как правило, работа щитовидной железы во время беременности замедляется, но после родов она функционирует более эффективно, выделяя избыток гормонов. Затем он возвращается в норму.
Однако при послеродовом тиреоидите, которым страдает одна из 15 новорожденных и который часто не диагностируется, поврежденная щитовидная железа может оставаться в недостаточной степени до тех пор, пока не будет проведено медицинское лечение.Анализ крови определяет работу щитовидной железы. Это состояние иногда проходит без вмешательства, или назначают таблетки для замены щитовидной железы.
Может пройти 4-6 месяцев, прежде чем изменения в коллагеновой соединительной ткани и связках полностью исчезнут из-за присутствия релаксина. Это влияет на стабильность суставов, осанку и координацию у послеродовой женщины.
Головные боли: Молодая мать может испытывать сильные головные боли или мигрени из-за утечки небольшого количества спинномозговой жидкости в месте эпидуральной инъекции.Эти головные боли могут быть изнурительными и продолжаться от нескольких часов до многих дней или дольше. Молодая мать часто лечится от этих головных болей
с помощью лекарств. Как правило, массаж невозможен, пока не исчезнут головные боли. Затем массажист должен сосредоточиться на верхней части спины, шее, лицевых и черепных мышцах. Краниосакральная терапия — прекрасный и эффективный метод, который можно применить в этом случае.
Кровь: Свертывание крови продолжается в послеродовом периоде, при этом наиболее восприимчивыми являются подвздошные и бедренные вены.Массажист должен понимать, что тромбоэмболия легочной артерии является основной причиной материнской смертности после рождения. Риск родов с помощью кесарева сечения в два раза выше, чем при естественных родах. Обычно это происходит через 10–12 недель после родов. До тех пор массаж тыльной стороны ног должен быть легким — и следует избегать глубокого давления, касания ног и вибрации. Повышенный объем крови обычно исчезает через 3-4 недели после родов.
Кесарево сечение: Некоторые кесарево сечение запланировано, другие — неотложные.Независимо от причины, это серьезная хирургическая операция, после которой роженица должна оправиться. Пациентка с кесаревым сечением устала больше, чем женщина, родившаяся естественным путем, и обычно очень эмоциональна по поводу исхода родов. Легкая работа может воодушевить ее, в то время как глубокая работа с тканями может быть слишком истощающей для нее на ранних этапах выздоровления.
Массажист не должен воздействовать на рубцовую ткань до тех пор, пока рана не закроется и клиент не почувствует себя комфортно во время этого локализованного массажа.В этой области тела может храниться множество эмоциональных проблем, и прежде чем можно будет начать лечение шрамов, необходимо установить доверие. Перед началом лечения желательно спросить разрешения.
Осторожно освободите ткань в продольном направлении по обе стороны от разреза без смазки. Это миофасциальное высвобождение разрушит спайки. Пока на рубце не появляются признаки келоидного образования (толстая, вязкая, объемная ткань), вы можете продолжить с легким поперечным трением, используя смазку, чтобы ослабить рубец.
Келоидный рубец — это аномальный рост клеток, который не следует стимулировать. Помните, что важно расположить вашего клиента так, чтобы разрез не растягивался, а живот поддерживался.
Покажите своей клиентке, как сделать это для себя — это не только ускорит заживление и восстановит эластичность участка, но и будет приятно, что ей будет приятно взять на себя ответственность за свое тело.
Пациент с кесаревым сечением часто будет испытывать боль от газов в кишечнике и боль под лопаткой из-за попадания воздуха под диафрагму.Медленное и осторожное движение при наличии боли — лучший способ ускорить заживление, устранить газы и стимулировать перистальтику.
Спина: Долговременные послеродовые боли в спине довольно распространены и могут возникать по разным причинам.
Место эпидуральной инъекции может вызывать дискомфорт у молодой матери в течение долгого времени после родов.
Важно избегать массажа непосредственно на эту область и располагать ее таким образом, чтобы избежать давления на этот участок. Это может означать лежа на боку или сидя.
невыровненная таз создает проблемы опорно-двигательного аппарата, что может привести к дальнейшим осложнениям, если он не будет решен рано. Сконцентрируйте свою работу на восстановлении баланса
тазовых мышц, таких как подвздошно-поясничная, квадратная поясничная мышца, грушевидная мышца. Суставы SI и медиальная компрессия таза.
Если у нее диастаз прямых мышц живота (разделение двух половин прямых мышц живота по средней линии на белой линии), ее брюшной пресс будет ослаблен, а поясница будет болеть. Чрезвычайно важно, чтобы она сокращала поперечный живот при любой активности и избегала кранчей; приседания или скручивающие движения до заживления диастаза прямых мышц живота.
Плохая механика тела или поднятие ребенка (и детей старшего возраста) может усугубить ее дискомфорт. Боль в шее и плече из-за одностороннего кормления грудью или из-за того, что вы держите ребенка и смотрите на него, также является обычным явлением. Использование детских рюкзаков, расположенных спереди, увеличивает нагрузку на мышцы спины.
Присутствие релаксина на срок до шести месяцев влияет на стабильность суставов и дополнительно увеличивает скованность и болезненность спины. Изменения плотности костей в поясничном отделе позвоночника обычно исчезают примерно через шесть месяцев или после прекращения грудного вскармливания.До этого времени ей следует избегать подъема тяжелых предметов.
Ваша послеродовая клиентка может испытывать острую боль в лобковом сочленении из-за разделения суставов. Это разделение суставов, также называемое симфизиолизом или диастазом лобкового симфиза, вызывает сильную боль во время движения и неспособность ходить без опоры. Она должна делать короткие шаги при ходьбе и не стоять в течение длительного периода времени. Рекомендуется лед на площадку; избегайте тракции бедра во время массажа.
Во время второго периода родов, когда ребенок опускается вниз, происходит повреждение связок копчика со смещением или переломом копчика или без него.Это послеродовое состояние, кокциодиния, может усилить боль в пояснице и привести к потере трудоспособности. Отдых — лучшее решение, наряду с нежным массажем таза и бедер. Если не принять меры, это состояние может сохраняться в течение длительного времени.
Ваш клиент может также испытывать общую скованность и болезненность спины из-за положения при родах, физических нагрузок и всех физических и эмоциональных изменений материнства.
Ноги: Рабочее положение также может быть причиной боли в ступнях и усталости ног.Следуйте лимфатическому протоколу, чтобы уменьшить опухшие ноги от внутривенного введения лекарств. Хотя после родов наблюдается значительный диурез, для полного устранения задержки жидкости требуется от нескольких дней до нескольких недель. Для большего комфорта и увеличения дренажа поднимайте ноги клиента во время занятий.
При массировании ног новой матери помните, что продолжительные роды и толчки могут вызвать варикоз и фибринолитическую активность во время послеродового восстановления.Избегайте смещения сгустков, массируя ее ноги открытой ладонью и избегая глубокого трения и любых перкуссионных или вибрационных ударов.
Кормление: Через три-четыре дня после рождения пролактин стимулирует выработку молока. До этого ребенка кормили молозивом, обогащенным жиром. Хотя грудное вскармливание, несомненно, лучше всего для здоровья, роста и развития ребенка, а также для ускорения выздоровления матери, оно часто сопровождается собственным набором неудобств.
Неправильное положение для кормления может повлиять на способность ребенка правильно брать грудь и вызвать у матери серьезное напряжение и боль в спине, шее и плечах. Это может вызвать эмоциональный штопор в отношении ухода за ребенком в целом. Болезненные или потрескавшиеся соски и нагрубание груди только усугубляют разочарование, которое испытывают многие женщины.
Массаж груди обычно не входит в регулярные сеансы лечебного массажа, но простые техники могут облегчить дискомфорт молодой матери. Если вашей клиентке неудобно массаж груди, поговорите с ней, чтобы она могла сделать это сама.
Эмоциональное восстановление: Эмоциональное восстановление послеродовой женщины очень важно. Резкое падение уровня гормонов сразу после родов может быть одной из причин, по которой женщины переживают такие эмоциональные взлеты и падения. Разочарование исходом родов, медикаментозные роды или внеплановое кесарево сечение, внезапное появление проблем физического или сексуального насилия, нарушения сна, потребности партнера или старшего ребенка (детей), воспитание детей-одиночек и принятие новой роли матери — все это может способствовать послеродовым периодам. блюз.Скорбящая женщина, пережившая выкидыш, мертворожденное рождение или смерть новорожденного, должна вылечиться не только физически, но и пережить свою огромную утрату.
По оценкам, почти 80 процентов женщин в послеродовом периоде испытывают временную послеродовую депрессию. Симптомы включают беспричинный плач, раздражительность, беспокойство, гнев, разочарование, беспокойство и нетерпение. Наименее тяжелое из всех послеродовых эмоциональных состояний, хандра возникает через несколько дней после рождения ребенка и проходит примерно через неделю.Лечебный массаж очень помогает, снимая физический дискомфорт женщины и обеспечивая ей эмоциональное понимание и поддержку.
Более серьезной реакцией при родах является послеродовая депрессия, которой страдают почти 10 процентов молодых матерей. Это состояние может появиться рано после родов или немного позже. У молодой матери могут быть многие из этих симптомов; печаль, депрессия, чувство безнадежности, преувеличенные взлеты и падения, гипер-тревога по поводу ребенка или отсутствие интереса, страх причинить вред себе или ребенку, а также чувство никчемности и неполноценности.
У некоторых женщин с послеродовой депрессией может развиться послеродовая тревога, панические расстройства или послеродовые обсессивно-компульсивные расстройства, которые требуют вмешательства квалифицированного психотерапевта и / или группы поддержки.
Послеродовой психоз — самая редкая, но самая тяжелая форма послеродовой реакции, поражающая 1-2% послеродового населения.
Симптомы обычно проявляются в течение первых трех недель после родов и сильно преувеличены. Это может быть потеря реальности, иллюзии или галлюцинации, резкие перепады настроения и ненормальное поведение.Это серьезная чрезвычайная ситуация, требующая немедленного медицинского / психологического вмешательства.
Общие соображения: Молодая мать может получить столь необходимый ей послеродовой массаж, как только она этого захочет.
Массажисту следует соблюдать некоторые меры предосторожности и преследовать конкретные цели в отношении немедленного и долгосрочного послеродового ухода.
В идеале мама должна приходить на прием одна, чтобы она могла расслабиться и насладиться массажем, не отвлекаясь.Положение лежа на боку или сидя обычно рекомендуется тем женщинам, у которых было кесарево сечение или которые испытывают болезненность в области эпидуральной анестезии. Поддержите ее дополнительными подушками там, где они ей нужны, например на груди и животе.
Я настоятельно призываю всех практикующих, заинтересованных в массаже беременных и молодых матерей, пройти сертифицированный курс массажа для беременных / послеродовых, прежде чем работать с этими женщинами.
Я надеюсь, что вы, как и я, обнаружите, что это одна из самых увлекательных и полезных работ, которые вы можете выполнить.
Элейн Стиллерман, LMT, является автором Материнского массажа: Справочник по облегчению дискомфорта при беременности (Dell, 1992) и Энциклопедии работы с телом (Facts On-File, 1996. Лицензия в Нью-Йорке с 1978 г. массажирует беременных и послеродовых женщин с 1980 года и является разработчиком и инструктором одобренного на национальном уровне курса MotherMassage: массаж во время беременности. Она — гордая мать Люка.
родов | Определение, стадии, осложнения и факты
Первая стадия: дилатация
В начале родов схватки матки или схватки возникают с интервалом от 20 до 30 минут и длятся около 40 секунд.Затем они сопровождаются легкой болью, которая обычно ощущается в пояснице.
По мере прогрессирования родов эти схватки становятся более интенсивными и постепенно увеличиваются по частоте, пока в конце первой стадии, когда дилатация завершена, они повторяются примерно каждые три минуты и становятся довольно серьезными. С каждым сокращением происходит двойной эффект, способствующий расширению или открытию шейки матки. Поскольку матка представляет собой мышечный орган, содержащий наполненный жидкостью мешок, называемый амнионом (или «мешком с водой»), который более или менее окружает ребенка, сокращение мускулатуры ее стенок должно уменьшить ее полость и сжать ее содержимое.Однако, поскольку его содержимое совершенно несжимаемо, они выталкиваются в направлении наименьшего сопротивления, которое находится в направлении перешейка или верхнего отверстия шейки матки, и забиваются, как клин, все дальше и дальше вглубь матки. это открытие. Помимо выталкивания содержимого матки в направлении шейки матки, укорочение мышечных волокон, прикрепленных к шейке матки, имеет тенденцию тянуть эти ткани вверх и от отверстия и, таким образом, способствует его увеличению.Посредством этого комбинированного действия каждое сокращение матки не только заставляет амнион и плод опускаться к расширяющейся шейке матки, но также тянет сопротивляющиеся стенки матки вверх над продвигающейся амнионом, представляя часть ребенка.
Получите подписку Britannica Premium и получите доступ к эксклюзивному контенту. Подпишись сейчасНесмотря на этот, казалось бы, действенный механизм, продолжительность первого периода родов довольно продолжительна, особенно у женщин, рожающих впервые.У таких женщин среднее время, необходимое для завершения стадии дилатации, составляет от 13 до 14 часов, тогда как у женщин, ранее родивших детей, среднее время составляет от 8 до 9 часов. Мало того, что предыдущие роды имеют тенденцию сокращать эту стадию, но эта тенденция часто усиливается с последующими беременностями, в результате чего у женщины, родившей трех или четырех детей, в следующих родах может быть первая стадия продолжительностью один час или меньше. .
Первый период родов значительно удлиняется у женщин, впервые забеременевших после 35 лет, поскольку шейка матки расширяется с меньшей легкостью.Подобную задержку следует ожидать в случаях, когда шейка матки сильно повреждена в результате предыдущих родов, ампутации, глубокого прижигания или любой другой хирургической операции на шейке матки. Даже у женщины, которая родила нескольких детей и шейка матки которой, соответственно, должна легко расширяться, может быть длительная первая стадия, если сокращения матки слабые и нечастые или если ребенок находится в неудобном положении для родов и, как прямое следствие, не может быть прижатым к тазу матери.
С другой стороны, раннее разрушение амниона часто увеличивает силу и частоту родовых схваток и, таким образом, сокращает стадию дилатации; иногда преждевременная потеря околоплодных вод приводит к формированию матки вокруг ребенка и тем самым задерживает расширение, препятствуя нормальному опусканию ребенка в таз. Подобно тому, как неправильное положение ребенка и форма матки могут препятствовать нормальному опусканию ребенка, аномально большой ребенок или аномально маленький таз могут препятствовать опусканию ребенка и продлевать первый период родов.
Второй этап: отчисление
Примерно в то время, когда шейка матки полностью раскрывается, амнион разрывается, и сила непроизвольных сокращений матки может быть увеличена за счет произвольных усилий матери, давящих вниз. При каждой схватке она может сделать глубокий вдох, а затем сократить мышцы живота. Произведенное таким образом повышенное внутрибрюшное давление может равняться силе сокращений матки или превышать ее. Эти прижимающие усилия могут удвоить эффективность сокращений матки.
По мере того, как ребенок опускается в родовые пути и проходит через них, боль часто усиливается. Это состояние особенно актуально в конечной фазе стадии изгнания, когда голова ребенка вздувается и расширяет материнские ткани при рождении.
ThermiVA для послеродовой терапии | Ореховая горка OBGYN
Подтяжка влагалища после родовЖенский организм претерпевает одну из величайших трансформаций во время беременности и родов.Практически все меняется как физически, так и эмоционально. Женщинам приходится наблюдать, как расширяются их бедра, растут ноги, увеличивается грудь и растягивается кожа.
Во время вагинальных родов у некоторых женщин возникают более тяжелые роды из-за размера ребенка. Это может привести к тому, что влагалище станет «рыхлым», будет меньше слабость во влагалищном канале и большие послеродовые половые губы. Большинство женщин считают, что единственный способ исправить эту проблему — хирургическое вмешательство.Однако есть и другие варианты без хирургического вмешательства.
Женщины, перенесшие беременность, являются одними из лучших кандидатов на омоложение влагалища с помощью ThermiVA. ThermiVA повышает эластичность кожи и мышц после родов, используя радиочастотную энергию для мягкого нагрева тканей. Это целенаправленное тепло подтягивает и восстанавливает всю женскую область.
ThermiVa также помогает с другими проблемами после беременности, такими как недержание мочи. Недержание мочи после беременности очень распространено и чаще всего возникает во время кашля, чихания, смеха и физических упражнений.Хотя это личная проблема, женщины нашли способ выразить свое непостоянство и вагинальные проблемы на сайте realself.com, чтобы поделиться реальными историями о том, почему ThermiVA сработала на них.
Синди, из ThermiVA Начать разговор, видео объясняет: «После моего первого ребенка я поняла, что все по-другому. У меня были тяжелые роды, и я перенесла две операции после родов. Я думал, что так оно и будет. Я узнал о ThermiVA через группу друзей, и теперь я чувствую себя такой воодушевленной, взволнованной и молодой.”
ThermiVa использует специальный аппликатор-палочку, который можно накладывать снаружи на половые губы и ткани вульвы для восстановления нормального тонуса и функции тканей. Специально разработанный наконечник также может передавать радиочастотную энергию во влагалище для восстановления атрофической ткани и других структур.
Мы в Walnut Hill хотим помочь нашим пациентам пройти через все стадии беременности, в том числе после беременности. Каждая женщина должна чувствовать себя уверенно после беременности. Назначьте встречу с нами сегодня, чтобы узнать больше у наших опытных и преданных своему делу врачей и сотрудников OBGYN.
.