Лейкоз: важные вопросы, ответы на которые помогут справиться с заболеванием — Красота
Наш эксперт — доктор Пауль Кнёбль — разъясняет, каковы признаки лейкоза, что делать при их появлении и почему не стоит воспринимать диагноз как приговор
Пауль Кнёбль4 января 2019 09:05
Лейкоз, или лейкемия, — это злокачественное заболевание, при котором в костном мозге вместо красных клеток крови начинают вырабатываться в значительном количестве белые клетки, или лейкоциты. Это процесс становится настолько интенсивным, что не поддается контролю, и в результате здоровые клетки вытесняются злокачественными. В зависимости от скорости развития этого процесса и характера его течения существуют острые и хронические формы лейкоза. Хронический лейкоз развивается медленно, первые симптомы появляются на поздних стадиях, когда существенно нарушаются функции кровеносной системы. Острые формы протекают стремительно и требуют немедленного лечения. Каждый из лейкозов имеет свои подтипы. Наиболее распространенные формы — хронический лимфоцитарный лейкоз (ХЛЛ), хронический миелоидный лейкоз (ХМЛ), острый миелоидный лейкоз (ОМЛ) и острый лимфобластный лейкоз (ОЛЛ). К более редким формам относятся волосатоклеточный лейкоз (ВКЛ) и плазмоклеточный лейкоз. Эти виды заболевания существенно отличаются по клиническим проявлениям, поэтому и методы их лечения различны.
К более редким формам относятся волосатоклеточный лейкоз (ВКЛ) и плазмоклеточный лейкоз. Эти виды заболевания существенно отличаются по клиническим проявлениям, поэтому и методы их лечения различны.
Характерные признаки заболевания — это быстрая утомляемость, слабость, одышка, учащенный пульс, нарушение сна, множественные кровоподтеки и синяки на теле, частые носовые кровотечения, головокружения, обмороки, высокая температура тела, отекание рук и ног, шеи, боли в костях и суставах, бледная кожа, плохой аппетит и снижение массы тела.
Единственно, нужно помнить: все перечисленные признаки в отдельности, действительно, могут говорить о различных заболеваниях. Но если перечисленные симптомы проявляются одновременно, а к ним еще прибавляются необъяснимая слабость, одышка, повышенная потливость по ночам, увеличение лимфатических узлов, аномалии десен, высокая температура, которую не удается понизить антибиотиками, я бы рекомендовал незамедлительно обратиться к специалисту.
Следующий важный вопрос: какие исследования должны входить в базовый курс диагностики, чтобы избежать врачебной ошибки. Первый этап диагностики — это общий анализ крови, который выявляет характерные для лейкоза клетки крови, анемию, а также лейкоцитарную формулу, то есть процентное соотношение лейкоцитов и тромбоцитов. Если все показатели крови в норме, вероятность наличия заболевания крайне мала. В том случае, когда анализ крови показывает малейшие отклонения от референтных значений, необходимо записаться на консультацию к гематологу.
Первый этап диагностики — это общий анализ крови, который выявляет характерные для лейкоза клетки крови, анемию, а также лейкоцитарную формулу, то есть процентное соотношение лейкоцитов и тромбоцитов. Если все показатели крови в норме, вероятность наличия заболевания крайне мала. В том случае, когда анализ крови показывает малейшие отклонения от референтных значений, необходимо записаться на консультацию к гематологу.
Многих пугает, что в случае подозрения на лейкоз нередко назначается пункция костного мозга. Суть ее в то, что в ходе процедуры из подвздошной кости производится забор кусочка костной ткани с костным мозгом для лабораторного исследования. Не стану скрывать, процедура достаточно болезненная, однако, как правило, ее проводят под местной анестезией, в редких случаях анестезиологи настаивают на общем наркозе.
Многие интересуеются: как срочно нужно пройти обследование, чтобы болезнь не перешла в следующую стадию? Однозначного ответа на этот вопрос нет. Все зависит от формы заболевания. Хроническая форма лейкоза обычно прогрессируют медленно, поэтому анализ костного мозга при необходимости можно отложить на несколько дней. А вот при острой форме лейкоза промедление смерти подобно, поэтому назначается экстренная диагностика и сразу определяется метод лечения. Если этого не сделать, человек может погибнуть из-за острой инфекции, кровоизлияния в мозг или нарушений функций организма.
Хроническая форма лейкоза обычно прогрессируют медленно, поэтому анализ костного мозга при необходимости можно отложить на несколько дней. А вот при острой форме лейкоза промедление смерти подобно, поэтому назначается экстренная диагностика и сразу определяется метод лечения. Если этого не сделать, человек может погибнуть из-за острой инфекции, кровоизлияния в мозг или нарушений функций организма.
А теперь предположим самое неприятное: у вас обнаружили лейкоз. Что делать? Какого метода лечения придерживаться? Хочу сказать, чтоуниверсального метода лечения для всех форм этого заболевания не существует. К примеру, пациенты с хроническим лимфоцитарным лейкозом могут обходиться без лечения на протяжении многих лет. Для других форм лейкоза терапия назначается в соответствии с типом заболевания и общим состоянием здоровья пациента. При остром лейкозе в большинстве случаев назначается цитотоксическая химиотерапия, зачастую с последующей трансплантацией стволовых клеток. В некоторых случаях больному может быть назначено оперативное вмешательство — трансплантация костного мозга. Решение о необходимости трансплантации врачи принимают, учитывая множество факторов, но в любом случае оно никогда не бывает однозначным.
Решение о необходимости трансплантации врачи принимают, учитывая множество факторов, но в любом случае оно никогда не бывает однозначным.
Олеся и лейкоз: «Я должна была сама вынести себе приговор»
Постановка диагноза– В фонде «Волонтеры в помощь детям-сиротам» я работаю в программе профилактики социального сиротства. Это программа помощи кровным семьям, в которых есть риск изъятия или отказа от ребенка. Род деятельности, правда, никак не помог мне догадаться о том, что происходит. Скорее, умение мыслить системно сыграло свою роль.
В начале декабря у меня начали воспаляться и гноиться ранки на руках. Дерматолог, которого я посетила, указал на проблемы с иммунитетом и выписал мазь. Через какое-то время ранки зажили, но зато поднялась температура, начали кровоточить десны, опухли лимфоузлы, болело горло. Я посетила терапевта и дантиста. Каждый врач ставил свой диагноз и каждый говорил про проблемы с иммунитетом. Не надо быть специалистом, чтобы понять: если несколько направлений в организме «летит» – виноват иммунитет.
Не надо быть специалистом, чтобы понять: если несколько направлений в организме «летит» – виноват иммунитет.
Вариантов у меня было немного. Я зашла в интернет, посмотрела, что может приводить к таким проблемам.
ВИЧ я отмела сразу, потому что признаки не слишком совпадали, и я оперативно сдала анализ. Чем дальше, тем больше мои симптомы походили на острый лейкоз. Когда в течение недели температура 40 градусов не проходила, а жаропонижающие таблетки не действовали, я поняла, что надо брать ситуацию в свои руки, и попросила подругу свозить меня на анализ крови.
Кроме того, к тому времени у меня уже выступили небольшие кровоизлияния – это один из признаков лейкоза. Я не врач и понимала, что могут быть другие варианты, но так как все показатели крови зашкаливали и самочувствие оставляло желать лучшего, было ясно, что единственный выход – вызвать срочно «скорую помощь», не давая себе возможности быть в приятных иллюзиях, что это вирус. Фельдшер «скорой помощи» посмотрел анализы и сразу сказал про гематологию.
Мне очень повезло узнать о диагнозе так быстро – в больнице лежит девушка, которую с такой же температурой полтора месяца гоняли между ЛОРом и терапевтом, никто не догадался назначить ей банальный анализ крови, много драгоценного времени было упущено. Она тоже вызывала «скорую», где ей диагностировали ангину и отправляли в инфекционное отделение. Это – очень плохая дорога, так как человек со сниженным иммунитетом не должен ехать в инфекционную больницу.
ЛечениеМеня спасло собственное внимание к деталям и системное видение, которые позволили мне довольно быстро попасть «по адресу». Если бы я обратилась после праздников, я бы потеряла много времени.
Когда речь идет о лейкозе – протокол лечения обычно стандартен. Неделя химиотерапии, три недели восстановления и побочных эффектов, которые очень важно пережить. У организма снижены все показатели из-за химиотерапии, он не может защищаться от вирусов в эти дни.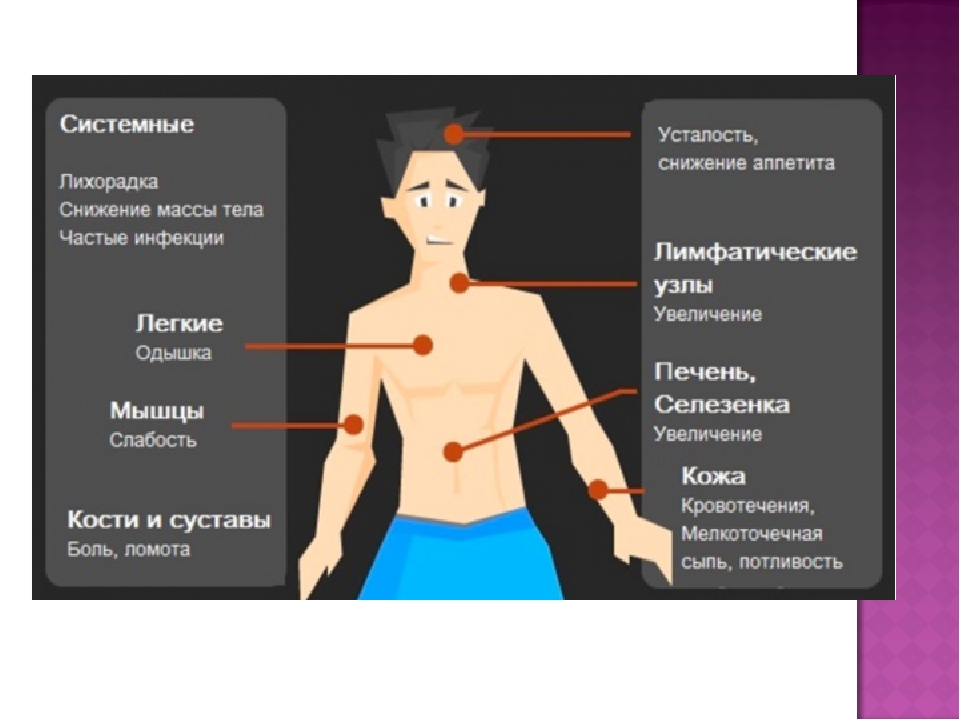 Спустя месяц после начала лечения делается анализ, чтобы посмотреть, как подействовала «химия».
Спустя месяц после начала лечения делается анализ, чтобы посмотреть, как подействовала «химия».
Донорство сейчас – самый актуальный вопрос, не только для меня, но и для всех, кто лежит в моем отделении. Для меня было открытием, что незнакомые люди каждый день приходят и спасают жизнь другим. Сама я по состоянию здоровья кровь сдавать не могла. С одной стороны, это достаточно просто, а с другой стороны, для тех, кто попадает в такую ситуацию, как я, – это очень важно.
Самый большой страх у меня был в те три дня, когда я понимала, что происходит. Я была тем человеком, который должен был вынести себе приговор, и это очень сложно.
У меня была высокая температура, я лежала под одеялом, плакала, и мне хотелось, чтобы это было неправдой. Это – самый сложный период.
Теперь многие пишут и спрашивают «какие анализы надо сдавать?» Диагнозы бывают разными, но первым делом надо найти себе хорошего врача.
Врачи – тоже люди, ошибиться могут даже лучшие из них. История с моей диагностикой, прямо скажем, говорит о непрофессионализме. Человеку с температурой 38 градусов не назначили анализ крови, и доверие врачу не означает, что пациенту не надо ничего контролировать. Я отслеживаю, какие препараты мне вводят.
Мне помогают друзья. У человека в такой ситуации ресурсы ограничены, хорошо, когда ситуацию контролирует и человек извне. Не надо сбрасывать себя со счетов, надо быть активным участником дальнейшего лечения.
К сожалению, в отличие от зарубежного опыта, нам редко заранее говорят, какая будет процедура. Врачи очень загружены, у них просто нет на это времени. Наше воображение часто рисует более страшные картины, чем есть на самом деле. Если врач говорит, что «сейчас будет немного больно», мы ждем чего-то невероятного.
Врачи очень загружены, у них просто нет на это времени. Наше воображение часто рисует более страшные картины, чем есть на самом деле. Если врач говорит, что «сейчас будет немного больно», мы ждем чего-то невероятного.
Мне было важно знать всю правду о своем диагнозе и лечении, – об этом я сказала лечащему врачу при поступлении.
Мне повезло с медицинским персоналом. Я предупредила, что понимаю свой диагноз, и мне важно контролировать ситуацию. У меня действительно профессиональный врач, и у нас не было на эту тему никаких расхождений. Я допускаю, что возможны другие варианты развития событий, если человек не готов услышать о диагнозе. Но я с такой проблемой не сталкивалась.
Для всех моих близких и друзей диагноз был шоком. Это – тяжелая информация и та информация, которую надо говорить лично. Как только я попала в больницу, я попыталась сама сообщить всем близким и друзьям. Сообщить старалась так, чтобы они поняли – я способна с этой информацией справиться, и жизнь не заканчивается!
Сообщить старалась так, чтобы они поняли – я способна с этой информацией справиться, и жизнь не заканчивается!
Переживают больше всех, конечно, мои родители. Я – единственный любимый ребенок.
Но родители делают сейчас всё, чтобы помочь мне. Я сразу сказала, что для меня очень важно, чтобы они не отчаивались и смогли найти в себе силы, чтобы мне помогать, потому что моих сил может не хватить.
О борьбеУтром и вечером я прохожу химиотерапию, в течение дня – вливание крови и физраствора. Очень важно в такой ситуации не терять те физические возможности, которые есть, и я делаю всё, что в моих силах. Самое худшее, что можно сделать, – лечь к стенке, уткнуться носом и начать себя бесконечно жалеть.
Просим всех, кто может по состоянию здоровья,
сдать кровь в московской городской больнице №52. Нужна цельная кровь и ее компоненты – плазма и тромбоциты. На плазму и тромбоциты можно сдавать кровь любой группы. При заборе цельной крови важно совпадение группы (у Олеси 3+).
Дата и время приема доноров: 8.30 – 14.00, все дни, кроме сб, вс.
Адрес: СПК ГКБ № 52 г. Москва, ул. Пехотная, д. 3, 1-й корпус, 3-й этаж. Проезд: от метро «Октябрьское поле» автобусами №№ 100, 253, 681, 105, 800 до остановки 52-я городская больница, проходная со стороны 3-го Волоколамского проезда.
Необходимо сказать, что вы сдаете кровь для
Олеси Валерьевны Деснянской. Надеемся на вашу помощь.
Читайте также:
Диагноз: лейкоз. Истории борьбы за жизнь и счастье
МНЕ НЕЛЬЗЯ ЗАГОРАТЬ, пить алкоголь, купаться в море без специального халата, я не смогу больше родить, мне пришлось удалить селезенку, но я бесконечно рада тому, что живу. Сейчас у меня стойкая ремиссия, а это значит, что я могу быть со свой семьей, видеть, как растет моя дочь, работать, помогать мужу открывать очередные музеи (он вместе с партнерами открыл известный всем «Экспериментаниум»).
Мне было 26 лет, у меня была работа, маленькая дочка и миллион забот, и потому я вообще не удивлялась постоянной усталости. Все же устают, в конце концов. Правда, потом все-таки пошла в районную поликлинику, с ходу получила диагноз «грипп» и рецепт на антибиотики и отправилась успокоенная домой. А потом меня увезли на скорой в больницу. На второй день мне захотелось убежать оттуда. Каждый день кто-то в моей палате умирал. Это было ужасно. А через неделю мне поставили диагноз – хронический миелолейкоз.
Начался первый курс химиотерапии. Потом второй. Потом третий. Я не стала ждать пока облысею окончательно, просто попросила мужа принести мне машинку в палату, и он меня побрил. К сожалению, химиотерапия в моем случае не могла помочь, только лишь дать отсрочку. Спасти могла лишь трансплантация костного мозга. Моя врач сразу сказала, что нужно проверить сестру на донорство, и, если она подойдет, готовиться к трансплантации. Саша тогда планировала вторую беременность, но, чтобы спасти меня, отложила рождение ребенка.
Тогда я думала, что операция это самое трудное и тяжелое, но ошибалась. После операции было еще труднее. Я не могла ходить, лежать, сидеть, меня постоянно рвало, я не ела, а только пила воду. Было огромное количество лекарств и процедур. Через полгода после трансплантации, врачи подтвердили, что я практически здорова, но я продолжала пить большое количество лекарств. На это уходило огромное количество денег, почти все, что мы могли заработать.
Через год я стала сильно поправляться. Конечно, я понимала, что все это последствия химии. Но когда за месяц набрала почти 50 килограмм – стало страшно. Я видела, как мужья других женщин реагировали на подобные метаморфозы – они просто-напросто исчезали. Мне повезло: Максим поддержал меня и более того – наши чувства окрепли. Мы не были расписаны до болезни, а после лечения – конечно, когда я отрастила волосы и немного похудела – мы отправились в ЗАГС.
Что такое лейкоз (лейкемия): кто в зоне риска и какие признаки рака крови. Донорство костного мозга | e1.ru
— Из каких этапов состоит лечение лейкоза?
— Первый и самый сложный этап в лечении острого лейкоза — это интенсивная химиотерапия, с помощью которой мы должны убить опухолевые клетки. У нас в центре мы работаем по тем протоколам, которые используются в Европе и США, и теми же самыми препаратами. Пациенты находятся в специальном асептическом блоке, в котором созданы стерильные условия, чтобы исключить их контакт с любой инфекцией. Ведь наши больные в этот момент не имеют никаких собственных факторов защиты, потому что кроветворение у них пострадало от самой болезни и применяемых химиопрепаратов. Затем для закрепления результатов терапии после этапа восстановления (этапа поддержки ремиссии, когда пациент возвращается к своей обычной жизни) принимается решение о необходимости трансплантации костного мозга.
У нас в области наряду с крупнейшими федеральными центрами в Москве и Санкт-Петербурге уже много лет работает полный цикл лечения больных лейкозами. Это помощь от и до. Пересадки костного мозга мы начали в 1997 году. И, несмотря на все финансовые кризисы, не останавливали их никогда. Потому что без них помощь нашим пациентам была бы неполной. Любая, даже самая дорогая химиотерапия имеет свой предел. «Шагнуть» выше этого предела может только пересадка костного мозга от здорового донора.
Это помощь от и до. Пересадки костного мозга мы начали в 1997 году. И, несмотря на все финансовые кризисы, не останавливали их никогда. Потому что без них помощь нашим пациентам была бы неполной. Любая, даже самая дорогая химиотерапия имеет свой предел. «Шагнуть» выше этого предела может только пересадка костного мозга от здорового донора.
— Пересадка костного мозга — это ведь достаточно дорогостоящая и сложная с организационной точки зрения методика. На неё может рассчитывать каждый пациент, или кому-то везёт больше?
— Здесь односложно не ответить. Ещё при лечении пациента у нас в отделении мы начинаем тестировать всех его братьев и сестёр, берём у них кровь и определяем её антигенный состав. Параллельно ведём поиск среди доноров — не родственников. В России до сих пор нет единого регистра доноров, и это очень затрудняет нашу работу.
Одному больному повезёт, и подходящий для него донор найдётся среди родственников или среди «кадровых» доноров в области. Другому может не повезти. У нас бывают и такие случаи, когда родственники отказываются помогать.
У нас бывают и такие случаи, когда родственники отказываются помогать.
Участие же в процедуре донора из мировых регистров стоит около 20 тысяч евро — далеко не каждый человек может это позволить себе. Сама по себе процедура пересадки бесплатна для пациента, и мы готовы проводить больше трансплантаций, чем делаем сейчас. Весь вопрос — в создании единого регистра доноров в России или в использовании иностранных доноров костного мозга. Если этот вопрос решится, то элемент везения для наших пациентов будет полностью исключён.
Острый лимфобластный лейкоз, моя история с хеппи-эндом / Хабр
Жил я в то время в п. Февральск, учился в средней школе №3. Летом 1992 года, я работал стройке(отец устроил) 1 месяц, я учился в 9-м классе. Работал я по 4 часа, но была какая-то усталость, сразу после обеда я заваливался спать.Осенью примерно в ноябре месяце я простыл, это случилось довольно неожиданно, т.к. обычно я особо ничем не болел и до этого момента, даже школу ни разу по болезни не пропустил. Как-то резко увеличился лимфоузел подчелюстной, причем увеличился так, что даже не понятно было, что это именно он, т.к. шея с одной стороны увеличилась очень сильно.
Как-то резко увеличился лимфоузел подчелюстной, причем увеличился так, что даже не понятно было, что это именно он, т.к. шея с одной стороны увеличилась очень сильно.
Сначала было подозрение на свинку, но в инфекционном отделении, меня продержали буквально пару часов и отправили в терапевтическое отделение. На следующий день терапевт, решил взять пункцию из распухшей шеи. Пункция прошла не очень удачно, я чуть не свалился в обморок, да и пункция особо ничего не показала, т.к. вытяжку сделать не удалось. Хммм, хотя она все таки показала, что это не гнойник. В это же время у меня диагностировали гайморит, пазухи промыли и назначили лечение антибиотиками. Я довольно быстро пошёл на поправку, даже воспаление подчелюстного лимфоузла пошло на убыль. Через неделю меня собирались выписывать, но что-то мне подсказывало сделать полные анализы крови. А надо сказать, что в нашей поселковой больнице в то время разморозили полностью и анализы крови сделать не могли.
Я попросил отца, чтобы меня долечили в госпитале военной части, отец договорился с военными и меня приняли в госпиталь. Мужик терапевт оказался очень серьезным, сразу сделал все анализы и хорошенько порасспросил меня о самочувствии и т.д. Вообще у меня к нему сразу появилось какое-то доверие. На следующий день меня уже осматривал начальник госпиталя, вместе с терапевтом. Они о чем-то не понятном, для меня разговаривали, запомнил тогда лишь фразу, о том, что ни о каком лечении селезенки в госпитале, речь идти не может.
Мужик терапевт оказался очень серьезным, сразу сделал все анализы и хорошенько порасспросил меня о самочувствии и т.д. Вообще у меня к нему сразу появилось какое-то доверие. На следующий день меня уже осматривал начальник госпиталя, вместе с терапевтом. Они о чем-то не понятном, для меня разговаривали, запомнил тогда лишь фразу, о том, что ни о каком лечении селезенки в госпитале, речь идти не может.
Через день вызвали отца для разговора, объяснили ему, что анализы крови очень плохие и меня надо отправлять в областную больницу. Дали все координаты врачей и направление, с настоятельной рекомендацией отправится как можно быстрее. Выписывался я уже с ощущением, что уже выздоровел и к поездке в Благовещенск относился как какому-то приключению, я тогда еще не знал, что всё это затянется на 5 лет.
В Благовещенске, я попал в гематологическое отделение, вел меня первое время Городович Сергей Николаевич, потом меня вёл Вайцеховский Валерий Владимирович, а потом (когда поняли, что ремиссия стабильная) меня отдали на попечение молодым гематологам.
Собственно мне практически сразу же поставили диагноз Острый лимфобластный лейкоз ОЛЛ(в простонародии рак крови).
Острый лимфобластный лейкоз — злокачественное заболевание системы кроветворения, характеризующееся неконтролируемой пролиферацией незрелых лимфоидных клеток (лимфобластов). Острый лимфобластный лейкоз является самым распространённым злокачественным заболеванием в детском и юношеском возрасте. Пик заболеваемости приходится на возраст от 1 года до 6 лет. Чаще болеют мальчики. Заболевание протекает с поражением костного мозга, лимфатических узлов, селезёнки, вилочковой железы, а также других органов. Поражение центральной нервной системы более характерно при рецидивах после химиотерапии.
Мне сразу назначили лечение по схеме D.Hoelzer, возможно вводили еще какие-то препараты, но я как то запомнил, что именно этими препаратами меня в основном и лечили. Кстати в протоколе упоминается облучение головы, мне его не делали, ну и некоторые другие процедуры которые написаны в протоколе.
Примерно за 1,5 месяца меня вывели на ремиссию, за это время я поправился на 5-10 кг, появились стрии, но в целом самочувствие было не плохим. Я стал заниматься по учебникам самостоятельно. Забыл рассказать, после капельницы цитозара у меня начали быстро выпадать волосы. Ребята медбратья подстригли меня на лысо, и у меня начали расти волосы тоненькие как у младенца :).
Вы знаете вот по ощущениям в целом обстановка в гематологическом отделении в то время была какая-то задушевная, многие пациенты знали друг друга уже не один год. Доктора внушали доверие и в целом его оправдывали. Самое тяжелое было конечно видеть как умирают знакомые, такие случаи я видел не раз, видел как лечащие доктора переживают за своих пациентов. Каждый случай когда я приезжал и узнавал, что кто-то из знакомых умер, воспринимался мною очень близко.
После того как меня вывели на ремиссию, меня решили отправить на дальнейшее обследование в Москву, меня отправили сан авиацией. В Москве я первый день спал в коридоре, т. к. все палаты были заняты, лечащий врач(в Москве) был очень удивлен моими анализами, и направлением меня в столичное отделение, т.к. по его словам у меня были очень хорошие анализы и вообще не стоило мне приезжать.
к. все палаты были заняты, лечащий врач(в Москве) был очень удивлен моими анализами, и направлением меня в столичное отделение, т.к. по его словам у меня были очень хорошие анализы и вообще не стоило мне приезжать.
Продержали меня в Москве не долго, там же сделали мне первую люмбальную пункцию, препараты(метотрексат) мне тогда не вводили. Это стали делать потом, но как я сейчас понимаю чисто из профилактических соображений. Многие боятся люмбальной пункции, могу лишь сказать, что мне эту процедуру делали раз 20-30. Особенно неприятных ощущений я не получил, но было довольно не приятно, ну и мостик после этой неоднократной процедуры мне стал даваться с трудом, а сейчас и подавно не получается.
Из Москвы я уже улетал с полным осознанием того, что похоже это надолго. Первый год у меня прошёл в основном в больнице, курс лечения представлял собой схему Hoelzer немного в урезанном варианте, как я и говорил. Я проводил в больнице примерно 1,5-2 месяца, а потом меня отпускали домой и поддерживающую терапию я принимал уже самостоятельно, в зависимости от количества лейкоцитов в крови. На самом деле первое время я конечно ходил к терапевту, чтобы она сказала какое количество таблеток мне принимать, но потом и ей и мне это надоело, и я получал анализы непосредственно в лаборатории и принимал таблетки по схеме которую мне выдали.
На самом деле первое время я конечно ходил к терапевту, чтобы она сказала какое количество таблеток мне принимать, но потом и ей и мне это надоело, и я получал анализы непосредственно в лаборатории и принимал таблетки по схеме которую мне выдали.
В 1994 г я поступил в 3 института, экзамены школьные я сдавал в п. Ургал(не у себя в школе), где эти экзамены приравнивались к поступлению в ДВГУПС, так же я поступил в ДальГАУ и АмГУ. В ДВГУПС меня не приняли по здоровью, т.к. отделение Мосты и тоннели на которое хватило моих проходных баллов, не принимало людей с заболеваниями крови. Выбор у меня остался, между ДальГАУ и АмГУ было решено идти в ДальГАУ т.к. Строительный Институт в который я поступил находился через дорогу от гематологического отделения в котором я лечился. Позже правда областная больница переехала ближе к АмГУ. Но к этому времени я даже схему которую мне делали в больнице, проходил на дневном стационаре.
Таким образом я пролечился 5 лет, теперь я живу и работаю в Санкт Петербурге, у меня растет сын, которому уже 6 лет. На учете у гематолога не состою, да и в больницы как то и не обращаюсь, т.к. поводов нету.
На учете у гематолога не состою, да и в больницы как то и не обращаюсь, т.к. поводов нету.
Здоровья всем!!!
PS. Хочу сказать напоследок, что все-таки анализы крови, при любых подозрительных недомоганиях лучше делать…
история красноярского ученого, пережившего рак / Статьи / Newslab.Ru
Случай красноярского доктора физико-математических наук Олега Капцова в медицинской практике считается редким. После нескольких сеансов химиотерапии ученый уже 12 лет не чувствует симптомов рака крови. Онкологических больных, у которых, подобно Капцову, ремиссия продолжается более десятилетия, немного. Newslab.ru пообщался с ученым и узнал, как он сам оценивает свой случай.
Профессор Института вычислительного моделирования СО РАН Олег Капцов родился в Новокузнецке, учился в Новосибирске, а после перебрался в Красноярск. В 2005 году с жалобами на резкое увеличение селезенки он был госпитализирован в Красноярскую краевую больницу, где ему поставили диагноз «лейкоз» — рак крови. Тогда Олег Капцов по счастливой случайности оказался в первой пятерке пациентов, которых лечили по новой схеме двумя эффективными препаратами — Флударабином и Мабтерой. Шесть сеансов химиотерапии в течение полугода помогли не вспоминать о болезни — вот уже 12 лет.
Тогда Олег Капцов по счастливой случайности оказался в первой пятерке пациентов, которых лечили по новой схеме двумя эффективными препаратами — Флударабином и Мабтерой. Шесть сеансов химиотерапии в течение полугода помогли не вспоминать о болезни — вот уже 12 лет.
Шок и спокойствие
Считаю ли я свой случай уникальным, сказать трудно. Наверное, есть доля везения. Хотя ведь эту болезнь нельзя совсем победить, она в тебе таится. Вопрос только в том, как долго тянется ремиссия.
В целом для человека такой диагноз — это шок, слово «рак» всегда пугает, но потом просто привыкаешь. Я разговаривал с другими пациентами и знаю, что любой воспринимает болезнь примерно одинаково. Только в начале страшно, когда впервые слышишь «рак», а потом становится легче. Человек, как собака, вообще ко всему довольно быстро привыкает.
Ремиссия
Ремиссия (лат. remissio «уменьшение, ослабление») — период течения хронической болезни, который проявляется значительным ослаблением или исчезновением её симптомов.
Есть ли страх, что ремиссия прекратится? Он идёт фоном. Каких-то больших переживаний по этому поводу нет. Подобные обстоятельства всё равно от нас не зависят. Чтобы вы поняли, я, например, не вожу машину, потому что сильно нервничаю. Но с дорожным движением понятно: есть единые для всех правила, но кто-то их постоянно нарушает. И относиться спокойно, так сказать, философски к этому сложно. А когда ситуация ни от тебя, ни от кого-либо не зависит, как в случае с болезнью, то и смысла нервничать из-за неё нет.
Химиотерапия и восстановление
«Борьба с раком» — сильно громко звучит, никакой сверхъестественной борьбы не было — что там, борьба! В физическом плане рак — это слабость. Даже когда постепенно становилось лучше, внешне казалось наоборот, что тебе всё хуже.
Химиотерапия — это каждый раз потеря ресурсов и сил. По иммунитету она бьет очень сильно, но это даже не обсуждается и воспринимается как необходимость. Важно ведь только одно: живой ты в итоге или нет.
Лейкемия
Лейкемия (лейкоз, гемобластоз) — это онкологическое заболевание, при котором клетки костного мозга мутируют, не развиваясь в нормальные зрелые лейкоциты, а становясь раковыми клетками. От других видов рака лейкемия отличается тем, что при ней не образуется опухоль в каком-то одном месте, а раковые клетки присутствуют в крови и костном мозге, иногда также и в лимфатических узлах, селезенке и других местах в организме.
В моем случае было шесть курсов химиотерапии в течение полугода, потом пара лет ушли на восстановление. Я отказался от работы, которая влекла нервные напряжения. Прежде я был завкафедрой в Институте математики и фундаментальной информатики СФУ, но оставил эту должность и стал работать только в качестве преподавателя. На своей основной работе я стал заниматься только тем, что мне нравилось и не вызывало каких-то нервных переживаний. Мне кажется, это полезно.
Однозначно — надо меньше нервничать. И побольше физической активности. Я стараюсь много гулять, когда на улице не воняет этим ужасом красноярским, еще в волейбол играю, например.
И побольше физической активности. Я стараюсь много гулять, когда на улице не воняет этим ужасом красноярским, еще в волейбол играю, например.
Переоценка ценностей
Лечение лейкоза вообще происходит по относительно стандартным схемам, насколько я понимаю. Есть мировой опыт, есть стандарты, но врачи должны подстраиваться под каждого пациента и находить оптимальный путь, и это спасает больных.
Есть математик в Сибирском федеральном университете. У него болезнь в точности совпала с моей, и он тоже в краевой пролежал, и тоже ремиссия длится вот уже несколько лет. Это удивительный факт, что люди одной и той же специальности, одной и той же болезни, и у обоих ремиссия. Мы лечились у одного специалиста Елены Виноградовой, и я считаю, это её заслуга. Хотя некоторые врачи говорят, вот за этим человеком «сверху смотрят», или что-то подобное. Я пока лечился, часто такое замечал.
Но влияние нематериального мира и само его существование — это такие тонкие моменты, что относительно себя подобные вопросы я не задавал.
Материалы по теме
Хотя некоторая философия была, немножко поменялось мировоззрение, акценты некоторые сместились. Было даже удивительно. Например, к материальным вещам стал проще относиться. Понял, что деньги нужно воспринимать как средство, а не как цель. Но потом, когда начал выздоравливать, к таким вопросам вернулось прежнее отношение.
Сам я не думаю, что моя история слишком уж интересна. Вы сами как считаете? Да, кому-то повезло, кому-то не повезло. Мне кажется, людей больше интересуют какие-то конкретные способы, рецепты, что можно сделать в такой ситуации. Так вот, побольше двигаться и не нервничать — вот, пожалуй, два моих главных совета.
Беседовала Кристина Иванова специально для интернет-газеты Newslab.ru
«Не боится только дурак» – ИА «Диалог»
19 июля 2016 | 20:51Лейкоз – в простонародии его называют «рак крови» – болезнь, которая не признает ни пола, ни возраста, ни социального положения. Острая форма этого недуга настигает человека внезапно, не подавая до этого никаких признаков своего присутствия в организме. Без необходимого лечения больной может буквально «растаять», и кажется, что побороть заболевание крови практически невозможно. Героиня нашего интервью, которой однажды врачи сказали заветное слово «ремиссия», на своем примере доказала, что бороться с заболеванием можно. На условиях анонимности девушка рассказала «Диалогу» о том, как протекала её болезнь, что давало силы жить, и почему даже в этот трудный период она была счастлива.
Острая форма этого недуга настигает человека внезапно, не подавая до этого никаких признаков своего присутствия в организме. Без необходимого лечения больной может буквально «растаять», и кажется, что побороть заболевание крови практически невозможно. Героиня нашего интервью, которой однажды врачи сказали заветное слово «ремиссия», на своем примере доказала, что бороться с заболеванием можно. На условиях анонимности девушка рассказала «Диалогу» о том, как протекала её болезнь, что давало силы жить, и почему даже в этот трудный период она была счастлива.
«Клетки, которых быть не должно»
Всё началось со слабости и вялости – думала, что устала. Однажды упала в обморок буквально на секунду. Поняла, что так быть не должно и необходимо идти к врачу. Пошла к неврологу. Он сказал, что это просто переутомление, прописал витамины и посоветовал на всякий случай сдать кровь. Я последовала совету и сдала развернутый клинический анализ крови, после чего решила заехать в частный центр к гастроэнтерологу – накануне ночью начал сильно болеть живот.
Пока была у врача, позвонила заведующая лабораторией и предложила отдать результаты анализа лично. Меня это насторожило, и я спросила напрямую, о чём она хочет поговорить. Заведующая ответила, что в анализе обнаружили клетки, которых быть не должно. А я понимаю, что если этих клеток в крови быть не должно, то они атипичные, то есть онкоклетки.
При встрече заведующая спрашивала, как я себя чувствую, и нет ли на теле синяков. Я ответила, что чувствую себя простывшей – это состояние на тот момент длилось уже месяц. И с желудком проблемы. Она предложила посмотреть все предыдущие анализы. Проблем с кровью, как выяснилось, раньше не было. Из «свежего» анализа я не помню ничего – только бласты и значок, что их больше 25. Мне сказали, что не стоит беспокоиться, и сейчас всё лечится – нужно только не затягивать с лечением и как можно скорее обратиться к гематологу, который возьмёт повторный анализ.
Мы с мужем садимся в машину, а он спокойно говорит, что ещё на работу надо заехать. Видимо, ничего не понял. Я сказала, что у меня, скорее всего, рак крови. Спросила: «Что будем делать?» — ответил: «Будем лечиться». Мне показалось, что он не вполне осознаёт всю серьёзность положения. Тогда я очень боялась быть обузой и поставила его перед выбором: либо он сразу уходит, либо остаётся. Дала ему понять, что у него есть выбор: он заслуживал здоровую и красивую женщину, детей — полноценную семью. Так и сказала: «Я же стану некрасивой, больной, невыносимой, а в конце, возможно, умру». Любое его решение я была готова принять достойно, но он остался. Я предупредила, что в любой момент он может уйти, ведь я не имела никакого морального права удерживать его рядом с собой. Потом поняла: как хорошо, что он не ушёл – мне была очень нужна его поддержка.
Видимо, ничего не понял. Я сказала, что у меня, скорее всего, рак крови. Спросила: «Что будем делать?» — ответил: «Будем лечиться». Мне показалось, что он не вполне осознаёт всю серьёзность положения. Тогда я очень боялась быть обузой и поставила его перед выбором: либо он сразу уходит, либо остаётся. Дала ему понять, что у него есть выбор: он заслуживал здоровую и красивую женщину, детей — полноценную семью. Так и сказала: «Я же стану некрасивой, больной, невыносимой, а в конце, возможно, умру». Любое его решение я была готова принять достойно, но он остался. Я предупредила, что в любой момент он может уйти, ведь я не имела никакого морального права удерживать его рядом с собой. Потом поняла: как хорошо, что он не ушёл – мне была очень нужна его поддержка.
«Всё равно умрёте»
Тем вечером я приехала домой и вбила в поисковике: «Гематология — лечение — СПб». Почему-то не нашла ни «Горбачёвского» (НИИ детской гематологии и трансплантологии имени Р.М. Горбачёвой – ИА «Диалог»), ни «Алмазовского» (Северо-Западный федеральный медицинский исследовательский центр имени В. А. Алмазова – ИА «Диалог») центров. Нашла Институт гематологии на 2-ой Советской, но было не вполне ясно, как туда попасть. Надо было идти в поликлинику и получать направление. Пришла к терапевту – странному дядечке, который вечно сидит в талмудах и энциклопедии читает, будто ему не до людей – показала анализы и попросила дать направление к гематологу. Тогда я ещё не знала, что мне необходимо «цитовое» направление, то есть срочное, с пометкой «Cito». Он мне дал обычное. По такому принять меня могли только через месяц, а ждать нельзя. Я вернулась в поликлинику и стала ждать заведующую, так как терапевт уже ушел. Она спросила, на каком основании я так спешу. Объяснила ей всё как есть и дала посмотреть результаты анализа крови. Посмотрев мои анализы, заведующая сказала: «Всё равно умрете!» — и написала «Cito».
А. Алмазова – ИА «Диалог») центров. Нашла Институт гематологии на 2-ой Советской, но было не вполне ясно, как туда попасть. Надо было идти в поликлинику и получать направление. Пришла к терапевту – странному дядечке, который вечно сидит в талмудах и энциклопедии читает, будто ему не до людей – показала анализы и попросила дать направление к гематологу. Тогда я ещё не знала, что мне необходимо «цитовое» направление, то есть срочное, с пометкой «Cito». Он мне дал обычное. По такому принять меня могли только через месяц, а ждать нельзя. Я вернулась в поликлинику и стала ждать заведующую, так как терапевт уже ушел. Она спросила, на каком основании я так спешу. Объяснила ей всё как есть и дала посмотреть результаты анализа крови. Посмотрев мои анализы, заведующая сказала: «Всё равно умрете!» — и написала «Cito».
«Врачи, скорее всего, подумали, что я сумасшедшая»
В пятницу вечером я позвонила в поликлинику и записалась на приём в понедельник. Пришла с анализом: врач ознакомилась и сказала, что будет проверять. Такие анализы, пояснила она, редко бывают ошибочными, но перепроверить они обязаны, дала направление на сдачу крови во вторник утром. Вечером дома я почувствовала, как «сосёт под ложечкой», но есть не могла – было плохо. Тем же вечером, часов с шести, у меня начали болеть ноги. Боль шла от крестца и спускалась вниз – к 12 часам ночи она была уже невыносимой. Не помогало ничего.
Такие анализы, пояснила она, редко бывают ошибочными, но перепроверить они обязаны, дала направление на сдачу крови во вторник утром. Вечером дома я почувствовала, как «сосёт под ложечкой», но есть не могла – было плохо. Тем же вечером, часов с шести, у меня начали болеть ноги. Боль шла от крестца и спускалась вниз – к 12 часам ночи она была уже невыносимой. Не помогало ничего.
Врачи «скорой» приехали в полночь. Заставили «пройтись». Долго не могли понять, в чём дело, и предположили, что проблема в почках. Я не хотела, чтобы мне ставили диагнозы или везли в больницу – мне просто нужно было сильное обезболивающее, чтобы поспать, поэтому я смело подписала отказ от госпитализации. У них в аптечке из обезболивающих был только димедрол, и я попросила дать хотя бы его. До сих пор помню этот взгляд – люди были в шоке от моей решительности и, скорее всего, подумали, что я сумасшедшая. После укола я заснула, но проснулась около четырёх часов ночи от боли.
Рано утром мы с мужем поехали в поликлинику, чтобы сдать кровь ещё раз и узнать, наконец, в чём дело.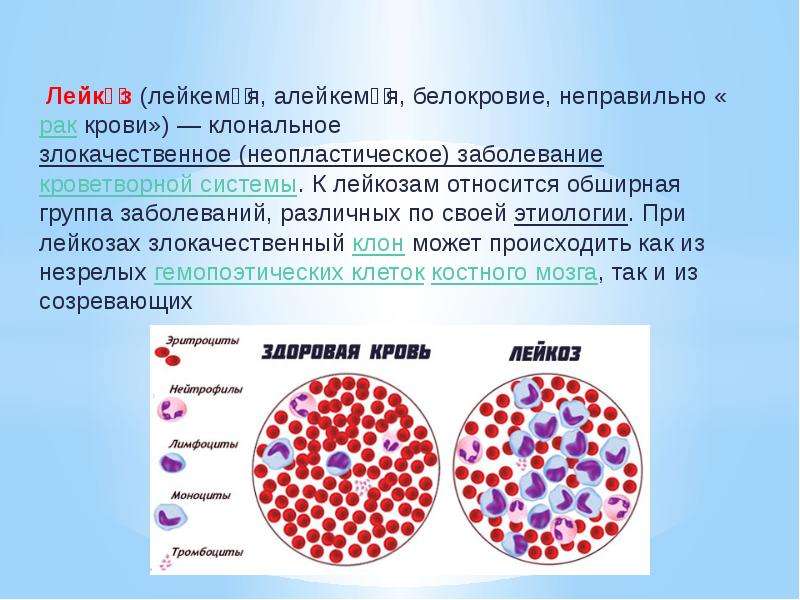 Никто из врачей толком не мог ничего сказать. Отправляли к неврологу, хирургу, но забыли про гематолога и не дали никакого обезболивающего. Когда пришли анализы, невролог подозвала мужа, чтобы что-то ему объяснить. Видимо, рассказать, что со мной. Мне не понравилось, что от меня пытаются скрыть мой же диагноз: как будто я непременно упаду в обморок, если услышу хоть слово. Нам вызвали наряд «скорой» и сообщили, что я поеду в одну из больниц, специализирующихся на гематологии. Успокаивали меня и говорили, что там мне будет хорошо. И там же обезболят.
Никто из врачей толком не мог ничего сказать. Отправляли к неврологу, хирургу, но забыли про гематолога и не дали никакого обезболивающего. Когда пришли анализы, невролог подозвала мужа, чтобы что-то ему объяснить. Видимо, рассказать, что со мной. Мне не понравилось, что от меня пытаются скрыть мой же диагноз: как будто я непременно упаду в обморок, если услышу хоть слово. Нам вызвали наряд «скорой» и сообщили, что я поеду в одну из больниц, специализирующихся на гематологии. Успокаивали меня и говорили, что там мне будет хорошо. И там же обезболят.
«Врач для меня стал богом»
Всю дорогу я теряла сознание от боли. Когда мы приехали в больницу, принимать нас отказались, так как там не было мест. Тогда мы поехали в другую больницу. Там выдали таблетки и сказали, что, когда начнут лечить, не знают – так как нет необходимого разрешения. Тогда я забила тревогу и попросила мужа либо везти меня умирать домой, либо найти нормальное место. В течение одного дня этот вопрос был решён: муж забрал меня в НИИ детской гематологии и трансплантологии имени Р.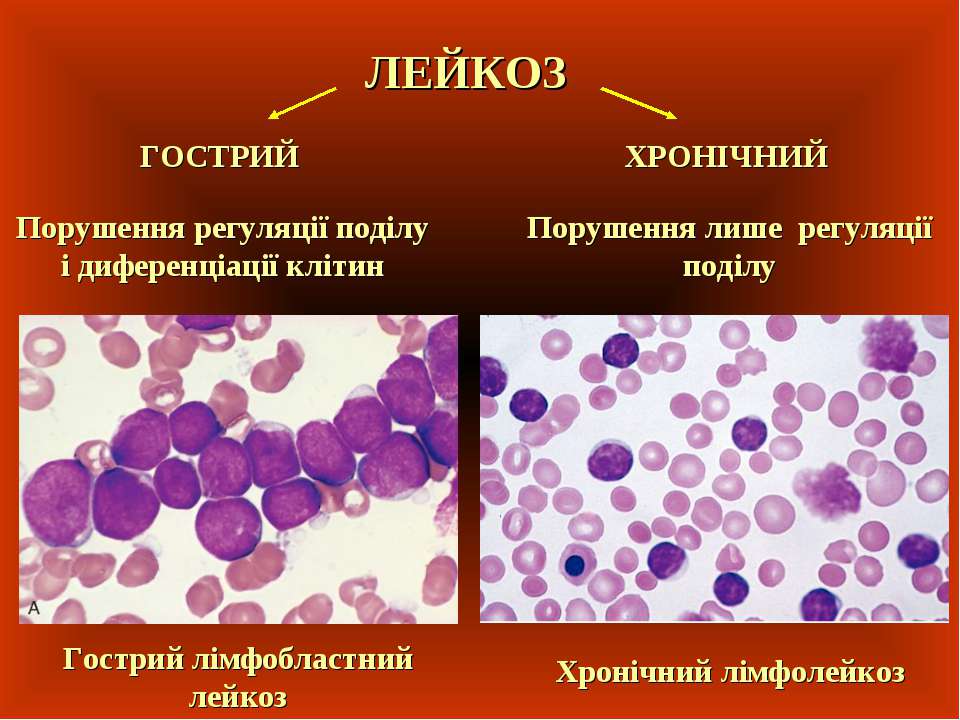 М. Горбачёвой.
М. Горбачёвой.
По приезде меня сразу же положили в отдельную палату, начали обследование и лечение. Сразу же назначили жёсткую диету, ведь лечение предполагало сильное падение сопротивляемости организма вредоносным бактериям и вирусам. Вся еда была домашнего приготовления и термически обработанная. Более того, каждый день она должна была быть свежая, так как во вчерашнем блюде могли уже развиться опасные для меня организмы. Ела детское питание в стерилизованной баночке – не вкусно, но со временем привыкаешь, да и страшно допустить погрешность в питании. Вообще, я была пациентом-паникёром, но мне повезло с врачом, который очень тактично и спокойно на всё реагировал. На каждый мой вопрос всегда отвечал развёрнуто и понятно. Для меня он был практически богом, и я ему доверяла.
«Победа, которую страшно сглазить»
Лечение состояло в трёх курсах химиотерапии. Первый и второй курсы проходили тяжело: было очень много побочных эффектов, от некоторых препаратов хотелось отказаться. Параллельно шла сопроводительная терапия, противовирусная и антибактериальная, которая должна была поддерживать организм. Я потеряла в весе, пропал аппетит, появилась тошнота, головные боли и слабость во всём теле. Выпали волосы. Казалось, что болит буквально всё. В этот период врач назначал противоязвенные препараты, противорвотные, а также обезболивающие – хотелось минимизировать побочные действия и максимально облегчить жизнь.
Параллельно шла сопроводительная терапия, противовирусная и антибактериальная, которая должна была поддерживать организм. Я потеряла в весе, пропал аппетит, появилась тошнота, головные боли и слабость во всём теле. Выпали волосы. Казалось, что болит буквально всё. В этот период врач назначал противоязвенные препараты, противорвотные, а также обезболивающие – хотелось минимизировать побочные действия и максимально облегчить жизнь.
В качестве консолидирующей терапии, то есть закрепляющей, приняли решение сделать трансплантацию костного мозга. Донором стала сестра – по медицинским параметрам она идеально для этого подходила. За неделю до трансплантации начался режим кондиционирования – это высокодозная химиотерапия, которая убивает весь костный мозг, а взамен него вливается новый. Самое сложное – это ранний посттрансплантационный период. Первые сто дней – велик риск острой реакции «трансплантат против хозяина» (РТПХ). Как правило, она есть всегда, но главное – взять её под контроль (например, использовать гормональную терапию).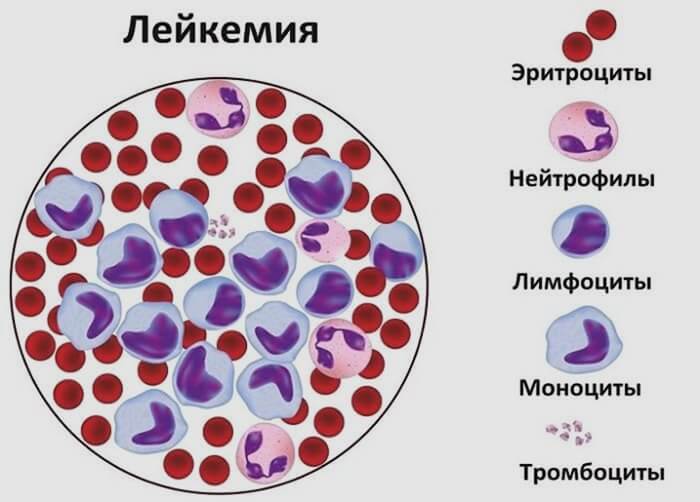 Считается, что если РТПХ прошла хорошо, то шансы на успех значительно увеличиваются. В моём случае все было хорошо: костный мозг прижился, РТПХ взяли под контроль. Я себя замечательно чувствовала и хорошо ела, меня даже выписали немного раньше. Перевели на дневной стационар для продолжения комплексной ежедневной терапии, каждый день я ходила, сдавала кровь. Потом – каждые два раза в неделю, затем – раз в неделю. Кроме того, были пункции костного мозга – сначала раз в месяц, затем раз в три месяца. Трансплантацию мне провели первого апреля, а в октябре я достигла ремиссии. Это была победа. Прошло уже три года, но мне до сих пор сложно произнести, что я полностью вылечилась. Боюсь сглазить, наверное. Хочется оставить эту историю в тайне от посторонних и тихо радоваться жизни.
Считается, что если РТПХ прошла хорошо, то шансы на успех значительно увеличиваются. В моём случае все было хорошо: костный мозг прижился, РТПХ взяли под контроль. Я себя замечательно чувствовала и хорошо ела, меня даже выписали немного раньше. Перевели на дневной стационар для продолжения комплексной ежедневной терапии, каждый день я ходила, сдавала кровь. Потом – каждые два раза в неделю, затем – раз в неделю. Кроме того, были пункции костного мозга – сначала раз в месяц, затем раз в три месяца. Трансплантацию мне провели первого апреля, а в октябре я достигла ремиссии. Это была победа. Прошло уже три года, но мне до сих пор сложно произнести, что я полностью вылечилась. Боюсь сглазить, наверное. Хочется оставить эту историю в тайне от посторонних и тихо радоваться жизни.
«Страх и желание жить сильнее сиюминутной прихоти»
В лечении очень важен настрой. Мне кто-то говорил, что 50% успеха зависят от врачей, а еще 50% – от пациента. Необходимо слушаться врача. Все мы не ангелы, но важно понимать, насколько сильно вы оступились. После трансплантации погрешность в диете может привести к фатальным последствиям, вплоть до летального исхода. Я знаю истории, как кто-то съел клубнику и чуть не умер, а кто-то – пачку пельменей или банку шпрот и умер. Рисков достаточно. Люди, к сожалению, не всегда это понимают. Мой страх был сильнее моего «хочу». Страх, желание жить и понимание, что всё это пройдет, просто надо потерпеть.
Все мы не ангелы, но важно понимать, насколько сильно вы оступились. После трансплантации погрешность в диете может привести к фатальным последствиям, вплоть до летального исхода. Я знаю истории, как кто-то съел клубнику и чуть не умер, а кто-то – пачку пельменей или банку шпрот и умер. Рисков достаточно. Люди, к сожалению, не всегда это понимают. Мой страх был сильнее моего «хочу». Страх, желание жить и понимание, что всё это пройдет, просто надо потерпеть.
У меня был относительно боевой настрой и поддержка в лице мужа, который был рядом от начала до конца, проводил со мной очень много времени, заботился, да ещё успевал работать. Для меня его уверенность в выздоровлении стала мотивацией. Я хотела семью, учиться, работать, вернуться к той активной «я», а может даже и родить детей, хотя после трансплантации это маловероятно. Бывало, что плакала и боялась, особенно, когда кто-то из хорошо знакомых пациентов умирал. Мне было жаль их, и вместе с тем я понимала, что нахожусь в этой группе риска. Сейчас я прохожу поддерживающую химиотерапию, пью лекарства, потому что мой диагноз имеет высокую степень рецидива. Иногда сдаю кровь – спокойнее будет. Никакой особенной диеты сейчас нет, да и сама я всегда вела здоровый образ жизни. Полтора года назад начала ходить в спортзал. Вышла на работу, успела много попутешествовать. Живу полной жизнью.
Сейчас я прохожу поддерживающую химиотерапию, пью лекарства, потому что мой диагноз имеет высокую степень рецидива. Иногда сдаю кровь – спокойнее будет. Никакой особенной диеты сейчас нет, да и сама я всегда вела здоровый образ жизни. Полтора года назад начала ходить в спортзал. Вышла на работу, успела много попутешествовать. Живу полной жизнью.
«Израиль не панацея»
У нас, в Петербурге, сейчас все лекарства абсолютно доступны. Нам порой не хватает средств, той квоты, которая выделяется, чтобы покрыть лечение. В некоторых случаях приходится обращаться в благотворительные фонды и собирать деньги. Но в целом у нас всё хорошо в этом плане. Я общалась с девочкой, которая лечилась в Израиле. Она приехала сюда, и у нее случился рецидив. Это не значит, что её плохо лечили, просто никогда не знаешь, что будет дальше. У них, по её словам, соблюдения диеты не требуют так жёстко: мол, РТПХ случится всё равно, какой она будет, никто не знает, – а у нас с этим строго. Я думаю, лечение в Израиле – это не панацея и, по большей части, вытягивание денег. Конечно, там хорошая организация и комфорт на высшем уровне, но для меня это не стало поводом поехать туда. Помимо прочего, языковой барьер и нахождение вдали от дома – это тоже не очень здорово. Наверное, в заграничных клиниках не так, как во многих наших больницах с обшарпанными стенами, грязными полами и хамоватыми сотрудниками. Но мне всё равно всё это было не так уж важно – единственное, что было нужно, так это чтобы меня лечили и успешно вылечили.
Конечно, там хорошая организация и комфорт на высшем уровне, но для меня это не стало поводом поехать туда. Помимо прочего, языковой барьер и нахождение вдали от дома – это тоже не очень здорово. Наверное, в заграничных клиниках не так, как во многих наших больницах с обшарпанными стенами, грязными полами и хамоватыми сотрудниками. Но мне всё равно всё это было не так уж важно – единственное, что было нужно, так это чтобы меня лечили и успешно вылечили.
В НИИ детской онкологии, гематологии и трансплантологии имени Р.М. Горбачёвой к пациентам относятся хорошо. Да и во многих других клиниках, думаю, тоже. Хочется верить, что мы растём, развиваемся. Другое дело, когда нужно уезжать, если здесь врачи сделали всё, что могли. Тогда да, необходимо использовать любой шанс. Я убеждена, что ехать лечиться за рубеж нужно только в том случае, если здесь врачи сделали всё возможное. Оставшиеся деньги лучше потом потратить на реабилитацию, нежели на то, что здесь можно сделать бесплатно или по относительно небольшой цене.
«Самое главное – верность себе»
После болезни произошла переоценка жизни. Не скажу, что открыла для себя новую Вселенную или прозрела, но всё же. Просидев целый месяц в четырёх стенах, понимаешь, что свежий воздух необходим. Я по-новому взглянула на своего мужа в этой ситуации. Я поняла, что значит быть ЗА мужем. Я была счастлива, что рядом со мной был такой человек. Сказать, что я ему безмерно благодарна – ничего не сказать. Я думаю, он сам всё знает.
Ещё я убедилась, что жизнь скоротечна, поэтому её необходимо ценить – со всеми достоинствами и очевидными недостатками. И как ни печально это признавать, у меня не девять жизней. Поэтому другого шанса пожить «как хочется» может не представиться.
Опыт с болезнью похож на опыт с лакмусовой бумажкой. Так бывало у многих, я думаю, и не только на фоне болезней, а вообще на фоне сильного стресса. Появилось много свободного времени, чтобы подумать и посмотреть на себя и своё окружение по-новому.
«Не боится только дурак»
Хочу донести до сегодняшних онкологических пациентов, что никаких гарантий, увы, ни один врач не даст, хотя внутренне, конечно, очень этого хочется. Я прошла через это: мне подсознательно действительно хотелось чуть ли не рвать на докторе рубашку и говорить ему прямым текстом: «Скажите мне то, что я хочу услышать!» Как только вы искренне примете свое положение, перед вами начнут открываться новые двери. А не боится только дурак. Лично я не знакома с такими людьми, которые бы говорили, что не боятся умереть. Все боятся, и это нормально. А если кто и скажет вам, что не боится в рассвете сил покинуть мир — не верьте. Страх – это инстинкт самосохранения. Но если этот инстинкт действительно у вас есть, то, пожалуйста, не ешьте пельменей после трансплантации, слушайте врача и будьте с ним честны. Думайте о себе и берегите себя. И помните, никто не виноват в том, что с вами происходит. Не тратьте время на поиски виноватых или самобичевание. Верьте, надейтесь, живите здесь и сейчас.
Я прошла через это: мне подсознательно действительно хотелось чуть ли не рвать на докторе рубашку и говорить ему прямым текстом: «Скажите мне то, что я хочу услышать!» Как только вы искренне примете свое положение, перед вами начнут открываться новые двери. А не боится только дурак. Лично я не знакома с такими людьми, которые бы говорили, что не боятся умереть. Все боятся, и это нормально. А если кто и скажет вам, что не боится в рассвете сил покинуть мир — не верьте. Страх – это инстинкт самосохранения. Но если этот инстинкт действительно у вас есть, то, пожалуйста, не ешьте пельменей после трансплантации, слушайте врача и будьте с ним честны. Думайте о себе и берегите себя. И помните, никто не виноват в том, что с вами происходит. Не тратьте время на поиски виноватых или самобичевание. Верьте, надейтесь, живите здесь и сейчас.
Беседовала Дарья Веркулич / ИА «Диалог»
Узнайте о лейкемии: информация, факты и обзор
Аномальные лейкоциты, переполняющие нормальные клетки, приводящие к лейкемии
Лейкемия — это рак, который формируется в кроветворной ткани. Заболевание характеризуется неконтролируемым ростом клеток крови, обычно лейкоцитов в костном мозге. Лейкоциты — фундаментальный компонент иммунного ответа организма. Клетки лейкемии вытесняют и заменяют нормальные клетки крови и костного мозга.
Заболевание характеризуется неконтролируемым ростом клеток крови, обычно лейкоцитов в костном мозге. Лейкоциты — фундаментальный компонент иммунного ответа организма. Клетки лейкемии вытесняют и заменяют нормальные клетки крови и костного мозга.
Хотя существует много типов лейкемии, некоторые чаще поражают взрослых, чем другие.
Что вызывает лейкоз?
Точная причина лейкемии неизвестна, но исследователи полагают, что болезнь развивается из-за мутаций в ДНК определенных клеток крови, вызванных генетическими факторами или факторами окружающей среды.
Некоторые факторы риска лейкозов, которые чаще всего поражают взрослых, включают:
- Возраст, группы риска для людей старше 65 лет
- Долгосрочное воздействие радиации или других канцерогенных химических веществ, таких как бензол
- Курение
- Семейный анамнез лейкемии
- Определенные заболевания крови, например истинная полицитемия
- Определенные врожденные синдромы, такие как синдром Дауна и анемия Фанкони
Узнать больше о факторах риска лейкемии
Кто заболевает лейкемией?
По данным Американского онкологического общества, в США в 2021 году у 61 090 американцев будет диагностирована лейкемия. Лейкоз диагностируется чаще у мужчин, чем у женщин. Хотя заболевание может развиться у людей любого возраста, чаще всего оно встречается у взрослых старше 65 лет.
Лейкоз диагностируется чаще у мужчин, чем у женщин. Хотя заболевание может развиться у людей любого возраста, чаще всего оно встречается у взрослых старше 65 лет.
Типы лейкемии
Лейкемия классифицируется по типу пораженных лейкоцитов и по скорости роста болезни.
Типы лейкемии включают:
- Острый лимфолейкоз (ОЛЛ), также известный как острый лимфобластный лейкоз, поражает кровь и костный мозг и быстро прогрессирует.
- Острый миелоидный лейкоз (ОМЛ), также известный как острый миелогенный лейкоз, острый миелобластный лейкоз, острый гранулоцитарный лейкоз или острый нелимфоцитарный лейкоз, поражает кровь и костный мозг и быстро прогрессирует.
- Хронический лимфолейкоз (ХЛЛ) обычно растет медленно, сначала в лимфоцитах костного мозга, а затем распространяется в кровь.
- Хронический миелоидный лейкоз (ХМЛ), также известный как хронический миелолейкоз, начинается в кроветворных клетках костного мозга и затем распространяется в кровь.

- Волосатоклеточный лейкоз (HCL) встречается редко и медленно прогрессирует, когда костный мозг производит слишком много B-клеток.
- Миелодиспластические синдромы (МДС) — это связанные заболевания, которые развиваются, когда костный мозг производит слишком мало функционирующих эритроцитов, белых кровяных телец или тромбоцитов, или любой их комбинации.
Подробнее о типах лейкемии
Симптомы лейкемии
Симптомы лейкемии обычно зависят от типа лейкоза, от того, как быстро он растет и на какой стадии диагностировано заболевание. Многие признаки лейкемии напоминают симптомы гриппа.
Общие симптомы лейкемии включают:
- Лихорадка, озноб
- Усталость, слабость
- Потеря аппетита, похудание
- Ночная одежда
- Частые инфекции
- Легкие синяки или кровотечения
Узнать больше о симптомах лейкемии
Диагностика лейкемии
Диагностика лейкемии обычно включает исследование клеток крови и костного мозга. Диагностические тесты на лейкоз часто включают:
Диагностические тесты на лейкоз часто включают:
Подробнее о диагностике лейкемии
Лечение лейкемии
Лечение лейкемии обычно зависит от типа заболевания, а также от уникального диагноза и потребностей каждого пациента.
Варианты лечения могут включать:
Узнайте больше о лечении лейкемии
Следующая тема: Каковы факторы риска лейкемии?
Лейкемия — Hematology.org
Лейкемия — это тип рака, который обнаруживается в крови и костном мозге и вызывается быстрым образованием аномальных лейкоцитов.Эти аномальные белые кровяные тельца не способны бороться с инфекцией и ухудшают способность костного мозга вырабатывать эритроциты и тромбоциты.
Лейкоз бывает острым или хроническим. Хронический лейкоз прогрессирует медленнее, чем острый лейкоз, который требует немедленного лечения. Лейкоз также подразделяется на лимфоцитарный или миелогенный. Лимфоцитарный лейкоз относится к аномальному росту клеток костного мозга, которые становятся лимфоцитами, типом белых кровяных телец, которые играют роль в иммунной системе. При миелогенном лейкозе аномальный рост клеток происходит в клетках костного мозга, которые превращаются в эритроциты, лейкоциты и тромбоциты. Существует четыре широких классификации лейкозов:
При миелогенном лейкозе аномальный рост клеток происходит в клетках костного мозга, которые превращаются в эритроциты, лейкоциты и тромбоциты. Существует четыре широких классификации лейкозов:
- Острый лимфолейкоз (ОЛЛ)
- Острый миелогенный лейкоз (ОМЛ)
- Хронический лимфолейкоз (ХЛЛ)
- Хронический миелогенный лейкоз (ХМЛ)
Лейкоз встречается как у взрослых, так и у детей. ОЛЛ является наиболее распространенной формой лейкемии детского возраста , а ОМЛ является второй по распространенности формой.Десятилетия исследований привели к значительному улучшению результатов у детей с диагнозом ОЛЛ. Двумя наиболее распространенными лейкозами взрослых являются ОМЛ и ХЛЛ.
Я в опасности?
Хотя эксперты не уверены в причинах лейкемии, они определили несколько факторов риска, включая следующие:
- Воздействие высоких уровней радиации
- Многократное воздействие определенных химических веществ (например, бензола)
- Химиотерапия
- Синдром Дауна
- Сильный семейный анамнез лейкемии
Симптомы различаются в зависимости от типа и стадии лейкемии, но могут включать следующие:
- Лихорадка, озноб, ночная потливость и другие симптомы гриппа
- Слабость и утомляемость
- Опухшие или кровоточащие десны
- Головные боли
- Увеличение печени и селезенки
- Отек миндалин
- Боль в костях
- Бледность
- Красные пятна размером с булавочную головку на коже
- Похудание
Как лечится лейкемия?
Ваш врач проведет полный анализ крови (CBC), чтобы определить, есть ли у вас лейкемия. Этот тест может выявить, есть ли у вас лейкозные клетки. Аномальный уровень лейкоцитов и аномально низкий уровень эритроцитов или тромбоцитов также могут указывать на лейкемию. Если у вас положительный результат теста на лейкоз, ваш врач проведет биопсию вашего костного мозга, чтобы определить, какой у вас тип.
Этот тест может выявить, есть ли у вас лейкозные клетки. Аномальный уровень лейкоцитов и аномально низкий уровень эритроцитов или тромбоцитов также могут указывать на лейкемию. Если у вас положительный результат теста на лейкоз, ваш врач проведет биопсию вашего костного мозга, чтобы определить, какой у вас тип.
Лечение зависит от вашего возраста, общего состояния здоровья и типа лейкемии. Вы можете получить комбинацию лечения, которая может включать химиотерапию, биологическую терапию, лучевую терапию и трансплантацию стволовых клеток.Пациенты с острым лейкозом часто проходят химиотерапию, потому что этот тип лечения нацелен на быстро делящиеся клетки. Многие пациенты с острым лейкозом успешно ответили на лечение. С другой стороны, поскольку при хроническом лейкозе клетки делятся медленнее, его лучше лечить таргетными методами лечения, которые атакуют медленно делящиеся клетки, в отличие от традиционной химиотерапии, нацеленной на быстро делящиеся клетки.
Для некоторых пациентов участие в клинических испытаниях обеспечивает доступ к экспериментальным методам лечения.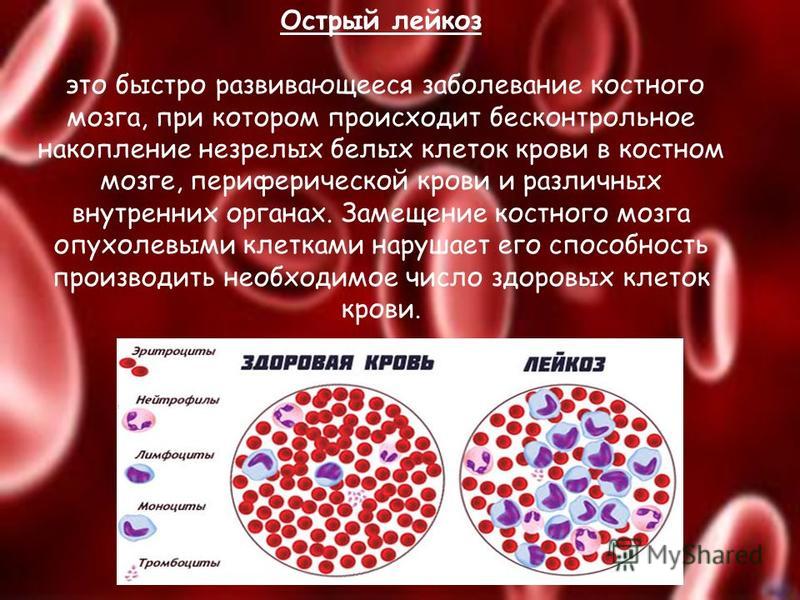 Если вам поставили диагноз лейкемия, поговорите со своим врачом о том, подходит ли вам участие в клиническом исследовании.
Если вам поставили диагноз лейкемия, поговорите со своим врачом о том, подходит ли вам участие в клиническом исследовании.
Можно ли предотвратить лейкоз?
Поскольку причина лейкемии остается неизвестной, не существует определенного способа ее предотвратить. Однако избегание воздействия растворителей, таких как бензол и толуол, и ненужного воздействия рентгеновских лучей, как правило, является хорошей практикой. Если вы считаете, что у вас могут быть признаки лейкемии, важно знать факторы риска и симптомы, а также поговорить с врачом для ранней диагностики и лечения.Для людей, у которых есть семейный анамнез лейкемии, особенно важно знать о симптомах и делиться семейным анамнезом со своими врачами.
Хронический миелоидный лейкоз: путешествие пациента
Где я могу найти дополнительную информацию?
Если вы обнаружите, что хотите узнать больше о болезнях и расстройствах крови, вот еще несколько ресурсов, которые могут вам помочь:
Результаты клинических исследований, опубликованные в
Кровь Найдите Blood , официальный журнал ASH, на предмет результатов последних исследований крови. В то время как недавние статьи обычно требуют входа в систему, пациенты, заинтересованные в просмотре статьи с контролируемым доступом в Blood , могут получить копию, отправив запрос по электронной почте в издательство Blood Publishing Office.
В то время как недавние статьи обычно требуют входа в систему, пациенты, заинтересованные в просмотре статьи с контролируемым доступом в Blood , могут получить копию, отправив запрос по электронной почте в издательство Blood Publishing Office.
Группы пациентов
Список веб-ссылок на группы пациентов и другие организации, предоставляющие информацию.
Типы, симптомы и методы лечения лейкемии
Что такое лейкемия?
Лейкемия — результат быстрого перепроизводства аномальных лейкоцитов.Ежегодно он поражает около 45000 человек в Соединенных Штатах.
Лейкемия — наиболее распространенный тип рака крови у человек старше 55 лет . Но это также самый распространенный вид рака у детей в возрасте до 15 лет .
Что вызывает лейкемию?
Лейкемия возникает, когда аномальные лейкоциты в костном мозге быстро увеличиваются и разрушают нормальные клетки крови. Это делает человека предрасположенным к инфекции.
Это делает человека предрасположенным к инфекции.
Подходы к лечению лейкемии зависят от типа пораженных лейкоцитов и от того, является ли заболевание острым или хроническим.
Острый лейкоз образуется быстро и быстро становится тяжелым. Хронический лейкоз растет медленнее и требует больше времени для развития.
Типы лейкемии
Четыре наиболее распространенных типа лейкемии:
- Острый лимфолейкоз
- Острый миелоидный лейкоз
- Хронический лимфолейкоз
- Хронический миелоидный лейкоз
Острый лимфоцитарный (лимфобластный) лейкоз (ОЛЛ)
ВСЕ более распространено у детей .
Этот тип лейкемии начинается с В или Т-лимфоцитов , которые представляют собой незрелые белые кровяные тельца. Лимфоциты — это строительные блоки лимфоидной ткани, из которых состоит иммунная система.
ALL может повлиять на костный мозг по всему телу.
Может также распространяться на:
Врачи дополнительно классифицируют ВСЕ на основании разнообразия и стадии развития вовлеченных лимфоцитов.
Острый миелоидный лейкоз (ОМЛ)
ОМЛ — наиболее распространенный тип острого лейкоза у взрослых .
Имеет тенденцию к быстрому прогрессу. Это может повлиять на любой компонент крови, и существует множество подтипов ОМЛ.
Стволовые клетки крови в костном мозге образуют любую форму:
- Лимфоидные клетки, которые становятся лейкоцитами.
- Миелоидные клетки, которые могут стать эритроцитами, лейкоцитами или тромбоцитами.
При AML миелоидные стволовые клетки обычно созревают в аномальные миелобласты или белые кровяные тельца. Но иногда они становятся аномальными эритроцитами или тромбоцитами.
По мере своего размножения они подавляют нормальные клетки костного мозга и крови. Раковые клетки также могут распространяться на другие части тела.
Хронический лимфолейкоз (ХЛЛ)
НаХЛЛ приходится около третей диагнозов лейкемии . Обычно это поражает пожилых людей.
Одна форма ХЛЛ прогрессирует медленно. Симптомы могут появиться только через несколько лет после начала. Другая форма ХЛЛ растет очень быстро.
CLL начинается с B-лимфоцитов.По мере того, как аномальные клетки размножаются, они вытесняют нормальные клетки.
Существует больше подтипов CLL, которые влияют на другие типы клеток.
Хронический миелоидный лейкоз (ХМЛ)
Этот тип лейкемии встречается редко . Только 10 процентов лейкозов относятся к ХМЛ.
Взрослые чаще, чем дети, заболевают ХМЛ.
ХМЛ возникает, когда генетическое изменение превращает миелоидные клетки в незрелые раковые клетки. Затем эти клетки медленно растут и подавляют здоровые клетки костного мозга и крови.
Подтип CML может образоваться очень быстро. Этот тип трудно поддается лечению.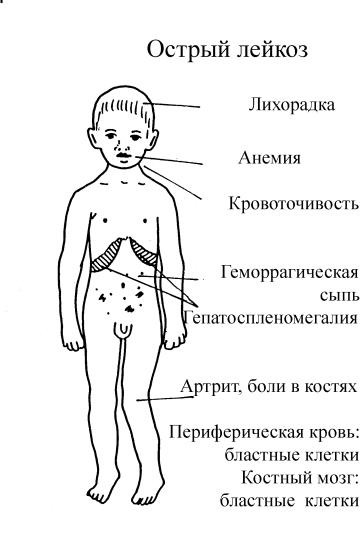
Волосатоклеточный лейкоз
Редкий тип , называемый волосатоклеточным лейкозом (HCL) — из-за того, как он выглядит под микроскопом — поражает человек менее 6000 человек ежегодно.
HCL растет медленно. Некоторые люди живут с этим заболеванием много лет, прежде чем появятся симптомы.
Прогноз лейкемии
Прогноз — или шанс на выздоровление от лейкемии — зависит от многих факторов.
Подтипы лейкемии попадают в континуум прогнозируемых результатов, но отдельные случаи могут отклоняться от этих прогнозов.
Хромосомные аномалии и ваша реакция на лечение имеют значение, как и возраст. Люди моложе 50 лет обычно чувствуют себя лучше.
Более низкое количество лейкоцитов на момент постановки диагноза свидетельствует о лучшем исходе.
Ссылки на более низкие показатели выживаемости включают в себя историю радиационного облучения или предыдущую химиотерапию по поводу другого типа рака.
Факторы риска лейкемии
Общие факторы риска лейкемии включают:
- Воздействие бензола — бензол является канцерогеном, который часто образует другие химические вещества, такие как пластмассы и каучуки. Люди, работающие в отраслях, где используется бензол, могут подвергаться повышенному риску.
- Облучение — люди, подвергшиеся воздействию высоких уровней радиации (в результате лечения других видов рака или от ядерного оружия), подвергаются повышенному риску.
- Курение — курение увеличивает риск лейкемии.
Как диагностируется лейкемия?
Скрининговых обследований на лейкоз не существует.
Врачи часто обнаруживают, что у человека хронический лейкоз, при обычном анализе крови. Они также могут полагаться на свой опыт и текущие знания о болезни.
Если ваш врач подозревает, что у вас лейкемия, он или она назначит специальные диагностические тесты, такие как:
- Анализ крови
- Биопсия костного мозга
- Спинальный метчик
Свяжитесь с нами по поводу помощи при лейкемии
Чтобы связаться с Центром рака крови Марио Лемье при онкологическом центре UPMC Hillman, позвоните по телефону 412-864-6600 .
Что такое хронический миелоидный лейкоз?
Рак начинается, когда клетки тела начинают бесконтрольно расти. Клетки практически в любой части тела могут стать раком и распространиться на другие части тела. Чтобы узнать больше о том, как рак начинается и распространяется, см. Что такое рак?
Хронический миелолейкоз (ХМЛ) также известен как хронический миелолейкоз . Это тип рака, который начинается в определенных кроветворных клетках костного мозга.
При ХМЛ генетические изменения происходят в ранней (незрелой) версии миелоидных клеток — клеток, вырабатывающих эритроциты, тромбоциты и большинство типов белых кровяных телец (кроме лимфоцитов). Это изменение формирует аномальный ген под названием BCR-ABL , который превращает клетку в клетку CML. Клетки лейкемии растут и делятся, накапливаясь в костном мозге и попадая в кровь. Со временем клетки могут оседать и в других частях тела, включая селезенку.ХМЛ — это довольно медленно растущий лейкоз, но он может превратиться в быстрорастущий острый лейкоз, который трудно лечить.
ХМЛ чаще встречается у взрослых, но очень редко встречается и у детей. В целом лечение у них такое же, как и у взрослых.
Что такое лейкемия?
Лейкоз — это рак, который начинается в кроветворных клетках костного мозга. Когда одна из этих клеток изменяется и становится лейкозной клеткой, она больше не созревает должным образом.Часто он делится, чтобы новые клетки производились быстрее, чем обычно. Клетки лейкемии также не умирают, когда должны. Они накапливаются в костном мозге и вытесняют нормальные клетки. В какой-то момент лейкозные клетки покидают костный мозг и попадают в кровоток, часто вызывая увеличение количества лейкоцитов (лейкоцитов) в крови. Попадая в кровь, лейкозные клетки могут распространяться на другие органы, где они могут препятствовать нормальной работе других клеток в организме.
Лейкемия отличается от других видов рака, которые начинаются в таких органах, как легкие, толстая кишка или грудь, а затем распространяются на костный мозг. Раковые образования, которые начинаются в другой части тела и затем распространяются на костный мозг, не являются лейкемией.
Раковые образования, которые начинаются в другой части тела и затем распространяются на костный мозг, не являются лейкемией.
Не все лейкозы одинаковы. Знание конкретного типа лейкемии помогает врачам лучше предсказать прогноз (перспективы) каждого пациента и спланировать лучшее лечение.
Что такое хронический лейкоз?
Лейкоз — это острый или хронический в зависимости от того, являются ли большинство аномальных клеток незрелыми (и больше похожи на стволовые клетки) или зрелыми (и больше похожи на нормальные лейкоциты).
При хроническом лейкозе клетки созревают частично, но не полностью. Эти клетки могут выглядеть довольно нормально, но это не так. Как правило, они не борются с инфекцией так же хорошо, как нормальные лейкоциты. Клетки лейкемии также живут дольше, чем нормальные клетки, накапливаются и вытесняют нормальные клетки в костном мозге. Хроническим лейкозам может пройти много времени, прежде чем они вызовут проблемы, и большинство людей могут жить долгие годы. Но хронические лейкозы, как правило, труднее вылечить, чем острые лейкемии.
Но хронические лейкозы, как правило, труднее вылечить, чем острые лейкемии.
Что такое миелоидный лейкоз?
Является ли лейкоз миелоидным или лимфоцитарным , зависит от того, в каких клетках костного мозга начинается рак.
- Миелоидные лейкозы (также известные как миелоцитарные , миелогенные или нелимфоцитарные лейкозы) начинаются с ранних миелоидных клеток — клеток, которые становятся лейкоцитами (кроме лимфоцитов), эритроцитами или тромбоцитами. -образующие клетки (мегакариоциты).
- Лимфоцитарные (также известные как лимфоидные или лимфобластные лейкемии) начинаются в клетках, которые становятся лимфоцитами.
Какие еще типы лейкемии?
Существует 4 основных типа лейкемии, в зависимости от того, являются ли они острыми или хроническими, а также миелоидные или лимфоцитарные:
При острой лейкемии клетки костного мозга не могут созревать должным образом. Эти незрелые клетки продолжают воспроизводиться и накапливаться.Без лечения большинство людей с острым лейкозом проживут всего несколько месяцев. Некоторые виды острого лейкоза хорошо поддаются лечению, и многие пациенты излечиваются. Другие виды острого лейкоза имеют менее благоприятный прогноз.
Эти незрелые клетки продолжают воспроизводиться и накапливаться.Без лечения большинство людей с острым лейкозом проживут всего несколько месяцев. Некоторые виды острого лейкоза хорошо поддаются лечению, и многие пациенты излечиваются. Другие виды острого лейкоза имеют менее благоприятный прогноз.
Лимфоцитарный лейкоз начинается в клетках, которые становятся лимфоцитами. Лимфомы также являются раком, который начинается в этих клетках. Основное различие между лимфолейкозом и лимфомой заключается в том, что при лейкозе раковые клетки находятся в основном в костном мозге и крови, тогда как при лимфомах они, как правило, находятся в лимфатических узлах и других тканях.
Хронический миеломоноцитарный лейкоз (ХММЛ) — еще один хронический лейкоз, который начинается в миелоидных клетках. Для получения дополнительной информации см. Хронический миеломоноцитарный лейкоз.
лейкоз | Рак крови и гематология
Типы лейкемии
Лейкемия может расти быстро или медленно. Внутри этих двух категорий есть много типов, в том числе:
Внутри этих двух категорий есть много типов, в том числе:
Острый лимфобластный лейкоз (ОЛЛ)
Быстрорастущий лейкоз, который начинается в костном мозге.
Острый миелоидный лейкоз (ОМЛ)
Быстрорастущий лейкоз, который обычно начинается в клетках, которые в конечном итоге становятся лейкоцитами.
Хронический миелоидный лейкоз (ХМЛ)
Этот лейкоз начинается в клетках костного мозга и попадает в вашу кровь.
Хронический миеломоноцитарный лейкоз (ХММЛ)
Этот лейкоз начинается в клетках костного мозга, которые образуют кровь; он поражает пожилых людей чаще, чем молодых.
Хронический лимфолейкоз (ХЛЛ)
Этот медленно растущий лейкоз начинается с белых кровяных телец в костном мозге, он чаще встречается у пожилых людей.
Ювенильный лейкоз
Классификация множественных лейкозов, в основном ОЛЛ или ОМЛ, по данным Американского онкологического общества, это самый распространенный рак, поражающий детей.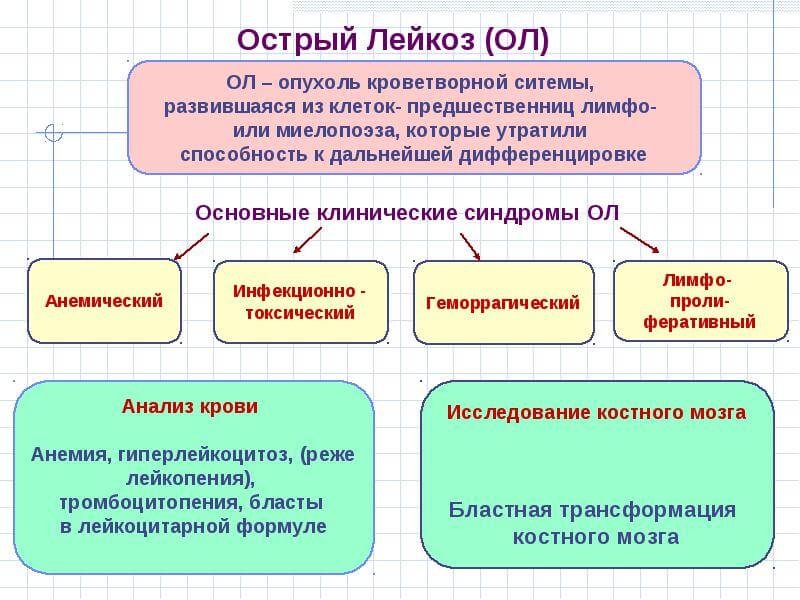
Причины лейкемии
Врачи не знают, что вызывает лейкоз. Они знают, что он развивается, когда определенные клетки крови мутируют, то есть ДНК внутри них изменяется спонтанно. ДНК сообщает каждой клетке, что она должна делать. Эти изменения вызывают быстрый рост новых нездоровых клеток, количество которых в конечном итоге превышает количество здоровых, нормальных клеток крови.Именно тогда у большинства людей возникают симптомы.
Факторы риска лейкемии
К числу самых серьезных факторов риска относятся воздействие химических веществ и высокие дозы радиации. Ученые также обнаружили, что генетика играет роль.
Общие факторы риска включают:
- Курение
- Воздействие химических веществ, таких как бензол
- Наличие близких родственников, заболевших лейкемией
- Прошедшие курс химиотерапии или лучевого лечения рака
- Наличие генетических синдромов, таких как синдром Дауна или анемия Фанкони
- Миелодиспластический синдром — заболевание, приводящее к отказу костного мозга
- Облучение в результате взрыва атомной бомбы или аварии на ядерном реакторе
Симптомы лейкемии
Симптомы могут отличаться в зависимости от типа лейкемии.
Некоторые из наиболее распространенных симптомов среди всех форм лейкемии включают:
- Ночная одежда
- Легко появляются синяки
- Необъяснимая лихорадка
- Частые инфекции
- Болезненность костей
- Продолжающиеся носовые кровотечения
- Слабость и непреодолимая утомляемость
- Увеличение лимфатических узлов, селезенки или печени
Диагностика лейкемии
Если вы испытываете какие-либо симптомы, которые вас беспокоят или не проходят, запишитесь на прием к врачу.
Изучив вашу историю болезни, врач проведет физический осмотр, чтобы проверить такие признаки, как увеличение лимфатических узлов и бледность кожи.
Вы также можете ожидать таких тестов, как:
- Анализы крови для определения красных и белых кровяных телец
- Тесты костного мозга для взятия образцов костного мозга для просмотра под микроскопом
- Расширенное тестирование, такое как цитогенные исследования, изучающие, как изменились хромосомы в ваших клетках
- Визуализация, такая как УЗИ, КТ, МРТ или ПЭТ, чтобы осмотреть ваши органы и кости, чтобы определить, влияет ли на них лейкемия
Средства для лечения лейкемии
Прежде чем принять решение о лечении, ваш врач проверит, распространилась ли лейкемия по вашему телу. Вы также будете учитывать свой возраст и состояние здоровья. Общие варианты лечения включают:
Вы также будете учитывать свой возраст и состояние здоровья. Общие варианты лечения включают:
- Пересадка стволовых клеток для замены костного мозга
- Радиация для уничтожения раковых клеток мощными лучами энергии
- Химиотерапия, основная форма лечения, при которой для уничтожения раковых клеток используются сильнодействующие химические вещества.
- Иммунотерапия, которая включает в себя прием специальных лекарств, которые помогают вашей иммунной системе атаковать раковые клетки
Выздоровление от лейкемии
Ваше выздоровление зависит от многих факторов.Тип лейкемии и то, как рано вы можете заразиться ею, имеют большое значение. Чтобы найти правильный план лечения, важно работать со своим врачом. Также полезно иметь сильную систему поддержки.
Основная цель лечения — добиться ремиссии лейкемии, то есть, чтобы она больше не возвращалась. Лечение может продолжаться несколько лет или до тех пор, пока болезнь не пройдет.
После этого вам нужно будет регулярно посещать врача-онколога, чтобы он мог убедиться, что лейкемия не вернулась.Для большинства типов лейкемии необычно возвращаться, если у вас нет никаких признаков лейкемии в течение нескольких лет после окончания лечения.
Лейкоз | Мичиган Медицина
Обзор темы
Что такое лейкемия?
Лейкоз — это рак клеток крови. Он начинается в костном мозге, мягких тканях большинства костей. Костный мозг — это место, где вырабатываются клетки крови.
Когда у вас лейкемия, костный мозг начинает вырабатывать много аномальных белых кровяных телец, называемых лейкозными клетками.Они не выполняют работу нормальных лейкоцитов. Они растут быстрее, чем нормальные клетки, и не перестают расти, когда должны.
Со временем лейкозные клетки могут вытеснить нормальные клетки крови. Это может привести к серьезным проблемам, таким как анемия, кровотечение и инфекции. Клетки лейкемии также могут распространяться на лимфатические узлы или другие органы и вызывать отек или боль.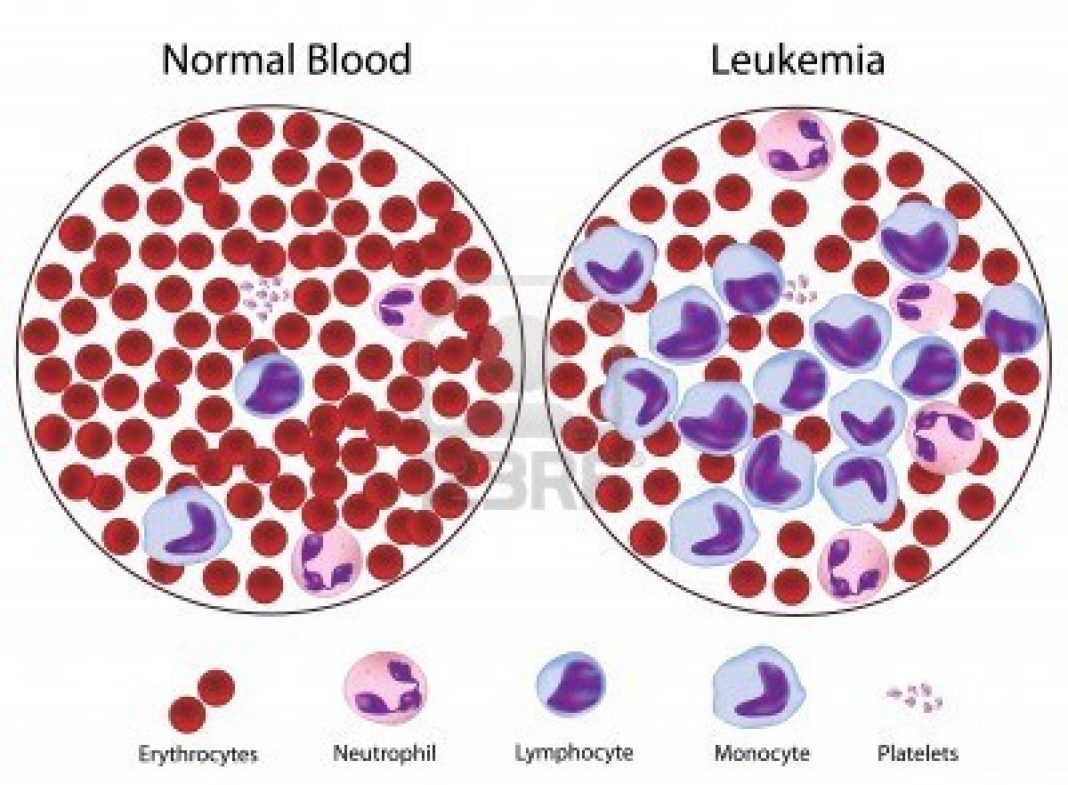
Существуют ли разные типы лейкемии?
Есть несколько различных типов лейкемии. В целом лейкоз подразделяется на группы по тому, насколько быстро он становится хуже и на какой тип лейкоцитов он влияет.
- Это может быть острый или хронический . Острый лейкоз очень быстро ухудшается, и вы можете сразу почувствовать себя плохо. Хронический лейкоз ухудшается медленно и может не вызывать симптомов в течение многих лет.
- Это может быть лимфоцитарный или миелогенный . Лимфоцитарный (или лимфобластный) лейкоз поражает белые кровяные тельца, называемые лимфоцитами. Миелогенный лейкоз поражает другой тип клеток, которые обычно становятся гранулоцитами, эритроцитами или тромбоцитами.
Четыре основных типа лейкемии:
Существуют менее распространенные лейкемии, например, волосатоклеточный лейкоз. Существуют также подтипы лейкемии, такие как острый промиелоцитарный лейкоз (подтип AML).
Что вызывает лейкоз?
Специалисты не знают, что вызывает лейкоз.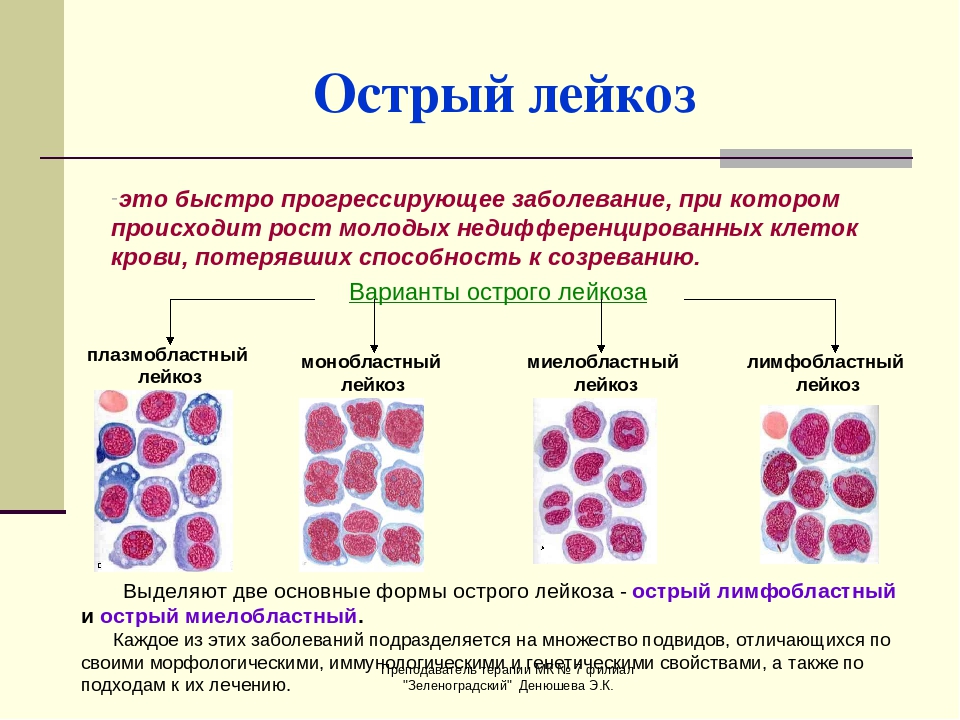 Некоторые вещи могут увеличить ваш риск, например, подвергнуться воздействию большого количества радиации и определенным химическим веществам на работе, например, бензолу.
Некоторые вещи могут увеличить ваш риск, например, подвергнуться воздействию большого количества радиации и определенным химическим веществам на работе, например, бензолу.
Каковы симптомы?
Симптомы могут зависеть от того, какой у вас лейкоз, но общие симптомы включают:
- Новая шишка или опухшая железа на шее, под мышкой или в паху.
- Частые носовые кровотечения, кровотечения из десен или прямой кишки, более частые синяки или очень обильные менструальные кровотечения.
- Частые лихорадки.
- Ночная потливость.
- Боль в костях.
- Необъяснимая потеря аппетита или недавняя потеря веса.
- Чувство сильной усталости без известной причины.
- Припухлость и боль в левой части живота.
Как диагностируется лейкемия?
Чтобы выяснить, есть ли у вас лейкемия, врач:
- Задаст вопросы о вашем прошлом здоровье и симптомах.

- Проведите медицинский осмотр. Врач осмотрит увеличенные лимфатические узлы и проверит, увеличена ли ваша селезенка или печень.
- Заказать анализы крови. Лейкемия вызывает высокий уровень лейкоцитов и низкий уровень других типов клеток крови.
Если ваши анализы крови ненормальны, врач может назначить биопсию костного мозга. Этот тест позволяет врачу посмотреть на клетки внутри вашей кости. Это может дать ключевую информацию о типе лейкемии, чтобы вы могли получить правильное лечение.
Как лечится?
Какой тип лечения вам понадобится, будет зависеть от многих факторов, в том числе от того, какой у вас лейкоз, как долго он протекает, а также от вашего возраста и общего состояния здоровья.
- Если у вас острый лейкоз , вам потребуется быстрое лечение, чтобы остановить быстрый рост лейкозных клеток.
- Хронический лимфолейкоз, возможно, не нужно лечить, пока у вас не появятся симптомы.
 А вот хронический миелолейкоз, вероятно, сразу вылечат.
А вот хронический миелолейкоз, вероятно, сразу вылечат.
Лекарства от лейкемии включают:
Причина
Эксперты не знают, что вызывает лейкоз. Но некоторые вещи могут увеличить риск некоторых видов лейкемии. Чтобы узнать больше, см. «Что увеличивает ваш риск».
Симптомы
Симптомы острого лейкоза зависят от того, насколько вырос рак. Они могут включать:
- Новая шишка или опухшая железа на шее, под мышкой или в паху.
- Частые носовые кровотечения, кровотечения из десен или прямой кишки, более частые синяки или очень обильные менструальные кровотечения.
- Частые лихорадки.
- Ночная потливость.
- Боль в костях.
- Необъяснимая потеря аппетита или недавняя потеря веса.
- Чувство сильной усталости без известной причины.
- Вздутие и боль в левой части живота.
Хронические формы лейкемии часто протекают бессимптомно до гораздо более поздних стадий болезни. А когда появляются симптомы, обычно они появляются постепенно.
А когда появляются симптомы, обычно они появляются постепенно.
What Happens
В костном мозге растут стволовые клетки. Эти стволовые клетки становятся лейкоцитами, эритроцитами и тромбоцитами.
В большинстве случаев лейкемии наблюдается слишком много аномальных лейкоцитов. Эти лейкозные клетки вытесняют нормальные клетки крови в костном мозге и накапливаются в лимфатических узлах, печени и селезенке.
Когда лейкозные клетки вытесняют ваши нормальные клетки, ваша кровь не может выполнять свою работу.У вас может появиться кровотечение или синяк, больше инфекций и сильная усталость.
Ремиссия
Лейкоз может пройти. Иногда люди называют это «лекарством». Но ваш врач может использовать термин «ремиссия» вместо «излечение», когда говорит об эффективности вашего лечения. Многие люди с лейкемией успешно лечатся, но термин «ремиссия» используется потому, что рак может вернуться (рецидивировать). Важно обсудить возможность рецидива с врачом.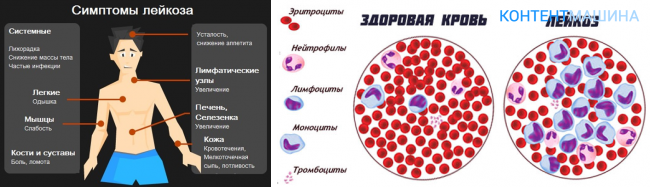
Что увеличивает ваш риск
Некоторые вещи могут увеличить ваши шансы заболеть лейкемией.Эти вещи называются факторами риска. Но у многих людей, заболевших лейкемией, нет ни одного из этих факторов риска. А некоторые люди, у которых есть факторы риска, не заболевают этим раком.
Общие факторы риска лейкемии
Другие факторы риска AML
- Воздействие химических веществ, таких как бензол и формальдегид.
Другие факторы риска ХЛЛ
- Семейный анамнез. В некоторых случаях ХЛЛ протекает в семьях.
- Быть среднего возраста или старше, мужчина и белый.
- Заражение вирусом, известным как HTLV-1.
Другие факторы риска ХМЛ
- Изменение (мутация) гена, называемое филадельфийской хромосомой.
Когда вам следует позвонить своему врачу?
Позвоните своему врачу, чтобы записаться на прием, если у вас есть какие-либо симптомы, например:
- Новая шишка или опухшая железа на шее, под мышкой или в паху.

- Частые носовые кровотечения, кровотечения из десен или прямой кишки, более частые синяки или очень обильные менструальные кровотечения.
- Частые лихорадки.
- Ночная потливость.
- Боль в костях.
- Необъяснимая потеря аппетита или недавняя потеря веса.
- Чувство сильной усталости без известной причины.
- Вздутие и боль в левой части живота.
Бдительное ожидание
Бдительное ожидание — это период, когда врач регулярно проверяет вас, но не лечит. Это может быть выбор лечения, если вы пожилой человек, в зависимости от стадии лейкемии и вашего общего состояния здоровья.
Врачи могут на первых порах прибегать к осторожному ожиданию пациентов с хроническим лимфолейкозом (ХЛЛ), потому что лечение может не потребоваться. Люди с ХЛЛ часто долгое время живут без лечения.
Бдительное ожидание обычно не рекомендуется при других типах лейкемии.
Во время бдительного ожидания вы будете:
- Регулярно посещать врача.

- Регулярно сдавайте медицинские анализы, включая сканирование и анализы крови.
- Сообщите, о каких симптомах следует немедленно сообщать врачу.
К кому обратиться
К медицинским работникам, которые могут оценить симптомы лейкемии, относятся следующие:
Диагноз лейкемии будет поставлен онкологом, детским онкологом или гематологом. Эти специалисты также лечат лейкоз.
Обследования и анализы
Обследования для диагностики лейкемии
Если ваш врач подозревает лейкемию, он может:
- Спросить о вашей истории болезни.
- Проверьте увеличенные лимфатические узлы в области шеи, подмышек или паха.
- Проверьте увеличенную печень или селезенку.
- Сделайте общий анализ крови (CBC) и биохимический анализ крови. Эти тесты позволяют врачу определить такие симптомы, как усталость, слабость, жар, синяки или потеря веса.
- Сделайте аспирацию и биопсию костного мозга. Это ключ к диагностике большинства лейкозов и помогает определить тип.

Определение типа лейкемии
Если анализ крови указывает на возможную лейкемию, ваш врач захочет выяснить, какой у вас тип лейкемии.Ваш план лечения будет зависеть от конкретного вида лейкемии, который у вас есть.
- Обычно достаточно анализа крови, чтобы обнаружить признаки хронического лимфолейкоза (ХЛЛ).
- Тесты, которые внимательно изучают необычные клетки, хромосомы или белки в клетках, могут показать, какой у вас тип или подтип лейкемии. Эти тесты включают:
- Тест, который ищет определенные изменения в хромосомах клеток на основе образца крови или костного мозга (цитогенетический анализ).
- Тест, сравнивающий раковые клетки с нормальными клетками крови для определения конкретного вида лейкемии (иммунофенотипирование).
- Тест для поиска генов, которые «включаются» при нескольких типах лейкемии, таких как острый миелогенный лейкоз (AML). Этот тест называется тестом полимеразной цепной реакции с обратной транскрипцией или ОТ-ПЦР.

Эти тесты могут помочь в лечении. Иногда они могут помочь вашему врачу, и вы знаете, пойдет ли лейкемия в ремиссию или вернется. В некоторых случаях тесты могут предсказать выживаемость.
Ваш врач может также назначить другие анализы, в том числе:
- Рентген грудной клетки, чтобы выяснить, является ли лейкемия или инфекция причиной проблем с легкими, таких как постоянный кашель, кашель с кровью, боль в груди или затрудненное дыхание.
- Компьютерная томография головы, груди и живота, чтобы узнать, распространилась ли там лейкемия.
- Люмбальная пункция, чтобы узнать, есть ли лейкозные клетки в спинномозговой жидкости.
- МРТ головного мозга для выявления таких симптомов, как спутанность сознания, паралич, онемение, проблемы со зрением, головокружение или головные боли. Эти симптомы могут означать, что лейкемия распространилась на мозг.
- Биопсия лимфатического узла или других тканей для поиска лейкозных клеток.

Обзор лечения
Цель лечения лейкемии — уничтожить лейкозные клетки и позволить нормальным клеткам сформироваться в костном мозге.Решение о лечении зависит от типа лейкемии, ее стадии, возраста и общего состояния здоровья.
Лечение острого лейкоза
Для ALL
Большинство планов лечения острого лимфобластного лейкоза (ALL) состоят из 3 этапов. Это индукция, консолидация и обслуживание.
- Индукционная терапия убивает лейкозные клетки в крови и костном мозге, вызывая ремиссию. Лечение включает химиотерапию и кортикостероиды.Индукция обычно длится 4 недели и проводится в больнице. Но у некоторых людей, у которых есть ОЛЛ, есть лейкозные клетки с определенным изменением генов. Этот ген называется филадельфийской хромосомой. Этих людей будут лечить ингибиторами тирозинкиназы.
- Консолидационная терапия убивает любые лейкозные клетки, которые могут присутствовать, даже если они не обнаруживаются в тестах.
 Если эти клетки вырастут снова, они могут вызвать рецидив. Лечение включает в себя дополнительную химиотерапию и может включать трансплантацию стволовых клеток.Этот этап может также включать профилактическое лечение головного или спинного мозга лучевой или химиотерапией. Консолидация обычно занимает несколько месяцев, но не требует ночевки в больнице.
Если эти клетки вырастут снова, они могут вызвать рецидив. Лечение включает в себя дополнительную химиотерапию и может включать трансплантацию стволовых клеток.Этот этап может также включать профилактическое лечение головного или спинного мозга лучевой или химиотерапией. Консолидация обычно занимает несколько месяцев, но не требует ночевки в больнице. - Поддерживающая терапия также предотвращает рост оставшихся лейкозных клеток. Это может быть сделано с использованием более низких доз химиотерапии, чем те, которые используются во время индукции или консолидации. Химиотерапия проводится в виде таблеток и раз в месяц внутривенного (IV) лечения.Поддерживающая терапия часто продолжается до 3 лет, но за это время большинство людей могут вернуться к той же активности, что и до начала лечения.
Если в течение 5 лет нет признаков лейкемии, человека обычно считают вылеченным. Но если лейкемия не переходит в ремиссию или возвращается в течение первых нескольких лет, лечение может включать дополнительную химиотерапию, трансплантацию стволовых клеток или участие в клинических испытаниях новых методов лечения.
Для AML
Лечение острого миелогенного лейкоза (AML) будет основано на генетическом составе ваших аномальных миелоидных клеток.Этот план обычно состоит из 2 шагов, включая индукцию ремиссии и терапию после ремиссии.
- Индукция ремиссии убивает лейкозные клетки в крови и костном мозге, вызывая ремиссию. Химиотерапия проводится внутривенно. Индукция обычно длится 4 недели, с неделей химиотерапии, а затем 3 недели для восстановления костного мозга. В этом месяце вы будете в больнице.
- Постремиссионная терапия убивает любые лейкозные клетки, которые могут присутствовать, даже если они не обнаруживаются в тестах.Эта терапия может включать дополнительную химиотерапию или трансплантацию стволовых клеток. Или ваш врач может порекомендовать вам присоединиться к клиническому исследованию новых методов лечения. Вам могут назначать химиотерапию в больнице на несколько дней каждый месяц в течение 3-4 месяцев.
- Если у вас есть подтип ОМЛ, называемый острым промиелоцитарным лейкозом, вы можете принимать другие лекарства, например триоксид мышьяка и полностью транс-ретиноевую кислоту (ATRA).

Трансплантация стволовых клеток и химиотерапия также используются, когда лейкемия не реагирует на лечение или если ОМЛ возвращается после того, как у вас не было симптомов в течение определенного периода времени.
Чтобы узнать больше о лечении острого лейкоза, см. «Лекарства и другое лечение».
Лечение хронического лейкоза
Для лечения ХЛЛ
Хронический лимфолейкоз (ХЛЛ) не всегда сразу лечат.
Варианты лечения ХЛЛ включают:
Когда ХЛЛ не реагирует на лечение или если он возвращается после того, как у вас не было симптомов в течение определенного периода времени, вас могут пролечить дополнительной химиотерапией или трансплантацией стволовых клеток. Или ваш врач может порекомендовать вам присоединиться к клиническому исследованию новых методов лечения.
Когда у вас ХЛЛ, ваше тело не может хорошо бороться с инфекциями. Вы и ваш врач должны следить за любыми признаками инфекций, таких как пневмония или дрожжевые инфекции. Раннее лечение этих и других инфекций поможет вам прожить дольше. Иногда вы можете предотвратить определенные инфекции или не заболеть, сделав прививку от гриппа или пневмонию. Ваш врач также может прописать вам антибиотики, чтобы предотвратить инфекцию, пока вы лечитесь от лейкемии.
Раннее лечение этих и других инфекций поможет вам прожить дольше. Иногда вы можете предотвратить определенные инфекции или не заболеть, сделав прививку от гриппа или пневмонию. Ваш врач также может прописать вам антибиотики, чтобы предотвратить инфекцию, пока вы лечитесь от лейкемии.
Для лечения ХМЛ
Хронический миелогенный лейкоз (ХМЛ) лечится немедленно.Наиболее распространенные варианты:
- Таргетная терапия ингибитором тирозинкиназы. Это первое лечение ХМЛ.
- Пересадка стволовых клеток. Перед трансплантацией используется химиотерапия или облучение, чтобы разрушить активность костного мозга.
Для людей с впервые выявленным диагнозом на начальной стадии ХМЛ (хроническая фаза) ингибитор тирозинкиназы может работать в течение многих лет. Если у них не будет рецидива, им может никогда не потребоваться пересадка стволовых клеток.Но если у них будет рецидив, им может потребоваться пересадка стволовых клеток.
Для людей, которым поставлен диагноз ХМЛ на более поздних стадиях (фаза ускоренного или взрывного кризиса), лечение может включать химиотерапию или прием ингибитора тирозинкиназы перед трансплантацией стволовых клеток. Это может увеличить шансы на успешную пересадку.
Дополнительная информация о лейкемии предоставлена Национальным институтом рака.
- Информацию об остром лимфобластном лейкозе у взрослых см. На сайте www.Cancer.gov/cancertopics/pdq/treatment/adultALL/Patient.
- Информацию об остром миелоидном лейкозе у взрослых см. На сайте www.cancer.gov/cancertopics/pdq/treatment/adultAML/Patient.
- Информацию о хроническом лимфоцитарном лейкозе см. На сайте www.cancer.gov/cancertopics/pdq/treatment/CLL/Patient.
- Информацию о хроническом миелолейкозе см. На сайте www.cancer.gov/cancertopics/pdq/treatment/CML/Patient.
- Информацию о волосатоклеточном лейкозе см. На сайте www.cancer.gov/cancertopics/pdq/treatment/hairy-cell-leukemia/Patient.

Клинические испытания
Клинические испытания играют очень важную роль в лечении лейкемии. Клинические испытания проверяют новейшие лекарства и другие новые методы лечения. Они позволили многим больным лейкемией прожить дольше. Люди, проходящие клинические испытания, получают все рекомендованные методы лечения рака и находятся под пристальным наблюдением.
Поговорите со своим врачом о том, есть ли клинические испытания, которые могут быть вам полезны. Для получения дополнительной информации см. Www.Cance.gov/clinical_trials/ или http://clinicaltrials.gov.
Лейкемия у детей
Лечение детей, больных лейкемией, отличается от лечения взрослых, больных лейкемией. После лечения лейкемии детям может потребоваться наблюдение на предмет побочных эффектов лечения, которые могут появиться спустя месяцы или годы.
Для детства ВСЕ
Острый лимфобластный лейкоз (ОЛЛ) — наиболее распространенный лейкоз у детей. Лечение ОЛЛ у детей отличается от лечения взрослых и отличается для младенцев, детей и подростков. Лечение включает химиотерапию, лучевую терапию, химиотерапию с трансплантацией стволовых клеток и таргетную терапию.
Лечение включает химиотерапию, лучевую терапию, химиотерапию с трансплантацией стволовых клеток и таргетную терапию.
Для детей с ОМЛ и другими миелоидными заболеваниями
Острый миелогенный лейкоз (ОМЛ) у детей относится к другим миелоидным заболеваниям, поражающим кровь и костный мозг, включая хронический миелолейкоз. Лечение каждого типа разное, но включает химиотерапию, лучевую терапию, трансплантацию стволовых клеток и таргетную терапию.
Дополнительная информация о лейкемии у детей предоставлена Национальным институтом рака.
- Информацию об остром лимфобластном лейкозе у детей см. На сайте www.cancer.gov/cancertopics/pdq/treatment/childALL/Patient.
- Информацию об остром миелоидном лейкозе у детей и других миелоидных злокачественных новообразованиях см. На сайте www.cancer.gov/cancertopics/pdq/treatment/childAML/Patient.
Паллиативная помощь
Паллиативная помощь — это вид помощи людям с тяжелыми заболеваниями. Это отличается от лечения вашей болезни. Его цель — улучшить качество вашей жизни — не только в теле, но также в разуме и духе.Вы можете получить этот уход вместе с лечением, чтобы вылечить вашу болезнь.
Это отличается от лечения вашей болезни. Его цель — улучшить качество вашей жизни — не только в теле, но также в разуме и духе.Вы можете получить этот уход вместе с лечением, чтобы вылечить вашу болезнь.
Поставщики паллиативной помощи помогут контролировать боль или побочные эффекты. Они могут помочь вам решить, какое лечение вы хотите или не хотите. И они могут помочь вашим близким понять, как вас поддержать.
Если вас интересует паллиативная помощь, поговорите со своим врачом.
Уход в конце жизни
Для некоторых людей с запущенным раком наступает время, когда лечение для лечения рака больше не кажется хорошим выбором.Это может быть связано с тем, что побочные эффекты, время и стоимость лечения превышают обещание излечения или облегчения. Но вы все равно можете пройти курс лечения, чтобы чувствовать себя максимально комфортно в оставшееся время. Вы и ваш врач можете решить, когда вы будете готовы к лечению в хосписе.
Для получения дополнительной информации см. Разделы:
Разделы:
Профилактика
Не существует известного способа предотвратить большинство типов лейкемии.
Некоторые типы лейкемии можно предотвратить, избегая высоких доз радиации, воздействия химического бензола, курения и других видов табака или определенных типов химиотерапии, используемых для лечения других типов рака.
Домашнее лечение
Вы можете делать что-то дома, чтобы помочь справиться со своими побочными эффектами. Если ваш врач дал вам инструкции или лекарства для лечения этих симптомов, обязательно им следуйте. В целом, здоровые привычки, такие как сбалансированное питание, достаточное количество сна и физические упражнения, могут помочь контролировать ваши симптомы.
- Домашнее лечение тошноты или рвоты включает наблюдение и лечение ранних признаков обезвоживания, таких как сухость во рту или головокружение при вставании.Небольшие порции могут помочь. Также может помочь немного имбирного леденца или имбирного чая.

- Домашнее лечение диареи включает в себя отдых для желудка и наблюдение за признаками обезвоживания. Проконсультируйтесь с врачом, прежде чем принимать какие-либо лекарства от диареи, отпускаемые без рецепта.
- Домашнее лечение запора включает в себя легкие упражнения, употребление достаточного количества жидкости и соблюдение диеты с высоким содержанием фруктов, овощей и клетчатки. Проконсультируйтесь с врачом, прежде чем использовать слабительное при запоре.
Другие проблемы, которые можно лечить дома, включают:
- Проблемы со сном. Если у вас проблемы со сном, вам может помочь регулярный отход ко сну и ежедневные упражнения.
- Чувство сильной усталости. Если вам не хватает энергии или вы легко становитесь слабым, постарайтесь управлять своей энергией и больше отдыхайте.
- Потеря волос. Советы включают использование мягкого шампуня и мягкой расчески.

- Боль.Домашнее лечение может помочь вам справиться с болью.
Как справиться со стрессом, вызванным раком
Рак может быть очень стрессовым. Столкновение с трудностями, стоящими перед вами, может показаться подавляющим. Поиск новых способов справиться с симптомами стресса может улучшить качество вашей жизни в целом.
Эти идеи могут помочь:
- Получите необходимую поддержку. Проводите время с людьми, которые заботятся о вас, и позвольте им помочь вам.
- Береги себя. Больше отдыхайте и ешьте питательную пищу.
- Расскажите о своих чувствах. Найдите группу поддержки, где вы сможете поделиться своим опытом.
- Попробуйте новые способы расслабиться. И каждый день делайте то, что поможет вам оставаться спокойным и расслабленным. Могут помочь методы снижения стресса.
Рак может изменить вашу жизнь во многих отношениях. Информацию о поддержке в управлении этими изменениями см. В разделе «Получение поддержки при раке».
Информацию о поддержке в управлении этими изменениями см. В разделе «Получение поддержки при раке».
Лекарства
Химиотерапия — стандартное лечение многих типов лейкемии. Даже когда излечение невозможно, химиотерапия может помочь вам прожить дольше и почувствовать себя лучше.
Химиотерапия лейкемии обычно представляет собой комбинацию лекарств. Это связано с тем, что разные лекарства по-разному атакуют лейкозные клетки. Комбинация также помогает предотвратить повышение устойчивости лейкозных клеток к какому-либо лекарству.
Наряду с химиотерапевтическими препаратами могут быть назначены и другие лекарства, чтобы помочь химиотерапевтическим препаратам лучше действовать и предотвратить инфекцию или кровотечение.Эти препараты включают эпоэтин и стимуляторы кроветворения.
Некоторые виды острого лейкоза распространяются на головной и спинной мозг. Обычная химиотерапия не может достичь этих участков, потому что ваше тело создает специальный барьер для их защиты. Другой способ проведения химиотерапии, называемый интратекальной химиотерапией, лечит эти области путем инъекции лекарств непосредственно в позвоночный канал, чтобы атаковать любые лейкозные клетки там.
Другой способ проведения химиотерапии, называемый интратекальной химиотерапией, лечит эти области путем инъекции лекарств непосредственно в позвоночный канал, чтобы атаковать любые лейкозные клетки там.
Выбор лекарств
Для острого лейкоза
Ваш план лечения будет включать тот вид лекарства, который лучше всего подходит для конкретного типа или подтипа лейкемии, который у вас есть.
- Острый лимфобластный лейкоз (ОЛЛ) можно лечить такими лекарствами, как химиотерапия, кортикостероиды и биопрепараты.
- Острый миелогенный лейкоз (AML) можно лечить с помощью лекарств, например химиотерапией.
- Острый промиелоцитарный лейкоз (APL) можно лечить с помощью лекарств, таких как химиотерапия, триоксид мышьяка и полностью транс-ретиноевой кислоты (ATRA).
При хроническом лейкозе
- Хронический лимфоцитарный лейкоз (ХЛЛ) можно лечить такими лекарствами, как химиотерапия, кортикостероиды и моноклональные антитела.

- Хронический миелогенный лейкоз (ХМЛ) можно лечить с помощью лекарств, таких как химиотерапия и ингибиторы тирозинкиназы.
Лекарства, используемые для лечения хронического лимфолейкоза (ХЛЛ), принимаются перорально (внутрь) или вводятся внутривенно в течение ограниченного периода времени. В случае рецидива лекарства назначают повторно.
При хроническом миелолейкозе (ХМЛ) лекарство обычно принимают внутрь столько, сколько необходимо.
Лекарства от тошноты и рвоты
Тошнота и рвота — частые побочные эффекты химиотерапии. Обычно они проходят, когда лечение прекращается. Ваш врач пропишет лекарства, которые помогут облегчить тошноту.
Хирургия
В редких случаях хронического лимфолейкоза (ХЛЛ) требуется удаление селезенки. Это происходит, когда селезенка разрушает эритроциты и тромбоциты. Операция называется спленэктомией.
Часто для подтверждения диагноза лейкемии удаляют увеличенный лимфатический узел.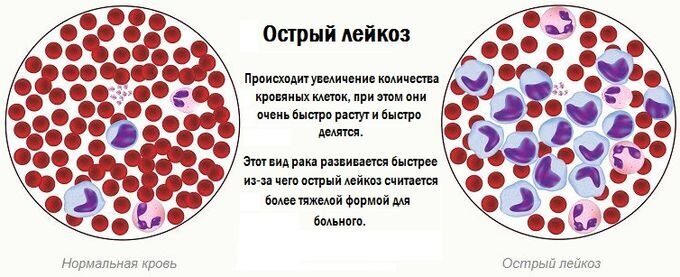 Эта операция называется лимфаденэктомией.
Эта операция называется лимфаденэктомией.
Иногда требуется хирургическое вмешательство для введения центрального венозного катетера в большую вену на груди. Катетер — это небольшая трубка, по которой вам вводят химиотерапию и другие лекарства. Трубку также можно использовать для взятия образцов крови или для переливания крови, когда это необходимо. Это избавляет от необходимости много уколов иглой во время лечения.
Другое лечение
- Лучевая терапия может использоваться для уничтожения раковых клеток и уменьшения опухолей.Облучение может быть применено к одной области или ко всему телу. Иногда его используют для лечения лейкемии, распространившейся на мозг и центральную нервную систему, или для предотвращения этого распространения. Его также можно использовать для уменьшения опухших лимфатических узлов или для подготовки вашего тела к пересадке костного мозга.
- Трансплантат стволовых клеток может использоваться для замены поврежденных стволовых клеток новыми нормальными стволовыми клетками.
 Большинство трансплантатов, выполняемых при лейкемии, являются аллогенными. Это означает, что стволовые клетки были пожертвованы кем-то другим.Трансплантаты также могут быть аутологичными. Это означает, что стволовые клетки поступают из вашего собственного тела.
Большинство трансплантатов, выполняемых при лейкемии, являются аллогенными. Это означает, что стволовые клетки были пожертвованы кем-то другим.Трансплантаты также могут быть аутологичными. Это означает, что стволовые клетки поступают из вашего собственного тела.
Дополнительная терапия
Иногда люди используют дополнительную терапию наряду с лечением, чтобы облегчить симптомы и побочные эффекты лечения рака. Некоторые из дополнительных методов лечения, которые могут быть полезны, включают:
Процедуры для разума и тела, подобные перечисленным выше, могут помочь вам почувствовать себя лучше. Они могут облегчить лечение рака. Они также могут уменьшить хроническую боль в пояснице, боли в суставах, головные боли и боль от лечения.
Перед тем, как попробовать дополнительную терапию, очень важно поговорить со своим врачом о возможной ценности и потенциальных побочных эффектах. Сообщите своему врачу, если вы уже используете какие-либо подобные методы лечения.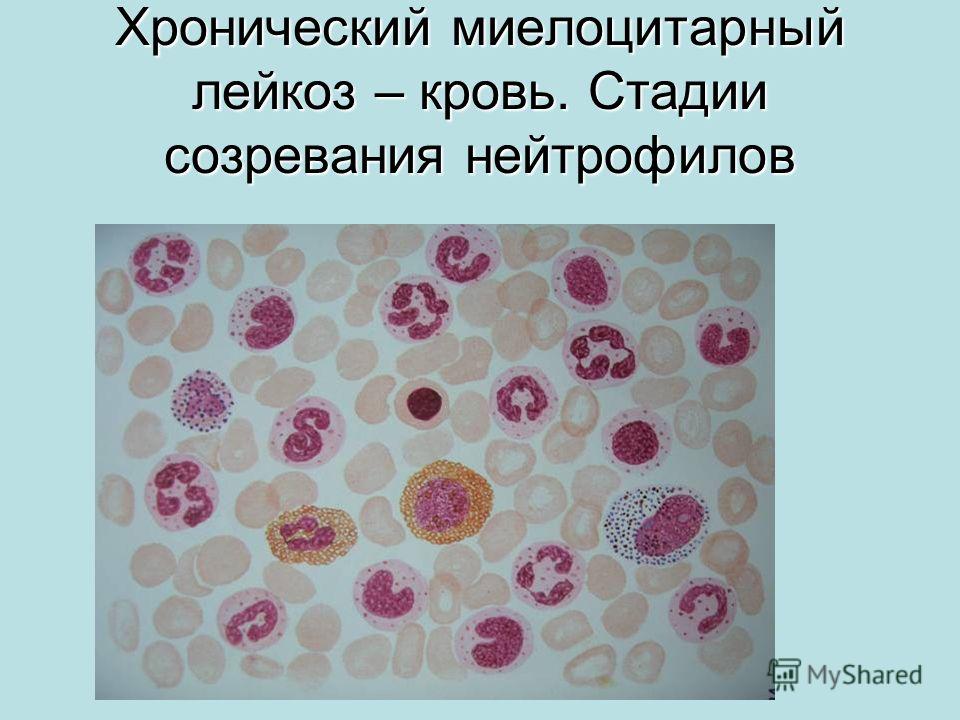 Дополнительные методы лечения не предназначены для замены стандартного лечения. Но они могут улучшить качество вашей жизни и помочь справиться со стрессом и побочными эффектами лечения рака.
Дополнительные методы лечения не предназначены для замены стандартного лечения. Но они могут улучшить качество вашей жизни и помочь справиться со стрессом и побочными эффектами лечения рака.
Список литературы
Консультации по другим работам
- Леви М., Селигсон У (2010).Диссеминированное внутрисосудистое свертывание. В K Kaushanksy et al., Eds., Williams Hematology, 8-е изд., Стр. 2101–2120. Нью-Йорк: Макгроу-Хилл.
- Национальный институт рака (2012 г.). Лечение острого хронического лимфобластного лейкоза для взрослых (PDQ) — версия для специалистов в области здравоохранения. Доступно в Интернете: http://www.cancer.gov/cancertopics/pdq/treatment/adultALL/healthprofessional.
- Национальный институт рака (2012 г.). Лечение острого лимфобластного лейкоза у взрослых (PDQ) — версия для пациентов.Доступно в Интернете: http://www.cancer.
gov/cancertopics/pdq/treatment/adultALL/Patient.
- Национальный институт рака (2012 г.). Лечение острого миелоидного лейкоза у взрослых (PDQ) — версия для специалистов в области здравоохранения. Доступно в Интернете: http://www.cancer.gov/cancertopics/pdq/treatment/adultAML/healthprofessional.
- Национальный институт рака (2012 г.). Лечение острого миелоидного лейкоза у взрослых (PDQ) — версия для пациентов. Доступно в Интернете: http://www.cancer.gov/cancertopics/pdq/treatment/adultAML/patient.
- Национальный институт рака (2012 г.). Лечение острого лимфобластного лейкоза у детей (PDQ) — версия для специалистов в области здравоохранения. Доступно в Интернете: http://www.cancer.gov/cancertopics/pdq/treatment/childALL/healthprofessional.
- Национальный институт рака (2012 г.). Лечение острого лимфобластного лейкоза у детей (PDQ) — версия для пациентов. Доступно в Интернете: http://www.cancer.gov/cancertopics/pdq/treatment/childALL/Patient.
- Национальный институт рака (2012 г.).Детский острый миелоидный лейкоз / лечение других миелоидных злокачественных новообразований (PDQ) — версия для специалистов в области здравоохранения. Доступно в Интернете: http://www.cancer.gov/cancertopics/pdq/treatment/childAML/healthprofessional.
- Национальный институт рака (2012 г.). Детский острый миелоидный лейкоз / лечение других миелоидных злокачественных новообразований (PDQ) — версия для пациентов. Доступно в Интернете: http://www.cancer.gov/cancertopics/pdq/treatment/childAML/Patient.
- Национальный институт рака (2012 г.). Лечение хронического лимфоцитарного лейкоза (PDQ) — версия для специалистов в области здравоохранения.Доступно в Интернете: http://www.cancer.gov/cancertopics/pdq/treatment/CLL/healthprofessional.
- Национальный институт рака (2012 г.). Лечение хронического лимфоцитарного лейкоза (PDQ) — версия для пациентов. Доступно в Интернете: http://www.cancer.gov/cancertopics/pdq/treatment/CLL/patient.
- Национальный институт рака (2012 г.). Лечение хронического миелогенного лейкоза (PDQ) — версия для специалистов в области здравоохранения. Доступно в Интернете: http://www.cancer.gov/cancertopics/pdq/treatment/CML/healthprofessional.
- Национальный институт рака (2012 г.). Лечение лейкемии волосатых клеток (PDQ) — Версия для специалистов в области здравоохранения. Доступно в Интернете: http://www.cancer.gov/cancertopics/pdq/treatment/hairy-cell-leukemia/healthprofessional.
- Национальный институт рака (2012 г.). Лечение волосатоклеточного лейкоза (PDQ) — версия для пациентов. Доступно в Интернете: http://www.cancer.gov/cancertopics/pdq/treatment/hairy-cell-leukemia/Patient.
- Национальная комплексная онкологическая сеть (2012 г.).Острый миелоидный лейкоз. Руководство NCCN по клинической практике в онкологии, версия 2, 2012 г. Доступно в Интернете: http://www.nccn.org/professionals/physician_gls/PDF/aml.pdf.
- Национальная комплексная онкологическая сеть (2012 г.). Хронический миелолейкоз. Руководство NCCN по клинической практике в онкологии, версия 1.2013. Доступно в Интернете: http://www.nccn.org/professionals/physician_gls/PDF/cml.pdf.
- Национальная комплексная онкологическая сеть (2012 г.). Неходжкинские лимфомы.Руководство NCCN по клинической практике в онкологии, версия 3, 2012 г. Доступно в Интернете: http://www.nccn.org/professionals/physician_gls/PDF/nhl.pdf.
- Роджерс GM (2009). Приобретенные нарушения свертывания крови. В JP Greer et al., Eds., Wintrobe’s Clinical Hematology, 12th ed., Vol. 2. С. 1425–1463. Филадельфия: Липпинкотт Уильямс и Уилкинс.
Кредиты
Текущий по состоянию на: 17 декабря 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
E.Грегори Томпсон, врач-терапевт
Кэтлин Ромито, доктор медицины, семейная медицина
Брайан Лебер, врач-терапевт, FRCPC, гематология
Только что диагностирован острый миелоидный лейкоз (ОМЛ)
Острый миелоидный лейкоз (ОМЛ) — это рак крови, который начинается в костном мозге и распространяется в кровоток. Это чаще встречается у взрослых, но каждый год в Соединенных Штатах у детей диагностируется около 500 новых случаев ОМЛ.
Лейкемия начинается в костном мозге.Костный мозг — это губчатая ткань, расположенная внутри костей, в которой образуются клетки крови. Лейкемия начинается, когда один молодой лейкоцит, называемый «взрывом», развивает серию ошибок или мутаций, которые позволяют ему бесконтрольно размножаться. В конце концов, бласты накапливаются и вытесняют нормальные клетки костного мозга. Они также могут попадать в кровоток и поражать лимфатические узлы, мозг, кожу, печень, почки, яичники, яички и другие органы. Иногда они образуют солидную опухоль, называемую «хлоромой».»
Симптомы ОМЛ
Клетки лейкемии «вытесняют» нормальные клетки крови. Уменьшение количества нормальных клеток вызывает симптомы лейкемии, которые могут включать:- Усталость и бледность являются следствием пониженного количества красных кровяных телец, известного как анемия.
- Лихорадка, вызванная самой болезнью или инфекцией из-за пониженного количества здоровых лейкоцитов, известная как нейтропения.
- Синяки или кровотечения из-за пониженного содержания тромбоцитов, известные как тромбоцитопения.
- Боль в костях, иногда связанная с опуханием суставов.
Диагностика диагностированного острого миелоидного лейкоза
Для оценки ребенка с подозрением на лейкоз проводится ряд тестов. Первоначальным тестом будет анализ крови, называемый полным анализом крови (CBC).Ваш педиатр или семейный врач может назначить анализы крови, прежде чем направить вашего ребенка к специалисту. Онколог часто повторяет эти анализы.
Хотя лейкозные клетки могут быть обнаружены в крови, чаще всего диагноз и классификация лейкемии подтверждается изучением образца костного мозга под микроскопом. Этот образец получают путем аспирации костного мозга. Аспират костного мозга предоставит информацию о подтипе AML.
Дополнительным тестом, который может быть проведен вместе с аспиратом костного мозга, является биопсия костного мозга.Биопсия костного мозга может помочь в постановке диагноза, когда в пробе аспирата слишком мало клеток.
Спинальная пункция обычно выполняется для выявления лейкемии в центральной нервной системе.
После этих тестов ваш врач попросит лабораторию провести цитогенетические тесты (тесты, которые проверяют хромосомы лейкемии на наличие ошибок, также называемые мутациями). Не все хромосомные мутации легко обнаружить, и иногда их можно увидеть только с помощью мощных лабораторных методов, называемых молекулярным анализом (тесты, которые ищут в хромосомах чрезвычайно крошечные ошибки).Эти крошечные молекулярные мутации хромосом могут оказать сильное влияние на способность к излечению и в последнее время стали целью новых медицинских методов лечения лейкемии. Основываясь на хромосомных результатах, ваш врач может диагностировать подтип AML и может сделать первоначальный прогноз (прогноз) шансов на рецидив и долгосрочное излечение.Виды ПОД
AML можно разделить на различные подтипы, которые помогут вашему врачу определить как общий прогноз выздоровления, так и лучший тип лечения.
Около 75–80% детей с ОМЛ будут иметь бластные клетки лейкемии, которые содержат плохо сформированные хромосомы по сравнению с остальными хромосомами их тела. Эти аномальные хромосомы впервые образовались, когда одна из нормальных миелоидных клеток разделилась, чтобы сделать свою копию (что они делают миллионы раз в день у каждого из нас). Новая копия с аномальными хромосомами была самой первой лейкозной клеткой. Иногда это называют приобретенной мутацией, что означает, что человек не родился с ней.Многие типы аномалий в хромосомах могут привести к тому, что нормальная миелоидная клетка станет лейкозной клеткой.
Есть несколько типов аномальной структуры хромосом, которые предоставляют информацию о реакции на терапию. Аномальные хромосомы, вызывающие ОМЛ, которые легче вылечить, называются мутациями «низкого риска», а те, которые вызывают подтипы ОМЛ, которые трудно вылечить, называются мутациями «высокого риска». Риск в данном случае означает как риск рецидива, так и риск неудачи лечения.
Исследования постоянно работают над обнаружением всех мутаций, приводящих к ОМЛ и другим видам рака. Некоторые исследования этих мутаций привели к открытию новых способов лечения рака. Исследования показали, что эти мутации часто создают либо аномальный белок в наших клетках, который заставляет их бесконтрольно размножаться, либо эти мутации создают копии нормальных белков, у которых отсутствует функция, которая останавливает размножение клеток.
Считайте его похожим на копировальный аппарат с застрявшей кнопкой «Пуск» на копировании или сломанной кнопкой «Стоп», которая не может остановить копирование копий.Вы можете себе представить, как это быстро заполнит комнату, не позволяя ей пользоваться. То же самое происходит с органами человека, когда раковые клетки бесконтрольно размножаются. Новые подходы к лечению рака используют преимущества этих новых знаний и пытаются либо заблокировать аномальный белок, вызывающий неконтролируемое копирование, либо заменить отсутствующий «стоп-белок», чтобы предотвратить копирование.
К сожалению, у каждого из сотен типов мутаций есть свой белок, который он производит или не производит.Следовательно, для каждого типа мутации (или подтипа AML) может потребоваться открытие и создание отдельного лекарства. Исследователи надеются, что некоторые из этих мутаций можно «сгруппировать» и лечить аналогичными новыми лекарствами, чтобы пациентам не приходилось ждать создания нового лекарства для каждого подтипа.Классификация рисков
В настоящее время среди множества типов мутаций, вызывающих ОМЛ, известно лишь несколько, которые влияют на риск неудачи лечения. Они сгруппированы ниже по категориям с низким и высоким риском неэффективности лечения.Эта группа типов риска ОМЛ была получена в результате исследования Детской онкологической группы по терапии ОМЛ и основана на подтипах ОМЛ, определенных в публикации Всемирной организации здравоохранения по классификации миелоидов ВОЗ за 2008 год. Названия этих подтипов AML основаны либо на номере хромосом, по которому мутация может быть обнаружена с помощью цитогенетического тестирования, либо на конкретных генных мутациях в хромосомах, обнаруженных с помощью молекулярного анализа.Мутации AML с низким уровнем риска
Цитогенетическая диагностика Молекулярная диагностикаИнверсия 16 AML CEBPα AML
8; 21 AML NPM (нуклеофозмин) AML
Мутации AML с высоким риском
Цитогенетически диагностировано Молекулярно диагностированоМонотонность 7 AML FLT3 с высоким аллельным соотношением AML
Аномальная хромосома 5q AML
Эти категории AML постоянно меняются: добавляются новые подтипы AML или старые подтипы удаляются из этих групп риска по мере продвижения исследований появляются новые методы лечения.Подтипы AML, не включенные в вышеперечисленные категории, часто называют AML среднего (или среднего) риска.
Наконец, то, как человек реагирует на лечение ОМЛ, также важно для определения риска неудачи лечения и будущих вариантов терапии для пациента. Для пациентов с ОМЛ, у которых остаются (также называемые остаточными) лейкозными клетками, видимыми в костном мозге после одного курса химиотерапии, высока вероятность долгосрочной неудачи лечения.
Таким образом, врач объединит результаты цитогенетических и молекулярных тестов с исследованиями костного мозга после первого курса химиотерапии, чтобы определить, относится ли ОМЛ ребенка к подтипу «высокого риска» или «низкого риска».ОМЛ с высоким риском, вероятно, нуждается в дополнительной терапии или новых видах лечения, чтобы иметь больше шансов на выздоровление. ОМЛ с низким уровнем риска предполагает, что у него хорошие шансы на излечение с помощью современных традиционных форм терапии.Определение степени заболевания
Поскольку ОМЛ представляет собой рак крови, он широко распространен при диагностике и не требует «стадирования», как солидные опухоли. Нет рентгеновских снимков, определяющих степень заболевания. Однако лейкозные клетки также могут присутствовать в спинномозговой жидкости, что известно как заболевание центральной нервной системы (ЦНС).Для получения жидкости для исследования будет проведен специальный тест, известный как спинномозговая пункция или люмбальная пункция.
Помимо присутствия в костном мозге и крови, лейкоз может распространяться на участки, входящие в состав кровеносной системы, вызывая увеличение органов. Это может повлиять на:- Лимфатические узлы
- Печень
- Селезенка
- Тесты
- Кожа
- Камеди
Поражение других органов, кроме ЦНС, обычно не влияет на тип лечения.
Последнее обновление: сентябрь 2011 г. Об остром миелоидном лейкозе
При лечении острого миелоидного лейкоза
После лечения острого миелоидного лейкоза
 При заборе цельной крови важно совпадение группы (у Олеси 3+).
При заборе цельной крови важно совпадение группы (у Олеси 3+).

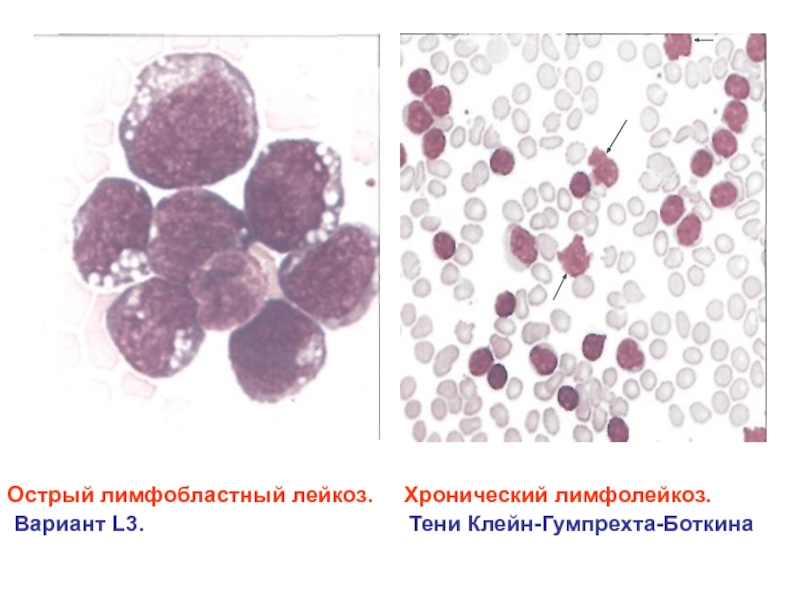
 А вот хронический миелолейкоз, вероятно, сразу вылечат.
А вот хронический миелолейкоз, вероятно, сразу вылечат.




 Если эти клетки вырастут снова, они могут вызвать рецидив. Лечение включает в себя дополнительную химиотерапию и может включать трансплантацию стволовых клеток.Этот этап может также включать профилактическое лечение головного или спинного мозга лучевой или химиотерапией. Консолидация обычно занимает несколько месяцев, но не требует ночевки в больнице.
Если эти клетки вырастут снова, они могут вызвать рецидив. Лечение включает в себя дополнительную химиотерапию и может включать трансплантацию стволовых клеток.Этот этап может также включать профилактическое лечение головного или спинного мозга лучевой или химиотерапией. Консолидация обычно занимает несколько месяцев, но не требует ночевки в больнице.

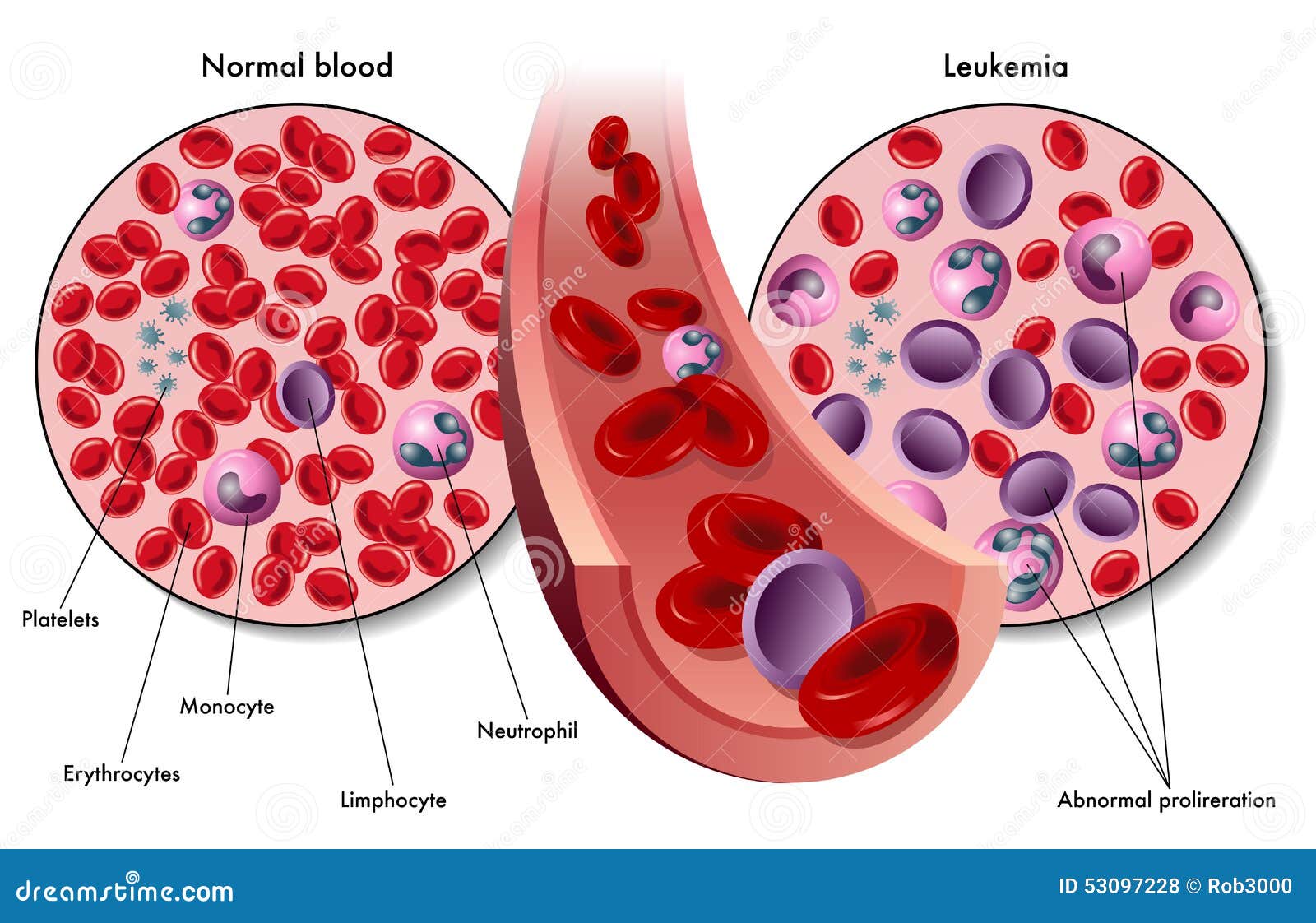

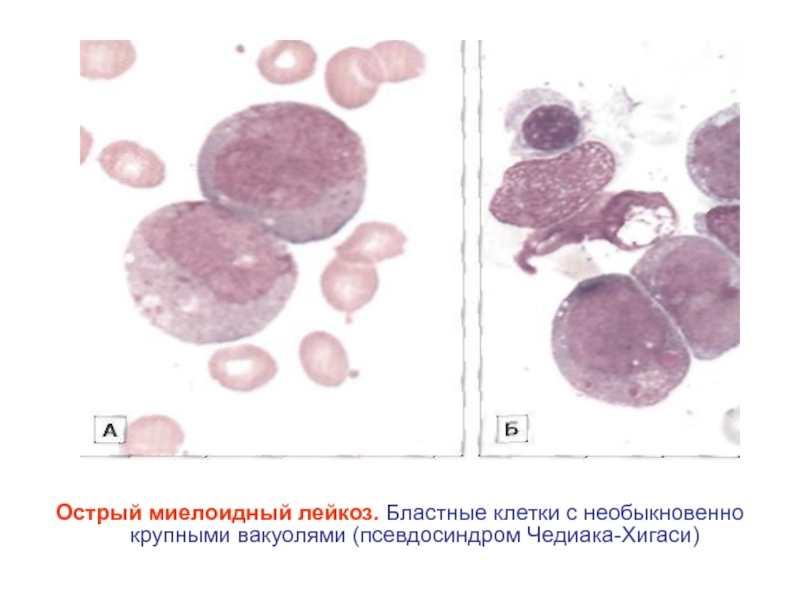 Большинство трансплантатов, выполняемых при лейкемии, являются аллогенными. Это означает, что стволовые клетки были пожертвованы кем-то другим.Трансплантаты также могут быть аутологичными. Это означает, что стволовые клетки поступают из вашего собственного тела.
Большинство трансплантатов, выполняемых при лейкемии, являются аллогенными. Это означает, что стволовые клетки были пожертвованы кем-то другим.Трансплантаты также могут быть аутологичными. Это означает, что стволовые клетки поступают из вашего собственного тела. gov/cancertopics/pdq/treatment/adultALL/Patient.
gov/cancertopics/pdq/treatment/adultALL/Patient.