Вирус коксаки: симптомы, лечение, профилактика
Коксаки – это кишечный вирус, вернее, довольно большая группа, насчитывающая аж 30 энтеровирусов
Буробина Айгуль Рафкатовна, врач-педиатр сети медицинских клиник «Семейная» рассказывает о вирусе Коксаки.
Недавно новостные ресурсы запестрели сообщениями об эпидемии вируса Коксаки – энтеровирусной инфекции, поражающей в основном дошкольников, протекающей с высокой температурой и имеющей долгий инкубационный период. Давайте разберемся, что это за зверь – Коксаки, как его распознать, и каким образом с ним бороться.
Что такое вирус Коксаки?
Коксаки – это кишечный вирус, вернее, довольно большая группа, насчитывающая аж 30 энтеровирусов. Такое название он получил в честь городка Коксаки в США, где он был впервые обнаружен в 1948 году. Тогда Коксаки был выделен из фекальных масс больных полиомиелитом детей. С тех пор эпидемии Коксаки уже бывали не раз, и скорее всего, ждут нас снова. Вирус крайне заразен, причем локализуется он не только в желудочно-кишечном тракте, но может поразить и другие органы. Хорошая новость состоит в том, что раз переболев, больше Коксаки не заразишься: формируется пожизненный иммунитет. Вирус погибает при воздействии высоких температур и дезинфицирующих веществ, а вот в простой водопроводной воде и фекалиях он сохраняется весьма долго.
Вирус крайне заразен, причем локализуется он не только в желудочно-кишечном тракте, но может поразить и другие органы. Хорошая новость состоит в том, что раз переболев, больше Коксаки не заразишься: формируется пожизненный иммунитет. Вирус погибает при воздействии высоких температур и дезинфицирующих веществ, а вот в простой водопроводной воде и фекалиях он сохраняется весьма долго.
Кто в группе риска и как можно заразиться?
Чаще всего этим вирусом болеют дети примерно от 3 до 10 лет, что связано с особенностями образа жизни: редким мытьем рук, недостаточной гигиеной. 4-5 лет – самый опасный возраст для заражения данным вирусом. А вот грудничкам Коксаки почти не страшен: во-первых, их иммунитет защищает молоко матери, во-вторых, с гигиеной у них обычно все в полном порядке: в песочницах они не играют и грязные пальцы и предметы в рот до поры до времени не тащат. Заражения чаще всего происходят летом и осенью, особенно на отдыхе у морей. Способов передачи вируса несколько: воздушно-капельный, через немытые руки, грязную сырую пищу, общую посуду.
Каковы проявления заболевания?
От момента заражения до появления первых признаков болезни может пройти до 10 дней. Начинается все довольно резко, взлетает температура до 39 и более градусов, и держится до 3-4 дней, только потом нормализуясь. Жар сопровождается слабостью, головной и мышечной болью. Очень похоже на грипп, однако при этом вирусе добавляется специфическая сыпь и расстройства стула. Сыпь в виде маленьких пузырьков возникает на слизистой рта и горла, на лице вокруг рта, на ладонях, стопах, между пальцами, на ягодицах. Высыпания на слизистой рта сопровождаются сильной болью, при этом дети отказываются есть и пить. Очень важно давать малышу обезболивающее и следить за достаточным потреблением жидкости. Жидкий стул может беспокоить по несколько раз в день, возможна и рвота. У взрослых могут появиться признаки конъюктивита.
Как понять, что это именно Коксаки, а не что-то другое?
Самым правильным будет сдать лабораторные тесты. Для этого берется мазок из носоглотки и анализ кала, а затем образец исследуется ПЦР-методом, что позволяет выявить генотип вируса.
Как лечиться?
Во-первых, нужно вызвать врача на дом. Только педиатр или терапевт (в случае, если заболел взрослый человек) на основании осмотра и специального анализа сможет поставить правильный диагноз. Ехать в стационар обычно не нужно, вполне можно лечиться дома. Специальные противовирусные препараты не требуются, нужна только симптоматическая терапия: при высокой температуре выпить жаропонижающее, при зуде кожи или других кожных реакциях на сыпь может понадобиться антисептическое и антигистаминное средство, при интоксикации – прием сорбентов, при боли в горле – антисептики для горла. Если с иммунитетом все в порядке, все проявления вируса пройдут сами за несколько дней без следа. Антибиотики при лечении не применяются, их назначение необходимо только в случае присоединения бактериальной инфекции.
Могут ли возникнуть осложнения?
В большинстве случаев осложнений вируса не возникает. Но изредка возможно развитие крайне опасных ситуаций:
- Серозного менингита. Он характеризуется болями в горле, болью в мышцах, судорогами, лихорадкой, обморочным состоянием и другими признаками. При грамотном и своевременном лечении проходит без последствий.
- Эндокардита, миокардита, то есть поражений сердца. При этом заболевании ребенок все время сонный, давление у него понижено, может появиться аритмия, одышка, судороги. При любых описанных явлениях нужно немедленно вызывать скорую помощь.
- Гепатита. Если вирус поражает печень, то она увеличивается, беспокоит боль в правой стороне живота.
- Обезвоживания. Его признаки – плач без слез у ребенка, очень редкие позывы к мочеиспусканию, все время клонит в сон. Если такое случилось, необходимо лечение в форме капельниц.
- Присоединения вторичной бактериальной инфекции (там, где была сыпь, возникают гнойные выделения, краснота, это место отекает).

Чтобы не пропустить осложнения, нужно с самого начала заболевания быть под присмотром врача и по всем вопросам консультироваться с ним, а в экстренных случаях срочно звонить в скорую помощь.
Возможна ли профилактика вируса?
Конечно, возможна.
- Во-первых, это постоянное соблюдение гигиены, частое мытье рук, избегание больших скоплений людей без лишней необходимости.
- Во-вторых, это тщательное мытье и приготовление пищи, ведь при термической обработке вирус не выживает. Не стоит пить воду из-под крана, из водоемов и различных ключей, гораздо правильнее будет пить проверенную бутилированную воду.
При соблюдении всех этих нехитрых правил, у вас и ваших детей будет меньше вероятности заразиться Коксаки и другими вирусами.
Запись на прием к врачу педиатру
Обязательно пройдите консультацию квалифицированного специалиста в области детских заболеваний в клинике «Семейная».
Чтобы уточнить цены на прием врача логопеда или другие вопросы пройдите по ссылке ниже
Внимание! Энтеровирусная инфекция! — ГБУЗ «Туапсинская ЦРБ №2» МЗ КК
В последние годы наметилась тенденция активизации энтеровирусной инфекции (ЭВИ) в мире, о чем свидетельствуют часто регистрируемые в разных странах вспышки заболевания. В России по данным Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека в 2017 году в ряде субъектов с начала июня отмечался подъем заболеваемости энтеровирусной инфекции с формированием очагов в детских организациях, в том числе летних лагерях. В сентябре прогнозируется второй подъем заболеваемости, обусловленный формированием детских коллективов в новом учебном году. В связи с чем медикам и средствам массовой информации рекомендуется активная информационно-просветительская работа с населением по вопросам профилактики энтеровирусной инфекции и своевременному обращению за медицинской помощью.
Энтеровирусные инфекции (ЭВИ) представляют собой группу острых инфекционных заболеваний вирусной этиологии, вызываемые различными представителями энтеровирусов.Основными возбудителями ЭВИ являются вирусы Коксаки А, Коксаки В, ECHO и неклассифицированные энтеровирусы человека. Энтеровирусы отличаются высокой устойчивостью во внешней среде, способны сохранять жизнеспособность в воде поверхностных водоемов и влажной почве до 2 месяцев.
ЭВИ распространена повсеместно. Заболевание встречается в виде спорадических случаев, локальных вспышек (чаще в детских коллективах), эпидемий. Особую значимость в распространении возбудителей заболевания представляет вода открытых водоемов, загрязненная сточными водами, как в качестве источников питьевого водоснабжения, так и используемая в качестве рекреационных зон для купания населения.
Источником инфекции является человек (больной или носитель). Инкубационный период составляет в среднем от 1 до 10 дней. Среди заболевших ЭВИ преобладают дети.
Энтеровирусные инфекции характеризуются большим разнообразием клинических проявлений и множественными поражениями органов и систем. Могут наблюдаться герпетическая ангина, миалгия, лихорадка, поражения нервной системы, кожных покровов, сердца и глаз, кишечная и респираторная формы, серозный менингит и другие. Заболевание может протекать в легкой, среднетяжелой и тяжелой форме. При тяжелом течении заболевания возможны различные осложнения, наслоение вторичной инфекции, а также — обострения хронических заболеваний.
Наиболее частым проявлением поражения центральной нервной системы является энтеровирусный (серозный, асептический) менингит – воспаление мягкой мозговой оболочки. Инкубационный период при энтеровирусных серозных менингитах составляет в среднем около 1 недели. Чаще болеют городские жители, преимущественно дети до 7 лет, посещающие детские дошкольные учреждения. Клиническая картина энтеровирусного менингита в значительной степени зависит от возраста пациентов. Менингеальный синдром протекает обычно доброкачественно с улучшением в течение нескольких дней.
Новорожденные дети и дети раннего возраста (до 2-3 месяцев) входят в особую группу риска. Неврологические симптомы, связанные с воспалением менингеальных оболочек у детей раннего возраста, включают ригидность (выраженное напряжение) затылочных мышц и выбухание родничка. Симптомы могут носить стертый характер. Развитию серозного менингита часто сопутствуют такие признаки болезни, как повышение температуры, беспокойство, плохой сон, высыпания на кожных покровах, ринит, диарея. В случае легкого течения энтеровирусной инфекции менингеальный синдром у детей протекает доброкачественно и, как правило, быстро, в течение 7-10 дней, заканчивается полным выздоровлением без остаточных явлений. Благотворное воздействие на течение серозного менингита оказывает спинальная пункция, ведущая к снижению внутримозгового давления и способствующая быстрому улучшению состояния ребенка.
У детей более старшего возраста и у взрослых лиц заболевание энтеровирусным менингитом начинается остро, с внезапного повышения температуры до 38-40°С. Вслед за этим наблюдается развитие ригидности затылочных мышц, головные боли, светобоязнь. У части пациентов отмечены рвота, потеря аппетита, диарея, сыпь, фарингит, миалгии. Болезнь длится обычно менее одной недели. Многие пациенты чувствуют себя значительно лучше вскоре после спинномозговой пункции.
Вслед за этим наблюдается развитие ригидности затылочных мышц, головные боли, светобоязнь. У части пациентов отмечены рвота, потеря аппетита, диарея, сыпь, фарингит, миалгии. Болезнь длится обычно менее одной недели. Многие пациенты чувствуют себя значительно лучше вскоре после спинномозговой пункции.
Прогноз у детей и взрослых, перенесших энтеровирусный менингит, как правило, благоприятный. Есть, однако, указания, что отдельные дети, переболевшие энтеровирусным менингитом, страдают нарушениями речи и имеют трудности в школьном обучении. У взрослых лиц в течение нескольких недель после перенесенной инфекции могут сохраняться головные боли.
При заболевании беременной возможна передача вируса плоду. В случае инфицирования в ранние сроки беременности возможно формирование различных пороков плода, в поздние — гибель плода или развитие внутриутробной инфекции. Клинически выраженная ЭВИ проявляется энцефалитом – воспаление головного мозга и миокардитом — воспаление сердечной мышцы, молниеносной формой гепатита. Болезнь протекает крайне тяжело, возможна смерть беременной. Дети до 3 мес. болеют ЭВИ редко в связи с наличием плацентарного иммунитета.
Болезнь протекает крайне тяжело, возможна смерть беременной. Дети до 3 мес. болеют ЭВИ редко в связи с наличием плацентарного иммунитета.
При менингоэнцефалите и энцефалите энтеровирусной этиологии в процесс вовлекаются не только оболочки, но и вещество головного мозга. Энтеровирусный энцефалит отличается тяжелым течением и высокой летальностью. Поперечный миелит — тяжелое поражение спинного мозга — также может быть следствием энтеровирусной инфекции. Заболевание проявляется в виде спастических парезов и параличей верхних (реже) и нижних (чаще) конечностей с дисфункцией тазовых органов (задержкой или недержанием мочи и стула).
Диагноз заболевания ЭВИ устанавливается на основании клинических признаков болезни, результатов лабораторного исследования (спинномозговой жидкости, отделяемого конъюнктивы, крови, мазков из ротовой и носовой полости, образцов фекалий и др.), эпидемиологического анамнеза.
Обязательной госпитализации подлежат больные ЭВИ и лица с подозрением на это заболевание — с неврологической симптоматикой (серозный менингит, менингоэнцефалит, вирусные энцефалиты, миелит), а также пациенты с геморрагическими конъюнктивитами, миокардитами.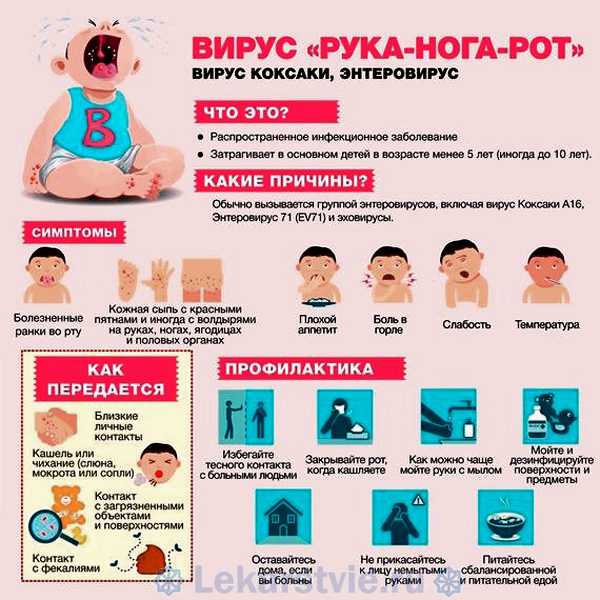 Обязательной изоляции подлежат больные всеми клиническими формами ЭВИ и лица с подозрением на это заболевание — из организованных коллективов, а также проживающие в общежитиях.
Обязательной изоляции подлежат больные всеми клиническими формами ЭВИ и лица с подозрением на это заболевание — из организованных коллективов, а также проживающие в общежитиях.
Медицинскому наблюдению подлежат:
— контактные с больными ЭВИ в организованных коллективах детей, на предприятиях пищевой промышленности и, приравненных к ним, объектах водоснабжения;
— контактные из домашних очагов: дети дошкольного возраста и взрослые из категории лиц, работающих в учреждениях, организациях, характер деятельности которых связан с производством, транспортированием и реализацией пищевых продуктов и питьевой воды, с воспитанием и обучением детей, обслуживанием больных, с коммунальным и бытовым обслуживанием населения.
В очагах ЭВИ организуют мероприятия по дезинфекции. Текущая дезинфекция в домашнем очаге проводится членами семьи, в организованных коллективах — сотрудниками учреждения после проведенного медицинскими работниками инструктажа. Необходимость проведения заключительной дезинфекции определяют специалисты органов, уполномоченных осуществлять государственный санитарно-эпидемиологический надзор. Заключительную дезинфекцию выполняют организации, осуществляющие дезинфекционной деятельностью в установленном порядке.
Заключительную дезинфекцию выполняют организации, осуществляющие дезинфекционной деятельностью в установленном порядке.
Специфическая профилактикаэнтеровирусной инфекции не разработана. Неспецифическая профилактика заключается в проветривании и дезинфекции помещений, соблюдении правил удаления и обеззараживания нечистот, обеспечении населения безопасными в эпидемиологическом плане продуктами. В очагах ЭВИ допускается применение средств неспецифической экстренной профилактики в виде иммуномодуляторов и противовирусных средств, в соответствии с инструкциями по их применению. В качестве неспецифической профилактики можно применять: противовирусные препараты – арбидол, анаферон, эргоферон, а также интерфероногены (циклоферон).
Роспотребнадзор объяснил, как не заразиться вирусом Коксаки — Общество
Санитарно-карантинный контроль за рейсами, прибывающими из Турции, усилен в некоторых российских аэропортах. Это произошло, в частности, в аэропорту Пулково и в Екатеринбурге, сообщили ТАСС представители региональных управлений службы. Чем опасен вирус Коксаки, который и стал причиной принятых мер, — в материале ТАСС.
Чем опасен вирус Коксаки, который и стал причиной принятых мер, — в материале ТАСС.
Коксаки — опасный для человека РНК-содержащий энтеровирус. В зависимости от своей разновидности (их существует несколько десятков), может вызывать различные клинические проявления: от легкого повышения температуры до серозного вирусного менингита. Существуют бессимптомные формы заболевания. Часто вызывает энтеровирусный везикулярный стоматит (также называется синдромом рука — нога — рот, англ. Hand, foot and mouth disease, HFMD).
Описание, лечение
Вирус Коксаки (Coxsackievirus), как и другие энтеровирусы, хорошо размножается в желудочно-кишечном тракте. Распространяется различными путями: воздушно- капельным, пищевым, контактным, водным.
Долгое время вирус сохраняется на предметах обихода, продуктах питания (в том числе фруктах), а также в бассейнах и т. д. Быстро погибает при кипячении зараженной воды или одежды. Источником заболевания являются больные и вирусоносители.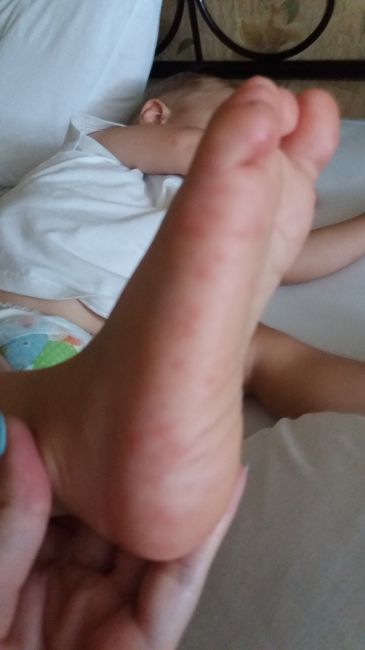
Наиболее уязвимы к вирусу дети в возрасте до 14 лет. Инкубационный период — до шести дней. Заболевание, как правило, начинается с резкого подъема температуры тела до 39-40 градусов, наблюдается головная боль, рвота, воспаление слизистых оболочек.
Лечение, при отсутствии осложнений, подразумевает постельный режим, прием симптоматических препаратов (в том числе противовоспалительных при сильной температуре), обильное питье. При начале энцефалита, HFMD (проявляется сыпью на руках и ногах и герпетической ангиной) и других осложнений, требуются госпитализация.
При отсутствии осложнений симптомы болезни полностью проходят за одну-две недели.
История вируса
Вирус был открыт и описан в конце 1940-х гг. в США врачами Джилбертом Дэллфордом и Грейс Сиклз, которые занимались поиском вакцины от полиомиелита. Получил название в честь небольшого городка Коксаки в штате Нью- Йорк, расположенного на реке Гудзон, — в нем впервые были обнаружены образцы вируса.
Менингит и энтеровирусный везикулярный стоматит могут быть вызваны не только вирусом Коксаки. Поэтому точной статистики о смертности из-за этого вируса не существует. Наиболее крупные вспышки HFMD, которые произошли в том числе из-за вируса Коксаки, в последние годы регистрировались в Малайзии (1997, 34 погибших; 2006, 7 погибших), Китае (2008, 42 погибших; 2009, 18 погибших; 2012, 8 погибших) и Вьетнаме (2008, 11 погибших).
Поэтому точной статистики о смертности из-за этого вируса не существует. Наиболее крупные вспышки HFMD, которые произошли в том числе из-за вируса Коксаки, в последние годы регистрировались в Малайзии (1997, 34 погибших; 2006, 7 погибших), Китае (2008, 42 погибших; 2009, 18 погибших; 2012, 8 погибших) и Вьетнаме (2008, 11 погибших).
Материал подготовлен по данным ТАСС-Досье
Чем опасен вирус Коксаки?
Коксаки — это не один вирус, а целая группа из 30 активных энтеровирусов, которые размножаются в желудочно-кишечном тракте ребенка. Чаще всего вирус бывает у детей до 5 лет. После болезни образуется стойкий иммунитет, повторного заражения именно Коксаки не бывает.
Почти все случаи вируса Коксаки в этом году «привозные» — из жарких стран, где традиционно отдыхают россияне: Турции (большинство заболевших), Испании, Кипра, Греции. В прошлом году было больше «домашнего», российского вируса. То есть Коксаки, как и других энтеровирусов, летом много всегда, это сезонное заболевание. Сейчас обстановка с Коксаки более спокойная: пляжный сезон заканчивается, энтеровирусные инфекции затихают. А к октябрю и вовсе сойдут на нет.
То есть Коксаки, как и других энтеровирусов, летом много всегда, это сезонное заболевание. Сейчас обстановка с Коксаки более спокойная: пляжный сезон заканчивается, энтеровирусные инфекции затихают. А к октябрю и вовсе сойдут на нет.
Как проявляется вирус? В самом начале у ребенка поднимается температура до 40–40,5 градуса. Она может держаться до трех-четырех дней, затем резко падает. Высыпания на теле возникают в последний день температуры или сразу после ее спада. Классическая локализация — ладони, стопы, слизистая рта, это синдром «рука — нога — рот», но сыпь может распространяться и по всему телу, особенно у маленьких детей. Она проходит самостоятельно через два-три дня. Также может быть жидкий стул, но нечасто, один или два раза.
Поскольку противовирусных средств с доказанной эффективностью нет, остается только симптоматическое лечение: при температуре больше 38,5 дать жаропонижающее (парацетамол, ибупрофен), также нужно чаще поить ребенка. Сыпь не требует специальной обработки, но если есть нагноения, сильный зуд, то нужно показаться педиатру — доктор назначит местный антисептик.
Сыпь не требует специальной обработки, но если есть нагноения, сильный зуд, то нужно показаться педиатру — доктор назначит местный антисептик.
Госпитализация в большинстве случаев не нужна: ребенка вполне можно лечить дома. При нормальном иммунитете вирус проходит без последствий. Но у энтеровирусных инфекций может быть осложнение — серозный менингит. Если на фоне вируса и температуры у ребенка возникают тошнота, рвота, головная боль, боль в шее (и ее сложно согнуть), то нужно вызывать скорую: серозный менингит — достаточно редкое осложнение, очень важно его не пропустить.
Переболевший ребенок остается заразным на протяжении 14 дней с момента начала заболевания, то есть с повышения температуры. Если вы видите где-то на отдыхе ребенка с сыпью на ладонях и стопах, то от него вполне можно заразиться. Соответственно, и своего ребенка нужно изолировать от других. На самом деле не заразиться Коксаки сложно. Маленькие дети играют, часто находятся в тесном контакте — энтеровирусы передаются быстро. Нет ни прививки от этого типа вирусов, ни действенных лекарственных методов профилактики. Из реальных рекомендаций, если вы сейчас собираетесь в отпуск: чаще мойте руки и постарайтесь избегать бассейнов (это самое благоприятное место для передачи вируса).
Нет ни прививки от этого типа вирусов, ни действенных лекарственных методов профилактики. Из реальных рекомендаций, если вы сейчас собираетесь в отпуск: чаще мойте руки и постарайтесь избегать бассейнов (это самое благоприятное место для передачи вируса).
симптомы и лечение (памятка для родителей)
01.09.2018Энтеровирусные инфекции– это группа заболеваний, в основе причин которых лежит несколько разновидностей вирусов. Вызывают заболевание вирусы Коксаки, полиовирусы и ЕСНО (экхо).
После перенесенной энтеровирусной инфекции образуется стойкий пожизненный иммунитет, однако, он сероспецифичен. Это значит, что иммунитет образуется только к тому серологическому типу вируса, которым переболел ребенок и не защищает его от других разновидностей этих вирусов. Поэтому энтеровирусной инфекцией ребенок может болеть несколько раз за свою жизнь. Так же эта особенность не позволяет разработать вакцину, чтобы защитить наших детей от данного заболевания. Заболевание имеет сезонность: вспышки заболевания чаще всего наблюдаются в летне-осенний период.
Заболевание имеет сезонность: вспышки заболевания чаще всего наблюдаются в летне-осенний период.
Причины заражения энтеровирусной инфекцией.
Заражение происходит несколькими путями. Вирусы в окружающую среду могут попадать от больного ребенка или от ребенка, который является вирусоносителем. У вирусоносителей нет никаких проявлений заболеваний, однако вирусы находятся в кишечнике и выделяются в окружающую среду с калом. Такое состояние может наблюдаться у переболевших детей после клинического выздоровления либо у детей, у которых вирус попал в организм, но не смог вызвать заболевание из-за сильного иммунитета ребенка. Вирусоносительство может сохраняться на протяжении 5 месяцев.
Попав в окружающую среду, вирусы могут сохраняться довольно долго, так как хорошо переносят неблагоприятное воздействие. Хорошо сохраняются вирусы в воде и почве, при замораживании могут выживать на протяжении нескольких лет, устойчивы к действию дезинфицирующих средств (при воздействии растворов высокой концентрации фенола, хлора, формалина вирусы начинают погибать только через три часа), однако восприимчивы к действию высоких температур (при нагревании до 45ºС погибают через 45-60 секунд).
Как передается энтеровирусная инфекция.
Механизм передачи может быть воздушно-капельный (при чихании и кашле с капельками слюны от больного ребенка к здоровому) и фекально-оральный при не соблюдении правил личной гигиены. Чаще всего заражение происходит через воду, при употреблении сырой (не кипяченой) воды. Так же возможно заражение детей через игрушки, если дети их берут в рот. Болеют чаще всего дети в возрасте от 3 до 10 лет. У детей, находящихся на грудном вскармливании, в организме присутствует иммунитет, полученный от матери через грудное молоко, однако, этот иммунитет не стойкий и после прекращения грудного вскармливания быстро исчезает.
Симптомы энтеровирусной инфекции.
В организм вирусы попадают через рот или верхние дыхательные пути. Попав в организм ребенка, вирусы мигрируют в лимфатические узлы, где они оседают и начинают размножаться. Дальнейшее развитие заболевания связано со многими факторами, такими как вирулентность (способность вируса противостоять защитным свойствам организма), тропизмом (склонностью поражать отдельные ткани и органы) вируса и состоянием иммунитета ребенка.
У энтеровирусных инфекций есть как схожие проявления, так и различные, в зависимости от вида и серотипа. Инкубационный период (период от попадания вируса в организм ребенка, до появления первых клинических признаков) у всех энтеровирусных инфекций одинаковый – от 1 до 10 дней (чаще 2-5 дней).
Заболевание начинается остро — с повышения температуры тела до 38-39º С. Температура чаще всего держится 3-5 дней, после чего снижается до нормальных цифр. Очень часто температура имеет волнообразное течение: 2-3 дня держится температура, после чего снижается и 2-3 дня находится на нормальных цифрах, затем снова поднимается на 1-2 дня и вновь нормализуется уже окончательно. При повышении температуры ребенок ощущает слабость, сонливость, может наблюдаться головная боль, тошнота, рвота. При снижении температуры тела все эти симптомы проходят, однако при повторном повышении могут вернуться. Также увеличиваются шейные и подчелюстные лимфоузлы, так как в них происходит размножение вирусов.
В зависимости от того, какие органы больше всего поражаются, выделяют несколько форм энтеровирусной инфекции. Энтеровирусы могут поражать: центральную и периферическую нервные системы, слизистую ротоглотки, слизистую глаз, кожу, мышцы, сердце, слизистую кишечника, печень, у мальчиков возможно поражение яичек.
При поражении слизистой ротоглотки происходит развитиеэнтеровирусной ангины.Она проявляется повышением температуры тела, общей интоксикацией (слабость, головная боль, сонливость) и наличием везикулярной сыпи в виде пузырьков, заполненных жидкостью, на слизистой ротоглотки и миндалинах. Пузырьки эти лопаются, на их месте образуются язвочки, заполненные белым налетом. После выздоровления на месте язвочек не остается никаких следов.
При поражении глаз развиваетсяконъюнктивит.Он может быть одно- и двусторонним. Проявляется в виде светобоязни, слезотечения, покраснения и припухлости глаз. Возможно наличие кровоизлияний в конъюнктиву глаза.
При поражении мышц развиваетсямиозит– боли в мышцах. Боли появляются на фоне повышения температуры. Болезненность наблюдается в грудной клетке, руках и ногах. Появление болей в мышцах, как и температуры, может носить волнообразный характер. При снижении температуры тела боли уменьшаются или исчезают совсем.
При поражении слизистой кишечника(энтерит)наблюдается наличиежидкого стула. Стул обычной окраски (желтый или коричневый), жидкий, без патологических (слизь, кровь) примесей. Появление жидкого стула может быть как на фоне повышение температуры, так, и изолировано (без повышения температуры тела).
Энтеровирусные инфекции могут поражать различные участки сердца. Так при поражении мышечного слоя развиваетсямиокардит, при поражении внутреннего слоя с захватом клапанов сердца, развиваетсяэндокардит, при поражении внешней оболочки сердца –перикардит. У ребенка может наблюдаться: повышенная утомляемость, слабость, учащенное сердцебиение, падение артериального давления, нарушения ритма (блокады, экстрасистолы), боли за грудиной.
При поражении нервной системы могут развиватьсяэнцефалиты, менингиты. У ребенка наблюдается: сильная головная боль, тошнота, рвота, повышение температуры тела, судороги, парезы и параличи, потеря сознания.
При поражении печени развиваетсяострый гепатит. Он характеризуется увеличением печени, чувством тяжести в правом подреберье, болью в этом месте. Возможно появление тошноты, изжоги, слабости, повышения температуры тела.
При поражении кожи возможно появлениеэкзантемы– гиперемия (красное окрашивание) кожи, чаще всего на верхней половине туловища (голова, грудь, руки), не приподнимается над уровнем кожи, появляется одномоментно.
У мальчиков возможно наличие воспаления в яичках с развитиеморхита. Чаще всего такое состояние развивается через 2-3 недели после начала заболевания с другими проявлениями (ангина, жидкий стул и другие). Заболевание довольно быстро проходит и не несет никаких последствий, однако, в редких случаях возможно развитие в половозрелом возрасте аспермии (отсутствие спермы).
Также существуютврожденные формы энтеровирусной инфекции, когда вирусы попадают в организм ребенка через плаценту от матери. Обычно такое состояние имеет доброкачественное течение и излечивается самостоятельно, однако в некоторых случаях энтеровирусная инфекция может вызвать прерывание беременности (выкидыш) и развитие у ребенка синдрома внезапной смерти (смерть ребенка наступает на фоне полного здоровья).
Очень редко возможно поражение почек, поджелудочной железы, легких. Поражение различных органов и систем может наблюдаться как изолированное, так и сочетанное.
Лечение энтеровирусной инфекции
Специфического лечения энтеровирусной инфекции не существует. Лечение проводят в домашних условиях, госпитализация показана при наличии поражения нервной системы, сердца, высокой температуры, которая долго не поддается снижению при использовании жаропонижающих средств. Ребенку показан постельный режим на весь период повышения температуры тела.
Ребенку показан постельный режим на весь период повышения температуры тела.
Питание должно быть легким, богатым белками. Необходимо достаточное количество жидкости: кипяченая вода, минеральная вода без газов, компоты, соки, морсы.
Лечение проводят симптоматически в зависимости от проявлений инфекции — ангина, конъюнктивит, миозит, жидкий стул, поражения сердца, энцефалиты, менингиты, гепатит, экзантема, орхит. В некоторых случаях (ангина, понос, конъюнктивит…) проводят профилактику бактериальных осложнений.
Дети изолируются на весь период заболевания. В детском коллективе могут находиться после исчезновения всех симптомов заболевания.
Профилактика энтеровирусной инфекции.
Для профилактики необходимо соблюдение правил личной гигиены: мыть руки после посещения туалета, прогулки на улице, пить только кипяченую воду или воду из заводской бутылки, недопустимо использование для питья ребенка воды из открытого источника (река, озеро).
Специфической вакцины против энтеровирусной инфекции не существует, так как в окружающей среде присутствует большое количество серотипов этих вирусов.
Детский инфекционист о вирусе Коксаки, ветрянке, прививках и лечении без лекарств
Александр Кудин, заведующий отделением городской детской инфекционной клинической больницы, кандидат медицинских наук, доцент, рассказал о том, почему не стоит бояться вируса Коксаки, зачем прививаться от ветрянки и гриппа и как вылечиться от простуды без лекарств.
«Человек в большинстве случаев с вирусными инфекциями справляется сам»
— С какими инфекционными заболеваниями у детей вы чаще всего сталкиваетесь в своей работе?
— Самые распространенные инфекции и у детей, и у взрослых — респираторные. Это то, что в народе называется простудой. Наше отделение также занимается лечением кишечных инфекций, они вторые по частоте.
К нам поступают дети с разными заболеваниями, которые могут сопровождаться рвотой: с пиелонефритами (воспалительное заболевание почек бактериальной этиологии. — Прим. TUT.BY), сейчас из-за сезонности много пациентов с пневмонией, отитами.
— Прим. TUT.BY), сейчас из-за сезонности много пациентов с пневмонией, отитами.
— Если это простая простуда, то в инфекционку же вряд ли отправят?
— В этом случае не надо отправлять, но иногда отправляют. Бывает, что у ребенка высокая температура и мама сильно беспокоится, или врачи решили перестраховаться, поэтому и направляют к нам.
— С лета актуален вопрос по поводу вируса Коксаки. И Минздрав давал рекомендации по этому поводу отдыхающим в Турции, и к нам в редакцию приходили письма читателей, где родители предполагали, что у их детей Коксаки. В то же время на пресс-конференциях медики объясняли журналистам, что фактов вируса Коксаки в Беларуси нет, и чтобы его определить, нужна лабораторная диагностика.
— Совершенно верно.
Александр Кудин, заведующий отделением городской детской инфекционной клинической больницы, кандидат медицинских наук, доцент— Но так ли опасен Коксаки?
— Эта популярная тема про Коксаки возникла после того, как в Турции была якобы вспышка этой инфекции. Я не знаю, кто в Турции сказал, что это Коксаки. Ту форму болезни, которая тогда была, чаще всего вызывает энтеровирус 71-го типа. Хотя нечто подобное могут вызвать и другие энтеровирусы. Самих энтеровирусов очень много, только их серотипов больше 60. Есть ЕСНО-вирусы, вирусы Коксаки типов А и Б, даже гепатит А вызывает определенный энтеровирус…
Я не знаю, кто в Турции сказал, что это Коксаки. Ту форму болезни, которая тогда была, чаще всего вызывает энтеровирус 71-го типа. Хотя нечто подобное могут вызвать и другие энтеровирусы. Самих энтеровирусов очень много, только их серотипов больше 60. Есть ЕСНО-вирусы, вирусы Коксаки типов А и Б, даже гепатит А вызывает определенный энтеровирус…
Для пациентов и врачей в общем-то неважно, какой энтеровирус вызвал то или иное заболевание. Энтеровирусная инфекция, как большинство вирусных инфекций, не требует никакого специального лечения. Нужны просто терпение, время и небольшая помощь, чтобы легче перенести инфекцию. Человек в большинстве случаев с вирусными инфекциями справляется сам, ему надо только не мешать и немножко помочь.
Поэтому был там Коксаки, или ЕСНО-вирус, или энтеровирус 71-го типа — не имеет значения. Чаще всего все заканчивается благоприятно: за пять-семь дней дети выздоровели и забыли об этом. Но любые энтеровирусы способны поражать различные органы, хоть это и бывает редко. Самое неприятное, когда вирус поражает центральную нервную систему и сердце, вызывая развитие менингитов, энцефалитов и кардитов. Эти ситуации требуют специального лечения.
Самое неприятное, когда вирус поражает центральную нервную систему и сердце, вызывая развитие менингитов, энцефалитов и кардитов. Эти ситуации требуют специального лечения.
Поэтому в принципе энтеровирусная инфекция не требует лечения, а требует наблюдения. Активно подключаться нужно только при поражении указанных органов.
— При энтеровирусной инфекции обязательно будут понос и высокая температура?
— Энтеровирусы влияют на слизистые дыхательных путей и желудочного тракта, мышечной ткани, сердечной мышцы. Симптомов энтеровирусной инфекции около десятка, поэтому нет четко очерченной специфической картины, как при кори или ветрянке, где мы точно знаем, как должна развиваться болезнь. При энтеровирусной инфекции может быть все что угодно, в том числе и лихорадка с диареей.
— И сыпь, и температура?
— Температура в таких случаях часто высокая, боль в горле может быть сильнее, чем при ангине.
— Как ребенок может заразиться этой инфекцией?
— Вирус хорошо сохраняется в воде. Ребенок поплавал в бассейне или море, хлебнул воды — и, если не повезло, заразился энтеровирусом. Это самый частый путь передачи. Также, но реже, вирус передается воздушно-капельным путем, контактным, пищевым. Например, человек взял в руки плохо вымытый фрукт, руки плохо помыл и донес вирус до рта или съел немытый плод — и заболел.
Ребенок поплавал в бассейне или море, хлебнул воды — и, если не повезло, заразился энтеровирусом. Это самый частый путь передачи. Также, но реже, вирус передается воздушно-капельным путем, контактным, пищевым. Например, человек взял в руки плохо вымытый фрукт, руки плохо помыл и донес вирус до рта или съел немытый плод — и заболел.
— Эти инфекции больше характерны для курортных стран как Турция?
— Нет. С конца августа до октября у нас в отделении с этими энтеровирусами лежала почти половина больных. Может, я чуть преувеличиваю, но их было очень много.
— Вы говорите, что ребенка не надо трогать и что ничего страшного с ним не происходит во время энтеровирусной инфекции. Но как тогда его лечить?
— Ему нужно обеспечить хороший отдых, правильное питание, достаточное питье и сбивать температуру, если она очень высокая.
— И она сама пройдет?
— Не поверите, но пройдет.
— И Коксаки?
— Разницы нет. Инфекция Коксаки лечится так же.
Инфекция Коксаки лечится так же.
— Если у врача есть подозрения на энтеровирусную инфекцию, ее нужно подтверждать лабораторно?
— А зачем? Какой смысл, если все подходы к лечению одинаковые?
— Что в этом случае можно сказать родителям, которые все-таки паникуют. Мы наблюдали за этой паникой и в соцсетях, когда люди выкладывали фотографии детей, считая, что это что-то крайне опасное.
— Если родители адекватные, то они должны прислушаться к тому, что говорят врачи, а если они не верят врачам, то кто бы ни говорил, они все равно не поверят и будут паниковать, пока ребенок не поправится.
Приведу другой пример: бывает так, что мамы обижаются, когда сюда поступают, и я им ничего не назначаю из лечения. Но значит так нужно вашему ребенку: то есть никак. Когда я заканчивал институт, думал, что чем больше таблеток, тем лучше. Но сейчас я понимаю: чтобы не назначить лекарство, нужно знать значительно больше, чем чтобы его назначить.
«Видел человек десять, которые повторно болели ветрянкой»
— От ветрянки сегодня прививают?
— Прививать начали несколько лет назад, но эта вакцина достаточно дорогая по сравнению с другими вакцинами.
— Почему раньше не прививали?
— У нас не было вакцины.
— Как вам кажется, ребенка от ветрянки лучше привить или пусть переболеет?
— Теоретически лучше привить. Даже если ребенок заболеет после прививки, то болезнь он перенесет легче. Ветрянка у некоторых детей чревата вероятностью развития осложнений. Чаще всего это или гнойные осложнения со стороны кожи и мягких тканей, или поражение нервной системы. Но все это редко бывает. Однако, если это случится конкретно у вашего ребенка, то вам будет безразлична статистика.
— В каком возрасте нужно прививать ребенка от ветрянки и нужно ли повторять вакцинопрофилактику?
— Детям такую прививку можно делать после 6 месяцев. Повторять ее не нужно. Но там сама прививка состоит из двух этапов, при этом прививают живой вакциной. Такие вакцины дают хороший иммунитет с иммунологической памятью, поэтому одного раза хватает на всю жизнь. Человек так или иначе будет контактировать с этим вирусом. Если вирус попадет в подготовленный организм, естественный иммунный ответ разовьется быстрее, и защита будет сильнее.
Повторять ее не нужно. Но там сама прививка состоит из двух этапов, при этом прививают живой вакциной. Такие вакцины дают хороший иммунитет с иммунологической памятью, поэтому одного раза хватает на всю жизнь. Человек так или иначе будет контактировать с этим вирусом. Если вирус попадет в подготовленный организм, естественный иммунный ответ разовьется быстрее, и защита будет сильнее.
На мой взгляд, наиболее важно, чтобы привились от ветрянки взрослые, которые ею не болели и не контактировали с больными. Ведь при контакте тоже мог сформироваться иммунитет, и человек даже не знал, что перенес ветрянку в такой скрытой форме.
В целом ветряная оспа у взрослых протекает тяжелее, чем у детей: больше сыпи и сильнее интоксикация. И если вы в детстве не болели и не контактировали с больными ветрянкой, пришли в гости, а вам открыл дверь ребенок в зеленке, то все — время пошло. С этого момента у вас есть три дня, чтобы привиться и тем самым предупредить развитие ветряной оспы.
— Ребенок, который переболел, может заболеть во второй раз?
— Теоретически не должен, но практически — да. Иммунитет после перенесенной инфекции в редких случаях не срабатывает. Я в своей жизни видел человек десять, которые повторно болели ветряной оспой. Пятеро из них — мои студенты. Когда я преподавал в университете, говорил, что все должны увидеть ветрянку, потрогать и заработать иммунитет. Заработали. Ничего — все живы и здоровы.
Иммунитет после перенесенной инфекции в редких случаях не срабатывает. Я в своей жизни видел человек десять, которые повторно болели ветряной оспой. Пятеро из них — мои студенты. Когда я преподавал в университете, говорил, что все должны увидеть ветрянку, потрогать и заработать иммунитет. Заработали. Ничего — все живы и здоровы.
«Нет таких прививок, которые после вакцинации дают стопроцентную защиту»
— Как узнать, в каком состоянии у тебя иммунная система, не сдавая лабораторный анализ?
— Если человек дожил до пяти-шести лет, а тем более до 20, то никаких больших проблем с иммунной системой у него, скорее всего, нет. Не надо нигде ничего искать. Если человек часто болеет простудами, значит у него есть какие-то особенности работы врожденного иммунитета против вируса. Это может быть на уровне выработки интерферона или на уровне рецепции интерферона, или его разрушения. Там много механизмов, почему может плохо работать эта система.
Если вы уже взрослый человек, то значит, никакого грубого иммунного дефицита у вас нет. Конечно, за исключением ситуаций, когда человек болен СПИДом. Вот если он заработал эту инфекцию, то постепенно иммунодефицит без лечения будет прогрессировать и человек будет часто болеть. Но если вы шесть-восемь раз в год болеете простудой, и так всю жизнь — это особенности организма. Поверьте мне, даже если вдруг вы найдете причину, все равно эту наследственную вещь не исправить.
— Как укрепить иммунитет ребенка?
— Надо правильно и хорошо питаться, отдыхать, заниматься закаливанием и проводить вакцинацию. Ведь поднять иммунитет можно с помощью прививки. Вам предложили вакцинироваться против той же ветрянки — не отказывайтесь, против гриппа — вакцинируйтесь. Во-первых, вы зарабатываете иммунитет против конкретной инфекции, во-вторых, особенностью работы нашей иммунной системы является то, что прежде, чем выработать защиту против конкретного возбудителя, активируются факторы врожденного иммунитета. То есть активируется то, что защищает человека вообще от всего.
То есть активируется то, что защищает человека вообще от всего.
Правильное питание важно, потому что 70% всей лимфоидной ткани человека — это иммунная ткань, она сгруппирована в кишечнике. Правильное питание обеспечивает нормальный рост микробов кишечника, а те в свою очередь будут стимулировать местный и общий иммунитет.
Сон тоже важен. Взрослому надо спать не меньше семи часов, у детей потребности больше, им нужно минимум восемь часов. Поэтому, если ребенок заболел, важно дать ему хорошо отдохнуть. Подремал полчаса, проснулся, хочет поиграть — пусть поиграет, когда вы увидите, что он снова стал какой-то вялый, нужно прилечь. Он может не спать, а просто подремать в спокойном состоянии — и ему станет после этого лучше.
Я сам когда-то проверил этот способ лечения простуды. Три дня вел себя именно так: спал, как хотел, ел, как хотел — и через три дня был здоров. Я был поражен. Другое дело, что взрослый человек себе не может этого позволить. После этого я так больше никогда не расслаблялся. Но я знаю, что это во многих случаях должно помочь, если мы говорим о вирусной инфекции. Но если речь идет о бактериальной, то там чаще всего требуется антибактериальное лечение.
Но я знаю, что это во многих случаях должно помочь, если мы говорим о вирусной инфекции. Но если речь идет о бактериальной, то там чаще всего требуется антибактериальное лечение.
— Но вы знаете, что есть родители, которые в принципе против прививок.
— В Европе отказываются от прививок. В итоге несколько лет назад во Франции было 30 тысяч случаев кори. Там, где отказываются, сразу получают эти инфекции. Ведь их возбудители никуда не делись, они циркулируют.
— В своей практике вы встречали родителей, которые наотрез отказывались прививать ребенка?
— Встречал, но они чем-то из этих инфекций по итогу и болели.
— По кори были вспышки в Украине. Если привитый ребенок поедет туда с родителями, какой шанс, что он может заразиться?
— К сожалению, нет таких прививок, которые после вакцинации дают 100% защиту. Отличный результат, если 95% из привитых детей заработают иммунитет. Но если ребенка привили по всем правилам качественной вакциной и его состояние во время прививки было нормальное, то вакцинация должна защитить.
— Смысл прививать детей от гриппа в этом году еще есть?
— Пока нет подъема заболеваемости, смысл есть. На мой взгляд, в декабре еще можно спокойно прививаться. Уже какой-то иммунный ответ сформируется даже через семь дней после прививки. Прививать детей против гриппа можно с шести месяцев.
— Может быть так, что родители, которые кутают своих детей в детстве и оберегают от малейшего ветерка, тем самым ухудшают им иммунитет?
— Ухудшить или улучшить иммунтет — это не совсем корректное выражение. Кто-то может получить от родителей генетически высокий уровень иммунитета, но при этом пить, курить и не реализовать его на 100%, поэтому и часто болеть. А у кого-то изначально могут быть исходные данные хуже, но человек реализует все возможности по полной.
«В сезон гриппа к нам в приемное отделение привозят до 150 пациентов в день»
— В чем специфика детской городской инфекционной больницы?
— У нас больница рассчитана на 600 с небольшим коек. И к большому счастью, мы заполнены не всегда, потому что должен быть какой-то резерв коечного фонда. То есть заполняемость должна быть на уровне 70%. Если больше — это значит, что не будет резерва для разобщения детей с разными по этиологии и срокам заболевания инфекциями.
И к большому счастью, мы заполнены не всегда, потому что должен быть какой-то резерв коечного фонда. То есть заполняемость должна быть на уровне 70%. Если больше — это значит, что не будет резерва для разобщения детей с разными по этиологии и срокам заболевания инфекциями.
У нас самая большая больница из детских, и она, образно говоря, «самая острая». То есть у нас дети лежат здесь не так долго, как в других детских стационарах, где лечат хронические болезни. В этом плане у нас ситуация отличается — пациенты находятся здесь неделю плюс-минус несколько дней.
— Часто у людей предубеждения по поводу инфекционных больниц: не хотят туда ехать, потому что опасаются подхватить еще какую-нибудь инфекцию. Насколько это оправданно?
— Если бы у нас была возможность, чтобы все пациенты находились в отдельных палатах, такой риск был бы минимальным. Но сейчас к нам в день в приемное отделение поступает 80 человек, в сезон гриппа — может доходить до 150 больных, сами понимаете, содержать всех в отдельных палатах просто невозможно. В новом корпусе у нас палаты на двоих человек. Но представьте ситуацию: поступают оба пациента с рвотой и температурой, мы их кладем в одну палату, но у одного из них на следующий день развился понос, а у другого — нашли пневмонию. И если понос возник из-за ротавирусной инфекции, то и второй пациент может ею заболеть. Что можно сделать в этой ситуации? Ничего.
В новом корпусе у нас палаты на двоих человек. Но представьте ситуацию: поступают оба пациента с рвотой и температурой, мы их кладем в одну палату, но у одного из них на следующий день развился понос, а у другого — нашли пневмонию. И если понос возник из-за ротавирусной инфекции, то и второй пациент может ею заболеть. Что можно сделать в этой ситуации? Ничего.
С другой стороны, визит в поликлинику всегда несет в себе риск дополнительного инфицирования из-за большого количества больных с различными инфекциями. Или, к примеру, посещение каких-либо массовых мероприятий, или даже крупного магазина может привести к инфицированию. Но мы же от этого не отказываемся. Вопрос должен стоять иначе: нужна ли госпитализация? И если нужна, то, безусловно, следует ехать в больницу, не рассуждая о гипотетической вероятности дополнительной инфекции. А вот «на всякий случай» ехать в больницу не стоит.
Если есть возможность лечиться дома, то надо лечиться дома. Обязательно нужно ехать в больницу, когда у ребенка выраженная вялость, нарушение сознания, повторная многократная рвота, не сбивается температура, судороги, отказ от еды и питья, сниженное мочеотделение. Врач обязательно должен осмотреть малыша, если у него появилась сыпь с высокой температурой, так как в ряде случаев это может быть проявлением очень серьезного заболевания. Но если у ребенка в возрасте старше года температура 38 градусов, которая сбивается, стул три раза и один раз в день рвота, что ему делать в больнице?
Врач обязательно должен осмотреть малыша, если у него появилась сыпь с высокой температурой, так как в ряде случаев это может быть проявлением очень серьезного заболевания. Но если у ребенка в возрасте старше года температура 38 градусов, которая сбивается, стул три раза и один раз в день рвота, что ему делать в больнице?
— Как часто родители стремятся без показаний покинуть больницу раньше времени?
— Так бывает часто. Они сюда приезжают, им снимают интоксикацию, ребенку становится лучше, и многие хотят уехать домой, не до конца вылечившись. Мы стараемся этому не препятствовать за редким исключением, когда сами не уверены в том, как болезнь будет дальше развиваться. Это маме кажется, что все хорошо, а на самом деле мы по каким-то признакам понимаем, что здесь не все определено.
Вирус Коксаки
Вирус Коксаки относится к семейству энтеровирусов, Вместе со своими ближайшими родственниками – эховирусами – они вызывают энтеровирусные инфекции. Энтеровирусные инфекции – это группа острых инфекционных болезней, вызываемых несколькими разновидностями вирусов, характеризующееся большим вариантом клинического течения. За 7 месяцев 2017 года в Удмуртской Республике зарегистрировано 66 случаев заболевания энтеровирусной инфекцией, показатель заболеваемости составил 4,3 на 100 тысяч населения, что выше уровня заболеваемости аналогичного периода 2016 года в 1, 3 раза. Энтеровирусная инфекция протекала клинически в виде менингита у 27 человек. Случаи энтеровирусной инфекции отмечены в Малопургинском (27 сл.), Увинском (13 сл.), Як-Бодьинском (4 сл.), Ярском (2 сл.) районах и городах Ижевске (19 сл.), Можге (1 сл.).
Энтеровирусные инфекции – это группа острых инфекционных болезней, вызываемых несколькими разновидностями вирусов, характеризующееся большим вариантом клинического течения. За 7 месяцев 2017 года в Удмуртской Республике зарегистрировано 66 случаев заболевания энтеровирусной инфекцией, показатель заболеваемости составил 4,3 на 100 тысяч населения, что выше уровня заболеваемости аналогичного периода 2016 года в 1, 3 раза. Энтеровирусная инфекция протекала клинически в виде менингита у 27 человек. Случаи энтеровирусной инфекции отмечены в Малопургинском (27 сл.), Увинском (13 сл.), Як-Бодьинском (4 сл.), Ярском (2 сл.) районах и городах Ижевске (19 сл.), Можге (1 сл.).
В связи с активизацией и дальнейшим распространением эпидемических вариантов вирусов энтеровирусной инфекции в России, разгара туристического сезона в Турции, существует риск сохранения напряженной эпидемической ситуации в 2017 году.
Протекать энтеровирусные инфекции могут в самых разных формах, от легкого недомогания и повышения температуры в течение 1-3 дней до серьезных поражений сердца и мозга. Многие впервые узнали об этой инфекции, когда СМИ начали распространять информацию о «турецкой эпидемии» и «сотнях пострадавших российских туристов». Новое и непонятное зачастую вызывает страх, особенно если выясняется, что «неведомая инфекция» в основном поражает детей. Заразиться можно по-разному – через грязную пищу, воду, различные предметы, через детские игрушки, воздушно-капельным путем, при купании в бассейнах и других водоемах. Источником заражения может стать исключительно больной человек или носитель. Зачастую энтеровирусную инфекцию невозможно отличить от банальной простуды.
Многие впервые узнали об этой инфекции, когда СМИ начали распространять информацию о «турецкой эпидемии» и «сотнях пострадавших российских туристов». Новое и непонятное зачастую вызывает страх, особенно если выясняется, что «неведомая инфекция» в основном поражает детей. Заразиться можно по-разному – через грязную пищу, воду, различные предметы, через детские игрушки, воздушно-капельным путем, при купании в бассейнах и других водоемах. Источником заражения может стать исключительно больной человек или носитель. Зачастую энтеровирусную инфекцию невозможно отличить от банальной простуды.
Клиника определяется как свойствами возбудителя, так и особенностями индивидуальной реактивности организма больного. Чаще болеют дети от 2 до 10 лет. От момента заражения до появления первых симптомов заболевания проходит от 2 до 10 дней, но чаще 3-4 дня. Клиническая картина может протекать в различных вариантах. Общими клиническими признаками энтеровирусной инфекции служат острое начало заболевания, кратковременная (2-5, реже 7 дней) лихорадка, нередко имеющая двухволновой характер. Одна из наиболее частых форм инфекции – энтеровирусная лихорадка. Характеризуется кратковременной лихорадкой без выраженных локальных поражений, головной болью, умеренными болями в мышцах, животе. В практике эта форма диагностируется как «острая респираторная инфекция». Герпетическая ангина – одна из часто встречающихся форм заболевания. На фоне высокой температуры на слизистой полости рта, зеве появляются мелкие красные пятнышки, которые превращаются в пузырьки. Через 1-2 дня пузырьки вскрываются, образуя эрозии. В течение последующих дней элементы постепенно заживают. Увеличиваются подчелюстные лимфатические узлы. Энтеровирусная экзантема – сыпь, которая может появиться на коже на 2-3 день болезни в период снижения температуры. Сыпь распространяется по лицу, телу, реже на ногах, держится 2-3 дня, затем бесследно проходит. Энтеровирусная экзантема может проявляться как самостоятельная клиническая форма, так и сопровождать другие формы энтеровирусных инфекций (серозный менингит, герпетическую ангину).
Одна из наиболее частых форм инфекции – энтеровирусная лихорадка. Характеризуется кратковременной лихорадкой без выраженных локальных поражений, головной болью, умеренными болями в мышцах, животе. В практике эта форма диагностируется как «острая респираторная инфекция». Герпетическая ангина – одна из часто встречающихся форм заболевания. На фоне высокой температуры на слизистой полости рта, зеве появляются мелкие красные пятнышки, которые превращаются в пузырьки. Через 1-2 дня пузырьки вскрываются, образуя эрозии. В течение последующих дней элементы постепенно заживают. Увеличиваются подчелюстные лимфатические узлы. Энтеровирусная экзантема – сыпь, которая может появиться на коже на 2-3 день болезни в период снижения температуры. Сыпь распространяется по лицу, телу, реже на ногах, держится 2-3 дня, затем бесследно проходит. Энтеровирусная экзантема может проявляться как самостоятельная клиническая форма, так и сопровождать другие формы энтеровирусных инфекций (серозный менингит, герпетическую ангину). Иногда при энтеровирусной инфекции может поражаться нервная система в виде серозного менингита, энцефалита. Для таких форм характерно повышение температуры до 39-40 С, к концу первого дня заболевания появляется сильная головная боль, многократная рвота, возможны судороги и даже потеря сознания. Энтеровирусная диарея проявляется частным жидким стулом на фоне повышенной температуры, болями в животе, вздутием, рвотой. Нередко эти симптомы сочетаются с катаральными явлениями. Геморрагический конъюнктивит – тоже одна из форм заболевания. Поражается сначала один глаз, а через 1-3 дня – другой. Появляется светобоязнь, слезотечение, отечность век. В более тяжелых случаях может быть поражение сердечной мышцы с развитием миокардита.
Иногда при энтеровирусной инфекции может поражаться нервная система в виде серозного менингита, энцефалита. Для таких форм характерно повышение температуры до 39-40 С, к концу первого дня заболевания появляется сильная головная боль, многократная рвота, возможны судороги и даже потеря сознания. Энтеровирусная диарея проявляется частным жидким стулом на фоне повышенной температуры, болями в животе, вздутием, рвотой. Нередко эти симптомы сочетаются с катаральными явлениями. Геморрагический конъюнктивит – тоже одна из форм заболевания. Поражается сначала один глаз, а через 1-3 дня – другой. Появляется светобоязнь, слезотечение, отечность век. В более тяжелых случаях может быть поражение сердечной мышцы с развитием миокардита.
Если ребенок почувствовал себя плохо, появилась непонятная сыпь, боль в горле, повысилась температура – немедленно обратитесь к врачу!
Специфического лечения не существует. Болезнь продолжается 1-2 недели, после чего наступает самоизлечение. Из лекарств могут потребоваться только жаропонижающие. Ребенок должен пить достаточное количество воды.
Ребенок должен пить достаточное количество воды.
Такая картина отмечается в большинстве случаев, но иногда вирусы Коксаки могут вызывать более серьезные заболевания: энцефалиты (поражение головного мозга), миокардиты и перикардиты (поражение сердца). В таких случаях показано лечение в стационаре в течение 2–3 неделью. Больного лучше изолировать для предупреждения заражения окружающих.
После перенесенной инфекции сохраняется стойкий иммунитет, но только по отношению к одному штамму вируса. Если человек заразится другим штаммом, он снова заболеет. Специальных вакцин не существует.
Как защититься от заражения:
• соблюдайте элементарные правила гигиены, мойте чаще руки;
• пейте только бутилированную или кипяченую воду;
• обращайте внимание на срок годности при покупке продуктов в магазинах;
• храните пищу в холодильнике;
• тщательно мойте ягоды, овощи, фрукты;
• содержите в чистоте детские игрушки.
Будьте здоровы!
Вирусы Коксаки Лекарство
Автор
Марта Л. Мюллер, доктор медицины, магистр здравоохранения Профессор педиатрии, Отделение инфекционных заболеваний, Медицинский факультет Университета Нью-Мексико
Мюллер, доктор медицины, магистр здравоохранения Профессор педиатрии, Отделение инфекционных заболеваний, Медицинский факультет Университета Нью-Мексико
Раскрытие: Ничего не разглашать.
Специальная редакционная коллегия
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие: Получил зарплату от Medscape за работу.для: Medscape.
Джон В. Кинг, доктор медицины Профессор медицины, начальник отдела инфекционных заболеваний, директор клиники вирусной терапии гепатита Медицинской школы государственного университета Луизианы в Шривпорте; Консультант по инфекционным заболеваниям, Медицинский центр по делам ветеранов Овертон-Брукс
Джон Кинг, доктор медицины, является членом следующих медицинских обществ: Американской ассоциации развития науки, Американского колледжа врачей, Американской федерации медицинских исследований, Американского общества микробиологов. , Ассоциация профессоров узких специальностей, Общество инфекционных болезней Америки, Сигма Си, Общество чести научных исследований
, Ассоциация профессоров узких специальностей, Общество инфекционных болезней Америки, Сигма Си, Общество чести научных исследований
Раскрытие информации: нечего раскрывать.
Главный редактор
Майкл Стюарт Бронз, доктор медицины Дэвид Росс Бойд Профессор и председатель медицинского факультета, кафедра внутренней медицины, кафедра медицины, Научный центр здравоохранения Университета Оклахомы; Магистр Американского колледжа врачей; Научный сотрудник Американского общества инфекционных болезней; Член Королевского колледжа врачей, Лондон
Майкл Стюарт Бронз, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, Американский колледж врачей, Американская медицинская ассоциация, Ассоциация профессоров медицины, Общество инфекционных болезней Америки, Государственная медицинская ассоциация штата Оклахома, Южное общество клинических исследований
Раскрытие информации: нечего раскрывать.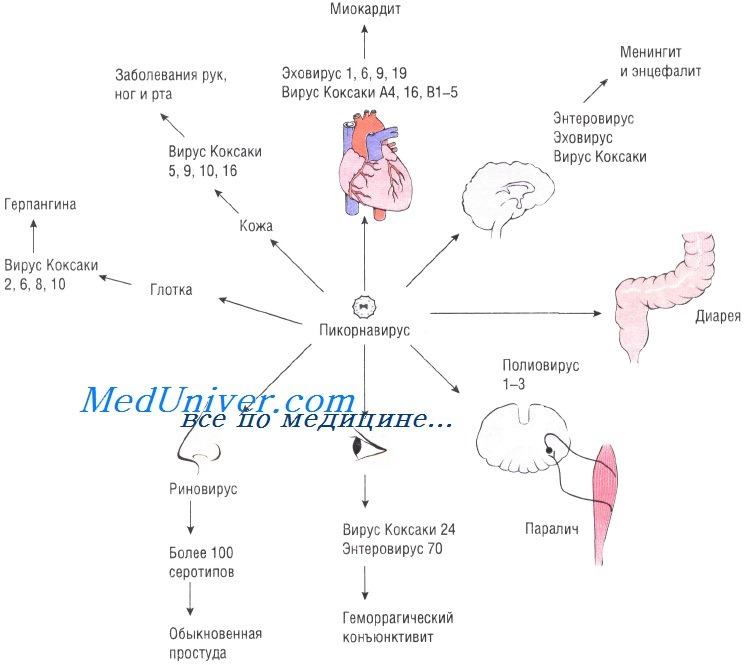
Дополнительные участники
Мария Д. Милено, доктор медицины Адъюнкт-профессор медицины, Отделение инфекционных заболеваний, Медицинская школа Уоррена Альперта при Университете Брауна
Мария Д. Милено, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, Американский колледж врачей , Американское общество тропической медицины и гигиены, Общество инфекционных болезней Америки, Международное общество медицины путешествий, Сигма Си, Общество почетных научных исследований
Раскрытие: нечего раскрывать.
Благодарности
Машиул Х. Чоудхури, доктор медицины Доцент, кафедра медицины, отделение инфекционных заболеваний, директор программы, стипендия по инфекционным заболеваниям, директор центра TravelHealth, медицинский колледж Дрексельского университета
webmd.com»> Раскрытие: Ничего не нужно раскрывать.Нхат М Доан, доктор медицинских наук Сотрудник, Отделение внутренней медицины, Отделение инфекционных болезней, Вашингтонский госпитальный центр
Раскрытие: Ничего не нужно раскрывать.
Парул Кошик, доктор медицинских наук, магистр здравоохранения Научный сотрудник, кафедра медицины, отделение инфекционных болезней, Медицинский колледж Дрексельского университета
Раскрытие: Ничего не нужно раскрывать.
Майкл Райник, доктор медицины Адъюнкт-профессор кафедры педиатрии, директор программы стипендий по педиатрическим инфекционным заболеваниям, Университет медико-санитарных служб Вооруженных сил
com»> Майкл Райник является членом следующих медицинских обществ: Американской академии педиатрии, Общества инфекционистов вооруженных сил, Общества инфекционных болезней Америки и Общества педиатрических инфекционных болезней.Раскрытие: Ничего не нужно раскрывать.
Медицинская помощь, хирургическая помощь, консультации
Автор
Марта Л. Мюллер, доктор медицины, магистр здравоохранения Профессор педиатрии, Отделение инфекционных заболеваний, Медицинский факультет Университета Нью-Мексико
Раскрытие: Ничего не разглашать.
Специальная редакционная коллегия
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие: Получил зарплату от Medscape за работу. для: Medscape.
для: Medscape.
Джон В. Кинг, доктор медицины Профессор медицины, начальник отдела инфекционных заболеваний, директор клиники вирусной терапии гепатита Медицинской школы государственного университета Луизианы в Шривпорте; Консультант по инфекционным заболеваниям, Медицинский центр по делам ветеранов Овертон-Брукс
Джон Кинг, доктор медицины, является членом следующих медицинских обществ: Американской ассоциации развития науки, Американского колледжа врачей, Американской федерации медицинских исследований, Американского общества микробиологов. , Ассоциация профессоров узких специальностей, Общество инфекционных болезней Америки, Сигма Си, Общество чести научных исследований
Раскрытие информации: нечего раскрывать.
Главный редактор
Майкл Стюарт Бронз, доктор медицины Дэвид Росс Бойд Профессор и председатель медицинского факультета, кафедра внутренней медицины, кафедра медицины, Научный центр здравоохранения Университета Оклахомы; Магистр Американского колледжа врачей; Научный сотрудник Американского общества инфекционных болезней; Член Королевского колледжа врачей, Лондон
Майкл Стюарт Бронз, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, Американский колледж врачей, Американская медицинская ассоциация, Ассоциация профессоров медицины, Общество инфекционных болезней Америки, Государственная медицинская ассоциация штата Оклахома, Южное общество клинических исследований
Раскрытие информации: нечего раскрывать.
Дополнительные участники
Мария Д. Милено, доктор медицины Адъюнкт-профессор медицины, Отделение инфекционных заболеваний, Медицинская школа Уоррена Альперта при Университете Брауна
Мария Д. Милено, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, Американский колледж врачей , Американское общество тропической медицины и гигиены, Общество инфекционных болезней Америки, Международное общество медицины путешествий, Сигма Си, Общество почетных научных исследований
Раскрытие: нечего раскрывать.
Благодарности
Машиул Х. Чоудхури, доктор медицины Доцент, кафедра медицины, отделение инфекционных заболеваний, директор программы, стипендия по инфекционным заболеваниям, директор центра TravelHealth, медицинский колледж Дрексельского университета
webmd.com»> Раскрытие: Ничего не нужно раскрывать.Нхат М Доан, доктор медицинских наук Сотрудник, Отделение внутренней медицины, Отделение инфекционных болезней, Вашингтонский госпитальный центр
Раскрытие: Ничего не нужно раскрывать.
Парул Кошик, доктор медицинских наук, магистр здравоохранения Научный сотрудник, кафедра медицины, отделение инфекционных болезней, Медицинский колледж Дрексельского университета
Раскрытие: Ничего не нужно раскрывать.
Майкл Райник, доктор медицины Адъюнкт-профессор кафедры педиатрии, директор программы стипендий по педиатрическим инфекционным заболеваниям, Университет медико-санитарных служб Вооруженных сил
com»> Майкл Райник является членом следующих медицинских обществ: Американской академии педиатрии, Общества инфекционистов вооруженных сил, Общества инфекционных болезней Америки и Общества педиатрических инфекционных болезней.Раскрытие: Ничего не нужно раскрывать.
Coxsackievirus
Фарм США . 2012; 37 (3): 17-18. Болезни рук, ног и рта
Болезни рук, ног и рта — раннее детство состояние, чаще всего вызываемое вирусом Коксаки. Этот вирусный инфекция названа в честь ее классических симптомов: небольшие язвы на внутри щек, десен и языка, а также красная сыпь, которая может привести к волдыри на ладонях рук и подошвах ног.
Вирус Коксаки легко передается от инфицированного человека
через носовые выделения, слюну, капли в воздухе после кашля или
чихание, жидкость из открытых волдырей или загрязнение стула. Самый лучший
защита от его распространения — тщательное мытье рук, особенно после
смена подгузников или пользование ванной. Вспышки болезни
распространены в детских учреждениях, дошкольных учреждениях и начальных школах.
Вспышки болезни
распространены в детских учреждениях, дошкольных учреждениях и начальных школах.
Симптомы начинают проявляться через 3-7 дней после контакт. Первоначальные симптомы включают жар, потерю аппетита и болезненность. горло с последующими небольшими волдырями во рту и красной кожной сыпью обычно встречается на ладонях и подошвах.Лечение направлено на снятие симптомы, связанные с жаропонижающими средствами, такими как ацетаминофен или ибупрофен, ослабление боль во рту и горле с местными анестетиками и стимулирующими жидкостями чтобы избежать обезвоживания.
Болезнь кистей, стоп и рта обычно протекает в легкой форме и не длится
более 7-10 дней. Это может вызвать более серьезные симптомы у некоторых
дети, что приводит к обезвоживанию, когда больно глотать. В
в редких случаях эта вирусная инфекция может привести к воспалению головного мозга
слизистой оболочки (менингит) или самого мозга (энцефалит).Здесь нет
вакцина для предотвращения болезни. Лучшая профилактика предполагает
тщательное мытье рук, дезинфекция участков или предметов, которыми пользуются молодые люди
дети во время вспышки и уход на дому, пока не пройдет лихорадка и
язвы зажили.
Болезни рук, ног и рта — распространенное, заразное, вирусные заболевания у детей раннего возраста. Это может произойти у детей старшего возраста и взрослые, хотя обычно очень легкие.В Соединенных Штатах, вирус Коксаки A16 является наиболее частой причиной этой инфекции, но энтеровирус 71 также вызывал вспышки.
Распознавание инфекции Симптомы начинают появляться в течение недели после воздействия
зараженный человек. Первыми симптомами являются жар и боль в горле.
с последующими язвами во рту и горле примерно через 48 часов. Ну наконец то,
сыпь появляется еще через 48 часов. Сыпь обычно появляется на
ладони рук и подошвы ног и могут образовывать приподнятые
волдыри.У некоторых детей сыпь также может появиться на коленях,
локти, ягодицы и область гениталий. Хотя это обычная картина
для развития симптомов у некоторых детей может развиться только одна или
два типичных симптома, в то время как другие могут стать более серьезными,
испытываете трудности с едой или питьем в течение длительного периода из-за
болезненные язвы во рту и горле. Эти дети могут стать
в результате сильно обезвоживается и требует внутривенного введения жидкостей.
Эти дети могут стать
в результате сильно обезвоживается и требует внутривенного введения жидкостей.
Диагностика обычно проводится путем совмещения времени и появление симптомов с наблюдениями, сделанными во время физического экспертиза.Часто вспышка болезни распространяется через детский сад. центр или школа, которую посещает ребенок. Лабораторное тестирование на вирус не требуется для диагностики, хотя мазок из зева или кала может быть проанализированы, чтобы определить точный вирус, ответственный за болезнь.
Лечение симптомов Специального лечения для рук, ног и рта не существует.
болезнь. Это заболевание вызывает вирус, поэтому антибиотики не эффективны.
Цель лечения — облегчить симптомы и предотвратить осложнения.
например, обезвоживание.Лихорадку можно лечить лекарствами, отпускаемыми без рецепта.
такие как ацетаминофен или ибупрофен. Аспирин не следует применять молодым
детям из-за риска развития синдрома Рея. Ополаскиватели и спреи,
содержат местные анестетики, помогающие облегчить боль при язве во рту, делая ее
легче есть и пить. Дети, у которых проблемы с глотанием
жидкости можно давать замороженные хлопья или мороженое, и они могут иметь
легче пить холодные напитки и есть мягкую пищу, которая не
требуют жевания.
Ополаскиватели и спреи,
содержат местные анестетики, помогающие облегчить боль при язве во рту, делая ее
легче есть и пить. Дети, у которых проблемы с глотанием
жидкости можно давать замороженные хлопья или мороженое, и они могут иметь
легче пить холодные напитки и есть мягкую пищу, которая не
требуют жевания.
Наиболее частым осложнением является обезвоживание, вызванное лихорадка и трудности с питьем жидкости.Редко вирусный менингит или может возникнуть энцефалит, два воспалительных состояния мозга. Дети с необычными симптомами, такими как длительная лихорадка, ригидность шеи и головная боль всегда должен оцениваться врачом.
Дети с заболеваниями рук, стоп и ротовой полости
заразны и должны храниться дома как минимум первую неделю
болезни, пока не спадет лихорадка и не откроются язвы во рту и на
тела исцелены. Вирусы, вызывающие это заболевание, могут быть заразными даже
после исчезновения симптомов и может передаваться людьми, у которых
легкие симптомы или их отсутствие. Предотвращение вирусного распространения очень
помогает тщательное мытье рук и хорошая гигиена туалета. В течение
вспышки заболевания, важно продезинфицировать поверхности и
предметы (например, игрушки), которые могут быть заражены вирусами с помощью
раствор 1 столовая ложка хлорного отбеливателя на 4 стакана воды.
Предотвращение вирусного распространения очень
помогает тщательное мытье рук и хорошая гигиена туалета. В течение
вспышки заболевания, важно продезинфицировать поверхности и
предметы (например, игрушки), которые могут быть заражены вирусами с помощью
раствор 1 столовая ложка хлорного отбеливателя на 4 стакана воды.
Чтобы прокомментировать эту статью, свяжитесь с [email protected].
Ящур, ящура Справочное руководство по заболеваниям
На этой странице
Медицинское заключение компании Drugs.com. Последнее обновление: 25 сентября 2020 г.
Обзор
Язвы во рту и сыпь на руках и ногах — это легкая инфекционная вирусная инфекция, часто встречающаяся у маленьких детей. Заболевание, вызванное вирусом Коксаки, чаще всего вызывается вирусом Коксаки.
Специального лечения ящура и рта не существует. Частое мытье рук и избегание тесного контакта с людьми, инфицированными ящуром, может помочь снизить риск заражения вашего ребенка.
Симптомы
Ящура рук и рта может вызывать все следующие признаки и симптомы или только некоторые из них. В их числе:
- Лихорадка
- Боль в горле
- Плохое самочувствие
- Болезненные, красные, похожие на волдыри высыпания на языке, деснах и внутренней стороне щек
- Красная сыпь без зуда, но иногда с волдырями на ладонях, подошвах, а иногда и на ягодицах
- Раздражительность у детей грудного и раннего возраста
- Потеря аппетита
Обычный период от начальной инфекции до появления признаков и симптомов (инкубационный период) составляет от трех до шести дней.Лихорадка часто является первым признаком заболевания рук, ног и рта, за которым следует боль в горле, иногда плохой аппетит и плохое самочувствие.
Через один или два дня после начала лихорадки могут развиться болезненные язвы в передней части рта или в горле. Сыпь на руках и ногах и, возможно, на ягодицах может появиться в течение одного или двух дней.
Язвы, которые развиваются в задней части рта и горла, могут указывать на то, что ваш ребенок инфицирован родственным вирусным заболеванием, которое называется герпангина.Другие признаки герпангины включают внезапную высокую температуру и, в некоторых случаях, судороги. Язвы на руках, ногах или других частях тела возникают очень редко.
Когда обращаться к врачу
Рукопно-ягодичная болезнь обычно является незначительным заболеванием, вызывающим лихорадку в течение нескольких дней и относительно легкие признаки и симптомы. Обратитесь к врачу, если язвы во рту или боль в горле не позволяют ребенку пить жидкости. И обратитесь к врачу, если через несколько дней признаки и симптомы вашего ребенка ухудшатся.
Ящура руки и рта на рукеПальцы рук, ягодиц и ротовой полости часто вызывают болезненные, красные, похожие на волдыри высыпания на ладонях рук.
Кисти-ящура стопы При заболеваниях кистей и ягодиц часто возникают болезненные, красные, похожие на волдыри высыпания на подошвах ног.
Причины
Наиболее частой причиной ящура является инфицирование вирусом Коксаки А16.Вирус Коксаки принадлежит к группе вирусов, называемых неполиомиелитными энтеровирусами. Другие типы энтеровирусов иногда вызывают ящур.
Пероральный прием внутрь является основным источником инфекции, вызванной вирусом Коксаки, и ящуром. Болезнь распространяется при личном контакте с инфицированным:
- Выделения из носа или горла
- Слюна
- Жидкость от блистеров
- Табурет
- Капли из дыхательных путей, разбрызгиваемые в воздух после кашля или чихания
Часто встречается в учреждениях по уходу за детьми
Ящура рук и рта наиболее распространена у детей в учреждениях по уходу за детьми из-за частой смены подгузников и приучения к туалету, а также из-за того, что маленькие дети часто кладут руки в рот.
Несмотря на то, что ваш ребенок наиболее заразен инфекцией рук, ног и рта в течение первой недели болезни, вирус может оставаться в его или ее теле в течение нескольких недель после того, как признаки и симптомы исчезнут. Это означает, что ваш ребенок все еще может заразить других.
Это означает, что ваш ребенок все еще может заразить других.
Некоторые люди, особенно взрослые, могут передавать вирус без каких-либо признаков или симптомов болезни.
Вспышки болезни чаще встречаются летом и осенью в США и других странах с умеренным климатом.В тропическом климате вспышки болезни происходят круглый год.
В отличие от ящура
Ящур не связан с ящуром (иногда называемым ящуром), который является инфекционным вирусным заболеванием, обнаруживаемым в домашний скот. Вы не можете заразиться ящуром рук и ртом от домашних или других животных, и вы не можете передать его им.
Факторы риска
Ящур и рта в первую очередь поражают детей младше 10 лет, часто младше 5 лет.Дети в детских дошкольных учреждениях особенно восприимчивы к вспышкам ящура, потому что инфекция распространяется от человека к человеку, и дети младшего возраста наиболее восприимчивы.
У детей обычно развивается иммунитет к ящурам, когда они становятся старше, вырабатывая антитела после контакта с вирусом, вызывающим заболевание. Тем не менее, это возможно как у подростков, так и у взрослых.
Тем не менее, это возможно как у подростков, так и у взрослых.
Осложнения
Наиболее частым осложнением ящура является обезвоживание.Болезнь может вызывать язвы во рту и горле, из-за чего глотание становится болезненным и затрудненным.
Внимательно следите за тем, чтобы ваш ребенок часто пил жидкость во время болезни. Если обезвоживание тяжелое, может потребоваться внутривенное (в / в) введение жидкости.
Ящур и ротовая полость — обычно незначительное заболевание, вызывающее лихорадку в течение нескольких дней и относительно легкие признаки и симптомы. Редкая, а иногда и серьезная форма вируса Коксаки может поражать мозг и вызывать другие осложнения:
- Вирусный менингит. Это редкая инфекция и воспаление оболочек (мозговых оболочек) и спинномозговой жидкости, окружающей головной и спинной мозг.
- Энцефалит. Это тяжелое и потенциально опасное для жизни заболевание вызывает воспаление мозга, вызванное вирусом.
 Энцефалит встречается редко.
Энцефалит встречается редко.
Профилактика
Определенные меры предосторожности могут помочь снизить риск заражения ящуром руки и рта:
- Тщательно вымыть руки. Мойте руки часто и тщательно, особенно после посещения туалета или смены подгузника, а также перед приготовлением пищи и приемом пищи.Когда мыло и вода недоступны, используйте салфетки для рук или гели, пропитанные спиртом для уничтожения микробов.
- Продезинфицируйте места общего пользования. Возьмите за привычку мыть участки и поверхности с интенсивным движением сначала водой с мылом, а затем разбавленным раствором хлорного отбеливателя и воды. В детских центрах следует соблюдать строгий график очистки и дезинфекции всех мест общего пользования, включая предметы общего пользования, такие как игрушки, поскольку вирус может жить на этих предметах в течение нескольких дней. Часто чистите пустышки вашего ребенка.
- Учите правилам гигиены.
 Покажите своим детям, как соблюдать правила гигиены и как поддерживать себя в чистоте. Объясните им, почему лучше не класть пальцы, руки или другие предметы в рот.
Покажите своим детям, как соблюдать правила гигиены и как поддерживать себя в чистоте. Объясните им, почему лучше не класть пальцы, руки или другие предметы в рот. - Изолируйте заразных людей. Поскольку ящур очень заразен, люди с этим заболеванием должны ограничивать свое воздействие на других, пока у них есть активные признаки и симптомы. Не допускайте детей с ящуром и ящуром в детский сад или школу до тех пор, пока температура не спадет и язвы во рту не заживут.Если вы заболели, не ходите на работу дома.
Диагностика
Ваш врач, вероятно, сможет отличить болезнь рук, ног и рта от других типов вирусных инфекций, оценив:
- Возраст пострадавшего
- Структура признаков и симптомов
- Появление сыпи или язв
Ваш врач может взять мазок из горла или стула и отправить его в лабораторию, чтобы определить, какой вирус вызвал заболевание.
Лечение
Специального лечения ящура и рта не существует. Признаки и симптомы ящура обычно проходят через 7-10 дней.
Признаки и симптомы ящура обычно проходят через 7-10 дней.
Местный пероральный анестетик может облегчить боль при язвах во рту. Обезболивающие, отпускаемые без рецепта, кроме аспирина, такие как ацетаминофен (Тайленол, другие) или ибупрофен (Адвил, Мотрин и другие), могут помочь облегчить общий дискомфорт.
Образ жизни и домашние средства
Определенные продукты и напитки могут вызывать раздражение волдырей на языке, во рту или горле.Воспользуйтесь этими советами, чтобы уменьшить болезненные ощущения при волдырях и облегчить прием пищи и питья:
- Пососите ледяные шарики или кусочки льда.
- Ешьте мороженое или шербет.
- Пейте холодные напитки, например молоко или ледяную воду.
- Избегайте кислых продуктов и напитков, таких как цитрусовые, морсы и газированные напитки.
- Избегайте соленой или острой пищи.
- Ешьте мягкую пищу, не требующую длительного пережевывания.
- Прополоскать рот теплой водой после еды.

Если ваш ребенок может ополаскивать, не глотая, полоскание теплой соленой водой может успокоить его. Попросите ребенка делать это несколько раз в день или по мере необходимости, чтобы уменьшить боль и воспаление во рту и язвы в горле, вызванные язвой рук и ног.
Подготовка к приему
Если вы водите своего ребенка к врачу, максимально используйте свое время, записывая информацию, которая понадобится врачу, прежде чем вы отправитесь к врачу, в том числе:
- Любые признаки и симптомы, которые испытывает ваш ребенок
- Как долго у вашего ребенка были признаки и симптомы
- Был ли ваш ребенок в детских учреждениях или других местах, где может распространяться болезнь
- Есть вопросы
Некоторые вопросы, которые вы можете задать своему врачу, включают:
- Какая вероятная причина симптомов?
- Есть другие возможные причины?
- Нужно ли моему ребенку проходить какие-либо анализы?
- Какой подход к лечению лучше всего?
- Есть ли необходимость принимать лекарства?
- Что я могу сделать дома, чтобы моему ребенку было удобнее?
Чего ожидать от врача
Некоторые вопросы, которые может задать врач, включают:
- Когда впервые появились симптомы?
- Насколько серьезны симптомы?
- Был ли ваш ребенок в последнее время контактом с кем-нибудь из больных?
- Слышали ли вы о каких-либо заболеваниях в школе или детском саду вашего ребенка?
- Кажется, что-нибудь улучшает симптомы?
- Есть ли что-нибудь, что ухудшает симптомы?
Что вы можете сделать за это время
Чтобы уменьшить дискомфорт, врачи часто рекомендуют:
- Отдыхаем.

- Питьевые жидкости — жидкости на основе молока могут переноситься легче, чем кислые жидкости, такие как сок или газировка.
- При необходимости прием безрецептурных болеутоляющих средств, кроме аспирина, таких как ацетаминофен (Тайленол и др.) Или ибупрофен (Адвил, Мотрин и др.) В форме и дозировке, соответствующих возрасту и весу. Но они не нужны при невысокой температуре и не помогут ускорить выздоровление вашего ребенка.
- Использование жидкости для полоскания рта или спрея для полости рта, чтобы заглушить боль.
© 1998-2019 Фонд медицинского образования и исследований Мэйо (MFMER). Все права защищены. Условия эксплуатации.
Лечение заболеваний рук, ящура и рта
Ящур — это вирусная инфекция, обычно поражающая детей младше 10 лет. Он редко поражает подростков и взрослых, у которых обычно проявляются более легкие симптомы.
Причины и симптомы болезней рук, ящура и рта
Инфекция обычно вызывается штаммом вируса Коксаки A16 из семейства энтеровирусов.
Инфекция вызывает симптомы лихорадки, боли в горле, кожных высыпаний на руках, ногах, ягодицах, гениталиях, а также приводит к язвам во рту, горле, миндалинах и языке. (1-8)
Облегчение симптомов болезни рук, ящура и рта
Лечение этого состояния обычно направлено на облегчение симптомов. Пациенты и родители ребенка уверены, что HFMD отличается от ящура, наблюдаемого у крупного рогатого скота, овец и свиней.
Симптомы HFMD обычно проявляются через 3–7 дней.Как только у пациента проявляются симптомы, болезнь продолжается от 7 до 10 дней и проходит сама собой.
Антибиотики неэффективны при заболеваниях рук, ящура и рта
Поскольку антибиотики неэффективны, их использование не рекомендуется. Антибиотики в основном действуют на бактериальные инфекции. Поскольку HFMD — вирусное заболевание, они неэффективны.
Антибиотики необходимы только при вторичном инфицировании кожных поражений.
Лечение детей с заболеваниями рук, ящура и рта
Детям с инфекцией дают лекарство от боли и лихорадки. Это включает ацетаминофен и ибупрофен. Они доступны без рецепта.
Это включает ацетаминофен и ибупрофен. Они доступны без рецепта.
Аспирин нельзя давать детям младше 12 лет. Аспирин, назначаемый детям младше 12 лет при любой вирусной инфекции, может привести к опасным для жизни осложнениям, поражающим печень и мозг, которые называются синдромом Рея.
Ополаскиватели соленой водой при заболеваниях рук, ящура и рта
Симптоматическое облегчение включает полоскание и полоскание соленой водой. Полоскания готовятся из 1/2 чайной ложки соли на 1 стакан теплой воды.Это успокаивает язвы во рту.
Полезно для детей, которые могут полоскать рот, не глотая.
Жидкости для пациентов с заболеваниями рук, ящура и рта
Рекомендуется много жидкости. Лихорадка обычно может привести к обезвоживанию, поэтому рекомендуется пить жидкости, особенно при высоких пиках лихорадки.
Самые успокаивающие жидкости — прохладные, молочные продукты. Также помогают мягкие прохладные продукты.
Большинство детей жалуются на боль при употреблении сока или газированных напитков из-за их кислотного содержания, что приводит к ощущению жжения над язвами во рту.
При язвах во рту можно назначить обезболивающую мазь или гель. Он содержит пероральный гель с бензидамином или лидокаином, который притупляет боль над язвами.
Сколько времени длится восстановление?
Полное выздоровление наблюдается через 5-7 дней. Если нет осложнений, лечение можно продолжить дома.
Когда обращаться за медицинской помощью
Детям с обезвоживанием, высокой температурой и судорогами или припадками, вызванными лихорадкой, может потребоваться медицинская помощь в больнице.
Обезвоживание характеризуется:
- сухая кожа и сухость во рту
- потеря веса и апатия
- Раздражительность
- Пониженный и темный диурез
Если беременная женщина инфицирована вирусом, существует риск аборта (в случае инфицирования на ранних сроках беременности) или инфицирования плода (в случае инфицирования на поздних сроках беременности). Этим пациентам может потребоваться стационарное лечение.
Профилактика болезней рук, ящура и рта
Профилактика HFMD основана на избегании инфицированных людей.Дети с инфекцией изолированы и не могут посещать школу или детские сады, особенно в первую неделю, чтобы предотвратить распространение.
Лица, работающие с инфекционными детьми, особенно в детских учреждениях, должны практиковать частое мытье рук и очистку поверхностей после удаления или смены подгузников и подгузников, до и после еды, а также после чихания или кашля, обращения с тканями и т. Д. С выделениями из горла или из носа. .
Игрушки и поверхности следует сначала вымыть водой с мылом, а затем промыть разбавленным раствором отбеливателя.
Индийский журнал дерматологии, венерологии и лепрологии
1 Отделение дерматологии, больница Ван Фанг, Тайбэйский медицинский университет, Тайбэй, Тайвань2 Школа медицины, Медицинский колледж, Медицинский университет Тайбэя, Тайбэй, Тайвань
3 Отделение педиатрии, больница Ван Фанг, Тайбэй Медицинский университет, Тайбэй, Тайвань
4 Отделение дерматологии, больница Ван Фанг, Медицинский университет Тайбэя; Медицинский факультет Медицинского колледжа Тайбэйского медицинского университета, Тайбэй, Тайвань
Адрес для корреспонденции :
Юй-Чен Хуан
111, Hsing-Long Road Sec. 3, район Вэньшань, город Тайбэй 116
3, район Вэньшань, город Тайбэй 116
Тайвань
Сэр,
Вирусы Коксаки группы B вызывают ящур и герпангины. Недавно сообщалось, что энтеровирус и вирус Коксаки A6 вызывают тяжелые кожно-слизистые реакции, напоминающие лекарственный синдром Стивенса-Джонсона (SJS) и токсический эпидермальный некролиз (TEN), как клинически, так и гистопатологически. [1], [2] Здесь мы сообщаем о первом случае вызванной вирусом Коксаки B5 тяжелой кожно-слизистой реакции, имитирующей индуцированный лекарством SJS / TEN.
В наше отделение неотложной помощи поступил 12-летний внешне здоровый мальчик с 2-дневной историей генерализованной кожной сыпи. За последние 6 дней ему предшествовала лихорадка и ринорея. Впоследствии возникли застойные / болезненные глаза и множественные язвы на щеках. Первоначально ему поставили диагноз: герпангина. Однако на его туловище образовалась пятнисто-папулезная сыпь, которая быстро распространилась на конечности и лицо. Он сообщил о прошлом лечении глазными каплями ибупрофеном, ацетаминофеном, декстрометорфаном, диклофенаком, цефалексином и сульфаметоксазолом без какой-либо заметной пользы.Первоначально предполагалось, что ибупрофен, диклофенак и цефалексин являются возбудителями при подозрении на лекарственную сыпь. Однако отсутствие подобных симптомов при предыдущем лечении этими препаратами опровергло наши подозрения.
Он сообщил о прошлом лечении глазными каплями ибупрофеном, ацетаминофеном, декстрометорфаном, диклофенаком, цефалексином и сульфаметоксазолом без какой-либо заметной пользы.Первоначально предполагалось, что ибупрофен, диклофенак и цефалексин являются возбудителями при подозрении на лекарственную сыпь. Однако отсутствие подобных симптомов при предыдущем лечении этими препаратами опровергло наши подозрения.
При физикальном осмотре выявлены распространенные темно-красные, пурпурные, пятнисто-папулезные высыпания с пузырьками на лице, туловище, конечностях, ладонях и подошвах [Рисунок — 1]; гиперемия конъюнктивы с гнойным отделяемым, приводящим к спайке век [Рисунок — 2] a; язвы на слизистой оболочке щек и твердом небе; и покрытые коркой геморрагические эрозии на губах [Рисунок 2] b, мошонке и головке полового члена.Волосы и ногти были сохранены. Первоначальные дифференциальные диагнозы включали вызванный лекарствами SJS / TEN, Mycoplasma pneumoniae, — индуцированные сыпь и мукозит, большую многоформную эритему и атипичное заболевание кистей и ягодиц.
| Рисунок 1. Распространенные темно-красные пятнисто-папулезные высыпания пурпурного цвета с слиянием и пузырьками на туловище |
| Рисунок 2: |
Лабораторные исследования выявили повышенный уровень c-реактивного белка (22.4 мг / дл) без лейкоцитоза, анемии, тромбоцитопении или аномального уровня креатинина. IgG и IgM к вирусу простого герпеса типов 1 и 2 были отрицательными. Mycoplasma pneumoniae Анализ антител и IgM был неоднозначным.
После госпитализации мы назначили цефазолин и метилпреднизолон, что привело к потемнению кожи и постепенному шелушению. В частности, наблюдались потеря ресничек, тяжелый гнойный конъюнктивит, синехии из-за образования псевдомембран и рубцевание роговицы. Были назначены глазные капли преднизолон, левофлоксацин и циклоспорин, а также механическое удаление псевдомембраны.
Были назначены глазные капли преднизолон, левофлоксацин и циклоспорин, а также механическое удаление псевдомембраны.
Биопсия кожи показала субэпидермальные волдыри, вакуолярную дегенерацию базального слоя, разбросанные некротические и апоптотические кератиноциты, а также периваскулярную лимфогистиоцитарную и эозинофильную инфильтрацию в дерме. Эти результаты согласуются как с тяжелыми кожно-слизистыми реакциями, вызванными энтеровирусами, так и с лекарственными препаратами SJS / TEN. Однако в нашем случае внутриэпидермальная инфильтрация с высоким содержанием нейтрофилов сузила диагноз до индуцированных энтеровирусами тяжелых кожно-слизистых реакций. [2], [3]
Посевы крови, раны и мазка из горла без особенностей. Пациент хорошо поправился и был выписан через 20 дней. Через неделю после выписки пациент обратился к нам с легкой кожной гиперпигментацией и онихомадезом всех 10 ногтей. Через месяц у пациента была диагностирована тяжелая кожно-слизистая реакция, вызванная вирусом Коксаки В5, подтвержденная наличием вируса Коксаки В5 в вирусной культуре мазка из зева. Тем временем был проведен тест трансформации лимфоцитов, измеряющий пролиферацию Т-клеток против лекарств in vitro .Результаты были отрицательными для ацетаминофена, диклофенака, ибупрофена, цефалексина и триметоприма-сульфаметоксазола, что значительно снижало вероятность индуцированного лекарствами SJS / TEN. Однако тест трансформации лимфоцитов имеет ограниченную чувствительность 60–70% и специфичность не менее 85%. [4]
Тем временем был проведен тест трансформации лимфоцитов, измеряющий пролиферацию Т-клеток против лекарств in vitro .Результаты были отрицательными для ацетаминофена, диклофенака, ибупрофена, цефалексина и триметоприма-сульфаметоксазола, что значительно снижало вероятность индуцированного лекарствами SJS / TEN. Однако тест трансформации лимфоцитов имеет ограниченную чувствительность 60–70% и специфичность не менее 85%. [4]
Наш случай демонстрирует этиологическую роль вируса Коксаки В5 в тяжелых кожно-слизистых реакциях, напоминающих вызванный лекарствами SJS / TEN. Примечательно, что поражение слизистых оболочек является кардинальным симптомом вызванного лекарствами SJS / TEN.Напротив, при энтеровирусной инфекции поражение слизистой оболочки глаз и гениталий наблюдается редко. Более того, в тяжелых случаях SJS / TEN, вызванных лекарственными средствами, может происходить формирование глазной псевдомембраны и рубцевание роговицы, как это наблюдается в данном случае. [3] Интересно, что подобное тяжелое поражение глаз не наблюдалось при тяжелых кожно-слизистых реакциях, вызванных вирусом Коксаки А6. [1], [2]
[3] Интересно, что подобное тяжелое поражение глаз не наблюдалось при тяжелых кожно-слизистых реакциях, вызванных вирусом Коксаки А6. [1], [2]
Кожные проявления вызванных энтеровирусами тяжелых кожно-слизистых реакций и вызванного лекарствами SJS / TEN могут варьироваться от макулопапул и везикул до эрозий.Однако вызванный лекарством SJS / TEN характеризуется поражениями, подобными мишеням, которые отсутствовали в данном случае. [1], [2], [3] При некоторых клинических заболеваниях наблюдались сложные взаимодействия между вирусными инфекциями и лекарственной аллергией. Например, обширные макулопапулезные высыпания развиваются у пациентов с инфекционным мононуклеозом после лечения ампициллином. Тем не менее, подобное вирусно-лекарственное взаимодействие при инфекции, вызванной вирусом Коксаки, еще не зарегистрировано. [5]
В заключение мы сообщаем о необычном случае, демонстрирующем способность вируса Коксаки B5 вызывать клинические симптомы, которые очень напоминают индуцированный лекарствами SJS / TEN. Таким образом, мы должны поддерживать высокий индекс подозрения на энтеровирусную инфекцию при оценке пациентов с тяжелыми кожно-слизистыми симптомами.
Таким образом, мы должны поддерживать высокий индекс подозрения на энтеровирусную инфекцию при оценке пациентов с тяжелыми кожно-слизистыми симптомами.
Заявление о согласии пациента
Авторы подтверждают, что они получили все соответствующие формы согласия пациентов. В форме пациент дал согласие на публикацию его изображений и другой клинической информации в журнале. Пациент понимает, что имя и инициалы не будут публиковаться, и будут предприняты соответствующие усилия для сокрытия личности, но анонимность не может быть гарантирована.
Финансовая поддержка и спонсорство
Нет.
Конфликт интересов
Нет конфликта интересов.
Обзор инфекций, вызванных вирусом Коксаки
После норовируса вирус Коксаки, вероятно, является одним из наиболее распространенных вирусов, о котором вы никогда не слышали. Впервые обнаруженный в 1940-х годах, это тип неполиомиелитного энтеровируса. В эту группу вирусов входят также эховирусы и другие энтеровирусы (один из которых, энтеровирус D68, вызвал в США вспышку респираторных инфекций в масштабах всей страны, которая была связана с острым вялым параличом).Взаимодействие с другими людьми
В эту группу вирусов входят также эховирусы и другие энтеровирусы (один из которых, энтеровирус D68, вызвал в США вспышку респираторных инфекций в масштабах всей страны, которая была связана с острым вялым параличом).Взаимодействие с другими людьми
Хотя вы, возможно, не знакомы с вирусом Коксаки, однако, если у вас есть ребенок, есть большая вероятность, что вы знаете об инфекции и о том, как один из ее штаммов вызывает болезнь рук, ног и рта (HFMD). Это распространенная вирусная инфекция раннего детства, вызываемая вирусом Коксаки А16.
Всего существует 29 серотипов вируса Коксаки, которые могут вызывать инфекции у людей, в том числе:
- Вирус Коксаки А2-8, А10, А12, А14, А16 (тип энтеровируса человека А)
- Вирус Коксаки А9 (тип энтеровируса человека В)
- Вирус Коксаки В1-6 (тип энтеровируса человека В)
- Вирус Коксаки А1, А11, А13, А17, А19-22, А24 (тип энтеровируса человека С)
С момента первого выявления в 2008 году вирус Коксаки А6 вызывает более тяжелые и атипичные случаи HFMD в Соединенных Штатах и во всем мире, в том числе у взрослых. Взаимодействие с другими людьми
Взаимодействие с другими людьми
Различные инфекции, вызванные вирусом Коксаки
Опять же, HFMD с язвами во рту у ребенка и волдырями на руках и ногах обычно является наиболее известной инфекцией, вызываемой вирусом Коксаки, но вирус Коксаки также связан с:
- Врожденные инфекции: инфекций во время беременности, которые распространяются на плод
- Неонатальные инфекции: редко, но могут вызывать проблемы с кровотечением, гепатит, менингит, менингоэнцефалит, миокардит, сепсис и т. Д., и подчеркивается общенациональной вспышкой инфекции, вызванной вирусом Коксаки B1 в 2007 г.
- Острый геморрагический конъюнктивит: Вирус Коксаки A24 может вызывать вспышки розового глаза с субконъюнктивальными кровоизлияниями
- Гастро-кишечный гепатит небактериальная диарея или гастроэнтерит и ГУС.
- Герпетическая ангина: аналогична HFMD, с язвами во рту, но без сыпи или волдырей на руках или ногах ребенка
- Менингит
- Миоперикардит: воспаление и повреждение сердечной мышцы и мешка, окружающего сердце, которые могут быть вызваны инфекциями, вызванными вирусом Коксаки B1, B2 и B5
- Миозит: воспаление мышцы, которое может быть вызвано инфекциями, вызванными вирусом Коксаки
- Петехиальная и пурпурная сыпь: , особенно с вирусом Коксаки A9, который может получить путают с пурпурой Шенлейна-Геноха (HSP)
- Плевродиния: внезапное начало боли в груди, вызванное воспалением диафрагмы и связанное с инфекцией, вызванной вирусом Коксаки
- Респираторные заболевания: обычно с легким кашлем, насморком и болезненными ощущениями горло и может быть вызвано вирусом Коксаки A21 и A24.

Вирус Коксаки также может вызывать неспецифические лихорадочные заболевания и болезнь, похожую на розеолу — лихорадку в течение двух-трех дней, за которой следует сыпь в течение одного-пяти дней.
Удивительно, но у подавляющего большинства людей с инфекциями, вызванными вирусом Коксаки, нет никаких симптомов, и нет вакцины, лекарства или лечения от инфекций, вызванных вирусом Коксаки, кроме поддерживающей терапии и лечения симптомов. Звучит тревожно, но, к счастью, наиболее распространенные инфекции, вызванные вирусом Коксаки, не являются серьезными.
Получение и предотвращение инфекций, вызванных вирусом Коксаки
Дети могут заболеть через три-шесть дней после контакта с кем-то, кто инфицирован вирусом Коксаки (инкубационный период). Как они заразятся этим вирусом?
Как и многие вирусные инфекции, вирус Коксаки передается как фекально-оральным путем (прямой или косвенный контакт со стулом), так и респираторным путем (кто-то кашляет или чихает на вас). Они также могут заразиться этими инфекциями при прикосновении к зараженному предмету (фомиту). .
Они также могут заразиться этими инфекциями при прикосновении к зараженному предмету (фомиту). .
Например, CDC заявляет, что вы можете заразиться, поцеловав кого-то, у кого есть болезнь рук, ног и рта, или прикоснувшись к дверной ручке, на которой есть вирусы, а затем прикоснувшись к глазам, рту или носу.
Тем не менее, поскольку дети могут выделять вирус Коксаки со своим стулом и выделениями из дыхательных путей (слюна и выделения из носа) в течение недель после исчезновения симптомов или даже без каких-либо симптомов, вспышки заболевания трудно контролировать или избегать.
Вероятно, поэтому не существует строгих правил, запрещающих детям посещать школу и детские сады, когда у них есть HFMD.Например, CDC заявляет, что «дети должны оставаться дома, пока у них есть симптомы болезни рук, ног и рта», но они все еще могут выделять вирус. А в Техасе Департамент здравоохранения штата Техас утверждает, что дети с HFMD могут ходить в школу и детский сад, если у них нет температуры.
Тем не менее, мытье рук, предотвращение респираторных выделений и дезинфекция загрязненных поверхностей важнее, чем когда-либо, чтобы помочь избежать заболевания и распространения этих инфекций.
Факты о вирусе Коксаки, которые необходимо знать
Другие вещи, которые нужно знать об инфекциях, вызванных вирусом Коксаки, включают:
- В других странах иногда наблюдаются более тяжелые случаи HFMD, часто вызываемые энтеровирусом 71.
- Хотя осложнения HFMD редки, если вы беременны и думаете, что могли подвергнуться заражению, CDC рекомендует вам обратиться в медицинское учреждение. поставщик
- Исследования показали, что диабет 1 типа может быть связан с предыдущими инфекциями, вызванными вирусом Коксаки типа B.
- Отслоение кожи на руках и ногах и дистрофия ногтей могут возникать после инфекций, вызванных вирусом Коксаки, особенно вирусом Коксаки A6. Дистрофия ногтей варьируется от появления линий Бо (глубокие горизонтальные бороздки на ногтях ребенка), поломки ногтей до фактического выпадения один или несколько ногтей и возникает через один-два месяца после первичного заражения.

- Тестирование может быть выполнено на большинство типов вируса Коксаки, в том числе с помощью анализа полимеразной цепной реакции с обратной транскриптазой (ПЦР) и посева, но это не то, что обычно или быстро можно сделать в кабинете педиатра.Обычно в этом нет необходимости.
- Вспышки некоторых инфекций, вызванных вирусом Коксаки, имеют тенденцию происходить с трех-пятилетними циклами, в то время как другие циркулируют на низких уровнях каждый год, особенно в тропическом климате. В других частях мира, включая США, инфекции, вызванные вирусом Коксаки, чаще встречаются в летние и осенние месяцы.
- Наличие инфекции одним серотипом вируса Коксаки не дает вам иммунитета ни к одному из других серотипов, так что вы можете, и скорее всего, заразитесь вирусом Коксаки несколько раз в жизни.Однако перекрестная реактивность между серотипами может предложить некоторую защиту.

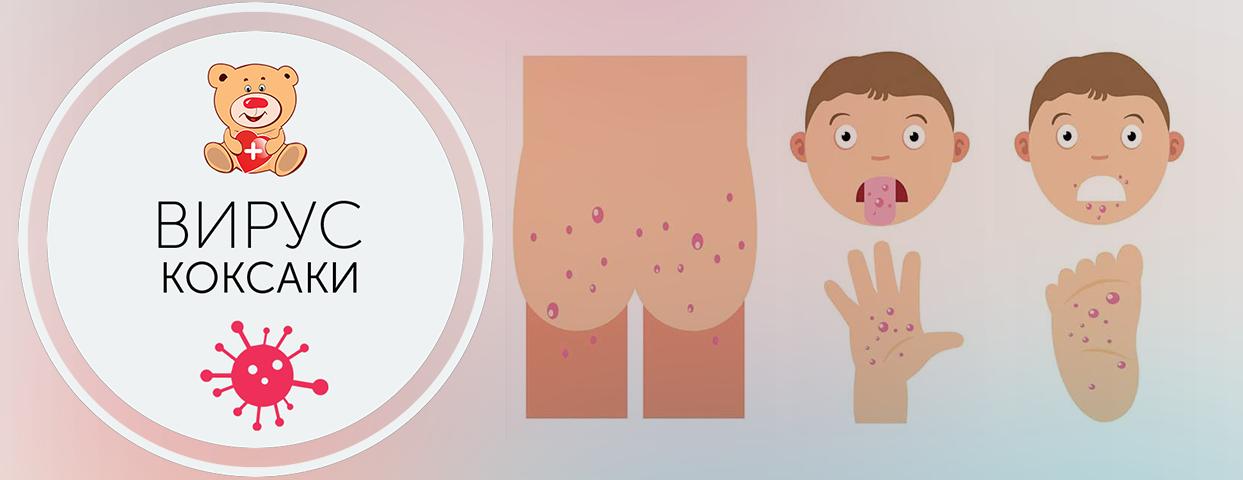
 Энцефалит встречается редко.
Энцефалит встречается редко. Покажите своим детям, как соблюдать правила гигиены и как поддерживать себя в чистоте. Объясните им, почему лучше не класть пальцы, руки или другие предметы в рот.
Покажите своим детям, как соблюдать правила гигиены и как поддерживать себя в чистоте. Объясните им, почему лучше не класть пальцы, руки или другие предметы в рот.