Неотложные состояния
Кашель
Кашель, пожалуй, это самая частая проблема, с которой встречаются родители. Очень часто кашель, даже если он звучит страшно, имеет безобидную причину и проходит сам. Иногда кашель — серьезный симптом. Попробуем разобраться, как себя вести при появлении кашля у ребенка и когда начинать бить тревогу.
Что такое кашель?
Кашель — это проявление защитного рефлекса, который предназначен для очищения дыхательных путей. Во время кашлевого толчка воздух резко выходит из легких и заставляет выйти все то, что мешает дыханию — мокроту и инородные тела. Если задуматься о механизме кашля, становится понятно, что далеко не всегда его нужно «подавлять».
Из-за чего возникает и каким бывает кашель?
Самая частая причина кашля — вирусная инфекция. Вирусы могут вызывать поражение дыхательных путей на разных уровнях — от носа (при обычном насморке) до бронхов, бронхиол и легких, причем кашель обычный симптом при всех этих болезнях.

Когда для ребенка с кашлем нужно вызвать бригаду скорой медицинской помощи?
Вызвать бригаду скорой помощи необходимо, если у ребенка наряду с кашлем есть следующие признаки:
- ребенку очень тяжело дышать: вы видите, что ребенок дышит с трудом, ему трудно говорить (или кричать, если речь идет о ребенке грудного возраста) из-за затруднения дыхания, у ребенка «кряхтящее» или «стонущее» дыхание;
- ребенок потерял сознание и/или прекратил дышать;
- у ребенка посинели губы.
Если самых тяжелых симптомов нет, но состояние ребенка вызывает опасения, обратитесь к врачу. Важным признаком неблагополучия является внешний вид ребенка — если он вялый, выглядит больным и если вы не можете привлечь его внимание и поймать взгляд. Одышка, то есть учащенное дыхание, сопровождающееся усилием дыхательной мускулатуры и втяжением межреберных промежутков и яремной ямки (углубления над грудиной), — признак, который указывает на поражение нижних дыхательных путей. Если вы заметили у ребенка одышку, обязательно проконсультируйтесь с врачом. Повышение температуры тела, особенно лихорадка выше 39 — 40 °С, также требует того, чтобы ребенка осмотрел врач, так как кашель и лихорадка могут быть симптомами пневмонии.
Важным признаком неблагополучия является внешний вид ребенка — если он вялый, выглядит больным и если вы не можете привлечь его внимание и поймать взгляд. Одышка, то есть учащенное дыхание, сопровождающееся усилием дыхательной мускулатуры и втяжением межреберных промежутков и яремной ямки (углубления над грудиной), — признак, который указывает на поражение нижних дыхательных путей. Если вы заметили у ребенка одышку, обязательно проконсультируйтесь с врачом. Повышение температуры тела, особенно лихорадка выше 39 — 40 °С, также требует того, чтобы ребенка осмотрел врач, так как кашель и лихорадка могут быть симптомами пневмонии.
Особое отношение должно быть к детям первых месяцев жизни, потому что у маленьких детей тяжелые болезни могут протекать стерто, и состояние может ухудшиться внезапно. При лихорадке (то есть, если ректальная температура у ребенка > 38 °С) у детей младше трех месяцев нужно обязательно обратиться к врачу.
Желтый или зеленый цвет мокроты далеко не всегда свидетельствует о бактериальной инфекции. При вирусном бронхите и бронхиолите желто-зеленый цвет мокроты связан с тем, что в мокроту попадают клетки слизистой оболочки дыхательных путей, которую повредил вирус. По мере того, как образуется новая слизистая оболочка, слущенные клетки выходят с мокротой, поэтому не нужно пугаться, если ребенок откашливает желтую или даже зеленоватую мокроту, так как в большинстве случаев это нормальное проявление вирусной инфекции, не требующее назначения антибиотиков.
При вирусном бронхите и бронхиолите желто-зеленый цвет мокроты связан с тем, что в мокроту попадают клетки слизистой оболочки дыхательных путей, которую повредил вирус. По мере того, как образуется новая слизистая оболочка, слущенные клетки выходят с мокротой, поэтому не нужно пугаться, если ребенок откашливает желтую или даже зеленоватую мокроту, так как в большинстве случаев это нормальное проявление вирусной инфекции, не требующее назначения антибиотиков.
Что делать, если ребенок кашляет по ночам?
Чаще всего ночной кашель связан с тем, что когда ребенок лежит в кровати, выделения из носа и околоносовых пазух стекают в глотку и вызывают кашлевой рефлекс. Когда ребенок переворачивается в кровати или встает из горизонтального положения в вертикальное, возникает приступ кашля. В таких случаях врач назначит ребенку местное лечение для уменьшения насморка и, в результате этого, уменьшения кашля.
Ночной кашель бывает и при патологии нижних дыхательных путей.
Как быть, если у ребенка кашель до рвоты?
Если у вашего ребенка появился приступообразный кашель до рвоты, обратитесь к педиатру, так как это может быть симптомом коклюша. Коклюш особенно опасен для детей первых месяцев жизни. Иногда коклюш развивается даже у детей, которые прививались от него, но после последней ревакцинации прошло много времени.
У некоторых детей рвотный рефлекс вызвать очень легко, и тогда у них может возникать рвота на фоне кашля, даже если кашель связан просто с насморком. Если на фоне кашля возникает рвота, кормите ребенка чаще, но маленькими порциями.
Длительный кашель
Нередко причиной длительного кашля бывают несколько последовательных вирусных инфекций. Ребенок не успевает выздороветь от одной инфекции и подхватывает другую. При этом кашель может продолжаться несколько недель и сильно пугать родителей, хотя причина его тривиальна.
При этом кашель может продолжаться несколько недель и сильно пугать родителей, хотя причина его тривиальна.
Однако длительный кашель может быть связан с аллергией, в том числе с бронхиальной астмой, а также с коклюшем и другими болезнями дыхательных путей и ЛОР-органов (хронический кашель может быть даже из-за серных пробок в ушах!), поэтому в случае длительного кашля проконсультируйтесь с врачом.
Как лечить кашель?
У кашля может быть множество причин, и лечение в каждом случае разное. Покажите ребенка врачу, чтобы понять, с чем связан кашель и как помочь ребенку.
Если кашель сопровождается отделением мокроты (влажный, продуктивный кашель), для облегчения откашливания нужно стимулировать выделение мокроты. Давайте ребенку больше пить (например, можно давать яблочный сок или теплый куриный бульон, если разрешено по возрасту и если нет аллергии на эти продукты).
Бороться с непродуктивным (сухим) кашлем можно, уменьшая раздражение верхних дыхательных путей. Чтобы смягчить кашель и успокоить дыхательные пути, давайте ребенку попить воды или яблочного сока, это помогает и при приступе кашля. Избегайте давать газированные напитки или напитки из цитрусовых, так как они могут вызвать раздражение воспаленных слизистых оболочек. Если ребенок переносит мед, попробуйте давать его. Детям старше 6 лет можно рассасывать леденцы от кашля. Если кашель мешает спать, ходить в детский сад и школу, обратитесь к врачу, он назначит противокашлевое средство.
При приступе кашля может помочь пар в ванной. Зайдите в ванную комнату, закройте дверь, включите горячий душ и подождите несколько минут. После того, как ванная наполнится паром, зайдите туда с ребенком, посидите минут 20. Попробуйте почитать книжку или поиграть с ребенком для того, чтобы он отвлекся.
Лекарственные средства, такие как антибиотики и ингаляции с бронхорасширяющими, противовоспалительными и муколитическими препаратами назначаются только врачом и требуются далеко не в каждом случае.
Вверх
Лихорадка
Лихорадка – это повышение температуры тела более 38 ºС. Некоторые симптомы и лабораторно-инструментальные исследования помогают понять причину лихорадки и назначить необходимое лечение.
Если лихорадка сопровождается насморком, кашлем и «покраснением горла», наиболее вероятной причиной является вирусная инфекция. Поскольку антибиотики против вирусов эффекта не оказывают, антибактериальная терапия в случае вирусной инфекции не назначается.
Насторожить должна высокая лихорадка (более 39 ºС) с ознобом. Другими симптомами, которые требуют немедленно обратиться к врачу, являются отказ ребенка от еды и от питья, резкая вялость, отсутствие «глазного» контакта с ребенком.
Другими симптомами, которые требуют немедленно обратиться к врачу, являются отказ ребенка от еды и от питья, резкая вялость, отсутствие «глазного» контакта с ребенком.
Родители должны знать, как помочь лихорадящему ребенку.
В детском возрасте разрешено использовать только препараты ибупрофена (10 мг/кг на прием) и парацетамола (15 мг/кг на прием). Из препаратов на основе ибупрофена в аптеке можно купить нурофен, а из препаратов на основе парацетамола – панадол, цефекон, эффералган. Метамизол-натрий (или анальгин), в том числе в составе «литической смеси» могут вызвать тяжелые осложнения со стороны крови, а нимесулид (нимулид, найз) – жизнеугрожающее поражение печени. Если у ребенка нет тяжелой фоновой патологии, например порока сердца или эпилепсии, и если он удовлетворительно переносит лихорадку (интересуется окружающим, не отказывается от питья, не жалуется на боль), жаропонижающие препараты начинают давать при температуре 38,5 – 39 ºС и выше.
И не нужно добиваться снижения температуры тела сразу до 36,6 ºС! Хорошим эффектом считается снижение лихорадки до 38 ºС. Безопасны и эффективны методы физического охлаждения – обтирание водой комнатной температуры (не спиртом и не уксусом!), которые позволяют за несколько минут снизить температуру тела на 0,5 – 1,0 ºС. Однако если у ребенка озноб, если у него холодные руки и ноги, обтирание эффективным не будет. В таких случаях помогает массаж кистей и стоп, который уменьшает спазм сосудов и улучшает периферическое кровообращение, а также используются препараты спазмолитики, например, но-шпа.
Вверх
Ложный круп
У малышей ложный круп возникает довольно часто, поэтому мамам нужно о нем знать. Только родители могут вовремя заметить первые признаки сужения гортани и вовремя помочь ребенку
- Ложный круп — состояние, при котором ребенку становится трудно дышать из-за сужения дыхательных путей. Причина — вирусные инфекции.
 У детей до 5 — 6 лет дыхательные пути более узкие, чем у взрослых, поэтому и круп развивается гораздо чаще.
У детей до 5 — 6 лет дыхательные пути более узкие, чем у взрослых, поэтому и круп развивается гораздо чаще. - Если у простуженного малыша кашель становится «лающим», а голос осипшим, нужно, чтобы он подышал паром над горячей водой в ванной. Если это не помогает, и вдох становится шумным и затрудненным, вызывайте «скорую», не прекращая ингаляций пара.
Что такое ложный круп?
Круп — это затруднение дыхания из-за сужения гортани. Чтобы почувствовать, где находится гортань, можно приложить руку к передней поверхности шеи и произнести любой звук — гортань будет вибрировать.
Эта часть дыхательных путей достаточно узкая, и если слизистая оболочка отекает, она может полностью перекрыть просвет гортани, и воздух не будет попадать в легкие. У детей до 5 — 6 лет дыхательные пути более узкие, чем у взрослых, поэтому и круп развивается гораздо чаще.
В отличие от ложного, истинный круп начинается при дифтерии, когда просвет гортани перекрывается плотными пленками. Благодаря прививкам (АКДС, АДС-М) эта болезнь, к счастью, стала редкой.
Благодаря прививкам (АКДС, АДС-М) эта болезнь, к счастью, стала редкой.
Причина ложного крупа — острые вирусные инфекции (например, вирус парагриппа или респираторно-синцитиальный вирус). Слизистая оболочка воспаляется, отекает, и хотя пленки, как при дифтерии, не образуются, результат выходит тот же — ребенку трудно дышать.
Как все начинается?
Обычно сначала появляются привычные симптомы ОРЗ, то есть насморк, кашель, повышение температуры. Первые признаки близости ложного крупа возникают или усиливаются к вечеру — это нарастающий сухой «лающий» кашель и осипший голос.
Затем вдох становится «шумным» — сначала только во время плача или беспокойства, то есть когда малыш глубже и быстрее дышит. Спустя время эти симптомы сохраняются и в спокойном состоянии.
При крупе малышу трудно именно вдохнуть, то есть вдох получается шумным, с усилием, а выдох остается нормальным. Во время вдоха можно заметить как втягивается внутрь ярёмная ямка (углубление в нижней части шеи между ключицами).
Во время вдоха можно заметить как втягивается внутрь ярёмная ямка (углубление в нижней части шеи между ключицами).
Можно ли предотвратить ложный круп?
Есть возбудители, которые чаще других вызывают круп: вирус парагриппа, гриппа и респираторно- синцитиальный вирус. Если ребенок заразился именно этой инфекцией, риск развития крупа высок, и, к сожалению, средств, которые от него защищают, нет.
Есть дети, которые переносят простуды без этого осложнения, но у некоторых слизистая оболочка более склонна к отеку, и если один эпизод затруднения дыхания при ОРЗ уже был, вероятно, такие состояния будут повторяться. Родителям нужно быть к ним готовыми — пока ребенок не подрастет, и круп перестанет ему угрожать.
Что делать при ложном крупе?
Если вы заметили его признаки, прежде всего, нужно успокоить себя и ребенка, потому что при волнении мышцы гортани сжимаются, и дышать становится еще тяжелее.
При «лающем» кашле, пока дыхание бесшумно и не затруднено, может помочь паровая ингаляция. Включите в ванной горячую воду, пусть ребенок подышит несколько минут влажным воздухом.
Если это не помогает, и дышать становится трудно (шумный вдох, втяжение яремной ямки), вызывайте «скорую» и продолжайте делать паровую ингаляцию до ее приезда. Врач назначит при крупе специальные ингаляции местным гормональным препаратом. Пусть вас не пугает слово «гормональный», потому что этот препарат действует только в дыхательных путях, устраняя воспаление, и никакое другое лекарство при ложном крупе не будет таким эффективным. В тяжелых случаях врач введет гормон (преднизолон или дексаметазон) внутримышечно. Не тревожьтесь по поводу побочных эффектов, потому что короткие курсы гормонов безопасны, а в таких ситуациях они спасают жизнь.
Если вам предлагают госпитализировать ребенка, не отказывайтесь, потому что после временного облегчения нарушения дыхания могут повториться.
Есть состояния, которые можно спутать с ложным крупом, например, воспаление надгортанника (хряща, который закрывает гортань при глотании). Эта болезнь называется эпиглоттит: температура у ребенка поднимается выше 39 градусов, возникает сильная боль в горле, с трудом открывается рот, и гормональные препараты ребенку не помогают.
При воспалении надгортанника ребенка кладут в больницу и лечат антибиотиками. Но эта болезнь встречается редко, а ложный круп вызывают вирусы, поэтому принимать антибиотики не имеет смысла.
Можно ли прервать приступ крупа своими силами?
Если ложный круп у ребенка возникает не первый раз, вы можете домой специальный прибор для ингаляций — небулайзер (выбирайте компрессорную модель, поскольку ультразвуковая может разрушать препараты, используемые при крупе). Врач напишет вам, какое лекарство иметь дома и в каких дозировках его использовать в случае необходимости.
Ребенок может вернуться в детский сад сразу, как только нормализуется температура тела и малыш будет чувствовать себя хорошо.
Вверх
Рвота и диарея
Острый гастроэнтерит характеризуется повышением температуры тела (от субфебрилитета до высокой лихорадки), рвотой, разжижением стула. Самой частой причиной гастроэнтерита является ротавирус. Наиболее тяжело протекает первый в жизни эпизод ротавирусного гастроэнтерита у детей с 6 месяцев до 2 – 3 лет. Пик заболеваемости этой инфекцией приходится на зиму – весну.
Опасность вирусного гастроэнтерита связана с быстрым обезвоживанием и электролитными нарушениями из-за потери воды и солей с жидким стулом и рвотой. Поэтому принципиально важным является выпаивание ребенка. Для того чтобы не спровоцировать рвоту, выпаивать нужно дробно (1 – 2 чайные ложки), но часто, при необходимости каждые несколько минут. Для удобства можно использовать шприц без иглы или пипетку. Ни в коем случае не нужно выпаивать ребенка просто водой, это лишь усугубляет электролитные нарушения! Существуют специальные солевые растворы для выпаивания – регидрон (оптимально ½ пакетика на 1 литр воды), Humana электролит и др.
Ни в коем случае не нужно выпаивать ребенка просто водой, это лишь усугубляет электролитные нарушения! Существуют специальные солевые растворы для выпаивания – регидрон (оптимально ½ пакетика на 1 литр воды), Humana электролит и др.
Суточная потребность в жидкости представлена в таблице:
Вес ребенка Суточная потребность в жидкости
2 – 10 кг 100 мл/кг
10 – 20 кг 1000 мл + 50 мл/кг на каждый кг свыше 10 кг
> 20 кг 1500 мл + 20 мл/кг на каждый кг свыше 20 кг
Кроме того, учитываются текущие потери жидкости с жидким стулом и рвотой – на каждый эпизод диареи/рвоты дополнительно дается 100 – 200 мл жидкости.
Внутривенная регидратация (восполнение дефицита жидкости с помощью капельниц) проводится только при тяжелом обезвоживании и при наличии неукротимой рвоты. Во всех остальных случаях нужно выпаивать ребенка – это безопасно, эффективно и безболезненно.
Во всех остальных случаях нужно выпаивать ребенка – это безопасно, эффективно и безболезненно.
В качестве вспомогательных средств используются смекта (но не нужно давать смекту, если она провоцирует рвоту), эспумизан или Саб симплекс. Энтерофурил не рекомендуется к применению, так как он не эффективен ни при вирусных инфекциях, ни при инвазивных бактериальных кишечных инфекциях. В диете в острый период исключают свежие овощи и фрукты (кроме бананов), сладкие напитки, а цельное молоко ограничивают только у старших детей.
Для родителей нужно знать первые признаки обезвоживания – это уменьшение частоты и объема мочеиспусканий, жажда, сухость кожи и слизистых оболочек. При нарастании обезвоживания ребенок становится вялым, перестает мочиться, жажда исчезает, кожа теряет тургор, «западают» глаза. В этом случае терять время нельзя, необходимо вызвать врача и госпитализировать ребенка.
Должно насторожить появление крови и слизи стуле у ребенка, ведь это характерно для бактериальных энтероколитов. Стул при таких инфекциях необильный (в отличие от обильного водянистого стула при ротавирусной инфекции), могут отмечаться ложные позывы на дефекацию и боли в животе. Выпаивания в таких случаях может быть недостаточно, и, как правило, требуется назначение антибиотиков.
Стул при таких инфекциях необильный (в отличие от обильного водянистого стула при ротавирусной инфекции), могут отмечаться ложные позывы на дефекацию и боли в животе. Выпаивания в таких случаях может быть недостаточно, и, как правило, требуется назначение антибиотиков.
Вверх
Пневмония
Одной из серьезных болезней у детей является воспаление легких, или пневмония. Пневмония может представлять угрозу для жизни ребенка. К счастью, современная медицина научилась хорошо справляться с пневмонией, и эту болезнь в большинстве случаев можно вылечить полностью. Поэтому если ваш малыш заболел с повышением температуры тела и кашлем, обратитесь к педиатру. При подозрении на пневмонию врач может назначить рентгенографию легких, что позволяет подтвердить диагноз.
Что такое пневмония?
Пневмония — это воспаление ткани легкого, то есть самого глубокого отдела органов дыхания. В норме в легких происходит газообмен, то есть кислород из воздуха попадает в кровь, а углекислый газ выделяется из крови в окружающую среду. Когда часть легкого затронута воспалением, функция дыхания в пораженном отделе легкого страдает, и у ребенка появляется одышка, то есть учащенное и затрудненное дыхание. Вещества, образующиеся при борьбе иммунной системы с бактериями, вызывают повышение температуры (если температура тела повышается более 38 °С, это называется лихорадкой). Скопление мокроты в альвеолах и бронхах и отек слизистой оболочки стимулируют кашлевой рефлекс, и возникает кашель. Если очаг пневмонии находится рядом с оболочкой легкого, называемой плеврой, могут появиться боли в грудной клетке при дыхании и кашле.
Когда часть легкого затронута воспалением, функция дыхания в пораженном отделе легкого страдает, и у ребенка появляется одышка, то есть учащенное и затрудненное дыхание. Вещества, образующиеся при борьбе иммунной системы с бактериями, вызывают повышение температуры (если температура тела повышается более 38 °С, это называется лихорадкой). Скопление мокроты в альвеолах и бронхах и отек слизистой оболочки стимулируют кашлевой рефлекс, и возникает кашель. Если очаг пневмонии находится рядом с оболочкой легкого, называемой плеврой, могут появиться боли в грудной клетке при дыхании и кашле.
Что является причиной пневмонии?
Инфекций, которые могут вызвать пневмонию, очень много. Самой частой причиной так называемой «типичной» пневмонии является пневмококк (Streptococcus pneumoniae). Пневмококковая пневмония сопровождается лихорадкой, кашлем, одышкой, вялостью и снижением аппетита. Реже пневмонию вызывают другие возбудители — гемофильная палочка (Haemophilus influenzae) типа b, пиогенный стрептококк (Streptococcus pyogenes) и золотистый стафилококк (Staphylococcus aureus). «Атипичную» пневмонию, которая обычно протекает легче и довольно заразна, вызывают микоплазмы и хламидии. Реже причиной пневмонии являются вирусы (аденовирус, РС-вирус) — такие пневмонии редки и могут протекать очень тяжело. Пневмония может развиться внезапно или быть осложнением гриппа.
«Атипичную» пневмонию, которая обычно протекает легче и довольно заразна, вызывают микоплазмы и хламидии. Реже причиной пневмонии являются вирусы (аденовирус, РС-вирус) — такие пневмонии редки и могут протекать очень тяжело. Пневмония может развиться внезапно или быть осложнением гриппа.
Каковы симптомы пневмонии?
Наиболее важный симптом пневмонии — это лихорадка. У маленького ребенка лихорадка может быть единственным проявлением. Должны особенно насторожить лихорадка выше 39,5 °С с ознобом и лихорадка, которая плохо снижается после приема жаропонижающих препаратов. Хотя не всегда высокая лихорадка, которая плохо реагирует на жаропонижающие, — это симптом пневмонии. Это может быть проявлением респираторной вирусной инфекции.
Второй важный симптом пневмонии — это кашель. Имеет значение характер кашля. Особенно настораживают «глубокий» кашель, кашель в ночное время и кашель до рвоты.
Тяжелая пневмония обычно сопровождается одышкой, то есть учащенным и затрудненным дыханием. Иногда симптомом пневмонии являются боли в животе, которые возникают из-за раздражения плевры (оболочки легкого) при воспалении прилежащего к плевре участка легкого и из-за частого кашля и, соответственно, напряжения мышц живота.
Иногда симптомом пневмонии являются боли в животе, которые возникают из-за раздражения плевры (оболочки легкого) при воспалении прилежащего к плевре участка легкого и из-за частого кашля и, соответственно, напряжения мышц живота.
Очень важные признаки, говорящие в пользу пневмонии — это симптомы интоксикации, такие как утомляемость, слабость, отказ от еды и даже питья. При этом, в отличие от пневмококковой пневмонии, при микоплазменной пневмонии ребенок может чувствовать себя хорошо.
Кашель и хрипы в легких являются симптомами не только пневмонии, но и бронхита. Очень важно, чтобы врач отличил пневмонию от бронхита, так как при бронхите антибиотики требуются далеко не всегда и только при подозрении на его микоплазменную этиологию.
Что может произойти, если не лечить пневмонию?
Это чревато осложнениями, которые чаще случаются, если пневмонию не лечить. Осложнениями пневмонии являются воспаление плевры (плеврит) и формирование полости в легком, заполненной гноем (абсцесс легкого). В таких случаях потребуется более длительный курс приема антибиотиков, а иногда и помощь хирурга.
В таких случаях потребуется более длительный курс приема антибиотиков, а иногда и помощь хирурга.
Как лечить пневмонию?
При бактериальной пневмонии врач назначит антибиотик. Какой антибиотик выбрать решит врач в зависимости от предполагаемой причины пневмонии. В большинстве случаев ребенку можно дать антибиотик внутрь (в виде суспензии или таблеток), а не в уколах. Эффект антибиотика наступает в течение 24 — 48 часов. Если по прошествии 1 — 2 суток ребенку лучше не стало и повышение температуры сохраняется, обратитесь к врачу повторно.
Обычно при пневмонии ребенок может лечиться дома. Госпитализация требуется при тяжелом и осложненном течении пневмонии, когда ребенку нужны внутривенные введения антибиотика, дополнительный кислород, плевральные пункции и другие серьезные медицинские вмешательства.
При повышении температуры тела более 38,5 — 39 °С дайте ребенку жаропонижающие (ибупрофен или парацетамол). Противокашлевые средства, такие как бутамират (препарат «Синекод»), при пневмонии противопоказаны.
Противокашлевые средства, такие как бутамират (препарат «Синекод»), при пневмонии противопоказаны.
Можно ли предотвратить пневмонию?
Существуют вакцины, призванные защитить от пневмококка и гемофильной палочки, которые вызывают наиболее тяжелые формы пневмонии (против пневмококка — вакцины «Превенар», «Пневмо 23», против гемофильной палочки — «Акт-ХИБ», «Хиберикс», компонент против гемофильной палоки входит в состав вакциеы «Пентаксим», компоненты против пневмококка и гемофильной палочки одновременно входят в состав «Синфлорикс»). Так как пневмококковая пневмония нередко развивается как осложнение гриппа, полезной оказывается вакцинация от гриппа. Очень важно, чтобы родители не курили в присутствии ребенка, так как пассивное курение делает легкие слабыми и уязвимыми.
Вверх
Простуда. Автор статьи: врач-педиатр Сидинкова Ольга Анатольевна.
03 декабря 2019
Журнал «Здоровье семьи»Очень часто, когда у нас появляется
насморк или боль в горле, поднимается температура, мы ставим себе диагноз: грипп!
Но, не спешите с выводами. Есть другие
вирусные инфекции, которые по своим симптомам схожи с гриппом.
Осень и ранняя весна – сезоны повышенной влажности и резкого роста количества простудных заболеваний. Но неужели
нельзя поставить барьер этим далеко не
безобидным недомоганиям? Сохранить здоровье поможет только комплексный подход
к профилактике простудных заболеваний.
Раньше простудные заболевания объединяли в группу «острых респираторных заболеваний (ОРЗ)», сейчас ученые медики
считают, что более верное название «острые
респираторные вирусные инфекции»
(ОРВИ).
Существуют аденовирусы, парагрипп,
респираторно-синцитиальные вирусы. Все они
различаются по своей структуре и биологическим свойствам, а заболевания имеют
свойственные каждому из ОРВИ симптомы.
Характерные симптомы простуды – общая слабость, недомогание, боли в грудной
клетке, сухой кашель, либо кашель с мокротой, повышенная температура тела. Вот так
можно описать симптомы каждого из простудных заболеваний, включая такую страшную вирусную инфекцию, как грипп:
Есть другие
вирусные инфекции, которые по своим симптомам схожи с гриппом.
Осень и ранняя весна – сезоны повышенной влажности и резкого роста количества простудных заболеваний. Но неужели
нельзя поставить барьер этим далеко не
безобидным недомоганиям? Сохранить здоровье поможет только комплексный подход
к профилактике простудных заболеваний.
Раньше простудные заболевания объединяли в группу «острых респираторных заболеваний (ОРЗ)», сейчас ученые медики
считают, что более верное название «острые
респираторные вирусные инфекции»
(ОРВИ).
Существуют аденовирусы, парагрипп,
респираторно-синцитиальные вирусы. Все они
различаются по своей структуре и биологическим свойствам, а заболевания имеют
свойственные каждому из ОРВИ симптомы.
Характерные симптомы простуды – общая слабость, недомогание, боли в грудной
клетке, сухой кашель, либо кашель с мокротой, повышенная температура тела. Вот так
можно описать симптомы каждого из простудных заболеваний, включая такую страшную вирусную инфекцию, как грипп:
- если Вас мучают сильные головные боли, «ломит» суставы и мышцы, по всему телу разливается слабость, а нервы будто обнажены, температура около 39° C, в горле першит, нос заложен, но насморка как такового нет, значит, у Вас грипп;
- если из носа течет, но самочувствие вполне сносное и температура не выше 37° C – Вы подхватили риновирусную инфекцию, или другими словами, у Вас обычный насморк;
- если голос осип и постоянно беспокоит
«лающий кашель» – значит, Вы заболели
ларингитом – воспалением гортани.
 А принес его с собой вирус парагриппа;
А принес его с собой вирус парагриппа; - если в процессе появления первых признаков недомогания Вам стало трудно дышать, появился сначала сухой, мучительный, а затем с мокротой кашель и температура никак не желает снижаться – значит, у Вас бронхит, который, возможно, стал последствием перенесенного гриппа;
- если на 2-й или 3-й день к ознобу, кашлю и насморку прибавилось чувство рези в одном или в обоих глазах, миндалины и горло покрылись сероватой или белой пленкой, а лимфоузлы заметно увеличились, знайте: Вы стали жертвой аденовирусной инфекции, или, попросту говоря, ангины.
Одной из актуальных проблем в педиатрии является лечение простудных заболеваний.
ПРОФИЛАКТИКА И ЛЕЧЕНИЕ ПРОСТУДНЫХ ЗАБОЛЕВАНИЙ У ДЕТЕЙ.
Перспективным направлением современной профилактики простудных заболеваний является вакцинация, а также
использование специальных средств для
промывания полости носа. Действие этого
метода направлено на очищение и увлажнение слизистой полости носа, нормализации
защитной функции реснитчатого эпителия,
предотвращение образования корочек, облегчение носового дыхания. Как и раньше, профилактика подразделяется на специфическую и неспецифическую. И та, и другая имеют большое
значение, поскольку снижают не толь ко заболеваемость респираторны ми инфекциями, но и число бактериальных осложнений.
Составляющие неспецифической профилактики: те рапия слизистых оболочек
верхних дыхательных путей с помощью
солевых растворов, противовирусные препараты, иммуномодуляторы, индукторы
интерферонов с противовирусной активностью, гомеопатические препараты с доказанной эффективностью, фитотерапевтические препараты и витамины (анаферон,
стрепсилс, нурофен и др.).
Профилактика простудных заболеваний
имеет своей целью укрепление органов дыхания и нормализацию функции внешнего
дыхания. Профилактика простудных заболеваний улучшает эластичность тканей
легких, нормализует газообмен между кровью и воздухом, увеличивает бронхиальную
проводимость. А также профилактика простудных заболеваний оказывает общеукрепляющее действие на весь организм и стимулирует иммунные процессы.
Как и раньше, профилактика подразделяется на специфическую и неспецифическую. И та, и другая имеют большое
значение, поскольку снижают не толь ко заболеваемость респираторны ми инфекциями, но и число бактериальных осложнений.
Составляющие неспецифической профилактики: те рапия слизистых оболочек
верхних дыхательных путей с помощью
солевых растворов, противовирусные препараты, иммуномодуляторы, индукторы
интерферонов с противовирусной активностью, гомеопатические препараты с доказанной эффективностью, фитотерапевтические препараты и витамины (анаферон,
стрепсилс, нурофен и др.).
Профилактика простудных заболеваний
имеет своей целью укрепление органов дыхания и нормализацию функции внешнего
дыхания. Профилактика простудных заболеваний улучшает эластичность тканей
легких, нормализует газообмен между кровью и воздухом, увеличивает бронхиальную
проводимость. А также профилактика простудных заболеваний оказывает общеукрепляющее действие на весь организм и стимулирует иммунные процессы. Профилактика простудных заболеваний
– это целый комплекс мероприятий, который только при регулярном и систематическом применении позволяет устранить частую заболеваемость. В первую очередь это,
конечно, закаливание. А также, это занятия
на тренажерах (велотренажер, беговая дорожка), ходьба, бег, плавание и специальная лечебная физкультура.
Отдельно следует сказать о лечебной физкультуре. Лечебная физкультура как профилактика простудных заболеваний имеет
очень большое значение.
Уязвимой «группой риска» является
группа часто болеющих детей. Часто болеющие дети переносят в течение года от 6 до
12 эпизодов респираторной заболеваемости, что становится причиной развития вторичной иммунологической недостаточности, формирования хронической патологии
бронхолегочной системы и ЛОР-органов,
аллергопатологии и др.
Часто болеющим детям назначается
анализ на иммунный статус. На основе полученных анализов назначаются препараты. Одной из основных задач является меньшение количества часто болеющих
де тей.
Профилактика простудных заболеваний
– это целый комплекс мероприятий, который только при регулярном и систематическом применении позволяет устранить частую заболеваемость. В первую очередь это,
конечно, закаливание. А также, это занятия
на тренажерах (велотренажер, беговая дорожка), ходьба, бег, плавание и специальная лечебная физкультура.
Отдельно следует сказать о лечебной физкультуре. Лечебная физкультура как профилактика простудных заболеваний имеет
очень большое значение.
Уязвимой «группой риска» является
группа часто болеющих детей. Часто болеющие дети переносят в течение года от 6 до
12 эпизодов респираторной заболеваемости, что становится причиной развития вторичной иммунологической недостаточности, формирования хронической патологии
бронхолегочной системы и ЛОР-органов,
аллергопатологии и др.
Часто болеющим детям назначается
анализ на иммунный статус. На основе полученных анализов назначаются препараты. Одной из основных задач является меньшение количества часто болеющих
де тей. В лечении таких детей используются препараты, которые способны санировать носоглотку и верхние дыхательные
пути. Важнейшим условием скорейшего
выздоров ления являются забота и внимание со сто роны родителей, психологический климат в семье, условия проживания
и питание.
В лечении простудных заболеваний
сей час активно применяются небулайзеры, пред ставляющие собой специальные
дозирован ные аэрозольные ингаляторы,
которые очень удобны в использовании.
Если у ребенка воспалена слизистая оболочка и имеется отек в носу, то в первые дни
назначаются антигистаминные препараты.
При простудных заболеваниях необходимо
обильное кисло-сладкое питье. Существуют
специальные процедуры, чтобы прогреть
ручки, ножки малыша с помощью специальных детских кремов, либо ингаляционные процедуры на основе экстрактов целебных растений. Но если у ребенка имеются
аллергические забо левания, то необходимы
уже другие препа раты. Не стоит пренебрегать и старым забытым методом, который
может оказаться дей ственным – горчичники на подсолнечном масле.
В лечении таких детей используются препараты, которые способны санировать носоглотку и верхние дыхательные
пути. Важнейшим условием скорейшего
выздоров ления являются забота и внимание со сто роны родителей, психологический климат в семье, условия проживания
и питание.
В лечении простудных заболеваний
сей час активно применяются небулайзеры, пред ставляющие собой специальные
дозирован ные аэрозольные ингаляторы,
которые очень удобны в использовании.
Если у ребенка воспалена слизистая оболочка и имеется отек в носу, то в первые дни
назначаются антигистаминные препараты.
При простудных заболеваниях необходимо
обильное кисло-сладкое питье. Существуют
специальные процедуры, чтобы прогреть
ручки, ножки малыша с помощью специальных детских кремов, либо ингаляционные процедуры на основе экстрактов целебных растений. Но если у ребенка имеются
аллергические забо левания, то необходимы
уже другие препа раты. Не стоит пренебрегать и старым забытым методом, который
может оказаться дей ственным – горчичники на подсолнечном масле. КАКИЕ ОШИБКИ МОЖНО СОВЕРШИТЬ,
ПЫТАЯСЬ ИЗБАВИТЬСЯ ОТ
ЗАЛОЖЕННОСТИ НОСА У РЕБЕНКА?
Одна из главных ошибок – это несвоевременное обращение к врачу и лечение
насморка собственными методами, что чревато осложнениями. К здоровью ребенка
следует отнестись со всем вниманием и заботой и проконсультироваться с врачом специалистом.
КАКИЕ ОШИБКИ МОЖНО СОВЕРШИТЬ,
ПЫТАЯСЬ ИЗБАВИТЬСЯ ОТ
ЗАЛОЖЕННОСТИ НОСА У РЕБЕНКА?
Одна из главных ошибок – это несвоевременное обращение к врачу и лечение
насморка собственными методами, что чревато осложнениями. К здоровью ребенка
следует отнестись со всем вниманием и заботой и проконсультироваться с врачом специалистом.
ОСЛОЖНЕНИЯ ПРИ ПРОСТУДНЫХ ЗАБОЛЕВАНИЯХ.
Ведущее положение среди осложнений
занимают острые вирусно-бактериальные
пневмонии. Второе по частоте место занимают осложнения со стороны ЛОР-органов
(гаймориты, отиты, фронтиты, синуситы). Чаще всего обострения имеющейся хронической патологии верхних дыхательных
путей и легких (хронические синуситы,
тон зиллит, хронический бронхит, бронхиальная астма) развиваются на фоне ОРВИ,
также, как и обострения хронически персистирующей в организме герпес-вирусной
инфекции. Очень часто случается осложнение на
ухо – это отит. Различают острый средний,
хро нический гнойный, экссудативный средний, адгезивный средний отиты. При гайморите у детей отмечаются заложенность носа, боль в области лба, сла бость,
вялость и высокая температура. Для уменьшения отека и набухания слизистой оболочки, в нос закапывают сосудосуживаю щие
средства либо используют антибактериальную терапию. Рекомендуются промывание носа и физиотерапевтические методы
лечения. При воспалительном процессе в
гайморовых пазухах необходима госпитализация ребенка.
При гайморите у детей отмечаются заложенность носа, боль в области лба, сла бость,
вялость и высокая температура. Для уменьшения отека и набухания слизистой оболочки, в нос закапывают сосудосуживаю щие
средства либо используют антибактериальную терапию. Рекомендуются промывание носа и физиотерапевтические методы
лечения. При воспалительном процессе в
гайморовых пазухах необходима госпитализация ребенка.
Таким образом, необходимы комплексная профилактика в детском возрасте и своевременное лечение для того, чтобы в будущем не возникло осложнений.
Поделиться в соц.сетях
Детский Панадол – простуда у ребенка
Обычно дети простужаются 6 раз в год. Простуду, как и многие виды кашля, вызывают вирусы (не бактерии!), поэтому антибиотики тут не помогут. Если у ребенка сильный кашель, который долго не проходит, возможно, у него бронхиальная инфекция, вызванная бактериями – тогда ему потребуется лечение антибиотиками.
Дети кашляют, чтобы избавиться от слизи в бронхах или когда слизь из носа стекает вниз по задней стенке глотки.
В таких случаях не надо стремиться к полной победе над кашлем, но стоит успокоить кашель, избавив ребенка от неприятных ощущений.
Симптомы простуды:
Как справиться с простудой дома
- Отдых и обильное питье;
- Можно давать парацетамол, чтобы снизить боль и жар;
- Капли или спрей для носа, купленные в аптеке, снимут отечность носовых ходов и облегчат дыхание, сон и прием пищи;
- Приподнимите изголовье под углом 30°, подложив под матрас два свернутых полотенца или толстые книги под ножки кроватки;
- Ментол облегчает дыхание! Используйте ментоловую мазь или ментоловое масло, выдавив его на постельное белье или одежду ребенка (ни в коем случае не на его кожу!).
Круп
Это когда задняя стенка глотки распухает, что приводит к затруднению дыхания. Может сопровождаться простудой.
Может сопровождаться простудой.
Симптомы
Свистящий сухой кашель, шумное дыхание при вдохе.
На заметку: При мучительном продолжительном кашле проконсультируйтесь с врачом.
Когда обращаться к врачу?
- Если у Вашего малыша затруднено дыхание;
- Если ребенок съедает вдвое меньшие порции, чем обычно;
- Если через 2 дня боль в горле не прошла или даже усилилась;
- Если ребенок не пьет больше 24 часов;
- Если Ваш ребенок не может сглатывать слюну и выпускает ее наружу.
Причины хронического кашля | Клиника «Оберіг»
Наиболее часто хронический кашель связан с такими заболеваниями: кашлевой синдром верхних дыхательных путей, бронхиальная астма и неастматический эозинофильный бронхит, а также гастроэзофагеальная рефлюксная болезнь:
Кашлевой синдром верхних дыхательных путей – это патология носа и околоносовых пазух (ринит, в том числе аллергический, синусит), при которой хронический кашель вызван раздражением дыхательных путей (бронхов) слизью, стекающей по задней стенке глотки из полости носа. Слизь вызывает раздражение и даже воспаление бронхов, провоцирует кашлевой рефлекс. Кроме того, наличие постоянного воспаления и скопление слизи в носу «перевозбуждает» кашлевой центр в головном мозге, он становится избыточно активным и «срабатывает» в виде кашля на малейшие раздражители.
Слизь вызывает раздражение и даже воспаление бронхов, провоцирует кашлевой рефлекс. Кроме того, наличие постоянного воспаления и скопление слизи в носу «перевозбуждает» кашлевой центр в головном мозге, он становится избыточно активным и «срабатывает» в виде кашля на малейшие раздражители.
Бронхиальная астма – это хроническое воспалительное заболевание, проявляющееся эпизодическим сужением бронхов (бронхоспазмом). Типичные проявления астмы – удушье (одышка, нехватка воздуха) и свистящие хрипы в груди, однако кашель может быть и единственным ее симптомом.
Неастматический эозинофильный бронхит – это такое же воспаление бронхов, как при астме, однако не сопровождающееся сужением бронхов. Главным симптомом болезни является сухой кашель.
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) – это заброс желудочного сока в пищевод, гортань и даже бронхи. Содержащиеся в нем соляная кислота и пищеварительные ферменты вызывают выраженное раздражение и воспаление слизистой оболочки. ГЭРБ часто проявляется изжогой, ощущением заброса желудочного содержимого в пищевод, кислым привкусом во рту. Однако в значительной части случаев кашель – единственный симптом заболевания.
ГЭРБ часто проявляется изжогой, ощущением заброса желудочного содержимого в пищевод, кислым привкусом во рту. Однако в значительной части случаев кашель – единственный симптом заболевания.
**Курение не только является одной из наиболее частых причин кашля, но и усугубляет состояние при наличии других заболеваний, вызывающих кашель.
Другими возможными причинами хронического кашля могут быть: прием некоторых лекарственных препаратов для лечения артериальной гипертонии (ингибиторов ангиотензин-превращающего фермента), профессиональные или бытовые вредности, хронические бронхолегочные инфекционные заболевания (бронхоэктазы, муковисцедоз), туберкулез легких, интерстициальные заболевания легких, опухоли легких и бронхов, попадание инородного тела в дыхательные пути, заболевания сердца и сердечная недостаточность, неврологическая патология, психогенные причины.
Ринит и синусит – частые причины кашля.
Ринит – это воспаление слизистой оболочки полости носа Основные симптомы – насморк, заложенность носа, «текущий» нос. Ринит может быть аллергическим, т.е. связанным с аллергической реакцией на внешний фактор, и неаллергическим, когда внешний провоцирующий фактор обнаружить невозможно. Аллергия должна быть подтверждена с помощью специальных тестов. Неаллергический ринит может провоцироваться некоторыми сильными запахами и раздражителями в воздухе, изменениями погоды, некоторыми лекарствами и пищевыми продуктами. Эти заболевания требуют различного лечения, поэтому должны быть максимально тщательно диагностированы.
Ринит может быть аллергическим, т.е. связанным с аллергической реакцией на внешний фактор, и неаллергическим, когда внешний провоцирующий фактор обнаружить невозможно. Аллергия должна быть подтверждена с помощью специальных тестов. Неаллергический ринит может провоцироваться некоторыми сильными запахами и раздражителями в воздухе, изменениями погоды, некоторыми лекарствами и пищевыми продуктами. Эти заболевания требуют различного лечения, поэтому должны быть максимально тщательно диагностированы.
Синусит – это воспаление околоносовых пазух носа (гайморовых, лобных, этмоидальных), избыточная продукция слизи и нарушение ее оттока из пазух носа. Хронический синусит может быть вызван бактериальной инфекцией, полипами, искривленной носовой перегородкой, травмами лицевой части черепа. Лечение включает обязательное выявление и устранение причин заболевания.
Постназальное затекание слизи. В слизистой оболочке носа постоянно вырабатывается слизь для очищения полости носа. Обычно мы этого не замечаем, однако если по каким-то причинам этот процесс нарушается, могут возникать неприятные симптомы. Если слизь становится слишком густой, а ее количество большим, может нарушаться ее отток и выведение из полости носа. Это может проявляться как «передним насморком», так и стеканием избытка слизи по задней стенке глотки в гортань – это и есть синдром постназального затекания или «задний насморк». Постназальное затекание слизи является очень частой причиной хронического кашля.
Обычно мы этого не замечаем, однако если по каким-то причинам этот процесс нарушается, могут возникать неприятные симптомы. Если слизь становится слишком густой, а ее количество большим, может нарушаться ее отток и выведение из полости носа. Это может проявляться как «передним насморком», так и стеканием избытка слизи по задней стенке глотки в гортань – это и есть синдром постназального затекания или «задний насморк». Постназальное затекание слизи является очень частой причиной хронического кашля.
Спирометрия – это исследование функции дыхания, позволяющее выявить бронхиальную обструкцию (сужение бронхов) при многих заболеваниях легких и бронхов. При спирометрии измеряются объем выдыхаемого пациентом воздуха при форсированном («усиленном») выдохе и скорость потока воздуха. Спирометрия – «золотой стандарт» в диагностике таких заболеваний, как бронхиальная астма и хроническое обструктивное заболевание легких.
Если есть подозрение на астму, но результаты спирометрии нормальные, это не означает отсутствие заболевания. В таком случае требуется проведение бронхопровокационного теста – серии последовательных ингаляций особого лекарственного вещества и последующих спирометрических тестов. С помощью такого лекарственного вещества у лиц с астмой провоцируется некоторое сужение бронхов, а у здоровых этого не происходит. Если бронхопровокационный тест отрицательный, бронхиальную астму с большой долей вероятности можно исключить.
В таком случае требуется проведение бронхопровокационного теста – серии последовательных ингаляций особого лекарственного вещества и последующих спирометрических тестов. С помощью такого лекарственного вещества у лиц с астмой провоцируется некоторое сужение бронхов, а у здоровых этого не происходит. Если бронхопровокационный тест отрицательный, бронхиальную астму с большой долей вероятности можно исключить.
Рентгенография легких – диагностический метод, при котором с помощью рентгеновского излучения делается снимок (изображение) органов грудной клетки пациента (сердца, легких, сосудов, бронхов, костей). Этот метод обязательно необходимо выполнить всем пациентам с хроническим кашлем для выявления многих серьезных заболеваний (рак легких, туберкулез легких, пневмония, эмфизема, фиброз легких и других).
Чем лечить простуду? 9 ошибок, которые делает каждый | Здоровая жизнь | Здоровье
1. Слишком сильно любим капли в нос
Это самые популярные средства при насморке. И почти все применяют их, как это указано в инструкции, — по 2, 3 или 4 раза в день. На самом деле это часто приводит к избыточному употреблению и, кроме того, увеличивает риск развития зависимости от лекарств. Как этого избежать?
И почти все применяют их, как это указано в инструкции, — по 2, 3 или 4 раза в день. На самом деле это часто приводит к избыточному употреблению и, кроме того, увеличивает риск развития зависимости от лекарств. Как этого избежать?
Попробуйте лечить насморк простой подсоленной водой или препаратами с морской водой. Они могут прекрасно снимать отёк и восстанавливать дыхание через нос.
Если всё-таки вы решили лечиться сосудосуживающими средствами, соблюдайте следующие правила:
Вводите капли или спрей не по расписанию, а только в том случае, если нос не дышит. Когда дыхание свободно, лекарство будет только лишним. Благодаря этому вам придётся реже пользоваться каплями, и риск развития побочных действий будет минимальным.
Старайтесь не лечиться каплями больше трёх дней подряд. Если пользоваться ими дольше, может развиться привыкание — нос будет дышать только с помощью капель даже тогда, когда насморк уже пройдёт. Слезть с такой «иглы» будет непросто.
2.
 Неправильно закапываем капли
Неправильно закапываем каплиОчень часто они проходят транзитом полость носа и сразу попадают в глотку, вызывая лишь чувство жжения и практически не облегчая заложенность носа. Закапывать их нужно так, чтобы максимум препарата оставался в носовых ходах — именно здесь они снимают отёк, препятствующий дыханию через нос. Для этого перед закапыванием лекарства нужно лечь на бок и положить голову на небольшую подушку так, чтобы она лежала горизонтально. Прежде чем вводить лекарство, сделайте глотательное движение, но не до конца, остановитесь как бы посередине — в таком состоянии щель между носом и глоткой перекрыта. Сделав так, закапайте лекарство в ту половину носа, которая ниже. Некоторое время старайтесь не дышать. При этом можно несколько раз надавить на крыло носа, как бы перекрывая носовой ход. Это поможет распределить лекарства равномерно по слизистой носа. Через минуту после такой процедуры дыхание через нос должно восстановиться. После этого повернитесь на другой бок и повторите всю процедуру для другого носового хода. И запомните: перед закапыванием лекарства лучше хорошо высморкаться, это улучшит контакт лекарства со слизистой носовой полости.
И запомните: перед закапыванием лекарства лучше хорошо высморкаться, это улучшит контакт лекарства со слизистой носовой полости.
Особенно не нравятся капли в нос детям. Выполнить описанную выше процедуру им очень сложно. Поэтому для них лучше использовать спрей или вставлять в нос ватные тампоны, пропитанные лекарством.
3. Считаем, что комплексные препараты от простуды и ОРВИ работают лучше
Как показывает статистика, многие любят глушить простуду препаратами, которые дают «на семь бед один ответ», как утверждается в их рекламе. Это препараты, которые содержат сразу от трёх до семи активных компонентов. По сути, это сразу несколько таблеток под видом одной. Почти всегда лечение такими средствами бывает избыточным. Ведь редко, когда все «семь бед» (симптомов) наваливаются сразу. Гораздо менее опасно принимать отдельные лекарства, содержащие одно активное вещество против конкретных симптомов. Например, нос заложен — закапайте лекарство, нос дышит — пропустите очередную дозу, высокая температура — примите жаропонижающее средство, температура нормальная — делать этого не стоит, замучил упорный сухой кашель — задавите его, кашель умеренный — откажитесь от лекарств, его угнетающих.
Даже когда все «семь бед» навалились сразу, лучше не давать им ответ в виде одного комплексного лекарства. Оно всё равно будет избыточным. Ведь вместо капель в нос, содержащих небольшое количество сосудосуживающего вещества, комплексные препараты содержат его просто в лошадиной дозе. Оно равномерно распространяется по всему организму, и, чтобы его доза в сосудах носа была достаточной, его нужно очень много. Но, если бед только пять, лучше выпейте пять отдельных лекарств, каждое из которых устраняет только один симптом. И пять таких препаратов будут меньшей передозировкой, чем одно комплексное лекарство против всех симптомов простуды.
4. Пьём препараты, в которых одно и то же действующее вещество
Активных веществ, которые можно использовать при простудных заболеваниях, немного. И фармбизнес, чтобы создать впечатление новизны, тасует их в разных комбинациях и продаёт такие лекарства под своими торговыми названиями. В результате мы имеем более сотни препаратов с парацетамолом и ацетилсалициловой кислотой, несколько десятков лекарств с одинаковыми компонентами для лечения насморка, кашля и других симптомов простуды. Запомните: нельзя принимать вместе или чаще, чем указано в инструкции, не только препараты с одинаковыми активными компонентами, но даже средства из одной группы, имеющие близкие механизмы действия. То есть нельзя сочетать вместе разные жаропонижающие, обезболивающие, противокашлевые и прочие препараты.
Запомните: нельзя принимать вместе или чаще, чем указано в инструкции, не только препараты с одинаковыми активными компонентами, но даже средства из одной группы, имеющие близкие механизмы действия. То есть нельзя сочетать вместе разные жаропонижающие, обезболивающие, противокашлевые и прочие препараты.
5. Принимаем несколько видов парацетамола
Это частый вариант предыдущей ошибки и самый опасный. Передозировка парацетамола нередко заканчивается фатально или требует пересадки печени. У этого препарата самая минимальная разница между лечебной и токсической дозами, они отличаются лишь в 4-5 раз. И, учитывая, что парацетамол есть в сотнях препаратов, принимаемых при простуде и порой имеющих разные показания, его очень легко передозировать. По статистике, большая часть лекарственных поражений печени связана именно с такими препаратами.
«Сам по себе парацетамол для печени безопасен, однако один из его метаболитов (так называют вещества, в которые препарат превращается в организме) при накоплении вызывает повреждение печёночных клеток, — рассказывает Алексей Буеверов, специалист по заболеваниям печени, доктор медицинских наук, профессор Первого МГМУ им. И. М. Сеченова. — Тяжёлые поражения печени, вплоть до острой печёночной недостаточности, развиваются, как правило, при одномоментном употреблении более 10-15 г препарата. У лиц, злоупотребляющих алкоголем, повреждение печени может развиться при употреблении меньших доз. Вместе с тем в лечебной дозе, не превышающей 4 грамма в день, парацетамол может применять даже пациент с хронической патологией печени».
Внимательно читайте инструкции ко всем препаратам, которые принимаете. Обязательно обращайте внимание, нет ли в них парацетамола (на латыни он пишется как paracetamol, а иногда может называться на американский манер ацетаминофеном (acetaminophen). Никогда не принимайте два препарата с парацетамолом вместе.
Никогда не принимайте два препарата с парацетамолом вместе.6. Выбираем лекарства, «забивающие» кашель
«Кашель полезен, и давить его не надо, — объясняет профессор Владимир Таточенко. — Исключение из этого правила только одно — приступы сухого упорного кашля, которые бывают, когда воспаляются глотка или голосовые связки. Так бывает не только при простудных заболеваниях, но и при коклюше. В таких случаях мы обычно назначаем лекарства с бутамиратом, а в более тяжёлых случаях — кодеин и декстрометорфан. Но эти препараты отпускаются только по специальным рецептам, и купить их просто так невозможно».
Кроме такого сухого кашля бывает ещё так называемый продуктивный — с мокротой. Не «забивайте» его. Напротив, кашляйте — чтобы мокрота лучше отходила, можно принимать отхаркивающие средства. Это многочисленные препараты с бромгексином, амброксолом, карбоцистеином или ацетилцистеином. Они продаются под самыми разными торговыми названиями. Можно использовать ещё лекарственные растения: солодку, алтей, анис, девясил, мать-и-мачеху, подорожник, росянку, фиалку или препараты, их содержащие.
7. Доверяем народным средствам
Многие любят лечить простуду только народными средствами, полагая, что они абсолютно безопасны и не вызывают аллергию. На самом деле это не так. Побочные эффекты и аллергия от них бывают такие же, как и от синтетических препаратов. Но главная проблема в другом. Во многих случаях лекарственных трав бывает недостаточно. Травки очень хороши для полоскания горла или для ингаляций. Неплохо действуют как отхаркивающие средства при влажном кашле. Но вот, например, когда кашель сухой, заглушить его они не смогут. Или когда заложен нос и нужно нормализовать дыхание, действие травок не будет столь эффективным. Точно так же снижать температуру гораздо эффективнее синтетическими препаратами, чем травками.
Их можно использовать при умеренной температуре и при нетяжёлом течении простуды. Но вот когда болезнь протекает тяжело и надо настоящее эффективное лечение, то лучше пользоваться готовыми препаратами, а не делать настой или отвары из трав.
8. Считаем, что не сбивать температуру — полезно
Объясняется это так: температура — защитная реакция организма на болезнь, и, снижая её, вы ослабляете сами защитные силы. Следовательно, делать это никогда не нужно, надо терпеть высокую температуру. Логика в этом есть, но проблема в том, что такая высокотемпературная защита может быть опаснее самой болезни. Она разрушительна для организма, и терпеть её не надо. Где граница между температурой, которую нужно уже снижать и которая не требует этого? Если 38,5°С и выше, уже лучше принять жаропонижающие. Но если температура поменьше, однако переносится не очень хорошо — тоже примите лекарства, лишними они не будут. Субъективное переживание температуры много говорит о её вреде для организма.
9. Лечим простуду антибиотиками
К помощи антибиотиков и противобактериальных препаратов типа бисептола при простудных заболеваниях прибегают очень часто. Поступать так не нужно. И не только потому, что простуду практически всегда вызывают не бактерии, а вирусы (они даже называются обычно ОРВИ — острые респираторно-вирусные инфекции). Последние к действию антибиотиков абсолютно безразличны. И, принимая такие лекарства, вы только вредите себе: они убивают нормальную флору, в том числе и ту, что обитает в кишечнике. В результате развивается дисбактериоз, ослабляется иммунитет, ухудшается пищеварение, вырабатывается устойчивость к антибиотику, и когда он будет нужен реально для лечения, то окажется неэффективным.
Последние к действию антибиотиков абсолютно безразличны. И, принимая такие лекарства, вы только вредите себе: они убивают нормальную флору, в том числе и ту, что обитает в кишечнике. В результате развивается дисбактериоз, ослабляется иммунитет, ухудшается пищеварение, вырабатывается устойчивость к антибиотику, и когда он будет нужен реально для лечения, то окажется неэффективным.
Но антибиотки не нужны и при обычной простуде, даже в том случае, если она вызвана бактериями. Собственных сил организма достаточно, чтобы справиться с такими возбудителями болезни. Антибиотики нужны, лишь когда бактериальная простуда протекает тяжело, с высокой температурой, с осложнениями. Но в таких случаях о самолечении речь не идёт.
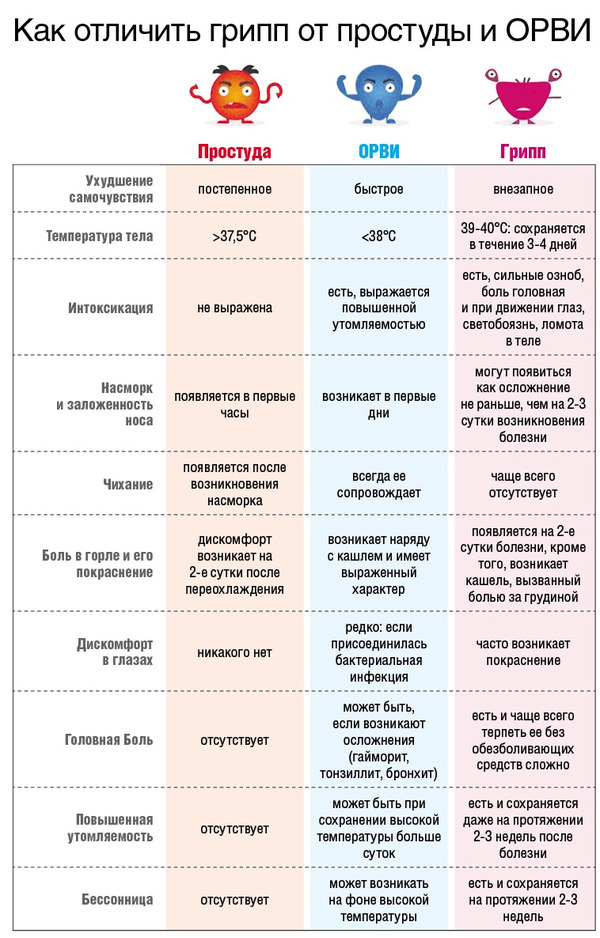
Как отличить ГРИПП от простуды
Простуду нередко путают с гриппом, ошибочно принимая одно за другое. Учитесь различать, чтобы недопустить осложнений.
Острые инфекции дыхательных путей (ОРВИ), которые в простонародье называют одним словом «простуда», вызываются огромным количеством вирусов и составляют примерно три четверти всех инфекционных заболеваний на планете.
Как передается ОРВИ?
Они передаются преимущественно воздушно-капельным путем, то есть по воздуху вместе с мокротой больного человека, когда он чихает или кашляет.
Эпидемия гриппа
Вирусы вызывают воспаление слизистой оболочки полости носа, носоглотки, горла, трахеи и бронхов.
ОРВИ – это не грипп
Простуду нередко путают с гриппом, ошибочно принимая одно за другое. Следует помнить, что ОРВИ – более безобидное заболевание, которое обычно быстро проходит, легко излечивается и редко дает осложнения.
Болезнь, вызванная вирусом гриппа, протекает тяжелее и может привести к таким осложнениям, как воспаление легких.
Наиболее важные симптомы гриппа
Срочно вызывайте врача, если у вас или ваших родных наблюдаются эти симптомы:
— резкое повышение температуры до 39–40 градусов,
— выраженные мышечные боли («ломота в теле»),
— сухой и болезненный кашель при отсутствии насморка,
— сильная слабость.
Если все-таки ОРВИ?
Температура повышена незначительно, болит горло и течет из носа? Это типичные симптомы ОРВИ. Лечится это заболевание достаточно просто.
К сожалению, простуду принято либо «перехаживать» на ногах, либо забивать набором из принимаемых одновременно таблеток от кашля, антибиотиков и капель от насморка. Не вызывая при этом врача.
Не вызывая при этом врача.
Важно! Антибиотиками не лечат ни ОРВИ, ни грипп! Их используют только по указанию врача в том случае, если заболевания вызывают осложнения.
Не торопитесь с лекарствами
Назначать себе препараты самостоятельно – опасно. Кашель, насморк и боли в горле – явления совершенно разного порядка. Даже средства от кашля могут быть двух видов: останавливающие кашлевой рефлекс (при сухом кашле) и облегчающие выведение мокроты (при влажном кашле).
Выбрать капли для носа ничуть не проще. Практически во все предлагаемые на рынке препараты входят сосудосуживающие средства, которые позволяют снять отек слизистой и избавить человека от «забитого» носа.
Эти препараты противопоказаны детям до шести лет, беременным и кормящим женщинам, а также людям старшего возраста, поскольку сосудосуживающие компоненты могут вызвать повышение давления и учащение сердцебиения.
Именно поэтому даже при «банальном» насморке лекарственные препараты должен подбирать врач. Он может профессионально оценить индивидуальные показания и противопоказания.
Надо ли сбивать температуру?
Рекомендации Всемирной организации здравоохранения говорят о том, что температуру ниже 38,5 градусов сбивать не стоит.
Такая температура – защитная реакция организма на вторжение инфекции. Ведь бактерии и вирусы одинаково плохо размножаются как на холоде, так и при повышенной температуре.
Кроме того, высокая температура – признак того, что инфекция в организме все еще есть и с ней требуется бороться.
Кому надо сбивать температуру?
Сбивать температуру необходимо:
— детям и взрослым с заболеванием сердца (стенокардия, ишемическая болезнь сердца, пороки сердца),
— страдающим хроническим бронхитом, обструктивной болезнью легких, астмой,
— людям с заболеваниями центральной нервной системы, например, страдающим эпилепсией.
Важно! Температура – это всегда повод для обращения к врачу.
Помоги себе сам
— Не геройствуйте. При первых признаках ОРВИ откажитесь от похода на работу и останьтесь дома. Больше лежите, старайтесь не читать и не смотреть телевизор. Отложите решение рабочих вопросов по телефону. Позвольте себе поболеть, а иммунной системе – не отвлекаться на другие задачи, кроме излечения.
При первых признаках ОРВИ откажитесь от похода на работу и останьтесь дома. Больше лежите, старайтесь не читать и не смотреть телевизор. Отложите решение рабочих вопросов по телефону. Позвольте себе поболеть, а иммунной системе – не отвлекаться на другие задачи, кроме излечения.
— Больше пейте. Здоровому организму требуется не менее полутора литров воды в день. При болезни потребность в жидкости растет. Старайтесь пить теплые напитки и избегайте алкоголя. Спиртное простуду не лечит, а, наоборот, понижает защитные силы организма. Попытка вылечиться «водкой с перцем» может привести к затягиванию процесса выздоровления.
— Не переедайте. Аппетит при ОРВИ, как правило, понижен, но родные и близкие порой пытаются порадовать больного разными деликатесами. Переваривание большого количества жирной или сладкой пищи – дополнительная нагрузка на организм.
ЗНАТЬ ВИРУС «В ЛИЦО» ,
Дата добавления: 16 января 2020 г.
ЗНАТЬ ВИРУС «В ЛИЦО»
В чем отличия гриппа и ОРВИ?
|
ГРИПП |
ОРВИ |
|
Приходит неожиданно, в считанные часы полностью «захватывает» ваш организм |
Болезнь начинается постепенно. Утомляемость, насморк, боли в горле |
|
Резкое повышение температуры до 39-40. Ломота во всем организме, боли головные и мышечные |
На 2-й день заболевания появляется сухой кашель, который со временем становится отхаркивающим |
|
В первые дни насморка нет. Иногда появляется тошнота, рвота, понос |
|
|
Активная фаза приходится на 3-5 день.
|
|
|
Учитывая, что вирус гриппа поражает сосуды, возможны кровоизлияния из дёсен и носа. |
|
|
После перенесенного гриппа высока вероятность «подхватить» другую болезнь в течение трех недель. Такие заболевания чаще всего протекают очень болезненно, иногда заканчиваются даже летальным исходом |
После перенесенного ОРВИ Вы можете заболеть в течение последующих трех недель, но в отличие от состояния после гриппа, болезнь будет протекать в более лёгкой форме.
|
Для подержания иммунитета:
- принимайте поливитаминные комплексы
• ешьте больше овощей и фруктов, богатых витамином С
• чаще бывайте на свежем воздухе
! Грипп опасен своими осложнениями.
Это:
пневмонии,
отиты,
отек мозга,
отек легких,
эндокардит (поражение сердца),
гломерулонефрит (поражение почек),
выраженное снижение иммунитета.
ПОМНИТЕ!
- Любое вирусное заболевание опасно переносить «на ногах»! Это чревато осложнениями.
- При первых признаках заболевания оставайтесь дома и вызовите врача.
- Ходить на работу больным нельзя! Так вы еще подвергаете своих коллег риску заражения.
- Самолечение может привести к нежелательным последствиям и осложнениям.
Цените себя и будьте здоровы!
МИНИМУМ ВАЖНЫХ ДЕЙСТВИЙ ПОЗВОЛИТ СНИЗИТЬ ВЕРОЯТНОСТЬ ЗАРАЖЕНИЯ ГРИППОМ И ОРВИ.
Передача инфекции происходит от больного человека не только воздушно-капельным путем (при кашле и чихании), но и контактно-бытовым (через посуду, полотенца, при рукопожатии).
Человек заразен за сутки до клинических проявлений и одну неделю после улучшения самочувствия. А если у него есть осложнения – весь период заболевания!
А если у него есть осложнения – весь период заболевания!
Меры профилактики:
- Соблюдайте комфортный температурный режим помещений, избегайте сквозняков и переохлаждения.
- Проводите регулярное проветривание комнаты дома и на работе.
- Осуществляйте ежедневную влажную уборку помещений
- Переохлаждение снижает иммунитет, поэтому одевайтесь по погоде.
- Прикрывайте рот и нос при чихании и кашле одноразовыми носовыми платками, которые сразу после использования выбрасывайте.
- Избегайте прикосновений к своему рту, носу, глазам.
- Соблюдайте «дистанцию» при общении с окружающими.
- Чаще мойте руки или протирайте их дезинфицирующими средствами.
- Избегайте тесных контактов с больными людьми.
10. Сократите время пребывания в местах скопления людей.
Кашель, насморк, отсутствие температуры и др.
Каковы симптомы простуды?
Симптомы простуды можно почувствовать примерно через 1–4 дня после заражения вирусом простуды. Они начинаются с жжения в носу или горле, за которым следует чихание, насморк и чувство усталости и недомогания. Это период, когда вы наиболее заразны — вы можете передать простуду другим, поэтому лучше оставаться дома и отдыхать.
Они начинаются с жжения в носу или горле, за которым следует чихание, насморк и чувство усталости и недомогания. Это период, когда вы наиболее заразны — вы можете передать простуду другим, поэтому лучше оставаться дома и отдыхать.
Первые несколько дней нос полон водянистыми выделениями из носа.Позже они становятся толще, желтеют или зеленее. Вы можете получить легкий кашель. Хуже не будет, но, скорее всего, это продлится до второй недели вашей болезни. Если вы страдаете хроническим бронхитом или астмой, простуда усугубит ситуацию.
Поскольку простуда ослабляет вашу иммунную систему, она может увеличить риск бактериальной суперинфекции пазух, внутреннего уха или легких. Внебольничная пневмония может начаться как простуда. Если через 3-7 дней симптомы ухудшаются, а не улучшаются, возможно, вы заразились бактериальной инфекцией.Эти симптомы также могут быть вызваны вирусом простуды, отличным от риновируса.
Продолжение
Обычно температуры нет; Фактически, лихорадка и более серьезные симптомы могут указывать на то, что у вас грипп, а не простуда.
Симптомы простуды обычно длятся около 3 дней. На этом худшее уже позади, но вы можете чувствовать себя перегруженным в течение недели или дольше.
Сами по себе простудные заболевания, за исключением новорожденных, не опасны. Обычно они проходят через 4-10 дней без каких-либо специальных лекарств.К сожалению, простуда снижает сопротивляемость вашего организма, делая вас более восприимчивыми к бактериальным инфекциям.
Если простуда достаточно сильна, обратитесь за медицинской помощью. Ваш врач, скорее всего, осмотрит ваше горло, легкие и уши. Если ваш врач подозревает стрептококковое горло, он возьмет посев и определит, есть ли у вас инфекция и, возможно, потребуются антибиотики. Если они подозревают пневмонию, вам понадобится рентген грудной клетки.
Позвоните своему врачу по поводу простуды, если:
- Вы заметили неспособность глотать
- У вас болит горло более 2 или 3 дней, особенно если кажется, что оно ухудшается
- У вас болит ухо
- Вы ригидность шеи или повышенная чувствительность к яркому свету
- Вы беременны или кормите грудью
- У вашего новорожденного или младенца симптомы простуды
- У вас болит горло, и у вас температура 101 градус по Фаренгейту или выше
- Симптомы простуды ухудшаются после третьего дня ; у вас может быть бактериальная инфекция
Простуда | Сообщество | Использование антибиотиков
Когда обращаться за медицинской помощью
baby icon Немедленно обратитесь к врачу, если вашему ребенку меньше 3 месяцев и у него температура 100 градусов. 4 ° F (38 ° C) или выше.
4 ° F (38 ° C) или выше.
Обратитесь к врачу, если у вас есть:
- Затрудненное или учащенное дыхание
- Обезвоживание
- Лихорадка, продолжающаяся более 4 дней
- Симптомы, продолжающиеся более 10 дней без улучшения
- Симптомы, такие как жар или кашель, которые улучшаются, но затем возвращаются или ухудшаются
- Обострение хронических заболеваний
Этот список не исчерпывающий. Пожалуйста, обратитесь к врачу по поводу любых серьезных или тревожных симптомов.
Поскольку симптомы простуды могут быть схожи с симптомами гриппа, бывает трудно определить разницу между этими двумя заболеваниями, основываясь только на симптомах. Грипп и простуда — это респираторные заболевания, но их вызывают разные вирусы.
В общем, грипп хуже простуды, и симптомы более сильные. У людей, больных простудой, чаще бывает насморк или заложенность носа. Простуда обычно не приводит к серьезным проблемам со здоровьем, таким как пневмония, бактериальные инфекции или госпитализация. Грипп может иметь очень серьезные сопутствующие осложнения.
Грипп может иметь очень серьезные сопутствующие осложнения.
Лечение
Ваш врач может определить, есть ли у вас простуда, спросив о симптомах и проведя физический осмотр.
От простуды нет лекарства. Он поправится сам по себе — без антибиотиков. Антибиотики не помогут вам поправиться, если вы простудились.
Когда антибиотики не нужны, они не помогут, а их побочные эффекты могут причинить вред. Побочные эффекты могут варьироваться от незначительных проблем, таких как сыпь, до очень серьезных проблем со здоровьем, таких как резистентные к антибиотикам инфекции и C.diff , вызывающая диарею, которая может привести к серьезному повреждению толстой кишки и смерти.
Как почувствовать себя лучше
Ниже приведены несколько способов, с помощью которых вы можете почувствовать себя лучше, пока ваше тело борется с простудой:
- Больше отдыхайте.
- Пейте много жидкости.
- Используйте чистый увлажнитель или испаритель прохладного тумана.

- Используйте солевой назальный спрей или капли.
- Для маленьких детей используйте резиновую присоску для очистки от слизи.
- Вдохните пар из чаши с горячей водой или под душем.
- Рассосать леденцы. Не давайте леденцы детям младше 4 лет.
- Используйте мед для облегчения кашля у взрослых и детей в возрасте от 1 года и старше.
Спросите своего врача или фармацевта о лекарствах, отпускаемых без рецепта, которые помогут вам почувствовать себя лучше. Всегда принимайте лекарства, отпускаемые без рецепта, в соответствии с указаниями. Помните, что лекарства, отпускаемые без рецепта, могут временно облегчить симптомы, но не излечивают вашу болезнь.
Сравнение симптомов коронавируса COVID-19 с простудой и аллергией
Кашель и чихание — обычное дело в сезоны простуды и аллергии, но пандемия коронавируса вызвала новые опасения по поводу этих исторически «мелких» симптомов.Вот как обычно сравниваются симптомы простуды, аллергии и коронавируса COVID-19.
Симптомы коронавируса COVID-19
Признаки и симптомы заболевания коронавирусом COVID-19 могут варьироваться от легкого до тяжелого респираторного заболевания. Эти симптомы включают жар, кашель и затрудненное дыхание. Ранние симптомы заражения коронавирусом похожи на симптомы гриппа. Эти знаки включают:
- Охлаждение
- Боли в теле
- Ангина
- Головные боли
- Тошнота или рвота
- Насморк
По данным CDC, у детей с подтвержденным COVID-19 обычно наблюдаются легкие, похожие на простуду симптомы, такие как лихорадка, насморк и кашель.
Симптомы простуды
Симптомы простуды возникают постепенно и могут включать:
- Душный или насморк
- Царапающее, першение в горле
- Чихание
- Легкий кашель
- Слезотечение
- Субфебрильная температура
- Боль в горле
- Болезненность мышц и костей
- Легкая утомляемость
- Озноб
- Водянистые выделения из носа, которые сгущаются и становятся желтыми или зелеными
Симптомы простуды обычно длятся менее 14 дней.
Симптомы гриппа
Многие признаки гриппа совпадают с симптомами простуды. Однако есть некоторые ключевые отличия, например:
- Грипп возникает сразу, а простуда постепенно ухудшается.
- У вас вряд ли температура при простуде, но вы болеете гриппом (хотя и не всегда). Вы также можете испытывать озноб.
- При гриппе у вас будут более сильные боли в мышцах и теле.
- Обычно простуда не вызывает головной боли, но грипп вызывает.
- Если у вас грипп, вы почувствуете заметную усталость и слабость.
Вы также можете испытывать кашель, боль в горле, насморк или заложенность носа. Рвота и диарея также являются возможными признаками гриппа, хотя у детей это чаще встречается, чем у взрослых.
Признаки сезонной аллергии
Сезонная аллергия (сенная лихорадка) вызвана реакцией иммунной системы на пыльцу деревьев, трав и сорняков, как если бы они были вредными для организма. Эта реакция вызывает симптомы, похожие на простуду. Сезонные аллергии возникают каждый год в одно и то же время. Если у вашего ребенка в течение всего года наблюдаются симптомы аллергии, у него может быть аллергия на домашние вещи, например, на пылевых клещей, животных, плесень и тараканов.
Сезонные аллергии возникают каждый год в одно и то же время. Если у вашего ребенка в течение всего года наблюдаются симптомы аллергии, у него может быть аллергия на домашние вещи, например, на пылевых клещей, животных, плесень и тараканов.
Аллергия может вызвать зуд и слезотечение, что не является типичным признаком простуды или гриппа.
Другие общие симптомы сезонной аллергии включают:
- Чихание
- Заложенный нос
- Насморк
- Зуд в носу, горле, глазах и ушах
- Носовое кровотечение
- Очистить дренаж из носа
Обычно симптомы аллергии длятся до тех пор, пока вы находитесь в контакте с триггером.
Оценка риска COVID-19
Franciscan Health разработало бесплатную онлайн-оценку для пациентов, которые испытывают симптомы или думают, что они могли подвергнуться воздействию COVID-19. Эта недиагностическая анкета определит ваше право на телефонную консультацию у квалифицированной медсестры. Затем медсестра подскажет, что делать дальше, чтобы получить необходимое лечение.
Эта недиагностическая анкета определит ваше право на телефонную консультацию у квалифицированной медсестры. Затем медсестра подскажет, что делать дальше, чтобы получить необходимое лечение.
Наши услуги телефонной консультации медсестры ограничены теми, кто проживает в общинах, которые мы обслуживаем.
Что такое синдром хронического кашля?
Признаки и диагностика
Кашель — очень распространенный симптом, имеющий множество причин, который большинство людей испытывало в какой-то момент своей жизни. Общие причины кашля включают вирусные инфекции верхних дыхательных путей, заболевания легких, сердечную недостаточность, рефлюкс, удушье пищей или другими инородными телами в горле, побочные эффекты некоторых лекарств, воздействие раздражителей дыхательных путей, таких как табачный дым, загрязнители или парфюмерия, и привычка.Менее распространенные причины включают более серьезные проблемы, такие как пневмония, рак и редкие заболевания легких. Однако в большинстве случаев кашель проходит самостоятельно и редко длится более 1–2 недель.
Однако в большинстве случаев кашель проходит самостоятельно и редко длится более 1–2 недель.
Синдром хронического кашля относится к кашлю, который сохраняется в течение более длительного периода времени, обычно определяемого как 6 недель или дольше. Часто у людей с хроническим кашлем может быть несколько причин.
Синдром хронического кашля может быть связан с другими симптомами, в зависимости от причины (ей) кашля.К ним относятся изжога или несварение желудка, свистящее дыхание («свистящие звуки» при дыхании) или одышка (включая затруднения при глубоком вдохе или выдохе). Некоторые пациенты описывают «застой в груди». Кроме того, кашель может быть связан с «подтеканием» или выделением жидкости из задней стенки глотки, а также с заложенностью носа («заложенность носа»), выделением из носа («насморк») и чиханием.
Консультация аллерголога / иммунолога — важный первый шаг в выяснении причины или причин вашего хронического кашля.Ваш аллерголог тщательно изучит подробный анамнез, чтобы определить, возникают ли какие-либо симптомы, связанные с вашим кашлем. Важно обсудить и принести своему аллергологу / иммунологу все лекарства, которые вы принимаете, включая рецептурные, безрецептурные, витамины, пищевые добавки, лечебные травы и гомеопатические препараты. Также может быть полезным медицинский осмотр. Эти начальные шаги помогут определить, какие тесты, если таковые необходимы, помогут найти причину (ы) кашля.
Важно обсудить и принести своему аллергологу / иммунологу все лекарства, которые вы принимаете, включая рецептурные, безрецептурные, витамины, пищевые добавки, лечебные травы и гомеопатические препараты. Также может быть полезным медицинский осмотр. Эти начальные шаги помогут определить, какие тесты, если таковые необходимы, помогут найти причину (ы) кашля.
Расследования и менеджмент
Существует множество методов диагностики причины синдрома хронического кашля.Тестирование на аллергию может определить, есть ли у вас аллергия на какие-либо ингаляционные аллергены (например, пыльцу деревьев, травы или сорняков, плесень, домашних животных или пылевых клещей), поскольку аллергический ринит и связанное с ним постназальное выделение являются важной причиной хронического кашля. Аллерголог должен заказать, провести и интерпретировать тесты на аллергию. Может быть важно ограничить количество факторов, вызывающих аллергию и раздражение, которые могут быть обнаружены дома и на работе. Маски могут защитить дыхательные пути от опасных химикатов и раздражителей.
Маски могут защитить дыхательные пути от опасных химикатов и раздражителей.
Многие заболевания легких могут вызывать хронический кашель.Астма — это распространенное заболевание, которое может проявляться одышкой, кашлем и / или хрипом, которое диагностирует ваш врач-аллерголог / иммунолог. Легочные тесты или тесты на дыхание могут помочь вашему аллергологу / иммунологу диагностировать причину кашля. Радиологические тесты включают компьютерную томографию («CAT») пазух носа и рентген грудной клетки. Другие тесты могут включать ларингоскопию — процедуру, которую можно выполнить в офисе с помощью трубки или «прицела», чтобы заглянуть внутрь носовых полостей и горла.
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) может проявляться изжогой или симптомами несварения желудка и также известна как «рефлюкс». Это может способствовать развитию синдрома хронического кашля и быть его причиной. Важно отметить, что вы можете даже не чувствовать изжогу, а просто кашлять. Хотя существуют определенные процедуры для диагностики ГЭРБ, часто ваш аллерголог / иммунолог может назначить вам лекарство от ГЭРБ в течение определенного периода времени и оценить, улучшатся ли симптомы вашего кашля.
Некоторые лекарства от высокого кровяного давления (гипертонии), такие как ингибиторы АПФ (например, лизиноприл), могут вызывать синдром хронического кашля, и ваш аллерголог / иммунолог, работая с вашим терапевтом по гипертонии, может изменить ваше лекарство от высокого кровяного давления, чтобы проверить, не кашель улучшается.
Наконец, если диагностическое тестирование и лечение этих общих состояний бесполезны, многим пациентам могут быть полезны методы лечения, помогающие снизить чувствительность горла, известную как синдром гиперчувствительности при кашле (например,грамм. привычка кашлять), что может способствовать кашлю. В этих случаях ваш аллерголог может направить вас к логопеду и / или обсудить использование подавляющего лечения определенными лекарствами, которые могут помочь уменьшить приступы кашля.
Лечение
Существует множество вариантов лечения синдрома хронического кашля в зависимости от причины (причин) или предполагаемой причины (ей). К ним относятся пероральные препараты (жидкости и таблетки), назальные спреи и ингаляторы. Следует отметить, что действие многих распространенных безрецептурных лекарств ограничено, поскольку они часто не устраняют точную причину (ы) кашля.Лекарства, такие как кодеин, не рекомендуются для лечения хронического кашля из-за опасений по поводу зависимости. У детей кодеин специально не рекомендуется при остром или хроническом кашле из соображений безопасности.
К ним относятся пероральные препараты (жидкости и таблетки), назальные спреи и ингаляторы. Следует отметить, что действие многих распространенных безрецептурных лекарств ограничено, поскольку они часто не устраняют точную причину (ы) кашля.Лекарства, такие как кодеин, не рекомендуются для лечения хронического кашля из-за опасений по поводу зависимости. У детей кодеин специально не рекомендуется при остром или хроническом кашле из соображений безопасности.
Некоторые люди страдают более чем одним заболеванием, которое может способствовать постоянному кашлю. Таким образом, лечение часто основывается на мультидисциплинарном подходе с помощью аллергологов, пульмонологов, логопедов, оториноларингологов и гастроэнтерологов, работающих вместе над устранением ваших симптомов.
Узнайте больше об астме.
Эта статья была отрецензирована Эндрю Муром, MD, FAAAAI
Проверено: 28.09.20
Почему при болях в горле, кашле и насморке не нужны антибиотики
Если у вашего ребенка болит горло, кашель или насморк, вы можете ожидать, что врач пропишет антибиотики. Но в большинстве случаев детям не нужны антибиотики для лечения респираторного заболевания. На самом деле антибиотики могут принести больше вреда, чем пользы.Вот почему:
Но в большинстве случаев детям не нужны антибиотики для лечения респираторного заболевания. На самом деле антибиотики могут принести больше вреда, чем пользы.Вот почему:
Антибиотики борются с бактериями, а не с вирусами.
Если у вашего ребенка бактериальная инфекция, могут помочь антибиотики. Но если у вашего ребенка вирус, антибиотики не помогут вашему ребенку почувствовать себя лучше и не убережут других от болезни.
Простуда и грипп являются вирусами.
Простудные заболевания грудной клетки, такие как бронхит, также обычно вызываются вирусами. Бронхит — это кашель с большим количеством густой липкой мокроты или слизи. Сигаретный дым и частицы в воздухе также могут вызвать бронхит.Но бактерии обычно не являются причиной.
Большинство инфекций носовых пазух (синусит) также вызываются вирусами. Симптомы — большое количество слизи в носу и носовые выделения. Окрашенная слизь не обязательно означает, что у вашего ребенка бактериальная инфекция.

Антибиотики не помогают лечить вирусы и некоторые инфекции.
Некоторые случаи гриппа являются вирусными и бактериальными. В этих случаях могут потребоваться антибиотики. Иногда бактерии могут вызывать инфекции носовых пазух, но даже в этом случае инфекция проходит сама по себе примерно через неделю.Многие распространенные ушные инфекции проходят сами по себе без антибиотиков.
Некоторые виды ангины, например ангины, являются бактериальными инфекциями. Симптомы включают жар, покраснение и проблемы с глотанием. Однако у большинства детей, у которых есть эти симптомы, нет ангины. Вашему ребенку следует пройти тест на стрептококк, чтобы подтвердить, что это стрептококк, а затем, если они необходимы, врач назначит антибиотики.
Антибиотики сопряжены с риском.
Побочные эффекты антибиотиков — частая причина того, что дети обращаются в отделение неотложной помощи.Эти лекарства могут вызвать диарею или рвоту, и примерно у 5 из 100 детей на них есть аллергия. Некоторые аллергические реакции могут быть серьезными и опасными для жизни. Неправильное и чрезмерное использование антибиотиков способствует изменению бактерий, поэтому лекарства не помогают избавиться от них. Это называется «устойчивость к антибиотикам». Когда бактерии устойчивы к лекарствам, используемым для их лечения, инфекции легче передаются от человека к человеку. Устойчивые к антибиотикам инфекции также дороже лечить и труднее лечить.
Некоторые аллергические реакции могут быть серьезными и опасными для жизни. Неправильное и чрезмерное использование антибиотиков способствует изменению бактерий, поэтому лекарства не помогают избавиться от них. Это называется «устойчивость к антибиотикам». Когда бактерии устойчивы к лекарствам, используемым для их лечения, инфекции легче передаются от человека к человеку. Устойчивые к антибиотикам инфекции также дороже лечить и труднее лечить.
При неправильном использовании антибиотики тратят деньги.
Большинство антибиотиков недорого стоят. Но деньги, потраченные на лекарства, в которых нет необходимости, — деньги потрачены зря. В тяжелых случаях лечение инфекций, устойчивых к антибиотикам, может стоить тысячи долларов.
Когда вашему ребенку нужны антибиотики?
Вашему ребенку могут потребоваться антибиотики, если:
Кашель не проходит в течение 14 дней.
Диагностирована бактериальная форма пневмонии или коклюша.
Симптомы инфекции носовых пазух не проходят через 10 дней или проходят, а затем снова ухудшаются.

У вашего ребенка желто-зеленые выделения из носа и температура не ниже 102 ° F в течение нескольких дней подряд.
У вашего ребенка ангина, по результатам экспресс-теста или посева из горла. Если стрептококковый стрептококк не диагностирован тестом, антибиотики назначать не следует. Если у вашего ребенка насморк и кашель, а также боль в горле, обследование не требуется.Это симптомы другого вируса.
Для младенцев младше 3 месяцев позвоните своему педиатру при любой температуре выше 100,4 ° F. Очень маленькие дети могут иметь серьезные инфекции, которым могут потребоваться антибиотики.
Примечание редактора: Американская академия педиатрии (AAP) выпустила список конкретных тестов или методов лечения, которые обычно назначаются детям, но не всегда необходимы, в рамках кампании Choosing Wisely®. инициатива ABIM Foundation.Были выявлены антибиотики и лекарства от кашля и простуды; полный список дает более подробную информацию о причинах более тщательного изучения каждого лечения и приводит доказательства, относящиеся к каждой рекомендации.
Дополнительная информация и ресурсы:
Как лечить простуду: средства правовой защиты, профилактика и лекарства
Простуда вызывается вирусной инфекцией верхних дыхательных путей, носовых пазух, горла и носа. Хотя это неприятно, обычно это не повод для беспокойства.
В подавляющем большинстве случаев, несмотря на плохое самочувствие, с чиханием, болью в горле, кашлем и насморком, простуда — это инфекция, которая проходит самостоятельно; это означает, что он поправляется сам по себе, не требуя какого-либо специального лечения.
Большинство людей поправляются в течение 1 недели, хотя в некоторых случаях это может длиться дольше.
В этой статье Центр знаний MNT рассмотрит способы лечения симптомов простуды и получения некоторого облегчения.
Краткие сведения о том, как лечить простуду:
- Простуда, скорее всего, пройдет сама по себе.
- Лечение делает жизнь проще и управляемее.
- От простуды нет лекарства, поэтому, какие бы лекарства ни принимались, они помогают только облегчить симптомы.

Антибиотики назначают при бактериальных инфекциях. Простуда вызывается вирусами и не поддается лечению антибиотиками. Антибиотики не помогут пациентам быстрее поправиться и не помешают пациентам передать их другим людям.
В статье, опубликованной в BMJ , говорится, что боязнь осложнений не является достаточно веской причиной для назначения антибиотиков при простуде.Однако он добавляет, что «что касается пожилых людей, антибиотики действительно значительно снижают риск пневмонии, вызванной инфекцией грудной клетки».
Эхинацея, также известная как эхинацея пурпурная, является диким цветком Северной Америки. Коренные народы используют его как лечебное средство от различных болезней и состояний. Исследования давали и продолжают давать противоречивые результаты.
В качестве примера, исследование 2007 года, опубликованное в журнале The Lancet Infectious Diseases , показало, что лечебные травы сокращают продолжительность простуды в среднем на 1. 4 дня и снизили вероятность простуды на 58 процентов.
4 дня и снизили вероятность простуды на 58 процентов.
И наоборот, исследователи из Медицинской школы Университета Висконсина в Мэдисоне сообщили в Annals of Internal Medicine , что эхинацея не оказывает большого влияния на простуду, а только сокращает продолжительность симптомов «максимум на полдня». ”
Потливость и насморк — обычное явление, когда люди простужаются; эти симптомы могут вызвать обезвоживание. Эту потерю жидкости необходимо постоянно восполнять.Лучший напиток — вода.
При простуде следует пить много воды. Помните, что кофе и газированные напитки с кофеином могут вызвать обезвоживание, поэтому избегайте их.
Эксперты считают, что куриный суп действительно помогает облегчить симптомы простуды. Считается, что он подавляет движение нейтрофилов, клеток иммунной системы, вызывающих воспаление, а также движение слизи.
Куриный суп также водянистый и может помочь при обезвоживании.
Достаточный отдых не только поможет облегчить некоторые симптомы и сделает людей менее несчастными, но также может сократить продолжительность простуды. Отдых помогает иммунной системе более эффективно бороться с вирусной инфекцией.
Отдых помогает иммунной системе более эффективно бороться с вирусной инфекцией.
Хорошая гигиена важна для предотвращения распространения инфекции. Держитесь подальше от работы или учебы, если вы плохо себя чувствуете.
При кашле или чихании прикрывайте рот салфеткой и сразу же выбросьте ее в мусорное ведро. Обязательно тщательно мойте руки теплой водой с мылом.
Если нет тканей и человек кашляет или чихает, врачи рекомендуют делать это во внутренней части локтя, поскольку эта часть тела не загрязняет поверхности.
Полоскание с соленой водой — приготовление раствора, состоящего из четверти чайной ложки соли, растворенной в 8 унциях теплой воды, и полоскание горла может временно облегчить симптомы боли в горле. Физиологический раствор может помочь удалить лишнюю жидкость из воспаленных тканей в задней части горла, что уменьшит боль. Густая слизь также может разжижаться, что облегчает ее отхождение.
Густая слизь также может разжижаться, что облегчает ее отхождение.
Капли с солевым раствором для носа — их можно купить в аптеке, они могут помочь маленьким детям с заложенностью носа. Солевые капли для носа могут быть полезной альтернативой солевым растворам для полоскания горла (заставить полоскать горло младенцев и очень маленьких детей практически невозможно).
Пар может помочь облегчить симптомы заложенности носа. Для традиционных паровых ингаляций:
- Наполовину заполните кастрюлю водой и доведите ее до кипения.
- Поставьте сковороду на прочный стол; убедитесь, что под ним есть полотенце или термостойкий коврик.
- Пациенты могут сидеть, положив голову на поддон, и накрываться полотенцем.
- Глубоко дышите с закрытыми глазами.
- Убедитесь, что пар не попадает в глаза.
Не используйте паровые ингаляции с маленькими детьми — существует опасность получения ожогов. Маленьким детям полезно стоять рядом с горячим душем и вдыхать пар.
Предыдущие исследования дали неоднозначные результаты относительно пользы цинка при борьбе с простудой.В большинстве положительных исследований говорится, что цинк следует принимать в течение 24 часов с момента появления симптомов.
Канадские исследователи недавно обнаружили, что цинк лучше действует на взрослых, чем на детей; они добавили, что побочные эффекты, особенно при приеме более высоких доз, являются обычным явлением. Серьезным побочным эффектом является постоянная аносмия или отсутствие запаха. Перед использованием цинка важно знать, какой препарат и дозировку вы принимаете.
В Кокрановском обзоре 2013 года изучалось влияние витамина С на простуду.В обзоре сделан вывод о сокращении продолжительности симптомов у людей, которые уже принимали не менее 200 миллиграммов в день добавок витамина С. После появления симптомов они не обнаружили никакой пользы от приема витамина С.
Седативные антигистаминные препараты (первого поколения) могут немного облегчить некоторые симптомы простуды, такие как слезотечение, насморк, кашель и чихание. Однако эксперты не уверены, действительно ли польза от использования антигистаминных препаратов перевешивает побочные эффекты. Исследования вернулись с неоднозначными результатами.
Однако эксперты не уверены, действительно ли польза от использования антигистаминных препаратов перевешивает побочные эффекты. Исследования вернулись с неоднозначными результатами.
Многие специалисты говорят, что антигистаминные препараты высушивают носовые оболочки, что замедляет отток слизи, подрывая способность носовых ходов избавляться от микробов.
Недавний обзор, опубликованный в PLOS , продемонстрировал, что антигистаминные препараты могут оказывать краткосрочное воздействие на симптомы, но это происходило только у взрослых в течение первых 2 дней лечения. Недостаточно данных о детях, чтобы определить эффективность этого лечения. Опять же, побочные эффекты могут перевесить преимущества.
Противоотечные средства — это лекарства, уменьшающие опухшие оболочки носа и облегчающие дыхание. Существуют пероральные или назальные противозастойные средства. Если это не говорит врач, назальные деконгестанты не следует использовать более 5 дней — более длительное использование может привести к еще большей закупорке носа.
Пациентам с гипертонией не следует использовать противоотечные средства, если они не находятся под наблюдением врача. Многие исследователи не уверены, действительно ли противоотечные средства работают или их стоит рекомендовать, потому что они действуют только в течение очень короткого времени.Назальные деконгестанты не должны использоваться пациентами, принимающими антидепрессанты MAOI (ингибитор моноаминоксидазы).
Поделиться на Pinterest Хотя лекарства от кашля могут помочь взрослым, во многих случаях они не подходят для детей.Лекарства от кашля, отпускаемые без рецепта, могут быть опасны для детей. FDA говорит, что их не следует давать детям младше 2 лет.
Обезболивающие и жаропонижающие (лекарства для снижения температуры) могут быть полезны. Хотя высокая температура может быть нежелательной, небольшая температура не так уж и плоха — она помогает организму быстрее бороться с инфекциями.Когда температура тела повышается, вирусам и бактериям становится труднее воспроизводиться. За исключением очень маленьких пациентов, врачи больше не рекомендуют пытаться снизить небольшую температуру.
За исключением очень маленьких пациентов, врачи больше не рекомендуют пытаться снизить небольшую температуру.
Однако, если пациенты чувствуют беспокойство и дискомфорт, обычно подойдет жаропонижающее. Аспирин следует принимать только пожилым людям, а не детям или молодым людям.
Ацетаминофен или ибупрофен эффективны при лечении как лихорадки, так и боли. Посоветуйтесь с врачом или квалифицированным фармацевтом, чтобы узнать правильную дозировку и график приема этих лекарств.Передозировка может вызвать повреждение или отказ печени, повреждение или отказ почек.
В холодные месяцы, когда центральное отопление сушит воздух, увлажнитель воздуха помогает поддерживать влажность горла и носовых проходов.
Симптомы, причины и варианты лечения простуды
Что вызывает простуду?
Простуда вызывается вирусом, чаще всего риновирусом. Вирус попадает в ваш организм через глаза, рот или нос и вызывает вирусную инфекцию в носу и горле.
Эти вирусы могут распространяться множеством способов. Когда больной кашляет, чихает или даже разговаривает, вирус распространяется воздушно-капельным путем. Другие причины симптомов простуды включают прикосновение к поверхностям, зараженным вирусом, например дверным ручкам, мобильным телефонам, игрушкам или посуде.
Когда больной кашляет, чихает или даже разговаривает, вирус распространяется воздушно-капельным путем. Другие причины симптомов простуды включают прикосновение к поверхностям, зараженным вирусом, например дверным ручкам, мобильным телефонам, игрушкам или посуде.
Эти вирусы могут вызывать заложенность головы и грудную клетку, а иногда и то и другое. Если вы испытываете симптомы в голове, такие как насморк, слезящиеся глаза или головная боль, то, вероятно, у вас «насморк».Однако, если ваша грудь переполнена и вы не можете перестать кашлять, вероятно, у вас «простуда в груди».
Несколько факторов могут повысить риск простуды. Если человек имеет ослабленную иммунную систему, регулярно курит или ему меньше шести лет, он подвергается большему риску заражения вирусом.
Распознайте симптомы простуды
Вы чувствуете, что простудились? Обратите внимание на следующие симптомы простуды:
- Насморк, заложенность носа и отек носа
- Перегрузка
- Чихание
- Боль в горле
- Кашель
- Головная боль
- Слабые боли в теле
Что вызывает кашель?
Кашель — это рефлекс, который помогает прочистить горло от слизи или других раздражителей. Одной из наиболее частых причин постоянного кашля является вирусная инфекция верхних дыхательных путей, например, простуда или грипп. Когда вы простужены, ваше тело выделяет больше слизи, чтобы удалить инфекцию и защитить организм от других бактерий и вирусов. 2 [JF3] Кашель от простуды помогает удалить лишнюю слизь из легких и горла, чтобы вам стало легче дышать.
Одной из наиболее частых причин постоянного кашля является вирусная инфекция верхних дыхательных путей, например, простуда или грипп. Когда вы простужены, ваше тело выделяет больше слизи, чтобы удалить инфекцию и защитить организм от других бактерий и вирусов. 2 [JF3] Кашель от простуды помогает удалить лишнюю слизь из легких и горла, чтобы вам стало легче дышать.
Как простуда вызывает отек и заложенность носа
Во время простуды ваше тело производит дополнительную слизь, чтобы избавиться от микробов в носу и носовых пазухах, и эта дополнительная слизь вызывает воспаление вен в носу, что приводит к опуханию тканей.Это может помешать дренированию носовых пазух, вызывая скопление слизи. Вы почувствуете заложенность носа — не сможете дышать через нос из-за давления или боли во лбу, между глазами или за ними, а также в зубах.
Это простуда или грипп?
Простуда и грипп имеют много схожих симптомов, поэтому бывает почти невозможно отличить эти два симптома. Ваш врач может назначить специальный тест в первые несколько дней вашей болезни, чтобы определить, есть ли у вас грипп, но вы также можете распознать незначительные различия в симптомах.Если вы простужаетесь, симптомы обычно слабее, и у вас больше шансов получить насморк или заложенность носа. В целом симптомы гриппа усиливаются и резче и проявляются в виде головных болей, лихорадки, озноба и болей.
Ваш врач может назначить специальный тест в первые несколько дней вашей болезни, чтобы определить, есть ли у вас грипп, но вы также можете распознать незначительные различия в симптомах.Если вы простужаетесь, симптомы обычно слабее, и у вас больше шансов получить насморк или заложенность носа. В целом симптомы гриппа усиливаются и резче и проявляются в виде головных болей, лихорадки, озноба и болей.
Лечение простуды
Если вы заметили признаки простуды, вы можете принять меры, чтобы облегчить симптомы и почувствовать себя более комфортно. Вот несколько советов по лечению кашля и простуды. Обязательно поговорите со своим врачом, если у вас возникнут какие-либо вопросы или опасения.
Отдых
Может быть трудно замедлить темп, когда вы простужены, но ваше тело нуждается в отдыхе.Высыпайтесь каждую ночь и избегайте повседневных дел, которые вызывают перенапряжение. Если вам нужно взять отпуск на работу или оставить детей дома и не ходить в школу, чтобы выздороветь, не сомневайтесь. Это также позволяет избежать передачи вируса другим людям.
Это также позволяет избежать передачи вируса другим людям.
Жидкости для питья
Сохранение водного баланса помогает бороться с симптомами простуды, поэтому всегда держите стакан с водой полным. Вода, фруктовые соки или прозрачный бульон помогут сохранить водный баланс и уменьшить заложенность жидкости. Избегайте алкогольных напитков и напитков с кофеином, таких как кофе или газированные напитки, которые могут усугубить обезвоживание.
Увлажняйте воздух
Используйте испаритель холодного тумана или увлажнитель, чтобы сохранить влажность воздуха и предотвратить сухость носовых и дыхательных путей, что может усилить воспаление, которое приводит к заложенности носа и кашлю. Обязательно замените воду и очистите устройство должным образом.
Помогите предотвратить неприятные симптомы простуды
Сделайте все возможное, чтобы пережить холодное время года без насморка или постоянного кашля, принимая меры, снижающие вероятность простуды и появления симптомов простуды.
- Часто мойте руки
- Не прикасайтесь к лицу
- Не передавайте личные вещи, например посуду и полотенца
- Держитесь подальше от больных
В целом, принимайте решения о здоровом образе жизни, чтобы повысить свой иммунитет, что включает в себя питательную пищу, восьмичасовой сон, упражнения и управление стрессом.
Попробуйте СУДАФЕД® для облегчения симптомов заложенности головы, простуды и гриппа
Многосимптомное лекарство может помочь облегчить заложенность носа, кашель и боли, которые обычно сопровождают простуду, грипп и заложенность головы.К тому же, многосимптомный продукт может быть удобнее, чем прием отдельных продуктов. Попробуйте использовать SUDAFED PE® Head Congestion + грипп тяжелый для облегчения симптомов. Всегда читайте и внимательно следуйте этикетке, чтобы убедиться, что продукт подходит именно вам.
.
 У детей до 5 — 6 лет дыхательные пути более узкие, чем у взрослых, поэтому и круп развивается гораздо чаще.
У детей до 5 — 6 лет дыхательные пути более узкие, чем у взрослых, поэтому и круп развивается гораздо чаще. А принес его с собой вирус парагриппа;
А принес его с собой вирус парагриппа; Выздоровление наступает на 8-10 день.
Выздоровление наступает на 8-10 день.