В Америке родился ребенок в мешке
Автор фото, CedarsSinai Medical Center
Подпись к фото,Плодная оболочка представляет собой мешок с амниотической жидкостью
Врачи калифорнийской больницы приняли весьма необычные роды — младенец появился на свет в плодном мешке, а весь процесс был заcнят хирургом.
Уильям Байндер, врач-гинеколог в медицинском центре Cedars-Sinai в Лос-Анжелесе, был невероятно поражен, когда увидел, что появившийся на свет младенец находится в неповрежденном плодном пузыре.
«Мы все затаили дыхание. Это был удивительный момент, который навсегда останется у меня в памяти», — говорит доктор Байндер.
Он сфотографировал младенца во внутренней (амниотической) плодной оболочке своим мобильным телефоном за несколько секунд до того, как врачи разрезали ее.
Младенец, которого назвали Сайлас, родился с помощью метода кесарева сечения за три месяца до положенного срока.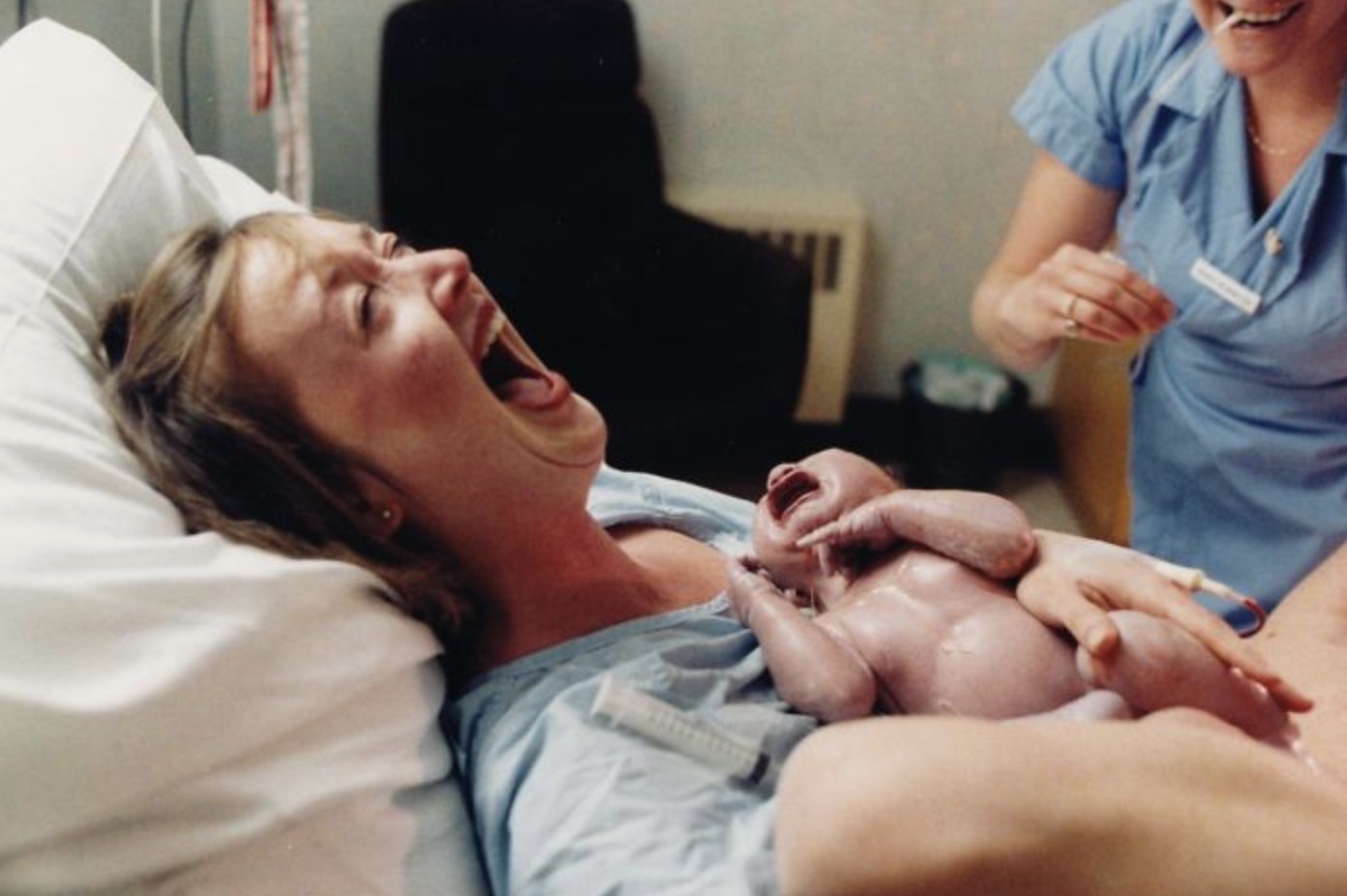
По словам матери ребенка Челси Филипс, она и предположить не могла, что роды пройдут таким необычным образом.
«Оболочка была полупрозрачной, и сквозь нее можно было различить голову и волосы. Сайлас оставался в характерной позе эмбриона, с согнутыми руками и ногами», — рассказала мать ребенка.
Автор фото, CedarsSinai Medical Center
Подпись к фото,Плодная оболочка предохраняет плод от внешних воздействий
Многие врачи считают такие роды медицинским чудом, так как вероятность того, что плодная оболочка не прорвется во время родов, крайне невелика — один шанс из 80 тысяч, если верить заявлению медицинского центра.
При таких родах эмбриону не угрожает опасность задохнуться, так как он продолжает получать кислород через плаценту.
Хотя доктору Байндеру и удалось сделать несколько снимков, ему пришлось поторопиться с извлечением родившегося младенца из плодной оболочки.
Что такое плодный пузырь
Автор фото, SPL
- Состоит из двух оболочек, которые окружают зародыш и формируются на восьмой — девятый день после оплодотворения
- В дальнейшем плод растет и развивается в окружении этих оболочек
- Внутренняя оболочка под названием амнион, содержит амниотическую жидкость и плод
- Внешняя оболочка под названием хорион окружает амнион и является частью плаценты
- Амнион представляет собой тонкую мембрану, которая окружает и защищает плод с помощью соленой амниотической жидкости
___________________________________________________________________
Амниотическая жидкость предохраняет плод от толчков и ударов, а также поддерживает его постоянную температуру
Ее присутствие необходимо для нормального развития легких и пищеварительных органов, так как эмбрион ей дышит и глотает эту жидкость
Обычно при нормальных родах оболочка разрывается естественным образом, а амниотическая жидкость выливается наружу, что является основным признаком начала процесса родов.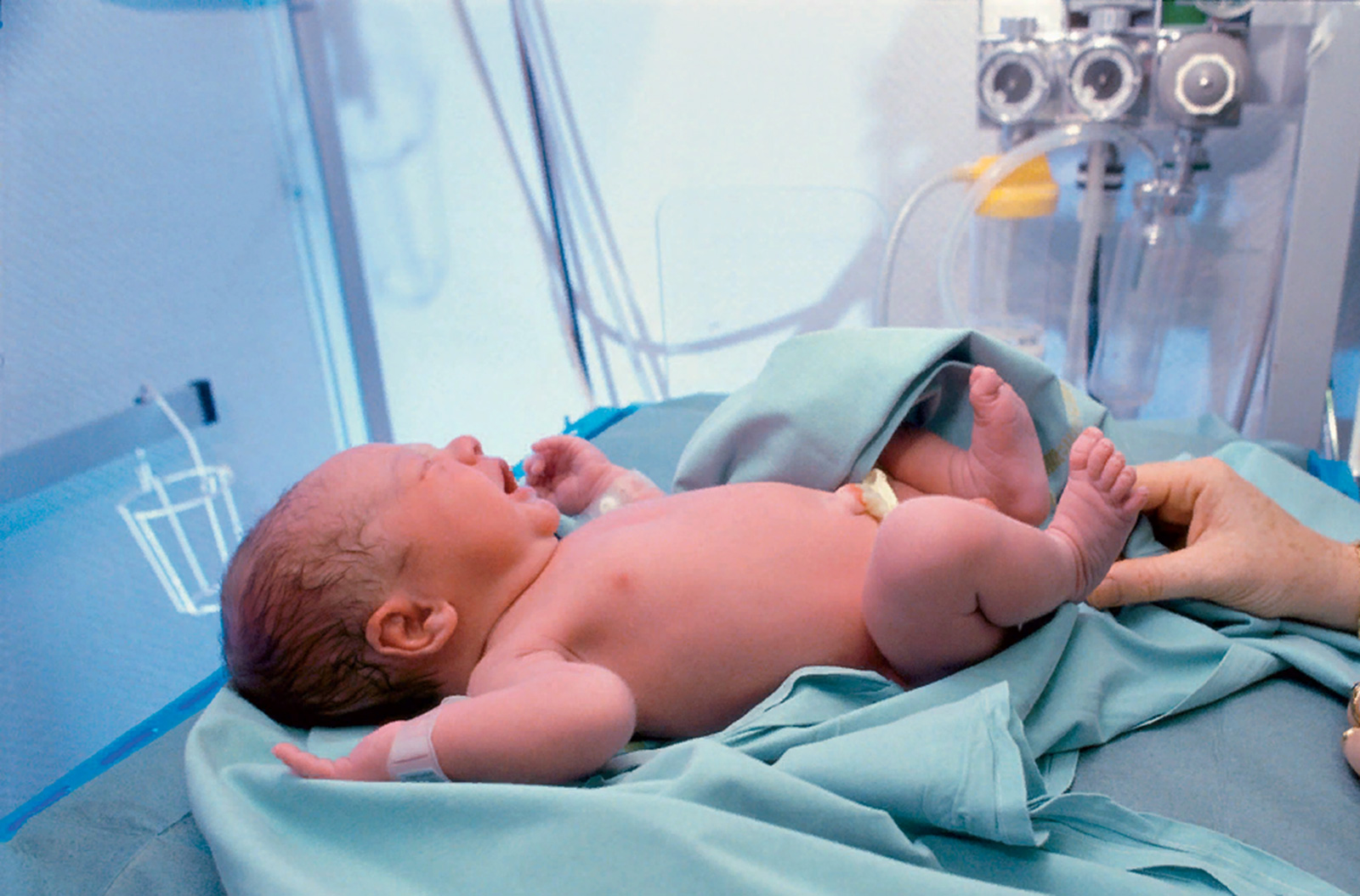
Во время процедуры кесарева сечения хирург прорезает оболочку плаценты, чтобы вынуть плод.
Несмотря на преждевременное появление на свет, младенец Сайлас чувствует себя хорошо, и врачи надеются выписать его из больницы через месяц.
Во многих странах мира такие младенцы, появившиеся на свет в плодном пузыре, считаются счастливчиками. На Ближнем Востоке люди до сих пор считают, что таким детям уготовано великое будущее.
В Европе существовало поверье, что удачу, связанную с таким ребенком, можно разделить, если сохранить «мешок» или послед, оставшийся после родов.
Считалось также, что такой талисман охраняет его владельца от гибели в воде.
Околоплодные воды – от а до я
Все в организме беременной женщины устроено для того, чтобы благополучно выносить и родить ребенка. Вот, например, околоплодные воды – удивительная среда, в которой малыш живет все девять месяцев беременности и которая помогает ему мягко и комфортно появиться на свет.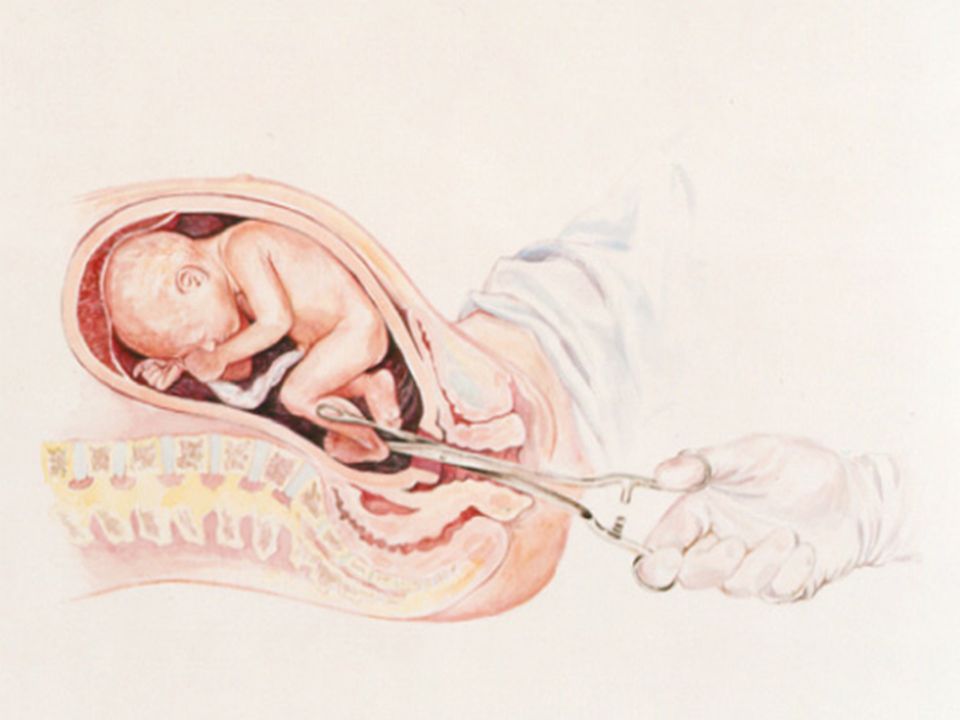
Круговорот воды в природе
Откуда берутся околоплодные воды? Начнем с того, что ребенок плавает в матке не просто так: вокруг него, как и вокруг космонавта, есть своеобразный скафандр – особые оболочки, их так и называют: плодные оболочки. Вместе с плацентой они образуют плодный пузырь, который и заполнен околоплодной жидкостью. В самом начале беременности именно клетки плодного пузыря и продуцируют околоплодные воды. На поздних сроках околоплодную жидкость дополнительно производят почки ребенка. Малыш сначала заглатывает воды, в желудочно-кишечном тракте они всасываются, а потом выходят из организма вместе с мочой обратно в плодный пузырь.
Зачем нужна вода
Казалось бы, человек существо сухопутное, и долго дышать, да и просто быть под водой не может. Так почему же во время беременности малыш находится именно в воде? Все очень просто: для развития ребенку на любом этапе жизни нужна гармоничная среда. И вода для этого отлично подходит. Она смягчает действие закона всемирного тяготения, сквозь воду не доходят слишком громкие шумы нашего мира. А еще околоплодная жидкость всегда одной и той же температуры, а значит, ребенок не перегреется и не переохладится, даже если мама страдает от жары или, наоборот, мерзнет от холода. Вместе со стенками матки и мышцами передней брюшной стенки воды надежно защищают ребенка от ударов, толчков или лишнего сдавливания которые всегда есть в нашей обычной жизни
Так почему же во время беременности малыш находится именно в воде? Все очень просто: для развития ребенку на любом этапе жизни нужна гармоничная среда. И вода для этого отлично подходит. Она смягчает действие закона всемирного тяготения, сквозь воду не доходят слишком громкие шумы нашего мира. А еще околоплодная жидкость всегда одной и той же температуры, а значит, ребенок не перегреется и не переохладится, даже если мама страдает от жары или, наоборот, мерзнет от холода. Вместе со стенками матки и мышцами передней брюшной стенки воды надежно защищают ребенка от ударов, толчков или лишнего сдавливания которые всегда есть в нашей обычной жизни
А как же дыхание, младенец не захлебнется в воде? Конечно. ребенок в животе у мамы дышит, но пока не легкими – кислород поступает к нему через плаценту.
Кстати, даже в родах без вод не обойтись – во время схваток голова ребенка давит на шейку матки и помогает ей раскрыться. Но воды, расположенные в плодном пузыре впереди головы малыша, смягчают это давление и шейка раскрывается более плавно.
Так что в организме беременной женщины все продумано, и вода прекрасно подходит для жизни будущего малыша.
Количество и качество
При каждом УЗИ малыша врач оценивает и околоплодные воды: их количество, прозрачность, наличие посторонней взвеси.
Количество. Если вод меньше или больше, чем положено в определенный срок, то, возможно, в организме женщины что-то не так. Но к счастью, это бывает редко, а вот заключение «умеренное маловодие» после УЗ-исследования встречается сплошь и рядом.
Качество. В норме околоплодные воды прозрачные, как вода. К концу беременности они иногда немного мутнеют из-за того, что в них попадают клетки эпидермиса с кожи малыша, частицы первородной смазки – они-то и дают небольшую взвесь в водах, которую видно на УЗИ. Это тоже вариант нормы.
Заключительный этап
Про то, что в какой-то момент родов или прямо перед ними околоплодные воды изливаются, слышали все будущие мамы. И естественно, что вопросы у беременных женщин одни и те же: как и когда это происходит? что я почувствую? что делать после отхождения вод? Здесь все просто.
Когда отходят воды. В идеале, воды изливаются во время первого периода родов, когда шейка матки полностью или почти полностью открыта.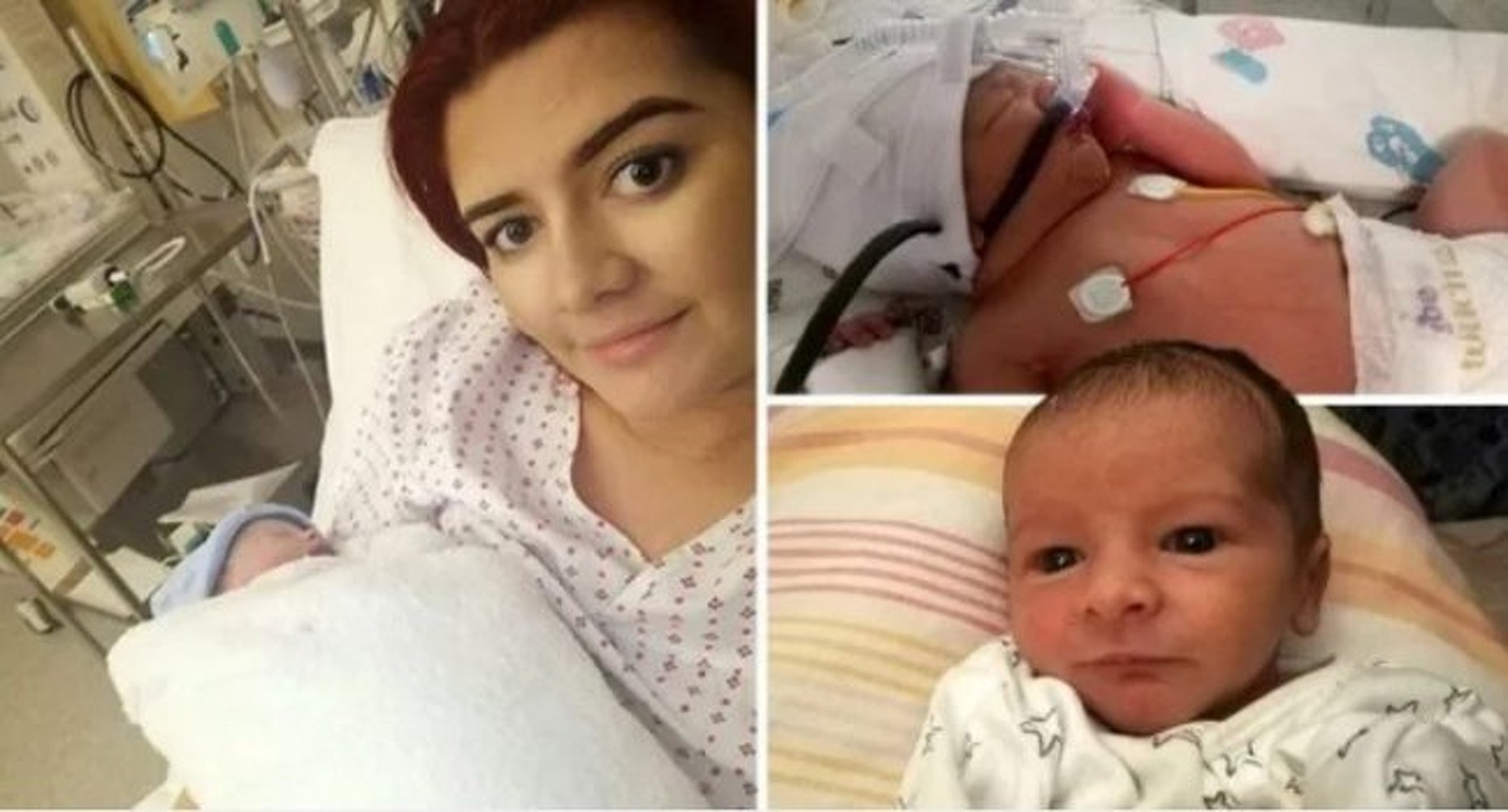 Плодный пузырь истончается и во время схватки разрывается. Сразу после этого схватки значительно усиливаются, и появление ребенка на свет уже не за горами. Но воды могут отойти и до начала схваток, так сказать, «на ровном месте». Этот момент называют
Плодный пузырь истончается и во время схватки разрывается. Сразу после этого схватки значительно усиливаются, и появление ребенка на свет уже не за горами. Но воды могут отойти и до начала схваток, так сказать, «на ровном месте». Этот момент называют
Как отходят воды. Изливаются околоплодные воды по-разному. Могут как в художественных фильмах – вдруг в общественном месте у будущей мамы по ногам начинает течь вода. Да, такое бывает, но все-таки драматизм ситуации в кино несколько преувеличен. Околоплодная жидкость не всегда льется сильным потоком, очень часто выходят не все воды, а только так называемые передние, то есть те, которые расположены впереди головки малыша, а их обычно 100–200 мл. Оставшаяся часть околоплодной жидкости – задние воды – изливаются после рождения ребенка.
Так что обычно будущая мама чувствует, что ее белье вдруг стало очень мокрым.
Что делать после того, как воды отойдут. Не важно, есть схватки или нет, отошло много вод или всего чуть-чуть – все это повод для того, чтобы сразу же поехать в роддом. Бояться здесь нечего: сегодня считается, что безопасный безводный промежуток уже не 6 часов как раньше, а гораздо больше. Но, тем не менее, если воды излились, маме надо быть под постоянным контролем врачей.
Беременные страхи
Будущие мамы часто волнуются, а различные ужастики из Интернета и рассказы добрых подруг тревожность только усиливают. Что же обычно беспокоит женщину, если речь заходит об околоплодных водах?
Плодный пузырь разорвется (надорвется) раньше времени, а я этого не замечу. Обычно этот страх появляется в конце беременности, когда под действием гормонов увеличивается количество выделений из влагалища. Часто их так много и они так обильны, что женщине кажется, что у нее подтекают воды. На самом деле воды и выделения отличить можно: выделения слизистые, более плотные или густые, на белье оставляют характерный белый цвет или засохшее пятно. Околоплодная жидкость – это все-таки вода, она не вязкая, не тянется, как выделения, и высыхает на белье без характерного следа. Но если сомнения остаются, воды это или просто жидкие выделения из влагалища, не стоит сидеть дома и бояться. Лучше отправиться к врачу на консультацию – он-то уж точно увидит, что это такое. Если ситуация повторится, то можно купить в аптеке специальный тест, который показывает, есть подтекание вод или нет (он может быть в виде обычной полоски, похожей на тест для определения беременности или даже в виде специальной прокладки).
Обычно этот страх появляется в конце беременности, когда под действием гормонов увеличивается количество выделений из влагалища. Часто их так много и они так обильны, что женщине кажется, что у нее подтекают воды. На самом деле воды и выделения отличить можно: выделения слизистые, более плотные или густые, на белье оставляют характерный белый цвет или засохшее пятно. Околоплодная жидкость – это все-таки вода, она не вязкая, не тянется, как выделения, и высыхает на белье без характерного следа. Но если сомнения остаются, воды это или просто жидкие выделения из влагалища, не стоит сидеть дома и бояться. Лучше отправиться к врачу на консультацию – он-то уж точно увидит, что это такое. Если ситуация повторится, то можно купить в аптеке специальный тест, который показывает, есть подтекание вод или нет (он может быть в виде обычной полоски, похожей на тест для определения беременности или даже в виде специальной прокладки).
В родах всем женщинам прокалывают плодный пузырь, а вдруг и мне это сделают? Вскрытие плодного пузыря очень активно обсуждается и осуждается в Интернете, и это понятно: многие женщины не понимают, зачем им это сделали. Да, эту манипуляцию и правда проводят часто, но вот слухи о том, что плодный пузырь вскрывают в роддомах всем подряд, несколько преувеличены. Так зачем его все-таки вскрывают? В идеале, только лишь для того чтобы помочь маме и ребенку.
Да, эту манипуляцию и правда проводят часто, но вот слухи о том, что плодный пузырь вскрывают в роддомах всем подряд, несколько преувеличены. Так зачем его все-таки вскрывают? В идеале, только лишь для того чтобы помочь маме и ребенку.
— Например, если схватки ослабли, то вскрытие плодного пузыря может их усилить и тогда не придется назначать стимуляцию с помощью окситоцина.
— Иногда у плодного пузыря нет передних вод, такой пузырь называется плоским. В результате его оболочки натягиваются на голову ребенка, и пузырь не только не помогает нормальной родовой деятельности, но и задерживает ее.
— Редко, но бывает, что плодные оболочки такие плотные, что даже при полном открытии шейки пузырь сам не вскрывается. Если его не вскрыть, то потужной период затягивается, так как такой плодный пузырь мешает продвижению головки ребенка. Раньше, если пузырь не вскрывали, ребенок мог родиться в плодных оболочках в состояние асфиксии. Про таких детей говорили: «Родился в рубашке, будет счастливым!».
После рождения водная среда ребенку уже не нужна. Теперь у него другой тип дыхания, кровообращения, пищеварения. И начинается новая, удивительная и интересная, жизнь на суше.
Памятка для мам
1. Воды могут отойти как во время схваток, так и без них («на ровном месте»).
2. Околоплодная жидкость изливается по-разному: может хлынуть фонтаном, а может и незаметно подтекать.
3. Не важно, есть схватки или нет, отошло много вод или всего чуть-чуть, – ехать в роддом надо в любом случае.
4. Боитесь, что подтекают воды, – сходите к врачу, он точно увидит, что это такое. Можно купить специальный тест на подтекание вод.
5. Вам предлагают вскрыть плодный пузырь? Не переживайте – это совершенно безболезненная манипуляция.
Рожденные в «пузыре». Удивительные истории детей с уцелевшим плодным мешком
Фотографии Ноя Валаско, который появился на свет в бразильском госпитале Прайя-да-Коста, облетели всю планету и уже собрали сотни тысяч комментариев и лайков. То, как этот малыш пришел в наш мир, не просто редкость, а уникальный случай, если точнее – один к ста тысячам. Ребенок в прямом смысле родился в рубашке, или, выражаясь научно, в амниотическом мешке.
То, как этот малыш пришел в наш мир, не просто редкость, а уникальный случай, если точнее – один к ста тысячам. Ребенок в прямом смысле родился в рубашке, или, выражаясь научно, в амниотическом мешке.
Родился в рубашке
Маме Ноя, Моник Валаско, сделали кесарево сечение. Помимо медиков, на родах присутствовала фотограф Яна Бразил, которая и запечатлела момент по-настоящему фантастического рождения малыша. Девушка специализируется на съемке новорожденных и даже имеет несколько наград за свои работы. Однако, по ее словам, то, что она увидела в тот день, невозможно описать словами.
После того как операция была завершена, тело Ноя полностью оставалось в амниотическом мешке, или плодном пузыре, что случается крайне редко. Особенно если речь идет о кесаревом сечении. Дело в том, что хирургический скальпель разрезает оболочку вместе со всеми тканями. В уцелевшей мембране мальчик выглядел, как инопланетянин.
Источник фото:
dailymail. co.uk
co.uk
«Люди по всему миру делают репосты наших фотографий. Я видела момент, как он родился. Врачи опустили экран и показали мне малыша. Я плакала. Это непередаваемые эмоции», – цитирует DailyMail Моник Валаско.
Ной и его мама провели в родильном доме чуть больше времени, чем обычно, однако сейчас их обоих выписали и они находятся дома.
Сайлас и Хэйвен
Подобное чудо, как выразились врачи, случилось в 2015 году в США. Тогда в калифорнийском госпитале Седарс-Синай у Челси Филипс начались схватки, но… не отошли воды. Малыш появился на свет раньше срока на три месяца. Несмотря на осложнения в процессе родов, все прошло успешно. И точно так же, как и в случае с Ноем, даже несмотря на кесарево сечение, у малыша Сайласа сохранился плодный мешок.
«Он был словно в прозрачной пленке, через которую даже волоски можно было разглядеть на голове. Видны были ножки, ручки, он лежал калачиком в позе эмбриона. Когда мне сказали, как редко случается подобное, я подумала: Боже мой, да у меня особенный малыш!», – приводит BBC America слова Челси Филипс.
Когда мне сказали, как редко случается подобное, я подумала: Боже мой, да у меня особенный малыш!», – приводит BBC America слова Челси Филипс.
Источник фото:
mirror.co.uk
В 2011 году дочь голливудской актрисы Джессики Альбы тоже появилась на свет в амниотическом мешке. Звездные родители были так поражены случившимся, что даже придумали своей малышке необычное имя – Хэйвен, что в переводе с английского обозначает «гавань», «убежище».
Врачи объясняют, что подобные роды не несут опасности ни для ребенка, ни для матери. Малыш, несмотря на оболочку, продолжает дышать, получая кислород через плаценту. Случается подобное крайне редко, так как амниотический мешок – это довольно хрупкая материя, которая защищает ребенка во время беременности и практически сразу разрушается в процессе родов.
Что такое плодный пузырь
Плодный, или амниотический, пузырь появляется в первые несколько дней после зачатия. В его состав входят две оболочки: внешняя – хорион, и внутренняя – амнион, а также амниотическая жидкость. Она поддерживает постоянную температуру плода, а также оказывает влияние на формирование легких и пищеварительных органов ребенка, потому что именно ее он поглощает в процессе своего развития. Кстати, эта жидкость отходит в первую очередь в начале родового процесса после разрыва самого плодного пузыря.
В его состав входят две оболочки: внешняя – хорион, и внутренняя – амнион, а также амниотическая жидкость. Она поддерживает постоянную температуру плода, а также оказывает влияние на формирование легких и пищеварительных органов ребенка, потому что именно ее он поглощает в процессе своего развития. Кстати, эта жидкость отходит в первую очередь в начале родового процесса после разрыва самого плодного пузыря.
В фольклоре разных стран существуют поверья, что дети, рожденные в амниотических мешках, обладают сверхъестественными способностями. На Ближнем Востоке верят, что таким малышам уготовлено великое будущее, в Европе часть плодовой мембраны сохраняют, как талисман, на счастье. В Африке считают, что это сильнейший оберег от злых духов. Плодный пузырь также иногда называют «сорочкой» или «чепчиком».
Счастье родиться в рубашке | Passion.ru
1. Слабость родовой деятельности – о ней говорят, когда схватки с течением времени не усиливаются, а ослабевают.
В таком случае раскрытие шейки матки замедляется, а роды затягиваются, что может привести к серьезным осложнениям (кровотечение, гипоксия плода).
Если плодный пузырь цел, то основным способом активировать родовую деятельность является амниотомия.
После манипуляции в течение 2 часов за роженицей ведут наблюдение. При недостаточном эффекте начинают внутривенное введение препаратов, усиливающих сократительную деятельность матки.
2. Слишком плотные оболочки.
Когда при полном или почти полном раскрытии шейки матки плодные оболочки не могут разорваться самостоятельно, амниотомия – единственный способ предотвратить рождение ребенка «в рубашке» (помните, мы упоминали об этом в начале статьи?).
3. Многоводие ведет к перерастяжению матки, что сильно затрудняет ее сокращения.
Когда плодный пузырь при многоводии разрывается самопроизвольно, воды изливаются резко и обильно, а это чревато выпадением пуповины, ножки или ручки плода, преждевременной отслойкой плаценты. Необходимо контролировать интенсивность излития вод.
Необходимо контролировать интенсивность излития вод.
4. Плоский плодный пузырь.
В норме перед головкой находится около 200 мл околоплодных вод (так называемые «передние воды») – в таком случае плодный пузырь во время схваток оказывает давление на шейку матки, способствуя ее раскрытию.
Но иногда (чаще всего при маловодии) передних вод в плодном пузыре совсем мало или нет вовсе – тогда оболочки оказываются натянутыми на головке, что приводит к слабости и дискоординации родовой деятельности, а то и к преждевременной отслойке плаценты.
5. Низкое расположение плаценты.
Если плацента частично закрывает вход в матку или расположена рядом с ним, с началом родовой деятельности может начаться ее преждевременная отслойка, что исключительно опасно для плода, поскольку при этом прекращается снабжение его кислородом.
При вскрытии плодного пузыря воды изливаются, и головка плода прижимает край плаценты, препятствуя, таким образом, ее отслойке.
6. Различные патологические состояния, связанные с повышенным кровяным давлением и нарушением циркуляции крови, – гестоз, гипертония, болезни сердца и почек и др.
Амниотомия позволяет быстро уменьшить размеры матки за счет излития околоплодных вод. В результате снижается давление матки на близлежащие крупные сосуды, улучшается циркуляция крови, понижается кровяное давление.
КАК ПРОИЗВОДИТСЯ АМНИОТОМИЯ
Производится амниотомия при помощи специального крючка, которым плодный пузырь легко прокалывается во время осмотра.
Рождение ребенка в плодном пузыре. Родиться в рубашке
Альберт: Каждый из нас не раз слышал фразу «Кто родился в рубашке — тому быть удачливым и счастливым», но, оказывается даже не каждый взрослый знает истинное происхождение этого фразеологизма. Вчера вечером у нас зашел разговор об одном общем знакомом, и моя мама произнесла это выражение применительно к нему. Младший сын, которого интересует все, что он слышит и видит, естественно пристал с вопросом: «А как могла рубашка попасть в живот к маме?» Пришлось углубиться в анатомические подробности и рассказать, что подразумевают под словом «рубашка». Вообщем, сегодняшний наш рассказ о тех, кто «родился в рубашке» и действительно ли это помогло им в дальнейшем быть удачливым и счастливым.
Младший сын, которого интересует все, что он слышит и видит, естественно пристал с вопросом: «А как могла рубашка попасть в живот к маме?» Пришлось углубиться в анатомические подробности и рассказать, что подразумевают под словом «рубашка». Вообщем, сегодняшний наш рассказ о тех, кто «родился в рубашке» и действительно ли это помогло им в дальнейшем быть удачливым и счастливым.
Елена: «Сорочкой» или «рубашкой» называют плодные оболочки, которые во время родов по какой-то причине не разорвались. В утробе матери плодный пузырь выполняет защитную функцию от всевозможных инфекций. Во время схваток пузырь под давлением вод устремляется вниз и помогает раскрыться шейке матки. Но, бывают случаи, когда этого не происходит, и ребенок рождается, окруженный плодной оболочкой, подвергаясь большой опасности задохнуться. Считалось, что выживший в такой ситуации ребенок не просто , но и обладающий огромным счастьем. В наши дни благодаря акушерским манипуляциям удается избежать подобных неприятностей, но выражение «родиться в рубашке» в ходу до сих пор.
Альберт: История околоплодной оболочки или как ее еще называют «послед» окутана тайной. Издавна считалось, что «рубашка» обладает способностью давать успех в делах. В древнем Риме «сорочку» покупали адвокаты, чтобы иметь в судейских делах. В Европе еще вначале прошлого века можно было встретить газетные объявления о продаже «последа» для всех желающих. В России детскую сорочку брали даже на время у знакомых, если не было своей, для начинания какого-нибудь сложного и серьезного дела. Повивальные бабки не считали зазорным украсть чужой послед для собственных детей.
Остатки плевы, собравшейся на голове новорожденного, имели свое особое название — чепца. Верили, что чепец — это предзнаменование, что новорожденный, став взрослым, станет архиереем.
Чтобы быть удачливым и счастливым на протяжении всей жизни, детскую сорочку бережно хранили, а иногда даже вшивали в повседневную одежду к качестве оберега.
Елена: Известно множество случаев, когда люди, находясь на волоске от смерти, спасались благодаря какой-то счастливой случайности. Именно про таких сейчас и говорят: «Родился в рубашке». Хотя, если посмотреть с другой стороны, «рубашка» эта — вечное напоминание о том, что смерть была рядом, но сила и
О рождении «в рубашке» говорили как о хорошем знаке, который приносит новорожденному удачу. Такие люди всегда, во все времена считались счастливыми. «Родиться в рубашке» — значит родиться счастливчиком, удачливым человеком. Это выражение знакомо всем, а вот откуда оно взялось?
«Рубашка», или «сорочка», — устаревшее название плодных оболочек, которые не разорвались во время родов. Малыш, которому удавалось выжить в подобной ситуации, с полным правом мог считаться везунчиком.
Функции плодного пузыря
Во время беременности и родов околоплодный пузырь выполняет ряд очень важных функций. Благодаря ему ребенок защищен от восходящей инфекции, то есть различных вирусов и бактерий, которые могут проникнуть внутрь из влагалища. Кроме того, при схватках плодный пузырь служит своеобразным «водяным мешком». Когда матка начинает сокращаться, внутриматочное давление резко повышается, околоплодные воды, объем которых составляет 200 мл, устремляются вниз. В результате этого нижний полюс плодного пузыря внедряется во внутренний зев, что способствует раскрытию шейки матки.
Что такое амниотомия
При нормальных условиях протекания родов плодный пузырь разрывается сам. Однако в некоторых случаях даже при полном раскрытии матки стенки пузыря не рвутся. Это может произойти либо из-за повышенной плотности и чрезмерной эластичности пузыря, либо при небольшом количестве околоплодных вод. Вследствие того что плодный пузырь остался целым, может начаться преждевременное отслоение плаценты; предлежащая часть будет продвигаться медленнее, чем нужно; снижается поступление кислорода к плоду, что в итоге приведет к асфиксии.
Современные врачи в такой ситуации проводят амниотомию, которая позволяет обезопасить и маму, и малыша от многих проблем со здоровьем. Слово «амниотомия» образовано от греческих слов аmnion — «плодная оболочка», и tomiе — «разрез», «рассечение». То есть амниотомия — это искусственный разрыв оболочки плодного пузыря. Производится амниотомия специальным инструментом, похожим на крючок. Данная процедура совершенно безболезненна, так как в оболочках нет нервных окончаний.
Медицинские показания для амниотомии
Делают амниотомию исключительно по строгим медицинским показаниям. Помимо проблем с плодным пузырем и количеством вод к ним относится в первую очередь перенашивание беременности. Так называется состояние, когда самостоятельная родовая деятельность не развивается по завершении 41-й недели. Известно, что после этого срока ухудшается функция плаценты, плод начинает страдать, и предстоящие роды могут оказаться для него чрезвычайно травматичными. Тогда врач, оценив акушерскую ситуацию и получив согласие будущей матери, принимает решение о вмешательстве. В этом случае амниотомия проводится для родовозбуждеиия, то есть призвана послужить толчком к развитию регулярной родовой деятельности — началу схваток.
Следующим важным показанием для амниотомии является гестоз — системное заболевание, при котором происходит нарушение функции всех жизненно важных органов. Клинически это проявляется триадой симптомов: отеками, повышенным артериальным давлением и появлением белка в моче. Прогрессирование гестоза чревато тяжелыми осложнениями как для матери, так и для плода. С учетом готовности родовых путей и с согласия пациентки врач принимает решение об искусственном разрыве околоплодных оболочек. Данное заболевание служит показанием для ранней амниотомии — до родов, а также с целью возбуждения родовой деятельности и в родах — для снижения артериального давления. Амниотомия позволяет быстро уменьшить размеры матки за счет излития околоплодных вод. В результате уменьшается ее давление на близлежащие сосуды, и артериальное давление немного снижается.
Часто прокол пузыря до наступления родовой деятельности делают при патологическом прелиминарном периоде, то есть патологических предвестниках родов — тянущих, непериодичных болях внизу живота или пояснице, продолжающихся несколько дней. В таком случае схваткообразные боли есть, а шейка матки не открывается и роды не начинаются. Это приводит к утомлению женщины и внутриутробному страданию плода. В данной ситуации амниотомия является одним из способов вызвать нормальную родовую деятельность.
Еще одним поводом для врачебного вмешательства в родах может служить слабость родовой деятельности. При этом схватки ослабевают и замедляется раскрытие шейки матки. Амниотомию производят с целью родоактивации — усиления схваток. Считается, что в околоплодных водах содержатся простагландины, которые, «омывая» шейку матки, вызывают усиление родовой деятельности.
Довольно часто показанием к амниотомии в родах является плоский плодный пузырь. Так называется ситуация, когда перед головкой малыша нет околоплодных вод и оболочки оказываются натянутыми на нее. Это приводит к развитию слабости родовой деятельности, то есть плодный пузырь не вклинивается в шейку матки во время родов, а плодные оболочки, расположенные в данной ситуации между головкой плода и шейкой матки, мешают раскрытию шейки.
Многоводие также является показанием для прокола пузыря, поскольку оно ведет к перерастяжению матки, сильно затрудняющему ее сокращения. Помимо этого, если плодный пузырь при многоводии разорвется самостоятельно, есть опасность выпадения пуповины, ножки или ручки, преждевременной отслойки плаценты.
В редких случаях показанием для амниотомии является низко расположенная плацента. При этом есть надежда, что после излития вод головка плода прижмет край плаценты и таким образом будет препятствовать преждевременной ее отслойке.
Искусственный разрыв плодного пузыря не вызывает у роженицы никаких неприятных ощущений, и относиться к нему нужно как к одной из важных и нужных процедур. Если до начала или уже в течение родов врач находит необходимым провести будущей матери амниотомию, это означает, что роды пройдут без осложнений и у малыша появится дополнительный шанс родиться здоровым и крепким.
Это уже стало крылатым выражением и главным синонимом удачи. Если человек избегает грозящей опасности, то о нем так и говорят: «В рубашке родился». А с другой стороны, возникает логический вопрос: как это он умудряется постоянно попадать в переделки?
Выражение «родиться в рубашке» может звучать как в прямом (когда ребенок появился на свет в неразорвавшемся плодном пузыре, по старинке именуемом рубашкой), так и в переносном (когда человек очень везучий) смыслах.
Здравствуй, малыш в рубашке!
Все роженицы до того утомлены и измучены процессом произведения на свет нового человека, что обычно не замечают нюансов рождения своего малыша. И то, что ребенок родился в рубашке, они понимают разве что со слов акушера, который считает своим долгом сообщить матери эту важную подробность.
Почему же дети, рожденные в «капсуле» околоплодного пузыря, считаются необыкновенными везунчиками? Как утверждают акушеры-гинекологи, счастье заключается в том, что малыш остался живым при прохождении родовых путей. Находясь в плодном пузыре, который только в утробе выполняет защитную функцию, а при рождении превращается в достаточно опасный объект, перекрывающий младенцу доступ кислорода, ребенок может задохнуться во время родов.
Если же, рождаясь в рубашке, малыш остается живым-здоровым, значит, ему чрезвычайно повезло с первых секунд жизни.
И рубашка, и чепец
При родах случаются различные варианты выхода последа (он же — плодная оболочка): бывает, ребенок появляется в нем, как в некой сфере, а бывает, что рубашка разрывается в процессе родовой деятельности и прилипает к тельцу младенца. Бывает и по-другому: пленка остается у новорожденного на голове. В таком случае говорят, что не только в рубашке родился, но и в чепце.
В древние времена такое «украшение» малыша служило приметой, определяющей его последующий жизненный путь. Говорили, что ребенок, появившийся на свет в чепце, обязательно станет архиереем.
Почему оболочка не разорвалась?
Если раньше такому событию, как выход плодного пузыря вместе с малышом, придавали мистическое значение и окутывали рождение этого ребенка ореолом загадочности и необычности, то сейчас даже роженица из самого далекого села может получить исчерпывающие объяснение этому явлению от медиков: пленка остается целой благодаря своей плотности или чрезмерной эластичности, также причиной целостности может послужить малое количество околоплодных вод.
Последствия этого «чуда» могут быть очень серьезными:
- Наличие плодной оболочки значительно замедляет продвижение плода по родовым путям.
- Может начаться процесс отслаивания плацентарных тканей.
- Может случиться асфиксия плода (дефицит кислорода).
Так что если ребенок родился в рубашке, то он просто молодец, что остался жив. Безусловно, молодцы и бригада, принимавшая роды, которая вовремя заметила отклонения и позволила крохе появиться на свет.
И все же доля мистики остается
Как бы медики всего мира ни объясняли широкой аудитории беспочвенность приписывания плодной пленке чудодейственных свойств, их вряд ли станут слушать те, кто верит в силу амниона (внутренней оболочки) и плаценты (средней оболочки).
В давние времена, когда на роды звали бабок-повитух, те не гнушались красть плодную оболочку и у тех, кто родился в рубашке, и у тех, кто появился на свет отдельно от своего пузыря. С точки зрения любой бабки, что в первом, что во втором случае пленка сохраняет свою способность притягивать удачу и везение, вот они и брали ее в качестве награды за успешно проведенные роды.
Не лучше повитух вели себя и древнеримские адвокаты. Эти не стеснялись покупать детский послед у рожениц и у тех же бабок, считая, что этот талисман принесет им необычный успех во время судебного слушания.
В европейских газетах 18-19 веков существовали целые колонки объявлений, посвященные купле-продаже элементов плодного пузыря.
В России действовали проще — по-соседски брали послед взаймы на время, если был крайне необходим успех в новом деле.
В любом случае считали, что если человек в рубашке родился, то судьба самолично дает ему знак о счастье и везении. Если такового знака не последовало, что ж… ситуацию всегда можно исправить при помощи покупного талисмана.
Научные выводы о «чудодейственном» пузыре
Люди с высшим медицинским образованием никогда не задавались вопросом о том, что значит «родиться в рубашке», и остальным ломать голову над этой «загадкой» не советуют. Все удачи-неудачи находятся исключительно в голове у человека, и никакие плодные пленки не могут повлиять на уровень его успешности.
Если заложить программу: «Ты обязательно будешь счастливым, потому что в рубашке родился», она обязательно сработает. Если заложить другую: «Тебе повезет, потому что никакая рубашка тут ни при чем», она тоже сработает, и не менее успешно.
Но все же, согласно научно-медицинской точке зрения, прок от плодной пленки есть. Она может стать основой для увлажняюще-омолаживающей косметики (это свойство последа уже широко используют ведущие компании по производству косметических средств).
Зная молекулярную структуру пузыря, такую же пытаются получить искусственным путем американские ученые. Для чего? Для спасения недоношенных детей. Поместив преждевременно родившегося младенца в знакомую и комфортную для него среду, медики собираются повышать жизнеспособность недоношенных малышей.
Родился в рубашке (сорочке) . Чьё прикосновение в нашей жизни является первым? Отнюдь не материнское. Нас принимают акушерки или, как называли их в старину, бабки-повитухи. Именно они первыми и обратили внимание на то, что если тельце новорожденного полностью покрывает околоплодный пузырь, то жизнь ему предстоит долгая и счастливая.
Этот самый пузырь и получил образное название сорочки. Современные акушерки подтвердят, что явление это очень редкое. Может, потому и осталось в разговорной речи. Родился в рубашке — значит, удачлив невероятно, всё или очень многое у него получается.
Комментарии
- А мне мама рассказывала что я родился в «рубашке»(эту «рубашку» маме отдала акушерка) и какая то женщина(или акушерка или роженица другая я не помню) у мамы в роддоме выпросила эту «рубашку»,ну уж очень выпрашивала и мать по не знанию(ей было 20 лет и кроме моего отца к ней никто не ездил,воспитывала маму бабушка и спросить было не у кого)отдала ее этой женщине.Не знаю относится это к этой рубашке или нет,но в жизни мне не везет практически во всем(
- Мне 42 г несколько раз я мог лишиться жизни в разных ситуациях(долго перечислять,все случаи). О том что мне было суждено родица в рубашке я узнал в 39 лет. Это реально все так. Мне 42 года,у меня полный успех в жизни,любимая любящяя жена,двое деток дочь и сын,и свой кусок творчества(эл.сварка). Я бллагодарин Тому кто с верху. И живу помня о народных приметах и мудрастях. Бережонного Бог бережот, и не испытывал судьбу по пустякам.
- Когда человечек рождается обычно)) — сразу начинает дышать, а когда в «рубашке» да ещё и пуповина перерывается…, то его нужно как можно скорее освободить от плевы, чтобы он не задохнулся, а имел возможность дышать!!! Поэтому и считается, что он счастливчик! — просто остался живым при родах в самом начале своей жизни!
- просто удача на везение кажется кто родился в рубашке тот счастливый
- круто
- Я родилась в рубашке. Мне 43 года, я счастливая и удачливая:-)
- после родов акушерка, сопровождающая меня в послеродовое отделение, сказала мне, что дочь-то у тебя родилась в рубашке, или-или было (я поняла что могла умереть при словах «или-или было»). дочке сейчас 5 лет. я только сейчас задумалась над тем, что означает с медицинской точки зрения выражение «в рубашке родилась». надеюсь, дочка моя будет счастливой!!
- Я реально видела эту рубашку! Со мной в роддоме рожала Надежда, получилось, что мне пришлось помочь акушерки вместо санитарки. Так вот, дочка была у нее в этом пузыре. Когда из него высвободили, девочка была белая — белая, как будто напудренная. Я опешила от увиденного! Оказалась, что Надежда безумно ела мел, и дочка родилась в мелу! Ну очень интересная картинка, запомнилась на всю жизнь!
- Очень старое выражение. Которое и обозначало что этот человек будет удачлив в жизни. Но сейчас оно по моему практически не употребляется.
- Моя бабушка тоже мне рассказывала об этом. и если сегодня никто не отслеживает судьбу этих детей, то раньше в деревнях, где все на виду, заметили, что эти дети были более удачливые, здоровее и вот поэтому эта примета жива до сих пор! я верю в неё, правда никого не знаю, кто бы родился в рубашке…
- Я так и думала. что это выражение именно это и обозначает. такая удача сопутствует не каждому. А в прочем кто нибудь отслеживал в дальнейшем судьбу этих детей? Может они и не были счастливы?
Есть такое интересное понятие в народе как «родился в рубашке», но чтобы это значило на самом деле? И правда ли, что так рождаются счастливчики.
Что значит «родился в рубашке» На самом деле это самое обыкновенное народное высказывание, которое абсолютно никак не влияет на дальнейшую судьбу малыша. Пошло такое понятие еще издавна, когда женщины рожали не в роддомах, а дома, или где придется (в поле, в лесу, во дворцах, в походе) с помощью повитух и просто случайных людей. Ребенок рождается в не лопнувшем плодном пузыре, который облегает тело малыша как рубашка и если вовремя не снять эту пленку, малыш может задохнуться и когда у неграмотных повитух или тех, кто принимает роды, хватало ума, быстро снять остатки пузыря с личика младенца, ему счастливилось сделать вдох и закричать. Вот тогда все говорили, мол, родился в рубашке младенец, будет везучим всю жизнь.
Поздний разрыв плодного пузыря
Это достаточно хлопотные роды. Если плодный пузырь слишком плотный или в нем не так много околоплодных вод (маловодие), он может прилегать к головке младенца и мешать ему сделать первый вдох. К тому же не лопнувший околоплодный пузырь очень плохо выходит и врачу приходится буквально прокалывать его и в срочном порядке всеми силами вытаскивать малыша из утробы матери, иначе возможна асфиксия (удушение) новорожденного. После того как младенец экстренно изгнан из мамы, снимается пленка пузыря с личика и далее происходят стандартные манипуляции (хлопок по попе, обтирание и т.д.) Главное все сделать вовремя.Показать состояние околоплодного пузыря могут современные технологии и также обследование врача. Но, тем не менее, форс-мажоры это обычное дело при беременности и родах. Поэтому если вам было настоятельно рекомендовано рожать только в роддоме или лечь на сохранение, не игнорируйте такие советы. Рожая дома даже с профессиональным акушером риск того, что может произойти проблема, слишком высок. Поэтому если есть хоть малая толика сомнений, что что-то может пойти не так и малышу, возможно, потребуется экстренная помощь, лучше рожайте в больнице и не забывайте, что «родился в рубашке» это возможно действительно знак свыше, когда ребенку была оказана своевременная помощь.
Кесарево сечение с извлечением плодов в целом плодном пузыре при беременности двойней
Цель исследования. Определить эффективность способа кесарева сечения с извлечением плодов в целом плодном пузыре при двойне в зависимости от срока гестации и порядка рождения плода.ГБОУ ВПО Казанский государственный медицинский университет Минздрава России, кафедра акушерства и гинекологии № 2
Материал и методы. Анализ 70 кесаревых сечений при двойне с определением влияния способа извлечения плодов на длительность операции, кровопотерю и состояние новорожденных, и заболеваемость в течение первого года жизни.
Результаты. Выявлены статистически значимое снижение кровопотери при незначительном увеличении длительности операции, значительное улучшение состояния плодов после рождения, уменьшение реанимационных мероприятий, длительности пребывания в стационаре, неврологических изменений, частоты госпитализаций для плодов, извлеченных в целом плодном пузыре на любом сроке гестации, и независимо от порядка рождения.
Заключение. Способ кесарева сечения с извлечением плодов в целом плодном пузыре показывает свою безопасность и эффективность, как для матери, так и для плодов.
двойня
кесарево сечение
целый плодный пузырь
- Sunderam S., Kissin D.M., Crawford S., Anderson J.E., Folger S.G., Jamieson D.J. et al. Assisted reproductive technology surveillance — United States, 2010. MMWR Surveill. Summ. 2013; 62(9): 1-24.
- Прохорова В.С., Павлова Н.Г. Перинатальные исходы при многоплодии. Журнал акушерства и женских болезней. 2010; 59(3): 55-9.
- Trojner-Bregar A., Tul N., Verdenik I., Novak Z., Blickstein I. Puerperal morbidity following repeat cesarean delivery in twin pregnancies. Arch. Gynecol. Obstet. 2013; 288(3): 551-4.
- Barrett J.F., Hannah M.E., Hutton E.K., Willan A.R., Allen A.C., Armson B.A. et al. A randomized trial of planned cesarean or vaginal delivery for twin pregnancy. N. Engl. J. Med. 2013; 369(14): 1295-305.
- Сорокина З.Х. Выживаемость детей в зависимости от метода родоразрешения. Вопросы практической педиатрии. 2008; 3(5): 50-1.
- Wilmink F.A., Hukkelhoven C.W., Mol B.W., van der Post J.A., Steegers E.A., Papatsonis D.N. Neonatal outcome following elective cesarean section of twin pregnancies beyond 35 weeks of gestation. Am. J. Obstet. Gynecol. 2012; 207(6): 480. e1-7.
- Linder N., Linder I., Fridman E., Kouadio F., Lubin D., Merlob P. et al. Birth trauma – Risk Factors and Short Term Neonatal Outcome. J. Matern. Fetal Neonatal Med. 2013; 26(15): 1491-5.
- Madej A., Szymusik I., Oledzka M., Kosińska-Kaczyńska K., Bomba-Opoń D.A., Wielgoś M. Evaluation of changes in the mode of twin deliveries over the years. Ginekol. Pol. 2012; 83(10): 754-9.
- Фаткуллин Ф.И. Выбор метода оперативного родоразрешения при преждевременных родах. Казанский медицинский журнал. 2008; 89(5): 610-3.
Адрес: 420012, Россия, Казань, ул. Бутлерова, д. 49. Телефон: 8 (960) 048-01-04. E-mail: [email protected]
Ахмадеев Нариман Рустэмович, ассистент кафедры акушерства и гинекологии № 2 ГБОУ ВПО Казанский ГМУ Минздрава России.
Адрес: 420012, Россия, Казань, ул. Бутлерова, д. 49
Фаткуллин Фарид Ильдарович, к.м.н., ассистент кафедры акушерства и гинекологии № 2 ГБОУ ВПО Казанский ГМУ Минздрава России.
Адрес: 420012, Россия, Казань, ул. Бутлерова, д. 49
Ребенок рождается в пузыре. Родиться в рубашке
«В рубашке родился» — говорят о человеке везучем, удачливом. Мы не задумываемся, когда употребляем это выражение, а между тем у него есть и буквальный смысл: «рубашкой» раньше называли плодный пузырь, в котором девять месяцев растет и развивается малыш. Обычно он лопается в начале родов (будущая мама чувствует, как отходят воды), обычно — но не всегда.
Если околоплодных вод мало, или пузырь чрезмерно эластичен, или мало передних вод (между головкой ребенка и пузырем), то пузырь не лопается. Это приводит к очень неприятным последствиям: роды затягиваются, становятся болезненными для мамы и для ребенка, который может родиться в целом плодном пузыре, наполненном .
” Самое опасное в этой ситуации — отслоение , которое может произойти прежде чем ребенок родится или будет извлечен из плодного пузыря. Малыш может задохнуться в буквальном смысле слова!
Далеко не все младенцы выживали при таких осложненных родах, но уж те, кто выживали, — несомненно были счастливчиками, баловнями судьбы, которые выпутаются из любой ситуации.
” Сегодня «рождение в рубашке» — огромная редкость, один случай на 80 тысяч родов.
Если врач полагает, что сохранение целостности плодного пузыря мешает процессу родов, он просто вскрывает его. Эта процедура называется , она совершенно безболезненна и безопасна для мамы и малыша. Ни один врач не станет сознательно рисковать, принимая «роды в рубашке», многие акушеры ни разу за всю свою профессиональную деятельность не сталкиваются с такой ситуацией. Однако не так давно, 6 августа в Испании врачи не только приняли такие роды, но даже сняли на видео!
Медики помогали появиться на свет двум близнецам. У каждого , так что они «не были знакомы» во время беременности.
” После того как на свет совершенно обычным образом появился старший, через полностью раскрытую шейку матки проскользнул и младший, причем в целом плодном пузыре!
Спустя считанные секунды медики вскрыли плодные оболочки и извлекли ребенка, однако теперь мы все можем наглядно представить себе, как же выглядит ребенок в плодном пузыре; сколько у него «свободного места», удобно ли ему, как много околоплодных вод его окружает… Кажется, ему там очень уютно!
По материалам СМИ
Слышали такую фразу, направленную в свой адрес.
А откуда взялось это выражение, что оно обозначает? Давайте разберемся. Родиться в рубашке, значит, появиться на свет в неразорвавшейся, цельной околоплодной оболочке. Она обволакивает новорожденного как рубашка. Обычно это затрудняет роды: малыш может задохнуться. В старые времена при почти полном отсутствии медицины выжить при таких родах — уже счастье. Вот и возникло поверье о том, что родиться в рубашке, значит, всю жизнь. Иногда новорожденный появляется на свет не в рубашке, а в так называемой шапке, когда оболочкой покрыта только его голова. Таким детям приписывали способности к ясновидению, колдовству, другие мистические особенности.
Родиться в рубашке — это хорошо или плохо?
В начале прошлого века это было смертельно. Дети, рождающиеся в околоплодном пузыре, часто задыхались или погибали от воздействия Сегодня такой опасности практически не существует. Современная медицина изобрела способ (амниотомию), позволяющий малышу вовремя покидать свою защитную внутриутробную оболочку. Тех, кто сегодня родился в рубашке, становится все меньше.
Почему так происходит?
У некоторых женщин бывает недостаточное количество околоплодных вод или слишком плотный и эластичный околоплодный пузырь. Это может быть обусловлено генетически, лекарственным воздействием или некоторыми заболеваниями. В этом случае, даже если шейка матки полностью раскрывается, чтобы выпустить новорожденного, пузырь не лопается (как при нормальных родах). Он остается целым. Именно в этом случае врачи и применяют амниотомию, или искусственный прокол пузыря. Слово «амниотомия» состоит из двух: «оболочка»+»рассечение». Операцию проводят почти каждой женщине, рожающей по плану. Врач берет специальный крючок и прокалывает им околоплодный пузырь таким образом, что воды, находящиеся перед головкой младенца, начинают изливаться. Те, что находятся сзади, остаются в пузыре и помогают новорожденному плавно преодолеть путь наружу. Родиться в рубашке сегодня практически невозможно. Стоит заметить, что процедура совершенно безболезненна и даже неощутима: в плодной оболочке нет нервных окончаний.
Кому показана амниотомия?
Врачи не считают, что родиться в рубашке — великое счастье, и поэтому каждую роженицу, поступившую в роддом, тщательно обследуют. Избегают предварительного прокола пузыря далеко не все будущие мамы. Вот показания, по которым амниотомия обязательна:
- Если плоду больше 41 недели, то оболочка пузыря становится очень плотной. Она почти не пропускает кислород и питательные вещества. Плод может погибнуть.
- Затяжные схватки. Они так утомляют женщину, что у нее не остается сил на потуги. При длительных родах плоду грозит асфиксия.
- Гестоз. Это особое патологическое состояние беременных, которое сопровождается появлением очень высокого давления, белка в моче, расстройством сосудистой и вегетативной системы, отеками.
- Вовремя не раскрывшаяся шейка матки.
Те, кто в рубашке родился, сегодня практически ничем не отличаются от прочих людей. Однако наблюдение врачей за такими счастливчиками в первые годы жизни обязательно.
Есть такое интересное понятие в народе как «родился в рубашке», но чтобы это значило на самом деле? И правда ли, что так рождаются счастливчики.
Что значит «родился в рубашке»
На самом деле это самое обыкновенное народное высказывание, которое абсолютно никак не влияет на дальнейшую судьбу малыша. Пошло такое понятие еще издавна, когда женщины рожали не в роддомах, а дома, или где придется (в поле, в лесу, во дворцах, в походе) с помощью повитух и просто случайных людей. Ребенок рождается в не лопнувшем плодном пузыре, который облегает тело малыша как рубашка и если вовремя не снять эту пленку, малыш может задохнуться и когда у неграмотных повитух или тех, кто принимает роды, хватало ума, быстро снять остатки пузыря с личика младенца, ему счастливилось сделать вдох и закричать. Вот тогда все говорили, мол, родился в рубашке младенец, будет везучим всю жизнь.Поздний разрыв плодного пузыря
Это достаточно хлопотные роды. Если плодный пузырь слишком плотный или в нем не так много околоплодных вод (маловодие), он может прилегать к головке младенца и мешать ему сделать первый вдох. К тому же не лопнувший околоплодный пузырь очень плохо выходит и врачу приходится буквально прокалывать его и в срочном порядке всеми силами вытаскивать малыша из утробы матери, иначе возможна асфиксия (удушение) новорожденного. После того как младенец экстренно изгнан из мамы, снимается пленка пузыря с личика и далее происходят стандартные манипуляции (хлопок по попе, обтирание и т.д.) Главное все сделать вовремя.Показать состояние околоплодного пузыря могут современные технологии и также обследование врача. Но, тем не менее, форс-мажоры это обычное дело при беременности и родах. Поэтому если вам было настоятельно рекомендовано рожать только в роддоме или лечь на сохранение, не игнорируйте такие советы. Рожая дома даже с профессиональным акушером риск того, что может произойти проблема, слишком высок. Поэтому если есть хоть малая толика сомнений, что что-то может пойти не так и малышу, возможно, потребуется экстренная помощь, лучше рожайте в больнице и не забывайте, что «родился в рубашке» это возможно действительно знак свыше, когда ребенку была оказана своевременная помощь.
Был ли у вас или ваших близких случаи рождения ребенка в «рубашке»?
Все знают пословицу о том, что человек или же, в частности, ребенок родился в рубашке. Она означает, что его минуют все беды и невзгоды, даже в самых опасных ситуациях. Узнайте, почему заложен такой смысл в эту пословицу.
В статье:
Истоки пословицы «ребёнок родился в рубашке »
Обычно слова «как в рубашке родился» относятся к человеку, избегнувшему смертельной опасности в последний момент. Или просто крайне удачливому. Под словами про «рубашку» или «сорочку» имеются ввиду плодные оболочки, которые обычно должны разрываться, когда настает время родов. Такое выражение имеет под собой большое основание, ведь если ребенок родился в рубашке и выжил, то это даже нельзя назвать удачей, скорее большим счастьем. Поскольку плодный пузырь мог перекрыть ему возможность дышать и таким образом убить.
В прежние дни шансы на выживание у таких детей были крайне невелики, но теперь, с развитием медицины, для таких детей проводится специальная акушерская процедура, называемая амниотомией. Благодаря ей избегается риск больших осложнений в здоровье матери и ребенка. Да и сам ребенок делает свой первый вдох, избежав асфиксии и получив свой билет в жизнь.
Дети, рожденные в рубашке, избегают смерти при самом акте своего рождения, что накладывает отпечаток на всю их дальнейшую жизнь. Как правило, они вырастают в людей смелых, порой даже отчаянных, бесстрашных. Смерть будто избегает их, один раз не сумев взять своё. Зачастую такие люди посвящают себя опасным профессиям: работе в МЧС, спецназе, полиции, службе в качестве пожарного.
Рожденный в рубашке — как сохранить везение
Считается, что ребенок, рожденный в рубашке может одолеть все препятствия в жизни. В этом смысле, рождение в плодном пузыре , однозначно соответствует известной пословице. Его не возьмут пули, козни врагов, он пройдет огонь, воду и медные трубы целым и невредимым, сохранив природную жизнерадостность.
Ребенок в “рубашке”
Однако народная молва твердит, что мало одного рождения в рубашке. Мать такого ребенка должна взять эту рубашку и хранить в укромном месте, не позволяя никому другому даже увидеть ее. Чем меньше людей будет знать про рубашку, тем лучше для всех. Уничтожение рубашки означает уничтожение всей везучести человека, данной ему Богом при рождении. Особенно опасен для «рубашки» огонь, как уничтожающий всё безвозвратно.
В прежние дни дома были деревянными, и пожары не считались такой уж редкостью: если горел один дом, то вслед за ним могла выгореть вся деревня. Чтобы сберечь рубашку от уничтожения матери выдумывали укромное место как могли. Зачастую таким местом был огород. Чтобы рубашка не сгнила ее тщательно упаковывали. Потому счастливчик мог дольше ходить по земле, рассчитывая на своё уникальное везение. Перед этим «сорочку» обычно высушивали в течение двух недель на воздухе. Высыхая, она становилась рыжеватого цвета, что считалось добрым знаком. А вот если «сорочка» чернела, то как раз таки наоборот — рожденному в ней ребенку это не сулило ничего хорошего.
Что значит «родиться в рубашке» с точки зрения магии
Помимо дарованного свыше везения считается, что те, кому свезло родиться в рубашке, имеют миссию на этой земле. Зачастую они спасают жизни так же, как Бог и врачи спасли его жизнь. Также подобный ребенок может быть магом или целителем большой силы, которой нет у простого человека. В магии о таких людях, как и о седьмых по счету детях, принято говорить как об истинных колдунах .
Согласитесь, лучше ведь в стекле, чем в голове!
Если же человек далек от интереса эзотерике и оккультным наукам, то он все равно использует свои навыки чтобы оказывать людям помощь. Рожденные в рубашке обладают особой аурой, которая при контакте с чужой, ослабленной или поврежденной тяжелой болезнью, помогает более слабой. Возможно, вам даже доводилось встречать людей, которые одним прикосновением могут ослабить боль или помочь поправиться, просто подержав ладонь больного в своей. Вот что значит «родиться в рубашке».
Однако рано или поздно такой человек все равно приходит к магии. Она притягивает его к себе, как связанного с тайной рождения и смерти с первого дня жизни. Магия не имеет границ и родиться в рубашке, значение которой мы уже разобрали, означает быть посвященным во многие таинства волей самой судьбы.
Приметы, связанные с рождением «в рубашке»
Как понять фразу «родился в рубашке», мы уже разобрали. А как предугадать характер и судьбу такого ребенка? Современная медицина ведет статистику, согласно которой лишь каждый восьмидесятитысячный малыш появляется с такой отметиной удачи, как рубашка. Однако медицина ничего не говорит про будущее таких детей. Что, если обратиться к?
В основном приметы связаны с погодой, которая говорит о характере нового человека. Считается, что солнце, светящее при рождении малыша, означает его грядущую светлую жизнь. Дождь говорит об изобилии, богатстве, роге плодородия над этой жизнью. Рожденные в грозу имеют много энергии, которую станут направлять согласно своему характеру, зачастую тяжёлому. Внезапные заморозки или просто холода среди теплой погоды – дурной знак. Однако ситуацию можно выправить молитвами и наставлением родимого чада на светлый путь.
Помимо этого, дети «в сорочке», явившиеся на свет на рассвете, несут в себе большой заряд положительной энергии, направленной извне. Так как рассвет является знаком обновления, наступления нового дня и освобождения от гнета ночи. Помимо этого те, кто появился в полдень или полночь (отсчет идет на пять минут до и пять минут после полудня или полночи) гораздо более устойчивы к воздействию, чем кто-либо ещё. Они вырастут награжденными необыкновенным даром красноречия, им будет сопутствовать большая удача в делах, счастье в семейной жизни.
Главная » Роды » Ребенок родился в плодном пузыре. Малыш родился в «рубашке»: что это значит и каковы опасности
«Родиться в рубашке» — значит, родиться счастливчиком, удачливым человеком. Это выражение знакомо всем, а вот откуда оно взялось? «Рубашка», или «сорочка» — устаревшее название плодных оболочек, которые не разорвались во время родов. И в самом деле, малыш, которому удавалось выжить в подобной ситуации, с полным правом мог считаться «везунчиком». Сегодня в таких случаях выполняется акушерская манипуляция, которая называется «амниотомия». Благодаря этим действиям можно обезопасить и маму, и малыша от многих проблем со здоровьем.
«Водяной мешок» защищает малыша
Благодаря плодному пузырю ребенок защищен от восходящей инфекции, то есть различных вирусов и бактерий, которые способны попасть из влагалища. Помимо всего прочего, во время схваток плодный пузырь служит своеобразным «водяным мешком». Матка начинает сокращаться, внутриматочное давление резко повышается, а околоплодные воды, объем которых составляет 200 мл, устремляются вниз. В результате этого нижний полюс плодного пузыря внедряется во внутренний зев, что способствует раскрытию шейки матки.
«Родиться в рубашке» — действительно везение?
Чаще всего околоплодный пузырь разрывается самопроизвольно. Околоплодные воды выливаются во время раскрытия шейки матки. Однако случается, что даже самое полное раскрытие шейки матки не приводит к разрыву плодного пузыря.
Почему так происходит? Причин может быть две: плотность и чрезмерная эластичность пузыря; небольшое количество околоплодных вод.
При таком повороте событий могут возникнуть следующие проблемы:
1. Замедляется продвижение предлежащей части.
2. Плацента отслаивается преждевременно.
3. Наступает асфиксия плода, то есть кислород не поступает. В такой ситуации важно вовремя произвести амниотомию, то есть вскрытие плодного пузыря, иначе ребенок может «родиться в рубашке», то есть в плодном пузыре, что создаст дополнительную угрозу его здоровью и жизни. Вот почему, если малышу повезло «родиться в рубашке» и выжить, он поистине счастливчик!
Интересные факты
Плодная рубашка известна не только своим отношением к везению. Она может быть использована как образец для изготовления косметических увлажняющих кремов!
В американском журнале «Нью сайентис» опубликована статья, в которой приводится мнение специалистов: если применить искусственную «плодную рубашку», это может значительно повысить жизнеспособность и уберечь недостаточно развившуюся кожу недоношенных детей.
Состав плодной рубашки включает в себя: 80% воды, а все остальное — протеины, жиры и витамин Е. Состоит рубашка из кожных клеток foetal corneocytes, обладающих способностью удерживать большое количество воды. Если в организме оказывается избыток воды — эти клетки ее впитывают. А если образовался недостаток влаги — высвобождают.
Американские ученые пытаются получить молекулярную структуру плодной рубашки искусственным путем.
И последнее, о чем хотелось бы сказать: — это не то, что можно пожелать малышу: зачем вам и вашему ребенку лишние осложнения? Если доктора решили провести амниотомию, значит, новорожденный получил лишний шанс родиться здоровым, крепким и счастливым. Без всяких «рубашек»!
Везет ли родившимся в рубашке?
«Родился в рубашке» — это выражение мы часто слышим, когда человеку несказанно повезло и он чудом сумел избежать и не только. Это распространенная присказка, которая на самом деле оказывается реальностью. Некоторые малыши на самом деле могут рождаться в «рубашке». И доля удачи и вселенского везения в этом, конечно же, присутствуют.
Фортуна, безусловно, на стороне таких счастливчиков, так утверждают еще древние легенды. Еще в древности были известны случаи рождения детей в «рубашке» или, как ее называют медики, околоплодном пузыре. В те же времена, если малыш не успевал задохнуться в этом пузыре до того момента, пока ему не помогут, все произошедшее считалось невероятной удачей, и про такого ребенка говорили — отмечен печатью Господа. Именно с того времени пошел этот миф, который гласит о невероятной удаче ребенка, который уже с самого рождения был на волосок от смерти, но благополучно «убежал» от нее.
Современная медицина, конечно, обезопасила ребенка. И современные акушеры используют простую процедуру — амниотомию, т. е. прокол плодного пузыря еще до рождения ребенка, как раз для профилактики рождения ребенка в «рубашке» и не только. Существуют показания к такой процедуре.
Показания к проведению амниотомии
К показаниям относится переношенная беременность. Существуют свои опасности в такой беременности: плацента начинает стареть и повышается риск вероятности серьезных осложнений, которые могу угрожать жизни ребенка и матери. Не стоит забывать и про длительные схватки без наступления родовой деятельности, главная опасность такого состояния заключается в том, что ребенок страдает от гипоксии — недостатка кислорода, что может оказывать свое влияние на состояние малыша.
Показанием к прокалыванию пузыря является плоский пузырь и маловодие. Такое состояние может спровоцировать замедление родовой деятельности или вообще полному прекращению схваток. Прокалывание плодного пузыря может стимулировать родовую деятельность.
При низком расположении в момент схваток может начаться отслойка плаценты, что является угрозой жизни не только малыша, но и матери. Некоторые заболевания могут сопровождаться повышением артериального давления, что может отрицательно сказаться на течении родоразрешения и состоянии ребенка. При вскрытии околоплодного пузыря, давление на матку уменьшается, освобождаются близлежащие сосуды, и давление, соответственно, снижается.
Зачем нужен околоплодный пузырь?
Для малыша плодный пузырь очень важен, он играет роль щита, барьера, который предохраняет ребенка от инфекции, которые могут быть для него губительными. Защитные функции пузыря на этом не заканчиваются. Во время схваток, сокращающаяся матка оказывает чрезмерное давление на малыша, околоплодный пузырь смягчает это сокращение, и во время схваток небольшое количество околоплодных вод по родовым путям спускаются вниз, тем самым давая «команду» для раскрытия шейки матки.
В редких случаях, даже при полном раскрытии шейки матки, плодный пузырь может оказываться целым и невредимым, это можно объяснить повышенной плотностью пузыря или эластичностью тканей, кроме того, свое влияние оказывает и маловодие.
Чем опасно рождение ребенка в околоплодном пузыре?
Во-первых, продвижение ребенка замедлятся, такое положение может спровоцировать отслойку плаценты. Бывают случаи, когда малыш рождается в околоплодном пузыре и вместе с плацентой. Такое состояние грозит асфиксией плода.
Асфиксия — это удушение плода. Во время прохождения малыша по родовым путям, кроха не дышит, ему достаточно того кислорода который остался в запасе, но после рождения малышу необходим кислород. Но если малыш находиться в пузыре, кислород не поступает, и малыш может задохнуться.
Конечно, после рождения такого малыша доктора принимают экстренно все меры, которые необходимы для спасения жизни крохи, но стоит помнить о том, что движение малыша по родовым путям замедляется, и запасы расходуются быстрее.
Получается, что рождение в «рубашке» весьма опасно. Но если малыш перенес свое рождение благополучно и без последствий, это ли не доказательство его огромной удачи?
Лапушкина Юлия
Обструкция мочевыводящих путей у плода. Факты и методы лечения
Мочевыводящие пути состоят из двух почек, двух мочеточников (трубки, соединяющей почку с мочевым пузырем), мочевого пузыря и уретры. Моча течет из почек через мочеточники в мочевой пузырь. Проходя через уретру, моча выходит в амниотическую полость. Моча плода — основной компонент околоплодных вод.
Обструкция мочевыводящих путей вызвана сужением в какой-то точке мочевыводящих путей, которое замедляет или останавливает отток мочи.Если один мочеточник заблокирован, почка не сможет вырабатывать мочу и может увеличиться в размерах (гидронефроз) или даже повредиться. Если оба мочеточника заблокированы или если закупорка находится в уретре, плод не может выделять (или «опорожнять») мочу и не может производить околоплодные воды, что может привести к недоразвитию легких.
Насколько это распространено?
Врожденная непроходимость мочевыводящих путей встречается у одного из 5000–7000 новорожденных, чаще всего у мужчин.
Как диагностируется?
Обычно это диагностируется с помощью УЗИ в середине второго триместра.Ультразвук — это неинвазивный тест, который позволяет нам оценить общий рост и развитие плода, степень обструкции и состояние почек.
При обнаружении непроходимости необходимо оценить функциональность и повреждение почек. Это также помогает определить, полезно ли вмешательство плода.
Дополнительный тест для контроля функции почек включает извлечение образца мочи плода и анализ уровней электролитов и белка.Эта процедура выполняется точно так же, как амниоцентез — тонкая игла вводится в плодный пузырь под контролем ультразвука. Для наиболее точной оценки функции почек образец мочи берут дважды, поскольку первый образец находится в мочевом пузыре в течение длительного времени и может не дать наиболее точной информации.
Что может случиться до рождения?
Когда обструкция возникает в обеих почках или в нижнем отделе мочевыводящих путей, это может повредить или препятствовать развитию почек (почечная дисплазия) и легких.Легким плода для роста требуется достаточное количество околоплодных вод. Если жидкости мало или нет (маловодие), легкие не могут расширяться и могут развиваться не полностью (гипоплазия легких).
У мужчин тяжелая обструкция нижних мочевых путей обычно возникает из-за клапанов задней уретры. Мужская уретра (трубка, соединяющая мочевой пузырь с кончиком полового члена) имеет несколько складок, которые могут стать достаточно большими, чтобы блокировать отхождение мочи. Однако большинство из этих закупорок являются неполными, и их можно вылечить после рождения.
Что можно делать до родов?
Большинство проблем с мочевыводящими путями у плода незначительны: либо частичная закупорка с одной стороны, либо увеличенный мочеточник или почечная лоханка (часть почки, где моча собирается перед тем, как попасть в мочеточник). Пока имеется достаточное количество околоплодных вод, в этих случаях нет необходимости во вмешательстве плода. Последовательное ультразвуковое исследование будет использоваться для мониторинга развития плода и уровня околоплодных вод, а также для планирования родов и ухода после родов.
Вмешательство плода может рассматриваться только при высоком риске прогрессирующего поражения почек или, что более важно, легких, например, в случаях маловодия.
Под местной анестезией и контролем ультразвука небольшая трубка (катетер) вводится через брюшную стенку плода в мочевой пузырь. Катетер называется «двойной косичкой» из-за его формы: оба конца трубки скручены, чтобы гарантировать, что он остается на месте; один конец в мочевом пузыре, а другой в амниотической полости.Это позволяет мочи обходить закупорку мочевыводящих путей и попадать в околоплодные воды.
Существует небольшой риск того, что эта процедура может вызвать сокращение матки или разрыв плодных оболочек, что может привести к родам и преждевременным родам. Кроме того, катетер может быть трудно разместить в нужном месте, и он может сместиться позже — часто из-за того, что плод вытаскивает его. Кроме того, не все плоды с обструкцией мочевыводящих путей и маловодием получают пользу от этой процедуры.Если почки сильно повреждены, они не могут вырабатывать мочу. Для этих плодов мало что можно сделать. Часто они умирают при рождении от респираторных заболеваний, вызванных сильно недоразвитыми легкими.
Тем не менее, эта процедура является наиболее эффективной для восстановления околоплодных вод и обхода закупорки, тем самым помогая развитию легких и часто предотвращая дальнейшее повреждение почек.
Какие у меня варианты доставки?
Если нет признаков болезни плода, в преждевременных родах или кесаревом сечении нет необходимости.Однако кесарево сечение может быть необходимо по акушерским причинам. Рекомендуется, чтобы матери рожали в больнице, которая имеет немедленный доступ к специализированному отделению интенсивной терапии новорожденных (NICU), с присутствием специалиста-педиатра-хирурга.
Что будет при рождении?
Хотя некоторым детям может потребоваться операция после рождения, обычно это не срочно. Некоторым могут потребоваться антибиотики только для предотвращения инфекций мочевыводящих путей. Большинство младенцев не нуждаются в интенсивной терапии, и их можно обследовать в яслях или даже после выписки из больницы.
Каков долгосрочный результат?
После рождения урологи и нефрологи (нефрологи) оценивают функцию почек и мочевого пузыря, чтобы определить, что может произойти по мере роста ребенка. Варианты послеродового лечения зависят от типа обструкции. Эндоскопическая резекция клапанов задней уретры — это малоинвазивная методика, выполняемая в течение первых недель жизни вместе с удалением шунта. Хирурги-урологи прикрепляют специализированные хирургические инструменты к инструменту со светом и камерой (эндоскопом) и вставляют его в уретру, чтобы удалить ткань (клапаны), вызывающую обструкцию.
В более сложных случаях используется везикостомия — отверстие под пупком, через которое мочевой пузырь может стекать прямо в подгузник, отводящий мочу до тех пор, пока ребенок не станет достаточно здоровым, чтобы пройти резекцию клапана или реконструкцию уретры.
Закупорка выходного отверстия мочевого пузыря | CS Mott Children’s Hospital
Обструкция выходного отверстия мочевого пузыря (BOO) — это закупорка мочевого пузыря. Иногда ее также называют обструкцией нижних мочевых путей плода (LUTO). Эта закупорка препятствует попаданию мочи в околоплодные воды.Из-за этого уровень околоплодных вод может стать очень низким. Низкий уровень околоплодных вод (олигогидрамнион) нарушает развивающиеся легкие, из-за чего они становятся очень маленькими (гипопластическими). Младенцы с небольшим количеством околоплодных вод или без них на ранних сроках беременности (до 24 недель) могут иметь сильно недоразвитые легкие. В результате у этих младенцев мало шансов на выживание. Младенцы с умеренным количеством жидкости чувствуют себя лучше, поскольку их легкие созревают
Если закупорка не исчезнет, почки будут повреждены.Иногда степень поражения почек можно определить еще до рождения.
LUTO.PDF
Обструкция выходного отверстия мочевого пузыря встречается примерно у 1 из 5 000 живорождений. Наиболее частой причиной у плода мужского пола является аномально сформированная ткань, называемая задними клапанами уретры.
Диагностика обструкции выходного отверстия мочевого пузыря
Ультразвуковые изображения используются для оценки размера мочевого пузыря и изменений внешнего вида почек. Он также используется для проверки изменений жидкости в организме ребенка.
Обструкцию выходного отверстия мочевого пузыря можно увидеть у детей с трисомией 13, 18 и 21. При подозрении на основную проблему рекомендуется провести хромосомный анализ. Эхокардиограмма плода рекомендуется при подозрении на порок сердца.
Лечение плода обструкции выходного отверстия мочевого пузыря
Лечение плода доступно для некоторых пациентов, у которых повреждение почек считается обратимым. Цель состоит в том, чтобы восстановить уровень околоплодных вод, чтобы способствовать развитию легких и предотвратить дальнейшее повреждение почек.
Регулярное обследование мочевого пузыря плода используется для определения того, каким младенцам будет полезно лечение. Для сбора мочи плода используется игла, которую отправляют в лабораторию для анализа. Анализ смотрит на электролиты мочи и микроглобулин бета2. Оба используются для определения степени функции почек. Пациенты, результаты анализов которых предполагают тяжелое необратимое повреждение почек, не являются кандидатами на терапию плода.
Терапия плода заключается в помещении крошечной гибкой трубки (шунта) из плодного пузыря в околоплодные воды.
Это называется пузырноамниотическим шунтом. Эта трубка позволяет мочи обходить закупорку. У этой терапии есть ограничения. Трубка может сдвинуться с места, закупориться или плохо опорожнить мочевой пузырь.
У некоторых пациентов может использоваться фетоскопическая процедура для разрушения аномальной ткани, вызывающей закупорку.
Ведение беременности
УЗИ будет постоянно использоваться для контроля уровня жидкости на протяжении всей беременности. У детей с установленным шунтом для проверки положения трубки используется ультразвук.Второй шунт может быть рекомендован, если первый не на своем месте и не работает должным образом.
Роды с непроходимостью выходного отверстия мочевого пузыря
Младенцы, рожденные с обструкцией выходного отверстия мочевого пузыря, нуждаются в доступе к бригаде педиатров при рождении. Роды следует планировать в больнице, имеющей доступ к детской нефрологии и урологии. План родов в тяжелых случаях обструкции выходного отверстия мочевого пузыря, когда наблюдается длительный дефицит жидкости и подозрение на малые легкие, следует обсудить заранее.
Также рекомендуется планировать роды в больнице, которая подготовлена для родов с высоким риском, включая отделение интенсивной терапии новорожденных и педиатрические хирургические службы. Это упростит общение между акушерскими, неонатальными и педиатрическими хирургическими бригадами, а также ограничит разделение между матерью и ребенком.
Мичиганский университет — один из немногих центров по всей стране, в котором родильный дом расположен в составе многопрофильной детской больницы. Эта уникальная настройка обеспечивает бесшовную интеграцию между нашим частным родильным отделением, современным отделением интенсивной терапии новорожденных (NICU) и доступом к круглосуточным педиатрическим хирургическим услугам в одном удобном месте.
Послеродовое лечение обструкции выходного отверстия мочевого пузыря
После родов ребенок проходит полное обследование. Важно знать степень почечной функции и область, где возникла закупорка, чтобы составить лучший план лечения. Во время этого процесса неонатологи будут работать с другими педиатрическими специалистами, включая хирургов, урологов и нефрологов.
Для первичной оценки используется УЗИ почек. Младенцам с серьезными проблемами необходимо пройти УЗИ в течение первых дней жизни.Измеряется количество мочи ребенка. Младенцам с тяжелой непроходимостью предстоит операция. Анализы крови проводятся для оценки функции почек, начиная с 24-часового возраста.
Долгосрочное здоровье этих младенцев зависит от многих факторов. Следует учитывать степень поражения почек, степень развития легких и наличие каких-либо других аномалий .; Постепенная почечная недостаточность может возникнуть даже при успешном лечении плода. Таким младенцам может потребоваться диализ или трансплантация почки.Ваша команда врачей обсудит с вами возможные результаты.
Риск будущей беременности
Большинство случаев обструкции выходного отверстия мочевого пузыря, связанной с клапанами задней уретры, являются случайными. Риск того, что это повторится снова, очень мал.
Случаи, вызванные хромосомной аномалией или редким синдромом, имеют более высокий риск повторения. Ваш врач и генетический консультант обсудят риск в вашей семье.
Назначить встречу
Для получения дополнительной информации или записи на прием звоните 734-763-4264.
Обструкция мочевыводящих путей | Центр лечения плода UCSF
Что такое обструкция мочевыводящих путей?
смотреть видео
Мочевыводящие пути состоят из двух почек (где вырабатывается моча), двух мочеточников (трубок, по которым моча попадает в мочевой пузырь), мочевого пузыря и уретры (трубки, по которой моча из мочевого пузыря выходит за пределы тела). ). Моча должна вытекать из почки через мочеточник в мочевой пузырь и из плода через уретру в околоплодные воды.Есть много причин обструкции мочевыводящих путей у плода. Большинство из них вызвано сужением в каком-то месте мочевыводящих путей. Это сужение может замедлить или остановить отток мочи, а это, в свою очередь, может помешать развитию как почек, так и легких.
Амниотическая жидкость (моча плода) имеет решающее значение для развития легких плода. Если околоплодных вод не хватает, легкие плода не растут. В результате обструкция мочевыводящих путей плода может вызвать гипоплазию легких (маленькие легкие) и дисплазию почек (разрушение почек).Низкий уровень околоплодных вод или отсутствие околоплодных вод может сигнализировать о закупорке мочевыводящих путей в определенном месте для оттока мочи.
Каков исход для плода с обструкцией мочевыводящих путей?
смотреть видео
Результат зависит от типа обструкции (если она находится в мочевыводящих путях), тяжести обструкции и влияния на функцию почек и объем околоплодных вод. Плоды с непроходимостью или аномалией в одной почке и нормальной почкой с другой стороны будут очень хорошо себя чувствовать.Люди с одной здоровой почкой могут вести нормальную жизнь. Все односторонние поражения, даже те, при которых почка разрушена (дисплазия), можно успешно лечить после рождения. Плоды с легкой частичной непроходимостью обеих почек, у которых нет кист в почках или аномальных электролитов мочи и которые поддерживают объем околоплодных вод, также можно успешно лечить после рождения. Важно следить за этими плодами с помощью серийного ультразвукового исследования, чтобы убедиться, что они поддерживают достаточный объем околоплодных вод для развития легких и не развивают признаки поражения почек.
Это хорошее время, чтобы спланировать время, тип и место доставки. Хотя большинству младенцев после рождения потребуется хирургическое вмешательство, оно обычно не является срочным. Большинству младенцев не требуется интенсивная терапия, и их можно обследовать в яслях или даже позже, после выписки из больницы. Однако плоды с обструкцией мочевыводящих путей, у которых развиваются сильно расширенные почки и есть любая степень маловодия и любой риск развития маленьких легких, следует доставить в специализированный центр с отделением интенсивной терапии.
На другом конце спектра находятся плоды с закупоркой мочевыделительной системы, которая не позволяет опорожнять мочу ни из одной из почек. Если препятствие препятствует выходу мочи в амниотическое пространство вокруг плода, а амниотическая жидкость уходит (маловодие), легкие плода не будут развиваться. Маленькие легкие могут помешать выживанию после рождения. Обструкция также повреждает почки, что приводит к почечной недостаточности после рождения. Многие из этих младенцев не выживут.
Однако большинство плодов с обструкцией мочевыводящих путей попадают между этими двумя крайностями, и их исход зависит от серьезности обструкции и от того, как она прогрессирует на протяжении всей беременности. При всех типах обструкции мочевыводящих путей плоды, которые теряют всю околоплодную жидкость (маловодие) до 18–24 недель, не будут иметь достаточно больших легких, чтобы выжить. Плоды, которые поддерживают объем околоплодных вод на протяжении всей беременности, будут иметь достаточно большие легкие, чтобы выжить при рождении, но у них все еще может развиться почечная недостаточность после рождения из-за нарушения функции почек до рождения.Помимо урологических процедур для снятия непроходимости и иногда восстановления системы оттока мочевыводящих путей, у этих детей может развиться почечная недостаточность в течение месяцев или лет и иногда требуется трансплантация почки. Плоды с нормальными околоплодными водами и незначительными повреждениями почек будут чувствовать себя хорошо, и после рождения им может не понадобиться ничего делать.
Насколько серьезна обструкция мочевыводящих путей у моего плода?
смотреть видео
К счастью, серьезность поражения легких и почек часто можно определить с помощью ультразвука, а иногда и путем отбора проб и анализа мочи плода.В большинстве случаев все, что требуется — это серийное ультразвуковое обследование. Это касается всех односторонних поражений, при которых имеется одна нормальная почка. За этими плодами можно безопасно следить с помощью серийных ультразвуковых исследований, чтобы убедиться, что они поддерживают объем околоплодных вод, а также для планирования родов и ухода после рождения.
У плода с обструкцией обеих почек необходимо внимательно следить за изменениями объема околоплодных вод, дальнейшим расширением мочевыводящих путей и сонографическим видом самих почек (повышенная эхогенность или яркость указывает на продолжающееся повреждение самой почки).Если объем околоплодных вод сохраняется, эхогенность почек не ухудшается, и система не становится более расширенной, тогда у этих плодов можно наблюдать нормальные роды в ближайшем будущем и лечение после рождения. Некоторым может потребоваться несколько операций после рождения, но большинство подойдет.
Плоды с непроходимостью обеих почек, расширенным мочевым пузырем и мочеточниками и повышенной эхогенностью самой почки находятся в тяжелом конце спектра, и некоторые из них не выживают. Плоды с очень тяжелыми поражениями, которые теряют околоплодные воды до 18 недель беременности и имеют очень эхогенные, диспластические или поликистозные почки, часто не могут быть спасены.Когда проявляются эти симптомы, моча плода будет показывать содержание соли, что свидетельствует о том, что почки не могут функционировать должным образом.
Плоды с обструкцией обеих почек, которая не вызвала повышенной эхогенности или дисплазии и которые сохранили способность почек извлекать соль из мочи, могут быть спасены путем вмешательства плода для облегчения обструкции мочевыводящих путей. Эти плоды должны быть тщательно изучены на предмет степени дисплазии или эхогенности почек, степени расширения мочевыводящих путей и анатомии непроходимости на выходе из мочевого пузыря или над мочевым пузырем, а также на предмет объема околоплодных вод.У тех, кто является кандидатом на вмешательство плода, можно точно оценить степень функционального повреждения почек путем отбора проб и анализа мочи плода 2–3 раза в течение 3–5 дней для измерения электролитов мочи плода и бета-2-микроглобулина. Эти тесты достаточно точны в прогнозировании того, насколько хорошо функционируют почки плода, степень поражения и потенциал выздоровления.
Что я могу сделать во время этой беременности?
смотреть видео
В случаях, когда непроходимость мочевыводящих путей поражает обе почки, а околоплодные воды мало или отсутствуют, необходимо тщательное и тщательное обследование, поскольку вмешательство плода может быть вариантом.
Для получения дополнительной информации о наших рекомендациях по вмешательству плода при обструкции мочевыводящих путей вы можете загрузить нашу брошюру «Обструкция плода» Вмешательство плода в формате PDF.
Перед вмешательством плода важно убедиться, что почки не повреждены, что сделало бы их нормальное функционирование невозможным. Есть два способа оценки почек. Первый — с помощью ультразвукового исследования. Радиолог может определить на УЗИ, выглядит ли ткань почек нормальной.Наличие кист или эхогенной (ярко-белой) ткани обычно не является благоприятным признаком.
Второй метод определения функции почек у плода — это взятие пробы мочи плода и анализ уровней электролитов и белка. Эта процедура проводится точно так же, как амниоцентез. Иглу вводят через брюшную полость матери в мочевой пузырь плода. Берется образец мочи плода, из мочевого пузыря полностью сливается моча, а образец мочи отправляется на исследование.Определение нормального кариотипа (хромосом) также может быть выполнено на этом образце мочи плода. Эту процедуру следует повторить через 24-48 часов, а мочу плода снова отправить на электролиты и белок. Возможно, потребуется взять третий образец мочи через 24–48 часов. Образец мочи плода берут трижды, чтобы получить наиболее точную оценку функции почек, поскольку первый образец находился в мочевом пузыре в течение длительного времени и может не дать наилучшей информации.Второй образец может быть мочой, которая находилась в почках в течение длительного периода времени и слилась в мочевой пузырь после первой пункции мочевого пузыря. Результаты анализа третьей пробы позволяют медицинской бригаде дать наиболее точный прогноз и рекомендации по лечению. Только плоды с двусторонней (обе почки) обструкцией мочевыводящих путей и подтверждением хорошей функции почек по данным УЗИ и уровням электролитов и белков являются кандидатами на вмешательство плода.
Плоды с двусторонней обструкцией (обычно мужчины с клапанами задней уретры), которые теряют объем околоплодных вод и развивают признаки почечной недостаточности до 24 недель, требуют интенсивного лечения до и после рождения.
В наиболее тяжелых случаях имеются признаки прогрессирующей почечной недостаточности. В почках видны кисты или повышенная «яркость» (эхогенность), электролиты мочи не соответствуют норме, а околоплодные воды могут уменьшиться или исчезнуть. Этим плодам может потребоваться декомпрессия и устранение непроходимости до рождения.
Вмешательство плода
смотреть видео
Цель вмешательства на плод — позволить моче пройти через препятствие и выйти из плода в околоплодные воды.Восстановление нормального потока мочи в околоплодные воды позволит легким расти, а почкам — развиваться. Вмешательства плода по поводу обструкции мочевыводящих путей значительно улучшились за последние 25 лет. Первое вмешательство плода по поводу непроходимости мочевыводящих путей включало открытую операцию на плоде (разрез в матке для обнажения плода) и установку везикостомии. Везикостомия — это отверстие в нижней части живота плода, которое непосредственно входит в плодный пузырь. Моча может выходить из плода через это отверстие и стекать в околоплодные воды.Этот метод лечения оказался успешным, но у женщин, перенесших эту процедуру, возникли преждевременные роды из-за разреза на матке. Затем были разработаны менее инвазивные методы вмешательства. Это включало введение в плодный пузырь специально разработанной трубки, катетера Харрисона. Процедура похожа на амниоцентез. Небольшая полая игла вводится через брюшную полость матери в плодный пузырь, используя сонограмму для визуализации. Один конец трубки находится в плодном пузыре, а другой — в околоплодных водах.Моча выходит из плодного пузыря через трубку. Проблема с этими катетерами заключается в том, что они могут закупориваться или смещаться, что иногда требует повторных процедур. Эта методика доказала свою эффективность и с успехом применялась тысячи раз по всему миру. Однако трудно удерживать эти маленькие трубки на месте и работать в течение длительного периода времени.
Совсем недавно мы разработали методику (фетальная хирургия FETENDO) для непосредственного устранения обструкции на выходе из мочевого пузыря, поместив очень маленький (3 мм) фетоскоп непосредственно в плодный пузырь и разрушив клапаны, открыв препятствие.Теперь это можно сделать с помощью очень маленького эндоскопа, помещенного через небольшой разрез на коже матери, а не с помощью открытой хирургии. Облегчение обструкции мочевыводящих путей плода оказалось очень эффективным для восстановления объема околоплодных вод и обеспечения роста легких плода. Еще не доказано, что снятие обструкции до родов всегда сохранит функцию почек и предотвратит долгосрочную почечную недостаточность.
Что будет после родов, если проблема будет только с одной почкой?
смотреть видео
Мы рекомендуем после консультации с лечащим врачом начать прием антибиотика Амоксициллин у новорожденного сразу после рождения.Это предотвратит заражение мочевыводящих путей. Не рекомендуется проводить тестирование, пока ребенку не исполнится один месяц и функция почек не станет зрелой. В настоящее время мы бы порекомендовали пройти ультразвуковое исследование почек (почек) и диуретическое сканирование почек, а также записаться на прием к детскому урологу для консультации. Оба этих теста помогут оценить анатомию и функцию почек.
Иногда уролог запрашивает третий тест, называемый «мочевая цистоуретрограмма» или VCUG, для исследования мочевыделительной системы на предмет рефлюкса (или обратного потока) мочи из мочевого пузыря в почки.Основываясь на результатах этих исследований, уролог сможет определить конкретную почечную аномалию, оценить состояние почек и дать рекомендации по лечению состояния вашего ребенка. Рекомендации по лечению варьируются от периодических обследований до оперативного вмешательства.
Группы поддержки и другие ресурсы
- The Fetal Hope Foundation — предоставляет поддержку и информацию для родителей, финансирует исследования и повышает осведомленность о TTTS, последовательности TRAP, синдроме околоплодных вод и обструкции мочевыводящих путей
- March of Dimes — Исследователи, волонтеры, педагоги, аутрич-работники и правозащитники работают вместе, чтобы дать всем младенцам шанс на борьбу
- «Исследование врожденных дефектов у детей» — служба родительской сети, объединяющая семьи, в которых есть дети с такими же врожденными дефектами
- Kids Health — утвержденная врачом информация о здоровье детей от до рождения до подросткового возраста
- CDC — Врожденные пороки — Dept.здравоохранения и социальных служб, Центры по контролю и профилактике заболеваний
- NIH — Управление редких заболеваний — Национальный институт. здравоохранения — Управление редких заболеваний
- Североамериканская сеть терапии плода — NAFTNet (Североамериканская сеть терапии плода) — это добровольная ассоциация медицинских центров в Соединенных Штатах и Канаде, обладающих обширным опытом в области хирургии плода и других форм многопрофильной помощи при сложных заболеваниях плода.
Обструкция нижних мочевых путей (LUTO)
Что такое LUTO?
Обструкция нижних мочевых путей (LUTO) — это редкий врожденный дефект, при котором у плода имеется закупорка уретры, трубки, по которой моча из мочевого пузыря ребенка попадает в амниотический мешок.
LUTO также известен как обструкция выходного отверстия мочевого пузыря.
Как LUTO влияет на моего ребенка?
Непроходимость нижних мочевыводящих путей может вызвать серьезные осложнения, в том числе:
- Повреждение мочевого пузыря . Не имея выхода, моча плода переполняет мочевой пузырь, вызывая его увеличение и повреждение этой тонкостенной структуры.
- Поражение почек и почечная недостаточность . Резервная моча оказывает давление на почки плода.Это может вызвать прогрессирующее, необратимое повреждение и риск почечной недостаточности.
- Недостаток околоплодных вод. Моча плода — основной компонент околоплодных вод. Когда поток мочи заблокирован, жидкость в амниотическом мешке может значительно уменьшиться или исчезнуть. Это называется маловодием (слишком низким) или ангидрамнионом (отсутствие жидкости).
- Недоразвитые легкие и затрудненное дыхание при рождении. Плод вдыхает и выдыхает околоплодные воды, чтобы помочь легким правильно развиваться.Без достаточного количества жидкости легкие ребенка могут быть слишком маленькими (гипоплазия легких) при рождении, чтобы удовлетворить их потребности в кислороде.
- Деформации лица и конечностей. Эти пороки развития, известные как последовательность Поттера, вызваны нехваткой околоплодных вод.
Причина и распространенность
LUTO встречается редко, по оценкам, у 2,2 из каждых 10 000 рождений. Причина врожденного порока неизвестна, но в некоторых случаях играет роль генетика.
LUTO чаще встречается у мужчин.Например, у мужчин в четыре-пять раз выше вероятность развития менее тяжелой формы LUTO, известной как гидронефроз, когда имеется непроходимость мочеточниковой трубки, соединяющей почки и мочевой пузырь.
Типы LUTO
Существует несколько типов обструкции нижних мочевыводящих путей, в том числе:
- Клапаны задней уретры, где тонкий кусок ткани блокирует уретру
- Атрезия уретры, при которой уретра отсутствует или полностью закрыта, поэтому нет выхода из мочевого пузыря в амниотический мешок
- Стеноз уретры, при котором уретра настолько узкая, что моча не может вытекать в достаточно больших объемах
Тестирование и диагностика
LUTO обычно диагностируется в конце первого триместра или в начале второго триместра с помощью обычного ультразвукового исследования.Визуализация может выявить увеличенный плодный пузырь, отек почек и низкое количество околоплодных вод. На УЗИ увеличенный мочевой пузырь и расширенная уретра могут напоминать замочную скважину, известную как «признак замочной скважины» LUTO.
При диагностировании или подозрении на LUTO вас могут направить в фетальный центр для всестороннего обследования и специализированной помощи.
В Техасском центре детского плода мы организуем для вас как можно более быстрый визит для встречи с командой специалистов, имеющих опыт диагностики и лечения этого редкого врожденного порока, включая врачей по материнско-плода (MFM), хирургов плода, экспертов по визуализации плода. , генетические консультанты, неонатологи, детские нефрологи и детские урологи.
Тестирование в нашем центре может включать:
После этой детальной оценки наши специалисты встретятся с вами для обсуждения результатов, дадут рекомендации по лечению, основанные на уникальном состоянии вашего ребенка, и проконсультируют вас о потенциальных рисках и преимуществах, чтобы помочь вашей семье принять наиболее обоснованные решения.
Благодаря комплексным, персонализированным планам лечения компания Texas Children’s имеет одни из лучших результатов LUTO в Соединенных Штатах. Сегодня многие учреждения принимают предложенные нами критерии выбора лечения.
Лечение во время беременности
Лечение LUTO зависит от тяжести состояния и влияния на функцию почек плода. Легкие случаи могут иметь незначительное влияние на плод или ребенка или совсем не влиять на него и требуют только тщательного наблюдения без необходимости лечения. В умеренно серьезных случаях после рождения может потребоваться хирургическое вмешательство для устранения непроходимости или рефлюкса (обратного потока мочи).
В некоторых случаях тяжелой обструкции, когда есть доказательства сохраненной функции почек, вмешательство плода может быть вариантом.
Возможные вмешательства во время беременности включают:
- Повторный дренаж из мочевого пузыря плода, известный как везикоцентез (редко)
- Установка фетального пузырноамниотического шунта
Установка фетального шунта
Наиболее частым вмешательством плода для LUTO является установка шунта или дренажной трубки в плодный пузырь во время беременности. Один конец трубки вставляют в мочевой пузырь, а другой конец оставляют за пределами желудка ребенка. Полая трубка позволяет моче стекать из плодного пузыря в амниотический мешок.
Цель состоит в том, чтобы восстановить и поддерживать нормальный уровень жидкости в амниотическом мешке для правильного развития легких плода, повышая шансы ребенка на выживание после рождения. Шунт также может снизить давление внутри плодного пузыря и почек, однако он не может предотвратить дальнейшее повреждение почек.
Наша команда изучит риски для вас и вашего ребенка и тщательно взвесит потенциальные риски и преимущества, прежде чем приступить к вмешательству плода.
О процедуре
Шунтирование плода проводится в условиях стационара.Матери вводят седативный препарат, который также успокаивает плод, а также антибиотики и местную анестезию. Плод также получит инъекцию, чтобы временно парализовать его во время процедуры и для снятия боли.
Во время минимально инвазивной процедуры под ультразвуковым контролем вводится игла через брюшную полость и матку матери и вводится шунт в плодный пузырь. Во время процедуры может также потребоваться добавление жидкости в амниотический мешок.
Шунт останется в мочевом пузыре до рождения ребенка.Мать и ребенок будут находиться под пристальным наблюдением в течение оставшейся части беременности.
Подходит ли моему ребенку вмешательство плода?
LUTO требует индивидуального лечения с учетом уникальных потребностей и состояния каждой матери и ребенка. Обширная дородовая оценка имеет решающее значение для определения того, может ли вмешательство плода принести пользу вашему ребенку.
Наш фетальный центр продолжает сбор данных о пациентах с LUTO, чтобы установить стандарты оценки наиболее эффективных методов лечения в зависимости от тяжести состояния.Эти стандарты смотрят на:
- Химический состав мочи плода для оценки функции почек
- Ультразвуковое подтверждение функции почек
- Уровни околоплодных вод ,00
- Хромосомный анализ ,00
Доставка
Младенцы с LUTO должны быть доставлены в больницу, оснащенную ресурсами, необходимыми для лечения этих редких врожденных дефектов, включая отделение интенсивной терапии новорожденных (NICU) и поддержку дыхания для новорожденных с недоразвитыми легкими.
Роды и послеродовой уход следует тщательно планировать и координировать с многопрофильной командой, имеющей опыт совместной работы для оптимизации результатов LUTO.
Специалисты нашего фетального центра работают в тесном сотрудничестве с детскими неонатологами Техаса, детскими нефрологами и детскими урологами, среди многих других, чтобы координировать уход за вашим ребенком от пренатальной диагностики до родов и послеродового ухода.
LUTO обычно не влияет на решение о вагинальных родах или кесаревом сечении.
Лечение после родов
После рождения детские нефрологи и урологи Texas Children проведут дополнительные тесты, чтобы проанализировать функцию почек и мочевого пузыря вашего ребенка и определить причину и последствия дефекта.
Некоторым младенцам может потребоваться пребывание в отделении интенсивной терапии новорожденных в течение недель или месяцев, в зависимости от функции легких и тяжести поражения почек.
В некоторых случаях младенцам потребуется операция, чтобы исправить выход мочи из тела (везикостомия).Это не всегда постоянно. При возникновении почечной недостаточности может потребоваться дополнительная операция и продолжающаяся заместительная почечная терапия, такая как диализ или трансплантация почки.
Почему Техасский детский фетальный центр?
- Единое место для оказания квалифицированной медицинской помощи матери, плоду и педиатру. В детской больнице Техаса вы и ваш ребенок можете получить специализированную помощь, необходимую для диагностики и лечения LUTO, в одном месте, избавляя вас от необходимости перевозить тяжелобольного новорожденного.В детской больнице Техаса расположено первое отделение интенсивной терапии новорожденных (ОИТН), которое было определено Департаментом здравоохранения штата Техас (DSHS) как ОИТН уровня IV — высший уровень оказания помощи недоношенным и тяжелобольным новорожденным.
- Квалифицированная, опытная команда с проверенными результатами. У нас есть специальная команда специалистов по медицине матери и плода, хирургов, неонатологов, экспертов по визуализации плода, детских нефрологов, детских урологов и других специалистов, которые работают сообща, чтобы заботиться о вас и вашем ребенке на каждом этапе пути, используя проверенные протоколы развивались годами.Благодаря объединенному опыту и единому подходу эта замечательная команда предлагает наилучший уход за младенцами с помощью LUTO.
- Мы заботимся о потребностях вашего ребенка на всех этапах жизни. Наш комплексный подход начинается с вашего первого дородового визита для LUTO и продолжается в течение всего периода родов, послеродового ухода и детства, по мере необходимости, благодаря одной из ведущих в стране бригад специалистов по плодам и педиатрии для лечения редких врожденных дефектов.
Видео пациентов
Исследования и клинические испытания
LUTO в новостях
Дополнительная информация и ресурсы
Истории пациентов
Расширение мочевыводящих путей | Центр ухода за плодами Среднего Запада
Как справляется с расширением мочевыводящих путей до рождения?
Расширение мочевыводящих путей не лечится до рождения, если уровень околоплодных вод остается нормальным.Однако после того, как заболевание будет диагностировано — обычно в результате стандартного ультразвукового исследования на 20 -й неделе беременности — мы можем продолжать наблюдать за вашим ребенком с помощью УЗИ плода с высоким разрешением через определенные промежутки времени на протяжении всей беременности.
Что такое УЗИ плода с высоким разрешением?
Ультразвуковое исследование плода с высоким разрешением — это неинвазивный тест, выполняемый одним из наших ультразвуковых специалистов. В тесте используются отраженные звуковые волны для создания изображений вашего ребенка в утробе матери.Мы будем использовать ультразвуковое исследование, чтобы следить за развитием мочевыводящих путей и других внутренних органов вашего ребенка, а также за его или ее общим ростом. Мы также будем использовать его для измерения объема околоплодных вод, окружающих ребенка на протяжении всей беременности.
Что произойдет после завершения моей оценки?
После того, как мы соберем всю анатомическую и диагностическую информацию о вашем ребенке, наш специалист по матери и плоду встретится с вами, чтобы обсудить результаты и поделиться нашими рекомендациями.Мы свяжем вас с координатором медсестер-специалиста по уходу, который поможет организовать будущие консультации и последующий уход за ребенком после рождения. Одна из таких консультаций будет с детским урологом, который встретится с вами либо во время беременности, либо вскоре после рождения ребенка. Мы также свяжемся с вашим основным акушером или акушеркой, чтобы он или она могли продолжать оказывать вам обычную дородовую помощь.
Как лечится расширение мочевыводящих путей после рождения?
Расширение мочевыводящих путей не меняется при родах.Вашему ребенку не нужно будет рожать раньше срока. Вашему ребенку также не нужно будет рожать посредством кесарева сечения, хотя, как и всем женщинам, вам могут потребоваться ранние роды или кесарево сечение по другим акушерским причинам. Также весьма вероятно, что вы сможете родить ребенка с вашим основным акушером или акушеркой в вашей местной больнице.
Если у вашего ребенка сильно расширены почки или в нем мало околоплодных вод (олигогидрамнион), ему или ей может потребоваться специализированная медицинская помощь после рождения в отделении интенсивной терапии для новорожденных (NICU).В таком случае мы рекомендуем, чтобы ваш ребенок родился в Центре матери и ребенка в Эбботт Северо-Западный и Детский Миннесота в Миннеаполисе или в Центре матери и ребенка в Юнайтед и Детском Миннесоте в Сент-Поле. Детский Миннесота — один из немногих центров по всей стране, где родильный центр расположен на территории больничного комплекса. Это означает, что ваш ребенок родится всего в нескольких футах от нашего отделения интенсивной терапии.
Мы поможем вам записаться на прием к детскому урологу в течение первых нескольких недель жизни вашего ребенка.В это время вашему ребенку будет проведено ультразвуковое исследование почек и мочевого пузыря и, возможно, другие анализы, чтобы определить, нужно ли ребенку какое-либо послеродовое лечение.
Понадобится ли моему ребенку операция?
Во многих случаях лечение не требуется, поскольку состояние проходит само по себе без каких-либо длительных медицинских проблем. Однако иногда назначают антибиотики, чтобы предотвратить инфекцию мочевыводящих путей.
Если у вашего ребенка выраженная дилатация мочевыводящих путей (UTD A2-3), может потребоваться операция, чтобы исправить основную структурную проблему, которая блокирует нормальный поток мочи.Чтобы предотвратить стойкое повреждение почек, операция обычно проводится до второго дня рождения ребенка.
Каков прогноз моего ребенка?
У большинства младенцев с расширением мочевыводящих путей отличный прогноз. Обычно расширение мочевыводящих путей полностью проходит после рождения. В случаях, когда заболевание вызвано структурной закупоркой, проблему часто может решить хирургическое вмешательство.
Потребуется ли моему ребенку долгосрочное наблюдение?
По результатам ультразвукового исследования вашего ребенка после рождения будет определено, требуется ли последующее наблюдение у детского уролога.Такой уход, который может включать хирургическое вмешательство, может снизить риск проблем с почками для вашего ребенка в более позднем возрасте. Детский уролог порекомендует индивидуальный план ведения вашего ребенка на основе конкретных результатов ультразвукового исследования вашего ребенка.
Свяжитесь с нами
Требуется направление или дополнительная информация? Вы или ваш поставщик услуг можете позвонить в Центр ухода за плодами Среднего Запада по телефону 855-693-3825.
Обструкция нижних мочевыводящих путей — Фонд здоровья плода
Просмотреть в формате PDF
Обструкция нижних мочевыводящих путей плода (LUTO) — редкое заболевание, вызываемое блокировкой мочеиспускания плода.Поскольку ребенок не может опорожнить мочевой пузырь, он впоследствии становится очень большим и надувается. Кроме того, поскольку околоплодные воды в основном состоят из мочи ребенка после середины второго триместра, мешок с водой высыхает. Каскад вторичных эффектов приводит к значительной заболеваемости и / или смертности ребенка. Сюда входят проблемы с системой сбора мочи (гидронефроз) и почек (почечная дисплазия), связанные с противодавлением из-за закупорки мочи.
Недоразвитие легких (гипоплазия легких) возникает из-за недостатка околоплодных вод в критический период беременности. Причины возникновения LUTO у плода разнообразны. Наиболее частой причиной у плодов мужского пола являются задние клапаны уретры (мембрана блокирует отток мочи из мочевого пузыря). Затем может развиться олигогидрамнион (низкий объем околоплодных вод, определяемый как максимальный вертикальный карман меньше или равный 2,0 см), что связано с худшим прогнозом. У женщин наиболее частой причиной является атрезия уретры (отверстие или проход в теле ненормально закрыты или отсутствуют).
Другие причины LUTO плода включают, но не ограничиваются ими, обструктивное уретероцеле (область между трубкой, по которой моча от почек к мочевому пузырю), стриктура уретры (аномальное сужение уретры) или агенез (ее отсутствие), стойкую клоаку ( дефект, при котором прямая кишка, влагалище и мочевыводящие пути сливаются в один общий канал) и мегалоуретра (врожденное расширение уретры). Результаты ультразвукового исследования многих из этих состояний схожи, и часто бывает трудно дифференцировать причину непроходимости мочевыводящих путей до родов.Поскольку существуют разные причины LUTO, можно ожидать, что прогноз будет различным в зависимости от индивидуального диагноза. Однако основным компонентом, определяющим перинатальный исход, являются вторичные осложнения обструкции (почечная дисплазия и гипоплазия легких). Чтобы предотвратить эти осложнения, было разработано несколько методов, позволяющих обойти блокировку мочи, пока ребенок еще находится в утробе матери, с надеждой, что можно предотвратить противодавление на почки и объем околоплодных вод может пополниться, чтобы обеспечить более нормальное состояние легких. разработка.
Частота
Значительная обструкция нижних мочевых путей может быть обнаружена в 1 из 5000 беременностей.
Диагностика и критерии прогноза
Диагноз LUTO ставится с помощью пренатального прицельного ультразвукового исследования. Обычно мочевой пузырь ребенка сильно растянут (опух). Наличие признака «замочная скважина» указывает на клапаны задней уретры, особенно у плода мужского пола. Могут быть разные степени расширения верхней системы сбора мочи. Следует тщательно изучить результаты ультразвукового исследования почек ребенка на предмет наличия повреждений.Требуется оценка объема околоплодных вод, а также наличие других потенциальных структурных аномалий. После установления диагноза LUTO оценивается прогноз выживаемости. Результаты ребенка коррелировали с функцией почек, оцененной до лечения. Есть два метода определения прогноза перед операцией. Эти методы называются везикоцентезом плода, при котором анализируется моча ребенка, и кордоцентезом, при котором анализируется кровь ребенка. Также проводятся генетические исследования.
- Везикоцентез плода: функция почек плода может быть определена путем взятия пробы мочи ребенка путем введения тонкой иглы в мочевой пузырь ребенка и слива мочи. Если результаты первого дренирования ниже пороговых значений, может быть предложена терапия плода. Если первый везикоцентез показывает значения выше порогового значения, повторный везикоцентез будет выполнен через 48 часов.
- Кордоцентез: Альтернативой везикоцентеза является выполнение кордоцентеза.Под контролем УЗИ игла вводится в пуповину. Берут кровь плода и отправляют для определения уровня бета-2-микроглобулина в сыворотке. Если уровень бета-2-микроглобулина в сыворотке ниже 5,6, тогда может быть предложена терапия плода.
Варианты лечения и результаты
Возможность оценить функцию почек несколько неточна. Это, вероятно, отражает разные диагнозы, ответственные за результаты сонографии, которые не имеют аналогичного прогноза, несмотря на сопоставимые результаты анализа мочи плода, или наоборот.Несмотря на это ограничение, доступны следующие варианты лечения:
- Expectant Management : Этот подход предполагает частое ультразвуковое обследование для оценки прогрессирования во время беременности. После родов педиатры осмотрят ребенка и затем предложат лечение. Риск такого подхода состоит в том, что во время беременности может произойти дальнейшее повреждение почек и легких. На фоне маловодия (низкий объем околоплодных вод) ожидаемая перинатальная смертность составляет 77%.Беременность, при которой обструкция затрагивает только одну почку, имеет очень хороший прогноз. Эти беременности можно регулярно контролировать с помощью УЗИ, и они, скорее всего, будут доставлены в срок.
- Везикоамниотический шунт: Процедуры отведения мочи плода выполняются с 1980-х годов. По сути, между мочевым пузырем ребенка и околоплодными водами помещается шунт, что снимает закупорку. Этот подход предназначен для предотвращения дальнейшего повреждения почек и легких. Окончательное лечение непроходимости проводится после рождения ребенка.В случаях, которые были определены как относящиеся к благоприятной прогностической категории (см. Выше), приблизительная перинатальная выживаемость при использовании этого подхода к лечению составляет 66%, из которых половина будет иметь значительное повреждение почек и может потребоваться диализ или трансплантация почки. Риски установки шунта включают смещение / закупорку / нарушение работы (25%), что требует установки нескольких шунтов во время беременности, асцит при мочеиспускании (вытекание мочи из мочевого пузыря в брюшную полость ребенка) и гибель плода (4%).
- Цистоскопия плода и лечение LUTO: Этот подход позволяет напрямую визуализировать мочевой пузырь, проксимальную часть уретры и отверстия мочеточника ребенка.Этот подход, разработанный доктором Рубеном Кинтеро, имеет теоретическое преимущество, заключающееся в более точном диагнозе. Возможность установить правильный диагноз пренатально может улучшить возможности консультирования. Кроме того, может быть выполнено удаление клапанов задней уретры или другие внутриутробные эндоскопические методы лечения обструкции нижних мочевых путей плода. Еще предстоит доказать, приводят ли эти теоретические преимущества к улучшению перинатальных исходов, поэтому этот и другие центры проводят исследования в этом отношении.Риски от введения иглы или троакара в плодный пузырь включают: инфекцию, кровотечение, травмы ребенка, такие как ятрогенный гастрошизис (отверстие в брюшной стенке не имеет выступа брюшного содержимого в амниотическую полость), термическое повреждение окружающих структур, или гибель плода (4%). Подробности возможных диагностических и лечебных подходов подробно описаны ниже.
Кандидат на лечение плода
Следующие критерии, как правило, должны соблюдаться, чтобы предложить лечение плода по поводу LUTO:
- Срок беременности: от 16 недель от 0 дней до 30 недель 0 дней.
- Сонографическое свидетельство LUTO.
- Показатели почек плода ниже пороговых значений, указанных в пунктах 5 и 6, перечисленных ниже.
- Двойная беременность может быть включена.
Подробная информация о процедурах
Процедуры будут выполняться под местной анестезией. Фетальная анестезия будет доставлена плоду с помощью тонкой иглы под контролем ультразвука до введения в плодный пузырь. Методы
- Размещение везикоамниотического катетера: Везикоамниотический шунт будет помещен во всех случаях через проволочную направляющую.Это можно сделать под контролем УЗИ. Также может быть выполнено эндоскопическое документирование адекватного размещения шунта. Везикоамниотическое шунтирование может потребоваться несколько раз во время беременности из-за смещения шунта или продолжающейся непроходимости мочевыводящих путей.
- Диагностическая цистоскопия плода: После разреза кожи толщиной 2-3 миллиметра и под контролем ультразвука через брюшную полость и матку матери в плодный пузырь вводится операционный фетоскоп.Стенка мочевого пузыря, слизистая оболочка, треугольник и уретра будут объектами эндоскопической оценки.
- Оперативная цистоскопия: Если задние клапаны уретры идентифицированы, клапаны будут удалены с использованием энергии лазера через контактное лазерное волокно YAG. Точно так же обструктивное уретероцеле может быть рассечено внутри плодного пузыря с помощью контактного лазерного волокна. В редких случаях проходимость уретры плода (незаблокированное состояние) может быть оценена с помощью мягкой проволочной направляющей.Если проходимость подтверждена документально, тонкий трансуретральный катетер может быть помещен поверх проволочного проводника. Наконец, может возникнуть спонтанный или ятрогенный асцит мочевого пузыря (отток мочи из мочевого пузыря в брюшную полость ребенка). В этих случаях доступ к плодному пузырю лучше всего достигается с помощью гидролапароскопии плода. Над куполом мочевого пузыря делается надрез с помощью энергии лазера YAG до тех пор, пока не будет видна внутренняя часть мочевого пузыря. Если можно получить доступ к уретре и удалить задние клапаны уретры, это делается на этом этапе.В противном случае операция завершается установкой перитонеоамниотического шунта.
Послеоперационный уход
Перед родами рекомендуется проводить ультразвуковое обследование каждую неделю в течение первых четырех недель, а затем каждые три-четыре недели. Ультразвуковые параметры, имеющие особое значение, включают объем амниотической жидкости, измерение плодного пузыря, оценку состояния почек плода и системы сбора мочи, наличие асцита при моче и расположение пузырноамниотического шунта.После рождения ребенка осмотрит педиатр, и ему могут потребоваться дополнительные анализы и лечение.
Дополнительные ресурсы
Обструкция выходного отверстия мочевого пузыря (LUTO) | Цинциннати Детский центр ухода за плодами
Центр ухода за плодами предлагает три варианта хирургического вмешательства на плодах для пациентов, которым поставили диагноз обструкции выходного отверстия мочевого пузыря. Они включают в себя везикоамниотическое шунтирование плода, фетоскопическую операцию по устранению обструкции выходного отверстия мочевого пузыря и открытую везикостомию плода.Кроме того, в качестве дополнительной терапии может быть предложена инфузия амниопорта.
Младенцы, которые, скорее всего, выиграют от операции, — это дети, которые подвержены риску повреждения почек и нарушения развития легких из-за обструкции мочевого пузыря, но еще не испытали необратимого повреждения почек.
Решение, какой вариант лечения выбрать, если таковое имеется, является эмоциональным переживанием. Центр ухода за плодами предлагает пациентам подробные консультации по поводу диагностических результатов и вариантов лечения, а также по плану родов и долгосрочному прогнозу ребенка.Наша команда стремится предоставить родителям информацию и время, которые им необходимы, чтобы понять все возможные варианты и принять наиболее подходящее решение для своей семьи.
Фетальное везикоамниотическое шунтирование
Это наиболее распространенная операция при обструкции выходного отверстия мочевого пузыря. Он включает в себя установку шунта, чтобы моча могла стекать из мочевого пузыря в амниотическое пространство. Это позволяет урине обходить препятствие и напрямую улучшает развитие легких ребенка. Однако не всегда функция почек сохраняется.
Фетоскопическая хирургия
Эту операцию иногда рекомендуют младенцам до 20 недель беременности, у которых есть задний уретральный клапан (ПУУ) и чьи тела утратили способность вырабатывать мочу, достаточную для поддержания нормального объема околоплодных вод. Фетоскопическая хирургия, иногда называемая фетоскопической цистоскопией, включает создание небольших хирургических отверстий, которые позволяют разместить оптоволоконный эндоскоп (камеру) и инструмент, чтобы отрезать ткань, вызывающую обструкцию. Это относительно новое нововведение предназначено для очень небольшого числа пациентов.
Хирургия открытого плода для везикостомии
Эта процедура предлагается небольшому количеству тщательно отобранных пациентов. Везикостомия может исправить состояние и предотвратить дальнейшее повреждение развивающейся почки. При фетальной везикостомии брюшная полость плода вскрывается ниже места прикрепления пуповины. Мочевой пузырь открывается и пришивается к коже плода, позволяя моче течь должным образом.
Последовательная инфузия околоплодных вод через Амниопорт
Эту терапию иногда рекомендуют пациентам, чей ребенок не выделяет достаточное количество мочи во время внутриутробного развития.