Разрыв матки — Википедия
Разрыв матки— одно из самых тяжелых повреждений родовых путей, возникновение которых даже при своевременном распознавании и оказании медицинской помощи не всегда гарантирует сохранение жизни плода и пациентки. Осложнение сопровождается сильным кровотечением, тяжелым шоком (как травматическим, так и геморрагическим).[1]
По статистике, среди причин материнской смертности разрывы матки занимают 7-8-е место, а их частота составляет 0,1-0,5 % от всех родов.[2] Наиболее распространенным фактором риска является рубец на матке после кесарева сечения.[3]
По времени возникновения:[править | править код]
По этиологии и патогенезу:[править | править код]
- самопроизвольные;
- насильственные (связаны с примененными вмешательствами или травмами)
По характеру повреждения:[править | править код]
- полный разрыв;
- неполный разрыв.
По локализации:[править | править код]
- в дне матки;
- в теле матки;
- в нижнем сегменте матки;
- отрыв матки от сводов влагалища.
По клиническому течению:[править | править код]
- угрожающий разрыв;
- начинающийся разрыв;
- свершившийся разрыв.
Существуют две основные теории разрывов матки.
В 1875г. Бандль выдвинул механическую теорию разрывов, согласно которой разрывы возникают вследствие пространственного несоответствия между предлежащей частью плода и тазом матери.
Такие несоответствия могут возникать при гидроцефалии плода, крупном плоде, узком тазе, рубцовых сужениях шейки матки и влагалища, различных операциях, фиксирующих положение матки.
Вторую теорию выдвинули Н.З. Иванов в 1901г. и Я.Д. Вербов в 1911г., согласно которой основная причина разрывов — глубокие гистопатические изменения миометрия, возникающие в результате атрофических, дистрофических и воспалительных процессов в миометрии.
Основные причины гистопатических изменений включают рубец на матке после различных операций, многочисленные внутриматочные вмешательства, такие как, инструментальные аборты, выскабливания, эндомиометрит, более четырех родов в анамнезе, инфантилизм и аномалии развития половых органов, многоводие и многоплодие, предлежание или врастание плаценты, разрушающий пузырный занос.[4]
При угрожающем разрыве матки при осмотре и объективном обследовании имеются характерные симптомы: бурная родовая деятельность, вытянутая в длину матка с отклоненным от средней линии дном, нижний сегмент матки резко растянут и истончен, при пальпации напряжен и резко болезнен, затруднено самопроизвольное мочеиспускание, при влагалищном исследовании края шейки матки отечны, свободно свисают во влагалище.
При начавшемся разрыве к симптомам угрожающего разрыва присоединяются признаки болевого шока, а также наружное кровотечение. У плода возникает тахикардия или брадикардия, повышается двигательная активность, появляется меконий в околоплодных водах.
При свершившемся разрыве матки роженица испытывает сильную режущую боль в животе, родовая деятельность сразу прекращается; роженица становится апатичной, кожный покров бледнеет, зрачки расширяются, глаза западают, возрастает ЧСС, снижается артериальное давление и наполнение пульса, появляется холодный пот, дыхание становится поверхностным, возникают тошнота, рвота и потеря сознания.
При появлении первых симптомов угрожающего разрыва матки немедленно заканчивают роды путем кесарева сечения.
При начавшемся и совершившемся разрыве показана немедленная лапоротомия, в большинстве случаев выполняют органосохраняющую операцию, плод и послед извлекают, обследуют стенки матки, разрывы зашивают, проводят тщательную ревизию органов брюшной полости. Крайне редко выполняют гистерэктомию.[4]
Разрыв матки — причины, симптомы, диагностика и лечение

Общие сведения
Разрыв матки – это нарушение целостности матки при беременности или во время родов. Впервые данная патология была описана еще в XVI веке. В настоящий момент это – одно из наименее распространенных патологических состояний в акушерстве. Общая частота разрывов матки колеблется в пределах 0,1-0,01% от всех родов. До начала родов случается только 8-10% разрывов. В I и II триместрах данная патология наблюдается редко. При этом для разрывов матки характерны высокие показатели материнской и перинатальной смертности – 3-5% и 35-40% соответственно. В современном акушерстве ведущая роль отводится профилактике путем раннего выявления потенциальных этиологических факторов и рационального подбора способа родоразрешения на их фоне.

Разрыв матки
Причины разрыва матки
На данный момент выделяют несколько вариантов этиопатогенеза разрывов матки при родах: механическая преграда для плода, гистологические изменения тканей матки и насильственное воздействие. К первой группе относятся все анатомо-физиологические особенности матери и/или плода, которые осложняют или делают невозможным прохождение ребенка через женские родовые пути. Спровоцировать разрыв матки могут разгибательное или поперечное положение, асинкилитическое вставление головки, водянка головного мозга, большой плод, аномалии развития костей таза, наличие новообразований половых путей.
Гистологические изменения на данный момент являются наиболее распространенной причиной разрывов матки – свыше 90% всех случаев. В эту группу включают наличие рубцов или участков трофических изменений миометрия после более чем 3 родов, в т. ч. с осложнениями, множественных выскабливаний, кесаревых сечений или других операций на матке, частых эндометритов. Механизм развития основывается на потере эластичности тканей или их слабости и, как следствие – невозможности выдержать нагрузку. Насильственный разрыв матки, вызванный использованием акушерских пособий или операциями, встречается редко. Причиной разрыва в таких случаях становится оказание чрезмерного давления на матку руками врача или медицинским инструментарием. Разрыв матки может быть вызван несоблюдением техники проводимой операции, использованием приема Кристеллера, длительной стимуляцией окситоцином, поворотом плода при запущенном поперечном предлежании.
Классификация разрыва матки
В зависимости от патогенеза разрывы матки разделяют на:
- Самопроизвольные. Это разрывы, возникающие самостоятельно, на фоне анатомо-физиологических особенностей матери и/или ребенка (механическая преграда, гистологические изменения).
- Насильственные. Такие разрывы матки являются результатом медицинских действий (использования вакуум-экстрактора, щипцов, слишком быстрого рождения ребенка), травмы живота и таза.
По степени повреждения стенки разрывы матки можно разделить на две группы:
- Полные разрывы матки, при которых повреждаются эндо-, мио-, и периметрий. При этом формируется отверстие между маточной и брюшной полостью, через которое может выходить плод.
- Неполные разрывы матки ограничиваются только эндометрием и/или миометрием. Основное проявление – образование гематомы под висцеральной брюшиной или между листками широкой связки.
Симптомы разрыва матки
Разрыв матки может находиться на одной из 3 стадий: угрожающий, начавшийся или совершившийся. Такое деление обусловлено последовательностью нарушения целостности стенок матки и возникающими на фоне этого клиническими проявлениями. При угрожающем разрыве матки клиника обусловлена чрезмерным растяжением тканей, однако их целостность еще сохранена. Ведущие симптомы данной стадии: выраженные боли в гипогастрии, усиление интенсивности и сокращение пауз между схватками, повышение ЧСС и ЧД, субфебрилитет, задержка мочеиспускания, отек наружных половых органов. В средней трети живота или немного выше пальпаторно можно выявить контракционное кольцо. При угрожающем разрыве матки ухудшается фетоплацентарный кровоток, возникает гипоксия плода, которая приводит к повреждению в ЦНС или даже смерти ребенка.
Начавшейся разрыв матки характеризуется нарушением целостности эндометрия и миометрия, повреждением артерий или вен и формированием гематомы. Клинические проявления этой стадии включают в себя судорожные схватки с ярко выраженным болевым синдромом, выделения из влагалища кровянистого или сукровичного характера и примеси крови в моче. Данное состояние часто приводит к развитию шока. Его начальная (эректильная) стадия сопровождается общим возбуждением, сильным страхом, криком и мидриазом. Зачастую начавшейся разрыв матки завершается смертью ребенка вследствие длительной гипоксии.
Совершившейся разрыв матки проявляется полным разрывом стенки. При этом резко исчезает давление плода на половые пути. Клинически это характеризуется усилением боли на высоте одной из схваток, после которой полностью останавливается родовая деятельность. Ранее возникший шок переходит из эректильной фазы в торпидную, проявляются признаки массивной кровопотери: резкая бледность кожи, поверхностное дыхание и нитевидный пульс, «обвал» АД, западение глазных яблок, рвота, помутнение и потеря сознания. На фоне полного разрыва матки ребенок может переходить в брюшную полость. В таких случаях части плода четко пальпируются под брюшной стенкой, а сам плод смещается выше входа в малый таз.
Диагностика разрыва матки
Диагностика разрыва матки основывается на данных анамнеза и физикальном обследовании роженицы, при необходимости – результатах УЗИ. В большинстве случаев время на постановку диагноза очень ограничено, т. к. разрыв матки – это ургентное состояние, требующее немедленного врачебного вмешательства. В случае неправильной трактовки выявленных симптомов, неверного или позднего определения характера патологии существенно возрастает риск смерти как ребенка, так и матери.
При опросе женщины обращают внимание на характер болевых ощущений, наличие выделений из половых путей, ранее перенесенные гинекологические заболевания и операции, особенности предыдущих родов. Как правило, риск развития разрыва матки оценивается еще до начала родов, в т. ч. по результатам ультразвукового сканирования. О результатах обязательно информируется принимающий роды акушер-гинеколог. При физикальном обследовании женщины с подозрением на разрыв матки оценивается АД, ЧД и ЧСС, проводится пальпация живота. Далее выполняется внешний акушерский осмотр с целью оценки размеров и тонуса матки, положения в ней плода. При сомнительном результате физикального обследования может осуществляться контрольное ультразвуковое сканирование. УЗИ дает возможность оценить толщину стенок матки и выявить нарушение их целостности, определить стадию, на которой находится разрыв матки. С целью оценки жизнедеятельности плода может проводиться кардиотокография.
Лечение разрыва матки
Терапевтическая тактика при разрыве матки сводится к максимально быстрому родоразрешению и остановке кровотечения. Во всех случаях данное состояние является прямым показанием к немедленному оперативному вмешательству. Вне зависимости от стадии проводится восполнение ОЦК путем внутривенной инфузии препаратов крови или кровезаменителей и профилактика бактериальных осложнений при помощи антибактериальных средств.
При состоянии угрожающего разрыва матки осуществляется немедленное прекращение родовой активности матки. Это обеспечивается медикаментозной миорелаксацией на фоне общего обезболивания. Далее в зависимости от наличия признаков жизнедеятельности плода выполняется кесарево сечение или краниотомия. При начавшемся и совершившемся разрыве матки показана срединная лапаротомия с целью полноценной ревизии брюшной и маточной полостей. Также такой доступ позволяет провести иссечение краев и сшивание небольших разрывов или экстирпацию при массивных повреждениях, инфицировании или множественном размозжении тканей. При неполных разрывах матки проводится опорожнение гематомы и выполнение гемостаза.
Прогноз и профилактика разрыва матки
Прогноз для женщины при разрыве матки напрямую зависит тяжести повреждений, объема кровопотери и современности оказания помощи. Прогноз для ребенка при полном разрыве матки, как правило, остается неблагоприятным, что обусловлено отслойкой плаценты. Превентивные меры по отношению к разрывам матки подразумевают предварительное исключение всех обстоятельств, при которых оказывается чрезмерное воздействие на стенки органа. Для этого беременной необходимо регулярно посещать женскую консультацию и проходить полноценное обследование. При наличии факторов, которые потенциально могут вызвать разрыв матки, способ родоразрешения подбирается индивидуально лечащим акушером-гинекологом.
I. По времени происхождения.
Разрывы во время беременности (9%).
Разрывы во время родов (91%).
II. По патогенетическому признаку.
1. Самопроизвольные:
механические;
гистопатические;
механогистопатические.
2. Насильственные:
III. По клиническому течению.
Угрожающий разрыв.
Начавшийся разрыв.
Свершившийся разрыв.
IV. По характеру повреждения.
Трещина (надрыв).
Неполный разрыв (не проникающий в брюшную полость).
Полный разрыв (проникающий в брюшную полость).
Разрыв в дне матки.
Разрыв в теле матки.
Разрыв в нижнем сегменте.
Отрыв матки от сводов влагалища.
Полные разрывы матки наблюдаются в девять раз чаще, чем неполные, и происходят в местах, где серозный покров плотно спаян с миометрием. Неполный разрыв может иметь любую локализацию, но чаще бывает в нижнем сегменте. В этих случаях наблюдаются гематомы параметральной клетчатки.
Угрожающий разрыв матки
Угрожающий разрыв матки — при этом состоянии имеется перерастяжение нижнего сегмента матки или его дегенеративные изменения. Клиническая картина наиболее выражена при механическом препятствии к изгнанию плода, и меньше — при патологических изменениях стенки матки.
Клиническая картина угрожающего разрыва матки характеризуется появлением следующих симптомов.
Бурная родовая деятельность, схватки сильные, резко болезненные.
Матка вытянута в длину, дно ее отклонено в сторону от средней линии, круглые связки напряжены и болезненны.
Контракционное кольцо расположено высоко (на уровне пупка) и косо, матка приобретает форму песочных часов.
Нижний сегмент матки перерастянут и истончен, при пальпации резко болезненный, не удается определить предлежащую часть.
Выпячивание или припухлость над лоном вследствие отека предпузырной клетчатки.
Признак Вастена положительный.
Затруднение мочеиспускания вследствие сдавления мочевого пузыря или уретры между головкой и костями таза.
Непроизвольная и безрезультатная потужная деятельность при высоко стоящей головке.
Беспокойное поведение роженицы.
Если своевременно не будет оказана необходимая помощь, то угрожающий разрыв матки перейдет в начавшийся разрыв.
Для начавшегося разрыва матки характерно присоединение к выраженным симптомам угрожающего разрыва матки новых симптомов вызванных разрывом кровеносных сосудов и образованием гематом миометрии.
Схватки приобретают судорожный характер. Появляются сукровичные или кровяные выделения из родовых путей, в моче — примесь крови (за счет перерастяжения мочевого пузыря и разрывов слизистой). Ухудшается состояние плода (острая гипоксия, учащение или урежение сердцебиения, повышение двигательной активности, отхождение мекония при головных предлежаниях, иногда внутриутробная смерть плода). Роженица возбуждена, жалуется на сильные, непрекращающиеся боли, чувство страха, боязнь смерти. Часто отмечаются нарушение ритма схваток, общая слабость, головокружение. При отсутствии немедленной помощи происходит разрыв матки.
Свершившийся разрыв матки
По определению Г. Гентера, свершившийся разрыв матки «характеризуется наступлением зловещей тишины в родильном зале после многочасовых криков и беспокойного поведения роженицы».
В момент разрыва роженицы испытывают сильную режущую боль, некоторые ощущают: что-то лопнуло, разорвалось. Сразу же прекращается родовая деятельность. Роженица становится апатичной, перестает кричать. Одновременно с угнетением состояния бледнеют кожные покровы, нарастает учащение пульса, падает его наполнение и артериальное давление, появляется холодный пот, т. е. развивается типичная картина шока. Шок обусловлен сначала резким перитонеальным инсультом в связи с внезапным изменением внутрибрюшного давления, а в дальнейшем он усугубляется кровотечением.
При наступившем разрыве матки меняется форма живота, исчезают напряжение круглых связок брюшной стенки, контракционное кольцо. Плод полностью или частично выходит в брюшную полость, и поэтому при пальпации части плода отчетливо определяются непосредственно под брюшной стенкой. Сердцебиение плода исчезает. Наружное кровотечение обычно бывает несильным, так как кровь изливается в брюшную полость, а при неполном разрыве образуется гематома в околоматочной клетчатке.
Описанная клиническая картина изменяется в зависимости от локализации, размеров и характера разрыва. Иногда указанный симптомокомплекс выражен неотчетливо. Так, могут быть случаи разрывов, когда схватки прекращаются не сразу, а постепенно ослабевают, пульс внезапно учащается, становится мягким, легко сжимаемым.
Наличие какого-либо одного или двух симптомов, отчетливо выраженных на фоне других неотчетливых признаков, может помочь распознаванию этого тяжелейшего осложнения родов.
В неясных случаях, при подозрении на разрыв матки, а также после родоразрешающих операций необходимо произвести ручное обследование полости матки, а шейку матки осмотреть при помощи зеркал.
Своевременная диагностика и лечение угрожающего разрыва матки является условием профилактики начавшегося и свершившегося разрыва матки. В этом случае действия врача должны быть оперативными и строго последовательными.
I этап. Необходимо быстро и эффективно снять родовую деятельность, введение роженицы в состояние глубокого наркоза. Оптимальным является комбинированный эндотрахеальный наркоз с применением релаксантов. Наиболее эффективно и бысро можно снять родовую деятельность в/в введением бета-блокаторов – партусистена или гинипрала. Применение наркотических анальгетиков малоэффективно, они не снимает родовой деятельности, а лишь затушевывает клиническую картину.
Роженица с угрожающим разрывом матки нетранспортабельна. Помощь должна быть оказана незамедлительно на месте, где поставлен диагноз. При отсутствии условий для родоразрешения бережная транспортировка может быть проведена при обязательно выключенной родовой деятельности в сопровождении врача или акушерки.
II этап. Немедленное и бережное родоразрешение. При наличии живого плода – операцией кесарева сечения. При этом разрез наиболее быстрый – нижнесрединная лапаротомия, которая дает возможность извлечения плода уже на 2-й минуте.
Когда плод мертв или состояние его агонирующее, проводится плодоразрушающая операция – при головных предлежаниях краниотомия, при запущенных поперечных положениях плода – декапитация или эмбриотомия. Все остальные виды родоразрешающих операций противопоказаны, т.к. в ходе выполнения неминуемо приведут к разрыву матки, который в этом случае будет уже насильственным.
После проведения плодоразрушающей операции обязательно контрольное ручное обследование стенок полости матки. Переутомление мышцы матки при таких родах всегда приводит к развитию гипотонических кровотечений. Поэтому после отделения плаценты в течение 1-2 часов следует в/в капельно вводить окситоцин, возможно в комбинации с простогландинами со скоростью не менее 60 кап/мин.
М.А.Репина в своей монографии «Разрывы матки « приводит ужасающую статистику. Ею проанализированы 97 случаев смерти рожениц от кровотечений. Средняя продолжительность жизни с момента постановки диагноза до смерти составила: при предлежаниях плаценты – 16 часов, при ПОНРП – 13 часов, при гипо- и атонических кровотечениях – 12 часов, при разрывах матки – 5 часов.
Тактика при свершившемся разрыве матки – немедленное оперативное лечение. При этом объем вмешательства может быть различным. В любом случае после лапаротомии следует хирургическая остановка кровотечения – наложение клемм на кровоточащие сосуды, попавшие в разрыв. После этого на фоне гемостаза делается операционная пауза для проведения реанимационных мероприятий. При нормализации гемодинамики операция продолжается. При необильном кровотечении и ровных краях разрыва, что характерно для разрывов по рубцу после операций кесарева сечения, возможно освежение краев и ушивание матки. Если края разрыва размозженные, распространяются на смежные органы (мочевой пузырь), на ребра матки и сопровождаются обильной кровопотерей, в этих случаях проводятся гистерэктомии (экстирпация матки без придатков).
Летальные исходы при разрывах матки наступают чаще всего в конце операции или в течение ближайших часов после нее.
Профилактика разрыва матки должна начинаться в женской консультации. Она состоит в правильном выделении групп риска по материнскому травматизму. В нее относят беременных с отягощенным акушерским анамнезом, многорожавших, пациенток с неблагоприятным течением и исходом предыдущих родов, имевших тяжелые воспалительные процессы матки, а также беременных с аномалиями костного таза и крупными размерами плода.
Особую группу составляют пациентки, имеющие рубцы на матке после различных операций на матке, а также после перфораций во время мед. аборта. Эти беременные должны госпитализироваться даже при неосложненном течении настоящей беременности в сроке 35-36 недель для составления плана родоразрешения. При этом проводится тщательное обследование в условиях стационара, включающее такие специальные методы, как допплерометрия, ультразвуковое исследование области п/о рубца на матке. После полного обследования составляется план ведения родов с учетом всех полученных данных.
Предупреждение насильственных разрывов матки заключается в бережном рациональном родоразрешении, правильном определении показаний и условий для влагалищных родоразрешающих операций и технически грамотном их выполнении. Необходимо учитывать, что в ряде случаев даже при всех этих условиях в ходе выполнения этих операций при известных технических трудностях возможна травма матки. Поэтому после их завершения с целью исключения возникшего осложнения необходимо проведение контрольно-диагностического ручного обследования стенок полости матки.
Разрывы матки – это одно из тяжелейших, часто смертельных, осложнений родового акта, к счастью достаточно редкое.
Угроза разрыва матки по старому рубцу
Какие симптомы и последствия разрыва матки по старому рубцу во время родов или вынашивания малыша?

Три стадии разрыва матки:
Угрожающий разрыв матки
Основные признаки:- Стремительные роды или слабая родовая деятельность.
- Прикосновение к нижней части живота приносит невыносимую боль.
- Матка становится похожа на песочные часы.
- Ребенок прекращает свое продвижение по родовому пути.
- Отек передней губы шейки матки.
- Отечность влагалища и наружной части половых органов.
- У малыша начинается кислородное голодание.
Начавшийся разрыв матки по старому рубцу
Проявляется следующими симптомами:- Очень болезненные схватки судорожного характера.
- Из влагалища возникают кровяные выделения.
- Над лоном появляется припухлость и начинает увеличиваться.
- Меняется пульс у матери.
- Ребеночек резко начинает шевелиться, если вовремя не помочь, ему грозит гибель.
Совершившийся разрыв матки по старому рубцу
Если разрыв матки по старому рубцу произошел, то наблюдается следующая картина:- Сильная резкая боль в пояснице и месте схваток.
- Изменение формы матки.
- Полное прекращение схваток.
- Под кожей внизу живота различается плод с последом.
- Женщина плохо себя чувствует — нитевидный частый пульс, резко понижается давление до критической точки.
- В брюшной полости скапливается кровь.
- Отсутствие сердцебиения у плода.
- Возможен геморрагический шок.
- Вздутие кишечника.
Каковы симптомы разрыва матки?
К общим симптомам разрыва матки относятся:- Сильная боль в нижней части живота, непрекращающаяся в затишье между схватками.
- Постепенное угасание схваток.
- Если ребенок продвигается по родовым путям, он может резко вернуться назад.
- Выход плода через прорыв в матке в брюшную полость.
- Обильное кровотечение, угрожающее жизни матери.
- Отечность как внешних, так и внутренних половых органов женщины.
Диагностика
Если на матке имеется рубец, в обязательном порядке беременной женщине необходимо проходить тщательную диагностику. Она включает в себя:- Рентген матки.
- Подробную магнитно-резонансную томографию (МРТ).
- УЗИ.
Чем грозит матери и ребенку расхождение рубца?
Разрыв рубца создает угрозу не только здоровью но и жизни, прежде всего ребенка. Состояние матери тоже внушает опасение, если произойдет полное расхождение старых рубцов на матке во время вынашивания или произведения на свет малыша.Тактика ведения беременности и родов при разрывах матки
Беременную женщину с рубцом на матке с первых дней после зачатия берут на строгий контроль. Каждый триместр созревания плода проводится подробная диагностика состояния рубца и матки. За несколько недель до примерной даты родов предлагается стационарное наблюдение за состоянием беременной. В большинстве случаев, при наличии старого рубца, беременным рекомендуется кесарево сечение. Своевременное вмешательство гарантирует безопасность жизни матери и ребенку. В случае экстренной ситуации применяется хирургический способ устранения последствий разрыва матки.Профилактика разрывов матки
Чтобы предупредить разрыв старого рубца, необходимо обратить пристальное внимание на:- Сколько прошло времени с момента образования рубца. Слишком свежий или старый создает угрозу разрыва. Оптимальным временем для последующей беременности считается чуть больше 2-х лет от предыдущего родоразрешения.
- Расположение рубца — вертикальное или горизонтальное. У вертикальных порезов чаще случаются разрывы.
- Количество рубцов. Чем их больше, тем вероятность разрыва выше.
- Текущее состояние зажившей ткани рубца.
- Возраст будущей матери. Большую опасность представляют роженицы, старше 35 лет.
Наличие рубца на матке не лишает женщину возможности удачно забеременеть и выносить ребенка. Главное ответственно относится к планированию зачатия и заранее проходить тщательную диагностику, чтобы исключить опасность разрыва.
Совершившийся разрыв матки | Акушерство
Клиническая картина резко меняется, как только наступил разрыв.
В типичных случаях бурная родовая деятельность вдруг обрывается, что объясняется прекращением схваток. Острые жгучие боли, заставляющие роженицу сильно кричать, внезапно прекращаются. Женщина нередко ощущает, что у нее внутри что-то лопнуло. Отмечается мертвенная бледность лица и появляется тошнота. Пульс становится частым, наполнение его падает. Сознание сохраняется. Иногда повышается температура. Налицо типичная картина родового шока.
Шок обусловлен перераздражением нервных рецепторов, а отчасти внутренним кровотечением, как правило, сопутствующим разрыву матки, а главное резким перитонеальным инсультом в связи с внезапным изменением внутрибрюшного давления, наступающим при полном или частичном выхождении плодного яйца (плода и плаценты) в брюшную полость. При наступившем разрыве меняется форма живота, исчезает напряжение брюшной стенки, исчезает контракционное кольцо и ослабевает напряженность круглых связок. При полном разрыве и выхождении плода в брюшную полость через брюшную стенку удается прощупать сократившуюся матку и части плода. Сердцебиение плода не выслушивается.
В зависимости от локализации разрыва матка или контурируется ясно (разрыв по задней стенке), или недоступна для ощупывания (разрыв по передней стенке).
В тех же случаях, когда разрыв произошел по боковой поверхности матки, плод находится сбоку от матки. Если же разрыв матки произошел при головке, фиксированной во входе в таз, плод в брюшную полость не выходит; в этих случаях иногда потуги могут продолжаться.
Разрыв матки обычно сопровождается наружным или внутренним кровотечением (в брюшную полость или в подбрюшинную клетчатку). После отслойки брюшины может образоваться ретроперитонеальная гематома, распространяющаяся зачастую до почечной области. Степень кровопотери зависит от локализации и протяженности разрыва, от состояния маточных и околоматочных тканей и самих сосудов, а также механизмов, обеспечивающих гемостаз. Если разрыв происходит по средней линии матки, где кровеносных сосудов мало, кровотечение обычно бывает небольшим. Наиболее неблагоприятны разрывы в области боковых отделов матки и в нижнем ее сегменте; в подобных случаях кровопотеря бывает значительной. При неполном разрыве сбоку от матки (у стенки таза) нередко прощупывается быстро нарастающая опухоль — подбрюшинная гематома (см. рис. 67).
Остановке кровотечения способствует «скручивание» маточных сосудов вокруг своей оси, уменьшение силы сердечных сокращений, падение артериального давления, свертывание крови, пропитывающей клетчатку, и, наконец, ретракция мышц самой матки, особенно в случаях выхождения плода в брюшную полость.
Иногда плод, прижимаясь к ране матки и действуя как тампон, способствует гемостазу.
Обычно вскоре после разрыва матки плацента отделяется и большей частью спускается к маточному зеву. Значительно реже наблюдаются случаи, когда плацента, несмотря на разрыв и выхождение плода в брюшную полость, остается в полости матки или проникает в брюшную полость вместе с плодом. Проникновение плаценты в брюшную полость чаще происходит в результате попыток к ее выжиманию при нераспознанном разрыве матки.
Разрыву матки обычно сопутствуют метеоризм и нередко рвота.
Моча чаще всего бывает с примесью крови вследствие венозного полнокровия слизистой мочевого пузыря или потому, что в разрыв вовлечена его стенка.
Описанная картина разрыва матки изменяется в зависимости от локализации, размеров и характера (полный и неполный) последнего. Иногда указанный симптомокомплекс бывает выражен неотчетливо. Так, наблюдаются случаи разрывов, когда схватки прекращаются не сразу, а ослабевают постепенно, пульс внезапно учащается, становится мягким и легко сжимаемым.
Наличие какого-либо одного наиболее отчетливо выраженного симптома на фоне других неотчетливых признаков может помочь распознаванию разрыва матки. К числу таких признаков относятся:
1) раздражение брюшины, характеризующееся болезненностью при ощупывании и самостоятельной болью в животе, вздутием, запором, икотой, тошнотой, рвотой;
2) ощущение «хруста снега» (Г. Г. Гентер, И. Л. Брауде) при ощупывании живота;
3) нарастающая подбрюшинная гематома, которая в виде мягкой опухоли располагается по соседству с маткой, распространяясь вверх по боковой стенке таза;
4) внезапно наступившая бледность видимых покровов тела; частый слабого наполнения пульс и упадок сил при ясном сознании;
5) подвижность до этого фиксированной предлежащей части, которая отходит вверх;
6) внезапное появление наружного кровотечения после родоразрешения и выделение последа при хорошо сократившейся матке, появление наружного кровотечения до родоразрешения при схваткообразных болях или при полном прекращении схваток;
7) отсутствие сердцебиения плода.
Разрыв матки представляет серьезную опасность для жизни женщины. Если оказать хирургическую помощь при разрыве матки на месте невозможно, то женщину необходимо транспортировать в лечебное учреждение. Перед перевозкой уместна плотная тампонада влагалища и бинтование живота с целью прижатия матки к симфизу и ограничения подвижности плода, находящегося в брюшной полости. Эти мероприятия до некоторой степени могут уменьшить кровотечение и предупредить возникновение новых осложнений.
В лечебном учреждении женщина должна быть оперирована немедленно, так как чем дольше откладывается хирургическое вмешательство, тем меньше шансов на спасение ее жизни. Так, смертность среди оперированных в первые 2 ч после разрыва матки составляет 29%, а среди оперированных по истечении 2 ч — 42% (Клейн, Попов).
При разрыве матки необходимо производить только чревосечение.
Вскрытие брюшной полости имеет ряд преимуществ перед влагалищной операцией при данной патологии. Врач видит местоположение и характер разрыва (полный или неполный), его веди-чину, протяжение и характер краев, что играет существенную роль при выборе методики операции.
При чревосечении можно совершенно остановить кровотечение, исключается возможность увеличения существующего разрыва, что может иногда быть при других способах родоразрешения, и удаляется источник инфекции — размозженная матка.
После извлечения из брюшной полости плода и последа матка выводится в разрез брюшной стенки. Врач производит осмотр матки с целью определения размера и характера повреждения; ему надо решить, можно ли оставить матку или ее следует немедленно удалить.
При полном разрыве в целях предупреждения инфекции и получения надежного гемостаза производят удаление матки с придатками, но с обязательным оставлением хотя бы части яичников, или без придатков, в зависимости от особенностей случая.
Консервативный метод — зашивание места разрыва матки — по нашему мнению, допустим лишь в тех случаях (с обязательным освежением краев раны), когда имеется или неполный разрыв матки при целом брюшинном покрове, или разрыв вдоль старого рубца после бывшего кесарева сечения; консервативный метод допустим только в неинфицированных случаях. Одновременно с зашиванием матки при наличии показаний производят стерилизацию по способу Р. В. Кипарского или Liepman.
Выбор опёрации — надвлагалищная ампутация или полное удаление матки — зависит от особенностей случая (характер и степень повреждения и др.).
При повреждениях в теле матки предпочтительнее надвлагалищная ампутация. При повреждении в области шейки (нижнего сегмента) и особенно при наличии гематомы в широкой связке и выше показано полное удаление матки, так как при этом обеспечивается Хороший гемостаз и создаются благоприятные условия для оттока крови и экссудата из брюшной полости во влагалище. При наличии гематомы в тазовой клетчатке производится перевязка либо подчревной, либо маточной артерии (у места ее отхождения от подчревной). До перевязки указанных сосудов между листками широкой связки отыскивают мочеточники и выделяют их до места впадения в мочевой пузырь. После отведения мочеточников в сторону производят перевязку сосудов.
Техника надвлагалищной ампутации матки при ее разрыве обычная. Предпочтительнее производить высокую ампутацию, чтобы оставить небольшую часть слизистой оболочки матки и тем самым сохранить менструальную функцию.
При происшедшем разрыве матки и живом плоде, если голова его находится в полости малого таза, перед чревосечением можно очень осторожно наложить щипцы; при мертвом плоде допустима бережно производимая перфорация головки с последующей краниоклазией. Вышеуказанные операции могут быть произведены только очень опытным врачом.
При головке, подвижной или фиксированной малым сегментом во входе в таз, даже при живом плоде накладывать щипцы категорически запрещается; в таких случаях только чревосечением можно спасти жизнь матери и плода.
При нахождении тазового конца плода во влагалище показано извлечение плода (с перфорацией последующей головки мертвого плода).
Вхождение рукой через влагалище в брюшную полость с целью извлечения плода и последа категорически запрещается, так как эти попытки способствуют увеличению разрыва, усилению кровотечения и угрожают опасностью занесения инфекции в брюшную полость.
После тщательно проведенной перитонизации производят туалет брюшной полости (удаляют остатки жидкой крови и сгустки) и осмотр смежных с маткой органов. В брюшную полость рекомендуется ввести антибиотики (например, раствор пенициллина — 200 000 ЕД) или эфир в количестве 50 мл. Брюшную полость закрывают наглухо.
Одновременно с операцией, тотчас после остановки кровотечения, во избежание развития острого малокровия и для ликвидации шокового состояния производят переливание крови и введение кровозамещающих жидкостей в среднем в количестве I л. В тяжелых случаях (при явлениях кислородного голодания), кроме ингаляции кислорода, одновременно применяют капельный метод введения крови или эритроцитной массы. Кровь должна поступать в вену со скоростью 60—80 капель в минуту. Общее количество эритроцитной массы должно составлять 150—300 мл. После операции назначают капельную клизму из 500 мл физиологического раствора поваренной соли с 50 г сухой глюкозы или сахара, тело обкладывают грелками, а внутрь дают сульфаниламидные препараты или назначают инъекции антибиотиков (пенициллин, стрептомицин и др.), применяются также сердечные средства и т. п.
Лечение сульфаниламидными препаратами следует начинать с больших доз, так как надо возможно скорее создать необходимую концентрацию их в организме. В дальнейшем эта концентрация поддерживается малыми дозами сульфаниламидных препаратов. Начальная разовая доза 2 г, затем от 1 до 1,5 г на прием, через каждые 4 ч с обязательным перерывом ночью в течение 6 ч. На курс лечения расходуется в среднем 60—80 г. Препараты запиваются содовой водой. При приеме сульфаниламидных препаратов исключается прием медикаментов и пищи, содержащей серу.
Пенициллин лучше всего вводить внутримышечно в соответствующих лекарственных формах. Начальная разовая доза 200 000 ЕД, а затем через каждые 3 ч по 30 000—50000 ЕД (для поддержания в крови постоянной высокой концентрации). При очень тяжелой форме инфекции суточная доза составляет 500 000 ЕД и свыше.
Инъекции сернокислого стрептомицина (Streptomycini sulfurici pro inject) проводятся один раз в день внутримышечно в количестве 500 000 ЕД.
Одновременно с пенициллинотерапией применяют переливание крови, физиотерапевтические методы, введение сыворотки и т. п. для повышения сопротивляемости организма. Пенициллин вводят до снижения температуры и еще в течение 3—4 дней при нормальной температуре. Если эффект от раздельного или комбинированного применения сульфаниламидных препаратов и пенициллина не достигается, то применяют другие методы лечения.
Разрыв шейки матки — причины, симптомы, диагностика и лечение

Разрыв шейки матки — травматическое нарушение целостности стенок органа во время родов или инвазивных вмешательств. Проявляется кровотечением различной интенсивности с выделением ярко-алой крови в потужном и раннем последовом периодах. Основное значение для диагностики играет ревизия стенок шейки с использованием широких зеркал. При обнаружении разрыва показано оперативное вмешательство, объем которого определяется степенью повреждения и сопутствующими осложнениями. Обычно шейка матки ушивается через влагалищный доступ. При переходе разрыва на стенки матки или выявлении гематомы в параметральной клетчатке выполняется полостная операция.
Общие сведения
У большинства первородящих возникают боковые надрывы (трещины) краев наружного маточного зева, размеры которых не превышают 1 см. Такие повреждения не являются патологическими, сопровождаются незначительным объемом кровянистых выделений и не нуждаются в ушивании. После их заживления наружный зев матки становится щелевидным, что свидетельствует о перенесенных родах. Травма шейки матки с более чем сантиметровым разрывом, по различным данным, наблюдается в 6-15% родов и является одной из распространенных акушерских травм. Обычно она возникает у женщин, рождающих впервые, намного реже – у повторнородящих. Поскольку недиагностированный разрыв служит причиной возникновения многих гинекологических заболеваний, всем родильницам показан специальный осмотр для исключения этой патологии.
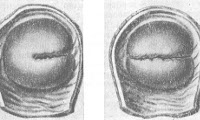
Разрыв шейки матки
Причины разрыва шейки матки
Существует несколько групп факторов, способных вызвать такую травму родовых путей. Риск повреждения шейки в процессе родов существенно повышается при ригидности или разрыхлении ее тканей, к которой могут привести:
- Воспалительные заболевания. При хроническом цервиците соединительнотканная строма органа инфильтрирована и уплотнена, из-за чего ухудшается раскрытие маточного зева.
- Возрастные изменения. У первородящих старше 30 лет в тканях шейки уменьшается количество эластичных волокон, что снижает их прочность на разрыв.
- Рубцовая деформация. Растяжимость тканей ухудшается вследствие образования соединительнотканных рубцов после перенесенных ранее разрывов и лечебных манипуляций (диатермокоагуляции, криодеструкции, лазерной вапоризации, конизации и т. п.).
- Дистоция шейки матки. Из-за дискоординированной родовой деятельности края органа вместо сглаживания и расслабления уплотняются, становятся толстыми и ригидными.
- Предлежание плаценты. Прикрепление и развитие детского места в нижнем маточному сегменте и области зева приводит к разрыхлению тканей шейки матки, что увеличивает риск их разрыва.
- Стремительные роды. При бурной родовой деятельности плод проходит через недостаточно сглаженную и раскрытую шейку матки, травмируя края ее зева.
- Неполное раскрытие зева. Проблемы со сглаживанием шейки матки могут возникнуть при слабости родовой деятельности, недостаточном объеме или преждевременном излитии околоплодных вод. Орган также повреждается при стимуляции потуг до его полного раскрытия.
- Гипоксия тканей. Прочность шейки снижается при нарушении ее питания из-за длительного сдавливания между головкой ребенка и костным кольцом. Такое состояние чаще возникает у рожениц с узким тазом.
Вероятность травмы также повышается при избыточных нагрузках на края наружного зева. К разрыву могут привести:
- Роды крупным плодом. Окружность головки ребенка весом более 4 кг в большинстве случаев превышает размеры, до которых может растянуться наружный зев. Аналогичная ситуация возникает при рождении ребенка с гидроцефалией.
- Разгибательное положение плода. В таких случаях не только нарушается физиологический механизм родов либо они становятся невозможными, но и чаще травмируются родовые пути.
- Хирургические манипуляции. Шейка матки повреждается при наложении акушерских щипцов, использовании вакуум-экстрактора, извлечении ребенка за тазовый конец и др. Вне родов разрывы могут наблюдаться при грубом проведении инвазивных манипуляций.
Патогенез
Механизм травматического повреждения шейки матки основан на несоответствии между способностью тканей к растяжению и значительными нагрузками, которые возникают в родах. Сначала эластичные волокна хорошо справляются с усилиями, создаваемыми головкой плода, инструментами для родовспоможения или рукой акушера. При перерастяжении ткань истончается, а кровеносные сосуды, которые ее питают, пережимаются. Возникает гипоксия, приводящая к развитию дистрофических процессов. В конечном итоге целостность тканей нарушается.
Разрыв обычно является радиальным продольным, реже — звездчатым. В некоторых случаях некроз бывает настолько выраженным, что сопровождается полным отторжением передней губы. Если на неподготовленную шейку матки действуют значительные нагрузки, возможен полный циркулярный отрыв ее влагалищной части. В ряде случаев при поздних самопроизвольных абортах и преждевременных родах наблюдается так называемый «центральный» разрыв с формированием ложного хода в задней стенке шейки матки диаметром 1,5-2,0 см над неповрежденным наружным зевом.
Классификация
При оценке типа и характеристик повреждения учитывают механизм его формирования, размеры и наличие осложнений. В зависимости от причин, повлекших за собой нарушение целостности шейки матки, различают разрывы:
- Самопроизвольные — возникшие спонтанно в процессе родовой деятельности на фоне ригидности либо чрезмерного растяжения.
- Насильственные — спровоцированные родоразрешающими влагалищными вмешательствами для ускорения процесса родов.
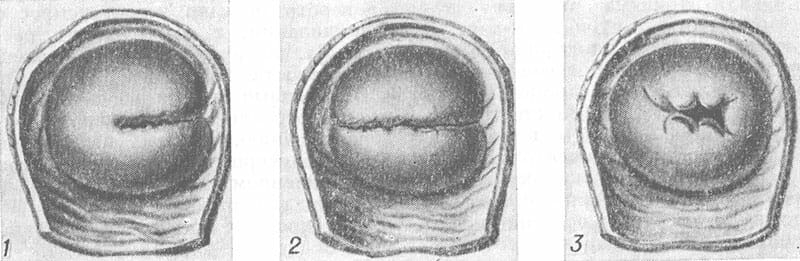
С учетом размера разрывы бывают трех степеней:
- I степени — одно- или двухстороннее повреждение шейки матки длиной до 2 см.
- II степени — размеры разрыва превышают 2 см, однако он не меньше чем на 1 см не доходит до свода влагалища.
- III степени — разрыв доходит до влагалищных сводов и переходит на них.
Разрывы I и II степени считаются неосложненными. К осложненным разрывам специалисты в сфере акушерства и гинекологии относят следующие типы повреждений:
- Разрывы III степени.
- Разрывы, переходящие за внутренний маточный зев.
- Разрывы, в которые вовлекается брюшина или окружающий матку параметрий.
- Циркулярный отрыв шейки матки.
Симптомы разрыва шейки матки
В случае небольших повреждений размерами до 1 см клиническая симптоматика обычно отсутствует. Основным проявлением разрыва шейки матки является кровотечение. Иногда его признаки можно наблюдать уже в период изгнания, когда рождающиеся части плода покрыты ярко-алой кровью. Однако обычно кровотечение возникает или усиливается после рождения ребенка, несмотря на хорошую сократительную активность миометрия. При этом кровь из влагалища течет струйкой или выделяется в значительном количестве. Реже она содержит много сгустков. Если разрыв возник на фоне больших размозжений при длительном сдавливании тканей, кровотечение наблюдаются не всегда, поскольку сосуды успевают тромбироваться. В подобных случаях и при повреждении участков без крупных сосудов крови обычно выделяется мало, что повышает значимость послеродового осмотра шейки в зеркалах.
Осложнения
При повреждении шеечно-влагалищной ветви маточной артерии разрыв шейки матки может осложниться профузным кровотечением. Из-за значительной кровопотери кожа и слизистые родильницы бледнеют, женщина жалуется на слабость, головокружение, холодный пот, может потерять сознание. При несвоевременном оказании помощи у пациентки развивается геморрагический шок, представляющий угрозу для жизни. Глубокие повреждения, доходящие до влагалищного свода, могут сопровождаться разрывом матки и массивным кровоизлиянием в параметрий. При пропущенном и неушитом разрыве шейки существенно возрастает риск развития параметрита, послеродового эндометрита, а в последующем — эктропиона, хронического эндоцервицита, эрозии, неоплазий. Отдаленными последствиями являются рубцовая деформация шейки, истмико-цервикальная недостаточность с невынашиванием беременности, формирование шеечно-влагалищной фистулы.
Диагностика
Послеродовые кровотечения возникают как при разрывах шейки матки, так и при других патологических состояниях. Поэтому для правильной постановки диагноза выполняют:
- Наружное акушерское исследование. После родов матка хорошо сократилась. При опорожненном мочевом пузыре ее дно расположено ниже пупка.
- Осмотр в зеркалах. С помощью широких зеркал, пулевых или геморроидальных щипцов выполняется ревизия шейки с растягиванием краев зева и осмотром всех складок.

Обзорная кольпоскопия — старый послеродовый разрыв шейки матки первой степени
При выявлении разрыва 3-й степени вручную обследуются стенки матки для исключения их повреждения. Дифференциальная диагностика проводится с разрывом варикозно расширенных вен влагалища, послеродовой гипотонией и атонией матки, задержкой в ее полости оболочек плода или долек плаценты, развитием ДВС-синдрома. При необходимости к постановке диагноза и ведению родильницы привлекают анестезиолога, терапевта, хирурга.
Лечение разрыва шейки матки
При обнаружении патологического разрыва целостность органа восстанавливают хирургически. Выбор оперативного вмешательства зависит от степени повреждений и наличия осложнений. Поврежденный участок ушивают трансвагинально рассасывающимся материалом, шов накладывают на всю толщину ткани за исключением эндоцервикса. Если обнаружен разрыв, переходящий за внутренний зев, или кровоизлияние в параметрий, рекомендована лапаротомия, в ходе которой выполняется остановка кровотечения, удаляется гематома. В послеоперационном периоде показаны противоанемические препараты. Для профилактики инфекционных осложнений обычно назначают короткий курс антибактериальной терапии.
Прогноз и профилактика
Прогноз при неосложненных разрывах благоприятный. При наличии осложнений результаты зависят от своевременности и адекватности лечения. Ключевую роль в профилактике разрывов играет правильность ведения родов и обоснованное использование методов оперативного родоразрешения при наличии соответствующих показаний. В исключительных случаях при высокой вероятности разрыва из-за ригидности, узкой конической формы шейки или необходимости срочного родоразрешения при неполном раскрытии зева превентивно может выполняться трахелотомия (операция по рассечению стенок цервикального канала).
степени и последствия, лечение и отзывы
Автор Мария Семенова На чтение 14 мин. Опубликовано
С анатомической точки зрения это всего лишь составная часть органа. Входит она в состав матки — верхнего отдела половых путей женщины, одного из основных органов, которые участвуют в рождении ребёнка.

Шейка матки — это ее нижний отдел, который служит разграничением между верхними и нижними отделами половых путей.
Сама шейка также имеет определённые уровни своего строения, подразделяется на влагалищную и маточную часть, на экзоцервикс и эндоцервикс, также имеется и цервикальный канал, который и является проводным путём между влагалищем и полостью матки.
Большую сложность представляет шейка матки с точки зрения гистологического строения. На ней находится стык двух важных в функциональном плане эпителиев, это многослойный плоский и цилиндрический. Именно данный участок важен, так как на нём чаще всего происходит развитие злокачественного процесса.
Функции шейки матки
Кроме того, шейка матки является важной частью в репродуктивной системе с точки зрения ее функций:
 В первую очередь, это функция защиты. Именно благодаря ее строению, а также вырабатывающейся слизи являющейся своеобразным барьером для проникновения болезнетворных бактерий, а также сперматозоидов. Лишь в период овуляции секрет приобретает несколько другие по составу характеристики допускающие сперматозоиды в полость матки, но также повышается риск заражения различными инфекциями.
В первую очередь, это функция защиты. Именно благодаря ее строению, а также вырабатывающейся слизи являющейся своеобразным барьером для проникновения болезнетворных бактерий, а также сперматозоидов. Лишь в период овуляции секрет приобретает несколько другие по составу характеристики допускающие сперматозоиды в полость матки, но также повышается риск заражения различными инфекциями.- Кроме того, шейка участвует в процессе деторождения. На протяжении беременности она защищает плод и его оболочки, а также плаценту от попадания болезнетворных микроорганизмов. А впоследствии участвует в процессе выхода плода из полости матки. Именно от состояния шейки во многом зависит процесс рождения ребёнка.
Разрыв шейки матки
Разрыв шейки матки это достаточно распространённая патология в акушерской практике, в гинекологии она встречается гораздо реже, и может быть связана лишь в травматическим воздействием, а также возможными тюленинам миоматозного узла.
В процессе родов данная патология встречается чаще. В группу риска по разрывам шейки матки входят первородящие женщины, у повторнородящих случаев разрывов гораздо меньше.
Причины
Причины могут быть самыми различными, среди них выделяют:
 Наличие воспалений в области влагалища и на самой шейке матки, а так же хронические воспалительные процессы в матке. Хронический цервицит приводит к тому, что ткань органа становится поражённой инфильтратом, появляется отек и клетки могут нарушить свою архитектонику. В некоторых случаях, когда процесс оказывается запущенным могут развиться склеротические процессы, приводящие к нарушению растяжимости клеток. Стенка шейки матки не только хуже растягивается, она также и плохо раскрывается в процессе родовой деятельности.
Наличие воспалений в области влагалища и на самой шейке матки, а так же хронические воспалительные процессы в матке. Хронический цервицит приводит к тому, что ткань органа становится поражённой инфильтратом, появляется отек и клетки могут нарушить свою архитектонику. В некоторых случаях, когда процесс оказывается запущенным могут развиться склеротические процессы, приводящие к нарушению растяжимости клеток. Стенка шейки матки не только хуже растягивается, она также и плохо раскрывается в процессе родовой деятельности.- Возрастные дефекты. С возрастом в ткани шейки матки идёт процесс уменьшения количества эластически ткани. При этом данный процесс является абсолютно физиологичный, так как он присущ всем тканям организма. Подобные процессы начинают происходить уже с 30 — 35 лет. Именно поэтому врачи рекомендуют не затягивать с рождением в особенности первого ребёнка.
- Рубцовые изменения. В случае если у женщины в анамнезе имеются различные хирургические процедуры в области шейки матки, в частности к ним можно отнести диатермокоагуляцию, криодеструкцию и лазерную вапоризацию, а также ушивание после предыдущих родов, в тканях идёт процесс образования рубца, т.е. соединительной ткани, которая не подвержена растяжению.
- Развитие дистонии шейки матки. Это процесс при котором нарушается кровообращение и лимфоотток в шейке из-за нарушения работы мышечных волокон, которые начинают неравномерно растягиваться и сокращаться. Подобное состояние приводит к тому, что шейка начинает приобретать большую плотность, преимущественно за счёт циркулярного типа волокон. В настоящее время она рассматривается как одна из форм тяжелого осложнения в родах — дискоординации родовой деятельности. Это служит не только причиной разрывов, но и трудностью выхода плода из полости матки.
- Наличие предлежащей плаценты. Это одна из форм патологии, которая связана с тем, что плацента начинает врастать в ткани, к которым прикрепляется и способствует их размягчению. Так происходит и с шейкой матки, где даже при частичном прикреплении к шейке идёт процесс нарушения в ее строении.
- Возникновение стремительных родов. В результате которых идёт процесс повышения давления в полости матки, который не соответствует готовности к данному процессу шейки. Из-за развивающегося мощного давления на шейку происходит разрыв ткани.
 Неполноценная готовность шейки к родам. Чаще всего это врачебная ошибка, когда начинается процесс искусственного родоразрешения при неокончательно созревшей шейке матки. В норме ткани шейки должны размягчиться и подвергнуться спокойному растяжению при прохождении ребёнка, но если начинается процесс создания искусственных потуг или введения средств, стимулирующих повышение тонуса, происходит насильственное разрушение ткани.
Неполноценная готовность шейки к родам. Чаще всего это врачебная ошибка, когда начинается процесс искусственного родоразрешения при неокончательно созревшей шейке матки. В норме ткани шейки должны размягчиться и подвергнуться спокойному растяжению при прохождении ребёнка, но если начинается процесс создания искусственных потуг или введения средств, стимулирующих повышение тонуса, происходит насильственное разрушение ткани.- Процесс гипоксии тканей. Это достаточно частая причина, которая связана с тем, что головка на протяжении длительного периода времени располагается в области тазового дна и нарушает кровоотток, прижимая ткань к костному кольцу. Чаще всего подобная картина характерна при развитии узкого таза.
Подобные причины больше характерны при излишней нагрузке на внутренний зев, через который и начинается процесс рождения ребёнка.
Но в некоторых случаях разрыв начинается и с области наружного зева, обычно это встречается при:
 Рождении ребёнка, имеющего крупную массу тела. В данном случае размеры головы, как правило, так же увеличиваются, и следовательно, ткани не всегда могут должным образом растянуться.В данную группу можно отнести и самостоятельное рождение детей с пороками, самым частым из которых является гидроцефалия.
Рождении ребёнка, имеющего крупную массу тела. В данном случае размеры головы, как правило, так же увеличиваются, и следовательно, ткани не всегда могут должным образом растянуться.В данную группу можно отнести и самостоятельное рождение детей с пороками, самым частым из которых является гидроцефалия.- Неправильное положение плода, когда роды начинаются при разгибательном положении головки, а также если разгибание возникает быстрее чем нужно. В данном случае ребёнок начинает продвигаться по родовым путям своим не самым меньшим диаметром головки, что должно происходить в норме.
- Разрыв шейки матки может происходить и на фоне хирургического вмешательства на ткани. Причиной разрыва могут служить акушерские щипцы, вакуумэкстрактор, а также процесс извлечения ребёнка при тазовом или ягодичном предлежании.
Факторы риска
Их достаточно много, но не всегда они могут приводить к разрывам:
 В первую очередь, это одна из самых редко встречаемых патологий, при которых наблюдается нарушение строения соединительной ткани.
В первую очередь, это одна из самых редко встречаемых патологий, при которых наблюдается нарушение строения соединительной ткани.- Также это врожденный инфантилизм. Происходит недостаточно активное развитие шейки матки вследствие пороков в строении, а также возможной недостаточности гормонов.
- Наличие заболеваний на шейке матки, в ним относят не только эрозии, но и дисплазии, а также раковые поражения.
- Наличие опухолевого процесса в области внутреннего зева, а также на самой шейке.
Виды разрывов
Самопроизвольные разрывы
Самопроизвольные разрывы возникают самостоятельно в процессе естественных родов.
Среди них имеются подразделения на причины, вызывающие тот или иной разрыв шейки матки:
- На фоне морфологического повреждения ткани шейки матки. При воспалительных процессах, заболеваниях соединительной ткани, а также наличии предшествующих рубцовых изменений.
- На фоне механического препятствия. Возникают при наличии опухолевого процесса, а также предлежания плаценты.
- Смешанная форма. При которой идёт сочетание морфологического и механического препятствий для процесса естественных родов. В данную группу относят рождение ребёнка с крупными размерами при недостаточно подготовленной шейке или в разгибательном положении, а также дискоординационные процессы в шейке матки.
В свою очередь они могут разделяться ещё на несколько стадий течения патологического процесса:
- Возможный разрыв.
- Стадия угрожающего разрыва. Идет процесс натяжения тканей с нарушением кровоснабжения и спазмом.
- Стадия произошедшего разрыва.
Насильственный разрыв
Данный тип наиболее опасен.
Бывает следующим:
- Чистый насильственный разрыв. В данном случае возможна внешняя травма, а также родоразрешающая влагалищная операция. Самой частой причиной в данном случае является ваккумэкстрация, а также наложение акушерских щипцов.
- Смешанный разрыв шейки матки. Формируется в результате сочетания грубых механических вмешательств и наличия морфологического повреждения ткани шейки с механическим сдавлением.
По наличию осложнений:
- Осложнённые. Разрывы, сопровождающиеся переходом процесса на своды влагалища, а также возможную параметральную клетчатку. Обычно такие разрывы шейки сопровождаются сильными кровотечениями и возможным риском воспалительного процесса.
- Неосложненные. Это небольшие разрывы включающие 1 и 2 степень.
Степени разрыва шейки матки
В настоящее время специалистами выделяется несколько степеней разрывов шейки матки:
 1 степень разрыва. Это небольшое повреждение ткани шейки матки с одной или двух сторон, которое имеет длину не более 2 сантиметров и при этом не сопровождается никакой клинической симптоматикой. В некоторых случаях не требуется дополнительные меры лечения. Большинство подобных хвои заживают поверхностным натяжением и при этом не проявляются развитием рубцовой ткани шейки матки.
1 степень разрыва. Это небольшое повреждение ткани шейки матки с одной или двух сторон, которое имеет длину не более 2 сантиметров и при этом не сопровождается никакой клинической симптоматикой. В некоторых случаях не требуется дополнительные меры лечения. Большинство подобных хвои заживают поверхностным натяжением и при этом не проявляются развитием рубцовой ткани шейки матки.- 2 степень разрыва шейки матки. Это могут рыть разрывы больше, чем два сантиметра, но прижитом одной из отличительной особенностью от разрыва третьей степени является то, что края раны не должны доходить до области сводов влагалища меньше чем на 1 см. В данном очень часто разрывы бывают множественными и, как правило, линейные. При этом они будут иметь неосложненный вариант и могут быть зашиты акушером-гинекологом родильного зала без применения анестезии. Внешне они могут проявляться кровотечением, будет отмечаться выделение крови без появления сгустков. Она вытекает в виде струйки имеющей яркий красный цвет. После ушивания кровотечение легко восстанавливается и риск инфицирования в подобных случаях невысокий.
- 3 степень. Это осложнённые разрывы при которых отмечается переход на своды или за переделы их. В данном случае наиболее опасен разрыв, который будет уходить за внутренний зев или на пределы параметральной клетчатки. В некоторых случаях может отмечаться разрыв шейки матки происходящий циркулярно по краю внутреннего зева. В данном случае развивается ярко выраженная клиника кровотечения. Кровь может выходить струей и образовываться в сгустки, остановить подобное кровотечение бывает достаточно сложно. Если предварительно происходило давление в области шейки матки или было размозжение, то обильного кровотечения может не быть. Также скудные выделения при обширных поражениях могут быть следствием внутреннего запекания крови в брюшную полость.
Подобные состояния относят к серьезным поражениям органа и требуют хирургического вмешательства с переходом на лапаротомию. Проводятся процедуры под общим наркозом. В некоторых случаях может потребоваться помощь специалистов смежной области. В случае разрыва женщина ощущает сильную боль в области промежности или нижнего отдела живота. Она может быть настолько интенсивной, что приводит к болевому шоку.
Диагностика
Как правило разрывы матки не остаются незамеченными доктором. Но в некоторых случаях такое возможно, тем более, что шейка это тот отдел, который может не проявляться выраженной болезненностью.
Этапы диагностики:
 Основу диагностики разрыва шейки матки играет осмотр женщины. Для этого могут потребоваться различные гинекологические зеркала, которые обнажают стенки шейки матки. В таких случаях может быть использовано зеркало Симпса или ложкообразные. Перед осмотром должны соблюдаться все правила асептики и антисептики. Медицинскому персоналу нужно быть готовым к тому, что потребуется хирургическое вмешательство. Должно обеспечиваться адекватное освещение. Поскольку наиболее частой причиной разрыва шейки матки является родовой акт. После рождения последа женщину осматривают родовые пути на предмет целостности. Для более точной диагностики шейку могут захватывать на пулевые щипцы и по часовой стрелке проводить детальный осмотр каждого участка, по мере нахождения дефекта осуществляют ушивание. Это могут быть одинарные швы или в некоторых случаях непрерывные.
Основу диагностики разрыва шейки матки играет осмотр женщины. Для этого могут потребоваться различные гинекологические зеркала, которые обнажают стенки шейки матки. В таких случаях может быть использовано зеркало Симпса или ложкообразные. Перед осмотром должны соблюдаться все правила асептики и антисептики. Медицинскому персоналу нужно быть готовым к тому, что потребуется хирургическое вмешательство. Должно обеспечиваться адекватное освещение. Поскольку наиболее частой причиной разрыва шейки матки является родовой акт. После рождения последа женщину осматривают родовые пути на предмет целостности. Для более точной диагностики шейку могут захватывать на пулевые щипцы и по часовой стрелке проводить детальный осмотр каждого участка, по мере нахождения дефекта осуществляют ушивание. Это могут быть одинарные швы или в некоторых случаях непрерывные. После осмотра в зеркалах и ушивания видимых дефектов осуществляют осмотр с помощью двуручного исследования. Это особенно важно для исключения возможного разрыва с переходом на своды. Это является обязательным методом в диагностике разрывов 3 степени.
После осмотра в зеркалах и ушивания видимых дефектов осуществляют осмотр с помощью двуручного исследования. Это особенно важно для исключения возможного разрыва с переходом на своды. Это является обязательным методом в диагностике разрывов 3 степени.
Кроме того, очень важна дифференциальная диагностика разрыва шейки матки с разрывом варикозного расширения вен во влагалище, а также кровотечением из полости матки, являющегося атоническим или гипотоническим, в некоторых случаях это может быть вызвано с задержкой оболочки плода или плацентарной ткани, а также возможным синдромом диссеминированного внутрисосудистого свертывания.
При диагностике разрывов шейки матки тяжёлой степени требуется и консультация анестезиологов, терапевтов и хирургов.
Лечение
Это достаточно серьёзный и ответственный процесс. Выбор тактики зависит от специалиста непосредственно после наступления родов, так как несвоевременно начатое лечение приводит к тому, что развиваются серьезные осложнения.
Объём будет зависеть от характера повреждения, а также объема, осложнения и возможных отрицательных факторов.
После оценки объема повреждения происходит процесс лечения.
Основным из них является хирургическое ушивание поврежденных тканей:
 Все разрывы должны быть ушиты по всей протяженности и глубине, поэтому не допускается поверхностное зашивание шейки матки из-за возможного формирования воспаления или свищей.
Все разрывы должны быть ушиты по всей протяженности и глубине, поэтому не допускается поверхностное зашивание шейки матки из-за возможного формирования воспаления или свищей.- Материал подбирают исключительно рассасывающийся, для того, чтобы скрепить ткани и не допустить их сохранения на случай возможных последующих родов. Предпочтительно в настоящее время использовать кетгут или новые синтетические материалы.
- На область эндоцервикса швы не накладываются.
- Небольшие трещины в области шейки, которые не сопровождаются сильным кровотечением можно не зашивать, достаточно будет лишь обработать их дезинфицирующими средствами. Заживление в таком случае происходит путём первичного натяжения.
- При повреждении только наружного зева ушивание осуществляется в раннем послеродовом периоде, обычно, после отделения последа. В большинстве случаев не требуется проведения анестезии, так как ткани шейки матки лишены болевых рецепторов. В случае перехода процесса на ткань влагалища можно применить метод местной инфильтрационной анестезии с новокаином или лидокаином. Ушивание осуществляется с помощью трансвагинального доступа.
- Если было диагностирование перехода разрыва за пределы внутреннего зева и возможным затрагиванием матки решается вопрос о дальнейшем оперативном вмешательстве путём лапартомии с ушивание очага и остановкой кровотечения. В некоторых случаях может потребоваться установка дренажей для препятствия развития спаечного процесса.
- Кроме того, при наложении швов обязательно проводят антибиотикотерапию, для возможного исключения бактериального заражения.
Последствия
Это достаточно актуальная тема, потому что именно она может повлиять не только на здоровье женщины, но и дальнейшую возможность деторождения.
К осложнения можно отнести ранние изменения, происходящие в организме женщины:
 Самым распространённым является воспалительный процесс в области шейки матки с возможным переходом на тело и промежность. Именно сама полость матки в данном случае оказывается частым местом распространения воспаления, это связано с тем, что ее ткани ещё оказываются поврежденными после родов, вследствие отделения последа. Тяжёлый воспалительный процесс может привести не только к развитию не только инфильтратов, но и абсцессов. В тяжелых случаях процесс может закончиться сепсисом. В тяжелых случаях, особенно при обширных разрывах с переходом процесса на область внутреннего зева производится операция с удалением матки.
Самым распространённым является воспалительный процесс в области шейки матки с возможным переходом на тело и промежность. Именно сама полость матки в данном случае оказывается частым местом распространения воспаления, это связано с тем, что ее ткани ещё оказываются поврежденными после родов, вследствие отделения последа. Тяжёлый воспалительный процесс может привести не только к развитию не только инфильтратов, но и абсцессов. В тяжелых случаях процесс может закончиться сепсисом. В тяжелых случаях, особенно при обширных разрывах с переходом процесса на область внутреннего зева производится операция с удалением матки.- Также это выраженная деформация, которая приведёт в некоторых случаях к проблемам прохождения не только сперматозоидов, но и нормальному оттоку менструальной крови.
К отдаленным последствиям относят:
- Повышение риска развития истмико-цервикальной недостаточности. Что приведёт к невынашиванию.
- Потере защитных свойств, это предрасполагает к дальнейшему развитию хронических воспалений в полости матки.
- Развитие бесплодия.
- Снижение активности при сексе.
- Повышение риска развития злокачественного процесса в области стыка эпителиев.
- Развитие выворота шейки матки, а также возможного в последствии выворота матки.
Профилактика
Это целый комплекс мероприятий, который направлен на предотвращение развития разрывов. В большинстве случаев он должен проводиться заблаговременно, но не только на этапе планирования беременности, но и на протяжении всей жизни женщины.
Меры профилактики:
 В первую очередь, это предотвращение развития воспалительных процессов в области влагалища и шейки матки. Для этого следует соблюдать правила личной гигиены, регулярно менять нижнее белье, иметь только защищенные половые контакты, особенно если они проводятся с малознакомыми людьми. По-возможности ограничить применение спермицидов, так как они отрицательно воздействуют на слизистую оболочку шейки матки.
В первую очередь, это предотвращение развития воспалительных процессов в области влагалища и шейки матки. Для этого следует соблюдать правила личной гигиены, регулярно менять нижнее белье, иметь только защищенные половые контакты, особенно если они проводятся с малознакомыми людьми. По-возможности ограничить применение спермицидов, так как они отрицательно воздействуют на слизистую оболочку шейки матки.- Планировать наступление беременности, предотвращая медикаментозное прерывание беременности, так как во время внутриматочных вмешательств возможна травматизация шейки матки, что в последствии ведет к ее разрыву.
- Также это диагностика вируса папилломы человека. Данный возбудитель, особенно его типы 16 и 18 способны вызывать рак шейки матки, приводя к нарушениям структуры клеток, также это могут быть патологии соединительной ткани из-за воспалений и дисплазий.
- Исключить гормональные состояния, а также вовремя устранять проблемы работы эндокринных желез. Особенно в данном случае особое значение уделяется эстрогенам и прогестерону.
- Регулярно посещать специалиста, с проведением комплекса диагностических манипуляций. Кроме того, важна ранняя постановка на учет при беременности. Именно при первых явках врач производит оценку состояния шейки матки. При выявлении патологий производится их своевременное лечение. А также профилактика, если существуют предпосылки к их появлению.
- Врачу требуется правильно выбирать тактику родоразрешения. В случае если есть такие патологии, как предлежание плаценты или ее краевое расположение, анатомический узкий таз, а также возможность развития клинического узкого таза, предпочтение отдается оперативному родозарешению. В случае возможного риска разрыва требуется преднамеренный разрез.
 В первую очередь, это функция защиты. Именно благодаря ее строению, а также вырабатывающейся слизи являющейся своеобразным барьером для проникновения болезнетворных бактерий, а также сперматозоидов. Лишь в период овуляции секрет приобретает несколько другие по составу характеристики допускающие сперматозоиды в полость матки, но также повышается риск заражения различными инфекциями.
В первую очередь, это функция защиты. Именно благодаря ее строению, а также вырабатывающейся слизи являющейся своеобразным барьером для проникновения болезнетворных бактерий, а также сперматозоидов. Лишь в период овуляции секрет приобретает несколько другие по составу характеристики допускающие сперматозоиды в полость матки, но также повышается риск заражения различными инфекциями. Наличие воспалений в области влагалища и на самой шейке матки, а так же хронические воспалительные процессы в матке. Хронический цервицит приводит к тому, что ткань органа становится поражённой инфильтратом, появляется отек и клетки могут нарушить свою архитектонику. В некоторых случаях, когда процесс оказывается запущенным могут развиться склеротические процессы, приводящие к нарушению растяжимости клеток. Стенка шейки матки не только хуже растягивается, она также и плохо раскрывается в процессе родовой деятельности.
Наличие воспалений в области влагалища и на самой шейке матки, а так же хронические воспалительные процессы в матке. Хронический цервицит приводит к тому, что ткань органа становится поражённой инфильтратом, появляется отек и клетки могут нарушить свою архитектонику. В некоторых случаях, когда процесс оказывается запущенным могут развиться склеротические процессы, приводящие к нарушению растяжимости клеток. Стенка шейки матки не только хуже растягивается, она также и плохо раскрывается в процессе родовой деятельности. Неполноценная готовность шейки к родам. Чаще всего это врачебная ошибка, когда начинается процесс искусственного родоразрешения при неокончательно созревшей шейке матки. В норме ткани шейки должны размягчиться и подвергнуться спокойному растяжению при прохождении ребёнка, но если начинается процесс создания искусственных потуг или введения средств, стимулирующих повышение тонуса, происходит насильственное разрушение ткани.
Неполноценная готовность шейки к родам. Чаще всего это врачебная ошибка, когда начинается процесс искусственного родоразрешения при неокончательно созревшей шейке матки. В норме ткани шейки должны размягчиться и подвергнуться спокойному растяжению при прохождении ребёнка, но если начинается процесс создания искусственных потуг или введения средств, стимулирующих повышение тонуса, происходит насильственное разрушение ткани.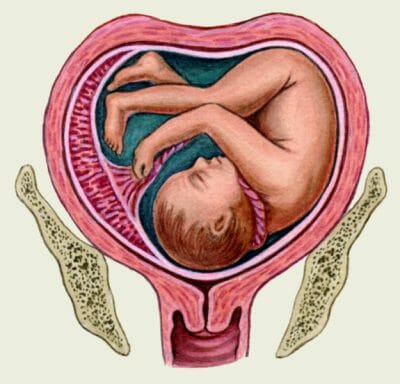 Рождении ребёнка, имеющего крупную массу тела. В данном случае размеры головы, как правило, так же увеличиваются, и следовательно, ткани не всегда могут должным образом растянуться.В данную группу можно отнести и самостоятельное рождение детей с пороками, самым частым из которых является гидроцефалия.
Рождении ребёнка, имеющего крупную массу тела. В данном случае размеры головы, как правило, так же увеличиваются, и следовательно, ткани не всегда могут должным образом растянуться.В данную группу можно отнести и самостоятельное рождение детей с пороками, самым частым из которых является гидроцефалия.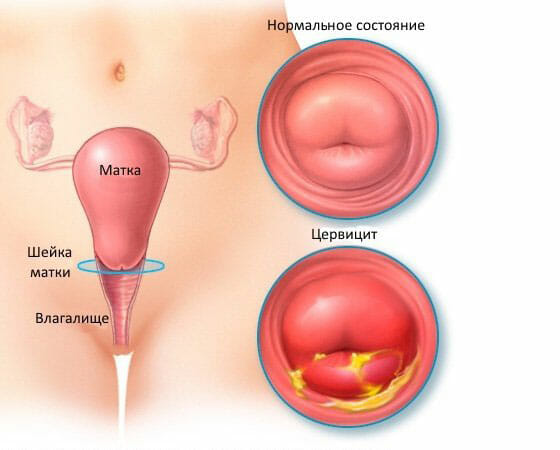 В первую очередь, это одна из самых редко встречаемых патологий, при которых наблюдается нарушение строения соединительной ткани.
В первую очередь, это одна из самых редко встречаемых патологий, при которых наблюдается нарушение строения соединительной ткани. 1 степень разрыва. Это небольшое повреждение ткани шейки матки с одной или двух сторон, которое имеет длину не более 2 сантиметров и при этом не сопровождается никакой клинической симптоматикой. В некоторых случаях не требуется дополнительные меры лечения. Большинство подобных хвои заживают поверхностным натяжением и при этом не проявляются развитием рубцовой ткани шейки матки.
1 степень разрыва. Это небольшое повреждение ткани шейки матки с одной или двух сторон, которое имеет длину не более 2 сантиметров и при этом не сопровождается никакой клинической симптоматикой. В некоторых случаях не требуется дополнительные меры лечения. Большинство подобных хвои заживают поверхностным натяжением и при этом не проявляются развитием рубцовой ткани шейки матки.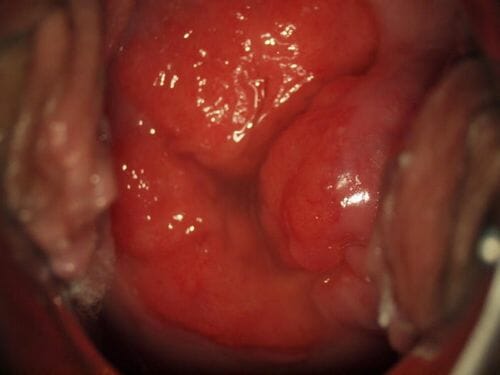 Основу диагностики разрыва шейки матки играет осмотр женщины. Для этого могут потребоваться различные гинекологические зеркала, которые обнажают стенки шейки матки. В таких случаях может быть использовано зеркало Симпса или ложкообразные. Перед осмотром должны соблюдаться все правила асептики и антисептики. Медицинскому персоналу нужно быть готовым к тому, что потребуется хирургическое вмешательство. Должно обеспечиваться адекватное освещение. Поскольку наиболее частой причиной разрыва шейки матки является родовой акт. После рождения последа женщину осматривают родовые пути на предмет целостности. Для более точной диагностики шейку могут захватывать на пулевые щипцы и по часовой стрелке проводить детальный осмотр каждого участка, по мере нахождения дефекта осуществляют ушивание. Это могут быть одинарные швы или в некоторых случаях непрерывные.
Основу диагностики разрыва шейки матки играет осмотр женщины. Для этого могут потребоваться различные гинекологические зеркала, которые обнажают стенки шейки матки. В таких случаях может быть использовано зеркало Симпса или ложкообразные. Перед осмотром должны соблюдаться все правила асептики и антисептики. Медицинскому персоналу нужно быть готовым к тому, что потребуется хирургическое вмешательство. Должно обеспечиваться адекватное освещение. Поскольку наиболее частой причиной разрыва шейки матки является родовой акт. После рождения последа женщину осматривают родовые пути на предмет целостности. Для более точной диагностики шейку могут захватывать на пулевые щипцы и по часовой стрелке проводить детальный осмотр каждого участка, по мере нахождения дефекта осуществляют ушивание. Это могут быть одинарные швы или в некоторых случаях непрерывные. После осмотра в зеркалах и ушивания видимых дефектов осуществляют осмотр с помощью двуручного исследования. Это особенно важно для исключения возможного разрыва с переходом на своды. Это является обязательным методом в диагностике разрывов 3 степени.
После осмотра в зеркалах и ушивания видимых дефектов осуществляют осмотр с помощью двуручного исследования. Это особенно важно для исключения возможного разрыва с переходом на своды. Это является обязательным методом в диагностике разрывов 3 степени.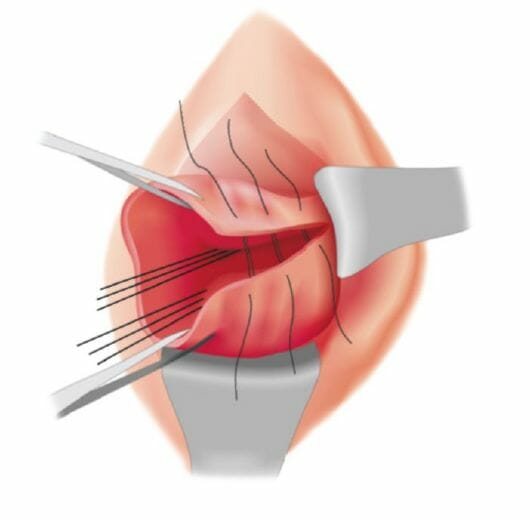 Все разрывы должны быть ушиты по всей протяженности и глубине, поэтому не допускается поверхностное зашивание шейки матки из-за возможного формирования воспаления или свищей.
Все разрывы должны быть ушиты по всей протяженности и глубине, поэтому не допускается поверхностное зашивание шейки матки из-за возможного формирования воспаления или свищей.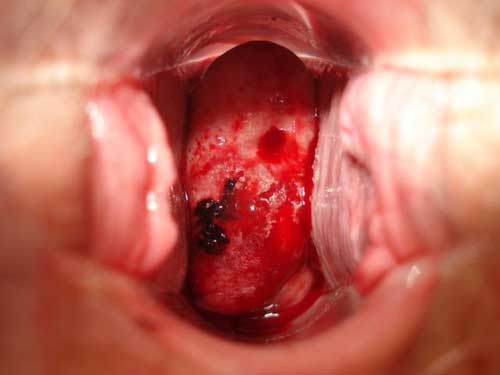 Самым распространённым является воспалительный процесс в области шейки матки с возможным переходом на тело и промежность. Именно сама полость матки в данном случае оказывается частым местом распространения воспаления, это связано с тем, что ее ткани ещё оказываются поврежденными после родов, вследствие отделения последа. Тяжёлый воспалительный процесс может привести не только к развитию не только инфильтратов, но и абсцессов. В тяжелых случаях процесс может закончиться сепсисом. В тяжелых случаях, особенно при обширных разрывах с переходом процесса на область внутреннего зева производится операция с удалением матки.
Самым распространённым является воспалительный процесс в области шейки матки с возможным переходом на тело и промежность. Именно сама полость матки в данном случае оказывается частым местом распространения воспаления, это связано с тем, что ее ткани ещё оказываются поврежденными после родов, вследствие отделения последа. Тяжёлый воспалительный процесс может привести не только к развитию не только инфильтратов, но и абсцессов. В тяжелых случаях процесс может закончиться сепсисом. В тяжелых случаях, особенно при обширных разрывах с переходом процесса на область внутреннего зева производится операция с удалением матки. В первую очередь, это предотвращение развития воспалительных процессов в области влагалища и шейки матки. Для этого следует соблюдать правила личной гигиены, регулярно менять нижнее белье, иметь только защищенные половые контакты, особенно если они проводятся с малознакомыми людьми. По-возможности ограничить применение спермицидов, так как они отрицательно воздействуют на слизистую оболочку шейки матки.
В первую очередь, это предотвращение развития воспалительных процессов в области влагалища и шейки матки. Для этого следует соблюдать правила личной гигиены, регулярно менять нижнее белье, иметь только защищенные половые контакты, особенно если они проводятся с малознакомыми людьми. По-возможности ограничить применение спермицидов, так как они отрицательно воздействуют на слизистую оболочку шейки матки.