Скрининговые тесты для выявления синдрома Дауна в первые 24 недели беременности
Актуальность
Синдром Дауна (также известен, как болезнь Дауна или Трисомия по 21 паре хромосом) является неизлечимым генетическим заболеванием, которое становится причиной значительных проблем с физическим и психическим здоровьем, а также инвалидности. Однако синдром Дауна совершенно по-разному влияет на людей. У одних проявления выражены значительно, в то время как другие имеют незначительные проблемы со здоровьем и способны вести относительно нормальную жизнь. Не существует способа, позволяющего предсказать, насколько сильно может пострадать ребенок.
Будущим родителям во время беременности предоставляется возможность пройти скрининг-тест для выявления синдрома Дауна у ребенка, чтобы помочь им принять решение. Если мать вынашивает ребенка с синдромом Дауна, то следует решить, прерывать беременность или сохранять ее. Информация дает родителям возможность спланировать жизнь с ребенком с синдромом Дауна.
Самые точные скрининг-тесты на выявление синдрома Дауна включают в себя исследование околоплодной жидкости (амниоцентез) или ткани плаценты (биопсия ворсин хориона (БВХ)) для определения патологических хромосом, связанных с синдромом Дауна. Оба этих теста предполагают введение в живот матери иглы, что, как известно, повышает риск выкидыша. Таким образом, скрининг-тесты подходят не всем беременным женщинам. Поэтому чаще берут анализы крови и мочи матери, а также проводят ультразвуковое обследование ребенка. Эти скрининг-тесты несовершенны, так как они могут пропустить случаи синдрома Дауна, а также с большой долей риска дают положительный результат в том случае, когда ребенок не страдает синдромом Дауна. Таким образом, при выявлении высокого риска при использовании этих скрининг-тестов требуется дальнейшее проведение амниоцентеза или БВХ для подтверждения диагноза синдрома Дауна.
Что мы сделали
Мы проанализировали комбинации сывороточных скрининг-тестов в первый (до 14 недели) и второй (до 24 недели) триместры беременности в сочетании с ультразвуковым скринингом в первом триместре или без него. Нашей целью было выявить наиболее точные тесты для прогнозирования риска синдрома Дауна во время беременности. Были изучены один ультразвуковой показатель (толщина шейной складки) и семь различных серологических показателей (PAPP-A, общий ХГЧ, свободный бета-ХГЧ, несвязанный эстриол, альфа-фетопротеин, ингибин А, ADAM 12), которые могут быть использованы по отдельности, в соотношениях или в комбинации друг с другом, полученные до 24 недели беременности, тем самым получилось 32 скрининг-теста по выявлению синдрома Дауна. Мы обнаружили 22 исследования, в которых участвовали 228615 беременных женщин (в том числе 1067 плодов с синдромом Дауна).
Нашей целью было выявить наиболее точные тесты для прогнозирования риска синдрома Дауна во время беременности. Были изучены один ультразвуковой показатель (толщина шейной складки) и семь различных серологических показателей (PAPP-A, общий ХГЧ, свободный бета-ХГЧ, несвязанный эстриол, альфа-фетопротеин, ингибин А, ADAM 12), которые могут быть использованы по отдельности, в соотношениях или в комбинации друг с другом, полученные до 24 недели беременности, тем самым получилось 32 скрининг-теста по выявлению синдрома Дауна. Мы обнаружили 22 исследования, в которых участвовали 228615 беременных женщин (в том числе 1067 плодов с синдромом Дауна).
Что мы обнаружили
Во время скрининга по выявлению синдрома Дауна, в ходе которого проводились тесты в течение первого и второго триместров, результаты которых в совокупности определяют общий риск, мы выяснили, что тест, включающий в себя измерение толщины шейной складки и PAPP-A в первом триместре, а также определение общего ХГЧ, несвязанного эстриола, альфа-фетопротеина и ингибина А во втором триместре, оказался наиболее чувствительным, так как позволил определить 9 из 10 случаев беременности, ассоциированной с синдромом Дауна.
Другая важная информация для рассмотрения
Сами по себе ультразвуковые исследования не имеют неблагоприятных эффектов для женщин, а исследования крови могут причинять дискомфорт, оставлять синяки и, в редких случаях, стать причиной инфекции. Однако, у некоторых женщин, у которых по результатам скрининг-теста был выявлен высокий риск синдрома Дауна у ребенка, и которые подверглись проведению амниоцентеза или БВХ, есть риск выкидыша ребенка, не страдающего синдромом Дауна. Родителям будет необходимо взвесить этот риск при принятии решения о том, следует ли проводить амниоцентез или БВХ после выявления «высокого риска» по результатам скрининг-тестов.
Скрининговые тесты на предмет синдрома Дауна в первые 24 недели беременности
Актуальность
Синдром Дауна (также известный как Дауна или Трисомия 21) является неизлечимым генетическим заболеванием, которое вызывает значительные проблемы физического и психического здоровья, а также инвалидность.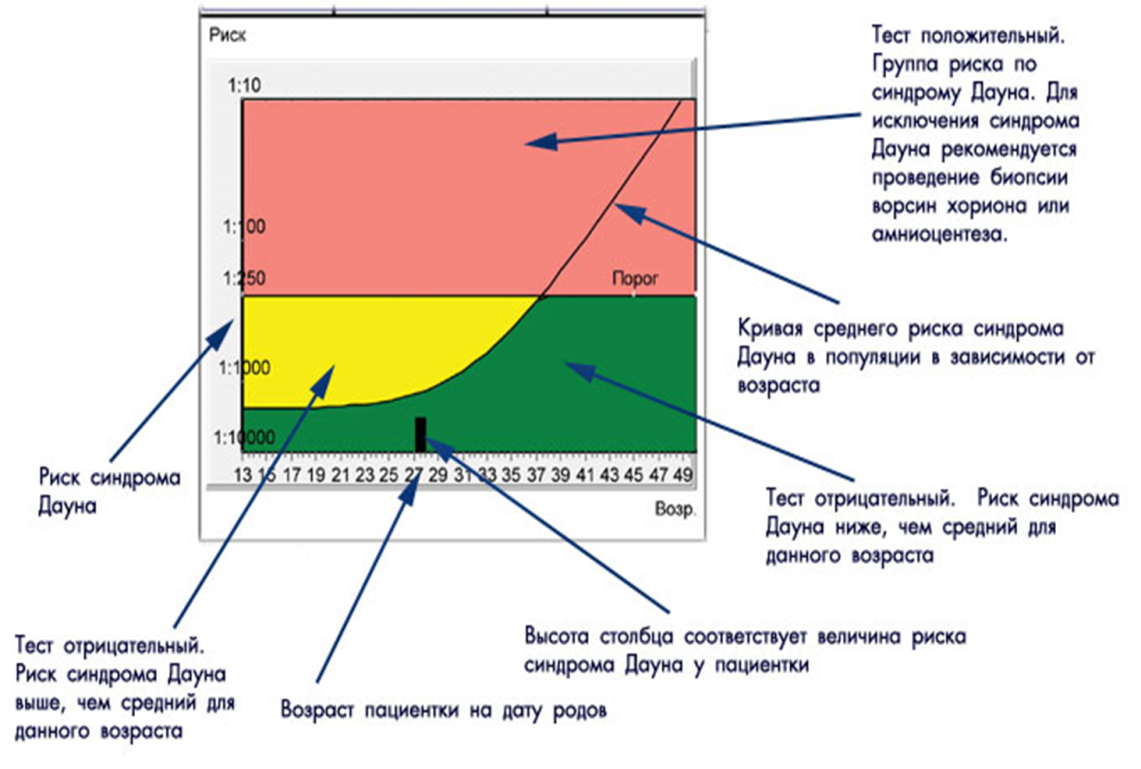 Однако, существует большое разнообразие в том, насколько трисомия Дауна влияет на людей. Некоторые лица имеют серьезные страдания, в то время как другие имеют небольшие проблемы и способны вести относительно нормальную жизнь. Нет способа предсказать, насколько сильно может пострадать каждый ребенок.
Однако, существует большое разнообразие в том, насколько трисомия Дауна влияет на людей. Некоторые лица имеют серьезные страдания, в то время как другие имеют небольшие проблемы и способны вести относительно нормальную жизнь. Нет способа предсказать, насколько сильно может пострадать каждый ребенок.
Будущим родителям представляется выбор пройти тест на предмет Дауна во время беременности, чтобы помочь им в принятии решений. Если беременная женщина несет ребенка с синдромом Дауна, то необходимо принять решение о том, прекратить или продолжать беременность. Эта информация предлагает родителям возможность планировать жизнь с ребенком Дауном.
Наиболее точные тесты для выявления Дауна включают тестирование околоплодной жидкости (жидкость вокруг плода, требуется амниоцентез) или ткани плаценты (биопсии ворсин хориона (CVS)) на предмет аномальных хромосом, связанных с Дауном. Оба теста требуют введения иглы в живот матери и увеличивают риск выкидыша. Таким образом, тесты не подходят для того, чтобы их можно было предоставлять всем беременным женщинам.
Что мы сделали
Целью этого обзора являлось выяснение, какие из скрининговых тестов, сделанных в течение первых 24 недель беременности, являются наиболее точными в прогнозировании риска беременности с Дауном. Мы изучили 7 различных маркеров в моче, которые могут использоваться отдельно, в соотношениях или в комбинации, взятых до 24 недель беременности. Это в совокупности создает 24 скрининговых теста для Дауна. Мы нашли 19 исследований с участием 18,013 беременных женщин, из которых 527 были беременностями с синдромом Дауна.
Что мы нашли
Доказательства не поддерживает использование тестов мочи для скрининга на предмет синдрома Дауна в течение первых 24 недель беременности. Количество доказательств ограничено. Эти тесты не предлагаются в рутинной клинической практике.
Другая важная информация для рассмотрения
Тестирование мочи само по себе не имеет побочных эффектов для женщины. Однако, некоторые женщины, имеющие результат скринингового теста «высокий риск», которым проводится амниоцентез или CVS, имеют риск выкинуть нерождающего ребенка, не пораженного синдромом Дауна (выкидыш здорового ребенка). Родители должны будут взвесить этот риск при принятии решения, делать или не делать амниоцентез или CVS после получения результата скринингового теста о «высоком риске».
Скрининговый тест первого триместра на определение толщины воротникового пространства на синдром Дауна.
В каждом медицинском учреждении принято исходить из минимальной доли вероятности развития хромосомных нарушений.
Между 11 и 14 неделей беременности проводится ультразвуковое исследование для определения толщины воротникового пространства. Врач УЗ-диагностики измеряет с помощью аппарата подкожную жидкость на задней поверхности шеи ребенка. Этот тест проводится, чтобы определить степень риска наличия у плода синдрома Дауна.
В распоряжении специалистов есть также и исследование крови, которое можно провести как в сочетании с исследованием толщины воротникового пространства (двойной тест), так и у женщины, которая ждет ребенка с синдромом Дауна, уровень ХГЧ и РАРР-А отличается от нормы. Эти тесты точны сами по себе, но их результативность увеличивается, если они проводятся одновременно. Тест на определение толщины воротникового пространства выявляет от 75% до 82% случаев рождения ребенка с синдромом Дауна, а анализ крови – 60-70%. Если проводить два теста одновременно, вероятность обнаружения порока развития составит от 90% до 93%. Доля ложноположительного результата составит при этом 3-5%. В любом случае, точность двойного теста зависит от многих факторов, например, от квалификации врача УЗ-диагностики и работы аппарата. На результат влияет еще и временной перерыв при проведении обеих процедур.
Эти тесты точны сами по себе, но их результативность увеличивается, если они проводятся одновременно. Тест на определение толщины воротникового пространства выявляет от 75% до 82% случаев рождения ребенка с синдромом Дауна, а анализ крови – 60-70%. Если проводить два теста одновременно, вероятность обнаружения порока развития составит от 90% до 93%. Доля ложноположительного результата составит при этом 3-5%. В любом случае, точность двойного теста зависит от многих факторов, например, от квалификации врача УЗ-диагностики и работы аппарата. На результат влияет еще и временной перерыв при проведении обеих процедур.
На сроке 16-18 недель делается тест, основанный на анализе крови. Он определяет уровень некоторых показателей крови: бета-ХГЧ (хорионический гонадотропин человека), эстриол, АФП (альфа-фетопротеин), ингибин А.
Если женщина носит ребенка с синдромом Дауна, уровень бета-ХГЧ и ингибина А в крови будет выше нормы, а эстриола и АФП — ниже.
Существует несколько видов таких тестов. Двойной тест выявляет уровень содержания бета-ХГЧ и эстриола, тройной тест определяет содержание бета-ХГЧ, эстриола и АФП, четверной тест – бета-ХГЧ, АФП, эстриола и ингибина А.
Двойной тест выявляет уровень содержания бета-ХГЧ и эстриола, тройной тест определяет содержание бета-ХГЧ, эстриола и АФП, четверной тест – бета-ХГЧ, АФП, эстриола и ингибина А.
Однако, точность этих исследований будет ниже, чем у тестов, которые проводятся в первом триместре. Двойной тест выявляет 59% случаев, а четверной – 76% случаев развития у плода синдрома Дауна. Для женщин старшего возраста точность анализа крови будет выше. При определении высокой степени риска рождения ребенка с отклонениями женщине предлагают провести амниоцентез для более точной диагностики.
Интегрированный анализ сочетает результаты анализа крови на количество содержания протеина PAPP-A (ассоциированного с беременностью плазменного белка А) и бета-ХГЧ на сроке 11-14 недель, и анализа на АФП, эстриол и ингибин А на сроке 16-18 недель. Этот объединенный тест учитывает результаты исследований, которые проводятся на сроке 11-14 недель (исследование для определения воротникового пространства и анализ крови на бета-ХГЧ и белка PAPP-A) и результаты анализа крови на АФП, эстриол и ингибин А на сроке 16-18 недель. Точность такого теста в случае с диагностикой синдрома Дауна составляет 94%, и 5% приходится на ложноположительный результат. К сожалению, эти высокоэффективные тесты доступны не во всех учреждениях. Они учитывают целый ряд показателей, но результаты будут известны только во втором триместре беременности.
Точность такого теста в случае с диагностикой синдрома Дауна составляет 94%, и 5% приходится на ложноположительный результат. К сожалению, эти высокоэффективные тесты доступны не во всех учреждениях. Они учитывают целый ряд показателей, но результаты будут известны только во втором триместре беременности.
У беременных женщин есть право на ультразвуковые исследования и скрининговый тест на синдром Дауна. Будет ли возможность сделать их, зависит от ситуации в конкретном учреждении. Скрининговый тест первого триместра на определение толщины воротникового пространства доступен не во всех больницах. Скорее всего, женщине предложат пройти только ультразвуковое исследование – тест на пороки развития на сроке 18-20 недель. Самым надежным является интегрированный тест. В некоторых клиниках есть возможность сделать только скрининговый тест второго триместра, в других — только двойной тест, точность которого невелика. Некоторые учреждения предлагают лишь тройной тест. А если женщине уже исполнилось 35 лет, ей могут сразу предложить провести амниоцентез.
Диагностический тест – комплекс исследований, а именно, биопсия хориона и амниоцентез, которые позволяют точно установить наличие у ребенка какого-либо из хромосомных отклонений. Однако, эти методы чреваты риском прерывания беременности, пусть и минимальным.
Диагностические тесты на ранних сроках беременности, например, биопсия ворсин хориона или амниоцентез, дают более подробную информацию. Их целесообразно проводить вскоре после скринингового теста.
Синдром Дауна выявят ещё в утробе матери
К выпуску пренатального теста для диагностики синдрома Дауна приступил производитель наборов для генетического анализа «Sequenom Inc».
Тест «MaterniT21» основан на секвенировании ДНК, циркулирующей в плазме матери. Он выявляет фрагменты ДНК, принадлежащие 21 хромосоме. Как правило, на долю 21 хромосомы в крови беременной женщины приходится 1,35% от общего количества материнской и эмбриональной ДНК. Избыточное количество материала 21 хромосомы свидетельствует о генетической аномалии, а именно о трисомии по 21 хромосоме, являющейся характерным признаком синдрома Дауна.
Трисомия по 21 хромосоме означает наличие множества патологических психологических и физических характеристик. В большинстве случаев у людей с синдромом Дауна присутствуют интеллектуальные нарушения, хотя во многих случаях они не столь значительны. Как правило это замедленная речь, нарушение моторики. И внешне они выглядят немного по-другому: для них характерны округлые плоские лица.
Зачастую синдром Дауна сопровождается врождёнными болезнями сердца, проблемами со слухом или зрением, дисфункциями щитовидной железы. Средняя продолжительность жизни людей с синдромом Дауна составляет 55 лет.
Отличие MaterniT21 от других ранее доступных тестов заключается в том, что он намного точнее, а также может быть использован уже на десятой неделе беременности. И это даст возможность будущим родителям принять единственно верное для них решение: оставить ли ребёнка с синдромом Дауна, осознавая все возможные последствия, или прекратить нежелательную беременность.
Компания утверждает, что по результатам клинических исследований, которые опубликованы в «Genetics in Medicine», тест имеет точность 99,1 %. В исследовании теста были оценены образцы крови 212 женщин с беременностями ребёнком с синдромом Дауна и 1484 образцов крови женщин, беременных ребёнком без синдрома Дауна. Тест выявил 209 из 212 детей синдрома Дауна (точность 98,6 %), всего с тремя ложно-положительными результатами (0,2 %), и тремя ложно-отрицательными результатами.
В исследовании теста были оценены образцы крови 212 женщин с беременностями ребёнком с синдромом Дауна и 1484 образцов крови женщин, беременных ребёнком без синдрома Дауна. Тест выявил 209 из 212 детей синдрома Дауна (точность 98,6 %), всего с тремя ложно-положительными результатами (0,2 %), и тремя ложно-отрицательными результатами.
По материалам thestar.com
Перестанут ли рождаться в Германии дети с синдромом Дауна? | Анализ событий в политической жизни и обществе Германии | DW
Все будущие родители надеются, что малыш родится здоровым. Решение, принятое в четверг, 19 сентября, Объединенным комитетом врачей, больничных касс и клиник (G-BA) позволит многим родителям установить, все ли в порядке с ребенком, еще до его рождения. Комитет постановил, что стоимость неинвазивного пренатального теста (НИПТ), который проходят беременные женщины для выявления у эмбриона хромосомных нарушений, в частности, синдрома Дауна, в ряде случаев будет оплачиваться больничными кассами.
Решению G-BA, которое вступит в силу с 2021 года, предшествовали многолетние ожесточенные дебаты об этических последствиях этого шага. Его противники говорили о дискриминации людей с ограниченными возможностями, генетической селекции и даже «дизайне младенцев». DW собрала самые важные вопросы и ответы на эту непростую тему.
Как проводилась пренатальная диагностика до появления НИПТ?
До появления на рынке НИПТ женщинам между 11 и 14 неделями беременности предлагалось пройти скрининг — анализ крови и УЗИ. За обследование будущим родителям приходилось платить из своего кармана. Если скрининг устанавливал повышенный риск у плода трисомии-21 (известной также как синдром Дауна), будущая мать могла пройти более точную, но и более опасную для плода инвазивную процедуру, заключавшуюся в сборе околоплодной жидкости или пуповинной крови. Больничные кассы оплачивали инвазивную диагностику без предварительного обследования беременным женщинам старше 35 лет. Процедура скрининга многими врачами была признана ненадежной, поскольку во многих случаях не выявляла случаи трисомии-21.
Что представляет собой неинвазивный пренатальный тест?
НИПТ проводятся в Германии с 2012 года
Неинвазивные пренатальные тесты (НИПТ) проводятся в Германии с 2012 года. У беременной женщины берется анализ крови, и на его основе исследуются фрагменты генома эмбриона. Результаты позволяют выявить хромосомные нарушения, в числе которых не только трисомия-21, но и встречающиеся намного реже трисомия-18 (синдром Эдвардса) и трисомия-13 (синдром Патау), которые вызывают многочисленные пороки развития у ребенка. Тест можно проводить уже на девятой неделе беременности, но поскольку доля детского генетического материала в крови матери со временем увеличивается, исследования, проводящиеся на более поздних сроках, более точны.
Насколько высок риск трисомии-21?
Трисомию-21 или синдром Дауна плода диагностируют примерно у 24 из 10 тысяч беременных женщин. Риск рождения ребенка с этим диагнозом увеличивается с возрастом матери, резко повышаясь у женщин старше 35 лет. При беременности в 25 лет вероятность составляет 1 из тысячи случаев, после 40 лет — один из ста. В Германии в настоящее время живут от 30 тыс. до 50 тыс. человек с синдромом Дауна.
При беременности в 25 лет вероятность составляет 1 из тысячи случаев, после 40 лет — один из ста. В Германии в настоящее время живут от 30 тыс. до 50 тыс. человек с синдромом Дауна.
Кто сейчас может пройти НИПТ?
Любая беременная женщина, которая хочет узнать о риске генетических нарушений ее будущего ребенка, может попросить своего гинеколога провести НИПТ. Анализ крови отправляется в лабораторию, проводящую соответствующие исследования, результаты лечащий врач получает через четыре дня.
Сколько стоит тест и кому приходилось за него платить?
Эта девятилетняя девочка с синдромом Дауна ходит в обычную немецкую школу
До сих пор покрытие расходов по проведению неинвазивного пренатального теста ложилось на плечи будущих родителей. В первое время после появления НИПТ в Германии тесты проводились всего в нескольких центрах и стоили 1300 евро. Сейчас цена на них резко снизилась: обследование на синдром Дауна составляет 129 евро, а за 428 евро можно провести тест на все возможные определяемые хромосомные отклонения, а в некоторых случаях возможно также узнать пол ребенка.
Как аргументируют свою позицию сторонники?
Споры о покрытии расходов по проведению неинвазивных пренатальных тестов больничными кассами в последние годы занимали и правительство, и бундестаг. В числе сторонников этого решения были многие депутаты немецкого парламента. Они аргументировали это тем, что более опасное для будущего ребенка тестирование околоплодной жидкости, позволяющее установить у плода синдром Дауна, уже давно оплачивается медицинской страховкой, поэтому устанавливать строгие ограничения для не столь рискованных диагностических процедур не имеет смысла. Депутаты от Левой партии к тому же подчеркивали, что оплата НИПТ из своего кармана была бы несправедлива по отношению к социально незащищенным слоям населения.
Что говорят противники?
Противники неинвазивных пренатальных тестов опасаются, что данная диагностика сделает из беременности процесс генетической селекции: будущие матери едва ли захотят оставить ребенка с синдромом Дауна, а значит, количество абортов в стране увеличится. По мнению депутатов, выступавших против этого решения, целью исследований, оплачиваемых больничными кассами, является лечение болезни, а синдром Дауна заболеванием не считается. Критически настроенные члены бундестага считают также, что таким образом в обществе усилится социальное давление на будущих родителей, которые будут считать востребованными и желанными только здоровых детей.
По мнению депутатов, выступавших против этого решения, целью исследований, оплачиваемых больничными кассами, является лечение болезни, а синдром Дауна заболеванием не считается. Критически настроенные члены бундестага считают также, что таким образом в обществе усилится социальное давление на будущих родителей, которые будут считать востребованными и желанными только здоровых детей.
Что конкретно постановил Объединенный комитет?
Решение Объединенного комитета предполагает, что больничные кассы будут оплачивать обследование беременным женщинам из группы риска. В документе специально подчеркивается, что возраст будущей матери сам по себе не является решающим фактором. Возмещение расходов на НИПТ возможно лишь «в обоснованных индивидуальных случаях» после консультации с врачом. Важным обстоятельством является также тот факт, что обследование за счет больничных касс можно будет проводить лишь с 12 недели беременности — это означает, что в случае положительного результата возможность аборта будет исключена. В Германии прерывание беременности возможно только при сроке до трех месяцев (даже если зачатие произошло в результате изнасилования), а по его истечении — лишь при наличии чрезвычайной угрозы физическому или психическому здоровью женщины или если у плода обнаружены серьезные патологии, к числу которых синдром Дауна не относится.
В Германии прерывание беременности возможно только при сроке до трех месяцев (даже если зачатие произошло в результате изнасилования), а по его истечении — лишь при наличии чрезвычайной угрозы физическому или психическому здоровью женщины или если у плода обнаружены серьезные патологии, к числу которых синдром Дауна не относится.
______________
Подписывайтесь на наши каналы о России, Германии и Европе в | Twitter | Facebook | YouTube | Telegram
Смотрите также:
Стоит ли жить на Земле?
Концепция
Концепция выставки объясняется ее кураторами просто: пару недель назад на крыше боннского музея приземлился космический корабль, с борта которого сошло семеро инопланетян с синдромом Дауна. Им поручена важная миссия: узнать, как живется на планете Земля людям с синдромом Дауна. Какие проблемы их волнуют? Как относятся к ним другие люди и как менялось это отношение с течением времени?
Стоит ли жить на Земле?
«Поцелуй в ухо»
Эта фотография — из журнала Ohrenkuss, выходящего в Германии два раза в год.
 Его название можно перевести как «поцелуй в ухо». В виду имеется та информация, которая остается в голове человека, а не та, которая «в одно ухо влетает, из другого вылетает». Название возникло спонтанно, на одном из первых заседаний редакционной коллегии.
Его название можно перевести как «поцелуй в ухо». В виду имеется та информация, которая остается в голове человека, а не та, которая «в одно ухо влетает, из другого вылетает». Название возникло спонтанно, на одном из первых заседаний редакционной коллегии.Стоит ли жить на Земле?
Мода, спорт, любовь…
Тексты и иллюстрации для каждого из выпусков журнала пишутся или готовятся людьми с синдромом Дауна. Каждый номер журнала посвящен той или иной теме.
Стоит ли жить на Земле?
Джон Даун
Один из залов выставки посвящен Джону Лэнгдону Хэйдону Дауну — британскому ученому, который в середине XIX века впервые описал характеристики людей с синдромом, названным в итоге его именем.
Стоит ли жить на Земле?
Опережая свое время
Кроме подробного перечисления внешних черт, присущих людям с синдромом, названным его именем, ученый Даун также отметил, что такие люди обучаемы, причем их обучение дает очень хорошие результаты.
 Он указал на важность артикуляционной гимнастики для развития их речи, а также на склонность таких людей к подражанию, которую можно использовать в процессе обучения.
Он указал на важность артикуляционной гимнастики для развития их речи, а также на склонность таких людей к подражанию, которую можно использовать в процессе обучения.Стоит ли жить на Земле?
Уникальный фотоархив
Британский ученый попросил профессионального фотографа сделать портреты детей, с которыми он занимался. Посетители выставки могут ознакомитться с биографией каждого из них. На этом снимке — Флоренс Торнтон (1879 — 1900).
Стоит ли жить на Земле?
Древняя статуэтка
Предполагается, что эта статуэтка ольмеков, живших на территории Центральной Америки около трех тысяч лет назад, изображает человека с синдромом Дауна. О том, как жили люди с синдромом Дауна до середины XIX века, доподлинно практически ничего не известно. Но археологи, генетики и другие ученые постоянно работают над тем, чтобы белых пятен в истории стало меньше.
Стоит ли жить на Земле?
Живопись и не только
Выставка, проходящая в федеральном выставочном зале Bundeskunsthalle в Бонне, подготовлена при активном участии людей с синдромом Дауна.
 На фото — картина Патрика Ханока «Без названия», 2015 год.
На фото — картина Патрика Ханока «Без названия», 2015 год.Стоит ли жить на Земле?
Сюзанне Кюмпель: «Своя комната», 2000 г.
В каталоге, выпущенном боннским музеем к открытию выставки Touchdown, фотографии и справочные материалы сопровождаются высказываниями людей с синдромом Дауна. Тереза Кнопп: «Я хотела бы найти друзей без таких нарушений, как у меня. Но это сложно». Верена Элизабет Турин: «Я хочу, чтобы другие люди относились ко мне так, как ко всем остальным. Не как к ребенку, а совершенно нормально».
Стоит ли жить на Земле?
Наглядно и понятно
Ковер «Хромосомный набор» Жан-Мари Мон вышила в 2016 году. Художница с синдромом Дауна хотела таким образом внести свою лепту в просвещение людей.
Стоит ли жить на Земле?
Факты, о которых нельзя забывать
Вот в таких сосудах нацистские медики сохраняли останки детей, умерщвленных в венской клинике «Am Steinhof», где, в частности, проводились опыты над детьми с синдромом Дауна.
 Долгое время после войны они хранились в мемориальной комнате больницы, но в 2002 году останки были преданы земле…
Долгое время после войны они хранились в мемориальной комнате больницы, но в 2002 году останки были преданы земле…Стоит ли жить на Земле?
В рамках программы умерщвления «Т-4» национал-социалисты уничтожили несколько десятков тысяч человек, среди которых были те, кто страдал различными физическими и психическими заболеваниями, а также люди с синдромом Дауна. На фото — экспонат выставки в Бонне: картина Кристы Зауэр «Без названия», 2010 год.
Стоит ли жить на Земле?
Семейство Хиллов
Британец Деймон Хилл (на рисунке — сзади справа) — один из лучших автогонщиков 1990-х. У него — четверо детей, и первенец, Оливер, родился с синдромом Дауна. Деймон и его супруга регулярно выделяют средства на деятельность фондов, поддерживающих людей с синдромом Дауна, выступают в качестве попечителей, осуществляют различные проекты, задача которых — поддержать людей с синдромом Дауна.
Стоит ли жить на Земле?
Но бывает и так.
 ..
..Американский драматург и прозаик Артур Миллер, лауреат Пулитцеровской премии и некогда — муж Мэрилин Монро, фактически всю жизнь скрывал от общественности тот факт, что в его браке с фотохудожницей Ингой Морат родился сын с синдромом Дауна. Мальчика практически сразу после рождения отправили в интернат, где его навещала только мама. На рисунке — Миллер с супругой Ингой и дочерью Ребеккой.
Стоит ли жить на Земле?
Размышления
Стоит ли Земля того, чтобы здесь остаться? Последний зал выставки посвящен ответам на этот вопрос. Херман: «Я хотел бы быть частью народа, который не воюет. Но тут есть войны, страх, нужда, и все куда-то спешат. А я это ненавижу». Сабина: «Мне нравится, когда я не болею и могу радоваться. Хорошо, что можно жить среди животных и растений, заниматься спортом и быть с людьми, которые тебя любят!»
Автор: Дарья Брянцева
Новый анализ крови упрощает дородовую диагностику синдрома Дауна | Научные открытия и технические новинки из Германии | DW
Болезнь, известная как сидром Дауна, была описана еще в середине XIX века, но причину этой врожденной патологии ученые выяснили лишь целое столетие спустя.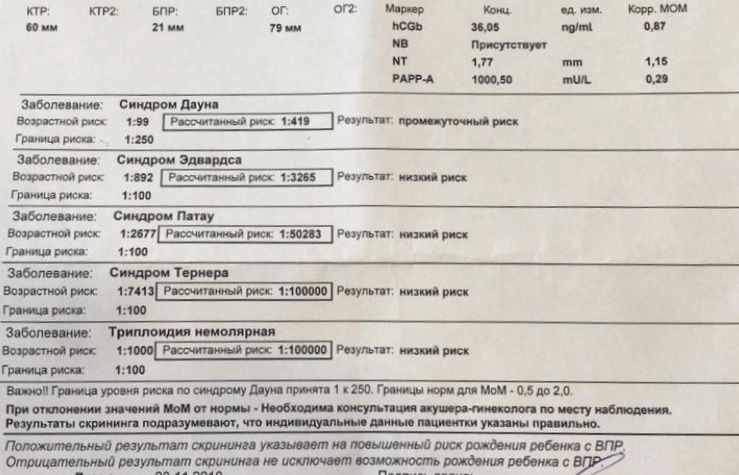 Оказалось, что синдром Дауна возникает в результате генетической аномалии — наличия лишней хромосомы. Если в ядре каждой клетки здорового человека присутствует набор из 23 пар хромосом, то в клетках больных, страдающих синдромом Дауна, 21-я хромосома представлена не двумя, а тремя копиями.
Оказалось, что синдром Дауна возникает в результате генетической аномалии — наличия лишней хромосомы. Если в ядре каждой клетки здорового человека присутствует набор из 23 пар хромосом, то в клетках больных, страдающих синдромом Дауна, 21-я хромосома представлена не двумя, а тремя копиями.
Эта аномалия, именуемая трисомией по 21-й хромосоме, проявляется в ряде специфических внешних черт (низкий рост, гипотония, недоразвитые уши, плоское лицо с раскосыми глазами, утолщенная шейная кожная складка, широкие кисти рук с короткими пальцами и единичной складкой вдоль ладони) и нередко сопровождается врожденным пороком сердца, недоразвитостью кишечника, глухотой, косоглазием. Кроме того, у многих таких больных наблюдаются признаки умственной отсталости.
Амниоцентез — процедура рискованная
Вероятность родить ребенка с синдромом Дауна, и так не столь уж малая, повышается с возрастом родителей, особенно матери. В Германии, например, один такой младенец приходится в среднем на 800 родов. У беременных, желающих заранее удостовериться, что их эта участь минует, до недавнего времени в распоряжении был лишь один надежный способ — пренатальная (то есть дородовая) диагностика. Конкретно — амниоцентез. Речь идет об инвазивной процедуре, в ходе которой врач специальной иглой через переднюю брюшную стенку беременной выполняет пункцию зародышевой оболочки с целью получения пробы околоплодных вод для их последующего лабораторного исследования. Ведь околоплодные воды содержат и клетки эмбриона, и их анализ позволяет выявить генетические и хромосомные дефекты.
У беременных, желающих заранее удостовериться, что их эта участь минует, до недавнего времени в распоряжении был лишь один надежный способ — пренатальная (то есть дородовая) диагностика. Конкретно — амниоцентез. Речь идет об инвазивной процедуре, в ходе которой врач специальной иглой через переднюю брюшную стенку беременной выполняет пункцию зародышевой оболочки с целью получения пробы околоплодных вод для их последующего лабораторного исследования. Ведь околоплодные воды содержат и клетки эмбриона, и их анализ позволяет выявить генетические и хромосомные дефекты.
Одна беда: прокол зародышевой оболочки чреват осложнениями. Михаэль Энтезами (Michael Entezami), врач-гинеколог берлинского Центра пренатальной диагностики и генетики человека, поясняет: «Вероятность того, что сам по себе забор пробы околоплодных вод приведет к выкидышу, составляет от 0,3 до 1,0 процента. Через несколько дней или даже недель после процедуры либо сердце плода вдруг перестает биться, либо происходит разрыв плодных оболочек, преждевременное излитие околоплодной жидкости, начинаются схватки, поднимается температура, и в результате — выкидыш».
Новый тест — подлинный прорыв
До сих пор в одной только Германии каждый год около 70 тысяч беременных решались на амниоцентез. Но теперь подавляющее большинство будущих мам смогут обойтись без этой неприятной и рискованной процедуры: вскоре у медиков появится возможность диагностировать трисомию у плода на основе анализа крови беременной. Михаэль Энтезами говорит: «Этот тест — подлинный прорыв в области, где 20 лет велись исследования, направленные на создание метода, позволяющего делать заключения о хромосомах плода, не подвергая риску протекание беременности. И вот они увенчались успехом».
Все, что требуется для анализа, — проба крови матери. Гинеколог поясняет: «В материнской крови всегда присутствует наследственный материал матери из распавшихся клеток ее организма и непосредственно из клеток крови, но примерно пять процентов — это наследственный материал эмбриона из клеток плаценты»
Не только трисомия 21, но и 13, и 18
А клетки плаценты, как правило, генетически идентичны клеткам плода. Используя специальные методы, принятые в молекулярной биологии, исследователи повышают концентрацию наследственного материала эмбриона в пробе материнской крови, а затем определяют, каким количеством копий представлена в нем 21-я хромосома. Да и не только 21-я. Этот же анализ заодно позволяет выявлять и такие реже встречающиеся генетические аномалии как трисомия по 13-й и по 18-й хромосомам.
Используя специальные методы, принятые в молекулярной биологии, исследователи повышают концентрацию наследственного материала эмбриона в пробе материнской крови, а затем определяют, каким количеством копий представлена в нем 21-я хромосома. Да и не только 21-я. Этот же анализ заодно позволяет выявлять и такие реже встречающиеся генетические аномалии как трисомия по 13-й и по 18-й хромосомам.
Михаэль Энтезами одним из первых в Германии уже использует новый тест — пока в рамках эксперимента, с целью проверки его надежности и достоверности. Кровь на такой анализ сегодня сдают лишь те пациентки берлинских медиков, которым в любом случае рекомендовано также исследование околоплодных вод. Но если здесь итоги подводить еще рано, то в США, где тест был введен в клиническую практику в октябре прошлого года, цифры уже есть, говорит Михаэль Энтезами: «Процент ошибок мал, надежность выявления трисомии 21 составляет около 98 процентов, и случаев «ложной тревоги» практически не зарегистрировано. Но следует все же иметь в виду, что в принципе ошибки возможны».
Но следует все же иметь в виду, что в принципе ошибки возможны».
Не панацея, но серьезная альтернатива
Поэтому гинеколог не рекомендует будущим матерям полагаться исключительно на анализ крови. Прежде всего, на 11-й неделе беременности им следует пройти ультразвуковое исследование, в ходе которого, в частности, измеряется толщина воротникового пространства у плода. И только в случае, если этот скрининг даст основания для тревоги, имеет смысл обратиться к новому тесту вместо амниоцентеза.
Михаэль Энтезами полагает, что такой тест избавит 80 — 90 процентов беременных от необходимости исследования околоплодных вод, особенно если она продиктована лишь возрастом. Но если анализ крови укажет на трисомию и встанет вопрос об искусственном прерывании беременности, вот тут, считает гинеколог, без амниоцентеза не обойтись: «Внутреннее чувство подсказывает мне, что, по крайней мере, в ближайшие годы едва ли кто-то возьмет на себя ответственность решать вопрос об аборте лишь на основании такого анализа крови».
И все же, хотя новый тест и не панацея, он существенно упростит дородовую диагностику синдрома Дауна и станет заслуживающей внимания альтернативой для тысяч и тысяч беременных, избавляя их от малоприятной и рискованной процедуры пункции зародышевой оболочки. В Германии новый тест должен появиться на рынке в середине текущего года.
Автор: Владимир Фрадкин
Редактор: Дарья Брянцева
Неинвазивный генетический тест -цена, сделать генетический тест в клинике «Мать и дитя» в Москве
Преимущества неинвазивного генетического теста
Данный метод исследования на сегодняшний день является точным и безопасным способом диагностировать нарушение числа хромосом у плода (анеуплоидии).
В отличие от различных инвазивных методов, таких как кордоцентез, амниоцентез и аспирация ворсин хориона, этот тест делается по крови матери и является абсолютно безопасным как для ее здоровья, так и для здоровья будущего ребенка.
При этом точность неинвазивного теста гораздо выше, чем у биохимического скрининга беременных, так как на его результат не оказывают влияния особенности течения беременности, принимаемые препараты и соматические заболевания женщины. Немаловажным плюсом является тот факт, что делать неинвазивный генетический тест можно на ранних сроках беременности, начиная уже с 10 недели.
Что показывает этот тест?
Суть данного исследования заключается в выделении из крови женщины ДНК плода, некоторое количество которого свободно циркулирует в ее организме во время беременности. На основании анализа фетальной ДНК можно получить информацию о нарушении числа хромосом, с которым связаны наиболее распространенные заболевания.
Таким образом, неинвазивный генетический тест позволяет с точностью 99% определить такие заболевания, как синдром Дауна, синдром Патау, синдром Эвардса, синдром Тернера и с 98% точностью диагностировать синдром Клайнфельтера.
Кому показан тест?
Поскольку неинвазивный генетический тест является абсолютно безопасным методом диагностики, сделать его может любая беременная женщина, желающая получить наиболее полную информацию о здоровье своего будущего ребенка и, возможно, развеять некоторые сомнения и страхи.
Пройти этот тест может любая женщина, желающая получить максимальную информацию о здоровье ребенка безопасным способом. Однако при наличии следующих ситуаций неинвазивный тест обязателен:
- высокий риск патологии плода по результатам биохимического скрининга;
- возраст беременной более 35 лет;
- имеется угроза прерывания беременности или привычное невынашивание.
Противопоказания для неинвазивного генетического теста
Не смотря на то, что этот метод, как и, собственно, скрининг беременных, является полностью безопасным, он тоже имеет свои противопоказания. Неинвазивный пренатальный тест нельзя делать в случаях, если:
- носительство хромосомных перестроек одним из родителей
- в анамнезе имеется пересадка костного мозга или стволовых клеток;
- обнаружены УЗ-маркеры хромосомной патологии (неимунная водянка, расширение толщины воротникового пространства) или пороки развития, это показание для инвазивной пренатальной диагностики
Что нужно для данного исследования?
Неинвазивный генетический тест не требует никакой предварительной подготовки.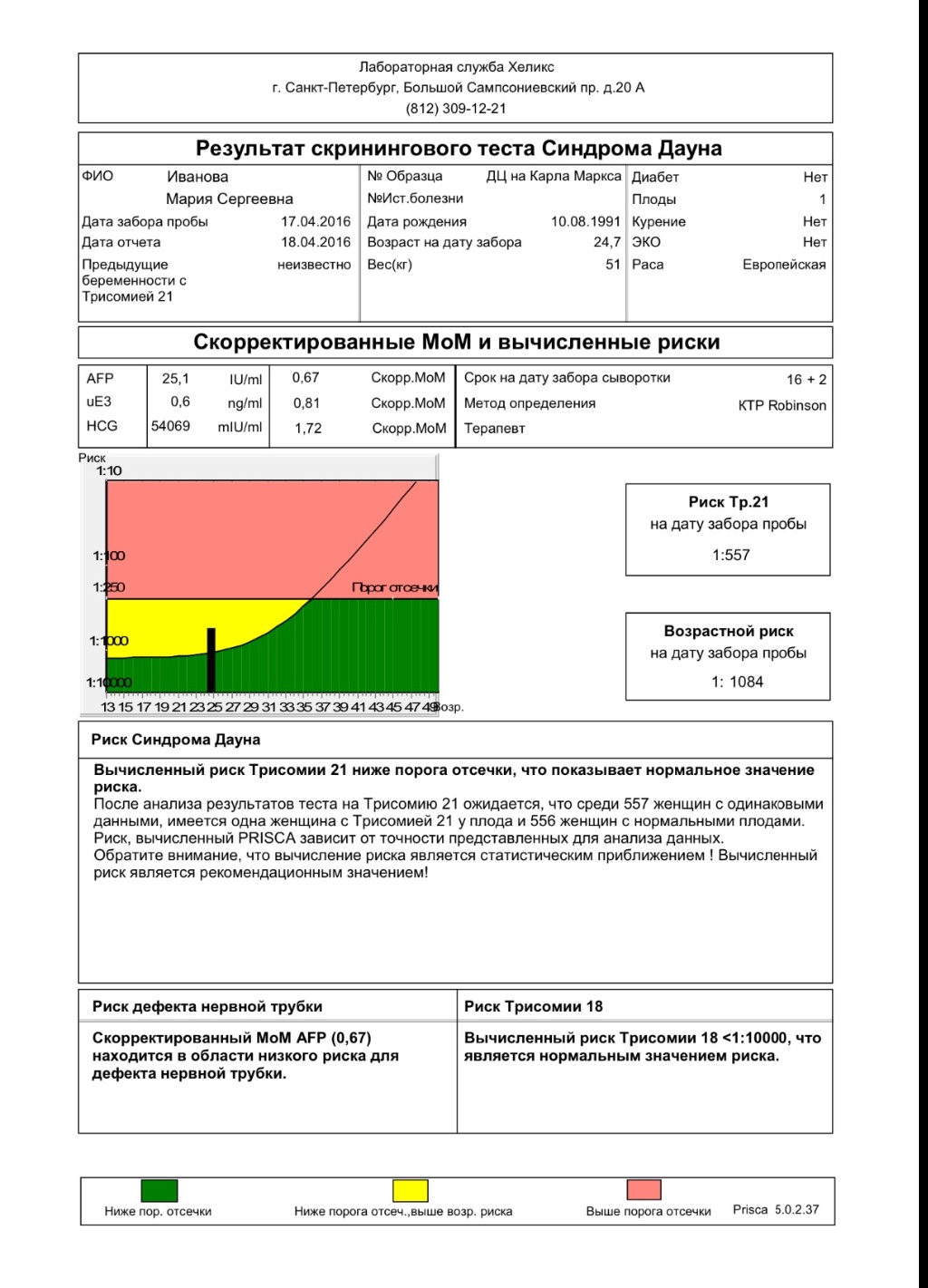 При отсутствии противопоказаний к его прохождению, необходимо просто сдать кровь в одной из клиник «Мать и Дитя» не натощак. Результаты исследования будут готовы через 14 дней после сдачи крови на анализ.
При отсутствии противопоказаний к его прохождению, необходимо просто сдать кровь в одной из клиник «Мать и Дитя» не натощак. Результаты исследования будут готовы через 14 дней после сдачи крови на анализ.
Здесь же при необходимости вы можете получить и консультацию генетика. Высококвалифицированные специалисты клиник «Мать и Дитя» с радостью ответят на все интересующие вас вопросы.
Скрининг на синдром Дауна | Беременность, рождение ребенка и рождение ребенка
Беременным женщинам обычно предлагается пройти обследование, чтобы определить, подвержен ли их ребенок повышенному риску синдрома Дауна и других заболеваний. Если у вашего ребенка больше шансов, вам предложат дальнейшие тесты, чтобы поставить окончательный диагноз.
Зачем нужен тест на синдром Дауна?
Примерно 1 из 1100 детей в Австралии рождается с синдромом Дауна. Это генетическое заболевание, приводящее к некоторому уровню умственной отсталости, отличительной внешности и некоторым проблемам со здоровьем и развитием.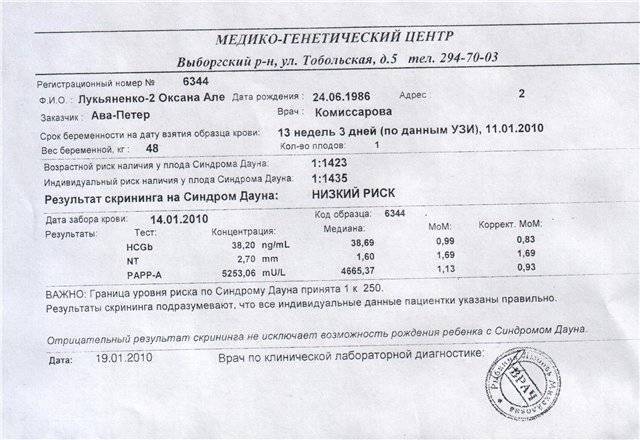
В каждой клетке человеческого тела 23 пары хромосом. Синдром Дауна возникает, когда ребенок рождается с дополнительной копией хромосомы 21 в своих клетках (синдром Дауна также называется «трисомией 21»). Это происходит случайно во время зачатия.
Существует два типа пренатальных тестов на синдром Дауна:
- Скрининговые тесты: Они не дают вам однозначного ответа, но позволяют узнать, есть ли у вашего ребенка повышенная вероятность синдрома Дауна.Скрининговые тесты не вредят ни матери, ни ребенку.
- Диагностический тест: Они очень точны и дадут вам окончательный ответ. Диагностические тесты обычно предлагаются женщинам, у которых вероятность рождения ребенка повышена на основании результатов скрининговых тестов. Диагностический тест может повысить риск выкидыша, поэтому не всем женщинам его обычно предлагают.
Не нужно сдавать анализы, если не хочешь. Если у вас есть скрининговый тест, который показывает, что у вашего ребенка повышенная вероятность синдрома Дауна, вам не нужно переходить к диагностическому тесту. Вам и вашей семье необходимо решить, что лучше для вас, и вы можете обсудить это со своим врачом, акушеркой или генетическим консультантом.
Вам и вашей семье необходимо решить, что лучше для вас, и вы можете обсудить это со своим врачом, акушеркой или генетическим консультантом.
Скрининговые испытания
Существует 3 типа скрининговых тестов на синдром Дауна: комбинированный скрининг в первом триместре, неинвазивное пренатальное тестирование (НИПТ) и скрининг материнской сыворотки во втором триместре.
Комбинированный скрининг в первом триместре
Комбинированный скрининговый тест в первом триместре проводится между 9 и 13 неделями (плюс 6 дней) беременности для расчета вероятности ряда аномалий, включая синдром Дауна.Это безопасно как для мамы, так и для малыша. Обычно это требует определенных затрат, но вы можете потребовать их обратно в Medicare.
Компьютер используется для объединения результатов 2 тестов:
- Анализ крови, сделанный между 9 и 12 неделями беременности, выявляет гормональные изменения, которые могут указывать на проблему с хромосомами ребенка.
- Ультразвуковое сканирование, проводимое на 12–13 неделе беременности, измеряет толщину жидкости за шеей ребенка, называемую затылочной прозрачностью.
 У младенцев с синдромом Дауна это часто больше.
У младенцев с синдромом Дауна это часто больше.
Эти результаты в сочетании с возрастом матери показывают вероятность синдрома Дауна. Если у ребенка повышенная вероятность, вам предложат пройти диагностический тест, который не является обязательным, чтобы подтвердить, есть ли у ребенка синдром Дауна.
Неинвазивное пренатальное тестирование
Неинвазивный пренатальный тест (или НИПТ, иногда называемый торговыми марками, такими как Harmony или Percept) — это новая, очень чувствительная форма скрининга на синдром Дауна.Он включает в себя простой анализ крови, который анализирует ДНК ребенка, попавшую в кровоток матери. Тест проводится через 10 недель, и его точность при синдроме Дауна составляет более 99%.
ТестыNIPT проводятся только в частных клиниках и не покрываются программой Medicare. Этот тип теста больше всего подходит для женщин, у которых повышена вероятность рождения ребенка с синдромом Дауна.
Скрининг материнской сыворотки во втором триместре
Скрининг во втором триместре, иногда называемый скринингом материнской сыворотки (MSS) или «тройным тестом», проводится между 14 и 18 неделями беременности. Обычно его предлагают женщинам, которые пропустили комбинированный скрининговый тест в первом триместре или если он не был доступен по месту жительства.
Обычно его предлагают женщинам, которые пропустили комбинированный скрининговый тест в первом триместре или если он не был доступен по месту жительства.
Он включает анализ крови для поиска гормонов, которые могут указывать на синдром Дауна или дефект нервной трубки. Обычно это требует определенных затрат, но вы можете потребовать их обратно в Medicare.
Если у вашего ребенка больше шансов, вам предложат пройти диагностический тест, который не является обязательным, чтобы подтвердить, есть ли у ребенка синдром Дауна.
Помимо теста MSS, большинство беременных женщин проходят морфологическое сканирование (также известное как сканирование аномалий) на 18–22 неделе беременности, чтобы проверить рост ребенка и увидеть, как протекает беременность. Иногда это может проявляться признаками синдрома Дауна.
Диагностические тесты
Единственный способ узнать наверняка, есть ли у вашего ребенка синдром Дауна, — это пройти диагностический тест. Диагностические тесты увеличивают риск выкидыша, поэтому они обычно предлагаются только женщинам с повышенным шансом, женщинам, у которых ранее были дети с генетическими аномалиями, и женщинам с семейным анамнезом генетического заболевания.
Два теста могут подтвердить синдром Дауна:
- Взятие пробы ворсинок хориона (CVS): игла, управляемая ультразвуком, вводится через брюшную полость матери, чтобы взять образец клеток из плаценты. Они проверяются на отсутствие, лишние или аномальные хромосомы. Процедура проводится на сроке от 11 до 14 недель беременности. Это безболезненно и занимает около 20 минут. Риск выкидыша составляет менее 1 из 100.
- Амниоцентез: игла, управляемая ультразвуком, вводится в брюшную полость матери для взятия пробы околоплодных вод.Это проверяется на отсутствие, лишние или аномальные хромосомы. Эта процедура проводится на сроке от 15 до 18 недель беременности. Это безболезненно и занимает около 20 минут. Риск выкидыша также составляет менее 1 из 100.
Вы получите результаты через несколько дней после теста. Ваш врач объяснит результаты, и вам может быть предложено генетическое консультирование.
Что делать с результатами
Всегда трудно, когда тебе говорят, что с твоим ребенком что-то не так, особенно если ты стоишь перед болезненным решением относительно будущего своей беременности.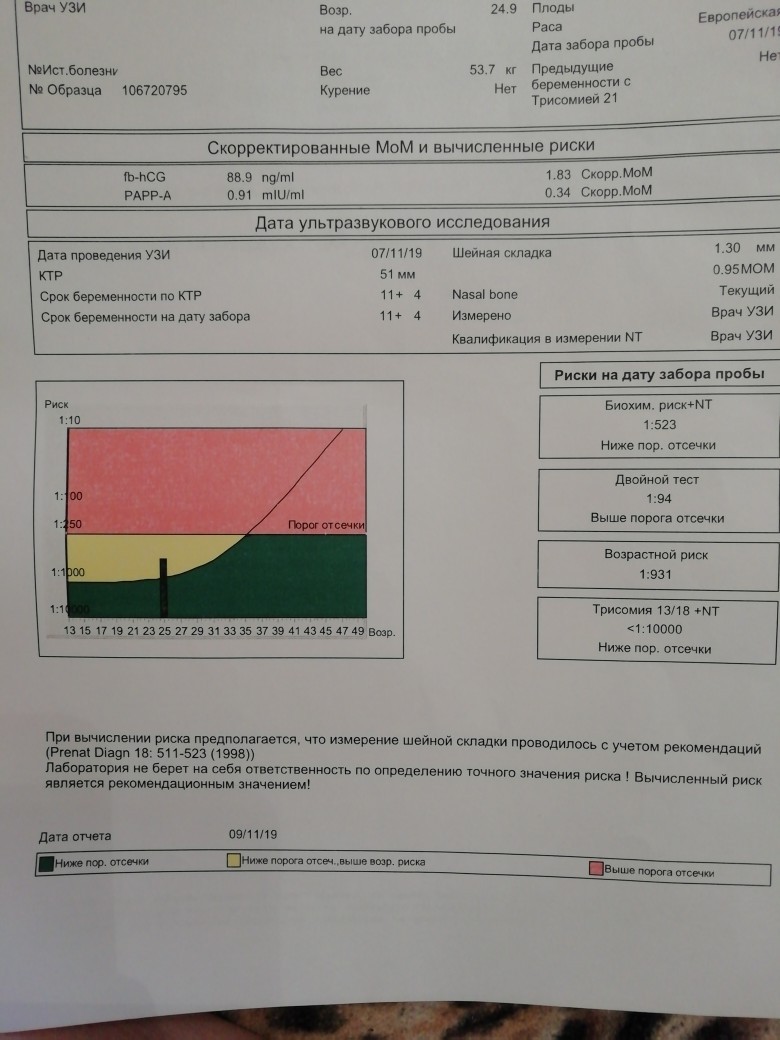
Ваша акушерка или врач обязательно обратятся к соответствующим специалистам в области здравоохранения, например к консультанту по генетическим вопросам, чтобы помочь вам получить всю информацию и поддержку, необходимые для того, чтобы сделать правильный выбор для вас и вашей семьи.
Если результат положительный, вы можете оставить ребенка, передать ребенка на усыновление или прервать беременность.
Подумайте, как вы будете ухаживать за ребенком с синдромом Дауна и как это повлияет на вашу семью. К счастью, перспективы для людей с синдромом Дауна обычно очень хорошие.Для получения дополнительной информации о жизни и воспитании ребенка с синдромом Дауна посетите веб-сайт Австралии с синдромом Дауна.
Куда обратиться за дополнительной информацией
Тестирование на синдром Дауна во время беременности
Когда вы обнаружите, что беременны, одно из лучших действий, которое вы можете сделать, — это начать дородовой уход — серию обычных посещений врача или сертифицированной медсестры-акушерки для проверки состояния здоровья вас и вашего ребенка. Вы можете задать вопросы о том, чего ожидать, и получите совет, как лучше позаботиться о себе.Ваш врач также будет искать любые проблемы, чтобы вы могли их выявить и лечить как можно раньше.
Вы можете задать вопросы о том, чего ожидать, и получите совет, как лучше позаботиться о себе.Ваш врач также будет искать любые проблемы, чтобы вы могли их выявить и лечить как можно раньше.
Во время одного из этих плановых посещений ваш врач спросит, хотите ли вы проверить наличие синдрома Дауна. Вы можете пройти два типа тестов:
- Скрининговые тесты покажут, насколько вероятно, что у вашего ребенка синдром Дауна. Например, вы можете обнаружить, что вероятность того, что это есть у вашего ребенка, составляет 1 из 100.
- Диагностические тесты показывают, есть ли это у вашего ребенка — это явный да или нет.
У обоих типов тестов есть свои плюсы и минусы. Скрининговые тесты не дают однозначного ответа, но диагностические тесты имеют небольшой риск вызвать выкидыш. Как правило, вы можете начать со скринингового теста. Затем, если кажется, что возможен синдром Дауна, вы можете пройти диагностический тест.
Вам решать, какие тесты проходить, и вам не обязательно проходить ни одно из них. Некоторые родители хотят узнать это, потому что считают, что это поможет им подготовиться. Другие не считают, что им нужно знать.Если вы не знаете, что делать, вам могут помочь ваш врач или генетический консультант.
Некоторые родители хотят узнать это, потому что считают, что это поможет им подготовиться. Другие не считают, что им нужно знать.Если вы не знаете, что делать, вам могут помочь ваш врач или генетический консультант.
Скрининговые тесты
Есть несколько типов скрининговых тестов, которые вы можете пройти.
Комбинированный тест в первом триместре. Обычно это происходит между 11 и 14 неделями беременности. Он состоит из двух частей:
- Анализ крови ищет то, что врачи называют «маркерами», то есть белками, гормонами или другими веществами, которые могут быть признаком синдрома Дауна.
- Ультразвук исследует жидкость в области шеи ребенка, называемой «затылочной складкой». Если уровень жидкости выше нормы, это может быть признаком синдрома Дауна.
Продолжение
Комплексный отборочный тест . Для этого вам нужно сдать два теста в разное время. Первый такой же, как комбинированный тест первого триместра. Затем, в течение 15-22 недель, вы сдаете еще один анализ крови, называемый «квадроэкраном». Он ищет четыре разных маркера, которые могут быть признаками синдрома Дауна.
Затем, в течение 15-22 недель, вы сдаете еще один анализ крови, называемый «квадроэкраном». Он ищет четыре разных маркера, которые могут быть признаками синдрома Дауна.
Если вы хотите быть более уверенными в результатах, вы можете пройти этот тест вместо комбинированного теста первого триместра.
Продолжение
Бесклеточная ДНК . ДНК — это то, из чего состоят ваши гены, а часть ДНК плода попадает в кровь матери. Этот тест проверяет эту ДНК на наличие признаков синдрома Дауна. Вы можете пройти этот тест, начиная с 10-й недели, но в основном он используется для женщин, у которых больше шансов родить ребенка с синдромом Дауна.
Диагностические тесты
Эти типы тестов проверяют хромосомы ребенка на наличие синдрома Дауна. «Положительный» результат означает, что у вашего ребенка, скорее всего, синдром Дауна. «Отрицательный» означает, что у вашего ребенка, скорее всего, его нет. Диагностические тесты могут вызвать выкидыш.
Амниоцентез («амнио») исследует образец околоплодных вод, который окружает вашего ребенка в утробе матери. Ваш врач получает образец, вводя иглу вам в живот.
Существует небольшой риск выкидыша — около 0,6% — при амнио во втором триместре, в то время как исследования показывают, что этот риск выше до 15 недель беременности.
Продолжение
Взятие проб ворсинок хориона (CVS) исследует клетки плаценты, которая передает питательные вещества от матери к ребенку. Ваш врач вводит клетки либо через шейку матки, либо с помощью иглы через ваш живот. Это можно сделать в срок от 10 до 12 недель — раньше, чем вы сможете получить амнио, — но вероятность выкидыша или других проблем несколько выше.
Кордоцентез , также называемый «чрескожным забором крови из пуповины», или PUBS, проводится на сроке от 18 до 22 недель. Ваш врач использует иглу для взятия крови из пуповины. Эта процедура имеет вероятность выкидыша от 1,4% до 1,9%, больше, чем другие тесты, поэтому ее проводят только в том случае, если другие не дают четких результатов.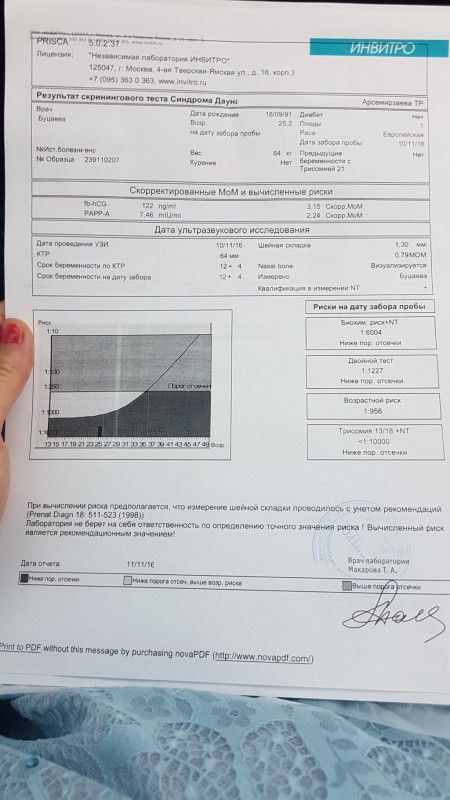
Genetic Counseling
Если вам нужна помощь в понимании результатов, вы можете поговорить с генетическим консультантом. Они хорошо разбираются в генетических заболеваниях, а также помогают людям решать сложные вопросы.
Они расскажут вам о рисках, расскажут о возможных результатах и помогут выяснить, какие тесты могут быть наиболее полезными для вас. Если у вас более высокий риск рождения ребенка с синдромом Дауна, вы можете поговорить с генетическим консультантом до того, как забеременеть, но это может быть очень полезно и после.
Синдром Дауна — Диагностика и лечение
Диагноз
Американский колледж акушеров и гинекологов рекомендует предлагать возможность скрининговых тестов и диагностических тестов на синдром Дауна всем беременным женщинам, независимо от возраста.
- Скрининговые тесты могут указать вероятность или шансы того, что мать вынашивает ребенка с синдромом Дауна.
 Но эти тесты не могут точно сказать или диагностировать, есть ли у ребенка синдром Дауна.
Но эти тесты не могут точно сказать или диагностировать, есть ли у ребенка синдром Дауна. - Диагностические тесты могут идентифицировать или диагностировать, есть ли у вашего ребенка синдром Дауна.
Ваш лечащий врач может обсудить типы тестов, преимущества и недостатки, преимущества и риски, а также значение ваших результатов.Если возможно, ваш врач может порекомендовать вам поговорить с консультантом по генетике.
Скрининговые тесты во время беременности
Скрининг синдрома Дауна предлагается как рутинная часть дородового ухода. Хотя скрининговые тесты могут только определить ваш риск вынашивания ребенка с синдромом Дауна, они могут помочь вам принять решение о более конкретных диагностических тестах.
Скрининговые тесты включают комбинированный тест первого триместра и интегрированный скрининговый тест.
Комбинированный тест первого триместра
Комбинированный тест первого триместра, который проводится в два этапа, включает:
- Анализ крови.
 В этом анализе крови измеряется уровень связанного с беременностью белка-А плазмы (PAPP-A) и гормона беременности, известного как хорионический гонадотропин человека (ХГЧ). Аномальные уровни PAPP-A и HCG могут указывать на проблемы с ребенком.
В этом анализе крови измеряется уровень связанного с беременностью белка-А плазмы (PAPP-A) и гормона беременности, известного как хорионический гонадотропин человека (ХГЧ). Аномальные уровни PAPP-A и HCG могут указывать на проблемы с ребенком. - Тест на полупрозрачность затылочной кости. Во время этого теста используется ультразвук, чтобы измерить определенную область на задней части шеи вашего ребенка.Это известно как скрининговый тест на затылочную прозрачность. При наличии аномалий в тканях шеи обычно собирается больше жидкости, чем обычно.
Используя ваш возраст, результаты анализа крови и УЗИ, ваш врач или генетический консультант может оценить ваш риск рождения ребенка с синдромом Дауна.
Интегрированный скрининговый тест
Интегрированный скрининговый тест состоит из двух частей в течение первого и второго триместров беременности.Результаты объединяются, чтобы оценить риск того, что у вашего ребенка синдром Дауна.
- Первый триместр. Часть первая включает анализ крови для измерения PAPP-A и ультразвук для измерения прозрачности воротниковой зоны.
- Второй триместр. Счетверенный экран измеряет уровень в крови четырех веществ, связанных с беременностью: альфа-фетопротеина, эстриола, ХГЧ и ингибина А.
Диагностические тесты во время беременности
Если результаты вашего скринингового теста положительны или вызывают беспокойство, или у вас высокий риск рождения ребенка с синдромом Дауна, вы можете рассмотреть возможность проведения дополнительных анализов для подтверждения диагноза.Ваш лечащий врач может помочь вам взвесить все «за» и «против» этих тестов.
Диагностические тесты, позволяющие выявить синдром Дауна, включают:
- Взятие пробы ворсин хориона (CVS). При CVS клетки берутся из плаценты и используются для анализа хромосом плода. Этот тест обычно проводится в первом триместре, между 10 и 13 неделями беременности.
 Риск потери беременности (выкидыша) из-за CVS очень низок.
Риск потери беременности (выкидыша) из-за CVS очень низок. - Амниоцентез. Образец околоплодных вод, окружающих плод, взят через иглу, введенную в матку матери. Затем этот образец используется для анализа хромосом плода. Обычно врачи проводят этот тест во втором триместре, после 15 недель беременности. Этот тест также имеет очень низкий риск выкидыша.
Преимплантационная генетическая диагностика — это вариант для пар, подвергающихся экстракорпоральному оплодотворению, которые подвергаются повышенному риску передачи определенных генетических заболеваний.Перед имплантацией эмбриона в матку его проверяют на генетические аномалии.
Диагностические тесты для новорожденных
Первоначальный диагноз синдрома Дауна после рождения часто основывается на внешнем виде ребенка. Но особенности, связанные с синдромом Дауна, могут быть обнаружены у детей без синдрома Дауна, поэтому ваш лечащий врач, скорее всего, закажет тест, называемый хромосомным кариотипом, для подтверждения диагноза. В этом тесте с использованием образца крови анализируются хромосомы вашего ребенка.Если во всех или некоторых клетках есть лишняя 21-я хромосома, диагноз — синдром Дауна.
В этом тесте с использованием образца крови анализируются хромосомы вашего ребенка.Если во всех или некоторых клетках есть лишняя 21-я хромосома, диагноз — синдром Дауна.
Дополнительная информация
Показать дополнительную информациюЛечение
Раннее вмешательство для младенцев и детей с синдромом Дауна может существенно повлиять на улучшение качества их жизни. Поскольку каждый ребенок с синдромом Дауна уникален, лечение будет зависеть от индивидуальных потребностей. Также на разных этапах жизни могут потребоваться разные услуги.
Групповой уход
Если у вашего ребенка синдром Дауна, вы, вероятно, будете полагаться на команду специалистов, которые могут предоставить медицинскую помощь и помочь ему или ей развить навыки в максимально возможной степени.В зависимости от конкретных потребностей вашего ребенка в вашу команду могут входить некоторые из следующих экспертов:
- Педиатр первичного звена для координации и оказания повседневной помощи детям
- Детский кардиолог
- Детский гастроэнтеролог
- Детский эндокринолог
- Врач-педиатр
- Детский невролог
- Педиатр, специалист в области ушей, носа и горла (ЛОР)
- Детский глазной врач (офтальмолог)
- Аудиолог
- Логопед
- Физиотерапевт
- Эрготерапевт
Вам нужно будет принять важные решения относительно лечения и образования вашего ребенка.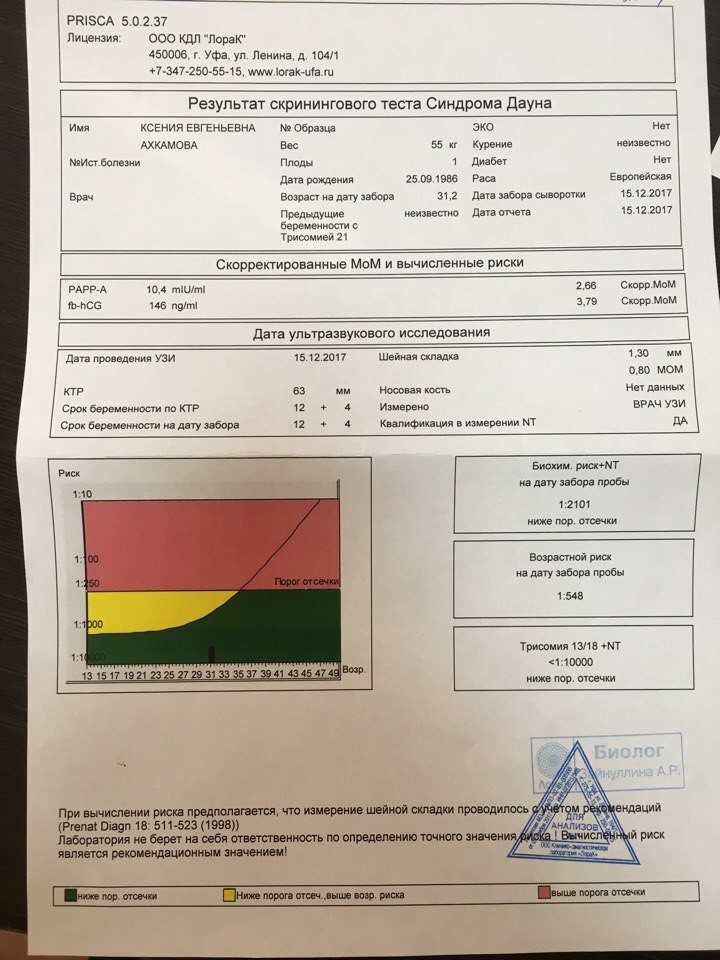 Создайте команду поставщиков медицинских услуг, учителей и терапевтов, которым вы доверяете. Эти специалисты могут помочь оценить ресурсы в вашем районе и объяснить программы штата и федеральные программы для детей и взрослых с ограниченными возможностями.
Создайте команду поставщиков медицинских услуг, учителей и терапевтов, которым вы доверяете. Эти специалисты могут помочь оценить ресурсы в вашем районе и объяснить программы штата и федеральные программы для детей и взрослых с ограниченными возможностями.
Клинические испытания
Изучите исследования клиники Mayo Clinic, в которых тестируются новые методы лечения, вмешательства и тесты как средства предотвращения, обнаружения, лечения или контроля этого состояния.
Преодоление и поддержка
Когда вы узнаете, что у вашего ребенка синдром Дауна, вы можете испытать ряд эмоций, включая гнев, страх, беспокойство и печаль.Вы можете не знать, чего ожидать, и можете беспокоиться о своей способности заботиться о ребенке с ограниченными возможностями. Лучшее противоядие от страха и беспокойства — это информация и поддержка.
Рассмотрите следующие шаги, чтобы подготовиться и позаботиться о своем ребенке:
- Спросите своего врача о программах раннего вмешательства в вашем районе.
 Доступные в большинстве штатов, эти специальные программы предлагают младенцам и детям младшего возраста с синдромом Дауна стимуляцию в раннем возрасте (обычно до 3 лет), чтобы помочь развить двигательные, языковые, социальные навыки и навыки самопомощи.
Доступные в большинстве штатов, эти специальные программы предлагают младенцам и детям младшего возраста с синдромом Дауна стимуляцию в раннем возрасте (обычно до 3 лет), чтобы помочь развить двигательные, языковые, социальные навыки и навыки самопомощи. - Узнайте о вариантах образования в школе. В зависимости от потребностей вашего ребенка это может означать посещение обычных классов (основных направлений), специальных учебных классов или того и другого. Руководствуясь рекомендациями вашей медицинской бригады, работайте со школой, чтобы понять и выбрать подходящие варианты.
- Найдите другие семьи, которые сталкиваются с такими же проблемами. В большинстве сообществ есть группы поддержки для родителей детей с синдромом Дауна. Вы также можете найти группы поддержки в Интернете.Семья и друзья также могут быть источником понимания и поддержки.
- Участвуйте в общественных и развлекательных мероприятиях.
 Найдите время для семейных прогулок и поищите в своем районе общественные мероприятия, такие как программы паркового района, спортивные команды или занятия балетом. Хотя может потребоваться некоторая адаптация, дети и взрослые с синдромом Дауна могут получать удовольствие от общения и досуга.
Найдите время для семейных прогулок и поищите в своем районе общественные мероприятия, такие как программы паркового района, спортивные команды или занятия балетом. Хотя может потребоваться некоторая адаптация, дети и взрослые с синдромом Дауна могут получать удовольствие от общения и досуга. - Поощряйте независимость. Способности вашего ребенка могут отличаться от способностей других детей, но с вашей поддержкой и некоторой практикой ваш ребенок может выполнять такие задачи, как упаковка обеда, соблюдение правил гигиены и одевание, а также легкая кулинария и стирка.
- Готовимся к переходу во взрослую жизнь. Возможности для жизни, работы, общения и досуга можно изучить до того, как ваш ребенок бросит школу. Общинная жизнь или групповые дома, общественная работа, дневные программы или семинары после школы требуют некоторого предварительного планирования. Спросите о возможностях и поддержке в вашем районе.
Ожидайте светлого будущего. Большинство людей с синдромом Дауна живут со своими семьями или самостоятельно, ходят в обычные школы, читают и пишут, участвуют в жизни общества и имеют работу.Люди с синдромом Дауна могут жить полноценной жизнью.
Большинство людей с синдромом Дауна живут со своими семьями или самостоятельно, ходят в обычные школы, читают и пишут, участвуют в жизни общества и имеют работу.Люди с синдромом Дауна могут жить полноценной жизнью.
Скрининг на синдром Дауна, синдром Эдвардса и синдром Патау
Вам будет предложен скрининговый тест на синдром Дауна, синдром Эдвардса и синдром Патау между 10 и 14 неделями беременности. Это необходимо для оценки ваших шансов родить ребенка с одним из этих состояний.
Синдром Дауна также называют трисомией 21 или Т21. Синдром Эдвардса также называют трисомией 18 или Т18, а синдром Патау также называют трисомией 13 или Т13.
Если скрининговый тест показывает, что у вас больше шансов родить ребенка с синдромом Дауна, синдромом Эдвардса или синдромом Патау, вам будут предложены дополнительные тесты, чтобы точно определить, есть ли у вашего ребенка это заболевание.
Важный: Обновление коронавируса (COVID-19)
Если вы здоровы, очень важно, чтобы вы ходили на все приемы и осмотрели здоровье вас и вашего ребенка.
Если вы беременны, больницы и клиники позаботятся о том, чтобы вам было безопасно ходить на прием.
Если у вас появились симптомы COVID-19 или вы нездоровы из-за чего-то другого, кроме COVID-19, поговорите со своей акушеркой или родильным отделением. Они посоветуют, что делать.
Узнайте больше о беременности и COVID-19
Что такое синдром Дауна, синдром Эдвардса и синдром Патау?
Синдром Дауна
Синдром Дауна вызывает некоторую неспособность к обучению.
Люди с синдромом Дауна могут иметь больше других заболеваний, например, сердечных заболеваний, а также проблем с пищеварительной системой, слухом и зрением.Иногда они могут быть серьезными, но многие из них поддаются лечению.
Подробнее о синдроме Дауна
Синдром Эдвардса и синдром Патау
К сожалению, большинство детей с синдромом Эдвардса или синдромом Патау умирают до или вскоре после рождения. Некоторые дети могут дожить до взрослого возраста, но это бывает редко.
Все дети, рожденные с синдромом Эдвардса или синдрома Патау, будут иметь широкий спектр проблем, которые могут быть очень серьезными. Они могут включать серьезные осложнения, влияющие на их мозг.
Подробнее о синдроме Эдвардса и синдроме Патау.
Что включает в себя скрининг на синдром Дауна, синдром Эдвардса и синдром Патау?
Комбинированный тест
Скрининговый тест на синдром Дауна, синдром Эдвардса и синдром Патау доступен между 10 и 14 неделями беременности. Это называется комбинированным тестом, потому что он сочетает в себе ультразвуковое исследование с анализом крови. Анализ крови можно проводить одновременно с 12-недельным сканированием.
Если вы решите пройти тест, у вас возьмут образец крови. Во время сканирования измеряется жидкость в задней части шеи ребенка, чтобы определить «затылочную прозрачность». Ваш возраст и информация из этих двух тестов используются для определения вероятности того, что у ребенка будет синдром Дауна, синдром Эдвардса или синдром Патау.
Измерение прозрачности шеи зависит от положения ребенка и не всегда возможно. В этом случае вам будет предложен другой анализ крови, называемый четырехкратным тестом, на сроке беременности от 14 до 20 недель.
Четырехкратный скрининговый анализ крови
Если невозможно было измерить затылочную прозрачность, или если срок беременности превышает 14 недель, вам будет предложен тест, называемый четырехкратным скрининговым анализом крови, между 14 и 20 неделями. беременности. Этот тест позволяет выявить только синдром Дауна и не так точен, как комбинированный тест.
20-недельное скрининговое сканирование
При синдроме Эдвардса и синдроме Патау, если вы слишком далеко забеременели, чтобы пройти комбинированный тест, вам будет предложено 20-недельное скрининговое сканирование.Это ищет физические условия, включая синдром Эдвардса и синдром Патау.
Может ли этот скрининговый тест нанести вред мне или моему ребенку?
Скрининговый тест не может нанести вред ни вам, ни ребенку, но важно тщательно обдумать, следует ли проходить этот тест.
Он не может сказать вам наверняка, есть ли у ребенка синдром Дауна, синдром Эдварда или синдром Патау, но он может предоставить информацию, которая может привести к дальнейшим важным решениям. Например, вам могут быть предложены диагностические тесты, которые могут точно сказать, есть ли у ребенка эти состояния, но эти тесты имеют риск выкидыша.
Нужно ли мне проходить обследование на синдром Дауна, синдром Эдвардса и синдром Патау?
Вам не нужно проходить этот скрининговый тест — это ваш выбор. Некоторые люди хотят узнать, есть ли у их ребенка эти заболевания, а другие — нет.
Вы можете выбрать скрининг на:
- все 3 состояния
- только синдром Дауна
- синдром Эдвардса и только синдром Патау
- ни одно из условий
Что, если я решу не проходить этот тест?
Если вы решите не проходить скрининговый тест на синдром Дауна, синдром Эдвардса или синдром Патау, вы все равно можете выбрать другие тесты, например, 12-недельное сканирование.
Если вы решите не проходить скрининговый тест на эти состояния, важно понимать, что если вам сделают сканирование на любом этапе беременности, оно может определить физическое состояние.
Человек, сканирующий вас, всегда сообщит вам, обнаружены ли какие-либо условия.
Получение результатов
Скрининговый тест не скажет вам, есть ли у вашего ребенка синдром Дауна, Эдвардса или Патау — он покажет вам, выше или ниже у вас шанс родить ребенка с одним из этих состояний. .
Если вы прошли скрининг на все 3 состояния, вы получите 2 результата: 1 для вашего шанса родить ребенка с синдромом Дауна и 1 для вашего общего шанса родить ребенка с синдромом Эдвардса или синдромом Патау.
Если ваш скрининговый тест дает маловероятный результат, вам следует сообщить об этом в течение 2 недель. Если вероятность этого выше, вам следует сообщить об этом в течение 3 рабочих дней после получения результата.
Это может занять немного больше времени, если ваш тест будет отправлен в другую больницу. Возможно, стоит спросить акушерку, что происходит в вашем районе и когда вы можете ожидать получения результатов.
Возможно, стоит спросить акушерку, что происходит в вашем районе и когда вы можете ожидать получения результатов.
Вам будет предложена встреча, чтобы обсудить результаты теста и варианты, которые у вас есть.
Благотворительная организация Antenatal Results and Choices (ARC) предлагает много информации о результатах скрининга и возможных вариантах, если вы получите результат с большей вероятностью.
Возможные результаты
Результат с меньшей вероятностью
Если скрининговый тест показывает, что вероятность рождения ребенка с синдромом Дауна, синдромом Эдвардса и синдромом Патау ниже 1 из 150, это результат с меньшей вероятностью.Более чем 95 из 100 результатов скринингового теста будут иметь меньший шанс.
Результат с меньшей вероятностью не означает, что у ребенка вообще нет шансов иметь синдром Дауна, синдром Эдвардса или синдром Патау.
Результат с более высокой вероятностью
Если скрининговый тест показывает, что вероятность того, что у ребенка будет синдром Дауна, синдром Эдвардса или синдром Патау, выше, чем 1 из 150, то есть где-то между 1 из 2 и 1 из 150, это называется результатом с более высокими шансами.
Чем меньше 1 из 20 результатов, тем выше шанс.Это означает, что из 100 беременностей, проверенных на синдром Дауна, синдром Эдвардса и синдром Патау, менее 5 беременностей будут иметь более высокий шанс.
Результат с более высокой вероятностью не означает, что у ребенка определенно есть синдром Дауна, синдром Эдвардса или синдром Патау.
Потребуются ли мне дальнейшие тесты?
Если у вас маловероятный результат, вам не будет предложено повторное обследование. Если у вас больше шансов получить результат, вам предложат диагностический тест, например, амниоцентез или биопсию ворсин хориона (CVS).Это точно скажет вам, есть ли у вашего ребенка синдром Дауна, синдром Эдвардса или синдром Патау.
Примерно 1 из 200 диагностических тестов приводит к выкидышу. Вам решать, проводить ли дальнейшие тесты.
Вам также могут предложить неинвазивное пренатальное тестирование (НИПТ) после получения результата с более высокой вероятностью.
НИПТ в настоящее время развертывается по всей Англии. Вы можете иметь или не иметь право на НИПТ в зависимости от того, какой фонд NHS Trust предоставляет вам медицинское обслуживание во время беременности.Ваша акушерка сможет предоставить более подробную информацию.
Вы можете иметь или не иметь право на НИПТ в зависимости от того, какой фонд NHS Trust предоставляет вам медицинское обслуживание во время беременности.Ваша акушерка сможет предоставить более подробную информацию.
НИПТ — это анализ крови, который дает более точный результат скрининга и может помочь вам решить, проводить ли дополнительные диагностические тесты. Это совершенно безопасно и не причинит вреда вашему малышу.
Если вам предложили НИПТ, вы можете выбрать его для:
- всех трех состояний
- только синдрома Дауна
- только синдрома Эдвардса и синдрома Патау
Обсудите со своим врачом, какие тесты подходят вам .
Если вы узнали, что у вашего будущего ребенка синдром Дауна, синдром Эдвардса или синдром Патау
Если вы обнаружите, что у вашего ребенка синдром Дауна, синдром Эдвардса или синдром Патау, у вас есть 2 варианта.
Вы можете решить продолжить беременность и подготовиться к ребенку с этим заболеванием.
Или вы можете решить, что вы не хотите продолжать беременность и прервать ее.
Если вы столкнетесь с этим выбором, вы получите поддержку со стороны медицинских специалистов, которые помогут вам принять решение.
Для получения дополнительной информации см. Скрининговые тесты для вас и вашего ребенка на сайте GOV.UK.
Благотворительная организация Antenatal Results and Choices (ARC) работает по телефону доверия с понедельника по пятницу с 10:00 до 17:30 по телефону 020 7137 7486.
Ассоциация синдрома Дауна также предоставляет полезную информацию о скрининге.
Благотворительная организация SOFT UK предлагает информацию и поддержку посредством диагностики, тяжелой утраты, принятия решений о беременности и ухода для всех британских семей, страдающих синдромом Эдвардса (T18) или синдромом Патау (T13).
Амниоцентез — NHS
Амниоцентез — это тест, который вам могут предложить во время беременности, чтобы проверить, есть ли у вашего ребенка генетическое или хромосомное заболевание, такое как синдром Дауна, синдром Эдвардса или синдром Патау.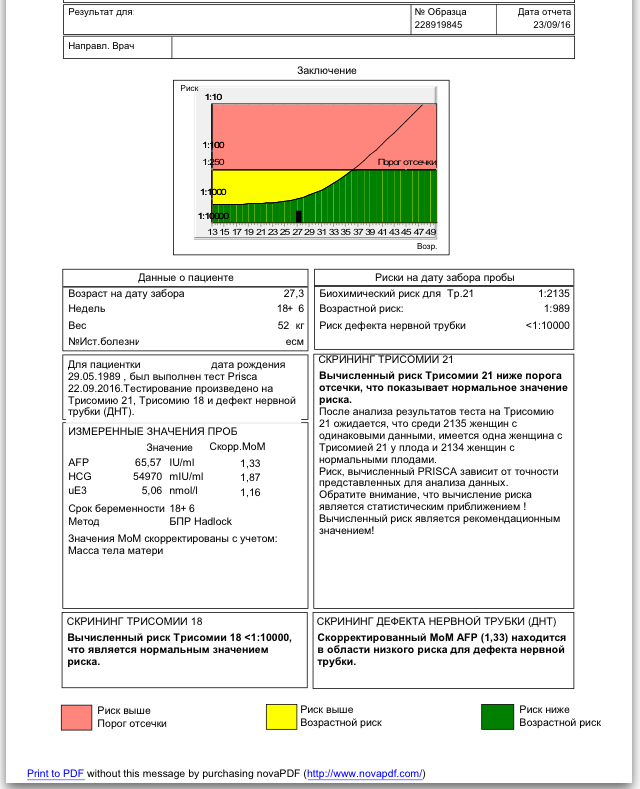
Он включает в себя удаление и тестирование небольшого образца клеток из околоплодных вод, жидкости, которая окружает будущего ребенка в утробе (матке).
Когда предлагается амниоцентез
Амниоцентез предлагается не всем беременным.Он предлагается только в том случае, если у вашего ребенка больше шансов иметь генетическое заболевание.
Это могло быть потому, что:
Важно помнить, что вам не обязательно проходить амниоцентез, если он предлагается. Вам решать, хотите ли вы этого.
Акушерка или врач расскажут вам о том, что включает в себя тест, и расскажут, каковы возможные преимущества и риски, чтобы помочь вам принять решение.
Узнайте, почему предлагается амниоцентез и решаете, проводить ли его
Как проводится амниоцентез
Амниоцентез обычно проводится между 15 и 20 неделями беременности, но при необходимости его можно сделать и позже.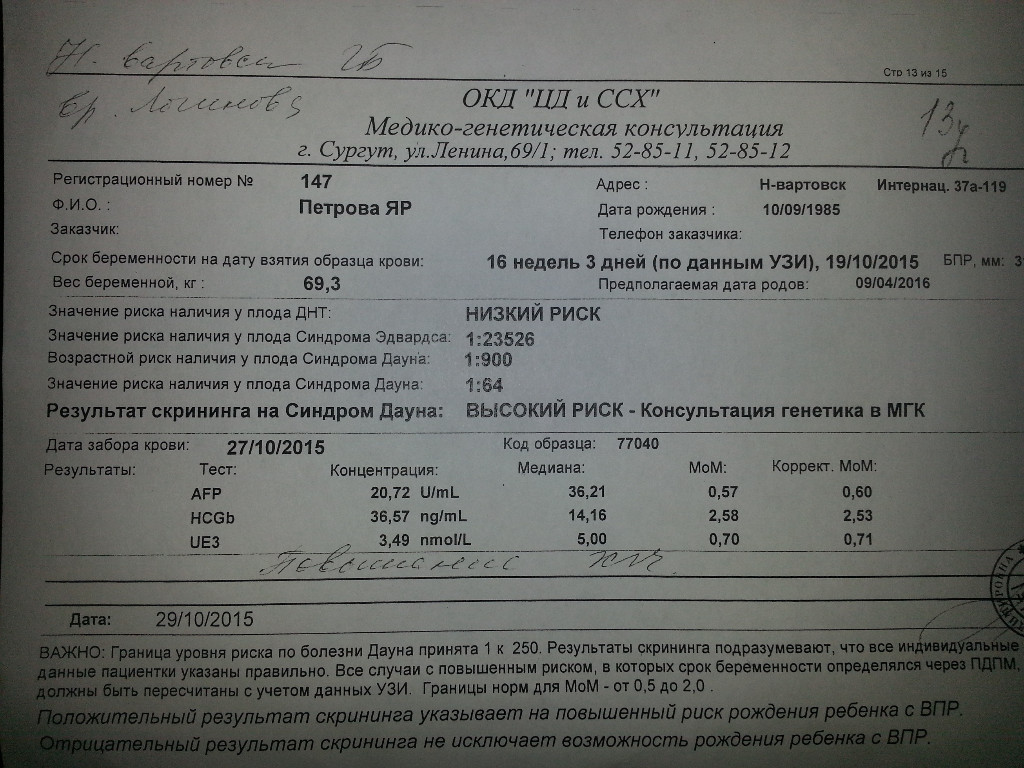
Его можно провести раньше, но это может увеличить риск осложнений амниоцентеза, и его обычно избегают.
Во время теста длинная тонкая игла вводится в брюшную стенку, ориентируясь на ультразвуковое изображение.
Игла вводится в амниотический мешок, окружающий плод, и небольшой образец околоплодных вод удаляется для анализа.
Само обследование обычно занимает около 10 минут, хотя вся консультация может занять около 30 минут.
Амниоцентез обычно описывается как скорее неудобный, чем болезненный.
Некоторые женщины описывают, что испытывают боль, похожую на боль при менструации, или ощущение давления при извлечении иглы.
Узнайте больше о том, что происходит во время амниоцентеза
Получение результатов
Первые результаты теста должны быть доступны в течение 3 рабочих дней и сообщат вам, был ли обнаружен синдром Дауна, синдром Эдвардса или синдром Патау.
Если также проверяются более редкие условия, результаты могут вернуться в течение 3 недель или более.
Если ваш тест покажет, что у вашего ребенка генетическое или хромосомное заболевание, последствия будут подробно обсуждены с вами.
Нет лекарства от большинства состояний, которые обнаруживает амниоцентез, поэтому вам нужно тщательно обдумать возможные варианты.
Вы можете продолжить беременность, собирая информацию о заболевании, чтобы вы были полностью готовы.
Узнайте больше о рождении ребенка, который может родиться с генетическим заболеванием
Или вы можете рассмотреть возможность прерывания беременности (прерывания беременности).
Узнать больше о результатах амниоцентеза
Каковы риски амниоцентеза?
Прежде чем вы решите пройти амниоцентез, с вами обсудят риски и возможные осложнения.
Одним из основных рисков, связанных с амниоцентезом, является выкидыш, то есть потеря беременности в первые 23 недели.
По оценкам, это происходит у 1 из каждых 100 женщин, перенесших амниоцентез.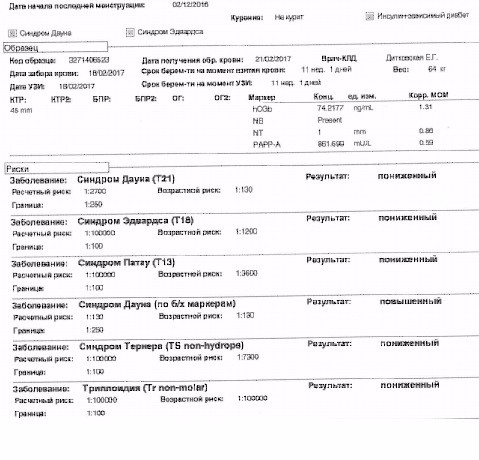
Существуют также некоторые другие риски, такие как инфекция или необходимость повторной процедуры, поскольку не было возможности точно протестировать первый образец.
Риск осложнений амниоцентеза выше, если он проводится до 15-й недели беременности, поэтому тест проводится только после этого момента.
Узнайте больше о возможных осложнениях амниоцентеза
Какие есть альтернативы?
Альтернативой амниоцентезу является тест, называемый забором ворсин хориона (CVS).
Здесь берут для анализа небольшой образец клеток плаценты — органа, который связывает кровоснабжение матери и ее будущего ребенка.
Обычно его проводят между 11-й и 14-й неделями беременности, хотя при необходимости его можно провести и позже.
При CVS риск выкидыша аналогичен риску выкидыша при амниоцентезе (до 1 из 100).
Так как тест можно провести раньше, у вас будет больше времени для рассмотрения результатов.
Если вам предложат тесты для выявления генетического или хромосомного заболевания у вашего ребенка, специалист, участвующий в проведении теста, сможет обсудить с вами различные варианты и помочь вам принять решение.
Последняя проверка страницы: 17 апреля 2019 г.
Срок следующей проверки: 17 апреля 2022 г.
Взятие проб ворсинок хориона — NHS
Взятие пробы ворсин хориона (CVS) — это тест, который вам могут предложить во время беременности, чтобы проверить, есть ли у вашего ребенка генетическое или хромосомное заболевание, такое как синдром Дауна, синдром Эдвардса или синдром Патау.
Он включает в себя удаление и тестирование небольшого образца клеток из плаценты, органа, связывающего кровоснабжение матери с кровью будущего ребенка.
Если предлагается CVS
CVS обычно не предлагается во время беременности.
Предлагается только в том случае, если высока вероятность того, что у вашего ребенка генетическое или хромосомное заболевание.
Это может быть потому, что:
Важно помнить, что вам не обязательно иметь CVS, если она предлагается.Вам решать, хотите ли вы этого.
Акушерка или врач расскажут вам о том, что включает в себя тест, и расскажут о возможных преимуществах, чтобы помочь вам принять решение.
Узнайте больше о том, почему предлагается CVS и как решить, стоит ли его использовать
Как выполняется CVS
CVS обычно проводится между 11-й и 14-й неделями беременности, хотя иногда при необходимости она выполняется позже.
Во время теста небольшой образец клеток удаляется из плаценты одним из двух методов:
- трансабдоминальный CVS — игла вводится через живот (это наиболее распространенный метод)
- трансцервикальный CVS — a трубка или маленькие щипцы (гладкие металлические инструменты, похожие на щипцы) вводятся через шейку матки (шейку матки)
Само обследование занимает около 10 минут, хотя вся консультация может занять около 30 минут.
Процедура CVS обычно описывается как скорее неудобная, чем болезненная, хотя в течение нескольких часов после нее могут возникнуть спазмы, похожие на боли при менструации.
Узнайте больше о том, что происходит во время CVS
Получение результатов
Первые результаты теста должны быть доступны в течение 3 рабочих дней, и они сообщат вам, был ли обнаружен синдром Дауна, синдром Эдвардса или синдром Патау.
Если проверяются и более редкие условия, на получение результатов может уйти от 2 до 3 недель или больше.
Врач-специалист (акушер) или акушерка объяснит, что означают результаты скрининга, и расскажет вам о возможных вариантах.
Для большинства состояний, найденных CVS, нет лекарства, поэтому вам нужно тщательно обдумать возможные варианты.
Вы можете принять решение о продолжении беременности, пока собираете информацию о своем заболевании, чтобы полностью подготовиться.
Узнайте больше о рождении ребенка, который может родиться с генетическим заболеванием.
Или вы можете рассмотреть возможность прерывания беременности (прерывания беременности).
Узнайте больше о результатах CVS
Выкидыш и инфекции.
Прежде чем вы решите использовать CVS, с вами будут обсуждены возможные осложнения.
CVS может вызвать выкидыш, потерю беременности в первые 23 недели.
Если у вас CVS, вероятность выкидыша составляет 1 из 100.
Вы также можете заразиться или вам снова понадобится CVS, потому что в первый раз это не удалось.
Подробнее об осложнениях CVS
Какие есть альтернативы?
Альтернативой CVS является тест под названием амниоцентез.
Здесь берут небольшой образец околоплодных вод, жидкости, окружающей ребенка в утробе матери, для исследования.
Обычно его проводят между 15 и 18 неделями беременности, хотя при необходимости его можно провести и позже.
Этот тест также может вызвать выкидыш, но ваша беременность будет на более поздней стадии, прежде чем вы сможете получить результаты, поэтому у вас будет меньше времени, чтобы обдумать возможные варианты.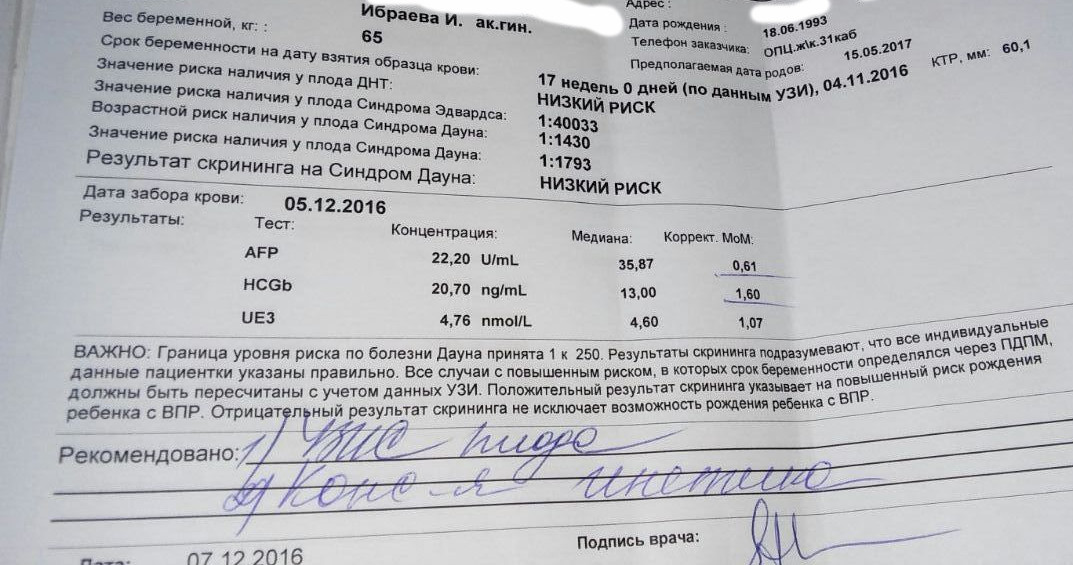
Если вам предложат тесты для выявления генетического или хромосомного состояния вашего ребенка, специалист, участвующий в проведении теста, сможет обсудить с вами различные варианты и помочь вам принять решение.
Последняя проверка страницы: 20 июля 2018 г.
Срок следующей проверки: 20 июля 2021 г.
Синдром Эдвардса (трисомия 18) — NHS
Синдром Эдвардса, также известный как трисомия 18, является редким, но серьезным заболеванием.
Синдром Эдвардса влияет на продолжительность жизни ребенка. К сожалению, большинство детей с синдромом Эдвардса умирают до или вскоре после рождения.
Небольшое количество (около 13 из 100) детей, рожденных живыми с синдромом Эдвардса, доживут до своего первого дня рождения.
Причина синдрома Эдвардса
Каждая клетка вашего тела обычно содержит 23 пары хромосом, которые несут гены, унаследованные вами от родителей.
У ребенка с синдромом Эдвардса 3 копии хромосомы номер 18 вместо 2.Это влияет на то, как ребенок растет и развивается. Наличие 3 копий 18 хромосомы обычно происходит случайно из-за изменения сперматозоидов или яйцеклетки до зачатия ребенка.
Ваш шанс родить ребенка с синдромом Эдвардса увеличивается с возрастом, но любой может иметь ребенка с синдромом Эдвардса. Это заболевание обычно не передается в семье и не вызвано чем-либо, что родители сделали или не сделали.
Обратитесь к терапевту, если хотите узнать больше. Они могут направить вас к генетическому консультанту.
Типы синдрома ЭдвардсаСимптомы и степень поражения вашего ребенка обычно зависят от того, есть ли у него полный, мозаичный или частичный синдром Эдвардса.
Полный синдром Эдвардса
Большинство детей с синдромом Эдвардса имеют дополнительную 18-ю хромосому, присутствующую во всех клетках. Это называется полным синдромом Эдвардса.
Последствия полного синдрома Эдварда часто бывают более серьезными. К сожалению, большинство детей с этой формой умирают до того, как родятся.
К сожалению, большинство детей с этой формой умирают до того, как родятся.
Мозаика Синдром Эдвардса
Небольшое количество детей с синдромом Эдвардса (примерно 1 из 20) имеют лишнюю 18-ю хромосому лишь в некоторых клетках. Это называется мозаичным синдромом Эдвардса (или иногда мозаичной трисомией 18).
Это может привести к более мягким последствиям заболевания, в зависимости от количества и типа клеток, у которых есть лишняя хромосома. Большинство рожденных живыми младенцев с этим типом синдрома Эдварда проживут не менее года и могут дожить до совершеннолетия .
Частичный синдром Эдвардса
У очень небольшого числа детей с синдромом Эдвардса (примерно 1 из 100) в клетках имеется только часть дополнительной хромосомы 18, а не целая дополнительная хромосома 18. Это называется частичной хромосомой. Синдром Эдвардса (или иногда частичная трисомия 18).
Как частичный синдром Эдвардса влияет на ребенка, зависит от того, какая часть хромосомы 18 присутствует в его клетках.
Консультации для молодых родителей
Есть поддержка для всего, что нужно вам или вашему ребенку.
Все дети, рожденные с синдромом Эдвардса, будут иметь некоторую неспособность к обучению.
Синдром Эдвардса связан с определенными физическими особенностями и проблемами со здоровьем. Каждый ребенок уникален, у него разные проблемы со здоровьем и разные потребности. Обычно они имеют низкий вес при рождении, а также могут иметь широкий спектр физических симптомов. У них также могут быть сердечные, респираторные, почечные или желудочно-кишечные заболевания.
Несмотря на свои сложные потребности, дети с синдромом Эдвардса могут постепенно начать делать больше вещей.
Как и любой ребенок, они:
- обладают собственной индивидуальностью
- учатся в своем собственном темпе
- обладают важными и уникальными для них вещами
Старайтесь не думать слишком далеко и проводить время с ребенком .
Скрининг синдрома Эдвардса
Если вы беременны, вам предложат пройти обследование на синдром Эдвардса на сроке от 10 до 14 недель беременности. Это проверяет вероятность того, что у вашего ребенка это заболевание.
Этот скрининговый тест называется комбинированным тестом, и он определяет вероятность того, что ребенок страдает синдромом Эдвардса, синдромом Дауна и синдромом Патау.
Во время теста вам сделают анализ крови и ультразвуковое сканирование для измерения жидкости в задней части шеи вашего ребенка (затылочная прозрачность).
Подробнее о скрининге на синдром Эдвардса на 10–14 неделе
Если невозможно измерить жидкость в задней части шеи вашего ребенка, или если вы беременны на сроке более 14 недель, вам предложат скрининг на Синдром Эдвардса как часть вашего 20-недельного сканирования.Это иногда называют сканированием в середине беременности. Это ультразвуковое сканирование, позволяющее определить, как растет ваш ребенок.
Скрининг не может определить, какая форма синдрома Эдвардса может быть у вашего ребенка или как это повлияет на него.
Подробнее о 20-недельном сканировании
Диагностика синдрома Эдвардса во время беременности
Если комбинированный тест показывает, что у вас больше шансов родить ребенка с синдромом Эдвардса, вам будет предложено пройти тест, чтобы точно определить, есть ли у вашего ребенка заболевание.
Этот диагностический тест включает в себя анализ образца клеток вашего ребенка, чтобы проверить, есть ли у него дополнительная копия хромосомы 18.
Есть 2 различных способа получить этот образец клеток:
Это инвазивные тесты, которые увеличивают ваши шансы выкидыш. Ваш врач обсудит это с вами.
Результаты диагностического теста
Врач-специалист (акушер) или акушерка объяснит, что означают результаты скрининга, и расскажет вам о возможных вариантах.
Это очень сложная ситуация, и нормально испытывать целый ряд эмоций. Может быть полезно поговорить со своим врачом, семьей и друзьями или партнером о том, о чем вы думаете и что чувствуете.
Может быть полезно поговорить со своим врачом, семьей и друзьями или партнером о том, о чем вы думаете и что чувствуете.
Если вам сказали, что у вашего ребенка синдром Эдвардса, до рождения или после него, вам предложат поддержку и информацию.
Вы можете посетить веб-сайт SOFT UK, чтобы получить поддержку и дополнительную информацию о синдроме Эдвардса, а также связаться с другими семьями, затронутыми этим заболеванием.
Вы также можете связаться с Antenatal Results and Choices (ARC), где есть информация о скрининговых тестах и о том, что вы можете почувствовать, если вам скажут, что у вашего ребенка есть или могут быть проблемы.
У ARC есть телефон доверия, на который можно позвонить по телефону 0845077 2290 или 0207713 7486 с мобильного телефона с понедельника по пятницу с 10:00 до 17:30. На горячую линию отвечает обученный персонал, который может предложить информацию и поддержку.
Подробнее о том, что происходит, если антенатальные скрининговые тесты что-то обнаруживают
Диагностика синдрома Эдвардса после рождения
Если врачи считают, что у вашего ребенка синдром Эдвардса после рождения, будет взят образец крови, чтобы проверить, есть ли дополнительные копии хромосомы 18.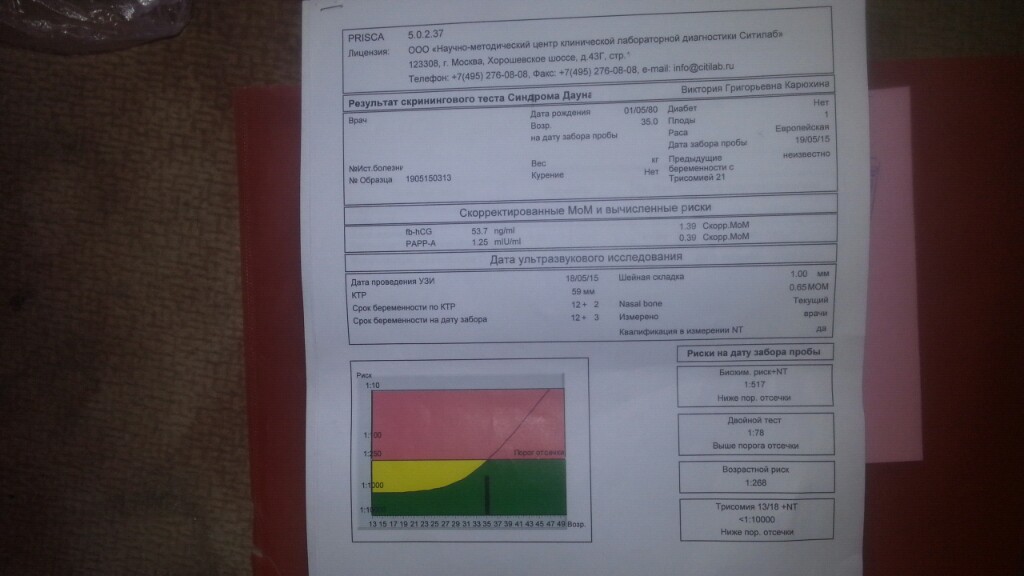
Лечение синдрома Эдвардса
От синдрома Эдвардса нет лекарства.
Лечение будет сосредоточено на симптомах заболевания, таких как сердечные заболевания, затрудненное дыхание и инфекции. Вашему ребенку также может потребоваться кормление через зонд, так как у него часто могут быть проблемы с кормлением.
Синдром Эдвардса влияет на движения вашего ребенка по мере взросления, и ему может быть полезно поддерживающее лечение, такое как физиотерапия и трудотерапия.
В зависимости от конкретных симптомов вашего ребенка, ему может потребоваться помощь специалиста в больнице или хосписе, или вы сможете ухаживать за ним дома с необходимой поддержкой.
Консультации для лиц, осуществляющих уход
Поддержка человека с синдромом Эдвардса может быть одновременно полезным и трудным.
Если вам нужна помощь или вы просто хотите поговорить с кем-нибудь, у вас будет много поддержки.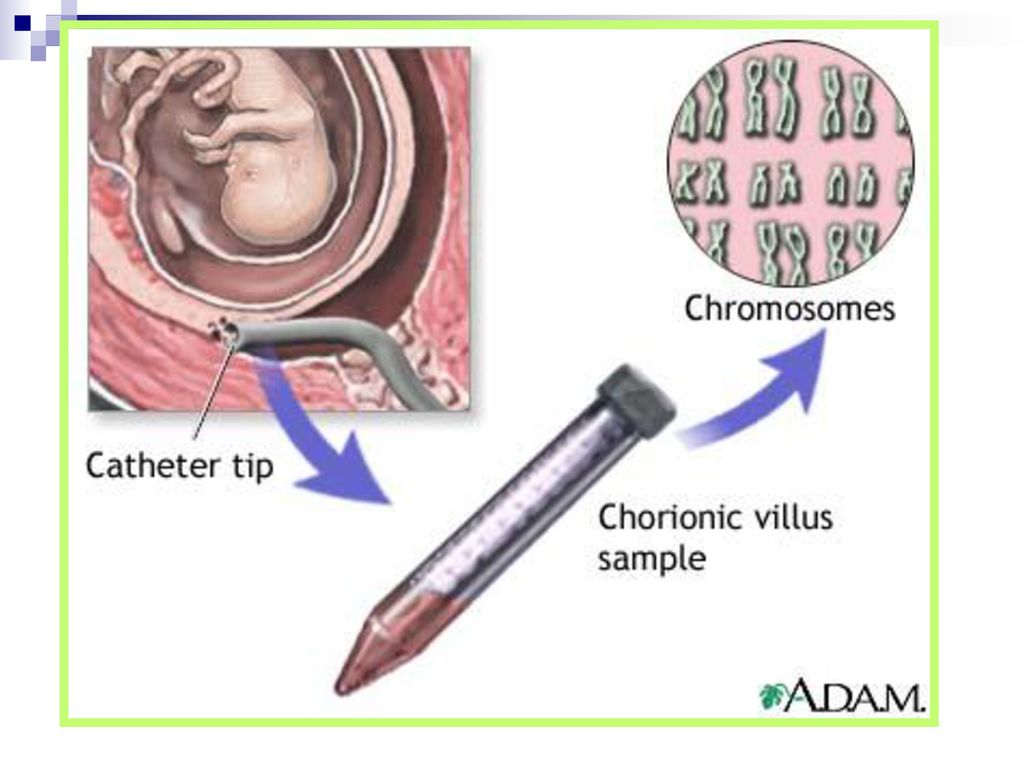
В вашем руководстве по социальной помощи и поддержке содержится множество советов о том, как вы можете найти время, чтобы позаботиться о себе, в том числе:
- отдых от заботы
- получение юридической поддержки и защиты
- забота о своем благополучии
Поговорите с родителями и семьями
Это может помочь поговорить с другими родителями и семьями, которые знают, как вы себя чувствуете.
Вы можете сделать это:
- связаться с людьми на форумах и в социальных сетях
- пойти в группу поддержки — спросите свою акушерку или патронажную сестру о доступных группах поддержки
Информация о вашем ребенке
Если у вашего ребенка будет обнаружен синдром Эдвардса до или после его рождения, его клиническая бригада передаст информацию о нем в Национальную службу регистрации врожденных аномалий и редких заболеваний (NCARDRS).
Это помогает ученым искать более эффективные способы лечения симптомов заболевания.
 Его название можно перевести как «поцелуй в ухо». В виду имеется та информация, которая остается в голове человека, а не та, которая «в одно ухо влетает, из другого вылетает». Название возникло спонтанно, на одном из первых заседаний редакционной коллегии.
Его название можно перевести как «поцелуй в ухо». В виду имеется та информация, которая остается в голове человека, а не та, которая «в одно ухо влетает, из другого вылетает». Название возникло спонтанно, на одном из первых заседаний редакционной коллегии. Он указал на важность артикуляционной гимнастики для развития их речи, а также на склонность таких людей к подражанию, которую можно использовать в процессе обучения.
Он указал на важность артикуляционной гимнастики для развития их речи, а также на склонность таких людей к подражанию, которую можно использовать в процессе обучения. На фото — картина Патрика Ханока «Без названия», 2015 год.
На фото — картина Патрика Ханока «Без названия», 2015 год. Долгое время после войны они хранились в мемориальной комнате больницы, но в 2002 году останки были преданы земле…
Долгое время после войны они хранились в мемориальной комнате больницы, но в 2002 году останки были преданы земле… ..
.. Но эти тесты не могут точно сказать или диагностировать, есть ли у ребенка синдром Дауна.
Но эти тесты не могут точно сказать или диагностировать, есть ли у ребенка синдром Дауна. В этом анализе крови измеряется уровень связанного с беременностью белка-А плазмы (PAPP-A) и гормона беременности, известного как хорионический гонадотропин человека (ХГЧ). Аномальные уровни PAPP-A и HCG могут указывать на проблемы с ребенком.
В этом анализе крови измеряется уровень связанного с беременностью белка-А плазмы (PAPP-A) и гормона беременности, известного как хорионический гонадотропин человека (ХГЧ). Аномальные уровни PAPP-A и HCG могут указывать на проблемы с ребенком. Риск потери беременности (выкидыша) из-за CVS очень низок.
Риск потери беременности (выкидыша) из-за CVS очень низок. Доступные в большинстве штатов, эти специальные программы предлагают младенцам и детям младшего возраста с синдромом Дауна стимуляцию в раннем возрасте (обычно до 3 лет), чтобы помочь развить двигательные, языковые, социальные навыки и навыки самопомощи.
Доступные в большинстве штатов, эти специальные программы предлагают младенцам и детям младшего возраста с синдромом Дауна стимуляцию в раннем возрасте (обычно до 3 лет), чтобы помочь развить двигательные, языковые, социальные навыки и навыки самопомощи. Найдите время для семейных прогулок и поищите в своем районе общественные мероприятия, такие как программы паркового района, спортивные команды или занятия балетом. Хотя может потребоваться некоторая адаптация, дети и взрослые с синдромом Дауна могут получать удовольствие от общения и досуга.
Найдите время для семейных прогулок и поищите в своем районе общественные мероприятия, такие как программы паркового района, спортивные команды или занятия балетом. Хотя может потребоваться некоторая адаптация, дети и взрослые с синдромом Дауна могут получать удовольствие от общения и досуга.