норма у мужчин женщин и детей, причины повышенного и пониженного уровня тромбоцитов
Тромбоциты — маленькие кровяные пластинки — отвечают за одно из важнейших свойств крови — ее свертываемость. Для нормальной работы кровеносной системы необходимо, чтобы эти элементы справлялись со своими «обязанностями». Для чего еще нужны тромбоциты в крови и что произойдет в случае изменения их количества?
Что значат тромбоциты в крови
Тромбоциты — это форменные элементы крови — образуются в красном костном мозге, материалом служит плазма его клеток (мегакариоцитов). В тромбоцитах отсутствует ядро, зато присутствует большое количество гранул (до 200). Эти клетки в нормальном состоянии имеют круглую или овальную форму, а их размер зависит от возраста (юные, взрослые, зрелые) и в среднем составляет 2–5 мкм[1]. Однако если тромбоцит соприкасается с поверхностью, отличающейся от эндотелия (внутренняя поверхность сосудов и сердечных полостей), он активизируется — у него появляется до 10 отростков[2], которые в 5–10 раз превышают размер самого тромбоцита. Таким образом клетки при необходимости «закрывают» раны и останавливают кровотечение. В гранулах тромбоцитов содержатся так называемые тромбоцитарные факторы: аденозиндифосфорат, тромбин, тромбоксан и другие[3]. Они необходимы для образования особых соединений — лизоцина и b-лизина — которые способны разрушать мембраны некоторых бактерий, тем самым защищая организм от попадания в него болезнетворных микроорганизмов.
Таким образом клетки при необходимости «закрывают» раны и останавливают кровотечение. В гранулах тромбоцитов содержатся так называемые тромбоцитарные факторы: аденозиндифосфорат, тромбин, тромбоксан и другие[3]. Они необходимы для образования особых соединений — лизоцина и b-лизина — которые способны разрушать мембраны некоторых бактерий, тем самым защищая организм от попадания в него болезнетворных микроорганизмов.
Благодаря ложноножкам тромбоциты передвигаются в кровяном потоке. Они могут прилипать к поверхности чужеродных объектов, захватывая и «переваривая» их, склеиваться друг с другом, образуя тромб — защиту от кровотечения. Эти пластинки принимают активное участие в гемостазе (свертывании крови), а также доставляют к эндотелию питательные вещества. Тромбоцит живет от пяти до восьми суток[4].
После ознакомления с основными функциями тромбоцитов становится понятно, почему их нехватка или перебор в организме могут иметь крайне негативные последствия.
Какая норма содержания тромбоцитов
Количество кровяных пластинок измеряется в тысячах на 1 микролитр крови. Нормой считают 200–400 тысяч Ед/мкл[5]. В период менструации уровень может упасть — это нормально. Снижается показатель и во время беременности — до 130 тысяч Ед/мкл[6].
Нормой считают 200–400 тысяч Ед/мкл[5]. В период менструации уровень может упасть — это нормально. Снижается показатель и во время беременности — до 130 тысяч Ед/мкл[6].
У детей нормальный показатель содержания тромбоцитов в крови зависит от возраста. Например, у новорожденных он составляет 208–410 тысяч Ед/мкл, а у малышей от месяца до года насчитывается 199–395 тысяч Ед/мкл. У детей от года до пяти лет нормальным считается количество — 196–362 тысяч Ед/мкл, а от пяти до семи лет — 205–360 тысяч Ед/мкл[7]. Нужно раз в год сдавать кровь на анализ, чтобы определять количество тромбоцитов в биоматериале и вовремя заметить отклонения от нормы. Ведь изменение количества этих бесцветных кровяных телец может повысить риск тромбообразования или, наоборот, кровотечения. При существующих отклонениях рекомендуется проводить исследование чаще раза в год.
Подсчет пластинок производится в лабораторных условиях тремя способами: в счетной камере с использованием фазово-контрастного устройства, в окрашенных мазках крови по Фонио и с помощью гематологических анализаторов. В бланке результата анализа показатель обозначен как PLT или Platelets.
В бланке результата анализа показатель обозначен как PLT или Platelets.
Повышенные тромбоциты в крови: причины
Повышение числа тромбоцитов (тромбоцитоз) может свидетельствовать о туберкулезе, лейкозе, лимфогранулематозе, раке печени и почек. Он сопровождает такие болезни, как эритроцитоз, артрит, хронический миелолейкоз, энтерит, а также острые инфекции, анемии, гемолиз. При общем отравлении, сильном стрессе, кровопотерях тоже увеличивается количество этих клеток. Количество тромбоцитов возрастает также в результате нарушений функций стволовых клеток костного мозга.
Обратите внимание!
Как ни странно, при значительных кровопотерях количество тромбоцитов не уменьшается, а увеличивается. Это связано с тем, что организм старается максимально компенсировать потери. Снижение показателя отмечается только в первые часы после начала кровотечения, но уже через сутки уровень содержания тромбоцитов поднимается заметно выше нормы.
Если имеет место травма, хирургическое вмешательство, избыточный вес или чрезмерное употребление алкоголя, то возникший тромбоцитоз называют вторичным. Он характеризуется усиленной выработкой тромбопоэтина, отвечающего за деление и созревание клетки в костном мозге.
Он характеризуется усиленной выработкой тромбопоэтина, отвечающего за деление и созревание клетки в костном мозге.
Независимо от причины, выход за границы нормы показателя требует консультации с врачом и назначения соответствующей терапии.
Только после проведения дополнительных обследований лечащий врач может назвать истинную причину повышения уровня тромбоцитов в крови.
Пониженное содержание тромбоцитов
Частой причиной понижения кровяных клеток (тромбоцитопения) является бесконтрольный прием лекарственных препаратов[8]. Также тромбоцитопения может наблюдаться при гепатите, циррозе, поражении костного мозга, гипертиреозе, гипотиреозе, при некоторых видах лейкоза, мегалобластной анемии, алкоголизме и других болезнях. В результате понижения количества тромбоцитов сосуды теряют эластичность, становятся хрупкими. На низкий уровень бесцветных кровяных телец могут повлиять носовое кровотечение, кровоточивость десен, затяжные менструации, незначительный порез или вырванный зуб.
Снижение количества тромбоцитов обычно лечится фармакологическими препаратами. Речь может идти также о переливании тромбоцитарной массы.
Как нормализовать уровень бесцветных кровяных телец в крови?
Чтобы привести в норму уровень тромбоцитов, необходимо сначала устранить причины отклонений. В период восстановления нежелательны физические, эмоциональные и психологические нагрузки.
Как повысить тромбоциты в крови?- Правильно питаться. Нужно исключить из своего рациона острую пищу, маринады, алкоголь, огурцы, красный виноград, клюкву, морскую капусту. И вместо них добавить зеленые яблоки, болгарский перец, морковь, зеленый виноград, сельдерей, бруснику. Кроме этого советуют употреблять печень, свежую рыбу, миндаль, арахис, капусту, гречневую крупу, мясо, зелень, бананы.
- Принимать препараты, помогающие восстановить нужное число кровяных пластинок.
 Использовать их можно только строго по назначению врача.
Использовать их можно только строго по назначению врача. - Исключить те лекарственные средства, которые снижают уровень тромбоцитов, в том числе антибиотики и антидепрессанты.
- Принимать витамины A, B12 и C.
Для пациентов с пониженным уровнем тромбоцитов в крови важен здоровый образ жизни: стоит отказаться от вредных привычек, свести к минимуму вероятность возникновения стрессов, нормализовать режим сна и отдыха, вести размеренный образ жизни. Запрещено заниматься активными видами спорта, где присутствует большая вероятность травмирования.
Для понижения показателя тромбоцитов стоит:
- принимать аспирин или иной другой препарат, в состав которого входит ацетилсалициловая кислота;
- отказаться от бананов, плодов шиповника, чечевицы, манго, орехов, граната;
- в рационе должны появиться зеленый чай, лимоны, облепиха, имбирь, свекла, томаты, чеснок и лук, рыбий жир, виноград, клюква, черника, оливковое и льняное масло, то есть продукты, которые хорошо разжижают кровь;
- употреблять продукты с содержанием магния, лимонной, аскорбиновой и яблочной кислоты;
- соблюдать питьевой режим.
 Если в день выпито недостаточное количество воды, то в результате обезвоживания могут сужаться сосуды и сгущаться кровь.
Если в день выпито недостаточное количество воды, то в результате обезвоживания могут сужаться сосуды и сгущаться кровь.
Если уровень содержания тромбоцитов в крови не соответствует норме, следует обратиться к гематологу. Ни в коем случае не нужно заниматься самолечением. Неверно определенная причина повышения или понижения нормы может привести к некорректному лечению. А это чревато тяжелыми последствиями, такими как внутренние кровоизлияния.
Вся информация, касающаяся здоровья и медицины, представлена исключительно в ознакомительных целях и не является поводом для самодиагностики или самолечения.
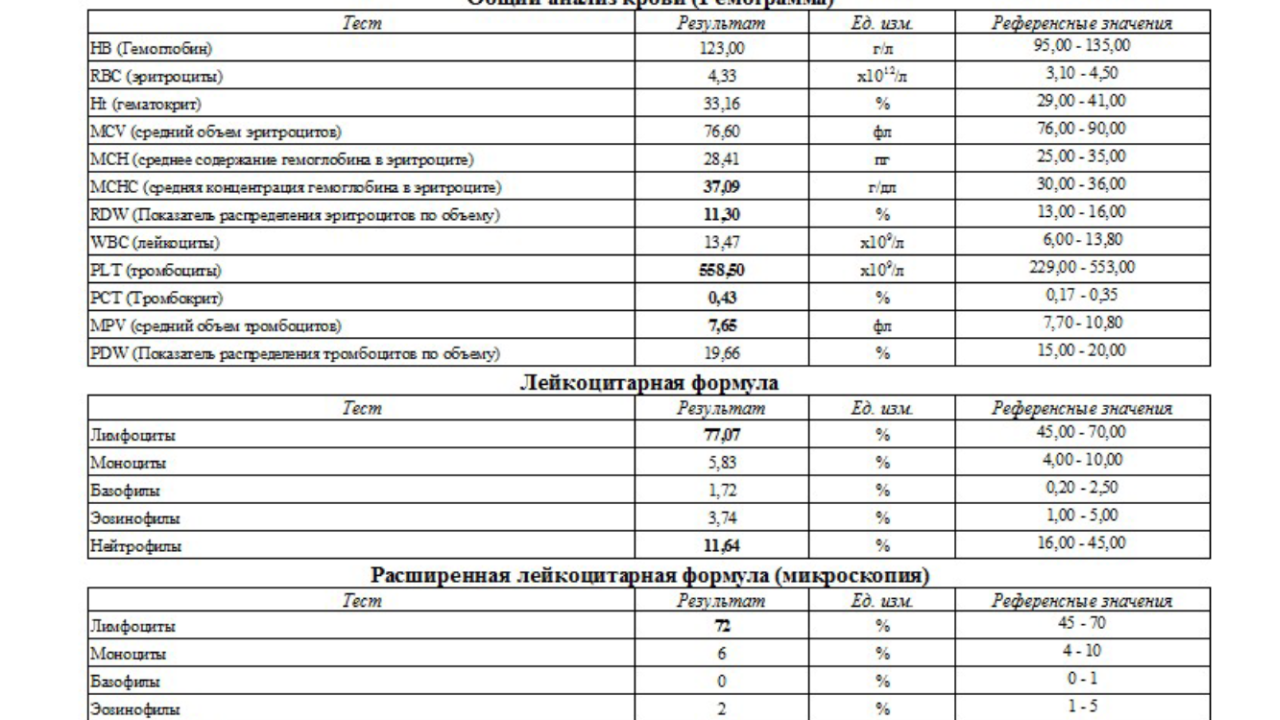
Общий анализ крови базовый
Общий анализ крови базовый
Общий анализ крови базовый
Общий анализ крови базовый — это скрининговое исследование качественного и количественного состава крови, в ходе которого дается характеристика эритроцитов и их специфических показателей (MCV, MCH, MCHC, RDW), лейкоцитов и их разновидностей в процентном соотношении (лейкоцитарная формула) и тромбоцитов, а также определяется скорость оседания эритроцитов (СОЭ). Используется для диагностики и контроля лечения многих заболеваний. Это один из наиболее часто выполняемых анализов в медицинской практике. Сегодня это исследование автоматизировано и позволяет получить подробную информацию о количестве и качестве клеток крови: эритроцитов, лейкоцитов и тромбоцитов. Определение показателей клинического анализа крови позволяет диагностировать такие состояния, как анемия/полицитемия, тромбоцитопения/тромбоцитоз и лейкопения/лейкоцитоз, которые могут как являться симптомами какого-либо заболевания, так и выступать в качестве самостоятельных патологий.
Используется для диагностики и контроля лечения многих заболеваний. Это один из наиболее часто выполняемых анализов в медицинской практике. Сегодня это исследование автоматизировано и позволяет получить подробную информацию о количестве и качестве клеток крови: эритроцитов, лейкоцитов и тромбоцитов. Определение показателей клинического анализа крови позволяет диагностировать такие состояния, как анемия/полицитемия, тромбоцитопения/тромбоцитоз и лейкопения/лейкоцитоз, которые могут как являться симптомами какого-либо заболевания, так и выступать в качестве самостоятельных патологий.
У 5 % здоровых людей показатели анализа крови отклоняются от принятых референсных значений (границ нормы). С другой стороны, у пациента может быть выявлено значительное отклонение от его обычных показателей, которые при этом сохраняются в пределах принятых норм. По этой причине результаты теста должны интерпретироваться в контексте индивидуальных обычных показателей каждого конкретного человека.
Показатели крови зависят от расы и пола. Так, у женщин количество и качественные характеристики эритроцитов ниже, а количество тромбоцитов выше, чем у мужчин. Для сравнения: нормы у мужчин – Hb 12,7-17,0 г/дл, эритроциты 4,0-5,6×1012/л, тромбоциты 143-332×109/л, нормы у женщин – Hb 11,6-15,6 г/дл, эритроциты 3,8-5,2×1012/л, тромбоциты 169-358×109/л. Кроме того, гемоглобин, нейтрофилы и тромбоциты ниже у темнокожих людей, чем у людей белой расы.
Подготовка к исследованию
Взятие крови предпочтительно проводить утром натощак, после 8-14 часов ночного периода голодания (воду пить можно), допустимо днем через 4 часа после легкого приема пищи
Показания к исследованию
Гематологические заболевания.
Воспалительные заболевания.
Инфекционные заболевания.
Онкологические заболевания
Интерпретация
Референсные значения
Лейкоциты
| Возраст | Референсные значения |
| Меньше 1 года | 6 — 17,5 *10^9/л |
| 1-2 года | 6 — 17 *10^9/л |
| 2-4 года | 5,5 — 15,5 *10^9/л |
| 4-6 лет | 5 — 14,5 *10^9/л |
| 6-10 лет | 4,5 — 13,5 *10^9/л |
| 10-16 лет | 4,5 — 13 *10^9/л |
| Больше 16 лет | 4 — 10 *10^9/л |
Эритроциты
| Возраст | Референсные значения |
| < 14 дней | 3,9-5,9*10^12/л |
14 дней – 1 мес. 12/л 12/л |
Гемоглобин
| Возраст | Референсные значения |
| < 14 дней | 134-198 г/л |
| 14 дней – 1 мес. | 107-171 г/л |
| 1-2 мес. | 94-130 г/л |
| 2-4 мес. | 103-141 г/л |
| 4-6 мес. | 111-141 г/л |
| 6-9 мес. | 114-140 г/л |
| 9-12 мес. | 113-141 г/л |
| 1-5 лет | 110-140 г/л |
| 5-10 лет | 115-145 г/л |
| 10-12 лет | 120-150 г/л |
| 12-15 лет | мужской: 120-160 г/л женский: 115-150 г/л |
| 15-18 лет | мужской: 117-166 г/л женский: 117-153 г/л |
| 18-45 лет | мужской: 132-173 г/л женский: 117-155 г/л |
| 45-65 лет | мужской: 131-172 г/л женский: 117-160 г/л |
| > 65 лет | мужской: 126-174 г/л женский: 117-161 г/л |
Гематокрит
| Возраст | Референсные значения |
| < 14 дней | 41-65 % |
14 дней – 1 мес. |
33-55 % |
| 1-2 мес. | 28-42% |
| 2-4 мес. | 32-44% |
| 4-6 мес. | 31-41% |
| 6-9 мес. | 32-40% |
| 9-12 мес. | 33-41% |
| 1-3 года | 32-40% |
| 3-6 лет | 32-42% |
| 6-9 лет | 33-41% |
| 9-12 лет | 34-43% |
| 12-15 лет | мужской: 35-45% женский: 34-44% |
| 15-18 лет | мужской: 37-48% женский: 34-44% |
| 18-45 лет | мужской: 39-49% женский: 35-45% |
| 45-65 лет | мужской: 39-50% женский: 35-47% |
| > 65 лет | мужской: 37-51% женский: 35-47% |
Средний объем эритроцита (MCV)
| Возраст | Референсные значения |
| Меньше 1 года | 71 — 112 фл |
| 1-5 лет | 73 — 85 фл |
| 5-10 лет | 75 — 87 фл |
| 10-12 лет | 76 — 94 фл |
| 12-15 лет | мужской: 77 — 94 фл женский: 73 — 95 фл |
| 15-18 лет | мужской: 79 — 95 фл женский: 78 — 98 фл |
| 18-45 лет | мужской: 80 — 99 фл женский: 81 — 100 фл |
| 45-65 лет | мужской: 81 — 101 фл женский: 81 — 101 фл |
| Больше 65 лет | мужской: 81 — 102 фл женский: 81 — 102 фл |
Среднее содержание гемоглобина в эритроците (MCH)
| Возраст | Референсные значения |
| Меньше 1 года | 31 — 37 пг |
| 1-3 года | 24 — 33 пг |
| 3-12 лет | 25 — 33 пг |
| 13-19 лет | |
| Больше 19 лет | 27 — 31 пг |
Средняя концентрация гемоглобина в эритроците (MCHC)
| Возраст | Референсные значения |
| Меньше 1 года | 290 — 370 г/л |
| 1-3 года | 280 — 380 г/л |
| 3-12 лет | 280 — 360 г/л |
| 13-19 лет | 330 — 340 г/л |
| Больше 19 лет | 300 — 380 г/л |
Тромбоциты
| Возраст | Референсные значения |
| Меньше 10 дней | 99 — 421 *10^9/л |
| 10 дней – 1 месяц | 150 — 400 *10^9/л |
| 1-6 месяцев | 180 — 400 *10^9/л |
| 6 месяцев – 1 год | 160 — 390 *10^9/л |
| 1-5 лет | 150 — 400 *10^9/л |
| 5-10 лет | 180 — 450 *10^9/л |
| 10-15 лет | 150 — 450 *10^9/л |
| Больше 15 лет | 180 — 320 *10^9/л |
RDW-SD (распределение эритроцитов по объему, стандартное отклонение): 37 — 54. 9/л.
9/л.
Нейтрофилы, % (NE %)
| Возраст | Референсные значения |
| До 1 года | 16 — 45 % |
| 1-2 года | 28 — 48 % |
| 2-4 года | 32 — 55 % |
| 4-6 лет | 32 — 58 % |
| 6-8 лет | 38 — 60 % |
| 8-10 ле | 41 — 60 % |
| 10-16 лет | 43 — 60 % |
| Больше 16 лет | 47 — 72 % |
Лимфоциты, % (LY %)
| Возраст | Референсные значения |
| До 1 года | 45 — 75 % |
| 1-2 года | 37 — 60 % |
| 2-4 года | 33 — 55 % |
| 4-6 лет | 33 — 50 % |
| 6-8 лет | 30 — 50 % |
| 8-10 лет | 30 — 46 % |
| 10-16 лет | 30 — 45 % |
| Больше 16 лет | 19 — 37 % |
Моноциты, % (MO %)
| Возраст | Референсные значения |
| До 1 года | 4 — 10 % |
| 1-2 года | 3 — 10 % |
| Больше 2 лет | 3 — 12 % |
Эозинофилы, % (EO %)
| Возраст | Референсные значения |
| До 1 года | 1 — 6 % |
| 1-2 года | 1 — 7 % |
| 2-4 года | 1 — 6 % |
| Больше 4 лет | 1 — 5 % |
Базофилы, % (BA %): 0- 1,2 %.
Скорость оседания эритроцитов (фотометрия)
| Возраст | Референсные значения |
| До 15 лет | мужской: 2 — 15 мм/ч женский: 2 — 15 мм/ч |
| 15-50 лет | мужской: 2 — 15 мм/ч женский: 2 — 20 мм/ч |
| Больше 50 лет | мужской: 2 — 20 мм/ч женский: 2 — 30 мм/ч |
Интерпретация результатов исследования проводит лечащий врач. Поскольку этот анализ является скрининговым с его помощью можно заподозрить или исключить многие заболевания. Этот анализ, однако, не всегда позволяет установить причину изменений, при выявлении которых, как правило, требуются дополнительные лабораторные исследования. Точный диагноз ставит врач, используя как результаты данного обследования, так и нужную информацию из других источников: анамнеза, результатов других обследований.
На результаты могут влиять
Пол, возраст, раса, беременность, наличие сопутствующих заболеваний, применение лекарственных средств.
Результаты теста должны интерпретироваться в контексте индивидуальных обычных показателей каждого конкретного человека;
наиболее точная информация может быть получена при динамическом наблюдении изменений показателей крови;
результаты теста следует интерпретировать с учетом всех анамнестических, клинических и других лабораторных данных..
Назначается в комплексе с
Биохимический анализ крови базовый
Общий анализ крови (без лейкоцитарной формулы и СОЭ)
Общий анализ крови – набор тестов, направленных на определение количества различных клеток крови, их параметров (размера и др.) и показателей, отражающих их соотношение и функционирование.
Синонимы русские
ОАК, клинический анализ крови. 12/л (10 в ст. 12/л), г/л (грамм на литр), % (процент), фл (фемтолитр), пг (пикограмм).
12/л (10 в ст. 12/л), г/л (грамм на литр), % (процент), фл (фемтолитр), пг (пикограмм).
Какой биоматериал можно использовать для исследования?
Венозную, капиллярную кровь.
Как правильно подготовиться к исследованию?
- Исключить из рациона алкоголь и лекарственные препараты (по согласованию с врачом) за сутки до исследования.
- Не принимать пищу в течение 8 часов перед исследованием, можно пить чистую негазированную воду.
- Исключить физическое и эмоциональное перенапряжение и не курить в течение 30 минут до исследования.
Общая информация об исследовании
Общий анализ крови, как правило, включает в себя от 8 до 30 пунктов: подсчет количества эритроцитов, лейкоцитов, тромбоцитов в 1 микролитре или литре крови, а также ряд других показателей, описывающих форму, объем и другие характеристики этих клеток.
Обычно в дополнение к этим показателям общего анализа крови назначается лейкоцитарная формула (процентное соотношение различных форм лейкоцитов) и подсчет скорости оседания эритроцитов (СОЭ).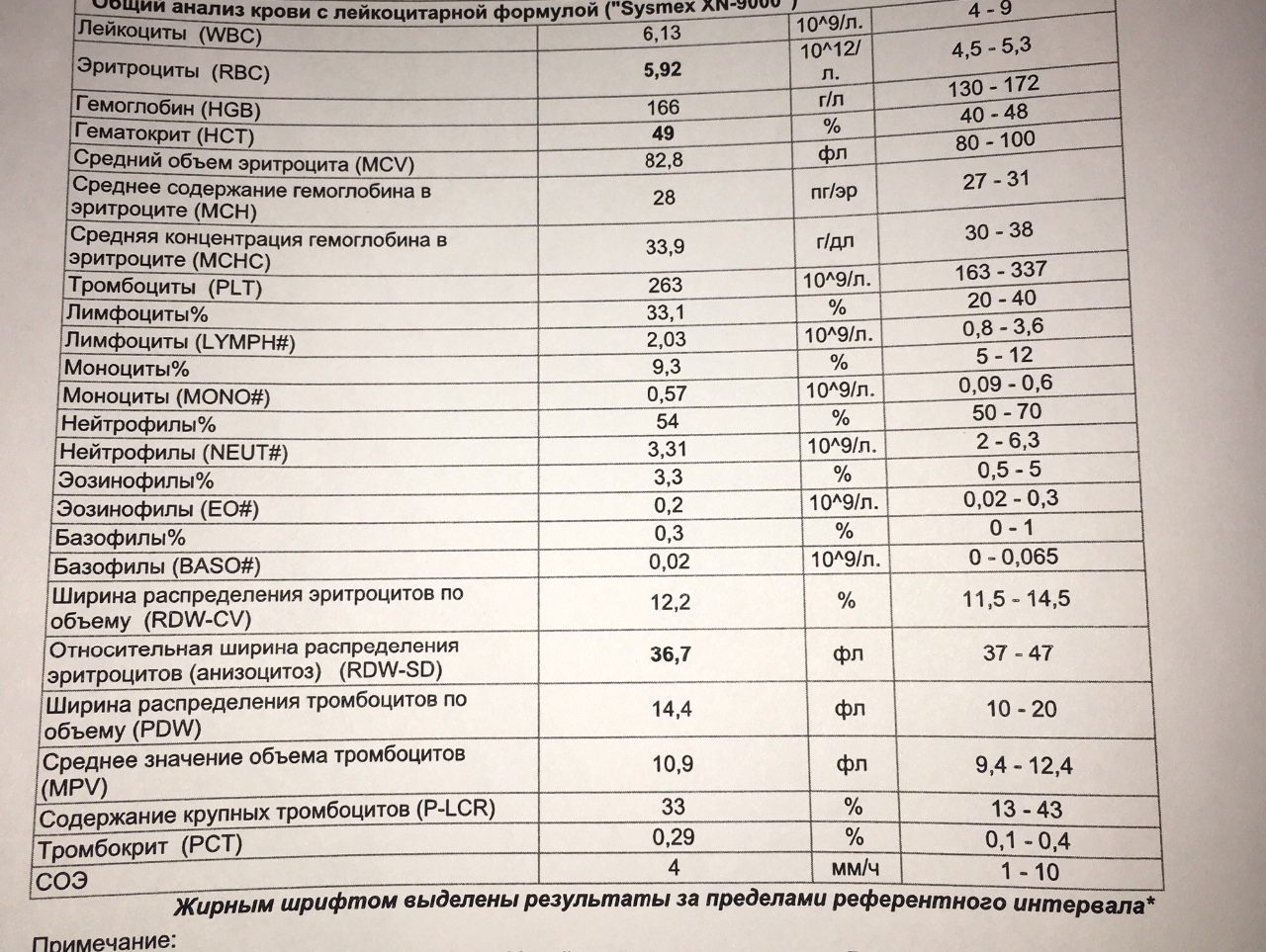 Такое расширенное исследование чаще называют клиническим анализом крови.
Такое расширенное исследование чаще называют клиническим анализом крови.
Основные показатели, которые входят в таблицу результатов общего анализа крови:
- количество лейкоцитов (white blood cells, WBC),
- количество эритроцитов (red blood cells, RBC),
- уровень гемоглобина (hemoglobin content, Hb),
- гематокрит (hematocrit, Hct),
- средний объем эритроцита (MCV),
- среднее содержание гемоглобина в эритроците (MCH),
- средняя концентрация гемоглобина в эритроцитах (MCHC),
- тромбоциты (platelet count, PC).
Кровь состоит из клеток (форменных элементов) и жидкой части – плазмы. Эти клетки – эритроциты, лейкоциты и тромбоциты – образуются и созревают в костном мозге и должны попадать в системный кровоток по мере необходимости.
При изучении мазка крови под микроскопом капля крови помещается на стекло, размазывается шпателем, а затем окрашивается специальным красителем и высушивается.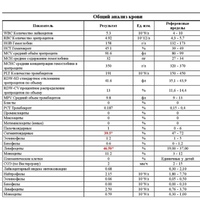 После этого врач лаборатории может детально рассмотреть ее под микроскопом.
После этого врач лаборатории может детально рассмотреть ее под микроскопом.
Расшифровка общего анализа крови предполагает подсчёт форменных элементов и расчёт некоторых косвенных показателей. Так, отношение объема форменных элементов к плазме называется гематокритом. Изменение этого показателя характеризует степень «разжижения» или «сгущения» крови.
Лейкоциты
Лейкоциты – клетки, помогающие организму бороться с инфекцией. Они способны определять чужеродные агенты (бактерии, вирусы) в организме и уничтожать их.
Выделяют 5 различных видов лейкоцитов: эозинофилы, базофилы, нейтрофилы, лимфоциты и моноциты. Подсчет количества лейкоцитов, входящий в общий анализ крови, позволяет узнать суммарное количество всех типов клеток, лейкоцитарная формула, определяемая при клиническом анализе крови, – каждого типа в отдельности.
Общее количество лейкоцитов, как правило, повышено при остром инфекционном процессе, вызванном бактериями. Если лейкоцитов слишком мало, то организм становится более подверженным различным инфекциям.
Эритроциты
Эритроциты – клетки, имеющие форму бублика с более тонкой частью в центре вместо дырки. В их составе есть гемоглобин – белок, содержащий железо, который обладает способностью переносить кислород от легких к тканям и органам, а углекислый газ – от тканей и органов к легким, из которых он выдыхается. Общий анализ крови позволяет определить, достаточное ли количество эритроцитов содержится в крови, какова их форма, размеры и содержание в них гемоглобина (MCV, MCH, MCHC). В норме эритроциты должны быть одинаковы, однако при таких состояниях, как B
Тромбоциты
Тромбоциты – клетки, играющие значительную роль в свертывании крови.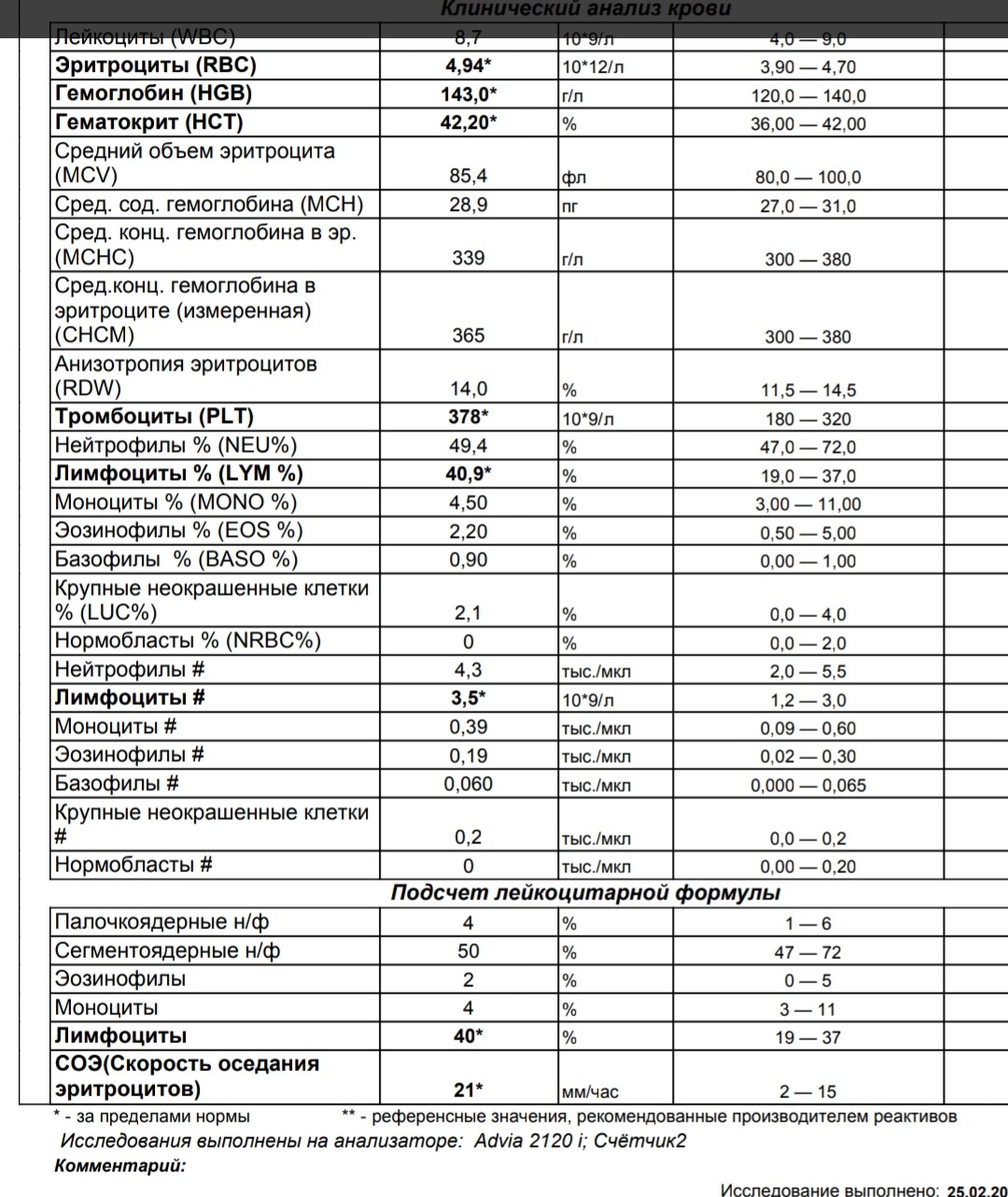 Если у человека снижено количество тромбоцитов, риск кровотечения и образования синяков у него повышен.
Если у человека снижено количество тромбоцитов, риск кровотечения и образования синяков у него повышен.
Для чего используется исследование?
Данный тест применяют для общей оценки состояния здоровья, диагностики анемии, инфекций и множества других заболеваний. Фактически это совокупность анализов, оценивающих различные показатели крови.
- Подсчет количества лейкоцитов определяет количество лейкоцитов в единице крови (литре или микролитре). Его повышение или понижение может иметь значение в диагностике инфекций или, например, заболеваний костного мозга.
- Соответственно, количество эритроцитов в единице крови (литре или микролитре) определяет подсчет количества эритроцитов. Он необходим для диагностики анемии или полицитемии и дифференциальной диагностики различных типов анемий.
- Уровень гемоглобина важен для оценки тяжести анемии или полицитемии и для контроля за эффективностью терапии этих состояний.
- Гематокрит – процентное соотношение клеток крови (форменных элементов) к жидкой ее части.
 Используется в комплексной оценке анемий и полицитемий, для принятия решения о переливании крови и оценки результатов этой процедуры.
Используется в комплексной оценке анемий и полицитемий, для принятия решения о переливании крови и оценки результатов этой процедуры. - Подсчет количества тромбоцитов определяет количество тромбоцитов в единице крови (литре или микролитре). Используется для выявления нарушений свертывания или заболеваний костного мозга.
- Среднее содержание гемоглобина в эритроците (MCH) – показатель того, сколько гемоглобина в среднем содержится в одном эритроците. При B12-дефицитной анемии в увеличенных эритроцитах количество гемоглобина повышено, а при железодефицитной анемии – снижено.
- Средняя концентрация гемоглобина в эритроците (MCHC) отражает насыщение эритроцита гемоглобином.
 Это более чувствительный параметр для определения нарушений образования гемоглобина, чем MCH, так как он не зависит от среднего объема эритроцита.
Это более чувствительный параметр для определения нарушений образования гемоглобина, чем MCH, так как он не зависит от среднего объема эритроцита. - Распределение эритроцитов по объему (RDW) – показатель, определяющий степень различия эритроцитов по размеру. Имеет значение в диагностике анемий.
- Средний объем тромбоцита (MPV) – характеристика тромбоцитов, которая может косвенно свидетельствовать об их повышенной активности или о наличии чрезмерного количества молодых тромбоцитов.
Когда назначается исследование?
Общий клинический анализ крови – самый распространенный лабораторный анализ, используемый для оценки общего состояния здоровья. Он выполняется при плановых медицинских осмотрах, при подготовке к оперативному вмешательству, входит в медкомиссию при устройстве на работу.
Если человек жалуется на утомляемость, слабость или у него есть признаки инфекционного заболевания, воспаления, повышенная температура тела, то, как правило, назначается это исследование.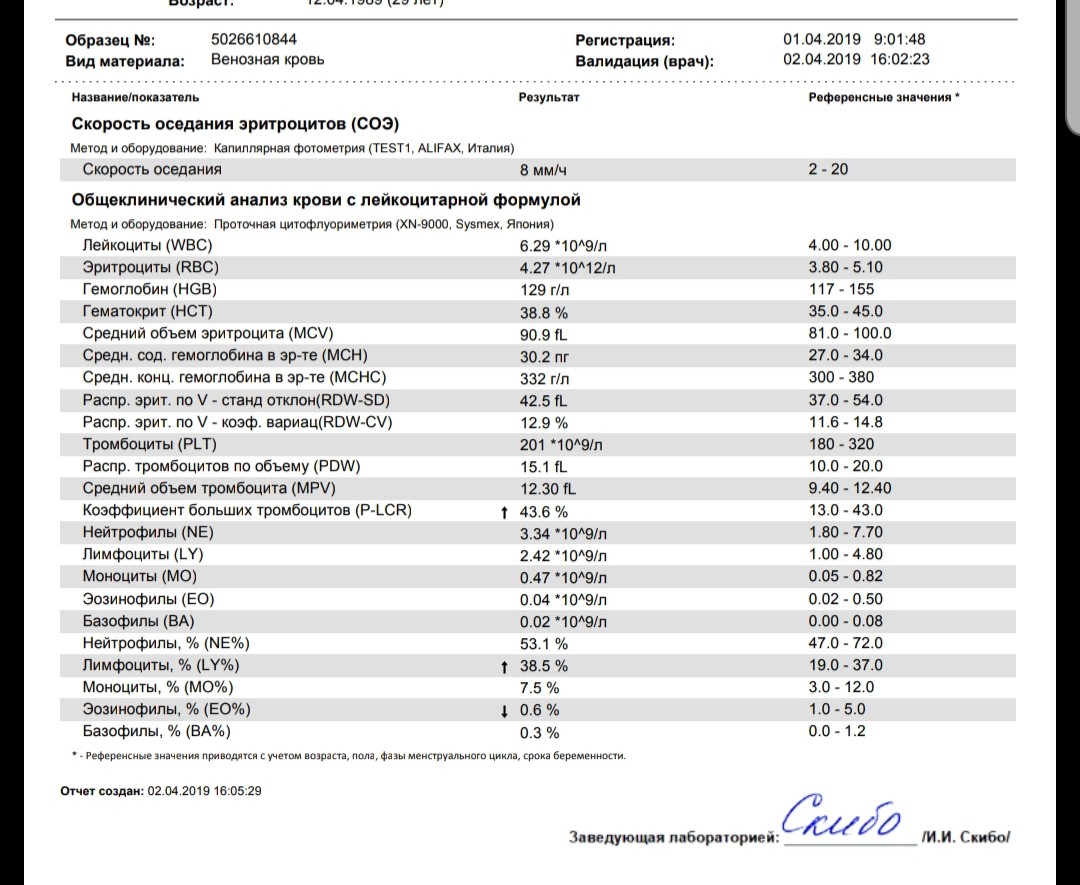 Расшифровка общего анализа крови становится первым шагом в диагностике многих серьезных заболеваний.
Расшифровка общего анализа крови становится первым шагом в диагностике многих серьезных заболеваний.
Значительное повышение количества лейкоцитов обычно подтверждает воспаление. Снижение эритроцитов и гемоглобина говорит об анемии и требует дополнительных обследований для уточнения ее причины.
Множество различных патологических состояний могут приводить к изменениям количества основных клеточных популяций в крови. Общий клинический анализ крови назначается для контроля за эффективностью лечения анемии или инфекционного заболевания, а также для оценки негативного влияния на клетки крови некоторых лекарств.
Что означают результаты?
Референсные значения (расшифровка общего анализа крови: таблицы нормы):
Лейкоциты
|
Возраст |
Референсные значения |
|
Меньше 1 года |
6 — 17,5 *10^9/л |
|
1-2 года |
6 — 17 *10^9/л |
|
2-4 года |
5,5 — 15,5 *10^9/л |
|
4-6 лет |
5 — 14,5 *10^9/л |
|
6-10 лет |
4,5 — 13,5 *10^9/л |
|
10-16 лет |
4,5 — 13 *10^9/л |
|
Больше 16 лет |
4 — 10 *10^9/л |
Повышение показателя – при инфекции, воспалительных процессах, онкологических заболеваниях и заболеваниях костного мозга. 12/л
12/л
3,9-5,9
14 дней – 1 мес.
3,3-5,3
1-4 мес.
3,5-5,1
4-6 мес.
3,9-5,5
6-9 мес.
4-5,3
9-12 мес.
4,1-5,3
1-3 года
3,8-4,8
3-6 лет
3,7-4,9
6-9 лет
3,8-4,9
9-12 лет
3,9-5,1
12-15 лет
мужской
4,1-5,2
женский
3,8-5
15-18 лет
мужской
4,2-5,6
женский
3,9-5,1
18-45 лет
мужской
4,3-5,7
женский
3,8-5,1
45-65 лет
мужской
4,2-5,6
женский
3,8-5,3
> 65 лет
мужской
3,8-5,8
женский
3,8-5,2
RDW-SD (распределение эритроцитов по объему, стандартное отклонение): 37 — 54 fL.
RDW-CV (распределение эритроцитов по объему, коэффициент вариации)
|
Возраст |
RDW-CV, % |
|
14,9 — 18,7 |
|
|
> 6 мес. |
11,6 — 14,8 |
Гемоглобин
|
Возраст |
Пол |
Гемоглобин, г/л |
|
|
134-198 |
|
|
14 дней – 1 мес. |
|
107-171 |
|
1-2 мес. |
|
94-130 |
|
2-4 мес. |
|
103-141 |
|
4-6 мес. |
|
111-141 |
|
6-9 мес. |
|
110-140 |
|
9-12 мес. |
|
113-141 |
|
1-5 лет |
|
110-140 |
|
5-10 лет |
|
115-145 |
|
10-12 лет |
|
120-150 |
|
12-15 лет |
мужской |
120-160 |
|
женский |
115-150 |
|
|
15-18 лет |
мужской |
117-166 |
|
женский |
117-153 |
|
|
18-45 лет |
мужской |
132-173 |
|
женский |
117-155 |
|
|
45-65 лет |
мужской |
131-172 |
|
женский |
117-160 |
|
|
> 65 лет |
мужской |
126-174 |
|
женский |
117-161 |
Гематокрит
|
Возраст |
Пол |
Гематокрит, % |
|
|
41-65 |
|
|
14 дней – 1 мес. |
|
33-55 |
|
1-2 мес. |
|
28-42 |
|
2-4 мес. |
|
32-44 |
|
4-6 мес. |
|
31-41 |
|
6-9 мес. |
|
32-40 |
|
9-12 мес. |
|
33-41 |
|
1-3 года |
|
32-40 |
|
3-6 лет |
|
32-42 |
|
6-9 лет |
|
33-41 |
|
9-12 лет |
|
34-43 |
|
12-15 лет |
мужской |
35-45 |
|
женский |
34-44 |
|
|
15-18 лет |
мужской |
37-48 |
|
женский |
34-44 |
|
|
18-45 лет |
мужской |
39-49 |
|
женский |
35-45 |
|
|
45-65 лет |
мужской |
39-50 |
|
женский |
35-47 |
|
|
> 65 лет |
мужской |
37-51 |
|
женский |
35-47 |
Снижение показателей отмечается при железо-, B12-дефицитной и других анемиях, острых и хронических кровотечениях.
Повышение – при истинной полицитемии, обезвоживании, кислородном голодании.
Средний объем эритроцита (MCV)
|
Пол |
Возраст |
Референсные значения |
|
|
Меньше 1 года |
71 — 112 фл |
|
1-5 лет |
73 — 85 фл |
|
|
5-10 лет |
75 — 87 фл |
|
|
10-12 лет |
76 — 94 фл |
|
|
Женский |
12-15 лет |
73 — 95 фл |
|
15-18 лет |
78 — 98 фл |
|
|
18-45 лет |
81 — 100 фл |
|
|
45-65 лет |
81 — 101 фл |
|
|
Больше 65 лет |
81 — 102 фл |
|
|
Мужской |
12-15 лет |
77 — 94 фл |
|
15-18 лет |
79 — 95 фл |
|
|
18-45 лет |
80 — 99 фл |
|
|
45-65 лет |
81 — 101 фл |
|
|
Больше 65 лет |
81 — 102 фл |
Среднее содержание гемоглобина в эритроците (MCH)
|
Возраст |
Пол |
Референсные значения |
|
|
30 — 37 пг |
|
|
14 дней — 1 мес. |
|
29 — 36 пг |
|
1 — 2 мес. |
|
27 — 34 пг |
|
2 — 4 мес. |
|
25 — 32 пг |
|
4 — 6 мес. |
|
24 — 30 пг |
|
6 — 9 мес. |
|
25 — 30 пг |
|
9 — 12 мес. |
|
24 — 30 пг |
|
1 — 3 года |
|
22 — 30 пг |
|
3 — 6 лет |
|
25 — 31 пг |
|
6 — 9 лет |
|
25 — 31 пг |
|
9-15 лет |
|
26 — 32 пг |
|
15-18 лет |
|
26 — 34 пг |
|
18-45 лет |
|
27 — 34 пг |
|
45-65 лет |
|
27 — 34 пг |
|
> 65 лет |
женский |
27 — 35 пг |
|
> 65 лет |
мужской |
27 — 34 пг |
Повышение показателя отмечается при B12— и фолиеводефицитной анемии.
Снижение – при железодефицитной анемии и талассемии.
Средняя концентрация гемоглобина в эритроците (MCHC)
|
Возраст |
Референсные значения |
|
Меньше 1 года |
290 — 370 г/л |
|
1-3 года |
280 — 380 г/л |
|
3-12 лет |
280 — 360 г/л |
|
12-19 лет |
330 — 340 г/л |
|
Больше 19 лет |
300 — 380 г/л |
Понижение показателя отмечается при анемии. 9/л
9/л
Понижение – при иммунной тромбоцитопенической пурпуре, онкологических заболеваниях костного мозга, сепсисе. Повышение показателя отмечается при истинной полицитемии, онкологических заболеваниях, туберкулезе, удалении селезенки.
Что может влиять на результат?
На различные показатели общего анализа крови могут оказывать влияние, соответственно, разные факторы: беременность, курение, прием некоторых лекарств, интенсивная физическая нагрузка.
Скачать пример результатаТакже рекомендуется
Кто назначает исследование?
Терапевт, хирург, инфекционист, гематолог, нефролог.
Ангиовит. Применение препарата Ангиовит при патологии беременности
Важную роль в патогенезе осложнений беременности играют нарушения системы гемостаза, обусловленные предрасположенностью к тромбозу (тромбофилии) вследствие генетических или приобретенных дефектов в антикоагулянтной и фибринолитической системе крови, а также самом процессе коагуляции. Центральное место в развитии тромбофилии при акушерской патологии занимают повреждения стенки сосудов с последующим развитием дисфункции эндотелия. Многие маркеры эндотелиальной дисфункции принимают участие в формировании тромбогенного потенциала и тромборезистентности сосудов.
Центральное место в развитии тромбофилии при акушерской патологии занимают повреждения стенки сосудов с последующим развитием дисфункции эндотелия. Многие маркеры эндотелиальной дисфункции принимают участие в формировании тромбогенного потенциала и тромборезистентности сосудов.
Развитие тромбофилии во многом зависит от нарушения баланса между про- и антикоагулянтными факторами. Перевес прокоагулянтных факторов приводит к повышенному тромбообразованию, адгезии и агрегации тромбоцитов. К группе риска по развитию трoмбоэмболических нарушений относят женщин с генетическими формами тромбофилий, пациенток, у которых течение беременности осложнилось вследствие развития гестоза, артериальной гипертензии, гнойно-септических и инфекционных заболеваний, сахарного диабета и т. д. [1].
Одним из важных факторов, приводящих к дисфункции эндотелия сосудов и стимуляции тромбообразования, является гипергомоцистеинемия, что обусловливает ее негативное влияние на течение беременности. Свободное проникновение гомоцистеиновой кислоты и гомоцистеина через фетоплацентарный барьер может приводить к развитию вторичных аутоиммунных реакций и вызывать различные осложнения беременности, приводящие к таким тяжелым последствиям для плода, как анэнцефалия, незаращение спинномозгового канала и т. д. Показано, что гипергомоцистеинемия оказывает неблагоприятное влияние на течение гестоза [2, 3]. На ранних сроках беременности гипергомоцистеинемия, способствуя развитию нарушений фетоплацентарного кровообращения, может быть одной из ведущих причин, приводящих к невынашиванию беременности.
Целью нашего исследования было определение содержания гомоцистеина в плазме крови при привычном невынашивании беременности и возможности коррекции гипергомоцистеинемии с помощью препарата «Ангиовит» (фармацевтическая компания «Алтайвитамины»), который хорошо себя зарекомендовал при лечении гипергомоцистеинемии, наблюдаемой при инфаркте миокарда, ишемическом инсульте мозга и диабетической ангиопатии [4] и нашел широкое применение в практике.
В качестве группы сравнения были обследованы беременные с проявлениями позднего гестоза. Наряду с определением гомоцистеина в крови, исследовали некоторые другие маркеры нарушения гемостаза при патологической беременности (D-димеры, протеин С, антитромбин III и фактор Виллебранда).
МАТЕРИАЛЫ И МЕТОДЫ ИССЛЕДОВАНИЯ
Количественный анализ гомоцистеина проводили в образцах плазмы (с ЭДТА) методом высокоэффективной жидкостной хроматографии (ВЭЖХ) с флюорометрическим детектированием (Shimadzu RF-535). Хроматографическое разделение гомоцистеина осуществляли на колонке Reprosil 80 ODS-2 (100Ч4 мм, 3 мкм, Dr Maish GMBH, Германия). Детектирование проводили при 385 нм (возбуждение) и 515 нм (испускание) [5]. Активность антитромбина и протеина С определяли на автоматическом коагулометре ACL-200 (США) с использованием реагентов фирмы «Instrumentation Laboratory» (ACL-200 Operator’s Manual). Активность фактора Виллебранда определяли по скорости агрегации стандартной взвеси тромбоцитов человека под действием ристомицина в присутствии плазмы обследуемого пациента. Измерения проводили на агрегометре АР-2110 («Solar», Беларусь). Для построения стандартной кривой использовали бестромбоцитарную объединенную донорскую плазму [6].
Для определения D-димеров, являющихся специфическими продуктами деградации в процессе фибринолиза, использовали латексный агглютинационный тест (наборы фирмы «Roche»). Принцип метода основан на том, что в присутствии продуктов деградации фибрина (D-димеров) происходит агглютинация частиц латекса, покрытых моноклональными антителами к ним. Концентрация D-димеров выражается в мкг/мл эквивалента фибриногена, нормальное значение для плазмы — менее 0,5 мкг/мл. Диапазон 0,5–3,0 свидетельствует о преимущественно низких значениях концентрации D-димеров, тогда как уровень 0,5–3,0 указывает на обратную картину, т. е. характеризует наличие преимущественно высоких концентраций D-димеров [7].
Ангиовит назначали по 1 таблетке 2 раза в день в течение трех недель, независимо от приема пищи, всем пациенткам с невынашиванием беременности и гестозом, уровень гомоцистеина у которых превышал физиологические нормы для беременных: 6 мкмоль/л в I триместре, 4 мкмоль/л — во II триместре и 3 мкмоль/л в III триместре. Пациенткам, у которых уровень гомоцистеина в плазме крови превышал 10 мкмоль/л, препарат назначали по 2 таблетки 2 раза в день до снижения уровня гомоцистеина до физиологических значений, соответствующих срокам беременности.
После окончания курса приема Ангиовита проведено контрольное обследование всех пациенток, включавшее, помимо клинического наблюдения, проводившегося на протяжении всего периода лечения, определение в крови гомоцистеина и некоторых других маркеров эндотелиальной дисфункции: D-димеров, протеина С, антитромбина III и фактора Виллебранда.
РЕЗУЛЬТАТЫ И ИХ ОБСУЖДЕНИЕ
Клинические наблюдения
В рамках исследования влияния препарата Ангиовит на некоторые показатели системы гемостаза были обследованы 92 беременных, из них 32 женщины с признаками угрозы прерывания беременности, 30 женщин с проявлениями позднего гестоза и 30 беременных без клинической картины гестоза и угрозы прерывания беременности.
Средний возраст больных в группе с угрозой прерывания беременности составил 27,8 года, у 41% беременность была первой, у 59% — повторной. Признаки угрожающего выкидыша в I триместре отмечались у 44% обследованных, во II триместре — у 19%; клиническая картина угрожающих преждевременных родов в III триместре наблюдалась у 38% женщин.
Среди пациенток с гестозом средний возраст составил 29,3%; первая беременность была у 40%, а повторная — у 60% больных. У 18 беременных (60%) отмечались проявления позднего гестоза легкой степени, у 8 (27%) — средней степени, и у 4 женщин (13%) наблюдалась картина тяжелого гестоза. У 24 пациенток (80%) клиническая картина гестоза развилась в III триместре беременности и лишь у 6 женщин — в конце II триместра.
При контрольном обследовании беременных, принимавших Ангиовит, в группе с угрозой прерывания беременность прогрессировала у 31 пациентки (97%), и лишь у одной женщины наблюдалась неразвивающаяся беременность на сроке 12 недель. Клинические проявления угрозы прерывания полностью исчезли у 24 женщин (75%), у 8 беременных (25%) проявления угрозы прерывания значительно уменьшились.
В группе с гестозом при контрольном обследовании беременность прогрессировала у всех женщин. При этом у 16 пациенток (53%) отмечалось уменьшение клинических проявлений позднего гестоза, у 14 беременных (47%) тяжесть гестоза оставалась на прежнем уровне, однако не отмечалось нарастания степени тяжести клинической картины.
Лабораторные исследования
Полученные результаты показали, что наиболее информативным тестом, характеризующим нарушение эндотелиальной функции при исследуемой акушерской патологии (привычное невынашивание, гестоз), является определение гомоцистеина (табл. 1). Особенно наглядные данные были получены нами в отношении невынашивания беременности, при котором уровень гомоцистеина в крови пациенток был выше на 50% по сравнению с контролем, а после курсового приема Ангиовита (по 1 таблетке 2 раза в день в течение 3 недель) не только достигал контрольного уровня, но был почти в 2 раза ниже. При гестозе уровень гомоцистеина не претерпевал столь значительных изменений, как при привычном невынашивании, но и в этом случае после курсового приема Ангиовита отмечалось некоторое снижение уровня гомоцистеина в крови (табл. 1).
Таблица 1
Таблица 1. Содержание гомоцистеина (мкмоль/л) в плазме крови при беременности Примечание: р1 — по сравнению с контролем; р2 — по сравнению с показателями до приема Ангиовита
Наряду с гомоцистеином, нами были выявлены отчетливые изменения в содержании D-димеров, являющихся продуктами деградации фибрина, уровень которых возрастает в результате активации фибринолиза (табл. 2).
Таблица 2.
Содержание D-димеров в плазме крови при беременности (%) Примечание: менее 0,5 мкг/мл — норма; 0,5–3,0 мкг/мл — незначительное повышение показателя; 0,5–3,0 мкг/мл — повышенный уровень D-димера
Как видно из данных, представленных в табл. 2, уровень D-димеров при исследуемой нами патологии либо значительно снижен по сравнению с нормой (невынашивание), либо они отсутствуют (гестоз). После курсового применения Ангиовита содержание D-димеров резко возрастает.
Известно, что к числу факторов, приводящих к повышению тромбогенного потенциала эндотелия с его последующим повреждением, относится фактор Виллебранда. Согласно полученным нами данным (табл. 3), при привычном невынашивании и гестозе отмечается тенденция к повышению его содержания (р > 0,05), а после лечения Ангиовитом оно нормализуется.
Таблица №3
Таблица 3. Активность фактора Виллебранда в плазме крови при беременности (%) Примечание: р1 — по сравнению с контролем; р 2— по сравнению с показателями до приема Ангиовита
Другие исследованные нами показатели функционального состояния эндотелия (протеин С и антитромбин III) не претерпевали ощутимых изменений при исследуемой патологии беременности и в процессе лечения Ангиовитом.
Полученные результаты свидетельствуют о диагностическом значении определения таких маркеров нарушения эндотелиальной функции, как гомоцистеин и D-димеры, при акушерской патологии и благоприятном действии препарата Ангиовит в качестве терапевтического средства, способствующего коррекции этих показателей при осложнениях беременности — привычном невынашивании и гестозе.
У женщин репродуктивного возраста в норме содержание гомоцистеина в плазме крови несколько ниже, чем у мужчин, и составляет 8–9 мкмоль/л [8]. При беременности содержание гомоцистеина снижается более чем на 50%, особенно низкие величины отмечаются во II и III триместрах (4–3 мкмоль/л). Это связано с возрастанием скорости его метаболизма, повышением клубочковой фильтрации и метаболизмом фетального гомоцистеина.
Полученные нами данные указывают на значительное увеличение содержания гомоцистеина в плазме крови женщин с привычным невынашиванием, что находит подтверждение в ряде работ других авторов [9–11]. Особое значение в обнаруженном нами повышении уровня гомоцистеина при невынашивании беременности имеет дефицит витаминов, прежде всего фолиевой кислоты и витаминов группы В (В6 и В12). Вряд ли повышение содержания гомоцистеина может быть обусловлено врожденными дефектами ферментов метаболизма гомоцистеина (цистатионин-бета-синтетезы и метилентетрагидрофолатредуктазы), что приводит к стойкой и более значительной гиперцистеинемии (содержание гомоцистеина в крови может составлять от 15 до 100 мкмоль/л) и сопровождается тяжелыми клиническими проявлениями. Установлено, что столь значительная гипергомоцистеинемия приводит к появлению вторичных аутоиммунных реакций и может быть одним из важных факторов патогенеза тяжелейших пороков развития плода, таких как анэнцефалия, незаращение спинномозгового канала и т. д. [3].
В проведенном нами исследовании эффективным средством предупреждения развития умеренной гипергомоцистеинемии оказался препарат Ангиовит, что по всей вероятности было обусловлено сбалансированным соотношением в его составе указанных витаминов (0,005 г фолиевой кислоты, 0,004 г витамина В6 и 0,000006 г витамина В12). Следует отметить, что применение Ангиовита приводило к снижению относительно невысокого (по сравнению с женщинами с невынашиванием беременности) уровня содержания гомоцистеина в крови беременных с гестозом.
Кроме того, терапевтический эффект Ангиовита сопровождался снижением тромбогенного потенциала сосудистой стенки и риска последующего развития дисфункции эндотелия, о чем можно судить на основании снижения образования D-димеров и активности фактора Виллебранда в крови пациенток с привычным невынашиванием беременности и гестозом. Это проявлялось в заметном улучшении общей клинической картины: снижении выраженности клинических проявлений угрозы невынашивания и гестоза у большинства обследуемых. Практически у всех женщин исследуемой группы, принимавших Ангиовит, беременность прогрессировала, а у 75% беременных с привычным невынашиванием полностью исчезли клинические проявления угрозы прерывания беременности.
Хорошая переносимость и выраженная эффективность Ангиовита позволяют рекомендовать его в качестве эффективного средства для лечения привычного невынашивания беременности и гестоза. Для оценки эффективности применения Ангиовита с целью профилактики патологии беременности следует продолжить исследование его действия на разных сроках гестации (в I, II и III триместре).
ВЫВОДЫ
1. Показана эффективность Ангиовита при лечении привычного невынашивания беременности и гестоза.
2. Прием Ангиовита при угрозе невынашивания беременности приводит к улучшению клинической картины, прогрессированию беременности и в большинстве случаев (75% пациенток) — к полному исчезновению признаков угрозы преждевременных родов.
3. Отмечены хорошая переносимость Ангиовита, отсутствие побочных эффектов и возможность его использования в акушерской практике.
4. Ангиовит является перспективным препаратом, способствующим снижению риска гипергомоцистеинемии и развития тромболитических состояний при акушерской патологии.
Тромбоциты, микроскопия (подсчет в окрашенном мазке по методу Фонио)
Метод определения метод Фонио (микроскопия окрашенного мазка).
Исследуемый материал Цельная кровь (с ЭДТА)
Доступен выезд на дом
Онлайн-регистрацияСинонимы: Тромбоциты, микроскопия (метод Фонио).
Manual Platelet Count (PLT count): Indirect Method by Fonio.
Краткое описание теста «Тромбоциты, микроскопия (подсчет в окрашенном мазке по методу Фонио)»
Подсчет тромбоцитов входит в состав общего анализа крови и обычно проводится с помощью гематологического анализатора импедансным методом (см. тест № 5 Общий анализ крови). В лаборатории ИНВИТРО при всех результатах автоматического определения тромбоцитов менее 130х103 клеток/мкл и более 550х103 клеток/мкл врач дополнительно проводит микроскопию окрашенного мазка крови с подсчетом количества тромбоцитов по методу Фонио. При некоторых клинических состояниях (в том числе при выраженных тромбоцитопениях и тромбоцитозах, при мониторинге терапии) может быть целесообразным подсчет количества тромбоцитов по методу Фонио вне зависимости от концентрации тромбоцитов. Данное исследование решает эту задачу.
С какой целью проводят исследование крови «Тромбоциты, микроскопия (подсчет в окрашенном мазке по методу Фонио)»
Исследование применяют с целью диагностики полицитемий, тромбоцитопений, тромбоцитозов, для мониторинга терапии, для контроля уровня тромбоцитов при приеме ряда лекарственных препаратов.
Особенности теста «Тромбоциты, микроскопия (подсчет в окрашенном мазке по методу Фонио)»
Исследование «Тромбоциты, микроскопия» отдельно не выполняется, только в комплексе с тестом №5 «Общий анализ крови», где вместо результата с гематологического анализатора выдаются тромбоциты, подсчитанные по методу Фонио.
Исследование выполняется только из венозной крови.
Литература
Основная литература
- Клиническая лабораторная диагностика. Национальное руководство. В 2 т. — М., ГЭОТАР-Медиа, 2012.
- Льюис С.М., Бэйн Б., Бэйтс И. Практическая и лабораторная гематология. — М. ГЭОТАР-Медиа, 2009, 672 с.
О чем говорит уровень ретикулоцитов в крови
Ретикулоциты (Retic count) – это безъядерные клетки. Их формирование происходит в костном мозге. Затем они поступают в кровоток. Под действием эритропоэтина эти клетки преобразуются в эритроциты. Последние играют важную роль в жизнедеятельности органов и систем. Срок существования эритроцитов составляет пример три месяца. После этого они разрушаются и заменяются на новые клетки. Функцией эритроцитов является доставка питательных веществ и кислорода к клеткам, для жизнедеятельности которых они необходимы.
Общие сведения о ретикулоцитах в крови
В результатах анализов количество эритроцитов обозначают аббревиатурой RET. Для врача этот показатель является весьма важным. Референсные значения зависят от пола пациента и его возраста. Тест при необходимости может назначаться, начиная с первого дня жизни младенца.
RET является стандартным показателем анализа крови, но точное количество этих клеток подсчитывают только в исключительных случаях. Такое исследование проводится только по требованию врача при наличии у пациента определенных показаний. По результатам теста можно судить о работе почек, а также о функционировании костного мозга.
Количество эритроцитов в норме поддерживается на постоянном уровне. При нарушении синтеза эритроцитов или их чрезмерном разрушении развивается анемия. Также она может возникнуть при значительной кровопотере (эритроциты теряются вместе с кровью). В таких случаях организм стремится восполнить недостаток эритроцитов за счет образования новых. Результаты данного теста дают возможность определить тип анемии, оценить ее тяжесть и процесс образования RET в костном мозге.
Показания к анализу крови на ретикулоциты
Анализ крови на ретикулоциты может назначаться врачом в следующих случаях:
- обследование пациентов, которые перенесли операцию по пересадке костного мозга;
- оценка состояния процессов кроветворения;
- прием витамина В12, терапия фолиевой кислотой или железосодержащими препаратами (тест назначается для оценки результативности лечения).
Подготовка к исследованию
Биоматериалом для данного анализа служит капиллярная или венозная кровь. В течение суток перед анализом нельзя употреблять алкоголь. Длительное голодание перед взятием крови не требуется. Достаточно не употреблять пищу в течение 2-3-х часов. В это время можно пить обычную воду. За полчаса до взятия биоматериала необходимо отказаться от курения, избегать стрессовых ситуаций, исключить физическое перенапряжение.
Норма ретикулоцитов в крови
Референсные значения отличаются для женщин и мужчин, а также меняются в зависимости от возраста. Отклонения от нормы могут указывать на различные патологические процессы. Для детей разных возрастных категорий установлены собственные нормы. У женщин старше 18-ти лет показатели должны находиться в пределах 0,59-2,07%, у мужчин – в диапазоне 0,67-1,92%.
Интерпретация результатов
Увеличение количества RET называют ретикулоцитозом. У взрослых он может свидетельствовать о значительном кровотечении в недавнем прошлом или продолжающейся кровопотере, анемии, гемолизе и других патологиях. Сниженные показатели указывают на то, что нормальный процесс формирования новых эритроцитов нарушен.
У детей нормальные показатели значительно отличаются, в зависимости от возраста. Для младенцев высокие показатели являются нормой, с возрастом они снижаются. В подростковом возрасте нормальные значения существенно отличаются, в зависимости от пола.
Выводы
RET – значимый показатель для врача. Для самодиагностики тест не предназначен, оценивать его результаты может только врач. При этом учитывается не только RET, а и большое количество дополнительных факторов (анамнез, результаты осмотра и прочее). Если показатели находятся в норме при наличии характерных жалоб, тест проводится повторно или назначается дополнительное обследование.
Нормы лимфоцитов в крови
Лимфоциты — это главные клетки иммунной системы, которые отвечают за всю нашу внутреннюю защиту. Если расшифровать само слово «лимфоциты», то оно состоит из двух древнегреческих слов – лимфа и цитос. Лимфа – это вместилище, а цитос – это клетка. Лимфоциты – представители клеток белой крови, которые являются главными клетками иммунной системы. С момента их появления в костном мозге, и до момента пока они должны выполнять свою особо важную функцию – стоять на нашей внутренней генетической чистоте – проходит определённый промежуток времени.
Виды лимфоцитов
Когда костный мозг выбрасывает в кровеносное русло молодой лимфоцит, он ещё не готов к выполнению своих тончайших функций. Часть из молодых клеток, лимфоцитов, уходит в тимус, или вилочковую железу, и там они должны пройти дозревание или «обучение». Что значит «обучение»? Молодой лимфоцит должен познакомиться с теми антигенами, с которыми наш организм встречался на протяжении всей жизни, начиная с внутриутробного развития. После дозревания тимусозависимые лимфоциты (Т-лимфоциты) начнут распознавать антигены, понимать, что это генетические чужаки и будут готовы к выполнению своих задач.
Т-лимфоциты.
Всего Т-лимфоцитов выделяют несколько видов.
Первый вид – это Т-киллеры. Киллеры – это убийцы. Именно они заточены на то, чтобы распознать генетического чужака и попытаться сразу его убить.
Второй вид – это Т-хелперы, или клетки-помощники. Именно Т-хелперы будут включать следующие клетки, которые будут вырабатывать для нас антитела или защитные белковые структуры.
Третий тип — Т-супрессоры – те клетки, которые будут останавливать иммунный ответ.
И так, если в организм человека попадает генетический чужак, первыми распознавать его будут киллеры, и попытаются сразу убить. Что может выступать в роли генетического чужака? Это вирусы, бактерии, паразиты, грибы, онкоклетки, которые могут появляться ежесекундно. Клетки организма в которых произошёл сбой на генетическом уровне. Если у человека есть непереносимость продуктов питания, то они, к сожалению, тоже могут превратиться в генетических чужаков и тоже истощать лимфоцитарное звено иммунной системы.
В-лимфоциты
Это тоже лимфоциты, которые, выйдя молодыми из костного мозга в кровеносное русло, устремляются в лимфатические узлы, в селезёнку, или в печень, где тоже будет происходить их дозревание. Основная функция В-клеток – это вырабатывать для нас представителей гуморального иммунитета, или кровяного иммунитета. Это именно В-клетки будут вырабатывают антитела, которые будут бороться с вирусами, бактериями – с другими генетическими чужаками.
NK-клетки или натуральные киллеры.
Это группа клеток, которое в первую очередь будет заточено на охрану нас от онкозаболеваний. В первую очередь, натуральные киллеры будут работать в противоопухолевой защите, в противопаразитарной защите. NK-клетки — это основные виды лимфоцитов.
Норма лимфоцитов в крови
К сожалению, бывают часто ситуации, когда лимфоциты в крови могут отклоняться от нормы — повышать или понижаться. Это может быть при различных ситуациях. Прежде, чем говорить о том, когда количество лимфоцитов меняется в крови, нужно поговорить о том, сколько же их нормальная составляющая.
Если говорить о клонах клеток, то:
Т-клетки составляют от общего количества лимфоцитов 75%;
В-клетки где-то 15%;
Естественные киллеры где-то 10%.
И говоря о нормах лимфоцитов, нужно сказать, что в разные периоды жизни человека нормы отличаются.
Лимфоциты начинают вырабатываться костным мозгом уже внутриутробно, и продолжается этот процесс всю жизнь. Продолжительность жизни этих клеток тоже бывает различной – от нескольких месяцев, до шестидесяти лет. И это всё будут лимфоциты.
Норма лимфоцитов у детей и взрослых
- До 1 года содержание лимфоцитов в крови от общего количества всех клеток — 45-70%.
- От 1-2 лет концентрация лимфоцитов должна снижаться — где-то 39-60%.
- От 2-4 то где-то от 33-50% всех белых клеток.
- От 4-10 лет, уже 30-50%.
- От 10-18 лет, то это уже 30-44%.
- У взрослого человека лимфоцитов в крови должно быть от 19-37%.
Количество лимфоцитов в крови при беременности
Соответственно бывают периоды жизни, особенно в женском организме, когда концентрация лимфоцитов тоже будет снижаться. В первую очередь я имею в виду беременность. Для того, чтобы не случилось иммунологического отторжения, всё-таки у плода 50% чужеродных клеток, организм так устраивает всё, что снижается выработка своих собственных лимфоцитов. Именно поэтому мы говорим о физиологическом, иммунодепрессивном состоянии у женщин в период беременности. Идёт снижение иммунитета, чтобы женщина могла спокойно доносить плод.
Онлайн консультация врача-инфекциониста, аллерголога-иммунолога Гордиенко Наталии Николаевны
Консультация онлайн
В рамках консультации вы сможете озвучить свою проблему, врач уточнит ситуацию, расшифрует анализы, ответит на ваши вопросы и даст необходимые рекомендации.
Повышение и понижение лимфоцитов в анализе крови
И так, мы с вами уже поняли, что лимфоциты – это главные клетки нашей иммунной системы. И в зависимости от того, как изменяется их количество в крови, и будут называться изменения формулы крови.
Пониженное количество лимфоцитов в крови — лимофпения.
Повышенное количество лимфоцитов в крови – лимфоцитоз.
Что заставляет нашу иммунную систему и костный мозг выбрасывать в кровь повышенное количество лимфоцитов? Поскольку это основные клетки, которые стоят на генетической защите нас, значит нужно понимать, что «в государстве не все в порядке».
Ещё хочу обратить ваше внимание — лимфоцитоз, и лимфопения – не заболевания. Это состояния организма человека, при которых в иммунной системе протекает, или не протекает бурная реакция. И любое изменение количества лимфоцитов всегда будет говорить о том, что нужно проверить, какие причины привели к тому или иному изменению.
Диета с высоким содержанием жиров для матери и потомства приводит к гиперактивации тромбоцитов у потомства мышей-самцов
Данные, подтверждающие выводы этого исследования, можно получить у соответствующего автора по обоснованному запросу.
Реагенты
Простациклин (PGI 2 ), аденозиндифосфат (ADP), тромбин, Gly-про-арг-пропептид (GPRP), 2 ‘, 7’-дихлорфлуоресцина диацетид (DCFDA) и дигидия ) были приобретены у Sigma-Aldrich (Дорсет, Великобритания). FITC-конъюгированный антифибриноген был приобретен у Agilent (Stockport, UK).Коллаген был приобретен у Nycomed (Мюнхен, Германия), а коллаген-связанный пептид (CRP) был получен у профессора Ричарда Фарндейла (Кембриджский университет, Кембридж, Великобритания). Фаллоидин, конъюгированный с Alexa-488, был приобретен у Life Technologies (Пейсли, Великобритания). Антимышиный GPVI, α2 интегрин, GpIbα и соответствующие контрольные IgG были приобретены у Emfret (Emfret Analytics GmbH & Co, Eibelstadt, Германия). Козий антимышиный CD36 был приобретен в R&D Systems (R&D Systems Inc, Abingdon, UK).
Животные и экспериментальный план
Все исследования на животных были одобрены Советом по медицинским исследованиям Харвеллского института по благополучию животных и этике, и все процедуры выполнялись в рамках ограничений лицензии проекта (PPL 30/3146) в соответствии с правилами исследования животных Великобритании ) Закон 1986 г. и соответствует руководящим принципам Директивы 2010/63 / ЕС Европейского парламента о защите животных, используемых в научных целях.Самок мышей C57BL6 / N в возрасте 8 недель кормили либо контрольной диетой (C, 10% ккал жира), либо диетой с высоким содержанием жиров (HF, 60% ккал жира) в течение 6 недель до беременности. Затем в возрасте 14 недель их скрещивали с самцами, получавшими стандартную лабораторную диету, и поддерживали их соответствующие диеты во время беременности (3 недели) и кормления грудью (4 недели), всего 13 недель диетического вмешательства на самок, как описано ранее 37 . После отлучения от груди на 4 неделе техник произвольно распределял потомство на контрольную диету или диету с высоким содержанием жиров на 26 недель.Таким образом, было 4 экспериментальные группы: мать, получавшая C, и потомство, получавшее C (C / C), мать, получавшая C, и потомство, получавшее HF (C / HF), HF / C и HF / HF. Для исследования потомства мужского пола два режима питания матери сгенерировали 11 пометов с контрольной диетой (C) и 11 пометов с рационом с высоким содержанием жиров (HF), которые были случайным образом распределены по двум диетическим группам потомства: потомство от C-самок до C – C или C-HF и потомство от HF-плотин до HF-C или HF-HF. Новые группы состоят из разных пометов, одни из пометов HF, другие — из пометов C.Из них однопометники (часто более 1) были рандомизированы по разным группам C или HF, чтобы избежать предвзятости в отношении однопометников (один помет часто использовался более чем в одной группе), поэтому из 11 пометов для C-самок и 11 пометов для У маток HF было: 7 помётов для группы HF / HF, 9 помётов для группы HF / C, 6 помётов для группы C / HF и 7 помётов для группы C / C. Конкретное количество пометов на группу для эксперимента представлено в подписях к рисункам. Для исследования потомства женского пола было 11 помётов от самок C и 12 помётов от самок HF, которые были рандомизированы в: 10 помётов для группы HF / HF, 10 помётов для группы HF / C, 8 помётов для группы C / HF и 9 помётов для группы HF / HF. пометы для группы C / C.Самок анализировали перед спариванием, чтобы подтвердить индукцию ожирения (дополнительный рисунок S1). На протяжении всего периода диетического вмешательства мышей взвешивали еженедельно, анализ метаболической клетки выполняли на 22 неделе, в то время как состав тела и тест на внутрибрюшинную толерантность к глюкозе (ipGTT) измеряли в возрасте 26 недель. В возрасте 30 недель кровь собирали через ретроорбитальный синус у мышей под терминальной анестезией, которая заключалась в вдыхании 5% изофлурана до достижения полной анестезии, определяемой по потере рефлекса на педали.Смерть подтверждена прекращением кровообращения и вывихом шеи. Межлопаточную коричневую жировую ткань (BAT) выделяли, собирали и хранили в реагенте Invitrogen TRI для экстракции РНК. Для серологического анализа крови давали возможность свернуться, затем центрифугировали при 3000 × g в течение 3 минут и сыворотки замораживали при -80 ° C до анализа. Для исследований тромбоцитов кровь собирали в 1: 9 об. / Об. Кислой цитрат-декстрозе (ACD: 2,5% цитрата натрия, 2% D-глюкозы и 1,5% лимонной кислоты) и анализировали через 1 час покоя.Схематическая диаграмма модели животного может быть найдена на дополнительном рис. S2.
Серологические анализы и общий анализ крови
Все образцы для серологических анализов и полного анализа крови были обработаны в основном учреждении MRC Clinical Chemistry, MRC Harwell Institute (Оксфордшир, Великобритания) с использованием анализатора клинической химии AU680 (Beckman Coulter, High Wycombe, США). Великобритания) и выполняется в соответствии с требованиями производителя (Больница Адденброкес, Кембридж, Великобритания). Полный анализ крови определяли с использованием настроек для конкретных мышей на специальном ветеринарном счетчике крови Advia 2120 (Siemens Healthcare, Surrey, UK).Индекс TyG рассчитывали как: Ln [триглицеридемия (мг / дл) x гликемия (мг / дл)] / 2.
Анализ состава тела
Состав тела измеряли в возрасте 26 недель с помощью ядерного магнитного резонанса (EchoMRI, Хьюстон, Техас, США), который определял общий вес тела, мышечную массу и свободную воду в граммах. Затем рассчитывали процентное содержание каждого компонента на основе общей массы тела животного.
Тест на толерантность к глюкозе внутрибрюшинно
Тест на толерантность к глюкозе проводился через 26 недель после 16-часового голодания.В частности, голодные мыши получали i.p. введение 2 г / кг глюкозы и образцы крови, взятые под местной анестезией через 0 мин (исходный уровень), 15, 30, 60 и 120 мин после инъекции глюкозы. Уровень глюкозы в цельной крови измеряли с помощью глюкометра AlphaTRAK и тест-полосок (Abbott Animal Health, Великобритания).
Непрямая калориметрия
Непрямая калориметрия была выполнена у 22-недельных мышей с использованием системы TSE PhenoMaster (TSE Systems GmbH, Гамбург, Германия). Животных индивидуально помещали в метаболические клетки на 1 ч для акклиматизации.Измерения начались в 15:00 и закончились в 11:00 следующего дня. VO 2 , VCO 2 , скорость дыхательного обмена (RER), расход энергии и двигательную активность измеряли каждые 15 минут при постоянной температуре 20 ° C.
ВыделениеРНК, синтез кДНК и qRT-PCR
Уровни мРНК измеряли точно, как описано ранее 38 . Вкратце, межлопаточную BAT выделяли в реагенте Invitrogen TRI, лизировали и гомогенизировали с помощью адаптера QuickPrep (Fisher Scientific).Выделение РНК проводили в соответствии с инструкциями производителя (Fisher Scientific), а кДНК синтезировали с использованием набора для обратной транскрипции кДНК Applied Biosystems High-Capacity cDNA (Fisher Scientific), ингибитора рекомбинантной рибонуклеазы Invitrogen RNaseOUT (Fisher Scientific) и термоциклера T100 (Bio-Rad). Экспрессию гена кДНК (30 нг) определяли с использованием qPCRBIO Probe Mix No-ROX (PCR Biosystems), выполняемого на системе обнаружения одноцветной ПЦР в реальном времени MyiQ (Bio-Rad). Образцы измеряли в дубликатах и использовали метод 2 -∆ Ct для определения кратного изменения экспрессии гена.Гены-мишени были нормализованы к гену домашнего хозяйства, пептидилпролилизомеразе А (PPIA). Все анализы экспрессии генов TaqMan (FAM-MGB) от Applied Biosystems (таблица основных ресурсов) были приобретены у Fisher Scientific.
Активация тромбоцитов и исследования мембранных рецепторов
Кровь собирали через ретроорбитальный синус в пробирки ACD 1: 9 об / об и центрифугировали при 203 × g в течение 8 минут для отделения богатой тромбоцитами плазмы (PRP). Затем PRP инкубировали в 96-луночном планшете с донором NO PAPA-NONOate или без него при 100 мкМ в течение 10 минут перед добавлением агонистов ADP, CRP или тромбина в определенных концентрациях.В экспериментах, содержащих тромбин, добавляли GPRP 0,5 мг / мл для предотвращения полимеризации фибрина. Меченый FITC фибриноген инкубировали в течение 30 минут в темноте с последующим разведением (25X) буфером Tyrodes-HEPES (134 мМ NaCl, 20 мМ N-2-гидроксиэтилпиперазин-N’-2-этансульфоновая кислота, 12 мМ NaHCO3, 5 мМ глюкозы. , 0,34 мМ Na 2 HPO 4 , 2,9 мМ KCl и 1 мМ MgCl 2 , pH 7,3). Для измерения экспрессии рецепторов мембран тромбоцитов цельную кровь инкубировали с антителами, специфичными к мембранным рецепторам, или контрольным IgG в концентрациях, указанных производителем, в течение 30 минут в темноте.В обоих анализах события регистрировали с помощью проточного цитометра BD Accuri C6 Plus (BD Biosciences, Оксфорд, Великобритания) и регистрировали тромбоциты с помощью прямого и бокового рассеяния.
Распространение тромбоцитов
PRP дополняли 1,25 мкг / мл PGI 2 и затем центрифугировали при 1028 × g или 5 мин и осадок промытых тромбоцитов (WP) ресуспендировали в буфере Tyrodes-HEPES. WP (2 × 10 7 тромбоцитов / мл) добавляли к покровному стеклу, покрытому 100 мкг / мл коллагена, и оставляли для прилипания на 45 мин при 37 ° C.Неприлипшие тромбоциты смывали PBS, а прикрепленные тромбоциты фиксировали 0,2% параформальдегидом, повышали проницаемость с помощью 0,01% об / об Triton-X в течение 10 мин и затем окрашивали фаллоидином, конъюгированным с Alexa Fluor 488 (1: 1000 об / об) в течение 1 ч в темноте при комнатной температуре. Изображения были получены с использованием конфокального микроскопа Nikon A1-R (Nikon Instruments Europe BV, Амстердам, Нидерланды).
Измерение активных форм кислорода (ROS)
Цельную кровь (WB) инкубировали с 20 мкМ DCFDA в течение 30 минут или 10 мкМ DHE в течение 15 минут в темноте, а события регистрировали с помощью проточного цитометра BD Accuri C6 Plus.Популяции тромбоцитов и эритроцитов были разделены прямым и боковым разбросом.
Статистический анализ
Статистический анализ выполняли в программе GraphPad Prism 8.0 (GraphPad Software, Сан-Диего, США). Количественные результаты на рисунках и в таблицах были выражены как среднее ± SEM и индивидуальные значения. В целом, n = 17 для C / C, n = 10 для C / HF, n = 16 для HF / C и n = 13 для HF / HF. Однако число n варьировалось в разных анализах. Для метаболических и фенотипических исследований n = 10-17 на группу, за исключением экспериментов непрямой калориметрии, в которых было n = 3-8 из-за низкой доступности метаболических клеток и временных ограничений.В функциональных исследованиях тромбоцитов было n = 5–13. Все группы во всех экспериментах были получены как минимум из 3 разных пометов. Выбросы были выявлены и исключены методом ROUT. Данные считались нормальным распределением из-за размера выборки, как рекомендовалось ранее 39 . Равная дисперсия (сферичность) не предполагалась, поскольку образцы были независимыми и анализировались с помощью непарного двухфакторного дисперсионного анализа для гистограмм с пост-тестом Тьюки. Двухфакторные модели ANOVA считались аддитивными, если взаимодействие не было обнаружено, как описано ранее 22,40 .Для проверки наличия линейных корреляций были рассчитаны простые линейные регрессии между циркулирующими липидами и реактивностью тромбоцитов. Общий эффект материнства, потомства или их взаимодействия представлен и интерпретируется по всему тексту. Данные на XY-графиках оценивали с помощью повторных измерений двухфакторным дисперсионным анализом ANOVA и методом Тьюки в качестве пост-теста с уровнем значимости 5%.
Заболевания печени при беременности | Кливлендская клиника
Определение и причиныОпределение и причины
Джамиле Ваким-Флеминг, Мэриленд
Заболевания печени во время беременности включают в себя ряд заболеваний, встречающихся во время беременности и в послеродовом периоде, которые приводят к отклонениям в тестах функции печени, дисфункции гепатобилиарной системы или и тем, и другим.Это происходит от 3% до 10% всех беременностей.
Заболеваниям печени во время беременности способствуют несколько заболеваний (вставка 1). К ним относятся заболевания, вызванные беременностью, такие как острый ожирение печени при беременности (AFLP) и внутрипеченочный холестаз беременных (IHCP), заболевания, существовавшие до беременности, которые потенциально могут обостриться во время беременности, такие как аутоиммунный гепатит и болезнь Вильсона, а также заболевания, не связанные с беременность, но это может повлиять на беременную женщину в любое время во время беременности, например, вирусный гепатит.
Вставка 1 Физиологические изменения во время беременности
| Увеличивает |
| Объем крови, частота сердечных сокращений и сердечный выброс увеличиваются на 35–50%, пик наступает на 32 неделе беременности; дальнейшее увеличение на 20% беременностей двойней |
| Уровни щелочной фосфатазы повышаются в 3-4 раза из-за образования плаценты |
| Факторы свертывания I, II, V, VII, VIII, X и XII |
| Уровень церулоплазмина |
| Уровень трансферрина |
| Уменьшается |
| Сократимость желчного пузыря |
| Уровень гемоглобина (из-за увеличения объема) |
| Уровень мочевой кислоты |
| Уровни альбумина и общего белка |
| Уровень антитромбина III и протеина S |
| Системное сосудистое сопротивление |
| Умеренное снижение артериального давления |
| Без изменений |
| Уровни печеночных трансаминаз (аспартатаминотрансфераза, аланинаминотрансфераза) |
| уровень γ-глутамилтрансферазы (GGT) |
| Уровень билирубина |
| Протромбиновое время |
| Количество тромбоцитов (или незначительное снижение) |
Диагностика и результаты
Диагностика заболеваний печени во время беременности является сложной задачей и основывается на лабораторных исследованиях.Признаки и симптомы часто неспецифичны и включают желтуху, тошноту, рвоту и боль в животе. Основное заболевание может оказывать значительное влияние на заболеваемость и смертность как у матери, так и у плода, поэтому диагностическое обследование следует начинать незамедлительно.
При физикальном обследовании беременной женщины могут быть обнаружены кожные изменения, указывающие на хроническое заболевание печени, такие как ладонная эритема и паучьи ангиомы. Эти изменения являются результатом гиперэстерогенемии беременности и встречаются примерно в 60% здоровых беременностей.
Изменения результатов лабораторных анализов могут представлять физиологические изменения во время беременности. Примером этого является пониженный уровень сывороточного альбумина и повышенный уровень щелочной фосфатазы, тогда как. Повышение трансаминазного, билирубинового и протромбинового времени (ПВ) указывает на патологическое состояние. На неконъюгированную гипербилирубинемию синдрома Жильбера беременность не влияет. Факторы свертывания крови зависят от нормальной беременности и способствуют гиперкоагуляции. Женщины с наследственной тромбофилией, такой как лейденский фактор V или дефицит антитромбина III, подвержены повышенному риску тромбоза печеночной и воротной вены во время беременности.
Когда диагностическая визуализация необходима во время исследования аномалий печеночных пробы у беременной женщины, ультразвуковое исследование становится методом выбора из-за его безопасности для плода. Магнитно-резонансная томография (МРТ) может использоваться в качестве теста второй линии, если все еще необходима дополнительная информация. Компьютерная томография (КТ) и эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) связаны с облучением плода и требуют экранирования матки.
Результат зависит от причинных факторов.Вновь приобретенный первичный гепатит простого герпеса может вызвать молниеносную печеночную недостаточность, преждевременные роды и мертворождение. С другой стороны, беременность может вызвать эклампсию и AFLP с потенциалом печеночной недостаточности и смерти.
Чрезвычайная бдительность при распознавании физических и лабораторных отклонений во время беременности является предпосылкой для точного диагноза. Это может привести к своевременному вмешательству и успешному результату.
Физиологические изменения во время беременностиФизиологические изменения во время беременности
Беременность вызывает гемодинамические изменения, которые затрагивают несколько систем органов на протяжении всей беременности, послеродового периода и кормления грудью.Основные физиологические изменения во время беременности (вставка 2) включают увеличение сердечного выброса, задержку натрия и воды, увеличение объема крови и снижение системного сосудистого сопротивления и системного артериального давления. Эти изменения достигают пика во втором триместре, а затем выходят на плато до момента родов. Общий приток крови к печени увеличивается после 28-й недели за счет увеличения притока к воротной вене. Гистология печени во время беременности остается практически нормальной.
Вставка 2 Причины заболеваний печени у беременных
| Ранее существовавшее заболевание печени |
| Цирроз и портальная гипертензия |
| Аутоиммунный гепатит |
| Первичный билиарный цирроз, первичный склерозирующий холангит |
| Болезнь Вильсона |
| Хронический вирусный гепатит В и С |
| Заболевание печени, совпадающее с беременностью |
| Синдром Бадда-Киари |
Гепатит
|
| Алкоголь и беременность |
| Желчнокаменная болезнь |
| Заболевание печени, связанное с беременностью |
| Острая жировая дистрофия печени при беременности |
| Преэклампсия, эклампсия |
| HELLP-синдром (гемолиз, повышенный уровень ферментов печени, низкое количество тромбоцитов) |
| Внутрипеченочный холестаз беременности |
| Hyperemesis gravidarum |
Физиологические изменения во время беременности могут быть ошибочно приняты за патологические.Непонимание этих изменений может существенно изменить критерии диагностики и лечения и может способствовать увеличению заболеваемости и смертности, связанных с беременностью.
Факторы, которые следует учитывать во время беременностиФакторы, которые следует учитывать во время беременности
Безопасность лекарственных средств
Лечение заболеваний печени во время беременности может включать своевременные роды, поддерживающее лечение или лекарственную терапию.Выбор лекарств во время беременности должен основываться на классификации Управления по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) в отношении лекарств и риска для плода (вставка 3). Хотя не все препараты были протестированы на беременных женщинах, FDA классифицировало их по пяти категориям на основе уровня тератогенности, определенного в исследованиях на животных и людях.
Вставка 3 Классификация лекарственных средств и риска для плода Управления по контролю за продуктами и лекарствами США (FDA)
| Категория A: контролируемые исследования не показывают риска |
| Категория B: Нет доказательств риска для человека |
| Категория C: Нельзя исключать риск |
| Категория D: Положительные доказательства риска |
| Категория X: Противопоказано при беременности |
Беременность после трансплантации печени
Число женщин, перенесших трансплантацию печени, может увеличиться, и многие из них находятся в репродуктивном возрасте и пытаются забеременеть.Менструальная функция, либидо и фертильность обычно восстанавливаются в течение 6 месяцев после трансплантации, и беременные женщины могут иметь отличный результат и родить здоровых детей, особенно если беременность планируется через 2 года после трансплантации.
Существовавшее ранее заболевание печени и беременностьРанее существовавшая болезнь печени и беременность
На исход беременности в значительной степени влияет состояние печени до зачатия.Диагностика и лечение заболевания печени до зачатия минимизируют возможные обострения, которые могут привести к печеночной недостаточности и потере плода.
Цирроз и портальная гипертензия
Распространенность цирроза печени у женщин репродуктивного возраста составляет примерно 0,45 случая на 1000. Этиология цирроза печени во время беременности аналогична таковой у небеременных и обычно включает алкоголь и вирусные гепатиты C и B. Цирроз печени может влиять на овуляцию и вызывать бесплодие. Однако женщины все же могут забеременеть и должны ожидать хорошего результата, если их функция печени хорошо компенсируется (как при нецирротической портальной гипертензии) и если их заболевание печени лечится до зачатия и лечение продолжается во время беременности.Пациенты с циррозом и нецирротической портальной гипертензией имеют высокий риск преждевременных родов. Возможна декомпенсация функции печени с желтухой, кровотечением из варикозно расширенных вен пищевода, асцитом и фульминантной печеночной недостаточностью. Как правило, диуретики и спиронолактон, входящие в категорию D FDA, не рекомендуются во время беременности или кормления грудью из-за их тератогенности. Бандажирование кровотечения из варикозно расширенных вен пищевода и октреотид (категория B FDA) безопасны во время беременности. Меперидин (Демерол) и мидазолам (Versed) относятся к категории C FDA и безопасны для использования во время эндоскопии.
Аутоиммунный гепатит
Аутоиммунный гепатит (см. Главу «Аутоиммунный гепатит») — это прогрессирующее заболевание печени, которое преимущественно поражает женщин любого возраста и может проявиться в любое время во время беременности и в послеродовой период.
Активность аутоиммунного гепатита обычно снижается во время беременности, и дозировки лекарств могут быть уменьшены из-за состояния иммунной толерантности, вызванного беременностью. Тем не менее, обострения произошли у 11% пациенток во время беременности и до 25% в послеродовом периоде.Существует повышенный риск недоношенности, рождения детей с низкой массой тела и потери плода. Беременность не противопоказана к иммуносупрессивной терапии. И преднизон, и азатиоприн (категория D FDA в дозах <100 мг / день) считаются безопасными во время беременности и кормления грудью. В одном метаанализе преднизон, назначенный в первом триместре, был связан с предельным риском дефекта расщелины ротовой полости у новорожденного.
Первичный билиарный холангит и первичный склерозирующий холангит
Первичный билиарный холангит и первичный склерозирующий холангит (см. Главу «Первичный билиарный холангит, первичный склерозирующий холангит и другие холестатические заболевания печени») — это аутоиммунные заболевания, которые могут частично совпадать с аутоиммунным гепатитом.В этих условиях беременность возникает редко и сопряжена с высоким риском недоношенности, мертворождения и печеночной недостаточности.
У пациентов с первичным билиарным холангитом беременность может вызвать впервые возникший зуд или усугубить ранее существовавший зуд. Диагноз не отличается от такового у небеременной женщины. Урсодезоксихолевая кислота считается категорией B FDA и может безопасно применяться во время беременности. Однако никакие крупные исследования не продемонстрировали его безопасность в течение первого триместра и в период лактации.
Первичный склерозирующий холангит при беременности редко описывается; зуд и боль в животе, по-видимому, являются основными симптомами.Повышены уровни щелочной фосфатазы и γ-глутамилтрансферазы. Диагноз основывается на клинических данных и результатах ультразвукового исследования. Специфического лечения первичного склерозирующего холангита не существует, но урсодезоксихолевая кислота и стабилизация цирроза, если они есть, были связаны с хорошим исходом.
Болезнь Вильсона
Болезнь Вильсона (см. Главу «Болезнь Вильсона») является наследственным аутосомно-рецессивным дефектом транспорта меди. Фертильность при болезни Вильсона снижается, но может улучшиться с помощью терапии.Лечение следует начинать до зачатия и не следует прерывать во время беременности из-за риска фульминантной печеночной недостаточности. В качестве лечения выбора при беременности используется сульфат цинка 50 мг три раза в день (категория C FDA) из-за его эффективности и безопасности для плода. Пациентам, принимающим d-пеницилламин (категория D FDA) или триентин (категория C FDA) до беременности, требуется снижение дозы на 25-50% от дозы до беременности, особенно в течение последнего триместра, для улучшения состояния раны. исцеление, если предстоит кесарево сечение.
Заболевания печени, совпадающие с беременностьюЗаболевания печени, совпадающие с беременностью
Синдром Бадда-Киари
Синдром Бадда-Киари — это синдром окклюзии печеночных вен, который приводит к синусоидальному застою и некрозу гепатоцитов вокруг центральной вены. Большинство случаев возникает в послеродовом периоде.Среди беременных женщин, у которых развивается синдром Бадда-Киари, 25% имеют предрасполагающее состояние, такое как лейденский фактор V, антитромбин III, дефицит протеина C или S или наличие антифосфолипидных антител. Клинические проявления включают гепатомегалию, асцит и боли в животе. При физикальном обследовании печень пальпируется, печеночно-яремный рефлюкс отсутствует. Ультразвуковая допплерография и МРТ являются предпочтительными методами визуализации. Требуется полная антикоагулянтная терапия на протяжении всей беременности и послеродового периода.Трансплантация печени часто необходима в острой фазе.
Вирусный гепатит
Острый вирусный гепатит (таблица 1) является наиболее частой причиной желтухи во время беременности с частотой примерно 1-2 случая на 1000. Результат обычно доброкачественный, за исключением вирусного гепатита Е и гепатита, вызванного вирусом простого герпеса (ВПГ).
Таблица 1 Вирусный гепатит при беременности
| Вирус | Риск передачи плоду | Признаки и симптомы | Лечение | Результат |
|---|---|---|---|---|
| HEV | Внутриутробно, 50% | Желтуха, вирусный синдром, печеночная недостаточность | Профилактика | Летальность до 40% |
| HSV | Внутриутробно и во время родов до 50% | Повышение уровня билирубина, трансаминаз, протромбинового времени | Ацикловир (часто) | Печеночная недостаточность; смертность до 40% |
| HAV | Редкий | Вирусный синдром или бессимптомный | Поддерживающая | Доброкачественные |
| HBV | Высокий, если мать HBeAg + и в третьем триместре | Вирусный синдром или бессимптомный | Поддерживающая | Доброкачественные |
| ВПЦ | 3.8% | Часто бессимптомно | Поддерживающая | Доброкачественные |
| CMV | До 30% -40% | Мононуклеозоподобный | Поддерживающая | Высокая заболеваемость детей |
ЦМВ, цитомегаловирус; HAV — вирус гепатита А; HBeAg, е антиген гепатита В; ВГВ, вирус гепатита В; ВГС, вирус гепатита С; HEV, вирус гепатита Е; HSV, вирус простого герпеса.
Вирусный гепатит Е
Вирус гепатита Е (HEV) редко встречается в Соединенных Штатах, но эндемичен в Азии и Африке. Острый вирусный гепатит Е передается фекально-оральным путем и связан с высокой заболеваемостью и уровнем материнской смертности 30%. Вертикальная передача ВГЕ новорожденному происходит в 50% случаев, если на момент родов у матери была виремия. Лечение является поддерживающим, а разумное мытье рук предотвращает заражение. Беременным женщинам следует избегать поездок в эндемичные районы высокого риска, особенно на поздних сроках беременности.
Гепатит, вызванный простым герпесом
Примерно 2% женщин заражаются ВПГ во время беременности. Гепатит, вызванный вирусом простого герпеса, является редким заболеванием, но может иметь разрушительные последствия, если первичное инфицирование происходит во время беременности, поскольку оно связано с 40% риском фульминантной печеночной недостаточности и смерти. Лечением выбора при тяжелой первичной инфекции HSV является внутривенное введение ацикловира (категория B FDA).
Рецидивирующие инфекции ВПГ обычно проявляются поражениями слизистой оболочки половых органов. Передача плоду высока (≤50%), если материнское заражение происходит незадолго до родов.Следует назначать ацикловир перорально по 400 мг три раза в день в течение 7-10 дней. Кесарево сечение настоятельно рекомендуется, если повреждения присутствуют при родах.
Острый вирусный гепатит А
Инфекция, вызванная острым вирусом гепатита А (ВГА), обычно купируется самостоятельно во время беременности. Передача новорожденному может произойти во время родов в инкубационный период из-за выделения вируса и заражения во время родов через естественные родовые пути. Лечение матери поддерживающее. Новорожденному следует проводить пассивную иммунопрофилактику.
Вирусный гепатит В
Острые и хронические инфекции HBV во время беременности, по-видимому, не влияют на течение беременности, но связаны с повышенным риском передачи инфекции новорожденному. Риск вертикальной передачи HBV минимален, если инфекция приобретена и разрешится в первом триместре. Риск высок: от 60% до 90%, если инфекция приобретена в третьем триместре или если у инфицированной матери положительный результат на антиген оболочки (eAg) и количество вирусной ДНК повышено.Таким образом, активную и пассивную иммунопрофилактику следует назначать новорожденным от HBV-инфицированных матерей в соответствии с рекомендациями CDC (вставка 4). Однако, несмотря на эти профилактические меры, сообщается о частоте неудач, а аналоги нуклеозидов и нуклеотидов используются для предотвращения передачи новорожденным от матерей с высоким числом вирусов HBV. Хотя такая практика кажется безопасной (www.apregistry.com), использование этих агентов остается спорным.
Вставка 4 Рекомендации Центров по контролю и профилактике заболеваний (CDC) по тестированию на вирус гепатита B (HBV) и вакцинации во время беременности
|
|
|
|
Вирусный гепатит C
Распространенность инфекции вирусом гепатита С (ВГС) среди женщин детородного возраста в США составляет примерно 1%.Лечение ВГС-инфекции при беременности противопоказано из-за тератогенности применяемых препаратов. Уровень вертикальной передачи составляет 3,8% младенцам, рожденным от матерей, которые были виремическими на момент родов. Этот показатель увеличивается до 25% у матерей, инфицированных вирусом иммунодефицита человека (ВИЧ). Не следует препятствовать грудному вскармливанию, и показания для кесарева сечения должны основываться на акушерских причинах. Анализ ПЦР нечувствителен к младенцам младше 1 месяца, а лечение ВГС противопоказано детям младше 3 лет из-за возможности неврологического повреждения.Тестирование на ВГС у детей следует отложить до достижения 18-месячного возраста.
Цитомегаловирусный гепатит
Инфекция цитомегаловирусом (ЦМВ) встречается часто и обычно не проявляется. Общая распространенность среди женщин детородного возраста составляет от 50% до 80%. Острый ЦМВ-гепатит у беременной может проявляться как болезнь, похожая на мононуклеоз. Риск передачи плоду высок и составляет от 30% до 40%, если инфекция приобретена до 22 недель беременности.Инфекция может вызвать умственную отсталость и врожденные пороки развития. Эффективной и безопасной терапии во время беременности не существует.
Алкоголь и беременность
Более 50% всех женщин детородного возраста сообщили об употреблении алкоголя, а каждая восьмая сообщила о пьянстве. Многие из этих женщин ведут половую жизнь и не принимают эффективных мер для предотвращения беременности. Женщины более чувствительны к воздействию алкоголя, чем мужчины, а потребление этанола увеличивает частоту алкогольного гепатита, нарушений менструального цикла, бесплодия, абортов и выкидышей.Генеральный хирург США и министр здравоохранения и социальных служб рекомендовали воздержание от алкоголя женщинам, планирующим беременность, при зачатии и во время беременности, поскольку безопасный уровень пренатального употребления алкоголя не был определен. У матерей, употребляющих алкоголь во время беременности, могут быть недоношенные дети, мертворожденные, дети с неонатальной алкогольной абстинентностью (характеризующиеся нервозностью, раздражительностью и плохим кормлением в первые 12 часов жизни), а также младенцы с алкогольным синдромом плода.Алкогольный синдром плода — это серьезный врожденный порок развития, который диагностируется по дисморфическим чертам лица, пренатальному и постнатальному дефициту роста и аномалиям центральной нервной системы. Распространенность алкогольного синдрома плода среди детей, пьющих от умеренных до сильных (1-2 унции абсолютного алкоголя в день) и хронических алкоголиков, составляет от 10% до 50%.
Желчнокаменная болезнь
Беременность и гиперэстрогенемическое состояние способствуют насыщению билиарного холестерина и подавляют синтез хенодезоксихолевой кислоты в печени, что способствует литогенезу.Кроме того, ожирение перед беременностью, низкий уровень активности, низкий уровень лептина в сыворотке и наличие заболевания желчного пузыря в анамнезе являются сильными факторами риска заболеваний желчного пузыря, связанных с беременностью. Риск увеличивается по мере продвижения беременности, и к третьему триместру примерно у 10% беременных могут быть камни в желчном пузыре по сравнению с 5% в начале беременности. Однако большинство желчных камней регрессируют в послеродовой период.
Симптомы желчнокаменной болезни испытывают от 8% до 25% беременных женщин, а симптомы повторяются у 38% в течение той же беременности, что часто требует хирургического вмешательства.Лапароскопическая холецистэктомия при симптоматическом холелитиазе во время беременности особенно безопасна при выполнении во втором триместре из-за умеренного размера матки, меньшего количества дней в больнице, а также снижения частоты индукции родов и преждевременных родов.
Холедохолитиаз во время беременности увеличивает риск заболеваемости и смертности как для матери, так и для плода из-за холангита и панкреатита. Может потребоваться эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ).
Заболевания печени, характерные для беременностиЗаболевания печени, связанные только с беременностью
AFLP, HELLP-синдром (гемолиз, повышенный уровень ферментов печени, низкое количество тромбоцитов), эклампсия и преэклампсия возникают в течение третьего триместра и связаны с повышенной заболеваемостью и смертностью как для матери, так и для плода (Таблица 2). Было высказано предположение, что эти расстройства представляют собой спектр одних и тех же патологических механизмов, что затрудняет их дифференциацию.Среди пациентов с AFLP у 50% наблюдается преэклампсия, а у 20% пациентов с тяжелой эклампсией развивается HELLP-синдром. Роды — самый важный шаг в лечении этих расстройств, поскольку они могут спасти жизнь матери и ребенку.
Таблица 2 Заболевания печени, присущие только беременным
Нарушение: HG
Срок беременности на момент осмотра: Первый триместр; проходит через 20 недель
Распространенность: <2% у первородящих
Симптомы: Тошнота и рвота
Специальные лабораторные тесты: АСТ, АЛТ <1000 МЕ / л; ALT> AST; низкий TSH
Результат: Доброкачественный для матери и ребенка
Лечение: Внутривенное введение жидкостей; тиамин пиридоксин; прометазин; Категория FDA C
Нарушение: IHCP
Срок беременности на момент обращения: Второй триместр
Распространенность: <10% многоплодных беременностей
Симптомы: Зуд; разрешается в послеродовом периоде
Специфические лабораторные исследования: АСТ, АЛТ <1000 МЕ / л; GGT нормальный; высокий уровень желчной кислоты; ПТ нормальный; билирубин <6 мг / дл
Результат: Увеличение желчных камней; рецидивирует; увеличивается риск дистресса плода
Лечение: Урсодиол; роды при неизбежном дистрессе плода
Нарушение: AFLP
Срок беременности на момент осмотра: Третий триместр; 50% страдают эклампсией
Распространенность: 1/13 000; первородящие, многоплодные беременности
Симптомы: Быстрое развитие СГН, несахарного диабета, гипогликемии
Специфические лабораторные исследования: Тромбоциты <100000 / мм3; АСТ, АЛТ> 300 МЕ / л; PT повышенный; низкий уровень фибриногена; повышен уровень билирубина; DIC
Результат: Материнская смертность <20%; смертность плода до 45%; тест на ЛЧАД
Обращение: Оперативная доставка; трансплантация печени
Расстройство: Эклампсия, преэклампсия
Срок беременности на момент осмотра: Более 20 недель; рецидивирует
Распространенность: 5% повторнородящих, многоплодных беременностей
Симптомы: Высокое артериальное давление, протеинурия, отеки, судороги, почечная недостаточность, отек легких
Специальные лабораторные анализы: Повышенный уровень мочевой кислоты
Исход: Материнская смертность , 1%; недоношенность и гибель плода, 5-30%
Лечение: Бета-блокатор, метилдопа, сульфат магния; досрочная доставка
Расстройство: HELLP-синдром
Срок беременности на момент осмотра: После 22 недель и после родов; 20% прогрессирование тяжелой эклампсии
Распространенность: 0.5%
Симптомы: Боль в животе, судороги, почечная недостаточность, отек легких, гематома и разрыв печени
Специальные лабораторные исследования: Тромбоциты <100 000 / мм3; гемолиз; высокий уровень ЛДГ; АСТ, АЛТ 70-6000 МЕ / л; DIC
Результат: Разрыв печени с 60% материнской смертностью; гибель плода, 1% -30%
Лечение: Оперативные роды
AFLP, острая жировая ткань печени при беременности; АЛТ, аланинаминотрансфераза; AST, аспартатаминотрансфераза; ДВС-синдром — диссеминированное внутрисосудистое свертывание; FHF — молниеносная печеночная недостаточность; GGT, γ-глутамилтрансфераза; HELLP-синдром (гемолиз, повышенный уровень ферментов печени, низкое количество тромбоцитов).
HG, hyperemesis gravidarum; IHCP, внутрипеченочный холестаз беременных; LCHAD, длинноцепочечная 3-гидроксилацил-КоА дегидрогеназа; ЛДГ, лактатдегидрогеназа; PT — протромбиновое время; ТТГ, тиреотропный гормон.
Острая жирная печень при беременности
AFLP — редкое заболевание третьего триместра, поражающее менее 0,01% беременных женщин. Это наиболее часто встречается у первородящих женщин старше 30 лет и у женщин с многоплодной беременностью, вынашивающих плод мужского пола.Начальные симптомы неспецифичны и включают тошноту, рвоту и боль в животе. Эти проявления должны побуждать к тщательному мониторингу, так как может быстро развиться желтуха, гипогликемия, диссеминированное внутрисосудистое свертывание с заметным снижением активности антитромбина III, энцефалопатия и явная печеночная недостаточность.
Во время беременности уровни свободных жирных кислот (СЖК) в материнской крови повышаются из-за воздействия гормоночувствительной липазы и гестационного инсулина.Транспортировка жирных кислот в клетку и окисление жирных кислот митохондрией обеспечивают энергию, необходимую для роста плода. Дефекты генов, кодирующих пути транспорта и окисления жирных кислот, наследуются как аутосомно-рецессивные признаки и известны как нарушения окисления жирных кислот. Было показано, что они связаны с осложнениями со стороны матери, плаценты и плода. В течение последнего триместра метаболические потребности плода увеличиваются, и у матерей, гетерозиготных по расстройству окисления жирных кислот и беременных с пораженным плодом, может развиться AFLP из-за их неспособности метаболизировать жирные кислоты для выработки энергии и роста плода.Затем жирные кислоты откладываются в печени.
Для постановки диагноза может потребоваться биопсия печени. AFLP характеризуется отложением микровезикулярного жира в центрилобулярных гепатоцитах. Доставка плода разгружает избыток жирных кислот в печени и приводит к быстрому выздоровлению без последствий хронического заболевания печени.
Наиболее частым нарушением окисления жирных кислот при AFLP является дефицит длинноцепочечной 3-гидроксилацил-CoA дегидрогеназы (LCHAD). Младенцы, гомозиготные по LCHAD, рожденные от гетерозиготных матерей, страдают от нарушения развития, печеночной недостаточности, кардиомиопатии, микровезикулярного стеатоза, гипогликемии и смерти.Таким образом, матери и дети, рожденные от матерей с AFLP, должны быть проверены на дефект гена LCHAD и другие нарушения окисления жирных кислот. Лечение младенца заключается в применении смеси, богатой триглицеридами со средней длиной цепи. AFLP может рецидивировать при последующих беременностях, особенно у женщин с мутациями LCHAD. Однако общая частота рецидивов AFLP неясна.
Преэклампсия и эклампсия
Преэклампсия и эклампсия поражают 5% беременностей после 22-й недели беременности и чаще встречаются у первородящих женщин с многоплодной беременностью.Другие факторы риска включают преэклампсию при предыдущей беременности, хроническую гипертензию, прегестационный диабет, нефропатию, ожирение и антифосфолипидный синдром. Симптомы включают гипертензию 140/90 мм рт. Ст. Или выше и протеинурию более 0,3 г за 24 часа. Эклампсия определяется увеличением количества впервые возникших приступов. Отклонения печеночных пробы присутствуют в 25% случаев. Перекрытие с синдромом HELLP происходит в 20% случаев. Основной механизм частично связан с ненормальной имплантацией плаценты со сниженной перфузией, что приводит к вазоспазму и эндотелиальному повреждению различных органов, особенно мозга, печени и почек.Также были задействованы генетические механизмы. У женщин с эклампсией в анамнезе частота рецидивов составляет от 20% до 30% для преэклампсии и от 2% до 6% для эклампсии.
Гистология печени отличается от гистологии AFLP. Это указывает на отложение фибрина в синусоидах, перипортальное кровоизлияние и некроз клеток печени. Могут возникнуть гипертонический криз, отслойка плаценты и печеночная недостаточность. Материнская смертность отмечается в 1%, но может достигать 15% случаев в развивающихся странах. Уровень смертности плода колеблется от 5% до 30%.Лабетолол (категория C FDA) и метилдопа (категория B FDA) являются препаратами выбора для лечения гипертонии. Сульфат магния (категория B FDA) — препарат выбора для профилактики и лечения припадков у женщин с преэклампсией и эклампсией. Часто требуется ранняя доставка.
Синдром HELLP
HELLP-синдром осложняет 0,5% беременностей, и частота рецидивов высока, приближаясь к 20% в тяжелых случаях. Он характеризуется микроангиопатическим гемолизом с выделением клеток заусенцев и шистоцитов в периферическом мазке; повышенные уровни ферментов печени, при этом уровни аспартаттрансаминазы (AST) превышают уровни аланинаминотрансферазы (ALT); и количество тромбоцитов ниже 100000 / мм.
Синдром HELLP чаще встречается у повторнородящих женщин и может проявляться в 30% случаев после родов. Боль в животе является обычным симптомом, описывается быстрое прогрессирование до диссеминированного внутрисосудистого свертывания, почечной недостаточности, субкапсулярной гематомы печени и разрыва печени. Материнская смертность составляет около 1%, но достигает 60% в случае разрыва печени. Перинатальная смертность варьируется и может достигать 37%, если синдром возникает на более ранней стадии беременности. Немедленные роды — это окончательное лечение синдрома HELLP.
Внутрипеченочный холестаз беременных
Внутрипеченочный холестаз беременных (ВЧБ) возникает во второй половине беременности и затрагивает менее 1% всех беременностей. Чаще встречается у повторнородящих женщин с двойней беременностью. Он быстро проходит после родов и обычно повторяется при последующих беременностях. Основной жалобой является генерализованный зуд, а желтуха возникает в 50% случаев. Уровень билирубина остается ниже 6 мг / дл, уровень AST повышен, а общий уровень желчных кислот заметно повышается, достигая 20 раз от нормы.Этиология ВЧД неясна, но может быть связана с генетической мутацией в канальцевых транспортерах фосфолипидов.
Зуд может быть сильным и беспокоящим мать, что требует лечения. Урсодезоксихолевая кислота (категория B FDA) является препаратом выбора для уменьшения зуда. Он также улучшает биохимические маркеры, не оказывая отрицательного воздействия на мать или ребенка.
Основной риск ВЧД для плода. Высокий уровень желчных кислот приводит к преждевременным родам, окрашиванию мекония и внезапной смерти.Эти осложнения можно предотвратить с помощью немедленных родов.
Последние данные свидетельствуют о долгосрочном воздействии ВЧД на мать. Сообщалось о неалкогольном циррозе печени и осложнениях, связанных с желчнокаменной болезнью.
Гиперемезис беременных
Hyperemesis gravidarum (HG) встречается менее чем в 2% беременностей, начиная с первого триместра и разрешаясь к 20 неделе беременности. Для него характерны сильная тошнота и рвота с нарушением электролитного баланса, что может потребовать госпитализации.Потеря веса превышает 5% от веса тела перед беременностью. HG чаще встречается у первородящих женщин и может быть связан с умеренным повышением уровня трансаминаз. Причина HG неясна, но предрасполагающие факторы могут включать женский пол плода. Полезны регидратация и противорвотные средства. Для матери исход благоприятен, за исключением случаев, когда сильная рвота вызывает разрыв пищевода, сосудистое истощение и повреждение почек. Неблагоприятные исходы для новорожденных, такие как недоношенность и низкая масса тела при рождении, встречаются редко и, по-видимому, возникают из-за плохого набора веса матери на более поздних сроках беременности.
ЗаключениеЗаключение
Заболевание печени при беременности может проявляться как доброкачественное заболевание с аномальным повышением уровня ферментов печени и хорошим исходом, или оно может проявляться как серьезное заболевание, влияющее на функцию гепатобилиарной системы и приводящее к печеночной недостаточности и смерти матери и ее плода. Клинических маркеров, предсказывающих течение беременности, не существует, а патофизиологические механизмы не всегда понятны, но необходимы знания и лечение предзаболевания печени, а также эффективный дородовой и пренатальный уход.Общая смертность, связанная с заболеваниями печени во время беременности, резко снизилась за последние несколько лет благодаря пониманию клиницистами физиологических изменений, происходящих во время беременности, их способности выявлять и лечить заболевания печени до зачатия и их бдительности в распознавании клинических и лабораторных отклонений. своевременно. Скоординированный командный подход, включающий терапевта, акушера, гепатолога и хирурга-трансплантолога, часто необходим для достижения хороших результатов для матери и плода.
РезюмеСводка
- Признаки и симптомы заболевания печени во время беременности неспецифичны, но основное заболевание может иметь серьезные последствия для заболеваемости и смертности у матери и плода. Раннее распознавание может спасти жизнь.
- Острый вирусный гепатит — наиболее частая причина желтухи у беременных.Результат обычно благоприятный. Вмешательство может не потребоваться, за исключением случаев вирусного гепатита Е и гепатита простого герпеса.
- Женщины с хорошо компенсированным циррозом и нецирротической портальной гипертензией могут забеременеть. Уход за беременными с портальной гипертензией до зачатия и ведение беременных должны быть такими же, как и у небеременных.
- Фертильность может быть восстановлена после трансплантации печени, и беременность может иметь хороший исход.
- Бдительность в распознавании заболеваний печени во время беременности и скоординированное ведение на ранних этапах со стороны врача первичной медико-санитарной помощи, акушера, специалиста по печени и хирурга-трансплантолога необходимы для достижения хороших результатов для матери и плода.
Рекомендуемая литература
- Бюллетени комитета по практике ACOG — акушерство: бюллетень ACOG по практике. Диагностика и лечение преэклампсии и эклампсии. Номер 33, январь 2002 г. Obstet Gynecol 2002; 99: 159-167.
- Chen MM, Coakley FV, Kaimal A, Laros RK Jr: Рекомендации по использованию компьютерной томографии и магнитно-резонансной томографии во время беременности и кормления грудью.Obst Gynecol. Август 2008: 112 (2 п.1): 333-340.
- Chotiyaputta W, Lok AS: Роль противовирусной терапии в профилактике вирусной инфекции гепатита B. J Viral Hepat. 2009 Февраль; 16 (2): 91-93. Czaja AJ, Freese DK: Диагностика и лечение аутоиммунного гепатита. Гепатология 2002; 36: 479-497.
- Ghany MG, Strader DB, Thomas DL, Seeff LB: Диагностика, ведение и лечение гепатита C: обновленная информация. Гепатология, апрель 2009 г .; 49 (4): 1335-1374.
- Heathcote EJ: Управление первичным билиарным циррозом.Практические рекомендации Американской ассоциации по изучению заболеваний печени. Гепатология 2000; 31: 1005-1013.
- Mast EE, Hwang LY, Seto DS и др.: Факторы риска перинатальной передачи вируса гепатита С (ВГС) и естественная история инфекции ВГС, приобретенной в младенчестве. J. Infect Dis 2005; 192: 1880-1889.
- Робертс Е.А., Шильский М.Л .: Диагностика и лечение болезни Вильсона. Гепатология 2008; 47: 2089-2111.
- Shellock FG, Crues JV: МРТ процедуры: биологические эффекты, безопасность и уход за пациентом.Радиология 2004; 232: 635-652.
- Сибай Б.М.: Диагностика, профилактика и лечение эклампсии. Obstet Gynecol 2005; 105: 402-410.
- Wasley A, Grytdal S, Gallagher K; Центры по контролю и профилактике заболеваний (CDC): Эпиднадзор за острым вирусным гепатитом — США, 2006 г., MMWR Surveill Summ, 2008 г .; 57 (2): 1-24.
- Сапата Р., Сандовал Л., Пальма Дж и др.: Урсодезоксихолевая кислота в лечении внутрипеченочного холестаза при беременности. 12-летний опыт работы. Liver Int 2005; 25: 548-554.
Преэклампсия: причины, симптомы и лечение
Преэклампсия — это состояние во время беременности, при котором происходит внезапное повышение артериального давления и отек, в основном на лице, руках и ногах.
Преэклампсия — наиболее частое осложнение беременности. Обычно он развивается в третьем триместре и встречается примерно у 1 из 20 беременностей.
Если преэклампсия не лечить, она может перерасти в эклампсию, при которой у матери могут возникнуть судороги, кому или даже смерть.Однако осложнения от преэклампсии крайне редки, если мать посещает дородовые консультации.
Первоначально преэклампсия может протекать бессимптомно; однако к ранним признакам относятся:
В большинстве случаев женщина не замечает этих двух признаков и узнает только тогда, когда врач осматривает ее во время дородового визита.
Хотя от 6 до 8 процентов всех беременных женщин испытывают высокое кровяное давление, это не обязательно означает, что у них преэклампсия.Самый показательный признак — наличие белка в моче.
По мере прогрессирования преэклампсии у женщины может наблюдаться задержка жидкости (отек) с опуханием рук, ног, лодыжек и лица.
Отеки — обычное явление во время беременности, особенно в третьем триместре, обычно возникают в нижних частях тела, таких как лодыжки и ступни. Симптомы обычно слабее с утра и усиливаются в течение дня. Это не преэклампсия, при которой отек возникает внезапно и имеет тенденцию к гораздо более серьезным последствиям.
Позже могут развиться следующие признаки и симптомы:
- нечеткое зрение, иногда видимость мигающих огней
- головные боли, часто сильные
- недомогание
- одышка
- боль чуть ниже ребер с правой стороны
- быстрое увеличение веса (вызванное задержкой жидкости)
- рвота
- снижение диуреза
- снижение тромбоцитов в крови
- нарушение функции печени
Основным признаком преэклампсии у плода является задержка роста из-за снижения кровоснабжения к плаценте.Считается, что причиной преэклампсии являются недостаточно сформированные кровеносные сосуды плаценты.
Специалисты не уверены, почему возникает преэклампсия. Многие говорят, что существует проблема с развитием плаценты, потому что кровеносные сосуды, которые ее снабжают, уже, чем обычно, и по-разному реагируют на гормональные сигналы.
Поскольку кровеносные сосуды уже, чем обычно, кровоток ограничен.
Почему кровеносные сосуды развиваются по-другому, до конца не изучено, но ряд факторов может иметь значение; в том числе:
- повреждение кровеносных сосудов
- недостаточный приток крови к матке
- проблемы иммунной системы
- генетические факторы
Преэклампсия не излечивается, пока ребенок не родится.
До тех пор, пока у матери не снизится артериальное давление, она будет подвержена большему риску инсульта, сильного кровотечения, отделения плаценты от матки и судорог. В некоторых случаях, особенно если преэклампсия началась рано, роды могут быть не лучшим вариантом для плода.
Женщинам, перенесшим преэклампсию во время предыдущих беременностей, рекомендуется чаще посещать дородовые консультации. Могут быть рекомендованы следующие лекарства:
- Антигипертензивные средства: Они используются для снижения артериального давления.
- Противосудорожные средства: В тяжелых случаях эти препараты используются для предотвращения первого приступа. Врач может назначить сульфат магния.
- Кортикостероиды: Если у матери преэклампсия или HELLP-синдром (см. Ниже), эти препараты могут улучшить работу тромбоцитов и печени. Это может продлить беременность.
Они также ускоряют развитие легких ребенка, что важно, если он собирается родиться преждевременно. Лучшее лечение синдрома HELLP — это как можно скорее роды.
Отдых
Если женщина еще далеко от конца беременности и ее симптомы легкие, врач может посоветовать ей отдохнуть в постели. Отдых помогает снизить кровяное давление, что, в свою очередь, увеличивает приток крови к плаценте, что приносит пользу ребенку.
Некоторым женщинам рекомендуется просто лечь в кровать и вставать или вставать только тогда, когда это необходимо. Другим может быть разрешено сидеть на кресле, диване или кровати, но их физическая активность будет строго ограничена.Регулярно будут проводиться анализы артериального давления и мочи. За малышом также будут внимательно наблюдать.
В тяжелых случаях женщину, возможно, придется госпитализировать и обеспечить постоянный постельный режим под тщательным наблюдением.
Стимулирование родов
Если преэклампсия диагностируется ближе к концу беременности, врачи могут посоветовать роды как можно скорее.
В очень тяжелых случаях выбора может не быть, и либо стимулируются роды, либо кесарево сечение выполняется как можно скорее.Во время родов матери можно дать сульфат магния для улучшения маточного кровотока и предотвращения судорог.
Симптомы преэклампсии должны исчезнуть в течение нескольких недель после родов.
Диагноз
Поделиться на PinterestИ анализ крови и мочи необходимы для диагностики преэклампсии.Для постановки диагноза преэклампсия оба следующих теста должны быть положительными:
Гипертония
У женщины слишком высокое кровяное давление.Показание артериального давления выше 140/90 миллиметров ртутного столба является ненормальным при беременности.
Протеинурия
В моче обнаружен белок. Образцы мочи собираются в течение 12 часов и более и оценивается количество белка. Это может указывать на серьезность состояния.
Врач может также назначить дополнительные диагностические тесты:
- Анализы крови — чтобы увидеть, насколько хорошо функционируют почки и печень и правильно ли свертывается кровь.
- УЗИ плода — за развитием ребенка будут внимательно следить, чтобы убедиться, что он растет правильно.
- Нестрессовый тест — врач проверяет, как сердцебиение ребенка реагирует на движения. Если сердцебиение увеличивается на 15 или более в минуту в течение как минимум 15 секунд дважды каждые 20 минут, это показатель того, что все в норме.
Факторы риска, связанные с преэклампсией, включают:
- Первые беременности: Шансы на преэклампсию во время первой беременности значительно выше, чем во время последующих.
- Разрыв между беременностями: Если вторая беременность наступает по крайней мере через 10 лет после первой, вторая беременность имеет повышенный риск преэклампсии.
- Новое отцовство: Каждая беременность с новым партнером повышает риск преэклампсии по сравнению со второй или третьей беременностью с тем же партнером.
- Семейный анамнез: Женщина, у матери или сестры которой была преэклампсия, имеет более высокий риск ее развития.
- В личном анамнезе преэклампсия: Женщина, у которой была преэклампсия во время первой беременности, имеет гораздо больший риск иметь такое же состояние при последующих беременностях.
- Возраст: У женщин старше 40 лет и подростков преэклампсия выше, чем у женщин других возрастов.
- Определенные состояния и заболевания: Женщины с диабетом, высоким кровяным давлением, мигренью и заболеванием почек более склонны к развитию преэклампсии.
- Ожирение: Показатели преэклампсии намного выше среди женщин с ожирением.
- Многоплодная беременность: Если женщина ожидает двух и более детей, риск выше.
Хотя преэклампсию нельзя полностью предотвратить, существует ряд шагов, которые женщина может предпринять, чтобы смягчить некоторые факторы, способствующие повышению артериального давления.
Сюда могут входить:
- употребление от 6 до 8 стаканов воды каждый день
- отказ от жареной или обработанной пищи
- без добавления соли из рациона
- регулярные упражнения
- отказ от употребления алкоголя и кофеина
- сохранение ног повышается несколько раз в день
- в покое
- добавки и лекарства по назначению врача
Это может помочь поддерживать здоровое артериальное давление и снизить риск преэклампсии.
В редких случаях у женщины после родов может наблюдаться повышенное артериальное давление. Это называется послеродовой преэклампсией.
Это может произойти от нескольких дней до нескольких недель после рождения ребенка. Основные симптомы — повышенное артериальное давление и белок в моче. Также могут возникать нормальные сопутствующие симптомы преэклампсии, такие как сильные головные боли и опухшее лицо.
Легко лечится лекарствами от кровяного давления и лекарствами, которые уменьшают и предотвращают судороги.Врачи обязательно пропишут лекарства, которые не повлияют на способность кормить грудью.
Если преэклампсия не лечить, существует риск серьезных осложнений. Осложнения возникают редко, если женщина ходит на прием к родам. Однако, если по какой-либо причине заболевание не диагностируется, риски значительно возрастают.
При преэклампсии могут развиться следующие осложнения:
HELLP-синдром: HELLP может очень быстро стать опасным для жизни как для матери, так и для ребенка.Это означает гемолиз, повышенные ферменты печени и низкое количество тромбоцитов. Это комбинированное нарушение свертывания крови и печени, которое чаще всего возникает сразу после родов, но может появиться в любое время после 20-й недели беременности. В очень редких случаях это может произойти заранее. Единственный способ эффективно вылечить HELLP-синдром — это как можно скорее родить ребенка.
Плохой кровоток к плаценте: Если кровоток к плаценте ограничен, ребенок может не получать кислород и питательные вещества, что может привести к замедлению роста, затрудненному дыханию и преждевременным родам.
Отслойка плаценты: Плацента отделяется от внутренней стенки матки. В тяжелых случаях может возникнуть сильное кровотечение, которое может повредить плаценту. Любое повреждение плаценты может поставить под угрозу жизнь ребенка и матери.
Эклампсия: Это комбинация преэклампсии и судорог. Женщина может испытывать боль под ребрами с правой стороны тела, сильную головную боль, нечеткое зрение, спутанность сознания и снижение внимания. Если не лечить, женщина рискует впасть в кому, получить необратимое повреждение мозга и умереть.Состояние также опасно для жизни ребенка.
Сердечно-сосудистые заболевания: Женщины с преэклампсией имеют более высокий риск развития сердечно-сосудистых заболеваний в более позднем возрасте.
Преэклампсия может иметь долгосрочные последствия для развивающегося ребенка. Исследования показали, что высокое кровяное давление у беременных женщин может повлиять на когнитивные способности ребенка, которые могут проявиться в более поздней жизни.
Беременность и почки | Американское общество нефрологов
При распознавании почечной недостаточности измерение функции почек и протеинурии являются первыми стандартными носителями субклинической патологии.В связи с резкими гормональными и гемодинамическими изменениями во время беременности функция почек изменяется, и эти изменения необходимо учитывать при оценке функции почек во время беременности и при выборе лекарств, принимаемых во время родов. Почечная функция и фильтрация также страдают при преэклампсии, и недавние достижения значительно расширили наше понимание патофизиологических механизмов этого специфического для беременных почечного синдрома.
ОЦЕНКА СКФ И ПРОТЕИНУРИИ ВО ВРЕМЯ БЕРЕМЕННОСТИ
Оценка СКФ при беременности
Физиологическое увеличение СКФ во время беременности обычно приводит к снижению концентрации креатинина в сыворотке, которая в среднем падает на 0.4 мг / дл до диапазона беременности от 0,4 до 0,8 мг / дл. 1 Следовательно, сывороточный креатинин 1,0 мг / дл, хотя и является нормальным для небеременных людей, отражает почечную недостаточность у беременной женщины. Формула модификации диеты при почечной недостаточности (MDRD), которая оценивает СКФ с использованием комбинации сывороточных маркеров и клинических параметров, стала стандартным клиническим методом оценки функции почек у пациентов с хронической болезнью почек (ХБП). Использование этой формулы у беременных недостаточно изучено, и рекомендации по применению формулы MDRD специально исключают интерпретацию у беременных женщин.Формулы на основе креатинина, разработанные для небеременных женщин, скорее всего, будут неточными при применении для беременных. Например, падение креатинина сыворотки во время беременности отражает не только вызванное беременностью увеличение реальной СКФ, но также гемодилюцию в результате увеличения объема плазмы на 30–50% к родам. Возможно, более важно то, что формула MDRD систематически занижает СКФ, поскольку СКФ превышает 60 мл / мин на м 2 . Эта врожденная неточность, вероятно, будет более выражена при высокой СКФ при беременности.Формулы на основе веса, такие как Кокрофт-Голт, могут переоценивать СКФ, потому что увеличение массы тела во время беременности обычно не отражает увеличение мышечной массы или выработку креатинина.
В 2007 г. точность формулы MDRD у беременных впервые была официально оценена в двух проспективных исследованиях. 2,3 Smith et al. 2 сравнили эффективность модифицированной формулы MDRD (на основе возраста, креатинина сыворотки и пола) с клиренсом инулина в трех группах женщин: здоровых беременных добровольцах, женщинах с преэклампсией и беременных с ХБП до беременности.У здоровых беременных женщин клиренс креатинина при 24-часовом сборе мочи близко соответствовал СКФ по клиренсу инулина; однако MDRD занижает СКФ более чем на 40 мл / мин, степень систематической ошибки несколько выше, чем наблюдаемая у небеременных доноров трансплантата почки с нормальной функцией почек (29 мл / мин). 4 Среди беременных с преэклампсией или ХБП формула MDRD показала несколько лучшие результаты, занижая СКФ на 23,3 и 27,3 мл / мин соответственно; однако средняя СКФ во всех трех группах была> 60 мл / мин, диапазон СКФ, для которого формула MDRD также смещена в популяции небеременных.Следовательно, предвзятость, о которой сообщили авторы, вероятно, представляет собой неточность уравнения MDRD при применении к любой пациентке с почти нормальной функцией почек, независимо от того, беременна ли она.
Альпер и др. 3 изучали оценку СКФ в когорте из 209 женщин с преэклампсией. Они сравнили клиренс креатинина при 24-часовом сборе мочи, формуле Кокрофта-Голта и двух версиях формулы MDRD. Неудивительно, что они обнаружили, что формула Кокрофта-Голта завышает СКФ примерно на 40 мл / мин, тогда как формулы MDRD занижают СКФ (на 19.68 мл / мин для полного MDRD и 12,6 мл / мин для модифицированного MDRD). Как и в исследовании Smith et al. 2 , средняя СКФ у их участников исследования была намного выше 60 мл / мин, диапазон СКФ, для которого формула MDRD, как известно, неточна. Нет опубликованных данных о точности формулы MDRD у беременных с СКФ <60 мл / мин. Учитывая эти проблемы, суточный сбор мочи для определения клиренса креатинина остается золотым стандартом для оценки СКФ во время беременности.
Оценка протеинурии во время беременности
Отношение белка к креатинину в моче (соотношение P: C) стало предпочтительным методом количественной оценки протеинурии у небеременных из-за высокой точности, воспроизводимости и удобства по сравнению с измерением по времени. сбор мочи. 5 Количественное определение протеинурии при беременности показано как минимум в двух клинических ситуациях. Первый — это мониторинг протеинурии у беременных с уже существующей протеинурией почек. В этой ситуации предположения, лежащие в основе использования соотношения P: C у небеременных пациентов (фактически, устойчивое состояние в отношении продукции и экскреции креатинина), будут примерно соблюдаться, и это соотношение можно и нужно использовать для отслеживания изменений в протеинурия при беременности.
Вторым важным показанием для количественного определения протеинурии во время беременности является диагностика преэклампсии. Преэклампсия определяется Американским колледжем акушерства и гинекологии 6 как новое начало гипертензии (АД> 140/90) и протеинурии (≥300 мг белка в 24-часовом сборе мочи) после 20 недель беременности. Рутинная акушерская помощь включает в себя тест-полосками на белок произвольно выделенной пробы мочи при каждом дородовом посещении, метод скрининга, который, как было показано, дает высокий уровень ложноположительных и ложноотрицательных результатов по сравнению с 24-часовым измерением белка в моче. 7 Круглосуточный сбор мочи, хотя и является золотым стандартом количественной оценки протеинурии, имеет несколько ограничений. Это обременительно для пациента, часто неточно из-за неполного сбора, а получение результатов откладывается как минимум на 24 часа, пока сбор завершается.
Использование соотношения P: C для оценки суточной экскреции белка для диагностики преэклампсии было спорным. В нескольких исследованиях сравнивали соотношение P: C с 24-часовым сбором мочи в этих условиях с противоречивыми выводами.Эти исследования различаются в зависимости от исследуемой популяции и порога, используемого для определения ненормального соотношения. Тем не менее, метаанализ с участием 974 беременных женщин из 10 исследований показал совокупную чувствительность 90% и специфичность 78% с использованием пороговых значений соотношения P: C от 0,19 до 0,25 по сравнению с золотым стандартом 24-часовой экскреции белка с мочой ( > 300 мг / сут). 8 Большинство ошибочных классификаций, как правило, происходит у женщин с пограничной протеинурией (от 250 до 400 мг / сут). 9 Следовательно, для диагностики преэклампсии целесообразно использовать соотношение P: C в моче, при этом 24-часовой сбор проводится, если результат неоднозначен.
БЕРЕМЕННОСТЬ ПРИ ХБП
В литературе о беременности у женщин с ХБП преобладают одноцентровые, ретроспективные и часто неконтролируемые исследования с разнородными определениями заболевания почек и неблагоприятных исходов почек и беременности. К счастью, есть убедительные доказательства того, что женщины с легкой почечной недостаточностью, нормальным АД и небольшой протеинурией или без нее имеют хорошие исходы для матери и плода с небольшим риском ускоренного прогрессирования в сторону ТПН или преждевременных родов. 10,11 Хотя имеется мало данных относительно исходов беременности при конкретных заболеваниях почек, текущий консенсус предполагает, что степень почечной недостаточности, а не основной почечный диагноз, является основным фактором, определяющим исход.
Умеренная и тяжелая ХБП приводит к повышенному риску осложнений беременности и неонатальной заболеваемости: более 70% женщин, забеременевших с уровнем креатинина сыворотки> 2,5 мг / дл, будут преждевременными, а у> 40% разовьется преэклампсия. 12,13 Беременность также может привести к ухудшению функции почек у некоторых женщин, хотя причинно-следственную связь установить трудно. В историческом исследовании 1996 года, проведенном Jones and Hayslett, 13 женщин, которые начали беременность с уровнем креатинина сыворотки> 2,0 мг / дл, имели высокую (33%) вероятность ускоренного снижения функции почек во время или сразу после беременности. Недавнее исследование Imbasciati et al. 14 — единственное на данный момент исследование, в котором проспективно сравнивается скорость потери СКФ до и после беременности в когорте женщин с 3–5 стадиями ХБП.Они обнаружили, что скорость снижения СКФ после родов существенно не отличалась от показателей до зачатия во всей когорте женщин с креатинином сыворотки> 1,5 мг / дл; однако ускоренная скорость потери СКФ после родов наблюдалась в подгруппе женщин с расчетной СКФ <40 мл / мин на 1,73 м 2 и протеинурией> 1 г / день до беременности. Эту группу следует рассматривать с особенно высоким риском потери почек и осложнений беременности, и, вероятно, следует избегать беременности.
Беременность после трансплантации почки
Показатели фертильности резко возрастают после трансплантации у женщин с терминальной стадией заболевания почек; Таким образом, беременность является обычным явлением среди молодых женщин-реципиентов трансплантата. Большинство данных свидетельствует о том, что беременность после трансплантации не увеличивает риск потери функции трансплантата, 15 , пока функция почек в порядке (креатинин <1,5 мг / дл) и пациент находится на стабильном иммуносупрессивном режиме. В этой ситуации частота отторжения аналогична общей популяции трансплантатов, и, похоже, нет повышенного риска врожденных дефектов. 16
Неонатальные исходы беременностей у пациентов с трансплантацией почки в целом хорошие. Наиболее неблагоприятные неонатальные исходы связаны с более высокой частотой преждевременных родов (от 50 до 54%), низкой для гестационного возраста (от 33 до 45%) и неонатальной смертностью (от 1 до 3%) по сравнению с населением в целом (12,3, 5). , и 0,68% соответственно). 17,18 Самый высокий риск преждевременных родов и малых для гестационного возраста наблюдается при материнской гипертензии и нарушении исходной функции почечного трансплантата (креатинин> 1.5 мг / дл). 17 Долгосрочные результаты развития выживших младенцев кажутся хорошими. 19
ИСПОЛЬЗОВАНИЕ ЛЕКАРСТВЕННЫХ СРЕДСТВ ПРИ БЕРЕМЕННОСТИ
Ингибиторы системы ренин-ангиотензин-альдостерон
Широко известные тератогенные эффекты ингибиторов ангиотензин-превращающего фермента (ACEi) включают гипотензию плода, анурию-олигопо-гормональную гипотензию, легочную гипогидротезию тубулярная дисплазия, почечная недостаточность новорожденных и гипокальвария. Эти эффекты возникают при воздействии ИАПФ во втором и третьем триместре беременности и приводят к неонатальной смертности до 25%. 17 Выжившие младенцы имеют повышенный риск нарушения функции почек и гипертонии в детстве и в раннем взрослом возрасте. 20 О подобной картине аномалий плода сообщалось при воздействии антагонистов рецепторов ангиотензина II во втором и третьем триместре. 21,22 Воздействие ИАПФ в первом триместре ранее считалось безвредным, а продолжение приема ИАПФ в начале первого триместра считалось безопасным многими практикующими врачами; однако первое крупное эпидемиологическое исследование воздействия ИАПФ в первом триместре показало более высокую частоту серьезных врожденных аномалий (в первую очередь, пороков сердечно-сосудистой системы и центральной нервной системы) по сравнению с беременностями без воздействия (7.1 против на 2,6%). 23 Таким образом, в настоящее время рекомендуется прекратить прием блокаторов рецепторов ACEi и ангиотензина до зачатия и информировать пациентов о применении соответствующих средств контроля рождаемости при приеме этих препаратов. Кроме того, женщины с непреднамеренным воздействием ИАПФ или блокаторов рецепторов ангиотензина в первом триместре должны быть обследованы с помощью подробного ультразвукового исследования плода и эхокардиографии в середине беременности для выявления врожденных аномалий. Данные о безопасности антагонистов альдостерона или ингибиторов ренина при беременности немногочисленны или отсутствуют.Учитывая установленную тератогенность ИАПФ и ключевую роль ренин-ангиотензин-альдостероновой системы в развитии плода, применение этих препаратов при беременности, как правило, противопоказано.
Иммуносупрессивные препараты
Ингибиторы кальциневрина, стероиды и азатиоприн являются основой безопасной иммуносупрессивной терапии беременных-реципиентов трансплантата. Микофенолятмофетил (ММФ) долгое время избегали при беременности на основании исследований на животных, предполагающих токсичность для развития, пороки развития и внутриутробную гибель в терапевтических дозах.Продолжается накопление данных, подтверждающих потенциально тератогенные эффекты MMF при беременности человека, такие как подавление костного мозга плода и структурные аномалии, включая гипопластические ногти, укороченные пальцы, микротию (пороки развития ушей) и расщелину губы / неба. Текущие рекомендации предполагают, что женщинам, принимающим ММФ и планирующим беременность, следует прекратить прием лекарства как минимум за 6 недель до зачатия. Хотя данных о безопасности сиролимуса при беременности на людях мало, исследования на животных предполагают тератогенность, поэтому его тоже следует избегать. 24
ПОСЛЕДНИЕ ДОСТИЖЕНИЯ В ПРЕЭКЛАМПСИИ
С 2003 года накопились данные, подтверждающие центральную роль плацентарных антиангиогенных факторов, включая растворимую fms-подобную тирозинкиназу-1 (sFlt1), в патогенезе преэклампсии (рис. 1). sFlt1 является циркулирующим антагонистом как фактора роста эндотелия сосудов (VEGF), так и фактора роста плаценты (PlGF) и сверхэкспрессируется в плаценте женщин с преэклампсией. Первоначальная модель преэклампсии, вызванной sFlt1, на крысах 25 была воспроизведена другими исследователями. 26 Животные модели преэклампсии, основанные на индукции маточно-плацентарной ишемии как у крыс, так и у приматов, характеризуются повышенным циркулирующим и плацентарным sFlt1. 27,28 У женщин с преэклампсией концентрация sFlt1 в маточной вене превышает sFlt1 в антекубитальной вене, что подтверждает фетоплацентарный источник избыточного циркулирующего sFlt1. 29 В настоящее время существует более десятка исследований, подтверждающих, что уровни циркулирующего sFlt1 и одной из его мишеней, проангиогенного PlGF, изменяются за несколько недель до появления клинических признаков и симптомов преэклампсии — в случае PlGF — уже на ранней стадии. как первый триместр.На моделях мышей получены данные о том, что VEGF важен для поддержания здоровья и заживления эндотелиальных клеток клубочков, а его отсутствие вызывает протеинурию и тромботическую микроангиопатию, напоминающую патологические изменения клубочков при преэклампсии. 30 Эти разнообразные результаты подтверждают теорию о том, что измененная плацентарная экспрессия ангиогенных факторов, индуцированная или усугубляемая плацентарной ишемией, является основным фактором эндотелиальной дисфункции при преэклампсии.
Рисунок 1.Краткое изложение современного взгляда на патогенез преэклампсии.Дисфункция плаценты, вызванная плохо изученными механизмами, включая генетические, иммунологические и экологические, играет раннюю и основную роль в развитии преэклампсии. Поврежденная плацента, в свою очередь, выделяет антиангиогенные факторы sFlt1 и sEng в кровоток матери. Эти факторы приводят к нарушению передачи сигналов VEGF / PlGF и TGF-β, что приводит к системной дисфункции эндотелиальных клеток, опосредованной множеством факторов, как показано. Эндотелиальная дисфункция, в свою очередь, приводит к системным проявлениям преэклампсии.HO, гемоксигеназа; AT 1 AA, агонистические аутоантитела к ангиотензину 1 типа; COMT / 2ME, катехол-O -метилтрансфераза и 2-метоксиэстрадиол; sFlt1, растворимая fms-подобная тирозинкиназа-1; sEng, растворимый эндоглин; ЕТ-1, эндотелин 1; АФК, активные формы кислорода; NO, оксид азота; ЗВУР — задержка внутриутробного развития плода; АД, гемолиз, повышенные ферменты печени, низкие тромбоциты.
sFlt1, вероятно, является лишь одним из нескольких циркулирующих факторов, которые способствуют эндотелиальной дисфункции.Растворимый эндоглин (sEng), продукт протеолитического расщепления эндоглина рецептора TGF-β, по-видимому, действует синергетически с sFlt1; при совместном введении беременным крысам sFlt1 и sEng вызывают синдром, напоминающий HELLP (гемолиз, повышенные ферменты печени и низкие тромбоциты), тяжелый вариант преэклампсии. 31,32 Последующие исследования на людях подтверждают, что sEng увеличивается в кровообращении до начала преэклампсии по гестационному типу, аналогичному sFlt1, с резким повышением уровней непосредственно перед появлением клинических симптомов. 33–35
Ангиогенные факторы в группах высокого риска
Ангиогенные факторы дают представление о патофизиологии нескольких установленных факторов риска преэклампсии. Например, преэклампсия тесно связана как с первой беременностью, так и с беременностью при многоплодной беременности. Более высокие уровни sFlt1 в сыворотке наблюдаются в обеих этих группах по сравнению со второй беременностью и одноплодной беременностью, соответственно. 36,37 Точно так же беременные женщины, чьи плоды поражены трисомией 13 (состояние, связанное с повышенным риском преэклампсии), имеют более высокие уровни циркулирующего sFlt1 по сравнению с контрольными субъектами, 38 , возможно, в результате дополнительной копии sFlt1 ген, который находится на хромосоме 13.Курение связано как со снижением риска преэклампсии 39,40 , так и с более низкими уровнями циркулирующего sFlt1 как у беременных 33,41 , так и у небеременных 42 индивидуумов по сравнению с некурящими. Экстракт сигаретного дыма снижает продукцию sFlt1 плацентарными клетками in vitro . 43 Молекулярный механизм, с помощью которого курение подавляет sFlt1 (тем самым снижая риск преэклампсии), неизвестен, но такая реакция неудивительна, учитывая известные проангиогенные эффекты никотина. 44 Тем не менее, никто не рекомендует курить во время беременности.
Несколько факторов риска преэклампсии, включая хроническую гипертензию, диабет и ожирение, связаны с основной материнской эндотелиальной дисфункцией. Эти женщины могут быть более восприимчивыми к неблагоприятным эндотелиальным эффектам антиангиогенных факторов. Если это так, то можно ожидать, что преэклампсия будет развиваться при более низком пороге циркулирующего sFlt1 у женщин с этими материнскими эндотелиальными факторами риска по сравнению с ранее здоровыми женщинами.Действительно, уровни sFlt1 ниже у полных женщин с установленной преэклампсией по сравнению с женщинами с нормальным весом с преэклампсией. 45 Аналогичным образом, у женщин с преэклампсией в сочетании с относительно низким уровнем циркулирующего sFlt1 было обнаружено более высокое АД при бронировании (от 13 до 20 недель беременности) по сравнению с женщинами с преэклампсией с высоким sFlt1. при более низком пороге sFlt1 для развития преэклампсии. Еще предстоит выяснить, имеют ли другие сосудистые факторы риска, такие как хроническая гипертензия и диабет, аналогичную картину.
Молекулярные пути, влияющие на экспрессию sFlt1 и sEng, и то, как они могут быть связаны с другими теориями патогенеза преэклампсии, только появляются. Гемоксигеназа (HO), противовоспалительный фермент с антиоксидантными свойствами, ослабляет экспрессию sFlt1, вызванную VEGF. 47 Снижение активности HO наблюдается у женщин с преэклампсией 48,49 и опосредует повышенную экспрессию sFlt1 и sEng в плаценте. Это наблюдение предполагает потенциальное терапевтическое использование статинов при преэклампсии, потому что эти агенты активируют HO-1 и снижают VEGF-индуцированное высвобождение sFlt1 из эксплантатов ворсинок плаценты 47 ; однако в клинических испытаниях сначала необходимо исключить нежелательные эффекты для плода, что является критическим стандартом для любой новой терапии преэклампсии.
В последние годы возросла потенциальная роль агонистических аутоантител к рецептору ангиотензина AT1 (AT1-AA) в патогенезе преэклампсии. Повышение циркулирующих уровней AT1-AA у женщин с преэклампсией было впервые описано в 1999 г. 50 и предположено, что оно опосредует повышенную реактивность сосудов к ангиотензину II и, возможно, эндотелиальную дисфункцию, которые характерны для преэклампсии. Хотя последующая работа показала, что эти аутоантитела неспецифичны для преэклампсии, остаются значительные экспериментальные данные, позволяющие предположить, что они могут играть важную патогенную роль.AT1-AA связаны с окислительным стрессом и снижением инвазии трофобластов, 51 и повышением циркулирующих уровней в модели преэклампсии у трансгенных мышей. 52 Аутоантитела к рецептору AT1 стимулируют продукцию sFlt1 трофобластами in vitro и, следовательно, могут опосредовать избыточную продукцию sFlt1 плацентой при преэклампсии 53 ; однако, AT1-AA не были временно коррелированы с клиническим фенотипом преэклампсии в крупных клинических исследованиях.
В последнее время дефицит плацентарного фермента катехол-O-метил-трансферазы (COMT) и 2-метоксиэстрадиола (2-ME) также был связан с преэклампсией. 54 У мышей с дефицитом COMT развиваются признаки и симптомы, подобные преэклампсии, которые устраняются экзогенной терапией 2-ME, возможно, посредством ингибирования индуцируемого гипоксией фактора 1-α и последующих мишеней, таких как sFlt1. Исследователи также продемонстрировали, что плацента человека, полученная от пациентов с преэклампсией, не имеет СОМТ, что сопровождается низким уровнем циркулирующего 2-МЕ. Необходима дополнительная работа, чтобы понять точную роль СОМТ при нормальной и патологической беременности.
Скрининг преэклампсии
Способность выявлять преэклампсию до начала гипертонии, протеинурии и других явных проявлений заболевания, вероятно, станет первым применением ангиогенных факторов в клиническом ведении преэклампсии. На сегодняшний день более десятка независимых исследований подтвердили значительные изменения в PlGF, sFlt1 или sEng до начала преэклампсии. 33,35,55–69 Изменения PlGF наблюдаются в первом триместре, 67–69 , тогда как воспроизводимые изменения sFlt1 и sEng наблюдаются в середине и конце второго триместра и далее.PlGF выделяется с мочой на более низких уровнях при преэклампсии, и измерение PlGF в моче может иметь значение для скрининга преэклампсии 70 или диагностики. 71–73 Объединение этих трех биомаркеров в единый ангиогенный индекс 33,55,65 или допплерографию маточной артерии 74–77 может быть более предсказуемым, чем любой отдельный маркер.
Еще неизвестно, будут ли ангиогенные биомаркеры достаточно чувствительными и специфичными для широкого клинического использования.Например, изменения ангиогенных факторов связаны с беременностями с нормальным давлением, осложненными задержкой внутриутробного развития (ЗВУР). 58,78–81 Изменения ангиогенного фактора в IUGR менее выражены, чем наблюдаемые при преэклампсии, и (за исключением sEng 33 ) не наблюдались в образцах второго и начала третьего триместра, 33,58, 63,82 , поэтому это совпадение может не иметь отношения к раннему скрининговому тесту на преэклампсию. Продолжается международное проспективное когортное исследование ангиогенных биомаркеров для скрининга преэклампсии, спонсируемое Всемирной организацией здравоохранения и с целью набора 10 000 женщин (http: // www.crep.com.ar/plgf/) и поможет прояснить многие из этих противоречий. В дополнение к скринингу и диагностике до появления клинических симптомов, ангиогенные факторы могут оказаться полезными для дифференциации преэклампсии от других гипертензивных расстройств беременности, таких как гестационная гипертензия и хроническая гипертензия. 83,84
Плацентарный протеин-13 (PP-13) также появился в качестве раннего биомаркера преэклампсии и других расстройств, связанных с неадекватной плацентой. PP-13 — это специфический для плаценты белок, который участвует в нормальной имплантации и развитии сосудов плаценты.Уровни PP-13 в материнской сыворотке крови в первом триместре значительно ниже у женщин, у которых развивается преэклампсия, ЗВУР и преждевременные роды. Некоторые ранние исследования предполагали превосходное предсказание преэклампсии по сыворотке в первом триместре PP-13, 85 , хотя в других исследованиях предполагалось, что PP-13 является надежным биомаркером только для раннего начала заболевания и менее полезен для преэклампсии, возникающей ближе к сроку. 86 Сочетание скрининга сыворотки PP-13 в первом триместре с допплерографией маточной артерии может дополнительно улучшить прогноз. 87 Мутации в LGALS13 , гене, кодирующем PP-13, были обнаружены в случаях преэклампсии. 88 Этот полиморфизм может привести к образованию более короткого варианта сплайсинга PP-13, который не обнаруживается обычными анализами, что способствует низкому уровню циркуляции и снижению локальной активности PP-13 в некоторых случаях преэклампсии.
Инструмент для скрининга преэклампсии окажет наибольшее влияние на клинические исходы, когда станут доступны эффективная профилактика или лечение.На сегодняшний день не существует эффективной профилактики преэклампсии, и лечение является поддерживающим, и единственным окончательным лечением является доставка новорожденного. Тем не менее, ранняя диагностика преэклампсии с помощью ангиогенных биомаркеров, вероятно, улучшит клинические исходы с помощью вмешательств, доступных в настоящее время. Например, интенсивный мониторинг пациентов с положительным результатом скрининга позволит своевременно назначить антигипертензивные препараты, постельный режим, магний для профилактики судорог, стероиды для созревания легких плода и своевременные роды (при необходимости).Необходимо будет доказать влияние скрининга на клинические исходы с использованием этих методов. Наибольшее потенциальное влияние скрининга и ранней диагностики будет зависеть от новых стратегий лечения или профилактики преэклампсии, основанных на изменении продукции плаценты или эндотелиальных эффектов ангиогенных факторов. Вмешательства, позволяющие безопасно отложить роды всего на 1 неделю, могут значительно улучшить неонатальные исходы при преэклампсии. 89 Такие методы лечения еще не за горами, но они возлагают большие надежды на преобразование нашей помощи женщинам с преэклампсией.
ПРОФИЛАКТИКА И ЛЕЧЕНИЕ ПРЕЭКЛАМПСИИ
Некоторые лекарства и новые методы лечения могут играть роль в лечении преэклампсии.
Аспирин
Теоретические преимущества аспирина основаны на заметных изменениях баланса простациклин-тромбоксан при преэклампсии. Аспирин для профилактики преэклампсии широко изучался. Десятки испытаний дали смешанные результаты, завершившиеся тремя крупными рандомизированными контролируемыми испытаниями, в которых в середине 1990-х годов приняли участие 12 000 женщин из группы высокого риска. 90–92 Все три исследования выявили небольшую, несущественную тенденцию к снижению частоты преэклампсии в группах, получавших аспирин. Подробный метаанализ, опубликованный в 2004 году, впоследствии подкрепленный вторым метаанализом в 2007 году, объединил данные рандомизированных контролируемых исследований с участием более 32 000 женщин с различным статусом риска из 31 исследования. Оба метаанализа показали небольшую, но значительную общую пользу с относительным риском преэклампсии от 0,81 до 0,90 для пациентов, принимавших аспирин. 93,94 В обоих анализах также наблюдалось небольшое снижение риска преждевременных родов. Аспирин в низких дозах кажется безопасным: ранние опасения по поводу повышенного риска послеродового кровотечения явно развеялись. Учитывая небольшой, но значительный защитный эффект, профилактику аспирином следует рассматривать как первичную профилактику преэклампсии, особенно для женщин с высоким исходным риском и для которых абсолютное снижение риска будет наибольшим.
Антиоксиданты
Пищевые добавки, включая антиоксиданты, кальций и фолиевую кислоту, были предложены для защиты от преэклампсии.К сожалению, ни один из них не оказался эффективным в рандомизированных контролируемых исследованиях. Использование антиоксидантов вызвало особый энтузиазм в последние несколько лет, отчасти благодаря исследованиям, предполагающим важную роль оксидантного стресса в патогенезе преэклампсии; однако три крупных рандомизированных контролируемых испытания добавок витаминов C и E с размерами выборки от 700 до 2400 женщин не показали положительного эффекта у пациентов с высоким риском 95,96 или у здоровых нерожавших женщин. 97 Продолжается более крупное испытание, спонсируемое Сетью отделений материнско-фетальной медицины Национальных институтов здравоохранения, в котором предполагается принять участие 10 000 женщин из группы низкого риска; однако текущие данные не поддерживают рутинное использование антиоксидантов для профилактики преэклампсии.
Кальций и фолиевая кислота
Добавки кальция неэффективны для женщин с нормальным или высоким исходным уровнем потребления кальция, но могут быть полезны для групп населения с низким (<600 мг / день) потреблением кальция с пищей. 98,99 Фолиевая кислота была предложена для защиты по данным наблюдений, 100 , но пока нет рандомизированных контролируемых испытаний, подтверждающих это утверждение.
Ангиогенная терапия
Повреждение эндотелия при преэклампсии опосредуется, по крайней мере частично, нарушением баланса между проангиогенными (VEGF, PlGF и TGF-β) и антиангиогенными (sFlt1 и sEng) факторами циркуляции.Учитывая это, вмешательства, направленные на восстановление ангиогенного баланса, являются многообещающими для профилактики или лечения преэклампсии. На крысиной модели преэклампсии, вызванной sFlt1, рекомбинантный VEGF-121 уменьшал гипертензию и повреждение почек. 101 Другие стратегии, которые можно изучить, включают использование фактора роста плаценты; mAbs к sFlt1 или sEng; низкомолекулярные ингибиторы sFlt1 или sEng действия; или агенты, которые усиливают продукцию эндогенного VEGF, PlGF или TGF-β.
l-аргинин
Другая потенциальная стратегия лечения преэклампсии основана на роли оксида азота (NO) в патогенезе заболевания.Эндотелиальный защитный эффект VEGF и PlGF при нормальной беременности опосредуется NO, а нарушение синтеза NO может способствовать эндотелиальной дисфункции при преэклампсии. У женщин с преэклампсией высокий уровень циркулирующего асимметричного диметиларгинина, эндогенного ингибитора NO-синтазы, наблюдается еще до клинического начала заболевания. 102,103 Следовательно, доноры или предшественники NO, такие как l-аргинин, могут быть эффективными для профилактики или лечения преэклампсии. Хотя клинические исследования до сих пор были слишком малы, чтобы продемонстрировать убедительную пользу, экспериментальные данные 104 показали, что l-аргинин может продлить беременность и снизить АД у женщин с гестационной гипертензией. 105 Необходимы более крупные исследования, чтобы определить, являются ли l-аргинин или другие вмешательства, направленные на восстановление эндотелиальной активности NO, безопасными и эффективными при преэклампсии.
По-прежнему существуют серьезные проблемы с разработкой новых методов лечения преэклампсии, и неясно, окажутся ли эти новые методы лечения безопасными и эффективными. Тем не менее, приятно наблюдать за достижениями в нашем понимании патофизиологии преэклампсии, которые могут в конечном итоге привести к вариантам лечения этого сложного заболевания.
Низкое количество тромбоцитов | Онкологический центр UPMC Hillman
Что такое тромбоциты?
Ваша кровь содержит разные типы клеток. У каждого типа своя работа. Тромбоциты — это клетки, которые способствуют свертыванию крови. Костный мозг производит их. Очень важно, чтобы в крови было достаточно тромбоцитов. Медицинское название тромбоцитов — тромбоциты (THROM-bo-сайты).
Что такое нормальное количество тромбоцитов?
Подсчет тромбоцитов — это количество тромбоцитов в крови.Нормальное количество тромбоцитов колеблется от 150 000 до 350 000. Если количество тромбоцитов слишком мало, может возникнуть чрезмерное кровотечение. Медицинское название низкого количества тромбоцитов — тромбоцитопения (тром-бо-вздох-ту-ПЭЭ-урожденная).Что вызывает низкое количество тромбоцитов?
Некоторые факторы могут повлиять на то, насколько хорошо костный мозг может вырабатывать тромбоциты. Когда вырабатывается недостаточно тромбоцитов, количество тромбоцитов в крови слишком низкое. Химиотерапия и некоторая лучевая терапия могут временно вызвать это. Эти методы лечения рака могут замедлить производство тромбоцитов в костном мозге.Еще одна причина низкого количества тромбоцитов — рак костного мозга. Другие условия также могут привести к снижению количества тромбоцитов.Как на меня повлияет низкий уровень тромбоцитов?
Количество тромбоцитов ниже 50 000 — низкое. Когда у вас низкое количество тромбоцитов, у вас могут появиться синяки или кровотечение быстрее, чем обычно. Количество тромбоцитов ниже 20 000 очень низкое. Когда он такой низкий, у вас может начаться кровотечение, даже если вы не травмированы. Если у вас очень низкое количество тромбоцитов, ваш врач может назначить переливание тромбоцитов, пока ваше количество не вернется к безопасному уровню.Что делать при низком уровне тромбоцитов?
При низком уровне тромбоцитов ниже 50 000 вы должны принять меры предосторожности. Следуйте приведенным ниже инструкциям, чтобы предотвратить или остановить кровотечение.
- Не принимать какие-либо лекарства, в том числе лекарства, отпускаемые без рецепта, без одобрения врача. — Очень важно, — избегать аспирина и других препаратов, содержащих аспирин. Если вы не уверены в лекарстве, спросите своего врача.
- Используйте зубную щетку с мягкой щетиной. Не используйте зубную нить.
- Не обращаться к стоматологу без разрешения врача. Если вам необходимо пройти стоматологическое лечение, сообщите стоматологу, что у вас низкий уровень тромбоцитов.
- Не занимайтесь поднятием тяжестей, контактными видами спорта или физическими упражнениями.
- Не ходить босиком .
- Если вы чувствуете себя слабым и неустойчивым, попросите кого-нибудь помочь вам при ходьбе.
- Не стригите ногти. Для ухода за ногтями используйте наждачную доску.
- При бритье не используйте лезвие бритвы. Вместо этого используйте электрическую бритву.
- Будьте осторожны при использовании бытовых инструментов, например ножей и ножниц.
- Если вы получили порез, накиньте на него чистую ткань или кусок марли и надавите на него в течение нескольких минут. Если порез продолжает кровоточить, лягте и сохраняйте спокойствие. Продолжайте оказывать давление. Если возможно, используйте пакет со льдом, чтобы оказать давление. Получите неотложную помощь в любом из следующих случаев:
- Не наклоняйтесь, голова опускается ниже плеч.Согнитесь в коленях и держите голову вверх.
- Не сморкайтесь с силой.
- Если у вас кровотечение из носа, сядьте прямо. Наклонитесь вперед, чтобы кровь могла вытечь. Затем с усилием надавите на ноздри ниже переносицы. Получите неотложную помощь в любом из следующих случаев:
- Не носить тесную одежду.
- Не используйте спирт .
- Предотвратить запор. Пейте много жидкости и получайте достаточное количество клетчатки с пищей.
- Не напрягайтесь , чтобы опорожнить кишечник. Сообщите своему врачу, если у вас запор. Он или она может назначить смягчитель стула.
- Не используйте ректальные свечи, клизмы или вагинальные спринцевания.
- Если вы женщина, у которой менструальный цикл, не используйте тампоны. Вместо этого используйте прокладки. Если у вас более обильные или продолжительные менструальные выделения, чем обычно, сообщите об этом своему врачу или медсестре.
- Держите под рукой номера телефонов вашего врача и местной службы неотложной медицинской помощи.
Когда мне позвонить врачу?
Если у вас есть что-либо из следующего, немедленно позвоните своему врачу или медсестре :
- Кровотечение изо рта или десен
- Кровотечение из носа
- Ушибы на руках или ногах с травмой или без нее
- Точечные красные или пурпурные пятна на коже
- Коричневая или красная моча
- Черный дегтеобразный стул или стул с кровью
- Кровь в слизи
- Рвота кровью
- Вагинальные кровянистые выделения
- Длительные или обильные менструальные выделения
- Постоянная головная боль
- Затуманенное или двоение в глазах
- Боль в животе
Использование аспирина в низких дозах во время беременности
Комитет по акушерской практике
Общество медицины плода и матери:
Это заключение Комитета было разработано Комитетом по акушерской практике в сотрудничестве с членом комитета Т.Флинт Портер, доктор медицины, и Общество медицины матери и плода в сотрудничестве с членами Синтии Гьямфи-Баннерман, доктором медицины, и Трейси Манук, доктором медицины.
РЕЗЮМЕ: Низкие дозы аспирина использовались во время беременности, чаще всего для предотвращения или отсрочки начала преэклампсии. Американский колледж акушеров и гинекологов выпустил отчет Целевой группы по гипертонии при беременности , рекомендующий ежедневный прием низких доз аспирина, начиная с конца первого триместра, для женщин с преэклампсией в анамнезе и преждевременными родами менее 34 0/7 недель. беременности, или для женщин с более чем одной предшествующей беременностью, осложненной преэклампсией.Целевая группа профилактических служб США опубликовала аналогичное руководство, хотя список показаний к применению аспирина в низких дозах был более обширным. Ежедневное применение низких доз аспирина во время беременности считается безопасным и связано с низкой вероятностью серьезных осложнений для матери или плода, либо того и другого, связанных с его применением. Американский колледж акушеров и гинекологов и Общество медицины матери и плода поддерживают руководящие критерии Целевой группы США по профилактическим услугам по профилактике преэклампсии.Профилактика с применением низких доз аспирина (81 мг / день) рекомендуется женщинам с высоким риском преэклампсии и должна быть начата между 12 неделями и 28 неделями беременности (оптимально до 16 недель) и продолжаться ежедневно до родов. Для женщин с более чем одним из нескольких умеренных факторов риска преэклампсии следует рассмотреть возможность профилактики низкими дозами аспирина. Женщины с риском преэклампсии определяются на основании наличия одного или нескольких факторов высокого риска (преэклампсия в анамнезе, многоплодная беременность, заболевание почек, аутоиммунное заболевание, диабет 1 или 2 типа и хроническая гипертензия) или более одного из нескольких факторы умеренного риска (первая беременность, возраст матери 35 лет и старше, индекс массы тела более 30, семейный анамнез преэклампсии, социально-демографические характеристики и факторы личного анамнеза).В отсутствие факторов высокого риска преэклампсии имеющиеся данные не поддерживают использование профилактических низких доз аспирина для предотвращения потери беременности на ранних сроках, задержки роста плода, мертворождения или преждевременных родов.
Рекомендации
Американский колледж акушеров и гинекологов (ACOG) и Общество медицины матери и плода дают следующие рекомендации:
Профилактика аспирина в низких дозах (81 мг / день) рекомендуется женщинам из группы высокого риска. преэклампсии и должны быть начаты между 12 неделями и 28 неделями беременности (оптимально до 16 недель) и продолжаться ежедневно до родов.
Профилактика низкими дозами аспирина следует рассматривать у женщин с более чем одним из нескольких умеренных факторов риска преэклампсии.
Профилактика аспирином в низких дозах не рекомендуется только по показаниям ранее необъяснимого мертворождения из-за отсутствия факторов риска преэклампсии.
Профилактика низкими дозами аспирина не рекомендуется для предотвращения задержки роста плода из-за отсутствия факторов риска преэклампсии.
Профилактика низкими дозами аспирина не рекомендуется для предотвращения самопроизвольных преждевременных родов из-за отсутствия факторов риска преэклампсии.
Профилактика низкими дозами аспирина не рекомендуется для предотвращения потери беременности на ранних сроках.
Введение
Аспирин — ингибитор циклооксигеназы с противовоспалительными и антитромбоцитарными свойствами. Низкие дозы аспирина чаще всего использовались во время беременности для предотвращения или отсрочки начала преэклампсии.Другие рекомендуемые показания для приема аспирина в низких дозах включают предотвращение мертворождения, ограничение роста плода, преждевременные роды и прерывание беременности на ранних сроках. Недавние систематические обзоры применения низких доз аспирина во время беременности улучшили наше понимание роли низких доз аспирина в каждой из этих клинических ситуаций. Несмотря на это, использование низких доз аспирина в клинической акушерской практике остается разным. Цель этого документа — обобщить доказательства и предоставить текущие рекомендации относительно использования низких доз аспирина во время беременности.Следует отметить, что, хотя в систематических обзорах и консенсусе использовались разные дозы низких доз аспирина, в этом документе будет рассматриваться только аспирин в низких дозах, доступный в Соединенных Штатах (81 мг).
Предыстория
В ноябре 2013 года ACOG выпустил отчет Целевой группы по гипертонии при беременности , рекомендующий ежедневный прием аспирина в низких дозах, начиная с конца первого триместра, для женщин с преэклампсией в анамнезе и преждевременными родами в возрасте менее 34 лет. 0/7 недель беременности или для женщин с более чем одной предшествующей беременностью, осложненной преэклампсией 1.В следующем году Целевая группа превентивных служб США (USPSTF) опубликовала аналогичное руководство, хотя список показаний для применения низких доз аспирина был более обширным. Таблица 1. В руководстве USPSTF также предлагалось рассматривать применение низких доз аспирина у женщин. с «несколькими» умеренными факторами риска преэклампсии Таблица 1.
Другие медицинские организации также опубликовали рекомендации по профилактике преэклампсии с использованием низких доз аспирина, основанные на факторах риска. Опубликованное в 2011 году руководство Всемирной организации здравоохранения рекомендовало начинать прием аспирина в низких дозах (75 мг / день) до 20 недель беременности женщинам с высоким риском преэклампсии; например, женщины с преэклампсией, диабетом, хронической гипертонией, заболеванием почек, аутоиммунным заболеванием и многоплодной беременностью в анамнезе 3.В июле 2013 года Национальный институт здравоохранения и передового опыта опубликовал заявление о качестве Антенатальная оценка риска преэклампсии , в котором медработникам предлагалось назначать низкие дозы аспирина (75 мг / день) беременным женщинам с повышенным риском преэклампсия при первом дородовом посещении, принимать ежедневно с 12 недель беременности до родов 4. Степень риска преэклампсии зависела от наличия одного или нескольких факторов высокого риска (гипертоническая болезнь при предыдущей беременности, хроническая аутоиммунная болезнь почек. заболевание, диабет 1 или 2 типа и хроническая гипертензия) или более одного фактора умеренного риска (первая беременность, возраст матери 40 лет и старше, индекс массы тела более 35, преэклампсия в семейном анамнезе и многоплодная беременность) 4.
Патофизиология
Аспирин (ацетилсалициловая кислота) — нестероидный противовоспалительный препарат (НПВП), который действует в основном за счет ингибирования двух изоферментов циклооксигеназы (ЦОГ-1 и ЦОГ-2), которые необходимы для биосинтеза простагландинов. Изоформа ЦОГ-1 присутствует в эндотелии сосудов и регулирует выработку простациклина и тромбоксана А 2 , простагландинов с противоположным регуляторным действием на гомеостаз сосудов и функцию тромбоцитов. Простациклин является сильнодействующим вазодилататором и ингибитором агрегации тромбоцитов, тогда как тромбоксан A 2 (TXA2) является сильным сосудосуживающим средством и способствует агрегации тромбоцитов.Изоформа ЦОГ-2 индуцируется и экспрессируется почти исключительно после воздействия цитокинов или других медиаторов воспаления. Эффект аспирина на ЦОГ-зависимый синтез простагландинов зависит от дозы. В более низких дозах (60–150 мг / день) аспирин необратимо ацетилирует ЦОГ-1, что приводит к снижению синтеза ТХА2 тромбоцитами, не влияя на продукцию простациклина 5 в стенке сосудов. В более высоких дозах аспирин ингибирует ЦОГ-1 и ЦОГ-2, эффективно блокирует производство простагландинов.
Доказательства, свидетельствующие о том, что дисбаланс простациклина и метаболизма TXA2 был вовлечен в развитие преэклампсии, побудили начальные исследования аспирина для профилактики преэклампсии из-за его преимущественного ингибирования TXA2 в более низких дозах 7 8. Однако вполне вероятно, что преэклампсия является причиной преэклампсии. результат плохой плацентации по разным причинам, включая ишемию, реперфузию или дисфункциональную воспалительную реакцию матери на трофобласт 1 9. Неизвестно, улучшает ли низкие дозы аспирин раннюю перфузию плаценты, и, аналогично, точный механизм, с помощью которого аспирин в низких дозах предотвращает преэклампсию у некоторых женщин также не определено 10 11.
Риски использования аспирина во время беременности
Материнские риски
Большинство систематических обзоров рандомизированных контролируемых исследований (РКИ) не обнаружили увеличения геморрагических осложнений, связанных с низкими дозами аспирина во время беременности 12 13 14. Отчет USPSTF о низком уровне -доза аспирина для профилактики преэклампсии не выявила повышенного риска отслойки плаценты (11 испытаний [23 332 женщины]; относительный риск [ОР] 1,17; ДИ 0,93–1,48), послеродовое кровотечение (девять испытаний [22 760 участников]; ОР 1 .02; ДИ 0,96–1,09), или средняя кровопотеря (пять испытаний, [2478 женщин]; ОР не сообщается) 14. Долгосрочное ежедневное применение аспирина у небеременных взрослых (менее 300 мг / день в течение более 5 лет) был связан с повышенным риском эпизодов крупных желудочно-кишечных и церебральных кровотечений 15. В одном рандомизированном контролируемом исследовании низких доз аспирина во время беременности для профилактики преэклампсии риск переливания крови был немного выше у пролеченных пациентов (4,0% против 3,2%) 16.
Риски для плода
Несколько систематических обзоров исследований с использованием низких доз аспирина для профилактики преэклампсии не показали повышенного риска врожденных аномалий 12 13 14.Более того, недавнее РКИ с участием 1228 женщин, 615 из которых получали аспирин в низких дозах, начиная с беременности и продолжая на протяжении всей беременности, не выявило повышенного риска неблагоприятных эффектов для плода или новорожденного, связанного с воздействием низких доз аспирина 17. Число врожденных пороков развития также не было обнаружено увеличения среди почти 15 000 женщин, которые сообщили об употреблении аспирина в течение первого триместра 18. Тем не менее, высказывалась озабоченность по поводу возможной связи между применением аспирина во время беременности и гастрошизисом 19 20 21.Метаанализ, включавший пять исследований случай – контроль, показал, что анамнез использования аспирина в два раза чаще у женщин с младенцами с гастрошизисом по сравнению с контрольной группой без гастрошизиса 22. Однако эти данные следует интерпретировать с особой осторожностью. В этом метаанализе доза аспирина не была указана (поэтому неясно, относится ли это к использованию аспирина в низких дозах), в исследовании оценивали женщин, принимающих аспирин только в первом триместре, и существует систематическая ошибка припоминания. и был ряд неконтролируемых переменных, включая использование других законных и запрещенных наркотиков в этих испытаниях.
Использование низких доз аспирина (60–150 мг) в третьем триместре не было связано с закрытием протока 23 24. Более старые исследования на животных показали взаимосвязь между внутриутробным воздействием НПВП в целом и преждевременным закрытием артериального протока. приводящие к стойкой легочной гипертензии у новорожденного 25. Однако, в отличие от этого и других исследований, в которых не проводилось дифференциации типа дозы воздействия НПВП, не было зарегистрировано увеличения перинатальной смертности от стойкой легочной гипертензии у новорожденных среди более чем 30 000 женщин. принимали участие в РКИ, в которых изучались низкие дозы аспирина по сравнению с плацебо по влиянию на различные исходы 12 14 26.
Самый последний Кокрановский метаанализ не выявил повышенного риска неонатального внутричерепного кровоизлияния (10 испытаний [26 184 младенца]) или других неонатальных геморрагических осложнений (восемь испытаний [27 032 младенца]), связанных с приемом матерью низких доз аспирина во время третий триместр 12. Анализ объединенных данных в систематическом обзоре USPSTF также обнадеживает: не наблюдается увеличения внутримозговых кровоизлияний, связанных с применением низких доз аспирина во время беременности (10 РКИ [22 158 женщин]; ОР, 0.84; ДИ, 0,61–1,16) 14.
Противопоказания к применению аспирина во время беременности
Абсолютных противопоказаний к терапии аспирином мало 27. Пациенты с аллергией на аспирин (например, крапивницей) или гиперчувствительностью к другим салицилатам в анамнезе подвержены риску анафилаксии. и не должны получать аспирин в низких дозах. Из-за значительной перекрестной чувствительности между аспирином и другими нестероидными препаратами низкие дозы аспирина также противопоказаны пациентам с известной гиперчувствительностью к НПВП.Воздействие аспирина в низких дозах у пациентов с полипами носа может привести к опасному для жизни бронхоспазму, и его следует избегать. То же самое верно и для пациентов с астмой, у которых в анамнезе был аспирин-индуцированный острый бронхоспазм 27. Относительные противопоказания к низким дозам аспирина включают в себя желудочно-кишечное кровотечение, активную язвенную болезнь, другие источники желудочно-кишечных или мочеполовых кровотечений и тяжелые печеночные кровотечения. дисфункция. Синдром Рея редко (менее 1%) сообщается у детей младше 18 лет, которым давали аспирин во время выздоровления от вирусных заболеваний, особенно гриппа и ветряной оспы.Решение о продолжении приема аспирина в низких дозах при наличии акушерского кровотечения или факторов риска акушерского кровотечения следует рассматривать в индивидуальном порядке.
Время применения во время беременности
За исключением исследований применения аспирина в низких дозах для предотвращения выкидыша на ранних сроках, в большинстве исследований с применением аспирина в низких дозах во время беременности лечение было начато в период между 12 неделями и 28 неделями гестации. Некоторые исследователи сообщают об оптимальных результатах только при начале лечения до 16 недель 28 29 30 31.Недавний метаанализ совокупных данных 45 рандомизированных исследований показал лишь незначительное снижение преэклампсии при начале приема низких доз аспирина через 16 недель (ОР 0,81; ДИ 0,66–0,99), но значительное снижение частоты тяжелой преэклампсии (ОР 0,47). ; ДИ 0,26–0,83) и ограничение роста плода (ОР 0,56; ДИ 0,44–0,70) были продемонстрированы, когда низкие дозы аспирина были начаты до 16 недель 31. В другом метаанализе, который включал данные из недавнего комбинированного мультимаркера. Скрининг и рандомизированное лечение пациентов аспирином для доказательной профилактики преэклампсии, авторы сообщили о снижении частоты преэклампсии только в подгруппе пациентов, которым аспирин был назначен до 16 недель гестации в суточной дозе 100 мг или более (RR , 0.33; 95% ДИ, 0,19–0,57). 30. Напротив, в другом исследовании были объединены индивидуальные данные 31 рандомизированного исследования высокого качества и было обнаружено, что положительные эффекты аспирина в низких дозах были последовательными, независимо от того, было ли лечение начато до или после 16 недель беременности. 32.
Нет очевидной пользы от прекращения приема низких доз аспирина перед родами. Протоколы исследований, специфичных для беременности, варьировались: одни прекращали прием аспирина в низких дозах на 36 неделе беременности, а другие продолжали принимать аспирин в низких дозах до родов 14 33 34 35.Время отмены не было связано с чрезмерным кровотечением у матери или плода. Аналогичным образом, прием аспирина в низких дозах в отсутствие других антикоагулянтов не является противопоказанием к нейроаксиальной блокаде 36. Некоторые пациенты обращаются за помощью в первом триместре после приема низких доз аспирина. Неизвестно, связано ли воздействие в первом триместре с неблагоприятными последствиями для плода или с пользой для матери.
Показания к применению аспирина в низких дозах во время беременности
Профилактика преэклампсии
Гипотеза о том, что преэклампсия может быть связана с сосудистыми нарушениями и дефектами свертывания крови в результате дисбаланса простациклина и TXA2, привела к первоначальным исследованиям аспирина для профилактики преэклампсии.Результаты нескольких небольших исследований показали, что аспирин в низких дозах может быть полезным для женщин с высоким риском преэклампсии 37 8. Однако до недавнего времени этот результат не подтверждался в более крупных РКИ 16 33 38, включая многоцентровое исследование, спонсируемое Юнис Кеннеди Шрайвер Национального института здоровья ребенка и человеческого развития, в котором приняли участие более 5000 женщин 33. В исследовании 2017 г., посвященном доказательной профилактике преэклампсии аспирин, было рандомизировано 1776 женщин с высоким риском преэклампсии на основе алгоритма скрининга в первом триместре до 150 человек. мг аспирина или плацебо 39.Авторы обнаружили значительное снижение частоты преэклампсии (4,3% против 1,6%; отношение шансов 0,38; 95% ДИ 0,20–0,74). Хотя в этом исследовании использовалась доза 150 мг, доступных исследований, сравнивающих 60–80 мг и 150 мг, нет. Кроме того, используемый алгоритм скрининга включает сывороточные маркеры первого триместра, включая фактор роста плаценты и связанный с беременностью белок плазмы-А, а также допплеры маточной артерии, что ограничивает возможность обобщения для популяции США. Поэтому в настоящее время нельзя рекомендовать более высокую дозу или удвоение доступной дозы 81 мг.
Мета-анализ, объединяющий данные отдельных пациентов из 31 РКИ, показал умеренный эффект профилактики низкими дозами аспирина на профилактику преэклампсии в группах женщин с различным профилем риска (ОР 0,90; 95% ДИ 0,84–0,97) 13. В последующем Кокрановском обзоре, который объединил агрегированные данные из 59 исследований, сообщалось об относительном снижении преэклампсии на 17% при применении низких доз аспирина 12. Однако такое значительное снижение риска может отражать систематическую ошибку публикации (небольшое раннее положительное испытание с большей вероятностью будут опубликованы) или случайные результаты, потому что самые крупные испытания в анализе не показали значительного защитного эффекта.
Рекомендации USPSTF 2014 года по низким дозам аспирина для профилактики заболеваемости и смертности от преэклампсии основаны на результатах их систематического обзора, в котором были объединены данные 15 высококачественных РКИ, 13 из которых сообщали о заболеваемости преэклампсией среди женщин, считающихся наивысшими. риск заболевания Таблица 1 2. Было продемонстрировано снижение преэклампсии на 24% (ОР 0,76; ДИ 0,62–0,95) при профилактике низкими дозами аспирина (60–150 мг / день) 14. Однако авторы предположили это резкое снижение. относительный риск может быть ближе к 10% из-за «небольшого эффекта исследования» большинства включенных исследований.В зависимости от исходного риска преэклампсии снижение относительного риска при применении низких доз аспирина было связано с небольшим снижением абсолютного риска на 2–5%.
На основании результатов USPSTF и других, профилактика низкими дозами аспирина (81 мг / день) после 12 недель беременности незначительно снижает риск преэклампсии у женщин с повышенным риском, не приводя к неблагоприятным последствиям для плода, увеличению материнского кровотечения , или отслойка плаценты. Рекомендация назначать низкие дозы аспирина для профилактики женщинам из группы высокого риска основана на количестве пациентов, нуждающихся в лечении в отдельных группах риска, что, в свою очередь, основано на распространенности заболевания и эффективности лечения.В группах низкого риска (распространенность заболевания 2%) количество, необходимое для лечения, составляет приблизительно 500 по сравнению с количеством, необходимым для лечения 50 женщин в группе высокого риска с распространенностью заболевания 20%. В руководстве USPSTF рекомендуется назначать аспирин в низких дозах после 12 недель беременности женщинам с абсолютным риском преэклампсии не менее 8%, самой низкой частотой преэклампсии в контрольных группах исследований, включенных в их обзор 2. На основе исторического и демографического риска. В руководстве USPSTF рекомендуется, чтобы женщины с любым из факторов высокого риска преэклампсии получали профилактику аспирина в низких дозах.Профилактика низкими дозами аспирина должна рассматриваться у женщин с более чем одним из нескольких умеренных факторов риска преэклампсии Таблица 1.
Американский колледж акушеров и гинекологов и Общество медицины матери и плода поддерживают критерии руководства USPSTF по профилактике преэклампсии. . Профилактика с применением низких доз аспирина (81 мг / день) рекомендуется женщинам с высоким риском преэклампсии и должна быть начата между 12 неделями и 28 неделями беременности (оптимально до 16 недель) и продолжаться ежедневно до родов.Женщины, которые получали аспирин в низких дозах по медицинским показаниям по другим установленным медицинским показаниям до 12–28 недель, могут продолжить лечение аспирином в низких дозах.
Недостаточно доказательств для низкой дозы аспирина
Мертворождение
Профилактика низкой дозой аспирина не рекомендуется женщинам с мертворождением в анамнезе из-за отсутствия факторов риска преэклампсии. Мертворождение и преэклампсия имеют много общих факторов риска, и, когда мертворождение связано с дисфункцией плаценты, основные механизмы также, вероятно, схожи.Немногие исследования были сосредоточены исключительно на влиянии профилактики низкими дозами аспирина на мертворождение. В одном раннем нерандомизированном исследовании исследователи сообщили о почти двукратном увеличении числа живорождений, когда низкие дозы аспирина давали женщинам, по крайней мере, с одной предшествующей потерей беременности на сроке более 13 недель гестации, и об отрицательном результате тестирования на антифосфолипидные антитела 40. аналогично ретроспективному когортному исследованию 230 женщин с предшествующей потерей плода на сроке беременности более 10 недель 41. Однако результаты проспективно собранных данных о мертворождении в РКИ и метаанализах, разработанных для изучения использования низких доз аспирина для профилактики преэклампсии безрезультатны 12 13 14.До тех пор, пока не появятся дополнительные подтверждающие данные, профилактика низкими дозами аспирина не рекомендуется только по показаниям ранее необъяснимого мертворождения при отсутствии факторов риска преэклампсии.
Ограничение роста плода
Профилактика низкими дозами аспирина для предотвращения рецидивирующего ограничения роста плода в настоящее время также не рекомендуется женщинам без других факторов риска преэклампсии из-за недостаточных доказательств у женщин с изолированным анамнезом задержки роста плода.Тем не менее, у женщин с риском преэклампсии профилактика низкими дозами аспирина (особенно при начале беременности менее 16 недель) может снизить риск задержки роста плода. Аномальная плацентация, приводящая к плохой перфузии плаценты (т. Е. Плацентарная недостаточность), является наиболее распространенной патологией, связанной с задержкой роста плода 42. Некоторые исследователи предположили, что низкие дозы аспирина, вводимые в начале первого триместра, могут предотвратить задержку роста плода за счет своего ингибирующего действия. действие на агрегацию тромбоцитов и улучшение развития плаценты 43 44.В одном исследовании впервые сообщалось, что низкие дозы аспирина в сочетании с дипиридамолом значительно снижают частоту повторного ограничения роста плода 45. Хотя этот результат был подтвержден в последующем метаанализе, исследование не определило, какие женщины с наибольшей вероятностью получат пользу. от аспирина в низких дозах 46. В настоящее время нет эффективных РКИ, оценивающих роль аспирина в низких дозах в предотвращении рецидивирующего ограничения роста плода у женщин из группы низкого риска. Систематические обзоры применения аспирина в низких дозах для профилактики преэклампсии неизменно сообщают о снижении задержки роста плода на 10–20% или о младенцах, которые были маленькими для гестационного возраста 12 13 14 29 30 31 32.Доказательства относительно того, влияет ли начало приема аспирина в низких дозах до 16 недель беременности на степень, в которой аспирин в низких дозах полезен для снижения задержки роста плода, неубедительны, хотя некоторые метаанализы предполагают улучшение положительного эффекта при более раннем начале 29 30 31 32. В настоящее время, поскольку большинство доказательств, подтверждающих снижение задержки роста плода в результате профилактики низкими дозами аспирина, получено из исследований женщин, которые также подвергались риску преэклампсии, а не только с историями ограничения роста плода, нет достаточных доказательств в поддержку использования низких доз аспирина для профилактики задержки роста плода при отсутствии других факторов риска преэклампсии.
Преждевременные роды
Влияние низких доз аспирина на преждевременные роды как основной исход остается малоизученным. Однако до тех пор, пока не появятся данные высококачественных исследований, направленных на профилактику спонтанных преждевременных родов, профилактика низкими дозами аспирина для предотвращения спонтанных преждевременных родов при отсутствии факторов риска преэклампсии не рекомендуется.
Было показано, что аспирин снижает сократительную способность матки путем ингибирования ЦОГ-зависимого синтеза простагландинов 47.Высокие дозы аспирина были изучены для лечения преждевременных родов, но необратимое связывание с ЦОГ-2 и неблагоприятные эффекты аспирина в высоких дозах для матери и плода запрещают его использование в клинических условиях. Сообщалось, что низкие дозы аспирина снижают вероятность преждевременных родов (менее 37 недель гестации) у 8–14% женщин с риском преэклампсии 12 13 14 32. Однако отражает ли это сокращение числа преждевременных родов по медицинским показаниям или спонтанных преждевременных родов не ясно в большинстве исследований. В недавнем систематическом обзоре и метаанализе 48 были проанализированы данные отдельных пациентов из 17 исследований по профилактике преэклампсии (28 797 участников), которые предоставили достаточно подробностей относительно того, были ли роды спонтанными или по медицинским показаниям.В этом исследовании лечение низкими дозами аспирина привело к снижению риска самопроизвольных преждевременных родов на сроке менее 37 недель на 7% (ОР 0,93; 95% ДИ 0,86–0,996) и на 14% снижению риска спонтанных преждевременных родов. менее чем через 34 недели (ОР 0,86; 95% ДИ 0,76–0,99) по сравнению с контролем. Спонтанные преждевременные роды на сроке менее 28 недель снизились на 19%, но разница не была статистически значимой (ОР 0,81; 95% ДИ 0,59–1,1) 48. Другое исследование с использованием данных рандомизированного контролируемого исследования низких доз аспирина по сравнению с плацебо, назначенным женщинам с невынашиванием беременности в анамнезе, сообщалось, что прием аспирина в низких дозах, начатый до беременности и продолжающийся во время беременности, не был связан с сокращением общего числа преждевременных родов (ОР, 0.72; 95% ДИ 0,42–1,23), самопроизвольные преждевременные роды (ОР 0,51; 95% ДИ 0,19–1,34) или преждевременные роды по медицинским показаниям (ОР 0,89; 95% ДИ 0,44–1,80) 49.
Показания для которых нет пользы от приема аспирина в низких дозах
Выдержка при беременности на ранних сроках
Было показано, что сочетание низких доз аспирина и нефракционированного или низкомолекулярного гепарина снижает риск потери беременности на ранних сроках у женщин с антифосфолипидным синдромом. 50. Однако не было доказано, что низкие дозы аспирина предотвращают необъяснимую потерю беременности на ранних сроках у женщин, не страдающих антифосфолипидным синдромом.Объединив данные двух испытаний (256 участников), в одном исследовании не сообщалось об увеличении числа живорождений среди женщин, получавших низкие дозы аспирина, по сравнению с плацебо (ОР: 0,94, ДИ, 0,80–1,11). живорождений, когда 1078 женщин с одной или двумя предшествующими потерями беременности получали аспирин в низких дозах или плацебо до беременности (58% против 53%, P = 0,0984). Потеря беременности произошла у 13% из 535 женщин, получавших аспирин в низких дозах, по сравнению с 12% из 543 женщин в группе плацебо ( P =.7812) 35. На основании имеющихся данных использование низких доз аспирина не рекомендуется для предотвращения потери беременности на ранних сроках.
Выводы
Ежедневное применение низких доз аспирина во время беременности считается безопасным и связано с низкой вероятностью серьезных осложнений у матери или плода, либо того и другого, связанных с его применением. Американский колледж акушеров и гинекологов и Общество медицины матери и плода поддерживают критерии руководства USPSTF по профилактике преэклампсии.Профилактика с применением низких доз аспирина (81 мг / сут) рекомендуется женщинам с высоким риском преэклампсии и должна быть начата между 12 неделями и 28 неделями беременности (оптимально до 16 недель) и продолжаться ежедневно до родов. Для женщин с более чем одним из нескольких умеренных факторов риска преэклампсии следует рассмотреть возможность профилактики низкими дозами аспирина. Женщины с риском преэклампсии определяются на основании наличия одного или нескольких факторов высокого риска (преэклампсия в анамнезе, многоплодная беременность, заболевания почек, аутоиммунное заболевание, диабет 1 или 2 типа и хроническая гипертензия) или более одного умеренного — Фактор риска (первая беременность, возраст матери 35 лет и старше, индекс массы тела более 30, семейный анамнез преэклампсии, социально-демографические характеристики и факторы личного анамнеза) Таблица 1.В отсутствие факторов высокого риска преэклампсии текущие данные не поддерживают использование профилактических низких доз аспирина для предотвращения потери беременности на ранних сроках, задержки роста плода, мертворождения или преждевременных родов.
Эта информация разработана как образовательный ресурс, чтобы помочь клиницистам в оказании акушерской и гинекологической помощи, и использование этой информации является добровольным. Эта информация не должна рассматриваться как включающая все надлежащие методы лечения или методы ухода или как изложение стандарта ухода.Он не предназначен для замены независимого профессионального суждения лечащего врача. Вариации на практике могут быть оправданы, когда, по разумному мнению лечащего врача, такой курс действий определяется состоянием пациента, ограниченностью доступных ресурсов или достижениями в знаниях или технологиях. Американский колледж акушеров и гинекологов регулярно проверяет свои публикации; однако его публикации могут не отражать самые последние свидетельства.Любые обновления этого документа можно найти на сайте www.acog.org или позвонив в ресурсный центр ACOG.
Несмотря на то, что ACOG прилагает все усилия для предоставления точной и надежной информации, данная публикация предоставляется «как есть», без каких-либо явных или подразумеваемых гарантий точности, надежности или иным образом. ACOG не гарантирует, не гарантирует и не поддерживает продукты или услуги какой-либо фирмы, организации или лица. Ни ACOG, ни его должностные лица, директора, члены, сотрудники или агенты не несут ответственности за любые убытки, ущерб или претензии в отношении любых обязательств, включая прямые, особые, косвенные или косвенные убытки, понесенные в связи с этой публикацией или доверием. по представленной информации.
Все члены и авторы комитета ACOG подали заявление о раскрытии конфликта интересов в отношении этого опубликованного продукта. Любые потенциальные конфликты были рассмотрены и урегулированы в соответствии с Политикой раскрытия информации о конфликте интересов ACOG. Политики ACOG можно найти на acog.org. Для продуктов, разработанных совместно с другими организациями, раскрытие информации о конфликте интересов представителями других организаций осуществляется этими организациями.Американский колледж акушеров и гинекологов не запрашивал и не принимал какое-либо коммерческое участие в разработке содержания этого опубликованного продукта.
Опубликовано в Интернете 25 июня 2018 г.
Авторское право 2018 г. Американского колледжа акушеров и гинекологов. Все права защищены. Никакая часть этой публикации не может быть воспроизведена, сохранена в поисковой системе, размещена в Интернете или передана в любой форме и любыми средствами, электронными, механическими, путем фотокопирования, записи или иными способами, без предварительного письменного разрешения издателя.
Запросы на разрешение на изготовление фотокопий следует направлять в Центр защиты авторских прав, 222 Rosewood Drive, Danvers, MA 01923, (978) 750-8400.
Американский колледж акушеров и гинекологов 409 12th Street, SW, PO Box 96920, Вашингтон, округ Колумбия 20090-6920
Использование низких доз аспирина во время беременности. Заключение комитета ACOG № 743. Американский колледж акушеров и гинекологов. Obstet Gynecol 2018; 132: e44–52.
Заболевание печени при беременности — Американский семейный врач
1.Чопра S, Гриффин PH. Лабораторные исследования и диагностические процедуры при оценке заболеваний печени. Ам Дж. Мед. . 1985; 79: 221–30 ….
2. Riely CA. Заболевания печени при беременности. Ам Дж. Мед. . 1994; 96 (1А): 18С – 22С.
3. Сэмюэлс П., Коэн А.В. Беременности, осложненные заболеваниями печени и нарушением функции печени. Акушерская гинекологическая клиника North Am . 1992; 19: 745–63.
4. Смоленец, АО, Джеймс Д.К.Желудочно-кишечные кризы при беременности. Dig Dis . 1993; 11: 313–24.
5. Sjogren MH. Неотложные состояния печени при беременности. Мед Клин Норт Ам . 1993; 77: 1115–27.
6. Мишра Л., Seeff LB. Вирусный гепатит от А до Е, осложняющий беременность. Гастроэнтерол Clin North Am . 1992; 21: 873–87.
7. Снидман ДР. Гепатит при беременности. N Engl J Med . 1985; 313: 1398–401.
8. Цега Э, Ханссон Б.Г., Кравчинский К, Норденфельт Э. Острый спорадический вирусный гепатит в Эфиопии: причины, факторы риска и влияние на беременность. Клин Инфекция Дис . 1992; 14: 961–5.
9. Желчь К, Isse A, Мохамуд О, Аллебек П., Нильссон Л., Norder H, и другие. Противопоставление роли рек и колодцев как источников питьевой воды в показателях нападений и смертности при эпидемии гепатита Е в Сомали. Ам Дж. Троп Мед Хиг . 1994; 51: 466–74.
10. Stagno S, Уитли Р.Дж. Герпесвирусные инфекции беременности. Часть II: Инфекции, вызванные вирусом простого герпеса и вирусом варицеллазостера. N Engl J Med . 1985; 313: 1327–30.
11. Глориозо Д.В., Моллой П.Дж., Ван Тиль DH, Kania RJ. Успешное эмпирическое лечение гепатита ВПГ у беременных. Клинический случай и обзор литературы. Dig Dis Sci . 1996; 41: 1273–5.
12. Тонг MJ, Терзби М, Ракела Дж., Макпик С, Эдвардс В.М., Мосли JW. Исследования передачи вирусов, вызывающих острый гепатит, от матери младенцу. Гастроэнтерология . 1981; 80 (5 Pt 1): 999–1004.
13. Шарара А.И., Хант CM, Гамильтон JD. Гепатит C. Ann Intern Med . 1996. 125: 658–68.
14. Хант CM, Карсон К.Л., Шарара AI. Гепатит С при беременности. Акушерский гинекол . 1997. 89 (5 Pt 2): 883–90.
15. Фэллон В.Ф. младший, Ньюман Дж. С., Фэллон ГЛ, Malangoni MA. Хирургическое лечение воспалительных заболеваний брюшной полости во время беременности. Surg Clin North Am . 1995; 75: 15–31.
16. Маби WC. Акушерское ведение гастроэнтерологических осложнений беременности. Гастроэнтерол Clin North Am . 1992; 21: 923–35.
17. Бэйли Дж., Кэрнс SR, Путман В.С., Хлопок ПБ.Эндоскопическое ведение холедохолитиаза во время беременности. Хирургический гинекологический акушерский аппарат . 1990; 171: 1–4.
18. Rioseco AJ, Иванкович М.Б., Манзур А, Хамед Ф, Като SR, Парер Дж. Т., и другие. Внутрипеченочный холестаз беременности: ретроспективное исследование перинатального исхода случай-контроль. Am J Obstet Gynecol . 1994; 170: 890–5.
19. Рейес Х., Саймон Фр. Внутрипеченочный холестаз беременных: заболевание, связанное с эстрогенами. Семян Печени Dis . 1993; 13: 289–301.
20. Рейес Х. Спектр заболеваний печени и желудочно-кишечного тракта при холестазе беременных. Гастроэнтерол Clin North Am . 1992; 21: 905–21.
21. Пальма Дж., Рейес Х, Рибалта Дж, Иглесиас Дж., Гонсалес MC, Эрнандес I, и другие. Эффекты урсодезоксихолевой кислоты у пациенток с внутрипеченочным холестазом беременности. Гепатология .1992; 15: 1043–7.
22. Баррон WM. Синдром преэклампсии. Гастроэнтерол Clin North Am . 1992; 21: 851–72.
23. Робертс В.Е., Перри К.Г. младший, Вудс Дж. Б., Файлы JC, Блейк П.Г., Мартин Дж. Н. Мл. Количество тромбоцитов во время родов у пациентов с синдромом HELLP (гемолиз, повышение ферментов печени и низкий уровень тромбоцитов): прогнозирует ли оно более поздние геморрагические осложнения? Am J Obstet Gynecol . 1994; 171: 799–804.
24. Сибай Б.М., Рамадан МК, Чари Р.С., Фридман С.А. Беременность, осложненная HELLP-синдромом (гемолиз, повышение ферментов печени и низкий уровень тромбоцитов): последующий исход беременности и отдаленный прогноз. Am J Obstet Gynecol . 1995. 172 (1 Pt 1): 125–9.
25. Бартон-младший, Рили CA, Адамек Т.А., Шанклин Д.Р., Хури А.Д., Сибай БМ. Гистопатологическое состояние печени не коррелирует с лабораторными отклонениями при HELLP-синдроме (гемолиз, повышенные ферменты печени и низкое количество тромбоцитов). Am J Obstet Gynecol . 1992; 167: 1538–43.
26. Cameron IT, фургон Папендорп CL, Палмер Р.М., Смит СК, Монкада С. Связь между синтезом оксида азота и повышением систолического артериального давления у женщин с артериальной гипертензией во время беременности. Гипертоническая болезнь при беременности . 1993; 12: 85–92.
27. de Belder A, Лиз С, Мартин Дж., Moncada S, Кэмпбелл С. Лечение HELLP-синдрома донором оксида азота [Письмо]. Ланцет . 1995; 345: 124–5.
28. Magann EF, Перри К.Г. младший, Мейдрех Э.Ф., Харрис Р.Л., Чаухан СП, Мартин Дж. Н. Мл. Послеродовые кортикостероиды: ускоренное выздоровление от синдрома гемолиза, повышенных ферментов печени и низких тромбоцитов (HELLP). Am J Obstet Gynecol . 1994; 171: 1154–8.
29. Мартин Дж. Н. Младший, Файлы JC, Блейк П.Г., Перри К.Г. младший, Моррисон JC, Норман PH.Послеродовой плазмаферез при атипичной преэклампсии-эклампсии как HELLP-синдроме (гемолиз, повышенные ферменты печени и низкие тромбоциты). Am J Obstet Gynecol . 1995. 172 (4 Pt 1): 1107–25.
30. Каплан ММ. Острая жировая дистрофия печени при беременности. N Engl J Med . 1985; 313: 367–70.
31. Riely CA, Латам PS, Ромеро Р, Даффи Т.П. Острая жировая дистрофия печени при беременности. Повторная оценка, основанная на наблюдениях за девятью пациентами. Энн Интерн Мед. 1987. 106: 703–6.
32. Treem WR, Ринальдо П, Hale DE, Стэнли, Калифорния, Миллингтон Д.С., Hyams JS, и другие. Острая жировая дистрофия печени при беременности и дефицит длинноцепочечной 3-гидроксиацил-кофермента А-дегидрогеназы. Гепатология . 1994; 19: 339–45.
33. Sims HF, Brackett JC, Пауэлл СК, Treem WR, Hale DE, Беннетт MJ, и другие.Молекулярная основа дефицита длинноцепочечной 3-гидроксиацил-КоА дегидрогеназы у детей, связанного с острым ожирением печени у матери. Proc Natl Acad Sci U S A . 1995; 92: 841–5.
34. Бартон Дж. Р., Сибай Б.М., Маби WC, Шанклин ДР.
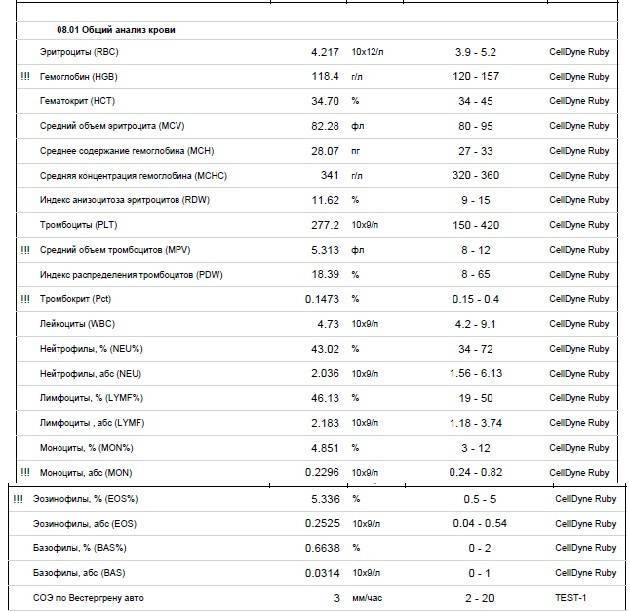 Использовать их можно только строго по назначению врача.
Использовать их можно только строго по назначению врача. Если в день выпито недостаточное количество воды, то в результате обезвоживания могут сужаться сосуды и сгущаться кровь.
Если в день выпито недостаточное количество воды, то в результате обезвоживания могут сужаться сосуды и сгущаться кровь.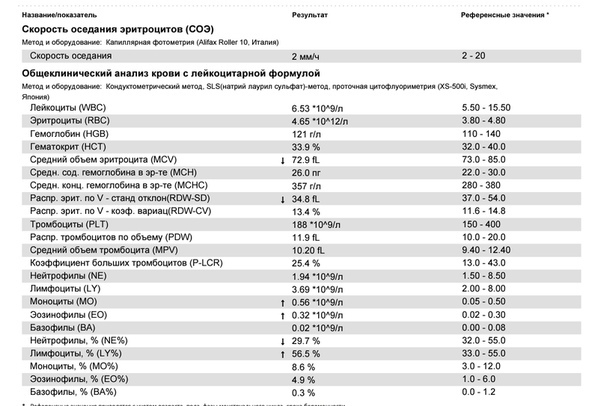 Используется в комплексной оценке анемий и полицитемий, для принятия решения о переливании крови и оценки результатов этой процедуры.
Используется в комплексной оценке анемий и полицитемий, для принятия решения о переливании крови и оценки результатов этой процедуры.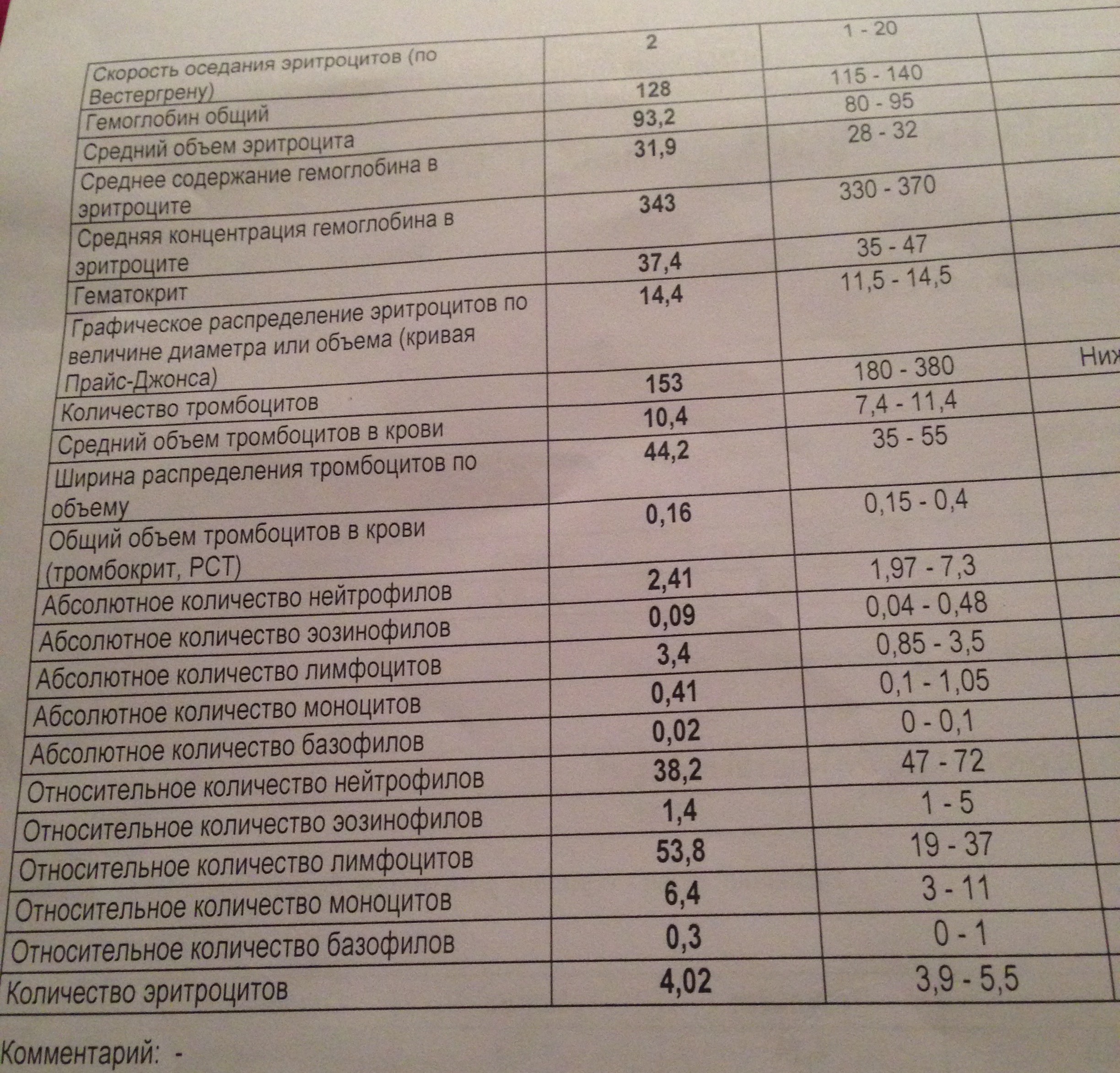 Это более чувствительный параметр для определения нарушений образования гемоглобина, чем MCH, так как он не зависит от среднего объема эритроцита.
Это более чувствительный параметр для определения нарушений образования гемоглобина, чем MCH, так как он не зависит от среднего объема эритроцита.