Вакцинация детей. Особенности, противопоказания.
Вакцинация детей вызывает огромное количество вопросов и споров у родителей. Делать или не делать прививку ребенку? Как выбрать оптимальный момент для вакцинации? Какую вакцину выбрать? На эти и многие другие вопросы ответила врач-педиатр сети многопрофильных клиник «ДИАЛАЙН» Старостина Анастасия Витальевна
Как укрепить иммунитет ребенка?
Одним из способов специфической профилактики инфекционных болезней является вакцинация. Вакцины уменьшают риск заражения, укрепляя иммунитет. Когда микробы (бактерии или вирусы) вторгаются в организм, они вызывают инфекцию, т.е. болезнь. Иммунная система человека начинает борьбу с микробами. Это самая настоящая война внутри нашего организма. Как она закончится, с какими осложнениями и исходами, не известно.
Вакцины помогают развить иммунитет, имитируя инфекцию, но эта «имитация» инфекции не вызывает болезни.
Бесспорно, вакцинация, имитация инфекции может вызвать незначительные симптомы, такие как лихорадка, припухлость, боль в месте укола. Это являются нормой, так организм создает иммунитет. Отличительной особенностью вакцин является защита от самой инфекции и от её осложнений.
Не лучше ли переболеть инфекцией, выработать естественный иммунитет?
Многие инфекционные заболевания, такие как корь, дифтерия, коклюш, столбняк смертельно опасны. Особенно подвержены этим болезням и риску осложнений дети первых 2-х лет жизни, младенцы.
Таким образом, без вакцин ребенок рискует тяжело заболеть, получить риск осложнений, инвалидности и даже смерти от таких болезней, как корь, коклюш, столбняк, гемофильная инфекция. Основные риски вакцинации связаны с такими побочными эффектами, как лихорадка, покраснение, отек, боль в месте укола, которые самостоятельно исчезают в течение нескольких дней.
Основные риски вакцинации связаны с такими побочными эффектами, как лихорадка, покраснение, отек, боль в месте укола, которые самостоятельно исчезают в течение нескольких дней.
Серьезные побочные эффекты вакцинации в виде тяжелой аллергической реакции очень редки, встречаются в 1-2 случаях на миллион. Профилактические преимущества прививок намного больше, чем возможные осложнения от перенесенной настоящей инфекции. Важно своевременно начать вакцинопрофилактику и защитить своего малыша от инфекционных болезней и риска осложнений.
Есть ли противопоказания к вакцинации?
Конечно же, существуют противопоказания к вакцинопрофилактике. На сновании осмотра ребенка, беседы с родителями доктор определяет, разрешена ли прививка или нет. В случае острого заболевания, ОРВИ например, разумно отложить вакцинацию до периода выздоровления. Связано это не с тем, что прививка может навредить, а с тем, что в случае осложнения ОРВИ, оно может быть истолковано как следствие проведенной вакцинации, что напугает родителей и приведет к необоснованному отказу от прививок в будущем.
Очень часто родители отказываются от вакцинации, если у их детей есть аллергия или хронические заболевания, но это в корне неправильно. Дети-аллергики, а также дети с хроническими заболеваниями нуждаются в проведении прививок, т.к. инфекционные болезни у них протекают тяжелее, чем у здоровых детей. Например, коклюш для больного бронхиальной астмой очень опасен. Ветряная оспа способна вызывать эндокардит у больных с пороками сердца.
Каким вакцинам отдать предпочтение, российским или импортным?
Всё вакцины безопасны и эффективны в плане выработки иммунитета. Удобство зарубежных в их комбинации. Например, вакцина Пентаксим защищает сразу от 5 болезней: коклюш, дифтерия, столбняк, полиомиелит, гемофильная инфекция. При выборе отечественных прививок ребенок вынужден получить 3 укола, т.к. АКДС это одна вакцина, один шприц, полиомиелит, вторая и вакцина от гемофильной инфекция третий укол.
Есть ли какие-то сезонные вакцинации?
Близится осенний период, а значит время простуд и гриппа. Вакцина против гриппа является хорошей идеей для всех семьи. Очень важно защитить свою семью от гриппа и вакцинироваться вместе.
Младенцы младше 6 месяцев не могут получить вакцину в силу раннего возраста, но если родители и старшие дети вакцинируются, это защитит не только их, но и малыша. Это важно, т.к. младенцы более подвержены риску серьезных осложнений от гриппа, таких как пневмония, например.
Важно понимать, что сама прививка от гриппа не вызывает болезни. Да, переболеть ОРВИ на протяжении осенне-зимнего периода можно. Но грипп это не обычная простуда. Это тяжелая инфекция, которая протекает с минимальными катаральными симптомами, т.е. насморк и кашель будет менее выражены, а вот лихорадка, нарушение общего самочувствия, головная и мышечные боли преобладать. Частым осложнением гриппа является пневмония, которая очень тяжело поддается лечению. Поэтому проще не допустить развитие этих событий, чем пустить ситуацию на самотек.
Но грипп это не обычная простуда. Это тяжелая инфекция, которая протекает с минимальными катаральными симптомами, т.е. насморк и кашель будет менее выражены, а вот лихорадка, нарушение общего самочувствия, головная и мышечные боли преобладать. Частым осложнением гриппа является пневмония, которая очень тяжело поддается лечению. Поэтому проще не допустить развитие этих событий, чем пустить ситуацию на самотек.
Сезон гриппа проходит с октября по май. Начинать вакцинацию можно уже с конца августа — начала сентября. Но допустимо сделать прививку и в сезон гриппа, вплоть до апреля — мая месяца.
Кому показана прививка от гриппа?
- Всем детям старше 6 месяцев .
- Родителям, опекунам детей, которые посещают детские сады, школы.
- Лицам старше 65 лет.
- Беременным и планирующим беременность, а также лактирующим женщинам.
- Лицам с иммунодефицитами, онкологическим больным.
- Военнослужащим, а также детям, находящимся в закрытых коллективах (дома ребенка, школы интернаты)
- Взрослым, подростки и детям с хроническим заболеванием, такими как астма.

Если у Вас возникли вопросы по поводу вакцинации, если вы сомневаетесь стоит или нет вакцинировать своего ребенка, с каких прививок начать мы будем рады ответить на ваши вопросы и помочь с выбором.
Какие прививки нужно делать детям в Кыргызстане
Опубликовано: 28 июня 2019Обновлено: 9 июля 2020
Поздравляем вас с рождением вашего долгожданного малыша! Это радостное, но вместе с тем очень ответственное событие для родителей. Ребенка хочется защитить от всех бед, особенно от опасных инфекций и болезней.
Сохранить здоровье малыша помогают прививки, особенно в первый год жизни. Некоторые родители ошибочно не доверяют вакцинации, поэтому пытаются отложить эту процедуру или вовсе отказываются от нее. Помните, что отложенная прививка детям первого года жизни – это дополнительный шанс для развития серьезного инфекционного заболевания!
Вакцина против гепатита В — ВГВВ первые сутки малышу рекомендуется ввести вакцину против гепатита В, которая защитит малыша от возможного заражения от матери.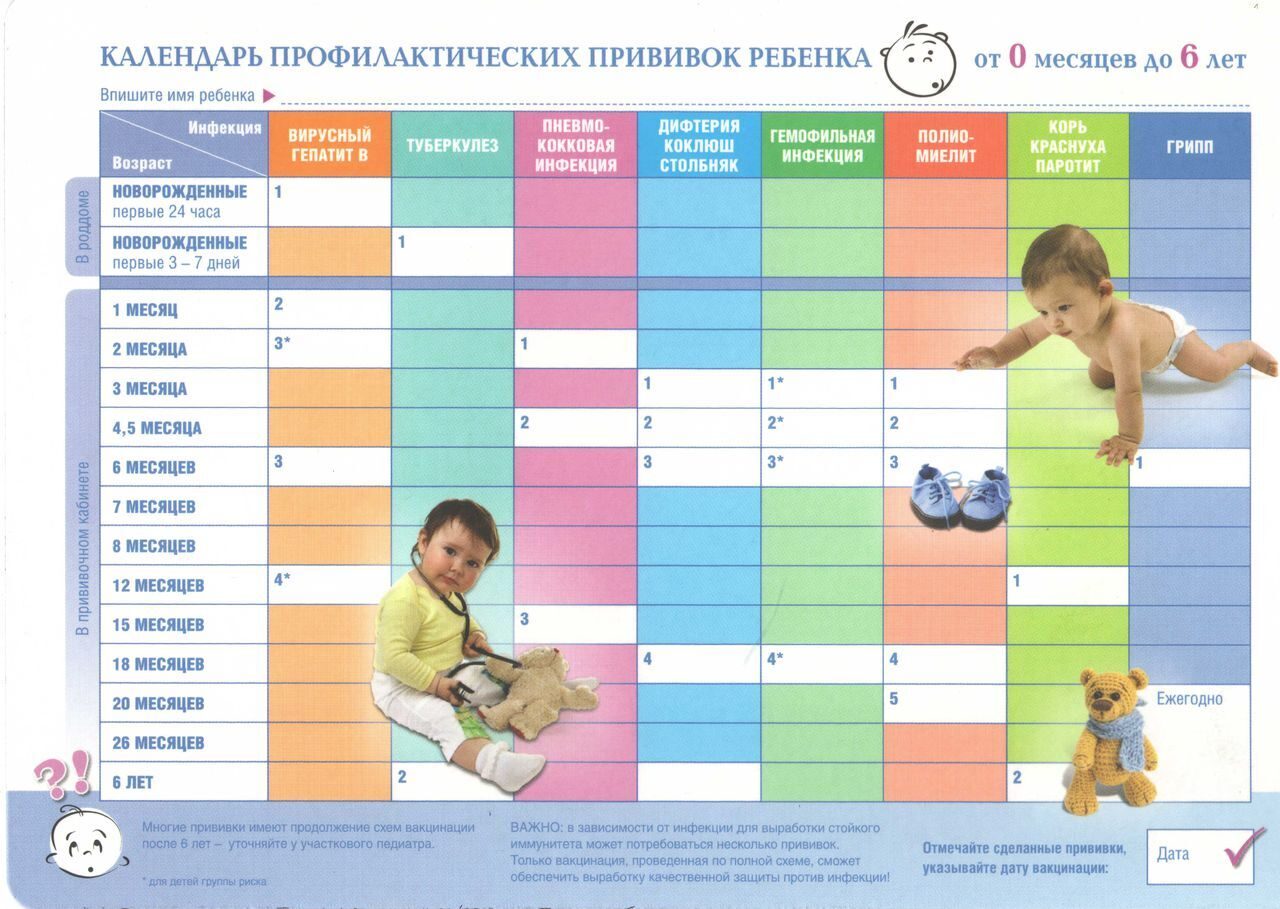
Прививка против туберкулеза – вторая прививка первого года жизни в родильном доме. Ее введение ребенку в первые дни после рождения, позволяет избежать развития очень тяжелых форм туберкулеза, которые могут привести к летальному исходу. В Кыргызстане ситуация с заболеваемостью туберкулезом оценивается как неблагополучная. Болеют люди из всех социальных слоев. Высокая инфицированность и заболеваемость туберкулезом детей также свидетельствует о наличии источников инфекции среди населения.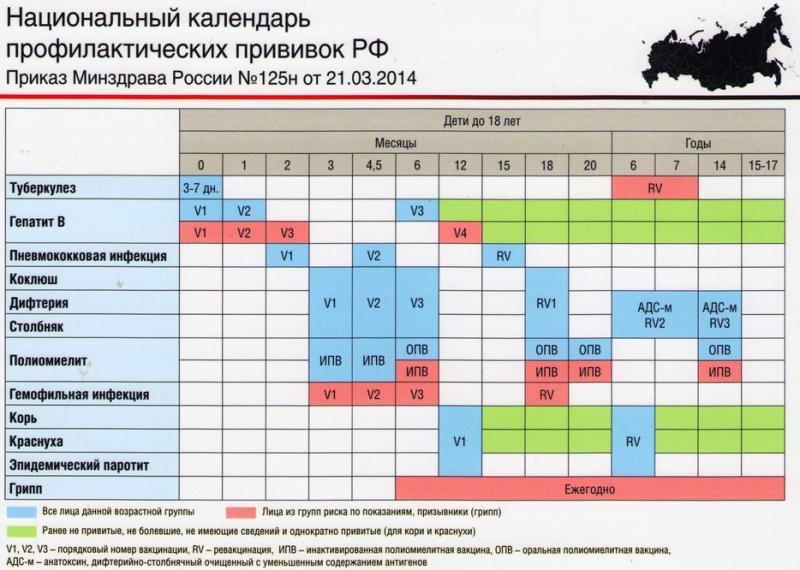
Дифтерия, коклюш, столбняк, полиомиелит, пневмококк и гемофильная инфекция
Вот еще несколько инфекций, против которых делают защитные прививки на первом году жизни.
ПЕНТА (АКДС-ВГВ-ХИБ) — вакцинация против коклюша, дифтерии, столбняка, гемофильной инфекции и вирусного гепатита В, которая проводится ребенку в 2, 3.5 и 5 месяцев.
ПКВ – вакцинация против пневмококковой инфекции проводится в 2, 5 и 12 месяцев.
Пневмококковая инфекция – это причина
большой группы заболеваний, которые проявляются различными гнойно-воспалительными
процессами в организме. Инфекцию этой группы «подцепить» можно где угодно.
Распространение микробов от человека к человеку происходит преимущественно
воздушно-капельным путём при кашле или чихании, а также при контакте с предметами
(контактный путь), которые соприкасались со слюной (ложки, чашки, игрушки и
т.п.). Особенно маленькие дети со слабо развитым иммунитетом находятся в зоне
риска.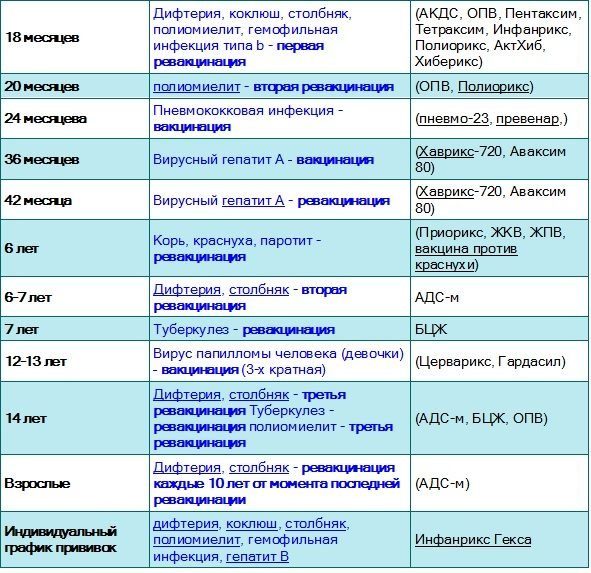
ОПВ – вакцинация против полиомиелита проводится в 2, 3.5 и 5 месяцев.
Полиомиелит-это острое, вирусное инфекционное заболевание, поражающее центральную нервную систему. Источником заражения является больной человек и здоровые вирусоносители (наиболее частая форма). Заражение происходит через грязные руки, инфицированные продукты и воду. В настоящее время только с помощью проведения профилактических прививок можно предотвратить это заболевание.
КПК — вакцинация против кори, эпидемического паротита и краснухи, которую проводят, когда ребенку исполняется год.
Прививки детям первого года жизни – важная миссия родителей для сохранения здоровья их детей на протяжении многих летДля того, чтобы развить в растущем организме устойчивую и сильную иммунную систему, на протяжении нескольких лет проводится ревакцинация. Это необходимо для того, чтобы подготовить ребенка перед поступлением в дошкольные или школьные учреждения к встрече с новыми микробами и вирусами, многие из которых могут вызывать серьезные инфекционные заболевания. Детский сад и школа – это места, где инфекции могут распространяться очень быстро. Поэтому здесь становятся особенно опасны инфекции с высокой заразностью, такие как грипп, корь, краснуха, паротит (свинка), ветряная оспа. Вакцинация призвана помочь предотвратить их.
Детский сад и школа – это места, где инфекции могут распространяться очень быстро. Поэтому здесь становятся особенно опасны инфекции с высокой заразностью, такие как грипп, корь, краснуха, паротит (свинка), ветряная оспа. Вакцинация призвана помочь предотвратить их.
В 2 года проводится первая ревакцинация против коклюша, дифтерии и столбняка.
В 6 лет по плану вторая ревакцинация против дифтерии и столбняка, а также ревакцинация против кори, эпидемического паротита и краснухи.
В 11 лет проводится ревакцинация против дифтерии и столбняка.
Важно помнить о том, что определить правильную схему вакцинации и, при необходимости, дать соответствующие рекомендации может только детский врач, у которого ваш ребенок стоит в учете и наблюдается.
Смотрите подробнее по ссылке календарь прививок, согласованный Министерством Здравоохранения Кыргызской Республики.
Своевременная вакцинация — это ответственность каждого сознательного родителя перед своим ребенком!
Источники информации:
Информационные материалы, составленные сотрудниками РЦИ и одобренные Министерством здравоохранения КР 2018г.
Поделиться в социальных сетях!
Прививка от туберкулеза | Областное бюджетное учреждение здравоохранения «Курская городская клиническая больница № 4»
Прививка от туберкулеза
Туберкулез еще 100 лет назад косил без разбора как миллионеров, так и бедняков. Но если вы думаете, что эта напасть осталась в далеком прошлом, то глубоко ошибаетесь. Туберкулез не только медицинская, но и социальная проблема.
С 1989 года в России отмечается ежегодный подъем заболеваемости туберкулезом, причем в первую очередь болезнь поражает детей. Защититься от нее можно одним-единственным способом – с помощью прививки. Более того – Всемирная организация здравоохранения включила Россию в число стран, где рекомендована обязательная вакцинация против туберкулеза.
Туберкулез – хроническое инфекционное заболевание, возбудителем которого является микобактерия туберкулеза, или палочка Коха. Чаще всего инфекция поражает легкие, но не исключено и поражение глаз, костей, кожи, мочеполовой системы, кишечника и т.д. Передается инфекция воздушно-капельным путем, причем заразиться можно где угодно и для этого совсем не обязательно находиться в тесном контакте с заболевшим человеком.
Чаще всего инфекция поражает легкие, но не исключено и поражение глаз, костей, кожи, мочеполовой системы, кишечника и т.д. Передается инфекция воздушно-капельным путем, причем заразиться можно где угодно и для этого совсем не обязательно находиться в тесном контакте с заболевшим человеком.
Микобактерии очень устойчивы к влаге, теплу, свету, в уличной пыли они сохраняют жизнеспособность в течение 10 дней, на книжных страницах – целых 3 месяца, в воде – до 150 дней. При активной форме туберкулеза они быстро размножаются в легких больного и разрушают пораженный орган, отравляют организм человека продуктами своей жизнедеятельности – токсинами. Если болезнь не лечить, есть два варианта развития событий: летальный исход через 1-2 года или хронический туберкулез. Самые тяжелые формы туберкулеза возникают у новорожденных детей. Вместе с легкими поражается головной мозг, что приводит к развитию туберкулезного менингита – воспаления оболочек головного мозга.
Лечить туберкулез сложно, так как микобактерии мутируют и появляются формы, устойчивые даже к очень сильным антибиотикам.
Защита от туберкулеза
Надежным средством профилактики болезни является вакцинация. Вакцина против туберкулеза была создана в 1923 году французскими учеными – Кальметтом и Гереном. Отсюда и ее название — Bacillum CalmetteGuerin, BCG; в русской транскрипции — БЦЖ. Она способна предотвратить до 80% случаев тяжелой инфекции и надежно защищает от первичных форм туберкулеза, особенно от тяжелых – таких, как менингит, поражение костей, диагностировать которые и лечить труднее всего. Отказ от прививки чреват высоким риском заражения туберкулезом. Чтобы его избежать, придется раз и навсегда исключить любые контакты ребенка с больными туберкулезом, что практически невозможно сделать, живя в большом городе.
Первую прививку делают прямо в роддоме – она проходит на 3-7 сутки после рождения малыша. С 1 января 2008 года в соответствии с Приложением к приказу Минздравсоцразвития (так тогда называлось Министерство здравоохранения) от 30 октября 2007 года №673 новорожденным делают прививку от туберкулеза вакциной БЦЖ-М. Если в окружении малыша есть больные, вакцинация проводится вакциной БЦЖ.
Если в окружении малыша есть больные, вакцинация проводится вакциной БЦЖ.
Эти вакцины содержат живые ослабленные бычьи микобактерии. Вводятся они внутрикожно. В месте укола развивается местный туберкулезный процесс, совершенно неопасный для здоровья крохи.
Через 1,5-2 месяца после введения вакцины в месте прокола возникает небольшое уплотнение, напоминающее комариный укус. Оно может быть красноватым, синеватым, фиолетовым или даже почти черным. Это нормальная реакция организма на прививку БЦЖ, поэтому пугаться ее не нужно. Затем в центре уплотнения (внутри которого находится инфильтрат) формируется маленький прыщик с жидким содержимым. Главное – не трогать этот гнойник. Если из него течет сукровица или гной – следует промокать его ватным диском. Не давайте ребенку расчесывать это место и сдирать образовывающуюся там корочку. Старайтесь не мочить его и не трите мочалкой во время купания. Ранка должна зажить сама. Процесс заживления может длиться несколько месяцев, и в итоге на месте инъекции формируется небольшой, но заметный рубчик диаметром от 0,2 до 1 см. Появление рубца на плече – это следствие перенесенного туберкулезного процесса. Если рубец отсутствует, значит, основная цель вакцинации не достигнута – иммунитет к туберкулезу не сформировался.
Появление рубца на плече – это следствие перенесенного туберкулезного процесса. Если рубец отсутствует, значит, основная цель вакцинации не достигнута – иммунитет к туберкулезу не сформировался.
В результате успешно прошедшей вакцинации организм вырабатывает защитные антитела против палочки Коха. Полноценный противотуберкулезный иммунитет формируется в течение года.
Другие прививки после введения вакцины БЦЖ можно делать только через месяц. Исключение – прививка против гепатита В, которую новорожденному делают за 3-4 дня до БЦЖ.
Противопоказания
Вакцинацию против туберкулеза не делают детям, в семьях которых есть случаи врожденного или приобретенного иммунодефицита, если у братьев или сестер отмечались осложнения после аналогичной прививки, и детям с тяжелыми наследственными заболеваниями или поражениями центральной нервной системы, например, при детском церебральном параличе или синдроме Дауна.
Прививка откладывается до выздоровления при любых ОРЗ и ОРВИ, инфекционных заболеваниях, при гемолитической болезни новорожденных (она развивается из-за несовместимости крови матери и малыша по резус-фактору или группе крови) и при глубокой степени недоношенности.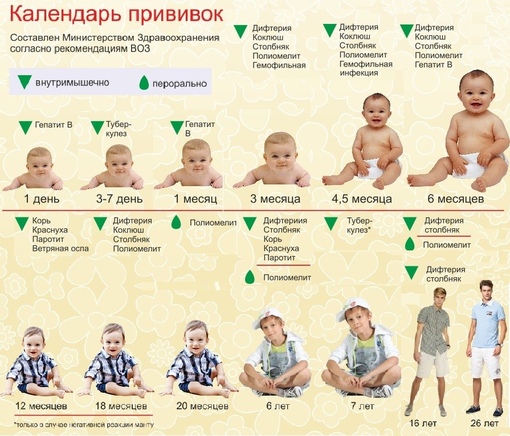
Осложнения после прививки БЦЖ
Вакцина БЦЖ – хоть и ослабленная, но все-таки живая. Потому возможные осложнения делятся на 2 большие группы: связанные с распространением инфекции и местные. Первые вызывают «неправильное» развитие туберкулезного процесса. Это обычно бывает в тех случаях, когда доктор не увидел существующих противопоказаний к прививке или его о них не проинформировали.
В одном случае из 200 тысяч привитых фиксируется такое осложнение как остеит, или туберкулез костей.
Вторые возникают, когда нарушается техника введения вакцины. В таких случаях месте инъекции может образоваться уплотнение более 1 мм в диаметре, инфильтрат образуется под кожей (должен на коже) и прощупывается под ней как «шарик». Это говорит о том, что вакцину ввели слишком глубоко. Нужно как можно быстрее обратиться к фтизиатру, чтобы содержимое «шарика» не прорвалось внутрь и не попало в кровь. После прививки могут увеличиться также подмышечные лимфоузлы, но при этом они остаются безболезненными. Мама чаще всего замечает это осложнение при купании малыша. В таком случае опять-таки нужна консультация фтизиатра.
Мама чаще всего замечает это осложнение при купании малыша. В таком случае опять-таки нужна консультация фтизиатра.
Ревакцинация
Иммунитет, приобретенный после прививки БЦЖ, сохраняется в среднем 5 лет. Чтобы поддержать его на должном уровне, рекомендуется пройти ревакцинацию в возрасте 7 и 14 лет. Но проводится она только туберкулиноотрицательным детям, организм которых даже несмотря на вакцинацию БЦЖ, не знаком с палочками Коха или успел уже о них забыть.
Выявить таких детей помогает проба Манту, которую проводят ежегодно. Ее принцип – введение в организм человека малых доз туберкулина – аллергена, полученного от палочки Коха, и наблюдении за реакцией. Если организм с инфекцией встречался, реакция будет бурной, проба – положительной. Через 72 часа после инъекции измеряют диаметр образовавшейся «пуговки» (папулы). В зависимости от его размера и делаются соответствующие выводы. Но надо учитывать, что возможны ложноположительные и ложноотрицательные результаты. Более совершенной пробой является диаскинтест.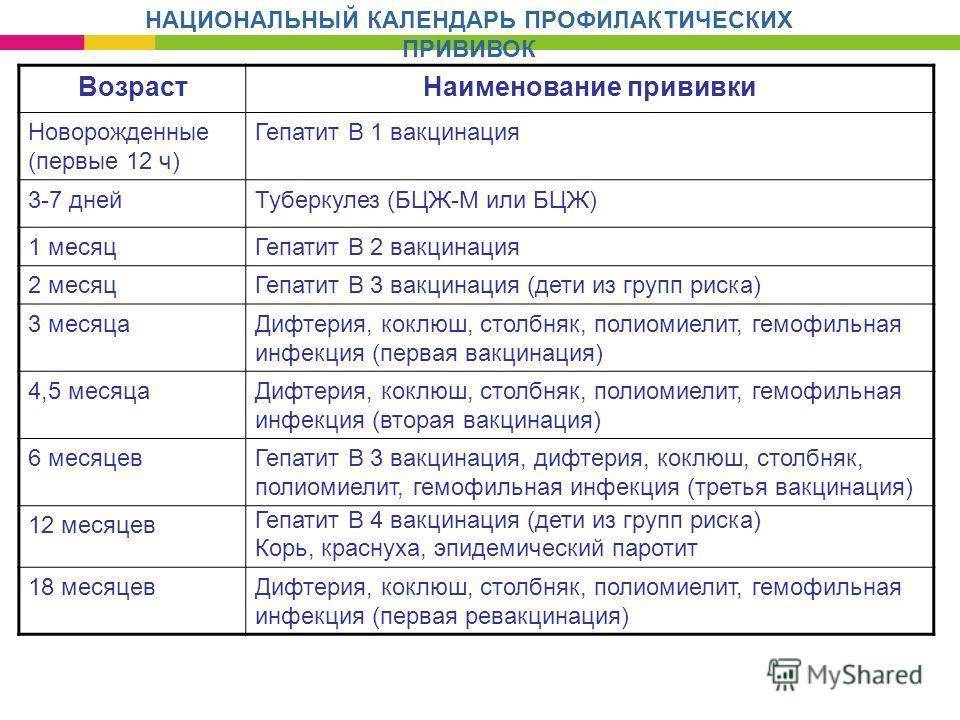
Первая проба Манту предстоит ребенку в 1 год, далее – ежегодно. При отрицательной пробе вакцинацию проводят не позднее, чем через 2 недели после проведения пробы. С рождения до 2 месяцев прививку против туберкулеза делают без предварительной пробы Манту.
Важно помнить, что проба Манту не прививка. Если ребенок по каким-то показаниям освобожден от профилактических прививок, это не значит, что ему нельзя делать пробу Манту. Если же у вас есть опасения по этому поводу, доктор может рекомендовать диаскинтест.
Прививки щенкам. Схема вакцинации.
В данной статье приведена схема вакцинации.. Это не догма, но эта схема вакцинации проверена на многих пометах.
Схема вакцинации собак:
Первая прививка щенку.
Первую прививку щенкам мы обычно делаем в месячном возрасте, но есть свои особенности и различные ситуации, от которых зависит время первой прививки.
Итак, разберемся, когда делать щенкам прививки:
Если щенки в месячном возрасте еще получают материнское молоко в достаточном количестве и совсем немного прикорма, то у них сильный, крепкий иммунитет от мамочки, в таком случае время прививки щенкам сдвигается на неделю другую вперед.
Если щенок в месячном возрасте на материнском вскармливании, но не очень крепкий по здоровью (был плохой стул, травма, плохой аппетит, не веселый или другие причины нездоровья), то первая прививка щенку сдвигается до момента его полного выздоровления.
Если щенок здоровый, веселый, хорошо развивается, с хорошим аппетитом, и уже мало сосет свою мамочку (в больших пометах прикорм начинают со второй недели), то первую прививку щенку мы делаем на 27 день.
Как подготовить щенка к первой прививке?
За неделю до первой прививки щенку необходимо дать противоглистное средство. Антигельминтных препаратов сейчас очень много, и в любом зоомагазине Вам предложат хорошие препараты. В нашем питомнике уже существует определенная схема дегельминтизации щенков.
Итак: перед первой прививкой мы даем малышам детский ПИРАНТЕЛ, по схеме:1 день — набираем шприцом 2 кубика суспензии пирантела и вливаем щенку в пасть перед утренним кормлением. Через пол часа даем щенку таким же образом вазелиновое масло (аптечное), 2 кубика. Масло помогает быстрому выводу убитых глистов, и они не остаются внутри кишечника и не отравляют организм щенка при разложении. Через час можно кормить щенка.
Через пол часа даем щенку таким же образом вазелиновое масло (аптечное), 2 кубика. Масло помогает быстрому выводу убитых глистов, и они не остаются внутри кишечника и не отравляют организм щенка при разложении. Через час можно кормить щенка.
Через день повторяем процедуру — также даем пирантел и вазелиновое масло, в тех же пропорциях.
Через неделю делаем прививку НОБИВАК — PUPPY (Nobivac PUPPY DP).
Владельцам на заметку! Заранее узнайте, когда делать щенкам прививки и наличие такой вакцины у ветеринарного врача. Не возите маленького щенка в ветклинику на прививку, ведь там много больных животных, лучше вызвать врача на дом или отвезти щенка к заводчику на прививку.
Это относится к щенкам, купленным или приобретенным без прививок до месячного возраста или старше.
Вторая прививка щенку.
Вторую прививку щенку обычно делают в возрасте двух месяцев. Отсчетом для второй прививки служит дата первой прививки.
Ровно через три недели от даты первой прививки проводим дегельминтизацию.
На этот раз выбираем суспензию — для щенков (в нашем случае это суспензия для щенков крупных пород) и даем согласно инструкции дозу, рассчитанную по весу щенка. Процедуру проводим перед утренним кормлением и также после антигельментика, через пол часа, даем 4 кубика вазелинового масла, а через час кормим щенка.
Через неделю делаем прививку щенку — НОБИВАК DHPPI + LEPTO (Nobivac DHPPi + L).
И в этом случае не везем щенка в ветлечебницу, он еще подвержен разным заболеваниям, у него слабый иммунитет — берегите малыша, не гуляйте с ним на чужих территориях, избегайте контактов с другими собаками, кошками — СОБЛЮДАЙТЕ КАРАНТИН!
Ждем после прививки еще 2 недели, и тогда считайте, что карантин закончен. Но осторожничайте, не думайте, что щенок защищен от всего и вся. Оберегайте его, ведь кругом полным полно больных животных. Считайте, что до года вы соблюдаете щадящий карантин.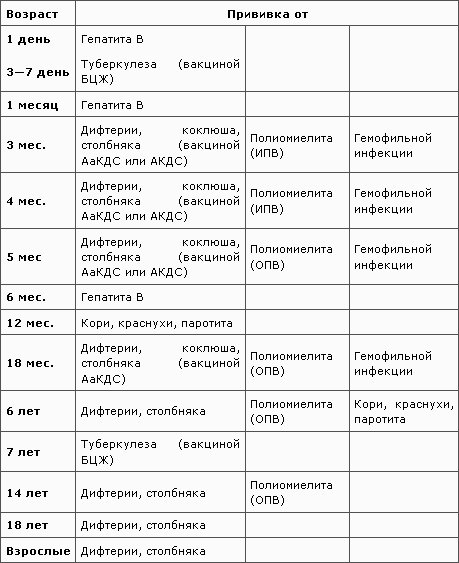
Третья прививка щенку.
Обычно ставят третью прививку щенку в три месяца. Если срок прививки сдвигается на более поздний (из-за причин, описанных выше), будьте внимательны — нельзя делать третью прививку во время смены зубов! Проверьте щенка, осмотрите его, проконсультируйтесь с врачом, если возникли какие — либо сомнения по срокам прививки.
По нашей схеме вакцинации мы делаем третью прививку ровно в 3 месяца. Это так же НОБИВАК DHPPI +LEPTO (Nobivac DHPPi + L). Перед прививкой проводим дегельминтизацию за неделю до прививки тем же способом, что и перед второй прививкой.
Прививка собаке после смены зубов.
Эту прививку обычно ставят только после смены всех зубов, поэтому тщательно осмотрите ротовую полость собаки. Обычно в 5-6 месяцев зубы полностью меняются.
Даем перед утренним кормлением противоглистное средство щенку из расчета веса щенка, выбираем в зоомагазине таблетки или суспензию для щенков крупных пород, и также через пол часа даем вазелиновое масло — столовую ложку, и через час кормим щенка.
Через неделю ставим прививку щенку — НОБИВАК DHPPI+ LEPTO (Nobivac DHPPi + L).
Прививка собаке в год.
Схема вакцинации та же, только противоглистное средство выбираем уже не для щенков, а для взрослых собак, в нашем случае — для собак крупных пород.
Добавляем дозу вазелинового масла 2 столовые ложки. Вакцина та же (Nobivac DHPPi + L).
Прививка собаке от бешенства.
Прививку от бешенства мы ставим в возрасте не ранее 9 месяцев. Это касается тех щенков, которые живут в питомнике и никуда не выезжают.
После 9 месяцев мы возим щенков на выставки в разные города, поэтому необходимо иметь полный набор прививок и обязательно прививку от бешенства! Ставим такую прививку только в государственной ветлечебнице!
Когда делать щенкам прививки от бешенства, если щенка покупают и увозят в другие регионы и другие страны? Прививку делаем раньше — в 3 или 4 месяца.
Вакцинация против клещевого энцефалита в вопросах и ответах
Для профилактики клещевого энцефалита к использованию в России разрешены следующие вакцины:
Вакцина клещевого энцефалита культуральная очищенная концентрированная инактивированная сухая (производство РФ).
ЭнцеВир (EnceVir) (производство РФ).
ФСМЕ-Иммун Инжект/Джуниор (FSME-Immun Inject/Junior) (производство Австрия).
Энцепур Взрослый и Энцепур Детский (производство Германия).
О вакцинации в вопросах и ответах
В.: Зачем нужна вакцинация против клещевого энцефалита, и в чём разница между привитым и непривитым человеком?
О.: Прививка нужна для того, чтобы обучить иммунную систему определять вирус и бороться с ним. В процессе вакцинации появляются антитела (иммуноглобулины), в случае встречи их с вирусом они его уничтожат.
В.: Кому показана вакцинация? Где ее пройти?
О.: Вакцинация показана клинически здоровым людям (детям с 12 месяцев), проживающим на эндемичной по клещевому энцефалиту территории или пребывающим на ней, после осмотра терапевтом (педиатром). Терапевт (педиатр) также проинформирует вас о том, где можно провести вакцинацию.
Терапевт (педиатр) также проинформирует вас о том, где можно провести вакцинацию.
Вакцинироваться можно только в учреждениях, имеющих лицензию на этот вид деятельности. Введение вакцины, которая хранилась неправильно (без соблюдения «холодовой цепи») бесполезно, а иногда опасно.
В.: Является ли профилактический осмотр терапевта неотъемлемой частью вакцинации против клещевого энцефалита?
О.: Да, осмотр терапевта крайне желателен. Осмотр должен проходить в день вакцинации, без справки от терапевта в большинстве случаев в прививке отказывают.
В.: Через какое время после перенесенной болезни можно ставить прививку?
О.: Согласно инструкции вакцинацию можно проводить не ранее, чем через 2 недели после выздоровления — импортной вакциной, и не ранее, чем через 1 месяц — отечественной.
В.: У меня хроническое заболевание, возможно ли мне поставить прививку против клещевого энцефалита?
О.: Перечень противопоказаний указан в инструкции к каждой вакцине (инструкции см. ниже). У импортных вакцин противопоказаний меньше, чем у российских. В каждом случае заболевания, не содержащегося в перечне противопоказаний, вакцинация проводится по разрешению врача, исходя из состояния здоровья вакцинируемого и риска заражения клещевым энцефалитом.
ниже). У импортных вакцин противопоказаний меньше, чем у российских. В каждом случае заболевания, не содержащегося в перечне противопоказаний, вакцинация проводится по разрешению врача, исходя из состояния здоровья вакцинируемого и риска заражения клещевым энцефалитом.
Вакцина клещевого энцефалита культуральная очищенная концентрированная инактивированная сухая (производство РФ).
ЭнцеВир (EnceVir) (производство РФ).
ФСМЕ-Иммун Инжект/Джуниор (FSME-Immun Inject/Junior) (производство Австрия).
Энцепур Взрослый, Энцепур Детский (производство Германия).
В.: В чем разница между вакцинами?
О.: Все вакцины для профилактики клещевого энцефалита взаимозаменяемы. Западноевропейские штаммы вируса клещевого энцефалита, из которых готовятся импортные вакцины, и восточноевропейские штаммы, используемые в отечественном производстве, близки по антигенной структуре. Сходство в структуре ключевых антигенов составляет 85%. В связи с этим иммунизация вакциной, приготовленной из одного вирусного штамма, создает стойкий иммунитет против заражения любым вирусом клещевого энцефалита. Эффективность зарубежных вакцин в России подтверждена, в том числе исследованиями с использованием российских диагностических тест-систем. У импортных вакцин меньше перечень противопоказаний и частота побочных реакций, они лучше переносятся.
Эффективность зарубежных вакцин в России подтверждена, в том числе исследованиями с использованием российских диагностических тест-систем. У импортных вакцин меньше перечень противопоказаний и частота побочных реакций, они лучше переносятся.
В.: Лучшее время для вакцинации?
О.: Вакцинироваться против клещевого энцефалита можно круглый год, но планировать вакцинацию нужно таким образом, чтобы с момента второй прививки прошло не менее 2 недель до возможной встречи с клещом. Если вы только планируете начать вакцинацию, то для достижения иммунитета вам потребуется минимум 21-28 дней — при экстренной схеме вакцинации, при стандартной — минимум 45 дней.
В.: Мне была сделана прививка против клещевого энцефалита, но название вакцины я не помню. Что делать? Какую ставить вакцину?
О.: Все вакцины против клещевого энцефалита взаимозаменяемы.
В.: Я привит от клеща, значит ли это, что теперь они мне совсем не страшны?
О.: Нет! Прививок от клещей не существует! Существует лишь прививка от клещевого энцефалита, она способна защитить человека не менее, чем в 95% случаев но лишь от клещевого энцефалита, а не от всех болезней, переносимых клещами. Поэтому не стоит пренебрегать элементарными правилами профилактики укусов клещей и лишний раз подвергать себя опасности их укусов.
Поэтому не стоит пренебрегать элементарными правилами профилактики укусов клещей и лишний раз подвергать себя опасности их укусов.
В.: Я поставил только одну прививку (или еще не прошло 2 недель с момента второй), но меня укусил клещ. Что делать?
О.: Одна прививка не может защитить от клещевого энцефалита, поэтому вам необходимо поступить, как непривитому человеку.
В.: На основе каких анализов можно судить о наличии иммунитета к клещевому энцефалиту?
О.: Можно сдать кровь на антитела IgG к клещевому энцефалиту. При титрах 1:200 — 1:400 принято считать, что у пациента создан минимальный протективный уровень специфических антител. При титрах 1:100 или отрицательном результате считается, что иммунитет к клещевому энцефалиту отсутствует.
Схема вакцинации клещевого энцефалита
В.: Как правильно пройти вакцинацию? Какую выбрать схему вакцинации?
О.: В первую очередь нужно следовать рекомендациям вашего врача и указаниям инструкции к выбранной вами вакцине.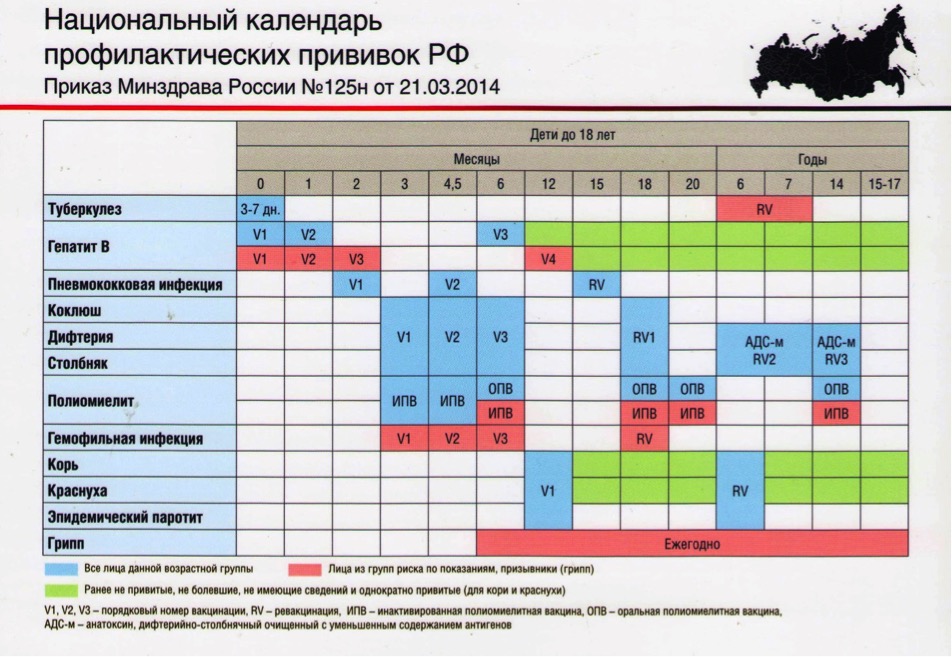
Стандартная схема вакцинации клещевого энцефалита состоит из 3 доз, которые вводятся по схеме 0-1(3)-9(12) месяцев — для импортных, и 0-1(7)-(12) — для отечественных вакцин; ревакцинация проводится каждые 3 года.
Для формирования иммунитета большинству прививаемых достаточно 2 прививок с интервалом в 1 мес. Стойкий иммунитет к клещевому энцефалиту появляется через две недели после введения второй дозы, независимо от вида вакцины и выбранной схемы.
Однако для выработки полноценного и длительного (не менее 3 лет) иммунитета необходимо сделать третью прививку через год после второй.
Экстренная схема вакцинации клещевого энцефалита
Для большинства вакцин разработана экстренная схема вакцинации (см. инструкцию). Целью применения экстренной схемы является быстрое достижение защитного эффекта, в случаях, когда сроки стандартной вакцинации были упущены.
Быстрее всего иммунитет к клещевому энцефалиту появится при экстренной вакцинации Энцепуром — через 21 день. При экстренной вакцинации ФСМЕ-ИММУН или Энцевиром — через 28 дней.
При экстренной вакцинации ФСМЕ-ИММУН или Энцевиром — через 28 дней.
Вакцина, введенная по экстренной схеме, создает такой же стойкий иммунитет, как и при стандартной схеме вакцинации.
Вакцинация способна реально защитить около 95% привитых. В случаях возникновения заболевания у привитых людей оно протекает легче и с меньшими последствиями. Однако следует помнить, что вакцинация против клещевого энцефалита не исключает всех остальных мер профилактики укусов клещей (репелленты, надлежащая экипировка), поскольку клещи переносят не только клещевой энцефалит, но и другие инфекции, от которых нельзя защититься вакцинацией.
Ревакцинация
После стандартного первичного курса из 3-х прививок стойкий иммунитет сохраняется как минимум 3 года.
Ревакцинация против клещевого энцефалита проводится каждые 3 года после третьей прививки.
Ревакцинация осуществляется путем однократного введения стандартной дозы вакцины.
В случае, когда была пропущена одна ревакцинация (1 раз в 3 года), весь курс заново не проводится, делается лишь одна прививка-ревакцинация. Если было пропущено 2 плановых ревакцинации, курс прививок против клещевого энцефалита проводится заново.
Если было пропущено 2 плановых ревакцинации, курс прививок против клещевого энцефалита проводится заново.
Согласно профессиональной технике безопасности для выезжающих на полевые работы в эндемичные регионы с целью сохранения высокого уровня антител ревакцинация проводится ежегодно.
Побочные реакции на вакцинацию
В.: Насколько часто встречаются аллергические реакции на вакцину, и как они проявляются?
К местным побочным реакциям относятся покраснение, уплотнение, болезненность, отек в месте введения вакцины. Также к местным реакциям относят крапивницу (аллергическая сыпь, напоминающая таковую при ожоге крапивы), увеличение близлежащих от места укола лимфоузлов. Обычные местные реакции отмечаются у 5% прививаемых. Длительность таких реакций может достигать 5 дней.
К общим поствакцинальным реакциям относят охватывающую значительные участки тела сыпь, повышение температуры тела, беспокойство, нарушения сна и аппетита, головную боль, головокружение, кратковременную потерю сознания, цианоз (посинение кожи и слизистых), похолодание конечностей. Частота температурных реакций (более 37,5°С) на российские вакцины не превышает 7%.
Частота температурных реакций (более 37,5°С) на российские вакцины не превышает 7%.
Для российских вакцин существует рекомендация о наблюдении за привитыми в течение 1 часа в связи с риском развития аллергических реакций.
Импортные вакцины переносятся лучше, частота побочных реакций у них меньше.
В.: После прививки второй день держится температура 37,5 °С, болит голова и ломота во всем теле.
Можно ли принять аспирин или обезболивающее?
О.: Такое случается. Подобное состояние может наблюдаться в течении нескольких дней, однако не всегда плохое самочувствие связано с вакцинацией… Обратитесь к врачу. В случае, если причина вашего недомогания действительно в прививке, то можно принять аспирин или обезболивающее.
В.: Первую прививку перенес очень тяжело, болел 3 дня. При следующих прививках состояние будет таким же?
О.: Обычно вторая и последующие прививки переносятся легче, но риск возникновения побочных реакций присутствует.
Нарушение сроков вакцинации
В. : Два года назад поставил одну прививку, вторую и последующие ставить не стал. В этом году решил продолжить вакцинацию. Проходить полный курс сначала?
: Два года назад поставил одну прививку, вторую и последующие ставить не стал. В этом году решил продолжить вакцинацию. Проходить полный курс сначала?
О.: Да. В случае, если в указанные сроки не была поставлена вторая прививка (см. инструкцию) после первой, то необходимо пройти полный курс вакцинации.
В.: Была поставлена первая прививка против клещевого энцефалита. Вторую прививку врач рекомендовал поставить через месяц, но я не пришел, так как серьезно болел. На сегодняшний день (прошло 3 месяца после первой прививки) я поправился. Можно ли поставить вторую прививку сейчас?
О.: Производителями вакцин разработаны схемы вакцинации, именно они многократно опробованы и оптимальны для получения наилучшего иммунитета, и этих сроков стоит придерживаться.
В инструкции к вакцине указывается не конкретный день следующей вакцинации, а интервал времени.
Для второй прививки согласно инструкции он составляет 1-7 месяцев — для отечественных вакцин, 1-3 месяца — для импортных.
Третья прививка — через 9-12 месяцев после второй.
Но в случае необходимости эти сроки можно незначительно изменять (1-2 месяца).
В.: Прошел первичную вакцинацию (3 прививки, как указано в инструкции), нужно было пройти ревакцинацию через 3 года после последней прививки, но этого я не сделал (забыл). Как быть? Проходить весь курс вакцинации сначала?
О.: Если после полного первичного курса вакцинации прошло от 3 до 5 лет, то достаточно однократной ревакцинации. Если прошло 6 лет и более, то вакцинация против клещевого энцефалита проводится заново.
Взаимодействие
В.: Возможно ли совмещать с другими прививками прививку против клещевого энцефалита?
О.: Допускается одновременное введение вакцины против клещевого энцефалита и введение других инактивированных (кроме антирабических) вакцин отдельными шприцами в разные участки тела. Но по возможности этого делать не стоит, постарайтесь повременить со следующей прививкой не менее 1 месяца.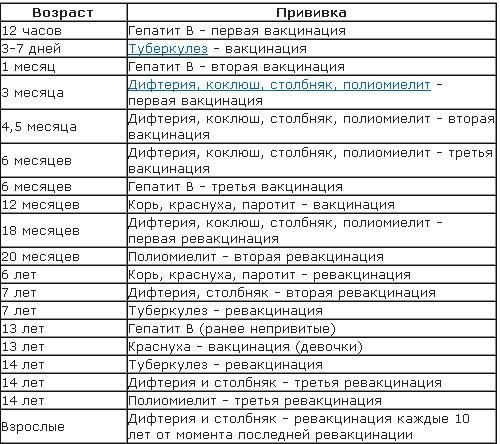
В.: На завтра назначена вакцинация от клещевого энцефалита. Сегодня сделали Манту, можно завтра поставить прививку или повременить. Если ждать, то сколько?
О.: Проба Манту не должны проводиться одновременно с какими бы то ни было прививками — увеличивается риск ложноположительных реакций.
Сразу после оценки результатов пробы, прививки могут проводиться без ограничений.
В.: Мне поставили укол иммуноглобулина против клещевого энцефалита. Через какое время можно поставит прививку?
О.: После введения иммуноглобулина против клещевого энцефалита необходимо соблюдение интервала не менее 4-х недель перед прививкой, в противном случае уровень специфических антител может быть снижен.
В.: Можно ли привитому человеку поставить иммуноглобулин после укуса? Какие негативные последствия могут быть?
О.: Иммуноглобулин получают из крови привитых доноров. Привитому человеку нет смысла ставить иммуноглобулин. Именно поэтому в европейских странах с высоким процентом вакцинированного населения полностью прекращен выпуск иммуноглобулина против клещевого энцефалита.
Существует мнение, что чужеродные антитела могут привести к сбою собственной иммунной системы. Но отрицательное влияние иммуноглобулина на развитие клещевого энцефалита у привитых людей не доказано. Однако точно известно о достаточно частых негативных реакциях в ответ на введение здоровым людям иммуноглобулина – вплоть до анафилактического шока.
В.: Сколь дней после прививки против клещевого энцефалита нельзя употреблять алкоголь?
О.: На развитии иммунитета прием алкоголя не скажется. В меру употреблять можно. Большие же дозы алкоголя могут ослабить иммунную систему и увеличить риск возникновения побочных реакций на прививку.
Вакцина против клещевого энцефалита и беременность
В.: Через неделю после прививки против клещевого энцефалита узнала, что беременна. Что делать? Как это отразится на ребенке? Сохранять беременность или нет?
О.: Особого повода для беспокойства нет. Отрицательное влияние прививок не доказано. Хотя намеренно ставить прививку, зная о беременности, не стоит (за исключением случаев, когда польза от вакцинации заметно выше возможного вреда), так как ее влияние пока недостаточно изучено, именно поэтому в противопоказаниях некоторых вакцин и значится беременность.
В.: Через какое время после прививки можно начинать планировать ребенка?
О.: Доказанных фактов влияния вакцинации против клещевого энцефалита на плод и сперму нет, но в противопоказаниях к вакцинам значится беременность. Лучше подождать 1 месяц.
Вакцина против клещевого энцефалита и период лактации
В.: Я — кормящая мать, ребенку 5 месяцев. Когда можно пройти вакцинацию?
О.: В вашем случае лучше выбрать импортную вакцину (Энцепур, FSME-Immun Inject), обязательно проконультироваться с педиатром и терапевтом. Вакцина назначается кормящим женщинам с осторожностью, после тщательной оценки возможного риска и пользы. Если риск пострадать от укуса клеща невелик, то лучше подождать достижения ребенком 1 года.
Вакцинация детей
В.: Какая вакцина будет оптимальной для ребенка в возрасте 1 года? Можно ли прививаться или лучше подождать до 3-х лет?
О.: Несмотря на то, что выпускаются вакцины для детей (FSME-Immun Junior, Энцепур Детский) и их применение разрешено с 1 года, решение о вакцинации должен с осторожностью принимать врач-педиатр, после тщательной оценки возможного риска и пользы. Если риск пострадать от укуса клеща невелик, то лучше подождать достижения ребенком возраста 2-3 лет.
Если риск пострадать от укуса клеща невелик, то лучше подождать достижения ребенком возраста 2-3 лет.
Вакцина против клещевого энцефалита и животные
В.: Можно ли поставить прививку против клещевого энцефалита собаке (кошке)?
О.: Вакцинация животных не проводится! Влияние вируса клещевого энцефалита на собак и кошек пока мало изучено. Есть сведения о том, что они тоже восприимчивы к вирусу, однако случаи заражения крайне редки. Для собак главную опасность представляют другие заболевания передаваемые клещами: пироплазмоз, боррелиоз, бабезиоз.
новая прививка в календаре • ГБУЗ СК «Городская клиническая поликлиника № 5» города Ставрополя
Почему так важно защитить детей от этой инфекции? Потому что пневмококк является виновником повально распространенных проблем у детей: когда дети, начавшие посещать детский сад, начинают постоянно болеть, то на первом месте как причина бактериальных ОРЗ – это пневмококк. Помимо этого, пневмококк — виновник очень опасных состояний (пневмококковые менингиты самые тяжелые).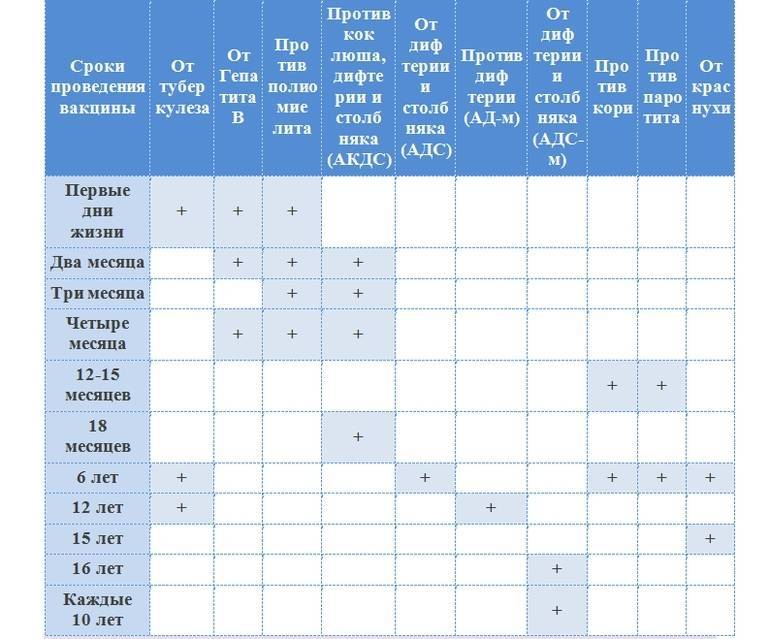
Пневмококк – это другое название бактерии Streptococcus pneumoniae (стрептококк пневмонии). Эти бактерии часто находили в легких и поэтому так назвали. Пневмококк выявляется почти у 90% детей, госпитализированных с пневмонией. Однако эти микробы поражают не только легкие, но и другие органы, вызывая инфекционно-воспалительный процесс в глотке, отиты, синуситы, бронхиты, менингиты, сепсис (генерализованная инфекция), воспаление суставов.
У детей в возрасте 24-59 месяцев, посещающих детские учреждения, уже в первые 2-3 месяца риск отита и пневмонии возрастает в 2-3 раза. Этот риск пропорционален количеству детей в группе и длительности пребывания ребенка в учреждении.
Пневмококки передаются воздушно-капельным путем при чихании и кашле или контактно через игрушки, чашки и.т.д. Регулярное мытье рук может уменьшить распространение инфекции. Пневмококк — очень распространенный микроб. Так что вероятность того, что ваш ребенок столкнется с этой инфекцией, крайне высока.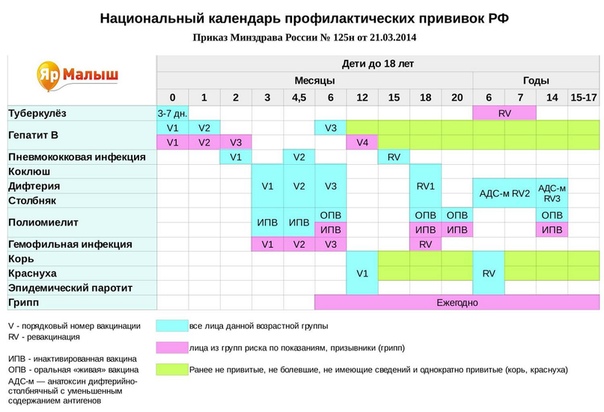 Из-за того, что существуют различные разновидности (серотипы) этого микроба, эта инфекция у ребенка может повторяться.
Из-за того, что существуют различные разновидности (серотипы) этого микроба, эта инфекция у ребенка может повторяться.
Какие существуют виды вакцин, и когда они используются?
Пневмококк покрыт слоем сложных сахаров, называемых полисахаридами. Защиту от пневмококка обеспечивают антитела, вырабатываемые на эти сахара. Полисахаридные вакцины содержит эти полисахариды, имитируя пневмококк. Таким образом, в вакцине нет самого микроба, а только крошечная высокоочищенная часть его оболочки, поэтому эти вакцины не могут вызвать у ребенка болезнь. Эффективную пневмококковую вакцину было непросто создать из-за обилия серотипов этого микроба. В России с 1999г используется полисахаридная вакцина Пневмо-23 (фирма «Aventis Pasteur»). Антигенный состав Пневмо-23 на 90% соответствует спектру пневмококков, циркулирующих на территории нашей страны.
Эффективность вакцины у детей и взрослых в возрасте до 55 лет составляет 93%. Максимальная концентрация вырабатываемых защитных антител достигается только к 3 мес. после вакцинации. Она сохраняется около 5 лет и медленно снижается. Вакцина прекрасно защищает от отитов, что связано с проникновением защитных антител из сыворотки крови в полость среднего уха и формированием также иммунитета на уровне слизистой. Эффективность иммунизации по предупреждению ОРЗ, бронхитов и пневмоний составила 93%, что сократило заболеваемость в 14 раз.
после вакцинации. Она сохраняется около 5 лет и медленно снижается. Вакцина прекрасно защищает от отитов, что связано с проникновением защитных антител из сыворотки крови в полость среднего уха и формированием также иммунитета на уровне слизистой. Эффективность иммунизации по предупреждению ОРЗ, бронхитов и пневмоний составила 93%, что сократило заболеваемость в 14 раз.
После вакцинации в организованных коллективах заболеваемость любыми пневмониями снизилась в 3 раза, острыми бронхитами и ОРЗ — в 2 раза, острыми средними отитами и синуситами — в 4 раза. У детей с аденоидами 2-3 степени, сопровождающимися кондуктивной тугоухостью, в 85% случаев аденоидная ткань сокращалась до 1-2 степени. У всех детей с кондуктивной тугоухостью 1-2 степени нормализовался слух. Иммунизация детей с бронхиальной астмой урежает инфекционно зависимые обострения бронхиальной астмы.
В России мы используем конъюгированную пневмококковую вакцину Превенар 7 с очищенными полисахаридами 7 серотипов пневмококка и сменяющую ее вакцину Превенар 13 (фирма «Pfizer»), защищающую уже от 13 серотипов пневмококка. Превенар применяется с 2000 г и зарегистрирована более чем в 80 странах.
Превенар применяется с 2000 г и зарегистрирована более чем в 80 странах.
В большинстве стран вводят три дозы в течение 1-го года жизни с возраста 6 недель внутримышечно с интервалом 4-8 недель. Превенар может вводиться одновременно с другими вакцинами (разные шприцы и места инъекций). Ревакцинация после 12 месяцев закрепляет иммунный ответ. В некоторых странах (Бельгия, Великобритания, Швейцария, Дания, Италия, Норвегия) вакцина вводится дважды в течение 6 месяцев от рождения с промежутком в 2 месяца, а 3-я доза — в возрасте 1 года. Россия пошла по этому пути. По нашему новому национальному календарю вакцинация от пневмококка проводится в возрасте 2 и 4,5 месяцев с последующей ревакцинацией в 15 месяцев. Превенар используется у детей до 5 лет.
В таблице приведены некоторые данные из нашего национального руководства, касающиеся эффективности применения пневмококковой конъюгированной вакцины в США и странах Западной Европы за 8 лет.
| Показатели | Эффект вакцины |
Инвазивные пневмококковые инфекции: менингит, сепсис, пневмония. | Общее снижение заболеваемости детей на 78%. Снижение заболеваемости, вызываемой серотипами, входящими в состав вакцины, на 97% |
| Пневмония | Сокращение госпитализации детей до 2 лет в связи с пневмониями любой этиологии на 39 — 54%. |
| Острый средний отит | Сокращение частоты осложненных случаев отита на 17 — 28%. Уменьшение числа амбулаторных визитов к врачу и выписываемых рецептов на 42%. |
| Пневмококковые инфекции, резистентные к антибиотикам | Снижение заболеваемости у детей младше 2 лет на 81%. |
Отиты – это очень частая и серьезная проблема часто болеющих детей.
Первый эпизод отита вызывается, как правило, пневмококком, при последующих присоединяется и другая микрофлора (прежде всего — гемофильная инфекция). Частота отитов в детских коллективах после вакцинации уменьшается в 3 раза, частота пневмоний — в 9 раз. Введение вакцины Превенар-7 позволило на 7,3% реже применять антибиотики у привитых детей. Это очень важно, так как в России, как и во всем мире постоянно растет доля пневмококков, обладающих устойчивостью к антибиотикам. Вакцинация пневмококковыми конъюгированными вакцинами способствует сокращению носительства пневмококка на слизистой носа и глотки.
Это очень важно, так как в России, как и во всем мире постоянно растет доля пневмококков, обладающих устойчивостью к антибиотикам. Вакцинация пневмококковыми конъюгированными вакцинами способствует сокращению носительства пневмококка на слизистой носа и глотки.
Показания к применению вакцины Превенар:
- дети до 5 лет;
- все пациенты с хроническими заболеваниями (поражение кровеносной и дыхательной системы, почек, хроническая почечная недостаточность, нефротический синдром, сахарный диабет), отсутствующей или нефункционирующей селезенкой), врожденным и приобретенным иммунодефицитом.
- в России вакцина дополнительно рекомендована часто болеющим, детям с хроническими очагами инфекции, отитами, снижением слуха, тубинфицированным и людям с латентным туберкулезом.
Противопоказания к применению вакцины Превенар:
- острые инфекционные и неинфекционные заболевания, обострения хронических заболеваний;
- повышенная чувствительность на предыдущее введение препарата;
- гиперчувствительность к компонентам, входящим в состав вакцины.

Острые инфекционные и неинфекционные заболевания, а также обострения хронического заболевания — временные противопоказания; в этом случае вакцинацию проводят через 2-4 недели после выздоровления в период реконвалесценции или ремиссии. При легком клиническом течении ОРЗ, а также кишечных инфекционных заболеваний допускается проводить иммунизацию сразу после нормализации температуры тела и состояния.
Таким образом, в настоящее время в России появилась возможность с первого года защитить ребенка от очень распространенной и серьезной инфекции, чтобы наши дети, общаясь со своими сверстниками, поменьше болели.
Вакцинация – вклад в здоровое будущее детей
Все родители мечтают о том, чтобы их дети росли крепкими и здоровыми. Надёжным помощником взрослых в защите малышей от тяжёлых инфекционных заболеваний является обязательная вакцинация.
О том, какие прививки необходимы каждому ребёнку и чем опасен отказ от вакцинации, рассказала врач-педиатр детского поликлинического отделения № 64 городской поликлиники № 109 Фрунзенского района Элисо Микая.
— Элисо Карловна, чем опасны инфекционные заболевания для детей?
— Инфекционные заболевания составляют значительную часть всех болезней детского возраста. Они опасны не только своим тяжёлым течением, но и очень серьёзными осложнениями. Полиомиелит, дифтерия, столбняк — встреча с возбудителями этих заболеваний может привести к инвалидности или даже смерти. Самым эффективным и доступным способом защитить детей от множества опасных инфекций сегодня является вакцинация. В нашей стране она проводится в соответствии с Национальным календарём профилактических прививок. Это определённая схема, в которой прописано, какие прививки и в каком возрасте должен получить человек. Для граждан России обязательная вакцинация проводится бесплатно.
— Когда ребёнку ставят первую прививку?
— Практически сразу после рождения. В первые 12 часов жизни ребёнку делают прививку против вирусного гепатита В. Затем, на 3-5 день, проводят вакцинацию против туберкулёза – БЦЖ-М. Через месяц продолжают вакцинацию против гепатита В, далее — по календарю. В первый год жизни ребёнка прививают от 8 инфекций. К уже названным добавляются вакцины против дифтерии, коклюша, столбняка, полиомиелита, пневмококка, а также с 6 месяцев начинают прививать детей от гриппа. С 1 года жизни начинают делать прививки против кори, краснухи и эпидемического паротита. В настоящее время детей до 18 лет бесплатно прививают от 12 инфекций. Но есть ещё много дополнительных прививок, которые можно сделать в поликлинике, а также в других организациях, предлагающих вакцинацию на платной основе. Например, при выезде в страну, где наблюдается неблагополучная ситуация по тому или иному заболеванию.
Через месяц продолжают вакцинацию против гепатита В, далее — по календарю. В первый год жизни ребёнка прививают от 8 инфекций. К уже названным добавляются вакцины против дифтерии, коклюша, столбняка, полиомиелита, пневмококка, а также с 6 месяцев начинают прививать детей от гриппа. С 1 года жизни начинают делать прививки против кори, краснухи и эпидемического паротита. В настоящее время детей до 18 лет бесплатно прививают от 12 инфекций. Но есть ещё много дополнительных прививок, которые можно сделать в поликлинике, а также в других организациях, предлагающих вакцинацию на платной основе. Например, при выезде в страну, где наблюдается неблагополучная ситуация по тому или иному заболеванию.
— Родители должны сами следить за тем, когда и какую прививку должен получить их ребенок?
— В этом вопросе им помогает врач-педиатр, который отслеживает, какой прививке подлежит конкретный ребенок, есть ли у него медицинские отводы от проведения вакцинации. Профилактические прививки проводится только здоровым детям! Если ребёнок перенес какое-то заболевание, то врач решает, через какой промежуток времени можно делать прививку. Например, минимальный медотвод после ОРВИ – две недели. Если у ребёнка аллергия, то медотвод может достигать одного месяца и более.
Профилактические прививки проводится только здоровым детям! Если ребёнок перенес какое-то заболевание, то врач решает, через какой промежуток времени можно делать прививку. Например, минимальный медотвод после ОРВИ – две недели. Если у ребёнка аллергия, то медотвод может достигать одного месяца и более.
Обязательным условием для проведения вакцинации является письменное согласие родителей. К сожалению, в последние годы сложилась тенденция к отказам от прививок. Причиной этого во многом является плохая осведомлённость родителей о реальной угрозе инфекций. Многие считают, что инфекционные заболевания представляли опасность лишь в далёком прошлом, а сегодня всё благополучно. Но это далеко не так. При отсутствии необходимой иммунной прослойки (это лица, получившие защитные прививки) инфекции могут вновь «поднять голову». И этот риск неуклонно возрастает с ростом числа родительских отказов. Есть немало печальных примеров того, как низкая активность населения в вопросах вакцинопрофилактики приводила к резкому подъёму уровня заболеваемости той или иной инфекцией. Так, в 1994 году в нашей стране заболеваемость дифтерией возросла по сравнению с 80-ми годами прошлого века аж в 54 раза. Были зарегистрированы много случаев заболевания.
Так, в 1994 году в нашей стране заболеваемость дифтерией возросла по сравнению с 80-ми годами прошлого века аж в 54 раза. Были зарегистрированы много случаев заболевания.
Родителям нужно знать об опасности, которую несут инфекционные заболевания. Сколько бы не высказывались противники вакцинации, факт остаётся фактом: если ребёнка не прививать, он может заразиться. Мамы и папы должны осознавать, что, подписывая отказ от прививки, они лишают своего ребёнка надёжной защиты от инфекций и их тяжелейших последствий.
Уважаемые взрослые! Вакцинация – это родительский и врачебный вклад в здоровое будущее детей. Если у вас есть какие-либо вопросы о проведении прививок, обратитесь с ними к врачу-педиатру или иммунологу вашей поликлиники. Учитывая историю развития ребёнка, специалисты помогут вам принять оптимальное решение.
Справочно:
Коклюш: заболевание развивается остро и характеризуется напряженным, приступообразным кашлем, который иногда сопровождается остановкой дыхания.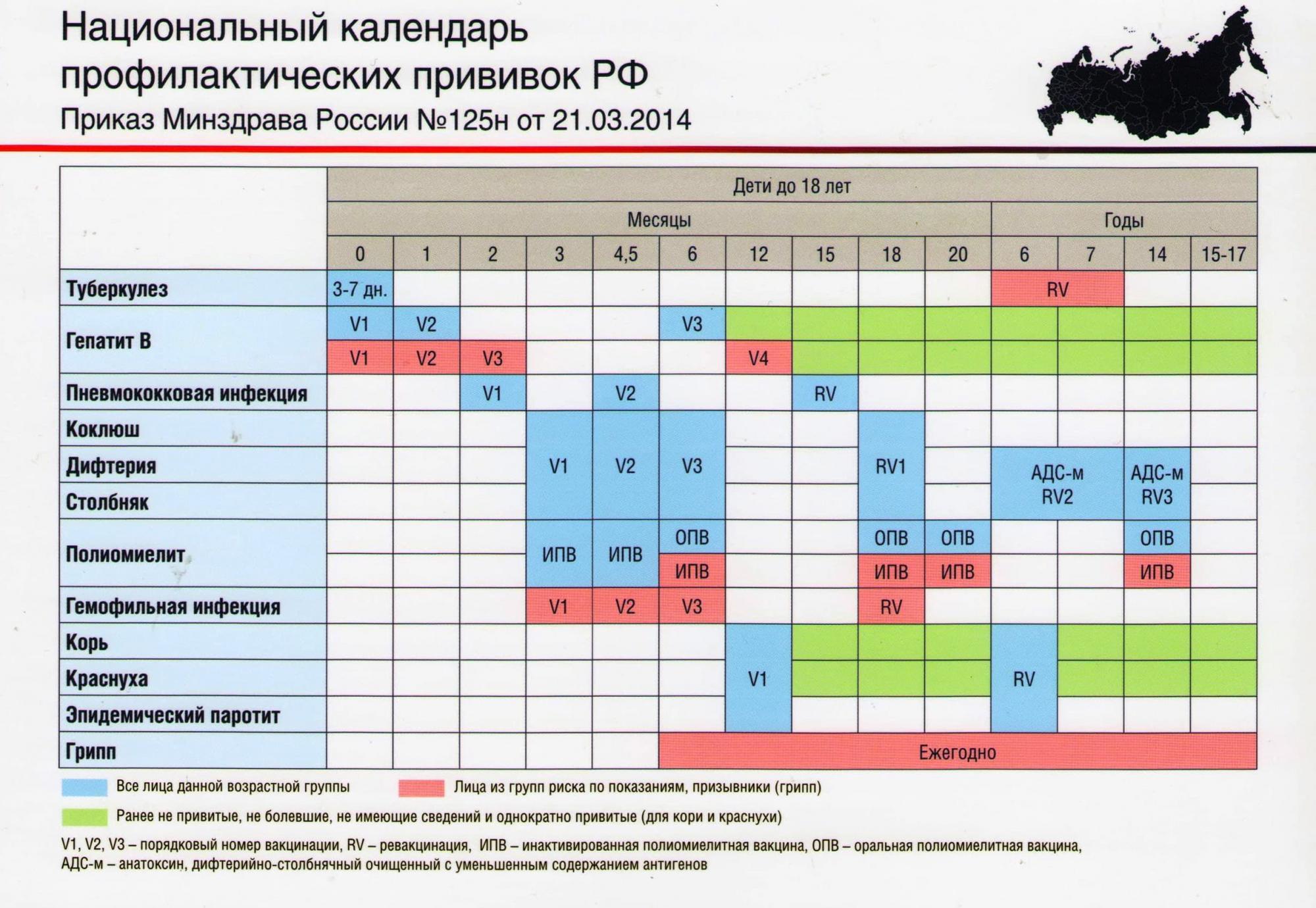 Коклюш опасен осложнениями — воспалением легких, а у маленьких детей – поражением головного мозга с возможными повторными судорогами.
Коклюш опасен осложнениями — воспалением легких, а у маленьких детей – поражением головного мозга с возможными повторными судорогами.
Столбняк: вызывается токсином столбнячной палочки, которая живет в почве и проникает в организм через поврежденные кожные покровы. Очень тяжелое, часто смертельное заболевание, проявляющееся поражением нервной системы.
Дифтерия: при заболевании может возникать тяжелая ангина и выраженная интоксикация (отравление организма дифтерийным токсином), иногда развивается поражение гортани с нарушением дыхания. Заболевание может осложниться поражением сердца, почек, нервной системы.
Полиомиелит: вызывается вирусами полиомиелита 2-х типов. Поражается, в основном, спинной мозг, но иногда и головной. Возникают параличи и (или) парезы конечностей. Заболевание ведет к инвалидности, так как пораженные конечности плохо растут, слабеют, происходит атрофия мышц.
Гепатит В: вызывает поражение печени вплоть до цирроза или рака. Вирус содержится в крови и любых жидкостях организма зараженного человека. По данным всемирной организации здравоохранения, от этой инфекции ежегодно погибает более одного миллиона человек в мире.
Вирус содержится в крови и любых жидкостях организма зараженного человека. По данным всемирной организации здравоохранения, от этой инфекции ежегодно погибает более одного миллиона человек в мире.
Корь: острое вирусное заболевание, сопровождающееся высокой температурой тела, тяжелым общим состоянием, кашлем, насморком, конъюнктивитом и сыпью. Корь опасна тяжелыми осложнениями: воспалением легких, судорогами, энцефалитом, а также развитием заболевания крови — тромбоцитопенией.
Эпидемический паротит: при заболевании, в основном, поражаются слюнные железы, но может быть поражение поджелудочной железы (панкреатит), оболочек головного мозга (менингит). Довольно частым осложнением у мальчиков-подростков и в более старшем возрасте является орхит – у 20 — 30% заболевших; у девочек может быть воспаление яичников (оофорит) – в 5% случаев. Перенесенный орхит у подростков может привести к бесплодию.
Краснуха: характеризуется подъемом температуры тела, увеличением лимфатических узлов, особенно затылочных, сыпью. У детей краснуха обычно протекает легко, но в редких случаях может поражаться головной мозг с развитием энцефалита. Заболевание особенно опасно для беременных.
У детей краснуха обычно протекает легко, но в редких случаях может поражаться головной мозг с развитием энцефалита. Заболевание особенно опасно для беременных.
Туберкулез: инфекционное заболевание, вызываемое бактерией Коха (туберкулезной палочкой) человека или животных. Более чем у половины больных возбудитель не чувствителен к большинству антибиотиков. При заражении могут поражаться легкие, лимфатические узлы, другие внутренние органы, кожа, кости, глаза. Наиболее тяжелой формой заболевания является туберкулезный менингит.
По материалам сайта «Новости Фрунзенского района».
График прививок для младенцев и детей ясельного возраста
Как родитель, вы хотите делать все возможное, чтобы защитить своего ребенка и сохранить его безопасность и здоровье. Вакцины — жизненно важный способ сделать это. Они помогают защитить вашего ребенка от ряда опасных и предотвратимых заболеваний.
В США Центры по контролю и профилактике заболеваний (CDC) информируют нас о том, какие вакцины следует вводить людям всех возрастов.
Они рекомендуют делать несколько вакцин в младенчестве и детстве.Читайте дальше, чтобы узнать больше о рекомендациях CDC по вакцинам для детей младшего возраста.
Для новорожденных грудное молоко может защитить от многих болезней. Однако этот иммунитет исчезает после окончания грудного вскармливания, и некоторые дети вообще не кормятся грудью.
Независимо от того, находятся ли дети на грудном вскармливании или нет, вакцины могут помочь защитить их от болезней. Вакцины также могут помочь предотвратить распространение болезни среди остального населения через коллективный иммунитет.
Вакцины действуют, имитируя инфекцию определенного заболевания (но не его симптомы) в организме вашего ребенка.Это побуждает иммунную систему вашего ребенка вырабатывать оружие, называемое антителами.
Эти антитела борются с болезнью, которую вакцина должна предотвратить. Теперь, когда их организм настроен на выработку антител, иммунная система вашего ребенка может победить будущую инфекцию от этой болезни. Это потрясающий подвиг.
Это потрясающий подвиг.
Не все прививки делают сразу после рождения ребенка. Каждый дан на разной временной шкале. Обычно они назначаются на протяжении первых 24 месяцев жизни вашего ребенка, и многие из них вводятся в несколько этапов или доз.
Не волнуйтесь — вам не нужно самостоятельно запоминать график прививок. Врач вашего ребенка проведет вас через этот процесс.
Краткое изложение рекомендуемого графика вакцинации показано ниже. В этой таблице приведены основные сведения о графике вакцинации, рекомендованном CDC.
Некоторым детям может потребоваться другой график в зависимости от состояния их здоровья. Для получения дополнительных сведений посетите веб-сайт CDC или поговорите с врачом вашего ребенка.
Описание каждой вакцины в таблице см. В следующем разделе.
Требования к вакцинам Нет федерального закона, который требовал бы вакцинации. Однако в каждом штате действуют свои законы о том, какие вакцины необходимы детям для посещения государственной или частной школы, детского сада или колледжа.
CDC предоставляет информацию о том, как каждый штат подходит к вопросу вакцин. Чтобы узнать больше о требованиях вашего штата, поговорите с лечащим врачом.
Вот что нужно знать о каждой из этих вакцин.
- HepB: Защищает от гепатита B (инфекция печени). HepB вводится в трех уколах. Первый укол делается при рождении. В большинстве штатов требуется вакцинация ребенка от гепатита В для поступления в школу.
- RV: Защищает от ротавируса, основной причины диареи. РВ вводится в двух или трех дозах, в зависимости от применяемой вакцины.
- DTaP: Защищает от дифтерии, столбняка и коклюша (коклюша). Для этого требуется пять доз в младенчестве и детстве.Затем назначают бустеры Tdap или Td в подростковом и взрослом возрасте.
- Hib: Защищает от Haemophilus influenzae типа b. Эта инфекция раньше была основной причиной бактериального менингита. Вакцинация против Hib проводится тремя или четырьмя дозами.

- PCV: Защищает от пневмококковой инфекции, в том числе пневмонии. PCV вводится сериями из четырех доз.
- ИПВ: защищает от полиомиелита и вводится в четырех дозах.
- Грипп (грипп): Защищает от гриппа.Это сезонная вакцина, которую вводят ежегодно. Прививки от гриппа можно делать вашему ребенку каждый год, начиная с 6-месячного возраста. (Первая доза для любого ребенка младше 8 лет — это две дозы с интервалом в 4 недели). Сезон гриппа может длиться с сентября по май.
- MMR: Защищает от кори, эпидемического паротита и краснухи (немецкой кори). MMR вводится в двух дозах. Первая доза рекомендуется для младенцев в возрасте от 12 до 15 месяцев. Вторая доза обычно дается в возрасте от 4 до 6 лет. Однако его можно ввести уже через 28 дней после первой дозы.
- Ветряная оспа: Защищает от ветряной оспы. Ветряная оспа рекомендуется всем здоровым детям. Его принимают двумя дозами.

- HepA: Защищает от гепатита А. Это делается в виде двух доз в возрасте от 1 до 2 лет.
Одним словом, нет. Доказано, что вакцины безопасны для детей. Нет никаких доказательств того, что вакцины вызывают аутизм. CDC указывает на исследование, которое опровергает любую связь между вакцинами и аутизмом.
Доказано, что вакцины не только безопасны в использовании, но и защищают детей от некоторых очень серьезных заболеваний.Раньше люди сильно болели или умирали от всех болезней, которые теперь помогают предотвратить вакцины. На самом деле даже ветряная оспа может быть смертельной.
Однако благодаря вакцинам эти заболевания (кроме гриппа) сегодня в Соединенных Штатах встречаются редко.
Вакцины могут вызывать легкие побочные эффекты, такие как покраснение и отек в месте инъекции. Эти эффекты должны исчезнуть в течение нескольких дней.
Серьезные побочные эффекты, такие как тяжелая аллергическая реакция, очень редки. Риск заболевания намного превышает риск серьезных побочных эффектов вакцины. За дополнительной информацией о безопасности вакцины для детей обратитесь к врачу вашего ребенка.
За дополнительной информацией о безопасности вакцины для детей обратитесь к врачу вашего ребенка.
Вакцины — важная часть обеспечения безопасности и здоровья вашего ребенка. Если у вас есть вопросы о вакцинах, графике вакцинации или о том, как «наверстать упущенное», если ваш ребенок не начал получать вакцины с рождения, обязательно поговорите с врачом вашего ребенка.
Влияние задержек с вакцинацией при посещениях через 2, 4, 6 и 12 месяцев на статус неполной вакцинации к 24-месячному возрасту в Квебеке, Канада | BMC Public Health
Гольдштейн Н.Д., Ньюберн ЕС, Эванс А.А., Дрезнер К., Уэллс С.Л. Выбор мер вакцинации и оценки риска коклюша у детей. Вакцина. 2015; 33 (32): 3970–5.
PubMed Статья Google ученый
Даннетун Э. , Тегнелл А., Херманссон Г., Торнер А., Гизеке Дж. Своевременность вакцинации MMR — влияние на охват вакцинацией. Вакцина. 2004. 22 (31–32): 4228–32.
, Тегнелл А., Херманссон Г., Торнер А., Гизеке Дж. Своевременность вакцинации MMR — влияние на охват вакцинацией. Вакцина. 2004. 22 (31–32): 4228–32.
PubMed Статья Google ученый
Акматов М.К., Кречмар М., Крамер А., Миколайчик РТ. Своевременность вакцинации и ее влияние на долю вакцинированного населения. Вакцина. 2008. 26: 3805–11.
PubMed Статья Google ученый
Луман Е.Т., Баркер Л.Е., Шоу К.М., Макколи М.М., Бюлер Дж.В., Пикеринг Л.К. Своевременность детских прививок в Соединенных Штатах. Дни Недостаточная вакцинация и задержка вакцинации. JAMA. 2005. 293 (10): 1204–11.
CAS PubMed Статья Google ученый
Болтон П., Хуссейн А., Хадпават А., Холт Э, Хугарт Н., Гуйер Б. Недостатки текущих показателей иммунизации детей. Представитель общественного здравоохранения Уош, округ Колумбия, 1974 г., 1998 г., 113 (6): 527–32.
CAS Google ученый
Домбковски К.Дж., Ланц П.М., Фрид Г.Л. Факторы риска задержки вакцинации в соответствии с возрастом. Представитель общественного здравоохранения Уош, округ Колумбия, 1974 г., 2004 г., 119 (2): 144–55.
Google ученый
Дитц В., Зелл Э., Эддинс Д., Бернье Р., Оренштейн В. Охват вакцинацией в США. Lancet Lond Engl. 1994. 344 (8934): 1439–40.
CAS Статья Google ученый
Халл БП, Макинтайр ПБ. Своевременность иммунизации детей в Австралии. Вакцина. 2006. 24 (20): 4403–8.
PubMed Статья Google ученый
Strine TW, Luman ET, Okoro CA, McCauley MM, Barker LE.Предикторы получения дозы АКДС в соответствии с возрастом 4. Am J Prev Med. 2003. 25 (1): 45–9.
PubMed Статья Google ученый
Даян Г.Х., Шоу К.М., Бауман А.Л., Орельяна Л.С., Форленза Р., Эллис А. и др. Оценка задержки вакцинации в соответствии с возрастом с использованием анализа выживаемости. Am J Epidemiol. 2006. 163 (6): 561–70.
PubMed Статья Google ученый
Zhao Z, Smith PJ, Hill HA. Упущенные возможности для одновременного введения четвертой дозы АКДС детям в США. Вакцина. 2017; 35: 3191–5.
PubMed Статья Google ученый
Хуан В-Т, Линь Х-К, Ян Ц-Х. Недостаточная вакцинация против дифтерии, столбняка и коклюша: национальные тенденции и связь с риском коклюша у детей раннего возраста. Hum Vaccines Immunother. 2017; 13 (4): 757–61.
Артикул Google ученый
Агентство общественного здравоохранения Канады. Канадское руководство по иммунизации. Доступно по адресу: https://www.canada.ca/en/public-health/services/canadian-immunization-guide.html. [цитировано 6 марта 2017 г.].
Ministère de la Santé et des Services sociaux. Protocole d’immunisation du Québec, 6e édition. Доступно по адресу: http://publications.msss.gouv.qc.ca/msss/document-000105. [цитировано 20 марта 2017 г.]
Boulianne N, Audet D, Ouakki M, Guay M, Duval B., De Serres G. Enquête sur la couverture vacinale des enfants québécois en 2006. Квебек: Национальный институт общественного общественного здравоохранения Квебека; 2007.
Google ученый
Фикс А.Г., Алессандрини Э.А., Луберти А.А., Остапенко С., Чжан Х, Зильбер Дж. Х. Выявление факторов, прогнозирующих задержку иммунизации детей, находящихся в городской сети первичной медико-санитарной помощи, с использованием электронной медицинской карты.Педиатрия. 2006; 118 (6): e1680–6.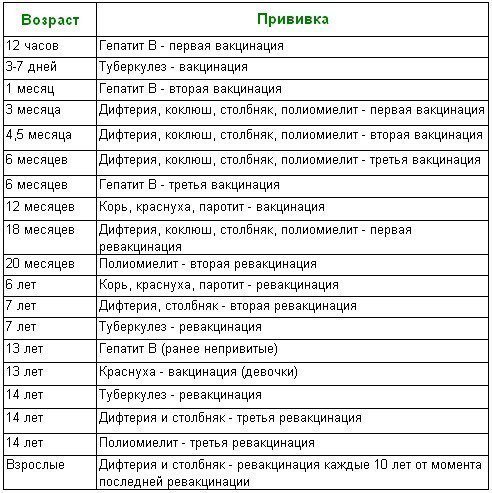
PubMed Статья Google ученый
Ханна Дж., Уэйкфилд Дж. Э., Дулан С. Дж., Месснер Дж. Л. Иммунизация детей: факторы, связанные с невыполнением рекомендованного графика к двухлетнему возрасту. Aust J Public Health. 1994. 18 (1): 15–21.
CAS PubMed Статья Google ученый
Guerra FA. Задержки с вакцинацией могут иметь серьезные последствия для здоровья.Педиатрические препараты. 2007. 9 (3): 143–8.
PubMed Статья Google ученый
Булианн Н., Браде Р., Одет Д., Десенинк Г. Enquête sur la couverture vacinale des enfants de 1 и 2 ans au Québec en 2008. Квебек: Национальный институт общественного общественного здравоохранения Квебека; 2009.
Квебек: Национальный институт общественного общественного здравоохранения Квебека; 2009.
Google ученый
Boulianne N, Bradet R, Audet D, Ouakki M, Guay M, De Serres G.Enquête sur la couverture vacinale des enfants de 1 an et 2 ans au Québec en 2010. Квебек: Национальный институт государственной безопасности Квебека; 2011.
Google ученый
Boulianne N, Bradet R, Audet D, Ouakki M, De Serres G, Guay M. Enquête sur la couverture vacinale des enfants de 1 и 2 ans au Québec en 2012. Квебек: Institut national de santé publique дю Квебек; 2013.
Google ученый
Boulianne N, Audet D, Ouakki M, Dubé E, De Serres G, Guay M.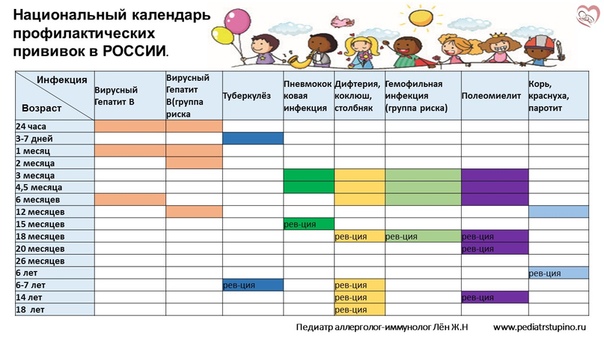 Enquête sur la couverture vacinale des enfants de 1 и 2 ans au Québec en 2014. Квебек: Национальный институт безупречной общественной информации Квебека; 2015.
Enquête sur la couverture vacinale des enfants de 1 и 2 ans au Québec en 2014. Квебек: Национальный институт безупречной общественной информации Квебека; 2015.
Google ученый
Kiely M, Boulianne N, Ouakki M, Audet D, Gariépy MC, Guay M, De Serres G, Dubé E. Enquête sur la couverture vacinale des enfants de 1 an et 2 ans au Québec en 2016. Квебек : Национальный институт общественного здравоохранения Квебека; 2017 г.
Хэнли Дж. А., Муди Э. Размер выборки, точность и расчет мощности: единый подход. J Biomet Biost. 2011; 2 (5): 1000124.
Google ученый
Sabnis SS, Pomeranz AJ, Lye PS, Amateau MM.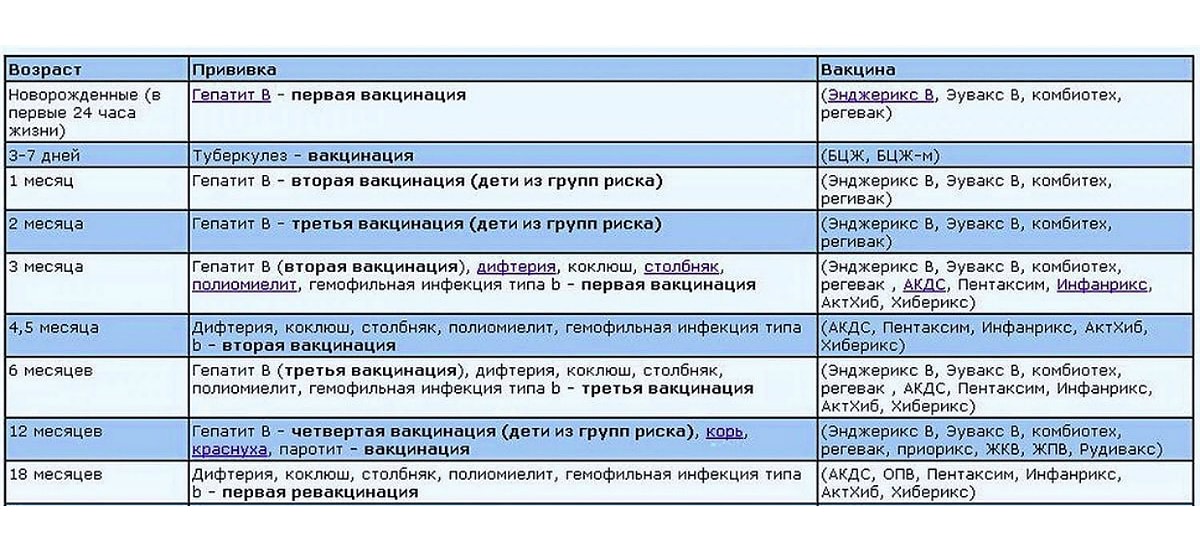 Остались ли упущенные возможности упущенными? 6-месячное наблюдение за упущенными возможностями вакцинации детей в центральной части города Милуоки. Педиатрия. 1998; 101 (5): E5.
Остались ли упущенные возможности упущенными? 6-месячное наблюдение за упущенными возможностями вакцинации детей в центральной части города Милуоки. Педиатрия. 1998; 101 (5): E5.
CAS PubMed Статья Google ученый
Сков Т., Дедденс Дж., Петерсен М.Р., Эндаль Л. Коэффициенты распространенности: оценка и проверка гипотез. Int J Epidemiol. 1998. 27 (1): 91–5.
CAS PubMed Статья Google ученый
Zou G. Модифицированный подход регрессии Пуассона к проспективным исследованиям с бинарными данными. Am J Epidemiol. 2004. 159 (7): 702–6.
PubMed Статья Google ученый
Barros AJD, Hirakata VN. Альтернативы логистической регрессии в поперечных исследованиях: эмпирическое сравнение моделей, которые непосредственно оценивают коэффициент распространенности. BMC Med Res Methodol. 2003; 3: 21.
PubMed PubMed Central Статья Google ученый
Вандервеле Т.Дж., Шпицер И. Новый критерий выбора конфаундера. Биометрия. 2011. 67 (4): 1406–13.
Артикул Google ученый
Эрнан М.А., Робинс Дж. М.. Причинный вывод. Бока Ратон: Chapman & Hall / CRC, готовится к печати; 2017.
Google ученый

Гаст Д.А., Стрин Т.В., Морис Э., Смит П., Юсуф Х., Уилкинсон М. и др. Недостаточная иммунизация среди детей: влияние опасений по поводу безопасности вакцин на иммунизационный статус. Педиатрия. 2004; 114 (1): e16–22.
PubMed Статья Google ученый
Гренландия S. Интервальная оценка путем моделирования в качестве альтернативы и расширения доверительных интервалов. Int J Epidemiol. 2004. 33 (6): 1389–97.
PubMed Статья Google ученый
Ковар JG, JNK R, CFJ W. Bootstrap и другие методы измерения ошибок в оценках обследования. Может J Stat. 1988. 16: 25–45.
Lernout T, Theeten H, Hens N, Braeckman T. , Roelants M, Hoppenbrouwers K, et al. Своевременность вакцинации младенцев и факторы, связанные с задержкой во Фландрии, Бельгия.Вакцина. 2014; 32 (2): 284–9.
, Roelants M, Hoppenbrouwers K, et al. Своевременность вакцинации младенцев и факторы, связанные с задержкой во Фландрии, Бельгия.Вакцина. 2014; 32 (2): 284–9.
PubMed Статья Google ученый
Walton S, Cortina-Borja M, Dezateux C, Griffiths LJ, Tingay K, Akbari A, et al. Измерение своевременности вакцинации детей: использование когортных данных и текущих медицинских карт для оценки качества услуг иммунизации. Вакцина. 2017; 35 (51): 7166–73.
PubMed PubMed Central Статья Google ученый
Дейли М.Ф., Гланц Дж. М., Новичок С.Р., Джексон М.Л., Грум Х.С., Лагг М.М. и др. Оценка неправильной классификации вакцинационного статуса: значение для исследований безопасности календаря иммунизации детей.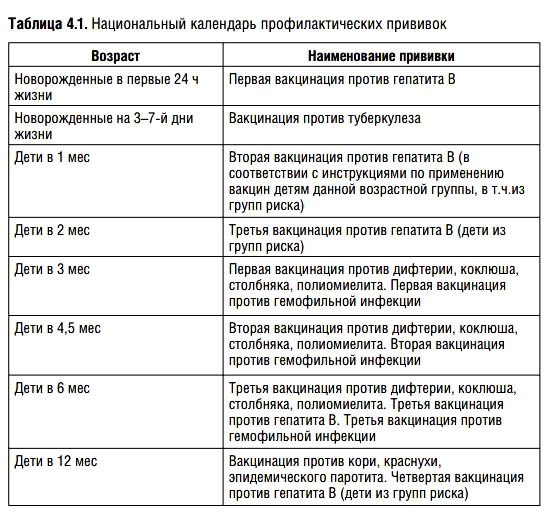 Вакцина. 2017; 35 (15): 1873–8.
Вакцина. 2017; 35 (15): 1873–8.
PubMed Статья Google ученый
Hambidge SJ, Phibbs SL, Chandramouli V, Fairclough D, Steiner JF. Пошаговое вмешательство повышает уровень заботы о детях и иммунизации малообеспеченного населения.Педиатрия. 2009. 124 (2): 455–64.
PubMed Статья Google ученый
Джейкобсон Ванн Дж. К., Якобсон Р. М., Койн-Бисли Т., Асафу-Аджей Дж. К., Силаги П.Г. Напоминания для пациентов и напоминания о вмешательствах для повышения показателей иммунизации. Кокрановская база данных Syst Rev.2018; (1). Изобразительное искусство. №: CD003941.
Tozzi AE, Piga S, Corchia C, Di Lallo D, Carnielli V, Chiandotto V, et al. Своевременность плановой иммунизации итальянской популяционной когорты очень недоношенных новорожденных: результаты последующего проекта ACTION.Вакцина. 2014; 32 (7): 793–9.
Своевременность плановой иммунизации итальянской популяционной когорты очень недоношенных новорожденных: результаты последующего проекта ACTION.Вакцина. 2014; 32 (7): 793–9.
PubMed Статья Google ученый
Густ Д.А., Дарлинг Н., Кеннеди А., Шварц Б. Родители, сомневающиеся в вакцинах: какие вакцины и почему. Педиатрия. 2008. 122 (4): 718–25.
PubMed Статья Google ученый
Luman ET, McCauley MM, Shefer A, Chu SY. Материнские особенности, связанные с вакцинацией маленьких детей.Педиатрия. 2003. 111 (5 Pt 2): 1215–8.
Google ученый

Ридинг Р., Сурридж Х., Адамсон Р. Иммунизация младенцев и размер семьи. J Public Health Oxf Engl. 2004. 26 (4): 369–71.
Артикул Google ученый
Larson HJ, Jarrett C, Eckersberger E, Smith DMD, Paterson P. Понимание нерешительности в отношении вакцин и вакцинации с глобальной точки зрения: систематический обзор опубликованной литературы, 2007-2012 гг.Вакцина. 2014; 32 (19): 2150–9.
PubMed Статья Google ученый
Goldstein KP, Kviz FJ, Daum RS. Точность историй иммунизации взрослых, сопровождающих детей дошкольного возраста в педиатрическое отделение неотложной помощи. JAMA. 1993. 270 (18): 2190–4.
CAS PubMed Статья Google ученый
Miles M, Ryman TK, Dietz V, Zell E, Luman ET.Действительность карт вакцинации и отзыв родителей для оценки охвата вакцинацией: систематический обзор литературы. Вакцина. 2013. 31 (12): 1560–8.
PubMed Статья Google ученый
Бенишу Дж., Пальма М. Меры воздействия. В кн .: Справочник по эпидемиологии. Второй. Германия: Вольфганг Аренс и Ирис Пигеот; 2014. с. 2489.
Google ученый
Прививки для детей: что вам нужно знать
Иммунизация — одна из наиболее важных частей медосмотра ребенка.Чтобы узнать больше о болезнях, которые можно предотвратить с помощью иммунизации, нажмите на ссылку в разделе «График иммунизации CDC на 2020 год» ниже.
Чтобы получить индивидуальный список и график вакцинаций, рекомендуемых для вашего ребенка, воспользуйтесь нашим Планировщиком иммунизации.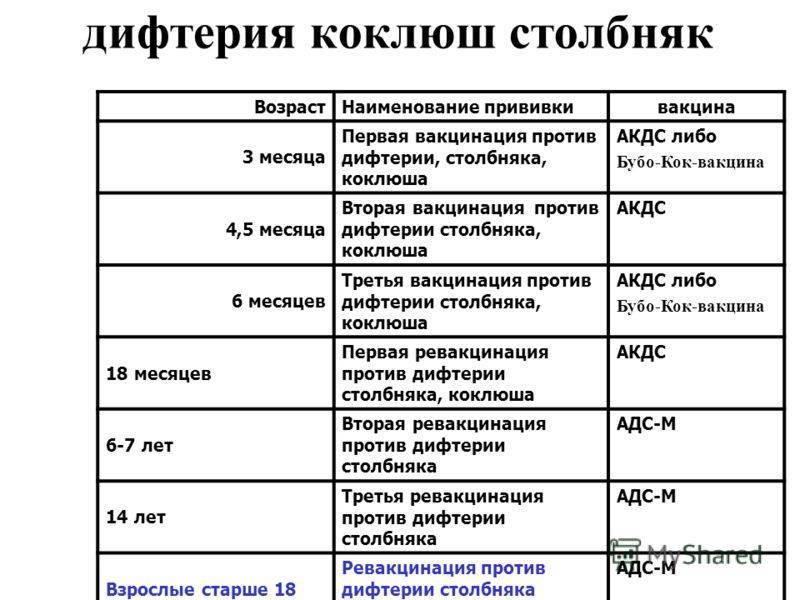 Если ваш ребенок отстает от прививок, спросите своего врача о графике «наверстывания».
Если ваш ребенок отстает от прививок, спросите своего врача о графике «наверстывания».
Как работают иммунизации
Иммунизация — это вакцины, изготовленные из ослабленных или убитых версий бактерий или вирусов, вызывающих определенное заболевание.Когда эти измененные вирусы и бактерии вводятся или принимаются перорально, иммунная система начинает атаку, которая стимулирует организм вырабатывать антитела.
Эти антитела остаются активными в организме и при необходимости готовы бороться с настоящим заболеванием. Например, если коклюш (коклюш) вспыхивает в вашем районе, вакцинированный ребенок с гораздо меньшей вероятностью заразится этой болезнью, чем тот, кто не был вакцинирован. А если ребенок заболевает коклюшем, несмотря на вакцинацию, болезнь обычно протекает в более легкой форме и с меньшей вероятностью приведет к серьезным осложнениям.
График иммунизации CDC на 2020 год
Ежегодно Консультативный комитет по практике иммунизации Центров по контролю за заболеваниями США (CDC) публикует новый график, показывающий, какие вакцины рекомендуются и когда их можно получить. Этот график одобрен Американской академией педиатрии и Американской академией семейных врачей.
Этот график одобрен Американской академией педиатрии и Американской академией семейных врачей.
DTaP , для защиты от дифтерии, столбняка и коклюша:
- Через 2 месяца
- Через 4 месяца
- Через 6 месяцев
- От 15 до 18 месяцев
- От 4 до 6 лет
- Ракетная ревакцинация прививка в возрасте 11 или 12 лет (Tdap)
Гепатит A для защиты от гепатита A, который может вызывать гепатит, вызывающий заболевание печени:
- Первая доза между 12 и 23 месяцами
- Вторая доза от шести до 18 месяцев позже
Гепатит В , для защиты от гепатита В, который может вызвать заболевание печени гепатит:
- При рождении
- От 1 до 2 месяцев
- От 6 до 18 месяцев
Hib , до защищает от Haemophilus influenza типа B, который может привести к менингиту, пневмонии и эпиглоттиту:
- Через 2 месяца
- Через 4 месяца
- Через 6 месяцев (если необходимо, в зависимости от марки вакцины, вводимой через 2 и 4 месяца)
- Между 12 и 15 месяцами
ВПЧ , для защиты от вируса папилломы человека, наиболее распространенного заболевания, передающегося половым путем в США и вызывающего оба генитальных бородавки и рак шейки матки, анального канала и горла:
- Для девочек и мальчиков в возрасте от 9 до 14 лет рекомендуется принимать две дозы с интервалом в 6 месяцев.

- Если ваш ребенок не получит обе дозы к 15 годам, рекомендуется три дозы.
Грипп (прививка от гриппа) , для защиты от сезонного гриппа:
- Одна доза для большинства детей в возрасте 6 месяцев и старше, ежегодно осенью или в начале зимы
- Две дозы (принятые не менее 28 с интервалом в несколько дней) для детей от 6 месяцев до 8 лет, которые получают вакцину против гриппа в первый раз или которые ранее получили только одну дозу вакцины
Менингококковая вакцина , для защиты от менингококковой инфекции, основной причины бактериальный менингит в США (до использования вакцины):
- От 11 до 12 лет
- Ракетная прививка в 16 лет
MMR , для защиты от кори, эпидемического паротита и краснухи (немецкая корь):
- Между 12 и 15 месяцами
- Между 4 и 6 лет
- По крайней мере, за 4 недели до выезда за пределы США.S. младенцы от 6 до 11 месяцев должны получать одну дозу, а дети от 12 месяцев и старше должны получать две дозы с интервалом не менее 28 дней.

Пневмококковая вакцина (PCV) для защиты от пневмококковой инфекции, которая может привести к менингиту, пневмонии и ушным инфекциям:
- Через 2 месяца
- Через 4 месяца
- Через 6 месяцев
- От 12 до 15 месяцев
Полиомиелит (ИПВ) , для защиты от полиомиелита:
- Через 2 месяца
- Через 4 месяца
- От 6 до 18 месяцев
- От 4 до 6 лет
Ротавирус , ( перорально, а не инъекционно) для защиты от ротавируса, который может вызвать тяжелую диарею, рвоту, лихорадку и обезвоживание:
- Через 2 месяца
- Через 4 месяца
- Через 6 месяцев (не требуется, если бренд Rotarix был назначен через 2 месяца). и 4 месяца)
Ветряная оспа , для защиты от ветряной оспы:
- От 12 до 15 месяцев
- От 4 до 6 лет
Проверки состояния здоровья ребенка и иммунизация tions — Развитие детей и воспитание детей: младенцы (0–2)
Педиатры и семейные врачи часто осматривают младенцев в первые годы жизни, чтобы убедиться, что они растут и развиваются должным образом, и решить любые проблемы и потребности родителей. Врачи могут иметь свои собственные предпочтения относительно того, когда они хотят видеть младенцев для осмотра их здоровья, но в целом они происходят один раз в первые две недели жизни, а затем снова в возрасте 2 месяцев, 4 месяцев, 6 месяцев, 9 месяцев. месяцев, 12 месяцев, 15 месяцев, 18 месяцев, 24 месяца, 30 месяцев и 36 месяцев. При обычном осмотре ребенка родители должны ожидать, что врачи будут измерять и взвешивать ребенка и обсуждать кормление ребенка и его выведение, привычки сна, рост, развитие и общее благополучие. Подготовьте список любых вопросов или опасений, которые может обсудить врач.Родители также могут захотеть создать книгу истории болезни для своих младенцев, чтобы отслеживать их рост, медицинские проблемы или трудности, посещения ребенка и прививки.
Врачи могут иметь свои собственные предпочтения относительно того, когда они хотят видеть младенцев для осмотра их здоровья, но в целом они происходят один раз в первые две недели жизни, а затем снова в возрасте 2 месяцев, 4 месяцев, 6 месяцев, 9 месяцев. месяцев, 12 месяцев, 15 месяцев, 18 месяцев, 24 месяца, 30 месяцев и 36 месяцев. При обычном осмотре ребенка родители должны ожидать, что врачи будут измерять и взвешивать ребенка и обсуждать кормление ребенка и его выведение, привычки сна, рост, развитие и общее благополучие. Подготовьте список любых вопросов или опасений, которые может обсудить врач.Родители также могут захотеть создать книгу истории болезни для своих младенцев, чтобы отслеживать их рост, медицинские проблемы или трудности, посещения ребенка и прививки.
Иммунизация
Еще одним важным фактором в поддержании здоровья младенцев является укрепление их иммунной системы или их способности бороться с серьезными инфекциями с помощью иммунизации. Родители должны поговорить с лечащим врачом своего ребенка о том, когда и как, по их мнению, лучше всего делать прививки ребенку; тем не менее, есть общий список прививок, которые получают все дети грудного и раннего возраста.В этом разделе будет рассмотрено, какие вакцины вводятся, от чего они защищают младенцев, в каком возрасте они вводятся, а также любые возможные побочные эффекты.
Родители должны поговорить с лечащим врачом своего ребенка о том, когда и как, по их мнению, лучше всего делать прививки ребенку; тем не менее, есть общий список прививок, которые получают все дети грудного и раннего возраста.В этом разделе будет рассмотрено, какие вакцины вводятся, от чего они защищают младенцев, в каком возрасте они вводятся, а также любые возможные побочные эффекты.
Доказано, что вакцины безопасны и эффективны, а тяжелые реакции возникают редко. Некоторые родители или опекуны беспокоятся о вакцинах, потому что считают, что они содержат ртуть, которая со временем может навредить ребенку. Однако после протеста общественности в 2001 году почти все производители вакцин исключили ртуть из своих вакцин. Другое общественное заблуждение заключается в том, что прививки вызывают аутизм.Ни одно научное исследование не показало, что прививки вызывают аутизм. Похоже, что другие несвязанные факторы привели к увеличению числа аутистов в тот же период, когда повысился уровень иммунизации. Хотя ни одна вакцина не дает 100% гарантии эффективности, вакцины эффективны в 80-95% случаев. Опекуны должны немедленно связаться со своим врачом, если они заметят, что у их ребенка температура 105 градусов по Фаренгейту или выше, сильный безутешный плач, который длится более трех часов, летаргия или неспособность пробудиться или судороги, которые встречаются крайне редко.
Хотя ни одна вакцина не дает 100% гарантии эффективности, вакцины эффективны в 80-95% случаев. Опекуны должны немедленно связаться со своим врачом, если они заметят, что у их ребенка температура 105 градусов по Фаренгейту или выше, сильный безутешный плач, который длится более трех часов, летаргия или неспособность пробудиться или судороги, которые встречаются крайне редко.
Диптерия-столбняк-коклюш (АКДС или АКДС)
Эта иммунизация защищает детей от дифтерии, тяжелого, но редкого респираторного заболевания; столбняк, заболевание, которое может вызвать паралич из-за глубоких грязных ран; и коклюш, или коклюш, другое респираторное заболевание, которое может быть смертельным для младенцев. Иммунизация АКДС проводится в возрасте 2 месяцев, 4 месяцев, 6 месяцев, 12–18 месяцев и от 4 до 6 лет. После этого каждые десять лет дети должны получать бустерную вакцину Dtap от дифтерии и столбняка.После инъекций у некоторых детей может наблюдаться болезненность в месте инъекции, включая покраснение и припухлость, и, возможно, повышение температуры. Один из мифов о прививках Dtap состоит в том, что они вызывают повреждение мозга. В то время как более старая версия этой вакцины действительно вызывала более частые серьезные реакции, форма, разработанная в 1990-х годах, в значительной степени устранила эту проблему.
Один из мифов о прививках Dtap состоит в том, что они вызывают повреждение мозга. В то время как более старая версия этой вакцины действительно вызывала более частые серьезные реакции, форма, разработанная в 1990-х годах, в значительной степени устранила эту проблему.
Haemophilus B (Hib)
Эта иммунизация защищает детей от менингита, тяжелого заболевания, которое может вызвать отек тканей мозга и нервной системы, и пневмонии, тяжелого респираторного заболевания.Прививка от Hib делается в возрасте 2, 4, 6 месяцев и от 12 до 15 месяцев. У некоторых младенцев после этого может возникнуть субфебрильная температура и болезненное место укола.
Гепатит В
Эта иммунизация защищает от вируса, который может вызывать серьезные повреждения и заболевания печени. Хотя этот вирус редко встречается у детей из-за его передачи при половом контакте, продолжительном интимном контакте и совместном использовании игл, матери могут передать вирус своим детям. Иммунизация против гепатита B проводится четыре раза: в возрасте от рождения до 2 месяцев, от 2 до 4 месяцев, от 6 до 18 месяцев и от 11 до 16 лет. Как и при других прививках, у младенцев в месте укола может появиться покраснение и болезненность.
Иммунизация против гепатита B проводится четыре раза: в возрасте от рождения до 2 месяцев, от 2 до 4 месяцев, от 6 до 18 месяцев и от 11 до 16 лет. Как и при других прививках, у младенцев в месте укола может появиться покраснение и болезненность.
Корь, эпидемический паротит, краснуха (MMR)
Эта иммунизация защищает от кори, редкого в Америке заболевания, которое может вызывать сыпь, жар и кашель; эпидемический паротит, заболевание, вызывающее опухание желез, тонзиллит, лихорадку и способное вызвать бесплодие у детей старшего возраста и взрослых; и краснуха — заболевание, вызывающее лихорадку и сыпь, которая почти безвредна для младенцев и детей, но может вызывать врожденные дефекты у неиммунизированных беременных женщин, подвергшихся воздействию вируса.Эта иммунизация проводится дважды: один раз между 12 и 18 месяцами, а второй — между 4 и 6 годами. Через 5–12 дней после вакцинации у детей могут наблюдаться субфебрильная температура, сыпь, отек суставов и сонливость.
Полиомиелит
Эта иммунизация защищает от полиомиелита — болезни, которая может вызвать паралич. В Соединенных Штатах не было случаев полиомиелита уже двадцать лет. Важно отметить, что старая оральная иммунизация больше не проводится, потому что она редко (один из миллиона) может вызвать паралич.Инъекционная форма этой иммунизации не вызывает паралича. Вакцина против полиомиелита вводится в возрасте 6 месяцев, 9 месяцев, 18 месяцев и от 4 до 6 лет. Дети, получившие эту иммунизацию, могут испытывать болезненные ощущения в месте инъекции.
Ветряная оспа (Varicella zoster)
Эта иммунизация защищает детей от ветряной оспы — заразного заболевания, которое может вызывать жар и зудящую волдырейную сыпь. Этот укол делается один раз в возрасте от 12 до 18 месяцев.Побочные эффекты этого укола могут включать болезненность в месте укола, жар, раздражительность, усталость и тошноту.
Пневмококк (Превнар)
Эта иммунизация может защитить детей от обычных бактерий, вызывающих смертельные случаи менингита, пневмонии и инфекций крови. Эта прививка делается в возрасте 2, 4, 6 и 15 месяцев. Это также может вызвать болезненность в месте инъекции.
Эта прививка делается в возрасте 2, 4, 6 и 15 месяцев. Это также может вызвать болезненность в месте инъекции.
10 иммунизаций, рекомендуемых для младенцев
Консультирование родителей о важности вакцин — одна из важнейших ролей фармацевта.Вакцинация — один из лучших способов защитить младенцев от многих вредных заболеваний, таких как гепатит B (HepB), корь и коклюш. Веб-сайт CDC содержит интерактивный инструмент, позволяющий родителям играть активную роль в графике иммунизации своего ребенка, который можно найти по адресу 2a.cdc.gov/nip/kidstuff/newscheduler_le/. 1 Все, что требуется, — это дата рождения ребенка и график иммунизации, включающий название вакцины, описание заболевания, от которого она защищает, и рекомендуемую дату введения вакцины.
Младенцы классифицируются как дети от рождения до 1 года. Особенно важно обеспечить вакцинацию этой группы населения соответствующими прививками в нужное время, поскольку они уязвимы к опасным для жизни заболеваниям.
Ниже приводится обзор иммунизаций младенцев, рекомендованных CDC.
1. Вакцина против HepB 2
Моновалентную вакцину против HepB следует вводить всем новорожденным в течение 24 часов после рождения.Вторую дозу следует ввести через 1 или 2 месяца. Третью дозу следует вводить как минимум через 8 недель после второй дозы и как минимум через 16 недель после первой дозы. Четыре дозы вакцины HepB могут быть введены, если комбинированная вакцина, содержащая HepB, вводится после дозы при рождении. Младенцы, рожденные от матери, положительной по поверхностному антигену HepB, должны получить как вакцину HepB, так и иммуноглобулин HepB в течение 12 часов после рождения. Побочные эффекты, связанные с вакциной, возникают редко, но могут включать боль в месте инъекции и лихорадку.
2. Ротавирусные вакцины (Rotarix и RotaTeq) 2
Rotarix вводят серией из 2 доз через 2 и 4 месяца. RotaTeq вводится серией из 3 доз через 2, 4 и 6 месяцев.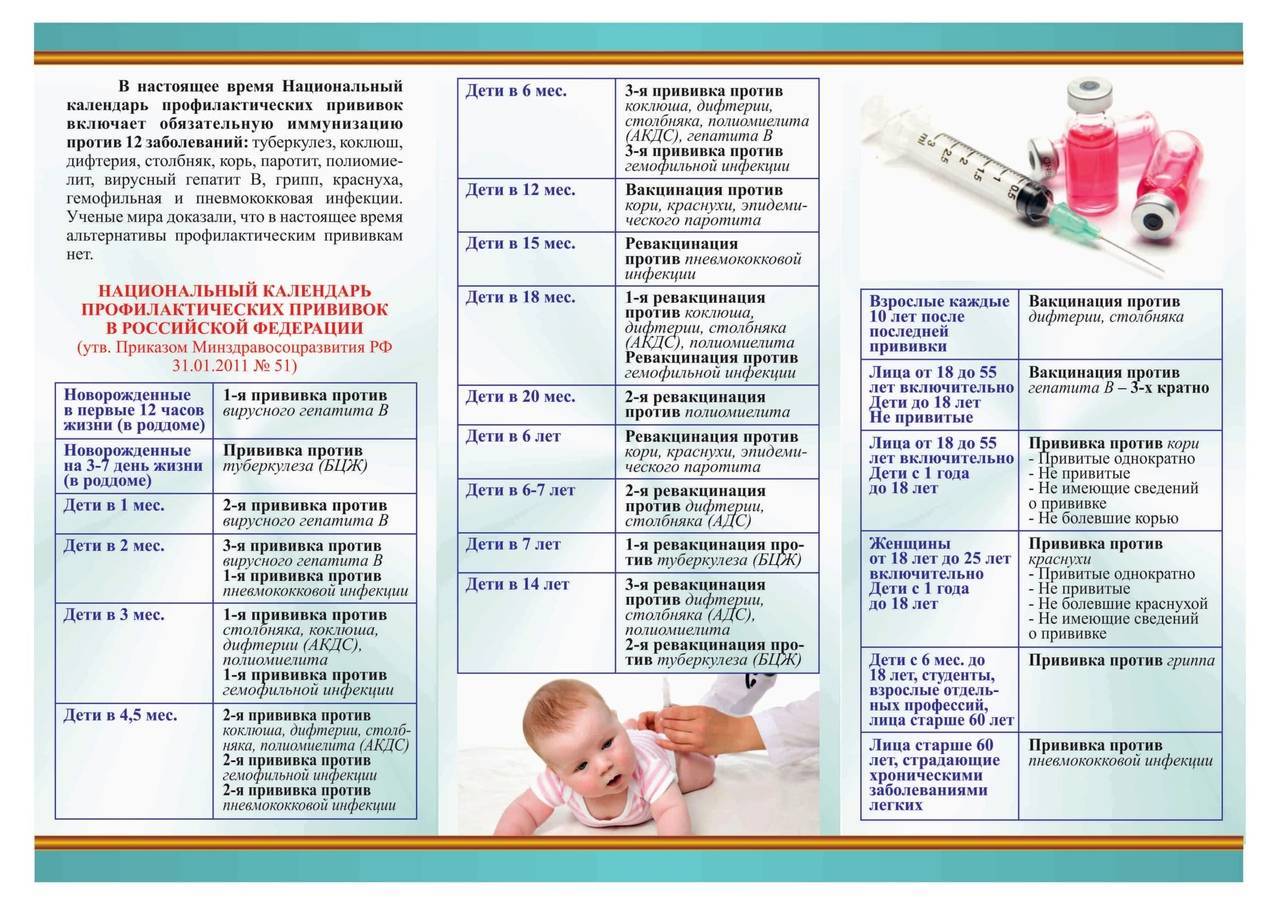 Если какая-либо доза в серии была RotaTeq или вакцинный продукт неизвестен для какой-либо дозы в серии, то следует ввести всего 3 дозы ротавирусной вакцины. Первую дозу необходимо получить до 15-недельного возраста, а последнюю — до 8-ми месяцев. Побочные эффекты, связанные с вакциной, могут включать раздражительность, диарею и рвоту.
Если какая-либо доза в серии была RotaTeq или вакцинный продукт неизвестен для какой-либо дозы в серии, то следует ввести всего 3 дозы ротавирусной вакцины. Первую дозу необходимо получить до 15-недельного возраста, а последнюю — до 8-ми месяцев. Побочные эффекты, связанные с вакциной, могут включать раздражительность, диарею и рвоту.
3. Haemophilus Influenza Конъюгированная вакцина типа b (Hib) 2
Младенцы должны получить первичную серию вакцины против Hib из 2 или 3 доз и бустерную дозу в возрасте от 12 до 15 месяцев, чтобы завершить серию полной вакцины. Первичная серия с ActHIB, MenHibrix, Hiberix или Pentacel состоит из 3 доз и вводится через 2, 4 и 6 месяцев. Первичная серия PedvaxHIB состоит из 2 доз и вводится через 2 и 4 месяца.Комвакс был снят с продажи, и все доступные дозы истекли. Побочные эффекты, связанные с вакциной, могут включать боль в месте инъекции и лихорадку.
4. Пневмококковая вакцина 2
Младенцы должны получить серию 4 доз PCV13 в 2, 4 и 6 месяцев и в 12-15 месяцев.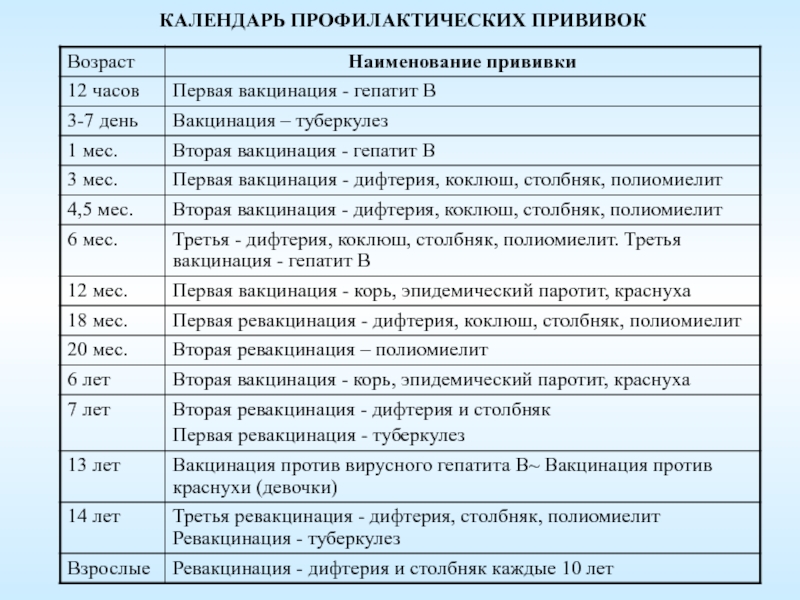 Побочные эффекты вакцины могут включать сонливость, боль и отек в месте инъекции, раздражительность и лихорадку.
Побочные эффекты вакцины могут включать сонливость, боль и отек в месте инъекции, раздражительность и лихорадку.
5. Инактивированная вакцина против полиовируса (ИПВ) 2
4-х дозную серию ИПВ следует вводить через 2, 4, 6-18 месяцев и 4-6 лет.Побочные эффекты, связанные с вакциной, могут включать боль в месте инъекции.
6. Вакцина против гриппа 2
Вакцину против гриппа следует вводить всем младенцам, начиная с 6-месячного возраста. Живая аттенуированная вакцина против гриппа не рекомендуется для сезона гриппа 2017–2018 годов из-за исследований, демонстрирующих ее недостаточную эффективность. Младенцы, получающие вакцину против гриппа впервые, должны получить 2 дозы с интервалом не менее 28 дней. Побочные эффекты, связанные с вакциной, обычно незначительны и могут включать жар, боль в месте инъекции, кашель, головную боль и усталость.Есть небольшой риск возникновения тяжелых аллергических реакций. включая анафилаксию. Кроме того, существует очень небольшой риск (1-2 случая на миллион вакцинированных людей) синдрома Гийена-Барре, состояния, при котором иммунная система атакует нервные клетки, вызывая мышечную слабость, а иногда и паралич.
Кроме того, существует очень небольшой риск (1-2 случая на миллион вакцинированных людей) синдрома Гийена-Барре, состояния, при котором иммунная система атакует нервные клетки, вызывая мышечную слабость, а иногда и паралич.
7. Вакцина против кори, эпидемического паротита и краснухи (MMR) 2
MMR вводится серией из 2 доз в возрасте от 12 до 15 месяцев и от 4 до 6 лет. Одну дозу вакцины MMR следует вводить младенцам в возрасте от 6 до 11 месяцев до отъезда из Соединенных Штатов в международную поездку.Этим младенцам следует ревакцинировать двумя дозами вакцины MMR, первой в возрасте от 12 до 15 месяцев (12 месяцев, если ребенок остается в зоне с высоким риском заболевания), а второй дозой не менее чем через 4 недели. Две дозы вакцины MMR следует вводить детям в возрасте 12 месяцев и старше до отъезда из Соединенных Штатов для международных поездок. Первую дозу следует вводить в возрасте 12 месяцев или старше, а вторую — не менее чем через 4 недели. Побочные эффекты, связанные с вакциной, могут включать жар, легкую сыпь и отек щек или шейных желез.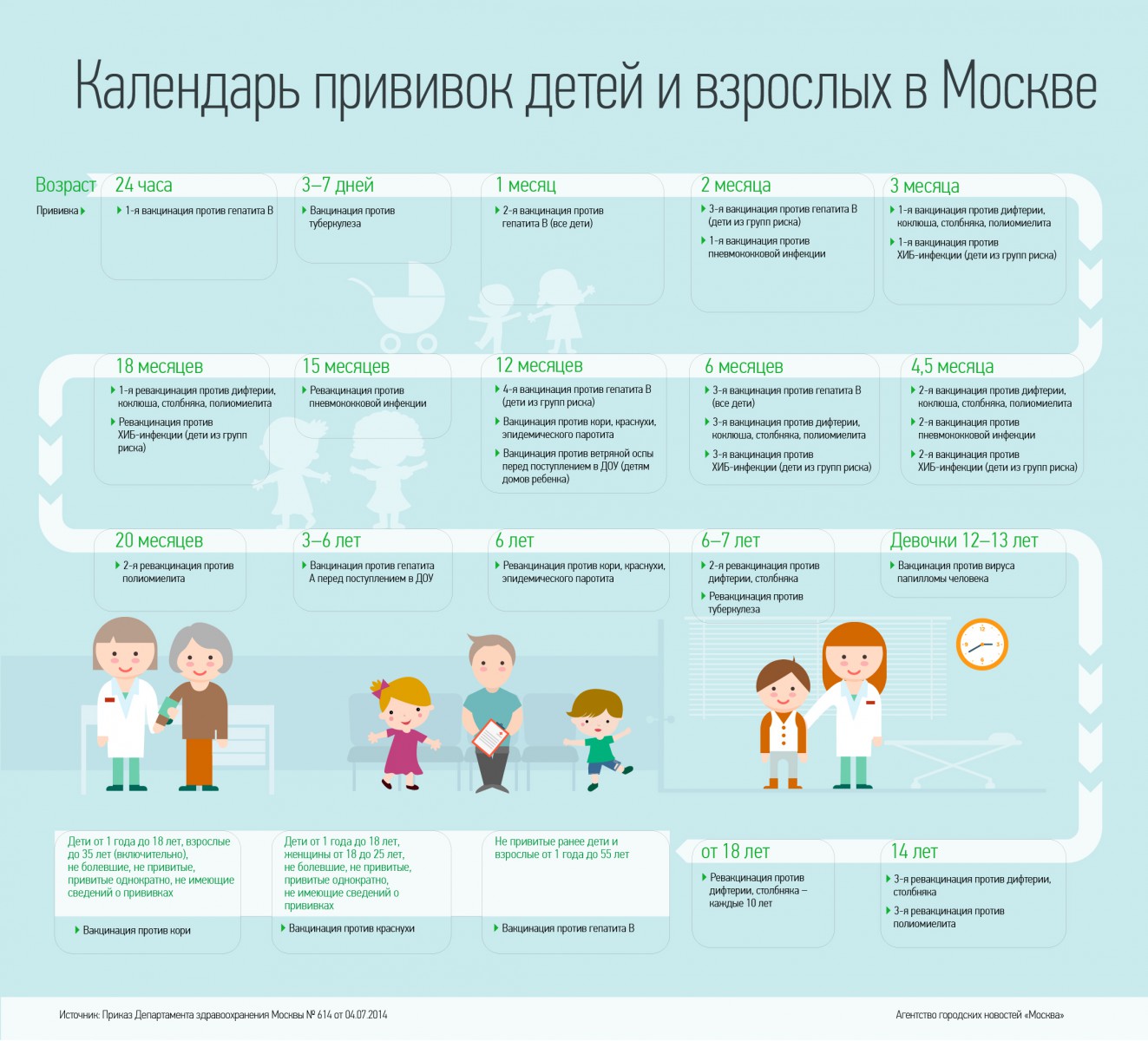
8. Вакцина против ветряной оспы 2
Двухдозовую серию следует вводить в возрасте от 12 до 15 месяцев и от 4 до 6 лет. Побочные эффекты, связанные с вакцинацией, могут включать болезненность или припухлость в месте инъекции, лихорадку и легкую сыпь, которые появляются в течение 1 месяца после вакцинации.
9. Вакцина против гепатита А 2
Двухдозовую вакцину следует вводить в возрасте от 12 до 23 месяцев. Дозы должны быть разделены на 6-18 месяцев.Побочные эффекты, связанные с вакциной, встречаются редко, но могут включать боль в месте инъекции, субфебрильную температуру, головную боль и усталость.
10. Менингококковые вакцины 2
Младенцы с определенными заболеваниями, такими как серповидноклеточная анемия, ВИЧ-инфекция, стойкий дефицит компонентов комплемента, или те, кто принимает лекарство экулизумаб (Солирис), должны получить менингококковую вакцину. Младенцы, получившие вакцинацию Menveo в возрасте 8 недель, должны быть вакцинированы в возрасте 2, 4, 6 и 12 месяцев. Пациенты, получающие MenHibrix в возрасте 6 недель, должны быть вакцинированы в возрасте 2, 4, 6 и 12 месяцев. Младенцам в возрасте от 9 до 23 месяцев с постоянным дефицитом компонента комплемента, получающим Menactra, следует вводить 2 основные дозы с интервалом не менее 12 недель. Побочные эффекты, связанные с вакциной, могут включать боль в месте инъекции и умеренную температуру.
Пациенты, получающие MenHibrix в возрасте 6 недель, должны быть вакцинированы в возрасте 2, 4, 6 и 12 месяцев. Младенцам в возрасте от 9 до 23 месяцев с постоянным дефицитом компонента комплемента, получающим Menactra, следует вводить 2 основные дозы с интервалом не менее 12 недель. Побочные эффекты, связанные с вакциной, могут включать боль в месте инъекции и умеренную температуру.
Список литературы
1. 1. CDC. График иммунизации младенцев. 2a.cdc.gov/nip/kidstuff/newscheduler_le/. Обновлено 6 февраля 2017 г.Проверено 2 октября 2017 г.
2. 2. CDC. Рекомендуемый график иммунизации для детей и подростков в возрасте 18 лет и младше, США, 2017 г. cdc.gov/vaccines/schedules/hcp/child-adolescent.html. Обновлено 6 марта 2017 г. Проверено 2 октября 2017 г.
прививок: чего ожидать в день и как к нему подготовиться
Как я узнаю о сроке вакцинации моего ребенка?
Когда вы впервые отведете ребенка к семейному врачу, педиатру или медсестре, обычно через два или три дня после его рождения, вы получите информацию о вакцинации. Они начнут составлять карту для вашего ребенка и дадут вам буклет, содержащий график прививок для вашей провинции или территории. Вы можете получить ту же карту в больнице при выписке после родов, или у медсестры или акушерки.
Они начнут составлять карту для вашего ребенка и дадут вам буклет, содержащий график прививок для вашей провинции или территории. Вы можете получить ту же карту в больнице при выписке после родов, или у медсестры или акушерки.График вакцинации немного отличается в зависимости от провинции или территории, в которой вы живете. Как правило, ваш ребенок будет получать прививки в следующем возрасте:
- от рождения до двух месяцев
- в четыре месяца
- от 12 до 18 месяцев
- от четырех до шести лет
(Правительство Канады 2018a)
Попросите врача или медсестру заполнять карту вакцинации вашего ребенка каждый раз, когда ему делают прививки.Важно обновлять эту запись, особенно если вы переезжаете в другую провинцию или территорию, где другой график вакцинации.
Вы также можете использовать бесплатное приложение для смартфонов от CANImmunize. Он хранит записи о вакцинации вашего ребенка и помогает вам вовремя вакцинироваться (Caring For Kids 2016a).
Что будет до прививок?
Перед первым набором прививок вашему ребенку врач обычно проводит его краткое обследование и задает несколько вопросов о любых аллергиях или проблемах со здоровьем.Прививки вашего ребенка могут быть отложены на несколько дней, если у него высокая температура или он очень плохо себя чувствует (Правительство Канады, 2018a). Когда ему станет лучше, ему сделают укол.Прочтите нашу статью о том, что делать, если ваш ребенок заболел во время запланированной иммунизации.
Кто будет делать прививки?
Прививки обычно делает ваш семейный врач, педиатр или медсестра общественного здравоохранения. Она, вероятно, попросит вас сесть, держа ребенка у себя на коленях, пока она делает ему инъекцию. Некоторых родителей это немного расстраивает, но все быстро заканчивается. Если вы не хотите находиться в комнате, пока вашему ребенку делают инъекцию, вы можете вместо этого попросить своего партнера или другого родственника.
Как делаются прививки?
Большинство прививок вашему ребенку делается путем инъекции в верхнюю часть бедра. Если ему больше 12 месяцев, вероятно, ему сделают инъекцию в руку. Некоторые прививки делаются перорально или распыляются в нос (Правительство Канады, 2018a).Некоторые вакцины, такие как менингококковая и пневмококковая вакцины, вводятся в виде однократной инъекции. Другие вводятся путем инъекции, содержащей более одной вакцины (Правительство Канады, 2018a).
Так, например, в некоторых частях Канады дифтерия, коклюш, столбняк, полиомиелит и Hib вводятся одной инъекцией (часто называемой вакциной 5-в-1), а не пятью отдельными инъекциями. В других частях страны вакцина 6-в-1 также содержит вакцину против гепатита B (Caring for Kids 2016a).Как я могу уменьшить боль от вакцинации для моего ребенка?
Вот несколько советов, которые помогут уменьшить боль:- Если вы кормите грудью, кормите ребенка грудью непосредственно до, во время и после инъекции.
 В противном случае вы можете дать ребенку соску или воду с сахаром (с помощью пипетки) прямо перед инъекцией (Caring for Kids nd, CANImmunize 2019).
В противном случае вы можете дать ребенку соску или воду с сахаром (с помощью пипетки) прямо перед инъекцией (Caring for Kids nd, CANImmunize 2019). - Хотя исследований, показывающих, что сахарная вода уменьшает боль от инъекций, не так много (Kassab et al 2012, Taddio et al 2017), некоторые родители и медицинские работники клянутся этим (Caring for Kids nd, CANImmunize 2019) .Чтобы приготовить сахарную воду, смешайте 5 мл (одну чайную ложку) белого сахара с 10 мл (двумя чайными ложками) дистиллированной или кипяченой воды. Если вашему ребенку больше шести месяцев, вы можете использовать водопроводную воду, если она безопасна для питья (CANImmunize 2019).
- Держите или обнимайте ребенка на коленях во время инъекции. Будьте осторожны, не обнимайте его слишком крепко, так как это может усилить его страдания. Мягкое покачивание после инъекции тоже может успокаивать (CANImmunize 2019).
- Отвлеките ребенка игрушкой, погремушкой, книгой или песней (CANImmunize 2019, Caring for Kids nd).

- Постарайтесь сохранять спокойствие, сохранять позитивный настрой и говорить обычным голосом. Если вы беспокоитесь, сделайте несколько медленных глубоких вдохов, чтобы расслабиться (CANImmunize 2019).
- Нанесите обезболивающий крем, гель или пластырь на кожу ребенка перед инъекцией (обычно за 30 минут до часа). Эти продукты обезболивают кожу в месте введения иглы, но вам нужно заранее узнать у врача, куда их вводить. Анестезирующие кремы можно купить без рецепта в местной аптеке, они безопасны для новорожденных и младенцев.
(Taddio et al., 2015, Caring for Kids nd, Правительство Канады, 2018b, CANImmunize, 2019) Спросите своего поставщика медицинских услуг, куда наносить крем, или просмотрите это руководство от HealthLinkBC.
Канадская педиатрическая ассоциация рекомендует не давать ребенку обезболивающее, парацетамол или ибупрофен непосредственно перед вакцинацией. Это потому, что это может повлиять на эффективность вакцины (Caring for Kids 2016a).

Что произойдет после вакцинации моего ребенка?
Вас попросят остаться в клинике или кабинете врача в течение 15–20 минут после вакцинации.Это потому, что, как и любое лекарство, вероятность аллергической реакции на инъекцию очень мала.Ваш ребенок может ненадолго расстроиться и в этот вечер проявить раздражительность. Некоторые родители после иммунизации считают, что их младенцы нуждаются в более успокаивающем воздействии на ночь. Так что, возможно, стоит очистить свой график после приема ребенка, чтобы вы могли уделять ему дополнительные объятия и внимание.
Каковы побочные эффекты иммунизации?
Общие побочные эффекты включают легкую боль, покраснение и отек в месте, где игла входит в кожу.Эти побочные эффекты обычно не о чем беспокоиться и проходят в течение дня или двух (Правительство Канады, 2018b). У некоторых детей впоследствии развивается легкая температура. Назначение вашему ребенку парацетамола или ибупрофена от температуры может помочь ему чувствовать себя более комфортно (Уход за детьми, 2016a).
Хотя фебрильные судороги случаются редко, у маленьких детей после иммунизации иногда возникают. Лихорадочные судороги могут быть спровоцированы высокой температурой. На них может быть страшно смотреть, но они редко бывают вредными.Однако позвоните в службу 911, если припадок длится более трех минут или если вашему ребенку меньше шести месяцев (Уход за детьми, 2018).
Если судорожный припадок у вашего ребенка длится менее трех минут или если ваш ребенок старше шести месяцев, обратитесь к врачу, чтобы исключить другие возможные причины приступа.
Лихорадка вместе с сыпью может возникнуть после вакцинации MMR (корь, эпидемический паротит, краснуха) или ветряной оспы (ветряная оспа). Это означает, что у вашего ребенка небольшая реакция на вакцину, поскольку его организм вырабатывает иммунитет к болезни (Caring for Kids 2016b, NHS 2018).
Могу ли я дать ребенку обезболивающее после иммунизации?
Не сразу, поскольку это может повлиять на эффективность вакцины. Лучше подождать шесть часов после иммунизации, прежде чем давать ребенку парацетамол или ибупрофен от боли или температуры (Уход за детьми, 2016a).
Лучше подождать шесть часов после иммунизации, прежде чем давать ребенку парацетамол или ибупрофен от боли или температуры (Уход за детьми, 2016a).Сначала проконсультируйтесь со своим врачом, если вашему ребенку меньше трех месяцев, если он дает парацетамол, и менее шести месяцев, если он дает ибупрофен (Правительство Канады, 2016 г., HealthLink BC 2019). Следуйте инструкциям по дозировке на флаконе.Доза зависит от веса вашего ребенка, а не от его возраста. Вы можете спросить своего фармацевта или врача, если не знаете, сколько давать ребенку.
Никогда не давайте ребенку аспирин, так как это может вызвать серьезное, иногда опасное для жизни состояние, называемое синдромом Рейе (Caring for Kids 2015).
Когда мне следует беспокоиться о симптомах моего ребенка после вакцинации?
Серьезные реакции на вакцины очень редки. Позвоните своему врачу, если у вашего ребенка появятся какие-либо из этих симптомов после вакцинации:- ректальная лихорадка выше 38 градусов Цельсия, если вашему ребенку меньше шести месяцев, или выше 40 градусов Цельсия у ребенка старшего возраста
- плачет или суетится более 24 часов
- усиление отека в месте, куда вошла игла
- необычная сонливость (правительство Канады, 2018b)
Узнайте больше о том, что делать, если ваш ребенок заболел, когда запланирована вакцинация, и ознакомьтесь с советами родителей о том, как облегчить посещение врача и прививки вашему ребенку.

Последние отзывы:
июль 2019 г.Список литературы
CANImmunize. 2019. Обезболивание при иммунизации детей. https://immunize.ca [по состоянию на июнь 2019 г.]Уход за детьми. 2016a. Вакцинация и ваш ребенок. Канадское педиатрическое общество. www.caringforkids.cps.ca [Доступ в июне 2019 г.]
Уход за детьми. 2016b. Вакцины: общие проблемы. Канадское педиатрическое общество. www.caringforkids.cps.ca [Доступ в июне 2019 г.]
Уход за детьми.2018. Фебрильные изъятия. Канадское педиатрическое общество. www.caringforkids.cps.ca [Доступ в июле 2019 г.]
Уход за детьми. nd. Уменьшите боль от вакцинации у младенцев: руководство для родителей. www.caringforkids.cps.ca [По состоянию на июнь 2019 г.]
Govt of Canada. 2016. Ацетаминофен и дети. www.canada.ca [По состоянию на июнь 2019 г.]
Govt of Canada 2018a. Вакцины для детей: когда вакцинировать ребенка. www.canada.ca [По состоянию на июнь 2019 г. ]
]
Govt of Canada 2018b. Руководство для родителей по вакцинации. www.canada.ca [Доступ в июне 2019 г.]
HealthLink BC. 2019. Использование ибупрофена у детей раннего возраста. www.healthlinkbc.ca [По состоянию на июнь 2019 г.]
Kassab M, Foster P, Foureur M, et al. 2012. Сладкие на вкус решения от процедурной боли, связанной с иглой, у младенцев от одного месяца до одного года. Кокрановская база данных систематических обзоров. (12): CD008411. www.cochranelibrary.com [по состоянию на март 2019 г.]
NHS. 2018. Побочные эффекты вакцины MMR . NHS, Здоровье от А до Я, Прививки. www.nhs.uk [по состоянию на июнь 2019 г.]
Taddio A, McMurty M, Shah V, et al. 2015. Уменьшение боли во время инъекций вакцины: руководство по клинической практике. CMAJ 187 (13): 975-982. www.ncbi.nlm.nih.gov [по состоянию на июнь 2019 г.]
Taddio A, Riddell RP, Ipp M, et al. 2017. Относительная эффективность дополнительных обезболивающих при вакцинации младенцев.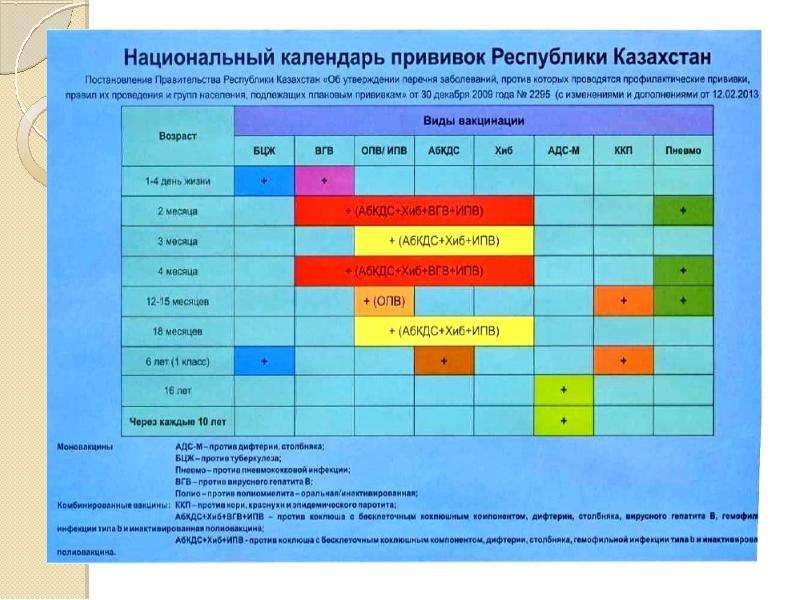 CMAJ 189 (6): E227 – E234. www.ncbi.nlm.nih.gov [по состоянию на июль 2019 г.]
CMAJ 189 (6): E227 – E234. www.ncbi.nlm.nih.gov [по состоянию на июль 2019 г.]
Вакцинация
ВакцинацияВакцинация
Процент детей в возрасте 12-23 месяцев и детей в возрасте 24-35 месяцев, получивших специфические вакцины в любое время до обследования в соответствии с картой вакцинации, в соответствии с отчетом матери, в соответствии с картой вакцинации или отчетом матери, и процент, получивший специфические вакцины вакцины к соответствующему возрасту
Определение
1) Процент детей в возрасте 12-23 месяцев, получивших специфические вакцины в любое время до обследования в соответствии с картой вакцинации.
2) Процент детей в возрасте от 12 до 23 месяцев, получивших определенные вакцины в любое время до обследования, согласно отчету матери.
3) Процент детей в возрасте от 12 до 23 месяцев, получивших определенные вакцины в любое время до обследования в соответствии с картой вакцинации или отчетом матери.
4) Процент детей в возрасте 12–23 месяцев, получивших специфические вакцины к соответствующему возрасту.
5) Процент детей в возрасте 24-35 месяцев, получивших специфические вакцины в любое время до обследования в соответствии с картой вакцинации.
6) Процент детей в возрасте от 24 до 35 месяцев, получивших определенные вакцины в любое время до обследования, согласно отчету матери.
7) Процент детей в возрасте от 24 до 35 месяцев, получивших определенные вакцины в любое время до обследования согласно карте вакцинации или отчету матери.
8) Процент детей в возрасте 24-35 месяцев, получивших специфические вакцины к соответствующему возрасту.
Покрытие:
База населения: живые дети в возрасте 12–23 месяцев и 24–35 месяцев (файл KR)
Период времени: 3 года до исследования
Нумераторы:
1) Количество живых детей в возрасте 12–23 месяцев и 24–35 месяцев, получивших указанные вакцины, все основные прививки, все соответствующие возрасту прививки и не указанные вакцины, согласно информации в карте вакцинации (h2 = 1 и проведенная вакцинация [см. Расчет])
Расчет])
2) Количество живых детей в возрасте 12–23 месяцев и 24–35 месяцев, получивших указанные вакцины, все основные прививки, все соответствующие возрасту прививки и не указанные вакцины, согласно отчету матери (h2 1)
3) Количество живых детей в возрасте 12–23 месяцев и 24–35 месяцев, получивших указанные вакцины, все основные прививки, все соответствующие возрасту прививки и не указанные вакцины, согласно информации в карте вакцинации или отчете матери (вакцинация сделана [см. ])
4) Количество живых детей в возрасте 12–23 месяцев и 24–35 месяцев, получивших указанные вакцины, все основные прививки, все соответствующие возрасту вакцины, к соответствующему возрасту (вакцинация, проведенная до соответствующего возраста [см. Расчет])
Знаменателей:
1) Количество живых детей в возрасте 12–23 месяцев (b5 = 1 и b19 в 12:23)
2) Количество живых детей в возрасте 24-35 месяцев (b5 = 1 и b19 в 24:35)
Переменные: файл KR.

b5 | Ребенок жив |
b19 | Текущий возраст ребенка в месяцах |
h0, h0d / h0m / h0y | Получено ПОЛИО 0 |
h2 | Имеет карту здоровья |
h3, h3d / h3m / h3y | Получено BCG |
h4, h4d / h4m / h4y | Получено DPT 1 |
h5, h5d / h5m / h5y | Получено ПОЛИО 1 |
h5, h5d / h5m / h5y | Получено DPT 2 |
h6, h6d / h6m / h6y | Получено ПОЛИО 2 |
h7, h7d / h7m / h7y | Получено DPT 3 |
h8, h8d / h8m / h8y | Получено ПОЛИО 3 |
h9, h9d / h9m / h9y | Получено КОРЬЕ 1 |
h9a, h9ad / h9am / h9ay | Получено КОРОТ 2 |
ч50, ч50д / ч50м / ч50л | Получил гепатит В при рождении |
h51, h51d / h51m / h51y | Полученная пятивалентная 1 |
h52, h52d / h52m / h52y | Получено пятивалентное 2 |
ч53, ч53д / ч53м / ч53л | Полученный пятивалентный 3 |
ч54, ч54д / ч54м / ч54л | Поступило пневмококковое 1 |
h55, h55d / h55m / h55y | Поступило 2 пневмококка |
h56, h56d / h56m / h56y | Поступило 3 пневмококка |
h57, h57d / h57m / h57y | Получен ротавирус 1 |
h58, h58d / h58m / h58y | Получен ротавирус 2 |
ч59, ч59д / ч59м / ч59л | Получен ротавирус 3 |
h60, h60d / h60m / h60y | Получен инактивированный полиомиелит |
h61, h61d / h61m / h61y | Получен гепатит В 1 |
h62, h62d / h62m / h62y | Получен гепатит В 2 |
х63, х63д / х63м / х63y | Получен гепатит В 3 |
х64, х64д / х64м / х64y | Получено Hib 1 |
h65, h65d / h65m / h65y | Получено 2 Hib |
ч66, ч66д / ч66м / ч66л | Получено Hib 3 |
v005 | Вес индивидуальной выборки женщины |
Для вышеуказанного h xx d, h xx m и h xx y — день, месяц и год вакцинации ребенка.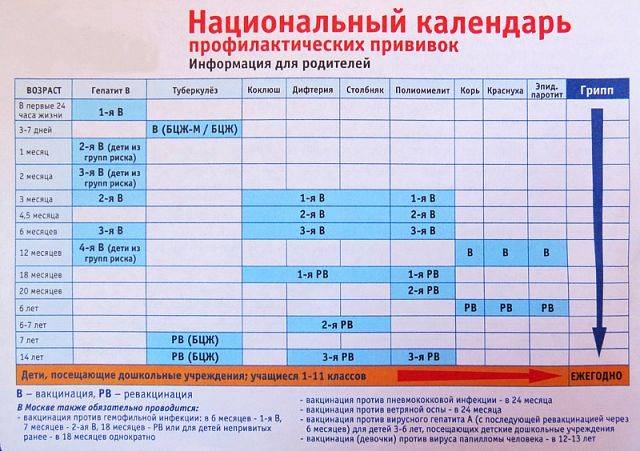
Расчет
Нумераторы:
Число живущих детей в возрасте от 12 до 23 месяцев или от 24 до 35 месяцев на момент обследования, получивших указанную вакцину.
Специальные вакцины:
Ниже приводится список типичных зарегистрированных вакцин, основанный на национальном календаре вакцин. Конкретные предоставляемые вакцины могут отличаться от страны к стране и будут меняться со временем.
BCG (бацилла Кальметта-Герена) — противотуберкулезная вакцина, полученная вскоре после рождения.
HepB — Доза вакцины против гепатита B при рождении должна быть введена в течение 24 часов после рождения; он классифицируется как введенный в течение 1 дня после рождения и после 1 дня рождения.
DPT-HepB-Hib — пятивалентная вакцина против дифтерии, коклюша, столбняка (DPT), гепатита B (HepB) и Haemophilus influenza типа b (Hib), вводимая в 3 дозах, как правило, через 6, 10 и 14 недель после рождение. Если DPT, HepB и Hib не представлены в виде единой пентавалентной вакцины, каждый тип вакцины указывается отдельно.
Если DPT, HepB и Hib не представлены в виде единой пентавалентной вакцины, каждый тип вакцины указывается отдельно.
Полиомиелит — Предоставляется в виде пероральной полиовакцины (ОПВ) или инактивированной полиовакцины (ИПВ). Получен в 3 дозах, которые обычно вводятся одновременно с вакциной, содержащей АКДС (через 6, 10 и 14 недель после рождения). В некоторых странах назначают дополнительную дозу ОПВ при рождении (полиомиелит 0). Все чаще однократная доза ИПВ вводится одновременно с третьей дозой ОПВ.
Пневмококковая вакцина —Пневмококковая конъюгированная вакцина вводится в 3 дозах: 2 дозы в возрасте до 6 месяцев плюс бустерная доза в возрасте 9-15 месяцев или по тому же графику, что и вакцина, содержащая АКДС (6, 10 и 14 недель). после рождения).
Ротавирус — В зависимости от типа вакцины ротавирусная вакцина вводится по схеме из 2 или 3 доз одновременно с вакциной, содержащей АКДС.
Корь, содержащая вакцину (MCV) —В странах с продолжающейся передачей кори дозу 1 рекомендуется вводить в возрасте 9 месяцев. В странах с низким уровнем передачи кори MCV 1 рекомендуется вводить в возрасте 12 месяцев. MCV 2, если он вводится, обычно длится 15-18 месяцев.
В странах с низким уровнем передачи кори MCV 1 рекомендуется вводить в возрасте 12 месяцев. MCV 2, если он вводится, обычно длится 15-18 месяцев.
Основные прививки :
БЦЖ, 3 дозы вакцины, содержащей АКДС, 3 дозы вакцины против полиомиелита (за исключением вакцины против полиомиелита, введенной при рождении) и 1 доза вакцины MCV.
Прививки, соответствующие возрасту :
Для детей в возрасте 12-23 месяцев: БЦЖ, HepB (доза при рождении), 3 дозы DPT-HepB-Hib, 3 [4] дозы вакцины против полиомиелита, 3 [2] дозы пневмококковой вакцины, 3 [2] дозы ротавирусная вакцина и 1 доза MCV в соответствии с национальным календарем вакцинации.
Для детей в возрасте 24-35 месяцев, БЦЖ, HepB (доза при рождении), 3 дозы DPT-HepB-Hib, 3 [4] дозы вакцины против полиомиелита, 3 [2] дозы пневмококковой вакцины, 3 [2] дозы ротавирусная вакцина и 2 дозы MCV в соответствии с национальным календарем вакцинации.
Нет вакцины: Ни одна из указанных выше детских прививок ребенку не делалась.
Привиты в любое время
Если информация присутствует в карте прививок, показанной интервьюеру, используется запись о вакцинации.Если интервьюеру не была показана карточка или не было записи о вакцинации, используется отчет матери о вакцинации. Вакцинация считается проведенной, если информация предоставлена из любого источника (h xx в 1: 3).
Для многодозовых вакцин запись о вакцинах может включать пробелы в истории вакцинации. Программа DHS исходит из того, что пропущенная вакцинация не проводилась, и меняет нумерацию вакцин, чтобы они соответствовали количеству вакцины определенного типа.Например, если зарегистрировано, что ребенок получил только DPT-HepB-Hib 2, и нет записи о DPT-HepB-Hib 1, предполагается, что был назначен DPT-HepB-Hib 1, но не DPT -HepB-Hib 2. Точно так же, если у ребенка есть запись о полиомиелите 1 и полиомиелите 3, но не полиомиелитом 2, предполагается, что полиомиелит 1 и полиомиелит 2 были переданы, но не полиомиелит 3.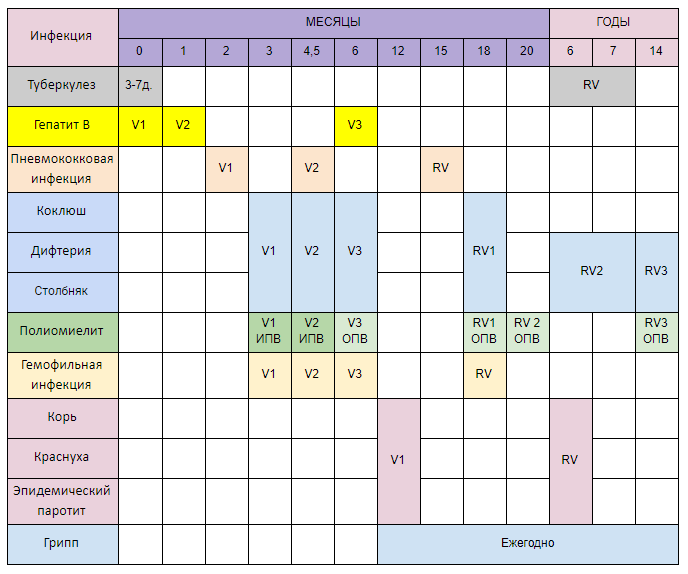 Это логика. количество известных прививок, а не место в записи о вакцинации.
Это логика. количество известных прививок, а не место в записи о вакцинации.
Логика для многодозовой вакцинации следующая:
Vacc 1: сумма (h xx в 1: 3) + (h yy в 1: 3) + (h zz в 1: 3) ≥ 1
Vacc 2: Сумма (h xx в 1: 3) + (h yy в 1: 3) + (h zz в 1: 3) ≥ 2
Vacc 3: Сумма (h xx в 1: 3) + (h yy в 1: 3) + (h zz в 1: 3) ≥ 3
Где h xx — первая вакцинация в серии, h yy — вторая, а h zz — третья.
Например, для DPT-HepB-Hib:
DPT-HepB-Hib 1: сумма (h4 в 1: 3) + (h5 в 1: 3) + (h7 в 1: 3) ≥ 1
DPT-HepB-Hib 2: сумма (h4 в 1: 3) + (h5 в 1: 3) + (h7 в 1: 3) ≥ 2
DPT-HepB-Hib 3: сумма (h4 в 1: 3) + (h5 в 1: 3) + (h7 в 1: 3) ≥ 3
Привиты до соответствующего возраста
Считается, что вакцинация была проведена в соответствующем возрасте, если вакцинация была сделана в течение первых 12 месяцев для вакцин, запланированных к введению в первый год жизни, и в течение первых 24 месяцев для вакцин, запланированных к введению в второй год жизни. Как правило, все детские вакцины, указанные в обследовании DHS, вводятся на первом году жизни, за исключением вакцины MCV 2, которую обычно планируют вводить на втором году жизни. В некоторых странах MCV1 вводится через 12 месяцев, а MCV2 — через 24 месяца или позже, и в этом случае соответствующий возраст корректируется для этих вакцин.
Как правило, все детские вакцины, указанные в обследовании DHS, вводятся на первом году жизни, за исключением вакцины MCV 2, которую обычно планируют вводить на втором году жизни. В некоторых странах MCV1 вводится через 12 месяцев, а MCV2 — через 24 месяца или позже, и в этом случае соответствующий возраст корректируется для этих вакцин.
Логика оценки того, была ли вакцина сделана в соответствующем возрасте, аналогична логике для вакцинированных в любое время, за исключением того, что дополнительный тест на вакцинацию проводился в первый или второй год жизни, в зависимости от ситуации.Этот тест возможен только для детей, даты вакцинации которых указаны в карте вакцинации. Когда у ребенка нет карты вакцинации, которая была показана интервьюеру, предполагается, что возраст вакцинации детей, матери которых сообщили о вакцинации, совпадает с возрастом, указанным в картах вакцинации. Кроме того, могут быть даты вакцинации, которые неизвестны или не полностью записаны в картах вакцинации, некоторые из которых предоставляют достаточно информации, чтобы определить, была ли вакцинация сделана до соответствующего возраста, а другие нет.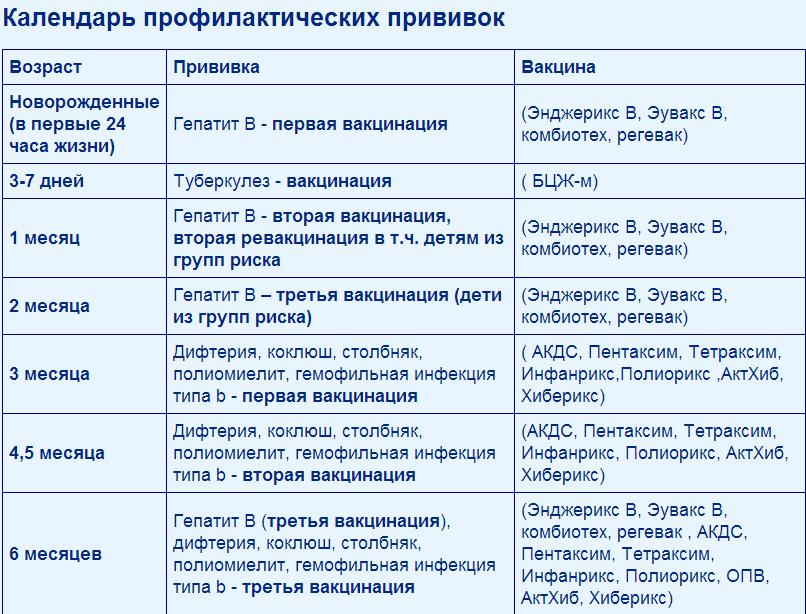 Следовательно, количество всех детей с определенной дозой вакцинации умножается на долю этой дозы, введенной до возраста 12 месяцев, по сравнению с теми, для которых можно определить, была ли вакцинация проведена до соответствующего возраста, как это определено полученной информацией. из карты вакцинации.
Следовательно, количество всех детей с определенной дозой вакцинации умножается на долю этой дозы, введенной до возраста 12 месяцев, по сравнению с теми, для которых можно определить, была ли вакцинация проведена до соответствующего возраста, как это определено полученной информацией. из карты вакцинации.
Расчет этой пропорции требует двух шагов:
1) Количество прививок, при которых вакцинация была сделана до соответствующего возраста, если:
a) Год вакцинации совпадает с годом рождения, а вакцинация была сделана после даты рождения, или
b) Год вакцинации равен году рождения плюс 1 (или плюс 2 для MCV2) год и
· месяц вакцинации до месяца рождения, или
· месяц вакцинации равен месяцу рождения, а день вакцинации предшествует дню рождения, или
c) Год вакцинации равен году рождения плюс 1 только для MCV2.
2) Количество прививок, по которым можно сказать, была ли вакцина сделана до соответствующего возраста:
a) Год вакцинации равен году рождения, а вакцинация была сделана после даты рождения, или
b) Год вакцинации равен году рождения плюс 1 (или плюс 2 для MCV2) год, и указан месяц вакцинации, и, если месяц вакцинации равен месяцу рождения, также указывается день вакцинации, или
c) Год вакцинации — любой другой год после года рождения.
Это соотношение этих двух и обеспечивает пропорцию, которая применяется к количеству всех детей, получивших конкретную вакцинацию, для получения процентного значения, соответствующего соответствующему возрасту.
Знаменателей:
1) Количество живых детей в возрасте 12–23 месяцев (b5 = 1 и b19 в 12:23)
2) Количество живых детей в возрасте 24-35 месяцев (b5 = 1 и b19 в 24:35)
Определения показателей:
Показатели 1-3, 5-7: числитель, деленный на знаменатель для возрастной группы, умноженный на 100.
Показатели 4, 8: Показатели 3 или 7, соответственно, умноженные на частное количества прививок, в которых была сделана вакцинация, на соответствующий возраст (, см. Шаг 1) в расчете выше ), деленное на количество прививок где можно сказать, была ли вакцинация сделана до соответствующего возраста ( см. Шаг 2) в Расчетах выше ).
Обработка отсутствующих значений
Отсутствует карта вакцинации: используется отчет матери о вакцинации, если таковой имеется. Отсутствие вакцинации в карточке: используйте отчет матери о вакцинации, если таковой имеется, и в противном случае предполагайте, что вакцинация не проводилась.
Отсутствие вакцинации в карточке: используйте отчет матери о вакцинации, если таковой имеется, и в противном случае предполагайте, что вакцинация не проводилась.
Дата в карте вакцинации отсутствует или недействительна: вменяется до или после возраста 12 месяцев или до или после возраста 24 месяцев в соответствии с распределением в картах вакцинации с действительными датами — применяется в совокупности после подсчета количества детей, получивших каждую вакцину.
Отчет о вакцинации пропавшей матери (респондента) или мать не знает, была ли вакцина сделана: Считайте вакцину не полученной, если в карте вакцинации нет достоверной информации.
Примечания и соображения
Сложность схемы вакцинации и тот факт, что она со временем изменилась (и ожидается, что это будет продолжаться), затрудняет анализ тенденций и сравнения между странами. Индикатор всех основных прививок может использоваться для анализа тенденций, хотя компоненты этого индикатора также изменились со временем (например, АКДС была заменена АКДС-ГепВ-Hib или другими вакцинами, содержащими АКДС в большинстве стран).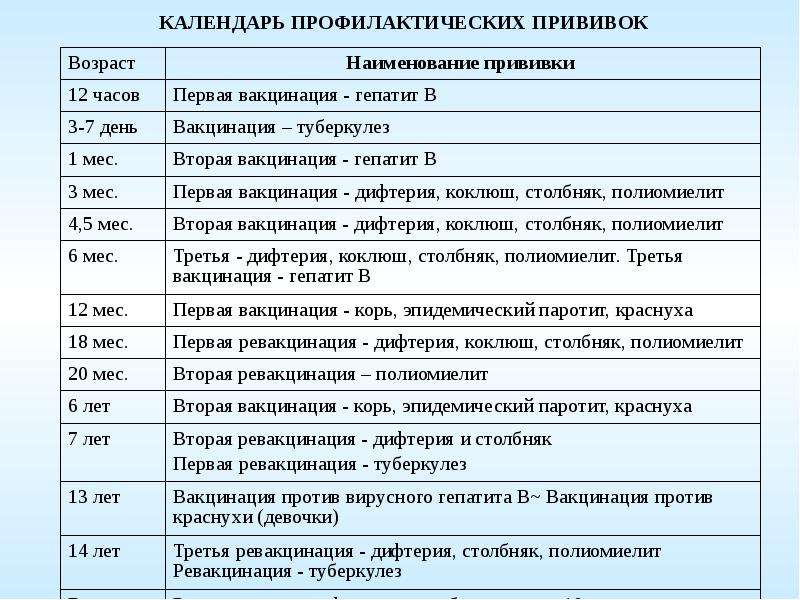
В некоторых странах, особенно в странах Латинской Америки и Содружества Независимых Государств (СНГ), рекомендуемый возраст для MCV1 составляет 12 месяцев или позже, по сравнению с 9 месяцами во многих других странах. В таких случаях MCV1 будет сообщаться только для детей в возрасте 24–35 месяцев. Точно так же во многих из этих стран рекомендуемый возраст для введения MCV2 составляет 24 месяца или позже, и в этом случае MCV2 составляет , а не , о котором сообщается для детей в возрасте 24-35 месяцев.Точно так же другие вакцины могут быть введены в более позднем возрасте в соответствии с национальным графиком вакцинации, и они будут исключены из отчетности для возрастных групп, где все дети в этой возрастной группе не имели возможности получить вакцину.
Показатель вакцинации, соответствующей возрасту, будет изменяться каждый раз, когда страна добавляет дополнительную вакцину в свой национальный календарь вакцинации. Соответствующие возрасту прививки будут варьироваться в зависимости от национального календаря вакцинации, а количество доз, типы включенных вакцин или возраст, в котором они вводятся, могут варьироваться от страны к стране или от обследования к обследованию.
Необходимо проявлять осторожность, чтобы не путать дозу вакцины против полиомиелита, введенную при рождении (называемую полиомиелитом 0), и дозами, введенными позже (полиомиелит 1, полиомиелит 2 и полиомиелит 3). Точно так же доза инактивированного полиомиелита может быть введена одновременно с третьей пероральной дозой полиомиелита, и ее не следует путать с третьей дозой перорального полиомиелита.
Изменения во времени
В некоторых странах, особенно в странах Латинской Америки, рекомендуемый возраст для MCV изменился с младше 12 месяцев на возраст 12 месяцев или старше.В DHS-VI и ранее, где это имело место, возрастной диапазон детей в числителе и знаменателе был изменен с 12-23 месяцев на 18-29 месяцев. Кроме того, возраст 18 месяцев вместо возраста 12 месяцев использовался как возраст, к которому должны были быть сделаны прививки. Однако в DHS-7 Программа DHS постоянно сообщает о показателях вакцинации среди когорт в возрасте 12–23 и 24–35 месяцев. Таким образом, в случае, когда ребенок должен получить вакцину MCV1 в возрасте 18 месяцев, в обследовании будет указано, получил ли ребенок в возрасте 24-35 месяцев MCV1, и эта вакцина не будет представлена для детей в возрасте 12-23 месяцев.
Таким образом, в случае, когда ребенок должен получить вакцину MCV1 в возрасте 18 месяцев, в обследовании будет указано, получил ли ребенок в возрасте 24-35 месяцев MCV1, и эта вакцина не будет представлена для детей в возрасте 12-23 месяцев.
В обследованиях, предшествовавших DHS-7, расчет того, были ли вакцины в первый год жизни, рассчитывался только с точностью до месяца, поскольку дата рождения ребенка не собиралась. В DHS-7 расчет производится с точностью до дня с использованием дня, месяца и года рождения и вакцинации.
Список литературы
Ассаф, С., Л. Хортон, М. Борнштейн, Т. Пуллум. 2017. Уровни и тенденции показателей здоровья матери и ребенка в 11 странах Ближнего Востока и Северной Африки .Сравнительный отчет DHS № 46. Роквилл, Мэриленд, США: ICF. https://www.dhsprogram.com/publications/publication-CR46-Comparative-Reports.cfm
Каттс, Ф.Т., П. Клэкин, М.С. Дановаро-Холлидей, Д.А. Рода. 2016. «Мониторинг охвата вакцинацией: определение роли опросов». Вакцина 34: 4103-4109. https://www.ncbi.nlm.nih.gov/pubmed/27349841
2016. «Мониторинг охвата вакцинацией: определение роли опросов». Вакцина 34: 4103-4109. https://www.ncbi.nlm.nih.gov/pubmed/27349841
Каттс, F.T., H.S. Изуриета, Д.А. Рода. 2013. «Измерение охвата в ЗМНД: проблемы разработки, внедрения и интерпретации, связанные с отслеживанием охвата вакцинацией с использованием обследований домохозяйств.” PLOS Medicine 10: 1-11. https://journals.plos.org/plosmedicine/article?id=10.1371/journal.pmed.1001404
Рутштейн, С.О., С. Ставетейг, Р. Винтер и Дж. Юркавич. 2016. Городская детская бедность, здоровье и выживание в странах с низким и средним уровнем дохода. DHS Comparative Reports No. 40. Роквилл, Мэриленд, США: ICF International. https://www.dhsprogram.com/publications/publication-CR40-Comparative-Reports.cfm
ВОЗ, ЮНИСЕФ, Всемирный банк . 2009. Состояние вакцин и иммунизации в мире, 3-е изд. . Женева, Всемирная организация здравоохранения. http://www. who.int/immunization/sowvi/en/
who.int/immunization/sowvi/en/
Всемирная организация здравоохранения. 2018. Глобальный справочный список из 100 основных показателей здоровья . Женева: Всемирная организация здравоохранения. Доступно: http://www.who.int/healthinfo/indicators/2018/en/.
Ресурсы
DHS-7 План табулирования: таблицы 10.2 и 10.3
Идентификаторы индикаторов API:
По источнику информации:
CH_VACS_C_BCG, CH_VACS_C_DP1, CH_VACS_C_DP2, CH_VACS_C_DP3, CH_VACS_C_OP0, CH_VACS_C_OP1, CH_VACS_C_OP2, CH_VACS_C_OP3, CH_VACS_C_MSL, CH_VACS_C_MS2, CH_VACS_C_HP0, CH_VACS_C_HP1, CH_VACS_C_HP2, CH_VACS_C_HP3, CH_VACS_C_HB1, CH_VACS_C_HB2, CH_VACS_C_HB3, CH_VACS_C_PN1, CH_VACS_C_PN2, CH_VACS_C_PN3, CH_VACS_C_RT1, CH_VACS_C_RT2, CH_VACS_C_RT3, CH_VACS_C_BAS, CH_VACS_C_APP , CH_VACS_C_NON
(ссылка на API, ссылка на STATcompiler)
По фоновым характеристикам:
CH_VACC_C_BCG, CH_VACC_C_DP1, CH_VACC_C_DP2, CH_VACC_C_DP3, CH_VACC_C_OP0, CH_VACC_C_OP1, CH_VACC_C_OP2, CH_VACC_C_OP3, CH_VACC_C_MSL, CH_VACC_C_MS2, CH_VACC_C_HP0, CH_VACC_C_HP1, CH_VACC_C_HP2, CH_VACC_C_HP3, CH_VACC_C_HB1, CH_VACC_C_HB2, CH_VACC_C_HB3, CH_VACC_C_PN1, CH_VACC_C_PN2, CH_VACC_C_PN3, CH_VACC_C_RT1, CH_VACC_C_RT2, CH_VACC_C_RT3, CH_VACC_C_BAS, CH_VACC_C_APP , CH_VACC_C_NON
(ссылка на API, ссылка на STATcompiler)
ЮНИСЕФ. 2018. Иммунизация . https://data.unicef.org/topic/child-health/immunization/
2018. Иммунизация . https://data.unicef.org/topic/child-health/immunization/
ВОЗ. ВОЗ болезни, предупреждаемые с помощью вакцин: система мониторинга. Глобальное резюме за 2018 год. 2018.
http://apps.who.int/immunization_monitoring/globalsummary/schedules
Показатель 3.b.1 ЦУР: Доля целевой группы населения, охваченной всеми вакцинами, включенными в их национальную программу
100 основных показателей здоровья ВОЗ: национальный уровень вакцинации вакцинами
Индикатор MICS6 TC.1: Охват иммунизацией против туберкулеза
Индикатор MICS6 TC.2: Охват иммунизацией от полиомиелита
Индикатор MICS6 TC.3: Охват иммунизацией против дифтерии, столбняка и коклюша (АКДС)
Индикатор MICS6 TC.4: Охват иммунизацией против гепатита B
Индикатор MICS6 TC.5: Охват иммунизацией против гемофильной инфекции типа B (Hib)
Индикатор MICS6 TC.6: Охват иммунизацией против пневмококков (конъюгированной)
Индикатор MICS6 TC.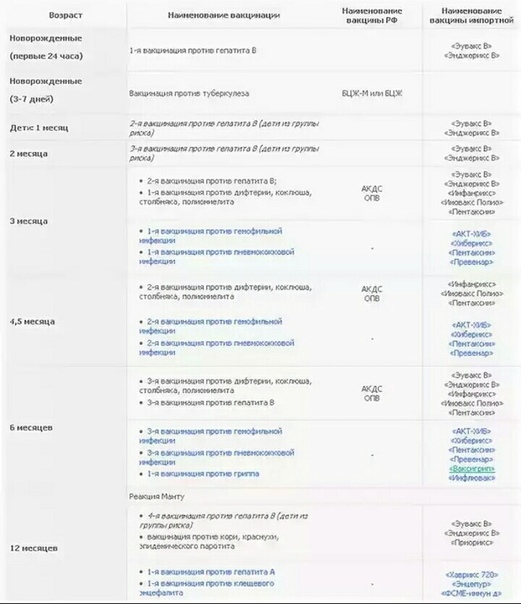 7: Охват вакцинацией против ротавирусной инфекции
7: Охват вакцинацией против ротавирусной инфекции
Индикатор MICS6 TC.10: Охват противокоревой иммунизацией
Индикатор MICS6 TC.11: Полный охват иммунизацией
Обновление показателя: октябрь 2019 г.
Процент детей, у которых когда-либо была карта вакцинации и которые видели карту вакцинации
Определение
1) Процент детей в возрасте 12–23 месяцев, у которых когда-либо была карта вакцинации.
2) Процент детей в возрасте 12–23 месяцев, которым была показана карта вакцинации.
3) Процент детей в возрасте 24-35 месяцев, которые когда-либо имели карту вакцинации.
4) Процент детей в возрасте 24-35 месяцев, которым была показана карта вакцинации.
Покрытие:
База населения: живые дети в возрасте 12–23 месяцев и 24–35 месяцев (файл KR)
Срок: 3 года до обследования; на момент интервью
Нумераторы:
1) Количество живых детей в возрасте 12-23 месяцев, у которых когда-либо была карта вакцинации (h2 в 1: 3)
2) Количество живых детей в возрасте 12-23 месяцев, вакцинационная карта которых была просмотрена во время интервью (h2 = 1)
3) Количество живых детей в возрасте 24-35 месяцев, которые когда-либо имели карту вакцинации (h2 в 1: 3)
4) Количество живых детей в возрасте 24-35 месяцев, вакцинационная карта которых была просмотрена во время интервью (h2 = 1)
Знаменателей:
1) Количество живых детей в возрасте 12-23 месяцев (b5 = 1 и b19 в 12:23)
2) Количество живых детей в возрасте 24-35 месяцев (b5 = 1 и b19 в 24:35)
Переменные: файл KR.
b5 | Ребенок жив |
b19 | Текущий возраст ребенка в месяцах |
h2 | Имеет карту здоровья |
Расчет
Для процентов: числители, разделенные на знаменатели, умноженные на 100.
Обработка отсутствующих значений
Отсутствующие данные или ответ «не знаю» о том, была ли карта когда-либо или просматривалась, исключаются из числителей.
Примечания и соображения
Термин «карта вакцинации» включает карту, буклет или другую домашнюю запись, в которой была записана информация о вакцинации.
Изменения во времени
Процент тех, кто когда-либо имел карту, был впервые включен в DHS-7.
Список литературы
Браун Д.У. и М. Гачич-Добо. 2015. «Рекордная распространенность домашних хозяйств среди детей в возрасте от 12 до 23 месяцев по данным 180 демографических и медицинских обследований». Вакцина . 33: 2584-2593.
https://www.sciencedirect.com/science/article/pii/S0264410X15004405
Ресурсы
DHS-7 План табуляции: Таблица 10.4
Идентификаторы индикаторов API: CH_VACS_C_CSN
(ссылка на API, ссылка на STATcompiler)
.
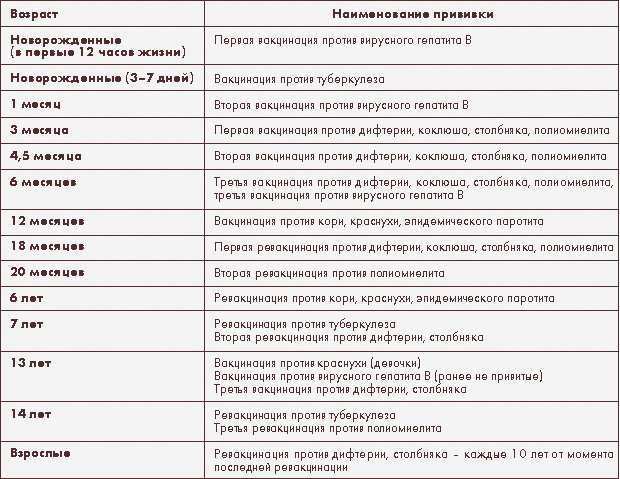



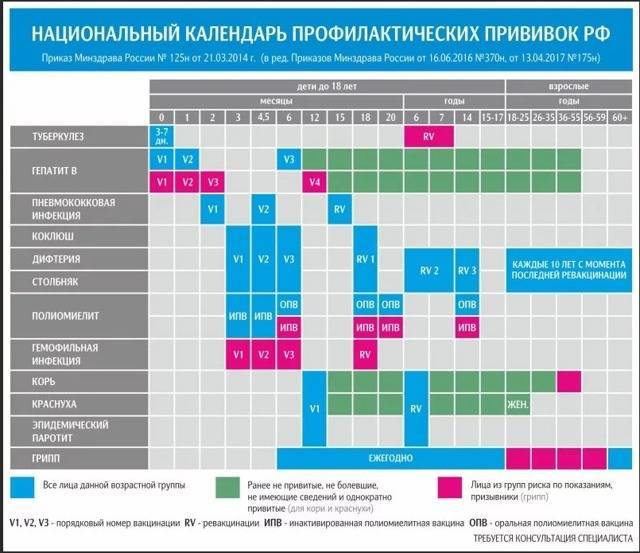

 В противном случае вы можете дать ребенку соску или воду с сахаром (с помощью пипетки) прямо перед инъекцией (Caring for Kids nd, CANImmunize 2019).
В противном случае вы можете дать ребенку соску или воду с сахаром (с помощью пипетки) прямо перед инъекцией (Caring for Kids nd, CANImmunize 2019).