Что можно и нельзя приносить в роддом
9 месяцев
После родов
Итак, свершилось! Прошли долгие девять месяцев ожидания. Обычно после родов женщина проводит в родильном доме 4–8 дней. И, конечно, новоиспеченному папе хочется, чтобы эти дни прошли для нее с максимальным комфортом. А какое же посещение обходится без гостинцев? Хочется праздника, однако не все можно передать в роддом.
Екатерина Свирская, врач акушер-гинеколог, г. МинскЦветы
Праздник начинается с цветов, однако не всегда роскошный букет приветствуется в роддоме. Многие сильно пахнущие цветы: лилии, кустовые розы, нарциссы, гиацинты, сирень, – находясь в палате роддома, могут вызвать головную боль и ухудшение самочувствия у мамы, а цветочная пыльца – аллергию как у нее, так и у ребенка. Лучше использовать безвредные полевые цветы, герберы, белые розы и гвоздики. Большой букет припасите на выписку: не везде есть возможность найти и поставить цветы в вазу, в первые дни маму порадует маленький букет или один цветок: он не занимает много места и для него легко найти импровизированную вазу.
Еда
Прежде чем сметать с полок в магазине целую корзину любимых вкусностей жены, задумайтесь: а что можно есть новоиспеченной маме?
Во-первых, не стоит забывать, что в больнице нормальное трехразовое питание, а возможности человека поглощать пищу ограничены, поэтому не стоит приносить много еды, особенно если у жены нет возможности пользоваться холодильником. То, что вы принесете, должно быть приятным и полезным дополнением к ее рациону, но не заменой горячему питанию.
Во-вторых, надо четко запомнить: все то, что ест кормящая мать, получает через молоко и ее ребенок. А желудочно-кишечный тракт его пока настолько неразвит, что неподходящий рацион матери может нанести ему вред. У малыша могут возникнуть аллергия или болезненные колики. В первую очередь в роддом нельзя приносить продукты, которые могут вызвать аллергию у малыша. Это шоколад, томаты, яйца, арахис, и, как не странно, почти все ягоды и фрукты. Категорически не рекомендуются экзотические фрукты, в том числе и цитрусовые, красные ягоды. Легче назвать, что из фруктов можно употреблять. Это зеленые яблоки и сливы (желательно отечественные), сухофрукты (чернослив, курага), бананы. Виноград и груши, хоть и не являются сильными аллергенами, вызывают брожение в кишечнике, приводящее к чувству дискомфорта не только у мамы, но и у малыша. По этой же причине нельзя есть огурцы, свежую капусту и бобовые.
Это шоколад, томаты, яйца, арахис, и, как не странно, почти все ягоды и фрукты. Категорически не рекомендуются экзотические фрукты, в том числе и цитрусовые, красные ягоды. Легче назвать, что из фруктов можно употреблять. Это зеленые яблоки и сливы (желательно отечественные), сухофрукты (чернослив, курага), бананы. Виноград и груши, хоть и не являются сильными аллергенами, вызывают брожение в кишечнике, приводящее к чувству дискомфорта не только у мамы, но и у малыша. По этой же причине нельзя есть огурцы, свежую капусту и бобовые.
Не место в роддоме любым скоропортящимся продуктам: колбасе, паштетам, салатам, тортам, пирожным, молочным продуктам без герметической упаковки. Помимо простого отравления, они могут вызвать тяжелейшие инфекционные заболевания у новорожденного. Категорически нельзя приносить соленья, маринады, копчености: в этих продуктах повышенное содержание соли, раздражающей слизистую оболочку желудка. Следует избегать блюд из рыбы. Мясо должно быть отварным или запеченным в духовке; лучше отдать предпочтение нежирным сортам мяса, белому мясу индейки, кролика. Мясо обязательно надо доводить до готовности: недоваренное мясо под строжайшим запретом, так как может содержать возбудителей различных заболеваний.
Можно передать в роддом сыр твердых сортов, кисломолочные продукты, расфасованные в герметичные упаковки: кефир, ряженку, простоквашу, нежирный йогурт и творог. Покупая их, обязательно обратите внимание на дату изготовления и срок хранения: лучше не приобретать продукты длительного хранения, так как они могут содержать консерванты. Не следует приносить в роддом сгущенку с сахаром (это аллергенный продукт), можно – аналогичный продукт (концентрированное молоко), но без сахара. К чаю подойдут баранки, галеты, сухари, пастила или зефир.
Напитки
Лучшим источником жидкости для кормящей мамы остается чистая вода: она лучше всего утоляет жажду, благотворно влияет на работу почек, меньше задерживается в организме по сравнению с любым раствором, у нее нет противопоказаний и побочных эффектов. В роддом следует приносить бутилированную воду, чтобы избежать попадания в организм всевозможных бактерий и вирусов, лучше минеральную слабоминерализованную (степень минерализации – 1–2 г/л), негазированную. Подойдет клюквенный, брусничный, смородиновый морс, приготовленный в домашних условиях. Газированную воду и лимонады приносить нельзя. Первая вызывает колики у малыша, а вторая, из-за присутствия в ней различных вредных добавок, – аллергические реакции. Существуют специальные травяные чаи для кормящих матерей, они являются натуральным продуктом, но также способны вызывать аллергию, поэтому начинать их прием нужно с очень небольших количеств (полстакана в день), внимательно следя за реакцией малыша.
В роддом следует приносить бутилированную воду, чтобы избежать попадания в организм всевозможных бактерий и вирусов, лучше минеральную слабоминерализованную (степень минерализации – 1–2 г/л), негазированную. Подойдет клюквенный, брусничный, смородиновый морс, приготовленный в домашних условиях. Газированную воду и лимонады приносить нельзя. Первая вызывает колики у малыша, а вторая, из-за присутствия в ней различных вредных добавок, – аллергические реакции. Существуют специальные травяные чаи для кормящих матерей, они являются натуральным продуктом, но также способны вызывать аллергию, поэтому начинать их прием нужно с очень небольших количеств (полстакана в день), внимательно следя за реакцией малыша.
Грудное вскармливание / Грудное вскармливание / Информация для пациентов / Перинатальный центр / Подразделения КДМЦ
Путеводитель по грудному вскармливанию
Мамочка, твое молочко, всегда такое, какое я хочу: то оно наполнено ароматом весенних трав, то сладкое, как мед, то легкое, как роса, то обволакивающее, как белые облака. Сколько раз оно исцеляло меня и я становился снова сильным, или окутывало меня сладкой дремой, когда я сильно уставал. У твоей груди я слышал и пение жаворонка высоко в небе, и шепот листьев в березовой роще, и осенний дождь за окном, и перезвон свиристелей в зимний день.
Даже через много лет я буду это помнить, мы будем это помнить…
Э.Ибрагимова
Опубликовано в спецвыпуске журнала «Лиза.Мой ребенок» спецвыпуск 01/2016
Многие мамы, ожидая первого малыша, серьезно задумываются о том, как будут проходить роды, и реже задумываются о том, как будут кормить малыша. Между тем, роды — это совсем небольшой отрезок времени, а все остальное время жизни с малышом будет посвящено налаживанию отношений с ним посредством ГВ.
Некоторые будущие мамы сомневаются, стоит ли им вообще кормить грудью.
Давайте сначала рассмотрим их предположения:
- ГВ портит форму груди?
Форма груди меняется во время беременности.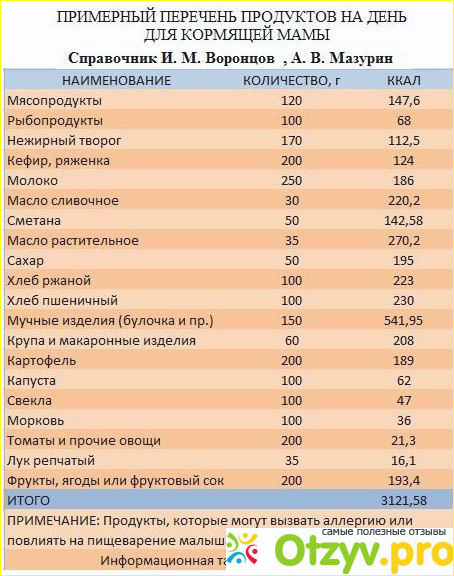 Наоборот, при кормлении более года и плавном отлучении от груди-грудь приобретает практически «добеременную» форму. Согласно исследованиям -курение сильнее влияет на форму груди, чем кормление.
Наоборот, при кормлении более года и плавном отлучении от груди-грудь приобретает практически «добеременную» форму. Согласно исследованиям -курение сильнее влияет на форму груди, чем кормление.
- Невозможно будет уйти от ребенка?
Первые 3 месяца возможны краткие (1-1,5ч) расставания с ребенком, с 3 месяцев отлучки могут быть подольше, после 9 месяцев мама может выйти работать и на полный рабочий день, оставляя ребенку сцеженное молоко.
- Если мама понервничает или сильно устанет, то молоко «перегорает» или становится плохим для ребенка?
В молочной железе нет никаких условий для «перегорания» молока. При кормлении грудью у женщины в кровь выделяются эндорфины и ГВ помогает ей легче переносить стрессы и является лучшей профилактикой депрессии. Да и сам ребенок успокаивается у груди, даже если перед этим увидит необычное поведение мамы.
- Смесь практически то же самое, что грудное молоко?
Чтобы у женщин возникло такое сомнение-сильно постарались производители детских смесей, вкладывающие миллионы долларов в рекламу и взятки.
Давайте посмотрим на несколько отличий кормления грудью и кормления смесью:
| ГВ | Смесь |
Экономичность | бесплатно | около 100 т.р. в первый год жизни ребенка. Если потребуются гипоаллергенные смеси, то около 240 т.р. |
Количество веществ | более 700! | 30- 50 |
Стволовые клетки | есть | нет |
Антитела от болезней | есть | нет |
Факторы роста для дозревания кишечника | достаточно | мало |
Эффект от применения | нормальное дозревание ЖКТ, нормальное становление иммунной системы | запор, диарея, увеличение риска многих заболеваний: аллергии, проблем с ЖКТ, различных инфекций, диабета и пр. |
Белки | легко усваиваемая сыворотка
| тяжело перевариваемые казеиновые сгустки
|
Изменение состава | подстраивается под потребности младенца (изменяется в зависимости от времени года, времени суток, возраста малыша и пр) | состав одинаковый для всех детей |
Витамины и минералы | легко усваиваются | низкая всасываемость |
Доступность | не нужно готовить | необходимо ходить в магазины, стерилизовать бутылочку, разводить смесь водой и пр. |
Лишние вещества | нет | случаи заражения сальмонеллой, радиоактивными частицами и т.п. |
Эмоциональная связь между мамой и ребенком | сильная | слабая |
И этот список отличий можно продолжить.
Представьте, разве может ребенку бутылочка со смесью заменить счастливые минуты у маминой груди?
- ГВ-только для избранных?
При наличии информации и помощи практически любая женщина может успешно и долго кормить грудью. И Вы сможете!
Какая же информация может Вам помочь?
Во-первых, сразу после родов (до проведения измерений) необходимо обеспечить контакт «кожа-к-коже» новорожденного и матери (метод, который подразумевает нахождение обнаженного ребенка на животе или груди матери), ребенок должен быть обсушен, укрыт сухой пеленкой, длительность контакта – минимум 40 минут, оптимально-2 ч и более.(Это право мамы и ребенка закреплено и в Методическом письме Министерства здравоохранения и социального развития РФ от 13 июля 2011 г. N 15-4/10/2-6796 «Об организации работы службы родовспоможения в условиях внедрения современных перинатальных технологий»).
Почему это важно:
а) При этом организм малыша заселяют те же бактерии, что обитают на теле его матери. Это в комплексе с ГВ считается важной профилактикой аллергических заболеваний.
б) Если новорожденного разделяют с мамой сразу после родов , он становится уязвим для агрессивной больничной флоры, резко возрастает риск внутрибольничных инфекций.
в) Это успокаивает малыша и маму, ведь они оба испытывают сильный стресс в родах.
г) Ребенок с большей вероятностью сможет взять грудь правильно (особенно если роды прошли без применения лекарств).
Во-вторых, приложить ребенка к груди в течение первого часа после родов. Не паникуйте, если ребенок не взял грудь сразу. Дети должны есть тогда, когда они показывают, что готовы, и если ребенок будет в тесном контакте с матерью, она заметит эту готовность. Рекомендуемая длительность прикладывания-не менее 20 минут с каждой груди.
Первой пищей малыша должно быть молозиво. Молозиво — секрет молочных желёз, который вырабатывается во время беременности и первые 3–5 дней после родов (до прихода молока). Это насыщенная густая жидкость от светло-желтого до апельсинового цвета. Не пугайтесь, что молозива мало. Молозиво очень концентрировано, поэтому ребенку нужны совсем капли.
Почему это важно:
А) Молозиво содержит в несколько раз больше белка, чем зрелое молоко, особенно иммуноглобулина A. Иммуноглобулины отвечают за защиту младенца от инфекций и аллергенов, благодаря специальным механизмам они быстро всасываются в желудке и кишечнике малыша.
Б) Обладает слабительными свойствами, чтобы помочь малышу поскорее избавиться от первородного стула — мекония, а также снижает риск появления физиологической желтухи у малыша.
В) У мамы срабатывает рефлекс окситоцина, что способствует сокращению матки и более быстрому восстановлению после родов.
В-третьих, правильное расположение ребенка у груди и правильное прикладывание к груди. Остановимся на ключевых моментах.
Остановимся на ключевых моментах.
Например, Вы кормите сидя. Как держать ребенка:
а) Тело и голова ребенка находятся на одной линии.
б) Живот малыша должен быть развернут к животу мамы и касаться его.
в) Нужно поддерживать ВСЁ тело ребенка.
Ребенок подносится к груди НОСОМ к соску, чтобы за грудью нужно было тянуться. Когда он широко откроет рот-прижимаем малыша к себе.
Если хорошо приложить ребенка не удалось, аккуратно введите мизинец в уголок рта и разожмите десны, извлеките грудь.
Как выглядит правильное прикладывание? Ротик малыша открыт широко ; губки вывернуты наружу ; его подбородок касается груди матери ; радиус захвата ареолы составляет 2- 3 см от основания соска ; кроме глотания, сопения и равномерного дыхания не слышно других звуков (причмокивание и т.п.) ; маме НЕ больно.
Есть множество поз для кормления-сидя, лежа, под рукой, расслабленное кормление и др.
Нюанс: на хорошее сосание груди влияет уздечка под языком у малыша, попросите педиатра в роддоме проверить ее. Если она окажется короткой-лучше сразу ее подрезать.
В-четвертых, частые кормления грудью. Обычно применяется термин «по требованию», что вводит многих мам в заблуждение. Многие думают, что ребенок «требует», когда плачет. Вместе с тем, плач-это уже последнее, на что решается голодный ребенок.
Признаки готовности к сосанию у новорожденного:
У ребенка напрягаются мышцы, например, он сжимает кулаки и сгибает руки в локтях.
Ребенок вертится, крутится и выгибает спину.
Ребенок тянет руки ко рту (даже если глаза закрыты, может сосать свою руку).
Если рука ребенка оказывается рядом с лицом, он поворачивается в сторону руки, тыкается, открывает рот.
Новорожденный в первые 3 месяца жизни может захотеть приложиться 15-25 раз в сутки. Ведь желудок у него очень маленький (на 1 сутки после родов — 5-7 мл, на 3 сутки — 22-27 мл, на 7 сутки — 45-60 мл) и грудное молоко быстро усваивается. Помимо получения питания, ребенок находит и успокоение у маминой груди. Поэтому не рекомендуется кормить ребенка «по режиму»-например, раз в 3 часа или ограничивать его время пребывания у груди-например, кормить не более 15 минут. Решающее значение для успешной лактации имеют ночные кормления – благодаря им уровень пролактина поддерживается на необходимом уровне.
Помимо получения питания, ребенок находит и успокоение у маминой груди. Поэтому не рекомендуется кормить ребенка «по режиму»-например, раз в 3 часа или ограничивать его время пребывания у груди-например, кормить не более 15 минут. Решающее значение для успешной лактации имеют ночные кормления – благодаря им уровень пролактина поддерживается на необходимом уровне.
Почему важны частые прикладывания:
а) В груди повышается количество рецепторов к пролактину, что способствует в дальнейшем достаточной выработке молока.
б) Способствует более спокойному приходу молока, без выраженных симптомов нагрубания.
в) При кормлении «по режиму» высок риск, что ребенок обидится на маму (ведь на его потребности реагируют не сразу) и будет беспокойно вести себя у груди.
В-пятых, ребенку не рекомендуется давать пустышки.
Почему это важно:
а) Пустышки искусственно отодвигают время кормления, что приводит к плохому набору веса и уменьшению выработки молока.
б) Ребенок находит успокоение не у маминой груди, а в силиконовом предмете и может отказаться от груди .
в) Портит захват груди, что приводит к трещинам, лактостазам.
В-шестых, если нужно применять докорм сцеженным молоком и/или смесью, то исключить применение бутылочек.
Почему это важно:
А) Ребенок привыкает к сильному и постоянному потоку молока из бутылочки и начинает беспокойно вести себя у груди, «лениться» сосать.
Б) При сосании бутылочки и груди используются разные группы мышц, поэтому часто портится захват груди, ребенок плохо высасывает молоко, хуже набирает вес.
В-седьмых, совместный сон мамы и ребенка.
Спать вместе с малышом совершенно нормально. Ребенка нельзя избаловать вниманием или слишком много держать на руках. Чем больше детей держат на руках, чем больше им уделяют внимания, тем лучше они растут. Присутствие матери, ее запах постоянно призывает его почаще сосать грудь, а значит высасывать больше молока.
Родителям на Западе советуют оставлять ребенка «прокричаться» перед сном, чтобы воспитать независимого, привыкшего к одиночеству и способного успокаивать самого себя ребенка. Однако современные исследования показывают, что в этом случае мозгу ребенка наносится непоправимый ущерб.
Безопасный сон:
- Ребенок должен спать на чистой и жесткой поверхности.
- Избегайте спать с ребенком, если Вы чрезмерно устали .
- Не оставляйте малыша без присмотра во взрослой постели.
- В холодное время года накрывайтесь несколькими слоями тонкого постельного белья вместо одного толстого слоя.
- В постели не должны быть домашние животные
- В комнате, где спит ребенок, никто не должен курить.(Более подробно о совместном сне можно почитать в статье «Совместный сон с малышом», автор- Джеймс МакКенна).
Теперь рассмотрим некоторые частые случаи:
- Отрицательный резус-фактор у матери или несовместимость по группе крови не является противопоказанием к ГВ. Не является противопоказанием и резус-конфликт, конфликт по группе крови или гемолитическая болезнь новорожденного. Резус-антитела разрушаются в желудочном соке новорожденного. Исследования показывают также, что у детей с гемолитической болезнью ГВ не увеличивает распад эритроцитов, красных кровяных телец.
- Введение антирезусного иммуноглобулина для предотвращения резус-конфликтов в последующих беременностях у матери с отрицательным резус-фактором не является противопоказанием к ГВ. Антирезусный иммуноглобулин почти не проникает в грудное молоко. Большинство иммуноглобулинов разрушаются в желудочном соке новорожденного.
- Можно ли кормить грудью при желтушке?
Даже при выраженной физиологической желтухе у детей в первые дни жизни нельзя отказываться от ГВ. Раннее прикладывание ребенка к груди и частые кормления являются важным фактором профилактики желтухи, поскольку молозиво, обладая слабительным эффектом, приводит к более быстрому отхождению мекония (первородного кала). При недостаточном питании новорожденного ребенка желтуха может быть более интенсивной и длительной в связи со сгущением желчи. (источник-НАЦИОНАЛЬНАЯ ПРОГРАММА ОПТИМИЗАЦИИ ВСКАРМЛИВАНИЯ ДЕТЕЙ ПЕРВОГО ГОДА ЖИЗНИ В РОССИЙСКОЙ ФЕДЕРАЦИИ, стр.17).
При недостаточном питании новорожденного ребенка желтуха может быть более интенсивной и длительной в связи со сгущением желчи. (источник-НАЦИОНАЛЬНАЯ ПРОГРАММА ОПТИМИЗАЦИИ ВСКАРМЛИВАНИЯ ДЕТЕЙ ПЕРВОГО ГОДА ЖИЗНИ В РОССИЙСКОЙ ФЕДЕРАЦИИ, стр.17).
Абсолютно бессмысленно в такой ситуации давать ребенку воду, глюкозу, активированный уголь, смекту и т.п. – от этого активность ферментов печени, функция которых снижена, не повысится. В некоторых случаях может потребоваться проведение фототерапии специальными лампами, которые обычно можно взять в аренду из роддома домой.
- Что делать, если вы разлучены с ребенком?
Рекомендуется сцеживаться минимум восемь раз в сутки. Неважно, получится ли что-то сцедить или нет, стимуляция груди важна для поддержания и увеличения количества молока.
Если в роддоме нет совместного пребывания, или же малыша по каким-то медицинским причинам забрали в детское отделение — не стесняйтесь навещать его и кормить там! Если это позволяет Ваше и его состояние, постарайтесь, чтобы малыша кормили только молозивом, а затем грудным молоком.
Постарайтесь, чтобы докорм давали не из бутылочки, а из ложки, пипетки или шприца без иголки.
«Приход» молока.
Молоко приходит на 3-4 сутки после родов, реже — на 5-7. Ваша грудь становится горячей, тяжелой, плотной. Если мама ранее редко прикладывала ребенка к груди, то может случиться нагрубание. При этом помните, что можно обойтись без боли и грубого расцеживания. Действовать по схеме: тепло — легкий массаж — снятие отека с ареолы — немного сцедить — приложить ребенка — холодный компресс.
«Жесткое» расцеживание, которое часто применяется в роддоме, приводит к сильному отеку и ухудшению ситуации. Не рекомендуются спиртовые компрессы, мазь Вишневского и т.п.
Как снять отек с ареолы? Используйте технику — Смягчение Давлением, которую ввела в практику консультант международного уровня Джин Коттерман.
Надо равномерно и бережно надавить на ареолу по направлению к грудной клетке и удерживать давление не меньше полной минуты (до 2-3 минут).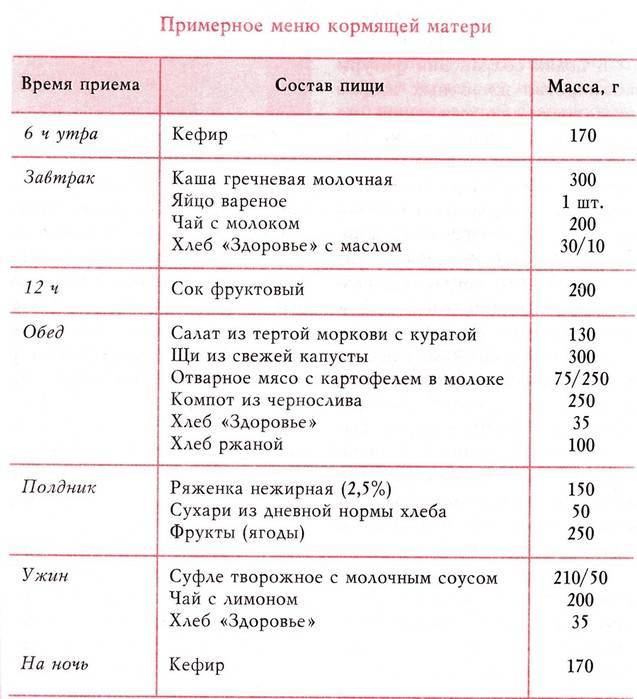
Как правильно сцедить? Пальцы ставятся на границу ареолы и белой кожи. Вначале пальцы нажимают в направлении грудной клетки: Вы как бы захватываете заполненные молоком протоки, которые лежат под ареолой, и только потом прокатываетесь по ним пальцами. Важно: пальцы не ерзают по коже, на ней они стоят на одном месте.
Как узнать, хватает ли ребенку молока?
Новорождённые теряют в первые два дня своей жизни до 6-10% веса при рождении. Это является физиологической нормой. Большинство детей к 5-7 дню жизни восстанавливают свой вес или начинают прибавлять в весе.
- «Тест на мокрые пеленки».
Норма мочеиспусканий (за сутки) ребенка возрастом до 10 дней=количество дней+1.
Т.е., например, малыш 2 дней отроду, которому достаточно молока, писает 3 раза в сутки.
Малыши старше 10 дней отроду должны писать в сутки 12 раз и более.
Данные расчеты верны, если нет допаивания водой и нет капельниц.
- Набор веса. Норма прибавки веса малышей в первые 6 месяцев жизни — от 500 до 2000 г в месяц.
Набор рассчитывается не от веса при рождении, а от минимального (обычно это вес при выписке). Если прибавка в весе менее 150гр в неделю-советуем обратиться к специалистам по ГВ АКЕВ и педиатру.
- Грудной ребенок должен опорожнять кишечник минимум 3-4 раза в сутки (примерно до 3-6 недель). Затем стул урежается — до 1 раза в день или реже.
Все остальные признаки-плач малыша, из груди мало сцеживается, молоко не подтекает и т.п.-не являются надежными признаками достаточности/нехватки молока.
Образ жизни кормящей мамы:
- Уход: грудь рекомендуется мыть 1-2 раза в день во время приема общего душа (просто водой, без мыла).
- Диета: не стоит сидеть на «сухом пайке», меню должно быть разнообразным и здоровым (без употребления химических добавок), кушать-по аппетиту.
 В больших количествах не стоит употреблять цельное молоко, красные овощи и фрукты, экзотические фрукты. Воду, чай употреблять по жажде.
В больших количествах не стоит употреблять цельное молоко, красные овощи и фрукты, экзотические фрукты. Воду, чай употреблять по жажде. - Спорт: умеренные занятия спортом можно начинать уже спустя 6 недель после родов.
Не переживайте, если в роддоме не всё получилось сделать. Кормление все равно можно наладить. После выписки из роддома Вы можете попросить помочь Вам опытную кормящую маму или специалистов по ГВ из крупных ассоциаций.
Ибрагимова Эльвира, специалист по ГВ в г.Набережные Челны Ассоциации консультантов по естественному вскармливанию (АКЕВ), Республика Татарстан
При подготовке статьи были использованы материалы ВОЗ, листовки Ла Лече Лиги, статьи Дж.Ньюмана ( в переводе В.Нестеровой), консультантов АКЕВ: Л.Казаковой, Я.Яковлева, И.Рюховой, Е.Савосиной, О.Гутюм, Н.Заславской, М.Гудановой.
Первые дни после родов: инструкция по применению
Когда долгожданное первое знакомство с малышом позади и переезд из родзала в обычную палату состоялся, у любой мамы есть много эмоций и вопросов. Поговорим о том, что ожидает женщину в первые дни после родов, помимо эйфории и счастья.
Питание мамы и малыша
Как наладить грудное вскармливание?
Казалось бы, ничего в этом нет особенного — просто дай грудь и пусть поест. Именно так и будет, но, возможно, не сразу. А сразу бывает так:
Много молока. В самом начале молока очень мало, и это не молоко, а молозиво. И здесь важно бесконечно прикладывать малыша к груди с абсолютной верой: молоко придет. Примерно на вторые сутки после родов случается явление гиперлактации. В этот момент организм выдает такой объем молока, что, кажется, грудь может лопнуть. Как правило, ребенок не может съесть все, и плотная грудь пугает маму, наводит на мысль о сцеживании. Здесь совет такой: прикладывайте ребенка к груди по требованию и легко массируйте плотные участки.
Постарайтесь потерпеть и не сцеживать. Почему? Все дело в том, что ваш организм пока не знает аппетита ребенка и не в курсе, сколько детей нужно будет прокормить. Он выдает максимум на тот случай, чтобы хватило даже тройне. И сколько молока будет съедено сейчас, столько (плюс еще немного про запас) будет выработано в следующий раз. А сцеженное молоко организм воспринимает как съеденное, и значит, в следующий раз выдаст столько же и еще чуточку. Поэтому сцеживание — это крайняя мера и только после консультации с врачом.
Почему? Все дело в том, что ваш организм пока не знает аппетита ребенка и не в курсе, сколько детей нужно будет прокормить. Он выдает максимум на тот случай, чтобы хватило даже тройне. И сколько молока будет съедено сейчас, столько (плюс еще немного про запас) будет выработано в следующий раз. А сцеженное молоко организм воспринимает как съеденное, и значит, в следующий раз выдаст столько же и еще чуточку. Поэтому сцеживание — это крайняя мера и только после консультации с врачом.
Мало молока или ребенок плохо сосет. Если вам кажется, что молоко не придет, или оно пришло, но его все равно мало, ребенок ленится и плохо сосет, а вы начали задумываться об искусственном вскармливании, найдите консультанта по грудному вскармливанию и поговорите. Вам объяснят, что сдаваться нельзя, а верить — нужно. Гормон, отвечающий за выработку молока, рождается в нашей голове. По сути молоко — продукт нашей любви и желания накормить. А даже самый ленивый ребенок будет сосать, потому что это основа жизни.
У вас все получится. Прикладывайте ребенка чаще, не сдавайтесь до последнего. Крайне редко бывает так, что дети совсем не хотят сосать или у мамы совсем нет молока. Это исключения из правил с особыми медицинскими названиями. И если вдруг окажется так, что вы и есть это исключение, вы будете знать, что сделали все возможное.
Больно кормить. Почему-то об этом редко говорят, не на всех курсах для беременных к этому готовят. Кормить бывает больно, потому что кожа сосков нежная, а сосательный рефлекс у новорожденного крохи довольно мощный. Даже если вы не видите микротрещины на сосках, они могут причинять серьезный дискомфорт во время кормления.
Здесь можно дать три совета: а) попросить врача оценить, правильно ли ребенок захватывает грудь; б) мазать грудь специальной мазью сразу после кормления и делать для груди воздушные ванны; в) терпеть, продолжать кормить и не унывать, это со временем пройдет.
Диета мамы
Часто мамам в роддом приносят детские гипоаллергенные соки и пюре.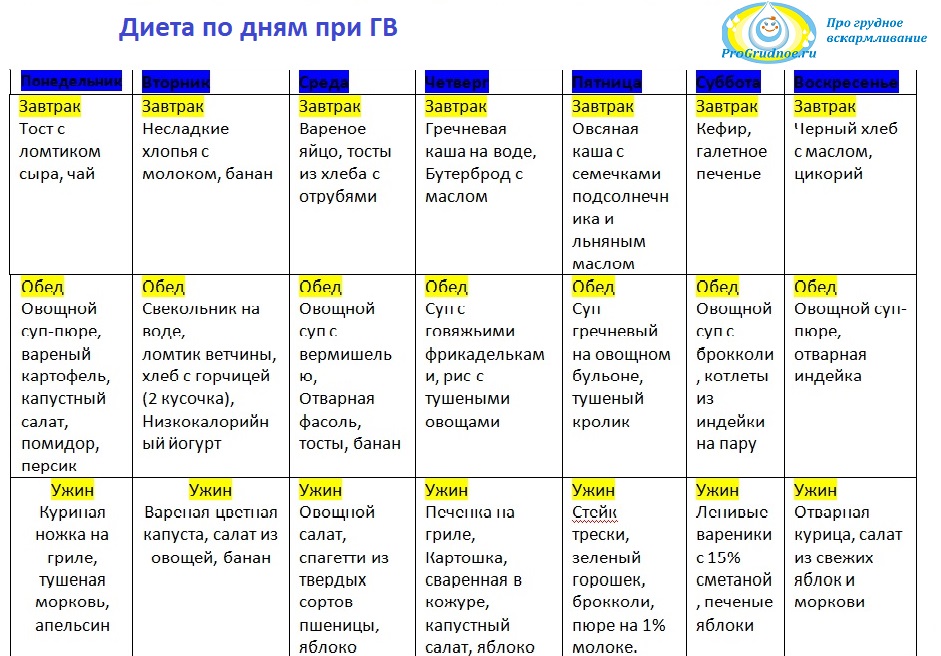 Не рекомендуем ими злоупотреблять, животику ребенка это может не понравиться.
Не рекомендуем ими злоупотреблять, животику ребенка это может не понравиться.
Что же можно? Все нейтральное и диетическое. В первые дни жизни малыша нужно отказаться от всего, что может вызвать у него газообразование или аллергию. Не рекомендуется пить в больших количествах молоко, постарайтесь исключить яркие овощи и фрукты, сладости, рыбу, горох, капусту. Чуть позже вы сможете добавлять в ваш рацион то, что любите, и со временем диета перестанет быть такой строгой. Особенно это касается тех мам, которые не имеют в семье аллергиков.
Главное правило: каждый новый продукт вводите понемногу и смотрите за реакцией ребенка.
Чуть позже вы сможете позволить себе и дольку шоколада или кусок рыбы, но обязательно следите за состоянием малыша после ваших экспериментов. Все дети разные — если один может на что-то резко реагировать, другой не заметит совсем. В первые же дни в роддоме лучше вовсе не испытывать судьбу.
Гигиена матери и ребенка
О маме
Если роды прошли без осложнений, то уже вскоре после их окончания вам могут предложить сходить в душ. И, скорее всего, вам захочется это сделать. Однако чутко прислушайтесь к себе, попробуйте аккуратно встать и сделать пару шагов. Если вы чувствуете слабость, не стоит рисковать: обморок в душе никак не входит в наши планы. Воспользуйтесь влажными салфетками, а после, когда будете уверены в себе, сходите в душ, наденьте свежую сорочку и почувствуйте радость жизни.
Часто роды заканчиваются наложением швов. Для того, чтобы неприятные ощущения быстрее прекратились, врачи рекомендуют подмываться после каждого похода в туалет и устраивать — как бы странно это ни звучало — воздушные ванны интимному месту. Кстати, удивительно хорошо снимает воспаление обычное хозяйственное мыло. И если в первый день подмываться с мылом будет очень страшно, попробуйте сделать это чуть позже.
Следите за вашими выделениями после родов. Вы, конечно, будете использовать прокладки: специальные послеродовые или обычные большие. Их нужно часто менять, и в этот момент обратите внимание на сгустки, которые есть в выделениях. Большие сгустки в большом количестве — повод проконсультироваться с врачом.
Их нужно часто менять, и в этот момент обратите внимание на сгустки, которые есть в выделениях. Большие сгустки в большом количестве — повод проконсультироваться с врачом.
Через некоторое время после родов, на вторые или третьи сутки, вам понадобится сходить в туалет по-большому. Если одна мысль о том, что нужно будет снова тужиться, вселяет в вас ужас, или если сходить в туалет не получается спустя несколько дней после родов, можно сделать микроклизму или использовать глицериновые свечи.
Помните, что пока вы находитесь в роддоме, каждый день вы можете задавать любые вопросы вашему врачу, не стесняйтесь.
О малыше
Каждое утро вашего малыша осматривают педиатры и, конечно, дают советы, как ухаживать за новорожденным, нужно ли подмывать и обрабатывать пупочную ранку. Интересно, что мнения врачей могут отличаться друг от друга. В одном роддоме пупочную ранку могут обрабатывать перекисью и зеленкой, в другом запрещают прикасаться. Несколько лет назад в роддоме велели подмывать малыша с жидким детским мылом, сегодня требуют пользоваться только влажными салфетками.
Вы должны прислушиваться не только к мнению педиатров, но и к собственной интуиции. Может случиться так, что ребенок сильно испачкается, и одними влажными салфетками справиться будет сложно. Если вы уже хорошо себя чувствуете и уверенно стоите на ногах, просто подмойте малыша теплой водой.
Конечно, пользуйтесь памперсами. Это великое изобретение сохраняет нервы обоим: и маме, и малышу. Если вы планировали обойтись без них, оставьте эксперименты до приезда домой. Там у вас будет больше сил и помощников.
С ним что-то не так?
В самые первые дни жизни малыша радость мамы соседствует с тревогой. Прислушиваемся к дыханию, присматриваемся к каждой мелочи. Ниже — небольшой список самых часто возникающих вопросов мам и ответы, которые, надеемся, помогут молодой маме сократить количество ненужных переживаний.
Вопрос: Почему у него странный кал?
Ответ: Кал первых дней жизни — меконий. Он довольно частый, содержит околоплодные воды, по консистенции вязкий, по цвету темно-зеленый. Выделяется меконий один-три дня, затем характер и частота стула меняется.
Вопрос: Я увидела в памперсе что-то похожее на кровь, мне очень страшно.
Ответ: Без паники. Небольшие красноватые выделения чаще всего являются признаком адаптации ребенка к жизни в новом для него мире и носят название полового криза новорожденного. Обычно это явление встречается у девочек. Таким образом малыш освобождается от маминых гормонов, накопившихся во время беременности. Однако если выделения вас сильно беспокоят, расскажите об этом вашему педиатру.
Вопрос: Он икает слишком часто, мне кажется, ему от этого плохо. Мне бы было тяжело так часто икать.
Ответ: Икание — часть адаптации, это естественный процесс и малыш при этом нисколько не страдает. И все же проверьте, не переедает ли он, или, напротив, не голоден ли? Не жарко ли ему? Все это может провоцировать частую икоту.
Вопрос: У малыша проблемы с кожей: она сухая и слезает или есть покраснения.
Ответ: Это нормально, все это тоже признаки адаптации организма к жизни вне маминого организма. Следите за тем, чтобы сухая слезающая кожа не образовывала ранки, смазывайте сухие участки детским кремом или маслом для кожи, которое разрешено использовать с рождения.
Вопрос: Ребенок плачет так, будто происходит что-то страшное.
Ответ: Плач ребенка выполняет защитную функцию. Быть услышанным для маленького и беззащитного существа жизненно важно, именно поэтому он воспроизводит раздражающе высокие звуки. Это вовсе не значит, что мама должна впадать в панику. Ребенок может плакать от того, что ему жарко, холодно, сыро, голодно, скучно или больно. Все эти проблемы решаются, главное для мамы — не нервничать и искать источник беспокойства методом исключения.
Вопрос: Периодически он странно сглатывает и морщится, при этом широко открывает рот. Это выглядит так, будто он подавился.
Ответ: Пока желудочно-кишечный тракт адаптируется к новой среде обитания, малыш может срыгивать пищу, а также заглатывать слишком много воздуха. Именно поэтому после кормления рекомендуют немного подержать малыша вертикально, прижав к себе «солдатиком», и дождаться, пока произойдет естественное срыгивание. В лежачем положении ребенку справиться с этим сложнее, но если вы кормите на кровати и не хотите поднимать малыша, положите его на бочок, подложив под спинку мягкий валик из пеленки — так он точно не подавится.
Психологическое состояние новоиспеченной мамы
Еще во время беременности будущая мама должна знать, что она не обязана испытывать всепоглощающего счастья после рождения ребенка. Может, но не обязана. А новоиспеченным отцам нужно объяснить, почему их супруга может быть расстроена в тот самый момент, когда впору радоваться.
О феномене «трехдневной печали» рассказывает перинатальный психолог Мария Тимошенко: «В первую неделю после родов у каждой второй молодой мамы наступает такое состояние, которое называется baby blues или трехдневная печаль. Его признаки — грусть, беспричинные слезы, тревога, непонятно откуда взявшееся чувство одиночества, ненужности и т.д. Все это связано с тем, что у женщины меняется не только гормональный фон, но и картина мира в целом, мама адаптируется к новой жизни практически так же, как и новорожденный малыш. И ей самой сейчас забота нужна не меньше, чем ребенку.
Главное, что молодая мама должна знать: подобное состояние нормально и не означает, что она плохая мать. В такой момент важно, чтобы рядом были люди, которые это понимают: папа, который знает о нормальности этого состояния, бабушки и дедушки, готовые поддержать. Если мама почувствует, что ее понимают, поддерживают и помогают, трехдневная печаль довольно быстро закончится и не превратится в то, что называют послеродовой депрессией».
— поделитесь с друзьями!
Эксперты: Мария Тимошенко
Читать дальше
Разлука в роддоме: что делать, если у мамы с ковидом после родов забирают малыша
История 1
В палату роддома вошли люди в защитных костюмах со словами: «плохие новости»
Ольга родила дочку четвертого октября в Москве. Накануне, при поступлении в роддом, сдала экспресс-тест на COVID-19 — таков сейчас обязательный порядок для всех поступающих рожениц. Тестов на антитела в роддоме не было.
Роды были платные, по специальному контракту с роддомом. Все прошло хорошо, сутки после родов мама с ребенком лежали в одной палате. На следующее утро в палату вошла бригада Роспотребнадзора в защитных костюмах со словами:
— Плохие новости: у вас положительный тест. Ребенок – контактный, его мы забираем. Вас переводим пока в изолятор, потом – в инфекционную. А ребенка — в детскую инфекционную, в ковидное отделение.
Никакого информированного согласия Ольге подписать не предложили. Спорить с группой людей в спецкостюмах было сложно, да и было не до споров: сейчас главное – здоровье дочки.
Чувствовала себя Ольга вполне здоровой, никаких симптомов ОРВИ у нее не было. Когда она предложила пересдать тест, в ответ услышала фразу: «Ложноположительных тестов не бывает».
Час, отведенный на сборы, Ольга потратила на звонки в Минздрав, в Роспотребнадзор, на московскую горячую линию по COVID-19. Результатов обзвон не принес – операторы в лучшем случае перепосылали друг к другу.
Палату Ольга, как просили, освободила, ребенок лежал там один и заходился криком – покормить девочку с утра маме уже не разрешили, а смесь из бутылочки, как рассказала позже врач, дочка есть не стала.
Ольга перешла в изолятор, продолжая звонить в Минздрав и Роспотребнадзор, и тут одна из врачей шепнула, что, в ожидании теста, дочку можно и не отправлять в больницу, все-таки, инфекционная, а отдать мужу, если он… принесет свежесданный тест ПЦР.
«Да, он был на родах вчера, но тест нужен свежий, сегодняшний, – подтвердила заведующая. – Нет, вы пересдать тест в коммерческой лаборатории не можете. Мы же не знаем, кто их там делает и из какого материала».
«Значит, мужу принести тест из сторонней организации можно, а мне нельзя? – удивилась Ольга. – Кажется, это какие-то двойные стандарты».
Поиск лаборатории, в которой результаты тестирования сообщат сразу, занял около часа. Он был отрицательным и «контактного» ребенка отдали папе.
Убедившись, что ребенок в безопасности, Ольга, рыдая, осталась в изоляторе ждать перевозку. Ожидание затянулось до вечера, никаких проявлений болезни Ольга по-прежнему не ощущала. Осмотрев ее еще раз, врачи изолятора сказали, что Ольга «болеет бессимптомно», и разрешили дальше болеть дома, но при условии, — ребенок должен находиться по другому адресу.
При этом доехать до дома на своей машине пациентке не разрешили, вечером ее отвезла специальная перевозка с водителем, но без врачебной бригады. К этому времени муж с детьми уже переехал к своим родителям.
На следующий день Ольга вызвала на дом две независимые лаборатории и еще раз сдала тест ПЦР, а также, по совету юриста, тесты на два вида антител. Через день все анализы пришли отрицательные – Ольга была здорова и не болела коронавирусной инфекцией в прошлом.
Параллельно тесты сделала вся семья, вместе с бабушкой и дедушкой, и даже, еще раз, новорожденная дочь – и все были здоровы. К тому времени пришел результат текста из роддома, еще раз подтвердивший, что новорожденная здорова.
Только вот малышка отказывалась от смесей и постоянно кричала. «Во всей этой ситуации нас очень выручило то, что муж – опытный папа, нашему старшему сыну – уже три года.
Сразу после родов муж долго держал дочку на руках, мы тогда специально накрыли ее его футболкой, так что она знала его запах, – говорит Ольга. – Если бы такого опыта не было, ситуация была бы еще печальней.
Сама я эти три дня постоянно сцеживала молоко и все равно в конце уже просто на стену лезла от боли. Не помогали ни крема, ни капуста, ни другие народные средства – грудь была каменная, начинался мастит».
В это время домой бесконечно звонили из всяких контрольных организаций. Ольга отвечала на звонки, но от приезда и обследования инфекционной скорой с боем отказалась.
«У меня есть несколько анализов, подтверждающих, что я здорова, так что это вы, общавшиеся с зараженными, представляете для меня опасность, а не я для вас», – заявила она. Врачи перестали настаивать, только услышав, что предполагаемая пациентка просто не откроет им дверь.
На четвертый день пришла участковый педиатр, чтобы поставить новорожденную на учет и решить, с кем из взрослых и где ее изолировать, так как ребенок «числился контактным». Но, посмотрев на ворох отрицательных тестов, врач велела не мучить младенца и отдать его маме. После чего Ольга с дочкой на всякий случай честно отсидели дома две недели.
«Когда муж привез мне малышку, она, наконец, перестала кричать. Грудь взяла жадно, в первые дни никак не могла отпустить меня и переедала. Сейчас дочка полностью здорова, за первый месяц прибавила 1100 граммов
Если у мамы ковид: протоколы Роспотребнадзора
Если у роженицы подтвержден COVID-19, ребенок, находившийся совместно с ней, считается «контактным». У него должны взять тесты ПЦР, известны случаи, когда делались также анализы других сред (не только мазок со слизистой, но и анализ кала).
Результатов анализа контактный ребенок может дожидаться либо в «жёлтом» отделении инфекционной больницы (где лежат дети с подозрением на ковид), либо дома со здоровым родителем (если ребенок не имеет признаков ОРВИ). Второе — безопаснее, так как круг контактов в этом случае меньше.
Второе — безопаснее, так как круг контактов в этом случае меньше.
Находящегося дома ребенка с подозрением на COVID-19 должен поставить на учет участковый педиатр. Ребенок и ухаживающий родитель должны соблюдать условия самоизоляции вплоть до уточнения диагноза.
Если тест ПЦР положительный — ребенок заболел COVID-19 — решение о его госпитализации принимают в зависимости от состояния ребенка. При тяжелых симптомах — температура, воспаление легких – ребенка положат в детскую инфекционную больницу. При легком (температура нормальная или субфебрильная, нет пневмонии) или бессимптомном течении — оставят болеть дома под контролем участкового педиатра.
При этом родитель, ухаживавший за ребенком с диагнозом «ковид», считается контактным и должен соблюдать правила самоизоляции.
Шанс родителя заразиться от ребенка, даже если тот болел бессимптомно, существует.
Комментирует Лилия Казакова, врач-педиатр «Центра Материнства, естественного развития и здоровья ребенка»
– Возможна ли ситуация, когда роженица с COVID-19 рожает не инфицированного ребенка?
– Вполне возможна. У нас нет данных о том, что бывает внутриутробное инфицирование, так что с ребенком таким путем вряд ли что-то случится. И добавлю, положительный мазок на COVID на последних неделях беременности – не показание к досрочному родоразрешению ни в коем случае.
Так что ребенок, когда он только родился, новым вирусом заражен не будет, поскольку путь распространения этого вируса – преимущественно воздушно-капельный, а сам ребенок в этом мире еще почти не дышал.
Более того, у новорожденного болеющей мамы, возможно, будет даже какой-то иммунитет, поскольку часть маминых антител через плаценту попали в его кровь. Вот такая система защиты: антитела через плацентарный барьер проходят, а вирус – нет. К сожалению, до сих пор не очень понятно, будут ли у ребенка антитела, если мама – бессимптомная носительница вируса. В отношении детей такие исследования пока ведутся.
К сожалению, до сих пор не очень понятно, будут ли у ребенка антитела, если мама – бессимптомная носительница вируса. В отношении детей такие исследования пока ведутся.
– Мама болеет, ребенок – здоров. Разлука неизбежна?
– По российским стандартам помощи – да. С целью – «прервать цепочку заражений», хотя на самом однозначных сведений о большом риске заразиться для здоровых новорожденных у нас нет.
Ребенка либо положат отдельно от мамы в роддоме, либо выпишут домой. Маму переведут сначала в обсерватор в роддоме, потом в инфекционное отделение больницы. Пациентку с легким или бессимптомным течением могут отправить болеть домой, при условии, что отвезет ее туда специальная перевозка, и дальше она будет находиться отдельно от ребенка. Сегодня именно такой порядок действий в Москве и Московской области. Хотя, повторюсь, стопроцентной уверенности в том, что такое разделение мамы и младенца необходимо, в мире нет.
Разлученные Роспотребнадзором
Согласно рекомендациям ВОЗ, при соблюдении всех мер предосторожности мама, заболевшая COVID-19, должна по возможности продолжать грудное вскармливание. То есть, разлучать маму с новорожденным не нужно. Однако в России действует система мер, предписанных Роспотребнадзором, по которой маму и ребенка разлучат обязательно.
При условии ношения маски и соблюдения гигиены такая мама может заботиться о ребенке и его кормить, так как существуют данные о противовирусных свойствах грудного молока.
При этом по закону, на все манипуляции, в том числе госпитализацию мамы или ребенка, у нас подписывается добровольное информированное согласие, здесь оно тоже нужно.
Насколько мне известно, от нынешней практики обязательной изоляции мамы в случае положительного теста, сами сотрудники роддомов, вынужденные выполнять предписание Роспотребнадзора, совершенно не в восторге.
Правда, случаи, когда мама отказывается от изоляции, а через месяц заболевает вся семья, во врачебной практике тоже были.
И нельзя однозначно сказать, как произошло инфицирование.
– В какой мере отсутствие мамы смогут восполнить другие родственники?
– Тот же контакт «кожа к коже» вполне может быть не только с мамой, но с папой или с бабушкой. Например, существует метод выхаживания недоношенных «кенгуру», когда ребенок со всеми трубками, к которым он подключен, лежит не в кювезе, а в специальном слинге на теле у родителя; он прекрасно работает не только с мамой, но и с папой.
Более того, при использовании этого метода, в России пока не очень популярного, ребенка надо носить на себе 24/7; одна мама с такой задачей просто не справится.
Но контакт с новорожденным не обязательно должен быть «кожа к коже» буквально. Контакт «одежка малыша – папина рубашка» тоже подойдет, главное, чтобы ребенок чувствовал тепло тела взрослого, его дыхание, движение. Поэтому, если, например, мама в больнице по поводу COVID-19, а ребенок дома, папе стоит побольше держать его на руках.
Родственникам хорошо почаще разговаривать с малышом, гладить, обнимать, целовать. Если ребенок в этот момент не слышит мамин голос, а слышит папин, бабушкин, дедушкин, родного человека – это замечательно!
– А есть еще представление, что ребенок должен слышать стук именно материнского сердца – он его девять месяцев слушал и теперь узнает.
– Ребенок действительно с самых первых дней узнает маму – по биению сердца, по запаху. Но если во время маминого отсутствия ребенок будет постоянно чувствовать запах и слышать сердце кого-то другого, ничего страшного не случится.
История 2
Пусть мама услышит, пусть мама придет!Алла родила сына 18 июня 2020 года в Новосибирске. Роды прошли нормально, потом сын начал покашливать, врачи успокоили: это аллергия новорожденного на присыпку или пеленки.
В день выписки родственники не смогли встретить Аллу из роддома, и она попросилась остаться еще на сутки.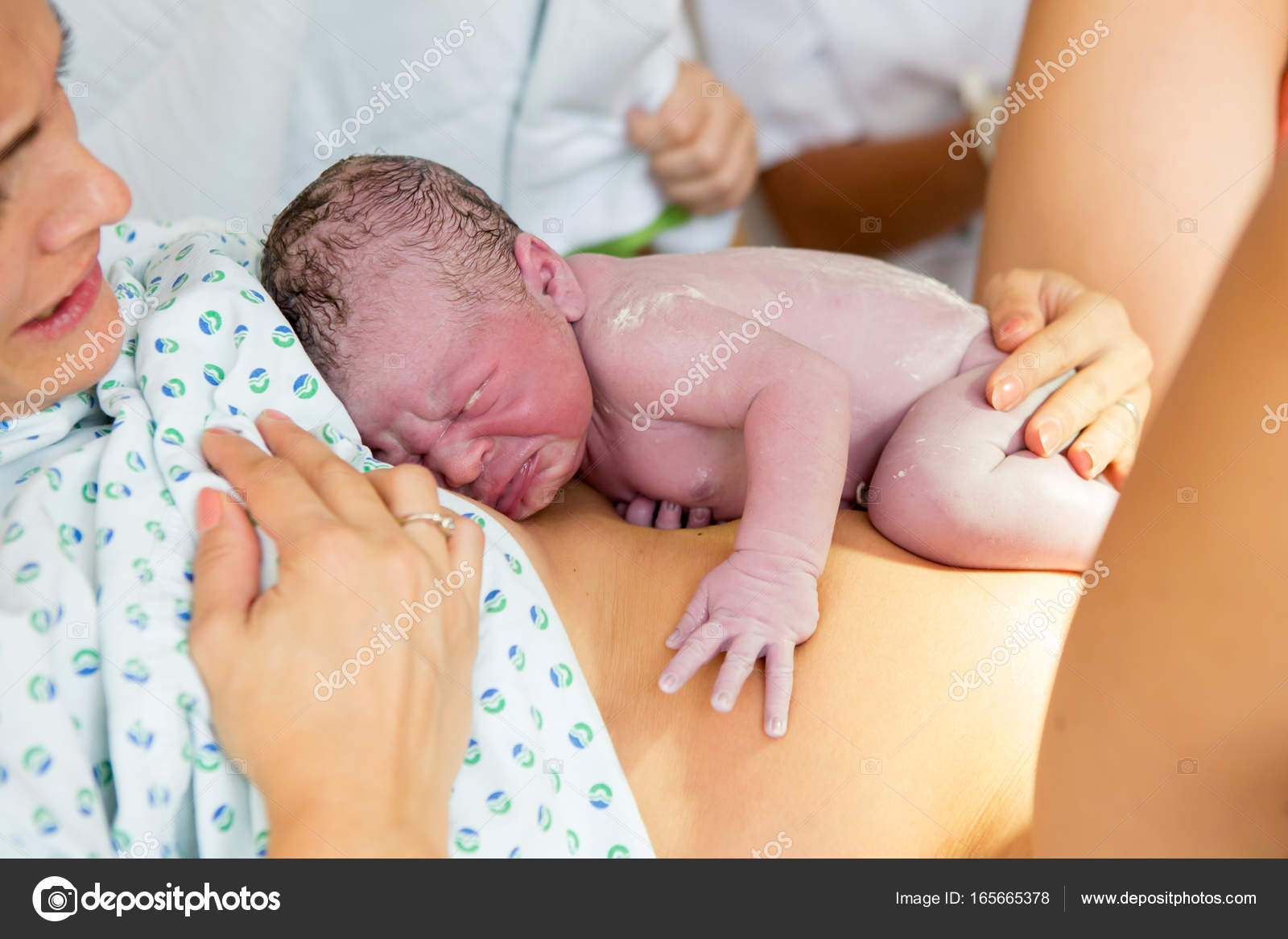 Очень хотелось красивую выписку – с цветами, шариками и фотографом. Но, как хотелось, не получилось.
Очень хотелось красивую выписку – с цветами, шариками и фотографом. Но, как хотелось, не получилось.
Вечером у Аллы поднялась температура. Прямо в роддоме ей сделали КТ, показавшее воспаление легких. У женщины взяли тест и повезли ее в инфекционную больницу – сначала в «желтую» зону, где лежат те, чей диагноз под вопросом, а когда тест оказался положительным, в «красную». В первые три-четыре дня у Аллы держалась температура сорок.
Ребенок остался в роддоме. По закону, забрать его оттуда могут только мама или папа, но мужа Аллы к моменту родов не было в стране. Чтобы ребенка отдали бабушке, надо писать нотариальную доверенность, – лежа в красной зоне, это сделать невозможно.
Через несколько дней сына Аллы перевезли в детскую больницу. На вопрос: «Почему мой ребенок лежит в больнице, если он не болен?», – в справочной ей ответили: «Так положено. Выпишетесь – и заберете сына».
Когда бабушка подъехала к больнице, по телефону умоляя врачей хотя бы издалека показать внука, те вызвали милицию.
К десятому дню выяснилось, что у ребенка тоже COVID-19. КТ показало пневмонию. Через две недели Алла выписалась и легла в больницу к сыну.
«В больнице я увидела, что ребенок грязный. Подмышки красные под мощным слоем присыпки. Понос. А еще – абсолютно бессмысленный, куда-то внутрь, взгляд. Весь вялый, как не в себе.
Где-то с час я проплакала. Испугалась, что он таким и останется. Немного молока у меня сохранилось, но грудь сын не взял. Он не видел меня больше двух недель и отвык!
Но уже через дня три после того, как мы оказались вместе, взгляд стал совсем другой, будто сын узнал меня, и тогда я догадалась, что ребенка все это время, скорее всего, не брали на руки, с ним не разговаривали – медсестрам было просто некогда».
Радовало, что, оказавшись, с мамой, малыш начал усиленно есть. «Отобрать у него бутылочку было невозможно. Я поняла, что ребенок не наедается, и попросила у медсестер добавки детской смеси. В ответ услышала: «Смесь по норме высчитывает врач. Если завтра он пересчитает вам норму, мы добавим».
Вопрос, «а сегодня ребенок пусть остается голодным?» – медсестер не заинтересовал. Тогда я долила в бутылочку немного кипяченой воды, ополоснула ею следы смеси на стенках. Только выпив эту жижицу, сын успокоился».
Алла с сыном пролежали в больнице еще около двух недель. При выписке месячный малыш весил ровно столько, сколько он весил при родах (!). Дома он еще некоторое время продолжал вздрагивать и плакать, когда мама поправляла на нем одеяло.
Сейчас четырехмесячный парень догнал сверстников, рядом родители, дедушки и бабушки, у него все хорошо.
Последствия разлуки с мамой – ближайшие и отдаленные Лилия Казакова. Фото: Евгений ГлобенкоКомментирует Лилия Казакова:
– Чем как минимум двухнедельная разлука с мамой в таком раннем возрасте грозит ребенку?
– Разлука сразу после родов чаще всего грозит потерей грудного вскармливания, нарушением психоэмоционального контакта. Мама будет страдать без малыша, эмоциональное развитие малыша будет нарушено, ведь он будет совсем один много дней. За ним будет осуществляться уход и, при необходимости, лечение руками медперсонала и больше ничего. Окружающая больничная микробная среда может повлиять на ребенка не лучшим образом.
Нередко последствием разлучения мамы и малыша оказывается потеря грудного вскармливания даже в тех случаях, когда женщина сохранила лактацию, регулярно, хотя бы 6–8 раз в сутки, сцеживая молоко во время разлуки.
Малыш, привыкнув к бутылочке, может потом грудь не взять. На ощупь твердая пластиковая бутылочка не похожа на теплую мягкую грудь, кроме того, механика движений, которыми молоко извлекается из соски, иная, нежели при грудном вскармливании. Привыкнув к одному, ребенок нередко не может перестроиться на другое.
При искусственном вскармливании отсутствии контакта «кожа к коже» микробиом ребенка будет формироваться по-другому. Для нормального начала жизни ребенку нужно сначала молозиво, потом – материнское молоко. Ребенок с неправильно сформированным микробиомом рискует в дальнейшем быть более подверженным инфекциям (ОРВИ и, кстати, и тому же COVID–19).
– Каковы могут быть последствия для нервной системы малыша? Почему ребенок, воссоединившись с мамой в больнице, демонстрировал отсутствующий взгляд?
– Все это – признаки сенсорной депривации. Когда ребенок лежит в больнице, там нет любящего взрослого, который бы о нем заботился. Ребенок не видит около себя постоянного, знакомого ему человека (а он различает маму по ощущениям и запаху с рождения, а к возрасту двух недель уже постепенно учится различать лица), никто не реагирует на его потребности вовремя. И ребенок «замораживается», перестает подавать сигналы вовне.
Последствия этого могут быть самые разные, но, если вскоре мама появляется рядом и начинает разговаривать с ребенком, много держать его на руках, реагировать на его проявления, «замороженность» малыша проходит. Разумеется, вместо мамы могут быть и другие родственники, как мы говорили выше, главное – чтобы люди были постоянные и любящие.
Здесь можно посмотреть подробный разбор ситуации разделения мамы с ребенком с точки зрения юриста.
А как в других странах?
Порядок содержания детей, рожденных от матерей с подозреваемым или подтвержденным диагнозом COVID-19 в мире различается.
Например, Центры по контролю и профилактике заболеваний США (Федеральное агентство министерства здравоохранения США) рекомендуют оставлять вопрос о месте размещения младенца, рожденного от такой матери, на усмотрение клиники.
При этом рекомендуется учитывать, что
1) младенец, рожденный от зараженной матери, здоров, но возможно его дальнейшее заражение воздушно-капельным путем в процессе общения с матерью;
2) грудное вскармливание, несомненно, полезнее искусственного;
3) дальнейшее содержание младенца, контактировавшего с заболевшей матерью, вместе с другими детьми (в том числе в палатах интенсивной терапии) может привести к их заражению.
В случае, если ребенок остался в палате матери, в качестве меры профилактики предписано ношение ею маски, а также соблюдение расстояния в 6 футов и более вне кормлений.
В Великобритании Королевский колледж акушеров и гинекологов предлагает матерям жить в одной комнате со своими младенцами и кормить грудью, если они хотят, но с соответствующими мерами предосторожности.
«UAB Medicine» – один из крупнейших роддомов Алабамы – в своем внутреннем протоколе рекомендует однозначно разлучать с младенцем мать, имеющую активные симптомы COVID-19, в частности, жар и кашель. При этом такой роженице следует заранее сообщить, что с ребенком после родов они будут разлучены.
Иллюстрации Ольги Сутемьевой
Page not found | rotunda
- English
- polski
- Română
- Русский
- 简体中文
- Donate
- News
- Contacts
- Careers
- Home
- Visitor Information
- About Rotunda
- News
- FAQ’s
- Planning a Baby
- Ovulation Calculator
- Fertility Treatment
- Pregnancy
- Due Date Calculator
- Crisis Pregnancy
- Care Options
- First Visit
- Further Antenatal Visits
- Healthy Pregnancy
- Problems and Concerns
- Birth
- Preparing for Labour
- Hospital Bag
- Stages Of Labour
- Labour & Birth
- Assisted Delivery
- Post Natal Care For Mother
- Baby Care
- Caring For Baby
- Feeding Baby
- Neonatal Unit
- Paediatric Outpatients
- Women’s Health
- Admission Preparation
- Colposcopy
- Gynaecology Clinics
- Support
- Gynaecology Clinics
- Specialist Clinics
- Parent Education
- Clinical Nutrition and Dietetics
- Physiotherapy
- Breastfeeding
- Birth Reflections
- Mental Health
- Bereavement
- Sexual Assault – SATU
- Advice for Partners
- Rotunda Private
Page Not Found
Back HomeRotunda Links
- • Contact Us
- • History
- • Governance
- • Freedom of Information
- • Latest Reports
Patient Admin
- • Patient Rights
- • Patient Safety
- • Feedback/Complaints
- • Healthcare Records
- • Online Privacy Notice
Research
- • Perinatal Ireland
- • Mother and Baby CTNI
- • Ethics, Education, and Library
- • Research Department
Healthcare Professionals
- • Laboratory Medicine
- • GP Information
- • Careers
© 2021 rotunda.
- Home
- Visitor Information
- About Rotunda
- News
- FAQ’s
- Planning a Baby
- Ovulation Calculator
- Fertility Treatment
- Pregnancy
- Due Date Calculator
- Crisis Pregnancy
- Care Options
- First Visit
- Further Antenatal Visits
- Healthy Pregnancy
- Problems and Concerns
- Birth
- Preparing for Labour
- Hospital Bag
- Stages Of Labour
- Labour & Birth
- Assisted Delivery
- Post Natal Care For Mother
- Baby Care
- Caring For Baby
- Feeding Baby
- Neonatal Unit
- Paediatric Outpatients
- Women’s Health
- Admission Preparation
- Colposcopy
- Gynaecology Clinics
- Support
- Gynaecology Clinics
- Specialist Clinics
- Parent Education
- Clinical Nutrition and Dietetics
- Physiotherapy
- Breastfeeding
- Birth Reflections
- Mental Health
- Bereavement
- Sexual Assault – SATU
- Advice for Partners
- Rotunda Private
- English
- polski
- Română
- Русский
- 简体中文
- Donate
- News
- Contacts
- Careers
Search
Как предотвратить послеродовую депрессию
14 марта 2018
«Особенности психоэмоционального состояния женщины после родов.
Как предотвратить послеродовую депрессию?»
Подготовила: медицинский психолог женской консультации Глебова Н.А.
Роды — очень мощный физиологический процесс. Естественно, что он отражается как на физическом, так и на психологическом состоянии женщины. По статистике 80% рожениц испытывают «послеродовую хандру» или « синдром грусти» (или синдром «блюз») и этот процент имеет тенденцию повышаться. Остановимся подробнее на эмоциональном состоянии после родов.
Эмоциональный подъем и эйфория, возникающие сразу после рождения ребенка, у большинства женщин ко 2 — 3 дню после родов сменяются упадком настроения, печалью, неуверенностью, растерянностью, эмоциональным дискомфортом. Женщина-мама может испытать необъяснимое желание плакать, подавленность и даже раздражение. Причина такого состояния после родов достоверно не известна, однако есть версии его возникновения. Во-первых, быстрое и мощное изменение гормонального фона в последние недели беременности и особенно после родов не может не повлиять на настроение женщины. «Гормональный удар» — это биологический фактор возникновения тревожного состояния. Во-вторых, для женщин, впервые ставших матерями, новая роль «мама» несет много тревог и беспокойства. К тому же после того как были пройдены долгие месяцы беременности, и будущая мать привыкла к своему состоянию, после родов возникает даже чувство потери чего-то важного и дорогого. В-третьих, причиной напряжения может быть физическая усталость. Постоянное недосыпание, вызванное режимом малыша и домашними обязанностями, может вывести женщину из психологического равновесия. В-четвертых, неблагополучная семейная обстановка (конфликтность и разлад в супружеской паре, отсутствие поддержки близких и ощущения «семейного счастья» или серьезная болезнь члена семьи) может усугубить состояние стресса женщины и привести к депрессии.
Так же психологами отмечается, что типологические особенности личности и возраст женщины обостряют ее эмоциональное состояние в послеродовый период:
-
В «группе риска» женщины-матери в возрасте до 18л. и выше 35л.
-
Эмоционально-нестабильный тип (возбудимые, спонтанные, импульсивные).
-
Тревожный тип личности с повышенной сензитивностью и мнительностью (повышенная чувствительность к воздействиям из вне).
-
Эмоционально незрелые, женщины с инфантильными чертами, которые не могут противостоять жизненным ударам.
-
Ригидные, прямолинейные, сверхответственные женщины с гипернормативными установками (сделать «.
Неблагополучный акушерско-гинекологический анамнез, нежелание иметь ребенка или тяжесть состояния ребенка (например, выявленная патология или особенности в здоровье малыша) также создают почву для возникновения послеродовой депрессии.
Следует отличать ухудшение настроения после родов от послеродовой депрессии. Непосредственно после родов на фоне гормональной перестройки ухудшается настроение роженицы и возникает «постнатальная печаль» с присутствием депрессивных реакций – они не такие глубокие, короткие и обратимые – примерно в первые две-три недели до 1 месяца жизни ребенка. Такая «послеродовая хандра» проявляется плаксивостью женщины, чувством угнетенности, незащищенности, страха, неуверенности в себе.
Собственно послеродовая депрессия начинается с 3-4-х месяцев жизни ребенка и длится до полгода и более. К симптомам послеродовой депрессии относятся: ощущение постоянной, глубокой тоски, неспособность радоваться ребенку и жизни в целом, отсутствие интереса к уходу за малышом, сниженный аппетит, повышенная тревожность, бессонница.
Если перепады настроения обычно не очень сильно влияют на общее самочувствие и довольно быстро проходят, то послеродовая депрессия влияет на весь организм и может длиться очень долго. Беспокойство, подавленность, усталость, раздражительность, приступы паники, чувство нереальности происходящего, плохой сон, потеря аппетита и либидо, беспомощность в домашних делах, утрата любви к своему ребенку — все это признаки достаточно распространенной послеродовой депрессии. А ее следствием является то, что женщина перестает испытывать радость от собственного материнства, перестает следить за своей внешностью, избегает общения и даже может пристраститься к лекарственным препаратам или алкоголю.
Итак, различают три типа послеродовых кризисов, это:
-
«послеродовая хандра» (меланхолия), появляющаяся в течение первых нескольких дней после родов, когда хочется плакать, появляется чувство угнетенности, незащищенности, страха, неуверенности в себе – необходима поддержка и помощь близкого круга;
-
легкая степень депрессии, которая сопровождается печалью, приступами беспомощности, одиночества, страха – необходима консультация психолога;
-
хроническая депрессия: присуща сильная нервозность, чувство собственной неполноценности, постоянные приступы тревоги и страха, когда обычные дела кажутся совершенно невыносимыми. Настроение снижено, нет радости жизни. Женщина часто отказывается от пищи, снижается либидо; стремится к уединению, отказывается кормить ребенка грудью. Сон нарушен (бессонница или ночные кошмары). Такая депрессия может сохраняться на протяжении целого года, а иногда даже трех-четырех лет. Может формироваться вариант послеродовой депрессии, напоминающий маниакально-депрессивное расстройство (состояние возбуждения, эйфории и суетливость сменяются пассивностью, заторможенностью, тоской, апатией). Конечно, в этом случае необходима помощь врача-психотерапевта или психиатра.
Современная медицина сегодня рассматривает депрессию как естественную реакцию организма на роды и материнство. Поэтому молодой маме следует быть заранее морально готовой к тому, что после рождения ребенка ее чувства могут стать несколько неустойчивыми и стремительно меняться в разную сторону: от радости к отчаянию и наоборот. Об этом следует предупредить и своих родных, чтобы те не воспринимали подобное состояние исключительно как капризы избалованной дамочки и помогли женщине как можно легче и быстрее пережить этот период.
Что делать женщине, чтобы предупредить послеродовую депрессию? Советы роженицам:
-
Помните, что наступление материнства потребует от вас пересмотра всего жизненного уклада, в результате чего вам ко многому придется просто приспосабливаться (например, может не быть времени на просмотр телевизора).
-
Попробуйте определить приоритеты и не пытайтесь содержать дом в прежнем состоянии, на поддержание безупречной чистоты у вас просто не хватит сил. Обнадеживайте себя тем, что воцарившийся в вашем, некогда таком опрятном, доме хаос — явление временное.
-
Не забывайте о том, что вам просто необходимо найти время для того, чтобы побыть наедине с собой, побродить по магазинам, заглянуть к подружке или сходить в косметический кабинет, чтобы обрести равновесие и связь с окружающим миром. Поэтому не стесняйтесь хотя бы изредка просить своих близких посидеть с вашим ребенком и не берите в расчет то, что подумают о вас люди.
-
Распределите обязанности в семье, привлекайте супруга к помощи в уходе за ребенком и не забывайте его хвалить.
-
Не менее важен для вас после родов и отдых. Попробуйте установить определенные часы для отдыха, желательно, если им будет дневной сон. В том случае, если вы не хотите спать, просто расслабьтесь, закройте глаза и ни с кем не общайтесь в это время. Выпейте чашку мятного или ромашкового чая. Эти травы обладают успокаивающими свойствами. А также следите за своим питанием.
-
Пока ребенок спит, почитайте хорошую книжку. Чтение является одним из лучших способов избежать стресса. Возьмите напрокат кассету с комедией. Смех прекрасно снимает напряжение.
-
Отключите телефон и примите горячую ванну с ароматическими маслами. Включите приятную музыку и попросите мужа сделать вам массаж, необходимый для того, чтобы снять мышечное напряжение и повысить настроение. А для того, чтобы усилить расслабление добавьте в масло для массажа несколько капель ароматического масла. Успокаивающими свойствами обладают иланг-иланг, сандаловое, лимонное, апельсиновое, лавандовое и ромашковое масла.
-
Находите время для того, чтобы заняться гимнастикой. Уже доказано, что если в период депрессии заняться гимнастикой, то эмоциональное состояние улучшается гораздо быстрее. А регулярные занятия гимнастикой снижают напряжение, усталость, агрессивность и депрессию, придают бодрости и поднимают настроение. К тому же упражнения отвлекают от повседневных забот. Выполняя их, вы хотя бы на время сможете забыть о своих проблемах.
-
Кормите ребенка грудью, чаще берите его на руки и разговаривайте с ним и улыбайтесь.
-
Делитесь своими переживаниями с близким окружением, сохраните с ними эмоциональный контакт, находите в них поддержку и одобрение.
-
Если не удается справиться с депрессивными реакциями, то обратитесь за помощью к психологу или психотерапевту.
Уважаемые женщины! Помните, что ребенку нужна счастливая мама, у которой нервы в полном порядке, которая в целом довольна своей жизнью. Малыш до своего рождения и после него тонко чувствует ваше настроение, радуется и расстраивается вместе с вами. Когда плохо маме — плохо и ее ребенку, чем тревожнее мама – тем беспокойнее будет малыш. Диада «мать-дитя» будет надежной, если женщина умеет правильно заботиться не только о ребенке, но и о себе.
обязательные тесты в первый год жизни
УЗИ новорожденного: обязательные тесты в первый год жизни
Каждая женщина ответственна за жизнь и здоровье малыша, поэтому в течение первого месяца жизни, следует обязательно пройти исследования на наличие у него различных заболеваний. Одни болезни могут быть врожденными, а другие – способны возникнуть после родов.
УЗИ скрининг проводят в первые дни жизни ребенка. Как правило, все исследования осуществляются в родовом отделении. Тем не менее время проведения скрининга и обследования тех или иных органов может иметь существенные отличия и зависеть от региона, в котором расположен роддом, а также насколько он технически оснащен. Если после родов у врача педиатра есть подозрения на наличие у ребенка того или иного заболевания, тогда диагностику проводят в самые кратчайшие сроки.
Услышав в первый раз о требуемых обследованиях, многие молодые мамы пугаются и задаются вопросом, не будет ли нанесен вред их малышу? Ответ, нет. Для педиатров среди всех диагностических методик наиболее предпочтительным является УЗИ, он безопасен и не вредит здоровью.
Нейросонография
УЗИ головного мозга проводят для обнаружения врожденных или полученных в процессе родов аномалий.
Нейросонография проводится у всех детей на 3-5 день жизни. С ее помощью могут быть выявлены такие заболевания:
- Гидроцефалия.
- Киста.
- Внутричерепные кровоизлияния.
- Ишемия головного мозга, возникающая при нехватке кислорода.
- Врожденные заболевания.
Благодаря исследованиям головного мозга врач-педиатр может вовремя назначить лечение, что в дальнейшем позволит нервной системе малыша развиться в соответствии с нормой.
Диагностика тазобедренных суставов
Данное диагностическое исследование является обязательным для всех детей на первом месяце жизни. Исследование тазобедренных суставов позволит своевременно выявить дисплазию суставов. Она может возникнуть при неправильном формировании костей. По сей день точные причины дисплазии тазобедренных суставов неизвестны. Ее можно встретить у 3% новорожденных малышей. Однако больше всего данному заболеванию подвержены девочки.
При первом взгляде на ножки ребенка опытный врач сразу может определить признаки заболевания, но для точности анализа родителям нужно будет сходить на УЗИ.
Если заболевания суставов выявлены на раннем сроке, тогда педиатр сможет назначить лечение.
Диагностическая процедура не требует специальных приготовлений. Как правило, она занимает не более 5 минут.
УЗИ почек
Данное исследование проводят всем детям. Если есть подозрение на воспалительный процесс, то назначаются дополнительные анализы. В группу риска входят малыши, родители которых имеют заболевания почек и мочеполовые инфекции.
Для проведения УЗИ мочевой пузырь ребенка должен быть наполнен.
Диагностика брюшной полости
УЗИ брюшной полости делают всем новорожденным. По мере проведения исследования, врач сможет оценить развитие органов, правильность их расположения, наличие возможных травм и воспалительных процессов.
К подготовке проведения исследования нужно подходить особым образом. Строжайше запрещено перед УЗИ кормить и поить ребенка, а также давать ему какие-либо лекарственные средства.
УЗИ сердца
Диагностика сердца является обязательной только в том случае, если при первом осмотре в родильном доме были выявлены шумы в сердце. Родителям дают направление на эхокардиографию, которая позволяет оценить работу сердца малыша.
Если по каким-либо причинам нет возможности провести исследования в родильном доме, тогда их проводят в поликлинике. Предлагаем Вам воспользоваться услугами опытных врачей в клинике «Формула жизни». Проведение ультразвукового исследования на современном оборудовании позволит должным образом выявить присутствующие заболевания, кроме того Вы можете получить консультацию опытного педиатра. Радушный и гостеприимный персонал окажет необходимую Вам помощь и сделает посещение клиники уютным и комфортным.
Голод во время родов? Теперь женщины могут получать больше, чем просто ледяную крошку | Ваша беременность имеет значение
«Что? Я НИЧЕГО не могу есть во время родов? Это просто подло.
В течение многих лет большинство практик здравоохранения не позволяли женщинам пить или есть что-либо, кроме ледяной крошки, во время родов. Это не потому, что мы злые — для этого была серьезная медицинская причина. Однако после достижений в области медицины и новых исследований некоторые больницы меняют свои правила. Например, мы только что изменили нашу политику в университетской больнице Клементса, чтобы разрешить использование прозрачных жидкостей, таких как прозрачный сок, фруктовое мороженое, желе и чай, помимо воды.
Согласно исследованию Американского общества анестезиологов, проведенному осенью 2015 года, здоровым женщинам с беременностями с низким уровнем риска больше не нужно голодать во время родов. во время родов. Но прежде чем вы закажете двойной чизбургер в кафетерии, вам следует знать несколько вещей о том, как есть и пить во время родов.
Почему раньше было запрещено есть во время родов?
Врачи начали требовать от женщин голодания во время родов после того, как в середине 20-го века было задокументировано, что беременные женщины, подвергшиеся общей анестезии, имеют повышенный риск аспирации. Аспирация происходит при вдыхании пищи или жидкости в легкие. Это может вызвать тяжелую воспалительную реакцию или смерть. Вот почему вас просят поститься перед операцией.
Беременные женщины подвергаются повышенному риску аспирации по нескольким причинам:
- Увеличенная матка оказывает давление на живот.
- Прогестерон — гормон, связанный с беременностью — является миорелаксантом, то есть мышца в нижней части пищевода, которая действует как барьер, препятствующий попаданию содержимого желудка в дыхательное горло и легкие, с меньшей вероятностью будет плотно прижата и удерживать содержимое желудка в желудке.
Очевидно, мы не хотим, чтобы женщины проходили через это, поэтому было решено, что женщины не должны есть и пить во время родов. Ледяные крошки были разрешены, потому что они тают, но все остальные жидкости поступали через капельницу.
Но с годами, когда женщины выразили желание сделать роды более естественным процессом, медицинское сообщество занялось вопросом, сохраняется ли этот риск сегодня. Сейчас более распространено использование регионарной анестезии — эпидуральной анестезии и спинномозговой блокады.Это одно большое изменение с тех пор, как было принято голодание во время родов.
В отличие от общей анестезии, которая приводит к полной потере сознания, региональная анестезия вызывает онемение только части тела и снижает риск аспирации.
Кто может есть во время родов? И что?
Труд может быть долгим, но еще и трудоемким! Казалось бы очевидным, что замена части сжигаемых вами калорий принесет пользу, но выявить эти конкретные данные в исследованиях было сложно.
У некоторых женщин может отсутствовать желание есть во время родов. Тошнота и рвота являются обычным явлением, и в этом случае еда — это последнее, о чем вы думаете. Другие, особенно те, кто много часов рожают, не едят ничего, кроме ледяной стружки, действительно испытывают чувство голода.
Если вы собираетесь на плановое кесарево сечение, вы получите строгие инструкции не есть и не пить ничего в течение определенного времени до операции. Если вы подвержены высокому риску кесарева сечения — у вас многоплодие, у вас проблемы со здоровьем или у вас ранее было кесарево сечение — мы можем попросить вас ничего не есть и не пить после начала родов.
Для других женщин, в зависимости от врача и больницы, правила могут быть смягчены.
Поговорите со своим врачом о том, что они рекомендуют вам есть дома перед тем, как отправиться в больницу, и что они разрешат, когда вы туда попадете. Обычно подойдет умеренное количество жидкости, например вода, чай, черный кофе, сок, газированные напитки или прозрачные бульоны. Мы не хотим, чтобы вы много ели во время родов, но желе, яблочное пюре, фруктовое мороженое или тосты могут подойти во время ранних родов, пока вы еще дома.В редких случаях, когда происходит аспирация, твердая пища может вызвать более тяжелую реакцию в легких при аспирации.
Вопросы о еде и питье во время родов
В каждой больнице существует своя политика в отношении еды и питья во время родов. Спросите о правилах питания и напитков во время визита в больницу или во время дородового визита к акушеру / гинекологу. Обсудите риск, связанный с кесаревым сечением, и как долго вы можете оставаться дома во время родов, чтобы иметь больше контроля над тем, что вы едите и пьете.
Анестезиолог может поговорить с вашим дородовым классом, во время которого вы также можете попросить их рекомендации.
Наконец-то скажу честно. Расскажите врачу, что вы ели и когда. Если вас не устраивает политика вашей больницы, не пытайтесь обойти ее, тайком проникая внутрь. Если что-то случится, важно, чтобы ваш акушер и анестезиолог точно знали, что у вас в желудке.
Мы знаем, что вы можете быть голодны, и не пытаемся показаться злыми — прежде всего, мы хотим убедиться, что в конце дня вы и ваш ребенок здоровы.
Если вам нужна дополнительная информация о беременности, родах и родах, посетите наш блог Your Pregnancy Matters . Каждый вторник мы публикуем новые истории.
Самая лучшая еда — радость от первой послеродовой еды
Шэрон Муза, BS, CD (DONA), BDT (DONA), LCCE, FACCE, CLE
Послеродовое питание: необычная гипотеза
Рождение может иметь преобразующий характер. Я был свидетелем этого снова и снова, когда помогал семьям приветствовать в этом мире маленьких людей.После ухода за родами в течение почти 15 лет я также наблюдал необычный феномен и выдвинул очень интересную гипотезу: первый прием пищи после родов всегда — это « лучший прием пищи на свете ».
Самородки динозавров !?
Я вспоминаю, как много лет назад ходил на домашние роды. После того, как ребенок родился и все улеглось, я направилась на кухню, чтобы приготовить что-нибудь для родителей, чтобы поесть перед родовспоможением, и я пошла домой, и родители заснули тем чудесным первым сном со своим ребенком после рождения.Несмотря на наши пренатальные беседы, в которых я обсуждаю наличие здоровой и питательной пищи под рукой для родов и то, что им понравится после родов, после оценки ситуации я понял, что вряд ли смогу предложить что-либо, что они могли бы даже пожелать. есть.
Я стоял, вглядываясь в холодильник и морозильник, открывая шкафы и заглядывая в кладовую, перемещая предметы в надежде, что у меня возникнет идея и появится какой-нибудь восхитительный предмет, который я мог бы использовать, чтобы накормить этих усталых и голодных новых родителей.Нет такой удачи. Кругом была мелкая добыча.
Я медленно вытащил из морозилки несколько куриных наггетсов в форме динозавров, несомненно предназначенных для малышей, и бросил их в духовку. Нарезав перезрелый банан и пару апельсинов, я «искусно» разложила фрукты по тарелкам. Из некоторого количества майонеза, смешанного со сливочным хреном, получился «причудливый» соус для макания запеченных наггетсов. Я разрезал несколько сырных палочек и смешал их с банкой с оливками, которую нашел. Крекеры, намазанные джемом, поданные на стороне, завершили этот первый послеродовой прием пищи.
Я отнес тарелки в спальню, где оба родителя отдыхали в постели, пока новорожденный кормил грудью. Поставив тарелки на тумбочку, я подбодрил их поесть. И они съели. Закапывались и с удовольствием ели. Было съедено все до последнего кусочка еды. Когда они закончили, они радостно откинулись на подушки и отметили, что это была лучшая еда на свете. Они были серьезными!
Комната «питания»
Конечно, вы все были на моем месте, рыскали и искали в «комнате питания» в какой-нибудь местной больнице в 3 часа ночи предметы, которые вы можете предложить своим клиентам после их рождения.В наших местных больницах, если вам повезет, в морозильной камере может быть несколько замороженных блюд, консервированный суп в шкафу, немного яблочного пюре и обычный ассортимент крекеров из грейема и соленой соли, смешанных в ящике с пакеты с горячим шоколадом и бульоном. Реальность такова, что в большинстве больниц их меньше, и часто нечего есть в этих плохо названных «комнатах питания». Обычно можно найти только яблочный сок, апельсиновый сок и клюквенный сок, сложенные рядами, а также немного лимонно-лаймовой соды другого производителя.Когда это происходит, я делаю «праздничный безалкогольный коктейль», смешивая половину клюквенного сока с содовой и большим количеством льда. «Моктейль» подается с крекерами и небольшим количеством йогурта и радостно съедается. «Это лучшая еда на свете!»
Лучшая еда на свете!
Во многих больницах в моем районе есть обеды по меню, а это значит, что еду можно заказать из довольно приличного меню, когда захочет пациент, если это будет с 6:00 до 20:00. Если нам повезет, роды происходят именно в эти часы.После рождения ребенка и возможности отступить, я тихонько сгибаюсь в углу, набираю телефонную линию и шепчу свой заказ новым родителям. Я обязательно выбираю крепкое блюдо, успокаивающие гарниры, тарелку печенья, большой салат, тарелку супа и часто тарелку с фруктами. Еда доставляется в течение часа, и новые родители закапывают ее, как только могут. «Это лучшая еда на свете», — восклицают они. Я усмехаюсь про себя.
Cheerios и молоко. Пригоршня микса и батончик мюсли из мешка с рабочими закусками, а также вяленая говядина.Фруктовое мороженое и «чашка супа». Тост с арахисовым маслом. Суши. Еще суши. Желе. Овсянка. Творог. Свежий сабвуфер из местного магазина. Замороженная пицца. Сыр и крекеры. Я мог бы продолжать и продолжать. То, что эти семьи едят после рождения, так же разнообразно, как и сами роды. Но независимо от того, что мне удается собрать, собрать или заказать, они всегда от души говорят: «Это так хорошо, это лучшая еда на свете!»
Что такого в рождении вызывает у родителей такое чувство? Почему все (что угодно?) После родов просто чудесно на вкус? Даже больничное желе.В рождении, безусловно, есть что-то особенное. Это действительно трансформирует. Он меняет даже вкусовые рецепторы!
Какой историей вы можете поделиться?
Каковы были ваши впечатления от первого приема пищи после родов? Как сделать его вкусным и сытным? Какие комментарии высказывают ваши клиенты, когда они получают удовольствие от первых укусов после того, как поприветствовали своего ребенка? Поделитесь своими историями и дайте мне знать о своем опыте в нашем разделе комментариев.
Послеродовые принадлежности: необходимое для послеродового ухода
Будущие мамы часто рады подготовиться к возвращению ребенка на родину, но могут пренебречь подготовкой к собственным потребностям после рождения.Если вы похожи на большинство молодых мам, возможно, вы даже не знаете, что вам может понадобиться. Эти незаменимые послеродовые продукты помогут вам чувствовать себя комфортно во время выздоровления.
Послеродовые принадлежности для кровотечения
Независимо от того, есть ли у вас вагинальные роды или кесарево сечение, после родов у вас будет вагинальное кровотечение и выделения, известные как лохии. Это кровотечение — это то, как ваше тело избавляется от лишней крови и тканей в матке.
Забота о себе и своих потребностях в этот период повысит ваш уровень комфорта, ускорит выздоровление и предотвратит заражение.Вот несколько вещей, которые вам нужно иметь под рукой, чтобы вылечиться.
- Прокладки для беременных . Эти пэды не являются типичными для макси-пэдов. Они большие, толстые и рассчитаны на сильное течение послеродового кровотечения. В зависимости от вашей больницы, возможно, вас отправят домой с дополнительными прокладками. Обязательно спросите перед отъездом.
- Сетчатое нижнее белье . Возможно, они не лучший модный выбор, но они определенно практичны, чтобы удерживать эти гигантские подушки и пакеты со льдом на месте.Нижнее белье из сетки эластичное, удобное и дышащее. И, что самое приятное, они одноразовые. Итак, когда вы закончите с ними, вы можете выбросить их. Опять же, это то, что вам может дать ваша больница, но убедитесь, что у вас есть несколько под рукой, особенно в первую неделю.
- Прокладки Chux . Вы можете положить эти защитные водонепроницаемые прокладки на кровать или в любое место, где вы хотите сесть или лечь, чтобы предотвратить несчастные случаи из-за послеродового кровотечения.
- Большое удобное белье .Создайте запас темного, одноразового или старого нижнего белья для беременных, достаточно большой, чтобы вместить эти очень большие прокладки для беременных. Они могут испачкаться, поэтому подойдет темный цвет. Еще лучше старые или одноразовые трусы, потому что их можно выбросить.
- Много колодок . Ночные прокладки макси или прокладки при недержании мочи отлично работают в течение первых недель или двух. Но вы также можете запастись подушечками со средним и легким потоком, потому что, когда сильное кровотечение замедляется, появляются более легкие выделения, которые могут длиться до шести недель.
Чтобы ускорить выздоровление и предотвратить инфекции или другие проблемы, не забывайте часто менять прокладки для беременных. Кроме того, не используйте тампоны, пока не поговорите с врачом. И, если у вас поднимется температура или возникнут какие-либо другие тревожные признаки, сразу же обратитесь к врачу.
Послеродовые средства для снятия боли
Хотя вы можете чувствовать себя прекрасно, когда вернетесь из больницы, есть вероятность, что по мере заживления вашего тела у вас будет хотя бы небольшой дискомфорт.Например, вы можете прийти домой с ушибом промежности, наложением швов после эпизиотомии или разрыва, кесарева сечения или геморроя, с которым придется бороться. Вот несколько вещей, которые нужно иметь под рукой, чтобы облегчить дискомфорт и сделать послеродовой период более терпимым.
- Бутылочка для шприца . Также называется пери-бутылкой. Вы наполняете ее теплой (не холодной или горячей) водопроводной водой и осторожно сжимаете, чтобы струя воды попала в промежность, пока вы пытаетесь помочиться, и после каждого похода в ванную.Поток теплой воды помогает облегчить мочеиспускание, усиливает кровоток, способствуя заживлению, и мягко очищает область, чтобы предотвратить инфекцию.
- Марлевые подушечки или одноразовые мочалки . Используйте чистую, сухую одноразовую марлю или тряпки для мытья посуды, чтобы осторожно промокнуть себя насухо после посещения туалета или периметра.
- Онемение продукции . Кремы, пены и спреи для местного обезболивания, такие как Epifoam, лидокаиновый спрей или Dermaplast, могут вызвать ощущение охлаждения или онемения, чтобы облегчить боль.
- Лекарство от боли . Тайленол (ацетаминофен) или мотрин (ибупрофен), как правило, хорошо помогают при послеродовой боли. Однако вам следует поговорить со своим врачом, прежде чем принимать какие-либо лекарства, отпускаемые без рецепта, особенно если вы кормите грудью.
- Сидячая ванна . Сидячая ванна — это небольшая ванна с теплой или холодной водой, которая стоит над унитазом. Когда вы сидите в теплой сидячей ванне в течение двадцати минут, она стимулирует кровообращение и способствует заживлению. Двадцать минут в холодной сидячей ванне помогут уменьшить отек и боль.
- Пакеты со льдом . Лед помогает уменьшить боль и отек. Вы можете приобрести одноразовые прокладки для беременных со встроенными пакетами со льдом, сделать пакеты со льдом своими руками или купить одноразовые химически активированные пакеты. Убедитесь, что вы не кладете лед прямо на кожу. Вместо этого попробуйте одноразовые прокладки со встроенными пакетами со льдом, которые обеспечивают защиту от холода и вашей кожи.
- Вытаскивает колодки . Подушечки гамамелиса снимают жжение и зуд при геморрое и боли в промежности.Выложите их слоем, покрывающим подушечку по всей длине, чтобы успокоить всю область.
- Пончиковая подушка . Обычная подушка или подушка-пончик могут сделать сидение более комфортным, снимая давление с опухшей промежности или геморроя.
- Здоровое питание, закуски и напитки . Вероятно, вам не захочется бежать в супермаркет в первый же день, когда вы вернетесь домой, поэтому запаситесь продуктами в кладовой и морозильной камере. Вам нужна здоровая пища, чтобы помочь вашему телу восстановиться и сохранить энергию, пока вы ухаживаете за новорожденным.Фруктовый сок и продукты с высоким содержанием клетчатки могут помочь при дефекации.
Если вы хотите проявить творческий подход, вы также можете сделать домашние замороженные прокладки, намочив гигиенические прокладки или марлю в гамамелисе, а затем заморозив их в чистом пакете для заморозки. Затем, когда они вам понадобятся, просто возьмите одну из морозильной камеры и используйте ее. В зависимости от того, насколько они холодные, вы все равно можете положить слой между кожей и подушечкой, чтобы защитить нежную кожу.
Если у вас есть кесарево сечение
Если вы заранее знаете, что вам предстоит кесарево сечение, вы можете иметь под рукой несколько дополнительных предметов, которые помогут облегчить дискомфорт и ускорить заживление.Конечно, если у вас незапланированное кесарево сечение, вы можете попросить своего партнера или другого члена семьи помочь вам найти эти предметы до того, как вы вернетесь домой.
- Размягчитель стула . Опорожнение кишечника, когда вы выздоравливаете после родов, может быть страшным и болезненным. Размягчители стула могут помочь при запоре и облегчить уход, особенно потому, что анестезия и обезболивающие могут вызвать запор. Иногда ваш врач что-то пропишет. Если нет, попросите совета, что вам следует использовать, особенно если вы планируете кормить грудью.
- Подушка для живота . Если у вас кесарево сечение, вы можете поднести подушку к животу, когда держите ребенка на руках или когда вам нужно кашлять, чихать или смеяться. Вам не нужно покупать специальную подушку, потому что подушка для кровати подойдет вам.
- Мягкая свободная одежда . Ношение мягкой одежды большого размера поможет вам защитить разрез и не даст вашей одежде стать раздражающей во время заживления. Некоторым женщинам даже нравится носить мягкую эластичную повязку на животе, чтобы обеспечить дополнительную защиту.Сначала спросите своего врача, подойдет ли вам этот вариант. Вы не должны делать ничего, что может помешать заживлению разреза.
Послеродовые принадлежности для ухода за грудью
Вначале ваше тело автоматически вырабатывает грудное молоко независимо от того, хотите вы кормить грудью или нет. Однако через несколько недель производство молока будет продолжаться в зависимости от спроса и предложения, и, если вы не кормите грудью, количество молока должно иссякнуть.
Независимо от того, кормите ли вы грудью или надеетесь кормить молочными смесями, вам необходимо будет ухаживать за своей грудью в послеродовом периоде.Вот несколько вещей, которые нужно иметь под рукой, независимо от вашего решения о кормлении.
- Бюстгальтер поддерживающий . Ваша грудь может стать полной, тяжелой, нежной или набухшей после рождения ребенка. Хороший бюстгальтер будет удобен и выдержит лишний вес груди, но не будет слишком тесным. Если вы кормите грудью, вам подойдет поддерживающий бюстгальтер для кормления.
- Накладки на грудь . Каждая новая мама вырабатывает грудное молоко независимо от плана кормления. По этой причине через прокладки для груди будет контролироваться утечка грудного молока.
- Крем для сосков . Почти у всех кормящих мам и даже у некоторых не кормящих матерей в какой-то момент могут появиться болезненные, потрескавшиеся или болезненные соски. Поэтому полезно иметь под рукой крем или мазь для сосков, чтобы наносить их, когда они становятся нежными или болезненными.
- Подушка для грудного вскармливания . Если вы собираетесь кормить ребенка грудью, подушка для кормления особенно полезна в первые недели после родов. Женщины с большой грудью, восстанавливающиеся после кесарева сечения или близнецы могут обнаружить, что подушка для кормления помогает им чувствовать себя более комфортно.Это также снижает нагрузку на спину и шею.
Слово от Verywell
Подготовиться к возвращению домой в больницу так же важно, как и к рождению ребенка. Изучение и понимание того, что вам нужно для послеродового восстановления, а также наличие в вашем распоряжении необходимых материалов, может помочь вам почувствовать психологическую готовность позаботиться о себе.
Подготовка также может иметь прямое влияние на ваше физическое и эмоциональное исцеление. Вы сможете справиться с болью сразу же, когда она возникнет.Кроме того, вы сэкономите время и энергию, поскольку вам не придется заканчивать запасы, когда вы чувствуете себя не лучшим образом.
Когда у вас есть то, что вам нужно, чтобы позаботиться о себе, это может помочь вам почувствовать себя лучше и лучше контролировать ситуацию. Затем вы можете уделять больше времени своему новорожденному и радости быть молодой мамой.
Отсасывание груди, когда ребенок находится в больнице
Перевод статей: (испанский)
После родов ваше тело готово вырабатывать молоко при стимуляции груди.Если ваш ребенок не может кормить грудью, мы поможем вам выработать и поддерживать достаточный запас грудного молока. Начните сцеживать молоко как можно скорее после рождения ребенка. Если вы подождете, возможно, будет сложнее развить свой запас.
Как увеличить количество молока?
- Используйте электрический молокоотсос и комплект для двойного сцеживания.
- Если у вас дома нет электрического молокоотсоса, посоветуйтесь с медсестрой.
- Следуйте инструкциям производителя и спросите медсестру, если вам нужна помощь.
- Перед сцеживанием вымойте руки, чтобы микробы не попали в молоко.
- До и во время сцеживания осторожно массируйте грудь, чтобы молоко текло.
- Запустите насос при низком давлении. Постепенно увеличивайте всасывание, чтобы почувствовать глубокое тянущее ощущение. Максимальное значение
может не понадобиться. - Прокачка должна не повредить .
Как часто нужно качать кровь?
- В течение первых двух недель делайте сцеживание каждые 2–3 часа в течение дня и не реже одного раза в течение ночи.Это происходит так часто, как если бы ваш ребенок кормил грудью, примерно 8-10 раз в день.
- Число откачиваний за 24 часа является наиболее важным, а не промежуток времени между ними. Каждое сцеживание сигнализирует вашему организму о необходимости вырабатывать больше молока.
- В первые несколько дней после родов сцеживайте молоко из одной груди не менее 10-15 минут.
- По мере того, как вы производите больше молока, следите за его замедлением или остановкой. Затем перезапустите помпу, чтобы запустить еще одну выдачу молока, и откачайте еще несколько минут.
Опорожняйте грудь каждый раз.Пустая грудь сигнализирует организму о необходимости вырабатывать больше молока; полная грудь говорит вашему телу делать меньше.
Что такое «разочарование»?
Спад — это когда грудь выделяет молоко в ответ на сигналы гормонов и нервной системы. Ослабление также называется «рефлексом выброса молока».
Расслабление — ключ к разочарованию. Это проще, если вы не устали и не нервничаете. Вот несколько способов улучшить прилив:
- Теплый душ
- Теплые компрессы на грудь
- Удобное место для накачки: кресло, диван или кровать
- Подушки для хорошей поддержки спины
- Поставки под рукой
- Любимый безалкогольный напиток
- Слушайте расслабляющую музыку
- Посмотрите на малыша или его фотографии
Где можно сделать сцеживание в больнице?
- В комнате вашего ребенка есть молокоотсос.
- В некоторых частях больницы есть отделения для сцеживания груди. Спросите у медсестры, где это находится.
Сколько молока достаточно?
- Ваша цель — от 24 до 30 унций в 24 часа.
- Вы должны достичь этого количества к тому времени, когда вашему ребенку исполнится 2–3 недели.
- Запишите свои суммы, чтобы знать, когда вы достигли своей цели. (Журнал откачки см. Ниже.)
Как мне поддерживать количество молока?
- После достижения цели вы сможете качать реже и при этом поддерживать запас.Попробуйте спать по 5-6 часов ночью. Если вы сможете сделать это без чрезмерного наполнения груди, вы сможете спать всю ночь.
- Следите за количеством молока, так как реже сцеживание может привести к уменьшению объема молока.
- Обязательно опорожняйте грудь при каждом сцеживании.
- Исследования показывают, что уход кожа к коже увеличивает успех грудного вскармливания. Старайтесь делать это ежедневно в течение 1-3 часов, если позволяет состояние вашего малыша.
Как хранить молоко?
- По возможности используйте свежее сцеженное молоко для следующего кормления.
- Если ваш ребенок не будет употреблять молоко в течение часа, вылейте его в свежий пластиковый контейнер, предоставленный больницей.
- Напишите на нем имя, дату и время вашего ребенка.
- Попросите медсестру или координатора отделения принести этикетку с именем вашего ребенка и убедитесь, что они правильные. Это важно, чтобы персонал мог убедиться, что он дает правильное молоко правильному ребенку.
- Охладите молоко, если оно будет использоваться в течение 48 часов. Если нет, заморозьте его.
- Всегда храните молоко в задней части морозильной камеры или холодильника (где температура наиболее стабильная и самая низкая).
- Когда вы приносите молоко в больницу, держите его прохладным в небольшом холодильнике со льдом или пакетами со льдом.
Срок годности молока зависит от того, где вы его храните.
| Здесь хранится молоко: | безопасен для: |
| Холодильник | 48 часов (в свежем виде) |
Морозильная камера, которая является частью вашего холодильника | 4 месяца |
| Морозильник при 0 ° F | до одного года |
Размораживание и подогрев грудного молока
- Сначала разморозьте замороженное молоко, используя самое старое.Поставьте емкость в холодильник. Как только все кристаллы льда растают, отметьте дату и время оттаивания.
- Перед тем, как кормить ребенка, согрейте молоко в теплой воде.
- Не позволяйте воде покрывать крышку.
- Вы также можете использовать этот метод для размораживания молока, но если вы не собираетесь использовать его сразу, переместите его в холодильник, пока он еще холодный, и промаркируйте его.
- Не размораживайте и не разогревайте грудное молоко в горячей воде или в микроволновой печи. Это ослабляет способность молока бороться с инфекциями, и в микроволновке появляются горячие карманы, которые могут обжечь ребенка.
Как очистить насосный комплект?
- Каждый комплект помпы поставляется с инструкциями по чистке помпы и помпы.
- Используйте только чистые детали для каждого сцеживания, чтобы предотвратить попадание микробов в молоко
- При использовании насоса, который используется другими, очистите насос дезинфицирующими салфетками перед использованием. Надевайте одноразовые перчатки, чтобы дезинфицирующее средство не попало на руки и грудь.
- Примечание: После закачки дайте насосу поработать несколько минут, чтобы высушить внутреннюю часть трубки.
Очищайте детали после каждого сеанса откачки:
- Отделите части, контактирующие с молоком. При использовании насадки Medela® разделите желтый клапан и белую мембрану.
- Промойте детали в прохладной воде, чтобы удалить молочный белок.
- Вымойте детали в теплой мыльной воде с мягким жидким моющим средством.
- Прополоскать чистой водой.
- Высушите на воздухе на чистом или бумажном полотенце, накрытом другим полотенцем.Попросите медсестру дать пластиковую емкость для мытья и
хранить детали помпы. - Ежедневно стерилизуйте детали насоса любым из следующих методов:
• Используйте пакет Medela Quick-Clean
• Кипятите детали в течение 20 минут
• Мойте в посудомоечной машине с использованием цикла sani-cycle
Что еще мне нужно знать?
- Накачивание груди не только помогает вырабатывать молоко, но и сокращает размер матки (матки) и уменьшает кровотечение.
- Достаточно отдыхайте и оставайтесь здоровыми, чтобы поддерживать выработку молока.
- Придерживайтесь нормальной здоровой диеты. Вашему организму может потребоваться на 500 калорий в день больше, чем до беременности. Сэндвич и стакан молока обеспечивают около 500 калорий.
- Выпейте достаточно воды, чтобы утолить жажду. Вы пьете достаточно, если ваша моча светло-желтого цвета.
- Во время купания или душа вымойте грудь только водой и вытрите насухо. Избегайте мыла и лосьона на груди; они сушат или вызывают раздражение.
- Когда ваш ребенок будет готов пойти домой, попросите медсестру проверить морозильник на предмет наличия у вас молока, чтобы вы могли забрать его домой.
Когда мне следует обращаться за помощью?
Спросите медсестру, если:
- У вас боль в груди
- Накачивание больно
- Вы беспокоитесь о количестве молока
Ресурсы
Журнал молокоотсоса
Вопросы?
Это не относится только к вам и вашему ребенку, но содержит общую информацию. Если у вас возникнут вопросы в детском отделении, обращайтесь к медсестре или специалисту по грудному вскармливанию:
. Детский — Миннеаполис 612-813-7654
Детский — Св.Пол 651-220-7126
Если у вас возникнут какие-либо проблемы после того, как ваш ребенок пойдет домой, запишитесь на прием к лечащему врачу, медсестре или консультанту по грудному вскармливанию.
La Leche League International также доступна для оказания помощи и поддержки кормящим матерям: 1-800-525-3243, www.llli.org
Вернуться к началу
Рождение ребенка во время коронавируса Часто задаваемые вопросы
Многие беременные женщины беспокоятся о планировании рождения ребенка во время пандемии.Вы можете задаться вопросом, как избежать заражения и можно ли безопасно доставить ребенка в больницу. Вы можете задаться вопросом, какие правила и ограничения для посетителей существуют сейчас и что это значит для вашего опыта родов.
Мы здесь, чтобы поддержать вас и ответить на ваши вопросы.
Могу ли я посещать дородовые онлайн-классы?
Да. Все наши бесплатные дородовые классы теперь онлайн.
Я беспокоюсь о рождении ребенка во время пандемии коронавируса. Где я могу найти поддержку и получить ответы?
Присоединяйтесь к виртуальному туру, чтобы узнать, чего ожидать, когда вы приедете рожать ребенка в больницу.Получайте последние новости о политике и шагах, которые мы предпринимаем, чтобы сохранить здоровье вам и вашему ребенку. Получите ответы на свои вопросы и проблемы. Виртуальные туры проходят два раза в месяц.
Когда: Первая суббота каждого месяца в 10:00 и вторая среда каждого месяца в 18:30.
Занятия по средам: Присоединяйтесь по видео или по телефону 202.860.2110 (код доступа: 171839 5937)
Субботние занятия (с 7 ноября): Присоединяйтесь по видео или по телефону 202.860.2110 (Код доступа: 171874 8027)
Следует ли мне изменить место доставки?
Наша команда врачей, медсестер, акушерок и консультантов по грудному вскармливанию сосредоточена на обеспечении безопасности вас и вашего ребенка. Идея домашних родов может показаться привлекательной во время нынешней вспышки коронавируса. Но научные исследования показывают, что вероятность смерти ребенка после домашних родов в 3-4 раза выше, чем при родах в больнице. Доставка в больницу означает, что вся наша команда будет готова, если вам или вашему ребенку понадобится более интенсивная терапия.
Могу ли я рожать ребенка в больнице UVA? Это безопасно?
Да и да. В нашем родильном отделении мы по-прежнему рожаем здоровыми и нормальными людьми. Мы предоставляем всю обычную поддержку, а также многочисленные меры безопасности для предотвращения распространения COVID-19.
Поговорите со своей группой по уходу о любых конкретных проблемах, которые у вас есть. Вы также можете получить советы от Американского колледжа акушеров и гинекологов.
Каковы текущие правила посещения при родах?
В настоящее время одному человеку разрешено оставаться с матерью во время родов, родов и послеродового периода.Мы рекомендуем этому посетителю оставаться в палате на протяжении всей госпитализации.
См. Обновленные ограничения для посетителей.
Какая сейчас политика в области питания и питания?
В настоящее время кафетерий ограничивает доступ, чтобы предотвратить заражение. Мы предоставим вам и вашему помощнику по родам одно бесплатное блюдо, включающее основное блюдо, бокал и напитки. Мы рекомендуем вам приносить закуски / еду из дома.
Чего мне ожидать по прибытии в больницу?
Каждый поступающий в больницу проходит обследование на COVID-19.
Как попасть в отделение труда и доставки?
Парк в гараже на Ли-стрит, прямо напротив больницы.
В больницу можно попасть через главный вход на Ли-стрит. Из вестибюля по номеру поднимитесь на лифте East на 8-й этаж. Роды и роды — 8 восток.
После 19:00 вам нужно будет войти в подъезд больницы через отделение неотложной помощи. Вам не нужно будет входить в комнату ожидания в отделении неотложной помощи. Персонал больницы направит вас к родам на 8-м этаже.
Кто войдет в мою комнату? Кто позаботится обо мне и моем ребенке?
Мы продолжаем предлагать полный уход во время ваших родов и родов, а также в отделении матери и ребенка после родов.
Для защиты от воздействия мы ограничили:
- Количество обслуживающего персонала, заходящего в помещения
- Количество входов и выходов персонала в вашу комнату
Ваша медсестра покажет вам, как позвонить в медпункт, если у вас возникнут вопросы или что-то понадобится.
Могу ли я получить доулу при родах? Считается ли доула моим единственным посетителем?
Да. Если вы выберете доулу для поддержки трудящихся, они будут считаться вашим единственным посетителем.
В настоящее время мы можем разрешить только одному человеку находиться с вами во время вашего пребывания в больнице. Посетители не могут входить и выходить. Это часть наших общих усилий по снижению риска заражения и обеспечению максимально безопасных родов.
Что вы делаете, чтобы защитить меня и моего ребенка?
Ваша медицинская бригада будет постоянно носить маски и принимать другие меры для предотвращения распространения инфекции во время и после родов.UVA Health предприняла несколько шагов для защиты всех наших пациентов и членов команды. Посмотри, что мы делаем.
Беременным женщинам не приходится посещать дородовой период, чтобы вы могли больше оставаться дома. Вы также можете совершить виртуальный визит. За подробностями обращайтесь к своему провайдеру.
Могу ли я покинуть больницу раньше, чем через 24 часа, если захочу?
Ваше здоровье и здоровье вашего ребенка — наша самая большая забота. Мы будем обсуждать с вами просьбы о досрочной выписке в индивидуальном порядке.
Что мне делать, чтобы оставаться здоровым?
Вы можете оставаться здоровым, следуя обычным рекомендациям по беременности, останавливая распространение микробов и управляя стрессом и тревогой. Вы можете предпринять следующие шаги:
- Часто мыть руки водой с мылом
- Ношение маски при выходе из дома
- Держаться подальше от больных
- Как можно дольше оставаться дома
- Сохранение социального дистанцирования вне дома
- Здоровое питание
- Регулярные тренировки
- Высыпаться
- Оставайтесь на связи с друзьями и семьей
- Отдыхает от новостей о коронавирусе и социальных сетей
- Как сообщить своему врачу, если вам грустно или тревожно
Последние недели перед родами — важное время для продолжения социального дистанцирования.Это означает ограничение контактов с людьми за пределами вашей семьи. Это снизит риск заражения COVID-19 незадолго до рождения ребенка.
Что делать, если я думаю, что у меня коронавирус? Что случится?
Если у вас есть симптомы, позвоните своему провайдеру. Если вы заболели, следуйте общим рекомендациям по самообладанию.
Как COVID-19 влияет на беременных женщин, плодов и новорожденных?
О способности COVID-19 вызывать проблемы во время беременности известно очень мало.Мы не знаем, как инфекция влияет на здоровье ребенка до и после рождения. Недавние исследования показали, что коронавирус может очень быстро вызвать у беременных женщин тяжелое заболевание. За последней информацией обращайтесь к своему медицинскому персоналу.
Если у меня это может быть или мне поставят диагноз, меня разлучат со своим ребенком?
Если у вас положительный результат теста на COVID-19 или мы подозреваем, что вы инфицированы, мы поговорим с вами о том, чтобы отделить вас от вашего ребенка, чтобы предотвратить инфицирование новорожденных.Обсудите эту возможность со своей командой по уходу.
Смогу ли я кормить грудью своего новорожденного?
Скорее всего. См. Наши ответы на часто задаваемые вопросы о грудном вскармливании.
Кому мне позвонить, если у меня возникнут вопросы? Кому мне позвонить, если я думаю, что у меня роды?
Вы можете позвонить в обычную акушерскую клинику. В нерабочее время позвоните в наш отдел труда и доставки. У нас есть медсестры и врачи, которые ответят на ваши вопросы 24/7.
Контрольный список для больничной сумки — что упаковать
Готовы ли вы к большому дню? Ваш ребенок может родиться раньше, чем ожидалось, поэтому на восьмом месяце беременности стоит организовать и упаковать свою детскую больничную сумку — на всякий случай.
Этот контрольный список поможет вам подготовить все необходимое для себя и вашего новорожденного. Кроме того, есть мини-контрольный список для благополучия партнера по рождению. Возможно, соберите чемоданы вместе, чтобы проверить, есть ли у каждого все необходимое. После того, как все сумки будут упакованы, держите их под рукой в машине или возле двери, чтобы вы были готовы к работе в любой момент.
Больничная сумка для мамы: роды
Больничная документация, удостоверение личности и страховая карточка .Держите под рукой копии ваших медицинских записей, чтобы ваши медицинские работники могли легко просмотреть вашу историю болезни. В больницах заранее требуется ваше удостоверение личности, медицинские карты и страховые документы, поэтому убедитесь, что у вас есть их копия.
План рождения (если он у вас есть). Возможно, вы обсудили свой план родов со своей медицинской бригадой, но наличие нескольких распечатанных копий, доступных вашим поставщикам медицинских услуг, означает, что каждый может обратиться к нему в случае возникновения вопросов в последнюю минуту.Если вы еще не написали свой план родов и думаете о нем, ознакомьтесь с этими указателями о том, что включить в свой план родов, чтобы получить несколько полезных советов.
Халат . Мягкий халат полезен, когда вы будете ходить во время родов или после них, если вы проведете некоторое время в больнице.
Носки . Во время схваток ноги могут мерзнуть.
Тапочки и Вьетнамки .Вам понадобятся удобные тапочки, которые легко надевать и снимать при прогулке по больничной палате. Возьмите с собой шлепанцы для использования в душе.
Бальзам для губ . Ваши губы могут потрескаться во время родов. Наличие бальзама для губ поможет сохранить ваши губы увлажненными и комфортными.
Лосьон для тела или массажное масло . Некоторым будущим мамам расслабляющий массаж во время родов.Если это могли быть вы, положите немного лосьона или масла в свою больничную сумку.
Водяной спрей и губка . Если во время родов вам станет жарко, можно распылить немного воды на лицо и шею или протереть лоб прохладной водой.
Комфортные подушки . В вашей больнице вам предоставят подушки, но они могут вам не подходить. Если у вас есть любимая подушка дома, вы можете взять ее с собой.
Расслабляющие развлечения . Возьмите с собой некоторые вещи, которые помогут вам скоротать время, например книгу, журналы, планшет с загруженными на него фильмами или сериалами или музыкальный проигрыватель.
Маска для глаз и беруши . Чтобы помочь вам отдохнуть в оживленном и ярком родильном отделении, маска для глаз и беруши могут быть именно тем, что вам нужно во время простоя родов или для вашего заслуженного шута после родов.
Больничная сумка для мамы: после родов
Ночные рубашки .Вам понадобится что-нибудь удобное, чтобы спать во время пребывания в больнице, и мягкая свободная ночная рубашка — хороший вариант. Если вы планируете кормить грудью, выберите стиль, открывающийся спереди.
Прокладки для беременных повышенной прочности . Некоторые из них вам выдадут в больнице, но на всякий случай вы можете взять с собой несколько прочных прокладок для беременных. Обильное кровотечение после родов — это нормально, а прокладки для беременных более мягкие и впитывающие, чем стандартные. Первоначально вам может потребоваться менять прокладки каждые 1-2 часа, но через несколько дней поток начнет уменьшаться.
Нижнее белье . Возьмите с собой несколько пар удобного нижнего белья, достаточно большого, чтобы его можно было носить поверх прочных прокладок для беременных.
Бюстгальтеры . Будьте готовы к использованию нескольких бюстгальтеров для кормления или других удобных, хорошо сидящих бюстгальтеров.
Туалеты . Не забудьте салфетки, расческу, расческу, дезодорант, зубную щетку, зубную пасту, шампунь, кондиционер, фен, заколки для волос и резинки для волос. Упакуйте полиэтиленовый пакет, в который можно засунуть грязную одежду.
Косметика и средства по уходу за кожей . Если макияж — часть вашего обычного распорядка, не забудьте про косметику. Кроме того, не забудьте взять с собой увлажняющий крем, так как ваша кожа может казаться более сухой, чем обычно.
Очки и контактные линзы (при необходимости). Это может показаться очевидным, но иногда именно эти мелочи могут ускользнуть от вашего внимания при упаковке своей больничной сумки. Не забывайте раствор для контактных линз и футляр для линз, если вы пользуетесь контактными линзами.
Телефон и зарядное устройство . Если в это особенное время вы не решите пройти небольшую цифровую детоксикацию, не забудьте свой телефон и зарядное устройство. Вы можете оставаться на связи с близкими, использовать его, чтобы сделать первые несколько снимков, и опубликовать особые новости в социальных сетях.
Одежда . Помимо ночной рубашки, вы можете надеть удобную одежду во время пребывания в больнице. Возьмите с собой дополнительную одежду, чтобы носить ее дома.Выбирайте что-нибудь свободного кроя, с завязками или резинкой на талии.
Раздаточные материалы и справочники . Возможно, вы получили несколько полезных заметок на занятиях по дородовой подготовке или у вас есть справочники о новорожденных. Врачи и медсестры смогут дать вам множество индивидуальных рекомендаций, но вы можете найти эти ресурсы более полезными, когда вы действительно возьмете своего новорожденного на руки.
Закуски и напитки .Иногда роды могут быть очень долгими, поэтому вы можете подумать о том, чтобы упаковать немного закусок и напитков. Тем не менее, поговорите со своей медицинской бригадой о том, можно ли вам есть или пить во время родов. Кроме того, подумайте о том, чтобы упаковать некоторые из ваших любимых закусок после родов, поскольку во время пребывания в больнице вы можете почувствовать себя комфортной едой.
Больничная сумка, необходимая для партнера по родам
В качестве партнера по родам вы также можете упаковать некоторые вещи, чтобы помочь маме в больнице:
Закуски и вода .Роды могут вызывать изнурение даже для поддерживающих партнеров. Подумайте о том, чтобы упаковать немного закусок и воды, а также приобрести мелочь для торговых автоматов в больнице.
Телефон, фотоаппарат и / или видеокамера, а также зарядные устройства и аккумуляторы . Не забудьте взять с собой телефон, чтобы оставаться на связи с близкими и развлечься во время простоев. Камера пригодится, чтобы сделать несколько счастливых снимков. (Убедитесь, что на карте памяти камеры достаточно свободного места.)
Одежда .Роды — это непредсказуемый процесс, поэтому смена одежды — всегда хорошая идея, так как никогда не знаешь, сколько времени продлится пребывание.
Туалетные принадлежности . После долгих родов вам может потребоваться освежиться в душе. Большинство больниц это устраивает, но вы можете подтвердить это заранее.
Запасные очки или запасные контактные линзы . День может быть долгим, поэтому запасные части этих предметов первой необходимости могут пригодиться.
Подушка .Возможно, вам также стоит немного отдохнуть во время простоя.
Развлечения . Чем заняться: книги, планшет и музыкальный плеер — все это хорошие варианты.
Больничная сумка для вашего ребенка
Боди . Политика больниц может варьироваться в зависимости от того, во что могут быть одеты новорожденные, поэтому заранее проконсультируйтесь со своим врачом о том, что брать с собой. Возможно, вам придется добавить к тому, что предлагает больница, аксессуары и слои.Помните, что лучше выбирать боди с застежкой спереди.
Носки и пинетки . Новорожденные могут легко простудиться, поэтому на всякий случай возьмите с собой носки и пинетки. Даже при контакте кожи с кожей новорожденный может носить шляпу и носки.
Одеяло . В больнице, скорее всего, предоставят одеяла, но всегда полезно иметь под рукой собственное одеяло, чтобы использовать его при контакте кожа к коже. Его также можно использовать, чтобы согреть вашего ребенка в автокресле по дороге домой.
Уход на родину . Учитывайте погодные условия: боди, пинетки и шляпа подойдут в теплые месяцы, но зимой также можно взять с собой варежки и куртку или зимний комбинезон.
Автокресло . Очевидно, это не для больничной сумки, но подходящее автокресло должно быть установлено в вашем автомобиле примерно в то же время, когда вы собираете свою детскую сумку, чтобы она была готова для больницы.
С помощью этого контрольного списка сумки вы будете хорошо подготовлены к пребыванию в больнице.Прочтите о признаках родов, в том числе о выделении воды или выделении слизистой пробки. Еще один способ проверить, есть ли у вас роды, — рассчитать время схваток, чтобы увидеть, становятся ли они сильнее, продолжительнее и чаще. Если вы заметили какие-либо признаки родов, обратитесь к своему врачу — они сообщат вам, когда пришло время взять свою больничную сумку и отправиться в путь. Удачи!
Пока вы здесь и в настроении готовиться к рождению ребенка, загрузите приложение Pampers Rewards.Вы можете использовать приложение, чтобы получать вознаграждения, такие как подарки и купоны, на все подгузники и салфетки, которые вы купите, когда ваш малыш окажется здесь.
Уход за гестационным диабетом после родов
Если вам поставили диагноз гестационный диабет, вы, вероятно, почувствовали облегчение, узнав, что в 90% случаев гестационный диабет проходит после родов.
Но есть еще некоторые важные проблемы и риски, о которых необходимо знать.
Первые несколько дней, недель и месяцев после родов могут быть временем, когда вы подвергаетесь риску как эмоциональных, так и физических проблем.Осведомленность о рисках и понимание того, что вы можете с ними сделать, могут помочь.
Обычно уровень сахара в крови проверяется несколько раз перед выпиской из больницы после родов, чтобы вы могли быть уверены, что ваш гестационный диабет исчез.
«Медицинское наблюдение за всеми женщинами, у которых был гестационный диабет, очень важно. У 2-3 процентов женщин диабет продолжается после родов. Всем женщинам следует проверять уровень глюкозы через шесть-восемь недель», — советует Роберт О. .Атлас, доктор медицины, заведующий отделением акушерства и гинекологии Медицинского центра Милосердия в Балтиморе.
«Эмоционально первые несколько месяцев после родов могут быть стрессовыми для многих молодых матерей. Пик депрессии после родов приходится на три-четыре месяца. Нельзя сказать, что гестационный диабет вызывает послеродовую депрессию, но исследования показывают, что риски могут быть «выше для этих женщин», — предупреждает Линда Чаудрон, доктор медицины, психиатр из Медицинского центра Университета Рочестера в Нью-Йорке.
Каковы риски гестационного диабета?
У некоторых женщин после родов по-прежнему будут проблемы с уровнем сахара в крови. Есть также эмоциональные проблемы и долгосрочные проблемы, о которых вам нужно знать:
- Диабет 2 типа. Это самый распространенный тип диабета. После гестационного диабета у вас повышается риск развития диабета 2 типа. Американская диабетическая ассоциация рекомендует всем женщинам с гестационным диабетом проходить двухчасовой тест на толерантность к глюкозе через шесть недель и, по крайней мере, каждые три года после родов.
- Контроль веса. Согласно исследованию 2010 года, опубликованному в Американском журнале акушерства и гинекологии, женщины с гестационным диабетом, которые не могут контролировать свой вес после родов, имеют более высокий риск снова заболеть гестационным диабетом во время следующей беременности и заболеть диабетом 2 типа в более позднем возрасте. .
- Депрессия. По словам Атласа, матери с гестационным диабетом могут иметь значительно более высокий риск развития послеродовой депрессии, чем матери, у которых не было диабета во время беременности.
- Грудное вскармливание. Грудное вскармливание рекомендуется матерям с гестационным диабетом. Но поскольку производство грудного молока требует от организма использования энергии и сжигания калорий, у некоторых женщин с гестационным диабетом могут возникнуть проблемы с регулированием уровня сахара в крови после родов. Большинство женщин без проблем смогут кормить грудью.
Что можно сделать, чтобы снизить риск гестационного диабета?
Для начала нужно знать, в чем заключаются риски.Теперь вы можете принять меры, чтобы обезопасить себя после гестационного диабета:
- Узнайте о симптомах послеродовой депрессии. В первые несколько недель после родов нередко бывает грусть и даже гнев. Если вы продолжаете испытывать проблемы со сном, испытываете сильное истощение, потерю аппетита, постоянное беспокойство или любые мысли о причинении вреда себе или своему ребенку, вам нужна помощь. Посоветуйтесь со своим врачом — послеродовая депрессия излечима.
- Продолжайте последующее медицинское обслуживание. Помните, что вы подвержены риску диабета 2 типа. Обязательно выполните все рекомендованные визиты к врачу и анализы крови.
- Придерживайтесь диеты и программы упражнений. Достижение и поддержание здорового веса, соблюдение диеты с высоким содержанием фруктов, зерновых и овощей и ежедневные хотя бы 30 минут физических упражнений могут снизить риск возникновения проблем со здоровьем в будущем.
- Накормите ребенка грудью. Если вы получаете достаточно калорий и разумно питаетесь, грудное вскармливание безопасно для вас.Есть некоторые свидетельства того, что грудное вскармливание может снизить вероятность избыточного веса у взрослого ребенка.

 В больших количествах не стоит употреблять цельное молоко, красные овощи и фрукты, экзотические фрукты. Воду, чай употреблять по жажде.
В больших количествах не стоит употреблять цельное молоко, красные овощи и фрукты, экзотические фрукты. Воду, чай употреблять по жажде.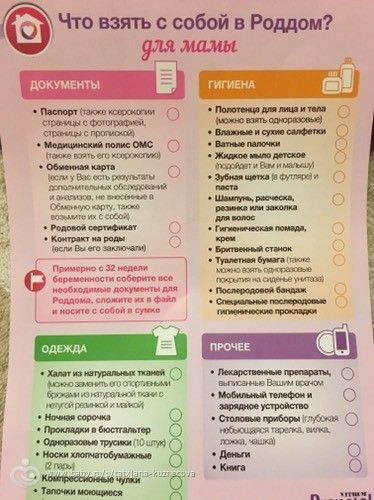 И нельзя однозначно сказать, как произошло инфицирование.
И нельзя однозначно сказать, как произошло инфицирование.