ОРВИ — описание, симптомы, причины, лечение и профилактика ОРВИ
Что такое ОРВИ?
ОРВИ (острая респираторная вирусная инфекция) – заболевание дыхательных путей, причиной которого является попадание в организм вирусной инфекции. Среди возбудителей, наиболее частыми являются – вирусы гриппа, парагриппа, аденовирусы и риновирусы.
В зону поражения ОРВИ входят — нос, околоносовые пазухи, горло, гортань, трахея, бронхи, легкие. Под «прицелом» также находится конъюнктива (слизистая оболочка глаза).
Заболевание ОРВИ является одним из самых распространенных инфекционных болезней. Больше всего ней болеют дети, посещающие детский сад, школу – до 10 раз в год. Это обусловлено еще не сформировавшимся иммунитетом, близком контакте друг с другом, отсутствие знаний и/или нежелание соблюдать превентивные меры во избежание заражения. Другими группами, входящими в зону риска являются студенты, учителя, офисные сотрудники, медработники и другие. Однако взрослые обычно меньше болеют острыми респираторными заболеваниями вирусной этиологии, что связано со сформировавшейся иммунной системой, а также ее стойкостью к данным заболеваниями из-за других перенесенных болезней. Однако, даже если взрослый человек не восприимчив к развитию данной инфекции в организме, и у него отсутствуют явные признаки заболевания, он может являться просто носителем инфекции, заражая всех вокруг себя.
Как передается ОРВИ?
ОРВИ передается преимущественно воздушно-капельным путем (при чихании, кашле, близком разговоре), однако возможно заражение при прямом контакте с возбудителем (поцелуи, рукопожатия и дальнейший контакт рук с ротовой полостью) или контакте с предметами носителя инфекции (посуда, одежда). Когда человек подхватывает инфекцию, он сразу же становится ее носителем. При первых же признаках ОРВИ (общее недомогание, слабость, насморк) – больной начинает заражать всех, кто его окружает. Как правило, первый удар берут на себя родные, рабочий коллектив, люди в транспорте.
Инкубационный период и развитие ОРВИ
Во время контакта человека с инфекцией, вирус в начале оседает на слизистой оболочке верхних дыхательных путей (нос, носоглотка, рот), своей потенциальной жертвы. Далее инфекция начинает выделять токсины, которые всасываются в кровеносную систему и разносятся кровью по всему организму. Когда у пациента поднимается температура тела, это свидетельствует о том, что инфекция уже попала в кровеносную систему и включились защитные функции организма, т.к. повышенная температура фактически уничтожает вирус и производные ним токсины.
Инкубационный период острой респираторной вирусной инфекции составляет около 2 дней, т.е. от попадания вируса на слизистую и до появления первых симптомов заболевания. В это время человек может ощущать легкое недомогание, раздражительность. Далее, по мере заражения симптоматика усиливается.
После перенесенной болезни иммунитет не вырабатывает стойкость к ОРВИ, что обусловлено с большим количеством различных вирусов и их штаммами. Более того, вирусы подвержены мутации. Это приводит к тому, что взрослый человек может болеть ОРВИ до 4 раз в год.
Чем отличаются ОРВИ, ОРЗ и простуда?
У многих людей существует множество неточностей и неясностей по этому вопросу, поэтому, коротко пробежимся по теме, и узнаем, чем отличаются данные термины.
ОРВИ – заболевание вирусной этиологии, т.е. причина болезни – вирусная инфекция.
ОРЗ (острое респираторное заболевание) — собирательное название инфекционных заболеваний дыхательных путей. Применяется в случае, если точная причина болезни органов дыхания не установлена, т.е. причиной может быть как вирус, так и бактерия.
Простуда – разговорный термин, подразумевающий под собой ОРВИ-заболевания.
Симптомы ОРВИ
Начало ОРВИ характеризуется такими симптомами, как заложенность носа, насморк, зуд в носу, чихание и покраснение глаз. При этом выделяемый слизистый секрет жидкий и прозрачный.
Через сутки секрет становится вязким и густым, а его цвет приобретает желтоватый или зеленоватый оттенки. Температура тела начинает подниматься до 37,5-38 °С, что свидетельствует о начале борьбы иммунной системы с инфекцией.
Среди других признаков ОРВИ различают:
ОРВИ у маленьких детей может сопровождаться:
Осложнения ОРВИ
Если при ОРВИ не принять необходимых мер по его лечению, могут развиться осложнения, которые выражаются в развитии следующих болезней и состояний:
Причины ОРВИ
Первым фактором, который приводит к заболеванию ОРВИ, как уже и отмечалось выше, является попадание в организм вирусной инфекции – вирусы гриппа (типы А, В, С), парагриппа, аденовирусы, риновирусы, реовирусы, респираторно-синцитиальный вирус (РСВ), энтеровирусы (Коксаки), коронавирусы и другие. Многие из них погибают при высыхании, дезинфекции, ультрафиолетовом облучении, такие инфекции, как — аденовирусы и реовирусы, способны пребывать в помещении в течение длительного времени, не поддаваясь обычным профилактическим мероприятиям.
Вторым фактором, который приводит к развитию ОРВИ – ослабленный иммунитет, который выполняет защитные функции организма от тех самых инфекций.
Иммунная система ослабляется в основном из-за:
- некачественного питания — недостаток в пище витаминов и микроэлементов, а также употребление малополезной и вредной пищи;
- переохлаждения организма;
- стрессов, которые пагубно воздействуют на иммунитет не меньше, чем переохлаждение организма;
- хронических заболеваний, таких как – сахарный диабет, язва, бронхит, пневмония и др.
 ;
; - обильного приема различных лекарственных препаратов;
- неблагоприятная экологическая обстановка в месте проживания или работы.
Диагностика ОРВИ
Чтобы поставить диагноз «ОРВИ» необходимо тщательное лабораторное исследование, на которое может уйти около недели, поэтому чаще всего при наличии вышеперечисленных симптомов ставится диагноз – ОРЗ (Острое респираторное заболевание). Это также связано с тем, что за неделю, больной при отсутствии осложнений может уже выздороветь от ОРВИ.
Диагноз «ОРВИ» обычно ставят в том случае, если в данном регионе, т.е. месте проживания пациента было достаточно много других подобных случаев заболевания, и лабораторное исследование проводилось ранее.
Для диагностики же ОРВИ обычно используют следующие методы обследования:
- Осмотр пациента;
- Иммуннофлюоресцентную экспресс-диагностику;
- Бактериологическое исследование.
Дополнительно может быть назначен рентген придаточных пазух носа (синусов) и грудной клетки.
- < Назад
- Вперёд >
Рециркулятор, маска, алкоголь и другие способы защиты от коронавируса
Корр.: Чем опасен коронавирус Covid-19 и почему он внушает опасения не только простым людям, но и медицинскому сообществу?
Доктор Мохамед Али: Людей всегда пугает неизвестность, и это играет большую роль. Это новый штамм, мы пока не видим отдаленные последствия этого заболевания. Мы видим, что степень заражения здоровых людей довольно высокая, то есть при контакте с больным пациентом заражаются около трех человек. Есть определенный индекс, который определяет этот показатель. То есть даже для гриппа, который является серьезным заболеванием и каждый год от него умирают довольно много людей, индекс заразности несколько меньше. И мы не до конца знаем еще, как заболевание протекает. Мы пока знаем, что средняя продолжительность инкубационного периода (когда вирус уже есть в организме, но пока нет никаких симптомов) длится от 2 часов до 14 дней, в среднем — 5–7 дней. Сейчас мы не знаем точно (есть версия, что 72 часа), сколько человек заразен после болезни. Была версия, от китайских врачей, что заразен человек до 39 дней после того, как поправился.
И мы не до конца знаем еще, как заболевание протекает. Мы пока знаем, что средняя продолжительность инкубационного периода (когда вирус уже есть в организме, но пока нет никаких симптомов) длится от 2 часов до 14 дней, в среднем — 5–7 дней. Сейчас мы не знаем точно (есть версия, что 72 часа), сколько человек заразен после болезни. Была версия, от китайских врачей, что заразен человек до 39 дней после того, как поправился.Информации пока мало, даже врачи получают ее из локальных отчетов. Нет пока каких-то масштабных исследований, потому что за такой промежуток времени их провести довольно сложно, но они начинают появляться. Мы знаем, что самые частые симптомы — это повышение температуры, кашель, удушье. Но также были описаны симптомы, если не ошибаюсь, в Сингапуре либо в ближайшем регионе, когда у пациентов возникала сыпь, и сначала его лечили от лихорадки Денге, характерной для этого региона. Но оказалось, что на самом деле это один из симптомов коронавируса. Также недавно было сообщение, что коронавирус может вызвать диарею. То есть мы видим, как многообразна симптоматика заболевания, и что раньше казалось проявлением другой болезни, может на самом деле оказаться проявлением коронавируса.
Коронавирусная инфекция COVID-19. Ответы на часто задаваемые вопросы
Коронавирусная инфекция COVID-19. Ответы на часто задаваемые вопросы
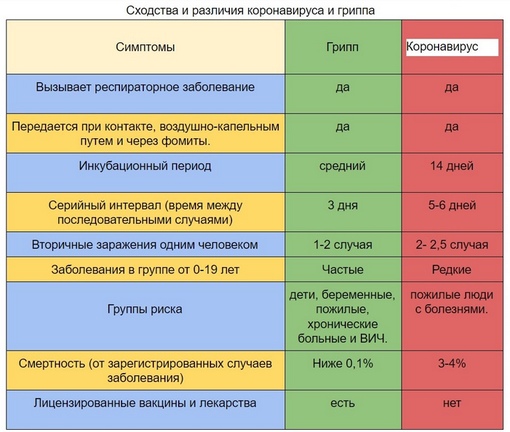
1. В чем разница между коронавирусом и гриппом?
Коронавирус и грипп имеют ряд сходств и различий. Симптомы новой коронавирусной инфекции схожи с симптомами гриппа. Осложнения, которые могут возникнуть, также похожи при обоих заболеваниях. Группы риска для гриппа и новой коронавирусной инфекции также одинаковы.
Но есть и ряд важных отличий. У нас есть вакцина против гриппа, и нет вакцины против коронавируса. Также мы знаем, что коронавирус более контагиозен (легче передается от больных людей здоровым восприимчивым людям при непосредственном контакте или через факторы передачи), чем вирус гриппа.
2. Может ли вакцина от гриппа защитить от новой коронавирусной инфекции?
Грипп и коронавирус — это два разных вируса. Поэтому вакцина против «обычного» сезонного гриппа не защищает от COVID-19.
3. Исчезнет ли коронавирусная инфекция в теплое время года?
В настоящее время нет никаких доказательств того, что коронавирус снизит свою активность или исчезнет при теплой погоде. Однако, если сравнить его с другими коронавирусами, вполне возможно, что новый вирус также будет сезонным и что более высокая температура и ультрафиолетовое излучение замедлят его распространение. В настоящее время мы еще не имеем достаточно сведений, чтобы понять, что именно нам ожидать от нового вируса.
4. Может ли новый коронавирус стать более смертоносным со временем?
Вирусы мутируют постоянно, это необходимо для лучшей адаптации ко внешней среде и организму хозяина. Вирусы «учатся» соответствовать своим хозяевам, смерть хозяина — это катастрофа. Так что вероятность того, что новый коронавирус станет более смертоносным, невелика.
5. Как передается новый коронавирус?
Новый коронавирус передается воздушно-капельным путем. Когда зараженный человек кашляет или чихает в вашу сторону, капельки его слюны или слизи из носа могут разлетаться на расстояние один метр и, таким образом, заразить вас. Кроме того, зараженный человек может, например, коснуться кнопки в лифте, или капли, содержащие вирусные частицы, могут осесть на поверхности (стол, клавиатура и т.д.) после кашля или чихания. Если вы коснетесь таких поверхностей, а затем своего лица, вы рискуете заразиться. По этой причине очень важно регулярно мыть руки, как можно меньше касаться лица и держаться как можно дальше от других людей.
6. Как долго новый коронавирус может оставаться в воздухе?
По данным Всемирной организации здравоохранения (ВОЗ), нет никаких доказательств того, что коронавирус может оставаться в воздухе и, таким образом, передаваться от больного человека к здоровому. В идеальных условиях лаборатории вирус может сохраняться до 72 часов без носителя.
Однако в обычной жизни вирус без хозяина живет меньше.
7. Почему люди болеют новой коронавирусной инфекцией по-разному?
Мы видим, что у одного человека почти нет никаких симптомов заболевания, а другой оказывается в больнице с серьезной пневмонией. Каждый человек индивидуален, наша восприимчивость к болезням различна и то, как мы реагируем на заболевания, также. При новой коронавирусной инфекции выраженность симптомов и вероятность развития тяжелых осложнений очень сильно зависят от возраста. Большинство молодых здоровых людей без сопутствующих заболеваний переносят данную инфекцию довольно легко. У людей более старшего возраста наблюдаются более серьезные симптомы.
Помимо возраста, есть и другие факторы риска: курение, избыточный вес, болезни сердца или легких, диабет, онкологические болезни.
Конечно, и молодые и ранее здоровые люди тоже могут оказаться в больнице. Существует предположение, что тяжелое протекание новой коронавирусной инфекции, вплоть до смертельного исхода, у молодых людей, не имевших ранее проблем со здоровьем, может быть, как и в случае с гриппом, связано с наследственными факторами.
8. Что такое коллективный (групповой) иммунитет?
Коллективный (групповой иммунитет) – это эффект сопротивления распространению инфекции в популяции, часть членов которой имеет к данной инфекции личный иммунитет. Так, для кори уровень охвата двукратной вакцинацией для полного искоренения кори в одной стране оценивается в настоящее время, как превышающий 95 %; для снижения смертности, охват двумя дозами вакцины должен превышать 90 % на национальном уровне и 80 % в каждом районе страны. Таким образом, если 95% людей переболели корью или были вакцинированы против кори, оставшиеся 5% фактически защищены и больше не подвержены риску заражения корью. Этот процент для группового иммунитета не одинаков для каждого вируса. Для коронавируса он оценивается в 60-70%. Однако в настоящее время мы не имеем достаточно сведений о напряженности и длительности иммунитета против нового коронавируса.
Таким образом, если 95% людей переболели корью или были вакцинированы против кори, оставшиеся 5% фактически защищены и больше не подвержены риску заражения корью. Этот процент для группового иммунитета не одинаков для каждого вируса. Для коронавируса он оценивается в 60-70%. Однако в настоящее время мы не имеем достаточно сведений о напряженности и длительности иммунитета против нового коронавируса.
9. Как можно защитить себя от нового коронавируса?
Если у вас нет острой необходимости выйти из дома – оставайтесь дома. Держитесь на расстоянии не менее полутора метров от людей, которых вы видите. Мойте руки. Вода и мыло более эффективны, чем алкогольные гели при правильном использовании. Обязательно мойте руки, когда вы возвращаетесь домой с улицы, ы приходите на работу, готовите еду и перед тем, как начать есть, после туалета и когда касаетесь поверхностей, которые, возможно, трогали до вас. Избегайте ношения украшений на руках и запястьях – на них легко оседает вирус. Кашляйте и чихайте во внутренний сгиб локтя или бумажный платок/салфетку, которые после однократного использования нужно выбросить в мусорную корзину с крышкой. Старайтесь как можно меньше касаться своего лица руками.
Если вы болеете – используйте маску и меняйте ее каждые 2 часа.
10. Нужно ли пить больше витаминов, чтобы защитить себя от COVID-19?
Если вы едите здоровую пищу, то она содержит достаточно витаминов. Кирпичиками для построения хорошего здоровья являются здоровая пища, физические нагрузки, достаточный отдых, то есть здоровый образ жизни в целом. Если вы будете есть здоровую и разнообразную пищу, ваши легкие, сердце и иммунная система будут автоматически работать лучше и вам не потребуются дополнительные витамины. Хорошее здоровье – лучшее оружие против нового коронавируса, пока у нас нет вакцины или другого лекарства.
11. Может ли человек, не имеющий симптомов, быть носителем нового коронавируса?
Может ли человек, не имеющий симптомов, быть носителем нового коронавируса?
Люди могут быть носителями нового коронавируса, и при этом не проявлять признаков заболевания. Такие бессимптомные носители могут заразить других людей. Степень риска пока остается неясной. Известно, что бессимптомные носители менее заразны, чем люди с явными симптомами.
12. Кто находится в группе риска?
Новая коронавирусная инфекция особенно опасна, и может быть смертельна, для пожилых людей и/или людей, имеющих сопутствующие заболевания.
В частности, люди старше 65 лет более подвержены риску заболеть и умереть от новой коронавирусной инфекции, чем более молодые. Люди, страдающие диабетом, сердечно-сосудистыми заболеваниями, болезнями легких, почек, печени, артериальной гипертензией, онкологическими заболеваниями, люди с ослабленной иммунной системой также более уязвимы для этой инфекции. Объединение нескольких факторов (возраст + одно или несколько сопутствующих заболеваний) приводит к значительному повышению рисков.
13. Могут ли дети заразиться новым коронавирусом?
Дети могут заразиться коронавирусом, хотя риск заболеть у них довольно небольшой. Следует помнить, что дети могут легко передать вирус, даже если у них нет симптомов. Поэтому рекомендуется избегать контактов между детьми и людьми, входящими в группы риска, например, с пожилыми родственниками.
14. Почему чаще COVID-19 заражаются мужчины?
Известно, что в КНР 51% инфицированных были мужчинами. Ранее китайские исследователи сообщали, что на каждые 100 женщин, заразившихся новой коронавирусной инфекцией, приходилось 106 мужчин, но на основании уточненных данных выяснилось, что эта разница еще больше.
Возможно, это связано с разницей в гормональном фоне или функцией иммунной системы у мужчин и женщин. Также мужчины чаще относятся к группам риска, и уровень смертности среди мужчин выше, чем среди женщин.
15. Каковы наиболее частые симптомы при новой коронавирусной инфекции?
ВОЗ опубликовала предварительный перечень наиболее распространенных симптомов при новой коронавирусной дней: лихорадка -87,9%, сухой кашель — 67,7%, слабость, усталость — 38,1%, влажный кашель — 33,4%, одышка – 18,6%, боли в мышцах – 14,8%, боль в горле – 13,9%, головная боль – 13,6%, озноб – 11,4%, тошнота – 5%, заложенный нос – 4,8%, диарея – 3,7%.
Многие симптомы новой коронавирусной инфекции такие же, как и у сезонного гриппа. Помните, что при заражении новым коронавирусом не обязательно будут проявляться все симптомы. Поэтому важно сохранять бдительность и, если эти симптомы возникают, срочно обратиться к врачу.
Инкубационный период — время между заражением и первыми симптомами – для коронавирусной инфекции составляет от 2 до 14 дней.
Сколько времени заразен больной гриппом?
При явных признаках начинающейся простуды или гриппа наш коллега предпочитает не оставаться дома, а приходит в офис. На просьбы поработать дома, если уж есть такая необходимость (а в нашей компании есть и возможность работать дистанционно), подумать о здоровье окружающих, отвечает, что до появления ярко выраженных признаков гриппа — сильного насморка, кашля, никакой угрозы остальным нет, дескать, он не заразен. Да, одевает маску, но в итоге по несколько раз за сезон болеют другие, в первую очередь те, кому «посчастливилось» делить с упрямцем один кабинет. Прошу ответить, сколько дней заразен больной гриппом и ОРВИ?
З. БАТАЛИНА, г. Николаев.
— Больной гриппом заразен для окружающих за 24 — 48 часов до появления первых симптомов и остается заразным в течение пяти суток. Многие не учитывают того факта, что основная заразность всех вирусных заболеваний — ОРВИ, включая грипп, приходится на тот период, когда мы еще не чувствуем себя заболевшими, это так называемый продромальный период, предвестник болезни. И основное выделение вирусов идет как раз в продромальный период, когда человек не знает, заболел он или нет. В этом коварство вирусов. По истечении пяти дней, когда человек точно понял, что заболел — с высокой температурой, чихает, кашляет, он уже куда менее опасен для окружающих, — пояснила врач-терапевт Ирина Кужелина.
И основное выделение вирусов идет как раз в продромальный период, когда человек не знает, заболел он или нет. В этом коварство вирусов. По истечении пяти дней, когда человек точно понял, что заболел — с высокой температурой, чихает, кашляет, он уже куда менее опасен для окружающих, — пояснила врач-терапевт Ирина Кужелина.
Многое зависит от типа инфекции. Так, вирус гриппа, как и парагриппа, начинает выделяться за 1 — 2 дня до окончания инкубационного периода, заразность больного сохраняется до 3 — 5 дней присутствия симптоматики. При аденовирусной инфекции больной заразен на протяжении всего периода и может распространять инфекцию еще 3 — 4 суток с момента стихания клинических проявлений болезни. А у детей и пожилых людей, людей с ослабленным имммунитетом период заразности может продолжаться до двух недель.
Важно помнить, что все вирусы гриппа и ОРВИ передаются от человека к человеку воздушно-капельным путем, они попадают в воздух с каплями слюны не только при кашле и чихании, но и при разговоре. Для профилактики заболевания рекомендуется избегать контакта с больными, при посещении мест с большим скоплением людей использовать лицевую маску для защиты органов дыхания и регулярно проветривать помещение, чаще мыть руки, стараться не трогать лицо руками, не тереть глаза. В замкнутом пространстве риск заболеть всегда выше, и маска, одетая заболевшим, периодически сдвигаемая для облегчения дыхания, еды, питья, разговора по телефону и т. д. практически бесполезна. Кроме того, для каждого типа медицинских масок установлен срок, по истечении которого маску следует заменить, как правило — два часа. Поэтому при первых признаках заболевания следует остаться дома, обратиться к врачу, проявить ответственность и не подвергать коллег риску заразиться. Помните и о том, что ОРВИ и грипп, перенесенные на ногах, опасны осложнениями — это бронхит, отит, пневмония, заболевания сердца и ряд других серьезных заболеваний, обращает внимание врач.
Самарская городская поликлиника №6 Промышленного района Новости
Факт № 1О гриппе, который на самом деле не грипп
Многие считают, что слова простуда и грипп — синонимы. На самом деле то, что в повседневной жизни называется гриппом, не всегда им является. Грипп — это заболевание, вызванное вирусом из семейства ортомиксовирусов. Однако вирусов, которые могут заставить человека чихать и кашлять, гораздо больше — это адено-, рино-, пикорнавирусы и многие другие. ОРВИ переносится значительно легче, чем настоящий грипп, осложнения развиваются реже. Это связано с тем, что вирус гриппа чаще, чем другие, поражают легкие, а значит, риск развития пневмонии в таком случае выше, чем при ОРВИ.
На самом деле то, что в повседневной жизни называется гриппом, не всегда им является. Грипп — это заболевание, вызванное вирусом из семейства ортомиксовирусов. Однако вирусов, которые могут заставить человека чихать и кашлять, гораздо больше — это адено-, рино-, пикорнавирусы и многие другие. ОРВИ переносится значительно легче, чем настоящий грипп, осложнения развиваются реже. Это связано с тем, что вирус гриппа чаще, чем другие, поражают легкие, а значит, риск развития пневмонии в таком случае выше, чем при ОРВИ.
К сожалению, отличить грипп от простуды в домашних условиях довольно сложно: для этого нужно сделать специальный анализ, который установит, какой вирус является причиной болезни. Такие анализы делают довольно редко, — это дорого и долго. В последнее время, впрочем, стали появляться экспресс-анализы на грипп, которые дают результат уже в течение 10–15 минут. Эти тесты начинают выходить на рынок в странах бывшего СССР (например, на Украине), но в России их пока нет.
Еще одно заболевание, которое часто ошибочно называют гриппом, это гастроэнтерит, так называемый желудочный грипп. У него может быть масса разных причин: бактерии, вирусы или паразиты. Вирусы гриппа могут иногда приводить к желудочным симптомам, как правило, у детей, но и в этом случае основными проявлениями болезни будут высокая температура, озноб, кашель и воспаление носоглотки.
Факт № 2
О деньгах, носовых платках и других любимых вирусом предметах
Распыленный на твердых поверхностях, вирус гриппа остается опасным двое суток, а салфетка или носовой платок будет источником инфекции в течение примерно 12 часов. При температуре около ноля вирусные частицы представляют опасность около месяца, а в замороженном виде могут существовать вечно. Температура человеческого тела для вируса гриппа весьма благоприятна: оказываясь внутри нас, грипп остается опасным для окружающих в течение недели.
Благодаря такой живучести вирус гриппа может распространяться самыми разными способами. Например, выяснилось, что источником гриппа могут быть денежные купюры. Согласно исследованиям, он может жить в кошельке до 17 дней. Забавным образом не все деньги одинаково опасны: швейцарский франк, на котором проводились эксперименты, представляет собой более благоприятную для гриппа среду, чем американский доллар.
Например, выяснилось, что источником гриппа могут быть денежные купюры. Согласно исследованиям, он может жить в кошельке до 17 дней. Забавным образом не все деньги одинаково опасны: швейцарский франк, на котором проводились эксперименты, представляет собой более благоприятную для гриппа среду, чем американский доллар.
Более того, наличие вируса на денежной купюре само по себе не означает, что, подержав деньги в руках, человек обязательно заразится. Для этого вирус должен попасть в дыхательные пути, что не так-то просто: на коже человека он остается опасным всего несколько минут. Поэтому чтобы не заразиться гриппом от содержимого собственного кошелька, достаточно просто чаще мыть руки.
Факт № 3
О помощниках гриппа: аспирине и ибупрофене
Аспирин, ибупрофен и другие жаропонижающие препараты часто употребляются при лечении гриппа как минимум для того, чтобы облегчить жизнь больного человека. Недавние исследования, однако, показали, что применение жаропонижающих средств может увеличивать скорость распространения вируса. Сбивая температуру, человек создает условия, в которых гриппу комфортнее размножаться, что, в свою очередь, увеличивает вероятность заражения окружающих.
По оценкам ученых, широкое распространение жаропонижающих препаратов при лечении гриппа увеличивает количество случаев заражения вирусом примерно на 5 процентов в год. Учитывая, что, по данным Всемирной организации здравоохранения, от гриппа ежегодно умирают от 250 до 500 тысяч человек, пятипроцентный рост заболеваемости влечет за собой немалое увеличение количества смертей.
Авторы исследования предлагают серьезнее относиться к применению жаропонижающих и болеутоляющих препаратов во время гриппа. И даже если решение сбить температуру было принято, не стоит идти на работу или отправлять ребенка в школу — несмотря на облегчение симптомов, больной все еще чрезвычайно заразен для окружающих.
Факт № 4
О настоящих лекарствах от гриппа
Жаропонижающие препараты — не единственный способ бороться с гриппом. Если причина заболевания именно грипп, а не другой вирус, помогут специализированные противовирусные препараты. Таких лекарств на рынке несколько. К сожалению, некоторые из них (амантадин и римантадин) в последние годы все менее и менее эффективны при борьбе с наиболее распространенными штаммами гриппа, которым за много лет использования лекарств удалось к ним адаптироваться. Оставшиеся препараты — занамивир и осельтамивир — не дают вирусу покинуть клетку, где он размножался, а значит, предотвращают заражение соседних клеток. Таким образом эти лекарства не позволяют вирусу распространяться в организме. Но, к сожалению, недавно у ученых возникли серьезные сомнения по поводу эффективности и безопасности этих препаратов.
Если причина заболевания именно грипп, а не другой вирус, помогут специализированные противовирусные препараты. Таких лекарств на рынке несколько. К сожалению, некоторые из них (амантадин и римантадин) в последние годы все менее и менее эффективны при борьбе с наиболее распространенными штаммами гриппа, которым за много лет использования лекарств удалось к ним адаптироваться. Оставшиеся препараты — занамивир и осельтамивир — не дают вирусу покинуть клетку, где он размножался, а значит, предотвращают заражение соседних клеток. Таким образом эти лекарства не позволяют вирусу распространяться в организме. Но, к сожалению, недавно у ученых возникли серьезные сомнения по поводу эффективности и безопасности этих препаратов.
В любом случае эти лекарства не так часто употребляются в медицинской практике. На то есть несколько причин. Во-первых, чтобы лечение было действенным, его нужно начать как можно раньше после заражения гриппом, что удается не всегда. Более того, эти препараты эффективны только против вируса гриппа, который часто можно спутать с обычной ОРВИ. А чтобы выявить причину заболевания, нужно сделать анализы. Это занимает время, и к тому моменту, как диагноз подтвержден, лечение имеет смысл только в ограниченном количестве случаев, например, у людей, риск развития осложнений у которых особенно высок. Во-вторых, вирусы гриппа мутируют с большой скоростью, и если лекарства употребляются слишком часто, они быстро теряют свою эффективность. Поэтому врачи предпочитают беречь противовирусные препараты для крайних случаев. Не говоря уже о том, что применение любого лекарственного препарата всегда чревато побочными эффектами.
Отдельно стоит упомянуть, что препараты «Кагоцел», «Арбидол», «Ингавирин», «Анаферон» и другие широко распространенные на постсоветском пространстве лекарства, не имеют доказанной эффективности.
Факт № 5
О гриппе и возрасте
Принято считать, что грипп опаснее всего для маленьких детей и стариков. В некоторых случаях это правда: у пожилых людей, беременных женщин и маленьких детей грипп часто оборачивается осложнениями. В эту же группу попадают люди, страдающие хроническими заболеваниями, такими как диабет и астма.
В эту же группу попадают люди, страдающие хроническими заболеваниями, такими как диабет и астма.
Однако на самом деле все зависит от конкретного штамма. В некоторых случаях грипп может оказаться наиболее опасным для молодых и здоровых. Так было с испанкой, вирусом, от которого погибло больше людей, чем в ходе Первой мировой войны. Свиной грипп, вызвавший пандемию в 2009 году, тоже представлял наибольшую опасность отнюдь не для детей и пожилых. В обоих случаях это связано с тем, что иммунная система молодых людей боролась с вирусом значительно агрессивнее, чем у всех остальных, нанося вред и самому человеку.
Более того, у людей старшего возраста могут быть свои преимущества при борьбе с гриппом. Хотя их иммунная система уже не так активна, как у молодых, она многое повидала на своем веку. И хотя вирусы гриппа каждый год мутируют, зачастую у них может быть что-то общее с вирусами, циркулировавшими много лет назад. Иммунологическая память позволяет организму пожилых людей успешнее бороться с вирусами, с которыми молодежь еще не встречалась.
Факт № 6
О птицах, лошадях и китах
Гриппом болеют множество разных животных: куры, свиньи, лошади, даже киты и тюлени. Некоторые вирусы гриппа циркулируют и среди них, и среди людей, тогда как другие заражают только человека.
Вирусы, которыми болеют, к примеру, лошади и утки, отличаются друг от друга. С точки зрения того, каких животных может заразить конкретный вирус, самое основное различие кроется в типах белков, находящихся у него на поверхности. Ключевых белков два: нейраминидаза (N) и гемагглютинин (H). Вирусы гриппа группы А могут иметь 17 типов гемагглютининов и 10 типов нейраминидаз, и наличие конкретного белка служит основанием для их классификации. Например, свиной грипп 2009 года имеет формулу h2N1 — это означает, что и нейраминидаза, и гемагглютинин относятся к первому типу. Тип нейраминидазы и гемагглютинина влияет на то, с какими молекулами на поверхности клетки животного вирус сможет связаться, чтобы войти в клетку.
Зачастую человек изначально заражается новым штаммом вируса гриппа именно от животного, как правило, от свиньи или от птицы. При этом заразиться гриппом от некоторых животных невозможно. Например, чихающая лошадь опасности не представляет. А вот свиньи несут особую угрозу — они подвержены не только свиному гриппу, но и вирусам, которые обычно заражают людей и птиц. Поэтому свинья может выступать резервуаром, в котором разные вирусы смешиваются, превращаясь в один, потенциально более опасный для человека. Считается, что свиной грипп 2009 появился на свет именно таким образом.
Факт № 7
О скоростных мутациях
Все вирусы мутируют значительно быстрее, чем млекопитающие: за день вирус может измениться сильнее, чем человеческий геном изменился за несколько миллионов лет. Это связано с тем, что вирусы устроены очень просто, и у них нет необходимости следить за тем, что новый вирус, возникший в результате мутаций, жизнеспособен: учитывая скорость мутаций, они могут себе это позволить. Кроме того, вирусы могут очень быстро обмениваться генетическим материалом друг с другом. Однако даже по сравнению с другими вирус гриппа мутирует очень быстро.
Именно за счет высокой скорости мутаций эпидемии гриппа случаются так часто: иммунная система все еще помнит, каким был грипп прошлой зимой, но из-за того, как быстро он изменился за год, это не помогает. Более того, за счет многообразия вирусов гриппа в природе каждый новый вирус может собирать генетическую информацию от нескольких разных штаммов, что сильно усложняет задачу для иммунной системы.
Факт № 8
О прививках и яйцах
Из-за того, что вирус гриппа так быстро меняется, вакцины от гриппа отличаются от многих других, более традиционных вакцин. Ученые по всему миру постоянно отслеживают, какие штаммы гриппа распространены в популяции, и на основании этих наблюдений рассчитывают, какие вирусы с наибольшей вероятностью станут причиной эпидемии следующей зимой. Затем производится новая вакцина, эффективность которой будет напрямую зависеть от того, насколько точным был прогноз.
Во время производства вакцины от гриппа вирусные частицы выращивают внутри куриного яйца. Для этого яйцо берут через 11–12 дней после оплодотворения и иголкой вводят в него вирус. Дырку в скорлупе залепляют парафином, а яйцо кладут в инкубатор на двое суток, после чего размножившийся вирус извлекают из яйца. Для производства одной дозы вакцины потребуется 1–2 яйца.
Из-за этого людей, страдающих аллергией на яичный белок, долгое время не прививали от гриппа. В последние годы стала доступна вакцина, в производстве которой куриные яйца не используются, что позволяет прививать людей с аллергией на яичный белок. Более того, новые исследования показывают, что даже «яичные» вакцины безопасны для детей с аллергией на яйца.
Факт № 9
О Google и эпидемии гриппа
Как правило, данные об эпидемиях поступают из больниц и других медицинских учреждений. Однако подобного рода сбор информации занимает много времени, тогда как грипп распространяется очень быстро. Компания Google несколько лет назад предложила инновационное решение этой проблемы. Сервис Google Flu Trends собирает информацию о поиске симптомов гриппа в интернете. Совместно с американским Центром по контролю и профилактике заболеваний, Google использует эти данные для мониторинга эпидемиологической ситуации, что позволяет более точно предсказывать, как будут распространяться эпидемии.
К сожалению, недавно выяснилось, что Google Flu Trends имеет свойство переоценивать количество заболевших. В феврале 2013 года журнал Nature опубликовал статью, согласно которой показатели от Google Flu Trends примерно в два раза выше, чем результаты, собранные более традиционными способами. В 2009-м, когда свиной грипп неожиданно возник не зимой, как обычно, а в начале осени, Google Flu Trends тоже не справился, и пандемия прошла мимо него. Хотя алгоритм программы после этого изменили, некоторые ученые сомневаются в том, что это помогло. Более того, насколько Google Flu Trends справляется с тем, чтобы отличить простуду от гриппа, тоже остается под вопросом.
Источник: http://medportal.ru/mednovosti/
COVID-19 – абсолютно новая инфекция, не похожая на другие ОРВИ и грипп.,
29 октября 2020 г.
COVID-19 – абсолютно новая инфекция, не похожая на другие ОРВИ и грипп. О последних достоверных данных, которые важно знать каждому сегодня, рассказала «Комсомольской правде» замдиректора ЦНИИ эпидемиологии, профессор Наталья Пшеничная.
COVID-19 по течению серьезно отличается от гриппа.
Иммунная система начинает реагировать, когда вирус уже размножился в организме, проникая в нижние отделы дыхательных путей. В этот момент происходит мощный запуск синтеза интерферона, что ведет к искаженному ответу иммунной системы. Самое опасное проявление этого — развитие цитокинового шторма. В итоге атаки иммунной системы на собственный организм возникает тяжелое поражение легких. Повреждается эндотелий (внутренний слой) кровеносных сосудов, что провоцирует тромбообразование.
Основной путь распространения инфекции – воздушно-капельный.
При разговоре, на выдохе, выделяется более 200 вирусных частиц. Самое активное размножение вируса на первой неделе болезни происходит в носоглотке.
Заболеваемость зависит от погоды.
Низкие температуры и влажность вызывают переохлаждение и делают нас более восприимчивыми к инфекциям. Важно: заражение другими респираторными вирусами может осложнять течение ковида.
Человек с COVID-19 заразен за 2 дня до появления симптомов и в первый день заболевания.
Высокое выделение вируса наблюдается за 3-4 дня до симптомов (редко за 7 дней) и в течение первых 5 дней болезни. В более поздние сроки заболевания передача вируса маловероятна.
У больных со среднетяжелой и тяжелой формой ковида выделение вируса может сохраняться до 20-го дня болезни.
У них обнаруживался жизнеспособный вирус, который удавалось культивировать. Иммунный ответ возможен как на живой вирус, так и на его фрагменты.
Течение болезни у разных людей может очень сильно отличаться.
У некоторых ковид протекает с невысокой температурой (до 38 градусов). У других – сразу появляются кашель и насморк. Третьи страдают от слабости и болей в мышцах, а кашель появляется на второй неделе.
Маски – самый эффективный и простой метод профилактики COVID-19, потому что больной с маской не распространяет вирусы. Здоровый – не вдыхает.
Тяжесть инфекции зависит от количества попавшего в организм вируса.
Поэтому маску необходимо носить всем — пусть она и не задерживает все 100% вирусных частиц, но снижает их количество.
Ученые предположили, что у некоторых людей имеются так называемые перекрестно-реагирующие (кросс-реактивные) клетки Т-лимфоциты, уже знакомые с SARS-CoV-2.
Есть версия, что они возникают после знакомства организма с сезонными коронавирусными инфекциями (простудами). Такая «натренированность» на коронавирус позволяет этим клеткам правильно реагировать на инфекцию. Именно поэтому люди, обладающие кросс-реактивными Т-лимфоцитами, возможно, легче переносят ковид.
Положительный результат ПЦР-теста на ковид не всегда означает, что человек заразен.
Мазок выявляет частицы вируса, но оценить его жизнеспособность ПЦР не дает. Однако для гарантии безопасности окружающих и предотвращения распространения инфекции человек с положительной ПЦР должен находиться на изоляции.
Противовирусные препараты могут быть эффективны в самом начале болезни, пока вирус не успел размножиться в организме.
Гормональные противовоспалительные препараты обычно назначают при недостатке кислорода в организме, чтобы снизить искаженный ответ иммунной системы, активность цитокинового шторма и воспаления в организме.
При лечении, особенно тяжелых пациентов, важно назначать кроверазжижающие препараты, чтобы снизить риск образования тромбов.
Улучшить насыщение легких кислородом помогает прон-позиция – переворачивание больного на живот.
Это улучшает процесс оксигенации (насыщение легких кислородом) и снижает риск смерти.
Необходимо по возможности избегать интубации (введения дыхательной трубки в трахею для подключения к ИВЛ), так как есть риск механического повреждения ткани легких.
признаки, симптомы, лечение и профилактика
Грипп – это тяжелая вирусная инфекция, которая поражает мужчин, женщин и детей всех возрастов и национальностей. Эпидемии гриппа случаются каждый год обычно в холодное время года. По количеству случаев в мире грипп и ОРВИ занимают первое место, удельный вес в структуре инфекционных заболеваний достигает 95%.
Грипп и ОРВИ, постепенно подрывая здоровье, сокращают на несколько лет среднюю продолжительность жизни человека. При тяжелом течении гриппа часто возникают необратимые поражения сердечно-сосудистой системы, дыхательных органов, центральной нервной системы, провоцирующие заболевания сердца и сосудов, пневмонии, трахеобронхиты, менингоэнцефалиты.
Наибольшие жертвы грипп собирает среди пожилых групп населения, страдающих хроническими болезнями.
Вирус гриппа очень легко передается:
- Самый распространенный путь передачи инфекции — воздушно-капельный.
- Также возможен и бытовой путь передачи, например, через предметы обихода.
Что такое ОРВИ? В чём отличие от гриппа?
Термин «острое респираторное заболевание» (ОРЗ) или «острая респираторная вирусная инфекция» (ОРВИ) охватывает большое количество заболеваний, во многом похожих друг на друга. Основное их сходство состоит в пути передачи (проникают в организм вместе с вдыхаемым воздухом через рот и носоглотку) и в наборе симптомов:
- У больного несколько дней отмечается повышенная температура тела, воспаление в горле, кашель, озноб, боль в мышцах и головная боль.

- Самым распространенным симптомом респираторных заболеваний является насморк; он вызывается целым рядом родственных вирусов, известных как риновирусы.
В основном возбудители острых респираторных инфекций передаются от человека к человеку через кашель или чихание больного. Любой человек, близко (приблизительно на расстоянии 1 метра) контактирующий с другими человеком с симптомами ОРВИ подвергается риску воздействия потенциально инфекционных вдыхаемых капель. Вирусы могут попасть в организм (в глаза, нос или рот) через руки при соприкосновении с инфицированной поверхностью.
С помощью соблюдения личной гигиены можно предупредить распространение возбудителей, вызывающих респираторные инфекции.
| Признаки и симптомы гриппа | Признаки и симптомы ОРВИ |
|
|
Различия между коронавирусом COVID-19, простудой и гриппом
Как известно, новая коронавирусная инфекция COVID-19 передается преимущественно воздушно-капельным путем. Ей характерно наличие клинических симптомов ОРВИ (вы можете ознакомиться с подробным ликбезом от Севздрава по ссылке — https://sevdz.ru/mednavigator/profilaktika/koronavirus/).
Важно! COVID-19 иногда протекает бессимптомно, но от этого носитель вируса не становится менее заразным. Особенно в таких случаях страдают люди с хроническими заболеваниями.
Наглядная инфографика от Роспотребнадзора:
Основные рекомендации по профилактике гриппа и ОРВИ для населения
Меры профилактики особенно важно соблюдать сейчас — в период пандемии новой коронавирусной инфекции.
Режим самоизоляции отменен, но пандемия никуда не исчезла! Нам всем необходимо думать о своем здоровье и здоровье окружающих людей.
- Избегайте близкого контакта с людьми, которые кажутся нездоровыми, обнаруживают явления жара (температуры) и кашель.
- Избегать многолюдных мест или сократить время пребывания в многолюдных местах.
- Стараться не прикасаться ко рту и носу.
- Соблюдать гиену рук – чаще мыть руки водой с мылом или использовать средство для дезинфекции рук на спиртовой основе, особенно в случае прикосновения ко рту, носу.
- Увеличить приток свежего воздуха в жилые помещения, как можно чаще открывать окна.
- Используйте маски при контакте с больным человеком.
- Придерживайтесь здорового образа жизни, включая полноценный сон, употребление «здоровой» пищи, физическую активность.
Профилактическая иммунизация населения (вакцинация) – самая лучшая профилактика гриппа. В свою очередь, самая главная опасность отказа от вакцинации – это возможность заболеть гриппом при контакте с заболевшем человеком. Кроме того, человек, не прошедший вакцинацию, потенциально опасен для окружающих, так как является вероятным переносчиком инфекционного заболевания.
Кроме того, человек, не прошедший вакцинацию, потенциально опасен для окружающих, так как является вероятным переносчиком инфекционного заболевания.
Подробно: зачем нужна вакцинация и где сделать прививку от гриппа в Севастополе.
Рекомендации для лиц с симптомами ОРВИ
- При плохом самочувствии оставаться дома и выполнять рекомендации врача, по возможности держаться от здоровых людей на расстоянии (1 метр).
- Отдыхать и принимать большое количество жидкости.
- Закрывать рот и нос при кашле или чихании носовым платком или другими пригодными для этой цели материалами. Утилизировать этот материал сразу после использования или стирать его. Мойте руки сразу после контакта с выделениями из дыхательных путей!
- Необходимо носить маску, если находитесь на общей территории дома поблизости от других людей.
- Сообщите своим близким и друзьям о болезни.
Важно! Медицинские маски
Рекомендации по использованию защитных медицинских масок:
- Ношение медицинских масок обязательно для лиц, имеющих тесный контакт с больным пациентом.
- Аккуратно надевайте маску так, чтобы она закрывала рот и нос, и крепко завязывайте ее так, чтобы щелей между лицом и маской было, как можно меньше.
- При использовании маски старайтесь не прикасаться к ней.
- Прикоснувшись к использованной маске, например при снятии, вымойте руки водой с мылом или с использованием средств для дезинфекции рук на спиртовой основе.
- Заменяйте используемую маску на новую чистую, сухую маску, как только используемая маска станет сырой (влажной).
- Не следует использовать повторно маски, предназначенные для одноразового использования.
- Выбрасывайте одноразовые маски после каждого использования и утилизируйте их сразу после снятия.
Рекомендации по уходу за больным в домашних условиях
- Изолируйте больного от других, по крайней мере, на расстоянии не менее 1 метра от окружающих.
- Прикрывайте свой рот и нос при осуществлении ухода за больным с использованием масок.
- Тщательно мойте руки водой с мылом после каждого контакта с больным. Выделите отдельные полотенца каждому члену семьи.
- Кроме лиц, осуществляющих уход, больного не должны посещать другие посетители.
- По возможности, только один взрослый в доме должен осуществлять уход за больным.
- Избегайте того, чтобы за больным ухаживала беременная женщина.
- Постоянно проветривайте помещение, в котором находится больной.
- Содержите помещение в чистоте, используя моющие средства.
Рекомендации для родителей заболевших детей
- При заболевании ребенка обратитесь за медицинской помощью к врачу.
- Оставляйте больного ребенка дома, кроме тех случаев, когда ему нужна медицинская помощь.
- Давайте ребенку много жидкости (сок, воду).
- Создайте ребенку комфортные условия, крайне важен покой.
- Если у ребенка жар, боль в горле и ломота в теле, вы можете дать ему жаропонижающие средства, которые пропишет врач с учетом возраста пациента.
- Держите салфетки и корзину для использованных салфеток в пределах досягаемости больного.
- Научите детей часто мыть руки с мылом в течение 20 секунд. Родители тоже должны выполнять эту процедуру, что послужит хорошим примером для детей.
- Научите детей кашлять и чихать в салфетку или в руку. Родители тоже должны выполнять эту процедуру, что послужит хорошим примером для детей.
- Научите детей не подходить к больным ближе, чем на полтора-два метра.
- Заболевшие дети должны оставаться дома (не посещать дошкольные учреждения и школы), а также держаться на расстоянии от других людей, пока их состояние не улучшится.

- Воздержитесь от частых посещений мест скопления людей.
- Если ребенок имел контакт с больным гриппом, спросите у врача необходимость приема антивирусных лекарств для предупреждения заболевания.
/upload/iblock/8fb/8fb3203939955ff7f105f494ffa830a6.pngКод PHP» data-counter>
Сколько дней больной ОРВИ опасен. Сроки заражения ВИЧ. Является ли человек заразным в это время
Миф № 1. Если сидеть «под окном», можно заболеть
Это неправда. Если вы сидите под окном или возле открытого окна, вы можете расслабить мышцы, но не заразитесь ОРВИ. Простуды и другие «зимние» болезни — это не результат переохлаждения или сквозняков, они вызваны вирусами, которые вряд ли попадут в ваше окно с улицы.
С другой стороны, некоторые врачи считают, что переохлаждение определенных частей тела может фактически ослабить организм и открыть путь для вирусов.Например, «холодный нос» может грозить простудой и даже гриппом, поэтому лучше держать его в тепле и прикрывать хотя бы шарфом.
Также недавно американские ученые провели следственный эксперимент и обнаружили, что люди с обмороженными ногами более восприимчивы к инфекционным заболеваниям, чем другие. Но еще раз: холод — не причина болезни, а фактор, способствующий ей.
Миф №2. Микробы ухудшают здоровье.
Не совсем так. Попадая в наш организм, микробы так или иначе сталкиваются с нашим иммунитетом.Если инфекция не очень сильная, мы, скорее всего, даже не узнаем, что заразились: она будет подавлена внутренними силами организма. Если вирус достаточно силен, иммунная система будет бороться с ним более активно — и именно здесь мы почувствуем влияние болезни на себя. Лейкоциты (лейкоциты) начнут вырабатывать специальные вещества для подавления инфекции. В достаточном количестве для борьбы с инфекцией эти вещества не только отгонят болезнь, но и вызывают жар, слабость, а иногда тошноту и головокружение.То же самое происходит с нашей слизистой оболочкой: клетки, раздраженные вирусом, производят слизь в несколько раз активнее, чтобы вымыть инфекцию и продукты борьбы с ней — отсюда сопли, кашель и чихание.
В достаточном количестве для борьбы с инфекцией эти вещества не только отгонят болезнь, но и вызывают жар, слабость, а иногда тошноту и головокружение.То же самое происходит с нашей слизистой оболочкой: клетки, раздраженные вирусом, производят слизь в несколько раз активнее, чтобы вымыть инфекцию и продукты борьбы с ней — отсюда сопли, кашель и чихание.
Миф № 3. Изменение цвета мокроты — признак обострения болезни
Цвет мокроты действительно может сказать врачу о вашем состоянии. Но в большинстве случаев он говорит не об обострении, а наоборот, о том, что болезнь протекает в «нормальном режиме».
Через несколько дней после заражения организм начинает вытеснять ферменты, используемые для отражения инфекционной атаки. Большинство из них содержат железо и придают слизи желтый или даже зеленоватый цвет.
Миф № 4. Основным источником заражения является человек, болеющий простудой
Это, конечно, правда. Но это не значит, что вы можете защитить себя от инфекции, просто прекратив все контакты с чихающими людьми. И поэтому.
Микробы лучше всего живут и размножаются в нашей слизистой оболочке: там для них идеальная среда.Когда человек чихает или кашляет, он выталкивает дозу микробов наружу, и они в этот момент оседают на всех окружающих его предметах. Теоретически на холодной сухой поверхности, скажем, дверной ручке, микробы быстро умирают и, следовательно, не успевают распространиться на кого-либо еще. Но это не так. Когда мы чихаем, микробы появляются не сами по себе, а в мельчайших капельках слизи, которые становятся их убежищем и пищей. В таком виде они оседают на дверных ручках и поручнях в метро, затем попадают в руки другого, ничего не подозревающего перевозчика, а затем он прикрывает рот, чтобы зевнуть, или просто трет глаза.Так микробы снова попадают на слизистую оболочку и снова начинают размножаться.
Миф №5. Стресс способствует болезням.
Это правда. Сильный стресс ослабляет организм, а также ослабляет инфекционное заболевание, поэтому чем больше вы нервничаете, тем больше вероятность того, что вы заболеете. Американские ученые считают, что причина кроется в кортикостероидных гормонах, вырабатываемых во время стресса и снижающих сопротивляемость организма любой инфекции.
Американские ученые считают, что причина кроется в кортикостероидных гормонах, вырабатываемых во время стресса и снижающих сопротивляемость организма любой инфекции.
Миф №6. С возрастом люди реже простужаются.
Также верно. Дети школьного возраста могут болеть до 10 раз в год, взрослые до 35 лет — до 5 раз, после 35 — еще реже и так далее. И все дело в опыте: с каждым новым заболеванием наш организм учится вырабатывать все больше и больше антител и все более эффективно борется с микробами.
Миф №7. Заразиться проще всего в общественном транспорте.
У этого заблуждения есть свои причины: в закрытом, плохо проветриваемом помещении у микробов действительно больше шансов распространиться на нового переносчика, особенно если эти переносчики стоят близко и дышат друг другу в спину.Но на самом деле чаще всего заражение происходит дома, особенно — от маленьких детей до их мам и пап.
Еще один аргумент против этого убеждения заключается в том, что летом и весной жители крупных городов проводят в транспорте столько же времени, сколько и в остальное время года, но пики холода все же приходятся на осень и зиму.
Самым распространенным заболеванием на нашей планете является ОРВИ или ОРВИ. Каждый из нас встречал ее и хорошо знает о ее симптомах.
По статистике взрослые люди болеют этим заболеванием от 1 до 3 раз в год, дошкольники — до 12 раз. Аббревиатура ОРЗ является синонимом недуга, а слово «простуда» считается самым распространенным.
Многих интересует, сколько дней заразен больной ОРВИ. Проблема настолько распространена, что эта проблема в тот или иной момент актуальна для всех.
Причины болезни
Основная и наиболее частая причина развития болезни — грипп.Но бояться этого вируса не стоит, важно вовремя его диагностировать и правильно лечить. Инфекция быстро и сильно развивается только при крайне ослабленной иммунной системе и авитаминозе.
Всего существует более 200 вирусов, которые могут вызывать SARS.
Именно из-за этого разнообразия лекарственные препараты и вакцинации не приносят желаемого облегчения пациентам.
Вирусов слишком много, чтобы производить лекарства, помогающие от каждого из них.Однако острой необходимости в этом нет, так как болезнь протекает не тяжело и через некоторое время проходит самостоятельно. Люди, перенесшие респираторный вирус, уже не могут им заразиться, так как после ОРВИ в организме вырабатывается стойкий иммунитет. Все остальные заболевания этого типа будут связаны с воздействием другого вируса.
Как происходит заражение?
Заболевание передается воздушно-капельным путем при попадании внутрь частиц секрета, содержащихся в дыхательных путях пациента.Вирус — часть этого секрета.
Заразиться можно и другим способом — контактным … Бактерии откладываются на различных предметах, которыми пользуется больной, а также на его руках. Например, при рукопожатии инфицированному человеку инфекция попадает на тело здорового человека. Чтобы он заболел, необходимо, чтобы вирус проник на слизистые оболочки: в глаза, рот или нос. В большинстве случаев мы сами способны заразиться, прикоснувшись к лицу грязными руками.Из этого становится понятно, какие меры профилактики помогают избежать болезни.
Почему простуда чаще встречается в холодную погоду?
К сожалению, наука пока не нашла правильного и однозначного ответа на этот вопрос. Доподлинно известно, что понижение температуры не увеличивает риск заражения.
Скорее всего, этот период характеризуется наибольшей скученностью людей в помещениях.
Вирус очень живуч, способен преодолевать большие расстояния, не погибая при низкой температуре воздуха и высокой влажности.
Симптомы
С момента заражения до появления первых признаков болезни проходит срок от 1 до 3 дней. К основным симптомам относятся:
- повышение температуры тела;
- чихание, кашель;
- боль в горле, особенно при глотании;
- заложенность и истечение из носа;
- озноб, слабость, головная боль;
- болезненные ощущения в мышцах и суставах.

Первые симптомы, которые испытывает инфицированный, — недомогание, боль в горле, насморк.Течение болезни часто сопровождается слабостью, снижением работоспособности. Симптоматические препараты следует принимать только по рекомендации квалифицированного медицинского работника.
В процессе лечения могут быть задействованы и другие средства, использование которых поможет снизить риск заражения окружающих. Если лекарства не помогают при гриппе, обязательно сообщите об этом врачу.
Первые признаки болезни, которые ощущает человек, — заложенность носа, боль в горле, лихорадка и слабость.В большинстве случаев горло перестает болеть на 1-2 дня, температура тела приходит в норму через 1-3 дня. Заложенность носа и выделения из носа иногда сохраняются до 7 дней. Кашель появляется на 3-4 день. В целом продолжительность течения болезни составляет около 14 дней. Большинство пациентов выздоравливают в течение 7-10 дней. Указанные сроки можно считать условными, так как у каждого пациента недуг имеет свои индивидуальные особенности.
Сколько дней человек с ОРВИ заразен? Этот вопрос актуален для определения периода изоляции больного до его полного выздоровления.Обычно для этого достаточно 7 дней, но только при условии полного соблюдения всех требований и рекомендаций лечащего врача.
Течение болезни и особенности заражения
Как долго длится болезнь? В некоторых случаях минимальный срок проявления симптомов заболевания составляет несколько дней, максимальный — до 30 дней, а в некоторых случаях и больше. Это время зависит от типа вируса, типа инфекции, состояния иммунитета человека, экологической ситуации и других факторов.
Зараженный человек будет служить распространителем бактерий уже на стадии инкубации, то есть в первые дни заражения. Ослабленный организм больного представляет большую опасность для окружающих, человек заразен ОРВИ от 5 до 7 дней. Но это еще не все. Ведь заболевание заразно только при контакте, этому подвержены родственники и друзья, которые постоянно находятся рядом.
Бактерии в настоящее время не такие «летучие», как раньше.Через неделю болезнь заканчивается, и на ее место приходят осложнения.
Сколько людей следует изолировать? Это время тоже индивидуально, так как заразиться даже в период выздоровления вполне возможно. Дело в том, что вирус распространяется при появлении у пациента остаточного кашля или чихания. Необходимо по возможности избегать контакта и общения с зараженными, позаботиться об укреплении иммунной системы. Если кто-то из членов семьи простудился, стоит создать условия, при которых снижается риск распространения микробов.
Со временем высвобождение патогенного вируса происходит примерно через 2 недели, и человек будет заразным, пока не исчезнут все симптомы.
Профилактика
Соблюдение простых правил поможет значительно ускорить процесс выздоровления и снизить риски заражения близких. К ним относятся следующие.
- Проведение ежедневной влажной уборки помещения, в котором находится больной.
- Как можно чаще проветривайте комнату.
- Соответствие установленным гигиеническим нормам.
- Как только вы почувствуете недомогание, стоит начать пользоваться специальной посудой и приборами.
- Использование марлевой повязки обеспечит безопасность в доме.
- По возможности стоит ограничить контакт с детьми и пожилыми людьми, так как именно эти возрастные группы подвержены ОРВИ.
- Не рекомендуется лечить вирусный недуг лекарствами по вашему выбору. Это часто приводит к развитию осложнений и другим негативным последствиям.Назначить лекарства может только профессиональный врач.
Сколько людей заразны ОРВИ? Часто, несмотря на то, что больной уже хорошо себя чувствует, на самом деле он является носителем возбудителя болезни даже при отсутствии признаков.
Время восстановления будет индивидуальным для каждого человека. Этот период зависит от качества лечения, соблюдения рекомендаций врача, состояния организма.
Острый вирус диагностируется только при квалифицированном исследовании.Тесты помогут определить, насколько эффективно медикаментозное лечение.
Содержимое
Человек постоянно подвергается атакам инфекций, которые пытаются подорвать его здоровье. Для каждого вируса существует инкубационный период, болезнь не начинает проявляться сразу после попадания в организм, сначала происходит инкубация, и только потом болезнь принимает симптоматическое течение. Каждая патология имеет определенную продолжительность «созревания», на этот показатель во многом влияет стабильность защитной системы человека и его способность противостоять болезни.
Какой инкубационный период
Инкубационный период — это период с момента попадания вируса в организм человека до появления симптомов заболевания. Инфекция проникает в ткани, органы, где накапливается, вирус размножается. Тропизм вируса к определенному органу обусловлен наличием определенных рецептов, которые помогают микроорганизмам инфицировать клетки-мишени или проникать в здоровые клетки.
Более подробно, каков инкубационный период болезни, будет описано ниже, будут приведены примеры продолжительности этой стадии.На стадии наиболее интенсивного развития у человека еще отсутствуют симптомы, воспалительные, морфологические изменения тканей не происходят. Когда вирус достигает необходимого количества, токсины начинают проникать в организм человека и вызывать симптомы болезни.
Периоды
Когда на человека нападает инфекция, симптомы проявляются не сразу, ведь развитие патологии проходит в несколько этапов. Например, латентный период заболевания вообще не имеет признаков и невозможно заподозрить проблемы со здоровьем.В медицине различают три условных стадии заболевания:
.- Адаптивная фаза (латентный период болезни). После проникновения в организм человека у инфекции происходит процесс проникновения в клетки-мишени. На этом этапе часть микроорганизмов погибает, поэтому количество микробов уменьшается.

- Этап размножения. Этот этап начинается после того, как вирус попадает в тропические ткани, органы, где благоприятные условия способствуют активному накоплению и размножению микробов.
- Фаза распространения. Это последний этап инкубации вируса, начинающийся после достижения определенного порога количества клеток микроорганизмов. Он начинает распространяться на другие ткани и органы вместе с током крови и лимфы. На этом этапе инкубационного периода начинают проявляться первые симптомы заболевания.
Продолжительность
На этот показатель влияют свойства вируса, попавшего в организм человека. Продолжительность инкубационной фазы условно делят на следующие варианты:
- Очень коротко.Первые симптомы появляются через несколько часов или 1 день. Эти патологии включают токсичность пищевого происхождения, острые респираторные вирусные инфекции и грипп.
- Короткая стадия инкубации. Развитие симптомов происходит в период от 1 дня до 2-3 недель. В эту группу входят наиболее острые кишечные инфекции, холера, чума, скарлатина, ветряная оспа.
- Средняя продолжительность. Длится от нескольких месяцев, например, при остром вирусном гепатите В.
- Долгий период. Длится до нескольких десятилетий, человек не подозревает о наличии заболевания, например, прионных инфекций, ВИЧ-СПИДа, вирусного хронического гепатита С.
Продолжительность инкубационного периода при некоторых инфекционных заболеваниях
Каждое заболевание имеет индивидуальную стадию развития, вирус ангины и гепатита полностью находится в разных временных интервалах. Ниже представлена небольшая сравнительная таблица инкубационных фаз различных заболеваний:
Имя | Продолжительность инкубации |
Фарингит | |
Инфекционный мононуклеоз | 3 дня (в отдельных случаях 2-5 дней). |
Холодный | 4-8 недель. |
Вирусы гриппа | |
Свиной грипп | 1-2 дня, в США отмечается инкубация 2-7 дней. |
Бактериальный менингит | |
Генитальный герпес | |
Несколько лет. | |
Желудочный грипп | От 4 часов до 3 дней. |
Ветряная оспа |
Факторы, влияющие на продолжительность инкубационного периода
Основным фактором, определяющим длительный латентный период, является невосприимчивость. Если защитные функции организма находятся на высоком уровне, то болезнь может не проявляться. Ослабленная иммунная система не сможет долго противостоять патологии и симптомы появятся быстро.Выделяют следующие аспекты, влияющие на длительную латентную фазу заболевания:
- Инфекционная доза. Это количество попавших в организм клеток возбудителя. При большом количестве микроорганизмов продолжительность созревания вируса будет короче, потому что адаптивная фаза пройдет очень быстро.
- Здоровье человека в целом. Этот фактор влияет на неспецифическую защиту организма от болезни (холерный вибрион быстрее развивается при пониженной кислотности желудка, латентная стадия проходит без адаптивной фазы).Факторами, снижающими общую сопротивляемость человека, являются продолжительный стресс, неправильное питание, недосыпание, переохлаждение.
- Иммунитет. Если реактивность иммунной защиты снижена, то размножение, распространение возбудителя происходит намного быстрее. Исключение составляют лишь некоторые вирусные инфекции. При пониженном иммунитете вирус длительное время находится в латентном состоянии, интегрируясь в геном клетки. Это характерно для заражения вирусным гепатитом В, опоясывающим лишаем, папилломатозом человека.

Инкубационный период вируса
Между моментом заражения и появлением симптомов проходит определенный период времени, который зависит от типа возбудителя инфекции.Каждый вид микроорганизмов имеет минимальный и максимальный период размножения и перехода в стадию размножения. Вот некоторые примеры таких инкубационных функций:
Этот вирус может оставаться до 4 часов без носителя и выжить в помещении. Мокрота, выделившаяся при чихании носителям инфекции, сохраняет жизнеспособность микробов около 2 недель, пыль — 5 недель. Продолжительность инкубационного периода зависит от формы ОРВИ, общего состояния человека.Некоторые люди становятся заразными, но не знают об этом, потому что нет проявления болезни. Ниже приведены основные периоды времени для разных типов вирусов:
- аденовирусная инфекция, симптомы появляются через 2-12 дней;
- риновирусная инфекция — 1-5 дней;
- парагрипп — 2-6 дней;
- грипп у взрослого — 1-5 дней.
Время, в течение которого человек с вирусной инфекцией остается заразным, зависит от типа вируса.Вопреки распространенному мнению, инфекционный период при некоторых заболеваниях начинается еще до появления недомогания, повышения температуры тела, сыпи и других симптомов. А иногда опасность заразить окружающих сохраняется даже после выздоровления.
Инфекционные периоды некоторых распространенных вирусных инфекций описаны ниже. Соблюдая карантин в это время, вы обезопасите близких, коллег и других людей от заражения.
Бронхит
Бронхит — это воспаление бронхов — дыхательных путей.Заразен бронхит или нет, зависит от причины воспаления. Это может быть, например, аллергия или раздражители из воздуха. Тогда больной бронхитом не представляет опасности для окружающих. Бронхит может быть вызван бактериями у людей с ослабленной иммунной системой. Несмотря на инфекционную природу, такой бактериальный бронхит, как правило, не является заразным для большинства здоровых людей, поскольку в норме иммунная система не дает бактериям повредить бронхи. Но если бронхит развивается под влиянием вирусных инфекций, что случается чаще всего, есть шанс заразиться.
Но если бронхит развивается под влиянием вирусных инфекций, что случается чаще всего, есть шанс заразиться.
Простуда чаще вызывается различными респираторными вирусами. Поэтому точно судить о продолжительности инфекционного периода сложно. Принято считать, что человек, заболевший простудой, становится источником инфекции за 1-2 дня до появления лихорадки или недомогания и остается заразным до выздоровления, то есть до исчезновения симптомов. Наиболее серьезные симптомы обычно проявляются в первые 2–3 дня. В это время риск заражения других наиболее высок, а затем постепенно снижается.
У взрослых и детей старшего возраста симптомы простуды длятся в среднем неделю, хотя кашель может сохраняться до трех недель. Дети в возрасте 3-5 лет обычно простужаются дольше, в среднем на 10-14 дней.
Грипп
Инфекционный период гриппа обычно начинается за день до появления симптомов и длится 5-6 дней. Дети и взрослые с ослабленной иммунной системой могут быть заразными дольше. Считается, что пока температура держится, в крови циркулируют вирусы, а значит, они могут стать источником болезней для окружающих.
Инфекционный мононуклеоз
Больные инфекционным мононуклеозом заразны на протяжении всего инкубационного периода, то есть с момента заражения до появления первых симптомов. Этот период обычно длится 2-4 недели, хотя может значительно варьироваться от человека к человеку. Иногда вирус сохраняется в слюне до 18 месяцев после заражения, поэтому он может стать источником инфекции для других. Однако инфекционный мононуклеоз не очень заразен, требуется длительный контакт с инфицированным человеком, чтобы заболеть.
Корь
Инфекционный период корью начинается за 1-2 дня до появления первых симптомов (в среднем 9-11 дней после контакта с пациентом, то есть заражения) и заканчивается через 4 полных дня после появления сыпи. Пик инфекционности приходится на первые дни болезни. Первоначальные симптомы кори включают высокую температуру, покраснение глаз, светобоязнь и слезотечение, отек век, насморк, чихание.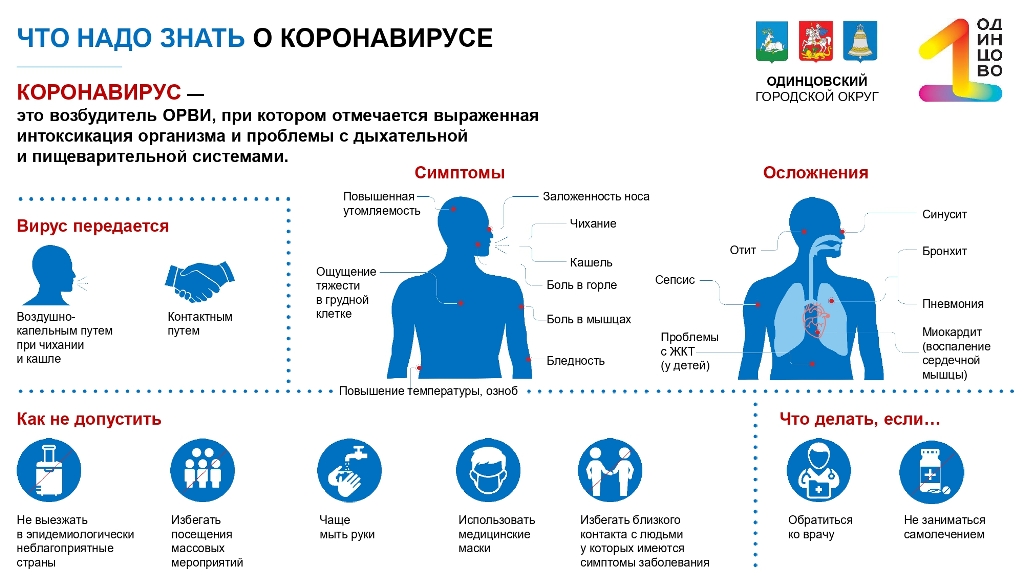 Через 3-4 дня появляется красновато-коричневая мелкая сыпь, которая сохраняется до 8 дней.
Через 3-4 дня появляется красновато-коричневая мелкая сыпь, которая сохраняется до 8 дней.
Свинка (свинка)
Свинка вызывает сильную опухоль около ушей — там, где слюнные железы воспаляются во время болезни. Заболевший паротит становится заразным за 1-2 дня до появления недомогания и отека в ушах и остается источником инфекции в течение 9-10 дней.
Краснуха
Больной краснухой заразен в течение 5 дней с момента появления сыпи.
Битумная черепица
Человек с опоясывающим лишаем заразен с первых дней высыпания до тех пор, пока все волдыри не покроются коркой.Обычно это происходит в течение 5-7 дней.
Ангина (острый тонзиллит)
Симптомы боли в горле обычно сохраняются в течение недели, в течение которой болезнь наиболее заразна. Однако в зависимости от возбудителя ангины продолжительность инфекционного периода может различаться. Чаще всего ангина бывает вирусной, реже — бактериальной.
Сколько дней человек заражается гриппом? Актуальность этого вопроса с каждым годом растет, учитывая тот факт, что вирус этого инфекционного заболевания с каждым годом мутирует, приобретая более сложные формы.На основе штамма вируса специалисты разрабатывают новую вакцину. Однако большинство сознательных граждан открыто игнорируют вакцинационную профилактику заболевания, что приводит к заражению организма патогенным вирусом. Исключить распространенное заражение подобным заболеванием становится возможным при неукоснительном соблюдении карантинного режима пациента. Для этого нужно знать, как долго вирус может быть опасен через своего носителя.
Среди практикующих врачей существует несколько мнений о том, в какой период больной наиболее опасен для окружающих.По результатам исследований французских специалистов установлено, что человека, инфицированного вирусом гриппа, необходимо изолировать от населения не менее четырех дней.
Исследователи из Парижского университета Пьера и Марии Кюри провели уникальный эксперимент с участием нескольких групп добровольцев, намеренно зараженных вирусной инфекцией. В течение 10 дней специальная группа специалистов проводила ежедневный мониторинг интенсивности развития патологии у отдельных пациентов… Расчет количества потенциальных жертв заражения производился на основе математического алгоритма.
В течение 10 дней специальная группа специалистов проводила ежедневный мониторинг интенсивности развития патологии у отдельных пациентов… Расчет количества потенциальных жертв заражения производился на основе математического алгоритма.
Аналитические выводы по результатам эксперимента показали: изолированное положение участников эксперимента с первичными симптомами заболевания в течение суток снизило количество инфицированных вдвое. Через четыре дня, когда болезнь начала прогрессировать, пациент больше не представлял значительной опасности для ближайшего окружения.
Инкубационный период вируса
Первые дни после заражения вирусом проходят без видимых проявлений.Своевременное выявление начальных признаков заболевания, грамотная терапия требуют знания длительности инкубационного периода и мер, необходимых для снижения вероятности заражения других людей.
- Продолжительность инкубации ОРВИ в среднем не более недели. До появления первых признаков патологии инфицированный не предполагает, что он стал носителем инфекции. В связи с этим узнать момент заражения считается сложным.
- Понятие инкубационного периода гриппа несколько условно. Скрытая фаза заболевания, ее продолжительность определяются на основании типологии инфекции, попавшей в организм человека. Инкубационный период гриппа проходит без признаков наличия вируса.
- Продолжительность этой фазы развития также зависит от развитого иммунитета человека и других вирусных элементов в организме. В момент, когда иммунная система дает сбой из-за большого количества вирусов, инфекция гриппа начинает интенсивно проявляться.
- Скорость размножения вирусных телец довольно высока. Через два-три дня после заражения пациент может заразить окружающих его людей. Только спустя почти неделю пациент перестает представлять опасность заражения.
- Симптоматика патологии характеризуется внезапностью. После окончания инкубационной фазы болезни организм пациента начинает испытывать неестественную тяжесть, ломоту.

Вернуться к содержанию
Основные признаки болезни
Как уже отмечалось выше, определить момент заражения довольно сложно, так как проникновение инфекции в организм происходит незаметно.Потенциально опасными для заражения являются места скопления людей, общественный транспорт, продуваемые ветром места. На первых стадиях проявления заболевание сопровождается кашлем, насморком. Может подняться температура, появляется боль в горле, заложенность в ушах.
Как долго человек, заболевший гриппом, будет заразным? Вирус болезни распространяется по воздуху и при использовании с пациентом бытовой техники. При слабом иммунитете продолжительность этой фазы может быть увеличена.Когда другие люди живут с больным в одной комнате, они составляют потенциальную группу риска заражения вирусом. Люди с крепким здоровьем и отличной физической формой могут заболеть от 4 до 14 дней, но интенсивность проявления признаков патологии будет отличаться. Когда болезненное состояние и боли в мышцах продолжаются более указанного периода, следует посетить врача, возможно повторное заражение вирусной инфекцией или развитие осложнений.
Вернуться к содержанию
Домашняя изоляция больного
В случае заражения определенного количества людей на производственном предприятии или в образовательном учреждении назначается карантин.Процесс определения этого числа можно назвать достаточно субъективным, и его определяют руководители компании или учебного заведения … Часто сотрудники серьезных фирм стараются работать на пределе своих возможностей, особенно если гражданско-правовой договор заключено. В этой ситуации грипп для таких сотрудников, в первую очередь, ударит по семейному бюджету, потому что никто не будет платить за период отсутствия сотрудника по болезни.
Для успешного лечения необходим соответствующий комфорт.Если условия содержания пациента не соответствуют нормативам, есть возможность назначения стационарного лечения. Следует соблюдать постельный режим до нормализации аппетита пациента и восстановления нормальной температуры тела.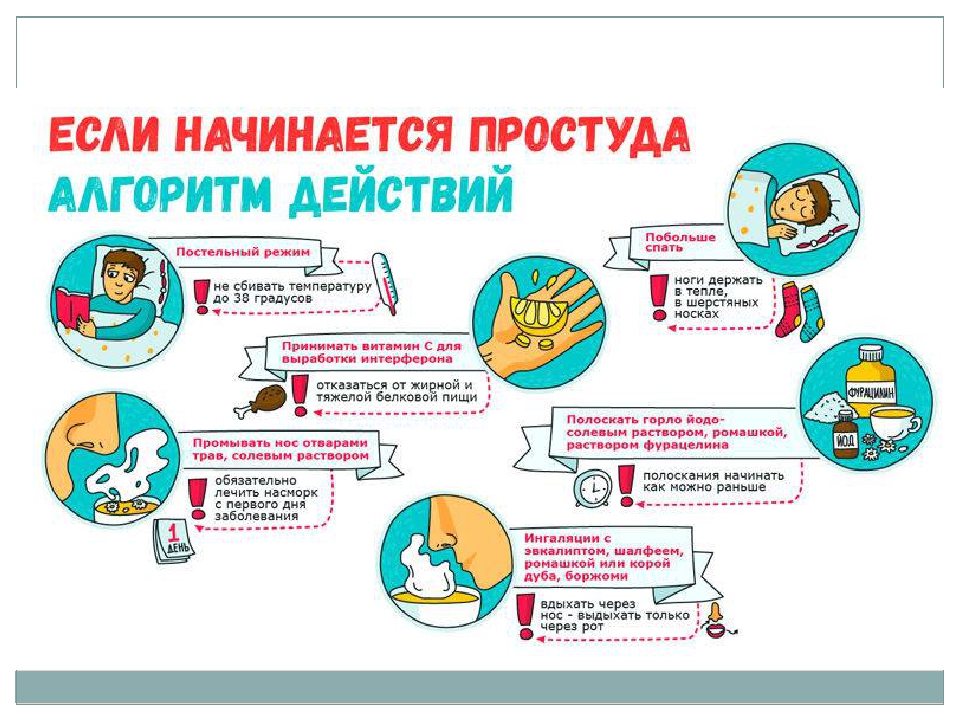 Если человек, заболевший гриппом, не соблюдает принцип домашней изоляции и при этом ведет активную работу, период заражения окружающих его людей значительно увеличивается. В течение дня такой человек может заразить большое количество потенциальных жертв.Уберечься от заражения гриппом сложно. Лучшим решением будет предотвратить возможность заболевания с помощью профилактических мер.
Если человек, заболевший гриппом, не соблюдает принцип домашней изоляции и при этом ведет активную работу, период заражения окружающих его людей значительно увеличивается. В течение дня такой человек может заразить большое количество потенциальных жертв.Уберечься от заражения гриппом сложно. Лучшим решением будет предотвратить возможность заболевания с помощью профилактических мер.
Еще до того, как пациент узнает о своем заболевании, он уже будет переносчиком патогенов. Грипп отличается от других вирусных патологий тем, что может начать распространяться на других еще до появления первых признаков болезни.
Когда симптомы становятся выраженными, пациент среднего возраста может распространять инфекцию от 5 до 10 дней.
Однако через четыре дня после начала болезни интенсивность распространения инфекции значительно снижается. Педиатрические пациенты могут быть носителями вредоносного вируса более 8-10 дней.
Определить, когда пациент больше не заразен, непросто. Пациенты с тяжелой иммунной дисфункцией могут распространять вирус гриппа в течение нескольких недель, а иногда и месяцев с момента заражения.
Лечение ОРВИ в Киеве
ОРВИ (ОРВИ) — инфекционные вирусные заболевания, которыми легко заразиться в местах массового скопления людей — общественном транспорте, офисах, магазинах и т. Д.Холод поражает человека, когда его организм по каким-то причинам ослаблен. Например, люди часто простужаются в период резких перепадов температур весной и осенью, а также в период зимних заморозков.
СИМПТОМЫ ОРВИОРВИ проявляются через:
- кашель;
- насморк;
- высокая температура;
- головные боли;
- ревматическая боль.
Иногда могут появиться такие осложнения, как отит (воспаление уха) или гайморит (воспаление носовых пазух).При некоторых осложнениях голос мужчины может искажаться — он может стать хриплым.
Симптомы ОРВИ могут быть похожи на симптомы других заболеваний, например, бронхита и гриппа; поэтому лучше проконсультироваться с квалифицированными специалистами по лечению ОРВИ.
Для лечения ОРВИ используются жаропонижающие, противовирусные препараты, капли и спреи, облегчающие насморк. В некоторых случаях врачи могут порекомендовать противовоспалительные или противовирусные препараты.При кашле врачи назначают отхаркивающие средства или курсы ингаляций.
ОРВИ очень заразны; поэтому рекомендуется максимально ограничить контакт с больным и обязательно носить марлевые маски для лица больному и контактирующим с ним. Также всегда важно соблюдать правила личной гигиены, пользоваться индивидуальной посудой, посудой и при необходимости избегать контакта с больными людьми.
Врачи Oxford Medical помогут вылечить ОРВИ, избежать возможных осложнений и укрепить иммунитет.В дневном стационаре возможно полноценное лечение, не отвлекаясь от повседневной жизни.
Острые респираторные инфекции у детей — приоритеты борьбы с болезнями в развивающихся странах
Острые респираторные инфекции (ОРИ) классифицируются как инфекции верхних дыхательных путей (URI) или инфекции нижних дыхательных путей (LRIs). Верхние дыхательные пути состоят из дыхательных путей от ноздрей до голосовых связок в гортани, включая придаточные пазухи носа и среднее ухо.Нижние дыхательные пути покрывают продолжение дыхательных путей от трахеи и бронхов к бронхиолам и альвеолам. ОРИ не ограничиваются дыхательными путями и имеют системные эффекты из-за возможного распространения инфекции или микробных токсинов, воспаления и снижения функции легких. Дифтерия, коклюш (коклюш) и корь — это болезни, которые можно предотвратить с помощью вакцин, которые могут иметь компонент дыхательных путей, но также влияют на другие системы; они обсуждаются в главе 20.
За исключением неонатального периода, ОРИ являются наиболее частой причиной как болезней, так и смертности у детей в возрасте до пяти лет, у которых в среднем от трех до шести эпизодов ОРИ ежегодно, независимо от того, где они живут или каково их экономическое положение (Камат и др. , 1969; Монто и Ульман 1974). Однако соотношение легкой и тяжелой формы заболевания варьируется между странами с высоким и низким уровнем доходов, и из-за различий в конкретной этиологии и факторах риска тяжесть ИДН у детей в возрасте до пяти лет хуже в развивающихся странах, что приводит к более высокому уровню заболеваемости. летальность.Хотя медицинская помощь может до некоторой степени снизить как тяжесть заболевания, так и летальный исход, многие тяжелые формы LRI не поддаются лечению, в основном из-за отсутствия высокоэффективных противовирусных препаратов. Ежегодно умирает около 10,8 миллиона детей (Black, Morris, and Bryce, 2003). По оценкам, в 2000 году 1,9 миллиона из них умерли от ОРИ, 70 процентов из них — в Африке и Юго-Восточной Азии (Williams and others 2002). По оценкам Всемирной организации здравоохранения (ВОЗ), 2 миллиона детей в возрасте до пяти лет умирают от пневмонии ежегодно (Bryce and others 2005).
, 1969; Монто и Ульман 1974). Однако соотношение легкой и тяжелой формы заболевания варьируется между странами с высоким и низким уровнем доходов, и из-за различий в конкретной этиологии и факторах риска тяжесть ИДН у детей в возрасте до пяти лет хуже в развивающихся странах, что приводит к более высокому уровню заболеваемости. летальность.Хотя медицинская помощь может до некоторой степени снизить как тяжесть заболевания, так и летальный исход, многие тяжелые формы LRI не поддаются лечению, в основном из-за отсутствия высокоэффективных противовирусных препаратов. Ежегодно умирает около 10,8 миллиона детей (Black, Morris, and Bryce, 2003). По оценкам, в 2000 году 1,9 миллиона из них умерли от ОРИ, 70 процентов из них — в Африке и Юго-Восточной Азии (Williams and others 2002). По оценкам Всемирной организации здравоохранения (ВОЗ), 2 миллиона детей в возрасте до пяти лет умирают от пневмонии ежегодно (Bryce and others 2005).
Причины ОРИ и бремя болезней
ОРИ у детей серьезно уносят жизни, особенно там, где медицинская помощь недоступна или за ней не обращаются.
Инфекции верхних дыхательных путей
URI являются наиболее распространенными инфекционными заболеваниями. К ним относятся ринит (простуда), синусит, инфекции уха, острый фарингит или тонзиллофарингит, эпиглоттит и ларингит, из которых инфекции уха и фарингит вызывают более серьезные осложнения (глухота и острая ревматическая лихорадка соответственно).Подавляющее большинство URI имеют вирусную этиологию. Риновирусы составляют от 25 до 30 процентов URI; респираторно-синцитиальные вирусы (РСВ), вирусы парагриппа и гриппа, метапневмовирус человека и аденовирусы — от 25 до 35 процентов; вирусы короны на 10 процентов; и неопознанные вирусы для остальных (Denny 1995). Поскольку большинство URI являются самоограничивающимися, их осложнения более важны, чем инфекции. Острые вирусные инфекции предрасполагают детей к бактериальным инфекциям носовых пазух и среднего уха (Berman 1995a), а аспирация инфицированных секретов и клеток может привести к LRIs.
Острый фарингит
Острый фарингит у детей младшего возраста более чем в 70% случаев вызывается вирусами. Типичны легкое покраснение глотки, отек и увеличение миндалин. Стрептококковая инфекция редко встречается у детей до пяти лет и более часто встречается у детей старшего возраста. В странах с многолюдными условиями жизни и группами населения, которые могут иметь генетическую предрасположенность, постстрептококковые последствия, такие как острый ревматизм и кардит, распространены у детей школьного возраста, но могут также возникать у детей младше пяти лет.Острый фарингит в сочетании с развитием перепонки в горле почти всегда вызывается Corynebacterium diphtheriae в развивающихся странах. Однако при почти повсеместной вакцинации младенцев вакциной АКДС (дифтерия-столбняк-коклюш) дифтерия встречается редко.
Острая ушная инфекция
Острая ушная инфекция встречается у 30 процентов URI. В развивающихся странах с неадекватной медицинской помощью это может привести к перфорации барабанных перепонок и хроническим выделениям из уха в более позднем детстве и, в конечном итоге, к ухудшению слуха или глухоте (Berman 1995b).Хроническая ушная инфекция после повторных эпизодов острой ушной инфекции распространена в развивающихся странах, поражая от 2 до 6 процентов детей школьного возраста. Связанная с этим потеря слуха может приводить к инвалидности и влиять на обучение. Повторные ушные инфекции могут привести к мастоидиту, который, в свою очередь, может распространить инфекцию на мозговые оболочки. Мастоидит и другие осложнения, вызванные ОРВИ, являются причиной почти 5 процентов всех смертей от ОРИ во всем мире (Williams and others 2002).
Инфекции нижних дыхательных путей
Распространенными инфекциями нижних дыхательных путей у детей являются пневмония и бронхиолит.Частота дыхания является ценным клиническим признаком для диагностики острой LRI у кашляющих и учащенно дышащих детей. Наличие втягивания нижней грудной стенки указывает на более тяжелое заболевание (Mulholland и др. , 1992; Shann, Hart, and Thomas 1984).
, 1992; Shann, Hart, and Thomas 1984).
В настоящее время наиболее частыми причинами вирусных LRIs являются RSV. Они имеют тенденцию быть очень сезонными, в отличие от вирусов парагриппа, следующей наиболее частой причины вирусных LRI. Эпидемиология вирусов гриппа у детей в развивающихся странах заслуживает срочного исследования, поскольку доступны безопасные и эффективные вакцины.До эффективного использования противокоревой вакцины вирус кори был наиболее важной вирусной причиной заболеваемости и смертности детей, связанных с респираторными путями, в развивающихся странах.
Пневмония
И бактерии, и вирусы могут вызывать пневмонию. Бактериальная пневмония часто вызывается Streptococcus pneumoniae (пневмококк) или Haemophilus influenzae, в основном типом b (Hib), а иногда и золотистым стафилококком или другими стрептококками.Всего от 8 до 12 из множества типов пневмококка вызывают большинство случаев бактериальной пневмонии, хотя конкретные типы могут различаться у взрослых и детей и в разных географических регионах. Другие патогены, такие как Mycoplasma pneumoniae и Chlamydia pneumoniae, вызывают атипичные пневмонии. Их роль как причины тяжелых заболеваний у детей до пяти лет в развивающихся странах неясна.
Бремя LRIs, вызванных Hib или S. pneumoniae , трудно определить, поскольку современные методы установления бактериальной этиологии не обладают чувствительностью и специфичностью.Результаты посева из глотки не всегда выявляют патоген, который является причиной LRI. Бактериальные культуры образцов аспирата легких часто считаются золотым стандартом, но они не подходят для применения в полевых условиях. Обзор нескольких исследований Вуори-Холопайнен и Пелтола (2001) показывает, что на S. pneumoniae, и Hib приходится от 13 до 34 процентов и от 1,4 до 42,0 процентов бактериальных пневмоний, соответственно, тогда как исследования Адегбола и др. (1994), Шэнн, Граттен и другие (1984) и Уолл и другие (1986) предполагают, что Hib составляет от 5 до 11 процентов случаев пневмонии.
Пониженные уровни клинической или радиологической пневмонии при клинических испытаниях девятивалентной пневмококковой конъюгированной вакцины позволяют оценить бремя болезней, предотвращаемых с помощью вакцины ( валентность указывает количество серотипов, от которых вакцина обеспечивает защиту; конъюгат ссылается на конъюгации полисахаридов с белковым остовом). В исследовании, проведенном в Гамбии, было предотвращено 37 процентов радиологической пневмонии, что отражает количество заболеваний, вызванных S.pneumoniae, , а смертность снизилась на 16 процентов (Cutts and others 2005).
Колонизация верхних дыхательных путей потенциально патогенными организмами и аспирация зараженных секретов участвуют в патогенезе бактериальной пневмонии у детей младшего возраста. Было показано, что инфицирование верхних дыхательных путей вирусом гриппа или RSV увеличивает связывание как H. influenzae (Jiang и др., 1999), так и S. pneumoniae (Hament and others 2004; McCullers and Bartmess 2003) с подкладкой. клетки носоглотки.Это открытие может объяснить, почему увеличение частоты пневмококковой пневмонии связано с эпидемиями гриппа и RSV. Исследование, проведенное в Южной Африке, показало, что вакцинация девятивалентной пневмококковой конъюгированной вакциной снижает заболеваемость вирус-ассоциированной пневмонией, вызывающей госпитализацию, на 31 процент, что свидетельствует о том, что пневмококк играет важную роль в патогенезе вирус-ассоциированной пневмонии (Madhi, Petersen, Мадхи, Васас и др. 2000).
Попадание бактерий из кишечника с распространением через кровоток в легкие также было предложено для патогенеза грамотрицательных организмов (Fiddian-Green and Baker 1991), но такие бактерии являются необычными этиологическими агентами пневмонии у иммунокомпетентных дети.Однако у новорожденных и младенцев грудного возраста грамотрицательная пневмония не редкость (Quiambao готовится к печати).
Вирусы ответственны за от 40 до 50 процентов инфекций у младенцев и детей, госпитализированных по поводу пневмонии в развивающихся странах (Hortal and others 1990; John and others 1991; Tupasi and others 1990). Вирус кори, RSV, вирусы парагриппа, вирус гриппа типа A и аденовирусы являются наиболее важными причинами вирусной пневмонии. Рентгенологически сложно отличить вирусную пневмонию от бактериальной, отчасти потому, что поражения выглядят одинаково, а отчасти потому, что бактериальная суперинфекция возникает при гриппе, кори и инфекциях RSV (Ghafoor и др., 1990).
Вирус кори, RSV, вирусы парагриппа, вирус гриппа типа A и аденовирусы являются наиболее важными причинами вирусной пневмонии. Рентгенологически сложно отличить вирусную пневмонию от бактериальной, отчасти потому, что поражения выглядят одинаково, а отчасти потому, что бактериальная суперинфекция возникает при гриппе, кори и инфекциях RSV (Ghafoor и др., 1990).
В развивающихся странах уровень летальности среди детей с вирусной пневмонией колеблется от 1,0 до 7,3 процента (John и др., 1991; Stensballe, Devasundaram, and Simoes, 2003), с бактериальной пневмонией от 10 до 14 процентов и со смешанными вирусными и вирусными пневмониями. бактериальные инфекции от 16 до 18 процентов (Ghafoor и др., 1990; Shann, 1986).
Бронхиолит
Бронхиолит возникает преимущественно в первый год жизни и с уменьшающейся частотой во второй и третий годы.Клинические признаки включают учащенное дыхание и втягивание нижней грудной стенки, лихорадку в одной трети случаев и хрипы (Cherian и др., 1990). Воспалительная обструкция мелких дыхательных путей, которая приводит к гиперинфляции легких и коллапсу сегментов легкого. Поскольку признаки и симптомы также характерны для пневмонии, работникам здравоохранения может быть сложно провести различие между бронхиолитом и пневмонией. Две особенности, которые могут помочь, — это определение сезонности RSV в данной местности и умение обнаруживать хрипы.RSV являются основной причиной бронхиолита во всем мире и могут вызывать до 70 или 80 процентов LRI в высокий сезон (Simoes 1999; Stensballe, Devasundaram и Simoes 2003). Недавно обнаруженный метапневмовирус человека также вызывает бронхиолит (Van den Hoogen и др., 2001), который неотличим от болезни RSV. Другие вирусы, вызывающие бронхиолит, включают вирус парагриппа 3-го типа и вирусы гриппа.
Грипп
Несмотря на то, что вирусы гриппа обычно вызывают инфекционные заболевания дыхательных путей у взрослых, они все чаще рассматриваются как важная причина инфекций нижних дыхательных путей у детей и, возможно, вторая по важности причина госпитализации детей с ОРВ после RSV (Neuzil and others 2002). .Хотя грипп считается нечастым заболеванием в развивающихся странах, его эпидемиология еще требует тщательного изучения. Потенциальное бремя гриппа как причина смерти детей неизвестно. Вирус гриппа типа A может вызывать сезонные вспышки, а тип B может вызывать спорадические инфекции. В последнее время вирус птичьего гриппа стал причиной инфекции, болезней и смерти небольшого числа людей, включая детей, в нескольких азиатских странах. Его потенциал возникновения вспышек среди людей или пандемии неизвестен, но он может иметь разрушительные последствия для развивающихся стран (Peiris and others 2004) и может представлять угрозу для здоровья во всем мире.Новые штаммы вирусов типа А почти наверняка возникнут в результате мутации, как это произошло в случае пандемий в Азии и Гонконге в 1950-х и 1960-х годах.
.Хотя грипп считается нечастым заболеванием в развивающихся странах, его эпидемиология еще требует тщательного изучения. Потенциальное бремя гриппа как причина смерти детей неизвестно. Вирус гриппа типа A может вызывать сезонные вспышки, а тип B может вызывать спорадические инфекции. В последнее время вирус птичьего гриппа стал причиной инфекции, болезней и смерти небольшого числа людей, включая детей, в нескольких азиатских странах. Его потенциал возникновения вспышек среди людей или пандемии неизвестен, но он может иметь разрушительные последствия для развивающихся стран (Peiris and others 2004) и может представлять угрозу для здоровья во всем мире.Новые штаммы вирусов типа А почти наверняка возникнут в результате мутации, как это произошло в случае пандемий в Азии и Гонконге в 1950-х и 1960-х годах.
ВИЧ-инфекция и педиатрические LRIs
Во всем мире 3,2 миллиона детей живут с ВИЧ / СПИДом, 85 процентов из них — в странах Африки к югу от Сахары (ЮНЭЙДС, 2002). В южной части Африки инфекционные заболевания, связанные с ВИЧ, составляют от 30 до 40 процентов случаев госпитализации детей и имеют показатель летальности от 15 до 34 процентов, что намного выше, чем 5-10 процентов для детей, не инфицированных ВИЧ (Bobat and others 1999; Мадхи, Петерсен, Мадхи, Хосал и другие, 2000; Натху и другие, 1993; Цви, Петтифиор и Содерлунд, 1999). Pneumocystis jiroveci и цитомегаловирус являются важными условно-патогенными инфекциями более чем у 50 процентов ВИЧ-инфицированных младенцев (Jeena, Coovadia, and Chrystal 1996; Lucas and others 1996). Грамотрицательные бактерии также важны для более чем 70 процентов ВИЧ-инфицированных детей с недостаточным питанием (Ikeogu, Wolf, and Mathe, 1997). Исследования пациентов подтвердили частую ассоциацию этих бактерий, но добавили S. pneumoniae и S. aureus в качестве важных патогенов (Gilks 1993; Goel and others 1999).В первом южноафриканском отчете об общем бремени инвазивной пневмококковой инфекции сообщается о 41,7-кратном увеличении числа ВИЧ-инфицированных детей по сравнению с неинфицированными детьми (Фарли и др. , 1994).
, 1994).
Вмешательства
Вмешательства по борьбе с ОРИ можно разделить на четыре основные категории: иммунизация против конкретных патогенов, ранняя диагностика и лечение заболеваний, улучшение питания и более безопасная среда (John 1994). Первые два относятся к сфере ведения системы здравоохранения, тогда как последние два относятся к сфере общественного здравоохранения и требуют многосекторального участия.
Прививки
Широкое использование вакцин против кори, дифтерии, коклюша, Hib, пневмококка и гриппа может существенно снизить заболеваемость ОРИ у детей в развивающихся странах. Влияние вакцин против кори, дифтерии и коклюша обсуждается в главе 20. Ограниченные данные о гриппе в развивающихся странах не позволяют провести подробный анализ потенциальных преимуществ этой вакцины. Поэтому в этой главе основное внимание уделяется потенциальному воздействию вакцин против Hib и пневмококка на LRI.
Вакцина против Hib
В настоящее время доступны три конъюгированные вакцины против Hib для применения у младенцев и детей младшего возраста. Эффективность вакцины против Hib в предотвращении инвазивных заболеваний (в основном менингита, но также и пневмонии) была хорошо документирована в нескольких исследованиях, проведенных в промышленно развитых странах (Black and others 1992; Booy and others 1994; Eskola and others 1990; Fritzell and Plotkin 1992; Heath 1998; Lagos and others 1996; Santosham and others 1991) и в одном исследовании в Гамбии (Mulholland and others 1997).Все исследования показали защитную эффективность более 90% против лабораторно подтвержденных инвазивных заболеваний, независимо от выбора вакцины. Следовательно, все промышленно развитые страны включают вакцину против Hib в свои национальные программы иммунизации, что приводит к фактическому устранению инвазивной болезни Hib из-за иммунитета у вакцинированных и эффекта стада у тех, кто не вакцинирован. Имеющиеся данные из нескольких развивающихся стран показывают аналогичный эффект стада (Адегбола и др. , 1999; Венгер и др., 1999).
, 1999; Венгер и др., 1999).
Первоначальное обещание и последующее общее мнение заключалось в том, что вакцина против Hib предназначена для защиты от менингита, но в развивающихся странах вакцина, вероятно, будет иметь больший эффект в предотвращении LRI. Эффект легко измерить при инвазивных заболеваниях, включая бактериемическую пневмонию. Вакцина, вероятно, оказывает влияние на небактериемическую пневмонию, но этот эффект трудно определить количественно из-за отсутствия адекватного метода установления бактериальной этиологии. В Бангладеш, Бразилии, Чили и Гамбии вакцина против Hib была связана с сокращением на 20-30 процентов числа госпитализированных с рентгенологически подтвержденной пневмонией (de Andrade and others 2004; Levine and others 1999; Mulholland and others 1997; WHO 2004a ).Однако результаты большого исследования в Ломбоке, Индонезия, не дали окончательных результатов в отношении влияния вакцины против Hib на пневмонию (Gessner and others 2005).
Пневмококковые вакцины
В настоящее время доступны два вида вакцин против пневмококков: 23-валентная полисахаридная вакцина (23-PSV), которая больше подходит для взрослых, чем для детей, и 7-валентная полисахаридная вакцина, конъюгированная с белком (7- PCV). 9-валентная вакцина (9-PCV) прошла клинические испытания в Гамбии и Южной Африке, а 11-валентная вакцина (11-PCV) проходит испытания на Филиппинах.
Исследования эффективности полисахаридной вакцины в профилактике ОРИ или ушных инфекций у детей в промышленно развитых странах показали противоречивые результаты. В то время как некоторые исследования этой вакцины не показывают значительной эффективности (Douglas and Miles 1984; Sloyer, Ploussard and Howie 1981), исследования из Финляндии показывают в целом защитный эффект против серотипов, содержащихся в 14-PSV (Douglas and Miles 1984; Karma and другие 1980; Макела и другие 1980). Эффективность была более выражена у детей старше двух лет, чем у детей младшего возраста.Единственные исследования, оценивающие действие полисахаридной вакцины на детей в развивающихся странах, — это серия из трех испытаний, проведенных в Папуа-Новой Гвинее (Дуглас и Майлз, 1984; Леманн и другие, 1991; Райли и другие, 1981; Райли, Леманн и Альперс, 1991). . Анализ объединенных данных этих испытаний показал снижение смертности от LRI на 59 процентов среди детей до пяти лет на момент вакцинации и на 50 процентов среди детей до двух лет. На основании этих и других исследований исследователи пришли к выводу, что вакцина оказывает влияние на тяжелую пневмонию.Более высокая, чем ожидалось, эффективность в этих испытаниях была приписана большему вкладу более иммуногенных серотипов взрослых в пневмонию в Папуа-Новой Гвинее (Douglas and Miles 1984; Riley, Lehmann, and Alpers 1991). Из-за низкой иммуногенности антигенов в 23-PSV против преобладающих детских серотипов внимание теперь направлено на более иммуногенные конъюгированные вакцины (Mulholland 1998; Obaro 1998; Temple 1991).
Эффективность 7-PCV и 9-PCV была оценена на предмет эффективности против инвазивного пневмококкового заболевания в четырех испытаниях, которые продемонстрировали эффективность вакцины от 71.От 0 до 97,4 процента (от 58 до 65 процентов для ВИЧ-положительных детей, среди которых заболеваемость пневмококком в 40 раз выше, чем среди ВИЧ-отрицательных детей) (Black and others 2000; Cutts and others 2005; Klugman and others 2003; O ‘ Брайен и другие 2003).
В США 7-PCV был включен в плановую вакцинацию младенцев и детей в возрасте до двух лет в 2000 году. К 2001 году заболеваемость всеми инвазивными пневмококковыми заболеваниями в этой возрастной группе снизилась на 69 процентов, а заболевания, вызываемые включенными серотипами. вакцины и родственных серотипов снизились на 78 процентов (Whitney and others 2003).Подобные сокращения были подтверждены в исследовании, проведенном в северной Калифорнии (Black and others 2001). Наблюдалось небольшое увеличение частоты инвазивных заболеваний, вызванных серотипами пневмококков, не включенных в вакцину, но оно было недостаточно большим, чтобы компенсировать существенное снижение заболеваемости, вызванное вакциной. Исследования также обнаружили значительное снижение инвазивной пневмококковой инфекции в непривитых старших возрастных группах, особенно среди взрослых в возрасте от 20 до 39 лет и в возрасте 65 лет и старше, что позволяет предположить, что вакцинация маленьких детей оказала значительный эффект в обществе.Такое преимущество может иметь место даже там, где распространенность ВИЧ-инфекции среди взрослых высока, а пневмококковая инфекция может быть рецидивирующей и опасной для жизни.
Воздействие вакцины на пневмококковую пневмонию как таковое трудно определить из-за проблем, связанных с установлением бактериальной этиологии пневмонии. Три исследования оценивали влияние вакцины на рентгенологическую пневмонию (независимо от этиологического агента) и показали снижение на 20,5–37,0% случаев пневмонии, подтвержденной рентгенологически (9.0 процентов для ВИЧ-инфицированных) (Black and others 2000; Cutts and others 2005; Klugman and others 2003).
Несколько полевых испытаний оценили эффективность PCV против ушной инфекции. Несмотря на то, что вакцина привела к значительному сокращению пневмококкового отита, подтвержденного посевом, чистого снижения ушной инфекции среди вакцинированных детей не наблюдалось, вероятно, из-за увеличения частоты отита, вызванного видами пневмококков, не охваченных вакциной, ЧАС.influenzae и Moraxella catarrhalis (Эскола и др., 2001; Килпи и др., 2003). Однако испытание в северной Калифорнии показало, что вакцина обладает защитным действием против частых инфекций уха и снижает потребность в установке тимпаностомической трубки (Fireman and others 2003). Таким образом, вакцина от ушной инфекции может быть полезной в развивающихся странах с высокими показателями хронического отита и кондуктивной тугоухости, и ее следует оценивать с помощью клинических испытаний.
Самым заметным преимуществом вакцины для общественного здравоохранения в развивающихся странах будет очевидное снижение смертности.Хотя первичным результатом исследования в Гамбии изначально была детская смертность, она была изменена на радиологическую пневмонию. Тем не менее, испытание показало снижение смертности на 16 процентов (уровень достоверности 95 процентов, от 3 до 38). Это испытание проводилось в сельской местности на востоке Гамбии, где трудно обеспечить круглосуточную лечебную помощь, включая ведение больных. Это испытание демонстрирует, что иммунизация, проводимая в рамках аутрич-программ, принесет значительную пользу для здоровья и экономики таких групп населения.Еще одно исследование, оценивающее влияние 11-PCV на радиологическую пневмонию, продолжается на Филиппинах; результаты ожидаются во второй половине 2005 года.
Ведение пациентов
Упрощение и систематизация ведения пациентов для ранней диагностики и лечения ОРИ позволили значительно снизить смертность в развивающихся странах, где доступ к педиатрам ограничен. В клинических рекомендациях ВОЗ по ведению случаев ОРИ (ВОЗ, 1991 г.) используются два ключевых клинических признака: частота дыхания, , чтобы отличить детей с пневмонией от детей без, и втягивание нижней грудной стенки, , для выявления тяжелой пневмонии, требующей направления и госпитализации.Детям со слышимым стридором в спокойном и спокойном состоянии или такими опасными признаками тяжелого заболевания, как неспособность есть, также требуется направление. Дети без этих признаков классифицируются как больные ОРИ, но не пневмонией. Детей, у которых наблюдается только учащенное дыхание, лечат от пневмонии амбулаторно. Детей, которые кашляют более 30 дней, направляют для дальнейшего обследования на туберкулез и другие хронические инфекции.
Диагностика пневмонии на основе учащенного дыхания
Первоначальные рекомендации по выявлению пневмонии на основе учащенного дыхания были разработаны в Папуа-Новой Гвинее в 1970-х годах.В исследовании 200 последовательных педиатрических пациентов и 50 последовательных госпитализаций (Shann, Hart, and Thomas 1984) 72 процента детей со слышимым хрипом в легких имели частоту дыхания 50 или более вдохов в минуту, тогда как только 19 процентов детей без потрескивания дышал с такой стремительной скоростью. Поэтому в первоначальных рекомендациях ВОЗ использовался порог в 50 вдохов в минуту, при достижении которого кашель у ребенка считался пневмонией.
Основное беспокойство вызывала относительно низкая чувствительность этого подхода, при котором могло быть пропущено от 25 до 40 процентов случаев пневмонии.Исследование в Веллоре, Индия, показало, что чувствительность можно улучшить, снизив порог до 40 для детей в возрасте от 1 до 4 лет, сохранив порог в 50 вдохов в минуту для младенцев в возрасте от 2 до 11 месяцев (Cherian and others 1988). Последующие исследования показали, что при использовании этих пороговых значений чувствительность улучшилась с 62 до 79 процентов на Филиппинах и с 65 до 77 процентов в Свазиленде, но в то же время специфичность упала с 92 до 77 процентов на Филиппинах и с 92 до 80 процентов. процентов в Свазиленде (Mulholland и др., 1992).На основе этих и других данных (Кэмпбелл, Байасс и др., 1989; Колстад и др., 1997; Перкинс и др., 1997; Редд, 1994; Симоес и др., 1997; Вебер и др., 1997) ВОЗ рекомендует ограничить частоту дыхания на 50 вдохов. в минуту для детей в возрасте от 2 до 11 месяцев и 40 вдохов в минуту для детей в возрасте от 12 месяцев до 5 лет.
Учащенное дыхание, по определению ВОЗ, выявляет около 85 процентов детей с пневмонией, и более 80 процентов детей с потенциально смертельной пневмонией, вероятно, успешно выявляются и лечатся с использованием диагностических критериев ВОЗ.Было показано, что лечение детей с учащенным дыханием антибиотиками снижает смертность (Sazawal and Black 2003). Проблема низкой специфичности критерия учащенного дыхания заключается в том, что от 70 до 80 процентов детей, которые могут не нуждаться в антибиотиках, получат их. Тем не менее, для работников первичной медико-санитарной помощи, для которых важна простота диагностики, учащенное дыхание, несомненно, является наиболее полезным клиническим признаком.
Диагноз пневмонии на основании втягивания грудной стенки
Дети поступают в больницу с тяжелой пневмонией, когда медицинские работники считают, что необходимы кислородные или парентеральные антибиотики (антибиотики, вводимые не перорально), или когда они не уверены в способности матери справляться .Обоснование парентеральных антибиотиков состоит в том, чтобы достичь более высоких уровней антибиотиков и преодолеть опасения по поводу абсорбции пероральных препаратов у больных детей.
В исследовании Папуа-Новой Гвинеи (Shann, Hart, and Thomas 1984) втягивание грудной клетки использовалось в качестве основного показателя тяжести, но исследования в разных частях мира показывают большие различия в темпах втягивания из-за различных определений. Ограничение этого термина втягиванием нижней грудной стенки, определяемым как движение внутрь костных структур грудной стенки с вдохом, предоставило лучший индикатор тяжести пневмонии, который можно научить медработникам.Он более специфичен, чем втяжение межреберных промежутков, которое часто возникает при бронхиолите.
В исследовании, проведенном в Гамбии (Кэмпбелл, Байасс и др., 1989), когорта из 500 детей от рождения до четырех лет посещалась дома еженедельно в течение одного года. За это время в клинику было направлено 222 эпизода LRI (учащенное дыхание, любое втягивание грудной стенки, расширение носа, свистящее дыхание, стридор или признаки опасности). Втягивание грудной клетки имело место в 62 процентах этих случаев, во многих случаях втягивание межреберья.Если бы всех детей с каким-либо втягиванием грудной клетки госпитализировали, их количество превысило бы количество детских стационаров.
Исследования, проведенные на Филиппинах и в Свазиленде (Mulholland и др., 1992), показали, что втягивание нижней грудной стенки было более специфичным, чем втягивание между ребрами, для диагностики тяжелой пневмонии, требующей госпитализации. В исследовании Веллора (Cherian and others 1988) втягивание нижней грудной стенки правильно предсказало 79 процентов детей с LRI, которые были госпитализированы педиатром.
Противомикробные препараты для перорального лечения пневмонии
Выбор противомикробного препарата для лечения основан на хорошо известных данных о том, что большинство бактериальных пневмоний у детей вызывается S. pneumoniae или H. influenzae . Однократная инъекция бензатин-пенициллина, хотя и длится долго, не обеспечивает адекватных уровней пенициллина для уничтожения H. influenzae . У ВОЗ есть технические документы, помогающие оценить соответствующие факторы при выборе противомикробных препаратов первого и второго ряда и сравнения различных противомикробных препаратов в отношении их антибактериальной активности, эффективности лечения и токсичности (ВОЗ, 1990).
Возникновение устойчивости к противомикробным препаратам у S. pneumoniae и H. influenzae вызывает серьезную озабоченность. В некоторых условиях тесты in vitro показывают, что более 50 процентов респираторных изолятов обеих бактерий устойчивы к ко-тримоксазолу, а устойчивость к пенициллину к S. pneumoniae постепенно становится проблемой во всем мире.
При пневмонии, в отличие от менингита, устойчивость патогена in vitro не всегда приводит к неэффективности лечения.Сообщения из Испании и Южной Африки предполагают, что пневмонию, вызванную устойчивым к пенициллину S. pneumoniae , можно успешно лечить с помощью достаточно высоких доз пенициллина. Амоксициллин концентрируется в тканях и макрофагах, и его уровни напрямую зависят от пероральных дозировок. Поэтому для успешного лечения ушных инфекций, вызванных устойчивым к пенициллину S. pneumoniae , в настоящее время используются более высокие дозы, чем в прошлом, — назначаемые дважды в день. Амоксициллин явно лучше пенициллина при таких инфекциях.Ситуация с ко-тримоксазолом менее ясна (Strauss and others 1998), и перед лицом высоких показателей устойчивости к ко-тримоксазолу амоксициллин может быть лучше для детей с тяжелой пневмонией.
Внутримышечные антибиотики для лечения тяжелой пневмонии
Несмотря на то, что хлорамфеникол активен против S. pneumoniae и H. influenzae, его пероральное всасывание у чрезвычайно больных детей неустойчиво. Таким образом, рекомендации ВОЗ рекомендуют вводить хлорамфеникол внутримышечно в половине суточной дозы до срочного направления пациентов с тяжелой пневмонией.Дополнительным объяснением является то, что у крайне больных детей может быть сепсис или менингит, которые трудно исключить и которые необходимо немедленно лечить. Хотя внутривенный хлорамфеникол превосходит внутримышечный хлорамфеникол, процедура может отсрочить срочно необходимое лечение и увеличивает его стоимость.
Исследователи поставили под сомнение адекватность и безопасность внутримышечного хлорамфеникола. Хотя ранние исследования предполагали, что уровни в крови взрослых после внутримышечного введения были значительно ниже, чем уровни, достигнутые после внутривенного введения, внутримышечный путь введения получил широкое признание после клинических отчетов, которые подтвердили его эффективность.Местные осложнения при внутримышечном введении сукцината левомицетина возникают редко, в отличие от более ранних внутримышечных препаратов. Хотя беспокойство по поводу апластической анемии после приема хлорамфеникола является обычным явлением, это осложнение крайне редко встречается у маленьких детей. Нет никаких доказательств того, что сукцинат хлорамфеникола внутримышечно вызывает побочные эффекты с большей вероятностью, чем другие формы и пути введения хлорамфеникола.
Диагностика гипоксемии на основе критериев ВОЗ
Стратегии ведения случаев ОРИ и комплексного ведения болезней грудного и детского возраста (ИВБДВ) зависят от точного направления больных детей в больницу и правильного стационарного лечения ИРН с применением кислорода или антибиотиков.Гипоксемия (дефицит кислорода в крови) у детей с LRI является хорошим предиктором смертности, коэффициент летальности в 1,2-4,6 раза выше при гипоксемическом LRI, чем при негипоксемическом LRI (Duke, Mgone, and Frank 2001; Onyango and others 1993). ), а кислород снижает смертность. Таким образом, важно как можно раньше выявлять гипоксемию у детей с LRI, чтобы предотвратить смерть. Хотя диагноз острой LRIs очень легко устанавливается путем распознавания тахипноэ, и хотя тяжелая LRI связана с втягиванием грудной стенки, клиническое распознавание гипоксемии более проблематично.Были изучены различные наборы клинических правил для прогнозирования наличия гипоксемии у детей с LRI (Cherian и др., 1988; Onyango и др., 1993; Usen и др., 1999). Хотя некоторые клинические инструменты обладают высокой чувствительностью для выявления гипоксемии, большое количество детей с гипоксемией все равно будет пропущено при использовании этих критериев. Пульсоксиметрия — лучший инструмент для быстрого выявления гипоксемии у больных детей. Однако пульсоксиметры дороги и требуют периодических затрат на замену датчиков, по которым они недоступны в большинстве районных или даже специализированных больниц в развивающихся странах.
Руководство по лечению
Текущие рекомендации включают прием ко-тримоксазола два раза в день в течение пяти дней при пневмонии и внутримышечный пенициллин или хлорамфеникол для детей с тяжелой пневмонией. Проблемы повышения устойчивости к ко-тримоксазолу и ненужные направления детей с втягиванием грудной стенки привели к исследованиям, изучающим альтернативы антибиотикам, которые в настоящее время используются при лечении ОРИ. Одно исследование показало, что амоксициллин и котримоксазол одинаково эффективны при нетяжелой пневмонии (Catchup Study Group 2002), хотя амоксициллин стоит в два раза дороже, чем котримоксазол.Что касается продолжительности лечения антибиотиками, исследования в Бангладеш, Индии и Индонезии показывают, что трехдневный пероральный прием котримоксазола или амоксициллина так же эффективен, как пять дней приема любого из этих препаратов у детей с нетяжелой пневмонией (Agarwal and others 2004; Kartasasmita 2003). ). В многоцентровом исследовании пенициллина, вводимого внутримышечно, и перорального амоксициллина у детей с тяжелой пневмонией, Аддо-Йобо и другие (2004) обнаружили схожие показатели излечения. Поскольку пациенты получали кислород при необходимости от гипоксемии и были переведены на другие антибиотики в случае неудачи, этот режим не подходит для лечения тяжелой пневмонии в амбулаторных условиях.
ВОЗ рекомендует назначать кислород, если он имеется в достаточном количестве, детям с признаками и симптомами тяжелой пневмонии и, если подача ограничена, детям с любым из следующих признаков: неспособность есть и пить, цианоз, частота дыхания выше или равный 70 вдохам в минуту, или серьезное втягивание грудной стенки (ВОЗ, 1993). Кислород следует вводить со скоростью 0,5 литра в минуту для детей младше 2 месяцев и 1 литр в минуту для детей старшего возраста. Поскольку кислород стоит дорого и его не хватает, особенно в отдаленных сельских районах развивающихся стран, ВОЗ рекомендует простые клинические признаки для выявления и лечения гипоксемии.Несмотря на эти рекомендации, исследование 21 учреждения первого уровня и районной больницы в семи развивающихся странах показало, что более 50 процентов госпитализированных детей с LRI неправильно лечились антибиотиками или кислородом (Nolan and others 2001), а в некоторых случаях кислород был недостаточным. в дефиците. Очевидно, что обеспечение кислородом младенцев с гипоксемией спасает жизнь, хотя никаких рандомизированных испытаний, подтверждающих это, не проводилось.
Профилактика и лечение пневмонии у ВИЧ-позитивных детей
Текущие рекомендации группы ВОЗ по лечению пневмонии у ВИЧ-позитивных детей и профилактике Pneumocystis jiroveci следующие (ВОЗ 2003):
Нетяжелая пневмония до 5 лет. Пероральный котримоксазол должен оставаться антибиотиком первой линии, но следует использовать пероральный амоксициллин, если он доступен по цене или если ребенок проходил профилактику котримоксазолом.
Тяжелая или очень тяжелая пневмония. Нормальные руководящие принципы ВОЗ по ведению больных следует использовать для детей в возрасте до 2 месяцев. Детям от 2 до 11 месяцев рекомендуются инъекционные антибиотики и терапия пневмонии Pneumocystis jiroveci , а также начинается профилактика пневмонии Pneumocystis jiroveci после выздоровления.Для детей в возрасте от 12 до 59 месяцев лечение состоит из инъекционных антибиотиков и терапии пневмонии Pneumocystis jiroveci . Pneumocystis jiroveci Профилактика пневмонии должна проводиться в течение 15 месяцев детям, рожденным от ВИЧ-инфицированных матерей; однако эта рекомендация редко выполнялась.
Рентабельность вмешательств
Пневмония является причиной примерно пятой части из примерно 10,6 миллиона случаев смерти детей в возрасте до пяти лет в год.Там, где первичная медико-санитарная помощь является слабой, сокращение смертности с помощью мер общественного здравоохранения является приоритетной задачей. Как отмечалось ранее, доступные вмешательства — это первичная профилактика путем вакцинации и вторичная профилактика путем раннего выявления и ведения случаев заболевания.
Рентабельность вакцин против Hib обсуждается в главе 20. Мы не пытались анализировать рентабельность пневмококковых вакцин, поскольку глобальные и региональные оценки бремени пневмококковой пневмонии в настоящее время разрабатываются и будут доступны только после позже в 2005 году.Кроме того, текущие цены на вакцины относительно стабильны в развитых странах, но ожидается, что цены для стран с низким и средним уровнем доходов будут значительно ниже, если вакцины закупаются через глобальный тендер.
Мы оцениваем стратегии вмешательства по ведению случаев LRIs у детей в возрасте до пяти лет. Медицинские работники, осуществляющие ведение больных, диагностируют ИРН на основании учащенного дыхания, втягивания нижней грудной клетки или отдельных признаков опасности у детей с респираторными симптомами.Поскольку этот метод не делает различий между пневмонией и бронхиолитом, а также между бактериальной и вирусной пневмонией, мы группируем эти состояния в общую категорию «клиническая пневмония» (Rudan and others 2004). Этот подход предполагает, что большая часть клинической пневмонии имеет бактериальное происхождение и что медицинские работники могут значительно снизить летальность посредством диагностики частоты дыхания и своевременного приема антибиотиков (Sazawal and Black 2003). Мы рассчитали затраты на лечение по регионам Всемирного банка, используя стандартизированные исходные затраты, предоставленные редакторами томов, и затраты, опубликованные в Международном справочнике по индикаторам цен на лекарства (Management Sciences for Health 2005) и другой литературе ().В анализе рассматриваются четыре категории ведения больных, которые различаются тяжестью инфекции и точкой лечения:
Таблица 25.1
Входные данные для ведения случаев пневмонии в странах с низким и средним уровнем доходов.
нетяжелая пневмония, пролеченная местным медработником
нетяжелая пневмония, лечение в медицинском учреждении
тяжелая пневмония, лечение в больнице
очень тяжелая пневмония, лечение в больнице.
Информация об этих категориях ведения случаев и их результатах взята из отчета о методологии и предположениях, использованных для оценки затрат на расширение масштабов отдельных медицинских вмешательств, направленных на детей (ВОЗ и Здоровье детей-подростков, готовится к печати). Мы предположили, что для каждого пациента, которого лечит местный медицинский работник, в общей сложности должно быть проведено три контрольных визита, а не два раза в день в течение 10 дней, рекомендованных в отчете. Мы также предположили, что все пациенты с тяжелой пневмонией проходят рентгенологическое обследование, а не только 20 процентов, как это предлагается в отчете.Более того, мы приняли пятичасовой рабочий день для общинного медработника, минимальный рабочий день, необходимый для общинных медицинских работников в рамках инициативы «Здоровье и выживание детей» Агентства США по международному развитию (Bhattacharyya and others 2001).
представляет региональные оценки средних затрат на лечение на эпизод для четырех стратегий ведения случая. Поскольку мы считали, что цены на торгуемые товары, такие как лекарства и кислород, постоянны во всех регионах, региональные различия были вызваны различиями в расходах на больницы и медицинских работников.Латинская Америка и Карибский бассейн, Ближний Восток и Северная Африка имели самые высокие затраты на лечение.
Таблица 25.2
Средние затраты на лечение за один эпизод вмешательств по ведению пациентов с острой респираторной инфекцией нижних дыхательных путей (2001 долл. США).
Мы рассчитали региональные коэффициенты экономической эффективности (ССВ) для модельной численности населения в 1 миллион человек в каждом регионе, следуя стандартизированным руководящим принципам для экономического анализа (подробности см. В главе 15). Входные переменные включали стоимость лечения, подробно описанную в и, региональные показатели заболеваемости LRI, адаптированные из материалов Рудана и других (в печати), региональные показатели смертности и возрастные структуры, предоставленные редакторами томов, а также соотношение городского и сельского населения по регионам (World Банк 2002).Регион Европы и Центральной Азии был исключен из этого анализа из-за отсутствия информации о заболеваемости. Ввиду отсутствия информации по регионам, мы предположили, что уровни эффективности вмешательства будут одинаковыми.
Количество лет жизни с поправкой на инвалидность можно предотвратить за счет сокращения продолжительности болезни и снижения смертности с помощью лечения. Мы предположили, что средняя продолжительность болезни составляет 8,5 дней для тех, кто не лечился, и 6,0 дней для тех, кто лечился. Мы использовали снижение летальности на 36,0% за счет лечения (Sazawal and Black 2003) и специфичность диагноза 78.5 процентов для пациентов, которым поставлен диагноз только на основании частоты дыхания. Вес нетрудоспособности одновременно с инфекцией составил 0,28. Мы не рассматривали инвалидность, вызванную хроническими последствиями LRI, потому что неясно, вызывает ли LRI в детстве долгосрочное нарушение функции легких или дети, у которых развивается нарушение функции легких, более склонны к инфекции (von Mutius 2001).
Поскольку один год этих вмешательств дает только одновременные выгоды — поскольку эффективно пролеченные люди не обязательно доживают до ожидаемой продолжительности жизни, учитывая, что они, вероятно, снова заразятся в следующем году, — мы рассчитали рентабельность пятилетнего вмешательства .Этот период времени позволил нам рассмотреть случай, в котором целая когорта новорожденных до четырехлетнего возраста избежала ранней детской смертности от клинической пневмонии из-за вмешательства и получила преимущество, дожившее до ожидаемой продолжительности жизни. Наконец, в этом анализе учитывались только долгосрочные предельные затраты, которые варьируются в зависимости от количества пролеченных пациентов, и не учитывались постоянные затраты на запуск программы, где их в настоящее время не существует.
представляет ССВ для конкретных регионов четырех категорий ведения случаев, а также ССВ для предоставления всех четырех категорий населению в 1 миллион человек.Во всех странах с низким и средним уровнем доходов лечение нетяжелой клинической пневмонии было более рентабельным на уровне учреждения, чем на уровне общины, и из всех четырех категорий ведения случая лечение очень тяжелой клинической пневмонии на уровне стационара было более эффективным. наименее рентабельный. Лечение нетяжелой клинической пневмонии на уровне учреждения было более рентабельным, чем лечение общинным работником здравоохранения, из-за более низкой стоимости одного посещения медицинского учреждения, чем многократных посещений медицинского работника.CER предоставления всех уровней лечения для всех стран с низким и средним уровнем доходов оценивается в 398 долларов США на год жизни с поправкой на инвалидность.
Таблица 25.3
ССВ вмешательств по ведению пациентов с пневмонией (2001 долл. США / год жизни с поправкой на инвалидность).
Поскольку мы предположили, что показатели эффективности были постоянными, региональные различия в CER для каждой категории ведения случая были связаны только с вариациями затрат на вмешательство, а относительный рейтинг экономической эффективности для стратегий был одинаковым для всех регионов.Различия в ССВ для оказания всех категорий медицинской помощи также были обусловлены региональным соотношением городского и сельского населения. Мы предположили, что все пациенты в городских районах обращаются за лечением на уровне учреждения или выше, тогда как 80 процентов нетяжелых пациентов в сельской местности получают лечение на уровне сообщества, а остальные обращаются за лечением на уровне учреждения.
Внедрение стратегий борьбы с ОРИ: уроки опыта
Уроки, извлеченные из стратегий профилактики и контроля ОРИ, которые были реализованы национальными программами, включают стратегии вакцинации и ведения больных, описанные ниже.
Вакцины. Стратегии
Вакцина против Hib была включена в календарь плановой иммунизации младенцев в Северной Америке и Западной Европе в начале 1990-х годов. С созданием Глобального альянса по вакцинам и иммунизации (ГАВИ) и Фонда вакцин был достигнут прогресс в их внедрении в развивающихся странах, хотя серьезные препятствия остаются. К 2002 г. только 84 из 193 стран-членов ВОЗ ввели вакцину против Hib. С тех пор пять стран получили одобрение ГАВИ на поддержку внедрения вакцины против Hib в 2004–2005 годах.
Соединенные Штаты добавили 7-PCV в программу иммунизации младенцев в 2000 году. Некоторые другие промышленно развитые страны планируют ввести вакцину в свои национальные программы иммунизации в 2005 году, тогда как другие рекомендуют использовать вакцину только в отдельных группах высокого риска. . В некоторых из этих последних стран определение высокого риска является довольно широким и включает значительную долю всех младенцев. В лицензированном в настоящее время 7-PCV отсутствуют определенные серотипы, важные для развивающихся стран, но 9-PCV и 11-PCV охватят почти 80 процентов серотипов, вызывающих серьезные заболевания во всем мире.
Несмотря на успех вакцины против Hib в промышленно развитых странах и общепризнанное значение LRI как причины детской смертности, в результате действия ряда взаимосвязанных факторов внедрение вакцины в развивающихся странах было медленным. Устойчивое использование вакцины находится под угрозой в нескольких странах, которые ввели вакцину. Во-первых, масштабы заболеваний и смертей, вызванных Hib, не признаются в этих странах, отчасти из-за недостаточного использования бактериологической диагностики (в результате нехватки оборудования и ресурсов).Во-вторых, поскольку охват, достигнутый с помощью традиционных расширенных программ иммунизации вакцинами, остается низким во многих странах, добавление дополнительных вакцин не было определено в качестве приоритета. В-третьих, развивающиеся страны не предпринимали усилий по установлению полезности вакцины до тех пор, пока вакцина не была лицензирована и не использовалась регулярно в течение нескольких лет в промышленно развитых странах. Следовательно, вакцинация против Hib воспринимается как средство вмешательства для богатых стран. В результате всех этих факторов фактический спрос на вакцину оставался низким, даже когда поддержка предоставлялась через ГАВИ и Фонд вакцин.
В 2004 году правление ГАВИ поручило целевой группе по Hib изучить, как лучше всего поддержать национальные усилия по принятию основанных на фактических данных решений о внедрении вакцины против Hib. На основе рекомендаций целевой группы правление ГАВИ одобрило создание Инициативы против Hib для поддержки тех стран, которые желают либо продолжить вакцинацию против Hib, либо изучить вопрос о том, должно ли внедрение вакцины против Hib быть приоритетом для их систем здравоохранения. Консорциум, состоящий из Школы общественного здравоохранения Блумберга Джонса Хопкинса, Лондонской школы гигиены и тропической медицины, Центров по контролю и профилактике заболеваний и ВОЗ, был выбран для руководства этими усилиями.
Стратегии ведения случаев
Метаанализ исследований Сазавала и Блэка (Sazawal and Black, 2003) на уровне сообществ по стратегии ведения случаев ОРИ включает 10 исследований, в которых оценивалось ее влияние на смертность, 7 с одновременной контрольной группой. Метаанализ показал снижение смертности от всех причин на 27 процентов среди новорожденных, на 20 процентов среди младенцев и на 24 процента среди детей в возрасте от одного до четырех лет. Смертность от LRI снизилась на 42, 36 и 36 процентов соответственно. Эти данные ясно показывают, что относительно упрощенное, но стандартизованное ведение случаев ОРИ может иметь значительное влияние на смертность не только от пневмонии, но и от других причин у детей от рождения до четырех лет.В настоящее время стратегия ведения пациентов с ОРИ включена в стратегию ИВБДВ, которая в настоящее время применяется более чем в 80 странах (см. Главу 63).
Несмотря на то, что ежегодно от пневмонии гибнет огромное количество людей, обещания, заложенные в упрощенном ведении больных, не были успешно реализованы во всем мире. Одна из основных причин — недостаточное использование медицинских учреждений в странах или сообществах, в которых многие дети умирают от ОРИ. В Бангладеш, например, 92 процента больных детей не попадают в соответствующие медицинские учреждения (ВОЗ, 2002 г.).В Боливии 62 процента умерших детей не были доставлены к врачу в случае болезни (Aguilar and others 1998). В Гвинее 61 процент умерших больных детей не были доставлены к врачу (Schumacher and others 2002). Исследование Шелленберга и других (2003), проведенное в Танзании, показывает, что дети из более бедных семей реже получают антибиотики от пневмонии, чем дети из более обеспеченных семей, и что только 41 процент больных детей доставляют в медицинские учреждения.Таким образом, исследования неизменно подтверждают, что больные дети, особенно из бедных семей, не посещают медицинские учреждения.
Ряд стран разработали крупномасштабные и устойчивые программы лечения на уровне сообществ:
- В Гамбии действует национальная программа лечения пневмонии на уровне общин (ВОЗ 2004b).
- В районе Сиая в Кении неправительственная организация эффективно предоставляет медицинскими работниками лечение пневмонии и других детских болезней (ВОЗ, 2004b).
- В Гондурасе управление ОРИ было включено в Национальную интегрированную общинную программу по уходу за детьми, в соответствии с которой добровольцы из местных сообществ проводят мониторинг роста, проводят санитарное просвещение и лечат пневмонию и диарею в более чем 1800 сообществах (ВОЗ 2004b).
В Бангладеш Комитет по развитию сельских районов Бангладеш и правительство внедрили программу борьбы с ОРИ, охватывающую 10 округов, с привлечением добровольцев из местных медицинских работников. Каждый работник отвечает за лечение детской пневмонии примерно в 100–120 домашних хозяйствах после трехдневной программы обучения.
- В Непале в 1986–89 гг. Общинная программа лечения ОРИ и диарейных заболеваний была опробована в двух районах и показала существенное снижение смертности от LRI (Pandey and others 1989, 1991). В результате программа была интегрирована в службы здравоохранения Непала и реализуется в 17 из 75 округов страны женщинами-добровольцами, обученными выявлять и лечить пневмонию.
- В Пакистане в программе Lady Health Worker Program работает около 70 000 женщин, которые работают в общинах, обеспечивая образование и ведение детской пневмонии более чем 30 миллионам человек (ВОЗ 2004b).
Программа исследований и разработок
Программа исследований и разработок, изложенная ниже, суммирует приоритеты, установленные консультативными группами Инициативы по исследованиям вакцин (стратегии вмешательства в отношении вакцин) и Отдела ВОЗ по охране здоровья детей и подростков (случай- стратегии управления).
Стратегии вакцинации
Целевая группа ГАВИ по иммунизации против Hib дала ряд рекомендаций, которые различаются в зависимости от страны.Страны, которые внедрили вакцину против Hib, должны сосредоточиться на документировании ее эффекта и должны использовать данные для информирования национальных органов власти, партнеров по развитию и других учреждений, занимающихся общественным здравоохранением, для обеспечения постоянной поддержки таких программ вакцинации. Страны, имеющие право на поддержку ГАВИ, которые еще не внедрили вакцины против Hib, часто сталкиваются с ограничениями из-за отсутствия местных данных и недостаточной осведомленности о региональных данных. Они могут решать эти вопросы на субрегиональных встречах, на которых страновые эксперты могут объединять данные и анализировать информацию из других стран.Кроме того, большинству стран необходимо проводить экономический анализ, основанный на стандартизированном инструменте. Наконец, все страны, которые сталкиваются с высоким бременем болезни, вызванной Hib, должны создать лабораторное оборудование, чтобы они могли определять заболеваемость менингитом, вызванным Hib, в выбранных местах. Страны, в которых бремя болезни остается неясным, могут иметь ограниченные возможности для документирования случаев заболевания Hib с использованием протоколов, основанных на эпиднадзоре за инвазивным менингитом. Им необходимо будет изучить возможности использования альтернативных методов измерения бремени болезней, включая использование исследований вакцины.
Основываясь на опыте внедрения вакцин против Hib и гепатита B, ГАВИ проявил инициативу и в 2003 году на базе Школы общественного здравоохранения Джона Хопкинса в Балтиморе основал инициативу по реализации программы ускоренной разработки и внедрения пневмококковых вакцин ( PneumoADIP; см. Http://www.preventpneumonia.org). Целью программы является установление и информирование о ценности пневмококковых вакцин и поддержка их доставки. Установление ценности вакцины требует разработки местных данных о бремени болезни и потенциальном воздействии вакцины на здоровье населения.Эти усилия могут быть достигнуты за счет усиленного эпиднадзора за болезнями и соответствующих клинических испытаний в выбранном количестве ведущих стран. После создания доказательная база будет передана лицам, принимающим решения, и ключевым лидерам общественного мнения, чтобы гарантировать принятие решений на основе данных. После того, как будет установлена рентабельность плановой вакцинации, необходимо будет создать системы доставки, и странам потребуется финансовая поддержка, чтобы вакцины могли быть включены в их программы иммунизации.Эти мероприятия инициируются до выпуска вакцин, предназначенных для использования в развивающихся странах, чтобы информировать о планировании потенциала, доступности продуктов и ценообразовании.
Стратегии ведения случаев
В 2003 г. Отдел здоровья детей и подростков ВОЗ созвал совещание для обзора данных и доказательств недавних исследований лечения ОРИ и предложения следующих изменений в руководящие принципы ведения случаев и приоритеты будущих исследований:
- Нетяжелая пневмония:
Повышение специфичности клинических диагностических критериев.
Пересмотреть текущие рекомендуемые ВОЗ критерии для выявления и лечения неудач лечения с учетом высоких показателей неудач терапии.
Проведите повторный анализ данных краткосрочных курсов терапии, чтобы лучше определить факторы, определяющие неэффективность лечения.
Провести плацебо-контролируемые испытания среди детей с хрипом и пневмонией в выбранных условиях с высокой распространенностью хрипов, чтобы определить, нуждаются ли такие дети в антибиотиках.
- Тяжелая пневмония: В рандомизированном клиническом исследовании в контролируемой среде Аддо-Йобо и другие (2004) показали, что пероральный амоксициллин так же эффективен, как парентеральный пенициллин или ампициллин; тем не менее, прежде чем его можно будет рекомендовать в целом, необходимо предпринять следующие действия:
Проанализировать данные об исключениях из исследования.
Определите предикторы, которые могут помочь отличить детей, нуждающихся в госпитализации и у которых впоследствии ухудшается состояние.
Пересмотреть текущие критерии неэффективности лечения, рекомендованные ВОЗ для тяжелой пневмонии, с учетом общих высоких показателей неудач терапии.
Провести описательные исследования в условиях общественного здравоохранения в нескольких центрах по всему миру, чтобы оценить клинические результаты перорального приема амоксициллина у детей в возрасте от 2 до 59 месяцев с втягиванием нижней грудной стенки.
Задокументировать эффективность руководящих принципов ВОЗ по лечению детей с пневмонией и ВИЧ-инфекцией.
- Смертельные случаи LRI:
Чтобы помочь разработать более эффективные меры по снижению смертности от LRI, подробно изучите эпидемиологию смертей от LRI в различных регионах, используя рутинные и передовые лабораторные методы.
- Кислородная терапия:
Проведите исследования, чтобы показать эффективность кислорода для лечения тяжелых респираторных инфекций.
Соберите базовую информацию о наличии и доставке кислорода и его использовании в больницах в странах с низким уровнем дохода.
Изучите возможности пульсоксиметрии для оптимизации кислородной терапии в различных клинических условиях.
Провести исследования для улучшения специфичности клинических признаков при наложении признаков и симптомов малярии и пневмонии.
Изучите быстрые диагностические тесты на малярию, чтобы оценить их эффективность в различении малярии и пневмонии.
Изучить влияние широкого применения ко-тримоксазола на устойчивость к сульфадоксин-пириметамину к Plasmodium falciparum .
Этиология: Данные об этиологии пневмонии у детей несколько устарели, и необходимы новые этиологические исследования, в которых используются современные технологии для идентификации патогенов.
Выводы: обещания и подводные камни
Фактические данные ясно показывают, что подход ВОЗ к ведению больных и более широкое использование имеющихся вакцин снизят смертность от ОРИ среди детей младшего возраста от половины до двух третей. Само по себе систематическое применение упрощенного ведения больных, стоимость которого достаточно низка, чтобы быть доступным практически для любой развивающейся страны, снизит смертность от ОРИ как минимум на треть.Срочно нужно воплотить эту информацию в жизнь.
Стратегия ведения случая должна применяться и проспективно оцениваться, чтобы возникающие проблемы устойчивости к противомикробным препаратам, снижение эффективности текущего лечения рекомендованными противомикробными препаратами или появление неожиданных патогенов могли быть обнаружены на ранней стадии и чтобы можно было быстро принять меры по исправлению положения. Если действия медицинских работников на уровне сообществ будут дополнены внедрением стратегии ИВБДВ на всех уровнях первичной медико-санитарной помощи, то применять и оценивать эту стратегию будет проще.Такая синергия также может помочь в сборе информации, которая поможет в дальнейшей точной настройке клинических признаков, чтобы даже сельские медицинские работники могли лучше отличить бронхиолит и хрипы от бактериальной пневмонии. Критике того, что меры по ведению пациентов могут привести к чрезмерному использованию противомикробных препаратов, следует противодействовать путем документального подтверждения их чрезмерного и неправильного использования врачами и другими медицинскими работниками. Хотя наблюдается возрождение интереса к проведению вмешательств на уровне сообществ, наш анализ показывает, что это может оказаться нерентабельным.Действительно, ведение случаев ОРИ в учреждении первого уровня все еще может быть наиболее рентабельным в сочетании с более эффективными поведенческими вмешательствами при обращении за медицинской помощью.
Международное медицинское сообщество только начинает осознавать потенциальные преимущества вакцин против Hib и пневмококка. В настоящее время они дороги по сравнению с вакцинами Расширенной программы иммунизации, но цена вакцины Hib может упасть с выходом на рынок большего числа производителей в ближайшие несколько лет. Тем не менее, убедительные доказательства экономической эффективности вакцин необходимы для облегчения принятия национальных решений по внедрению вакцины и ее устойчивому использованию.В странах с низкими доходами одних только положительных соотношений затрат и выгод и экономической эффективности оказывается недостаточно для включения этих вакцин в национальные программы иммунизации.
Ссылки
- Аддо-Йобо Э., Чисака Н., Хассан М., Хибберд П., Лозано Дж. М., Джина П. и др. Пероральный амоксициллин по сравнению с инъекционным пенициллином при тяжелой пневмонии у детей в возрасте от 3 до 59 месяцев: рандомизированное многоцентровое исследование эквивалентности. Ланцет. 2004. 364 (9440): 1141–48. [PubMed: 15451221]
- Адегбола Р.A., Falade A. G., Sam B. E., Aidoo M., Baldeh I., Hazlett D. et al. Этиология пневмонии у недоедающих и хорошо питающихся детей Гамбии. Журнал детских инфекционных болезней. 1994. 13 (11): 975–82. [PubMed: 7845751]
- Адегбола Р. А., Усен С. О., Вебер М., Ллойд-Эванс Н., Джоб К., Малхолланд К. и др. Haemophilus influenzae Менингит типа B в Гамбии после введения конъюгированной вакцины. Ланцет. 1999; 354 (9184): 1091–92. [PubMed: 10509502]
Агилар, А.М., Р. Альварадо, Д. Кордеро, П. Келли, А. Замора и Р. Сальгадо. 1998. Обследование смертности в Боливии: окончательный отчет — исследование и определение причин смерти детей в возрасте до пяти лет . Вена, Вирджиния: Базовая поддержка проекта институционализации выживания детей.
- Берман С. Средний отит у детей. Медицинский журнал Новой Англии. 1995a; 332 (23): 1560–65. [PubMed: 7739711]
- ———. 1995b Отит медиа в развивающихся странах, педиатрия 961, часть 1126–31. [PubMed: 7596700]
Бхаттачарья, К., П. Винч, К. ЛеБан и М. Тьен. 2001. «Стимулы и сдерживающие факторы для работников здравоохранения в сообществе: как они влияют на мотивацию, удержание и устойчивость». Basic Support for Institutionalizing Child Survival Project Агентства США по международному развитию, Арлингтон, Вирджиния.
- Блэк Р. Э., Моррис С. С., Брайс Дж. Где и почему 10 миллионов детей умирают каждый год? Ланцет. 2003. 361 (9376): 2226–34. [PubMed: 12842379]
- Блэк С. Б., Шайнфилд Х. Р., Файерман Б., Льюис Э., Рэй П., Хансен Дж. Р. Группа Центра изучения вакцин Kaiser Permanente Северной Калифорнии. Эффективность, безопасность и иммуногенность гептавалентной пневмококковой конъюгированной вакцины у детей. Журнал детских инфекционных болезней. 2000. 19 (3): 187–95. [PubMed: 10749457]
- Блэк С. Б., Шайнфилд Х. Р., Файерман Б., Хиатт Р. Безопасность, иммуногенность и эффективность олигосахаридного конъюгата Haemophilus influenzae типа B для младенцев в популяции США: возможные последствия для оптимального использования.Журнал инфекционных болезней. 1992; 165 (Приложение 43): S139–43. [PubMed: 1588149]
- Блэк С. Б., Шайнфилд Х. Р., Хансен Дж., Элвин Л., Лауфер Д., Малиноски Ф. Постлицензионная оценка эффективности семивалентной пневмококковой конъюгированной вакцины. Журнал детских инфекционных болезней. 2001. 20 (12): 1105–7. [PubMed: 11740313]
- Бобат Р., Кувадия Х. М., Мудли Д., Коутсудис А. Смертность в когорте детей, рожденных от ВИЧ-1 инфицированных женщин из Дурбана, Южная Африка. Южноафриканский медицинский журнал.1999. 89 (6): 646–48. [PubMed: 10443216]
- Буй Р., Ходжсон С., Карпентер Л., Майон-Уайт Р. Т., Слэк М. П., Макфарлейн Дж. А. и др. Эффективность Haemophilus influenzae конъюгированной вакцины типа B PRP-T. Ланцет. 1994. 344 (8919): 362–66. [PubMed: 76]
- Брайс Дж., Боски-Пинто К., Сибуя К., Блэк Р. Э. Справочная группа ВОЗ по эпидемиологии здоровья детей. . Оценки ВОЗ причин смерти у детей. Ланцет. 2005; 365: 1147–52. [PubMed: 15794969]
- Кэмпбелл Х., Армстронг Дж. Р. М., Байасс П. Загрязнение воздуха в помещениях в развивающихся странах и острая респираторная инфекция у детей. Ланцет. 1989; 1 (8645): 1012. [PubMed: 2565480]
- Кэмпбелл Х., Байасс П., Ламонт А. С., Форги И. М., О’Нил К. П., Ллойд-Эанс Н., Гринвуд Б. М. Оценка клинических критериев для выявления тяжелых острых инфекций нижних дыхательных путей у детей. Ланцет. 1989; 1 (8633): 297–99. [PubMed: 2563457]
- Группа изучения догоняющих событий. Клиническая эффективность ко-тримоксазола по сравнению с амоксициллином дважды в день для лечения пневмонии: рандомизированное контролируемое клиническое испытание в Пакистане.Архив болезней детства. 2002; 86: 113–18. [Бесплатная статья PMC: PMC1761064] [PubMed: 11827905]
- Cherian T., John T. J., Simoes E. A., Steinhoff M. C., John M. Оценка простых клинических признаков для диагностики острой инфекции нижних дыхательных путей. Ланцет. 1988. 2: 125–28. [PubMed: 2899187]
- Cherian T., Simoes E. A., Steinhoff M. C., Chitra K., John M., Raghupathy P. et al. Бронхиолит в тропической южной Индии. Американский журнал болезней детей. 1990. 144 (9): 1026–30.[PubMed: 2396617]
- Каттс Ф. Т., Заман С. М. А., Энвере Г., Джаффар С., Левин О. С., Ококо Дж. Б. и др. Эффективность девятивалентной пневмококковой конъюгированной вакцины против пневмонии и инвазивного пневмококкового заболевания в Гамбии: рандомизированное, двойное слепое, плацебо-контролируемое исследование. Ланцет. 2005; 365 (9465): 1139–46. [PubMed: 15794968]
- де Андраде А. Л., де Андраде Дж. Г., Мартелли К. М., Сильва С. А., де Оливейра Р. М., Коста М. С. и др. Эффективность конъюгированной вакцины Haemophilus influenzae B при детской пневмонии: исследование случай-контроль в Бразилии.Международный журнал эпидемиологии. 2004. 33 (1): 173–81. [PubMed: 15075166]
- Денни Ф. У. мл. Клиническое влияние респираторных вирусных инфекций человека. Американский журнал респираторной медицины и реанимации. 1995; 152 (4, часть 2): S4–12. [PubMed: 7551411]
- Концентраторы кислорода Добсона М. обеспечивают экономию средств для развивающихся стран: исследование, основанное на Новой Гвинее. Анестезия. 1991; 146: 217–19. [PubMed: 2014901]
- Дуглас Р. М., Майлз Х. Б. Вакцинация против Streptococcus pneumoniae в детстве: отсутствие очевидной пользы для маленьких австралийских детей.Журнал инфекционных болезней. 1984. 149 (6): 861–69. [PubMed: 6376653]
- Duke T, Mgone J., Frank D. Гипоксемия у детей с тяжелой пневмонией в Папуа-Новой Гвинее. Международный журнал туберкулеза и болезней легких. 2001; 5: 511–19. [PubMed: 11409576]
- Эскола Дж., Кайхти Х., Такала А. К., Пелтола Х., Роннберг П. Р., Кела Е. и др. Рандомизированное проспективное полевое испытание конъюгированной вакцины для защиты младенцев и детей младшего возраста от инвазивной болезни Haemophilus influenzae типа B.Медицинский журнал Новой Англии. 1990. 323 (20): 1381–87. [PubMed: 2233904]
- Eskola J., Kilpi T., Palmu A., Jokinen J., Haapakoski J., Herva E. et al. Эффективность пневмококковой конъюгированной вакцины против острого среднего отита. Медицинский журнал Новой Англии. 2001. 344 (6): 403–9. [PubMed: 11172176]
- Фарли Дж., Кинг Дж. С., Наир П., Хайнс С. Э., Трессиер Р. Л., Винк П. Э. Инвазивное пневмококковое заболевание среди инфицированных и неинфицированных детей матерей с инфекцией вируса иммунодефицита человека.Журнал педиатрии. 1994; 124: 853–58. [PubMed: 8201466]
- Фиддиан-Грин Р. Г., Бейкер С. Нозокомиальная пневмония у тяжелобольных: продукт аспирации или перемещения? Реанимационная медицина. 1991; 19: 763–69. [PubMed: 2055052]
- Файерман Б., Блэк С. Б., Шайнфилд Х. Р., Ли Дж., Льюис Э., Рэй П. Воздействие пневмококковой конъюгированной вакцины на средний отит. Журнал детских инфекционных болезней. 2003. 22 (1): 10–16. [PubMed: 12544402]
- Фритцелл Б., Плоткин С. Эффективность и безопасность вакцины на основе конъюгата капсулярный полисахарид-столбнячный белок Haemophilus influenzae типа B.Журнал педиатрии. 1992. 121 (3): 355–62. [PubMed: 1517908]
- Гесснер Б. Д., Сутанто А., Линехан М., Джелантик И. Г., Флетчер Т., Герудуг И. К. и др. Заболеваемость гемофильной пневмонией и менингитом, предотвращаемым вакцинацией, Haemophilus Influenzae у индонезийских детей: рандомизированное исследование вакцины Hamlet. Ланцет. 2005; 365 (9453): 43–52. [PubMed: 15643700]
- Гафур А., Номани Н. К., Исхак З., Заиди С. З., Анвар Ф., Берни М. И. и др. Диагностика острых инфекций нижних дыхательных путей у детей в Равалпинди и Исламабаде, Пакистан.Обзоры инфекционных болезней. 1990; 12 (Приложение 8): S907–14. [PubMed: 2270413]
- Гилкс К. Ф. Пневмококковая инфекция и ВИЧ-инфекция. Анналы внутренней медицины. 1993; 118: 393–94. [PubMed: 8430986]
- Гоэль А., Бэмфорд Л., Хансло Д., Хасси Г. Первичная стафилококковая пневмония у детей раннего возраста: обзор 100 случаев. Журнал тропической педиатрии. 1999. 45 (4): 233–36. [PubMed: 10467836]
- Хемент Дж. М., Аэртс П. К., Флир А., Ван Дейк Х., Хармсен Т., Кимпен Дж. Л., Вольфс Т.F. Повышенная адгезия Streptococcus pneumoniae к эпителиальным клеткам человека, инфицированным респираторно-синцитиальным вирусом. Педиатрические исследования. 2004; 55 (6): 972–78. [PubMed: 15103015]
- Heath P. T. Haemophilus influenzae Конъюгированные вакцины типа B: обзор данных об эффективности. Журнал детских инфекционных болезней. 1998. 17 (9 доп.): S117–22. [PubMed: 9781743]
- Hortal M., Mogdasy C., Russi J. C., Deleon C., Suarez A. Микробные агенты, ассоциированные с пневмонией у детей из Уругвая.Обзоры инфекционных болезней. 1990; 12 (Приложение 8): S915–22. [PubMed: 2270414]
- Икеогу М. О., Вольф Б., Мате С. Легочные проявления у ВИЧ-серопозитивных и недоедающих детей в Зимбабве. Архив болезней детства. 1997. 76: 124–28. [Бесплатная статья PMC: PMC1717076] [PubMed:01]
- Джина П. М., Кувадия Х. М., Кристал В. Pneumocystis carinii и cytomegalo Вирусные инфекции у тяжелобольных ВИЧ-инфицированных африканских младенцев. Анналы тропической педиатрии.1996. 16: 361–68. [PubMed: 8985536]
- Цзян З., Нагата Н., Молина Э., Бакалетц Л. О., Хокинс Х., Патель Дж. А. Усиленное прикрепление нетипируемого Haemophilus influenzae , опосредованного фимбрией, нетипируемого , к инфицированным респираторно-синцитиальным вирусом респираторным эпителиальным клеткам. Инфекция и иммунитет. 1999; 67: 187–92. [Бесплатная статья PMC: PMC96295] [PubMed: 9864214]
Джон Т. Дж. 1994. «Кто определяет национальную политику здравоохранения?» In Vaccation and World Health: Fourth Annual Public Health Forum of the London School of Hygiene and Tropical Medicine , ed.Каттс Ф. Т., Смит П. Г., 205–11. Чичестер, Великобритания: Джон Вили.
- Джон Т. Дж., Чериан Т., Стейнхофф М. К., Симоэс Э. А., Джон М. Этиология острых респираторных инфекций у детей в тропиках на юге Индии. Обзоры инфекционных болезней. 1991; 13 (Приложение 6): S463–69. [PubMed: 1862277]
- Камат К. Р., Фельдман Р. А., Рао П. С., Уэбб Дж. К. Инфекция и болезнь в группе южноиндийских семей. Американский журнал эпидемиологии. 1969; 89: 375–83. [PubMed: 5778926]
- Карма П., Луотонен Дж., Тимонен М., Понтинен С., Пукандер Дж., Херва Э. и др. Эффективность пневмококковой вакцины против рецидивирующего среднего отита: предварительные результаты полевых испытаний в Финляндии. Annals of Otology, Rhinology, and Laryngology Suppl. 1980. 89 (3, часть 2): 357–62. [PubMed: 6778346]
Картасасмита, С. 2003. «Пероральный котримоксазол три или пять дней при нетяжелой пневмонии». Документ представлен на Консультативном совещании Всемирной организации здравоохранения по обзору текущих исследований и лечению острых респираторных инфекций, Женева, 29 сентября — 1 октября.
- Килпи Т., Ахман Х., Йокинен Дж., Ланкинен К. С., Палму А., Саволайнен Х. и др. Защитная эффективность второй пневмококковой конъюгированной вакцины против пневмококкового острого среднего отита у младенцев и детей: рандомизированное контролируемое испытание семивалентной конъюгированной вакцины комплексный пневмококковый полисахарид-менингококковый белок-белок внешней мембраны у 1666 детей. Клинические инфекционные болезни. 2003. 37 (9): 1155–64. [PubMed: 14557958]
- Клугман К. П., Мадхи С. А., Хюбнер Р.E., Kohberger R., Mbelle N., Pierce N. et al. Испытание пневмококковой конъюгированной вакцины 9-Valent у детей с ВИЧ-инфекцией и без нее. Медицинский журнал Новой Англии. 2003. 349 (14): 1341–48. [PubMed: 14523142]
- Колстад П. Р., Бернхэм Г., Калтер Х. Д., Кения-Мугиша Н., Блэк Р. Э. Комплексное ведение детских болезней в Западной Уганде. Бюллетень Всемирной организации здравоохранения. 1997; 75 (Приложение 1): 77–85. [Бесплатная статья PMC: PMC2486998] [PubMed: 9529720]
- Lagos R., Хорвиц И., Торо Дж., Сан Мартин О., Абрего П., Бустаманте С. и др. Масштабная, постлицензионная, избирательная вакцинация чилийских младенцев конъюгированной вакциной PRP-T: практичность и эффективность в предотвращении инвазивных инфекций, вызванных Haemophilus influenzae типа B. Журнал детских инфекционных болезней. 1996; 15: 216–22. [PubMed: 8852909]
- Леманн Д., Маршалл Т. Ф., Райли И. Д., Альперс М. П. Влияние пневмококковой вакцины на заболеваемость острыми инфекциями нижних дыхательных путей у детей Папуа-Новой Гвинеи.Анналы тропической педиатрии. 1991. 11 (3): 247–57. [PubMed: 1719924]
- Левин О. С., Лагос Р., Муньос А., Вильяроэль Дж., Альварес А. М., Абрего П. и др. Определение бремени пневмонии у детей, предотвратимых вакцинацией против Haemophilus influenzae Тип B. Журнал детских инфекционных болезней. 1999. 18 (12): 1060–64. [PubMed: 10608624]
- Лукас С. Б., Пикок С. С., Хунноу А., Браттегаард К., Коффи К., Хонд М. и др. Заболевание у детей, инфицированных ВИЧ в Абиджане, Кот-д’Ивуар.Британский медицинский журнал. 1996; 312: 335–38. [Бесплатная статья PMC: PMC2350283] [PubMed: 8611829]
- Madhi SA, Petersen K., Madhi A., Khoosal M., Klugman KP Повышенное бремя болезней и устойчивость бактерий к антибиотикам, вызывающих тяжелые инфекции нижних дыхательных путей, приобретенные в сообществе. Дети, инфицированные вирусом иммунодефицита человека 1. Клинические инфекционные болезни. 2000. 31: 170–76. [PubMed: 107]
- Мадхи С. А., Петерсен К., Мадхи А., Васас А., Клугман К. П.Влияние вируса иммунодефицита человека типа 1 на спектр заболеваний Streptococcus pneumoniae у детей Южной Африки. Журнал детских инфекционных болезней. 2000. 19 (12): 1141–47. [PubMed: 11144373]
- Макела П. Х., Сибаков М., Херва Э., Хенрихсен Дж., Луотонен Дж., Тимонен М. и др. Пневмококковая вакцина и средний отит. Ланцет. 1980; 2 (8194): 547–51. [PubMed: 6106735]
Управленческие науки для здравоохранения. 2005. Международный справочник по индикаторам цен на лекарства .Кембридж, Массачусетс: Управленческие науки для здоровья.
- МакКуллерс Дж. А., Бартмесс К. С. Роль нейраминидазы в летальном синергизме между вирусом гриппа и Streptococcus pneumoniae . Журнал инфекционных болезней. 2003. 187: 1000–9. [PubMed: 12660947]
- Монто А. С., Ульман Б. М. Острое респираторное заболевание в американском сообществе: исследование Текумсе. Журнал Американской медицинской ассоциации. 1974. 227 (2): 164–69. [PubMed: 4357298]
- Малхолланд К., Усен С., Адегбола Р., Вебер Использование пневмококковой полисахаридной вакцины у детей. Ланцет. 1998. 352 (9127): 575–76. [PubMed: 9716087]
- Малхолланд Э. К., Симоэс Э. А., Касталес М. О., МакГрат Э. Дж., Маналак Э. М., Гоув С. Стандартизированная диагностика пневмонии в развивающихся странах. Журнал детских инфекционных болезней. 1992; 11: 77–81. [PubMed: 1741202]
- Mulholland K., Hilton S., Adegbola R., Usen S., Oparaugo A., Omosigho C. et al. Рандомизированное исследование Haemophilus influenzae вакцины конъюгированной с белком столбняка типа B для профилактики пневмонии и менингита у младенцев в Гамбии.Ланцет. 1997. 349 (9060): 1191–97. [PubMed:39]
- Натху К. Дж., Нкрума Ф. К., Ндлову Д., Нхембе Д., Пири Дж., Ково Х. Острая инфекция нижних дыхательных путей у госпитализированных детей в Зимбабве. Анналы тропической педиатрии. 1993; 13: 253–61. [PubMed: 7505550]
- Нойзил К. М., Чжу Ю., Гриффин М. Р., Эдвардс К. М., Томпсон Дж. М., Толлефсон С. Дж., Райт П. Ф. Бремя межпандемического гриппа у детей младше 5 лет: 25-летнее перспективное исследование. Журнал инфекционных болезней.2002; 185: 147–52. [PubMed: 11807687]
- Nolan T., Angos P., Cunha A. J., Muhe L., Qazi S., Simoes E. A. et al. Качество стационарной помощи тяжелобольным детям в менее развитых странах. Ланцет. 2001. 357 (9250): 106–10. [PubMed: 11197397]
- Обаро С., Лич А., Макадам К. В. Использование пневмококковой полисахаридной вакцины у детей. Ланцет. 1998; 352 (9127): 575. [PubMed: 9716086]
- О’Брайен К. Л., Моултон Л. Х., Рид Р., Уэзерхольц Р., Оски Дж., Браун Л. и др. Эффективность и безопасность семивалентной конъюгированной пневмококковой вакцины у детей американских индейцев: групповое рандомизированное исследование.Ланцет. 2003. 362 (9381): 355–61. [PubMed: 128]
- Оньянго Ф. Э., Стейнхофф М. К., Вафула Э. М., Вариуа С., Мусия Дж., Китони Дж. Гипоксемия у маленьких кенийских детей с острой инфекцией нижних дыхательных путей. Британский медицинский журнал. 1993. 306 (6878): 612–15. [Бесплатная статья PMC: PMC1676956] [PubMed: 8369033]
- Пандей М. Р., Даулер Н. М., Старбак Э. С., Хьюстон Р. М., Макферсон К. Снижение общей смертности детей в возрасте до пяти лет в Западном Непале с помощью противомикробного лечения пневмонии на базе местных сообществ.Ланцет. 1991. 338 (8773): 993–97. [PubMed: 1681351]
- Пандей М. Р., Шарма П. Р., Губхаджу Б. Б., Шакья Г. М., Неупане Р. П., Гаутам А. и др. Воздействие пилотной программы борьбы с острыми респираторными инфекциями (ОРИ) в сельском сообществе Горного региона Непала. Анналы тропической педиатрии. 1989. 9 (4): 212–20. [PubMed: 2482002]
- Педерсон Дж., Найроп М. Анестезиологическое оборудование для развивающихся стран. Британский журнал анестезии. 1991; 66: 264–70. [PubMed: 1817634]
- Пейрис Дж.S., Yu W. C., Leung C. W., Cheung C. Y., Ng W. F., Nicholls J. M. et al. Повторное появление заболевания подтипа H5N1 гриппа человека со смертельным исходом. Ланцет. 2004; 363 (9409): 617–19. [Бесплатная статья PMC: PMC7112424] [PubMed: 14987888]
- Перкинс Б. А., Цукер Дж. Р., Отинео Дж., Джафари Х. С., Пакстон Л., Редд С. С. и др. Оценка алгоритма интегрированного ведения детских болезней в районе Кении с высоким уровнем передачи малярии. Бюллетень Всемирной организации здравоохранения. 1997; 75 (Приложение 1): 33–42.[Бесплатная статья PMC: PMC2487004] [PubMed: 9529716]
Киамбао, Б. П., Э. А. Симоес, Э. Абучехо-Ладесма, Л. С. Гозум, С. П. Луписан, Л. Т. Сомбреро и П. Дж. Рууту (Консорциум ARIVAC). Скоро. «Серьезные детские инфекции, приобретенные в сообществе, в сельских районах Азии (остров Бохол, Филиппины)». Журнал детских инфекционных болезней .
Редд С. Диагностика и лечение острых респираторных инфекций в Лесото. Политика и управление здравоохранением. 1994; 5: 255–60.
- Райли И. Д., Эверингем Ф. А., Смит Д. Э., Дуглас Р. М. Иммунизация поливалентной пневмококковой вакциной: влияние респираторной смертности у детей, живущих в Высокогорье Новой Гвинеи. Архив болезней детства. 1981. 56 (5): 354–57. [Бесплатная статья PMC: PMC1627425] [PubMed: 7020609]
- Райли И. Д., Леманн Д., Альперс М. П. Испытания пневмококковой вакцины в Папуа-Новой Гвинее: взаимосвязь между эпидемиологией пневмококковой инфекции и эффективностью вакцины. Обзоры инфекционных болезней.1991; 13 (Приложение 6): S535–41. [PubMed: 1862283]
- Рудан И., Томаскович Л., Боски-Пинто К., Кэмпбелл Х. Справочная группа ВОЗ по эпидемиологии здоровья детей. Глобальная оценка заболеваемости клинической пневмонией среди детей в возрасте до пяти лет. Бюллетень Всемирной организации здравоохранения. 2004. 82 (12): 895–903. [Бесплатная статья PMC: PMC2623105] [PubMed: 15654403]
Рудан и другие. Скоро.
- Santosham M., Wolff M., Reid R., Hohenboken M., Bateman M., Goepp J.и другие. Эффективность конъюгированной вакцины, состоящей из полисахарида Haemophilus influenzae типа B и Neisseria meningitidis наружно-мембранного белкового комплекса, у младенцев навахо. Медицинский журнал Новой Англии. 1991. 324 (25): 1767–72. [PubMed: 16]
- Сазавал С., Блэк Р. Э. Группа исследований по ведению больных с пневмонией: влияние ведения больных с пневмонией на смертность новорожденных, младенцев и детей дошкольного возраста — метаанализ исследований на уровне сообществ. Ланцетные инфекционные болезни.2003; 3: 547–56. [PubMed: 12954560]
- Schellenberg J. A., Victora C.G., Mushi A., de Savigny D., Schellenberg D., Mshinda H. et al. Неравенство среди очень бедных: здравоохранение для детей в сельских районах Южной Танзании. Ланцет. 2003. 361 (9357): 561–66. [PubMed: 12598141]
- Шнайдер Г. Обеспечение кислородом в сельских районах Африки: личный опыт. Международный журнал туберкулеза и болезней легких. 2001. 5 (6): 524–26. [PubMed: 11409578]
Шумахер, Р., Э. Сведберг, М.О. Диалло, Д. Р. Кейта, Х. Кальтер, О. Паша. 2002. Исследование смертности в Гвинее: изучение причин смерти детей в возрасте до пяти лет . Арлингтон, Вирджиния: Спасите детей и базовая поддержка для институционализации проекта выживания детей.
- Шэнн Ф. Этиология тяжелой пневмонии у детей в развивающихся странах. Детская инфекционная болезнь. 1986. 5 (2): 247–52. [PubMed: 3952013]
- Шенн Ф., Граттен М., Гермер С., Линнеманн В., Хазлетт Д., Пейн Р. Этиология пневмонии у детей в больнице Горока, Папуа-Новая Гвинея.Ланцет. 1984. 2 (8402): 537–41. [PubMed: 6147602]
- Шэнн Ф., Харт К., Томас Д. Острые инфекции нижних дыхательных путей у детей: возможные критерии выбора пациентов для лечения антибиотиками и госпитализации. Бюллетень Всемирной организации здравоохранения. 1984; 62: 749–51. [Бесплатная статья PMC: PMC2536213] [PubMed: 6334573]
- Simoes E. A. Респираторно-синцитиальная вирусная инфекция. Ланцет. 1999. 354 (9181): 847–52. [PubMed: 10485741]
- Симоэс Э. А., Деста Т., Тессема Т., Gerbresellassie T., Dagnew M., Gove S. Эффективность медицинских работников после обучения комплексному ведению детских болезней в Гондаре, Эфиопия. Бюллетень Всемирной организации здравоохранения. 1997; 75 (Приложение 1): 43–53. [Бесплатная статья PMC: PMC2487005] [PubMed: 9529717]
- Слойер Дж. Л. Дж., Плуссард Дж. Х., Хоуи В. М. Эффективность пневмококковой полисахаридной вакцины в предотвращении острого среднего отита у младенцев в Хантсвилле, Алабама. Обзоры инфекционных болезней. 1981; 3 (Прил.): S119–23. [PubMed: 7280444]
- Стенсбаль Л.Г., Девасундарам Дж. К., Симоэс Э. А. Эпидемии респираторно-синцитиального вируса: взлеты и падения сезонного вируса. Журнал детских инфекционных болезней. 2003; 22 (2 доп.): S21–32. [PubMed: 12671449]
- Штраус В. Л., Кази С. А., Кунди З., Номани Н. К., Шварц Б.
Группа по изучению ко-тримоксазола. Устойчивость к противомикробным препаратам и клиническая эффективность ко-тримоксазола по сравнению с амоксициллином при пневмонии у детей в Пакистане: рандомизированное контролируемое исследование. Ланцет. 1998. 352: 270–74. [PubMed: 96
- ]
- Темпл К., Гринвуд Б., Инскип Х., Холл А., Коскела М., Лейнонен М. Ответ антител на пневмококковую капсульную полисахаридную вакцину у африканских детей. Журнал детских инфекционных болезней. 1991. 10 (5): 386–90. [PubMed: 2067888]
- Тупаси Т. Э., Лусеро М. Г., Магдангал Д. М., Мангубат Н. В., Сунико М. Э., Торрес К. У. и др. Этиология острой инфекции нижних дыхательных путей у детей из Алабанга, Метро Манила. Обзоры инфекционных болезней. 1990; 12 (Приложение 8): S929–39. [PubMed: 2270415]
ЮНЭЙДС (Объединенная программа Организации Объединенных Наций по ВИЧ / СПИДу).2002. Обновление эпидемии СПИДа . Женева: ЮНЭЙДС.
- Усен С., Вебер М., Малхолланд К., Джаффар С., Опарауго А., Омосиго С. и др. Клинические предикторы гипоксемии у детей Гамбии с острой инфекцией нижних дыхательных путей: проспективное когортное исследование. Британский медицинский журнал. 1999. 318 (7176): 86–91. [Бесплатная статья PMC: PMC27680] [PubMed: 9880280]
- Van den Hoogen BG, de Jong JC, Groen J., Kuiken T., de Groot R., Fouchier RA, Osterhaus AD Недавно обнаруженный человеческий пневмовирус, выделенный у детей раннего возраста при заболевании дыхательных путей.Природная медицина. 2001; 7: 719–24. [Бесплатная статья PMC: PMC7095854] [PubMed: 11385510]
- Вуори-Холопайнен Э., Пелтола Х. Переоценка легочной пункции: обзор старого метода для лучшей этиологической диагностики детской пневмонии. Клинические инфекционные болезни. 2001. 32 (5): 715–26. [PubMed: 11229839]
- Вебер М. В., Малхолланд Э. К., Джаффар С., Трёдссон Х., Гоув С., Гринвуд Б. М. Оценка алгоритма комплексного ведения детских болезней в районе с сезонной малярией в Гамбии.Бюллетень Всемирной организации здравоохранения. 1997; 75 (Приложение 1): 25–32. [Бесплатная статья PMC: PMC2486992] [PubMed: 9529715]
- Венгер Дж. Д., ДиФабио Дж., Ландаверде Дж. М., Левин О.С., Гаафар Т. Внедрение конъюгированных вакцин против Hib в непромышленно развитых странах: опыт в четырех странах, которые «недавно приняли» . Вакцина. 1999. 18 (78): 736–42. [PubMed: 10547434]
Венгер, Дж. Д. и М. М. Левин, ред. 1997. Эпидемиологическое влияние конъюгированной вакцины на инвазивное заболевание, вызываемое Haemophilus influenzae Тип B .Нью-Йорк: Марсель Деккер.
- Уитни К. Г., Фарли М. М., Хадлер Дж., Харрисон Л. Х., Беннет Н. М., Линфилд Р. и др. Снижение инвазивного пневмококкового заболевания после введения протеин-полисахаридной конъюгированной вакцины. Медицинский журнал Новой Англии. 2003. 348 (18): 1737–46. [PubMed: 12724479]
ВОЗ (Всемирная организация здравоохранения). 1990. «Антибиотики в лечении острых респираторных инфекций у детей раннего возраста». Неопубликованный документ WHO / ARI / 90.10, доступный по запросу в Отделе здоровья и развития детей, бывшего Отдела борьбы с диарейными и острыми респираторными заболеваниями, ВОЗ, Женева.
———. 1991. «Ведение маленького ребенка с острой респираторной инфекцией. Модуль обучения навыкам супервизии». Неопубликованный документ, доступный по запросу в Отделе здоровья и развития детей ВОЗ, бывшем Отделении борьбы с диарейными и острыми респираторными заболеваниями, ВОЗ, Женева.
———. 2002. Многострановая оценка эффективности, затрат и воздействия ИВБДВ (MCE): отчет о ходе работы, май 2001 г. — апрель 2002 г. .WHO / FCH / CAH / 02.16. Женева: Отдел здоровья и развития детей и подростков, ВОЗ.
———. 2003. Консультативное совещание по ведению детей с пневмонией и ВИЧ-инфекцией, 30–31 января 2003 г., Хараре, Зимбабве . WHO / FCH / CAH / 03.4. Женева: ВОЗ.
- ———. 2004a Группа по обзору Haemophilus influenzae Бремя болезни типа B (Hib) в Бангладеш, Индонезии и других азиатских странах, Бангкок, 28–29 января 2004 г. Еженедельный эпидемиологический отчет 79 (18): 173–75.[PubMed: 15168565]
———. 2004b. «Совместное заявление ВОЗ / ЮНИСЕФ: ведение пневмонии в общественных местах». WHO / FCH / CAG / 04.06. ВОЗ, Женева.
ВОЗ (Всемирная организация здравоохранения) и Здоровье детей-подростков. Скоро. Отчет о методологии и предположениях, использованных для оценки затрат на расширение отдельных мероприятий по охране здоровья детей до 95% с целью снижения смертности детей в возрасте до пяти лет . Женева: ВОЗ.
- Уильямс Б. Г., Гоус Э., Боски-Пинто К., Брайс Дж., Дай С. Оценки глобального распределения детской смертности от острых респираторных инфекций. Ланцетные инфекционные болезни. 2002; 2: 25–32. [PubMed: 11892493]
Всемирный банк. 2002. Показатели мирового развития . CD-ROM. Вашингтон, округ Колумбия: Всемирный банк.
- Цви К. Дж., Петтифиор Дж. М., Содерлунд Н. Педиатрическая больница при городской региональной больнице Южной Африки: влияние ВИЧ, 1992–1997. Анналы тропической педиатрии. 1999; 19: 135–42. [PubMed: 106]
Гигиена при гриппе, коронавирусной инфекции и других ОРВИ
Возбудители возбудителей гриппа, коронавирусной инфекции и других возбудителей ОРВИ очень заразны и передаются преимущественно воздушно-капельным путем.При чихании и кашле на воздухе микрокапли его слюны, мокроты и респираторных выделений, содержащих вирусы, распространяются вокруг больного человека.
Более крупные капли оседают на окружающих предметах и поверхностях, мелкие капли находятся в воздухе длительное время и разносятся на расстояние до нескольких сотен метров, а вирусы сохраняют способность заражать от нескольких часов до нескольких дней. Основные меры гигиенической профилактики направлены на предотвращение контакта здоровых людей с вирусосодержащими частицами выделений больного человека.Соблюдение следующих правил гигиены значительно снизит риск заражения или дальнейшего распространения гриппа, коронавирусной инфекции и других ОРВИ.
Как не заразиться
- Вымойте руки после посещение любых общественных мест, транспортных средств, прикосновение к дверным ручкам, деньгам, офису оборудование для общественного пользования на рабочем месте, перед едой и приготовлением пищи. Платить особое внимание к тщательному намыливанию (не менее 20 секунд) и последующему полный дренаж рук.
- После возвращения домой с улицы, вымойте руки и лицо с мылом и промойте нос с изотоническим физиологическим раствором.
- Прикасаясь к лицу, глаза, только что вымытые руки. При отсутствии доступа к воде и мыло, используйте дезинфицирующие средства на спиртовой основе для мытья рук. Или используйте одноразовый ткань, при необходимости дотроньтесь до глаз или носа
- Наденьте одноразовую медицинская маска в людных местах и транспортных средствах. Меняйте маску на новую каждые 2-3 часа, повторно использовать маску нельзя.
- Предпочитаю гладкую прически в людных местах, распущенные волосы, часто при контакте с лицо, увеличивают риск заражения.
- Избегайте закрытия контактировать и находиться в одной комнате с людьми, имеющими видимые признаки острого респираторные вирусные инфекции (кашель, чихание, выделения из носа).
Грипп до беременности. Можно ли заболеть после зачатия
Планирование беременности — несомненно ответственное и деликатное мероприятие.Пара готовится к зачатию ребенка, рассчитывает подходящий день. И хочу, чтобы все прошло идеально, чтобы с первого раза забеременеть и дождаться рождения желанного малыша.
Безусловно, наибольшее внимание партнеры уделяют своему здоровью. Здоровые родители — здоровый ребенок, и наоборот.
Какое разочарование, когда в самый ответственный момент пошатнулось самочувствие одного из партнеров — в это время забеспокоилась женщина и в организме начался воспалительный процесс.
Или все прошло хорошо — получилось, ждете ребенка. Вы радостно сжимаете в руке тест на беременность с нужным количеством полосок, и тут вдруг вспоминаете, что во время зачатия чувствовали себя не совсем хорошо. И это настоящий повод для паники. Многие вопросы овладевают вами. Как? Что, если? Но что, если?
Но, как говорится, хрен не так страшен, как его маленький. Обсудим, рассмотрим, успокоим и узнаем, можно ли забеременеть при простуде и каковы последствия зачатия ребенка при простуде.
Кстати, болезненное состояние часто становится благоприятным для зачатия ребенка. Очень парадоксально, правда? Врачи объясняют это так:
- Во-первых, планирование беременности — это напряженное состояние. И в таком состоянии, как правило, ничего не происходит. А болезнь вроде бы как временно снижает ваши планы на нет. Напряжение падает и, выражаясь в спортивной лексике — теряешь бдительность и пропускаешь мяч. Здесь все задумано ребенком.
- Второй парадокс состоит в том, что организм, обладающий мощным иммунитетом, не допускает к себе никаких посторонних веществ.То же касается и спермы партнера. А во время болезни, как известно, ослабляется иммунитет. Что благоприятно сказывается на проникновении сперматозоидов в яйцеклетку.
Холод — это концепция растяжения
Для начала нужно провести грань между понятием простуды и болезни. Так как на это можно и не нужно обращать должное внимание, а во втором случае нужно быть начеку.
Итак, по мере увеличения серьезность ситуации увеличивается:
- ORVI с температурой
- Грипп
В последних двух случаях стоит быть предельно внимательными к своему благополучию.Если зачатие произошло на фоне заболевания, обратитесь к врачу.
Как холод влияет на мужчину?
В том случае, если мужчина заболел, все предельно ясно. ORVI без температуры не может повлиять на качество спермы и результат зачатия ребенка. Поэтому собираетесь ли вы заводить этот деликатный случай, или он уже полностью с ОРВИ без температуры, волноваться не о чем.
Это временная поездка на верхнюю часть тела, но нижняя (ответственная) ни на кого не влияет.
Что касается ORVI с наличием температуры (как правило, проблема рассматривается от 38 и выше), то тут все немного иначе. Дело в том, что это состояние тормозит развитие и качество спермы. Он просто не сможет оплодотворить яйцеклетку.
Но если учесть тот фактор, что они развиваются в течение месяца, то старые сперматозоиды вполне могут реализовать цену. А если это случилось, то волноваться не о чем.
Другими словами, если вы заболели, ничего не выйдет.Что ж, если вылезло, волноваться не о чем.
Зачатие женщины и ребенка
При простуде можно забеременеть, но в этом случае все намного сложнее. Дело в том, что женский организм сам по себе является вместилищем (сосудом) для плода. А в каком он будет состоянии — в таком будет зародыш.
- ORVI без высокой температуры : Однако, если зачатие произошло в ORVI без температуры, не стоит беспокоиться. Единственное, что требуется, — это предотвратить болезнь, отправившись на лечение.Вот консультация врача и выписка по применению лекарств. В таких случаях разрешены препараты на ранних сроках беременности.
- ОРВИ и повышенная температура : Если ОРВИ проходит вместе с температурой, но при этом произошло зачатие — это не влияет на сам плод. Однако необходимо нормализовать температуру. Это делается только в том случае, если он пересек индикатор 38,5. Препараты для этих целей используются на основе парацетомола и обязательно с разрешения врача.
- Грипп и зачатие ребенка : Наличие гриппа устраняет желание участвовать в зачатии. Однако, если принять во внимание тот факт, что оплодотворение может произойти через тридцать шесть часов после секса, зачать зачатие вполне допустимо. В этом случае необходимо немедленно вывести инфекцию.
Первый — это залегание и потребление большого количества жидкости.
Второй — это вызов врача, который, в свою очередь, информирует о возможной беременности.В связи с этим будут выписаны соответствующие препараты.
Делаем выводы
Как видно из вышеизложенного, все происходит через систему «Пан Ли ушел». Если зачатие удалось во время простуды — ничего страшного не произошло. И остается дело за малым — не допустить развития болезни.
Не стоит откладывать зачатие, если у одного из партнеров есть признаки простуды — это никак не отразится на состоянии плода и можно забеременеть простудой.Однако, если речь идет о серьезных вирусах, лучше отложить.
И самое главное — это обязательная консультация врача. Ведь то, что вы принимаете, участвует в построении плода и любое самолечение и назначение лекарств могут только навредить.
Во время беременности женский организм чрезвычайно уязвим для вирусных и бактериальных инфекций. Это связано с естественным снижением иммунитета при ношении ребенка.
Но кроме неприятных ощущений для будущей мамы малышу грозят простудные и инфекционные заболевания.Они могут повлиять на его развитие и даже вызвать прерывание беременности.
Беременность и простуда
Нельзя исключить вероятность простуды. Как бы женщина ни старалась, она не может полностью защитить себя от контактов с другими людьми. И даже если не покидать квартиру, можно заразиться от мужа или старшего ребенка.
Летом риск стать минимальным, если соблюдать хотя бы элементарные правила гигиены.Распространенная инфекция летом — ротавирус. Но передается через грязные руки, воду и немытые фрукты.
Зимой ситуация намного хуже. ОРВИ будущей мамы лезут практически на каждом шагу, а вместе с ними и фарингиты, трахеиты, бронхиты. Если случится эпидемия гриппа, риск для беременной значительно возрастет. Болеют даже люди с нормальным иммунитетом, а с ослабленным — гораздо чаще.
Грипп не только тяжело переносится, он чреват осложнениями и может очень навредить беременности.Высокая температура при этом заболевании негативно сказывается на развитии будущего ребенка и может спровоцировать выкидыш.
Холод и оплодотворение
Особенности репродуктивных процессов в женском организме таковы, что будущая мама не узнает о беременности. Чаще всего убедить в своей позиции можно только спустя 2-3 недели. И не редкость ситуация, когда во время ожидаемого оплодотворения был вырезан один из будущих родителей. Особенно часто сталкиваются с зачатием и ОРС или простудой в холодное время года.
Влияет ли это состояние на развитие беременности и здоровье ребенка? Это холодно и зазнается? Чем это может угрожать в будущем и какие меры предпринять?
Холод для мужчин
Если мужчина заболел во время предполагаемого зачатия, маловероятно, что это обернется какими-либо последствиями. Сперматозоиды обычно устойчивы к внешнему воздействию и обновляются они довольно регулярно.
Если мужчина заболел гриппом или ОРВИ с высокой температурой, это может повлиять на подвижность его сперматозоидов.Но в этом случае оплодотворения просто не произойдет и бояться нечего. К тому же в случае серьезного недуга мужчина вряд ли сможет участвовать в зачатии ребенка.
Холод для женщин
Женские яйца нельзя обновлять при жизни. Их количество постоянно с момента рождения, новых не образуется. Именно поэтому женские половые клетки надежно защищены от воздействия негативных факторов, ведь в их жизни организм испытывает множество различных воздействий.
Наиболее чувствительны к радиационной и токсической нагрузке. К последним можно отнести и обычные лекарства. Лица, вызывающие простуду, обычно не способны серьезно повлиять на яйцеклетку. Они не влияют на его способность к оплодотворению или движение в фаллопиевых трубах и матке.
Влияние на оплодотворенное яйцо
С момента зачатия должно пройти не менее 5-7 дней, чтобы оплодотворенная яйцеклетка достигла того места в матке, где можно прикрепиться.Именно после прикрепления или имплантации начинается активное развитие будущего ребенка, формирование его организма и систем. И это будет время, когда любое воздействие на материнский организм небезопасно.
Промежуток времени до прикрепления оплодотворенной яйцеклетки называется преждевременным периодом. В этот период все клетки будущего зародыша одинаковы. Если внешний фактор повредил какую-то часть, оставшаяся функция возьмет на себя их. Если повреждение будет значительным, эмбрион просто погибнет.Беременность будет прервана, и у женщины начнутся месячные в обычном режиме.
Это тот же закон, который гинекологи называют «все или ничего». Предплантационный период безопасен для развития пороков плода, но может закончиться прерыванием беременности.
Планировочная концепция
Иногда бывает иная ситуация. Бывает, что супружеская пара долго планирует беременность, готовится к ней, но женщина или мужчина попадают в начало цикла.Что делать в этом случае? Нужно ли переносить зачатие еще на месяц или можно продолжить планирование, не обращая внимания на болезнь?
Однозначного ответа в этой ситуации не будет. Для выбора оптимального решения необходимо учесть ряд факторов:
- Кто является источником заражения — муж или жена.
- Когда именно произошло заболевание.
- Тип заражения.
- Назначено лечение.
Источник заражения
Человек, который заболел первым, с большой вероятностью заразит другого.В условиях совместного проживания защититься от заражения практически невозможно. Инкубационный период при разных заболеваниях тоже разный — от одного до десяти дней.
Если первая жена заболела и через какое-то время заразила мужа, к моменту зачатия они могут полностью выздороветь. Но даже если мужчине и дальше будет больно, беременность не помешает.
Если источником заражения является мужчина, то первые признаки болезни жена может почувствовать через несколько дней.А разгар болезни наступит позже — к моменту зачатия или после него. Поскольку ОРВИ довольно сложно предсказать, даже врач не сможет сказать, сколько дней будут недуги и будут ли осложнения осложнениями. В этой ситуации лучше будет подкрепиться и отложить зачатие.
Время болезни
Чем раньше наступила овуляция, тем больше шансов на успех. Обычная простуда в первые дни менструального цикла не грозит будущему зачатию.Пара может спокойно продолжать планирование и наблюдение за состоянием женщины. Как правило, такие инфекции длятся не больше недели и за несколько дней до овуляции будущая мама будет вполне здоровой.
Если заболевание развивается непосредственно перед овуляцией, нужно подумать об этом. Даже самая безобидная простуда может иметь затяжное или двухволновое течение. И безопасный период после овуляции не так уж и продолжителен. Возможно, взвесив все факторы, есть смысл подождать еще месяц.
Тип заражения
Заболевания стеночные разные.Они могут развиться после переохлаждения или при пониженном иммунитете, и тогда возбудителями болезни станут микробы, живущие в нашем организме. Но могут иметь инфекционное происхождение и вызывать самые разные вирусы. Самые известные из них:
- аденовирус;
- парагрипп;
- грипп;
- риновирус;
- энтеровирусов и др.
Первые три патогена могут вызывать тяжелые или долгосрочные заболевания.
Аденовирус
Аденовирусная инфекция проявляется болью в горле, лихорадкой, конъюнктивитом.Иногда присоединяются кишечные расстройства. Температура может подниматься выше 38 градусов.
Заболевание довольно заразное. Его главная особенность — склонность к затяжному или волнообразному течению. Очень часто на фоне нормализации температуры и практически полного исчезновения симптомов возникает вторая волна лихорадки.
Есть еще один вариант течения — в виде длинного субфебристита, продолжающего слабость, недуг. Температура до 37,5 градусов, продолжительность больше недели еще называют температурной петлей.
Планировать беременность при болезни, похожей на аденовирусную инфекцию, не стоит.
Парагрипп.
Заболевание немного похоже на грипп, но протекает легче. Парагриппа характеризуется частым поражением гортани и бронхов. Обычно протекает в виде ларингита и бронхита. Температура может подняться выше 38 градусов. Кашель иногда продолжается до трех недель.
Парагриппп заразен, быстро распространяется. Контактные лица заболевают через 1-2 дня.
Учитывая склонность к развитию бронхита и затяжного процесса, зачатие лучше отложить на месяц.
Грипп
Грипп говорит сам за себя. Это очень разрозненная болезнь, быстро распространяющаяся и часто протекающая в виде эпидемий. Если один из супругов заболел, почти всегда падает и другой.
Заболевание протекает тяжело, с голавлями в суставах, головными болями, высокой температурой. Характерно плохое самочувствие, когда больной буквально лежит несушкой.Есть грипп и еще одна особенность — астено-невротический синдром после выздоровления.
Может проявляться такими симптомами:
- вялость;
- усталость;
- апатия и сонливость;
- прострация;
- отсутствие аппетита;
- низкая температура.
Астено-невротический синдром длится от одной до двух недель и требует полного выздоровления и восстановления организма. Забеременеть на фоне гриппа или сразу после него крайне нежелательно.
Назначенное лечение
Чтобы решить вопрос о возможности забеременеть в этом цикле, необходимо учитывать принятый курс лечения.
Если врач назначил жаропонижающие или противоаллергические препараты, витамины, гомеопатические средства, их прием не навредит будущему ребенку.
В случае, если заболевание оказалось тяжелым и проводилось лечение антибактериальными препаратами, беременность не рекомендуется.Лучше отложить зачатие хотя бы на месяц. Некоторые антибиотики, противопоказанные при беременности, выводятся из организма не один день, а более недели. И вполне может быть, что принятая до зачатия таблетка негативно скажется на будущем ребенке.
Совершенная беременность
Что делать, если беременность все же наступит, не узнали ли о болезни слишком поздно? Главное в таком случае расслабиться и принять ситуацию. Чем спокойнее будущая мама, тем больше шансов у ребенка.Природа позаботилась о том, чтобы обезопасить ребенка в самом раннем возрасте. И, скорее всего, все закончится благополучно.
Но при этом необходимо посетить врача и рассказать о симптомах заболевания и принятом лечении. Иногда требуется консультация генетика и дополнительные анализы. Своевременное медицинское обследование минимизирует риски, и родители смогут спокойно наслаждаться ожиданием малыша.
Многих женщин, которым посчастливилось забеременеть, беспокоит вопрос: можно ли зачать ребенка при простуде, если это не опасно? В этой деликатной теме много нюансов, все зависит от конкретной ситуации.Насколько тяжело было заболевание, какой из супругов переживал недуги.
Недостаток способствует зачатию?
Иногда бывает, что пара давно и неудачно планирует беременность. И вдруг зачатие происходит, когда кто-то из супругов или даже обоих чувствует недуг. Как вы забеременели во время простуды? Врачи объясняют это двумя факторами: психологическим и физиологическим.
В первом случае недомогание помогает отвлечь внимание супругов от попыток зачать ребенка.Дело в том, что при планировании семьи неизбежен определенный стресс. Сам по себе процесс зачатия сопровождается напряжением: пара думает, что все получилось правильно, и в итоге ничего не выходит. При простуде оба супруга находятся в расслабленном состоянии, что необходимо для успеха «операции».
Вторая причина совершенного чуда — ослабление иммунитета у женщины, заболевшей простудой. Объясняется это тем, что среди слабых представителей есть очень сильные иммуноглобулины.Последние препятствуют проникновению сперматозоидов в яйцеклетку. Во время простуды иммунная система не может ответить «чужими», в результате происходит оплодотворение.
Иногда, наоборот, зачатие становится провокатором простуды. Ведь в первые дни после оплодотворения снижается иммунитет. Так задумано природой, чтобы женское тело не отвергало «чужеродное» тело маленького существа.
Что такое насморк
Под простудой чаще всего понимают вирусную инфекцию.Прежде чем затронуть проблему простуды при зачатии ребенка, следует выделить несколько видов заболеваний:
- Обычная ОРВИ без температуры;
- ОРВИ с лихорадкой и повышением температуры;
- Грипп;
- Бактериальные осложнения ОРВИ — затяжные бронхиты, синуситы и др .;
- Ангина.
Эти недуги влияют на организм по-разному. Легкая простуда поражает в основном назоферлера, что не приводит к изменениям в репродуктивной системе.Вторая и третья разновидности серьезно отражаются на способности организма нормально функционировать.
Если заболел муж
Обычно женщина узнает о своей беременности через 2-3 недели после зачатия. Он покрывает радость, которая затем сменяется тревогой. Она вспоминает, что ее партнер недавно замолчал ORVI. Как холодный мужчина на ребенка влияет на ребенка?
Чаще всего ОРВИ мужчин не имеют для ребенка последствий, а заботы будущих родителей напрасны.Это связано с тем, что сперматозоиды созревают долго, больше месяца. Поэтому состояние холодного мужчины при зачатии не может повлиять на качество спермы.
Если он упал за несколько дней или недель до оплодотворения, возникают вопросы. Особенно, если ОРВИ сопровождалось повышением температуры. Вирусная инфекция может поражать сперматозоиды, снижая их подвижность и качество.
Впрочем, волноваться не стоит. Ведь если болезнь сопровождалась повышением температуры, выжить могли только сильные сперматозоиды.
Даже если после ОРВИ качество спермы ухудшится, зачатие произойдет с участием миллионов сперматозоидов высочайшего качества. После оплодотворения женский организм будет удерживать эмбрион «ФэйсконТрол». Если с ним что-то не так, он будет отклонен, и имплантация не состоится. Если эмбрион попал в стенку матки, но он нездоров, то, скорее всего, выкидыш произойдет в более ранние сроки. Поэтому, если беременность протекает нормально, то волноваться не о чем.
Если у мужа не было температуры, то холод затрагивал только назоферлера, оставляя, помимо прочего, здоровую нижнюю часть тела и репродуктивную систему.
ORVI для будущей мамы
Но как простуда влияет на здоровье ребенка простуда? Это зависит от того, насколько тяжелым было заболевание и какие лекарства использовались.
При небольшой простуде бояться. Единственное, что нужно сделать в этом случае, — не допустить распространения инфекции, приняв лечение простуды с помощью назначенных лекарств.Будьте осторожны не только с лекарствами, но и с травами. Некоторые из них вредны при беременности.
Опасность в некоторых случаях представляет только сильный кашель. Это может привести к непроизвольному напряжению матки. А это может стать причиной отторжения эмбриона от стенок и последующего выкидыша при слабости мышц матки. Но бывает это нечасто.
При сильных простудных заболеваниях, например ОРВИ с температурой, болезнь может поразить эмбрион. Опасность — повышенная температура — перегрев вредит плоду.В случае ОРВИ с повышением температуры и температурой более 38,5 градусов врачи рекомендуют снизить температуру разрешенными препаратами на основе парацетамола. Аспирин и его производные при беременности нельзя.
Некоторые специалисты высказывают мнение, что если вирусная инфекция поразила эмбрион, он погибнет. Если выкидыша не произошло, значит, болезнь не затронула эмбрион. Принцип «все или ничего». Пораженный плод отторгается материнским организмом.Если вирусная инфекция не поразила эмбрион, беременность продолжится, и ребенок будет нормально развиваться.
Грипп в начале беременности
Если после зачатия началась лихорадка, кашель, насморк, смазка в теле и другие проявления гриппа, то необходимо обильно пить и лечиться по назначению врача. Также лучше всего понаблюдать за постельным бельем и обязательно предупредить врачей о возможной беременности. В дальнейшем такая беременность потребует особого внимания врачей.
Самые опасные периоды — имплантация (5-7 дней после оплодотворения) и 4-13 неделя беременности.
В первый раз на четвертой акушерской неделе беременности (то есть до месячной задержки) зигота живет автономно, сама по себе и поэтому защищена от вирусов. Но в тот момент, когда оплодотворенная яйцеклетка прикрепляется к стенке матки, она начинает расти и развиваться, от плода зависят процессы, происходящие в организме. Именно в этот период от 4 недель (то есть в самом начале беременности до второго триместра) развитие ребенка происходит под влиянием изменений в организме матери.Вирусы могут проникать в клетки ребенка и повредить их.
Если вы только планируете беременность и кто-то из супругов заболел гриппом или ОРВИ, лучше подкрепить и отложить зачатие до следующего месяца. Более того, во время беременности количество разрешенных препаратов сильно ограничено.
Как лечить
Лекарственные препараты при гриппе и ОРВИ можно применять только после консультации с врачом.
Из рецептов народной медицины при гриппе многие врачи советуют пить отвар с шиповником, он помогает вывести из организма все токсины, насыщает его витамином С.
Можно полоскать горло отваром ромашки, полоскать нос морской водой.
Чтобы не простудиться, врачи советуют принять меры профилактики:
- Основная рекомендация — не ходить в общественные места, где много людей;
- ношение марлевой повязки или маски от инфекции;
- принимать витаминные препараты;
- смазать носовые ходы оксолиновой мазью (хотя это не очень эффективная мера).
Таким образом, на вопрос, можно ли зачать ребенка при простуде, можно ответить утвердительно.При легкой простуде заболевание не влияет на способность организма выносить здоровый эмбрион. Другое дело, что торопить ребенка не стоит, если мужчина или женщина заболели гриппом.
Если женщина беспокоила после того, как произошла овуляция и оплодотворение, то нужно сбить температуру разрешенными препаратами и вызвать врача.
Грамотно: Заключение гинеколога
За вопросы пациенток отвечает врач акушер-гинеколог Елена Артемьева.
— у меня день овуляции и внезапно началась ОРВИ. Можно ли попробовать зачать ребенка или на него может повлиять болезнь? Опасно ли зачатие при простуде?
— Да, вирусные инфекции опасны при зачатии и беременности. Планируйте беременность в следующем цикле.
— Можно ли попробовать зачать ребенка при простуде? Лечится антибиотиками.
— После антибиотиков зачатие следует отложить на три месяца.
— Мы с мужем искали ОРВИ, там была высокая температура. Выпил каголе. И вдруг обнаружила, что беременная — это положительный тест. Может ли болезнь повлиять на здоровье ребенка?
— Скорее всего, она не повлияла на плод. Произошла имплантация, уровень ХГЧ в моче достиг высоких цифр (иначе тест не показал бы беременность). Судя по всему, плод нормально развивается, иначе организм отторгнет его. Не беспокойся.
— За неделю до зачатия быстро отсосала, скорее всего грипп.Болел две недели, пил терафлю. Сейчас срок беременности — полтора месяца. Врач еще не был. Может ли грипп повлиять на ребенка? Я читала, что в первую неделю после зачатия кровоток у ребенка не связан с кровью матери, не так ли?
— Да, в первые дни эмбрион не связан с кровью матери. Может ли инфекция повлиять на ребенка? Время покажет, но судя по тому, что беременность сохранилась, все идет нормально.
Специалисты предупреждают, что зачатие при простуде может грозить неприятностями и маме, и малышу. При этом возможны опасные осложнения.
Нежелательно готовиться к беременности в зимне-осенний период. Именно в это время год наиболее вероятен для заражения острыми респираторными инфекциями. Вирусы могут проникнуть к ребенку в утробе матери и привести к замершей беременности.
Простуда при ослаблении организма женщины, особенно если такое заболевание сопровождается осложнениями со стороны дыхательной системы, а также высокими температурами.
Зачатие при простуде может осложняться следующими моментами:
- Во время алесса беременной не рекомендуется сдавать анализы
- Не рекомендуется посещать специалистов и проводить какие-либо обследования.
- При определении овуляции могут возникнуть затруднения. При повышенной температуре на градуснике будут высокие цифры, поэтому базальная температура не будет иметь высокой информативности
- После перенесенного заболевания иммунитет будущей мамы будет ослаблен
- Из-за недостаточного питания, вызванного отсутствием аппетит, необходимые и микроэлементы не поступят в организм
Также во время беременности запрещено лечиться большим количеством препаратов, поэтому будущей маме придется ориентироваться на народные методы терапии.Кроме того, при планировании зачатия заботиться о своем здоровье должна не только женщина, но и ее партнер. В противном случае неходящая простуда партнера может перейти к будущей маме, а это чревато возникновением осложнений.
Возможные осложнения
Любое заболевание может отрицательно сказаться на созревании основного фолликула и последующем выходе яйцеклетки.
Женщина должна знать, что АРЗ при овуляции чревато последствиями.
Ранний выход яйцеклеток может быть спровоцирован высоким уровнем температуры в организме будущей мамы.
В это время существует риск появления ановуляции, возникающий из-за подавления основного фолликула, а также из-за гормональных нарушений.
Высокий уровень женщин значительно снижает активность и сокращает продолжительность жизненного цикла сперматозооидов, которые находятся на половых путях.
Большое количество нарушений в женском организме при простуде может стать препятствием для нормального оплодотворения. К тому же после того, как сформируется желтое тело, базальная температура будет все время высокой.По этой причине женщине нет смысла следить за гормональным статусом и моментом овуляции
Если простудная болезнь возникла после наступления овуляции, исключить возможность беременности невозможно. В первые дни жизни оплодотворенная яйцеклетка не ассоциируется с кровеносной системой женщины, а значит, риск проникновения вирусов минимален.
Как правило, зародыш в матке появляется, высокий уровень температуры тела не скажется плохо.
Следует подчеркнуть, что если у женщины не появился и вирус гриппа, он может проникнуть в эмбрион через материнскую кровь, и это может вызвать следующие аномалии:
- Угроза появления выкидыша
- Серьезные дефекты в ребенок с врожденным характером
- Беременность может закончиться замороженными фруктами или самопроизвольным прерыванием
Специалисты отмечают, что зимой, когда очень высок риск заражения гриппом, количество патологий у беременных увеличивается в несколько раз.
Влияние холода на беременность
Врачи предупреждают будущих мам, что сеять АРЗ или грипп на любом этапе планирования беременности нежелательно. Планирование малыша лучше всего отложить до тех пор, пока женщина или ее партнер не выздоровеют полностью и не укрепят организм. Чтобы узнать, что зачатие уже возможно, будущей маме необходимо посетить женскую консультацию и сдать все необходимые анализы.
С момента наступления беременности в организме у нее начинает снижаться иммунитет.Такая ситуация встречается у всех будущих мам. Это необходимо для того, чтобы плодовое яйцо не начало отворачиваться от женского организма.
Если беременность сопровождается простудой, иммунные силы организма начинают ослабевать намного быстрее. Все это приводит к тяжелому течению АРЗ и риску возникновения большого количества осложнений.
Например, у будущей мамы может появиться:
- , при котором женщине придется принимать большое количество антибиотиков
- Хронические заболевания желудочно-кишечного тракта, печени, а также почек
- Нарушения питания кровь плода из-за недостаточного кровотока в сосудах, вызванного простудой
- Фитоплацентарная недостаточность, которая может вызвать плодоношение плода
Роды, которые начались раньше срока, или выкидыш, произошедший на поздних сроках беременности, также могут быть результатом высокой температуры или тяжелого течения инфекции.
Если беременность наступила после болезни, это тоже может иметь печальные последствия. Организм женщины в ожидании малыша не плохо реагирует на возникновение резких респираторных заболеваний, а эффективно устраняет их только с помощью методов народной терапии. Не обойтись без лекарств.
Если все же случилось так, что женщина заболела простудой, будучи беременной, ей нужно внимательно и внимательно следить за всеми медицинскими пунктами. Только в этом случае риск осложнений будет минимальным.
Это видео для будущей мамы:
- Когда женщина может забеременеть и можно ли рассчитать дни в …
- Лечение герпеса при беременности — диагностика и меры …
Читать 6 мин.
На этапе планирования малыша оба родителя должны быть полностью здоровы. В этой статье мы рассмотрим влияние простуды на овуляцию. О возможном течении беременности будущая мама догадывается не сразу, а минимум через две недели.Иногда бывает, что в момент зачатия один из половых партнеров был болен orvi. Особенно это касается тех, кто планирует малышку зимой.
Как ОРВИ влияет на яйцо
Даже во время роста женского эмбриона откладываются миллионы яйцеклеток. Увеличивать их количество невозможно. Однако надежная сохранность клеток обеспечивается. На них практически отсутствуют негативные факторы.
Как правило, переход простуды не влияет на яйцеклетки.Встречайтесь со спермой и оплодотворяйте, пока они двигаются по трубам, их ничего не беспокоит.
В то же время яйца самок очень чувствительны к лекарственным воздействиям. Другими словами, препараты, которые пациент употребляет во время, могут оказать на него крайне негативное воздействие.
Если простуда диагностируется сразу после овуляции, когда зигота уже продвигается к матке, то существует риск гибели первоначального эмбриона. Тогда организм настраивается на следующий менструальный цикл, и с месячными все не нужно.Прикрепившийся плод очень подвержен негативному влиянию, начиная с девятых дней после зарождения.
Простуда — признак плодородия
Простуда как признак овуляции, причем главный, воспринимаю. Иногда бывает, что супруги так долго планируют рождение ребенка, а выход яйцеклетки и встреча ее со сперматозоидами происходит на фоне вирусного заболевания. Здесь на состояние влияют разные факторы.
Зачатие происходит на фоне общего снижения иммунитета будущей мамы.У некоторых женщин есть настолько устойчивые антитела, что они препятствуют продвижению сперматозоидов. В овуляцию, при простуде, защититься намного сложнее.
Если говорить о психологическом воздействии, то общее ослабление организма помогает обоим супругам переключить свои мысли. Иногда во время планирования ребенка пар очень концентрируется на одной теме, и это приводит к стрессовому состоянию женщины. Во время болезни муж и жена расслабляются и перестают думать об успехе процесса.Все это помогает достичь конечной цели.
В некоторых случаях при высоких температурах во время овуляции оплодотворение не происходит. Бывает так, что сам грипп служит следствием удачного зачатия, на фоне которого снижается иммунитет.
«За» и «против» зачатия по делу
Чтобы принять правильное решение: при попытке зачать ребенка или отложить процесс до следующего менструального цикла, необходимо оплатить несколько факторов:
- источник заражения;
- вида болезни;
- время появления симптомов.
Один из уже больных партнеров может заразить другого. Избежать этого очень сложно в случае проживания под одной крышей. Продолжительность инкубационного периода может составлять от 1 до 10 дней.
Когда заболела первая женщина и заразила мужчину, то есть вероятность, что к моменту выхода яиц исправятся оба.
Ситуация осложняется, если все произошло наоборот. Через несколько дней женщина чувствует общее недомогание и может не прийти в себя до овуляции.
Когда ОРВИ диагностируется задолго до середины цикла, не должно быть причин для паники. Во время менструаций и сразу после них можно спокойно лечиться. Партнерам разрешено вести открытую половую жизнь, но важно постоянно следить за состоянием будущей мамы.
Сам по себе холод предполагает присутствие определенных видов. Часто на организм поражают вирусы, тогда планирование лучше отложить до полного выздоровления.
Лечение
Планируя малышу и простуду, важно учитывать влияние употребляемого лечебного.Можно попробовать зачать ребенка, если врач приписал следующие лекарства:
- гомеопатия;
- средство для понижения температуры;
- таблетки противоаллергенные;
- витаминов.
При диагностировании тяжелой стадии назначают антибиотики. Тогда лучше временно перенести попытки зачатия. Эти препараты категорически противопоказаны во время внутриутробного инструмента. Кроме того, они выводятся из женского организма в течение нескольких недель.Во вред будущему малышу может нанести даже одна таблетка такого рода, принятая еще до его появления.
Если болит горло, то его нужно как можно чаще полоскать. Для этого стоит использовать травяные прелести и пучки ромашки. Отличное средство — раствор теплой воды, соды и соли. Допускается увлажнение горла различными аэрозолями.
Когда надоел будущий отец
Если отец заболел в момент незащищенного полового акта, это не повлияет на ребенка.Состояние супруга никак не влияет на качество сперматозоидов, поэтому они способны выполнять свою основную функцию.
Когда мужчина заболевает за несколько недель до предполагаемых фертильных дней, то не исключены трудности, особенно если заболевание вызвало лихорадку. Симптомы простуды могут крайне негативно повлиять на половые клетки.
Рост температуры тела вызывает снижение качества и подвижности сперматозоидов. Это затрудняет удобрение. Под действием гипертермии более слабые сперматуриды погибнут, а сильные — выживут.
После открытого полового контакта женский организм приступит к так называемой проверке. Если ему что-то не нравится, то образовавшееся плодовое яйцо просто не закрепится в матке. Эмбрион можно лечить в эндометрии, но вряд ли он здоров. Тогда в самом начале произойдет выкидыш.
Грипп в начале беременности
При всех инфекциях повышение температурных показателей, кроме того, появляются головные боли, смазка в суставах и костях.Эти симптомы не стимулируют наступление беременности. Однако сперматозоиды живут до 3-5 дней, поэтому оплодотворение может произойти через несколько дней.
Для устранения симптомов ТПЗ нужно много пить и соблюдать преимущественно постельное белье. Консультация врача не мешает. Ему нужно сообщить о возможной беременности.
Если потом выяснилось, что плод развивается, то есть есть все основания полагать, что грипп не повлиял на этот процесс. Однако, когда простуда известна до полового акта, лучше немного подождать.
Грипп предполагает лечение серьезными лекарствами, которые крайне опасны для будущего ребенка. Если их продолжать принимать, то не исключены осложнения. В развитии плода первые 12 недель играют решающую роль, потому что все системы и органы опубликованы.
Заключения врачей
Врачи считают, что женщине становится лучше отложить попытку забеременеть до следующего цикла. Когда ОРВИ был обнаружен супругом, и он принимал антибиотики, то можно начинать через 2-3 месяца.За это время посевной материал успеет обновиться.
По словам медиков, действуют правила «Все или ничего». Если воздействие на плод оказано, велика вероятность выкидыша. Когда инфекция не нанесла вреда будущему малышу, учение будет продолжено.
выводы
Таким образом, все случаи индивидуальны. Чтобы предотвратить возможные негативные изменения, лучше проконсультироваться с врачом. Он напишет таблетки, которые не принесут вреда плоду. Влияние простуды на овуляцию у всех разное.Если партнеры заболели до полового акта, лучше отложить планирование малыша до полного выздоровления.
Когда желудочный грипп заразен?
Желудочный грипп, или, точнее, гастроэнтерит, вызывает такие симптомы, как рвота, диарея, тошнота, лихорадка, слабость и т. Д. Он заразен, по крайней мере, до тех пор, пока присутствуют симптомы, и в некоторых ситуациях может передаваться другим людям даже дольше.
Когда у нас появляются неприятные симптомы, сопровождающие «желудочный грипп» — рвота, диарея, лихорадка, слабость, тошнота и т. Д.- мы просто хотим, чтобы они ушли. Много раз я слышал, как люди говорят: «Я бы не пожелал этого своему злейшему врагу», но зачастую это настолько заразно, что мы в конечном итоге передаем это всем в семье.
Никто не любит болеть, а «желудочный грипп» (который на самом деле не грипп, а гастроэнтерит) — один из самых страшных. Но знаете ли вы, почему эта болезнь так заразна? Вы знаете, как и когда он распространяется? Скорее всего, вы могли распространять его, даже не осознавая этого.
Источник изображения / Getty ImagesКогда вы заразны
Вирусный гастроэнтерит может быть вызван несколькими разными вирусами.Норовирус — один из самых распространенных. Ротавирус — еще одна распространенная причина, которая может быть очень серьезной для маленьких детей. К счастью, сейчас есть вакцина от ротавируса, поэтому она не так распространена, как раньше.
Оба этих вируса и другие, вызывающие симптомы «желудочного гриппа», очень заразны:
- Норовирус : Симптомы появляются через один-три дня после контакта с вирусом, и вы заразны, как только появляются симптомы. Общие рекомендации заключаются в том, что вы можете вернуться к повседневной деятельности после того, как исчезнут симптомы в течение 24 часов. , но на самом деле вы все еще заразны в течение трех дней после выздоровления и можете распространять вирус в течение 2 недель.
- Ротавирус : Вы действительно заразны еще до появления симптомов и в течение двух недель после выздоровления. Обычно симптомы проявляются через 1-2 дня после заражения.
Обеими этими вирусами дети часто заразны и распространяют болезнь дольше, чем взрослые.
Как распространяется желудочный грипп
Заболевания желудка передаются через тесный контакт. Совместное использование посуды или еды и частое не мытье рук — частые причины распространения вирусов в семьях.Это звучит грубо, но маленькие частицы стула от диареи или рвоты могут передаваться от человека к человеку, и, поскольку они такие маленькие, вы не осознаете этого, пока не заболеете.
Что вы можете сделать
Что нужно сделать, если кто-то в вашем доме заболел гастроэнтеритом:
- Мойте руки, особенно после посещения туалета или смены подгузников, до и после приготовления или приема пищи, а также при уходе за больным
- Используйте дезинфицирующее средство для рук, если мыло и вода недоступны
- Мойте фрукты и овощи и тщательно готовьте пищу, если кто-то в доме заболел
- Не позволяйте больным членам семьи готовить еду или заботиться о других
- Очистите и продезинфицируйте поверхности в доме, которые могут быть заражены вирусом
- Тщательно выстирать белье и одежду, контактировавшую с больными членами семьи
Часто очень трудно предотвратить распространение гастроэнтерита через дома, детские сады и другие места, где многие люди вступают в тесный контакт друг с другом, но эти шаги могут помочь снизить риск распространения болезни.Взаимодействие с другими людьми
Слово Verywell
Желудочный грипп — крайне неприятное заболевание. К счастью, большинство людей выздоравливают без каких-либо серьезных осложнений. Важно держаться подальше от других людей, пока у вас есть симптомы, и в течение примерно 24 часов после их исчезновения, чтобы не подвергать других людей вашей болезни.
Подробнее о лечении желудочного гриппа.
Гигиена при гриппе, коронавирусной инфекции и других ОРВИ
Что нужно делать в периоды активной циркуляции возбудителей гриппа, коронавирусной инфекции и других возбудителей ОРВИ для предотвращения собственного заражения и защиты другие, если вы заболеете?
Возбудители всех этих болезней очень заразны и передаются преимущественно воздушно-капельным путем.
При чихании и кашле на воздухе микрокапли слюны, мокроты и респираторного секрета, содержащие вирусы, распространяются вокруг больного человека. Более крупные капли оседают на окружающих предметах и поверхностях, мелкие капли остаются в воздухе в течение длительного времени и могут переноситься на расстояние до нескольких сотен метров, а вирусы сохраняют способность заражаться от нескольких часов до нескольких дней. Основные меры гигиенической профилактики направлены на предотвращение контакта здоровых людей с вирусосодержащими выделенными частицами больного человека.
Следующие правила гигиены значительно снизят риск заражения или дальнейшего распространения гриппа, коронавирусной инфекции и других A.R.V.I.
- Используйте одноразовое бумажное полотенце при чихании, кашле, сморкании.
- Не касайтесь лица грязными руками.
- Регулярно мойте руки.
- Используйте дезинфицирующие салфетки на спиртовой основе.
Гигиена при ОРВИ и вирусной инфекции гриппа.
- Оставайся дома при массовых заболеваниях.
- Ограничьте контакты с инфицированными людьми.
- Сделайте влажную уборку дома.
- Используйте специальные маски.
Как не заразиться
- Мыть руки после посещения любых общественных мест, транспорта, прикосновения к дверным ручкам, деньгам, оргтехнике общего пользования на рабочем месте, перед едой и приготовлением пищи. Обратите особое внимание на тщательное намыливание (не менее 20 секунд) и последующий полный дренаж рук.
- Вернувшись домой, вымойте руки и лицо с мылом и промойте нос изотоническим раствором.
- Прикоснитесь к лицу, глазам только что вымытыми руками. Если у вас нет доступа к воде и мылу, используйте дезинфицирующие средства на спиртовой основе для мытья рук. Или используйте одноразовую салфетку, если необходимо прикоснуться к глазам или носу.
- Носить одноразовую медицинскую маску в людных местах и на транспорте. Меняйте маску на новую каждые 2-3 часа, повторно использовать маску нельзя.
- Отдавайте предпочтение гладким прическам, когда вы находитесь в людных местах, распущенные волосы, часто соприкасаются с лицом, повышают риск заражения.
- Избегайте тесного контакта и оставайтесь в одной комнате с людьми, у которых есть видимые признаки A.R.V.I. (кашель, чихание, выделения из носа).
- Не касайтесь дверных ручек, перил, других предметов и поверхностей в общественных местах голыми руками.
- Ограничьте приветственные рукопожатия, поцелуи и объятия.
- Чаще проветривайте помещения.
- Не использовать общие полотенца.
Как не заразить других
- Сведите к минимуму контакты со здоровыми людьми (приветственные рукопожатия, поцелуи).
- Если вы плохо себя чувствуете, но вам приходится общаться с другими людьми или пользоваться общественным транспортом, используйте одноразовую маску, обязательно меняйте ее на новую каждый час.
- При кашле или чихании обязательно прикрывайте рот по возможности одноразовым платком, в противном случае — ладонями или локтем.
- Используйте только личную или одноразовую посуду.
- Изолируйте предметы личной гигиены от домочадцев: зубную щетку, мочалку, полотенца.
- Ежедневно проводить влажную уборку дома, в том числе дверных ручек, переключателей, панелей управления электронными устройствами.
 ;
;

 Именно из-за этого разнообразия лекарственные препараты и вакцинации не приносят желаемого облегчения пациентам.
Именно из-за этого разнообразия лекарственные препараты и вакцинации не приносят желаемого облегчения пациентам.