Реабилитация после родов
Реабилитация после родов
Восстановление после родов – это определенный период в жизни женщины, он имеет свои особенности и остается в памяти, как правило, не самым лучшим воспоминанием. Однако восстановление после родов может пройти легче и быстрее, если знать, что ждет в этот период и как правильно преодолевать проблемы, которые могут возникнуть. Разумеется, за 9 месяцев беременности организм претерпевает существенные изменения, и ждать, что они исчезнут сразу после родов не стоит.
Важно помнить, что восстановление – это постепенный процесс, обратный отсчет к тому, каким был организм до беременности. Весь процесс восстановления условно можно разделить на следующие этапы:
1. Первые 2 часа после родов
В это время, до перевода в послеродовую палату, женщина постоянно находится под наблюдением врачей, так как именно в это время возможно выявление осложнений вроде кровотечения, повышения давления или температуры тела.
В этот период возможны такие симптомы, как жар из-за обезвоживания, озноб, жажда, сильная усталость от продолжительных родов, при кесаревом сечении – боль на месте шва и онемение в этой области.
2. Первые дни после родов
Внимание врачей постепенно ослабевает, и молодая мама остается предоставленной самой себе. Однако если самочувствие ее улучшается, то вид в зеркале доставляет мало удовольствия. Из-за родов могут произойти существенные изменения во внешности: красные глаза из-за лопнувших сосудов и коричневые точки на лице, похожие на родинки – далеко не самые неприятные из них.
После родов может появиться мышечная боль в теле, схваткообразные боли в животе, которые будут усиливаться во время кормления грудью. Последнее происходит из-за послеродового сокращения матки. Разумеется, присутствуют боли в промежности, которые могут быть как связаны с разрывами, так и вне зависимости от них. В районе груди возникает распирающая боль, однако молоко появляется только на 2-3 день, а в первые дни выделяется молозиво – густая желтоватая жидкость. Все это – нормальные явления, которые проходят у каждой женщины и могут быть как серьезными, так и вовсе неощутимыми, в зависимости от индивидуальных особенностей организма.
Разумеется, присутствуют боли в промежности, которые могут быть как связаны с разрывами, так и вне зависимости от них. В районе груди возникает распирающая боль, однако молоко появляется только на 2-3 день, а в первые дни выделяется молозиво – густая желтоватая жидкость. Все это – нормальные явления, которые проходят у каждой женщины и могут быть как серьезными, так и вовсе неощутимыми, в зависимости от индивидуальных особенностей организма.
В этот период идет активное заживление, так что возможны многие ограничения – например, запрещено сидеть из-за опасности разрывов швов, а так же в течение 7-10 дней медсестры проводят регулярные обследования, чтобы контролировать процесс восстановления после родов на каждом этапе.
Кесарево сечение осложняет этот период тем, что первые сутки после операции разрешено пить только воду с лимонным соком. Однако на вторые сутки после кесарева уже переводят в послеродовое отделение, где молодая мама может сразу начать вести относительно активный образ жизни, в том числе и кормление ребенка.
3. Первые недели после родов
Первые недели после родов женщина все еще чувствует боли: например, боль в груди, особенно во время кормления. Также продолжаются выделения – они могут длиться от двух до шести недель. За швами после эпизиотомии необходимо вести тщательное наблюдение, особенно во время приема душа.
После кесарева сечения медсестра ежедневно обрабатывает шов антисептиками. Кожный рубец образуется только через неделю после операции, именно тогда становится возможно спокойно принимать душ, не тревожа шва. При отсутствии осложнений выписка происходит на 7-10 день после родов, однако еще некоторое время после этого женщине советуют воздержаться от наклонов из-за рубца.
По сравнению с физическим, намного сильнее может стать дискомфорт психологический. Это – сугубо индивидуальный процесс, он проявляется не у всех и зависит от множества факторов. Однако при восстановлении после родов достаточно распространенным явлением становится послеродовая депрессия.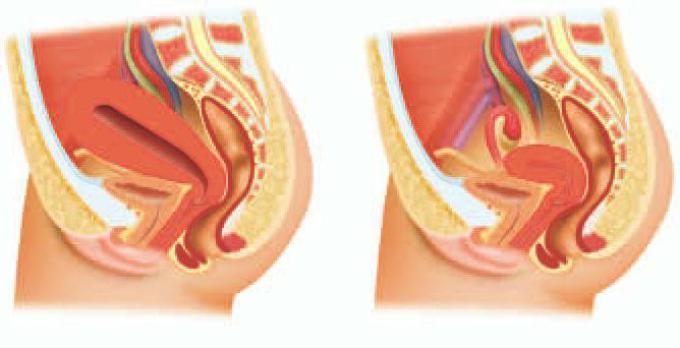
Главное, изначально помнить, что это – нормально. На женщину после родов ложится еще большая ответственность, чем во время беременности. Роды истощают ее организм, а после них начинается повышенная выработка гормонов, что в сумме приводит к периоду психической нестабильности. После приподнятого настроения в первую неделю беременности часто приходит апатия, усталость и разочарование по поводу отсутствия таких же сильных эмоций по отношению к ребенку. Это – результат стабилизации гормонального фона, вот почему молодым матерям советуют больше гулять, отдыхать, концентрироваться только на положительных эмоциях и поддерживать восстанавливающийся после родов организм натуральными продуктами.
Синдром широкого влагалища, растяжки, депрессия. Гинеколог рассказывает о последствиях родов – и как с ними справляться — citydog.by
 И о том, как с ними справляться.
И о том, как с ними справляться.О чем здесь, если коротко:
Елена Герасимович
гинеколог-эндокринолог высшей квалификационной категории, кандидат медицинских наук
►С какими последствиями беременности и родов чаще всего сталкиваются женщины?
– Большая часть осложнений возникает в послеродовом периоде, который в среднем длится 6–8 недель после родов – оперативных или естественных. Заканчивается этот период после обратного развития репродуктивной, эндокринной, нервной, сердечно-сосудистой и других систем организма.
Как правило, самое опасное для здоровья женщины осложнение в раннем послеродовом периоде (первые часы и сутки после родов) – кровотечение. Оно может быть связано с нарушением сократительной способности матки, гипотонией – это когда маточные волокна сокращаются «не совсем правильно».
В таких ситуациях оказывают комплексную консервативную акушерскую помощь: часто вопрос помогают решить использование холода на низ живота и введение сокращающих матку уколов.
Есть и менее коварные осложнения. Наиболее раннее – гематометра: полость матки заполняется сгустками крови, шейка матки плотно закрывается, и лохии с кровью уже не могут выйти самостоятельно. Женщина может жаловаться на повышение температуры тела, боли внизу живота и даже озноб. Лечение гематометры начинают с консервативных методов (спазмолитики и сокращающие матку средства), а при отсутствии эффекта выполняют инструментальное выскабливание слизистой полости матки и удаляют остатки крови.
Еще одно осложнение, которое обычно проявляется уже позже – как правило, через 30–40 дней после родов, – плацентарный полип. Остатки плацентарной ткани задерживаются в слизистой полости матки. Такая женщина в послеродовом периоде жалуется на постоянные кровянистые выделения из половых путей. Поставить правильный диагноз позволяет анамнез и УЗИ матки.
Поставить правильный диагноз позволяет анамнез и УЗИ матки.
Лечение: инструментальное опорожнение матки, удаление плацентарного полипа. Если он долго находится в полости матки и присоединяется инфекция, возможно другое осложнение –
После родов также может быть выворот слизистой шейки матки: эрозированный эктропион или цервикальная эктопия. Лечить эрозию или не лечить – решает только врач после консультации и оценки слизистой шейки матки и цервикального канала специальным аппаратом – кольпоскопом.
Есть также осложнения, связанные с родовым актом и акушерскими пособиями. Например, эпизиотомия и перинеотомия. Для облегчения выхода ребенка из половых путей при наличии показаний женщине делают надрез промежности. К зоне, где «шили» рану, может присоединиться вторичная инфекция. Помощь: местная противовоспалительная терапия, наложение новых швов.
Если после эпизиотомии сформировался грубый рубец, женщину в дальнейшем могут беспокоить боли во время секса – диспареуния. Помощь в таких ситуациях индивидуальная. Возможно физиолечение, а также лазерное иссечение рубцовой ткани с целью восстановления нормальной анатомии тазового дна.
Еще одна проблема в раннем послеродовом периоде – лактостаз
После родов многих женщин беспокоят и эстетические проблемы – растяжки и стрии на коже груди, живота, иногда бедер. Многие пытаются мазать кожу кремом до беременности, во время нее и после, а проблема не уходит: все дело в особенностях строения соединительной ткани. Вернуть естественную пигментацию помогают лазерные технологии.
Вернуть естественную пигментацию помогают лазерные технологии.
«Врач всегда видит, рожала женщина или нет»
►Как рождение ребенка сказывается на груди?
– В течение года после лактации молочная железа обычно восстанавливает свою форму. Но встречаются другие проблемы: женщин иногда беспокоят молозивные выделения из сосков даже после прекращения лактации – лакторея. Это происходит потому, что сохраняется повышенный уровень гормона пролактина, млечные протоки желез остаются расширенными.
Здесь правильным будет визит к маммологу и выполнение УЗИ молочных желез. Если в результате диагностики не были обнаружены кисты, которые могут быть причиной лактореи, можно спать спокойно. В редких случаях показана медикаментозная терапия.
►Правда ли, что влагалище после родов расширяется и не возвращается в прежнюю форму?
– Да, малыш проходит через естественные родовые пути, они безусловно изменяются. Влагалище становится более широким, в настоящее время даже появился специальный медицинский термин – синдром релаксированного влагалища, «синдром широкого влагалища» в просторечии.
Влагалище становится более широким, в настоящее время даже появился специальный медицинский термин – синдром релаксированного влагалища, «синдром широкого влагалища» в просторечии.
У каждой женщины и мужчины свое понятие комфорта и нормы, и если интимная ситуация не устраивает женщину, то ей поможет врач-гинеколог и фитнес с акцентом на тренировку мышц тазового дна. В домашних условиях возможно выполнение все тех же упражнений Кегеля, но это важно делать правильно, полностью исключив работу мышцы переднего брюшного пресса. Этим упражнениям может научить врач-гинеколог. 90% пациенток, с которыми я работаю, выполняют их, к сожалению, неправильно.
Сейчас также есть много влагалищных девайсов для решения проблемы релаксированного влагалища. Кстати, в нашей стране зарегистрированы еще и отличные белорусские «гаджеты».
Еще одно простое решение проблемы – лазерное влагалищное ремоделирование. Это уже область эстетической гинекологии, в которой используется только определенная лазерная энергия: оборудование должно быть сертифицировано для работы со слизистой мочевого пузыря и слизистой влагалища.
►Врач-гинеколог всегда видит, рожала женщина или нет?
– Да. Для нас, акушеров-гинекологов, существуют явные признаки, которые позволяют отличить рожавшую женщину от нерожавшей, и они остаются с женщиной навсегда. Один из основных – это состояние маточного зева: у рожавших он становится щелевидным, шейка матки приобретает цилиндрическую форму (у нерожавших она коническая), также изменяется и складчатость слизистой влагалища.
►Как беременность и роды сказываются на позвоночнике?
– Если женщина была соматически здорова до беременности, она будет здорова и после. На состоянии спинного мозга, позвоночном столбе и нервных окончаниях рождение ребенка плохо не отражается.
►А на весе? Многие ведь полнеют и не могут потом похудеть
– Женщины, которые лактируют, стараются употреблять больше белковой пищи и в целом больше едят, чтобы ребенку досталось больше питательных веществ, аминокислот. При этом они обычно и меньше двигаются, уделяя больше внимания малышу, – соответственно, и приобретают некоторые формы.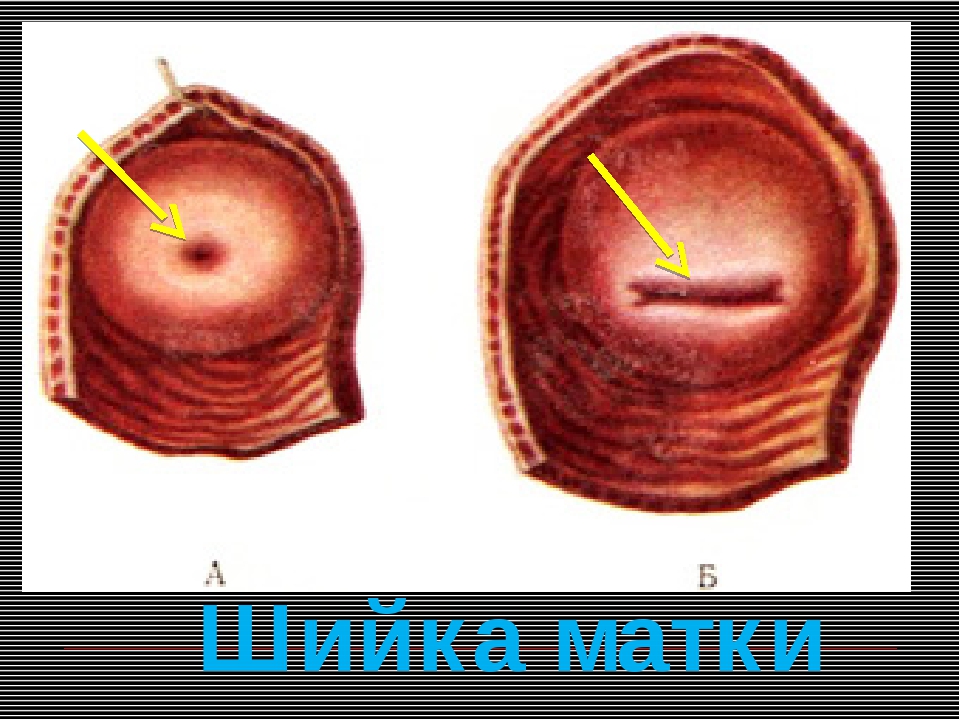
Но, как только лактация заканчивается, восстанавливается гормональный баланс в организме. Когда женщина старается уделять себе больше внимания, ходит на фитнес или делает упражнения дома, вес постепенно возвращается в норму. Нужно приложить усилия и старания, килограммы сами не уйдут. И в то же время бывают исключения, например конституциональные особенности.
►Еще часто говорят, что очень страдают зубы.
– Спорный вопрос. Если женщина принимала во время беременности препараты кальция, витамины, продукты с достаточным содержанием микроэлементов и кальция, проблем не должно быть, так говорят врачи-стоматологи.
А вот случаев с выпадением зубов в моей практике не было. Еще на этапе планирования беременности женщине рекомендуется лечить хронические очаги инфекции, то есть санировать ротовую полость.
«О недержании мочи стесняются говорить, но эта проблема легко решается»
►А почему у многих женщин после родов появляется геморрой?
– Дело в том, что естественное рождение ребенка дает большую нагрузку на кровоснабжение малого таза, в особенности на кровоток ректо-сигмоидного отдела. А если малыш еще и крупный, то вероятность развития геморроя увеличивается, и в таком случае требуется помощь хирурга-проктолога.
А если малыш еще и крупный, то вероятность развития геморроя увеличивается, и в таком случае требуется помощь хирурга-проктолога.
Геморрой может беспокоить женщину не только после родов, но и во время беременности. Профилактика – это гимнастика и правильное питание, способствующее регулярному стулу и отсутствию запоров. В некоторых случаях по рекомендации врача женщине необходимы медикаменты, улучшающие кровоснабжение малого таза.
►Варикоз – тоже частая проблема?
– Бывает и варикоз, и флебит, и тромбофлебит. Во время беременности, начиная с 28-й недели, объем циркулирующей крови увеличивается на 50%. Это очень большая нагрузка и на сердечно-сосудистую систему в целом, и на бассейн вен нижних конечностей в частности. С целью профилактики врач может рекомендовать эластические чулки определенной степени компрессии во время беременности, родов и в послеродовом периоде.
►Почему появляется недержание мочи? Это можно исправить?
– Недержание мочи у женщин появляется, потому что изменяется анатомия между мочевым пузырем и маткой, изменяется гормональный фон, и часто женщина просто не умеет управлять своими интимными мышцами.
Об этой проблеме стесняются говорить, но нужно знать, что она решается разными методами: БОС-терапией, тренировками с помощью влагалищных конусов и шариков, опять же лазерными и физиотерапевтическими процедурами.
►А последствия кесарева сложнее?
– Однозначного ответа нет. Кровотечение – наиболее опасное осложнение в случае гипотонии и атонии матки. В таких ситуациях при отсутствии эффекта от консервативных методов лечения женщине удаляют матку. Но, по мировой статистике, 20–25% родов во всем мире в настоящее время заканчиваются операцией кесарева сечения.
Один из уважаемых профессоров однажды образно отметил, что зубы у женщин вырываются реже, чем делают сейчас операцию кесарева сечения, и это правда. Но ее не делают по желанию женщины, есть определенные показания к этой операции, как со стороны здоровья роженицы, так и со стороны плода.
«На самом деле количество послеродовых депрессий ничтожно мало»
►Когда восстанавливается менструальный цикл?
– Это очень индивидуально. Если женщина регулярно лактирует и кормит ребенка грудью по расписанию через 3–6 часов, цикл менструаций может восстановиться только после окончания лактации. Это связано с высоким уровнем пролактина и низким содержанием гипофизарных гормонов.
Если женщина регулярно лактирует и кормит ребенка грудью по расписанию через 3–6 часов, цикл менструаций может восстановиться только после окончания лактации. Это связано с высоким уровнем пролактина и низким содержанием гипофизарных гормонов.
►Нормально ли, если после рождения ребенка долго не хочется секса?
– Это ненормально, но это связано с особенностью эндокринной перестройки женщины в послеродовой период. Высокий уровень пролактина в крови подавляет гонадотропины, да и лимбическая система работает по своим канонам, а ведь именно она отвечает за удовольствие.
То есть инстинкт материнства подавляет инстинкт интимности, у женщины появляется другая доминанта. Завершение этого периода и возвращение интимной близости женщины часто связывают с тем, что дети подрастают и им нужно меньше внимания, но на самом деле ей не хочется секса не потому, что она устает, а по эндокринным причинам. Это объясняет доказательная эндокринология.
И такое может длиться до трех лет и более, но возврат либидо обязательно произойдет, время для каждой женщины индивидуально.
►А если это не проходит очень долго?
– Тогда необходимо выполнить ряд исследований и обратиться к гинекологу-эндокринологу или гинекологу-эстетисту, чтобы найти проблему и решить ее.
►У женщин часто во время беременности меняются вкусовые предпочтения. Нормально ли, если после рождения ребенка они не восстанавливаются?
– В норме все восстанавливается, мела и огурцов не так уж и хочется. Обычно все пищевые причуды заканчиваются к 16 неделям беременности, когда образуется достаточное количество гормона – плацентарного лактогена.
Если женщина родила, а прежние предпочтения не вернулись, нужно проконсультироваться у психотерапевта и гастроэнтеролога.
►В последнее время все чаще говорят о послеродовой депрессии. Часто ли беременность так плохо отражается на психологическом состоянии?
– Минорное состояние, грусть, усталость, стресс часто маскируются послеродовой депрессией. На самом деле количество послеродовых депрессий ничтожно мало в популяции. У меня были такие пациентки, и это состояние ни с чем другим не сравнить: у женщин опускаются руки, они беспомощны, и эта беспомощность не зависит от самой женщины. Меняется ее гормональный метаболизм, количество эндорфинов. Это глубокое изменение на уровне нейроэндокринной системы, но, к счастью, это редкое осложнение.
У меня были такие пациентки, и это состояние ни с чем другим не сравнить: у женщин опускаются руки, они беспомощны, и эта беспомощность не зависит от самой женщины. Меняется ее гормональный метаболизм, количество эндорфинов. Это глубокое изменение на уровне нейроэндокринной системы, но, к счастью, это редкое осложнение.
Во время лактации вырабатывается гормон доверия – окситоцин. И, когда женщина лактирует, у нее и эндорфинов вырабатывается больше, она защищена природой от депрессии. Но, конечно, если женщина постоянно одна, у нее нет поддержки мужа, семьи, если она постоянно устает, ей не уделяют внимания, развивается обычный ипохондрический синдром, который может привести к депрессии.
«Никто вам не скажет заранее, что вас ждет»
►Все ли последствия родов обратимы?
– Почти все, но это зависит от личностных притязаний женщины. Ведь если, допустим, у женщины стрии на коже живота, груди и они женщину не беспокоят, то и вопроса нет. Но понятно, что сами они не исчезнут. Широкое влагалище тоже само не исправится, молочные железы не станут такими, какими они были раньше.
Но понятно, что сами они не исчезнут. Широкое влагалище тоже само не исправится, молочные железы не станут такими, какими они были раньше.
►А наличие осложнений зависит от состояния здоровья женщины или от ее поведения во время беременности?
– 50% зависят от соматического здоровья до наступления беременности и 50% зависят от того, как будет протекать беременность и послеродовой период. После родов женщине рекомендуют обязательно прийти на прием к акушеру-гинекологу через две недели. Врач оценит состояние родовых путей женщины, промежности, швов, шейки матки, стенок влагалища, при необходимости выполнит УЗИ матки и придатков.
Еще важно и нужно посетить врача через два месяца после родов.
►А можно ли узнать заранее, какие последствия грозят?
– Медицина – самая точная наука после богословия. Никому не дано знать, что будет. Женщине важно прислушиваться к рекомендациям своего врача и своего организма.
►Что делать, чтобы минимизировать шансы на осложнения?
– Осознанно планируйте беременность, регулярно посещайте врача, сбалансированно питайтесь, занимайтесь спортом, практикуйте специальные упражнения для мышц тазового дна, совершайте пешие прогулки, балуйте себя спа-процедурами, массажем, читайте интересную литературу и просто любите себя. Я бы хотела, чтобы вы понимали: беременность – это не болезнь, это физиологическое состояние женского организма.
«То, что женщина оздоравливается после родов, – миф»
►Говорят, что вторая беременность и роды легче. Это правда?
– Да, если женщина соматически здорова, у нее не появился багаж новых заболеваний, если первую беременность она вынашивала хорошо.
►А зависят ли осложнения от возраста?
– Да, частично. Самый лучший продуктивный возраст – 23–28 лет, когда женщина не отягощена хроническими болезнями.
По рекомендациям ВОЗ даже ЭКО в настоящее время разрешено законодательно выполнять до 49 лет, но это не значит, что первую беременность надо планировать в 48. Мы, врачи-гинекологи, безусловно за то, чтобы женщины рожали в наиболее фертильный возраст. Поздние роды всегда более сложные.
Мы, врачи-гинекологи, безусловно за то, чтобы женщины рожали в наиболее фертильный возраст. Поздние роды всегда более сложные.
►В каком возрасте какие осложнения бывают чаще?
– На этот вопрос невозможно ответить однозначно. Многое зависит от резервных возможностей каждой отдельно взятой женщины и акушерской ситуации. Пациентка с экстрагенитальной патологией (например, сахарным диабетом) и в 23, и в 33, скорее всего, столкнется с определенными трудностями.
►Может ли физическое состояние после родов улучшиться по сравнению с тем, что было?
– Если у женщин был эндометриоз до беременности, он останется и после, если были нарушения менструации, связанные с синдромом поликистозных яичников, они тоже никуда не исчезнут. Нельзя сказать «вы родите и избавитесь от таких-то болезней». Нет, чуда не случится.
Роды – это испытание женского организма, очень большой стресс, и если раньше некоторые доктора говорили, что они омолаживают, то сейчас роды называют экзаменом на зрелость и выносливость женского организма.
►Бывают ли роды без последствий?
– Да, бывают. Но нужно разделять медицинские вопросы и эстетические. Синдром широкого влагалища и стрии – это не осложнения, а эстетические вопросы. А что касается медицинских вопросов, то в основном женщины, к счастью, рожают без осложнений.
Перепечатка материалов CityDog.by возможна только с письменного разрешения редакции. Подробности здесь.
Восстановление после родов — причины, диагностика и лечение
Ни для кого не секрет, что во время беременности все системы организма женщины подвергаются повышенной нагрузке, в них происходят кардинальные изменения. Период вынашивания ребенка является своеобразным экзаменом, проверкой на выносливость, которая может привести к развитию осложнений после родов.
И главная задача мамы и ее близких — вовремя заметить недуг и обратиться к врачу, не допуская ухудшения ситуации.
Нормальное восстановление после родов
После рождения малыша внутренним органам женщины требуется несколько месяцев для возвращения в свое обычное состояние. В этот период недавнюю роженицу могут беспокоить симптомы, которые не требуют помощи врача и со временем проходят.
Среди подобных симптомов:
• кровянистые выделения (лохии), которые постепенно становятся коричневатыми, бурыми, желтоватыми и примерно через месяц исчезают совсем; • болевые ощущения внизу живота, которые могут усиливаться во время кормления ребенка грудью. Это связано с тем, что сосание груди усиливает выработку гормонов, вызывающих сокращение матки.
Общий объем кровянистых выделений после родов в пределах нормы может достигать 1500 мл. Женщины, перенесшие кесарево сечение, восстанавливаются медленнее, у них в более спокойном темпе происходит сокращение матки из-за наличия на ней шва.
Для скорейшего восстановления после родов необходимо вовремя посещать гинеколога и выполнять все его рекомендации. Если же что-то пошло не так, самочувствие у мамы плохое и есть подозрения, что развиваются осложнения, необходимо отложить все дела, оставить малыша на время в надежных руках и обратиться к врачу. Лучше вовремя провести курс лечения амбулаторно, если это возможно, чем допустить прогрессирование болезни и впоследствии долго лечиться в стационаре.
Если же что-то пошло не так, самочувствие у мамы плохое и есть подозрения, что развиваются осложнения, необходимо отложить все дела, оставить малыша на время в надежных руках и обратиться к врачу. Лучше вовремя провести курс лечения амбулаторно, если это возможно, чем допустить прогрессирование болезни и впоследствии долго лечиться в стационаре.
Осложнения со стороны репродуктивных органов
Явным признаком заболеваний внутренних половых органов является изменение характера кровотечений после родов. При нарушении оттока крови из матки выделения скапливаются в ее полости и могут стать причиной развития эндометрита — воспаления слизистой оболочки матки. Если выделения приобрели неприятный запах, это может указывать на воспалительный процесс, охвативший влагалище или матку. Во время послеродового периода у женщины ослаблена иммунная защита организма, чем спешат воспользоваться стрептококки, стафилококки и другие опасные микроорганизмы.
Нередко у недавно родивших женщин встречается и такое распространенное заболевание как молочница — кандидоз влагалища. Особенно высок риск развития молочницы при приеме антибиотиков. Помните — далеко не все медицинские препараты, которыми вы лечили кандидоз до беременности, подходят кормящей женщине после родов! Не занимайтесь самолечением, обязательно проконсультируйтесь с врачом.
Особенно высок риск развития молочницы при приеме антибиотиков. Помните — далеко не все медицинские препараты, которыми вы лечили кандидоз до беременности, подходят кормящей женщине после родов! Не занимайтесь самолечением, обязательно проконсультируйтесь с врачом.
Лактостаз и мастит
Лактостаз — это застой молока в выводных протоках молочной железы. Состояние сопровождается болями при кормлении и сцеживании, уплотнениями и покраснениями кожи, повышением температуры тела.
Если лактостаз не лечить, или лечить народными средствами, без консультации со специалистом, у женщины может развиться мастит — воспалительный процесс в тканях молочной железы. При прогрессировании заболевания боль усиливается, молочные железы увеличиваются и становятся горячими на ощупь. Гнойные формы мастита могут потребовать помощи хирурга.
При подозрении на лактостаз или мастит необходимо сразу же обращаться к маммологу.
Осложнения со стороны желудочно-кишечного тракта
Беременность и роды приводят к изменению положения кишечника в брюшной полости и нарушению перистальтики, что приводит к запорам, иногда достаточно упорным и длительным. Без одобрения врача нельзя принимать какие-либо слабительные препараты и пользоваться свечами — все это может навредить вам и ребенку. Правильную диету для кормящей мамы тоже должен подбирать специалист.
Без одобрения врача нельзя принимать какие-либо слабительные препараты и пользоваться свечами — все это может навредить вам и ребенку. Правильную диету для кормящей мамы тоже должен подбирать специалист.
Геморрой
Геморрой обычно заявляет о себе еще во время беременности, когда растущая матка давит на внутренние органы и тем самым затрудняет отток крови из вен прямой кишки. Процесс родов, когда женщина вынуждена тужиться и выталкивать плод через родовой канал, может привести к выпадению геморроидальных узлов и усугублению заболевания. Первыми признаками геморроя являются дискомфорт в прямой кишке, боль, ощущение тяжести в области ануса, жжение и зуд.
Если геморрой не лечить, он начнет прогрессировать и проявляться кровью в кале после акта дефекации и серьезными воспалениями внутренних и наружных геморроидальных узлов.
Проблемы с мочеиспусканием
Сразу после родов многие женщины не испытывают позывов к мочеиспусканию. Это объясняется тем, что в послеродовой период происходит снижение тонуса гладкой мускулатуры мочевого пузыря. Переполненный мочевой пузырь препятствует полноценному сокращению матки и удалению из нее послеродовых выделений. Кроме того, скопившаяся моча может стать причиной развития различных воспалительных процессов.
Переполненный мочевой пузырь препятствует полноценному сокращению матки и удалению из нее послеродовых выделений. Кроме того, скопившаяся моча может стать причиной развития различных воспалительных процессов.
Осложнения со стороны сердечно-сосудистой системы
Накануне родов в организме женщины начинают активно работать механизмы, отвечающие за свертываемость крови. Этот процесс призван защитить будущую мать от чрезмерной кровопотери. Однако свертывающие компоненты в крови могут принести не только пользу, но и вред — сразу после рождения ребенка у женщины значительно повышается риск закупорки сосудов тромбами.
Боли в ногах, отеки, дискомфорт при ходьбе, любые другие симптомы, указывающие на проблемы с работой сосудов, должны заставить недавно родившую женщину сразу же обратиться к специалисту.
В послеродовой период женщина также может ощущать боли в спине и пояснице, страдать от гормональных сбоев, недержания мочи, отеков, варикоза, снижения иммунитета, резкого выпадения волос, ухудшения состояния кожи, растяжек, депрессии и снижения либидо.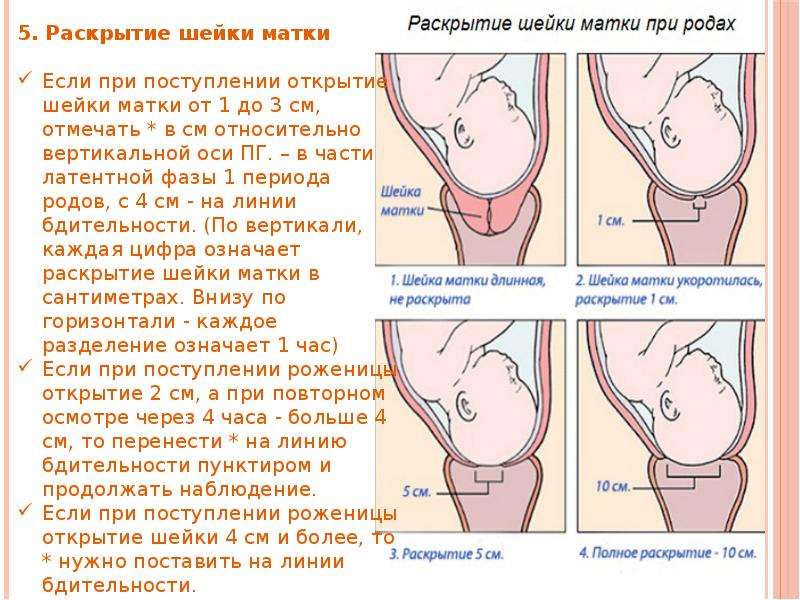 Беременность и роды могут стать причиной сбоя в работе любых систем и органов.
Беременность и роды могут стать причиной сбоя в работе любых систем и органов.
Невнимание к самочувствию мамы может отрицательно сказаться и на ребенке. Поэтому при появлении проблем после родов необходимо не ждать, пока все пройдет само, а обращаться к врачам.
Секреты быстрого восстановления после родов
9 месяцевЗдоровье
Для того чтобы материнские хлопоты давались легко и доставляли только радость, молодой маме необходимо соблюдать особый «послеродовый» режим жизни, позволяющий полноценно и, что немаловажно, быстро восстановить здоровье после родов.
Рождение малыша – не только огромная радость, но и большая ответственность. Беременность и роды являются значительной нагрузкой для организма мамы, после которой может потребоваться время для того, чтобы восстановиться и вернуться в привычную форму. Между тем новорожденный ребеночек требует очень много внимания, заботы и сил, причем основная нагрузка по уходу за крохой ложится именно на мамины хрупкие плечи. Но поддерживать хорошее самочувствие после рождения малыша не так уж сложно, стоит только придерживаться основных рекомендаций для этого периода.
Но поддерживать хорошее самочувствие после рождения малыша не так уж сложно, стоит только придерживаться основных рекомендаций для этого периода.
По законам чистоты
Самочувствие молодой мамы напрямую зависит от того, как протекает послеродовый период, насколько быстро репродуктивная система организма восстанавливается и возвращается к обычному, «добеременному» состоянию. Одним из проявлений этого процесса являются лохии – специфические кровянистые выделения из половых путей, которые в норме могут продолжаться от 1,5 недель до 1,5 месяцев после родов. В первые дни лохии могут быть очень обильными, со сгустками, затем становятся более скудными и светлыми и постепенно идут на убыль. В течение всего времени, пока продолжаются эти выделения, у молодой мамы сохраняется высокий риск развития инфекционных осложнений, поэтому правила интимной гигиены в этот период особенно важны:
1. После родов пользуйтесь биде или душем вместо туалетной бумаги – после каждого посещения туалета и при каждой смене гигиенической прокладки.
2. Используйте только специальные гинекологические («послеродовые») интимные прокладки и регулярно (каждые 3–4 часа) меняйте их.
3. При наличии швов на промежности регулярно (не реже 2 раз в сутки) обрабатывайте их антисептиками (зеленкой, йодом или крепким раствором марганцовки), а по мере подсыхания – противовоспалительными средствами, ускоряющими заживление (например, содержащие солкосерил или декспантенол).
4. Во время отдыха несколько раз в сутки проводите воздушные ванны интимной зоны (лежа в кровати, подстелите под ягодицы впитывающую пеленку, снимите белье и полежите несколько минут с разведенными ногами, согнутыми в коленях).
Важное трио
Основной критерий восстановления организма молодой мамы после родов – это скорость инволюции матки. Этот термин означает возвращение матки к обычным размерам, состоянию мышечного и слизистого слоя, которое характерно для нее вне беременности. Инволюция матки происходит благодаря ее периодическим сокращениям, благодаря которым матка уменьшается в размерах, ее полость очищается от излишков слизистой оболочки, образовавшихся за время беременности (они и образуют лохии), закрываются устья сосудиков на поврежденной слизистой оболочке, что препятствует развитию послеродовых кровотечений, ускоряется заживление плацентарной площадки (ранки, оставшейся в месте прикрепления плаценты к матке). Можно помочь процессу инволюции матки следующим образом:
Можно помочь процессу инволюции матки следующим образом:
1. Побольше лежите на животе: в этом положении происходит напряжение мышц брюшного пресса, которое передается мускулатуре матки (миометрию) и стимулирует ее сокращения.
2. Регулярно освобождайте мочевой пузырь: в заполненном состоянии он мешает матке сокращаться и очищаться от лохий.
3. Прикладывайте малыша к груди по требованию, каждые 1,5–2 часа: во время сосания в организме мамы происходит выработка окситоцина – гормона, стимулирующего сокращения матки.
Особенности питания
После рождения малыша нужно очень внимательно относиться к своем у питанию. Во-первых, это связано с началом грудного вскармливания: от рациона кормящей мамы зависит состав грудного молока, которым питается кроха. Однако кормление грудью – не единственная причина для серьезного отношения к своему меню: от него напрямую зависит такой немаловажный фактор самочувствия, как регулярная работа кишечника. За время беременности режим его работы мог существенно меняться из-за давления растущей матки. После родов давление в брюшной полости резко снижается, матка в течение месяца постепенно уменьшается в размерах – и кишечнику вновь приходится приспосабливаться к произошедшим изменениям.
За время беременности режим его работы мог существенно меняться из-за давления растущей матки. После родов давление в брюшной полости резко снижается, матка в течение месяца постепенно уменьшается в размерах – и кишечнику вновь приходится приспосабливаться к произошедшим изменениям.
УЗИ после родов: когда, как и зачем?
9 месяцевЗдоровье
Во время беременности необходимость проведения ультразвукового исследования не вызывает сомнений. А вот уже родив малыша и погрузившись в заботы о нем, многие женщины забывают о своем здоровье. Однако в послеродовом периоде врачи настоятельно рекомендуют пройти УЗ-обследование. Зачем это нужно и всем ли необходимо посетить гинеколога после родов?
Послеродовый период – это отрезок времени, в течение которого у родившей женщины происходит обратное развитие (инволюция) тех органов и систем, которые подвергались изменениям в связи с беременностью и родами. Обычно этот период с учетом индивидуальных особенностей начинается сразу после отделения плаценты и продолжается до 6 недель.
Сразу после рождения последа матка значительно уменьшается в размерах. Ее дно (верхняя часть) в этот момент находится на уровне пупка. На следующий день после родов дно матки несколько опускается и находится чуть ниже пупка. На 4-е сутки оно уже определяется посередине между пупком и лоном. На 8–9-й день дно матки еще можно нащупать на уровне лона или чуть выше него. Важным показателем является изменение формы матки.
Изменения наблюдаются и в характере отделяемого из половых путей (лохий). Выделения в первые 2–3 дня после родов имеют вид яркой красной крови, с 3–4-го дня и до конца первой недели – более бледные, сукровичные, а затем лохии еще больше светлеют, приобретают желтоватый оттенок, становятся слизистыми. На 5–6-й неделе послеродового периода кровянистые выделения прекращаются полностью и имеют такой же характер, как и до беременности.
На третьи сутки после родов матка шарообразная, к пятым суткам – овальная и к седьмому дню приобретает грушевидную форму, как и до беременности.
Применение УЗИ в этот период помогает врачу объективно оценить состояние органов репродуктивной системы женщины после родов и при необходимости провести своевременное лечение тех или иных осложнений.
После естественных родов
► Когда? В течение раннего послеродового периода (т.е. в первые 2 часа после родов) ультразвук применяется при подозрении на разрыв матки, при обильных кровотечениях для диагностики их причин. При нормальном течении послеродового периода УЗИ матки проводят чаще всего на 2–3-ьи сутки после родов.
► Как? Обычно используют трансабдоминальный метод (исследование органов через переднюю брюшную стенку). Такой выбор объясняется тем, что матка по размеру еще достаточно большая и исследовать ее полностью влагалищным датчиком сложно. В некоторых ситуациях, при необходимости более детального осмотра шейки матки, используют также и влагалищный метод УЗ-диагностики.
► Зачем? Одним из важных критериев, подлежащих оценке, является состояние полости матки. В норме она щелевидная или незначительно расширена за счет наличия небольшого количества жидкой крови или кровяных сгустков. Сгустки крови в это время могут находиться в верхней части матки, а к 5–7-м суткам смещаются в нижние отделы, ближе к внутреннему зеву. Врач ультразвуковой диагностики может увидеть изменение полости матки – чрезмерное ее расширение, наличие в ней плодных оболочек, остатков плацентарной ткани, чрезмерное скопление жидкой крови или ее сгустков – все это помогает предотвратить серьезные осложнения послеродового периода. Также оцениваются размеры матки, а затем они сопоставляются с нормативными таблицами, разработанными для нормального течения послеродового периода.
В норме она щелевидная или незначительно расширена за счет наличия небольшого количества жидкой крови или кровяных сгустков. Сгустки крови в это время могут находиться в верхней части матки, а к 5–7-м суткам смещаются в нижние отделы, ближе к внутреннему зеву. Врач ультразвуковой диагностики может увидеть изменение полости матки – чрезмерное ее расширение, наличие в ней плодных оболочек, остатков плацентарной ткани, чрезмерное скопление жидкой крови или ее сгустков – все это помогает предотвратить серьезные осложнения послеродового периода. Также оцениваются размеры матки, а затем они сопоставляются с нормативными таблицами, разработанными для нормального течения послеродового периода.
Матка после родов: видео — www.wday.ru
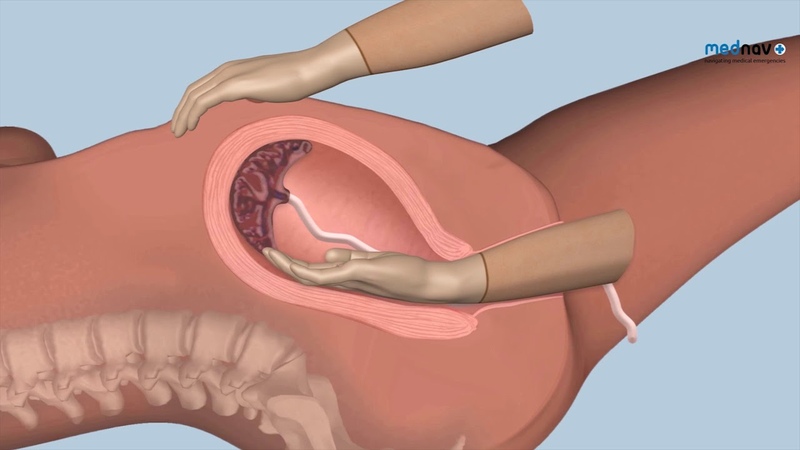
Роды заканчиваются тогда, когда рожден послед – плацента и околоплодные оболочки. Сразу после этого матка сильно сокращается, изгоняя все сгустки крови и возможные остатки плаценты. В этот момент стенки матки расположены складками, но со временем они постепенно становятся гладкими.
Скорость сокращения матки зависит от различных причин, например, от:
- общего состояния и особенностей течения родов
- кормления грудью
- возраста
- эндокринных нарушений
- длительности родов
- количества родов
- наличия воспаления
У ослабленных, неоднократно рожавших, старородящих женщин, а также у женщин, перенесших сложные роды, инволюция обычно замедлена. Если же роды прошли успешно и быстро, новоиспеченная мама кормит грудью, у нее нет воспаления, уже через 6 недель ее матка вернется к прежней форме.
Процесс обратного развития матки идет со следующей скоростью. Матка только что родившей женщины весит около 1 кг. В первую неделю после родов масса матки уменьшается на 500 г, за вторую неделю она теряет в весе еще 150 г, к концу третьей недели – еще 100 г. Таким образом, она весит уже 250 г. Как правило, при благоприятном течении послеродового периода, к 6–8-й неделе вес органа составляет уже 70–80 г, это нормальные размеры матки.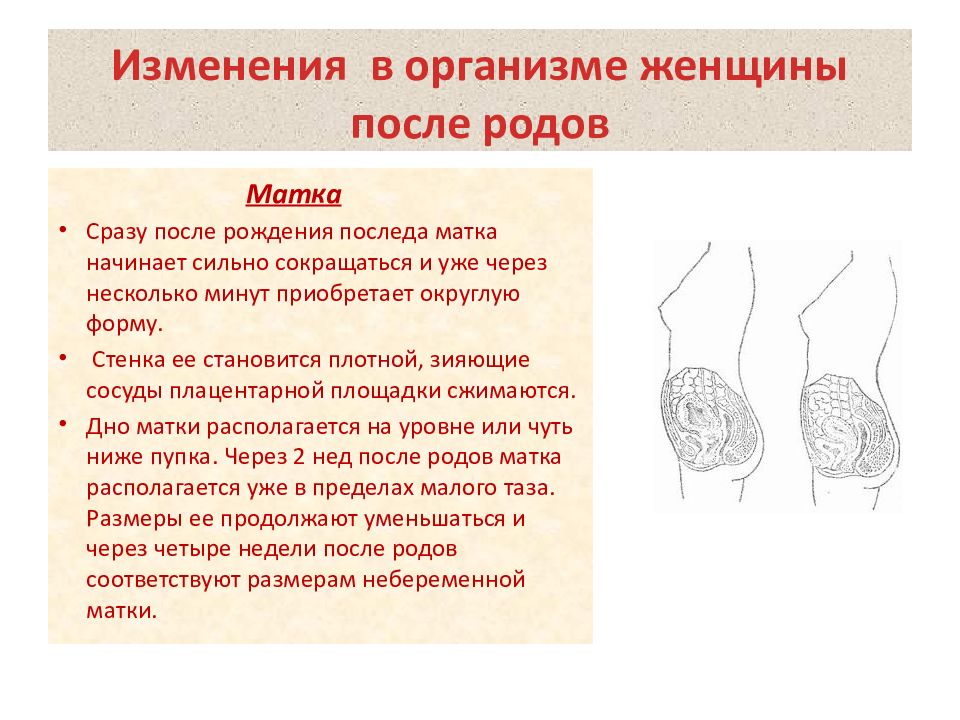
Если в первый день после родов дно матки расположено в районе пупка, то в каждые последующие сутки оно опускается на 1,5–2 см ниже (акушеры-гинекологи следят, чтобы высота дна матки в послеродовой период соответствовала норме). Через две недели дно матки полностью скрывается под лоном.
Изменения касаются и внутренней поверхности матки. К концу 10-го дня заканчивается эпителизация на внутренней поверхности стенок, расплавляются или отторгаются остатки плаценты, сгустки крови. К концу третьей недели в месте, где располагалась плацента, происходит заживление разорванных сосудов, и поверхность приобретает дородовый вид.
Сокращения матки не остаются незамеченными женщиной. Периодически появляются ноющие боли внизу живота, порой сопоставимые по силе со схватками. Особенно сильно боли чувствуются во время кормления, так как во время сосания эндокринная система вырабатывает окситоцин, оказывающий на матку сокращающее действие. Это свойство женского организма послужило одной из причин, по которой только что родившегося ребенка сразу прикладывают к груди матери, прямо в родильном зале.
Восстановление интимного комфорта | CAPITAL CLINIC RIGA
Восстановление интимного комфорта
После родов, а также во время пременопаузы, менопаузы и постменопаузы у женщин встречаются ослабление тканей влагалища, сухость влагалища, атрофия слизистой оболочки влагалища, недержание мочи и многие другие проблемы. Это, даже если внешне никак не видно, женщинам доставляет как психологически неприятные моменты, так и физические ограничения, а также может вызвать разочарование у себя самой и у партнера при снижении интенсивности сексуального наслаждения. Восстановление влагалища при помощи лазерной процедуры, гинекологические инъекции и интимная пластика могут быть хорошими решениями этих проблем.
Для женщин после родов
Во время родов половые органы женщины подвержены большим изменениям – разрушается внутренний слой матки, выделяется плацента и лохии — физиологические выделения, внутренние ткани и влагалищный секрет.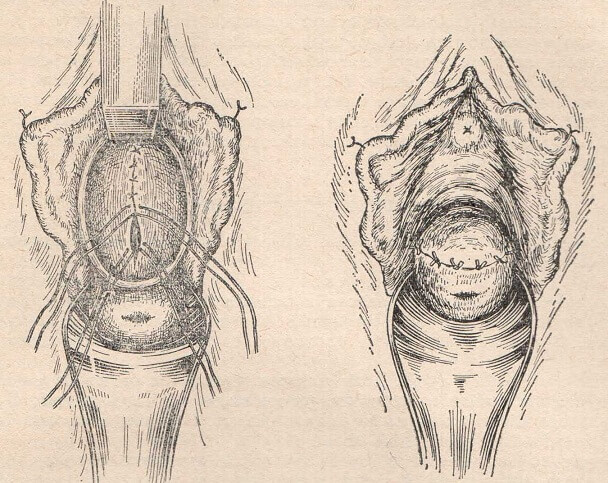 Растягивается канал шейки матки, который обычно закрывается на 2–3 неделе после родов, но его ткани полностью восстанавливаются только в течение полутора, двух месяцев. Обычно слизистая оболочка и мускулатура влагалища восстанавливается через 3-4 недели, однако под воздействием гормональных изменений слизистая оболочка нередко является сухой и сохраняется сухой длительное время, что может затруднять возобновление половой жизни. Какое-то время после родов могут быть нарушения мочеиспускания — чувство жжения и болезненное чувство при мочеиспускании, небольшое недержание мочи. Обычно об этом мало говорят, так как все внимание после родов обращено на малыша, забывая о комфорте женщины. Однако врачи рекомендуют -если эти проблемы – сухость влагалища, недержание мочи, ослабление канала влагалища, возникшее в результате его растягивания, боли в местах разрывов и швов – продолжаются длительное время, обязательно консультируйтесь с гинекологом, так как современная медицина предлагает прекрасные решения для освобождения от проблем.
Растягивается канал шейки матки, который обычно закрывается на 2–3 неделе после родов, но его ткани полностью восстанавливаются только в течение полутора, двух месяцев. Обычно слизистая оболочка и мускулатура влагалища восстанавливается через 3-4 недели, однако под воздействием гормональных изменений слизистая оболочка нередко является сухой и сохраняется сухой длительное время, что может затруднять возобновление половой жизни. Какое-то время после родов могут быть нарушения мочеиспускания — чувство жжения и болезненное чувство при мочеиспускании, небольшое недержание мочи. Обычно об этом мало говорят, так как все внимание после родов обращено на малыша, забывая о комфорте женщины. Однако врачи рекомендуют -если эти проблемы – сухость влагалища, недержание мочи, ослабление канала влагалища, возникшее в результате его растягивания, боли в местах разрывов и швов – продолжаются длительное время, обязательно консультируйтесь с гинекологом, так как современная медицина предлагает прекрасные решения для освобождения от проблем. Здесь на помощь приходят как лазерные технологии, так и интимные инъекции. Если небольшое недержание мочи, возникшее после родов, оставить без внимания, оно с течением времени может преобразоваться в недержание мочи в намного большей степени, что доставит намного больше проблем. Поэтому – не медлите и говорите об этом со своим врачом!
Здесь на помощь приходят как лазерные технологии, так и интимные инъекции. Если небольшое недержание мочи, возникшее после родов, оставить без внимания, оно с течением времени может преобразоваться в недержание мочи в намного большей степени, что доставит намного больше проблем. Поэтому – не медлите и говорите об этом со своим врачом!
Для женщин во время пременопаузы, менопаузы и постменопаузы
В жизни каждой женщины есть разные периоды, и все желают прожить их красиво и полноценно. И хотя женщина может быть привлекательной и аттрактивной в любом возрасте, природа и быстро бегущие годы берут свое. Гормональные изменения никто не может отменить, но вызванный ими дискомфорт в наши дни имеется возможность устранить. Сухость влагалища, вызванное ею воспаление, боли во время полового акта, чувство жжения, зуд, недержание мочи и ослабление канала влагалища, опущения, разные изменения в наружных половых органах – появление пигментных пятен, усыхание или сморщивание наружных половых губ – являются наиболее частыми жалобами женщин. Благодаря развитию медицинских технологий, они все могут быть уменьшены и устранены при помощи как лазерных технологий, так и гинекологических инъекций и интимной пластики.
Благодаря развитию медицинских технологий, они все могут быть уменьшены и устранены при помощи как лазерных технологий, так и гинекологических инъекций и интимной пластики.
Сексуальная удовлетворенность для обоих партнеров
Ослабление канала влагалища может образоваться как после родов, когда он растянут, особенно, если плод был большим или были, например, роды близнецов, так и с течением лет при старении женщины. И об этом говорят мало, это является такой как бы темой табу, однако не надо бы стесняться об этом говорить со своим гинекологом, так как сексуальная удовлетворенность в создании устойчивых и красивых партнерских отношений имеет существенное значение – кроме того, это ослабление влагалища или утрата им твердости относится к обоим партнерам, снижая интенсивность сексуального наслаждения как у мужчины, так и у женщины. Существует даже такой как диагноз, который в разговорной речи по-английски называют Lost Penis Syndrome — в прямом переводе – сидром скрытого полового члена. Это означает, что из-за длительного ослабления влагалища женщины невозможен вагинальный оргазм. И это может оказать неблагоприятное воздействие на сексуальные отношения пары. После восстановления твердости влагалища оба партнера вновь испытывают величайшее сексуальное наслаждение.
Это означает, что из-за длительного ослабления влагалища женщины невозможен вагинальный оргазм. И это может оказать неблагоприятное воздействие на сексуальные отношения пары. После восстановления твердости влагалища оба партнера вновь испытывают величайшее сексуальное наслаждение.
Как происходит восстановление твердости влагалища?
Еще недавно, пока не были изобретены лазерные технологии, твердости влагалища можно было добиться и удержать единственно, выполняя особые упражнения или произведя пластическую операцию. В западной культуре упражнения на влагалище в отличие от Востока не особенно почитаются, однако они могут быть очень эффективными, необходима только большая самодисциплина и регулярное занятие упражнениями. Поэтому хорошим решением, не связанным ни с требующим много времени и регулярным занятием упражнениями, ни с хирургической операцией, являются лазерные процедуры. Во время них лазером CO2 воздействуют на ткани, восстанавливая их, улучшая их кровоснабжение, содействуя образованию нового коллагена. При повторении процедуры 3 раза (через каждые 4 – 5 недель) достигается прекрасное улучшение. И это признают и используют женщины во всем мире, оценив возможности восстановления качества жизни.
При повторении процедуры 3 раза (через каждые 4 – 5 недель) достигается прекрасное улучшение. И это признают и используют женщины во всем мире, оценив возможности восстановления качества жизни.
Существенное значение имеет то, что эти процедуры проводятся быстро, для них не требуется особая подготовка и после них не требуется период выздоровления. Сама процедура длится только 7 минут, таким образом, она может быть включена в план обычного рабочего дня, так как сразу после процедуры можно заниматься повседневными делами. Процедура проходит без анестезии и без боли, женщина может почувствовать только тепло на уровне комфорта. Также эти лазерные процедуры проводятся женщинам в любом возрасте. Надлежит принять во внимание – для проведения лазерных процедур необходима консультация гинеколога, а также отдельные исследования, которые по необходимости назначает врач. Единственным ограничением после процедуры является – недельное воздержание от половой жизни и очень активного занятия спортом или от поднятия больших тяжестей.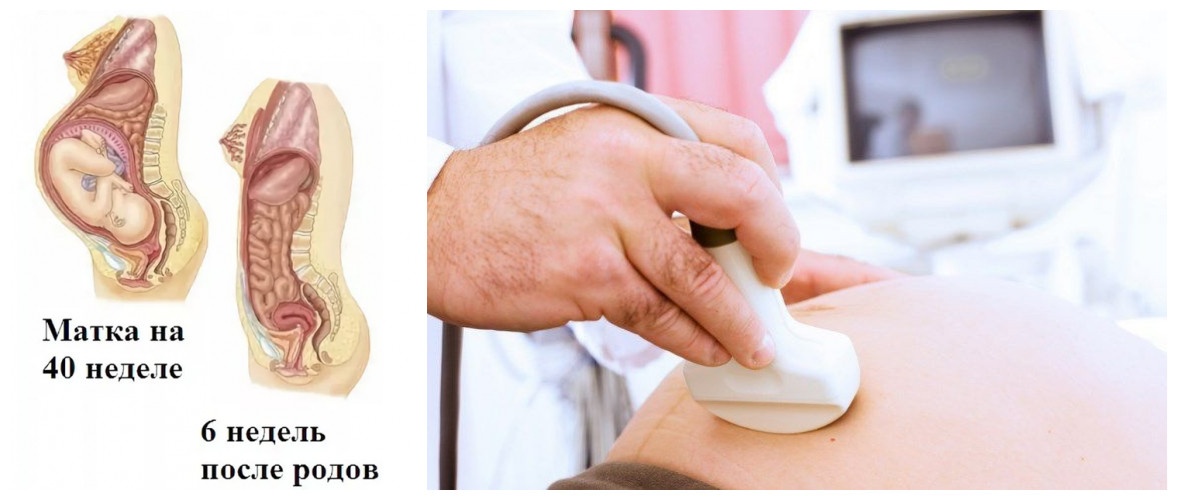
Инъекции филлеров на основе гиалуроновой кислоты и I-PRF (плазмы крови) в интимную зону
Инъекции гиалуроновой кислоты предназначены для устранения эстетических дефектов наружных половых органов(асиметрия, старение, малый объем – гипотрофия, атрофия, утрата тонуса кожи и др.), устранения дискомфорта и неприятных ощущений (сухость, зуд, жжение, болезненная половая жизнь – диспареуния, послеродовые рубцы в районе промежности после эпизиотомий, атрофия слизистой оболочки влагалища и др.), улучшения качества половой жизни и сексуального наслаждения (инъекции в пункт G, для восстановления твердости канала влагалища и его сужения как после родов, так и во время менопаузы). В качестве превосходного побочного эффекта можно упомянуть уменьшение недержания мочи при нагрузке.
Для производства инъекций в интимную зону врач выбирает соответствующий метод для решения соответствующей проблемы с использованием для анестезии или же обезболивающей мази, или инъекций. После производства инъекций применение обезболивающих средств не требуется.
После производства инъекций применение обезболивающих средств не требуется.
Перед производством инъекции необходима консультация гинеколога, который проведет осмотр, назначит необходимые исследования и после этого наиболее подходящий вид и объем инъекций.
Результат будет виден сразу после процедуры, полный эффект ожидается в течение 7 – 10 дней. Воздействие обычно сохраняется 9-12 месяцев. После этого для поддержания эффекта желательно процедуру повторить.
Надлежит учитывать, что после процедуры 7 – 14 дней не рекомендуется интенсивная физическая нагрузка – бег, езда на велосипеде, верховая езда на лошади. 3 дня надлежит воздержаться от половых отношений.
Инъекции I-PRF (плазма крови) – этот прогрессивный метод уже широко используется в эстетической дерматологии. Теперь он применяется также в гинекологии – для предотвращения сухости влагалища, уменьшения послеродового дискомфорта, рубцов от разрывов / надрезов, растяжек, лечения хронических болезней вульвы с воздействием непосредственно на проблемную зону. Инъекции применяются также в качестве дополнительной терапии для лечения недержания мочи после лазерной процедуры. I-PRF является полученной из собственной крови человека структурой – фибрином, на матрице которого концентрируются имеющиеся в его составе клетки – тромбоциты, лейкоциты, лимфоциты, моноциты, нейтрофилы и стволовые клетки (из периферического кровотока). Они привлекают к тканям факторы роста, содействуют процессу их восстановления, стимулируя синтез коллагена и кровоснабжение тканей в течение длительного времени.
Инъекции применяются также в качестве дополнительной терапии для лечения недержания мочи после лазерной процедуры. I-PRF является полученной из собственной крови человека структурой – фибрином, на матрице которого концентрируются имеющиеся в его составе клетки – тромбоциты, лейкоциты, лимфоциты, моноциты, нейтрофилы и стволовые клетки (из периферического кровотока). Они привлекают к тканям факторы роста, содействуют процессу их восстановления, стимулируя синтез коллагена и кровоснабжение тканей в течение длительного времени.
Во время процедуры после оценки состояния здоровья из вены берется кровь (примерно 15-30 мл), после этого с помощью центрифуги выделяется ценная, богатая тромбоцитами плазма. Выделенная плазма с помощью инъекций вводится в проблемные зоны.
Это надежный и эффективный метод без аллергических реакций и риска инфекций, так как используется изготовленное из крови самого пациента вещество. Во время процедуры очущается минимальный дискомфорт, так как она проводится тонкой наноиглой, которая практически не вызывает боли. Первое воздействие наблюдается в течение 2-3 недель с достижением максимального эффекта в течение 3 – 5 месяцев.
Первое воздействие наблюдается в течение 2-3 недель с достижением максимального эффекта в течение 3 – 5 месяцев.
Пластика для интимного комфорта женщины
Коррекция малых половых губ — лабиопластика
Слишком большие или непропорциональные малые половые губы портят качество жизни многим женщинам. Если малые половые губы увеличены и находятся за пределами больших половых губ, это может мешать реализации многих хобби, ограничивать спортивные активности, они могут быть легко травмированы, натерты, уже не говоря об эмоциональных переживаниях женщины и дискомфорте в интимной жизни. Эстетическая хирургия предлагает хорошую возможность для женщин устранить этот дефект и улучшить настроение и комфорт.
Во время операции проводится коррекция размера и в случаях необходимости пропорций этого органа. После операции надлежит соблюдать особую гигиену, регулярно надлежит мыться в душе, применять антисептические средства и мягкие вкладыши для трусов. Прооперированное место 3 – 4 дня будет чувствительным при сидении..jpg) Нитки будут изъяты через 10 дней. По меньшей мере 2-3 недели надлежит воздержаться от занятий спортом, плавания, приема ванны и похода в баню. Примерно 2-3 недели надлежит воздержаться также от интимных отношений. После операции рубцов не остается, и на чувствительность влияние не оказывается. Продолжительность операции: 45 минут – 1 час. Операция осуществляется при спинальной или общей анестезии.
Нитки будут изъяты через 10 дней. По меньшей мере 2-3 недели надлежит воздержаться от занятий спортом, плавания, приема ванны и похода в баню. Примерно 2-3 недели надлежит воздержаться также от интимных отношений. После операции рубцов не остается, и на чувствительность влияние не оказывается. Продолжительность операции: 45 минут – 1 час. Операция осуществляется при спинальной или общей анестезии.
Гинекологическое отделение ООО «Veselības centrs 4» и «Capital Clinic Riga» предлагают лазерные процедуры FemiLift® и MonaLisa Touch®
- для лечения недержания мочи при нагрузке
- для восстановления твердости канала влагалища
- для устранения симптомов менопаузы
- для восстановления в послеродовом периоде
- для устранения сухости влагалища и повторных инфекций
- для улучшения качества половой жизни
FemiLift®
Capital Clinic Riga
улица Дунтес 15a, Рига
Тел. : 66333333, 29334224
: 66333333, 29334224
www.capitalclinicriga.lv
MonaLisa Touch®
ООО «Veselības centrs 4»,
Гинекологическое отделение
улица К.Барона 117, Рига
Тел.: 67847109; 67847100
www.vc4.lv
Филиал «Клиника дерматологии» ООО «Veselības centrs 4» предлагает интимную пластику
«Клиника дерматологии»
улица Сканстес 50, Рига, 3 этаж
Тел.: 67847102, 28381189
www.dermaclinic.lv
Послеродовой уход | Дикий ирис Медицинское образование
Регулярное послеродовое обследование и обучение пациентов
Основные обязанности медсестер в послеродовых условиях — оценивать состояние послеродовых пациентов, обеспечивать уход и обучение и, при необходимости, сообщать о любых значимых результатах. Медсестрам крайне важно различать нормальные и отклоняющиеся от нормы результаты и иметь четкое представление о сестринском уходе, необходимом для улучшения здоровья и благополучия пациентов.
Медсестрам крайне важно различать нормальные и отклоняющиеся от нормы результаты и иметь четкое представление о сестринском уходе, необходимом для улучшения здоровья и благополучия пациентов.
Многие медсестры считают полезным использовать аббревиатуру BUBBLE-LE для запоминания необходимых компонентов послеродовой оценки и тем обучения. К ним относятся:
| BUBBLE-LE | |
|---|---|
| B | Грудь |
| U | Матка |
| B | Функция кишечника |
| B | Мочевой пузырь |
| л | Лохия |
| E | Эпизиотомия / промежность |
| л | Нижние конечности |
| E | Эмоции |
ГРУДЬ
Грудь оценивается на:
- Признаки нагрубания, включая полноту, в районе 3 и 4 дней послеродового периода
- Горячие, красные, болезненные и отечные области, которые могут указывать на мастит
- Состояние сосков и техника захвата у кормящих матерей
МАТКА
Глазное дно оценивается на:
- Примерно через час после родов глазное дно становится твердым и находится на уровне пупка.

- Глазное дно продолжает опускаться в таз со скоростью примерно 1 см или на ширину пальца в день и не должно пальпироваться к 14 дню после родов.
Кроме того, пациенты проходят обследование на предмет спазмов матки и при необходимости проходят лечение боли.
Пациентов или членов семьи можно научить оценивать твердость глазного дна и делать массаж в случае заболачивания матки или обильного кровотечения. Пациентам рекомендуется сделать мочеиспускание перед пальпацией дна матки, поскольку полный мочевой пузырь вытесняет матку и может привести к обильному кровотечению.
ЧАШКА
Оценка состояния кишечника важна для всех послеродовых пациентов. Это особенно важно для пациентов после кесарева сечения. Кишечник оценивается на:
- Кишечные шумы
- Восстановление функции кишечника
- Лету
- Цвет и консистенция стула
При необходимости для лечения запора и уменьшения дискомфорта в промежности во время дефекации назначают предписанные смягчители стула или слабительные.
МОЧЕВОЙ ПУЗЫРЬ
Оценка мочеиспускания и функции мочевого пузыря включает:
- Возврат мочеиспускания, который должен произойти в течение шести-восьми часов после родов
- В течение примерно 8 часов после родов количество мочи при каждом мочеиспускании. Пациенты должны опорожнять минимум 150 мл за одно мочеиспускание; менее 150 мл на мочеиспускание может указывать на задержку мочи из-за снижения тонуса мочевого пузыря после родов (при отсутствии преэклампсии или других серьезных проблем со здоровьем).
- Признаки и симптомы инфекции мочевыводящих путей (ИМП), включая частое мочеиспускание, спазм мочевого пузыря, мутную мочу, постоянные позывы к мочеиспусканию и боль при мочеиспускании
Мочевой пузырь не должен пальпироваться над лобковым сочленением.
Пациентам рекомендуется пить достаточное количество жидкости каждый день и сообщать о признаках и симптомах инфекции мочевыводящих путей, включая частоту, неотложность, болезненное мочеиспускание и гематурию.
ЛОХИЯ
Лохию в послеродовом периоде оценивают:
- Насыщение одной подушечки менее чем за час, постоянная струйка лохий или наличие больших (т.е. размером с мяч для гольфа) сгустки крови указывают на более серьезные осложнения и должны быть немедленно исследованы. Значительное количество лохий, несмотря на твердое глазное дно, может указывать на разрыв родовых путей, с которым следует немедленно обращаться.
- Лохии с неприятным запахом обычно указывают на инфекцию и требуют как можно скорее.
- Лохии должны развиваться от rubra к серозной к белой. Любые изменения в этом прогрессе могут считаться ненормальными, и о них следует сообщать.Lochia rubra присутствует на 1-3 дни, lochia serosa на 4-10 дни и lochia alba на 11-21 дни.
Важно отметить, что у пациенток, перенесших кесарево сечение, обычно меньше лохий, чем у пациенток, родивших естественным путем; тем не менее, некоторые лохии должны присутствовать.
После выписки пациенты должны немедленно сообщать своему врачу о любых аномальных прогрессиях лохий, чрезмерном кровотечении, зловонных лохиях или больших сгустках крови. Пациентам рекомендуется избегать половой жизни до тех пор, пока не прекратится лохиальный кровоток.
Пациентам рекомендуется избегать половой жизни до тех пор, пока не прекратится лохиальный кровоток.
ЭПИЗИОТОМИЯ / ПЕРИНЕУМ
Аббревиатура REEDA часто используется для оценки эпизиотомии или разрыва промежности. REEDA означает:
| REEDA | |
|---|---|
| R | Покраснение |
| E | Отеки |
| E | Экхимоз |
| D | Разряд |
| А | Приближение |
Покраснение считается нормальным при эпизиотомии и рваных ранах; однако, если присутствует значительная боль, необходима дальнейшая оценка.Обычно показано использование пакетов со льдом в послеродовом периоде.
Выделения после эпизиотомии или разрыва должны отсутствовать, а края раны должны быть хорошо сближены. Необходимо оценить и лечить боль в промежности.
Выполнение упражнений Кегеля — важный компонент укрепления мышц промежности после родов, и их можно начинать, как только это будет удобно.
НИЖНИЕ КОНЕЧНОСТИ
Чтобы оценить тромбоз глубоких вен (ТГВ), нижние конечности исследуются на наличие горячих, красных, болезненных и / или отечных участков.Также может присутствовать повышенная температура. Ноги оценивают на адекватное кровообращение, проверяя пульсацию педали и отмечая температуру и цвет. Кроме того, обследуются нижние конечности на предмет отеков.
ЭМОЦИИ
Эмоции — важный элемент послеродовой оценки. У послеродовых женщин обычно наблюдаются симптомы «детской хандры» или «послеродовой хандры», проявляющиеся плаксивостью, раздражительностью и иногда бессонницей. Послеродовая хандра вызвана множеством факторов, включая гормональные колебания, физическое истощение и изменение роли матери.Это нормальная часть послеродового опыта. Если симптомы длятся дольше нескольких недель или если послеродовой пациент становится нефункциональным или выражает желание причинить вред себе или своему ребенку, ее следует проинструктировать немедленно сообщить об этом своей сертифицированной медсестре-акушерке или врачу.
Матка Крисси Тейген все еще восстанавливается после родов
Крисси Тейген часто жестоко откровенна в вопросах послеродовой жизни, и теперь у нее есть еще один крупица правды.В новом твите супермодель и автор поваренной книги рассказали, что ее матка все еще не совсем здорова после рождения дочери Луны четыре месяца назад:
Это определенно правда, что вашей матке требуется время, чтобы зажить после того, как вы родили ребенка. Это зависит от женщины и того, насколько регулярными были роды, но эксперт по женскому здоровью Дженнифер Уидер, доктор медицинских наук, говорит SELF, что в среднем требуется шесть недель, чтобы матка вернулась к своему нормальному размеру (примерно как кулак). В первые несколько недель послеродового периода, когда ваша матка быстро сокращается, этот процесс может быть болезненным, как сильные периодические спазмы, которые возникают волнообразно.После этого боль должна утихнуть, но матке еще нужно время, чтобы заметно опуститься (как и живот).
Шерри Росс, доктор медицинских наук, акушер / гинеколог и эксперт по женскому здоровью в Центре здоровья Провиденс Сент-Джон в Калифорнии, говорит СЕБЕ, что женщины часто путаются, что к чему, когда дело доходит до ощущений там внизу, тем более что их мышцы живота все еще заживление через шесть недель. «После рождения ребенка животу требуется около девяти месяцев, чтобы вернуться на прежнее место», — говорит она. «Трудно отличить это от вашей матки.
Стивен Роскос, доктор медицинских наук, доцент кафедры семейной медицины в Университете штата Мичиган, отмечает, что ваша матка «никогда не вернется к тому состоянию, в котором она была» до того, как вы забеременели или родили. Ваша матка и связки, которые удерживайте его на месте, были растянуты и не всегда сжимаются одинаково — и то же самое с вашим влагалищем и родовыми путями. Росс добавляет, что вашему влагалищу может потребоваться «минимум шесть месяцев», чтобы снова почувствовать себя нормально. вы кормите грудью, влагалище в основном переходит в менопаузу — оно становится очень сухим и кажется неправильным », — говорит она. «Иногда мы говорим, что живот, матка и влагалище нуждаются в восстановлении в общей сложности за девять месяцев».
«Иногда мы говорим, что живот, матка и влагалище нуждаются в восстановлении в общей сложности за девять месяцев».
Несколько комментаторов поста Тейгена сказали, что их первые месячные после родов были довольно плохими, но Уидер говорит, что, хотя у многих женщин менструация меняется после родов, особенности зависят от женщины. «Первые месячные после беременности могут быть тяжелыми и неприятными, потому что ваше тело все еще заживает», — говорит она. «Но для некоторых женщин он легче. Здесь есть множество нормальных людей ».
Также полезно знать, что кормление грудью или применение противозачаточных средств могут нивелировать период после родов.«Если вы не кормите грудью или не принимаете противозачаточные средства, у вас могут быть довольно тяжелые месячные, потому что у вас не было нормальных циклов в течение девяти месяцев, а ваши гормоны иногда не сбрасываются, как раньше», — говорит Роскос. Он объясняет, что у вас может быть избыток эстрогена в организме, из-за чего избыток ткани отшелушивается во время менструации, что приводит к более сильному кровотечению.
Хотя некоторый дискомфорт является нормальным послеродовым периодом, врачи говорят, что важно поговорить с врачом, если вы испытываете сильную боль во время полового акта или боль в целом — это может быть признаком того, что там что-то не так.
Связано:
Смотреть: 14 раз Крисси Тейген Вон Twitter
Фото: Стивен А. Генри / Getty Images
Послеродовой живот? Попробуйте эти 7 вещей, которые помогут вашей матке уменьшиться после родов
Оглавление [Скрыть] [Показать]После родов вашей матке потребуется время
и небольшая помощь , чтобы вернуться к нормальному размеру. Это требует времени, но есть несколько простых вещей, которые вы можете сделать, чтобы уменьшить размер матки после родов. Помню, как после рождения моего первого ребенка я зашла в детский бутик рядом с моим домом, чтобы купить подгузники, и продавщица спросила меня, как далеко я забеременела. Вздох. У меня только родился ребенок пару недель назад, но я все еще выглядел так, как будто я был во втором триместре.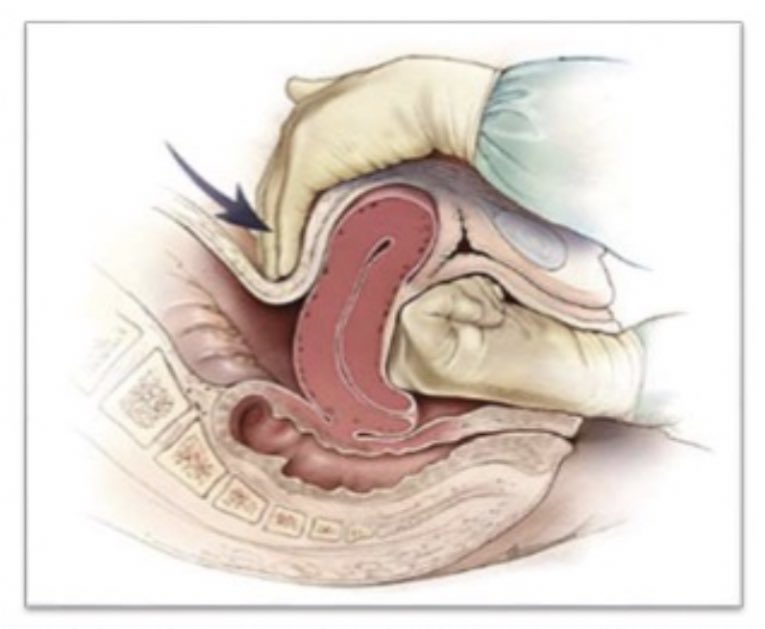 Совершенно смущенная и застигнутая врасплох ее вопросом, я сказала ей, что только что родила ребенка, и вышла, чувствуя себя одновременно неловко и смущенно.
Совершенно смущенная и застигнутая врасплох ее вопросом, я сказала ей, что только что родила ребенка, и вышла, чувствуя себя одновременно неловко и смущенно.
Вы можете быть удивлены, узнав, что после родов вы тоже, вероятно, будете выглядеть беременными! Я знаю, что многие мамы шокированы, услышав это.Первоначально я думала, что после рождения моего ребенка мой живот вернется к , несколько плоскому , несмотря на небольшую прибавку в весе.
Нет. Не так! Многие из нас, мам, задаются вопросом, «Почему я все еще выгляжу беременной после родов?» Но, пожалуйста, не расстраивайтесь и знайте, что выглядеть беременной после рождения ребенка — это нормально. Все это часть естественного пути вашего тела к исцелению и выздоровлению.
Мой OBGYN дал мне следующие мудрые слова: «Вашему телу потребовалось 9 месяцев, чтобы вырасти, и, вероятно, это займет много времени, чтобы вернуться к своему доребеному телу.Будьте терпеливы с собой ».
И это правда. Послеродовое восстановление требует времени, но, к счастью, есть несколько вещей, которые вы можете сделать, чтобы уменьшить размер матки после родов. И это должно помочь вам начать чувствовать, что ваше тело немного «вернулось в норму».
Послеродовая матка
Сразу после рождения ваша матка начнет уменьшаться до размера, который был до рождения ребенка, самостоятельно, сдуваясь с размера арбуза во время беременности до своего обычного апельсинового размера.Обычно медсестра / медбрат будет контролировать состояние матки после родов, проводя осмотр дна матки. Эти проверки гарантируют, что ваша матка затвердеет и вернется к своему нормальному размеру.
По мере того как матка сокращается, вы будете ощущать сильные спазмы, похожие на менструальные, в животе, которые называются послеродовыми болями. Хотя эти сокращения могут быть неудобными, они продолжаются только 2-3 дня после рождения и чрезвычайно полезны, потому что так же, как они помогли вам родить ребенка, эти сокращения помогают вашей матке вернуться к своему нормальному размеру.
Во время этого процесса приток крови к матке уменьшается. Это помогает удалить сгустки крови и снижает риск послеродового кровотечения. Итак, имейте в виду, что любой дискомфорт, который вы действительно чувствуете, является нормальным и на самом деле является хорошим признаком того, что ваше тело находится на пути к выздоровлению.
7 способов помочь вашей матке уменьшиться после родов
Хотя ваша матка начнет уменьшаться сама по себе, вы можете сделать несколько вещей, чтобы помочь своему телу в процессе заживления.
1) Кормите ребенка грудью, чтобы стимулировать естественные схватки
В дополнение ко многим другим преимуществам, грудное вскармливание — это естественный способ уменьшить размер матки после родов.Кроме того, это, вероятно, самый эффективный способ уменьшить размер матки.
При кормлении грудью выделяется гормон окситоцин. Когда этот гормон проникает в ваше тело, он помогает вам расслабиться, но также помогает сокращать матку. Хотя временами это может быть неудобно, чем больше вы испытываете сокращений, тем больше ваша матка сжимается до размера, который был до беременности.
Хотя временами это может быть неудобно, чем больше вы испытываете сокращений, тем больше ваша матка сжимается до размера, который был до беременности.
Связанные: 16 советов по грудному вскармливанию для молодых мам
2) Используйте послеродовой пояс
В то время как схватки могут способствовать сокращению матки изнутри, послеродовые повязки на животе помогают снаружи.Послеродовой пояс связывает ваши мышцы живота, матку и другие органы. Поддерживая и сжимая эти области, он помогает вашим органам вернуться в свое нормальное положение и размер. Эти обертывания для живота также обеспечивают полезную поддержку позы, которая может быть именно тем, что вам нужно, чтобы уменьшить боль и отек.
Медицинский послеродовой пояс BelleFit
Купить на Amazon
3) Избегайте обезвоживания
Постоянное обезвоживание особенно важно, особенно на этапе послеродового восстановления. Питьевая вода способствует заживлению и вымывает токсины из вашего тела, чтобы ваши органы могли заживать быстрее. Гидратация также гарантирует, что ваше тело сможет вырабатывать достаточно грудного молока для вашего ребенка, а вы при этом будете питаться.
Питьевая вода способствует заживлению и вымывает токсины из вашего тела, чтобы ваши органы могли заживать быстрее. Гидратация также гарантирует, что ваше тело сможет вырабатывать достаточно грудного молока для вашего ребенка, а вы при этом будете питаться.
Я всегда рекомендую носить с собой бутылку с водой в течение дня, чтобы ее было легко запомнить!
4) Используйте теплый компресс
Использование теплого компресса или грелки непосредственно на животе поможет уменьшить дискомфорт от сокращений матки.Тепло также будет способствовать уменьшению матки до нормального размера.
Для этого у вас есть два основных варианта: один — приложить теплый компресс прямо к животу. Это может быть теплая мочалка или грелка. Второй вариант — просто принять горячую ванну. Большинство рекомендуют (и предпочитают) принимать горячую ванну, потому что она способствует мягким, терпимым сокращениям матки. Она также может служить в качестве послеродовой сидячей ванны , которая должна быть частью вашего режима заживления.
Имейте в виду, что размещение горячего компресса прямо на животе поначалу может показаться приятным, но оно также может способствовать более агрессивным сокращениям.Поэтому, если вы идете по этому пути, обычно не рекомендуется использовать этот метод несколько раз в день.
5) Массаж матки
Вам когда-нибудь делали массаж после сильной боли в мышцах? Думайте о массаже матки как о том же самом. Ваша матка и окружающие мышцы только что прошли самую интенсивную тренировку, и вам может помочь массаж.
Просто положите руку на нижнюю часть живота и осторожно надавите на все области матки. Стимулируя матку с помощью массажа, вы стимулируете схватки, а также устраняете связанный с этим дискомфорт.Как правило, пока вы находитесь в больнице, медсестра / медбрат выполняет массаж матки во время осмотра дна матки.
Вы также можете лечь лицом вниз на подушку, что может помочь, оказав давление на матку. Это также может быть полезно для облегчения болезненных спазмов.
6) Питайте свое тело
Здоровое питание важно не только во время беременности, но и в послеродовой период! Здоровая диета обеспечивает организм необходимыми питательными веществами, пока оно восстанавливается после родов.Это также помогает вырабатывать грудное молоко для вашего ребенка и поддерживать настроение и хорошее самочувствие в послеродовой период.
Две замечательные книги, которые стоит прочитать: Первые сорок дней: Основное искусство воспитания новой матери и Поваренная книга питательных традиций . В общем, идея состоит в том, что вы хотите есть продукты, которые согревают тело, чтобы поддержать ваше послеродовое выздоровление.
Первые сорок дней: основное искусство воспитания новой матери
Купить на Amazon
Также убедитесь, что вы получаете все необходимые витамины и питательные вещества.Возьмите рыбий жир , пренатальные пробиотики и продолжайте принимать витаминов для беременных . Это также поможет настроиться на более успешный послеродовой период и может помочь снизить ваши шансы на развитие послеродовой депрессии или беспокойства .
Это также поможет настроиться на более успешный послеродовой период и может помочь снизить ваши шансы на развитие послеродовой депрессии или беспокойства .
7) Успокойся, мама
В послеродовом периоде важно, чтобы ваше тело получило шанс на выздоровление. Надеюсь, у вас есть возможность питать и поддерживать тело после рождения.И по большей части это требует, чтобы вы расслаблялись в это драгоценное время выздоровления. Так что откажитесь от своих ожиданий относительно чистоты в доме, приготовьте некоторые из морозильных блюд , которые вы приготовили во время беременности, и просто найдите время, чтобы отдохнуть. Не перенапрягайтесь, чтобы ваше тело не подвергалось нагрузкам.
Связано: Лучшие пренатальные и послеродовые пробиотики
И если ваша матка не сжимается после родов…
Обычно после родов ваша матка автоматически сжимается и сокращается, чтобы доставить плаценту и сдавить окружающие кровеносные сосуды. Это помогает предотвратить кровотечение после родов. Когда этого не происходит, возникает состояние, называемое атонией матки, которое может привести к обильному кровотечению и послеродовым кровотечениям, что является очень серьезным и потенциально опасным для жизни состоянием.
Это помогает предотвратить кровотечение после родов. Когда этого не происходит, возникает состояние, называемое атонией матки, которое может привести к обильному кровотечению и послеродовым кровотечениям, что является очень серьезным и потенциально опасным для жизни состоянием.
Хотя это может произойти во время родов, это также может произойти во время выздоровления. Примеры этого состояния включают кровотечение из родильных подушек быстрее, чем следовало бы, или обнаружение мягкой матки при осмотре.
В этом случае вам потребуется немедленное лечение, чтобы остановить кровотечение и восполнить потерянную кровь.Другие методы лечения включают обычный массаж матки и прием утеротоников, таких как окситоцин.
Есть способы предотвратить атонию матки. Один из самых полезных шагов — массаж матки сразу после родов. Хотя многие матери стонут и стонут при мысли об этом массаже, очень важно убедиться, что у вас не возникнет проблем со здоровьем после родов.
Помните: ваше тело создано для этого
В конце концов, ваше тело чрезвычайно усердно работало в течение 9 месяцев, расширяясь, чтобы обеспечить дом и питание вашему растущему ребенку. На мам часто оказывается давление, чтобы они «пришли в норму» после рождения ребенка. Но вашему телу потребуется время, чтобы снова вернуться к нормальному состоянию. Много времени.
На мам часто оказывается давление, чтобы они «пришли в норму» после рождения ребенка. Но вашему телу потребуется время, чтобы снова вернуться к нормальному состоянию. Много времени.
Не забудьте проявить терпение и предпринять эти простые шаги, чтобы помочь вашей матке вернуться к размеру до беременности!
Часто задаваемые вопросы о том, как помочь вашей матке уменьшиться
Остались вопросы о послеродовой матке? Читай дальше!
Помогает ли сцеживание матке сокращаться?
Да, аналогично грудному вскармливанию, когда вы накачиваете , тот же гормон, окситоцин, высвобождает и вызывает сокращения матки.Так что, если вы качаете и чувствуете эти менструальные спазмы, обратите внимание, что это хорошо! Это означает, что ваша матка сокращается, чтобы вернуться к нормальному размеру.
Уменьшается ли ваша матка, если вы не кормите грудью и не сцеживаете молоко?
Если вы не кормите грудью и не сцеживаете молоко, ваша матка сократится, но это займет больше времени. Обычно при грудном вскармливании матке требуется около 6 недель, чтобы вернуться к нормальному размеру. Если вы не кормите грудью и не кормите грудью, вашему телу потребуется около 10 недель, чтобы сжаться.Помните, что грудное вскармливание — это лишь один из многих способов уменьшить размер матки. Если вы используете детскую смесь , я рекомендую делать обычный массаж матки вместе с другими предлагаемыми методами, перечисленными выше!
Обычно при грудном вскармливании матке требуется около 6 недель, чтобы вернуться к нормальному размеру. Если вы не кормите грудью и не кормите грудью, вашему телу потребуется около 10 недель, чтобы сжаться.Помните, что грудное вскармливание — это лишь один из многих способов уменьшить размер матки. Если вы используете детскую смесь , я рекомендую делать обычный массаж матки вместе с другими предлагаемыми методами, перечисленными выше!
Как узнать, вернулась ли матка к своему нормальному размеру?
Сразу после родов ваша матка весит 2 фунта. Когда он уменьшился до нормального размера, он весит всего 2 унции! Матка восстанавливает эластичность, возвращается в таз и медленно возвращается к своему нормальному размеру.Скорее всего, вы не будете точно знать, когда он снова достигнет нормального состояния.
Лучший способ определить, зажила ли ваша матка, — это пройти 6-недельный послеродовой осмотр у врача. Он или она проведут осмотр, чтобы убедиться, что ваше тело восстановилось после родов и что ваша матка вернулась к своему нормальному размеру.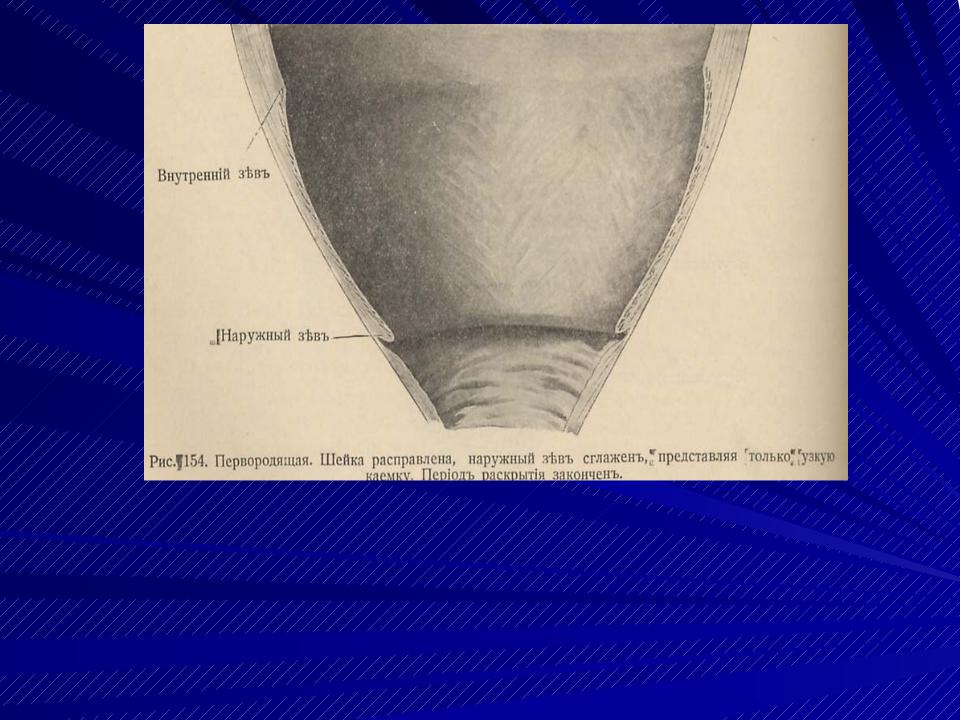
Помните, что время, необходимое для сокращения матки, варьируется. При послеродовом осмотре он может быть не полностью спущен до размера, существовавшего до беременности.Также имейте в виду, что это только одна часть общего процесса послеродового восстановления.
Сколько времени нужно, чтобы полностью выздороветь после беременности и родов?
Сокращение матки и полное выздоровление — это разные вещи. Как говорится, на то, чтобы вырастить ребенка, нужно девять месяцев, а вашему организму потребуется не менее девяти месяцев, чтобы полностью восстановиться, а возможно, и дольше.
Ваше тело претерпевает множество изменений, чтобы приспособиться к растущему ребенку, и переносит большой стресс во время родов.В послеродовые месяцы вашему организму нужно время, чтобы приспособиться, вылечиться и восстановиться.
Вот краткий обзор пути к выздоровлению. В течение первых шести недель ваша матка сокращается, ваш таз возвращается в состояние, предшествующее родам, и вы выделяете много лишней жидкости и крови, которые удерживались во время беременности. В это время вы также будете восстанавливаться либо после естественных родов, либо после операции кесарева сечения (серьезная абдоминальная операция!). Хотя у каждого свой путь к исцелению и выздоровлению, в целом вы можете ожидать отека и боли / дискомфорта.
В это время вы также будете восстанавливаться либо после естественных родов, либо после операции кесарева сечения (серьезная абдоминальная операция!). Хотя у каждого свой путь к исцелению и выздоровлению, в целом вы можете ожидать отека и боли / дискомфорта.
Через шесть недель ваше тело найдет свой ритм, но вы все равно можете бороться с излишней задержкой жидкости, диастазом прямых мышц живота, гормональными сдвигами и болезненностью промежности или болезненностью / отеком после кесарева сечения. Имейте в виду, что гормон релаксин будет оставаться в вашем организме до пяти месяцев после родов и дольше, если вы кормите грудью. Это означает, что любые симптомы, связанные с релаксином (например, ослабление суставов и снижение устойчивости тазового дна), могут сохраняться в течение длительного времени.
Помните, что материнство — это путешествие, и ваше тело будет идти своим путем к выздоровлению.Некоторым женщинам требуется больше времени, чем другим, и это нормально!
Связь между родами, грудным вскармливанием и миомой матки: обсервационное исследование
org/ScholarlyArticle»> 1.Baird, DD, Dunson, DB, Hill, MC, Cousins, D. & Schectman, JM Высокая совокупная частота лейомиомы матки в черно-белых тонах женщины: УЗИ. Am. J. Obstet Gynecol. 188 , 100–107 (2003).
Артикул Google ученый
Лафлин, С. К., Бэрд, Д. Д., Савиц, Д. А., Херринг, А. Х. и Хартманн, К. Е. Распространенность лейомиомы матки в первом триместре беременности: ультразвуковое исследование. Акушерство. Гинеколь. 113 , 6305 (2009).
Артикул Google ученый
Около С. Заболеваемость, этиология и эпидемиология миомы матки. Best Practices Clin Obstet Gynaecol. 22 , 571–588 (2008).
Артикул Google ученый
Клацкий П. К., Тран, Н. Д., Каугей, А. Б. и Фудзимото, В. Ю. Миома и репродуктивные результаты: систематический обзор литературы от зачатия до родов. Am. J. Obstet Gynecol. 198 , 357–366 (2008).
Артикул Google ученый
Спарич Р., Миркович Л., Мальваси А. и Тинелли А.Эпидемиология миомы матки: обзор. Внутр. J Fertil Steril. 9 , 424–435 (2016).
PubMed Google ученый
Ciavattini, A. et al. . Тенденция роста малых миомы матки и уровней сывороточного хорионического гонадотропина человека на ранних сроках беременности: обсервационное исследование. Fertil Steril. 105 , 1255–1260 (2016).
CAS Статья Google ученый
De Vivo, A. и др. . Миома матки при беременности: продольное сонографическое исследование. Ультразвуковой акушерский гинекол. 37 , 361–365 (2011).
Артикул Google ученый
Лев-Тоафф, А.С. и др. . Лейомиомы при беременности: сонографическое исследование. Радиология 164 , 375–380 (1987).
CAS Статья Google ученый
Хаммуд, А.О. и др. . Изменение объема миомы матки при беременности: действительно ли миомы растут? J. Minim. Инвазивный гинекол. 13 , 386–390 (2006).
Артикул Google ученый
Vitagliano, A. et al. . Изменение размера миомы матки во время беременности и послеродового периода: данные первого систематического обзора литературы. Arch Gynecol Obstet. 297 , 823–835 (2018).
Артикул Google ученый
Vitale, S. G. et al. . Гистероскопическая морцелляция подслизистых миом: систематический обзор. Biomed Res Int. 2017 , 6848250 (2017).
Артикул Google ученый
Laganà, A. S. et al. . Ведение бессимптомных подслизистых миом у женщин репродуктивного возраста: согласованное заявление научного комитета Глобального конгресса по гистероскопии. J. Minim. Инвазивный гинекол. 26 , 381–383 (2019).
Артикул Google ученый
Ракотомахенина, Х., Раджаонарисон, Дж., Вонг, Л. и Брун, Дж. Л. Миомэктомия: техника и текущие показания. Минерва Гинекол. 69 , 357–369 (2017).
PubMed Google ученый
Чаваттини, А. и др. .Количество и размер миомы матки и акушерские исходы. J. Matern. Fetal Neonatal Med. 28 , 484–488 (2015).
Артикул Google ученый
Витале, С. Г., Тропея, А., Россетти, Д., Карнелли, М., Чианчи, А. Ведение лейомиомы матки во время беременности: обзор литературы. Обновления Surg. 65 , 179–182 (2013).
65 , 179–182 (2013).
Артикул Google ученый
Тинелли, А. и др. . Хирургическое лечение сосудисто-нервного пучка в псевдокапсуле миомы матки. JSLS. 16 , 119–129 (2012).
Артикул Google ученый
Rosati, P., Exacoustòs, C. & Mancuso, S. Продольная оценка роста миомы матки во время беременности. Сонографическое исследование. J. Ultrasound Med. 11 , 511–515 (1992).
CAS Статья Google ученый
Бербанк, Ф. Роды и лечение миомы путем окклюзии маточной артерии: имеют ли они общую биологию? J. Am. Доц. Гинеколь. Laparosc. 11 , 138–152 (2004).
Am. Доц. Гинеколь. Laparosc. 11 , 138–152 (2004).
Артикул Google ученый
Walocha, J. A., Litwin, J. A. & Miodoński, A. J. Сосудистая система интрамуральных лейомиомат, выявленная с помощью коррозионного литья и сканирующей электронной микроскопии. Гум. Репродукция. 18 , 1088–1093 (2003).
Артикул Google ученый
Вэй, Дж. Дж. и др. . Пространственные различия в биологической активности крупных лейомиом матки. Fertil. Стерил. 85 , 179–187 (2006).
CAS Статья Google ученый

Чаваттини, А. и др. . Лапароскопическая биполярная коагуляция маточной артерии плюс миомэктомия по сравнению с традиционной лапароскопической миомэктомией при «большой» миоме матки: сравнение клинической эффективности. Arch. Гинеколь. Акушерство. 296 , 1167–1173 (2017).
Артикул Google ученый
Takamoto, N., Leppert, P. C. & Yu, S. Y. Гибель и пролиферация клеток и ее связь с деградацией коллагена при инволюции матки крыс. Connect. Tissue Res. 37 , 163–175 (1998).
CAS Статья Google ученый
Grasl-Kraupp, B. et al. . Ограничение питания устраняет предопухолевые клетки посредством апоптоза и противодействует канцерогенезу в печени крысы. Proc Natl Acad Sci USA 91 , 9995–9999 (1994).
Proc Natl Acad Sci USA 91 , 9995–9999 (1994).
ADS CAS Статья Google ученый
Preston, GA, Lang, JE, Maronpot, RR & Barrett, JC Регулирование апоптоза с помощью низкого уровня сыворотки в клетках на разных стадиях неопластической прогрессии: повышенная восприимчивость после потери гена старения и снижение восприимчивости после потери гена старения. ген-супрессор опухоли. Cancer Res. 54 , 4214–4223 (1994).
CAS PubMed Google ученый
Бэрд Д. и Дансон Д. Б. Почему паритет защищает миому матки? Эпидемиология. 14 , 247–250 (2003).
PubMed Google ученый
Терри, К. Л., Де Виво, И., Хэнкинсон, С. Э. и Миссмер, С. А. Репродуктивные характеристики и риск лейомиомы матки. Fertil. Стерил. 94 , 2703–2707 (2010).
Артикул Google ученый
Wise, L.A. и др. . Репродуктивные факторы, гормональная контрацепция и риск лейомиомы матки у афроамериканских женщин: проспективное исследование. Am. J. Epidemiol. 159 , 113–123 (2004).
Артикул Google ученый
Самади, А. Р., Ли, Н. К., Фландерс, В. Д., Боринг, Дж. Р. 3-й и Пэррис, Э. Б. Факторы риска для миомы матки, о которых сообщают сами пациенты: исследование случай-контроль. Am. J. Public Health 86 , 858–862 (1996).
CAS Статья Google ученый
Лафлин, С. К., Хартманн, К. Э. и Бэрд, Д. Д. Послеродовые факторы и естественная регрессия миомы. Am J Obstet Gynecol 204 (496), e1–6 (2011).
Google ученый
Busnelli, M. et al. . Окситоцин-индуцированная пролиферация клеток миометрия и лейомиомы человека. Fertil. Стерил. 94 , 1869–1874 (2010).
CAS Статья Google ученый
Janjusevic, M. et al. . Локостатин, разрушитель белка ингибитора киназы Raf, подавляет продукцию, пролиферацию и миграцию внеклеточного матрикса в лейомиоме матки и клетках миометрия человека. Fertil. Стерил. 106 , 1530–8.e1 (2016).
Fertil. Стерил. 106 , 1530–8.e1 (2016).
CAS Статья Google ученый
Islam, M. S. et al. . Факторы роста и патогенез. Best Pract. Res. Clin. Акушерство. Gynaecol. 34 , 25–36 (2016).
Артикул Google ученый
Protic, O. et al. . Возможное участие воспалительных / репаративных процессов в развитии миомы матки. Cell. Tissue Res. 364 , 415–427 (2016).
CAS Статья Google ученый
Янг, К., Мас, А., Даймонд, М. П. и Аль-Хенди, А. Механизм и функция эпигенетики в развитии лейомиомы матки.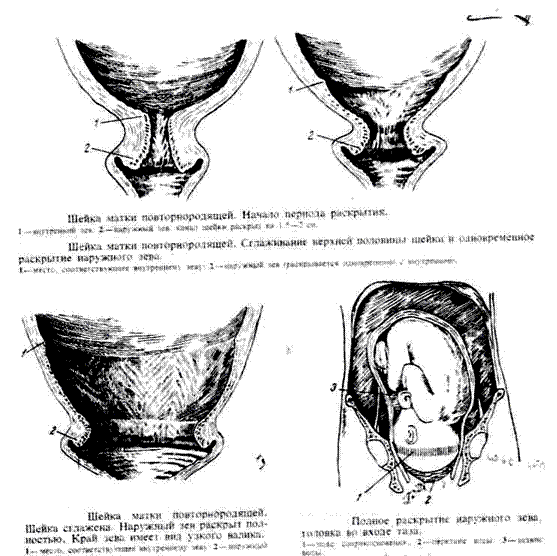 Репродукция. Sci. 23 , 163–75 (2016).
Репродукция. Sci. 23 , 163–75 (2016).
ADS CAS Статья Google ученый
Laganà, A.С. и др. . Эпигенетический и генетический ландшафт лейомиомы матки: современный взгляд на распространенное гинекологическое заболевание. Arch. Гинеколь. Акушерство. 296 , 855–867 (2017).
Артикул Google ученый
Parazzini, F., Tozzi, L. & Bianchi, S. Исход беременности и миома матки. Best Pract. Res. Clin. Акушерство. Gynaecol. 34 , 74–84 (2016).
Артикул Google ученый
Сандалл, Дж. и др. . Краткосрочные и отдаленные последствия кесарева сечения для здоровья женщин и детей. Ланцет. 392 , 1349–1357 (2018).
и др. . Краткосрочные и отдаленные последствия кесарева сечения для здоровья женщин и детей. Ланцет. 392 , 1349–1357 (2018).
Артикул Google ученый
Franchi, M. et al. . Непреднамеренное трансвезикальное кесарево сечение: частота возникновения, факторы риска, хирургическая техника и послеоперационное ведение. Eur. J. Obstet. Гинеколь. Репродукция. Биол. 236 , 26–31 (2019).
Артикул Google ученый
Laganà, A. S. et al. . Заживление рубца на матке после кесарева сечения: управление старой операцией в условиях доказательной медицины. J. Invest. Surg. 9 , 1–3 (2018).
Артикул Google ученый
Ludovisi, M. et al. . Визуализация гинекологических заболеваний: клиника и ультразвуковая характеристика сарком матки. Ультразвуковой акушер. Gynecol ., Https://doi.org/10.1002/uog.20270 (2019).
Кириазоглу А. и др. . Управление саркомой матки и прогностические показатели: реальные данные из одного учреждения. BMC Рак. 18 , 1247 (2018).
CAS Статья Google ученый
Vitale, S. G. et al. . Целевые методы лечения карциносаркомы матки: текущие данные и перспективы на будущее. Внутр. J. Mol. Sci . 18 , https://doi.org/10.3390/ijms18051100 (2017).
Артикул Google ученый
Витале, С. Г., Падула, Ф. и Гулино, Ф. А. Ведение миомы матки во время беременности: последние тенденции. Curr. Opin. Акушерство. Гинеколь. 27 , 432–437 (2015).
Артикул Google ученый
Ван ден Бош, Т. и др. . Термины, определения и измерения для описания сонографических характеристик миометрия и образований матки: консенсусное мнение группы морфологической сонографической оценки матки (MUSA). Ультразвуковой акушерский гинекол. 46 , 284–298 (2015).
Артикул Google ученый
Послеродовой эндометрит | Здоровье | Пациентка
Что такое послеродовой эндометрит?
Послеродовой (послеродовой) эндометрит — это инфекция слизистой оболочки матки (матки), которая может возникнуть у матери после рождения ребенка. «Послеродовой» или «послеродовой» означает «после родов». Эндометрий — это внутренняя оболочка матки, и при эндометрите эта слизистая оболочка опухает и воспаляется. Это вызвано попаданием одного или нескольких микробов (бактерий) в матку во время родов.
«Послеродовой» или «послеродовой» означает «после родов». Эндометрий — это внутренняя оболочка матки, и при эндометрите эта слизистая оболочка опухает и воспаляется. Это вызвано попаданием одного или нескольких микробов (бактерий) в матку во время родов.
Когда возникает послеродовой эндометрит?
Послеродовой эндометрит может возникнуть в любое время до шести недель после рождения ребенка. Чаще всего это происходит между вторым и десятым днем после родов.
У кого развивается послеродовой эндометрит?
Послеродовой эндометрит возникает только у женщин, недавно родивших ребенка.Информацию о других типах инфекции эндометрия см. В отдельной брошюре «Воспалительные заболевания органов малого таза».
Послеродовой эндометрит встречается у 1-3 из каждых 100 женщин, у которых роды были нормальными (вагинальными). Это гораздо чаще встречается у женщин, перенесших кесарево сечение. Это происходит в двадцать раз чаще после кесарева сечения, чем после родов через естественные родовые пути.
Другие факторы могут повысить вероятность послеродового эндометрита. К этим факторам риска относятся:
- Длительные роды, в частности, разрыв воды (разрыв мембран) задолго до рождения ребенка.
- Жидкость вокруг ребенка (околоплодные воды) окрашена фекалиями ребенка (меконием).
- Затруднения при удалении последа (плаценты).
- Много внутренних осмотров во время родов.
- Инфекция в области половых органов матери. Например:
- Ожирение матери.
- Сахарный диабет у матери.
- Анемия у матери.
- Доставка в условиях несоблюдения гигиены. (Это, как правило, более распространено в странах с низким уровнем дохода.)
Какие симптомы послеродового эндометрита?
Симптомы послеродового эндометрита могут быть разными. Общие симптомы включают:
- Высокая температура (лихорадка).
- Боль в нижней части живота.
- Вонючие выделения из влагалища.
- Увеличение кровотечения из влагалища.
 Кровотечение из влагалища в течение шести недель после родов — это нормально, но обычно это количество постепенно уменьшается. При послеродовом эндометрите он может внезапно стать тяжелее, или могут появиться тромбы там, где раньше не было.
Кровотечение из влагалища в течение шести недель после родов — это нормально, но обычно это количество постепенно уменьшается. При послеродовом эндометрите он может внезапно стать тяжелее, или могут появиться тромбы там, где раньше не было. - Боль при сексе.
- Боль при мочеиспускании.
- В целом плохое самочувствие.
После рождения ребенка может быть трудно определить, что является нормальным, а что нет. Небольшая боль, кровотечение и выделения — это нормально. Однако, если вам кажется, что ситуация меняется или становится хуже, как можно скорее сообщите об этом вашей акушерке или врачу.
Нужны ли тесты?
Обычно диагноз ставится на основании типичных симптомов и признаков у только что родившей женщины.Ваш пульс, артериальное давление и температура будут проверены вашей акушеркой или врачом. Акушерка или врач ощупают ваш животик и могут провести внутреннее вагинальное обследование. Может потребоваться анализ крови или несколько мазков из влагалища. Ваша моча также может быть проверена на наличие инфекции.
Ваша моча также может быть проверена на наличие инфекции.
Как лечить послеродовой эндометрит?
Послеродовой эндометрит лечится антибиотиками. Если вы чувствуете себя хорошо и инфекция протекает в легкой форме, вы можете лечиться с помощью таблеток антибиотиков дома.Однако многие женщины попадают в больницу для введения антибиотиков в вену (внутривенные антибиотики) для быстрого лечения инфекции. Считается, что лучшими антибиотиками для лечения послеродового эндометрита являются два антибиотика, называемые клиндамицин и гентамицин вместе. Эти антибиотики обычно вводят в виде инъекций. Однако в разных местах могут быть разные режимы, в соответствии с местными правилами.
Есть ли осложнения послеродового эндометрита?
Если не лечить быстро, инфекция может распространиться на другие части тела.В худшем случае это может перерасти в сепсис, который является широко распространенной инфекцией, вызывающей опасное заболевание. Он также может распространиться на рану после кесарева сечения или в область живота. При лечении эндометрита антибиотиками осложнения возникают редко.
При лечении эндометрита антибиотиками осложнения возникают редко.
Каковы перспективы послеродового эндометрита?
Большинство женщин с послеродовым эндометритом быстро выздоравливают после приема антибиотиков. Обычно в течение 2-3 дней после начала приема антибиотиков вы почувствуете себя намного лучше. Осложнения случаются редко.
Можно ли предотвратить послеродовой эндометрит?
Известно, что кесарево сечение повышает риск послеродового эндометрита. Поэтому перед операцией в Великобритании всем женщинам, перенесшим кесарево сечение, предлагают антибиотики для защиты. Их вводят в вену до начала операции. Это снижает вероятность заражения. Также перед кесаревым сечением влагалище можно очистить антисептическим раствором повидон-йода. Это также помогает снизить риск заражения впоследствии.
Антибиотики до или во время нормальных (вагинальных) родов обычно не используются. Однако вам будут предложены антибиотики во время родов, если у вас будет обнаружено наличие микроба, называемого стрептококком группы B, вокруг влагалища. Антибиотики защищают вас и вашего новорожденного ребенка от инфекций, вызванных этим микробом.
Антибиотики защищают вас и вашего новорожденного ребенка от инфекций, вызванных этим микробом.
Послеродовое восстановление: как ваше тело восстанавливается после родов
Сколько времени нужно, чтобы оправиться от родов?
Все мамы разные. Вы должны почувствовать облегчение от большинства послеродовых симптомов в течение первых шести недель, но некоторые из них могут сохраняться на месяцы.Конечно, ваше выздоровление будет зависеть от того, были ли у вас роды через естественные родовые пути или кесарево сечение, но многие симптомы схожи.
Сколько длится послеродовое кровотечение?
Вагинальное кровотечение в течение первых нескольких дней после родов — это нормально. Эти выделения, или лохии, состоят из крови, бактерий и отошедших тканей слизистой оболочки матки. Через два-четыре дня после родов выделения станут более водянистыми и розоватыми. Примерно через 10 дней после родов у вас будет только небольшое количество белых или желтых выделений, которые, скорее всего, исчезнут в течение следующих двух-четырех недель.
Почему я не чувствую, когда мне нужно в туалет после родов?
Роды и родоразрешение могут сказаться на мочевом пузыре, вызывая временный отек и потерю чувствительности. В первые дни после родов вы можете не чувствовать позывов к туалету, особенно если у вас были длительные роды, щипцы, вагинальные роды с вакуумной поддержкой или эпидуральная анестезия. Это также более вероятно, если во время родов вам установили катетер, чтобы помочь вам мочиться и предотвратить переполнение мочевого пузыря.
Но после родов ваше тело начнет выделять всю лишнюю жидкость, накопленную вами во время беременности.Ваш мочевой пузырь быстро наполняется этой жидкостью — поразительные 3 литра в день — поэтому важно стараться часто мочиться, даже если вы не чувствуете позывов. Если в мочевом пузыре накапливается слишком много мочи, вам может быть трудно добраться до туалета без утечки.
Более того, ваш мочевой пузырь может чрезмерно растянуться. Это может вызвать проблемы с мочеиспусканием, а также затруднить сокращение матки, что приведет к усилению послеродовых болей и обильному кровотечению.
Сообщите медсестре, если у вас возникают проблемы с мочеиспусканием или если вы мочитесь только в небольшом количестве.Если ваш мочевой пузырь переполняется, это может помешать вам помочиться.
Если вы не можете помочиться в течение нескольких часов после родов, вам понадобится катетер для слива мочи из мочевого пузыря. (Если вы родили с помощью кесарева сечения, у вас будет мочевой катетер для операции, который останется на месте в течение короткого времени после родов.)
Вернется ли ваша матка в нормальное состояние после беременности?
В течение нескольких минут после рождения ребенка из-за схваток матка сокращается, а ее перекрещенные волокна сжимаются так же, как во время родов.Эти сокращения также способствуют отделению плаценты от стенки матки.
После выхода плаценты маточные сокращения закрывают открытые кровеносные сосуды, к которым прикреплялась плацента. При этом вы можете почувствовать спазмы, известные как послеродовые боли.
В первые пару дней после родов вы сможете чувствовать верхнюю часть матки возле пупка. Через неделю ваша матка будет вдвое меньше, чем она была сразу после родов. Через две недели он вернется в ваш таз.Примерно к четырем неделям он должен приблизиться к размеру до беременности. Этот процесс называется инволюцией матки.
Сколько времени нужно, чтобы ваш желудок уменьшился в размерах после родов?
Даже после того, как ваша матка уменьшится до нормального размера, вы можете продолжать выглядеть беременной в течение нескольких недель или даже месяцев. Это потому, что ваши мышцы живота растягиваются во время беременности, и требуется время и регулярные упражнения, чтобы вернуть мышцы живота в форму. (Некоторые женщины никогда не смогут полностью избавиться от своего «мешка беременности».)
Сколько времени нужно, чтобы похудеть после рождения ребенка?
Сразу после доставки вы будете легче примерно на 12 фунтов. Вы потеряете столько, сколько весил ваш ребенок (обычно 7-8 фунтов), около фунта плаценты и еще несколько фунтов крови и околоплодных вод.
Вы, вероятно, не вернетесь к своему весу до беременности в течение некоторого времени, но вы продолжите худеть в послеродовом периоде, поскольку ваше тело удаляет всю лишнюю воду, которую ваши клетки удерживают во время беременности, а также жидкость из лишних кровь у вас была в вашем беременном теле.К концу первой недели вы, вероятно, потеряете от 4 до 6 фунтов веса воды.
Как долго длится послеродовое потоотделение?
Многие женщины сильно потеют в течение нескольких недель после родов, особенно ночью. Потоотделение — один из способов избавиться от лишней воды, накопленной во время беременности. Даже после того, как вода уйдет, вы можете продолжать потеть больше, чем обычно, если кормите грудью, вероятно, из-за гормональных и метаболических изменений, связанных с грудным вскармливанием.
Вернется ли мое влагалище в нормальное состояние после родов?
Если вы рожаете естественным путем, ваше влагалище, вероятно, останется немного больше, чем было раньше.
Сразу после родов ваше влагалище растянуто, может опухнуть и покрыться синяками. В течение следующих нескольких дней отек начинает уменьшаться, и ваше влагалище начинает восстанавливать мышечный тонус. В ближайшие несколько недель он будет постепенно уменьшаться. Регулярное выполнение упражнений Кегеля может восстановить мышечный тонус. Некоторые женщины считают, что реабилитационная терапия для органов малого таза даже более полезна.
Если у вас был небольшой разрыв промежности, не требующий наложения швов, он должен быстро зажить и вызвать небольшой дискомфорт. Если у вас была эпизиотомия или значительный разрыв, вашей промежности нужно время, чтобы зажить, поэтому подождите, чтобы снова начать заниматься сексом, пока вы не получите одобрение вашего врача на послеродовом осмотре. Если у вас по-прежнему сохраняется болезненность в этой области, отложите половой акт до тех пор, пока не почувствуете себя готовым. (А пока решите, какой метод контрацепции вы хотите использовать.)
Чего мне ожидать, если я кормлю грудью?
Первые сеансы кормления грудью могут вызвать спазмы в животе, потому что кормление грудью вашего ребенка стимулирует высвобождение окситоцина — гормона, вызывающего сокращения матки.
И когда у вас появляется молоко, обычно через два-три дня после родов, ваша грудь может набухать, становиться болезненной и твердой. Они также могут пульсировать и чувствовать себя неудобно наполненными. Это называется нагрубанием, и оно должно пройти через день или два.
Частое кормление ребенка грудью — лучшее, что вы можете сделать для облегчения состояния. (Частого кормления с самого начала иногда бывает достаточно, чтобы полностью предотвратить нагрубание груди). Если это не помогает, поговорите с консультантом по грудному вскармливанию.
Что будет, если я не буду кормить грудью?
Если вы не кормите грудью, вы все равно начнете вырабатывать молоко, а через несколько дней после родов ваша грудь набухнет.Это может вызвать значительный дискомфорт, который может длиться несколько дней. Боль достигает пика через три-пять дней после родов, и может пройти несколько недель, чтобы молоко полностью высохло.
А пока носите поддерживающий бюстгальтер круглосуточно и прикладывайте холодные компрессы к груди, чтобы уменьшить отек и препятствовать выработке молока. (Накройте холодные компрессы тканью, чтобы защитить кожу.)
Вы также можете принять парацетамол или ибупрофен для снятия боли. Если вам очень неудобно, сцеживайте столько молока, сколько нужно, чтобы ситуация была более терпимой.Однако это может продлить процесс, потому что стимуляция сосков и осушение груди сигнализируют вашему телу о необходимости вырабатывать больше молока. И не прикладывайте тепло к груди, потому что это также может стимулировать выработку молока.
Как долго длится послеродовое выпадение волос?
Если ваши волосы стали гуще во время беременности, они могут начать выпадать небольшими пригоршнями в течение первых нескольких месяцев после родов. Со временем (обычно в течение года или около того) ваши волосы станут нормальными.
С другой стороны, если у вас появилось избыточное количество волос на лице и теле во время беременности, скорее всего, вы потеряете большую часть этих волос в течение шести месяцев после рождения ребенка.
Что происходит с моей послеродовой кожей?
Гормональные изменения, стресс и усталость, вызванные новым отцовством, могут повлиять на вашу кожу вместе с остальным телом. У некоторых женщин, у которых во время беременности была совершенно чистая кожа, в следующие месяцы после родов будет больше высыпаний. С другой стороны, если у вас были прыщи во время беременности, вы можете почувствовать некоторое улучшение прямо сейчас.
Кроме того, если у вас есть хлоазма (потемневшие участки кожи на губах, носу, щеках или лбу) или темная линия, идущая от пупка до общедоступной кости, обесцвечивание начнет исчезать через несколько месяцев после приема пищи. рождение.Вероятно, он полностью исчезнет, если вы будете защищать кожу от солнца.
Спонтанное изгнание интрамуральной миомы через шесть недель после экстренного кесарева сечения
Мы представляем тридцатишестилетнюю женщину с беременностью высокого риска, осложненной множественными врожденными аномалиями, тяжелой гиперемезисом, тромбоэмболой легочной артерии и большой интрамуральной миомой. Эта миома увеличилась в размерах во время беременности. На 34 + 5 неделе уменьшились шевеления плода и патологическая КТГ.Живого ребенка родили путем экстренного кесарева сечения. Через пять недель после родов у нее появились боли в животе, зловонные выделения из влагалища и лихорадка. Ей дали антибиотики и сульфат железа. УЗИ брюшной полости показало миому размером 11 × 12 × 9 см с грубым дегенеративным видом. Клинически у нее были признаки сепсиса; компьютерная томография и лапаротомия, выполненные под общим наркозом, не выявили каких-либо скоплений в качестве источника сепсиса. В стабильном состоянии ее выписали. Через два дня она снова обратилась в суд с большой массой (некротической фибромой) во влагалище.Это первый случай самопроизвольного изгнания миомы через шесть недель после кесарева сечения. Появление боли и лихорадки после родов может быть связано с красной дегенерацией миомы, вызванной снижением кровоснабжения, ишемией и некрозом. Этот случай подчеркивает важность рассмотрения миомы как причины боли в животе во время и после беременности, даже в течение 6 недель после родов.
1. Введение
Миома матки или лейомиома являются наиболее распространенными доброкачественными опухолями среди женщин, и к 50 годам почти 70% белых женщин и более 80% чернокожих женщин будут иметь одну или несколько миомы [1] .Это моноклональные опухоли гладкомышечных клеток матки, состоящие из внеклеточного матрикса, который содержит смесь коллагена, фибронектина и протеогликана [2, 3]. Есть данные, позволяющие предположить, что рост опухоли ускоряется гормонами прогестероном и эстрогеном [4, 5]; они редко возникают до менархе [6], а после менопаузы регрессируют [7]. Миома вызывает функциональное нарушение матки и серьезные симптомы, включая чрезмерное маточное кровотечение, анемию, дефектную имплантацию эмбриона, повторяющиеся выкидыши, преждевременные роды, затруднение родов, боль в области таза и недержание мочи, которые проявляются у 15–30% женщин [1] .
Распространенность миомы матки во время беременности, вероятно, будет недооценена из-за трудностей с дифференцировкой миомы и физиологического утолщения миометрия [8]. Исследования показали, что большинство миомы во время беременности существенно не изменяются в объеме [9]. Боль является наиболее частым осложнением миомы во время беременности и чаще встречается во втором и третьем триместрах беременности и у женщин с большими миомами (более 5 см) [10, 11].
В предыдущих случаях сообщалось о спонтанном изгнании миомы через 1-2 недели после родов [12, 13] или сразу после родов [14].Это первый зарегистрированный в опубликованной литературе случай спонтанного послеродового изгнания интрамуральной миомы через шесть недель после экстренного кесарева сечения.
2. Пример из практики
Это была повторнородящая женщина тридцати шести лет (две нормальные роды семнадцать и восемнадцать лет назад с предыдущим партнером) под дородовым наблюдением в нашем отделении. Она была отнесена к категории беременных с высоким риском из-за того, что у ее ребенка были диагностированы множественные врожденные аномалии при обычном сканировании аномалий.Ее беременность также осложнилась тяжелой гиперемезисом и легочной эмболой, которую успешно лечили с помощью низкомолекулярного гепарина (НМГ).
При обычном сканировании (через 11 + 6 недель) была обнаружена большая интрамуральная миома. Из-за множественных врожденных аномалий плода наша пациентка регулярно проходила сканирование роста каждые 4 недели; На этих снимках было замечено, что миома значительно увеличилась (от шести до девятнадцати см в диаметре).
Через тридцать четыре недели и пять дней пациентка описала уменьшение движений плода.Оценка в отделении оценки плода (FAU) с помощью кардиотокографа (CTG) продемонстрировала патологический след (исходный уровень выше 160 ударов в минуту, присутствуют ускорения и замедления без признаков активности матки).
Следовательно, она перенесла неосложненное экстренное кесарево сечение первой категории, родив живого младенца мужского пола с оценкой по шкале Апгар 6 1 , 9 5 и 9 10 , и не было очевидной причины для патологической КТГ. Из-за множественных врожденных аномалий (атрезия пищевода и чреспищеводный свищ), а также серьезной задержки внутриутробного развития ребенка немедленно перевели в специализированное отделение (больница Грейт-Ормонд-стрит, Лондон), а мать, у которой послеоперационное выздоровление протекало без осложнений, была госпитализирована. через день выписана из палаты, чтобы присоединиться к ребенку.
Через пять недель после родов терапевт направил ее в больницу с постоянными спазмами в животе и болью с неприятными выделениями из влагалища, которые не прошли после кесарева сечения. У нее также были системные симптомы инфекции, такие как снижение аппетита, общее недомогание и летаргия. При пальпации живота был обнаружен мягкий живот без защиты, но ей было неудобно из-за твердой, неподвижной массы живота в течение 20 недель. При внутреннем влагалищном исследовании и зеркале были обнаружены нормальные вульвы, влагалище и шейка матки, но были зловонные выделения и был взят микробиологический мазок.
Поступила с рабочим диагнозом: красное перерождение миомы. Во время ее пребывания ее лечили сульфатом железа от анемии и антибиотиками при подозрении на инфекцию. У нее была колеблющаяся гипертермия, которая не разрешалась при внутривенном введении тазоцина, антибиотика, к которому были чувствительны бактерии, полученные из влагалищного мазка; этот антибиотик также рекомендовал микробиолог. Ультразвуковое сканирование брюшной полости не обнаружило никаких доказательств скопления или свободной жидкости, а размер миомы был одиннадцать на двенадцать на девять см с грубым дегенеративным видом.Затем ей сделали компьютерную томографию, которая снова не показала очевидного набора данных, который мог бы предположить, что бактерии, выращенные на HVS, могли присутствовать в брюшной полости. Боль и гипертермия не утихли, поэтому после обсуждения MDT с гинекологами и микробиологами она прошла вагинальное обследование и лапаротомию через шесть дней после госпитализации, которая снова не обнаружила ни источника инфекции, вызывающего колеблющуюся гипертермию, ни внутриполостной миомы. По совету микробиолога ей назначили меропенем; в конце концов гипертермия и боль утихли, и ее выписали домой после того, как она была апирексиальной в течение 48 часов.
Через два дня после выписки из больницы она пожаловалась на образование во влагалище. При осмотре было обнаружено, что из ее влагалища выступала большая мясистая масса влагалища без явных кровотечений или выделений; После согласия на обследование под наркозом ее отвезли в театр, где удалили образование. В операционной была выявлена большая некротическая миома, которую удалили через влагалище путем откручивания длинной ножки, которая свисала со дна матки (рис. 1, изображение с согласия пациентки).
3. Обсуждение
Это первый зарегистрированный случай спонтанного изгнания миомы через шесть недель после кесарева сечения. В нашем случае мы не можем сказать, способствовала ли миома преждевременным родам или врожденным аномалиям; скорее всего, причина была в последнем. Что касается миомы, мы считаем, что есть важные моменты для обучения от ведения пациента после родов, так как возникают вопросы о последующей интерпретации результатов исследования и, следовательно, диагноза.Было два предыдущих сообщения о слущивании подслизистой миомы в послеродовой фазе до двух недель после рождения ребенка [12, 15] и один случай спонтанного изгнания подслизистой миомы вскоре после рождения недоношенного ребенка [14].
Миома — самая распространенная доброкачественная опухоль малого таза у женщин [1]. В большинстве случаев миома протекает бессимптомно или не определяется клинически во время беременности. Ультразвуковые исследования показывают, что около 20% миомы увеличиваются во время беременности и примерно такая же пропорция уменьшается в размерах [16].У нашей пациентки во время беременности значительно увеличился размер миомы с 6 см до 19 см в диаметре в самом большом размере. В послеродовой период большинство миомы не изменяются; однако примерно на 8% сократится объем [17]. Существует несколько осложнений миомы во время беременности, включая преждевременные роды, преждевременный разрыв плодных оболочек, самопроизвольный выкидыш, отслойку плаценты или неправильное предлежание [18, 19]. Реже, когда возникает красная дегенерация миомы, женщины испытывают сильную боль в животе [20].Это происходит потому, что кровоснабжение больше не может поддерживать растущую миому, что приводит к нехватке кислорода и питательных веществ, в результате чего миома становится красной и разрушается [11]. Есть также данные, подтверждающие возможное «перекручивание» кровеносных сосудов по мере того, как матка меняет форму или растет, что приводит к ишемии и некрозу миомы [3, 21].
Интересно, что в этом случае пациентка не испытывала боли до или во время беременности; у нее появилась боль только после родов, и красная дегенерация, скорее всего, произошла в этой послеродовой фазе.В послеродовом периоде красная дегенерация может быть более распространенной из-за снижения кровоснабжения миомы после родов, что приводит к некрозу.
Перед родами пациентка обратилась с жалобой на раздражительность матки и неспровоцированные замедления на КТГ. Беременная матка, осложненная миомой, имеет тенденцию к снижению активности окситоциназы, что может привести к локальному повышению уровня окситоцина и преждевременным сокращениям [22]. В нашем случае неспровоцированные замедления, скорее всего, были связаны с неспособностью плода справиться с преждевременными родами из-за серьезной задержки роста плода и врожденных пороков развития; другой причины дистресс-синдрома плода обнаружено не было.В редких случаях крупные подслизистые миомы могут сдавливать полость матки и вызывать деформации плода. Зарегистрирован ряд аномалий плода, в том числе долихоцефалия (сдавление черепа плода), кривошея (патологическое перекручивание шеи) и дефекты конечностей [23, 24]. Неясно, способствовали ли компрессия и деформация внутриматочной полости у нашей пациентки врожденным аномалиям, атрезии пищевода и чреспищеводной фистуле. Ребенку в этом случае было произведено экстренное кесарево сечение из-за патологической КТГ.Существуют многочисленные исследования, показывающие, что миома матки является фактором риска кесарева сечения, при этом риск увеличивается примерно в 3,7 раза; неправильное предлежание, дисфункциональные роды и отслойка плаценты являются основными способствующими факторами [10, 25, 26].
В отчетах о повторном сканировании миома была задокументирована как интрамуральная или субсерозная; однако во время кесарева сечения было замечено, что оно подслизистое. Насколько нам известно, на сегодняшний день в литературе не было зафиксировано каких-либо задокументированных случаев изменения положения миомы с интрамурального на подслизистое.Отчет о сканировании мог быть неверным. Интересно, что в течение первых нескольких месяцев беременности стенка матки обычно истончается; в этом случае стенка матки истончается до 3,5 мм, и в случае неопределенности важно, чтобы стажеры и консультанты поддерживали связь с консультантом-радиологом, когда результаты сканирования не могут быть надежно интерпретированы. Истончение полости матки — единственное возможное объяснение того, как интрамуральная миома, полностью окруженная толстой маточной мышцей, могла стать подслизистой оболочкой.Красная дегенерация и изгнание миомы могут быть объяснены инволюцией послеродовой матки, чтобы восстановить ее размер перед беременностью, тем самым подталкивая интрамуральную миому к линии наименьшего сопротивления (полость матки) и, следовательно, прерывая кровоснабжение миомы [27 ].
У нашей пациентки после кесарева сечения развился гипертермия; Наиболее логичной причиной была инфекция, и, несмотря на введение соответствующих антибиотиков, состояние нашего пациента продолжало ухудшаться.После удаления миомы состояние пациента очень быстро улучшилось. Хотя дегенерация миомы остается необычной причиной послеродовой гипертермии и сепсиса, полезно рассматривать это как причину. В этом случае пациентка могла избежать лапаротомии и длительного госпитализации, если бы команда просто помнила ее миому и сочла, что она могла быть причиной послеродового сепсиса. Это подчеркивает важность тщательного изучения записей пациенток и всех исследований, которые проводились с начала беременности.В настоящее время сканирование имеет высокое разрешение и может использоваться в качестве ценного диагностического инструмента в сочетании с хорошим анамнезом пациента.
Конфликт интересов
Авторы заявляют об отсутствии финансовых, личных или профессиональных конфликтующих интересов, связанных с работой, описанной в этом документе, а также ни один из авторов не имеет финансовой доли в любом продукте, устройстве или лекарстве, упомянутых в этом отчете. .
Благодарность
Авторы выражают признательность г.
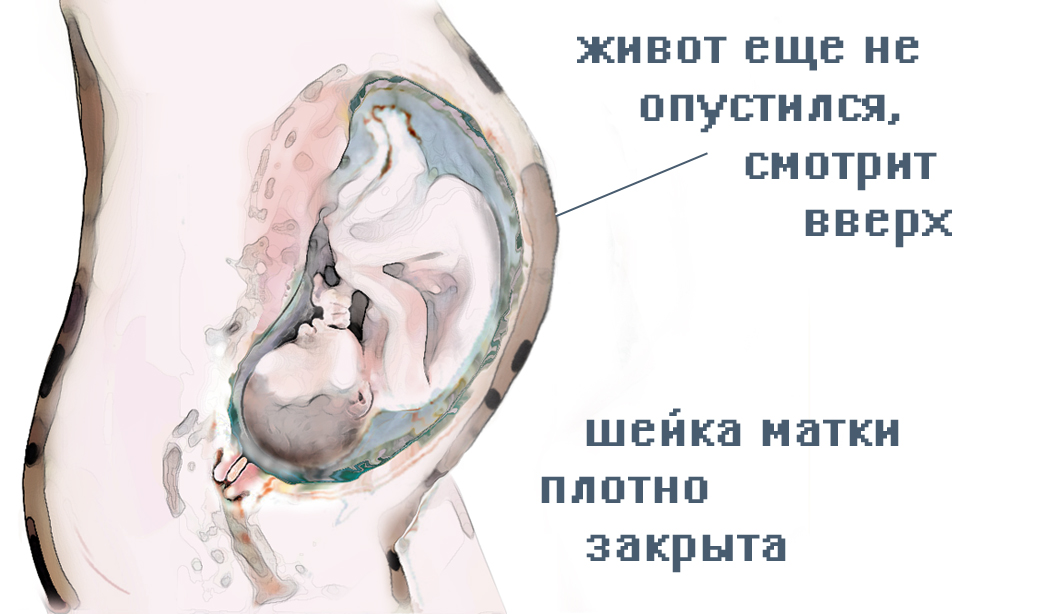
 Кровотечение из влагалища в течение шести недель после родов — это нормально, но обычно это количество постепенно уменьшается. При послеродовом эндометрите он может внезапно стать тяжелее, или могут появиться тромбы там, где раньше не было.
Кровотечение из влагалища в течение шести недель после родов — это нормально, но обычно это количество постепенно уменьшается. При послеродовом эндометрите он может внезапно стать тяжелее, или могут появиться тромбы там, где раньше не было.