Как изменяется матка при беременности
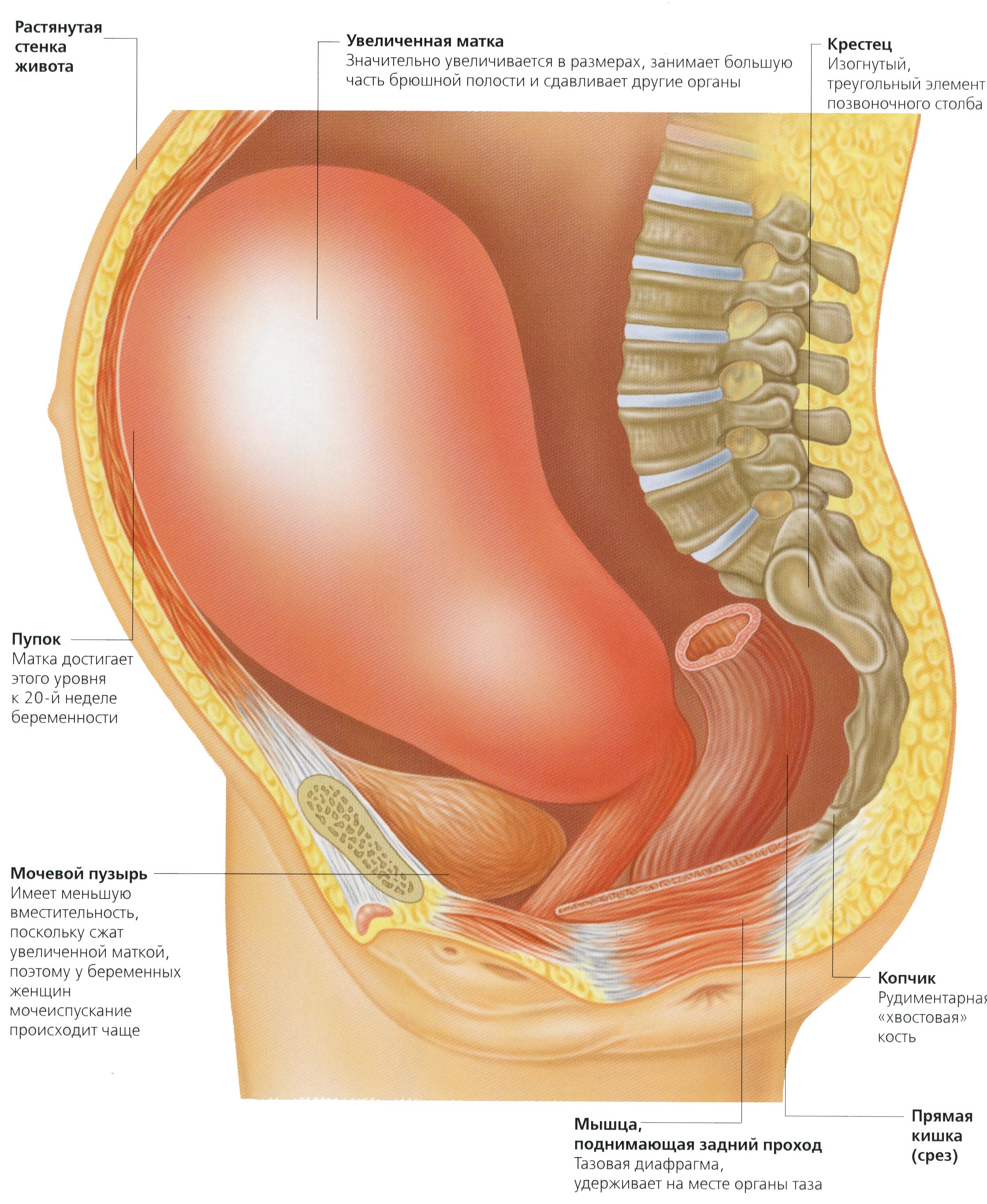
 Матка во время беременности играет главенствующую роль. Ведь именно в этом органе происходит развитие ребенка, никакой другой орган для этих целей даже гипотетически служить не сможет. Представьте только, во сколько раз во время беременности увеличивается женская матка – более чем в 500! Все это возможно за счет ее уникального строения. В период вынашивания ребенка мышечные волокна матки многократно удлиняются и утолщаются. Так происходит до середины беременности. Во вторую же ее половину рост матки происходит за счет истончения ее стенок.
Матка во время беременности играет главенствующую роль. Ведь именно в этом органе происходит развитие ребенка, никакой другой орган для этих целей даже гипотетически служить не сможет. Представьте только, во сколько раз во время беременности увеличивается женская матка – более чем в 500! Все это возможно за счет ее уникального строения. В период вынашивания ребенка мышечные волокна матки многократно удлиняются и утолщаются. Так происходит до середины беременности. Во вторую же ее половину рост матки происходит за счет истончения ее стенок.Рассказывать о том, как изменяется матка во время беременности, следует с 5-6 ее недели (срок считается с первого дня последнего менструального цикла), то есть с 1-2 недель задержки менструации. Тогда матка постепенно обретает шаровидную форму (до беременности орган имеет форму груши). После начинает увеличиваться поперечный размер. Следует отметить, что то, как выглядит матка во время беременности, в самые первые ее недели, не должно пугать. Нередко врачи-гинекологи после осмотра констатируют, что детородный орган имеет асимметричную форму. Но это норма. Асимметрия появляется в том месте, где развивается плодное яйцо. Это не опасно, и в ближайшее время, с ростом ребенка, орган вновь станет симметричным.
К 8 неделям матка увеличивается в 2 раза от первоначального размера, а к 12 неделям уже в 4. На этом же сроке дно матки (верхнюю ее часть) можно прощупать немного выше лонного сочленения. Примерно с этого срока врач начинает измерять длину матки с помощью сантиметровой ленты. Делая это регулярно, можно вовремя заметить задержку развития плода, если такая проблема возникнет. И если в начале беременности длина детородного органа составляет примерно 7 сантиметров, то к концу беременности она достигает 37-38 см. Причем ближе к родам матка может немного опускаться, за счет продвижения предлежащей части плода глубже в таз, но длину органа это, само собой, не изменяет.
Многим мамочкам интересно, когда же у них наконец станет заметен животик. Как уже было сказано выше, заметное увеличение матки происходит с 12 недели. Потому тем, кто говорит, что живот начинает расти с первых же недель, верить нельзя. Такое визуальное увеличение животика возможно из-за небольших отеков и повышения метеоризма – частой проблемы будущих мам. В 16-20 недель животик уже начинает аккуратно выпирать, что служит поводом к ношению специальных брюк со свободным или регулируемым поясом. С этого же срока врачом может быть назначен бандаж, если имеется риск выкидыша или преждевременных родов.
Женщина неоднократно будет ощущать гипертонус матки при беременности – это норма. Ощущения спазма миометрия (мышечного слоя матки) представляют собой тянущие боли. Обычно они локализуются в какой-то определенной части органа. На первых неделях это самый низ живота, а в третьем триметре может ощущаться дискомфорт в области дна матки (на самом верху, под ребрами или желудком). Тонус матки во время беременности – диагноз, который может поставить врач после пальпации живота. С другой стороны такое напряжение матки может быть как раз реакцией на действия врача. По этой же причине не совсем правильно ставить гипертонус в заключении ультразвукового исследования. Проведение датчиком по коже живота уже вызывает сокращение мышц миометрия.
Для того чтобы правильно оценить риск невынашивания, важно узнать в каком состоянии находится шейка матки во время беременности, а именно – какова ее длина и плотность. Для справки: шейка – это та часть детородного органа, которая соединяет его с влагалищем. В норме не менее 3 см, шейка плотная, отклонена назад и закрыта (может в норме пропускать палец только у рожавших женщин).
По материалам www.missfit.ru
Каждой женщине в период беременности предстоит совершить множество плановых визитов к гинекологу и пройти немало осмотров, но наиболее запоминающимся из них всегда становится первое обследование, когда врач устанавливает сам факт беременности и определяет ее срок. Одним из важных моментов при определении наличия беременности является шейка матки, в которой с момента имплантации эмбриона начинают происходить выраженные изменения.
Организм женщины устроен таким образом, что в период вынашивания младенца форма и состояние шейки матки меняется, позволяя плоду развиваться до положенного срока. Именно от состояния этой зоны зависит, то сможет ли женщина доносить малыша до нужной даты или он родится раньше срока.
Физиологически матка состоит из трех частей:
- дно матки − ее верхняя часть шарообразной формы;
- тело матки − здесь, прикрепляясь к стенке, развивается плод до момента рождения;
- шейка матки, представляющая собой нижнюю часть органа, соединяющаяся с влагалищем и имеющая вид трубки.
При обычном гинекологическом осмотре врач может увидеть ту часть шейки матки, которая выходит во влагалище, но этого достаточно для общей оценки ее состояния.
Практически сразу после оплодотворения и имплантации эмбриона шейка матки начинает изменяться, что выражается следующим образом:
- Меняется ее цвет. При обычном состоянии женского организма ее цвет розовый, но во время беременности шейка матки приобретает выраженный синеватый оттенок, поскольку кровообращение в этой зоне резко усиливается и вызывает быстрое разрастание дополнительных кровеносных сосудов.
- Меняется консистенция. При беременности шейка матки на ощупь мягкая и это состояние нередко сравнивают с мягкостью губ, в то время как в обычном состоянии организма ее консистенцию можно сравнить с твердостью носа, однако, постепенно это меняется.
- Меняется расположение. В период овуляции орган поднимается, при этом шеечный канал раскрывается, готовясь принять сперматозоиды для оплодотворения. При наступлении беременности мягкая шейка матки опускается гораздо ниже обычного уровня, что обусловлено действием гормонов, в частности, прогестерона. С увеличением срока беременности постепенно происходит подъем шейки.
Кроме этого, изменяется и форма шейки, благодаря чему врач сразу может определить, рожала ли женщина ранее. У нерожавшей женщины шейка матки имеет плоскую цилиндрическую форму, в то время как у рожавших женщин форма этого органа конусообразная.
Состоит шейка матки из наружного и внутреннего зева, а также цервикального канала, соединяющего влагалище с телом матки.
На основании изменений органа врач может сделать вывод не только о наличии беременности, но и о ее сроке, а также оценить состояние женщины и выявить возможную угрозу выкидыша. Большое значение при беременности имеют размеры шейки матки, но точно определить их можно только с помощью ультразвукового исследования.
От правильности развития и изменений этого органа зависит и то, как будет протекать вынашивание плода и будут ли роды своевременными. Исследуя шейку матки при беременности с помощью УЗИ, врач может увидеть не только ее истинный размер, но и состояние. В норме орган при вынашивании младенца закрыт, а вход в матку блокирует особая слизистая пробка, препятствующая проникновению возможной угрозы извне и выходящая самостоятельно перед началом родов.
При проведении УЗИ примерно на 24 неделе важно точно определить длину шейки матки. По мнению всех гинекологов, именно этот показатель является наиболее информативным и помогает определить наличие угрозы преждевременных родов и вовремя принять меры.
Трансвагинальное исследование при таком сроке назначается редко, но если, проводя процедуру обычным способом, врач видит, что шейка укорочена, он обязательно перепроверит это с помощью вагинального датчика, позволяющего точно установить истинный размер.
При нормально протекающей беременности размер шейки матки при исследовании на 24 неделе должен составлять 3,5 см. Чем меньше этот показатель, тем больше увеличивается риск преждевременных родов, например, при 2,2 см риск составляет 20%, а если длина органа меньше 1,5 см, то процент риска составит уже 50%.
Конечно, в дальнейшем, по мере увеличения срока шейка будет укорачиваться, и это абсолютно естественно, ведь организм будет готовиться к родам, но именно на этом сроке показатель размера особенно важен.
Если рассматривать нормы размера шейки матки при беременности по неделям, можно отметить стабильное и плавное уменьшение ее размеров:
- на сроке в 16-20 недель нормальным показателем длины будет 4,5-4 см.;
- на 24-28 неделе − от 4 до 3,5 см.;
- на 32-36 неделе − от 3,5 до 3 см.;
В дальнейшем, перед родами процесс укорочения органа и его созревание идет быстрее и перед началом родовой деятельности длина шейки не превышает 1 см.
Если при проведении планового УЗИ все показатели были в норме, но через какое-то время обнаруживаются выделения из шейки матки, следует сразу обратиться к врачу и пройти исследование повторно. Выделения могут являться признаком начала преждевременных родов.
Истмико-цервикальная недостаточность во время беременности
Такое состояние считается патологией при вынашивании младенца и нередко приводит к выкидышу или преждевременным родам, поскольку шейка матки не справляется с нагрузкой и не может удержать плод в матке в течение необходимого срока.
По сути, шейка матки состоит из мышечной и соединительной ткани, формирующих своеобразный сфинктер (мышечное кольцо) в области ее внутреннего зева, цель которого в удержании образующегося плодного яйца в течение 9 месяцев.
Причины того, что это кольцо перестает выполнять свою естественную функцию могут быть различными, исходя из них патологию разделяют на два вида:
- Недостаточность травматического типа. Возникает после различных гинекологических вмешательств, произведенных до этого, связанных с насильственным расширением кольца, например, при проведении исследований или абортов, а также при повреждении целостности мышц этой зоны при естественных родах. При любом разрыве мышц в этой зоне на месте повреждения образуется рубец, в котором мышечная ткань заменяется обычной соединительной, тем самым нарушая дальнейшую способность растяжения мышц и их сокращения. Это же относится и к самой шейке матки в целом.
- Недостаточность функционального типа. Такое нарушение в большинстве случаев возникает при наличии в организме женщины гормональных сбоев. Чаще всего при такой недостаточности наблюдается либо избыток андрогена, либо дефицит прогестерона. В этом случае ИЦН проявляется в период беременности с 11 по 27 неделю, чаще всего с 16 недели по 26. На этом сроке у развивающегося плода начинают работать собственные надпочечники, вырабатывающие дополнительные гормоны, в число которых входят и андрогены. Если у женщины уровень этого гормона и так повышен или же имеется чувствительность к андрогенам, то при дополнительном их поступлении от плода шейка матки начинает быстро размягчаться и укорачиваться, готовясь к рождению младенца, после чего происходит раскрытие. Как правило, никаких особых признаков у такого состояния нет, и тонус матки при функциональном виде ИЦН может не изменяться. Если женщина не посещает плановые осмотры врача, она может и не знать о наличии у нее такой проблемы вплоть до самого момента начала преждевременных родов, когда оказать необходимую помощь для сохранения беременности будет уже невозможно.
При наличии ИЦН особенно важно соблюдать гигиену, во избежание возникновения воспалительного процесса во влагалище, поскольку через приоткрытую шейку матки вредоносные бактерии могут попасть в плодное яйцо, инфицируя его, что вызывает потерю прочности плодных оболочек и приводит к их разрыву.
В этом случае у женщины быстро и безболезненно без каких-либо особых симптомов отходят воды, и происходит выкидыш.
Этим заболеванием может заразиться любая женщина в возрасте от 20 до 40 лет, инфекция может проникнуть не только при незащищенных половых контактах, но и при посещении общественных мест, таких как сауны, солярии, бассейны, тренажерные залы.
Важно регулярно обследоваться у гинеколога в качестве профилактической меры возникновения такого заболевания, и это касается не только беременных женщин или тех, кто планирует стать матерью.
При несвоевременном обнаружении эндоцервицита и отсутствии лечения, заболевание может привести не только к бесплодию, но и к появлению онкологии внутренних половых органов.
Эрозией называют повреждения слизистых оболочек во влагалища, при этом происходит замещение нормальных клеток эпителия на цилиндрические, являющиеся эпителием канала шейки матки. Появление такой проблемы при беременности происходит часто, но это не оказывает никакого влияния ни на состояние женщины, ни на плод, ни на процесс родов.
Выглядит эрозия как пятно красного цвета, располагающееся на шейке матки практически ничем себя не проявляя, поэтому узнать о наличии такой проблемы большинство женщин может лишь при осмотре гинекологом.
Иногда женщины при наличии эрозии могут наблюдать появление выделений из влагалища кровянистого характера или испытывать болезненные ощущения при половых контактах.
Чаще всего такая проблема наблюдается у нерожавших женщин. Появиться эрозия может по разным причинам, основной из которых является нестабильность гормонального фона, так как цилиндрические клетки шеечного эпителия очень чувствительны к любому колебанию гормонов.
Нередко к появлению эрозии приводит прием гормональных контрацептивов, в частности, таблеток или использование средств химической контрацепции (свечей, губок, колец). Кроме этого, частой причиной становится и механическое повреждение слизистых, а также химическое раздражение.
Никаких осложнений при беременности эрозия шейки матки вызвать не может, как и создать осложнения в родах, поэтому лечения в период вынашивания малыша не проводится. Прижигают нарушение только после родов в том случае, если эрозия к этому моменту не пройдет самостоятельно.
Чтобы избежать многих проблем и осложнений при беременности, необходимо регулярно посещать врача и проходить назначенные осмотры и обследования.
Автор: Ирина Ваганова, врач,
специально для Mama66.ru
Полезное видео: Самые распространенные вопросы при беременности
По материалам mama66.ru




На долгие 9 месяцев матка станет домом для будущего малыша. От нее зависит его формирование, комфортное существование плода и матери, протекание всего процесса в целом. Матка при беременности на ранних сроках терпит изменения, которые не столь заметны, как на следующих этапах. Но они выполняют важную роль, ибо являются не только одним из признаков зарождения новой жизни, но и могут предупредить о потенциальных трудностях, с которыми иногда приходится сталкиваться за девять месяцев вынашивания.
Читайте в этой статье
Чтобы понимать, как изменяется матка на ранних сроках беременности, следует знать, что она представляет собою до нее. Этот орган имеет очертания груши и включает в себя шейку, перешеек и тело. Слой, удерживающий плодное яйцо, называется эндометрием. Во многом он обеспечивает удержание эмбриона внутри, особенно, на первых порах.

 Строение матки и прохождение яйцеклеткой месячный цикл
Строение матки и прохождение яйцеклеткой месячный циклК моменту имплантации верхний участок слизистой должен быть достаточно рыхлым и толстым.
Кроме эндометрия выделяются еще два слоя: миометрий (мышечная база) и периметрий (внешняя часть матки). Их целостность, адекватное функционирование тоже необходимы для здорового протекания беременности.
Параметры матки до ее начала имеют такие значения:
- длина 7 см;
- поперечный размер 4 см;
- толщина 4-5 см.
У женщин, уже имеющих ребенка, размеры немного больше, а масса органа на 20-30 г выше.
Многие женщины хотели бы знать, как выглядит матка на ранних сроках беременности. Внешний вид органа для специалиста может стать одним из признаков состояния. И хотя при осмотре видна лишь его часть под названием шейка, и то не целиком, а частично, происходящие с ней изменения недвусмысленно укажут на присутствие в матке нового организма. Обычно розовая оболочка делается синюшного цвета. Признак вызван поступлением в этот район значительного объема крови, а также расширением сосудов и появлением новых капилляров, необходимых для улучшения кислородного обмена. Все это критерии важны для здорового развития эмбриона. Синюшность слизистой заметна на очень ранней стадии, практически сразу после имплантации зародыша.

 Что увидит и почувствует врач при обследовании шейки матки
Что увидит и почувствует врач при обследовании шейки маткиНа начальном этапе своего развития плод еще очень мал. Это просто набор клеток, занимающих совсем немного места.
Узнать, какие размеры матки на ранних сроках беременности, можно по ее продолжительности:
- к 4 неделям размер соотносится с куриным яйцом;
- к 8 неделям параметры удваиваются и напоминают гусиное яйцо;
- к 12 неделям матку можно сравнить с головой новорожденного;
- к 16 неделе орган схож величиной с небольшой дыней, ведь высота плода доходит до 13 см.
Размеры матки на ранних сроках беременности бывают и меньше (если родители не отличаются большим ростом, соответственно, и плод небольшой). Но ситуацию в любом случае придется контролировать, так как она может быть отражением аномалий в развитии состояния. Более крупный орган на каждой из перечисленных стадий бывает при многоплодии.

 На ранних сроках беременности матка увеличивается благодаря растягиванию и росту мышечных клеток, то есть миометрия. Они обладают возможностью делиться, формировать новые волокна, делать их более длинными и плотными. Препятствовать этому могут рубцовые включения, появившиеся вследствие болезней или предыдущих родов, произошедших с помощью кесарева сечения.
На ранних сроках беременности матка увеличивается благодаря растягиванию и росту мышечных клеток, то есть миометрия. Они обладают возможностью делиться, формировать новые волокна, делать их более длинными и плотными. Препятствовать этому могут рубцовые включения, появившиеся вследствие болезней или предыдущих родов, произошедших с помощью кесарева сечения.Определить, какая матка при беременности на ранних сроках, имея в виду ее величину, можно с помощью УЗИ или осмотра у специалиста. Значение имеет высшая точка органа, называемая дном. Его высота соответствует сроку беременности.
Обычная грушевидность матки изменяется со времени закрепления в ней эмбриона. Если увеличение размеров очевидно с 4 недели, то форма приобретает немного иные очертания еще раньше. В той точке, где эмбрион ввинчивается в слизистую, образуется небольшое выпячивание. Матка видится асимметричной. С подрастанием плода отмечается ее постепенное превращение в шар. Изменение формы обусловлено не только ростом эмбриона, но и тканей, обеспечивающих его существование.

 Изменения матки на ранних сроках беременности касаются не только ее величины и конфигурации, они носят более глобальный характер. Это выражается в том, что ткани становятся иными, чем наблюдалось прежде. Перемены отмечаются во всех слоях органа. Об одной из них уже упоминалось: эндометрий делается податливее, чтобы плодное яйцо могло в нем прочно закрепиться и комфортно существовать.
Изменения матки на ранних сроках беременности касаются не только ее величины и конфигурации, они носят более глобальный характер. Это выражается в том, что ткани становятся иными, чем наблюдалось прежде. Перемены отмечаются во всех слоях органа. Об одной из них уже упоминалось: эндометрий делается податливее, чтобы плодное яйцо могло в нем прочно закрепиться и комфортно существовать.Важным признаком правильности происходящего является то, что матка на ощупь на ранних сроках беременности делается заметно мягче. Это обеспечивается расслаблением ее гладкой мускулатуры. Такое качество тоже является необходимым условием для безопасности эмбриона. Сократительная возможность органа снижается. Если этого не случилось — велика вероятность отторжения плода.
Самым твердым участком матки остается ее шейка. Она играет роль рубежа, отгораживающего подступы к эмбриону. Но и ее ткани делаются более податливыми, чем до зачатия.
Самым мягким участком органа является перешеек. Именно этим определяется положение матки на ранних сроках беременности. Орган все еще локализуется только в малом тазу, но заметно перегибается вперед. Размягчение перешейка позволяет ей также стать более подвижной, что необходимо для дальнейшего беспроблемного роста.
Ощущения в матке на ранних сроках беременности часто раньше иных симптомов дают женщине почувствовать новое положение. Хотя в них нет ничего неприятного или сверхнеобычного. Чувствуется небольшое покалывание в районе расположения органа, наполненность, иногда слабое распирание. Это вызывается отнюдь не растущим плодом, он еще слишком мал.
Чувствительности матке придает отечность тканей, которая свойственна началу беременности. Ее провоцирует усиление кровоснабжения органа. Прилив на данной стадии необходим для образования околоплодных оболочек, плаценты, разрастания капилляров, которые будут питать плод до их образования и дальше.
Из-за увеличения связок растягивающегося в объеме органа будущая мама может ощущать слабую болезненность в районе матки.
Ранний этап беременности – период, когда само положение находится под вопросом. Даже у здоровых женщин могут обозначиться проблемы, связанные с полноценностью плода, которые провоцируют попытки организма избавиться от него.
Но все же состояние матки на ранних сроках беременности чаще определяется здоровьем женщины и ее поведением на данной стадии. Не все стараются уберечься от физических и психологических нагрузок. Поэтому у многих диагностируется гипертонус матки. Это состояние, при котором для плода особенно близкой становится опасность отторжения. Есть несколько признаков, которые укажут на вероятную опасность:
- некомфортные ощущения внизу живота, болезненность, отдающая в крестец — ощущения схожи с теми, что замечаются перед критическими днями;
- матка делается «каменной»;
- возникают окрашенные красным выделения.

 Гипертонус означает обязательность принятия мер по предотвращению прерывания, особенно, если боль долго не проходит, а выведение кровянистой слизи из влагалища усиливается. Но иногда, если тянет матку на ранних сроках беременности, это свидетельствует лишь об увеличении нагрузки на ее мышцы, что абсолютно нормально и безопасно. Напряжение органа при этом снимается правильным режимом, отдыхом. Но гинекологу об ощущениях обязательно нужно рассказать, ведь только он может правильно оценить происходящее.
Гипертонус означает обязательность принятия мер по предотвращению прерывания, особенно, если боль долго не проходит, а выведение кровянистой слизи из влагалища усиливается. Но иногда, если тянет матку на ранних сроках беременности, это свидетельствует лишь об увеличении нагрузки на ее мышцы, что абсолютно нормально и безопасно. Напряжение органа при этом снимается правильным режимом, отдыхом. Но гинекологу об ощущениях обязательно нужно рассказать, ведь только он может правильно оценить происходящее.Еще одна причина обострения чувствительности и одновременного появления кровянистой слизи – прикрепление в полости органа эмбриона. Но это происходит не больше 40 часов, а у большинства женщин протекает без заметных признаков.
Матка во время беременности на ранних сроках нуждается в пристальном внимании специалиста и обследовании. Существует несколько способов это сделать. Обследоваться имеет смысл уже после 2-недельного отсутствия критических дней. Все процедуры будут достаточно информативны и позволят не только диагностировать «интересное положение», но и выявить многие проблемы с ним, если они имеются.

 Одно из надежных средств установления беременности и должного качества ее протекания на этом уровне развития является внутривагинальное УЗИ. В половые пути вводят специальное приспособление, которое обнаружит и продемонстрирует, какой стала матка при нормально развивающейся беременности на ранних сроках, тем более, если присутствует патология. На этот момент уже есть шанс также почувствовать сердцебиение плода.
Одно из надежных средств установления беременности и должного качества ее протекания на этом уровне развития является внутривагинальное УЗИ. В половые пути вводят специальное приспособление, которое обнаружит и продемонстрирует, какой стала матка при нормально развивающейся беременности на ранних сроках, тем более, если присутствует патология. На этот момент уже есть шанс также почувствовать сердцебиение плода.Не менее важен и используется всеми специалистами такой способ, как гинекологический осмотр и двуручное обследование органа. Пальпация на ранних сроках беременности способна выявить все произошедшие в органе перемены:
- Одну руку доктор вводит в половые пути, другой обследует живот женщины. За счет размягчения тканей в районе перешейка пальцы, встречаясь, ощущают друг друга.
- Во время бимануального обследования консистенция тканей не остается постоянной. Непосредственно при контакте с руками врача матка слегка напрягается, ее величина уменьшается. После устранения раздражения ткани опять делаются мягкими.
- Матка при нормально протекающей беременности на ранних сроках имеет выпячивание в виде купола слева и справа, которое легко нащупать именно сейчас. Локализация зависит от места прикрепления внутри эмбриона. По мере развития плодного яйца выпуклость исчезает.
- Ручное исследование позволяет обнаружить подвижность шейки органа, которое в других состояниях ей не свойственно.
- Ослабление упругости и плотности тканей перешейка делает обязательным наклон матки вперед. Специалист может нащупать утолщенную линию на фронтальной поверхности органа посередине.
Надеемся, наша статья стала полезной для вас. Не забудьте поделиться с подругами полученными знаниями!


Изменение шейки матки на ранних сроках беременности. . Симптомы укорочения шейки матки при беременности, обнаруживаемые специалистом


Главные из них фокусируются в ее животе. Начало беременности и матка. Главный орган, выполняющий работу при беременности, — матка.


Что нужно знать о первой беременности. У многих девушек все связанное с . Послеродовые выделения. Матка после родов не восстанавливается за день.
По материалам 7mam.ru
Как изменяется при беременности матка, чего ожидать женщине? Матка – это главный репродуктивный женский орган, выполняющий множество функций. К ним относится зачатие плода, его развитие и рождение ребенка. В ее полости ребенок проводит 9 месяцев, которые являются очень важными для него. Ведь из микроскопической клеточки за такой короткий срок вырастает малыш, который имеет полностью сформировавшийся организм. И поскольку от данного женского органа напрямую зависят все особенности развития крохи, а также его жизнеспособность, становится понятно, что матка играет особую роль.


С самых первых дней зачатия в организме женщины происходят значительные изменения. Но в то же время сама матка на первых неделях практически не изменяется, в отличие от ее шейки.

 Именно она с самого момента зачатия сильно видоизменяется:
Именно она с самого момента зачатия сильно видоизменяется:- Сразу же после оплодотворения шейка матки изменяет свой цвет. Если до этого времени она была светло-розового оттенка, то после оплодотворения она становится намного темнее и приобретает цвет лиловой гаммы. Это можно объяснить тем, что сразу после наступления зачатия значительно увеличивается кровоснабжение матки. Благодаря тому, что кровеносные сосуды постоянно расширяются, видоизменяется и цвет маточной шейки.
- Одним из признаков наступления беременности считается размягчение шейки матки. Сразу после оплодотворения цервикальный канал приобретает эластичность, поскольку при родах, всего через 9 месяцев, ему нужно будет сильно увеличиться (более чем в 100 раз).
- При отсутствии зачатия шейка данного органа слегка приподнята, а цервикальный канал раскрыт при наступлении и течении овуляции. После оплодотворения положение шейки матки изменяется – она слегка опускается.
Стоит знать, что проводя осмотр канала матки, гинеколог способен определить не только течение нынешней беременности, но также предыдущее вынашивание малыша. У ранее рожавших пациенток шейка матки отличается конусообразной формой, а у первородящих она своей формой схожа с цилиндром и имеет широкие размеры.
Как осуществляется увеличение органа при беременности

 Ни для кого не секрет, что параметры матки при зачатии постоянно изменяются.
Ни для кого не секрет, что параметры матки при зачатии постоянно изменяются.Сначала происходит разрастание стенок данного детородного органа:
- стенки утолщаются;
- нарастает слизистая на стенках органа.
К этой слизистой оболочке спустя некоторое время прикрепится плодное яйцо, когда оно покинет фаллопиеву трубу.
Помимо слизистой оболочки увеличиваются в размерах и маточные мышцы, так как именно здесь будет помещаться растущий малыш. Стоит знать, что по наступлению 9 месяцев матка увеличится более чем в 500 раз, исходя их своих прежних размеров. Зная размеры матки по неделям при беременности, высококвалифицированный гинеколог с точностью установит срок зачатия при проведении исследования данного репродуктивного органа.
Также стоит знать, что во время вынашивания ребенка у женщины претерпевает изменение и влагалище – половые губы становятся намного темнее.

 Если смотреть на матку в 1 триместре, то можно заметить следующие изменения:
Если смотреть на матку в 1 триместре, то можно заметить следующие изменения:- по мере завершения течения 5 недели изменяется форма, которая из грушеобразной становится круглой;
- на 8 неделе орган можно смело сравнивать с кулаком;
- на 12 неделе размеры увеличиваются еще больше, а дно поднимается до уровня лобка.
При вынашивании малыша органу следует не только постоянно растягиваться и увеличиваться в своих размерах, но и потихоньку смещаться. Если в 1 триместре он располагается в брюшине, то в конце 4 месяца дно смещается и располагается уже в области между пупком и лобком. К 5 месяцу вынашивания малыша орган расположен возле пупка, тогда как уже с 6 месяца он достигает края груди.

 Спустя 3 месяца от начала беременности данный орган удается не только увидеть на УЗИ, но также прощупать при помощи пальпации. В этом случае установить срок зачатия легко по высоте ее стояния. Необходимые измерения выполняют при помощи «сантиметра», постоянно прикладывая его край к лобку.
Спустя 3 месяца от начала беременности данный орган удается не только увидеть на УЗИ, но также прощупать при помощи пальпации. В этом случае установить срок зачатия легко по высоте ее стояния. Необходимые измерения выполняют при помощи «сантиметра», постоянно прикладывая его край к лобку.У беременной женщины во 2 и 3 триместре происходят следующие изменения положения органа:
- На 16 неделе дно должно располагаться на 6 см выше области лобка, тогда как верхнюю часть данного детородного органа можно прощупать примерно посередине нижней части живота.
- К 20 неделе матка расположена на 12 см от лобка.
- К сроку 28 недель орган располагается уже довольно высоко – его дно находится на 24 см выше лобка.
- На 36 неделе дно матки прощупывается на высоте 34-36 см.
- На 40 неделе орган начинает понемногу опускаться, поэтому в это время его удается прощупать на расстоянии 30 см.

 В некоторых случаях, при наличии в трубах органа или яичниках воспалений, которые вызывают образование спаек, происходит латероверзия, что означает отклонение матки в правую или левую сторону. Иными словами, орган смещается в сторону патологического очага.
В некоторых случаях, при наличии в трубах органа или яичниках воспалений, которые вызывают образование спаек, происходит латероверзия, что означает отклонение матки в правую или левую сторону. Иными словами, орган смещается в сторону патологического очага.Также причиной смещения могут стать:
- односторонняя опухоль половых органов;
- кисты, находящиеся в яичниках.
Их рост сильно давим на матку, в результате чего она смещается в сторону. Поэтому заметить данные патологии необходимо перед наступлением беременности.
По материалам matka03.ru
Во сколько раз увеличивается матка при беременности
Как изменяется матка при беременности
Матка во время беременности играет главенствующую роль. Ведь именно в этом органе происходит развитие ребенка, никакой другой орган для этих целей даже гипотетически служить не сможет.

Представьте только, во сколько раз во время беременности увеличивается женская матка – более чем в 500! Все это возможно за счет ее уникального строения. В период вынашивания ребенка мышечные волокна матки многократно удлиняются и утолщаются. Так происходит до середины беременности. Во вторую же ее половину рост матки происходит за счет истончения ее стенок.
Рассказывать о том, как изменяется матка во время беременности, следует с 5-6 ее недели (срок считается с первого дня последнего менструального цикла), то есть с 1-2 недель задержки менструации. Тогда матка постепенно обретает шаровидную форму (до беременности орган имеет форму груши). После начинает увеличиваться поперечный размер. Следует отметить, что то, как выглядит матка во время беременности, в самые первые ее недели, не должно пугать. Нередко врачи-гинекологи после осмотра констатируют, что детородный орган имеет асимметричную форму. Но это норма. Асимметрия появляется в том месте, где развивается плодное яйцо. Это не опасно, и в ближайшее время, с ростом ребенка, орган вновь станет симметричным.
К 8 неделям матка увеличивается в 2 раза от первоначального размера, а к 12 неделям уже в 4. На этом же сроке дно матки (верхнюю ее часть) можно прощупать немного выше лонного сочленения. Примерно с этого срока врач начинает измерять длину матки с помощью сантиметровой ленты. Делая это регулярно, можно вовремя заметить задержку развития плода, если такая проблема возникнет. И если в начале беременности длина детородного органа составляет примерно 7 сантиметров, то к концу беременности она достигает 37-38 см. Причем ближе к родам матка может немного опускаться, за счет продвижения предлежащей части плода глубже в таз, но длину органа это, само собой, не изменяет.
Многим мамочкам интересно, когда же у них наконец станет заметен животик. Как уже было сказано выше, заметное увеличение матки происходит с 12 недели. Потому тем, кто говорит, что живот начинает расти с первых же недель, верить нельзя. Такое визуальное увеличение животика возможно из-за небольших отеков и повышения метеоризма – частой проблемы будущих мам. В 16-20 недель животик уже начинает аккуратно выпирать, что служит поводом к ношению специальных брюк со свободным или регулируемым поясом. С этого же срока врачом может быть назначен бандаж, если имеется риск выкидыша или преждевременных родов.
Женщина неоднократно будет ощущать гипертонус матки при беременности – это норма. Ощущения спазма миометрия (мышечного слоя матки) представляют собой тянущие боли. Обычно они локализуются в какой-то определенной части органа. На первых неделях это самый низ живота, а в третьем триметре может ощущаться дискомфорт в области дна матки (на самом верху, под ребрами или желудком). Тонус матки во время беременности – диагноз, который может поставить врач после пальпации живота. С другой стороны такое напряжение матки может быть как раз реакцией на действия врача. По этой же причине не совсем правильно ставить гипертонус в заключении ультразвукового исследования. Проведение датчиком по коже живота уже вызывает сокращение мышц миометрия.
Для того чтобы правильно оценить риск невынашивания, важно узнать в каком состоянии находится шейка матки во время беременности, а именно – какова ее длина и плотность. Для справки: шейка – это та часть детородного органа, которая соединяет его с влагалищем. В норме не менее 3 см, шейка плотная, отклонена назад и закрыта (может в норме пропускать палец только у рожавших женщин).
Увеличение размеров матки при беременности. Показатели ВДМ по неделям беременности. Сокращение матки после родов.
В организме будущей мамы происходят многочисленные изменения, которые позволяют выносить ребенка. Но не вызывает никаких сомнений, что самые значительные перемены происходят в матке — органе, в котором развивается новая жизнь.

Матка: немного физиологии
Матка — это уникальный орган, строение которого таково, что она способна во время беременности растягиваться и увеличивать свои размеры в десятки раз и возвращаться к исходному состоянию после родов. В матке выделяют большую часть — тело, расположенное сверху, и меньшую часть — шейку. Между телом и шейкой матки расположен промежуточный участок, который называют перешейком. Наивысшая часть тела матки называется дном.
Стенка матки состоит из трех слоев: внутреннего — эндометрия, среднего — миометрия и наружного — периметрия (серозной оболочки).
Эндометрий — слизистая оболочка, которая изменяется в зависимости от фазы менструального цикла. И в случае, если беременность не наступает, эндометрий отделяется и выделяется из матки вместе с кровью во время менструации. В случае наступления беременности эндометрий утолщается и обеспечивает плодное яйцо питательными веществами на ранних сроках беременности.
Основную часть стенки матки составляет мышечная оболочка — миометрий. Именно за счет изменений в этой оболочке происходит увеличение размеров матки во время беременности. Миометрий состоит из мышечных волокон. Во время беременности за счет деления мышечных клеток (миоцитов) образуются новые мышечные волокна, но основной рост матки происходит за счет удлинения в 10-12 раз и утолщения (гипертрофии) мышечных волокон в 4-5 раз, которое происходит в основном в первой половине беременности, к середине беременности толщина стенки матки достигает 3-4 см. После 20-й недели беременности матка увеличивается только за счет растяжения и истончения стенок, и к концу беременности толщина стенок матки уменьшается до 0,5-1 см.
Вне беременности матка женщины репродуктивного возраста имеет следующие размеры: длина — 7-8 см, переднезадний размер (толщина) — 4-5 см, поперечный размер (ширина) — 4-6 см. Весит матка около 50 г (у рожавших — до 100 г). К концу беременности матка увеличивается в несколько раз, достигая следующих размеров: длина — 37-38 см, переднезадний размер — до 24 см, поперечный размер — 25-26 см. Вес матки к концу беременности достигает 1000-1200 г без ребенка и плодных оболочек. При многоводии, многоплодии размеры матки могут достигать еще больших размеров. Объем полости матки к девятому месяцу беременности увеличивается в 500 раз.
Увеличение матки при беременности. Что считается нормой?
Для беременности характерно увеличение размеров матки, изменение ее консистенции (плотности), формы.
Увеличение матки начинается в 5-6 недель беременности (при 1-2 неделях задержки), при этом тело матки увеличивается незначительно. Сначала матка увеличивается в переднезаднем размере и становится шаровидной, а затем увеличивается и поперечный размер. Чем больше срок беременности, тем более заметным становится увеличение матки. В ранние сроки беременности часто возникает асимметрия матки, при бимануальном исследовании пальпируется выпячивание одного из углов матки. Выпячивание возникает из-за роста плодного яйца, по мере прогрессирования беременности плодное яйцо заполняет всю полость матки и асимметрия матки исчезает. К 8 неделям беременности тело матки увеличивается приблизительно в 2 раза, к 10 неделям — в 3 раза. К 12 неделям матка увеличивается в 4 раза и дно матки достигает плоскости выхода из малого таза, т. е. верхнего края лонного сочленения.
Со второго триместра беременности (с 13-14-й недели беременности) матка выходит за пределы малого таза, и ее возможно прощупать через переднюю брюшную стенку. Поэтому начиная с этого срока акушер-гинеколог измеряет высоту дна матки (ВДМ — расстояние между верхним краем лонного сочленения и самой высокой точкой матки) и окружность живота. Все измерения записываются в индивидуальную карту беременной,что позволяет проследить динамику роста матки и оценить темпы роста. ВДМ измеряется сантиметровой лентой или тазомером (специальным прибором для измерения расстояния между двумя точками) в положении беременной лежа на спине. Перед измерением и осмотром необходимо опорожнить мочевой пузырь.
Для нормального (физиологического) течения беременности характерны следующие показатели ВДМ:
- в 16 недель беременности дно матки располагается на середине расстояния между пупком и лонным сочленением, ВДМ — 6-7 см;
- в 20 недель дно матки на 2 см ниже пупка, ВДМ 12-13 см;
- в 24 недели дно матки на уровне пупка, ВДМ 20-24 см;
- в 28 недель дно матки на 2-3 см выше пупка, ВДМ — 24-28 см;
- в 32 недели дно матки посередине между пупком и мечевидным отростком (нижней частью грудины), ВДМ — 28-30 см;
- в 36 недель дно матки поднимается до мечевидного отростка и реберных дуг. В этом сроке наблюдается самое высокое расположение дна матки. ВДМ — 32-34 см;
- в конце беременности (в 38-40 недель) дно матки опускается, ВДМ — 28-32 см.
При этом на высоту стояния матки влияет размер и положение плода, количество околоплодной жидкости, многоплодная беременность. При крупном плоде, двойне, многоводии матка растягивается больше, а соответственно, дно матки будет выше. При косом или поперечном ВДМ может быть меньше нормы. Также следует обратить внимание, что высота дна матки при одном и том же сроке беременности у разных женщин колеблется на 2-4 см за счет индивидуальных особенностей, поэтому при определении срока беременности никогда не ориентируются только на размеры матки. Учитываются и другие показатели, такие, как дата последней менструации, дата первого шевеления плода, результаты ультразвукового исследования.
Как оценивают состояние матки?
Если в первом триместре беременности состояние матки оценивается при бимануальном исследовании, то примерно с четвертого месяца для оценки прогрессирования беременности и состояния матки врач акушер-гинеколог использует четыре приема наружного акушерского исследования (приемы Леопольда):
- При первом приеме наружного акушерского исследования врач располагает ладони обеих рук на самой верхней части матки (дне), при этом определяется ВДМ, соответствие этого показателя сроку беременности и часть плода, расположенная в дне матки.
- При втором приеме наружного акушерского исследования врач перемещает обе руки от дна матки книзу до уровня пупка и располагает на боковых поверхностях матки, после чего производит поочередную пальпацию частей плода правой и левой рукой. При продольном положении плода с одной стороны прощупывается спинка, с другой — мелкие части плода (руки и ноги). Спинка прощупывается в виде равномерной площадки, мелкие части — в виде маленьких выступов, которые могут менять свое положение. Второй прием позволяет определить тонус матки и ее возбудимость (сокращение матки в ответ на пальпацию), а также позицию плода. При первой позиции спинка плода повернута влево, при второй — вправо.
- При третьем приеме акушер-гинеколог определяет предлежащую часть плода — это та часть плода, которая обращена ко входу в малый таз и первой проходит родовые пути (чаще это головка плода). Врач стоит справа, лицом к лицу беременной. Одной рукой (как правило, правой) проводится пальпация немного выше лонного сочленения, таким образом, что большой палец находится на одной стороне, а четыре остальных — на другой стороне нижней части матки. Головка прощупывается в виде плотной округлой части с четкими контурами, тазовый конец — в виде объемной мягковатой части, не имеющей округлой формы. При поперечном или косом положении плода предлежащая часть не определяется.
- При четвертом приеме пальпация (ощупывание) матки проводится двумя руками, при этом врач становится лицом к ногам беременной. Ладони обеих рук располагают на нижнем сегменте матки справа и слева, вытянутыми пальцами осторожно пальпируют высоту ее стояния и предлежащую часть плода. Данный прием позволяет определить расположение предлежащей части плода относительно входа в малый таз матери (предлежащая часть над входом в малый таз, прижата ко входу, опустилась в полость таза). Если предлежит головка, то акушер определяет ее величину, плотность ее костей и постепенное опускание в малый таз во время родов.
Все приемы проводят очень осторожно и бережно, так как резкие движения могут вызвать рефлекторное напряжение мышц передней брюшной стенки и повышение тонуса матки.
Вовремя проведения наружного акушерского обследования врач оценивает тонус мышц матки. В норме стенка матки должна быть мягкой, при повышении тонуса матки стенка матки становится твердой. Повышенный тонус (гипертонус) матки является одним из признаков угрозы прерывания беременности, он может возникать на любом сроке, при этом женщина, как правило, ощущает боли внизу живота и пояснице. Боли могут быть незначительные, потягивающие или очень сильные. Выраженность болевого симптома зависит от порога болевой чувствительности, продолжительности и интенсивности гипертонуса матки. Если повышенный тонус матки возникает кратковременно, то боль или ощущение тяжести внизу живота чаще всего незначительные. При длительном гипертонусе мышц матки болевой симптом обычно более выраженный.
Что чувствует беременная женщина?
Следует подчеркнуть, что при физиологической беременности рост матки женщина чаще всего не ощущает, поскольку процесс увеличения матки происходит постепенно и плавно. В начале беременности женщина может отмечать необычные ощущения внизу живота, связанные с изменением структуры маточных связок (они «размягчаются»). При быстром росте матки (например, при многоводии или многоплодной беременности), при спаечном процессе в брюшной полости, при отклонении матки кзади (чаще всего матка наклонена кпереди), при наличии рубца на матке после различных операций могут возникать болевые ощущения. Следует запомнить, что при возникновении любых болевых ощущений необходимо как можно скорее обратиться к врачу акушеру-гинекологу.
За несколько недель до родов многие женщины ощущают так называемые схватки-предвестники (схватки Брекстона-Хикса). Они носят характер тянущих болей внизу живота и в области крестца, имеют нерегулярный характер, короткие по продолжительности или же представляют собой повышение тонуса матки, которое женщина ощущает как напряжение, не сопровождающееся болезненными ощущениями. Схватки-предвестники не вызывают укорочения и открытия шейки матки и являются своеобразной «тренировкой» перед родами.

Что происходит с маткой после родов
После рождения ребенка и последа уже в первые часы послеродового периода происходит значительное сокращение (уменьшение в размерах) матки. Высота дна матки в первые часы после родов составляет 15-20 см. Восстановление матки после родов называется инволюцией. В течение первых двух недель после родов дно матки опускается ежедневно приблизительно на 1 см.
- В 1-2-е сутки после родов дно матки находится на уровне пупка — ВДМ 12-15 см;
- на 4-е сутки ВДМ — 9-11 см;
- на 6-е сутки ВДМ — 9-10 см;
- на 8-е сутки ВДМ — 7-8 см;
- на 10-е сутки ВДМ — 5-6 см;
- на 12-14-е сутки дно матки расположено на уровне соединения лобковых костей.
Полностью матка сокращается до размеров, которые были до родов, приблизительно за 6-8 недель. Обратное развитие матки зависит от множества различных факторов: особенностей течения беременности и родов, кормления грудью, возраста женщины, общего состояния, количества родов в анамнезе. Матка сокращается медленнее у женщин старше 30 лет, у ослабленных и многорожавших женщин, после много плодной беременности и беременности, осложненной многоводием, при миомематки, а также при возникновении воспаления в матке (эндометрите) во время беременности, родов или послеродовом периоде. У кормящих женщин инволюция матки происходит быстрее, так как при кормлении грудью вырабатывается гормон окситоцин, который способствует сокращению матки.
Марина Ершова, врач акушер-гинеколог, г. Москва
На протяжении девяти месяцев малыш растет ежедневно, а вместе с ним увеличивается и матка.
Изменения женских половых органов во время беременности
После зачатия в половых органах происходят некоторые изменения. Слизистая влагалища и зева матки приобретают темный оттенок. К середине беременности он исчезает. Цвет меняется из-за того, что усиливается циркуляция крови. По причине снижения иммунитета может развиваться молочница — для нее характерны зуд, белого цвета выделения, болевые ощущения при мочеиспускании. Могут усилиться естественные выделения. Пугаться этого ненужно, со временем все нормализуется. Стоит насторожиться, если поменялся характер выделений — появился очень неприятный запах, цвет выделений стал ярко выраженным — зеленоватым, желтым, коричневым, кровяным. При кровяных выделениях нужно без промедления обратиться к врачу, особенно если они сопровождаются болью.
Коротко о матке и развитии плода
После оплодотворения яйцеклетки, она должна закрепиться в матке. Далее начинается рост и развитие плода. Поскольку это происходит внутри матки, она вынуждена увеличиваться в размерах.
Больше всего поддается изменениям матка. Ведь внутри развивается ребенок, поэтому неизбежно она будет увеличиваться в размерах. Под действием гормонов, ткани данного органа растягиваются. За время беременности, матка увеличивается в 200 раз. Имеет грушевидную форму. Основное тело округлой формы, а шейка — продолговатой.
До беременности имеет весьма скромные размеры — до 7 см в длину, до 4 в ширину. Толщина стенок — до 5 см. Если у женщины нет детей, то вес матки колеблется до 60 граммов, после родов — 80.
Слои матки (описание)
Состоит главный женский орган из:
- Периметрия — внешняя плотная оболочка.
- Миометрия — мышечная ткань в три слоя.
- Наружного продольного — находится под периметрием и плотно с ним срощен.
- Среднего кругового — сосудистый слой, снабжается кровью.
- Внутреннего продольного — под слизистой оболочкой находится, считается самым тонким.
- Эндометрия — слизистая внутренняя оболочка.
Матка растет благодаря среднему слою – миометрию, основу которого составляют мышечные волокна (также орган имеет внутренний слой – эндометрий, и внешний слой – периметрий). Они могут удлиняться в 10-12 раз, а также утолщаться в 4-5 раз. До 20 недели происходит одновременно и удлинение, и утолщение, а после 20 недели – только удлинение, что приводит к истончению стенок матки.
После родов на протяжении 6-8 недель матка сокращается и приходит к своим «предродовым» показателям.
Размеры матки во время беременности по неделям
Матка начинает понемногу расти с третьего месяца, но поначалу ее рост не так заметен. А уже к 8 неделям ее размер удваивается, к 10 неделям – увеличивается втрое, а к 12 – вчетверо, а после 13 недели ее дно выпирает за пределы малого таза, после чего увеличение органа диагностируется с помощью измерения высоты дна матки (ВДМ) — дистанция между верхней точкой матки и верхним краем лонного сочленения.
Так, ВДМ составляет:
- 10-11 см – на 12-13 неделе;
- 12-13 см – на 14-15 неделе;
- 14-19 см – на 16-17 неделе;
- 16-21 см – на 18-19 неделе;
- 18-24 см – на 20-21 неделе;
- 21-25 см – на 22-23 неделе;
- 23-27 см – на 24-25 неделе;
- 25-28 см – на 26-27 неделе;
- 26-31 см – на 28-29 неделе;
- 29-32 см – на 30-31 неделе;
- 31-33 см – на 32-33 неделе;
- 32-33 см – на 34-35 неделе;
- 32-37 см – на 35-36 неделе;
- 38 см – до 40-41 недели.
Эти показатели средние, допускается отклонение от них в пределах нескольких см, что не будет признаком никаких нарушений.
До беременности среднестатистические характеристики размеров матки выглядят так: длинна – 7-8 см, толщина – 4-5 см, ширина – 4-6 см, вес – приблизительно 50 грамм (если женщина уже рожала – около 100 грамм).
Когда срок вынашивания малыша приближается к завершению, длинна матки составляет около 37-38 см, толщина – около 24 см, ширина – около 25-26 см, вес – 1-1,2 кг.

Чувствует ли женщина процесс увеличения матки
Как оценивают состояние матки?
В первом триместре, когда ВДМ (высота дна матки) еще не измеряют, врач проводит двуручное исследование матки, при котором два пальца одной руки гинеколог должен ввести во влагалище, а другой легонько прижать брюшную стенку.
С четвертого месяца измерение ВДМ (высота дна матки) выполняется путем проведения исследований снаружи живота. Для этого может использоваться обычная сантиметровая лента или тазометр.
Также доктор для определения того, в какую сторону повернут малыш, проводит пальпацию при помощи аккуратного надавливания ладонями в разных частях живота.
Отклонения от нормы
Если уровень ВДМ значительно ниже нормы, это может быть признаком:
- недостаточного объема амниотической жидкости;
- задержки в развитии малыша;
- неправильно определенного срока беременности.
Также причиной низкого уровня ВДМ может быть физиологическая особенность строения тела – широкий таз.
Если же ВДМ значительно превышает норму, это может свидетельствовать о:
- слишком большом объеме околоплодных вод;
- многоплодной беременности;
- достаточно крупном размере малыша.
Также как и в предыдущем случае возможна анатомическая причина превышения нормы ВДМ – узкий таз.
Боли в матке при беременности- норма и отклонения
Что делать при болях в матке
Схватки Брекстона-Хикса
Их еще называют тренировочными. Возникают на третьем триместре. Так же, как и при настоящих появляются боли. Отличаются тем, что эти боли проходят, а схватки исчезают. Длятся недолго. Могут возникать по-разному — несколько раз за час или периодически на протяжении всего дня.
Что происходит с маткой после родов
После того, как ребенок покинет утробу, а плодная оболочка, остатки пуповины и плацента отойдут, матка еще некоторое время будет очищаться. Примерно месяца полтора будут идти выделения, которые называются лохии. Они сначала будут кровяными, а со временем станут все более прозрачными. Сразу после родов, матка начинает стремится вернуться в первоначальный вид. Она начинает сокращаться. Скорость данного процесса зависит от нескольких факторов — состояние матки, гормональный фон, последствия родовой деятельности. В идеале она примет окончательный вид примерно за несколько недель. В современных роддомах, после родов ставят укол с окситоцином, чтобы ускорить процесс сокращения матки. Ко всему, лактация способствует более скорому восстановлению матки.
Матка — основной репродуктивный орган женщины. От ее здоровья зависит сможет женщина выносить здорового малыша или нет. На состояние матки влияют много внешних факторов, в частности, способ жизни женщины в большей степени, чем остальные. При планировании беременности стоит учитывать данный фактор.
Ваше мнение очень важно для нас! Оцените статью!
Во сколько раз при беременности увеличивается матка — Детишки и их проблемы
Размеры матки при беременности
Во время беременности в организме женщины происходят колоссальные изменения – все органы и жизнеобеспечивающие системы адаптируются к новому ритму жизни, чтобы дать будущему ребеночку возможность для роста и развития. Наверное, наиболее ощутимые изменения в период беременности испытывает матка – «домик» малыша, в котором плод сначала формируется, а затем развивается до определенного момента – момента появления на свет. По мере того, как происходит развитие и рост ребеночка в утробе матери, претерпевает изменения и матка, в частности, ее размеры. Поскольку с каждым днем плод увеличивается, постепенно готовится к встрече с окружающим миром, изменяются и размеры матки при беременности – она увеличивается, меняет свое месторасположение, обеспечивает плоду возможность расти в соответствии с биологически заложенным ритмом. Так, за время беременности, матка растягивается и увеличивается в размерах в десятки раз, тем самым обеспечивая плоду свободу роста и развития.
Увеличение матки происходит за счет изменений среднего мышечного слоя – миометрия. Активное деление мышечных клеток миометрия, образования новых мышечных волокон обеспечивает рост матки в первой половине беременности. Параллельно образованию новых волокон, происходит их удлинение, и утолщение. Размеры матки при беременности, пусть сначала и не так значительно, начинаются изменятся уже на первых неделях – к 4 неделе матка имеет размеры, сходные с размерами куриного яйца. При этом по форме матка часто имеет грушевидную форму – асимметрия возникает за счет выпячивания одного из углов матки, что объясняется ростом плодного яйца. По мере роста, плодное яйцо заполняет всю полость матки и выпячивание пропадает. К 8-ой неделе размеры матки при беременности приближаются уже к размерам гусиного яйца, то есть матка увеличивается в два раза, при этом приобретает уже шаровидную форму. А уже на 10-ой неделе беременности матка увеличивается в три раза, на 12-ой неделе – в четыре. Таким образом, размеры матки при беременности изменяются, как говорится, «не по дням, а по часам». Так, на 12-ой неделе размеры матки схожи с размерами головки новорожденного ребеночка, и дно матки достигает верхнего края лонного сочленения.
Матка во время беременности
Как изменяется матка при беременности
Матка во время беременности играет главенствующую роль. Ведь именно в этом органе происходит развитие ребенка, никакой другой орган для этих целей даже гипотетически служить не сможет. Представьте только, во сколько раз во время беременности увеличивается женская матка – более чем в 500! Все это возможно за счет ее уникального строения. В период вынашивания ребенка мышечные волокна матки многократно удлиняются и утолщаются. Так происходит до середины беременности. Во вторую же ее половину рост матки происходит за счет истончения ее стенок.
Рассказывать о том, как изменяется матка во время беременности, следует с 5-6 ее недели (срок считается с первого дня последнего менструального цикла), то есть с 1-2 недель задержки менструации. Тогда матка постепенно обретает шаровидную форму (до беременности орган имеет форму груши). После начинает увеличиваться поперечный размер. Следует отметить, что то, как выглядит матка во время беременности, в самые первые ее недели, не должно пугать. Нередко врачи-гинекологи после осмотра констатируют, что детородный орган имеет асимметричную форму. Но это норма. Асимметрия появляется в том месте, где развивается плодное яйцо. Это не опасно, и в ближайшее время, с ростом ребенка, орган вновь станет симметричным.
К 8 неделям матка увеличивается в 2 раза от первоначального размера, а к 12 неделям уже в 4. На этом же сроке дно матки (верхнюю ее часть) можно прощупать немного выше лонного сочленения. Примерно с этого срока врач начинает измерять длину матки с помощью сантиметровой ленты. Делая это регулярно, можно вовремя заметить задержку развития плода, если такая проблема возникнет. И если в начале беременности длина детородного органа составляет примерно 7 сантиметров, то к концу беременности она достигает 37-38 см. Причем ближе к родам матка может немного опускаться, за счет продвижения предлежащей части плода глубже в таз, но длину органа это, само собой, не изменяет.
Многим мамочкам интересно, когда же у них наконец станет заметен животик. Как уже было сказано выше, заметное увеличение матки происходит с 12 недели. Потому тем, кто говорит, что живот начинает расти с первых же недель, верить нельзя. Такое визуальное увеличение животика возможно из-за небольших отеков и повышения метеоризма – частой проблемы будущих мам. В 16-20 недель животик уже начинает аккуратно выпирать, что служит поводом к ношению специальных брюк со свободным или регулируемым поясом. С этого же срока врачом может быть назначен бандаж, если имеется риск выкидыша или преждевременных родов.
Женщина неоднократно будет ощущать гипертонус матки при беременности – это норма. Ощущения спазма миометрия (мышечного слоя матки) представляют собой тянущие боли. Обычно они локализуются в какой-то определенной части органа. На первых неделях это самый низ живота, а в третьем триметре может ощущаться дискомфорт в области дна матки (на самом верху, под ребрами или желудком). Тонус матки во время беременности – диагноз, который может поставить врач после пальпации живота. С другой стороны такое напряжение матки может быть как раз реакцией на действия врача. По этой же причине не совсем правильно ставить гипертонус в заключении ультразвукового исследования. Проведение датчиком по коже живота уже вызывает сокращение мышц миометрия.
Для того чтобы правильно оценить риск невынашивания, важно узнать в каком состоянии находится шейка матки во время беременности, а именно – какова ее длина и плотность. Для справки: шейка – это та часть детородного органа, которая соединяет его с влагалищем. В норме не менее 3 см, шейка плотная, отклонена назад и закрыта (может в норме пропускать палец только у рожавших женщин).
2. Увеличение матки во время беременности происходит за счет
В. Экстрагенитальная патология;
А. Гипертрофия мышечных волокон;
В. Гиперплазия мышечных волокон и соединительной ткани;
С. Растяжения стенок матки растущим плодом;
Д. Правильно А и В;
Е. Правильно все перечисленное выше.
А. Бедренной артерии;
В. Внутренней срамной артерии;
С. Маточной артерии;
Д. Нижней ректальной артерии;
Е. Все перечисленное выше.
А. Нижней пузырной артерии;
В. Внутренней срамной артерии;
С. Маточной артерии;
Д. Средней ректальной артерии;
Е. Все перечисленное выше.
А. Анастомозирует с яичниковой ветвью маточной артерии;
В. Может отходить от почечной артерии;
^ С. Проходит между листками широкой маточной связки;
Д. Отходит от передней поверхности брюшной аорты;
Е. Отходит от внутренней подвздошной артерии.
А. Делится на восходящую и нисходящую ветви;
В. На первом перекресте с мочеточником располагается позади мочеточника;
С. Ее влагалищная ветвь идет по переднебоковой стенке влагалища с обеих сторон;
Д. Ее влагалищная ветвь анастомозирует с почечной артерией;
Е. Все перечисленное выше.
А. Широкой маточной связки;
В. Собственной связки яичника;
С. Круглой связки матки;
Д. Воронко-тазо вой связки;
Е. Все перечисленное выше.
А. Удерживают матку от чрезмерных смешений;
В. Являются местом прохождения лимфатических путей;
С. Залегают в основании широких связок матки;
Д. Прикрепляются к боковым стенкам малого таза;
Е. Все перечисленное выше.
А. Крестцово-маточные связки;
В. Кардинальные связки;
С. Пузырно-маточные связки;
Д. Фасции малого таза;
Е. Все перечисленное выше.
А. Ветвями яичниковой артерии;
В. Яичниковыми ветвями маточной артерии;
С. Ветвями внутренней срамной артерии;
Д. Ветвями бедренной артерии;
Е. Все перечисленное выше.
А. Резко возрастает кровоснабжение стенок влагалища;
В. Происходит разрыхление стенок влагалища;
С. Происходит гиперплазия и гипертрофия мышечных элементов влагалища;
Д. Реакция влагалищного содержимого становится щелочной;
Е. Все перечисленное выше.
А. Высокой растворимостью препарата в жирах;
В. Высокой концентрацией в крови;
С. Низкой молекулярной массой;
Д. Все перечисленное выше;
Е. Ничего из перечисленного выше.
А. Предлежание плода;
В. Положение, позицию плода;
С. Отношение предлежащей части плода ко входу в малый таз;
Д. Уровень стояния дна матки;
Е. Отношение предлежащей части плода к плоскостям малого таза.
А. Предлежащую часть;
В. Отношение предлежащей части ко входу в малый таз;
Д. Отношение предлежащей части к плоскостям малого таза;
Е. Положение, позицию.
В. Положение, позицию;
С. Предлежащую часть;
Д. Предлежащую часть и ее отношение ко входу в малый таз;
Е. Предлежащую часть плода и ее отношение к плоскостям малого таза.
А. Отношение предлежащей части к плоскостям малого таза;
В. Отношение предлежащей части ко входу в малый таз;
Д. Положение, позицию плода;
Е. Уровень стояния дна матки.
А. Истинная конъюгата;
В. Диагональная конъюгата;
С. Наружная конъюгата;
Д. Боковая конъюгата;
Е. Косая конъюгата.
Е. 25-25-28-20-11 см.
А. Верхним краем лобкового симфиза и мысом;
В. Левым крестцово-подвздошным сочленением и правым лобковым бугорком;
С. Наиболее отдаленными точками безымянных линий;
Д. Правым крестцово-подвздошным сочленением и левым лобковымбугорком;
Е. Дном вертлужных впадин.
А. Головное предлежание, передний вид;
В. Первая позиция, задний вид;
С. Головное предлежание, задний вид;
Д. Головное предлежание, 1-я позиция, задний вид;
Е. Головное предлежание, 2-я позиция.
А. Сагиттальный шов в поперечном размере, малый родничок слева;
В. Сагиттальный шов в поперечном размере, малый родничок справа;
^ С. Сагиттальный шов в правом косом размере, малый родничок кпереди;
Д. Сагиттальный шов в правом косом размере, малый родничок кзади; Е. Сагиттальный шов в прямом размере, малый родничок кзади.
А. Сагиттальный шов в поперечном размере, малый родничок слева;
В. Сагиттальный шов в поперечном размере, малый родничок справа;
С. Сагиттальный шов в прямом размере, малый родничок кпереди;
Д. Сагиттальный шов в прямом размере, малый родничок кзади;
Е. Сагиттальный шов в поперечном размере, отклонен кзади.
А. Сагиттальный шов в поперечном размере, малый родничок слева;
В. Сагиттальный шов в поперечном размере, малый родничок справа;
С. Сагиттальный шов в прямом размере, малый родничок кпереди;
Д. Сагиттальный шов в прямом размере, малый родничок кзади;
Е. Сагиттальный шов в поперечном размере, отклонен кзади.
А. Сагиттальный шов в поперечном размере, малый родничок слева;
В. Сагиттальный шов в поперечном размере, малый родничок справа;
С. Сагиттальный шов в прямом размере, малый родничок кпереди;
Д. Сагиттальный шов в прямом размере, малый родничок кзади;
Е. Сагиттальный шов в поперечном размере, отклонен кпереди.
А. Сагиттальный шов в правом косом размере, малый родничок справа кзади;
В. Сагиттальный шов в левом косом размере, малый родничок слева кзади;
С. Сагиттальный шов в правом косом размере, малый родничок слева кпереди;
Д. Сагиттальный шов в левом косом размере, малый родничок справа кпереди;
Е. Сагиттальный шов в поперечном размере, отклонен кпереди, малый родничок слева.
А. Сагиттальный шов в правом косом размере, малый родничок справа кзади;
В. Сагиттальный шов в левом косом размере, малый родничок слева кзади;
С. Сагиттальный шов в правом косом размере, малый родничок слева кпереди;
Д. Сагиттальный шов в левом косом размере, малый родничок справа кпереди;
Е. Сагиттальный шов в поперечном размере.
А. Сагиттальный шов в правом косом размере, малый родничок справа кзади;
В. Сагиттальный шов в левом косом размере, малый родничок слева кзади;
С. Сагиттальный шов в правом косом размере, малый родничок слева кпереди;
Д. Сагиттальный шов в левом косом размере, малый родничок справа кпереди;
Е. Сагиттальный шов в поперечном размере, малый родничок справа.
А. Первая позиция, передний вид;
В. Головное предлежание, передний вид;
С. Вторая позиция, передний вид;
Д. Головное предлежание, задний вид;
Е. Вторая позиция, задний вид.
А. Первая позиция, передний вид;
В. Первая позиция, задний асинклитизм;
С. Вторая позиция, задний вид;
Д. Вторая позиция, передний асинклитизм;
Е. Головное предлежание, 2-я позиция.
А. Первая позиция, передний вид;
В. Головное предлежание, передний вид;
С. Вторая позиция, задний вид;
Д. Головное предлежание, задний вид;
Е. Головное предлежание, 1-я позиция.
А. Первая позиция, передний вид;
В. Тазовое предлежание, передний вид;
С. Первая позиция, задний вид;
Д. Тазовое предлежание, 1-я позиция;
Е. Тазовое предлежание, 2-я позиция.
А. Тазовое предлежание, 2-я позиция;
В. Тазовое предлежание, 1-я позиция, передний вид;
С. Тазовое предлежание, 1-я позиция, задний вид;
Д. Тазовое предлежание, 2-я позиция, передний вид;
Е. Тазовое предлежание, 2-я позиция, задний вид.
А. Первая позиция, задний вид;
В. Тазовое предлежание, 1-я позиция;
С. Тазовое предлежание, передний вид;
Д. Первая позиция, передний вид;
Е. Тазовое предлежание, задний вид.
А. Межвертелъная линия в поперечном размере, крестец кпереди;
В. Межвертелъная линия в левом косом размере, крестец слева кпереди;
С. Межвертелъная линия в правом косом размере, крестец справа кзади;
Д. Межвертелъная линия в правом косом размере, крестец справа кпереди;
Е. Межвертелъная линия в левом косом размере, крестец слева кзади.
А. Межвертелъная линия в поперечном размере, крестец справа;
В. Межвертелъная линия в правом косом размере, крестец слева кзади;
С. Межвертелъная линия в левом косом размере, крестец слева кзади;
Д. Межвертелъная линия в правом косом размере, крестец слевакпереди;
Е. Межвертельная линия в левом косом размере, крестец слева кпереди.
Источники: http://beremennost.net/razmery-matki-pri-beremennostihttp://www.missfit.ru/berem/matka-vo-vremya-beremennosti/http://userdocs.ru/pravo/28345/index.html
Source: horoshayaberemennost.ru
Во сколько раз во время беременности увеличивается женская матка?
Во время беременности, когда в полости матки развивается плод, тело матки значительно увеличивается в размерах и имеет массу, приблизительно в 20 раз большую, чем до беременности. Полость матки в период беременности увеличивается в объеме приблизительно в 2000 раз. <a rel=»nofollow» href=»http://wommen.ru/secret/22.htm» target=»_blank»>http://wommen.ru/secret/22.htm</a>
че вас так интересует, женская матка!!!
Мужик задаёт вопрос — мужик отвечает. Может кто то из вас миллиард хочет заработать? Его дадут первому мужику родившему ребёнка.
в пять — шесть раз. в зависимости от размера плода. у некоторых женщин живот при беременности не виден, т. к. плод лежит по другому : не вперед, а поперек тела