Один пишем, два в уме
В тот же день, когда тест — наконец-то! — показал две полоски, я собрала сумку в больницу и стала ждать беды.
Беременность, завершившаяся родами, роды, завершившиеся рождением живого жизнеспособного ребенка, для меня до сих пор скорее исключение, чем правило. И еще — великое везение.
Мне повезло. Хотя сумка себя оправдала — в семь недель закровило, и я обреченно подумала, что мой кошмар повторяется в третий раз.
***
Моя первая беременность закончилась самопроизвольным выкидышем на сроке пять недель — я едва успела сделать тест и сходить на УЗИ, подтвердившее положительный результат. Причину выкидыша врачи не установили.
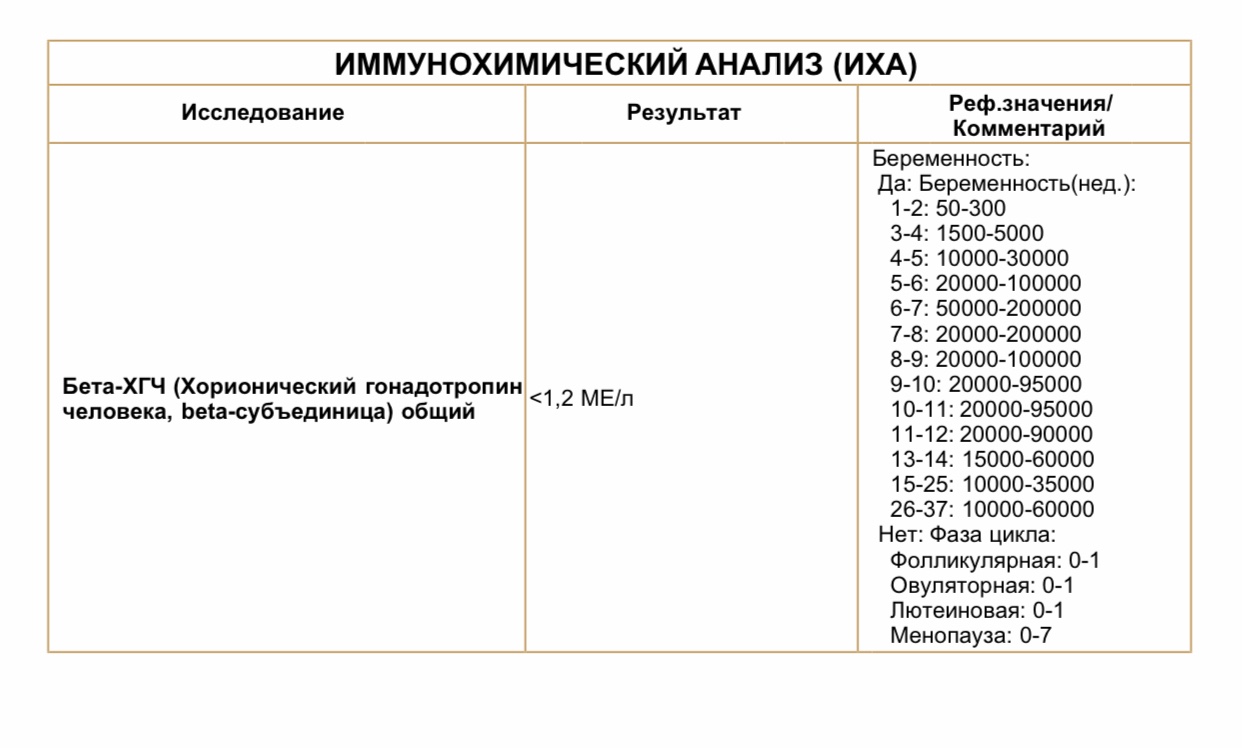
Во второй раз все было так же, да не так, и оттого еще непонятнее, еще трагичнее: положительный тест, УЗИ, недолгая радость — и бурая мазня в пять недель. На повторном УЗИ, которое делала в известной в городе частной клинике, равнодушно диагностировали замершую беременность и тут же предложили записаться на медикаментозное прерывание как на какую-то рутинную будничную процедуру. Я отказалась, начала пить дюфастон и сдавать ХГЧ в динамике: второй показатель меньше первого (падает?!), третий больше второго (растет?!). Интернет утверждал, что подобные скачки ХГЧ невозможны. Наверное, была ошибка лаборатории. Но мне хотелось верить в возможность невозможного. В то, что беременность развивается. В то, что малыш жив. Я сделала еще два УЗИ в других клиниках, и оба они показали сердцебиение плода.
Я успела встать на учет в женскую консультацию. Я месяц балансировала на грани, купируя то и дело начинающееся кровотечение ударными дозами гормонов, игнорируя явно плохое самочувствие и тревожные симптомы, выискивая на женских форумах обнадеживающие истории о том, как «у одной девочки тоже тянуло живот и поясницу, а сейчас ребеночку два годика».
На очередном приеме в консультации я пожаловалась на боли и кровянистые выделения. Гинекологиня отмахнулась: «Пустяки, гематомочка выходит». Через три дня после этого, на девятой неделе беременности, боли стали нестерпимыми, кровотечение усилилось, и я вызвала-таки скорую, хотя до последнего отказывалась это делать, суеверно полагая, что если скорая и больница, то значит — все, конец, ноль шансов. Как и в первый раз, когда ехала в больницу на сохранение, а оказалось, сохранять уже нечего.
Через три дня после этого, на девятой неделе беременности, боли стали нестерпимыми, кровотечение усилилось, и я вызвала-таки скорую, хотя до последнего отказывалась это делать, суеверно полагая, что если скорая и больница, то значит — все, конец, ноль шансов. Как и в первый раз, когда ехала в больницу на сохранение, а оказалось, сохранять уже нечего.
«Сохранять нечего», — подтвердил худшее врач. Кажется, в его интонации просквозил легкий оттенок сочувствия. И, как в первый раз, было выскабливание, тяжелая после наркоза голова, тоска, пустота, больничная палата, где даже койки стояли в том же порядке, как в первый раз, и я снова лежала слева у окна. И снова врачи не смогли назвать причину. Дурное дежавю.
***
После второго выкидыша я год не могла забеременеть. Получилось, как, наверное, всегда в таких случаях бывает, в том цикле, когда уже не ждала, уже почти смирилась со своей бездетностью — все-таки и анамнез, и возраст: мне 41, мужу 57… Но беременность наступила. Моя третья беременность после двух перинатальных потерь.
И именно эти потери во многом определяли эту беременность.
Теперь я действовала от противного. Я не стала делать УЗИ, поскольку на собственном опыте уже сильно сомневалась в его безвредности на ранних сроках. А чтобы контролировать ситуацию, в течение полутора месяцев дважды в неделю сдавала ХГЧ, причем поначалу сразу в двух лабораториях, чтобы исключить ошибку — количественные показатели в одной и в другой лаборатории различались, но динамика была одинаково хорошей — ХГЧ рос. Я не торопилась вставать на учет в консультацию, оберегая себя от лишнего вмешательства. Не спешила рассказывать о том, что беременна, родным и подругам. А еще я дала себе слово, что больше уж точно никаких «если что, дома отлежусь, таблеточки попью» — при первых же признаках неблагополучия сразу вызываю скорую и еду в больницу, и заранее собранная больничная сумка дождалась своего часа.
Пожалуй, именно в больнице в моем сознании наступил перелом, и я допустила робкую мысль, что моя беременность может закончиться чем-то иным, кроме выкидыша. Ведь кошмар не повторился, и теперь я действительно лежала на сохранении, а через десять дней выписалась с напутственным пожеланием лечащего врача «наслаждаться беременностью».
Ведь кошмар не повторился, и теперь я действительно лежала на сохранении, а через десять дней выписалась с напутственным пожеланием лечащего врача «наслаждаться беременностью».
***
Но наслаждаться у меня не получилось. У меня не было подчеркивающих живот «беременных» платьев и «беременных» фотосессий в «беременных» платьях. Мне не хотелось в три часа ночи клубники или еще чего-нибудь эдакого. Меня даже не особо тянуло на солененькое и почти совсем не тошнило. Я не развлекала себя рисованием смайлов на пузе. Я не пела песенки своему «пузожителю». Да и этим умильным словечком я его — а точнее, как позже выяснилось, ее — не называла. Я и не разговаривала с ней толком и живот почти не гладила. О чем сейчас, конечно, жалею. Но тогда мне было не до того.
Тогда я боялась.
В очереди на первый скрининг я тряслась от страха. Меня нимало не пугал синдром Дауна. Ставили один к двухстам пятидесяти. Казалось: да хоть один к одному! Моим единственным вопросом к узисту был: «Живой?».
Я напрягалась и едва дышала от страха, когда гинеколог на осмотре искала сердце моей малышки допплером — всякий раз думала: а вдруг не найдет? Вдруг сердечко не бьется?
В начале третьего триместра я сделала УЗИ-фотографию доченьки, чтобы «в случае чего осталась хотя бы фотография».
У меня начиналась паника, если я долго не чувствовала шевелений ребенка — я слишком много читала о замирании плода и на двадцатой, и на тридцатой, и даже на тридцать восьмой неделе беременности. И даже будучи беременной я испытывала гораздо больше интереса и эмпатии, читая истории перинатальных потерь, нежели сайты для «беременяшек».
Я так опасалась преждевременных родов и убеждала дочку, что «нужно еще посидеть в животике», что переходила ПДР. Схватки начались на сорок первой неделе и продолжались девять часов. Но шейка матки так и не раскрылась. Сделали экстренное кесарево. И даже когда доченьку достали, она закричала и мне ее показали, я не «выдохнула».
После операции девочку унесли в детское отделение, меня перевели в реанимацию.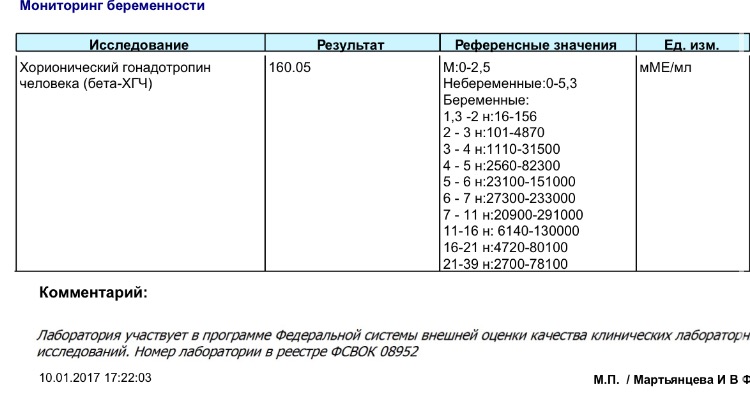 Конечно, не терпелось рассказать о рождении дочери родственникам и друзьям, опубликовать, как это сейчас принято, пост в соцсетях. Но я ждала несколько часов, пока малышку принесут на кормление — чтобы уж точно быть уверенной, что она жива, что с ней все в порядке. Заявлять о ней миру и принимать поздравления раньше казалось преждевременным.
Конечно, не терпелось рассказать о рождении дочери родственникам и друзьям, опубликовать, как это сейчас принято, пост в соцсетях. Но я ждала несколько часов, пока малышку принесут на кормление — чтобы уж точно быть уверенной, что она жива, что с ней все в порядке. Заявлять о ней миру и принимать поздравления раньше казалось преждевременным.
Так же, как слишком преждевременными казались поздравления во время беременности, — на них я отвечала специально заготовленной фразой: «Поздравлять рано. Пусть сначала родится. Потому что попытка не первая, и бывает по-разному». Большинство эти слова отпугивали. Но находились те, кто отваживался продолжить разговор, и таким собеседникам я была благодарна.
Да, перинатальные утраты очень сильно влияют на последующую благополучную беременность. Но есть и обратная связь: благополучная беременность как будто легализует предшествующие утраты, дает право снять табу и говорить о том, о чем говорить не принято.
Согласно медицинской статистике, примерно четверть всех клинически установленных беременностей заканчиваются самопроизвольными выкидышами или замираниями. Беда касается многих. Но поговорить о ней получается мало с кем. С самыми близкими — и то не всегда.
Мой первый выкидыш произошел, когда еще была жива моя мама. Мамы нет несколько лет, а у меня до сих пор огромное сожаление, что я не решилась завести с ней разговор о моем первом ребенке, и обида — что она сама не разговаривала о нем, делала вид, будто ничего не было. По совпадению, которое вовсе не кажется случайным, она умерла в день моей тогдашней предполагаемой даты родов — в день рождения своего не рожденного внука, в год, когда ему исполнилось бы пять лет. Ее смерть, разумеется, тоже стала неизбывным горем, ничуть не меньшим, чем потеря ребенка (хотя как тут сравнивать?). Но это горе переживалось все-таки легче оттого, что его можно было проговорить и так разделить с другими.
Горевание по поводу смерти человека, который жил, никем не ставилось под сомнение, у всех находило отклик. Горевание по поводу смерти человечка, который не родился и не жил, вызывало, как правило, недоумение. Самый частый совет, который я слышала: «Забудь!». Притом что забывать я как раз не хотела.
Горевание по поводу смерти человечка, который не родился и не жил, вызывало, как правило, недоумение. Самый частый совет, который я слышала: «Забудь!». Притом что забывать я как раз не хотела.
Но ни в ком не встретив сострадания, я словно и сама поверила, что случившееся со мной того не стоит, что нужно притвориться, будто я и вправду «забыла», а вспоминать можно только про себя, в кромешном молчании, не вслух.
Должен был произойти второй выкидыш, чтобы я позволила себе нарушить молчание и заговорить о детях хотя бы с мужем. Он поначалу тоже не поддерживал эти разговоры, сопротивлялся довольно агрессивно. Но мне, пусть не сразу, удалось объяснить, насколько это важно — проговаривать, оплакивать, отгоревывать, одним словом, помнить. И как-то ритуализировать нашу память.
В память о малышах мы купили плюшевые игрушки и посадили комнатные растения. Мы стали отмечать даты ухода и несостоявшиеся ПДР. Мы вместе прочли книгу Анны Старобинец «Посмотри на него» — наверное, первое столь подробное и откровенное публицистическое высказывание на закрытую тему перинатальных потерь. А позже я узнала о благотворительном фонде «Свет в руках», который помогает родителям, столкнувшимся с перинатальной утратой, и проводит для них группы психологической поддержки, я пошла на группу поддержки в своем городе, в группе оказалось двое психологов и я — одна — единственная участница, но это тоже была возможность говорить и помнить — возможность, которой мне так не хватало.
Наконец, мы с мужем символически похоронили наших деток, оставив детские вещи в одном святом месте, где принято молиться о детях. И именно после этого — только после этого! — я смогла забеременеть в третий раз! И смогла начать делиться переживаниями о не родившихся детях уже не только в узком кругу семьи.
***
Однако благополучная беременность помогает не просто открыто разговаривать о беременностях неудачных. Что важнее всего, она помогает их принять. Служит их оправданием и наделяет их смыслом.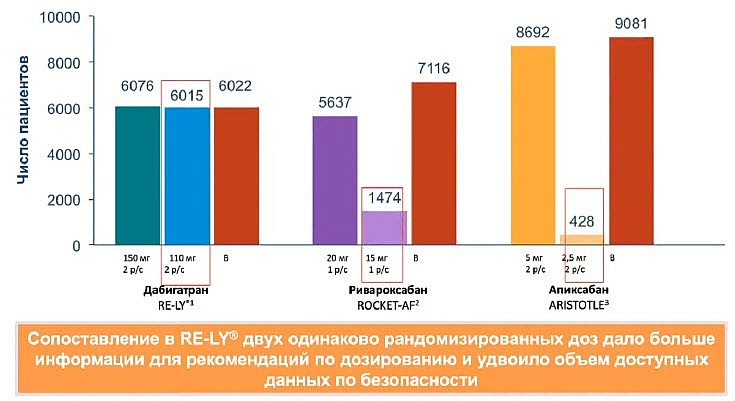
Мою дочь зовут Иволга. Когда я это пишу, ей три месяца. Здоровая, крепенькая малышка. Я смотрю на нее и понимаю, что не хочу никакого другого ребенка — только эту девочку, которая смешно морщится, когда чихает, надрывается от крика, если не может заснуть, старательно учится переворачиваться на животик, сосет кулачки и говорит «Э-э-э». И вместе с тем я понимаю, что если бы родились мои старшие дети или кто-то один из них, ее, скорее всего, не было бы. А значит, смысл их гибели — в ее рождении.
Когда она подрастет, я обязательно расскажу ей о старших братьях (я чувствую, что это были мальчики). Я хочу, чтобы она знала: они любили ее так сильно, что отдали за нее свои жизни.
А напоминанием о них пусть станут фигурки двух ангелов, которые сейчас висят над ее кроваткой. Я заказала их у одной художницы. В руках ангелы держат маленькую лялечку в розовых пеленках, а на ангельских крыльях написаны имена: у одного ангела — Гена, у другого — Сережа. Так я хотела назвать своих мальчишек: первого — в честь моего отца, Геннадием, второго — в честь его отца, моего мужа, Сергеем. Я надеюсь, что эти ангелы как талисман останутся с дочкой навсегда и всегда будут хранить мою такую выстраданную, долгожданную девочку.
Скачками растет хгч — Лечение гипертонии
Что значит, если повышен онкомаркер в крови?
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день…
Читать далее »
Что значит, если выявлен онкомаркер повышенный? Это означает наличие патологических онкологических процессов. Количество заболевших пациентов увеличивается постоянно. Это обусловлено ухудшением экологии. Злоупотребление алкоголем и никотином, употребление наркотиков также провоцируют увеличение случаев заболевания. С помощью специальных анализов можно выявлять болезнь на ранних стадиях, что значительно увеличит благоприятный прогноз на выздоровление.
С помощью специальных анализов можно выявлять болезнь на ранних стадиях, что значительно увеличит благоприятный прогноз на выздоровление.
Функции онкомаркеров и подготовка к анализу
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Онкомаркер — это определенное вещество, которое появляется в организме человека при развитии злокачественной опухоли. Их существует два типа.
Они отличаются природой появления:
- Первый тип проявляется при определённом виде рака.
- Второй вид может наблюдаться при различных видах болезни.
Специфика этого анализа позволяет выявить развитие сложной болезни на самой ранней стадии.
С его помощью можно:
- выявить пациентов группы риска и узнать склонность к онкологии у человека;
- определить пострадавший орган без дополнительного обследования;
- предугадать возможное появление рецидива;
- дать оценку проведенному курсу лечения или произошедшей операции.
Подготовка к анализу на онкомаркеры включает следующие моменты:
- Забор исследуемого материала осуществляется на голодный желудок, желательно утром.
- За 3 дня до обследования пациенту нужно отказаться от алкоголя, никотина, жирного и жареного.
- Не перегружать организм умственно и физически.
- По возможности не принимать лекарственные препараты или сообщить об этом врачу.
- По рекомендации доктора отказаться от половой связи.
Высокий уровень маркера
Специалисты различают основные и дополнительные онкомаркеры. Каждый из них будет свидетельствовать о развитии опухоли в определенном органе:
- К основным маркерам относятся CA 15-3, CA 27-29, CA 125, CA 72-4, LASA-P, CA 19-9, карциноэмбриональный антиген (CEA), хромогранин А. Это далеко не полный перечень.

- Дополнительные маркеры — CYFRA 21-1, TU M2-PK, тиреоглобулин, тканевой полипептидный антиген (TPA).
Например, двухкомпонентные белки СА 15-3 являются антигеном. Их масса составляет 300 тысяч дальтон. Онкомаркеры данного типа можно обнаружить в эпителиальном слое молочных желез. Еще их могут вырабатывать раковые клетки, если они находятся в легких, печени или внутренних половых органах. Повышение их уровня означает, что в организме развивается онкологическое заболевание. На начальной стадии развития происходит увеличение маркера только у 20% пациентов.
Но после 3 стадии этот показатель увеличивается до 80%.Так, с помощью определения альфа-фетопротеина выявляют:
- начальную стадию рака печени;
- онкологию легких или молочной железы;
- развитие эмбрионального рака.
Но данный маркер может повышаться и при развитии доброкачественных опухолей.
Значение анализов
Для того чтобы выяснить точный диагноз, нужно изучить комбинацию основных и дополнительных онкомаркеров.
Для примера можно привести такие результаты:
- При раке яичек будут увеличены показатели маркеров АФП (альфа-фетопротеина) и ХГЧ (хорионического гонадотропина).
- Болезнь поджелудочной выявляется при увеличении СФ 242 и СА 19-9.
- Раковые образования в желудке будут выявлены при увеличении маркеров РЭА (раково-эмбрионального агента) и СА 242.
При развитии доброкачественных опухолей происходит увеличение СА 15-3. Очень часто это бывает на поздних сроках беременности.
Для этого маркера существует несколько видов значений:
- нормальным считается количество не более 20 единиц;
- допустимым превышением нормы считается предел 30 единиц;
- если уровень повышается больше 30 единиц — это означает высокий уровень;
- очень высоким принято считать 50 единиц.
Если пациентка совершенно здорова, уровень онкомаркера должен колебаться в пределах от 6,5 до 13,4 единиц.
Из этого следует, что только по повышенным значениям основных и дополнительных маркеров можно предположить развитие рака. Но нельзя самостоятельно устанавливать диагноз и выбирать метод лечения. Для точного ответа о наличии онкологии проводятся дополнительные анализы, которые смогут опровергнуть или подтвердить предположение.
При выявлении показателя в 30 единиц обязательно назначают полное обследование и делают профилактические осмотры регулярно. В этом случае пациенту будет рекомендовано находиться на диспансерном учете. Но это не касается беременных на поздних сроках.
Динамический метод
Для использования этого метода подходят пациенты, которые состоят на учете у онколога.
При этом контрольные анализы проводятся:
- 1 раз в месяц в первый год наблюдений;
- 1 раз в два месяца на втором году контроля;
- 1 раз в три месяца на третьем году исследований.
Такой метод позволяет наблюдать динамику течения болезни или контролировать результаты полученного лечения. В этом случае практически исключается повторное образование опухоли и появление раковых клеток.
Такие меры необходимы:
- для своевременного принятия решения о проведении курса лечения;
- когда появляется возможность выяснить первопричину раковой болезни;
- если происходит раннее выявление метастазов;
- если выявляется правильность выбранного курса лечения;
- практически исключает возможность повтора развития болезни;
- позволяет различить различные виды опухолевых клеток.
При обнаружении показателей маркера от 20 до 30 единиц рекомендуется сделать биопсию выявленных уплотнений. Может понадобиться и маммография.
Диагностику проводят по результатам комплексного обследования. Она является необходимой и неотложной. Нельзя откладывать любые медицинские процедуры. Это поможет принять нужные меры вовремя.
Способствовать увеличению уровня маркеров могут «женские» болезни, туберкулез, нарушение уровня иммунитета.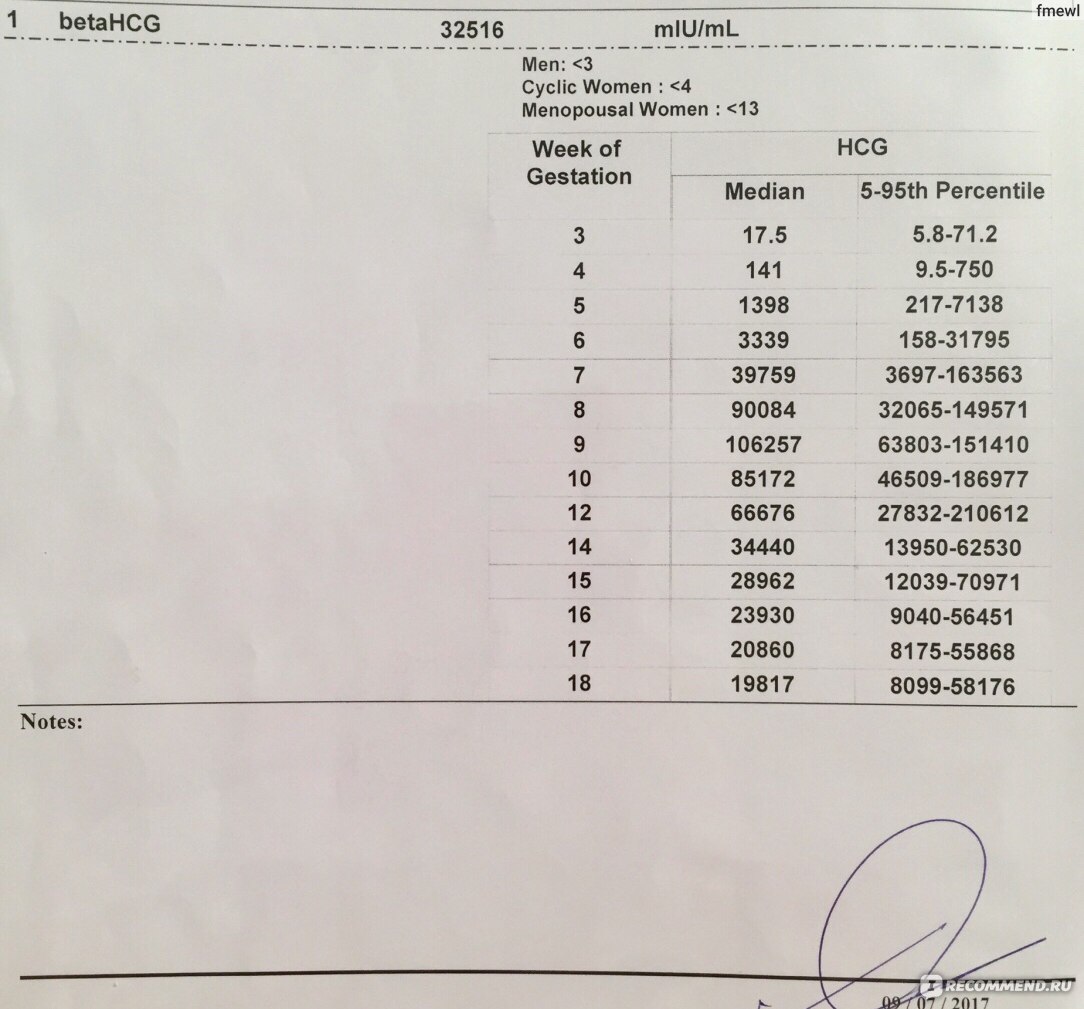 В этих случаях показатели будут увеличенными.
В этих случаях показатели будут увеличенными.
Показатели антигена в пределах от 20 до 30 единиц не позволяют прекратить специальное обследование. В этом случае требуется наблюдение, и только при уменьшении этих данных можно немного успокоиться и проходить только профилактические осмотры. Необходимо выяснить причину повышения уровня показателей маркеров. Это позволит устранить ее и не дать развиться сложной болезни.
Если повышен онкомаркер, это будет означать, что есть реальная возможность развития онкологии. Но это не является окончательным диагнозом. По виду обнаруженных тел можно выявить очаг развития болезни. Лабораторные исследования крови позволяют составить общую картину состояния здоровья пациента и предложить индивидуальные рекомендации. Современная медицина способна справиться с онкологией, выявленной на ранней стадии.
Преждевременное половое развитие: причины, диагностика, лечение | #11/13
Половое созревание — генетически обусловленный процесс превращения детского организма во взрослый, способный к воспроизводству. В широком смысле достижение половой зрелости включает в себя не только физиологический процесс, но и социальную адаптацию.
В настоящее время средний возраст наступления пубертата у девочек колеблется от 8 до 13 лет, а у мальчиков — от 9 до 14 лет.
Существенное влияние на сроки начала полового созревания оказывают пол ребенка, расовая принадлежность, наследственная предрасположенность, факторы окружающей среды, характер питания, социально-экономическое положение. Неблагоприятную роль могут играть, например, ожирение и экзогенное поступление гормонов [1].
Физиология полового развития
Мужские и женские гонады формируются из одного недифференцированного зачатка. Развитие половых желез у обоих полов на ранних стадиях протекает одинаково (индифферентная стадия). Ген, определяющий дифференцировку гонады по мужскому типу, локализован в Y-хромосоме.
Ген, определяющий дифференцировку гонады по мужскому типу, локализован в Y-хромосоме.
Основой развития внутренних половых органов являются вольфовы (у мальчиков) и мюллеровы (у девочек) протоки.
Формирование наружных гениталий плода мужского пола начинается с 8-й недели внутриутробного периода и происходит под влиянием дигидротестостерона, образующегося из тестостерона фетальных яичек. Андрогены необходимы для дифференцировки эмбриональных закладок по мужскому типу. Клетки Лейдига, в которых вырабатываются андрогены, функционируют под действием хорионического гонадотропина плаценты. Из полового бугорка формируется половой член, наружные генитальные складки образуют мошонку. На 18–20 неделе внутриутробного развития заканчивается формирование наружных гениталий по мужскому типу, хотя процесс опускания тестикул в мошонку происходит значительно позже, к 8–9 месяцу гестации. После рождения выработка тестостерона стимулируется гонадотропинами гипофиза.
При формировании организма женского пола из верхней трети протоков Мюллера развиваются маточные трубы; средняя часть протоков, сливаясь, образуют тело и шейку матки. Вольфовы протоки регрессируют.
С 12-й по 20-ю неделю внутриутробного периода формируются влагалище, клитор, большие и малые половые губы, преддверие влагалища с раздельными наружным отверстием мочеиспускательного канала и входом во влагалище. У плода женского пола дифференцировка наружных гениталий происходит независимо от состояния гонад [2].
Пусковой механизм полового созревания, связанный с активацией нейроэндокринной системы, на сегодняшний момент недостаточно ясен. Однако известно, что инициирует этот процесс импульсная секреция гонадотропин-рилизинг-гормона (люлиберин, рилизинг-гормон лютеинизирующего гормона (ЛГ-РГ)) нейронами, расположенными в ядрах гипоталамуса. Развитие гипоталамо-гипофизарно-гонадной оси (гонадостат) происходит на протяжении всего периода жизни ребенка, начиная с внутриутробного [3].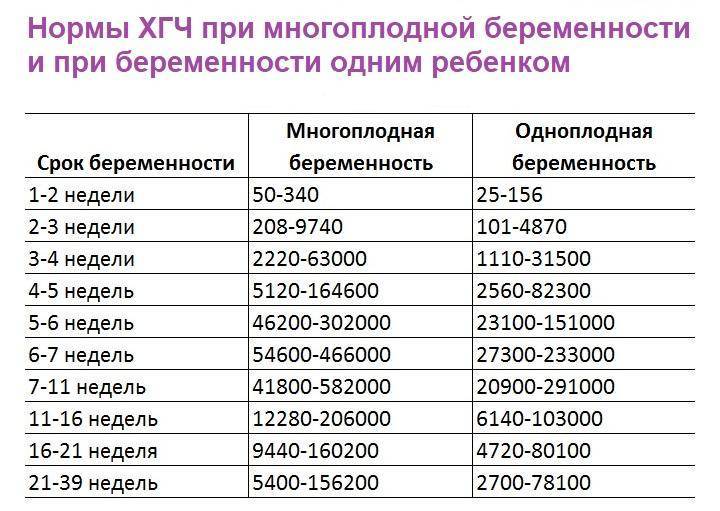
У новорожденного ребенка гипоталамо-гипофизарно-гонадное регулирование полностью сформировано. У мальчиков эта система функционирует до 6–12 месяцев, у девочек до 2–3 лет жизни. Затем следует длительный период (до пубертата) ее угнетения — «ювенильная пауза». Резко снижается импульсная секреция ЛГ-РГ. Несмотря на низкое содержание в крови половых стероидов этот период является критическим для преждевременного полового развития (ППР) центрального генеза.
К концу «ювенильной паузы» — к 6–7 годам у девочек и к 8–9 у мальчиков — начинают интенсивно синтезироваться надпочечниковые андрогены, вызывая у девочек развитие вторичного оволосения (лобкового и подмышечного). У мальчиков эту роль играют главным образом андрогены тестикулярного происхождения. Этот период, предшествующий пубертату, обозначают как фазу адренархе.
Окончательное формирование гонадостата происходит в пубертатный период. Активация генератора импульсной секреции ЛГ-РГ стимулирует выработку лютеинизирующего гормона (ЛГ) и фолликулостимулирующего гормона (ФСГ) гипофиза, которые необходимы для образования гонадных стероидов — андрогенов и эстрогенов. В основе регуляции этой системы в репродуктивном возрасте лежит принцип обратной связи между этими гормонами.
У мальчиков основным гормоном полового созревания является тестестерон, который секретируется клетками Лейдига в семенниках и частично в коре надпочечников. Сам тестостерон малоактивен. В органах-мишенях с помощью фермента 5α-редуктазы он превращается в активную форму — дигидротестостерон. Нарастающая продукция андрогенов увеличенными тестикулами вызывает развитие вторичных половых признаков (понижение и огрубление голоса, рост волос на лице и теле по мужскому типу, превращение пушковых волос в терминальные, усиление секреции пота и изменение его запаха, увеличение размеров полового члена, пигментацию и развитие складчатости кожи мошонки, пигментацию сосков, формирование мужского типа лица и скелета, увеличение размеров простаты), регулирует сперматогенез и половое поведение.
В яичниках вырабатываются два основных гормона, которые оказывают наибольшее влияние на состояние и функционирование женской половой системы, — эстрадиол и прогестерон [2].
Эстрогены — общее собирательное название подкласса стероидных гормонов, производимых в основном фолликулярным аппаратом яичников у женщин. В небольших количествах эстрогены производятся также тестикулами у мужчин и корой надпочечников у обоих полов. Из различных биологических жидкостей человека выделено более 30 видов эстрогенов, основными из них считаются три: эстрон (Э1), 17-β-эстрадиол (Э2) и эстриол (Э3). Эстрадиол и некоторое количество эстрона синтезируются в яичниках. Эстрон и эстриол образуются преимущественно в печени из эстрадиола, а также в других тканях из андрогенов, главным образом из андростендиона. Синтез эстрогенов в фолликулах регулируется ФСГ.
Признаки начала полового созревания
Как сказано выше, иницирует пубертат импульсный характер секреции ЛГ-РГ. У мальчиков первым признаком начала полового созревания является увеличение тестикул. Яички в промежуток от 1 года до начала пубертата почти не изменяются в размерах, длина составляет 2–2,5 см, объем < 4 мл. Через 6 лет после начала пубертата яички достигают объема 18–20 см3, однако нужно учитывать индивидуальные различия среди мужчин.
Тестикулы имеют две основных функции: продукция гормонов и выработка сперматозоидов, причем первая начинается раньше и стимулирует вторую. Уже через год после начала полового созревания в утренней моче мальчиков можно обнаружить сперматозоиды (сперматурия). Половой член (пенис) начинает расти вскоре после начала роста тестикул. По мере роста полового члена возникают эрекции, а затем поллюции. В среднем, потенциальной фертильности мальчики достигают к 13-летнему возрасту, а полной — к 14–16 годам.
Под влиянием андрогенов происходит рост гортани, удлинение и утолщение голосовых связок, что делает голос более низким. Изменение голоса обычно сопутствует скачку роста тела.
Изменение голоса обычно сопутствует скачку роста тела.
Оволосенение (адренархе) начинается с лобка, вскоре после начала роста тестикул. Появившись в небольшом количестве у основания полового члена, волосы постепенно становятся гуще и занимают весь лобковый треугольник, после чего распространяются на бедра и по белой линии живота к пупку. Следом, по истечении нескольких месяцев и даже лет, начинается рост волос в подмышечных областях, около заднего прохода, на верхней губе, около ушей, вокруг сосков и на подбородке. Последовательность и темп роста волос подвержены индивидуальным различиям. В течение жизни волосы продолжают расти и становятся гуще на руках, ногах, груди, животе и спине.
К концу пубертата у юношей формируется мужской тип скелета: узкий таз и относительно широкий плечевой пояс.
Рост молочных желез (телархе) является первым признаком полового созревания у девочек и наблюдается в среднем в возрасте 10,5 лет. Сначала под ареолой с одной или обеих сторон появляется небольшое, болезненное уплотнение. По прошествии 6–12 месяцев уплотнение начинает отмечаться с обеих сторон, оно увеличивается в размерах, становится более мягким и выходит за пределы ореолы. За 2 года молочные железы достигают зрелого размера и формы, соски становятся четко выраженными. Размеры и форма молочных желез у девушек имеют выраженные индивидуальные различия.
Волосы на лобке появляются через несколько месяцев после начала роста молочных желез. У 15% девочек этот признак появляется первым. Сначала это единичные волоски на половых губах, за 6–12 месяцев распространяющиеся на лобок. В дальнейшем волосы разрастаются и покрывают весь лобковый треугольник. Под влиянием эстрогенов эпителий влагалища утолщается и клетки начинают активно слущиваться с его поверхности, увеличивается васкуляризация влагалища. В яичниках начинают расти фолликулы.
При проведении ультразвукового исследования в этом периоде можно увидеть множество мелких кист — фолликулов.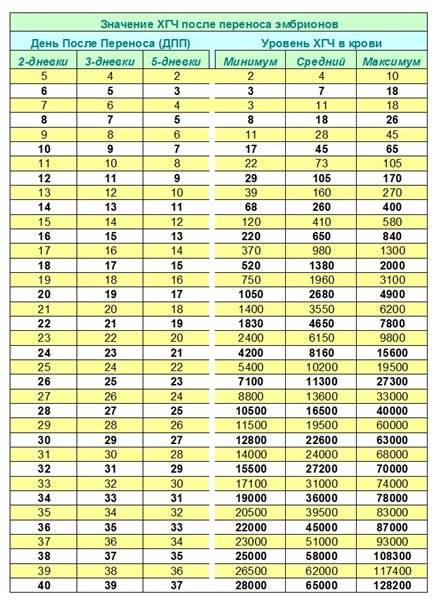 Первая менструация (менархе) обычно наступает через 2 года после начала роста молочных желез [3].
Первая менструация (менархе) обычно наступает через 2 года после начала роста молочных желез [3].
В течение пубертата под влиянием высокого уровня эстрогенов происходит рост костей таза в ширину, в результате чего бедра становятся шире. Жировая ткань нарастает, и к концу пубертата объем жировой ткани у девушек превышает таковой у юношей в два раза. Жир откладывается, в основном, в области молочных желез, бедер, ягодиц, плечевого пояса, лобка.
Преждевременное половое развитие
Под ППР понимают появление симптомов пубертата до достижения возраста 8 лет у девочек и 9 лет — у мальчиков. Данная патология может быть обусловлена нарушением в системе гонадостата на различных уровнях. Большинство авторов придерживаются патогенетической классификации ППР.
Выделяют истинные, или церебральные, формы заболевания, патогенез которых связан с преждевременной импульсной секрецией ЛГ-РГ гипоталамусом. Повышенный синтез половых стероидов в этих случаях обусловлен избыточной продукцией гипофизарных гонадотропных гормонов. Особенностью истинного ППР является то, что оно протекает как изосексуальное, а биологические изменения организма соответствуют стадиям нормального полового развития, но в ускоренном темпе. Избыточная секреция половых стероидов увеличивает скорость роста и способствует быстрому закрытию зон роста.
Ложные (периферические) формы ППР, независимые от секреции гонадотропинов, связаны с преждевременной избыточной продукцией стероидных гормонов опухолями половых желез и надпочечников, при синдроме Мак-Кьюена–Олбрайта–Брайцева, тестотоксикозе. В этих случаях последовательность стадий полового созревания извращается. Ложные формы заболевания могут спонтанно трансформироваться в истинные, что связано с вторичной активацией гипоталамо-гипофизарной оси [4].
В особую группу относят так называемые гонадотропиннезависимые формы ППР, при которых автономная активация деятельности половых желез обусловлена генетическими нарушениями. Эти варианты ППР имеют все признаки развернутого пубертата — увеличение половых желез, ускорение роста и костного созревания, формирование вторичных половых признаков.
Эти варианты ППР имеют все признаки развернутого пубертата — увеличение половых желез, ускорение роста и костного созревания, формирование вторичных половых признаков.
Встречаются больные с единственным признаком преждевременного пубертата: изолированное развитие вторичного оволосения (преждевременное пубархе) и изолированное развитие молочных желез (преждевременное телархе). Это неполные формы ППР.
Истинное преждевременное половое развитие
Причиной истинного ППР могут быть различные поражения центральной нервной системы (ЦНС) неопухолевого характера (органические, воспалительные и др.), а также воздействие неблагоприятных факторов во внутриутробном периоде (травмы, гипоксия, инфекции). У таких детей часто выявляют гидроцефальный синдром. Причиной ППР могут быть арахноидальные кисты дна 3-го желудочка и хиазмально-селлярной области головного мозга. Кисты формируются в период эмбриогенеза, реже — в результате перенесенного менингита, энцефалита, травмы головного мозга.
У части больных с истинным ППР не удается выявить причину заболевания. В таких случаях при исключении органических заболеваний ЦНС ставится диагноз идиопатической формы ППР. Однако совершенствование методов исследования (применение компьютерной и магнитно-резонансной томографии) головного мозга позволяет чаще выявлять причину церебральной формы ППР.
О конституциональном характере ППР можно предположить, если при сборе анамнеза выясняется, что у родственников пубертат начался на 2–3 года раньше.
Современные методы обследования позволяют рано визуализировать опухоли ЦНС.
Гамартома — одна из часто выявляемых опухолевых образований ЦНС у детей с истинным ППР в возрасте до 3 лет. Гамартома гипоталамуса — это доброкачественная опухоль, состоящая из скопления дифференцированных нервных клеток, образованных в период эмбриогенеза. По существу она является следствием порока развития нервной ткани. Прижизненная диагностика стала возможной лишь с внедрением в практику магнитно-резонансных томографов.
Ведущим синдромом гипоталамических гамартом является ППР, это связано с тем, что нейросекреторные клетки гамартом выделяют ЛГ-РГ, который стимулирует образование в гипофизе ЛГ с последующей избыточной продукцией в гонадах стероидных гормонов. Следует отметить, что нарушение миграции эмбриональных клеток, секретирующих ЛГ-РГ, может вести к эктопии этих клеток, т. е. они могут находиться вне гипоталамуса. Считается, что ППР в этом случае развивается через эндогенный пульсирующий выброс ЛГ-РГ самостоятельно либо совместно с ЛГ-РГ секретирующими нейронами гипоталамуса. Есть предположение, что ППР может быть вызвано с помощью непрямого действия глиальных факторов, в том числе преобразованием альфа-фактора роста, который стимулирует секрецию гонадолиберина в гипоталамусе. Удаление гамартомы не во всех случаях тормозит половое развитие. У этих больных вторичная активация астроглиальных клеток в окружающих гипоталамус тканях может вызвать повышенную секрецию ЛГ-РГ, тем самым сохраняя клинику ППР [5].
У детей с гамартомой заболевание проявляется в виде истинного ППР в раннем возрасте. Частота развития заболевания одинакова у мальчиков и девочек. Из неврологической симптоматики могут отмечаться малые эпилептические приступы в виде насильственного смеха, снижение памяти, агрессивность.
Большинство опухолей хиазмы и гипоталамуса у детей — это низкодифференцированные глиомы. В супраселлярной области чаще выявляются астроцитомы [3].
Глиомы ствола головного мозга, вызывающие ППР, часто встречаются при нейрофиброматозе 1-го типа (болезнь Реклингхаузена). Это заболевание имеет аутосомно-доминантный тип наследования и встречается с частотой 1:3500 новорожденных.
Поломка гена, ответственного за синтез белка нейрофибромина, вызывает бурный неконтролируемый рост клеток. В клинической картине характерны пигментные пятна на коже от светло- до темно-коричневого цвета. Нейрофибромы — доброкачественные небольшие новообразования — располагаются на коже, радужной оболочке глаз, центральной нервной системе. Характерны множественные костные дефекты. Патогномоничным симптомом этого заболевания является наличие пигментных пятен на коже цвета «кофе с молоком» размером более 0,5 см. Патогенез ППР при доброкачественных опухолях и кистах ЦНС не ясен, но у больных выявляли пубертатные показатели гонадостата. Особенность этого процесса заключается в том, что неврологическая симптоматика (головные боли, судороги, нарушения зрения и другие) предшествуют симптомам ППР [6].
Характерны множественные костные дефекты. Патогномоничным симптомом этого заболевания является наличие пигментных пятен на коже цвета «кофе с молоком» размером более 0,5 см. Патогенез ППР при доброкачественных опухолях и кистах ЦНС не ясен, но у больных выявляли пубертатные показатели гонадостата. Особенность этого процесса заключается в том, что неврологическая симптоматика (головные боли, судороги, нарушения зрения и другие) предшествуют симптомам ППР [6].
Синдром Рассела–Сильвера характеризуется комплексом наследственных аномалий (предположительно аутосомно-рецессивный тип наследования): внутриутробной и постнатальной задержкой роста и нарушениями формирования скелета. Частота встречаемости 1:30 000 населения. Дети рождаются небольшой длины (до 45 см) и с малой массой тела (1,5–2,5 кг) при доношенной беременности. С годами отставание в росте сохраняется, в связи с чем окончательный рост у женщин составляет менее 150 см, у мужчин — немногим выше 150 см. Масса тела у взрослых нормальная или даже избыточная. Часты аномалии наружных половых органов: крипторхизм, гипоспадия, гипоплазия полового члена, мошонки. Характерна асимметрия тела (лица, туловища, длины ног). Лицо треугольной формы, псевдогидроцефалия, большой лоб и гипоплазия нижней челюсти, высокое небо, нередко с расщелиной, оттопыренные уши. Клинодактилия V пальца за счет девиации дистальной фаланги, узкая грудная клетка, короткие руки, поясничный лордоз. Часто наблюдаются аномалии строения мочевыделительной системы. Интеллект обычно нормальный. Половое развитие начинает прогрессировать в 5–6 лет и имеет гонадотропинзависимый характер. Типичен повышенный уровень ЛГ и ФСГ на фоне гипогликемии [7].
Туберозный склероз (синдром Бурневиля–Прингла) — одна из форм факоматоза — характеризуется врожденной нервно-эктомезодермальной дисплазией с наличием доброкачественных опухолей. Встречается с частотой 1:10 000 новорожденных, чаще у мальчиков. Предположительно, заболевание имеет аутосомно-доминантный тип наследования. Фиброзные бляшки — облигатный признак этого заболевания. В мозге размер этих бляшек варьирует от нескольких миллиметров до нескольких сантиметров. Они могут быть единичными и множественными. В зависимости от локализации бляшки вызывают различные клинические симптомы: головную боль, рвоту, снижения зрения, эпилепсию, судорожные пароксизмы, гидроцефалию, признаки ППР.
Фиброзные бляшки — облигатный признак этого заболевания. В мозге размер этих бляшек варьирует от нескольких миллиметров до нескольких сантиметров. Они могут быть единичными и множественными. В зависимости от локализации бляшки вызывают различные клинические симптомы: головную боль, рвоту, снижения зрения, эпилепсию, судорожные пароксизмы, гидроцефалию, признаки ППР.
Причиной истинного ППР могут быть опухоли, продуцирующие хориогонический гонадотропин человека (ХГЧ) (ХГЧ-секретирующие опухоли). К ним относятся герминогенные опухоли ЦНС, гепатобластомы и другие забрюшинные опухоли. Герминогенные опухоли развиваются из плюрипотентных зародышевых клеток. Многие из таких опухолей в период эмбриогенеза могут продуцировать ХГЧ. В процессе нарушенной миграции подобные клетки могут развиваться не только в гонадах, но и в других органах и тканях. Герминогенные опухоли составляют 3–8% от всех злокачественных новообразований детского и подросткового возраста. Нередко они сочетаются с различными генетическими синдромами (синдром Клайнфельтера, атаксия-телеангиоэктазия и др.).
Злокачественные герминогенные опухоли в 2–3 раза чаще встречаются у девочек, а интракраниальные — у мальчиков. У последних синдром ППР, связанный с избыточной секрецией ХГЧ, сочетается с симптомами несахарного диабета, повышенным внутричерепным давлением, сужением полей зрения, гемипарезами и др. Герминогенные опухоли, локализующиеся в головном мозге, интенсивно васкуляризированы и поэтому легко выявляются при компьютерной томографии с контрастированием. В сыворотке крови и в спинномозговой жидкости повышены уровни альфа-фетопротеина (АФП) и бета-ХГЧ; уровень тестостерона соответствует пубертатному периоду. Обнаруживается кажущееся повышение уровня ЛГ (из-за перекрестной иммунологической реактивности между ХГЧ и ЛГ). Однако уровень ЛГ не возрастает после стимуляции гонадолиберином. Уровень ФСГ снижен.
Не опустившиеся тестикулы представляют риск развития опухолей яичка. В клинической картине следует обратить внимание на объем яичек, которые увеличиваются умеренно и не соответствуют признакам достигнутого пубертата. Причина этого феномена в том, что у детей гонадостат остается незрелым. Из двух гонадотропных гормонов (ФСГ и ЛГ) опухолевые клетки тестикул продуцируют ЛГ, который гиперплазирует клетки Лейдига. В то же время клетки Сертоли, которые требуют воздействия ФСГ, остаются интактными. У мальчиков ППР развивается по изосексуальному типу.
Причина этого феномена в том, что у детей гонадостат остается незрелым. Из двух гонадотропных гормонов (ФСГ и ЛГ) опухолевые клетки тестикул продуцируют ЛГ, который гиперплазирует клетки Лейдига. В то же время клетки Сертоли, которые требуют воздействия ФСГ, остаются интактными. У мальчиков ППР развивается по изосексуальному типу.
Герминогенные опухоли разделяют на секретирующие бета-ХГЧ и не секретирующие его. В диагностике герминогенных опухолей важную роль играет определение АФП и бета-ХГЧ. Одним из маркеров злокачественного опухолевого процесса является раковый эмбриональный антиген (РЭА).
Ведущая роль в лечении герминогенных опухолей принадлежит химиотерапии. Лучевая терапия имеет очень ограниченное применение, она эффективна при лечении дисгермином яичника. Оперативное лечение направлено на удаление первичной опухоли [8].
Гепатобластома — злокачественная опухоль печени, развивающаяся из эмбриональной плюрипотентной закладки. Опухоль обычно представлена узлом беловато-желтого цвета, который прорастает в ткань печени. Гепатобластомы встречаются у детей до достижения 3-летнего возраста, после 5 лет жизни эта форма опухоли печени встречается очень редко. Точные причины возникновения гепатобластомы не выяснены. Гепатобластома может сочетаться с другими опухолями детского возраста, например, с опухолью Вильмса (нефробластомой). Повышенный риск возникновения гепатобластомы наблюдается у детей, перенесших гепатит B в период новорожденности, глистную инвазию, имеющих полипоз толстого кишечника, метаболические нарушения — наследственную тирозинемию, гликогеновую болезнь I типа и др. В начальном периоде развитии гепатобластомы выраженной симптоматики нет, прогрессирование сопровождается симптомами общей интоксикации и (редко) симптомами ППР вследствие продукции ХГЧ опухолью. Гепатобластома представляет собой быстрорастущую опухоль с высоким риском гематогенного метастазирования в легкие, головной мозг, кости и брюшную полость. Лечение гепатобластомы — хирургическое, заключающееся в удалении опухоли путем частичной гепатэктомии. Прогноз выживаемости при 1-й стадии заболевания в течение 2,5 лет — 90% и более, при 4-й стадии — меньше 30%.
Прогноз выживаемости при 1-й стадии заболевания в течение 2,5 лет — 90% и более, при 4-й стадии — меньше 30%.
Гонадотропиннезависимое ППР
Клиническая картина синдрома Мак-Кьюна–Олбрайта–Брайцева складывается из следующих симптомов: асимметричной светло-коричневой пигментации кожи, которая напоминает географическую карту; полиоссальной фиброзной остеодисплазии; ППР и других эндокринопатий. Заболевание описано только у девочек.
Причины эндокринных нарушений при синдроме Мак-Кьюна— Олбрайта–Брайцева вызваны мутациями белка Gs-альфа. Мутантный белок активирует аденилатциклазу в рецепторах ЛГ и ФСГ на клетках яичников, тем самым стимулируя секрецию эстрогенов в отсутствие гонадотропных гормонов. Предполагают, что мутации Gs-альфа происходят на ранних стадиях эмбриогенеза. В результате образуются клоны клеток, несущих мутантные белки.
Первые признаки заболевания ассоциируются с характерными светло-коричневыми пигментными пятнами на коже, которые имеются у новорожденного или появляются в течение первого года жизни.
Фиброзно-кистозная дисплазия проявляется в виде поражения длинных трубчатых костей. Измененные кости деформируются, возникают патологические переломы.
ППР при синдроме Мак-Кьюна–Олбрайта–Брайцева чаще выявляется после первого года жизни, протекает волнообразно. Как правило, первым проявлением оказываются маточные кровотечения. Они обнаруживаются задолго до наступления телархе и адренархе. Маточные кровотечения вызваны кратковременным повышением уровня эстрогенов. Яичники имеют обычный размер, но в них можно обнаружить крупные персистирующие фолликулярные кисты. У некоторых больных повышены уровни гонадотропных гормонов. В таких случаях можно говорить об истинном ППР [9].
Из других эндокринных нарушений встречаются узловой эутиреоидный зоб, аденомы гипофиза (синдром Иценко–Кушинга, тиреотоксикоз и повышение уровня других гормонов).
Тестостероновый токсикоз обусловлен избыточной нерегулируемой секрецией тестостерона гиперплазированными клетками Лейдига. Это семейное, аутосомно-доминантное заболевание с неполной пенетрантностью, проявляющееся у лиц мужского пола. Избыточная продукция тестостерона вызвана точечной мутацией гена рецептора ЛГ. Мутантные гены вызывают внутриклеточную активацию метаболизма клеток Лейдига в отсутствии ЛГ [10].
Это семейное, аутосомно-доминантное заболевание с неполной пенетрантностью, проявляющееся у лиц мужского пола. Избыточная продукция тестостерона вызвана точечной мутацией гена рецептора ЛГ. Мутантные гены вызывают внутриклеточную активацию метаболизма клеток Лейдига в отсутствии ЛГ [10].
Вторичные половые признаки обычно появляются в 3–5 лет, а первые симптомы андрогенизации могут наблюдаться уже в возрасте 2 года. Изменяется тембр голоса, характерны телосложение маскулинное, acne vulgaris, увеличение полового члена, эрекции, ускоряется рост и созревание скелета. Объем тестикул увеличен, но не соответствует степени андрогенизации. По клинической картине тестотоксикоз сходен с истинным ППР.
При исследовании гонадостата выявляются высокие уровни тестостерона при препубертатных показателях ЛГ и ФСГ. Отсутствует реакция ЛГ и ФСГ на тест с люлиберином (ЛГ-РГ), а также импульсная спонтанная секреция ЛГ, характерная для пубертатного периода.
При биопсии яичек обнаруживают хорошо развитые извитые семенные канальцы, избыток зрелых клеток Лейдига, половые клетки на разных стадиях сперматогенеза. В некоторых извитых семенных канальцах выявляются дегенерирующие половые клетки. У взрослых результаты пробы с гонадолиберином нормальные; у некоторых больных с повреждением сперматогенного эпителия повышен уровень ФСГ. У большинства мужчин с семейным тестотоксикозом фертильность не нарушена.
Окончание статьи читайте в следующем номере.
В. В. Смирнов1, доктор медицинских наук, профессор
А. А. Накула
ГБОУ ВПО РНИМУ им. Н. И. Пирогова МЗ РФ, Москва
1 Контактная информация: [email protected]
ХГЧ НА 7 ДПП ПЯТИДНЕВОК КРИО
Слала сегодня хгч, тест пустой совершенно, и через час тоже пустой, все пишут что пятидневки на 6й уже показывают психанула выкинула все, и вчерашние где мне мерещилось что то, сердце как буд то с живой раной, даже дышать тяжело, к неудаче нереально быть готовой, не могу остановиться плакать. Не сдаёмся!!!
Не сдаёмся!!!
Дорогие читатели! Наши статьи рассказывают о типовых способах решения проблем со здоровьем, но каждый случай носит уникальный характер.
Если вы хотите узнать, как решить именно Вашу проблему — начните с программы похудания. Это быстро, недорого и очень эффективно!
Узнать детали
7 дпп пятидневок крио
С одной стороны вроде и растет, С другой иду чуть выше нижней границы по таблице норм роста для ХГЧ. Что скажете еще есть шанс на нормальную беременность?! Поддержку не отменяю, верю в чудо. Живот тянет как перед месячными и распирает. Все время хочу спать. Очень боюсь снова биохимической. Напишите пож-та, у кого-то были такие маленькие циферки с хорошим исходом?! Помогите разобраться с хгч. Пишут что хгч начинает появляться после имплантации. И на каком то сайте я вычитала что хгч при 5-ой бластоцисте вырабатывается только на 7-ой день.
То есть на 12 день будет что то около 5 ед. А потом он начнёт удваиваться. И таким образом на ый день 10 ед. На ый день 20 на ый день 40 и т. Я вообще все правильно понимаю??? Пересдам на 11 дп в понедельник. Сегодня в 6 утра пришел анализ с Инвитро, наревелась, бросила поддержку. После обеда успокоилась, опять начала Девочка мне сейчас пишет, у ее напарницы на 14 дп 5-дневок ХГЧ был 40, в клинике сказали пролет , отправили домой, больничный закрыли.
Она поддержку продолжила, первое узи- 1 пя, второе узи -2 пя. Родила двойню. Видимо если суждено человечку появиться на свет, то он и родится ,обязательно! Не нам решать Имхо что с бластоцистой при хорошем раскладе на 7 дпп лн должен быть если не трех значет то хотя б под Ну вы что хгч???? ХГЧ растет -и это главное. Он имеет свойство расти скачками. Завтра сдадите и ХГЧ моет быть больше Тем более вы начали его мониторить так рано он только начал разгоняться, только набирает рост Все у вас хорошо!
Завтра сдадите и ХГЧ моет быть больше Тем более вы начали его мониторить так рано он только начал разгоняться, только набирает рост Все у вас хорошо!
ААаааппчхииииии закрепительное. У меня в третьем протоколе беременном трехдневки на 11дпп был хгч потом через день удваивался, на дпп точно не помню был уже , так что все удет хорошо. У меня на 9 дпп 38,на 11 дпп На таблицу не смотрите ,главное динамика ,я сдавала на 19 дпп,никак не вписывалась в таблицу. Когда я сказала репродуктологу на первом УЗИ что вот цифры такие маленькие ,она сказала главное есть динамика и цифры беременной и беременность маточная.
Доброй ночи не переживайте у меня сейчас тоже такое было врач сказал что до 17 дня контроль хгч через 2 дня еще он сказал что маленький прирост сейчас как норма у болшенство лично у меня на 9 день хгч был 34 на 13 — 96 а на 15 стал все будет хорошо. Девочки, нужно ваше мнение и опыт! Напомню, подсадили одну пятидневку в крио.
Уколов ХГЧ не было вообще. Девочки, писала вам на днях. Что думаете?! Шансы есть?! Как у вас Девочки, пишу свою статистику на данный момент. Пока все еще идем по табличке ближе к нижней границе но рост определенно есть. Похоже получилось!!!!!!! Получила хгч!!! Честно я смотрю на него и не верю, что он мой! Для статистики: 7дпп 9 ддпп 12 дпп Переносили 2 пятидневки! Девочки, всем привет! Подсадили одну пятидневку, сегодня 7дпп, четвёртый день тянет живот и жутко ломит поясницу, у кого так было в удачном протоколе?
Поделитесь пожалуйста.. Очень переживаю.. Этот пост — так, мысли вслух В интернете много разных калькуляторов прибавки веса во время беременности, и вот что непонятно: основной набор веса, по статистике, происходит во второй половине Б.. Доброе утро, девочки! Поучаствуйте в опросе, хочу собрать статистику Читала о многих случаях быстрой беременности сразу после Биохимической беременности.
А как было у вас? Дорогие Ввешечки, нужна ваша помощь!!!! Или уже лучше не Крошка-криошка получше устраивается? Здравствуйте всем. Делаю тесты чтобы видеть как выходит укол ХГЧ. Уколы были 1. Крио 2 пятидневки подсадили. Так вот вчера 6 дпп 48 часов после укола сделала тест вторая полоска Совместные покупки Здесь покупают вещи по их настоящей цене.
Делаю тесты чтобы видеть как выходит укол ХГЧ. Уколы были 1. Крио 2 пятидневки подсадили. Так вот вчера 6 дпп 48 часов после укола сделала тест вторая полоска Совместные покупки Здесь покупают вещи по их настоящей цене.
Барахолка Новые и б. Мое сообщество. Создайте свое сообщество по интересам, публикуйте материалы и устанавливайте свои правила общения. Создать сообщество. Ответы на ББ. Задать вопрос. Найдите подруг. Найти подруг. Мой дневник. Общайтесь с другими мамами и заведите подруг, получайте поддержку и ответы на вопросы. Завести дневник. В помощь маме. Фотоконкурсы Участвуйте и выигрывайте призы! Тест-драйвы Подайте заявку и станьте участником тест-драйва.
Гороскопы Меркурий в 3 фазе луны загадочно влияет на звезды вокруг вас. Их достоинства и недостатки. Хгч на 8 дпп пятидневок И еще дайте пож-та ссылочку на удобный калькулятор ХГЧ с графиком. Всем добра. Яна Яночка 3 марта , Россия, Электросталь. Комментарий удален. Настя 24 сентября , Россия, Тюмень.
Verochka 24 сентября , Продолжай поддержку и пересдай на 10дпп. Может это наш шанс?! Россия, Волгоград. У меня на 7 дпп был Алла Б оригинальная парфюмерия Видели на сайте 21 марта , 25 сентября , Россия, Иркутск.
Я мама Видели на сайте 11 апреля , 24 сентября ,
На 7 дпп хгч 12 Крио пятидневки
С одной стороны вроде и растет, С другой иду чуть выше нижней границы по таблице норм роста для ХГЧ. Что скажете еще есть шанс на нормальную беременность?! Поддержку не отменяю, верю в чудо. Живот тянет как перед месячными и распирает.
SOS — cтатистика ХГЧ 5-6-8 дпп
На многих форумах есть такие темки со статистикой. Может и мы свою заведём? Если Вы не против, может начнем? Возраст на момент проведения процедуры 2. Количество попыток, интервал между ними, результат 5.
Детский Челябинск.
 Дети74 — активный форум родителей о детях!
Дети74 — активный форум родителей о детях!После процедуры пункции женских половых желез проходит дней и наступает один из самых ответственных моментов — перенос трансфер эмбриона в матку. Подсадка диплоидной клетки в организм женщины занимает не более минут, но от правильности совершенных манипуляций, качества бластомеров и поведения пациентки будет зависеть успешность процедуры ЭКО. Экстракорпоральное оплодотворение — современная репродуктивная технология, которая используется при бесплодии. После этого диплоидная клетка культивируется в специальном инкубаторе в течение дней. В какой момент совершить перенос эмбриона в матку решает репродуктолог, ориентируясь на степень подготовленности эндометрия к имплантации. Считается, что эмбрионы-пятидневки приживаются лучше, однако не все оплодотворенные ооциты могут дожить до трансфера в назначенное время. Первые признаки беременности проявляются в течение суток после успешного внедрения диплоидной клетки в эндометрий. Имплантации эмбриона предшествует хетчинг, во время которого бластоциста выходит из белковой оболочки и погружается в стенку матки. Этот процесс может сопровождаться эвакуацией слизистых выделений из влагалища и незначительного количества крови.
Поскольку ХГЧ вырабатывается в женском организме лишь после того, как было имплантировано плодное яйцо или подсажен эмбрион в стенку матки как при ЭКО, его обычно и называют гормоном беременности. Именно этот эффект и позволяет создавать экспресс-тесты для домашнего использования, которые можно купить в любой аптеке.
Статистика хгч
Открыть тему в окнах. Наш сайт использует файлы cookies, чтобы улучшить работу и повысить эффективность сайта. Отключение файлов cookie может привести к неполадкам при работе с сайтом. Продолжая использование сайта, вы соглашаетесь с использованием нами файлов cookies.
Продолжая использование сайта, вы соглашаетесь с использованием нами файлов cookies.
Поиск по форумам. ЭКО: вопросы и ответы.
Anonymous comments are disabled in this journal. Your IP address will be recorded. Log in No account? Create an account. Remember me. Facebook Twitter Google. Previous Share Flag Next.
Какой должен быть хгч после подсадки на 14 день
Нормальный уровень ХГЧ после переноса: таблица по днямПосле переноса эмбрионов особое внимание уделяется наблюдению за показателями гормона ХГЧ. После ЭКО количество этого гормона начинает увеличиваться в организме матери в случае успешной имплантации зародыша в стенку матки. Важно, чтобы показатели ХГЧ были в норме. О том, какими должны быть значения ХГЧ после переноса очень подробно рассказано далее.
Норма
При нормальном зачатии ХГЧ начинает быстро расти. Рост начинается уже с самых первых часов начавшейся имплантации эмбриона. Этот гормон очень важен, ведь он отвечает за развитие плода, плаценты и даже за нормальную работу органов малого таза матери. В организме женщины хорионический гонадотропин производится плацентой.
Высокая концентрация гормона может обнаруживаться в организме женщины и до беременности, а также у мужчин, что будет являться признаком наличия каких-либо опухолей. В этом случае оболочка опухоли также вырабатывает хорионический гонадотропин.
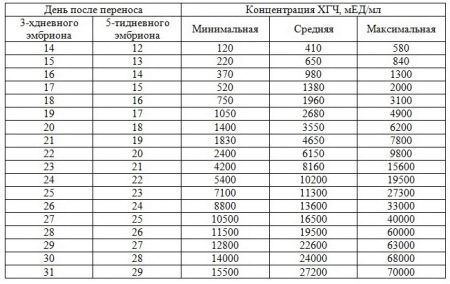
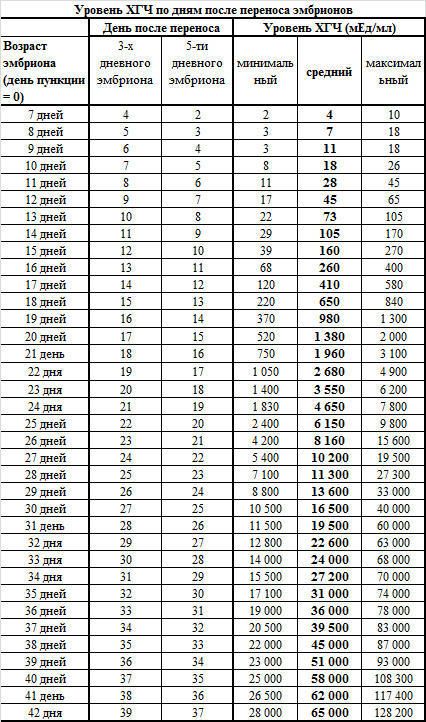
До наступления беременности нормальный показатель ХГЧ у девушки не должен превышать 15 мЕд/мл. Рост количества гормона начинается с 5-6 дня после переноса зародышей при ЭКО. Скорость роста значений будет только усиливаться, особенно начиная с 3 недели после успешного зачатия. Ниже представлена таблица нормальных значений для 3_дневок и 5_дневок по дням.
Эта таблица разработана специально для мам прошедших ЭКО. Обратите внимание на значение ДПП, оно означает, сколько дней прошло с момента подсадки зародышей.
Обратите внимание на значение ДПП, оно означает, сколько дней прошло с момента подсадки зародышей.Расшифровка результатов
Скачек значений отчетливо виден в таблице, обратите внимание на 20 день после переноса 5-тидневных эмбрионов. Показатели выросли почти в 2 раза за одни сутки. Это означает, что, скорее всего, беременность наступила. Подтвердить этот факт можно только с помощью УЗИ, его делают именно спустя 3 недели после переноса эмбрионов при ЭКО. Если плодное яйцо не пустое и расположение плода правильное врач однозначно заявит, что беременность наступила.
Точно определить по показателям гормона, что именно сейчас происходит невозможно, расшифровка анализа позволяет понять на что следует обратить внимание при дальнейшем обследовании, какие риски существуют.
О чем можно узнать из таблицы нормальных значений:
- Доктор сможет распознать признаки начала внематочной беременности.
- При низких показателях можно судить о том, что эмбрионы прижиться не смогли.
- Если показатели ХГЧ низкие это признак возможного выкидыша.
- Слишком высокие значения гормона, значительно выше нормы могут указывать на наличие проблем со здоровьем матери.
- Если уровень ХГЧ подскочил уже во втором триместре – это может означать ненормальное развитие ребенка.
Опытные врачи могут обнаружить риски надвигающейся угрозы или обнаружить признаки удачного зачатия по результатам анализа на ХГЧ. Особенно важно отслеживать эти показатели в динамике дней, поэтому при ЭКО женщина будет сдавать анализы через каждые три дня на протяжении всего первого триместра. Стоит обратить внимание на тот факт, что если мамочка беременна двойней, то и показатели в этой таблице стоит умножать на 2.
Если значения ХГЧ выше в 2-3 раза возможно женщина беременна двойней.Если гормон снизился
Отслеживание показателя ХГЧ после переноса эмбрионов один из важнейших инструментов диагностики состояния развития беременности на начальном этапе. Поэтому женщины сдают его очень часто в первый триместр. Снижение гормона не сулит ничего хорошего.
Поэтому женщины сдают его очень часто в первый триместр. Снижение гормона не сулит ничего хорошего.
Пониженный уровень может означать:
- что существует риск выкидыша;
- наступила замершая беременность;
- ребенок неправильно развивается;
- беременность является внематочной.
Самостоятельно диагностировать возможные последствия низких значений не получиться, этим должен заниматься только врач. В некоторых случаях низкие показатели являются индивидуальной особенностью гормонального фона матери своеобразно реагирующей на беременность.
Точно поставить диагноз на основании низких показателей ХГЧ можно только после обследования методом скринингового УЗИ.
Если ХГЧ высокий
Небольшое превышение нормы еще не означает, что что-то не так, возможно это такая особенность плода при его развитии. Однако если превышение нормы гораздо значительнее здесь может быть несколько вариантов связанных с отклонением от нормы.
Уровень повышается по следующим причинам:
- Многоплодная беременность.
- Произошло нарушение в развитии плода.
- Начался токсикоз.
- У матери развивается гестационный сахарный диабет.
- У матери произошло нарушение в работе эндокринной системы по причине заболевания.
- Прием медицинских препаратов.
ЭКО бывает успешным далеко не всегда. Постоянный контроль ХГЧ позволит выявлять отклонения на ранних стадиях и оперативно вмешиваться в процесс, так можно снизить риски процедуры.
Очень высоким уровень ХГЧ может быть при двойне. Очень часто подсаживают 2 эмбриона, чтобы повысить шансы. Бывает, что оба зародыша приживаются. Если это произошло, то вырабатывать гормон они будут в удвоенном объеме. Иногда уровень гормона в этом случае выше нормы в 3 раза. Поэтому так важно делать УЗИ. Обратите внимание на таблицу, в ней представлены нормальные показатели при беременности двойней. Данные указаны по неделям.
Как сдается анализ
Для того чтобы правильно сдать анализ нужно знать как это делать. Например, если женщина принимает медикаменты, результат может быть неточным, поэтому нужно сообщить об этом доктору перед тем, как сдавать анализ. ХГЧ нужно определять каждые 3 дня в первые три месяца беременности. Для анализа берется кровь из вены, обязательно на голодный желудок.
Показатель ХГЧ по дням после ЭКО призван помочь определить начало беременности или возможные отклонения, включая угрозу выкидыша или внематочной беременности на начальном этапе развития плода. Анализ сдается на 12-14 день после подсадки, если делать его раньше результат может быть неоднозначным и бесполезным.
Начиная со второго триместра, периодичность забора крови для анализа снижается до одного раза в 2 недели. Начиная с третьего триместра, анализ сдают еще реже, один или максимум два раза за весь заключительный триместр.
Заключение
Благодаря ЭКО многие бесплодные семейные пары получили возможность стать родителями. От женщины после процедуры требуется соблюдать предписанные врачом указания и регулярно сдавать анализы. Дисциплинированное отношение к своим обязанностям позволит увеличить шансы на успешное зачатие, вынашивание и последующие роды.
Послушайте девушку из этого видео, она делится личным опытом:
Напишите в комментариях, как часто вы сдаете анализ ХГЧ, какие результаты он показывает, всем будет очень интересно сравнить их со своими показателями. Может, вы только собираетесь его сдавать и у вас есть вопросы. Ставьте оценку статье звездами, они расположены снизу. Делайте репосты в свои социальные сети, может это будет полезно для ваших друзей. Спасибо за то, что были с нами. Желаем всем нормальных результатов и здоровых детишек.
Вам может быть интересно
Уровни ХГЧ — Знаки и указатели
Беременность должна быть документирована как можно раньше. Это важно, потому что соответствующие меры предосторожности и меры предосторожности могут быть приняты на ранней стадии.
Это важно, потому что соответствующие меры предосторожности и меры предосторожности могут быть приняты на ранней стадии.
Наиболее чувствительным, точным и надежным тестом на беременность является анализ крови на наличие бета-ХГЧ (хорионического гонадотропина человека), который часто называют просто «бета». ХГЧ вырабатывается эмбрионом и является сигналом для матери о том, что беременность наступила.
ХГЧ — очень интересная молекула. Это необычно, потому что он вырабатывается только трофобластическими клетками зародыша (эти клетки питают зародыш, а затем развиваются в плаценту). Это означает, что если ХГЧ отрицательный, это подтверждает, что вы не беременны.
(у мужчин всегда будет отрицательный результат ХГЧ).
Подробнее- Почему так сложно понять уровень ХГЧ?
Комплекты для беременности мочи
Современные комплекты для беременности мочи (с использованием технологии моноклональных антител) в настоящее время достаточно чувствительны и могут выявлять беременность уже через 1-2 дня после пропуска периода (при уровне ХГЧ в крови от 50 до 100). мМЕ / мл).Преимущество наборов для теста на беременность в моче состоит в том, что они дешевле; и тестирование может быть сделано дома самим пациентом.
Однако, инструкции должны тщательно соблюдаться, и ошибки в интерпретации результатов теста не являются редкостью. Эти ошибки могут возникнуть, если моча слишком разбавлена; или если тест не выполнен должным образом; или если существует инфекция мочевыводящих путей.
2WW
Сообщение об ЭКО 2ww полно напряженности и беспокойства; и женщины хотят знать, как скоро они могут сделать тест на беременность мочи после перевода, чтобы узнать, был ли цикл успешным или нет.Многие начнут тестирование через 5 дней после передачи. Тем не менее, вы должны помнить об ограничениях анализов мочи, которые могут создать проблемы, если вы тестируете слишком рано,
1. Даже если вы беременны, анализ мочи может быть не положительным, потому что уровень ХГЧ в моче часто очень низок в это время. Это называется ложным негативом и может вас угнетать.
Даже если вы беременны, анализ мочи может быть не положительным, потому что уровень ХГЧ в моче часто очень низок в это время. Это называется ложным негативом и может вас угнетать.
2. Даже если вы не беременны, анализ мочи может быть положительным из-за присутствия в вашем организме ХГЧ в результате триггерного выстрела ХГЧ, сделанного до сбора яиц.Это называется ложным срабатыванием и может создать ложную надежду.
Лучше быть терпеливым — я знаю, что это ожидание может быть трудным, но у нас мало выбора!
Подробнее- 2 недели ожидания и ЭКО
Положительный знак
Вот простой трюк, который нужно запомнить. Если ваш анализ мочи положительный, это, как правило, хороший знак. Рекомендуется провести повторное тестирование на следующий день, после чего строка результатов теста должна стать темнее. Это очень обнадеживает и настоятельно рекомендует вам беременны.
Основным преимуществом анализов крови является тот факт, что они измеряют фактический уровень ХГЧ в крови — и этот фактор может быть очень полезным в решении проблем с беременностью, если они возникают. Вы часто можете самостоятельно заказать их, например, на таких сайтах, как www.mymedlab.com!
бета-уровни ХГЧ варьируются в зависимости от гестационного возраста. У небеременных женщин они составляют менее 10 мМЕ / мл. Как правило, они составляют около 100 мМЕ / мл через 14 дней после овуляции (ДПО) при здоровой одноплодной беременности.
Многие женщины, которые сделали ЭКО, путаются, когда читают результаты ХГЧ! Причина этой путаницы в том, что они не уверены, как назначить дату беременности. Не следует ли начинать беременность со дня зародыша
.Что нормально во время ранней беременности?
Аарти Гобинатх, PhD | Опубликовано | Последнее обновление ✓ Факт проверен
Уровни ХГЧ являются важным показателем здоровья и жизнеспособности ранней беременности. В конце концов, уровень ХГЧ — это то, что измеряют тесты на беременность, чтобы определить, беременна ты или нет. Но ХГЧ больше, чем вторая строка теста на беременность.
В конце концов, уровень ХГЧ — это то, что измеряют тесты на беременность, чтобы определить, беременна ты или нет. Но ХГЧ больше, чем вторая строка теста на беременность.
Что такое ХГЧ?
ХГЧ, или хорионический гонадотропин человека, является одним из основных гормонов беременности.Как только происходит имплантация, плацента начинает формироваться и секретировать ХГЧ. Уровни ХГЧ повышаются и посылают сигнал в желтое тело, чтобы продолжать вырабатывать прогестерон, который, в свою очередь, поддерживает слизистую оболочку матки (вместо того, чтобы избавиться от нее и получить менструацию) и поддерживает развивающийся эмбрион. По этой причине этот сигнал ХГЧ иногда называют «спасением желтого тела».
Каков нормальный уровень ХГЧ, если не беременна?
Хотя ХГЧ обычно считается гормоном беременности, у каждой женщины уровень ХГЧ очень низок (менее 5 МЕ / мл).Тем не менее, уровни ХГЧ становятся значимыми, как только плацента начинает выделять ее в больших количествах. Поэтому, если вы не беременны, вы не ожидаете увидеть положительный тест на беременность, поскольку уровень ХГЧ будет слишком низким для выявления.
Какой уровень ХГЧ считается беременным?
Когда уровень ХГЧ возрастает до уровня, превышающего 25 МЕ / мл, это считается значительно выше исходного уровня, а женщина считается беременной.
Что такое нормальная картина роста ХГЧ?
После имплантации уровень ХГЧ будет удваиваться примерно каждые 48-72 часа.Уровень ХГЧ достигнет максимума в течение первых 8-11 недель беременности, а затем начнет падать оттуда и на плато на оставшуюся часть беременности.
Важно знать, что фактическое значение уровней ХГЧ не так важно, как характер удвоения уровней ХГЧ каждые 48-72 часа. Если у вас возникли невынашивание беременности или вы беременны с высокой степенью риска, ваш врач может порекомендовать вам провести серийный бета-тест на ХГЧ, проверив несколько раз вашу кровь на уровень ХГЧ, чтобы увидеть, как быстро вырабатывается этот гормон. Однако, если нет признаков потенциальных проблем, уровни ХГЧ не будут регулярно проверяться после подтверждения вашей беременности.
Однако, если нет признаков потенциальных проблем, уровни ХГЧ не будут регулярно проверяться после подтверждения вашей беременности.
Как тесты на беременность определяют уровень ХГЧ и определяют, беременны ли вы?
Тесты на беременность предназначены для выявления изменений в уровнях ХГЧ с использованием научной методики, называемой иммуноферментным анализом сэндвичей, и, хотя это звучит сложно (и биохимия определенно такова!), Принципы примерно такие же сложные, как приготовление бутерброда с арахисовым маслом и желе.
ХГЧ — это большая молекула, состоящая из двух отдельных компонентов: альфа-части и бета-части. Тест на беременность поставляется с антителами (так называемые «ломтики хлеба») для определения альфа-части («арахисовое масло») и бета-части («виноградное желе»). Итак, если вы сдали тест на беременность и беременны, ХГЧ в вашей моче будет зажата антителами на палочке, и этот бутерброд вызывает выброс красителя, создавая темную линию, которая указывает на положительный тест на беременность. Вторая строка — это контрольный тест, чтобы убедиться, что антитела работают.
Можете ли вы оценить уровень ХГЧ с помощью теста на беременность в домашних условиях?
Хотя домашние тесты на беременность выявляют ХГЧ в моче, чтобы определить, беременны ли вы, они не могут сказать вам фактическое количество присутствующей ХГЧ. Поскольку они дают качественный результат (он же да или нет), нужно помнить, слишком часто ли вы тестируете. Таким образом, если вы проводите тестирование два дня подряд, может не хватить времени для накопления достаточного количества ХГЧ в вашей моче для получения положительного результата теста, и результаты теста могут выглядеть слабыми или отрицательными.
Как правило, в зависимости от того, как работают домашние тесты на беременность, линии начинают слабеть, а затем темнеют по мере прогрессирования беременности и повышения уровня ХГЧ до пятой недели беременности, , когда может возникнуть эффект зацепки. Прочтите следующий раздел, чтобы узнать, как ложноотрицательные результаты могут происходить на протяжении вашей беременности.
Прочтите следующий раздел, чтобы узнать, как ложноотрицательные результаты могут происходить на протяжении вашей беременности.
Что означают низкие уровни ХГЧ?
Низкий уровень ХГЧ может означать несколько возможных результатов, и важно обязательно проконсультироваться с врачом:
- Просчет дат беременности: подсчитать, сколько недель вы беременны, может быть сложно подсчитать, потому что беременность начинается во время имплантации, но большинство врачей рассчитывают беременность, начиная с вашего последнего пропущенного периода (да, они считают ее еще до того, как вы забеременели! ) Если вы не уверены, когда произошла овуляция, датировка беременности и ожидаемый уровень ХГЧ могут быть неточными.Более точный способ определить дату беременности — с помощью ультразвука.
- Заглушенная яйцеклетка: этот тип выкидыша случается, когда оплодотворенная яйцеклетка не перерастает в эмбрион. Таким образом, хотя вы можете получить положительный тест на беременность, уровень ХГЧ не будет расти нормально и будет оставаться низким. В большинстве случаев причинами выкидыша являются хромосомные аномалии, возникающие из-за случайной случайности. Таким образом, забеременеть после выкидыша, как после язвы, безусловно, возможно.
- Внематочная беременность: если уровни ХГЧ не повышаются нормально или повышаются беспорядочно, возможно, что имплантация произошла за пределами матки (она же внематочная беременность).К сожалению, эмбрион не может быть сохранен в этом сценарии, и важно как можно скорее обратиться за медицинской консультацией, так как разрыв внематочной беременности может привести к серьезным последствиям для здоровья для вас.
Что означают высокие уровни ХГЧ?
Высокий уровень ХГЧ может означать несколько возможных результатов, и важно проконсультироваться с врачом, чтобы точно знать:
- Просчет даты беременности: как и в случае низких уровней ХГЧ, неправильный расчет даты беременности может означать неточные ожидания подсчета ХГЧ.

- Молярная беременность: технически не является формой выкидыша, молярная беременность — это когда дефектные клетки плаценты, которые растут слишком быстро или вокруг нежизнеспособного эмбриона, продолжают секретировать ХГЧ. Если у вас сильное кровотечение на ранних сроках беременности и у вас высокий уровень ХГЧ или у вас высокое кровяное давление на ранних сроках беременности, возможно, произошла молярная беременность. Важно немедленно обратиться к медицинскому работнику, чтобы оценить, требуется ли вмешательство для устранения аномального роста клеток.
- Многоплодная беременность. Если уровень ХГЧ выше ожидаемого, возможно, вы можете быть беременны несколькими эмбрионами, то есть близнецами или более.
Аарти Гобинатх, PhD |
Просмотр источников
Спасение желтого тела при беременности человека.
Aarthi Gobinath, PhD
Аарти Гобинат получила степень доктора наук в области неврологии в Университете Британской Колумбии.Ее исследования охватывают способы влияния стресса на мужской и женский мозг по-разному.Она взялась за проблему предвзятого отношения к сексу в исследованиях, посмотрев, почему стандартные методы лечения депрессии не всегда работают в случае послеродовой депрессии. Ее работа была освещена вице и массовой науки.
,Как скоро я могу сделать тест на беременность?
Тесты на беременность наиболее надежны с первого дня пропущенного периода, хотя некоторые тесты можно использовать уже за 4 или 5 дней до истечения срока.
Проверьте упаковку вашего теста, чтобы узнать, когда его можно использовать.
Если у вас есть регулярные периоды, вы, вероятно, будете знать, когда наступит следующий период.
Если вы не уверены, лучше подождать не менее 3 недель после того, как вы думаете, что могли зачать, прежде чем делать тест.
Узнайте больше о проведении теста на беременность.
Результаты теста на беременность
Положительный результат теста (беременность) почти наверняка верен. Отрицательный (не беременный) результат менее надежен.
Отрицательный (не беременный) результат менее надежен.
Если вы все еще думаете, что беременны после отрицательного результата, подождите несколько дней и повторите попытку.
Если вы продолжаете получать отрицательные результаты, но беспокоитесь об опоздании, поговорите с вашим лечащим врачом.
Для получения дополнительной информации см. Насколько точны домашние тесты на беременность?
Когда я зачал?
Тесты на беременность проверяют наличие в вашей моче гормона беременности, хорионического гонадотропина человека (ХГЧ).Ваше тело начинает вырабатывать ХГЧ после зачатия.
Если вы получите положительный результат теста в первый день пропущенного периода, вероятно, прошло около 2 недель с момента вашего зачатия.
Вы можете использовать калькулятор срока родов, чтобы определить время родов.
Более чувствительные тесты могут подтвердить, что вы беременны уже через 8 дней после зачатия.
Некоторые тесты на беременность могут дать оценку того, когда вы могли зачать, основываясь на уровне ХГЧ в вашей моче.
Дополнительная информация
Помогите нам улучшить наш сайт
Если вы закончили то, что делаете, можете ли вы ответить на несколько вопросов о вашем визите сегодня?
Примите участие в нашем опросе.
Последняя проверка страницы: 24 сентября 2018 года
Следующая проверка должна быть сделана: 24 сентября 2021 года
На каком сроке УЗИ показывает беременность? Видно ли на маленьком сроке внематочную беременность? Может ли УЗИ не увидеть беременность? Если беременна узи не показывает.
Когда наступает долгожданная беременность, оплодотворенная яйцеклетка опускается в маточную полость и прикрепляется к ее стенке. Таким образом, происходит развитие эмбриона, окруженного плодным яйцом. Первый месяц, с даты произошедшего оплодотворения, эмбрион такой маленький, что визуализировать его очень сложно. Именно поэтому первое УЗИ делают в 6-7 недель, чтобы можно было рассмотреть эмбрион и подтвердить наступление беременности.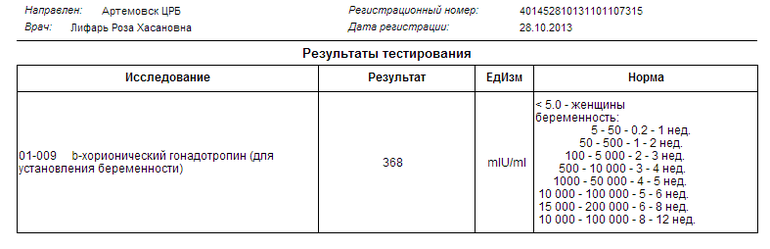
Почему на УЗИ не видно эмбриона?
Бывает, что женщина, которая увидела долгожданные две полосочки на тесте, приходит к врачу и слышит: «Плодное яйцо пустое, на УЗИ не видно эмбриона». Это явление имеет название анэмбриональная беременность.
Если беременной женщине ставят анэмбрионию, это означает что при росте уровня ХГЧ в составе крови в плодном яйце отсутствует эмбрион. Точно сказать сложно, на какой именно неделе специалисты смогут увидеть эмбрион на УЗИ. Этот срок колеблется от 5 до 9 недель, в зависимости от определенных факторов:
- Особенности организма каждой конкретной женщины.
- Правильность подсчета срока от даты зачатия.
- Какая именно беременность по счету. С каждой последующей беременностью вероятность выявить эмбрион раньше существенно растет.
Среднестатистически определено, что визуализация эмбриона осуществима в 7 недель от даты зачатия, при активном проходящем росте уровня ХГЧ в крови. Однако, если даже на таком сроке специалисты не увидели эмбрион в плодном яйце, впадать в панику нужно только если остановился рост уровня ХГЧ или же он пошел на спад. Такая картина свидетельствует о том, что беременность замершая. Однако, удостовериться в этом лишний раз не помешает, поэтому стоит перепроверить все у другого врача или же сделать УЗИ трансвагинально.
Женщине нужно обратиться к врачу, если через несколько недель после остановки роста уровня ХГЧ эмбрион не видно в плодном яйце даже при исследовании трансвагинально, при этом срок беременности близиться к девяти неделям. Остановка роста эмбриона и начало его разложения может сопровождаться такими сопутствующими симптомами:
- Беспричинный скачек температуры тела.
- Появление тошноты и рвоты.
- Постоянная слабость, мышечная боль.
- Боль внизу живота.
- Появление выделений с кровяными примесями или же открывшегося кровотечения.
Не стоит затягивать с визитом к врачу и откладывать процедуру выскабливания.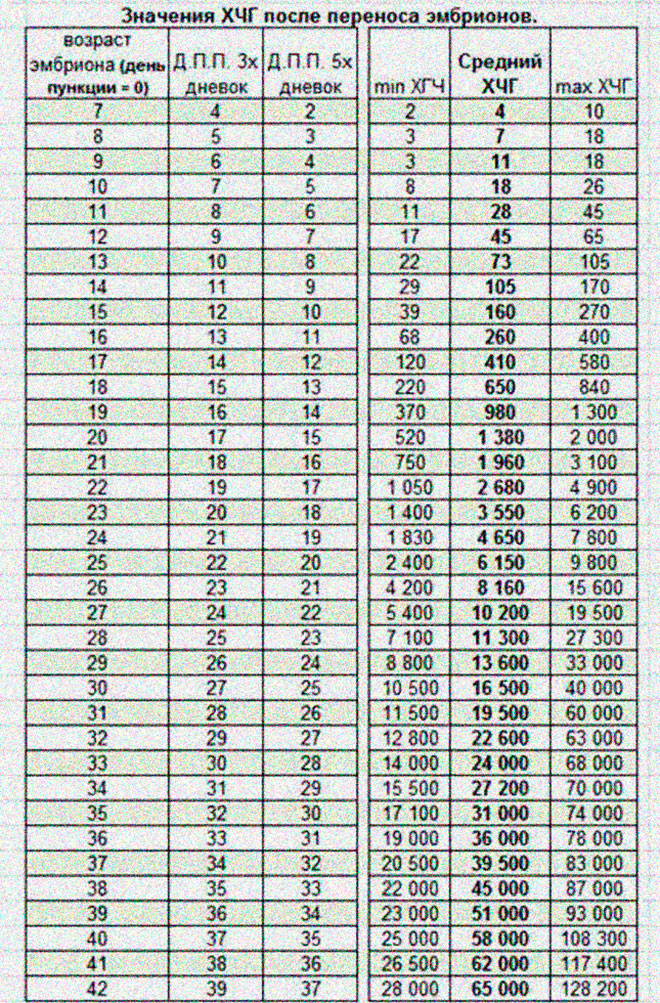 Разложение эмбриона может грозить женщине появлением серьезных проблем со здоровьем.
Разложение эмбриона может грозить женщине появлением серьезных проблем со здоровьем.
На каком сроке должно быть видно эмбрион на УЗИ?
В период ожидания появления на свет малыша женщина задается вопросом, на каком сроке эмбрион смогут рассмотреть на УЗИ? Во время диагностики на сроке 5-6 недель плодное яйцо в диаметре около семи миллиметров. На этом сроке в большинстве случаев врач уже визуализирует эмбрион. Примерно в это время также удается услышать, как бьется его сердечко.
При наличии регулярного цикла менструации в конце шестой недели должен быть виден эмбрион. Если на УЗИ не видно эмбриона, рекомендуется пройти повторное исследование через неделю, чтобы исключить все возможные отклонения.
Бывают также случаи, когда плодное яйцо находится за пределами матки. Во время УЗИ яйцо просматривается недостаточно хорошо, или его вовсе не видно. При этом биение сердца прослушивается вне стенок матки.
Что делать, если на УЗИ не видно плод и что это может значить?
Бывают ситуации, что в процессе проведения УЗИ эмбрион не визуализируется внутри плодного яйца, а иногда и само плодное яйцо. Нужно, в первую очередь, постараться не паниковать. Может быть беременности и вовсе нет, или же произошла ошибка с подсчетом ее срока, поэтому еще сложно проводить диагностику. Если замершая беременность точно не подтвердилась, не нужно спешить с проведением чистки. Сначала лучше пройти УЗИ еще раз, в другой клинике. Может быть возникнет необходимость проводить еще одно или несколько исследований. Оптимальный вариант – когда параллельно диагностике контролируют уровень ХГЧ в крови. Если беременность развивается без отклонений, то его уровень растет. Это помогает специалистам исключить возможную замершую беременность.
Если на УЗИ в плодном яйце не видно эмбриона — что это значит?
Очень часто плодное яйцо без эмбриона диагностируют в полости матки у молодых и здоровых девушек. Почему не видно плод на УЗИ, и можно ли избежать замершей беременности?
Причин такого явления существует огромное множество.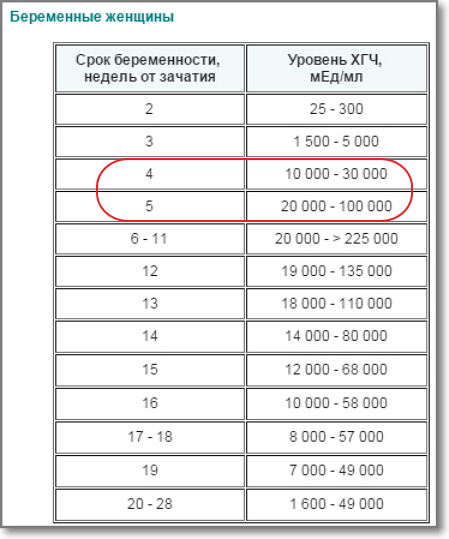 К этому могут привести инфекции различной этиологии, воздействие на организм токсических веществ и т.д. Снизить к минимуму возможность того, что на УЗИ не будет видно эмбриона, можно, заранее планируя свою беременность, чтобы точно рассчитать гестационный срок. Также, нужно проходить обследования и перед тем, как планировать зачатие малыша, вылечить все имеющиеся инфекции. Это особенно важно для женщин, которые планируют беременность в возрасте старше 35 лет. У этой категории значительно выше риск появления у плода хромосомных аномалий.
К этому могут привести инфекции различной этиологии, воздействие на организм токсических веществ и т.д. Снизить к минимуму возможность того, что на УЗИ не будет видно эмбриона, можно, заранее планируя свою беременность, чтобы точно рассчитать гестационный срок. Также, нужно проходить обследования и перед тем, как планировать зачатие малыша, вылечить все имеющиеся инфекции. Это особенно важно для женщин, которые планируют беременность в возрасте старше 35 лет. У этой категории значительно выше риск появления у плода хромосомных аномалий.
Отсутствие эмбриона в плодном яйце зачастую во время беременности не подает женщине никаких признаков. Могут появиться кровяные выделения в том случае, если начался выкидыш. Даже гинеколог во время осмотра не сможет точно сказать, есть в плодном яйце эмбрион, или же оно пустое. Диагноз анэмбрионии может ставить только врач, который проводил ультразвуковое исследование на сроке не ранее 5-6 недель. Если гестационный срок считают с первого дня начала последней менструации, то визуализировать эмбрион врач на УЗИ сможет на 1-2 неделях задержки.
Крайне редко пациентке после УЗИ ставят неверный диагноз, поэтому при отсутствии эмбриона в плодном яйце необходимо проверить результат через неделю на другом оборудовании, если возникли сомнения в профессионализме врача или качестве аппарата УЗИ. Не исключена ошибка и по другим причинам: маленький срок беременности или поздно произошедшая овуляция, лишний вес женщины и .
Почему можно не увидеть эмбрион на УЗИ?
Если тест на беременность показывает две полоски, а на УЗИ эмбрион не визуализируется, причиной этому может быть:
- Некорректный расчет срока беременности с момента зачатия. Эмбрион может быть не видно потому, что женщина слишком рано проводит исследование.
- Ультразвуковую диагностику проводили на старом аппарате или же специалист не имел должного уровня квалификации.
- Исследование делали через живот, а не трансвагинально.

- У беременной случился выкидыш, а она не обратила на это внимания (перепутала его с началом месячных), при этом уровень ХГЧ в крови еще не снизился до прежнего значения.
Если на УЗИ не видно эмбриона в плодном яйце, не стоит сразу паниковать. По ряду причин диагноз анэмбрионии может быть ошибочно поставлен, поэтому необходимо контролировать уровень ХГЧ в крови и пройти диагностику еще раз.
Для многих семейных пар нет ничего лучше, чем две полоски на тесте, которые дают надежду на скорое появление малыша. Однако тест — это ещё не однозначный положительный ответ, следует также обследоваться у гинеколога. Самым достоверным способом узнать о своём «интересном положении» был и остаётся ультразвук. Другой вопрос — на каком сроке УЗИ показывает беременность.
Ультразвуковое исследование
Для определения беременности используют два типа УЗИ — трансвагинальное и трансабдоминальное. В первом случае применяют датчик, который вводится во влагалище. Во втором — исследование проводится при помощи специального геля. Трансабдоминальный тип в основном назначают после первого триместра беременности. Такой ультразвук даёт общую картину состояния и развития плода, а также позволяет увидеть некоторые эмбриональные патологии.
На маленьких сроках используют трансвагинальное УЗИ. Этот метод более достоверный и точный. Благодаря ему специалисты легко определяют внематочную беременность.
Через сколько показывает УЗИ беременность, зависит от дня зачатия. В основном ультразвук «видит» оплодотворённую трёхнедельную яйцеклетку. Однако в некоторых случаях назначают повторное УЗИ ещё и в пять-шесть недель.
Почему УЗИ не показывает беременность?
Ультразвук — это обязательный вид исследования во время беременности. Его используют не только для подтверждения «интересного положения», но и для исключения разных патологий. К примеру, если вовремя не определить внематочную беременность, может случиться разрыв трубы или яичника (в зависимости от того, где закрепилось яйцо).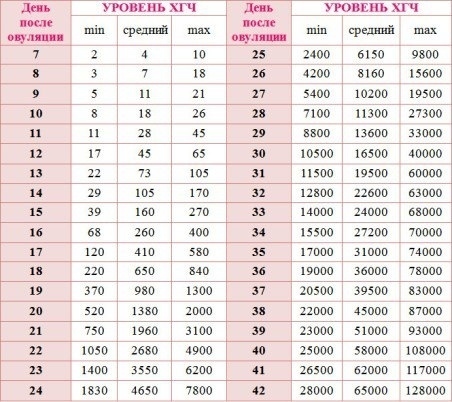 Однако не всегда на ранних сроках УЗИ малого таза показывает беременность. Это происходит по нескольким причинам:
Однако не всегда на ранних сроках УЗИ малого таза показывает беременность. Это происходит по нескольким причинам:
- Плодное яйцо не позволяет увидеть физиология матки.
- Сбои в технике.
- Неквалифицированный специалист.
- Очень маленький срок (до трёх недель).
Решить данный вопрос можно, сделав повторно УЗИ через семь-десять дней. За это время яйцеклетка «подрастёт» и покажется на экране ультразвукового аппарата.
Почему возникает внематочная беременность?
Беременность вне матки — патология, наблюдаемая у 3-4% женщин, при которой оплодотворённая яйцеклетка развивается не в матке, а в других, неприспособленных для вынашивания местах — яичниках, маточной трубе, брюшной полости.
Нельзя сказать, что внематочная беременность — это диагноз определённого типа женщин. Такая патология может возникнуть как у здоровых пациенток, так и у страдающих заболеваниями половых путей.
Причинами внематочной беременности могут быть:
- Воспаление органов малого таза.
- Сбои в работе эндокринной системы.
- Непроходимость фаллопиевых труб, которая возникает в результате перенесённых инфекций и образования спаек.
- Аномальное строение матки и придатков.
- Перенесённые стрессовые ситуации.
- Нездоровый образ жизни — злоупотребление наркотическими веществами и алкоголем.
- Перенесённые серьезные заболевания, которые дали осложнения на детородные органы.
Самое страшное последствие внематочной беременности — бесплодие. Однако если патологию вовремя определить и устранить, то есть все шансы забеременеть и родить здорового ребёнка.
Симптомы, указывающие на внематочную беременность
На небольших сроках внематочную беременность диагностировать сложно. Наблюдается задержка менструации, токсикоз, увеличение груди, раздражительность, сонливость и некоторые другие симптомы. Определить патологию можно только при помощи ультразвука. На каком сроке УЗИ показывает беременность вне матки, зависит от компетенции врача.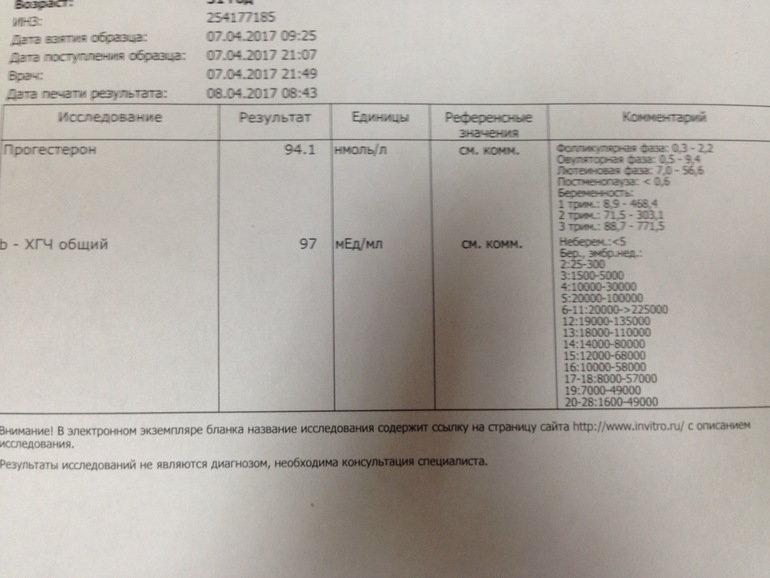 Зачастую это три-четыре недели. Но иногда приходится выжидать и до пяти-шести недель, что при наличии патологии может быть очень опасным для здоровья женщины. Поэтому, помимо ультразвука, лучше сделать ещё и дополнительные анализы. В частности, анализ на уровень гормона ХГЧ даёт 100% результат. Так, когда беременность протекает нормально, количество этого гормона постоянно увеличивается в организме. Слабый уровень ХГЧ указывает на развитие внематочной беременности.
Зачастую это три-четыре недели. Но иногда приходится выжидать и до пяти-шести недель, что при наличии патологии может быть очень опасным для здоровья женщины. Поэтому, помимо ультразвука, лучше сделать ещё и дополнительные анализы. В частности, анализ на уровень гормона ХГЧ даёт 100% результат. Так, когда беременность протекает нормально, количество этого гормона постоянно увеличивается в организме. Слабый уровень ХГЧ указывает на развитие внематочной беременности.
Кроме анализов, основными признаками патологии также являются болевые ощущения внизу живота и выделения, напоминающие менструальные. Часто такие симптомы путают с начинающимся выкидышем. Поэтому в таких случаях важно знать точное место локации плодного яйца, чтобы или вовремя сохранить беременность, или произвести хирургическое вмешательство, так как на сроке 4-6 недель может случиться разрыв фаллопиевой трубы.
Оперативное вмешательство
Внематочная беременность чревата не только бесплодием, но и смертью пациентки. Ранняя диагностика беременности помогает избежать таких последствий.
Если женщина прошла все обследования и подозрения врача подтверждаются, необходимо как можно быстрее оперировать пациентку и удалить плодное яйцо. Операция проводится двумя путями:
- Лапароскопия. На животе женщины делается три небольших надреза. С помощью специальных инструментов удаляется яйцеклетка, при этом маточная труба остаётся целой и способной в дальнейшем принимать участие в оплодотворении. Для проведения лапароскопии срок беременности не должен превышать 3-4 недели. При подозрении на внематочную не стоит выжидать, покажет ли УЗИ беременность — лучше прибегнуть к другим методам исследования (ХГЧ).
- Лапаротомия. Под общим наркозом делается надрез на передней стенке брюшной полости и полностью удаляется маточная труба вместе с яйцеклеткой. Шансы забеременеть после такой операции снижаются в два раза.
Планирование беременности после внематочной
Хоть внематочная беременность — неприятный опыт, однако это ещё не приговор. Вовремя проведённое хирургическое вмешательство даёт женщине шанс стать мамой.
Вовремя проведённое хирургическое вмешательство даёт женщине шанс стать мамой.
Повторную беременность следует планировать не менее чем через год — полтора. За это время организм успеет восстановиться.
Весь период до зачатия врачи рекомендуют предохраняться оральными контрацептивами, после отмены которых яичники начинают работать «на полную мощность» и беременность наступает почти мгновенно.
Непосредственно перед зачатием важно пройти глубокое медицинское обследование и сдать необходимые анализы. Так появляется больше шансов на здоровую маточную беременность.
Когда после курса терапии и восстановления организма вновь видны на тесте две полоски, следует немедленно обратиться к врачу. Повторное «интересное положение» делает женщину более осведомлённой, она уже знает, на каком сроке УЗИ показывает беременность и как вести себя, если маленький срок ещё не виден с помощью ультразвука.
Протекание нормальной беременности
После полного обследования у врача и подтверждения маточной беременности наступает ответственный момент в жизни будущей мамы. Первое, что нужно сделать — начать вести здоровый образ жизни, без алкоголя и вредных веществ. Побольше проводить времени на свежем воздухе, употреблять только полезную пищу и витамины.
Второй важный шаг — стать на учёт к участковому врачу-гинекологу. Он будет наблюдать за течением беременности, давать советы и рекомендации, которые поспособствуют рождению здорового малыша.
Важным методом диагностики развития плода является ультразвук. На каком сроке УЗИ показывает беременность — зависит от дня зачатия. Если нет патологий, уже на третьей недели видна оплодотворённая яйцеклетка в полости матки. Чтобы исключить замирание плодного яйца, врач может назначить повторный ультразвук на пятой-шестой неделе. К этому времени эмбрион подрастёт и станет похожим на рыбку.
Далее, в первом триместре (10 — 12 недель), во втором (20 — 24) и третьем (34 — 36) для определения нормального развития снова назначают УЗИ.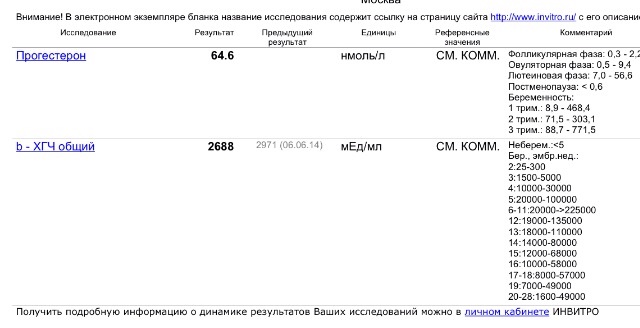 Беременность — норма развития, аномалии и патологии — лучше всего видны при помощи ультразвука. Поэтому ни в коем случае не стоит игнорировать этот метод исследования, руководствуясь бабушкиными предрассудками о «вредности» такого излучения.
Беременность — норма развития, аномалии и патологии — лучше всего видны при помощи ультразвука. Поэтому ни в коем случае не стоит игнорировать этот метод исследования, руководствуясь бабушкиными предрассудками о «вредности» такого излучения.
Патология развития плода на УЗИ
Благодаря ультразвуковой диагностике патологию плода можно уже определить на ранних сроках и по возможности — откорректировать. Некоторые патологии коррекции не поддаются, они могут быть несовместимы с жизнью. В таком случае показано прерывание беременности.
Так, внутриутробно можно определить:
Полагаться только на одни результаты УЗИ не стоит. Следует дополнительно провести анализы, которые в сочетании с ультразвуком дадут полную картину.
ЗаключениеБеременность — это чудо, которые с нетерпением ждут многие родители. Однако пока существуют патологии беременности, не всегда оно может быть приятным…
Показывает ли УЗИ внематочную беременность и пороки развития, во многом зависит от компетентности врача. Так что, планируя «интересное положение», нужно выбирать только опытного специалиста.
Среди всех способов определения беременности ультразвук считается одним из самых достоверных и удобных. Несмотря на то, что современные аптечные тест-полоски отличаются высокой точностью и доступностью, а опытный гинеколог даже на самых ранних сроках способен распознать беременную матку, последнее слово, все же, всегда остается за узистом. Только по результатам ультразвукового исследования факт беременности считается подтвержденным.
Поэтому многие женщины приходят в недоумение, когда беременность вроде есть, а УЗИ ее не показывает. В связи с этим возникает множество вопросов, а иногда даже и трудностей: ведь случается, что о свершившемся зачатии женщине необходимо узнать, как можно раньше.
Давайте же разберемся, может ли УЗИ не показывать беременность, если возникла задержка месячных и тест положительный.
Почему УЗИ не показывает беременность
Вполне естественно, что просто так женщина не станет идти на УЗИ, дабы проверить, не забеременела ли она вдруг. Безусловно, такое решение имеет под собой серьезные основания. Как правило, ультразвуковую диагностику с этой целью проходят женщины, у которых хотя бы один-два теста показали две полоски, а нередко их подозрения озвучил еще и гинеколог после осмотра на кресле. Случается также, что девушка решает посетить кабинет узиста, основываясь только на собственные ощущения : тянущие боли внизу живота или пояснице, тяжесть в груди, появление тошноты или изменение аппетита, необъяснимая раздражительность или слабость — такие симптомы наталкивают нас на мысли о вероятной беременности.
Безусловно, такое решение имеет под собой серьезные основания. Как правило, ультразвуковую диагностику с этой целью проходят женщины, у которых хотя бы один-два теста показали две полоски, а нередко их подозрения озвучил еще и гинеколог после осмотра на кресле. Случается также, что девушка решает посетить кабинет узиста, основываясь только на собственные ощущения : тянущие боли внизу живота или пояснице, тяжесть в груди, появление тошноты или изменение аппетита, необъяснимая раздражительность или слабость — такие симптомы наталкивают нас на мысли о вероятной беременности.
Разобраться, в каких случаях УЗИ не показывает беременность, не всегда бывает просто. Тем не менее, это возможно, если проанализировать следующие факторы.
УЗИ не показывает беременность, а месячных нет
Задержка месячных — один из самых первых и вероятных признаков того, что в последнем цикле в женском организме произошло зачатие. Именно на задержку главным образом ориентировались наши бабушки, когда УЗИ еще не было. Но мы-то с вами должны знать, что доверять этому симптому можно с опаской. Потому что кроме беременности существует еще большое множество других причин, по которым менструация не начинается вовремя или не наступает вообще. Это могут быть гормональные сбои и другие эндокринные нарушения, опухолевые образования в органах репродуктивной системы, хроническое физическое истощение, воздействие стресса. Частенько к сбоям менструального цикла приводят даже такие безобидные причины, как смена климатического пояса или резкие погодные изменения.
А потому делать поспешных выводов, основываясь только на задержку, никогда нельзя. Даже на фоне абсолютного репродуктивного здоровья в норме иногда могут случаться изменения в продолжительности и течении менструального цикла.
Когда УЗИ не показывает беременность на ранних сроках
Впрочем, даже если задержка окажется «настоящей», не спешите бежать к узисту. Потому что если срок еще очень маленький, то результат исследования может оказаться недостоверным, а это порождает лишние волнения и недоразумения.
В практике встречается большое множество случаев, когда УЗИ не показало беременность на 3 неделе, но спустя несколько недель результат оказывался противоположным. Это и неудивительно.
Во-первых, плодное яйцо может оказаться еще слишком маленьким, чтобы быть замеченным, или даже еще не дойти до матки, а находится на момент проведения УЗИ в фаллопиевых трубах. Нередко сами женщины ошибаются в своих подсчетах, если овуляция сдвигается ближе к концу менструального цикла, о чем они могут и не подозревать.
Во-вторых, оплодотворенная яйцеклетка по ряду причин может совершить посадку раньше, чем она достигнет матки — в таком случае развивается внематочная беременность , которую на ранних сроках не всегда возможно заметить, причем больше шансов это сделать при проведении диагностики с использованием внутривагинального датчика.
В-третьих, во многом от чувствительности применяемого аппарата зависит, что можно увидеть на УЗИ в 4 недели. Если оборудование устаревшее, то и на 6 неделе эмбрион может оказаться не распознанным.
В-четвертых, большое значение имеет опыт и навыки специалиста, проводящего ультразвуковое исследование. Человеческий фактор никогда нельзя сбрасывать со счетов. Довольно часто бывает, что неопытный специалист принимает плодное яйцо за опухоль и наоборот. Так что первому УЗИ доверять на 100% никак нельзя.
К слову, причиной ошибки может оказаться также воспалительный процесс в полости матки, при котором ее внешний слой отекает — и рассмотреть крохотное пятнышко на эндометрии становится крайне затруднительно.
В общем, если ситуация может хоть немножечко подождать, то запланируйте проведение первого УЗИ не ранее, чем на 7-8 неделе предполагаемой беременности, чтобы понапрасну не нервничать и не ошибаться.
Тест показывает беременность, а на УЗИ не видно
Но начать, конечно же, необходимо с проведения теста. Это доступный всем способ определения беременности в домашних условиях, и, несмотря на то, что ошибки тоже случаются, тесты на беременность отличаются довольно высокой точностью.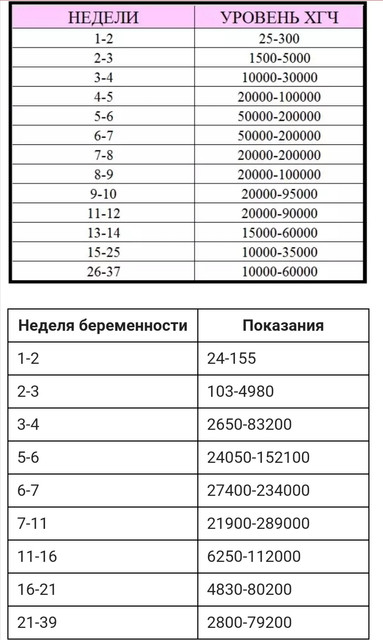 Более того, если проведенный 2-3 раза тест показал беременность, а УЗИ не показало, то верить следует, скорее всего, именно тесту. Потому что причин, по которым ультразвук не видит плодное яйцо в матке, как мы уже выяснили, есть немало, а реактив теста реагирует на рост гормона ХГЧ, который в норме появляется в моче женщины только спустя несколько дней после зачатия.
Более того, если проведенный 2-3 раза тест показал беременность, а УЗИ не показало, то верить следует, скорее всего, именно тесту. Потому что причин, по которым ультразвук не видит плодное яйцо в матке, как мы уже выяснили, есть немало, а реактив теста реагирует на рост гормона ХГЧ, который в норме появляется в моче женщины только спустя несколько дней после зачатия.
Между тем, нельзя не учитывать и тот факт, что ХГЧ может возрастать и при некоторых заболеваниях, среди которых, к примеру, гормонозависимые опухоли (и тогда тест окажется ложноположительным). Чтобы развеять сомнения в неоднозначной ситуации, когда УЗИ не показало беременность, а тест положительный, поможет анализ крови на ХГЧ.
УЗИ не показывает беременность, а ХГЧ растет
Хорионический гонадотропин человека (сокращенно ХГЧ) — это особое вещество, которое продуцируют оболочки формирующегося плода, если в организме женщины состоялось зачатие и начала развиваться беременность. Уровень этого гормона в крови будущей матери возрастает очень быстрыми темпами в течение первого триместра: в первые дни и недели его количество каждые вторые сутки удваивается. Контроль над количеством и над динамикой роста ХГЧ в крови женщины позволяет сделать очень точные выводы о том, развивается беременность или нет. Если каждый последующий анализ показывает более высокие цифры количества ХГЧ, чем предыдущий, то можно с уверенностью говорить о том, что беременность наступила и благополучно развивается.
То есть если УЗИ не показало беременность, но ХГЧ положительный (то есть количественные показатели соответствуют предположительному сроку), то почти с уверенностью можно сказать, что беременность есть, и нужно пройти повторное ультразвуковое исследование. При показателях ХГЧ свыше 1800 мЕд/мл (такой уровень гормона соответствует приблизительно 3 неделе беременности) врачи не исключают развитие внематочной беременности, если УЗИ не видит плодного яйца в полости матки.
Если же роста ХГЧ нет, то и тест будет отрицательный , и УЗИ не покажет, так как либо срок еще крайне мал (речь идет о нескольких днях), либо плодное яйцо не развивается (то есть погибло), либо оплодотворения в этом цикле и не было. Между прочим, нередки случаи наступления биохимической беременности , о которой знают далеко не все женщины.
Следует сакцентировать на том, что когда возникают такие неопределенные ситуации, что УЗИ не видит беременность, а тест показал, то особенно важно отслеживать уровень ХГЧ в крови в динамике, то есть сдать несколько анализов с промежутком в несколько дней, чтобы определить: повышается ли уровень ХГЧ и соответствует ли он норме.
Но в целом, в абсолютном большинстве случаев, следует просто не форсировать события. В действительности лишь в исключительных ситуациях подтверждение или опровержение наступления беременности на столь ранних сроках оказывается срочным и не может ждать. Если Вам интересно, покажет ли УЗИ 2-недельную беременность, просто, чтобы узнать об этом пораньше, то лучший совет — подождите немного. Раньше, чем на 5 неделе беременности, вообще не стоит проводить УЗИ: точность результатов будет уж очень невысокой. На каком же сроке УЗИ покажет беременность?
До какого срока УЗИ не показывает беременность
В разговорах о том, насколько этот метод хорош и как здорово, что мы имеем возможность им сегодня успешно пользоваться, непременно упоминается и возможность определения беременности на самых ранних сроках — уже начиная со 2-3 недели. Но здесь следует понимать, что не любое УЗИ не любую беременность сможет распознать так рано. Диагностические способности ультразвуковой диагностики зависят от целого ряда факторов, которые мы уже описали выше. И к ним можно добавить еще одно значимое обстоятельство — расположение плодного яйца в матке (или других органах, если наступила внематочная беременность) и анатомические особенности органов репродуктивной системы женщины.
Так, если у будущей мамы имеется, к примеру, загиб матки или эмбриончик расположился по ее задней стенке (даже если матка «нормальная»), то заметить плодное яйцо сможет не каждый аппарат и не каждый специалист.
Вообще УЗИ может показать беременность на 2 или на 3 неделе только в том случае, если оно проводится интравагинально (то есть во влагалище вводится специальный датчик), и если плодное яйцо при этом развивается нормальными темпами и имплантировалось в матку, как положено. Учтите, что проводится внутривагинальное УЗИ только на пустой мочевой пузырь, чтобы был нормальный доступ к осмотру матки.
Обычное абдоминальное УЗИ (когда датчик водится по брюшной стенке) при условии высокой квалификации врача и отсутствия фактов, затрудняющих постановку диагноза, обычно показывает беременность не раньше, чем у эмбриона начнется биться сердце. Это происходит после 5-6 недели: на этом сроке будущий малыш достигает размеров около 2-4 мм и напоминает рисовое зернышко, которое начинает принимать форму эмбриона, то есть изгибается. Вскоре у этого «зернышка» появляются отростки — зачатки будущих конечностей.
Следует сказать, что правильнее ставить вопрос не «когда можно делать первое УЗИ при беременности», а «когда лучше». А лучше — на 7 или 8 неделе, как минимум (и то только в случае, если врач направляет Вас на такое обследование, то есть если есть к этому медицинские показания — подозрения на внематочную или замершую беременность , мажущие или кровянистые выделения, боли в копчике и т.п.). Потому что практика показывает, что диагностика, проведенная на более ранних сроках, довольно часто оказывается неточной и никакой пользы для беременности не несет. Более того, были зафиксированы случаи, когда УЗИ не показывает беременность даже на большом сроке. Но это уже исключение.
Специалисты говорят, что проходить УЗИ целесообразно не ранее 10 дня (или спустя две недели) задержки месячных.
Что делать, если УЗИ не показывает беременность
Итак, мы можем сделать несколько очевидных выводов. Если Вы ощущаете явные признаки беременности, и особенно если при этом тест положительный, но на УЗИ ничего не видно, то в первую очередь следует попытаться предположить, какой уже может быть срок (вспомните даты овуляции или даты «ненадежных» половых актов).
Если еще нет 8 недель, то нужно просто подождать, пройдя позже повторное УЗИ, но непременно на современном оборудовании, чтобы лишний раз уже не нервничать.
Если ситуацию необходимо знать уже, то наиболее точным методом станет отслеживание уровня ХГЧ в крови.
Если тесты показывали беременность, а потом стали отрицательными, то кровь на ХГЧ непременно нужно будет сдать и еще раз пройти ультравагинальное УЗИ, чтобы исключить внематочное крепление плодного яйца. Такую беременность придется прервать, поскольку она неспособна благополучно развиваться и создает огромные риски для здоровья и жизни женщины. То есть выявить внематочную беременность очень важно как можно раньше. Едва почувствовав у себя признаки неладного , к врачу необходимо идти незамедлительно.
Однако хотим Вас успокоить: почти всегда, когда УЗИ не показывает беременность, причиной неведения является слишком малый срок. Прислушивайтесь к своим ощущениям и поберегите нервишки: а вдруг все случилось?.. Так что на всякий случай уже откажитесь от приема любых лекарств и от вредных привычек. И не спешите проходить ультразвуковое обследование: без медицинских показаний не следует лишний раз тревожить матку в период, когда вероятно может происходить имплантация эмбриона .
Если же в первые недели беременности по результатам УЗИ или анализа крови будет определено, что она внематочная или замершая, то тоже не спешите предпринимать никаких действий! Повторите исследование минимум в двух других местах и пройдите дополнительное обследование (сдайте тот же анализ крови на ХГЧ), чтобы сравнить полученные результаты. Даже врачи не скрывают того факта, что из-за ошибок УЗИ было прервано множество нормально развивающихся беременностей. Мы надеемся, что это никоим образом не коснется Вас, но и такой факт следует учесть.
Специально для — Маргарита СОЛОВЬЕВА
Для пары, стремящейся забеременеть и родить малыша, каждая задержка менструации – это волнительный момент. Но не наступление ежемесячного менструального кровотечения в положенный срок не является достоверным признаком зачатия. Задержка может свидетельствовать о гормональном сбое в организме женщины.
На сегодняшний день наступление беременности определяют с помощью нескольких надежных способов: аптечного теста, ультразвукового исследования, определения в крови ХГЧ или гормона хорионического гонадотропина человека.
Способы подтверждения наступления беременности
Большинство аптечных тестов для определения беременности в домашних условиях предназначены для применения уже в первый день задержки месячных. Однако не стоит забывать о разной степени достоверности результатов. К причинам, влияющим на точность, можно отнести:
- Уровень качества. К сожалению, есть производители, не отличающиеся высоким качеством товара.
- День задержки менструации. Определять беременность можно в любой день, но в первые дни задержки погрешность результатов отмечается чаще.
- Период суток, в который проводится тестирование. Самое оптимальное время дня для процедуры – утро.
- Не соблюдение рекомендаций по выполнению процедуры.
Для определения беременности, использовать тест нужно не сразу после сексуального контакта, а только дней через 10 – 14. Такую специфику процедуры можно объяснить просто: выработка гормона, который указывает на зачатие, начинается только после того, как оплодотворенная яйцеклетка достигнет матки и надежно там закрепится.
Современные тесты на беременность работают при помощи индикатора гормона ХГЧ, который появляется в моче беременной женщины. Проводить тест стоит не менее чем через две недели после предполагаемого зачатия, ведь до этого уровень гормона слишком низок
Обычно при тестировании на ранних сроках появление второй полоски едва заметно. Если все же появились долгожданные две полоски, то это 99% подтверждение беременности, а вот отрицательный результат нужно перепроверить.
Гормон, указывающий на успешное оплодотворение яйцеклетки и прикрепление ее к стенке матки, называется ХГЧ или хорионический гонадотропин человека. Уровень ХГЧ желательно определять несколько раз, то есть для получения достоверных результатов рекомендуется провести лабораторное исследование крови.
Большинство представительниц женского пола считают самым надежным способом определения успешного зачатия ультразвуковое исследование. Однако эта диагностическая методика не безупречна, и в ряде случаев данные не всегда достоверны. Поэтому часто используется комбинирование методик диагностики: сочетают трансвагинальное исследование с определением уровня гормона ХГЧ в крови женщины.
Оптимальный срок для определения беременности с помощью УЗИ
Для получения наиболее точных результатов, ультразвуковое исследование рекомендуют проводить не на самых ранних сроках. Врачи-гинекологи, основываясь на своем опыте, назначают процедуру УЗИ не раньше, чем через 3 недели после первого дня задержки. Этот срок считается наиболее подходящим для достоверного определения наличия плодного яйца и даже для фиксирования первых сокращений сердечной мышцы зародыша.
Иногда, во время УЗИ становится видна патология, называемая анэмбриогенией. Это состояние, когда в матке определяют наличие пустого плодного яйца, т.е. существует только плодная оболочка, а эмбриона внутри нет.
Увидеть факт беременности врач сможет на ультразвуковом исследовании. Однако слишком раннее УЗИ не будет информативным: для подтверждения или опровержения наличия эмбриона должно пройти не менее 3 недель с момента последней задержки менструации
Ультразвуковая диагностика для подтверждения беременности
Для диагностики беременности на самых ранних сроках наиболее часто применяемым и информативным способом является ультразвуковая методика. Используя УЗ-обследование, специалист устанавливает существование оплодотворенной яйцеклетки и определяет ее расположение в матке.
Иногда встречаются ситуации, когда результаты домашнего тестирования и ультразвукового исследования не совпадают. Чем это обусловливается и как объясняется? Есть некоторые факторы, которые предполагают развитие такой ситуации. По статистическим данным, случаев, когда положительный результат теста сочетается с отсутствием плодного яйца на УЗИ, много.
В связи с чем, положительные результаты теста не совпадают с данными УЗИ?
Существует несколько причин, которые могут при фактическом отсутствии эмбриона в матке по результатам УЗИ показывать положительный тест. Часто отечность слизистых оболочек матки, вызванная воспалительными процессами, не позволяет определить наличие зародыша на ранних сроках. Нестандартная форма детородных органов становится причиной затруднительного диагностирования зачатия. У женщин с такими анатомическими особенностями часто беременность не видна до поздних сроков.
Несовременные диагностические ультразвуковые аппараты дают высокую погрешность в результатах. Неправильные показания техники мешают специалисту увидеть зародыш. Осуществлять процедуру УЗИ может только высококвалифицированный специалист гинекологического отделения, который занимается обследованием беременных женщин. Степень квалификации сонолога имеет огромное значение и существенно влияет на достоверность результатов исследования. Только врач занимается расшифровкой данных и изображений.
Бывают ситуации, когда плодное яйцо путают с миомой матки, или в результате врачебной ошибки вообще не обнаруживают эмбрион. Кроме того есть еще существенные причины, по которым на УЗИ не обнаруживается плодное яйцо.
Ранние сроки беременности
Есть тесты отличного качества, обладающие высокой степенью чувствительности, которые рассчитаны для использования уже через неделю после предполагаемого зачатия и наверняка дают точный результат. В то время, как далеко не все специалисты ультразвуковой диагностики смогут увидеть наличие зародыша на столь малом сроке. И на сегодняшний момент в диагностических кабинетах не всегда используется современное оборудование. В случае, если кроме задержки месячных других признаков зачатия нет, следует обязательно пройти общий гинекологический осмотр и сдать кровь на определение гормона ХГЧ.
Внематочная беременность
Зародыш, развивающийся вне полости матки. УЗИ не определяет наличие плодного яйца в матке при внематочной беременности . В таких случаях эмбрион начинает развитие не в маточной полости, а в фаллопиевой трубе. Эта патология требует срочного хирургического вмешательства. Женщину готовят к операции и проводят немедленное удаление плодного яйца, часто вместе с трубой. При несвоевременной диагностике маточная труба лопается, и возможен смертельный исход. Точное подтверждение или опровержение внематочной беременности получают, используя процедуру лапароскопии, на основании полученных данных принимается решение о дальнейшей врачебной тактике.
Если у женщины наступила внематочная беременность, врач также не сможет увидеть плод на УЗИ, ведь первоначально проверяется только полость матки. Такая патология является прямым показанием для срочного оперативного вмешательства
Невыполнение инструкций
Несоблюдение инструкций по проведению тестирования в домашних условиях. Также попадается не качественная продукция фармакологических компаний. Однако сами представительницы прекрасного пола часто пренебрегают последовательностью проведения процедуры. Самые распространенные ошибки: держат полоску в моче меньше или больше рекомендованного времени, либо оценивают результаты через час-два, а не через несколько минут, как указано в инструкции. В таких случаях возможно появление второй бледной полоски. Точно придерживайтесь рекомендаций производителя по проведению процедуры, и достоверность результата вам гарантирована.
Патологические состояния
Существуют патологии, развитие которых сопровождается выработкой гормона ХГЧ. Вторая полоска на аптечном тесте иногда появляется не только, как следствие зачатия. Могут быть еще источники хронического гонадотропина: различные печеночные опухоли, развитие патологии, называемой пузырный занос. Бывают случаи появления второй полоски при проведении теста даже у мужчин. При этом обязательно нужно посетить врача-терапевта и сдать анализ для определения ХГЧ в крови.
Недавний выкидыш или замершая беременность может давать неправдивый положительный результат при домашнем тестировании. Это считается нормальным явлением исключительно в течение некоторого времени после печального события.
Как себя вести при несоответствии результатов УЗИ и теста?
Переживания, вызванные разными результатами различных методик диагностирования беременности, могут принести вред состоянию здоровья будущего малыша и мамы. Поэтому, если вы столкнулись с ситуацией, когда на тесте увидели положительный результат, а УЗИ не подтверждает беременность, главное не впадать в панику и не принимать все результаты с абсолютным доверием.
Необходимо учитывать вероятность возможной погрешности ультразвукового аппарата, а также возможность врачебной ошибки. Не стоит принимать скоропалительных решений об оперативном вмешательстве при установлении диагноза замершей или внематочной беременности, основываясь только на результатах УЗИ при положительном тесте.
В социальных сетях сейчас можно найти много информации о грубых врачебных ошибках, о том, как по невнимательности или некомпетентности специалиста не был вовремя обнаружен развивающийся зародыш. Бывают разные ситуации, и оплодотворенная яйцеклетка действительно прикрепилась неправильно или погибла. В случае не обнаружения плодного яйца на УЗИ, при других признаках зачатия, врач должен провести обязательное дополнительное обследование, состоящее из лабораторного исследования крови на определение гормона ХГЧ, проведения повторного ультразвукового исследования на другом аппарате, а возможно, и у другого сонолога.
Поделись статьей:
Похожие статьи
Артериальная гипертония
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Артериальная гипертония — причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Согласно мировой статистике, болезни сердечно-сосудистой системы стоят на первом месте среди всех причин смертности населения.
Артериальная гипертония – одно из самых распространенных заболеваний системы кровообращения, которое также выступает фактором развития других заболеваний сердца и сосудов, таких как ишемическая болезнь сердца, хроническая сердечная недостаточность, геморрагический и ишемический инсульт.
Артериальная гипертония – это стойкое повышение систолического (верхнего) артериального давления выше 140 мм рт. ст. и/или диастолического (нижнего) выше 90 мм рт. ст. Согласно рекомендациям Европейского общества по артериальной гипертонии и Европейского общества кардиологов, для домашнего измерения давления принят критерий артериальной гипертонии от 135/85 мм рт. ст. и выше.
К основным симптомам, сопровождающим повышение артериального давления, относятся головная боль, тошнота, шум в ушах, сердцебиение, снижение остроты зрения, раздражительность, потливость.
Иногда повышение артериального давления может проходить бессимптомно. В этом случае требуется контроль артериального давления.
Разновидности артериальной гипертонии
Прежде чем говорить о повышенном артериальном давлении (АД), следует понять, каким должно быть давление в норме. Для каждого человека значения артериального давления индивидуальны. Однако существует общепринятая классификация величины АД.
- Оптимальное, где систолическое АД менее 120 мм рт. ст., а диастолическое АД менее 80 мм рт. ст.
- Нормальное, где верхние значения АД находятся в промежутке от 120 до 129 и нижние значения от 80 до 84 мм рт. ст.
- Высокое нормальное, где верхние значения АД находятся в промежутке от 130 до 139 мм рт. ст. и нижние в промежутке от 85 до 89 мм рт. ст.
Артериальная гипертония разделяется по степеням в зависимости от максимальных значений, полученных при измерении давления.
1-я степень – систолическое АД 140-159 мм рт. ст. и/или диастолическое АД 90-99 мм рт. ст.
2-я степень – систолическое АД 160-179 мм рт. ст. и/или диастолическое АД 100-109 мм рт. ст.
3-я степень – систолическое АД 180 и более мм рт. ст. и/или диастолическое АД 110 и более мм рт. ст.
Отдельно выделяют изолированную артериальную гипертонию, когда повышается лишь систолическое АД более 140 мм рт. ст, а диастолическое остается в пределах нормальных значений.
Причины возникновения повышенного артериального давления
Считается, что большинство пациентов с высоким давлением страдают первичной артериальной гипертонией, развитие которой нельзя связать с конкретными причинами. Это так называемая эссенциальная артериальная гипертония, которая чаще возникает у возрастных пациентов.
В остальных случаях, когда выявлена определенная причина повышения давления, имеют в виду вторичную артериальную гипертонию.
Среди основных причин, приводящих к возникновению вторичной артериальной гипертонии, выделяют:
- Заболевания почек и сосудов почек. Эти патологии ведут к снижению интенсивности кровотока в почках и, как следствие, к выделению почками веществ, способствующих повышению артериального давления и компенсации нарушенного почечного кровотока. Хроническая болезнь почек, хронический гломерулонефрит, мочекаменная болезнь – эти заболевания могут привести к развитию артериальной гипертонии. Среди заболеваний сосудов почек чаще всего отмечается сужение (стеноз) почечных артерий, что может быть врожденной патологией либо возникнуть при атеросклерозе в зрелом возрасте.
- Разные эндокринные заболевания приводят к развитию артериальной гипертонии и других сопутствующих симптомов. Например, при тиреотоксикозе усиливается выработка гормонов щитовидной железы, что сопровождается появлением зоба (увеличением самой железы), подъемом систолического артериального давления, сердцебиением, повышенной возбудимостью и снижением массы тела.
При гипотиреозе продукция гормонов щитовидной железы снижается. Патологии сопровождается эндотелиальной дисфункцией и нарушением расслабления гладкомышечных клеток сосудов, что приводит к росту периферического сопротивления сосудов. Это способствует повышению артериального давления. Для таких пациентов характерно увеличение диастолического артериального давления, замедление пульса, слабость и быстрая утомляемость.
При феохромоцитоме (опухоли надпочечников) повышается выделение в кровь катехоламинов (адреналина, норадреналина), что ведет к резким скачкам артериального давления до очень высоких значений.
Артериальная гипертония – частый спутник ожирения. Клетки жировой ткани (адипоциты) вырабатывают биологически активные вещества, влияющие на весь организм в целом и, в частности, на сосуды. Также не стоит забывать, что «лишнюю» ткань тоже нужно кровоснабжать, а это ведет к дополнительной нагрузке на сердечно-сосудистую систему.
- Разные заболевания сердца и сосудов могут приводить к высокому артериальному давлению. Например, коарктация аорты – локальное сужение просвета аорты, чаще врожденная патология; атеросклеротическое сужение сосудов.
- Беременность (преэклампсия).
- Артериальная гипертония при приеме некоторых лекарственных средств: пероральных контрацептивов, анаболических стероидов, глюкокортикостероидов, антидепрессантов.
Следует помнить о факторах, способствующих развитию артериальной гипертонии: наследственная предрасположенность, длительное нервное перенапряжение, частые стрессовые ситуации, избыточные физические нагрузки, курение, злоупотребление алкоголем и кофе, потребление большого количества соли и жирной пищи.
При каких заболеваниях возникает артериальная гипертония?
Артериальная гипертония разделяется по степеням в зависимости от максимальных значений, полученных при измерении давления.
Укажем некоторые из них.
- Атеросклероз, в т. ч. почечных артерий.
- Поражение почечных сосудов (тромбоз, эмболия, стеноз, сдавление почечных сосудов опухолью или органом).
- Хронический пиелонефрит.
- Хронический гломерулонефрит.
- Хроническая болезнь почек.
- Заболевания щитовидной железы (гипо- и гипертиреоз).
- Болезнь и синдром Иценко-Кушинга.
- Феохромоцитома.
- Первичный гиперальдостеронизм.
- Метаболический синдром.
- Коарктация аорты.
- Преэклампсия.
К каким врачам обращаться при повышении артериального давления?
Для выявления причин повышения давления первоначально следует обратиться к терапевту. Врач проведет осмотр и назначит необходимый объем обследований и консультации специалистов. Среди них могут быть:
Диагностика и обследования при повышении артериального давления
В первую очередь необходим самостоятельный контроль АД в домашних условиях с ведением дневника, где следует фиксировать все измерения давления по времени, прием лекарственных средств и эпизоды стресса, которые могли бы спровоцировать подъем АД.
Всем пациентам на первом этапе обследования назначают следующие лабораторные исследования:
- клинический анализ крови;
Низкий уровень ХГЧ при беременности: что это значит?
Хорионический гонадотропин человека (ХГЧ) — это гормон, который вырабатывается клетками плаценты во время беременности. Его задача — вырастить и накормить эмбрион, прикрепленный к стенке матки.
Уровень ХГЧ ниже нормы может указывать на проблему с беременностью, в том числе:
- выкидыш
- внематочная беременность
- смерть плода
Уровни ХГЧ могут значительно различаться у разных людей и от одной беременности к другой. человек.Но, как правило, уровни ХГЧ находятся в пределах типичного диапазона на протяжении здоровой, неосложненной беременности.
Уровень ХГЧ обычно повышается в первом триместре здоровой беременности.
Уровни ХГЧ обычно повышаются в течение первого триместра, достигают пика к 8-11 неделям, а затем снижаются до стабильного уровня на более поздних сроках беременности.
Это означает, что по мере развития беременности ХГЧ становится все менее полезным средством наблюдения за ней. Если уровень ХГЧ не повышается или не снижается должным образом, это может быть признаком проблемы с беременностью.
Повышение уровня ХГЧ обычно означает, что беременность протекает нормально. Однако низкий уровень ХГЧ не всегда является признаком того, что что-то не так.
Возможные причины низкого уровня ХГЧ:
Зараженная яйцеклетка
Зараженная яйцеклетка возникает, когда оплодотворенная яйцеклетка прикрепляется к стенке матки, но эмбрион не развивается.
Это может произойти на ранних сроках беременности, иногда даже до того, как человек узнает о своей беременности.
Выкидыш
Выкидыш также известен как самопроизвольный аборт и происходит, когда эмбрион умирает естественным путем до 20 недель беременности.
Первоначально в этих ситуациях уровень ХГЧ может повышаться, но впоследствии не повышаться или понижаться должным образом.
Ошибочно рассчитанный срок беременности
Поделиться на Pinterest Уровни ХГЧ могут оказаться низкими, если врач неправильно рассчитал срок родов.Это происходит, когда срок беременности и предполагаемая дата родов неверны.
Вычисление этих событий основано на датах последнего менструального цикла женщины, поэтому в расчетах могут возникнуть ошибки, если у кого-то наблюдаются нерегулярные периоды или кто-то не уверен, когда у них был последний менструальный цикл.
Низкий уровень ХГЧ может указывать на то, находится ли беременность на стадии, когда низкий уровень ХГЧ является нормальным, например, на очень ранних сроках беременности или при беременности после 11 недель беременности.
Иногда, в случае неправильного определения срока беременности, уровень ХГЧ может быть ниже ожидаемого, но не отклоняться от нормы для беременности.
Внематочная беременность
Это аномальная беременность, при которой эмбрион прикрепляется за пределами матки, обычно внутри маточной трубы, трубы, по которой яйцеклетка от яичника к матке.
Симптомы могут включать боль в животе и вагинальное кровотечение. Внематочная беременность может быть очень серьезным и даже опасным для жизни заболеванием. Уровень ХГЧ остается низким при внематочной беременности.
Низкий уровень ХГЧ не всегда является признаком проблемы.
К сожалению, не существует лекарства от ситуаций, когда низкий уровень ХГЧ является поводом для беспокойства.
Однако лечение доступно для основных состояний, вызывающих низкий уровень ХГЧ, таких как выкидыш или внематочная беременность.
В случае выкидыша
Лечение может включать удаление любых тканей беременных, оставшихся внутри матки, и может включать в себя лекарства или хирургическую процедуру.
В случае внематочной беременности врач может также назначить лекарства или операцию по удалению пораженной маточной трубы и самой беременности.
Низкий уровень ХГЧ в результате выкидыша или внематочной беременности обычно сопровождается болью в животе с вагинальным кровотечением или без него.
В настоящее время нет способа предотвратить низкий уровень ХГЧ или связанные с ним осложнения, такие как поражение плодного яйца, выкидыш или внематочная беременность.
Низкий уровень ХГЧ не всегда является поводом для беспокойства. Уровни ХГЧ могут различаться у разных людей и между разными беременностями у одного и того же человека. У некоторых людей уровень ХГЧ может быть ниже, чем у других.
Измерение уровней на протяжении всей беременности может указать, развивается ли беременность ожидаемым образом.
Даже если возникает осложнение, связанное с низким уровнем ХГЧ, такое как выкидыш или внематочная беременность, это не означает, что кто-то не сможет снова забеременеть или что его фертильность находится под угрозой. Успешная беременность все еще возможна при низком уровне ХГЧ.
ХГЧ-диета: насколько она безопасна и эффективна?
Нет по обоим пунктам. Фактически, Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) посоветовало потребителям избегать безрецептурных продуктов для похудения, которые содержат ХГЧ.ХГЧ — это хорионический гонадотропин человека, гормон, вырабатываемый во время беременности.
Как лекарство, отпускаемое по рецепту, HCG используется в основном для лечения проблем с фертильностью. HCG не одобрен для использования без рецепта и не доказал свою эффективность для похудания. Лекарства HCG должны иметь этикетку FDA , в которой отмечается, что лекарство неэффективно для похудания. Некоторые безрецептурные продукты для похудания HCG помечены как «гомеопатические», но FDA утверждает, что они все еще небезопасны.Компании, которые продают без рецепта продукты для похудения HCG , нарушают закон.
Так почему же так много говорят о диете HCG ? Возможно, это потому, что диета рекомендует строгое ограничение калорий — обычно от 500 до 800 калорий в день. Люди, соблюдающие низкокалорийные диеты, вероятно, сбросят вес, по крайней мере, в краткосрочной перспективе. Некоторые исследования связывают HCG, продуктов для похудания с возможным увеличением риска рака. HCG может стимулировать производство андрогенных клеток, что может привести к росту определенных типов рака.
Однако диеты, которые так сильно ограничивают калории, имеют риски, такие как образование камней в желчном пузыре, нерегулярное сердцебиение, ограниченное потребление витаминов и минералов и дисбаланс электролитов.
Также сообщалось о побочных эффектах диеты HCG , включая усталость, раздражительность, беспокойство, депрессию, накопление жидкости (отек) и набухание груди у мальчиков и мужчин (гинекомастия). Еще одна серьезная проблема — это риск образования тромбов и закупорки кровеносных сосудов (тромбоэмболия).
Если ваша цель — похудеть, есть более безопасные способы похудеть. Поговорите со своим врачом или другим поставщиком медицинских услуг о том, как внести изменения в здоровье, которые приведут к необратимой потере веса, например, придерживаться сбалансированной диеты и регулярно заниматься спортом.
- Диета для плоского живота
- Диета с высоким содержанием белка
- Диетические продукты, содержащие ХГЧ, являются незаконными. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США. https://www.fda.gov/consumers/consumer-updates/hcg-diet-products-are-illegal.По состоянию на 22 сентября 2019 г.
- ХГЧ диета. Натуральные лекарства. https://naturalmedicines.therapeutresearch.com. Проверено 20 августа 2019 г.
- Perreault L. Ожирение у взрослых: лекарственная терапия. https://www.uptodate.com/contents/search. По состоянию на 22 сентября 2019 г.
- Диета с хорионическим гонадотропином человека (ХГЧ). Сеть гормонального здоровья. https://www.hormone.org/support-and-resources/resource-library/hcg-diet. Проверено 20 августа 2019 г.
- Хорионический гонадотропин, человеческий (ХГЧ) для инъекций.Факты и сравнения. Электронные ответы. https://www.wolterskluwercdi.com/facts-comparisons-online/. Проверено 20 августа 2019 г.
- Батлер С.А. и др. Доказательства и связанные риски, связанные с диетой с добавлением хорионического гонадотропина. Журнал диетических добавок. 2016; DOI: 10.3109 / 193.2016.1156208.
- Вопросы и ответы по продуктам HGC для похудения. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США. https://www.fda.gov/drugs/medication-health-fraud/questions-and-answers-hcg-products-weight-loss.Проверено 20 августа 2019 г.
Продукты и услуги
- Книга: Диета клиники Мэйо
- Диета клиники Мэйо онлайн
.
Уколы ХГЧ во время лечения бесплодия
Хорионический конадотропин человека (ХГЧ) — это гормон, секретируемый на ранних сроках беременности специализированными клетками, называемыми трофобластами, а затем — плацентой.Он помогает поддерживать высокий уровень прогестерона, что имеет решающее значение для успеха беременности. ХГЧ также является гормоном, обнаруживаемым при тестах на беременность в моче и крови.
Hailshadow / Getty ImagesЛечение бесплодия с помощью ХГЧ
Поскольку ХГЧ подобен по структуре лютеинизирующему гормону (ЛГ), когда в яичнике имеется зрелый фолликул яйцеклетки, инъекция ХГЧ может вызвать созревание и высвобождение яйцеклетки. Лекарство можно использовать отдельно, в цикле индукции овуляции, как при внутриматочной инсеминации, так и во время оплодотворения in vitro.
Инъекция ХГЧ вызовет овуляцию примерно через 36 часов после того, как вы ее сделаете, что позволит вашему врачу лучше спланировать внутриматочную инсеминацию или извлечение яйцеклеток.
Доступны многие марки и формы ХГЧ. Ваш врач назначит вам наиболее подходящий. Инъекции можно делать подкожно или внутримышечно, в зависимости от марки.
Тесты на беременность и ХГЧ
Помните, что ХГЧ — это гормон, обнаруживаемый в тестах на беременность в моче.Когда вы принимаете ХГЧ в качестве лекарства, он может оставаться в вашем теле (и моче) до двух недель. Если вы сделаете тест на беременность в течение этого времени, он будет положительным из-за приема лекарств, а не из-за беременности.
Подождите не менее двух полных недель с даты приема, чтобы убедиться, что положительный результат теста на беременность обусловлен беременностью, а не остаточным приемом лекарств в вашей системе.
Приготовление или смешивание ХГЧ
Одна из форм ХГЧ, Овидрел, выпускается в предварительно заполненных шприцах на 250 мкг (мкг).Как только вы открываете коробку, лекарство уже готово и загружается в шприц с присоединенной иглой.
Просто откройте упаковку, удалите пузырьки воздуха, удерживая шприц иглой вверх, и слегка нажмите на поршень, пока не будет удален весь воздух, и введите лекарство подкожно.
Прегнил или Новарел (ХГЧ, хорионический гонадотропин человека) также поставляется в коробке с флаконом порошка на 5000 или 20000 единиц и флакон с разбавителем (жидкостью), который используется для смешивания порошка.Ваш врач скажет вам, сколько единиц лекарства нужно принять и как он предпочитает, чтобы вы его смешивали.
Например, если вы принимаете 10 000 единиц, вы удалите 2 миллилитра (мл) разбавителя и впрыснете его в порошок. Дайте порошку раствориться, а затем втяните все 2 мл обратно в шприц. Введите лекарство внутримышечно или подкожно в соответствии с указаниями врача.
Когда принимать ХГЧ
Это лекарство принимается, когда в яичнике появляется зрелый фолликул яйцеклетки.Ваш врач, скорее всего, назовет вам конкретное время или временные рамки для приема лекарства. Если вы не принимаете лекарство вовремя, важно сообщить врачу, если потребуется внести какие-либо коррективы.
Если у вас будет половой акт или внутриматочная инсеминация, овуляция произойдет примерно через 36 часов, поэтому день инъекции и два дня после нее являются вашими критическими днями. Если у вас будет извлечение яйцеклеток, как в цикле ЭКО, это произойдет близко к этой 36-часовой отметке, чтобы оптимизировать созревание, но избежать овуляции.Взаимодействие с другими людьми
Признаки и симптомы гестационной трофобластической болезни
Важно сообщить врачу обо всех ненормальных симптомах, которые возникают у вас во время беременности. Ваш врач может заподозрить у вас гестационную трофобластическую болезнь (GTD) на основании типичного набора признаков и симптомов.
Полные пузырно-заносные родинки (молярная беременность)
Большинство из этих признаков и симптомов (за исключением кровотечения) сейчас наблюдаются реже, чем в прошлом, потому что они, как правило, проявляются на поздних стадиях болезни.Большинству женщин с GTD в настоящее время диагностируют ранний диагноз из-за использования анализов крови и ультразвука на ранних сроках беременности.
Вагинальное кровотечение: Почти у всех женщин с полными пузырно-пузырчатыми пятнами во время беременности наблюдаются нерегулярные вагинальные кровотечения. Несколько реже бывает с частичными родинками. Кровотечение обычно начинается в первом триместре (13 недель) беременности. У женщин с GTD из влагалища часто выделяются сгустки крови или водянистые коричневые выделения. Иногда кусочки родинки, напоминающие гроздь винограда, отделяются от матки и выходят через влагалище.Это кровотечение часто побуждает врача назначать УЗИ (обсуждается далее в этом разделе), которое может помочь диагностировать молярную беременность.
Анемия: В случае серьезного или продолжительного кровотечения организм женщины не может заменять эритроциты так быстро, как они теряются. Это может привести к анемии (низкому количеству эритроцитов). Симптомы могут включать усталость и одышку, особенно при физической активности.
Вздутие живота: Матка и брюшная полость (живот) могут увеличиваться быстрее при полной молярной беременности, чем при нормальной беременности.Аномальное увеличение матки встречается примерно у 1 из 4 женщин с полными родинками, но редко у женщин с частичными родинками. Это может не наблюдаться на ранних сроках беременности и чаще проявляется во втором триместре.
Кисты яичников: ХГЧ ( хорионический гонадотропин человека), гормон, вырабатываемый опухолью, может вызывать образование кист, заполненных жидкостью, в яичниках. Эти кисты могут быть достаточно большими, чтобы вызвать вздутие живота. Они возникают только при очень высоком уровне ХГЧ.Несмотря на то, что они могут стать довольно большими, они обычно проходят сами по себе примерно через 8 недель после удаления молярной беременности. Иногда яичники могут нарушить кровоснабжение (перекрут ). Это может вызвать сильную боль и лечится хирургическим вмешательством по удалению кисты или процедурой слива жидкости внутри кисты.
Рвота: Многие женщины испытывают тошноту и рвоту во время типичной беременности. Однако при GTD рвота может быть более частой и сильной, чем обычно.
Преэклампсия: Преэклампсия (токсикоз беременности) может возникать как осложнение нормальной беременности (обычно в третьем триместре). Если это происходит на более ранних сроках беременности (например, в первом или начале второго триместра), это может быть признаком полной молярной беременности. Преэклампсия может вызвать такие проблемы, как высокое кровяное давление, головная боль, преувеличенные рефлексы, отек рук или ног и утечка слишком большого количества белка в мочу. Он поражает небольшое количество женщин с полными родинками, но редко встречается у женщин с частичными родинками.
Гипертиреоз: У некоторых женщин с полными пузырно-заносными образованиями имеется гипертиреоз (сверхактивная щитовидная железа). Это происходит только у женщин с очень высоким уровнем ХГЧ в крови. Симптомы гипертиреоза могут включать учащенное сердцебиение, теплую кожу, потливость, проблемы с переносимостью тепла и легкий тремор (тремор). Это происходит менее чем у 10% женщин с полной молярной беременностью.
Частичные пузырно-заносные родинки
Признаки и симптомы частичных пузырно-заносных пятен сходны с признаками полных родинок, но часто менее серьезны.К ним относятся:
- Вагинальное кровотечение
- Низкое количество эритроцитов (анемия)
- Вздутие живота (живота)
- Кисты яичников
- Преэклампсия (токсическая беременность)
Некоторые симптомы, которые наблюдаются при полных родинках, такие как частая рвота или гиперактивность щитовидной железы, редко, если вообще возникают, возникают при частичных родинках.
Частичные родинки часто диагностируются после выкидыша.Молярная беременность обнаруживается, когда матка соскабливается во время всасывания и выскабливания (D&C), а продукты зачатия исследуются под микроскопом.
Инвазивные родинки и хориокарцинома
Эти более инвазивные формы гестационной трофобластической болезни (GTD) иногда развиваются после полного удаления родинки. Они реже возникают после частичной родинки. Хориокарцинома также может развиться после нормальной беременности, внематочной беременности (когда плод растет вне матки, например, внутри маточной трубы) или выкидыша.Симптомы могут включать:
Кровотечение: Наиболее частым симптомом является вагинальное кровотечение. В редких случаях опухоль прорастает через стенку матки, что может вызвать кровотечение в брюшную полость и сильную боль в животе.
Инфекция: В больших опухолях некоторые опухолевые клетки могут погибнуть, создавая зону, где могут расти бактерии. Может развиться инфекция, которая может вызвать выделения из влагалища, тазовые судороги и лихорадку.
Вздутие живота: Как и пузырный занос, более инвазивные формы GTD могут расширять матку, вызывая вздутие живота.ХГЧ, гормон, вырабатываемый опухолью (см. Анализы крови и мочи в статье Как диагностируется гестационная трофобластическая болезнь?), Может вызывать образование кист, заполненных жидкостью (так называемые цисты тека лютеина ), в яичниках, которые могут быть большими и могут также способствуют вздутию живота.
Симптомы в легких: Легкие — обычное место для отдаленного распространения GTD. Распространение на легкие может вызвать кашель с кровью, сухой кашель, боль в груди или затрудненное дыхание.
Масса влагалища: Эти опухоли иногда могут распространяться на влагалище и вызывать вагинальное кровотечение или гнойные выделения.Врач также может заметить раковые образования во влагалище во время гинекологического осмотра.
Другие симптомы отдаленного распространения: Симптомы зависят от места распространения GTD. Если GTD распространился на мозг, симптомы могут включать головную боль, рвоту, головокружение, судороги или паралич одной стороны тела. Распространение на печень может вызвать боль в животе и пожелтение кожи или глаз (желтуха).
Иногда хориокарцинома не вызывает симптомов, но ее можно заподозрить, потому что у женщины положительный тест на беременность, но на УЗИ не видно плода.
Трофобластические опухоли плацентарной зоны
Трофобластические опухоли в области плаценты (PSTT) редко распространяются на отдаленные участки. Чаще они врастают в стенку матки
.Кровотечение: Наиболее частым симптомом ТПТП является вагинальное кровотечение. Если опухоль прорастает через стенку матки, это может вызвать кровотечение в брюшную полость и сильную боль в животе.
Вздутие живота: По мере роста в стенке матки PSTT могут увеличивать матку.
Эпителиоидные трофобластические опухоли
Самый частый симптом эпителиоидной трофобластической опухоли (ЭТТ) — вагинальное кровотечение. Другие симптомы будут зависеть от того, где он распространился. Например, если он распространился на легкие, пациент может кашлять или испытывать одышку. ЭТТ также распространились в кишечник, где они могут вызвать боль в животе, тошноту и рвоту.
Многие признаки и симптомы GTD также могут быть вызваны другими состояниями.Тем не менее, если у вас есть какие-либо из них, важно сразу же обратиться к врачу, чтобы можно было найти причину и при необходимости лечить.
Рак груди и диета с ХГЧ
Когда в прошлом году у В.Дж. Слейт вернулся рак груди, она задалась вопросом, связано ли необычное рецидивирование — через 23 года после ее первоначального диагноза — с противоречивой диетой ХГЧ, которой она неоднократно следовала.
Почти голодная диета, которую я подробно описал в статье «Чикаго Трибьюн» «Возвращение давно дискредитированной диеты ХГЧ», позволяет последователям всего 500 калорий в день в течение шести недель.В надежде утолить голод, люди, сидящие на диете, также регулярно принимают человеческий хорионический гонадотропин, или ХГЧ, гормон, взятый из мочи беременных женщин.
Врачи Слейт сказали ей, что не было никаких исследований, подтверждающих связь между ХГЧ и раком груди.
Некоторые исследования показали, что ХГЧ может иметь профилактический эффект. Доктор Ирма Руссо, изучавшая эффекты ХГЧ более 30 лет, сказала, что она и другие коллеги обнаружили, что у пациентов с раком груди с метастатическими поражениями «лечение ХГЧ может уменьшить размер опухоли.«
ХГЧ также« предотвращает рак молочной железы у крыс и уменьшает размер опухоли у крыс, у которых уже развились опухоли молочной железы », — сказал Руссо, руководитель отдела молекулярной эндокринологии Лаборатории исследования рака молочной железы онкологического центра Фокса Чейза». что лечение ХГЧ не стимулирует рост ранее существовавших опухолей, тогда как другие гормональные стимулы, такие как заместительная гормональная терапия (ЗГТ) или даже беременность, могут увеличить риск рака груди ».
Кроме того, исследование Руссо показало, что высокий уровень ХГЧ во время Первый триместр беременности связан со снижением заболеваемости раком груди в постменопаузе.
Тем не менее, нельзя сказать, что ХГЧ безопасен, даже в низких дозах, используемых в диете. «Насколько мне известно, исследований безопасности ХГЧ у женщин с функционирующими яичниками и раком груди в стадии ремиссии не проводилось», — сказала д-р Раса Казлаускайте, эндокринолог и эксперт по профилактической медицине в Медицинском центре Университета Раш.
На самом деле, возможно, что ХГЧ может стимулировать рецидив рака груди, стимулируя выработку эстрогена / прогестерона в яичниках, если женщина все еще находится в пременопаузе », — сказала Казлаускайте.«У женщин с функциональными яичниками ХГЧ стимулирует выработку в яичниках эстрадиола, который, как известно, стимулирует рост рака груди, — сказала она. вместо стимуляции, — сказала Казлаускайте. — Текущие и будущие исследования на людях должны показать, правда ли это ».
Уровни ХГЧ по неделям во время беременности
Что такое ХГЧ?
ХГЧ — это гормон, вырабатываемый во время беременности.Буквы обозначают хорионический гонадотропин человека. После того, как яйцеклетка оплодотворена и имплантирована в матку, клетки, которые в конечном итоге образуют плаценту, начинают вырабатывать ХГЧ.
ХГЧ часто является первым признаком беременности. Гормон можно определить с помощью анализа крови примерно через 11 дней после зачатия. Однако большинство женщин впервые обнаруживают, что беременны, с помощью купленного в магазине домашнего теста на беременность, который измеряет уровень ХГЧ в моче. ХГЧ обнаруживается в моче примерно через 12–14 дней после зачатия.
На ранних сроках беременности уровень ХГЧ обычно удваивается примерно каждые два-три дня. Уровень обычно достигает пика примерно через 8–14 недель после зачатия. После этого они несколько снижаются и обычно выходят на плато во втором и третьем триместре.
Что означает уровень ХГЧ при беременности
Ваш уровень ХГЧ в любой конкретный момент во время беременности не имеет большого значения. Хотя существуют средние диапазоны уровней ХГЧ для разных стадий беременности, они могут сильно различаться от женщины к женщине и от беременности к беременности.Даже если ваш уровень ХГЧ выходит за пределы «нормального» диапазона, вы все равно можете иметь совершенно здоровую беременность и ребенка.
Тем не менее, важно, чтобы ваш уровень ХГЧ повышался на ранних сроках беременности. Если ваш уровень ХГЧ не продолжает быстро расти в течение первых нескольких недель или начинает падать, это может сигнализировать о такой проблеме, как внематочная беременность или выкидыш . Более высокий, чем обычно, уровень ХГЧ может сигнализировать о том, что у вас многоплодная беременность или, в редких случаях, молярная беременность.
Часто вы не знаете, какой у вас уровень ХГЧ во время беременности. Домашние тесты на беременность не дают конкретного числа ХГЧ. Однако вы можете узнать свой уровень ХГЧ, если ваш поставщик услуг назначит анализ крови для подтверждения вашей беременности или в рамках скринингового теста.
Ваш поставщик медицинских услуг может также назначить серию из двух или более анализов крови на ХГЧ, если он или она обеспокоены тем, как протекает ваша беременность. Эти анализы крови, взятые с интервалом в два-три дня, могут сказать вашему провайдеру, имеет ли ваш уровень ХГЧ тенденцию в правильном направлении.
Причины низкого уровня ХГЧ
Низкий уровень ХГЧ во время беременности может быть признаком следующего:
- Ваша дата родов была неправильно рассчитана. Медицинские работники обычно рассчитывают гестационный возраст вашего ребенка и дату родов на основе даты вашей последней менструации. Но этот расчет часто бывает неверным, особенно если у вас нерегулярные месячные или вы не помните дату своего последнего периода. Ваш уровень ХГЧ может быть ниже, чем ожидалось, потому что ваша беременность еще не наступила, как предполагал ваш врач.
- Выкидыш. Если ваш уровень ХГЧ не повышается на ранних сроках беременности или начинает снижаться, это может указывать на то, что у вас был выкидыш или вот-вот выкидыш. В этом случае у вас могут появиться другие признаки выкидыша, такие как кровотечение и боль в животе.
- Зараженная яйцеклетка. Это когда оплодотворенная яйцеклетка имплантируется в матку, но никогда не превращается в эмбрион, поэтому уровень ХГЧ не повышается. Это частая причина выкидыша на ранних сроках беременности.
- Внематочная беременность.Это редкое, но опасное состояние, при котором оплодотворенная яйцеклетка имплантируется в маточную трубу, а не в матку. Обычно это сопровождается такими симптомами, как боль в области таза и кровянистые выделения из влагалища.
График ХГЧ: уровни ХГЧ по неделям
Хотя уровни ХГЧ могут широко варьироваться от человека к человеку и от беременности к беременности, они, как правило, находятся в определенных пределах. Ниже приведен средний диапазон ХГЧ во время беременности, основанный на количестве недель, прошедших с момента последнего менструального цикла (обратите внимание: если у вас нерегулярный цикл, эти цифры могут не применяться).
ХГЧ измеряется в миллиметровых единицах гормона ХГЧ на миллилитр крови (мМЕ / мл).
| Количество недель с момента последней менструации | Уровни ХГЧ в мМЕ / мл |
|---|---|
| 3 | От 5 до 50 |
| 4 | 5 до 426 | 903 903 9035 до 7340
| 6 | от 1080 до 56500 |
| от 7 до 8 | от 7650 до 229000 |
| от 9 до 12 | от 25700 до 288000 |
| от 17 до 24 | от 4060 до 165400 |
| от 25 до 40 | от 3640 до 117000 |
| небеременные | до 5 лет |
Подробнее:
11 ранних симптомов беременности
Все о домашних тестах на беременность
ХГЧ для похудания — Американский колледж усовершенствования в медицине (ACAM)
Андреа Перселл, ND
ЧТО ТАКОЕ ХГЧ?
ХГЧ (хорионический гонадотропин человека) — это гормон, на который врачи проверяют, чтобы определить, беременна ли женщина.Измерение ХГЧ — это успех таких компаний, как EPT, которые разработали тесты на беременность в моче, которые можно найти в каждой аптеке мира. ХГЧ присутствует как у мужчин, так и у женщин, но обнаруживается у беременных. Во время беременности ХГЧ практически полностью контролирует метаболические функции. Исследования показывают, что у небеременных людей ХГЧ увеличивает метаболизм аналогичным образом.
Хотя ХГЧ ассоциируется с беременностью, его могут безопасно использовать как мужчины, так и женщины, которые хотят контролировать свой вес.Давайте подробнее рассмотрим, в чем на самом деле его работа. Природа создала ХГЧ как способ обеспечить здоровую доношенную беременность. Одна из ролей ХГЧ во время беременности — увеличить метаболизм, позволяя жиру, накопленному беременной женщиной, быть доступным для нее во время голода. Другими словами, жировые запасы могут быть расщеплены ХГЧ и использоваться в качестве пищи для нее и ребенка, если запасы пищи закончатся во время беременности. Это обеспечивает здоровую доношенную беременность.
У небеременного человека мы можем воссоздать эту метаболическую ситуацию, введя ХГЧ и посадив пациента на низкокалорийную диету.Когда мы делаем это, жир, который пациент хочет сбросить, становится основным источником пищи, поскольку он расщепляется и используется в качестве энергии. По сути, мы заставляем организм сжигать собственные жировые запасы. Тысячи калорий в накопленном жире высвобождаются и используются организмом или выводятся из него.
ХГЧ В ЧЕМ РАЗНИЦА?
Чем ХГЧ отличается от других диетических программ, так это тем, что он кратковременный, результаты очевидны, участники едят настоящую пищу, сохраняется мышечная масса и сжигается целлюлит (токсичный жир). То, что люди теряют с ХГЧ, — это не просто вес, а жир, особый вид жира. Обычно мы думаем о жире как о «жире», но на самом деле существует три различных вида жира. Два из них нам нужны, а один — нет. Если человек пробовал соблюдать диету, возможно, диету за диетой, и обнаружил, что вес возвращается, это потому, что диеты не могут избавить нас от одного вида жиров, от которого больше всего нужно избавляться. Из трех видов жира структурный жир важен, потому что он смягчает наши органы. Еще есть жир, который дает нам запас энергии, подпитывая тело между приемами пищи.Но третий вид жира — неприглядный жир, портящий нашу внешность — совершенно нездоров. Этот нежелательный жир не только вреден для здоровья, но и его практически невозможно сбросить. Его можно мобилизовать только во время голодания и беременности. У женщин этот нездоровый жир имеет тенденцию скапливаться вокруг середины и бедер. У мужчин это область живота и груди. В обоих случаях избавиться от него крайне сложно. Обычные подходы к похуданию просто не сдвинулись с места. Гений доктора Симеонса, доктора, открывшего роль ХГЧ в похудании, заключался в том, чтобы признать, что ХГЧ заставляет организм сжигать этот тип жира.Программа ХГЧ состоит из низкокалорийной диеты в сочетании с лечением гормонами ХГЧ. В течение 30 дней вы регулярно вводите небольшое количество ХГЧ. Имейте в виду, что сам по себе ХГЧ не вызывает похудания, он просто изменяет ваше пищевое поведение и мобилизует накопленный жир. Это даст возможность соблюдать диету.
ХАРАКТЕРИСТИКИ ПРОГРАММЫ:
HCG позволяет быстро сбросить определенное количество веса за 30-дневный период.Вы можете безопасно и эффективно сбросить до 10% веса тела с помощью этой программы, а некоторые из них могут похудеть на 30 фунтов за 30 дней. В течение 4 недель необходимо соблюдать очень специфическую диету и делать инъекции ХГЧ, гормона, который женщины вырабатывают во время беременности. Эта программа резко меняет ваш метаболизм в сторону сжигания собственного жира и позволяет вам получать энергию из жира, который вы таете. ХГЧ помогает контролировать любую тягу, когда вы сидите на этой низкокалорийной диете.Для получения энергии и ускорения сжигания жира делают инъекции витаминов. ХГЧ полностью безопасен для мужчин и женщин. После 4 недель инъекций вы переходите к плану стабилизирующего питания на 3 недели, при котором ваша потеря веса стабилизируется. Во время стабилизации снова вводятся все цельные продукты, за исключением сахара и крахмала. После стабилизации следует план поддерживающего питания, который позволит вам поддерживать потерянный вес при соблюдении здоровой диеты из цельных продуктов.В отличие от других программ по снижению веса, весь ваш вес теряется в первый месяц этой программы. Это означает, что ваши результаты сразу же.
ПРЕДЛОЖЕНИЕ ОТ FDA: С 1975 года FDA требует маркировки и рекламы ХГЧ, чтобы заявить: ХГЧ не продемонстрировал свою эффективность в качестве дополнительной терапии при лечении ожирения. Нет никаких существенных доказательств того, что он увеличивает потерю веса сверх того, что является результатом ограничения калорийности, что он вызывает более привлекательное или «нормальное» распределение жира или что он уменьшает чувство голода и дискомфорт, связанные с диетами с ограничением калорий.
КАК ХГЧ ИСПОЛЬЗУЕТСЯ В МЕДИЦИНСКИХ УСЛОВИЯХ?
Когда ХГЧ назначается по медицинским показаниям, он используется либо в качестве лекарства от бесплодия (может быть как для мужчин, так и для женщин), либо для помощи в восстановлении выработки тестостерона у мужчин.
ЕСТЬ ЛИ ПОБОЧНЫЕ ЭФФЕКТЫ?
Высокий уровень ХГЧ, который вырабатывается во время беременности, не оказывает отрицательного воздействия на организм беременной женщины. Фактически, врачи уже много лет используют ХГЧ, чтобы помочь женщинам, испытывающим гормональные проблемы или проблемы с фертильностью.Практически нет серьезных побочных эффектов. Небольшие состояния, такие как низкое кровяное давление и низкий уровень сахара в крови, можно легко устранить при надлежащем медицинском наблюдении.
РЕЗУЛЬТАТЫ:
После наблюдения и обучения сотен пациентов с помощью ХГЧ я заметил несколько тенденций:
* Некоторые пациенты испытывают эйфорию и могут легко выполнять программу без особых усилий.
* Другие пациенты устают и чувствуют необходимость рано ложиться спать каждую ночь.В противном случае они бы жульничали, поедая для поддержания энергии.
* Есть окно правильной дозировки ХГЧ, некоторым нужно немного больше, чем другим.